Mūsu eksperts ir ķirurgs laringologs, vadošais speciālists, Krievijas Federālās valsts budžeta iestādes NCCO FMBA balsenes slimību zinātniskās un klīniskās nodaļas vadītājs, medicīnas zinātņu kandidāts Ibragims Nažmudinovs.
No kurienes nāk sēkšana?
Aizsmakums var parādīties ne tikai ar saaukstēšanos vai balss pārspriegumu, bet arī uz alerģiju, saišu traumu, ķermeņa intoksikācijas, balsenes nerva paralīzes un parēzes fona. Bērniem aizsmakums var rasties iedzimtas balsenes cistas, svešķermeņa vai hormonālo izmaiņu rezultātā organismā pusaudža gados.
Aizsmakumam var būt nopietnāki cēloņi. Mūsdienu klīniskā statistika liecina, ka balsenes onkoloģija veido 20-25% no kopējā vēža attēla pasaulē. Tas nav tikai labdabīgi audzēji, piemēram, polipi, fibromas, mezgliņi, cistas, papilomas, bet arī ļaundabīgi, piemēram, balsenes vēzis.
Tāpēc, ja aizsmakums parādās uz pilnīgas veselības fona vai nepāriet ilgu laiku pēc tam akūts laringīts, jums jāsazinās ar speciālistu.
Ejam pie ārsta
Bieži vien bīstamas balsenes slimības tiek sajauktas ar saaukstēšanos, bronhītu vai astmu, jo šo slimību simptomi ir līdzīgi. Tāpēc ar pastāvīgu ilgstošu aizsmakumu pacienti nereti domā, ka nav pietiekami atguvušies no saaukstēšanās, un cenšas intensīvi ārstēties. Bet, ja aizsmakums turpinās ilgāk par divām nedēļām, tas ir iemesls būt piesardzīgiem.
Lai kliedētu bailes, diemžēl ar terapeita apmeklējumu nepietiek. Tikai LOR speciālista pārbaude, izmantojot speciālu diagnostikas aprīkojumu, sākot no balsenes spoguļa, kas ir pieejams jebkurā klīnikā, un beidzot ar tādām metodēm kā laringoskopija ar stingru endoskopu, fibrolaringoskopija, stroboskopija, atklās slimības cēloni.
Neaizkavē vizīti pie ārsta. Fakts ir tāds, ka daudzi onkoloģiskās slimības balsene sākotnējā stadijā turpinās bez spilgti smagi simptomi un sāpes. Cilvēks nepamana, ka balsī ir neliels aizsmakums, un uzskata, ka tas ir noguruma vai pārmērīgas smēķēšanas rezultāts. Bet bez nopietni iemesli tāda bilde nevar pastāvēt.
Diemžēl pie ārstiem nereti nonāk pacienti ar 3-4 stadijas vēzi, kuri ilgstoši ignorējuši savu aizsmakumu un pēc palīdzības vēršas tikai tad, kad pamana kamola sajūtu kaklā, un tā jau ir progresējošas slimības pazīme, kas būs nepieciešama. sarežģīta ķirurģiska ārstēšana.
Parūpējies par saišķiem!
Balsenes slimību riska grupā primāri ir vokālo profesiju cilvēki - skolotāji, aktieri, zvanu centra darbinieki, pedagogi, juristi, kā arī bīstamos darbos nodarbinātie, smēķētāji.
Lai novērstu bīstamu slimību attīstību, jums jāievēro vairāki vienkārši ieteikumi.
Nekavējoties ārstējiet saaukstēšanos. Neārstēts akūts laringīts, kas rodas uz saaukstēšanās vai infekciozi-iekaisuma procesu fona, bieži kļūst hronisks un var izraisīt labdabīgu un dažreiz ļaundabīgu audzēju augšanu.
Nepieļaujiet balss saišu ilgstošu pārspriegumu; laiku pa laikam jums ir jādod iespēja balsij atpūsties. Tāpēc, ja darbā ir daudz jārunā, mēģiniet nenoslogot balsi vismaz mājās.
Izvairieties no pārāk karstiem, pikantiem vai skābiem ēdieniem un dzērieniem. Šāda pārtika izraisa balsenes gļotādas kairinājumu un dažreiz apdegumus.
Rūpīgi izmantojiet mājsaimniecības aerosolus. Izsmidziniet tos pēc iespējas tālāk no jums.
Nesmēķējiet, nelietojiet pārmērīgi alkoholu.
Ja iespējams, mēģiniet izvairīties no atrašanās piedūmotās telpās. Strādājot ar bīstamām vielām, izmantojiet respiratorus.
Esi uzmanīgs pret savu veselību. Neaizmirstiet doties pie ārsta. Pat tāds dabisks process kā pusaudžu balss sabrukums, ko pavada arī ilgstošs aizsmakums, ir nepieciešama LOR speciālista novērošana.
Lai saņemtu citātu: Karpova O.Ju. Balss traucējumi ir simptoms ne tikai balsenes slimībām // Krūts vēzis. 1999. 9.nr. 11. lpp
Vokālais aparāts ir sarežģīta sistēma, kurā tā sastāvdaļu funkcijas ir savstarpēji saistītas un kontrolē centrālā nervu sistēma. Tas sastāv no primārā skaņas ģeneratora - balsenes, enerģētikas nodaļas - plaušām, rezonatoriem - deguna dobuma un nazofarneksa, deguna blakusdobumu, rīkles, trahejas, bronhu un artikulācijas daļas - kakla muskuļiem, mēles, mīkstajām aukslējām, zobiem, apakšžokļa. . Katras no šīm nodaļām normālās morfo-funkcionālās struktūras pārkāpums negatīvi ietekmē balss veidošanās un balss vadības procesu, izraisot funkcionālas un organiskas disfonijas attīstību.
G Vokālais aparāts ir sarežģīta sistēma, kurā tās sastāvdaļu funkcijas ir savstarpēji saistītas un kontrolē centrālā nervu sistēma. Tas sastāv no primārā skaņas ģeneratora - balsenes, enerģētikas nodaļas - plaušām, rezonatoriem - deguna dobuma un nazofarneksa, deguna blakusdobumu, rīkles, trahejas, bronhu un artikulācijas daļas - kakla muskuļiem, mēles, mīkstajām aukslējām, zobiem, apakšžokļa. . Katras no šīm nodaļām normālās morfo-funkcionālās struktūras pārkāpums negatīvi ietekmē balss veidošanās un balss vadības procesu, izraisot funkcionālas un organiskas disfonijas attīstību.
Daudzas hroniskas orgānu un sistēmu slimības, kas neietilpst balss aparātā, var izraisīt tā funkciju pavājināšanos pat tad, ja balsenē nav izmaiņu. Tie ietver plaušu, sirds un asinsvadu, nervu un endokrīnās sistēmas slimības. Tādējādi hroniskas krūšu kurvja un vēdera orgānu slimības negatīvi ietekmē balsi, jo ir traucēta diafragmas spēja normāli kustēties. Kad plaušās parādās pat nelieli iekaisuma laukumi, samazinās diafragmas kustīgums, kā rezultātā mainās balss tembrs, parādās ātrs nogurums, sāpes balsenē, pat pie nelielas balss slodzes. Tiek aprakstīts paaugstinātas diafragmas simptoms un izteiktas balss akustisko īpašību izmaiņas plaušu tuberkulozes gadījumā pat ar nelielu primāro fokusu.
Balss traucējumi bieži vien ir tikai slimības simptoms. Tāpēc, ja pacientam netiek konstatētas izmaiņas balss aparātā, tad viņam jāveic rūpīga un visaptveroša pārbaude. Piemēram, aizsmakums var būt pirmais simptoms tādām slimībām kā apikāls plaušu vēzis un vairogdziedzera vēzis, myasthenia gravis un vairākas citas orgānu slimības. krūtis.
Balss funkciju traucējumi tiek grupēti zem nosaukuma "disfonija". Tos parasti iedala funkcionālajos un organiskajos. Ja balsenes izmeklēšanā balss krokām un citiem elementiem ir normāla konfigurācija, parastā gļotādas krāsa un priekšplānā izvirzās balss traucējumi, tad šādas slimības klasificē kā funkcionālā disfonija. Organiskās disfonijas izraisa balsenes iekaisuma slimības (akūts un hronisks laringīts, margināls un vazomotorais hordīts, kontakta čūlas), balss kroku audzēji (mezgli, polipi, angiomas, fibromas, papilomas, intabulācijas granulomas, vēzis) un balsenes paralīze ( perifēra un centrālā izcelsme).
Balsene ir hormonāli atkarīgs orgāns. Balss aparāts atrodas endokrīno dziedzeru ietekmē ne tikai augšanas un attīstības periodā, bet arī visa cilvēka mūža garumā.
Balss traucējumi meitenēm laikā puberitāte ko pavada sausums, sāpīgums, tirpšana un dažreiz arī iekaisis kakls un aizsmakums. Šādi traucējumi visbiežāk ir saistīti ar akūtām elpceļu slimībām, un tāpēc nepareiza ārstēšana. Sievietēm balss traucējumi var rasties dažas dienas pirms menstruācijas vai tieši to laikā, balss kļūst blāva un zema. Tāpēc šajā periodā sievietēm vokālajās profesijās jāierobežo balss slodze. Plkst kontracepcijas līdzekļu lietošana Pateicoties progesterona komponenta - testogēna - androgēnajai iedarbībai, var parādīties balss virilizācijas pazīmes. Lai izvairītos no šādām komplikācijām, šo zāļu lietošana jāierobežo līdz 3 mēnešiem. Ja tiek konstatētas pat mazākās balss tembra izmaiņas, pat bez balss diapazona sašaurināšanās, šo zāļu lietošana ir jāpārtrauc. Vēlākos posmos balss izmaiņas kļūst neatgriezeniskas.
Pēdējos gados dažas infekcijas un citas slimības pēc smagiem ievainojumiem un apdegumiem, ko pavada olbaltumvielu zudums, sāka lietot anaboliskais steroīds
- nerabols, retabolils uc Šo zāļu lietošana sievietēm var izraisīt balss traucējumus: ātri rodas balss nogurums, pazūd augstie toņiārpus diapazona, balss kļūst zemāka. Sievietēm var attīstīties arī matu augšana uz sejas un kājām. Pēc zāļu lietošanas pārtraukšanas radušās izmaiņas regresē ļoti lēni.
Ir konstatēta cieša saikne starp balss traucējumiem un vairogdziedzera disfunkciju. Šajā gadījumā tiek novērots ātrs nogurums un balss vājums, aizsmakums un diapazona sašaurināšanās augstu skaņu zuduma dēļ. Balss kļūst apslāpēta, jo strauji samazinās balss muskuļu tonuss. Lielākajai daļai pacientu, kas cieš no hipotireozes, tiek noteikts balss kroku želatīna pietūkums. Šiem pacientiem ir arī sausa un bāla āda, sejas pietūkums un pastveida ekstremitātes. Ārstēšana ir hormonu aizstājterapija. Ar difūzu toksisks goiter Balss traucējumi izpaužas kā straujas periodiskas skaņas augstuma un tembra izmaiņas, ātrs un stiprs balss nogurums, balsenes “savilkšanas” sajūta. Tas, iespējams, ir holīnesterāzes līmeņa paaugstināšanās asinīs sekas, kas kavē nervu impulsu vadīšanu caur acetilholīnu. Ārstēšana parasti ir ķirurģiska.
Balss traucējumi ir būtiski saistīti ar virsnieru garozas disfunkcija. Ja tā funkcija ir nepietiekama, tiek novērots vājums un ātrs balss izsīkums, īpaši izteikts vakara stundās, ko pavada balsenes “savilkšanas” sajūta līdz pilnīgai apturēšanai. sarunvalodas runa. Adisona slimības gadījumā deoksikortikosterona ievadīšana var ievērojami uzlabot balsi. Ar virsnieru garozas hiperfunkciju, kas tiek novērota galvenokārt ar tās audzējiem, sievietēm rodas virilizācijas sindroms - parādās vīrieša balss, un tās diapazons sašaurinās.
Tādējādi, ja disfonija parādās pacientiem ar hormonāliem traucējumiem, šajā sakarā ir bezjēdzīgi izmantot inhalācijas un citas fizioterapeitiskās procedūras, ir jāārstē pamatslimība, un, normalizējoties hormonālajiem traucējumiem, uzlabosies balss.
Balsenes funkcionālo slimību patoģenēzē liela nozīme ir vienlaicīgai skriemeļu patoloģijai: kakla osteohondrozei, kraniovertebrālajai blokādei, mugurkaula kakla daļas spondilodistrofijai, kas konstatēta rentgena un neiroloģisko izmeklējumu laikā. Tādējādi ar dzemdes kakla miofasciālo sindromu kopā ar rīkles parastēzijām un disfāgiju pacienti sūdzas par aizsmakumu, rupju balsi, ātru balss nogurumu un balsenes stīvuma sajūtu. Un tas viss uz aso sāpju fona kaklā, aiz apakšējā žokļa leņķa, mutes grīdas zonā. Ar šo slimību tiek konstatēts sāpīgs muskuļu sabiezējums gar sternocleidomastoid, košļājamo un pterigopalatīna muskuļu priekšējo un aizmugurējo virsmu. Pacientu ar skriemeļu patoloģiju ārstēšana ietver manuālo terapiju, novokaīna blokādes un Dažādi fizioterapeitiskā un narkotiku ārstēšana. Plkst profesionāla ārstēšana Ar šo patoloģiju balss traucējumi ātri izzūd.
Balsenes iekaisuma slimības
Balss atjaunošanas problēma pacientiem ar balsenes iekaisuma slimībām ir viena no sarežģītākajām un aktuālākajām laringoloģijā. Tas izskaidrojams ar slimības izplatību, kas sasniedz 61,2 gadījumus uz 10 000 iedzīvotāju (Yu.S. Vasilenko, 1995).
Ir akūtas un hroniskas balsenes iekaisuma slimības. Visbiežāk sastopamie akūtie veidi ir akūts katarāls laringīts un subglotisks laringīts bērniem.
Akūts katarāls laringīts Diezgan reti sastopama kā neatkarīga slimība. Parasti tas ir ARVI un tā simptoms infekcijas slimības, piemēram, masalām, skarlatīnu, garo klepu. Akūta laringīta cēlonis ir infekcija, kuras patogēni saprofīti balsenē un ir viegli aktivizējami vairāku eksogēnu un endogēnu faktoru ietekmē. Eksogēni faktori ir vispārēja vai lokāla hipotermija, pārmērīga alkohola lietošana, pārmērīgs balss stress, dūmu, putekļu, gāzu un citu aroda apdraudējumu iedarbība. UZ endogēnie faktori ietver veģetatīvās sistēmas disfunkciju nervu sistēma, vielmaiņas traucējumi, imunitātes samazināšanās un tādas slimības kā reimatisms, tuberkuloze un citas, kuru gadījumā ir paaugstināta balsenes gļotādas jutība pat pret viegliem kairinātājiem.
Pacienti sūdzas par aizsmakumu līdz afonijai, sausuma sajūtu, sāpēm kaklā un sausu klepu. Vispārējais stāvoklis saglabājas labs, temperatūra reti paaugstinās līdz zemas pakāpes līmenim. Laringoskopija atklāj balsenes gļotādas hiperēmiju un pietūkumu, gļotu gabalu izžūšanu uz tās virsmas. Ārstēšana ietver: 1) balss režīmu - pacientam jāpaliek klusam vai jārunā klusā čukstā, jo ar veidotu čukstu balss aparāta slodze ir 2 - 3 reizes lielāka nekā runājot; 2) diēta, kas izslēdz aukstu, karstu, pikantu un sāļu pārtiku, alkoholiskos dzērienus; 3) sārmainās eļļas inhalācijas; 4) antihistamīna līdzekļi.
Parasti ar pareizu ārstēšanu balss tiek atjaunota 7 līdz 10 dienu laikā. Īpaša uzmanība jāpievērš cilvēkiem ar balss profesiju. Viņi var sākt strādāt (neatkarīgi no ārstēšanas ilguma) tikai pēc likvidācijas iekaisuma parādības balsenē un pilnīga atveseļošanās balss funkcija.
Dažādu akūtu infekcijas slimību gadījumā var konstatēt noteiktas izmaiņas balsenē. Dažos gadījumos tie ir parasts katarāls laringīts (skarlatīns, garais klepus), citos gadījumos izmaiņas ir patognomoniskas. Tajos ietilpst: enantēma ar masalām, pustulas ar bakām, netīri pelēkas krāsas fibrīnas nogulsnes ar difteriju, perihondrīts ar tīfu, čūlas ar vēdertīfu un citi. Iekaisuma procesa gaita balsenē lielā mērā ir atkarīga no pacienta stāvokļa un pamatslimības smaguma pakāpes. Ārstēšana galvenokārt ir vispārīga. Vietējai ārstēšanai nav īpatnību, tiek izmantoti tie pasākumi, kas atbilst šai neakūta infekcioza rakstura balsenes slimības formai. Īpaši rūpīgi jāuzrauga pacienti, kuriem balsenē attīstās tūska, perihondrīts, nekroze, lai nepalaistu garām laiku ārkārtas iejaukšanās (intubācijas vai traheotomija).
Bērniem ar akūtām balsenes iekaisuma slimībām, subglotisku laringītu (vai viltus krups). Ar šo slimību balsenes sašaurināšanās notiek subglotiskajā reģionā iekaisuma tūskas dēļ. Pirmo dzīves gadu bērniem subglotiskā laringīta attīstību veicina balsenes lūmena šaurums un izteikts vaļīgais submukozālais slānis subglotiskajā reģionā. Parasti šie bērni cieš no alerģiskām slimībām.
Klīniskais attēls parasti ir vienāds. Uzbrukums sākas pēkšņi naktī. Parādās paroksizmāls riešanas klepus, akrocianoze, elpas trūkums, krūškurvja un epigastriskā reģiona elastīgo zonu ievilkšana. Lēkme ilgst no vairākām minūtēm līdz pusstundai, tad bērns stipri svīst, aizmieg, un no rīta viņš pamostas normālā stāvoklī. Tā kā uzbrukumi var atkārtoties, vecākiem ir jāmāca, kā bērnam sniegt pirmo palīdzību. Jums ir jāpaņem bērns un jāmēģina viņu nomierināt. Gaisam telpā jābūt mitrinātam, lai bērnu varētu ievest vannas istabā un izlaist no dušas karsts ūdens; Ieteicams veikt karstu kāju vannu. Dodiet bērnam siltu dzērienu no karotes. Laringospazmas gadījumā jāizraisa rīstīšanās reflekss, ar karoti piespiežot mēles sakni. Tā kā subglotiskajā zonā ir pietūkums, antihistamīni tiek parakstīti mikroklizmas veidā, taisnās zarnas svecītes vai injekcijas. Ja lēkme ievelkas un uzskaitītie pasākumi izrādās neefektīvi (un tas dažreiz notiek, kad lēkme attīstās uz saaukstēšanās fona), tas ir nepieciešams medicīniskā palīdzība: prednizolonu ievada intravenozi ar ātrumu 1 - 2 mg uz 1 kg ķermeņa svara. Pēc tam bērna stāvoklis parasti ātri uzlabojas.
Īpaša uzmanība jāpievērš akūts stenozējošs laringotraheobronhīts bērniem. Šī slimība vienmēr notiek vīrusu infekcijas fona. Pamazām uz normālu klīniskā aina attīstās aizsmakums, tad sauss klepus un pēc tam klepus ar krēpu; Pakāpeniski palielinās balsenes stenozes pazīmes: elpas trūkums un krūškurvja elastīgo daļu ievilkšana, akrocianoze, bērns var atrasties tikai daļēji sēdus stāvoklī. Slimība attīstās vairākas dienas uz augsta drudža fona. Šajos gadījumos ir norādīta steidzama bērna hospitalizācija specializētā LOR nodaļā.
Hronisks laringīts parasti rodas tādu pašu iemeslu dēļ kā akūts iekaisums, ja tie netika savlaicīgi novērsti un ilgstoši turpināja to kaitīgo ietekmi. Šie iemesli ietver šādus faktorus: pastāvīga elpošana caur muti; hronisks sinusīts (īpaši strutains); hroniskas apakšējo elpceļu slimības (bronhīts, bronhektāzes, tuberkuloze); aroda radītie apdraudējumi (putekļi, tvaiki, gāzes); pēkšņas temperatūras svārstības, pārmērīgs sausums vai mitrums; nepareiza balss izmantošana dziedot un runājot; smēķēšana un pārmērīga alkohola lietošana. Hroniskas slimības sirds un asinsvadu sistēmu, kas izraisa asins un limfas stagnāciju kaklā, kā arī izraisa hroniska laringīta rašanos.
Taču, apzinoties atsevišķu faktoru lomu hroniska laringīta attīstībā, tika konstatēts, ka katra no kaitīgajām vielām noved pie balsenes saslimšanas daudz retāk nekā to kombinācija.
Pastāv trīs galvenās hroniskā laringīta formas: katarāls, hipertrofisks un atrofisks.
Plkst hronisks katarāls laringīts pacienti sūdzas par nelielu aizsmakumu, ātru balss nogurumu, iekaisušo kaklu, biežu klepu ar gļotādu krēpu izdalīšanos. Paasinājuma laikā šīs parādības pastiprinās. Laringoskopija atklāj mērenu hiperēmiju un balsenes gļotādas pietūkumu, un fonācija atklāj nepilnīgu balss kroku slēgšanu. Paasinājuma laikā ārstēšana ir tāda pati kā akūta katarāla laringīta gadījumā. Prognoze ir labvēlīga, ja tiek izslēgti cēloņi, kas izraisīja rašanos. no šīs slimības.
Hronisks hiperplastisks laringīts ko raksturo gan epitēlija, gan submukozālā slāņa proliferācija. Ir izkliedētas un ierobežotas hiperplastiskā laringīta formas. Difūzā formā ir vienmērīgs balsenes gļotādas sabiezējums, visizteiktākais balss kroku zonā. Dažreiz balss krokas pārklāj hiperplastiskas vestibulārās krokas. Ierobežotā forma izpaužas dziedošu mezgliņu, leikoplakijas, pahidermijas un hiperkeratozes formā. Viens no pastāvīgi simptomi Visām hiperplastiskā laringīta formām raksturīgs aizsmakums, kura smagums ir atkarīgs no slimības stadijas, formas un ilguma. Diagnoze tiek veikta, pamatojoties uz raksturīgām laringoskopiskām pazīmēm.
Pacientiem ar hiperplastisku laringītu bieži ir baktēriju, inhalāciju vai pārtikas alerģijas. Tādējādi ar balss kroku tūsku hiperplāziju (Reinkes-Haeka tūska) dominē paaugstināta jutība pret inhalācijas alergēniem (nikotīnu); ar difūzām hiperplastiskā laringīta formām liela nozīme tiek piešķirta baktēriju alerģijām, un pārtikas alerģijas dažos gadījumos var izraisīt hipertrofija starpartenoidālās telpas zonā.
Hiperplastiskā laringīta difūzā formā parasti tiek veikta konservatīva ārstēšana: pretiekaisuma un hormonālo zāļu infūzija balsenē, balsenes gļotādas dzēšana ar sudraba nitrātu. Ierobežotām hiperplastiskā laringīta formām ir indicēta ķirurģiska ārstēšana. Operācijas vēlams veikt, izmantojot tiešo subanestētisko mikrolaringoskopiju. Hiperplastiskais epitēlijs, leikoplakija, pahidermija, polipu izmaiņas ir pakļautas noņemšanai. balsenes gļotāda. Attālinātu veidojumu histoloģiska izmeklēšana atklāj balsenes vēža sākotnējās pazīmes 1 - 3% gadījumu. Ierobežots hiperplastisks laringīts keratozes perēkļu veidā ir pirmsvēža stāvoklis. Tādēļ šiem pacientiem jābūt obligātā ārsta uzraudzībā. Tā kā gandrīz visi no šiem pacientiem ir smēķētāji, šajā posmā ir ļoti svarīgi pārliecināt viņus atmest smēķēšanu, tādējādi, ja iespējams, novēršot hiperplastiskā laringīta pāreju uz balsenes vēzi.
Hronisks atrofisks laringīts var rasties strādājošiem cilvēkiem ķīmiskā ražošana kuriem bija balsenes difterija, atradās pastiprināta starojuma zonā, pacientiem cukura diabēts un nieru mazspēja. Parasti atrofiskais process balsenē pavada to pašu procesu degunā un rīklē.
Pacienti sūdzas par sausumu un sāpēm kaklā, aizsmakumu, klepu ar garozām, kas dažkārt ir asiņu svītras, un dažos gadījumos ir apgrūtināta elpošana, kas saistīta ar daļēju balsenes lūmena slēgšanu ar izžuvušām garoziņām. Laringoskopija atklāj sausu un atšķaidītu balsenes gļotādu, kas pārklāta ar garozām, galvenokārt balss kroku zonā un starpartenoidālajā telpā.
Ārstēšana galvenokārt ir simptomātiska: sārmainas eļļas inhalācijas, balsenes gļotādas eļļošana ar Lugola šķīdumu, infūzija balsenē. augu eļļas, izņemot smiltsērkšķus, vitamīnus A, E, K, B1, dzelzs preparātus, biostimulantus (alveja, ATP, stiklveida), proserīna elektroforēze un diadinamiskās strāvas uz balsenes zonu. Slimību ir grūti ārstēt, bet ir pilnīgi iespējams atvieglot pacientu stāvokli.
Attīstoties hroniskām iekaisuma izmaiņām balsenē, ir konstatēta kuņģa un barības vada satura izdalīšanās rīkles apakšējās daļās. Šajā gadījumā tika konstatētas difūzas katarālas, infiltratīvas iekaisuma izmaiņas balsenes gļotādā, kā arī lokālas trofiskas un hiperplastiskas izmaiņas tās aizmugurējās trešdaļas rajonā. Norādītās organiskās izmaiņas balsenes gļotādā šai pacientu grupai ar sekundāru laringītu veicina imūnrezistences sistēmas pārkāpums, kas konstatēts, pētot vispārējās humorālās un lokālās imunitātes stāvokli.
Šobrīd imūnsistēmas līdzdalība veidošanā hronisks iekaisums balsenes gļotāda ir vispārpieņemta. Ir pierādījumi par augu izcelsmes zāļu "Erakond" efektīvu izmantošanu šo slimību ārstēšanā, kas regulē reparatīvos procesus un kam ir izteikta pretiekaisuma un imūnmodulējoša iedarbība. Zāles lieto infūzijas veidā balsenē.
Balsenes motoriskie traucējumi
Kustību traucējumi balsenes muskuļu sistēmā rodas vai nu formā straujš pieaugums to funkcija vai, gluži pretēji, tās vājināšana un pilnīga apspiešana. Paaugstināta balsenes neiromuskulārā aparāta refleksu uzbudināmība ir biežāk sastopama bērnībā tādu slimību veidā kā spazmofilija, rahīts, garais klepus un citas. Tas izpaužas kā konvulsīvās balss acs slēgšanas lēkmes, kuras var atkārtot daudzas reizes. Laringospazmas var parādīties kā svešķermeņa izraisīts reflekss balsenes kairinājums, kauterizējošu līdzekļu lietošana vai kairinošu gāzu ieelpošana. Citos gadījumos laringospazmas var būt centrālās izcelsmes, piemēram, histērijas, epilepsijas, stingumkrampju gadījumā. Ārstēšanai jābūt vērstai uz pamata slimību. Balsenes parēze un paralīze var būt miopātiska un neirogēna . Miopātiskā parēze Un paralīze rodas iekaisuma izmaiņu rezultātā balsenes iekšējos muskuļos. Šīs parādības var novērot akūtā un hroniskā laringīta, dažu infekcijas slimību (difterija, gripa, vēdertīfs, tuberkuloze) un lielas balss slodzes gadījumā. Miopātiskās paralīzes gadījumā procesā galvenokārt tiek iesaistīti balsenes sašaurinātāji; Laringoskopiskais attēls ir atkarīgs no tā, kurš muskuļi vai muskuļu grupa tiek ietekmēta. Tādējādi uz gripas fona bieži attīstās balss muskuļu parēze, un balss balss kļūst fusiforms. Nepilnīgas balss kroku slēgšanas rezultātā šiem pacientiem balss ir novājināta un tai ir šņākošs raksturs.
Palielināta gaisa patēriņa dēļ ilgstošas un intensīvas sarunas laikā rodas elpas trūkums. Ja ārstēšana netiek uzsākta nekavējoties, balss var palikt aizsmakusi ilgu laiku. Balsenes neirogēnā paralīze var būt centrālā vai perifēra. Un centrālās, savukārt, ir sadalītas organiskajās un funkcionālajās. Organiskā balsenes centrālā paralīze rodas ar smadzeņu bojājumiem (audzējiem, asinsizplūdumiem, siringomieliju, akūts poliomielīts, ērču encefalīts, sifiliss). Šajā gadījumā nav izolētas balsenes paralīzes, tās parasti tiek kombinētas ar IX, XI un XII galvaskausa nervu bojājumiem, ko atklāj neiroloģiskā izmeklēšana. Balsenes stenozes pazīmju gadījumā ir indicēta traheotomija un pamatslimības ārstēšana.
Funkcionāla centrālā paralīze balsenes rodas neiropsihisku traucējumu gadījumā, jo tiek traucēta mijiedarbība starp ierosmes un inhibīcijas procesu smadzeņu garozā. Spilgts piemērs ir histērija. Viena no kustību traucējumu izpausmēm histērijas laikā var būt apgrūtināta elpošana, kas saistīta ar paradoksālu balss kroku aizvēršanos iedvesmas laikā. Parasti šīs izmaiņas rodas jaunām sievietēm ar labilu nervu sistēmu, kuras iepriekš ir cietušas no saaukstēšanās. Parasti tika noteikta diagnoze: bronhu spazmas, laringospazmas, nekontrolēta bronhiālā astma un ārstēšana ar bronhodilatatoriem un hormoniem tika veikta neveiksmīgi. Slimības ilgums var būt no vairākām stundām līdz 10 gadiem vai ilgāk.
Diferenciāldiagnoze starp īstām balsenes stenozēm un elpošanas traucējumiem histērijas laikā, kam nepieciešama diametrāli pretēja pieeja ārstēšanai, dažos gadījumos rada zināmas grūtības. Raksturīgi, ka dienas laikā svešu cilvēku klātbūtnē šiem pacientiem rodas trokšņaina stridora elpošana, bet, kad sarunas laikā pacienti tiek novērsti, elpošana kļūst brīvāka. Raksturīgi, ka miega laikā pacienti elpo pilnīgi mierīgi. Laringoskopijas laikā periodi, kad balss krokas iedvesmas laikā atrodas gandrīz viduslīnijā (klīrenss 1-2 mm, ja norma ir 14-16 mm), mijas ar balss kroku novirzi pilnā apjomā, kas nekad nenotiek ar orgānu organiskām stenozēm. balsene. Pārbaudot ārējās elpošanas funkciju, neskatoties uz šķietamo apgrūtinātu elpošanu, pacientiem tiek konstatēta histērijai tik raksturīgā hiperventilācija.
Sasteigta diagnoze, kad tiek ņemti vērā tūlītēji simptomi, neņemot vērā tās dinamiku, var novest pie nepamatota lēmuma veikt traheotomiju. Ar šāda veida stenozi traheotomija nav ieteicama. Turklāt tas var tikai saasināt histērijas izpausmi. Nākotnē dekanulācija, ņemot vērā psihogēns cēlonis slimība būs ļoti smaga. Šie pacienti nekad nemirs no nosmakšanas, un viņu ārstēšana jāveic tikai psihoneiroloģiskajā slimnīcā (hipnoze, narkohipnoze utt.).
Perifēra paralīze
rodas balsenes nervu, galvenokārt balsenes apakšējo nervu bojājumu vai recidivējošu. Atgriešanās caurbraukšanas īpatnību dēļ balsenes nervs krūškurvja dobumā un uz kakla, ja tiek ietekmēti dažādi orgāni, ir iespējami tā vadītspējas traucējumi. Tā kā kreisais recidivējošais balsenes nervs nonāk krūškurvja dobumā, daudzi patoloģiski procesi šajā zonā var izraisīt tā saspiešanu (aortas arkas aneirisma, paplašināta kardiomiopātija, kreisās plaušu virsotnes vēzis, videnes audzēji un cistas, tuberkulozes infiltrāti , palielināti limfmezgli utt.). Arī dažādi procesi kakla rajonā var izraisīt nerva saspiešanu vai ievainojumu (barības vada, trahejas, vairogdziedzera vēzis, kakla traumas, subklāvijas artērijas aneirisma, vairogdziedzera operācijas). Ja pacientam ir ierobežota balsenes kreisās puses kustība, vispirms jāveic plaušu un videnes tomogrāfija, un pēc tam Rentgena izmeklēšana barības vads un traheja, vairogdziedzera ultraskaņa. Ar vienpusēju balsenes paralīzi pacienti sūdzas par smagu aizsmakumu, dažreiz afoniju, elpas trūkumu runājot un grūtībām izklepot krēpu. Laringoskopijas laikā balss kroka parasti ieņem starpstāvokli, fonācijas laikā starp balss krokām paliek aptuveni 2 - 3 mm atstarpe. Sakarā ar to tiek novēroti izteikti balss traucējumi. Ārstēšana ir vērsta vai nu uz paralizētās balss krokas tuvināšanu viduslīnijai (teflona ievadīšana balss krokā, balss krokas sašūšana viduslīnijā, balsenes savelkošo muskuļu reinervācija), vai arī veselīgas balss krokas kompensējoša kustība ārpus balss krokas. viduslīnija fonācijas laikā, lai noslēgtu ar paralizētu balss kroku (balss un elpošanas vingrinājumi, akupunktūra, stimulējošas fizioterapeitiskās procedūras). Ja pēc vairogdziedzera operācijas radās vienpusēja balsenes paralīze, kas parasti ir mezglainā goitera noņemšanas rezultātā, un balss pazuda uzreiz pēc operācijas, ārstēšanu ar mērķi atjaunot balss funkciju var sākt 1-2 nedēļu laikā. Izmantojot refleksoloģiju kombinācijā ar piespiedu balss vingrinājumiem, parasti 2 nedēļu laikā spējām panākt ievērojamu balss funkciju uzlabošanos, un pēc izrakstīšanas pacienti varēja sākt strādāt. Gadījumos, kad ārstēšanas sākums tika aizkavēts 3-6 mēnešus vai ilgāk, bieži attīstījās paralizētās balss krokas atrofija. Šajos gadījumos balss atjaunošanas prognoze ir nelabvēlīga. Ar divpusēju balsenes paralīzi, kas parasti tiek novērota ar kakla traumām un vairogdziedzera operācijām, pacienti sūdzas par smagām apgrūtinātu elpošanu ar praktiski nemainīgu balsi. Bieži vien ir doma, ka, ja balss netiek mainīta, tad slimība nav saistīta ar balseni. Un šiem pacientiem apgrūtināta elpošana bieži ir saistīta ar sirds vai plaušu slimībām un tiek veikta nepietiekama ārstēšana, tāpēc steidzamu iemeslu dēļ ir jāveic traheotomija. Šo pacientu ārstēšana ir tikai ķirurģiska un sastāv no dažādām plastiskajām operācijām, kuru mērķis ir fiksēta balss kaula lūmena paplašināšanās. Pēc šīm operācijām balss pasliktinās, bet kļūst iespējams atbrīvoties no pastāvīgas traheotomijas caurules nēsāšanas.
Balsenes neoplazmas
Starp balsenes slimībām nozīmīga vieta aizņem labdabīgi audzēji. Biežāk tās tiek diagnosticētas balss runas profesiju cilvēkiem, kuri parasti ātri pamana pat nelielas balss izmaiņas un vēršas pie laringologa. Balsenes labdabīgi jaunveidojumi bieži attīstās uz hroniska laringīta fona. Tie ietver fibromas, angiomas, angiofibromas, cistas, papilomas. Visi šie audzēji, izņemot papilomu, aug lēni, dažkārt vairākus gadus, un tiem raksturīga gluda virsma, kātiņa klātbūtne un infiltrējošas augšanas un metastāžu trūkums. Pacientu ar labdabīgiem audzējiem subjektīvās sajūtas ir atšķirīgas. Traucējumu raksturu un pakāpi nosaka audzēja atrašanās vieta, izmērs un mobilitātes pakāpe. Balss traucējumi bieži pasliktinās, kad balsenē rodas iekaisums. Ja audzējam ir plaša Aizsmakuma pamats ir pastāvīgs. Ja audzējs ir pedunculated un nolaižas subglottic telpā, tad balss krokas cieši noslēdzas un aizsmakums nenotiek. Gadījumos, kad audzējs ir saspiests starp balss krokām, runājot, pēkšņi tiek pārtraukta balss. Elpošanas grūtības rodas reti, tikai ar strauji augošām balsenes papilomām. Diagnoze tiek veikta, pamatojoties uz laringoskopijas datiem. Labdabīgu balsenes audzēju ārstēšana ir ķirurģiska. Pēc tam visiem pacientiem, īpaši cilvēkiem ar balss runas profesiju, jāveic fonopēdiskā terapija.
No ļaundabīgi audzēji
Visbiežāk sastopamais vēzis ir balsenes. Riska faktori ir smēķēšana, pārmērīga alkohola lietošana, balss pārslodze, darba bīstamība (putekļi, sodrēji, anilīna krāsvielas, radioaktīvās vielas). Pirmsvēža stāvokļi ietver visu veidu diskeratozes (hiperplāziju, leikoplakiju, keratozi, pahidermiju), deģeneratīvus proliferācijas procesus (kontaktu čūlas un granulomas) un visus labdabīgos audzējus. Pamatojoties uz atrašanās vietu, izšķir balsenes augšējās (vestibila), vidējās (balss krokas) un apakšējās (subglotiskās) daļas vēzi. Biežāk vēža audzējs skar augšējo daļu, retāk vidējo, vēl retāk apakšējo daļu. Ar balsenes vestibila vēzi agrākais simptoms ir sāpīga vai klusa disfāgija. Tā kā balss ar šo vēža lokalizāciju nemainās, tas nav nekas neparasts diagnostikas kļūdas(tie ārstē faringītu, tonsilītu, rīkles neirozes, bet bez efekta). Tāpēc ar šādām sūdzībām balsenes pārbaudei jābūt obligātai. Kad balss kroku skārusi vēža audzējs, galvenā sūdzība ir aizsmakums, kam vajadzētu piespiest pacientu vērsties pie ārsta. Bet pastāv viedoklis, ka smēķētāja aizsmakusi balss ir normāls stāvoklis, un pacienti par to nesteidzas konsultēties ar ārstu.
Ar subglotiskā reģiona vēzi galvenā sūdzība ir apgrūtināta elpošana, un tas, kā likums, izpaužas jau slimības 2. - 3. stadijā.
Lai diagnosticētu balsenes vēzi, tiek izmantota laringoskopija, mikrolaringoskopija, fibrolaringoskopija, stroboskopija un balsenes tomogrāfija. Balsenes vēža ārstēšana ir kombinēta: operācija un starojums. Gadījumos, kad audzējs ir ieaudzis apkārtējos audos, tiek veikta traheotomija un ķīmijterapija.
Funkcionālā disfonija
Pēdējos gados strauji pieaudzis cilvēku skaits ar funkcionālām balsenes slimībām, kas, pēc daudzu pētnieku domām, ir saistīts ar nervu sistēmas un cilvēka psihes slodzes palielināšanos. Balsenes slimības, kas apgrūtina runas komunikāciju, samazina veiktspēju un rada profesionālās nepiemērotības draudus. Specializēta šo slimību aprūpe palīdz atjaunot balss funkciju un atgriezties pie cilvēkiem darba aktivitāte. Balss skaļuma samazināšanās, aizsmakuma parādīšanās vai balss neesamība parasti tiek uzskatīta par balsenes slimības pazīmi. Tomēr netiešā laringoskopija dažiem pacientiem ar izmainītu balsi neatklāj organiskas izmaiņas balsenē. Šādi traucējumi tiek uzskatīti par funkcionāliem. Disfonijas iedala hipotoniskā, hipertoniskā un spastiskā. Funkcionālās afonijas iedala parētiskajās un spastiskajās, un fonastēnijas iedala akūtās un hroniskās. Balss un runas veidošanās notiek, pateicoties koordinētai elpošanas, balss un artikulācijas aparātu darbībai, kuru mijiedarbību nodrošina un kontrolē smadzeņu garoza. Funkcionālā disfonija rodas, ja šī koordinācija tiek traucēta jebkurā apgabalā un izpaužas ar dažādiem subjektīviem simptomiem, kurus iedala divās galvenajās grupās: vispārējie neiroloģiskie un lokālie traucējumi. Vispārējie neiroloģiskie simptomi ietver pacienta īpatnējo uzvedību: nemierīgi un drūmi pārdzīvojumi, nomākts stāvoklis, bailes no nelabvēlīga ārstēšanas rezultāta, paaugstināta uzbudināmība, garastāvokļa nestabilitāte, īss raksturs, dažreiz apātija, miega traucējumi. Vietējām izpausmēm raksturīgas izmaiņas balsī, maņu un sekrēcijas traucējumi. Funkcionālus balss traucējumus novēro dažādu somatisku un infekcijas slimību novājinātiem cilvēkiem, kuri slimo ar hroniskām augšējo elpceļu slimībām, kā arī lieto nepareizas fonācijas un elpošanas tehnikas. Apsvērsim atsevišķas formas funkcionālie balss traucējumi.
Hipotoniskā disfonija- samazināšana muskuļu tonuss balss krokas. Galvenie šīs slimības cēloņi ir balss stress ARVI laikā vai pēc tā, tonsilīts, bronhīts, traheīts; veģetatīvā-asinsvadu distonija, hormonālās disfunkcijas, stresa situācijas. Pacienti sūdzas par ātru balss nogurumu, aizsmakumu un samazinātu balss stiprumu. Balsenes un trahejas gļotāda ir bez iekaisuma izmaiņām, balss krokas ir kustīgas, to tonuss ir pazemināts, fonācijas laikā ir nenoslēgšanās apmēram 1 mm. Laringostroboskopija atklāj gausas, novājinātas balss kroku vibrācijas. Maksimālais laiks fonēšana ir saīsināta. Parasti ārstēšana ietver zāļu lietošanu, kuru mērķis ir palielināt balss kroku muskuļu tonusu: eleutherococcus, aralia, žeņšeņa saknes tinktūras; antiholīna esterāzes zāles - prozerīns, galantomīns; proserīna elektroforēze un sinusoidālās modulētās strāvas uz balsenes zonu, akupunktūra. Nepieciešama pareiza elpošana, runa un balss fonopēdija.
Hipertoniskā disfonija- paaugstināts balss muskuļu tonuss. Tas attīstās ar piespiedu, enerģisku runas un dziedāšanas manieri, īpaši trokšņainā vidē. Pastāv pastāvīga vēdera muskuļu pārslodze, diafragmas saraustīta kustība, sejas un kakla muskuļu sasprindzinājums, ko pavada kakla vēnu pietūkums. Galvenās pacientu sūdzības: aizsmakums, sāpes balsenē, rīklē un kaklā, pastāvīga vēlme atklepot gļotas un flegma, ātrs balss nogurums, periodiskas laringospazmas. Pacienta balss ir asa, spalga, ar metālisku nokrāsu un izklausās saspringti. Ievērības cienīgs ir balss kroku ciešais aizvērums fonācijas laikā. Parasti tiek izmantoti šādi ārstēšanas veidi: intranazālās novokaīna blokādes, elektroforēze ar aminofilīnu balsenes zonā, zemas frekvences magnētiskais lauks paravertebrālajā zonā. Ārstējot šos pacientus, veiksmīgi izmantojām intradermālās novokaīna blokādes Zakharyin-Ged zonā balsenes rajonā. Pamazām savienots elpošanas vingrinājumi un fonpēdiskie vingrinājumi.
Spastiska disfonija- neirodinamiski fonācijas traucējumi, kas izpaužas kā pārmērīgi intensīva balsenes iekšējo un ārējo muskuļu darbība un koordinācijas traucējumi, kā arī elpošanas muskuļi. Spazmas disfonijas rašanās visbiežāk saistīta ar psihisku traumu un stresa pārslodzi, taču atsevišķos gadījumos tā var rasties cilvēkiem, kuri iepriekš ir pārcietuši akūtu infekcijas slimību, piemēram, gripu. Spastiskas disfonijas slimnieku balss ir vienmuļa, zema, ar dažādiem pieskaņām, fonācija ir saspringta un saspiesta, bieži vien kopā ar grimasēm, kakla un sejas muskuļu sasprindzinājumu. Daudzi pacienti dod priekšroku runāt čukstus. Dziedāšanas, raudāšanas, smiešanās un pēc alkoholisko dzērienu lietošanas laikā balss kļūst normāla. Pacientu ar spazmatisku disfoniju ārstēšana rada ievērojamas grūtības. Vadošo lomu ārstēšanā spēlē neiropsihiatra receptes, kas apvienotas ar stingru balss režīmu. Fizioterapeitiskās procedūras ietver aminofilīna elektroforēzi balsenes zonā. Akupunktūras izmantošana var būt efektīva. Liela nozīme ir fizioloģiskās fonācijas elpošanas attīstībai un jauna balss veidošanās mehānisma veidošanai. Ja neefektīvs konservatīva ārstēšana smagos gadījumos viņi ķeras pie recidivējošā balsenes nerva nogriešanas vai sasmalcināšanas vienā pusē. Funkcionālajā afonijā balss traucējumu pamatā ir histēriski traucējumi. Slimība rodas pēkšņi cilvēkiem ar labilu nervu sistēmu stresa situāciju ietekmē. Pacienti sūdzas par “kamolu” sajūtu kaklā, “pielipušos” gļotas, bet galvenais ir afonija. Viņi cenšas uzsvērt savas slimības smagumu un pauž neticību iespējai atgūt un atjaunot savu balsi. Histēriskiem subjektiem bieži rodas afonijas recidīvi. Funkcionālā afonija var attīstīties arī personām, kuras pārcietušas akūtu balsenes iekaisuma slimību vai hroniska laringīta paasinājumu. Laikā, kad viņi sazinās čukstus, notiek nepareizs balss veidošanās mehānisms. Funkcionālo afoniju raksturo skanīgas balss trūkums, savukārt skaļš klepus un smiekli ir skanīgi. Laringoskopiskais attēls var būt mainīgs. Daži ārsti uzskata, ka, ja cilvēkam ir pazudusi balss, tad labākā ārstēšana- klusums. Iekaisīgu izmaiņu gadījumā balsenē tas ir pamatoti, bet īsu laiku, un funkcionālās afonijas ārstēšana jāsāk pēc iespējas agrāk. Saskaņā ar mūsu datiem visefektīvākā funkcionālās afonijas ārstēšanas metode ir akupunktūra, pateicoties kurai parasti ir iespējams atjaunot balsi 1 līdz 3 seansos, bez papildu zāļu ārstēšanas. Balsenes organisko slimību ārstēšanā izmantotās metodes nav piemērotas pacientu ar balsenes funkcionālām slimībām ārstēšanai. Un šīs pacientu grupas ārstēšanu, kā likums, veic speciāli apmācīti otolaringologi-foniatri. Ausu, deguna un rīkles klīnikā, kas nosaukta M.M. VIŅI. Sečenovs ar balsenes funkcionālo slimību pacientu ārstēšanas problēmu nodarbojas jau kopš 1985. gada. Līdztekus dažādu ārstēšanas metožu izmantošanai akupunktūra ir izrādījusies ļoti efektīva, ārstējot pacientus ar šo patoloģiju. Metodes vienkāršība, rentabilitāte, toksisku un negatīvu neesamība blakus efekti uz ķermeņa, izmantošanas iespēja gan stacionārā, gan ambulatorā veidā dod iespēju ieteikt šo balsenes funkcionālo slimību ārstēšanas metodi, kas ļauj ātri atbrīvot pacientu no ilgstošām ciešanām, kas saistītas ar prombūtni vai smagām. balss traucējumi. Turklāt refleksoloģija palīdz normalizēt nervu sistēmas darbību, un elpošanas un balss vingrinājumi palīdz stiprināt balsenes neiromuskulāro aparātu, novērš fonācijas elpošanas defektus un noved pie atsevišķu balss aparāta daļu darbības koordinācijas. Akupunktūras efektivitāti dažādu, īpaši funkcionālu slimību ārstēšanā ir pierādījusi gadsimtiem ilga prakse. Pašlaik daudzi ārsti ir izgājuši īpašu apmācību un pārvalda refleksoloģijas metodes. Tie galvenokārt ir terapeiti un neirologi. Ir tikai daži speciālisti otolaringologi. Mūsuprāt, akupunktūra LOR pacientiem būtu jāveic otolaringologam, kurš labi pārzina savu specialitāti. Tikai šajā gadījumā viņš var adekvāti izlemt, vai ir indicēta tikai akupunktūra, vai arī tā ir jāapvieno ar tradicionālajām ārstēšanas metodēm, un pacienta dinamiskā novērošana palīdzēs koriģēt ārstēšanu.
Mūsu balss ir atkarīga no dažādiem orgāniem. Galu galā, pat lai radītu visvienkāršāko skaņu, ir jāiesaista balss saites, lūpas, mēle, zobi, mīkstās aukslējas, rīkle, balsene, deguns - un tas nav viss saraksts. Un, ja vismaz vienas no šīm ķermeņa daļām ir darbības traucējumi, to var atpazīt pēc balss. Tās tīrība, apjoms un skaidrība bieži palīdz noteikt traucējumus.
Apskatīsim dažus balss slimību simptomus.
Slimību simptomi ar balsi
Sāc runāt un šķiet, ka balss čīkst kā neietaukoti rati? Protams, dziļa balss vīriešiem - un arī sievietēm - izklausās ļoti seksīgi (domājiet par Marlēnu Dītrihu). Taču vairumam no mums grabošā un čīkstošā balss šķiet ārkārtīgi nepatīkama un kaitinoša... gan tās īpašniekam, gan klausītājiem.
Apmēram 7,5 miljoni amerikāņu piedzīvo disfoniju. Šīs izmaiņas var būt saistītas ar dabisku novecošanās procesu, un tās nedrīkst radīt nekādus draudus veselībai.
Ar vecumu plaušu audi zaudē elastību, elpošanas un citi muskuļi vājinās un zaudē tonusu, īpaši hormonālo izmaiņu dēļ. Daudzu vīriešu balsis kļūst augstākas, novecojot, jo palielinās estrogēna līmenis, savukārt vecākām sievietēm, samazinoties estrogēna daudzumam organismā, viņu balsis kļūst zemākas. Taču visas šīs un citas balss izmaiņas var daudz pastāstīt par to, kas notiek mūsu ķermenī.
Reti sastopams aizsmakums – laringīts – ir nekaitīga parādība, kas parasti saistīta ar saaukstēšanos, alerģijām vai nazofarneksa pietūkumu. Bet šis stāvoklis var būt arī nopietnāku elpceļu infekciju vai balss saišu nostiepuma simptoms. Lai arī laringīta parādīšanās pamatā ir kliedziens un čīkstēšana, tomēr, lai kļūtu aizsmakusi, čīkstēt nemaz nevajag. Bieža klepus un čukstēšana arī izraisa līdzīgas balss izmaiņas. Un, ja jūs dzīvojat kopā ar vājdzirdīgu cilvēku, jūs varat kļūt aizsmacis no pastāvīgām sarunām paaugstinātā tonī.
Dažreiz aizsmakums vienkārši nozīmē, ka jūs kļūstat vecāks. Ja aizsmakums nepāriet divu līdz divarpus nedēļu laikā, jums šī parādība ir jāuztver nopietni. Tas var būt simptoms vienam no diviem refluksa veidiem: gastroezofageālajam vai refluksa laringītam. Gastroezofageālā refluksa gadījumā kuņģis izmet kuņģa sulu barības vadā, un ar atviļņa laringītu kuņģa sula paceļas uz rīkli.
Rīta aizsmakums, īpaši, ja to pavada grēmas un reibonis, var būt abu refluksa veidu simptoms. Citi simptomi ir rūgta garša mutē, dedzinoša sajūta vai sajūta, it kā kaut kas būtu iestrēdzis kaklā. Ja reflukss netiek ārstēts, sekas, kas izpaužas kā rīkles, deguna un ausu infekcijas, Bareta barības vada čūla, kas ir pilna ar barības vada vēzi, neliks jums gaidīt.
Dziļa, aizsmakusi balss, īpaši sievietēm, parasti ir daudzu gadu smēķēšanas simptoms, un, runājot pa telefonu ar šādu dāmu, viņu var sajaukt ar kungu. Gan vīriešiem, gan sievietēm smēķēšana izraisa balss saišu sabiezēšanu, līdz ar to arī "smēķētāja balsi". Šis simptoms bieži rodas ar Reinkes tūsku, balss saišu pietūkumu, kas nesmēķētājiem ir reti sastopams. Diemžēl vīriešiem šis simptoms tiek atpazīts reti, jo viņiem mēdz būt dziļas balsis. Lai gan Reinkes tūska ir nepārprotams simptoms, ka smēķēšana jau ir nodarījusi nopietnu kaitējumu cilvēka veselībai. Hronisks aizsmakums var būt arī ilgstošas alkohola lietošanas pazīme.
Savas valdīšanas laikā bijušais ASV prezidents Bils Klintons bieži zaudēja balsi, un tas notiek ar viņu līdz pat šai dienai. Šīs slimības cēloņi tiek saukti par daudziem: no alerģijām līdz astmai un balss saišu pārspriegumam. Kliedziens ir kaitīgs balsij, bet labs sirdij. Aizsmakums ir izteikts balss saišu vēža simptoms, un smēķēšana ir tās galvenais provocējošais faktors. Smēķētājiem vajadzētu ne tikai pēc iespējas ātrāk atteikties no šī kaitīgā ieraduma, bet arī periodiski veikt medicīniskās pārbaudes, lai laikus atpazītu pirmsvēža stāvokli vai vēzi.
Ja dzīvojat industriālā pilsētā, par to var liecināt aizsmakusi balss vidi pārāk daudz kairinātāju un toksīnu.
Aizsmakums attīstās arī kā alerģiska reakcija pret noteiktiem medikamentiem – asins šķidrinātājiem, asins šķidrinātājiem, asinsspiediens, antihistamīni, steroīdi, astmas zāles, antidepresanti, diurētiskie līdzekļi un lielas C vitamīna devas.
- Nav nepieciešams bieži iztīrīt kaklu;
- Nekliedziet un nerunājiet čukstus, ja vien tas nav absolūti nepieciešams;
- Izvairieties no dzērieniem, kas satur kofeīnu, alkoholu un piena produktus;
- Dzert daudz ūdens.
Balss aizsmakums var parādīties ar dzelzs deficīta anēmiju, kā arī ar nopietniem autoimūniem traucējumiem, tostarp myasthenia gravis, reimatoīdais artrīts, Sjogrena sindroms un sarkoidoze (labdabīga limfogranulomatoze). Rīta aizsmakums - bieži sastopama parādība ar hipotireozi. Hronisks aizsmakums var būt tādas slimības simptoms kā labdabīgs vai ļaundabīgs balss saišu, rīkles, mutes vai kakla audzējs. Lai gan visi šie bojājumi ir biežāk sastopami smēķētājiem, tie var rasties arī nesmēķētājiem.

Ja jūsu balss dažreiz aizsmakusi, kļūst grūti elpot - jūs nevarat "elpot", klepojat, parādās elpas trūkums - jūs varat izlemt, ka jums ir astma. Bet visi šie simptomi, visticamāk, norāda, ka jums ir balss saišu disfunkcija.
Ārsti bieži jauc šo balss traucējumu ar astmu, it īpaši, ja pacientu ieved ātrā palīdzība ar astmai līdzīgiem simptomiem, zilu seju un sasprindzinājuma sajūtu krūtīs. Nosaukums izsaka visu – disfunkcija ir tāda, ka balss saites nevar pareizi atvērties un aizvērties, lai runas laikā nodrošinātu normālu gaisa plūsmu. Šo uzbrukumu var izraisīt deguna problēmas vai reflukss, vai arī tā var būt reakcija uz ļoti piesārņotu gaisu.
Ķīnā ir plaši izplatīts mīts, ka, ja grūtniece ēd vistu vai trusi, viņas mazulim būs aizsmakusi balss.
Kādas slimības simptoms ir biežs klepus?
Vai jūs pastāvīgi vēlaties iztīrīt kaklu? Šis sliktais ieradums var attīstīties pēc ilgstoša klepus vai laringīta. Turklāt vēlme “iztīrīt rīkli” bieži rodas cilvēkam, kurš piedzīvo trauksmi, ar nervu tikumu vai kustību traucējumiem. Tāpat kā aizsmakuma gadījumā, šis simptoms var nozīmēt, ka Jums ir hronisks nazofarneksa pietūkums vai reflukss.
Dažkārt pastāvīga vēlme klepot rodas, kad kakls ir sauss (tā organisms reizēm reaģē uz medikamentiem, kas izraisa aizsmakumu), kā arī pēc staru terapijas. Bet pats galvenais, šim simptomam vajadzētu radīt bažas, jo tas ir raksturīgs kakla vēzim. Balss saites vibrē ar ātrumu no 8C līdz 400 reizēm sekundē.
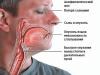
Vairogdziedzera slimības var izraisīt sāpes kakla mugurkauls un nosmakšana. Vairogdziedzera funkcionālā aktivitāte ir atkarīga no joda klātbūtnes organismā. Ja šīs sastāvdaļas pietrūks, to varēsi aptaustīt pats. Ar patoloģiskām izmaiņām vairogdziedzerī var justies kā kaut kas aizrīšanās, kakls ir pievilkts.
Kāpēc ir spiediena sajūta kaklā?
Plkst patoloģiskie procesi Sāk palielināties vairogdziedzera izmērs, kaklā parādās spiediens, jūtat pastāvīgu diskomfortu. Bieži vien tas var būt:
- vairogdziedzera iekaisums (tiroidīts);
- pārmērīga hormonu ražošana (hipertireoze);
- vairogdziedzera vēzis.
Ir daudz tiroidīta pazīmju. Tas viss ir atkarīgs no slimības formas. Tiroidīts rodas:
- akūts strutojošs;
- akūts nav strutojošs;
- subakūts;
- hroniska šķiedraina;
- hroniska autoimūna.
Slimības, kas izraisa diskomfortu
Akūts strutains tireoidīts attīstās akūtas vai hroniskas infekcijas slimības laikā. Tas varētu būt iekaisis kakls, pneimonija utt. Sāpes sākas kakla rajonā priekšā, kas nedaudz izstaro uz pakauša pusi un žokli. Pieaug Limfmezgli un sāpes palielinās rīšanas un galvas kustību laikā. Ķermeņa temperatūra sāk paaugstināties.
Subakūts tiroidīts var parādīties pēc vīrusu slimībām, piemēram, parotīta, akūtām elpceļu vīrusu infekcijām un koksakijām. Visbiežāk šāda veida tireoidīta nēsātājas ir sievietes, kas vecākas par 30 gadiem. Parādās arī sāpes kaklā un ausīs, migrēna, paaugstinās ķermeņa temperatūra un pazeminās pacienta aktivitāte, novēro svīšanu un svara zudumu. Ja slimība ilgst ilgu laiku, parādās miegainība, sejas pietūkums, sausa āda, letarģisks stāvoklis.
Hronisks šķiedru tireoidīts galvenokārt skar cilvēkus, kuriem ir bijusi Greivsa slimība vai endēmisks goiter. Pacienta vairogdziedzeris palielinās un sabiezē, un tā funkcijas tiek traucētas.
Ar autoimūnu hronisku tireoidītu pirmajos gados nav simptomu. Visbiežāk šī slimība rodas sievietēm, kas vecākas par 40 gadiem. Ar palielinātu vairogdziedzeri sākas kakla saspiešana, un asinīs samazinās nepieciešamie hormoni.
Ar hipertireozi visi procesi organismā tiek paātrināti sakarā ar hormonu pārsātinājumu asinīs. Tas izraisa biežas garastāvokļa izmaiņas, pārmērīgu uzbudināmību, roku trīci un miega traucējumus.
Sirds mazspēja parādās, jo ir liela atšķirība starp augšējo un zemāks spiediens. Redze sāk dubultoties, plakstiņi uzbriest. Acis var kļūt ūdeņainas un var būt durstoša sajūta. Cilvēks var zaudēt redzi.
Gremošanas process ir traucēts, apetīte var vai nu palielināties, vai samazināties. Muskuļi sāk ātri nogurt. Vīriešiem var rasties neauglība, un sievietēm var rasties menstruālā cikla traucējumi. Pacients sāk izjust elpas trūkumu, un plaušu kapacitātes samazināšanās dēļ vielmaiņa paātrinās.
Neatkarīgi no tā, cik daudz pacients ēd, svars strauji samazināsies. Parādās pastāvīgas slāpes un, kā sekas, poliurija (bieža urinēšana). Šādas slimības laikā āda, nagi, mati ātri nolietojas, un cilvēks sāk agri nosirmot.
Gados vecākiem cilvēkiem šādas slimības simptomi var nebūt atklāti, jo lielākā daļa no tiem ir raksturīgi.
Vairogdziedzera onkoloģiskās slimības
Vairogdziedzera vēzis ir ļaundabīgs audzējs, kas ietekmē vissvarīgāko orgānu Endokrīnā sistēma persona. Šī patoloģija bieži sastopama meitenēm. Audzējs var parādīties jebkurā vecumā. Visbiežāk šī slimība rodas cilvēkiem, kuri cieš no joda deficīta. Tas var parādīties pēc dažiem gadiem.
Audzējs var rasties no starojuma iedarbības. Iemesls var būt radioaktīvais lietus, kas sākās pēc testa atomieroči. Ar bieži Rentgena apstarošana Audzēji var attīstīties galvas un kakla rajonā.
Vecumdienās cilvēkiem rodas gēnu darbības traucējumi, kā rezultātā parādās audzējs. Iemesls var būt kaitīgs darbs darbnīcās, kas saistīts ar metālu, vai slikta iedzimtība. Bet vienkāršākais veids, kā iegūt vairogdziedzera vēzi, ir tabaka un alkohols.
Tipiski audzēji pēc hroniskas slimības. Tā var būt:
- krūts audzēji;
- taisnās zarnas slimības un resnās zarnas vēzis;
- multinodulārs goiter;
- sieviešu dzimumorgānu slimības;
- endokrīnās neoplāzijas.
Kad pacientam attīstās audzējs, mezgls vienā kakla pusē var palielināties. Sākumā šis mezgls nejūt sāpes. Laika gaitā tas sāk augt un sabiezēt, un limfmezgls palielinās.
Vairogdziedzera vēža vēlīnās stadijās sākas sāpes kakla rajonā, kas daļēji tiek pārnestas uz ausi, jūtams spiediens vairogdziedzerī, nosmakšanas sajūta un kamols kaklā, balss kļūst aizsmakusi, pacients to konstatē. grūti elpot, un vēnas uzbriest. Šādas pazīmes liecina, ka audzējs ir sācis saspiest visus apkārtējos orgānus.
Ir vairāki vēža veidi:
- papilārs;
- medulārais;
- folikulārs;
- anaplastisks.
Papilārā vēža laikā audzēji sāk parādīties no daudzām projekcijām, kas atgādina papillas. Viņi labi reaģē uz ārstēšanu un tiek uzskatīti par labdabīgiem
Medulārais vēzis tiek atklāts diezgan reti. Tas var izaugt muskuļos un trahejā. Būtībā slimība tiek pārnesta caur gēniem. Joda terapija nepalīdz ārstēt audzēju. Tikai operācija palīdzēs atbrīvoties no tā. Operatīvā metode Tiek noņemts ne tikai vairogdziedzeris, bet arī limfmezgli.
Folikulārais vēzis biežāk parādās gados vecākām sievietēm. Vēža šūnas izplatās plaušās un kaulos slimā vairogdziedzera rajonā. Audzēju var izārstēt, izmantojot joda apstrādi.
Anaplastiskais vēzis tiek uzskatīts par retāko slimības formu. Vēža šūnas ļoti ātri izplatās visā ķermenī. Šis audzēja veids ir praktiski neārstējams.
Jebkura no šīm vairogdziedzera slimībām var izraisīt nosmakšanu. Lai noskaidrotu cēloni, jums jākonsultējas ar ārstu. Viņš pārbaudīs jūsu kaklu, izrakstīs visu nepieciešamo diagnostiku, medikamentus slimības ārstēšanai vai nosūtīs uz operāciju. Jums nevajadzētu pašārstēties vai aizkavēt to. Tas pasliktinās jūsu stāvokli, un ārstēšana būs vēl ilgāka un grūtāka.
Diēta vairogdziedzera slimībām: veselīga pārtika
Visbiežāk sastopamās slimības
Vairogdziedzeris ir endokrīnais dziedzeris, kas atbild par vielmaiņas procesiem, audu un orgānu augšanu un attīstību, kā arī citām svarīgām organisma funkcijām. Šī orgāna darbs ir tieši saistīts ar tādiem hormoniem kā trijodtironīns, tiroksīns un kalcitonīns. Nepietiekama un pārmērīga vairogdziedzera darbība ir vienlīdz bīstama un izraisa nopietnas komplikācijas.
Viens no galvenajiem vairogdziedzera slimību cēloņiem ir nepietiekams joda daudzums pārtikā un ūdenī. Papildus joda deficītam hronisks stress un ģenētiski traucējumi var izraisīt vairogdziedzera patoloģijas ( iedzimts faktors), vairākas hroniskas un infekcijas slimības, noteiktu medikamentu lietošana, nelabvēlīgi vides apstākļi, tostarp radiācija.
Šie iemesli noved pie tā, ka vairogdziedzera funkcija samazinās (rodas hipotireoze) vai palielinās (hipertireoze), vai notiek izmaiņas orgāna struktūrā (veidojas goiter, mezgli vairogdziedzerī, hiperplāzija). Visām šīm slimībām ir raksturīgi šādi simptomi:
- pastāvīgs fizisks vājums;
- ātra noguruma spēja;
- aizkaitināmība.
Konkrētas izpausmes tiek novērotas atkarībā no tā, vai vairogdziedzera funkcija ir palielināta vai samazināta. Piemēram, ja vielmaiņa paātrinās ar hipertireozi, pacients var pamanīt:
- pēkšņs svara zudums;
- ātrs pulss;
- ekstremitāšu trīce;
- pastiprināta svīšana;
- bezmiegs.
Tirotoksikoze rodas sakarā ar krasu vairogdziedzera aktivitātes palielināšanos, ķermeņa intoksikācija notiek pastiprinātas hormonu ražošanas dēļ. Raksturīga šīs slimības izpausme ir tā sauktās izspiedušās acis, kā arī goitera un fotofobijas attīstība.
Hipotireoze izraisa smagu svara pieaugumu, audu pietūkumu, paaugstinātu asinsspiedienu, sausu ādu un matus, kā arī bradikardiju.
Vairogdziedzera goiterim var būt mezglains veidojums (mezglains goiter) vai tas var veidoties orgānu audu pārmērīgas proliferācijas dēļ - tad to sauc par difūzu. Gan mezglu, gan aizaugušu audu klātbūtne liecina par jauktu goitera veidu. Tā kā šāds veidojums saspiež blakus esošos orgānus un audus, par šo slimību var aizdomas, pamatojoties uz šādām pazīmēm:
- aizsmakusi balss;
- svešķermeņa sajūta, kamols kaklā, spiediens kaklā;
- aizdusa;
- apgrūtināta rīšana.
Jo lielāks ir goites izmērs, jo izteiktāki būs simptomi. Progresējoša slimība var izraisīt sāpes, kas liecina par iekaisuma procesu attīstību un iespējamu iekšēju asiņošanu. Par iekaisumu liecina palielināti kakla limfmezgli.

Dzemdes kakla limfmezglu augšana var liecināt par ļaundabīga vairogdziedzera audzēja klātbūtni ar metastāzēm. Vairogdziedzera autoimūnas slimības izraisa antivielu un leikocītu veidošanos, kas, darbojoties kopā, stimulē tā darbību vai izjauc audu integritāti. Starp šādām slimībām visizplatītākie (apmēram 1% vairogdziedzera slimību) ir autoimūns tiroidīts un difūzs toksisks goiters.
Ar autoimūnu tiroidītu pacientiem rodas šādi simptomi:
- parādās bradikardija;
- mainās balss tembrs, tā kļūst zema un aizsmakusi;
- runa kļūst neskaidra un pazūd skaidrība;
- sejas vaibsti kļūst rupjāki;
- elpas trūkums parādās pat pēc nelielas fiziskās aktivitātes;
- atmiņa pasliktinās;
- svars palielinās.
Problēma ir tā, ka daudzos gadījumos nav skaidru slimības pazīmju. Izmantojot, var noteikt nopietnas vairogdziedzera slimības, tostarp ļaundabīgu audzēju ultraskaņas izmeklēšana vai īpašas analīzes asinis hormoniem.
Vispārēji vairogdziedzera slimību simptomi
Ir vērts vērsties pie endokrinologa izmeklēšanai, ja parādās šādi simptomi:
- smags svara zudums vai svara pieaugums bez redzama iemesla;
- paaugstināta uzbudināmība;
- ātra noguruma spēja;
- āda un mati kļūst sausi, mati kļūst trausli un izkrīt;
- muskuļu sāpes;
- aizdusa;
- svešķermeņa sajūta kaklā (kamols);
- izmaiņas hormonālajā līmenī;
- pasivitāte vai, gluži pretēji, bērna hiperaktivitāte;
- menstruālā cikla traucējumi sievietēm.
Iepriekš minētie simptomi norāda iespējamā pieejamība problēmas ar vairogdziedzeri, tāpēc, lai izvairītos no nopietnām komplikācijām, pēc iespējas ātrāk jāveic pārbaude un jāsāk ārstēšana.
Vīriešu, sieviešu un bērnu slimību pazīmes
Tās pašas vairogdziedzera slimības vīriešiem un sievietēm, kā arī in dažādos vecumos izpaužas ar līdzīgiem simptomiem, taču ir arī daži specifiskas īpatnības. Vairogdziedzera patoloģijas sievietēm ir biežākas nekā vīriešiem, un sieviešu versija» slimībām raksturīgi smagāki simptomi un visnopietnākās sekas veselībai.
Problēmas endokrīnās sistēmas, tostarp vairogdziedzera, darbībā bieži ir saistītas ar hormonālā nelīdzsvarotība: pusaudža gados, grūtniecība, menopauze. Šajos periodos meitenēm un sievietēm jābūt ļoti uzmanīgām pret savu veselību un, ja ir kaut mazākās aizdomas par endokrīnās sistēmas slimību, jākonsultējas ar ārstu.
Grūtniecības laikā vairogdziedzera slimība, ja nav adekvātas terapijas, draud attīstīties iedzimtas patoloģijas Bērnam ir. Sievietēm, kuras cieš no vairogdziedzera slimībām, bieži ir neauglības gadījumi. Smags premenstruālais sindroms un neregulārs ikmēneša cikls ir skaidras hormonālās nelīdzsvarotības pazīmes, ko var izraisīt vairogdziedzera slimība.
Vīriešiem problēmas ar vairogdziedzeri ir retāk sastopamas un izpaužas kā samazināts libido un erektilās disfunkcijas.
Bērnībā par vairogdziedzera disfunkciju var būt aizdomas, ja bērns cieš no pārmērīga tievuma un hiperaktivitātes vai, gluži pretēji, pasivitātes un aptaukošanās ar pareizu uzturu.
Diēta: nedēļas ēdienkarte
Vairogdziedzera slimību terapija ietver obligātu hormonālo zāļu lietošanu ārsta noteiktajā devā un īpašu diētu. Svarīgs pareizas uztura nosacījums ir pilnīga smēķēšanas un alkohola, saldo gāzēto dzērienu, marinētu gurķu, kūpinātu, konservētu pārtikas produktu, kafijas, saldumu un pikantu garšvielu atmešana. Jums vajadzētu ierobežot maizes, konditorejas izstrādājumu, desu, stipras tējas un balto rīsu patēriņu.
Diēta vairogdziedzera hipo- un hiperfunkcijas gadījumā ir atšķirīga. Ja pirmajā gadījumā ir jākoncentrējas uz pārtikas kaloriju satura samazināšanu, lai cīnītos pret aptaukošanos, tad otrajā, gluži pretēji, ir jāpalielina pacienta svars un jāstiprina viņa veselība.
Diēta hipotireozei
Terapeitiskās ēdienreizes tiek pasniegtas piecas reizes dienā, pārtikas ikdienas kaloriju saturs nedrīkst pārsniegt 2100 kcal. Īpaša priekšroka jādod zema tauku satura raudzētiem piena produktiem, dārzeņiem, augļiem un graudaugiem.
Brokastīs var ēst griķus ar gaļu (vārītu vai tvaicētu), dzert vāju tēju vai zāļu novārījumu. Otrajām brokastīm ir piemērots zema tauku satura biezpiens un augļu vai ogu kompots bez cukura. Pusdienās varat ēst dārzeņu zupu, gaļu vai zivis ar dārzeņu piedevu un dzert kompotu. Pēcpusdienas uzkodām piemērotas kotletes no zivīm, gaļas vai putnu gaļas un nesaldināta tēja. Vakariņās ieteicams pagatavot vieglus dārzeņu salātus, omleti no olu baltumiem un kompotu. Ja pirms gulētiešanas jūtaties izsalcis, varat dzert želeju.
Hipotireozes nedēļas ēdienkartes piemērs (ēdieni, no kuriem izvēlēties):
Diēta hipertireozei un tirotoksikozei
Šo slimību uzturam vajadzētu palīdzēt samazināt vairogdziedzera darbību un samazināt hormonu veidošanos. Lai to izdarītu, lielos daudzumos jālieto ar kalciju un fosforu bagāti pārtikas produkti (sieri, pupiņas, sardīnes, pētersīļi, dilles, kāposti, baziliks u.c.) un jāizvairās no tiem, kas satur jodu vai stimulē centrālo nervu sistēmu. Vēlams, lai pārtika būtu augu valsts; šķiedrvielas jāuzņem uztura bagātinātāju veidā vai kopā ar pārtiku (graudaugi, pākšaugi, ķirbji, āboli, tomāti, kartupeļi, avokado).
Brokastīs lieliski der dārzeņu salāti ar āboliem, kas garšoti ar krējumu, siera gabaliņu, omlete, auzu pārslas, tēja. Var uzkost grauzdiņus ar sieru, iedzert tomātu sulu. Pusdienās varat ēst boršču, pamatēdienam - vārītu vistu ar brūnajiem rīsiem, nomazgājiet ar nesaldinātu kompotu. Uzkodām labi noder cepumi un mežrozīšu novārījums. Vakariņās varat pagatavot dārzeņu biezeni ar kotletēm, kastroli un tēju. Naktīs ir atļauts dzert kefīru.
Veselīgi ēdieni
Joda deficītu hipotireozes gadījumā palīdzēs papildināt jūraszāles, zivis (īpaši sarkanās zivis), mencu aknas un jūras veltes, kā arī veselīgi pārtikas produkti, kas satur lielu daudzumu olbaltumvielu: liesa gaļa, olas, pākšaugi. Ir nepieciešams patērēt pietiekamā daudzumā svaigus augļus un dārzeņus un graudaugus. Svarīgi atcerēties, ka pārmērīga ūdens dzeršana var izraisīt tūskas veidošanos, kas jau rodas pie lēnas vielmaiņas. Tīrs ūdens Jums vajadzētu dzert ne vairāk kā 1,5 litrus dienā, bet ne naktī.
Ar hipertireozi jums jāpievērš lielāka uzmanība pārtikas produktiem, kas bagāti ar vitamīniem, fosforu un kalciju, kā arī papildus jālieto vitamīnu un minerālvielu kompleksi.
Sāpes vairogdziedzerī rodas ar dažādās pakāpēs intensitāte, ir sāpes vai ass raksturs, pastiprinās, norijot pārtiku.
Sāpju sindroma cēloņi
Sāpes vairogdziedzera rajonā visbiežāk provocē tiroidīta attīstību - tā ir bakteriālas, vīrusu infekcijas un autoimūnu procesu izraisīta iekaisuma slimība. Cēlonis var būt arī patoloģiska dziedzeru audu proliferācija un vairogdziedzera hiperfunkcija - tirotoksikoze. Šajā gadījumā orgāna tilpuma palielināšanās izraisa balsenes, trahejas un nervu galu saspiešanu, kā rezultātā rodas sāpes un kamola sajūta kaklā.
Kāpēc vairogdziedzeris sāp?
- Hašimoto hronisks tireoidīts;
- De Kvervena granulomatozais tireoidīts;
- strumits;
- Rīdela hronisks tireoidīts;
- tirotoksikoze;
- vairogdziedzera vēzis.
Sāpju intensitāte vairogdziedzerī ir atkarīga no slimības veida un smaguma pakāpes. Dažos gadījumos diskomforts rodas tikai ēšanas vai sarunas laikā un nerada īpašas problēmas. Akūta iekaisuma procesa laikā cilvēks jūt smagu savārgumu, stipras sāpes kakla lejasdaļā, āda virs orgāna ir karsta uz tausti un hiperēmija. Palpējot, nepatīkamās sajūtas pastiprinās.
Šķiedru-invazīvo goitu jeb Rīdela tiroidītu raksturo vairogdziedzera parenhīmas audu aizstāšana ar saistašūnām. Šī slimība galvenokārt skar sievietes vecumā no 30 līdz 60 gadiem. Patoloģijas attīstības cēlonis nav pilnībā izprotams, taču pastāv hipotēze, ka subakūts tiroidīts var attīstīties par Rīdela slimību.
Slimības pazīmes:
- kamola sajūta kaklā;
- mēles mobilitātes ierobežošana sievietēm;
- Ādama ābola sabiezēšana vīriešiem;
- balss aizsmakums;
- sauss klepus;
- apgrūtināta elpošana;
- priekšējā kakla apakšējās daļas sacietēšana.

Sāpes rodas, norijot pārtiku. Palielināts vairogdziedzeris rada spiedienu uz traheju, barības vadu un nervu galiem. Cilvēkam ir grūti runāt, var rasties nosmakšanas lēkmes. Šādi simptomi tiek diagnosticēti vēlākās slimības stadijās.
Hašimoto tireoidīts
Hashimoto goiter attīstās ar autoimūnu vairogdziedzera bojājumu. Imūnsistēma sāk uztvert endokrīno orgānu kā svešķermeni un aktīvi ražot antivielas. T-limfocīti iznīcina vairogdziedzera folikulus un provocē hiperplāzijas, hroniska iekaisuma procesa attīstību. Pēc tam skartās šūnas mirst, un dziedzeris nevar pietiekami sintezēt hormonus, un tiek diagnosticēta hipotireoze.
Autoimūna tiroidīta simptomi:
- vājums, savārgums;
- garastāvokļa izmaiņas, depresija;
- miegainība;
- matu izkrišana;
- atmiņas un koncentrēšanās spējas pasliktināšanās;
- sejas pietūkums.
Slimība progresē lēni, simptomi palielinās 2–4 gadu laikā. Sāpes vairogdziedzerī ir mērenas un rodas ar ievērojamu orgāna paplašināšanos, ko izraisa akūts iekaisuma process. Vairogdziedzeris aug, kļūst blīvs, uz tausti mezglains.
Subakūtam Quervain-Crile tireoidītam ir vīrusu etioloģija, un to raksturo granulomu veidošanās vairogdziedzerī. Patoloģija attīstās pēc infekcijas, tai ir hroniska gaita, var rasties autoimūnas reakcijas. Visbiežāk tiek skartas sievietes, kas vecākas par 30 gadiem.
Subakūta tiroidīta simptomi:
- paaugstināta ķermeņa temperatūra;
- drebuļi, savārgums;
- sāpes vairogdziedzera rajonā, ko pastiprina palpācija un kakla kustība;
- aizkaitināmība;
- svara zudums
Kā vairogdziedzeris sāp ar de Kvervena tireoidītu? Sāpes ir lokalizētas kakla priekšējā daļā, var izstarot uz ausi vai apakšžokli, diskomforts palielinās, pagriežot galvu. Pacientiem ir grūti košļāt un norīt cietu pārtiku. Pārbaudot, ārsts atzīmē izteiktu vairogdziedzera sabiezējumu.

Strumit
Tas ir akūts strutains tireoidīts. Iekaisuma process attīstās uz bakteriālas infekcijas fona, patoloģijas izraisītāji var būt streptokoki, Staphylococcus aureus, Escherichia coli. Mikroorganismi vairogdziedzera audos iekļūst no hroniskiem bojājumiem (kariess, tonsilīts, vidusauss iekaisums) kopā ar asins vai limfas plūsmu. Vairogdziedzeris sabiezē, tā folikulās veidojas čūlas, tiek traucēta hormonu sintēze.
Strumīta klīniskās pazīmes:
- augsta ķermeņa temperatūra (līdz 40 ° C);
- tahikardija;
- drebuļi;
- galvassāpes;
- sāpes locītavās un muskuļos;
- reģionālo limfmezglu palielināšanās;
- Sāp vairogdziedzeris, nepatīkamas sajūtas izstaro uz kaklu, pakausi, ausi, apakšžokli, mēli.

Kā vairogdziedzeris sāp ar strumīta simptomiem? Āda virs vairogdziedzera kļūst sarkana un kļūst karsta. Ar palpāciju sāpes pastiprinās, klepus, ēšana, runāšana, pēkšņas galvas kustības var ietekmēt sāpju sindroma intensitāti. Sākotnējās stadijās vairogdziedzerim ir blīva konsistence, vēlāk notiek strutošana, audi kļūst elastīgāki.
Pēc abscesa plīsumiem tuvējos orgānos (barības vadā, trahejā, videnē) nokļūst nekrotiskās masas, dažos gadījumos attīstās sepse, kas apdraud pacienta dzīvību.
Vai ļaundabīgo audzēju dēļ var sāpēt vairogdziedzeris? Vairumā gadījumu vairogdziedzera vēzis ir asimptomātisks, raksturīga pazīme ir strauji augoša mezgla veidošanās un dzemdes kakla limfmezglu iekaisums. Sāpes parādās vēlākos posmos, un to cēlonis var būt tuvējo orgānu un nervu galu bojājumi.
Vairogdziedzera vēža simptomi:
- balss aizsmakums;
- grūtības norīt pārtiku;
- sauss klepus, kas nav saistīts ar saaukstēšanos;
- elpošanas nomākums;
- sāpes vairogdziedzerī, kas izstaro ausī;
- vēnu paplašināšanās krūšu rajonā;
- kamola veidošanās kakla priekšpusē, kamols ātri palielinās;
- vispārēja ķermeņa intoksikācija, pēkšņs svara zudums.

Līdzīgus simptomus var izraisīt metastāzes peritraheālajā zonā, neirovaskulārā saišķa zonā un kakla mīkstajos audos papilārā un anaplastiskā vairogdziedzera vēža gadījumā.
Difūzs toksisks goiter
Šis autoimūna slimība, kam raksturīga vairogdziedzera audu patoloģiska proliferācija un tā pārmērīga sekrēcija. Paaugstināts līmenis vairogdziedzera hormoni izraisa organisma intoksikāciju un tirotoksikozes attīstību.
Tiek traucēta sirds un asinsvadu, gremošanas, reproduktīvo un nervu sistēmu darbība. Tiek novērotas izvirzītas acis un sejas pietūkums. Pacients ļoti zaudē svaru, slikti ēd, cieš no bezmiega un migrēnas.
Kamols kaklā vairogdziedzera dēļ ir endokrīno orgānu audu difūzas proliferācijas simptomi. Šajā gadījumā tiek saspiestas apkārtējās struktūras, rodas recidivējoša nerva parēze, un balss pazūd vai kļūst sekla. Pacients nevar norīt sausu, cietu pārtiku. Sāpes rodas, ja tiek bojāti nervu gali.
Iekaisuma slimības un daži vairogdziedzera goitera veidi var izraisīt sāpes. Smaguma pakāpe ir atkarīga no patoloģijas stadijas un komplikāciju klātbūtnes. Lai noteiktu diagnozi un izrakstītu ārstēšanu, jums jāapmeklē endokrinologs. Ārsts veiks pārbaudi, nosūtīs uz laboratorijas izmeklējumiem un instrumentālās studijas. Pamatojoties uz iegūtajiem rezultātiem, ārsts izvēlēsies atbilstošu terapiju.
 Cik droša ir operācija vairogdziedzera vēža noņemšanai?
Cik droša ir operācija vairogdziedzera vēža noņemšanai?
 Hormonālās funkcijas vairogdziedzeris un to darbības traucējumi
Hormonālās funkcijas vairogdziedzeris un to darbības traucējumi
Hipertireozes simptomi
 Ko nozīmē klepus ar vairogdziedzera problēmām?
Ko nozīmē klepus ar vairogdziedzera problēmām?
 Kā atpazīt un ārstēt vairogdziedzera cistas
Kā atpazīt un ārstēt vairogdziedzera cistas
 Ko darīt, ja vairogdziedzerī veidojas mezgliņi
Ko darīt, ja vairogdziedzerī veidojas mezgliņi
Pacientu pēcoperācijas rehabilitācija pēc vairogdziedzera izņemšanas
 Ķirurģiska iejaukšanās ir indicēta pacientiem, kuriem konstatētas ļaundabīgas izmaiņas vairogdziedzera struktūrā. Vairogdziedzera izņemšanas procedūru veic pieredzējis ķirurgs pēc vairāku operācijas indikāciju noteikšanas: ja tiek diagnosticēta šī orgāna darbības traucējumi; kad ir smaga forma endokrīnā patoloģija vairogdziedzeri Tālāk tiks apspriests, kā notiek atveseļošanās pēc vairogdziedzera noņemšanas.
Ķirurģiska iejaukšanās ir indicēta pacientiem, kuriem konstatētas ļaundabīgas izmaiņas vairogdziedzera struktūrā. Vairogdziedzera izņemšanas procedūru veic pieredzējis ķirurgs pēc vairāku operācijas indikāciju noteikšanas: ja tiek diagnosticēta šī orgāna darbības traucējumi; kad ir smaga forma endokrīnā patoloģija vairogdziedzeri Tālāk tiks apspriests, kā notiek atveseļošanās pēc vairogdziedzera noņemšanas.
Rehabilitācijas iezīmes pēc vairogdziedzera noņemšanas
Pēcoperācijas periodu vīriešiem un sievietēm pavada šādas sajūtas:
- pietūkums un iekaisis kakls;
- šuve uzbriest;
- Mana kakla aizmugure sāp un jūtas saspringta.
Iepriekš minētie simptomi, kā likums, ir pārejoši un pēc divām līdz trim nedēļām pilnībā izzūd. Īpaša attieksme pret šādām izpausmēm in pēcoperācijas periods nav nepieciešams.
Pacientiem bieži rodas komplikācijas, kas saistītas ar balss traucējumiem. Līdzīgu parādību izraisa laringīta parādīšanās, ko izraisa operācijas laikā anestēzijas ievadīšanai izmantotās inkubācijas caurules kairinošais efekts. Ar balss traucējumiem saistītās komplikācijas var izpausties kā aizsmakums un aizsmakuma parādīšanās. Šos simptomus izraisa recidivējoša nerva bojājums. Par laimi, komplikācijas ar balss disfunkciju ir ārkārtīgi reti.
Ja pacientam ir izņemta liela daļa bojātā orgāna, tad rehabilitāciju un pēcoperācijas ārstēšanu var pavadīt vājuma stāvoklis, ko izraisa nepietiekams kalcija līmenis pacienta organismā. Šādā situācijā pacientam palīdz pareizs uzturs - tieši tas palīdz novērst hipokalciēmijas rašanos vīriešiem un sievietēm atveseļošanās periodā. Uzturs tiek papildināts ar ārstniecisko bioloģisko aktīvās piedevas, kas piesātina pacienta ķermeni ar noderīgiem minerāliem un mikroelementiem.
Smags pēcoperācijas komplikācija ir vietēja asiņošana - saskaņā ar statistiku, parādība tiek novērota tikai 0,2% pacientu. Asiņošanu var pavadīt ievērojams pēcoperācijas šuves pietūkums, kā arī tās strutošana. Par laimi, šādas sekas ķirurģiskajai praksei ir diezgan reti.
Pārbaudes un terapija rehabilitācijas laikā
 Lai uzlabotu pacienta vispārējo veselību, pēc vairogdziedzera izņemšanas viņam tiek nozīmēta ārstēšana ar zāļu levotiroksīnu (injekciju). Šādi pasākumi atveseļošanās periodā ir nepieciešami, lai nomāktu vairogdziedzera stimulējošā hormona sekrēciju, ko ražo hipofīze sievietēm. Šādas procedūras palīdz novērst TSH atkarīgu jaunveidojumu recidīvu un bloķē sekundārās hipotireozes attīstību.
Lai uzlabotu pacienta vispārējo veselību, pēc vairogdziedzera izņemšanas viņam tiek nozīmēta ārstēšana ar zāļu levotiroksīnu (injekciju). Šādi pasākumi atveseļošanās periodā ir nepieciešami, lai nomāktu vairogdziedzera stimulējošā hormona sekrēciju, ko ražo hipofīze sievietēm. Šādas procedūras palīdz novērst TSH atkarīgu jaunveidojumu recidīvu un bloķē sekundārās hipotireozes attīstību.
Pēcoperācijas periodā ir nepieciešami papildu pārbaudes. Tātad mēnesi pēc vairogdziedzera procedūras ir jāveic scintigrāfija - tas ir nepieciešams, lai atklātu iespējamās audzēja metastāzes citos orgānos (piemēram, plaušās).
Šādi testi palīdz identificēt komplikācijas pēc vairogdziedzera operācijas: saskaņā ar statistiku 15% diagnosticēto pacientu ir metastāzes plaušu audos.
Ja iepriekšminēto metodi nevar pielietot, operētā pacienta iekšējo orgānu stāvokli novērtē, izmantojot rentgenogrāfiju.
Lai novērstu vairogdziedzera izņemšanas sekas, sievietēm atveseļošanās periodā tiek noteikts hormona tiroglobulīna līmenis asins serumā. Šādas pārbaudes palīdz noteikt ļaundabīgas izcelsmes audu esamību vai neesamību pacienta organismā.
Ja kakla pietūkums ilgstoši nepāriet vai pēcoperācijas šuve nesadzīst, pacientam tiek pārbaudīta izņemtā orgāna audu atlieku klātbūtne. Radioaktīvā joda terapija nāk glābšanā. Nedēļu pēc šīs vielas ievadīšanas ar scintigrāfijas metodi tiek novērtēts ķermeņa stāvoklis. Ārsts pārbauda visus sieviešu un vīriešu orgānus, lai noteiktu metastāžu esamību (neesamību). Ja tiek atklātas ļaundabīgas šūnas, pacientam tiek nozīmēta atkārtota radioaktīvā joda terapija.
Ja nepieciešams, līdzīgu ārstēšanu veic vēlreiz gadu pēc operācijas. Šādas terapijas laikā var rasties dažādas komplikācijas – no pilnīgas balss izzušanas līdz akūtai leikēmijai. Vēl viena iespējamā komplikācija ir plaušu fibroze.
Papildus izmeklējumi
 Lai nodrošinātu pacienta ārstēšanas efektivitāti un pilnvērtīgu dzīvi pēc vairogdziedzera operācijas, ārsti izmanto kombinētu ārstēšanas metodi, lai novērstu recidīvus:
Lai nodrošinātu pacienta ārstēšanas efektivitāti un pilnvērtīgu dzīvi pēc vairogdziedzera operācijas, ārsti izmanto kombinētu ārstēšanas metodi, lai novērstu recidīvus:
- ārstēšana ar levotiroksīnu;
- radioaktīvā joda lietošana.
Ja nav nopietnu komplikāciju, atkārtotu izmeklēšanu pacientiem, kuriem veikta operācija, veic ar intervālu vienu līdz trīs reizes gadā. Pacientam tiek veiktas nepieciešamās pārbaudes, kā arī jāinformē endokrinologs par šādu simptomu esamību (neesamību):
- pietūkums kaklā;
- balss traucējumi;
- sāpju klātbūtne kaulos;
- migrēna.
Ja ārsts pārbaudes laikā (it īpaši dzemdes kakla reģiona palpācijas laikā) atklāj palielinātus limfmezglus vai citus mezglus, viņš izraksta papildu izmeklējumus ļaundabīgās slimības recidīvu noteikšanai.
Trīs mēnešus pēc operācijas visiem pacientiem ar izņemtu vairogdziedzeri tiek veikta scintigrāfija, vienlaikus ievadot radioaktīvo jodu. Ja specifiski simptomi nav konstatēts slimības recidīvs, nav nepieciešamas papildu laboratoriskās un medicīniskās pārbaudes, pacienta dzīve normalizējas.
Tāpat, lai noteiktu hormonālo līmeni un noskaidrotu, vai pēc vairogdziedzera izņemšanas ir iespējama grūtniecība, ārsts nosaka izmeklējumus, lai noteiktu hipofīzes ražotā vairogdziedzera stimulējošā hormona saturu pacienta asins serumā.
Jebkura pacienta, kuram ir veikta vairogdziedzera izņemšana, dzīve ir saistīta ar aizstāšanu hormonālā terapija. Šī ārstēšana ietver hormona tiroksīna lietošanu. Pirmos trīs mēnešus pēc operācijas pacientam šo vielu ievada nelielos daudzumos (ne vairāk kā 50 μb dienā, divdesmit minūtes pirms ēšanas). Ja vairogdziedzeris nav pilnībā noņemts, tad šis hormona daudzums ir pilnīgi pietiekams tā adekvātai darbībai.
Laika gaitā aizstājterapija ar tiroksīnu tiek ierobežota līdz 25 mikrogramu devai dienā. Ja terapija dod pozitīvus rezultātus, ārstēšana tiek atcelta. Mēnesi vēlāk pacientam tiek veikta visaptveroša pārbaude, kas ietver brīvā tiroksīna un hipofīzes vairogdziedzera stimulējošā hormona līmeņa pārbaudi pacienta asinīs.
Pēc perioda pēcoperācijas atveseļošanās ir beidzies - pacienta pietūkums ir mazinājies, balss traucējumi pazuduši, hormonālais līdzsvars ir atjaunots - viņa dzīve var ritēt kā parasti.
Secinājums
Tātad ir nepieciešama vairogdziedzera ķirurģiska noņemšana:
- ļaundabīgo audzēju ārstēšanai uz slima orgāna;
- kad mezgli uz vairogdziedzera kļūst ļoti lieli izmēri un izraisīt pārmērīgu kakla pietūkumu, radot skaidru kosmētisku defektu;
- operācija var būt veids, kā ārstēt hormonālo disfunkciju - tirotoksikozi (vairogdziedzeri var daļēji noņemt).
Pacientes dzīve pēc vairogdziedzera izņemšanas (ievērojot pareizu rehabilitāciju) rit kā parasti, sievietes var iestāties grūtniecība, dzemdēt bērnus, sportot un veikt citas ierastās ikdienas aktivitātes.