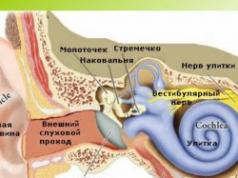
Kas tas ir? Cilvēka ķermenis ir veidots tā, lai visu orgānu un sistēmu normālai darbībai būtu nepieciešams skābeklis un barības vielas. Tas viss tiek nogādāts audos kopā ar asinīm caur maziem un lieliem traukiem. Visvairāk vielmaiņas procesu notiek smadzenēs, tieši šim orgānam raksturīgs visattīstītākais tīkls asinsvadi.
Kādu iemeslu dēļ mazajos traukos notiek izmaiņas, kas izraisa to lūmenu bloķēšanu. Šo stāvokli sauc par mikroangiopātiju.
Šis patoloģiskais process var attīstīties jebkurā orgānā, bet tā smadzeņu forma tiek uzskatīta par visbīstamāko. Smadzeņu audu normāla darbība nav iespējama bez skābekļa un glikozes piegādes. Ar mikroangiopātiju ir izteikts šo vielu deficīts, kas veicina hipoksijas pazīmju parādīšanos. Mazo asinsvadu caurlaidības traucējumi noved pie smadzeņu šūnām plūstošā asins tilpuma samazināšanās vai pilnīgas asins piegādes pārtraukšanas. Rezultātā veidojas gliozes zonas, kurās no strauji dalāmām glia šūnām veidojas saaugumi. Vēlākajos posmos šis stāvoklis kļūst bīstams dzīvībai.
Mikroangiopātijas cēloņi
Paiet diezgan ilgs laiks, līdz veidojas gliozes perēkļi un pilnībā bloķē asinsvadu lūmenus, tāpēc varam uzskatīt, ka slimībai raksturīga lēna attīstība. Patoloģiskā procesa sākšanos veicina šādi faktori:
- alkoholisms un smēķēšana;
- traumatiski smadzeņu bojājumi;
- asinsrites sistēmas slimības, kas izraisa paaugstinātu asins recēšanu;
- hroniskas infekcijas;
- endokrīnās sistēmas traucējumi, īpaši cukura diabēts;
- aknu un nieru darbības traucējumi;
- onkoloģiskās slimības;
- ģenētiskas anomālijas asinsvadu sieniņu struktūrā;
- vecāka gadagājuma vecums;
- ķermeņa izsīkums.
 Mazo asinsvadu bojājumi var rasties audu nekrozes, olbaltumvielu deficīta, palielinātas asinsvadu sieniņu caurlaidības un asinsvadu aizsargmembrānu integritātes traucējumu dēļ. Išēmiska mikroangiopātija attīstās, ja asinsvadu lūmenus bloķē asins recekļi. Slimība ir sadalīta 4 veidos. Amiloidālā smadzeņu forma rodas, kad proteīns tiek nogulsnēts uz asinsvadu sieniņām. Tipiski vecākiem cilvēkiem. Gluži pretēji, lentikulostriāta tips visbiežāk skar bērnus. Speciālisti šo stāvokli uzskata par normālu, taču bērnam ir jābūt pastāvīgā ārstējošā ārsta uzraudzībā.
Mazo asinsvadu bojājumi var rasties audu nekrozes, olbaltumvielu deficīta, palielinātas asinsvadu sieniņu caurlaidības un asinsvadu aizsargmembrānu integritātes traucējumu dēļ. Išēmiska mikroangiopātija attīstās, ja asinsvadu lūmenus bloķē asins recekļi. Slimība ir sadalīta 4 veidos. Amiloidālā smadzeņu forma rodas, kad proteīns tiek nogulsnēts uz asinsvadu sieniņām. Tipiski vecākiem cilvēkiem. Gluži pretēji, lentikulostriāta tips visbiežāk skar bērnus. Speciālisti šo stāvokli uzskata par normālu, taču bērnam ir jābūt pastāvīgā ārstējošā ārsta uzraudzībā.
Diabētiskā mikroangiopātija attīstās cukura diabēta dekompensētā formā. Slimības simptomi palielinās. Hipertensīvs tips ir raksturīgs pacientiem ilgu laiku ciešanas arteriālā hipertensija. Jebkurai slimības formai ir raksturīga palielināta glikoproteīnu un kolagēna daudzuma ražošana, kas izraisa kapilāru sieniņu sabiezēšanu. Tas palīdz samazināt vielmaiņas procesu ātrumu, apturēt audu barošanu noteiktos smadzeņu apgabalos un veidot gliozes perēkļus.
Slimības klīniskā aina
Galvenās mikroangiopātijas pazīmes ir galvassāpes, atmiņas traucējumi, vispārējs vājums un apziņas apduļķošanās.
Šādu simptomu parādīšanās ir saistīta ar asinsrites traucējumiem mazos traukos, kas izraisa tādu vielu veidošanos, kas iznīcina smadzeņu audus. Mikroangiopātijas lēnas attīstības dēļ pacients ilgu laiku nezina par slimības klātbūtni. Tāpēc ārsti visbiežāk saskaras ar progresīvām patoloģijas formām. Agrīnās stadijās, veicot parasto darbu, cilvēks sāk ātri nogurt. Šo simptomu papildina stipras galvassāpes, kuras nevar novērst ar standarta pretsāpju līdzekļiem.
 Laika gaitā attīstās asteno-neirotiskais sindroms, kam raksturīgas biežas garastāvokļa svārstības, bezmiegs, hronisks nogurums, samazināta veiktspēja. Slimība bieži noved pie depresijas traucējumu veidošanās. Vēlākajās mikroangiopātijas stadijās cilvēks kļūst aizmāršīgs, izklaidīgs, cieš arī intelektuālās spējas. Pavadošo simptomu raksturs ir atkarīgs no bojājumu atrašanās vietas. Tas var būt kustību koordinācijas trūkums, redzes asuma samazināšanās vai zīlīšu izmēra izmaiņas. Var attīstīties veģetatīvā polineirīta sindroms, kurā tiek traucēta termoregulācija un nav atbildes reakcijas uz sāpēm.
Laika gaitā attīstās asteno-neirotiskais sindroms, kam raksturīgas biežas garastāvokļa svārstības, bezmiegs, hronisks nogurums, samazināta veiktspēja. Slimība bieži noved pie depresijas traucējumu veidošanās. Vēlākajās mikroangiopātijas stadijās cilvēks kļūst aizmāršīgs, izklaidīgs, cieš arī intelektuālās spējas. Pavadošo simptomu raksturs ir atkarīgs no bojājumu atrašanās vietas. Tas var būt kustību koordinācijas trūkums, redzes asuma samazināšanās vai zīlīšu izmēra izmaiņas. Var attīstīties veģetatīvā polineirīta sindroms, kurā tiek traucēta termoregulācija un nav atbildes reakcijas uz sāpēm.
Mikroangiopātiju pavada asinsreces traucējumi, tāpēc slimības vēlākajos posmos deguna un kuņģa-zarnu trakta asiņošana, hematūrija un zemādas asiņošana. Lielākā daļa bīstams stāvoklis uzskata par asinsizplūdumu smadzeņu audos.
Slimības diagnostika un ārstēšana
Pirms galīgās diagnozes noteikšanas ir jāizslēdz citas slimības, kurām ir līdzīgi simptomi.
Pārbaude sākas ar anamnēzes savākšanu un laboratorijas pētījumi: vispārējā un bioķīmiskā asins analīze, tā lipīdu sastāva noteikšana, koagulogramma. Doplerogrāfija ļauj novērtēt asinsvadu stāvokli, noteikt asins recekļu klātbūtni un citas novirzes. Elektroencefalogrāfiju izmanto, lai noteiktu traucējumus smadzenēs. Oftalmoloģiskā izmeklēšana atklāj izmaiņas fundusa stāvoklī. Smadzeņu mikroangiopātija ir indikācija MRI un CT. Šīs diagnostikas procedūras ļauj izpētīt smadzeņu audu un asinsvadu sieniņu patoloģisko izmaiņu pakāpi, noteikt gliozes perēkļus un lielu artēriju paplašināšanos. Tos izmanto arī hemorāģiskā insulta noteikšanai.
Slimības ārstēšana ietver Sarežģīta pieeja, konservatīvā terapija ir vērsta uz mikroangiopātijas cēloņa likvidēšanu un galveno simptomu atvieglošanu. Cukura diabēta gadījumā tiek nozīmētas zāles, lai normalizētu glikozes līmeni asinīs. Jāpaņem zāles, veicinot samazināšanu asinsspiediens un saglabājot to normas robežās. Smagu simptomu klātbūtnē tiek noteikti antihipoksanti skābekļa bads.
 MRI
MRI Ārstēšanas kurss ietver tādu zāļu lietošanu, kas pazemina lipīdu līmeni, uzlabo asins piegādi smadzeņu audiem un stiprina asinsvadu sienas. Ir noteikti arī prettrombocītu līdzekļi un antioksidanti. Narkotiku ārstēšanu var apvienot ar fizioterapeitiskām procedūrām, akupunktūru, speciāliem vingrinājumiem, masāžu un peldēšanu. Kompleksa ārstēšana palīdz uzlabot ķermeņa vispārējo stāvokli, palielina vadītspēju skartajos smadzeņu apgabalos un novērš slimības simptomus.
Tiek ārstētas progresējošas slimības formas ķirurģiski. Pašārstēšanās par  smadzeņu mikroangiopātija ir stingri aizliegta. Zāļu veidu un devu izvēle ir iespējama tikai pamatojoties uz testu rezultātiem. Šī slimība tiek uzskatīta par bīstamu cilvēku veselībai un dzīvībai. Ja to neārstē, tas var izraisīt invaliditāti un nāvi. Savlaicīga patoloģisku izmaiņu diagnostika smadzeņu asinsvados un gliozes perēkļu noteikšana ļauj izvairīties no smagas komplikācijas. Pilnīga atveseļošanās nenotiek ar mikroangiopātiju, taču ir pilnīgi iespējams apturēt slimības attīstību. Ir nepieciešams lietot visus ārsta izrakstītos medikamentus, ievērot visus viņa ieteikumus, regulāri veikt pārbaudes un ārstēt hroniskas slimības.
smadzeņu mikroangiopātija ir stingri aizliegta. Zāļu veidu un devu izvēle ir iespējama tikai pamatojoties uz testu rezultātiem. Šī slimība tiek uzskatīta par bīstamu cilvēku veselībai un dzīvībai. Ja to neārstē, tas var izraisīt invaliditāti un nāvi. Savlaicīga patoloģisku izmaiņu diagnostika smadzeņu asinsvados un gliozes perēkļu noteikšana ļauj izvairīties no smagas komplikācijas. Pilnīga atveseļošanās nenotiek ar mikroangiopātiju, taču ir pilnīgi iespējams apturēt slimības attīstību. Ir nepieciešams lietot visus ārsta izrakstītos medikamentus, ievērot visus viņa ieteikumus, regulāri veikt pārbaudes un ārstēt hroniskas slimības.
Šošina Vera Nikolajevna
Terapeits, izglītība: Ziemeļvalsts medicīnas universitāte. Darba pieredze 10 gadi.
Raksti rakstīti
Visi iekšējie orgāni un audi cilvēka ķermenis nespēj funkcionēt bez barības vielām un skābekļa, ko nes asinsrites sistēma. Ja rodas traucējumi asinsvadu darbībā, cieš viss ķermenis.
Smadzeņu mikroangiopātija ir izplatīta kapilāru un mazu asinsvadu patoloģija, kas apgādā dzīvībai svarīgus orgānus. Šī slimība sirds un asinsvadu sistēmu ir bīstami, jo agrīnā stadijā attīstībai praktiski nav izteiktu simptomu. Smadzeņu mikroangiopātijas (novēloti diagnosticētas) bieži pārvēršas hroniskās formās, izraisa dažādas komplikācijas un ir grūti ārstējamas.
Jēdziena definīcija
Smadzeņu mikroangiopātija ir slimība, kas ietekmē kapilāru sienas, kā rezultātā tiek traucēta to caurlaidība, kā rezultātā pasliktinās asins piegāde galvas audiem. Slimība noved pie tā, ka veselos neironus smadzenēs aizstāj ar fokusa veidojumiem (), un bojājuma vietā parādās rētas saistaudi. Patoloģiskas izmaiņas mazos traukos izraisa bīstamas sekas un var izraisīt pacienta nāvi.
Smadzeņu mikroangiopātijas attīstības sindroms - hroniska slimība, kas rodas cilvēku veselību ietekmējošu nelabvēlīgu faktoru dēļ, tostarp:
- ģenētiskā predispozīcija (problēmas ar elastību un tonusu);
- slikti ieradumi (cigaretes, alkohols);
- slikta asins recēšana;
- sirds un asinsvadu patoloģijas;
- ķermeņa infekcijas un vīrusu bojājumi (bērnībā pārciestas masaliņas vai masalas);
- slimības Endokrīnā sistēma(diabēts);
- onkoloģiskās neoplazmas;
- darbs bīstamā ražošanā;
- vecuma faktors.
Mikroangiopātija visbiežāk ir citu slimību komplikācija cilvēka ķermenis, ko izraisa uzskaitītie faktori.
Saskaņā ar starptautisko slimību klasifikāciju terminam "mikroangiopātija" ir juridiskais pamatojums tikai tad, ja ir bojājuma veida un formas apraksts, piemēram: perifēra smadzeņu mikroangiopātija.
Galvenie iemesli
Papildus ietekmei ārējie faktori uz slimības attīstību, ir vairāki iekšējie mehānismi, kas rodas asinsrites sistēmā. Tie ir patoloģijas cēloņi:
Asins recekļu veidošanās, kas izraisa asinsvadu bloķēšanu.
- Nekroze.
Deģeneratīvas izmaiņas mazos traukos, pārvēršoties par.
- Hialinoze.
Olbaltumvielu metabolisma traucējumi organismā, ko raksturo olbaltumvielu (hialīna) nogulsnēšanās uz asinsvadu virsmas. Process noved pie pakāpeniskas asinsvadu iekšējo sienu iznīcināšanas.
- Fibroze.
Patoloģiskas izmaiņas asinsvados, kas izraisa palielinātu sienu caurlaidību un to deformāciju.
- Vazospazmas, kas rodas endotēlija disfunkcijas attīstības dēļ.
Kādas ir dažādas mikroangiopātijas formas?
Diagnozējot slimību, ārsti izšķir vairākas formas, kurām ir noteiktas izpausmes un simptomi.
- Smadzeņu smadzeņu mikroangiopātija.
Šī patoloģija galvenokārt tiek diagnosticēta gados vecākiem cilvēkiem. Vecuma faktors un pavadošās patoloģijas piemēram: slimība, kas izraisa vielas, ko sauc par “glikoproteīnu”, uzkrāšanos uz kapilāru sieniņām. Kuru ietekmē mazie kuģi pakāpeniski tiek iznīcināti. Patoloģisko stāvokli ir grūti diagnosticēt un ārstēt. Laika gaitā slimība pārvēršas par hronisku slimību un vēlāk par to.
- Diabētiskās mikroangiopātijas sindroms.
Pacienti, kuri cieš no cukura diabēta, ir uzņēmīgi pret šo patoloģisko stāvokli. Slikta asinsrite pacienta smadzenēs ir viena no slimības komplikācijām.
- Hipertensīvā forma.
Slimība rodas pacientiem, kuriem diagnosticēta hipertensija. Pastāvīga hipertensija izraisa asinsrites traucējumus asinsrites sistēmā.
- Lentikulostriāta forma.
Patoloģiskais stāvoklis tiek diagnosticēts jaundzimušajiem un bērniem jaunāks vecums. Patoloģija attiecas uz īpaša attīstība asinsvadu sistēma, kas slikti piegādā asinis subkortikālajām smadzeņu struktūrām, netiek uzskatīta par slimību. Bērnam ar striatālu patoloģijas formu nepieciešama pastāvīga neirologa uzraudzība.
Izmantotās diagnostikas metodes
Diagnostikai patoloģisks stāvoklisĀrsts apkopo pilnīgu pacienta slimības vēsturi, īpašu uzmanību pievēršot šādām sūdzībām:
- stipras galvassāpes, kas nepāriet pēc pretsāpju līdzekļu lietošanas;
- vestibulārā aparāta funkciju traucējumi;
- astenoneirotiskais sindroms (raksturīgās pazīmes: slikts garastāvoklis, aizkaitināmība, depresija, pastāvīgs nogurums, neregulārs miegs);
- samazināta veiktspēja;
- pārkāpumiem ādas jutīgums noteiktās jomās;
- zilumu parādīšanās uz ķermeņa;
- deguna asiņošana.
Šādas problēmas ir raksturīgas daudzām slimībām, tāpēc pacientam tiek nozīmēti papildu izmeklējumi:
- bioķīmiskā analīze asinis;
- klīniskā asins analīze;
- asins recēšanas tests;

Lai diagnosticētu slimību, tiek izmantotas procedūras, kas var noteikt patoloģijas lokalizāciju un pārbaudīt pacienta asinsvadu sistēmas stāvokli.
MRI procedūra mūsdienās tiek uzskatīta par drošāko un informatīvāko.
Procedūra ļauj atklāt fokālos asinsvadu bojājumus, noteikt to lielumu un atrašanās vietu.
Obligāta vizīte pie oftalmologa, lai pārbaudītu asinsvadu stāvokli fundūzā.
Slimības ārstēšana
Patoloģiskā stāvokļa ārstēšanai tiek izmantota integrēta pieeja, pacientam tiek nozīmētas šādas zāles:
- zāles, kas normalizē asinsspiedienu;
- līdzekļi, kas palielina skābekļa klātbūtni smadzeņu audos (antihipoksanti);
- zāles, kas samazina lipīdu līmeni asinīs;
- zāles, kas atjauno asinsriti organismā;
- , uzlabojot smadzeņu audu uzturu.
Ārsts pacientam izstrādā īpašu šķiedrvielām bagātu diētu. Pacientam ir ieteicama fizikālā terapija (ārstniecisko vingrinājumu komplekss).
Labs palīgs slimības ārstēšanā ir:
- peldbaseina apmeklējums;
- ķermeņa masāža;
- akupunktūra;
- fizioterapija.
Ārkārtējos gadījumos tiek veikta operācija. Operācijas indikācijas ir: nespēja atjaunot asinsvadu caurlaidību ar medikamentu palīdzību, traucēta asinsrite.
Alternatīva diabēta tipa patoloģijas ārstēšanas metode ir hirudoterapija (ārstēšana ar dēlēm). Šī netradicionālā ārstēšanas metode ir zināma kopš seniem laikiem. Mūsdienās to veiksmīgi izmanto, lai izārstētu visu slimību sarakstu.
Medicīniskā dēle iedarbojas uz asinsvadu sistēmašāds efekts:
- trombolītisks (asins retināšana);
- reģenerējošs (asinsvadu sieniņu atjaunošana);
- pretsāpju līdzeklis (sāpju mazināšanai);
- hipotensīvs (pazemina asinsspiedienu).
Terapeitiskais efekts piemērojot dēles ir ilga darbība, praktiski nav kontrindikāciju, ir efektīva un droša.

Ārstnieciskās dēles siekalās esošās aktīvās vielas vispārēji iedarbojas uz pacienta organismu, normalizē asinsriti un vielmaiņas procesi, samazina glikozes līmeni, uzlabo kapilāru mikrocirkulāciju. Pacientiem ar asinsvadu patoloģiju ieteicams iziet 2 hirudoterapijas kursus gadā.
Iespējamās sekas un prognozes
Kapilāru patoloģija - nopietna slimība, kam nepieciešama sarežģīta terapija. Ja tā nav, pacienta stāvoklis var pasliktināties. Iespējamās sekas nepareiza vai savlaicīga ārstēšana ir:
- pacienta invaliditāte;
- pacienta nāve.
Novēlota vizīte pie ārsta var izraisīt:
- insults;
- sirdstrieka;
- išēmija;
- redzes zudums;
- nieru mazspēja.
Savlaicīga patoloģiskā stāvokļa diagnostika, bojājumu atrašanās vieta un dažādu asinsvadu sieniņu izmaiņu pakāpe ļauj samazināt slimības sekas.
Nav iespējams pilnībā novērst slimības simptomus, taču adekvāta ārstēšana var palēnināt gaitu un izvairīties no komplikācijām.
Profilakses pasākumi
Pacientiem ar diagnosticētu patoloģiju jāveic preventīvie pasākumi, palīdzot izvairīties no komplikāciju attīstības:
- regulāri apmeklējiet savu ārstu un veiciet visas medicīniskās procedūras;
- ievērot diētu;
- padoties slikti ieradumi(cigaretes, alkohols);
- uzraudzīt asinsspiedienu un glikozes līmeni asinīs;
- nodarbojies ar sportu, pavadi vairāk laika svaigā gaisā.
Smadzeņu mikroangiopātija ir patoloģisks process kapilāru sieniņās, kā rezultātā tiek traucēta to caurlaidība, kas izraisa smadzeņu neironu asins piegādes pasliktināšanos vai pilnīgu apstāšanos.
Tas var novest pie tā, ka veseli neironi tiek aizstāti ar gliozes perēkļiem. Slimība var ietekmēt mazus asinsvadus, tādējādi izraisot komplikācijas, tostarp nāvi.
Smadzenes, ko pavada smadzeņu mazo asinsvadu un to zaru bojājumi, iedala 2 veidos:
- Vienai no tām raksturīga hialīna rakstura artēriju sieniņu sabiezēšana.
- Vēl viena īpašība ir kapilāru sieniņu sabiezēšana.
Abos gadījumos tiek uzskatīts, ka smadzeņu mikroangiopātija ir pastāvīga asins piegādes trūkuma smadzenēm, kas izraisa bīstamus baltās vielas bojājumus - nervu šķiedru uzkrāšanos, kas stiepjas no neironiem, kas veido stiepļu kanālus.
Smadzeņu darbības traucējumi var izraisīt:
- Lakunāra infarkts. Stāvoklis, kas parādās uz vienas no smadzeņu asinsvadu caurejošajiem zariem oklūzijas fona;
- Neiekaisuma slimības smadzenēs, kam raksturīgi difūzi smadzeņu bojājumi.
Cēloņi
Smadzeņu mikroangiopātija nevar rasties spontāni. Šo slimību vienmēr provocē noteikti iemesli.
Funkcionālie traucējumi asinsvadu sieniņās parasti rodas viena no četriem iemesliem:
- Tromboze. Lūmena bloķēšana ar trombu. Mikrocirkulācijas trauki ir diezgan mazi. Dažās no tām asins šūnas nāk tikai 1 rindā, mainot formu. Visi ķermeņa simptomi, kas izraisa trombu veidošanos, sarkano asins šūnu adhēziju, noved pie šādu mazu arteriolu un kapilāru bloķēšanas.
- Nekroze. Asinsvadu šūnu nāve asins apgādes traucējumu vai toksīnu ietekmes laikā.
- Hialinoze– proteīna – hialīna – nogulsnēšanās uz asinsvadu sieniņām. Parādās vielmaiņas traucējumu rezultātā saistaudi. Laika gaitā tiek iznīcinātas un sadalītas asinsvadu iekšējās sienas, kas sāk piesātināties ar fibrīnu un citām asins plazmas sastāvdaļām. Šādas izmaiņas ir raksturīgas hipertensijai, aterosklerozei, cukura diabētam un autoimūnām patoloģijām.
- Fibroze. Struktūra tiek aizstāta ar šķiedru audiem. Rodas iekaisuma laikā.
Zīmes
Sākotnējā stadijā angiopātijas izpausmes neveidojas, un tāpēc to joprojām ir grūti pamanīt ar neapbruņotu aci. Nelielas atsevišķas zonas ar modificētiem asinsvadiem tiek apgādātas ar asinīm no blakus esošajiem (tuvējiem) traukiem. Šajā sakarā sākotnēji nav acīmredzamu smadzeņu mikroangiopātijas simptomu.
Turklāt, ja jau ir ietekmēta noteikta mikrovaskulāra daļa, papildu asins piegāde nespēj aizstāt asinsvadus, kas izgājuši no asinsrites, mirst liels skaits neironu un sekojošām zīmēm smadzeņu mikroangiopātija:
- Sāpīgas sajūtas. Raksturīga augsta intensitāte, sāpīga. Diezgan slikti to ir iespējams samazināt ar medikamentu palīdzību.
- Vestibulārā aparāta darbības traucējumi. Parādās reibonis, neskaidra redze un dezorientācija telpā. Visticamāk, radīsies koordinācijas problēmas.
- Asteno-neirotiskais sindroms. Pacientu raksturīga iezīme ir emocionālā fona samazināšanās. Raksturīgs paaugstināta uzbudināmība, nervozitāte. Bieži depresijas parādīšanās. Miega traucējumi.
- Naktīs ir bezmiegs, un dienas laikā var rasties miegainība. Pastāv nepārtrauktas letarģijas sajūta.
- Smadzeņu mikroangiopātijas perēkļi rodas ar dažādiem simptomiem atkarībā no atrašanās vietas. Iespējami sāpju un temperatūras jutības traucējumi.
- Encefalopātija. Izteikts dažādās pakāpēs.
Tādējādi smadzeņu mikroangiopātijas sindroms īpaši neizpaužas. Daudzu citu smadzeņu slimību simptomi var izzust tādā pašā veidā. To rašanos izraisa traucējumi asinsrites procesā. Asinsvadu sieniņu bojājumu rezultātā notiek lipīdu oksidācijas procesi, kā rezultātā rodas lipīdi, kas kaitīgi iedarbojas uz smadzeņu šūnām.
Turpmāka slimības progresēšana izraisa:
- Cilvēka izklaidībai;
- Atmiņas traucējumu rašanās;
- Gaita kļūst nestabila;
- Skolēni sāk atšķirties pēc izmēra;
- Redze kļūst vājāka;
- Pastāvīga deguna asiņošana;
- Asiņošana kuņģa iekšienē;
- Pēdu pīlings;
- Urīnā parādās asins recekļi.
Predisponējoši faktori
Faktori, kas izraisa smadzeņu mikroangiopātiju, ir:

- Anomālijas, ko izraisa ģenētiska nosliece, kas saistīta ar asinsvadu sieniņu struktūru;
- Tabakas smēķēšana, alkoholisko dzērienu dzeršana;
- Patoloģija ar asins recēšanu;
- Iepriekš gūtas traumas;
- Vīrusu infekcijas kas ietekmē asinsvadus;
- Endokrīnās sistēmas slimības, tostarp diabēts;
- Hipertensija un citas sirds un asinsvadu slimības;
- Toksīnu ietekme uz ķermeni;
- Augsts vecums.
Slimības formas
Smadzeņu mikroangiopātijai ir raksturīgi mazāko trauku darbības traucējumi. Sākumā tas nebūs pamanāms, tāpēc ārstiem ir diezgan grūti noteikt slimību sākotnējā stadijā.
Atkarībā no vairākiem simptomiem smadzeņu mikroangiopātija ir sadalīta četros veidos:
- Smadzeņu amiloidā angiopātija parasti ir izplatīta gados vecākiem cilvēkiem.Šī slimība ir īpaši bīstama cilvēkiem, kuri cieš no Alcheimera slimības. Šādas saslimšanas laikā uz vēnu sieniņām uzkrājas amiloīds (īpaša viela, kam raksturīgs augsts blīvums, kas sastāv no olbaltumvielām un polisaharīdiem). Slimību ir grūti diagnosticēt un praktiski nav iespējams izārstēt.
- Lentikulostriāta mikroangiopātija rodas bērnība un tiek uzskatīta drīzāk nevis par slimību, bet raksturīga iezīme asins cirkulācija Nepieciešama pastāvīga dinamisko rādītāju uzraudzība. Ja nav attīstības un veidošanās traucējumu, īpaša terapija nav nepieciešama.
- Diabētiskā angiopātija veidojas cukura diabēta izraisītu smadzeņu asins piegādes traucējumu rezultātā.
- Hipertensīvā mikroangiopātija veidojas hipertensijas izraisītu asinsrites sistēmas darbības traucējumu rezultātā. Ir nepieciešams kontrolēt asinsspiediena līmeni un izvairīties no pēkšņām izmaiņām.
Klīniskā aina
Pacienta stāvoklim ir raksturīgi galvenie sindromi:
- Pacienti bieži sūdzas par smagām galvassāpēm, kuras ir grūti novērst ar medikamentiem un ko pavada vestibulārie simptomi.
- Asteno-neirotiskais sindroms ir skaidri izteikts: cilvēks ir nomākts, ļoti aizkaitināts, nosliece uz depresīvs stāvoklis un tajā pašā laikā viņš drīz nogurst, slikti guļ un visu laiku jūtas satriekts un noguris.
- Būtisks darbspēju samazinājums.
- Atkarībā no gliozes perēkļu atrašanās vietas un to lieluma pacientam rodas veģetatīvā polineirīta sindroms: sāpju un temperatūras jutīguma mazspēja. āda dažādās vietās.
- Vēl viena īpašība un bīstams sindroms ir hemorāģisks. Izpaužas kā zilumi un zilumi un kā deguna asiņošana. Bīstami ir tas, ka telpā starp smadzeņu membrānām vai pašās smadzenēs var rasties iekšēja asiņošana.
Diagnostika
Ja nav izteiktas patoloģijas, kas raksturīgas tikai asinsvadu smadzeņu angiopātijai, liela nozīme ir aparatūras izmantošanai, klīniskās izpētes metodēm. Ir ārkārtīgi svarīgi savākt detalizētu slimības vēsturi.
Šīs metodes ietver:
- Laboratorijas un bioķīmiskās asins analīzes.
- Encefalogrāfija. Precīzs veids diagnostika, atspoguļojot mazākās izmaiņas smadzeņu garozas un smadzeņu dziļo struktūru darbībā. Nodrošina iespēju kvalitatīvi un kvantitatīvās analīzes funkcionālais stāvoklis smadzenes un to reakcijas stimulu ietekmē.
- Angiogrāfija ar kontrastvielas ieviešanu.Ļauj izdarīt secinājumus par kuģu vispārējo stāvokli, to atrašanās vietu un asinsrites ātrumu. Diagnostika ļauj noteikt onkoloģisko audzēju bojājumu lokalizāciju, ģenētiskās novirzes, asinsrites ceļus, asinsvadu tīklu.
- Datortomogrāfija, magnētiskās rezonanses attēlveidošana.Šī metode ir visinformatīvākā. Tie ļauj noteikt gliozes vietas, to izmērus, izplatību, išēmijas, asiņošanas vietas un ļauj atšķirt šo diagnozi no onkoloģijas, išēmiskiem, hemorāģiskajiem insultiem.
- Oftalmologa ieteikumi ar fundusa diagnostiku.Ļauj novērtēt dibena krāsu, asinsrites sistēmas asinsvadu stāvokli, aklo zonu (izejas vietu) redzes nervs no tīklenes) un makulas plankums(augstākā redzes asuma vietas). Šīs diagnozes galvenā priekšrocība, izmantojot oftalmoskopiju, tiek uzskatīta par nevēlamu komplikāciju riska neesamību.
Ārstēšana
Smadzeņu mikroangiopātijas ārstēšanas metodes izvēle ir atkarīga no:
- No slimības formas;
- Tās atrašanās vieta;
- Vispārējs pacienta tonis.
Daudzas metodes ir vērstas uz komplikāciju mazināšanu un slimības simptomu novēršanu. Narkotiku ārstēšana parakstītas, lai uzlabotu asinsriti un stiprinātu asinsvadu sienas.
Speciālists izraksta:
- Spazmolītiskie līdzekļi;
- Zāles asins recēšanas normalizēšanai un mikrocirkulācijas uzlabošanai smadzeņu traukos.
- Angiopātijas terapijas deva un ilgums katram pacientam tiek noteikts individuāli.
Papildu terapijas metodes:

- Elektroforēze;
- Dūņu terapija;
- Plazmoforēze.
Smagos gadījumos tiek veikta operācija. Būtībā tam vajadzētu:
- Veicināt asinsvadu sieniņu atjaunošanos;
- Atjaunojiet tajās esošās spraugas, kas uzlabo asinsriti un līdz ar to arī orgānu un mīksto audu uzturu.
Ķirurģija
Ķirurģija attiecībā uz smadzeņu angiopātiju tiek veikta reti, tikai situācijās, kad ķīlas nespēj pilnībā kompensēt asinsrites trūkumu, un nav iespējams atjaunot asinsvada caurlaidību ar zālēm.
Konservatīvā terapija
Ārstējot, parasti priekšroka tiek dota zāļu terapijai. Tā mērķis ir novērst galveno slimību.
- Zāļu deva tiek izvēlēta individuāli visiem pacientiem, pamatojoties uz slimības formu, vispārējo tonusu un ņemot vērā iepriekšējos terapijas kursus.
- Ja smadzeņu angiopātiju izraisa cukura diabēts, pacientam jāizvēlas nepieciešamā insulīna deva, jāpielāgo uzturs un darba un atpūtas režīms.
- Tiem, kas cieš arteriālā hipertensija Pirmkārt, tiek noteikti statīni, antihipertensīvie līdzekļi un zāles, kas samazina lipīdu koncentrāciju asinsritē.
- Tiek noteikta diēta ar zemu lipoproteīnu saturu un bagātināta ar šķiedrvielām.
- Iespēju robežās tiek izvēlēts ārstnieciskās vingrošanas vingrinājumu komplekss.
- Ja pacients cieš no cerebrālās amiloidālās encefalopātijas, tiek nozīmēti medikamenti nikotīnskābe, nootropiskie līdzekļi, vitamīnu kompleksi un mikroelementi. Dati medikamentiem labvēlīgi iedarbojas citu etioloģiju mikroangiopātiju laikā.
- Fizioterapija, masāža, baseins kopā ar pareizo izvēli zāļu terapija ievērojami uzlaboties vispārējais stāvoklis pacientam, neskatoties uz to, ka gliozes perēkļi saglabāsies, to vadītspēja var palielināties.
Prognoze
Kuģi ir transporta sistēma cilvēka ķermenī. No tiem ir atkarīgs visu orgānu un sistēmu vispārējais stāvoklis. Mazākie darbības traucējumi (īpaši smadzenēs) noved pie diezgan bīstamas patoloģijas, dažus no tiem nebūs iespējams izārstēt.
Viena no lielākajām grūtībām būs discikliskā encefalopātija, kam raksturīgs vesels komplekss morfoloģiskās izmaiņas smadzeņu trauki. Šajā sakarā ir ļoti svarīgi savlaicīgi īstenot profilakses pasākumus pret mikroangiopātiju.
Tie ietver:
- Aktīvs dzīvesveids;
- Sāls izņemšana no uztura;
- Stresa situāciju un smagas fiziskās slodzes samazināšana;
- Atbrīvošanās no sliktiem ieradumiem.
Šādas metodes ļaus novērst daudzas grūtības ar asinsvadiem. Slimību nevar pilnībā izārstēt. Jaunu un spēcīgu pacientu organismā to var ievērojami palēnināt, vecumdienās tā progresēšana notiek diezgan ātri.
Patiesībā nav iespējams pilnībā novērst gliozes perēkļus smadzenēs, taču ir pilnīgi iespējams ievērojami palēnināt audu gliozes procesus.
Atbilstība. Mūsdienu ārsti jābūt “instrumentāli uzasinātam”, lai identificētu specifiskas pazīmes mikroangiopātija un pareizs apraksts, jo ir liela cerebrovaskulāro patoloģiju izplatība un plaši izplatīta magnētiskās rezonanses attēlveidošana (MRI).
Lakunāra infarkti. Klīniskie pierādījumi par neseniem maziem subkortikāliem infarktiem ir lakunārs insults vai lakunārs sindroms, kas veido aptuveni 25% no visiem išēmiskiem insultiem (1. attēls). Lakunārus bojājumus visbiežāk izraisa lokāla mazo artēriju oklūzija, lai gan šo infarktu patoģenēze joprojām nav pilnībā izprotama. Dažiem pacientiem ar vairākiem lakunāriem infarktiem smadzeņu dziļajās daļās bez difūziem baltās vielas bojājumiem (lakunārais stāvoklis), iespējams, ka process ir saistīts ar artēriju sākotnējās daļas mikroateromatozi, kas iekļūst dziļi smadzenēs, vai aizvēršanos. aterosklerozes plāksne liela trauka lūmenis vietā, kur no tā izceļas iekļūstošais zars.

Dažkārt lakunāri infarkti ir asimptomātiski un tiek atklāti nejauši MRI, šādos gadījumos tie ir asimptomātiski smadzeņu infarkti. Turpretim nezināmu iemeslu dēļ 30% pacientu ir lakunāra insulta simptomi bez redzamas izmaiņas uz MRI, kas norāda uz MRI metožu nejutīgumu šādu infarktu noteikšanai.
Vairāki pētījumi liecina, ka maziem subkortikāliem infarktiem var būt mainīgs iznākums MRI, tie var attīstīties lakunāros dobumos vai baltās vielas hiperintensitātē bez redzamas kavitācijas T2 svērtos attēlos vai izzust bez redzamām sekām MRI (skatīt attēlu iepriekš). Ar to pazušanu saistīto iznākumu skaits svārstās no 28% līdz 94% gadījumu (Potter GM, Doubal FN, Jackson CA, et al. 2010).
Lakunāra infarkta perēkļi parasti ir lokalizēti smadzeņu dzimuma baltajā vielā, subkortikālajos ganglijos, iekšējā kapsulā, corona radiata, centram semiovale, tiltā un smadzeņu stumbrā.
● 1 punkts - līdz 2 bojājumiem;
● 2 punkti - 3-5 bojājumi;
● 3 punkti - > 5 bojājumi.
periventrikulāra baltā viela), smadzeņu stumbrā un smadzenītēs. Lakunāra infarkta fokusa diametrs parasti ir 10 - 15 mm.
FLAIR režīmā spraugām, kas tiek uzskatītas par asinsvadu izcelsmi, parasti ir centrāli hipointensīvs signāls (līdzīgs cerebrospinālajam šķidrumam) ar apkārtējo hiperintensitātes malu. Tajā pašā laikā mala ne vienmēr ir klāt, un malu hiperintensitāte var ieskaut arī perivaskulārās telpas, kur tās iet cauri baltās vielas hiperintensitātes zonai.
Perivaskulāras telpas(criblures). Perivaskulārās Virchow-Robin telpas ir ārpussmadzeņu šķidruma telpu izplešanās ap artērijām, arteriolām, vēnām un venulām. Tie virzās no smadzeņu virsmas uz parenhīmu un caur to, sekojot leptomeningeālajiem slāņiem. Perivaskulārās telpas parasti ir mikroskopiskas un nav redzamas parastajā neiroattēlā. Tomēr lielas telpas kļūst pamanāmākas, pacientam novecojot, īpaši, ja tās atrodas smadzeņu pamatnē. Perivaskulāro telpu paplašināšanās var būt saistīta ar citām cerebrovaskulārās patoloģijas morfoloģiskām pazīmēm, piemēram, leikoarajozi, lakūnu infarktu, ! bet ne ar atrofiju. Interpretācija redzama izplešanās perivaskulārās telpas joprojām ir klīniskas strīdīgs jautājums. Daži autori tos nesaista ar patoloģisks cēlonis, citi uzskata, ka tie ir saistīti ar kognitīviem traucējumiem.

Perivaskulārajām telpām signāla intensitāte ir līdzīga cerebrospinālajam šķidrumam visās sekvencēs, jo tās seko iekļūstošo asinsvadu gaitai, tās parādās kā lineāri attēli paralēli asinsvada gaitai, un tiem ir arī apaļa vai ovāla forma aksiālos posmos. Perivaskulārās telpas parasti ir visizteiktākās apakšējos bazālajos ganglijos, kur tās var izskatīties īpaši palielinātas, kā arī var redzēt, ka tās iet centripetāli caur baltās vielas puslodēm un vidussmadzenēm, tomēr smadzenītēs tās ir reti redzamas. Atšķirībā no spraugām, perivaskulāro telpu diametrs parasti nav lielāks par 3 mm, ko apstiprina histoloģiski. T2 svērtos vai FLAIR attēlos perivaskulārajām telpām nav T2 hiperintensīvas apmales ap šķidrumu pildīto vietu, ja vien tās nekrustojas ar hiperintensīvas baltās vielas apgabalu.
Leikoaraioze(LA). PA ģenēzē vadošā loma ir atkārtotām hipoperfūzijas epizodēm, kas rodas cēloņu kompleksa mijiedarbības dēļ. Pirmkārt, sakarā ar plaši izplatīto mikrovaskulāro patoloģiju un sistēmisko arteriālo hipotensiju, ko var provocēt neadekvāta antihipertensīvā terapija, ortostatiskā hipotensija veģetatīvās mazspējas dēļ. Mazo caurejošo asinsvadu bojājumus, kas noved pie PA, raksturo ne tikai to stenoze, bet arī, kas ne mazāk svarīgi, to nereaģēšana, kuras pamatā var būt endotēlija disfunkcija.
Dominējošās baltās vielas ciešanas periventrikulārajos un dziļajos posmos smadzeņu hipoperfūzijas laikā ir izskaidrojamas ar to asinsapgādes īpašo raksturu, ko nodrošina termināla tipa trauki, kuriem nav nodrošinājuma. Hroniskas hipoperfūzijas vai, iespējams, atkārtotu pārejošu hipoperfūzijas epizožu rezultātā pusložu baltās vielas dziļajos slāņos attīstās tā sauktie nepilnīgie infarkti, kam raksturīga demielinizācija, oligodendrocītu nāve, aksonu zudums, glioze, ! bet ne ar nekrozes perēkļu veidošanos (atšķirībā no išēmisks insults). PA raksturo divpusēja, galvenokārt simetriska hiperintensitāte T2 svērtos attēlos. Hiperintensitāte var būt arī smadzeņu stumbrā.
Termins LA norāda uz asinsvadu izcelsmi un ir izplatīts gados vecākiem pieaugušajiem, un tas satur klīnisku informāciju par kognitīviem traucējumiem, kā arī gaitas traucējumiem. Šī koncepcija izslēdz dažāda rakstura baltās vielas bojājumus ar multiplo sklerozi, leikodistrofiju un leikoencefalopātiju ar.
PA, ja ir aizdomas par asinsvadu izcelsmi, parādās hiperintensitāte uz T2 svērtajām sekvencēm un var šķist izointensīva vai hipointensīva (lai gan ne tik hipointensīva kā CSF) T1 svērtajos attēlos. Tādējādi labākā PA noteikšanas metode ir MRI T2-VI režīmā (īpaši secībā ar signāla nomākšanu no cerebrospinālā šķidruma - FLAIR).
Lai noteiktu šīs parādības nopietnību, izmantojiet Fazekas (1998) vizuālo skalu:

▼
Mikroinfarkti. Mikroinfarkti ir nelieli išēmiski perēkļi, kuru diametrs ir līdz 5 mm, līdz nesenam laikam tos atklāja tikai ar mikroskopiju. Publicētie pētījumi liecina par mikroinfarktu vizualizāciju uz 7 Tesla tomogrāfa un dažreiz uz 3 Tesla tomogrāfa. Salīdzinot mikroinfarktu sastopamību pacientiem ar Alcheimera slimību un pacientiem bez kognitīviem traucējumiem, ir pretrunīgi dati. Pētījumi neatklāja korelāciju starp mikroinfarktu biežumu un kognitīviem traucējumiem, taču konstatēja statistisku saikni starp mikroinfarktiem un smadzeņu mikrohemorāģiju biežumu. Mikroinfarkti bieži ietver izmaiņas, kas raksturīgas nepilnīgam infarktam (neironu, aksonu skaita samazināšanās, glioze), un tie var būt lokalizēti gan garozā, gan subkortikālajās struktūrās. Mikroinfarkti var būt saistīti ar arteriolosklerozi, lielo smadzeņu artēriju aterosklerozi, mikroemboliju.
Smadzeņu mikroasiņošana(CMK). CMB ir morfoloģisko izmaiņu variants smadzenēs, kas saistītas ar mazo smadzeņu artēriju bojājumiem, kuras tiek noteiktas gradienta atbalss (T2*) režīmā uz MRI 3–10 mm lielu hipointensīvu perēkļu veidā. SWI režīmu var izmantot arī CMB novērtēšanai. Pētījuma rezultāti liecina, ka MR redzamie bojājumi atbilst hemosiderīna uzkrāšanai makrofāgos perivaskulārajos audos sarkano asins šūnu iznīcināšanas laikā. Daži 1,5 T MRI redzamie CMB tika uzskatīti par venulām 7 T MRI. Tika konstatēts, ka CMB pārsvarā atrodas venulu tuvumā, kas rada papildu priekšnosacījumus lomas apguvei vēnu sistēma CMB patoģenēzē.
Saskaņā ar mūsdienu CMB lokalizācijas klasifikāciju izšķir:
● virspusēja vai kortikāla;
● subkortikāli vai dziļi (bazālie gangliji, iekšējā un ārējā kapsula, talāms, corpus callosum, periventrikulāra baltā viela);
● atrodas aizmugurējā galvaskausa dobumā vai infratentoriālajā (smadzeņu stumbrā un smadzenītēs).
KMB identificēšanai ir algoritms, jo CMB var atšķirt arī pēc citas izcelsmes perēkļiem, piemēram, kalcija un dzelzs uzkrāšanās, melanomas, difūziem aksonu bojājumiem pēc traumas, artefaktiem no kalvārija kauliem, kavernoza angioma, šķērsgriezums asinsvadi. CMB var atšķirt no intracerebrālas asiņošanas pēc tā mazāka izmēra un tā, ka bojājumā nav dobuma, kas būs redzams T1 svērtās un T2 svērtās vai FLAIR sekvencēs.
CMB var konstatēt dažādas izcelsmes smadzeņu mikroangiopātijā (cerebrālā, hipertensīvā arteriopātija, vaskulīts, iedzimta angiopātija) un var būt makrohemorāģijas prognozētājs.
CMB lielākā loma tiek apspriesta smadzeņu asinsvadu patoloģijā un Alcheimera slimībā. Stingri kortikālu CMB esamība vai neesamība ir iekļauta Bostonas smadzeņu amiloidālās angiopātijas kritērijos. Turklāt CMB ir cerebrālās amiloido angiopātijas klīniski nelabvēlīgās gaitas prognozētājs, kas arī palielina turpmāku intracerebrālu asiņošanu risku. Pat daži CMB palielina mikrovaskulāro izmaiņu klīnisko nozīmi, piešķirot tām prognostisku nozīmi. Tie palīdz diferencēt hipertensīvo mikroangiopātiju ar to pārsvarā dziļo lokalizāciju no cerebrālās amiloidās angiopātijas, kurā tās tiek konstatētas galvenokārt kortikālās sekcijas smadzeņu puslodes (galvenokārt pakauša un parietotemporālās).
Smadzeņu atrofija. Vairāki pētījumi liecina par saistību starp cerebrovaskulāru slimību klātbūtni un smagumu un smadzeņu atrofiju, tostarp globālo kortikālo atrofiju, corpus callosum atrofiju, centrālo atrofiju (palielināti kambari un bazālo gangliju atrofiju), vidussmadzenes, hipokampu un fokālo atrofiju. smadzeņu zonās, kas saistītas ar subkortikāliem infarktiem. Jāatceras, ka smadzeņu mikrovaskulāro bojājumu novērtējums ietver atrofijas izpēti un otrādi.

Mikroangiopātija ir slimība, kas saistīta ar kapilāru bojājumiem. Patoloģija ietekmē asinsvadu sistēmu un daudzus iekšējos orgānus. Bieži šis stāvoklis kļūst par simptomu citām neatkarīgām slimībām (infekcijas procesi, hemolīze, cukura diabēts, onkoloģija, aknu patoloģijas).
Kāpēc attīstās mikroangiopātija?
Starp slimības cēloņiem ir:
- Iedzimtas patoloģijas, ko papildina asinsvadu tonusa traucējumi;
- Vīrusu infekcijas (masaliņas, masalas);
- Dažādas traumas;
- Patoloģijas, kas izraisa asins bojājumus;
- Smaga intoksikācija;
- Diabēts;
- Pārmērīga smēķēšana un alkohola lietošana;
- Smags darbs ražošanā, kas noved pie ķermeņa vājuma;
- Vecāka gadagājuma vecums.
Būtībā patoloģija attīstās šādu procesu dēļ:

- Nekrotiski audu un šūnu bojājumi;
- hialinoze - olbaltumvielu distrofija uz hialīna nogulsnēšanās fona;
- Fibrinoīds - palielināta asinsvadu caurlaidība. Tā rezultātā notiek neatgriezeniskas izmaiņas saistaudu struktūras elementos un šķiedrās;
- Tromboze - asins recekļa veidošanās trauka lūmenā, kas izraisa asinsrites traucējumus;
- Asinsvadu endotēlija disfunkcija, kas izraisa to spazmu. Stāvoklis izpaužas kā prostaciklīna, antitrombīna ražošanas samazināšanās un tromboksāna koncentrācijas palielināšanās.
Raksturīgās slimības pazīmes
Klīniskās izpausmes nosaka bojāto audu un orgānu specifika un noteiktu ārējo faktoru ietekme.
Pacienti parasti sūdzas par redzes pasliktināšanos, sāpēm un dedzināšanu kājās, “intermitējošas” klucīcijas attīstību, asiņošanu no deguna un kuņģa, hemoptīzi un sausu pēdu ādu.
Starp raksturīgajām slimības izpausmēm ir:
- Mazo kuģu integritātes pārkāpums;
- Hemostāze (tiek traucēti asins recēšanas procesi);
- Attīstās nieru mazspēja;
- Var rasties zemādas asiņošana;
- Sarkano asins šūnu bojājumi.
Pamatformas
Medicīnā ir ierasts izšķirt 2 slimības veidus:
- Diabēta forma;
- Smadzeņu forma (smadzeņu mikroangiopātija).
Ir vērts sīkāk apsvērt katru veidu. Smadzeņu formu pavada kapilāru un to zaru bojājumi smadzenēs. Šī patoloģija var izraisīt hialīna rakstura artēriju vai kapilāru sieniņu sabiezēšanu.
Abos gadījumos slimība tiek uzskatīta par hroniskas slimības, kas izraisa baltās vielas bojājumus, sekas.
Raksturīga šīs slimības formas pazīme ir smadzeņu mazo asinsvadu bojājumi uz traucētas asinsrites, aterosklerozes izmaiņu un hipertensijas fona.
Slimība izraisa smadzeņu darbības traucējumus un var izraisīt šādas patoloģijas:
- Lakunāra infarkts. Rodas smadzeņu asinsvadu iekļūstoša zara oklūzijas laikā;
- Encefalopātijas, kas izraisa difūzus bojājumus.

Diabēta forma rodas, ja asinīs ir paaugstināta glikozes koncentrācija. Šī ir smagākā diabēta forma.
Tā rezultātā tiek bojāti tuvumā esošie mazie asinsvadi (kapilāri, venulas, arteriolas). iekšējie orgāni. Slimības klīniskās izpausmes noteiks bojājuma atrašanās vieta.
Progresējošais cukura diabēts izraisa nepietiekamu uzturu un metabolītu izvadīšanu no šūnām. Rezultātā tas palielinās, jo palielinās cukura koncentrācija asinīs un pārmērīga ūdens uzņemšana.
Pacienti atzīmē tūskas rašanos, asinsvadu bojājumus pamata uzturvielu vielmaiņas procesu traucējumu dēļ.
Slimību bieži raksturo šādas patoloģijas:
- Diabētiskā nefropātija (30% pacientu). Stāvoklis izpaužas kā nieru darbības traucējumi, pietūkums, olbaltumvielas urīnā;
- Diabētiskās aknu mikroangiopātijas;
- Kāju asinsvadu bojājumi;
- Diabētiskās angioretinopātijas rašanās ().

Diagnostikas pasākumi un terapija
Ja ir aizdomas par mikroangiopātijas attīstību, ārstam jāpārbauda pacienta slimības vēsture un jāveic asinsvadu un acs dibena ultraskaņas izmeklēšana. Turklāt var tikt nozīmēta MRI, Rentgena izmeklēšana, CT.
.jpg)
Slimības terapiju nosaka skarto trauku atrašanās vieta un tās cēloņi.
Galvenokārt izmanto narkotiku ārstēšana, kas uzlabo asins mikrocirkulāciju, kā arī fizioterapija. Operācija var būt nepieciešama tikai tad, ja nepieciešams atjaunot kuģa caurlaidību.
Šim nolūkam tiek izmantotas krioķirurģiskās metodes vai lāzera koagulācija.
Plkst smadzeņu formaārsti lieto slimības kompleksā terapija. Pacientiem tiek nozīmētas zāles asinsspiediena pazemināšanai. Lai novērstu simptomus, tiek izmantoti antihipoksanti, piemēram, emoksipīns.
Tikpat svarīga slimības ārstēšanā ir lipīdu koncentrācijas normalizēšana. Šim nolūkam plaši izmanto statīnus (atorvastatīnu, simvastatīnu).
Lai normalizētu smadzeņu uzturu, to lieto nootropiskās zāles: piracetāms, encefabols, cerebrolizīns. Zāles, kuru pamatā ir nikotīnskābe (ksantinola nikotināts), palīdz uzlabot asinsriti.
Lai ārstētu slimības diabētisko formu, ir svarīgi normalizēt glikozes līmeni asinīs. Mūsdienu farmakoloģija piedāvā plašu izvēli efektīvas zāles lai sasniegtu šo efektu.
Kā daļu no stacionārās ārstēšanas viņi izmanto angioprotektīvie līdzekļi, kas ļauj atjaunot asinsvadu sienas, zāles mikrocirkulācijas uzlabošanai, piemēram, pentoksifilīns.
B vitamīni, liposkābe un antioksidanti, piemēram, E vitamīns un selēns, ir ļoti efektīvi mikroangiopātijas ārstēšanā. Pacientiem ar diabētisko slimības formu ir jāievēro stingra diēta un jāizvairās no smēķēšanas un alkohola lietošanas.
Mikroangiopātijas prognoze kopumā ir labvēlīga. Tomēr tas pasliktinās, ja pacientam ir bijusi hipertensija, kas izraisa strauju simptomu progresēšanu. Svarīga loma Savu lomu spēlē arī pacienta vecums: vecākam cilvēkam slimība attīstās daudz ātrāk.