Sakroilīts ir ārkārtīgi mānīga un bīstama slimība, kurai raksturīgs sakroiliakālās locītavas iekaisums. Patoloģija skar jauniešus darbspējīgā vecumā. Pēc 10-15 gadiem 70% no viņiem piedzīvo smagas neatgriezeniskas izmaiņas locītavā. Tas izraisa ievērojamu dzīves kvalitātes pazemināšanos un darba spēju zudumu.
Līdzīgu dēļ klīniskie simptomi sakroilītu bieži sajauc ar deģeneratīvi-distrofiskām mugurkaula jostas-krustu daļas slimībām (osteohondroze, spondiloartroze, spondiloze utt.). Lielākajai daļai pacientu ir radioloģiskās pazīmesšīs slimības. Lielākā daļa ārstu apstājas pie tā, nosaka diagnozi un nosūta pacientu ārstēšanai. Bet... sakroilīts ļoti bieži attīstās kopā ar citām mugurkaula slimībām. Viņam var būt dažādi iemesli rašanos un runāt par citu, nopietnāku sistēmisku slimību klātbūtni.
Spriežot pēc komentāriem forumos, ārstiem ir grūtības diagnosticēt slimību, un viņi sniedz pacientiem neskaidras diagnozes, piemēram, "dorsalģija" vai "vertebrogenic lumbodynia". Nereti ir arī gadījumi, kad mediķi pacientam konstatē osteohondrozi, bet nekonstatē nekādus pavadošos sakroiliakālās locītavas bojājumus. Tas viss ir saistīts ar skaidru sakroilīta radioloģisko pazīmju neesamību agrīnās stadijas slimības.
Starptautiskajā slimību klasifikācijā (ICD-10) sakroilītam ir piešķirts kods M46.1. Patoloģija tiek klasificēta kā iekaisīgas spondilopātijas - mugurkaula slimības, kuras pavada progresējoša tā locītavu disfunkcija un stipras sāpes. Sakroilīts ir iekļauts citās kategorijās kā simptoms noteiktām muskuļu un skeleta sistēmas un saistaudu slimībām. Kā piemēru var minēt sacroiliac locītavas bojājumus osteomielīta (M86.15, M86.25) vai ankilozējošā spondilīta (M45.8) gadījumā.
Sakroilīts savā attīstībā iziet vairākus secīgus posmus. Izmaiņas rentgenogrammās parādās tikai pēdējā no tām, kad ir ārkārtīgi grūti ārstēt patoloģiju. Sakroilīts var attīstīties uz daudzu slimību fona, kas apgrūtina diagnozi un klasifikāciju.
Apskatīsim slimības cēloņus un klasifikāciju.
Sakroilīta veidu klasifikācija un apraksts
Sacroiliac locītavas iekaisums var būt neatkarīga slimība vai rasties sekundāri autoimūnu vai infekcijas slimību dēļ. Sakroilītam var būt vienpusēja vai divpusēja lokalizācija, akūta, subakūta vai hroniska gaita.
| Pēc lokalizācijas | Vienpusējs - iekaisuma process skar tikai labo vai kreiso sacroiliac locītavu |
| Abpusējs - patoloģiskas izmaiņas izplatās abās locītavās. Visbiežāk slimība rodas ar ankilozējošo spondilītu un brucelozi | |
| Atbilstoši iekaisuma procesa izplatībai un aktivitātei | Sinovīts ir visvairāk viegla forma sakroilīts. To raksturo izolēts sinoviālās membrānas iekaisums, kas klāj krustu un zarnās locītavas dobumu. Visbiežāk tā ir reaktīvs raksturs. Ja locītavas dobumā uzkrājas strutains eksudāts, slimība ir akūta un ārkārtīgi smaga. |
| Osteoartrīts (deformējošs osteoartrīts) ir hronisks sakroiliakālās locītavas bojājums, kura patoloģiskajā procesā ir iesaistītas gandrīz visas locītavas struktūras. Tiek ietekmēti arī blakus esošie kauli, muskuļi un saites. Parasti attīstās uz hronisku deģeneratīvi-distrofisku vai reimatisku muskuļu un skeleta sistēmas slimību fona | |
| Panartrīts (flegmons) ir akūts strutains locītavas iekaisums ar visām tās membrānām, saitēm un cīpslām. Iekaisuma process ietekmē arī blakus esošo mīksti audumi un kauli. Sakroilīts, ko izraisa akūts hematogēns osteomielīts, parasti rodas panartrīta formā. | |
| Atkarībā no iemesla | Nespecifisks infekciozs - attīstās Staphylococcus aureus vai epidermas Staphylococcus, Streptococcus, Enterobacteriaceae vai Pseudomonas aeruginosa iekļūšanas dēļ locītavā. Parasti attīstās uz osteomielīta fona un ir akūta gaita |
| Specifiski infekciozi – ko izraisa specifiski patogēni – tie ir Mycobacterium tuberculosis, Treponema pallidum vai Brucella. Šāds sakroilīts ietver tuberkulozi, sifilītu, brucelozi utt. Vairumā gadījumu tam ir hroniska, lēni progresējoša gaita, lai gan tas var rasties arī akūti. | |
| Infekciozi-alerģisks (aseptisks, reaktīvs) - attīstās uz zarnu vai uroģenitālo infekciju fona. Šajā gadījumā locītavu dobumā patogēni mikroorganismi netiek atklāti. Iekaisums ir reaktīvs un sarežģīts mehānisms attīstību. Slimība notiek akūti vai subakūti un izzūd pēc 4-6 mēnešiem | |
| Reimatisks – attīstās uz reimatisko slimību fona (Whipple slimība, Behčeta sindroms, podagra, ankilozējošais spondilīts). Tam ir hroniska, lēni progresējoša, bet smaga gaita. Bieži noved pie locītavu deformācijas, stiprām sāpēm un pat invaliditātes. Ārstēšana var tikai palēnināt patoloģijas progresēšanu un sasniegt remisiju | |
| Neinfekciozs – rodas galvenokārt un nav etioloģiski saistīts ar citām slimībām. Cēlonis ir traumas, smagas fiziskās aktivitātes, aktīvs sports vai mazkustīgs dzīvesveids. Neinfekcioza rakstura sakroilīts attīstās grūtniecēm un sievietēm dzemdībās sakarā ar pārmērīgu sacroiliac locītavu slodzi vai traumu dzemdību laikā. | |
| Ar plūsmu | Akūts strutojošs - ir pēkšņs sākums, strauja attīstība un strauja gaita. Rodas uz osteomielīta fona vai pēc smagiem ievainojumiem. Ļoti bīstami, jo tas var izraisīt smagas komplikācijas un infekcijas izplatīšanās uz muguras smadzenēm. Nepieciešama tūlītēja ārstēšana. Pacientam ir nepieciešams ķirurģiska iejaukšanās |
| Subakūts - var būt specifisks infekciozs vai reaktīvs raksturs. Tas izpaužas kā diezgan stipras sāpes un grūtības staigāt. To nepavada strutas uzkrāšanās locītavas dobumā. Parasti labi reaģē uz ārstēšanu un pilnībā izārstē 6 mēnešu laikā | |
| Hroniska – tai ir ilgstoša gaita un sākotnēji ļoti vāji simptomi. Laika gaitā sāpes muguras lejasdaļā un astes kaulā parādās arvien biežāk un rada pacientam arvien lielāku diskomfortu. Hronisks sakroilīts parasti attīstās cilvēkiem ar autoimūniem traucējumiem vai ilgstošām infekcijas slimībām |
Vienpusējs un divpusējs
Vairumā gadījumu sacroiliac locītavas iekaisums ir vienpusējs. Kad patoloģiskais process ir lokalizēts labajā pusē, mēs runājam par labās puses, pa kreisi - kreisās puses sakroilītu.
Divpusējs sakroilīts - kas tas ir un kāpēc tas ir bīstams? Slimību raksturo vienlaicīga abu sacroiliac locītavu iesaistīšanās iekaisuma procesā. Šī patoloģija bieži ir ankilozējošā spondilīta pazīme, kam ir smaga gaita un kas izraisa priekšlaicīgu invaliditāti.

Divpusējā sakroilīta aktivitātes pakāpes:
- 1. pakāpe – minimāla. Cilvēku nomāc mērenas sāpes un neliels stīvums muguras lejasdaļā no rīta. Ar vienlaicīgu starpskriemeļu locītavu bojājumu var rasties grūtības saliekt un pagarināt muguras lejasdaļu.
- 2. pakāpe – mērena. Pacients sūdzas par pastāvīgu sāpošas sāpes jostas-krustu rajonā. Stīvums un diskomfortu tiek uzglabāti visu dienu. Slimība neļauj cilvēkam vadīt normālu dzīvesveidu.
- 3. pakāpe – izteikta. Pacients cieš no stiprām sāpēm un nopietniem mobilitātes ierobežojumiem mugurā. Sakroiliakālo locītavu rajonā viņam attīstās ankiloze - pilnīga kaulu saplūšana savā starpā. Patoloģiskais process ietver mugurkaulu un citas locītavas.
Agrīnā slimības stadijā radioloģiskās pazīmes vai nu nav, vai arī praktiski nav pamanāmas. Osteosklerozes perēkļi, starplocītavu telpu sašaurināšanās un ankilozes pazīmes parādās tikai sakroilīta 2. un 3. pakāpē. Slimību var diagnosticēt pašā tās sākumā, izmantojot MRI. Lielākā daļa pacientu ar sakroilītu vēršas pie ārsta tikai slimības 2. stadijā, kad sāpes sāk radīt diskomfortu.
Infekciozs nespecifisks
Visbiežāk tas attīstās infekcijas rezultātā caur asinsriti akūtā hematogēnā osteomielīta gadījumā. Arī no tuvējiem infekcijas perēkļiem locītavā var iekļūt patogēni mikroorganismi. Patoloģiju izraisa iekļūstošas brūces un ķirurģiskas iejaukšanās.
Akūta strutojoša sakroilīta raksturīgie simptomi:
- stipras sāpes krustā, ko pastiprina kustības;
- pacienta piespiedu pozīcija - viņš ieņem “augļa stāvokli”;
- straujš temperatūras paaugstināšanās līdz 39-40 grādiem;
- vispārējs vājums, drebuļi, galvassāpes un citas intoksikācijas pazīmes.
IN vispārīga analīze tiek konstatētas pacienta asinis ESR palielināšanās un leikocitoze. Sākumā rentgenogramma nav redzamas izmaiņas, vēlāk kļūst manāms locītavas spraugas paplašināšanās, ko izraisa strutu uzkrāšanās locītavas sinoviālajā dobumā. Pēc tam infekcija izplatās uz blakus esošajiem orgāniem un audiem. Pacientam ar strutojošu sakroilītu nepieciešama tūlītēja ķirurģiska iejaukšanās un antibiotiku terapijas kurss.
Tuberkuloze
Sakroiliakālā locītava ir viena no Mycobacterium tuberculosis “mīļākajām” vietām. Saskaņā ar statistiku, sakroilīts tiek atklāts 40% pacientu ar slimības osteoartikulāro formu. Sievietes slimo 2 reizes biežāk nekā vīrieši. Iekaisumam ir vienpusēja lokalizācija.
Patoloģijas pazīmes:
- lokālas sāpes, pietūkums un ādas apsārtums iliosakrālā savienojuma projekcijas vietā;
- sāpes sēžamvietā, krustā un augšstilba aizmugurē, kas pastiprinās kustībā;
- skolioze ar izliekumu veselīgā virzienā, grūtības un stīvuma sajūta muguras lejasdaļā, ko izraisa refleksu muskuļu kontrakcija;
- pastāvīga ķermeņa temperatūras paaugstināšanās līdz 39-40 grādiem, iekaisuma procesa pazīmes vispārējā asins analīzē.

Tuberkulozā sakroilīta radioloģiskās pazīmes parādās, jo tiek iznīcināti kauli, kas veido iliosakrālo locītavu. Sākumā ieslēgts ilium vai krustu, parādās iznīcināšanas perēkļi ar sekvestrāciju. Laika gaitā patoloģiskais process izplatās uz visu locītavu. Tās kontūras kļūst neskaidras, izraisot daļēju vai pat pilnīgu locītavas spraugas izzušanu.
Sifilīts
Retos gadījumos sakroilīts var attīstīties ar sekundāro sifilisu. Tas notiek artralģijas formā - locītavu sāpes, kas ātri izzūd pēc adekvātas antibiotiku terapijas. Biežāk iliosakrālā locītavas iekaisums rodas ar terciāro sifilisu. Šāds sakroilīts parasti rodas sinovīta vai osteoartrīta formā.
Skatīt vairāk

Sifilītas gumijas, blīvi apaļas formas veidojumi, var veidoties locītavas kaula vai skrimšļa struktūrās. Rentgena izmeklēšana ir informatīva tikai būtisku destruktīvu izmaiņu gadījumā iliosakrālās locītavas kaulos.
Bruceloze
Pacientiem ar brucelozi sakroilīts attīstās diezgan bieži. Iliosakrālā locītava tiek skarta 42% pacientu ar artralģiju. Slimību raksturo periodiskas nepastāvīgas sāpes. Vienu dienu var sāpēt plecs, otru celis, trešo – muguras lejasdaļa. Tajā pašā laikā pacientam parādās citu orgānu bojājumu pazīmes: sirds, plaušas, aknas un uroģenitālā sistēma.
Daudz retāk pacientiem attīstās sakroilīts artrīta, periartrīta, sinovīta vai osteoartrīta formā. Patoloģiskais process var ietvert gan vienu, gan abas locītavas vienlaikus. Brucelozes sakroilītu nav iespējams diagnosticēt, izmantojot rentgenogrammas, jo nav specifisku patoloģijas pazīmju.
Psoriātiska
Psoriātiskais sakroilīts tiek atklāts 50-60% pacientu ar psoriāzi. Patoloģijai ir skaidrs rentgena attēls, un tā nerada grūtības diagnostikā. Slimība ir asimptomātiska un nerada personai neērtības. Tikai 5% cilvēku attīstās klīniska un radioloģiskā aina, kas atgādina ankilozējošā spondilīta attēlu.

Vairāk nekā 70% pacientu ar psoriāzi cieš no dažādas lokalizācijas artrīta. Viņiem ir izteikta klīniskā gaita un tie izraisa locītavu normālas darbības traucējumus. Visbiežāk pacienti saskaras ar oligoartrītu. Var tikt ietekmētas potītes, ceļa, gūžas vai citas lielas locītavas.
5-10% cilvēku attīstās mazo poliartrīts starpfalangu locītavas otas Klīniskā slimības gaita atgādina reimatoīdo artrītu.
Enteropātisks
Iliosakrālās locītavas iekaisums attīstās aptuveni 50% pacientu ar hroniskām autoimūnām zarnu slimībām. Sakroilīts rodas cilvēkiem ar Krona slimību un čūlaino kolītu. 90% gadījumu patoloģija ir asimptomātiska.

Iekaisuma procesa smagums un deģeneratīvas izmaiņas locītavā nekādā veidā nav atkarīgas no zarnu patoloģijas smaguma pakāpes. Īpaša ārstēšana čūlainais kolīts un Krona slimība neietekmē sakroilīta gaitu.
10% gadījumu enteropātisks sakroilīts ir agrīns simptoms Bekhtereva slimība. Klīniskais kurss Ankilozējošais spondilīts ar zarnu patoloģiju neatšķiras no slimības idiopātiskā (nenoteiktā) rakstura.
Sakroiteīts Reitera sindromā
Reitera sindroms ir uroģenitālās sistēmas, locītavu un acu bojājumu kombinācija. Slimība attīstās sakarā ar hlamīdiju infekcija. Retāk sastopami patogēni ir mikoplazma un ureaplazma. Slimība var attīstīties arī pēc iepriekšējās zarnu infekcijas(enterokolīts, šigeloze, salmoneloze).

Klasiskās Reitera sindroma pazīmes:
- saistība ar iepriekšēju uroģenitālu vai zarnu infekciju;
- jaunais slimnieku vecums;
- uroģenitālās sistēmas iekaisuma pazīmes;
- iekaisuma acu bojājumi (iridociklīts, konjunktivīts);
- locītavu sindroma klātbūtne pacientam (mono-, oligo- vai poliartrīts).
Sakroilīts tiek atklāts 30-50% pacientu ar Reitera sindromu. Iekaisumam parasti ir reaktīvs raksturs un vienpusēja lokalizācija. Tajā pašā laikā pacientiem var tikt skartas citas locītavas, var attīstīties plantāra fascīts, papēža bursīts, skriemeļu vai iegurņa kaulu periostīts.
Sakroilīts ankilozējošā spondilīta gadījumā
Atšķirībā no strutojošā infekciozā, reaktīvā, tuberkulozes un autoimūnā sakroilīta, tam vienmēr ir divpusēja lokalizācija. Sākotnējās stadijās tas ir praktiski asimptomātisks. Akūtas sāpes un traucēta mugurkaula kustīgums rodas vairāk vēlais periods locītavu pakāpeniskas iznīcināšanas dēļ.

Ankilozējošais sakroilīts ir viens no ankilozējošā spondilīta simptomiem. Daudziem pacientiem tiek ietekmētas starpskriemeļu un perifērās locītavas. Raksturīga ir arī iridociklīta jeb irīta – acs ābola varavīksnenes iekaisuma – attīstība.
CT un MRI loma diagnostikā
Parādās radioloģiskās pazīmes vēlīnās stadijas sacroiliitis, un ne ar visiem tā veidiem. Rentgena diagnostika neļauj savlaicīgi atklāt slimību un savlaicīgi uzsākt ārstēšanu. Tomēr slimību ir iespējams diagnosticēt sākotnējās attīstības stadijās, izmantojot citas, modernākas izpētes metodes. Agrīnas pazīmes sakroilīts vislabāk redzams MRI.
Uzticamu radioloģisko sacroiliac locītavas bojājuma pazīmju klātbūtne ļauj noteikt sakroilīta diagnozi. Ja rentgenogrammās nav skaidru izmaiņu, pacientiem ieteicams noteikt HLA-B27 statusu un izmantot jutīgākas attēlveidošanas metodes (CT, MRI).
Magnētiskās rezonanses attēlveidošana (MRI) ir visinformatīvākā sakroilīta diagnosticēšanā agrīnās stadijās. Tas ļauj identificēt pirmās iekaisuma procesa pazīmes locītavā - šķidrumu locītavas dobumā un kaulu smadzeņu subhondrālo pietūkumu. Šīs izmaiņas netiek vizualizētas datortomogrammas(CT).
Sakroilīta vēlākajos posmos informatīvāka ir datortomogrāfija. CT atklāj kaulu defekti, plaisas, sklerozes izmaiņas, locītavas spraugas sašaurināšanās vai paplašināšanās. Bet datortomogrāfija praktiski bezjēdzīgi agrīna diagnostika sakroilīts.
Kā ārstēt: etioloģiskā pieeja
Dzirdot diagnozi “sakroilīts”, daudzi cilvēki nonāk stuporā. Kāda ir šī slimība un kādas ir tās sekas? Kā to izārstēt un vai tas vispār ir iespējams? Kādi muskuļi tiek saspiesti sakroilīta laikā un vai tie var izraisīt saspiešanu? sēžas nervs? Kādus medikamentus lietot, kādus vingrinājumus veikt, kā ģērbties slimojot? Vai invaliditāte tiek piešķirta ankilozējošā spondilīta gadījumā, kas izraisījis neatgriezeniskus mugurkaula funkciju traucējumus? Šie un daudzi citi jautājumi vajā lielāko daļu pacientu.
Osteohondrozes ārstēšana Lasīt vairāk >>
Vissvarīgākais solis cīņā pret sakroilītu ir tā cēloņa noteikšana. Lai to izdarītu, personai ir jāveic pilnīga pārbaude un jāveic virkne testu. Pēc tam pacientam tiek nozīmēts etioloģiskā ārstēšana. Pacientiem ar tuberkulozi tiek nozīmēta prettuberkulozes terapijas shēma, cilvēkiem ar infekcijas slimībām tiek nozīmēta antibiotiku terapija. Autoimūno patoloģiju gadījumā tiek izmantoti steroīdu hormoni.
Pamata ārstēšanas metodes
Ārstēšanas taktika un slimības prognoze ir atkarīga no tās cēloņa, iekaisuma aktivitātes un locītavu struktūru iesaistīšanās pakāpes patoloģiskajā procesā. Ja ir akūta strutojoša sakroilīta simptomi, pacientam ir indicēta tūlītēja ķirurģiska iejaukšanās. Visos citos gadījumos slimība tiek ārstēta konservatīvi. Jautājums par operācijas lietderību rodas vēlākos posmos, kad slimība vairs nav pakļauta konservatīvai terapijai.
Kurš ārsts ārstē sakroilītu? Patoloģijas diagnostikā un ārstēšanā ir iesaistīti ortopēdi, traumatologi un reimatologi. Ja nepieciešams, pacientam var būt nepieciešama ftiziatra, infektologa, terapeita, imunologa vai cita speciālista palīdzība.
Lai mazinātu sāpes no sakroilīta, NPL grupas zāles lieto ziežu, želeju vai tablešu veidā. Spēcīgām sāpēm intramuskulāri ievada nesteroīdos pretiekaisuma līdzekļus. Sēžas nerva saspiešanas un iekaisuma gadījumā pacientam tiek veiktas zāļu blokādes. Šim nolūkam viņam injicē kortikosteroīdus un ne-narkotiskus pretsāpju līdzekļus vietā, kas ir pēc iespējas tuvāka nervu pārejas vietai.
Pēc akūta iekaisuma procesa norimšanas cilvēkam nepieciešams iziet rehabilitācijas kursu. Šajā periodā masāža, peldēšana un fizioterapija(Fizioterapija). Speciālie vingrinājumi palīdz atjaunot normālu mugurkaula kustīgumu un atbrīvoties no stīvuma sajūtas muguras lejasdaļā. Izbaudi tautas aizsardzības līdzekļi ar sakroilītu, tas ir iespējams ar ārstējošā ārsta atļauju.
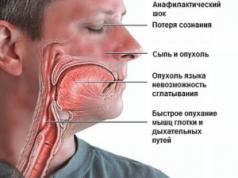
Stīvums jostas rajonā, sāpes sēžamvietā un krustā, lumbago gūžas rajonā, audu iekaisums un apsārtums virs skartās locītavas ir smagas patoloģijas pazīmes. Sakroilīts attīstās uz infekcijas, reimatisko slimību fona, kā traumas sekas.
Diskomforta, akūtu, paroksizmālu sāpju parādīšanās jostas-krustu zonā ir signāls steidzamai vizītei pie reimatologa vai vertebrologa. Smagos patoloģijas posmos pacientam rodas nopietns diskomforts, un ir nepieciešami ierobežojumi. fiziskā aktivitāte: slimība būtiski sarežģī dzīvi.
Kas ir sakroilīts

Raksturīga slimības pazīme ir iekaisums sacroiliac locītavā mugurkauls. Pacients sajūt sāpes muguras lejasdaļā, diskomforts izplatās uz augšstilbu un sēžamvietu. Sakroilīts (ICD kods - 10 - M46.1) darbojas kā neatkarīga patoloģija vai ir viens no simptomiem bīstamas slimības: ankilozējošais spondilīts, bruceloze.
Cēloņi
Iekaisums jostas-krustu zonā attīstās uz šādu faktoru fona:
- iedzimtas skriemeļu struktūru attīstības anomālijas;
- autoimūnas patoloģijas;
- problēmas ar minerālvielu metabolismu;
- mugurkaula un iegurņa zonas ievainojums;
- pārmērīga slodze uz sacroiliac locītavu ilgu laiku;
- infekcijas izraisītāju iekļūšana.
Iepazīstieties ar lietošanas instrukcijām muguras un mugurkaula sāpju mazināšanai.
Kas ir išiass un kā ārstēt šo slimību? Efektīvas iespējas lapā ir aprakstītas patoloģijas terapijas.
Pirmās pazīmes un simptomi
Negatīvās izpausmes lielā mērā ir atkarīgas no sakroilīta pakāpes un patoloģijas veida. Jo aktīvāks ir iekaisuma process, jo izteiktākas ir slimības pazīmes. Ir svarīgi laikus pievērst uzmanību diskomfortam krustu un jostas rajonā, lai to novērstu smaga stadija sakroilīts.
Galvenie simptomi:
- galvenais simptoms ir regulāras vai paroksizmālas sāpes muguras lejasdaļā, kas izstaro krustu, sēžamvietu, augšstilbu;
- ar divpusēju sakroilītu, nospiežot jebkuru spēku uz krustu, parādās diskomforts. Ārsti šo zīmi fiksē arī tad, ja ir divu gūžas kaulu patoloģiska pieeja;
- nepatīkamas izpausmes kļūst stiprākas pēc atrašanās statiskā stāvoklī, ilgas pastaigas laikā, pēc saliekšanās;
- par vienpusēja sakroilīta attīstību liecina raksturīga detaļa - neapzināta svara pārbīde uz veselas kājas, kāpjot pa kāpnēm (ar kreisās puses bojājumu - labajā ekstremitātē, ar labās puses bojājumu - kreisajā pusē);
- ar flegmonu iegurņa starpmuskulārajā telpā (izplatīts iekaisums uz strutošanas fona), parādās vispārējas intoksikācijas pazīmes: drudzis, veselības pasliktināšanās, drudzis, vājums, slikta dūša.
Slimības veidi un formas

Klasifikācija pēc iekaisuma procesa lokalizācijas zonas:
- osteoartrīts. Patoloģiskas izmaiņas attīstās uz locītavu virsmas;
- sinovīts Iekaisums ietekmē problēmas locītavas sinoviju;
- panartrīts. Smagākā forma - tiek ietekmēta visa locītavas zona.
Ārsti izšķir trīs sakroilīta veidus:
- infekciozi-alerģisks vai aseptisks. Iekaisums attīstās bez infekcijas izraisītāju klātbūtnes, uz autoimūnu patoloģiju fona;
- neinfekciozs. Cēloņi: locītavu distrofija traucētas minerālvielu vielmaiņas dēļ, traumas rezultātā, kas izraisīja iekaisumu krustu un jostas daļā;
- specifisks. Sakroilīts attīstās uz fona nopietnas slimības(, bruceloze, sifiliss) pēc bīstamu patogēnu iekļūšanas.
Pastāv sakroilīta klasifikācija, pamatojoties uz citu īpašību kombināciju:
- artralģija sifilisa dēļ;
- kreisās puses strutains sakroilīts infekcijas izraisītāju iekļūšanas brūcē pēc traumas sekas;
- sinovīts vai osteoartrīts ar ilgstošu gaitu uz brucelozes fona. Iekaisums skar vienu un divas iegurņa zonas puses;
- pikants un hroniska forma patoloģija tuberkulozes gadījumā. Šāda veida iekaisuma process jostas un krustu zonā var būt gan vienpusējs, gan divpusējs.
Sakroilīta stadijas:
- vispirms. Simptomi ir viegli, dažreiz pacienti pēc miega jūt nelielu stīvumu muguras lejasdaļā, kas viņus reti traucē mokošas sāpes aizmugurē. Fiziskā aktivitāte provocē iekaisuma procesa aktivizēšanos. Svarīga zīme ir tāda, ka jostas sāpes izstaro Ahileja cīpslas zonu;
- otrais.Šajā posmā attīstās divpusējs sacroiliac locītavas bojājums, pacienti atzīmē sāpes sēžamvietā un augšstilbā, paroksizmālus krampjus utt. Parādās izliekums jostasvieta, saglabājas kustību stīvums;
- trešais. Ja to neārstē, attīstās gūžas kaulu un krustu apvidus ankiloze. Negatīvās izmaiņas parāda vai un muguras lejasdaļu. Uz fona palielinās nervu sakņu saspiešana arteriālais spiediens, rodas sāpīgi muskuļu krampji, iespējamas nosmakšanas lēkmes un attīstās.
Diagnostika

Diskomforta cēloņus muguras lejasdaļā, augšstilbā un sēžamvietā nosaka vertebrologs, reimatologs vai infektologs. Bieži vien ir nepieciešama konsultācija ar vairākiem ārstiem. Ir nepieciešams sastādīt pilnīgu klīnisko ainu un veikt īpašus testus, lai noteiktu slimības veidu un stadiju.
Ja ir aizdomas par divpusēju sakroilītu, ir jānosaka, vai ir Ferpsona pazīme. Pacients sēž uz krēsla un nolaiž vienu kāju uz leju. Šajā brīdī jostas-krustu zonā ir sajūta asas sāpes. Tāpat diskomforts palielinās, ja pacients pavirza kāju uz sāniem. Ar vienpusēju slimības formu, īpaši strutojošu, attīstoties flegmonai, skartā vieta kļūst sarkana, uzbriest, palpējot ir jūtamas sāpes.
Speciālists izraksta:
- Jostas un krustu zonas rentgens. Pētījums uzrāda ievērojamu locītavas spraugas lieluma samazināšanos ar smagu slimību - pilnīga prombūtne lūmenu. Rentgena starojums palīdz noteikt mērenu strutojošu sakroilītu;
- asins analīze. Ar aktīvu iekaisuma procesu leikocītu līmenis palielinās 2 vai 3 reizes, ar otro un trešo patoloģijas pakāpi tas ievērojami palielinās. ESR indikators. Slimības infekciozajā formā asins analīze parāda antivielu klātbūtni noteikta veida mikroorganismiem.
Uz piezīmi! Ir svarīgi noteikt iekaisuma procesa cēloni iliosakrālās locītavas zonā. Ja tiek atklātas patogēnas baktērijas, tad ir nepieciešams antibiotiku jutīguma tests, lai noteiktu spēcīgākās zāles konkrētam patogēna veidam.
Efektīvas ārstēšanas metodes
Sakroilīta agrīnā stadijā pacienti reti sāk terapiju, jo nelaikā pieteikšanās pie vertebrologa uz vāju negatīvu simptomu fona. Biežāk nekā nē, cilvēki parādās ārsta kabinetā, sūdzoties stipras sāpes muguras lejasdaļā un krustos. Pēc pārbaudes speciālists nosaka vienpusēju vai divpusēju sakroilītu 2-3 grādus. Klātbūtne organismā bīstamas infekcijas, piemēram, tuberkuloze vai sifiliss, strutojošu masu uzkrāšanās progresējošos slimības gadījumos apgrūtina slimības gaitu.
Pirmkārt, jums ir jāizārstē fona patoloģija un jāizlīdzina traumu sekas. Tajā pašā laikā pacients saņem antibakteriālus savienojumus. Tā kā locītavu patoloģiskā procesa cēlonis pazūd, iekaisums samazinās. Šajā periodā ārsts pievieno vingrošanas terapiju, fizioterapiju un ārstniecisko masāžu.

Galvenās otrās un trešās pakāpes sakroilīta ārstēšanas metodes:
- sifilisa, brucelozes, tuberkulozes un citu infekciju patogēnu iznīcināšana. Pacients lieto medikamentu kompleksu, ieskaitot spēcīgas antibiotikas. Specifiskās ārstēšanas kurss ir līdz sešiem mēnešiem vai ilgāk saskaņā ar shēmu katram infekcijas patoloģijas veidam;
- sakroilīta traumatiska rakstura gadījumā ir nepieciešams iestatīt bojāto locītavu un salabot to 10 dienas vai ilgāk;
- līdz ar sāpju attīstību, jostas roze, ārsti apvieno pretradikulīta un pretneiralģiskas ārstēšanas metodes;
- Lai samazinātu sāpju intensitāti, tiek noteikti NSPL. Kompozīcijām ir visaptveroša ietekme uz skarto locītavu: tās mazina iekaisumu, mazina sāpes;
- ar strutojošu sakroilītu ir nepieciešamas antibiotikas;
- locītavu bojājumiem psoriātiskā artrīta dēļ ir nepieciešama monoklonālo antivielu un citostatisko līdzekļu izrakstīšana;
- ja fonā rodas jostas-krustu daļas bojājums autoimūnas slimības, tad ārsts izraksta medikamentus, lai samazinātu sarkanās vilkēdes un citu patoloģiju paasinājumu risku. Terapiju veic reimatologs, ārstēšana ir tikai konservatīva;
- Lai ātri novērstu sāpes problemātiskajā locītavā, ārsts izraksta elektroforēzi ar hidrokortizonu, elektropunktūras metodi. Procedūras var veikt, ja patoloģija ir neinfekcioza vai pēc bīstamo patogēnu aktivitātes nomākšanas;
- noderīga procedūra - bišofīta beršana un masāža, izmantojot ārstniecisko smiltsērkšķu eļļu;
- Labu pretsāpju efektu nodrošina ziedes ar pretsāpju efektu. Aktīva iekaisuma gadījumā netiek izmantotas kompozīcijas ar sildošu efektu, pēc akūta procesa apturēšanas ir atļauta infekcijas izraisītāju likvidēšana. Dažādiželejas un
NV akūts periods pacientam pilnībā vai daļēji jāsamazina fiziskā aktivitāte. Smagos gadījumos jums ir nepieciešams vairāk gulēt, sēdēt un staigāt retāk, lai samazinātu slodzi uz krustu un muguras lejasdaļu. Ja ir indikācijas, ārsts izraksta ortopēdisko. Remisijas periodā vienkārši fiziski vingrinājumi. Sakroilīta vingrošanas terapijas kompleksa pamatā ir elpošanas vingrinājumi un stiepšanās. Lieliskas iespējas: akvafitness, pilates un joga.
Uzziniet lietošanas instrukcijas, pamatojoties uz diklofenaku ārstēšanai sāpes aizmugurē.
Par mugurkaula lordozes attīstības iemesliem jostasvieta Ir lapa, kas rakstīta par izliekuma ārstēšanas iespējām.
Dodieties uz adresi un skatiet mugurkaula krūšu kurvja trešās pakāpes skoliozes ārstēšanas metožu izlasi.
Atveseļošanās prognoze
Terapijas ilgums un rezultāts ir atkarīgs no slimības veida un patoloģiskā procesa attīstības pakāpes. Ar patoloģijas reimatisko raksturu terapija ir ilgstoša (vairākus gadus), remisijas periodi mijas ar saasinājumiem. Slimības autoimūnais raksturs neļauj ātri un pilnībā novērst sacroiliac locītavas iekaisuma risku.
Vai patoloģijai ir infekcijas raksturs? Ar savlaicīgu kompleksās terapijas uzsākšanu prognoze ir labvēlīga. Kursa ilgums ir atkarīgs no fona slimības veida, piemēram, tuberkulozes gadījumā ārstēšana ilgst 6, 9, 12 mēnešus, gadu, smagos gadījumos - ilgāk. Svarīga nianse ir imūnsistēmas stāvoklis.
Profilakses pasākumi

- ikdienas fiziskās audzināšanas nodarbības;
- imunitātes stiprināšana;
- savlaicīga infekcijas patoloģiju ārstēšana, lai patogēni organismi neiekļūtu locītavās;
- riska samazināšana stagnācija sēdošam darbam: periodiska iesildīšanās, ķermeņa stāvokļa maiņa;
- atteikšanās no pārslodzes, kad rodas locītavu sāpes;
- savlaicīga vertebrologa vizīte, disciplīna ārstēšanas laikā.
Ja jums ir aizdomas par sakroilītu vai sāpēm iliosakrālā, sēžas vai augšstilba rajonā, jums nekavējoties jāsazinās ar reimatologu vai vertebrologu, lai noskaidrotu diskomforta cēloni. Pamatslimības ārstēšana un traumu seku likvidēšana samazina recidīvu iespējamību un uzlabo problemātiskās locītavas stāvokli.
Video ir fragments no TV šova “Dzīvo veselīgi!” kā ārstēt sakroilītu:
Uzziniet slimības sakroilīta bīstamību, tās rašanās cēloņus, galvenos simptomus, slimības stadijas, ārstēšanas un profilakses metodes.
Sakroilīts - kāda veida slimība tā ir?
Sakroilītu sauc par sacroiliac locītavas iekaisumu, tas ir, savienojuma daļu starp iegurni un mugurkaulu. Sakroilītu var diagnosticēt kā patstāvīgu slimību, bet tas ir arī viens no infekcijas vai autoimūno slimību simptomiem, audzēju procesi. Tādējādi sakroilītu var diagnosticēt pacientiem ar sifilisu vai tuberkulozi. Sacroiliac locītavas iekaisuma procesa raksturs un intensitāte ir atkarīga no slimības cēloņa.Sakroiliakālā locītava ir saspringtu locītavu pāris, kas savieno krustu un lielāko no iegurņa gūžas kauliem. Pati krustu kauls sastāv no pieciem sapludinātiem skriemeļiem, kas veido lielu kaulu. Sacroiliac locītavas saišu aparāts ir spēcīgākais cilvēka organismā.
Starptautiskajā slimību klasifikācijā ICD-10 sakroelīts, kas nav klasificēts citās kategorijās, saņēma apzīmējumu M46.1.
Sakroilīta klasifikācija
-Ir vairāki sakroilīta klasifikācijas veidi: pēc izplatības zonas, pēc iekaisuma procesa rakstura, pēc atrašanās vietas un smaguma pakāpes.
Atkarībā no sacroiliac locītavas iekaisuma izplatības zonas izšķir:
- Sinovīts. Locītavas kapsulas iekšējā slāņa iekaisums;
- Osteoartrīts. Locītavu virsmu skrimšļa audu bojājumi;
- Panartrīts. Bojājums visām locītavas anatomiskajām struktūrām.
- Strutojošs sakroilīts. Var attīstīties traumas rezultātā vai ir infekcioza izcelsme. Bīstams ar iespēju tikt notriekts strutaini izdalījumi mugurkaula kanālā un iegurņa dobumā, kas var izraisīt nopietnas sekas.
- Subakūts sakroilīts rodas ar vairāk smagi simptomi nekā hroniska, bet nepāriet akūtā stadijā.
- Hronisks sakroilīts. Parasti tas ir infekciju sekas. Tas notiek biežāk nekā akūts iekaisums.
Simptomi
-
Ja jums ir viens vai vairāki no uzskaitītajiem sakroilīta simptomiem, tas ir iemesls konsultēties ar speciālistu. Sakroiliakālās locītavas iekaisuma diagnostikā un ārstēšanā ir iesaistīti ortopēdi un reimatologi. Ja iekaisums ir traumatisks, vispirms vajadzētu pierakstīties pie traumatologa.
Galvenais sakroilīta simptoms ir sāpes muguras lejasdaļā. Tieši sāpīgās sajūtas krustu rajonā kļūst par iemeslu sazināties ar speciālistu. Šajā gadījumā sāpes var būt pastāvīgas vai parādīties spontāni; pasliktināties ar kustībām vai ar ilgstošu atpūtu. Tas viss ir atkarīgs no slimības rakstura un tās intensitātes.
Vēl viena sakroiliakālās locītavas iekaisuma pazīme ir Fergusona simptoms: pacients, atspiedies, lēnām stāv uz krēsla vai dīvāna, vispirms ar vienu, pēc tam ar otru kāju; pēc tam tas nolaižas līdz grīdai, sākot ar vienu kāju. Ar sakroilītu diskomforts rodas muguras lejasdaļā un sakrālajā zonā.
Pacienti ar sakroilītu piedzīvo arī:
- Sāpes sēžamvietā;
- Sāpes vēderā;
- Gaitas traucējumi;
- Drudzis, ko pavada drebuļi.
Diagnostika
-
Galvenā diagnostikas pasākums lai identificētu sakroilītu ir Rentgena izmeklēšana sacroiliac locītava. Visinformatīvākā ir tiešā projekcija. Papildu lokālā attēlveidošana ar pacienta rotāciju tiek veikta retāk. Tajā pašā laikā radioloģiskās sakroilīta pazīmes slimības sākuma stadijās nav skaidri izteiktas, kas bieži vien sarežģī diagnozi. Ja iespējams, MRI izmanto, lai diagnosticētu sakroilītu.
Par iegūšanu Papildus informācija Var noteikt šādus testus:
- Eritrocītu sedimentācijas ātrums;
- Antivielām pret pašu G klases imūnglobulīniem;
- Antinukleāro antivielu ELISA;
- HLA-B27 molekulāri ģenētiskais pētījums.
- Raimista. Sāpīgas sajūtas ar spiedienu uz sacroiliac locītavu no aizmugures.
- Bera. Sāpīgas sajūtas, nospiežot uz sacroiliac locītavas priekšā.
- Makarova. Sāpīgas sajūtas, piesitot sakroiliakālo locītavu rajonā.
- Trendelenburga. Viena vai divu sēžas muskuļu vājums.
- Genslen. Sāpīgas sajūtas sacroiliac locītavas rajonā ar maksimālu kāju locītavu saliekšanu tajā pašā pusē.
- Sobraz. Diskomforts, mēģinot likt vienu kāju uz otras sēdus stāvoklī.
- Kušeļevskis. Sāpīgas sajūtas, izplešot vai saspiežot gūžas kaulu spārnus guļus stāvoklī.
Ārstēšana
-
Visas aktivitātes, procedūras un medikamentiem noteicis ārstējošais ārsts. Rakstā sniegtā informācija nav paredzēta pašapstrādei! Tas var izraisīt strauju stāvokļa pasliktināšanos un nopietnas sekas.
Pirmā lieta, kas jums jāizlemj, ir tas, kurš ārsts jūsu gadījumā ārstē sakroilītu. Ja izcelsme ir traumatiska, jums jāsazinās ar traumatologu. Citos gadījumos ortopēds vai reimatologs.
Vairumā gadījumu sakroilīts ir pamatslimības pavadonis. Tāpēc terapeitiskie pasākumi kuru mērķis ir galvenokārt novērst iekaisuma galveno cēloni un atvieglot tā simptomus.
Ja slimība ir salmonella un bruceloze, infekciju nomāc antibiotikas. Traumatiskais sakroilīts tiek ārstēts, samazinot dislokāciju. Parasti tiek nozīmētas zāles, kas mazina iekaisumu un mazina sāpes.
Bieži tiek nozīmēta fizioterapija.
Sakroilīts ir iekaisuma process sacroiliac locītavas rajonā. Tā var būt neatkarīga slimība vai citu infekcijas vai autoimūnu slimību simptoms. Parasti sakroilīts attīstās vienā pusē. Divpusējs sakroilīts var novērot ar brucelozi (retāk ar tuberkulozi) un ir pastāvīgs simptoms ar ankilozējošo spondilītu. Ārstēšanas plāns un prognoze ir atkarīga no sakroilīta formas un cēloņiem.
Sakroiliakālā locītava ir mazkustīga locītava, caur kuru iegurnis ir savienots ar mugurkaulu, izmantojot auss locītavas, kas atrodas krustu kaula sānu virsmās. Savienojumu notur spēcīgākās saites cilvēka ķermenis– starpkaulu krustu krustu saites, īsi plati kūlīši, kas no vienas puses ir piestiprināti pie krustu kaula, bet no otras – pie gūžas kaula.
Krustu kauls ir mugurkaula otrā daļa no apakšas (zem tā ir astes kauls). Bērniem krustu skriemeļi atrodas atsevišķi viens no otra. Tad 18-25 gadu vecumā šie skriemeļi saplūst kopā, veidojot vienu masīvu kaulu. Plkst iedzimtas anomālijas attīstība (spina bifida), saplūšana var būt nepilnīga.
Nespecifisks (strutains) sakroilīts.
Sakroilīta cēlonis var būt strutojoša fokusa izrāviens, osteomielīts vai tieša locītavas infekcija atklāts ievainojums. Strutains sakroilīts parasti ir vienpusējs. Sakroilīta sākums ir akūts, tiek novērota strauja gaita ar drebuļiem, ievērojamu ķermeņa temperatūras paaugstināšanos un asas sāpes vēdera lejasdaļā un mugurā skartajā pusē. Pacienta ar sakroilītu stāvoklis ātri pasliktinās, attīstās smaga intoksikācija.Sāpju dēļ pacients ar sakroilītu ieņem piespiedu pozu, saliecot kājas pie gūžas un ceļa locītavas. Palpācija atklāj asas sāpes sacroiliac locītavas rajonā. Sāpes pastiprinās, pagarinot kāju skartajā pusē un nospiežot uz gūžas kaulu spārniem. Asins analīzēs par strutojošu sakroilītu tiek noteikts ESR pieaugums un izteikta leikocitoze.
Ar vieglām lokālām klīniskām izpausmēm agrīnās stadijās sakroilīts dažreiz tiek sajaukts ar akūtu infekcijas slimību (īpaši bērniem). Sakroilīta diagnozes noteikšana var būt sarežģīta arī ne pārāk acīmredzama radioloģiskā attēla vai novēlotu izteiktu izmaiņu parādīšanās rentgenogrammā dēļ. Rentgens ar sakroilītu var atklāt locītavas spraugas paplašināšanos, kā arī mērenu osteoporozi gūžas kaula un krustu locītavu daļā.
Strutas, kas uzkrājas locītavas dobumā, var ielauzties blakus esošajos orgānos un audos, veidojot strutainas svītras. Ja iegurņa dobumā veidojas noplūde, taisnās zarnas izmeklēšanā tiek atklāts elastīgs, sāpīgs veidojums ar svārstību laukumu. Kad sēžas rajonā veidojas sasprindzinājums, sēžas rajonā rodas pietūkums un sāpes. Strutas nokļūstot mugurkaula kanālā, tiek bojātas mugurkaula membrānas un muguras smadzenes.
Strutaina sakroilīta ārstēšana tiek veikta apstākļos ķirurģijas nodaļa. Agrīnā stadijā tiek nozīmētas antibiotikas un tiek veikta detoksikācijas terapija. Strutaina fokusa veidošanās sakroilīta laikā ir norāde uz locītavas rezekciju.
Sakroilīts tuberkulozes gadījumā.
Sakroilīts tuberkulozes gadījumā tiek novērots diezgan reti, kā likums, tas notiek subakūti vai hroniski. Infekcija parasti izplatās no primārais fokuss, kas atrodas krustu kaulā vai gūžas kaula locītavu virsmu zonā. Bojājums var būt vienpusējs vai divpusējs.Pacienti ar sakroilītu sūdzas par neskaidras lokalizācijas sāpēm iegurņa zonā, kā arī gar sēžas nervu. Bērniem ir iespējamas sāpes ceļa un gūžas locītavā. Tiek novērots stīvums, jo pacienti ar sakroilītu, pārvietojoties, cenšas saudzēt skarto zonu. Dažos gadījumos ir iespējamas sekundāras deformācijas skoliozes un samazināšanas veidā jostas lordoze. Palpācija atklāj mērenas sāpes. Vietējā temperatūra ir paaugstināta ar tuberkulozo sakroilītu. Pēc kāda laika iekaisuma vietā notiek mīksto audu infiltrācija.
¾ gadījumu tuberkulozais sakroilīts ir sarežģīts, veidojot caurlaidīgus abscesus augšstilbu rajonā. Turklāt gandrīz pusi noplūžu pavada fistulu veidošanās. Rentgens ar sakroilītu atklāj izteiktu iznīcināšanu gūžas vai krustu rajonā. Sequestra var aizņemt trešdaļu vai vairāk skartā kaula. Savienojuma kontūras ir izplūdušas, malas ir sarūsējušas. Dažos gadījumos tiek novērota daļēja vai pilnīga locītavas spraugas izzušana.
Sakroilīta ārstēšana tiek veikta tuberkulozes nodaļā. Imobilizācija tiek veikta, specifiska konservatīvā terapija. Dažos tuberkulozes sakroilīta gadījumos ir indicēta operācija - sakroiliakālās locītavas rezekcija.
Sakroilīts ar sifilisu.
Sekundārā sifilisa gadījumā sakroilīts attīstās reti un parasti notiek artralģijas veidā, kas ātri izzūd specifiskas antibiotiku terapijas ietekmē. Ar terciāro sifilisu smaganu sakroilītu var novērot sinovīta vai osteoartrīta formā. Tiek novērotas vieglas sāpes (galvenokārt naktī) un neliels stīvums, jo pacients saudzē skarto zonu.Ar sinovītu izmaiņas rentgenā netiek konstatētas. Ar osteoartrītu rentgena attēls var ievērojami atšķirties - no nelielām izmaiņām līdz daļējai vai pilnīgai locītavu virsmu iznīcināšanai. Sakroilīta ārstēšana ir specifiska, dermatoveneroloģiskās nodaļas apstākļos. Jāpiebilst, ka šobrīd terciārais sifiliss ir ļoti reti sastopams, tāpēc šis sakroilīts tiek klasificēts kā retāk sastopams.
Sakroilīts brucelozes gadījumā.
Parasti brucelozes locītavu bojājumi ir pārejoši un rodas gaistošas artralģijas veidā. Tomēr dažos gadījumos noturīgs, ilgstošs, grūti ārstējams iekaisums rodas sinovīta, paraartrīta, artrīta vai osteoartrīta veidā. Šajā gadījumā sakroilīts tiek novērots diezgan bieži (42% no kopējā locītavu bojājumu skaita).Sakroilīts ar brucelozi var būt vienpusējs vai divpusējs. Pacients ar sakroilītu sūdzas par sāpēm sacroiliac rajonā, kas pastiprinās ar kustībām, īpaši ar mugurkaula pagarinājumu un saliekšanu. Tiek atzīmēta stingrība un stīvums. Atklāts pozitīvs simptoms Lasegue (spriedzes simptoms) ir sāpju parādīšanās vai pastiprināšanās augšstilba aizmugurē, kad pacients paceļ iztaisnoto kāju. Rentgenogrammā ar brucelozes sakroilītu izmaiņu nav, pat ja ir smagi klīniski simptomi.
Sakroilīta ārstēšana parasti ir konservatīva. Specifiskā terapija tiek veikta, izmantojot vairākas antibiotikas, vakcīnas terapija tiek nozīmēta kombinācijā ar pretiekaisuma un simptomātiskiem līdzekļiem. Pie subakūta un hroniska sakroilīta, fizioterapijas un Spa ārstēšana.
Aseptisks (infekciozi alerģisks) sakroilīts.
Aseptisku sakroilītu var novērot daudzu reimatisko slimību, tostarp psoriātiskā artrīta un Reitera slimības, gadījumā. Divpusējam sakroilītam ir īpašs diagnostiskā vērtība ar ankilozējošo spondilītu, jo radioloģiskās izmaiņas abās sacroiliac locītavās šajā gadījumā tiek konstatētas sākuma stadijā - pat pirms saplūšanas veidošanās starp skriemeļiem. Šādos gadījumos sakroilītam raksturīgais rentgena attēls nodrošina agrīnu diagnostiku un ļauj uzsākt ārstēšanu tam vislabvēlīgākajā periodā.Pirmajā sakroilīta stadijā rentgenogramma atklāj mērenu subhondrālo sklerozi un locītavas spraugas paplašināšanos. Savienojumu kontūras ir neskaidras. Otrajā sakroilīta stadijā izpaužas subhondroze, sašaurinās locītavas sprauga, tiek konstatētas atsevišķas erozijas. Trešajā veidojas daļēja sacroiliac locītavu ankiloze, bet ceturtajā - pilnīga ankiloze.
Klīniskās izpausmes sacroiliitis ir blāvi. Sakroilītu ankilozējošā spondilīta gadījumā pavada vieglas vai mērenas sāpes sēžamvietā, kas izstaro uz augšstilbu. Sāpes pastiprinās miera stāvoklī un samazinās kustībā. Pacienti ziņo par rīta stīvumu, kas pazūd pēc fiziskās slodzes.
Nosakot sakroleītam raksturīgās izmaiņas rentgenstari notika papildu pārbaude, kas ietver īpašu funkcionālie testi, mugurkaula rentgenogrāfija un laboratorijas pētījumi. Ja diagnoze tiek apstiprināta, tiek noteikts sakroilīts kompleksā terapija: nesteroīdie pretiekaisuma līdzekļi, fizioterapija, fizioterapija, sanatorijas-kūrorta ārstēšana.
Neinfekcioza rakstura sakroilīts.
Stingri sakot, sakroiliakālās locītavas neinfekciozi bojājumi nav sakroilīts, jo šādos gadījumos tiek novērotas vai nu artrītiskas izmaiņas krustu zarnās, vai arī sakroiliakālās saites iekaisums. Tomēr iekšā klīniskā praksešādos gadījumos bieži tiek noteikta diagnoze “sakroilīts”. nezināma etioloģija».Šādas patoloģiskas izmaiņas var izraisīt iepriekšējas traumas, pastāvīga locītavas pārslodze grūtniecības, sporta, smagu priekšmetu nēsāšanas vai sēdoša darba dēļ. Šīs patoloģijas attīstības risku palielina slikta poza (palielināts jostas-krustu daļas leņķis), ķīļveida disks starp krustu un piekto jostas skriemeļu, kā arī piektā jostas skriemeļa arkas nesaliešana.
Pacienti sūdzas par paroksizmālām vai spontānām sāpēm krustu rajonā, ko parasti pastiprina kustība, ilgstoša stāvēšana, sēdēšana vai noliekšanās uz priekšu. Iespējama apstarošana muguras lejasdaļā, augšstilbā vai sēžamvietā. Pārbaudot, tiek atklāts viegls vai mērens jutīgums skartajā zonā un neliels stīvums. Dažos gadījumos attīstās pīles staigāšana (staigājot šūpojoties no vienas puses uz otru). Fergasona simptoms ir patognomonisks: pacients stāv uz krēsla, vispirms ar veselo un pēc tam sāpošo kāju, un pēc tam nokāpj no krēsla, vispirms nolaižot veselo un pēc tam sāpošo kāju. Šajā gadījumā sāpes rodas sacroiliac locītavas rajonā.
Artrozes gadījumā rentgenā redzama locītavas spraugas sašaurināšanās, osteoskleroze un locītavas deformācija. Kad saite ir iekaisusi, izmaiņas nav. Ārstēšanas mērķis ir novērst iekaisumu un sāpes. Tiek noteikti NPL un fizioterapeitiskās procedūras, ar smagu sāpju sindroms tiek veiktas blokādes. Pacientiem ieteicams ierobežot fiziskā aktivitāte. Grūtniecēm, kas cieš no sakroilīta, ieteicams valkāt īpašus pārsējus, lai izkrautu jostas-krustu daļas.