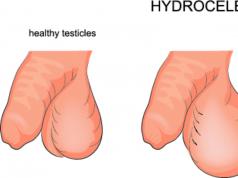
– patoloģisks stāvoklis, ko izraisa palielināta aldosterona, galvenā virsnieru garozas mineralokortikoīda hormona, ražošana. Ar primāro hiperaldosteronismu tiek novērota arteriāla hipertensija, galvassāpes, kardialģija un sirds ritma traucējumi, neskaidra redze, muskuļu vājums, parestēzija un krampji. Ar sekundāru hiperaldosteronismu attīstās perifēra tūska, hroniska nieru mazspēja un fundusa izmaiņas. Diagnostika dažādi veidi hiperaldosteronisms ietver bioķīmiskā analīze asinis un urīns, funkcionālie stresa testi, ultraskaņa, scintigrāfija, MRI, selektīva venogrāfija, sirds, aknu, nieru un nieru artēriju stāvokļa izmeklēšana. Hiperaldosteronisma ārstēšana aldosteromas, virsnieru vēža un nieru reninomas gadījumā ir ķirurģiska, citās formās tā ir medicīniska.
ICD-10
E26

Galvenā informācija
Hiperaldosteronisms ietver veselu sindromu kompleksu, kas atšķiras patoģenēzē, bet līdzīgi klīniskajām pazīmēm, kas rodas ar pārmērīgu aldosterona sekrēciju. Hiperaldosteronisms var būt primārs (ko izraisa pašu virsnieru dziedzeru patoloģija) un sekundārs (ko izraisa renīna hipersekrēcija citu slimību gadījumā). Primārais hiperaldosteronisms diagnosticēta 1-2% pacientu ar simptomātisku arteriālo hipertensiju. Endokrinoloģijā 60-70% pacientu ar primāro hiperaldosteronismu ir sievietes vecumā no 30 līdz 50 gadiem; Ir aprakstīti daži hiperaldosteronisma gadījumi bērnu vidū.

Hiperaldosteronisma cēloņi
Atkarībā no etioloģiskais faktors Ir vairākas primārā hiperaldosteronisma formas, no kurām 60-70% gadījumu ir Kona sindroms, kura cēlonis ir aldosteroma – aldosteronu ražojoša virsnieru garozas adenoma. Divpusējās difūzās virsnieru garozas mezglu hiperplāzijas klātbūtne izraisa idiopātiska hiperaldosteronisma attīstību.
Pastāv reta primārā hiperaldosteronisma ģimenes forma ar autosomāli dominējošu mantojuma veidu, ko izraisa 18-hidroksilāzes enzīma defekts, kas pārsniedz renīna-angiotenzīna sistēmas kontroli un tiek koriģēts ar glikokortikoīdiem (rodas pacientiem jauns ar biežu hipertensiju ģimenes anamnēzē). Retos gadījumos primāro hiperaldosteronismu var izraisīt virsnieru vēzis, kas var ražot aldosteronu un deoksikortikosteronu.
Sekundārais hiperaldosteronisms rodas kā komplikācija vairākām sirds un asinsvadu sistēmas slimībām, aknu un nieru patoloģijām. Sekundāru hiperaldosteronismu novēro sirds mazspējas, ļaundabīgas hipertensijas, aknu cirozes, Bartera sindroma, nieru artēriju displāzijas un stenozes, nefrotiskā sindroma, nieru reninomas un nieru mazspējas gadījumā.
Paaugstinātu renīna sekrēciju un sekundāra hiperaldosteronisma attīstību izraisa nātrija zudums (diētas dēļ, caureja), cirkulējošā asins tilpuma samazināšanās asins zuduma un dehidratācijas dēļ, pārmērīga kālija uzņemšana, ilgstoša noteiktu vielu uzņemšana. zāles(diurētiskie līdzekļi, KPKL, caurejas līdzekļi). Pseidohiperaldosteronisms attīstās, ja tiek traucēta distālo nieru kanāliņu reakcija uz aldosteronu, kad, neskatoties uz tā augsto līmeni asins serumā, tiek novērota hiperkaliēmija. Ārpusvirsnieru hiperaldosteronisms tiek novērots diezgan reti, piemēram, olnīcu, vairogdziedzera un zarnu patoloģijās.
Patoģenēze
Primārais hiperaldosteronisms (zems renīna līmenis) parasti ir saistīts ar audzēju vai virsnieru garozas hiperplastisku bojājumu, un to raksturo paaugstinātas aldosterona sekrēcijas kombinācija ar hipokaliēmiju un arteriālo hipertensiju.
Primārā hiperaldosteronisma patoģenēzes pamatā ir pārmērīga aldosterona ietekme uz ūdens-elektrolītu līdzsvaru: palielināta nātrija un ūdens jonu reabsorbcija nieru kanāliņos un palielināta kālija jonu izdalīšanās ar urīnu, kas izraisa šķidruma aizturi un hipervolēmiju, vielmaiņu. alkaloze, samazināta plazmas renīna ražošana un aktivitāte. Ir hemodinamikas traucējumi - paaugstināta jutība asinsvadu siena uz endogēno spiediena faktoru iedarbību un perifēro asinsvadu pretestību asins plūsmai. Primārā hiperaldosteronisma gadījumā smags un ilgstošs hipokaliēmiskais sindroms izraisa distrofiskas izmaiņas nieru kanāliņos (kaliopēniskā nefropātija) un muskuļos.
Sekundārais (augsts aldosteronisms) hiperaldosteronisms rodas kompensējoši, reaģējot uz nieru asinsrites samazināšanos dažādu nieru, aknu un sirds slimību gadījumā. Sekundārais hiperaldosteronisms attīstās sakarā ar renīna-angiotenzīna sistēmas aktivāciju un palielinātu renīna ražošanu nieru jukstaglomerulārā aparāta šūnās, kas nodrošina pārmērīgu virsnieru garozas stimulāciju. Smagi elektrolītu traucējumi, kas raksturīgi primārajam hiperaldosteronismam, sekundārajā formā nenotiek.
Hiperaldosteronisma simptomi
Primārā hiperaldosteronisma klīniskā aina atspoguļo ūdens un elektrolītu līdzsvara traucējumus, ko izraisa aldosterona hipersekrēcija. Nātrija un ūdens aiztures dēļ pacientiem ar primāru hiperaldosteronismu ir smaga vai vidēji smaga arteriāla hipertensija, galvassāpes, sāpes sirdī (kardialģija), sirds ritma traucējumi, fundusa izmaiņas ar pasliktināšanos. vizuālā funkcija(hipertensīvā angiopātija, angioskleroze, retinopātija).
Kālija trūkums izraisa izskatu nogurums, muskuļu vājums, parestēzija, krampji in dažādas grupas muskuļi, periodiska pseidoparalīze; smagos gadījumos - līdz miokarda distrofijas, kalipēniskas nefropātijas, nefrogēna cukura diabēta attīstībai. Primārā hiperaldosteronisma gadījumā, ja nav sirds mazspējas, perifēra tūska netiek novērota.
Sekundāra hiperaldosteronisma gadījumā tiek novērots augsts asinsspiediena līmenis (ar diastolisko asinsspiedienu > 120 mm Hg), kas pakāpeniski izraisa asinsvadu sieniņu bojājumus un audu išēmiju, nieru darbības pasliktināšanos un hroniskas nieru mazspējas attīstību, izmaiņas fundus (asiņošana, neiroretinopātija). Lielākā daļa izplatīts simptoms sekundārais hiperaldosteronisms ir tūska, retos gadījumos rodas hipokaliēmija. Sekundārais hiperaldosteronisms var rasties bez arteriālās hipertensijas (piemēram, ar Bartera sindromu un pseidohiperaldosteronismu). Dažiem pacientiem ir asimptomātisks hiperaldosteronisms.
Diagnostika
Diagnostika ietver diferenciāciju dažādas formas hiperaldosteronisms un to etioloģijas noteikšana. Iekšā sākotnējā diagnoze Renīna-angiotenzīna-aldosterona sistēmas funkcionālā stāvokļa analīze tiek veikta, nosakot aldosterona un renīna līmeni asinīs un urīnā miera stāvoklī un pēc stresa testiem, kālija-nātrija līdzsvaru un AKTH, kas regulē aldosterona sekrēciju.
Primāro hiperaldosteronismu raksturo aldosterona līmeņa paaugstināšanās asins serumā, plazmas renīna aktivitātes (PRA) samazināšanās, augsta aldosterona/renīna attiecība, hipokaliēmija un hipernatriēmija, zems urīna relatīvais blīvums, ievērojams diennakts palielinājums. kālija un aldosterona izvadīšana ar urīnu. Sekundārā hiperaldosteronisma galvenais diagnostikas kritērijs ir paaugstināta likme ARP (reninomai - vairāk nekā 20-30 ng/ml/h).
Diferenciācijas nolūkos atsevišķas formas tiek veikts hiperaldosteronisms, tests ar spironolaktonu, tests ar hipotiazīdu slodzi un “maršēšanas” tests. Lai identificētu hiperaldosteronisma ģimenes formu, tiek veikta genoma tipēšana, izmantojot PCR. Ar glikokortikoīdiem koriģētu hiperaldosteronismu, diagnostiskā vērtība ir izmēģinājuma ārstēšana ar deksametazonu (prednizolonu), kas novērš slimības izpausmes un normalizē arteriālais spiediens.
Bojājuma rakstura noteikšanai (aldosteroma, difūzā mezglu hiperplāzija, vēzis) tiek izmantotas lokālās diagnostikas metodes: virsnieru dziedzeru ultraskaņa, scintigrāfija, virsnieru dziedzeru CT un MRI, selektīva venogrāfija ar vienlaicīgu aldosterona līmeņa noteikšanu un kortizols virsnieru vēnu asinīs. Ir svarīgi arī noteikt slimību, kas izraisīja sekundārā hiperaldosteronisma attīstību, izmantojot sirds, aknu, nieru un nieru artēriju stāvokļa pētījumus (EchoCG, EKG, aknu ultraskaņu, nieru ultraskaņu, ultraskaņu un abpusējā skenēšana nieru artērijas, daudzslāņu CT, MR angiogrāfija).
Hiperaldosteronisma ārstēšana
Hiperaldosteronisma ārstēšanas metodes un taktikas izvēle ir atkarīga no aldosterona hipersekrēcijas cēloņa. Pacientus pārbauda endokrinologs, kardiologs, nefrologs un oftalmologs. Narkotiku ārstēšana kāliju aizturošus diurētiskos līdzekļus (spirolaktonu) veic ar dažādas formas hiporenēmisks hiperaldosteronisms (virsnieru garozas hiperplāzija, aldosteroms) kā sagatavošanās posms pirms operācijas, kas palīdz normalizēt asinsspiedienu un novērst hipokaliēmiju. Ir indicēta zema sāls diēta ar paaugstinātu kāliju saturošu pārtikas produktu saturu uzturā, kā arī kālija piedevu ievadīšana.
Aldosteromas un virsnieru vēža ārstēšana ir ķirurģiska, un tā sastāv no skartās virsnieru dziedzera noņemšanas (adrenalektomija) ar iepriekšēju ūdens un elektrolītu līdzsvara atjaunošanu. Pacienti ar divpusēju virsnieru hiperplāziju parasti tiek ārstēti konservatīvi (spironolaktons) kombinācijā ar AKE inhibitoriem, kalcija kanālu antagonistiem (nifedipīnu). Hiperaldosteronisma hiperplastiskajās formās pilnīga divpusēja virsnieru noņemšana un labā adrenalektomija kombinācijā ar kreisās virsnieru dziedzera starpsummas rezekciju ir neefektīva. Hipokaliēmija pazūd, bet vēlamā hipotensīvā iedarbība nav (BP normalizējas tikai 18% gadījumu), un pastāv augsts akūtas virsnieru mazspējas attīstības risks.
Hiperaldosteronisma gadījumā, ko var koriģēt ar glikokortikoīdu terapiju, hormonālo un vielmaiņas traucējumu novēršanai un asinsspiediena normalizēšanai tiek nozīmēts hidrokortizons vai deksametazons. Sekundāra hiperaldosteronisma gadījumā kombinētā antihipertensīvā terapija tiek veikta uz fona patoģenētiskā ārstēšana pamatslimība, obligāti kontrolējot EKG un kālija līmeni asins plazmā.
Sekundāra hiperaldosteronisma gadījumā nieru artērijas stenozes dēļ, lai normalizētu asinsriti un nieru darbību, ir iespējama perkutāna rentgena endovaskulāra balona dilatācija, skartās nieru artērijas stentēšana vai atklāta rekonstruktīvā operācija. Ja tiek konstatēta nieru reninoma, tiek norādīta ķirurģiska ārstēšana.
Hiperaldosteronisma prognoze un profilakse
Hiperaldosteronisma prognoze ir atkarīga no pamatslimības smaguma pakāpes, sirds un asinsvadu un urīnceļu sistēmas bojājuma pakāpes, savlaicīguma un ārstēšanas. Radikāla ķirurģiska ārstēšana vai adekvāta zāļu terapija nodrošina lielu atveseļošanās iespējamību. Virsnieru vēzim ir slikta prognoze.
Lai novērstu hiperaldosteronismu, nepieciešama pastāvīga klīniska uzraudzība personām ar arteriālo hipertensiju, aknu un nieru slimībām; atbilstība medicīniskie ieteikumi par medikamentiem un diētu.
Aldosteronisms ir klīnisks sindroms, kas saistīts ar paaugstinātu virsnieru hormona aldosterona veidošanos organismā. Ir primārais un sekundārais aldosteronisms. Primārais aldosteronisms (Conn sindroms) rodas ar virsnieru dziedzera audzēju. Tas izpaužas kā paaugstināts asinsspiediens, izmaiņas minerālvielu metabolismā (asins saturs krasi samazinās), muskuļu vājums, krampji un pastiprināta aldosterona izdalīšanās ar urīnu. Sekundārais aldosteronisms ir saistīts ar palielinātu aldosterona ražošanu normālos virsnieru dziedzeros, ko izraisa pārmērīgi stimuli, kas regulē tā sekrēciju. To novēro sirds mazspējas, dažu hroniska nefrīta formu un aknu cirozes gadījumā.
Minerālvielu metabolisma traucējumi sekundārā aldosteronismā ir saistīti ar tūskas attīstību. Ar nieru bojājumu palielinās aldosteronisms. Primārā aldosteronisma ārstēšana ir ķirurģiska: virsnieru audzēja noņemšana noved pie atveseļošanās. Sekundāra aldosteronisma gadījumā kopā ar aldosteronismu izraisījušās slimības ārstēšanu tiek nozīmēti aldosterona blokatori (aldaktons 100-200 mg 4 reizes dienā iekšķīgi nedēļu) un diurētiskie līdzekļi.
Aldosteronisms ir izmaiņu komplekss organismā, ko izraisa pastiprināta aldosterona sekrēcija. Aldosteronisms var būt primārs vai sekundārs. Primāro aldosteronismu (Kona sindromu) izraisa aldosterona pārprodukcija, ko izraisa hormonāli aktīvs virsnieru dziedzera audzējs. Klīniski izpaužas ar hipertensiju, muskuļu vājumu, krampjiem, poliūriju, strauju kālija satura samazināšanos asins serumā un pastiprinātu aldosterona izdalīšanos ar urīnu; Kā likums, nav pietūkuma. Audzēja izņemšana noved pie asinsspiediena pazemināšanās un elektrolītu metabolisma normalizēšanas.
Sekundārais aldosteronisms ir saistīts ar aldosterona sekrēcijas disregulāciju virsnieru dziedzeru glomerulos. Intravaskulārās gultas tilpuma samazināšanās (hemodinamikas traucējumu, hipoproteinēmijas vai elektrolītu koncentrācijas izmaiņu rezultātā asins serumā), renīna, adrenoglomerulotropīna, AKTH sekrēcijas palielināšanās izraisa aldosterona hipersekrēciju. Sekundārais aldosteronisms tiek novērots sirds mazspējas (sastrēguma), aknu cirozes, hroniska difūza glomerulonefrīta tūskas un tūskas-hipertensīvās formās. Paaugstināts aldosterona saturs šajos gadījumos palielina nātrija reabsorbciju nieru kanāliņos un tādējādi var veicināt tūskas attīstību. Turklāt palielināta aldosterona sekrēcija laikā hipertensīvā forma difūzs glomerulonefrīts, pielonefrīts vai okluzīvi nieru artēriju bojājumi, kā arī hipertensija vēlīnās stadijas tā attīstība un ļaundabīgā gaita izraisa elektrolītu pārdali arteriolu sieniņās un paaugstinātu hipertensiju. Aldosterona darbības nomākšana nieru kanāliņu līmenī tiek panākta, lietojot tā antagonistu aldaktonu 400-800 mg dienā vienu nedēļu (kontrolē elektrolītu izdalīšanos ar urīnu) kombinācijā ar parasto. diurētiskie līdzekļi. Lai nomāktu aldosterona sekrēciju (hroniska difūza glomerulonefrīta tūskas un tūskas-hipertensīvās formās, aknu cirozes gadījumā), tiek nozīmēts prednizolons.
Aldosteronisms. Ir primārais (Kona sindroms) un sekundārais hiperaldosteronisms. Primāro hiperaldosteronismu J. Konns aprakstīja 1955. gadā. klīniskais sindroms Galvenā loma ir virsnieru garozas pārmērīga aldosterona ražošanai.
Lielākajai daļai pacientu (85%) slimības cēlonis ir adenoma (sinonīms “aldosteromai”), retāk divpusēja hiperplāzija (9%) vai virsnieru garozas glomerulārās zonas un fasciculata karcinoma.
Biežāk sindroms attīstās sievietēm.
Klīniskā aina (simptomi un pazīmes). Ar slimību tiek novēroti periodiski krampju lēkmes dažādās muskuļu grupās ar normālu kalcija un fosfora līmeni asinīs, bet ar alkalozes klātbūtni ārpus šūnām un acidozi šūnu iekšienē, pozitīvām Trousseau un Chvostek pazīmēm, asām galvassāpēm, dažreiz muskuļu vājuma lēkmes, kas ilgst no vairākām stundām līdz trim nedēļām. Šīs parādības attīstība ir saistīta ar hipokaliēmiju un kālija rezervju samazināšanos organismā.
Ar slimību attīstās arteriālā hipertensija, poliūrija, polidipsija, niktūrija, smaga nespēja koncentrēt urīnu sausās ēšanas laikā, rezistence pret antidiurētiskiem līdzekļiem u.c. Antidiurētiskā hormona līmenis ir normāls. Tiek atzīmēta arī hipohlorēmija, ahilija, sārmaina urīna reakcija, periodiska proteīnūrija un pazemināts kālija un magnija līmenis asinīs. Nātrija saturs palielinās, retāk paliek nemainīgs. Kā likums, nav pietūkuma. EKG parāda miokarda izmaiņas, kas raksturīgas hipokaliēmijai (skatīt Heglina sindromu).
17-hidroksikortikoīdu un 17-ketosteroīdu līmenis urīnā ir normāls, tāpat kā AKTH līmenis plazmā.
Bērniem ar Conn sindromu ir augšanas aizkavēšanās.
Skābekļa saturs arteriālajās asinīs ir samazināts. Uropepsīna saturs pacientiem ir palielināts.
Diagnostikas metodes. Suprapneumoreno-radiogrāfija un tomogrāfija, aldosterona un kālija noteikšana urīnā un asinīs.
Ārstēšana ir ķirurģiska, tiek veikta adrenalektomija.
Prognoze ir labvēlīga, bet tikai līdz ļaundabīgas hipertensijas attīstībai.
Sekundārais hiperaldosteronisms. Simptomi ir tādi paši kā Kona sindroma gadījumā, kas attīstās vairākos apstākļos aldosterona hipersekrēcijas veidā, reaģējot uz stimuliem, kas rodas ārpus virsnieru dziedzeriem un darbojas, izmantojot fizioloģiskus mehānismus, kas regulē aldosterona sekrēciju. Sekundārais hiperaldosteronisms, kas saistīts ar tūsku, izraisa: 1) sastrēguma sirds mazspēju; 2) nefrotiskais sindroms; 3) aknu ciroze; 4) “idiopātiska” tūska.
Sekundāru hiperaldosteronismu izraisa arī ievērojama šķidruma daudzuma zudums neārstēta cukura diabēta un cukura diabēta dēļ, nefrīts ar sāls zudumu, nātrija ierobežojums uzturā, diurētisko līdzekļu lietošana un pārmērīgs fiziskais stress.
Primārais hiperaldosteronisms (PHA, Kona sindroms) kolektīvais jēdziens, kas ietver līdzīgas klīniskās un bioķīmiskās īpašības patoloģiski apstākļi, kas atšķiras patoģenēzē. Šī sindroma pamatā ir pārmērīga hormona aldosterona ražošana, ko ražo virsnieru garoza, autonoma vai daļēji autonoma no renīna-angiotenzīna sistēmas.
| ICD-10 | E26.0 |
|---|---|
| ICD-9 | 255.1 |
| SlimībasDB | 3073 |
| MedlinePlus | 000330 |
| eMedicīna | med/432 |
| MeSH | D006929 |
Atstājiet pieprasījumu, un dažu minūšu laikā mēs atradīsim jums uzticamu ārstu un palīdzēsim norunāt tikšanos ar viņu. Vai arī izvēlieties ārstu pats, noklikšķinot uz pogas “Atrast ārstu”.
Galvenā informācija
Pirmo reizi labdabīga vienpusēja virsnieru garozas adenoma, ko pavadīja augsta arteriālā hipertensija, neiromuskulāra un. nieru darbības traucējumi, kas izpaužas uz hiperaldosteronūrijas fona, 1955. gadā aprakstīja amerikānis Džeroms Konns. Viņš norādīja, ka adenomas noņemšana noveda pie 34 gadus vecā pacienta atveseļošanās, un identificēto slimību nosauca par primāro aldosteronismu.
Krievijā primārais aldosteronisms 1963. gadā aprakstīja S. M. Gerasimovs, bet 1966. gadā P. P. Gerasimenko.
1955. gadā Foley, pētot cēloņus intrakraniālā hipertensija, norādīja, ka šīs hipertensijas gadījumā novēroto ūdens un elektrolītu līdzsvara traucējumus izraisa hormonālie traucējumi. Saikni starp hipertensiju un hormonālām izmaiņām apstiprināja R. D. Gordone (1995), M. Greer (1964) un M. B. A. Oldstone (1966) pētījumi, taču šo traucējumu cēloņu un seku attiecības galīgi netika noskaidrotas.
Pētījumi, ko 1979. gadā veica R. M. Kerijs et al., par aldosterona regulēšanu ar renīna-angiotenzīna-aldosterona sistēmu un dopamīnerģisko mehānismu lomu šajā regulējumā parādīja, ka aldosterona ražošanu kontrolē šie mehānismi.
Pateicoties eksperimentālajiem pētījumiem ar žurkām, ko 1985. gadā veica K. Atarachi et al., tika atklāts, ka priekškambaru natriurētiskais peptīds inhibē aldosterona sekrēciju virsnieru dziedzeros un neietekmē renīna, angiotenzīna II, AKTH un kālija līmeni.
Pētījumu dati, kas iegūti no 1987. līdz 2006. gadam, liecina, ka hipotalāma struktūras ietekmē virsnieru garozas glomerulārās zonas hiperplāziju un aldosterona hipersekrēciju.
2006. gadā vairāki autori (V. Perrauklins un citi) atklāja, ka vazopresīnu saturošas šūnas atrodas audzējos, kas ražo aldosteronu. Pētnieki norāda uz V1a receptoru klātbūtni šajos audzējos, kas kontrolē aldosterona sekrēciju.
Primārais hiperaldosteronisms ir hipertensijas cēlonis 0,5–4% gadījumu no kopējā hipertensijas pacientu skaita, bet endokrīnās izcelsmes hipertensijas vidū Kona sindroms tiek konstatēts 1–8% pacientu.
Primārā hiperaldosteronisma sastopamība pacientiem ar arteriālo hipertensiju ir 1-2%.
1% nejauši atklāto virsnieru audzēju ir aldosteromas.
Aldosteromas vīriešiem ir 2 reizes retāk nekā sievietēm, un bērniem tās novēro ārkārtīgi reti.
Divpusēja idiopātiska virsnieru hiperplāzija kā primārā hiperaldosteronisma cēlonis vairumā gadījumu tiek konstatēta vīriešiem. Turklāt šīs primārā hiperaldosteronisma formas attīstība parasti tiek novērota vairāk vēls vecums nekā aldosteromi.
Primārs hiperaldosteronisms parasti tiek novērots pieaugušajiem.
Sieviešu un vīriešu attiecība 30-40 gadu vecumā ir 3:1, un meitenēm un zēniem slimības biežums ir vienāds.
Veidlapas
Visizplatītākā ir primārā hiperaldosteronisma klasifikācija pēc nosoloģiskā principa. Saskaņā ar šo klasifikāciju izšķir:
- Aldosteronu ražojošā adenoma (APA), ko aprakstīja Džeroms Konns un ko sauca par Kona sindromu. Tiek konstatēts 30–50% gadījumu no kopējais skaits slimības.
- Idiopātisks hiperaldosteronisms (IHA) jeb divpusēja mazo vai lielo mezglu glomerulosas hiperplāzija, ko novēro 45 - 65% pacientu.
- Primārā vienpusēja virsnieru hiperplāzija, kas rodas aptuveni 2% pacientu.
- I tipa ģimenes hiperaldosteronisms (nomākts ar glikokortikoīdiem), kas rodas mazāk nekā 2% gadījumu.
- Ģimenes II tipa hiperaldosteronisms (glikokortikoīdu nesarežģīts), kas veido mazāk nekā 2% no visiem slimības gadījumiem.
- Aldosteronu producējoša karcinoma, atklāta aptuveni 1% pacientu.
- Aldosteronektopiskais sindroms, kas rodas ar aldosteronu ražojošiem audzējiem, kas atrodas vairogdziedzeris, olnīcas vai zarnas.
Attīstības iemesli
Primārā hiperaldosteronisma cēlonis ir pārmērīga aldosterona, cilvēka virsnieru garozas galvenā mineralokortikosteroīdu hormona, sekrēcija. Šis hormons veicina šķidruma un nātrija pāreju no asinsvadu gultnes uz audiem, uzlabojot nātrija katjonu, hlora anjonu un ūdens reabsorbciju cauruļveida veidā un kālija katjonu izvadīšanu cauruļveida veidā. Mineralokortikoīdu darbības rezultātā palielinās cirkulējošo asins tilpums un paaugstinās sistēmiskais asinsspiediens.
- Konna sindroms attīstās aldosteromas, labdabīgas adenomas, kas izdala aldosteronu, veidošanās rezultātā virsnieru dziedzeros. Vairākas (vientuļas) aldosteromas tiek atklātas 80 - 85% pacientu. Vairumā gadījumu aldosteroma ir vienpusēja, un tikai 6 - 15% gadījumu veidojas abpusējas adenomas. Audzēja izmērs 80% gadījumu nepārsniedz 3 mm un sver apmēram 6–8 gramus. Ja aldosteromas apjoms palielinās, palielinās tās ļaundabīgais audzējs (95% audzēju, kas pārsniedz 30 mm, ir ļaundabīgi, un 87% mazāka izmēra audzēju ir labdabīgi). Vairumā gadījumu virsnieru aldosteroma sastāv galvenokārt no zonas glomerulosa šūnām, bet 20% pacientu audzējs galvenokārt sastāv no zonas fasciculata šūnām. Kreisās virsnieru dziedzera bojājumi tiek novēroti 2–3 reizes biežāk, jo tam ir predispozīcija anatomiski apstākļi (vēnas saspiešana “aorto-mezenteriskajās knaibles”).
- Idiopātisks hiperaldosteronisms, iespējams, ir pēdējais posms zema renīna līmeņa arteriālās hipertensijas attīstībā. Šīs slimības formas attīstību izraisa virsnieru garozas divpusēja maza vai liela mezgla hiperplāzija. Hiperplastisko virsnieru dziedzeru glomerulārā zona rada pārmērīgu aldosterona daudzumu, kā rezultātā pacientam attīstās arteriāla hipertensija un hipokaliēmija, samazinās renīna līmenis plazmā. Galvenā atšķirība starp šo slimības formu ir jutīguma saglabāšana pret angiotenzīna II stimulējošo ietekmi hiperplastiskajā glomerulosā. Aldosterona veidošanos šajā Conn sindroma formā kontrolē adrenokortikotropais hormons.
- Retos gadījumos primārā hiperaldosteronisma cēlonis ir virsnieru karcinoma, kas veidojas adenomas augšanas laikā un ko papildina pastiprināta 17-ketosteroīdu izdalīšanās ar urīnu.
- Dažkārt slimības cēlonis ir ģenētiski noteikts pret glikokortikoīdiem jutīgs aldosteronisms, kam raksturīgs paaugstināta jutība virsnieru garozas zona glomerulosa pret adrenokortikotropo hormonu un aldosterona hipersekrēcijas nomākšana ar glikokortikoīdiem (deksametazonu). Slimību izraisa nevienlīdzīga homologu hromatīdu sekciju apmaiņa 11b-hidroksilāzes un aldosterona sintetāzes gēnu, kas atrodas 8. hromosomā, mejozes laikā, kā rezultātā veidojas bojāts enzīms.
- Dažos gadījumos aldosterona līmenis palielinās sakarā ar šī hormona sekrēciju ārpus virsnieru dziedzera audzējiem.
Patoģenēze
Primārais hiperaldosteronisms attīstās pārmērīgas aldosterona sekrēcijas un tā specifiskās ietekmes uz nātrija un kālija jonu transportēšanas rezultātā.
Aldosterons kontrolē katjonu apmaiņas mehānismu, sazinoties ar receptoriem, kas atrodas nieru kanāliņos, zarnu gļotādā, sviedru un siekalu dziedzeros.
Kālija sekrēcijas un izdalīšanās līmenis ir atkarīgs no reabsorbētā nātrija daudzuma.
Ar aldosterona hipersekrēciju pastiprinās nātrija reabsorbcija, kas izraisa kālija zudumu. Šajā gadījumā kālija zuduma patofizioloģiskā ietekme pārsniedz reabsorbētā nātrija ietekmi. Tādējādi veidojas primārajam hiperaldosteronismam raksturīgs vielmaiņas traucējumu komplekss.
Kālija līmeņa pazemināšanās un tā intracelulāro rezervju samazināšanās izraisa vispārēju hipokaliēmiju.
Kālijs šūnās tiek aizstāts ar nātriju un ūdeņradi, kas kopā ar hlora izdalīšanos izraisa:
- intracelulāra acidoze, kurā pH pazeminās zem 7,35;
- hipokaliēmiskā un hipohlorēmiskā ekstracelulārā alkaloze, kurā pH paaugstinās virs 7,45.
Ar kālija deficītu orgānos un audos ( distālā daļa nieru kanāliņi, gludie un šķērssvītrotie muskuļi, centrālā un perifērā nervu sistēma) rodas funkcionāli un strukturāli traucējumi. Neiromuskulāro uzbudināmību pastiprina hipomagniēmija, kas attīstās, samazinoties magnija reabsorbcijai.
Turklāt hipokaliēmija:
- nomāc insulīna sekrēciju, tāpēc pacientiem ir samazināta tolerance pret ogļhidrātiem;
- ietekmē nieru kanāliņu epitēliju, tāpēc nieru kanāliņi pakļauti antidiurētiskā hormona iedarbībai.
Šo organisma funkcionēšanas izmaiņu rezultātā virkne nieru funkcijas tiek traucēta - samazinās nieru koncentrēšanās spējas, attīstās hipervolēmija, tiek nomākta renīna un angiotenzīna II ražošana. Šie faktori palīdz palielināt asinsvadu sieniņu jutību pret dažādiem iekšējiem spiediena faktoriem, kas provocē arteriālās hipertensijas attīstību. Turklāt attīstās intersticiāls iekaisums ar imūnkomponentu un intersticiāla skleroze, tāpēc ilgstoša primārā hiperaldosteronisma gaita veicina sekundāras nefrogēnas arteriālās hipertensijas attīstību.
Glikokortikoīdu līmenis primārajā hiperaldosteronismā, ko izraisa adenoma vai virsnieru garozas hiperplāzija, vairumā gadījumu nepārsniedz normu.
Karcinomas gadījumā klīnisko ainu papildina dažu hormonu (gliko- vai mineralokortikoīdu, androgēnu) sekrēcijas traucējumi.
Primārā hiperaldosteronisma ģimenes formas patoģenēze ir saistīta arī ar aldosterona hipersekrēciju, taču šos traucējumus izraisa mutācijas gēnos, kas ir atbildīgi par adrenokortikotropā hormona (AKTH) un aldosterona sintetāzes kodēšanu.
Parasti 11b-hidroksilāzes gēna ekspresija notiek adrenokortikotropā hormona ietekmē, un aldosterona sintetāzes gēns notiek kālija jonu un angiotenzīna-P ietekmē. Mutācijas gadījumā (nevienlīdzīga apmaiņa 8. hromosomā lokalizēto 11b-hidroksilāzes un aldosterona sintetāzes gēnu homologo hromatīdu sekciju mejozes procesā) veidojas defektīvs gēns, ieskaitot 11b-hidroksilāzes gēna 5ACTH jutīgo regulējošo reģionu un 3′-nukleotīdu secība, kas kodē enzīma aldosterona sintetāzes sintēzi. Rezultātā virsnieru garozas zona fasciculata, kuras darbību regulē AKTH, sāk ražot aldosteronu, kā arī 18-oksokortizolu, 18-hidroksikortizolu no 11-deoksikortizola lielos daudzumos.
Simptomi
Conn sindromu papildina sirds un asinsvadu, nieru un neiromuskulāri sindromi.
Kardiovaskulārais sindroms ietver arteriālo hipertensiju, ko var pavadīt galvassāpes, reibonis, kardialģija un sirds ritma traucējumi. Arteriālā hipertensija (AH) var būt ļaundabīga, izturīga pret tradicionālo antihipertensīvo terapiju vai koriģējama pat ar nelielām antihipertensīvo zāļu devām. Pusē gadījumu hipertensija ir krīzes raksturs.
Hipertensijas ikdienas profils liecina par nepietiekamu asinsspiediena pazemināšanos naktī, un, ja šajā laikā tiek traucēts aldosterona sekrēcijas diennakts ritms, tiek novērota pārmērīga asinsspiediena paaugstināšanās.
Ar idiopātisku hiperaldosteronismu nakts asinsspiediena pazemināšanās pakāpe ir tuvu normai.
Nātrija un ūdens aizture pacientiem ar primāru hiperaldosteronismu 50% gadījumu izraisa arī hipertensīvu angiopātiju, angiosklerozi un retinopātiju.
Neiromuskulārie un nieru sindromi izpaužas atkarībā no hipokaliēmijas smaguma pakāpes. Neiromuskulāro sindromu raksturo:
- muskuļu vājuma lēkmes (novērotas 73% pacientu);
- krampji un paralīze, kas galvenokārt skar kājas, kaklu un pirkstus, kas ilgst no vairākām stundām līdz dienai un kam raksturīgs pēkšņs sākums un beigas.
Parestēzija tiek novērota 24% pacientu.
Hipokaliēmijas un intracelulārās acidozes rezultātā nieru kanāliņu šūnās rodas distrofiskas izmaiņas nieru kanāliņu aparātā, kas provocē kaliopēniskās nefropātijas attīstību. Nieru sindromu raksturo:
- samazināta nieru koncentrācijas funkcija;
- poliūrija (paaugstināta ikdienas diurēze, konstatēta 72% pacientu);
- (palielināta urinēšana naktī);
- (ārkārtīgas slāpes, kas novērotas 46% pacientu).
Smagos gadījumos var attīstīties nefrogēns cukura diabēts.
Primārais hiperaldosteronisms var būt monosimptomātisks – papildus paaugstinātam asinsspiedienam pacientiem var nebūt nekādu citu simptomu, un kālija līmenis var neatšķirties no normas.
Ar aldosteronu ražojošu adenomu mioplegijas epizodes un muskuļu vājums tiek novērotas biežāk nekā ar idiopātisku hiperaldosteronismu.
Hipertensija hiperaldosteronisma ģimenes formā izpaužas agrīnā vecumā.
Diagnostika
Diagnoze galvenokārt ietver Konna sindroma identificēšanu cilvēkiem ar arteriālā hipertensija. Atlases kritēriji ir:
- Pieejamība klīniskie simptomi slimības.
- Asins plazmas testu dati, lai noteiktu kālija līmeni. Pastāvīgas hipokaliēmijas klātbūtne, kurā kālija saturs plazmā nepārsniedz 3,0 mmol/l. Lielākajā daļā gadījumu to konstatē ar primāro aldosteronismu, bet normokaliēmija tiek novērota 10% gadījumu.
- EKG dati, kas var noteikt vielmaiņas izmaiņas. Ar hipokaliēmiju tiek novērota ST segmenta samazināšanās, T viļņa inversija, QT intervāla pagarināšanās, patoloģisks U vilnis un vadīšanas traucējumi. EKG konstatētās izmaiņas ne vienmēr atbilst patiesajai kālija koncentrācijai plazmā.
- Pieejamība urīnceļu sindroms(dažādu urinēšanas traucējumu un urīna sastāva un struktūras izmaiņu komplekss).
Lai noteiktu saistību starp hiperaldosteronēmiju un elektrolītu traucējumi izmantojiet testu ar veroshpiron (veroshpiron tiek nozīmēts 4 reizes dienā, 100 mg 3 dienas, ikdienas uzturā iekļaujot vismaz 6 g sāls). Paaugstināts kālija līmenis 4. dienā par vairāk nekā 1 mmol/l liecina par aldosterona pārprodukciju.
Lai atšķirtu dažādas hiperaldosteronisma formas un noteiktu to etioloģiju, tiek veiktas šādas darbības:
- rūpīga RAAS sistēmas (renīna-angiotenzīna-aldosterona sistēmas) funkcionālā stāvokļa izpēte;
- CT un MRI, kas ļauj analizēt virsnieru dziedzeru strukturālo stāvokli;
- hormonālā izmeklēšana, lai noteiktu konstatēto izmaiņu aktivitātes līmeni.
Pētot RAAS sistēmu, tiek veikti stresa testi, kuru mērķis ir stimulēt vai nomākt RAAS sistēmas darbību. Tā kā aldosterona sekrēciju un renīna aktivitātes līmeni asins plazmā ietekmē vairāki eksogēni faktori, 10-14 dienas pirms pētījuma jāizslēdz zāļu terapija, kas var ietekmēt pētījuma rezultātus.
Zemu plazmas renīna aktivitāti stimulē stundu ilga pastaiga, hiponātrija diēta un diurētiskie līdzekļi. Ar nestimulētu plazmas renīna aktivitāti pacientiem tiek pieņemta aldosteroma vai idiopātiska virsnieru hiperplāzija, jo ar sekundāru aldosteronismu šī aktivitāte tiek ievērojami stimulēta.
Pārbaudes, lai nomāktu pārmērīgu aldosterona sekrēciju, ietver diētu ar augstu nātrija saturu, deoksikortikosterona acetātu un intravenoza ievadīšana izotonisks šķīdums. Veicot šos testus, aldosterona sekrēcija nemainās aldosterona klātbūtnē, kas autonomi ražo aldosteronu, un ar virsnieru hiperplāziju tiek novērota aldosterona sekrēcijas nomākšana.
Selektīva virsnieru venogrāfija tiek izmantota arī kā visinformatīvākā rentgena metode.
Lai identificētu hiperaldosteronisma ģimenes formu, tiek izmantota genoma tipēšana, izmantojot PCR metodi. Ģimenes I tipa hiperaldosteronisma (ar glikokortikoīdu nomākšanu) gadījumā izmēģinājuma terapijai ar deksametazonu (prednizolonu), lai novērstu slimības pazīmes, ir diagnostiska nozīme.
Ārstēšana
Primārā hiperaldosteronisma ārstēšana ir atkarīga no slimības formas. Ārstēšana bez narkotikām ietver galda sāls lietošanas ierobežošanu (mazāk par 2 gramiem dienā) un maigu režīmu.
Aldosteromas un aldosteronu producējošās karcinomas ārstēšanā tiek izmantota radikāla metode – skartās virsnieru dziedzera starpsumma vai pilnīga rezekcija.
1-3 mēnešus pirms operācijas pacientiem tiek nozīmēti:
- Aldosterona antagonisti - diurētiķis spironolaktons (sākotnējā deva ir 50 mg 2 reizes dienā, un pēc tam to palielina līdz vidējai devai 200-400 mg dienā 3-4 reizes dienā).
- Dihidropiridīna kalcija kanālu blokatori, kas palīdz pazemināt asinsspiedienu, līdz normalizējas kālija līmenis.
- Salurētiskie līdzekļi, kurus izraksta pēc kālija līmeņa normalizēšanas, lai pazeminātu asinsspiedienu (hidrohlortiazīds, furosemīds, amilorīds). Ir iespējams arī parakstīt AKE inhibitorus, angiotenzīna II receptoru antagonistus un kalcija antagonistus.
Idiopātiskā hiperaldosteronismā tas ir pamatots konservatīvā terapija lietojot spironolaktonu, kas, erektilās disfunkcijas gadījumā vīriešiem tiek aizstāts ar amilorīdu vai triamterēnu (šie preparāti palīdz normalizēt kālija līmeni, bet nesamazina asinsspiedienu, tāpēc nepieciešams pievienot salurētiskos līdzekļus u.c.).
Glikokortikoīdu nomāktam hiperaldosteronismam tiek nozīmēts deksametazons (deva tiek izvēlēta individuāli).
Hipertensīvās krīzes attīstības gadījumā Conn sindromam nepieciešama palīdzība neatliekamā palīdzība saskaņā ar vispārējiem tās ārstēšanas noteikumiem.
Liqmed atgādina: jo ātrāk vērsīsies pēc palīdzības pie speciālista, jo lielākas ir iespējas saglabāt veselību un samazināt komplikāciju risku.
Atradāt kļūdu? Izvēlieties to un noklikšķiniet Ctrl + Enterdrukātā versija
Conn sindroms (primārais aldosteronisms, Conn sindroms) ir sindroms, ko izraisa autonoma (tas ir, neatkarīgi no renīna-aldosterona sistēmas) aldosterona hipersekrēcija virsnieru garozā.
Conn sindroma cēloņi
Biežākie tās attīstības tiešie cēloņi ir aldosteronu producējoša virsnieru adenoma vai divpusēja virsnieru hiperplāzija; daudz retāk - vienpusēja hiperplāzija, virsnieru karcinoma vai ģimenes hiperaldosteronisms (izšķir I un II veidu). Personām, kas jaunākas par 40 gadiem, Konna sindroma cēlonis daudz biežāk ir virsnieru adenoma nekā divpusēja virsnieru hiperplāzija.
Mineralokortikoīdu hipersekrēcijas cēloņi:
- Aldosteronu ražojoša virsnieru adenoma
Aldosteronu ražojošās adenomas veido aptuveni 35-40% gadījumu primārā aldosteronisma struktūrā. Atsevišķas labdabīgas adenomas gandrīz vienmēr ir vienpusējas (vienpusējas). Vairumā gadījumu tie ir maza izmēra (20-85% gadījumu - mazāki par 1 cm). Pārējos virsnieru audos, kā arī kontralaterālajā virsnieru dziedzerī var rasties ne tikai adenoma, bet arī fokusa vai difūza audu hiperplāzija (apgrūtinot diferenciāldiagnozi ar divpusēju hiperplāziju).
- Divpusēja virsnieru hiperplāzija
- Primārā vienpusēja virsnieru hiperplāzija (reti)
- Ģimenes hiperaldosteronisms (I un II tips), glikokortikoīdu kontrolēts (reti)
- Virsnieru karcinoma (reti)
Lielākā daļa aldosteronisma gadījumu (paaugstināts aldosterona līmenis plazmā), kas rodas klīniskajā praksē, ir sekundāri renīna-aldosterona sistēmas aktivitātes palielināšanās dēļ (reaģējot uz samazinātu nieru perfūziju, piemēram, nieru artērijas stenozes vai dažu hronisku stāvokļu gadījumā, ko pavada attīstība tūska). Priekš diferenciāldiagnoze Plazmas renīna aktivitātes (PRA) noteikšanu var izmantot:
- ar sekundāru aldosteronismu šis rādītājs ir paaugstināts,
- Konna sindromā - samazināts.
Iepriekš dominējošais viedoklis bija primārā aldosteronisma relatīvais retums. Tomēr arvien vairāk tiek izmantota aldosterona-renīna attiecības (ARR) tehnika, kas ļauj identificēt vairāk mīkstas formasŠis stāvoklis (parasti divpusējas virsnieru hiperplāzijas gadījumā), iepriekš pastāvošās idejas par Conn sindroma izplatību ir mainījušās. Pašlaik tiek uzskatīts, ka primārais aldosteronisms ir viens no visizplatītākajiem (ja ne visizplatītākajiem) simptomātiskas arteriālās hipertensijas attīstības cēloņiem. Tādējādi daži ziņojumi liecina, ka cilvēku ar Conn sindromu īpatsvars kopējā arteriālās hipertensijas pacientu populācijā var sasniegt 3-10%, bet starp pacientiem ar 3. pakāpes arteriālo hipertensiju - līdz 40%.

Conn sindromu var noteikt jebkurā vecuma grupa(lielākā daļa tipisks vecums- 30-50 gadi), biežāk sievietēm. Primārā aldosteronisma klasiskie klīniskie un laboratoriskie simptomi ir:
- arteriālā hipertensija;
- hipokaliēmija;
- pārmērīga kālija izdalīšanās caur nierēm;
- hipernatriēmija;
- vielmaiņas alkaloze.
Sīkāk aplūkosim dažas no šīm izpausmēm.
Arteriālā hipertensija
Arteriālā hipertensija ir gandrīz visiem pacientiem ar Conn sindromu.
Arteriālās hipertensijas attīstības mehānismi
Pārmērīga aldosterona daudzuma presējošā iedarbība galvenokārt ir saistīta ar nātrija aizturi (šī ietekme tiek realizēta, izmantojot aldosterona darbības genoma mehānismu kompleksu uz cauruļveida epitēlija šūnu nātrija kanāliem) un hipervolēmiju; noteikta loma ir arī kopuma palielināšanai perifērā pretestība kuģiem.
Arteriālo hipertensiju cilvēkiem ar Kona sindromu parasti raksturo augsts asinsspiediena līmenis, kas bieži rodas kā rezistenta, ļaundabīga hipertensija. Var tikt konstatēta nozīmīga kreisā kambara hipertrofija, kas bieži ir nesamērīga ar arteriālās hipertensijas smagumu un ilgumu. Savā attīstībā svarīga loma Saistīts ar pastiprinātiem miokarda fibrozes procesiem, ko izraisa pārmērīga aldosterona daudzuma ietekme uz miokarda fibroblastiem. Aldosterona pārmērīgas koncentrācijas profibrotiskā iedarbība (kas tiek realizēta ar tā negenomiskiem iedarbības mehānismiem uz mērķa šūnām) var būt diezgan skaidri attēlota arī asinsvadu sieniņās (paātrinoties aterosklerotisko bojājumu progresēšanas ātrumam) un nierēs ( ar intersticiālās fibrozes un glomerulosklerozes procesu palielināšanos).
Hipokaliēmija
Hipokaliēmija ir izplatīta, bet ne universāla Conn sindroma izpausme. Hipokaliēmijas klātbūtne un smagums var būt atkarīgs no vairākiem faktoriem. Tādējādi tas gandrīz vienmēr ir sastopams un diezgan skaidri izteikts aldosteronu ražojošā virsnieru adenomā, bet var nebūt divpusējas virsnieru hiperplāzijas gadījumā. Hipokaliēmija var nebūt vai pēc smaguma pakāpes nenozīmīga Konna sindroma veidošanās sākuma stadijā, kā arī ar ievērojamu nātrija uzņemšanas ierobežojumu no pārtikas (piemēram, galda sāls ierobežošanas laikā, mainot dzīvesveidu, kas ieteikts pacientam ar arteriālā hipertensija).
Eksperti norāda, ka kālija līmenis var palielināties (un hipokaliēmija var tikt novērsta/maskēta), ja:
- ilgstoša un sāpīga vēnu punkcija (mehānismi var ietvert elpceļu alkalozi hiperventilācijas laikā; kālija izdalīšanos no muskuļu krātuvēm, atkārtoti saspiežot dūri; venozo stāzi ilgstošas saspiešanas laikā ar žņaugu);
- jebkura rakstura hemolīze;
- kālija izdalīšanās no sarkanajām asins šūnām gadījumos, kad tiek aizkavēta asins centrifugēšana un kad asinis tiek turētas aukstumā/ledus.
Conn sindroma diagnostika
 Kona sindroma diagnostikas posmi, virsnieru bojājuma veida noteikšana un ārstēšanas taktikas izvēle
Kona sindroma diagnostikas posmi, virsnieru bojājuma veida noteikšana un ārstēšanas taktikas izvēle Konna sindroma diagnostika cilvēkiem ar arteriālo hipertensiju sastāv no vairākiem posmiem:
- paša primārā aldosteronisma identificēšana, kurai izmanto asins un urīna elektrolītu izpēti, skrīninga testus (galvenokārt aldosterona-renīna attiecības noteikšanu) un pārbaudes testus (ar nātrija slodzi, kaptoprilu utt.);
- virsnieru dziedzera bojājuma veida noteikšana - vienpusējs vai divpusējs (CT un atsevišķs aldosterona satura pētījums katras virsnieru vēnas asinīs).
Paša Konna sindroma noteikšana
Kālija un nātrija līmenis asinīs ir ikdienas laboratorijas testi hipertensijas noteikšanai. Hipokaliēmijas un hipernatriēmijas noteikšana jau diagnostikas meklēšanas sākotnējā stadijā liecina par Konna sindroma klātbūtni. Primārā aldosteronisma diagnoze nav īpaši sarežģīta pacientiem ar detalizētu Konna sindroma priekšstatu (galvenokārt ar skaidru hipokaliēmiju, kas nav saistīta ar citiem cēloņiem). Tomēr pēdējo divu desmitgažu laikā indivīdiem ar normokaliēmiju bieži ir bijusi primārā aldosteronisma iespēja. Ņemot to vērā, tiek uzskatīts par nepieciešamu veikt papildu pētījumi Lai izslēgtu Conn sindromu diezgan plašā arteriālās hipertensijas pacientu kategorijā:
- pie asinsspiediena > 160/100 mm Hg. Art. (un jo īpaši >180/110 mmHg un);
- ar rezistentu arteriālo hipertensiju;
- personām ar hipokaliēmiju (gan spontānu, gan diurētisko līdzekļu lietošanas izraisītu, īpaši, ja tā saglabājas pēc kālija piedevu lietošanas);
- arteriālai hipertensijai personām ar virsnieru dziedzera palielināšanos pēc datiem instrumentālās studijas(virsnieru incidentaloma; tomēr ir pierādīts, ka tikai ~1% no visām virsnieru incidentalomām ir primārā aldosteronisma cēlonis).
Elektrolītu (kālija un nātrija) izvadīšanas ar urīnu novērtēšana
Šis pētījums ieņem diezgan nozīmīgu vietu hipokaliēmijas cēloņu diagnosticēšanā. Kālija un nātrija līmeni pārbauda urīnā, kas savākts 24 stundu laikā no pacienta, kurš nesaņem kālija piedevas un ir atturējies no jebkādu diurētisko līdzekļu lietošanas vismaz 3-4 dienas. Ja nātrija izdalīšanās pārsniedz 100 mmol/dienā (tas ir līmenis, pie kura var skaidri novērtēt kālija zuduma pakāpi), kālija izdalīšanās līmenis >30 mmol/dienā norāda uz hiperkaliūriju. Papildus primārajam aldosteronismam palielinātu kālija izdalīšanos var izraisīt vairāki iemesli.
Hipokaliēmijas cēloņi, kas saistīti ar palielinātu kālija izdalīšanos caur nierēm:
- Palielināta kālija izdalīšanās pa nefronu savākšanas kanāliem:
- palielināta nātrija izdalīšanās (piemēram, lietojot diurētiskos līdzekļus)
- palielināta urīna osmolaritāte (glikoze, urīnviela, mannīts)
- Augsta kālija koncentrācija nefronu savākšanas kanālā:
- ar intravaskulārā asins tilpuma palielināšanos ( zems līmenis plazmas renīns):
- primārais aldosteronisms
- Lidla sindroms
- amfotericīna B lietošana
- ar intravaskulārā asins tilpuma samazināšanos (augsts renīna līmenis plazmā):
- Bartera sindroms
- Giletmana sindroms
- hipomagnēmija
- palielināta bikarbonāta izdalīšanās
- sekundārs aldosteronisms (piemēram, nefrotiskā sindroma gadījumā)
- ar intravaskulārā asins tilpuma palielināšanos ( zems līmenis plazmas renīns):
Kad ir noskaidrots, ka pacienta hipokaliēmijas cēlonis ir palielināta kālija izdalīšanās ar urīnu, ir ieteicams mēģināt koriģēt hipokaliēmiju. Ja nav kontrindikāciju, tiek nozīmēti kālija preparāti (kālijs 40-80 mmol/dienā), diurētisko līdzekļu lietošana tiek pārtraukta. Pēc ilgstošas diurētisko līdzekļu lietošanas var paiet no 3 nedēļām līdz vairākiem mēnešiem, lai atjaunotu kālija deficītu. Pēc šī perioda kālija piedevu lietošana tiek pārtraukta un kālija līmeņa noteikšana asinīs tiek atkārtota > 3 dienas pēc lietošanas pārtraukšanas. Ja kālija līmenis asinīs normalizējas, atkārtoti jānovērtē renīna un aldosterona līmenis plazmā.
Aldosterona-renīna attiecības novērtējums
Šis tests pašlaik tiek uzskatīts par galveno skrīninga metodi Kona sindroma diagnostikā. Normālās aldosterona līmeņa vērtības, ņemot asinis pacientam guļus stāvoklī, ir 5-12 ng/dl (SI vienībās - 180-450 pmol/l), plazmas renīna aktivitāte ir 1-3 ng/ml/h, aldosterona-renīna attiecība ir līdz 30 (SI vienībās - līdz 750). Ir svarīgi atzīmēt, ka norādītās parastās indikatora vērtības ir tikai aptuvenas vērtības; katrai konkrētai laboratorijai (un konkrētiem laboratorijas komplektiem) tie var atšķirties (nepieciešams salīdzinājums ar rādītājiem veseliem indivīdiem un indivīdiem ar esenciālu arteriālo hipertensiju). Ņemot vērā tik nepietiekamo metodes standartizāciju, var piekrist viedoklim, ka, interpretējot aldosterona-renīna attiecības novērtēšanas rezultātus, “no klīnicista tiek prasīta sprieduma elastība”. Tālāk ir sniegti galvenie ieteikumi aldosterona un renīna attiecības novērtēšanai.
Ieteikumi aldosterona-renīna attiecības novērtēšanai
Pacienta sagatavošana:
- Hipokaliēmijas korekcija, ja tāda ir.
- Galda sāls uzņemšanas liberalizācija.
- Pārtraucot vismaz 4 nedēļas zāles, kas paaugstina renīna līmeni un samazina aldosterona koncentrāciju, kas izraisa nepatiesus rezultātus:
- spironolaktons, eplerenons, amilorīds, triamterēns;
- produkti, kas satur lakricu.
- Pārtraucot vismaz 2 nedēļas citas zāles, kas var ietekmēt testa rezultātu:
- β-AB, centrālie α2-agonisti (klonidīns), NPL (samazina renīna līmeni);
- AKE inhibitori, sartāni, tiešie renīna inhibitori, dihidropiridīna kalcija kanālu blokatori (paaugstina renīna līmeni, samazina aldosterona līmeni).
Ja pacientiem ar 3. pakāpes arteriālo hipertensiju nav iespējams pārtraukt šo medikamentu lietošanu, ir atļauts turpināt to lietošanu, obligāti pārtraucot spironolaktona, eplerenona, triamterēna un amilorīda lietošanu vismaz 6 nedēļas pirms pētījuma.
- Estrogēnu saturošu zāļu atcelšana.
Asins paraugu ņemšanas nosacījumi:
- Asinis jānoņem rīta vidū, apmēram 2 stundas pēc tam, kad pacients pamostas un izceļas no gultas. Tieši pirms asins savākšanas pacientam jāsēž 5-15 minūtes.
- Asinis ir jāsavāc uzmanīgi, izvairoties no stāzes un hemolīzes.
- Pirms centrifugēšanas asins paraugam jābūt istabas temperatūrā (nevis uz ledus, kas atvieglos neaktīvā renīna pārvēršanu par aktīvo); Pēc centrifugēšanas plazma ātri jāsasaldē.
Faktori, kas jāņem vērā, interpretējot rezultātus
- Vecums (personām, kas vecākas par 65 gadiem, ir lielāks ar vecumu saistīts renīna samazinājums, salīdzinot ar aldosteronu).
- Diennakts laiks, nesenais uztura režīms, ķermeņa stāvoklis, uzturēšanās ilgums šajā stāvoklī.
- Izdzertās zāles.
- Sīkāka informācija par asins paraugu ņemšanu, ieskaitot visas radušās grūtības.
- Kālija līmenis asinīs.
- Pavājināta nieru darbība (var būt aldosterona līmeņa paaugstināšanās hiperkaliēmijas un renīna sekrēcijas samazināšanās dēļ).
Kaplan N.M. ieteikums šķiet svarīgs no praktiskā viedokļa:
“Ieteikumi aldosterona-renīna attiecības novērtēšanai ir jāievēro pēc iespējas precīzāk. Tālāk atsevišķi jānovērtē aldosterona un plazmas renīna aktivitātes līmenis, vēl neaprēķinot saistību starp tiem. Ja plazmas renīna aktivitāte ir nepārprotami zema (<0,5 нг/мл/ч) и уровень альдостерона плазмы явно повышен (>15 mg/dl), tad šo mērījumu ieteicams atkārtot vēlreiz. Ja zemas vērtības plazmas renīna aktivitāte un augstu līmeni aldosterona līmenis tiks apstiprināts, mums jāturpina verifikācijas testi.
Lai pētītu aldosterona-renīna attiecību, kā arī veiktu visus turpmākos pētījumus, ir nepieciešams apspriest to mērķi ar pacientu; Diagnostikas meklēšana (ar laika un naudas izmaksām) jāplāno, ņemot vērā pacienta gatavību un vēlmi nākotnē veikt laparoskopisku adrenalektomiju, ja tiks konstatēta virsnieru adenoma.
Pārbaudes tests - kaptoprila tests
Aldosterona līmenis plazmā tiek novērtēts pirms un 3 stundas pēc kaptoprila perorālas lietošanas devā 1 mg/kg pētāmās personas ķermeņa svara (veseliem cilvēkiem un pacientiem ar esenciālu un renovaskulāru hipertensiju aldosterona līmenis nepārprotami samazinās, bet Konna sindroma gadījumā šī nenotiek). Par normālu atbildes reakciju uzskata aldosterona līmeņa pazemināšanos par >30% no sākotnējām vērtībām.
Conn sindroma ārstēšana
Ilgstoša ārstēšana, izmantojot mineralokortikoīdu receptoru antagonistus (spironolaktonu vai eplerenonu), ja tie nepanes - amilorīdu; Bieži vien kombinācija ar tiazīdu grupas diurētiskiem līdzekļiem var būt izvēles pieeja pacientiem:
- kuriem ķirurģiska iejaukšanās nav iespējama;
- kuri nevēlas to īstenot;
- kuriem arteriālā hipertensija saglabājas pēc operācijas;
- Konna sindroma diagnoze, kurā tā joprojām nav pilnībā apstiprināta, neskatoties uz izmeklēšanu.
Mineralokortikoīdu receptoru antagonistu lietošana personām ar Konna sindromu nodrošina diezgan skaidru asinsspiediena pazemināšanos un ļauj regresēt kreisā kambara hipertrofiju. Ārstēšanas sākumposmā var būt nepieciešamas spironolaktona vai eplerenona devas 50-100 mg/dienā vai vairāk, pēc tam mazākas devas (25-50 mg/dienā) ir diezgan efektīvas. Šo zāļu devu var samazināt, kombinējot tās ar tiazīdu grupas diurētiskiem līdzekļiem. Priekš ilgstoša ārstēšana Kona sindroms ir selektīvs mineralokortikoīdu receptoru antagonistu eplerenona pārstāvis, un tā biežums ir ievērojami zemāks nekā spironolaktonam. blakus efekti var uzskatīt par izvēlētu narkotiku.
Ja ir nepieciešami citi, sākotnējā izvēle ietver kalcija kanālu blokatorus (piemēram, amlodipīnu), jo lielās devās tie spēj bloķēt aldosterona receptorus. Lai kontrolētu arteriālo hipertensiju, kā ārstēšanas taktikas sastāvdaļas var izmantot citu grupu antihipertensīvos medikamentus.
Personām ar virsnieru karcinomu var lietot zāles no steroidoģenēzes antagonistu grupas.
Kona sindroms (Conn) ir simptomu komplekss, ko izraisa aldosterona pārprodukcija virsnieru garozā. Patoloģijas cēlonis ir garozas glomerulārās zonas audzējs vai hiperplāzija. Pacientiem paaugstinās asinsspiediens, samazinās kālija daudzums un palielinās nātrija koncentrācija asinīs.
Sindromam ir vairāki līdzvērtīgi nosaukumi: primārais hiperaldosteronisms, aldosteroma. Šie medicīniskie termini apvienot vairākas slimības, kurām ir līdzīgas klīniskās un bioķīmiskās īpašības, bet atšķiras patoģenēze. Kona sindroms ir endokrīno dziedzeru patoloģija, kas izpaužas kā myasthenia gravis, nedabiski spēcīgas, neremdināmas slāpes, augsts asinsspiediens un palielināts urīna daudzums dienā.
Aldosterons veic dzīvībai svarīgas funkcijas cilvēka organismā. Hormons veicina:
- nātrija uzsūkšanās asinīs,
- hipernatriēmijas attīstība,
- kālija izdalīšanās ar urīnu,
- asiņu sārmināšana,
- renīna hipoprodukcija.

Palielinoties aldosterona līmenim asinīs, tiek traucēta asinsrites, urīnceļu un neiromuskulāro sistēmu darbība.
Sindroms ir ārkārtīgi reti. Pirmo reizi to aprakstīja amerikāņu zinātnieks Kons 1955. gadā, tāpēc tas ieguva savu nosaukumu. Endokrinologs aprakstīja galveno klīniskās izpausmes sindromu un pierādīja, ka visvairāk efektīva metode Patoloģijas ārstēšana ir ķirurģiska. Ja pacienti uzrauga savu veselību un regulāri apmeklē ārstus, slimība tiek atklāta savlaicīgi un labi reaģē uz ārstēšanu. Virsnieru adenomas noņemšana noved pie pilnīga atveseļošanās pacientiem.
Patoloģija biežāk sastopama sievietēm vecumā no 30 līdz 50 gadiem. Vīriešiem sindroms attīstās 2 reizes retāk. Ļoti reti slimība skar bērnus.
Etioloģija un patoģenēze
Konna sindroma etiopatoģenētiskie faktori:
- Galvenais Conn sindroma cēlonis ir pārmērīga hormona aldosterona sekrēcija no virsnieru dziedzeriem, ko izraisa hormonāli aktīva audzēja klātbūtne ārējā garozas slānī - aldosteroma. 95% gadījumu šis audzējs ir labdabīgs, nerada metastāzes, tai ir vienpusēja gaita, to raksturo tikai aldosterona līmeņa paaugstināšanās asinīs un tas izraisa nopietnus traucējumus. ūdens-sāls metabolisms organismā. Adenomas diametrs ir mazāks par 2,5 cm.Uz griezuma tā ir dzeltenīgā krāsā augstā holesterīna satura dēļ.
- Divpusēja virsnieru garozas hiperplāzija izraisa idiopātiska hiperaldosteronisma attīstību. Difūzās hiperplāzijas attīstības cēlonis ir iedzimta predispozīcija.
- Retāk iemesls var būt ļaundabīgs audzējs- virsnieru karcinoma, kas sintezē ne tikai aldosteronu, bet arī citus kortikosteroīdus. Šis audzējs ir lielāks - līdz 4,5 cm diametrā vai vairāk, un tas ir spējīgs invazīvi augt.

Sindroma patoģenētiskās saites:
- aldosterona hipersekrēcija,
- samazināta renīna un angiotenzīna aktivitāte,
- cauruļveida kālija izvadīšana,
- hiperkaliūrija, hipokaliēmija, kālija trūkums organismā,
- myasthenia gravis, parestēzijas, pārejošas muskuļu paralīzes attīstība,
- uzlabota nātrija, hlora un ūdens uzsūkšanās,
- šķidruma aizture organismā,
- hipervolēmija,
- sienu pietūkums un asinsvadu sašaurināšanās,
- OPS un BCC pieaugums,
- paaugstināts asinsspiediens,
- asinsvadu paaugstināta jutība pret spiediena ietekmēm,
- hipomagnēmija,
- palielināta neiromuskulārā uzbudināmība,
- minerālvielu metabolisma traucējumi,
- iekšējo orgānu darbības traucējumi,
- intersticiāls nieru audu iekaisums ar imūnkomponentu,
- nefroskleroze,
- izskats nieru simptomi- poliūrija, polidipsija, niktūrija,
- attīstību nieru mazspēja.
Pastāvīga hipokaliēmija izraisa strukturālus un funkcionālus traucējumus orgānos un audos - nieru kanāliņos, gludajos un skeleta muskuļos, nervu sistēmas e.
Faktori, kas veicina sindroma attīstību:
- sirds un asinsvadu sistēmas slimības,
- vienlaicīgas hroniskas patoloģijas,
- organisma aizsargresursu samazināšana.
Simptomi
Primārā hiperaldosteronisma klīniskās izpausmes ir ļoti dažādas. Pacienti vienkārši nepievērš uzmanību dažiem no tiem, kas apgrūtina to agrīna diagnostika patoloģija. Šādi pacienti nonāk pie ārsta ar progresējošu sindroma formu. Tas liek speciālistiem aprobežoties ar paliatīvo ārstēšanu.

Conn sindroma simptomi:
- muskuļu vājums un nogurums,
- paroksismāla tahikardija,
- toniski kloniski krampji,
- galvassāpes,
- pastāvīgas slāpes,
- poliūrija ar zemu relatīvo urīna blīvumu,
- ekstremitāšu parestēzija,
- laringospazmas, nosmakšana,
- arteriālā hipertensija.
Conn sindromu pavada sirds un asinsvadu, nieru, muskuļu audi. Arteriālā hipertensija var būt ļaundabīga un izturīga pret antihipertensīvo terapiju, kā arī vidēji smaga un viegla, labi reaģējot uz ārstēšanu. Tam var būt krīze vai stabils kurss.
- Augstu asinsspiedienu parasti ir grūti normalizēt ar antihipertensīviem līdzekļiem. Tas noved pie raksturīgu klīnisku pazīmju parādīšanās - reibonis, slikta dūša un vemšana, elpas trūkums, kardialģija. Katram otrajam pacientam hipertensija ir krīzes raksturs.
- Smagos gadījumos viņiem rodas tetānijas lēkmes vai ļengana paralīze. Paralīze rodas pēkšņi un var ilgt vairākas stundas. Hiporefleksija pacientiem tiek kombinēta ar difūzu motora deficītu, kas izmeklēšanas laikā izpaužas ar miokloniskiem raustījumiem.
- Pastāvīga hipertensija izraisa sirds un nervu sistēmu komplikāciju attīstību. Sirds kreiso kambaru hipertrofija beidzas ar progresējošu koronāro mazspēju.
- Arteriālā hipertensija traucē redzes orgāna darbību: mainās acs dibens, disks uzbriest. redzes nervs, redzes asums samazinās līdz pilnīgam aklumam.
- Muskuļu vājums sasniedz ārkārtēju smagumu, neļaujot pacientiem pārvietoties. Pastāvīgi jūtot sava ķermeņa svaru, viņi pat nevar piecelties no gultas.
- Smagos gadījumos var attīstīties nefrogēns cukura diabēts.
Ir trīs slimības gaitas varianti:
- Conn sindroms ar strauju simptomu attīstību - reibonis, aritmija, apziņas traucējumi.
- Monosimptomātiska slimības gaita ir asinsspiediena paaugstināšanās pacientiem.
- Primārais hiperaldosteronisms ar vieglām klīniskām pazīmēm - savārgums, nogurums. Sindroms tiek atklāts nejauši medicīniskās apskates laikā. Laika gaitā pacientiem rodas sekundārs nieru iekaisums uz esošo elektrolītu traucējumu fona.
Ja parādās Conn sindroma pazīmes, jums jāapmeklē ārsts. Ja nav pareizas un savlaicīgas terapijas attīstās bīstamas komplikācijas, pārstāvot reāli draudi par pacienta dzīvību. Ilgstošas hipertensijas dēļ tās var attīstīties nopietnas slimības sirds un asinsvadu sistēma, līdz pat insultiem un sirdslēkmēm. Iespējama hipertensīvas retinopātijas, smagas myasthenia gravis un audzēja ļaundabīgo audzēju attīstība.
Diagnostika

Diagnostikas pasākumi aizdomām par Konna sindromu ietver: laboratorijas testi, hormonālie pētījumi, funkcionālie testi un lokālā diagnostika.
- Asins analīzes bioķīmiskiem rādītājiem - hipernatriēmija, hipokaliēmija, asins sārmināšana, hipokalciēmija, hiperglikēmija.
- Hormonālā izmeklēšana - aldosterona līmeņa paaugstināšanās plazmā.
- Vispārējā urīna analīze - tā relatīvā blīvuma noteikšana, ikdienas diurēzes aprēķināšana: izo- un hipostenūrija, niktūrija, sārmaina urīna reakcija.
- Specifiski testi - renīna līmeņa noteikšana asinīs, plazmas aldosterona un renīna aktivitātes attiecības noteikšana, aldosterona līmeņa noteikšana ikdienas urīna paraugā.
- Lai palielinātu renīna aktivitāti asins plazmā, stimulāciju veic ar garu pastaigu, hiponātrija diētu un diurētiskiem līdzekļiem. Ja renīna aktivitāte nemainās pat pēc stimulācijas, tad pacientam ir Kona sindroms.
- Lai identificētu urīnceļu sindromu, tiek veikts tests ar Veroshpiron. Zāles lieto 4 reizes dienā trīs dienas, ierobežojot ikdienas sāls patēriņu līdz sešiem gramiem. Paaugstināts līmenis kālija līmenis asinīs 4. dienā ir patoloģijas pazīme.
- Vēdera dobuma CT un MRI - identificējot aldosteromu vai divpusēju hiperplāziju, tās veidu un lielumu, nosakot operācijas apjomu.
- Scintigrāfija - virsnieru dziedzera audzēja noteikšana, kas izdala aldosteronu.
- Oksisuprarenogrāfija ļauj noteikt virsnieru audzēja atrašanās vietu un izmēru.
- Virsnieru dziedzeru ultraskaņa ar krāsu Doplera kartēšanu ir augsta jutība, zemas izmaksas un tiek veikta, lai vizualizētu aldosteromu.
- EKG parāda vielmaiņas izmaiņas miokardā, hipertensijas pazīmes un kreisā kambara pārslodzi.
- Molekulārā ģenētiskā analīze - aldosteronisma ģimenes formu identificēšana.
Lokālās metodes – CT un MRI – ar lielu precizitāti atklāj audzējus virsnieru dziedzerī, bet nesniedz informāciju par tā funkcionālo aktivitāti. Ir nepieciešams salīdzināt konstatētās izmaiņas tomogrammā ar hormonālo testu datiem. Rezultāti visaptveroša aptauja pacienti ļauj speciālistiem pareizi diagnosticēt un noteikt kompetentu ārstēšanu.
Personas ar arteriālo hipertensiju ir pelnījušas īpašu uzmanību. Eksperti pievērš uzmanību slimības klīnisko simptomu klātbūtnei - smagai hipertensijai, poliūrijai, polidipsijai, muskuļu vājumam.
Ārstēšana
Konna sindroma ārstēšanas pasākumi ir vērsti uz hipertensijas un vielmaiņas traucējumu korekciju, kā arī iespējamo komplikāciju novēršanu, ko izraisa augsts asinsspiediens un straujš kālija līmeņa pazemināšanās asinīs. Konservatīvā terapija nespēj radikāli uzlabot pacientu stāvokli. Viņi var pilnībā atgūties tikai pēc aldosteromas noņemšanas.

adrenalektomija
Operācija ir indicēta pacientiem ar virsnieru aldosteromu. Vienpusēja adrenalektomija ir radikāla metode, kas sastāv no daļējas vai pilnīgas skartās virsnieru dziedzera rezekcijas. Lielākajai daļai pacientu ir indicēta laparoskopiska operācija, kuras priekšrocība ir nelielas sāpes un audu traumas, īss atveseļošanās periods, mazi iegriezumi, kas atstāj nelielas rētas. 2-3 mēnešus pirms operācijas pacientiem jāsāk lietot diurētiskos līdzekļus un antihipertensīvie līdzekļi savādāk farmakoloģiskās grupas. Pēc tam, kad ķirurģiska ārstēšana Conn sindroma recidīvs parasti netiek novērots. Sindroma idiopātiskā forma nav pakļauta ķirurģiska ārstēšana, jo pat pilnīga virsnieru dziedzeru rezekcija nepalīdzēs normalizēt asinsspiedienu. Šādi pacienti ir indicēti mūža ārstēšanai ar aldosterona antagonistiem.

Ja sindroma cēlonis ir virsnieru hiperplāzija vai idiopātiska patoloģijas forma, ir indicēta konservatīva terapija. Pacienti tiek izrakstīti:
- Kāliju aizturoši diurētiskie līdzekļi - Spironolaktons,
- Glikokortikosteroīdi - "Deksametazons",
- Antihipertensīvie līdzekļi - nifedipīns, metoprolols.
Lai ārstētu primāro hiperaldosteronismu, ir jāievēro diēta un jāierobežo galda sāls patēriņš līdz 2 gramiem dienā. Maigs režīms, mērens fiziski vingrinājumi un optimāla ķermeņa svara saglabāšana būtiski uzlabo pacientu stāvokli.
Stingra diētas ievērošana samazina sindroma klīnisko pazīmju smagumu un palielina pacientu atveseļošanās iespējas. Pacientiem vajadzētu ēst mājās gatavotu pārtiku, kas nesatur garšas pastiprinātājus, aromatizētājus vai citas piedevas. Ārsti neiesaka pārēsties. Labāk ir ēst mazas porcijas ik pēc 3 stundām. Uztura pamatā jābūt svaigiem augļiem un dārzeņiem, graudaugiem, liesai gaļai un kāliju saturošiem produktiem. Jums vajadzētu dzert vismaz 2 litrus ūdens dienā. Diēta izslēdz jebkāda veida alkoholu, stipru kafiju, tēju un pārtiku, kas paaugstina asinsspiedienu. Pacientiem jālieto pārtikas produkti ar diurētisku efektu - arbūzus un gurķus, kā arī īpašus novārījumus un tinktūras.
- biežas pastaigas svaigā gaisā,
- sports,
- smēķēšanas atmešana un alkohola atmešana,
- atteikšanās no ātrās ēdināšanas.
Diagnosticētā Conn sindroma prognoze parasti ir labvēlīga. Tas ir atkarīgs no individuālās īpašības pacienta ķermenis un ārstējošā ārsta profesionalitāte. Ir svarīgi pieteikties savlaicīgi medicīniskā aprūpe, pirms nefropātijas un pastāvīgas hipertensijas attīstības. Augsts asinsspiediens ir nopietna un bīstama problēma ieguvumi veselībai, kas saistīti ar primāro hiperaldosteronismu.
Video: aldosteroma – Kona sindroma cēlonis, programma “Dzīvo veselīgi!”