Lai gan atmiņas funkcija nav lokalizēta nevienā konkrētā smadzeņu reģionā, dažiem smadzeņu apgabaliem ir galvenā loma atmiņas darbībā. Galvenie no tiem ir hipokamps un temporālās daivas garoza.
Hipokamps- tas ir vissvarīgākais elements nervu sistēma(ieskaitot prefrontālo garozu), iesaistīti atmiņas procesos. Nav pārsteidzoši, ka zinātnieki, kas pēta vieglus kognitīvos traucējumus (MCI), galvenokārt ir koncentrējušies uz hipokampa struktūru un aktivitāti. Galvenais jautājums, ko viņi uzdod, ir: vai MCI ir bojāts hipokamps un vai tā darbība ir mainīta?
Rīsi. 13. Hipokampa atrašanās vieta smadzenēs
Hipokampu veido miljoniem smadzeņu šūnu. MRI, kas mēra pelēkās vielas daudzumu, var parādīt, vai pastāv saikne starp hipokampu tilpuma samazināšanos un Alcheimera slimība.
Viens nesen zinātniskais darbs apvienoja sešu ilgtermiņa pētījumu rezultātus, kuros novēroja hipokampu tilpuma samazināšanos laika gaitā pacientiem ar viegliem kognitīviem traucējumiem. Tomēr daži no viņiem attīstīja Alcheimera slimību, bet daži nē.
Zinātnieki aplūkoja arī citas smadzeņu struktūras, taču hipokamps un apkārtējā smadzeņu garoza bija vienīgās jomas, kas parādīja tiešu saikni ar viegliem kognitīviem traucējumiem un vēlāk Alcheimera slimību.
Tādējādi MRI rezultāti ļauj norādīt:
Samazināts pelēkās vielas daudzums hipokampā korelē ar Alcheimera slimības attīstību vairākus gadus vēlāk.
Londonas Psihiatrijas institūts veica pētījumu, kurā piedalījās 103 pacienti, kas cieš no MCI. Zinātniekus interesēja nevis hipokampa tilpums, bet gan tā forma. Alcheimera slimības izraisītās izmaiņas smadzeņu audos ietekmēja hipokampa formu, kas tika izmērīta ar speciālu datorprogrammu.
80% gadījumu pacientiem ar patoloģisku hipokampa formu gada laikā attīstījās Alcheimera slimība.
Papildus pelēkajām un baltajām šūnām mūsu smadzenēs spēlē arī cita veida vielas svarīga loma vielmaiņā un nervu stimulu pārvadē. Magnētiskās rezonanses spektroskopija (MRS) ļauj zinātniekiem izmērīt šādu vielu koncentrāciju. Kopā ar kolēģi pavadīju salīdzinošā analīze visu MRS pētījumu rezultāti, kuros piedalījās pacienti ar MCI un viņu veselie vienaudži. Mēs to atradām hipokampa tilpuma samazināšanās notiek, jo tiek zaudēta viela, kas ir atbildīga par efektīvu metabolismu . Kā minēts iepriekš, cilvēkiem ar Alcheimera slimību apjoma samazināšanās ir daudz izteiktāka.
Cita pētnieku grupa ir pierādījusi, ka, mums novecojot, mūsu ķermenis palēnina svarīga neiromediatora, acetilholīna, ražošanu. Acetilholīnam ir nozīme ne tikai atmiņas un mācīšanās procesos, bet arī muskuļu aktivizēšanā.
Alcheimera slimības gadījumā tiek bojāti neironi, kas ražo acetilholīnu , kas būtiski pasliktina neirotransmitera darbību. Attiecīgi zālēm pret Alcheimera slimību vajadzētu atdarināt acetilholīna īpašības.
Vēl viena svarīga izmaiņa, kas notiek ar novecojošām smadzenēm, ir “samezglu” vai “plāksnīšu” veidošanās smadzeņu audos .
Kā liecina to nosaukumi, mudžekļi ir savīti, nefunkcionāli transporta proteīni (kas izskatās kā pavedieni un atrodas neironos), savukārt plāksnes sastāv no nešķīstošām olbaltumvielu sastāvdaļām.
Alcheimera slimības gadījumā šie proteīni kļūst patoloģiski un bojā smadzenes. Mēs vēl nezinām, kā tieši tas notiek, taču mēs zinām, ka iedzimtībai ir nozīme.
Zemāk redzamajā attēlā ir parādīts, kā plāksnes, samezglojumi un samazināts neironu skaits izskatās veselīgas novecošanas gadījumā, MCI (Alcheimera slimības priekštecis) un pašā Alcheimera slimībā.

Veselās smadzenēs jauneklis nav samezglojušos vai aplikumu; ar normālu novecošanos to skaits nedaudz palielinās; pacientiem ar MCI tas palielinās vēl vairāk, galvenokārt temporālajā daivā; un pacientiem ar Alcheimera slimību samezglojumi un plāksnes izplatās visā smadzenēs
Attēlā augšējā labajā stūrī redzamas 80 gadus veca vīrieša smadzenes bez kognitīviem traucējumiem; apakšējā kreisajā pusē - pacients ar atmiņas traucējumiem, bet neslimo ar demenci; un apakšējā labajā pusē - pacients ar demenci.
Šeit ir jāņem vērā šādas funkcijas.
- Jo nopietnāka ir kognitīvā pasliktināšanās, jo vairāk smadzenēs tiek atrastas plāksnes, samezglojumi un mirstošu neironu zonas.
- Plāksnes un samezglojumi atrodas atšķirīgi. Personai ar MCI visvairāk tiek ietekmēts hipokamps, bet pacientiem ar Alcheimera slimību tiek ietekmēta daudz lielāka smadzeņu daļa.
- Alcheimera slimības gadījumā bieži rodas smadzeņu audu iekaisums, kas nav raksturīgs normālai novecošanai.
Būtu loģiski tā pieņemt olbaltumvielu plāksnīšu klātbūtne liecina par kognitīvās funkcijas samazināšanos . Tas ir, jo vairāk plankumu veidojas smadzenēs, jo sliktāka kļūst cilvēka atmiņa un uzmanība.
Tomēr ir vērts jautāt šeit svarīgs jautājums. Vai tas attiecas tikai uz pacientiem ar demenci vai arī cilvēkiem ar citiem proteīnu veidojumiem, kas bieži sastopami citādi veseliem vecākiem cilvēkiem? Vēl nesen problēma bija tāda, ka šādu veidojumu skaitu un sastāvu varēja noteikt tikai ar autopsiju.
To veidošanās procesam, cilvēkam novecojot, nebija iespējams izsekot Par laimi, mūsdienās ir izstrādātas īpašas smadzeņu skenēšanas tehnoloģijas, kas ļauj izmērīt olbaltumvielu uzkrāšanās līmeni. Pētnieki no Nacionālais institūts Aging USA izmantoja šo tehnoloģiju, lai pētītu smadzenes 57 cilvēkiem vecumā no aptuveni 80 gadiem. Šiem subjektiem bija pieejami arī kognitīvo testu rezultāti, kas veikti pirms vienpadsmit gadiem.
Pētījumi ir parādījuši, ka jo vecāks ir cilvēks, jo vairāk viņa smadzenēs uzkrājas proteīnu veidojumi, un to apjoms korelē ar kognitīvo spēju samazināšanās pakāpi. vienpadsmit gadus.
Pētījums pierādīja, ka ne tikai ievērojams olbaltumvielu veidojumu skaita pieaugums (kā Alcheimera slimības gadījumā) noved pie garīgo spēju pasliktināšanās. Neliels daudzums uzkrāto olbaltumvielu ietekmē arī veselību, lai gan mazākā mērā. Šī forma var rasties veseliem vecākiem cilvēkiem un, iespējams, ir atbildīga par nelielu smadzeņu darbības samazināšanos.
Dažu nākamo gadu laikā neirozinātnieki vēl rūpīgāk analizēs smadzeņu pētījumu datus. Jautājums ir par to, vai ir jēga skenēt to cilvēku smadzenes, kuri sūdzas par kognitīvām problēmām, lai noteiktu, kuriem ir demences attīstības risks.
Ja atbilde ir apstiprinoša, tad ārsti šādiem pacientiem varēs izrakstīt noteiktus vingrinājumus, procedūras un diētas, lai novērstu demences rašanos.
Skatīt sadaļā Bibliotēka: Andre Aleman. Atvaļinātas smadzenes.
Hipokamps(hipokamps) ir vieta cilvēka smadzenēs, kas galvenokārt ir atbildīga par atmiņu, ir daļa no limbiskās sistēmas un ir saistīta arī ar emocionālo reakciju regulēšanu. Hipokamps ir veidots kā jūras zirdziņš un atrodas smadzeņu temporālā reģiona iekšējā daļā. Hipokamps ir galvenā smadzeņu daļa ilgtermiņa informācijas glabāšanai. Tiek uzskatīts, ka hipokamps ir atbildīgs arī par telpisko orientāciju.
Hipokampā ir divi galvenie aktivitātes veidi: teta režīms un liela neregulāra aktivitāte (GIA). Teta režīmi izpaužas galvenokārt darbības stāvoklī, kā arī laikā REM miegs. Teta režīmos elektroencefalogramma parāda lielu viļņu klātbūtni ar frekvences diapazonu no 6 līdz 9 Hz. Šajā gadījumā galvenā neironu grupa uzrāda retu aktivitāti, t.i. Īsā laikā lielākā daļa šūnu ir neaktīvas, bet neliela daļa neironu parādās palielināta aktivitāte. Šajā režīmā aktīvajai šūnai ir šāda aktivitāte no pussekundes līdz vairākām sekundēm.
BNA režīmi rodas ilgstoša miega periodos, kā arī klusas nomoda (atpūtas, ēšanas) periodos.
Cilvēkiem ir divi hipokampi, pa vienam katrā smadzeņu pusē. Abus hipokampus savieno komisurālās nervu šķiedras. Hipokamps sastāv no blīvi iesaiņotām šūnām lentes struktūrā, kas stiepjas gar smadzeņu sānu kambara apakšējā raga mediālo sienu anteroposterior virzienā. Hipokampa nervu šūnu lielākā daļa ir piramīdveida neironi un polimorfās šūnas. Zobveida zarnā galvenais šūnu veids ir granulu šūnas. Papildus šāda veida šūnām hipokampā ir GABAerģiski interneuroni, kas nav saistīti ar nevienu šūnu slāni. Šīs šūnas satur dažādus neiropeptīdus, kalciju saistošu proteīnu un, protams, neirotransmiteru GABA.
 Hipokamps atrodas zem smadzeņu garozas un sastāv no divām daļām: dentate gyrus un Amona raga. No anatomiskā viedokļa hipokamps ir smadzeņu garozas attīstība. Struktūras, kas aptver smadzeņu garozas robežu, ir daļa no limbiskās sistēmas. Hipokamps ir anatomiski saistīts ar smadzeņu daļām, kas ir atbildīgas par emocionālo uzvedību. Hipokampā ir četras galvenās zonas: CA1, CA2, CA3, CA4.
Hipokamps atrodas zem smadzeņu garozas un sastāv no divām daļām: dentate gyrus un Amona raga. No anatomiskā viedokļa hipokamps ir smadzeņu garozas attīstība. Struktūras, kas aptver smadzeņu garozas robežu, ir daļa no limbiskās sistēmas. Hipokamps ir anatomiski saistīts ar smadzeņu daļām, kas ir atbildīgas par emocionālo uzvedību. Hipokampā ir četras galvenās zonas: CA1, CA2, CA3, CA4.
Entorinālā garoza, kas atrodas parahipokampā, tā anatomisko savienojumu dēļ tiek uzskatīta par hipokampa daļu. Entorinālā garoza ir rūpīgi savienota ar citām smadzeņu daļām. Ir arī zināms, ka mediālais starpsienas kodols, priekšējais kodola komplekss, talāma integrējošais kodols, hipotalāma supramammilārais kodols, raphe kodoli un locus coeruleus smadzeņu stumbrā nosūta aksonus uz entorinālo garozu. Galvenais izejošais aksonu trakts entorinālajā garozā nāk no II slāņa lielajām piramīdveida šūnām, kas perforē subiculum un blīvi izvirzās granulu šūnās dentate gyrus CA3 augstākie dendriti saņem mazāk blīvas projekcijas, bet apikālie dendriti CA1 saņem vienmērīgu retu projekciju. Tādējādi ceļš izmanto entorinālo garozu kā galveno saikni starp hipokampu un citām smadzeņu garozas daļām. Zobveida granulu šūnu aksoni nodod informāciju no entorinālās garozas uz smailajiem matiņiem, kas rodas no CA3 piramīdas šūnu proksimālā apikālā dendrīta. CA3 aksoni pēc tam izplūst no šūnas ķermeņa dziļās daļas un virzās uz augšu līdz vietai, kur atrodas apikālie dendriti, un pēc tam stiepjas atpakaļ dziļajos entorinālās garozas slāņos Šafera nodrošinājumos, pabeidzot savstarpēju slēgšanu. CA1 apgabals arī sūta aksonus atpakaļ uz entorinālo garozu, taču šajā gadījumā tie ir retāk nekā CA3 izvadi.
Jāņem vērā, ka informācijas plūsma hipokampā no entorinālās garozas ir ievērojami vienvirziena, signāliem izplatoties cauri nedaudz blīvam šūnu slānim, vispirms uz zobaino slāni, pēc tam uz slāni CA3, pēc tam uz slāni CA1, tad uz subiculum. un pēc tam no hipokampa uz entorinālo garozu, galvenokārt nodrošinot ceļus CA3 aksoniem. Katram no šiem slāņiem ir sarežģīts iekšējais izkārtojums un plaši gareniskie savienojumi. Ļoti svarīgs liels izejas ceļš iet uz sānu starpsienas zonu un hipotalāma mātīšu ķermeni. Hipokamps saņem modulācijas ievadi no serotonīna, dopamīna un norepinefrīna ceļiem, kā arī no talāma kodoliem CA1 slānī. Ļoti svarīga projekcija nāk no mediālās starpsienas zonas, nosūtot holīnerģiskās un gabaerģiskās šķiedras uz visām hipokampa daļām. Ievades no starpsienas zonas ir ļoti svarīgas kontrolei fizioloģiskais stāvoklis hipokamps Traumas un traucējumi šajā zonā var pilnībā izslēgt hipokampa teta ritmus un radīt nopietnas atmiņas problēmas.
Hipokampā ir arī citi savienojumi, kuriem ir ļoti svarīga loma tā funkcijās. Zināmā attālumā no izejas uz entorinālo garozu ir citas izejas, kas ved uz citām garozas zonām, ieskaitot prefrontālo garozu. Kortikālo zonu, kas atrodas blakus hipokampam, sauc par parahipokampu vai parahipokampu. Parahipokampā ietilpst entorinālā garoza, perirhinālā garoza, kas savu nosaukumu ieguvusi, jo tā atrodas tuvu ožas garozai. Perirhinālā garoza ir atbildīga par sarežģītu objektu vizuālu atpazīšanu. Ir pierādījumi, ka parahipokampam ir atsevišķa atmiņas funkcija no paša hipokampa, jo tikai hipokampa un parahipokampa bojājumi izraisa pilnīgu atmiņas zudumu.
Hipokampa funkcijas
Pašas pirmās teorijas par hipokampa lomu cilvēka dzīvē bija tādas, ka tas ir atbildīgs par ožu. Bet anatomiskie pētījumi ir radījuši šaubas par šo teoriju. Fakts ir tāds, ka pētījumos nav atrasta tieša saikne starp hipokampu un ožas spuldzi. Tomēr turpmākie pētījumi ir parādījuši, ka ožas spuldzei ir daži izvirzījumi uz ventrālo entorhinālo garozu, un CA1 slānis ventrālajā hipokampā nosūta aksonus uz galveno ožas spuldzi, priekšējo ožas kodolu un primāro ožas garozu. Joprojām nav izslēgta noteikta hipokampa loma ožas reakcijās, proti, smaku iegaumēšanā, taču daudzi eksperti joprojām uzskata, ka hipokampa galvenā loma ir ožas funkcija.
Nākamā teorija, kas šobrīd ir galvenais, kas liecina, ka hipokampa galvenā funkcija ir atmiņas veidošana. Šī teorija ir daudzkārt pierādīta dažādos novērojumos par cilvēkiem, kuriem ir veikta operācija hipokampā vai kuri ir cietuši no nelaimes gadījumiem vai slimībām, kas kaut kādā veidā ietekmēja hipokampu. Visos gadījumos tika novērots pastāvīgs atmiņas zudums. Slavens piemērs Tas ir pacients Henrijs Molaisons, kuram tika veikta operācija, lai noņemtu daļu no hipokampa, lai atbrīvotos no epilepsijas lēkmēm. Pēc šīs operācijas Henrijs sāka ciest no retrogrādas amnēzijas. Viņš vienkārši pārstāja atcerēties notikumus, kas notika pēc operācijas, bet lieliski atcerējās savu bērnību un visu, kas notika pirms operācijas.
Neirozinātnieki un psihologi ir vienisprātis, ka hipokampam ir svarīga loma jaunu atmiņu (epizodiskās vai autobiogrāfiskās atmiņas) veidošanā. Daži pētnieki uzskata, ka hipokamps ir daļa no temporālās daivas atmiņas sistēmas, kas ir atbildīga par vispārējo deklaratīvo atmiņu (atmiņas, kuras var skaidri izteikt vārdos, ieskaitot, piemēram, faktu atmiņu papildus epizodiskajai atmiņai). Katram cilvēkam hipokampam ir divējāda struktūra – tas atrodas abās smadzeņu puslodēs. Ja, piemēram, hipokamps ir bojāts vienā puslodē, smadzenes var saglabāt gandrīz normāla funkcija atmiņa. Bet, kad abas hipokampa daļas ir bojātas, rodas nopietnas problēmas ar jaunām atmiņām. Tajā pašā laikā cilvēks lieliski atceras vecākus notikumus, kas liek domāt, ka laika gaitā daļa atmiņas pārvietojas no hipokampa uz citām smadzeņu daļām. Jāņem vērā, ka hipokampa bojājums nezaudē spēju apgūt noteiktas prasmes, piemēram, spēlēt kādu mūzikas instrumentu. Tas liek domāt, ka šāda atmiņa ir atkarīga no citām smadzeņu daļām, ne tikai no hipokampa.
Ilgtermiņa pētījumi ir arī parādījuši, ka hipokampam ir svarīga loma telpiskajā orientācijā. Tātad mēs zinām, ka hipokampā ir neironu zonas, ko sauc par telpiskajiem neironiem, kas ir jutīgi pret noteiktām telpiskām vietām. Hipokamps nodrošina telpisko orientāciju un konkrētu vietu atmiņu telpā.
Hipokampu patoloģijas
Ne tikai ar vecumu saistītas patoloģijas, piemēram, Alcheimera slimība (kurai hipokampa iznīcināšana ir viena no agrīnas pazīmes slimības) būtiski ietekmē daudzus uztveres veidus, taču pat normāla novecošana ir saistīta ar pakāpenisku dažu veidu atmiņas, tostarp epizodiskās un īslaicīgās atmiņas, pasliktināšanos. Tā kā hipokampam ir svarīga loma atmiņas veidošanā, zinātnieki ir saistījuši ar vecumu saistītus atmiņas traucējumus ar hipokampa fizisko pasliktināšanos. Sākotnējie pētījumi atklāja nozīmīgu neironu zudumu hipokampā gados vecākiem pieaugušajiem, taču jaunie pētījumi liecina, ka šāds zudums ir minimāls. Citi pētījumi ir parādījuši, ka gados vecākiem pieaugušajiem hipokamps ievērojami samazinās, taču līdzīgi pētījumi atkal neatklāja šādu tendenci.
Stress, īpaši hronisks stress, var izraisīt dažu dendrītu atrofiju hipokampā. Tas ir saistīts ar faktu, ka hipokampā ir liels skaits glikokortikoīdu receptoru. Pastāvīgā stresa dēļ ar to saistītie steroīdi vairākos veidos iedarbojas uz hipokampu: samazina atsevišķu hipokampu neironu uzbudināmību, kavē neiroģenēzes procesu zobratā un izraisa dendrītu atrofiju CA3 zonas piramīdas šūnās. Pētījumi liecina, ka cilvēki, kuri piedzīvojuši ilgstošs stress Hipokampu atrofija bija ievērojami augstāka nekā citos smadzeņu reģionos. Šādi negatīvi procesi var izraisīt depresiju un pat šizofrēniju. Pacientiem ar Kušinga sindromu (augsts kortizola līmenis asinīs) ir novērota hipokampu atrofija.
Epilepsija bieži ir saistīta ar hipokampu. Epilepsijas lēkmju laikā bieži tiek novērota noteiktu hipokampa zonu skleroze.
Šizofrēnija rodas cilvēkiem ar neparasti mazu hipokampu. Bet līdz šim precīza saikne starp šizofrēniju un hipokampu nav noteikta.
Pēkšņas asins stagnācijas rezultātā smadzeņu zonās var rasties akūta amnēzija, ko izraisa hipokampa struktūru išēmija.
 Lai tuvāk aplūkotu šo slimību, mums nedaudz jāpasaka par slimību, kas to provocē. Temporālās daivas epilepsija ir neiroloģiska slimība ko pavada krampju lēkmes. Tās fokuss ir smadzeņu temporālajā daivā. Krampji var rasties ar vai bez samaņas zuduma.
Lai tuvāk aplūkotu šo slimību, mums nedaudz jāpasaka par slimību, kas to provocē. Temporālās daivas epilepsija ir neiroloģiska slimība ko pavada krampju lēkmes. Tās fokuss ir smadzeņu temporālajā daivā. Krampji var rasties ar vai bez samaņas zuduma.
Meziālā skleroze darbojas kā komplikācija, un to pavada neironu zudums. Galvas traumu, dažādu infekciju, krampju, audzēju dēļ sāk atrofēties hipokampa audi, kas noved pie rētu veidošanās. Pastāv iespēja, ka slimības gaitu pasliktinās papildu lēkmes. Tas var būt ar labo vai kreiso roku.
Pamatojoties uz strukturālajām izmaiņām, hipokampu sklerozi var iedalīt divos veidos:
- Smadzeņu temporālajā daivā nav tilpuma izmaiņu.
- Notiek apjoma palielināšanās process (aneirisma, progresējošs audzējs, asiņošana).
Galvenie iemesli
Galvenie iemesli ir šādi:
- Ģenētiskais faktors. Ja vecākiem vai radiniekiem bija simptomi temporālās daivas epilepsija vai skleroze, tad izpausmes iespējamība mantiniekos ir ārkārtīgi augsta.
- Febrilie krampji. To ietekme veicina dažādus vielmaiņas traucējumus. Temporālās daivas garoza uzbriest un sākas neironu iznīcināšana, audi atrofējas, hipokampa apjoms samazinās.
- Mehāniskas traumas. Sitieni pa galvu, galvaskausa lūzumi, sadursmes, tas viss noved pie neatgriezeniskiem bojājumiem un hipokampu sklerozes attīstības.
- Slikti ieradumi. Alkoholisms un nikotīna atkarība iznīcināt nervu savienojumus un iznīcināt smadzeņu šūnas.
- Bērnības trauma. Nepareiza temporālās daivas attīstība pirmsdzemdību periodā vai dažādas dzemdību traumas.
- Smadzeņu audu skābekļa badošanās. To var izraisīt elpošanas un vielmaiņas traucējumi.
- Infekcijas. Meningīts, encefalīts un citi smadzeņu iekaisumi var izraisīt meziālās sklerozes aktivizēšanos.
- Saindēšanās. Organisma intoksikācija ar kaitīgām vielām ilgstošā laika periodā.
- Asinsrites traucējumi. Ja temporālajā daivā ir traucēta asinsrite, sākas išēmija un neironu nāve, kam seko atrofija un rētas.
Jūs atradīsiet zāles, ko lieto sklerozei, jūs atradīsiet ārstēšanu ar tautas līdzekļiem, noklikšķinot uz saites.
Riska faktori
Riska faktori ietver:
- Smadzeņu insulti.
- Hipertensija un hipertensija.
- Cukura diabēts.
- Gados vecākiem cilvēkiem hipokampu skleroze tiek reģistrēta biežāk nekā jauniešiem.
Skleroze ir ļoti mānīga slimība, un tai ir dažādi veidi: multiplā, ateroskleroze.
Simptomi
Atsauce! Tā kā šo slimību izraisa epilepsija, tās simptomi var būt ļoti līdzīgi tās izpausmēm vai Alcheimera slimības izpausmēm.
Sīkāk jāapsver hipokampu sklerozes pazīmes, bet precīza diagnoze To var piegādāt tikai kompetents speciālists.
Simptomi ietver:

Pārbaudes laikā var diagnosticēt šādas izmaiņas:
- Samazināts baltās vielas saturs parahipokampālā girusā.
- Amygdala izsīkšana.
- Diencephalona kodola daļas atrofija.
- Vienskaitļa žirusa samazināšana.
- Smadzeņu velves atrofija.
Kreisās puses meziālās sklerozes gadījumā simptomi būs smagāki nekā labās puses meziālās sklerozes gadījumā un radīs nopietnākus bojājumus parasimpātiskā sistēma. Krampji traucē vispārīgas aktivitātes visas smadzeņu daļas un pat var radīt problēmas ar sirdi un citiem orgāniem.
Attīstība
Atsauce! Aptuveni 60–70% pacientu ar temporālās daivas epilepsiju ir zināmā mērā attīstīta hipokampa skleroze.
Slimības klīniskās pazīmes ir ļoti dažādas, bet galvenās ir drudža krampji. Tās var rasties pat pirms epilepsijas sākuma, un tas ir saistīts ar dažādiem nervu traucējumiem.
Šīs slimības gadījumā hipokamps tiek iznīcināts nevienmērīgi, tiek ietekmēts dentate gyrus un vairākas citas vietas. Histoloģija norāda uz neironu nāvi un gliozi. Pieaugušajiem sākas divpusēji deģeneratīvi traucējumi smadzenēs.
Ateroskleroze var attīstīties dažādu iemeslu dēļ, taču slimības sekas ir atkarīgas no patoģenēzes, savlaicīgas diagnostikas un noteikta dzīvesveida ievērošanas.
Ārstēšanai veicamie pasākumi

 Lai apturētu uzbrukumus un atvieglotu temporālās sklerozes izpausmes, parasti tiek nozīmētas īpašas pretepilepsijas zāles. Būtībā tas ir pretkrampju līdzekļi. Devas un shēma jāizvēlas speciālistam. Jūs nevarat pašārstēties jo nepieciešams korelēt lēkmju izpausmes, to veidu, izrakstīto medikamentu īpašības un daudzas citas lietas.
Lai apturētu uzbrukumus un atvieglotu temporālās sklerozes izpausmes, parasti tiek nozīmētas īpašas pretepilepsijas zāles. Būtībā tas ir pretkrampju līdzekļi. Devas un shēma jāizvēlas speciālistam. Jūs nevarat pašārstēties jo nepieciešams korelēt lēkmju izpausmes, to veidu, izrakstīto medikamentu īpašības un daudzas citas lietas.
Ja lēkmju simptomi izzūd, tas norāda, ka slimība atkāpjas. Ja lēkmes neliek par sevi manīt divus gadus, ārsts samazina medikamentu devu. Pilnīga zāļu lietošanas pārtraukšana tiek nozīmēta tikai pēc 5 gadu pilnīgas simptomu neesamības.
Pievērsiet uzmanību! Mērķis konservatīvā terapija- pilnīga slimības izpausmju atvieglošana un, ja iespējams, pilnīga atveseļošanās.
Kad zāļu terapija nesniedz rezultātus, tiek noteikta ķirurģiska iejaukšanās. Šai slimībai ir vairāki ķirurģiskas iejaukšanās veidi, bet visbiežāk tiek izmantota temporālā lobotomija.
Hipokampu skleroze[SG] un meziālā temporālā skleroze(MTS) ir visizplatītākās histopatoloģiskās anomālijas, kas konstatētas pieaugušiem pacientiem ar pret zālēm rezistentām temporālās daivas epilepsijas formām (meziālā temporālās daivas epilepsija ir visgrūtāk ārstējamā epilepsijas forma pieaugušajiem un bērniem, kas vecāki par 12 gadiem).
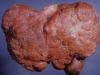
FH - vairāk nekā 30% šūnu zudums hipokampa CA1 un CA3 reģionos ar relatīvu CA2 reģiona sabiezējumu. Termins “MTS” atspoguļo faktu, ka kopā ar hipokampu atrofiskas un gliotiskas izmaiņas tiek novērotas amigdalā un unzodā (skatīt attēlu).
HS ir divas fundamentālas patoloģiskas pazīmes: [ 1 ] straujš neironu skaita samazinājums, [ 2 ] atlikušo nervu audu pārmērīga uzbudināmība. Viena no galvenajām lomām HS epileptoģenēzē ir sūnainu šķiedru dīgšana: granulētu šūnu patoloģiskie aksoni tā vietā, lai inervētu hipokampu (cornu Ammonis), caur ierosinošām sinapsēm reinervē girus zoba molekulāros neironus, tādējādi radot lokālas elektriskās ķēdes, kas spēj sinhronizēt un radīt epilepsijas lēkmi. Epileptoģenēzē var būt arī astrocītu skaita palielināšanās un glioze, jo izmainītie astrocīti nespēj pietiekami uzņemt glutamātu un kāliju.
Pacientiem ar temporālās daivas epilepsiju (FH/MTS dēļ) bērnībā (parasti līdz 5 gadiem) bieži ir bijusi akūta CNS patoloģija (progresējoši bojājumi): febrilu lēkmju statuss, neiroinfekcija, galvaskausa lēkmes. smadzeņu traumas. Stereotipiski lēkmes sākas vecumā no 6 līdz 16 gadiem, un var būt tā sauktais latentais periods, kas notiek starp sākotnējo bojājumu un pirmās epilepsijas lēkmes attīstību. Tāpat nav nekas neparasts, ka starp pirmo uzbrukumu un farmakorezistences attīstību ilgst tā sauktais “klusuma” periods. Šī slimības gaitas iezīme norāda uz tās progresējošo raksturu. FH var izraisīt arī: akūti asinsrites traucējumi mugurējās smadzeņu artērijas gala un sānu zaros (kas izraisa deniņu daivas bazālo išēmiju, neironu nāvi, gliozi un atrofiju) un traucēta deniņu daivas attīstība embrioģenēzes laikā. Ne mazāk aktuāla problēma, ko sauc par dubulto patoloģiju, ko pirmo reizi aprakstīja M.L. Levesque et al. (1991) - ekstra-hipokampu bojājumu (gan temporālu, gan ekstratemporālu) kombinācija ar SG. Šīs patoloģijas sastopamība ir augsta: no 8% audzējiem līdz 70% kortikālās displāzijas gadījumā.
FH bieži tiek atklāts pacientiem ar kompleksu daļējas lēkmes(citas iespējas ir sekundāri ģeneralizēti krampji). Runājot par temporālās daivas epilepsijas lēkmes klīnisko ainu, kas saistīta ar HS, jāatceras, ka [ 1 ] katrs no simptomiem atsevišķi nav specifisks, lai gan ir tipisks lēkmes gaitas modelis; [ 2 ] simptomi krampju laikā parādās, kad epilepsijas aktivitāte izplatās uz smadzeņu daļām, kas saistītas ar hipokampu, kas pats par sevi neizraisa klīniskas izpausmes (pati galvas ādas EEG nekonstatē epiaktivitāti hipokampā, kā tas ir pierādīts daudzos pētījumos, izmantojot intracerebrālos elektrodus Par epiaktivitātes parādīšanās temporālajā reģionā uz skalpa EEG nepieciešama tā izplatīšanās no hipokampa uz blakus esošo deniņu daivas garozu).
Meziālās temporālās daivas epilepsijas sākuma vecums ir 3 maksimums - 6, 15 un retāk 27 gadu vecumā. Raksturīgs temporālās daivas uzbrukuma sākums ir aura augšupejošas sajūtas veidā vēderā (kas saistīta ar insulas ierosmi). Bailes vai trauksme ir iespējama arī tad, ja uzbrukuma sākumā ir iesaistīta amigdala. Lēkmes sākumā var būt “jau redzēta” sajūta (déjà vu, kas saistīta ar entorinālās garozas uzbudinājumu). Satraucoša diagnostikas aura ir aura reiboņa vai trokšņa formā, kas var liecināt par lēkmes sākumu ārpus hipokampu. Saglabātā spēja nosaukt objektus un runāt uzbrukuma laikā ir svarīga nedominējošās puslodes bojājumu pazīme. Apziņas izmaiņas pavada darbību pārtraukšana, kamēr pacientam ir sastingusi skatiens ar plašu ar atvērtām acīm(skatās - starring). Aurai un darbību pārtraukšanai seko oroalimentārie automātismi ar košļāšanu un lūpu smīnēšanu (kas saistīti ar insulas un frontālās operkulas ierosināšanu). Bieži rodas arī rokas sklerotiskā hipokampa kontralaterālās puses distonija (kas saistīta ar epiaktivitātes izplatīšanos uz bazālajiem ganglijiem) un manuālie automātisms, kas parādās kā pirksti ar ipsilaterālās rokas pirkstiem. Starp sānu simptomiem svarīgi ir postiktālā parēze, kas norāda uz kontralaterālās puslodes iesaistīšanos, un postiktālā afāzija, kad tiek ietekmēta dominējošā puslode. Minētie simptomi jāņem vērā EEG datu kontekstā. Raksturīgs kognitīvais deficīts FH var būt atmiņas zudums, īpaši nekontrolētu uzbrukumu laikā.
FH izraisītas epilepsijas diagnostika balstās uz trim galvenajiem principiem:
[1 ] detalizēta epilepsijas lēkmes simptomu secības analīze jeb semioloģija, kas ir atkarīga no tā, uz kurām smadzeņu zonām izplatās epilepsijas aktivitāte (skatīt iepriekš);
[2 ] EEG datu analīze un salīdzinājums ar uzbrukuma semioloģiju; epilepsijas aktivitāte uz EEG meziālās temporālās daivas epilepsijas (MTE) gadījumā var nebūt vai var būt reģistrēti tikai netieši nosacīti epileptiformi elementi (ritmiska lēna viļņa [delta-theta] aktivitāte); pētījums bioelektriskā aktivitāte smadzenes EEG miega monitoringa laikā ievērojami palielina patoloģiskas epileptiformas aktivitātes (reģionālās smaile-viļņu aktivitātes) diagnosticēšanas iespējamību; tomēr, lai pareizi interpretētu miega EEG MSE gadījumā, nepieciešams augsti kvalificēts neirologs-epileptologs, kurš spēj novērtēt klīnisko un EEG simptomu kompleksu un noteikt pareizu diagnozi; Precīza MVE diagnoze ir iespējama, izmantojot intracerebrālos, subdurālos un intracisternālos (implantēti caur foramen ovale) elektrodus.
[3 ] epileptogēno bojājumu noteikšana, izmantojot MRI (jāveic saskaņā ar epileptoloģisko protokolu, kura galvenās īpašības ietver nelielu šķēles biezumu un augsta izturība magnētiskais lauks): hipokampa tilpuma samazināšanās un tā slāņu struktūras traucējumi, hiperintensīvs signāls T2 un FLAIR režīmos; bieži atklājas atrofiskas izmaiņas ipsilaterālajā amigdalā, deniņu daivas pols, fornikss, mamilārais ķermenis.

Piegādes standarts medicīniskā aprūpe pacientiem ar farmakorezistentu MVE pacients tiek nosūtīts uz specializētu centru pirmsķirurģijas izmeklēšanai un ķirurģiska ārstēšana. Temporālās daivas epilepsijas operācijai ir divi acīmredzami mērķi: [ 1 ] atbrīvojot pacientu no krampjiem; [ 2 ] atcelt zāļu terapija vai samazinot zāļu devu. Temporālās daivas epilepsijas ķirurģiskās ārstēšanas mērķis ietver pilnīga noņemšana epileptogēna smadzeņu garoza ar maksimālu smadzeņu funkcionālo zonu saglabāšanu un neiropsiholoģisko deficītu minimizēšanu. Šajā sakarā ir divas ķirurģiskas pieejas: temporālā lobektomija un selektīva amigdalohipokampektomija. uncus, amygdala un hipokampa noņemšana. Temporālās daivas epilepsijas operācijai HS gadījumā ar pietiekamu ķirurga pieredzi ir minimāls neiroloģiskā deficīta risks (pastāvīga hemiparēze, pilnīga hemianopija).
Literatūra:
 raksts “Hipokampālā skleroze: patoģenēze, klīniskā aina, diagnoze, ārstēšana”, D.N. Kopačovs, L.V. Šiškina, V.G. Bičenko, A.M. Škatova, A.L. Golovtejevs, A.A. Troickis, O.A. Griņenko; FGAU "Neiroķirurģijas pētniecības institūts nosaukts pēc. akad. N.N. Burdenko" no Krievijas Veselības ministrijas, Maskava, Krievija; FSBI" Zinātnes centrs vārdā nosauktā dzemdniecība, ginekoloģija un perinatoloģija. akad. V.I. Kulakovs" no Krievijas Veselības ministrijas, Maskava, Krievija (žurnāls "Neiroķirurģijas jautājumi" Nr. 4, 2016) [lasīt];
raksts “Hipokampālā skleroze: patoģenēze, klīniskā aina, diagnoze, ārstēšana”, D.N. Kopačovs, L.V. Šiškina, V.G. Bičenko, A.M. Škatova, A.L. Golovtejevs, A.A. Troickis, O.A. Griņenko; FGAU "Neiroķirurģijas pētniecības institūts nosaukts pēc. akad. N.N. Burdenko" no Krievijas Veselības ministrijas, Maskava, Krievija; FSBI" Zinātnes centrs vārdā nosauktā dzemdniecība, ginekoloģija un perinatoloģija. akad. V.I. Kulakovs" no Krievijas Veselības ministrijas, Maskava, Krievija (žurnāls "Neiroķirurģijas jautājumi" Nr. 4, 2016) [lasīt];
raksts “Meziālā temporālā skleroze. Pašreizējais stāvoklis problēmas" Fedins A.I., Alikhanovs A.A., Generalovs V.O.; Krievijas Valsts medicīnas universitāte, Maskava (žurnāls “Almanahs klīniskā medicīna"Nr. 13, 2006) [lasīt];
raksts “Meziālās temporālās sklerozes histoloģiskā klasifikācija” Dmitrenko D.V., Stroganova M.A., Schneider N.A., Martynova G.P., Gazenkampf K.A., Dyuzhakova A.V., Panina Yu.S.; Valsts budžeta augstākās profesionālās izglītības iestāde "Krasnojarskas Valsts medicīnas universitāte nosaukta pēc. prof. V.F. Voino-Yasenetsky" Krievijas Veselības ministrija, Krasnojarska (žurnāls "Neiroloģija, neiropsihiatrija, psihosomatika" Nr. 8(2), 2016) [lasīt];
Raksts “Febrili krampji kā meziālās temporālās sklerozes izraisītājs: klīniskais gadījums» N.A. Šneiders, G.P. Martinova, M.A. Stroganova, A.V. Djužakova, D.V. Dmitrenko, E.A. Šapovalova, Ju.S. Panina; Nosaukta GBOU HPE Krasnojarskas Valsts medicīnas universitāte. prof. V.F. Voino-Jaseņecka Krievijas Federācijas Veselības ministrijas Universitātes klīnika (žurnāls “Problēmas” sieviešu veselība» Nr.1, 2015 [lasīt];
rakstu “Magnētiskās rezonanses attēlveidošanas iespējas novērtējumā strukturālās izmaiņas smadzenes pacientiem ar temporālās daivas epilepsiju" Anna A. Totoljana, T.N. Trofimova; SIA "NMC-Tomography" Krievijas-Somijas klīnika "Skandināvija", Sanktpēterburga (žurnāls "Krievijas elektroniskais žurnāls radioloģiskā diagnostika"Nr. 1, 2011) [lasīt];
raksts “Simptomātiskas temporālās daivas epilepsijas ķirurģiska ārstēšana”, A.Yu. Stepaņenko, Krievijas Valsts medicīnas universitātes Neiroloģijas un neiroķirurģijas nodaļa, pilsēta klīniskā slimnīca Maskavas Veselības departamenta Nr.12 (žurnāls “Neiroķirurģija” Nr.2, 2012) [lasīt]
© Laesus De Liro
Cienījamie zinātnisko materiālu autori, kurus izmantoju savos ziņojumos! Ja uzskatāt, ka tas ir “Krievijas autortiesību likuma” pārkāpums vai vēlaties redzēt savu materiālu citā formā (vai citā kontekstā), tad šajā gadījumā rakstiet man (uz pasta adresi: [aizsargāts ar e-pastu]) un nekavējoties novērsīšu visus pārkāpumus un neprecizitātes. Bet tā kā manam emuāram nav nekāda komerciāla mērķa (vai pamata) [man personīgi], bet gan tīri izglītojošs mērķis (un, kā likums, vienmēr ir aktīva saite ar autoru un viņa zinātniskais darbs), tāpēc es būtu pateicīgs par iespēju izdarīt dažus izņēmumus saviem ierakstiem (pretēji esošajam tiesību normas). Ar cieņu, Laesus De Liro.
Ziņas no šī žurnāla pēc “epilepsijas” taga
 Vagusa nerva stimulācija epilepsijas gadījumā
Vagusa nerva stimulācija epilepsijas gadījumāNeskatoties uz ievērojamajiem sasniegumiem epileptoloģijā, rezistenta epilepsija veido [!!!] aptuveni 30% no visām formām...
 Reta sindroms
Reta sindroms... Reta sindroms ir viena no sociāli nozīmīgākajām bērnībā pārmantotajām neiropsihiatriskajām slimībām. Reta sindroms (RS)…
 Pēctraumatiskā epilepsija
Pēctraumatiskā epilepsijaPosttraumatiskā epilepsija (PTE) ir hroniska slimība, ko raksturo atkārtots neprovocēts epilepsijas lēkmes…
 Plagiocefālija bērnam prasa korekciju!
Plagiocefālija bērnam prasa korekciju!
Pozicionālais kapīts ir galvaskausa saplacināšana zīdaiņiem. Ikdienā mātes šo patoloģiju sauc par plakanu galvu. Slimības medicīniskais nosaukums ir plagiocefālija.
Termins "plagiocefālija" var izklausīties satraucoši, kad pirmo reizi to dzirdat saistībā ar savu bērnu, taču labā ziņa ir tā, ka šī patoloģija (ko dažreiz sauc arī par deformējošu plagiocefāliju vai pozicionālu plagiocefāliju) patiesībā ir ļoti izplatīta problēma un viegli ārstējama.
Turklāt galvaskausa saplacinātā forma, ja tā tiek koriģēta, nav zināma medicīniskās sekas, lai gan dažreiz ārsti mēģina iebiedēt nepieredzējušus vecākus.
Bērna saplacinātas galvas cēloņi
Plagiocefālija attīstās, kad mazuļa galva aug ļoti ātri vai nu dzemdē mātes vēderā, vai pēc piedzimšanas. Pēcdzemdību patoloģija var rasties tāpēc, ka mazuļa galva pastāvīgi tiek piespiesta gultai vai citai plakanai virsmai, vai arī rodas problēmas ar kakla muskuļiem.
Bērna galvaskauss sastāv no vairākiem kauliem, kas savienoti ar īpašu audu, locītavas sauc par šuvēm. Pirmajos dzīves mēnešos galvaskauss ir mīksts un elastīgs, kauli sacietē. Plagiocefālija rodas, kad bērna mīkstais galvaskauss vienā apgabalā saplacinās regulāra spiediena dēļ uz konkrēto galvas daļu.
Visbiežāk saplacinātas galvas cēlonis ir mazuļa vienmuļa gulēšanas poza. Zīdaiņi daudzas stundas guļ uz muguras, noliekot galvu vienā vietā. Pie šīs problēmas noved arī nepārtraukta bērnu ievietošana auto sēdeklīšos, nesējratiņos, ratiņos, šūpolēs utt.
Auglim šis sindroms var sākties attīstīties pirms dzimšanas, ja uz galvaskausu ir spiediens no mātes iegurņa struktūrām vai ja ir daudzaugļu grūtniecība. Ļoti bieži bērniem, kas dzimuši vairāku dzemdību laikā, uz galvas ir plakani plankumi.
Drūzmēšanās dzemdē var izraisīt torticollis, kas var izraisīt arī galvaskausa saplacināšanu. Mazuļiem ar torticollis ir grūtības pagriezt galvu vienpusēja muskuļu sasprindzinājuma dēļ, tāpēc viņi mēdz mēģināt to turēt guļus stāvoklī, kas noved pie plagiocefālijas.
Plagiocefālija biežāk sastopama priekšlaicīgi dzimušiem zīdaiņiem, kuru galvaskauss ir vēl plastiskāks nekā viņu vienaudžiem. Šie bērni tiek hospitalizēti arvien ilgāk, jo parasti pirmās nedēļas viņi atrodas slimnīcās uz augšanu, un tur nav neviena, kas viņus pieskatītu.
Ja jūsu bērnam ir plagiocefālija, viņš vai viņa izvairīsies no lielām procedūrām, jo stāvokli parasti var labot, izmantojot neinvazīvu ārstēšanu, kas ietver īpašus vingrinājumus, miega stāvokļa izmaiņas un koriģējošus pārsējus. Plagiocefālija atšķiras no kraniosinostozes, kas ir nopietnāka galvaskausa kaulu malformācija un prasa padziļinātu ārstēšanu.
 Plagiocefālijas patoloģijas forma
Plagiocefālijas patoloģijas forma Pazīmes un simptomi
Plakanas galvas sindromu parasti viegli diagnosticē vecāki. Placināšana parasti ir pamanāma mazuļa galvas aizmugurē, ko sauc par pakausi. Uz līdzenas vietas aug mazāk matu. Ja rūpīgi izpētīsit bērna ar plagiocefāliju galvu, jūs pamanīsit, ka viena auss var šķist “pabīdīta uz priekšu”. Smagos gadījumos galva var būt stipri izliekta, tāpēc arī piere var būt nelīdzena. Ja patoloģijas cēlonis ir torticollis, tad kakls, žoklis un seja var attīstīties nevienmērīgi.
Visizplatītākie veidi ir frontālā plagiocefālija un pakauša plagiocefālija.
Kā norāda nosaukums, uz mazuļa pieres var novērot frontālo saplacināšanu. Šajā gadījumā galva ir noliekta atpakaļ. Ir reizes, kad tikai viena puse ir nelīdzena.
Pakauša plagiocefālija izpaužas ar galvaskausa saplacināšanu galvas aizmugurē.
Kad stāvoklis prasa korekciju
Zīdaiņi piedzimst ar "mīkstajiem kauliem" galvā, lai smadzenes varētu ātri un bez ierobežojumiem attīstīties. Brauc cauri dzimšanas kanāls dzemdību laikā, īpaši, ja tās ir ilgstošas vai sarežģītas, var izraisīt jaundzimušā galvas deformāciju. Tāpēc ir pilnīgi normāli, ja mazuļa galvaskausam, kas sastāv no vairākiem kauliem, dažas dienas vai nedēļas pēc dzimšanas ir nedaudz dīvaina forma.
Bet, ja jūsu mazulim galu galā veidojas plakana vieta vienā galvas pusē vai galvaskausa aizmugurē, to sauc par plakanas galvas sindromu. Šī problēma nekaitē smadzeņu attīstībai un nerada ilgstošas izskata problēmas, tāpēc tā nav nepieciešama ķirurģiska iejaukšanās. Šajā gadījumā var palīdzēt vienkāršas metodes, piemēram, mazuļa gulēšanas pozīcijas maiņa.
Plakanas galvas sindroma diagnostika
Ārsti parasti diagnosticē šo sindromu, vienkārši pārbaudot bērna galvu. Lai pārbaudītu torticollis, ārsts var novērot, kā bērns kustina galvu un kaklu. Laboratorijas testi, radiogrāfija un datortomogrāfija(CT) parasti nav nepieciešamas. Vecāki var apskatīt plagiocefālijas fotogrāfijas, skaidri parāda, kādai tai vajadzētu būt pareiza forma galvas.
Ārstam vairākas reizes jāuzrauga bērns, lai redzētu, kā mainās galvas forma. Ja miega laikā regulāri mainīsit bērna galvu, problēma ar laiku var izzust. Ja plakana vieta saglabājas, to var izraisīt kraniosinostoze, un tādā gadījumā būs nepieciešama nopietnāka ārstēšana.
Kraniosinostoze ir stāvoklis, kad galvaskausa kauli priekšlaicīgi saplūst (parasti aptuveni 4 gadu vecumā). Agrīna saplūšana ierobežo smadzeņu augšanu un izraisa galvaskausa deformācijas. Ja ārstam ir aizdomas par kraniosinostozi vai citu patoloģiju, bērns tiek nosūtīts pie bērnu neiroķirurga vai galvaskausa plastikas ķirurga, kurš var nozīmēt dažādus izmeklējumus, piemēram, rentgenu vai CT skenēšanu.

Kā izārstēt plagiocefāliju
Kad pirmo reizi dzirdat sava bērna diagnozi, prātā var ienākt desmitiem jautājumu. Cik nopietna ir plagiocefālija? Vai nepieciešama operācija? Vai tā nebūs neiroloģiskas problēmas? Kā problēma ietekmēs ģimenes budžetu?
Neuztraucieties: nav pārliecinošu pierādījumu tam, ka plagiocefālijai būtu kāda ietekme uz smadzeņu attīstību, redzi vai dzirdi. Pat sejas asimetrija, ko arī var attiecināt uz šo patoloģiju, bērnam augot pamazām izlīdzinās.
Eiropā pediatri vēlas palīdzēt vecākiem saprast, ka plagiocefāliju var ārstēt bez invazīvām iejaukšanās. Pietiek piemērot šādus pasākumus:
- pielāgotas, koriģējošas ķiveres un formēšanas krūzes;
- izmaiņas miega stāvoklī;
- speciālie vingrinājumi.
Katram bērnam ir jābūt savai ārstēšanas metodei.
Pozicionālā plagiocefālija
 Ķivere galvaskausa korekcijai ar plagiocefāliju
Ķivere galvaskausa korekcijai ar plagiocefāliju Ja bērnam ir plakanas galvas sindroms, ko izraisa gulēšanas pozīcija, ir daudz ārstēšanas iespēju, kuras pēc konsultēšanās ar ārstu var viegli pielietot mājās.
- Mainot galvas stāvokli, kamēr . Pagrieziet mazuļa galvu (no kreisās uz labo, no labās uz kreiso), kad viņš guļ uz muguras. Mazulis var pārvietoties visu nakti, jūs varat piespiest viņu saglabāt vēlamo stāvokli, izmantojot īpašas ierīces nedaudz nelīdzenu spilvenu veidā.
- Alternatīvas pozīcijas gultiņā. Parasti vecāki noliek mazuli vienā virzienā, kā rezultātā zinātkārais mazulis sāk skatīties uz istabu un tajā pašā virzienā ienākošajiem cilvēkiem. Tā rezultātā torticollis var attīstīties ar saplacināšanu, piemēram, uz labajā pusē galvas. Mazuļa stāvokļa maiņa veicinās aktīvu galvas pagriezienu citā virzienā.
- Biežāk turiet mazuli rokās. Samaziniet laiku, ko mazulis pavada guļot uz muguras vai ar galvu, balstoties uz līdzenas virsmas (piemēram, automašīnas sēdeklī, ratiņos, šūpolēs utt.). Piemēram, ja jūsu mazulis ceļojuma laikā aizmieg automašīnas sēdeklī, noteikti pārvietojiet viņu uz gultu, nevis atstājiet viņu pārvadāšanai. Turot mazuli rokās, jūs piespiežat attīstīties viņa muskuļiem, kas ir lieliska plagiocefālijas profilakse.
- Novietojiet mazuli uz viņa vēdera. Dodiet pietiekami daudz laika, lai mazuli novietotu uz vēdera. Tas veicinās normālu pakauša veidošanos un attīstīs kakla un muguras muskuļus. Skatoties apkārt, bērns ātrāk mācīsies un socializēsies. Turklāt viņš sāks sēdēt ātrāk.
Tā kā lielākajai daļai bērnu ar plagiocefāliju ir zināma pakāpe torticollis, fizikālā terapija un vingrojumu programma būs būtiska ieteicamās ārstēšanas sastāvdaļa. Fizioterapeits var iemācīt jums veikt stiepšanās vingrinājumus. Lielākā daļa kustību ietvers kakla izstiepšanu virzienā, kas ir pretējs slīpumam. Laika gaitā kakla muskuļi kļūs garāki un kakls iztaisnosies. Lai gan visi vingrinājumi ir ļoti vienkārši, tie ir jāveic pareizi.
Bērniem ar smagu plakanās galvas sindromu, kuriem stāvokļa korekcija 2-3 mēnešu laikā nav uzlabojusi situāciju, ārsti var izrakstīt ķiveres vai citas ierīces. Ķivere visvairāk palīdz, ja to lieto no 4 līdz 12 mēnešiem, kad mazulis aug visstraujāk un viņa kauli ir elastīgākie. Rezultāts tiek panākts, izdarot vieglu, bet pastāvīgu spiedienu uz augošā mazuļa galvaskausu, mēģinot novirzīt augšanu.
Svarīgs nosacījums: nekad neizmantojiet specializētas ierīces galvaskausa korekcijai bez iepriekšēja ārsta apstiprinājuma. Lēmums par ķiveres lietošanu terapijā tiek pieņemts individuāli, un šo metodi var nozīmēt nopietnos gadījumos, piemēram, ja bērnam nākotnē draud sejas deformācija.
Frontālā plagiocefālija: vai nepieciešama operācija?
Ja šī diagnoze ir klāt, ārstēšana var būt tāda pati kā pozicionālajai formai, bet būtiskas un ilgstošas deformācijas gadījumā ārsts var ieteikt operāciju. Tas tiek darīts stingri saskaņā ar indikācijām, tāpēc jūs nevarat patstāvīgi pieņemt šādu lēmumu.
"Plakanas galvas" sekas
Plagiocefālijas sekas var iedalīt trīs pakāpēs:
- viegls, gandrīz neredzams;
- vidējs, kad bērnam attīstās torticollis;
- smaga - tā ir smaga galvaskausa deformācija, kurai nepieciešama ķirurģiska iejaukšanās.
Plagiocefālija pieaugušajiem
Ja ārstēšana netika veikta bērnībā, patoloģija var palikt pieaugušajam. Visbiežāk tas ir nenozīmīgs estētiskā ziņā, jo, piemēram, plakanumu pakauša zonā var viegli noslēpt ar frizūras palīdzību. Arī īslaicīgās deformācijas ir viegli izlabojamas.
Ja problēma ir pārāk pamanāma, ārsts var ieteikt korekciju īpaša želeja, ko injicē zem ādas vai operācijas ceļā. Operācija var būt dažāda rakstura, jo katrā valstī ir savas plagiocefālijas ārstēšanas metodes, galvenokārt tās ir saistītas ar šūšanu īpašās plāksnēs un implantos.
Izārstēšanas prognoze
Prognoze bērniem ar plakanā galvaskausa sindromu ir lieliska, jo ar vecumu viņi sāk patstāvīgi regulēt galvas slīpumu un stāvokli. Bet tas nenozīmē, ka viss ir jāatstāj nejaušības ziņā. Pat tad, kad bērns jau spēj apgāzties pats, tomēr ieteicams viņu iemidzināt uz muguras, ļaujot pēc tam pārvietoties ērtā pozā.
Lūdzu, ņemiet vērā, ka galvaskauss un sejas vaibsti var nebūt pilnīgi simetriski, nelielai asimetrijai nevajadzētu radīt bažas. Klīniskie pētījumi parādi to viegla pakāpe saplacināšana skolas vecuma bērniem, nekad nerada sociālas vai kosmētiskas problēmas. Ir arī svarīgi atcerēties, ka plagiocefālija neietekmē bērna smadzeņu augšanu un neizraisa attīstības aizkavēšanos vai smadzeņu bojājumus.
Profilakse
- Maziem bērniem, īpaši zīdaiņiem, vajadzētu gulēt uz muguras, lai novērstu pēkšņas zīdaiņu nāves sindromu (SIDS), lai gan pakausis var kļūt saplacināts. Bet, lai izvairītos no problēmām, mainiet mazuļa galvas stāvokli.
- Noteikti novietojiet mazuli uz vēdera un spēlējiet ar viņu pēc iespējas ilgāk.
- Neaizmirstiet par tādām procedūrām kā un. Tie stiprinās kakla un muguras muskuļus, tāpēc bērns varēs patstāvīgi pagriezt galvu, ieņemot sev ērtu pozu.