Saturs
Ureaplazmozes diagnoze tiek veikta, ja baktēriju koncentrācija cilvēka organismā pārsniedz pieļaujamo slieksni. Mikroorganismu vairošanos hormonālo izmaiņu periodā pastiprina sieviešu dzimuma hormoni, tāpēc sievietes ar to cieš biežāk. Ureaplasma tiek pārnesta galvenokārt seksuāla kontakta ceļā, taču ir arī citi infekcijas ceļi.
Kas ir ureaplazma
Pirms sākat interesēties par to, kā tiek pārnesta ureaplazma, jums vajadzētu sīkāk noskaidrot, kāda ir slimība. Baktērijas dzīvotne ir uroģenitālās sistēmas gļotādas. Ureaplasma garšvielas, parvum un urealiticum sauc par oportūnistiskām, jo tas atrodas organismā absolūti veseliem cilvēkiem, būdams mikoplazmas veids.
Simptomi
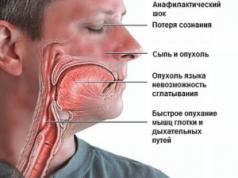
Ureaplazmozes pazīmes sākas ar ilgstošu iekaisuma procesu. Tā raksturīgā pazīme ir asimptomātiska gaita, tāpēc cilvēki nereti pie ārstiem vēršas vēlīnā stadijā, kad imūnsistēma ir novājināta. Tas ir bīstams posms, kad slimība jau ir kļuvusi hroniska un slimību ir ļoti grūti ārstēt. Ureaplasma parvum (urealyticum) simptomi vīriešiem un sievietēm izpaužas atšķirīgi.

Sieviešu vidū
Pirmās slimības pazīmes godīgajā cilvēces pusē parādās tikai 19. dienā pēc inficēšanās. Tajā pašā laikā ureaplazma sievietēm ir nespecifiska, kas ārstam rada grūtības diagnozes noteikšanā. Galvenie slimības simptomi ir:
- sāpes vēderā;
- bezkrāsaini izdalījumi no maksts;
- paaugstināta ķermeņa temperatūra (dažreiz);
- diskomforts seksa laikā.

Vīriešiem
Ja vīrietis ir inficēts un nezina, kā tiek pārnesta ureaplazmas baktērija, kopējais perioda ilgums bez simptomiem var sasniegt piecas nedēļas. Daudzos gadījumos slimība norit latenti, un terapijas trūkuma dēļ tā iegūst hronisku ureaplazmas uretrīta formu, kuru ir ļoti grūti izārstēt. Ureaplazma parādās vīriešiem pēc ilgstošām slimībām, emocionālas pārslodzes, hipotermijas vai imūnsistēmas novājināšanās. Galvenie vīriešu ureaplazmozes simptomi:
- diskomforts starpenē, cirkšņa zonā;
- caurspīdīgu izdalījumu parādīšanās no uroģenitālās sistēmas orgāniem;
- dedzināšana, nieze urinēšanas laikā;
- neliels temperatūras pieaugums.
Ureaplazmozes cēloņi
Ureaplasma tiek pārnesta seksuāla un sadzīves kontakta ceļā. Infekcijas cēlonis var būt jebkura iejaukšanās cilvēka bioflorā, kas var izjaukt normu. Piemēram, antibiotikas iznīcina ne tikai patogēnus, bet arī organismam labvēlīgās baktērijas, kuras aizstāj patogēnā mikroflora. Nekontrolēti lietojot jebkādas zāles, jūs riskējat saslimt ar ureaplazmu. Citi ureaplazmozes cēloņi ir:
- Dzimumakts.
- Agrīns dzimumakts.
- Nelīdzsvarotība uzturā.
- Avitaminoze.
- Nervu stress.
- Alkohola pārmērīga lietošana.
- Fiziskā pārslodze.
- Vides faktori.

Kā inficēties ar ureaplazmu?
Pat ja vīrietis zina, kā tiek pārnesta ureaplazmas slimība, un ievēro drošības pasākumus, viņš var inficēties no savas grūtnieces. Patiešām, šajā periodā sievietes imunitāte samazinās, tāpēc mainās maksts mikroflora. Grūtniecība un ureaplazma vienmēr ir aktuāla tēma, pastāv vesela diagnostikas metožu un medikamentu izrakstīšanas kombinācija.
Infekcijas rašanās analīze grūtniecēm tiek veikta pēc baktēriju kultūras shēmas (uztriepes no urīnizvadkanāla gļotādas), izmeklējot urīnu un asinis, un ar PCR (polimēra ķēdes reakcijas) metodi, kad nepieciešams ņemt paraugus. no urīnizvadkanāla, dzemdes kakla un maksts. Ja patogēns tiek atklāts pārāk vēlu, pastāv risks inficēties ar bērnu no mātes.
Vai tiek pārnesta ureaplazma?
Ureaplazmozes pārnešana notiek gadījuma seksuāla kontakta ceļā, kad netiek lietots prezervatīvs. Slimību bieži diagnosticē cilvēki, kuriem ir divi vai vairāki seksuālie partneri, kā arī tiem, kuriem ir aktīva seksuālā dzīve. Nesenie pētījumi liecina, ka abu partneru inficēšanās procentuālā daļa ir anālā un orālā kontakta laikā.

Mutiski caur siekalām vai skūpstu
Ja orālais sekss (blowjob) nenotika pirms skūpsta, tad caur muti nav iespējams inficēties ar ureaplazmu. Ja pirms skūpsta ir bijis kontakts ar dzimumorgāniem, tad bieži tiek atzīmētas mutes dobuma slimības: iekaisis kakls, laringīts un citi, kuru ārstēšanas kurss ir garš un slimības izpausmes pakāpe ir akūta. .
Orālā seksa laikā
Orālā seksa sekas vīrietim ietver negonokoku uretrītu, kad ureaplasmas baktērijas sasniedz dzimumlocekli fellatio laikā. Slimības izplatība ir tik plaša, ka ārsti katru gadu atzīmē saslimšanas gadījumu skaita pieaugumu par 5%. Sievietes var iegūt uretrītu no neaizsargāta orālā seksa.

Seksuāli
Ureaplasma dod priekšroku dzimumorgānu gļotādām dzīvot, tāpēc ureaplazmoze tiek pārnesta galvenokārt dzimumkontakta ceļā. Starp daudzajām slimībām, ko baktērija provocē, pirmajā vietā ir ureaplazmoze un neauglība. Lai izvairītos no nepatikšanām, dzimumakta laikā izmantojiet aizsarglīdzekļus – patogēns caur prezervatīvu neiekļūst.
Video par ureaplazmas ārstēšanu
Vai tekstā atradāt kļūdu?
Izvēlieties to, nospiediet Ctrl + Enter un mēs visu izlabosim!
Mēs bieži dzirdam jautājumu par to, kas ir ureaplazmoze un kā var inficēties ar ureaplazmu. Ureaplazmoze jeb mikoplazmoze tiek pārnesta galvenokārt seksuāla kontakta ceļā (citi ir retāk sastopami). To izraisa baktērijas Mycoplasma. Nosaukums ureaplazmoze tika dots patoloģiskajam procesam, jo dažas mikoplazmas var noārdīt urīnvielu (ureolīze). Vairāk nekā puse sieviešu ir inficētas ar Ureaplasma, vīriešiem ir iespējama pašatveseļošanās.
Ureoplazma ir nosacīti patogēna flora, tas ir, dažiem ureaplazmoze ir slimība, bet citiem tā ir vienkārši nesēja stāvoklis. Ir iespējami šādi pārraides ceļi:
- seksuāls;
- mājsaimniecība (izmantojot personīgās higiēnas preces);
- intrauterīns.
Parastā ureaplazmas dzīvotne ir prostata. Visbiežāk tas neizraisa diskomfortu. Parasti vīrietis šo nesējstāvokli nezina. Dzimumakta laikā mikoplazma var iekļūt sievietes dzimumorgānos. Pēc tam tas sāk enerģiski vairoties, izraisot iekaisuma procesu.

Mikroorganisms ārkārtīgi reti tiek pārnests ar sadzīves līdzekļiem. Tas notiek, izmantojot dvieļus, veļas lupatas un citas lietotāja personīgās mantas.
Ir gadījumi, kad topošā māmiņa inficējas pati un pēc tam inficē savu vēl nedzimušo bērnu. Embrija inficēšanās iespēja palielinās līdz ar grūtniecības ilgumu. Bet vai tā ir taisnība, ka inficēts cilvēks var vienkārši noskūpstīt otru cilvēku un viņa ķermenī iekļūst ureaplazma? Ja skūpsts bija saistīts, tad patogēns nenokļūs mutes dobumā.
Pēc ureaplazmas iekļūšanas organismā patogēns sāk vairoties ar ārkārtēju spēku. Pēc asimptomātiska perioda parādās pirmās iekaisuma procesa pazīmes. Vīriešiem tas izpaužas kā uretrīts:
- dedzināšana un pat sāpes urinēšanas laikā;
- Izdalījumi no urīnizvadkanāla no rīta;
- Vispārēja nespēka pazīmes.
Sievietes uztraucas par:
- Nieze un dedzināšana vulvā un maksts;
- Izdalījumi no maksts;
- Sāpes vēdera lejasdaļā;
- Drudzis.
Bieži ureaplazmoze notiek bez jebkādiem simptomiem. Inficētā persona var pat nenojaust, ka šis nelūgtais viesis ir iemitinājies viņa ķermenī. Pat ja nav slimības pazīmju, daudzām sievietēm ar ureaplazmozi tiek konstatēts adnexīts, piedēkļu iekaisums. Šie procesi bieži beidzas ar saaugumiem, kas izraisa olvadu nosprostojumu, kas savukārt izraisa neauglību. Vairumā gadījumu slimība notiek bez simptomiem abiem dzimumiem; inficētie var nezināt par infekciju. Bieži urīnceļi kļūst iekaisuši ureaplazmas klātbūtnē, un bieži veidojas akmeņi.
Vīriešu ureaplazmozi bieži sarežģī prostatīts un orhiepididimīts, kas var izraisīt arī nespēju radīt bērnus. Ilgstošs uretrīts var izraisīt postošas sekas. Diagnozei tiek izmantota PCR un bakterioloģiskā kultūra. Bieži izmanto PIF un ELISA, taču tie nav īpaši precīzi.

Mikoplazmas izraisītās slimības tiek klasificētas kā seksuāli transmisīvās infekcijas. Dažiem šis mikroorganisms var atrasties dzimumorgānu traktā, neizraisot slimības. Mīkla laikā ar ureaplazmozes nesēju patogēns iekļūst seksuālā partnera dzimumorgānos. Ureaplasma nevar iekļūt caur prezervatīvu. Pārnešana iespējama ar skūpstu, ja ir bojāta gļotādas integritāte, vai orālā seksa laikā. Tas ir, patogēna pārnešana caur siekalām ir iespējama. Bet biežāk cilvēki inficējas seksuāla kontakta ceļā.
Ureaplazmozes inkubācijas periods var atšķirties individuāli, bet vidēji ilgst līdz mēnesim.
Pēc šī perioda parasti parādās iekaisuma simptomi, tas ir, vulvaginīts sievietēm un uretrīts vīriešiem. Šis process izpaužas kā nieze, bagātīgi izdalījumi un progresīvās formās - sāpīga urinēšana.
Nākamais scenārijs var izvērsties šādi: mikroorganisms nokļūst uz dzimumorgāniem, bet iekaisums nerodas un vispār netraucē. Šie cilvēki ir ureaplazmozes nesēji. Šajā gadījumā cilvēks pats nesaslimst, bet var pārnest infekciju saviem nākamajiem seksuālajiem partneriem. Ja ureaplazma tiek atklāta abiem dzimumpartneriem, bet slimība nav attīstījusies, ārstēšana netiek nozīmēta.
Iespējams, ka pacients, kurš ilgstoši ir tikai nesējs, nelabvēlīgos apstākļos var saslimt. Provocējoši faktori var būt akūtas vīrusu infekcijas, smagi emocionāli satricinājumi, smagas fiziskās aktivitātes, akūti iekaisumi organismā, kas vājina organisma imūnsistēmu un noved pie gļotādu bojājumiem. Ureaplasma sāk strauji dalīties, kas beidzas ar slimību.
Urīnceļu un dzimumorgānu gļotāda tiek bojāta dažādos apstākļos, ieskaitot medicīniskās procedūras un inficēšanos ar citiem infekcijas patogēniem. Šajā gadījumā tiek traucēta gļotādu integritāte un kļūst neaizsargāta pret ureaplazmu. Šī iemesla dēļ ureaplasma bieži tiek konstatēta tiem, kas inficēti ar trichomoniāzi, hlamīdiju infekciju. Atkārtota inficēšanās ir iespējama, ja viens partneris ir izārstēts, bet otrs nav.
Mēs bieži dzirdam, ka ir iespējama inficēšanās ar ureaplazmu no mātes līdz auglim. Augļa inficēšanās no slimas mātes ir diezgan reta, taču šāda infekcija joprojām ir iespējama. Mikroorganisms reti nonāk dzemdē, jo daba ir nopietni parūpējusies par tā aizsardzību. Tomēr intrauterīnā infekcija notiek reti. Šajā gadījumā patogēns nonāk sievietes dzimumorgānos un pēc tam dzemdē. Tas ir augšupejošs infekcijas ceļš. Tas var sasniegt augli arī caur asinsriti, kas to sasniedz caur mātes placentu.

Ja infekcija nokļūst auglim caur membrānām un augļa ūdeni, patogēns iekļūst tā elpošanas orgānos un izraisa pneimoniju. Embrija inficēšanās ar asinīm izraisa anomālijas augļa orgānu un sistēmu attīstībā. Iespējams, ka grūtniecības laikā mikroorganisms auglim nesasniegs. Grūtniecība var noritēt normāli, bet dzemdību laikā patogēns iekļūs jaundzimušā organismā, kas novedīs pie dažādu patoloģiju attīstības. Ureaplasma nav droša arī pašai topošajai māmiņai, jo šajā laikā sievietes imunitāte ir nopietni novājināta. No pārvadāšanas process var pārvērsties par slimību, kad iekaisuši gan dzimumorgāni, gan urīnceļi. Nevar izslēgt spontāno abortu vai priekšlaicīgas dzemdības.
No iepriekš minētā varam secināt, ka infekcija ar ureaplazmu ir bīstama ne tikai auglim, bet arī pašai topošajai māmiņai. Tāpēc jau pirms plānotās grūtniecības pārbaudiet, vai organismā nav šī mikroorganisma. Ja to konstatē apskates laikā, jāārstē abi nākamie vecāki. Īpaši svarīgi ir pasargāt sevi no infekcijas grūtniecības laikā. Šim nolūkam nevajadzētu lietot svešas lietas, izvairīties no ārpuslaulības seksa un dzimumakta laikā lietot prezervatīvu.
Vai ir iespējams inficēties ar ureaplazmu ar sadzīves līdzekļiem? Nevar izslēgt iespējamu inficēšanās ceļu iekšzemē, taču šobrīd vairāki eksperti to apšauba. Tiek uzskatīts, ka infekcija notiek caur inficētas personas personīgajām mantām, tas ir, izmantojot to pašu dvieli vai veļas lupatiņu. Citas personīgās lietas vēl mazāk var izraisīt infekciju. Ir gandrīz neiespējami inficēties dīķī, pirtī vai peldbaseinā. Pastāv uzskats, ka var inficēties audu un orgānu transplantācijas laikā. Bet šādi gadījumi ir ļoti reti, jo pirms transplantācijas viss materiāls tiek nopietni pārbaudīts.
Ārstēšana
Ureaplazmozi ārstē ar antibakteriālu terapiju. Ārsts izraksta ārstēšanu pēc diagnozes un slimības vēstures. Šīs patoloģijas ārstēšana ir diezgan ilgstoša, tiek izmantota kombinēta antibiotiku terapija. Papildus tiek nozīmētas fizioterapeitiskās procedūras, zāles, kas palielina imunitāti, instilācijas (zāļu šķīdumu pilienu ievadīšana) urīnizvadkanālā un vitamīnu terapija. Jūs varat pilnībā atgūties no ureaplazmas. Bet jums nevajadzētu pašārstēties.
Ureaplazmoze rodas, ja cilvēks ir inficēts ar ureaplazmu. Viņi galvenokārt inficējas dzimumakta laikā, taču ir iespējams inficēties arī skūpstoties vai orālā seksa ceļā.
Tas var izraisīt iekaisumu uroģenitālā apvidū, urolitiāzi un izraisīt neauglību. Bet ne visi saslimst ar šo slimību: daži cilvēki nekad neuzrāda slimības pazīmes, bet viņi var inficēt citus. Patogēns neiekļūst caur prezervatīvu. Ureaplazma ir jāārstē, jo tā var aktivizēties novājinātas imunitātes, hipotermijas, stresa laikā un grūtniecības laikā, kad pastāv augļa inficēšanās risks. Grūtniecības laikā sievietei vēlams vairākas reizes pārbaudīt, vai nav šī mikroorganisma pārnēsāšanas, jo grūtniecības laikā iespējama inficēšanās.
Ureaplazmas ir oportūnistiskas baktērijas, kas ir daļa no dzimumorgānu un urīnceļu gļotādas mikrofloras. Šo mikroorganismu izraisīto slimību sauc par ureaplazmozi. Patoloģiska baktēriju vairošanās notiek, kad imūnsistēma ir stipri novājināta, veseliem cilvēkiem slimība var neizpausties gadiem ilgi.
Kā tiek pārnesta ureaplazma un kas ir apdraudēts? Pieaugušie inficējas neaizsargāta dzimumakta laikā. Šo slimību nevar pārnēsāt mājsaimniecības kontakta ceļā. Cilvēkiem ar spēcīgu imunitāti, kas inficēti ar ureaplazmozi, nav klīnisku izpausmju, bet viņi ir slimības nesēji un inficē savu seksuālo partneri.
Iespējams, ka zīdaiņi no slimas mātes var tikt inficēti vertikāli. Dažos gadījumos rodas intrauterīna infekcija, kas var izraisīt priekšlaicīgas dzemdības, placentas nepietiekamību un spontānu abortu. Bērni piedzimst ar mazu dzimšanas svaru, dažādiem iekšējo orgānu defektiem, jaundzimušo pneimoniju, meningītu, attīstības aizkavēšanos. Augsts ureaplazmas titrs bērniem pazūd pirmajos trīs dzīves mēnešos.
Kā tiek pārnesta ureaplazmoze, vai orālā seksa laikā var inficēties? Nelielā skaitā baktērijas atrodas mutē un rīklē, taču nav tiešu pierādījumu, ka tās izraisa ureaplazmozi. Infekciju var pārnest no inficēta partnera uz veselīgu partneri neaizsargāta anālā seksa laikā. Retos gadījumos infekcija notiek orgānu transplantācijas laikā.
Zinātnieku pētījumi apstiprina, ka sievietēm un vīriešiem, kuriem gada laikā ir divi vai vairāki seksuālie partneri, ureaplazmoze tiek diagnosticēta daudz biežāk nekā monogāmiem precētiem pāriem.

Galvenie infekcijas riska faktori ir:
- agrīna seksuālās aktivitātes sākums (līdz 17 gadu vecumam);
- neaizsargāti seksuāli kontakti;
- izlaidīgas intīmas attiecības;
- bieža partneru maiņa;
- slikti ieradumi;
- vienlaicīgas seksuāli transmisīvās infekcijas;
- hormonālā nelīdzsvarotība;
- grūtniecība;
- hronisku dzimumorgānu slimību klātbūtne;
- nesenās veneriskās slimības.
Tā kā galvenais inficēšanās ceļš ir dzimumakts, infekciju var novērst, izmantojot prezervatīvu.
Slimības saasināšanās cēloņi
Veseliem cilvēkiem ureaplasma dzīvo nelielos daudzumos un nerada bažas, bet, ja rodas ķermeņa aizsardzības sistēmas darbības traucējumi vai hormonālā nelīdzsvarotība, baktērijas sāk strauji augt un vairoties, ietekmējot reproduktīvos orgānus un urīnceļu sistēmu.
Vīriešiem ureaplazmozes simptomi sāk parādīties pakāpeniski 3–5 dienas pēc inficēšanās. Pirmkārt, urinēšana kļūst biežāka, satraucoša dedzinoša sajūta urīnizvadkanāla rajonā un urīnā parādās viegli gļotādas izdalījumi. Pēc dažām dienām slimības simptomi izzūd bez jebkādas ārstēšanas, bet periodiski var atkārtoties.

Sievietēm seksuāli transmisīvā ureaplazmoze izpaužas kā skaidri izdalījumi no maksts; jaukta veida infekcijas gadījumā sekrēts var būt dzeltenā vai zaļganā krāsā un ar nepatīkamu smaku. Tāpat kā vīriešiem, vēlme doties uz tualeti kļūst biežāka, urinēšanu pavada griešana, dedzināšana, ķermeņa temperatūra bez redzama iemesla paaugstinās. Var rasties iekaisuma process, ko pavada akūtas sāpes vēdera lejasdaļā, muguras lejasdaļā, diskomforts dzimumakta laikā un strutaini izdalījumi.
Baktērijas var izraisīt priekšdziedzera iekaisumu (prostatītu), epididimītu un pasliktināt sēklu šķidruma kvalitāti, kas bieži noved pie vīriešu neauglības. Ureaplazmozi sarežģī reimatoīdais artrīts, urīnceļu sistēmas bojājumi - uretrīts, pielonefrīts, akmeņi urīnpūslī un nierēs.
Vīriešu inficēšanās ar ureaplazmu samazina kustīgumu un spermatozoīdu skaita samazināšanos, ejakulāts iegūst viskozu konsistenci. Epididimīts izpaužas kā sēklinieka sacietēšana un palielināšanās, bet sāpju nav.

Šo slimību sievietēm sarežģī saasinājumi dzemdību laikā, palielinās augļa un jaundzimušā infekcijas, ārpusdzemdes grūtniecības, dzemdes kakla jaunveidojumu, pēcdzemdību komplikāciju (endometrīta) risks. Jaukta tipa infekcija izraisa bakteriālas vaginozes attīstību, akūtu urīnizvadkanāla sindromu, kam raksturīga urīna nesaturēšana. Ureaplazma provocē cilvēka papilomas vīrusa infekcijas paasinājumu, uz dzemdes kakla parādās izaugumi, kas var attīstīties ļaundabīgā audzējā.
Diagnostikas metodes
Lai noteiktu ureaplazmu uztriepes, tiek veikti šādi testi:
- PCR – polimēru ķēdes reakcija.
- ELISA – ar enzīmu saistīts imūnsorbcijas tests.
- RNIF – netiešā imunofluorescences reakcija.
- RDIF – tiešā imunofluorescences reakcija.

Pamatojoties uz testa rezultātiem, tiek noteikts baktēriju satura titrs biomateriālā. Turklāt var būt nepieciešama bakterioloģiskā kultūra, lai izvēlētos antibiotiku, pret kuru mikroorganismi ir jutīgi. Sievietēm grūtniecības laikā un ģimenes plānošanas stadijā ieteicams veikt ureaplazmas pārnēsāšanas pārbaudi, īpaši, ja anamnēzē ir aborts un augļa nāve.
Ir diagnoze ureaplasma pozitivitāte - tas ir infekcijas pārnēsājums, kas ir asimptomātisks. Pozitīvisms var būt pārejošs (īslaicīgs), ilgst no vairākām dienām līdz vairākām nedēļām. Pastāvīga pārvadāšana tiek novērota gadiem ilgi vai turpinās visu mūžu. Šādi cilvēki var inficēt savus partnerus, no grūtniecēm baktērijas tiek pārnestas uz augli dzemdē un caur dzemdību kanālu. Kad imunitāte ir novājināta, attīstās ureaplazmoze un citas smagas komplikācijas.
Ar asimptomātisku slimības gaitu nepietiek tikai ar patogēna identificēšanu mikroflorā. Ārsts veic bimanuālu maksts izmeklēšanu, dzemdes un piedēkļu ultraskaņu, urīna un asiņu bioķīmisko analīzi. Vīriešiem tiek veikta dzimumorgānu ārējā izmeklēšana, taisnās zarnas un instrumentālā prostatas dziedzera un sēklu šķidruma izmeklēšana.

Slimības ārstēšana
Terapija tiek nozīmēta cilvēkiem ar paaugstinātu ureaplazmas titru asinīs ģimenes plānošanas laikā, grūtniecības 2. trimestrī, uroģenitālās sistēmas komplikāciju klātbūtnē un jaukta veida infekciju. Pārvadāšanas gadījumā jautājumu par ārstēšanas iecelšanas lietderību izlemj ārsts.
Terapija tiek veikta ar makrolīdu vai hinolonu antibiotikām. Papildus tiek noteikti imūnmodulatori, fizioterapeitiskās procedūras un simptomātiski pasākumi. Pēc ārstēšanas kursa pabeigšanas pacients ir jāuzrauga 3 mēnešus. Recidīva gadījumā tiek veikta bakterioloģiskā kultūra, lai izvēlētos aktīvo antibiotiku.
Ureaplazmoze ir viena no visbiežāk sastopamajām seksuāli transmisīvajām slimībām. Vairumā gadījumu slimības nesējas ir sievietes reproduktīvā vecumā, jo daiļā dzimuma pārstāvju ķermenis ir pakļauts biežām hormonālām izmaiņām. Pacientiem slimība ilgstoši ir asimptomātiska, taču saglabājas iespēja inficēt seksuālo partneri.
Atbildot uz jautājumu par to, kā ureaplazma tiek pārnesta sievietēm, lielākā daļa ārstu saka, ka tas var notikt tikai seksuāla kontakta ceļā. Nevēlēšanās lietot prezervatīvus rada potenciālus draudus ne tikai vīriešiem, bet arī sievietēm, kuras var saskarties ar tādu problēmu kā ureaplazmoze. Starp citu, ar šo slimību var inficēties ar orālo seksu.
Parasti šīs slimības pārnēsātāji ir vīrieši, taču ir iespējams, ka to var pārnēsāt arī sievietes.
Kā infekcija tiek pārnesta?
Ureaplazmozes pārnešanas ceļi ir diezgan dažādi, taču patogēns organismā var iekļūt tikai dzimumakta ceļā. Jūs varat inficēties ar šo slimību gandrīz visur:

- sabiedriskās vietās (sauna, peldbaseins utt.);
- ureaplazmozi var pārnest no mātes bērnam;
- personīgās higiēnas noteikumu pārkāpuma vai pilnīgas neievērošanas gadījumā;
- ar ikdienas līdzekļiem.
Iekļūstot sievietes ķermenī, ir iespējami vairāki scenāriji:
- Pēc inkubācijas perioda beigām parādīsies pirmās slimības pazīmes, kas piesaistīs uzmanību. Visbiežāk tas notiek aptuveni 4 nedēļas pēc neaizsargāta dzimumakta.
- Nokļūstot sievietes dzimumorgānos, ureaplasma nekādā veidā neizpaužas, bet tiek pastāvīgi pārnesta no viena partnera uz otru. Šajā gadījumā daiļā dzimuma pārstāve ir vienkārši slimības nesējs, kas viņai nerada neērtības. Ārstēšana tiek noteikta tikai tad, ja ureaplazma tiek konstatēta abiem partneriem.
Vairumā gadījumu šī problēma tiek diagnosticēta grūtniecības laikā, kad sieviete ir spiesta iziet plašu diagnostiku. Šī diagnoze ir diezgan bīstama. Ir gluži dabiski, ka tas pacientam rada lielu trauksmi. Taču, ja savlaicīgi vērsies pie ārsta, problēmu var veiksmīgi tikt galā. Pilnīgai atveseļošanai būs nepieciešamas tikai dažas nedēļas. Bet ar nosacījumu, ka topošā māmiņa neapšaubāmi ievēro visus ārstējošā ārsta ieteikumus.
Pretējā gadījumā ureaplazmoze var izraisīt pat spontānu abortu ļoti agrīnā stadijā. Bet šī parādība ne vienmēr notiek.
Tieši grūtniecības laikā placenta droši aizsargā bērnu no ārējās vides negatīvās ietekmes. Bet, izejot cauri dzemdību kanālam, var rasties infekcija. 95% gadījumu patogēns tiek konstatēts jaundzimušā deguna ejās. Tomēr bērnam nekavējoties netiks nozīmēta ārstēšana. Patogēns tiks uzraudzīts kādu laiku. Apmēram pusē gadījumu ureaplazmoze izzūd pati.
Kā zināt, vai ir notikusi infekcija?
 Lielākajā daļā gadījumu ureaplazmoze ilgstoši vai pat visu sievietes dzīvi nekādā veidā neizpaužas. Tomēr tas nebūt nenozīmē, ka jūsu veselības stāvoklis nav jāuzrauga.
Lielākajā daļā gadījumu ureaplazmoze ilgstoši vai pat visu sievietes dzīvi nekādā veidā neizpaužas. Tomēr tas nebūt nenozīmē, ka jūsu veselības stāvoklis nav jāuzrauga.
Pēc dzimumakta, kas rada aizdomas, jums jāsazinās ar atbilstošu medicīnas iestādi. Nav nepieciešams ticēt partnera brīdinājumiem, ka viņš ir pilnīgi vesels. Papildu pārbaude nevienam nav kaitējusi. Turklāt nevajadzētu aizmirst par ikgadējām profilaktiskajām pārbaudēm, kuras vajadzētu ķerties ikvienai daiļā dzimuma pārstāvei, kura rūpējas par savu veselību. Dažas slimības, tostarp ureaplazma, neizpaužas ārēji, bet var radīt nopietnu kaitējumu sievietes ķermenim.
Vairāki simptomi var būt arī stimuls rīkoties:
- dedzināšana un nieze dzimumorgānu rajonā;
- sāpes urinēšanas laikā;
- diskomforts vēdera lejasdaļā.
Šādas izpausmes var liecināt par ļoti daudzām slimībām, kas ir vienlīdz bīstamas sieviešu veselībai. Bet vienkāršākās diagnostikas metodes var kliedēt visas šaubas.
Pirmā lieta, kas jums jādara, ir veikt uztriepi. Pamatojoties uz rezultātiem, tiks nozīmēta ārstēšana vai ieteikti pētījumi, kas sniegs visaptverošāku rezultātu.
Jāatceras, ka neviens laboratorijas tests nedod 100% rezultātu.
//zppp03.ru/www.youtube.com/watch?v=SP2McRRNF3Q
Lai nodrošinātu rezultāta autentiskumu, testus ieteicams veikt vairākas reizes, vēlams dažādos medicīnas centros.
Precīzāku rezultātu var iegūt tās sievietes, kuras pie ārsta dodas vismaz dažas dienas pēc dzimumakta. Tas ir gadījums, kad nevajadzētu skriet pie ārsta tajā pašā dienā. Tik īsā laika periodā infekcija var neizpausties nekādā veidā. Šādi testa rezultāti var viegli maldināt sievieti un piespiest viņu atpūsties. Lai izvairītos no liktenīgas kļūdas, testi jāveic aptuveni 3. dienā pēc dzimumakta. Atkārtota pārbaude jāveic pēc dažām nedēļām.
zppp03.ru
Ureoplazma ir nosacīti patogēna flora, tas ir, dažiem ureaplazmoze ir slimība, bet citiem tā ir vienkārši nesēja stāvoklis. Ir iespējami šādi pārraides ceļi:
- seksuāls;
- mājsaimniecība (izmantojot personīgās higiēnas preces);
- intrauterīns.
Parastā ureaplazmas dzīvotne ir prostata. Visbiežāk tas neizraisa diskomfortu. Parasti vīrietis šo nesējstāvokli nezina. Dzimumakta laikā mikoplazma var iekļūt sievietes dzimumorgānos. Pēc tam tas sāk enerģiski vairoties, izraisot iekaisuma procesu.

Mikroorganisms ārkārtīgi reti tiek pārnests ar sadzīves līdzekļiem. Tas notiek, izmantojot dvieļus, veļas lupatas un citas lietotāja personīgās mantas.
Ir gadījumi, kad topošā māmiņa inficējas pati un pēc tam inficē savu vēl nedzimušo bērnu. Embrija inficēšanās iespēja palielinās līdz ar grūtniecības ilgumu. Bet vai tā ir taisnība, ka inficēts cilvēks var vienkārši noskūpstīt otru cilvēku un viņa ķermenī iekļūst ureaplazma? Ja skūpsts bija saistīts, tad patogēns nenokļūs mutes dobumā.
Pēc ureaplazmas iekļūšanas organismā patogēns sāk vairoties ar ārkārtēju spēku. Pēc asimptomātiska perioda parādās pirmās iekaisuma procesa pazīmes. Vīriešiem tas izpaužas kā uretrīts:
- dedzināšana un pat sāpes urinēšanas laikā;
- Izdalījumi no urīnizvadkanāla no rīta;
- Vispārēja nespēka pazīmes.
Sievietes uztraucas par:
- Nieze un dedzināšana vulvā un maksts;
- Izdalījumi no maksts;
- Sāpes vēdera lejasdaļā;
- Drudzis.
Bieži ureaplazmoze notiek bez jebkādiem simptomiem. Inficētā persona var pat nenojaust, ka šis nelūgtais viesis ir iemitinājies viņa ķermenī. Pat ja nav slimības pazīmju, daudzām sievietēm ar ureaplazmozi tiek konstatēts adnexīts, piedēkļu iekaisums. Šie procesi bieži beidzas ar saaugumiem, kas izraisa olvadu nosprostojumu, kas savukārt izraisa neauglību. Vairumā gadījumu slimība notiek bez simptomiem abiem dzimumiem; inficētie var nezināt par infekciju. Bieži urīnceļi kļūst iekaisuši ureaplazmas klātbūtnē, un bieži veidojas akmeņi.
Vīriešu ureaplazmozi bieži sarežģī prostatīts un orhiepididimīts, kas var izraisīt arī nespēju radīt bērnus. Ilgstošs uretrīts var izraisīt striktūras. Diagnozei tiek izmantota PCR un bakterioloģiskā kultūra. Bieži izmanto PIF un ELISA, taču tie nav īpaši precīzi.

Mikoplazmas izraisītās slimības tiek klasificētas kā seksuāli transmisīvās infekcijas. Dažiem šis mikroorganisms var atrasties dzimumorgānu traktā, neizraisot slimības. Mīkla laikā ar ureaplazmozes nesēju patogēns iekļūst seksuālā partnera dzimumorgānos. Ureaplasma nevar iekļūt caur prezervatīvu. Pārnešana iespējama ar skūpstu, ja ir bojāta gļotādas integritāte, vai orālā seksa laikā. Tas ir, patogēna pārnešana caur siekalām ir iespējama. Bet biežāk cilvēki inficējas seksuāla kontakta ceļā.
Ureaplazmozes inkubācijas periods var atšķirties individuāli, bet vidēji ilgst līdz mēnesim.
Pēc šī perioda parasti parādās iekaisuma simptomi, tas ir, vulvaginīts sievietēm un uretrīts vīriešiem. Šis process izpaužas kā nieze, bagātīgi izdalījumi, progresējošās formās - sāpīga urinēšana.
Nākamais scenārijs var izvērsties šādi: mikroorganisms nokļūst uz dzimumorgāniem, bet iekaisums nerodas un vispār netraucē. Šie cilvēki ir ureaplazmozes nesēji. Šajā gadījumā cilvēks pats nesaslimst, bet var pārnest infekciju saviem nākamajiem seksuālajiem partneriem. Ja ureaplazma tiek atklāta abiem dzimumpartneriem, bet slimība nav attīstījusies, ārstēšana netiek nozīmēta.
Iespējams, ka pacients, kurš ilgstoši ir tikai nesējs, nelabvēlīgos apstākļos var saslimt. Provocējoši faktori var būt akūtas vīrusu infekcijas, smagi emocionāli satricinājumi, smagas fiziskās aktivitātes, akūti iekaisumi organismā, kas vājina organisma imūnsistēmu un noved pie gļotādu bojājumiem. Ureaplasma sāk strauji dalīties, kas beidzas ar slimību.
Urīnceļu un dzimumorgānu gļotāda tiek bojāta dažādos apstākļos, ieskaitot medicīniskās procedūras un inficēšanos ar citiem infekcijas patogēniem. Šajā gadījumā tiek traucēta gļotādu integritāte un kļūst neaizsargāta pret ureaplazmu. Šī iemesla dēļ ureaplazmu bieži konstatē tiem, kas inficēti ar gonoreju, trichomoniāzi un hlamīdiju infekcijām. Atkārtota inficēšanās ir iespējama, ja viens partneris ir izārstēts, bet otrs nav.
Mēs bieži dzirdam, ka ir iespējama inficēšanās ar ureaplazmu no mātes līdz auglim. Augļa inficēšanās no slimas mātes ir diezgan reta, taču šāda infekcija joprojām ir iespējama. Mikroorganisms reti nonāk dzemdē, jo daba ir nopietni parūpējusies par tā aizsardzību. Tomēr intrauterīnā infekcija notiek reti. Šajā gadījumā patogēns nonāk sievietes dzimumorgānos un pēc tam dzemdē. Tas ir augšupejošs infekcijas ceļš. Tas var sasniegt augli arī caur asinsriti, kas to sasniedz caur mātes placentu.

Ja infekcija nokļūst auglim caur membrānām un augļa ūdeni, patogēns iekļūst tā elpošanas orgānos un izraisa pneimoniju. Embrija inficēšanās ar asinīm izraisa anomālijas augļa orgānu un sistēmu attīstībā. Iespējams, ka grūtniecības laikā mikroorganisms auglim nesasniegs. Grūtniecība var noritēt normāli, bet dzemdību laikā patogēns iekļūs jaundzimušā organismā, kas novedīs pie dažādu patoloģiju attīstības. Ureaplasma nav droša arī pašai topošajai māmiņai, jo šajā laikā sievietes imunitāte ir nopietni novājināta. No pārvadāšanas process var pārvērsties par slimību, kad iekaisuši gan dzimumorgāni, gan urīnceļi. Nevar izslēgt spontāno abortu vai priekšlaicīgas dzemdības.
No iepriekš minētā varam secināt, ka infekcija ar ureaplazmu ir bīstama ne tikai auglim, bet arī pašai topošajai māmiņai. Tāpēc jau pirms plānotās grūtniecības pārbaudiet, vai organismā nav šī mikroorganisma. Ja to konstatē apskates laikā, jāārstē abi nākamie vecāki. Īpaši svarīgi ir pasargāt sevi no infekcijas grūtniecības laikā. Šim nolūkam nevajadzētu lietot svešas lietas, izvairīties no ārpuslaulības seksa un dzimumakta laikā lietot prezervatīvu.
Vai ir iespējams inficēties ar ureaplazmu ar sadzīves līdzekļiem? Nevar izslēgt iespējamu inficēšanās ceļu iekšzemē, taču šobrīd vairāki eksperti to apšauba. Tiek uzskatīts, ka infekcija notiek caur inficētas personas personīgajām mantām, tas ir, izmantojot to pašu dvieli vai veļas lupatiņu. Citas personīgās lietas vēl mazāk var izraisīt infekciju. Ir gandrīz neiespējami inficēties dīķī, pirtī vai peldbaseinā. Pastāv uzskats, ka var inficēties audu un orgānu transplantācijas laikā. Bet šādi gadījumi ir ļoti reti, jo pirms transplantācijas viss materiāls tiek nopietni pārbaudīts.
Ārstēšana
Ureaplazmozi ārstē ar antibakteriālu terapiju. Ārsts izraksta ārstēšanu pēc diagnozes un slimības vēstures. Šīs patoloģijas ārstēšana ir diezgan ilgstoša, tiek izmantota kombinēta antibiotiku terapija. Papildus tiek nozīmētas fizioterapeitiskās procedūras, zāles, kas palielina imunitāti, instilācijas urīnizvadkanālā un vitamīnu terapija. Jūs varat pilnībā atgūties no ureaplazmas. Bet jums nevajadzētu pašārstēties.
Ureaplazmoze rodas, ja cilvēks ir inficēts ar ureaplazmu. Viņi galvenokārt inficējas dzimumakta laikā, taču ir iespējams inficēties arī skūpstoties vai orālā seksa ceļā.
Tas var izraisīt iekaisumu uroģenitālā apvidū, urolitiāzi un izraisīt neauglību. Bet ne visi saslimst ar šo slimību: daži cilvēki nekad neuzrāda slimības pazīmes, bet viņi var inficēt citus. Patogēns neiekļūst caur prezervatīvu. Ureaplazma ir jāārstē, jo tā var aktivizēties novājinātas imunitātes, hipotermijas, stresa laikā un grūtniecības laikā, kad pastāv augļa inficēšanās risks. Grūtniecības laikā sievietei vēlams vairākas reizes pārbaudīt, vai nav šī mikroorganisma pārnēsāšanas, jo grūtniecības laikā iespējama inficēšanās.
stojak.ru
Kas tas ir?
Ureaplasma ir Mycoplasma ģints mikroorganismi, kuru izmērs atrodas starp baktērijām un vīrusiem. Biotops: dzimumorgāni, uroģenitālā sistēma. Tie ir lokalizēti šādās vietās, jo urīnviela ir nepieciešama viņu dzīvībai.

Tā ir oportūnistiska baktērija. Tas izskaidrojams ar to, ka atrašanās organismā ne vienmēr izraisa slimības.
Patoloģisko procesu attīstība organismā sākas normālas mikrofloras traucējumu gadījumā.
Slimībai ir neskaidri simptomi, kas ir līdzīgi citām infekcijas slimībām. Tāpēc inficētajam nav ne jausmas par savu slimību. Tikmēr baktērijas vairojas, apdraudot reproduktīvo sistēmu.
Var būt kopā ar papildu seksuāli transmisīvām infekcijām, piemēram, hlamīdiju, gonoreju, trichomoniāzi.
Diagnoze tiek uzskatīta par nepatiesu un vairumā gadījumu tai nav nepieciešama ārstēšana, jo baktērijas ir daļa no normālas mikrofloras.
Medicīnā ir trīs īpaši gadījumi, kad diagnoze ir pamatota:
- Ar izteiktu uretrīta klīnisko ainu, ja citas infekcijas tiek izslēgtas ar laboratorijas metodēm.
- Grūtniecības laikā (skaits ir lielāks par 10 līdz 4 grādiem CFU).
- Nosakot vīriešu neauglības cēloņus, ja spermā tiek konstatēta ureaplazma.
Tikai šajās situācijās ir jāveic slimības ārstēšana.

Pārraides ceļi
Lai pasargātu sevi no ureaplazmu kaitīgās ietekmes, ir jānovērš to iekļūšana organismā. Ja tajā jau dzīvo mikroorganismi, svarīgi ir neradīt apstākļus vairošanai.
Infekcijas cēlonis var būt jebkura iejaukšanās mikroflorā, kas rada nelīdzsvarotību starp labvēlīgajiem un patogēnajiem mikroorganismiem. Piemēram, antibakteriālo zāļu lietošana, neveselīgs uzturs, stresa situācijas, alkoholisms.
Ir vairāki galvenie ureaplazmozes pārnešanas ceļi:
- seksuāls kontakts;
- kontakts un mājsaimniecība;
- vertikāla (no mātes bērnam).
Visizplatītākais veids, kā cilvēki inficējas ar ureaplazmu, ir intīmas attiecības ar inficētu partneri. Ar seksuālo kontaktu mēs saprotam visus tā veidus, izņemot anālo - tradicionālo, orālo.

Daudziem cilvēkiem baktērija dzīvo uz dzimumorgāniem, netraucējot tos, taču to var viegli pārnest uz seksuālajiem partneriem.
Medicīniskās debates turpinās par perorālās transmisijas iespējamību. Daudzi ārsti to uzskata par neiespējamu, jo oportūnistiskais mikroorganisms dzīvo un attīstās tikai uroģenitālajā sistēmā. Tomēr šo infekcijas metodi nevar pilnībā novērst.
Dažos gadījumos infekcija ir iespējama, piemēram, ja ir bijis kontakts starp muti un dzimumorgāniem.
Tāpēc gadījuma intīmo attiecību laikā obligāti jālieto prezervatīvs un priekšroka jādod tradicionālajam (vaginālajam) dzimumaktam.
Ir vērts padomāt, ka mikroorganismi var iekļūt vesela cilvēka ķermenī caur dziļu skūpstu, ja mutē ir brūces. Erozija var nodrošināt baktērijām piekļuvi ķermeņa asinsrites sistēmai.
Anālais sekss teorētiski nevar izraisīt infekciju, jo baktērijas nedzīvo uz taisnās zarnas.

Ciešā kontaktā ar inficētā partnera dzimumorgāniem notikumi var attīstīties divos virzienos:
- Pēc inkubācijas perioda sākas uroģenitālās sistēmas iekaisuma procesi.
- Baktērija ir apmetusies uz dzimumorgāniem, neizraisa slimības, bet ir bīstama veselam partnerim. To sauc par infekcijas pārnēsāšanu.
Ja atklātā ureaplazma nekādā veidā neapgrūtina abus partnerus, ārstēšana netiek veikta.
Tomēr infekcijas nesējs ne vienmēr paliek vesels, ja baktēriju skaits palielinās, nesējs var saslimt.
To veicina:
- Imunitātes kritums- biežas saaukstēšanās, infekcijas, vīrusu slimības, nervu spriedze, smaga fiziskā slodze.
- Dzimumorgānu audu integritātes pārkāpums- medicīnisku procedūru vai citu seksuāli transmisīvo infekciju (STI) klātbūtnes dēļ.
Kontakts un mājsaimniecības pārnešanas metode
Pat ar vienu pastāvīgu partneri pastāv inficēšanās iespēja. Ir rūpīgi jāuzrauga abu partneru pašreizējais veselības stāvoklis, jo ureaplazma tiek pārnesta ne tikai seksuāli, bet arī ikdienas kontakta ceļā.
Kā vēl jūs varat inficēties ar ureaplazmozi? Mikroorganismam pēc savas būtības nav apvalka, kas padara to neaizsargātu pret apkārtējo vidi. Tas nozīmē, ka kontaktsadzīves pārraide praktiski nav iespējama.
Sabiedriskās vietas (vannas, saunas, peldbaseini) veseliem cilvēkiem nav bīstamas. Tomēr ir iespējams inficēties, daloties ar vienu un to pašu intīmo dvieli ar slimu cilvēku.
Ureaplasma spēj uzturēt savu vitālo aktivitāti uz mitriem sadzīves priekšmetiem divas dienas.

Vertikālais ceļš
Infekcijas pārnešana no mātes bērnam - dzemdē vai ejot caur dzemdību kanālu.
Retos gadījumos ureaplazma iekļūst placentas barjerā, taču šis infekcijas ceļš nav izslēgts.
Mikroorganismi pieņemamā daudzumā neizraisa augļa anomālijas un netraucē pareizai neliela organisma veidošanās.
Ievērojams baktēriju skaita pieaugums var izraisīt priekšlaicīgas dzemdības, polihidramniju un spontānu abortu.
Tādēļ grūtniecēm ir jāveic ureaplazmas pārbaude. Ieteicams to iziet plānošanas stadijā, bet, ja grūtniecības laikā tiek konstatēts augsts normas pārsniegums, tad ārstēšanu veic ne agrāk kā 22 grūtniecības nedēļās. Pirms šī perioda terapijas radītais kaitējums ir daudz lielāks nekā pašas infekcijas radītais kaitējums.

Ja augļa šķidrums inficējas, baktērija nonāk augļa plaušās un izraisa iekaisuma procesu.
Infekcija var tikt pārnesta uz augli caur asinsvadiem, kas var izraisīt iekšējo orgānu bojājumus.
Pēc medicīniskajiem datiem, 30% jaundzimušo uz dzimumorgāniem ir baktērijas, taču, organismam attīstoties, tās pazūd. Meitenes ir jutīgākas pret infekcijām. Dažos gadījumos attīstās uretrīts un ureaplazmas pneimonija.
Ja grūtniece ir baktērijas nēsātāja, tad grūtniecības laikā, kad organisma aizsargspējas samazinās, var attīstīties infekciozi-iekaisuma process.
Lai izvairītos no primārās infekcijas, grūtniecei stingri jāievēro intīmo attiecību kultūra un jālieto prezervatīvs.
Klīniskā aina
Tāpat kā visām citām infekcijas slimībām, arī ureaplazmozei ir savs inkubācijas periods - laiks no inficēšanās brīža līdz simptomu parādīšanās brīdim.
Atkarībā no imūnsistēmas stāvokļa šis periods var būt no 2 nedēļām līdz 2 mēnešiem. Vidēji klīniskais attēls parādās 3-4 nedēļu laikā.
Smagi simptomi parādās slimības akūtā stadijā. Sajūtas vīriešiem un sievietēm ir atšķirīgas uroģenitālās sistēmas atšķirīgās struktūras dēļ.

Vīriešiem:
- sāpīga urinēšana (dedzināšana);
- izdalījumi no dzimumlocekļa pēc pamošanās;
- diskomforts cirksnī.
Sieviešu vidū:
- diskomforts starpenes zonā;
- sāpes tuvības laikā;
- sāpes vēdera lejasdaļā;
- bezkrāsaini izdalījumi no maksts.
Bieži slimība ir asimptomātiska, kas veicina tās pāreju uz hronisku formu.
Iespējamās komplikācijas
Pie ginekologa tikšanās var diagnosticēt piedēkļu iekaisuma procesu un saaugumu esamību, kas noved pie olvadu aizsprostošanās.
Hroniska ureaplazmoze var izraisīt biežas urīnceļu sistēmas iekaisuma slimības, kas izraisa nierakmeņu veidošanos.
Visnopietnākā infekcijas komplikācija ir neauglība. Vīrieši ir jutīgāki pret šo efektu, jo ureaplasma pievienojas spermai, tādējādi samazinot to kustīgumu. Šī iemesla dēļ olšūna apaugļošanās nenotiek.

Preventīvās darbības
Profilakses pasākumi:
- 1-2 reizes gadā nepieciešams apmeklēt ginekologu vai urologu profilaktiskajai apskatei;
- pastāvīgs partneris tuvībai;
- izmantojot prezervatīvus kā aizsargbarjeru pret STI.
Neaizmirstiet, ka daudzas seksuāli transmisīvās slimības (tostarp ureaplazmoze) var būt pilnīgi asimptomātiskas, tāpēc periodiskas vizītes pie ārsta var ātri noteikt slimību.
Ja mikroorganismi tiek atklāti vienam no partneriem, jāpārbauda arī otrs. Ja baktēriju skaits ir pārsniegts, abas tiek ārstētas.
Grūtniecība ir jāplāno, pretējā gadījumā ir grūti izvairīties no nopietnām problēmām.
parazity-info.ru
Ureaplazmas definīcija
Kā liecina prakse, ureaplasma ir seksuāli transmisīva infekcija, kuras izraisītāji ir baktēriju grupa bez šūnas sienas. Tas attiecas uz ne-gonokoku uretrītu, tas ir, tas galvenokārt ietekmē šo urīnizvadkanāla daļu, kas atspoguļojas slimības nosaukumā. Turklāt šāda veida baktērijas labi sadala urīnvielu. Līdz šim jau ir zināmi četrpadsmit ureaplasmas veidi, kas ir sadalīti divās grupās: urealiticum un parvum. Apskatīsim sīkāk, kādas ir to īpašības un kas ir ureaplasma parvum un urealiticum.
Statistiski šāda veida infekcija tiek konstatēta trešdaļai pacientu, kuri piesakās ar uroģenitālās sistēmas slimībām, bet ureaplazmoze kā diagnoze tiek noteikta tikai gadījumos, kad laboratoriskās izmeklēšanas laikā nav pilnībā konstatēti citi patogēni patogēni. Iemesls ir tāds, ka šāda veida mikrobi ir sastopami veseliem cilvēkiem un bieži vien ir dabiska gļotādas flora, un visbiežāk tie ir sastopami sievietēm. Šajā gadījumā cilvēkam nav nekādu negatīvu vai negatīvu sajūtu, bet viņš var inficēt savu partneri dzimumakta laikā. Ureaplazmas fotoattēls izskatās šādi.

Ureaplazmozes veidi
No visiem mikroorganismu veidiem, kas pieder pie mikoplazmas, cilvēkiem visbiežāk sastopami divi veidi: ureaplasma urealyticum (urealyticum) un parvum (parvum), kas apvienoti vienā grupā, ureaplasma garšvielas (speacies vai spp). Speacies nav saīsinājums, bet tikai baktēriju suga, tas ir, urealyticum vai parvum. Atkarībā no tā, kura suga ir izolēta kultūrā, ārsts izrakstīs zāles.
Ir svarīgi zināt! Ureaplasma spp nav vienīgā neatkarīgā infekcija organismā. Parasti sievietei vai vīrietim vienlaikus var konstatēt gonokoku infekcijas, hlamīdijas, kā arī gardnerellas un citus patogēnus.
Atkarībā no to procentuālās koncentrācijas tiek veikta diagnoze un tiek nozīmēta ārstēšana.
Tāpat kā daudzas slimības, ureaplazma var rasties divos veidos:
- akūts;
- hroniska.
Šāda veida infekcija ne vienmēr ir acīmredzama, un simptomi ir atkarīgi no skartā orgāna. Mūsdienu diagnostikas metodes un aprīkojums ļauj atpazīt patogēnu dažādos posmos. Hroniskai ureaplazmozei nepieciešama individuāla, visaptveroša pieeja, jo daudzām sievietēm šāda veida baktērijas ir normāla maksts flora. Tāpēc adekvātu lēmumu par šīs slimības ārstēšanu vai nē var pieņemt tikai kvalificēts speciālists.
Ureaplasma sievietēm: simptomi un cēloņi
Ir vairāki ureaplazmozes cēloņi, kas jāzina katrai meitenei un sievietei:
- Neizvēlēšanās dzimumpartneru izvēlē un to biežas izmaiņas lielā mērā ietekmē dzimumorgānu gļotādas mikrofloru, traucējot tās normālu darbību.
- Agrīna seksuālo attiecību uzsākšana pusaudža gados, kad ķermenis vēl nav spējīgs pretoties svešai florai.
- Slikta personīgā higiēna, cieši pieguļošas, neuzsūcošas apakšveļas un apģērba lietošana.
- Vitamīnu trūkums, zema imunitāte, biežas saaukstēšanās, nervu sabrukums, neveselīgs uzturs, atkarība no alkohola un daudzi citi faktori, kas novājina organismu.
- Grūtniecības un laktācijas periods.
- Veneriskās slimības.
- Ķermeņa vājināšanās pēc ārstēšanas ar antibiotikām un hormonālajiem medikamentiem.
Dažas no šīm pozīcijām, proti: pārmērīga alkohola lietošana, pazemināta imunitāte, saaukstēšanās, izlaidība seksuālajās attiecībās, pastāvīgs stress, slikta personīgā higiēna, vīriešiem var izraisīt arī ureaplazmozi.
Slimības simptomi
Iepazīstoties ar pārsvarā seksuāli transmisīvo slimību sarakstu, daudzi interesējas par to, kāpēc ureaplasma ir bīstama? Slimības īpatnība ir tāda, ka no inficēšanās brīža līdz acīmredzamām slimības izpausmēm tas var ilgt no 30 dienām līdz vairākiem mēnešiem, un latentais periods netiks pavadīts ar jebkādām pazīmēm. Šeit slēpjas galvenās briesmas: cilvēks, neapzinoties savu slimību, var inficēt savu partneri. Bieži vien ar vāju imūnsistēmu partnerim, kas inficēts ar ureaplazmozi, simptomi parādās agrāk nekā slimības nesējs.
Ir svarīgi zināt! Ureaplasmai nav acīmredzamu slimības izpausmju, kas tai raksturīga, un tās simptomi ir identiski uroģenitālās sistēmas iekaisuma procesiem.
Ureaplazmozes briesmas un sekas
Mūsdienās zinātnieku viedokļi dalās par to, vai slimība ureaplazmoze, kas notiek bez specifiskiem simptomiem, ir bīstama un vai šajā gadījumā tā ir jāārstē. Bet pats fakts, ka infekcijas nesējs pēc savstarpējas tuvības var nopietni sabojāt citas personas dzīvi, uzliek pacientam pienākumu nodrošināt intīmo attiecību drošību un skaidri atskaitīties par savu rīcību. Bet, lai saprastu slimības objektīvās briesmas, ir jāzina tās sekas. Ureaplasma izraisa šāda veida patoloģijas.
Vīriešiem
Slimības izpausme:
- Negonokoku izcelsmes uretrīts.
- Duļķainu izdalījumu klātbūtne urinējot ar iespējamām sāpēm.
- Periodisku izdalījumu parādīšanās no urīnizvadkanāla.
- Pašas sēklinieku un tās piedēkļu iekaisuma process.
- Ja prostatas dziedzeris ir inficēts, parādās prostatīta simptomi.
- Sāpīgas sajūtas cirkšņos.
- Dedzināšana, diskomforts cirkšņa zonā, nieze.
- Samazināta spermas kustība.
Sieviešu vidū
Galvenās slimības pazīmes:
- Sāpīga urinēšana ar biežu vēlmi.
- Spēcīgs nieze uz ārējiem dzimumorgāniem.
- Duļķainu gļotādu izdalījumu parādīšanās no maksts.
- Periodā starp menstruācijām asiņošanas klātbūtne ovulācijas laikā.
- Dažādu neoplazmu parādīšanās uz dzemdes kakla, kas var pārvērsties par vēzi.
- Izsitumu parādīšanās uz ķermeņa.
- Sāpes labajā hipohondrijā, kā arī vēdera lejasdaļā.
- Paaugstināta saaukstēšanās biežums.
- Dzemdes kakla erozijas parādīšanās ar strutainiem izdalījumiem.
Kā redzat, simptomi ir ļoti līdzīgi citām slimībām, un tos var noteikt tikai ar īpašu izmeklēšanu. Apkopojot iesniegtos faktus, mēs varam secināt, ka vissvarīgākais ureaplazmas drauds gan sievietēm, gan vīriešiem ir neauglības attīstība.

Diagnostika
Pareizi izvēlēts ārstēšanas kurss ir iespējams tikai ar kompetentu diagnozi. Galvenās pārbaudes metodes ir:
- No problemātiskās vietas ņemtā materiāla mikrofloras sēšana.
- Asins analīze PCR, ar DNS molekulu izpēti, kas ļauj precīzi noteikt, kurš vīruss ir klāt. Sekrēta skrāpējumu pārbaude, lai noteiktu patogēna veidu.
- Pētījumu metodes, izmantojot gēnu zondes.
- ELISA, RSK, RIF un citas inovatīvas tehnoloģijas.
- RPGA ar antigēnu klātbūtnes noteikšanu pacienta asinīs.
- Aktivizēto daļiņu metodes.
Visi šie mūsdienu pētījumi ļauj precīzi noteikt patogēna veidu un līdz ar to nozīmēt efektīvu ārstēšanu vienlaicīgi abiem seksuālajiem partneriem, ņemot vērā ķermeņa uzbūves fizioloģiskās īpašības.
Ārstēšana
Ureaplazmozi, kuras pamatā ir bakteriāls pamats, ārstē ar pretmikrobu līdzekļiem, parasti ar antibiotikām. Papildus tiem ieteicams lietot imūnmodulatorus, kas palielina imunitāti, un zāles, lai atjaunotu zarnu un maksts mikrofloru, ja tā ir bojāta. Šī visaptverošā pieeja tiek izvēlēta individuāli atkarībā no ureaplazmozes veida. Ārstēšanas laikā ieteicams:
- Atturieties no tuvības.
- Ievērojiet ārsta ieteikto diētu.
- Tāpat pilnībā jāatsakās no alkoholiskajiem dzērieniem.
- Turklāt vietējai lietošanai ir paredzētas svecītes.
- Jums vajadzētu arī pasargāt sevi no hipotermijas un izvairīties no sabiedrisko vietu apmeklēšanas.
Izrakstot ārstēšanas kursu, tiek ņemts vērā, vai slims pats pacients, vai viņš ir tikai infekcijas nesējs.
Efektīvas zāles
Ārstēšanas režīms sastāv no vairākiem posmiem, un to nosaka katrs ārsts individuāli atkarībā no ureaplazmas svara un veida. Visbiežāk lietotā pretinfekcijas antibiotika ir Sumamed, ko ražo tabletēs, kapsulās un pulverī suspensijas pagatavošanai. Ureaplazmozes ārstēšanai to lieto vienu reizi, lai gan ārsta galīgais lēmums ir atkarīgs no slimības smaguma pakāpes. Ārstēšanas kurss var ietvert arī Avelox un tetraciklīna zāles.
Antibiotiku saraksts pastāvīgi mainās, jo vīrusi mēdz pielāgoties un kļūt rezistenti. Tā rezultātā ārstēšana nenodrošina stabilu efektu. Izrakstot zāles, jāņem vērā vienlaikus esošās diagnozes, un tiek izvēlēts konkrētajam pacientam drošākais ārstēšanas variants. Dažas zāles nav savstarpēji saderīgas, tāpēc ārstēšanas kursu var pagarināt.
Ārstēšanas efektivitātei ļoti svarīgi ir imūnmodulatori - zāles, kas uzlabo imūnsistēmu. Šajā sērijā ir daudz medikamentu. Viens no efektīvākajiem ir “Ureaplasma Immun”, ko ražo ampulās un ievada intramuskulāri. Ārsts izvēlas papildu vitamīnu kompleksu un zāles, kas atjauno kuņģa-zarnu trakta mikrofloru ar lakto- un bifidumbaktērijām.

Svarīga kompleksās ārstēšanas sastāvdaļa ir svecītes ar hlorheksidīnu vai tā analogiem. Svecēm ir laba pretmikrobu iedarbība, kas ievērojami paātrina atveseļošanos no slimībām. Ir pilnīgi pietiekami lietot vienu svecīti katru dienu vienu līdz divas nedēļas.
Efektīvas zāles ir arī maksts tabletes "Terzhinan", kas izgatavotas svecīšu veidā. Zāles ir gan pretiekaisuma, gan pretsēnīšu, gan pretprotozoāls līdzeklis, un tās ir paredzētas ureaplazmozei, piena sēnītei un citām uroģenitālās sistēmas slimībām. Zāļu aktīvās sastāvdaļas vienlaikus iedarbojas uz dažāda veida baktērijām, tāpēc Terzhinan uzrāda izcilus rezultātus ginekoloģijā.

Ureaplasma grūtniecības laikā un tās sekas
Slimības atklāšana grūtniecības laikā satrauc daudzas sievietes, taču viņas atliek ārstēšanu līdz pēcdzemdību periodam, atsakoties no antibiotikām un citām zālēm.
Cik bīstama ir ureaplazmoze grūtniecības laikā? Pirmkārt, tas, ka bērnam ir iespējams inficēties, ejot caur dzemdību kanālu. Tādā veidā bērns inficējas. Turklāt ir iespējamas bīstamas sekas, proti:
- Priekšlaicīgas dzemdības vai spontāns aborts agrīnā stadijā, kad mazuli nevar glābt.
- Dzemdes kakla paplašināšanās ar sekojošu bērna zaudēšanu.
- Infekcija dzemdē var ietekmēt turpmāko augļa attīstību.
- Grūtnieces imunitātes pavājināšanās, kas var negatīvi ietekmēt viņas vispārējo stāvokli.
Savlaicīga ārstēšana glābs bērnu no iedzimtām patoloģijām un slimībām pēcdzemdību periodā. Slimība jāārstē pat tad, ja nav acīmredzamu ureaplazmozes pazīmju. Terapijas grūtības ir medikamentu izvēle, jo tradicionālās zāles grūtniecības laikā ir kontrindicētas. Apstiprinātās zāles ir Vilprafen, sākot no 20 nedēļu perioda. Un pat to lieto piesardzīgi, un tikai saskaņā ar ārsta norādījumiem. Agrākos posmos tiek izmantotas tikai svecītes, kā arī zāles kuņģa-zarnu trakta mikrofloras normalizēšanai un vitamīnu kompleksi. Svecītes ir drošākā augļa ārstēšanas metode, jo tās darbojas lokāli un nekaitē bērnam. Savlaicīga diagnostika un nepieciešamo testu nokārtošana palīdzēs kontrolēt slimību.
Secinājums
Izpētot ureaplazmozes veidus un tās iespējamās sekas, kļūst skaidrs, ka pat tad, ja šai slimībai nav acīmredzamu izpausmju, slimība vienmēr ir jāārstē, jo jebkura imūnsistēmas vājināšanās izraisīs tūlītēju patogēnas mikrofloras izplatīšanos un saasināšanos. . Mūsdienu medikamenti ļauj pilnībā atgūties no šīs slimības, tādējādi neradot nepatikšanas sev un seksuālajam partnerim.
Paldies
Vietne sniedz atsauces informāciju tikai informatīviem nolūkiem. Slimību diagnostika un ārstēšana jāveic speciālista uzraudzībā. Visām zālēm ir kontrindikācijas. Nepieciešama speciālista konsultācija!
Ievads
Ureaplazmoze ir viena no visizplatītākajām un tā sauktajām “komerciālajām” diagnozēm uroloģijā un ginekoloģijā, ko bieži izmanto negodīgi ārsti. Šo diagnozi var noteikt gandrīz pusei vīriešu un 80 procentiem sieviešu.Bet vai ureaplazmoze ir tik bīstama? Vai tas ir jāārstē? Un no kurienes tas patiesībā nāk? Mēģināsim izdomāt visus šos jautājumus.
Kāds zvērs ir ureaplasma?
Pirmo reizi ureaplazmu 1954. gadā atklāja amerikāņu ārsts Šepards negonokoku uretrīta pacienta izdalījumos. Turpmākie pētījumi liecina, ka lielākā daļa cilvēku, kas ir seksuāli aktīvi, ir ureaplazmas nesēji. Tomēr nemaz nav nepieciešams, lai viņiem būtu kādas ārējas infekcijas pazīmes. Ureaplasma var palikt cilvēka ķermenī gadiem un pat gadu desmitiem un nekādā veidā neizpausties.Ureaplasma ir niecīga baktērija, kas mikrobioloģiskajā hierarhijā ieņem starpposmu starp vīrusiem un vienšūnas mikroorganismiem. Daudzslāņu ārējās membrānas dēļ, kas baktēriju ieskauj no visām pusēm, to ir ļoti grūti noteikt zem mikroskopa.
Kopumā ir zināmas piecas ureaplasmas šķirnes, taču tikai divi no tās veidiem ir bīstami cilvēkiem - Ureaplasma urealyticum un Ureaplasma parvum. Viņiem ir īpašs vājums pret epitēlija šūnām, kas atrodas uroģenitālajā traktā. Ureaplasma gandrīz nekad nav atrodama citās ķermeņa daļās.
Starp citu, ureaplazmas tuvākais “radinieks” ir mikoplazma. Lielās struktūras un preferenču līdzības dēļ dzimumorgānu traktā bieži vien tiek kolonizēti abi mikroorganismi, un tad ārsti runā par jauktām infekcijām, t.i. jauktas mikrofloras izraisītas slimības.
No kurienes nāk ureaplazma?
 Parasti cilvēka uroģenitālajā traktā dzīvo milzīgs skaits mikroorganismu, un tie visi vienā vai otrā pakāpē piedalās maksts vai urīnizvadkanāla tīrības uzturēšanā. Kamēr imunitāte ir atbilstošā līmenī, mikroorganismi nerada briesmas. Bet, tiklīdz organisma pretestība samazinās, tiek traucēta dzimumorgānu mikroflora, daži mikroorganismi sāk strauji vairoties, un tad tie kļūst bīstami cilvēka veselībai.
Parasti cilvēka uroģenitālajā traktā dzīvo milzīgs skaits mikroorganismu, un tie visi vienā vai otrā pakāpē piedalās maksts vai urīnizvadkanāla tīrības uzturēšanā. Kamēr imunitāte ir atbilstošā līmenī, mikroorganismi nerada briesmas. Bet, tiklīdz organisma pretestība samazinās, tiek traucēta dzimumorgānu mikroflora, daži mikroorganismi sāk strauji vairoties, un tad tie kļūst bīstami cilvēka veselībai. Tieši tāda pati situācija ir ar ureaplazmu. Daudzi cilvēki ar to dzīvo ilgu laiku un pat nenojauš, ka ir šīs baktērijas nēsātāji. Visbiežāk tas tiek atklāts nejauši, pacientam vēršoties pie ārsta pavisam cita iemesla dēļ, un dažkārt vienkārši aiz ziņkāres. Pilnīgai pārbaudei ārsts nosūta uztriepes uz laboratoriju. Un šeit sākas jautrība. Analīze atklāj ureaplazmu, un pacients tiek nekavējoties ārstēts. Un pat tas, ka cilvēkam nav sūdzību, neattur dažus ārstus no aktīviem pasākumiem, kuru mērķis ir mikrobu “izdzīšana” no cilvēka organisma.
Galvenais arguments par labu neatliekamai ārstniecībai ir tāds, ka tās neesamības gadījumā vīrietis vai sieviete (iespējams!) cietīs no neauglības, un iespējamība dzemdēt vai ieņemt bērnu kļūs par nulli. Un sākas ilga cīņa ar ureaplazmu. Pārvadātāji iziet vairākus narkotiku ārstēšanas kursus, kas izraisa daudzas blakusparādības. Tās savukārt bieži tiek attiecinātas uz citu slēptu infekciju izpausmi utt. Tā var būt daudzu gadu ilga un diemžēl bezjēdzīga skraidīšana apburtajā lokā.
Starp citu, ārvalstu speciālisti jau sen ir pārstājuši izturēties pret ureaplazmu kā pret absolūtu ļaunumu. Tie neatspēko faktu, ka mikroorganisms var izraisīt saslimšanu, bet tikai gadījumos, kad tiek traucēta biocenoze dzimumorgānu traktā un veselam cilvēkam raksturīgā skābā vide ir mainījusies uz sārmainu. Citos gadījumos ureaplasma jāuzskata par nosacīti bīstamu kopdzīvi, un nekas vairāk. Rūpes par savu veselību, sakārtota seksuālā dzīve, pareizs uzturs un fiziskās aktivitātes ir uroģenitālās zonas labsajūtas atslēga.
Pēc daudzu gadu zinātniskām diskusijām tika nolemts, ka ārstēšana ir nepieciešama tikai tiem cilvēkiem, kuriem ir simptomi un sūdzības no uroģenitālā trakta, un citu patogēnu klātbūtne ir izslēgta. Citos gadījumos aktīva ietekme uz mikrofloru nav nepieciešama.
Ko tas nozīmē? Piemēram, pacients ierodas pie ārsta ar sūdzībām par biežu cistītu (pūšļa iekaisumu). Ārsts nosaka virkni testu, kuru mērķis ir noteikt slimības cēloni. Ja pētījumi nav atklājuši citus patogēnus, tad par slimības galveno cēloni uzskata ureaplazmu un dažreiz mikoplazmu. Šādā situācijā mērķtiecīga ureaplazmas ārstēšana ir patiešām nepieciešama. Ja pacientam nav sūdzību, jebkuras ārstēšanas iecelšana paliek ārsta ziņā.
Joprojām ir daudz diskusiju par ureaplasmas iesaistīšanos sekundārā neauglībā, spontānā abortā, polihidramnionos un priekšlaicīgās dzemdībās. Šodien šis jautājums joprojām ir diskutabls, jo ne viens vien speciālists ir spējis ticami apstiprināt ureaplazmas vainu šajās patoloģijās. Protams, ja jums ir jāidentificē ureaplazma uroģenitālajā traktā, tas ir diezgan vienkārši izdarāms. Kā minēts iepriekš, šī mikroorganisma nesējs ir seksuāli aktīvā populācija, un tāpēc, ja vēlas (vai nepieciešams), nav grūti sēt ureaplazmu.
Daži pētnieki joprojām cenšas pierādīt ureaplazmas patogenitāti, kā argumentus izmantojot tās biežo klātbūtni tādās slimībās kā uretrīts, vaginīts, salpingīts, ooforīts, endometrīts, adnexīts utt. Tomēr vairumā gadījumu ārstēšana, kuras mērķis ir tikai likvidēt ureaplazmu, nedod pozitīvu rezultātu. No šejienes varam izdarīt pilnīgi loģisku secinājumu – iegurņa orgānu iekaisuma cēlonis ir cita, agresīvāka flora.
Kā jūs varat inficēties ar ureaplazmu?
Ureaplasma ir ļoti nestabila vidē un ļoti ātri mirst ārpus cilvēka ķermeņa. Tāpēc ir gandrīz neiespējami inficēties sabiedriskās vietās, piemēram, saunās, vannās, peldbaseinos, sabiedriskās tualetēs.Lai inficētos, ir nepieciešams ciešs kontakts ar ureaplazmozes nesēju. Infekcija, visticamāk, notiek dzimumakta laikā, kurai vienai – orālajai, dzimumorgānai vai anālajai – nav būtiskas nozīmes. Taču zināms, ka mutes dobumā un taisnajā zarnā dzīvo nedaudz atšķirīgas ureaplazmas, kas daudz retākos gadījumos ir bīstamas cilvēkiem.
Ureaplazmas atklāšana vienam no seksuālajiem partneriem nav nodevība, jo cilvēks varēja inficēties pirms daudziem gadiem un dažreiz augļa attīstības laikā vai dzemdību laikā no savas mātes nēsātājas. Starp citu, no tā izriet vēl viens secinājums - infekciju var konstatēt pat zīdaiņiem.
Daži cilvēki uzskata, ka ureaplasma ir "slikta" seksuāli transmisīva infekcija. Tas ir principā nepareizi, pati ureaplasma neizraisa seksuāli transmisīvās slimības, taču tā var ar tām pavadīt diezgan bieži. Ir pierādīts, ka ureaplazmas kombinācija ar Trichomonas, gonokokiem un hlamīdijām patiešām nopietni apdraud uroģenitālo sistēmu. Šajos gadījumos attīstās iekaisums, kam gandrīz vienmēr ir ārējas izpausmes un nepieciešama tūlītēja ārstēšana.
Kā tiek ārstēta ureaplazmoze?
 Stingri sakot, tāda slimība kā ureaplazmoze starptautiskajā slimību klasifikācijā nepastāv. Rezultātā mēs runāsim par to, pret kādām zālēm ir jutīgas ureaplazmas baktērijas.
Stingri sakot, tāda slimība kā ureaplazmoze starptautiskajā slimību klasifikācijā nepastāv. Rezultātā mēs runāsim par to, pret kādām zālēm ir jutīgas ureaplazmas baktērijas. Antibiotikas pret ureaplazmu
Visi mikroorganismi vienā vai otrā pakāpē “baidās” no antibiotikām, un ureaplasma šajā gadījumā nav izņēmums. Diemžēl ne katrs antibakteriālais līdzeklis spēj nomākt baktēriju darbību, jo Ureaplasmai trūkst šūnu sienas. Tādām zālēm kā penicilīns vai cefalosporīni praktiski nav labvēlīgas ietekmes. Visefektīvākās antibiotikas ir tās, kas var ietekmēt olbaltumvielu un DNS sintēzi mikrobu šūnā. Šādas zāles ir tetraciklīni, makrolīdi, fluorhinoloni, aminoglikozīdi, levomicetīns.Labākie ureaplazmas infekcijas indikatori ir doksiciklīns, klaritromicīns, bet grūtnieces ureaplazmas infekcijas gadījumā – josamicīns. Šīs antibiotikas pat minimālās devās var nomākt baktēriju augšanu. Kas attiecas uz citām antibakteriālām zālēm, tās lieto tikai tad, ja ureaplasma ir jutīga pret tām, ko nosaka mikrobioloģiskā pētījuma laikā.
Indikācijas ārstēšanai
Lai nozīmētu antibakteriālu ārstēšanu, ir jābūt vismaz vienam no šiem nosacījumiem:- Acīmredzamu simptomu klātbūtne un pārliecinošas uroģenitālās sistēmas iekaisuma laboratorijas pazīmes.
- Laboratorisks apstiprinājums ureaplazmas klātbūtnei (ureaplazmas titram jābūt vismaz 104 KVV/ml).
- Gaidāmā operācija iegurņa orgānos. Šajā gadījumā antibiotikas ir paredzētas profilakses nolūkos.
- Sekundārā neauglība, ja ir pilnībā izslēgti citi iespējamie cēloņi.
- Atkārtotas komplikācijas grūtniecības laikā vai atkārtots spontāns aborts.
Zāles, kas ietekmē ureaplazmu
Dažu ārstu vidū pastāv uzskats, ka ureaplazmas augšanu var nomākt ar vienu azitromicīna devu 1 g. Patiešām, zāļu instrukcijas un medicīniskie ieteikumi seksuāli transmisīvo infekciju ārstēšanai norāda, ka azitromicīns efektīvi ietekmē negonokoku un hlamīdiju uretrīts vīriešiem un hlamīdijas cervicīts sievietēm. Tomēr daudzi pētījumi ir pierādījuši, ka pēc azitromicīna lietošanas šādā devā ureaplazmas iznīcināšana vispār nenotiek. Bet, lietojot vienu un to pašu medikamentu 7-14 dienas, tiek gandrīz garantēta atbrīvošanās no infekcijas.Doksiciklīns un tā analogi - Vibramicīns, Medomycin, Abadox, Biocyclinde, Unidox Solutab - ir ieteicamas zāles ureaplazmas infekcijas ārstēšanai. Šīs zāles ir ērtas, jo tās jālieto iekšķīgi tikai 1-2 reizes dienā 7-10 dienas. Vienreizēja zāļu deva ir 100 mg, t.i. 1 tablete vai kapsula. Jāpatur prātā, ka pirmajā ārstēšanas dienā pacientam jālieto dubultā zāļu daudzums.
Vislabākie doksiciklīna lietošanas rezultāti tika iegūti ureaplazmozes izraisītas neauglības ārstēšanā. Pēc ārstēšanas kursa 40-50% gadījumu iestājās ilgi gaidītā grūtniecība, kas noritēja bez komplikācijām un veiksmīgi beidzās ar dzemdībām.
Neskatoties uz šo zāļu augsto efektivitāti, daži ureaplazmas celmi joprojām ir nejutīgi pret doksiciklīnu un tā analogiem. Turklāt šīs zāles nevar lietot grūtnieču un bērnu, kas jaunāki par 8 gadiem, ārstēšanā. Ir vērts atzīmēt arī diezgan biežas blakusparādības, galvenokārt no gremošanas sistēmas un ādas.
Šajā sakarā ārsts var lietot citas zāles, piemēram, no makrolīdu, linkozamīnu vai streptogramīnu grupas. Klaritromicīns (Klabax, Klacid) un Josamicīns (Vilprafen) ir pierādījis sevi kā labākos.
 Klaritromicīnam nav negatīvas ietekmes uz kuņģa-zarnu traktu, tāpēc to var lietot kopā ar ēdienu vai neatkarīgi no tā. Vēl viena zāļu priekšrocība ir tās pakāpeniska uzkrāšanās šūnās un audos. Pateicoties tam, tā iedarbība turpinās kādu laiku pēc ārstēšanas kursa beigām, un infekcijas atkārtotas aktivizēšanās iespējamība strauji samazinās. Klaritromicīnu ordinē 1 tablete divas reizes dienā, ārstēšanas kurss ir 7-14 dienas. Grūtniecības laikā un bērniem līdz 12 gadu vecumam zāles ir kontrindicētas, šajā gadījumā tās aizstāj ar Josamicīnu.
Klaritromicīnam nav negatīvas ietekmes uz kuņģa-zarnu traktu, tāpēc to var lietot kopā ar ēdienu vai neatkarīgi no tā. Vēl viena zāļu priekšrocība ir tās pakāpeniska uzkrāšanās šūnās un audos. Pateicoties tam, tā iedarbība turpinās kādu laiku pēc ārstēšanas kursa beigām, un infekcijas atkārtotas aktivizēšanās iespējamība strauji samazinās. Klaritromicīnu ordinē 1 tablete divas reizes dienā, ārstēšanas kurss ir 7-14 dienas. Grūtniecības laikā un bērniem līdz 12 gadu vecumam zāles ir kontrindicētas, šajā gadījumā tās aizstāj ar Josamicīnu.
Josamicīns pieder pie makrolīdu grupas un spēj nomākt proteīnu sintēzi ureaplazmā. Tā efektīvā vienreizējā deva ir 500 mg (1 tablete). Zāles lieto 3 reizes dienā 10-14 dienas. Josamicīnam piemīt spēja uzkrāties, tāpēc sākumā tas iedarbojas uz ureaplazmu nomācoši, aizkavējot tās vairošanos, un, sasniedzot noteiktu koncentrāciju šūnās, sāk iedarboties baktericīdi, t.i. noved pie galīgas infekcijas nāves.
Josamicīns praktiski neizraisa blakusparādības, un to var parakstīt pat grūtniecēm un bērniem līdz 12 gadu vecumam, ieskaitot zīdaiņus. Šajā gadījumā tiek mainīta tikai zāļu forma, tiek izmantota nevis tablete, bet gan suspensija iekšķīgai lietošanai. Pēc šādas ārstēšanas spontāno abortu, spontāno abortu un polihidramnija gadījumu draudi samazinās trīs reizes.
Gadījumos, kad ureaplazmas iekaisuma attīstība uroģenitālajā traktā notiek uz samazinātas imunitātes fona, antibakteriālos līdzekļus kombinē ar imūnmodulējošām zālēm (Immunomax). Tādējādi palielinās ķermeņa pretestība un infekcija tiek ātrāk iznīcināta. Immunomax tiek parakstīts saskaņā ar shēmu vienlaikus ar antibiotiku lietošanu. Vienreizēja zāļu deva ir 200 vienības, to ievada intramuskulāri antibakteriālās ārstēšanas 1.-3. un 8.-10. dienā - kopā 6 injekcijas kursā. Ir iespējams lietot arī tablešu veidā imūnmodulējošus medikamentus - Echinacea-Ratiopharm un Immunoplus. Tiem ir līdzīga iedarbība, bet tie tiek lietoti 1 tablete dienā visa antibakteriālās ārstēšanas kursa laikā. Šādas kombinētas ārstēšanas beigās gandrīz 90% gadījumu ureaplasma izzūd neatgriezeniski.
Protams, ja papildus ureaplazmai tika konstatēta cita uroģenitālā trakta patoloģija, var būt nepieciešama papildu ārstēšana, kuras mērķis ir novērst vienlaicīgas slimības.
Kad ārstēt ureaplazmu - video
Secinājums
Rezumējot, es vēlos uzsvērt sekojošo: ureaplazma tiek pārnesta galvenokārt dzimumkontakta ceļā ar baktēriju nesēju vai slimu cilvēku. Turklāt viņa inficēšanās var notikt jebkurā dzīves periodā, sākot no dzimšanas brīža.Ureaplasma ietekmē uroģenitālās sistēmas epitēlija šūnas un ilgstoši neizpaužas. Samazinoties imunitātei, hormonālo nelīdzsvarotību, nepietiekamu uzturu, biežu stresu, hipotermiju, ureaplazmas aktivācijas iespējamība palielinās, attīstoties simptomiem, kas raksturīgi maksts vai urīnizvadkanāla iekaisumam.