Jednym z dość powszechnych problemów dzieci w pierwszym roku życia jest pieluszkowe zapalenie skóry. Tak nazywa się zespół zmian zapalnych w powierzchniowych warstwach skóry dziecka, powstałych na skutek narażenia na działanie niekorzystnych i drażniących czynników. czynniki zewnętrzne. Pieluszkowe zapalenie skóry zwykle atakuje krocze, pośladki i fałdy pachwinowe u dziecka. Zapalenie może również rozprzestrzenić się na górną część ud i okolicę lędźwiowo-krzyżową.
Według statystyk medycznych chorobę rozpoznaje się u 35–50% dzieci w pierwszym roku życia. U dorosłych możliwe są również stany podobne pod względem objawów do pieluszkowego zapalenia skóry u niemowląt. Najczęściej są one spowodowane niedostateczną higieną skóry pacjentów obłożnie chorych, którzy nie są w stanie o siebie zadbać i nie mają wystarczającej kontroli nad swoją pracą. narządy miednicy. W większości przypadków jest to diagnozowane.
Dlaczego się rozwija?
Do lat 70-tych XX wieku czołowy teoria patogenetyczna występowanie pieluszkowego zapalenia skóry było tzw. „koncepcją amoniaku”. Uważano, że objawy wynikają z długotrwałego narażenia na amoniak w moczu. To właśnie tę substancję uznano za najbardziej agresywną dla skóry niemowląt. I od charakterystyczne zapalenie występowało wyłącznie u dzieci długi czas przebywając w pieluszkach zanieczyszczonych moczem, zapalenie skóry nazywano pieluszkowym zapaleniem skóry. Termin ten jest szeroko stosowany we współczesnej pediatrii.
Obecnie zrewidowano poglądy na temat przyczyn pieluszkowego zapalenia skóry. Choroba jest uznawana za polietiologiczną, przy czym znaczenie patogenetyczne mają zarówno czynniki zewnętrzne, jak i pewne czynniki. czynniki wewnętrzne. Obejmują one:
- Mechaniczne uszkodzenie naskórka przez pieluszkę, pieluchę lub jakąkolwiek tkaninę przylegającą bezpośrednio do skóry dziecka.
- Obrzęk i maceracja warstwy keratynowej skóry właściwej w warunkach dużej wilgotności. Sprzyja temu przedwczesne zmienianie pieluszek/pieluszek/bielizny oraz stosowanie wkładów chłonnych z warstwą wodoodporną (ceraty).
- Zmiękczenie i uszkodzenie naskórka na skutek narażenia na działanie różnych agresywnych substancji z moczu i kału dziecka. Najwyższa wartość zawierają mocznik i produkty jego rozkładu, kwasy żółciowe, resztkowe ilości enzymów trawiennych wydzielanych przez związki mikroflory jelitowej. Ważnym punktem patogenetycznym jest rozkład mocznika do amoniaku pod wpływem ureazy bakteryjnej. W niektórych przypadkach kluczowym czynnikiem jest zmieniona kwasowość stolca.
- Związane z wiekiem cechy skóry niemowląt, które decydują o niedostatecznej funkcji barierowej skóry w porównaniu ze skórą osoby dorosłej. Naskórek dziecka jest cienki, nasycony wilgocią, ze słabo rozwiniętą warstwą keratyny. Skóra jest dość luźna ze względu na zmniejszoną ilość tkanka łączna, natomiast jest obficie ukrwiony i łatwo pęcznieje. Wszystkie te funkcje przyczyniają się łatwy wygląd mikrouszkodzenia z późniejszym rozwojem stanu zapalnego.
- Czynnik mikrobiologiczny. W tym przypadku istotne są nie bakterie chorobotwórcze, ale mikroorganizmy oportunistyczne mikroflory jelita grubego i skóry.
U jednego dziecka może wystąpić kilka przyczyn zmian skórnych jednocześnie. Jednocześnie pieluszkowe zapalenie skóry nie rozwija się u wszystkich dzieci w podobnych warunkach. Jak rozwija się choroba i co do niej predysponuje?
Zagadnienia patogenezy
Czynniki sprzyjające obejmują biegunkę, niedobory odporności różnego pochodzenia, dysbioza (w tym związana z antybiotykoterapią), reakcje alergiczne, poliwitaminoza. Bardzo ważne popełniają systematycznie dopuszczalne błędy w życiu codziennym dbałość o higienę, nieracjonalne stosowanie emulsji, rzadkie kąpiele, krótki czas kąpieli powietrznych, odmowa mycia na rzecz pocierania. Na pieluszkowe zapalenie skóry podatne są także dzieci z atopią, budową „limfatyczną” i niedojrzałością układu pokarmowego w momencie wprowadzania pokarmów uzupełniających.
Pomimo powszechnej dostępności środków pielęgnacyjnych jednorazowego użytku i ciągłych działań edukacyjnych dotyczących higieny niemowląt, narażenie na mokre (lub zabrudzone pieluszki) pozostaje główną przyczyną pieluszkowego zapalenia skóry.
Zwiększona wilgotność skóry zwiększa tarcie pomiędzy jej powierzchnią a przylegającą tkanką. A towarzyszący mu obrzęk naskórka znacząco zwiększa prawdopodobieństwo powstania licznych mikrouszkodzeń. W wilgotnym środowisku zmienia się również przepuszczalność bariery skóry, wzrasta podatność tkanek na działanie enzymów trawiennych, bakteryjnych, słabych kwasów i zasad. Z kolei produkty rozpadu mocznika powodują zmiany pH na powierzchni skóry, co pogarsza sytuację.
Luźny i opuchnięty naskórek nie jest już w stanie zapobiec kolonizacji różnych mikroorganizmów i wnikaniu różnych substancji. Występuje w nim stan zapalny, który szybko wpływa na leżące poniżej warstwy skóry. Jednak rzadko jest aseptyczny. W warunkach dużej wilgotności i zmienionej kwasowości aktywują się mikroorganizmy oportunistyczne, dlatego często diagnozuje się pieluszkowe zapalenie skóry. Istnieje możliwość podłączenia wtórnego infekcja bakteryjna– gronkowce lub paciorkowce.
Obraz kliniczny
Główne objawy pieluszkowego zapalenia skóry:
- Zaczerwienienie (przekrwienie) i bolesność skóry w kroczu, na pośladkach, fałdach pachwinowych, wokół odbytu i narządów płciowych. Czasami dotyka bioder, a nawet okolicy krzyżowo-lędźwiowej.
- Brak jasno określonych granic między dotkniętym obszarem a zdrową skórą. Wokół zmiany chorobowej znajduje się obszar przyćmionego, nierównego i stopniowo zanikającego przekrwienia o niewielkich rozmiarach. Jednocześnie obszar zaczerwienienia ogranicza się do pieluszki.
- Nierówne przekrwienie. Często w głębi naturalnych fałdów skórnych występują obszary przejaśnień z lekko wyraźnymi oznakami stanu zapalnego. Zwiększone przekrwienie obserwuje się w miejscach przepływu moczu, wokół elastycznych pasków pieluszki. Kiedy masz luźne, kwaśne lub nadmiernie sfermentowane stolce, najbardziej widoczne zaczerwienienie pojawia się wokół odbytu.
- Niewielki obrzęk skóry objętej stanem zapalnym, przez co miejsce zapalenia staje się gęstsze w dotyku i może być lekko uniesione. W ciężkich postaciach choroby pojawia się naciek całej skóry właściwej, a nawet leżących pod nią tkanek.
- Obszary objęte stanem zapalnym są asymetryczne, mają nieregularny kształt i są podatne na zrastanie się w miarę postępu choroby.
- Suchość, szorstkość dotkniętej skóry, co jest związane z obecnością małej grudkowej wysypki. Możliwe jest również pojawienie się drobnopłytkowego, nierównego złuszczania, zwykle w miejscu zanikających obszarów zapalnych.
- Możliwe jest pojawienie się wysypki pęcherzykowej - od pojedynczych elementów po obszary erodujące drenażu. Otwarcie pęcherzy prowadzi do powstania płaczących, bolesnych powierzchni, które w miarę gojenia pokrywają się cienkimi surowiczymi strupami.
Kandydozie pieluszkowemu zapaleniu skóry towarzyszy pojawienie się jasnych, bolesnych, przekrwionych obszarów z licznymi zlewającymi się nadżerkami. A dodatek infekcji bakteryjnej prowadzi do powstawania krost, zwiększonego obrzęku i zaczerwienienia skóry.
Objawy towarzyszące
Pieluszkowemu zapaleniu skóry u dzieci nie towarzyszy podwyższona temperatura ciała i zatrucie. Kiedy jednak pojawiają się objawy tej choroby, dziecko staje się kapryśne i niespokojne, co wiąże się z dyskomfortem fizycznym, a nawet bólem. Jego sen może się pogorszyć.
Nieprzyjemne odczucia nasilają się po oddaniu moczu i defekacji, jeśli wydzielina przedostanie się do obszarów objętych stanem zapalnym skóry. Dlatego też, gdy dziecko z pieluszkowym zapaleniem skóry znajduje się w pieluszce lub pieluszce, rodzice mogą zauważyć związek pomiędzy czasem płaczu a opróżnianiem jelit lub pęcherza. Przy rozległym procesie zapalnym nawet ruchy nóg mogą powodować niepokój u dziecka. stawy biodrowe. Przecież towarzyszy im tarcie skóry w fałdach pachwinowych i pośladkowych, które często dotknięte są stanami zapalnymi.


Kandydoza pieluszkowe zapalenie skóry
Co to jest pieluszkowe zapalenie skóry?
Pieluszkowe zapalenie skóry klasyfikuje się według ciężkości. W tym przypadku bierze się pod uwagę nasilenie i częstość występowania głównych objawów oraz obecność oznak powikłań infekcyjnych.
- Zapalenie skóry stopień łagodny. Charakteryzuje się łagodnym, łagodnym przekrwieniem bez wyraźnego obrzęku i nacieku, możliwe jest pojawienie się ognisk małej wysypki grudkowo-plamkowej. Źródło stanu zapalnego zajmuje niewielką powierzchnię i nie wpływa znacząco na samopoczucie i zachowanie dziecka.
- Umiarkowane zapalenie skóry. Przekrwienie jest dość jasne, rozległe, towarzyszy mu miejscowy obrzęk lub nawet pojawienie się pojedynczych ognisk nacieku. Wysypka jest przeważnie drobnogrudkowa i obfita. Możliwe jest pojawienie się pojedynczych nadżerek w miejscu pojedynczych pękających pęcherzyków z zawartością surowiczą. Istniejące objawy mają istotny wpływ na dobrostan dziecka.
- Ciężkie pieluszkowe zapalenie skóry. Strefa wyraźnego przekrwienia obejmuje prawie cały obszar skóry pod pieluszką, często sięgając do fałdu między łonem a brzuchem, udami i kością krzyżową. Towarzyszy temu silny obrzęk, dość głębokie nacieki oraz pojawienie się licznych głęboko płaczących nadżerek i owrzodzeń. Wysypka jest obfita, pęcherzykowo-grudkowa i krostkowa. Ciężkie pieluszkowe zapalenie skóry jest konsekwencją infekcji i rozwoju powikłań.

Etapy pieluszkowego zapalenia skóry
W większości przypadków pieluszkowe zapalenie skóry ma przebieg łagodny do umiarkowanego. Choroba ta może jednak przebiegać z różnymi powikłaniami, które związane są głównie z wtórnym zakażeniem tkanek. Należą do nich rozwój ziarniniaka pośladkowego, ropni, flegmy, posocznicy. U dziewcząt często rozwija się zapalenie sromu i pochwy.

Gronkowcowe pieluszkowe zapalenie skóry
Diagnostyka
Rozpoznanie pieluszkowego zapalenia skóry nie jest trudne. Charakterystyczna lokalizacja wygląd ognisko stanu zapalnego, niemowlęctwo i identyfikacja czynników predysponujących i prowokujących praktycznie wykluczają błąd diagnostyczny. Stwierdzenie przez rodziców (lub opiekunów), że u dziecka występuje wysypka, odparzenie pieluszkowe, czy „podrażnienie” skóry na pośladkach i kroczu wymaga dokładnego zbadania dziecka. W tym przypadku głównym zadaniem lekarza jest przeprowadzenie diagnostyka różnicowa oraz wyjaśnienie charakteru tła i warunków prowokujących.
Pieluszkowe zapalenie skóry należy odróżnić od innych rodzajów zapalenia skóry: alergicznego, kontaktowego. Ważne jest, aby zrozumieć, że ich obecność nie jest czynnikiem wykluczającym. Wszystkie te formy zmian skórnych mogą przyczyniać się do rozwoju pieluszkowego zapalenia skóry, stanowiąc tło i proces zaostrzający. W takim przypadku lekarz będzie musiał wprowadzić odpowiednie zmiany w podstawowym schemacie leczenia.
Pieluszkowe zapalenie skóry nie charakteryzuje się pojawieniem się zaczerwienienia i wysypki na innych częściach ciała. W przypadku wykrycia ognisk zapalnych na twarzy należy wykluczyć powierzchnie zginaczy rąk i nóg, atopię i ogólną reakcję alergiczną. Lokalizacja zaczerwienienia głównie w odbycie wymaga zbadania dziecka pod kątem infekcji jelitowych, zespołu biegunki i niedoboru enzymów. A obecność dobrze określonego rozlanego przekrwienia i związek pomiędzy jego pojawieniem się a zmianą marki pieluszek stanowią podstawę do wykluczenia kontaktowe zapalenie skóry.
W przypadku wykrycia oznak infekcji może być konieczne wykonanie badania bakteriologicznego zeskrobin z obszarów objętych stanem zapalnym skóry. Jest to konieczne w celu wyjaśnienia rodzaju i wrażliwości patogenu.
Leczenie
Sposób leczenia pieluszkowego zapalenia skóry u noworodka ustala lekarz. Ważne jest nie tylko stosowanie określonych leków, ale także dostosowanie opieki do dziecka. Dlatego najważniejsze zadanie Pediatra uczy rodziców lub innych opiekunów umiejętności codziennej higieny dziecka.
Leczenie pieluszkowego zapalenia skóry ma głównie charakter miejscowy. Główne grupy leków przepisywanych na receptę:
- Środki miejscowe, które promują regenerację i nabłonek dotkniętych tkanek oraz mają łagodne, niespecyficzne działanie przeciwzapalne. Najczęściej stosuje się w tym celu maści i kremy dla dzieci na bazie dekspantenolu (Bepanten, D-Panthenol). Olejek z rokitnika można stosować po konsultacji z lekarzem.
- Środki o działaniu przeciwzapalnym i wysuszającym. W łagodnych przypadkach wystarczy proszek na bazie cynku, ale najczęściej jest przepisywany maść cynkowa, Tsindol i Desitin. Fukortsin służy do gaszenia erozji.
- Jeśli pieluszkowe zapalenie skóry ma charakter grzybiczy, wskazane są środki przeciwgrzybicze. W tym celu stosuje się maść nystatynową, Clotrimazol, Diflucan.
- Zakażenie bakteryjne jest podstawą do stosowania środków o miejscowym działaniu przeciwdrobnoustrojowym - na przykład Baneocyny, maści z erytromycyną, tetracykliną i innymi antybiotykami.
- Miejscowe glikokortykosteroidy. Lekarz podejmuje decyzję o ich zastosowaniu, jeśli pieluszkowe zapalenie skóry nie ustąpi w ciągu 5-7 dni odpowiedniej terapii. Lekiem z wyboru jest Advantan. Ale w przypadku infekcji grzybiczej nie można stosować maści, kremu ani emulsji hormonalnej.
- Środki antybakteryjne działanie systemowe– wraz z rozwojem powikłań ropnych.
- Leki przeciwalergiczne nie są wskazane w leczeniu pieluszkowego zapalenia skóry. Wyjątkiem są przypadki, gdy alergiczne lub kontaktowe zapalenie skóry działa jako czynnik prowokujący.
Jako środek pomocniczy, po konsultacji z lekarzem, można zastosować tradycyjną medycynę: wywary i napary z roślin o działaniu przeciwzapalnym, przeciwdrobnoustrojowym.
Prognoza
To, co najbardziej interesuje rodziców i opiekunów, to czas ustąpienia wysypki pieluszkowej. Czas trwania i rokowanie choroby zależą od wielu czynników: przyczyny pierwotnej, obecności czynników tła i czynników predysponujących oraz nasilenia istniejących objawów. Bardzo ważna jest terminowość i kompletność leczenia oraz odpowiednia korekta higieny dziecka.
Niepowikłane, łagodne pieluszkowe zapalenie skóry, jeśli zastosujesz się do zaleceń lekarza, ustąpi bez śladu w ciągu 3-4 dni. Brak śmiertelnych czynników predysponujących (na przykład budowa i niewydolność limfatyczno-hiperplastyczna odporność komórkowa) to korzystny znak. U tych dzieci, przy odpowiedniej opiece, objawy zwykle nie nawracają.
Szybko postępujące i powikłane przypadki zapalenia skóry są podstawą do zakwalifikowania dziecka do grupy ryzyka nawrotu choroby. Niekorzystnymi czynnikami są także obecność atopii, niedoborów odporności, patologii układu pokarmowego i niekorzystnej sytuacji społecznej rodziców u niemowlęcia.
pieluszkowe zapalenie skóry nie przyczynia się do rozwoju innych chorób dermatologicznych i nie ulega przemianom. Ryzyko jego ponownego rozwoju jest minimalizowane, gdy dziecko rozwija umiejętności higieniczne i odmawia pieluszek.
Zapobieganie
Odpowiednia pielęgnacja skóry krocza, regularne mycie i kąpiel niemowląt, codzienne powtarzane kąpiele powietrzne, terminowe leczenie zaburzenia jelitowe i ulga reakcje alergiczne- to wszystko ma wpływ akcja prewencyjna. Ważne jest również, aby nie owijać dziecka, aby wybrać odpowiedni rozmiar pieluchy i prawidłowo łączyć ze sobą stosowane produkty do codziennej pielęgnacji.
pieluszkowe zapalenie skóry jest w większości przypadków wyleczalne, jego objawy ustępują w dość krótkim czasie. Wczesna wizyta u lekarza i przestrzeganie jego zaleceń pomoże zapobiec ciężkiemu i skomplikowanemu przebiegowi choroby.
Pieluszkowe zapalenie skóry jest częstą chorobą dzieci poniżej 2 roku życia, charakteryzującą się ostrymi wysypkami zapalnymi na skórze w miejscu noszenia pieluszki.
Etiologia i epidemiologia pieluszkowego zapalenia skóry
pieluszkowe zapalenie skóry rozwija się u 20% niemowląt i dzieci do 2. roku życia, najczęściej w wieku okres wieku od 9 do 12 miesięcy. Chorobę obserwuje się z równą częstością u dzieci płci żeńskiej i męskiej.
pieluszkowe zapalenie skóry jest chorobą wieloczynnikową. Główny czynniki etiologiczne jego rozwojem są tarcie, maceracja (zmiękczanie). górne warstwy naskórek w wyniku zamoczenia), narażenie skóry na mocz, enzymy kałowe, zmianę pH skóry na zasadowe, kontakt skóry z oczyszczającymi środkami higienicznymi, dodatek wtórnej infekcji grzybiczej (C. albicans).
Nieprzestrzeganie procedur higienicznych prowadzi do długotrwałego kontaktu skóry dziecka w okolicy pieluszki z moczem i kałem, co powoduje zwiększone nawilżenie skóry w tym miejscu i przenikanie substancji zasadowych przez barierę naskórkową. Jeśli te warunki utrzymują się dłużej niż trzy dni, odnotowuje się dodanie C. albicans.
Klasyfikacja
Nie ma ogólnie przyjętej klasyfikacji.
Objawy pieluszkowego zapalenia skóry
W zależności od przewagi pewnych czynników prowokujących wyróżnia się trzy typy kliniczne pieluszkowego zapalenia skóry: pieluszkowe zapalenie skóry w wyniku tarcia, pieluszkowe zapalenie skóry wywołane kontaktem drażniącym i pieluszkowe zapalenie skóry powikłane kandydozą.
Pieluszkowe zapalenie skóry spowodowane tarciem jest najłagodniejsze i najczęstsze postać kliniczna pieluszkowe zapalenie skóry u dzieci w wieku od 7 do 12 miesięcy. Objawy choroby są spowodowane przede wszystkim kontaktem skóry z moczem. Wysypki lokalizują się w miejscach największego ucisku i tarcia skóry przez pieluszkę: na brzuchu w pasie, wewnętrznej stronie ud, pośladkach. Zapalenie skóry charakteryzuje się łagodnym rumieniem skóry.

Kontaktowe pieluszkowe zapalenie skóry z podrażnienia jest najczęściej zlokalizowane w okolicy fałdu międzypośladkowego, na łonie i w okolicy odbytu. Może również mieć to wpływ Dolna część brzuch i Górna część biodra Objawy kliniczne mogą się różnić od łagodnego zaczerwienienia i łuszczenia się skóry do wyraźnych elementów grudkowych i krostkowych na tle jasnego rumienia. Ciężkie postacie choroby charakteryzują się naruszeniem integralności skóry aż do pojawienia się erozji. Głównymi czynnikami prowokującymi ich rozwój są biegunka i zasadowe pH stolca.

Pieluszkowe zapalenie skóry, powikłane kandydozą, charakteryzuje się jasnoczerwonymi, nadżerkowymi ogniskami wysypki z podwyższonymi brzegami obwodowymi i wilgotną powierzchnią, punktowymi pęcherzykami i pojedynczymi krostami satelitarnymi. Wysypki są zlokalizowane w okolicy narządów płciowych, podbrzuszu, pośladkach, wewnętrznej stronie ud i mogą wykraczać poza obszar pieluszki.

Diagnostyka pieluszkowego zapalenia skóry
Rozpoznanie pieluszkowego zapalenia skóry opiera się na:
- dane z historii choroby (czas trwania wysypki, cechy oczyszczania i pielęgnacji skóry, rodzaj stosowanych pieluszek, częstotliwość oddawania moczu i wypróżnień, cechy karmienia, obecność współistniejącej patologii przewodu pokarmowego);
- obraz kliniczny choroby, charakteryzujący się ostrymi wysypkami zapalnymi na skórze w miejscu noszenia pieluszki.

Badania laboratoryjne można zlecić według wskazań:
- kliniczna analiza moczu;
- współprogram;
- badanie mikroskopowe na obecność Candida
Diagnostyka różnicowa
Diagnostykę różnicową pieluszkowego zapalenia skóry przeprowadza się za pomocą łojotokowe zapalenie skóry, łuszczyca, enteropatyczne zapalenie skóry, pierwotna kandydoza, liszajec, ziarniniak pośladkowy noworodków, histiocytoza X.






Leczenie pieluszkowego zapalenia skóry
Cele leczenia:
- powrót do zdrowia klinicznego;
- zapobieganie nawrotom choroby.
Ogólne uwagi dotyczące terapii
Kluczowym punktem w leczeniu pacjentów z pieluszkowym zapaleniem skóry jest zestaw środków pielęgnacyjnych dla skóry dziecka, aby zapobiec chorobie.
Wskazania do hospitalizacji
Nic
Nie farmakoterapia i zapobieganie
- W profilaktyce i leczeniu pieluszkowego zapalenia skóry stosuje się zestaw środków ABCDE (od angielskie słowa powietrze – powietrze, bariera – bariera, oczyszczanie – oczyszczanie, pieluchowanie – zmiana pieluszek, edukacja – szkolenie).
- Kąpiele powietrzne mogą zmniejszyć kontakt skóry z wszelkimi substancjami drażniącymi oraz zmniejszyć tarcie i podrażnienia skóry spowodowane pieluchą.
- Miejscowe kremy lub pasty zawierające tlenek cynku i/lub wazelinę tworzą barierę ograniczającą kontakt skóry z moczem i kałem. Jednocześnie nie stwarzają przeszkód w odbudowie uszkodzonej powierzchni skóry i ustąpieniu wysypek. Barierowe środki zewnętrzne należy nakładać grubą warstwą po każdej zmianie pieluszki na całą powierzchnię skóry narażonej na działanie czynników uszkadzających i drażniących.

- Do pielęgnacji skóry w okolicy pieluszki nie zaleca się stosowania pudrów dla dzieci, zwłaszcza zawierających skrobię, ze względu na ryzyko wdychania substancji sypkich.
- Oczyszczanie skóry jest integralną częścią zapobiegania i leczenia pieluszkowego zapalenia skóry. Tradycyjne oczyszczanie wodą za pomocą bawełnianej ściereczki nie różni się wpływem na wilgotność skóry, pH, rumień, kolonizację drobnoustrojów w pieluszkowym zapaleniu skóry od oczyszczania specjalnymi chusteczkami nawilżanymi. Jednocześnie stosowanie wilgotnych chusteczek pozwala na szybkie oczyszczenie powierzchni z resztek kału, zmniejszając w ten sposób dodatkowe tarcie skóry. Wybierając chusteczki nawilżane, należy unikać substancji zapachowych i alkoholu, które mogą powodować alergiczne kontaktowe zapalenie skóry.

- Terminowa zmiana pieluchy jest jednym z głównych i najważniejszych czynników w leczeniu pieluszkowego zapalenia skóry. Należy zmieniać pieluchę co 1-3 godziny w ciągu dnia i przynajmniej raz w nocy, a także w przypadku silnych zabrudzeń. Rola pieluszek jednorazowych w zapobieganiu występowaniu pieluszkowego zapalenia skóry nie została potwierdzona badaniami opartymi na dowodach, ale też nie została zaprzeczona, a szereg prace naukowe wskazuje znaczenie ten czynnik.
- Edukacja. Rodziców lub opiekunów należy poinformować o specyfice pielęgnacji skóry w okolicy pieluszkowej i obowiązkowym przestrzeganiu zasad higieny, skupiając się na jak najszybszej zmianie brudnej pieluchy i w miarę możliwości jak najczęstszym pozostawianiu dziecka bez pieluszki.

Terapia lekowa.
Na odpowiednia opieka skóra dziecka objawy kliniczne Pieluszkowe zapalenie skóry ustępuje w ciągu 2–3 dni. W przypadku braku pozytywnego efektu leczenia niefarmakologicznego przeprowadza się terapię lekową. Najczęściej farmakoterapia jest konieczna w przypadku pieluszkowego zapalenia skóry powikłanego wtórnymi zakażeniami grzybiczymi i/lub bakteryjnymi.
Metody leczenia pieluszkowego zapalenia skóry:
W przypadku pieluszkowego zapalenia skóry powikłanego przez C. albicans:
- klotrimazol 1% krem
- maść nystatynowa

Kiedy towarzyszy infekcja gronkowcowa lub paciorkowcowa:
- maść mupirocyna 2%.
- kwas fusydowy 2% krem
W przypadku kontaktowego drażniącego pieluszkowego zapalenia skóry związanego z biegunką:
- dekspantenol 5% krem

Sytuacje szczególne
Miejscowe kortykosteroidy nie są wskazane w leczeniu pieluszkowego zapalenia skóry. Jednakże w niektórych przypadkach ciężkiego pieluszkowego zapalenia skóry z podrażnieniami kontaktowymi możliwe jest krótkotrwałe zastosowanie zewnętrznych niefluorowanych kortykosteroidów o słabym lub umiarkowanym działaniu przeciwzapalnym.
Wymagania dotyczące wyników leczenia
brak zjawiska zapalne na skórze.
Zapobieganie pieluszkowemu zapaleniu skóry:
Opisane w części „Leczenie nielekowe”.
JEŚLI MASZ PYTANIA DOTYCZĄCE TEJ CHOROBY, SKONTAKTUJ SIĘ Z LEKARZEM DERMATOWENEROLOGEM KH.M. ADAEV:
WHATSAPP 8 989 933 87 34
E-MAIL: [e-mail chroniony]
INSTAGRAM @DERMATOLOG_95
Dorośli często z zazdrością patrzą na delikatną, aksamitną skórę dzieci, tak cienką i miękką, że aż chce się jej dotknąć policzkiem. Jednak to wyrafinowanie i delikatność wymaga lepszej ochrony. W przeciwnym razie tyłek dziecka natychmiast „rozkwitnie” i zacznie dawać mu masę dyskomfort. O tym, czym jest pieluszkowe zapalenie skóry i jak sobie z nim radzić, dowiesz się z tego artykułu.

Co to jest
pieluszkowe zapalenie skóry - proces zapalny na skórze, zlokalizowane preferencyjnie w najbardziej pikantnych miejscach - w kroczu, w okolicy krzyżowej, w delikatnych fałdach udowych i pośladkowych, w fałdach pachwinowych skóry. Zapalenie to bardzo niepokoi zarówno dziecko, jak i jego rodziców. Wysypka może być niewielka i dość rozległa, wyglądać jak oddzielne wysypki lub łączyć się w jeden duży wyprysk, może mieć charakter suchy lub płaczący.

Aby zwalczyć to zjawisko, które dotyka sześć na dziesięć rosyjskich dzieci i wszystkie dziesięć w przypadku naruszenia zasad higieny, ludzkość wynalazła jednorazowe pieluchy, jednak tylko nieznacznie zmniejszyło to liczbę chorób skóry.
Pieluszkowe zapalenie skóry pozostaje jedną z najczęstszych dolegliwości, z którymi rodzice zwracają się do pediatrów.
Dlaczego to występuje?
Problem ma dwie główne przyczyny: bodźce zewnętrzne i czynniki wewnętrzne. W praktyce zawsze istnieje kombinacja obu.

Powody wewnętrzne
Noworodki mają bardzo cienką skórę, która nie ma tak rozwiniętego stopnia ochrony jak skóra dorosłych. Jest szczególnie wrażliwy na wszelkie wpływy - temperaturę, wilgotność, obecność patogennych mikroorganizmów. Szybciej wchłania wilgoć, zamoknie, a pory rozszerzają się.Ta cecha strukturalna skóry właściwej jest charakterystyczna dla dzieci w wieku poniżej półtora do dwóch lat. Skóra staje się wówczas gęstsza i mniej podatna na stany zapalne.


Najbardziej podatne na pieluszkowe zapalenie skóry są dzieci, które mają problemy z równowagą bakterii pożytecznych i oportunistycznych. Do takich schorzeń czasami dochodzi na skutek długotrwałego stosowania antybiotyków. Dzieci z obniżoną odpornością po chorobie są również bardziej podatne na negatywne wpływ lokalny na skórze. Dzieci, które są genetycznie predysponowane do alergii w ogóle, a zwłaszcza do jej objawów skórnych, dość często cierpią na pieluszkowe zapalenie skóry.


Przyczyny zewnętrzne
Zewnętrzne czynniki drażniące są dobrze znane i oczywiste – są to kał i mocz. Pieluszkowe zapalenie skóry zawsze występuje, ponieważ skóra dziecka ma kontakt z amoniakiem zawartym w moczu, z mocznikiem. Ale najniebezpieczniejsze połączenie moczu i kału, ponieważ w tym przypadku skóra jest nie tylko uszkadzana przez agresywne środowisko moczu, ale także zostaje zakażona oportunistycznymi drobnoustrojami, które opuszczają jelita wraz z kałem.Zapalenie rozwija się w warunkach braku powietrza przepływ, który powstaje pod pieluszką lub mokrą pieluchą. W takiej przestrzeni znacznie łatwiej jest namnażać się bakteriom.

Najbardziej agresywny jest skoncentrowany mocz. Dzieje się tak w okresach utraty płynów przez organizm.
Jeśli dziecko jest chore, jego temperatura jest podwyższona, jeśli się poci, wówczas wydziela się mniej moczu. Im mniej moczu, tym bardziej jest on skoncentrowany.

Inną przyczyną zewnętrzną jest tarcie mechaniczne pieluchy. Podrażnienie od pieluszek jest dość bolesne, szczególnie gdy zetknie się z nimi mocz lub kał. Same odchody mogą zmieniać kwasowość w zależności od odżywiania dziecka, a nawet bez moczu mogą powodować dość poważne skutki uszkodzenie skóry. Częściej dzieci w drugiej połowie roku cierpią na pieluszkowe zapalenie skóry, ponieważ karmienie uzupełniające, które matka wprowadza od około 6 miesięcy, znacząco zmienia skład treści jelitowej, zwiększa się kwasowość i skład moczu podczas spożywania nie tylko mleko matki, ale także soki, ulegają znaczącym zmianom.

Czynniki wspierające
Zła jakość pieluszki, która źle zatrzymuje wilgoć, częściej powoduje zapalenie skóry w okolicach intymnych, niż dobra pieluszka, która oddziela płyn od kału i jest nasycana balsamem zmiękczającym. Ale nawet doskonała i droga pielucha nie uratuje dziecka przed procesem zapalnym, jeśli rodzice rzadko ją zmieniają, pozwalają na przepełnienie, a także wycierają dziecko podczas zmiany pieluszki, zamiast ją myć.


Naruszenie zasad higieny - najczęstszy czynnik pomocniczy, przeciwko któremu rozwijają się procesy zapalne pod pieluszką. Co więcej, naruszenia obejmują nie tylko niewystarczające procedury wodne, ale także nadmierne mycie, zwłaszcza jeśli rodzice za każdym razem używają do tego mydła. Mydło wysusza skórę, czyni ją bardziej kruchą i wrażliwą, łatwiej tworzą się na niej mikropęknięcia, w których dobrze namnażają się bakterie chorobotwórcze.

Mydła wystarczy używać dopiero wtedy, gdy dziecko zrobiło już kupę. Jeśli nie było wypróżnień, możesz po prostu umyć dziecko zwykła woda. Przegrzanie wpływa również na pojawienie się stanu zapalnego. Jeśli w pomieszczeniu jest tropikalnie gorąco, dziecko się poci. Temperatura pod pieluszką jest wyższa niż na zewnątrz, dlatego na skórę działa nie tylko mocz i kał, ale także słone środowisko potu.


Objawy i oznaki
Matki bez specjalnej wiedzy z zakresu medycyny z łatwością rozpoznają pierwsze objawy pieluszkowego zapalenia skóry:
- Skóra dziecka staje się czerwona i wyraźnie puchnie. Dotknięty obszar może być czerwonawy lub głęboko czerwony i lekko opuchnięty. Zapalenie nie ma jasno określonych granic, jest zamazane.
- Poza pieluszką skóra pozostaje czysta i zdrowa.
- Obrzęk jest nierównomiernie rozłożony. Tam, gdzie nastąpił najbliższy kontakt z moczem lub kałem, przekrwienie jest bardziej wyraźne. W pobliżu mogą znajdować się „wyspy” całkowicie zdrowej jasnej skóry, na przemian z innymi fragmentami objętymi stanem zapalnym.

- Zapalenie zmienia się cały czas. Jeśli rano fragmenty zaczerwienienia i obrzęku wyglądały w określony sposób, to do popołudnia mogą się połączyć, zmniejszyć lub zwiększyć i zmienić swoją lokalizację.
- „Świeże” stany zapalne charakteryzują się pojawieniem się małej, płaczącej wysypki. Starsze ogniska zapalne wysychają i złuszczają się.

Zapalenie skóry wygląda bardziej „malowniczo”, gdy łączy się z bakteryjnym lub zakażenie grzybicze. Oprócz wszystkich powyższych objawów, dotknięte obszary pokryte są surowiczą powłoką, filmem i tworzy się egzema z luźnymi krawędziami. W przypadku pieluszkowego zapalenia skóry brzegi egzemy mogą być białe lub szarawe.

Ogólnie rzecz biorąc, dziecko zachowuje się niespokojnie, płacze, mniej chętnie je i bardzo źle śpi. Ból, swędzenie i mrowienie znacznie nasilają się bezpośrednio po oddaniu moczu przez dziecko oraz jakiś czas po wypróżnieniu, jeśli robi to wszystko w pieluszce. Przy dużym obszarze uszkodzeń zapalenie może dotyczyć także błon śluzowych narządów płciowych - pod napletkiem u chłopców i warg sromowych mniejszych oraz wejścia do pochwy u dziewcząt.


Temperatura ciała może nieznacznie wzrosnąć, jeśli zapalenie skóry jest rozległe. Drobnym procesom zapalnym nie towarzyszy gorączka.
Diagnostyka
Zadaniem pediatry jest nie tylko potwierdzenie lub obalenie pieluszkowego zapalenia skóry u niemowlęcia, ale także odróżnienie go od innych choroby skórne- atopowe lub alergiczne zapalenie skóry, zapalenie łojotokowe lub kontaktowe zapalenie skóry. Warunki te wymagają różne zabiegi za pomocą różnych leków.
Pieluszkowe zapalenie skóry można dość łatwo zdiagnozować na podstawie charakterystycznych objawów wizualnych. Ustalenie, która bakteria lub grzyb spowodowała wtórne zapalenie, może być trudniejsze, jeśli towarzyszy mu infekcja.

Leczenie
Leczenie pieluszkowego zapalenia skóry zawsze rozpoczyna się od zmiany podejścia rodziców do przestrzegania zasad higieny podczas opieki nad dzieckiem. Ważne jest, aby pieluchę zmieniać tak często, jak to możliwe, nie czekając, aż stanie się zbyt pełna i spuchnięta. Po wypróżnieniu obowiązkowa jest zmiana pieluchy, z obowiązkowym myciem dziecka ciepłą wodą z mydłem. Kąpiele powietrzne są bardzo przydatne, dlatego rodzice często muszą zdjąć pieluszkę dziecka i pozwolić skórze „oddychać”.


Dość często z łagodnym pieluszkowym zapaleniem skóry można sobie poradzić, po prostu przestrzegając zasad higieny i stosując kąpiele powietrzne.


W przypadku bardziej rozległej zmiany, która bardzo dokucza dziecku, oprócz korekty pielęgnacyjnej, lekarz może dodatkowo przepisać produkty farmaceutyczne. Wybierając leki będzie kierował się zasadą „mokro – sucho, sucho – nawilżaj” . Dlatego w przypadku łzawiących wysypek i mokrego egzemy zwykle przepisuje się środki suszące, takie jak zacier „Cindol” lub maść „Desitin”. W przypadku suchej skóry w dotkniętych obszarach przepisywane są łagodne kremy przeciwzapalne i nawilżające: „Bepanten”, „Drapolen” lub dziecięce „Pantenol”.



Jeśli lekarz stwierdzi, że do stanu zapalnego dołączyła infekcja grzybicza, może doradzić aplikacja lokalna maść nystatynowa lub klotrimazol. W przypadku powikłań bakteryjnych należy stosować maści antybiotykowe. Pomaga szybko wyleczyć zapalenie bakteryjne „Baneotsin” i maść tetracyklinowa.


Zwykle nie przepisuje się leków na alergię. Jeśli problem nie ustąpi w ciągu tygodnia pomimo przepisanego leczenia, lekarz może zalecić maści hormonalne np „Adwantan”. Rodzice będą leczyć dziecko w domu, zwykle nie ma wskazań do hospitalizacji z powodu pieluszkowego zapalenia skóry. Wśród środków ludowych pediatrzy w pełni aprobują olej z rokitnika na suche miejsca ze stanem zapalnym skóry i mycie wywaru z rumianku na łzawiące wysypki.


Surowo zabrania się smarowania obszarów objętych stanem zapalnym skóry jaskrawą zielenią, jodem lub obficie posypywania pudrem. Nie należy myć dziecka roztworem nadmanganianu potasu. Ręczne usuwanie wysuszonych skórek jest zabronione, aby uniknąć dodatkowej infekcji.
- Pieluszka musi mieć odpowiedni rozmiar. Majtki jednorazowe, które są za duże lub za małe, tylko zwiększają negatywny wpływ mechaniczny na skórę. Szczególnie ważne jest, aby do nocnego snu wybierać dobre i wysokiej jakości pieluszki, gdyż dziecko przebywa w nich dłużej niż w ciągu dnia. Takie produkty higieniczne muszą charakteryzować się doskonałą zdolnością wchłaniania cieczy. Najlepiej jest preferować pieluchy z zewnętrzną warstwą tworzącą żel. Cały płyn, który do nich dotrze, zamienia się w żel, a skóra dziecka nawet po długim przebywaniu w pieluszce nie ma kontaktu z moczem.

- W codziennej higienie istotne jest używanie wyłącznie kosmetyków i środków pielęgnacyjnych dla dzieci. Mydło lub krem dla dorosłych nie jest odpowiednie dla skóry dzieci i oprócz warunków wstępnych rozwoju pieluszkowego zapalenia skóry tworzy również doskonałą platformę do rozwoju alergii kontaktowych.
- Podczas prania należy o to zadbać tak aby strumień wody obmył wszystkie fałdy skóry, ponieważ mocz i cząstki kału, które mogą w nich pozostać, z pewnością spowodują proces zapalny w najbardziej bolesnym miejscu - w obszarze fałdu.

- Po kąpieli lub umyciu nie musisz wycierać dziecka ręcznikiem., ponieważ zwiększa to tylko możliwość spowodowania mikrourazów skóry. Najlepiej delikatnie osuszyć skórę suchą i czystą pieluchą.
- Przeciwnicy noszenia pieluch jednorazowych twierdzą, że są one szkodliwe i niebezpieczne, zwłaszcza dla chłopców. Szkoda ta nie jest uzasadniona medycznie i jest mocno przesadzona. Jeśli dziecko dorastające w pieluchach zaczyna cierpieć na pieluszkowe zapalenie skóry, warto przynajmniej w nocy przejść na pieluchy.


- Objawy pieluszkowego zapalenia skóry są silniejsze u dzieci, które są włączone sztuczne karmienie. Dzieje się tak ze względu na różną kwasowość stolca powstającą w przypadku dzieci karmionych mlekiem modyfikowanym. Aby zminimalizować ryzyko i uchronić dziecko przed takimi uciążliwościami, jak wysypka pieluszkowa, należy dokładnie rozważyć wybór samej mieszanki. Najlepiej, jeśli jest w pełni przystosowany dla dzieci do 6 miesiąca życia i częściowo przystosowany dla dzieci od szóstego miesiąca życia.
- Jeśli rodzice wolą używać pieluszek z gazy lub pieluszki majtkowe wielokrotnego użytku z wkładkami z tkaniny lub gazy, wówczas należy je prać wyłącznie mydłem dla dzieci lub specjalnym hipoalergicznym proszkiem, następnie gotować przez 10 minut i dopiero potem spłukać ostudzoną, wstępnie przegotowaną wodą. Pomoże to zmniejszyć ryzyko rozwoju stanu zapalnego obszar pachwiny oraz w okolicy narządów płciowych.
Więcej o filmowym zapaleniu skóry u dzieci od doktora Komorowskiego dowiecie się z poniższego filmu.
Okresowe zapalenie skóry pośladków i wewnętrznej strony ud w okresie niemowlęcym klasyfikuje się jako pieluszkowe zapalenie skóry. Rozwój pieluszkowego zapalenia skóry może być wywołany podwyższoną temperaturą, błędami higienicznymi i obecnością drobnoustrojów chorobotwórczych. Częściej choroba objawia się u dzieci, zwłaszcza dziewcząt karmionych butelką. Z reguły objawy pieluszkowego zapalenia skóry całkowicie ustępują w wieku 2 lat.
Choroba ta może rozwinąć się pod wpływem kilku czynników:
- chemiczne – sole kwasów tłuszczowych, enzymy trawienne, amoniak;
- mikrobiologiczne – mikroorganizmy o charakterze chorobotwórczym i warunkowo patogennym, w tym E. coli;
- mechaniczne – tarcie delikatnej skóry o tkaninę pieluszki lub materiał pieluszki;
- fizyczne – wysoka temperatura i duża wilgotność.
Przyczyny pieluszkowego zapalenia skóry
Główną przyczyną pieluszkowego zapalenia skóry u niemowląt jest nieprzestrzeganie zasad higieny - na przykład przedwczesna zmiana pieluszki, używanie grubej tkaniny i gazy jako pieluszek. W rozwoju omawianej choroby główną rolę odgrywa flora bakteryjna, a najczęściej czynnikiem sprawczym pieluszkowego zapalenia skóry są grzyby z gatunku Candida. Co ciekawe, pomimo obecności takiego patogenu, pieluszkowe zapalenie skóry nie jest kandydozą skóry.
Warto osobno wspomnieć o fakcie znanym lekarzom – istnieje kategoria dzieci, które mają pewną predyspozycję do wystąpienia pieluszkowego zapalenia skóry. Do tej grupy małych pacjentów zaliczają się dzieci, które:
- naruszenie metabolizmu wody i soli;
- wysoki poziom amoniaku w moczu;
- niedobór odpornościowy;
- tendencja do.
Notatka:Wiele osób wierzy, że noszenie pieluch („pampersów”) prowadzi do pieluszkowego zapalenia skóry, jednak tak naprawdę teoria ta nie została potwierdzona przez lekarzy. Wręcz przeciwnie, jeśli rodzice przestrzegają zasad higieny i terminowo zmieniają pieluchy, ryzyko wystąpienia danej choroby zmniejsza się do zera.
Objawy pieluszkowego zapalenia skóry
Według statystyk omawiana choroba występuje częściej u dziewcząt, a proces można wyraźnie zlokalizować ( ograniczony obszar, płytkie zmiany, drobne wysypki) i dość rozległe. Główne objawy pieluszkowego zapalenia skóry obejmują:

Notatka:U dzieci karmionych butelką często występuje pieluszkowe zapalenie skóry z wyraźną lokalizacją w okolicy odbytu. Wynika to z faktu, że kał tych dzieci ma środowisko alkaliczne, co jest czynnikiem prowokującym.
Jeśli za rozwój danej choroby odpowiedzialne są czynniki mechaniczne, wówczas zaczerwienienie skóry pojawi się przede wszystkim w obszarze najbliższego kontaktu z krawędziami pieluszki. Dzieje się tak, jeśli wybierzesz niewłaściwy rozmiar pieluszki - zaczerwienienie będzie zlokalizowane w fałdach pachwinowych, na podbrzuszu i na fałdach pośladkowych.
Pieluszkowe zapalenie skóry, które występuje z powikłaniami (na przykład infekcją grzybiczą), będzie objawiać się jaskrawoczerwonymi obszarami z białawymi wrzodami i będzie zlokalizowane w fałdach pachwinowych lub pośladkowych.
Rodzice powinni zrozumieć, w jakich przypadkach pieluszkowe zapalenie skóry wymaga pilnego poszukiwania wykwalifikowanej pomocy medycznej:
- podwyższona temperatura ciała;
- opóźnienie fizyczne lub rozwój psychomotoryczny niemowlęta na tle długotrwałego pieluszkowego zapalenia skóry;
- wysypki krostkowe rozprzestrzeniają się szeroko;
- efekt leczenia w domu nie występuje po 3-5 dniach niektórych zabiegów.
Zasady leczenia pieluszkowego zapalenia skóry
Z reguły leczenie niepowikłanego pieluszkowego zapalenia skóry przeprowadza się w domu. Zawsze ma charakter kompleksowy i polega na zastosowaniu się do niektórych zaleceń lekarzy.
Zasady higieny
Pierwszą rzeczą, którą rodzice muszą zrobić, to prawidłowo przeprowadzić wszystkie procedury higieniczne dla dziecka:


Notatka:jeśli to możliwe, to po każdym zabiegu higienicznym warto zostawić dziecko rozebrane – pozwolić mu na kąpiele powietrzne. W żadnym wypadku nie należy od razu zakładać dziecku pieluszki.
Kremy i maści na błonowe zapalenie skóry
 Mówimy o kremach i maściach. Najlepsza opcja będzie stosowanie maści/kremów zawierających tlenek cynku. Substancja ta ma działanie ściągające i może zmniejszać stopień Szkodliwe efektyśluz, mocz i kał na delikatnej skórze. Podobne środki obejmują Desytin.
Mówimy o kremach i maściach. Najlepsza opcja będzie stosowanie maści/kremów zawierających tlenek cynku. Substancja ta ma działanie ściągające i może zmniejszać stopień Szkodliwe efektyśluz, mocz i kał na delikatnej skórze. Podobne środki obejmują Desytin.
Całkiem właściwe jest stosowanie maści antybakteryjnych w przypadku pieluszkowego zapalenia skóry - na przykład Drapolene, który ma właściwości antyseptyczne, pełni funkcję nawilżającą i ochronną. Ale maści zawierające dekspantenol pomogą przyspieszyć proces gojenia obszarów skóry dotkniętych pieluszkowym zapaleniem skóry i zmniejszyć poziom stanu zapalnego - na przykład Bepanten (zawiera także prowitaminę B5), Pantenol lub Pantoderm.
notatka: maści przeciwgrzybicze, a także leki zawierające kortykosteroidy są przepisywane na daną chorobę, która jest powikłana infekcją grzybiczą. Ale nie możesz ich stosować samodzielnie w leczeniu pieluszkowego zapalenia skóry u dziecka - musisz uzyskać recepty i zalecenia od pediatry.
Rodzice powinni zrozumieć, że nigdy nie należy stosować jednocześnie kremu/maści i pudru. Faktem jest, że dzięki tej kombinacji na powierzchni skóry tworzą się małe grudki - mogą poważnie zranić skórę dziecka, co doprowadzi nie tylko do pogorszenia stanu dziecka, ale także do powszechnego rozprzestrzeniania się pieluszkowego zapalenia skóry.
Środki ludowe w leczeniu pieluszkowego zapalenia skóry
 Pieluszkowe zapalenie skóry to właśnie choroba, w leczeniu której warto zwrócić uwagę na produkty z kategorii „ etnonauka" Bardzo skuteczne mogą być różne zioła łagodzące stany zapalne i podrażnienia - na przykład kora dębu, kora lecznicza, sznurek, tymianek. Zioła te wykorzystywane są do kąpieli i zastosowań.
Pieluszkowe zapalenie skóry to właśnie choroba, w leczeniu której warto zwrócić uwagę na produkty z kategorii „ etnonauka" Bardzo skuteczne mogą być różne zioła łagodzące stany zapalne i podrażnienia - na przykład kora dębu, kora lecznicza, sznurek, tymianek. Zioła te wykorzystywane są do kąpieli i zastosowań.
Aby przygotować kąpiel leczniczą, należy wziąć 2 łyżki dowolnej ze wskazanych roślin leczniczych i zalać je szklanką wrzącej wody (200-250 ml). Produkt podaje się w infuzji przez 20 minut, następnie filtruje i wlewa do wody bezpośrednio przed kąpielą dziecka. Nie zaleca się mieszania wszystkich roślin leczniczych na raz, lepiej dać pierwszeństwo jednej.
Ale do zastosowań należy rozcieńczyć przygotowany napar (przepis jest taki sam) ciepłą przegotowaną wodą. Następnie zwilża się w nim serwetki z gazy (lub kawałek miękkiej szmatki) i nakłada na dotknięte obszary przez 2-5 minut. Wygodnie jest przeprowadzić tę procedurę natychmiast po zmianie pieluchy.
Leczenie pieluszkowego zapalenia skóry jest zawsze złożone - jest również konieczne środki ludowe nakładaj i używaj maści/kremów. Z reguły leczenie danej choroby nigdy nie jest długie - dosłownie po 2 dniach zabiegów można zauważyć poprawę stanu dotkniętych obszarów skóry.
Notatka:Jeśli stan dziecka nie poprawi się w ciągu 5 dni, a pieluszkowe zapalenie skóry stale się rozprzestrzenia, należy przerwać wszelkie środki terapeutyczne i zwrócić się o wykwalifikowaną pomoc medyczną.
Zapobieganie pieluszkowemu zapaleniu skóry
Oczywiście omawiana patologia nie dotyczy jakiejś złożonej i niebezpieczne choroby– nawet zaawansowaną postać choroby można wyleczyć w ciągu kilku dni. Ale pieluszkowe zapalenie skóry powoduje wiele problemów - nastrój dziecka jest stale zły i na pewno będą nieprzespane noce. Ponadto pieluszkowe zapalenie skóry może wpływać na skórę tak głęboko, że u dziecka rozwijają się małe owrzodzenia - infekcja jest prawie nieunikniona. Ogólnie rzecz biorąc, w każdym razie łatwiej jest zapamiętać i przestrzegać środki zapobiegawcze, Jak następnie podejmij wysiłki w celu szybkiego leczenia.
Zapobieganie pieluszkowemu zapaleniu skóry polega na przestrzeganiu następujących zaleceń:
- Należy całkowicie unikać pudru – nawet przy minimalnym kontakcie z płynem (moczem, potem) tworzą się grudki, które podrażniają delikatną skórę dziecka.
- Można pod pieluszkę zastosować krem dla dzieci lub maść z dekspantenolem – będą one działać ochronnie i zapobiegną rozwojowi pieluszkowego zapalenia skóry.
- Pieluchę dziecka należy zmieniać co najmniej 8 razy dziennie.
- Powinieneś odmówić pieluch i pieluszek z gazy.
- Wybierając pieluchy, należy wziąć pod uwagę płeć dziecka – te produkty higieniczne mają różne obszary wchłaniania.
Pieluszkowe zapalenie skóry jest problemem nieprzyjemnym, a nawet uciążliwym. Jednak terminowa identyfikacja pierwszych oznak danej choroby i aktywne działania terapeutyczne pomogą szybko i skutecznie uporać się z problemem. Ale tylko nadzieja leczenie domowe Nie warto, przy najmniejszym pogorszeniu stanu zdrowia lub pojawieniu się jakichkolwiek „obcych” objawów, należy skontaktować się z pediatrą w celu dokładnej diagnozy i przepisania leków.

W kompleksowa terapiałuszczyca,
egzema, atopowe zapalenie skóryChoroby skóry należy leczyć
wyłącznie pod nadzorem lekarza
Zapytaj w aptekach w Twoim mieście
Zamów na Apteka.ru
- dom
- Aktualności
-
- Witaminy
- Krem
- Emulsja
- Szampon
- Żel
- Płyn kosmetyczny
- Pasta
- Krem do stóp
- Mydło w kremie
- składniki
- Konsultacje on-line
- Gdzie mogę kupić
- Badania kliniczne
- O chorobach skóry
- Łuszczyca
- Zapalenie skóry
- Wyprysk
- Ichtioza
- Rogowacenie naskórka
- Sucha skóra
- Opinie
- Informacja zwrotna
W praktyce pediatrycznej pieluszkowe zapalenie skóry zalicza się do dermatoz kontaktowych, w większości przypadków występuje u niemowląt na skutek noszenia pieluszek lub pieluszek. Inną nazwą patologii jest wysypka pieluszkowa.
Na zdjęciu pieluszkowe zapalenie skóry



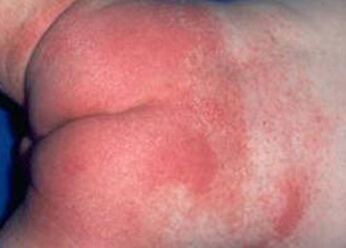
Przyczyny pieluszkowego zapalenia skóry
Częstość występowania pieluszkowego zapalenia skóry u niemowląt (dzieci w wieku poniżej 12 miesięcy) jest związana z struktura fizjologiczna skóra. Niedojrzałość naskórka, słabo rozwinięte struktury tkanki łącznej skóry właściwej, niekształtowana termoregulacja i odpowiedź immunologiczna prowadzą do uszkodzeń skóry i osłabienia funkcję ochronną. Ze zdjęcia widać, że lokalizacja wyrostka ogranicza się do okolicy krocza, wewnętrznej strony ud, odbytu i pośladków, czyli w miejscach największego kontaktu z egzogennym czynnikiem drażniącym.
Czynniki prowadzące do pieluszkowego zapalenia skóry:
- Mechaniczny. Regularne tarcie o tkaninę lub pieluszkę prowadzi do miejscowych podrażnień, przekrwień i mikropęknięć. Obserwuje się go u dzieci w wieku od 3 do 12 miesięcy, co jest związane z rozwojem neuropsychicznym i fizjologicznym, aktywność ruchów zwykle wzrasta. Pieluszkowe zapalenie skóry u noworodków i dzieci do 3 miesięcy jest spowodowane niewystarczającymi procedurami higienicznymi i opieką. Pieluszka małego rozmiaru z elastycznym uciskiem pomiędzy nóżkami.
- Chemiczny. Kontakt skóry z moczem (amoniak) i kałem (enzymy kałowe, flora oportunistyczna, kwas tłuszczowy) jeśli pieluszka nie zostanie zmieniona w odpowiednim czasie. Reakcja na substancje zapachowe, zapachowe, zasadowe składniki mydła, proszku do prania, olejku nawilżającego, kremu, a nawet pieluszki.
- Fizyczny. Niedojrzała funkcja termoregulacyjna przy ciągłym noszeniu pieluszki prowadzi do nadmiernego pocenia się, miejscowego wzrostu temperatury i wilgotności („efekt cieplarniany”), co skutkuje zwiększoną przepuszczalnością naskórka dla związki chemiczne i patogeny.
- Oportunistyczny i patogenna mikroflora. Odchody wystają czynnik irytujący ze względu na właściwości odżywcze, aktywność enzymatyczną i florę bakteryjną jelit. Zapalenie skóry wokół odbytu rozwija się zwłaszcza wtedy, gdy zamiast płukania pod ciepłą bieżącą wodą używamy wilgotnych chusteczek.
Zakażenie grzybicze może być związane z pieluszkowym zapaleniem skóry u dzieci. Przepisywanie leków przeciwbakteryjnych prowadzi do zakłócenia mikroflory, zwiększonej aktywności i namnażania się grzybów drożdżopodobnych z rodzaju Candida. Studiując zdjęcie, można dostrzec białe warstwy, które łatwo oddzielają się od powierzchni, natomiast skóra jest intensywnie różowa lub czerwona z owrzodzeniami.
Objawy pieluszkowego zapalenia skóry
Głównym zespołem objawów jest przekrwienie skóry, pojawienie się suchości, łuszczenia i strupów, po pewnym czasie następuje płacz i tworzą się pęcherzyki wypełnione surowiczym płynem. W zaawansowanych przypadkach zawartość pęcherzyków staje się ropna - pojawiają się krosty i pojawia się obrzęk tkanek. Tworzą się mikropęknięcia, które szybko zamieniają się w wrzody i wrzody.
Zmienia się ogólne samopoczucie dziecka, pojawiają się bolesne odczucia, często jest kapryśny, zmniejsza się apetyt i zakłócany jest sen. Temperatura ciała mieści się w granicach normy wiekowej, jednak w momencie przyłączania się flory bakteryjnej może wystąpić hipertermia.
Jest on klasyfikowany według ciężkości i cech przebiegu:
- łagodny: umiarkowane przekrwienie, skóra jest różowa lub bladoróżowa, możliwe są strupy, eliminowane przez suszenie i leczenie specjalnymi roztworami;
- średni: stwierdza się obrzęk tkanek z naciekiem, kolor skóry od jasnoróżowego do bordowego, charakterystyczne są krosty;
- ciężkie: skóra jest rozciągnięta, błyszcząca, czerwona lub bordowa, wyraźne łzawienie, strupy, owrzodzenia z tendencją do zlewania się, głębokie, bolesne pęknięcia.
Brak terapii patogenetycznej prowadzi do powstania ropnia, ciężkiego zatrucia i możliwej sepsy. Stan zagraża życiu dziecka.
Leczenie pieluszkowego zapalenia skóry
Podstawową zasadą leczenia pieluszkowego zapalenia skóry u niemowląt jest prawidłowe postępowanie pielęgnacyjne i higieniczne. Przy łagodnym lub umiarkowanym nasileniu rodzice mogą samodzielnie zapobiegać dermatozie.
Zaleca się noszenie pieluszek jednorazowych, które zmienia się po każdym wypróżnieniu i oddawaniu moczu, u niemowląt w wieku od 1 do 4 miesięcy częstotliwość wymiany wynosi 8 lub więcej razy. Następnie okolicę odbytowo-płciową myje się pod bieżącą ciepłą bieżącą wodą z dodatkiem hipoalergicznego mydła w płynie lub bez niego. Użyj wyprasowanej pieluchy lub ręcznika, aby wytrzeć pozostałą wilgoć.
Aby wyeliminować stany zapalne, delikatnie przetrzyj dotknięte obszary krocza wywarem za pomocą miękkich wacików bawełnianych. Zioła medyczne. Niemożliwe jest pozbycie się płytki nazębnej i strupów poprzez tarcie. Dozwolona jest kąpiel w wywarze z rumianku, sznurka i nagietka. Wymagane są kąpiele powietrzne trwające 10–30 minut dziennie.
Pielęgnacja skóry przed założeniem pieluszki. Jeśli zamoknie, osusz je, jeśli stanie się stwardniałe i suche, nawilż je. Leki:
- Mycie roztwory antyseptyczne: Roztwór furacyliny; wywary z roślin leczniczych: rumianku, sznurka, kory dębu, nagietka, owsa.
- Mieszane proszki zawierające pierwiastki śladowe, minerały, talk i tlenek cynku.
- Środki gojące rany: maść Dexpanthenol, krem Bepanten, maść D-pantenol; Krem i pasta z tlenkiem cynku, krem Desitin, Sudocrem; Krem Drapolene.
W niektórych przypadkach lekarz może przepisać na krótki okres bardziej aktywne leki przeciwzapalne – kremy hormonalne, leki przeciwbakteryjne lub przeciwgrzybicze.
Dzieciom, u których w przeszłości występowały reakcje alergiczne, przepisuje się leki przeciwhistaminowe ( atopowe zapalenie skóry, pokrzywka itp.) w celu złagodzenia ciężkiego obrzęku i stanu zapalnego. Leczenie z doborem indywidualnej dawki wykonuje specjalista prowadzący.
Leczenie ciężkiego pieluszkowego zapalenia skóry u noworodków odbywa się w warunkach szpitalnych.
Alternatywne leczenie pieluszkowego zapalenia skóry
Alternatywne środki na pieluszkowe zapalenie skóry u dzieci są przeprowadzane z uwzględnieniem towarzyszących objawów i obraz kliniczny, dlatego wskazane jest leczenie owrzodzeń płaczących wywarami z rumianku, sznurka, kory dębu, dziurawca zwyczajnego i nagietka ze względu na działanie wysuszające i łagodzące, a na suche skórki i łuszczenie się stosuje się owies.
Przepisy na wywary ziołowe:
- Weź suchy rumianek, sznurek i nagietek w równych proporcjach (po 10 gramów), dodaj 250 ml wrzącej wody, pozwól parzyć przez 30-35 minut, przepuść mieszaninę przez sito. Odwar naciera się na uszkodzoną skórę i dodaje do wody podczas kąpieli.
- 2 łyżki stołowe. l. kora dębu, zaparzyć 180 ml wrzącej wody, pozostawić na 25-35 minut, przesączyć. Powstały roztwór nanosi się na skórę za pomocą wacika lub dodaje do kąpieli podczas kąpieli.
Samoleczenie pieluszkowego zapalenia skóry może okazać się nieskuteczne, jeśli roślina lecznicza zostanie nieprawidłowo wybrana lub nie zostanie zachowane wymagane stężenie i stosunek składników.
Losterin na pieluszkowe zapalenie skóry
W kompleksowym leczeniu pieluszkowego zapalenia skóry u dzieci stosuje się pastę cynkowo-naftalanową „Losterin”. Pasta doskonale sprawdza się na rany i owrzodzenia z oznakami wysięku, zawiera 2 główne składniki:
- deresinowany naftalan: związki żywiczne działają przeciwzapalnie, łagodząco, przeciwświądowo i wysuszająco; mają działanie immunokorekcyjne, w wyniku czego działają również przeciwzapalnie i odczulająco;
- tlenek cynku: ma właściwości adsorbujące, ściągające, łagodzące i wysuszające; łagodzi objawy stanów zapalnych i hamuje namnażanie się drobnoustrojów chorobotwórczych; poprawia prawidłową proliferację komórek i wspomaga gojenie mikropęknięć.
Pasta cynkowo-naftalanowa Losterin może być przepisana jako część kompleksowe leczenie zapalenia skóry, stosowany w monoterapii w okresie rehabilitacji, a także stosowany w profilaktyce i utrzymaniu efektów.
Przeznaczony codzienna opieka pielęgnacja skóry w kompleksowej terapii przewlekłych chorób skóry – łuszczyca, egzema, atopowe zapalenie skóry.
Zapobieganie pieluszkowemu zapaleniu skóry
Środki zapobiegawcze mają na celu zapobieganie rozwojowi wysypki pieluszkowej, eksperci zalecają:
- zmiana pieluszki po każdym defekacji i oddawaniu moczu;
- wybierając pieluszkę z wypełniaczem żelowym, żel lepiej wchłania nadmiar wilgoci;
- przy zakupie pieluszki weź pod uwagę rozmiar i płeć dziecka;
- nie stosować jednocześnie kremu i pudru, powstałe grudki gromadzą się w naturalnych fałdach i podrażniają naskórek;
- nie używaj pieluch z gazy;
- utrzymuj harmonogram snu i czuwania za pomocą kąpieli powietrznych;
- ostrożnie usuń kropelki wody za pomocą bibuły;
- noszenie ubrań wykonanych z naturalnych tkanin;
- ubieraj dziecko stosownie do pory roku, aby uniknąć przegrzania i nadmiernego pocenia się;
- w okresie jesienno-wiosennym podawaj dziecku witaminę D, aby zapobiec krzywicy.