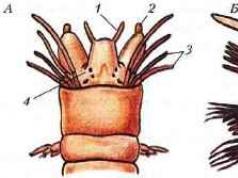
Zablokowanie przez skrzep krwi tętnica płucna- stan zagrażający życiu pacjenta. Choroba zakrzepowo-zatorowa jest powikłaniem urazów, interwencji chirurgicznych i patologii związanych z tworzeniem się skrzepliny. Brak specyficznych objawów i trudność w postawieniu diagnozy we właściwym czasie sprawiają, że zatorowość płucna (PE) jest trzecią najczęstszą przyczyną zgonów.
Termin „zatorowość” oznacza zablokowanie światła naczynia. PE - zablokowanie głównego pnia tętnicy płucnej lub jej odgałęzień przez skrzepy krwi naniesione przez krwiobieg. W Międzynarodowej Klasyfikacji Chorób (ICD-10) zatorowość płucna jest wymieniona pod kodem I26.
Tętnica płucna jest naczyniem krwionośnym krążenia płucnego. Przez nią krew żylna dostaje się do płuc, gdzie nasycona tlenem zamienia się w krew tętniczą. Z płuc wraca do lewej komory serca, skąd rozpoczyna swoją podróż przez krążenie ogólnoustrojowe, aby dostarczyć składniki odżywcze do każdej komórki ciała. Jeśli światło tętnicy płucnej zostanie zablokowane, miejscowy i ogólnoustrojowy przepływ krwi zostanie zakłócony, a tkanki i narządy zostaną pozbawione tlenu.
W wyniku niedrożności naczyń wzrasta opór naczyń płucnych. Powierzchnia dróg oddechowych zmniejsza się, co powoduje pogorszenie wymiany gazowej. W tkance płucnej pojawia się krwotok, który staje się mniej elastyczny. Upośledzenie dopływu krwi do płuc powoduje objawy ogólne głód tlenu, co odruchowo zwiększa głębokość i częstotliwość oddechów oraz zwęża światło oskrzeli.

W przypadku masywnej zatorowości głównego pnia płucnego, ostra porażka prawej komory (ostre serce płucne), co prowadzi do śmierci pacjenta. Zablokowanie gałęzi tętnic powoduje mniej śmiertelne konsekwencje i terminową diagnozę i prawidłowe leczenie uratować życie pacjenta.
Przyczyny rozwoju patologii
Przyczyny zatorowości płucnej leżą w patologiach naczyniowych, które występują wraz z tworzeniem się skrzepów krwi lub chorobami związanymi z upośledzoną funkcją hemostatyczną. W 90% przypadków naczynia płucne są zablokowane przez zator, którego źródłem jest:
- basen żyły głównej dolnej;
- żyły biodrowo-udowe;
- żyły miednicy, w tym gruczoł krokowy;
- głęboko i żyły powierzchowne golenie.

Skrzepy krwi tworzą się również w jamie serca podczas arytmii - ich pojawienie się jest spowodowane wirowym ruchem krwi. Medycyna identyfikuje kilka głównych przyczyn zatorowości płucnej.
Zaburzenie przepływu krwi
Stagnacja żylna- jedna z głównych przyczyn zatorowości. Upośledzony przepływ krwi jest wywoływany przez:
- żylaki i niewydolność serca;
- otyłość, która jest dodatkowym obciążeniem dla serca i całego układu krążenia oraz zaburza metabolizm cholesterolu;
- przedłużony odpoczynek w łóżku lub bezruch w wyniku urazu;
- zwiększone ciśnienie krwi.
Uszkodzenie ściany naczyń
Uszkodzenie ściany naczynia powoduje powstawanie skrzepu krwi w ramach reakcji ochronnej mającej na celu jego „naprawę”. Czynnikami uszkadzającymi mogą być infekcje wirusowe i bakteryjne, brak tlenu, operacje wewnątrznaczyniowe, stentowanie i wymiana żył. Utrata elastyczności naczyń prowadzi do tego, że krucha ściana nie jest w stanie utrzymać skrzepu krwi. Najłatwiej jest usunąć pływające skrzepy krwi przyczepione do niego za pomocą małej podstawy.

Zwiększona krzepliwość i lepkość krwi
Skrzeplina ciemieniowa doświadcza stałego oporu przepływu krwi. Im jest grubszy, tym większemu naciskowi podlega skrzep. Dlatego zwiększone krzepnięcie krwi odgrywa ważną rolę w zatorowości płucnej. Jest to spowodowane przyjmowaniem niektórych leków hormonalnych, nowotworami złośliwymi i ciążą.

Zwiększona lepkość krwi (brak równowagi pomiędzy częścią płynną a elementy kształtowe) jest kolejną przyczyną powstawania skrzepów krwi i ich oddzielania się od ściany naczynia. Krew gęstnieje w wyniku odwodnienia, erytrocytozy i czerwienicy oraz niekontrolowanego stosowania leków moczopędnych.
Inne czynniki zwiększające ryzyko zatorowości płucnej
Czynników zwiększających ryzyko zatorowości jest wiele operacje chirurgiczne, poród, urazy ze złamaniami dużych kości. Choroby wywołujące chorobę zakrzepowo-zatorową obejmują:
- cukrzyca;
- choroba niedokrwienna serca;
- zwężenie zastawka mitralna;
- aktywna faza reumatyzmu;
- zakrzepowe zapalenie żył;
- zespół antyfosfolipidowy (choroba autoimmunologiczna).
Zagrożenie wzrasta także podczas chemioterapii, w starszym wieku i w okresie poporodowym. PE występuje częściej u palaczy niż u osób niepalących.
Klasyfikacja zatorowości płucnej
Zakrzepicę zatorową płuc klasyfikuje się ze względu na lokalizację skrzepliny, stopień okluzji naczyń oraz przebieg kliniczny patologii. W przypadku masywnej zatorowości skrzeplina znajduje się w głównym pniu lub w jego dużych gałęziach. Zatory mogą być zlokalizowane w naczyniach segmentów i płatach płuc po prawej lub lewej stronie. Zatory małych tętnic są zwykle obustronne. Postacie zatorowości płucnej w zależności od ciężkości (objętość odciętego przepływu krwi):
Przebieg kliniczny zatorowości płucnej
Błyskawiczny postęp następuje przy całkowitym zamknięciu światła głównej tętnicy i jej odgałęzień. Pacjent szybko umiera z powodu niewydolności serca i układu oddechowego.
W ostrym przebiegu wzrasta niedrożność gałęzi tętnicy płucnej i częściowo naczyń segmentów i płatów płuc. W ciągu kilku dni postępuje niewydolność serca i układu oddechowego, a dopływ krwi do mózgu zostaje zakłócony. Zatorowość jest powikłana zawałem płuc.

Przy długotrwałym przebiegu zatorowości płucnej (do 3 tygodni) środkowe i małe gałęzie tętnicy płucnej są wyłączane z krwioobiegu. Postępuje niewydolność prawej komory, dochodzi do licznych zawałów płuc i możliwe są powtarzające się zatory z nasilonymi objawami i śmiercią.
Przebieg przewlekły to nawracające zablokowanie gałęzi segmentowych i płatowych tętnicy płucnej. Najczęściej występuje u pacjentów, którzy przeszli operację, z chorobami nowotworowymi, chorobami serca i naczyń.
Objawy choroby zakrzepowo-zatorowej
Objawy zatorowości płucnej nie są specyficzne, maskują niebezpieczne powikłanie w przypadku innych chorób. Klinika zależy od tego, jak szybko rozwija się proces i jego nasilenia. Może objawiać się zespołami sercowo-naczyniowymi i płucno-opłucnowymi. Istnieją typowe objawy wszystkich typów zatorowości płucnej:
- nagła, niewyjaśniona duszność;
- bicie serca powyżej 100 uderzeń;
- ból powstający w różnych częściach klatki piersiowej;
- niedowład jelitowy;
- podrażnienie otrzewnej, powiększenie wątroby, intensywny ból w prawym podżebrzu czkawka;
- spadek ciśnienia krwi;
- zwiększony przepływ krwi do żył szyi i splotu słonecznego.
U niektórych pacjentów rozwija się skurcz dodatkowy, migotanie przedsionków, niewydolność krążenia mózgowego ze zmianami ogniskowymi, krwotoki i obrzęk mózgu. Objawy neurologiczne: omdlenia, zawroty głowy, drgawki, pobudzenie ruchowe i psycho-emocjonalne. Z powodu niewydolności oddechowej skóra staje się niebieskawa, zwiększa się częstość oddechów i pojawia się świszczący oddech z powodu skurczu oskrzeli. Pacjent kaszle plwociną z krwią, a temperatura wzrasta. W ciągu 1–3 dni rozwija się zawałowe zapalenie płuc.

Przewlekły przebieg zatorowości płucnej występuje, gdy dochodzi do zakrzepicy małych gałęzi tętnicy płucnej. Epizody mogą powtarzać się od 2 do 20 razy w ciągu życia. Im częściej występują, tym większe prawdopodobieństwo wystąpienia masywnej zatorowości. Objawy kliniczne tej postaci są niewyraźne i trudne do zdiagnozowania. Najbardziej wyraźne przejawy:
- często nawracające zapalenie płuc o nieznanej etiologii;
- zapalenie opłucnej z krótkim przebiegiem (kilka dni);
- częstoskurcz;
- ataki uduszenia i ciągłe trudności w oddychaniu;
- niewydolność serca przy braku patologii serca.
Możliwy stany omdlenia oraz wzrost temperatury, którego nie można kontrolować antybiotykami.
Rozpoznanie choroby
Rozpoznanie zatorowości płucnej przeprowadza się w celu ustalenia lokalizacji skrzepliny, oceny objętości zmiany i poszukiwania źródła zatoru. Podczas badania wstępnego zbierany jest wywiad chorobowy pacjenta i oceniane są czynniki ryzyka. Testy laboratoryjne obejmują biochemię, skład gazów, krzepnięcie krwi i badanie moczu. Krew jest również badana na obecność D-dimerów. Jest to substancja, której stężenie wzrasta, jeśli w organizmie tworzą się skrzepy krwi. Jeśli ten wskaźnik jest prawidłowy, nie ma zatorowości płucnej.
Na podstawie EKG można odróżnić PE od zawału mięśnia sercowego, zapalenia osierdzia i niewydolności serca. Kardiogram w porównaniu z wywiadem pozwala z dużą dokładnością postawić prawidłową diagnozę. Rentgen płuc wyklucza odmę opłucnową, zapalenie płuc, złamanie żeber, guz, zapalenie opłucnej. EchoCG pokazuje ciśnienie w tętnicy płucnej, stan prawej komory i obecność skrzepów krwi w jamach serca.

Scyntygrafia perfuzyjna (prześwietlenie płuc z wstrzykniętym środkiem kontrastowym) pozwala ocenić ilość krwi napływającej do tkanki płucnej, co pozwala ocenić spadek przepływu krwi. Angiografia płuc wskazuje dokładną lokalizację skrzepu i jego wielkość. Wyszukiwanie źródła zatoru odbywa się za pomocą USG Dopplera naczynia nóg.
Leczenie zatorowości płucnej
Pacjent z zatorowością płucną zostaje umieszczony na oddziale intensywnej terapii, gdzie zostaje przyjęty pomoc w nagłych wypadkach- założenie cewnika dożylnego w celu monitorowania ciśnienia żylnego i dożylne podanie heparyny, dopaminy, reopoliglucyny (w celu detoksykacji i wymiany osocza) oraz, jeśli to konieczne, antybiotyków. Prowadzona jest terapia tlenowa. Środki resuscytacyjne mają na celu zapobieganie rozwojowi przewlekłego nadciśnienia w tętnicy płucnej i posocznicy, a także przywrócenie dopływu krwi do płuc.
Farmakoterapia
Na wczesnym etapie w leczeniu PE stosuje się leki trombolityczne. Heparyny drobnocząsteczkowe (nadroparyna wapniowa, enoksaparyna sodowa) podaje się przez 7–10 dni, przed ich odstawieniem przepisuje się warfarynę i Cardiomagnyl.


Enzymy fibrynolityczne (streptokinaza i urokinaza) podaje się drogą kroplową. Podczas ich podawania przerywa się terapię heparyną. Jeśli rozwinie się zawał płuc, przepisywane są antybiotyki.
Chirurgia
Leczenie chirurgiczne przeprowadza się, jeśli zakrzepów krwi nie można rozpuścić za pomocą leków lub gdy zajęta jest więcej niż połowa płuc. Usuwa się skrzeplinę z naczynia lub wykonuje się celowane wstrzyknięcie do tętnicy leku trombolitycznego. Ale takie operacje wykonuje się tylko w przypadku zatorowości głównego pnia i dużych gałęzi naczyń krwionośnych.

Instalacja filtra żyły głównej
Filtr do żyły głównej to zaawansowane technologicznie urządzenie, które zapobiega przedostawaniu się skrzepów krwi do krążenia płucnego. Podaje się go pacjentom z wysokie ryzyko TELA lub jej epizody w przeszłości. Miejsce założenia – żyła główna dolna. Filtr żyły głównej to siatka, która pozwala na przedostanie się cząstek o średnicy nie większej niż 4 mm. Komórki krwi przechodzą przez nią swobodnie, ale skrzepy krwi utknęły. Własny system antykoagulacyjny filtra i antykoagulanty rozpuszczają skrzepy krwi bezpośrednio na filtrze.

Tak wyglądają filtry Vava
Kiedy należy się bać zatorowości
Głównym „dostawcą” zatoru do naczyń płucnych są żyły kończyn dolnych. Zastój żylny, zapalenie ścian naczyń, gęsta krew – to perspektywa poważnego, zagrażającego życiu powikłania. Pacjent i jego lekarz powinni zawsze zwracać uwagę na rozwój zatorowości płucnej. Ryzyko wzrasta, jeśli w rodzinie występuje ta patologia.

Żylaki i późniejsze powstawanie zakrzepów mają także przyczyny zewnętrzne – siedzący tryb życia, działalność zawodowa, złe nawyki. Im starsza osoba, tym większe ryzyko wystąpienia choroby zakrzepowo-zatorowej zmiany związane z wiekiem układ krążenia. Kontuzje w wieku powyżej 60 lat są również obarczone tym problemem poważne powikłanie. Złamania szyjki kości udowej u osób starszych często skutkują masywną zatorowością płucną.
Środki zapobiegawcze
Zapobieganie chorobie zakrzepowo-zatorowej płuc polega na terminowym leczeniu żylaków i utrzymywaniu innych chorób wywołujących w stanie wyrównanym. Pacjenci długotrwale unieruchomieni powinni nosić pończochy uciskowe i „spacerować” jak najszybciej po chorobie.
Pacjenci z co najmniej jednym czynnikiem ryzyka, a także osoby powyżej 40. roku życia, które przeszły operację, powinny w ramach profilaktyki przechodzić kursy fizjoterapii (pneumomasażu), zawsze nosić pończochy uciskowe i poddawać się regularnym badaniom. Lekarz powinien udzielić bardziej szczegółowych zaleceń w zależności od stanu pacjenta. Jednocześnie zdrowy tryb życia zawsze pozostaje aktualny - rzucenie palenia, umiarkowane aktywność fizyczna, utrzymanie prawidłowej wagi i zbilansowanej diety.
Zatorowość płucna (PE) to nagłe zablokowanie odgałęzień lub tułowia tętnicy płucnej przez skrzeplinę (zator) utworzoną w prawej komorze lub przedsionku serca, łożysku żylnym wielkie koło krwiobiegu i przenoszone wraz z krwią. W wyniku zatorowości płucnej dopływ krwi zostaje odcięty tkanka płuc. Rozwój zatorowości płucnej często następuje szybko i może prowadzić do śmierci pacjenta.
Co roku z powodu zatorowości płucnej umiera 0,1% światowej populacji. Około 90% pacjentów, którzy zmarli z powodu zatorowości płucnej, nie zostało prawidłowo zdiagnozowanych i nie przeprowadzono niezbędnego leczenia.
Wśród przyczyn zgonów ludności z powodu chorób układu krążenia zatorowość płucna zajmuje trzecie miejsce po chorobie wieńcowej i udarze mózgu. PE może być śmiertelny w patologiach niekardiologicznych, występujących po operacjach, urazach lub porodzie. Dzięki optymalnemu leczeniu zatorowości płucnej w odpowiednim czasie obserwuje się dużą redukcję śmiertelności, sięgającą 2–8%.
Przyczyny rozwoju zatorowości płucnej
Najczęstszymi przyczynami zatorowości płucnej są:
— zakrzepica żył głębokich (DVT) nóg (w 70–90% przypadków), której często towarzyszy zakrzepowe zapalenie żył. Zakrzepica żył głębokich i powierzchownych nóg może wystąpić jednocześnie
- zakrzepica żyły głównej dolnej i jej dopływów
- choroby układu krążenia predysponujące do powstawania zakrzepów i zatorowości w tętnicy płucnej (choroba niedokrwienna serca, aktywna faza reumatyzmu z obecnością zwężenia zastawki mitralnej i migotania przedsionków, choroba hipertoniczna, infekcyjne zapalenie wsierdzia kardiomiopatie, niereumatyczne zapalenie mięśnia sercowego)
- septyczny proces uogólniony
- choroby onkologiczne (najczęściej rak trzustki, żołądka, płuc)
— trombofilia (zwiększone tworzenie się skrzeplin wewnątrznaczyniowych na skutek zaburzenia układu regulacji hemostatycznej)
- zespół antyfosfolipidowy - powstawanie przeciwciał przeciwko fosfolipidom płytek krwi, komórek śródbłonka i tkanki nerwowej (reakcje autoimmunologiczne); objawia się zwiększoną tendencją do zakrzepicy o różnej lokalizacji.
Czynnikami ryzyka zakrzepicy żył i zatorowości płucnej są:
- długotrwały stan bezruchu (spoczynek w łóżku, częste i długie loty, podróże, niedowłady kończyn), przewlekła niewydolność krążeniowo-oddechowa, której towarzyszy spowolnienie przepływu krwi i zastój żylny.
- przyjmowanie dużych ilości leków moczopędnych (znaczna utrata wody prowadzi do odwodnienia, zwiększenia hematokrytu i lepkości krwi);
— nowotwory złośliwe- niektóre rodzaje hemoblastoz, czerwienica prawdziwa (wysoka zawartość czerwonych krwinek i płytek krwi we krwi prowadzi do ich nadmiernej agregacji i tworzenia się skrzepów krwi);
- długotrwałe stosowanie niektórych leki(doustne środki antykoncepcyjne, zamiennik terapia hormonalna) zwiększa krzepliwość krwi;
- żylaki (przy żylakach kończyn dolnych powstają warunki do zastoju krwi żylnej i tworzenia się skrzepów krwi);
- zaburzenia metaboliczne, hemostaza (proteinemia hiperlipidowa, otyłość, cukrzyca, trombofilia);
- operacje chirurgiczne i wewnątrznaczyniowe procedury inwazyjne(Na przykład, cewnik centralny V duża żyła);
- nadciśnienie tętnicze, zastoinowa niewydolność serca, udary, zawały serca;
— urazy rdzenia kręgowego, złamania dużych kości;
- chemioterapia;
- ciąża, poród, okres poporodowy;
- palenie, starość itp.
Klasyfikacja zatorowości płucnej
W zależności od lokalizacji procesu zakrzepowo-zatorowego wyróżnia się następujące rodzaje zatorowości płucnej:
Masywny (skrzeplina zlokalizowana jest w głównym pniu lub głównych gałęziach tętnicy płucnej)
- zatorowość gałęzi segmentowych lub płatowych tętnicy płucnej
- zatorowość małych gałęzi tętnicy płucnej (zwykle obustronna)
W zależności od objętości odłączonego przepływu tętniczego podczas PE wyróżnia się następujące postacie:
- małe (zajęcie mniej niż 25% naczyń płucnych) - towarzyszy duszność, prawa komora pracuje prawidłowo
- submasywny (submaksymalny - objętość zajętych naczyń płucnych wynosi od 30 do 50%), w którym pacjent odczuwa duszność, prawidłowe ciśnienie krwi, niewydolność prawej komory jest łagodna
- masywny (objętość odłączonego przepływu płucnego przekracza 50%) - obserwuje się utratę przytomności, niedociśnienie, tachykardię, wstrząs kardiogenny, nadciśnienie płucne, ostra niewydolność prawej komory
- śmiertelny (objętość odciętego przepływu krwi w płucach przekracza 75%).
PE może występować w postaci ciężkiej, umiarkowanej lub łagodnej.
Przebieg kliniczny zatorowości płucnej może być:
- ostry (piorunujący), gdy następuje natychmiastowe i całkowite zablokowanie przez skrzeplinę głównego pnia lub obu głównych gałęzi tętnicy płucnej. Rozwija się ostra niewydolność oddechowa, zatrzymanie oddechu, zapaść i migotanie komór. Śmierć następuje w ciągu kilku minut, zawał płuc nie ma czasu się rozwinąć.
- ostry, w którym następuje szybko rosnące obturacja głównych gałęzi tętnicy płucnej oraz części płatowych lub segmentowych. Rozpoczyna się nagle, szybko postępuje i rozwijają się objawy niewydolności oddechowej, sercowej i mózgowej. Trwa maksymalnie 3–5 dni i jest powikłany rozwojem zawału płuc.
- podostry (przewlekły) z zakrzepicą dużych i średnich gałęzi tętnicy płucnej i rozwojem mnogich zawałów płuc. Trwa kilka tygodni, postępuje powoli, towarzyszy nasileniu niewydolności oddechowej i prawej komory. Może wystąpić nawracająca choroba zakrzepowo-zatorowa z zaostrzeniem objawów, co często kończy się śmiercią.
- przewlekła (nawracająca), której towarzyszy nawracająca zakrzepica płatowych i segmentowych gałęzi tętnicy płucnej. Objawia się powtarzającymi się zawałami płuc lub nawracającymi zapaleniami opłucnej (zwykle obustronnymi), a także stopniowo narastającym nadciśnieniem krążenia płucnego i rozwojem niewydolności prawej komory. Często rozwija się w okresie pooperacyjnym, na tle istniejących chorób onkologicznych i patologii sercowo-naczyniowych.
Objawy zatorowości płucnej
Objawy zatorowości płucnej zależą od liczby i wielkości zakrzepowych tętnic płucnych, tempa rozwoju choroby zakrzepowo-zatorowej, stopnia zaburzeń dopływu krwi do tkanki płucnej oraz stanu wyjściowego chorego. W przypadku PE występuje szeroki zakres stanów klinicznych: od praktycznie bezobjawowych po nagłą śmierć.
Objawy kliniczne zatorowości płucnej są niespecyficzne, można je zaobserwować w innych chorobach płuc i choroby układu krążenia, ich główną różnicą jest ostry, nagły początek w przypadku braku innych widoczne powody ten stan(niewydolność sercowo-naczyniowa, zawał mięśnia sercowego, zapalenie płuc itp.). Klasyczna wersja PE charakteryzuje się wieloma zespołami:
- Układ sercowo-naczyniowy:
- pikantny niewydolność naczyniowa. Występuje spadek ciśnienia krwi (zapaść, wstrząs krążeniowy), tachykardia. Tętno może osiągnąć ponad 100 uderzeń. w minutę.
- ostra niewydolność wieńcowa (u 15-25% pacjentów). Objawia się nagłym, silnym bólem w klatce piersiowej różnego rodzaju, trwającym od kilku minut do kilku godzin, migotaniem przedsionków i skurczem dodatkowym.
- ostre serce płucne. Spowodowane masywną lub submasywną zatorowością płucną; objawia się tachykardią, obrzękiem (pulsacją) żył szyi, dodatnim tętnem żylnym. Obrzęk nie rozwija się w ostrym sercu płucnym.
- ostra niewydolność naczyń mózgowych. Występują ogólne zaburzenia mózgowe lub ogniskowe, niedotlenienie mózgu, aw ciężkich przypadkach - obrzęk mózgu, krwotoki mózgowe. Objawia się zawrotami głowy, szumem w uszach, głębokim omdleniem z drgawkami, wymiotami, bradykardią lub śpiączką. Można zaobserwować pobudzenie psychomotoryczne, niedowład połowiczy, zapalenie wielonerwowe i objawy opon mózgowo-rdzeniowych.
- Płucno-opłucnowa:
- ostra niewydolność oddechowa objawia się dusznością (od uczucia braku powietrza do bardzo wyraźnych objawów). Liczba oddechów przekracza 30-40 na minutę, obserwuje się sinicę, skóra jest popielatoszara i blada.
- umiarkowanemu zespołowi bronchospastycznemu towarzyszy suchy świszczący oddech.
zawał płuc, zawałowe zapalenie płuc rozwija się 1–3 dni po zatorowości płucnej. Istnieją skargi na duszność, kaszel, ból klatka piersiowa po stronie zmiany, pogarszanej przez oddychanie; krwioplucie, podwyższona temperatura ciała. Słyszalne stają się drobne, wilgotne rzężenia i odgłosy tarcia opłucnej. U pacjentów z ciężką niewydolnością serca występuje znaczny wysięk w opłucnej.
- Zespół gorączkowy - podgorączkowa, gorączkowa temperatura ciała. Związany z procesami zapalnymi w płucach i opłucnej. Czas trwania gorączki wynosi od 2 do 12 dni.
- Zespół brzuszny jest spowodowany ostrym, bolesnym obrzękiem wątroby (w połączeniu z niedowładem jelit, podrażnieniem otrzewnej, czkawką). Objawia się ostrym bólem w prawym podżebrzu, odbijaniem, wymiotami.
- Zespół immunologiczny (zapalenie płuc, nawracające zapalenie opłucnej, wysypka skórna przypominająca pokrzywkę, eozynofilia, pojawienie się krążących kompleksów immunologicznych we krwi) rozwija się po 2-3 tygodniach choroby.
Powikłania zatorowości płucnej
Ostra zatorowość płucna może spowodować zatrzymanie akcji serca i nagłą śmierć. Po uruchomieniu mechanizmów kompensacyjnych pacjent nie umiera natychmiast, ale w przypadku braku leczenia wtórne zaburzenia hemodynamiczne postępują bardzo szybko. Istniejące choroby układu krążenia pacjenta znacznie się zmniejszają możliwości kompensacyjne układu krążenia i pogarszają rokowanie.
Diagnostyka zatorowości płucnej
W diagnostyce zatorowości płucnej głównym zadaniem jest ustalenie lokalizacji zakrzepów krwi w naczyniach płucnych, ocena stopnia uszkodzenia i nasilenia zaburzeń hemodynamicznych oraz identyfikacja źródła choroby zakrzepowo-zatorowej w celu zapobiegania nawrotom.
Złożoność diagnostyki zatorowości płucnej narzuca konieczność umieszczenia takich pacjentów w specjalnie wyposażonych oddziałach naczyniowych, które mają możliwie najszersze możliwości prowadzenia specjalistycznych badań i leczenia. Wszyscy pacjenci z podejrzeniem zatorowości płucnej poddawani są następującym badaniom:
— dokładny wywiad, ocena czynników ryzyka ZŻG/ZP i objawów klinicznych
ogólne i biochemiczne badania krwi i moczu, gazometria krwi, badanie koagulogramu i D-dimerów w osoczu krwi (metoda diagnostyki zakrzepów żylnych)
— EKG w dynamice (w celu wykluczenia zawału mięśnia sercowego, zapalenia osierdzia, niewydolności serca)
RTG klatki piersiowej (w celu wykluczenia odmy opłucnowej, pierwotnego zapalenia płuc, nowotworów, złamań żeber, zapalenia opłucnej)
- echokardiografia (w celu wykrycia zwiększonego ciśnienia w tętnicy płucnej, przeciążenia prawego serca, zakrzepów krwi w jamach serca)
— scyntygrafia płuc (zaburzona perfuzja krwi przez tkankę płuc wskazuje na zmniejszenie lub brak przepływu krwi w wyniku zatorowości płucnej)
- angiopulmonografia (np precyzyjna definicja lokalizacja i wielkość skrzepliny)
— USG Doppler żył obwodowych, flebografia z kontrastem (w celu identyfikacji źródła choroby zakrzepowo-zatorowej)
Leczenie zatorowości płucnej
Pacjenci z zatorowością płucną są przyjmowani na oddział intensywnej terapii.
W nagły wypadek Pacjentowi zapewnione są pełne środki resuscytacyjne.
Dalsze leczenie zatorowości płucnej ma na celu normalizację krążenia płucnego i zapobieganie przewlekłemu nadciśnieniu płucnemu.
Aby zapobiec nawrotom zatorowości płucnej, konieczne jest ścisłe leżenie w łóżku. Aby utrzymać natlenienie, przeprowadza się stałą inhalację tlenu.
Masywny terapia infuzyjna w celu zmniejszenia lepkości krwi i utrzymania ciśnienia krwi.
We wczesnym okresie wskazane jest zastosowanie leczenia trombolitycznego w celu jak najszybszego rozpuszczenia skrzepu i przywrócenia przepływu krwi w tętnicy płucnej. W przyszłości stosuje się terapię heparyną, aby zapobiec nawrotom zatorowości płucnej.
W przypadku zawału-zapalenia płuc zalecana jest terapia antybakteryjna.
W przypadku masywnej zatorowości płucnej i nieskuteczności trombolizy wykonuje się chirurgiczną tromboembolektomię (usunięcie skrzepu). Alternatywą dla embolektomii jest fragmentacja zakrzepowo-zatorowa cewnikiem. W przypadku nawracającej zatorowości płucnej
Rokowanie i zapobieganie zatorowości płucnej polega na umieszczeniu specjalnego filtra w odgałęzieniu tętnicy płucnej, żyle głównej dolnej.
Wczesne zapewnienie pacjentowi pełnego zakresu opieki rokuje na całe życie. W przypadku ciężkich zaburzeń sercowo-naczyniowych i oddechowych na tle rozległej zatorowości płucnej śmiertelność przekracza 30%.
Połowa nawracających zatorowości płucnej występuje u pacjentów, którzy nie otrzymywali leków przeciwzakrzepowych. Prawidłowo zastosowane w odpowiednim czasie leczenie przeciwzakrzepowe zmniejsza o połowę ryzyko nawrotu zatorowości płucnej.
Aby zapobiec chorobie zakrzepowo-zatorowej, konieczne jest wczesne rozpoznanie i leczenie zakrzepowego zapalenia żył oraz podawanie pośrednich antykoagulantów pacjentom z grupy ryzyka.
Serce jest ważnym organem w organizmie człowieka. Zaprzestanie jego pracy symbolizuje śmierć. Istnieje duża liczba chorób, które negatywnie wpływają na funkcjonowanie całego układu sercowo-naczyniowego. Jedną z nich jest zatorowość płucna, patologia kliniczna, której objawy i leczenie zostaną omówione w dalszej części.
Jaka jest choroba
PE, czyli zatorowość płucna, jest częstą patologią, która rozwija się, gdy tętnica płucna lub jej gałęzie są zablokowane przez skrzepy krwi. Najczęściej tworzą się w żyłach kończyn dolnych lub miednicy.
Choroba zakrzepowo-zatorowa zajmuje trzecie miejsce wśród przyczyn śmiertelności, ustępując jedynie niedokrwieniu i zawałowi mięśnia sercowego.
Najczęściej chorobę rozpoznaje się w starszym wieku. Mężczyźni są trzy razy bardziej narażeni na tę chorobę niż kobiety. Jeśli leczenie zatorowości płucnej (kod ICD-10 - I26) zostanie rozpoczęte w odpowiednim czasie, możliwe jest zmniejszenie śmiertelności o 8-10%.
Przyczyny rozwoju choroby
Podczas rozwoju patologii tworzą się skrzepy i blokują naczynia krwionośne. Do przyczyn zatorowości płucnej zalicza się:
- Upośledzony przepływ krwi. Można to zaobserwować na tle rozwoju: żylaków, ucisku naczyń krwionośnych przez nowotwory, wcześniejszej zakrzepicy żył z uszkodzeniem zastawek żylnych. Krążenie krwi zostaje zakłócone, gdy osoba zmuszona jest pozostać w bezruchu.
- Uszkodzenie ściany naczynie krwionośne w wyniku czego rozpoczyna się proces krzepnięcia krwi.
- Protetyka żył.
- Instalacja cewników.
- Operacja żył.
- Choroby zakaźne wirusowe lub charakter bakteryjny, powodując uszkodzenie śródbłonka.
- Zakłócenie naturalnego procesu fibrynolizy (rozpuszczania skrzepów krwi) i nadkrzepliwości.
Połączenie kilku przyczyn zwiększa ryzyko rozwoju zatorowości płucnej; patologia kliniczna wymaga długotrwałego leczenia.
Czynniki ryzyka
Prawdopodobieństwo powstania procesów patologicznych znacznie zwiększają następujące czynniki ryzyka zatorowości płucnej:
- Długa podróż lub przymusowy odpoczynek w łóżku.
- Sercowe lub
- Długotrwałe leczenie lekami moczopędnymi, które prowadzi do utraty dużej ilości wody i zwiększenia lepkości krwi.
- Nowotwory, na przykład powstawanie hemablastozy.
- Zwiększony poziom płytek krwi i czerwonych krwinek we krwi, co zwiększa ryzyko powstania zakrzepów krwi.
- Długotrwałe stosowanie hormonalnych środków antykoncepcyjnych, hormonalnej terapii zastępczej – zwiększa to krzepliwość krwi.
- Zaburzenie procesów metabolicznych, które często obserwuje się w cukrzycy i otyłości.
- Operacje naczyniowe.
- Wcześniejsze udary i zawały serca.
- Wysokie ciśnienie krwi.
- Chemoterapia.
- Uszkodzenia rdzenia kręgowego.
- Okres rodzenia dziecka.
- Nadużywanie palenia.
- Starszy wiek.
- Flebeuryzm. Tworzy sprzyjające warunki do zastoju krwi i tworzenia się skrzepów krwi.

Z wymienionych czynników ryzyka możemy dojść do wniosku, że nikt nie jest odporny na rozwój zatorowości płucnej. Kod ICD-10 tej choroby- I26. Ważne jest, aby wcześnie podejrzewać problem i podjąć działania.
Rodzaje chorób
Klinika zatorowości płucnej będzie zależeć od rodzaju patologii, a jest ich kilka:
- Masywna zatorowość płucna. W wyniku rozwoju wpływa na większość naczyń płucnych. Konsekwencjami może być wstrząs lub rozwój niedociśnienia.
- Submasywny. Zajęta jest jedna trzecia wszystkich naczyń krwionośnych w płucach, co powoduje niewydolność prawej komory.
- Forma niemasywna. Charakteryzuje się uszkodzeniem niewielkiej liczby naczyń, dlatego objawy zatorowości płucnej mogą nie występować.
- Śmiertelny, gdy zaatakowane jest ponad 70% naczyń.
Kliniczny przebieg patologii
Klinika zatorowości płucnej może być:
- Szybki jak błyskawica. Zablokowanie głównej tętnicy płucnej lub głównych gałęzi. Rozwija się niewydolność oddechowa i może wystąpić zatrzymanie oddechu. Śmierć jest możliwa w ciągu kilku minut.
- Pikantny. Rozwój patologii następuje szybko. Początek jest nagły, po którym następuje szybki postęp. Obserwuje się objawy kardiologiczne, które rozwijają się w ciągu 3-5 dni
- Dłuższy. Zakrzepica dużych i średnich tętnic oraz rozwój kilku zawałów płuc trwają kilka tygodni. Patologia postępuje powoli, wraz z narastającymi objawami niewydolności oddechowej i serca.
- Chroniczny. Stale obserwuje się nawracającą zakrzepicę gałęzi tętnicy płucnej. Rozpoznaje się powtarzające się zawały płuc lub obustronne zapalenie opłucnej. Nadciśnienie stopniowo wzrasta. Postać ta najczęściej rozwija się po zabiegach chirurgicznych, na tle onkologii i istniejących chorób sercowo-naczyniowych.

Rozwój choroby
Zatorowość płucna rozwija się stopniowo, przechodząc przez następujące etapy:
- Niedrożność dróg oddechowych.
- Zwiększone ciśnienie w tętnicy płucnej.
- W wyniku niedrożności i zablokowania wymiana gazowa zostaje zakłócona.
- Wystąpienie niedoboru tlenu.
- Tworzenie dodatkowych dróg transportu słabo natlenionej krwi.
- Zwiększone obciążenie lewej komory i rozwój jej niedokrwienia.
- Spadek wskaźnika sercowego i spadek ciśnienia krwi.
- Zwiększa się ciśnienie w tętnicy płucnej.
- Pogorszenie krążenia wieńcowego w sercu.
- Obrzęk płuc.
Wielu pacjentów po PE cierpi na zawał płuc.
Objawy choroby
Objawy zatorowości płucnej zależą od wielu czynników:
- Ogólny stan ciała pacjenta.
- Liczba uszkodzonych tętnic.
- Rozmiar cząstek zatykających naczynia krwionośne.
- Tempo postępu choroby.
- Stopień zaburzeń w tkance płucnej.
Leczenie zatorowości płucnej będzie zależeć od stanu klinicznego pacjenta. U niektórych choroba przebiega bezobjawowo i może prowadzić do nagłej śmierci. Trudność w diagnozie polega również na tym, że objawy patologii przypominają wiele chorób układu krążenia, ale główną różnicą jest nagłość rozwoju zatorowości płucnej.
Patologię charakteryzuje się kilkoma zespołami:
1. Z układu sercowo-naczyniowego:
- Rozwój niewydolności serca.
- Obniżone ciśnienie krwi.
- Zaburzenie rytmu serca.
- Przyspieszone tętno.
- Rozwój niewydolności wieńcowej, która objawia się nagłym, intensywnym bólem w klatce piersiowej, trwającym od 3-5 minut do kilku godzin.

- Zespół płucno-sercowy objawia się obrzękiem żył szyi, tachykardią.
- Ogólne zaburzenia mózgu z niedotlenieniem, krwotoki mózgowe a w ciężkich przypadkach z obrzękiem mózgu. Pacjent skarży się na szumy uszne, zawroty głowy, wymioty, drgawki i omdlenia. W ciężkich sytuacjach istnieje duże prawdopodobieństwo wystąpienia śpiączki.
2. Zespół płucno-opłucnowy objawia się:
- Pojawienie się duszności i rozwój niewydolności oddechowej. Skóra staje się szara i rozwija się sinica.
- Pojawiają się gwiżdżące dźwięki.
- Zawał płuc rozwija się najczęściej 1-3 dni po zatorowości płucnej, pojawia się kaszel z wydzieliną plwociny zmieszanej z krwią, wzrasta temperatura ciała, a podczas słuchania wyraźnie słychać wilgotne, drobne bulgotanie.
3. Zespół gorączkowy z pojawieniem się temperatura gorączkowa ciała. Jest to związane z procesami zapalnymi w tkance płucnej.
4. Powiększona wątroba, podrażnienie otrzewnej i niedowład jelit powodują zespół brzuszny. Pacjent skarży się na ból po prawej stronie, odbijanie i wymioty.
5. Zespół immunologiczny objawia się zapaleniem płuc, zapaleniem opłucnej, wysypką skórną i pojawieniem się kompleksów immunologicznych w badaniu krwi. Zespół ten rozwija się zwykle 2-3 tygodnie po rozpoznaniu PE.
Środki diagnostyczne
W diagnostyce tej choroby ważne jest ustalenie miejsca powstania skrzepu w tętnicach płucnych, ocena stopnia uszkodzenia i nasilenia zaburzeń. Lekarz staje przed zadaniem ustalenia źródła choroby zakrzepowo-zatorowej, aby zapobiec nawrotom.
Ze względu na trudność w postawieniu diagnozy pacjenci kierowani są do specjalnych oddziałów naczyniowych, które są wyposażone w technologię i mają możliwość prowadzenia kompleksowych badań i terapii.
W przypadku podejrzenia PE pacjent poddawany jest następującym badaniom:
- Pobranie wywiadu i ocena wszystkich czynników ryzyka.
- Ogólna analiza krwi i moczu.
- Badanie krwi na skład gazu, oznaczanie D-dimeru w osoczu.
- Dynamiczne EKG w celu wykluczenia zawału serca lub niewydolności serca.
- Rentgen płuc w celu wykluczenia zapalenia płuc, odmy opłucnowej, nowotworów złośliwych, zapalenia opłucnej.

- Do wykrywania wysokie ciśnienie Echokardiografię wykonuje się w tętnicy płucnej.
- Scynografia płuc wykaże zmniejszony przepływ krwi lub jego brak w wyniku rozwoju zatorowości płucnej.
- Aby wykryć dokładną lokalizację skrzepliny, zaleca się angiopulmonografię.
- Flebografia kontrastowa w celu wykrycia źródła zatorowości płucnej.
Po produkcji trafna diagnoza i identyfikując przyczynę choroby, zalecana jest terapia.
Pierwsza pomoc w przypadku zatorowości płucnej
Jeśli atak choroby rozwinie się, gdy dana osoba jest w domu lub w pracy, ważne jest, aby zapewnić mu pomoc na czas, aby zmniejszyć prawdopodobieństwo wystąpienia nieodwracalnych zmian. Algorytm jest następujący:
- Połóż osobę na płaskiej powierzchni, jeśli upadła lub siedzi w miejscu pracy, nie przeszkadzaj jej ani nie przesuwaj.
- Rozepnij górny guzik koszuli, zdejmij krawat, aby zapewnić płynność świeże powietrze.
- Jeśli oddech ustanie, wykonaj czynności reanimacyjne: sztuczne oddychanie oraz, jeśli to konieczne, pośredni masaż serca.
- Zadzwonić po karetkę.
Właściwa pomoc w przypadku zatorowości płucnej uratuje życie danej osoby.
Leczenie choroby
Terapia zatorowości płucnej jest oczekiwana wyłącznie w szpitalu. Pacjent jest hospitalizowany i zapisuje mu całkowity odpoczynek w łóżku do czasu ustąpienia zagrożenia zablokowaniem naczyń. Leczenie zatorowości płucnej można podzielić na kilka etapów:
- Pilne podjęcie działań resuscytacyjnych w celu wyeliminowania ryzyka nagłej śmierci.
- Przywrócenie światła naczynia krwionośnego w jak największym stopniu.
Długotrwała terapia zatorowości płucnej obejmuje następujące środki:
- Usunięcie skrzepu krwi z naczyń płucnych.
- Organizowanie imprez dla
- Zwiększenie średnicy tętnicy płucnej.
- Rozszerzanie najmniejszych naczyń włosowatych.
- Prowadzenie działań profilaktycznych mających na celu zapobieganie rozwojowi chorób układu krążenia i oddechowego.
Leczenie patologii polega na stosowaniu leków. Lekarze przepisują swoim pacjentom:
1. Leki z grupy fibrynolityków lub trombolityków. Wprowadza się je bezpośrednio do tętnicy płucnej przez cewnik. Te leki rozpuszczają skrzepy krwi, w ciągu kilku godzin po podaniu leku stan pacjenta poprawia się, a po kilku dniach nie ma już śladu po skrzepach.
2. W kolejnym etapie pacjentowi zaleca się przyjmowanie Heparyny. Początkowo lek podaje się w minimalnej dawce, a po 12 godzinach zwiększa się ją kilkakrotnie. Lek jest antykoagulantem i wraz z warfaryną lub feniliną zapobiega tworzeniu się skrzepów krwi w patologicznym obszarze tkanki płucnej.

3. Jeśli nie ma ciężkiej zatorowości płucnej, to znaczy wytyczne kliniczne sugerują stosowanie warfaryny przez co najmniej 3 miesiące. Lek jest przepisywany w małej dawce podtrzymującej, a następnie można go dostosować na podstawie wyników badań.
Wszyscy pacjenci przechodzą terapię mającą na celu przywrócenie nie tylko tętnic płucnych, ale całego organizmu. To znaczy:
- Leczenie serca Pananginem i Obzidanem.
- Przyjmowanie leków przeciwskurczowych: „Papaweryna”, „No-shpa”.
- Przyjmowanie leków korygujących procesy metaboliczne: leki zawierające witaminę B.
- Terapia przeciwwstrząsowa z hydrokortyzonem.
- Leczenie przeciwzapalne środkami przeciwbakteryjnymi.
- Przyjmowanie leków przeciwalergicznych: Suprastin, Zodak.
Przepisując leki, lekarz musi wziąć pod uwagę, że np. Warfaryna przenika przez łożysko, dlatego stosowanie leku w czasie ciąży jest zabronione, a Andipal ma wiele przeciwwskazań, należy go przepisywać ostrożnie pacjentom z grupy ryzyka.
Większość leków wprowadzana jest do organizmu poprzez wlew kroplowy do żyły, zastrzyki domięśniowe bolesne i powodują powstawanie dużych krwiaków.
Chirurgia
Chirurgiczne leczenie patologii jest rzadko przeprowadzane, ponieważ taka interwencja ma wysoką śmiertelność pacjentów. Jeśli nie można uniknąć operacji, stosuje się embolektomię wewnątrznaczyniową. Najważniejsze jest to, że cewnik z dyszą służy do usuwania skrzepu krwi przez komory serca.
Metoda ta jest uważana za ryzykowną i stosowana w sytuacjach awaryjnych.
W przypadku zatorowości płucnej zaleca się również zainstalowanie filtrów, na przykład parasola Greenfield. Wprowadza się go do żyły głównej, gdzie otwierają się haczyki, umożliwiające przymocowanie go do ścian naczynia. Powstała siatka umożliwia swobodny przepływ krwi, ale skrzepy są zatrzymywane i usuwane.
Leczenie zatorowości płucnej stopnia 1. i 2. ma korzystne rokowanie. Liczba zgonów jest minimalna, prawdopodobieństwo wyzdrowienia jest wysokie.
Powikłania zatorowości płucnej
Wśród głównych i najbardziej niebezpieczne komplikacje choroby można nazwać:
- Nagła śmierć z powodu zatrzymania akcji serca.
- Progresja wtórnych zaburzeń hemodynamicznych.
- Powtarzający się zawał płuc.
- Rozwój przewlekłej choroby płuc i serca.
Zapobieganie chorobom
W przypadku poważnych patologii sercowo-naczyniowych lub przebytych zabiegów chirurgicznych ważne jest zapobieganie zatorowości płucnej. Zalecenia są następujące:
- Unikaj nadmiernej aktywności fizycznej.
- Spędzaj dużo czasu na spacerach.

- Postępuj zgodnie z codzienną rutyną.
- Zapewnij odpowiedni sen.
- Wyeliminuj złe nawyki.
- Przejrzyj swoją dietę i usuń z niej szkodliwe produkty.
- Regularnie odwiedzaj terapeutę w celu badań profilaktycznych i flebologa.
Te proste środki zapobiegawcze pomogą Ci uniknąć poważnych powikłań choroby.
Aby jednak zapobiec zatorowości płucnej, ważne jest, aby wiedzieć, jakie stany i choroby mogą predysponować do rozwoju zakrzepicy żylnej. Specjalna uwaga Powinieneś zwracać uwagę na swoje zdrowie:
- Osoby, u których zdiagnozowano niewydolność serca.
- Pacjenci leżący.
- Pacjenci poddawani długotrwałej terapii lekami moczopędnymi.
- Zastępy niebieskie leki hormonalne.
- Cierpiący cukrzyca.
- Przeszedł udar.
Pacjenci z grupy ryzyka powinni być poddawani okresowej terapii lekami heparynowymi.
PE jest poważną patologią i przy pierwszych objawach ważne jest, aby zapewnić osobie pomoc w odpowiednim czasie i wysłać ją do szpitala lub wezwać karetkę pogotowia. Tylko w ten sposób można zapobiec poważnym konsekwencjom i uratować życie człowieka.
) – ostra niedrożność przez skrzeplinę lub zator w tułowiu, jednej lub większej liczbie gałęzi tętnicy płucnej.
TELA – część zespół zakrzepicy układu żyły głównej górnej i dolnej (zwykle zakrzepica żył miednicy i żył głębokich kończyn dolnych), dlatego w praktyce zagranicznej te dwie choroby łączy się w ramach Nazwa zwyczajowa – « żylna choroba zakrzepowo-zatorowa».
PE występuje z częstością 1 przypadku na 100 000 mieszkańców rocznie. Zajmuje trzecie miejsce wśród przyczyn zgonów po chorobie niedokrwiennej serca i ostrych incydentach naczyniowo-mózgowych.
Obiektywne przyczyny późnego rozpoznania zatorowości płucnej:
Objawy kliniczne zatorowości płucnej w wielu przypadkach przypominają choroby płuc i układu sercowo-naczyniowego
obraz kliniczny wiąże się z zaostrzeniem choroby podstawowej (niedokrwienna choroba płuc, przewlekła niewydolność serca, choroby przewlekłe płuca) lub jest jednym z powikłań chorób onkologicznych, urazów, rozległych zabiegów chirurgicznych
objawy zatorowości płucnej są niespecyficzne
Często występuje rozbieżność między wielkością zatoru (i odpowiednio średnicą zablokowanego naczynia) a objawami klinicznymi - lekką dusznością ze znacznym rozmiarem zatoru i silnym bólem w klatce piersiowej z małymi skrzepami krwi
Instrumentalne metody badania pacjentów z zatorowością płucną, charakteryzujące się dużą swoistością diagnostyczną, są dostępne dla wąskiego grona placówek medycznych
specyficzne metody diagnostyczne, takie jak angiopulmonografia, scyntygrafia, badania perfuzyjno-wentylacyjne izotopami, spiralna tomografia komputerowa i rezonans magnetyczny, służące do diagnostyki zatorowości płucnej i jej możliwych przyczyn, są dostępne w nielicznych ośrodkach naukowo-medycznych
!!! W ciągu życia rozpoznanie zatorowości płucnej ustala się w mniej niż 70% przypadków. W prawie 50% przypadków epizody zatorowości płucnej pozostają niewykryte.
!!! W większości przypadków podczas sekcji zwłok jedynie dokładne badanie tętnic płucnych pozwala wykryć skrzepy krwi lub pozostałości po wcześniejszej zatorowości płucnej.
!!! Objawy kliniczne zakrzepicy żył głębokich kończyn dolnych są często nieobecne, szczególnie u pacjentów obłożnie chorych.
!!! U 30% pacjentów z zatorowością płucną flebografia nie ujawnia patologii.
Według różnych autorów:
V 50%
Dochodzi do embolizacji pnia i głównych gałęzi tętnicy płucnej
V 20%
Dochodzi do embolizacji płatowych i segmentowych tętnic płucnych
V 30%
przypadkach dochodzi do embolizacji małych gałęzi
Jednoczesne uszkodzenie tętnic obu płuc sięga 65% wszystkich przypadków zatorowości płucnej, w 20% dotyczy to tylko prawego płuca, w 10% dotyczy to tylko lewego płuca, dolne płaty są dotknięte 4 razy częściej niż górne płaty.
Na podstawie objawów klinicznych wielu autorów wyróżnia trzy warianty zatorowości płucnej:
1. „Zawałowe zapalenie płuc”- odpowiada chorobie zakrzepowo-zatorowej małych gałęzi tętnicy płucnej.
Objawia się ostrą dusznością, pogarszającą się w miarę przechodzenia pacjenta do pozycja pionowa krwioplucie, tachykardia, obwodowy ból w klatce piersiowej (w miejscu uszkodzenia płuc) w wyniku zajęcia proces patologiczny opłucna.
2. „Niemotywowana duszność”- odpowiada nawracającej zatorowości płucnej małych gałęzi.
Epizody nagłej, szybko przemijającej duszności, która po pewnym czasie może objawiać się kliniczną manifestacją przewlekłej choroby płuc i serca. Pacjenci z tym przebiegiem choroby zwykle nie mają w wywiadzie przewlekłych chorób krążeniowo-oddechowych, a rozwój przewlekłej choroby płuc i serca jest konsekwencją kumulacji przebytych epizodów zatorowości płucnej.
3.„Ostre serce płucne”- odpowiada chorobie zakrzepowo-zatorowej dużych gałęzi tętnicy płucnej.
Nagły początek duszności, wstrząs kardiogenny lub niedociśnienie, ból dławicowy zamostkowy.
!!! Obraz kliniczny zatorowości płucnej zależy od wielkości uszkodzenia tętnic płucnych i przedzatorowego stanu krążeniowo-oddechowego pacjenta.
Skargi pacjentów(w kolejności malejącej częstotliwości występowania):
duszność
ból w klatce piersiowej (opłucnowy i zamostkowy, dławica piersiowa)
niepokój, strach przed śmiercią
kaszel
krwioplucie
wyzysk
utrata przytomności
!!! Niestety znaki o wysokiej swoistości mają niską czułość i odwrotnie.
Nagła duszność- najczęstszą dolegliwością jest zatorowość płucna, która nasila się w przypadku przyjęcia przez pacjenta pozycji siedzącej lub stojącej, gdy zmniejsza się przepływ krwi do prawej strony serca. W obecności blokady przepływu krwi w płucach zmniejsza się wypełnienie lewej komory, co przyczynia się do zmniejszenia pojemności minutowej serca i spadku ciśnienia krwi. W niewydolności serca duszność zmniejsza się wraz z ortopozycją pacjenta, natomiast w zapaleniu płuc lub przewlekłych nieswoistych chorobach płuc duszność nie zmienia się wraz ze zmianą pozycji pacjenta.
Niektóre przypadki zatorowości płucnej, objawiające się jedynie dusznością, często nie są zauważane, a prawidłowa diagnoza zostaje postawiona późno. U starszych pacjentów z ciężką patologią krążeniowo-oddechową dekompensacja może szybko rozwinąć się nawet w przypadku choroby zakrzepowo-zatorowej małych gałęzi tętnicy płucnej. Objawy zatorowości płucnej są często mylone z zaostrzeniem choroby podstawowej, a prawidłową diagnozę stawia się późno.
!!! PAMIĘTAĆW przypadku wystąpienia duszności u pacjentów z grupy ryzyka zawsze należy wykluczyć zatorowość płucną. Nagła, niewyjaśniona duszność jest zawsze bardzo niepokojącym objawem.
Obwodowy ból w klatce piersiowej z PE, najbardziej charakterystyczną dla uszkodzenia małych gałęzi tętnicy płucnej, jest spowodowana włączeniem warstw trzewnych opłucnej w proces zapalny.
Ból w prawym podżebrzu wskazuje na ostre powiększenie wątroby i rozciągnięcie torebki Glissona.
Ból dławicowy zamostkowy charakterystyczny dla zatorowości dużych gałęzi tętnicy płucnej, powstaje w wyniku ostrego poszerzenia prawej części serca, prowadzącego do ucisku tętnic wieńcowych pomiędzy osierdziem a poszerzeniem prawej części serca. Najczęściej ból w klatce piersiowej występuje u pacjentów z chorobą wieńcową poddawanych zatorowości płucnej.
Krwioplucie(odnotowywane bardzo rzadko) z zawałowym zapaleniem płuc w wyniku zatorowości płucnej w postaci smug krwi w plwocinie, różni się od krwioplucia ze zwężeniem zastawki mitralnej - krwawą plwociną.
Nadmierne pocenie występuje w 34% przypadków u pacjentów, głównie z masywną zatorowością płucną i jest konsekwencją wzmożonej aktywności współczulnej, której towarzyszy uczucie niepokoju i niepokój krążeniowo-oddechowy.
!!! PAMIĘTAĆObjawy kliniczne, nawet w połączeniu, mają ograniczona wartość aby postawić prawidłową diagnozę. Jednak PE jest mało prawdopodobne w przypadku braku trzech następujące objawy: duszność, przyspieszony oddech (ponad 20 na minutę) i ból przypominający zapalenie opłucnej. Jeśli nie zostaną wykryte dodatkowe objawy (zmiany w obrazie RTG klatki piersiowej i PO2 we krwi), można w zasadzie wykluczyć rozpoznanie zatorowości płucnej.
Podczas osłuchiwania płuc patologie zwykle nie są wykrywane, możliwy jest przyspieszony oddech. Obrzęk żył szyjnych wiąże się z masywną zatorowością płucną. Charakterystyczne jest niedociśnienie tętnicze; Pacjent może zemdleć podczas siedzenia.
!!! Jedynym objawem zatorowości płucnej może być pogorszenie podstawowej choroby krążeniowo-oddechowej. W takim przypadku ustalenie prawidłowej diagnozy jest trudne.
Wzmocnienie drugiego tonu nad tętnicą płucną I pojawienie się skurczowego rytmu galopowego w przypadku PE wskazują na wzrost ciśnienia w układzie tętnic płucnych i nadczynność prawej komory.
Tachypnea z PE najczęściej przekracza 20 ruchów oddechowych na minutę. i charakteryzuje się wytrwałością i płytkim oddychaniem.
!!! Poziom częstoskurczu w zatorowości płucnej zależy bezpośrednio od wielkości uszkodzenia naczyń, nasilenia ośrodkowych zaburzeń hemodynamicznych, hipoksemii oddechowej i krążeniowej.
Zazwyczaj PE objawia się jednym z trzech wariantów klinicznych::
masywna PE, w której zatorowość jest zlokalizowana w pniu głównym i/lub głównych odgałęzieniach tętnicy płucnej
submasywna zatorowość płucna- embolizacja gałęzi płatowych i odcinkowych tętnicy płucnej (stopień zaburzenia perfuzji odpowiada okluzji jednej z głównych tętnic płucnych)
choroba zakrzepowo-zatorowa małych gałęzi tętnica płucna
W przypadku masywnej i submasywnej zatorowości płucnej najczęściej obserwuje się następujące objawy i zespoły kliniczne::
nagła duszność w spoczynku (orthopnea nie jest typowa!)
popielata, blada sinica; przy zatorowości tułowia i głównych tętnic płucnych obserwuje się wyraźne niebieskawe zabarwienie skóry, aż do żeliwnego odcienia
tachykardia, czasami skurcz dodatkowy, migotanie przedsionków
podwyższona temperatura ciała (nawet w przypadku zapaści), związana przede wszystkim z procesem zapalnym w płucach i opłucnej; krwioplucie (obserwowane u 1/3 pacjentów) spowodowane zawałem płuc
zespół bólowy w następujących wariantach:
1 - dławicowy z bólem zlokalizowanym za mostkiem,
2 - płucno-opłucnowy - ostry ból w klatce piersiowej, nasilany przez oddychanie i kaszel
3 - brzuch - ostry ból w prawym podżebrzu, połączony z niedowładem jelit, uporczywą czkawką (spowodowaną zapaleniem opłucnej przeponowej, ostrym obrzękiem wątroby)
Podczas osłuchiwania płuc, osłabionego oddechu i delikatnych, wilgotnych rzężeń w ograniczonym obszarze (zwykle nad prawym dolnym płatem) słychać odgłos tarcia opłucnowego
niedociśnienie tętnicze (lub zapaść) w połączeniu ze zwiększonym ciśnieniem żylnym
ostry zespół płucno-sercowy: patologiczne pulsowanie, akcent drugiego tonu i szmer skurczowy w drugiej przestrzeni międzyżebrowej na lewo od mostka, przedskurczowe lub protorozkurczowe (częściej) „galopowanie” na lewym brzegu mostka, obrzęk tętnicy szyjnej żyły, refluks wątrobowo-szyjny (objaw Plescha)
zaburzenia mózgowe spowodowane niedotlenieniem mózgu: senność, letarg, zawroty głowy, krótkotrwała lub długotrwała utrata przytomności, pobudzenie ruchowe lub ciężka adynamia, skurcze kończyn, mimowolne wypróżnianie i oddawanie moczu
ostra niewydolność nerek spowodowana upośledzoną hemodynamiką wewnątrznerkową (w przypadku zapaści)
Nawet wczesne rozpoznanie masywnej zatorowości płucnej nie zawsze zapewnia skuteczną terapię, dlatego diagnostyka i leczenie choroby zakrzepowo-zatorowej małych gałęzi tętnicy płucnej, często (w 30-40% przypadków) poprzedzającej rozwój masywnej zatorowości płucnej, ma ogromne znaczenie znaczenie.
Może objawiać się chorobą zakrzepowo-zatorową małych gałęzi tętnicy płucnej:
powtarzające się „zapalenie płuc” nieznana etiologia, niektóre z nich występują jako pleuropneumonia
szybko przemijające (2-3 dni) suche zapalenie opłucnej, wysiękowe zapalenie opłucnej zwłaszcza przy wysięku krwotocznym
powtarzające się niemotywowane omdlenia, zapaść, często połączone z uczuciem braku powietrza i tachykardią
nagłe uczucie ucisku w klatce piersiowej, któremu towarzyszą trudności w oddychaniu i późniejszy wzrost temperatury ciała
„nieuzasadniona” gorączka, która nie reaguje na terapię antybiotykową
napadowa duszność z uczuciem braku powietrza i tachykardią
pojawienie się i (lub) postęp niewydolności serca opornej na leczenie
pojawienie się i/lub progresja objawów podostrego lub przewlekłego serca płucnego przy braku anamnestycznych oznak przewlekłych chorób aparatu oskrzelowo-płucnego
W stanie obiektywnym istotne jest nie tylko rozpoznanie powyższych zespołów klinicznych, ale także rozpoznanie cech zakrzepicy żył obwodowych. Zakrzepica żył kończyn może być zlokalizowana zarówno w żyłach powierzchownych, jak i głębokich. Obiektywna diagnoza opiera się na dokładnym badaniu asymetrii objętości tkanek miękkich podudzia, uda, bólu przy palpacji mięśni i miejscowym zagęszczeniu. Ważne jest stwierdzenie asymetrii w obwodzie podudzia (o 1 cm i więcej) oraz uda na wysokości 15 cm powyżej rzepki (o 1,5 cm i więcej). Można zastosować test Lowenberga – pojawienie się bólu mięśnia łydki przy ciśnieniu mankietem sfigmomanometru w zakresie 150-160 mm Hg. Sztuka. (zwykle ból pojawia się przy ciśnieniu powyżej 180 mm).
Analizując obraz kliniczny, lekarz musi uzyskać odpowiedzi na następujące pytania, które pozwolą mu podejrzewać obecność zatorowości płucnej u pacjenta:
1?
czy występuje duszność, jeśli tak, to w jaki sposób powstała (ostra czy stopniowa); w jakiej pozycji – leżącej czy siedzącej, łatwiej jest oddychać
W przypadku PE duszność występuje ostro, ortopnea nie jest typowa.
2?
Czy występuje ból w klatce piersiowej, jego charakter, lokalizacja, czas trwania, związek z oddychaniem, kaszel, pozycja ciała itp. cechy
Ból może przypominać dusznicę bolesną, zlokalizowaną za mostkiem i może nasilać się podczas oddychania i kaszlu.
3?
czy zdarzały się jakieś niemotywowane omdlenia?
W 13% przypadków PE towarzyszy lub objawia się omdleniem.
4?
czy występuje krwioplucie?
Pojawia się wraz z rozwojem zawału płuc 2-3 dni po zatorowości płucnej.
5?
Czy występuje obrzęk nóg (zwracając uwagę na ich asymetrię)
Zakrzepica żył głębokich nóg jest częstą przyczyną zatorowości płucnej.
6?
czy miał ostatnio jakieś operacje, urazy, choroby serca z zastoinową niewydolnością serca, zaburzenia rytmu, czy przyjmuje doustne środki antykoncepcyjne, czy jest w ciąży, czy odwiedza go onkolog.
W przypadku wystąpienia u pacjenta ostrych zaburzeń krążeniowo-oddechowych lekarz powinien wziąć pod uwagę obecność czynników predysponujących do zatorowości płucnej (np. napadowe migotanie przedsionków).
Do wstępnej oceny prawdopodobieństwa zatorowości płucnej można zastosować podejście zaproponowane przez Rodgera M. i Wellsa P.S. (2001), którzy oceniali istotność diagnostyczną w punktach objawy kliniczne
:
Objawy kliniczne zakrzepicy żył głębokich kończyn dolnych (przynajmniej ich obrzęk i ból przy palpacji wzdłuż żył głębokich) – 3 pkt
Przy diagnostyce różnicowej zatorowości płucnej najbardziej prawdopodobne są 3 punkty
Tachykardia - 1,5 punktu
Unieruchomienie lub operacja w ciągu ostatnich 3 dni - 1,5 punktu
Historia zakrzepicy żył głębokich kończyn dolnych lub zatorowości płucnej – 1,5 punktu
Krwioplucie – 1 punkt
Proces onkologiczny obecnie lub do 6 miesięcy temu – 1 pkt
Jeśli kwota nie przekracza 2 ocenić prawdopodobieństwo zatorowości płucnej Niski; z sumą punktów 2-6 – umiarkowany; jeśli kwota jest większa niż 6 punkty – wysoki.
Wniosek: na podstawie oceny objawów klinicznych można stwierdzić, że prawdopodobieństwo wystąpienia PE u danego pacjenta jest niskie, umiarkowane lub duże, a w celu potwierdzenia lub wykluczenia tego rozpoznania w większości przypadków konieczne jest wykonanie kilku nieinwazyjnych badań badania (testy stosowane indywidualnie nie mają dostatecznie dużej czułości i swoistości) czy angiopulmonografię.
26594 0
Leczenie zatorowości płucnej jest trudne. Choroba pojawia się niespodziewanie i szybko postępuje, dzięki czemu lekarz ma do dyspozycji minimum czasu na ustalenie taktyki i sposobu leczenia pacjenta. Po pierwsze, nie ma standardowych schematów leczenia PE. O wyborze metody decyduje lokalizacja zatoru, stopień upośledzenia perfuzji płucnej, charakter i nasilenie zaburzeń hemodynamicznych w krążeniu ogólnoustrojowym i płucnym. Po drugie, leczenie zatorowości płucnej nie może ograniczać się do usunięcia zatoru w tętnicy płucnej. Nie należy pomijać źródła embolizacji.
Intensywna opieka
Wydarzenia opieka w nagłych wypadkach PE można podzielić na trzy grupy:
1) utrzymanie życia chorego w pierwszych minutach zatorowości płucnej;
2) eliminacja śmiertelnych reakcji odruchowych;
3) eliminacja zatoru.
Podtrzymywanie życia w przypadkach śmierci klinicznej pacjentów odbywa się przede wszystkim poprzez resuscytację. Do priorytetowych działań należy walka z zapaścią za pomocą amin presyjnych, korekta stanu kwasowo-zasadowego i skuteczna baroterapia tlenowa. Jednocześnie konieczne jest rozpoczęcie terapii trombolitycznej natywnymi lekami streptokinazy (streptodekaza, streptaza, awelizyna, celeaza itp.).
Zator zlokalizowany w tętnicy powoduje reakcje odruchowe, przez co często występują ciężkie zaburzenia hemodynamiczne w przypadku niemasywnej zatorowości płucnej. Aby wyeliminować ból, wstrzykuje się dożylnie 4-5 ml 50% roztworu analginy i 2 ml droperydolu lub seduksenu. W razie potrzeby stosuje się leki. Z wyraźnym zespół bólowy analgezję rozpoczyna się od podania leków w połączeniu z droperydolem lub seduksenem. Oprócz działania przeciwbólowego, zmniejsza się uczucie strachu przed śmiercią, zmniejsza się katecholaminemia, zapotrzebowanie mięśnia sercowego na tlen i niestabilność elektryczna serca, poprawiają się właściwości reologiczne krwi i mikrokrążenie. W celu zmniejszenia skurczu tętnic i oskrzeli w normalnych dawkach stosuje się aminofilinę, papawerynę, no-spa i prednizolon. Eliminacja zatoru (podstawa leczenie patogenetyczne) osiąga się poprzez leczenie trombolityczne rozpoczynane bezpośrednio po rozpoznaniu PE. Względne przeciwwskazania do terapii trombolitycznej, które występują u wielu pacjentów, nie stanowią przeszkody w jej stosowaniu. Wysokie prawdopodobieństwo fatalny wynik uzasadnia ryzyko leczenia.
W przypadku braku leków trombolitycznych wskazane jest ciągłe dożylne podawanie heparyny w dawce 1000 jednostek na godzinę. Dzienna dawka wyniesie 24 000 jednostek. Dzięki tej metodzie podawania nawroty zatorowości płucnej występują znacznie rzadziej i można skuteczniej zapobiegać ponownej zakrzepicy.
Wyjaśniając rozpoznanie zatorowości płucnej, stopień okluzji przepływu krwi w płucach i lokalizację zatoru, wybiera się metodę leczenia zachowawczego lub chirurgicznego.
Leczenie zachowawcze
Konserwatywna metoda leczenia zatorowości płucnej jest obecnie główną i obejmuje następujące środki:
1. Zapewnienie trombolizy i zatrzymanie dalszego tworzenia się skrzepliny.
2. Zmniejszenie tętniczego nadciśnienia płucnego.
3. Kompensacja niewydolności płuc i prawego serca.
4. Likwidacja podciśnienia tętniczego i wyprowadzenie pacjenta z zapaści.
5. Leczenie zawału płuc i jego powikłań.
Schemat zachowawczego leczenia zatorowości płucnej w najbardziej typowej postaci można przedstawić w następujący sposób:
1. Całkowity odpoczynek pacjenta, pozycja pacjenta na plecach z podniesionym zagłówkiem, przy braku zapadnięcia się.
2. Na ból w klatce piersiowej i silny kaszel podawanie leków przeciwbólowych i przeciwskurczowych.
3. Inhalacje tlenowe.
4. W przypadku zawalenia się cały kompleks jest przeprowadzany środki terapeutyczne ostra niewydolność naczyniowa.
5. W przypadku osłabienia serca przepisywane są glikozydy (strofantyna, korglikon).
6. Leki przeciwhistaminowe: difenhydramina, pipolfen, suprastyna itp.
7. Terapia trombolityczna i przeciwzakrzepowa. Aktywny początek leki trombolityczne (streptaza, awelizyna, streptodekaza) to produkt metabolizmu paciorkowców hemolitycznych - streptokinazy, który aktywując plazminogen tworzy z nim kompleks, promując pojawienie się plazminy, która rozpuszcza fibrynę bezpośrednio w skrzepie krwi. Leki trombolityczne podaje się najczęściej do jednej z żył obwodowych kończyn górnych lub do żyły podobojczykowej. Jednak w przypadku masywnej i submasywnej choroby zakrzepowo-zatorowej najbardziej optymalne jest wstrzyknięcie ich bezpośrednio w obszar skrzepliny zamykającej tętnicę płucną, co osiąga się poprzez sondowanie tętnicy płucnej i umieszczenie cewnika pod kontrolą aparatu rentgenowskiego w celu skrzeplina. Wprowadzenie leków trombolitycznych bezpośrednio do tętnicy płucnej szybko powoduje ich optymalne stężenie w obszarze choroby zakrzepowo-zatorowej. Dodatkowo podczas sondowania jednocześnie podejmuje się próbę fragmentacji lub tunelowania zatoru w celu jego usunięcia szybki powrót do zdrowia płucny przepływ krwi. Przed podaniem streptazy jako dane wyjściowe określa się następujące parametry krwi: fibrynogen, plazminogen, protrombinę, czas trombinowy, czas krzepnięcia krwi, czas trwania krwawienia. Kolejność podawania leku:
1. Wstrzykuje się dożylnie 5000 jednostek heparyny i 120 mg prednizolonu.
2. Podaje się dożylnie w ciągu 30 minut 250 000 jednostek streptazy (dawka testowa) rozcieńczonych w 150 ml soli fizjologicznej, po czym ponownie bada się wymienione powyżej parametry krwi.
3. W przypadku braku reakcji alergicznej, która wskazuje na dobrą tolerancję leku i umiarkowaną zmianę parametrów kontrolnych, dawkę terapeutyczną streptazy rozpoczyna się od 75 000-100 000 U/h, heparyna 1000 U/h, nitrogliceryna 30 mcg/min. Przybliżony skład roztworu do infuzji:
Roztwór podaje się dożylnie z szybkością 20 ml/godzinę.
4. Podczas podawania streptazy podaje się dożylnie 120 mg prednizolonu co 6 godzin. Czas podawania streptazy (24-96 godzin) ustalany jest indywidualnie.
Monitorowanie wymienionych parametrów krwi odbywa się co cztery godziny. W trakcie leczenia spadek fibrynogenu poniżej 0,5 g/l, wskaźnik protrombiny poniżej 35-4-0%, zmiany czasu trombiny większe niż sześciokrotne w stosunku do danych wyjściowych, zmiany czasu krzepnięcia i czasu trwania krwawienia większe niż trzykrotne wzrost w stosunku do danych początkowych jest niedopuszczalny. Pełną morfologię krwi wykonuje się codziennie lub według wskazań, liczbę płytek krwi oznacza się co 48 godzin i w ciągu pięciu dni od rozpoczęcia leczenia trombolitycznego, ogólne badanie moczu – codziennie, EKG – codziennie, scyntygrafię perfuzji płuc – zgodnie ze wskazaniami. Dawka terapeutyczna streptazy wynosi od 125 000 do 3 000 000 jednostek lub więcej.
Leczenie streptodekazą polega na jednoczesnym podaniu terapeutycznej dawki leku, która wynosi 300 000 jednostek leku. Monitorowane są te same parametry układu krzepnięcia, co podczas leczenia streptazą.
Po zakończeniu leczenia lekami trombolitycznymi pacjent zostaje przeniesiony na leczenie podtrzymującymi dawkami heparyny wynoszącymi 25 000–45 000 jednostek dziennie, dożylnie lub podskórnie przez 3–5 dni, pod kontrolą czasu krzepnięcia i czasu trwania krwawienia.
W ostatnim dniu podawania heparyny przepisuje się pośrednie leki przeciwzakrzepowe (pelentan, warfaryna). dzienna dawka które dobiera się tak, aby wskaźnik protrombiny utrzymywał się w przedziale (40-60%), międzynarodowy współczynnik znormalizowany (IHO) wynosi 2,5. Leczenie pośrednimi antykoagulantami można w razie potrzeby kontynuować przez długi czas (do trzech do sześciu miesięcy lub dłużej).
Bezwzględne przeciwwskazania do leczenia trombolitycznego:
1. Zaburzona świadomość.
2. Formacje wewnątrzczaszkowe i rdzeniowe, tętniaki tętniczo-żylne.
3. Ciężkie formy nadciśnienie tętnicze z objawami udaru naczyniowo-mózgowego.
4. Krwawienie z dowolnej lokalizacji, z wyjątkiem krwioplucia spowodowanego zawałem płuc.
5. Ciąża.
6. Obecność potencjalnych źródeł krwawienia (wrzód żołądka lub jelit, interwencje chirurgiczne w ciągu 5 do 7 dni, stan po aortografii).
7. Niedawne zakażenia paciorkowcami (ostry reumatyzm, ostre kłębuszkowe zapalenie nerek, posocznica, długotrwałe zapalenie wsierdzia).
8. Niedawne urazowe uszkodzenie mózgu.
9. Przebyty udar krwotoczny.
10. Znane zaburzenia układu krzepnięcia krwi.
11. Niewytłumaczalne ból głowy lub zaburzenia widzenia w ciągu ostatnich 6 tygodni.
12. Operacja czaszki lub kręgosłupa w ciągu ostatnich dwóch miesięcy.
13. Ostre zapalenie trzustki.
14. Aktywna gruźlica.
15. Podejrzenie tętniaka rozwarstwiającego aorty.
16. Ostre choroby zakaźne w chwili przyjęcia.
Względne przeciwwskazania do leczenia trombolitycznego:
1. Zaostrzenie wrzód trawiennyżołądek i dwunastnica.
2. Historia udarów niedokrwiennych lub zatorowych.
3. Przyjmowanie w chwili przyjęcia pośrednich antykoagulantów.
4. Poważne obrażenia lub interwencje chirurgiczne więcej niż dwa tygodnie temu, ale nie więcej niż dwa miesiące;
5. Przewlekłe niekontrolowane nadciśnienie tętnicze (rozkurczowe ciśnienie krwi powyżej 100 mm Hg).
6. Ciężka niewydolność nerek lub wątroby.
7. Cewnikowanie żyły podobojczykowej lub szyjnej wewnętrznej.
8. Skrzepliny wewnątrzsercowe lub wegetacje zastawkowe.
W przypadku wskazań życiowych należy wybrać pomiędzy ryzykiem choroby a ryzykiem leczenia.
Najczęstszymi powikłaniami podczas stosowania leków trombolitycznych i przeciwzakrzepowych są krwawienia i reakcje alergiczne. Ich zapobieganie sprowadza się do dokładnego przestrzegania zasad stosowania tych leków. W przypadku wystąpienia objawów krwawienia związanych ze stosowaniem leków trombolitycznych, dożylnie podaje się:
- kwas epsilon-aminokapronowy - 150-200 ml 50% roztworu;
- fibrynogen - 1-2 g na 200 ml roztworu fizjologicznego;
- chlorek wapnia - 10 ml 10% roztworu;
- świeżo mrożone osocze. Domięśniowo podaje się:
- hemofobina - 5-10 ml;
- vikasol - 2-4 ml 1% roztworu.
W razie potrzeby wskazana jest transfuzja świeżo cytrynowanej krwi. W przypadku reakcji alergicznej podaje się prednizolon, promedol i difenhydraminę. Antidotum na heparynę stanowi siarczan protaminy, który podaje się w ilości 5-10 ml 10% roztworu.
Wśród narkotyków najnowsza generacja Należy zwrócić uwagę na grupę tkankowych aktywatorów plazminogenu (alteplaza, actiliza, retavaza), które są aktywowane przez związanie się z fibryną i sprzyjają przejściu plazminogenu do plazminy. Podczas stosowania tych leków fibrynoliza wzrasta tylko w skrzeplinie. Alteplazę podaje się w dawce 100 mg według następującego schematu: podanie w bolusie 10 mg w ciągu 1-2 minut, następnie w ciągu pierwszej godziny - 50 mg, w ciągu kolejnych dwóch godzin - pozostałe 40 mg. Retawaza, stosowana w praktyka kliniczna od końca lat 90-tych. Maksymalny efekt lityczny po zastosowaniu osiąga się w ciągu pierwszych 30 minut po podaniu (10 jednostek + 10 jednostek dożylnie). Częstość krwawień w przypadku stosowania tkankowych aktywatorów plazminogenu jest znacznie mniejsza niż w przypadku leków trombolitycznych.
Leczenie zachowawcze jest możliwe tylko wtedy, gdy pacjent jest w stanie zapewnić w miarę stabilne krążenie krwi przez kilka godzin lub dni (zatorowość podmasywna lub zatorowość małych gałęzi). W przypadku zatorowości pnia i dużych gałęzi tętnicy płucnej skuteczność leczenia zachowawczego wynosi tylko 20-25%. W tych przypadkach metodą z wyboru jest leczenie chirurgiczne – embolotrombektomia z tętnicy płucnej.
Chirurgia
Pierwszą udaną operację zatorowości płucnej wykonał uczeń F. Trendelenburga M. Kirchner w 1924 r. Wielu chirurgów podejmowało próby embolotrombektomii z tętnicy płucnej, ale liczba pacjentów, którzy zmarli podczas operacji, była znacznie większa niż tych, którzy ją przeszli. W 1959 roku K. Vossschulte i N. Stiller zaproponowali wykonanie tej operacji w warunkach czasowego zamknięcia żyły głównej z dostępu przezmostkowego. Technika ta zapewniła szeroki swobodny dostęp, szybki dostęp do serca i eliminację niebezpiecznego poszerzenia prawej komory. Poszukiwanie bezpieczniejszych metod embolektomii doprowadziło do stosowania hipotermii ogólnej (P. Allison i in., 1960), a następnie sztucznego krążenia (E. Sharp, 1961; D. Cooley i in., 1961). Hipotermia ogólna nie rozpowszechniła się ze względu na brak czasu, jednak zastosowanie sztucznego krążenia otworzyło nowe horyzonty w leczeniu tej choroby.
W naszym kraju technikę embolektomii w warunkach okluzji żyły głównej opracował i z powodzeniem stosował B.C. Savelyev i in. (1979). Autorzy uważają, że embolektomia płucna jest wskazana u osób, u których występuje ryzyko zgonu z powodu ostrej niewydolności krążeniowo-oddechowej lub rozwoju ciężkiego pozazatorowego nadciśnienia krążeniowego płuc.
Obecnie optymalnymi metodami embolektomii w przypadku masywnej zatorowości płucnej są:
1 Operacja w warunkach czasowej niedrożności żyły głównej.
2. Embolektomia przez główną gałąź tętnicy płucnej.
3. Interwencja chirurgiczna w warunkach sztucznego krążenia.
Zastosowanie pierwszej techniki wskazane jest w przypadku masywnej zatorowości tułowia lub obu gałęzi tętnicy płucnej. W przypadku zmiany przeważnie jednostronnej bardziej uzasadnione jest wycięcie embolektomii przez odpowiednią gałąź tętnicy płucnej. Głównym wskazaniem do operacji pod bajpasem krążeniowo-oddechowym w przypadku masywnej zatorowości płucnej jest rozległa niedrożność dystalna łożyska naczyniowego płuc.
PNE. Savelyev i in. (1979 i 1990) rozróżniają absolutne i odczyty względne do embolotrombektomii. Należą do nich wskazania bezwzględne:
- choroba zakrzepowo-zatorowa pnia i głównych gałęzi tętnicy płucnej;
- choroba zakrzepowo-zatorowa głównych gałęzi tętnicy płucnej z utrzymującym się niedociśnieniem (przy ciśnieniu w tętnicy płucnej poniżej 50 mm Hg)
Względnymi wskazaniami są choroba zakrzepowo-zatorowa głównych gałęzi tętnicy płucnej ze stabilną hemodynamiką i ciężkim nadciśnieniem w tętnicy płucnej i prawym sercu.
Za przeciwwskazania do embolektomii uznają:
- ciężkie choroby współistniejące o złym rokowaniu, takie jak nowotwór;
- choroby układu sercowo-naczyniowego, w których powodzenie operacji jest wątpliwe, a ryzyko nieuzasadnione.
Retrospektywna analiza możliwości wykonania embolektomii u pacjentów zmarłych z powodu masywnej zatorowości wykazała, że sukces można liczyć jedynie w 10–11% przypadków, a nawet przy pomyślnie przeprowadzonej embolektomii nie można wykluczyć możliwości wystąpienia ponownej zatorowości. Dlatego głównym kierunkiem rozwiązania problemu powinna być profilaktyka. PE nie jest stanem śmiertelnym. Nowoczesne metody diagnostyki zakrzepicy żylnej umożliwiają przewidywanie ryzyka wystąpienia choroby zakrzepowo-zatorowej i prowadzenie jej profilaktyki.
Za obiecującą należy uznać metodę wewnątrznaczyniowej obrotowej dysfunkcji tętnicy płucnej (ERDPA), zaproponowaną przez T. Schmitz-Rode, U. Janssens, N.N. Schild i in. (1998) i stosowano u dość dużej liczby pacjentów B.Yu. Bobrowa (2004). Wewnątrznaczyniowe udrożnienie rotacyjne głównych i płatowych gałęzi tętnicy płucnej jest wskazane u pacjentów z masywną chorobą zakrzepowo-zatorową, szczególnie w jej postaci okluzyjnej. ERDLA wykonuje się podczas angiopulmonografii przy użyciu specjalnego urządzenia opracowanego przez T. Schmitza-Rode'a (1998). Zasada tej metody polega na mechanicznym niszczeniu masywnych zatorów zakrzepowo-zatorowych w tętnicach płucnych. On może być w sposób niezależny leczenie przeciwwskazań lub nieskuteczności terapii trombolitycznej lub poprzedza trombolizę, co znacząco zwiększa jej skuteczność, skraca czas jej trwania, zmniejsza dawkę leków trombolitycznych i pomaga zmniejszyć liczbę powikłań. Wykonanie ERDLA jest przeciwwskazane w przypadku obecności zatoru wędrującego w pniu płucnym ze względu na ryzyko niedrożności głównych gałęzi tętnicy płucnej na skutek migracji odłamów, a także u pacjentów z nieokluzyjnymi i obwodowymi postaciami zatorowości gałęzie tętnicy płucnej.
Zapobieganie zatorowości płucnej
Zapobieganie zatorowości płucnej należy prowadzić w dwóch kierunkach:
1) zapobieganie występowaniu zakrzepicy żył obwodowych w okresie pooperacyjnym;
2) w przypadku już powstałej zakrzepicy żylnej należy przeprowadzić leczenie zapobiegające oddzielaniu się mas zakrzepowych i ich wyrzucaniu do tętnicy płucnej.
Aby zapobiec pooperacyjnej zakrzepicy żył kończyn dolnych i miednicy, stosuje się dwa rodzaje środków zapobiegawczych: profilaktykę nieswoistą i specyficzną. Zapobieganie niespecyficzne obejmuje walkę z brakiem aktywności fizycznej w łóżku oraz poprawę krążenia żylnego w układzie żyły głównej dolnej. Specyficzna profilaktyka zakrzepica żył obwodowych wiąże się ze stosowaniem leków przeciwpłytkowych i antykoagulantów. Profilaktyka swoista jest wskazana u pacjentów z zakrzepicą, nieswoista – dla każdego bez wyjątku. Profilaktykę zakrzepicy żylnej i powikłań zakrzepowo-zatorowych szczegółowo opisano w kolejnym wykładzie.
W przypadku już utworzonej zakrzepicy żylnej użyj metody chirurgiczne profilaktyka przeciwzatorowa: trombektomia od odcinka biodrowo-calowego, plikacja żyły głównej dolnej, podwiązanie żył głównych i wszczepienie filtra do żyły głównej dolnej. Najskuteczniejszy środek zapobiegawczy otrzymany w ciągu ostatnich trzech dekad szerokie zastosowanie w praktyce klinicznej polega na wszczepieniu filtra do żyły głównej. Najszerzej stosowany filtr parasolowy zaproponował K. Mobin-Uddin w 1967 roku. Przez lata użytkowania filtra proponowano różne modyfikacje tego ostatniego: „ klepsydra", Filtr Simon Nitinol, Filtr Ptasiego Gniazda, Filtr Stalowy Greenfield. Każdy z filtrów ma swoje zalety i wady, jednak żaden z nich nie spełnia w pełni wszystkich stawianych mu wymagań, co determinuje potrzebę dalszych poszukiwań. Zaletą filtra klepsydrowego, stosowanego w praktyce klinicznej od 1994 roku, jest jego wysoka aktywność zatorowa i mała zdolność do perforowania żyły głównej dolnej. Główne wskazania do wszczepienia filtra do żyły głównej:
- zatorowe (pływające) skrzepliny w żyle głównej dolnej, żyłach biodrowych i udowych, powikłana lub niepowikłana zatorowość płucna;
- masywna zatorowość płucna;
- powtarzające się zatorowości płucne, których źródło jest nieznane.
W wielu przypadkach wszczepienie filtrów do żyły głównej jest bardziej korzystne niż interwencje chirurgiczne na żyłach:
- u osób starszych i podeszły wiek z ciężkimi chorobami współistniejącymi i wysokim ryzykiem operacji;
- u pacjentów, którzy niedawno przeszli operację narządów jamy brzusznej, miednicy i przestrzeni zaotrzewnowej;
- z nawracającą zakrzepicą po trombektomii z odcinka biodrowo-jamowego i biodrowo-udowego;
- u pacjentów z procesami ropnymi w jamie brzusznej i przestrzeni zaotrzewnowej;
- z ciężką otyłością;
- w czasie ciąży trwającej dłużej niż 3 miesiące;
- ze starą, nieokluzyjną zakrzepicą odcinka biodrowo-jamowego i biodrowo-udowego, powikłaną zatorowością płucną;
- w przypadku powikłań po wcześniej zainstalowanym filtrze do żyły głównej (słabe mocowanie, zagrożenie migracją, nieprawidłowy dobór rozmiaru).
Najpoważniejszym powikłaniem założenia filtrów do żyły głównej jest zakrzepica żyły głównej dolnej z rozwojem przewlekłej niewydolności żylnej kończyn dolnych, którą według różnych autorów obserwuje się w 10-15% przypadków. Jest to jednak niewielka cena za ryzyko możliwej zatorowości płucnej. Sam filtr żyły głównej może powodować zakrzepicę żyły głównej dolnej (IVC), jeśli właściwości krzepnięcia krwi są upośledzone. Pojawienie się zakrzepicy późno po wszczepieniu filtra (po 3 miesiącach) może być spowodowane zarówno wychwytem zatorów, jak i trombogennym działaniem filtra na ścianę naczyń i przepływającą krew. Dlatego obecnie w niektórych przypadkach zapewnia się instalację tymczasowego filtra żyły głównej. Wszczepienie stałego filtra do żyły głównej jest wskazane w przypadku wykrycia zaburzeń układu krzepnięcia krwi stwarzających ryzyko nawrotu zatorowości płucnej w ciągu życia pacjenta. W pozostałych przypadkach istnieje możliwość założenia tymczasowego filtra do żyły głównej na okres do 3 miesięcy.
Wszczepienie filtra do żyły głównej nie rozwiązuje całkowicie procesu tworzenia się skrzepliny i powikłań zakrzepowo-zatorowych, dlatego należy prowadzić stałą profilaktykę lekową przez całe życie pacjenta.
Poważną konsekwencją zatorowości płucnej, pomimo leczenia, jest przewlekła niedrożność lub zwężenie głównego pnia lub głównych gałęzi tętnicy płucnej z rozwojem ciężkiego nadciśnienia w krążeniu płucnym. Stan ten nazywany jest przewlekłym pozatorowym nadciśnieniem płucnym (CPEPH). Częstość występowania tego stanu po chorobie zakrzepowo-zatorowej dużych tętnic wynosi 17%. Wiodącym objawem CPEPH jest duszność, którą można zaobserwować nawet w spoczynku. Pacjentom często dokucza suchy kaszel, krwioplucie i ból serca. W wyniku niewydolności hemodynamicznej prawego serca obserwuje się powiększenie wątroby, poszerzenie i pulsację żył szyjnych, wodobrzusze i żółtaczkę. Zdaniem większości klinicystów rokowanie w przypadku CPEPH jest skrajnie niekorzystne. Oczekiwana długość życia takich pacjentów z reguły nie przekracza trzech do czterech lat. Przy wyraźnym obrazie klinicznym zmian po zatorowych tętnicach płucnych wskazana jest interwencja chirurgiczna - intimotrombektomia. Wynik interwencji zależy od czasu trwania choroby (okres okluzji nie dłuższy niż 3 lata), poziomu nadciśnienia w krążeniu płucnym (ciśnienie skurczowe do 100 mm Hg) i stanu dalszego łożyska tętniczego płucnego . Odpowiedni interwencja chirurgiczna możliwe jest osiągnięcie regresji ciężkiego CPEPH.
Zatorowość płucna jest jednym z najważniejszych problemów nauk medycznych i praktycznej opieki zdrowotnej. Obecnie istnieją wszelkie możliwości zmniejszenia śmiertelności z powodu tej choroby. Nie można zgodzić się z opinią, że zatorowość płucna jest czymś śmiertelnym i nieuleczalnym. Zgromadzone doświadczenie sugeruje coś wręcz przeciwnego. Nowoczesne metody diagnostyczne pozwalają przewidzieć wynik, a wczesne i odpowiednie leczenie daje pomyślne rezultaty.
Konieczne jest udoskonalenie metod diagnostyki i leczenia zakrzepicy żył jako głównego źródła zatorowości, zwiększenie poziomu aktywnej profilaktyki i leczenia pacjentów z przewlekłą chorobą zakrzepowo-zatorową. niewydolność żylna zidentyfikować pacjentów z czynnikami ryzyka i niezwłocznie rozpocząć ich leczenie.
Wybrane wykłady z angiologii. EP Kokhan, I.K. Zavarina