Upang tumpak na bigyang-kahulugan ang mga pagbabago kapag sinusuri ang isang ECG, dapat kang sumunod sa decoding scheme na ibinigay sa ibaba.
Pangkalahatang pamamaraan para sa pag-decode ng ECG: pag-decipher ng cardiogram sa mga bata at matatanda: pangkalahatang mga prinsipyo, pagbabasa ng mga resulta, halimbawa ng pag-decode.
Normal na electrocardiogram
Ang anumang ECG ay binubuo ng ilang mga alon, mga segment at mga pagitan, na sumasalamin sa kumplikadong proseso ng pagpapalaganap ng isang alon ng paggulo sa buong puso.
Ang hugis ng mga electrocardiographic complex at ang laki ng mga ngipin ay naiiba sa iba't ibang mga lead at tinutukoy ng laki at direksyon ng projection ng moment vectors ng cardiac EMF papunta sa axis ng isang partikular na lead. Kung ang projection ng torque vector ay nakadirekta patungo sa positibong elektrod ng isang naibigay na lead, ang isang paitaas na paglihis mula sa isoline ay naitala sa ECG - mga positibong alon. Kung ang projection ng vector ay nakadirekta patungo sa negatibong elektrod, ang isang paglihis pababa mula sa isoline ay naitala sa ECG - mga negatibong alon. Sa kaso kapag ang moment vector ay patayo sa lead axis, ang projection nito sa axis na ito ay zero at walang deviations mula sa isoline na naitala sa ECG. Kung sa panahon ng cycle ng paggulo ang vector ay nagbabago ng direksyon nito na may kaugnayan sa mga pole ng lead axis, kung gayon ang alon ay nagiging biphasic.
Mga segment at alon ng isang normal na ECG.
Prong R.
Ang P wave ay sumasalamin sa proseso ng depolarization ng kanan at kaliwang atria. Sa isang malusog na tao, sa mga lead I, II, aVF, V-V ang P wave ay palaging positibo, sa mga lead III at aVL, V maaari itong maging positibo, biphasic o (bihirang) negatibo, at sa lead aVR ang P wave ay palaging negatibo . Sa mga lead I at II, ang P wave ay may pinakamataas na amplitude. Ang tagal ng P wave ay hindi lalampas sa 0.1 s, at ang amplitude nito ay 1.5-2.5 mm.
P-Q(R) na pagitan.
Ang pagitan ng P-Q(R) ay sumasalamin sa tagal ng atrioventricular conduction, i.e. oras ng pagpapalaganap ng paggulo sa pamamagitan ng atria, AV node, Kanyang bundle at mga sanga nito. Ang tagal nito ay 0.12-0.20 s at sa isang malusog na tao ay pangunahing nakasalalay sa rate ng puso: mas mataas ang rate ng puso, mas maikli ang pagitan ng P-Q(R).
Ventricular QRST complex.
Ang ventricular QRST complex ay sumasalamin sa kumplikadong proseso ng pagpapalaganap (QRS complex) at pagkalipol (RS-T segment at T wave) ng paggulo sa buong ventricular myocardium.
Q wave.
Karaniwang maitatala ang Q wave sa lahat ng standard at pinahusay na unipolar limb lead at sa precordial lead na V-V. Ang amplitude ng normal na Q wave sa lahat ng lead, maliban sa aVR, ay hindi lalampas sa taas ng R wave, at ang tagal nito ay 0.03 s. Sa lead aVR sa isang malusog na tao, maaaring ma-record ang isang malalim at malawak na Q wave o kahit isang QS complex.
R wave
Karaniwan, ang R wave ay maaaring maitala sa lahat ng standard at pinahusay na limb lead. Sa lead aVR, ang R wave ay kadalasang hindi maganda ang pagkakatukoy o wala sa kabuuan. Sa mga lead ng dibdib, ang amplitude ng R wave ay unti-unting tumataas mula V hanggang V, at pagkatapos ay bahagyang bumababa sa V at V. Minsan ang r wave ay maaaring wala. Prong
Sinasalamin ng R ang pagkalat ng paggulo kasama ang interventricular septum, at ang R wave - kasama ang mga kalamnan ng kaliwa at kanang ventricles. Ang pagitan ng panloob na paglihis sa lead V ay hindi lalampas sa 0.03 s, at sa lead V - 0.05 s.
S wave
Sa isang malusog na tao, ang amplitude ng S wave sa iba't ibang electrocardiographic lead ay nagbabago sa loob ng malawak na mga limitasyon, hindi hihigit sa 20 mm. Kapag ang puso ay nasa normal na posisyon dibdib sa limb lead, maliit ang S amplitude, maliban sa lead aVR. Sa mga lead sa dibdib, ang S wave ay unti-unting bumababa mula V, V hanggang V, at sa mga lead V, V ito ay may maliit na amplitude o wala sa kabuuan. Ang pagkakapantay-pantay ng R at S wave sa mga precordial lead (“transition zone”) ay karaniwang naitala sa lead V o (mas madalas) sa pagitan ng V at V o V at V.
Ang maximum na tagal ng ventricular complex ay hindi hihigit sa 0.10 s (karaniwan ay 0.07-0.09 s).
RS-T segment.
Ang segment ng RS-T sa isang malusog na tao sa limb lead ay matatagpuan sa isoline (0.5 mm). Karaniwan, sa chest leads V-V ay maaaring may bahagyang displacement ng RS-T segment pataas mula sa isoline (hindi hihigit sa 2 mm), at sa lead V - pababa (hindi hihigit sa 0.5 mm).
T wave
Karaniwan, ang T wave ay palaging positibo sa mga lead I, II, aVF, V-V, at T>T, at T>T. Sa mga lead III, aVL at V, ang T wave ay maaaring positibo, biphasic o negatibo. Sa lead aVR, ang T wave ay karaniwang palaging negatibo.
pagitan ng Q-T(QRST)
Ang pagitan ng Q-T ay tinatawag na electrical ventricular systole. Ang tagal nito ay pangunahing nakasalalay sa bilang ng mga contraction ng puso: mas mataas ang dalas ng ritmo, mas maikli ang tamang pagitan ng Q-T. Ang normal na tagal ng pagitan ng Q-T ay tinutukoy ng Bazett formula: Q-T=K, kung saan ang K ay isang coefficient na katumbas ng 0.37 para sa mga lalaki at 0.40 para sa mga babae; R-R – tagal ng isang cycle ng puso.
Pagsusuri ng electrocardiogram.
Ang pagsusuri ng anumang ECG ay dapat magsimula sa pagsuri sa kawastuhan ng pamamaraan ng pagpaparehistro nito. Una, kailangan mong bigyang-pansin ang pagkakaroon ng iba't ibang mga pagkagambala. Panghihimasok na nangyayari habang nagre-record ng ECG:
a - induction currents - network induction sa anyo ng mga regular na oscillations na may dalas na 50 Hz;
b - "swimming" (drift) ng isoline bilang isang resulta ng mahinang pakikipag-ugnay ng elektrod sa balat;
c - interference na dulot ng panginginig ng kalamnan (nakikita ang hindi regular na madalas na panginginig ng boses).
Nangyayari ang interference habang nagre-record ng ECG
Pangalawa, kinakailangang suriin ang amplitude ng control millivolt, na dapat tumutugma sa 10mm.
Pangatlo, ang bilis ng paggalaw ng papel sa panahon ng pag-record ng ECG ay dapat masuri. Kapag nagre-record ng ECG sa bilis na 50 mm, ang 1 mm sa paper tape ay tumutugma sa tagal ng panahon na 0.02 s, 5 mm - 0.1 s, 10 mm - 0.2 s, 50 mm - 1.0 s.
I. Pagsusuri ng rate ng puso at pagpapadaloy:
1) pagtatasa ng regularidad ng mga contraction ng puso;
2) pagbibilang ng bilang ng mga tibok ng puso;
3) pagpapasiya ng pinagmulan ng paggulo;
4) pagtatasa ng conductivity function.
II. Pagpapasiya ng mga pag-ikot ng puso sa paligid ng anteroposterior, longitudinal at transverse axes:
1) pagpapasiya ng posisyon ng electrical axis ng puso sa frontal plane;
2) pagpapasiya ng pag-ikot ng puso sa paligid ng longitudinal axis;
3) pagpapasiya ng pag-ikot ng puso sa paligid ng transverse axis.
III. Pagsusuri ng atrial P wave.
IV. Pagsusuri ng ventricular QRST complex:
1) pagsusuri ng QRS complex,
2) pagsusuri ng segment ng RS-T,
3) pagsusuri ng pagitan ng Q-T.
V. Electrocardiographic na ulat.
I.1) Sinusuri ang pagiging regular ng tibok ng puso sa pamamagitan ng paghahambing ng tagal ng mga pagitan ng R-R sa pagitan ng sunud-sunod na naitala na mga cycle ng puso. Ang pagitan ng R-R ay karaniwang sinusukat sa pagitan ng mga tuktok ng R waves Regular, o tama, ang ritmo ng puso ay nasuri kung ang tagal ng sinusukat na R-R ay pareho at ang pagkalat ng mga nakuhang halaga ay hindi lalampas sa 10% ng mga halaga. average na tagal R-R. Sa ibang mga kaso, ang ritmo ay itinuturing na abnormal (irregular), na maaaring maobserbahan sa extrasystole, atrial fibrillation, sinus arrhythmia, atbp.
2) Gamit ang tamang ritmo, ang rate ng puso (HR) ay tinutukoy ng formula: HR=.
Kung mali ang ritmo ng ECG sa isa sa mga lead (madalas sa II karaniwang tingga) ay naitala nang mas mahaba kaysa karaniwan, halimbawa para sa 3-4s. Pagkatapos ay binibilang ang bilang ng mga QRS complex na naitala sa loob ng 3 segundo at ang resulta ay i-multiply sa 20.
Sa isang malusog na tao, ang resting heart rate ay mula 60 hanggang 90 kada minuto. Ang pagtaas sa rate ng puso ay tinatawag na tachycardia, at ang pagbaba ay tinatawag na bradycardia.
Pagtatasa ng regularidad ng ritmo at rate ng puso:
a) tamang ritmo; b), c) hindi tamang ritmo
3) Upang matukoy ang pinagmulan ng paggulo (pacemaker), kinakailangan upang suriin ang kurso ng paggulo sa atria at itatag ang ratio ng mga R wave sa ventricular QRS complexes.
Ritmo ng sinus nailalarawan sa pamamagitan ng: ang presensya sa karaniwang lead II ng mga positibong H wave na nauuna sa bawat QRS complex; pare-pareho ang hugis ng lahat ng P wave sa parehong lead.
Sa kawalan ng mga palatandaang ito, ang iba't ibang mga opsyon ay nasuri ritmo ng sinus.
Atrial na ritmo(mula sa mas mababang bahagi ng atria) ay nailalarawan sa pamamagitan ng presensya negatibong ngipin P, P at ang mga sumusunod na hindi nagbabagong QRS complex.
Ritmo mula sa koneksyon ng AV nailalarawan sa pamamagitan ng: ang kawalan ng P wave sa ECG, pagsasama sa karaniwang hindi nagbabagong QRS complex, o ang pagkakaroon ng mga negatibong P wave na matatagpuan pagkatapos ng normal na hindi nagbabagong QRS complex.
Ventricular (idioventricular) na ritmo nailalarawan sa pamamagitan ng: mabagal na ventricular ritmo (mas mababa sa 40 beats bawat minuto); ang pagkakaroon ng widened at deformed QRS complexes; kakulangan ng natural na koneksyon sa pagitan ng mga QRS complex at P wave.
4) Para sa isang magaspang na paunang pagtatasa ng pagpapaandar ng pagpapadaloy, kinakailangang sukatin ang tagal ng P wave, ang tagal ng pagitan ng P-Q(R) at ang kabuuang tagal ng ventricular QRS complex. Ang pagtaas sa tagal ng mga alon at mga agwat na ito ay nagpapahiwatig ng paghina ng pagpapadaloy sa kaukulang bahagi ng sistema ng pagpapadaloy ng puso.
II. Pagpapasiya ng posisyon ng electrical axis ng puso. Mayroong mga sumusunod na opsyon para sa posisyon ng electrical axis ng puso:
Six-axis Bailey system.
A) Pagtukoy sa anggulo sa pamamagitan ng graphical na pamamaraan. Ang algebraic sum ng amplitudes ng QRS complex waves ay kinakalkula sa alinmang dalawang lead mula sa limbs (karaniwang ginagamit ang mga lead I at III), ang mga axes na kung saan ay matatagpuan sa frontal plane. Ang isang positibo o negatibong halaga ng isang algebraic sum sa isang arbitraryong napiling sukat ay naka-plot sa positibo o negatibong bahagi ng axis ng kaukulang lead sa anim na axis na Bailey coordinate system. Ang mga halagang ito ay kumakatawan sa mga projection ng nais na electrical axis ng puso sa mga axes I at III ng mga karaniwang lead. Mula sa mga dulo ng mga projection na ito, ang mga patayo sa mga axes ng mga lead ay naibalik. Ang intersection point ng mga perpendicular ay konektado sa gitna ng system. Ang linyang ito ay ang electrical axis ng puso.
b) Visual na pagpapasiya ng anggulo. Binibigyang-daan kang mabilis na tantyahin ang anggulo na may katumpakan na 10°. Ang pamamaraan ay batay sa dalawang prinsipyo:
1. Ang pinakamataas na positibong halaga ng algebraic na kabuuan ng mga ngipin ng QRS complex ay sinusunod sa lead na iyon, ang axis nito ay tinatayang tumutugma sa lokasyon ng electrical axis ng puso, at kahanay nito.
2. Ang isang complex ng uri ng RS, kung saan ang algebraic sum ng mga ngipin ay zero (R=S o R=Q+S), ay nakasulat sa lead na ang axis ay patayo sa electrical axis ng puso.
Sa isang normal na posisyon ng electrical axis ng puso: RRR; sa mga lead III at aVL, ang R at S wave ay humigit-kumulang pantay sa isa't isa.
Sa isang pahalang na posisyon o paglihis ng electrical axis ng puso sa kaliwa: ang mga mataas na R wave ay naayos sa mga lead I at aVL, na may R>R>R; isang malalim na S wave ang naitala sa lead III.
Sa patayong posisyon o paglihis ng electrical axis ng puso sa kanan: ang mataas na R wave ay naitala sa mga lead III at aVF, at R R> R; Ang malalim na S wave ay naitala sa mga lead I at aV
III. Pagsusuri ng P wave kabilang ang: 1) pagsukat ng P wave amplitude; 2) pagsukat ng tagal ng P wave; 3) pagpapasiya ng polarity ng P wave; 4) pagpapasiya ng hugis ng P wave.
IV.1) Pagsusuri ng QRS complex kabilang ang: a) pagtatasa ng Q wave: amplitude at paghahambing sa R amplitude, tagal; b) pagtatasa ng R wave: amplitude, paghahambing nito sa amplitude ng Q o S sa parehong lead at sa R sa iba pang mga lead; tagal ng pagitan ng panloob na paglihis sa mga lead V at V; posibleng paghahati ng ngipin o ang hitsura ng karagdagang ngipin; c) pagtatasa ng S wave: amplitude, paghahambing nito sa R amplitude; posibleng paglawak, tulis-tulis o paghahati ng ngipin.
2) SaPagsusuri ng segment ng RS-T kinakailangan: maghanap ng punto ng koneksyon j; sukatin ang paglihis nito (+–) mula sa isoline; sukatin ang dami ng displacement ng RS-T segment, pataas man o pababa sa isoline sa isang puntong matatagpuan 0.05-0.08 s mula sa point j sa kanan; matukoy ang anyo ng posibleng pag-aalis ng segment ng RS-T: pahalang, pahilig pababa, pahilig pataas.
3)Kapag sinusuri ang T wave dapat: matukoy ang polarity ng T, suriin ang hugis nito, sukatin ang amplitude.
4) Pagsusuri ng pagitan ng QT: Pagsusukat ng tagal.
V. Electrocardiographic na konklusyon:
1) pinagmumulan ng ritmo ng puso;
2) regularidad ng ritmo ng puso;
4) posisyon ng electrical axis ng puso;
5) ang pagkakaroon ng apat na electrocardiographic syndromes: a) mga kaguluhan sa ritmo ng puso; b) mga karamdaman sa pagpapadaloy; c) hypertrophy ng myocardium ng ventricles at atria o ang kanilang talamak na labis na karga; d) pinsala sa myocardial (ischemia, dystrophy, nekrosis, peklat).
Electrocardiogram para sa cardiac arrhythmias
1. Mga karamdaman ng automatism ng SA node (nomotopic arrhythmias)
1) Sinus tachycardia: pagtaas sa bilang ng mga tibok ng puso sa 90-160(180) bawat minuto (pagpapaikli ng mga pagitan ng R-R); pagpapanatili ng tamang sinus ritmo (tamang alternation ng P wave at ang QRST complex sa lahat ng cycle at isang positibong P wave).
2) Sinus bradycardia: pagbaba sa bilang ng mga tibok ng puso sa 59-40 bawat minuto (pagtaas sa tagal ng mga pagitan ng R-R); pagpapanatili ng tamang sinus ritmo.
3) Sinus arrhythmia: pagbabagu-bago sa tagal ng mga pagitan ng R-R na higit sa 0.15 s at nauugnay sa mga yugto ng paghinga; pagpapanatili ng lahat ng mga electrocardiographic na palatandaan ng sinus ritmo (alternating P wave at QRS-T complex).
4) Sinoatrial node weakness syndrome: patuloy na sinus bradycardia; panaka-nakang hitsura ng ectopic (non-sinus) ritmo; pagkakaroon ng SA blockade; bradycardia-tachycardia syndrome.
a) ECG ng isang malusog na tao; b) sinus bradycardia; c) sinus arrhythmia
2. Extrasystole.
1) Atrial extrasystole: napaaga pambihirang hitsura ng P′ wave at ang sumusunod na QRST′ complex; pagpapapangit o pagbabago sa polarity ng P′ wave ng extrasystole; ang pagkakaroon ng hindi nagbabagong extrasystolic ventricular QRST′ complex, katulad ng hugis sa mga ordinaryong normal na complex; ang pagkakaroon ng hindi kumpletong compensatory pause pagkatapos ng atrial extrasystole.
Atrial extrasystole (II standard lead): a) mula sa itaas na bahagi ng atria; b) mula sa gitnang bahagi ng atria; c) mula sa mas mababang bahagi ng atria; d) naka-block na atrial extrasystole.
2) Extrasystoles mula sa atrioventricular na koneksyon: napaaga, hindi pangkaraniwang hitsura sa ECG ng isang hindi nabagong ventricular QRS′ complex, katulad ng hugis sa iba pang mga QRST complex na pinagmulan ng sinus; negatibong P′ wave sa mga lead II, III at aVF pagkatapos ng extrasystolic QRS′ complex o kawalan ng P′ wave (fusion ng P′ at QRS′); ang pagkakaroon ng hindi kumpletong compensatory pause.
3) Ventricular extrasystole: napaaga na hindi pangkaraniwang hitsura sa ECG ng isang binagong ventricular QRS complex; makabuluhang pagpapalawak at pagpapapangit ng extrasystolic QRS complex; ang lokasyon ng segment ng RS-T′ at ang T′ wave ng extrasystole ay hindi magkatugma sa direksyon ng pangunahing alon ng QRS′ complex; kawalan ng P wave bago ang ventricular extrasystole; ang presensya sa karamihan ng mga kaso ng isang kumpletong compensatory pause pagkatapos ng isang ventricular extrasystole.
a) kaliwang ventricular; b) kanang ventricular extrasystole
3. Paroxysmal tachycardia.
1) Atrial paroxysmal tachycardia: isang biglaang pagsisimula at biglaang pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-250 bawat minuto habang pinapanatili ang tamang ritmo; ang pagkakaroon ng isang nabawasan, deformed, biphasic o negatibong P wave bago ang bawat ventricular QRS complex; normal na hindi nagbabagong ventricular QRS complex; sa ilang mga kaso, mayroong isang pagkasira sa atrioventricular conduction na may pag-unlad ng first degree atrioventricular block na may panaka-nakang pagkawala ng mga indibidwal na QRS' complexes (hindi pare-parehong mga palatandaan).
2) Paroxysmal tachycardia mula sa atrioventricular junction: isang biglaang pagsisimula at biglaang pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-220 bawat minuto habang pinapanatili ang tamang ritmo; ang presensya sa mga lead II, III at aVF ng mga negatibong P' wave na matatagpuan sa likod ng mga QRS' complex o pagsasama sa kanila at hindi naitala sa ECG; normal na hindi nagbabagong ventricular QRS complex.
3) Ventricular paroxysmal tachycardia: isang biglaang pagsisimula at biglaang pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-220 bawat minuto habang pinapanatili ang tamang ritmo sa karamihan ng mga kaso; pagpapapangit at pagpapalawak ng QRS complex na higit sa 0.12 s na may hindi pagkakatugma na lokasyon ng RS-T segment at T wave; ang pagkakaroon ng atrioventricular dissociation, i.e. kumpletong paghihiwalay ng mabilis na ritmo ng ventricular at normal na ritmo ng atrial na may paminsan-minsang naitala na nag-iisang normal na hindi nagbabagong mga QRST complex na pinagmulan ng sinus.
4. Atrial flutter: ang presensya sa ECG ng madalas - hanggang sa 200-400 bawat minuto - regular, katulad na atrial F waves, pagkakaroon ng isang katangian sawtooth hugis (leads II, III, aVF, V, V); sa karamihan ng mga kaso ang tama, regular na ventricular ritmo na may pareho Mga pagitan ng F-F; ang pagkakaroon ng mga normal na hindi nagbabagong ventricular complex, na ang bawat isa ay nauuna sa isang tiyak na bilang ng atrial F waves (2:1, 3:1, 4:1, atbp.).
5. Atrial fibrillation: kawalan ng P waves sa lahat ng lead; ang pagkakaroon ng mga random na alon sa buong ikot ng puso f, pagkakaroon ng iba't ibang hugis at amplitude; mga alon f mas mahusay na naitala sa mga lead V, V, II, III at aVF; irregular ventricular QRS complexes - irregular ventricular ritmo; ang pagkakaroon ng mga QRS complex, na sa karamihan ng mga kaso ay may normal, hindi nagbabago na hitsura.
a) magaspang-kulot na anyo; b) makinis na kulot na anyo.
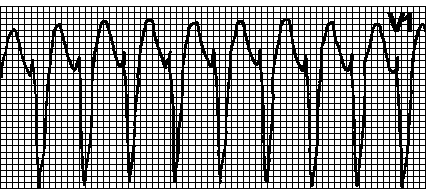
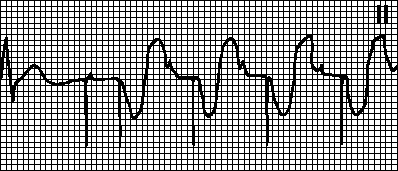
6. Ventricular flutter: madalas (hanggang sa 200-300 bawat minuto), regular at magkapareho sa hugis at amplitude na mga flutter wave, na nakapagpapaalaala sa isang sinusoidal curve.
7. Ventricular fibrillation: madalas (mula 200 hanggang 500 bawat minuto), ngunit hindi regular na mga alon, na naiiba sa bawat isa sa iba't ibang mga hugis at amplitude.
Electrocardiogram para sa conduction dysfunction.
1. Sinoatrial blockade: panaka-nakang pagkawala ng mga indibidwal na cycle ng puso; ang pagtaas sa pag-pause sa pagitan ng dalawang magkatabing P o R wave sa oras ng pagkawala ng mga cycle ng puso ay halos 2 beses (mas madalas 3 o 4 na beses) kumpara sa karaniwang mga pagitan ng P-P o R-R.
2. Intraatrial block: pagtaas sa tagal ng P wave ng higit sa 0.11 s; paghahati ng P wave.
3. Atrioventricular blockade.
1) I degree: pagtaas sa tagal ng pagitan ng P-Q(R) ng higit sa 0.20 s.
a) atrial form: pagpapalawak at paghahati ng P wave; Normal ang QRS.
b) nodal form: pagpapahaba ng segment na P-Q(R).
c) distal (tatlong-bundle) na anyo: binibigkas ang pagpapapangit ng QRS.
2) II degree: pagkawala ng mga indibidwal na ventricular QRST complex.
a) Mobitz type I: unti-unting pagpapahaba ng P-Q(R) interval na sinusundan ng pagkawala ng QRST. Pagkatapos ng pinahabang pag-pause, ang P-Q(R) ay muling normal o bahagyang pinahaba, pagkatapos nito ay mauulit ang buong cycle.
b) Mobitz type II: ang pagkawala ng QRST ay hindi sinasamahan ng unti-unting pagpapahaba ng P-Q(R), na nananatiling pare-pareho.
c) Mobitz type III (incomplete AV block): alinman sa bawat segundo (2:1) o dalawa o higit pang ventricular complex sa isang row ay mawawala (block 3:1, 4:1, atbp.).
3) III degree: kumpletong paghihiwalay ng atrial at ventricular rhythms at pagbaba sa bilang ng mga ventricular contraction sa 60-30 kada minuto o mas kaunti.
4. Block ng mga binti at sanga ng Kanyang bundle.
1) Block ng kanang binti (sanga) ng Kanyang bundle.
a) Kumpletong blockade: ang presensya sa kanang dibdib ay humahantong sa V (mas madalas sa limb leads III at aVF) ng mga QRS complex ng rSR′ o rSR′ type, na may hugis-M na hitsura, na may R′ > r; ang presensya sa kaliwang dibdib ay humahantong (V, V) at humahantong I, aVL ng isang lumawak, madalas na tulis-tulis na S wave; pagtaas sa tagal (lapad) ng QRS complex ng higit sa 0.12 s; ang presensya sa lead V (mas madalas sa III) ng depression ng RS-T segment na may convexity na nakaharap paitaas, at isang negatibo o biphasic (–+) asymmetric T wave.
b) Hindi kumpletong blockade: ang pagkakaroon ng isang QRS complex ng uri rSr′ o rSR′ sa lead V, at bahagyang lumawak na S wave sa lead I at V; tagal ng QRS complex ay 0.09-0.11 s.
2) Blockade ng kaliwang anterior branch ng His bundle: matalim na paglihis ng electrical axis ng puso sa kaliwa (anggulo α –30°); QRS sa mga lead I, aVL type qR, III, aVF, II type rS; ang kabuuang tagal ng QRS complex ay 0.08-0.11 s.
3) Block ng kaliwang posterior branch ng His bundle: matalim na paglihis ng electrical axis ng puso sa kanan (anggulo α120°); ang hugis ng QRS complex sa lead I at aVL ay type rS, at sa leads III, aVF - type qR; ang tagal ng QRS complex ay nasa loob ng 0.08-0.11 s.
4) Kaliwang bundle branch block: sa mga lead V, V, I, aVL may mga widened deformed ventricular complexes ng type R na may split o wide apex; sa mga lead V, V, III, aVF may mga widened deformed ventricular complexes, pagkakaroon ng hitsura ng QS o rS na may split o malawak na tuktok ng S wave; isang pagtaas sa kabuuang tagal ng QRS complex ng higit sa 0.12 s; ang presensya sa mga lead V, V, I, aVL ng isang discordant displacement ng RS-T segment na may paggalang sa QRS at negatibo o biphasic (–+) asymmetric T waves; Ang paglihis ng electrical axis ng puso sa kaliwa ay madalas na sinusunod, ngunit hindi palaging.
5) Pagbara sa tatlong sangay ng Kanyang bundle: atrioventricular block I, II o III degree; blockade ng dalawang sanga ng Kanyang bundle.
Electrocardiogram para sa atrial at ventricular hypertrophy.
1. Kaliwang atrial hypertrophy: bifurcation at pagtaas sa amplitude ng P waves (P-mitrale); isang pagtaas sa amplitude at tagal ng pangalawang negatibong (kaliwang atrial) na yugto ng P wave sa lead V (mas madalas V) o ang pagbuo ng negatibong P; negatibo o biphasic (+–) P wave (non-constant sign); pagtaas sa kabuuang tagal (lapad) ng P wave - higit sa 0.1 s.
2. Hypertrophy ng kanang atrium: sa mga lead II, III, aVF, ang mga P wave ay mataas ang amplitude, na may matulis na tuktok (P-pulmonale); sa mga lead V, ang P wave (o hindi bababa sa una - kanang atrial phase) ay positibo na may matulis na tuktok (P-pulmonale); sa mga lead I, aVL, V ang P wave ay mababa ang amplitude, at sa aVL maaari itong maging negatibo (hindi isang palaging tanda); ang tagal ng P wave ay hindi lalampas sa 0.10 s.
3. Kaliwang ventricular hypertrophy: isang pagtaas sa amplitude ng R at S waves Sa kasong ito, R2
4. Right ventricular hypertrophy: pag-aalis ng electrical axis ng puso sa kanan (anggulo α higit sa 100 °); isang pagtaas sa amplitude ng R wave sa V at ang S wave sa V; ang hitsura ng isang QRS complex ng uri rSR′ o QR sa lead V; mga palatandaan ng pag-ikot ng puso sa paligid ng longitudinal axis clockwise; pababang displacement ng RS-T segment at ang paglitaw ng mga negatibong T wave sa mga lead III, aVF, V; isang pagtaas sa tagal ng pagitan ng panloob na paglihis sa V ng higit sa 0.03 s.
Electrocardiogram para sa coronary heart disease.
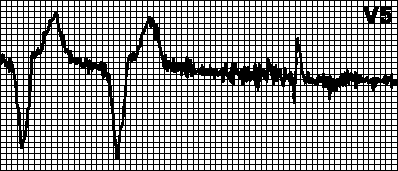
1. Talamak na yugto ng myocardial infarction nailalarawan sa pamamagitan ng mabilis, sa loob ng 1-2 araw, pagbuo ng isang pathological Q wave o QS complex, pag-aalis ng RS-T segment sa itaas ng isoline at ang unang positibo at pagkatapos ay negatibong T wave na sumanib dito; pagkatapos ng ilang araw ang RS-T segment ay lumalapit sa isoline. Sa ika-2-3 linggo ng sakit, ang RS-T segment ay nagiging isoelectric, at ang negatibong coronary T wave ay lumalalim nang husto at nagiging simetriko at matulis.
2. Sa subacute stage ng myocardial infarction isang pathological Q wave o QS complex (necrosis) at isang negatibong coronary T wave (ischemia) ay naitala, ang amplitude nito ay unti-unting bumababa simula sa ika-20-25 na araw. Ang segment ng RS-T ay matatagpuan sa isoline.
3. Peklat na yugto ng myocardial infarction nailalarawan sa pamamagitan ng pagtitiyaga sa loob ng ilang taon, kadalasan sa buong buhay ng pasyente, ng isang pathological Q wave o QS complex at ang pagkakaroon ng mahinang negatibo o positibong T wave.
I-save sa mga social network:Kumuha ng online na pagsusulit (pagsusulit) sa paksang ito...
R wave(ang pangunahing alon ng ECG) ay sanhi ng paggulo ng ventricles ng puso (para sa higit pang mga detalye, tingnan ang "Excitation sa myocardium"). Ang amplitude ng R wave sa standard at pinahusay na lead ay depende sa lokasyon ng electrical axis ng puso (e.o.s.). Gamit ang normal na lokasyon ng e.o.s. R II >R I >R III.


- Ang R wave ay maaaring wala sa augmented lead aVR;
- Na may patayong posisyon ng e.o.s. ang R wave ay maaaring wala sa lead aVL (sa ECG sa kanan);
- Karaniwan, ang amplitude ng R wave sa lead aVF ay mas malaki kaysa sa standard lead III;
- Sa chest leads V1-V4, dapat tumaas ang amplitude ng R wave: R V4 >R V3 >R V2 >R V1;
- Karaniwan, ang r wave ay maaaring wala sa lead V1;
- Sa mga kabataan, maaaring wala ang R wave sa mga lead V1, V2 (sa mga bata: V1, V2, V3). Gayunpaman, ang gayong ECG ay kadalasang isang tanda ng myocardial infarction ng anterior interventricular septum ng puso.
Kumuha ng online na pagsusulit (pagsusulit) sa paksang ito...
PANSIN! Impormasyon na ibinigay sa site website ay para sa sanggunian lamang. Ang pangangasiwa sa site ay walang pananagutan para sa mga posibleng negatibong kahihinatnan kung umiinom ka ng anumang mga gamot o pamamaraan nang walang reseta ng doktor!
P wave. - atrial complex, na sumasalamin sa proseso ng pagpapalaganap ng paggulo (depolarization) ng atria. Ang pinagmulan nito ay ang sinus node, na matatagpuan sa bibig ng superior vena cava (sa itaas na bahagi ng kanang atrium). Ang unang 0.02-0.03 s, ang excitation wave ay kumakalat lamang sa kanang atrium, ang susunod na 0.03-0.06 s ay dumaan nang sabay-sabay sa parehong atria. Sa huling 0.02-0.03 s ay kumakalat lamang ito sa kaliwang atrium, dahil ang buong myocardium ng kanang atrium ay nasa isang nasasabik na estado sa oras na ito.
P wave polarity iba sa iba't ibang lead I, II, aVF, V3-V6 palaging positibo.
Ang aVR ay palaging negatibo.
Ang III ay maaaring positibo, biphasic o negatibo na may pahalang na posisyon ng electrical axis ng puso. Ang aVL ay positibo, biphasic o negatibo na may patayong elektrikal na posisyon ng puso. Ang V10 ay kadalasang biphasic at maaaring maitala sa anyo ng mababang positibong alon. Paminsan-minsan, ang P sa lead V2 ay may parehong polarity.
Ang amplitude ng P wave ay 0.5-2.5 mm. Ang tagal nito ay hindi lalampas 0.1 s(nag-iiba mula 0.07 hanggang 0.1 s).
Segment P-Q.. Ang paggulo ng atrioventricular junction, Kanyang bundle, Kanyang bundle branch, at Purkinje fibers ay lumilikha ng napakaliit na potensyal na pagkakaiba, na sa ECG ay kinakatawan ng isang isoelectric na linya na matatagpuan sa pagitan ng dulo ng P wave at simula ng ventricular complex.
pagitan ng P-Q.tumutugma sa oras ng pagpapalaganap ng paggulo mula sa sinus node hanggang contractile myocardium ventricles. Kasama sa indicator na ito ang P wave at P-Q segment at sinusukat mula sa simula ng P wave hanggang sa simula ng tiyan
subsidiary complex. Ang normal na tagal ng pagitan ng P-Q ay 0.12-0.20 s (hanggang 0.21 s na may bradycardia) at depende sa rate ng puso, tumataas na may pagbaba sa sinus ritmo.
QRS complex.- ventricular complex na nabuo sa panahon ng proseso ng ventricular depolarization. Para sa higit na kalinawan sa pagpapaliwanag ng pinagmulan ng mga indibidwal na ngipin ng kumplikadong ito, ang tuluy-tuloy na proseso ng paggulo sa pamamagitan ng ventricles ay nahahati sa 3 pangunahing yugto. Stage I (paunang). Ito ay tumutugma sa unang 0.02-0.03 s ng pagpapalaganap ng paggulo sa buong ventricular myocardium at pangunahing sanhi ng paggulo ng interventricular septum, at gayundin, sa isang mas mababang lawak, ng kanang ventricle. Ang kabuuang (sandali) na paunang vector ay nakadirekta sa kanan at pasulong at may maliit na halaga. Tinutukoy ng projection ng vector na ito sa axis ng mga lead ang direksyon at laki ng paunang wave ng ventricular complex sa karamihan ng mga electrocardiographic na lead. kasi ang inisyal na moment vector ng ventricular depolarization ay inaasahang papunta sa mga negatibong bahagi ng mga axes ng lead I, II, III, aVL, aVF, pagkatapos ay sa mga ito
Sa mga lead, ang isang bahagyang negatibong paglihis ng q wave ay naitala. Ang direksyon nito mula sa mga electrodes V5 -V6 ay nagpapaliwanag din sa hitsura ng isang maliit na q wave sa mga lead na ito. Kasabay nito, ang vector na ito ay nakatuon mula sa mga electrodes V1 -V2, kung saan sa ilalim ng impluwensya nito ang isang paunang positibong alon ng maliit na amplitude ay nabuo - ang R wave (pangunahing). Ito ay nangyayari sa susunod na 0.04-0.07 s, kapag ang paggulo ay kumakalat sa mga libreng pader ng ventricles. Ang kabuuang (sandali) pangunahing vector ay nakadirekta mula kanan pakaliwa ayon sa oryentasyon ng kabuuang vector ng mas malakas na kaliwang ventricle. Ang projection ng pangunahing torque vector sa axis ng mga lead ay tumutukoy sa pangunahing ngipin ng ventricular complex sa bawat isa sa kanila. Ito ay itinatakda sa mga positibong bahagi ng mga axes na I, II, III, aVL, aVF na mga lead, kung saan ang mga R wave ay nabuo at papunta sa negatibong bahagi ng lead aVR, na humahantong sa sabay-sabay na pagpaparehistro ng isang negatibong S wave Ang vector ay nakatuon sa mga electrodes V5 -V6, dito sa ilalim ng impluwensya nito ay lumitaw ang mga positibong alon - Ang parehong vector ay may direksyon mula sa mga electrodes V1 -V2, samakatuwid, sa parehong tagal ng panahon, isang negatibong alon ang nabuo sa kanila. ang S wave. Ang proseso ng depolarization ng ventricles ay nagtatapos sa paggulo ng kanilang mga basal na seksyon. Nangyayari ito sa 0.08-0.10 s. Ang kabuuang (sandali) terminal vector ay may maliit na halaga at malaki ang pagkakaiba sa direksyon. Gayunpaman, mas madalas ito ay nakatuon sa kanan at posteriorly. Sa isang bilang ng mga lead mula sa mga limbs, sa mga lead na V4-V6, sa ilalim ng impluwensya nito, ang mga terminal na negatibong alon ay nabuo - Sa mga lead na V1-V2, ang vector na ito, na pinagsama sa pangunahing isa, ay nag-aambag sa pagbuo ng malalim na S Sa gayon, ang parehong mga prosesong elektrikal na naitala nang sabay-sabay sa panahon ng pagpapalaganap ng paggulo sa mga ventricles sa iba't ibang mga lead ay maaaring kinakatawan ng mga ngipin ng iba't ibang
polarity at magnitude. Natutukoy ito sa pamamagitan ng projection ng kaukulang moment vectors sa mga lead axes. Sa madaling salita, depende sa posisyon ng mga electrodes, ang mga alon na sumasalamin sa paunang, pangunahing at huling yugto ng ventricular depolarization ay maaaring may iba't ibang direksyon at iba't ibang mga amplitude. Kapag ang amplitude ng ventricular complex wave ay lumampas sa 5 mm, ito ay itinalaga ng isang malaking titik. Kung ang amplitude ng ngipin ay mas mababa sa 5 mm - lowercase. Ang Q wave ay tumutukoy sa unang alon ng ventricular complex kung ito ay nakadirekta pababa. Kaya, maaari lamang magkaroon ng isang Q wave sa ventricular complex. R wave- anumang ngipin ng ventricular complex na nakadirekta paitaas mula sa isoline, i.e. positibo. Kung mayroong ilang mga positibong ngipin, ang mga ito ay itinalaga ayon sa pagkakabanggit bilang R, R", R", atbp. S wave- isang negatibong ngipin kasunod ng isang positibong ngipin, i.e. wave R. Maaari ding magkaroon ng ilang S wave at pagkatapos ay itinalaga ang mga ito bilang S", S", atbp. Kung ang ventricular complex ay kinakatawan ng isang negatibong alon (sa kawalan ng R wave), ito ay itinalaga bilang QS.
Mga katangian ng normal na ngipin ng ventricular complex.
Q wave. maaaring itala sa mga lead I, II, III, aVL
aVF, aVR. Ang presensya nito ay sapilitan sa mga lead V4-V6. Ang pagkakaroon ng ngipin na ito sa mga lead V 41 0-V 43 0 ay isang tanda ng patolohiya.
Pamantayan para sa isang normal na Q wave: 1) ang tagal wala na 0,03 2) wala nang lalim 25% amplitude ng R wave sa parehong lead (maliban sa lead aVR, kung saan ang isang complex ng uri ng QS o Qr ay karaniwang maaaring maitala).
R wave maaaring wala sa mga lead aVR, aVL (na may patayong posisyon ng electrical axis ng puso) at sa lead V1. Sa kasong ito, ang ventricular complex ay tumatagal sa hitsura ng QS. Ang amplitude ng R wave ay hindi lalampas sa 20 mm sa limb leads at 25 mm sa chest leads. Sa praktikal na electrocardiography, ang ratio ng mga amplitudes ng R wave sa iba't ibang mga lead ay kadalasang may malaking kahalagahan kaysa sa ganap na halaga. Ito ay ipinaliwanag sa pamamagitan ng impluwensya ng mga extracardiac na kadahilanan sa mga katangian ng amplitude ng ECG (emphysema, labis na katabaan). Ang ratio ng taas ng mga R wave sa limb lead ay tinutukoy ng posisyon ng electrical axis ng puso. Sa mga lead sa dibdib, karaniwang ang amplitude ng R wave ay unti-unting tumataas mula V1 hanggang V4, kung saan ang pinakamataas na taas nito ay karaniwang naitala. Mula V4 hanggang V6 ay may unti-unting pagbaba. Kaya, ang dynamics ng amplitude ng R wave sa precordial lead ay maaaring inilarawan ng formula: R V1< R V2< R V3< R V4>R V5 > R V6 .
S wave.- hindi permanenteng ngipin ng ventricular complex. Mayroon itong pinakamataas na amplitude sa lead V1 0 o V2 at unti-unting bumababa patungo sa mga lead V5 -V6 (kung saan ito ay karaniwang wala). Ang ratio ng S wave sa mga precordial lead ay kinakatawan ng formula: SV1 S V3 >S V4 > SV5 >S V6 Sa limb lead, ang presensya at lalim ng ngipin na ito ay nakadepende sa posisyon ng electrical axis ng puso at sa pag-ikot ng puso. Bilang isang patakaran, sa mga lead na ito ang amplitude ng S wave ay hindi lalampas sa 5-6 mm. Ang lapad nito ay nasa loob ng 0.04 mm. Ang inilarawan na dynamics ng R at S waves sa chest lead ay tumutugma sa isang unti-unting pagtaas sa R/S amplitude ratio mula sa kanang lead, kung saan ito< 1,0, к левым, в которых это отношение >1.0. Ang chest lead na may pantay na amplitude ng R at S waves (R/S = 1.0) ay tinatawag zone ng paglipat. Mas madalas sa mga malulusog na tao ang lead na ito V3.
Ang kabuuang tagal ng QRS complex, na kumakatawan sa intraventricular conduction time, ay 0.07-0.1 s. Walang kulang mahalagang tagapagpahiwatig nagsisilbi ang intraventricular conduction ventricular activation time o internal deviation (intrinsicoid deflection) - ID. Ito ay nagpapakilala sa oras ng pagpapalaganap ng paggulo mula sa endocardium hanggang sa epicardium ng ventricular wall na matatagpuan sa ilalim ng elektrod. Ang panloob na paglihis ay tinutukoy para sa bawat ventricle nang hiwalay. Para sa kanang ventricle, ang indicator na ito (IDd) ay sinusukat sa lead V 1 ayon sa distansya mula sa simula ng ventricular complex hanggang sa tuktok ng R wave (o sa tuktok ng huling R wave sa RSR complex na Karaniwan). , IDd = 0.02-0.03 s Panloob na paglihis - ang kaliwang ventricular delay (mga ID) ay tinasa sa lead V6 sa pamamagitan ng distansya mula sa simula ng ventricular complex hanggang sa tuktok ng R wave (o sa tuktok ng huling R wave kung ito. ay nahati). Karaniwan, ang mga ID = 0.04-0.05 s.
S-T segment.- linya mula sa dulo ng ventricular complex hanggang sa simula ng T wave. Ito ay tumutugma sa panahon ng kumpletong saklaw ng paggulo ng ventricular myocardium. Sa kasong ito, ang potensyal na pagkakaiba sa kalamnan ng puso ay wala o napakaliit. Samakatuwid, ang segment ng S-T ay nasa isoline o bahagyang na-offset na nauugnay dito. Sa limb lead at left chest leads, ang S-T segment ay karaniwang inililipat pababa at pataas mula sa isoline sa layo na hindi hihigit sa 0.5 mm. Sa kanang dibdib na mga lead, pinapayagan itong ilipat ito paitaas 1.0-2.0 mm(lalo na sa matataas na T wave sa parehong mga lead). Walang normal na pababang displacement ng S-T segment sa kaliwang precordial lead.
T wave.sinasalamin ang proseso ng mabilis na terminal repolarization ng ventricular myocardium. Ang kabuuang vector ng ventricular repolarization, ang alon na kumakalat mula sa mga subepicardial layer hanggang sa subendocardial, ay may parehong direksyon bilang pangunahing moment vector ng depolarization. Kaugnay nito, ang polarity ng T wave sa karamihan ng mga lead ay tumutugma sa polarity ng pangunahing alon ng QRS complex.
T wave sa I,II,aVF,V3-V6 laging positibo, T wave sa aVR palaging negatibo. Ang T III ay maaaring maging positibo, biphasic, at kahit na negatibo kapag ang electrical axis ng puso ay pahalang. Ang T sa aVL ay maaaring parehong positibo at negatibo - na may patayong posisyon ng axis ng puso. Ang T sa V1 (mas madalas na T sa V2) ay maaaring maging positibo, biphasic, o negatibo. Ito ay walang simetriko at may makinis na tuktok. T wave amplitude sa mga lead V5 -V6 0 ay 1/3-1/4 R taas ng alon sa mga lead na ito. Sa lead V4 (V3) maaari itong maabot 1/2 R wave amplitude. Karaniwan sa paa ay humahantong hindi ito lumampas 5-6 mm, sa dibdib - 15-17 mm.
pagitan ng Q-T.- electrical systole ng puso. Ang tagapagpahiwatig na ito ay sinusukat sa pamamagitan ng distansya mula sa simula ng ventricular complex hanggang sa dulo ng T wave, kabilang ang T wave, ang systolic indicator ay higit na sumasalamin sa mga pagbabago sa yugto ng ventricular repolarization, na may maraming iba't ibang dahilan. Ang tagal ng pagitan ng Q-T ay naiimpluwensyahan din ng rate ng puso at kasarian ng pasyente, na isinasaalang-alang kapag tinatasa ito.
Ang systolic indicator ay tinasa sa pamamagitan ng paghahambing ng aktwal na halaga sa inaasahang halaga. Ang tamang halaga ay maaaring kalkulahin gamit ang Bazet formula: Q-T = k ´R-R, kung saan ang k ay isang coefficient na katumbas ng 0.37 para sa mga lalaki at 0.40 para sa mga babae; R-R - tagal ng isang cycle ng puso sa mga segundo. Ang tamang Q-T na tumutugma sa isang naibigay na rate ng puso at kasarian ng pasyente ay maaaring itatag gamit ang isang espesyal na nomogram.
Ang pagitan ng Q-T ay itinuturing na normal kung ang aktwal na halaga nito ay hindi lalampas sa inaasahang halaga ng higit sa 0.04 s.
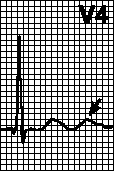
U wave.. Walang iisang pananaw sa pinagmulan ng ECG wave na ito. Ang hitsura nito ay nauugnay sa mga potensyal na lumitaw sa panahon ng pag-stretch ng ventricular myocardium sa panahon ng mabilis na pagpuno, na may repolarization ng mga papillary na kalamnan at Purkinje fibers. Ito ay isang maliit na amplitude na positibong alon, na sumusunod sa T wave na 0.02-0.03 s. Mas madalas itong mairehistro sa mga lead II, III, V1 -V4.
Pagsusuri ng electrocardiogram.
I. Pagsusuri ng ritmo ng puso at kondaktibiti.
II. Pagpapasiya ng posisyon ng electrical axis ng puso. Pagpapasiya ng mga pag-ikot ng puso.
III. Pagsusuri ng mga ngipin at mga segment.
IV. Pagbubuo ng ulat ng electrocardiographic.
I. Pagsusuri ng ritmo at pagpapadaloy. Ang yugtong ito ay binubuo ng pagtukoy sa pinagmulan ng ritmo, pagtatasa ng pagiging regular at dalas nito, pati na rin ang pagtukoy sa pagpapaandar ng pagpapadaloy. Karaniwan, ang driver (pinagmulan) ng ritmo ay ang sinus (sinoatrial) node. Natutukoy ang normal na ritmo ng sinus ang mga sumusunod na pamantayan:
1) ang pagkakaroon ng P wave na nauuna sa bawat QRS complex;
2) normal para sa lead na ito at permanenteng anyo
P wave;
3) normal at matatag na tagal ng pagitan ng P-Q;
4) dalas ng ritmo 60-90 bawat minuto;
5) ang pagkakaiba sa pagitan ng R-R (o P-P) ay hindi hihigit sa 0.15.
Ang pagtatasa ng huling pamantayan ay nagpapahintulot sa iyo na matukoy ang ritmo bilang regular o hindi regular. Sa kaso ng iregularidad ng ritmo, ang sanhi nito ay tinukoy (sinus arrhythmia, extrasystole, atrial fibrillation, atbp.).
Upang kalkulahin ang rate ng puso (HR) na may regular na ritmo, gamitin ang formula:
Tibok ng puso = 60/R-R, kung saan 60 ang bilang ng mga segundo sa isang minuto.
Kung ang ritmo ay hindi regular, maaari kang mag-record ng ECG sa isa sa mga lead sa loob ng 3-4 minuto. Sa segment na ito, bilangin ang bilang ng mga QRS complex sa loob ng 3 minuto at i-multiply ito sa 20.
Upang suriin ang pagpapaandar ng conductivity, ang mga sumusunod na tagapagpahiwatig ay sinusukat:
1) tagal ng P wave (nailalarawan ang bilis ng intraatrial conduction);
2) ang pagitan ng P-Q, na sumasalamin sa estado ng atrioventricular conduction;
3) ang QRS complex, na nagbibigay ng pangkalahatang ideya ng intraventricular conduction;
4) IDd at ID, na nagpapahintulot sa isa na hatulan ang pagkalat ng paggulo sa kanan at kaliwang ventricles, ayon sa pagkakabanggit.
Ang pangwakas na konklusyon tungkol sa likas na katangian ng intraventricular conduction disorder ay ginawa pagkatapos pag-aralan ang morpolohiya ng ventricular complex.

Cardiology
Kabanata 5. Pagsusuri ng electrocardiogram
V. Mga karamdaman sa pagpapadaloy. Block ng anterior branch ng kaliwang bundle branch, block ng posterior branch ng kaliwang bundle branch, kumpletong block ng kaliwang bundle branch, block ng right bundle branch, 2nd degree AV block at kumpletong AV block.
G. Arrhythmias tingnan ang chap. 4.
VI. Mga kaguluhan sa electrolyte
A. Hypokalemia. Pagpahaba ng pagitan ng PQ. Pagpapalawak ng QRS complex (bihirang). Binibigkas ang U wave, flattened inverted T wave, ST segment depression, bahagyang pagpapahaba ng QT interval.
B. Hyperkalemia
Magaan(5.5 x 6.5 meq/l). Tall peaked symmetrical T wave, pagpapaikli ng QT interval.
Katamtaman(6.5 x 8.0 meq/l). Nabawasan ang P wave amplitude; pagpapahaba ng pagitan ng PQ. Pagpapalawak ng QRS complex, pagbaba ng amplitude ng R wave o elevation ng ST segment. Ventricular extrasystole.
Mabigat(911 meq/l). Kawalan ng P wave Pagpapalawak ng QRS complex (hanggang sa sinusoidal complexes). Mabagal o pinabilis na idioventricular ritmo, ventricular tachycardia, ventricular fibrillation, asystole.
SA. Hypocalcemia. Pagpahaba ng pagitan ng QT (dahil sa pagpapahaba ng ST segment).
G. Hypercalcemia. Pagpapaikli ng pagitan ng QT (dahil sa pagpapaikli ng ST segment).
VII. Epekto ng droga
A. Mga glycoside ng puso
Therapeutic effect. Pagpahaba ng pagitan ng PQ. Oblique depression ng ST segment, pagpapaikli ng QT interval, pagbabago sa T wave (flattened, inverted, biphasic), binibigkas ang U wave Pagbaba ng rate ng puso na may atrial fibrillation.
Nakakalasong epekto. Ventricular extrasystole, AV block, atrial tachycardia na may AV block, pinabilis na AV nodal ritmo, sinoatrial block, ventricular tachycardia, bidirectional ventricular tachycardia, ventricular fibrillation.
A. Dilat na cardiomyopathy. Mga palatandaan ng paglaki ng kaliwang atrium, minsan sa kanan. Mababang amplitude ng mga alon, pseudo-infarction curve, blockade ng kaliwang bundle branch, anterior branch ng kaliwang bundle branch. Nonspecific na mga pagbabago sa ST segment at T wave na extrasystole, atrial fibrillation.
B. Hypertrophic cardiomyopathy. Mga palatandaan ng paglaki ng kaliwang atrium, minsan sa kanan. Mga palatandaan ng left ventricular hypertrophy, pathological Q waves, pseudo-infarction curve. Nonspecific na mga pagbabago sa ST segment at T waves na may apical hypertrophy ng kaliwang ventricle, ang mga higanteng negatibong T wave sa kaliwang precordial lead. Mga kaguluhan sa ritmo ng supraventricular at ventricular.
SA. Amyloidosis ng puso. Mababang amplitude ng mga alon, pseudo-infarction curve. Atrial fibrillation, AV block, ventricular arrhythmias, sinus node dysfunction.
G. Duchenne myopathy. Pagpapaikli ng pagitan ng PQ. Mataas na R wave sa mga lead V 1, V 2; malalim na Q wave sa mga lead V 5, V 6. Sinus tachycardia, atrial at ventricular extrasystole, supraventricular tachycardia.
D. Mitral stenosis. Mga palatandaan ng pagpapalaki ng kaliwang atrium. Ang hypertrophy ng kanang ventricle at paglihis ng electrical axis ng puso sa kanan ay sinusunod. Kadalasan atrial fibrillation.
E. Prolaps ng mitral valve. Ang mga T wave ay na-flatten o negatibo, lalo na sa lead III; ST segment depression, bahagyang pagpapahaba ng pagitan ng QT. Ventricular at atrial extrasystole, supraventricular tachycardia, ventricular tachycardia, minsan atrial fibrillation.
AT. Pericarditis. Depression ng segment ng PQ, lalo na sa mga lead II, aVF, V 2 V 6. Diffuse elevation ng ST segment na may convexity paitaas sa mga lead I, II, aVF, V 3 V 6. Minsan may depresyon ng ST segment sa lead aVR (sa mga bihirang kaso, sa lead aVL, V 1, V 2). Sinus tachycardia, mga kaguluhan sa ritmo ng atrial. Ang mga pagbabago sa ECG ay dumaan sa 4 na yugto:
ST segment elevation, normal na T wave;
ang ST segment ay bumababa sa isoline, ang amplitude ng T wave ay bumababa;
ST segment sa isoline, T wave inverted;
Ang ST segment ay nasa isoline, ang T wave ay normal.
Z. Malaking pericardial effusion. Mababang wave amplitude, alternation ng QRS complex. Pathognomonic sign complete electrical alternans (P, QRS, T).
AT. Dextrocardia. Ang P wave ay negatibo sa lead I. Ang QRS complex ay baligtad sa lead I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
SA. Atrial septal defect. Mga palatandaan ng pagpapalaki ng kanang atrium, mas madalas sa kaliwa; pagpapahaba ng pagitan ng PQ. RSR" sa lead V 1; ang electrical axis ng puso ay lumihis sa kanan na may depekto ng ostium secundum type, sa kaliwa na may depekto ng ostium primum type. Inverted T wave sa mga lead V 1, V 2. Minsan atrial fibrillation.
L. Stenosis pulmonary artery. Mga palatandaan ng pagpapalaki ng kanang atrium. Right ventricular hypertrophy na may mataas na R wave sa mga lead V 1, V 2; paglihis ng electrical axis ng puso sa kanan. Inverted T wave sa mga lead V 1, V 2.
M. Sick sinus syndrome. Sinus bradycardia, sinoatrial block, AV block, sinus arrest, bradycardia-tachycardia syndrome, supraventricular tachycardia, atrial fibrillation/flutter, ventricular tachycardia.
IX. Iba pang mga sakit
A. COPD. Mga palatandaan ng pagpapalaki ng kanang atrium. Paglihis ng electrical axis ng puso sa kanan, pag-aalis zone ng paglipat sa kanan, mga palatandaan ng kanang ventricular hypertrophy, mababang amplitude ng mga alon; Uri ng ECG S I S II S III. T wave inversion sa mga lead V 1, V 2. Sinus tachycardia, AV nodal ritmo, mga kaguluhan sa pagpapadaloy, kabilang ang AV block, pagbagal ng intraventricular conduction, bundle branch block.
B. TELA. Syndrome S I Q III T III, mga palatandaan ng labis na karga ng kanang ventricle, lumilipas na kumpleto o hindi kumpletong pagbara sa kanang sangay ng bundle, pag-aalis ng electrical axis ng puso sa kanan. T wave inversion sa mga lead V 1, V 2; nonspecific na pagbabago sa ST segment at T wave, sinus tachycardia, minsan atrial rhythm disturbances.
SA. Subarachnoid hemorrhage at iba pang mga sugat sa central nervous system. Minsan - pathological Q wave, mataas na malawak na positibo o malalim na negatibong T wave, elevation o depression ng ST segment, binibigkas ang U wave, binibigkas ang pagpapahaba ng QT interval. Sinus bradycardia, sinus tachycardia, AV nodal ritmo, ventricular extrasystole, ventricular tachycardia.
G. Hypothyroidism. Pagpahaba ng pagitan ng PQ. Mababang amplitude ng QRS complex. Naka-flat na T wave.
D. CRF. pagpapahaba ng ST segment (dahil sa hypocalcemia), matataas na simetriko T wave (dahil sa hyperkalemia).
E. Hypothermia. Pagpahaba ng pagitan ng PQ. Notch sa terminal na bahagi ng QRS complex (tingnan ang Osborne wave). Pagpahaba ng pagitan ng QT, T wave inversion, atrial fibrillation, AV nodal ritmo, ventricular tachycardia.
ANG EX . Ang mga pangunahing uri ng mga pacemaker ay inilalarawan ng isang tatlong-titik na code: ang unang titik ay nagpapahiwatig kung aling silid ng puso ang pinapabilis (A A trium atrium, V V entricle ventricle, D D sa parehong atrium at ventricle), ang pangalawang titik ang aktibidad kung saan ang silid ay nakikita (A, V o D), ang ikatlong titik ay nagpapahiwatig ng uri ng tugon sa nakitang aktibidad (I ako pagharang sa pagpigil, T T riggering launch, D D ual pareho). Kaya, sa VVI mode, ang parehong stimulating at sensing electrodes ay matatagpuan sa ventricle, at kapag nangyari ang spontaneous ventricular activity, ang stimulation nito ay naharang. Sa DDD mode, dalawang electrodes (stimulating and sensing) ay matatagpuan sa parehong atrium at ventricle. Ang uri ng pagtugon D ay nangangahulugan na kapag nangyari ang kusang aktibidad ng atrial, ang pagpapasigla nito ay haharang, at pagkatapos ng isang naka-program na yugto ng panahon (AV interval) isang stimulus ay ibibigay sa ventricle; kapag nangyari ang kusang ventricular activity, sa kabaligtaran, ang ventricular stimulation ay haharangin, at ang atrial stimulation ay magsisimula pagkatapos ng programmed VA interval. Mga karaniwang mode ng single-chamber pacemaker VVI at AAI. Mga karaniwang mode ng dual-chamber pacemaker DVI at DDD. Ikaapat na titik R ( R Ang ibig sabihin ng ate-adaptive na ang pacemaker ay may kakayahang pataasin ang pacing rate bilang tugon sa mga pagbabago sa pisikal na aktibidad o mga parameter ng pisyolohikal na nakadepende sa pagkarga (halimbawa, QT interval, temperatura).
A. Pangkalahatang mga prinsipyo ng interpretasyon ng ECG
Tayahin ang likas na katangian ng ritmo (sariling ritmo na may pana-panahong pag-activate ng stimulator o ipinataw).
Tukuyin kung aling (mga) silid ang pinasisigla.
Tukuyin ang aktibidad kung aling (mga) silid ang nakikita ng stimulator.
Tukuyin ang mga naka-program na pacemaker interval (VA, VV, AV interval) mula sa atrial (A) at ventricular (V) pacing artifact.
Tukuyin ang EX mode. Dapat alalahanin na ang mga palatandaan ng ECG ng isang solong silid na pacemaker ay hindi nagbubukod ng posibilidad ng pagkakaroon ng mga electrodes sa dalawang silid: sa gayon, ang mga stimulated contraction ng ventricles ay maaaring sundin sa parehong single-chamber at dual-chamber pacemaker, kung saan ventricular stimulation ay sumusunod sa isang tiyak na pagitan pagkatapos ng P wave (DDD mode) .
Tanggalin ang mga paglabag sa pagpapataw at pagtuklas:
A. mga karamdaman sa pagpapataw: may mga artifact ng pagpapasigla na hindi sinusundan ng mga depolarization complex ng kaukulang kamara;
b. mga kaguluhan sa pagtuklas: may mga pacing artifact na dapat i-block para sa normal na pagtuklas ng atrial o ventricular depolarization.
B. Mga indibidwal na EX mode
AAI. Kung ang natural na dalas ng ritmo ay nagiging mas mababa kaysa sa naka-program na dalas ng pacemaker, ang atrial stimulation ay magsisimula sa isang pare-parehong AA interval. Kapag nangyari ang spontaneous atrial depolarization (at ang normal nitong pagtuklas), ang pacemaker time counter ay ni-reset. Kung ang kusang atrial depolarization ay hindi umuulit pagkatapos ng tinukoy na AA interval, ang atrial pacing ay sinisimulan.
VVI. Kapag nangyari ang spontaneous ventricular depolarization (at ang normal na pagtuklas nito), ang pacemaker time counter ay ni-reset. Kung, pagkatapos ng isang paunang natukoy na pagitan ng VV, ang kusang ventricular depolarization ay hindi umuulit, ang ventricular pacing ay sinimulan; kung hindi, ang time counter ay na-reset muli at ang buong cycle ay magsisimulang muli. Sa mga adaptive na VVIR pacemaker, tumataas ang dalas ng ritmo sa pagtaas ng antas ng pisikal na aktibidad (hanggang sa isang naibigay na pinakamataas na limitasyon ng rate ng puso).
DDD. Kung ang intrinsic rate ay magiging mas mababa kaysa sa naka-program na pacemaker rate, ang atrial (A) at ventricular (V) pacing ay sisimulan sa mga tinukoy na agwat sa pagitan ng mga pulso A at V (AV interval) at sa pagitan ng V pulse at ng kasunod na A pulse (VA interval. ). Kapag nangyari ang spontaneous o induced ventricular depolarization (at ang normal na pagtuklas nito), ang pacemaker time counter ay ni-reset at ang VA interval ay magsisimulang magbilang. Kung ang spontaneous atrial depolarization ay nangyayari sa panahong ito, ang atrial pacing ay naharang; kung hindi, ang isang atrial impulse ay ibinibigay. Kapag nangyari ang spontaneous o induced atrial depolarization (at ang normal nitong pagtuklas), ang pacemaker time counter ay ni-reset at ang AV interval ay magsisimulang magbilang. Kung ang spontaneous ventricular depolarization ay nangyayari sa panahon ng agwat na ito, ang ventricular pacing ay naharang; kung hindi, ang isang ventricular impulse ay ibinibigay.

SA. Dysfunction ng pacemaker at arrhythmias
Paglabag sa pagpapataw. Ang stimulation artifact ay hindi sinusundan ng isang depolarization complex, bagaman ang myocardium ay wala sa refractory stage. Mga sanhi: pag-aalis ng stimulating electrode, cardiac perforation, nadagdagan ang stimulation threshold (sa panahon ng myocardial infarction, pagkuha ng flecainide, hyperkalemia), pinsala sa electrode o paglabag sa pagkakabukod nito, mga kaguluhan sa pagbuo ng pulso (pagkatapos ng defibrillation o dahil sa pagkaubos ng power source ), pati na rin ang maling pagtakda ng mga parameter ng pacemaker.

Kabiguan sa pagtuklas. Ang pacemaker time counter ay hindi na-reset kapag ang sarili o ipinataw na depolarization ng kaukulang kamara ay nangyari, na humahantong sa paglitaw ng isang hindi tamang ritmo (ang ipinataw na ritmo ay nakapatong sa sarili nitong). Mga dahilan: mababang amplitude ng perceived signal (lalo na sa ventricular extrasystole), hindi wastong itinakda ang sensitivity ng pacemaker, pati na rin ang mga dahilan na nakalista sa itaas (tingnan). Kadalasan ito ay sapat na upang i-reprogram ang sensitivity ng pacemaker.

Hypersensitivity ng pacemaker. Sa inaasahang punto ng oras (pagkatapos lumipas ang naaangkop na agwat), walang stimulation na nangyayari. Ang mga T wave (P wave, myopotentials) ay napagkakamalan bilang mga R wave at ang pacemaker timer ay ni-reset. Kung ang T wave ay hindi natukoy nang tama, ang pagitan ng VA ay magsisimulang magbilang mula dito. Sa kasong ito, dapat na i-reprogram ang sensitivity o refractory period of detection. Maaari mo ring itakda ang pagitan ng VA upang magsimula mula sa T wave.

Pag-block ng myopotentials. Ang mga myopotential na nagmumula sa mga paggalaw ng braso ay maaaring maling isipin bilang mga potensyal mula sa myocardium at block stimulation. Sa kasong ito, ang mga agwat sa pagitan ng mga ipinataw na complex ay nagiging iba, at ang ritmo ay nagiging hindi tama. Kadalasan, ang mga naturang karamdaman ay nangyayari kapag gumagamit ng mga unipolar na pacemaker.
Circular tachycardia. Isang ipinataw na ritmo na may pinakamataas na dalas para sa pacemaker. Nangyayari kapag ang retrograde atrial excitation pagkatapos ng ventricular stimulation ay naramdaman ng atrial electrode at nag-trigger ng ventricular stimulation. Ito ay tipikal para sa isang two-chamber pacemaker na may detection ng atrial excitation. Sa ganitong mga kaso, maaaring sapat na upang madagdagan ang panahon ng pagtuklas.
Tachycardia na sapilitan ng atrial tachycardia. Isang ipinataw na ritmo na may pinakamataas na dalas para sa pacemaker. Ito ay sinusunod kung ang atrial tachycardia (halimbawa, atrial fibrillation) ay nangyayari sa mga pasyente na may dual-chamber pacemaker. Ang madalas na atrial depolarization ay nararamdaman ng pacemaker at nag-trigger ng ventricular pacing. Sa ganitong mga kaso, lumipat sila sa VVI mode at inaalis ang arrhythmia.
7.2.1. Myocardial hypertrophy
Ang sanhi ng hypertrophy, bilang panuntunan, ay labis na pagkarga sa puso, alinman sa pamamagitan ng paglaban (arterial hypertension) o dami (talamak na bato at/o pagpalya ng puso). Ang pagtaas ng aktibidad ng puso ay humahantong sa pagtaas metabolic proseso sa myocardium at pagkatapos ay sinamahan ng isang pagtaas sa bilang ng mga fibers ng kalamnan. Aktibidad ng bioelectric ang hypertrophied na bahagi ng puso ay tumataas, na makikita sa electrocardiogram.
7.2.1.1. Kaliwang atrial hypertrophy
Ang isang katangian ng tanda ng kaliwang atrial hypertrophy ay isang pagtaas sa lapad ng P wave (higit sa 0.12 s). Ang pangalawang tanda ay isang pagbabago sa hugis ng P wave (dalawang humps na may pamamayani ng pangalawang peak) (Larawan 6).
kanin. 6. ECG para sa kaliwang atrial hypertrophy
Ang kaliwang atrial hypertrophy ay isang tipikal na sintomas ng mitral valve stenosis at samakatuwid ang P wave sa sakit na ito ay tinatawag na P-mitrale. Ang mga katulad na pagbabago ay sinusunod sa mga lead I, II, aVL, V5, V6.
7.2.1.2. Hypertrophy ng kanang atrial
Sa hypertrophy ng kanang atrium, ang mga pagbabago ay nakakaapekto rin sa P wave, na nakakakuha ng isang matulis na hugis at tumataas sa amplitude (Larawan 7).
kanin. 7. ECG para sa hypertrophy ng kanang atrium (P-pulmonale), kanang ventricle (S-type)
Ang hypertrophy ng kanang atrium ay sinusunod na may atrial septal defect, hypertension ng pulmonary circulation.
Kadalasan, ang naturang P wave ay napansin sa mga sakit ng baga;
Ang hypertrophy ng kanang atrium ay isang tanda ng mga pagbabago sa P wave sa mga lead II, III, aVF, V1, V2.
7.2.1.3. Kaliwang ventricular hypertrophy
Ang mga ventricles ng puso ay mas mahusay na inangkop sa stress, at sa mga unang yugto ang kanilang hypertrophy ay maaaring hindi lumitaw sa ECG, ngunit habang ang patolohiya ay bubuo, ang mga palatandaan ng katangian ay makikita.
Sa ventricular hypertrophy, ang ECG ay nagpapakita ng mas maraming pagbabago kaysa sa atrial hypertrophy.
Ang mga pangunahing palatandaan ng kaliwang ventricular hypertrophy ay (Larawan 8):
Paglihis ng electrical axis ng puso sa kaliwa (levogram);
Paglipat ng transition zone sa kanan (sa mga lead V2 o V3);
Ang R wave sa mga lead V5, V6 ay mataas at mas malaki ang amplitude kaysa sa RV4;
Deep S sa mga lead V1, V2;
Pinalawak na QRS complex sa mga lead V5, V6 (hanggang 0.1 s o higit pa);
Pag-alis ng S-T segment sa ibaba ng isoelectric na linya na may convexity paitaas;
Negatibong T wave sa mga lead I, II, aVL, V5, V6.
kanin. 8. ECG para sa left ventricular hypertrophy
Ang kaliwang ventricular hypertrophy ay madalas na sinusunod sa arterial hypertension, acromegaly, pheochromocytoma, pati na rin ang mitral at mga balbula ng aorta, congenital heart defects.
7.2.1.4. Hypertrophy ng kanang ventricular
Ang mga palatandaan ng kanang ventricular hypertrophy ay lumilitaw sa ECG sa mga advanced na kaso. Ang diagnosis sa maagang yugto ng hypertrophy ay napakahirap.
Mga palatandaan ng hypertrophy (Larawan 9):
Paglihis ng electrical axis ng puso sa kanan (pravogram);
Deep S wave sa lead V1 at high R wave sa lead III, aVF, V1, V2;
Ang taas ng ngipin ng RV6 ay mas mababa kaysa sa normal;
Pinalawak na QRS complex sa mga lead V1, V2 (hanggang 0.1 s o higit pa);
Deep S wave sa lead V5 at V6 din;
Pag-alis ng S-T segment sa ibaba ng isoline na may convexity paitaas sa kanan III, aVF, V1 at V2;
Kumpleto o hindi kumpletong pagbara sa tamang sangay ng bundle;
Paglipat ng transition zone sa kaliwa.
kanin. 9. ECG para sa right ventricular hypertrophy
Ang kanang ventricular hypertrophy ay kadalasang nauugnay sa pagtaas ng presyon sa sirkulasyon ng baga sa mga sakit sa baga, mitral valve stenosis, mural thrombosis at pulmonary stenosis at congenital heart defects.
7.2.2. Mga karamdaman sa ritmo
Panghihina, igsi ng paghinga, mabilis na tibok ng puso, madalas at mahirap na paghinga, mga pagkagambala sa paggana ng puso, pakiramdam ng inis, nanghihina na mga estado o ang mga episode ng pagkawala ng malay ay maaaring mga manifestations ng cardiac arrhythmias dahil sa cardiovascular disease. Nakakatulong ang ECG na kumpirmahin ang kanilang presensya, at higit sa lahat ay matukoy ang kanilang uri.
Dapat tandaan na ang automaticity ay isang natatanging pag-aari ng mga cell ng conduction system ng puso, at ang sinus node, na kumokontrol sa ritmo, ay may pinakamalaking automaticity.
Ang mga kaguluhan sa ritmo (arrhythmias) ay nasuri sa mga kaso kung saan walang sinus ritmo sa ECG.
Mga palatandaan ng normal na sinus ritmo:
P wave frequency - mula 60 hanggang 90 (bawat 1 min);
Parehong tagal Mga pagitan ng R-R;
Positibong P wave sa lahat ng lead maliban sa aVR.
Ang mga pagkagambala sa ritmo ng puso ay napaka-magkakaibang. Ang lahat ng arrhythmias ay nahahati sa nomotopic (mga pagbabagong bubuo sa sinus node mismo) at heterotopic. Sa huling kaso, ang mga excitatory impulses ay lumabas sa labas ng sinus node, iyon ay, sa atria, atrioventricular junction at ventricles (sa mga sanga ng His bundle).
Kasama sa nomotopic arrhythmias ang sinus brady at tachycardia at hindi regular na sinus ritmo. Heterotopic - atrial fibrillation at flutter at iba pang mga karamdaman. Kung ang paglitaw ng arrhythmia ay nauugnay sa isang dysfunction ng excitability, kung gayon ang mga kaguluhan sa ritmo ay nahahati sa extrasystole at paroxysmal tachycardia.
Isinasaalang-alang ang iba't ibang mga uri ng arrhythmias na maaaring makita sa isang ECG, ang may-akda, upang hindi mainip ang mambabasa sa mga intricacies ng medikal na agham, pinapayagan lamang ang kanyang sarili na tukuyin ang mga pangunahing konsepto at isaalang-alang ang pinakamahalagang ritmo at mga karamdaman sa pagpapadaloy.
7.2.2.1. Sinus tachycardia
Tumaas na henerasyon ng mga impulses sa sinus node (higit sa 100 impulses kada minuto).
Sa ECG ito ay ipinakita sa pamamagitan ng pagkakaroon ng isang normal na P wave at isang pagpapaikli ng pagitan ng R-R.
7.2.2.2. Sipon
Ang dalas ng pagbuo ng pulso sa sinus node ay hindi lalampas sa 60.
Sa ECG ito ay ipinakita sa pamamagitan ng pagkakaroon ng isang normal na P wave at isang pagpapahaba ng pagitan ng R-R.
Dapat pansinin na may dalas ng pag-urong na mas mababa sa 30, ang bradycardia ay hindi sinus.
Sa parehong mga kaso ng tachycardia at bradycardia, ang pasyente ay ginagamot para sa sakit na naging sanhi ng pagkagambala sa ritmo.
7.2.2.3. Hindi regular na ritmo ng sinus
Ang mga impulses ay nabuo nang hindi regular sa sinus node. Ang ECG ay nagpapakita ng mga normal na alon at mga agwat, ngunit ang tagal ng mga R-R na mga agwat ay naiiba ng hindi bababa sa 0.1 s.
Ang ganitong uri ng arrhythmia ay maaaring mangyari sa mga malulusog na tao at hindi nangangailangan ng paggamot.
7.2.2.4. Idioventricular na ritmo
Heterotopic arrhythmia, kung saan ang pacemaker ay alinman sa bundle branch o ang Purkinje fibers.
Lubhang malubhang patolohiya.
Ang isang bihirang ritmo sa ECG (iyon ay, 30-40 beats bawat minuto), ang P wave ay wala, ang mga QRS complex ay deformed at lumawak (tagal 0.12 s o higit pa).
Nangyayari lamang sa malubhang patolohiya ng puso. Ang isang pasyente na may ganitong karamdaman ay nangangailangan ng emerhensiyang pangangalaga at napapailalim sa agarang pag-ospital sa isang yunit ng pangangalaga sa puso.
7.2.2.5. Extrasystole
Pambihirang pag-urong ng puso na dulot ng isang ectopic impulse. Ang praktikal na kahalagahan ay ang paghahati ng mga extrasystoles sa supraventricular at ventricular.
Ang isang supraventricular (tinatawag ding atrial) extrasystole ay naitala sa isang ECG kung ang focus na nagdudulot ng pambihirang paggulo (contraction) ng puso ay matatagpuan sa atria.
Ang ventricular extrasystole ay naitala sa cardiogram kapag ang isang ectopic focus ay nabuo sa isa sa mga ventricles.
Ang extrasystole ay maaaring bihira, madalas (higit sa 10% ng mga contraction ng puso sa loob ng 1 minuto), ipares (bigemeny) at grupo (higit sa tatlo sa isang row).
Ilista natin ang mga palatandaan ng ECG ng atrial extrasystole:
Ang P wave ay nagbago sa hugis at amplitude;
Ang pagitan ng P-Q ay pinaikli;
Ang isang prematurely recorded QRS complex ay hindi naiiba sa hugis mula sa normal (sinus) complex;
Ang pagitan ng R-R na sumusunod sa extrasystole ay mas mahaba kaysa karaniwan, ngunit mas maikli sa dalawa normal na pagitan(hindi kumpletong compensatory pause).
Atrial extrasystoles ay mas karaniwan sa mga matatandang tao laban sa background ng cardiosclerosis at sakit sa coronary puso, ngunit maaari ding maobserbahan sa mga malulusog na tao, halimbawa, kung ang isang tao ay labis na nag-aalala o nakakaranas ng stress.
Kung ang extrasystole ay napansin sa isang praktikal na malusog na tao, ang paggamot ay binubuo ng pagrereseta ng Valocordin, Corvalol at pagtiyak ng kumpletong pahinga.
Kapag nagrerehistro ng extrasystole sa isang pasyente, kinakailangan din ang paggamot sa pinagbabatayan na sakit at pagkuha ng mga antiarrhythmic na gamot mula sa isoptin group.
Mga palatandaan ng ventricular extrasystole:
Ang P wave ay wala;
Ang hindi pangkaraniwang QRS complex ay makabuluhang pinalawak (higit sa 0.12 s) at deformed;
Buong compensatory pause.
Ang ventricular extrasystole ay palaging nagpapahiwatig ng pinsala sa puso (ischemic heart disease, myocarditis, endocarditis, atake sa puso, atherosclerosis).
Sa kaso ng ventricular extrasystole na may dalas ng 3-5 contraction bawat 1 minuto, ang antiarrhythmic therapy ay sapilitan.
Ang lidocaine ay kadalasang ibinibigay sa intravenously, ngunit ang iba pang mga gamot ay maaari ding gamitin. Ang paggamot ay isinasagawa sa maingat na pagsubaybay sa ECG.
7.2.2.6. Paroxysmal tachycardia
Isang biglaang pag-atake ng hyper-frequent contraction, na tumatagal mula sa ilang segundo hanggang ilang araw. Ang heterotopic pacemaker ay matatagpuan alinman sa ventricles o supraventricularly.
Sa supraventricular tachycardia (sa kasong ito, ang mga impulses ay nabuo sa atria o atrioventricular node), ang tamang ritmo ay naitala sa ECG na may dalas na 180 hanggang 220 na mga contraction kada minuto.
Ang mga QRS complex ay hindi binabago o pinalawak.
Sa ventricular form ng paroxysmal tachycardia, ang mga P wave ay maaaring magbago ng kanilang lugar sa ECG, ang mga QRS complex ay deformed at lumawak.
Ang supraventricular tachycardia ay nangyayari sa Wolff-Parkinson-White syndrome, mas madalas sa matinding atake sa puso myocardium.
Ang ventricular form ng paroxysmal tachycardia ay napansin sa mga pasyente na may myocardial infarction, may ischemic heart disease, at electrolyte metabolism disorder.
7.2.2.7. Atrial fibrillation (atrial fibrillation)
Isang uri ng supraventricular arrhythmias na sanhi ng asynchronous, uncoordinated aktibidad ng kuryente atria na may kasunod na pagkasira ng kanilang contractile function. Ang daloy ng mga impulses ay hindi ganap na isinasagawa sa ventricles, at hindi regular ang mga ito.
Ang arrhythmia na ito ay isa sa mga pinakakaraniwang cardiac arrhythmias.
Ito ay nangyayari sa higit sa 6% ng mga pasyente na higit sa 60 taong gulang at sa 1% ng mga pasyenteng mas bata sa edad na ito.
Mga palatandaan ng atrial fibrillation:
Ang mga pagitan ng R-R ay iba (arrhythmia);
Walang mga P wave;
Ang mga flicker wave ay naitala (lalo na ang mga ito ay malinaw na nakikita sa mga lead II, III, V1, V2);
Electrical alternation (iba't ibang amplitude ng I waves sa isang lead).
Ang atrial fibrillation ay nangyayari sa mitral stenosis, thyrotoxicosis at cardiosclerosis, at madalas din sa myocardial infarction. Ang pangangalagang medikal ay upang maibalik ang ritmo ng sinus. Ginagamit ang procainamide, potassium preparations at iba pang antiarrhythmic na gamot.
7.2.2.8. Atrial flutter
Ito ay sinusunod nang mas madalas kaysa sa atrial fibrillation.
Sa atrial flutter, ang normal na paggulo at pag-urong ng atria ay wala at ang paggulo at pag-urong ng mga indibidwal na atrial fibers ay sinusunod.
7.2.2.9. Ventricular fibrillation
Ang pinaka-mapanganib at malubhang ritmo disorder, na mabilis na humahantong sa pagtigil ng sirkulasyon ng dugo. Nangyayari sa panahon ng myocardial infarction, pati na rin sa mga huling yugto ng iba't ibang mga sakit sa cardiovascular sa mga pasyente na nasa isang estado ng klinikal na kamatayan. Sa kaso ng ventricular fibrillation, kinakailangan ang mga kagyat na hakbang sa resuscitation.
Mga palatandaan ng ventricular fibrillation:
Kawalan ng lahat ng ngipin ng ventricular complex;
Pagpaparehistro ng mga fibrillation wave sa lahat ng lead na may dalas na 450-600 waves bawat 1 min.
7.2.3. Mga karamdaman sa pagpapadaloy
Ang mga pagbabago sa cardiogram na nangyayari sa kaganapan ng isang kaguluhan sa pagpapadaloy ng isang salpok sa anyo ng isang pagbagal o kumpletong paghinto ng paghahatid ng paggulo ay tinatawag na mga blockade. Ang mga blockade ay inuri depende sa antas kung saan naganap ang paglabag.
Mayroong sinoatrial, atrial, atrioventricular at intraventricular blockade. Ang bawat isa sa mga pangkat na ito ay higit na nahahati. Halimbawa, may mga sinoatrial blockade ng I, II at III degrees, blockade ng kanan at kaliwang bundle branch. Mayroon ding mas detalyadong dibisyon (blockade ng anterior branch ng kaliwang bundle branch, hindi kumpletong block ng right bundle branch). Kabilang sa mga conduction disorder na naitala gamit ang ECG, ang mga sumusunod na blockade ay may pinakamalaking praktikal na kahalagahan:
Sinoatrial III degree;
Atrioventricular I, II at III degrees;
Blockade ng kanan at kaliwang bundle branch.
7.2.3.1. III degree na sinoatrial block
Isang conduction disorder kung saan ang pagpapadaloy ng excitement mula sa sinus node patungo sa atria ay naharang. Sa isang tila normal na ECG, ang susunod na pag-urong ay biglang nawala (na-block), iyon ay, ang buong P-QRS-T complex (o 2-3 complexes nang sabay-sabay). Ang isang isoline ay naitala sa kanilang lugar. Ang patolohiya ay sinusunod sa mga nagdurusa mula sa coronary artery disease, atake sa puso, cardiosclerosis, at kapag gumagamit ng isang bilang ng mga gamot (halimbawa, mga beta blocker). Binubuo ang paggamot sa paggamot sa pinag-uugatang sakit at paggamit ng atropine, isadrin at mga katulad na ahente).
7.2.3.2. Atrioventricular block
May kapansanan sa pagpapadaloy ng paggulo mula sa sinus node sa pamamagitan ng atrioventricular na koneksyon.
Ang pagbagal ng atrioventricular conduction ay first degree atrioventricular block. Nagpapakita mismo sa ECG bilang isang pagpapahaba ng pagitan ng P-Q (higit sa 0.2 s) na may normal na rate ng puso.
Ang pangalawang antas na atrioventricular block ay isang hindi kumpletong bloke kung saan hindi lahat ng impulses na nagmumula sa sinus node ay umaabot sa ventricular myocardium.
Sa ECG, ang sumusunod na dalawang uri ng blockade ay nakikilala: ang una ay Mobitz-1 (Samoilov-Wenckebach) at ang pangalawa ay Mobitz-2.
Mga palatandaan ng Mobitz-1 type blockade:
Patuloy na pagpapahaba ng pagitan ng P
Bilang resulta ng unang senyales, sa ilang yugto pagkatapos ng P wave, nawawala ang QRS complex.
Ang isang senyales ng Mobitz-2 type block ay ang panaka-nakang pagkawala ng QRS complex laban sa background ng pinahabang P-Q interval.
Ang ikatlong antas ng atrioventricular block ay isang kondisyon kung saan walang kahit isang impulse na nagmumula sa sinus node ang dinadala sa ventricles. Ang ECG ay nagtatala ng dalawang uri ng ritmo na hindi nauugnay sa bawat isa;
Ang third degree blockade ay kadalasang nangyayari sa cardiosclerosis, myocardial infarction, at hindi wastong paggamit ng cardiac glycosides. Ang pagkakaroon ng ganitong uri ng blockade sa isang pasyente ay isang indikasyon para sa kanyang agarang pag-ospital sa isang cardiology hospital. Atropine, ephedrine at, sa ilang mga kaso, ang prednisolone ay ginagamit para sa paggamot.
7.2.Z.Z. Bundle na mga bloke ng sangay
Sa isang malusog na tao, ang isang de-koryenteng salpok na nagmumula sa sinus node, na dumadaan sa mga sanga ng Kanyang bundle, ay sabay-sabay na nagpapasigla sa parehong ventricles.
Kapag ang kanan o kaliwang sangay ng bundle ay naharang, ang landas ng salpok ay nagbabago at samakatuwid ang paggulo ng kaukulang ventricle ay naantala.
Posible rin ang mga hindi kumpletong blockade at tinatawag na blockade ng anterior at posterior branch ng bundle branch.
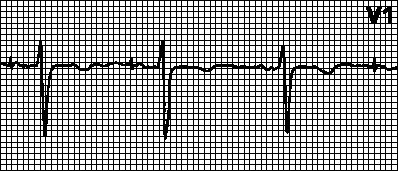
Mga palatandaan ng kumpletong pagbara sa kanang sangay ng bundle (Larawan 10):
Deformed at widened (higit sa 0.12 s) QRS complex;
Negatibong T wave sa mga lead V1 at V2;
Pag-alis ng S-T segment mula sa isoline;
Pagpapalawak at paghahati ng QRS sa mga lead V1 at V2 sa anyo ng RsR.
kanin. 10. ECG na may kumpletong bloke ng tamang sangay ng bundle
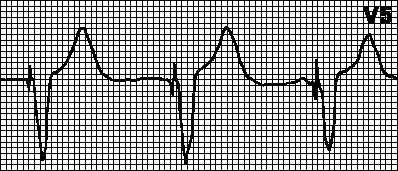
Mga palatandaan ng kumpletong pagbara sa kaliwang sangay ng bundle:
Ang QRS complex ay deformed at widened (higit sa 0.12 s);
Offset ng S-T segment mula sa isoline;
Negatibong T wave sa mga lead V5 at V6;
Pagpapalawak at paghahati ng QRS complex sa mga lead V5 at V6 sa anyo ng RR;
Ang pagpapapangit at pagpapalawak ng QRS sa mga lead V1 at V2 sa anyo ng rS.
Ang mga uri ng blockade ay nangyayari sa mga kaso ng pinsala sa puso, talamak na myocardial infarction, atherosclerotic at myocardial cardiosclerosis, at sa hindi wastong paggamit ng ilang mga gamot (cardiac glycosides, novocainamide).
Ang mga pasyente na may intraventricular block ay hindi nangangailangan ng espesyal na therapy. Naospital sila para sa paggamot sa sakit na naging sanhi ng pagbara.
7.2.4. Wolff-Parkinson-White syndrome
Ang sindrom na ito (WPW) ay unang inilarawan ng mga nabanggit na may-akda noong 1930 bilang isang anyo ng supraventricular tachycardia na naobserbahan sa mga kabataang malusog ("functional bundle branch block").
Ngayon ay itinatag na sa katawan, kung minsan, bilang karagdagan sa normal na landas ng pagpapadaloy ng salpok mula sa sinus node hanggang sa ventricles, may mga karagdagang bundle (Kent, James at Mahaim). Sa mga landas na ito, ang paggulo ay umaabot sa ventricles ng puso nang mas mabilis.
Mayroong ilang mga uri ng WPW syndrome. Kung ang paggulo ay pumasok sa kaliwang ventricle nang mas maaga, pagkatapos ay ang uri ng WPW syndrome A ay naitala sa ECG Sa uri B, ang paggulo ay pumapasok sa kanang ventricle nang mas maaga.
Mga palatandaan ng WPW syndrome type A:
Ang delta wave sa QRS complex ay positibo sa kanang precordial lead at negatibo sa kaliwa (ang resulta ng napaaga na paggulo ng bahagi ng ventricle);
Ang direksyon ng mga pangunahing ngipin sa mga lead ng dibdib ay humigit-kumulang kapareho ng sa blockade ng kaliwang sangay ng bundle.
Mga palatandaan ng WPW syndrome type B:
Pinaikli (mas mababa sa 0.11 s) pagitan ng P-Q;
Ang QRS complex ay pinalawak (higit sa 0.12 s) at deformed;
Negatibong delta wave para sa kanang mga lead ng dibdib, positibo para sa kaliwa;
Ang direksyon ng mga pangunahing ngipin sa mga lead ng dibdib ay humigit-kumulang kapareho ng sa blockade ng kanang bundle branch.
Posibleng magrehistro ng isang mahigpit na pinaikling agwat ng P-Q na may hindi nabuong QRS complex at ang kawalan ng delta wave (Lown-Ganong-Levin syndrome).
Ang mga karagdagang bundle ay minana. Sa humigit-kumulang 30-60% ng mga kaso ay hindi sila nagpapakita ng kanilang sarili. Ang ilang mga tao ay maaaring magkaroon ng paroxysms ng tachyarrhythmias. Sa kaso ng arrhythmia Pangangalaga sa kalusugan lumalabas na alinsunod sa mga pangkalahatang tuntunin.
7.2.5. Maagang ventricular repolarization
Ang hindi pangkaraniwang bagay na ito ay nangyayari sa 20% ng mga pasyente na may cardiovascular pathology (pinaka-madalas na matatagpuan sa mga pasyente na may supraventricular heart rhythm disturbances).
Ito ay hindi isang sakit, ngunit ang mga pasyente na may mga sakit sa cardiovascular na nakakaranas ng sindrom na ito ay 2-4 na beses na mas malamang na magdusa mula sa ritmo at mga abala sa pagpapadaloy.
Ang mga palatandaan ng maagang ventricular repolarization (Fig. 11) ay kinabibilangan ng:
ST segment elevation;
Late delta wave (bingaw sa pababang bahagi ng R wave);
Mataas na amplitude na ngipin;
Double-humped P wave ng normal na tagal at amplitude;
Pagpapaikli ng mga pagitan ng PR at QT;
Ang isang mabilis at matalim na pagtaas sa amplitude ng R wave sa dibdib ay humahantong.
kanin. 11. ECG para sa maagang ventricular repolarization syndrome
7.2.6. Ischemia ng puso
Sa coronary heart disease (CHD), ang suplay ng dugo sa myocardium ay may kapansanan. Sa mga unang yugto, maaaring walang mga pagbabago sa electrocardiogram, ngunit sa mga huling yugto ay kapansin-pansin ang mga ito.
Sa pag-unlad ng myocardial dystrophy, ang T wave ay nagbabago at lumilitaw ang mga palatandaan ng nagkakalat na mga pagbabago sa myocardium.
Kabilang dito ang:
Nabawasan ang amplitude ng R wave;
S-T segment depression;
Biphasic, moderately widened at flat T wave sa halos lahat ng lead.
Ang IHD ay nangyayari sa mga pasyente na may myocarditis ng iba't ibang pinagmulan, pati na rin ang mga dystrophic na pagbabago sa myocardium at atherosclerotic cardiosclerosis.
7.2.7. Angina pectoris
Sa pagbuo ng isang pag-atake ng angina, ang ECG ay maaaring magbunyag ng isang displacement ng S-T segment at mga pagbabago sa T wave sa mga lead na iyon na matatagpuan sa itaas ng lugar na may kapansanan sa suplay ng dugo (Fig. 12).
kanin. 12. ECG para sa angina pectoris (sa panahon ng pag-atake)
Ang mga sanhi ng angina ay hypercholesterolemia, dyslipidemia. Bilang karagdagan, ang arterial hypertension, diabetes mellitus, psycho-emotional overload, takot, at labis na katabaan ay maaaring mag-trigger ng pag-unlad ng isang atake.
Depende sa kung aling layer ng ischemia ng kalamnan ng puso ang nangyayari, mayroong:
Subendocardial ischemia (sa ibabaw ng ischemic area, ang S-T displacement ay nasa ibaba ng isoline, ang T wave ay positibo, na may malaking amplitude);
Subepicardial ischemia (pagtaas ng S-T segment sa itaas ng isoline, T negatibo).
Ang paglitaw ng angina ay sinamahan ng hitsura ng tipikal na sakit sa dibdib, kadalasang pinukaw pisikal na Aktibidad. Ang sakit na ito ay likas, tumatagal ng ilang minuto at nawawala pagkatapos kumuha ng nitroglycerin. Kung ang pananakit ay tumatagal ng higit sa 30 minuto at hindi naibsan sa pamamagitan ng pag-inom ng nitro na gamot, ang mga talamak na pagbabago sa focal ay malamang na ipagpalagay.
Apurahang Pangangalaga para sa angina pectoris ay upang mapawi ang sakit at maiwasan ang paulit-ulit na pag-atake.
Ang analgesics (mula sa analgin hanggang promedol), nitro na gamot (nitroglycerin, sustak, nitrong, monocinque, atbp.), Pati na rin ang validol at diphenhydramine, seduxen ay inireseta. Kung kinakailangan, ang paglanghap ng oxygen ay isinasagawa.
7.2.8. Atake sa puso
Ang myocardial infarction ay ang pagbuo ng nekrosis ng kalamnan ng puso bilang resulta ng matagal na mga karamdaman sa sirkulasyon sa ischemic area ng myocardium.
Sa higit sa 90% ng mga kaso, ang diagnosis ay tinutukoy gamit ang isang ECG. Bilang karagdagan, ang isang cardiogram ay nagbibigay-daan sa iyo upang matukoy ang yugto ng isang atake sa puso, alamin ang lokasyon at uri nito.
Ang isang walang kondisyong tanda ng isang atake sa puso ay ang hitsura sa ECG ng isang pathological Q wave, na kung saan ay nailalarawan sa pamamagitan ng labis na lapad (higit sa 0.03 s) at higit na lalim (isang ikatlong bahagi ng R wave).
Mga posibleng opsyon: QS, QRS. S-T shift (Larawan 13) at T wave inversion ay sinusunod.
kanin. 13. ECG para sa anterolateral myocardial infarction (acute stage). May mga cicatricial na pagbabago sa posteroinferior na bahagi ng kaliwang ventricle
Minsan ang isang S-T displacement ay nangyayari nang walang pagkakaroon ng isang pathological Q wave (small-focal myocardial infarction). Mga palatandaan ng atake sa puso:
Pathological Q wave sa mga lead na matatagpuan sa itaas ng infarct area;
Pag-alis ng S-T segment sa pamamagitan ng isang arko pataas (pag-aangat) na may kaugnayan sa isoline sa mga lead na matatagpuan sa itaas ng infarction area;
Discordant displacement sa ibaba ng S-T segment isoline sa mga lead sa tapat ng lugar ng infarction;
Negatibong T wave sa mga lead na matatagpuan sa itaas ng infarction area.
Habang lumalaki ang sakit, nagbabago ang ECG. Ang relasyon na ito ay ipinaliwanag sa pamamagitan ng mga yugto ng mga pagbabago sa panahon ng atake sa puso.
Mayroong apat na yugto sa pagbuo ng myocardial infarction:
Talamak;
Subacute;
Stage ng pagkakapilat.
Ang pinaka-talamak na yugto (Larawan 14) ay tumatagal ng ilang oras. Sa oras na ito, ang segment ng S-T ay tumataas nang husto sa kaukulang mga lead sa ECG, na pinagsama sa T wave.
kanin. 14. Pagkakasunud-sunod ng mga pagbabago sa ECG sa panahon ng myocardial infarction: 1 - Q-infarction; 2 - hindi Q-infarction; A - ang pinaka matinding yugto; B - talamak na yugto; B - subacute na yugto; D - yugto ng peklat (post-infarction cardiosclerosis)
Sa talamak na yugto, nabubuo ang isang zone ng nekrosis at lumilitaw ang isang pathological Q wave Ang R amplitude ay bumababa, ang S-T segment ay nananatiling nakataas, at ang T wave ay nagiging negatibo. Ang tagal ng talamak na yugto ay nasa average na mga 1-2 linggo.
Ang subacute na yugto ng infarction ay tumatagal ng 1-3 buwan at nailalarawan sa pamamagitan ng isang cicatricial na organisasyon ng necrosis focus. Sa ECG sa oras na ito mayroong isang unti-unting pagbabalik ng S-T segment sa isoline, bumababa ang Q wave, at ang R amplitude, sa kabaligtaran, ay tumataas.
Ang T wave ay nananatiling negatibo.
Ang yugto ng pagkakapilat ay maaaring tumagal ng ilang taon. Sa oras na ito, nangyayari ang organisasyon ng scar tissue. Sa ECG, ang Q wave ay bumaba o ganap na nawawala, ang S-T ay matatagpuan sa isoline, ang negatibong T ay unti-unting nagiging isoelectric, at pagkatapos ay positibo.
Ang phasing na ito ay madalas na tinatawag na natural dynamics ng ECG sa panahon ng myocardial infarction.
Ang atake sa puso ay maaaring ma-localize sa anumang bahagi ng puso, ngunit kadalasang nangyayari sa kaliwang ventricle.
Depende sa lokasyon, ang isang pagkakaiba ay ginawa sa pagitan ng anterior lateral at mga dingding sa likuran kaliwang ventricle. Ang lokalisasyon at lawak ng mga pagbabago ay ipinahayag sa pamamagitan ng pagsusuri sa mga pagbabago sa ECG sa kaukulang mga lead (Talahanayan 6).
Talahanayan 6. Lokalisasyon ng myocardial infarction
Ang mga malalaking paghihirap ay lumitaw kapag nag-diagnose ng isang paulit-ulit na infarction kapag ang mga bagong pagbabago ay pinatong sa isang nabagong ECG. Nakakatulong ang dynamic na pagsubaybay na may pag-record ng cardiogram sa mga maikling pagitan.
Ang isang tipikal na atake sa puso ay nailalarawan sa pamamagitan ng isang nasusunog, matinding pananakit ng dibdib na hindi nawawala pagkatapos uminom ng nitroglycerin.
Mayroon ding mga hindi tipikal na anyo ng atake sa puso:
Tiyan (sakit sa puso at tiyan);
Asthmatic (sakit sa puso at hika o pulmonary edema);
Arrhythmic (sakit sa puso at mga kaguluhan sa ritmo);
Collaptoid (sakit sa puso at biglaang pagkahulog presyon ng dugo na may labis na pagpapawis);
walang sakit.
Ang paggamot sa atake sa puso ay isang napakahirap na gawain. Bilang isang tuntunin, mas mahirap ito, mas laganap ang sugat. Kasabay nito, ayon sa angkop na pahayag ng isa sa mga Russian zemstvo na doktor, kung minsan ang paggamot ng isang napakalubhang atake sa puso ay napupunta nang hindi inaasahang maayos, at kung minsan ang isang hindi kumplikado, simpleng micro-infarction ay nagiging tanda ng kawalan ng lakas ng doktor.
Ang emerhensiyang pangangalaga ay binubuo ng pag-alis ng sakit (para sa layuning ito, ginagamit ang narcotic at iba pang analgesics), inaalis din ang mga takot at psycho-emotional arousal sa tulong ng mga sedatives, binabawasan ang lugar ng atake sa puso (gamit ang heparin), at sunud-sunod na pag-aalis iba pang sintomas depende sa antas ng kanilang panganib.
Matapos makumpleto ang paggamot sa inpatient, ang mga pasyente na dumanas ng atake sa puso ay ipinadala sa isang sanatorium para sa rehabilitasyon.
Ang huling yugto ay pangmatagalang pagmamasid sa isang lokal na klinika.
7.2.9. Syndromes dahil sa electrolyte disturbances
Ang ilang mga pagbabago sa ECG ay ginagawang posible upang hatulan ang dinamika ng nilalaman ng electrolyte sa myocardium.
Upang maging patas, dapat sabihin na walang palaging malinaw na ugnayan sa pagitan ng antas ng electrolytes sa dugo at ng nilalaman ng electrolytes sa myocardium.
Gayunpaman, ang mga electrolyte disturbances na nakita ng ECG ay nagsisilbing isang makabuluhang tulong sa doktor sa proseso ng diagnostic search, gayundin sa pagpili ng tamang paggamot.
Ang pinaka-mahusay na pinag-aralan na mga pagbabago sa ECG ay mga kaguluhan sa potassium at calcium metabolism (Larawan 15).
kanin. 15. ECG diagnostics mga kaguluhan sa electrolyte(A.S. Vorobyov, 2003): 1 – pamantayan; 2 – hypokalemia; 3 – hyperkalemia; 4 – hypocalcemia; 5 – hypercalcemia
7.2.9.1. Hyperkalemia
Mga palatandaan ng hyperkalemia:
Matangkad, matulis na T wave;
Pagpapaikli ng pagitan ng Q-T;
Nabawasan ang R amplitude.
Sa matinding hyperkalemia, ang intraventricular conduction disturbances ay sinusunod.
Ang hyperkalemia ay nangyayari sa diabetes (acidosis), talamak na pagkabigo sa bato, malubhang pinsala na may pagdurog na tissue ng kalamnan, kakulangan sa adrenal, at iba pang mga sakit.
7.2.9.2. Hypokalemia
Mga palatandaan ng hypokalemia:
Nabawasan ang segment ng S-T pababa;
Negatibo o biphasic T;
Ang hitsura ni U.
Sa matinding hypokalemia, lumilitaw ang atrial at ventricular extrasystoles at intraventricular conduction disturbances.
Ang hypokalemia ay nangyayari kapag may pagkawala ng potassium salts sa mga pasyenteng may matinding pagsusuka, pagtatae, pagkatapos ng matagal na paggamit ng diuretics, steroid hormones, at may ilang mga endocrine disease.
Ang paggamot ay binubuo ng muling pagdadagdag ng kakulangan sa potasa sa katawan.
7.2.9.3. Hypercalcemia
Mga palatandaan ng hypercalcemia:
Pagpapaikli ng pagitan ng Q-T;
Pagpapaikli ng S-T segment;
Pagpapalawak ng ventricular complex;
Mga kaguluhan sa ritmo na may makabuluhang pagtaas sa calcium.
Ang hypercalcemia ay sinusunod na may hyperparathyroidism, pagkasira ng buto ng mga tumor, hypervitaminosis D at labis na pangangasiwa ng potassium salts.
7.2.9.4. Hypocalcemia
Mga palatandaan ng hypocalcemia:
Pagtaas ng tagal ng pagitan ng QT;
Pagpapahaba ng S-T segment;
Nabawasan ang T amplitude.
Ang hypocalcemia ay nangyayari kapag ang pag-andar ng mga glandula ng parathyroid ay bumababa, sa mga pasyente na may talamak kabiguan ng bato, na may malubhang pancreatitis at hypovitaminosis D.
7.2.9.5. Pagkalasing sa glycoside
Ang cardiac glycosides ay matagal nang matagumpay na ginagamit sa paggamot ng pagpalya ng puso. Ang mga tool na ito ay hindi maaaring palitan. Ang kanilang paggamit ay nakakatulong na bawasan ang tibok ng puso (tibok ng puso) at mas masiglang ilabas ang dugo sa panahon ng systole. Bilang resulta, ang mga parameter ng hemodynamic ay nagpapabuti at ang mga manifestations ng circulatory failure ay bumababa.
Sa kaso ng labis na dosis ng glycosides, lumilitaw ang mga katangian ng mga palatandaan ng ECG (Larawan 16), na, depende sa kalubhaan ng pagkalasing, ay nangangailangan ng alinman sa pagsasaayos ng dosis o paghinto ng gamot. Ang mga pasyente na may pagkalasing sa glycoside ay maaaring makaranas ng pagduduwal, pagsusuka, at pagkagambala sa paggana ng puso.
kanin. 16. ECG sa kaso ng labis na dosis ng cardiac glycosides
Mga palatandaan ng pagkalasing sa glycoside:
Nabawasan ang rate ng puso;
Pagpapaikli ng electrical systole;
Nabawasan ang segment ng S-T pababa;
Negatibong T wave;
Ventricular extrasystoles.
Ang matinding pagkalasing sa glycosides ay nangangailangan ng paghinto ng gamot at ang reseta ng mga suplementong potasa, lidocaine at beta blockers.








