Herhangi bir elektrokardiyogram, kalbin çalışmasını (kasılma ve gevşeme sırasındaki elektriksel potansiyelini) 12 derivasyonda kaydedilen 12 eğride gösterir. Bu eğriler birbirinden farklıdır çünkü elektriksel bir darbenin geçişini gösterirler. farklı departmanlarörneğin kalp, birincisi kalbin ön yüzeyi, üçüncüsü ise arka yüzeyidir. 12 derivasyonlu EKG'nin kaydedilmesi için hastanın vücudunun belirli yerlerine ve belirli bir sırayla özel elektrotlar bağlanır.
Kalp kardiyogramının şifresi nasıl çözülür: genel prensipler
Elektrokardiyografik eğrinin ana unsurları şunlardır:
EKG analizi
Eline bir elektrokardiyogram alan doktor, bunu aşağıdaki sırayla değerlendirmeye başlar:
- Kalbin ritmik olarak kasılıp kasılmadığını yani ritmin doğru olup olmadığını belirler. Bunu yapmak için R dalgaları arasındaki aralıkları ölçün; bunların her yerde aynı olması gerekir; aksi halde bu zaten yanlış bir ritimdir.
- Kalbin kasılma hızını (HR) hesaplar. Bu, EKG kayıt hızının bilinmesi ve bitişik R dalgaları arasındaki milimetrelik hücrelerin sayılmasıyla kolaylıkla yapılabilir. Normalde kalp atış hızının 60-90 atımı aşmaması gerekir. dakikada.
- Spesifik belirtilere (esas olarak P dalgası) dayanarak kalpteki uyarının kaynağını belirler. Normalde bu sinüs düğümüdür, yani sağlıklı insan normal kabul edildi sinüs ritmi. Atriyal, atriyoventriküler ve ventriküler ritimler patolojiyi gösterir.
- Dalgaların ve segmentlerin süresine göre kalp iletkenliğini değerlendirir. Her birinin kendi norm göstergeleri vardır.
- Kalbin elektriksel eksenini (EOS) belirler. Çok zayıf insanlar EOS'un daha dikey bir konumuyla karakterize edilirken, fazla kilolu insanlar daha yatay bir konuma sahip olma eğilimindedir. Patolojide eksen keskin bir şekilde sağa veya sola kayar.
- Dişleri, segmentleri ve aralıkları detaylı olarak analiz eder. Doktor, sürelerini saniyeler içinde kardiyograma elle yazar (bu, EKG'de anlaşılmaz bir Latin harfleri ve rakamları kümesidir). Modern elektrokardiyograflar bu göstergeleri otomatik olarak analiz eder ve ölçüm sonuçlarını anında sağlar, bu da doktorun işini kolaylaştırır.
- Bir sonuç verir. Mutlaka ritmin doğruluğunu, uyarılma kaynağını, kalp atış hızını gösterir, EOS'u karakterize eder ve ayrıca belirli patolojik sendromları (ritim bozuklukları, iletim bozuklukları, kalbin belirli bölümlerinin aşırı yüklenmesinin varlığı ve miyokard hasarı) tanımlar. herhangi.
Elektrokardiyografik rapor örnekleri
Sağlıklı bir insanda EKG sonucu şu şekilde görünebilir: Kalp atış hızının 70 atım olduğu sinüs ritmi. dakikada EOS girişi normal konum herhangi bir patolojik değişiklik tespit edilmedi.
Ayrıca bazı kişiler için normun bir çeşidi de düşünülebilir. sinüs taşikardisi(kalp atış hızının hızlanması) veya bradikardi (kalp atış hızının yavaşlaması). Yaşlılarda, sonuç sıklıkla miyokardda orta derecede yaygın veya metabolik değişikliklerin varlığına işaret edebilir. Bu durumlar kritik değildir ve uygun tedavi alındıktan ve hastanın diyeti düzeltildikten sonra genellikle her zaman ortadan kaybolurlar.
Ek olarak sonuç, ST-T aralığında spesifik olmayan bir değişikliği gösterebilir. Bu, değişikliklerin gösterge niteliğinde olmadığı ve nedenlerinin yalnızca EKG ile belirlenemeyeceği anlamına gelir. Bir kardiyogram kullanılarak teşhis edilebilecek oldukça yaygın bir diğer durum, repolarizasyon süreçlerinin ihlali, yani uyarımdan sonra ventriküler miyokardın iyileşmesinin ihlalidir. Bu değişikliğe şunlar neden olabilir: ciddi hastalıklar kalp hastalığının yanı sıra kronik enfeksiyonlar, hormonal dengesizlik ve doktorun daha sonra araştıracağı diğer nedenler.
Miyokard iskemisi, kalp hipertrofisi, ritim ve iletim bozukluklarının varlığına ilişkin verileri içeren sonuçların prognostik olarak olumsuz olduğu kabul edilir.
Çocuklarda EKG'nin yorumlanması
Kardiyogramları deşifre etmenin tüm prensibi yetişkinlerde olduğu gibi aynıdır, ancak fizyolojik ve anatomik özelliklerÇocukların kalplerindeki normal göstergelerin yorumlanmasında farklılıklar vardır. Bu öncelikle kalp atış hızıyla ilgilidir, çünkü 5 yaşın altındaki çocuklarda 100 atımı aşabilir. dakikada.
Ayrıca çocuklarda herhangi bir patoloji olmaksızın sinüs veya solunum aritmileri (nefes alma sırasında kalp atış hızının artması ve nefes verme sırasında azalma) görülebilir. Ayrıca bazı dalga ve aralıkların özellikleri yetişkinlerinkinden farklıdır. Örneğin bir çocuk sahip olmayabilir tam abluka kalbin iletim sisteminin bir kısmı - sağ dal. Pediatrik kardiyologlar, EKG'ye dayanarak bir sonuca varırken tüm bu özellikleri dikkate alır.
Hamilelik sırasında EKG'nin özellikleri
Hamile bir kadının vücudu, yeni pozisyona uyum sağlamak için çeşitli süreçlerden geçer. Kardiyovasküler sistemde de bazı değişiklikler meydana gelir, bu nedenle anne adaylarının EKG'si sağlıklı bir yetişkinin kalbi üzerinde yapılan bir çalışmanın sonuçlarından biraz farklı olabilir. Her şeyden önce, daha sonraki aşamalarda, göreceli yerleşimdeki değişiklikten dolayı EOS'ta hafif bir yatay sapma meydana gelir. iç organlar ve büyüyen bir rahim.
Ayrıca anne adaylarında hafif sinüs taşikardisi ve kalbin belirli bölgelerinde aşırı yüklenme belirtileri görülebilir. Bu değişiklikler vücuttaki kan hacmindeki artışla ilişkilidir ve kural olarak doğumdan sonra kaybolur. Ancak bunların tespiti detaylı bir muayene ve kadının daha derinlemesine muayenesinden geçilemez.
EKG yorumu, normal göstergeler
EKG'nin kodunu çözmek bilgili bir doktorun işidir. Bu yöntemle fonksiyonel teşhis tahmini:
- kalp atış hızı - elektriksel uyarı üreteçlerinin durumu ve bu uyarıları ileten kalp sisteminin durumu
- kalp kasının kendisinin durumu (miyokard). inflamasyonun varlığı veya yokluğu, hasar, kalınlaşma, oksijen açlığı, elektrolit dengesizliği
Bununla birlikte, modern hastaların çoğu zaman kendi tedavilerine erişimi vardır. tıbbi belgelerözellikle tıbbi raporların yazıldığı elektrokardiyografi filmlerine. Çeşitlilikleriyle bu kayıtlar, panik atak en dengeli ama cahil insan bile. Sonuçta, hasta genellikle EKG filminin arkasında işlevsel bir teşhis uzmanının eliyle yazılanın yaşam ve sağlık için ne kadar tehlikeli olduğunu kesin olarak bilmez ve bir terapist veya kardiyologla randevuya hala birkaç gün vardır. .
Tutkuların yoğunluğunu azaltmak için, okuyucuları, tek bir ciddi teşhis (miyokard enfarktüsü, akut ritim bozuklukları) olmadığında, işlevsel bir teşhis uzmanının hastanın ofisten ayrılmasına izin vermeyeceği, ancak en azından onu bir muayeneye göndereceği konusunda hemen uyarıyoruz. oradaki bir uzman arkadaşımla istişarede bulundum. Bu makaledeki “açık sırların” geri kalanı hakkında. EKG'deki belirsiz tüm patolojik değişiklik vakalarında, EKG izleme, 24 saatlik izleme (Holter), ECHO kardiyoskopi (kalp ultrasonu) ve stres testleri (koşu bandı, bisiklet ergometrisi) reçete edilir.
EKG yorumunda sayılar ve Latin harfleri

PQ- (0,12-0,2 sn) – atriyoventriküler iletim süresi. Çoğu zaman AV blokajının arka planında uzar. CLC ve WPW sendromlarında kısaltılmıştır.
P – (0,1s) yüksekliği 0,25-2,5 mm, atriyal kasılmaları tanımlar. Hipertrofilerini gösterebilir. 
QRS – (0,06-0,1s) -ventriküler kompleks
QT – (en fazla 0,45 saniye) oksijen açlığı (miyokard iskemi, enfarktüs) ve ritim bozuklukları tehdidi ile uzar.
RR - ventriküler komplekslerin apeksleri arasındaki mesafe, kalp kasılmalarının düzenliliğini yansıtır ve kalp atış hızının hesaplanmasını mümkün kılar.
Çocuklarda EKG'nin yorumlanması Şekil 3'te sunulmaktadır.
Kalp Atış Hızı Açıklama Seçenekler
Sinüs ritmi
Bu, EKG'de bulunan en yaygın yazıttır. Ve başka hiçbir şey eklenmezse ve frekans (HR) dakikada 60 ila 90 atım arasında gösterilirse (örneğin, HR 68`) - bu, kalbin bir saat gibi çalıştığını gösteren en iyi seçenektir. Bu, sinüs düğümü (kalbin kasılmasına neden olan elektriksel uyarıları üreten ana kalp pili) tarafından belirlenen ritimdir. Aynı zamanda sinüs ritmi, hem bu düğümün durumunda hem de kalbin iletim sisteminin sağlığı açısından refah anlamına gelir. Başka kayıtların olmaması kalp kasındaki patolojik değişiklikleri inkar eder ve EKG'nin normal olduğu anlamına gelir. Sinüs ritmine ek olarak atriyal, atriyoventriküler veya ventriküler ritim de olabilir, bu da ritmin kalbin bu kısımlarındaki hücreler tarafından ayarlandığını ve patolojik olarak kabul edildiğini gösterir.
Bu gençlerde ve çocuklarda normal bir varyanttır. Bu, dürtülerin sinüs düğümünden çıktığı ancak kalp kasılmaları arasındaki aralıkların farklı olduğu bir ritimdir. Bunun nedeni fizyolojik değişiklikler olabilir (nefes verme sırasında kalp kasılmalarının yavaşladığı solunum aritmisi). Sinüs aritmilerinin yaklaşık %30'u, daha ciddi ritim bozuklukları geliştirme riski altında olduğundan bir kardiyolog tarafından gözlem gerektirir. Bunlar romatizmal ateşten sonra ortaya çıkan aritmilerdir. Miyokarditin arka planında veya sonrasında arka planda bulaşıcı hastalıklar, kalp kusurları ve ailede aritmi öyküsü olan kişilerde.
Bunlar kalbin dakikada 50'den az frekansa sahip ritmik kasılmalarıdır. Sağlıklı insanlarda bradikardi örneğin uyku sırasında ortaya çıkar. Bradikardi sıklıkla profesyonel sporcularda da görülür. Patolojik bradikardi hasta sinüs sendromunu gösterebilir. Bu durumda bradikardi daha belirgindir (kalp atış hızı ortalama olarak dakikada 45 ila 35 atımdır) ve günün herhangi bir saatinde gözlenir. Bradikardi, kalp kasılmalarında gün boyunca 3 saniyeye kadar ve geceleri yaklaşık 5 saniyeye kadar duraklamalara neden olduğunda, dokulara oksijen beslemesinin bozulmasına yol açtığında ve örneğin bayılma ile kendini gösterdiğinde, kalp pili takılması için bir operasyon belirtilir. sinüs düğümünün yerini alan, kalbe uygulanan normal ritim kısaltmalar.
Sinüs taşikardisi
Dakikada 90'dan fazla kalp atış hızı fizyolojik ve patolojik olarak ikiye ayrılır. Sağlıklı insanlarda sinüs taşikardisine fiziksel ve duygusal stres, kahve içmek, bazen güçlü çay veya alkol (özellikle enerji içecekleri) eşlik eder. Kısa ömürlüdür ve bir taşikardi atağı sonrasında, yükün durdurulmasından sonra kalp atış hızı kısa bir süre içinde normale döner. Şu tarihte: patolojik taşikardiÇarpıntı hastayı istirahat halinde rahatsız eder. Nedenleri ateş, enfeksiyonlar, kan kaybı, dehidrasyon, tirotoksikoz, anemi, kardiyomiyopatidir. Altta yatan hastalık tedavi edilir. Sinüs taşikardisi yalnızca kalp krizi veya akut koroner sendrom durumunda durdurulur.
Ektarsistol
Bunlar, sinüs ritmi dışındaki odakların olağanüstü kalp kasılmalarına neden olduğu ve ardından telafi edici adı verilen uzunluğu iki katına çıkan bir duraklamanın olduğu ritim bozukluklarıdır. Genel olarak hasta kalp atışlarını düzensiz, hızlı veya yavaş, bazen de kaotik olarak algılar. En endişe verici şey kalp atış hızındaki düşüşlerdir. Göğüste titreme, karıncalanma, korku hissi ve midede boşluk hissi şeklinde hoş olmayan hisler olabilir.
Tüm ekstrasistoller sağlık açısından tehlikeli değildir. Çoğu önemli dolaşım bozukluklarına yol açmaz ve ne yaşamı ne de sağlığı tehdit etmez. İşlevsel olabilirler (arka planda panik atak, kardiyonevroz, hormonal dengesizlikler), organik (iskemik kalp hastalığı, kalp kusurları, miyokardiyal distrofi veya kardiyopati, miyokardit için). Zehirlenme ve kalp ameliyatı da bunlara yol açabilir. Oluşum yerine bağlı olarak, ekstrasistoller atriyal, ventriküler ve antrioventriküler olarak ayrılır (atriyum ve ventriküller arasındaki sınırdaki düğümde ortaya çıkar).
- Tek ekstrasistoller çoğunlukla nadirdir (saatte 5'ten az). Genellikle işlevseldirler ve normal kan akışını engellemezler.
- Belirli sayıda normal kasılmalara iki kişilik eşleştirilmiş ekstrasistoller eşlik eder. Bu tür ritim bozuklukları sıklıkla patolojiye işaret eder ve daha ileri inceleme (Holter takibi) gerektirir.
- Alorritmiler ekstrasistollerin daha karmaşık türleridir. Her ikinci kasılma ekstrasistol ise bu bigymenia, her üç kasılma trigymenia ise her dördüncü kasılma quadrigymeniadır.
Ventriküler ekstrasistolleri beş sınıfa ayırmak gelenekseldir (Lown'a göre). Düzenli bir EKG'nin birkaç dakika içinde okunması hiçbir şey göstermeyebileceğinden, günlük EKG izleme sırasında değerlendirilirler.
- Sınıf 1 - tek bir odaktan (monotopik) yayılan, saatte 60'a kadar sıklığa sahip tek nadir ekstrasistoller
- 2 – sık monotopik, dakikada 5’ten fazla
- 3 – sık polimorfik ( farklı şekiller) politopik (farklı odaklardan)
- 4a – eşleştirilmiş, 4b – grup (trigymenia), paroksismal taşikardi atakları
- 5 – erken ekstrasistoller
Sınıf ne kadar yüksek olursa, ihlaller o kadar ciddi olur, ancak bugün 3. ve 4. sınıflar bile her zaman uyuşturucu tedavisi gerektirmez. Genel olarak, günde 200'den az ventriküler ekstrasistol varsa, bunlar fonksiyonel olarak sınıflandırılmalı ve onlar için endişelenmemelidir. Daha sık görülen vakalar için ECHO CS endikedir ve bazen kardiyak MRI endikedir. Tedavi edilen ekstrasistol değil, ona yol açan hastalıktır.
Paroksismal taşikardi
Genel olarak paroksizm bir saldırıdır. Ritimdeki paroksismal bir artış birkaç dakikadan birkaç güne kadar sürebilir. Bu durumda kalp kasılmaları arasındaki aralıklar aynı olacak ve ritim dakikada 100'ün üzerine çıkacak (ortalama 120'den 250'ye). Taşikardinin supraventriküler ve ventriküler formları vardır. Bu patoloji, kalbin iletim sistemindeki elektriksel uyarıların anormal dolaşımına dayanmaktadır. Bu patoloji tedavi edilebilir. Bir saldırıyı hafifletmek için ev ilaçları:
- nefesini tutmak
- artan zorunlu öksürük
- yüzünü soğuk suya sokmak
WPW sendromu
Wolff-Parkinson-White sendromu bir tür paroksismal supraventriküler taşikardidir. Onu tanımlayan yazarların adını almıştır. Taşikardinin görünümü ek varlığına dayanmaktadır sinir demeti, içinden ana kalp pilinden daha hızlı bir dürtü geçer.
Bunun sonucunda kalp kasında olağanüstü bir kasılma meydana gelir. Sendrom konservatif veya gerektirir cerrahi tedavi(antiaritmik tabletlerin etkisizliği veya intoleransı, atriyal fibrilasyon atakları, eşlik eden kalp kusurları ile).
CLC – sendromu (Clerk-Levi-Christesco)
Mekanizma olarak WPW'ye benzer ve sinir impulsunun hareket ettiği ek bir demet nedeniyle ventriküllerin normalden daha erken uyarılmasıyla karakterize edilir. Konjenital sendrom, hızlı kalp atışı ataklarıyla kendini gösterir.
Atriyal fibrilasyon
Saldırı şeklinde olabileceği gibi kalıcı bir formda da olabilir. Atriyal flutter veya fibrilasyon şeklinde kendini gösterir.
Atriyal fibrilasyon
Atriyal fibrilasyon
Titreşme sırasında kalp tamamen düzensiz bir şekilde kasılır (kalbin kasılmaları arasındaki aralıklar) farklı sürelerde). Bu, ritmin sinüs düğümü tarafından değil, atriyumun diğer hücreleri tarafından ayarlanmasıyla açıklanmaktadır.
Ortaya çıkan frekans dakikada 350 ila 700 atım arasındadır. Kulakçıklarda tam bir kasılma yoktur; kasılan kas lifleri ventrikülleri etkili bir şekilde kanla doldurmaz.
Bunun sonucunda kalbin kan çıkışı bozulur ve organ ve dokular oksijen açlığı çeker. Atriyal fibrilasyonun bir diğer adı da atriyal fibrilasyondur. Tüm atriyal kasılmalar kalbin ventriküllerine ulaşmaz, bu nedenle kalp atış hızı (ve nabız) ya normalin altında (frekansı 60'tan az olan bradisistol) ya da normal (60'tan 90'a kadar normostol) ya da normalin üzerinde (taşisistol) olacaktır. Dakikada 90 atımdan fazla).
Atriyal fibrilasyon atağının gözden kaçırılması zordur.
- Genellikle güçlü bir kalp atışıyla başlar.
- Yüksek veya normal frekansa sahip, kesinlikle düzensiz kalp atışları dizisi olarak gelişir.
- Bu duruma halsizlik, terleme, baş dönmesi eşlik eder.
- Ölüm korkusu çok belirgindir.
- Nefes darlığı, genel ajitasyon olabilir.
- Bazen bilinç kaybı olur.
- Saldırı, ritmin normalleşmesi ve büyük miktarda idrarın salındığı idrara çıkma dürtüsüyle sona erer.
Bir atağı durdurmak için refleks yöntemler, tablet veya enjeksiyon formundaki ilaçlar kullanılır veya kardiyoversiyona (kalbin elektrikli defibrilatörle uyarılması) başvurulur. Atriyal fibrilasyon atağı iki gün içinde ortadan kaldırılmazsa trombotik komplikasyon (pulmoner emboli, felç) riski artar.
Sürekli bir kalp atışı titremesi ile (ritim, ilaçların arka planına veya kalbin elektriksel stimülasyonunun arka planına karşı geri yüklenmediğinde), hastalar için daha tanıdık bir arkadaş haline gelirler ve yalnızca taşisistol sırasında hissedilirler (hızlı, düzensiz) kalp atışları). Tespit ederken ana görev EKG işaretleri Kalıcı bir atriyal fibrilasyon formunun taşisistoli, ritmik hale getirmeye çalışmaksızın ritmin normosistole doğru yavaşlamasıdır.
EKG filmlerindeki kayıt örnekleri:
- atriyal fibrilasyon, taşisistolik varyant, kalp hızı 160 b'.
- Atriyal fibrilasyon, normosistolik varyant, kalp hızı 64 b'.
Atriyal fibrilasyon programda geliştirilebilir koroner hastalık kalp, tirotoksikozun arka planına karşı, organik kalp defektleri, şeker hastalığı, hasta sinüs sendromu, zehirlenme (çoğunlukla alkol ile).
Atriyal çarpıntı
Bunlar, kulakçıkların sık sık (dakikada 200'den fazla) düzenli kasılmaları ve karıncıkların eşit derecede düzenli ama daha az sıklıkta kasılmalarıdır. Genel olarak çarpıntı, akut formda daha yaygındır ve dolaşım bozuklukları daha az belirgin olduğundan titremeye göre daha iyi tolere edilir. Çırpınma şu durumlarda gelişir:
- Organik kalp hastalıkları (kardiyomiyopatiler, kalp yetmezliği)
- kalp ameliyatından sonra
- obstrüktif akciğer hastalıklarının arka planına karşı
- sağlıklı insanlarda neredeyse hiç görülmez
Klinik olarak çarpıntı, hızlı ritmik kalp atışı ve nabız, boyun damarlarında şişme, nefes darlığı, terleme ve halsizlik ile kendini gösterir.
İletim bozuklukları
Normalde sinüs düğümünde oluşan elektriksel uyarı, iletim sistemi boyunca ilerler ve atriyoventriküler düğümde bir saniyelik fizyolojik bir gecikme yaşanır. İmpuls, yolda kan pompalayan atriyum ve ventriküllerin kasılmasını uyarır. İletim sisteminin herhangi bir yerinde uyarı öngörülen süreden daha uzun süre geciktirilirse, alttaki bölümlere uyarı daha sonra gelecek ve dolayısıyla kalp kasının normal pompalama çalışması bozulacaktır. İletim bozukluklarına blokaj denir. Fonksiyonel bozukluklar olarak ortaya çıkabilirler, ancak daha sıklıkla ilaçların veya ilaçların bir sonucudur. alkol zehirlenmesi ve organik kalp hastalıkları. Ortaya çıktıkları seviyeye bağlı olarak çeşitli türler ayırt edilir.
Sinoatriyal abluka
Sinüs düğümünden bir dürtü çıkışı zor olduğunda. Temelde bu, hasta sinüs sendromuna, kasılmaların yavaşlamasına, şiddetli bradikardiye, çevreye kan akışının bozulmasına, nefes darlığına, halsizliğe, baş dönmesine ve bilinç kaybına yol açar. Bu ablukanın ikinci derecesine Samoilov-Wenckebach sendromu adı veriliyor.
Atriyoventriküler blok (AV bloğu)
Bu, atriyoventriküler düğümdeki uyarılmanın öngörülen 0,09 saniyeden daha uzun bir gecikmesidir. Bu tür ablukanın üç derecesi vardır. Derece ne kadar yüksek olursa, ventriküller o kadar az sıklıkta kasılır, dolaşım bozuklukları o kadar şiddetli olur.
- İlkinde gecikme, her bir atriyal kasılmanın yeterli sayıda ventriküler kasılmayı sürdürmesine izin verir.
- İkinci derece, atriyal kasılmaların bir kısmını ventriküler kasılma olmadan bırakır. PQ aralığının uzamasına ve ventriküler komplekslerin kaybına bağlı olarak Mobitz 1, 2 veya 3 olarak tanımlanır.
- Üçüncü dereceye tam enine abluka da denir. Atriyumlar ve ventriküller ara bağlantı olmadan kasılmaya başlar.
Bu durumda karıncıklar kalbin alt kısımlarından gelen kalp pillerine uydukları için durmazlar. Birinci derecedeki blokaj hiçbir şekilde kendini göstermeyebilir ve yalnızca EKG ile tespit edilebiliyorsa, ikincisi zaten periyodik kalp durması, halsizlik, yorgunluk hissi ile karakterizedir. Tam blokajlarla tezahürlere beyin semptomları da eklenir (baş dönmesi, gözlerde lekeler). Morgagni-Adams-Stokes atakları gelişebilir (ventriküller tüm kalp pillerinden kaçtığında), bilinç kaybı ve hatta konvülsiyonlarla birlikte.
Ventriküllerde bozulmuş iletim
Ventriküllerde kas hücreleri elektrik sinyali, His demetinin gövdesi, bacakları (sol ve sağ) ve bacakların dalları gibi iletim sisteminin elemanları aracılığıyla yayılır. Bu seviyelerin herhangi birinde blokajlar meydana gelebilir ve bu EKG'ye de yansır. Bu durumda, ventriküllerden biri aynı anda uyarılma ile kaplanmak yerine, ona giden sinyal engellenen alanı atladığı için gecikir.
Menşe yerine ek olarak, tam veya eksik abluka ile kalıcı ve kalıcı olmayan abluka arasında da bir ayrım yapılır. İntraventriküler blokların nedenleri diğer iletim bozukluklarına benzer (iskemik kalp hastalığı, miyokardit ve endokardit, kardiyomiyopatiler, kalp defektleri, arteriyel hipertansiyon, fibrozis, kalp tümörleri). Ayrıca antiarthmik ilaçların kullanımı, kan plazmasındaki potasyum artışı, asidoz ve oksijen açlığı da etkilenir.
- En yaygın olanı sol dalın (ALBBB) ön-üst dalının blokajıdır.
- İkinci sırada ise sağ bacak bloğu (RBBB) yer alıyor. Bu blokaja genellikle kalp hastalığı eşlik etmez.
- Sol dal bloğu miyokard lezyonları için daha tipiktir. Bu durumda tam abluka (PBBB), eksik ablukadan (LBBB) daha kötüdür. Bazen WPW sendromundan ayırt edilmesi gerekir.
- Sol dalın posteroinferior dalının blokajı, göğsü dar ve uzamış veya deforme olmuş kişilerde meydana gelebilir. İtibaren patolojik durumlar sağ ventrikülün aşırı yüklenmesi (pulmoner emboli veya kalp defektleri ile) için daha tipiktir.
His demeti seviyelerindeki blokajların klinik tablosu ifade edilmemiştir. Önce altta yatan kardiyak patolojinin resmi gelir.
- Bailey sendromu iki demetli bir bloktur (sağ dal ve sol dalın arka dalından oluşur).
Miyokard hipertrofisi
Kronik aşırı yüklenme (basınç, hacim) ile belirli bölgelerdeki kalp kası kalınlaşmaya ve kalp odaları gerilmeye başlar. EKG'de bu tür değişiklikler genellikle hipertrofi olarak tanımlanır.
- Sol ventriküler hipertrofi (LVH), arteriyel hipertansiyon, kardiyomiyopati ve bir dizi kalp defekti için tipiktir. Ancak normalde bile sporcular, obez hastalar ve ağır fiziksel işlerle uğraşan kişilerde LVH belirtileri görülebilir.
- Sağ ventriküler hipertrofi, pulmoner kan akış sistemindeki artan basıncın şüphesiz bir işaretidir. Kronik kor pulmonale, obstrüktif akciğer hastalıkları, kalp defektleri (pulmoner stenoz, Fallot tetralojisi, ventriküler septal defekt) RVH'ye yol açar.
- Sol atriyal hipertrofi (LAH) – mitral ve aort darlığı veya yetmezliği ile birlikte, hipertansiyon, kardiyomiyopati, miyokardit sonrası.
- Sağ atriyal hipertrofi (RAH) – kor pulmonale, triküspit kapak defektleri, göğüs deformiteleri, pulmoner patolojiler ve PE ile birlikte.
- Ventriküler hipertrofinin dolaylı belirtileri kalbin elektriksel ekseninin (EOC) sağa veya sola sapmasıdır. EOS'un sol tipi sola sapması yani LVH, sağ tipi RVH'dir.
- Sistolik aşırı yüklenme aynı zamanda kalbin hipertrofisinin de kanıtıdır. Daha az yaygın olarak, bu iskemi kanıtıdır (anjina ağrısının varlığında).
Miyokardiyal kontraktilite ve beslenmedeki değişiklikler
Erken ventriküler repolarizasyon sendromu
Daha sık sadece bir seçenek normlar, özellikle sporcular ve doğuştan yüksek vücut ağırlığına sahip kişiler için. Bazen miyokard hipertrofisi ile ilişkilidir. Elektrolitlerin (potasyum) kardiyosit zarlarından geçişinin özelliklerini ve zarların oluşturulduğu proteinlerin özelliklerini ifade eder. Ani kalp durması için bir risk faktörü olarak kabul edilir, ancak klinik sonuç vermez ve çoğunlukla sonuçsuz kalır.
Miyokardda orta veya şiddetli yaygın değişiklikler
Bu, distrofi, inflamasyon (miyokardit) veya kardiyoskleroz nedeniyle miyokardın yetersiz beslenmesinin kanıtıdır. Ayrıca, geri dönüşümlü yaygın değişiklikler, su ve elektrolit dengesindeki bozukluklara (kusma veya ishal ile birlikte), ilaç alımına (diüretikler) ve ağır fiziksel aktiviteye eşlik eder.
Bu, örneğin elektrolit dengesinde bozulma olması durumunda veya dishormonal koşulların arka planında ciddi oksijen açlığı olmadan miyokard beslenmesindeki bozulmanın bir işaretidir.
Akut iskemi, iskemik değişiklikler, T dalgası değişiklikleri, ST depresyonu, düşük T
Bu, miyokardın oksijen açlığı (iskemi) ile ilişkili geri döndürülebilir değişiklikleri açıklar. Bu stabil anjina veya stabil olmayan akut koroner sendrom olabilir. Değişikliklerin varlığına ek olarak, bunların yerleri de açıklanmaktadır (örneğin subendokardiyal iskemi). Bu tür değişikliklerin ayırt edici özelliği geri döndürülebilir olmalarıdır. Her durumda, bu tür değişiklikler, bu EKG'nin eski filmlerle karşılaştırılmasını ve kalp krizinden şüpheleniliyorsa miyokard hasarına yönelik hızlı troponin testlerini veya koroner anjiyografiyi gerektirir. Koroner kalp hastalığının türüne bağlı olarak anti-iskemik tedavi seçilir.
Gelişmiş kalp krizi
Genellikle şöyle tanımlanır:
- aşamalara göre. akut (3 güne kadar), akut (3 haftaya kadar), subakut (3 aya kadar), sikatrisyel (kalp krizinden sonraki tüm yaşam)
- hacim olarak. transmural (büyük fokal), subendokardiyal (küçük fokal)
- Kalp krizinin lokasyonuna göre. Ön ve ön septal, bazal, lateral, alt (arka diyafragmatik), dairesel apikal, posterobazal ve sağ ventriküler vardır.
EKG'deki tüm sendromlar ve spesifik değişiklikler, yetişkinler ve çocuklar için göstergelerdeki fark, aynı tip EKG değişikliklerine yol açan nedenlerin çokluğu, uzman olmayan birinin işlevsel bir teşhis uzmanının bitmiş sonucunu bile yorumlamasına izin vermez. . EKG sonucunu elinizde bulundurmak, zamanında bir kardiyoloğa gitmek ve sorununuzun daha ileri teşhisi veya tedavisi için yetkin tavsiyeler almak çok daha akıllıca olacaktır, bu da acil kalp rahatsızlıkları riskini önemli ölçüde azaltır.
Kalbin EKG göstergeleri nasıl deşifre edilir?
Elektrokardiyografik çalışma, hastanın kalbinin işleyişini incelemenin en basit ama çok bilgilendirici yöntemidir. Bu prosedürün sonucu bir EKG'dir. Bir kağıt parçası üzerindeki anlaşılmaz çizgiler, insan vücudundaki ana organın durumu ve işleyişi hakkında birçok bilgi içerir. EKG göstergelerinin kodunu çözmek oldukça basittir. Önemli olan, bu prosedürün bazı sırlarını ve özelliklerinin yanı sıra tüm göstergelerin normlarını bilmektir. 
EKG'de tam olarak 12 eğri kaydedilir. Her biri kalbin her bir bölümünün çalışmasından bahsediyor. Yani ilk eğri kalp kasının ön yüzeyi, üçüncü çizgi ise arka yüzeyidir. 12 elektrot telinin tamamının kardiyogramını kaydetmek için hastanın vücuduna elektrotlar bağlanır. Uzman bunu belirli yerlere yerleştirerek sırayla yapar.
Kod çözme ilkeleri
Kardiyogram grafiğindeki her eğrinin kendi unsurları vardır:
- Aşağıya veya yukarıya doğru yönlendirilmiş dışbükey dişler. Hepsi Latin büyük harflerle belirtilmiştir. "P" kalbin atriyumunun çalışmasını gösterir. “T” miyokardın onarıcı yetenekleridir.
- Segmentler, yakınlarda bulunan birkaç yükselen veya alçalan diş arasındaki mesafeyi temsil eder. Doktorlar özellikle ST ve PQ gibi segmentlerin göstergeleriyle ilgileniyorlar.
- Aralık, hem segment hem de diş içeren bir boşluktur.
EKG'nin her bir spesifik öğesi, doğrudan kalpte meydana gelen spesifik bir süreci gösterir. Doktor, genişliğine, yüksekliğine ve diğer parametrelere göre alınan verileri doğru bir şekilde çözebilir.

Sonuçlar nasıl analiz ediliyor?
Uzman elektrokardiyogramı eline alır almaz yorumlanmaya başlar. Bu belirli bir katı sırayla yapılır:
- Doğru ritim “R” dalgaları arasındaki aralıklarla belirlenir. Eşit olmalılar. Aksi halde kalp ritminin hatalı olduğu sonucuna varabiliriz.
- EKG kullanarak kalp atış hızınızı belirleyebilirsiniz. Bunu yapmak için göstergelerin kaydedilme hızını bilmeniz gerekir. Ek olarak iki “R” dalgası arasındaki hücre sayısını da saymanız gerekecektir. Norm dakikada 60 ila 90 atımdır.
- Kalp kasındaki uyarılmanın kaynağı bir takım spesifik işaretlerle belirlenir. Bu, diğer şeylerin yanı sıra "P" dalgasının parametrelerinin değerlendirilmesiyle ortaya çıkacaktır. Norm, kaynağın sinüs düğümü olduğunu ima eder. Bu nedenle sağlıklı bir insanda her zaman sinüs ritmi vardır. Ventriküler, atriyal veya başka herhangi bir ritim gözlenirse, bu patolojinin varlığını gösterir.
- Uzman kalbin iletkenliğini değerlendirir. Bu, her segmentin ve dişin süresine bağlı olarak gerçekleşir.
- Kalbin elektrik ekseni sola veya sağa çok keskin bir şekilde kayarsa, kardiyovasküler sistemle ilgili sorunların varlığına da işaret edebilir.
- Her diş, aralık ve segment ayrı ayrı ve detaylı olarak analiz edilir. Modern EKG makineleri tüm ölçümleri anında otomatik olarak sağlar. Bu, doktorun işini büyük ölçüde kolaylaştırır.
- Sonunda uzman bir sonuca varır. Kardiyogramın kodunun çözülmesini gösterir. Herhangi bir patolojik sendrom tespit edilirse, bunların burada belirtilmesi gerekir.

Yetişkinler için normal değerler
Kardiyogramın tüm göstergelerinin normu, dişlerin konumu analiz edilerek belirlenir. Ancak kalp ritmi her zaman en yüksek dişler “R” - “R” arasındaki mesafeyle ölçülür. Normalde eşit olmaları gerekir. Maksimum fark %10'dan fazla olamaz. Aksi takdirde, dakikada 60-80 atış aralığında olması gereken bu artık norm olmayacaktır. Sinüs ritmi daha sık ise hastada taşikardi var demektir. Aksine yavaş sinüs ritmi bradikardi adı verilen bir hastalığa işaret eder.
P-QRS-T aralıkları size bir dürtünün doğrudan kalbin tüm kısımlarından geçişi hakkında bilgi verecektir. Norm 120 ila 200 ms arasında bir göstergedir. Grafikte 3-5 kare gibi görünüyor.
Q dalgasından S dalgasına kadar olan genişliği ölçerek kalbin ventriküllerinin uyarılması hakkında fikir edinebilirsiniz. Bu norm ise genişlik 60-100 ms olacaktır.
Ventrikül kasılmasının süresi QT aralığı ölçülerek belirlenebilir. Norm 390-450 ms'dir. Biraz daha uzunsa tanı konulabilir: romatizma, iskemi, ateroskleroz. Aralığın kısalması durumunda hiperkalsemiden bahsedebiliriz.

Dişler ne anlama geliyor?
EKG'yi yorumlarken tüm dişlerin yüksekliğini izlemek zorunludur. Ciddi kalp patolojilerinin varlığını gösterebilir:
- Q dalgası sol kalp septumunun uyarılmasının bir göstergesidir. Norm, R dalgası uzunluğunun dörtte biridir. Aşılırsa nekrotik miyokard patolojisi olasılığı vardır;
- S dalgası ventriküllerin bazal katmanlarında bulunan bölümlerin uyarılmasının bir göstergesidir. Bu durumda norm 20 mm yüksekliğindedir. Sapmalar varsa, bu iskemik hastalığı gösterir.
- EKG'deki R dalgası kalbin tüm ventriküllerinin duvarlarının aktivitesini gösterir. Tüm EKG eğrilerinde kaydedilir. Bir yerde aktivite yoksa ventriküler hipertrofiden şüphelenmek mantıklıdır.
- T dalgası yukarıya doğru I ve II. hatlarda beliriyor. Ancak VR eğrisinde her zaman negatiftir. EKG'deki T dalgası çok yüksek ve keskin olduğunda doktor hiperkalemiden şüphelenir. Uzun ve düz ise hipokalemi gelişme riski vardır.

Normal pediatrik elektrokardiyogram okumaları
Çocukluk döneminde EKG göstergelerinin normu bir yetişkinin özelliklerinden biraz farklı olabilir:
- 3 yaşın altındaki çocukların kalp atış hızı dakikada yaklaşık 110 atıştır ve 3-5 yaşlarında - 100 atıştır. Bu rakam ergenlerde zaten daha düşük - 60-90 nabız.
- Normal QRS okuması 0,6-0,1 saniyedir.
- P dalgası normalde 0,1 saniyeden uzun olmamalıdır.
- Çocuklarda kalbin elektriksel aksı değişmeden kalmalıdır.
- Ritim yalnızca sinüstür.
- EKG'de Q-T aralığı e 0,4 saniyeyi aşabilir ve P-Q aralığı 0,2 saniye olmalıdır.
Kardiyogram kod çözmede sinüs kalp hızı, kalp hızı ve solunumun bir fonksiyonu olarak ifade edilir. Bu, kalp kasının normal şekilde kasıldığı anlamına gelir. Bu durumda nabız dakikada 60-80 atımdır.
Göstergeler neden farklı?
Çoğu zaman hastalar böyle bir durumla karşı karşıya kalırlar. EKG göstergeleri farklılar. Bunun neyle bağlantısı var? En doğru sonuçları elde etmek için dikkate alınması gereken birçok faktör vardır:
- Kardiyogramı kaydederken meydana gelen bozulmalar teknik sorunlardan kaynaklanıyor olabilir. Örneğin, sonuçlar doğru bir şekilde birleştirilmezse. Ve pek çok Romen rakamı baş aşağı ya da baş aşağı olsun aynı görünür. Grafik yanlış kesilmiş veya ilk veya son diş kaybolmuş olabilir.
- Prosedür için ön hazırlık önemlidir. EKG günü ağır bir kahvaltı yapmamalısınız, hatta tamamen bırakmanız tavsiye edilir. Kahve ve çay dahil sıvı içmeyi bırakmanız gerekecek. Sonuçta kalp atış hızını uyarırlar. Buna göre nihai göstergeler çarpık. Önce duş almak en iyisidir ancak herhangi bir vücut ürünü uygulamanıza gerek yoktur. Son olarak işlem sırasında mümkün olduğunca dinlenmeniz gerekir.
- Elektrotların yanlış yerleştirilmesi göz ardı edilemez.
Kalbinizi kontrol etmenin en iyi yolu elektrokardiyograftır. Prosedürü mümkün olduğunca doğru ve doğru bir şekilde gerçekleştirmenize yardımcı olacaktır. Ve EKG sonuçlarının gösterdiği tanıyı doğrulamak için doktor her zaman ek testler yazacaktır.
Kardiyoloji
Bölüm 5. Elektrokardiyogramın analizi
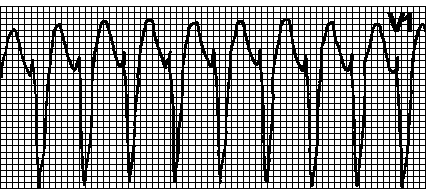
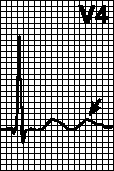
V.İletim bozuklukları. Sol dal ön dal bloğu, sol dal arka dal bloğu, sol dal tam bloğu, sağ dal bloğu, 2. derece AV blok ve AV tam blok.
G. Aritmiler bkz. bölüm. 4.
VI. Elektrolit bozuklukları
A. Hipokalemi. PQ aralığının uzaması. QRS kompleksinin genişlemesi (nadir). Belirgin U dalgası, düzleşmiş ters T dalgası, ST segment çökmesi, QT aralığında hafif uzama.
B. Hiperkalemi
Hafif(5,5 x 6,5 meq/l). Uzun sivri simetrik T dalgası, QT aralığının kısalması.
Ilıman(6,5 x 8,0 meq/l). Azalan P dalgası amplitüdü; PQ aralığının uzaması. QRS kompleksinin genişlemesi, R dalgasının amplitüdünün azalması veya ST segmentinin yükselmesi. Ventriküler ekstrasistol.
Ağır(911 meq/l). P dalgasının olmaması QRS kompleksinin genişlemesi (sinüzoidal komplekslere kadar). Yavaş veya hızlandırılmış idiyoventriküler ritim, ventriküler taşikardi, ventriküler fibrilasyon, asistol.
İÇİNDE. Hipokalsemi. QT aralığının uzaması (ST segmentinin uzaması nedeniyle).
G. Hiperkalsemi. QT aralığının kısalması (ST segmentinin kısalması nedeniyle).
A. Kardiyak glikozitler
Terapötik etki. PQ aralığının uzaması. ST segmentinin eğik depresyonu, QT aralığının kısalması, T dalgasında değişiklikler (düzleşmiş, ters çevrilmiş, bifazik), atriyal fibrilasyonla birlikte kalp hızında belirgin azalma.
Toksik etki. Ventriküler ekstrasistol, AV blok, AV bloklu atriyal taşikardi, hızlanmış AV düğüm ritmi, sinoatriyal blok, ventriküler taşikardi, çift yönlü ventriküler taşikardi, ventriküler fibrilasyon.
A. Dilate kardiyomiyopati. Sol atriyumun, bazen de sağın genişleme belirtileri. Dalgaların düşük genliği, psödo-enfarktüs eğrisi, sol dalın blokajı, sol dalın ön dalı. ST segmentinde ve T dalgasında spesifik olmayan değişiklikler ventriküler ekstrasistol, atriyal fibrilasyon.
B. Hipertrofik kardiyomiyopati. Sol atriyumun, bazen de sağın genişleme belirtileri. Sol ventriküler hipertrofi belirtileri, patolojik Q dalgaları, psödo-enfarktüs eğrisi. ST segmentinde ve T dalgalarında spesifik olmayan değişiklikler Sol ventrikülün apikal hipertrofisi ile birlikte sol prekordiyal derivasyonlarda dev negatif T dalgaları. Supraventriküler ve ventriküler ritim bozuklukları.
İÇİNDE. Kalbin amiloidozu. Dalgaların düşük genliği, yalancı enfarktüs eğrisi. Atriyal fibrilasyon, AV blok, ventriküler aritmiler, sinüs düğümü fonksiyon bozukluğu.
G. Duchenne miyopatisi. PQ aralığının kısaltılması. V 1, V 2 derivasyonlarında yüksek R dalgası; V 5, V 6'da derin Q dalgası. Sinüs taşikardisi, atriyal ve ventriküler ekstrasistol, supraventriküler taşikardi.
D. Mitral darlığı. Sol atriyum genişlemesinin belirtileri. Sağ ventrikül hipertrofisi ve kalbin elektrik ekseninin sağa sapması gözlenir. Sıklıkla atriyal fibrilasyon.
E. Mitral kapak prolapsusu.Özellikle III. derivasyonda T dalgaları düzleşmiş veya negatif; ST segment çökmesi, QT aralığında hafif uzama. Ventriküler ve atriyal ekstrasistol, supraventriküler taşikardi, ventriküler taşikardi, bazen atriyal fibrilasyon.
VE. Perikardit. PQ segmentinde depresyon, özellikle II, aVF, V 2 V 6'da. I, II, aVF, V 3 V 6 derivasyonlarında ST segmentinin yukarı doğru dışbükey olacak şekilde yaygın elevasyonu. Bazen aVR derivasyonunda ST segmentinde depresyon vardır (nadir durumlarda aVL, V 1, V 2 derivasyonlarında). Sinüs taşikardisi, atriyal ritim bozuklukları. EKG değişiklikleri 4 aşamadan geçer:
ST segment elevasyonu, normal T dalgası;
ST segmenti izoline doğru iner, T dalgasının genliği azalır;
İzolin üzerinde ST segmenti, T dalgası ters;
ST segmenti izolin üzerinde, T dalgası normal.
Z. Büyük perikardiyal efüzyon. Düşük dalga genliği, QRS kompleksinin değişimi. Patognomonik işaret tam elektriksel alternanslardır (P, QRS, T).
VE. Dekstrokardi. I. derivasyonda P dalgası negatif. QRS kompleksi derivasyon I, R/S'de ters çevrilmiş< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
İLE. Atriyal septal defekt. Sağ atriyumun genişleme belirtileri, daha az sıklıkla sol; PQ aralığının uzaması. V1 derivasyonunda RSR"; elektrikli aks kalp, ostium secundum tipi bir kusur ile sağa, ostium primum tipi bir kusur ile sola sapmıştır. V 1, V 2 derivasyonlarında ters T dalgası. Bazen atriyal fibrilasyon.
L. Pulmoner arter stenozu. Sağ atriyumun genişleme belirtileri. V 1, V 2 derivasyonlarında yüksek R dalgasıyla birlikte sağ ventriküler hipertrofi; kalbin elektrik ekseninin sağa sapması. V 1, V 2 derivasyonlarında ters T dalgası.
M. Hasta sinüs sendromu. Sinüs bradikardisi, sinoatriyal blok, AV blok, sinüs aresti, bradikardi-taşikardi sendromu, supraventriküler taşikardi, atriyal fibrilasyon/flutter, ventriküler taşikardi.
IX. Diğer hastalıklar
A. KOAH. Sağ atriyumun genişleme belirtileri. Kalbin elektriksel ekseninin sağa sapması, geçiş bölgesinin sağa kayması, sağ ventriküler hipertrofi belirtileri, dalgaların düşük genliği; EKG tipi S I S II S III. V 1, V 2 derivasyonlarında T dalgası inversiyonu. Sinüs taşikardisi, AV düğüm ritmi, AV blok dahil iletim bozuklukları, intraventriküler iletimin yavaşlaması, dal bloğu.
B. TELA. Sendrom S I Q III T III, sağ ventriküler aşırı yüklenme belirtileri, geçici tam veya tamamlanmamış abluka sağ demet dalı, kalbin elektrik ekseninin sağa doğru yer değiştirmesi. V 1, V 2 derivasyonlarında T dalgası inversiyonu; ST segmentinde ve T dalgasında spesifik olmayan değişiklikler, bazen atriyal ritim bozuklukları.
İÇİNDE. Subaraknoid kanama ve diğer merkezi sinir sistemi lezyonları. Bazen patolojik dalga Q. Yüksek geniş pozitif veya derin negatif dalga T, ST segmentinin yükselmesi veya çökmesi, belirgin U dalgası, QT aralığının belirgin uzaması. Sinüs bradikardisi, sinüs taşikardisi, AV düğüm ritmi, ventriküler ekstrasistol, ventriküler taşikardi.
G. Hipotiroidizm. PQ aralığının uzaması. QRS kompleksinin düşük genliği. Düzleşmiş T dalgası.
D. CRF. ST segment uzaması (hipokalsemiye bağlı), uzun simetrik T dalgaları (hiperkalemiye bağlı).
E. Hipotermi. PQ aralığının uzaması. QRS kompleksinin terminal kısmındaki çentik (Osborne dalgasına bakınız). QT aralığının uzaması, T dalga inversiyonu, sinüs bradikardisi, atriyal fibrilasyon, AV düğüm ritmi, ventriküler taşikardi.
ESKİ. Ana kalp pili türleri üç harfli bir kodla tanımlanır: ilk harf kalbin hangi odasına kalp pilinin uygulandığını gösterir (A) Aüçlü atriyum, V V karıncık ventrikülü, D D hem atriyum hem de ventrikül), ikinci harf hangi odanın algılandığı aktiviteyi (A, V veya D), üçüncü harf ise algılanan aktiviteye verilen yanıtın tipini gösterir (I) BEN engelleme engelleme, T T Arma lansmanı, D D her ikisi de). Böylece VVI modunda hem uyarıcı hem de algılayıcı elektrotlar ventrikülde bulunur ve spontan ventriküler aktivite meydana geldiğinde stimülasyonu bloke edilir. DDD modunda, hem atriyumda hem de ventrikülde iki elektrot (uyarıcı ve algılama) bulunur. Yanıt tipi D, spontan atriyal aktivite meydana geldiğinde, stimülasyonunun bloke edileceği ve programlanmış bir süre (AV aralığı) sonrasında ventriküle bir uyarı verileceği anlamına gelir; spontan ventriküler aktivite oluştuğunda ise tam tersine ventriküler stimülasyon bloke edilecek ve atriyal stimülasyon programlanan VA aralığından sonra başlayacaktır. Tek odacıklı kalp pili VVI ve AAI'nin tipik modları. Çift odacıklı kalp pili DVI ve DDD'nin tipik modları. Dördüncü harf R ( R ade-adaptif adaptif), kalp pilinin değişikliklere yanıt olarak pacing hızını artırabildiği anlamına gelir motor aktivite veya yüke bağlı fizyolojik parametreler (örneğin, QT aralığı, sıcaklık).
A. EKG yorumunun genel ilkeleri
Ritmin doğasını değerlendirin (stimülatörün veya empoze edilenin periyodik aktivasyonuyla kendi ritminiz).
Hangi oda(lar)ın uyarıldığını belirleyin.
Stimülatör tarafından hangi oda(lar)ın algılandığının aktivitesini belirleyin.
Atriyal (A) ve ventriküler (V) pacing artefaktlarından programlanan kalp pili aralıklarını (VA, VV, AV aralıkları) belirleyin.
EX modunu belirleyin. Tek odacıklı bir kalp pilinin EKG işaretlerinin, iki odacıkta elektrot bulunma olasılığını dışlamadığı unutulmamalıdır: bu nedenle, hem tek odacıklı hem de iki odacıklı kalp pili ile ventriküllerin uyarılmış kasılmaları gözlemlenebilir. P dalgasından belli bir süre sonra ventriküler uyarı gelir (DDD modu).
Uygulama ve tespit ihlallerini ortadan kaldırın:
A. yükleme bozuklukları: ilgili odanın depolarizasyon kompleksleri tarafından takip edilmeyen stimülasyon artefaktları vardır;
B. tespit bozuklukları: atriyal veya ventriküler depolarizasyonun normal tespiti için bloke edilmesi gereken pacing artefaktları vardır.
B. Bireysel EX modları
AAI. Doğal ritim frekansı programlanan kalp pili frekansının altına düşerse atriyal stimülasyon sabit bir AA aralığında başlatılır. Spontan atriyal depolarizasyon (ve bunun normal tespiti) meydana geldiğinde, kalp pili zaman sayacı sıfırlanır. Belirtilen AA aralığından sonra spontan atriyal depolarizasyon tekrarlanmazsa atriyal pacing başlatılır.

VVI. Spontan ventriküler depolarizasyon (ve bunun normal tespiti) meydana geldiğinde, kalp pili zaman sayacı sıfırlanır. Önceden belirlenmiş bir VV aralığından sonra spontan ventriküler depolarizasyon tekrarlanmazsa ventriküler pacing başlatılır; aksi takdirde zaman sayacı tekrar sıfırlanır ve tüm döngü yeniden başlar. Adaptif VVIR kalp pillerinde, fiziksel aktivite düzeyi arttıkça (kalp hızının belirli bir üst sınırına kadar) ritim frekansı da artar.
DDD.İntrinsik hız, programlanan kalp pili hızından düşük olursa, A ve V darbeleri (AV aralığı) ve bir V darbesi ile sonraki A darbesi (VA aralığı) arasında belirtilen aralıklarla atriyal (A) ve ventriküler (V) pacing başlatılır. ). Spontan veya indüklenmiş ventriküler depolarizasyon (ve bunun normal tespiti) meydana geldiğinde, kalp pili zaman sayacı sıfırlanır ve VA aralığı sayılmaya başlar. Bu aralık sırasında spontan atriyal depolarizasyon meydana gelirse atriyal pacing bloke edilir; aksi takdirde bir atriyal dürtü verilir. Spontan veya indüklenmiş atriyal depolarizasyon (ve bunun normal tespiti) meydana geldiğinde, kalp pili zaman sayacı sıfırlanır ve AV aralığı sayılmaya başlar. Bu aralık sırasında spontan ventriküler depolarizasyon meydana gelirse ventriküler pacing bloke edilir; aksi halde ventriküler bir dürtü verilir.

İÇİNDE. Kalp pili disfonksiyonu ve aritmiler
Empoze ihlali. Miyokard dirençli aşamada olmasa da, stimülasyon artefaktını bir depolarizasyon kompleksi takip etmez. Nedenleri: uyarıcı elektrotun yer değiştirmesi, kalp delinmesi, artan stimülasyon eşiği (miyokard enfarktüsü sırasında, flekainid alırken, hiperkalemi), elektrotta hasar veya yalıtımının ihlali, nabız oluşumundaki bozukluklar (defibrilasyondan sonra veya güç kaynağının tükenmesi nedeniyle) ) ve kalp pili parametrelerinin yanlış ayarlanmasının yanı sıra.
Algılama hatası. Kalp pili zaman sayacı, karşılık gelen odanın kendi veya empoze edilen depolarizasyonu meydana geldiğinde sıfırlanmaz, bu da yanlış bir ritmin oluşmasına yol açar (empoze edilen ritim kendi başına üst üste gelir). Sebepler: algılanan sinyalin düşük genliği (özellikle ventriküler ekstrasistolde), kalp pili duyarlılığının yanlış ayarlanmış olması ve yukarıda listelenen nedenler (bkz.). Çoğu zaman kalp pilinin hassasiyetini yeniden programlamak yeterlidir.

Kalp pili aşırı duyarlılığı. Zamanın beklenen noktasında (uygun aralık geçtikten sonra) hiçbir uyarı meydana gelmez. T dalgaları (P dalgaları, miyopotansiyeller) R dalgaları olarak yanlış yorumlanır ve kalp pili zamanlayıcısı sıfırlanır. T dalgası yanlış algılanırsa VA aralığı ondan itibaren sayılmaya başlar. Bu durumda hassasiyet veya algılama refrakter süresinin yeniden programlanması gerekir. VA aralığını T dalgasından başlayacak şekilde de ayarlayabilirsiniz.
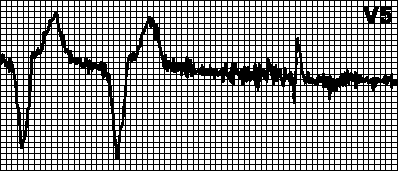
Miyopotansiyeller tarafından engelleme. Kol hareketlerinden kaynaklanan miyopotansiyeller, miyokarddan kaynaklanan potansiyeller olarak yanlış yorumlanabilir ve stimülasyonu bloke edebilir. Bu durumda dayatılan kompleksler arasındaki aralıklar farklılaşır ve ritim bozulur. Çoğu zaman, bu tür bozukluklar tek kutuplu kalp pilleri kullanıldığında ortaya çıkar.
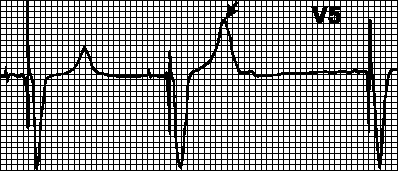
Dairesel taşikardi. Kalp pili için maksimum frekansa sahip empoze edilen bir ritim. Ventriküler stimülasyondan sonra retrograd atriyal uyarım, atriyal elektrot tarafından algılandığında ve ventriküler stimülasyonu tetiklediğinde meydana gelir. Bu, atriyal uyarılmanın saptandığı iki odacıklı kalp pili için tipiktir. Bu gibi durumlarda tespit refrakter süresinin arttırılması yeterli olabilir.
Atriyal taşikardinin neden olduğu taşikardi. Kalp pili için maksimum frekansa sahip empoze edilen bir ritim. Çift odacıklı kalp pili olan hastalarda atriyal taşikardi (örneğin atriyal fibrilasyon) meydana gelirse gözlenir. Sık atriyal depolarizasyon kalp pili tarafından algılanır ve ventriküler pacing'i tetikler. Böyle durumlarda VVI moduna geçerek aritmiyi ortadan kaldırırlar.
Elektrokardiyografi (EKG)– Kalbin biyopotansiyellerini kaydetmeye yönelik elektrofizyolojik yöntemlerden biri. Kalp dokusundan gelen elektriksel uyarılar kollarda, bacaklarda ve göğüste bulunan deri elektrotlarına iletilir. Bu veriler daha sonra grafiksel olarak kağıda aktarılır veya bir ekranda görüntülenir.
Klasik versiyonda, elektrotun konumuna bağlı olarak standart, güçlendirilmiş ve göğüs uçları olarak adlandırılan kablolar ayırt edilir. Her biri kalp kasından belirli bir açıyla alınan biyoelektrik uyarıları gösterir. Bu yaklaşım sayesinde, elektrokardiyogram sonuçta kalp dokusunun her bölümünün işleyişinin tam bir tanımını gösterir.
Şekil 1. Grafiksel verileri içeren EKG bandı
Ne gösteriyor? Kalbin EKG'si? Bu ortak kullanımı teşhis yöntemi meydana geldiği spesifik yeri belirlemek mümkündür patolojik süreç. EKG, miyokardın (kalp kası) işleyişindeki herhangi bir bozukluğa ek olarak, kalbin göğüsteki mekansal konumunu da gösterir.
Elektrokardiyografinin ana görevleri
- Ritim ve kalp atış hızındaki düzensizliklerin zamanında tespiti (aritmilerin ve ekstrasistollerin tespiti).
- Kalp kasındaki akut (miyokard enfarktüsü) veya kronik (iskemi) organik değişikliklerin belirlenmesi.
- Sinir uyarılarının intrakardiyak iletimindeki bozuklukların tespiti (kalbin iletim sistemi boyunca elektriksel bir uyarının bozulmuş iletimi (blokaj)).
- Bazı akut (PE - pulmoner emboli) ve kronik ( kronik bronşit solunum yetmezliği olan) akciğer hastalıkları.
- Elektrolitin (potasyum, kalsiyum seviyeleri) ve miyokarddaki diğer değişikliklerin (distrofi, hipertrofi (kalp kası kalınlığında artış) tespiti).
- Dolaylı kayıt inflamatuar hastalıklar kalp (miyokardit).
Yöntemin dezavantajları
Elektrokardiyografinin ana dezavantajı göstergelerin kısa süreli kaydedilmesidir. Onlar. Kayıt, kalbin çalışmasını yalnızca EKG'nin istirahat halinde çekildiği andaki gösterir. Yukarıda açıklanan bozuklukların geçici olabileceği (herhangi bir zamanda ortaya çıkıp kaybolabileceği) nedeniyle, uzmanlar sıklıkla günlük izleme ve stresli EKG kaydı (stres testleri).
EKG için endikasyonlar
Elektrokardiyografi planlandığı gibi gerçekleştirilir veya acilen. EKG'nin rutin kaydı hamilelik sırasında, hastanın hastaneye kabulü üzerine, kişiyi ameliyatlara veya komplekse hazırlama sürecinde gerçekleştirilir. tıbbi prosedürler Belirli bir tedavi veya cerrahi tıbbi müdahale sonrasında kalp aktivitesini değerlendirmek için.
Önleyici amaçlar için bir EKG reçete edilir:
- yüksek tansiyonu olan kişiler;
- kan damarlarının aterosklerozu ile;
- obezite durumunda;
- hiperkolesterolemi (kandaki kolesterol seviyesinin artması);
- bazı bulaşıcı hastalıklardan sonra (bademcik iltihabı vb.);
- endokrin ve sinir sistemi hastalıkları için;
- 40 yaş üstü kişiler ve strese maruz kalan kişiler;
- romatolojik hastalıklar için;
- Mesleki uygunluğun değerlendirilmesi için mesleki risk ve tehlikelere sahip kişiler (pilotlar, denizciler, sporcular, sürücüler...).
Acil durumda, yani. “Bu dakika” bir EKG reçete edilir:
- göğüs kemiğinin arkasında veya göğüste ağrı veya rahatsızlık için;
- ani nefes darlığı durumunda;
- karın bölgesinde uzun süreli şiddetli ağrı (özellikle üst kısımlarda);
- kan basıncında kalıcı artış olması durumunda;
- açıklanamayan zayıflık meydana geldiğinde;
- bilinç kaybı durumunda;
- göğüs yaralanması durumunda (kalp hasarını dışlamak için);
- ihlal anında veya sonrasında kalp atış hızı;
- torasik omurga ve sırttaki ağrı için (özellikle solda);
- boyunda ve alt çenede şiddetli ağrı ile.
EKG için kontrendikasyonlar
EKG çekmenin mutlak bir kontrendikasyonu yoktur. Elektrokardiyografiye göreceli kontrendikasyonlar, elektrotların bağlandığı bölgelerde cilt bütünlüğünün çeşitli ihlallerini içerebilir. Ancak acil endikasyonlarda istisnasız her zaman EKG çekilmesi gerektiği unutulmamalıdır.
Elektrokardiyografi için hazırlık
EKG için özel bir hazırlık da yoktur ancak işlemin doktorun hastayı uyarması gereken bazı nüansları vardır.
- Hastanın kalp ilacı kullanıp kullanmadığının bilinmesi gerekmektedir (sevk formuna mutlaka not edilmelidir).
- İşlem sırasında konuşamazsınız, hareket edemezsiniz; uzanmanız, rahatlamanız ve sakin bir şekilde nefes almanız gerekir.
- Gerekirse tıbbi personelin basit komutlarını dinleyin ve uygulayın (nefes alın ve birkaç saniye nefesinizi tutun).
- İşlemin ağrısız ve güvenli olduğunu bilmek önemlidir.
Hasta hareket ettiğinde veya cihazın yanlış topraklanması durumunda elektrokardiyogram kaydının bozulması mümkündür. Yanlış kaydın nedeni elektrotların gevşek oturması da olabilir. deri veya yanlış bağlantıları. Kayıtta parazit genellikle kas titremesi veya elektriksel parazit nedeniyle meydana gelir.
Elektrokardiyografinin yapılması veya EKG'nin nasıl yapılacağı
 Şekil 2. EKG sırasında elektrotların uygulanması Kardiyogramı kaydederken hasta yatay bir yüzeyde sırtüstü yatar, kolları vücut boyunca uzatılmış, bacaklar düz ve dizlerden bükülmemiş, göğüs çıplaktır. Genel kabul görmüş şemaya göre ayak bileklerine ve bileklere bir elektrot takılır:
Şekil 2. EKG sırasında elektrotların uygulanması Kardiyogramı kaydederken hasta yatay bir yüzeyde sırtüstü yatar, kolları vücut boyunca uzatılmış, bacaklar düz ve dizlerden bükülmemiş, göğüs çıplaktır. Genel kabul görmüş şemaya göre ayak bileklerine ve bileklere bir elektrot takılır: - İle sağ el– kırmızı elektrot;
- sol tarafta - sarı;
- sol bacağa - yeşil;
- sağ bacağa - siyah.
Sonra göğüs 6 elektrot daha uygulanır.
Hasta EKG makinesine tam olarak bağlandıktan sonra modern elektrokardiyograflarda bir dakikadan fazla sürmeyen bir kayıt işlemi gerçekleştirilir. Bazı durumlarda sağlık görevlisi hastadan 10-15 saniye boyunca nefes almasını ve nefes almamasını ister ve bu süre zarfında ek kayıtlar yapar.
İşlemin sonunda EKG bandında yaş ve soyadı belirtilir. hasta ve kardiyogramın alınma hızı. Daha sonra bir uzman kaydın şifresini çözer.
EKG yorumlama ve yorumlama
Elektrokardiyogramın şifresi ya bir kardiyolog, fonksiyonel teşhis doktoru ya da bir sağlık görevlisi (acil ortamda) tarafından çözülür. Veriler referans EKG ile karşılaştırılır. Kardiyogramda genellikle beş ana dalga (P, Q, R, S, T) ve ince bir U dalgası gösterilir.
 Şekil 3. Kardiyogramın temel özellikleri
Şekil 3. Kardiyogramın temel özellikleri Tablo 1. Erişkinlerde EKG yorumu normal
 Yetişkinlerde EKG yorumu, tablodaki norm
Yetişkinlerde EKG yorumu, tablodaki norm Dişlerdeki (genişliklerindeki) ve aralıklardaki çeşitli değişiklikler, sinir uyarılarının kalpten iletilmesinde bir yavaşlamaya işaret edebilir. T dalgasının inversiyonu ve/veya ST aralığında izometrik çizgiye göre artış veya düşüş, miyokard hücrelerinde olası hasarı gösterir.
Bir EKG'nin şifresini çözerken, tüm dalgaların şekillerini ve aralıklarını incelemenin yanı sıra, tüm elektrokardiyogramın kapsamlı bir değerlendirmesi de yapılır. Bu durumda tüm dişlerin genliği ve yönü standart ve gelişmiş potansiyel müşteriler. Bunlar I, II, III, avR, avL ve avF'yi içerir. (bkz. Şekil 1) Bunların özet resmine sahip olmak EKG öğeleri Tıkanıklıkların varlığını gösteren ve kalbin göğüsteki yerini belirlemeye yardımcı olan EOS'u (kalbin elektriksel ekseni) değerlendirebilirsiniz.
Örneğin obez bireylerde EOS sola ve aşağı doğru sapmış olabilir. Böylece, EKG yorumu kalp ritminin kaynağı, iletkenliği, kalp odacıklarının (atriyum ve ventriküller) boyutları, miyokarddaki değişiklikler ve kalp kasındaki elektrolit bozuklukları hakkında tüm bilgileri içerir.
EKG'nin ana ve en önemli klinik önemi miyokard enfarktüsü ve kalp iletim bozukluklarındadır. Elektrokardiyogramı analiz ederek nekrozun odağı (miyokard enfarktüsünün lokalizasyonu) ve süresi hakkında bilgi edinebilirsiniz. EKG değerlendirmesinin ekokardiyografi, 24 saatlik (Holter) EKG takibi ve fonksiyonel stres testleri ile birlikte yapılması gerektiği unutulmamalıdır. Bazı durumlarda EKG pratik olarak bilgi verici olmayabilir. Bu, masif intraventriküler blokajlarda gözlenir. Örneğin, LBBB (sol dal dalının tam bloğu). Bu durumda diğer teşhis yöntemlerine başvurmak gerekir.
“EKG normu” konulu video
Elektrokardiyografi, çok sayıda hastalığın teşhisinde en yaygın ve en bilgilendirici yöntemlerden biridir. EKG, atan kalpte oluşan elektriksel potansiyellerin grafiksel olarak görüntülenmesini içerir. Göstergeler, sürekli olarak geliştirilen özel cihazlar - elektrokardiyograflar kullanılarak alınır ve görüntülenir.
İçindekiler:Kural olarak, çalışma sırasında 5 dalga kaydedilir: P, Q, R, S, T. Bazı anlarda ince bir U dalgası kaydetmek mümkündür.

Elektrokardiyografi, aşağıdaki göstergelerin yanı sıra referans değerlerden sapma çeşitlerini tanımlamanıza olanak tanır:
- Kalp atış hızı (nabız) ve miyokard kasılmalarının düzenliliği (aritmiler ve ekstrasistoller tespit edilebilir);
- Akut veya kronik nitelikteki kalp kasındaki rahatsızlıklar (özellikle iskemi veya enfarktüs ile);
- elektrolitik aktiviteye sahip ana bileşiklerin (K, Ca, Mg) metabolik bozuklukları;
- intrakardiyak iletim bozuklukları;
- kalbin hipertrofisi (atriyum ve ventriküller).
 Lütfen aklınızda bulundurun:Elektrokardiyograf, kardiyofonla paralel kullanıldığında bazı akut kalp hastalıklarının (iskemi veya kalp krizi alanlarının varlığı) uzaktan tespit edilmesini mümkün kılar.
Lütfen aklınızda bulundurun:Elektrokardiyograf, kardiyofonla paralel kullanıldığında bazı akut kalp hastalıklarının (iskemi veya kalp krizi alanlarının varlığı) uzaktan tespit edilmesini mümkün kılar.
EKG, koroner arter hastalığının tespitinde en önemli tarama tekniğidir. Değerli bilgiler sözde elektrokardiyografi ile sağlanır. "stres testleri".
EKG, izole edilmiş veya diğer teşhis teknikleriyle birlikte, bilişsel (düşünce) süreçlerin araştırılmasında sıklıkla kullanılır.
Önemli:Yaş ve cinsiyet ne olursa olsun tıbbi muayene sırasında elektrokardiyogram çekilmelidir. genel durum hasta.
Okumanızı öneririz:EKG: performans göstergeleri
Çok sayıda patoloji var kardiyovasküler sistem ve elektrokardiyografik incelemenin önerildiği diğer organ ve sistemler. Bunlar şunları içerir:
- anjina pektoris;
- miyokard enfarktüsü;
- reaktif artrit;
- peri ve miyokardit;
- periarteritis nodosa;
- aritmiler;
- akut böbrek yetmezliği;
- diyabetik nefropati;
- skleroderma.
Sağ ventrikül hipertrofisi ile V1-V3 derivasyonlarındaki S dalgasının amplitüdü artar, bu da sol ventrikül tarafındaki simetrik patolojinin bir göstergesi olabilir.

Sol ventrikül hipertrofisi ile sol prekordiyal derivasyonlarda R dalgası belirgindir ve V1-V2 derivasyonlarında derinliği artar. Elektrik ekseni yatay veya sapmış sol taraf, ancak çoğu zaman normlara karşılık gelebilir. V6 derivasyonundaki QRS kompleksi qR veya R şekliyle karakterizedir.
Lütfen aklınızda bulundurun:Bu patolojiye sıklıkla kalp kasındaki ikincil değişiklikler (distrofi) eşlik eder.
Sol atriyal hipertrofi, P dalgasında oldukça önemli bir artış (0,11-0,14 saniyeye kadar) ile karakterize edilir. Sol göğüs derivasyonlarında ve I ve II derivasyonlarında "iki kambur" bir şekil alır. Nadiren klinik vakalar dalgada bir miktar düzleşme var ve P'nin iç sapma süresi I, II, V6'da 0,06 saniyeyi aşıyor. Bu patolojinin prognostik açıdan en güvenilir kanıtlarından biri, V1 derivasyonundaki P dalgasının negatif fazındaki artıştır.
Sağ atriyumun hipertrofisi, II, III, aVF'deki P dalgasının amplitüdünde (1,8-2,5 mm'nin üzerinde) bir artış ile karakterize edilir. Bu diş karakteristik bir sivri şekil kazanır ve elektrik ekseni P dikey olarak monte edilir veya sağa doğru hafif bir kayma gösterir.
Kombine atriyal hipertrofi, P dalgasının paralel genişlemesi ve amplitüdünün artmasıyla karakterize edilir. Bazı klinik vakalarda II, III, aVF'de P'nin keskinleşmesi ve I, V5, V6'da apeksin bölünmesi gibi değişiklikler not edilir. V1'de ara sıra P dalgasının her iki fazında da artış kaydediliyor.

sırasında oluşan kalp kusurları için rahim içi gelişim V1-V3 derivasyonlarındaki P dalgasının amplitüdünde belirgin bir artış daha tipiktir.
Amfizematöz akciğer hasarı olan ciddi bir kronik pulmoner kalp hastalığı olan hastalarda, kural olarak S tipi bir EKG belirlenir.
Önemli:İki ventrikülün aynı anda kombine hipertrofisi, özellikle hipertrofi tekdüze ise, elektrokardiyografi ile nadiren tespit edilir. Bu durumda patolojik belirtiler birbirlerini iptal etme eğilimindedirler.
EKG'de “erken ventriküler uyarılma sendromu” ile QRS kompleksinin genişliği artar ve kısalır PR aralığı. QRS kompleksindeki artışı etkileyen delta dalgası, ventriküllerin kalp kası bölgelerinin aktivitesinde erken bir artış sonucu oluşur.
Blokajlar, alanlardan birinde elektriksel uyarının kesilmesinden kaynaklanır.

Dürtü iletimindeki bozukluklar, EKG'de P dalgasının şekli ve boyutunda bir değişiklik ve intraventriküler blok ile QRS'de bir artış ile kendini gösterir. Atriyoventriküler blok, bireysel komplekslerin kaybı, P-Q aralığında bir artış ve en ciddi vakalarda QRS ile P arasında bağlantının tamamen yokluğu ile karakterize edilebilir.
Önemli:EKG'de sinoatriyal blok oldukça parlak bir resim olarak görünüyor; PQRST kompleksinin tamamen yokluğu ile karakterize edilir.
Kalp ritmi bozuklukları durumunda, elektrokardiyografi verileri, 10-20 saniye veya daha uzun sürelerdeki aralıkların (döngü içi ve döngü içi) analizi ve karşılaştırmasına dayalı olarak değerlendirilir.

Önemli teşhis değeri Aritmileri teşhis ederken, QRS kompleksinin yanı sıra P dalgasının yönüne ve şekline sahiptirler.
Miyokardiyal distrofi
Bu patoloji yalnızca bazı derivasyonlarda görülebilir. T dalgasındaki değişikliklerle kendini gösterir. Kural olarak belirgin bir inversiyon gözlenir. Bazı durumlarda normal RST çizgisinden önemli bir sapma kaydedilir. Kalp kasının belirgin distrofisi sıklıkla QRS ve P dalgalarının genliğinde belirgin bir azalma ile kendini gösterir.
Hastada anjina atağı gelişirse, elektrokardiyogram RST'de gözle görülür bir azalma (depresyon) ve bazı durumlarda T'nin ters çevrilmesini gösterir. EKG'deki bu değişiklikler kalp kasının intramural ve subendokardiyal katmanlarındaki iskemik süreçleri yansıtır. sol ventrikül. Bu alanlar kan tedariği açısından en talepkar olanlardır.
Lütfen aklınızda bulundurun:RST segmentinde kısa vadeli bir yükseliş karakteristik özellik Prinzmetal anjina olarak bilinen patoloji.
Hastaların yaklaşık %50'sinde anjina atakları arasında EKG'deki değişiklikler hiç kaydedilmeyebilir. 
Hayatı tehdit eden bu durumda, elektrokardiyogram lezyonun boyutu, tam yeri ve derinliği hakkında bilgi sağlar. Ek olarak EKG, zaman içindeki patolojik süreci izlemenize olanak sağlar.
Morfolojik olarak üç bölgeyi ayırt etmek gelenekseldir:
- merkezi (miyokard dokusunda nekrotik değişiklik bölgesi);
- lezyonu çevreleyen kalp kasının belirgin distrofisi bölgesi;
- belirgin iskemik değişikliklerin periferik bölgesi.
EKG'ye yansıyan tüm değişiklikler, miyokard enfarktüsünün gelişim aşamasına göre dinamik olarak değişir.

Dishormonal miyokard distrofisi
Hastanın hormonal arka planındaki keskin bir değişikliğin neden olduğu miyokardiyal distrofi, genellikle T dalgasının yönündeki bir değişiklik (inversiyonlar) ile kendini gösterir. RST kompleksindeki depresif değişiklikler çok daha az yaygındır.
Önemli: Değişikliklerin ciddiyeti zamanla değişebilir. EKG'de kaydedilen patolojik değişiklikler yalnızca aşağıdaki gibi klinik semptomlarla ilişkili nadir vakalarda görülür: ağrı sendromu göğüs bölgesinde.
İskemik kalp hastalığının belirtilerini miyokard distrofisinden arka plana karşı ayırt etmek hormonal dengesizlik Kardiyologlar, β-adrenerjik reseptör blokerleri ve potasyum içeren ilaçlar gibi farmakolojik ajanları kullanarak testler uygularlar.
Hastanın bazı ilaçları alması sırasında elektrokardiyogram parametrelerindeki değişiklikler
EKG düzenindeki değişiklikler aşağıdaki ilaçların alınmasından kaynaklanabilir:
- diüretik grubundan ilaçlar;
- kalp glikozitleriyle ilgili ilaçlar;
- Amiodaron;
- Kinidin.
Özellikle hasta digitalis preparatlarını (glikozitler) önerilen dozlarda alırsa taşikardide (hızlı kalp atışı) rahatlama ve kalp atışlarında azalma olur. QT aralığı. RST segmentinin "düzeltilmesi" ve T'nin kısaltılması da mümkündür. Aşırı dozda glikozitler, aritmi (ventriküler ekstrasistoller), AV bloğu ve hatta gibi ciddi değişikliklerle kendini gösterir. hayatı tehdit eden durum - ventriküler fibrilasyon (acil resüsitasyon önlemleri gerektirir).
Patoloji, sağ ventrikül üzerindeki yükte aşırı bir artışa neden olur ve buna yol açar. oksijen açlığı ve hızla artan distrofik değişiklikler. Bu gibi durumlarda hastaya “akut kor pulmonale” tanısı konulur. Pulmoner arterlerde tromboembolizm varlığında His demeti dallarının blokajı nadir değildir.
EKG, III. derivasyonda (bazen aVF ve V1,2'de) RST segmentinde paralel bir artış gösteriyor. III, aVF, V1-V3'te T inversiyonu var.

Negatif dinamikler hızla artar (birkaç dakika geçer) ve ilerleme 24 saat içinde fark edilir. Pozitif dinamiklerle karakteristik semptomlar 1-2 hafta içinde yavaş yavaş kaybolur.
Kardiyak ventriküllerin erken repolarizasyonu
Bu sapma, RST kompleksinin sözde izolinler. Diğer bir karakteristik işaret, R veya S dalgalarında spesifik bir geçiş dalgasının varlığıdır. Elektrokardiyogramdaki bu değişiklikler henüz herhangi bir miyokardiyal patolojiyle ilişkilendirilmemiştir ve bu nedenle fizyolojik bir norm olarak kabul edilir.
Perikardit
Perikardın akut inflamasyonu, herhangi bir derivasyonda RST segmentinin önemli ölçüde tek yönlü yükselmesiyle kendini gösterir. Bazı klinik durumlarda yer değiştirme uyumsuz olabilir.
Kalp kası iltihabı
Kalp kası iltihabı belirgindir EKG anormallikleri T dalgasından voltaj düşüşüne kadar değişebilirler. Buna paralel olarak kardiyolog potasyum içeren ilaçlar veya beta blokerlerle testler yaparsa, T dalgası negatif kalır.








