Отведение aVR
Многие считают данное отведение "бесполезным". Я думаю, это заблуждение от незнания. Достаточно часто приходится отвечать на "большой" вопрос, касающийся этого отведения:Является ли элевация ST в aVR эквивалентом ИМпST?
Электрокардиографичекое просвещение быстро проникло в современную кардиологию. Новые сведения, новые возможности диагностики открыли "широкие двери" в современную агрессивную кардиологию. Совсем недавно и я достаточно резко демонстрировал современные подходы к ЭКГ диагностике, но пришло драгоценное понимание и я смягчил свою агрессивную позицию, но до сих пор помню, как в своих лекциях цитировал "убийственные" факты:- Стенозы левой главной коронарной артерии связаны с 70% смертностью.
- Если вы видите элевацию ST в aVR плюс aVL, это на 95% специфично для поражения левой главной КА.
- Если вы обнаруживаете элевацию ST и в aVR и в V1, при этом элевация в aVR, больше чем в V1, это невероятно специфично для поражения левой главной КА.
58-летний мужчина поступил с жалобой на внезапно возникшую одышку. Он был бледен и весь покрыт холодным липким потом, ЧДД составляло 40 в мин, хрипы выслушивались вплоть до ключиц, а АД составляло 180/110 мм рт.ст. Его первая ЭКГ показана ниже.
ЭКГ при поступлении 58-летнего мужчины.
- Синусовая тахикардия;
- Единственная ЖЭ;
- Нарушения левого предсердия;
- Умеренная диффузная субендокардиальная ишемия. Вектор ишемии направлен в сторону V4-V5 и II отведения.
По крайней мере, этакая мысль у меня проскочила. Пациент был интубирован (это было еще до того, как стали популярны нитраты в высоких дозах), а ниже его ЭКГ, когда АД несколько снизилось, улучшилась сатурация по O 2 (хотя у него все еще сохранялись выраженные хрипы и признаки сердечной недостаточности):

ЭКГ 58-летнего мужчины после улучшения состояния.
- Синусовая тахикардия, нарушения левого предсердия, менее выраженная диффузная субэндокардиальная ишемия. Морфология QRS в виде старого переднего ИМ в грудных отведениях может имитироваться нарушенным размещением электродов; я уже и не помню нюансов.
Ангиография показала... [фанфары] ...
Тяжелое многососудистое поражение без возможности ЧКВ. Несколько дней пребывания в ПИНе, нитраты, прикроватное мониторирование, и вот наконец, перевод в центральную клинику для проведения АКШ, после которой через 2 недели он был переведен к нам в значительно лучшем состоянии.
ЖИЗНЬ СПАСЕНА!
Вот во что я верил в течение нескольких лет. Я считал, что знание о проявлениях ишемии спасает жизни и постоянно рассказывал молодым врачам о полезности aVR, цитируя этот случай, когда aVR "спасло" жизнь.
Но появилась проблема.
Я и далее встречал случаи диффузной депрессии ST с элевацией в aVR, которые, однако не попадали на ангиографию, но пациенты, тем не менее, все же выживали. У некоторых из них даже не определяли тропонины, так как это не имело смысла.

На этой ЭКГ имеются признаки гипертрофии ЛЖ с диффузной субэндокардиальной ишемией. Эти изменения имитируют картину повреждения миокарда, но в данном случае ST-T нормализуются после стабилизации пациента.
ЭКГ, показанная выше, принадлежит другому пациенту, который поступил из-за внезапного развития осложненного гипертонического криза с отеком легких без ИМ или патологии коронарных артерий в анамнезе. Данная ЭКГ удовлетворяет критериям "перегрузки" при ГЛЖ, однако, нарушения ST-T в данном случае, не являются типичной «перегрузкой», а скорее будут диффузной субэндокардиальной ишемией с диффузной косонисходящей депрессией ST и реципрокной элевацией в aVR и V1.
Даже при назначении субоптимальной терапии (нитраты сублингвально, фуросемид и аспирин), тропонин-I достиг в пике только 5 нг/мл. Если у этого пациента было такое опасное для жизни повреждение миокарда, то почему тропонин у него был настолько мал, особенно на фоне минимальной терапии?
Встретив еще нескольких пациентов с острым гипертоническим отеком легких и аналогичными ЭКГ, которые не "завершились" стентированием или АКШ, но все же выжили, я стал задавать себе вопрос, действительно ли тот мой "первый" пациент получил пользу от проведенной экстренно ангиографии?
Давайте посмотрим еще несколько случаев...
Этот пациент с усилившейся в последний месяц одышкой.

Пациент с одышкой.
- Синусовый ритм;
- Нарушения левого предсердия;
- Вольтажные критерии гипертофии ЛЖ;
- Выраженная диффузная субэндокардиальная ишемия.
Это должно быть заболевание коронарных артерий, ведь верно? Пришло время отправить пациента рентгеноперационную и готовиться к АКШ?
Хорошо, что мы быстро пулучили ответ из лаборатории, потому что гемоглобин у него составлял всего 43 г/л. ЭКГ нормализовалась с улучшением уровня Hb, а уровень тропонина-I, оставался неопределяемым (<0,01 нг/мл). Ишемия у этого пациента целиком была связана плохой оксигенацией крови, приходящей к сердцу, и была вторичной по отношению к анемии, а не вследствие острого коронарного события.
Этот пациент был поступил с тяжелой дыхательной недостаточностью:

Надеюсь, вы увидели соответствующую морфологию и не активировали рентгеноперационную, потому что у него оказался сепсис и тяжелая пневмония.
Его ЭКГ восстановилась до обычной на фоне патогенетической терапии, а тропонин-I достиг 1,0 нг/мл (должн.<= 0,04 нг/мл). Ишемия в этом случае была вторичной по отношению к увеличению метаболической потребности вследствие сепсиса и респираторно дистресса. У него почти наверняка были "старые" хронические изменения коронарных артерий, возможно даже значительный левой главной КА, но у него не было острой окклюзии одной из коронарных артерий.
Вот бессимптомный пациент, поступивший из дома-интерната для престарелых из-за «нерегулярного пульса».

Пациент из дома престарелых.
Предсердная тахикардия (предположительно сирусовая) с АВ-блокадой 2 ст. типа I (Mobitz) и проводимостью 4:3 ("блокированный" P виден на вершине зубца Т) и диффузная субэндокардиальная ишемия.
Никогда не направляйте таких пациентов на катетеризацию. ЭКГ нормализовалась при снижении ЧСЖ и, в конечном счете, на фоне контроля ритма тропонин-I достиг максимума в 0,11 нг/мл (должн. <= 0,04 нг/мл). Это еще один случай, когда у пациента, с высокой вероятностью есть хроническая ИБС. Возникшее увеличение частоты сердечных сокращений, создало ситуацию ишемии потребности, когда сердце требует доставки большего количества кислорода для поддержания высокой ЧСЖ, но хронический стеноз/стенозы коронарных артерий ограничивают кровоток. Нет никаких оснований считать, что у данного бессимптомного пациентаимеется острая окклюзия одной из коронарных артерий.
Наш следующий пациент находился на диализе и поступил вследствие появления тошноты, рвоты и резкой слабости. Атипичная клиника левой окклюзии/стеноза левой главной КА?

Еще одна субэндокардиальная ишемия.
Нет, конечно же. Сепсис и гиперкалиемия с количеством лейкоцитов 29 тыс. и K + 6,8 ммоль/л. Тропонин-I в пике оказался 0,21 нг/мл (должн. <= 0,04 нг/мл). Другой случай ишемии потребности, вторичной по отношению к сепсису, а не острая коронарная патология.
ЭКГ крайне интересна, но достаточно трудна для интерперетации - нередкая комбинация диффузной субэндокардиальной ишемии и выраженной гиперкалиемии!
85-летняя женщина поступила с жалобой на одышку в течение 3-х недель, при обычном дыхании - SpO 2 84%, а ЧДД 28 в мин. 2 недели назад был поставлен диагноз "пневмонии", но на антибиотики улучшения нет. О чем необходимо думать?

Неразрешенная пневмония у пациентки 85 лет.
Разумеется, это должно быть многососудистое поражение сердца и ХСН! Правда? Нет, это средней выраженности тромбоэмболия легочных артерий с перегрузкой ПЖ. Тропонин-I сохранялся на уровне 0,05 нг/мл (должн.<= 0,04 нг/мл). Депрессия ST, которую мы видим, снова вызвана несоответствием спроса и предложения с повышенным потреблением кислорода миокардом, вызванным тахикардией и высокой частотой дыхания, но низкими возможностями доставки из-за несоответствия вентиляции/перфузии вследствие ТЭЛА.
Примечание: на ЭКГ мы видим именно диффузную субэндокардиальную ишемию! За ТЭЛА, возможно, тахикардия, комбинированные нарушения в предсердиях, смещение переходной зоны вправо, S-тип ЭКГ.
Вот еще несколько примеров...

50-летняя женщина поступила с жалобой на интенсивную боль в эпигастрии.
Вследствие диффузной депрессии ST с элевацией ST aVR была запланирована ангиография + (ЧКВ), пока из лаборатории не пришел анализ, где K + у нее составил 2,2 мммоль/л. Это не ишемия, но изменения очень похожи на показанную ранее морфологию ишемии (хотя депрессия имеет более «округлую» форму - как продолжение сегмента PR).

ЭКГ бессимптомного 91-летнего пациента.
Выявляется диффузная субэндокардиальная ишемия, и у пациента, безусловно, есть стеноз коронарной артерии, но ему не нужна рентгеноперационная. ЭКГ такая же, как и записанная 2 годами ранее, и пациент жив, уже по крайней мере четвертый год.

Пациент с обострением ХОБЛ.
После троекратного употребления комбивента ингаляционно (albuterol sulfate/ipratropium bromide) у него развилась тахисистолическая фибрилляция предсердий с выраженной диффузной субэндокардиальной ишемией. ST-T нормировались только после применения дилтиазема, восстановившего нормальную частоту скорость и ритм. Тропонин-I достиг максимума в 1,85 нг/мл (rдолжн. <= 0,04 нг/мл). Еще один случай ишемии потребности из-за заметно увеличенной частоты ритма сердца у пациента с хронической ИБС.
Надеюсь, я ясно показал, что с использованием aVR в качестве «эквивалента ИМпST» имеется серьезная проблема. Я не говорю, что ни у одного из этих пациентов не было многососудистой коронарной болезни или, возможно, даже стенозирования левой главной КА - я хочу подчеркнуть, что для большинства из них, вероятно, не нужна экстренная или даже срочная катетеризация/ангиография. За исключением пациентов с анемией и гипокалиемией, у всех, вероятно, была стабильная, давняя патология коронарных артерий. Ишемия у них развивалась не из-за острой окклюзии одной из артерий, а из-за повышенного потребления кислорода миокардом. Наилучшимрешением для всех из них была начальная стабилизация и неотложная терапия с целью устранения основной проблемы, которая вызывала несоответствие спроса и предложения, а не ошибочной попытки реваскуляризации.
Эти примеры помогают четко понять, что самой частой проблемой является не острый ИМ. А что же мы увидим на ЭКГ у истинных первичных пациентов с ОКС и классической стенокардией, диффузной депрессией ST и элевацией в aVR? Вот несколько из таких случаев...

На ЭКГ отмечена диффузная субендокардиальная ишемия.
Пациент жаловался на типичную стенокардитическую боль в груди, которая появлялась и стихала всю прошедшую неделю. Последний час боль стала постоянной и пациент вызвал "неотложку". Пациент получил агрессивную медикаментозную терапию, симптомы разрешились, а ЭКГ вернулась к исходной. Тропонин-I достиг максимума 0,38 нг/мл (должн.<= 0,04 нг/мл). Через два дня пациенту была проведена ангиография. У пациента была многососудистое поражение без окклюзии какой-либо артерии, а разрешавшаяся с помощью медикаментозной терапии ишемия, не требовала поспешной катетеризации.
Следующий пациент поступил с типичную болью в груди клетке в течении 30 мин. На прошлой неделе у него произошла пара похожих эпизодов, но на этот раз боль не стихала, и он вызвал помощь.

На ЭКГ - диффузная субендокардиальная ишемия.
Пациент получил аспирин, нитраты с/л, нитраты в/в и гепарин, симптомы полностью разрешились, а ЭКГ нормализовалась. Тропонин-I достиг максимума 0,05 нг/мл (rдолжн.<= 0,04 нг/мл). На следующий день пациент был направлен на несрочную катетеризацию. Как и в последнем случае, у этого пациента были признаки поражения, как в ствола ЛКА, так и многососудистой коронарной болезни сердца, но из-за того, что ишемия разрешилась при медикаментозной терапии, срочная катетеризация не требовалась. Если бы его сразу взяли в рентгеноперационную, то стенозирование было бы выявлено раньше, но особой пользы пациенту это бы не принесло, но стоимость лечения, риск ошибок или осложнений при экстренной ангиографии заметно увеличило.
Следующий пациент поступил с нарастающей и стихающей болью в груди в течение недели, боль усиливалась при физическом напряжении. Несколько ранее у него диагностировали стенокардию, и пациент использовал 3 флакона сублингвального нитроглицерина в течение этой недели.

ЭКГ была записана при поступлении.
Он получил антикоагулянты и в/в нитраты (у пациента в течение ночи еще сохранялись симптомы и некоторая диффузная депрессия ST). На следующий день симптомы разрешились, и ЭКГ нормализовалась. Тропонин-I достиг максимума 0,22 нг/мл (<= 0,04 нг/мл). Пациент не решился на вмешательство, он был выписан домой через неделю и прожил еще один год, прежде чем его многочисленные болезни его "перебороли". У этого пациента, несомненно, была давняя хроническая патология коронарных артерий, но совершенно ясно, что элевация ST в aVR не несло ему такого мрачного прогноза, какой обычно преподносят.
Всегда есть исключение, и этот последний случай является исключительным.
68-летний мужчина поступил с главной жалобой на боль в груди, которая началась за 3 часа до прибытия. Боль началась внезапно и была постоянной, где-то 6/10. Вот его исходная ЭКГ.

На этой ЭКГ имеется фибрилляция предсердий с быстрым ответом желудочков и тяжелая диффузная субэндокардиальная ишемия. Обратите внимание на вектор ишемии - направление V3-V5 и II стандартное. Это - не задний ИМ!!!
Это поразительная ЭКГ. Хотя мы и ожидаем, что по крайней мере какие-то случаи диффузной субэндокардиальной ишемии возникают вследствие тахи- фибрилляции предсердий (ишемия потребности), в данном случае величина отклонения ST намного превышает наши ожидания. Тем не менее, это не ИМпST, и предыдущие случаи научили нас быть осторожными, поэтому первый шаг - получить контроль над частотой и посмотреть, что произойдет с ишемией.

Эта ЭКГ записана сразу после кардиоверсии и введения дилтиазема.
Выраженная диффузная субендокардиальная ишемия все еще присутствует, но это может быть ишемия спроса из-за предшествующей тахикардии. Важно отметить, что симптомы пациента ни на йоту не изменились после восстановления синусового ритма, а также сохранялась боль в груди 6/10. Это очень характерно...

Данная ЭКГ была записана через 30 мин после предыдущей.
Если симптомы и ишемия были вызваны быстрой ФП, то к этому моменту пациент должен был чувствовать себя лучше, а отклонения ST - разрешиться. В этом случае этого не произошло, и у пациента все еще сохранялась тяжелая ишемия. Должна сработать сирена тревоги!
Пациенту дали две таблетки нитроглицерина с/л и АД снизилось с 108/60 мм рт. ст. до 84/48 мм рт. Ст. Вот его ЭКГ после повторного применения нитратов после уменьшения боли до 1/10.

ЭКГ после повторного использования нитратов и уменьшения боли.
На ЭКГ ишемия меньше, но она не исчезла. Медикаментозная терапия полностью ситуации не решила. Хотя симптомы улучшились (что важно, хотя они еще не полностью разрешены), на его ЭКГ по-прежнему присутствует ишемия, и дальнейшее введение нитратов невозможно.
В то же время, на прикроватном эхо выявлен диффузный гипокинез передней, передне-перегородочной, боковой стенок и верхушки ЛЖ - в соответствии с критическим стенозом левой главной коронарной артерией или очень большим распределением ПМЖВ.
Неудачная медикаментозная терапия в условиях сохранения ишемии на ЭКГ, особенно у пациента с таким классическими для острого ИМ симптомами при поступлении, выраженные отклонения ST на ЭКГ и наличие эхокардиографических доказательств дискинезов стенок сердца является ПОКАЗАНИЕМ для немедленной катетеризации.
Как сказал бы доктор Смит, это ИМбпST, которому сейчас крайне необходима рентгеноперационная!
В данном случае это не произошло, и пациент был оставлен в БИТе на ночь.
Тропонин-I, который исходно составил 0,05 нг/мл (<= 0,04 нг/мл), достиг пика в более чем 200 нг/мл. Эхо на следующий день показало развитие дискинеза почти до глобального гипокинеза ЛЖ. Катетеризация на следующий день выявила виновника - 95% поражение левой главной КА с хроническими 75% стенозами как в ПКА, так и в огибающей. Пациенту было проведено 3-х сосудистое АКШ.
Чем этот последний случай отличается от (многих) предыдущих случаев с элевацией ST в aVR?
- Пациент поступил после внезапного появления симптомов, характерных для острого ИМ. Это была не нарастающая и убывающая боль при нестабильной стенокардии (она все еще существует!), И у него, безусловно, не было одного из менее специфических «стенокардитических эквивалентов», таких как одышка или слабость.
- Величина отклонений ST, особенно в aVR, была намного больше, чем в любом из предыдущих случаев. Мы часто подчеркиваем, что "ограничивает себя" строгими миллиметровыми критериями, но, как при ИМпST, так и при ИМбпST, чем больше отклонение ST-отклонение, тем хуже общий прогноз.
- Симптомы у этого пациента и ишемия не могут контролироваться нитратами. Хотя его симптомы почти разрешились с помощью нитроглицерина, его ЭКГ продолжала демонстрировать ишемию. При таких ИМбпST целью является и облегчение симптомов и разрешение депрессии ST, поэтому, если что-то из них остается после максимальной медикаментозной терапии с обязательным применением нитратов и антикоагулянтов, следующий пункт назначения пациента это рентгеноперационная.
Нет!
ИМпST почти всегда ИМ с элевацией ST. Имеется масса ситуаций, при которых могут появиться отклонения ST, внешне напоминающие ИМпST (БЛНПГ, ГЛЖ, ЭКС, WPW ...), но они не приводят к появлению истинной морфологии ИМпST и кквалифицированный специалист может легко их различить. Независимо от основной жалобы пациента (даже «боли в стопах»), если на ЭКГ имеется истинный ИМпST - не имитация или пограничные ирзменения, - то у пациента реально имеется инфаркт миокарда с элевацией ST.Диффузная субэндокардиальная ишемия, которая приводит на ЭКГ к диффузной депрессии ST с элевацией в aVR, является совсем другим случаем.
Во-первых
, это указывает на другую форму ишемии (диффузная субэндокардиальная, по сравнению с локализованной трансмуральной ишемией, которая и приводит к морфологии ИМпST). Хотя субендокардиальная ишемия реально может привести к гибели кардиомиоцитов и часто занимает более распространенную территорию, чем типичный ИМпST, она, как правило, менее выражена, чем во время ИМпST. Во-вторых
, поражения коронарных артерий, связанных с субэндокардиальной ишемией, отличаются от поражений коронарных артерий, вызывающих ИМпST. ИМпST возникает в результате полной острой или почти полной окклюзии коронарной артерии, приводящей к тяжелой трансмуральной ишемии ниже по кровотоку. Хотя субендокардиальная ишемия может также возникнуть в результате острой окклюзии, аналогичной той, которая приводит к ИМпST, в этих случаях обычно наблюдается либо лучший кровоток через пораженный участок кровяного русла, либо лучшая коллатеральная циркуляция, кровоснабжающая ишемизированный миокард.
Если бы это было не так, мы бы увидели ИМпST, а не диффузную депрессию ST (ИМбпST).
Вот почему даже тяжелая, но стабильная хроническая коронарная болезнь может вызывать диффузную субендокардиальную ишемию, но не ИМпST. Достаточный кровоток даже при выраженном стенозе или перфузия миокарда через коллатерали, приводят к тому, что хотя миокард и может иногда находиться в состоянии ишемии (особенно в периоды повышенного потребления кислорода), все же имеется какая-то перфузия эпикарда, оставляя в состоянии ишемии только субэндокард.
Именно поэтому нестабильная стенокардия при хроническом стенозе не может быть дифференцирована от острого, но неполного тромботического поражения, которое все еще сохраняет некоторый кровоток, который нельзя отличить от тяжелой гипоксии на ЭКГ - все они приводят к диффузной субэндокардиальной ишемии. Для ишемии имеются разные причины, но ЭКГ не дает представления о них - все, что видно на ЭКГ - это диффузная субэндокардиальная ишемия.
Конечная (и самая сложная) причина, по которой диффузная субэндокардиальная ишемия не эквивалентна ИМпST, заключается в том, ведение пациентов осуществляется по-разному. ИМпST (почти) всегда требует немедленной реперфузии при помощи тромболизиса или ЧКВ с основной целью - вызвать реперфузию. Первоначальное ведение ИМбпST намного сложнее и зависит от данных пациента при поступлении, его реакции на терапию, результатов исследований и доступных ресурсов.
Окончательное ведение ИМбпST также сильно отличается от ведения ИМпST. В то время как большинство ИМпST могут быть стентированы в рентгеноперационной, многие ИМбпST с диффузной депрессией ST и элевацией в aVR в конечном итоге получают АКШ из-за наличия стеноза левой главной или многососудистого поражения. Это длительные процедуры, требующие времени для подготовки и они обычно не выполняются сразу после диагностической ангиографии, если только пациент не является нестабильным, поэтому слишком быстрое направление стабильныхх пациентов на ангиографию не дает никаких видимых преимуществ.
Последнее замечание по поводу того, что элевация в aVR часто переоценивается
Реально, существует немало пациентов с диффузной депрессией ST и элевацией в aVR, которым необходима экстренная ангиография.С другой стороны, есть пациенты с похожими ЭКГ, которым может и не требоваться немедленная ангиография, но в любом случае им, так или иначе, проводится катетеризация коронарных артерий, потому что для лечащего врача имеется высокая вероятность 3-х сосудистого поражения или стенозирования левой главной.
Причина, по которой эти последние пациенты не требуют немедленного лечения, заключается не в том, что у них нет заболевания коронарной артерии, чаще такая патология имеется, а то, что они не получат немедленной выгоды от катетеризации. Тем не менее, когда будет проведена ангиография и будет обнаружено либо заболевание левой главной, либо многососудистое поражение и пациент будет направлен на АКШ, кардиолог заключит, что результат ангиографии был положительным и, что пациент даже нуждался в шунтирующей хирургии.
Положительная математика не равна спасенной жизни.
Это отличный пример суррогатной конечной точки. По всем причинам, описанным в этом сообщении, у этих пациентов ожидается положительный результат катетеризации коронарных артерий. Что еще важнее, так это то, что их дальнейшее ведение состоит в том, что в любом случае, через два дня, две недели или два месяца им все-равно будет проведена ангиография с соответствующим хирургическим вмешательством и в этом отношении мизерные преимущества от ранней катетеризации маскируются.
Пациенты живут со стабильной коронарной болезнью сердца каждый день, поэтому, если их ишемией можно управлять медикаментозно, это совершенно безопасный вариант. Большинство пациентов с многососудистым поражением или стенозом левой главной при катетеризации не получают экстренной АКШ. Им разрешается «восстановиться», а операция выполняется гораздо более контролируемо и в приемлемых временных рамках.
Только тогда, когда мы не можем контролировать ишемию пациента, или он ухудшается, становится жизненно важным немедленно оценить их коронарную анатомию и вмешаться, если это возможно.
Возьмите на заметку
- ЭКГ, на которой имеется элевация ST aVR, по крайней мере, 1 мм + диффузная депрессия ST с максимальным вектором депрессии в направлении II и V5, является электрофизиологической морфологией, которую вы должны знать. Такая ЭКГ соответствует наличию глобальной субэндокардиальной ишемии.
- Когда вы видите такую ЭКГ, вы должны соотнести эту диффузную субэндокардиальную ишемию с двумя основными категориями: ОКС vs Не-ОКС. Не принимайте автоматически наличие ОКС. Я видел повторение такой ошибки много раз, когда ОКС становится фокусом, легко "объясняющим" основную причину. Очень важно иметь в виду, что в таком случае этиология гораздо более вероятна будет Не-ОКС, нежели ОКС!
- Ключом к определению этиологии является анамнез, физический осмотр, клиническая картина, лабораторные данные, эхо, постоянное мониторирование и частая переоценка ситуации. Если вы выявили и устранили потенциально обратимые причины ишемии, но такая морфология ЭКГ сохраняется, тогда вы имеете дело с ОКС, пока не будет доказано обратное.
- Воздержитесь от использования двойной антитромбоцитарной терапии у таких пациентов, поскольку имеется высокая вероятность того, что им потребуется КШ.
- Помните, что если такая морфология ЭКГ представляет собой ОКС , то элевация ST aVR не является результатом прямого повреждения (или трансмуральной ишемии), а представляет собой реципрокные изменения, обратные диффузной депрессии ST. Поэтому эти случаи ОКС не являются «ИМпST». Однако, несмотря на то, что для таких пациентов нет обобщенных данных, определяющих сроки лечения, я бы отстаивал необходимость гораздо более срочного направления такого пациента в рентгеноперационную, чем других «ИМбпST». Причиной является то, что ОКС является очень динамичным процессом и без дополнительного преимущества оптимальной медикаментозной терапии (а второй ингибитор тромбоцитов следует придержать) имеется более высокая вероятность внезапного закрытия окклюзированного сосуда и эволюцию ситуации в трансмуральную ишемию. Если это произойдет в проксимальном сегменте ПМЖВ, стволе ЛКА или при наличии многососудистого поражения, территория миокарда, находящегося под угрозой настолько велика, что возникает высокая вероятность, что у пациента разовьется остановка сердца и он погибнет до того, как можно будет провести реперфузию!
- При диффузной субэндокардиальной ишемии вы можете не найти никаких аномалий движения стенок. Глобальная функция ЛЖ может даже быть нормальной, хотя она также может быть и глобально снижена. Обычное прикроватное эхо не помогает в: 1) дифференцировании причины элевации ST в aVR 2) исключении ОКС.
Отведение aVR при ИМпST
Некоторые пациенты, у которых ЭКГ уже соответствуют обычным критериям ИМпST, могут также иметь элевацию ST aVR. Эта находка не меняет необходимости в предполагаемой реперфузии, хотя может указывать на плохой прогноз. У пациента с другой диагностической элевацией ST, дополнительная элевация ST aVR не указывает на тромботическую окклюзию левой главной КА и не помогает диагностировать связанные с инфарктом артерии или места окклюзии. Менее 3% передних ИМпST возникает вследствие тромбоза ствола ЛКА, и большинство из них диагностируется клинически из-за наличия кардиогенного шока.Усиленное О. электрокардиограммы, при котором активный электрод расположен на правой руке.
- - 2 биопотенциалов вариант расположения электродов при регистрации биопотенциалов...
Большой медицинский словарь
- - движение конечности или глаза, направленное от средней линии...
Большой медицинский словарь
-
Большой медицинский словарь
- - усиленное О. электрокардиограммы, при котором активный электрод расположен на левой...
Большой медицинский словарь
- - усиленное О. электрокардиограммы, при котором активный электрод расположен на правой...
Большой медицинский словарь
- - общее название О. электрокардиограммы по Уилсону, при которых активный электрод расположен в определенных точках поверхности грудной стенки...
Большой медицинский словарь
- - отведение V, при котором активный электрод расположен в четвертом межреберье по правому краю грудины...
Большой медицинский словарь
- - отведение V, при котором активный электрод расположен в четвертом межреберье по левому краю грудины...
Большой медицинский словарь
- - отведение V, при котором активный электрод расположен на середине расстояния между отведениями V2 и V4...
Большой медицинский словарь
- - см. отводить...
Толковый словарь Даля
- - ОТВЕСТИ́, -еду́, -едёшь; -ёл, -ела́; -е́дший; -едённый; -едя́...
Толковый словарь Ожегова
- - ОТВЕДЕ́НИЕ, отведения, мн. нет, ср. . Действие по гл. отвести в 3 знач. - отводить. Отведение реки. Отведение участков земли...
Толковый словарь Ушакова
- - отведе́ние ср. 1. процесс действия по гл. отвести 2. Результат такого действия...
Толковый словарь Ефремовой
- - отвед"...
Русский орфографический словарь
- - ...
Формы слова
- - предотвращение, предупреждение...
Словарь синонимов
"отведение aVR" в книгах
Узел и заговор на отведение невезения от любимого
Из книги Славянские магические узлы и заговоры автора Крючкова Ольга ЕвгеньевнаУзел и заговор на отведение невезения от любимого Этот узел плетётся в день пребывающей луны, на шнурке принадлежащем тому, от кого вы хотите отвести невезение. Завяжите узел на шнурке, после чего прочитайте приведённый ниже заговор:«Заговариваю я, (имя женщины), своего
Форма 6 Шаг назад и отведение плеча слева и справа
автора Ван ЛинФорма 6 Шаг назад и отведение плеча слева и справа Часть первая Шаг назад и отведение плеча слева Движение первое Поворот туловища, отведение руки 1. Выполните поворот туловища немного вправо.2. Одновременно, вслед за поворотом туловища, разворачивая ладонь правой руки
Часть первая Шаг назад и отведение плеча слева
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинЧасть первая Шаг назад и отведение плеча слева Движение первое Поворот туловища, отведение руки 1. Выполните поворот туловища немного вправо.2. Одновременно, вслед за поворотом туловища, разворачивая ладонь правой руки вверх, выполните движение снизу возле правого
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинДвижение первое Поворот туловища, отведение руки 1. Выполните поворот туловища немного вправо.2. Одновременно, вслед за поворотом туловища, разворачивая ладонь правой руки вверх, выполните движение снизу возле правого бедра, затем по дуге вправо-назад и вверх до
Часть вторая Шаг назад и отведение плеча справа
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинЧасть вторая Шаг назад и отведение плеча справа Движение первое Поворот туловища, отведение руки 1. Выполните поворот туловища слегка влево.2. Одновременно левую руку из положения возле бедра поднимайте по дуге влево-назад вверх до положения на уровне уха, ладонь под
Движение первое Поворот туловища, отведение руки
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинДвижение первое Поворот туловища, отведение руки 1. Выполните поворот туловища слегка влево.2. Одновременно левую руку из положения возле бедра поднимайте по дуге влево-назад вверх до положения на уровне уха, ладонь под углом направлена вверх, локоть слегка согнут. Вслед
Движение первое Поворот туловища, отведение руки
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинДвижение первое Поворот туловища, отведение руки Данное движение аналогично первому движению предыдущей (2) части формы, меняются лишь стороны.Перейти к
Часть четвёртая Шаг назад и отведение плеча справа
Из книги Тайцзицюань. Искусство гармонии и метод продления жизни автора Ван ЛинЧасть четвёртая Шаг назад и отведение плеча справа Движение первое Поворот туловища, отведение руки Данное движение полностью аналогично первому движению (2) части формы.Перейти к
Глава 47 Отведение удара методом парирования
Из книги Из противников в союзники автора Бург БобГлава 47 Отведение удара методом парирования В главе 39 мы обсуждали выдающиеся способности Авраама Линкольна к убеждению и оказанию влияния. Он умел сводить конфликты к минимуму и превращать противников в союзников. Вот еще один прекрасный тому пример, давным-давно
Задний: Отведение рук в наклоне на тренажере
автора Делиа ПолЗадний: Отведение рук в наклоне на тренажере Рабочие мышцы:Основные рабочие мышцы - средний пучок дельтовидных.Второстепенные - верх спины, трапеции, предплечья.Оборудование:Блочное устройство с двумя нижними блоками.Выполнение:Захватите левую ручку правой рукой, а
Средний: Отведение рук с гантелями в стороны стоя
Из книги Силовой тренинг Мах-ОТ. Полный образовательный курс автора Делиа ПолСредний: Отведение рук с гантелями в стороны стоя Рабочие мышцы:Основные рабочие мышцы - дельтоиды, особенно их средняя головка.Второстепенные - трапеции и предплечья.Оборудование:Гантели.Выполнение:Поставьте ноги на ширине плеч. Гантели находятся у талии; ладони
Средний: Отведение рук с гантелями в стороны сидя
Из книги Силовой тренинг Мах-ОТ. Полный образовательный курс автора Делиа ПолСредний: Отведение рук с гантелями в стороны сидя Рабочие мышцы:Основные рабочие мышцы - дельтоиды.Второстепенные - трапеции и предплечья.Оборудование:Гантели, скамья.Выполнение:Сядьте на край скамьи. Руки свободно опущены и немного согнуты в локтях.Мощным
Средний: Отведение руки в сторону на тренажере
Из книги Силовой тренинг Мах-ОТ. Полный образовательный курс автора Делиа ПолСредний: Отведение руки в сторону на тренажере Рабочие мышцы:Основные рабочие мышцы - дельтоиды, особенно средняя головка.Второстепенные - трапеции и предплечья.Оборудование:Тренажер с нижними блоками.Выполнение:Захватите ручку одной рукой. Немного согните руку в
Отведение локтей назад
автора Димитров ОлегОтведение локтей назад Отведите локти максимально назад. Спину не выгните дугой. Это упражнение растягивает грудные мышцы. Вы можете усилить натяжение, попросив партнера отвести ваши локти назад.Сильные и нерастянутые (относительно спины) грудные мышцы часто являются
Отведение руки с упором
Из книги Идеальная осанка автора Димитров ОлегОтведение руки с упором Найдите опору и упершись в нее рукой, повернитесь в другую сторону. Спину держите ровно! Это упражнение хорошо тянет ваши грудные мышцы. Не торопитесь, т. к используя упор можно повредить мышцы и связки. Делайте упражнение медленно и осторожно.
Несмотря на прогрессивное развитие медицинских методов диагностики, электрокардиография является наиболее востребованным. Данная процедура позволяет быстро и точно установить нарушения работы сердца и их причину. Обследование является доступным, безболезненным и неинвазивным. Декодирование результатов производится незамедлительно, кардиолог может достоверно определить заболевание, и своевременно назначить правильную терапию.
Метод ЭКГ и обозначения на графике
Вследствие сокращения и расслабления сердечной мышцы возникают электрические импульсы. Так, создается электрополе, охватывающее все тело (включая ноги и руки). В ходе своей работы, сердечная мышца образует электрические потенциалы с положительным и отрицательным полюсом. Разность потенциалов между двумя электродами сердечного электрического поля регистрируется в отведениях.
Таким образом, отведения ЭКГ – это схема расположения сопряженных точек тела, которые имеют различные потенциалы. Электрокардиограф регистрирует сигналы, полученные за определенный временной период, и преобразует их в наглядный график на бумаге. На горизонтальной линии графика производится регистрация временного диапазона, на вертикальной – глубина и частота трансформации (изменения) импульсов.
Направление тока к активному электроду фиксирует положительный зубец, удаление тока – зубец отрицательный. На графическом изображении зубцы представлены острыми углами, расположенными сверху (зубец «плюс») и снизу (зубец «минус»). Слишком высокие зубцы свидетельствуют о патологии в том, или ином сердечном отделе.
Обозначения и показатели зубцов:
- Т-зубец – это показатель восстановительного этапа мышечной ткани желудочков сердца между сокращениями среднего мышечного слоя сердца (миокарда);
- зубец Р отображает уровень деполяризации (возбуждения) предсердий;
- Q, R, S – эти зубцы показывают ажитацию сердечных желудочков (возбужденное состояние);
- зубец U отражает восстановительный цикл отдаленных участков желудочков сердца.
Диапазонный промежуток между зубцами, расположенными по соседству, составляет сегмент (сегменты обозначаются, как ST,QRST, TP). Соединение сегмента и зубца является интервалом прохождения импульса.
Подробнее об отведениях
Для точной диагностики фиксируется разность показателей электродов (электрический потенциал отведения), закрепленных на теле пациента. В современной кардиологической практике принято 12 отведений:
- стандартные – три отведения;
- усиленные – три;
- грудные – шесть.
Диагностику проводят только те специалисты, которые получили соответствующую квалификацию
Стандартные или двухполюсные отведения фиксируются разностью потенциалов, исходящих от электродов, закрепленных в следующих областях тела пациента:
- левая рука – электрод «+», правая – минус (первое отведение - I);
- левая нога – датчик «+», правая рука – минус (второе отведение - II);
- левая нога – плюс, левая рука – минус (третье отведение - III).
Электроды для стандартных отведений закрепляются клипсами в нижней части конечностей. Проводником между кожей и датчиками служат обработанные физраствором салфетки или медицинский гель. Отдельный вспомогательный электрод, установленный на правой ноге, выполняет функцию заземления. Усиленные или однополюсные отведения, по способу фиксации на теле, идентичны стандартным.
Электрод, который регистрирует изменения разности потенциалов между конечностями и электрическим нулем, на схеме имеет «V»-обозначение. Левая и правая рука, обозначаются «L» и «R» (от английского «левые», «правые»), нога соответствует букве «F» (нога). Таким образом, место прикрепления электрода к телу на графическом изображении определяется, как аVL, аVR, аVF. Они фиксируют потенциал конечностей, на которых закреплены.
Усиленные электроды необходимы для удобного декодирования кардиограммы, поскольку без них зубцы на графике будут выражены слабо.
Двухполюсные стандартные и однополюсные усиленные отведения обуславливают формирование системы координат из 6 осей. Угол между стандартными отведениями составляет 60 градусов, между стандартным и близлежащим к нему усиленным отведением – 30 градусов. Сердечный электроцентр разбивает оси пополам. Минусовая ось направлена к отрицательному электроду, плюсовая ось, соответственно, обращена к положительному.
Грудные отведения ЭКГ регистрируются однополюсными датчиками, прикрепленными к кожному покрову грудной клетки посредством шести присосок, соединенных лентой. Они фиксируют импульсы с окружности сердечного поля, которая является равно потенциальной к электродам на конечностях. На бумажном графике грудным отведениям соответствует обозначение «V» с порядковым номером.
Кардиологическое исследование выполняется по определенному алгоритму, поэтому стандартная система установки электродов в области груди, не может быть изменена:
- в районе четвертого анатомического пространства между ребрами с правой стороны грудины – V1. В том же сегменте, только с левой стороны – V2;
- соединение линии, идущей от середины ключицы и пятого межреберья – V4;
- на одинаковом расстоянии от V2 и V4 располагается отведение V3;
- соединение передней подмышечной линии слева и пятого межреберного пространства – V5;
- пересечение левой средней части подмышечной линии и шестого пространства между ребрами – V6.

Дополнительные электроды используются в случае затруднения постановки диагноза, когда декодирование шести основных показателей не дает объективной картины заболевания
Каждое отведение на груди осью соединено с электроцентром сердца. При этом угол расположения V1–V5 и угол V2–V6 равняется 90 градусам. Клиническая картина работы сердца может фиксироваться кардиографом при помощи 9-ти ответвлений. К шести обычным добавляются три однополюсных отведения:
- V7 – в месте соединения 5-го межреберного пространства и задней линии подмышки;
- V8 – та же межреберная область, но по средней линии подмышки;
- V9 – околопозвоночная зона, параллельно V7 и V8 по горизонтали.
Отделы сердца и отвечающие за них отведения
Каждое из шести основных отведений отображает тот, или иной отдел сердечной мышцы:
- I и II стандартные отведения – передняя и задняя сердечные стенки, соответственно. Их совокупность отражает III стандартное отведение.
- aVR – боковая сердечная стенка справа;
- aVL – боковая сердечная стенка впереди слева;
- aVF – нижняя стенка сердца сзади;
- V1 и V2 – правый желудочек;
- VЗ – перегородка между двумя желудочками;
- V4 – верхний сердечный отдел;
- V5 – боковая стенка левого желудочка спереди;
- V6 – левый желудочек.
Таким образом, упрощается расшифровка электрокардиограммы . Сбои в каждом отдельном ответвлении характеризуют патологию определенной области сердца.
ЭКГ по Небу
В методике ЭКГ по Небу принято использование только трех электродов. Датчики красного и желтого цвета фиксируются на пятом межреберном пространстве. Красный справа на груди, желтый – на задней поверхности подмышечной линии. Зеленый электрод располагается на линии середины ключицы. Чаще всего, электрокардиограмма по Небу применяется для диагностики некроза задней сердечной стенки (заднебазальный инфаркт миокарда), и для контроля состояния сердечных мышц у профессиональных спортсменов.

Схематичное расположение желудочков и предсердий, на основании локализации которых и располагают электроды
Нормативные показатели основных ЭКГ-параметров
Нормальными ЭКГ показателями принято считать следующее расположение зубцов в отведениях:
- равноценное расстояние между R-зубцами;
- зубец Р всегда положительный (возможно его отсутствие в отведениях III, V1, aVL);
- горизонтальный интервал между Р-зубцом и Q-зубцом – не более 0,2 сек.;
- зубцы S и R присутствуют во всех отведениях;
- Q-зубец – исключительно отрицательный;
- зубец Т – положительный, всегда изображен после QRS.
Снятие ЭКГ производится амбулаторно, в условиях стационара, и на дому. Декодированием результатов занимается врач-кардиолог или терапевт. В случае несоответствия полученных показателей установленной норме, пациента госпитализируют или назначают лечение медикаментами.
Среди многочисленных инструментальных методов исследования кардиологического больного ведущее место принадлежит электрокардиографии (ЭКГ). Этот метод является незаменимым в повседневной клинической практике, помогая врачу своевременно диагностировать нарушения сердечного ритма и проводимости, инфаркт миокарда и нестабильную стенокардию, эпизоды безболевой ишемии миокарда гипертрофию или перегрузку желудочков сердца и предсердий, кардиомиопатии и миокардиты и т.д.
Методы регистрации электрокардиограммы в 12-ти отведениях и основные принципы анализа традиционной ЭКГ практически не изменились в последнее время и полностью применимы к оценке многих современных методов изучения электрической активности сердца - длительного мониторирования ЭКГ по Холтеру, результатов функциональных нагрузочных тестов, автоматизированных систем регистрации и анализа электрокардиограмм и других методов.
Ключевые слова: электрокардиография, нарушения ритма и проводимости, гипертрофия миокарда желудочков и предсердий, ишемическая болезнь сердца, инфаркт миокарда, электролитные нарушения.
МЕТОДИКА РЕГИСТРАЦИИ ЭЛЕКТРОКАРДИОГРАММЫ
Электрокардиографические отведения. Электрокардиограмма - это запись колебаний разности потенциалов, возникающих на поверхности возбудимой ткани или окружающей сердце проводящей среды при распространении волны возбуждения по сердцу. Запись ЭКГ производится с помощью электрокардиографов - приборов, регистрирующих изменения разности потенциалов между двумя точками в электрическом поле сердца (например, на поверхности тела) во время его возбуждения. Современные электрокардиографы отличаются высоким техническим совершенством и позволяют осуществить как одноканальную, так и многоканальную запись ЭКГ.
Изменения разности потенциалов на поверхности тела, возникающие во время работы сердца, фиксируют с помощью различных систем отведений ЭКГ. Каждое отведение регистрирует разность потенциалов, существующую между двумя определенными точками электрического поля сердца, в которых установлены электроды. Последние подключаются к гальванометру электрокардиографа: один из электродов присоединяют к положительному полюсу гальванометра (это положительный, или активный, электрод отведения), второй электрод - к его отрицательному полюсу (отрицательный, или индифферентный, электрод отведения).
В настоящее время в клинической практике наиболее широко используют 12 отведений ЭКГ, запись которых является обязательной при каждом электрокардиографическом обследовании больного: 3 стандартных отведения, 3 усиленных однополюсных отведения от конечностей и 6 грудных отведений.
Стандартные отведения
Стандартные двухполюсные отведения, предложенные в 1913 г. Эйнтховеном, фиксируют разность потенциалов между двумя точками электрического поля, удаленными от сердца и расположенными во фронтальной плоскости - на конечностях. Для записи этих отведений электроды накладывают на правой руке (красная маркировка), левой руке (желтая маркировка) и на левой ноге (зеленая маркировка) (рис. 3.1). Эти электроды попарно подключаются к электрокардиографу для регистрации каждого из трех стандартных отведений. Четвертый электрод устанавливается на правую ногу для подклю-
чения заземляющего провода (черная маркировка). Стандартные отведения от конечностей регистрируют при следующем попарном подключении электродов:
I отведение - левая рука (+) и правая рука (-);
II отведение - левая нога (+) и правая рука (-);
III отведение - левая нога (+) и левая рука (-).
Знаками (+) и (-) здесь обозначено соответствующее подключение электродов к положительному или отрицательному полюсу гальванометра, т.е. указаны положительный и отрицательный полюс каждого отведения.
Рис. 3.1. Схема формирования трех стандартных электрокардиографических отведений от конечностей.
Внизу - треугольник Эйнтховена, каждая сторона которого является осью того или иного стандартного отведения
Как видно на рис. 3.1, три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая рука, левая рука и левая нога с установленными там электродами. В центре равностороннего треугольника Эйнтховена расположен электрический центр сердца, или точечный единый сердечный диполь, одинаково удаленный от всех трех стандартных отведений. Гипотетическая линия, соединяющая два электрода, участвующих в образовании электрокардиографического отведения, называется осью отведения. Осями стандартных отведений являются стороны треугольника Эйнтховена. Перпендикуляры, проведенные из центра сердца, т.е. из места расположения единого
сердечного диполя, к оси каждого стандартного отведения, делят каждую ось на две равные части: положительную, обращенную в сторону положительного (активного) электрода (+) отведения, и отрицательную, обращенную к отрицательному электроду (-).
Усиленные отведения от конечностей
Усиленные отведения от конечностей были предложены Гольдбергером в 1942 г. Они регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения (правая рука, левая рука или левая нога), и средним потенциалом двух других конечностей (рис. 3.2). Таким образом, в качестве отрицательного электрода в этих отведениях используют так называемый объединенный электрод Гольдбергера, который образуется при соединении через дополнительное сопротивление двух конечностей. Три усиленных однополюсных отведения от конечностей обозначают следующим образом:
AVR - усиленное отведение от правой руки;
AVL - усиленное отведение от левой руки;
AVF - усиленное отведение от левой ноги.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов: «а» - augemented (усиленный); «V» - voltage (потенциал); «R» - right (правый); «L» - left (левый); «F» - foot (нога).
 Рис. 3.2.
Схема формирования трех усиленных однополюсных отведений от конечностей.
Рис. 3.2.
Схема формирования трех усиленных однополюсных отведений от конечностей.
Внизу - треугольник Эйнтховена и расположение осей трех усиленных однополюсных отведений от конечностей
Как видно на рис. 3.2, оси усиленных однополюсных отведений от конечностей получают, соединяя электрический центр сердца с местом наложения активного электрода данного отведения, т.е. фактически - с одной из вершин треугольника Эйнтховена. Электрический центр сердца как бы делит оси этих отведений на две равные части: положительную, обращенную к активному электроду, и отрицательную, обращенную к объединенному электроду Гольдбергера.
Шестиосевая система координат
Стандартные и усиленные однополюсные отведения от конечностей дают возможность зарегистрировать изменения ЭДС сердца во фронтальной плоскости, т.е. в плоскости, в которой расположен треугольник Эйнтховена. Для более точного и наглядного определения различных отклонений ЭДС сердца в этой фронтальной плоскости была предложена так называемая шестиосевая система координат . Она получается при совмещении осей трех стандартных и трех усиленных отведений от конечностей, проведенных через электрический центр сердца. Последний делит ось каждого отведения на положительную и отрицательную части, обращенные соответственно к активному (положительному) или к отрицательному электроду (рис. 3.3).

Рис. 3.3. Шестиосевая система координат по Bayley. Объяснение в тексте
Электрокардиографические отклонения в разных отведениях от конечностей можно рассматривать как различные проекции одной и той же ЭДС сердца на оси данных отведений. Поэтому, сопоставляя амплитуду и полярность электрокардиографических комплексов в различных отведениях, входящих в состав шестиосевой системы координат, можно достаточно точно определять величину и направление вектора ЭДС сердца во фронтальной плоскости.
Направление осей отведений принято определять в градусах. За начало отсчета (0) условно принимается радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к положительному полюсу I стандартного отведения. Положительный полюс II стандартного отведения расположен под углом +60°, отведения aVF - под углом +90°, III стандартного отведения - под углом +120° , aVL - под углом - 30°, а aVR - под углом - 150° к горизонтали. Ось отведения aVL перпендикулярна оси II стандартного отведения, ось I стандартного отведения перпендикулярна оси aVF, а ось aVR перпендикулярна оси III стандартного отведения.
Грудные отведения
Грудные однополюсные отведения, предложенные Wilson в 1934 г., регистрируют разность потенциалов между активным положительным электродом, установленным в определенных точках на поверхности грудной клетки (рис. 3.4), и отрицательным объединенным электродом Вильсона. Последний образуется при соединении через дополнительные сопротивления трех конечностей (правой руки, левой руки и левой ноги), объединенный потенциал которых близок к нулю (около 0,2 mV).
Обычно для записи ЭКГ используют 6 позиций активных электродов на грудной клетке:
Отведение V1 - в IV межреберье по правому краю грудины;
Отведение V2 - в IV межреберье по левому краю грудины;
Отведение V3 - между второй и четвертой позицией (см. ниже), примерно на уровне V ребра по левой парастернальной линии;
Отведение V4 - в V межреберье по левой срединно-ключичной линии;
Отведение V5 - на том же горизонтальном уровне, что и V4, по левой передней подмышечной линии;
Отведение V6 - по левой средней подмышечной линии на том же горизонтальном уровне, что и электроды отведений V4 и V5.
 Рис. 3.4.
Места наложения 6-ти грудных электродов
Рис. 3.4.
Места наложения 6-ти грудных электродов
В отличие от стандартных и усиленных отведений от конечностей грудные отведения регистрируют изменения ЭДС сердца преимущественно в горизонтальной плоскости. Как показано на рис. 3.5, ось каждого грудного отведения образована линией, соединяющей электрический центр сердца с местом расположения активного электрода на грудной клетке. На рисунке видно, что оси отведений V1 и V5, а также V 2 и V 6 оказываются приблизительно перпендикулярными
друг другу.
Дополнительные отведения
Диагностические возможности электрокардиографического исследования могут быть расширены при применении некоторых дополнительных отведений. Их использование особенно целесообразно в тех случаях, когда обычная программа регистрации 12 общепринятых отведений ЭКГ не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию или требует уточнения некоторых количественных параметров выявленных изменений.
 Рис. 3.5.
Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Рис. 3.5.
Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Методика регистрации дополнительных грудных отведений отличается от методики записи 6 общепринятых грудных отведений лишь локализацией активного электрода на поверхности грудной клетки. В качестве электрода, соединенного с отрицательным полюсом кардиографа, используют объединенный электрод Вильсона.
Однополюсные отведения V7-V9 используют для более точной диагностики очаговых изменений миокарда в заднебазальных отделах ЛЖ. Активные электроды устанавливают по задней подмышечной (V7), лопаточной (V 8) и паравертебральной (V9) линиям на уровне горизонтали, на которой расположены электроды V4-V6 (рис. 3.6).
 Рис. 3.6.
Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Рис. 3.6.
Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Двухполюсные отведения по Нэбу. Для записи этих отведений применяют электроды, используемые для регистрации трех стандартных отведений от конечностей. Электрод, обычно устанавливаемый на правой руке (красная маркировка провода), помещают во второе межреберье по правому краю грудины; электрод с левой ноги (зеленая маркировка) переставляют в позицию грудного отведения V 4 (у верхушки сердца), а электрод, располагающийся на левой руке (желтая маркировка), помещают на том же горизонтальном уровне, что и зеленый электрод, но по задней подмышечной линии (рис. 3.7). Если переключатель отведений электрокардиографа находится в положении I стандартного отведения, регистрируют отведение «Dorsalis» (D). Перемещая переключатель на II и III стандартные отведения, записывают соответственно отведения «Inferior» (I) и «Anterior» (A). Отведения по Нэбу применяются для диагностики очаговых изменений миокарда задней стенки (отведение D), переднебоковой стенки (отведение А) и верхних отделов передней стенки (отведение I ).
Отведения V3R-V6R, активные электроды которых помещают на правой половине грудной клетки (рис. 3.8), используют для диагностики гипертрофии правых отделов сердца и очаговых изменений ПЖ.
 Рис. 3.7.
Расположение электродов и осей дополнительных грудных отведений по Нэбу
Рис. 3.7.
Расположение электродов и осей дополнительных грудных отведений по Нэбу
 Рис. 3.8.
Расположение электродов дополнительных грудных отведений
Рис. 3.8.
Расположение электродов дополнительных грудных отведений
Техника регистрации электрокардиограммы
Для получения качественной записи ЭКГ необходимо строго придерживаться некоторых общих правил ее регистрации.
Условия проведения исследования. ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех: физиотерапевтических и рентгеновских кабинетов, электромоторов, распределительных электрощитов и т.д. Кушетка должна находиться на расстоянии не менее 1,5-2 м от проводов электросети. Целесообразно экранировать кушетку, подложив под пациента одеяло со вшитой металлической сеткой, которая должна быть заземлена.
Исследование проводится после 10-15 мин отдыха и не ранее чем через 2 ч после приема пищи. Запись ЭКГ проводится обычно в положении больного лежа на спине, что позволяет добиться максимального расслабления мышц. Предварительно фиксируют фамилию, имя и отчество пациента, его возраст, дату и время исследования, номер истории болезни и диагноз.
Наложение электродов. На внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент или специальных пластмассовых зажимов накладывают 4 пластинчатых электрода, а на грудь устанавливают один или несколько (при
многоканальной записи) грудных электродов, используя резиновую грушу-присоску или приклеивающиеся одноразовые грудные электроды. Для улучшения контакта электродов с кожей и уменьшения помех и наводных токов в местах наложения электродов необходимо предварительно обезжирить кожу спиртом и покрыть электроды слоем специальной токопроводящей пасты, которая позволяет максимально снизить межэлектродное сопротивление.
При наложении электродов не следует применять марлевые прокладки между электродом и кожей, смоченные раствором 5-10% раствора хлорида натрия, которые обычно в процессе исследования быстро высыхают, что резко увеличивает электрическое сопротивление кожи и возможность появления помех при регистрации ЭКГ.
Подключение проводов к электродам. К каждому электроду, установленному на конечностях или на поверхности грудной клетки, присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом. Общепринятой является следующая маркировка входных проводов: правая рука - красный цвет; левая рука - желтый цвет; левая нога - зеленый цвет; правая нога (заземление пациента) - черный цвет; грудной электрод - белый цвет.
При наличии 6-канального электрокардиографа, позволяющего одновременно регистрировать ЭКГ в 6 грудных отведениях, к электроду V1 подключают провод, имеющий красную маркировку наконечника; к электроду V2 - желтую, V3 - зеленую, V4 - коричневую, V5 - черную и V6 - синюю или фиолетовую. Маркировка остальных проводов та же, что и в одноканальных электрокардиографах.
Выбор усиления электрокардиографа. Прежде чем начинать запись ЭКГ, на всех каналах электрокардиографа необходимо установить одинаковое усиление электрического сигнала. Для этого в каждом электрокардиографе предусмотрена возможность подачи на гальванометр стандартного калибровочного напряжения, равного 1 mV (рис. 3.9).
Обычно усиление каждого канала подбирается таким образом, чтобы напряжение 1 mV вызывало отклонение гальванометра и регистрирующей системы, равное 10 мм. Для этого в положении переключателя отведений «0» регулируют усиление электрокардиографа и регистрируют калибровочный милливольт. При необходимости можно изменить усиление: уменьшить при слишком большой амплитуде зубцов ЭКГ (1 mV = 5 мм) или увеличить при малой их амплитуде (1 mV равен 15 или 20 мм).
 Рис. 3.9.
ЭКГ, зарегистрированная со скоростью 50 мм? с -1 (а) и 25 мм? с -1 (б).
Рис. 3.9.
ЭКГ, зарегистрированная со скоростью 50 мм? с -1 (а) и 25 мм? с -1 (б).
В начале каждой записи ЭКГ показан контрольный милливольт
В современных электрокардиографах предусмотрена автоматическая калибровка усиления.
Запись электрокардиограммы. Запись ЭКГ осуществляют при спокойном дыхании. Вначале записывают ЭКГ в стандартных отведениях (I, II, III), затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и грудных отведениях (V1-V6). В каждом отведении записывают не менее 4 сердечных циклов. ЭКГ регистрируют, как правило, при скорости движения бумаги 50 мм? с -1 . Меньшую скорость (25 мм? с -1) используют при необходимости более длительной записи ЭКГ, например для диагностики нарушений ритма.
АНАЛИЗ ЭЛЕКТРОКАРДИОГРАММЫ
Чтобы избежать ошибок в интерпретации электрокардиографических изменений, при анализе любой ЭКГ необходимо строго придерживаться определенной схемы ее расшифровки, которая приведена ниже.
Общая схема (план) расшифровки ЭКГ
I. Анализ сердечного ритма и проводимости:
оценка регулярности сердечных сокращений;
Подсчет числа сердечных сокращений;
Определение источника возбуждения;
Оценка функции проводимости.
II. Определение поворотов сердца вокруг переднезадней, продольной и поперечной осей:
определение положения электрической оси сердца во фронтальной плоскости;
Определение поворотов сердца вокруг продольной оси;
Определение поворотов сердца вокруг поперечной оси.
III. Анализ предсердного зубца P.
IV. Анализ желудочкового комплекса QRS-T:
анализ комплекса QRS;
Анализ сегмента RS-T;
Анализ зубца Т;
Анализ интервала Q-T.
V. Электрокардиографическое заключение.
Анализ сердечного ритма и проводимости
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Регулярный, или правильный, ритм сердца диагностируется в том случае, если продолжительность измеренных интервалов R-R одинакова и разброс полученных величин не превышает ± 10% от средней продолжительности интервалов R-R (рис. 3.10 а). В остальных случаях диагностируется неправильный (нерегулярный) сердечный ритм (рис. 3.10 б, в).
ЧСС, мин | Длительность интервала R-R, с | ЧСС, мин |
|
При неправильном ритме подсчитывают число комплексов QRS, зарегистрированных за какой-то определенный отрезок времени (например, за 3 с). Умножая этот результат в данном случае на 20 (60 с: 3 с = 20), подсчитывают ЧСС. При неправильном ритме можно ограничиться также определением минимального и максимального ЧСС. Минимальное ЧСС определяется по продолжительности наибольшего интервала R-R, а максимальное по наименьшему интервалу R-R.
Для определения источника возбуждения, или так называемого водителя ритма, необходимо оценить ход возбуждения по предсердиям и установить отношение зубцов R к желудочковым комплексам QRS (рис. 3.11). При этом следует ориентироваться на следующие признаки:
1. Синусовый ритм (рис. 3.11 а):
а) зубцы PII положительны и предшествуют каждому желудочковому комплексу QRS;
б) форма всех зубцов Р в одном и том же отведении одинакова.
2. Предсердныеритмы (из нижних отделов) (рис. 3.11 б):
а) зубцы PII и PIII отрицательны;
б) за каждым зубцом Р следуют неизмененные комплексы QRS.
3. Ритмы из АВ-соединения (рис. 3.11 в, г):
 Рис. 3.11.
ЭКГ при синусовом и несинусовых ритмах:
Рис. 3.11.
ЭКГ при синусовом и несинусовых ритмах:
а - синусовый ритм; б - нижнепредсердный ритм; в, г - ритмы из АВ-соединения; д - желудочковый (идиовентрикулярный) ритм
а) если эктопический импульс одновременно достигает предсердий и желудочков, на ЭКГ отсутствуют зубцы Р, которые сливаются с обычными неизмененными комплексами QRS;
б) если эктопический импульс вначале достигает желудочков и только потом - предсердий, на ЭКГ регистрируются отрицательные РП и РШ, которые располагаются после обычных неизмененных комплексов QRS.
4. Желудочковый (идиовентрикулярный) ритм (рис. 3.11 д):
а) все комплексы QRS расширены и деформированы;
б) закономерная связь комплексов QRS и зубцов Р отсутствует;
в) число сердечных сокращений не превышает 40-60 уд. в мин). Оценка функции проводимости. Для предварительной оценки
функции проводимости (рис. 3.12) необходимо измерить длительность:
1) зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям (в норме не более 0,1 с);
2) интервалов P-Q(R) во II стандартном отведении, отражающую общую скорость проведения по предсердиям, АВ-соединению и системе Гиса (в норме от 0,12 до 0,2 с);
3) желудочковых комплексов QRS (проведение возбуждения по желудочкам), которая в норме составляет от 0,08 до 0,09 с.
Увеличение длительности указанных зубцов и интервалов указывает на замедление проведения в соответствующем отделе проводяшей системы сердца.
 Рис. 3.12.
Оценка функции проводимости по ЭКГ. Объяснение в тексте
Рис. 3.12.
Оценка функции проводимости по ЭКГ. Объяснение в тексте
После этого измеряют интервал внутреннего отклонения в грудных отведениях V1 и V6, косвенно характеризующий скорость распространения волны возбуждения от эндокарда до эпикарда соответственно правого и левого желудочков. Интервал внутреннего отклонения измеряется от начала комплекса QRS в данном отведении до вершины зубца R.
ОПРЕДЕЛЕНИЕ ПОВОРОТОВ СЕРДЦА ВОКРУГ ПЕРЕДНЕЗАДНЕЙ, ПРОДОЛЬНОЙ И ПОПЕРЕЧНОЙ ОСЕЙ
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси сопровождаются отклонением электрической оси сердца (среднего результирующего вектора А QRS) во фронтальной плоскости и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Различают следующие варианты положения электрической оси сердца (рис. 3.13):
 Рис. 3.13.
Различные варианты положения электрической оси сердца
Рис. 3.13.
Различные варианты положения электрической оси сердца
1) нормальное положение, когда угол α составляет от +30° до +69°;
2) вертикальное положение - угол α от +70° до +90°;
3) горизонтальное - угол α от 0° до +29°;
4) отклонение оси вправо - угол α от +91° до ±180°;
5) отклонение оси влево - угол α от 0° до -90°.
Для точного определения положения электрической оси сердца графическим методом достаточно вычислить алгебраическую сумму амплитуд зубцов комплекса QRS в любых двух отведениях от конечностей, оси которых расположены во фронтальной плоскости. Обычно для этой цели используют I и III стандартные отведения. Положительная или отрицательная величина алгебраической суммы зубцов комплекса QRS в произвольно выбранном масштабе откладывается на положительную или отрицательную часть оси соответствующего отведения в шестиосевой системе координат Bayley. Обычно для этой цели используют диаграммы и таблицы, приведенные в специальных руководствах по электрокардиографии.
Более простым, хотя и менее точным способом оценки положения электрической оси сердца является визуальное определение угла α. Метод основан на двух принципах:
1. Максимальное положительное (или отрицательное) значение алгебраической суммы зубцов комплекса QRS регистрируется в том электрокардиографическом отведении, ось которого приблизительно совпадает с расположением электрической оси сердца и средний результирующий вектор QRS откладывается на положительную (или, соответственно, отрицательную) часть оси этого отведения.
2. Комплекс типа RS, где алгебраическая сумма зубцов равна нулю (R = S или R = Q + S), записывается в том отведении, ось которого перпендикулярна электрической оси сердца.
В таблице 3.2 приведены отведения, в которых в зависимости от положения электрической оси сердца имеется максимальная положительная, максимальная отрицательная алгебраическая сумма зубцов комплекса QRS и алгебраическая сумма зубцов, равная нулю.
Таблица 3.2
Конфигурация комплекса QRS в зависимости от положения электрической оси сердца
 На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
1) нормальном положении электрической оси сердца (угол α от +30° до +69°) амплитуда Rh > Ri > Rm, а в отведениях III и/или aVL зубцы R и S примерно равны друг другу;
2) горизонтальном положении электрической оси сердца (угол α от 0° до +29°) амплитуда Ri > Rh > Riii, а в отведениях aVF и/или III регистрируется комплекс типа RS;
3) вертикальном положении электрической оси сердца (угол α от +70° до +90°) амплитуда Rn > Rm > Ri, а в отведениях I и/или aVL записывается комплекс типа RS;
4) отклонении электрической оси сердца влево (угол α от 0° до -90°) максимальная положительная сумма зубцов регистрируется в отведениях I и/или aVL (или aVL и aVR), в отведениях aVR, aVF и/или II или I записывается комплекс типа RS и имеется глубокий зубец S в отведениях III или/и aVF;
5) при отклонении электрической оси сердца вправо (угол α от 91° до ±180°) максимальный зубец R фиксируется в отведениях aVF и/или III (или aVR), комплекс типа RS - в отведениях I и/или II (или aVR), а глубокий зубец S - в отведениях aVL и/или I.
 Рис. 3.14.
Нормальное положение электрической оси сердца. Угол α +60°
Рис. 3.14.
Нормальное положение электрической оси сердца. Угол α +60°
 Рис. 3.15.
Нормальное положение электрической оси сердца. Угол α +30°
Рис. 3.15.
Нормальное положение электрической оси сердца. Угол α +30°
 Рис. 3.16.
Вертикальное положение электрической оси сердца. Угол α +90°
Рис. 3.16.
Вертикальное положение электрической оси сердца. Угол α +90°
 Рис. 3.17.
Горизонтальное положение электрической оси сердца. Угол α 0°
Рис. 3.17.
Горизонтальное положение электрической оси сердца. Угол α 0°
 Рис. 3.18.
Горизонтальное положение электрической оси сердца. Угол α +15°
Рис. 3.18.
Горизонтальное положение электрической оси сердца. Угол α +15°
 Рис. 3.19.
Отклонение электрической оси сердца влево. Угол α -30°
Рис. 3.19.
Отклонение электрической оси сердца влево. Угол α -30°
 Рис. 3.20.
Резкое отклонение электрической оси сердца влево. Угол α -60°
Рис. 3.20.
Резкое отклонение электрической оси сердца влево. Угол α -60°
 Рис. 3.21.
Отклонение электрической оси сердца вправо. Угол α +120°
Рис. 3.21.
Отклонение электрической оси сердца вправо. Угол α +120°
 Рис. 3.22.
Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Рис. 3.22.
Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Определение поворотов сердца вокруг продольной оси
Повороты сердца вокруг продольной оси, условно проведенной через верхушку и основание сердца, определяются по конфигурации комплекса QRS в грудных отведениях, оси которых расположены в горизонтальной плоскости. Для этого обычно необходимо установить локализацию переходной зоны, а также оценить форму комплекса QRS в отведении
При нормальном положении сердца в горизонтальной плоскости (рис. 3.22а) переходная зона расположена чаще всего в отведении V3. В этом отведении регистрируются одинаковые по амплитуде зубцы R и S. В отведении V 6 желудочковый комплекс обычно имеет форму qR или qRs.
При повороте сердца вокруг продольной оси по часовой стрелке (если следить за вращением сердца снизу со стороны верхушки), переходная зона смещается несколько влево, в область отведения V4, а в отведении V 6 комплекс принимает форму RS (рис. 3.22б). При повороте сердца вокруг продольной оси против часовой стрелки переходная зона может сместиться вправо к отведению V 2 . В отведениях V6, V5 регистрируется углубленный (но не патологический) зубец Q, а комплекс QRS принимает вид qR (рис. 3.22в).
 Рис. 3.23.
Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
Рис. 3.23.
Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
 Рис. 3.24.
Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Рис. 3.24.
Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Следует помнить, что повороты сердца вокруг продольной оси по часовой стрелке нередко сочетаются с вертикальным положением электрической оси сердца или отклонением оси сердца вправо (рис. 3.23), а повороты против часовой стрелки - с горизонтальным положением или отклонением электрической оси влево (рис. 3.24).
Определение поворотов сердца вокруг поперечной оси
Повороты сердца вокруг поперечной оси принято связывать с отклонением верхушки сердца вперед или назад по отношению к ее обычному положению. При повороте сердца вокруг поперечной оси верхушкой вперед (рис. 3.25 б) желудочковый комплекс QRS в стандартных отведениях приобретает форму qRi, qRn, qRm. Наоборот, при повороте сердца вокруг поперечной оси верхушкой назад желудочковый комплекс в стандартных отведениях имеет форму RS I , RSn, RSiii (рис. 3.25 в).
 Рис. 3.25.
Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Рис. 3.25.
Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Анализ предсердного зубца Р
Aнализ зубца Р включает:
Измерение амплитуды зубца Р (в норме не более 2,5 мм);
Измерение длительности зубца Р (в норме не более 0,1 с);
Определение полярности зубца Р в отведениях I, II, III;
Определение формы зубца Р.
1. При нормальном направлении движения волны возбуждения по предсердиям (сверху вниз и несколько влево) зубцы Р в отведениях I, II и III положительные.
2. При направлении движения волны возбуждения по предсердиям снизу вверх (если водитель ритма расположен в нижних отделах предсердий или в верхней части AB-узла) зубцы Р в этих отведениях отрицательные.
3. Расщепленный с двумя вершинами зубец Р в отведениях I, aVL, V5, V6 характерен для выраженной гипертрофии левого предсердия, например, у больных с митральными пороками сердца (P-mitrale). Заостренные высокоамплитудные зубцы Р в отведениях II, III, aVF (Р-ри1топа1е) появляются при гипертрофии правого предсердия, например у больных с легочным сердцем (см. ниже).
Анализ желудочкового комплекса QRST Анализ комплекса QRS включает.
1. Оценку соотношения зубцов Q, R, S в 12-ти отведениях, которое позволяет определить повороты сердца вокруг трех осей.
2. Измерение амплитуды и продолжительности зубца Q. Для так называемого патологического зубца Q характерно увеличение его продолжительности более 0,03 с и амплитуды более У4 амплитуды зубца R в этом же отведении.
3. Оценку зубцов R с измерением их амплитуды, продолжительности интервала внутреннего отклонения (в отведениях V 1 и V 6) и определением возможного расщепления зубца R или появления второго дополнительного зубца R" (γ") в том же отведении.
4. Оценку зубцов S с измерением их амплитуды, а также определением возможного уширения, зазубренности или расщепления зубца S.
Анализ сегмента RS-T. Aнализируя состояние сегмента RS-T, необходимо:
Измерить положительное (+) или отрицательное (-) отклонение точки соединения (j) от изоэлектрической линии;
Измерить величину возможного смещения сегмента RS-T на расстоянии 0,08 с вправо от точки соединения j;
Определить форму возможного смещения сегмента RS-T: горизонтальное, косонисходящее или косовосходящее смещение.
При анализе зубца Т следует:
Определить полярность зубца Т;
Оценить форму зубца Т;
Измерить амплитуду зубца Т.
В норме в большинстве отведений, кроме V1, V2 и aVR, зубец Т положительный, асимметричный (имеет пологое восходящее и несколько более крутое нисходящее колено). В отведении aVR зубец Т всегда отрицательный, в отведениях V1-V2, III и aVF может быть положительным, двухфазным или слабо отрицательным.
Анализ интервала Q-T включает его измерение от начала комплекса QRS (зубца Q или R) до конца зубца Т и сравнение с должной величиной этого показателя, рассчитанной по формуле Базетта:
 где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
Электрокардиографическое заключение
В электрокардиографическом заключении указывают:
1) основной водитель ритма: синусовый или несинусовый (какой именно) ритм;
2) регулярность ритма сердца: правильный или неправильный ритм;
3) число сердечных сокращений (ЧСС);
4) положение электрической оси сердца;
5) наличие четырех электрокардиографических синдромов: а) нарушений ритма сердца;
6) нарушений проводимости;
в) гипертрофии миокарда желудочков и/или предсердий, а также их острых перегрузок;
г) повреждений миокарда (ишемии, дистрофии, некрозов, рубцов и т.п.).
ДЛИТЕЛЬНОЕ МОНИТОРИРОВАНИЕ ЭКГ ПО ХОЛТЕРУ
В последние годы широкое распространение в клинической практике получило длительное мониторирование ЭКГ по Холтеру. Метод применяется в основном для диагностики преходящих нарушений ритма сердца, выявления ишемических изменений ЭКГ у больных ИБС, а также для оценки вариабельности сердечного ритма. Существенным преимуществом метода является возможность длительной (в течение 1-2 сут) регистрации ЭКГ в привычных для пациента условиях.
Прибор для длительного мониторирования ЭКГ по Холтеру состоит из системы отведений, специального устройства, регистрирующего ЭКГ на магнитную ленту, и стационарного электрокардиоанализатора. Миниатюрное регистрирующее устройство и электроды укрепляются на теле пациента. Обычно используют от двух до четырех прекардиальных биполярных отведений, соответствующих, например, стандартным позициям грудных электродов V1 и V5. Запись ЭКГ проводится на магнитной ленте при очень малой скорости ее движения (25-100 мм? мин -1). При проведении исследования пациент ведет дневник, в который вносятся данные о характере выполняемой пациентом нагрузки и о субъективных неприятных ощущениях больного (боли в области сердца, одышка, перебои, сердцебиения и др.) с указанием точного времени их возникновения.
После окончания исследования кассету с магнитной записью ЭКГ помещают в электрокардиоанализатор, который в автоматическом режиме осуществляет анализ сердечного ритма и изменений конечной части желудочкового комплекса, в частности сегмента RS-T. Одновременно производится автоматическая распечатка эпизодов суточной ЭКГ, квалифицированных прибором как нарушения ритма или изменения процесса реполяризации желудочков.
В современных системах для длительного мониторирования ЭКГ по Холтеру предусмотрено представление данных на специальной бумажной ленте в сжатом компактном виде, что позволяет получить наглядное представление о наиболее существенных эпизодах нарушений ритма сердца и смещений сегмента RS-T. Информация может быть представлена также в цифровом виде и в виде гистограмм, отражающих распределение в течение суток различных частот сердечного ритма, длительности интервала Q-T и/или эпизодов аритмий.
Выявление аритмий
Использование длительного мониторирования ЭКГ по Холтеру является частью обязательной программы обследования больных с нарушениями ритма сердца или с подозрением на наличие таких нарушений. Наибольшее значение этот метод имеет у пациентов с пароксизмальными аритмиями. Метод позволяет:
1) установить факт возникновения пароксизмальных нарушений ритма сердца и определить их характер и продолжительность, поскольку у многих больных сохраняются относительно короткие эпизоды пароксизмов аритмий, которые в течение длительного времени не удается зафиксировать с помощью классического ЭКГ-исследования.
2) изучить корреляцию между пароксизмами нарушений ритма и субъективными и объективными клиническими проявлениями болезни (перебои в работе сердца, сердцебиения, эпизоды потери сознания, немотивированной слабости, головокружений и т.п.).
3) составить ориентировочное представление об основных электрофизиологических механизмах пароксизмальных нарушений ритма сердца, так как всегда имеется возможность зарегистрировать начало и конец приступа аритмий.
4) объективно оценить эффективность проводимой противоаритмической терапии.
Диагностика ишемической болезни сердца
Длительное мониторирование ЭКГ по Холтеру у больных ИБС используется для регистрации преходящих изменений реполяризации желудочков и нарушений ритма сердца. У большинства больных ИБС метод холтеровского мониторирования ЭКГ позволяет получить дополнительные объективные подтверждения временной преходящей ишемии миокарда в виде депрессии и/или элевации сегмента RS-T, часто сопровождающихся изменениями ЧСС и AД. Важно, что непрерывная запись ЭКГ проводится в условиях обычной для данного пациента активности. В большинстве случаев это дает возможность изучить взаимосвязь эпизодов ишемических изменений ЭКГ с разнообразными клиническими проявлениями болезни, в том числе и атипичными.
Чувствительность и специфичность диагностики ИБС с помощью метода суточного мониторирования ЭКГ по Холтеру зависит прежде
всего от выбранных критериев ишемических изменений конечной части желудочкового комплекса. Обычно используются те же объективные критерии преходящей ишемии миокарда, что и при проведении нагрузочных тестов, а именно: смещение сегмента RS-T ниже или выше изоэлектрической линии на 1,0 мм и более при условии сохранения этого смещения на протяжении 80 мс от точки соединения (j). Продолжительность диагностически значимого ишемического смещения сегмента RS-T при этом должна превышать 1 мин.
Еще более надежным и высокоспецифичным признаком ишемии миокарда является горизонтальная или косонисходящая депрессия сегмента RS-T на 2 мм и более, выявляемая на протяжении 80 мс от начала сегмента. В этих случаях диагноз ИБС практически не вызывает сомнений даже при отсутствии в этот момент приступа стенокардии.
Длительное мониторирование ЭКГ по Холтеру является незаменимым методом исследования для выявления эпизодов так называемой бессимптомной ишемии миокарда, которые обнаруживаются у большинства больных ИБС и не сопровождаются приступами стенокардии. Кроме того, следует помнить, что у некоторых больных с верифицированной ИБС смещение сегмента RS-T во время повседневной жизненной активности всегда возникает бессимптомно. Согласно результатам некоторых исследований преобладание у пациентов с документированной ИБС бессимптомных эпизодов ишемии миокарда является весьма неблагоприятным прогностическим признаком, свидетельствующим о высоком риске острых повторных нарушений коронарного кровотока (нестабильной стенокардии, острого инфаркта миокарда, внезапной смерти).
Особенно большое значение метод холтеровского ЭКГ-мониторирования имеет в диагностике так называемой вариантной стенокардии Принцметала (вазоспастической стенокардии), в основе которой лежит спазм и кратковременное повышение тонуса коронарной артерии. Прекращение или резкое уменьшение коронарного кровотока обычно приводит к глубокой, часто трансмуральной, ишемии миокарда, падению сократимости сердечной мышцы, асинергии сокращений и значительной электрической нестабильности миокарда, проявляющейся нарушениями ритма и проводимости. На ЭКГ во время приступов вариантной стенокардии Принцметала чаще наблюдается внезапный подъем сегмента RS-T выше изолинии (трансмуральная ишемия), хотя в отдельных случаях может
встречаться и его депрессия (субэндокардиальная ишемия). Важно, что эти изменения сегмента RS-T, так же как и приступы стенокардии, развиваются в покое, чаще ночью, и не сопровождаются (по крайней мере, в начале приступа) увеличением ЧСС более, чем на 5 ударов в минуту. Это принципиально отличает вазоспастическую стенокардию от приступов стенокардии напряжения, обусловленных повышением потребности миокарда в кислороде. Мало того, приступ вазоспастической стенокардии и ЭКГ-признаки ишемии миокарда могут исчезнуть, несмотря на увеличение ЧСС, обусловленное рефлекторной реакцией на боль, пробуждение и/или прием нитроглицерина (феномен «прохождения через боль»).
Непрерывная запись ЭКГ позволяет выявить еще один важный отличительный признак стенокардии Принцметала: смещение сегмента RS-T в начале приступа происходит очень быстро, скачкообразно и также быстро исчезает после окончания спастической реакции. Для стенокардии напряжения, наоборот, характерно плавное постепенное смещение сегмента RS-T при повышении потребности миокарда в кислороде (увеличении ЧСС) и столь же медленное возвращение его к исходному уровню после купирования приступа.
Следует упомянуть еще об одной области применения холтеровского ЭКГ-мониторирования, результаты которого могут использоваться для оценки эффективности антиангинальной терапии у больных ИБС. При этом учитывают количество и общую продолжительность зарегистрированных эпизодов ишемии миокарда, соотношение числа болевых и безболевых эпизодов ишемии, число нарушений ритма и проводимости, возникающих в течение суток, а также суточные колебания ЧСС и другие признаки. Особое внимание следует обращать на наличие пароксизмов бессимптомной ишемии миокарда, поскольку известно, что у некоторых больных, прошедших курс лечения, наблюдается уменьшение или даже исчезновение приступов стенокардии, но сохраняются признаки безболевой ишемии сердечной мышцы. Повторные исследования с помощью холтеровского мониторирования ЭКГ особенно целесообразны при назначении и подборе дозы блокаторов β-адренорецепторов, влияющих, как известно, на ЧСС и проводимость, поскольку индивидуальную реакцию на эти препараты трудно предсказать и не всегда легко выявить с помощью традиционного клинического и электрокардиографического методов исследования.
Из этой статьи вы узнаете о таком методе диагностики, как ЭКГ сердца – что он собой представляет и что показывает. Как происходит регистрация электрокардиограммы, и кто ее может наиболее точно расшифровать. А также вы научитесь самостоятельно определять признаки нормальной ЭКГ и основных заболеваний сердца, доступных диагностике этим методом.
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Что такое ЭКГ (электрокардиограмма)? Это один из самых простых, доступных и информативных методов диагностики заболеваний сердца. Он основан на регистрацииэлектрических импульсов, возникающих в сердце, и их графической записи в виде зубцов на специальную бумажную пленку.
На основании этих данных можно судить не только об электрической активности сердца, но и о структуре миокарда. Это значит, что с помощью ЭКГ можно диагностировать множество различных заболеваний сердца. Поэтому самостоятельная расшифровка ЭКГ человеком, не имеющим специальных медицинских познаний, невозможна.
Все что может простой человек – лишь ориентировочно оценить отдельные параметры электрокардиограммы, соответствуют ли они норме и о какой патологии могут говорить. Но окончательные выводы по заключению ЭКГможет сделать лишь квалифицированный специалист – врач-кардиолог, а также терапевт или семейный врач.
Принцип метода
Сократительная активность и функционирование сердца возможно благодаря тому, что в нем регулярно возникают спонтанные электрические импульсы (разряды). В норме их источник расположен в самом верхнем участке органа (в синусовом узле, расположенном возле правого предсердия). Предназначение каждого импульса – пройти по проводящим нервным путям через все отделы миокарда, побудив их сокращение. Когда импульс возникает и проходит через миокард предсердий, а затем желудочков, возникает их поочередное сокращение – систола. В период, когда импульсов нет, сердце расслабляется – диастола.
ЭКГ-диагностика (электрокардиография) основана на регистрации электрических импульсов, возникающих в сердце. Для этого используется специальный аппарат – электрокардиограф. Принцип его работы заключается в улавливании на поверхности тела разницы биоэлектрических потенциалов (разрядов), которые возникают в разных отделах сердца в момент сокращения (в систолу) и расслабления (в диастолу). Все эти процессы записываются на специальную термочувствительную бумагу в виде графика, состоящего из остроконечных или полусферических зубцов и горизонтальных линий в виде промежутков между ними.

Что еще важно знать об электрокардиографии
Электрические разряды сердца проходят не только через этот орган. Поскольку тело обладает хорошей электропроводимостью, силы возбуждающих сердечных импульсов достаточно, чтобы пройти через все ткани организма. Лучше всего они распространяются на грудную клетку в области , а также на верхние и нижние конечности. Эта особенность лежит в основе ЭКГ и объясняет, что это такое.
Для того чтобы зарегистрировать электрическую активность сердца, необходимо зафиксировать по одному электроду электрокардиографа на руках и ногах, а также по переднебоковой поверхности левой половины грудной клетки. Это позволяет уловить все направления распространения электрических импульсов по телу. Пути следования разрядов между участками сокращения и расслабления миокарда называют сердечными отведениями и на кардиограмме обозначают так:
- Стандартные отведения:
- I – первое;
- II – второе;
- Ш – третье;
- AVL (аналог первого);
- AVF (аналог третьего);
- AVR (зеркальное отображение всех отведений).


Значение отведений в том, что каждое из них регистрирует прохождение электрического импульса через определенный участок сердца. Благодаря этому можно получить информацию о том:
- Как сердце расположено в грудной клетке (электрическая ось сердца, которая совпадает с анатомической осью).
- Какая структура, толщина и характер кровообращения миокарда предсердий и желудочков.
- Насколько регулярно в синусовом узле возникают импульсы и нет ли перебоев.
- Все ли импульсы проводятся по путям проводящей системы, и нет ли препятствий на их пути.
Из чего состоит электрокардиограмма
Если бы сердце имело одинаковое строение всех своих отделов, нервные импульсы проходили бы по ним за одно и то же время. В результате этого на ЭКГ каждому электрическому разряду соответствовал бы всего один зубец, который отражает сокращение. Период между сокращениями (импульсами) на ЭГК имеет вид ровной горизонтальной линии, которую называют изолинией.
Человеческое сердце состоит из правой и левой половин, в которых выделяют верхний отдел – предсердия, и нижний – желудочки. Поскольку они имеют разные размеры, толщину и разделены перегородками, возбуждающий импульс с разной скоростью проходит по ним. Поэтому на ЭКГ записываются разные зубцы, соответствующие определенному отделу сердца.

Что означают зубцы
Последовательность распространения систолического возбуждения сердца такая:
- Зарождение электроимпульсных разрядов происходит в синусовом узле. Поскольку он расположен близко к правому предсердию, то именно этот отдел сокращается первым. С небольшой задержкой, почти одновременно, сокращается левое предсердие. На ЭКГ такой момент отражается зубцом Р, из-за чего его называют предсердным. Он обращен вверх.
- Из предсердий разряд переходит на желудочки через атриовентрикулярный (предсердно-желудочковый) узел (скопление видоизмененных нервных клеток миокарда). Они обладают хорошей электропроводимостью, поэтому задержки в узле в норме не происходит. Это отображается на ЭКГ в виде интервала Р–Q – горизонтальная линия между соответствующими зубцами.
- Возбуждение желудочков. Этот отдел сердца имеет самый толстый миокард, поэтому электрическая волна проходит через них дольше, чем через предсердия. В результате на ЭКГ появляется самый высокий зубец – R (желудочковый), обращенный вверх. Ему может предшествовать небольшой зубец Q, вершина которого обращена в противоположном направлении.
- После завершения систолы желудочков миокард начинает расслабляться и восстанавливать энергетические потенциалы. На ЭКГ это выглядит как зубец S (обращен вниз) – полное отсутствие возбудимости. После него идет небольшой зубец Т, обращенный вверх, которому предшествует короткая горизонтальная линия – сегмент S–T. Они говорят о том, что миокард полностью восстановился и готов совершать очередное сокращение.
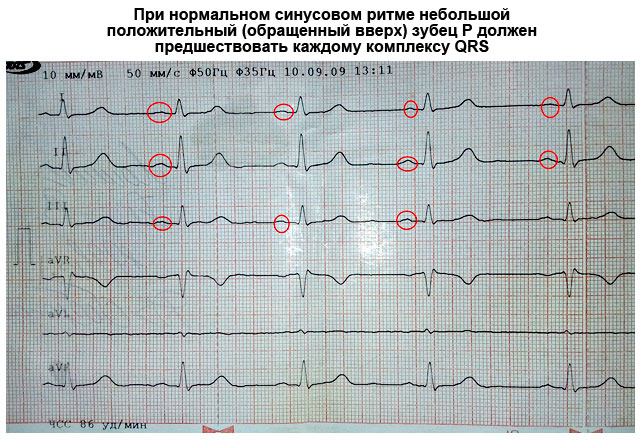


Поскольку каждый электрод, прикрепленный к конечностям и грудной клетке (отведение), соответствует определенному отделу сердца, одни и те же зубцы по-разному выглядят в разных отведениях – в одних они больше выражены, а в других меньше.
Как расшифровать кардиограмму
Последовательная ЭКГ расшифровка как у взрослых, так и у детей подразумевает измерение размеров, протяженности зубцов и интервалов, оценку их формы и направленности. Ваши действия с расшифровкой должны быть такими:
- Разверните бумагу с записанной ЭКГ. Она может быть либо узкой (около 10 см), либо широкой (около 20 см). Вы увидите несколько зубчатых линий, идущих горизонтально, параллельно друг другу. Через небольшой промежуток, в котором нет зубцов, после прерывания записи (1–2 см) линия с несколькими комплексами зубцов вновь начинается. Каждый такой график отображает отведение, поэтому перед ним стоит обозначение, какое именно это отведение (например,I, II, III, AVL, V1 и т. д.).
- В одном из стандартных отведений (I, II или III), в котором самый высокий зубец R (обычно это второе), измеряйте расстояние междутремя, идущими друг за другом зубцами R (интервал R–R–R) и определите среднюю величину показателя (разделите количество миллиметров на 2). Это необходимо для подсчета частоты сердечных сокращений в одну минуту. Помните, что такое и другие измерения можно выполнить линейкой с миллиметровой шкалой или подсчитывать расстояние по ленте ЭКГ. Каждая большая клеточка на бумаге соответствует 5 мм, а каждая точка или маленькая клеточка внутри нее – 1мм.
- Оцените промежутки между зубцами R:одинаковые они или разные. Это нужно для того, чтобы определить регулярность сердечного ритма.
- Последовательно оцените и измеряйте каждый зубец и интервал на ЭКГ. Определите их соответствие нормальным показателям (таблица, приведенная ниже).

Важно помнить! Всегда обращайте внимание на скорость протяжности ленты – 25 или 50 мм в секунду. Это принципиально важно для подсчета частоты сокращений сердца (ЧСС). Современные аппараты указывают ЧСС на ленте, и подсчет проводить не нужно.
Как подсчитать частоту сокращений сердца
Существует несколько способов подсчета количества сердцебиений за минуту:
- Обычно ЭКГ записывается на скорости 50 мм/сек. В таком случае подсчитать ЧСС (частоту сердечных сокращений) можно по таким формулам:
ЧСС=60/((R-R (в мм)*0,02))
При записи кардиограммы на скорости 25мм/сек:
ЧСС=60/((R-R (в мм)*0,04)
- Подсчитать частоту сердцебиений на кардиограмме можно также по таким формулам:
- При записи 50 мм/сек: ЧСС = 600/усредненный показатель количества больших клеточек между зубцами R.
- При записи 25 мм/сек: ЧСС = 300/усредненный показатель количества больших клеточек между зубцами R.

Как выглядит ЭКГ в норме и при патологии
Как должна выглядеть нормальная ЭКГ и комплексы зубцов, какие отклонения бывают чаще всего и о чем они свидетельствуют, описано в таблице.
Важно помнить!
- Одна маленькая клеточка (1 мм) на ЭКГ-пленке соответствует 0,02 секундам при записи 50 мм/сек и 0,04 секундам при записи 25 мм/сек (например 5 клеточек – 5 мм – одна большая клетка соответствует 1 секунде).
- Отведение AVR для оценки не используется. В норме оно является зеркальным отражением стандартных отведений.
- Первое отведение (I) дублирует AVL, а третье (III) дублирует AVF, поэтому на ЭКГ они выглядят почти идентично.

| Параметры ЭКГ | Показатели нормы | Как расшифровать отклонения от нормы на кардиограмме, и о чем они свидетельствуют |
|---|---|---|
| Расстояние R–R–R | Все промежутки между зубцами R одинаковые | Разные промежутки могут говорить о мерцательной аритмии, сердечной блокаде |
| Частота сокращений сердца | В диапазоне от 60 до 90 уд./мин | Тахикардия – когда ЧСС больше 90/мин Брадикардия – показатель менее 60/мин |
| Зубец Р (сокращение предсердий) | Обращен вверх по типу дуги, высотой около 2 мм, предшествует каждому зубцу R. Может отсутствовать в III, V1 и AVL | Высокий (более 3 мм), широкий (более 5 мм), в виде двух половинок (двугорбый) – утолщение миокарда предсердий |
| Вообще отсутствует в отведениях I, II, FVF, V2 – V6 – ритм исходит не из синусового узла | ||
| Несколько мелких зубцов в виде ˮпилыˮ между зубцами R – мерцание предсердий | ||
| Интервал Р–Q | Горизонтальная линия между зубцами Р и Q 0,1–0,2 секунды | Если он удлинен (более 1 см при записи 50 мм/сек) – сердца |
| Укорочение (менее 3 мм) – | ||
| Комплекс QRS | Продолжительность около 0,1 сек (5 мм), после каждого комплекса идет зубец Т и есть промежуток горизонтальной линии | Расширение желудочкового комплекса говорит о гипертрофии миокарда желудочков, блокаде ножек пучка Гиса |
| Если между высокими комплексами, обращенными вверх, нет промежутков (идут непрерывно), это говорит о или фибрилляции желудочков | ||
| Имеет вид ˮфлажкаˮ – инфаркт миокарда | ||
| Зубец Q | Обращен вниз, глубиной менее ¼ R, может отсутствовать | Глубокий и широкий зубец Q в стандартных или грудных отведениях говорит об остром или перенесенном инфаркте миокарда |
| Зубец R | Самый высокий, обращен вверх (около 10–15 мм), остроконечный, есть во всех отведениях | Может иметь разную высоту в разных отведениях, но если он более 15–20 мм в отведениях I, AVL, V5, V6, это может говорить о . Зазубренный на вершине R в виде буквы М говорит о блокаде ножек пучка Гиса. |
| Зубец S | Есть во всех отведениях, обращен вниз, остроконечный, может иметь разную глубину: 2–5 мм в стандартных отведениях | В норме в грудных отведениях его глубина может быть столько же миллиметров как и высота R, но не должна превышать 20 мм, а в отведениях V2–V4 глубина S такая же, как высота R. Глубокий или зазубренный S в III, AVF, V1, V2 – гипертрофия левого желудочка. |
| Сегмент S–T | Соответствует горизонтальной линии между зубцами S и T | Отклонение электрокардиографической линии вверх или вниз от горизонтальной плоскости более чем на 2 мм говорит об ишемической болезни, стенокардии или инфаркте миокарда |
| Зубец Т | Обращен вверх в виде дуги высотой менее ½ R, в V1 может иметь такую же высоту, но не должен быть выше | Высокий, остроконечный, двугорбый Т в стандартных и грудных отведениях говорит об ишемической болезни и перегрузке сердца |
| Зубец Т, сливающийся с интервалом S–T и зубцом R в виде дугообразного ˮфлажкаˮ говорит об остром периоде инфаркта |


Еще кое-что важное
Описанные в таблице характеристики ЭКГ в норме и при патологии – лишь упрощенный вариант расшифровки. Полноценную оценку результатов и правильное заключение может сделать лишь специалист (кардиолог), знающий расширенную схему и все тонкости метода. Особенно это актуально, когда нужно расшифровать ЭКГ у детей. Общие принципы и элементы кардиограммы такие же, как и у взрослых. Но для детей разных возрастов предусмотрены разные нормы. Поэтому профессиональную оценку в спорных и сомнительных случаях могут сделать лишь детские кардиологи.








