Terminu fibrilācija var uzskatīt divējādi. Ja mēs runājam par stāvokli uz mūžu, kas bieži noved pie nāves, ir pareizi runāt par sirds kambaru fibrilāciju. Ārsti priekškambaru mirdzēšanu sauc par priekškambaru mirdzēšanu, tas ir, slimību, kuras gadījumā pacienta priekškambaru muskuļu audi saraujas nevienmērīgi. Šai smagajai patoloģijai nepieciešama regulāra kardiologa uzraudzība un atbilstoša terapija. Starptautiskajā slimību klasifikācijā priekškambaru mirdzēšana ir parādīta asinsrites slimību un citu miokarda slimību sadaļā. Medicīniskajos dokumentos kods izskatās šādi: priekškambaru mirdzēšana (ICD-10 kods - I48).
Medicīnā fibrilācija ir stāvoklis, kad atsevišķas sirds muskuļa muskuļu šķiedras nesaraujas saskaņoti, bet haotiski, novedot orgānu nestabilā stāvoklī. Tas ir bīstams miokarda aktivitātes variants, kas izraisa neregulāras kontrakcijas, kas izraisa sirdsdarbības un asinsrites traucējumus.
Priekškambaru fibrilācija ir stāvoklis, kad priekškambaru muskuļu šķiedras ātri saraujas un nav savstarpēji saskaņotas. Nepareizu kontrakciju dēļ tiek traucēta elektrisko impulsu pārnešana uz sirds kambariem – tie kļūst neregulāri.
Priekškambaru fibrilācija uz EKG izskatās šādi:
- R-R intervāli ir izjaukti.Ja parasti attālums starp šiem zobiem vienmēr ir vienāds, tad ar priekškambaru mirdzēšanu R-R intervāli ir atšķirīgi visos pievados.
- Tāpat EKG vienmēr nav P vilnis.Ja tiek izmantota kardioversija vai RFA, un rezultātā tiek atjaunots ritms, P vilnis parādās kardiogrammā ierastajā vietā, pirms QRS kompleksa.
Priekškambaru mirdzēšanas ārstēšanai nepieciešama individuāla pieeja katram pacientam. Ne velti kardiologi priekškambaru mirdzēšanu uzskata par vienu no sarežģītākajām patoloģijām. Un, ja šodien esat spēka un spara pilns, jums ir absolūti vesela sirds, pievērsiet uzmanību šai statistikai:
- Sirds aritmiju sastopamība vīriešiem ir 1,7 reizes lielāka nekā sievietēm. Vai varat uzminēt, kāpēc? Jā, jā, smēķēšana, alkohols, smags fiziskais darbs, zema stresa tolerance. Visi šie faktori ir jānovērš, ja vēlaties būt vesels.
- Pasaulē priekškambaru mirdzēšanas diagnoze tiek diagnosticēta katram 200. cilvēkam. Piekrītu, tas ir ļoti augsts rādītājs.
- Priekškambaru mirdzēšana skar smēķētājus 2 līdz 6 reizes biežāk nekā nesmēķētājus. Mēs stingri iesakām šķirties no slikta ieraduma.
- Priekškambaru fibrilācijas lēkme var notikt bez jebkādiem simptomiem 48 stundas. Tāpēc vienmēr esiet ārkārtīgi uzmanīgs pret savu labsajūtu.
- Aritmijas veido līdz pat 15% no visām sirds slimībām.
Statistika ir neapmierinoša. Pat modernās ārstēšanas metodes ne vienmēr spēj atjaunot “mirgojošo” ritmu, un tad cilvēkam veidojas pastāvīga priekškambaru mirdzēšanas forma.
Interesanti: priekškambaru mirdzēšanai ir ļoti tēlains sinonīms – sirds delīrijs. Tas ir tas, ko cilvēki sauc par slimību.
Slimības klasifikācija
Priekškambaru fibrilāciju klasificē pēc vairākiem kritērijiem. Pamatojoties uz sirdsdarbības ātrumu, izšķir šādas slimības formas:
- Tahisistoliskā forma. Šajā gadījumā sirdsdarbības ātrums pārsniedz 90 sitienus minūtē.
- Bradisistoliskā forma. Miokarda kontrakcijas biežums nesasniedz 60 sitienus minūtē.
- Normosistoliskā forma. Šajā gadījumā kontrakcijas biežums svārstās normas robežās, 70-80 sitieni minūtē
Atkarībā no uzbrukumu biežuma un to gaitas klasifikācija ir šāda:

Kā priekškambaru mirdzēšanas veids priekškambaru plandīšanās tiek klasificēta kā atsevišķa grupa. Tas ir ļoti intensīvu sirds kontrakciju variants, vairāk nekā 400 minūtē, provocējot lielu slodzi uz miokardu.
Kāpēc sirds "mirgo"?
Visus priekškambaru mirdzēšanas cēloņus var iedalīt iedzimtos un iegūtos. Iedzimti cēloņi ir sirds defekti un citas iedzimtas miokarda anomālijas. Šie faktori provocē priekškambaru mirdzēšanas rašanos jauniešu vidū.
Šī slimība biežāk sastopama gados vecākiem cilvēkiem nekā jauniešiem. Tas izskaidrojams ar to, ka pēc 50 gadiem cilvēka arsenālā jau ir hroniskas patoloģijas, kas var izraisīt nelīdzsvarotību miokarda darbībā. Iegūtie cēloņi ietver:

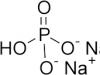
Īpaši jāpiemin zemais kālija saturs. Ļoti reti šī mikroelementa deficītu izraisa patoloģisks iemesls. Diurētiskie līdzekļi, ja tos lieto nekontrolēti un nopietni uztura traucējumi, var izvadīt kāliju no organisma. Pacientiem ar hipertensiju nepārtrauktai lietošanai ieteicami kāliju aizturoši medikamenti – diurētiskie līdzekļi. Un nekontrolēta lietošana ir iespējama starp sportistiem, kuri vēlas zaudēt lieko svaru ar diurētisko līdzekļu palīdzību, kā arī sievietēm, kuras aktīvi zaudē svaru, ievēro stingru diētu un tiecas pēc ideālas figūras.
Klīniskā aina
Iepriekš mēs aprakstījām, kā EKG noteikt priekškambaru mirdzēšanas klātbūtni. Bet kardiogramma ir diagnostikas instruments speciālistiem, tā pacientam neko nepateiks. Ir simptomi, kas var liecināt, ka Jums ir priekškambaru mirdzēšana:

Atsevišķi jāapsver priekškambaru fibrilācijas paroksizma klīnika.
Paroksizmālās formas klīnika un iezīmes
Ar paroksizmālo fibrilācijas formu pacienti sūdzas par sirdsklauves, vispārēju vājumu, galvassāpēm un elpas trūkumu. Var rasties sāpes krūtīs un ģībonis. Salīdzinot ar citiem fibrilācijas veidiem, simptomi ir izteiktāki un spilgtāki. 
Ja pacients cieš no hroniskas sirds mazspējas, paroksizms provocē tās pastiprināšanos līdz pat sirds astmas lēkmei. Paroksizma laikā asinsspiediena skaitļi ir nestabili, pacients cieš no būtiskām asinsspiediena izmaiņām.
Sirds sitiena laikā ārsts atzīmē miokarda relatīvā blāvuma kreisās robežas paplašināšanos. Ja pacientam ir mitrālā stenoze, augšējās robežas zonā tiek konstatēta paplašināšanās. Auskultācijas laikā ārsts dzird haotisku aritmisku sirds darbību (delirium cordis) ar pastāvīgi mainīgu skaļumu 1 toni.
Ritma atjaunošanas laikā nevar izslēgt trombembolijas attīstību.
Svarīgi: skaidra klīniska paroksizmāla priekškambaru mirdzēšanas pazīme ir sirdsdarbības ātruma un pulsa ātruma neatbilstība. Sirdsdarbības ātrums vienmēr ir lielāks par pulsa sitienu skaitu. Pulsa piepildījums pastāvīgi mainās, viļņi parādās nejauši.
Elektrokardiogrammā P viļņa nav, starpība starp R-R intervāliem ir > 0,16 sekundes. F fibrilācijas viļņi ir līdz 300-700 minūtē un parādās standarta pievados - II, III, AVF, kā arī krūškurvja pievados - V1, V2.
Diagnostikas pasākumi
Priekškambaru fibrilācijas diagnostika sākas ar pacienta pārbaudi. Ārsts analizē sūdzības un veic vizuālu pārbaudi. Obligāti jāsalīdzina sirdspukstu skaits, kas noteikts kakla vēnās, un impulsu skaits perifērijā - rādiusa zonā. Konstatētā atšķirība ļauj aizdomām par pacienta aritmiju.
Laboratoriskās izmeklēšanas metodes
Pacientiem jāveic bioķīmiskā asins analīze un normalizētās starptautiskās attiecības (INR) asins analīze. 
Bioķīmijā ārstu interesē šādi rādītāji - kreatinīns, transamināzes, CPK, LDH. Tāpat, lai noteiktu kālija deficītu, ārsts var noteikt elektrolītu - kālija, magnija, nātrija - testu.
INR tests atspoguļo asinsreces spēju. Pie lielām vērtībām palielinās trombembolijas risks, pie zemām vērtībām palielinās asiņošanas risks. Dažādām priekškambaru fibrilācijas formām ieteicams uzturēt INR līmeni 2,5 robežās. Īpaši tas attiecas uz situācijām, kad pacients saņem antikoagulantus Warfarin. Ārstēšanas laikā ar šīm zālēm INR tests jāveic ik pēc 3 līdz 4 dienām, lai pareizi pielāgotu devu.
Lūdzu, ņemiet vērā: varfarīns vislabāk uzsūcas organismā vakarā, pēc pulksten 18:00. Tāpēc dienas laikā tas nav parakstīts. Vēl viens dārgs prettrombotisks līdzeklis Xarelta ir varfarīna analogs. Xarelta terapijai nav nepieciešama pastāvīga INR kontrole.
Instrumentālās diagnostikas metodes
Lai diagnosticētu priekškambaru mirdzēšanu, tiek noteikts:

Priekškambaru fibrilācijas ārstēšanas metodes
Ir ārstēšanas algoritms, ko izstrādājusi Pasaules Kardiologu asociācija. Tas palīdz novērst aritmiju, tā otrais uzdevums ir novērst pacientam bīstamas komplikācijas.
Ārsti ne vienmēr cenšas atjaunot sinusa ritmu, dažreiz pietiek ar to, lai miokarda kontrakcijas normalizētu. Koriģējot sirdsdarbības ātrumu ar medikamentiem vai operācijām, pacientam palielinās trombembolijas risks, tāpēc ilgstoši jāparaksta antikoagulanti. Ja pacients cieš no pastāvīgas aritmijas formas, ārstēšana tiek uzskatīta par veiksmīgu, ja tā palīdz sasniegt sirdsdarbības ātrumu 90 sitieni minūtē. Ar ikdienas uzraudzību šis rādītājs nedrīkst pārsniegt 80 sitienus minūtē.
Svarīgi: ja pacientam nav fibrilācijas klīnisku izpausmju un hemodinamika nav traucēta, tiek izmantota nogaidīšanas pieeja. Ārsti 72 stundas uzrauga pacienta stāvokli. Pusē gadījumu aritmijas atvieglošana notiek neatkarīgi.
Hroniskai fibrilācijas formai tiek izmantota zāļu antiaritmiska terapija un ķirurģiskas ārstēšanas metodes. Saskaņā ar klīniskajām vadlīnijām priekškambaru mirdzēšanai ir 2 ārstēšanas veidi – elektriskā vai medikamentoza kardioversija.
Narkotiku terapija
Sirds ritma atjaunošanai tiek izmantoti medikamenti: Amiodarons, Propanorm, Propranolols, Verapamils, Digoksīns, Hindīns, Novokainomīds. Jebkuras antiaritmiskas zāles izraksta tikai ārsts, zāļu kardioversija iespējama tikai slimnīcā.
Ķirurģija
Papildus zāļu terapijai ritma atjaunošanai tiek izmantotas ķirurģiskas metodes:

Vai tautas aizsardzības līdzekļi palīdzēs?
Izolēta tradicionālā ārstēšana nedos rezultātus tādas sarežģītas patoloģijas klātbūtnē kā priekškambaru mirdzēšana. Bet kombinācijā ar narkotiku ārstēšanu varat lietot dažas zāles, iepriekš vienojoties ar savu kardiologu. Hipokaliēmijas izraisītos ritma traucējumus koriģē, papildinot kālija deficītu. Šeit ir dažas receptes.
Lai to pagatavotu, 700 gramus viburnum ogu pārklāj ar 300 gramiem cukura un atstāj uz 3 līdz 5 dienām. Iegūto sulu notecina, pievieno 100 gramus degvīna un uzglabā ledusskapī. Lietojiet ne vairāk kā 50 ml dienā. 
Vilkābeles un mežrozīšu tinktūra
Sasmalcinātas vilkābeles un mežrozīšu ogas sajauc vienādos daudzumos, pa 1 ēdamkarotei. Ielej 400 ml verdoša ūdens, pēc tam vāra uz lēnas uguns ūdens vannā 20 minūtes. Izkāš un ņem pa trešdaļu glāzes 2 – 3 reizes dienā.
Garšīgas zāles
Ņem 0,5 kg rozīņu, žāvētas aprikozes un vīģes. Ritiniet tos caur gaļas mašīnā. Pievienojiet 300 gramus sasmalcinātu valriekstu, 2 lielus citronus, sasmalcinātus ar mizu, un ielejiet 1 litru šķidra medus. Lietojiet šīs garšīgās zāles vienu ēdamkaroti 1 līdz 2 reizes dienā, vienmēr no rīta.
Nomierinošas maksas
Dažos gadījumos nomierinoši preparāti palīdz atjaunot sirds ritmu. Lieliski var iedarboties baldriāna, māteszāles, peonijas tinktūras nejauša paroksizma gadījumā – sirds ritms atjaunosies pats no sevis.
Ko ēst, lai nesaslimtu?
Pacienta ar sirds mirgošanu uzturam jābūt sabalansētam un pilnīgam. Ir aizliegti šādi produkti:

Jums ir nepieciešams ēst bieži, mazās porcijās. Ieradums “pārēsties” ievērojami palielina asinsriti, kas ir kaitīga slimajam miokardam. Jūsu ikdienas uzturā jāiekļauj augļi un dārzeņi, svaigi garšaugi. Pētersīļi ir pelnījuši īpašu uzmanību, jo tie var saglabāt kāliju visu gadu. Turklāt saldēti pētersīļi satur divreiz vairāk kālija nekā neapstrādāti pētersīļi. Ēdienkartē obligāti jāiekļauj gurķi un tomāti, paprika, aprikozes, bumbieri un vīnogas. Ogu sezonā noteikti ēd avenes, ēnas un jāņogas. Avenēm un ēnām piemīt antikoagulanta īpašības, jāņogas ir lielisks antioksidants. Āboliem un bumbieriem vajadzētu būt uz galda katru dienu.
Lai novērstu hiperholesterinēmiju, pievienojiet savam uzturam linsēklu eļļu un vārītu skumbriju. Ir interesants uztura speciālistu ieteikums attiecībā uz vārītām zivīm - tikai 100 grami vārītas skumbrijas dienā palīdz tikt galā ar lieko holesterīnu. Veidojiet savas ēdienreizes šādi: 2 dārzeņu dienas nedēļā, 2 zivju dienas, 2 dienas ar diētisku mājputnu gaļu un tikai 1 dienu ar sarkano gaļu. Tava sirds būs tev pateicīga.
Komplikācijas un prognozes
Galvenā priekškambaru fibrilācijas komplikācija ir augsts pacienta pēkšņas nāves risks. Nevienā turpmākā uzbrukumā nav izslēgts letāls iznākums, īpaši gadījumos, kad neatliekamā palīdzība netiek sniegta savlaicīgi. Arī uz priekškambaru mirdzēšanas fona attīstās: hroniska sirds mazspēja, tromboze, insulti un kardiomiopātijas. Jebkura komplikācija ir smaga patoloģija, kas pasliktina dzīvi un izraisa invaliditāti. 
Slimības prognoze ir labvēlīga ar savlaicīgu diagnostiku un visu kardiologu ieteikumu ievērošanu, regulāru antiaritmisko līdzekļu lietošanu, dzīvesveida korekciju.
Dzīves prognozi pasliktina novēlota slimības atklāšana, hronisku patoloģiju klātbūtne, vecums un slikts dzīvesveids.
Profilakse ir vienkārša
Lai izvairītos no fibrilācijas un visām citām sirds patoloģijām, jums jāievēro veselīgs dzīvesveids. Tas ietver pareizu uzturu, saprātīgu fizisko aktivitāti, pietiekamu atpūtu un atteikšanos no sliktiem ieradumiem. Liela nozīme ir ikgadējai medicīniskajai pārbaudei, kas palīdz identificēt un sākt ārstēt asimptomātiskas slimības.
Mainīt savus ieradumus veselīgā virzienā nav īpaši viegli, taču, ja vēlies dzīvot ilgi, tas ir jādara. Un ļaujiet savai sirdij drebēt tikai no mīlestības.
Vai joprojām ir jautājumi? Jautājiet viņiem komentāros! Uz tiem atbildēs kardiologs.
Viens no visizplatītākajiem ritma traucējumiem ir priekškambaru fibrilācija, jo īpaši priekškambaru mirdzēšana (AF).
Neskatoties uz to, ka daudzi pacienti ar šo stāvokli dzīvo daudzus gadus un nejūt nekādas subjektīvas sajūtas, tas var izraisīt tādas nopietnas komplikācijas kā tahiforma fibrilācija un trombemboliskais sindroms.
Slimība ir ārstējama, ir izstrādātas vairākas antiaritmisko zāļu klases, kas piemērotas nepārtrauktai lietošanai un ātrai pēkšņas lēkmes atvieglošanai.
Priekškambaru fibrilācija ir nosaukums, kas dots priekškambaru miokarda šķiedru nekoordinētai ierosināšanai. ar frekvenci no 350 līdz 600 minūtē. Šajā gadījumā pilnīga priekškambaru kontrakcija nenotiek.
Atrioventrikulārais savienojums parasti bloķē pārmērīgu priekškambaru aktivitāti un pārraida uz sirds kambariem normālu impulsu skaitu. Tomēr dažreiz ir strauja sirds kambaru kontrakcija, uztver kā tahikardiju.
AF patoģenēzē galvenā loma ir mikrore-entry mehānismam. Slimības tahiforma ievērojami samazina sirds izsviedi, izraisot asinsrites mazspēju plaušu un sistēmiskajos apļos.
Kāpēc priekškambaru mirdzēšana ir bīstama? Priekškambaru kontrakciju pārkāpums bīstami asins recekļu veidošanās dēļ, īpaši priekškambaru piedēkļos, un to atdalīšana.
Izplatība
Priekškambaru fibrilācijas izplatība ir 0,4%. Grupā līdz 40 gadiem šis rādītājs ir 0,1%, vecumā virs 60 gadiem – līdz 4%..
Ir zināms, ka pacientiem, kas vecāki par 75 gadiem, AF noteikšanas iespējamība ir līdz 9%. Saskaņā ar statistiku, vīriešiem slimība rodas pusotru reizi biežāk nekā sievietēm.
Slimības pamatā ir uzbudinājuma atkārtotas iekļūšanas mehānisms priekškambaru struktūrās. To izraisa miokarda neviendabīgums, iekaisuma slimības, fibroze, stiepšanās un iepriekšējie sirdslēkmes gadījumi.
Patoloģiskais substrāts nevar normāli vadīt impulsus, izraisot nevienmērīgu miokarda kontrakciju. Aritmija izraisa sirds kambaru paplašināšanos un darbības traucējumus.
Klasifikācija un atšķirības starp sugām, posmiem
Saskaņā ar klīnisko gaitu ir pieci priekškambaru mirdzēšanas veidi. Tie izceļas ar to izskatu, klīnisko gaitu un jutīgumu pret terapeitiskām ietekmēm.

- Pirmā identificētā forma kam raksturīga pirmā priekškambaru mirdzēšanas parādīšanās dzīvē. Tas tiek noteikts neatkarīgi no simptomu ilguma un smaguma pakāpes.
- Paroksizmālai fibrilācijai ilgums ir ierobežots līdz 7 dienām. Epizode parasti apstājas pati par sevi nākamo divu dienu laikā.
- Noturīga forma nebeidzas spontāni 7 dienu laikā un nepieciešama medikamentoza ārstēšana vai elektriskā impulsa kardioversija.
- Ilgstoša noturīga fibrilācija diagnosticēta, ja slimība ilgst vairāk nekā vienu gadu un ar izvēlēto ritma korekcijas metodi.
- Pastāvīga forma ko raksturo fakts, ka mēģinājumi atjaunot sinusa ritmu bija neveiksmīgi, un tika pieņemts lēmums saglabāt AF.
Pamatojoties uz sirds kambaru kontrakciju biežumu, izšķir trīs priekškambaru mirdzēšanas formas:
- Bradisistolija, kurā sirdsdarbība ir mazāka par 60 minūtē;
- plkst normosistoliskais kontrakciju skaits ir normas robežās;
- tahisistoliskais ko raksturo frekvence 80 minūtē.
Cēloņi un riska faktori
Ritma traucējumu rašanos var veicināt dažādi cēloņi, tostarp ne-sirds slimības un iedzimti patoloģiski sindromi. Turklāt ir iespējami funkcionālie mehānismi un iedzimta predispozīcija.
Iemesli ir sadalīti šādās grupās:
- nepastāvīgi iemesli: zems kālija līmenis asinīs, zems hemoglobīna saturs sarkanajās asins šūnās, atvērta sirds operācija;
- ilgstoša darbība: hipertensija, koronāro artēriju slimība, sirds un vārstuļu defekti, kardiomiopātija, sirds amiloidoze un hemohromatoze, muskuļu slāņa un perikarda iekaisuma slimības, vārstuļu struktūras, miksoma, Volfa-Parkinsona-Vaita sindroms;
- no kateholamīna atkarīga fibrilācija: provocēt emocionālu pārslodzi, dzerot stipru kafiju un alkoholu;
- vagusa izraisīts: rodas uz samazinātas sirdsdarbības fona, bieži vien naktī;
- ģenētiskās formas.
Jauniešiem riska faktori ir atkarība no kaitīgiem ieradumiem, pārmērīga kofeīnu saturošu dzērienu un alkohola, narkotiku lietošana, gados vecākiem pacientiem - iepriekšējs miokarda infarkts, ilgstoša arteriāla hipertensija anamnēzē, iedzimtas sirdskaites.
Simptomi un pazīmes
Slimības klīniskā aina tiek novērota 70% gadījumu. To izraisa nepietiekama asins piegāde, ko pavada reibonis un vispārējs vājums.

Tahiforma Priekškambaru fibrilāciju raksturo ātra sirdsdarbība un pulss, sirdsdarbības pārtraukumu sajūta un bailes. Kad ātrijos rodas trombotiskas masas, rodas trombemboliskais sindroms.
Trombs no labā atriuma nonāk labajā kambara un plaušu stumbrā un attiecīgi nonāk traukos, kas apgādā plaušas. Kad liels trauks ir bloķēts rodas elpas trūkums un apgrūtināta elpošana.
No kreisā ātrija trombs pa sistēmisko cirkulāciju var nokļūt jebkurā orgānā, tostarp smadzenēs (šajā gadījumā būs insulta klīnika), apakšējās ekstremitātēs (intermitējoša klucī un akūta tromboze).
Paroksizmāla forma ko raksturo pēkšņa parādīšanās, elpas trūkums, ātra sirdsdarbība ar pārtraukumiem, neregulāra sirdsdarbība un sāpes krūtīs. Pacienti sūdzas par akūtu gaisa trūkumu.
Bieži rodas reibonis un vājuma sajūta. Dažreiz rodas ģībonis.
Ar pastāvīgu vai noturīgu formu simptomi (neregulāras sirdsdarbības sajūta) rodas vai pasliktinās, veicot jebkādas fiziskas aktivitātes. Klīnisko ainu papildina smags elpas trūkums.
Plašāku informāciju par priekškambaru mirdzēšanu un tās novēršanas taktiku skatieties video kopā ar ārstu:
Klīniskie un instrumentālie pētījumi
Pēc pārbaudes un auskultācijas viņi atrod neregulārs pulss un sirdsdarbība. Tiek noteikta atšķirība starp sirds kontrakcijām un pulsu. Lai noteiktu slimības etioloģiju, ir nepieciešami laboratorijas testi.
Diagnozi apstiprina metode.
Priekškambaru fibrilācijas EKG pazīmes: P viļņu vietā tiek reģistrēti f viļņi ar frekvenci 350-600 minūtē, kas ir īpaši skaidri redzami II novadījumā un pirmajos divos krūškurvja vados. Ar tahiformu kopā ar viļņiem attālums starp QRS kompleksiem tiks samazināts.
Lūk, kā priekškambaru mirdzēšana izskatās uz EKG:

Nestabilas formas gadījumā tas ir norādīts, kas palīdzēs identificēt priekškambaru mirdzēšanas lēkmes.
Lai stimulētu iespējamo miokarda darbību, izmantojiet transezofageālā stimulācija, intrakardiāls EPI. Visiem pacientiem nepieciešama ehokardiogrāfija, lai konstatētu hipertrofiskus procesus sirds kambaros un noteiktu izsviedes frakciju.
Diferenciāldiagnoze
Papildus priekškambaru viļņiem AF atšķiras no sinusa ritma ar dažādiem attālumiem starp kambaru kompleksiem un P viļņa neesamību.
Ja rodas starpkalāru kompleksi, ir nepieciešama diagnoze ar ventrikulārām ekstrasistolām. Kad savienojuma intervāli ir vienādi viens ar otru, ir nepilnīga kompensācijas pauze, uz fona ir normāls sinusa ritms ar P viļņiem.
Neatliekamā palīdzība paroksizmālas priekškambaru mirdzēšanas gadījumā sastāv no darbības apturēšanas un slimības cēloņa ārstēšanas un hospitalizācijas kardioloģijas slimnīcā; uzbrukuma apstādināšanai tiek izmantota medicīniskā ritma atjaunošanas taktika - 300 mg kordarona intravenozi.
Terapijas taktika
Kā ārstēt priekškambaru mirdzēšanu? Indikācijas hospitalizācijai ir:
- pirmreizēja, paroksizmāla forma mazāk nekā 48 stundas;
- tahikardija vairāk nekā 150 sitieni minūtē, zems asinsspiediens;
- kreisā kambara vai koronārā mazspēja;
- trombemboliskā sindroma komplikāciju klātbūtne.
Ārstēšanas taktika dažādām priekškambaru fibrilācijas formām - paroksizmāla, pastāvīga un pastāvīga (pastāvīga):

Uzziniet vairāk par slimību un parasto radiofrekvences metodi tās likvidēšanai no videoklipa:
Rehabilitācija
Atkarīgs no slimības, kas izraisīja AF rašanos. Pēc ritma traucējumiem miokarda infarkta dēļ pēc stacionāra stadijas ir indicēta turpmāka ārstēšana sirds sanatorijās kas ilgst līdz 21 dienai.
Vissvarīgākais ir uzturēt normālu sirdsdarbības ātrumu un novērst trombemboliju.
Prognoze, komplikācijas un sekas
Saskaņā ar statistiku, AF palielina mirstību pusotru reizi. Sirds un asinsvadu patoloģiju risks jau esoša ritma traucējumu fona gadījumā dubultojas.

Lai uzlabotu prognozi ir nepieciešams savlaicīgi identificēt un ārstēt slimību, lietojiet uzturošo terapiju, kā norādījis ārsts.
Visnopietnākās komplikācijas ir trombembolisks, īpaši išēmisks insults. Vecuma grupā no 50 līdz 60 gadiem risks ir 1,5%, un vecākiem par 80 gadiem tas sasniedz 23%.
Ja pacienta esošajiem AF tiek pievienots, smadzeņu darbības traucējumu risks palielinās 5 reizes.
Recidīvu profilakses un profilakses pasākumi
Primārā AF profilakse tiek izmantota fokālu miokarda slimību un atvērtas sirds operācijas gadījumos. Jāpievērš uzmanība sirds un asinsvadu slimību riska faktoriem: ārstēt hipertensiju, zaudēt svaru, atmest smēķēšanu, treknu pārtiku. Jums vajadzētu arī ierobežot stiprās kafijas un alkoholisko dzērienu patēriņu.
Lai novērstu recidīvus un komplikācijas, nozīmētā antiaritmiskā terapija jālieto katru dienu un jāievēro ārsta norādījumi. INR līmenis ir ļoti svarīgs.
Ievērojot visus norādījumus un novēršot riska faktorus prognoze ir labvēlīga. Ir nepieciešams rūpīgi novērst trombemboliskas komplikācijas, lietot antikoagulantus, kontrolēt sirdsdarbības ātrumu.
Pastāvīga priekškambaru fibrilācijas forma ir priekškambaru mirdzēšanas forma. Ar šo ritma traucējumu notiek haotiska priekškambaru muskuļu šķiedru kontrakcija. Tas ir viens no visizplatītākajiem sirdsdarbības traucējumiem.
Pastāvīga priekškambaru mirdzēšanas forma, kurai ir starptautiskās klasifikācijas kods ICD 10, var attīstīties gan jaunībā, gan pieaugušā vecumā. Tomēr visbiežāk tas tiek diagnosticēts cilvēkiem pēc 40-60 gadu vecuma. Tas ir saistīts ar faktu, ka tās parādīšanos veicina vairākas sirds slimības.
Ar vecumu palielinās slimības attīstības risks. Ja 60 gadu vecumā šāda veida aritmija rodas 1% no 100, tad 80 gadu vecumā 6%.

Kardiogrammas elementu dekodēšana
Sirds kontrakciju nosaka tā sauktā sinusa mezgla darbs. Tas rada impulsus, kas izraisa priekškambaru un sirds kambaru kontrakciju pareizajā secībā un ritmā. Parasti sirdsdarbības ātrums svārstās no 60 līdz 80 sitieniem minūtē. Savukārt atrioventrikulārais mezgls ir atbildīgs par to, lai kontrakciju laikā netiktu pārlaisti impulsi, kas pārsniedz 180 minūtē.
Ja sinusa mezgls kādu iemeslu dēļ nedarbojas, ātrijos sāk ģenerēt impulsus ar frekvenci līdz 300 un vairāk. Šajā gadījumā ne viss impulsu skaits nonāk sirds kambaros. Tā rezultātā tie nevar pilnībā darboties: ātriji nav pilnībā piepildīti ar asinīm, un to piegāde kambariem notiek nevienmērīgi un nelielos daudzumos. Ātriju sūknēšanas funkcijas samazināšanās nozīmē pakāpenisku visas sirds sūknēšanas funkciju samazināšanos.
Priekškambaru fibrilācija var būt paroksizmāla (paroksizmāla) vai pastāvīga. Vairāk par to varat lasīt atsevišķā rakstā mūsu vietnē.
Saskaņā ar pētījumiem, pirms pastāvīgas formas veidošanās notiek stadija, kad pacientam laiku pa laikam rodas priekškambaru mirdzēšanas lēkmes.
Simptomu palielināšanās var attīstīties vairākus gadus.
Amerikas Sirds asociācija visus lēkmes, kas ilgst vairāk nekā vienu nedēļu, klasificē kā pastāvīgus. Ja sinusa mezgla disfunkcijas epizode ilgst līdz 2 dienām, mēs runājam par paroksizmālo formu. Uzbrukuma ilgums no 2 līdz 7 dienām norāda uz pastāvīgas slimības formas attīstību.
 Paroksizmālā formā sinusa mezgla normāla darbība tiek atjaunota pati par sevi.
Paroksizmālā formā sinusa mezgla normāla darbība tiek atjaunota pati par sevi.
Taču jau ir pierādīts, ka ar biežiem uzbrukumiem ilgā laika periodā ātrijos notiek izmaiņas, kā rezultātā paroksismālā forma galu galā var pārveidoties par noturīgu un pēc tam pastāvīgu. Tāpēc, parādoties pirmajiem fibrilācijas uzbrukumiem, ir jāsazinās ar kardiologu.
Svarīga pastāvīgas priekškambaru fibrilācijas pazīme ir nespēja uzturēt sinusa ritmu bez medicīniskās palīdzības. Arī šāda veida aritmija ir ārkārtīgi reti sastopama veseliem cilvēkiem. Parasti to pavada vairākas sirds un asinsvadu sistēmas slimības.
Priekškambaru fibrilācijas cēloņi
Ārējie un iekšējie cēloņi var izraisīt slimības attīstību. Ārējie ietver:
- aritmogēno zāļu lietošana;
- ilgstoša alkohola lietošana;
- ilgstoša smēķēšana;
- daži operācijas veidi;
- vibrācijas iedarbība darba vietā;
- saindēšanās ar toksiskām vielām;
- intensīvas fiziskās aktivitātes;
- hiper- un hipotermija.
 Ir svarīgi atzīmēt, ka šie faktori var izraisīt priekškambaru mirdzēšanas, īpaši pastāvīgas priekškambaru mirdzēšanas, attīstību personām, kurām ir nosliece uz sirds slimībām un kurām jau ir izmaiņas sirds darbībā, jo šajā gadījumā jau ir pārkāpts priekškambaru mirdzēšana. automātiska sirds un asinsvadu sistēmas regulēšana.
Ir svarīgi atzīmēt, ka šie faktori var izraisīt priekškambaru mirdzēšanas, īpaši pastāvīgas priekškambaru mirdzēšanas, attīstību personām, kurām ir nosliece uz sirds slimībām un kurām jau ir izmaiņas sirds darbībā, jo šajā gadījumā jau ir pārkāpts priekškambaru mirdzēšana. automātiska sirds un asinsvadu sistēmas regulēšana.
Riska faktori ietver:
- sirds išēmija;
- arteriālā hipertensija (augsts asinsspiediens);
- vārstuļu disfunkcija un patoloģiskas izmaiņas;
- dažāda veida kardiomiopātijas;
- sirds audzēji;
- tirotoksikoze (vairogdziedzera hiperfunkcija);
- hroniskas plaušu slimības;
- calculous holecistīts;
- nieru slimība;
- hiatal trūce;
- Cukura diabēts pārsvarā ir II tipa.
Dažādas sirds muskuļa iekaisuma slimības var izraisīt priekškambaru mirdzēšanas attīstību:
- perikardīts;
- miokardīts.
Tiek uzskatīts, ka patoloģiskas izmaiņas nervu sistēmā var izraisīt arī aritmijas attīstību. Tādējādi personas ar kardioeirozi un kardiofobiju rūpīgi jāpārbauda un jāsaņem adekvāta ārstēšana, lai novērstu slimības attīstību.
 Slimība attīstās 5-10% pacientu ar arteriālo hipertensiju un 25% cilvēku ar koronāro artēriju slimību un sirds mazspēju. Tajā pašā laikā koronāro artēriju slimība un pastāvīgā priekškambaru fibrilācijas forma savstarpēji pasliktina viens otru.
Slimība attīstās 5-10% pacientu ar arteriālo hipertensiju un 25% cilvēku ar koronāro artēriju slimību un sirds mazspēju. Tajā pašā laikā koronāro artēriju slimība un pastāvīgā priekškambaru fibrilācijas forma savstarpēji pasliktina viens otru.
Pastāv saikne starp slimības attīstību un kreisā kambara smagu hipertrofiju (paplašināšanos) un diastoliskā tipa kreisā kambara disfunkciju. Mitrālā vārstuļa defekti ievērojami palielina slimības attīstības iespējamību.
Pastāvīgas formas simptomi
25% pacientu var nejust nekādus ritma traucējumu simptomus. Taču visbiežāk tās ir sekas tam, ka cilvēks nepievērš uzmanību vairākām pašsajūtas izmaiņām, uzskatot tās par vecuma, vitamīnu trūkuma vai noguruma pazīmi.
Par pastāvīgu priekškambaru mirdzēšanu var liecināt:
- vājums un nogurums;
- bieža reibonis un ģībonis;
- sirds mazspējas sajūta;
- sirdsdarbības sajūta;
- sāpes krūtīs;
- klepus.
Parasti šādi simptomi rodas pēc fiziskās aktivitātes. Tās pakāpei nav nozīmes – pat neliela fiziska piepūle var izraisīt līdzīgus simptomus.
 Uzbrukumu laikā var parādīties panikas sajūta. Priekškambaru mirdzēšana atšķiras no veģetatīviem traucējumiem ar panikas lēkmēm un veģetatīvā tipa hipertensīvo krīzi ar to, ka lēkmes brīdī ir nevis asinsspiediena paaugstināšanās, bet gan pazemināšanās.
Uzbrukumu laikā var parādīties panikas sajūta. Priekškambaru mirdzēšana atšķiras no veģetatīviem traucējumiem ar panikas lēkmēm un veģetatīvā tipa hipertensīvo krīzi ar to, ka lēkmes brīdī ir nevis asinsspiediena paaugstināšanās, bet gan pazemināšanās.
Pastāvīgas fibrilācijas atšķirīga pazīme ir neregulārs impulss ar dažādu saturu. Šajā gadījumā ir pulsa deficīts, kad tā biežums ir mazāks par sirdsdarbības ātrumu.
Hipertensija, koronāro artēriju slimība, stenokardija un vārstuļu defekti pastiprina slimības simptomus.
Diagnostikas metodes
Galvenās pētījumu metodes:
- personas pārbaude;
- elektrokardiogramma;
- EKG-Holtera monitorings.
Ir svarīgi atšķirt slimību no slimībām ar līdzīgiem simptomiem, piemēram:
- dažādas tahikardijas formas;
- priekškambaru ekstrasistoles;
- ar panikas lēkmēm.
 No šī viedokļa visinformatīvākā metode ir EKG, kas ir specifiska katram aritmijas veidam.
No šī viedokļa visinformatīvākā metode ir EKG, kas ir specifiska katram aritmijas veidam.
Pastāvīgā forma EKG izpaužas ar neregulāru ritmu un neregulāriem R-R intervāliem, P viļņu neesamību un neregulāru F viļņu klātbūtni ar frekvenci līdz 200-400. Ventrikulārais ritms var būt vai nebūt regulārs.
Holtera monitorēšana ir vērtīga izpētes metode, jo tā ļauj noteikt visas ritma svārstības dienas laikā, savukārt regulārs EKG pētījums var nesniegt pilnīgu priekšstatu.
Personas apskates laikā ārsts atklāj pulsa nelīdzenumus un tā pildījuma pārtraukumus. Var dzirdēt arī neregulāru sirdsdarbību.
Ārstēšanas metodes
Ar šāda veida aritmiju ārstam reti ir mērķis normalizēt sinusa ritmu. Lai gan ar nesmagas slimības formu, jūs varat mēģināt atjaunot normālu sinusa ritmu ar narkotiku ārstēšanas vai elektrokardioversijas palīdzību. Ja to nav iespējams sasniegt, uzdevums ir normalizēt sirdsdarbības ātrumu (HR) diapazonā no 60-80 sitieniem minūtē miera stāvoklī un līdz 120 sitieniem fiziskās aktivitātes laikā. Ir svarīgi arī samazināt asins recekļu un trombembolijas risku.
Kontrindikācijas sinusa ritma atjaunošanai ir:
- intrakardiālu trombu klātbūtne,
- sinusa mezgla vājums un priekškambaru fibrilācijas bradikardijas forma, kad sirdsdarbība ir samazināta;
- sirds defekti, kuriem nepieciešama ķirurģiska iejaukšanās;
- reimatiskas slimības aktīvajā stadijā;
- smaga arteriālā hipertensija 3 grādi;
- tirotoksikoze;
- vecums virs 65 gadiem pacientiem ar sirds slimību un 75 gadiem pacientiem ar koronāro sirds slimību;
- paplašināta kardiomiopātija;
- kreisā kambara aneirisma;
- biežas priekškambaru mirdzēšanas lēkmes, kas prasa intravenozu antiaritmisko līdzekļu ievadīšanu.
 Ritma atjaunošana tiek veikta ar antiaritmisko līdzekļu, piemēram, Dofetilīda, Hinidīna, palīdzību, kā arī ar elektrisko impulsu terapiju.
Ritma atjaunošana tiek veikta ar antiaritmisko līdzekļu, piemēram, Dofetilīda, Hinidīna, palīdzību, kā arī ar elektrisko impulsu terapiju.
Pastāvīgas priekškambaru fibrilācijas gadījumā medikamentu efektivitāte ritma atjaunošanā ir 40-50%. Izredzes gūt panākumus, izmantojot elektroimpulsu terapiju, palielinās līdz 90%, ja slimība ilgst ne vairāk kā 2 gadus, un ir tie paši 50%, ja slimība ilgst vairāk nekā 5 gadus.
Jaunākie pētījumi liecina, ka cilvēkiem ar sirds un asinsvadu slimībām antiaritmiskie līdzekļi var radīt pretēju efektu un pasliktināt aritmiju un pat izraisīt dzīvībai bīstamas blakusparādības.
Ārsts var atteikties atjaunot ritmu, ja ir šaubas, ka sinusa ritms var saglabāties ilgu laiku. Parasti pacienti vieglāk panes pastāvīgo priekškambaru fibrilācijas formu nekā atgriešanos no sinusa ritma uz priekškambaru mirdzēšanu.
Tāpēc pirmā izvēle ir zāles, kas samazina sirdsdarbību.
β-blokatori (zāles pastāvīgas priekškambaru fibrilācijas ārstēšanai – metoprolols) un kalcija antagonisti (verapamils) var palīdzēt samazināt sirdsdarbības ātrumu līdz nepieciešamajām robežām. Šīs zāles bieži tiek kombinētas ar sirds glikozīdiem (). Periodiski pacientam jāuzrauga ārstēšanas efektivitāte. Šim nolūkam tiek izmantots Holtera EKG monitorings un veloergometrija. Ja ar medikamentiem nav iespējams panākt sirdsdarbības normalizēšanos, tad rodas jautājums par ķirurģisku ārstēšanu, kas ietver priekškambaru un sirds kambaru izolāciju.
Tā kā asins recekļu veidošanās ir viena no nopietnākajām un biežākajām pastāvīgas priekškambaru fibrilācijas komplikācijām, ārstēšana ietver paralēlu antikoagulantu un aspirīna ievadīšanu. Parasti šāda ārstēšana tiek nozīmēta pacientiem, kas vecāki par 65 gadiem un kuriem anamnēzē ir insults, augsts asinsspiediens, sirds mazspēja, cukura diabēts, vairogdziedzera disfunkcija un koronārā sirds slimība.
 Cilvēkiem, kas vecāki par 75 gadiem, antikoagulantu terapija tiek nozīmēta uz mūžu. Arī šādas zāles pastāvīgi tiek parakstītas tiem, kam ir augsts insulta un trombembolijas attīstības risks. Vienīgā absolūtā kontrindikācija antikoagulantu lietošanai ir pastiprināta asiņošanas tendence.
Cilvēkiem, kas vecāki par 75 gadiem, antikoagulantu terapija tiek nozīmēta uz mūžu. Arī šādas zāles pastāvīgi tiek parakstītas tiem, kam ir augsts insulta un trombembolijas attīstības risks. Vienīgā absolūtā kontrindikācija antikoagulantu lietošanai ir pastiprināta asiņošanas tendence.
Slimības bradija formā (rets impulss) sirds elektriskā stimulācija ir pierādījusi augstu efektivitāti. Kambaru stimulēšana ar elektriskiem impulsiem var samazināt ritma traucējumus pacientiem ar noslieci uz bradikardiju miera stāvoklī, lietojot zāles sirdsdarbības ātruma samazināšanai.
Vienlaicīga atrioventrikulārā mezgla ablācija un elektrokardiostimulatora uzstādīšana var uzlabot to pacientu dzīves kvalitāti, kuri nereaģē uz antiaritmiskiem līdzekļiem, kā arī tiem, kuriem ir kreisā kambara sistoliskās disfunkcijas kombinācija kombinācijā ar augstu sirdsdarbības ātrumu.
Jāpatur prātā, ka pēc elektrokardiostimulatora uzstādīšanas mirstība no kambaru aritmijām sasniedz 6-7%, pēkšņas nāves risks svārstās ap 2%. Elektrokardiostimulatora programmēšana uz bāzes frekvenci 80–90 sitieniem minūtē 1 mēnesi pēc uzstādīšanas ļauj samazināt rādītājus.
Ārstēšana ar tautas līdzekļiem
Paralēli ārsta izrakstītajām zālēm jāizmanto tradicionālās metodes. Tas ievērojami atvieglo pacienta stāvokli un samazina blakusparādību risku. Arī augu izcelsmes zāles palīdzēs samazināt lietoto medikamentu devu vai pakāpeniski no tiem atteikties.
 Pirmkārt, tiek izmantoti sirds ritmu normalizējošu augu novārījumi un tinktūras. Tajos ietilpst vilkābele, kliņģerīte un mātere. Maisījumu iedarbība ir visefektīvākā.
Pirmkārt, tiek izmantoti sirds ritmu normalizējošu augu novārījumi un tinktūras. Tajos ietilpst vilkābele, kliņģerīte un mātere. Maisījumu iedarbība ir visefektīvākā.
Lai ārstētu aritmiju, varat pagatavot uzlējumus no iepriekšminētajiem augiem, kas ņemti vienādās proporcijās. Jums vajadzētu dzert infūziju trīs reizes dienā, ceturtdaļu glāzes. Ārstēšana ir ilgstoša, vairākus gadus.
Var sajaukt gatavas vilkābeles, kliņģerīšu un māteres tinktūras. Dzeriet maisījumu trīs reizes dienā, 30 pilienus.
Pelašķu un piparmētru novārījumi un uzlējumi ir sevi pierādījuši labi. Pelašķus, piparmētras, kliņģerītes uzvāra ar verdošu ūdeni un sajauc ar medu. Maisījumu lieto 150 mg 3-4 reizes dienā. Tēja, kas pagatavota no viburnum, dzērvenēm un citrona sajaukta ar medu, labvēlīgi ietekmē pašsajūtu.
Dzīvesveids ar pastāvīgu priekškambaru mirdzēšanu
Ja Jums ir aritmija, ir ārkārtīgi svarīgi sākt vadīt veselīgu dzīvesveidu. Jums vajadzētu pārtraukt ēst treknu, pikantu, kūpinātu pārtiku un palielināt graudu, dārzeņu un augļu daudzumu uzturā. Priekšroka jādod tiem, kas ir veselīgi sirdij: vīģēm, žāvētām aprikozēm, hurmām, āboliem, banāniem.
Priekškambaru mirdzēšana nav absolūta kontrindikācija fiziskām aktivitātēm. Ir svarīgi izvēlēties sev optimālāko slodzes pakāpi.
Vingrošana, ikdienas pastaigas, pastaigas, peldēšana palīdzēs trenēt sirds muskuli un pazemināt asinsspiedienu. Tomēr pacientiem būs jāatsakās no spēcīgas iedarbības sporta veidiem, jo tie var izraisīt stāvokļa pasliktināšanos.
 Ir nepieciešams pastāvīgi uzraudzīt savu stāvokli un regulāri apmeklēt ārstu. Zāļu ārstēšanas laikā ar antikoagulantiem, ja rodas zilumi, nekavējoties jāpārtrauc zāļu lietošana un jākonsultējas ar ārstu, lai novērstu iekšējas asiņošanas risku.
Ir nepieciešams pastāvīgi uzraudzīt savu stāvokli un regulāri apmeklēt ārstu. Zāļu ārstēšanas laikā ar antikoagulantiem, ja rodas zilumi, nekavējoties jāpārtrauc zāļu lietošana un jākonsultējas ar ārstu, lai novērstu iekšējas asiņošanas risku.
Ir svarīgi informēt ārstu par medikamentiem, ko lietojat, īpaši, ja jums tiek veikta zobu operācija.
Iespējamās komplikācijas
Priekškambaru mirdzēšana netiek uzskatīta par dzīvībai bīstamu slimību, lai gan tā var būtiski pasliktināt tās kvalitāti. Tomēr tas pasliktina esošo sirds un asinsvadu sistēmas vienlaicīgu slimību gaitu. Tas ir galvenais slimības drauds.
Pastāvīga priekškambaru fibrilācija izraisa pastāvīgus asinsrites traucējumus un hronisku audu skābekļa badu, kas var negatīvi ietekmēt miokarda un smadzeņu audus.
 Lielākajai daļai pacientu pakāpeniski samazinās tolerance (tolerance) pret fiziskām aktivitātēm. Dažos gadījumos var parādīties detalizēts sirds mazspējas attēls.
Lielākajai daļai pacientu pakāpeniski samazinās tolerance (tolerance) pret fiziskām aktivitātēm. Dažos gadījumos var parādīties detalizēts sirds mazspējas attēls.
Šīs aritmijas formas klātbūtne palielina sirds mazspējas attīstības risku līdz 20% vīriešiem un 26% sievietēm no iedzīvotāju vidējām vērtībām attiecīgi 3,2% un 2,9%.
Samazinās koronārā un smadzeņu rezerve, kas nozīmē attīstības un insulta risku. Mūsdienās pastāvīga priekškambaru fibrilācija tiek uzskatīta par vienu no galvenajiem išēmisku insultu cēloņiem gados vecākiem cilvēkiem. Saskaņā ar statistiku, insultu biežums pacientiem ar pastāvīgu priekškambaru mirdzēšanu ir 2-7 reizes lielāks nekā citiem. Katrs sestais insulta gadījums rodas pacientam ar priekškambaru mirdzēšanu.
Dzīves prognoze
Ja jūs saņemat pastāvīgu adekvātu ārstēšanu, tas ir diezgan labvēlīgi. Pacienta dzīves līmeni vēlamajā kvalitātē ar medikamentiem var uzturēt ilgu laiku. Vislabvēlīgākā prognoze ir pacientiem, kuriem nav būtisku sirds vai plaušu slimību. Šajā gadījumā trombembolijas risks tiek samazināts līdz minimumam.
Ar vecumu, palielinoties sirds slimību simptomiem, var palielināties kreisā ātrija izmērs. Tas palielina trombembolijas un nāves risku. Tāda paša vecuma cilvēku vidū mirstība grupā ar priekškambaru mirdzēšanu ir divreiz augstāka nekā tiem, kuriem ir sinusa ritms.
Noderīgs video
Kas ir priekškambaru febrilācija, ļoti skaidri un detalizēti parādīts šajā videoklipā:
Pastāvīga priekškambaru mirdzēšana ir slimība, kurai nepieciešama regulāra kardiologa uzraudzība un pastāvīga ārstēšana. Turklāt katrā konkrētajā gadījumā ārstēšanu izvēlas ārsts, pamatojoties uz pacienta individuālajām īpašībām. Tikai šajā gadījumā var novērst dzīvībai bīstamu komplikāciju attīstību.
Saņemot dokumentu no ārsta ar grūti izrunājamu, nesaprotamu diagnozi, pacientam ir tiesības un pat pienākums saņemt pilnīgu informāciju par savu slimību.
Šīs zināšanas dos iespēju cilvēkam saprast, kas notiek viņa organismā, cik tas ir bīstami, kā viņam var palīdzēt, no kā vajadzētu izvairīties un kāpēc ir jāpieturas pie noteiktas ārstēšanas taktikas.
Terapeitisko pasākumu panākumus lielā mērā nosaka pacienta attieksme pret diagnozi, tāpēc pacientam ir tik svarīgi apzināties, ka viņa slimība nav nāves spriedums. Šim nolūkam turpmāk tiks sniegta informācija par tādu jēdzienu kā priekškambaru fibrilācijas klasifikācija.
Termins “priekškambaru mirdzēšana” (AF) visā pasaulē attiecas uz stāvokli, ko NVS valstīs līdz nesenam laikam sauca par priekškambaru mirdzēšanu. Daudzi eksperti, neskatoties uz priekškambaru fibrilācijas klasifikācijas noteikumiem, pat šodien uzskata šo nosaukumu (MA) par veiksmīgāku slimības būtības atspoguļošanas nozīmē. Kas tas ir? Apskatīsim, piemēram, normālu sirds un tās daļu darbību.

Normālas sirdsdarbības principi
Sirdsdarbības ātrumu nosaka sirds ritma ģenerators - sinusa mezgls, kas atrodas augšējās dobās vēnas savienojuma vietā ar labo ātriju.
Sinusa mezgla radītais impulss tiek pārnests uz ātrijiem, kas rezultātā saraujas un sūknē asinis lejā sirds kambaros. Turpinot kustību, impulss izraisa pašu sirds kambaru kontrakciju, kā rezultātā asinis tiek izvadītas traukos un tālāk izplatās pa visu ķermeni.
Starp kambariem un supraventrikulāro dobumu ir "kontrolpunkts" atrioventrikulārā mezgla (AV) formā, kas neļauj impulsam nonākt kambaros ar frekvenci, kas pārsniedz 180 sitienus minūtē. Šāda koordinēta mehānismu darbība ir norma, taču aritmijas gadījumā sistēma nedarbojas.
Priekškambaru fibrilācijas klasifikācija iedala aritmijas atkarībā no ritmiskās sistēmas mazspējas pakāpes un rakstura.
Kas notiek fibrilācijas laikā
Aritmijas stāvoklī sinusa mezgls ģenerē impulsus, bet tie tiek izkropļoti, cilpai un vairojas.  Tajā pašā laikā to izraisītās kontrakcijas ir haotiskas (mirgojošas) un iegūst frekvenci vairāk nekā 300 minūtē.
Tajā pašā laikā to izraisītās kontrakcijas ir haotiskas (mirgojošas) un iegūst frekvenci vairāk nekā 300 minūtē.
Protams, tik augsta frekvence neļauj priekškambariem veikt pilnīgas kontrakcijas, kas spēj uztvert nepieciešamo asiņu daudzumu un iesūknēt to sirds kambaros.
Ja tas nebūtu atrioventrikulārais mezgls, šāda īpaši augsta frekvence būtu nāvējoša sirds kambariem un izraisītu pacienta nāvi 5-10 minūšu laikā. AV mezgls “dzēš” pārmērīgus impulsus, taču, neskatoties uz šo drošinātāju, kambaru kontrakciju biežums var pārsniegt 90-100 sitienus minūtē. Un šis faktors izraisa sirds mazspējas simptomu parādīšanos. Šī ir viena no MA briesmām.
Priekškambaru mirdzēšanas formas
 Lai apzīmētu priekškambaru mirdzēšanas stāvokli mūsdienu medicīnā, ir ierasts lietot terminu priekškambaru mirdzēšana. Šīs patoloģijas klasifikācija ietver dažādu līdzīgu stāvokļu sadalīšanu atsevišķās grupās ar noteiktām raksturīgām iezīmēm.
Lai apzīmētu priekškambaru mirdzēšanas stāvokli mūsdienu medicīnā, ir ierasts lietot terminu priekškambaru mirdzēšana. Šīs patoloģijas klasifikācija ietver dažādu līdzīgu stāvokļu sadalīšanu atsevišķās grupās ar noteiktām raksturīgām iezīmēm.
Atkarībā no šīm raksturīgajām iezīmēm tiek noteiktas AF formas. Kas tas ir? Tāpat kā daudzām slimībām ar tādu pašu nosaukumu var būt dažādas formas, piemēram, tonsilīts - folikulārs, lakunārs, sēnīšu un tā tālāk, arī MA var būt dažādas formas. Priekškambaru fibrilācijas formām, kas apzīmētas priekškambaru mirdzēšanas klasifikācijā, ir nosaukumi:
- paroksizmāls;
- noturīgs;
- pastāvīgs;
- tahisistoliskais;
- normosistoliskais;
- Bradisistoliskā priekškambaru mirdzēšana.
Dažādām priekškambaru mirdzēšanas formām raksturīgs atšķirīgs fibrilācijas ilgums un sirdsdarbības ātrums.
AF klasifikācija pēc ilguma
Kardiologiem joprojām nav vienprātības par to, kura priekškambaru mirdzēšanas forma rada vislielākās briesmas vai, gluži pretēji, tai ir vislabākā prognoze. Ļaujiet mums sīkāk apsvērt katru no priekškambaru mirdzēšanas klasifikācijas formām.
Paroksizmālajai MA jeb AF formai raksturīga bieža, paroksizmāla (līdz neskaitāmam reižu skaitam dienā) rašanās un patstāvīga “mirgojošu” kontrakciju izzušana. Intervālos starp paroksizmiem pacienta sirds darbojas normāli.
Pacienta reakcija uz AF uzbrukumiem var būt radikāli pretēja - aritmija var palikt pilnīgi nepamanīta vai, gluži pretēji, izraisīt diezgan smagus apstākļus, kas būtiski pasliktina cilvēka dzīves kvalitāti.
Ar pastāvīgu fibrilāciju aritmija ilgst vairāk nekā nedēļu vai ilgstoši neizzūd pati, tāpēc ritma atjaunošanai ir nepieciešami medikamenti. Pacienta stāvokli ar šo ritma traucējumu formu var koriģēt ne tikai ar medikamentiem, bet arī izmantojot elektrisko impulsu terapiju.
Kā var saprast no nosaukuma, pastāvīgai (vai pastāvīgai) aritmijai ir raksturīga pastāvīga plūsma, un to nevar novērst ar medikamentiem un citām mūsdienās zināmām metodēm. Nespēja atjaunot sinusa ritmu kļūst par iemeslu pastāvīgas AF diagnosticēšanai.
Eiropas Kardiologu biedrības ierosinātā AF klasifikācija
Saskaņā ar jaunāko priekškambaru fibrilācijas klasifikāciju, ko atbalsta Viskrievijas Zinātniskā kardioloģijas biedrība, ir vēl viens priekškambaru mirdzēšanas veids - izolēts. Tas apzīmē fibrilācijas veidu personām ar niecīgu trombembolijas risku un bez strukturālas sirds slimības. Šo terminu parasti lieto, lai aprakstītu aritmiju pacientiem, kas jaunāki par 60 gadiem.
Turklāt 2010. gadā Eiropas Kardiologu biedrība (EHRA) ierosināja priekškambaru fibrilācijas klīnisko klasifikāciju, pamatojoties uz slimības simptomātisko smagumu. Saskaņā ar šo klasifikāciju izšķir 4 formas - no asimptomātiskas vieglas I formas līdz invaliditātes IV formai. 
AF klasifikācija pēc sirdsdarbības ātruma
Saskaņā ar priekškambaru fibrilācijas klasifikāciju priekškambaru mirdzēšanas formas izšķir ne tikai pēc kursa ilguma, bet arī pēc sirdsdarbības ātruma priekškambaru mirdzēšanas laikā:
- tahistola forma (vai priekškambaru mirdzēšana) - sirdsdarbība ir lielāka par 90 sitieniem minūtē;
- normosistoliskā (vai eisistoliskā) AF forma - sirdsdarbības ātrums svārstās no 60 līdz 90;
- bradyform AF - sirdsdarbība zem 60.
Visu iepriekšminēto AF formu ārstēšana balstās uz tiem pašiem principiem un līdzekļiem, un tai ir viens un tas pats mērķis - normāla sinusa impulsa atjaunošana.
Atšķirība starp AF un priekškambaru plandīšanos
Stāvokli, kas simptomātiski ir līdzīgs AF, bet kam raksturīgas mazāk haotiskas supraventrikulāras kontrakcijas, sauc par priekškambaru plandīšanos. Šo stāvokļu klasifikācija nosaka 2 plandīšanās veidus atkarībā no depolarizācijas viļņu virzieniem ātrijos. Šīs šķirnes nosaka pēc elektrokardiogrammas un endoelektrofizioloģiskiem pētījumiem un maz atšķiras simptomātiskajās izpausmēs.
Neskatoties uz to, ka priekškambaru plandīšanai raksturīgs ritmiskāks pulss, šis stāvoklis bieži pārvēršas par vienu no AF formām – visbiežāk par tahisistolisko priekškambaru mirdzēšanas formu.
Tahiformas priekškambaru fibrilācijas ārstēšanā atšķirībā no plandīšanās terapijas netiek izmantota TEE tehnoloģija (transezofageālā stimulācija). Un tas ir viens no nedaudzajiem rādītājiem, kas atšķir plandīšanās no fibrilācijas.
Noderīgs video
Šajā videoklipā ir izskaidrots, kas ir priekškambaru mirdzēšana un kāpēc tā notiek:
Secinājums
 Parasti aritmijas diagnostiskā noteikšana nav grūta. Pacienti paši spēj sajust sirdsdarbības nevienmērīgumu un, nosakot pulsu, sajust haotisku ritmu ar dažādu sitienu stiprumu.
Parasti aritmijas diagnostiskā noteikšana nav grūta. Pacienti paši spēj sajust sirdsdarbības nevienmērīgumu un, nosakot pulsu, sajust haotisku ritmu ar dažādu sitienu stiprumu.
Ja tiek atklātas šādas parādības, nekavējoties jākonsultējas ar ārstu un jāiziet. Dažreiz diagnozes precizēšanai var būt nepieciešami papildu izmeklējumi, un to nevajadzētu atstāt novārtā.
Tikai savlaicīga diagnoze un, pats galvenais, diagnoze, kas veikta saskaņā ar priekškambaru mirdzēšanas klasifikāciju, palīdzēs izvēlēties efektīvu ārstēšanas shēmu.
Ritma traucējumu grupā ietilpst priekškambaru mirdzēšana. Šī patoloģija attīstās uz dažādu sirds slimību fona. Citādi to sauc par priekškambaru mirdzēšanu. Priekškambaru kontrakciju biežums sasniedz 350 minūtē vai vairāk. Miokards ilgstoši nevar strādāt šādā ritmā, un rodas komplikācijas.
- sirds išēmija;
- reimatisms;
- iedzimti un iegūti defekti;
- vārstuļu patoloģija;
- koronāro artēriju slimības;
- kardiomiopātija;
- sirdskaite;
- sinusa mezgla patoloģija;
- perikardīts;
- veicot ķirurģiskas iejaukšanās;
- smaga hipertensijas forma;
- miokardīts.
- glikozīdu pārdozēšana;
- intoksikācija ar adrenerģiskiem agonistiem;
- vairogdziedzera hiperfunkcija;
- akūta saindēšanās ar alkoholu;
- samazināts kālija līmenis asinīs;
- vīrusu infekcijas;
- hroniskas plaušu slimības (HOPS);
- elektrolītu traucējumi.
- sirdsdarbības sajūta krūtīs;
- vēnu pulsācija kaklā;
- periodisks ģībonis;
- reibonis;
- gaitas nestabilitāte;
- apgrūtināta elpošana;
- vājums;
- nogurums darba laikā;
- nospiežot vai saspiežot sāpes krūtīs.
- fiziskā pārbaude;
- pacienta intervija;
- ikdienas uzraudzība;
- sirdsdarbības reģistrēšana reāllaikā;
- funkcionālo testu veikšana ar fizisko aktivitāti;
- daudzslāņu datortomogrāfija;
- ehokardiogrāfija;
- Magnētiskās rezonanses attēlveidošanas.
- vadīt aktīvu un veselīgu dzīvesveidu;
- nekavējoties ārstēt arteriālo hipertensiju;
- bagātiniet savu uzturu ar svaigiem augļiem un dārzeņiem;
- ēst mazāk taukainu un pikantu pārtiku;
- dzert vairāk šķidruma;
- neņem visu pie sirds;
- vingrinājums;
- atmest smēķēšanu un alkoholu;
- lietot medikamentus tikai saskaņā ar ārsta norādīto shēmu;
- Izvairieties no saskares ar ķīmiskām vielām.
Parādīt visu
Priekškambaru mirdzēšanas attīstība pieaugušajiem un bērniem
Katra cilvēka sirds pukst noteiktā frekvencē. Intervāli ir vienādi. Ar priekškambaru mirdzēšanu priekškambaru fibrilācija ļoti ātri saraujas. Tas noved pie miokarda izsīkuma. Notiek mirgošana, kas ir haotiskas vibrācijas. Tieši labajā ātrijā atrodas sinusa mezgls. Šī ir galvenā sirds vadīšanas sistēmas sadaļa, no kuras ir atkarīga sirdsdarbība.
Ar šo patoloģiju muskuļu šķiedras var sarauties ar frekvenci līdz 600 minūtē. Šāds sirds darbs nevar apmierināt citu orgānu vajadzības pēc asinīm un skābekļa. Pamatojoties uz šīs patoloģijas gaitu, pastāv AF klasifikācija. Saskaņā ar to izšķir noturīgas, hroniskas un pārejošas priekškambaru fibrilācijas formas.
Pēdējā gadījumā simptomi ilgst mazāk nekā 1 nedēļu. Reti uzbrukums ilgst vairāk nekā dienu. Vislielākā bīstamība ir hroniska forma. Atkarībā no sastopamības biežuma šī patoloģija var būt primāra, bieži vai reti recidivējoša. Pastāvīgā priekškambaru fibrilācijas forma var būt normosistolija, tahisistoliskā vai bradikardija. Tas ir balstīts uz sirds kambaru kontrakciju biežumu.
Šai patoloģijai ir 4 smaguma pakāpes. 1. pakāpē simptomu nav. 2. tipa priekškambaru mirdzēšanu raksturo slikta klīniskā aina. Persona saglabā spēju veikt darbu. 3. klasē cilvēka darbība ir ierobežota. Visbīstamākā 4. tipa priekškambaru mirdzēšana. Šādi cilvēki kļūst invalīdi un viņiem ir vajadzīga palīdzība.


Galvenie etioloģiskie faktori
Jums jāzina ne tikai priekškambaru fibrilācijas formas, bet arī tās attīstības cēloņi. Pēc zinātnieku domām, fibrilācijas izplatība iedzīvotāju vidū ir aptuveni 1%. Katru gadu pacientu skaits palielinās vairākas reizes. Sirds aritmijas cēloņi ir:

Paroksizmāla priekškambaru fibrilācija bieži attīstās cilvēkiem, kuri pārcietuši akūtu miokarda infarktu. Cēloņi ir sirds muskuļa skleroze. Aritmija bieži vien ir saistīta ar citu orgānu patoloģiju. Citi iemesli ir:
Retāk priekškambaru mirdzēšana attīstās anēmijas, plaušu artērijas bloķēšanas ar asins recekli, saindēšanās ar pārtiku, cukura diabēta, virsnieru smadzeņu audzēja vai smadzeņu asiņošanas fona. Paroksizmāla priekškambaru fibrilācija bieži pavada Volfa-Parkinsona-Vaita sindromu un sinusa mezgla vājumu. Predisponējoši faktori ir emocionāli pārdzīvojumi, atkarība no alkohola, smēķēšana, ateroskleroze, sports, fiziska neaktivitāte un stipras tējas un kafijas ļaunprātīga izmantošana.

Kā izpaužas fibrilācija?
Pastāvīgā priekškambaru mirdzēšanas forma izpaužas ar niecīgiem simptomiem. Ar šo patoloģiju ir iespējamas šādas klīniskās pazīmes:

Priekškambaru fibrilācijas tahisistolisko formu raksturo ātras sirds kambaru kontrakcijas. Visbiežāk šī slimība izpaužas kā sirdsdarbības traucējumu sajūta. Vairumā gadījumu sirdsdarbība ir palielināta. Simptomi lielā mērā ir atkarīgi no ritma traucējumu pamatcēloņa. Ar išēmisku slimību bieži tiek novērots elpas trūkums.
Fibrilācijas uzbrukuma laikā sirds kambari ir slikti piepildīti ar asinīm. Atrija vāji saraujas. Tas viss izraisa zemu asins izvadi. Citi priekškambaru fibrilācijas simptomi ir svīšana un baiļu sajūta. Uzbrukumu ilgums svārstās no vairākām stundām līdz nedēļai vai ilgāk. Sūdzības pazūd, kad tiek atjaunots normāls sinusa ritms.
Ja priekškambaru fibrilācijas paroksizms bieži atkārtojas, tad šī patoloģija kļūst hroniska. Citi cilvēki reti piedzīvo krampjus. Tos var izraisīt ārēji un iekšēji faktori: pēkšņas klimata pārmaiņas, stress, zarnu darbības traucējumi un alkohola lietošana.
Smagos gadījumos pastāvīgu priekškambaru mirdzēšanu raksturo periodiski Morgagni-Adams-Stokes uzbrukumi. Tās izpaužas kā pēkšņs samaņas zudums un ģībonis. Uzbrukuma laikā cilvēks kļūst sarkans. Samaņas zudums ir īslaicīgs. Uzbrukums ilgst pāris minūtes. Ar pastāvīgu priekškambaru mirdzēšanu pacienti pārstāj sūdzēties. Viņi nepamana priekškambaru mirdzēšanas simptomus.

Šī sirds patoloģija var izraisīt bīstamas komplikācijas. Tie ir sirds mazspēja, trombembolija, ventrikulāra tahiaritmija, insults, nieru infarkts, kambaru fibrilācija un asinsvadu oklūzija. Iespējama sirdsdarbības apstāšanās. Līdzīgas sekas tiek novērotas, ja ārstēšana netiek veikta.

Pacienta izmeklēšanas plāns
Jums jāzina ne tikai priekškambaru mirdzēšanas cēloņi, kas tas ir, bet arī tas, kā noteikt šo sirds patoloģiju. Galvenā diagnostikas metode ir elektrokardiogrāfija. Tas ļauj novērtēt atsevišķu kameru stāvokli un orgāna darbību kopumā. Galvenās pazīmes ir P viļņu zudums un haotisks kambaru QRS kompleksu izvietojums. Ja cilvēkam ir plandīšanās, P vilnis tiek aizstāts ar priekškambaru viļņiem.
Citas diagnostikas metodes ir:

Bieži tiek veikta transesophageal pārbaude. Jau pulsa novērtēšanas procesā var būt aizdomas par priekškambaru mirdzēšanu. Tas ir nesakārtots, ar dažādu spriedzi un saturu. Auskultācija ļauj noteikt neregulāras sirds skaņas. Turklāt var pārbaudīt sirds asinsvadus. Šim nolūkam tiek organizēta koronārā angiogrāfija. Laboratoriskās pārbaudes metodes ietver asins analīzes. Jānosaka reimatoīdā faktora klātbūtne.
Ārstēšanas taktika
Pacientu ar priekškambaru mirdzēšanu ārstēšana galvenokārt ir medicīniska. Ar pastāvīgu priekškambaru mirdzēšanas formu zāles jālieto visu mūžu. Tas ļauj uzturēt optimālu sirds darbību un ritmu. Ar paroksizmālu fibrilācijas formu, spiediena pazemināšanos, izteiktām sirds mazspējas pazīmēm un šīs patoloģijas ilgumu mazāk nekā gadu, lēkmes var novērst, izmantojot konservatīvas metodes.

Bieži vien šādu pacientu ārstēšana tiek veikta pakāpeniski. Pirmkārt, ir nepieciešama sagatavošanās. Fibrilācijai, kas ilgst mazāk nekā 2 dienas, tiek izmantoti medikamenti, kuru pamatā ir nefrakcionēts heparīns. Ja uzbrukums ilgst vairāk nekā 2 dienas, tiek izmantots Warfarin Nycomed. Zāles tiek parakstītas pirms un pēc ritma normalizēšanas.
Galvenā priekškambaru fibrilācijas ārstēšana ir amiodarona vai novokainamīda lietošana. Tās ir antiaritmiskas zāles. Sirds glikozīdi un kalcija kanālu blokatori ir mazāk efektīvi. Propanorm un Cordarone bieži tiek iekļauti ārstēšanas shēmā. Visām šīm zālēm ir stingras indikācijas un kontrindikācijas. Amiodarona priekšrocība ir tā, ka tas ir piemērots sirds mazspējas pacientu ārstēšanai.
Pirmajās 2 dienās ieteicams pārtraukt uzbrukumu. Pareiza sirds ritma atjaunošanu sauc par kardioversiju. Tas var būt ne tikai medicīnisks, bet arī elektrisks. Pēdējā gadījumā personai tiek nodots šoks. Šāda ārstēšana tiek veikta tikai tad, ja zāļu terapija ir neefektīva.

Hroniska priekškambaru fibrilācija ir indikācija antikoagulantu, sirds glikozīdu, kalcija kanālu blokatoru un adrenerģisko blokatoru izrakstīšanai. Smagos gadījumos nepieciešama radikāla ārstēšana. Radiofrekvenču izolācija ir visefektīvākā. Bieži tiek veikta ablācija. Ar pilnīgu sirds blokādi pacientiem ir jāuzstāda elektrokardiostimulators. Katetru operācijas tiek veiktas veiksmīgi.
Profilakses pasākumi un prognoze
Atšķirībā no sirds kambaru fibrilācijas, šī patoloģija cilvēkiem rada daudz mazāku bīstamību. Neskatoties uz to, problēmas ignorēšana bieži rada sarežģījumus. Prognoze lielā mērā ir atkarīga no pamata slimības. Tas pasliktinās ar sirdslēkmes anamnēzē un smagiem sirds defektiem.
Slikta priekškambaru fibrilācijas prognoze trombembolijas dēļ. Primārās profilakses mērķis ir novērst slimības, kas var izraisīt fibrilāciju. Lai to izdarītu, jums jāievēro šādi ieteikumi:
Ja ir traucēts sirds ritms, tad pie pirmajām sūdzībām jāvēršas pie kardiologa. Tādējādi priekškambaru mirdzēšana ir bīstama patoloģija, kas gadu gaitā var izraisīt sirds mazspēju.