Kas tas ir - bakteriālo vaginozi sauc arī par maksts gardnerellozi vai disbiozi (disbiozi), ko izraisa infekciozs neiekaisīgs sindroms, ko izraisa strauja laktofloras samazināšanās vai neesamība un tās aizstāšana ar anaerobu un gardnerellas polimikrobu asociācijām.
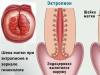
Sievietēm makstī ir īpaša ekosistēma, kas sastāv no laktobacillām. Tie aizsargā maksts: izdala pienskābi, radot skābu vidi, stimulē vietējo imunitāti un nomāc patogēnu augšanu.
Ar bakteriālo vaginozi tiek traucēta maksts mikroflora (vai mikrobiocianoze), kas palielina nosacītās patogēnās endogēnās mikrofloras lomu un krasu laktobacillu samazināšanos vai izzušanu, tos aizstājot ar citiem mikroorganismiem.
Ar bakteriālo vaginozi var rasties komplikācijas grūtniecības laikā vai smagas sievietes dzimumorgānu patoloģijas. Proti: priekšlaicīgas dzemdības īstermiņā un priekšlaicīgi dzimuša mazuļa piedzimšana ar mazu svaru, iekaisuma procesu attīstība dzimumorgānos, pēcdzemdību endometrīts un strutojošu-septisku komplikāciju klātbūtne mātei un bērnam.
Bakteriālās vaginozes cēloņi
Bakteriālās vaginozes cēloņi ir:- 1) Sintētiska apakšveļa, cieši pieguļoša un pieguļ augumam. Tas novērš skābekļa iekļūšanu starpenes ādā, ārējiem dzimumorgāniem un maksts gļotādām.
- 2) Tamponi un spilventiņi, kas berzē un kairina gļotādu, valkājot katru dienu, un intrauterīnās ierīces klātbūtne.
- 3) Ilgstoša antibiotiku lietošana, kas var iznīcināt baktērijas, tostarp piena baktērijas.
- 4) Nepareizs uzturs un raudzētu piena produktu trūkums. Tie ir būtisku pienskābes baktēriju avoti.
- 5) Hroniskas zarnu slimības un citi stāvokļi, kas izraisa disbiozi: pienskābes baktēriju dislokācija zarnās, kas nāk ar pārtiku.
- 6) Imūndeficīts. Tajā pašā laikā imūnsistēma nespēj novērst patoloģiju organismā.
- 7) Sekas, kas radušās no iegurņa orgānu slimībām ar nopietnu iekaisuma procesu.
- 8) Vienlaicīgas dzemdes kakla slimības: endocervicīts, pseidoerozija un endometrioze.
- 9) Traucējumi: hormonālās un menstruālās fāzes.
- 10) 9-nonoksinolu saturošu kontracepcijas līdzekļu (krēmi, svecītes, prezervatīvi) un perorālo kontracepcijas līdzekļu lietošana.
Bakteriālās vaginozes simptomi
 Ilgu laiku bakteriālā vaginoze var noritēt bez īpašiem simptomiem vai izpausties kā viena no pazīmēm. Tāpēc tikai laboratoriskie izdalījumu testi palīdz identificēt slimību.
Ilgu laiku bakteriālā vaginoze var noritēt bez īpašiem simptomiem vai izpausties kā viena no pazīmēm. Tāpēc tikai laboratoriskie izdalījumu testi palīdz identificēt slimību. Akūtā formā sievietes var sūdzēties par:
- izdalījumi: pelēkbalti, putojoši ar nepatīkamu bojātu zivju smaku.
- nieze un dedzināšana urinēšanas laikā ārējos dzimumorgānos un maksts.
- urinācijas traucējumi.
- sāpes dzimumakta laikā.
- palielināta izdalīšanās pēc dzimumakta un pirms menstruācijas.
- viskoza, lipīga, bieza dzeltenzaļa leikoreja, ja process progresē.
- starpenes, augšstilbu, tūpļa un sēžamvietas ādas kairinājuma un iekaisuma parādīšanās.
- iekaisums urīnizvadkanālā (ar);
- dzimumlocekļa galvas un priekšādas iekaisums (ar);
- sāpes urinējot un bieža vēlme urinēt.
Bakteriālās vaginozes diagnostika
Gardnerella klātbūtni vīriešiem nosaka, pārbaudot prostatas sekrēciju.Sievietēm laboratorijā tiek noteikts vēl viens raksturīgs bakteriālās vaginozes simptoms - maksts satura pH kļūst augstāks - 4,5, tas ir, maksts skābums kļūst sārmaināks.
Bakteriālā vaginoze var slēpt citus vīrusus un infekcijas un palielināt seksuāli transmisīvo slimību risku:,. Aktīvi attīstoties, gardnerella sāk iznīcināt maksts labvēlīgo mikrofloru un radīt labvēlīgus apstākļus seksuāli transmisīvo infekciju attīstībai, kas ir bīstamākas ķermenim.
Diagnoze tiek veikta, pamatojoties uz:
- 1) PCR un citoloģiskie pētījumi.
- 2) Amino tests, kurā ķīmiskās vielas mijiedarbojas ar patoloģiskiem izdalījumiem no maksts, izraisot nepatīkamu zivju smaku.
- 3) Kultūras sēšana, lai identificētu patogēnu, izmantojot barotnes.
- 4) Uztriepes mikroskopija ar krāsošanu, lai noteiktu maksts epitēlija esamību vai neesamību - galvenās šūnas, kas ir blīvi apdzīvotas ar anaerobām baktērijām: Klebsiella, Fusobacterium, Bacteroides, Gardnerella, kas raksturīga disbiozei (vaginozei).
Bakteriālās vaginozes ārstēšana
 Bakteriālo vaginozi ārstē divos posmos.
Bakteriālo vaginozi ārstē divos posmos. Pirmajā posmā bakteriālo infekciju (gardnerelozi) iznīcina ar antibakteriālām un kombinētām vispārējas un vietējas lietošanas zālēm.
Otrajā posmā tie atjauno normālu maksts mikrofloru ar bioloģiskiem preparātiem un lokāliem medikamentiem: tamponiem, vannām utt.
Sievietei ir svarīgi savlaicīgi saņemt atbilstošu terapiju. Ilgstoši progresējot slimībai, dzemdē un piedēkļos var rasties iekaisuma procesi, kas izraisa endometrītu, salpingītu (infekciozs olvadu iekaisums), komplikācijas grūtniecības un dzemdību laikā: horioamnionīts - augļa ūdens sieniņu iekaisums. soma (augļa membrānas) un amnija maisiņa šķidruma infekcija, priekšlaicīgas dzemdības, bērna intrauterīnā infekcija un svara zudums.
Un arī pneimonijai, patoloģiskai dzemdes asiņošanai, pēcoperācijas infekciozām komplikācijām, sieviešu reproduktīvās un seksuālās funkcijas traucējumiem, samazinātai veiktspējai un neiropsihiskiem traucējumiem.
Pirmais posms - antibakteriālā terapija
Lai iznīcinātu slimības izraisītāju 7-10 dienu laikā, tiek veikta ārstēšana:- 1) Metronidazols (Trichopol), Tinidazols, Klindamitsīts, Miramistīns, Polikresulēns (Vagotils), Hlorheksidīns, Metrogils, Betadīns, Terzhinan tabletēs iekšķīgi.
- 2) Svecītes, želejas, ziedes vai krēmi, kas satur iepriekš minētās zāles (izņemot Tinidazolu), un ievietojiet tos makstī.
- 3) Imūnkorektori – Viferon vai Kipferon.
- 4) Estrogēni un antihistamīni.
- slikta dūša un vemšana, ko pavada sāpes vēdera lejasdaļā;
- anoreksija – zāles lieto, ja ir liela vēlme zaudēt svaru;
- aizcietējums vai caureja, alerģiskas reakcijas;
- sausums vai metāla garša mutē;
- glosīts, stomatīts, pankreatīts, kandidoze;
- kairinājums un paaugstināta uzbudināmība, perifēra neiropātija;
- krampji, vājums, halucinācijas, bezmiegs;
- poliūrija, cistīts, urīna nesaturēšana un tās iekrāsošanās brūngani sarkanā krāsā.
Personām, kas jaunākas par 18 gadiem, zāles nav parakstītas kombinācijā ar amoksicilīnu. Grūtniecēm ārsts izvēlas ārstēšanas kursu ar apstiprinātām zālēm noteiktā grūtniecības stadijā (augļa vecums).
Otrais posms – mikrofloras atjaunošana
Tie atjauno mikrofloru, apdzīvojot maksts labvēlīgās baktērijas, izmantojot zobu un probiotikas. Visbiežāk viņi izmanto Linex, Acylact, Bifiform, Bifidumbacterin.Ārstēšana saskaņā ar sistēmu (shēmu) tiek veikta īpaši smagu gadījumu klātbūtnē.
Profilakse
Lai novērstu bakteriālo vaginozi, jums:- apmeklēt ginekologu un veikt pārbaudi vismaz reizi gadā;
- nemazgājieties ar higiēnas līdzekļiem, kas satur antiseptisku līdzekli;
- nelietojiet hormonālās un antibakteriālās zāles bez ārsta receptes;
- uzraudzīt gremošanas trakta mikrofloras stāvokli zarnu un maksts disbiozes saistību dēļ;
- uzraudzīt dzimumorgānu higiēnu, pārmērīgi neizmantot dušu, dzimumakta laikā lietot aizsarglīdzekļus;
- pāriet uz barojošu un veselīgu uzturu;
- Slimību ārstēšanā nelietojiet antibiotikas ilgu laiku.
Pie kura ārsta man jāsazinās, lai ārstētu?
Ja pēc šī raksta izlasīšanas domājat, ka jums ir šai slimībai raksturīgi simptomi, tad jums tas jādaraDaudzas daiļā dzimuma pārstāves vismaz vienu reizi savā dzīvē ir saskārušās ar tādu problēmu kā bakteriālā vaginoze (vai gardnereloze). Šī ir nepatīkama slimība, kas apdraud ne tikai tās klīniskās izpausmes, bet arī iespējamās komplikācijas. Kāda veida slimība tā ir, kas noved pie tās parādīšanās, kā tas izpaužas un vai ir iespējams ar to cīnīties?
Sievietes reproduktīvā vecumā ir uzņēmīgas pret gardnerelozes attīstību. Tāpēc slimības attīstības cēlonis bieži ir saistīts ar seksuālu transmisiju. Maksts fizioloģiskā vide ir skāba. Tieši ar šādu mikrofloru patogēni patogēni, iekļuvuši dzimumorgānu kanālos, nevar negatīvi ietekmēt veselību.
Maksts dabisko vidi pārstāv laktobacilli - īsi biezi stieņi, kas izšķīdina glikogēnu. Šūnas nav vizuāli redzamas, to skaitu var noteikt tikai ar mikroskopu. Lai uzturētu stabilu pH līmeni, laktobacillu koncentrācijai jābūt vismaz 98%. Bakteriālā vaginoze ir polimikrobiāla slimība.
Spontānu maksts skābuma līmeņa un laktobacillu skaita samazināšanos izraisa nevis viens patogēns, bet gan to kombinācija. "Bakteriālās vaginozes" definīcija ir izskaidrojama ar slimības attīstības iezīmēm. Patogēnais process notiek, piedaloties lielam skaitam aerobās un anaerobās mikrofloras. Patoloģijas iezīme ir leikocītu trūkums (šūnas, kuras palielinās tikai iekaisuma laikā).
Kā tas attīstās

Maksts fizioloģiskās vides aizstāšana ar patogēniem mikroorganismiem notiek dažādu nelabvēlīgu faktoru ietekmē. Tie ir saistīti ar iejaukšanos reproduktīvās sistēmas orgānos, dzīvesveidu un uztura paradumus.
No maksts mikrofloras maiņas brīža (pēc Gardnerella iekļūšanas tajā) un līdz brīdim, kad parādās pirmās pazīmes, tas var ilgt no vairākām dienām līdz 2-3 mēnešiem vai pat sešiem mēnešiem. Ļoti retos gadījumos inkubācijas periods ilga vairāk nekā 1 gadu. Šajā jautājumā noteicošais faktors ir sievietes imunitātes stāvoklis. Jo vājākas ir organisma aizsargājošās īpašības, jo izteiktāki ir patoloģijas simptomi un agrāk tie parādās.
Riska faktori
Ar lielu varbūtības pakāpi bakteriālā vaginoze attīstās sievietēm, kurām ir svarīgi:
- Biežs stress, psihoemocionālas problēmas
- Nesen veiktas ķirurģiskas iejaukšanās vai instrumentālās diagnostikas procedūras uroģenitālā trakta orgānos
- Cistiskās neoplazmas uroģenitālās sistēmas orgānos (neatkarīgi no skaita, lieluma, atrašanās vietas, attīstības cēloņa)
- Nonoksinolu-9 saturošu zāļu lietošana (piemēram, Patentex oval, Nonoxynol)
- Stāvoklis pēc nesenām dzemdībām (īpaši sarežģītām)
- Valkājot apakšveļu, kas izgatavota no sintētiskiem audumiem
- Menstruālā cikla veidošanās (hormonālo izmaiņu periods negatīvi ietekmē maksts gļotādas stāvokli, padarot to neaizsargātu)
- Nekontrolēta vai nepamatoti ilgstoša hormonālo, pretiekaisuma un pretsēnīšu medikamentu lietošana. Tas jo īpaši attiecas uz antibiotiku lietošanu.
- Iepriekšēja staru terapija vai ķīmijterapija (audzēju slimībām)
- Sliktas kvalitātes uzturs, novājinošu diētu ievērošana
- Zemas kvalitātes mazgāšanas līdzekļu izmantošana
Gardnerelozes attīstības riska grupā ietilpst sievietes, kuras pārmērīgi bieži dušojas, neveic higiēnas procedūras un ir hipotermiskas. Lateksa nepanesamība, paaugstināta jutība pret smērvielām, spermicīdiem krēmiem negatīvi ietekmē maksts gļotādas stāvokli.
Simptomi

Galvenās bakteriālās vaginozes attīstības pazīmes:
- Maksts izdalījumi. Tiem ir raksturīga asa zivju smarža, zaļi dzeltens nokrāsa un pārpilnība (to daudzums ir 20 reizes lielāks nekā parasti). Konsistence ir bieza, lipīga, putojoša. Sekrēcija palielinās pēc dzimumakta, dušas, menstruācijas.
- Stipras sāpes dzimumakta laikā, kas liek jums tās pārtraukt. Diskomforts ir akūts, dedzinošs un saglabājas noteiktu laiku pēc tuvības.
- Nepatīkamas sajūtas urinēšanas laikā (sāpes, kairinājums urīnizvadkanāla iekšpusē).
- Bezmiegs, diskomforts vēdera lejasdaļā menstruāciju laikā, kas nav saistīts ar ciklu.
- Asa, pūtīga zivju smaka no urīna, tā toņa maiņa.
Pārbaudes laikā netiek novērota maksts gļotādu krāsa un raksturīgas iekaisuma procesa pazīmes (pietūkums, apsārtums). Ķermeņa temperatūra saglabājas normas robežās, un nav sūdzību par tipiskām intoksikācijas pazīmēm (drebuļi, nespēks). Tāpēc, nenojaušot par slimības klātbūtni, sieviete nevēršas pie ārsta vai dara to novēloti.
Cēloņi
Eksperti identificē šādus bakteriālās vaginozes attīstības iemeslus:
- Izmaiņas hormonālajā līmenī. To novēro pubertātes, grūtniecības, menopauzes un pēc aborta laikā.
- Zarnu disbioze (tās dabiskās mikrofloras traucējumi). Attīstās resnās vai tievās zarnas iekaisuma vai iepriekšējās intoksikācijas rezultātā. Mikrofloras traucējumus veicina nogurdinošas diētas ievērošana un badošanās.
- Atrofiskas izmaiņas maksts gļotādā (rodas galvenokārt menopauzes laikā).
- Pastāvīga tamponu lietošana menstruāciju laikā. Tie veicina intravaginālu asins stagnāciju un rada labvēlīgus apstākļus iekaisumam.
- Dekompensēta cukura diabēta klātbūtne. Patoloģija veicina regulāru maksts gļotādas kairinājumu.
Gardnerelozes attīstības risks palielinās, ja sieviete ir izlaidīga vai pārmērīgi ilgu laiku lieto intrauterīnu ierīci. Iekaisuma avots, kas atrodas organismā, palielina infekcijas patoloģijas iespējamību.
Grādi
Ginekoloģijā tiek izmantota noteikta bakteriālās vaginozes klasifikācija. Saskaņā ar to, pēc simptomātisko izpausmju smaguma pakāpes, slimība ir sadalīta kompensētā, subkompensētā un klīniski izteiktā veidā.
Kompensēts
To raksturo laktobacillu trūkums makstī, kas rada risku aizstāt dabisko mikrofloru ar patogēniem. Šādi rādītāji neattiecas uz patoloģisku stāvokli. Tās bieži vien ir saistītas ar pārmērīgi rūpīgu dzimumorgānu higiēnisku apstrādi pirms vizītes pie ginekologa. Jo īpaši, ja sieviete intīmās zonas tīrīšanai izmantoja antiseptiskus preparātus vai ļoti koncentrētus mazgāšanas līdzekļus. Arī šāda veida bakteriālā vaginoze rodas vēža audzējos - radiācijas un ķīmijterapijas rezultātā.
Subkompensēts
To raksturo laktobacillu skaita samazināšanās, kas norāda uz maksts dabiskās mikrofloras traucējumiem. Dzimumorgānu trakta gļotādas pietūkums vai apsārtums netiek novērots. Tāpēc izmaiņas var noteikt tikai laboratoriski. Leikocīti - 15-20 vienā redzes laukā, kas tiek uzskatīts par mērenu. Notiek citu mikrobu floras palielināšanās.
Uz leikocitozes fona parādās tā sauktās “atslēgas” šūnas. To skaits redzes laukā ir līdz 5. Galvenie šīs pakāpes maksts kandidozes simptomi ir nieze un sāpes tuvības laikā. Turklāt palielinās izdalījumi no maksts un parādās nepatīkama smaka.
Klīniski izteikta
Raksturīgs ar pilnīgu laktobacillu neesamību un anaerobu klātbūtni. Pētot uztriepi mikroskopā, “atslēgas” šūnas aizņem visu laboratorijas tehniķa redzeslauku. Galvenās stāvokļa izpausmes ir liels daudzums izdalījumi no maksts, nieze dzimumorgānu traktā. Patogēnā sekrēcija, kuras apjoms palielinās pēc dzimumakta, salīmē maksts sienas.
Īpašības grūtniecēm

Bakteriālā vaginoze ir viena no slimībām, kuras bīstamību auglim ginekologi iesaka veikt detalizētu iepriekšēju izmeklēšanu. Galvenās slimības sekas bērnam un topošajai māmiņai:
- Intrauterīns augļa bojājums. Patogēnas floras iedarbības sekas bērnam ir tās attīstības anomālijas. Notiek nepareiza orgānu veidošanās - jo īpaši sirds, nervu caurule, muskuļu un skeleta sistēma un galvaskausa kauli.
- Aborts. Infekcijas process stimulē dzemdes spazmas, kas veicina apaugļotas olšūnas noraidīšanu. Pirmās stāvokļa pazīmes ir sāpes vēdera lejasdaļā, asiņainu izdalījumu parādīšanās no dzimumorgānu trakta.
- Augļa sasalšana. Bakteriālā vaginoze ir patoloģisks process, kam ir ārkārtīgi negatīva ietekme uz augļa attīstību. Infekcija traucē mazuļa asins piegādi, izraisa intoksikāciju, kas izraisa intrauterīnu nāvi. Pirmās stāvokļa pazīmes ir tumši asiņaini izdalījumi no dzimumorgānu trakta, ķermeņa temperatūras paaugstināšanās līdz augstiem skaitļiem. Ginekoloģiskās izmeklēšanas laikā tiek noteikta neatbilstība starp dzemdes izmēru un gestācijas vecumu.
Bieži vien bakteriālā vaginoze var izraisīt polihidramniju vai oligohidramniju, istmisku-dzemdes kakla mazspēju un placentas nekompetenci. Arī gardnerelozes komplikācijas ir priekšlaicīga dzemdību sākšanās vai bērna inficēšanās, ejot caur dzemdību kanālu. 2% gadījumu bakteriālas vaginozes klātbūtne ir saistīta ar preeklampsijas attīstību grūtniecības laikā un priekšlaicīgu membrānu plīsumu.
Ja patoloģija rodas grūtniecības laikā, stāvoklis kļūst sarežģītāks, jo rodas problēmas ar ārstēšanas izvēli. Grūtības ir tādas, ka grūtniecības laikā antibiotikas un citi pretiekaisuma līdzekļi ir kontrindicēti.
Iespējamās komplikācijas
Baktēriju vaginoze var izraisīt uretrītu, cistītu, kolpītu, cervicītu un vissmagākajos gadījumos endometrītu. Uzskaitīts urīnpūšļa, urīnizvadkanāla, maksts, dzemdes kakla kanāla un dzemdes iekšējā slāņa iekaisums. Hronisku un nereti slēptu šo orgānu iekaisumu dēļ veidojas neauglība, taču augsts ir arī ārpusdzemdes grūtniecības risks. Maksts vides pārkāpums, kas rodas grūtniecības laikā, palielina nopietnu komplikāciju risku.
Pie kura ārsta man jāsazinās?

Bakteriālo vaginozi ārstē ginekologs. Bet noteicošais faktors ir patoloģijas galvenais cēlonis. Ja slimību izraisa cukura diabēts, būs nepieciešama papildu vizīte pie endokrinologa. Ja bakteriālā vaginoze ir saistīta ar seksuāli transmisīvām infekcijām, jums jāsazinās ar venerologu. Ja gardnereloze ir zarnu disbiozes sekas, jums jākonsultējas ar gastroenterologu.
Diagnostika

Sākotnēji ārsts intervē un izmeklē pacientu. No anamnēzes viņš uzzina par gremošanas problēmu esamību, seksuālā partnera maiņu un jaunu intīmo produktu lietošanu. Svarīga ir arī dzemdību vēsture – jāinformē ārsts, ja grūtniecības vai dzemdību laikā radušās komplikācijas. Pārbaudes laikā uz ginekoloģiskā krēsla iekaisuma pazīmes netiek konstatētas.
Pārbaudes mērķis ir izslēgt slimību klātbūtni ar līdzīgiem simptomiem, un pēc tam noteikt orgānu bojājuma pakāpi un komplikāciju klātbūtni. Līdzīgas pazīmes rodas ureaplazmozes, piena sēnītes (maksts kandidozes) un trichomoniāzes gadījumā. Pacienta izmeklēšana ļauj viegli atšķirt infekcijas patoloģiju. Standarta diagnostikas procedūru komplekts:
- Maksts uztriepes mikroskopiskā izmeklēšana. Atklājīgākais pārbaudes veids. Atklāj visas izmaiņas maksts mikroflorā.
- Asins analīzes glikozes noteikšanai, vispārējie klīniskie un bioķīmiskie parametri.
- Vispārējs urīna tests (paraugā tiek atklāts liels skaits leikocītu).
- Urīna bakterioloģiskā izmeklēšana (kultūra).
- PCR diagnostika (patoloģijas izraisītāja - gardnerella - noteikšana).
Jau pēc uztriepes rezultātiem kļūst skaidrs, ka ir traucēta maksts mikroflora. Konstatēts, ka pienskābes baktēriju gandrīz nav, leikocītu līmenis atbilst normai vai nedaudz pārsniedz to, un izdalījumu pH ir lielāks par 4,5. 95% gadījumu uzskaitītie izmeklējumu veidi ir pietiekami, lai noskaidrotu klīnisko ainu.
Papildu diagnostikas veidi ir atkarīgi no bakteriālās vaginozes pamatcēloņa īpašībām. Iespējams, būs nepieciešama vēdera dobuma un iegurņa ultraskaņa. Diagnoze tiek veikta ārstēšanas priekšvakarā, 2 nedēļas pēc tās sākuma un 1 mēnesi pēc tās pabeigšanas.
Ārstēšana

Gardnerelozi neārstē ķirurģiski – pietiek ar visaptverošu, bet konservatīvu pieeju. Papildus infekcijas patogēna likvidēšanai ir nepieciešams atjaunot maksts pH. Ilgtermiņā atveseļošanās procesā ne maza nozīme ir organisma imūno spēju stiprināšanai.
Lai apturētu bakteriālo vaginozi, pacientam tiek nozīmēts:
- Pretiekaisuma zāļu lietošana (ir paredzēta 1 vai 2 no tālāk norādītajām iespējām). Metronidazols (Trichopol) 1 tablete. 2 r. dienā, terapeitiskā kursa ilgums ir 10 dienas. Klindamicīns (150 mg) - 1 tablete. 4 rub. dienā. Ārstēšanas ilgums ir 1-1,5 nedēļas. Tiberal (500 mg) - 1 tablete. divas reizes dienā, līdz 5 dienām pēc kārtas.
- Vaginālo svecīšu lietošana ar pretiekaisuma, pretsēnīšu, antibakteriālu iedarbību. Tie ietver Vagisept, Terzhinan, Vagiferon. Paredzēta 1 svecītes ievadīšana 1 r. dienā, pēc rūpīgas intīmās higiēnas. Terapeitiskais kurss ir 10 dienas.
- Zarnu mikrofloras atjaunošana. Izrakstiet Linex (2 kapsulas, 3 reizes dienā, 3 nedēļas pēc kārtas) vai Hilak Forte (1 tējkarote uz 100 ml ūdens, 3 reizes dienā, 3 nedēļas).
- Vitamīnu terapija. B grupas zāles tiek ievadītas atsevišķi vai kompleksu veidā (tie ietver Neurobex, Neurorubin). Terapeitiskais kurss intramuskulārai zāļu ievadīšanai ir 10 dienas.
- Diētiskā pārtika. Atteikšanās ēst saldos, skābos, pikantos, sāļos, kūpinātos ēdienus un ēdienus. Alkohola un kofeīna lietošana ir aizliegta. Ja bakteriālo vaginozi izraisa zarnu disbioze, nevēlamā pārtika ir cepta un trekna pārtika un pākšaugi.
Pēc patogēno mikroorganismu likvidēšanas tiek norādīta maksts mikrofloras normalizēšana, izmantojot tādas zāles kā Lactonorm, Bifidumbacterin, Acylact. Vaginorm, Lactogel vai to analogi tiek ievadīti vagināli.
Ārstēšanas laikā ir nepieciešams saglabāt seksuālo atpūtu. Vienlīdz svarīgi ir pilnībā veikt higiēnas pasākumus (īpaši pēc tualetes apmeklējuma un menstruāciju laikā). Jāatceras, ka bakteriālais vaginīts var inficēt vīrieti tuvības laikā un radīt sarežģījumus partnera seksuālajai veselībai. Tāpēc viņam vienlaikus jāveic ārstēšana, sazinoties ar urologu.
Prognoze
Ja novēršat ne tikai gardnerelozi, bet arī tās attīstības cēloni, jūsu veselības atjaunošanas izredzes ir labvēlīgas. Patoloģijai ieilgstot, tiek apdraudēta sievietes reproduktīvā funkcija. Kopumā slimību var viegli novērst, bet ar nosacījumu, ka ārstēšanu nosaka ārsts un pacients ievēro visus viņa ieteikumus.
Profilakse
Lai izvairītos no bakteriālās vaginozes attīstības, palīdzēs šādi ieteikumi:
- Vitamīnu lietošana (īpaši ārpus sezonas)
- Aizsardzība pret hipotermiju
- Pienācīgas seksuālās dzīves uzturēšana
- Ierobežojums no stresa
- Abortu kā optimālas dzimstības kontroles metodes izmantošanas izslēgšana
- Aizcietējumu profilakse - izvairīšanās no sausas pārtikas, mazas maltītes
- Alternatīvas kontracepcijas metodes izvēle (ja lateksa nepanesamība)
- Savlaicīga zarnu mikrofloras stāvokļa korekcija
- Higiēnas pasākumu pilnīga īstenošana
- Glikozes līmeņa normalizēšana asinīs, regulāras vizītes pie endokrinologa (ja ir iedzimta nosliece uz cukura diabētu)
- Veselā saprāta pieeja intīmo produktu lietošanai
- Atteikšanās no eksperimentālās attieksmes pret higiēnas līdzekļu izvēli
Pārmērīga tamponu lietošana menstruāciju laikā izraisa maksts gļotādas kairinājumu. Tāpēc ir ieteicams periodiski izmantot blīves. Tikpat svarīgi ir nekavējoties likvidēt uroģenitālā trakta slimības, nepieļaujot patoloģiju pāreju hroniskā formā. Jums vajadzētu arī adekvāti pievērsties jautājumam par dušu un zāļu lietošanu.

Bakteriālā vaginoze ir polimorfas izcelsmes ginekoloģiska patoloģija, kuru var novērst bez operācijas. Pat ar konservatīvu pieeju ārstēšanai jābūt visaptverošai - papildus medikamentiem jāiekļauj diēta, higiēna un seksuālā atpūta. Patoloģija rada sarežģījumus tikai ilgstošas neuzmanības gadījumā pret savu veselību. Jo īpaši, ja sieviete ilgstoši neapmeklē ginekologu un viņai nav ne jausmas par slimības klātbūtni. Ja patoloģiju izraisa endokrīnās sistēmas vai kuņģa-zarnu trakta traucējumi, jums būs jāapmeklē šo profilu ārsti.
Video: kā izārstēt bakteriālo vaginozi
Gandrīz deviņdesmit procentus no mikrofloras veido laktobacillu baciļi, kas novērš patogēno mikroorganismu kolonizāciju un uzrauga oportūnistiskās mikrofloras daudzumu. Turklāt baciļi ražo vielas, kurām piemīt antibakteriāla iedarbība.
Ja maksts vides skābums mainās uz sārmināšanu, tiek radīti labvēlīgi apstākļi oportūnistisko mikroorganismu aktīvai pavairošanai. Kopumā mūsu ķermenis stingri kontrolē maksts mikrofloru un dara to, izmantojot šādus mehānismus:
- hormonālā sistēma. Ja mainās hormonālais fons, tad attiecīgi mainās arī receptoru skaits, kas atrodas uz šūnu virsmas, un tieši šiem receptoriem pieķeras kaitīgās baktērijas. Arī tā ir hormonālā sistēma, kas kontrolē maksts gļotādas atjaunošanas procesu;
- imunitāte. Šī aizsargsistēma kontrolē oportūnistiskās mikrofloras skaitu, un imūnglobulīni neļauj kaitīgām baktērijām pievienoties šūnām un iekļūt dziļāk;
- laktobacilli. Šie labvēlīgie mikroorganismi rada skābu vidi, kurā patogēnās baktērijas vienkārši nevar aktīvi vairoties.
Kas ir bakteriālā vaginoze

Šī ir sieviešu dzimumorgānu slimība ar specifiskiem izdalījumiem no maksts, kam ir nepatīkama smaka. Vienkārši sakot, tā ir maksts disbioze. Atšķirībā no vaginīta bakteriālas vaginozes gadījumā nav iekaisuma pazīmju.
Lai gan pati slimība nav seksuāli transmisīva infekcija, agrīna seksuālā aktivitāte, izlaidība un neaizsargāts dzimumakts var būtiski ietekmēt bakteriālās vaginozes rašanos.
Šīs slimības pamatā ir izmaiņas maksts mikrofloras kvantitatīvā sastāvā. Samazinās labvēlīgo baktēriju skaits, savukārt oportūnistiskā mikroflora sāk aktīvi vairoties.
Katrā konkrētā gadījumā slimības klīniskā aina var atšķirties, sākot no asimptomātiskas gaitas līdz izteiktai klīniskai ainai ar smagu diskomfortu, niezi un izdalījumiem.
Vaginozes cēloņi
Kas attiecas uz konkrēto patogēnu, tas vienkārši neeksistē. Visi polimikrobu kompleksi izraisa slimības parādīšanos, starp kuriem ir mikoplazma un gardnerella.
Maksts disbiozes cēloņi var būt daudz. Apsvērsim galvenos provocējošos faktorus:
- hormonālā līmeņa izmaiņas, piemēram, pēc aborta, menopauzes vai grūtniecības laikā;
- vispārējās vai vietējās imunitātes pavājināšanās;
- endokrīnās sistēmas traucējumi;
- slikta intīmās higiēnas noteikumu ievērošana;
- maksts vai dzemdes kakla deformācijas;
- bieža ziepju lietošana mazgāšanas laikā un douching ļaunprātīga izmantošana;
- svešķermeņu klātbūtne maksts;
- hormonālo līdzekļu, kā arī imūnsupresantu lietošana;
- perorālo kontracepcijas līdzekļu lietošana vai ilgstoša intrauterīnās kontracepcijas līdzekļu lietošana;
- smagas stresa situācijas;
- urīnceļu un reproduktīvo sistēmu iekaisuma procesi;
- zarnu disbioze;
- ilgstoša vai nekontrolēta antibiotiku lietošana.
Tūlīt ir vērts atzīmēt, ka slimībai nav raksturīgu simptomu. Bieži vien tās vienīgais simptoms ir smagi izdalījumi no maksts ar nepatīkamu zivju smaku.
Pašā patoloģiskā procesa attīstības sākumā izdalījumi ir balti vai pelēcīgi. Ar ilgstošu slimības gaitu tie var iegūt biezu konsistenci ar dzelteni zaļu nokrāsu. Pēc izskata tie atgādina biezpienu, puto, kļūst lipīgi un viskozi.

Nav iekaisuma procesa pazīmju, piemēram, pietūkums un hiperēmija ar vaginozi, tā ir atšķirība no vaginīta. Slimību bieži pavada šādi patoloģiski procesi: cervicīts, erozija, rētas. Apmēram piecdesmit procentos gadījumu pacientiem rodas vaginīts.
Visbiežāk sastopamās slimības pazīmes ir šādi simptomi:
- bagātīgi pelēcīgi balti izdalījumi ar vienmērīgu krēmveida konsistenci, kas vienmērīgi sadalās pa maksts sieniņām;
- diskomforts intimitātes laikā;
- sāpes starpenes zonā;
- urinācijas traucējumi.
Ja slimība ilgst vairāk nekā divus gadus, parādās šādi simptomi:
- izdalījumi maina krāsu un konsistenci, atgādinot siera masu;
- leikoreja kļūst tumši zaļa;
- patogēna flora pievienojas infekcijas procesam, kas izraisa maksts iekaisumu, kas izpaužas kā pietūkums un apsārtums;
- leikoreju var viegli noņemt no maksts sieniņām, izmantojot vates tamponu;
- bieža un sāpīga urinēšana;
- nieze vulvas zonā.
Bakteriālās vaginozes veidi
Ir vairākas bakteriālās vaginozes klasifikācijas. Atkarībā no klīniskajām izpausmēm slimība ir sadalīta šādās grupās:
- asimptomātisks;
- monosimptomātisks;
- polisimptomātisks.
Atkarībā no patoloģiskā procesa rakstura slimība ir:
- asa;
- hroniska;
- atkārtojas.
Atkarībā no smaguma pakāpes bakteriālā vaginoze rodas šādās formās, proti:
- kompensācijas posms. Kompensētais veids izpaužas kā neliela laktobacillu skaita samazināšanās. Šajā posmā notiek mikroorganismu kolonizācija, kas nonākuši organismā no ārpuses;
- subkompensēts posms. Ievērojamā mērā notiek laktobacillu samazināšanās un oportūnistisku mikroorganismu aktivācija;
- dekompensācijas stadija. Laktobacilli pilnīgi nav. Ir izteikti klīniskie simptomi un šādam patoloģiskam procesam nepieciešama ilgstoša terapeitiska terapija.
Baktēriju vaginoze grūtniecības laikā
Bieži slimība tiek diagnosticēta grūtniecības laikā. Saskaņā ar statistiku, slimība rodas katrā piektajā sievietē.
Grūtniecēm mainās hormonālais līmenis, novājinās imūnsistēma, tādējādi radot labvēlīgus apstākļus slimības attīstībai. Pēc izpausmēm grūtniecības laikā slimība neatšķiras, sievieti nomoka arī biezi, putojoši izdalījumi ar nepatīkamu novecojušu zivju smaku.

Bakteriālā vaginoze apdraud gan māti, gan augļa attīstību:
- Agrīnā stadijā var rasties spontāns aborts;
- slimība, kas attīstās otrajā vai trešajā trimestrī, draud inficēt augli, kas var izraisīt priekšlaicīgu ūdens pārrāvumu;
- priekšlaicīgas dzemdības;
- komplikācijas dzemdību laikā;
- strutojošas-septiskas komplikācijas pēcdzemdību periodā.
Grūtnieču ārstēšanai vēlams lietot lokālas, nevis sistēmiskas zāles. Parasti tiek parakstītas zāles, kas ietver metronidazolu. Šādas zāles lieto maksts tablešu vai želeju veidā. Grūtniecēm ārsti izraksta arī šādus medikamentus: Trichopolum, Metrogyl, Tiberal.
Iepriekš minētie līdzekļi tiek nozīmēti no otrā grūtniecības trimestra, jo pirmajā trimestrī notiek dzīvībai svarīgu orgānu un sistēmu veidošanās. Ja pastāv reāli draudi mātei vai bērnam, ārsts var pieņemt lēmumu par pretmikrobu līdzekļu izrakstīšanu agrāk.
Sievietēm mikrofloras atjaunošanai tiek izrakstīti arī laktobacillus saturoši medikamenti. Tos var izmantot gan iekšēji, gan kā dušas. Ārstēšana tiek veikta stingrā ārsta uzraudzībā.
Prognoze
Neskatoties uz ārstēšanu, dažos gadījumos recidīvi var rasties jebkurā posmā pēc terapijas beigām. Visticamāk, tas ir saistīts ar faktu, ka antibiotikas, kas iedarbojas uz patogēno mikrofloru, traucē ātru labvēlīgu apstākļu radīšanu labvēlīgo baktēriju aktīvai pavairošanai.
Šī iemesla dēļ kompleksajā terapijā jāiekļauj probiotikas. Viņu darbība ir vērsta uz mikrofloras dabiskā līdzsvara atjaunošanu, kas kalpos kā laba recidīvu profilakse.
Diagnostika
Visinformatīvākā diagnostikas metode ir ginekoloģiskās uztriepes mikroskopiskā izmeklēšana. Mikroskopā speciālists nosaka atslēgas šūnas - skaidra gardnerelozes pazīme. Tiek veikts arī bakterioloģiskais pētījums, kas palīdzēs identificēt patogēnu.
Pamatojoties tikai uz klīniskajiem simptomiem, speciālists var aizdomas par vaginozes klātbūtni, bet precīza diagnoze tiek veikta, pamatojoties uz laboratorijas testu datiem. Ginekologs veic pārbaudi, kuras laikā atklāj slimībai raksturīgus izdalījumus.
Baktēriju vaginoze vīriešiem
Daudzi eksperti uzskata, ka nav pareizi lietot vārdu “bakteriālā vaginoze” attiecībā uz vīriešiem, jo tā ir maksts disbakterioze. Taču šī traucējuma izraisītāji – Gardnerella – var provocēt patoloģiska procesa attīstību vīrieša organismā.

Gardnerelozes izraisītāji var iekļūt seksuāla kontakta ceļā. Atšķirībā no sievietes ķermeņa, gardnerellas nav dabiski vīriešu ķermeņa iemītnieki. Šī iemesla dēļ vīriešu slimība tiek uzskatīta par seksuāli transmisīvo infekciju.
Vairumā gadījumu slimības izraisītājs viegli iekļūst vīrieša ķermenī un tikpat ātri tiek izvadīts pēc divām vai trim dienām. Dažreiz var rasties hroniska pārvadāšana, kurai nav klīnisku izpausmju. Vienīgais apdraudējums ir tāds, ka vīrietis var nezināt par nesēja stāvokli, bet tomēr pārnēsāt gardnerellu savai partnerei.
Dažreiz šie mikroorganismi dzimumakta laikā var iekļūt urīnizvadkanālā un izraisīt gausu iekaisuma procesu. Šajā situācijā no dzimumlocekļa parādās zaļi izdalījumi. Kas vīrietim praktiski netraucē. Un dažreiz tas var izraisīt uretrīta attīstību ar sāpēm un dedzināšanu urinējot; tas, protams, prasa medicīnisku terapiju.
Kā tiek pārnesta bakteriālā vaginoze?
Bakteriālā vaginoze nav seksuāli transmisīva slimība!
Parasti slimības patogēnus, jo īpaši Gardnerella, var pārnest seksuāli, taču tas neizraisīs disbakteriozes attīstību, jo šie mikroorganismi nelielos daudzumos ir daļa no dabiskās mikrofloras. Ja imūnsistēma ir normāla, tad ķermeņa aizsardzības mehānismi vienkārši neļaus oportūnistiskajam organismam piestiprināties pie šūnas virsmas, vēl jo mazāk iekļūt dziļāk.

Kāda loma slimības rašanās gadījumā ir neaizsargātam dzimumaktam? Šeit runa nebūt nav par infekciju, bet gan par to, ka biežas dzimumpartneru maiņas izjauc mikrofloras dabisko līdzsvaru.
Kad jums vajadzētu redzēt ārstu?
Apsvērsim iemeslus, kuru dēļ jūs varat sazināties ar speciālistu:
- infekciozais process radās pirmo reizi. Ārsts palīdzēs noteikt etioloģisko faktoru un pastāstīs par raksturīgajiem simptomiem, kā arī pastāstīs, kā ar tiem rīkoties;
- Šī nav pirmā reize, kad slimība notiek, taču simptomi šoreiz ir atšķirīgi;
- jums ir jauns seksuālais partneris. Seksuāli transmisīvo slimību pazīmes pēc to izpausmēm ir līdzīgas bakteriālajai vaginozei;
- paaugstināta temperatūra un nepatīkama smaka no maksts;
- Neskatoties uz pašapstrādi, atveseļošanās nenotika.
Kā ārstēt bakteriālo vaginozi?
Sieviešu bakteriālo vaginozi ārstē divos galvenajos posmos:
- Maksts fizioloģisko īpašību atjaunošana, organisma aizsargspējas stiprināšana, hormonālā līmeņa normalizēšana un patogēnu apkarošana.
- Maksts mikrofloras dabiskā līdzsvara atjaunošana.
Papildus galvenajai ārstēšanai pacientam tiek nozīmēti imūnkorekcijas un desensibilizējoši līdzekļi. Nav ieteicams ārstēt seksuālo partneri.

Zāles pret bakteriālo vaginozi
Zāles lieto pēc ārsta receptes. Pašārstēšanās ir nepieņemama.
Eubiotikas
Apsvērsim ārstēšanas shēmu ar efektīvām eubiotikām:
- Baktisubtil. Vienu kapsulu dzer vienu stundu pirms ēšanas trīs līdz četras reizes dienā;
- Hilak forte. Piecdesmit pilieni trīs reizes dienā;
- Linux. Lietojiet divas tabletes trīs reizes dienā.
Svecītes bakteriālai vaginozei
Vaginālās svecītes darbojas tieši patoloģiskā procesa vietā. Aktīvā viela praktiski neuzsūcas asinīs, kas nozīmē, ka tā rada minimālas blakusparādības.
- Ecofemin. Zāles satur dzīvus laktobacillus. Svecītes tiek ievadītas divas līdz trīs reizes dienā desmit dienas;
- Bifidumbakterīns. Satur bifidobaktērijas. Pietiek ievadīt vienu svecīti pirms gulētiešanas desmit dienas;
- Heksikons. Satur hlorheksidīnu. Hexicon īpatnība ir tā, ka tai ir kaitīga ietekme uz patogēniem mikroorganismiem, neietekmējot pienskābes baktērijas. Svecītes tiek ievadītas vienu vai divas reizes 10 dienu laikā.
Bakteriālās vaginozes ārstēšanas shēma
Vispirms apskatīsim standarta ārstēšanas shēmu ar sistēmiskām zālēm:
- Ornidazols. Viena deva ir 500 mg. Produkts jālieto divas reizes dienā vienu nedēļu;
- Metronidazols. Lietošanas modelis ir tieši tāds pats;
- Klindamicīns. Vienreizēja deva - 300 mg. Tabletes jālieto divas reizes dienā septiņas dienas.
Tagad parunāsim par vietējo narkotiku lietošanas shēmu:
- Neo-Penotran. Septiņas dienas divas reizes dienā intravagināli ievieto svecīti;
- Teržinans. Viena svecīte tiek ievietota dziļi makstī divas reizes dienā piecas dienas;
- Klindamicīna krēms. Pilns aplikators tiek ievadīts pirms gulētiešanas septiņas dienas.
Kā ārstēt vaginozi mājās
Apskatīsim vairākus veidus, kā ārstēt slimību mājās:
- ja slimība ir tikko sākusi attīstīties, douching var sniegt labu palīdzību. Kā šķīdums ir piemērota pienskābe vai borskābe. Procedūras šķidrumam jābūt siltam, bet nekādā gadījumā ne karstam. Pietiek ar vienu vai divām dušām dienā;
- Jūs varat lietot tamponus intravagināli. Tos iemērc askorbīnskābē vai pienskābē. Tamponus smērē arī ar metronidazola ziedēm. Tamponu atstāj makstī divdesmit minūtes, pēc tam to nedrīkst mazgāt. Ir nepieciešams veikt desmit šādas procedūras, bet efekts ir redzams jau pēc trešās lietošanas reizes.
Tautas līdzekļi bakteriālās vaginozes ārstēšanai
Ārstēšana ar netradicionālām metodēm aizņem ilgāku laiku, bet ir visdrošākā. Bet tas ir ar nosacījumu, ka tie tiek pareizi izmantoti. Tautas aizsardzības līdzekļi nav alternatīva narkotiku ārstēšanai, bet tikai palīgpalīdzība. Tos var lietot ar ārsta atļauju.
Apskatīsim visefektīvākās receptes:
- sēžamās vannas. Šīs procedūras ilgums ir piecpadsmit minūtes. Viņi ātri mazina niezi. Lai tos veiktu, jums būs nepieciešamas divas glāzes zāļu uzlējuma, kuras sajauc ar desmit litriem silta ūdens. Uzlējumus var pagatavot no šādiem ārstniecības augiem: ozola mizas, kumelītes, vērmeles, asinszāles, kliņģerītes, pienenes u.c.;
- infūzijas iekšķīgai lietošanai. Vienādās proporcijās ņem šādas sastāvdaļas: elecampane sakne, bērza lapas, piparmētra, kumelīte, lakrica, timiāns. Vienu ēdamkaroti sasmalcinātu izejvielu aplej ar puslitru verdoša ūdens. Produktam jābūt infūzijai sešas stundas. Pēc izkāšanas infūzija ir gatava lietošanai. Ārstēšana ilgst trīs mēnešus. Dzert pusglāzi pusstundu pirms ēšanas;
- vates tamponus iemērc infūzijā un ievieto makstī. Lai pagatavotu zāles, jums būs nepieciešams: zefīra sakne, asinszāle, pļavas, pienenes lapas, mellenes un kliņģerītes. Sastāvdaļas ņem vienādās proporcijās, pārlej ar verdošu ūdeni, un produktam vajadzētu ievilkties vairākas stundas.
Profilakse
Katrai sievietei, īpaši tām, kuras jau ir ārstētas no gardnerelozes, ir svarīgi ievērot vienkāršus, bet efektīvus profilakses pasākumus:
- pareiza intīmās un seksuālās higiēnas noteikumu ievērošana;
- gadījuma seksuāla kontakta gadījumā izmantojiet kontracepcijas barjermetodes;
- savlaicīga uroģenitālās sistēmas iekaisuma procesu ārstēšana;
- pietiekams miegs un stresa situāciju pārvarēšana;
- sabalansēta diēta;
- racionāla antibiotiku lietošana;
- hormonālā līmeņa normalizēšana;
- zarnu disbiozes attīstības novēršana;
- regulāras vizītes pie ginekologa.
Tātad, bakteriālā vaginoze ir slimība, kurā tiek traucēts maksts gļotādas mikrofloras dabiskais līdzsvars. Tā parādīšanos var izraisīt vairāki iemesli, tostarp izmaiņas hormonālajā līmenī un novājināta imunitāte. Viena no galvenajām slimības pazīmēm ir bagātīgi balti pelēki izdalījumi no maksts ar zivju smaku.
Baktēriju vaginoze jāārstē ārstam. Viss sākas ar diagnostisko pārbaudi un precīzu diagnozi. Stingra ārstēšanas režīma ievērošana, profilakses pasākumi, kā arī provocējošu faktoru likvidēšana palīdzēs vienreiz un uz visiem laikiem atbrīvoties no slimības!
Bakteriālā vaginoze ir maksts dabiskās mikrofloras pārkāpums, ko izraisa infekcijas slimības. Citiem vārdiem sakot, sievietei ir maksts disbioze. Sekojot statistikai, šī slimība visbiežāk tiek novērota jaunām meitenēm (18–27 gadi) un sievietēm menopauzes laikā.
Etioloģija
Galvenie baktēriju vaginozes provokatīvie faktori ir šādi:
- ilgstoša antibiotiku lietošana;
- douching;
- valkā sintētisku, stingru apakšveļu;
- personīgās higiēnas trūkums;
- apšaubāmas kvalitātes kontracepcijas līdzekļu lietošana;
- kontracepcijas svecīšu lietošana.
Baktēriju vaginoze visaktīvāk attīstās sievietēm, kuras bieži maina seksuālos partnerus. Riska grupā ietilpst arī sievietes, kuras bieži atrodas stresa situācijās, kurām ir hormonālā nelīdzsvarotība un novājināta imunitāte. Faktiski infekcijas procesa attīstībai ir diezgan daudz iemeslu.
Simptomi
Bakteriālajai vaginozei ir izteikti simptomi. Bet jūs varat sākt ārstēt šādu traucējumu tikai pēc precīzas ginekologa diagnostikas. Pašārstēšanās ir nepieņemama, jo tā var tikai pasliktināt slimības gaitu.
Attīstoties bakteriālai vaginozei, var novērot šādus simptomus:
- asa, nepatīkama smaka no maksts;
- dedzināšana, īpaši urinējot;
- nieze un dedzināšana dzimumakta laikā;
- sāpes vēdera lejasdaļā.
Izdalījumi ir diezgan bagātīgi (līdz 30 mg dienā). Viņiem ir asa zivju smarža, pelēcīga krāsa un šķidra konsistence. Simptomi un izdalījumi ir īpaši pastiprināti pēc dzimumakta.
Ir arī vērts atzīmēt, ka dažos gadījumos slimība var neizpausties vispār, kas ievērojami sarežģī diagnozi.
Tajā pašā laikā ir svarīgi saprast, ka šādu simptomu klātbūtne ne vienmēr ir bakteriālās vaginozes priekšvēstnesis. Šāda rakstura simptomi var liecināt arī par citām sievietes uroģenitālās un reproduktīvās sistēmas slimībām.
Patoģenēze
Katrai sievietei maksts ir savs baktēriju kopums, ko sauc par mikrofloru. Veselas mikrofloras galvenās baktērijas ir laktobacilli.
Kad mikroflorā nonāk sveša infekcija, laktobacillus aizstāj ar anaerobiem mikroorganismiem. Tā rezultātā sāk attīstīties infekciozs process, tas ir, bakteriāla vaginoze vai. Šīs patoloģijas agrākais nosaukums bija .
Kā liecina oficiālā medicīniskā statistika, šodien bakteriālā vaginoze tiek diagnosticēta 20% no visas planētas sieviešu. Vecuma grupa – no 18 līdz 50 gadiem.
Diagnostika
Lai precīzi diagnosticētu bakteriālo vaginozi, ar simptomiem vien nepietiek, pat ja tie ir izteikti. Pilnīga slimības diagnoze tiek veikta, veicot personīgu ginekologa apskati, anamnēzes noskaidrošanu un simptomu analīzi. Pamatojoties uz to, ārsts izraksta nosūtījumu laboratorisko izmeklējumu veikšanai. Tikai pēc visu iepriekš aprakstīto procedūru pabeigšanas var veikt precīzu diagnozi un noteikt pareizu maksts disbiozes ārstēšanu.
Laboratorijas pētījumu metodes ietver šādas procedūras:
- maksts uztriepes;
- infekcijas šūnu izpēte.
Ir vērts atzīmēt, ka diagnostika ir vērsta ne tikai uz diagnozes apstiprināšanu, bet arī uz infekcijas šūnu skaita noteikšanu un patiesā patoloģiskā procesa veidošanās cēloņa noteikšanu.
Baktēriju vaginoze grūtniecības laikā
Grūtniecības laikā ir nepieciešams ārstēt bakteriālo vaginozi. Un jo ātrāk, jo labāk gan mammai, gan bērnam, jo... Slimība grūtniecības laikā var izraisīt tādas komplikācijas kā:
- augļa infekcija dzemdē;
- priekšlaicīgas kontrakcijas;
- priekšlaicīgas dzemdības;
- amnija šķidruma plīsums pirms grafika.
Patoģenēze grūtniecības laikā
Mikrofloras baktērijas ir katalizators bioķīmiskajai reakcijai starp augli un bioloģisko māti. Tā rezultātā sākas vielas, ko sauc par prostaglandīnu, ražošana. Tās sastāvs ir ļoti līdzīgs hormoniem, kas izraisa priekšlaicīgas kontrakcijas. Turklāt šāds mikrofloras traucējums var izraisīt amnija šķidruma un paša augļa infekciju. Sekas tam var būt visbēdīgākās – no smagas bērna patoloģijas līdz nāvei.
Bakteriālajai vaginozei grūtniecības laikā nepieciešama tūlītēja ārstēšana un pastāvīga ārsta uzraudzība. Agrīnās stadijās maksts disbiozes ārstēšana ir efektīva, un, ja tā tiek veikta pareizi, komplikācijas neattīstās.
Ārstēšana
Pirms sākat bakteriālās vaginozes ārstēšanu, jums precīzi jānosaka slimības cēlonis. Ārstēšana parasti tiek veikta divos posmos. Pirmkārt, tiek veikta terapija, kuras mērķis ir likvidēt patogēnus, kas izraisīja infekcijas procesa sākšanos. Bakteriālās vaginozes ārstēšanas otrajā posmā mikrofloru apdzīvo veseli laktobacilli.
Narkotiku ārstēšanas pamatā ir svecīšu lietošana - metronidazols un klindamicīns. Šādas antibiotikas maksts svecīšu veidā dod labus rezultātus pat pirmajos lietošanas posmos. Sāpes un dedzināšana gandrīz pilnībā izzūd pēc 2-3 svecīšu ievadīšanas. Bet tas nenozīmē, ka slimība ir pilnībā atkāpusies. Ārstēšanu nekādā gadījumā nedrīkst pārtraukt.
Ir arī vērts atzīmēt, ka maksts svecītes var lietot tikai maksts disbiozes gadījumā, kā norādījis ārsts. Devas un tablešu un svecīšu lietošanas ilgumu nosaka tikai ginekologs, ņemot vērā pacienta vispārējo stāvokli un slimības smagumu.

Bakteriālās vaginozes ārstēšana var izraisīt citu pamatslimību progresēšanu. Visbiežāk tas ir. Tāpēc kopā ar svecītēm pret maksts disbiozi tiek parakstītas zāles, lai novērstu piena sēnīti.
Ja pēc ārstēšanas kursa atkal jūtama bakteriālā vaginoze, simptomi kļūst izteiktāki, jāveic atkārtota izmeklēšana un jāatkārto ārstēšanas kurss.
Ārstēšanas laikā ir svarīgi arī pārskatīt diētu. Pareiza uzturs kombinācijā ar zāļu terapiju dod labus rezultātus. Diētā jāiekļauj šādi pārtikas produkti:
- biokefīrs;
- jogurts;
- skābēti kāposti.
Svarīgi ir arī dot organismam nepieciešamos vitamīnus imūnsistēmas stiprināšanai.
Ārstēšanas laikā jums pilnībā jāizvairās no dzimumakta, pat ar prezervatīvu. Ja jums joprojām ir dzimumattiecības, jums jāņem vērā sekojošais - maksts svecītes iznīcina prezervatīvu. Tāpēc šajā periodā labāk lietot kontracepcijas tabletes.
Prognoze
Maksts mikrofloras pārkāpums nav dzīvībai bīstama slimība. Bet, ja to neārstē, tas var izraisīt nopietnas komplikācijas. Sievietes, kuras ir cietušas no šīs slimības, ir jutīgākas pret uroģenitālās sistēmas iekaisuma procesiem un infekcijām. Bet, ja narkotiku ārstēšana tiek uzsākta savlaicīgi un pabeigta, komplikācijas nevar būt.
Profilakse
Ir gandrīz neiespējami pilnībā izslēgt šāda veida traucējumus. Bet jūs varat samazināt tā veidošanās risku. Lai to izdarītu, praksē ir jāpiemēro šādi noteikumi:
- ginekologa apskate vismaz 2 reizes gadā;
- Jūs nevarat valkāt stingru, sintētisku apakšveļu;
- jums ir jārūpējas par personīgo higiēnu;
- Ieteicams pilnībā novērst biežas seksuālo partneru maiņas.
Ja jums ir kādi simptomi, jums jāmeklē medicīniskā palīdzība, nevis jāmeklē draugu padoms, forumi vai pašārstēšanās.
Daudzas sievietes visu mūžu saskaras ar bakteriālās vaginozes problēmu. Šī patoloģiskā stāvokļa sinonīms ir maksts disbioze. Vislielāko apdraudējumu vaginoze rada grūtniecības laikā.
Maksts disbiozes attīstība

Bakteriālā vaginoze ir mikrobu etioloģijas maksts bojājums, kas nav saistīts ar iekaisumu. Tās attīstība balstās uz maksts skābuma izmaiņām un mikrofloras nelīdzsvarotību. Disbakteriozes izplatība sieviešu vidū sasniedz 80%. Tās īpatsvars vispārējā ginekoloģiskajā patoloģijā ir aptuveni 30%. Bakteriālās vaginozes klīniskās izpausmes ne vienmēr ir izteiktas.
Tas var notikt slēptā (latentā) formā. Nejauciet bakvaginozi ar vaginītu. Pēdējā gadījumā ir izteiktas iekaisuma pazīmes. Veselām sievietēm maksts mikroflora ir nemainīga. 95% no visiem tajā esošajiem mikroorganismiem ir laktobacilli. Atlikušos 5% veido daudzas citas baktērijas.
Laktobacilli uztur pastāvīgu vidi, ražojot pienskābi un veidojot ūdeņraža peroksīdu. Šīs vielas nomāc patogēnās floras darbību. Ir 3 bakteriālās vaginozes smaguma pakāpes. 1. pakāpē izmeklētajās uztriepes nav patogēnas mikrofloras, bet ir epitēlija šūnas.
Šajā gadījumā pastāv iespēja inficēties ar dažādām patogēnām baktērijām. Otrās pakāpes bakteriālo vaginozi raksturo Doderleina baciļu skaita samazināšanās. Tajā pašā laikā palielinās gramnegatīvās un grampozitīvās floras skaits. Trešās pakāpes dekompensēta vaginoze ir vissmagākā. Pienskābes baktērijas ar to netiek atklātas. Dominē patogēni un oportūnistiski mikrobi.
Galvenie etioloģiskie faktori

Vaginozes attīstības iemesli ir dažādi. Galvenie riska faktori mikrobu nelīdzsvarotībai maksts ir parādīti 1. fotoattēlā. Tiek identificēti šādi šī stāvokļa attīstības iemesli:
- izmaiņas hormonālajā līmenī (samazināta estrogēna ražošana);
- maksts skābuma maiņa uz sārmainu pusi;
- abortu veikšana;
- stress;
- menopauzes un grūtniecības periods;
- zarnu disbioze;
- atrofiski procesi maksts;
- endokrīno slimību klātbūtne;
- ārstēšana ar citostatiskiem līdzekļiem, pretsēnīšu līdzekļiem un antibiotikām;
- izlaidīga seksuālā dzīve;
- slikts uzturs;
- intrauterīnās ierīces un spermicīdu lietošana;
- hronisku iekaisuma slimību klātbūtne.

Ja jums ir iepriekš minētie riska faktori, jūs varat ciest no bakteriālās vaginozes daudzus gadus. Maksts dabiskā mikroflora lielā mērā ir atkarīga no zarnu mikrofloras stāvokļa. Hroniska enterokolīta vai disbiozes klātbūtnē ir augsts vaginozes attīstības risks. Riska grupā ietilpst jaunas meitenes, kuras ir seksuāli aktīvas un bieži maina partnerus.
Disbiozes klīniskās izpausmes
Maksts disbiozes simptomi ir atšķirīgi. Bakteriālo vaginozi var viegli atšķirt no kolpīta. Ar disbakteriozi nav iekaisuma (apsārtums, maksts gļotādas pietūkums). Ļoti bieži ir vaginozes kombinācija ar erozijām, dzemdes kakla iekaisumu un rētām.
Maksts disbioze visbiežāk izpaužas ar šādiem simptomiem:
- patoloģiski izdalījumi ar zivju smaku;
- urinēšanas traucējumi;
- nieze;
- diskomforts dzimumakta laikā;
- sāpes starpenē.
Piešķīrumiem ir šādas funkcijas:
- nepatīkama smaka;
- tilpums līdz 20 ml vai vairāk dienā;
- pelēkbalta krāsa;
- šķidrums;
- pastāvīgi vai parādās periodiski;
- var būt putojošs, lipīgs un biezs (ar hronisku disbakteriozi).
Īpaša vaginozes izpausme ir zivju smaka, kas nāk no izdalījumiem. Foto 2. Dažas sievietes pastāvīgi traucē simptomi, bet citas tos piedzīvo periodiski. Ginekoloģiskā izmeklēšana neatklāj iekaisuma pazīmes. Gados vecākiem pacientiem uz gļotādas var būt sarkani plankumi. Disbakterioze var izraisīt komplikācijas grūtniecības laikā.
Izmeklēšanas un ārstēšanas taktika
Bakteriālās vaginozes ārstēšanu veic pēc uztriepes mikroskopijas, instrumentālās izmeklēšanas (kolposkopija, ultraskaņa, histeroskopija), maksts skābuma noteikšanas, vispārējās asins un urīna analīzes.
Vaginozes diagnostikas kritēriji ir pH paaugstināšanās līdz 4,5 vai augstākam, liela epitēlija šūnu un galveno šūnu (epitēlija ar baktērijām) klātbūtne, krēmkrāsas izdalījumi un iekaisuma pazīmju neesamība.
Uztriepes atslēgas šūnas ir parādītas 3. fotoattēlā.
Vaginozes ārstēšanas shēma ietver negatīvu faktoru novēršanu un mikrofloras atjaunošanu. Sākotnējā stadijā tiek lietotas antibiotikas, normalizējas hormonālais līmenis un tiek atjaunota zarnu mikroflora. Tikai pieredzējis ārsts zina, kā ārstēt bakteriālo vaginozi. Izvēles zāles ir metronidazols un klindamicīns.
Šajā periodā sievietēm vajadzētu ēst labi, atteikties no alkohola un novērst stresu. Bieži tiek noteikti antihistamīni. Ja tiek izvēlēts optimālais ārstēšanas režīms, bakteriālā vaginoze izzudīs. Kā ārstēt disbiozi? Ārsti bieži izraksta lokālus līdzekļus uz pienskābes bāzes. Otrais bakteriālās vaginozes ārstēšanas posms sākas pēc 1-2 nedēļām.
Eubiotikas ir paredzētas (Apilak, Atsilakt, Laktozhinal, Bifikol). Pēc ārstēšanas (1. un 2. stadijā) tiek veikta laboratorijas pārbaude. Bakteriālas vaginozes ārstēšana ar anaerobu pārsvaru ietver Flagyl, Metrogyl vai Trichopolum lietošanu. Lai novērstu atkārtotas vaginozes attīstību pēc ārstēšanas, ir jāizslēdz riska faktoru iedarbība. Profilakse ietver pareizu uzturu, izvairīšanos no stresa, izvairīšanos no alkohola, antibiotiku un hormonālo zāļu lietošanas ierobežošanu un normāla hormonālā stāvokļa saglabāšanu.
Sievietes ķermeņa galvenā funkcija ir bērna piedzimšana, tāpēc daba ir daudz domājusi, lai aizsargātu svarīgākos orgānus. Caur maksts dzemdē var iekļūt ne tikai infekcijas no ārpasaules, bet arī mikrobi, kas parasti atrodas makstī nelielos daudzumos. Ja tiek traucēta mikroflora, laktobacillu skaits samazinās, un tiek radīti apstākļi oportūnistisku mikroorganismu attīstībai. Šo parādību medicīnā sauc par bakteriālo vaginozi. Bieži vien šo slimību sauc arī par gardnarelozi, disbiozi vai maksts disbakteriozi. Saskaņā ar ICD-10 šī patoloģija ir kodēta N89.8
Parasti maksts satur pietiekami daudz laktobacillu, lai radītu skābu vidi. Pienskābe neļauj patogēniem vairoties un veido dabisko imunitāti. Kādos gadījumos, kāpēc un kā ārstēt maksts disbiozi, šis raksts palīdzēs jums saprast.
Patogēnas floras klātbūtnes pazīmes
Bieži sievietes nenojauš, ka viņām ir kādas uroģenitālās sistēmas slimības, īpaši, ja tās, tāpat kā bakteriālā vaginoze, neizpaužas simptomu veidā. Slimību var atklāt akūtā fāzē, taču, ja nekas netiek darīts, simptomi var izzust paši, kas neliecina par izārstēšanu. Kādām pazīmēm sieviete jābrīdina un jānosūta pie ginekologa?
- Bieža urinēšana ar griešanas sāpēm, tāpat kā ar cistītu.
- Iekaisums ārējo dzimumorgānu rajonā, ko pavada nieze, dedzināšana un citas neērtas sajūtas, kas pastiprinās pēc dzimumakta.
- Bagātīgi izdalījumi ar sabojātu (sapuvušu) zivju smaku. Krāsa un konsistence ir atkarīga no dominējošajām baktērijām.
Sievietēm, kuras ir dzemdējušas, un vecākām sievietēm simptomi parasti ir smagāki. Jaunavām un pusaudžiem pat slimības saasināšanās periodā tas var palikt nepamanīts.
Bakteriālās vaginozes pazīmes var sajaukt ar piena sēnītes izpausmi, ko pavada arī dedzinoša sajūta un izdalījumi, vai ar nespecifisku bakteriālu vaginītu līdzīgu sāpīgu simptomu dēļ. Tomēr šīs ir dažādas slimības, un tām nepieciešama atšķirīga ārstēšana. Pašdiagnozi un pašārstēšanos mājās nevar veikt. Baktēriju vaginīts, kas pazīstams arī kā kolpīts, rodas uz samazinātas imunitātes fona un var izraisīt neauglību. Tikai ārsts pēc rūpīgas izmeklēšanas un pārbaudēm var noteikt, kā ārstēt bakteriālo vaginītu.
Bakteriālās vaginozes cēloņi

Daudzas sievietes kautrējas doties uz medicīnas iestādi ar tik intīmu problēmu. Bet jau sen ir noskaidrots, ka bakteriālā vaginoze nepavisam nav seksuālās izlaidības sekas.
Risks saslimt ar dzimumorgānu disbiozi pastāv jebkurai sievietei neatkarīgi no vecuma un dzīvesveida, tostarp mazai meitenei.
Cēloņi var būt jebkuri faktori, kas kavē normālu mikrofloru:
- Kaitīgo baktēriju iekļūšana makstī no ārpuses, piemēram, no tūpļa. Tie var būt E. coli, Klebsiella, Proteus un citas zarnu floras sastāvdaļas.
- Vāja imunitāte. Ar saaukstēšanos bakvaginoze ievērojami pasliktinās.
- Viss, kas vājina organisma aizsargspējas: stress, grūtniecība, hipotermija, klimata pārmaiņas.
- Viss, kas maina hormonālo līmeni: grūtniecība, menopauze, aborts, hormonālo zāļu lietošana.
- Douching. Tā mērķis ir atbrīvoties no patogēniem organismiem, kā arī nomazgā vietējo mikrofloru.
- Higiēnas noteikumu neievērošana, īpaši menstruāciju laikā.
- Valkājot sintētisku vai stingru apakšveļu, kas traucē skābekļa plūsmu.
- Intrauterīnās ierīces un kontracepcijas līdzekļi, kas satur nonoksinolu (svecītes, prezervatīvi).
- Higiēnas paketes un tamponi, kas kairina gļotādu.
- Jauns seksuālais partneris. Viņam var nebūt seksuālās slimības, bet viņa flora var nomākt sieviešu mikrofloru. Kā likums, imunitāte pret pastāvīgo partneri jau ir izveidojusies. Bakteriālā vaginoze nav STI, tāpēc ar to nevar inficēties vīrietis. Slimība netiek pārnesta seksuāli.
- Seksuāli transmisīvās slimības, pat ja ir veikts ārstēšanas kurss (samazināta imunitāte pēc antibiotiku lietošanas).
Arī bakvaginoze bieži rodas dzemdes kakla slimību (tostarp endometriozes, endocervicīta, leikoplakijas) vai seksuāli transmisīvo infekciju fona. Ignorējot diskomfortu, cerot, ka tas "pāries pats no sevis", jūs, iespējams, nepamanīsit bīstamu slimību.
Bakteriālās vaginozes izraisītāji:
- gardnarella (Gardnerella vaginalis);
- mobilunkuss (Mobiluncus spp.);
- Bacteroides (Bacteroides spp.):
- peptokoki.
Vairumā gadījumu bakvaginoze atklāj jauktu infekciju ar anaerobās floras pārsvaru, ņemot vērā ievērojamu maksts laktobacillu līmeņa pazemināšanos. Ginekoloģijā vislielākā nozīme ir Gardnerella vaginalis koncentrācijas palielināšanai. Bieži slimība rodas uz kandidāla kolpīta, nespecifiska vaginīta un citu uroģenitālu patoloģiju fona.
Bakteriālās vaginozes komplikācijas
 Papildus tam, ka maksts disbioze pati par sevi aizēno pastāvēšanu, tā var izraisīt arī citas problēmas. Īpaši bīstami tas ir grūtniecības laikā. Bet ir divas situācijas:
Papildus tam, ka maksts disbioze pati par sevi aizēno pastāvēšanu, tā var izraisīt arī citas problēmas. Īpaši bīstami tas ir grūtniecības laikā. Bet ir divas situācijas:
- Grūtniecība ir izraisījusi patogēno baktēriju aktivitātes pieaugumu, jo tas ir spēcīgs hormonālais šoks ķermenim. Šajā gadījumā briesmas praktiski nav. Dažos gadījumos ārstēšana tiek nozīmēta, citos no tās tiek iztikts, īpaši, ja nav infekcijas klīnisku izpausmju. Vairumā gadījumu bakteriālās vaginozes simptomi izzūd pēc dzemdībām.
- Slimības sākums tika atzīmēts pirms grūtniecības. Maksts mikroflora kādreiz tika nomākta, un, ja netika veikta efektīva ārstēšana, grūtniecības laikā samazinātas imunitātes apstākļos patoloģiskais process var izraisīt augļa iekaisumu un infekciju. Rezultāts var būt priekšlaicīgas dzemdības, augļa attīstības traucējumi, hipoksija un citas negatīvas sekas mātei un bērnam.
Kombinācijā ar citām infekcijām bakvaginoze var kļūt par šķērsli bērna ieņemšanai.
Bakteriālās vaginozes diagnostika

Visām brīdinājuma zīmēm vajadzētu mudināt apmeklēt ārstu. Neuzskatiet, ka nieze un izdalījumi ar nepatīkamu smaku ir normāli. Pēc šādām sūdzībām vai uztriepes ar raksturīgu smaku ņemšanas speciālistam jāvēršas pie:
- PCR diagnostika.Šī metode nosaka patogēno mikroorganismu klātbūtni, taču tā nav izšķiroša, jo daudzi no tiem, galvenokārt gardnerella, nelielā daudzumā ir sastopami gandrīz visām sievietēm.
- Amniotest, kas ļauj ķīmiskām reakcijām pastiprināt sekrēta smaržu.
- Bakterioloģiskā kultūra.Šī metode nosaka patogēnu un tā daudzumu, kā arī jutību pret antibiotikām.
- Aptaujas insults.Ļauj diagnosticēt iekaisumu un identificēt “atslēgas šūnas” - gardnarelozes pazīmi.
- Uztriepe onkocitoloģijai. Katru gadu tiek veikta visām sievietēm. Citogramma ļauj identificēt dzemdes kakla patoloģiju agrīnā stadijā.
Plānojot grūtniecību, ir svarīgi pārbaudīt, vai nav slēptu infekciju, pat ja nekas jūs nesatrauc. Ārstējošajam ārstam ir jānosaka, vai slimību izraisījis patogēns (venērisks) vai oportūnistisks mikroorganisms, pirmajā gadījumā ir jāārstē sevi un partneri, otrajā gadījumā partnera ārstēšana nav nepieciešama (bakvaginoze ir nav lipīga).
Ārstēšana
Ārstēšanas režīms ir atkarīgs no galvenā slimības izraisītāja. Tos parasti iedala trīs grupās:
Ārstēšanas princips ir maksts mikrofloras normalizēšana. Ja traucējumu cēlonis ir tikai oportūnistiskas baktērijas, grūtībām nevajadzētu rasties. Ārsts izraksta zāles, pret kurām šie mikroorganismi ir jutīgi, to pamatā ir metronidazols, ternidazols, ornidazols. Meitenēm parasti tiek izrakstītas tabletes, bet sievietēm - maksts svecītes un ziedes. Lietojot šos produktus, pozitīvs efekts tiek novērots jau pēc nedēļas lietošanas.

Svecīšu priekšrocība ir tā, ka tās iedarbojas tieši uz skartajām zonām, ir saderīgas ar citām zālēm, tās var parakstīt grūtniecēm.
Ja sūdzaties par pārmērīgu dedzināšanu vai nepanesām sāpēm makstī, papildus var ieteikt vietējos pretsāpju līdzekļus.
Tālāk ir jāatjauno vietējā imunitāte un veselīga mikroflora. Produkts Femilex, kura galvenā viela ir pienskābe, ir populārs. Bifidobaktērijas, eubiotikas un probiotikas dabiski apdzīvo maksts, kas saistītas ar maksts floru, laktobacilli, vitamīni palīdz uzlabot vispārējo imunitāti.
Citi līdzekļi normālas maksts mikrofloras atjaunošanai:
- Vagilaks;
- laktagels;
- Bifiform;
- Acyclact;
- Laktonorm;
- Laktobakterīns;
- Laktožināls;
- Bifidumbakterīns.
Mikrofloras atjaunošana ir obligāts bakteriālās vaginozes kompleksās ārstēšanas posms. Pienskābes baktēriju trūkums apdraud slimības recidīvu un komplikāciju attīstību. Izmantojot iepriekš minētos līdzekļus, varat kompensēt laktobacillu trūkumu un atjaunot maksts skābo vidi.
Lai stiprinātu ķermeņa aizsardzību, tiek noteikti arī imūnmodulatori (Viferon utt.). Devas un terapijas ilgumu nosaka ārsts. Ja jums ir jāmaina zāles vai jāaizstāj ar lētāku analogu, jums jākonsultējas arī ar ārstu.
Medicīnā pašlaik nav skaidra viedokļa par bakteriālās vaginozes ārstēšanu latentā formā. Daudzi eksperti uzskata, ka oportūnistiskas floras klātbūtne uztriepē nav slimība un tai nav nepieciešama nekāda ārstēšana. Citi pielīdzina ureaplasmu, mikoplazmu un gardnerellu seksuāli transmisīvo slimību izraisītājiem. Kādos gadījumos sievietei jārīkojas droši un pirms bakvaginozes ārstēšanas jākonsultējas ar dažādiem ārstiem?
- paasinājuma laikā un slimības simptomu klātbūtnē;
- pirms grūtniecības vai grūtniecības laikā, pat ja nav diskomforta.
Kompetentam speciālistam jārunā ne tikai par bakteriālās vaginozes ārstēšanu, bet arī par obligātajiem atveseļošanās nosacījumiem. Šajā periodā ir nepieciešams:
- atturēties no dzimumakta;
- atteikties no alkohola, īpaši, lietojot zāles tablešu veidā;
- ievērot diētu (izvairieties no pikanta, cepta, pikanta ēdiena);
- lietot intīmās higiēnas līdzekļus;
- saglabāt dzimumorgānu tīrību.
Tautas aizsardzības līdzekļi
Maksts niezi un citus simptomus labi mazina vannas un dušas no dažādiem novārījumiem. Dažādās proporcijās tiek sajauktas ozola mizas, kumelītes, kadiķu ogas, auzu salmi un valriekstu lapotnes, kliņģerītes, alveja un citi ārstniecības augi. Bet šādu ārstēšanu var veikt tikai pēc speciālista apmeklējuma, lai izslēgtu bīstamus patogēnus.
Bakvaginozes profilakse

Ievērojot noteikumus, jūs varat praktiski samazināt slimības risku līdz nullei:
- Ievērojiet higiēnu: menstruāciju dienās mazgājieties vairākas reizes dienā ar tīru ūdeni, mainiet spilventiņus un tamponus ik pēc 3-4 stundām.
- Izvairieties no zarnu baktēriju iekļūšanas makstī.
- Neaizraujieties ar dušošanu, ja parādās nepatīkama smaka, jākonsultējas ar ārstu, nevis jāmēģina to noņemt, tādējādi iznīcinot mikrofloru.
- Nelietojiet pārmērīgi antibiotikas un pretsēnīšu līdzekļus.
- Izvairieties no neaizsargāta seksa ar jauniem partneriem.
- Regulāri apmeklējiet ginekologu un apmeklējiet ārstu, parādoties pirmajām slimības pazīmēm.
- Dodiet priekšroku brīvai kokvilnas apakšveļai.
- Ievērojiet pareiza uztura principus: vairāk piena un augu produktu, mazāk kūpinātu un sāļu pārtiku.
Dažos gadījumos profilakses nolūkos ginekologs var izrakstīt zāles, kas satur pienskābi. Tas lielākā mērā attiecas uz sievietēm riska grupā: pēc ilgstošas hormonālās terapijas, menopauzes laikā utt.
Par bakteriālās vaginozes pazīmju parādīšanos nevajadzētu uztraukties, taču ir arī bīstami tās ignorēt. Neplānotā vizīte pie ginekologa noskaidros slimības būtību, kas rada daudzas problēmas, bet ir diezgan viegli novēršama.