★ ★ ★ ★ ★
19/01/2017 "مقالات"
المؤلفون: دوهولم، سي. مولر، إس. ريدبيرج، إي. إس. هانسن، جي. أورتوفت، بي.جي.ليون، دي.تيميرمان، تي.بورن، إل.فالنتين، إي.إيبستاين، إس.آر.جولدستين، إتش.ماريت، إيه.ك.بارسونز، بي.جول، أو.إيستر، دبليو.سيبولفيدا، إي.فيرازي، تي.فان دن بوش
عبر المهبل الفحص بالموجات فوق الصوتيةلقد أهمية عظيمةفي تشخيص سرطان بطانة الرحم لدى النساء المصابات بنزيف ما بعد انقطاع الطمث. النساء ذوات سماكة بطانة الرحم ≥ 4 ملم والتي يتم قياسها عن طريق المسح عبر المهبل لديهن خطر منخفض للإصابة بسرطان بطانة الرحم (1 في 100 حالة) إذا لم يتناولن العلاج بالهرمونات البديلة. العلاج بالهرمونات; 1 في 1000 إذا كانوا يتناولون العلاج). النساء المصابات بنزيف ما بعد انقطاع الطمث وسمك بطانة الرحم ≥ 5 ملم مخاطرة عاليةسرطان بطانة الرحم (1 من كل 4 حالات)، لذلك من الضروري الحصول على كشط عالي الجودة داخل الرحم من أجل التحليل النسيجي. يمكن أن توفر الموجات فوق الصوتية معلومات حول المخاطر الفردية الأورام الخبيثةفي النساء بعد انقطاع الطمث مع النزيف وسمك بطانة الرحم ≥ 5 ملم.
شملت دراستنا النساء المصابات بنزيف ما بعد انقطاع الطمث وسمك بطانة الرحم ≥ 5 مم، كما تم قياسه بواسطة مسبار عبر المهبل. أجريت الدراسة في المستشفى الجامعي في آرهوس، الدنمارك، في الفترة ما بين نوفمبر 2010 وفبراير 2012. وخضعت جميع النساء للمسح المهبلي (TVS) والتصوير بالموجات فوق الصوتية بالتسريب الهلامي (GIS). تمت جدولة جميعهم لإجراء تنظير الرحم مع خزعة بالمنظار وكشط إضافي لتقييم أمراض داخل الرحم (الجدول 1).
الجدول 1.مخطط اختيار المريض للدراسة.
المسح عبر المهبل (TVS)
تم إجراء TVS على Voluson E8 Expert المجهز بمستشعر داخل المهبل (6-12 ميجاهرتز)، وفقًا لبروتوكول المسح. تم ضبط معلمات دوبلر مسبقًا بطريقة موحدة (التردد 6 ميجاهرتز، كسب طاقة دوبلر 50، النطاق الديناميكي 10 ديسيبل؛ الثبات 2، لون الخريطة 1، المرشح 3).
تضمن فحص TVS تقييمًا مرئيًا للمعلمات التالية التي تم تحديدها المجموعة الدوليةتحليل ورم بطانة الرحم (IETA): سمك بطانة الرحم، وصدىها (مفرط، وناقص، ومتساوي الصدى، ومتجانس/غير متجانس)؛ المكون الكيسي (نعم / لا)، إذا كان موجودا، فحدود سلسة أو غير متساوية؛ حدود بطانة الرحم (ملساء أو غير متساوية، متجانسة/غير متجانسة)؛ خط الإغلاق (نعم/لا)، متقطع (نعم/لا).
يتضمن تحليل قوة دوبلر تقييمًا مرئيًا للمعلمات التالية: وجود الأوعية (نعم / لا)، وجود وعاء مهيمن (نعم / لا)، إذا كان هناك وعاء مهيمن، فهو فردي (نعم / لا) أو مزدوج (نعم / لا) لا)، الأصل (البؤري / متعدد البؤر) أوعية متعددة (نعم / لا)؛ الفروع (نعم / لا)، إذا كان هناك فروع، ثم أمر / مضطرب، الاتجاه الدائري للأوعية (نعم / لا). قمنا بتقييم ذاتي: الأوعية الكبيرة (نعم / لا)، لون دوبلر (نعم / لا)، كثافة الأوعية الدموية (نعم / لا).
تم تنفيذ نظم المعلومات الجغرافية بعد TVS. استخدمنا قسطرة صغيرة معقمة ومرنة ومزودة بحقنة سعة 10 مل تحتوي على Instillagel® (E.Tjellesen A/S، Lynge، Danish) والتي تم إدخالها في تجويف الرحم. في المرضى الذين يعانون من انسداد عنق الرحم، استخدمنا موسع هيجار صغير. يتم إدخال الجل إلى تجويف الرحم تحت مراقبة الموجات فوق الصوتية.
تم بعد ذلك فحص تجويف الرحم في المستويين السهمي والعرضي، مع تقييم نفس المعلمات المستخدمة في أجهزة TVS التقليدية. كما تم تقييم ما يلي: وجود التكوين وموقعه ونسبة تلف بطانة الرحم (أي ≥ 25% من السطح متضرر) (نعم/لا)؛ البنية السطحية للضرر المحلي (موحد / غير متساوي) ؛ هيكل السطح العام لبطانة الرحم (ناعم، سليلي، غير متساوي).
تنظير الرحم
تم إجراء تنظير الرحم للمرضى الخارجيين في جميع المرضى باستخدام المحلي أو تخدير عام. في 112 مريضة، تم إجراء تنظير الرحم مباشرة بعد ذلك الفحص بالموجات فوق الصوتية، في المرضى الآخرين في الزيارة التالية في غضون 3 أسابيع بعد الفحص بالموجات فوق الصوتية. أثناء تنظير الرحم، جرت محاولات لإزالة جميع الأنسجة من تجويف الرحم. تم جمع ثلاث إلى خمس عينات من بطانة الرحم من مريضة واحدة.
حساب خطر الإصابة بسرطان بطانة الرحم باستخدام نظام التسجيل
(خطر الإصابة بسرطان بطانة الرحم (درجة REC))
بناءً على تحليلاتنا، قمنا بتطوير نظام تسجيل المخاطر لسرطان بطانة الرحم (الشكل 1). شمل نظام التسجيل مؤشر كتلة الجسم (≥30 = نقطة واحدة)، وسمك بطانة الرحم (≥10 مم = نقطة واحدة)، (≥15 مم = نقطة واحدة)، ووجود الأوعية الدموية، والأوعية الدموية المهيمنة (الموجودة = نقطة واحدة)، والأوعية المتعددة (الموجودة = نقطة واحدة)، والأوعية الكبيرة (الحالية = نقطة واحدة) والأوعية الكثيفة (الحالية = نقطة واحدة)، ومنطقة بطانة الرحم المتقطعة (الحالية = نقطة واحدة) وسطح بطانة الرحم غير المستوي على نظام المعلومات الجغرافية (الحالية = نقطة واحدة). تؤدي إضافة هذه القيم إلى إنشاء درجة خطر الإصابة بسرطان بطانة الرحم. أظهرت النتيجة 3 لـ TVS أو 4 لـ GIS نتائج مسح جيدة وتم تشخيصها بشكل صحيح مستوى عالتطور سرطان بطانة الرحم في حوالي 90٪ من جميع المرضى.
رسم بياني 1.تمثيل تخطيطي لتحديد خطر الإصابة بسرطان بطانة الرحم باستخدام نظام التسجيل.
تم تحديد معايير الفحص بالموجات فوق الصوتية لبطانة الرحم بواسطة المجموعة الدولية لتحليل أورام بطانة الرحم (IETA).
سمك بطانة الرحمتقاس في المستوى السهمي. يجب وضع الفرجار على السطح البيني بين بطانة الرحم وعضل الرحم، بشكل عمودي على خط الوسط لبطانة الرحم (الشكل 2). عند وجود السائل، يتم قياس سمك الأجزاء الفردية من بطانة الرحم وتسجيل مجموعها (الشكل 2 ب).
الصورة 2.صورة تخطيطية وموجات فوق صوتية لقياس بطانة الرحم في الظروف الطبيعية (أ)، وفي وجود السائل داخل الرحم (ب).
صدى بطانة الرحميتم تقييمه بالمقارنة مع صدى عضل الرحم على أنه مفرط الصدى أو متساوي الصدى أو ناقص الصدى.
تجانس بطانة الرحميتم تقييمها من خلال هيكلها. بطانة الرحم "المتجانسة" متجانسة ولها بنية ثلاثية الطبقات (الشكل 3). يتم وصف بطانة الرحم "غير المتجانسة" عندما يكون هناك عدم تجانس في البنية، أو عدم التماثل، أو التكوينات الكيسية(الشكل 4).
تين. 3.بطانة الرحم "المتجانسة": (أ) تمثيل تخطيطي لبطانة الرحم المكونة من ثلاث طبقات، (ب) ناقصة الصدى، (ج) مفرطة الصدى، (د) متساوية الصدى.
الشكل 4.بطانة الرحم "غير المتجانسة": يتم رؤية التكوينات الكيسية ذات الحواف الملساء على خلفية متجانسة (أ)، ويتم ملاحظة التكوينات الكيسية ذات الحواف غير المستوية على خلفية متجانسة (ب)، وخلفية غير متجانسة بدون مناطق كيسية (ج)، والتكوينات الكيسية ذات الحواف الناعمة توجد على خلفية غير متجانسة (د) وعلى خلفية غير متجانسة، تكوينات كيسية ذات حواف غير متساوية (هـ).
تعتبر بطانة الرحم "خطية" إذا تم تحديد خط إغلاق طبقات بطانة الرحم على أنه مستقيم؛ و"غير خطي" إذا تم تصور خط الإغلاق على أنه "خشن" أو "متقطع" أو غائب تمامًا (الشكل 5).
الشكل 5.خط إغلاق طبقات بطانة الرحم: "خطي" (أ)، "خشن" (ب)، "متقطع" (ج) وخط غير مرئي (د).
توصف منطقة بطانة الرحم وعضل الرحم بأنها "ناعمة" أو "خشنة" أو "متقطعة" أو "غير محددة" (الشكل 6).
الشكل 6.منطقة بطانة الرحم وعضل الرحم: "ناعمة" (أ)، "غير متساوية" (ب)، "متقطعة" (ج) و"غير محددة" (د).
يوصف السائل داخل الرحم بأنه عديم الصدى أو متساوي الصدى أو مختلط (الشكل 7).
الشكل 7.السائل داخل الرحم: (أ) ناقص الصدى، (ب) متساوي الصدى، (ج) صدى مختلط.
تقييم دوبلر
ينبغي تعديل إعدادات دوبلر لضمان أقصى قدر من الحساسية (تردد الموجات فوق الصوتية على الأقل 5.0 ميغاهيرتز، تردد تكرار النبض (PRF) 0.3-0.9 كيلو هرتز، مرشح جدار الوعاء الدموي 30-50 هرتز، يجب تقليل كسب لون دوبلر حتى تختفي جميع القطع الأثرية الملونة).
يتم تسجيل الدوبلر من خلال وجود تدفق الدم: يتم إعطاء نقطة واحدة عندما لا يكون هناك تدفق للإشارات الملونة في بطانة الرحم؛ نقطتان - إذا كان من الممكن اكتشاف الحد الأدنى من تدفق الدم؛ 3 نقاط - عند وجود تدفق دم معتدل؛ والنتيجة 4 - عندما يكون تدفق الدم واضحًا (الشكل 8).
الشكل 8.تقييم إمدادات الدم من بطانة الرحم: تعطى نقطة واحدة - عندما لا يكون هناك تدفق دم (أ)؛ نقطتان – الحد الأدنى من تدفق الدم موجود (ب)؛ 3 نقاط - يوجد تدفق دم معتدل (ج)؛ و4 نقاط – يتم تحديد تدفق الدم بشكل كبير (د).
يشير نمط الأوعية الدموية في بطانة الرحم إلى وجود أو عدم وجود "وعاء سائد". يتم تعريف "السفينة المهيمنة" على أنها واحدة أو أكثر من الأوعية (الشرايين و/أو الأوردة) التي تتسرب إلى بطانة الرحم (الشكل 9). قد يكون للسفينة المهيمنة تشعبات في بطانة الرحم، توصف بأنها منظمة أو مضطربة/فوضوية. قد تنشأ العديد من الأوعية المهيمنة من وعاء واحد (أصل "بؤري")، أو من عدة أوعية من طبقة بطانة الرحم وعضل الرحم (أصل متعدد البؤر). تشمل الهياكل الوعائية الأخرى داخل بطانة الرحم الأوعية "المتناثرة" (إشارات أحادية اللون داخل بطانة الرحم بدون أصل واضح) وأنماط الأوعية الدموية الدائرية (الشكل 9).
الشكل 9.نماذج الأوعية الدموية: وعاء "سائد" بدون متفرع (أ) ومتفرع (ب)؛ العديد من الأوعية التي لها أصل "بؤري" (وعائين أو أكثر لها جذع مشترك) (ج) وأصل "متعدد البؤر" (أوعية كبيرة لها أساس مختلف) (د)؛ الأوعية "المتناثرة" (إشارات أحادية اللون في بطانة الرحم، ولكن بدون أصل مرئي) (هـ) والاتجاه الدائري للأوعية (و).
التصوير بالموجات فوق الصوتية بالتسريب الهلامي (GIS)
توصف بطانة الرحم بأنها "ناعمة" عندما يكون السطح الداخلي لبطانة الرحم أملس، و"متموجة" عندما يكون هناك عدة مناطق ضحلة مقعرة، أو "على شكل ورم" عندما يكون هناك مسافة بادئة كبيرة نحو تجويف الرحم. بطانة الرحم "غير مستوية" - إذا كان سطح التكوين يواجه تجويف الرحم على شكل قرنبيط، أو مثل الأنسجة الخشنة بشكل حاد (الشكل 10).
الشكل 10.محيط بطانة الرحم: "ناعم" (أ)، "مموج" (ب)، "على شكل ورم" (ج) و "غير متساوي" (د).
تشكيلات داخل الرحم
كل ما يبرز في تجويف الرحم يسمى التكوينات داخل الأجواف. ينبغي وصف الآفات داخل الأجواف بأنها آفات بطانة الرحم أو آفات ناشئة عن عضل الرحم.
يتم تحديد مدى إصابة بطانة الرحم بناءً على النسبة المئوية لإجمالي مساحة سطح بطانة الرحم المعنية. توصف كتلة بطانة الرحم بأنها "واسعة الانتشار" إذا كانت تغطي 25% أو أكثر من سطح بطانة الرحم، و"موضعية" إذا كانت تغطي أقل من 25% من السطح (الشكل 11). يتم حساب نوع تكوين بطانة الرحم "الموضعي" من خلال النسبة بين قطر القاعدة عند مستوى بطانة الرحم (أ) والحد الأقصى لقطر قطر التكوين (ب). إذا كان معامل أ/ب<1 описывается, как образование на «ножке», и как образование на “широкой основе”, если коэффициент равен 1 или больше (Рис.12).
الشكل 11.تقييم مدى تلف بطانة الرحم: الآفة "الموضعية" تشمل أقل من 25% من سطح بطانة الرحم (أ)، والآفة "واسعة الانتشار" تشمل 25% أو أكثر من السطح (ب).
الشكل 12.نوع "موضعي" من التكوين أثناء عملية GIS أو مع وجود سائل موجود بالفعل في تجويف الرحم. نسبة أ/ب<1 указывает на образование на «ножке» (а) и а / b соотношение ≥ 1 указывает на “широкую основу “(b), где максимальный диаметр основания образования находится на уровне эндометрия и представляет максимальный поперечный диаметр образования.
يتم تعريف صدى الآفة على أنها "متجانسة" أو "غير متجانسة" (الأخيرة تشمل الآفات الكيسية).
يتم تعريف محيط التكوين بأنه "ناعم" أو "غير متساوي" (الشكل 13).
الشكل 13.يكون محيط التكوين أثناء GIS أو مع وجود سائل موجود بالفعل في تجويف الرحم "ناعمًا" (أ) و "غير متساوٍ" (ب).
عندما يتم الكشف عن التكوينات الناشئة عن عضل الرحم (الأورام الليفية عادة) في تجويف الرحم، يتم تحديد صدىها ونسبة التكوين الذي يخترق تجويف الرحم.
يجب تصنيف الأورام الليفية تحت المصلية بناءً على المستويات المحددة التي تمر عبر أكبر قطر للورم الليفي، كما وصفها ليون وآخرون: الفئة 0 (G0) - الورم الليفي يبرز تمامًا في التجويف؛ الفئة 1 (G1) - قاعدة واسعة من الأورام الليفية ≥ 50٪ تبرز في تجويف الرحم. والدرجة الثانية (G2) مع وجود أورام ليفية داخل الرحم<50% (рис.14).
الشكل 14.يبرز جزء من الورم الليفي في تجويف الرحم أثناء عملية GIS أو مع وجود سائل موجود مسبقًا في تجويف الرحم: 100%، الفئة 0 (أ) ≥ 50%، الفئة 1 (ب)<50%, класс 2 (c).
مناقشة
قمنا ببناء نظام تسجيل (REC) يمكنه التمييز بشكل فعال بين آفات بطانة الرحم الحميدة والخبيثة. حدد نظام التسجيل REC بشكل صحيح الآفات في تسعة من أصل 10 نساء بعد انقطاع الطمث مع سمك بطانة الرحم ≥ 5 ملم. يمكن استخدام نهج التسجيل لتقليل عدد الإجراءات الغازية التي يتم إجراؤها.
استخدمنا المصطلحات والتصنيفات التي حددتها المجموعة الدولية لتحليل أورام بطانة الرحم (IETA) والتي يمكن استخدامها لقياس ووصف الأمراض الموجودة في تجويف الرحم. الهدف الرئيسي من هذا العمل هو إنشاء قائمة بالمصطلحات والتعاريف التي يمكن استخدامها في الممارسة اليومية للأطباء وفي البحث العلمي. لإجراء الأبحاث، نوصي باستخدام جهاز من شركة GE.
بطانة الرحم عبارة عن طبقة مخاطية تقع داخل جسم الرحم، وتبطن تجويفه بالكامل وتوفر عددًا كبيرًا من الأوعية الدموية. يلعب دورًا رئيسيًا أثناء فترة الحيض.
وتتمثل المهمة الرئيسية لبطانة الرحم في خلق بيئة وظروف مواتية لربط البويضة المخصبة داخل جسم الرحم.
إذا كانت رقيقة جدًا أو لوحظت سماكة، فلن يستمر الحمل بشكل طبيعي، ومن الممكن الإجهاض في هذه الحالة. يجب أن يتم علاج أي عملية مرضية حصريًا بواسطة أخصائي بعد الفحص الأولي.
بطانة الرحم - ما هو؟
بطانة الرحم في جسم الرحم عبارة عن طبقة مخاطية من العضو تخلق ظروفًا مواتية لالتصاق البويضة المخصبة. يتغير خلال فترة الحيض بأكملها، أي سمكها. أكبر سمك يحدث في الأيام الأخيرة من الدورة، وأصغر في الأيام الأولى.
بسبب تأثير العوامل غير المواتية، قد تصبح بطانة الرحم رقيقة، وهذه الحالة سوف تتداخل مع التصاق الجنين، ويمكن أن تسبب العقم عند المرأة.هناك حالات تلتصق فيها البويضة بطبقة رقيقة ولكن بعد فترة يحدث إجهاض تعسفي. سيساعدك العلاج المناسب على التخلص من المشكلة ويساعدك على الحمل والإنجاب.
سمك بطانة الرحم الطبيعي
كما ذكرنا سابقًا، تتغير بطانة الرحم وسمكها طوال فترة الحيض. تتوافق كل مرحلة من الدورة مع سمك طبقة معين. تحدث جميع التغييرات تحت تأثير الهرمونات الجنسية الأنثوية.
ولكي يحدث الحمل، يجب أن يكون سمك هذه الطبقة طبيعيًا. معدل بطانة الرحم في جسم الرحم لربط البويضة المخصبة هو 0.7 سم.
يمكن تحديد هذه المعلمة باستخدام فحص الموجات فوق الصوتية الموصوف للمرأة في فترة معينة من الدورة.
أي انحرافات عن القاعدة قد تشير إلى أن علم الأمراض يتقدم، ويمكن أن تختلف أسباب هذه العملية.
طبقة رقيقة من بطانة الرحم في الرحم
نقص تنسج أو طبقة رقيقة من بطانة الرحم في جسم الرحم هو انحراف عن القاعدة. يتجلى علم الأمراض في شكل تخلف في الغشاء المخاطي العلوي أو السفلي للعضو. يؤدي هذا الانتهاك إلى استحالة ربط البويضة المخصبة.
أسباب نقص تنسج الدم:

قد لا تظهر أعراض نقص تنسج في المرحلة الأولية، ويتم تحديد علم الأمراض فقط أثناء فحص أمراض النساء.
أعراض مرض الطبقة المخاطية للعضو:

لا يمكن الجمع بين بطانة الرحم الرقيقة والحمل. يثير هذا المرض خللًا في الإنجاب ويمكن أن يؤدي إلى العقم المطلق. في مثل هذه الحالة، يجب أن يتم العلاج على الفور لتجنب العواقب الوخيمة.
العلاج في الوقت المناسب يمكن أن يزيد من فرصة الحمل والولادة لطفل سليم.
سماكة طبقة بطانة الرحم في جسم الرحم
في أمراض النساء، هناك أيضا تعريف مثل تضخم، مما يدل على سماكة الطبقة المخاطية وتشكيل الاورام الحميدة. هذا المرض له مسار حميد.
 يمكن تحديد انحراف السُمك عن القاعدة أثناء فحص أمراض النساء، وكذلك باستخدام الفحص بالموجات فوق الصوتية. لا يجوز إجراء العلاج إذا لم يلاحظ العقم ولا توجد أعراض علم الأمراض.
يمكن تحديد انحراف السُمك عن القاعدة أثناء فحص أمراض النساء، وكذلك باستخدام الفحص بالموجات فوق الصوتية. لا يجوز إجراء العلاج إذا لم يلاحظ العقم ولا توجد أعراض علم الأمراض.
تضخم يمكن أن يكون من نوع بسيط وشكل غير نمطي. يتميز تضخم بسيط بغلبة الخلايا الغدية، مما يؤدي إلى تطور التكوينات الكيسي. لا يشمل العلاج استخدام الأدوية فحسب، بل يشمل الجراحة أيضًا. اعتمادًا على البنية الخلوية، يمكن أن تكون الأورام الحميدة غدية أو ليفية أو مختلطة.
أمراض الطبقة المخاطية لجسم الرحم بشكل غير نمطي تشمل تطور الورم الغدي. يظهر التحليل النسيجي تغيرات في بنية الأنسجة. الورم الغدي هو أكثر من مرض خبيث.
الأسباب المختلفة التالية يمكن أن تؤدي إلى سماكة الطبقة:

ويرى العديد من الخبراء أيضًا أن تضخم يمكن أن يحدث لأسباب مثل الخلل الهرموني، وتطور الورم، والعمليات الالتهابية، وأمراض الغدد الصماء، والأمراض المنقولة جنسيًا.
يحدث علم الأمراض أيضًا نتيجة للاستخدام طويل الأمد لوسائل منع الحمل التي تحتوي على هرمون الاستروجين حصريًا.
أعراض تضخم:
- عدم انتظام الدورة الشهرية (تصبح الدورة أطول أو على العكس أقصر).
- تلطيخ الدم الذي يلاحظ عند المريضة قبل أيام قليلة من الحيض.
- النزيف مع الجلطات.
- خروج الدم أثناء الجماع.
- التغيرات في مدة وغزارة الإفرازات أثناء الحيض.
يتم العلاج إما بشكل متحفظ (في بعض الأحيان، مجتمعة، باستخدام العلاجات الشعبية)، أو من خلال الجراحة. إذا رفضت العلاج أو قمت به في وقت غير مناسب، فقد تحدث المضاعفات التالية:

الوقاية من هذا المرض تشمل:
- استبعاد الحمل غير المخطط له والإجهاض؛
- نمط حياة صحيح وصحي.
- الحد من المواقف العصيبة.
- العلاج في الوقت المناسب لأمراض وأمراض الجهاز التناسلي، وكذلك نظام الغدد الصماء.
علم الأمراض والأعراض والأسباب والعلاج
في الطب الحديث، هناك العديد من أمراض الطبقة المخاطية لجسم الرحم، ولكل منها أسباب وأعراض وطرق علاج محددة.

تشخيص علم الأمراض
إذا ظهرت على المرأة علامات المرض، فيجب عليها الخضوع لفحص شامل واختبارات الدم والبول. أثناء الفحص النسائي قد يجد الأخصائي أن بطانة الرحم أصبحت رقيقة أو على العكس سميكة، وقد تغير شكل الرحم وأصبح في حالة جيدة. وينصح المريض أيضًا بالخضوع لما يلي:

القاعدة هي عندما تكون مؤشرات الموجات فوق الصوتية والاختبار ضمن القيم المقبولة.
هل العلاج ممكن بدون جراحة؟
يمكن إجراء علاج المرض بشكل متحفظ وجراحي. يتم التدخل الجراحي فقط في الحالات المتقدمة.
 يشمل العلاج المحافظ العلاج بالأدوية والعلاجات الشعبية. يعتمد اختيار الأدوية الهرمونية على الفئة العمرية للمريضة، ورغبتها في إنجاب الأطفال في المستقبل، ومرحلة المرض.
يشمل العلاج المحافظ العلاج بالأدوية والعلاجات الشعبية. يعتمد اختيار الأدوية الهرمونية على الفئة العمرية للمريضة، ورغبتها في إنجاب الأطفال في المستقبل، ومرحلة المرض.
يتم العلاج بالعلاجات الشعبية تحت إشراف أخصائي، ويتم اختيار الدورة بشكل فردي اعتمادا على العديد من العوامل. قد ينصح المريض نبات القراص، آذريون، الوركين، اليارو، الموز. هذه الأعشاب سوف تساعد في وقف النزيف. يوصف أيضًا العلاج بالهيرودو الذي له تأثير إيجابي على سماكة الدم.
دوهولم، سي. مولر، إس. ريدبيرج، إي. إس. هانسن، جي. أورتوفت
بي.جي.ليون، دي.تيميرمان، تي.بورن، إل.فالنتين، إي.إيبستاين، إس.آر.جولدستين، إتش.ماريت، إيه.ك.بارسونز، بي.جول، أو.إيستر، دبليو.سيبولفيدا، إي.فيرازي، تي.فان دن بوش
الفحص بالموجات فوق الصوتية عبر المهبل له أهمية كبيرة في تشخيص سرطان بطانة الرحم لدى النساء المصابات بنزيف ما بعد انقطاع الطمث. النساء ذوات سماكة بطانة الرحم ≥ 4 ملم والتي يتم قياسها عن طريق المسح عبر المهبل لديهن خطر منخفض للإصابة بسرطان بطانة الرحم (1 في 100 إذا لم يتناولن العلاج بالهرمونات البديلة، و1 في 1000 إذا كن يتناولن العلاج). النساء المصابات بنزيف ما بعد انقطاع الطمث وسمك بطانة الرحم ≥ 5 مم معرضات لخطر الإصابة بسرطان بطانة الرحم (1 في 4 حالات)، لذلك من الضروري الحصول على كشط عالي الجودة داخل الرحم للتحليل النسيجي. يمكن أن توفر الموجات فوق الصوتية معلومات حول المخاطر الفردية للإصابة بالأورام الخبيثة لدى النساء بعد انقطاع الطمث مع النزيف وسمك بطانة الرحم ≥ 5 مم.
شملت دراستنا النساء المصابات بنزيف ما بعد انقطاع الطمث وسمك بطانة الرحم ≥ 5 مم، كما تم قياسه بواسطة مسبار عبر المهبل. أجريت الدراسة في المستشفى الجامعي في آرهوس، الدنمارك، بين نوفمبر 2010 وفبراير 2012. خضعت جميع النساء للمسح عبر المهبل (TVS) والتصوير بالموجات فوق الصوتية للتسريب الهلامي (GIS)، وتم تحديد موعد لإجراء تنظير الرحم مع خزعة بالمنظار وكشط إضافي لتقييم الأمراض داخل الرحم (الجدول 1).
الجدول 1. مخطط اختيار المريض للدراسة.
المسح عبر المهبل (TVS)
تم إجراء TVS على Voluson E8 Expert المجهز بمستشعر داخل المهبل (6-12 ميجاهرتز)، وفقًا لبروتوكول المسح. تم ضبط معلمات دوبلر مسبقًا وموحدة (التردد 6 ميجاهرتز، كسب قدرة دوبلر 50، النطاق الديناميكي 10 ديسيبل؛ الثبات 2، لون الخريطة 1، المرشح 3).
تضمن فحص TVS تقييمًا مرئيًا للمعلمات التالية التي حددتها المجموعة الدولية لتحليل أورام بطانة الرحم (IETA): سمك بطانة الرحم، ونشوء صدى لها (مفرط، ناقص، ومتساوي الصدى، متجانس/غير متجانس)، المكون الكيسي (نعم / لا)، إذا كانت موجودة، حدود ناعمة أو غير متساوية، حدود بطانة الرحم (ناعمة أو غير متساوية، متجانسة/غير متجانسة)، خط الإغلاق (نعم / لا)، متقطع (نعم / لا)).
تضمن تحليل قوة دوبلر تقييمًا مرئيًا للمعلمات التالية: الأوعية (موجود (نعم / لا)، وجود وعاء مهيمن (نعم / لا)، إذا كان هناك وعاء مهيمن، ثم مفرد (نعم / لا) أو مزدوج (نعم / لا) / لا)، الأصل (البؤري / متعدد البؤر) أوعية متعددة (نعم / لا)؛ المتفرعة (نعم / لا)، إذا كان هناك فروع، ثم أمر / مضطرب، اتجاه دائري للأوعية (نعم / لا). قمنا بتقييم ذاتي: الأوعية الدموية الكبيرة (نعم / لا)، دوبلر ملون (نعم / لا)، كثافة الأوعية الدموية (نعم / لا).
التصوير بالموجات فوق الصوتية بالتسريب الهلامي (GIS)
تم تنفيذ نظم المعلومات الجغرافية بعد TVS. استخدمنا قسطرة صغيرة معقمة ومرنة ومزودة بحقنة سعة 10 مل تحتوي على Instillagel® (E.Tjellesen A/S، Lynge، Danish) والتي تم إدخالها في تجويف الرحم. في المرضى الذين يعانون من انسداد عنق الرحم، استخدمنا موسع هيجار صغير. يتم إدخال الجل إلى تجويف الرحم تحت مراقبة الموجات فوق الصوتية.
تم بعد ذلك فحص تجويف الرحم في المستويين السهمي والعرضي، مع تقييم نفس المعلمات المستخدمة في أجهزة TVS التقليدية. كما تم تقييم ما يلي: وجود التكوين وموقعه ونسبة تلف بطانة الرحم (أي ≥ 25% من السطح متضرر) (نعم/لا)؛ البنية السطحية للأضرار المحلية (موحدة/غير مستوية)؛ هيكل السطح العام لبطانة الرحم (ناعم، سليلي، غير متساوي).
تنظير الرحم
تم إجراء تنظير الرحم للمرضى الخارجيين في جميع المرضى الذين يستخدمون التخدير الموضعي أو العام. في 112 مريضة، تم إجراء تنظير الرحم مباشرة بعد الفحص بالموجات فوق الصوتية، وفي المرضى الآخرين في الزيارة التالية في غضون 3 أسابيع بعد الفحص بالموجات فوق الصوتية. أثناء تنظير الرحم، جرت محاولات لإزالة جميع الأنسجة من تجويف الرحم. تم جمع ثلاث إلى خمس عينات من بطانة الرحم من مريضة واحدة.
حساب خطر الإصابة بسرطان بطانة الرحم باستخدام نظام التسجيل
(خطر الإصابة بسرطان بطانة الرحم (درجة REC))
بناءً على تحليلاتنا، قمنا بتطوير نظام تسجيل المخاطر لسرطان بطانة الرحم (الشكل 1). شمل نظام التسجيل مؤشر كتلة الجسم (≥30 = نقطة واحدة)، وسمك بطانة الرحم (≥10 مم = نقطة واحدة)، (≥15 مم = نقطة واحدة)، ووجود الأوعية الدموية، والأوعية الدموية المهيمنة (الموجودة = نقطة واحدة)، والأوعية المتعددة (الموجودة = نقطة واحدة)، والأوعية الكبيرة (الحالية = نقطة واحدة) والأوعية الكثيفة (الحالية = نقطة واحدة)، ومنطقة بطانة الرحم المتقطعة (الحالية = نقطة واحدة) وسطح بطانة الرحم غير المستوي على نظام المعلومات الجغرافية (الحالية = نقطة واحدة). تؤدي إضافة هذه القيم إلى إنشاء درجة خطر الإصابة بسرطان بطانة الرحم. أظهرت النتيجة 3 لـ TVS أو 4 لـ GIS نتائج مسح جيدة وتشخيص سرطان بطانة الرحم عالي الجودة بشكل صحيح في حوالي 90٪ من جميع المرضى.

رسم بياني 1. تمثيل تخطيطي لتحديد خطر الإصابة بسرطان بطانة الرحم باستخدام نظام التسجيل.
تم تحديد معايير الفحص بالموجات فوق الصوتية لبطانة الرحم بواسطة المجموعة الدولية لتحليل أورام بطانة الرحم (IETA).
يتم قياس سمك بطانة الرحم في المستوى السهمي. يجب وضع الفرجار على السطح البيني بين بطانة الرحم وعضل الرحم، بشكل عمودي على خط الوسط لبطانة الرحم (الشكل 2). عند وجود السائل، يتم قياس سمك الأجزاء الفردية من بطانة الرحم وتسجيل مجموعها (الشكل 2 ب).

الصورة 2. صورة تخطيطية وموجات فوق صوتية لقياس بطانة الرحم في الظروف الطبيعية (أ)، وفي وجود السائل داخل الرحم (ب).
يتم تقييم صدى صدى بطانة الرحم بالمقارنة مع صدى عضل الرحم على أنه مفرط الصدى أو متساوي الصدى أو ناقص الصدى.
يتم تقييم تجانس بطانة الرحم من خلال بنيتها. بطانة الرحم "المتجانسة" متجانسة ولها بنية ثلاثية الطبقات (الشكل 3). يتم وصف بطانة الرحم "غير المتجانسة" عندما يكون هناك عدم تجانس في البنية أو عدم التماثل أو التكوينات الكيسية (الشكل 4).

تين. 3. بطانة الرحم "المتجانسة": (أ) تمثيل تخطيطي لبطانة الرحم المكونة من ثلاث طبقات، (ب) ناقصة الصدى، (ج) مفرطة الصدى، (د) متساوية الصدى.
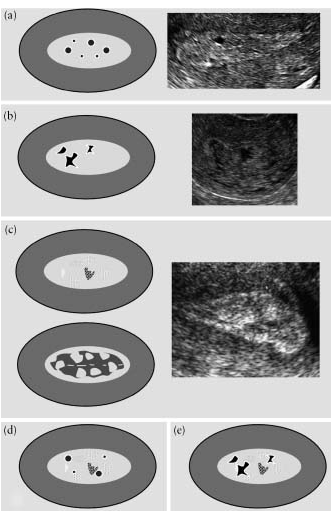
الشكل 4. بطانة الرحم "غير المتجانسة": يتم رؤية التكوينات الكيسية ذات الحواف الملساء على خلفية متجانسة (أ)، ويتم ملاحظة التكوينات الكيسية ذات الحواف غير المستوية على خلفية متجانسة (ب)، وخلفية غير متجانسة بدون مناطق كيسية (ج)، والتكوينات الكيسية ذات الحواف الناعمة توجد على خلفية غير متجانسة (د) وعلى خلفية غير متجانسة، تكوينات كيسية ذات حواف غير متساوية (هـ).
تعتبر بطانة الرحم "خطية" إذا تم تحديد خط إغلاق طبقات بطانة الرحم على أنه مستقيم، و"غير خطية" إذا تم تصور خط الإغلاق على أنه "خشن" أو "متقطع" أو غائب تمامًا (الشكل 5).

الشكل 5. خط إغلاق طبقات بطانة الرحم: "خطي" (أ)، "خشن" (ب)، "متقطع" (ج) وخط غير مرئي (د).
توصف منطقة بطانة الرحم وعضل الرحم بأنها "ناعمة" أو "خشنة" أو "متقطعة" أو "غير محددة" (الشكل 6).

الشكل 6. منطقة بطانة الرحم وعضل الرحم: "ناعمة" (أ)، "غير متساوية" (ب)، "متقطعة" (ج) و"غير محددة" (د).
يوصف السائل داخل الرحم بأنه عديم الصدى أو متساوي الصدى أو مختلط (الشكل 7).

الشكل 7. السائل داخل الرحم: (أ) ناقص الصدى، (ب) متساوي الصدى، (ج) صدى مختلط.
تقييم دوبلر
ينبغي تعديل إعدادات دوبلر لضمان أقصى قدر من الحساسية (تردد الموجات فوق الصوتية على الأقل 5.0 ميغاهيرتز، تردد تكرار النبض (PRF) 0.3-0.9 كيلو هرتز، مرشح جدار الوعاء الدموي 30-50 هرتز، يجب تقليل كسب لون دوبلر حتى تختفي جميع القطع الأثرية الملونة).
يتم تسجيل الدوبلر من خلال وجود تدفق الدم: يتم إعطاء النتيجة 1 عندما لا يكون هناك تدفق للإشارات الملونة إلى بطانة الرحم، ودرجة 2 إذا كان من الممكن اكتشاف الحد الأدنى من التدفق فقط، ودرجة 3 عند وجود تدفق معتدل. ودرجة 4 عندما يكون تدفق الدم واضحًا (الشكل 8).
مناقشة
قمنا ببناء نظام تسجيل (REC) يمكنه التمييز بشكل فعال بين آفات بطانة الرحم الحميدة والخبيثة. حدد نظام التسجيل REC بشكل صحيح الآفات في تسعة من أصل 10 نساء بعد انقطاع الطمث مع سمك بطانة الرحم ≥ 5 ملم. يمكن استخدام نهج التسجيل لتقليل عدد الإجراءات الغازية التي يتم إجراؤها.
استخدمنا المصطلحات والتصنيفات التي حددتها المجموعة الدولية لتحليل أورام بطانة الرحم (IETA) والتي يمكن استخدامها لقياس ووصف الأمراض الموجودة في تجويف الرحم. الهدف الرئيسي من هذا العمل هو إنشاء قائمة بالمصطلحات والتعاريف التي يمكن استخدامها في الممارسة اليومية للأطباء وفي البحث العلمي.
بطانة الرحم هي الغشاء المخاطي الداخلي لجسم الرحم، والذي يتكون من طبقتين: وظيفية وقاعدية. الطبقة القاعدية لها سمك وبنية ثابتة. الخلايا الجذعية الموجودة في تركيبته مسؤولة عن ترميم (تجديد) طبقات بطانة الرحم. الطبقة الوظيفية لها ديناميكيات مختلفة وحساسة لتركيز الهرمونات الأنثوية. بفضل التغيرات التي تحدث في الطبقة الوظيفية، يحدث الحيض كل شهر. إنها هي مؤشر صحة المرأة. في حالة حدوث أي أمراض بطانة الرحم، غالبا ما تحدث اضطرابات في الدورة الشهرية.
سمك بطانة الرحم
وبعبارة مجازية، يمكن مقارنة بطانة الرحم بالمهد، الذي يكون جاهزًا في فترة معينة لاستقبال البويضة المخصبة. إذا لم يحدث هذا، يحدث رفض الطبقة الوظيفية، والتي يتم إحياؤها مرة أخرى بعد الحيض.
بطانة الرحم، التي يختلف سمكها، لها مؤشرات مختلفة حسب أيام الدورة:
- 5-7 أيام.في مرحلة الانتشار المبكر، لا يتجاوز سمك بطانة الرحم 5 ملم.
- 8-10 أيام.تصل سماكة بطانة الرحم إلى 8 ملم.
- 11-14 يوما.وفي مرحلة الانتشار المتأخرة يصل سمكها إلى 11 ملم.
بعد ذلك تبدأ مرحلة الإفراز. خلال هذه الفترة، إذا لم يكن هناك أمراض بطانة الرحم، تصبح الطبقة أكثر مرونة وأكثر سماكة.
- 15-18 يوما.سمك يصل إلى 11-12 ملم.
- 19-23 يوما.الحد الأقصى لسماكة بطانة الرحم. ويبلغ المتوسط 14 ملم، ولكن يمكن أن يصل إلى 18 ملم كحد أقصى. تصبح الطبقة أكثر فضفاضة، "رقيق".
- 24-27 يوما.ويبدأ السمك بالانخفاض قليلاً، ليصبح من 10 إلى 17 ملم.
هذه هي مراحل بطانة الرحم. أثناء الحيض، ينخفض سمك بطانة الرحم، ليصل إلى 0.3-0.9 ملم فقط.

لو المرأة في سن اليأس،كيف ينبغي أن تكون بطانة الرحم؟ سمك الطبقة القياسية هو 5 ملم. أدنى انحراف بمقدار 1.5 أو 2 مم يجب أن يسبب الحذر. وفي هذه الحالة فمن الأفضل استشارة طبيب أمراض النساء.
ماذا تفعل إذا كانت بطانة الرحم رقيقة؟
في كثير من الأحيان، بطانة الرحم الرقيقة هي سبب العقم عند النساء. من الممكن تمامًا علاج هذا الأمر، ما عليك سوى متابعة هدفك باستمرار. يمكن إجراء العلاج بعدة طرق بديلة: الأدوية الهرمونية،مغلي الأعشاب والهرمونات الكاذبة.
العلاج بالأعشاب
بعض النساء لا يرغبن في اللجوء إلى العلاج الدوائي لبطانة الرحم الرقيقة واستخدام العلاجات الشعبية في هذه الحالة.
يتم استعادة بطانة الرحم الرقيقة بشكل جيد بمساعدة المريمية. يشربونه في المرحلة الأولى من الدورة. يجب غلي ملعقة صغيرة في 200 جرام من الماء وتناولها طوال اليوم.
يتحول رحم البورون إلى هرمون كاذب في جسم المرأة. بالإضافة إلى ذلك، له تأثير مضاد للالتهابات.
تساعد قطرات "Tazalok" من سلسلة المعالجة المثلية على تطبيع الدورة الشهرية وهي منظم لتوليف الهرمونات الموجهه للغدد التناسلية الذاتية.
زيادة بطانة الرحم الرقيقة بمساعدة الأدوية
كيفية زيادة بطانة الرحم الرقيقة التي يختلف سمكها خلال مراحل مختلفة من الدورة؟ في المرحلة الأولى من الدورة، يصف الأطباء عقار "Proginova"، "Femoston"، إلخ. بالنسبة للمرحلة الثانية من الدورة، "Duphaston" مناسب. يعزز هذا الدواء تكوين بنية بطانة الرحم، وهو يعمل مثل البروجسترون الاصطناعي.
قبل استخدام كل هذه الأدوية الاصطناعية، يجب عليك بالتأكيد استشارة طبيب أمراض النساء وتقييم المخاطر بنفسك، حيث أن جميعها لديها بعض موانع الاستعمال.

هناك حالات يتم فيها اكتشاف بطانة الرحم الرقيقة بعد تناول موانع الحمل الفموية. غالبًا ما يعطي الإقلاع عنها واستخدام أقراص Regulon لمدة شهرين نتيجة إيجابية ويساعد على استعادة بطانة الرحم الرقيقة.
شهادة تشريحية
إن بطانة الرحم الصحية هي المفتاح لنجاح بداية الحمل وتطوره. تواجه العديد من النساء حاليًا نوعًا من أمراض بطانة الرحم ونتيجة لذلك يعانين من العقم. ماذا يعني مصطلح "أمراض بطانة الرحم"، ما هي النتائج التي تؤدي إليها هذه الظاهرة، وكيفية التغلب على هذه المشكلة؟ اهم الاشياء اولا.
وتتمثل المهمة الرئيسية لبطانة الرحم في الجسم الأنثوي في زرع الجنين بنجاح وآمن. لكي يحدث الحمل، يجب أن يلتصق بجدار بطانة الرحم. لهذا السبب، مع أمراض بطانة الرحم المختلفة، يمكن أن يحدث العقم، ويصبح زرع الجنين الناجح مستحيلاً بكل بساطة. لكن الأمراض مختلفة، وهناك العديد من أمراض بطانة الرحم. أيهما يجب أن يحدده متخصص في كل حالة محددة.
الانحرافات عن القاعدة
استنادا إلى طبيعة المرض، يميز أطباء أمراض النساء والغدد الصماء بين اثنين من الاضطرابات الحميدة. علم الأمراض بطانة الرحمله طبيعة التهابية، بما في ذلك التهاب بطانة الرحم. غير التهابية - هذه عمليات مفرطة التنسج. وتشمل هذه الاورام الحميدة في بطانة الرحم،تضخم، وكذلك بطانة الرحم.
يحدث أن يتم الجمع بين العديد من الأمراض في الجسد الأنثوي. ما هو سبب هذا؟ في المقام الأول عن طريق اضطراب نظام الغدد الصماء أو الاستعداد الوراثي. في كثير من الحالات، بعد العلاج الناجح، يصبح الحمل ممكنا.
التهاب بطانة الرحم
مرض التهاب الغشاء المخاطي (بطانة الرحم) للرحم. ما الذي يسبب المرض؟ اختراق الكائنات الحية الدقيقة المسببة للأمراض المختلفة في الغشاء المخاطي للرحم. هناك عدة عوامل أساسية تساهم في الإصابة بالمرض:
- أي عمليات معدية موجودة في الجسم.
- إكمال الجماع الجنسي دون حماية.
- تآكل الرحم.
- فحص الرحم والأنابيب باستخدام تصوير الرحم والبوق.
- الأمراض النسائية المزمنة.
- أداة غير معقمة أثناء فحص أمراض النساء.
- القسم C.
- تجريف بطانة الرحم.
الأعراض النموذجية لالتهاب بطانة الرحم:

إذا تم اكتشاف التهاب بطانة الرحم أثناء الحمل، فإنه يتطلب العلاج الفوري. يمكن أن يؤثر المرض على أغشية الجنين ويؤدي إلى موته.
نقص تنسج - ترقق
إذا تم التقليل من سمك بطانة الرحم في أيام معينة من الدورة، فإن أطباء أمراض النساء يقومون بتشخيص نقص تنسج الرحم. سبب المرض هو الاضطرابات الهرمونية، وضعف إمدادات الدم، والعمليات الالتهابية. يمكن أن تحدث أمراض بطانة الرحم نتيجة للإجهاض المتكرر أو الأمراض المعدية أو الاستخدام طويل الأمد للجهاز داخل الرحم. المهمة الرئيسية في علاج نقص تنسج الرحم هي سماكة بطانة الرحم.
تضخم - سماكة
السبب الأكثر شيوعا لهذا المرض هو الاختلالات الهرمونيةفي الجسم أو عوامل وراثية. مع تضخم، تغير طبقات بطانة الرحم بنيتها.
هناك عدة أنواع من تضخم:
- تضخم غدي.
- تضخم ليفي غير نمطي (حالة سرطانية).
- تضخم الكيسي الغدي.
غالبًا ما توجد بطانة الرحم الغدية في أمراض الغدد الكظرية والمبيض والغدة الدرقية. في أغلب الأحيان، يؤثر تضخم النساء المصابات بداء السكري، والأورام الحميدة في الرحم، والأورام الليفية، وارتفاع ضغط الدم الشرياني.
لماذا يعتبر تضخم خطير؟ نمو الخلايا غير المنضبط، والذي يمكن أن يؤدي إلى عواقب وخيمة - سرطان بطانة الرحم. يتم علاج فرط التنسج بالأدوية والجراحة.
الاورام الحميدة في بطانة الرحم
تكاثر حميد لخلايا بطانة الرحم. يمكن أن تكون الأورام الحميدة موجودة ليس فقط في الرحم نفسه، ولكن أيضًا في عنق الرحم. أسباب تكوينها هي الاضطرابات الهرمونية، وعواقب التدخلات الجراحية، والإجهاض، والتهابات الجهاز البولي التناسلي. غالبًا ما تتشكل السلائل في بطانة الرحم. هناك عدة أنواع من البوليبات:
- الحديدية. تتشكل في أنسجة الغدد وعادة ما يتم تشخيصها في سن مبكرة.
- ليفي. تشكلت في النسيج الضام. في كثير من الأحيان لوحظ في النساء الأكبر سنا.
- غدي ليفي. يتكون من النسيج الضام والغدي.
لا يمكنك التخلص من الأورام الحميدة إلا من خلال الجراحة. ويجب أن يتم ذلك في أسرع وقت ممكن، لأن الخلايا يمكن أن تتحول إلى خلايا خبيثة. تتيح لك المعدات الحديثة إجراء العمليات بسرعة وكفاءة ودون ألم.

بطانة الرحم
مرض أنثوي تتشكل فيه العقد خارج الرحم، تشبه في بنيتها طبقة بطانة الرحم. قد تظهر العقيدات على الأعضاء المجاورة. يحدث أنه عندما يتم رفض أنسجة الرحم، لا تتم إزالتها بالكامل أثناء الحيض، وتتغلغل في الأنابيب وتبدأ في النمو هناك. يتطور التهاب بطانة الرحم.
الأسباب الرئيسية للمرض:
- الوزن الزائد.
- الإجهاد المتكرر.
- عادات سيئة.
- اضطرابات في الدورة الشهرية.
- التهاب في الأعضاء التناسلية.
- العمليات على الرحم.
- الوراثة.
- الاختلالات الهرمونية.
- مشاكل في الغدة الدرقية.
تشمل مؤشرات أعراض التهاب بطانة الرحم ما يلي:
- العقم.
- التبول المؤلم وحركات الأمعاء.
- تفريغ "الإكتشاف" في منتصف الدورة.
- الألم قبل بداية الدورة الشهرية.
- الألم أثناء الجماع.
إزالة بطانة الرحم - الاجتثاث
حاليا، تعاني نسبة متزايدة من النساء من أمراض بطانة الرحم المختلفة. إنهم يعانون من فترات الحيض الطويلة والثقيلة والمؤلمة وعمليات فرط التنسج وداء السلائل. لسوء الحظ، ليس من الممكن دائمًا تحقيق علاج فعال بالعلاج الهرموني أو كشط الرحم. البديل في هذه الحالة هو الاجتثاث، أو إزالة بطانة الرحم. هذا إجراء طفيف التوغل يدمر بطانة الرحم أو يزيلها بالكامل.
مؤشرات للعملية:
- نزيف حاد ومتكرر وطويل الأمد. ومع ذلك، فإن العلاج غير فعال. وجود عمليات خبيثة في منطقة الأعضاء التناسلية لدى النساء فوق سن 35 سنة.
- انتكاسات العمليات المفرطة التنسج أثناء فترة ما قبل انقطاع الطمث أو بعد انقطاع الطمث.
- استحالة العلاج الهرموني للعمليات التكاثرية خلال فترة ما بعد انقطاع الطمث.
ما هي العوامل التي يجب مراعاتها عند إجراء عملية الاجتثاث؟
- استحالة الإزالة الكاملة للرحم أو رفض هذا النوع من التدخل الجراحي.
- الإحجام عن الحفاظ على الوظيفة الإنجابية.
- أبعاد الرحم.

خزعة بطانة الرحم
ولأغراض التشخيص، يتم أخذ كميات صغيرة من الأنسجة من الجسم باستخدام طرق خاصة. لإجراء التشخيص الصحيح بناءً على نتائج الخزعة، يجب على الطبيب الالتزام بعدد من الشروط الضرورية أثناء الإجراء. بناءً على نتائج فحص الكشط، يقوم أخصائي علم الأمراض بتقييم الحالة الوظيفية والمورفولوجية لبطانة الرحم. تعتمد نتائج الدراسة بشكل مباشر على كيفية إجراء خزعة بطانة الرحم والمواد التي تم تلقيها. إذا تم الحصول على قطع الأنسجة المسحوقة بشدة للبحث، فمن الصعب، بل من المستحيل في بعض الأحيان، على المتخصص استعادة البنية. عند إجراء عملية الكشط، من المهم جدًا محاولة الحصول على شرائح أكبر غير مهروسة من بطانة الرحم.
كيف يتم إجراء خزعة بطانة الرحم؟
- ككشط تشخيصي كامل لجسم الرحم أثناء التمدد قناة عنق الرحم.يبدأ الإجراء بقناة عنق الرحم، ثم يتم كشط تجويف الرحم. في حالة النزيف، يجب إجراء الكشط باستخدام مكشطة صغيرة، ويجب إيلاء اهتمام خاص للزوايا البوقية للرحم، حيث غالبًا ما تتشكل زيادات سليلة. إذا ظهرت خلال الكشط الأول أنسجة تشبه الفتات من قناة عنق الرحم، فسيتم إيقاف الإجراء بسبب الاشتباه في وجود سرطان.
- كشط الخط (تقنية القطار). الهدف هو معرفة أسباب العقم ومراقبة نتائج العلاج الهرموني. لا يمكن استخدام هذه التقنية للنزيف.
- خزعة الطموح. شفط قطع من الأنسجة المخاطية لبطانة الرحم. تُستخدم هذه الطريقة غالبًا في الفحوصات الجماعية، والهدف هو تحديد الخلايا السرطانية.

إذا تم الكشف عن أي أمراض بطانة الرحم في جسم المرأة، يجب أن يبدأ العلاج على الفور. إن بدء عملية العلاج في الوقت المناسب يعطي التشخيص الأكثر واعدة. حتى جملة مثل العقم قد لا تكون فظيعة إذا قمت باستشارة طبيب أمراض النساء في الوقت المناسب والخضوع لفحص كامل ودورة علاجية. انتبه لصحتك!








