पेरिनियल प्रोलैप्स सिंड्रोम (योनि की दीवारों का आगे को बढ़ाव, गर्भाशय का आगे को बढ़ाव)- एक बहुत ही सामान्य घटना. हालाँकि, कई लोग बस यही सोचते हैं कि यह आदर्श का एक प्रकार है, आप इसके साथ रह सकते हैं, और, सबसे महत्वपूर्ण बात, वह मुझे ये कहते हुए शर्म आ रही है! आप बस इस अवस्था के अभ्यस्त हो जाइये।
दरअसल, शुरुआती दौर में चिंता की कोई बात नहीं है। केवल यौन क्रिया के दौरान ही संवेदनाएं बदलती हैं (योनि चौड़ी हो जाती है)। समय के साथ, मूत्र असंयम की शिकायतें बढ़ती हैं, योनि की पुरानी सूजन संबंधी बीमारियां, सिस्टिटिस और जननांग पथ से पैथोलॉजिकल डिस्चार्ज होता है। लंबे समय तक रूढ़िवादी उपचार वांछित परिणाम नहीं लाता है।
 और सब कुछ इस तथ्य से जुड़ा है कि योनि की दीवारें जननांग भट्ठा की सीमाओं से परे फैली हुई हैं और लगातार अंडरवियर और मलाशय क्षेत्र के संपर्क में हैं।
और सब कुछ इस तथ्य से जुड़ा है कि योनि की दीवारें जननांग भट्ठा की सीमाओं से परे फैली हुई हैं और लगातार अंडरवियर और मलाशय क्षेत्र के संपर्क में हैं।
महिलाओं को डॉक्टर के पास लाने के मुख्य कारण निम्नलिखित हैं:
- यौन क्रिया के दौरान असुविधा और संवेदनाओं की कमी;
- भद्दा पेरिनियल क्षेत्र;
- मूत्र असंयम के लक्षण;
- योनि की पुरानी सूजन और जननांग पथ से पैथोलॉजिकल स्राव।
आइए थोड़ा समझाने की कोशिश करें कि क्या हो रहा है और शरीर रचना में इस तरह के बदलाव का कारण क्या है:
महिला जननांग अंगों के आगे बढ़ने और आगे बढ़ने (योनि की दीवारों का आगे बढ़ना, गर्भाशय का आगे बढ़ना और आगे बढ़ना) के कारण इस प्रकार हैं:
- प्रसव के दौरान योनि और मूलाधार का फटना
- संयोजी ऊतक की जन्मजात विकृति (डिसप्लेसिया)
पहले और दूसरे दोनों मामलों में, पेल्विक फ्लोर की मांसपेशियों के बीच संबंध कमजोर हो जाते हैं, वे कमज़ोर हो जाती हैं और नीचे से पेल्विक अंगों को सहारा देना बंद कर देती हैं। इससे यह तथ्य सामने आता है कि योनि की दीवारें धीरे-धीरे नीचे की ओर उतरना शुरू हो जाती हैं (योनि की दीवारों का आगे बढ़ना), जो जननांग भट्ठा से आगे तक फैल जाती है। इसके बाद, गर्भाशय का आगे खिसकना और आगे बढ़ना होता है, जिसे योनि अपने पीछे खींचती हुई प्रतीत होती है।
 पेल्विक फ़्लोर का तल नीचे की ओर खिसक जाता है, और इससे पेल्विक अंगों (योनि, गर्भाशय, मलाशय) का फैलाव, गुदा असंयम और मूत्र असंयम होता है। इस तथ्य के बावजूद कि बीमारी का अक्सर सामना किया जाता है और गंभीरता से अध्ययन किया जाता है, इसकी घटना का तंत्र व्यावहारिक रूप से अज्ञात है। पेरिनियल प्रोलैप्स सिंड्रोम की कोई स्पष्ट परिभाषा और कोई स्पष्ट वर्गीकरण भी नहीं है।
पेल्विक फ़्लोर का तल नीचे की ओर खिसक जाता है, और इससे पेल्विक अंगों (योनि, गर्भाशय, मलाशय) का फैलाव, गुदा असंयम और मूत्र असंयम होता है। इस तथ्य के बावजूद कि बीमारी का अक्सर सामना किया जाता है और गंभीरता से अध्ययन किया जाता है, इसकी घटना का तंत्र व्यावहारिक रूप से अज्ञात है। पेरिनियल प्रोलैप्स सिंड्रोम की कोई स्पष्ट परिभाषा और कोई स्पष्ट वर्गीकरण भी नहीं है।
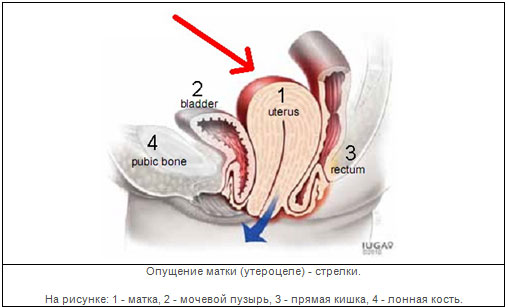
जैसा कि चित्र में देखा जा सकता है, मूत्राशय योनि के सामने स्थित होता है, और मलाशय उसके पीछे स्थित होता है। पेल्विक फ्लोर का आधार मांसपेशियों से बना होता है जो आम तौर पर पेरिनेम के केंद्र में एक साथ कसकर जुड़े होते हैं।
जननांग आगे को बढ़ाव(विशेषकर, गर्भाशय आगे को बढ़ाव) उनका नीचे की ओर विस्थापन है। पूरा अंग या उसकी कोई भी दीवार विस्थापित हो सकती है।
गर्भाशय और योनि के आगे बढ़ने की घटना बहुपत्नी महिलाओं में 12-30% और अशक्त महिलाओं में 2% है!
और साहित्य के अनुसार, जीवन के दौरान योनि और गर्भाशय के आगे को बढ़ाव को ठीक करने के लिए सर्जरी कराने का जोखिम 11% है।
जननांग आगे को बढ़ाव के लिए चिकित्सीय शब्दों में अंत "सेले" शामिल है। और अक्सर यह मरीजों के बीच कई सवाल उठाता है। ग्रीक से अनुवादित, इस शब्द का अर्थ है "सूजन, सूजन।" चिकित्सा शब्दावली को समझना आसान बनाने के लिए आप पढ़ सकते हैं
सिस्टोसेले- मूत्राशय की पिछली दीवार का योनि के लुमेन में उभार (मानो फैला हुआ हो)।
सिस्टोउरेथ्रोसेले- मूत्रमार्ग के समीपस्थ भाग के विस्थापन के साथ सिस्टोसेले का संयोजन।
 रेक्टोसेले- योनि के लुमेन में मलाशय का बाहर निकलना।
रेक्टोसेले- योनि के लुमेन में मलाशय का बाहर निकलना। 
एंटरोसेले- योनि के लुमेन में छोटी आंत के एक लूप का बाहर निकलना।
सबसे आम संयोजन सिस्टो- और रेक्टोसेले है, जिसमें अतिरिक्त सुधार की आवश्यकता होती है
पेल्विक अंगों की स्थिति (योनि प्रोलैप्स और गर्भाशय प्रोलैप्स से इसकी चरम सीमा तक: गर्भाशय प्रोलैप्स) का आकलन आमतौर पर 0 से 3 या 0 से 4 अंक के पैमाने का उपयोग करके व्यक्तिपरक रूप से किया जाता है। शून्य का स्कोर सामान्य से मेल खाता है, उच्चतम स्कोर अंग के पूर्ण प्रसार को इंगित करता है। जब प्रोलैप्स होता है, तो गर्भाशय पूरी तरह से (पूर्ण प्रोलैप्स) या आंशिक रूप से, कभी-कभी केवल गर्भाशय ग्रीवा (अपूर्ण प्रोलैप्स) तक जननांग भट्ठा से परे फैल जाता है।
योनि और गर्भाशय के आगे को बढ़ाव और आगे को बढ़ाव का एक वर्गीकरण है(एम.एस. मालिनोव्स्की)
प्रथम डिग्री प्रोलैप्स:
- योनि की दीवारें योनि के प्रवेश द्वार तक पहुँचती हैं
- गर्भाशय आगे को बढ़ाव देखा जाता है (गर्भाशय ग्रीवा का बाहरी ओएस रीढ़ की हड्डी के तल के नीचे होता है)
द्वितीय डिग्री प्रोलैप्स:
- गर्भाशय ग्रीवा जननांग भट्ठा से परे फैली हुई है,
- गर्भाशय का शरीर इसके ऊपर स्थित होता है
III डिग्री प्रोलैप्स (पूर्ण प्रोलैप्स):
- संपूर्ण गर्भाशय जननांग भट्ठा के नीचे स्थित होता है।
पेल्विक ऑर्गन प्रोलैप्स के लिए निम्नलिखित कारक पूर्वापेक्षाएँ हो सकते हैं:
- गर्भाशय के लिगामेंटस और सहायक तंत्र की जन्मजात विफलता और संयोजी ऊतक रोग
- गर्भाशय संबंधी विकृतियाँ
- बड़ी संख्या में जन्म
- प्रसव के दौरान पेरिनियल चोटें
- श्रोणि में आसंजन
- पेल्विक अंगों के ट्यूमर और ट्यूमर जैसी संरचनाएँ
- पुराना कब्ज
- सपाट पैर
- धूम्रपान (क्रोनिक ब्रोंकाइटिस)
- मोटापा या अचानक वजन कम होना
- गंभीर शारीरिक गतिविधि (कार्य, पेशेवर खेल)
- सामान्य शक्तिहीनता
- पृौढ अबस्था
योनि और गर्भाशय के आगे बढ़ने और खिसकने की समस्या स्त्रीरोग विशेषज्ञ सर्जनों के ध्यान का केंद्र बनी हुई है, क्योंकि सर्जिकल उपचार के विभिन्न तरीकों की विविधता के बावजूद, रोग की पुनरावृत्ति अक्सर होती रहती है। प्रजनन और कामकाजी उम्र के रोगियों का इलाज करते समय इस समस्या का समाधान विशेष रूप से महत्वपूर्ण है। यदि योनि की दीवारों के आगे बढ़ने के न्यूनतम संकेत हैं, तो निवारक उपाय करना आवश्यक है।
उपचार के तरीके
हाल के वर्षों में, सिंथेटिक कृत्रिम अंग का उपयोग, जो पेल्विक अंगों को अतिरिक्त सहायता प्रदान करता है और पुनरावृत्ति के विकास को रोकता है, पुनर्निर्माण पेल्विक सर्जरी में बहुत महत्वपूर्ण हो गया है।
प्रोलैप्स का इलाज करने के लिए, एक विशेष पॉलीप्रोपाइलीन जाल GYNEMESH PS (जॉनसन एंड जॉनसन कंपनी) का उपयोग किया जाता है, साथ ही पूर्वकाल, पीछे के हिस्सों को बहाल करने या पेल्विक फ्लोर की पूरी बहाली के लिए प्रोलिफ्ट सिस्टम (जॉनसन एंड जॉनसन कंपनी) का उपयोग किया जाता है। PROLIFT प्रणाली अग्रणी पेल्विक सर्जनों द्वारा विकसित की गई थी और आज यह महिलाओं में पेल्विक फ्लोर के पुनर्निर्माण के लिए सबसे आधुनिक दृष्टिकोण है।
PROLIFT प्रणाली का उपयोग करने का उद्देश्य एक मानकीकृत तकनीक का उपयोग करके पेल्विक फ्लोर दोषों का पूर्ण शारीरिक उन्मूलन है। दोष के स्थान और सर्जन की पसंद के आधार पर, प्रक्रिया को पूर्वकाल या पश्च पुनर्निर्माण के साथ-साथ पेल्विक फ्लोर के पूर्ण पुनर्निर्माण के रूप में भी किया जा सकता है। हस्तक्षेप का सार योनि पहुंच का उपयोग करके एक या दो सिंथेटिक पॉलीप्रोपाइलीन (गाइनेमेश पीएस) जाल प्रत्यारोपण की स्थापना है।
ये प्रत्यारोपण बिना किसी तनाव के लगाए जाते हैं और सभी मौजूदा और संभावित पेल्विक फ्लोर दोषों को कवर करने के लिए डिज़ाइन किए गए हैं।
पेल्विक ऑर्गन प्रोलैप्स के आधे से अधिक मामले मूत्र असंयम से जुड़े होते हैं।
वर्तमान में, टीवीटी, गाइनेमेश पीएस और प्रोलिफ्ट सर्जिकल तकनीकों में प्रशिक्षित चिकित्सक इन सर्जरी को एक साथ मिलाकर पेल्विक फ्लोर को मजबूत कर सकते हैं और तनाव असंयम को खत्म कर सकते हैं। यह प्रक्रिया आसानी से सहन की जाती है और रोगी को कम से कम समय में सामान्य जीवन में लौटने की अनुमति देती है।
जेनिटल प्रोलैप्स योनि और गर्भाशय के लिगामेंटस तंत्र का उल्लंघन है, जिससे आंतरिक जननांग अंगों, मलाशय और मूत्राशय का योनि या उससे आगे विस्थापन और प्रोलैप्स होता है। कार्यात्मक विकार एक महिला की मनो-भावनात्मक और शारीरिक स्थिति को प्रभावित करते हैं, जिससे यौन रोग और आंशिक विकलांगता होती है।
पदोन्नति
पैथोलॉजी के विकास के कारण
यह बीमारी बच्चे पैदा करने की उम्र के दौरान शुरू होती है और बढ़ती रहती है। जोखिम कारक हैं:
- दो या दो से अधिक जन्मों का इतिहास;
- प्रसव की प्रकृति (बड़े भ्रूण, जटिलताओं और वाद्य सहायता के साथ प्रसव);
- पेल्विक फ्लोर की मांसपेशियों की अखंडता के उल्लंघन के साथ पेरिनियल टूटना;
- हार्मोनल स्थिति और चयापचय प्रक्रियाओं का उल्लंघन;
- दैहिक काया;
- फ्लैट पैर, स्कोलियोसिस और किफोसिस;
- वनस्पति-संवहनी शिथिलता;
- phlebeurysm.
जननांग आगे को बढ़ाव के लक्षण
जननांग अंगों के आगे बढ़ने की विशेषता असुविधा की भावना, पेरिनेम और पेट के निचले हिस्से में तेज दर्द और योनि में "विदेशी शरीर" की अनुभूति होती है। छींकने, खांसने और हंसने पर मूत्र असंयम होता है, जो काफी हद तक चलने-फिरने की स्वतंत्रता को सीमित कर देता है।
रोग का निदान
जननांग आगे को बढ़ाव के उपचार के तरीके
रूढ़िवादी उपचार
रोग के प्रारंभिक चरण में, रोगियों को पुरानी बीमारियों के लिए उपचार और पेल्विक फ्लोर की मांसपेशियों को मजबूत करने के उद्देश्य से भौतिक चिकित्सा निर्धारित की जाती है। काम करने और रहने की स्थिति को बदलने और शारीरिक गतिविधि को सीमित करने की सिफारिश की जाती है। एस्ट्रोजेन (महिला सेक्स हार्मोन) की कमी को योनि सपोसिटरी या क्रीम लगाकर ठीक किया जाना चाहिए।
शल्य चिकित्सा
रोग के जटिल रूप के मामले में, सर्जिकल हस्तक्षेप का संकेत दिया जाता है, जिसका उद्देश्य योनि और गर्भाशय की दीवारों की शारीरिक स्थिति में गड़बड़ी को खत्म करना और मलाशय और मूत्राशय को पकड़ने वाले स्नायुबंधन को मजबूत करना है।
आंतरिक जननांग अंगों का सुधार निम्नलिखित शल्य चिकित्सा पद्धतियों का उपयोग करके किया जाता है:
- क्लासिक ओपन सर्जरी;
- गर्भाशय की दीवारों को पूर्वकाल पेट की दीवार से जोड़कर लैप्रोस्कोपिक निर्धारण;
- पॉलीप्रोपाइलीन जाल टांके के साथ योनि एक्स्ट्रापेरिटोनियल कोल्पोपेक्सी;
- गर्भाशय को हटाने और योनि की दीवारों को छोटे श्रोणि के आंतरिक स्नायुबंधन में स्थिर करने के साथ योनि कोलपोपेक्सी।
नवीनतम चिकित्सा तकनीकों का उपयोग और योनि पहुंच का विकल्प उत्कृष्ट परिणाम प्रदान करता है, पश्चात की जटिलताओं के जोखिम को कम करता है, जिससे सबसे जटिल मामलों में सर्जिकल हस्तक्षेप करना संभव हो जाता है।
क्लीनिकों के सर्वश्रेष्ठ क्लिनिक नेटवर्क में जननांग आगे को बढ़ाव का उपचार
बेस्ट क्लिनिक के स्त्रीरोग विशेषज्ञ और सर्जन पैथोलॉजी से पीड़ित सभी महिलाओं की मदद करने के लिए तैयार हैं, चाहे इसकी गंभीरता, सहवर्ती रोग और रोगी की उम्र कुछ भी हो।
हम प्रस्ताव रखते हैं:
- जांच और सर्जिकल सुधार के नवीन तरीके;
- प्रसिद्ध यूरोपीय निर्माताओं के आधुनिक उपकरण;
- सर्वोत्तम उपभोग्य वस्तुएं;
- सबसे कोमल और प्रभावी उपचार;
- प्रतिस्पर्धी लागत.
सर्जनों और चिकित्सा कर्मचारियों की व्यावसायिकता उपचार रणनीति को सटीक रूप से निर्धारित करना संभव बनाती है, जो तेजी से वसूली और पुनर्वास में योगदान देती है।
यदि आप उपचार की शर्तों और लागत के बारे में जानना चाहते हैं, तो फीडबैक फॉर्म भरें या निर्दिष्ट फ़ोन नंबर पर कॉल करें।
प्रोलैप्स के लिए पेल्विक फ्लोर सर्जरी में वर्तमान रुझान
प्रोलैप्स के लिए पेल्विक फ्लोर सर्जरी में वर्तमान रुझानप्रोलैप्स के लिए पेल्विक फ्लोर सर्जरी में आधुनिक रुझानडॉक्टरों के लिए व्याख्यान "जननांग आगे को बढ़ाव (गर्भाशय और योनि) - संचालित करें या रोकें?" व्याख्यान अंतर्राष्ट्रीय भागीदारी के साथ स्त्री रोग विशेषज्ञ एन.ई. चेर्नया द्वारा दिया गया है। “गर्भाशय ग्रीवा और वुल्वोवाजाइनल रोग। सौंदर्यपरक स्त्रीरोग विज्ञान"।
जननांग अंगों की गलत स्थिति को शारीरिक स्थिति से लगातार विचलन की विशेषता होती है जो सूजन प्रक्रियाओं, ट्यूमर, चोटों और अन्य कारकों (चित्र 18.1) के प्रभाव में होती है।
जननांग अंगों की शारीरिक स्थिति कई कारकों द्वारा सुनिश्चित की जाती है:
गर्भाशय के लिगामेंटस तंत्र की उपस्थिति (निलंबन, फिक्सिंग और समर्थन);
जननांग अंगों का अपना स्वर, जो सेक्स हार्मोन के स्तर, तंत्रिका तंत्र की कार्यात्मक स्थिति और उम्र से संबंधित परिवर्तनों से सुनिश्चित होता है;
आंतरिक अंगों और डायाफ्राम, पेट की दीवार और पेल्विक फ्लोर के समन्वित कामकाज के बीच संबंध।
गर्भाशय ऊर्ध्वाधर तल (ऊपर और नीचे) और क्षैतिज दोनों तरह से घूम सकता है। विशेष नैदानिक महत्व में पैथोलॉजिकल एंटेफ्लेक्सिया (हाइपरेंटेफ्लेक्सिया), गर्भाशय का पीछे का विस्थापन (रेट्रोफ्लेक्सियन) और इसका वंश (प्रोलैप्स) हैं।
चावल। 18.1.
हाइपरएंटेफ्लेक्सिया- गर्भाशय का पूर्वकाल में पैथोलॉजिकल झुकना, जब शरीर और गर्भाशय ग्रीवा के बीच एक तीव्र कोण बनता है (<70°). Патологическая антефлексия может быть следствием полового инфантилизма, реже это результат воспалительного процесса в малом тазу.
नैदानिक तस्वीरहाइपरएंटेफ्लेक्सिया उस अंतर्निहित बीमारी से मेल खाता है जो गर्भाशय की असामान्य स्थिति का कारण बनी। सबसे आम शिकायतें मासिक धर्म संबंधी शिथिलता जैसे हाइपोमेन्स्ट्रुअल सिंड्रोम और अल्गोमेनोरिया के बारे में हैं। बांझपन (आमतौर पर प्राथमिक) की शिकायतें अक्सर सामने आती रहती हैं।
निदानविशिष्ट शिकायतों और योनि परीक्षण डेटा के आधार पर स्थापित किया गया। आमतौर पर, एक छोटा गर्भाशय पाया जाता है, जो आगे से तेजी से विचलित होता है, एक लम्बी शंक्वाकार गर्भाशय ग्रीवा, एक संकीर्ण योनि और चपटी योनि वाल्ट होती है।
इलाजहाइपरएंटेफ्लेक्सिया उन कारणों को खत्म करने पर आधारित है जो इस विकृति (सूजन प्रक्रिया का उपचार) का कारण बने। गंभीर अल्गोमेनोरिया की उपस्थिति में, विभिन्न दर्द निवारक दवाओं का उपयोग किया जाता है। एंटीस्पास्मोडिक्स (नोशपा, मेटामिज़ोल सोडियम - बरालगिन, आदि) का व्यापक रूप से उपयोग किया जाता है, साथ ही एंटीप्रोस्टाग्लैंडिंस: इंडोमेथेसिन, फेनिलबुटाज़ोन और अन्य, जो मासिक धर्म की शुरुआत से 2-3 दिन पहले निर्धारित किए जाते हैं।
गर्भाशय का रेट्रोफ्लेक्शन यह शरीर और गर्भाशय ग्रीवा के बीच एक कोण की उपस्थिति की विशेषता है, जो पीछे की ओर खुला होता है। इस स्थिति में, गर्भाशय का शरीर पीछे की ओर झुका होता है और गर्भाशय ग्रीवा आगे की ओर। रेट्रोफ्लेक्शन के साथ, मूत्राशय गर्भाशय द्वारा खुला रहता है, और आंतों की लूप गर्भाशय की पूर्वकाल सतह और मूत्राशय की पिछली दीवार पर लगातार दबाव डालती है। नतीजतन, लंबे समय तक रेट्रोफ्लेक्शन जननांग अंगों के आगे बढ़ने या नुकसान में योगदान देता है।
गर्भाशय के गतिशील और स्थिर रेट्रोफ्लेक्शन होते हैं। मोबाइल रेट्रोफ्लेक्शन जन्म के आघात, गर्भाशय और अंडाशय के ट्यूमर के कारण गर्भाशय और उसके स्नायुबंधन के स्वर में कमी का परिणाम है। मोबाइल रेट्रोफ्लेक्सियन अक्सर कमजोर शरीर वाली और सामान्य गंभीर बीमारियों के कारण गंभीर वजन घटाने वाली महिलाओं में भी पाया जाता है। श्रोणि और एंडोमेट्रियोसिस में सूजन प्रक्रियाओं के दौरान गर्भाशय का निश्चित रेट्रोफ्लेक्शन देखा जाता है।
नैदानिक लक्षण.रेट्रोफ्लेक्शन के प्रकार के बावजूद, मरीज़ पेट के निचले हिस्से में तेज दर्द की शिकायत करते हैं, खासकर मासिक धर्म से पहले और उसके दौरान, पड़ोसी अंगों की शिथिलता और मासिक धर्म समारोह (एल्गोमेनोरिया, मेनोमेट्रोरेजिया)। कई महिलाओं में, गर्भाशय रेट्रोफ्लेक्शन के साथ कोई शिकायत नहीं होती है और स्त्री रोग संबंधी जांच के दौरान संयोग से इसका पता चलता है।
निदानगर्भाशय के रेट्रोफ्लेक्शन में आमतौर पर कोई कठिनाई नहीं होती है। द्वि-हाथीय परीक्षण से पता चलता है कि पीछे की ओर मुड़े हुए गर्भाशय का पता चलता है, जो पीछे की योनि फोर्निक्स के माध्यम से टटोला जाता है। गर्भाशय के मोबाइल रेट्रोफ्लेक्शन को काफी आसानी से समाप्त कर दिया जाता है - गर्भाशय को उसकी सामान्य स्थिति में स्थानांतरित कर दिया जाता है। निश्चित रेट्रोफ्लेक्शन के साथ, आमतौर पर गर्भाशय को निकालना संभव नहीं होता है।
इलाज।स्पर्शोन्मुख गर्भाशय रेट्रोफ्लेक्शन के लिए, उपचार का संकेत नहीं दिया गया है। नैदानिक लक्षणों के साथ रेट्रोफ्लेक्सियन के लिए उस अंतर्निहित बीमारी के उपचार की आवश्यकता होती है जो इस विकृति (सूजन प्रक्रियाओं, एंडोमेट्रियोसिस) का कारण बनी। गंभीर दर्द के मामलों में, निदान को स्पष्ट करने और दर्द के कारण को खत्म करने के लिए लैप्रोस्कोपी का संकेत दिया जाता है।
पेसरीज़, सर्जिकल सुधार और स्त्री रोग संबंधी मालिश, जो पहले गर्भाशय को सही स्थिति में रखने के लिए व्यापक रूप से उपयोग की जाती थी, अब उपयोग नहीं की जाती है।
गर्भाशय और योनि का आगे को बढ़ाव और आगे को बढ़ाव। जननांग अंगों की स्थिति की विसंगतियों के बीच गर्भाशय और योनि का आगे बढ़ना सबसे बड़ा व्यावहारिक महत्व है। स्त्री रोग संबंधी रुग्णता की संरचना में, जननांग अंगों के आगे को बढ़ाव और आगे को बढ़ाव का हिस्सा 28% तक होता है। संरचनात्मक निकटता और सहायक संरचनाओं की समानता के कारण, यह विकृति अक्सर आसन्न अंगों और प्रणालियों (मूत्र असंयम, गुदा दबानेवाला यंत्र विफलता) की शारीरिक और कार्यात्मक विफलता का कारण बनती है।
जननांग अंगों के प्रोलैप्स और प्रोलैप्स के निम्नलिखित प्रकार हैं:
पूर्वकाल योनि की दीवार का आगे बढ़ना। अक्सर, मूत्राशय का हिस्सा इसके साथ नीचे उतरता है, और कभी-कभी बाहर गिर जाता है - सिस्टोसेले (सिस्टोसेले;
चावल। 18.2);
योनि की पिछली दीवार का आगे बढ़ना, जो कभी-कभी मलाशय की पूर्वकाल की दीवार के आगे बढ़ने और आगे बढ़ने के साथ होता है - रेक्टोसेले (रेक्टोसेले;चित्र.18.3);
अलग-अलग डिग्री के पश्च योनि वॉल्ट का आगे बढ़ना - एंटरोसेले (एंटरोसेले);

चावल। 18.2.

चावल। 18.3.
अधूरा गर्भाशय आगे को बढ़ाव: गर्भाशय ग्रीवा जननांग भट्ठा तक पहुंचती है या बाहर आती है, जबकि गर्भाशय का शरीर योनि के भीतर स्थित होता है (चित्र 18.4);
पूर्ण गर्भाशय आगे को बढ़ाव: संपूर्ण गर्भाशय जननांग द्वार से आगे तक फैला होता है (चित्र 18.5)।
अक्सर, जननांग अंगों के आगे को बढ़ाव और आगे को बढ़ाव के साथ, गर्भाशय ग्रीवा का लंबा होना देखा जाता है - बढ़ाव (चित्र 18.6)।

चावल। 18.4.अपूर्ण गर्भाशय आगे को बढ़ाव. डेक्यूबिटल अल्सर

चावल। 18.5.

चावल। 18.6.
एक विशेष समूह से मिलकर बनता है पोस्टहिस्टेरेक्टॉमी प्रोलैप्स- गर्भाशय ग्रीवा स्टंप और योनि स्टंप (गुंबद) का आगे को बढ़ाव और आगे बढ़ना।
जननांग प्रोलैप्स की डिग्री अंतर्राष्ट्रीय वर्गीकरण प्रणाली पीओपी-क्यू (पेल्विक ऑर्गन प्रोलैप्स क्वांटिफिकेशन) का उपयोग करके निर्धारित की जाती है - यह नौ मापदंडों के माप के आधार पर एक मात्रात्मक वर्गीकरण है: एए - यूरेथ्रोवेसिकल सेगमेंट; बा - पूर्वकाल योनि दीवार; एपी - मलाशय का निचला हिस्सा; बीपी - लेवेटर के ऊपर; सी - गर्भाशय ग्रीवा (गर्दन); डी - डगलस (पीछे का मेहराब); टीवीएल - योनि की कुल लंबाई; घ - जननांग भट्ठा; पीबी - पेरिनियल बॉडी (चित्र 18.7)।
उपरोक्त वर्गीकरण के अनुसार, प्रोलैप्स की निम्नलिखित डिग्री प्रतिष्ठित हैं:
स्टेज 0 - कोई प्रोलैप्स नहीं। पैरामीटर एए, एआर, बा, बीपी - सभी - 3 सेमी; अंक सी और डी - टीवीएल से लेकर (टीवीएल - 2 सेमी) ऋण चिह्न के साथ।
स्टेज I - स्टेज 0 के मानदंड पूरे नहीं किए गए। प्रोलैप्स का सबसे दूरस्थ भाग हाइमन से >1 सेमी ऊपर है (मान > -1 सेमी)।
स्टेज II - प्रोलैप्स का सबसे दूरस्थ भाग<1 см проксимальнее или дистальнее гимена (значение >-1, लेकिन<+1 см).

चावल। 18.7. POP-Q प्रणाली का उपयोग करके जननांग आगे को बढ़ाव का वर्गीकरण। पाठ में स्पष्टीकरण
चरण III - प्रोलैप्स का सबसे दूरस्थ भाग > हाइमेनल तल से 1 सेमी दूर, लेकिन टीवीएल से अधिक नहीं - 2 सेमी (मान)<+1 см, но चरण IV - पूर्ण हानि। प्रोलैप्स का सबसे दूरस्थ भाग टीवीएल - 2 सेमी से अधिक फैला हुआ है। एटियलजि और रोगजनन.जननांग अंगों का आगे को बढ़ाव और आगे को बढ़ाव एक पॉलीएटियोलॉजिकल बीमारी है। जननांग आगे को बढ़ाव का मुख्य कारण विभिन्न कारकों के प्रभाव में संयोजी ऊतक विकृति के कारण पेल्विक प्रावरणी का टूटना है, जिसमें पेल्विक फ्लोर की मांसपेशियों की अक्षमता और इंट्रा-पेट के दबाव में वृद्धि शामिल है। पैल्विक अंग समर्थन की तीन-स्तरीय अवधारणा आम तौर पर स्वीकार की जाती है। विलंबित(चित्र 18.8)। जननांग आगे को बढ़ाव विकसित होने के जोखिम कारक हैं: दर्दनाक प्रसव (बड़े भ्रूण, लंबे, बार-बार जन्म, योनि प्रसव ऑपरेशन, पेरिनियल टूटना); "प्रणालीगत" विफलता के रूप में संयोजी ऊतक संरचनाओं की विफलता, अन्य स्थानों में हर्निया की उपस्थिति से प्रकट - संयोजी ऊतक डिसप्लेसिया; स्टेरॉयड हार्मोन का बिगड़ा हुआ संश्लेषण (एस्ट्रोजन की कमी); चयापचय संबंधी विकारों और माइक्रोसिरिक्युलेशन के साथ पुरानी बीमारियाँ। नैदानिक लक्षण.जननांग अंगों का प्रोलैप्स और प्रोलैप्स धीरे-धीरे विकसित होता है। गर्भाशय और योनि की दीवारों के खिसकने का मुख्य लक्षण यह है कि इसका पता रोगी को स्वयं चल जाता है योनि के बाहर एक "विदेशी शरीर" की उपस्थिति।जननांग अंगों के फैले हुए हिस्से की सतह, एक श्लेष्म झिल्ली से ढकी हुई, केराटिनाइजेशन से गुजरती है और आकार लेती है चावल। 18.8.पैल्विक अंग समर्थन की त्रि-स्तरीय अवधारणा विलंबित चावल। 18.9. दरारें, घर्षण और फिर अल्सर के साथ मैट सूखी त्वचा। इसके बाद, मरीज़ शिकायत करते हैं पेट के निचले हिस्से, पीठ के निचले हिस्से, त्रिकास्थि में भारीपन और दर्द महसूस होना,चलने के दौरान और बाद में, भारी वस्तुएं उठाने पर, खांसने, छींकने पर दर्द बढ़ जाता है। बढ़े हुए अंगों में रक्त और लसीका के रुकने से श्लेष्मा झिल्ली का सायनोसिस और अंतर्निहित ऊतकों में सूजन हो जाती है। एक डीक्यूबिटल अल्सर अक्सर प्रोलैप्सड गर्भाशय ग्रीवा की सतह पर बनता है (चित्र 18.9)। गर्भाशय आगे को बढ़ाव के साथ होता है पेशाब करने में कठिनाई,अवशिष्ट मूत्र की उपस्थिति, मूत्र पथ में ठहराव और फिर संक्रमण, पहले निचले हिस्से में, और जैसे-जैसे प्रक्रिया आगे बढ़ती है, मूत्र प्रणाली के ऊपरी हिस्सों में। आंतरिक जननांग अंगों के लंबे समय तक पूर्ण नुकसान से हाइड्रोनफ्रोसिस, हाइड्रोयूरेटर और मूत्रवाहिनी में रुकावट हो सकती है। जननांग आगे को बढ़ाव वाले हर तीसरे रोगी में प्रोक्टोलॉजिकल जटिलताएँ विकसित होती हैं। उनमें से सबसे आम है कब्ज़,इसके अलावा, कुछ मामलों में यह रोग का एटियोलॉजिकल कारक है, अन्य में यह रोग का परिणाम और अभिव्यक्ति है। निदानस्त्री रोग संबंधी परीक्षा डेटा के आधार पर जननांग अंगों के आगे को बढ़ाव और आगे को बढ़ाव का निदान किया जाता है। पैल्पेशन के लिए जांच के बाद, उभरे हुए जननांगों को छोटा किया जाता है और एक द्वि-हाथीय जांच की जाती है। साथ ही, विशेष रूप से पेल्विक फ्लोर की मांसपेशियों की स्थिति का आकलन किया जाता है एम। लेवेटर एनी;गर्भाशय का आकार और गतिशीलता, गर्भाशय उपांगों की स्थिति निर्धारित करें और अन्य विकृति विज्ञान की उपस्थिति को बाहर करें। डिक्यूबिटल अल्सर को सर्वाइकल कैंसर से अलग किया जाना चाहिए। इस प्रयोजन के लिए, कोल्पोस्कोपी, साइटोलॉजिकल परीक्षा और लक्षित बायोप्सी का उपयोग किया जाता है। एक अनिवार्य रेक्टल परीक्षा के दौरान, रेक्टोसेले की उपस्थिति या गंभीरता और रेक्टल स्फिंक्टर की स्थिति पर ध्यान दिया जाता है। चावल। 18.10. गंभीर पेशाब संबंधी विकारों के मामले में, संकेतों के अनुसार, सिस्टोस्कोपी, उत्सर्जन यूरोग्राफी और यूरोडायनामिक अध्ययन के अनुसार मूत्र प्रणाली की जांच करना आवश्यक है। पैल्विक अंगों के अल्ट्रासाउंड का भी संकेत दिया जाता है। इलाज।आंतरिक जननांग अंगों के छोटे-छोटे फैलाव के लिए, जब गर्भाशय ग्रीवा योनि के वेस्टिबुल तक नहीं पहुंचती है, और पड़ोसी अंगों की शिथिलता की अनुपस्थिति में, पैल्विक फ्लोर की मांसपेशियों को मजबूत करने के उद्देश्य से शारीरिक व्यायाम के एक सेट का उपयोग करके रोगियों का रूढ़िवादी प्रबंधन संभव है। (केगेल व्यायाम), भौतिक चिकित्सा, और पेसरी पहनना (चित्र 18.10)। आंतरिक जननांग अंगों के प्रोलैप्स और प्रोलैप्स की अधिक गंभीर डिग्री के लिए, सर्जिकल उपचार का उपयोग किया जाता है। जेनिटल प्रोलैप्स और प्रोलैप्स के इलाज के लिए विभिन्न प्रकार की सर्जिकल प्रक्रियाएं (200 से अधिक) हैं। उनमें से अधिकांश आज केवल ऐतिहासिक रुचि के हैं। आधुनिक स्तर पर, जननांग अंगों के प्रोलैप्स और प्रोलैप्स का सर्जिकल सुधार विभिन्न तरीकों से किया जा सकता है: योनि, लैप्रोस्कोपिक और लैपरोटॉमी। जननांग अंगों के प्रोलैप्स और प्रोलैप्स वाले रोगियों में सर्जिकल हस्तक्षेप की पहुंच और विधि का विकल्प निम्न द्वारा निर्धारित किया जाता है: डिग्री आंतरिक जननांग अंगों का आगे बढ़ना; सहवर्ती स्त्रीरोग संबंधी विकृति विज्ञान और इसकी प्रकृति की उपस्थिति; प्रजनन और मासिक धर्म कार्यों को संरक्षित या बहाल करने की संभावना और आवश्यकता; बृहदान्त्र और मलाशय दबानेवाला यंत्र की शिथिलता की विशेषताएं, रोगियों की उम्र; सहवर्ती एक्सट्रैजेनिटल पैथोलॉजी, सर्जिकल हस्तक्षेप और एनेस्थीसिया के जोखिम की डिग्री। जननांग आगे को शल्य चिकित्सा द्वारा ठीक करते समय, शारीरिक संरचनाओं को मजबूत करने के लिए रोगी के स्वयं के ऊतक और सिंथेटिक सामग्री दोनों का उपयोग किया जा सकता है। वर्तमान में, सिंथेटिक सामग्री को प्राथमिकता दी जाती है। हम जननांग अंगों के प्रोलैप्स और प्रोलैप्स के उपचार में अधिकांश स्त्री रोग विशेषज्ञों द्वारा उपयोग किए जाने वाले मुख्य ऑपरेशनों को सूचीबद्ध करते हैं। 1. पूर्वकाल कोलपोरैफी -
योनि की पूर्वकाल की दीवार पर प्लास्टिक सर्जरी, जिसमें एक फ्लैप को काटना और अलग करना शामिल है पूर्वकाल योनि की दीवार का अतिरिक्त ऊतक। पूर्वकाल योनि दीवार के प्रावरणी को अलग करना और इसे अलग टांके के साथ बंद करना आवश्यक है। यदि सिस्टोसेले (मूत्राशय डायवर्टीकुलम) है, तो मूत्राशय प्रावरणी को खोला जाता है और डुप्लिकेट के रूप में सिल दिया जाता है (चित्र 18.11)। पूर्वकाल कोलपोरैफी को पूर्वकाल योनि की दीवार और (या) सिस्टोसेले के आगे बढ़ने के लिए संकेत दिया जाता है। 2. कोलपोपेरिनोलेवटोप्लास्टी- ऑपरेशन का उद्देश्य पेल्विक फ्लोर को मजबूत करना है। इसे प्राथमिक लाभ के रूप में या जननांग अंगों के प्रोलैप्स और प्रोलैप्स के लिए सभी प्रकार के सर्जिकल हस्तक्षेपों के लिए एक अतिरिक्त ऑपरेशन के रूप में किया जाता है। ऑपरेशन का सार योनि की पिछली दीवार से अतिरिक्त ऊतक को हटाना और पेरिनेम और पेल्विक फ्लोर की मांसपेशी-फेशियल संरचना को बहाल करना है। इस ऑपरेशन को करते समय, लेवेटर को उजागर करने पर विशेष ध्यान दिया जाना चाहिए (एम. लेवेटर एनी)और उन्हें एक साथ सिलना। स्पष्ट रेक्टोसेले या रेक्टल डायवर्टीकुलम के मामले में, रेक्टल प्रावरणी और योनि की पिछली दीवार के प्रावरणी को सबमर्सिबल टांके से टांके लगाना आवश्यक है (चित्र 18.12)। 3. मैनचेस्टर ऑपरेशन- गर्भाशय के आगे को बढ़ाव और अधूरे फैलाव के लिए अनुशंसित, विशेष रूप से गर्भाशय ग्रीवा के बढ़ाव और सिस्टोसेले की उपस्थिति के साथ। ऑपरेशन का उद्देश्य गर्भाशय के फिक्सिंग उपकरण - कार्डिनल लिगामेंट्स को एक साथ सिलाई करके और उन्हें ट्रांसपोज़ करके मजबूत करना है। मैनचेस्टर ऑपरेशन में कई चरण शामिल हैं: लम्बी गर्भाशय ग्रीवा का विच्छेदन और कार्डिनल स्नायुबंधन को छोटा करना, पूर्वकाल कोलपोरैफी और कोलपोपेरिनोलेवटोरोप्लास्टी। मैनचेस्टर ऑपरेशन के दौरान गर्भाशय ग्रीवा का विच्छेदन, भविष्य में गर्भधारण को बाहर नहीं करता है, लेकिन इस ऑपरेशन के बाद योनि प्रसव की सिफारिश नहीं की जाती है। 4. योनि गर्भाशय-उच्छेदनइसमें योनि पहुंच के माध्यम से बाद वाले को हटाना शामिल है, जबकि पूर्वकाल कोलपोरैफी और कोलपोपेरिनोलेवटोरोप्लास्टी भी की जाती है (चित्र 18.13)। गर्भाशय आगे को बढ़ाव के मामले में गर्भाशय के योनि से निष्कासन के नुकसान में एंटरोसेले के रूप में पुनरावृत्ति की संभावना, प्रजनन आयु के रोगियों में मासिक धर्म और प्रजनन कार्यों की समाप्ति, श्रोणि के वास्तुशिल्प में गड़बड़ी और प्रगति की संभावना शामिल है। पड़ोसी अंगों (मूत्राशय, मलाशय) की शिथिलता। उन बुजुर्ग मरीजों के लिए योनि हिस्टेरेक्टॉमी की सिफारिश की जाती है जो यौन रूप से सक्रिय नहीं हैं। 5. दो चरणों वाला संयुक्त ऑपरेशनवी.आई. द्वारा संशोधित क्रास्नोपोलस्की एट अल। (1997), जिसमें कोलपोपेराइनोलेवेटोप्लास्टी के संयोजन में बाहरी तिरछी पेट की मांसपेशी (एक्स्ट्रापेरिटोनियल रूप से किया गया) के एपोन्यूरोसिस से काटे गए एपोन्यूरोटिक फ्लैप्स के साथ गर्भाशय स्नायुबंधन को मजबूत करना शामिल है। यह तकनीक सार्वभौमिक है - इसका उपयोग संरक्षित गर्भाशय के साथ, गर्भाशय ग्रीवा और योनि स्टंप के आवर्ती फैलाव के साथ, विच्छेदन और हिस्टेरेक्टॉमी के संयोजन में किया जा सकता है। वर्तमान में, यह ऑपरेशन एपोन्यूरोटिक फ्लैप के बजाय सिंथेटिक सामग्री का उपयोग करके लैप्रोस्कोपिक रूप से किया जाता है। चावल। 18.11. चावल। 12.18.कोलपोपेरिनोलेवटोप्लास्टी के चरण: ए - योनि की पिछली दीवार की श्लेष्मा झिल्ली को अलग करना; बी - लेवेटर एनी मांसपेशी का पृथक्करण और अलगाव; सी-डी - टांका लगाना एम। लेवेटर एनी;ई - पेरिनेम की त्वचा को सिलना 6. कोल्पोपेक्सी(योनि गुंबद का निर्धारण)। कोलपोपेक्सी उन महिलाओं पर किया जाता है जो यौन रूप से सक्रिय हैं। ऑपरेशन विभिन्न तरीकों का उपयोग करके किया जा सकता है। योनि दृष्टिकोण के साथ, योनि गुंबद सैक्रोस्पिनस लिगामेंट (आमतौर पर दाईं ओर) से जुड़ा होता है। लेप्रोस्कोपिक या पेट की पहुंच के साथ, योनि गुंबद को एक सिंथेटिक जाल का उपयोग करके त्रिकास्थि के पूर्वकाल अनुदैर्ध्य स्नायुबंधन से जोड़ा जाता है (प्रोमोन्टोफिक्सेशन,
या सैक्रोपेक्सी)।
एक समान ऑपरेशन हिस्टेरेक्टॉमी के बाद और सुप्रावागिनल विच्छेदन (योनि गुंबद या ग्रीवा स्टंप को ठीक किया जाता है) दोनों के बाद किया जा सकता है। 7. योनि सुटिंग (विलुप्तीकरण) ऑपरेशन(लेफोर्ट-नेउगेबाउर, लैबगार्ड ऑपरेशन) गैर-शारीरिक हैं, वे सेक्स की संभावना को बाहर करते हैं चावल। 18.13. जीवन भर, बीमारी की पुनरावृत्ति भी विकसित होती है। ये ऑपरेशन केवल बुढ़ापे में गर्भाशय के पूर्ण फैलाव के साथ (यदि गर्भाशय ग्रीवा और एंडोमेट्रियम की कोई विकृति नहीं है) या योनि गुंबद के साथ किया जाता है। इन ऑपरेशनों का उपयोग बहुत ही कम किया जाता है। 8. वैजाइनल एक्स्ट्रापेरिटोनियल कोलपोपेक्सी (टीवीएम ऑपरेशन - ट्रांसवजाइनल जाल) -
सिंथेटिक कृत्रिम अंग का उपयोग करके क्षतिग्रस्त पेल्विक प्रावरणी की पूर्ण बहाली के लिए एक प्रणाली। कई अलग-अलग जाल कृत्रिम अंग प्रस्तावित किए गए हैं; पेल्विक फ्लोर बहाली प्रणाली सबसे बहुमुखी और उपयोग में आसान है। गाइनकेयर लिफ्ट(चित्र 18.14)। यह प्रणाली एक मानकीकृत विधि का उपयोग करके पेल्विक फ्लोर के सभी शारीरिक दोषों को पूरी तरह से समाप्त कर देती है। दोष के स्थान के आधार पर, प्रक्रिया को पूर्वकाल या पश्च पुनर्निर्माण या पेल्विक फ्लोर के पूर्ण पुनर्निर्माण के रूप में किया जा सकता है। सिस्टोसेले की मरम्मत के लिए, पेल्विक प्रावरणी के टेंडिनस आर्क के डिस्टल और समीपस्थ भागों द्वारा कृत्रिम अंग के मुक्त हिस्सों को ठीक करने के लिए एक ट्रांसओबट्यूरेटर दृष्टिकोण का उपयोग किया जाता है। (आर्कस टेंडिनस)।योनि की पिछली दीवार को सैक्रोस्पाइनल लिगामेंट्स से गुजारे गए कृत्रिम अंग से मजबूत किया जाता है। प्रावरणी के नीचे स्थित, जाल कृत्रिम अंग योनि ट्यूब के समोच्च को दोहराता है, योनि के शारीरिक विस्थापन वेक्टर की दिशा को बदले बिना प्रोलैप्स को विश्वसनीय रूप से समाप्त करता है (चित्र 18.15)। इस तकनीक का लाभ इसके अनुप्रयोग की बहुमुखी प्रतिभा है, जिसमें पहले से संचालित रोगियों और एक्सट्रैजेनिटल पैथोलॉजी वाले रोगियों में प्रोलैप्स के आवर्ती रूप शामिल हैं। इस मामले में, ऑपरेशन को हिस्टेरेक्टॉमी, गर्भाशय ग्रीवा के विच्छेदन, या गर्भाशय के संरक्षण के संयोजन में किया जा सकता है। चावल। 18.14.जाल कृत्रिम अंग गाइनकेयर लिफ्ट चावल। 18.15. 18.1. मूत्रीय अन्सयम
मूत्रीय अन्सयम
(अनैच्छिक पेशाब) एक रोग संबंधी स्थिति है जिसमें पेशाब की क्रिया पर स्वैच्छिक नियंत्रण खो जाता है। यह विकृति एक सामाजिक और चिकित्सीय-स्वच्छता समस्या है। मूत्र असंयम एक ऐसी बीमारी है जो युवा और वृद्ध दोनों उम्र में होती है और यह रहने की स्थिति, काम की प्रकृति या रोगी की जातीयता पर निर्भर नहीं करती है। यूरोपीय और अमेरिकी आंकड़ों के अनुसार, 40-60 वर्ष की आयु की लगभग 45% महिला आबादी अलग-अलग डिग्री तक मूत्र की अनैच्छिक हानि के लक्षणों का अनुभव करती है। घरेलू अध्ययनों के अनुसार, 38.6% रूसी महिलाओं में मूत्र असंयम के लक्षण पाए जाते हैं। मूत्राशय का सामान्य कामकाज तभी संभव है जब पेल्विक फ्लोर का संरक्षण और समन्वित कार्य संरक्षित रहे। जैसे-जैसे मूत्राशय भरता है, मूत्रमार्ग के आंतरिक उद्घाटन के क्षेत्र में प्रतिरोध बढ़ता है। डिट्रसर शिथिल रहता है। जब मूत्र की मात्रा एक निश्चित सीमा मूल्य तक पहुंच जाती है, तो आवेगों को खिंचाव रिसेप्टर्स से मस्तिष्क तक भेजा जाता है, जिससे पेशाब पलटा शुरू हो जाता है। इस मामले में, डिटर्जेंट का प्रतिवर्त संकुचन होता है। मस्तिष्क में मूत्रमार्ग केंद्र होता है, जो सेरिबैलम से जुड़ा होता है। सेरिबैलम पेल्विक फ्लोर की मांसपेशियों की छूट और पेशाब के दौरान डिटर्जेंट संकुचन के आयाम और आवृत्ति का समन्वय करता है। मूत्रमार्ग केंद्र से संकेत मस्तिष्क में प्रवेश करता है और स्थित संबंधित केंद्र तक प्रेषित होता है रीढ़ की हड्डी के त्रिक खंडों में, और वहां से डिट्रसर तक। यह प्रक्रिया सेरेब्रल कॉर्टेक्स द्वारा नियंत्रित होती है, जो पेशाब केंद्र पर निरोधात्मक प्रभाव डालती है। इस प्रकार, पेशाब करने की प्रक्रिया सामान्यतः एक स्वैच्छिक कार्य है। मूत्राशय का पूर्ण खाली होना डिट्रसर के लंबे समय तक संकुचन के साथ-साथ पेल्विक फ्लोर और मूत्रमार्ग को आराम देने के कारण होता है। मूत्र प्रतिधारण विभिन्न बाहरी और आंतरिक कारकों से प्रभावित होता है। बाह्य कारक -पेल्विक फ्लोर की मांसपेशियां, जो पेट के अंदर का दबाव बढ़ने पर सिकुड़ जाती हैं, मूत्रमार्ग को संकुचित करती हैं और मूत्र के अनैच्छिक निकास को रोकती हैं। जब श्रोणि की आंतीय प्रावरणी और श्रोणि तल की मांसपेशियां कमजोर हो जाती हैं, तो मूत्राशय के लिए उनके द्वारा बनाया गया समर्थन गायब हो जाता है, और मूत्राशय की गर्दन और मूत्रमार्ग की रोग संबंधी गतिशीलता प्रकट होती है। इससे तनाव असंयम होता है। आंतरिक फ़ैक्टर्स -मूत्रमार्ग की मांसपेशियों की परत, मूत्राशय और मूत्रमार्ग के स्फिंक्टर, श्लेष्म झिल्ली की तह, मूत्रमार्ग की मांसपेशियों की परत में α-एड्रीनर्जिक रिसेप्टर्स की उपस्थिति। आंतरिक कारकों की अपर्याप्तता विकासात्मक दोषों, एस्ट्रोजन की कमी और संक्रमण संबंधी विकारों के साथ-साथ चोटों के बाद और कुछ मूत्र संबंधी ऑपरेशनों की जटिलता के रूप में होती है। महिलाओं में मूत्र असंयम कई प्रकार का होता है। सबसे आम हैं तनाव मूत्र असंयम और मूत्राशय अस्थिरता (अतिसक्रिय मूत्राशय)। निदान और उपचार के लिए सबसे कठिन मामले मूत्र असंयम के जटिल (जननांग आगे को बढ़ाव के साथ संयोजन में) और संयुक्त (कई प्रकार के मूत्र असंयम का संयोजन) रूपों वाले होते हैं। तनाव मूत्र असंयम (तनाव मूत्र असंयम - एसयूआई)- शारीरिक प्रयास (खांसी, हंसना, तनाव, खेल खेलना आदि) के कारण अनियंत्रित मूत्र की हानि, जब मूत्राशय में दबाव मूत्रमार्ग के बंद होने के दबाव से अधिक हो जाता है। तनाव असंयम अपरिवर्तित मूत्रमार्ग और मूत्रमार्ग खंड के लिगामेंटस तंत्र के अव्यवस्था और कमजोर होने के साथ-साथ मूत्रमार्ग दबानेवाला यंत्र की अपर्याप्तता के कारण हो सकता है। नैदानिक तस्वीर।मुख्य शिकायत परिश्रम के दौरान पेशाब करने की इच्छा के बिना मूत्र का अनैच्छिक रिसाव है। मूत्र हानि की तीव्रता स्फिंक्टर तंत्र को नुकसान की डिग्री पर निर्भर करती है। निदानइसमें मूत्र असंयम के प्रकार को स्थापित करना, रोग प्रक्रिया की गंभीरता, निचले मूत्र पथ की कार्यात्मक स्थिति का आकलन करना, मूत्र असंयम के संभावित कारणों की पहचान करना और सुधार विधि का चयन करना शामिल है। पेरिमेनोपॉज़ के दौरान, मूत्र असंयम की घटना थोड़ी बढ़ जाती है। मूत्र असंयम वाले मरीजों की जांच तीन चरणों में की जाती है। चरण 1 - नैदानिक परीक्षा।अक्सर, तनाव मूत्र असंयम जननांग अंगों के आगे को बढ़ाव और आगे को बढ़ाव वाले रोगियों में होता है, इसलिए रोगी की जांच स्त्री रोग संबंधी कुर्सी (संभवतः) में की जानी चाहिए जननांग आगे को बढ़ाव की पहचान करने की क्षमता, खांसी परीक्षण या तनाव के दौरान मूत्राशय की गर्दन की गतिशीलता का आकलन करना, पेरिनेम और योनि म्यूकोसा की त्वचा की स्थिति); मूत्र असंयम के गंभीर रूपों में, पेरिनेम की त्वचा चिढ़ जाती है, हाइपरमिक होती है, कभी-कभी धब्बेदार क्षेत्रों के साथ। इतिहास एकत्र करते समय, जोखिम कारकों की पहचान की जाती है: उनमें से - श्रम की संख्या और पाठ्यक्रम (बड़े भ्रूण, पेरिनियल चोटें), उच्च शारीरिक गतिविधि, मोटापा, वैरिकाज़ नसें, स्प्लेनकोप्टोसिस, दैहिक विकृति के साथ बढ़े हुए इंट्रा-पेट का दबाव (पुरानी खांसी, कब्ज), पेल्विक अंगों पर पिछले सर्जिकल हस्तक्षेप। प्रयोगशाला परीक्षण विधियों में माइक्रोफ्लोरा के लिए नैदानिक मूत्र विश्लेषण और मूत्र संस्कृति शामिल है। रोगी को 3-5 दिनों के लिए एक पेशाब डायरी रखने की सलाह दी जाती है, जिसमें प्रति पेशाब करने वाले मूत्र की मात्रा, प्रति दिन पेशाब की आवृत्ति, मूत्र असंयम के सभी एपिसोड, उपयोग किए गए पैड की संख्या और शारीरिक गतिविधि को ध्यान में रखना होता है। ऐसी डायरी आपको रोगी के लिए परिचित वातावरण में पेशाब का मूल्यांकन करने की अनुमति देती है। तनाव मूत्र असंयम और अतिसक्रिय मूत्राशय के बीच अंतर करने के लिए, एक विशेष प्रश्नावली और कार्यशील निदान की एक तालिका (तालिका 18.1) का उपयोग करना आवश्यक है। तालिका 18.1. चरण 2 - अल्ट्रासाउंड;न केवल जननांग अंगों की विकृति की उपस्थिति को बाहर करने या पुष्टि करने के लिए किया जाता है, बल्कि मूत्रमार्ग खंड के अध्ययन के साथ-साथ तनाव मूत्र असंयम वाले रोगियों में मूत्रमार्ग की स्थिति का भी अध्ययन किया जाता है। किडनी के अल्ट्रासाउंड की भी सिफारिश की जाती है। पेट का स्कैन मूत्राशय की मात्रा, आकार, अवशिष्ट मूत्र की मात्रा का मूल्यांकन करता है और मूत्राशय की विकृति (डायवर्टिकुला, पथरी, ट्यूमर) को बाहर करता है। चरण 3 - संयुक्त यूरोडायनामिक अध्ययन (सीयूडीआई)-
विशेष उपकरणों का उपयोग करके एक वाद्य अनुसंधान विधि जो आपको मूत्र असंयम के प्रकार का निदान करने की अनुमति देती है। खासकर कुडी चावल। 18.16. संदिग्ध संयुक्त विकारों के लिए संकेत दिया जाता है, जब मूत्र असंयम के प्रमुख प्रकार को निर्धारित करना आवश्यक होता है। अनिवार्य सीयूडी के संकेत हैं: चिकित्सा से प्रभाव की कमी, उपचार के बाद मूत्र असंयम की पुनरावृत्ति, नैदानिक लक्षणों और अनुसंधान परिणामों के बीच विसंगति। KUDI आपको सही उपचार रणनीति विकसित करने और अनावश्यक सर्जिकल हस्तक्षेप से बचने की अनुमति देता है। इलाज।तनाव मूत्र असंयम के उपचार के लिए कई तरीके प्रस्तावित किए गए हैं, जिन्हें समूहों में बांटा गया है: रूढ़िवादी, औषधीय, शल्य चिकित्सा। रूढ़िवादी और औषधीय तरीके:
पेल्विक फ्लोर की मांसपेशियों को मजबूत करने के लिए व्यायाम; रजोनिवृत्ति के दौरान हार्मोन रिप्लेसमेंट थेरेपी; α-sympathomimetics का उपयोग; पेसरीज़, योनि शंकु, गेंदें (चित्र 18.16); हटाने योग्य मूत्रमार्ग अवरोधक। सर्जिकल तरीके.तनाव मूत्र असंयम को ठीक करने के लिए सभी ज्ञात सर्जिकल तकनीकों में से, स्लिंग ऑपरेशन सबसे प्रभावी साबित हुआ है। स्लिंग (लूप) ऑपरेशन में मूत्राशय की गर्दन के चारों ओर एक लूप लगाना शामिल होता है। इस मामले में, फ्री-स्टैंडिंग सिंथेटिक लूप (टीवीटी, टीवीटी-ओ, टीवीटी सिक्योर) का उपयोग करके न्यूनतम इनवेसिव हस्तक्षेप को प्राथमिकता दी जाती है। सबसे आम और न्यूनतम इनवेसिव स्लिंग ऑपरेशन एक मुफ्त सिंथेटिक लूप (ट्रांसओबट्यूरेटर योनि टेप - टीवीटी-ओ) के साथ ट्रांसओबट्यूरेटर यूरेथ्रोवेसिको-पेक्सी है। ऑपरेशन के दौरान, प्रोलीन से बना एक सिंथेटिक लूप रिकॉर्डिंग के माध्यम से मध्य मूत्रमार्ग के क्षेत्र में पूर्वकाल योनि की दीवार में एक चीरा से पारित किया जाता है। चावल। 18.17. भीतरी जांघ पर सीधा खुलना - प्रतिगामी (चित्र 18.17, 18.18)। पेरीयुरेथ्रल इंजेक्शन मूत्राशय दबानेवाला यंत्र अपर्याप्तता के इलाज की एक न्यूनतम आक्रामक विधि है, जिसमें ऊतक में विशेष पदार्थ शामिल होते हैं जो इंट्रा-पेट का दबाव बढ़ने पर मूत्रमार्ग को बंद करने की सुविधा प्रदान करते हैं (कोलेजन, ऑटोफैट, टेफ्लॉन)। हल्के मूत्र असंयम या शल्य चिकित्सा पद्धति में मतभेदों की उपस्थिति के लिए रूढ़िवादी उपचार विधियां संभव हैं। उपचार पद्धति चुनने में कठिनाइयाँ तब उत्पन्न होती हैं जब मूत्र असंयम को जननांग अंगों के आगे को बढ़ाव और आगे को बढ़ाव के साथ जोड़ दिया जाता है। सिस्टोसेले और तनाव मूत्र असंयम के लिए एक स्वतंत्र प्रकार की सर्जरी के रूप में पूर्वकाल योनि दीवार की प्लास्टिक सर्जरी अप्रभावी है; इसे किसी एक प्रकार के तनाव-विरोधी ऑपरेशन के साथ जोड़ा जाना चाहिए। गर्भाशय आगे को बढ़ाव के लिए सर्जिकल उपचार पद्धति का चुनाव रोगी की उम्र, आंतरिक जननांग अंगों (गर्भाशय और उसके उपांग) की विकृति की उपस्थिति और प्रकृति और ऑपरेशन करने वाले सर्जन की क्षमताओं दोनों पर निर्भर करता है। विभिन्न ऑपरेशन किए जा सकते हैं: योनि हिस्टेरेक्टॉमी, सिंथेटिक कृत्रिम अंग का उपयोग करके योनि एक्स्ट्रापेरिटोनियल कोलपोपेक्सी, सैक्रोवागिनोपेक्सी। लेकिन इन सभी हस्तक्षेपों को एक प्रकार के स्लिंग (लूप) ऑपरेशन के साथ जोड़ा जाना चाहिए। डिट्रसर अस्थिरता, या अतिसक्रिय मूत्राशय,मूत्र असंयम के रूप में प्रकट होता है। इस मामले में, मरीजों को पेशाब करने की अनिवार्य (तत्काल) इच्छा के साथ अनैच्छिक रूप से पेशाब की हानि का अनुभव होता है। अतिसक्रिय मूत्राशय के विशिष्ट लक्षणों में बार-बार पेशाब आना और रात्रि में पेशाब आना भी शामिल है। अतिसक्रिय मूत्राशय का निदान करने की मुख्य विधि यूरोडायनामिक अध्ययन है। अतिसक्रिय मूत्राशय का उपचार एंटीकोलिनर्जिक दवाओं - ऑक्सीब्यूटिनिन (ड्रिप्टन), टोलटेरोडाइन (डेट्रसिटोल) से किया जाता है। चावल। 18.18. ट्रोसपियम क्लोराइड (स्पैज़मेक्स), सोलिफ़ेनासिन (वेसिकर), ट्राइसाइक्लिक एंटीडिप्रेसेंट्स (इमिप्रामाइन) और मूत्राशय प्रशिक्षण। सभी पोस्टमेनोपॉज़ल मरीज़ एक ही समय में एचआरटी से गुजरते हैं: एस्ट्रिऑल (स्थानिक) या प्रणालीगत दवाओं के साथ सपोसिटरी - उम्र पर निर्भर करता है। यदि रूढ़िवादी उपचार के प्रयास असफल होते हैं, तो तनाव घटक को खत्म करने के लिए पर्याप्त सर्जिकल हस्तक्षेप आवश्यक है। मूत्र असंयम के संयुक्त रूप(तनावपूर्ण मूत्र असंयम के साथ डिट्रसर अस्थिरता या इसके हाइपररिफ्लेक्सिया का संयोजन) उपचार पद्धति चुनते समय कठिनाइयाँ पेश करता है। एक नए पेशाब विकार के रूप में तनाव-रोधी ऑपरेशन के बाद अलग-अलग समय पर रोगियों में डिट्रसर अस्थिरता का भी पता लगाया जा सकता है। - आंतरिक जननांग अंगों का विस्थापन, जननांग के उद्घाटन से आंशिक या पूर्ण रूप से बाहर की ओर निकलना। जब गर्भाशय आगे बढ़ता है, तो त्रिकास्थि पर दबाव, जननांग दरार में एक विदेशी शरीर, पेशाब और शौच में गड़बड़ी, संभोग के दौरान दर्द और चलने पर असुविधा महसूस होती है। स्त्री रोग संबंधी जांच के दौरान योनि और गर्भाशय के आगे बढ़ने की पहचान की जाती है। गर्भाशय के आगे को बढ़ाव का उपचार सर्जिकल है, जिसमें गर्भाशय के आगे बढ़ने की डिग्री और रोगी की उम्र को ध्यान में रखा जाता है। यदि सर्जिकल उपचार संभव नहीं है, तो महिलाओं को पेसरी (गर्भाशय रिंग) का उपयोग करने की सलाह दी जाती है। इसे एक हर्नियल फलाव माना जाता है, जो समापन तंत्र - पेल्विक फ्लोर के कार्यों की विफलता के कारण बनता है। स्त्री रोग विज्ञान द्वारा किए गए विभिन्न अध्ययनों के परिणामों के अनुसार, जननांग आगे को बढ़ाव लगभग 30% स्त्री रोग संबंधी विकृति का कारण बनता है। गर्भाशय और योनि का आगे बढ़ना शायद ही कभी अलगाव में विकसित होता है: पैल्विक अंगों के सहायक तंत्र की शारीरिक निकटता और समानता मूत्राशय (सिस्टोसेले) और मलाशय (रेक्टोसेले) के जननांग के बाद विस्थापन का कारण बनती है। आंशिक (अपूर्ण) गर्भाशय आगे को बढ़ाव के बीच एक अंतर किया जाता है, जिसमें केवल गर्भाशय ग्रीवा का बाहरी विस्थापन होता है, और पूर्ण आगे को बढ़ाव होता है, जिसमें पूरा गर्भाशय जननांग भट्ठा के बाहर दिखाई देता है। गर्भाशय आगे को बढ़ाव के साथ, गर्भाशय ग्रीवा का बढ़ाव (लंबा होना) विकसित होता है। आमतौर पर, प्रोलैप्स गर्भाशय प्रोलैप्स की स्थिति से पहले होता है - श्रोणि गुहा के भीतर सामान्य शारीरिक स्तर से कुछ नीचे विस्थापन। योनि प्रोलैप्स को एक विस्थापन के रूप में समझा जाता है जिसमें इसकी पूर्वकाल, पीछे और ऊपरी दीवारें जननांग भट्ठा से दिखाई देती हैं। गर्भाशय और योनि के आगे बढ़ने के विकास में अग्रणी भूमिका डायाफ्राम, पेल्विक फ्लोर और पूर्वकाल पेट की दीवार के स्नायुबंधन और मांसपेशियों के कमजोर होने की होती है, जो पेल्विक अंगों को उनकी शारीरिक स्थिति में रखने में असमर्थ हो जाते हैं। बढ़े हुए अंतर-पेट के दबाव की स्थितियों में, मांसपेशियां पर्याप्त प्रतिरोध प्रदान नहीं कर पाती हैं, जिससे सक्रिय बलों के दबाव में जननांग अंगों का धीरे-धीरे नीचे की ओर विस्थापन होता है। लिगामेंटस और मांसपेशियों के तंत्र का कमजोर होना जन्म की चोटों, पेरिनियल टूटना, कई गर्भधारण, कई जन्मों, बड़े बच्चों के जन्म, पैल्विक अंगों पर आमूल-चूल हस्तक्षेप के परिणामस्वरूप विकसित होता है, जिससे अंगों के आपसी समर्थन की हानि होती है। रजोनिवृत्ति के बाद एस्ट्रोजेन के स्तर में उम्र से संबंधित कमी, गर्भाशय के स्वर के कमजोर होने और थकावट से गर्भाशय के आगे बढ़ने की सुविधा होती है। पेल्विक मांसपेशियों पर अतिरिक्त तनाव अधिक वजन के साथ विकसित होता है, इंट्रा-पेट के दबाव में वृद्धि (खांसी, क्रोनिक ब्रोंकाइटिस, ब्रोन्कियल अस्थमा, जलोदर, कब्ज, पेल्विक ट्यूमर, आदि) के साथ स्थितियां विकसित होती हैं। गर्भाशय के आगे बढ़ने का एक जोखिम कारक भारी शारीरिक श्रम है, विशेष रूप से यौवन के दौरान, प्रसव के बाद और रजोनिवृत्ति के दौरान। अक्सर, गर्भाशय और योनि का आगे बढ़ना बुढ़ापे में होता है, लेकिन कभी-कभी यह पेल्विक फ्लोर या मांसपेशी हाइपोप्लासिया के जन्मजात विकारों वाली अशक्त युवा महिलाओं में भी विकसित होता है। गर्भाशय की स्थिति जननांग आगे को बढ़ाव के विकास में एक भूमिका निभाती है। सामान्य स्थिति (एंटेवर्सन-एंटेफ्लेक्सियन) में, गर्भाशय को पेल्विक फ्लोर की मांसपेशियों, जघन हड्डियों और मूत्राशय की दीवारों द्वारा समर्थित किया जाता है। गर्भाशय के रेट्रोवर्जन और रेट्रोफ्लेक्शन के साथ, एक हर्नियल छिद्र, योनि की दीवारों के आगे बढ़ने और फिर गर्भाशय और उपांगों की उपस्थिति के लिए पूर्वापेक्षाएँ बनाई जाती हैं। लिगामेंटस तंत्र में खिंचाव के कारण संवहनीकरण, ट्राफिज्म और लिम्फ का बहिर्वाह बाधित हो जाता है। कोकेशियान जाति के प्रतिनिधि अक्सर गर्भाशय और योनि के आगे बढ़ने से पीड़ित होते हैं; अफ़्रीकी-अमेरिकी और एशियाई महिलाओं में, विकृति कम आम है। गर्भाशय के विस्थापन की डिग्री के आधार पर, प्रोलैप्स की 4 डिग्री होती हैं। गर्भाशय और योनि के आगे बढ़ने की नैदानिक तस्वीर चलने पर असुविधा, त्रिकास्थि में भारीपन, दबाव और दर्द की भावना, पेरिनेम में एक विदेशी शरीर की अनुभूति और संभोग के दौरान दर्द से प्रकट होती है। जब गर्भाशय आगे बढ़ता है, तो आसन्न अंगों - मूत्राशय और मलाशय - की स्थलाकृति और कार्य बाधित हो जाते हैं। गर्भाशय और योनि के आगे खिसकने से जननांग विदर में गैप आ जाता है, जिससे संक्रमण और एंडोकेर्विसाइटिस के विकास की स्थिति पैदा हो जाती है। योनि की दीवारें शुष्क हो जाती हैं, उनकी श्लेष्मा झिल्ली पतली हो जाती है या, इसके विपरीत, तेजी से हाइपरट्रॉफी हो जाती है। आगे बढ़े हुए जननांग पर लगातार आघात से बेडसोर, ट्रॉफिक अल्सर, छद्म-क्षरण, गर्भाशय ग्रीवा और योनि की दीवारों की सूजन और संपर्क रक्तस्राव होता है। गर्भाशय की गंभीर सूजन और सूजन संबंधी घुसपैठ के साथ, गला घोंटना हो सकता है। जब प्रजनन आयु की महिलाओं में गर्भाशय आगे को बढ़ जाता है, तो मासिक धर्म की प्रकृति बदल जाती है, जैसे अल्गोडिस्मेनोरिया और मेनोरेजिया और बांझपन विकसित हो सकता है। गर्भाशय के आगे बढ़ने के साथ यौन क्रिया जननांगों के पुनः व्यवस्थित होने के बाद ही संभव हो पाती है। गर्भाशय आगे को बढ़ाव वाले मरीजों में अक्सर निचले छोरों और श्रोणि की वैरिकाज़ नसें विकसित होती हैं, जो बिगड़ा हुआ शिरापरक बहिर्वाह से जुड़ी होती हैं। गर्भाशय के फैलाव को पहचानना मुश्किल नहीं है। जब कुर्सी पर जांच की जाती है, तो जननांग विदर (तनाव के साथ या आराम करने पर) से एक गठन का पता चलता है। फैले हुए अंगों को पुनः व्यवस्थित करने के बाद, स्त्री रोग विशेषज्ञ योनि-पेट की जांच करते हैं, जिसके दौरान वह पेल्विक फ्लोर की स्थिति, गर्भाशय के उपांग, स्वर और लेवेटर की मांसपेशियों की स्थिति का पता लगाते हैं। सिस्टोसेले की उपस्थिति को मूत्राशय के कैथीटेराइजेशन, रेक्टोसेले - एक डिजिटल रेक्टल परीक्षा का उपयोग करके स्पष्ट किया जाता है। गर्भाशय ग्रीवा के छद्म-क्षरण और अल्सरेशन के मामले में, एक घातक घाव को बाहर करना आवश्यक है। इस प्रयोजन के लिए, एक विस्तारित कोल्पोस्कोपी की जाती है, स्क्रैपिंग की एक साइटोलॉजिकल परीक्षा और गर्भाशय ग्रीवा की बायोप्सी की जाती है। गर्भाशय के आगे बढ़ने के दौरान योनि वनस्पति की प्रकृति को स्पष्ट करने के लिए, शुद्धता और बैक्टीरियोलॉजिकल कल्चर की डिग्री के लिए स्मीयरों की जांच की जाती है। अंग-संरक्षण प्लास्टिक सर्जरी की तैयारी में, साथ ही गर्भाशय के सहवर्ती विकृति के मामले में, पैल्विक अल्ट्रासाउंड, अल्ट्रासाउंड हिस्टेरोसाल्पिंगोस्कोपी, अलग डायग्नोस्टिक इलाज के साथ हिस्टेरोस्कोपी का संकेत दिया जाता है। गर्भाशय और योनि प्रोलैप्स के निदान के लिए संबंधित विशेषज्ञों की भागीदारी की आवश्यकता होती है - एक मूत्र रोग विशेषज्ञ और प्रोक्टोलॉजिस्ट। गर्भाशय आगे को बढ़ाव वाले रोगियों की यूरोलॉजिकल जांच में सामान्य मूत्र विश्लेषण, बैक्टीरियोलॉजिकल मूत्र संस्कृति, उत्सर्जन यूरोग्राफी, किडनी अल्ट्रासाउंड, क्रोमोसिस्टोस्कोपी और यूरोडायनामिक अध्ययन शामिल हो सकते हैं। प्रोक्टोलॉजिकल परीक्षा के दौरान, रेक्टोसेले, स्फिंक्टर अपर्याप्तता और बवासीर की उपस्थिति और गंभीरता को स्पष्ट किया जाता है। गर्भाशय आगे को बढ़ाव को योनि सिस्ट, गर्भाशय फाइब्रॉएड और गर्भाशय ग्रीवा कैंसर से गर्भाशय ग्रीवा परिवर्तन से अलग किया जाता है। स्त्री रोग विज्ञान में गर्भाशय और योनि के आगे को बढ़ाव को खत्म करने का एकमात्र कट्टरपंथी तरीका सर्जिकल हस्तक्षेप है। सर्जरी की तैयारी में, श्लेष्म झिल्ली के अल्सर का इलाज किया जाता है और योनि को पूरी तरह से साफ किया जाता है। गर्भाशय के आगे बढ़ने की शल्य चिकित्सा तकनीक गर्भाशय के आगे बढ़ने की डिग्री, दैहिक स्थिति और महिला की उम्र पर निर्भर करती है। जिन युवा महिलाओं ने बच्चे को जन्म दिया है, उनमें अपूर्ण गर्भाशय के आगे बढ़ने के मामले में, "मैनचेस्टर" ऑपरेशन किया जा सकता है, जिसमें कार्डिनल लिगामेंट्स और कोलपोपेरिनोलेवटोरोप्लास्टी को छोटा करने के साथ पूर्वकाल कोलपोरैफी और गर्भाशय ग्रीवा के बढ़ाव और अतिवृद्धि, टूटना और क्षरण के मामले में शामिल है। गर्भाशय ग्रीवा का - इसके विच्छेदन के साथ। गर्भाशय आगे को बढ़ाव के साथ प्रसव उम्र की महिलाओं में हस्तक्षेप के लिए एक अन्य विकल्प एक ऑपरेशन हो सकता है जिसमें पूर्वकाल कोलपोरैफी, कोलपोपरिनोप्लास्टी, वेंट्रोसस्पेंशन और गर्भाशय का वेंट्रोफिक्सेशन शामिल है - गर्भाशय को पूर्वकाल पेट की दीवार से जोड़ना। स्नायुबंधन के गंभीर शोष के मामले में, उन्हें एलोप्लास्टिक सामग्री से मजबूत किया जाता है। पूर्ण गर्भाशय प्रोलैप्स वाले बुजुर्ग रोगियों में, कोलपोपेरिनोप्लास्टी और गर्भाशय स्नायुबंधन का उपयोग करके हिस्टेरेक्टॉमी (गर्भाशय को पूरी तरह से हटाना) और पेल्विक फ्लोर प्लास्टिक सर्जरी करने की सलाह दी जाती है। बोझिल चिकित्सा इतिहास (मधुमेह मेलेटस, गण्डमाला, एथेरोस्क्लेरोसिस, थ्रोम्बोफ्लिबिटिस की प्रवृत्ति, गंभीर हृदय रोग, फेफड़ों, गुर्दे की विकृति) और बुढ़ापे के मामले में, जब व्यापक ऑपरेशन मुश्किल होते हैं, तो सर्जिकल विकल्प की विधि मीडियन कोलपोरैफी है। गर्भाशय के आगे को बढ़ाव के सर्जिकल उन्मूलन के बाद, व्यायाम चिकित्सा निर्धारित की जाती है, जिसका उद्देश्य मांसपेशियों को मजबूत करना है, कब्ज को रोका जाता है, और भारी शारीरिक श्रम और तनाव को समाप्त किया जाता है। गर्भाशय और योनि के आगे बढ़ने के लिए रूढ़िवादी चिकित्सा रोगसूचक है और इसमें गर्भाशय की अंगूठी (पेसरी), एक हिस्टेरोफोर (बेल्ट से जुड़ी एक सहायक पट्टी), और बड़े योनि टैम्पोन का उपयोग शामिल है। इस तरह के तरीकों से निचली योनि की दीवारों पर अतिरिक्त खिंचाव पड़ता है, जिससे समय के साथ गर्भाशय के आगे बढ़ने का खतरा बढ़ जाता है। इसके अलावा, पेसरी के लंबे समय तक उपयोग से बेडसोर का निर्माण हो सकता है। गर्भाशय के आगे बढ़ने के लिए विभिन्न सहायक उपकरणों के उपयोग के लिए दैनिक योनि वाउचिंग और महीने में दो बार नियमित रूप से स्त्री रोग विशेषज्ञ द्वारा रोगी की जांच की आवश्यकता होती है। गर्भाशय के आगे को बढ़ाव के लिए समय पर सर्जिकल हस्तक्षेप का अनुकूल पूर्वानुमान होता है। अधिकांश महिलाएं सामाजिक सक्रियता और यौन जीवन पुनः प्राप्त कर लेती हैं। अंग-संरक्षण हस्तक्षेप के बाद, गर्भावस्था संभव है। गर्भाशय के आगे बढ़ने की सर्जरी करवाने वाले रोगियों में गर्भावस्था का प्रबंधन अतिरिक्त जोखिमों से जुड़ा होता है और इसमें अधिक सावधानियां बरतने की आवश्यकता होती है। कभी-कभी, गर्भाशय के आगे बढ़ने के उन्मूलन के बाद भी, बार-बार जननांग आगे को बढ़ाव विकसित होता है। गर्भाशय प्रोलैप्स (पेसरी का उपयोग करके) के उपशामक उपचार के दौरान, योनि म्यूकोसा में जलन और सूजन, अल्सरेशन, बेडसोर, संक्रमण, रिंग के लुमेन में गर्भाशय ग्रीवा का दबना और मलाशय और वेसिको-योनि फिस्टुला का गठन अक्सर विकसित होता है। गर्भाशय और योनि के आगे को बढ़ाव की रोकथाम में बच्चे के जन्म के दौरान उचित प्रसूति देखभाल, पेरिनियल और जन्म नहर के फटने की सावधानीपूर्वक टांके लगाना, योनि के ऑपरेशन का सावधानीपूर्वक प्रदर्शन और मामूली जननांग के आगे को बढ़ाव का समय पर सर्जिकल उपचार शामिल है। प्रसवोत्तर अवधि में, गर्भाशय के आगे बढ़ने से रोकने के लिए, पेल्विक फ्लोर की मांसपेशियों की स्थिति को पूरी तरह से बहाल करना आवश्यक है - विशेष जिम्नास्टिक, लेजर थेरेपी, पेल्विक फ्लोर की मांसपेशियों की विद्युत उत्तेजना की नियुक्ति। फिटनेस कक्षाएं, व्यायाम चिकित्सा, संतुलित पोषण, इष्टतम वजन बनाए रखना, कब्ज दूर करना और कड़ी मेहनत से बचना निवारक महत्व का है। आंतरिक जननांग अंगों का आगे बढ़ना और आगे बढ़ना एक विकृति है जिसका सामना डॉक्टर अक्सर करते हैं, लेकिन ऐसे रोगियों के उपचार और पुनर्वास के मुद्दे को हमेशा सही और समय पर हल नहीं करते हैं। 15% स्त्रीरोग संबंधी ऑपरेशन विशेष रूप से इसी विकृति के लिए किए जाते हैं। जेंटल प्रोलैप्स एक पॉलीएटियोलॉजिकल बीमारी है और इसके विकास में शारीरिक, आनुवंशिक और मनोवैज्ञानिक कारक महत्वपूर्ण भूमिका निभाते हैं। उपचार की रणनीति का चुनाव और सर्जिकल उपचार की तर्कसंगत विधि का निर्धारण विशेष रूप से कठिन है। यह कई कारकों द्वारा निर्धारित होता है: सभी उपचार विधियों को एक मुख्य विशेषता के अनुसार समूहीकृत किया जा सकता है - आंतरिक जननांग अंगों की स्थिति को सही करने के लिए किस शारीरिक गठन का उपयोग किया जाता है और मजबूत किया जाता है। उपरोक्त सभी ऑपरेशन योनि पहुंच के माध्यम से या पूर्वकाल पेट की दीवार (लैपरोटॉमी या लैप्रोस्कोपी) के माध्यम से किए जाते हैं। लेकिन युवा, ऊर्जावान, सक्षम शरीर वाली महिलाओं को क्या करना चाहिए, जिन्हें काफी कम उम्र में प्रोलैप्स की समस्या का सामना करना पड़ता है? यहां, आदर्श परिणाम और ऑपरेशन के चिकित्सीय प्रभाव की अधिकतम अवधि की आवश्यकता होती है, क्योंकि यह काफी हद तक एक आधुनिक महिला के भावी जीवन की गुणवत्ता को निर्धारित करेगा। इस समस्या का सबसे इष्टतम समाधान प्रोमोन्टोफिक्सेशन (या सैक्रोपेक्सी) करना है - एक ऐसा ऑपरेशन जो आज स्वर्ण मानक है, जो अभी तक केवल इसके कार्यान्वयन की जटिलता के कारण व्यापक नहीं हुआ है। प्रोमोंटोफिक्सेशन का सार योनि की पूर्वकाल और पीछे की दीवारों के साथ एक सिंथेटिक गैर-अवशोषित सामग्री (कृत्रिम अंग) को रखना और मजबूत करना है, इसके बाद त्रिकास्थि पर प्रीवर्टेब्रल लिगामेंट को ठीक करना है। कृत्रिम अंग 4.0 x 30.0 सेमी रिबन के आकार का होता है, जो घूंघट या जाली की तरह काफी बड़े अंतराल (लगभग 1 मिमी) पर बेहतरीन फाइबर से बुना जाता है। ऑपरेशन पूरी तरह से लेप्रोस्कोपिक पहुंच के माध्यम से किया जाता है, और एंडोस्कोपिक तकनीक के सभी फायदे वांछित परिणाम प्राप्त करने के लिए काम करते हैं। अत्यंत सावधानी से, लगभग रक्तहीन तरीके से, योनि की पूर्वकाल की दीवार को सामने के मूत्राशय से और योनि की पिछली दीवार को पीछे के मलाशय से अलग करना संभव है। कृत्रिम टेप के मुक्त सिरों को परिणामी स्थानों (लगभग पैल्विक डायाफ्राम की मांसपेशी परत तक) में जितना संभव हो उतना गहराई से डुबोया जाता है और अलग-अलग बाधित टांके के साथ कई स्थानों पर योनि की दीवारों पर अतिरिक्त निर्धारण के साथ वितरित किया जाता है। इस तरह, कृत्रिम अंग के बाद के तनाव के दौरान भार को समान रूप से वितरित करने के लिए अतिरिक्त कर्षण बिंदु बनाए जाते हैं। मोड़ पर कृत्रिम बैंड का मध्य भाग हड्डी के कंकाल से जुड़ा होता है। ऑपरेशन पूरा होने के बाद, पूरी संरचना एक तितली के जाल जैसी दिखती है, जिसे योनि नलिका के ऊपर फेंका जाता है, जिसका अंधा अंत वाला गुंबद, ऊपर की ओर, श्रोणि की हड्डियों से जुड़ा होता है। एक निश्चित समय के बाद, जाल कोशिकाएँ संयोजी ऊतक कोशिकाओं से भर जाती हैं। नतीजतन, एक कृत्रिम रूप से निर्मित लिगामेंटस उपकरण बनता है, जो सिंथेटिक फाइबर से प्रबलित होता है, जिसमें अभूतपूर्व ताकत की विशेषताएं होती हैं। क्षतिग्रस्त अंतर अंग विभाजनों को कृत्रिम विभाजनों से बदल दिया जाता है, अर्थात उन्हें प्रोस्थेटिक्स से बदल दिया जाता है। ऑपरेशन की पूर्व संध्या पर, मूत्राशय दबानेवाला यंत्र के कार्य की अखंडता को निर्धारित करने के लिए रोगी को यूरोडायनामिक अध्ययन से गुजरना आवश्यक है, खासकर अगर बाद की संबंधित शिकायतें हों। आमतौर पर, ऑपरेशन का दूसरा चरण तनाव मूत्र असंयम को खत्म करने के उद्देश्य से हेरफेर है: बर्च प्रकार की सर्जरी, या टीवीटी, टीओटी स्लिंग ऑपरेशन।











सामान्य जानकारी
गर्भाशय और योनि के आगे बढ़ने के कारण
वर्गीकरण
गर्भाशय के आगे बढ़ने के लक्षण
गर्भाशय आगे को बढ़ाव का निदान
गर्भाशय भ्रंश का उपचार
गर्भाशय के आगे बढ़ने का पूर्वानुमान
रोकथाम
जननांग प्रोलैप्स की व्यापकता आश्चर्यजनक है: भारत में यह बीमारी, कोई कह सकता है, महामारी प्रकृति की है, और अमेरिका में लगभग 15 मिलियन महिलाएं इस बीमारी से पीड़ित हैं।
आम तौर पर स्वीकृत राय है कि जननांग आगे को बढ़ाव वृद्ध लोगों की एक बीमारी है। यह बिल्कुल भी सच नहीं है अगर हम इस बात पर विचार करें कि 30 वर्ष से कम उम्र की 100 महिलाओं में से हर दसवीं में यह विकृति होती है। 30 से 45 साल की उम्र में यह 100 में से 40 मामलों में होता है और 50 साल के बाद हर दूसरी महिला में इसका निदान होता है।
यह रोग अक्सर प्रजनन आयु के दौरान शुरू होता है और हमेशा बढ़ता रहता है। इसके अलावा, जैसे-जैसे प्रक्रिया विकसित होती है, कार्यात्मक विकार गहराते जाते हैं, जो अक्सर न केवल शारीरिक पीड़ा का कारण बनते हैं, बल्कि इन रोगियों को आंशिक या पूरी तरह से अक्षम भी बना देते हैं।
समझने में आसानी के लिए, आंतरिक जननांग अंगों के फैलाव और फैलाव को "हर्निया" के रूप में माना जाना चाहिए, जो तब बनता है जब समापन उपकरण - पेल्विक फ्लोर - इतना सिकुड़ने की क्षमता खो देता है कि व्यक्तिगत अंग या उसके हिस्से सिकुड़ जाते हैं सहायक उपकरण के प्रक्षेपण में न पड़ें।
यह आम तौर पर स्वीकार किया जाता है कि अपनी सामान्य स्थिति में गर्भाशय श्रोणि की धुरी के साथ स्थित होता है। इस मामले में, गर्भाशय का शरीर आगे की ओर झुका हुआ होता है, इसका तल श्रोणि के प्रवेश द्वार के तल से ऊपर नहीं निकलता है, गर्भाशय ग्रीवा इंटरस्पिनस लाइन के स्तर पर स्थित होती है। गर्भाशय के शरीर और गर्भाशय ग्रीवा के बीच का कोण सीधा से बड़ा होता है और आगे की ओर खुला होता है। गर्भाशय ग्रीवा और योनि के बीच का दूसरा कोण भी पूर्वकाल की ओर निर्देशित होता है और 70-100° के बराबर होता है। आम तौर पर, गर्भाशय और उसके उपांग एक निश्चित शारीरिक गतिशीलता बनाए रखते हैं, जो उनके सामान्य कामकाज के लिए स्थितियां बनाने में मदद करता है, साथ ही पैल्विक अंगों की वास्तुकला को संरक्षित करता है।जननांग आगे को बढ़ाव के कारण
पेल्विक फ्लोर और गर्भाशय के लिगामेंटस तंत्र की स्थिति को प्रभावित करने वाले कारणों में से, निम्नलिखित पर विशेष रूप से प्रकाश डाला जा सकता है: उम्र, आनुवंशिकता, प्रसव, जन्म की चोटें, भारी शारीरिक श्रम और इंट्रापेरिटोनियल दबाव में वृद्धि, सूजन संबंधी बीमारियों और सर्जिकल हस्तक्षेप के बाद निशान, सेक्स स्टेरॉयड के उत्पादन में परिवर्तन, चिकनी मांसपेशियों की प्रतिक्रिया को प्रभावित करना, पेल्विक फ्लोर की उपयोगिता सुनिश्चित करने के लिए धारीदार मांसपेशियों की अक्षमता आदि। इस विकृति के विकास में हमेशा मौजूद कारक इंट्रा-पेट के दबाव में वृद्धि और पेल्विक फ्लोर की मांसपेशियों की अक्षमता है, जिसकी घटना 4 मुख्य कारणों से हो सकती है, हालांकि उनका संयोजन भी संभव है।
1. पेल्विक फ्लोर पर अभिघातज के बाद की चोट (अक्सर बच्चे के जन्म के दौरान होती है)।
2. "प्रणालीगत" विफलता के रूप में संयोजी ऊतक संरचनाओं की विफलता (अन्य स्थानीयकरणों में हर्निया की उपस्थिति, अन्य आंतरिक अंगों के आगे बढ़ने से प्रकट)।
3. स्टेरॉयड हार्मोन के संश्लेषण का उल्लंघन।
4. चयापचय संबंधी विकारों और माइक्रोसिरिक्युलेशन के साथ पुरानी बीमारियाँ।
सूचीबद्ध कारकों में से एक या अधिक के प्रभाव में, आंतरिक जननांग अंगों और पेल्विक फ्लोर की मांसपेशियों के लिगामेंटस तंत्र की कार्यात्मक विफलता होती है। जैसे-जैसे इंट्रापेरिटोनियल दबाव बढ़ता है, पेल्विक फ्लोर से अंग सिकुड़ने लगते हैं। यदि कोई अंग पूरी तरह से अत्यधिक फैले हुए पेल्विक फ्लोर के अंदर स्थित है, तो वह, सभी समर्थन खोकर, पेल्विक फ्लोर के माध्यम से बाहर निकल जाता है। यदि अंग का एक हिस्सा हर्नियल छिद्र के अंदर और एक हिस्सा बाहर है, तो पहले हिस्से को निचोड़ा जाता है, जबकि दूसरे को सहायक आधार के खिलाफ दबाया जाता है। इस प्रकार, वह हिस्सा जो अभी भी हर्नियल छिद्र के बाहर है, दूसरे को निचोड़ने से बचाता है - और जितना अधिक, पेट के अंदर का दबाव उतना ही मजबूत होता है।
मूत्राशय और योनि की दीवार के बीच घनिष्ठ शारीरिक संबंध इस तथ्य में योगदान करते हैं कि पेल्विक डायाफ्राम में पैथोलॉजिकल परिवर्तनों की पृष्ठभूमि के खिलाफ, जिसमें स्वाभाविक रूप से जेनिटोरिनरी डायाफ्राम शामिल होता है, पूर्वकाल योनि की दीवार का आगे बढ़ना होता है, जो मूत्राशय की दीवार में शामिल होता है। उत्तरार्द्ध हर्नियल थैली की सामग्री बन जाता है, जिससे सिस्टोसेले बनता है।
मूत्राशय में अपने स्वयं के आंतरिक दबाव के प्रभाव में सिस्टोसेले भी बढ़ जाता है, जिसके परिणामस्वरूप एक दुष्चक्र होता है। रेक्टोसेले इसी प्रकार बनता है। हालाँकि, यदि पूर्वकाल योनि की दीवार का आगे बढ़ना लगभग हमेशा सिस्टोसेले के साथ होता है, जो एक डिग्री या किसी अन्य तक व्यक्त होता है, तो योनि की दीवारों के आगे बढ़ने के साथ भी रेक्टोसेले अनुपस्थित हो सकता है, जो कि बीच के ढीले संयोजी ऊतक कनेक्शन के कारण होता है। योनि की दीवार और मलाशय।
कुछ मामलों में, विस्तृत मलाशय-गर्भाशय या वेसिको-गर्भाशय स्थान वाली हर्नियल थैली में आंतों के लूप भी शामिल हो सकते हैं।
आंतरिक जननांग अंगों के प्रोलैप्स और प्रोलैप्स का निदान
कोल्पोस्कोपिक जांच अनिवार्य है.
सिस्टो- या रेक्टोसेले की उपस्थिति निर्धारित की जाती है। मूत्राशय और मलाशय के स्फिंक्टर की कार्यात्मक स्थिति का प्रारंभिक मूल्यांकन किया जाता है (यानी, तनाव के दौरान मूत्र और गैस असंयम होता है, उदाहरण के लिए, खांसी होने पर)।
अनुसंधान में शामिल होना चाहिए:आंतरिक जननांग अंगों के फैलाव और क्षति का उपचार
आंतरिक जननांग अंगों के प्रोलैप्स और प्रोलैप्स का सर्जिकल उपचार
सबसे आम सर्जिकल विकल्प.
o समूह I. पेल्विक फ्लोर को मजबूत करने के उद्देश्य से की जाने वाली सर्जरी - कोलपोपेरिनओलेवाटोप्लास्टी। यह ध्यान में रखते हुए कि पेल्विक फ्लोर की मांसपेशियां हमेशा प्रक्रिया में रोगजनक रूप से शामिल होती हैं, अतिरिक्त या प्राथमिक लाभ के रूप में सर्जिकल हस्तक्षेप के सभी मामलों में कोलपोपेरिनओलेवेटोप्लास्टी की जानी चाहिए। इसमें योनि की पूर्वकाल की दीवार पर प्लास्टिक सर्जरी भी शामिल है, जिसका उद्देश्य वेसिकोवागिनल प्रावरणी को मजबूत करना है।
o समूह II. गर्भाशय के गोल स्नायुबंधन को छोटा और मजबूत करने के लिए विभिन्न संशोधनों का उपयोग करते हुए ऑपरेशन और इन संरचनाओं का उपयोग करके गर्भाशय को ठीक किया जाता है। सबसे आम और अक्सर उपयोग किया जाने वाला गर्भाशय की पूर्व सतह पर निर्धारण के साथ गोल गर्भाशय स्नायुबंधन को छोटा करना है। हालाँकि, ऑपरेशन के इस समूह को अप्रभावी माना जाता है, क्योंकि उनके बाद बीमारी के दोबारा होने का प्रतिशत सबसे अधिक देखा जाता है। यह इस तथ्य के कारण है कि स्पष्ट रूप से अक्षम ऊतक, गर्भाशय के गोल स्नायुबंधन, का उपयोग फिक्सिंग सामग्री के रूप में किया जाता है।
o समूह III. ऑपरेशन का उद्देश्य गर्भाशय (कार्डिनल, गर्भाशय स्नायुबंधन) के फिक्सिंग तंत्र को एक साथ सिलाई, ट्रांसपोज़िशन आदि द्वारा मजबूत करना है। हालाँकि, ये ऑपरेशन, इस तथ्य के बावजूद कि उनमें सबसे शक्तिशाली स्नायुबंधन का उपयोग करके गर्भाशय को सुरक्षित करना शामिल है, समस्या को पूरी तरह से हल नहीं करते हैं, क्योंकि वे रोग के रोगजनन में एक लिंक को खत्म कर देते हैं। इस समूह में "मैनचेस्टर ऑपरेशन" शामिल है, जिसे सर्जिकल उपचार के सबसे प्रभावी तरीकों में से एक माना जाता है।
ओ चतुर्थ समूह। श्रोणि की दीवारों (जघन हड्डियों, त्रिक हड्डी, सैक्रोस्पाइनल लिगामेंट, आदि) में फैले हुए अंगों के तथाकथित कठोर निर्धारण के साथ ऑपरेशन।
ओ वी समूह. आंतरिक जननांग अंगों के आगे बढ़ने के सर्जिकल उपचार के कट्टरपंथी तरीकों में योनि हिस्टेरेक्टॉमी शामिल है।प्रमोशनोफिक्सेशन
योनि की दीवारों से जुड़े पेल्विक अंग अपने संरचनात्मक संबंध को पुनः प्राप्त कर लेते हैं, अर्थात, "प्रतिधारण" का पहला सिद्धांत बहाल हो जाता है। अंगों के पूरे परिसर को त्रिक हड्डी के निर्धारण के स्थान पर एक आधार, "एंकरिंग" प्राप्त होता है। इस प्रकार, प्रतिधारण का दूसरा बुनियादी सिद्धांत बहाल हो गया है।
कृत्रिम अंग के संक्रमण का जोखिम कम है, क्योंकि इसका प्लेसमेंट योनि की दीवारों को खोले बिना, पूरी तरह से एंडोस्कोपिक पहुंच के माध्यम से होता है। बढ़ते संक्रमण का "प्रवेश द्वार" बंद रहता है। कृत्रिम टेप की अस्वीकृति भी एक दुर्लभ जटिलता है, क्योंकि नवीनतम पीढ़ी की सामग्रियों में सभी आवश्यक गुण होते हैं: जड़ता, कोमलता, आकार की स्मृति की कमी और काटते समय लचीलापन।








