التحديث: أكتوبر 2018
غالبًا ما تبدأ قرحة الاثني عشر تدريجيًا بألم مص في تجويف المعدة، وزيادة الشعور بالجوع في الصباح، وغثيان خفيف.
ولكن في كثير من الأحيان، لا تؤخذ هذه الإشارات التي يرسلها الجسم على محمل الجد. الشخص ببساطة لا يدرك حجم المشكلة الوشيكة. بعد كل شيء، متلازمة الألم المستمر، فضلا عن المضاعفات الخطيرة لهذا المرض، تتطور في وقت لاحق بكثير.
إذا كان هناك أدنى شك حول وجود المرض، فيجب عليك الاتصال فورًا بالطبيب المعالج أو أخصائي أمراض الجهاز الهضمي لتقديم الشكاوى، حتى لا ينتهي الأمر بالجراح أو أخصائي علم الأمراض لا سمح الله.
لمساعدتك في التعرف على مجموعة متنوعة من مظاهر قرحة الاثني عشر، تجمع هذه المقالة وتسلط الضوء على القضايا الرئيسية المتعلقة بهذا المرض.
ما هي القرحة؟
يتكون جدار الاثني عشر، والذي يسمى باللاتينية الاثني عشر، من طبقات مخاطية وتحت مخاطية وعضلية. القرحة هي عيب في الجدار يقع الجزء السفلي منه في الطبقة العضلية، أي يتم تدمير الغشاء المخاطي والغشاء تحت المخاطي.
في الاثني عشر، غالبا ما توجد القرحة في القسم الأولي (البصيلة أو البصلة)، حيث أن الظروف الأكثر ملاءمة لارتداد محتويات المعدة الحمضية ومكان رائع لتكاثر البكتيريا التي تثير مرض القرحة الهضمية. في بعض الأحيان لا يتم تشكيل قرحة واحدة من لمبة الاثني عشر، ولكن عدة في وقت واحد. في كثير من الأحيان يتم إقران هذه القرحات "التقبيل" مقابل بعضها البعض.
مرض القرحة الهضمية هو التكوين المتكرر للعيوب التقرحية في جدار الاثني عشر، والذي يحدث مع فترات التفاقم (وجود القرحة) والمغفرة (عدم وجود عيب مفتوح في جدار الأمعاء). نظرا لأن القرحة تشفى بتكوين ندبة، حتى في مغفرة، تظل عيوب الندبة على الغشاء المخاطي. إذا كانت التفاقم متكررة وتشكلت الكثير من الندوب، فإنها يمكن أن تشوه أو تضيق تجويف الأمعاء.
يعاني حوالي عشرة بالمائة من سكان العالم من قرحة الاثني عشر. وهؤلاء هم في الغالب الشباب ومتوسطي العمر.
لماذا تظهر؟
لا توجد وجهة نظر واحدة حول حدوث وتطور قرحة الاثني عشر. هناك عدة نظريات مماثلة لحدوث القرحة.
- فمن ناحية، منذ عدة سنوات كان هناك افتراض شائع جدًا بأن مرض القرحة الهضمية هو نتيجة استعمار المعدة والأمعاء بواسطة ميكروب مثل هيليكوباكتر بيلوري. ويصيب الميكروب الخلايا التي تفرز المخاط. أثناء النمو، فإنه يستعمر المعدة والاثني عشر بسرعة، مما يحفز إطلاق الغاسترين وإطلاق السيتوكينات (المواد التي تلحق الضرر بالخلايا). في وقت لاحق اتضح أنه ليست كل أنواع هذه الكائنات الحية الدقيقة التي تعيش في البشر تسبب المرض. ولذلك، فإن إلقاء اللوم في كل شيء على العدوى لا يزال خطأ.
- كان الافتراض السابق هو وجود خلل بين قدرة الغشاء المخاطي على الدفاع عن نفسه والعوامل العدوانية على شكل حمض المعدة والبيبسين، والتي تدخل الأمعاء عندما تكون وظيفة العضلة المسدودة لمخرج المعدة غير كافية. وكان يعتقد أيضًا أن الأمعاء تتعرض للخدش بسبب الطعام الخشن. اليوم، تم استكمال هذه الافتراضات من خلال حقيقة أنه تم العثور على انخفاض في البروستاجلاندينات الوقائية في الغشاء المخاطي للمرضى الذين يعانون من مرض القرحة الهضمية.
- وقد وجدت علاقة بين الإصابة بالقرح وفصيلة الدم. يكون حاملو المجموعة الأولى الذين لديهم عامل Rh إيجابي أكثر عرضة للخطر.
- رأى علم وظائف الأعضاء السوفييتي أن القرحة تتطور لدى الأشخاص الذين يعانون من تهيج مفرط لقشرة الدماغ على خلفية الإجهاد المزمن أو التجارب العصبية، عندما يتم تحفيز إطلاق عصير المعدة ووسطاء الالتهابات (الجاسترين) من خلال الجهاز العصبي اللاإرادي.
- هناك استنتاج آخر مثير للاهتمام يتعلق بالجاسترين: التعرض الطويل للشمس يحفز إطلاق هذا الهرمون، وبالتالي يؤدي إلى تفاقم مرض القرحة الهضمية أو يؤدي إلى تفاقم مساره.
- تناول الأدوية مثل الكورتيكوستيرويدات والأدوية غير الستيرويدية المضادة للالتهابات يمكن أن يؤدي إلى تقرحات في الغشاء المخاطي للأمعاء.
- يؤدي الكحول والنيكوتين إلى تفاقم حالة الغشاء المخاطي، ويغيران طبيعة إفراز المعدة لحمض الهيدروكلوريك والبيبسين، ويؤثران على مستوى الغاسترين والسوماتوستاتين، كما يقللان من الخصائص الوقائية للمخاط. الكحول يضر مباشرة بالخلايا المخاطية.
ما هي أعراض قرحة الاثني عشر؟
أعراض قرحة المعدة والاثني عشر متقاربة جدًا من بعضها البعض. وهي: الألم، حرقة المعدة، الغثيان، القيء، اضطرابات الشهية.
مع القرحة، يتم استدعاء الاثني عشر في وقت متأخر. تحدث بعد ساعة ونصف من تناول الطعام. ومن السمات المميزة أيضًا آلام الجوع التي تحدث في حالة عدم تلقي الطعام لأكثر من 4 ساعات. نوع من هذا الألم هو الليل أو الصباح الباكر، على غرار الجوع الحاد للغاية وامتصاص المراق الأيمن. قد تختلف طبيعة الألم من مريض لآخر. هناك آلام طعن أو مؤلمة أو قطع أو مص أو آلام تشنجية متفاوتة الشدة والمدة. في هذه الحالة، يقع الألم في النصف الأيمن من المنطقة الشرسوفية (قرحة البصلة). يمكن أن تشع إلى المراق الأيمن أو إلى الخلف. مع وجود قرحة في نهاية الأمعاء، ينتقل الألم أكثر إلى خط الوسط الشرسوفي أو إلى النصف الأيسر. أساس الألم هو انتهاك لسلامة جدار الأمعاء والالتهاب وتراكم المنتجات الأيضية غير المؤكسدة.
- حرقة في المعدة
يرافق حوالي ثلث قرحة الاثني عشر. ويرجع ذلك إلى حقيقة أن محتويات المعدة الحمضية يتم طرحها في المريء على خلفية ضعف النشاط الحركي للمعدة والأمعاء والتغيرات الالتهابية في الغشاء المخاطي.
- استفراغ و غثيان
تعتبر الأطعمة التي يتم تناولها أو محتويات المعدة من سمات الإصابة بقرحة الاثني عشر العالية. مع تطور التهاب ثانوي في البنكرياس أو المرارة على خلفية القرحة الهضمية، قد يحدث القيء الصفراوي.
- اضطرابات الشهية
يمكن أن يظهر على شكل زيادة (يتم تخفيف امتصاص المعدة إلى حد ما عن طريق تناول الطعام) أو النفور من الطعام والخوف منه، لأنه في حالة وجود قرحة، يمكن أن يثير الطعام الألم.
مضاعفات القرحة الهضمية
إذا لم يتم اكتشاف القرحة وعلاجها في الوقت المناسب، فقد تشفى من تلقاء نفسها. ومع ذلك، هناك خطر كبير لتطوير عدد من المضاعفات، التي لا تؤدي إلى تفاقم مسار المرض فحسب، بل تعقد العلاج وتزيد من سوء تشخيص المريض. وتنقسم جميع المضاعفات إلى:
المدمرة – تدمير الأمعاء:
- انه ينزف
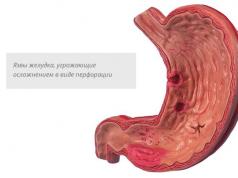
- ثقب - ثقب
- الاختراق - اختراق العضو المجاور
مضاعفات التشوه التي تغير بنيتها:
- ورم خبيث - تطور ورم خبيث في موقع القرحة
- التشوه الندبي - تغيير في بنية الجدران وتضييق تجويف الأمعاء حتى ينغلق بالكامل بسبب الندبات الناتجة عن القرحة.
من المرجح أن تثقب القرحة الموجودة على الجدار الأمامي للأمعاء. غالبًا ما تخترق قرح الجدار الخلفي رأس البنكرياس.
نزيف من الاثني عشر
يمكن أن يؤدي العمل البدني ورفع الأثقال إلى حدوث نزيف. ولكن في أغلب الأحيان يكون السبب هو تناول الكحول، إذا لم يتم العلاج بالأدوية أو كان غير كافٍ. ولذلك، فإن ما يصل إلى 80٪ من هذه المضاعفات تحدث عند الرجال. في هذه الحالة، يمكن أن يكون فقدان الدم بأحجام مختلفة.
عند حدوث النزيف، يظهر براز بلون القطران أو قيء بلون يشبه لون القهوة المطحونة. قد يؤدي النزيف البسيط فقط إلى الإسهال أو البراز الداكن. في الوقت نفسه، مع فقدان الدم الشديد، سيتم إضافة الضعف المتزايد بسرعة، والدوخة، وحتى القيء. النزيف هو حالة طارئة تتطلب استدعاء سيارة إسعاف أو الذهاب إلى غرفة الطوارئ في المستشفى بنفسك.
أعراض قرحة الاثني عشر المثقوبة
لا يعني ثقب القرحة النزيف فحسب، بل يعني أيضًا دخول محتويات الاثني عشر إلى تجويف البطن، حيث يتم إطلاق إنزيمات البنكرياس والصفراء. هذه مواد عدوانية تمامًا تسبب تهيج الصفاق بسرعة وتؤدي إلى التهاب التجويف البطني (التهاب الصفاق).
إذا حدث ألم حاد في البطن على خلفية قرحة هضمية، فيجب عليك استدعاء سيارة إسعاف على الفور. يظهر هذا الألم في كثير من الأحيان في النصف الأيمن من المنطقة الشرسوفية ويمكن أن ينتشر إلى الكتف الأيمن أو لوح الكتف. يكون الألم شديدًا لدرجة أن المريض يتخذ وضعية قسرية مستلقيًا على جانبه أو ظهره مع رفع ساقيه إلى بطنه. وفي الوقت نفسه، يصبح الجلد شاحبًا جدًا. تتوتر عضلات البطن، فيتجنب الشخص أي حركة.
الفترة الأكثر خطورة هي فترة الرفاهية الخيالية، والتي تتطور بعد ساعات قليلة من بداية الانثقاب. وهنا يهدأ الألم بعض الشيء، ويبدأ المريض في الحركة ويؤكد أنه يشعر بالتحسن. خلال هذه الفترة، غالبًا ما يرفض المرضى بشكل متهور إجراء عملية جراحية يمكن أن تنقذ حياتهم. ولكن إذا مرت 6-12 ساعة من بداية الثقب، ولم يخضع المريض لعملية جراحية، فإن حالته سوف تتفاقم بشكل حاد:
- يظهر القيء
- زيادة درجة الحرارة
- سوف يعود الألم
- سوف يظهر الانتفاخ
- زيادة النبض وضربات القلب
- سوف يتطور التهاب الصفاق ، والذي سيحتاج إلى إجراء عملية جراحية ، ويكون التشخيص في هذه المرحلة أسوأ بالفعل.
تضيق الندبة في الاثني عشر
إذا اتبعت تفاقم قرحة الاثني عشر واحدة تلو الأخرى أو كانت العيوب التقرحية كبيرة جدًا وعميقة، فإن الندوب الناتجة عن القرحة يمكن أن تشوه بشكل كبير أو تضيق تجويف الأمعاء. في هذه الحالة، تنشأ مشاكل مع مرور الطعام، ويتطور تضييق (تضيق) الأمعاء، الأمر الذي يتطلب العلاج الجراحي. سريريًا، يتجلى التضيق اللا تعويضي في القيء وضعف مرور الطعام وانتفاخ المعدة. وفي الوقت نفسه تتطور اضطرابات في محتوى الأملاح والماء في الجسم، مما يؤدي إلى الخمول والضعف والنعاس وزيادة قوة العضلات والشعور بالقشعريرة التي تسري على جلد الذراعين والساقين.
التشخيص
اليوم، الطريقة الرئيسية والأكثر إفادة لتحديد القرحة الهضمية هي FGDS (تنظير المعدة والأمعاء الليفي)، حيث يمكنك من خلال إدخال منظار داخلي (مسبار بصري) في المعدة والاثني عشر رؤية القرحة وتقييم حجمها وعمقها وأخذ عينة من القرحة. فحص الغشاء المخاطي (خزعة) أو إجراء اختبار اليورياز السريع لوجود بكتيريا هيليكوباكتر بيلوري.
التشخيص بالأشعة السينية، الذي لا غنى عنه في توضيح المضاعفات، له أهمية إضافية.
يوصف للمرضى أيضًا اختبار الدم السريري والكيمياء الحيوية للدم واختبار البراز لتفاعل جريغرسين (الكشف عن الدم الخفي).
علاج قرحة الاثني عشر
مع الكشف في الوقت المناسب عن قرحة الاثني عشر في المرحلة الحادة، يتم تقليل العلاج إلى وصفة العلاج المحافظ (وصفة أقراص، في كثير من الأحيان الحقن أو القطرات). لقد أصبحت الأوقات التي كانت تستخدم فيها طرق العلاج الجراحي للقرحة الهضمية غير المعقدة شيئًا من الماضي. إذا كانت القرحة الهضمية معقدة، فإن العلاج في المستشفى الجراحي أمر إلزامي، وقد يكون رفض ذلك قاتلاً. وهذا لا يعني أنه سيتم إجراء عملية جراحية لأي نزيف، ولكن تتم الإشارة إلى المراقبة في الوقت المناسب لكل قرحة الاثني عشر المعقدة.
في السابق، كان من المعتاد إجراء العلاج الوقائي الموسمي (الربيع والخريف) لقرحة الاثني عشر. حاليًا، هذه الممارسة غير مدعومة، لأنها لم تحقق النتائج المتوقعة. يوصف العلاج لفترة تفاقم قرحة الاثني عشر.
النظام الغذائي للقرحة
في حالة قرحة الاثني عشر، يوصف نظام غذائي 4 جرام لفترة التفاقم، والذي يتضمن الحفاظ على الميكانيكية والكيميائية ودرجة الحرارة. يوصى بتناول 5-6 وجبات في اليوم بأجزاء صغيرة. يجب تسخين الطعام إلى درجة حرارة 36-37 درجة. يتم استبعاد الأطعمة الساخنة والباردة والجافة (انظر). يحظر الكحول والتدخين على معدة فارغة.
- تعطى الأفضلية للطعام المسلوق والمهروس. من المرغوب فيه تناول العصيدة اللزجة والحساء الكريمي غير الغني والبطاطا المهروسة والمعكرونة والأرز والحنطة السوداء. السمك المطهو على البخار والدواجن واللحوم المسلوقة على شكل سوفليه أو اللحم المفروم والشرحات. يُسمح بالبطيخ والموز كفاكهة.
- سيتعين عليك التخلي عن مرق اللحوم والعظام المقلية والحارة والغنية والمخللات والصودا والشاي القوي والقهوة والمخبوزات الخميرة. الضرر الأكبر يحدث بسبب الفواكه والخضروات التي تحتوي على الألياف. سيتعين عليك أن تنسى الطماطم والخيار والتفاح والكمثرى والملفوف والجزر والفجل وغيرها من روائع الحديقة حتى يشفى العيب التقرحي.
- يمنع منعا باتا مضغ العلكة التي تحفز إفراز المعدة.
- يصبح الحليب في هذه الحالة منتجًا غامضًا. في بعض المرضى، يمكن للحليب كامل الدسم أن يهيج القرحة بسبب أيونات الكالسيوم، بينما يشربه آخرون بسرور، لأنه يقلل بشكل كبير من حرقة المعدة.
العلاج الدوائي لقرحة الاثني عشر
يتم علاج القرحة الهضمية في الاثني عشر حاليًا بمجموعات الأدوية التالية.
الأدوية التي تقلل من إنتاج عصير المعدة
تحتل حاصرات مضخة البروتون المراكز الرائدة في هذه المجموعة، والتي تعمل على إبطاء إفراز حمض الهيدروكلوريك:
- الأموال على القاعدة- أوميز، جاستروزول، بيوبرازول، ديميبرازول، لوماك، زيروسيد، كريسميل، زولسر، أوميجيست، لوسيك، أوميزول، أوميتوكس، أوميبار، زيلكيزول، بيبتيكوم، أوميبيكس، بروميز، بيبتيكوم، ريسك، أورثانول، رومسيك، سوبرال، أولتوب، هيليسيد، سيساجاست ، مرحبا.
- الأدوية التي تعتمد على البانتوبرازول- كونترولوك، سانبراز، نولبازا، بيبتازول.
- الاستعدادات لانسوبرازول- هيليكول، لانزاب، لانسوفيد، لانزوتوب، أبيقور، لانسيد.
- على أساس الرابيبرازول- زولبيكس، زوليسبان، باريت، أونتايم، خيرابيزول، رابلوك.
- إيزوميبرازول - نيكسيوم.
لقد توقف عمليا استخدام حاصرات مستقبلات الهيستامين H2 لعلاج القرحة الهضمية، لأنها تسبب متلازمة الانسحاب (مع التوقف المفاجئ عن الاستخدام، تعود أعراض المرض).
- هذه هي رانيتيدين (جيستاك، رانيزان)، فاموتيدين (كواماتيل، أولفاميد، جاسترسيدين)، سيميتيدين (بيلوميت).
الحاصرات الانتقائية لمستقبلات M-cholinergic (gastrocepin، pirencipin) تقلل من إنتاج البيبسين وحمض الهيدروكلوريك. يستخدم كأدوية مساعدة للآلام الشديدة. قد يسبب خفقان القلب و.
العوامل التي تزيد من الخصائص الوقائية للغشاء المخاطي
- يشكل سوكرالفات (فينتر) طبقة واقية في الجزء السفلي من القرحة.
- يعمل كاربينوكسولون الصوديوم (Ventroxol، Biogastron، Kaved-s) على تسريع عملية استعادة ظهارة الغشاء المخاطي.
- يشكل البزموت الغروي () طبقة رقيقة على القرحة.
- تحفز البروستاجلاندينات الاصطناعية (إنبروستيل) إنتاج المخاط واستعادة الخلايا.
عقاقير أخرى
- الأدوية التي تعمل على تهدئة الجهاز العصبي المركزي. المهدئات (سيدوكسين، إلينيوم، تازيبام)، (أميتريبتيلين)، المهدئات (تينوتين، مستحضرات حشيشة الهر، انظر).
- حاصرات مستقبلات الدوبامين المركزية (ميتوكلوبراميد، راجلان، سيروكال) تعمل على تطبيع النشاط الحركي المعوي.
يمكن أن يستغرق مسار علاج القرحة من أسبوعين إلى ستة أسابيع، اعتمادا على حجم العيب والحالة العامة للجسم.
تجدر الإشارة إلى أن الطبيب المختص الذي يمكنه مراقبة عملية العلاج وتقييم نتائجها يجب أن يصف علاج قرحة الاثني عشر ويختار الأدوية وأنظمة الجرعات.
علاج قرحة الاثني عشر بالمضادات الحيوية
ظهر العلاج بالمضادات الحيوية للقرحة الهضمية منذ إثبات المشاركة غير المشكوك فيها للكائنات الحية الدقيقة هيليكوباكتر بيلوري في تطور المرض. في المراحل الأولى من استخدام المضادات الحيوية، كان يعتقد أن الحرب يجب أن تشن حتى النهاية المنتصرة، أي الاختفاء التام للميكروب، وهو ما تم تأكيده عن طريق الثقافة، أو اختبار اليورياز أثناء FGDS، أو فحص الدم. للأجسام المضادة للبكتيريا. في وقت لاحق اتضح أنه ليس كل أنواع هيليكوباكتر تسبب المرض، وأنه من غير الواقعي تدمير كل هيليكوباكتر، لأنه عندما يموت في المعدة والاثني عشر، فإنه ينتقل إلى الأمعاء السفلية، مما يسبب دسباقتريوز شديد والتهاب.
من الممكن أيضًا الإصابة مرة أخرى عند استخدام أدوات خاصة بشخص آخر أو أدوات مشتركة ونفس مجموعات التركيز، وبالتالي يجب إجراؤها فقط وفقًا لمؤشرات صارمة.
ومع ذلك، فمن المستحسن اليوم إجراء دورة أو دورتين من العلاج بالأدوية المضادة للبكتيريا (أموكسيسيلين، كلاريثروميسين أو التتراسيكلين) في حالة الإصابة بالبكتيريا الحلزونية المثبتة. إذا لم يتم قتل البكتيريا بعد دورة واحدة من المضادات الحيوية، فلا يستحق تكرار هذا الدواء. يتم اختيار نظام علاج مختلف.
نظام علاج القرحة
الخط الأول لخطة القضاء على بكتيريا هيليكوباكتر بيلوري:
- جرعة مضاعفة من مثبط مضخة البروتون مرتين يوميًا (على سبيل المثال 40 مجم أوميبرازول أو إيزوميبرازول مرتين).
- كلاريثروميسين 500 ملغ مرتين يومياً أو جوساميسين 1000 ملغ مرتين يومياً.
- أموكسيسيلين 1000 ملغ مرتين في اليوم.
- دي نول 240 ملغ مرتين في اليوم.
مخطط الصف الثاني (في غياب ديناميكيات FGD لحجم القرحة)
- مثبط مضخة البروتون بجرعة مضاعفة مرتين في اليوم (مثل النظام 1)
- دي نول 240 ملغ مرتين في اليوم.
- ميترونيدازول 500 ملغ ثلاث مرات يوميا.
- التتراسيكلين 500 ملغ 4 مرات يوميا.
قبل بدء العلاج، يتم الكشف عن هيليكوباكتر بيلوري باستخدام اختبار الدم المناعي (الأجسام المضادة لمسببات الأمراض). التحكم – الكشف عن مستضدات هيليكوباكتر في البراز. اختبار التنفس اليورياز ليس مفيدًا للغاية.
مدة العلاج الاستئصالي من 10 إلى 14 يومًا. إذا كان العلاج غير فعال مع الأنظمة المتتابعة 1 و 2، يتم كتابة هيليكوباكتر بيلوري ويتم تحديد حساسيتها للأدوية.
اليوم، لا يمكن استخدام الأنظمة التي تحتوي على الليفوفلوكساسين إلا في مناطق الاتحاد الروسي حيث تظل هيليكوباكتر حساسة لهذا الدواء.
إذا لم تكن قرحة الاثني عشر مرتبطة بعدوى هيليكوباكتر بيلوري، فسيتم العلاج بالأدوية التي تقلل من إنتاج عصير المعدة. بعد 7-14 يوما من العلاج المركب، يوصف العلاج لمدة خمسة أسابيع أخرى.
العلاج البديل لقرحة الاثني عشر
من المرجح أن عدم الثقة الكاملة أو الجزئية في الطب التقليدي لا يبشر بالخير بالنسبة لمن يعاني من القرحة. هناك أدوية لعلاج القرحة، وقد ثبت تأثيرها في دراسات عشوائية خطيرة على البشر. كما يتم فحص تأثير الأدوية من خلال الممارسة الطبية اليومية. ويجري تحسين المخططات وتحديد الآثار الجانبية للأدوية. وفي الوقت نفسه، لم يلغى أحد الإمكانية البديلة للعلاج بالعلاجات الشعبية.
يعتبر من أكثر الأدوية التقليدية فعالية لقرحة المعدة والاثني عشر عصير البطاطس الطازج. طعمها غير سارة إلى حد ما، ولكن يمكنك التعود عليها بسهولة تامة. من الأفضل استخدام وردة الصباح أو الأصناف الأمريكية، لكن أي درنة بطاطس غير ملوثة ستفي بالغرض. يتطلب تحضير العصير جهدًا كبيرًا، نظرًا لأنك تحتاج فقط إلى شربه طازجًا 3 مرات يوميًا، ولكن يمكنك إتقانه إذا أردت. تُقشر درنة البطاطس النيئة وتُبشر وتُعصر من خلال عدة طبقات من الشاش. يجب شرب العصير على الفور، وإلا فإنه يتحول إلى اللون الأسود ويفقد خصائصه الطبية. أول 3 أيام تناول ملعقة كبيرة فقط قبل الوجبات بـ 30 دقيقة، ويفضل 3 مرات يوميا، ثم 3 أيام 2 ملعقة كبيرة، ثم تزايد تدريجيا إلى نصف كوب لكل جرعة وهكذا لمدة 21-28 يوما. وهذا يتطلب الالتزام بنظام غذائي. بعد 2-3 أسابيع يمكن تكرار الدورة. هذا يساعد حقا!
يمكنك اللجوء إلى الطب التقليدي أو استخدام (ملعقة حلوى واحدة على معدة فارغة لمدة 3 أشهر) والعسل والعنج والأعشاب (الموز) بعد اتباع نظام غذائي صديق للاثني عشر وتناول 20 ملغ من أوميبرازول مرتين في اليوم.
يتم تشخيص القرحة الهضمية على أساس تاريخ المريض الذي تم جمعه بعناية، والعلامات السريرية ذات الصلة بالمرض، وبيانات الأشعة السينية، والفحص بالمنظار، والمورفولوجية للغشاء المخاطي للمعدة والاثني عشر، والمختبر، بما في ذلك الكيمياء الحيوية والمناعية والتحليلية. الفحص المناعي الإشعاعي لعصير المعدة والدم والغشاء المخاطي في المعدة.
استجواب المريض (التاريخ)
المظاهر السريرية لمرض القرحة الهضمية متعددة الأوجه. يرتبط تباين الأعراض بالعمر والجنس والحالة العامة لجسم المريض ومدة المرض وتواتر التفاقم وتوطين القرحة ووجود المضاعفات. تعتبر بيانات سوابق المريض وتحليل شكاوى المرضى ذات أهمية كبيرة للتعرف على هذا المرض. يتم إيلاء اهتمام خاص لأعراضين - الألم وحرقة المعدة.
العلامة الرئيسية لمرض القرحة الهضمية هي الألم الذي يتميز بالتواتر خلال النهار والموسمية (فترة الربيع والخريف) ووجود فترات خفيفة - غياب انتكاسات المرض لعدة سنوات (ثالوث ترويتسكي). يرتبط الألم في القرحة الهضمية بتناول الطعام: هناك ألم ليلي، ألم جائع، ألم على معدة فارغة، مبكرًا (بعد 20-30 دقيقة)، متأخرًا (بعد 1.5-2 ساعة) بعد الأكل (في ذروة الهضم) . بعد القيء، وتناول الطعام، ومضادات الحموضة، واستخدام وسادة التدفئة، ومضادات التشنج العضلي، والأدوية المضادة للكولين، يتناقص ألم القرحة الهضمية أو يختفي. هناك علاقة طبيعية بين الألم ونوعية الطعام وكميته: فالطعام الغني، الحار، الحامض، المالح، الخشن يسبب الألم دائمًا.
الألم المبكر هو نموذجي لتوطين القرحة في المعدة، والألم المتأخر هو نموذجي للقرحة الموجودة بالقرب من البواب وفي الاثني عشر، والألم الليلي والصيام ممكن مع توطين العملية التقرحية. تتميز قرح المعدة المرتفعة (منطقة القلب) بألم مبكر يحدث مباشرة بعد تناول الطعام، وخاصة الطعام الحار والساخن؛ هناك ألم مؤلم وضغط ومتفجر موضعي تحت عملية الخنجري أو في المراق الأيسر. ينتشر الألم إلى أعلى المريء، ويلاحظ التجشؤ المستمر وحرقة المعدة، لأن القرحة غالبًا ما تقترن بقصور القلب والارتجاع المعدي المريئي. عندما تكون القرحة موضعية في منطقة الجسم وقاع المعدة (قرحة وسط المعدة)، يحدث الألم بعد 20-30 دقيقة من تناول الطعام، وأحيانًا في الليل.
يصل الألم إلى شدة معينة عندما تكون القرحة موضعية في قناة البواب، ويحدث بعد 40 دقيقة إلى ساعة واحدة من تناول الطعام. وفقا للمظاهر السريرية، قرحة البواب تشبه قرحة الاثني عشر. ومع ذلك، فإن شدة الألم، والإشعاع في المراق الأيمن، إلى الخلف، خلف القص، القيء المستمر مع كميات كبيرة من المحتويات الحمضية، وفقدان كبير في وزن الجسم يجعل المرء يشتبه في وجود قرحة البواب في المعدة.
عندما تكون القرحة موضعية في البصلة الاثني عشرية أو غار المعدة، يحدث الألم غالبًا على معدة فارغة (ألم الجوع)، في الليل وبعد 1.5-2 ساعة من تناول الطعام (ألم متأخر). وعادة ما يهدأ الألم بعد تناول الطعام. يتم تحديد أعراض حرقة المعدة عن طريق فرط إفراز الغدد الرئيسية للمعدة و (أو) وجود الجزر الاثني عشر المعدي والمعدي المريئي.
يحدث مرض القرحة الهضمية مع توطين القرحة في منطقة ما بعد المقلة بشكل رئيسي عند الأشخاص في منتصف العمر وكبار السن. يشير الألم المستمر الذي يمتد إلى الكتف الأيمن أو المراق الأيمن أو الأيسر إلى تورط القناة الصفراوية والبنكرياس في العملية المرضية. في كثير من الأحيان، يعاني المرضى الذين يعانون من قرحة تحت البصلة من القيء المستمر والأعراض.
بناءً على طبيعة الألم ووقته، واعتمادًا على موقع القرحة، يمكن استخدام المخطط التالي:
- تقرحات تحت القلب: الأكل ← ألم مبكر (خلال أول 30 دقيقة بعد تناول الطعام) ← الشعور بالارتياح.
- قرحة في الثلث الأوسط والسفلي من المعدة: تناول الطعام ← الشعور بالارتياح (خلال 30 دقيقة - ساعة واحدة) ← الألم (خلال 1-1.5 ساعة حتى الإخلاء الكامل للطعام من المعدة) ← الشعور بالارتياح.
- قرحة المعدة البوابية وبصيلة الاثني عشر: ألم الجوع ← الأكل ← الشعور بالارتياح لمدة 1-1.5 ساعة حتى الإخلاء الكامل للطعام من المعدة؛ ألم متأخر.
يتميز مرض القرحة الهضمية بموسمية الألم (تفاقم الربيع والخريف). فترات تفاقم الألم تتبعها فترات مغفرة مع قرحة غير معقدة، حتى في غياب العلاج. يمكن أن تكون طبيعة الألم مملة، وحارقة، ومؤلمة، وانتيابية، وحادة، مصحوبة بالقيء. أثناء التفاقم، غالبًا ما يتخذ المرضى وضعية مريحة مستلقين على الجانب الأيمن مع رفع أرجلهم للأعلى، وغالبًا ما يلجأون إلى وسادة تدفئة دافئة. يلاحظ معظم المرضى زيادة الألم في فترة ما بعد الظهر ويحاولون عدم تناول الطعام في المساء. يشير الألم المستمر إلى حدوث مضاعفات في شكل عمليات محيطة (التهاب محيط المعدة والتهاب محيط العجان) أو اختراق القرحة للأعضاء المجاورة.
إن تشعيع الألم ليس نموذجيًا لمرض القرحة الهضمية ويتم ملاحظته غالبًا عندما تخترق القرحة:
- عندما تخترق القرحة البنكرياس تظهر أعراض التهاب البنكرياس: بعد الأكل لا يهدأ الألم بل يشتد ويحدث غثيان مع الرغبة في القيء والتجشؤ والبراز غير المستقر. يصبح الألم مطوقًا أو ينتشر إلى الظهر. هناك خوف من الأكل بسبب الألم وعدم تحمل منتجات الألبان والدهنية وعصائر الفاكهة والخضروات.
- عندما تخترق القرحة الرباط الكبدي والاثني عشر، يظهر الألم بعد فترة وجيزة من تناول الطعام، ويتم توطينه في المراق الأيمن، وينتشر إلى النصف الأيمن من الصدر، إلى الكتف الأيمن والظهر. غالبًا ما يُلاحظ انخفاض الشهية وجفاف الفم والغثيان والقيء أحيانًا في الصباح.
- مع قرحة المعدة القلبية المرتفعة، فإنها تشع إلى منطقة القلب، خلف القص.
- يصاحب اختراق القرحة في الثرب ألم مستمر مع تشعيع في الظهر، عادة إلى نقطة واحدة.
يصاحب ثقب القرحة ألم خنجر في تجويف البطن، يصل إلى فقدان الوعي، وشحوب الجلد، وملامح وجه مدببة، ونبض يشبه الخيط، وأعراض أخرى للتهيج البريتوني. يمكن للثقب المغطى بالثرب أو قطعة من الطعام العالقة في الثقب أن يخلق راحة زائفة، وبعد ذلك، على سبيل المثال، عند السعال، تخرج قطعة من الطعام من الثقب وتستأنف الأعراض. في كثير من الأحيان، بسبب السمات التشريحية لبنية الأمعاء، تتجمع محتويات المعدة في المنطقة الحرقفية اليمنى وتحدث صورة التهاب الزائدة الدودية الحاد (ألم، حمى، قيء، زيادة عدد الكريات البيضاء)؛ ينتهي الأمر بمثل هؤلاء المرضى على طاولة العمليات. وفقط أثناء العملية، يحدد الجراح الزائدة الدودية الملتهبة، "الاستحمام" في بقايا الطعام. عادةً ما يتم إجراء عملية استئصال الزائدة الدودية وخياطة النافذة المثقبة.
الأعراض الأكثر شيوعًا والمبكرة للقرحة الهضمية هي حرقة المعدة، وارتداد محتويات المعدة الحمضية إلى المريء، وإحساس حارق في الصدر، وطعم حامض أو معدني في الفم. غالبًا ما تكون حرقة المعدة مصحوبة بألم. هناك حرقة في وقت متأخر، جائع، ليلة. لا يرتبط حدوث حرقة المعدة بالحموضة القوية لعصير المعدة فحسب، بل يرتبط أيضًا بالارتجاع المعدي المريئي العلوي، والذي يحدث بسبب انخفاض في نبرة العضلة العاصرة للقلب. وبالتالي، يمكن أن تحدث حرقة المعدة، حتى مؤلمة، مع انخفاض حموضة عصير المعدة.
يعتبر التجشؤ والغثيان والقيء وسيلان اللعاب أقل شيوعًا إلى حد ما من الألم وحرقة المعدة. يحدث التجشؤ في كثير من الأحيان مع توطين القرحة تحت القلب. يرتبط القيء بالألم: وعادة ما يحدث في ذروة الألم (غالبًا ما يسببه المريض بنفسه) ويريح المريض. القيء له طعم ورائحة حامضة. غالبًا ما يكون إطلاق عصير المعدة النشط على معدة فارغة مصحوبًا بالقيء. غالبًا ما يكون القيء علامة على انتهاك وظيفة الإخلاء الحركي للمعدة مع تضيق البواب - في مثل هذه الحالات، يحتوي القيء على بقايا الطعام الذي تم تناوله في اليوم السابق. من الأعراض الخطيرة للنزيف القيء الدموي. يعاني بعض المرضى من الغثيان مع سيلان اللعاب بدلاً من القيء.
الفحص البدني
الفحص البدني يوفر القليل من المعلومات. عند فحص تجويف الفم، يتم اكتشاف أسنان تسوس، وأمراض اللثة، ولوحة بيضاء صفراء في جذر اللسان، وأحيانا تآكل على طول حواف اللسان؛ في نسبة كبيرة من المرضى، لم يتم اكتشاف أي تغييرات عند فحص اللسان. في الأشكال غير المعقدة من القرحة الهضمية، عادة ما يكون اللسان نظيفًا ورطبًا. مع تطور المضاعفات، يصبح اللسان جافًا ومغلفًا بشكل سميك. عادة، في شكل غير معقد من المرض، هناك تضخم في الحليمات الخيطية والفطرية في اللسان. مع تقدم التهاب المعدة مع انخفاض في إفراز حمض الهيدروكلوريك، تصبح حليمات اللسان ناعمة.
النتيجة الأكثر شيوعًا في الفحص البدني هي الألم الشرسوفي. عند قرع البطن، يلاحظ الألم الموضعي - أعراض مندل، الناجمة عن تهيج الصفاق الحشوي والجداري. عند ملامسة البطن - ألم موضعي وحماية العضلات - أعراض جلينتشيكوف. تقع منطقة الألم عادة في منتصف المسافة بين السرة والناتئ الخنجري، وفي حوالي 20% من المرضى تكون على يمين خط الوسط. تحديد هذه العلامات بالقرب من النتوء الخنجري يشير إلى الموقع القلبي للقرحة؛ في النصف الأيمن من المنطقة الشرسوفية - لقرحة الاثني عشر، وفي الخط الناصف فوق وعلى يسار السرة - لقرحة الانحناء الأصغر لجسم المعدة.
عندما تنثقب القرحة، يظهر توتر في عضلات جدار البطن الأمامي (البطن على شكل لوح)، وفي معظم الحالات يتم تحديد علامة ششتكين-بلومبرغ الإيجابية. تشتد أصوات الأمعاء في البداية ثم تضعف أو تختفي. مع تضيق البواب، يمكن الكشف عن ضجيج الرش الناجم عن تراكم السوائل والغازات في المعدة المنتفخة.
طرق البحث الآلي
تعتبر الأشعة السينية، وقبل كل شيء، الفحص بالمنظار، ذات أهمية حاسمة في تشخيص هذا المرض.
فحص الأشعة السينية
تتيح طريقة الأشعة السينية تحديد التغيرات المورفولوجية والوظيفية في العضو قيد الدراسة. تحديد "المكانة" هو علامة مباشرة على المرض. تشمل أهم العلامات غير المباشرة التشوه الندبي للعضو، وتقارب الطيات، وزيادة الحركة، وفرط الإفراز، والتشنج الموضعي، وتسارع إخلاء كتلة الباريوم من المعدة وحركتها السريعة عبر الاثني عشر. لكن مستوى الأخطاء التشخيصية أثناء فحوصات الأشعة السينية لمرضى القرحة الهضمية مرتفع جدًا ويصل إلى 18-40٪. تنشأ صعوبات خاصة عندما تكون القرحة موضعية على الجدار الأمامي للمعدة، في منطقة القلب، أو قناة البواب، أو الجزء تحت البصلة من الاثني عشر.
الفحص بالمنظار
من المقبول عمومًا الآن أن طريقة التنظير الداخلي هي الأكثر موثوقية في تشخيص مرض القرحة الهضمية. تشمل مزايا الطريقة ما يلي:
- الفحص المباشر للغشاء المخاطي.
- تحديد الطبيعة الحميدة أو الخبيثة للتقرح.
- السيطرة البصرية والمورفولوجية على معدل شفاء القرحة.
- تحديد الآفات المصاحبة للغشاء المخاطي في الجهاز الهضمي العلوي.
- تحديد حموضة عصير المعدة.
تمت مراجعة موانع تنظير المعدة والأمعاء بشكل كبير. لا يوجد عمليا أي موانع مطلقة لتنفيذه. موانع النسبية للتنظير هي اضطرابات شديدة في ضربات القلب، والفترات الحادة من احتشاء عضلة القلب، والسكتة الدماغية، والنوبات المتكررة في كثير من الأحيان من الذبحة الصدرية والربو القصبي، ومراحل قصور القلب المزمن IIB-III، والأمراض المعدية الحادة والمزمنة في المرحلة الحادة.
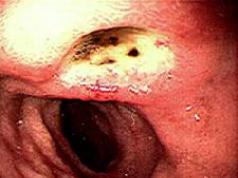
القرحة هي ركيزة مورفولوجية محددة للمرض. تقدم الجمعية الدولية للمنظار توصيات بشأن مصطلحات إصابات الغشاء المخاطي: التعرية- عيب السطح محدد تشريحيا؛ قرحة- خلل عميق في جدار العضو، يتم تحديده عيانياً، وله شكل وحدود ومحيط وقاع. تتميز القرحة الحادة بالنخر والتدمير، ولا تؤثر فقط على الظهارة المخاطية، بل تنتشر أيضًا إلى الطبقات تحت المخاطية والعضلية. هذا هو الفرق الرئيسي بين القرحة والتآكل، والذي يتميز بوجود خلل في الظهارة.
يحدث شفاء القرحة من خلال التندب (لا تتجدد طبقة العضلات المتضررة، ولكن يتم استبدالها بنسيج ضام)، بينما يتم تآكل الظهارة دون تندب. ندبة ما بعد القرحة في مرحلة تفاقم التلاشي لها مظهر منطقة مفرطة الدم من الغشاء المخاطي مع تراجع خطي أو نجمي للجدار (مرحلة ندبة "حمراء" غير ناضجة) ، تكتسب الندبة الناضجة لونًا أبيضًا المظهر بسبب استبدال النسيج الحبيبي بالنسيج الضام وغياب الالتهاب (مرحلة الندبة "البيضاء"). في المتوسط، يحدث شفاء قرحة المعدة قبل تكوين ندبة "حمراء" في 5-6 أسابيع، وقرحة الاثني عشر - في 3-4 أسابيع. ينتهي تكوين ندبة "بيضاء" بعد 2-3 أشهر.
طرق البحث المختبري
تستخدم أساليب البحث المختبري على نطاق واسع لتأكيد التشخيص. في هذه الحالة، فإن الكائنات الأكثر شيوعا للبحث هي عصير المعدة والدم، وفي كثير من الأحيان - البول والبراز.
تحليل الدم
عند فحص الدم لدى المرضى، لا تختلف قيم الهيموجرام في الأشكال غير المعقدة من المرض عن القيم الطبيعية. في كثير من المرضى، يكون مستوى الهيموجلوبين ومحتوى خلايا الدم الحمراء في الدم قريبًا من الحدود العليا الطبيعية، وفي بعض المرضى تظهر كثرة الكريات الحمر مع انخفاض في معدل ترسيب الكريات الحمراء. في الشكل المعقد للمرض، ولا سيما الحالة بعد النزيف، لوحظ فقر الدم الناقص الصبغي بعد النزف. في ظل وجود اختراق للقرحة والعمليات المحيطة الواضحة، من الممكن زيادة عدد الكريات البيضاء مع تحول العدلات. يزيد ESR في وجود مضاعفات أو مزيج من أمراض الأعضاء المجاورة الأخرى - التهاب البنكرياس والتهاب الكبد. في حالة وجود فقر الدم، من الضروري فحص مستوى الحديد في الدم وقدرة مصل الدم على ربط الحديد، وكذلك الفيريتين، الذي يميز محتوى الحديد في الجسم بشكل أكثر دقة.
دراسة إفراز المعدة
دراسة إفراز المعدة ضرورية لتحديد الاضطرابات الوظيفية. يتم تحديد حالة إفراز الحمض عن طريق قياس الرقم الهيدروجيني داخل المعدة. في حالة قرحة الاثني عشر، يتجاوز إفراز حمض الهيدروكلوريك القاعدة: القاعدية - 2-3 مرات، المحفزة - 1.5-1.8 مرات، الإفراز الليلي يتجاوز المستوى القاعدي بمقدار 3.5-4.0 مرات. في المرضى الذين يعانون من قرحة هضمية مع قرحة موضعية في المعدة، خاصة مع قرحة وسط المعدة، غالبًا ما يكون إنتاج حمض الهيدروكلوريك طبيعيًا أو منخفضًا قليلاً، وقد يتم زيادة الإنتاج المحفز. عند فحص درجة الحموضة داخل المعدة في المرضى الذين يعانون من توطين القرحة البوابية الاثني عشرية، يتم تحديد فرط الحموضة الواضح في جسم المعدة (الرقم الهيدروجيني 0.6-1.5) مع تكوين الحمض المستمر ومعادلة قلوية البيئة في الغار (الرقم الهيدروجيني 0.9-2.5).
اختبار الدم الخفي في البراز
إن اختبار البراز للدم الخفي له قيمة تشخيصية معينة، خاصة إذا كان هناك اشتباه بوجود نزيف خفي. عادة ما يتم تنفيذ رد فعل جريغرسين أو وايبر. ويلاحظ رد فعل إيجابي للبراز أثناء تفاقم مرض القرحة الهضمية، ولكن رد الفعل السلبي لا يستبعد المرض. مع نتائج إيجابية طفيفة، يمكننا التحدث عن تفاقم القرحة الهضمية، بينما مع رد فعل إيجابي حاد، يمكننا التحدث عن وجود نزيف خفي. لتنفيذ التفاعل، من الضروري تحضير المرضى: استبعاد الأطعمة التي تحتوي على الهيموجلوبين والكلوروفيل (اللحوم والأسماك والمرق القوي والخضروات الخضراء) من النظام الغذائي لمدة 3 أيام، وكذلك الفواكه والمستحضرات ذات التأثير الملون ( البنجر، المستحضرات المحتوية على البزموت، الكربون المنشط). اختفاء رد الفعل الإيجابي للدم الخفي في البراز مهم للتشخيص، لأنه علامة على بداية تندب القرحة. تعتبر ردود الفعل على الدم الخفي في البراز ذات أهمية تشخيصية نسبية، حيث يمكن ملاحظتها أيضًا في حالة الأورام الخبيثة في الجهاز الهضمي، ونزيف اللثة، ونزيف الأنف، والبواسير الداخلية، وما إلى ذلك.
الكشف عن عدوى هيليكوباكتر بيلوري
في مسببات التهاب المعدة المزمن والقرحة الهضمية، البكتيريا هيليكوباكتر بيلوري مهمة. تتمتع هذه البكتيريا ذات الشكل الحلزوني على شكل حرف S بالقدرة على اختراق الطبقة الواقية من المخاط وإتلاف الخلايا الظهارية السطحية لغشاء المعدة والبصيلة الاثني عشر، مما يسبب عملية التهابية في الغشاء المخاطي. تصيب البكتيريا ظهارة غار المعدة الحؤولية في البصلة الاثني عشر. الطبقة المخاطية الموجودة تحتها تحمي هذه البكتيريا من حمض الهيدروكلوريك. تم تحديد حساسية البكتيريا العالية للعديد من المضادات الحيوية، ميترونيدازول، مستحضرات البزموت الغروية، وخاصة دي نول، أوميبرازول.
للكشف عن عدوى هيليكوباكتر بيلوري، يتم إجراء الاختبارات الغازية وغير الغازية. تشمل الاختبارات الغازية فحص خزعة من الغشاء المخاطي في المعدة التي تم الحصول عليها أثناء تنظير المريء الليفي والمعدي والاثني عشر. يستخدمون المورفولوجية (الفحص النسيجي لأجزاء من عينات الخزعة من الغشاء المخاطي في المعدة، ملطخة وفقًا لرومانوفسكي-جيمسا ووارثين-ستاري) والخلوية (فحص المسحات - انطباعات عينات الخزعة، ملطخة وفقًا لطرق رومانوفسكي-جيمسا وجرام) و اختبار التنفس لوجود اليورياز في المعدة بمحلول اليوريا الموسوم بالنظائر المشعة 13C أو 14C.
طرق اختبار الكشف عن بكتيريا هيليكوباكتر بيلوري:
- الفحص النسيجي.في المستحضرات النسيجية، تظهر بكتيريا هيليكوباكتر بيلوري بوضوح مع صبغة جيمزا وصبغة وارثين ستاري الفضية، كما أنها ملطخة بشكل ضعيف بالهيماتوكسيلين.
- البحوث البكتريولوجية.للتلقيح، يتم استخدام المواد التي تم الحصول عليها من الخزعة في ظل ظروف العقم القصوى. يتم تنفيذ حضانة المحاصيل في ظروف ميكرويروفيليا، مع محتوى الأكسجين لا يزيد عن 5٪ باستخدام حزم خاصة لاستعادة الغاز.
- اختبار اليورياز مع خزعة من الغشاء المخاطي.يتكون من هلام حامل يحتوي على 20 جم/لتر من اليوريا، وعامل بكتريولوجي، وفينولروت كمؤشر للأس الهيدروجيني. يتغير لون المؤشر من الأصفر إلى القرمزي عندما يتم تحلل اليوريا تحت تأثير هيليكوباكتر بيلوري يورياز لتكوين الأمونيا، مما يحول الرقم الهيدروجيني للوسط إلى الجانب القلوي.
- اختبار التنفس.يعتمد الاختبار على قدرة بكتيريا هيليكوباكتر بيلوري على إنتاج اليورياز. قبل الاختبار، يأخذ المريض عن طريق الفم محلولًا يحتوي على 13 درجة مئوية أو 14 درجة مئوية من اليوريا. في عينات هواء الزفير، يتم تحديد نظير ثاني أكسيد الكربون بسرعة بعد تفكك اليوريا في وجود اليورياز. هذه الطريقة هي طريقة البحث غير الغازية الوحيدة.
- الدراسات المصلية.في الأشخاص المصابين ببكتيريا هيليكوباكتر بيلوري، يتم اكتشاف أجسام مضادة محددة من نوع IgG وIgA في المصل عن طريق المقايسة المناعية الإنزيمية. يستخدم اختبار كيفي أيضًا لتحديد مستضد هيليكوباكتر بيلوري في البراز عن طريق تفاعل البوليميراز المتسلسل.
تشخيص متباين
يتم إجراء التشخيص التفريقي مع تفاقم التهاب المعدة المزمن، فتق الحجاب الحاجز، وتفاقم التهاب المرارة المزمن، والتهاب البنكرياس، وسرطان المعدة، وسرطان البنكرياس، وقرحة أعراض.
- في التهاب المعدة المزمن المرتبط بـ HP، تكون متلازمة الألم شبيهة بالقرحة بطبيعتها، وفي التهاب المعدة المناعي الذاتي، يلاحظ ثقل في الشرسوفي، والتجشؤ، والغثيان، وحرقة المعدة. يتم التشخيص النهائي عن طريق التنظير.
- يصاحب فتق الحجاب الحاجز ألم في المنطقة الشرسوفية، ولكن على عكس القرحة الهضمية، ترتبط متلازمة الألم بوضعية الجسم: يزداد الألم بعد تناول الطعام في وضعية الاستلقاء. الفحص بالأشعة السينية يؤكد التشخيص.
- في التهاب المرارة المزمن، يتم تحديد الألم في المراق الأيمن، وغالبًا ما ينتشر إلى لوح الكتف والكتف الأيمن. قد يكون هناك غثيان، إمساك، انتفاخ البطن. عند الجس، يلاحظ الألم في المراق الأيمن، عند نقطة المرارة، وهو عرض إيجابي للحجاب الحاجز. يتم تأكيد التشخيص عن طريق الفحص بالموجات فوق الصوتية لتجويف البطن وتصوير البنكرياس والقناة الصفراوية بالمنظار.
- مع تفاقم التهاب البنكرياس المزمن، يتم توطين الألم في المراق الأيسر، وغالبا ما تكون ذات طبيعة حزامية. يتم تأكيد التشخيص من خلال نتائج اختبار الدم الكيميائي الحيوي لإنزيمات البنكرياس، وهضم البراز، والموجات فوق الصوتية والتصوير المقطعي المحوسب.
- يتميز سرطان المعدة بعمر المريض المتوسط والكبير. في بداية المرض، غالبًا ما يكون الألم خفيفًا، ويفقد الاتصال بالأكل. بالإضافة إلى ذلك، قد تكون هناك شكاوى من انخفاض وانحراف الشهية والغثيان والقيء والضعف العام. يتم تأكيد التشخيص عن طريق التنظير مع الخزعة.
قرحة الاثني عشر هي مرض منتكس مزمن يحدث مع فترات التفاقم والمغفرة.
العرض الرئيسي للقرحة هو تكوين عيب (قرحة) في جدارها. في كثير من الأحيان، لا تؤثر القرحة على الاثني عشر فحسب، بل تؤثر أيضًا على المعدة (قرحة المعدة)، وأعضاء أخرى في الجهاز الهضمي مع تطور مضاعفات خطيرة.
العرض الرئيسي لتفاقم قرحة الاثني عشر هو ألم في البطن، والذي يمكن أن ينتشر إلى العمود الفقري القطني، والمراق الأيمن، وأجزاء مختلفة من البطن.
الأسباب
تحدث القرحة الهضمية في المعدة والاثني عشر بسبب زيادة الحموضة. تحت تأثير الحمض، تحدث عمليات مدمرة في الغشاء المخاطي، مما يؤدي لاحقا إلى القرحة.
هناك الكثير من الأسباب التي تثير تطور هذا المرض، وهي معروفة للجميع، والجميع يواجهونها. هذه هي الإجهاد والتوتر العصبي والتغذية غير السليمة وغير العقلانية. أثبت الطب الحديث أيضًا أن بكتيريا هيليكوباكتر بيلوري تصبح سببًا شائعًا لقرحة المعدة والاثني عشر.
هنا العناصر الرئيسية، المساهمة في تطور قرحة الاثني عشر:
- اضطرابات التغذية - التغذية غير السليمة وغير المنتظمة.
- الإجهاد المتكرر
- زيادة إفراز عصير المعدة وانخفاض نشاط العوامل المعدية المعوية (البروتينات المخاطية في المعدة والبيكربونات) ؛
- التدخين، وخاصة على معدة فارغة.
- الورم المنتج للجاسترين (ورم جاسترين).
يؤثر العلاج طويل الأمد لمختلف الأمراض الالتهابية (كيتورولاك، ديكلوفيناك، الإندوميتاسين، الإيبوبروفين، الأسبرين) سلبًا على جدران الاثني عشر ويمكن أن يؤدي إلى تطور القرحة.
أعراض قرحة الاثني عشر
 وقد لا يظهر المرض أي أعراض لفترة طويلة. صحيح أنه في المراحل الأولى من المرض يوجد انزعاج في الجزء العلوي من البطن واضطرابات هضمية بسيطة.
وقد لا يظهر المرض أي أعراض لفترة طويلة. صحيح أنه في المراحل الأولى من المرض يوجد انزعاج في الجزء العلوي من البطن واضطرابات هضمية بسيطة.
تحدث الأعراض الأكثر تميزًا لقرحة الاثني عشر مع تقدم المرض:
- غالباً قد يكون الألم هو العرض الوحيدوالتي من خلالها يمكن التعرف على مرض القرحة الهضمية. يمكن أن يكون نوع الألم مختلفًا: طعن، أو قطع، أو دوري، أو ثابت، أو عصر، وما إلى ذلك. عادة ما يكون موضعيًا في الجزء العلوي من البطن في المنتصف أو على اليمين، ولكن إذا شعر به الشخص في المراق الأيسر، فيمكن الشك أنه يعاني من قرحة مرآة. يظهر الألم في أغلب الأحيان قبل الأكل (ألم الجوع) أو بعده. في بعض الأحيان، بعد ساعتين من تناول الطعام، يشعر المرضى بالجوع. ومن الأعراض النموذجية أيضًا الآلام الليلية، فهي تحدث في منتصف الليل، ويستيقظ الشخص بسبب انزعاج في المعدة.
- الغثيان والشعور بالامتلاء في المعدة وحرقة المعدة والتجشؤ.
- الضعف العام، فقدان الوزن، انخفاض الأداء.
إذا لاحظت أعراض مشابهة، عليك استشارة الطبيب المختص. يجب أن يكون علاج قرحة الاثني عشر شاملاً ولا يشمل العلاج الدوائي فحسب، بل يشمل أيضًا طرق العلاج الأخرى، مثل العلاج الغذائي والعلاج الطبيعي والتمارين العلاجية والعلاج في المصحات.
التشخيص
يمكن تشخيص قرحة الاثني عشر باستخدام التنظير: هذه الطريقة تعطي الطبيب معلومات كاملة عن حالة المريض. عندما يتم اكتشاف القرحة، يتم تقييم موقعها وحجمها ونوعها ووجود الندوب فيها. أثناء الإجراء، يتم أخذ عينة من الغشاء المخاطي على طول حافة العيب لفحصها للتأكد من وجود بكتيريا هيليكوباكتر.
كما يستخدمون أيضًا الأشعة السينية، ويجرون اختبارات البراز والدم، ويأخذون خزعة.
المضاعفات
إذا لم يتم علاج قرحة الاثني عشر في الوقت المناسب، يمكن أن يسبب المرض: النزيف، ثقب واختراق الأمعاء، وتضييق تجويفها.
- يتميز اختراق القرحة باختراق الأعضاء المجاورة من خلال خلل يؤثر على الأمعاء.
- تضييق تجويف الاثني عشر هو نتيجة لتشكيل ندبة أو وذمة.
- نزيف القرحة هو نتيجة لتورط الأوعية المخاطية في العملية المرضية. قد يتميز النزيف الخفي بفقر الدم.
- انثقاب القرحة هو تكوين فجوة تخترق من خلالها محتويات الأمعاء بالكامل تجويف البطن وتتسبب في تطور العملية الالتهابية - التهاب الصفاق.

علاج قرحة الاثني عشر
إذا تم تأكيد تشخيص قرحة الاثني عشر، يجب أن يبدأ العلاج على الفور. يتطلب هذا المرض اتباع نهج متكامل، وإلا فقد لا يتم تحقيق النتيجة المرجوة.
يتم علاج تفاقم القرحة، أي هجوم بألم شديد، في المستشفى. تؤدي القرحة الحادة إلى ضرورة توفير الراحة الصارمة للمريض في الفراش والراحة العاطفية حتى تحدث ندبة، لأن القرحة في مرحلة الندبة البيضاء لا تشكل خطراً على حياة المريض.
العلاج من الإدمان
مجموعات الأدوية المستخدمة لعلاج قرحة الاثني عشر:
- عندما يتم الكشف عن البكتيريا Chylacobacteria، يتكون العلاج من العلاج المضاد للبكتيريا. لهذا الغرض، يتم استخدام الأدوية التالية: أموكسيسيلين. كلاريثروميسين. ميترونيدازول. إذا لم يتم قتل البكتيريا بعد دورة واحدة من المضادات الحيوية، فلا يستحق تكرار هذا الدواء. يتم اختيار نظام علاج مختلف.
- للقضاء على الألم عن طريق الحد من إفراز حمض الهيدروكلوريك، يتم استخدام ما يلي: أوميز، جاستروزول، بيوبرازول، كونترولوك، سانبراز، هيليكول، لانزاب، زولبيكس، زوليسبان، إلخ.
- الأدوية التي تخفف الألم عن طريق تشكيل طبقة واقية على الغشاء المخاطي للاثني عشر: Almagel، Algel A، Almagel Neo، Maalox.
يمكن أن يستغرق مسار علاج القرحة من أسبوعين إلى ستة أسابيع، اعتمادا على حجم العيب والحالة العامة للجسم. تجدر الإشارة إلى أن الأخصائي المختص الذي يمكنه مراقبة عملية العلاج وتقييم نتائجها يجب أن يصف علاج قرحة الاثني عشر ويختار الأدوية وأنظمة الجرعات.

جراحة
في عدد من الحالات الطارئة، مثل ثقب القرحة، نزيف الجهاز الهضمي الحاد، انسداد قناة البواب، يتم اللجوء إلى العلاج الجراحي. في هذه الحالة يتم تنفيذ نوعين من العمليات:
- قطع المبهم هو تقاطع الأعصاب التي تحفز إفراز المعدة وتؤدي إلى انتكاسات مرض القرحة الهضمية.
- استئصال المعدة– هذا هو إزالة ثلثي المعدة وربط الجزء المتبقي بالأمعاء، وفي كثير من الأحيان، أثناء الاستئصال، يتم أيضًا إجراء قطع المبهم.
في حالة خلل التنسج التقرحي، يشار إلى التدخل الجراحي فقط في حالات خاصة، حيث تحدث المضاعفات في كثير من الأحيان (العمليات الالتهابية، والنزيف، واضطرابات التمثيل الغذائي الشديدة).
النظام الغذائي للقرحة
هناك عدة أنواع من الأنظمة الغذائية لقرحة الاثني عشر. على سبيل المثال، نظام غذائي الصيام، والذي يسمى الجدول رقم 1 حسب بيفزنر ويتوافق مع المجموعة التقرحية لأمراض الجهاز الهضمي. يوجد أيضًا الجدول 0، والذي يتميز بالنقص التام في تناول الطعام في عشرات الساعات القليلة الأولى بعد إجراء عملية جراحية في الجهاز الهضمي.
الوصفة الرئيسية للنظام الغذائي لمرض القرحة الهضمية هي الجدول رقم 1، والذي ينقسم إلى الجدولين 1أ و1ب حسب مرحلة المرض (تفاقم أو هبوط).
أدناه سنلقي نظرة على المبادئ الأساسية للتغذية السليمة، ويمكن العثور على قائمة أكثر تفصيلاً حسب رقم النظام الغذائي.
- أطباق حارة؛
- طعام مقلي؛
- طعام مالح؛
- اللحوم المدخنة
- مختلف الأطعمة المعلبة.
- اللحوم الدهنية والأسماك (لحم الخنزير)؛
- الأطعمة المخللة (مخلل الملفوف، الطماطم، الخيار)؛
- خبز الجاودار ومنتجات المخابز المصنوعة من عجينة الزبدة؛
- الفواكه التي تزيد من حموضة المعدة (الحمضيات، الطماطم، وغيرها)؛
- يتم استبعاد جميع التوابل الساخنة والباردة والحارة من النظام الغذائي لتقليل نشاط إنتاج عصير المعدة.

المنتجات والأطباق التي يمكن استهلاكها:
- حساء الخضار الخفيفة.
- منتجات الألبان (الحليب، الجبن قليل الدسم، القشدة الحامضة قليلة الدسم، الكفير)؛
- الأسماك قليلة الدسم أو الأطباق المصنوعة منها (سمك الفرخ، الفرخ وغيرها)؛
- اللحوم قليلة الدسم (الأرنب، الدجاج، لحم العجل)؛
- أنواع مختلفة من العصيدة (الحنطة السوداء، دقيق الشوفان، الأرز وغيرها)؛
- المفرقعات والخبز المجفف.
- الخضار والفواكه الطازجة أو المسلوقة (البنجر الأحمر، البطاطس، الجزر، الكوسا)؛
- أطباق محضرة بالزيوت النباتية (الزيتون ونبق البحر وغيرها)؛
- يجب غلي جميع الأطعمة أو خبزها أو طهيها أو طهيها على البخار
وقاية
الإجراء الوقائي الرئيسي هو بذل كل ما هو ممكن لتجنب سبب القرحة. من خلال تعزيز صحة الفرد، يقلل الشخص من احتمالية الإصابة بالمرض. حتى لو أصيب بالعدوى عبر طريق معدي، فسوف يتأقلم بشكل أسهل بكثير ويتعافى بشكل أسرع. لقد أثبت العلماء بوضوح أن الصحة تعتمد إلى حد كبير على نمط الحياة.
تتميز القرحة الهضمية في المعدة والاثني عشر (DU) بوجود خلل عميق في الغشاء المخاطي. سبب حدوثه هو خلل في عوامل الحماية (الميوسين الذي يغلف الغشاء المخاطي) وعوامل العدوان (حمض الهيدروكلوريك والبيبسين). يتم إطلاق كمية كبيرة من الإنزيمات الهاضمة من البنكرياس والمحتويات الحمضية للمعدة إلى تجويف الاثني عشر، ولهذا السبب تحدث القرحة في هذا الجزء من الأمعاء.
إن تشخيص القرحة هو مهمة طبيب الجهاز الهضمي، الذي يقوم، بناءً على الشكاوى، وسجلات الذاكرة، والدراسات المختبرية والفعالة، بتشكيل التشخيص
المؤشرات هي الأعراض:
- حرقة في المعدة؛
- التجشؤ الحامض
- غثيان؛
- القيء الذي يجلب الراحة (لهذا السبب غالبًا ما يسببه المرضى بأنفسهم) ؛
- إمساك
يحدث الألم في هذا المرض في المراق الأيسر إذا كان العيب التقرحي موضعيا في المعدة، في المراق الأيمن إذا كانت القرحة موضعية في الاثني عشر. إن حدوث الألم خلال 30-60 دقيقة بعد تناول الطعام يعطي سببًا للاشتباه في حدوث عملية في المعدة. إذا ظهر الألم بعد 2-3 ساعات من تناول الطعام، فيجب الانتباه إلى الاثني عشر. يشكو مرضى القرحة مما يسمى بآلام الجوع، والتي تتوقف بعد تناول وجبة خفيفة.
ومن الجدير بالذكر أن الألم لا يظهر على الإطلاق لدى بعض المرضى. تسمى هذه القرحات "صامتة". غالبًا ما يتم اكتشافها عند حدوث مضاعفات - نزيف أو ثقب.
يتميز المرض بمسار انتكاس مع فترات من التفاقم والهجوع. تتميز التفاقم بالموسمية - فهي تحدث في الربيع والخريف.
طرق التشخيص
عند تشخيص القرحة، يتم استخدام الأساليب المختبرية والأدوات. لا توجد فروق في طرق البحث بين الذكور والإناث.
البحوث المختبرية
المعيار الذهبي لتشخيص أي مرض هو إجراء الفحوصات المخبرية، والقرحة ليست استثناءً:
- تحليل الدم للمرضى الذين يعانون من القرحة الهضمية لا يوفر معلومات قيمة. في معظم الحالات، لا يتم الكشف عن التغييرات. وجود فقر الدم يشير إلى نزيف خفي.
- فحص دم البراز. الدراسة ضرورية للكشف عن النزيف.
- قياس الرقم الهيدروجيني. في حالة قرحة الاثني عشر، تتجاوز مستويات الإفراز المحفز والقاعدي المعدل الطبيعي. إذا كان العيب موجودًا في منطقة تحت القلب أو في جسم المعدة، فستكون هذه القيم طبيعية أو منخفضة.
دراسات مفيدة

يعد تنظير المعدة والأمعاء والتنظير التألقي من الطرق التشخيصية الرئيسية لأمراض الجهاز الهضمي:
- الأشعة السينية، والتي تكشف عن مكانة في تخفيف الغشاء المخاطي.
- يعد التنظير ضروريًا لتأكيد التشخيص وتوضيح موقع القرحة وشكلها وحجمها وحالتها.
- يتم إجراؤها للكشف عن بكتيريا هيليكوباكتر بيلوري. دور هذه البكتيريا في حدوث القرحة معروف منذ زمن طويل: 90-95% من قرحة الاثني عشر و70% من قرحة المعدة هي هيليكوباكتر. يعتمد الاختبار على تحديد إنزيم اليورياز، الذي تفرزه بكتيريا هيليكوباكتر بيلوري لتحليل اليوريا إلى الأمونيا وثاني أكسيد الكربون. يتم تنفيذ هذا الإجراء التشخيصي أثناء التنظير. يتم أخذ جزء من الغشاء المخاطي (خزعة) من المعدة ووضعه في وسط يحتوي على اليوريا والفينول الأحمر. إذا كانت هناك بكتيريا في المعدة، فإن اليورياز سوف يقوم بتكسير اليوريا إلى أمونيا، مما سيزيد من الرقم الهيدروجيني للبيئة ويغير لون المؤشر من الأصفر إلى الأحمر. كلما زاد عدد بكتيريا هيليكوباكتر بيلوري في عينة الخزعة، كلما تغير لون المحلول بشكل أسرع.
مضاعفات القرحة وتشخيصها
التهديد الأكبر لحياة المريض هو على وجه التحديد المضاعفات التي تنشأ عند وجود قرحة في جدار المعدة أو الاثني عشر.
نزيف
الأعراض الرئيسية هي:
- القيء "تفل القهوة" (تحت تأثير الأنزيمات الحمضية والهضمية، يتكون هيدروكلوريد الهيماتين من هيموجلوبين الدم، والذي يشبه في مظهره القهوة المطحونة)؛
- البراز القطراني (يتحول البراز أيضًا إلى اللون الأسود تحت تأثير حمض الهيدروكلوريك والإنزيمات الهضمية) ؛
- عدم انتظام دقات القلب.
- ضعف؛
- دوخة؛
- فقدان الوعي؛
- انخفاض في ضغط الدم.
- جلد شاحب.
البحث الضروري في حالة الاشتباه في:
- اختبار الدم السريري - تم الكشف عن انخفاض في عدد خلايا الدم الحمراء، وزيادة في عدد الكريات البيض والصفائح الدموية.
- ESR - الزيادات؛
- مخطط التخثر - بعد النزيف، يزداد نشاط نظام التخثر دائمًا؛
- فحص البراز للدم الخفي.
- التنظير.
ثقب
هذا التعقيد هو الأخطر. ويتجلى من خلال وجود خلل في جدار العضو. يحدث الانثقاب في كثير من الأحيان عند الرجال.

انثقاب قرحة المعدة
أعراض:
- آلام حادة تسمى "الخنجر" ؛
- ألم شديد عند ملامسة المنطقة الشرسوفية.
- توتر عضلات جدار البطن.
- وجود علامة Shchetkin-Blumberg إيجابية (أعراض تهيج الصفاق).
اختراق
هذا هو الاسم الذي يطلق على تغلغل القرحة في الأعضاء والأنسجة المجاورة (في أغلب الأحيان في البنكرياس والثرب الأصغر).
علامات الاختراق:
- ظهور الألم المستمر (إذا اخترقت القرحة البنكرياس، يتم توطين الألم في منطقة أسفل الظهر)؛
- يفقد الألم علاقته بالتغذية؛
- زيادة درجة الحرارة؛
- زيادة في ESR.
يتم استخدام الأشعة السينية والفحوصات بالمنظار لتأكيد الاختراق.
تشخيص متباين

العديد من أمراض الجهاز الهضمي لها أعراض مشتركة مع القرحة، لذلك من المهم للغاية التمييز بينها:
- . يختلف التهاب الغشاء المخاطي في المعدة عن القرحة من خلال متلازمة عسر الهضم الأكثر وضوحًا (اضطرابات الجهاز الهضمي في شكل التجشؤ وحرقة المعدة والغثيان والقيء) وألم أقل حدة. سيسمح الفحص بالمنظار أو الأشعة السينية بالتشخيص الدقيق.
- . في المراحل المبكرة، يشبه سرطان المعدة سريريًا القرحة. التشخيص التفريقي صعب بشكل خاص في حالة السرطان التقرحي الارتشاحي. يعد الفحص الخلوي لعينة الخزعة هو الطريقة الأكثر دقة وغنية بالمعلومات في هذه الحالة.
- التهاب المرارة وتحصي الصفراوية (GSD). تتجلى هذه الأمراض، مثل القرحة، بألم شرسوفي واضطرابات في الجهاز الهضمي. الاختلافات الرئيسية هي أنه في التهاب المرارة وتحصي الصفراوية، يرتبط الألم بطبيعة الطعام الذي يتناوله الشخص. كقاعدة عامة، يظهر الألم بعد تناول الأطعمة الدهنية والحارة والغنية بالتوابل. كما أن الألم في أمراض المرارة هو تشنج بطبيعته.
- . الألم في التهاب البنكرياس المزمن، وكذلك في القرحة، موضعي في الجزء العلوي من البطن. تظهر بعد 30-60 دقيقة من تناول الأطعمة الدهنية. سيساعد التحليل الكيميائي الحيوي على استبعاد التهاب البنكرياس أثناء التشخيص. مع التهاب البنكرياس، تم العثور على مستويات متزايدة من التربسين والأميليز والليباز في الدم.
حول أعراض التهاب المعدة التآكلي ما قبل التقرحي.
الأساس المنطقي للتشخيص
يتم التشخيص بناءً على:
- شكاوى المرضى؛
- الفحص العام
- بيانات تاريخ الحياة؛
- نتائج الاختبارات الآلية والمخبرية.
مرض القرحة الهضمية هو مرض يواجهه طبيب الجهاز الهضمي أكثر من أي مرض آخر في ممارسته. هناك العديد من العوامل التي تساهم في تطور القرحة، بدءًا من سوء التغذية والنشاط. إن القدرة على التعرف على العملية ووصف الإجراءات التشخيصية اللازمة ستساعد في تحديد المرض في الوقت المناسب وتجنب المضاعفات التي تهدد الحياة.

ما هي الأعراض التي يمكنك استخدامها للتعرف على قرحة المعدة؟
القرحة الهضمية في المعدة والاثني عشر هي مرض شائع إلى حد ما ومعروف منذ العصور القديمة، وقد تمت دراسة المظاهر السريرية له جيدًا. وله مسار مزمن يشبه الموجة مع فترات من التفاقم والهدوء، وقد لا يطلب الأشخاص المساعدة في الوقت المناسب لفترة طويلة دون الشعور بأي أعراض. وهذا يمكن أن يؤدي في النهاية إلى عواقب وخيمة، فضلا عن مضاعفات عديدة لمرض القرحة الهضمية. لذلك، من المهم جدًا التعرف على قرحة المعدة في الوقت المناسب والبدء في علاجها.
ما هي الشكوى الأكثر شيوعا؟
الشكوى المميزة الرئيسية هي الألم في الجزء العلوي من البطن (بين القوس الساحلي والسرة) دون توطين واضح. يمكن أن تكون حادة، وقطعية، ومكثفة جدًا، ومؤلمة، وضغطية. الشيء الأكثر إثارة للاهتمام هو أنه اعتمادا على نوع الألم، يمكن للطبيب تخمين مكان وجود القرحة.
لذلك يمكننا التمييز بين أنواع الألم التالية:
- مبكرًا - يظهر مباشرة بعد الأكل ويختفي بعد ساعتين عند دفع الطعام إلى الاثني عشر. تشير طبيعة الأعراض هذه إلى أن القرحة متمركزة في الأجزاء العلوية من المعدة (قسم القلب).
- متأخرا - لا تظهر مباشرة بعد تناول الطعام، ولكن بعد ساعتين فقط. تشير هذه الأعراض إلى وجود مشكلة في الأجزاء السفلية من المعدة.
- جائع أو في الليل، يحدث على معدة فارغة وفي كثير من الأحيان في الليل، ويمر بعض الوقت بعد تناول الطعام، ويتحدث عن قرحة الاثني عشر.
بمعرفة طبيعة الألم يستطيع الطبيب تخمين الموقع التقريبي للمرض.
رغم أن هناك حالات يحدث فيها المرض دون نوبة مؤلمة ولا تظهر المشكلة إلا عند ظهور مضاعفات (نزيف، ثقب). يكون هذا ممكنًا عندما يتناول الأشخاص، على سبيل المثال، مضادات الالتهاب غير الستيرويدية مثل ديكلوفيناك، والأسبرين، ونيميسوليد، وكيتورولاك، وما إلى ذلك لفترة طويلة. تعمل هذه الأدوية على قمع مستقبلات الألم وقد يكون المرض بدون أعراض. بالإضافة إلى ذلك، تضم هذه المجموعة من الأشخاص كبار السن، الذين تكتسب مستقبلات الألم لديهم تغيرات نوعية وكمية مع تقدم العمر ويصبحون أقل عرضة للألم. في مثل هذه الحالات، يتجلى المرض أولا بمضاعفاته.
جنبا إلى جنب مع الألم، من أعراض المرض هجمات الغثيان والقيء بمحتويات حامضة، مما يجلب الراحة. ولهذا السبب يقوم بعض المرضى بتحريض القيء من تلقاء أنفسهم للتخفيف من معاناتهم، وهذا غير صحيح. يشكو بعض المرضى من حرقة المعدة الحامضة، والتي ترتبط بالارتداد العكسي لمحتويات المعدة إلى المريء بسبب ضعف العضلة العاصرة القلبية (السفلى، حيث تمر إلى المعدة) للمريء والتمعج العكسي.
في حالة الألم الحاد، يعاني بعض المرضى من ضعف عام، وانخفاض في الشهية، وقد يرفض المرضى تناول الطعام على وجه التحديد، مما يؤدي إلى الإرهاق ومسار أكثر شدة للمرض. إذا كان الألم مؤلما وغير واضح للغاية، فقد تكون الشهية طبيعية أو حتى متزايدة.
يعاني 50٪ من المرضى من الإمساك الناجم عن ضعف حركة الأمعاء وعمليات هضم الطعام.
كيفية التمييز بين قرحة المعدة وقرحة الاثني عشر؟
التمييز بشكل صحيح قرحة المعدة من قرحة الاثني عشر، وكذلك من مرض آخر، لن يساعد في تحليل الأعراض، ولكن فقط لإجراء فحص كامل. يتعامل طبيب الجهاز الهضمي على وجه التحديد مع هذا المرض.
ما الذي تتضمنه خطة الامتحان؟
1. التاريخ الطبي الذي تم جمعه بشكل صحيح (سجل المريض).
يتم طرح أدنى المعلومات حول الأعراض والشكاوى ووجود أمراض أخرى. على سبيل المثال، إليك بعض الأسئلة التي قد يطرحها عليك طبيبك:
- متى بدأ الألم؟
- أين يؤلمك بالضبط؟
- أي نوع من الألم هذا - مؤلم، حاد، حارق؟
- هل يؤلمك أكثر أم أقل بعد الأكل؟
- في أي وقت من اليوم يؤلمك أكثر؟
- هل تشرب الكحول أو تدخن؟
- هل أنت متوتر في كثير من الأحيان؟
- هل تتناول أدوية مضادة للالتهابات مثل ديكلوفيناك، كيتورولاك، نيميسوليد، الأسبرين وغيرها؟
- هل كان لديك أي حالات من القرحة الهضمية في عائلتك؟
- هل سبق لك إجراء تنظير ليفي معدي واثنا عشري من قبل؟ إذا كان الأمر كذلك، متى؟
- هل أنت مع أي أدوية؟
- كيف بدأ مرضك؟
- هل لديك أي مشاكل صحية أخرى؟
بعد جمع تاريخك الطبي وتاريخ حياتك، يقوم الطبيب بفحص جسمك، مع إيلاء اهتمام خاص لتحسس (جس) بطنك من أجل العثور على المكان الذي ستكون فيه الأعراض أكثر إيلامًا.
سيتم الشعور بالألم في الجزء العلوي من البطن، بين القوس الساحلي والسرة (في الشرسوفي)، وفي بعض الحالات، مع تطور المضاعفات (الثقب)، ستتوتر عضلات البطن أثناء الجس، بالإضافة إلى الخنجر الحاد -مثل الألم، سيكون الأمر صعبًا مثل اللوح. يتم فحص اللسان أيضًا - قد يكون مغطى بطبقة رمادية قذرة.
3. طرق الفحص الآلي والمختبري.
- تحليل الدم العام.
مهم جدا في التشخيص . وبما أن المرض يمكن أن يصاحبه نزيف، فإن ذلك سيؤثر بالتأكيد على الدم. في حالة فقدان الدم الحاد، سيظهر التحليل انخفاضًا سريعًا في مستوى الهيموجلوبين وخلايا الدم الحمراء، وفي حالة فقدان الدم المزمن، سيظهر التحليل انخفاضًا تدريجيًا في هذه المؤشرات. قد تكون هناك زيادة في خلايا الدم البيضاء مع تطور التهاب الغشاء المخاطي.
- اختبار الدم الخفي في البراز.
من الضروري عندما لا تكون هناك علامات واضحة لفقدان الدم، ولكن هناك فقر الدم. يساعد في تشخيص فقر الدم مجهول السبب من أجل تحديد فقدان الدم الخفي من الجهاز الهضمي.
وإذا كان المريض مصابًا بقرحة في المعدة قد يتقيأ بدم نقي أو يتقيأ "لون القهوة المطحونة" ، ففي حالة النزيف من قرحة الاثني عشر يدخل الدم في الغالب إلى الأمعاء ثم يكون البراز أسود.
- تنظير المعدة والأثنى عشر مع خزعة.
هذه هي طريقة التشخيص الأكثر إفادة. اليوم هذه طريقة فحص شائعة تمامًا. في هذه الحالة يرى الطبيب بصريا من خلال منظار ليفي (مسبار رفيع) جدار المعدة والاثني عشر ومصدر المرض وموقعه الذي يتم أخذ قطعة من الغشاء المخاطي لفحصها (خزعة). باستخدام الخزعة، أصبح من الممكن لاحقًا تمييز القرحة عن عملية الأورام وتحديد بكتيريا هيليكوباكتر بيلوري.
- الفحص بالموجات فوق الصوتية لأعضاء البطن.
يساعد على تحديد سبب آخر للألم، إن وجد. في الموجات فوق الصوتية، يرى الطبيب الكبد والمرارة والبنكرياس. لا يمكن تقييم المعدة والاثني عشر بشكل واضح.
- التصوير الشعاعي.
يسمح لك بتحديد الخلل في جدار المعدة وموقعه. تمتلئ المعدة بعامل تباين بالأشعة السينية - الباريوم - ويتم تقييم محيط جدار المعدة. إذا كان هناك قرحة، فسيكون هناك عيب في محيط الجدار.
- الرقم الهيدروجيني - متري
مراقبة ومراقبة الرقم الهيدروجيني (الحموضة) لمدة 24 ساعة. لتحسين التئام الجروح، من الضروري الحفاظ على درجة حموضة لا تقل عن 3 - 4 لمدة 18 - 20 ساعة.
- تخطيط كهربية المعدة والرصد الأمامي للاثني عشر
يتم فحص وظيفة الإخلاء الحركي للمعدة، وإذا وجدت، يتم تحديد انتهاكها.
إذا استمعت إلى نفسك في الوقت المناسب واستشرت الطبيب في الوقت المناسب، فيمكنك الحصول على المساعدة في الوقت المناسب.
وفي المواد التالية سنتحدث عن الطرق الرئيسية لعلاج القرحة والوقاية منها.
في تواصل مع