12884 0
Prilikom histeroskopije u prvoj polovini faze proliferacije (do 7. dana ciklusa), endometrijum je blijed, tanak, sa malim krvarenjima i pojedinačnim blijedoružičastim područjima neodbačenog endometrijuma. Usta jajovoda dobro prepoznatljiv.
U drugoj polovini faze proliferacije (od 9. dana ciklusa) endometrijum je blijed Pink color, zadebljane, sudovi nisu izraženi. Kasnije se u pojedinim područjima razlikuju zadebljani uzdužni ili poprečni nabori.
U fazi sekrecije, endometrijum žućkaste boje, zgusnut. Identificiraju se nabori koji su posebno dobro izraženi u gornjoj trećini tijela materice. 2-3 dana prije menstruacije, endometrijum je crven sa tamnoljubičastim područjima odbacivanja. Otvori jajovoda mogu biti skriveni naborima endometrijuma.
Prva 2-3 dana tokom menstruacije šupljina materice je ispunjena odbačenim slojevima endometrijuma: u gornjoj trećini je tamnoljubičaste boje, u donjoj i srednjoj trećini blijedo ružičaste.
U periodu postmenopauze, histeroskopija otkriva sliku atrofije endometrijuma. U ovom slučaju, endometrijum je istanjiv i ima blijedu boju.
Tokom kolposkopije, sluznica grlića materice je glatka, sjajna i ružičasta.
Kod žena u postmenopauzi normalno se otkriva stanjivanje epitela kroz koji su vidljivi krvni sudovi.
Tokom laparoskopije, nepromijenjena maternica je prekrivena sjajnim peritoneumom, ima glatku površinu i karakterističan oblik sa simetrijom u odnosu na uzdužnu ravan.
Kod histerosalpingografije, sjena šupljine maternice ima oblik trokuta sa blago konkavnim stranama i jasnim, ujednačenim konturama. Osnova trougla je okrenuta prema gore, a vrh prema dolje.
Gornji uglovi odgovaraju otvorima jajovoda, donji ugao odgovara unutrašnjem otvoru cervikalnog kanala. U materničnu šupljinu nalazi se od 4 do 6 ml kontrastne tekućine.
Kod ultrazvuka, konture normalne materice su jasne i ujednačene, ovalne ili kruškolike. Gustoća odjeka endometrijuma je veća od eho gustine miometrijuma, koja se ne mijenja ovisno o fazi menstrualnog ciklusa. Ehostruktura nepromijenjenog miometrijuma je fino dispergirana zbog mnogih točkastih i linearnih eho signala.
Endometrij se definira kao eho-pozitivna formacija koja je linearna (nakon završetka menstrualnog krvarenja), ovalna ili u obliku kapi. Neposredno nakon završetka menstrualnog ciklusa, endometrijum se može pratiti u obliku eho-pozitivne trake debljine 1-2 mm.

Na dan 8-10 ciklusa (sredina faze proliferacije), endometrijum se nešto zadeblja, u prosjeku do 8 mm (od 5 do 10 mm). Struktura odjeka ostaje praktično nepromijenjena u odnosu na prethodni period.

U kasnoj fazi proliferacije (11-14 dana), pored daljeg zadebljanja, u prosjeku do 11 mm (od 7 do 14 mm), ehogenost endometrija počinje lagano rasti i postaje blizu prosjeka.

U fazi rane sekrecije (15-18 dana), brzina rasta endometrijuma se smanjuje, dostiže debljinu od 12 mm. Ehogenost endometrija nastavlja da raste od periferije ka centru, zbog čega hipoehogeni centralni fragment poprima oblik suze ( široki dio u predjelu fundusa materice se sužava prema grliću materice). Tokom ove faze, hiperehoična linija u centru više nije jasno vidljiva.

U fazi srednjeg lučenja (19-23. dani), endometrijum dostiže svoju maksimalnu debljinu - u prosjeku 14 mm (od 12 do 18 mm). Ehogenost endometrijuma se još više povećava; hiperehogena linija u centru nije jasno vidljiva.

Na dan 24-27 ciklusa (kasno lučenje), debljina endometrija se blago smanjuje - na prosječno 12 mm (od 10 do 17 mm). Karakteristika ovog perioda je visoka ehogenost endometrija u kombinaciji s njegovom heterogenom unutrašnjom ehostrukturom, zbog čega se linija zatvaranja prestaje vizualizirati.

Tokom menstruacije, u šupljini maternice se otkriva tanka hiperehogena pruga ili hiperehoične ehostrukture (krvni ugrušci). Ponekad se kavitet čini blago proširenim zbog eho-negativnog sadržaja.

Šupljina materice u postmenopauzi je M-eho u obliku tanke hiperehoične linije, obično debljine 1-2 mm (ne više od 4-5 mm).

Kada se nuklearnom magnetnom tomografijom (NMT) u prvoj polovini ciklusa endometrijum na srednjem sagitalnom preseku odredi kao tanka linija (do 3 mm), miometrijum izgleda kao homogena struktura glatkih kontura.

U drugoj polovini ciklusa, endometrijum se vizualizuje kao prilično homogena struktura prosečne debljine 7 mm, intenzivnija od miometrijuma.

U periodu postmenopauze, tomogrami otkrivaju smanjenje volumena maternice sa smanjenjem intenziteta slike miometrija, dok se endometrij u pravilu ne vizualizira.

Cerviks je na tomogramima definisan kao neintenzivna cilindrična zona sa jasnom glatka kontura, čija struktura i šupljina odgovaraju tijelu materice. Ultrazvuk obično ne vizualizira cervikalni kanal.
V.N. Serov, I.N. Zvenigorodsky
Dueholm, C. Møller, S. Rydbjerg, E. S. Hansen, G. Ørtoft
P.G.Leone, D.Timmerman, T.Bourne, L.Valentin, E.Epstein, S.R.Goldstein, H.Marret, A.K.Parsons, B.Gull, O.Istre, W.Sepulveda, E.Ferrazzi, T.Van den Bosch
Transvaginalno ultrazvučni pregled Ima veliki značaj u dijagnostici karcinoma endometrijuma kod žena sa krvarenjem u postmenopauzi. Žene sa debljinom endometrijuma ≤ 4 mm izmjerenom transvaginalnim skeniranjem imaju nizak rizik od razvoja raka endometrija (1 od 100 slučajeva) ako ne uzimaju hormonsku zamjensku terapiju. hormonska terapija, 1 od 1000 ako uzimaju terapiju). Žene sa krvarenjem u postmenopauzi i debljinom endometrijuma ≥ 5 mm imaju visokog rizika karcinom endometrijuma (1 od 4 slučaja), pa je potrebno napraviti kvalitetan intrauterini struganje za histološka analiza. Ultrazvuk može pružiti informacije o individualnom riziku maligne neoplazme kod žena u postmenopauzi sa krvarenjem i debljinom endometrijuma ≥ 5 mm.
Naša studija je uključivala žene sa krvarenjem u postmenopauzi i debljinom endometrijuma ≥ 5 mm, mjereno transvaginalnom sondom. Studija je sprovedena u Univerzitetskoj bolnici u Aarhusu, Danska, između novembra 2010. i februara 2012. Sve žene su podvrgnute transvaginalnom skeniranju (TVS) i ultrazvuku sa gelom (GIS), a svima je zakazana histeroskopija sa resektoskopskom biopsijom i dodatnom kiretažom za procenu intrauterine patologije (Tabela 1).
Tabela 1. Šema odabira pacijenata za studiju.
Transvaginalni pregled (TVS)
TVS je rađen na Voluson E8 Expert opremljenom endovaginalnim senzorom (6-12 MHz), prema protokolu skeniranja. Doplerovi parametri su unapred podešeni, standardizovani (frekvencija 6 MHz, pojačanje snage Doplera 50, dinamički opseg 10 dB; postojanost 2, boja karte 1, filter 3).
TVS skeniranje je uključivalo vizuelnu procjenu sljedećih utvrđenih parametara International Group Analiza tumora endometrijuma (IETA): debljina endometrijuma, njegova ehogenost (hiper-, hipo- i izoehogena, homo/heterogena), cistična komponenta (da/ne), ako postoji, zatim glatke ili neravne granice, granice endometrijuma (glatke ili neravne) , homo-/heterogena), linija zatvaranja (da/ne), prekinuta (da/ne)).
Power Doppler analiza uključivala je vizuelnu procjenu sljedećih parametara: krvne žile (prisutne (da/ne), prisutnost dominantne žile (da/ne), ako postoji dominantna žila), onda pojedinačne (da/ne) ili dvostruke (da) / ne), porijeklo (fokalno/multifokalno) višestruke žile (da/ne), ako ima grananja, onda poredani/neuređeni, kružni smjer žila (da/ne) Procijenili smo subjektivno: veliki); krvne žile (da/ne), kolor dopler (da/ne), vaskularna gustina (da/ne).
gel infuziona sonografija (GIS)
GIS je rađen nakon TVS. Koristili smo mali fleksibilni sterilni kateter opremljen špricom od 10 ml koji sadrži Instillagel® (E.Tjellesen A/S, Lynge, Danska) koji je ubačen u šupljinu materice. Kod pacijenata sa opstrukcijom cerviksa koristili smo mali Hegar dilatator. Gel je uveden u materničnu šupljinu pod kontrolom ultrazvuka.
Šupljina maternice je zatim skenirana u sagitalnoj i poprečnoj ravni, procjenjujući iste parametre kao i za konvencionalni TVS. Takođe je procenjeno: prisustvo formacije, njena lokacija i procenat oštećenja endometrijuma (tj. ≤ 25% površine je oštećeno) (da/ne); Površinska struktura lokalnog oštećenja (ujednačena/nejednaka); Struktura opće površine endometrija (glatka, polipozna, nejednaka).
Histeroskopija
Ambulantno je urađena histeroskopija kod svih pacijenata uz lokalnu ili opšta anestezija. Kod 112 pacijenata histeroskopija je urađena odmah nakon ultrazvučnog pregleda, kod ostalih pacijenata u narednoj posjeti u roku od 3 sedmice nakon ultrazvučnog pregleda. Tokom histeroskopije pokušano je da se ukloni svo tkivo iz šupljine materice. Od jedne pacijentice je uzeto tri do pet uzoraka endometrijuma.
Izračunavanje rizika od razvoja karcinoma endometrijuma pomoću sistema bodovanja
(Rizik od karcinoma endometrijuma (REC skor))
Na osnovu naših analiza razvili smo sistem bodovanja rizika za karcinom endometrijuma (slika 1). Sistem bodovanja uključivao je indeks telesne mase (≥30 = 1 bod), debljinu endometrijuma (≥10 mm = 1 bod), (≥15 mm = 1 bod), prisustvo vaskularizacije, dominantnu žilu (prisutno = 1 bod), više krvnih sudova (prisutno = 1 bod), veliki krvni sudovi (prisutni = 1 bod) i gusti krvni sudovi (prisutni = 1 bod), diskontinuirana endomiotrijalna zona (prisutna = 1 bod) i neravna površina endometrijuma na GIS-u (prisutno = 1 bod). Dodavanje ovih vrijednosti stvara ocjenu rizika od raka endometrijuma. Rezultat 3 za TVS ili 4 za GIS pokazao je dobre rezultate skeniranja i ispravnu dijagnozu visoki nivo razvoj karcinoma endometrijuma kod oko 90% svih pacijenata.

Fig.1. Šematski prikaz određivanja rizika od razvoja karcinoma endometrijuma pomoću sistema bodovanja.
Parametre ultrazvučnog pregleda endometrijuma odredila je Međunarodna grupa za analizu tumora endometrijuma (IETA)
Debljina endometrijuma se meri u sagitalnoj ravni. Kalipere treba postaviti na interfejs endometrijum-miometrijum, okomito na srednju liniju endometrijuma (slika 2). Kada je prisutna tečnost, tada se meri debljina pojedinih delova endometrijuma i beleži njihov zbir (slika 2b).

Fig.2. Šematska i ultrazvučna slika merenja endometrijuma u normalnim uslovima (a), iu prisustvu intrauterine tečnosti (b).
Ehogenost endometrija se ocjenjuje u poređenju sa ehogenošću miometrija kao hiperehoična, izoehoična ili hipoehoična.
Homogenost endometrijuma se procjenjuje njegovom strukturom. “Homogeni” endometrijum je homogen i troslojne strukture (slika 3). “Heterogen” endometrijum se opisuje kada postoji heterogenost u strukturi, asimetrija ili cistične formacije(Sl.4).

Fig.3. “Homogeni” endometrijum: (a) šematski prikaz troslojnog endometrijuma, (b) hipoehoičan, (c) hiperehoičan, (d) izoehoičan.
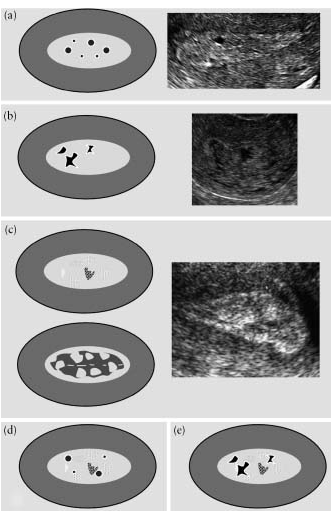
Fig.4. "Heterogeni" endometrijum: cistične formacije sa glatkim ivicama se vizualiziraju na homogenoj pozadini (a), cistične formacije s neravnim ivicama uočene su na homogenoj pozadini (b), heterogena pozadina bez cističnih područja (c), cistične formacije sa glatkim rubovima prisutne su na heterogenoj pozadini (d) i na heterogenoj pozadini cistične formacije s neravnim rubovima (e).
Endometrij se smatra “linearnim” ako se utvrdi da je linija zatvaranja slojeva endometrijuma ravna, a “nelinearnim” ako se linija zatvaranja vizualizira kao “nazubljena” ili “isprekidana” ili potpuno odsutna (slika 5).
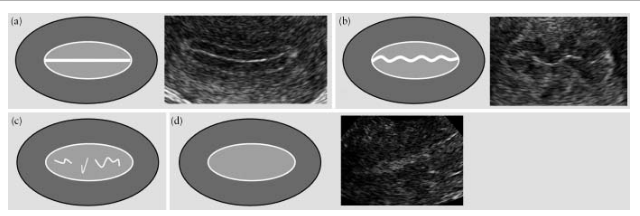
Fig.5. Linija zatvaranja slojeva endometrijuma: “linearna” (a), “nazubljena” (b), “prekinuta” (c) i ona koja nije vizualizovana (d).
Endometrijalno-miometrijalna regija je opisana kao „glatka“, „izlomljena“, „isprekidana“ ili „neodređena“ (slika 6).

Fig.6. Endometrijalno-miometrijsko područje: “glatko” (a), “neravno” (b), “prekinuto” (c) i “neodređeno” (d).
Intrauterina tečnost je opisana kao anehogena, izoehoična ili mešovita ehogenost (slika 7).

Fig.7. Intrauterina tečnost: (a) hipoehoična, (b) izoehoična, (c) mešovita ehogenost.
Dopler procjena
Dopler postavke treba podesiti kako bi se osigurala maksimalna osjetljivost (ultrazvučna frekvencija najmanje 5,0 MHz, frekvencija ponavljanja impulsa (PRF) 0,3-0,9 kHz, filter stijenke posude 30-50 Hz, Dopler pojačanje boje treba smanjiti na sve dok svi artefakti u boji ne nestanu).
Dopler se boduje na osnovu prisustva krvotoka: ocena 1 se daje kada nema protoka signala boje u endometrijum, ocena 2 ako se može detektovati samo minimalni protok, ocena 3 kada je prisutan umeren protok, i rezultat 4 kada je evidentan značajan protok krvi (Slika 8).
DISKUSIJA
Izgradili smo sistem bodovanja (REC) koji može efikasno razlikovati benigne i maligne formacije endometrijum. REC sistem bodovanja ispravno je identifikovao lezije kod devet od 10 žena u postmenopauzi sa debljinom endometrijuma ≥ 5 mm. Bodovanje se može koristiti za smanjenje broja invazivnih procedura koje se izvode.
Koristili smo termine i klasifikacije koje je definisala Međunarodna grupa za analizu tumora endometrijuma (IETA) koje se mogu koristiti za merenje i opisivanje patologije koja se nalazi u šupljini materice. Osnovni cilj ovog rada je kreiranje liste pojmova i definicija koje se mogu koristiti kako u svakodnevnoj ljekarskoj praksi tako iu naučnoistraživačkom radu.
Prema V.N. Demidov i A.I. Gusa, ultrasonografija testiranje endometrija treba obaviti u prva tri dana nakon završetka menstruacije normalno, u ovom trenutku endometrijum bi trebao biti potpuno homogen i hipoehogen.
At hiperplazija žlezda(GE) debljina endometrijuma je 1-1,5 cm, retko dostiže 2,0 cm. Ehogenost hiperplazije je povećana, ehostruktura je homogena, često sa više malih anehogenih inkluzija. Ponekad se primećuje efekat akustičkog pojačanja distalno od GE (Slika 1-4). Kada se vizualiziraju područja povećane ehogenosti na pozadini praktički nepromijenjenog endometrija, moguće je zaključiti da fokalna hiperplazija endometrijum (sl.).
Situacija sa ultrazvučna dijagnostika atipična hiperplazija endometrijuma (AHE). Određeni broj autora ukazuje da ne postoje specifični ehografski kriterijumi za dijagnosticiranje AGE. Debljina endometrijuma u ovom stanju kreće se od 1,5-2,0 cm, u nekim slučajevima dostiže 3,0 cm. Ehogenost AGE je prosečna, ehostruktura je homogena (Sl. 5-6).
Kako ispravno primjećuje V.N. Demidov i A.I. Gus, uprkos značajnim morfološkim razlikama u polipima endometrijuma (žljezdani, žljezdasto-vlaknasti, fibrozni, adenomatozni), njihova ehografska slika ima mnogo zajedničkog. Tipična eho slika polipa endometrijuma (PE) je ovalna ili okrugla formacija srednje ili povećane ehogenosti sa jasnom granicom između polipa i okolnih tkiva, obično u obliku anehogenog ruba (Sl. 7-15).
Veličina polipa može vrlo značajno varirati, od 0,5 cm do 4-6 cm (u slučaju glandularno fibroznog i adenomatoznog PE). U prisustvu male PE (<0.5 см) диагностика затруднена, и, как замечают В.Н. Демидов и А.И. Гус, единственным эхопризнаком может явиться деформация срединной линейной гиперэхогенной структуры М-эхо.
Doplerografija sa hiperplastičnim procesima endometrijuma. Prema B.I. Zykin, sa GE, protok krvi unutar sluznice ili nije zabilježen (kod 75-80% pacijenata), ili je vizualizirano nekoliko lokusa boje (Sl. 16).
Doplerografija u boji endometrijalnih polipa otkrila je krvnu žilu u obliku „mosta u boji“ između sub- i endometrijalnih zona (sl. 17-18).
Indikatori protoka krvi u benignim hiperplastičnim procesima endometrijuma karakteriše mala brzina i prilično visoka otpornost (Sl. 19-21, Tabela 1). Do sličnih podataka došli su i drugi autori.
Tabela br. 1. Indikatori intraendometrijalnog protoka krvi tokom hiperplastičnih procesa (B.I. Zykin, 2001).
Rak endometrijuma
Veoma veliki broj studija posvećen je pokušaju da se poveže rizik od karcinoma endometrijuma (EC) sa debljinom M-eha, posebno u postmenopauzi. Dakle, A. Kurjak i saradnici smatraju da je debljina endometrija >8 mm u perimenopauzi i >5 mm u postmenopauzi patognomonična za EC. S. S. Suchocki i dr. nisu pronašli niti jedan slučaj raka ili hiperplazije sa debljinom endometrijuma Posebna pažnja na vrlo nisku specifičnost zadebljanja endometrija kao kriterija za endometriozu endometrija. Dakle, prema I. Fistonic et al. kod pacijenata sa krvarenjem u postmenopauzi, debljina endometrijuma je bila: 6,2 mm sa atrofijom endometrijuma, 12,4 mm sa jednostavnom hiperplazijom, 13,4 mm sa složenom hiperplazijom, 14,1 mm sa karcinomom. Autori nisu pronašli značajne razlike u debljini endometrijuma između grupa hiperplazije i karcinoma. Gde prosečne starosti oboljelih od karcinoma bio je značajno veći (62 godine). Bakour et al. , koristeći debljinu endometrija od 4 mm kao kriterij za malignitet, uspjeli su dijagnosticirati karcinom endometrija sa osjetljivošću, specifičnošću, PCR, PCR od 92,9%, 50,0%, 24,1%, 97,6%. Autori zaključuju da je kod žena sa krvarenjem u postmenopauzi debljina endometrijuma<4 мм позволяет с высокой вероятностью исключить вероятность карциномы, однако толщина 4 мм не добавляет значимой информации о наличии или отсутствии малигнизации.
Prilikom dijagnosticiranja EC-a, procjena unutrašnje eho strukture M-eha može igrati značajnu ulogu. Prema T. Dubinsky et al. tanki homogeni endometrijum je prognostički znak benignog nalaza, dok vizualizacija heterogene ehostrukture uvijek zahtijeva histološki pregled radi razjašnjenja dijagnoze. Kombinovana upotreba tri ehografska kriterijuma (debljina 5 mm, neujednačena kontura, heterogena eho struktura) omogućila je G. Weber et al. dijagnosticirati karcinom endometrija sa osjetljivošću, specifičnošću, PCR, PCR 97%, 65%, 80%, 94%.
Značajna je mogućnost ehografske procjene maligne invazije u miometrijum. Dakle, prema F. Olaya et al. kod dijagnosticiranja duboke invazije karcinoma endometrijuma u miometrij (>50%), senzitivnost, specifičnost i tačnost transvaginalne ehografije bile su 94,1%, 84,8%, 88%. Prilikom razlikovanja stepena invazije karcinoma endometrijuma u miometrijum (bez invazije, invazija slojeva uz endometrijum, duboka invazija), senzitivnost, specifičnost i tačnost transvaginalne ehografije iznosile su 66,2%, 83,1%, 77,2%. Dobijeni rezultati su uporedivi sa efektivnošću MRI bez kontrasta, a nešto niži od efikasnosti MRI sa kontrastom.
Posebno se ističu radovi čiji autori opisuju slučajeve karcinoma endometrijuma kod žena u postmenopauzi sa tankim ili čak nevizualizovanim endometrijom, ili sa kombinacijom eho slike atrofije endometrijuma i serometra (smatra se da je eho slika tečnosti u šupljina materice prati 50% slučajeva karcinoma endometrijuma). Tako S. Li et al. otkrili karcinom endometrijuma kod 3,9% pacijenata sa debljinom endometrijuma<5мм. По данным М. Briley и соавт. , при постменопаузальном кровотечении у 20% пациенток с невизуализируемым эндометрием имела место карцинома. Авторы считают, что у пациенток с постменопаузальным кровотечением при визуализации тонкого эндометрия (<6мм) биопсии можно избежать, однако утолщенный, и что важно - невизуализируемый эндометрий являются показанием для биопсии. H. Krissi и соавт. описали рак эндометрия при эхокартине атрофии в сочетании с серометрой, считая, что последняя может служить показанием для биопсии, поскольку компрессия стенок матки при серометре может скрывать патологические изменения эндометрия. В то же время R. Bedner и соавт. полагают, что небольшая серометра в постменопаузе (до 5 см3) вряд ли может ассоциироваться с карциномой эндометрия, описывая случай последней с объемом внутриматочной жидкости 12см3.
Prelazeći na detaljan opis eho znakova EC, potrebno je podsjetiti da se potonji dijeli na patogenetsku varijantu I (PE-I), koja se javlja u pozadini hiperplazije endometrija, i patogenetsku varijantu II, koja se javlja u pozadini atrofija endometrijuma (PE-II).
- Velika M-eho debljina, više od polovine debljine materice
- Neravnine i zamućene konture
- Povećana ehogenost
- Povećana provodljivost zvuka
- Heterogena unutrašnja eho struktura
- Unutrašnje tečne inkluzije
- Neujednačeno stanjivanje miometrijuma, što ukazuje na invaziju
- Tečnost u šupljini materice. Eho slika RE-II je potpuno nespecifična, ali na ovu vrstu treba posumnjati ako se kod žene sa krvarenjem u postmenopauzi nađu sljedeći eho znaci (Sl. 28)
- Nevizualizovani endometrijum
- Tečnost u šupljini materice.
|
Dakle, sumirajući dio posvećen ehografskoj dijagnozi EK, ne može se ne složiti sa B.I. Zykin, koji smatra da za dijagnozu karcinoma endometrijuma pokazatelj debljine nije presudan i zaključuje da se u sadašnjoj fazi transvaginalna ehografija (B-mode) iscrpila kao metoda za dijagnosticiranje karcinoma endometrijuma, dostižući gornju granicu tačnosti od 75-85%.
Doplerografija za RE. Kako je primijetio B.I. Zykin, sa RE-I, intraendometrijalni protok krvi je otkriven kod 100% pacijenata u obliku višestrukih, često haotično lociranih lokusa boja (slika 24). Dopler indikatori su se odlikovali velikom brzinom i malim otporom krvotoka (Sl. 25-27, Tabela 2). Do sličnih podataka došla je većina autora koji se bave ovim problemom.
| Slika 26 |
| Rak endometrijuma (I patogenetska varijanta) Nizak otpor protoka krvi |
| Slika 27 |
| Rak endometrijuma (I patogenetska varijanta) Velika brzina protoka krvi |
U EC-II, lokusi boja nisu vizualizirani u projekciji atrofirane sluznice, a karcinom se pokazao tek primjetnim povećanjem protoka krvi u subendometrijskim zonama miometrijuma (Sl. 28). Dakle, jedini ultrazvučni kriterijum za sumnju na malignitet endometrijuma nije bila debljina endometrijuma, već abnormalni lokusi boje.
Tabela 2. Indikatori intraendometrijalnog protoka krvi kod karcinoma endometrijuma (B.I. Zykin, 2001).
Nema sumnje da će rasprostranjena upotreba transvaginalne ehografije visoke rezolucije i doplerografije značajno povećati nivo ranog otkrivanja EK i, moguće, smanjiti učestalost nepotrebnih kiretaža kod žena sa krvarenjem u postmenopauzi.
- Demidov V.N., Gus A.I. Ultrazvučna dijagnostika hiperplastičnih i tumorskih procesa endometrijuma U knjizi: Klinički vodič za ultrazvučnu dijagnostiku / Ed. Mitkova V.V., Medvedeva M.V. T. 3. M.: Vidar, 1997. P. 175-201.
- Demidov V.N., Zykin B.I. Ultrazvučna dijagnostika u ginekologiji // M. Medicine. 1990.
- Medvedev M.V., Zykin B.I., Khokholin V.L., Struchkova N.Yu. Diferencijalna ultrazvučna dijagnostika u ginekologiji // M. Vidar. 1997
- Zykin B.I. Standardizacija Doppler studija u ginekološkoj onkologiji // Disertacija za zvanje doktora medicinskih nauka. Moskva. 2001. 275.P.
- Kurjak A., Kupešić S., (Ur.) Atlas transvaginalnog kolor doplera. Drugo izdanje. // Izdavačka grupa Partenon. Njujork. London. 2000. P.161-178.
- Suchocki S., Luczynski K., Szymczyk A., Jastrzebski A., Mowlik R. Procjena debljine endometrija transvaginalnom ultrazvukom kao metoda skrininga u ranoj dijagnostici raka endometrija // Ginekol-Pol. 1998. maj, 69(5): 279-82.
- Bakour SH., Dwarakanath LS., Khan KS., Newton JR., Gupta JK. Dijagnostička točnost ultrazvučnog skeniranja u predviđanju hiperplazije endometrija i raka u postmenopauzalnom krvarenju // Obstet Gynecol Scand. 1999. maj, 78(5): 447-51.
- Fistonić I., Hodek B., Klarić P., Jokanović L., Grubišić G., Ivićević Bakulić T. Transvaginalna sonografska procjena premalignih i malignih promjena u endometriju kod krvarenja u postmenopauzi // J Clin Ultrasound. 1997. oktobar, 25(8): 431-5.
- Dubinsky TJ., Stroehlein K., Abu Ghazzeh Y., Parvey HR., Maklad N Predviđanje benigne i maligne bolesti endometrijuma: histerosonografsko-patološka korelacija // Radiology. 1999, februar, 210(2): 393-7.
- Weber G., Merz E., Bahlmann F., Rosch B. Evaluacija različitih transvaginalnih ultrazvučnih dijagnostičkih parametara kod žena s krvarenjem u postmenopauzi // Ultrazvučni obstet Gynecol. 1998. oktobar, 12(4): 265-70.
- Olaya F.J., Dualde D., Garcia E., Vidal P., Labrador T., Martinez F., Gordo G. Transvaginalna sonografija u karcinomu endometrija: preoperativna procjena dubine invazije miometrija u 50 slučajeva // Eur J Radiol. 1998, februar, 26(3): 274-9.
- Medvedev V.M., Čekalova M.A., Teregulova L.E. Rak endometrija // U knjizi: Doplerografija u ginekologiji. Uredili Zykin B.I., Medvedev M.V. 1. izdanje. M. RAVUZDPG, Real Time. 2000. str. 145-149.
- Li S., Gao S. Dijagnostička vrijednost procjene endometrija transvaginalnom ultrazvukom kod pacijenata s krvarenjem u postmenopauzi // Chung Hua Fu Chan Ko Tsa Chih. 1997 Jan., 32(1): 31-3.
- Briley M., Lindsell DR. Uloga transvaginalnog ultrazvuka u ispitivanju žena s postmenopauzalnim krvarenjem // Clin Radiol. 1998. jul, 53(7): 502-5.
- Krissi H., Bar Hava I., Orvieto R., Levy T., Ben Rafael Z. Karcinom endometrija kod žena u postmenopauzi s atrofičnim endometrijom i intra-kavitarnom tekućinom: prikaz slučaja // Eur J Obstet Gynecol Reprod Biol. 1998 Apr., 77(2): 245-7.
- Bedner R., Rzepka Gorska I. Dijagnostička vrijednost sakupljanja tekućine iz šupljine maternice u otkrivanju preneoplastičnih lezija i karcinoma endometrija u asimptomatskih žena u postmenopauzi // Ginekol Pol. 1998. maj, 69(5): 237-40.
Copyright © 2000-2006 "Iskra Medical Corporation", Bulanov M.N.
Sva prava zadržana. Nijedan dio ove stranice (uključujući tekst, ilustracije i datoteke) ne smije se reproducirati u bilo kojem obliku ili na bilo koji način bez pismene dozvole vlasnika autorskih prava.Prema svjetskim statistikama, rak materice zauzima 7. mjesto među malignim bolestima. Analiza onkološke situacije u poslednjoj deceniji u Rusiji ukazuje na stalni porast incidencije raka endometrijuma, koji je do 2007. godine zauzeo 2. mesto među svim malignim tumorima kod žena. Udio raka maternice u strukturi incidencije malignih neoplazmi na 100.000 ženske populacije Rusije u različitim regijama kreće se od 4,5 do 22,5. Postoji stalan porast stope incidencije sa 9,8 u 1990. godini na 13,9 u 2005. godini, što odgovara 3. mjestu po porastu incidencije malignih neoplazmi. Trenutno, povećanje broja novodijagnostikovanih slučajeva raka materice nije inferiorno u odnosu na tumor dojke. U zemljama trećeg svijeta rizik od razvoja raka endometrijuma je generalno niži, ali stopa smrtnosti ostaje visoka. U Sjevernoj Americi i Evropi ova bolest je mnogo češća, najčešći je maligni tumor ženskog reproduktivnog sistema, te zauzima 4. mjesto među svim malignim neoplazmama nakon karcinoma dojke, pluća i debelog crijeva. Incidencija karcinoma endometrijuma naglo raste između 40. i 54. godine starosti, a vrhunac incidencije se javlja između 60. i 64. godine. Incidencija karcinoma endometrijuma i njegova dinamika u različitim zemljama, uzimajući u obzir uticaj migracionih procesa i starosti, ukazuju na specifičnosti bolesti i zavisnost njene pojave od kompleksa uzroka endo- i egzogene prirode.
Među faktorima rizika za nastanak karcinoma materice pažnju skreće na mali broj porođaja ili neplodnosti, gojaznost, kasnu menopauzu i dijabetes melitus, uglavnom tip 2. U većini slučajeva, rizik od razvoja karcinoma endometrijuma povezan je sa različitim oblicima hiperplazije endometrijuma - 81,3%, disfunkcije usled sindroma policističnih jajnika - 25%, polipoze endometrijuma - 5,3-25%, mioma materice - 1,6-8%. U posljednje vrijeme bilježi se značajan porast lokalno uznapredovalih oblika karcinoma endometrija, što je povezano s nedjelotvornim primarnim dijagnostičkim mjerama. Pitanja pojašnjenja dijagnoze karcinoma endometrijuma su predmet pomnog proučavanja.
U patogenezi bolesti, teorija prekomerne estrogenske stimulacije endometrijuma, u kombinaciji sa nedostatkom progesterona, ima vodeću važnost. Vjeruje se da prekomjerna izloženost estrogenu može dovesti do hiperplazije endometrija, koja može napredovati u atipične varijante i u 20-25% slučajeva do prelaska u adenokarcinom. Istovremeno, postojeća veza između stepena proliferacije endometrijuma i koncentracije estrogena u krvi se opaža do određene granične vrednosti, a čak i intenzivna proliferacija nije u svim slučajevima praćena malignom transformacijom endometrijuma. Otkrivena korelacija između sadržaja estrogena i oštećenja DNK u normalnom i malignom endometrijumu tjera nas da posvetimo više pažnje ulozi molekularno genetskih i morfoloških faktora u nastanku različitih tipova karcinoma materice. Karcinom endometrijuma karakteriše heterogena priroda, koja se manifestuje na nivou faktora rizika i njegove patogeneze, što određuje karakteristike formiranja rizičnih grupa za ovu bolest.
Trenutno se za identifikaciju patologije endometrija uglavnom koriste dijagnostička kiretaža šupljine maternice, histeroskopija i aspiracijski citološki pregled, kao i metode radijacijske dijagnostike, među kojima je ultrazvuk (ultrazvuk) vodeći. Međutim, ne postoje jedinstveni metodološki zasnovani ehografski kriterijumi za invazivni rast tumora. Uvođenjem novih ultrazvučnih tehnologija u programe integrisanog pregleda pacijenata, kao što su pulsni dopler, ultrazvučna angiografija i trodimenzionalna rekonstrukcija slike, značajno je povećana efikasnost primarne dijagnostike i praćenja pacijenata sa karcinomom endometrijuma u procesu specifične terapije.
Svrha ovog rada bila je proučavanje mogućnosti kompleksnog ultrazvuka korištenjem kolor doplera i (i EC), te trodimenzionalne rekonstrukcije slike u primarnoj i razjašnjavajućoj dijagnozi karcinoma endometrijuma.
Materijal i metode
Pregledali smo 139 pacijentica starosti od 21 do 87 godina sa sumnjom na karcinom endometrijuma u peri- i postmenopauzalnom periodu. Kod 34 bolesnice otkriveni su hiperplastični procesi endometrijuma, kod 105 - maligni procesi endometrijuma. Prosječna starost pacijenata sa benignom patologijom bila je 42,6±7,2 godine, pacijenata sa karcinomom endometrijuma 65,4±7 godina. U svim slučajevima izvršena je histološka verifikacija dijagnoze.
Sve pacijentice su sveobuhvatno pregledane ultrazvukom transabdominalnim (3,5 MHz konveksni senzor) i transvaginalnim (senzor 6,5-7 MHz) pristupom na savremenim ultrazvučnim aparatima Logiq S6 (GE, Healthcare) i Accuvix-XQ (Medison) po određenom programu uz upotrebu najnovije ultrazvučne tehnike, uključujući dopler ultrazvuk žila materice, cirkulaciju u boji i EC sa rekonstrukcijom trodimenzionalne slike. Prilikom transabdominalnog pregleda kod bolesnica sa punom bešikom procenjivano je stanje materice i jajnika, određivani su volumeni tela i grlića materice i širina M-eha. Tokom transvaginalnog ultrazvuka (TVUS), dopler mjerenja su korištena za mjerenje protoka krvi i indeksa otpornosti u arterijama materice, te za procjenu intenziteta intratumoralnog krvotoka. U svim fazama istraživanja utvrđeno je stanje strukture endometrija i miometrija, njihov odnos i homogenost. Kada su otkrivene žarišne promjene, određena je njihova veličina, opseg prevalencije i odnos sa okolnim organima i strukturama, te je urađena komparativna procjena debljine zida maternice u području tumora i izvan područja fokusa tumora. . Ako je moguće, precizno su određeni linearni i volumetrijski parametri tumora, jasnoća njegovih kontura i procijenjeno je stanje susjedne sluznice. Glavni parametar za procjenu endometrijuma ostaje promjena njegove debljine. Volumen endometrija se također koristi za najraniju dijagnozu bolesti. Njegove vrijednosti su pouzdanije u diferencijalnoj dijagnozi karcinoma i benignih hiperplastičnih procesa od mjerenja širine endometrija. Kriterijum za maligne lezije endometrijuma su vrednosti zapremine endometrijuma veće od 13 cm 3 . Ovo osigurava 100% osjetljivost i 92% predvidljivost pozitivnog testa u dijagnozi karcinoma endometrijuma.
Najvažnije karakteristike neoplazme endometrijuma bile su stepen i priroda njene vaskularizacije, koja je procenjivana u cine-loop modu kako bi se dobila što potpunija i vizuelna predstava. Provedena je kvalitativna procjena opskrbe krvlju prema broju signala boje iz žila neoplazme: hipovaskularni, umjereno vaskularni, hipervaskularni. Koristili smo tehnologiju koja je konvertovala volumetrijske podatke u niz uzastopnih sekcija debljine do 0,5 mm. Namjerni odabir pojedinih presjeka iz 3D volumetrijskih podataka omogućio je da se odaberu optimalni dijelovi tijela i šupljine materice i što preciznije procijene njihove veličine, te da se utvrdi odnos uočenih promjena sa stanjem okolnih organa i tkiva. Tehnologija Volume CT View omogućila je, na osnovu 3D skeniranja, procjenu kontura i strukture endometrijuma, prirodu njegove opskrbe krvlju, a korištenje opcije histograma omogućilo je precizno određivanje indeksa vaskularizacije.
Posebna pažnja posvećena je procjeni dubine invazije miometrijuma, mogućeg prijelaza malignog procesa u cervikalni kanal i stanja regionalnih limfnih čvorova, što je bilo ključno u određivanju stadijuma bolesti i odabiru taktike liječenja.
Rezultati i diskusija
Kao rezultat studije, kod 34 pacijentice su identificirani hiperplastični procesi endometrijuma, koje smo identificirali u zasebne nozološke oblike koji su u skladu sa preporukama SZO. U tabeli Slika 1 prikazuje distribuciju pacijenata u zavisnosti od morfogeneze identifikovanih hiperplastičnih procesa endometrijuma.
Tabela 1. Distribucija pacijenata prema vrsti hiperplastičnih procesa endometrijuma.
Hiperplastični procesi endometrijuma su se manifestovali poremećajima menstrualnog ciklusa kao što su menometroragija, anemija I-II stepena. U slučaju benigne patologije endometrijuma, kod 24 (71,4%) pacijentice, povećanje debljine M-eha u prosjeku je utvrđeno ultrazvukom sivih skala od 14,6 ± 3,2 mm. Kod transvaginalne ehografije, glandularna cistična hiperplazija definirana je kao formiranje povećane ehogenosti, homogene strukture, sa višestrukim hipo- ili anehogenim inkluzijama do 1,5 mm, ponekad s efektom akustičnog pojačanja. Kod atipične hiperplazije, u šupljini maternice otkrivena je heterogena hiperehoična čvrsta struktura. Polipi su definirani kao okrugli, ovalni ili duguljasti, u nekim slučajevima na dugačkoj dršci, hiperehogene formacije različitih veličina, koje deformiraju šupljinu maternice i jasno se razlikuju na pozadini tečnog sadržaja šupljine maternice. Koristeći pulsni Dopler mod, kvantitativno su procenjeni hemodinamski parametri u materničnim arterijama, koji su bili: MSS - 9,3±2,1 cm/s, indeks rezistencije - 0,56±0,05.
Tehnikom je zabilježen intratumoralni protok krvi u boji kod glandularne cistične hiperplazije u obliku pojedinačnih signala iz krvnih žila smještenih duž periferije. Kod fibroglandularnih polipa vizualiziran je umjereno izražen venski i arterijski periferni protok krvi sa prosječnim vrijednostima perifernog vaskularnog otpora. Kod 2 bolesnice sa hiperplazijom žlijezda utvrđena je izražena hipervaskularizacija endometrija. Kod atipične hiperplazije zabilježen je centralni i periferni intratumorski protok krvi umjerenog intenziteta. Kod 5 pacijenata sa cističnom hiperplazijom žlijezda i atrofičnim endometrijom nije zabilježen protok krvi. Karakteristični znaci benigne neoplazme, čak iu prisustvu višestrukih polipoznih izraslina, bili su očuvanje oblika šupljine materice, jasna definicija vanjske konture endometrija i ujednačena raspodjela miometrijskih žila (sl. 1 i 2 ).
Rice. 1. TVUS, način mapiranja energije. Glandularna cistična hiperplazija endometrijuma.

Rice. 2. TVUS, način mapiranja energije. Polip endometrijuma.
Maligna patologija endometrija dijagnostikovana je kod 105 pacijenata. 80% pregledanih sa ovom patologijom bilo je starosne dobi od 50 do 69 godina, od kojih je 82 (78%) imalo malignu transformaciju endometrijuma praćenu krvarenjem u postmenopauzi. Pregledom pacijentica sa sumnjom na karcinom endometrijuma utvrđeno je povećanje debljine M-eha na 18,1±6,7 mm. U stadijumu Ia, debljina M-eha bila je 11,5±3,7 mm, u stadijumu Ib - 15,8±8,4 mm, u fazi Ic - 17±3,4 mm, u fazi II - 21±4,1 mm, u fazi III - 27± 2,0 mm, u fazi IV - više od 30 mm. Stadij raka materice određen je prema Međunarodnoj klasifikaciji raka (FIGO, 1988). U tabeli 2, napravljeno je poređenje specifičnog histotipa karcinoma endometrijuma sa stadijumom bolesti.
tabela 2. Poređenje histotipa i stadijuma karcinoma endometrijuma.
| Histotip tumora | Stage | Ukupno | |||||
|---|---|---|---|---|---|---|---|
| Ia | Ib | Ic | II | III | IV | ||
| Adenokarcinom: | |||||||
| visoko diferenciran | 12 | 3 | 3 | 4 | 2 | 1 | 25 |
| umjereno diferenciran | 22 | 6 | 2 | 6 | 6 | 2 | 44 |
| niskog kvaliteta | 5 | - | - | 1 | 3 | 1 | 10 |
| serozno-papilarni | 3 | - | - | 1 | 3 | 1 | 8 |
| očisti ćeliju | - | 1 | - | - | - | 1 | 2 |
| Karcinom skvamoznih žlezda | 1 | 1 | - | 2 | 1 | - | 5 |
| Sarkom | 2 | - | 1 | 1 | 3 | 2 | 9 |
| Acanthoma | 1 | 1 | - | - | - | - | 2 |
| Ukupno | 46 | 12 | 6 | 15 | 18 | 8 | 105 |
Kao što se vidi iz tabele. 2, više od 60% pacijentica ima dijagnozu raka materice I stadijuma, a 46 pacijenata ima stadijum Ia. Bolesnice sa uobičajenim oblicima malignih oboljenja tijela materice činile su 23%. U većini slučajeva (89 pacijenata, 85%) dijagnosticiran je adenokarcinom različitog stepena diferencijacije.
U našem istraživanju stepen diferencijacije tumora korelirao je sa stadijumom bolesti: kod visoko diferenciranog adenokarcinoma proces je uglavnom bio ograničen na telo materice. Slabo diferencirani, serozni papilarni i bistroćelijski adenokarcinomi zabilježeni su u stadijumima II, III i IV sa širenjem tumora izvan organa. Karcinom skvamoznih ćelija I stadijuma dijagnosticiran je kod 2 pacijenta, stadijum II i III - kod 3. Kombinacija adenokarcinoma i endometrijalnog stromalnog sarkoma otkrivena je kod 9 pacijenata, od kojih je 5 dijagnostikovano sa III i IV stadijumom bolesti. Glavni ultrazvučni znaci karcinoma endometrijuma tokom transabdominalnih i transvaginalnih studija u B-scan modu mogu se smatrati povećanjem M-eha, što nije tipično za ovu pacijenticu, neujednačenost i heterogenost endometrijuma, osim toga, veća ehogenost endometrijuma. struktura u cjelini ili identificirana fokalna formacija u usporedbi s nepromijenjenim miometrijom, prisutnost neujednačene vanjske konture koja prodire u različite dubine. U slučajevima značajnog lokalnog širenja tumora moguća je vizualizacija hipoehogenog ruba oko tumora ili odsustva granice između fokusa tumora i miometrijuma. U našoj studiji smo procijenili indeks invazivnog rasta (IGI) - određujući odnos volumena izmijenjenog endometrijuma (AVI) i volumena tijela materice. Dobijeni podaci prikazani su u tabeli. 3. Izračunavanje ovih pokazatelja bilo je moguće samo za rak endometrijuma I stadijuma, kada je granica izmenjenog endometrijuma bila prilično jasno definisana (slika 3).
Tabela 3. Ultrazvučni parametri materice i M-eho kod karcinoma endometrijuma različitih stadijuma.
U stadijumu Ia, zapremina endometrijuma je bila 4,2±2,2 cm3, IIR - 11,9±4,2, u stadijumu Ib AIE - 8,3±4,6 cm3, IIR - 7,5±5,4 cm3, u fazi Ic AIE - 15,4±5,3 cm3, IIR - 4,3±2,9. Kao što je prikazano u tabeli. 3 podataka, postoji jasno povećanje volumena endometrija i smanjenje vrijednosti IRI kako se povećava stupanj invazije tumora u miometriju. Za većinu bolesnica s karcinomom endometrija, njegova lokalizacija bila je karakteristična za fundus maternice ili jedan od uglova jajovoda. Nekroza tumora sa deformacijom šupljine maternice i prisustvo tečnosti u njoj utvrđena je u III i IV stadijumu procesa.
Na osnovu podataka iz literature identifikovali smo tri glavna tipa rasta invazivnog karcinoma endometrijuma.
- Razvoj višestrukih visoko diferenciranih tumorskih žarišta na pozadini hiperplastičnih procesa cijelog endometrija.
- Razvoj jednog visoko diferenciranog tumorskog fokusa, okruženog hiperplastičnom mukoznom membranom na kratkoj površini.
- Razvoj jednog umjereno ili slabo diferenciranog tumorskog fokusa na pozadini atrofične sluznice.
Egzofitni oblik rasta tumora otkriven je u 15% slučajeva. Egzofitni rast tumora karakterizira odsustvo deformacije šupljine maternice, jasne granice endo- i miometrijuma ili otkrivanje formacije u lumenu šupljine maternice. U 85% slučajeva zabilježen je endofitski oblik rasta s invazijom u miometrij. Povreda integriteta hipoehogenog ruba kod karcinoma endometrijuma je specifičan znak invazije u miometrij. Rast endofitnog tumora dovodi do asimetrije i deformacije šupljine materice. S dubokim infiltrativnim procesom, 2. opcija je zabilježena u 30%, 3. opcija - u 70% slučajeva. Ultrazvuk je omogućio da se jasno odredi oblik rasta tumora samo u početnim fazama bolesti. U stadijumu Ia karcinoma endometrijuma, u slučaju ultrazvuka u B-modu, utvrđena je homogena hiperehoična struktura srednjeg M-eha, au 69,5% otkrivena je heterogenost strukture endometrija zbog inkluzija okruglog oblika, sa glatke, u nekim slučajevima nejasne konture, povećana ehogenost, čija je prosječna veličina bila 6,3±3,8 mm. Utvrđeno je da su granice endometrijuma u svim opservacijama u stadijumu I bolesti jasne i ujednačene.
Tabela 4. Hemodinamski parametri u benignoj i malignoj patologiji endometrijuma.
Bilješka. * - R<0,05
U našim zapažanjima bilo je moguće razlikovati 1. i 2. tip razvoja tumora u uobičajenom B-modu samo kod 10 pacijenata. U ostalim slučajevima, zbog značajnog lokalnog širenja tumora, ove razlike nisu utvrđene. Sa dubokim infiltrativnim procesom u III i IV stadijumu bolesti, debljina M-eha prelazi 27,0 mm. Granice između tumora i miometrijuma su u svim slučajevima bile nejasne, konture su bile neravne, a kod 61 (58,0%) pacijentice granice tumora nisu bile definisane do spoljašnje konture materice. Struktura M-eha u 30,3% slučajeva bila je homogena hiperehoična, u 20,1% - homogena hipoehoična, au 50% - heterogena, pretežno hiperehoična. Ehostruktura tumora je takođe mogla imati različitu ehogenost: u 44,6% slučajeva bila je homogena hiperehoična, u 10,4% - homogena hipoehoična, u 45,0% - mješovita.
Procijenili smo kvantitativne pokazatelje hemodinamike, izvedene pomoću arterija maternice i tumorskih žila. U tabeli U tabeli 4 prikazan je uporedni opis hemodinamskih parametara kod benignih i malignih patologija endometrijuma.
Kao što se može vidjeti iz prikazanih podataka, hemodinamiku regionalnog krvotoka kod karcinoma endometrija prati tendencija povećanja brzine protoka krvi u žilama maternice i statistički značajno smanjenje indeksa perifernog otpora u tumorskim žilama. , koji može karakterizirati aktivnost intratumoralnog krvotoka. MSS u materničnim arterijama zavisio je od zapremine tela materice, što bi moglo biti povezano sa prisustvom fibroida, i prirodom vaskularizacije tumora. Pokazatelji intratumoralnog krvotoka i IR nisu statistički zavisni od histotipa karcinoma endometrijuma.

Rice. 4. TVUS, način mapiranja energije. Rak endometrijuma stadijum Ia. Fokus hipervaskularizacije identificira se duž prednjeg zida materice.

Rice. 5.

Rice. 6. TVUS, kolor dopler, longitudinalno skeniranje. Rak endometrijuma stadijum Ia. Infiltrativno formiranje hiperehogene strukture u predjelu fundusa tijela maternice sa smanjenom vaskularizacijom.
Prilikom analize prirode i stepena vaskularizacije karcinoma endometrijuma, procijenjenih pomoću CDC i EC modusa, određene su različite opcije za intraendometrijalni protok krvi. Patološka vaskularizacija endometrijuma se javila kod 92 (87,6%) pacijenata sa karcinomom endometrijuma. U drugim slučajevima, čak i uz prisustvo karakterističnih ultrazvučnih znakova malignih lezija, intratumoralni protok krvi nije vizualiziran korištenim tehnikama. U slučaju tumora tijela materice identificirane su tri glavne varijante opskrbe krvlju (A, B, C), te je uočena određena zavisnost obrasca cirkulacije boje i EC sa stadijumima i identifikovanim oblicima rasta tumora. Intenzitet krvotoka u endometriju i tumorskom čvoru, određen u CDC i EC modusu, zavisio je od tipa rasta tumora i mogao se najjasnije predstaviti u cine-loop modu. Zone tumorskog krvotoka detektuju se kod karcinoma endometrijuma u više od 90% slučajeva (sl. 4-8).
Utvrđeno je da je opcija A karakteristična za stadij Ia: sa infiltracijom miometrija do dubine od 5 mm, što je utvrđeno u 33,8% slučajeva i karakterizirano je neujednačenim povećanjem intraendometrijalnog krvotoka zbog lokalnog povećanja broj kolornih mrlja različitog intenziteta boje, u odsustvu lokusa boje u subendometrijskoj zoni. Ista varijanta bila je karakteristična za egzofitni oblik rasta s intratumoralnim tipom neovaskularizacije.

Rice. 7. TVUSI, CDC. Karcinom endometrijuma IV stadijum. Hipervaskularizacija formiranja heterogene strukture u području lijevog ugla maternice. Određuje se endometrijalni i intratumoralni protok krvi.

Rice. 8. TVUS, kombinacija B-režima i načina mapiranja energije. Karcinom endometrijuma IV stadijum. Fokus hipervaskularizacije duž zadnjeg zida maternice sa hipervaskularnim endometrijalnim protokom krvi.
Opcija B (47,6%) karakterizirana je ukupnim povećanjem intraendometrijalnog krvotoka zbog velikog broja haotično lociranih lokusa boje, uz istovremeni lokalni porast broja signala boje u subendometrijskoj zoni. U 27,5% slučajeva utvrđena je umjerena vaskularizacija tumora u kombinaciji sa bogatom vaskularizacijom miometrijuma. Ova varijanta je identifikovana kod 78,3% pacijenata sa mešovitim oblikom karcinoma endometrijuma.
Opcija C (19,6%) je okarakterisana blagim povećanjem intraendometrijalnog krvotoka sa značajnim ukupnim povećanjem broja signala boje u subendometrijskoj zoni. Ova varijanta je bila karakteristična za endofitnu formu rasta (92,5%) i bila je praćena intenzivnim intra- i peritumoralnim protokom krvi.
Iako nije utvrđena direktna korelacija između težine tumorskog krvotoka i stadijuma bolesti, kao i stepena diferencijacije, prisustvo detektabilne zone neovaskularizacije odgovara višoj fazi procesa. Hipovaskularni i umjereni protok krvi u endometriju uočen je kod pacijenata sa dobro diferenciranim adenokarcinomom.
Neovaskularizacija patološkog procesa nije registrovana u 12,4% slučajeva. Razlog tome može biti uklanjanje malog tumora kao rezultat preliminarne dijagnostičke kiretaže šupljine maternice i kod visoko diferenciranog adenokarcinoma koji je nastao na pozadini atrofije endometrija.
Izgradnjom frontalnih ravnina omogućeno je preciznije određivanje stanja endometrija i utvrđivanje njegove asimetrije. Neorganizirani vaskularni uzorak, otkriven trodimenzionalnom angiografijom u volumetrijskom bloku, kada se kombiniraju načini skeniranja, bio je važan dodatni znak malignih lezija endometrija. Najprecizniji rezultati u proceni stepena invazije karcinoma endometrijuma postižu se trodimenzionalnom rekonstrukcijom u ultrazvučnom režimu angiografije (sl. 9-11). Važan znak uobičajenih invazivnih procesa je prisustvo zona lokalne povećane vaskularizacije miometrija u blizini tumorskih područja.

Rice. 9. Ultrazvuk se izvodi tehnologijom Multi-slice view. Korištenjem slojeva po sloju postaje moguće precizno odrediti strukturu endometrija i njegovu vaskularizaciju.
Mogućnosti ultrazvučne metode u dijagnosticiranju karcinoma endometrija imaju svoja ograničenja zbog činjenice da hiperplastični procesi i početni stadijumi bolesti nemaju specifične diferencijalno dijagnostičke karakteristike. Istodobno krvarenje iz maternice s stvaranjem fibrina otežava identifikaciju područja zadebljanja endometrija. Određene poteškoće nastaju u određivanju dubine invazije miometrijuma u početnim stadijumima karcinoma endometrijuma u granicama do 5 mm, kao iu slučajevima istovremene adenomioze. Ultrazvuk ne može precizno odrediti volumen kancerogenih lezija kod žena s velikim i višestrukim submukoznim miomatoznim čvorovima koji deformiraju šupljinu maternice.

Rice. 10. TVUS, način mapiranja energije. Ultrazvuk se izvodi tehnologijom Oblique view. 3D volumetrijski podaci nam omogućavaju da razjasnimo stanje endometrijuma i prirodu vaskularizacije endometrijuma i subendometrija.

Rice. jedanaest. Način rekonstrukcije u više ravni. Volumen CT prikaz. 3D podaci vam omogućavaju da odredite zapremine što je preciznije moguće.
zaključci
Ultrazvučni pregled pomoću pulsnog doplera, kolor doplera, energetskog mapiranja i trodimenzionalne rekonstrukcije slike je visoko informativna metoda za neinvazivnu preciznu dijagnozu patologije endometrijuma. Dobijeni rezultati ukazuju na visoku efikasnost metoda koje se koriste u diferencijalnoj dijagnostici benignih i malignih procesa. Ultrazvučna angiografija i trodimenzionalna rekonstrukcija slike karcinoma endometrija pomažu u dobijanju dodatnih i vrlo važnih informacija o karakteristikama tumorskog procesa, dubini tumorske invazije u miometrij, a priroda otkrivene neovaskularizacije omogućava predviđanje brzine tumorskog procesa. rast tumora.
Upotreba savremenih ultrazvučnih tehnologija omogućava rešavanje problema intranosološke dijagnostike karcinoma endometrijuma na potpuno novom kvalitativnom i kvantitativnom nivou, kao i praćenje pacijenata u procesu specifičnog lečenja.
Književnost
- Davidov M.I., Aksel E.M. Statistika malignih neoplazmi u Rusiji i zemljama ZND u 2005. // Bilten Ruskog onkološkog istraživačkog centra im. N.N. Blokhin RAMS. 2007. T. 18.
- Urmancheeva A.S., Tyulyandin S.A., Moiseenko V.M. Praktična onkoginekologija (Izabrana predavanja) // M.: Izdavačka kuća. "Tomm centar" 2008. 400 str.
- Ashrafyan L.A., Kharchenko N.V., Ogryzkova V.L. i drugi Savremeni principi primarne i pojašnjene dijagnoze raka endometrija // Praktična onkologija. 2004. T. 5. br. 1.
- Demidov V.N., uto A.I. Ultrazvučna dijagnostika hiperplastičnih i tumorskih procesa endometrija // Ed. Mitkova V.V., Medvedeva M.V. Klinički vodič za ultrazvučnu dijagnostiku, 3 sveska M.: Vidar. 1997. str. 120-131.
- Kapustina I.N., Sidorova A.N., Sarantsev A.N. Color Doppler mapiranje u dijagnozi raka endometrija // Sonoace international. ruska verzija. Vol. 9, 2001. str. 34-39.
- Maksimova N.A. Neki aspekti ultrazvučne dijagnostike karcinoma endometrijuma // Ultrazvučna dijagnostika u akušerstvu, ginekologiji i pedijatriji. 1999. br. 3. str. 196-201.
- Stoljarova I.V., Minko B.A., Sirazitdinov B.R. Mogućnosti trodimenzionalne ultrazvučne angiografije u specifičnoj dijagnostici karcinoma endometrijuma // 19 International Congress on Anti Cancer Treatment Paris, 5-8 February; 2008. P. 255-256.
- Gazhenova V.E. Ultrazvučna dijagnostika u ginekologiji // M.: "MEDpress-inform". 2005. 264 str.
- Titova V.A., Kharčenko N.V., Stoljarova I.V. Automatska terapija zračenjem ženskog reproduktivnog sistema // M.: Medicina. 2006. 160 str.
- Gruboeck K., Jurković D., Lawton F. et al. Dijagnostička vrijednost mjerenja debljine i volumena endometrija trodimenzionalnim ultrazvukom kod bolesnica s krvarenjem u postmenopauzi // Ultrazvučna opstet. Gynecol. 1996. br. 8. str. 272-276.
- Stolyarova I.V., Minko B.A., Lisyanskaya A.S. i drugi Mogućnosti savremenih ultrazvučnih tehnika u razjašnjavanju dijagnoze raka endometrijuma // Međunarodni kongres Nevskog radiološkog foruma "Novi horizonti" 7-10. aprila 2007. St. Petersburg, str. 364-365.
- Čekalova M.A., Zuev V.M. Ultrazvučna dijagnostika u ginekološkoj onkologiji // M.: Izdavačka kuća. kuća "Ruski doktor". 2004. 92 str.
- Teregulova A.E. Transvaginalna ehografija korištenjem kolor dopler mapiranja u bolesnica s karcinomom endometrija // Ultrazvučna dijagnostika. 1996. br. 4. str. 21-23.
- Kurjak A., Shalan H., Šošić A. i dr. Karcinom endometrija u žena u postmenopauzi: procjena transvaginalnom kolor dopler ultrazvukom // Am. J. Obstet. Gynecol. 1993. V. 169. P. 1597-1603.








