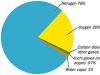
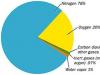
Ditandai dengan fundus bercak kuning yang disebut distrofi bercak kuning, merupakan kelainan pada zona retina. Itu berasal dari epitel pigmen dan diekspresikan di kedua sisi periode umur 10-20 tahun.
Penyakit ini dijelaskan oleh K. Stargardt pada awal abad ke-20 sebagai penyakit pada zona makula, yang diturunkan.
Hal ini ditandai dengan gambaran oftalmoskopi dengan tanda-tanda polimorfisme: "perunggu pecah", "mata banteng", distrofi koroidal, dan sebagainya.
Menggunakan metode mengidentifikasi gen hanya berdasarkan lokasinya dalam genom, lokus utama gen yang disebut ABCR, yang menentukan penyakit Stargardt dan diekspresikan dalam peka cahaya neuron sensorik retina. Dalam kasus jenis penyakit keturunan autosomal dominan, lokasi gen yang rusak pada kromosom 13q dan 6q14 telah ditentukan.
VIDEO
Gejala dan diagnosis penyakit Stargardt
Hasil studi genetik ditahan di Akhir-akhir ini, menyarankan bahwa, meskipun terdapat perbedaan dalam totalitas manifestasi penyakit, retinitis pigmentosa, penyakit Stargardt, fundus bintik kuning, dan kerusakan molekuler yang bergantung pada usia dipicu oleh kelainan alel pada lokus ABCR.
Anomali mata banteng secara oftalmoskopi ditentukan oleh titik gelap di tengahnya, di sekelilingnya terdapat cincin hipopigmentasi yang lebar - di belakangnya, biasanya, terdapat cincin superpigmentasi. Pada FA, dalam kasus anomali sederhana, area tanpa fluoresensi atau hipofluoresensi dengan koriokapiler yang nyata ditentukan dengan latar belakang area tanpa penyimpangan. Dari sudut pandang struktural, hal ini ditandai dengan peningkatan proporsi pewarna di bagian tengah fundus, atrofi jaringan pigmen retina yang berdekatan dan peningkatan jaringan pigmen. Hilangnya fluoresensi di zona makula disebabkan oleh akumulasi lipofuscin di epitel pigmen retina, yang merupakan layar untuk fluorescein. Pada saat yang sama, glikolipoprotein lipofuscin mengurangi sifat oksidatif lisosom dan meningkatkan pH jaringan epitel pigmen retina, yang menyebabkan hilangnya integritas membrannya.
Kadang-kadang jenis distrofi bintik kuning yang langka didiagnosis, yang tidak memiliki kelainan pada zona makula. Dengan bentuk penyakit ini, banyak bintik yang terlihat antara makula dan ekuator warna kekuningan berbagai bentuk, lokasinya bisa sangat berbeda - bisa digabungkan atau terpisah. Seiring waktu, warna, bentuk dan ukurannya dapat bervariasi; gambaran FA dapat berubah: zona dengan hiperfluoresensi diubah menjadi zona dengan hipofluoresensi, yang menunjukkan penurunan jaringan pigmen retina.
Semua pasien yang menderita penyakit Stargardt didiagnosis dengan skotoma sentral sebagian atau seluruhnya ukuran yang berbeda, jenisnya bergantung pada prosesnya. Dalam kasus distrofi bintik kuning, bidang visual mungkin mengalami gangguan indikator biasa asalkan tidak ada penyimpangan pada zona makula.
Pada sebagian besar pasien, hal ini tercatat sebagai deuteranopia, dichromasia merah-hijau, namun mungkin ada bentuk yang lebih jelas. Jika terdapat anomali titik kuning, perbedaan warna mungkin baik-baik saja.
Sensitivitas kontras ruang pada penyakit Stargardt memiliki penyimpangan besar di seluruh rentang frekuensi dengan penurunan signifikan pada area kekurangan sedang dan absolut di area nilai gelombang besar - pola disfungsi kerucut. Sensitivitas kontras di bagian tengah retina dalam kisaran 6-10 derajat tidak diamati.
Pada tahap awal penyakit Stargardt dan anomali bintik kuning, elektroretinografi dan elektrookulografi normal. Pada tahap yang lebih kompleks, komponen kerucut menurun pada elektroretinografi, dan pada elektrookulografi komponennya sedikit di bawah normal. Elektroretinografi lokal memberikan hasil yang tidak memuaskan pada tahap awal penyakit dan menjadi tidak dapat diperbaiki seiring perkembangan penyakit.
Metode diagnostik yang mengecualikan segala macam faktor yang tidak biasa untuk penyakit ini harus dilakukan dengan anomali perkembangan rongga yang dominan. tempat makula retina terletak di tengah, kelainan kerucut, batang kerucut dan batang kerucut, retinoschisis terkait-X, anomali makula vitelliform, kelainan akibat obat, pada kasus keracunan akut selama kehamilan.
Penyakit Stargardt adalah salah satu distrofi makula herediter sentral yang paling umum dan mencakup hingga 7% dari seluruh distrofi retina. Meskipun kriteria klinis dan oftalmoskopi untuk penyakit Stargardt dan distrofi retina herediter lainnya dijelaskan dengan jelas dalam literatur, seringkali penyakit yang sama dijelaskan oleh dokter yang berbeda dengan nama yang berbeda atau, sebaliknya, bentuk yang sangat jauh digabungkan menjadi satu konsep. Para penulis memeriksa 32 pasien (64 mata) dengan dugaan diagnosis penyakit Stargardt. Selama diagnosis banding, diagnosis dikonfirmasi pada 31,3% kasus.
Kemungkinan modern diagnosis banding penyakit Stargardt
Penyakit Shtargardt adalah salah satu distrofi makula sentral herediter yang paling umum dan mencapai 7% dari semua distrofi retina. Meskipun kriteria klinis dan oftalmoskopi penyakit Shtargardt dan distrofi retina herediter lainnya dijelaskan dengan baik dalam literatur, seringkali penyakit yang sama dijelaskan oleh dokter yang berbeda dengan nama yang berbeda atau, sebagai alternatif, digabungkan menjadi satu konsep dengan bentuk yang sangat jauh. Para penulis memeriksa 32 pasien (64 mata) dengan dugaan diagnosis penyakit Shtargardt. Dalam diagnosis banding diagnosis dikonfirmasi pada 31,3% kasus.
Abiotrofi retina herediter ditandai dengan polimorfisme klinis dan heterogenitas genetik. Saat ini, sekitar 50 fenotipe klinis abiotrofi retina herediter, yang diwakili oleh lebih dari 100 varian genetik, telah dijelaskan. Masalah diagnosis dini distrofi herediter telah dan tetap relevan dalam bidang medis dan hubungan sosial. Hal ini disebabkan oleh fakta bahwa distrofi retina herediter, bahkan dengan deteksi tepat waktu dan pengobatan yang memadai, menyebabkan penurunan penglihatan sejak dini, dan, sebagai akibatnya, timbul kesulitan dalam perawatan diri pasien dan keluarganya. adaptasi sosial.
Penyakit Stargardt (SD) adalah salah satu distrofi makula herediter sentral yang paling umum dan mencakup hingga 7% dari seluruh distrofi retina. BS biasanya didiagnosis pada dekade pertama atau kedua kehidupan. Penyakit ini muncul dengan penurunan ketajaman penglihatan sentral, adanya skotoma sentral absolut atau relatif, suatu pelanggaran penglihatan warna. Terdapat penurunan bertahap dalam parameter frekuensi dan amplitudo elektroretinografi fotopik (ERG) dengan latar belakang komponen ERG skotopik yang diawetkan. Secara klinis, BS ditandai dengan perkembangan atrofi lapisan fotoreseptor dan epitel pigmen retina (RPE) di area makula dengan karakteristik kilau logam, tidak adanya refleks makula dan foveal (Gbr. 1).
Gambar 1. Fundus mata kiri pasien Sh., 17 tahun. Mata kiri. Diagnosis OU: Penyakit Stargardt. Visi 0,8 n/k. Melemahnya refleks fisiologis di area makula. Perubahannya simetris pada kedua mata. Selama studi genetik molekuler sampel DNA, mutasi Gly1961Glu ditemukan dalam keadaan senyawa heterozigot
Dalam literatur, istilah BS sering digabungkan dan fundus flavimaculatus (FF), dengan demikian menekankan dugaan kesatuan asal. Sama seperti BS, FF didiagnosis pada dekade pertama atau kedua kehidupan. Terdapat gangguan penglihatan warna, terutama akibat warna hijau dan merah; perimetri menunjukkan skotoma relatif dan absolut pada proyeksi kutub posterior retina. ERG mencatat penurunan amplitudo gelombang b ERG global, frekuensi ERG ritmis berkurang 2-3 kali lipat, indikator amplitudo ERG lokal untuk warna merah tidak ada, dan untuk biru dan hijau tidak ada. berkurang. Tanda-tanda oftalmoskopi khas FF adalah perubahan warna cakram optik pada sisi temporal, sedikit penyempitan arteri, refleks makula dan foveal sedikit berubah bentuk, makula rata, fovea berdiferensiasi buruk, “bersinar metalik”, redistribusi pigmen, cacat dalam berwarna putih atau putih kekuningan pada epitel pigmen kutub posterior - "bintik-bintik" yang berbeda dalam fundus yang sama dalam bentuk, ukuran, kekeruhan, kepadatan, dan kadang-kadang dalam kedalaman yang tampak. Di antara berbagai bentuk geometris, bentuk bulat atau linier mendominasi.
BS dicirikan oleh tipe pewarisan autosomal resesif, meskipun tipe autosomal dominan yang lebih jarang, yang tidak memiliki manifestasi fenotipik spesifik, juga telah dijelaskan.
Tabel 1.
Varian genetik penyakit Stargardt
| Jenis warisan | ||
| AR* |
ABCA4 |
|
| AR |
CNGB3 |
|
| NERAKA** |
ELOVL4 |
|
| NERAKA |
Catatan: AR* adalah jenis pewarisan autosomal resesif. AD** - jenis pewarisan autosomal dominan
Peran penting dalam memastikan diagnosis dini BS dimainkan oleh analisis genetik molekuler yang bertujuan mencari mutasi pada gen yang sudah diketahui. Telah ditetapkan bahwa mutasi pada gen ABCA4 adalah penyebab berkembangnya empat abiotrofi retina polimorfik secara klinis: BS, FF, abiotrofi retina pigmentasi campuran dan pigmentasi sentral.
Meskipun kriteria klinis dan oftalmoskopi untuk distrofi retina herediter tertentu dijelaskan dengan jelas dalam literatur, seringkali penyakit yang sama dijelaskan oleh dokter yang berbeda dengan nama yang berbeda atau, sebaliknya, bentuk yang sangat jauh digabungkan menjadi satu konsep.
Kesalahan dalam mendiagnosis BS merupakan kejadian yang cukup umum terjadi pada pasien rawat jalan. Menurut beberapa penulis, dari 40 pasien yang diperiksa selama satu tahun, diagnosis BS dipertanyakan pada 12 (30%).
Kemajuan terkini dalam pemrosesan gambar berdasarkan teknologi baru seperti tomografi koherensi optik (OCT) memungkinkan untuk mengidentifikasi struktur yang sebelumnya tidak teridentifikasi. OCT resolusi tinggi memungkinkan, secara in vivo, untuk membedakan keadaan lapisan retina dan mendeteksi perubahan mikrostruktur (Gbr. 2).
Gambar 2. Tomografi koherensi optik mata kiri pasien Sh., 17 tahun. Diagnosis OU: Penyakit Stargardt. Visi 0,8 n/k. Pada daerah fovea terdapat defek pada segmen luar fotoreseptor. Penipisan tajam lapisan fotoreseptor. Penipisan retina parafoveal. Perubahannya simetris pada kedua mata

Selain analisis kualitatif, OCT memungkinkan penilaian kuantitatif terhadap ketebalan fovea pada pasien dengan BS. Namun analisis sel RPE in vivo sampai beberapa waktu tidak mungkin dilakukan. Saat ini, deteksi autofluoresensi (AF) memberikan informasi in vivo tentang tingkat dan distribusi butiran lipofuscin (LG) dalam sel RPE. Diketahui bahwa PH terakumulasi seiring bertambahnya usia dan pada berbagai penyakit retina herediter dan degeneratif (Gbr. 3).
Gambar 3. Registrasi autofluoresensi pada mata kiri pasien Sh., 17 tahun. Diagnosis OU: Penyakit Stargardt. Visi 0,8 n/k. Mengurangi hipoautofluoresensi fisiologis di area makula. Area hiperautofluoresensi tersebar di area makula, menunjukkan akumulasi LH dalam sel RPE. Perubahannya simetris pada kedua mata

Nilai diagnostik, seperti diketahui, terletak pada pengenalan penyakit secara maksimal tahap awal. Misalnya, dengan adanya tanda-tanda degenerasi retina sentral, diagnosis BS sering ditegakkan, sedangkan manifestasi klinis serupa merupakan ciri khas sejumlah penyakit monogenik lainnya. penyakit keturunan retina, seperti degenerasi kerucut dan tahap awal perkembangan degenerasi batang kerucut.
Gambaran klinis penyakit dibandingkan dengan hasil penelitian dan analisis genetik molekuler membantu membuat diagnosis yang benar.
Target. Analisis spektrum bentuk nosologis distrofi retina sentral pada pasien yang didiagnosis dengan BS setelah rujukan, penilaian nilai diagnostik kompleks penelitian modern, termasuk yang berteknologi tinggi.
Bahan dan metode. 32 pasien (64 mata) diperiksa, termasuk 19 wanita dan 13 pria, dengan diagnosis dugaan penyakit Stargardt. 27 keluarga mempunyai kasus penyakit tunggal, dalam satu keluarga terdapat 2 saudara kandung yang terkena, dan satu keluarga dengan bentuk autosomal dominan dalam dua generasi. Oleh komposisi nasional Kelompok studi terdiri dari orang Rusia (79%), Chechnya (9%), Lezgins (3%), Armenia (3%), dan Gipsi (3%). Usia pasien minimal pada saat pemeriksaan adalah 7 tahun, maksimal 52 tahun. Semua pasien menjalani studi genetik klinis dan molekuler yang kompleks. Studi klinis meliputi visometri, perimetri statis, tes penglihatan warna (tabel polikromatik Rabkin), studi elektrofisiologi pada standar internasional, termasuk registrasi ERG fotopik dan skotopik, ERG campuran dan berkedip pada 30 Hz (RETI-port/scan 21, Roland Consult, Jerman). Selain itu, tomografi koherensi optik (Cirrus HD-OCT 4000, Carl Zeiss Meditec Inc. Dublin, USA), angiografi fluorescein dan perekaman autofluoresensi pada angiograf retina HRA-2 (Heidelberg, Jerman) juga dilakukan. Semua pasien menjalani studi genetik molekuler sampel DNA untuk mencari tiga mutasi paling umum Gly863Ala, Ala1038Val, Gly1961Glu pada gen ABCA4.
hasil dan Diskusi
Berdasarkan hasil penelitian kami, semua pasien dibagi menjadi 3 kelompok. Kelompok pertama mencakup pasien (n=10, 31,3%) dengan diagnosis pasti BS. Kelompok kedua (n=10, 31,3%) terdiri dari pasien yang menurut hasil uji klinis FF didiagnosis. Kelompok ketiga (n=12, 37,5%) mencakup pasien dengan diagnosis klinis lain.
Mereka yang diperiksa pada kelompok I mempunyai gambaran oftalmoskopi khas BS. Berdasarkan anamnesis, penyakit ini memanifestasikan dirinya dengan penurunan ketajaman penglihatan sentral pada usia rata-rata 14,5 tahun (5-25 tahun). Pada saat pemeriksaan ketajaman penglihatan 0,25 (0,02-0,8). Semuanya ditemukan memiliki gangguan penglihatan warna untuk warna merah dan warna hijau. Dalam 9 kasus, skotoma sentral absolut hingga 10º tercatat. ERG campuran normal tercatat pada 7 pasien (14 mata), subnormal - pada 3 (6 mata). Semua pasien memiliki ERG skotopik normal. Semua pasien menunjukkan penurunan ketebalan retina di daerah foveal, yaitu sebesar 129±31,2 µm. Saat merekam autofluoresensi pada semua pasien, penurunan hipoautofluoresensi fisiologis di area makula dicatat, dengan peningkatan simultan pada hipoautofluoresensi patologis, yang, biasanya, berbentuk oval memanjang. Saat menilai area hipoautofluoresensi patologis, rata-ratanya adalah 1,91 mm² (dari 0,36 hingga 5,43 mm²). Pada kelompok I yang terdiri dari 10 pasien, ditemukan mutasi pada gen ABCA4 pada 5. Gly1961Glu dalam keadaan senyawa heterozigot pada 4 pasien, Ala1038Val dalam keadaan homozigot pada satu pasien.
Mereka yang diperiksa pada kelompok II memiliki gambaran oftalmoskopi khas FF. Berdasarkan anamnesis, pada semua pasien penyakit ini bermanifestasi sebagai penurunan ketajaman penglihatan sentral pada usia rata-rata 14,1 tahun (5-30 tahun). Pada saat pemeriksaan ketajaman penglihatan 0,15 (0,03-0,4). Semuanya mengalami gangguan penglihatan warna terhadap warna merah dan hijau. Dalam beberapa kasus, skotoma sentral absolut tercatat dari 10º hingga 20. ERG campuran dan skotopik berada di bawah normal pada semua pasien. Semua pasien menunjukkan penurunan ketebalan retina di daerah foveal, yaitu sebesar 125±21,8 µm. Saat merekam autofluoresensi pada semua pasien, penurunan hipoautofluoresensi fisiologis di area makula dicatat, dengan peningkatan simultan dalam hipoautofluoresensi patologis, yang, biasanya, berbentuk oval memanjang. Saat menilai area hipoautofluoresensi patologis, rata-ratanya adalah 6,6 mm² (dari 0,47 hingga 24,66 mm²). Pada kelompok II yang terdiri dari 10 pasien, selama studi genetik molekuler sampel DNA, mutasi ditemukan pada 8 pasien. Semua mutasi berada dalam keadaan senyawa heterozigot: Ala1038Val - pada 4, Gly1961Glu - pada 3, Gly863Ala - pada satu pasien.
Kelompok III termasuk pasien yang spektrum patologi nosologisnya disajikan pada Tabel 2.
Meja 2.
Distribusi fenotipe dan mutasi penyakit retina yang ditemukan pada pasien yang diperiksa
| Klinis diagnosa |
Jumlah total pasien | Mutasi yang sering terjadi pada gen ABCA4 (nomor sakit) |
| BS | ||
| FF | ||
| Abiotrofi pigmen campuran | ||
| Retinosis remaja | ||
| Abiotrofi retina mata banteng tanpa pigmen korioretinal sentral | ||
| Distrofi kupu-kupu sentral berbintik kuning | ||
| Abiotrofi retina bercak kuning campuran | ||
| Abiotrofi korioretinal campuran | ||
| makulit etiologi yang tidak diketahui, dalam remisi (degenerasi makula sekunder) | ||
| Abiotrofi pigmen sentral | ||
| TOTAL: |
DI DALAM kelompok III dari 12 pasien, 2 mengalami mutasi Ala1038Val, dalam keadaan gabungan heterozigot dan homozigot. Perlu dicatat bahwa kedua pasien memiliki gambaran klinis abiotrofi pigmentasi retina campuran. Pada 10 pasien tersisa dari kelompok ketiga, mutasi yang diinginkan tidak terdeteksi.
kesimpulan
1. Saat melakukan diagnosis banding BS dengan lesi herediter dan sekunder lainnya pada area makula menggunakan semuanya spektrum yang dibutuhkan peralatan diagnostik diagnosis BS dikonfirmasi hanya pada 31,3% kasus.
2. Tomografi koherensi optik dan registrasi autofluoresensi merupakan tambahan yang diperlukan dan penting pada kompleks standar studi diagnostik dilakukan selama diagnosis BS, memberikan informasi obyektif tentang tingkat dan sifat proses patologis secara alami.
S.A. Borzenok, M.F. Shurygina, O.V. Khlebnikova, V.A. Solomin
MNTK "Bedah Mikro Mata" dinamai demikian. acad. S.N. Fedorov" Kementerian Kesehatan Federasi Rusia, Moskow
Medis-genetik Pusat Sains RAMS, Moskow
Shurygina Maria Fedorovna - mahasiswa pascasarjana "Bedah Mikro Mata" MNTK dinamai demikian. S.N. Fedorov
Literatur:
1. Gudzenko S.V., Khlebnikova O.V., Beklemiseva N.A. dan lain-lain Diagnostik DNA abiotrofi retina herediter yang disebabkan oleh mutasi pada gen ABCA4 // Genetika Medis. - 2006. - T.5, No.9. - Hal.37-41.
2. Khvatova A.V., Mukhai M.B. Prinsip dasar konseling medis dan genetik pada populasi dengan oftalmopatologi herediter di wilayah Tver // Oftalmologi. - 2007. - T.4, No.4. - Hal.55-62.
3. Kaplan J., Gerber S., Larget-Piet D. dkk. Gen untuk penyakit Starg¬ardt (fundus flavimaculatus) dipetakan ke lengan pendek kromosom // Nat. Genet. - 1993. - Jil. 5. - Hal.308-311.
4. Zolnikova I.V., Rogatina E.V. Distrofi Stargardt: gambaran klinis, diagnosis, pengobatan // Dokter. - 2010. - No. 1. - Hal.33-37.
5. Keturunan dan penyakit bawaan retina dan saraf optik/ed. SAYA. Shamshinova. - M.: Kedokteran, 2001. - 528 hal.
6. Klien B.A., Krill A.E. Fundus Flavimaculatus // Jurnal Oftalmologi Amerika. - 1967. - Jil. 64. - No. 1. - Hal. 3-23.
7. Krill A.E., Deutman A. Berbagai kategori degenerasi makula remaja // Trans. Saya. mata. sosial. - 1972. - Jil. 70. - Hal.220-245.
8. Michaelides M., Hunt D., Moore A. Genetika distrofi makula yang diturunkan // Journal of Medical Genetics. - 2003. - Jil. 40. - Hal.641-650.
9. Shershevskaya S.F. Bentuk utama distrofi makula primer dan sekunder (klinik, diagnosis, dan beberapa masalah morfologi): abstrak. dis. ...Dr.med. Sains. - Novokuznetsk, 1970. - 30 hal.
10. Shamshinova A.M. Elektroretinogram lokal di klinik penyakit mata: abstrak. dis. ...Dr.med. Sains. - M., 1989. - 42 hal.
11. Gerth C., Zawadzki R.J., Choi S.S. Visualisasi Akumulasi Lipofuscin pada Distrofi Makula Stargardt dengan Tomografi Koherensi Optik Fourier-Domain Resolusi Tinggi // Arch. Oftalmol. - 2007. - Jil. 125. - Hal.575.
12. Delori F.C., Keihauer C., Sparrow J.R. Asal Usul Autofluoresensi Fundus // Atlas pencitraan autofluoresensi fundus. - Springer, 2007. - Hal.17-25.
13. Oftalmologi terapeutik: panduan bagi dokter / ed. M.L. Krasnova, N.B. Shulpina. - M.: Kedokteran, 1985. - 558 hal.
Penyakit Stargardt tipe 1 (Penyakit Stargardt, STGD) Dan abiotrofi retina tipe Franceschetti (fundus flavimaculatus (FFM) atau fundus bintik kuning) termasuk dalam abiotrofi retina herediter - kelompok heterogen penyakit retina herediter yang disebabkan oleh perubahan degeneratif pada sel fotoreseptor epitel pigmen dan menyebabkan penurunan ketajaman penglihatan yang signifikan. Penyakit Stargardt adalah salah satu distrofi herediter yang paling umum pada daerah makula retina.
STGD, yang merupakan contoh klasik dari sentral degenerasi pigmentasi retina, memanifestasikan dirinya pada masa kanak-kanak dan usia muda (7-20 tahun). Penyakit ini muncul pertama kali dengan penurunan ketajaman penglihatan sentral, biasanya pada usia 7-9 tahun, kemudian berkembang perlahan dengan tambahan gangguan berat pada persepsi warna semua warna. Perubahan fundus, meskipun polimorfik, ditandai dengan munculnya titik-titik bulat berpigmen pada kedua mata, area depigmentasi dan atrofi epitel pigmen retina, sering dikombinasikan dengan bintik-bintik keputihan-kekuningan di zona paramakular. Perubahan berupa titik dan garis berwarna kekuningan-keputihan dengan atau tanpa perubahan pada daerah makula ditetapkan oleh A. Franceschetti sebagai "fundus flavimaculatus"(abiotrofi retina tipe Franceschetti). Dalam literatur, istilah “penyakit Stargardt” dan “fundus flavimaculatus” sering digabungkan, sehingga menekankan kesatuan asal usul. Manifestasi klinis STGD juga termasuk penurunan ketajaman penglihatan, hilangnya penglihatan warna, fotofobia, skotoma paracentral, dan adaptasi yang buruk terhadap kegelapan. Secara histologis, penyakit ini ditandai dengan akumulasi berlebihan zat mirip lipofuscin di epitel pigmen retina, terutama di area yang mengandung fotoreseptor kerucut.
STGD dan FFM diwarisi secara resesif autosomal, ketika seorang anak menerima gen dengan mutasi dari kedua orang tuanya. Insiden penyakit ini adalah 1 kasus per 10.000 bayi baru lahir.
Satu dari alasan genetik yang menyebabkan abiotrofi retina herediter adalah kerusakan gen ABCA4 (АВСR).
ABCR adalah protein spesifik sel neurosensori retina, yang diperlukan untuk fungsi dan penglihatan normal. Gen ABCR terletak di wilayah kromosom 1p22.1-p21, terdiri dari 50 ekson, mengkode 2273 asam amino dan panjangnya ~150 kb.
Hingga saat ini, lebih dari 400 mutasi berbeda pada gen ABCA4 diketahui, yang menyebabkan abiotrofi retina herediter.
Mutasi pada gen CNGB3 dapat menyebabkan perkembangan penyakit Stargardt tipe 1. Gen CNGB3 terletak di lengan panjang kromosom 8 (8q21.3) dan terdiri dari 18 ekson. Gen ini mengkodekan subunit beta 3 dari protein G. Protein G diekspresikan di seluruh sel tubuh dan berperan Pemeran utama dalam transmisi sinyal dari beberapa reseptor pada permukaan sel. Sekitar 40 mutasi telah dijelaskan. Mutasi pada gen CNGB3 juga menyebabkan perkembangan achromatopsia tipe 3.
Penyakit Stargardt tipe 3 (Penyakit Stargardt3, STGD3) (OMIM 600110) memiliki manifestasi klinis yang mirip dengan penyakit Stargardt tipe 1, namun diturunkan secara autosomal dominan, yaitu satu mutasi saja sudah cukup untuk menyebabkan penyakit. Penyakit Stargardt tipe 3 disebabkan oleh mutasi pada gen ELOVL4, yang terletak di lengan panjang kromosom 6 (6q14). Ini mengkodekan protein ELOVL4 (perpanjangan asam lemak rantai sangat panjang seperti 4), yang terlibat dalam sintesis asam lemak jenuh dan tak jenuh. asam lemak dengan rantai yang sangat panjang. Gen ELOVL4 terdiri dari 6 ekson. Empat mutasi telah dijelaskan, semuanya terlokalisasi di ekson 6 gen ELOVL4. Pusat Genetika Molekuler sedang mencari mutasi pada “hot spot” (ekson 6) gen ELOVL4 menggunakan pengurutan otomatis langsung.
Penyakit Stargardt memicu proses degeneratif di makula. Ada banyak penyakit yang gambaran klinisnya mirip dengan patologi ini. Hal ini disebabkan oleh mutasi berbagai gen. Oleh karena itu, penyakit ini tergolong patologi keturunan.
Utama Manifestasi klinis Penyakit ini merupakan proses degeneratif pada makula, serta pigmen retinitis sentral, yang menyebabkan penurunan penglihatan dengan berkembangnya skotoma sentral.
Ciri-ciri penyakitnya
Penyakit Stargardt adalah salah satu patologi yang jarang namun sangat parah. Ini memanifestasikan dirinya pada usia muda - dari 6 hingga 20 tahun dengan frekuensi 1:20.000 orang. Dalam kategori usia lain, patologi, sebagai suatu peraturan, tidak terjadi. Konsekuensi dari penyakit ini sangat buruk. Kehilangan penglihatan total mungkin terjadi.
Penyakit ini memiliki dasar genetik. Proses distrofi mempengaruhi daerah makula dan berasal dari epitel pigmen, yang menyebabkan hilangnya penglihatan. Prosesnya dua arah.
Bentuk patologi
Ada perbedaan yang jelas antara patologi menjadi empat jenis tergantung pada area lokalisasi zona peradangan:
Proses degeneratif dapat diperhatikan:
- di zona perifer tengah;
- di area makula;
- di zona paracentral.
Ada juga bentuk penyakit campuran, yang melibatkan lokalisasi peradangan di bagian tengah mata dan di pinggiran.
Mekanisme perkembangan penyakit
Penyebab penyakit ini dijelaskan oleh dokter K. Stargardt pada paruh pertama abad kedua puluh. Penyakit ini dinamai menurut namanya. Patologi ini dikaitkan dengan wilayah makula dan, menurut ilmuwan, diturunkan dalam keluarga yang sama. Biasanya gambaran oftalmoskopi polimorfik ditunjukkan, yang disebut “atrofi perunggu rusak”, dll.
Melalui kloning posisi, lokus gen utama yang menyebabkan ekspresi paling menonjol pada fotoreseptor diidentifikasi. Dalam sains disebut ABCR.

Dasar terapinya adalah penggunaan sel induk dari jaringan adiposa orang yang sakit. Metode terapi dikembangkan sebelumnya oleh ilmuwan V.P. Filatov. Berkat teknologi inovatif, pasien diberi kesempatan untuk memulihkan penglihatan yang hilang dan menikmati hidup seutuhnya.
A. D. Romashchenko mendaftarkan kompleks teknologi di bidang biomedis dan mematenkan metode berikut:
- metode gabungan untuk menghilangkan bentuk penyakit basah;
- metode kompleks terapi paitogenetik distrofi sentral dan taperetinal.
Di klinik manakah pengobatannya dilakukan?
Mengobati penyakit yang kompleks pusat oftalmologi"Dia seorang Dokter." Pusatnya terletak di kota seperti St. Petersburg. Penyakit Stargardt hanya dapat diobati di pusat ini, karena ini adalah satu-satunya di Rusia yang menggunakan teknologi tersebut.

Apakah terapi sel induk aman?
Para ahli yakin dapat memastikan bahwa terapi menggunakan teknologi yang dikembangkan oleh A.D. Romashchenko benar-benar aman. Sel pasien digunakan untuk terapi, yang menghilangkan kemungkinan penolakannya atau berkembangnya konsekuensi negatif lainnya.
Kesimpulan
Penyakit Stargradt dimulai pada usia dini dan dengan cepat menyebabkan hilangnya penglihatan total. Dalam kasus yang sangat jarang terjadi, ketika diwariskan menurut tipe dominan, penglihatan menurun dengan lambat. Pasien disarankan untuk mengunjungi dokter mata, mengonsumsi vitamin dan memakai kacamata hitam. Terapi sel induk dianggap sebagai cara paling efektif untuk menghilangkan patologi.
Penyakit Stargardt - penyakit berbahaya, yang terjadi di praktek medis cukup jarang. Hal ini dapat menyebabkan hilangnya penglihatan total dan tidak selalu dapat diobati. Patologi ini populer disebut tepat sasaran. Ini memicu penghancuran cangkang tengah retina - makula, di mana sel-sel peka cahaya terlokalisasi.
Penyakit Stargardt berkembang di masa kecil. Biasanya didiagnosis pada anak usia 8-11 tahun, dan lebih jarang pada remaja.
Mengapa distrofi pigmentasi retina terjadi - penyebab penyakit Stargardt?
Degenerasi retina pada penyakit Stargardt tidak disebabkan oleh apapun faktor eksternal. Ini adalah penyakit yang ditentukan secara genetik dan tidak bergantung pada gender. Pada saat yang sama, distrofi Stargardt tidak selalu menular ke anak-anak dari orang yang sakit.
Jenis penyakit Stargardt
Tergantung pada lokasi dan luasnya area degenerasi pigmentasi retina, penyakit Stargardt diklasifikasikan menjadi tiga bentuk:
- Pusat. Selama pemeriksaan oftalmologi Ternyata sel-sel yang terletak di bagian paling tengah makula mata mengalami kerusakan. Pasien kehilangan penglihatan sentral. Saat melihat suatu benda, ia melihat gelap lebih banyak tempat di tengah-tengah mereka.
- Perisentral. Penyakit ini menyerang sel-sel yang terletak di sisi titik pusat - di atas, di bawah, di kanan atau kiri titik fiksasi. Secara subyektif, ini memanifestasikan dirinya sebagai berikut: ketika melihat suatu gambar, seseorang memperhatikan bahwa salah satu sisinya keluar dari bidang penglihatannya dan tampak seperti bulan hitam. Selama bertahun-tahun, area yang terkena dampak berbentuk lingkaran hitam.
- Campuran. Abiotrofi pigmen retina dimulai di tengah titik pusat penglihatan dan dengan cepat bergeser ke satu sisi. Akibatnya mata menjadi buta total.
Bagaimana penyakit Stargardt bermanifestasi?
Degenerasi makula Stargardt, demikian sebutan penyakit yang dijelaskan, mulai terasa saat anak menginjak usia 6 atau 7 tahun. Pasien mulai mengeluhkan adanya bintik hitam yang dilihatnya saat melihat suatu benda. Itu mencegahnya untuk melihat mereka. Dia melihat objek terang dengan warna jenuh lebih baik, objek pucat, hitam putih - lebih buruk. Persepsi tentang skema warna biasa juga mungkin berubah.
Pada awalnya, bintik hitam berukuran kecil, namun seiring perkembangan penyakit, volumenya bertambah. Hal ini dapat menyebabkan kebutaan permanen dan kerusakan saraf optik.
Seberapa cepat penyakit Stargardt berkembang?
Sulit untuk memprediksi perjalanan penyakit ini. Ini bisa berkembang perlahan dan kemudian “membeku.” Ketika pasien rileks dan yakin bahwa penglihatannya tidak akan memburuk lagi, penyakit Stargardt dapat muncul dengan kekuatan baru dan dalam beberapa tahun menyebabkan perkembangan kebutaan total.
Menurut statistik, pada usia 50 tahun, separuh orang yang sakit memiliki penglihatan yang sangat buruk - 20/200, sedangkan normanya dinyatakan sebagai 20/20. Alhasil, turun menjadi 20/400.
Karena penyakit Stargardt mengganggu fungsi organ penglihatan, jaringan saraf mati, perbaiki keadaan dengan bantuan kacamata, lensa kontak dan bahkan metode bedah refraktif modern pun mustahil dilakukan.
Tindakan diagnostik untuk penyakit Stargardt
Penyakit Stargardt terjadi pada satu dari 20 ribu orang, sehingga tidak semua dokter mata menemukannya dalam praktik medisnya. Untuk memahami bahwa pasien mengidap penyakit genetik tertentu, dokter harus melakukan pemeriksaan menyeluruh dan diagnosis banding yang kompeten. Itu termasuk:
- Visometri - penentuan ketajaman penglihatan ketika seseorang melihat ke kejauhan (biasanya digunakan tabel oftalmologi khusus dengan huruf).
- Tonometri - pengukuran tekanan intraokular.
- Refraktometri adalah penilaian kekuatan optik organ penglihatan.
- Studi penglihatan warna menggunakan tabel oftalmologi khusus Rabkin.
- Perimetri adalah teknik untuk mempelajari penglihatan tepi pasien.
- Elektrookulografi - merekam potensi konstan mata dengan menerapkan elektroda khusus yang dipasang langsung ke area kelopak mata bawah di kedua sisi. Metode ini memungkinkan untuk mengidentifikasi perubahan abnormal pada epitel berpigmen retina dan mempelajari fotoreseptor.
- Oftalmoskopi - pemeriksaan fundus, pembuluh darah dan retina.
- Elektroretinografi - cara belajar yang informatif keadaan fungsional retina mata.
- Campimetri - penentuan bidang pandang pusat.
- Studi elektrofisiologi - bertujuan mempelajari fungsi retina, saraf optik, dan menilai kondisi korteks serebral.
- Angiografi fluorescein adalah teknik untuk mempelajari pembuluh darah yang mensuplai retina.
- OTC (optical coherence tomography) adalah tomografi koherensi optik yang digunakan untuk mendeteksi penyakit pada retina dan saraf optik.
Salah satu tanda utama penyakit ini adalah timbulnya penyakit pada usia 6-8 tahun. Anak tersebut mengeluh kepada orang tuanya tentang titik hitam yang terus-menerus dilihatnya. Selama pemeriksaan, dokter menemukan titik pigmentasi berkurang dengan bagian tengah berwarna gelap di mata. Di sekelilingnya terdapat sel-sel berpigmen. Secara visual, ini menyerupai mata banteng (karena itulah nama populernya disebutkan di atas).
Pada zona makula terdapat bintik-bintik kekuningan atau keputihan dengan berbagai ukuran dan bentuk. Seiring waktu, batas-batas yang jelas dari formasi ini menghilang - mereka menjadi kabur dan berwarna keabu-abuan. Mereka bisa larut sepenuhnya.

Kita tidak boleh berpikir bahwa dengan penyakit Stargardt, pasien selalu menjadi buta dengan sangat cepat. Anak itu bisa untuk waktu yang lama memiliki ketajaman penglihatan yang baik dan mengalami kesulitan hanya karena adaptasi yang buruk terhadap gerakan dalam kegelapan.
Konfirmasikan atau tolak secara meyakinkan diagnosis awal dalam kasus abiotrofi retina, pemeriksaan genetik molekuler dapat digunakan.
Pengobatan penyakit Stargardt
Tidak mungkin menghilangkan faktor penyebab dan dengan demikian menghindari perkembangan atau perkembangan penyakit mata. Biasanya, untuk memperbaiki kondisi pasien dan memperlambat proses patologis, pasien diberi resep:
- Obat antioksidan;
- Suntikan asam amino taurin;
- Obat tetes vasodilator;
- Solusi hormonal;
- Vitamin (terutama A, B, C, E yang penting);
- Berarti untuk meningkatkan sirkulasi darah.
Di antara prosedur fisioterapi, dokter mata dapat meresepkan elektroforesis menggunakan sejumlah obat, stimulasi laser pada retina, dan USG.
Metode radikal untuk mengobati penyakit Stargardt
Saat ini, teknik modern seperti:
- Revaskularisasi retina;
- Terapi jaringan autologus.
Dalam kasus pertama, ahli bedah memasang bundel yang terdiri dari serat otot di area makula yang terkena. Ini menghemat untuk sementara waktu fungsi visual, karena saraf yang mengalami atrofi sedang diganti. Tapi transplantasi tidak menghindari kebutaan - selama bertahun-tahun titik gelap semakin luas.
Sedangkan untuk terapi jaringan autologus, ini adalah teknik yang lebih modern. Ini melibatkan penggunaan sel induk yang diperoleh dari jaringan adiposa pasien sendiri. Teknologi ini dikembangkan oleh ilmuwan Rusia V.P. Filatov. Menurut teorinya, penyakit Stargardt harus diobati pada tingkat sel.
Terapi ini aman karena sel mata yang rusak akan diganti dengan sel baru yang sehat.
Risiko penolakannya minimal, karena selama operasi yang digunakan bukan bahan donor, melainkan bahan yang diperoleh dari pasien sendiri. Dengan cepat mengakar dan mengembalikan fungsi organ visual.
Tidak dapat dikatakan bahwa terapi jaringan autologus memberikan jaminan 100% pemulihan penglihatan. Namun saat ini, ini adalah satu-satunya teknik yang memiliki ketahanan yang baik pengembangan lebih lanjut penyakit dan membantu meningkatkan ketajaman penglihatan bahkan ketika pasien melihat dunia di sekitarnya dengan sangat buruk.