অনেকক্ষণ ধরেসম্পূর্ণ অনুপস্থিত হতে পারে। রোগের প্রধান লক্ষণগুলির মধ্যে রয়েছে:
- নিঃশ্বাসের দুর্বলতা. চালু প্রাথমিক পর্যায়রোগটি শুধুমাত্র শারীরিক কার্যকলাপের পরে প্রদর্শিত হয় এবং বিশ্রামে সম্পূর্ণভাবে চলে যায়। রোগের অগ্রগতির সাথে সাথে, বিশ্রামের সময় শ্বাসকষ্ট দেখা দিতে পারে এবং উত্তেজনার সাথে তীব্র হতে পারে, কখনও কখনও রাতে ঘটতে পারে;
- হৃদপিণ্ডের এলাকায় ব্যথা (কখনও কখনও তারা একটি পরিষ্কার স্থানীয়করণ (অবস্থান) ছাড়াই ঘটে)। হার্টের ব্যথা, শ্বাসকষ্টের মতো, প্রায়ই শারীরিক কার্যকলাপ, উদ্বেগ এবং চাপের পটভূমিতে প্রদর্শিত হয়। ব্যথা ছুরিকাঘাত, চাপা এবং 5 মিনিটের বেশি স্থায়ী হতে পারে। প্রায়শই ব্যথা এনজাইনা প্রকৃতির হয় (তীব্র, চাপা ব্যথা, বাম বাহুতে, কাঁধে, কাঁধের ব্লেডের নীচে ছড়িয়ে পড়ে) এবং ত্রুটিটি ক্ষতিপূরণ দেওয়ার পরেও প্রদর্শিত হয় (রোগের উচ্চারিত ক্লিনিকাল প্রকাশের অনুপস্থিতি);
- অজ্ঞান তারা প্রায়ই শারীরিক কার্যকলাপ সময় পালন করা হয়, খুব কমই বিশ্রাম সময়;
- দ্রুত হৃদস্পন্দনের অনুভূতি;
- মাথা ঘোরা, দুর্বলতা, ক্লান্তি, কর্মক্ষমতা হ্রাস;
- শ্বাসরোধের আক্রমণ, শুয়ে থাকলে আরও খারাপ।
ফর্ম
অ্যাওর্টিক স্টেনোসিসের বিভিন্ন রূপ রয়েছে।
- সংকীর্ণকরণের স্থানীয়করণ (অবস্থান) দ্বারা
:
- ভালভুলার স্টেনোসিস(ভালভ এলাকায় সংকীর্ণ);
- supravalvular(ভালভের উপরে সংকীর্ণতা পরিলক্ষিত হয়);
- subvalvular(ভালভের নিচে সংকুচিত হয়)।
- উৎপত্তি অনুসারে
:
- জন্মগত হার্টের ত্রুটি(ভ্রূণের হার্টের ভালভ যন্ত্রের বিকাশ ব্যাহত হলে ঘটে);
- অর্জিত হার্টের ত্রুটি(অর্টিক মুখের স্টেনোসিস হার্ট এবং রক্তনালীগুলির রোগে আক্রান্ত হওয়ার পরে গঠিত হয়)।
- রক্ত সঞ্চালনের ডিগ্রী অনুযায়ী ক্ষতিপূরণ
(অর্থাৎ, হৃদয় কীভাবে বোঝার সাথে মানিয়ে নেয়):
- ক্ষতিপূরণ(অর্টিক মুখের স্টেনোসিস হৃৎপিণ্ডের কার্যকারিতায় উল্লেখযোগ্য ব্যাঘাত ঘটায় না);
- decompensated ত্রুটি(হৃৎপিণ্ডের ক্রিয়াকলাপে একটি ব্যাঘাত এবং রোগের একটি উচ্চারিত ক্লিনিকাল চিত্র রয়েছে: ক্রমাগত শ্বাসকষ্ট, অজ্ঞান হওয়া, হৃদয়ে ব্যথা ইত্যাদি)।
- মহাধমনী মুখের সংকীর্ণতার মাত্রা অনুযায়ী:
- মাঝারি স্টেনোসিস- মহাধমনী মুখের সামান্য সংকীর্ণতা;
- গুরুতর স্টেনোসিস- মহাধমনী মুখের উল্লেখযোগ্য সংকীর্ণতা;
- সমালোচনামূলক স্টেনোসিস - মহাধমনী মুখের খুব শক্তিশালী সংকীর্ণতা।
কারণসমূহ
জন্মগত হৃদরোগ ঘটে যখন ভ্রূণের হার্টের ভালভ যন্ত্রের বিকাশ ব্যাহত হয়।
অর্জিত ত্রুটির কারণ:
- দীর্ঘস্থায়ী রিউম্যাটিক হৃদরোগ (তীব্র বাতজ্বরের পরে ঘটে হৃদরোগ (একটি রোগ যা প্রায়শই পরে ঘটে আগের গলা ব্যথাবা গ্রুপ এ হেমোলাইটিক স্ট্রেপ্টোকক্কাস দ্বারা সৃষ্ট অন্যান্য সংক্রমণ));
- মহাধমনীর অথেরোস্ক্লেরোসিস এবং মহাধমনীর ভালভ(প্রতিবন্ধী লিপিড (চর্বি) বিপাক এবং কোলেস্টেরল জমার সাথে যুক্ত ধমনী রোগ (একটি পদার্থ যা রক্তনালীগুলির দেয়ালে জমা হতে পারে এবং এথেরোস্ক্লেরোসিস হতে পারে) রক্তনালী এবং ভালভ লিফলেটের দেয়ালে);
- মহাধমনী এবং মহাধমনী ভালভের ক্যালসিফিকেশন (ক্যালসিফিকেশন) (এথেরোস্ক্লেরোসিস বা ক্রনিক রিউম্যাটিক হৃদরোগের কারণে)।
কারণ নির্ণয়
- চিকিৎসা ইতিহাস এবং অভিযোগের বিশ্লেষণ (যখন শ্বাসকষ্ট, হার্টে ব্যথা, মাথা ঘোরা দেখা দেয় (জন্ম থেকে বা অসুস্থতার পরে), যার সাথে রোগী উপসর্গের ঘটনাকে যুক্ত করে ইত্যাদি)।
- জীবন ইতিহাসের বিশ্লেষণ (হৃদরোগ ছিল কিনা, কি ক্রনিক রোগরোগীর আছে)।
- পারিবারিক ইতিহাস (আপনার নিকটাত্মীয়দের মধ্যে কোন রোগ আছে? কার্ডিও-ভাস্কুলার সিস্টেমের, কোন মামলা ছিল আকস্মিক মৃত্যুপরিবারে)।
- পরীক্ষা: ত্বকের ফ্যাকাশে ভাব লক্ষ করা যায়, কখনও কখনও অ্যাক্রোসায়ানোসিসের বিকাশের সাথে (ছোট জাহাজে (কৈশিক) প্রতিবন্ধী রক্ত সঞ্চালনের সাথে সম্পর্কিত অঙ্গগুলির নীল বর্ণ)। উপরন্তু, হৃদপিন্ডের সীমানা, হৃদপিন্ডের গুনগুন এবং ফুসফুসে শ্বাসকষ্টের উপস্থিতি নির্ধারণ করতে হবে।
- সম্পূর্ণ রক্ত গণনা - হিমোগ্লোবিন (অক্সিজেন পরিবহনে জড়িত একটি প্রোটিন), এরিথ্রোসাইটস (লাল রক্তকণিকা), প্লেটলেট ( আকৃতির উপাদানরক্ত, যা রক্ত জমাট বাঁধার প্রক্রিয়ার সাথে জড়িত, লিউকোসাইট (শ্বেত রক্তকণিকা) ইত্যাদি।
- সাধারণ প্রস্রাব বিশ্লেষণ।
- ইলেক্ট্রোকার্ডিওগ্রাফি (ইসিজি) - নির্ধারণের পদ্ধতি বৈদ্যুতিক কার্যকলাপহৃদয়, যা আপনাকে হৃদয়ের কাজ মূল্যায়ন করতে দেয়।
- ইকোকার্ডিওগ্রাফিক পরীক্ষা (ইকোসিজি) - পদ্ধতি আল্ট্রাসাউন্ড পরীক্ষাহৃদয়, যা আপনাকে মহাধমনী মুখ এবং হার্টের কার্যকারিতা সূচকগুলির সংকীর্ণতার ডিগ্রি মূল্যায়ন করতে দেয়।
- হার্টের এক্স-রে - আপনাকে হার্টের আকার এবং কনফিগারেশন (গঠন) মূল্যায়ন করতে দেয়, ফুসফুসে পরিবর্তনগুলি সনাক্ত করতে দেয় যা রোগের জটিলতার ফলে প্রদর্শিত হয়।
- অ্যাওর্টোগ্রাফি সহ করোনারি এনজিওগ্রাফি (হাত বা পায়ের জাহাজের মাধ্যমে অনুপ্রবেশ জড়িত একটি আক্রমণাত্মক পদ্ধতি, যা হৃৎপিণ্ডের জাহাজ এবং মহাধমনী পরীক্ষা করার অনুমতি দেয়)।
- শারীরিক ব্যায়াম পরীক্ষা (স্ট্রেস পরীক্ষা) - শারীরিক কার্যকলাপে কার্ডিওভাসকুলার সিস্টেমের প্রতিক্রিয়া মূল্যায়ন করে:
- 6 মিনিট হাঁটার পরীক্ষা;
- সাইকেল এরগোমেরি (ব্যায়াম বাইক);
- ট্রেডমিল পরীক্ষা (একটি ট্রেডমিলে)।
- পরামর্শও সম্ভব।
অ্যাওর্টিক স্টেনোসিসের চিকিত্সা
- মাঝারিভাবে গুরুতর স্টেনোসিস এবং অভিযোগের অনুপস্থিতির ক্ষেত্রে, চিকিত্সা করা হয় না; পর্যবেক্ষণ কৌশল বেছে নেওয়া হয়।
- প্রতি 3-6 মাসে যত্ন সহকারে চিকিৎসা পর্যবেক্ষণ, প্রতি 6-12 মাসে ইকোকার্ডিওগ্রাফিক পরীক্ষা (ইকোসিজি)।
- দাঁতের চিকিৎসার আগে এন্ডোকার্ডাইটিস প্রতিরোধ (হৃৎপিণ্ডের ভেতরের আস্তরণের (এন্ডোকার্ডিয়াম) প্রদাহ) আক্রমণাত্মক পদ্ধতি (প্রফিল্যাকটিক অ্যাপয়েন্টমেন্টঅ্যান্টিবায়োটিক)।
- মহাধমনী ভালভ প্রতিস্থাপন (ক্ষতিগ্রস্ত মহাধমনী ভালভ প্রতিস্থাপন);
- মহাধমনী ভালভ মেরামত (রোগযুক্ত মহাধমনী ভালভ পুনর্গঠন)।
জটিলতা এবং পরিণতি
- আকস্মিক মৃত্যু.
- হার্ট ফেইলিওর (হার্টের প্রতিবন্ধী সংকোচন (হার্টের সংকোচন) ফাংশনের সাথে সম্পর্কিত ব্যাধিগুলির একটি জটিল)।
- সংক্রামক এন্ডোকার্ডাইটিস ( সংক্রামক প্রদাহহার্টের ভালভ).
- ঘন ঘন অজ্ঞান হওয়া।
- হার্টের ছন্দের ব্যাঘাত।
- পালমোনারি শোথ।
মহাধমনী স্টেনোসিস প্রতিরোধ
- জন্মগত মহাধমনী স্টেনোসিসের জন্য কোন প্রতিরোধ নেই।
- অর্জিত স্টেনোসিস প্রতিরোধ জড়িত সময়মত চিকিত্সাযেসব রোগের বিরুদ্ধে মহাধমনী স্টেনোসিস বিকশিত হয় (তীব্র বাতজ্বর এবং দীর্ঘস্থায়ী রিউম্যাটিক হার্ট ডিজিজ (গলা ব্যথার পরে ঘটে এমন রোগ), মহাধমনী এথেরোস্ক্লেরোসিস (ভাস্কুলার ডিজিজ তাদের দেয়ালে লিপিড (চর্বি) জমার সাথে যুক্ত, যার ফলস্বরূপ জাহাজগুলি তাদের স্থিতিস্থাপকতা হারান))।
মহাধমনী স্টেনোসিস, অন্য কথায়, মহাধমনী ছিদ্রের স্টেনোসিস হিসাবে উল্লেখ করা যেতে পারে। উপস্থাপিত রোগটি জন্মগত বা সময়ের সাথে অর্জিত। এটি মহাধমনী ভালভের কাছে বাম ভেন্ট্রিকুলার বহিঃপ্রবাহ ট্র্যাক্টের উল্লেখযোগ্য সংকীর্ণতা দ্বারা চিহ্নিত করা হয়।
মহাধমনী স্টেনোসিসের প্রকার
এই রোগটি বাম ভেন্ট্রিকল থেকে রক্তের প্রবাহে একটি নির্দিষ্ট অসুবিধা সৃষ্টি করতে পারে এবং কিছু পরিমাণে অ্যাওর্টা এবং ভেন্ট্রিকলের মধ্যে চাপের গ্রেডিয়েন্টে তীব্র বৃদ্ধিতে অবদান রাখে। অ্যাওর্টিক স্টেনোসিসের বিভিন্ন প্রকার রয়েছে:
- ভালভুলার, যা জন্মগত বা অর্জিত হতে পারে।
- Supravalvular শুধুমাত্র জন্মগত।
- Subvalvular - অর্জিত বা জন্মগত।
অর্জিত মহাধমনী স্টেনোসিসের কারণ কি?

আজ, বিপুল সংখ্যক মানুষ একটি সমস্যার সম্মুখীন হচ্ছে। তারপর ডাক্তার তাদের অর্জিত মহাধমনী স্টেনোসিস নির্ণয় করে। একজন ব্যক্তি এই রোগের সাথে লড়াই করতে শুরু করার কয়েকটি সাধারণ কারণ রয়েছে:
- মহাধমনীর এথেরোস্ক্লেরোসিস।
- ভালভ মধ্যে উল্লেখযোগ্য degenerative পরিবর্তন. পরবর্তী ক্যালসিফিকেশন ঘটতে পারে।
- ভালভ লিফলেটের বাতজনিত ক্ষত। প্রায়শই, লোকেরা এই কারণে অর্জিত মহাধমনী স্টেনোসিস বিকাশ করে।
- সংক্রামক এন্ডোকার্ডাইটিস।
ভালভ লিফলেট বা রিউমাটয়েড এন্ডোকার্ডাইটিসের রিউম্যাটিক ক্ষতি ভালভ লিফলেটের উল্লেখযোগ্য সংকোচনের চেহারাতে অবদান রাখে। এই কারণে, তারা শক্ত বা ঘন হতে পারে। এটি ভালভ খোলার সংকীর্ণতার প্রধান কারণ। প্রায়শই, বিশেষজ্ঞদের মহাধমনী ভালভের ক্যালসিফিকেশন পর্যবেক্ষণ করার সুযোগ থাকে, যা ভালভের গতিশীলতায় উল্লেখযোগ্য বৃদ্ধিতে অবদান রাখে।
সংক্রামক এন্ডোকার্ডাইটিসের সূত্রপাতের সময়, রোগী একটি অনুরূপ পরিবর্তন অনুভব করে, যা ভবিষ্যতে মহাধমনী স্টেনোসিসের মতো রোগের চেহারা দেখাবে। এই ক্ষেত্রে, ভালভ একটি প্রাথমিক degenerative পরিবর্তন ঘটে। জন্মগত রোগগুলি প্রায়ই ভালভের বিকাশে ত্রুটি এবং অসঙ্গতির কারণে ঘটে। যদি কথা বলি দেরী পর্যায়েরোগের বিকাশ, তারপর গুরুতর ক্যালসিফিকেশন প্রধান লক্ষণ যোগ দিতে পারে. এটি রোগের অবনতিতে অবদান রাখে।
উপরে তালিকাভুক্ত তথ্যের উপর ভিত্তি করে, মহাধমনী স্টেনোসিসের নির্দিষ্ট পর্যায়ে প্রায় সমস্ত রোগীই মহাধমনী ভালভের বিকৃতির পাশাপাশি গুরুতর ক্যালসিফিকেশনের সম্মুখীন হয়।
মহাধমনী স্টেনোসিসের সাধারণ লক্ষণ

ক্রমবর্ধমানভাবে, ডাক্তাররা তাদের রোগীদের অ্যাওর্টিক স্টেনোসিস নির্ণয় করছেন। এই জাতীয় রোগের লক্ষণগুলি আলাদা হতে পারে, কারণ উন্নত অবস্থার পর্যায়টি রোগের ডিগ্রির উপর নির্ভর করে। কিছু রোগী দীর্ঘ সময়ের জন্য অস্বস্তি বা অস্বাভাবিক সংবেদন অনুভব করেন না, তাই তারা সন্দেহ করেন না যে তারা অসুস্থ।
ভালভ খোলার গুরুতর সংকীর্ণতার সময়, লোকেরা এনজিনা আক্রমণের চেহারা অনুভব করতে পারে। তারা দ্রুত ক্লান্ত হয়ে পড়ে, শারীরিক ক্রিয়াকলাপের সময় দুর্বল বোধ করে, অজ্ঞান হয়ে যাওয়ার সাথে লড়াই করে, সেইসাথে দ্রুত শরীরের অবস্থান পরিবর্তন করার সময় মাথা ঘোরা হয়। এই সমস্ত অসুস্থতা নির্দেশ করে যে ব্যক্তিটি মহাধমনী স্টেনোসিসের মতো একটি রোগের সম্মুখীন হয়েছে। এর লক্ষণগুলি অন্যান্য অসুস্থতার মতো হতে পারে, তাই এটি একজন ডাক্তার দ্বারা পরীক্ষা করা প্রয়োজন। হাঁটার সময় রোগীদের প্রায়ই শ্বাসকষ্ট হয়।
যদি আমরা গুরুতর ক্ষেত্রে কথা বলি, একজন ব্যক্তি ফুসফুসের শোথ বা কার্ডিয়াক অ্যাজমার কারণে শ্বাসরোধের নিয়মিত আক্রমণ অনুভব করতে পারে। যে সমস্ত রোগীদের বিচ্ছিন্ন মহাধমনী স্টেনোসিস রয়েছে তারা ডান গ্যাস্ট্রিক ব্যর্থতার লক্ষণগুলির অভিযোগ করতে পারে। অর্থাৎ, তারা ডান হাইপোকন্ড্রিয়ামে ভারীতা এবং বিভিন্ন ফোলা অনুভব করে।
মহাধমনী স্টেনোসিসের সমস্ত লক্ষণগুলি ছোটোখাটো প্রকাশের সাথেও নিজেকে অনুভব করে পালমোনারি হাইপারটেনশন, যা অ্যাওর্টিক স্টেনোসিসের সাথে মিট্রাল ভালভের ত্রুটির কারণে ঘটে। অ্যাওর্টিক স্টেনোসিসের ডিগ্রির উপর নির্ভর করে, রোগী অনুভব করে বিভিন্ন লক্ষণএবং রোগের লক্ষণ। রোগীর সাধারণ পরীক্ষার সময়, কেউ এই রোগের বৈশিষ্ট্যযুক্ত ত্বকের ফ্যাকাশে ভাব লক্ষ্য করতে পারে।
আপনি কিভাবে একটি রোগ সনাক্ত করতে পারেন?
রোগীকে সঠিকভাবে নির্ণয় করার জন্য ডাক্তাররা বিভিন্ন মৌলিক পদ্ধতি ব্যবহার করেন। এক বা অন্য পদ্ধতির পছন্দ মহাধমনী স্টেনোসিসের ডিগ্রির উপর নির্ভর করে।
- ইলেক্ট্রোকার্ডিওগ্রাম।
- এক্স-রে পরীক্ষা।
- ইকোকার্ডিওগ্রাফি করা।
- হার্টের ক্যাথেটারাইজেশন।
প্রতিটি রোগীর জন্য, একজন বিশেষজ্ঞ দ্বারা একটি সাধারণ পরীক্ষা করা হয় এবং সমস্ত পরীক্ষা নির্ধারিত হয়। প্রাপ্ত ফলাফলের উপর ভিত্তি করে, ডাক্তার রোগীর জন্য একটি নির্ণয় করতে সক্ষম। শিশুদের মধ্যে অ্যাওর্টিক স্টেনোসিসের লক্ষণগুলি গুরুতর স্বাস্থ্যের অবস্থা শৈশব. কিন্তু সাধারণত অল্প বয়স্ক রোগীরা সব উপসর্গকে বেশ সহজে এবং ভালোভাবে সহ্য করে।
অ্যাওর্টিক স্টেনোসিসের চিকিত্সা

এমনকি এই রোগটি যদি সময়মতো শনাক্ত করা যায় এবং যোগ্য সাহায্য নেওয়া হয় তবে এটি নিরাময়যোগ্য হতে পারে। ডাক্তার গুরুতর অ্যাওর্টিক ভালভ স্টেনোসিস নির্ধারণ করবেন এবং যদি ব্যক্তি খুব দেরি না করে সাহায্য চান তবে চিকিত্সার পরামর্শ দিতে পারেন। চিকিৎসা শেষ ধাপওষুধের সাহায্যে রোগের চিকিত্সা অসম্ভব এবং অকার্যকর হবে। একমাত্র আমূল চিকিত্সা পদ্ধতি হল ভালভ প্রতিস্থাপন। একবার লক্ষণগুলি নিজেদের প্রকাশ করতে শুরু করলে, রোগীর বেঁচে থাকার সম্ভাবনা নাটকীয়ভাবে হ্রাস পাবে। হিসাবে দেখানো হয়েছে চিকিৎসাবিদ্যা অনুশীলন, রোগীর অ্যাওর্টিক স্টেনোসিস, হার্টের ব্যথা এবং বাম ভেন্ট্রিকুলার ব্যর্থতা, অজ্ঞান হওয়ার লক্ষণগুলি বিকাশের পরে, তিনি পাঁচ বছরের বেশি বাঁচতে পারবেন না। অ্যাওর্টিক ভালভ স্টেনোসিস নির্ণয় করার পরে, চিকিত্সা শুধুমাত্র ডাক্তার দ্বারা নির্ধারিত হতে পারে যিনি অপারেশন করবেন। রোগীর সুপারিশ করা হয় প্রতিরোধমূলক ব্যবস্থাসংক্রামক এন্ডোকার্ডাইটিস থেকে।
যদি একজন ব্যক্তি রোগের লক্ষণগুলি পর্যবেক্ষণ না করেন, তাহলে উপযুক্ত চিকিত্সা নির্ধারিত হবে। ড্রাগ চিকিত্সা, সাইনাস ছন্দের ধ্রুবক সমর্থন, রক্তচাপ স্বাভাবিককরণ, সেইসাথে করোনারি ধমনী রোগ প্রতিরোধের লক্ষ্যে। মহাধমনী স্টেনোসিস এবং হার্টের ভালভের অপ্রতুলতা ফুসফুসীয় সঞ্চালনের ভিড় দূর করার জন্য ওষুধ দিয়ে চিকিত্সা করা যেতে পারে। রোগীকে ডিউরিসিস নির্ধারণ করা হয়, তবে যদি তারা সক্রিয়ভাবে এবং নিয়মিত ব্যবহার করা হয় তবে আপনি অতিরিক্ত মূত্রাশয়, ধমনী হাইপোটেনশন এবং হাইপোভোলেমিয়ার বিকাশের সম্মুখীন হতে পারেন।
অ্যাওর্টিক স্টেনোসিস নির্ধারণের সময়, রোগীর কোনও অবস্থাতেই ভাসোডিলেটর গ্রহণ করা উচিত নয়, কারণ তাদের ব্যবহার প্রায়শই অজ্ঞান হয়ে যায়। কিন্তু গুরুতর হার্ট ফেইলিউর অবস্থায়, সোডিয়াম নাইট্রোপ্রসাইডের সাথে সবচেয়ে যত্নশীল চিকিত্সা বেশ গ্রহণযোগ্য।
চিকিত্সার অস্ত্রোপচার পদ্ধতি

প্রধান স্টেনোসিস সহ অর্টিক রোগ সবচেয়ে কার্যকরভাবে চিকিত্সা করা হয় অস্ত্রোপচার পদ্ধতিমহাধমনী ভালভ প্রতিস্থাপন। কৃত্রিম প্রক্রিয়াটি রোগীদের জন্য নির্ধারিত হয় যারা নিম্নলিখিত ক্ষেত্রে গুরুতর অ্যাওর্টিক স্টেনোসিসের মুখোমুখি হন:
- গুরুতর অজ্ঞানতা, হৃদযন্ত্রের ব্যর্থতা, এনজাইনা পেক্টোরিস বৃদ্ধি।
- করোনারি বাইপাস সার্জারির সাথে সমন্বয়।
- সংমিশ্রণ অস্ত্রোপচারের হস্তক্ষেপঅন্য ভালভের উপর।
শুধুমাত্র একজন উচ্চ যোগ্য সার্জন এমন একজন রোগীকে সাহায্য করতে পারেন যার অ্যাওর্টিক ভালভ স্টেনোসিস ধরা পড়েছে। সার্জারি উল্লেখযোগ্যভাবে উন্নতি করতে পারে সাধারণ অবস্থাস্বাস্থ্য, এবং আয়ু উন্নতি। চিকিত্সার উপস্থাপিত পদ্ধতি বয়স্ক ব্যক্তিদের জন্য বেশ সফলভাবে বাহিত হতে পারে। এটি অকাল গুরুতর প্যাথলজি বিকাশের ঝুঁকি হ্রাস করে। প্রস্থেটিক্সের সময়, ডাক্তাররা অটোগ্রাফ্ট, অ্যালোগ্রাফ্ট, অ্যালোগ্রাফ্ট, যান্ত্রিক কৃত্রিম কৃত্রিম, এবং পোর্সিন জৈবিক প্রস্থেসেস ব্যবহার করেন। কিছু ক্ষেত্রে, বোভাইন পেরিকার্ডিয়াল গ্রাফ্টগুলি নির্দেশিত হতে পারে।
অস্ত্রোপচার অ্যাওর্টিক স্টেনোসিসে আক্রান্ত ব্যক্তির স্বাস্থ্যের উন্নতি করতে পারে। অপারেশন কয়েক ঘন্টা স্থায়ী হতে পারে, যার পরে রোগীর ডাক্তারের সুপারিশ মেনে চলতে হবে। রোগীদের অবশ্যই কার্ডিও-রিউমাটোলজিস্টের কঠোর তত্ত্বাবধানে থাকতে হবে। এই ক্ষেত্রে, কোন শারীরিক কার্যকলাপ বাদ দেওয়া হয়, এবং বিছানা বিশ্রাম নির্ধারিত হয়। কিছু জটিলতা দেখা দিলে রোগীকে সেই অনুযায়ী চিকিৎসা করা হয়।
অ্যাওর্টিক স্টেনোসিসের বৈশিষ্ট্য

অ্যাওর্টিক স্টেনোসিস একটি সাধারণ ভালভ রোগ। এই রোগটি প্রায়শই বয়স্ক ব্যক্তিদের মধ্যে ঘটে। এই রোগটি ভালভের শক্তিশালীকরণ দ্বারা চিহ্নিত করা হয় এবং এটি মহাধমনী ভালভের উপরে বা নীচে সরু হয়ে যায়। ভালভটি তার তিনটি স্তরের ফিউশন বা উল্লেখযোগ্য ক্যালসিফিকেশন দ্বারা স্টেনোটিক হয়।
প্রধান স্টেনোসিস সহ মহাধমনী রোগ হল বার্ধক্যজনিত একটি রোগ, যেখানে রোগীদের একটি বড় সংখ্যা পঞ্চাশ এবং ষাট বছর বয়সী। পুরো প্রক্রিয়াটি ধীরে ধীরে এমনভাবে অগ্রসর হয় যে রোগের প্রকাশে প্রচুর সময় নষ্ট হয়। সাধারণত, সমস্ত লক্ষণ দেখা দেয় যখন রোগের পর্যায়ে গুরুতর অবস্থায় থাকে। সিস্টোলের সময় মহাধমনী খোলার স্বাভাবিক অবস্থা পাঁচ সেন্টিমিটারে পরিমাপ করা হয়। যখন মানটি আদর্শ থেকে বিচ্যুত হয়, তখন রোগীর হৃদয়ের গর্জন অনুভব করে।
গুরুতর মহাধমনী স্টেনোসিসের চিকিত্সা
গুরুতর মহাধমনী স্টেনোসিস পরীক্ষার মাধ্যমে নির্ণয় করা হয়, যা ডপলার ইকোকার্ডিওগ্রাফি ব্যবহার করে। এইভাবে আপনি মহাধমনী ভালভ প্রতিস্থাপনের প্রয়োজনীয়তা নির্ধারণ করতে পারেন। করোনারি এনজিওগ্রাফি করা হয় পুরুষদের জন্য যাদের বয়স চল্লিশ বছরের বেশি হয়ে গেছে। স্টেনোসিস নির্ধারণের এই পদ্ধতিটি পঞ্চাশ বছরের বেশি বয়সী মহিলাদের জন্য ব্যবহার করা যেতে পারে।
যদি একজন রোগীর এনজাইনা পেক্টোরিস থাকে, যা মাইট্রাল রিগারজিটেশনের সাথে থাকে, ডাক্তাররা বাম ভেন্ট্রিকুলোগ্রাফি লিখে দিতে পারেন।
ক্রিটিকাল অর্টিক স্টেনোসিসের মোট ছিদ্র ক্ষেত্রফল 0.8 বর্গ সেন্টিমিটারের কম। এই ক্ষেত্রে, রোগের দ্রুত অ্যাওর্টিক ভালভ প্রতিস্থাপনের সাথে চিকিত্সা করা উচিত, যদি রোগীর অবস্থা চিকিত্সার উপস্থাপিত পদ্ধতির অনুমতি দেয়। কোনো বিশেষ লক্ষণ ছাড়াই গুরুতর মহাধমনী স্টেনোসিস হয় এমন ক্ষেত্রে খুঁজে পাওয়া প্রায় অসম্ভব। ডাক্তাররা এই ক্ষেত্রে অস্ত্রোপচারের হস্তক্ষেপের মোট সময়কাল নির্ধারণ করতে পারে না।
অস্ত্রোপচারের জন্য একটি পরম contraindication বাম ভেন্ট্রিকলের প্রতিবন্ধী সংকোচনশীল ফাংশনের উপস্থিতি। বাম ভেন্ট্রিকলের সংকোচনশীল কার্যকারিতা উল্লেখযোগ্যভাবে হ্রাস পেয়েছে এমন বিপুল সংখ্যক রোগী অস্ত্রোপচারের পরে তাদের অবস্থার উন্নতি লক্ষ্য করেছেন। যে, ভালভ প্রতিস্থাপন একটি অপারেশন সঞ্চালিত হয়. যে রোগীদের করোনারি ধমনীর হেমোডাইনামিক ক্ষতির সমস্যা রয়েছে তাদের ডাক্তারের দ্বারা পরীক্ষা করা উচিত। তিনি করোনারি বাইপাস সার্জারির পরামর্শ দেবেন কারণ সূচকগুলি বাড়ছে সম্ভাব্য ফলাফলইন্ট্রাঅপারেটিভ মৃত্যুহার। এই হুমকি বিচ্ছিন্ন মহাধমনী ভালভ প্রতিস্থাপন উদ্বেগ.
মাইট্রাল-অর্টিক স্টেনোসিস কি

Mitral-aortic stenosis হল স্টেনোসিসের সংমিশ্রণ যা বাম অ্যাট্রিওভেন্ট্রিকুলার অরিফিসকে প্রভাবিত করে, সেইসাথে স্টেনোসিস মহাধমনীতে প্রসারিত। এই রোগটি ঘটে আধুনিক বিশ্বপ্রায়ই যথেষ্ট. এই ত্রুটিগুলির সংমিশ্রণ উল্লেখযোগ্য হেমোডাইনামিক ব্যাঘাতকে প্রভাবিত করতে পারে। এটি লক্ষণীয় যে মাইট্রাল স্টেনোসিস মহাধমনী স্টেনোসিসের কয়েক মিলিমিটার উপরে অবস্থিত।
হেমোডাইনামিক্সের যে কোনও ব্যাঘাত, যা প্রায়শই মাইট্রাল স্টেনোসিসের কারণে ঘটে, বাম ভেন্ট্রিকেলে নগণ্য রক্ত প্রবাহের সাথে অব্যাহত থাকে। এই ধরনের অসুস্থতার সময়, রোগীদের অনুরূপ হতে পারে যারা বিচ্ছিন্ন মাইট্রাল স্টেনোসিস অনুভব করেছেন। এমন কিছু ঘটনা ঘটেছে যেখানে লোকেদের অ্যাওর্টিক স্টেনোসিসের ক্ষেত্রে হালকা মাইট্রাল এবং উল্লেখযোগ্য রোগ হয়েছে। এই ধরনের পরিস্থিতিতে, হেমোডাইনামিকগুলি মহাধমনী স্টেনোসিসের মতোই ব্যাহত হবে। এটা মনে রাখা প্রয়োজন যে পালমোনারি সঞ্চালনে সংবহনজনিত রোগের বিভিন্ন লক্ষণ একটু আগে দেখা দিতে পারে। অর্থাৎ, বাম ভেন্ট্রিকুলার হাইপারট্রফির একটি উচ্চারিত ডিগ্রী কার্যত ঘটে না, তাই হৃদযন্ত্রের অঞ্চলে ব্যথা, নিয়মিত অজ্ঞান হওয়া এবং মাথা ঘোরা রোগীদের মধ্যে পরিলক্ষিত হয় না।
জন্মগত মহাধমনী স্টেনোসিস কি?
জন্মগত মহাধমনী স্টেনোসিস প্রায় 10% রোগীর মধ্যে ঘটে যারা হার্টের ত্রুটিতে ভুগছেন। পুরুষরা মহিলাদের তুলনায় এই রোগে বেশি ভোগেন। জন্মগত ভালভুলার এবং সাবভালভুলার অ্যাওর্টিক স্টেনোসের মধ্যে প্রচুর সংখ্যক মিল রয়েছে। জন্মগত স্টেনোস বেশিরভাগ ক্ষেত্রে ভালভুলার হয়।
ত্রুটির উপস্থাপিত ফর্মটি শিশু বা কিশোর-কিশোরীদের বিপরীতে প্রাপ্তবয়স্ক রোগীদের দ্বারা কয়েকগুণ খারাপ সহ্য করা হয়। চিকিত্সকরা এই সত্যটি বলেছেন যে প্রচুর সংখ্যক ক্ষেত্রে রয়েছে যেখানে বহিঃপ্রবাহের ট্র্যাক্টের বাধার মাত্রা ধীরে ধীরে বৃদ্ধি পায়। ভালভ রোগের বিকাশ এবং অগ্রগতির সময়, commissures একটি মিশ্রিত অবস্থায় থাকে। এই ক্ষেত্রে, ভালভগুলি উল্লেখযোগ্যভাবে ঘন হয়ে যায়, ভালভগুলি একটি ছোট গর্ত সহ একটি গম্বুজ আকৃতির অবস্থায় থাকে। গুরুতর স্টেনোসিসের সময়, রোগী বাম ভেন্ট্রিকেলের এককেন্দ্রিক হাইপারট্রফি অনুভব করে। এই ক্ষেত্রে, গহ্বরের আয়তনের কোন উল্লেখযোগ্য পরিবর্তন ঘটে না। এছাড়াও, মানুষ আরোহী মহাধমনীর পোস্ট-স্টেনোটিক প্রসারণ অনুভব করে না। সাবভালভুলার স্টেনোসিস অগ্রসর হওয়ার সাথে সাথে বহিঃপ্রবাহ ট্র্যাক্টের একটি উল্লেখযোগ্য সংকীর্ণতা পরিলক্ষিত হয়। এটি ভালভের নীচে একটি পৃথক ঝিল্লির উপস্থিতির কারণে হয়।
এটি নির্দেশ করতে পারে যে রোগীর একটি অ্যানুলাস ফাইব্রোসাস রয়েছে, যা ভালভের সামান্য নীচে অবস্থিত। স্টেনোসিসের সমস্ত তালিকাভুক্ত ফর্ম একে অপরের সাথে মিলিত হওয়ার প্রবণতা রয়েছে এবং এটি মহাধমনী এবং পেটেন্ট ডাক্টাস আর্টেরিওসাসের কোয়র্কটেশনের উপস্থিতি নির্দেশ করে।
ত্রুটির প্রকাশের বৈশিষ্ট্য, সেইসাথে তার গবেষণা
ত্রুটির হেমোডাইনামিক প্রকাশগুলি সিস্টোলিক চাপ গ্রেডিয়েন্টের সাহায্যে নিজেকে প্রকাশ করতে পারে। এটি বাম নিলয় এবং মহাধমনীর মধ্যে স্থানীয়করণ করা হয়। চাপের পরিমাণ সরাসরি স্ট্রোকের পরিমাণের উপর নির্ভর করে, মোট সংখ্যাবহিষ্কারের সময়, সেইসাথে স্টেনোসিসের তীব্রতা। পরবর্তী পর্যায়ে হার্ট ফেইলিউরের সূত্রপাতের সময়, বাম ভেন্ট্রিকলের প্রসারণ প্রায়ই দেখা যায়। রোগীরা শেষ-ডায়াস্টোলিক চাপ বৃদ্ধি অনুভব করে। যদি রোগীর রোগের একটি গুরুতর ক্ষেত্রে নির্ণয় করা হয়, তাহলে আমরা পালমোনারি হাইপারটেনশন এবং ডান ভেন্ট্রিকুলার ব্যর্থতা সম্পর্কে কথা বলতে পারি।
এটা লক্ষনীয় যে ল্যাবরেটরি এবং ক্লিনিকাল প্রকাশজন্মগত মহাধমনী স্টেনোসিস রিউম্যাটিক অ্যাওর্টিক স্টেনোসিসের রোগের সময় নির্দিষ্ট পার্থক্য নেই। করতে ডিফারেনশিয়াল নির্ণয়ের, রোগীর কাছ থেকে চিকিৎসার ইতিহাস নেওয়া গুরুত্বপূর্ণ। এছাড়াও, বিভিন্ন সংজ্ঞা সম্পর্কে ভুলবেন না সহগামী ত্রুটিগুলিহৃদয় এগুলি অর্জিত ত্রুটি, বাতজনিত ক্ষত এবং মাইট্রাল প্রকাশের সাথে ঘটে। যদি একজন রোগীর সুপারভালভুলার স্টেনোসিস থাকে তবে এটি রোগের পারিবারিক প্রকৃতি নির্দেশ করতে পারে। রোগীর রোগের কিছু পর্যায় ক্লিনিকাল পরীক্ষা ছাড়াই তার সাধারণ পরীক্ষার সময় নির্ধারণ করা যেতে পারে। জন্য যে কোনো ক্ষেত্রে সঠিক সংজ্ঞাবিদ্যমান রোগ, আপনি একটি বিশেষজ্ঞের সাথে পরামর্শ করা উচিত। ডাক্তারের পরিদর্শনের তারিখ যত বেশি স্থগিত করা হবে, বিশেষজ্ঞের পক্ষে বিদ্যমান রোগ নিরাময় করা তত বেশি কঠিন হবে।
RCHR (কাজাখস্তান প্রজাতন্ত্রের স্বাস্থ্য মন্ত্রণালয়ের স্বাস্থ্য উন্নয়নের জন্য রিপাবলিকান সেন্টার)
সংস্করণ: কাজাখস্তান প্রজাতন্ত্রের স্বাস্থ্য মন্ত্রণালয়ের ক্লিনিকাল প্রোটোকল - 2016
মহাধমনী (ভালভুলার) স্টেনোসিস (I35.0), ডাইলেটেড কার্ডিওমায়োপ্যাথি (I42.0), অন্যান্য একাধিক ভালভ রোগ (I08.8), অন্যান্য মহাধমনী ভালভের ক্ষত (I35.8), অন্যান্য রিউম্যাটিক হার্ট ডিজিজ (I09), অন্যান্য নির্দিষ্ট রিউম্যাটিক হৃদরোগ (I09.8), ইস্কেমিক কার্ডিওমায়োপ্যাথি (I25.5), মহাধমনী ভালভের ক্ষত, অনির্দিষ্ট (I35.9), রিউম্যাটিক অরটিক স্টেনোসিস (I06.0), হার্ট ফেইলিওর (I50), মাইট্রাল এবং মহাধমনী ভালভের সম্মিলিত ক্ষত (I08. 0), মহাধমনী এবং ট্রিকাসপিড ভালভের সম্মিলিত ক্ষত (I08.2), মাইট্রাল, অর্টিক এবং ট্রিকাসপিড ভালভের সম্মিলিত ক্ষত (I08.3)
হৃদযন্ত্রে অস্ত্রোপচার
সাধারণ জ্ঞাতব্য
ছোট বিবরণ
অনুমোদিত
গুণমান সংক্রান্ত যৌথ কমিশন চিকিৎসা সেবা
কাজাখস্তান প্রজাতন্ত্রের স্বাস্থ্য ও সামাজিক উন্নয়ন মন্ত্রণালয়
27 অক্টোবর, 2016 তারিখে
প্রোটোকল নং 14
অ্যাওর্টিক স্টেনোসিস (অর্টিক স্টেনোসিস (এএস)- এটি মহাধমনী ভালভের এলাকায় বাম ভেন্ট্রিকলের বহিঃপ্রবাহ ট্র্যাক্টের সংকীর্ণতা, যার ফলে বাম ভেন্ট্রিকল থেকে রক্তের বহিঃপ্রবাহে অসুবিধা হয় এবং বাম নিলয় এবং মহাধমনীর মধ্যে চাপের গ্রেডিয়েন্টে তীব্র বৃদ্ধি ঘটে। .
ICD-10 এবং ICD-9 কোডের পারস্পরিক সম্পর্ক: CP-এর পরিশিষ্ট নং 1 দেখুন
প্রোটোকলের বিকাশের তারিখ: 2016
প্রোটোকল ব্যবহারকারীরা: জিপি, থেরাপিস্ট, কার্ডিওলজিস্ট, অ্যারিথমোলজিস্ট, কার্ডিয়াক সার্জন।
প্রমাণ স্কেল স্তর:
| ক | একটি উচ্চ-মানের মেটা-বিশ্লেষণ, RCT-এর পদ্ধতিগত পর্যালোচনা, বা পক্ষপাতের খুব কম সম্ভাবনা (++) সহ বৃহৎ RCT, যার ফলাফলগুলি উপযুক্ত জনসংখ্যার কাছে সাধারণীকরণ করা যেতে পারে। |
| ভিতরে | কোহর্ট বা কেস-কন্ট্রোল স্টাডিজের উচ্চ-মানের (++) পদ্ধতিগত পর্যালোচনা, বা পক্ষপাতের খুব কম ঝুঁকি সহ উচ্চ-মানের (++) কোহর্ট বা কেস-কন্ট্রোল স্টাডি, বা পক্ষপাতের কম (+) ঝুঁকি সহ RCT, যার ফলাফল একটি উপযুক্ত জনসংখ্যার কাছে সাধারণীকরণ করা যেতে পারে। |
| সঙ্গে |
কোহর্ট বা কেস-কন্ট্রোল স্টাডি বা নিয়ন্ত্রিত ট্রায়াল র্যান্ডমাইজেশন ছাড়াই পক্ষপাতের কম ঝুঁকি (+)। যার ফলাফলগুলি প্রাসঙ্গিক জনসংখ্যার কাছে সাধারণীকরণ করা যেতে পারে বা পক্ষপাতের খুব কম বা কম ঝুঁকি সহ RCTs (++ বা +), যার ফলাফলগুলি প্রাসঙ্গিক জনসংখ্যার কাছে সরাসরি সাধারণীকরণ করা যায় না। |
| ডি | কেস সিরিজ বা অনিয়ন্ত্রিত অধ্যয়ন বা বিশেষজ্ঞ মতামত। |
শ্রেণীবিভাগ
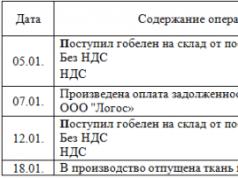
AS-এর এই শ্রেণীবিভাগ হেমোডাইনামিক বৈশিষ্ট্য এবং পরীক্ষার তথ্যের (টেবিল নং 1) উপর ভিত্তি করে তৈরি করা হয়েছে, যখন মহাধমনীতে সর্বোচ্চ রক্ত প্রবাহের বেগ নির্ণয় করা হয়, গড় চাপ গ্রেডিয়েন্ট এবং ছিদ্র এলাকা:
টেবিল নং 1। AS তীব্রতা শ্রেণীবিভাগ:
যখন স্টেনোসিস গুরুতর হয় এবং কার্ডিয়াক আউটপুট স্বাভাবিক থাকে, তখন গড় ট্রান্সভালভুলার চাপ গ্রেডিয়েন্ট সাধারণত 40 mmHg-এর বেশি হয়। শিল্প. কার্ডিয়াক আউটপুট হ্রাসের সাথে, গুরুতর স্টেনোসিসের একটি কম ট্রান্সভালভুলার গ্রেডিয়েন্ট এবং সর্বোচ্চ বেগ থাকতে পারে। গুরুতর AS সহ কিছু রোগী উপসর্গবিহীন। অন্যদের মধ্যে শুধুমাত্র হালকা স্টেনোসিসের লক্ষণ রয়েছে। চিকিত্সা, বিশেষত সংশোধনমূলক অস্ত্রোপচারের সাথে যুক্ত, মূলত লক্ষণগুলির উপস্থিতি বা অনুপস্থিতির উপর ভিত্তি করে। এইভাবে, মহাধমনী অর্ফিসের পরম এলাকা বা ট্রান্সভালভুলার চাপ গ্রেডিয়েন্ট একাই AV প্রতিস্থাপনের প্রয়োজনীয়তা নির্ধারণ করে না।
সারণী 2 - AS পর্যায় অনুসারে শ্রেণীবিভাগ
| মঞ্চ | ভালভ মধ্যে রূপগত পরিবর্তন | ইকোকার্ডিওগ্রাফি ছবি | হেমোডাইনামিক পরিবর্তন | লক্ষণ |
|
ক ঝুঁকিতে (ঝুঁকিতে) |
BAK/ইত্যাদি। জন্মগত ব্যতিক্রমসমূহএ.কে এসি-তে স্ক্লেরোটিক পরিবর্তন |
Vmax< 2 м/с | না | উপসর্গহীন। |
|
ভিতরে গঠন- চলমান ভাইস (প্রগতিশীল) |
তাদের গতিশীলতার কিছু সীমাবদ্ধতা সহ ভালভগুলির হালকা-মধ্যম ক্যালসিফিকেশন |
হালকা এসি: Vmax 2.0- 2.9m/s গড় ডিগ্রি< 20 мм.рт.ст. |
প্রাথমিক ডায়াস্টেসিসের লক্ষণ। এলভি কর্মহীনতা। | উপসর্গহীন |
| commissure আনুগত্য সঙ্গে বাত মূলের পরিবর্তন |
পরিমিত এসি: Vmax 3.0-3.9m/s গড় ডিগ্রি 20-39 mmHg |
সাধারণ LVEF | উপসর্গহীন | |
|
গ ঘ গুরুতর উপসর্গহীন ত্রুটি (অ্যাসিম্পটমেটিক গুরুতর) |
Vmax> 4m/s বা গড় ডিগ্রি > 40 mmHg |
ডায়াস্টেসিসের লক্ষণ এলভি কর্মহীনতা। হালকা LVH সাধারণ LVEF |
এফএন সহ উপসর্গবিহীন পরীক্ষা |
|
|
ক্রিটিক্যাল এসি: Vmax ≥ 5m/s গড় ডিগ্রি >60mmHg |
||||
|
গ 2 গুরুতর উপসর্গহীন ত্রুটি (অ্যাসিম্পটমেটিক গুরুতর) |
তাদের গতিশীলতার উল্লেখযোগ্য সীমাবদ্ধতা সহ ভালভগুলির গুরুতর ক্যালসিফিকেশন commissure আনুগত্য সঙ্গে বাত মূলের পরিবর্তন |
Vmax> 4m/s বা গড় ডিগ্রি > 40 mmHg S AK ≤ 1 cm² (বা AVAi ≤ 0.6 cm²/m²) |
FV< 50% | উপসর্গহীন |
|
ডি ঘ লক্ষণীয় উচ্চ-গ্রেডিয়েন্ট AS (লক্ষণসংক্রান্ত গুরুতর উচ্চ গ্রেডিয়েন্ট) |
তাদের গতিশীলতার উল্লেখযোগ্য সীমাবদ্ধতা সহ ভালভগুলির গুরুতর ক্যালসিফিকেশন |
Vmax> 4m/s বা গড় ডিগ্রি > 40 mmHg S AK ≤ 1 cm² (বা AVAi ≤ 0.6 cm²/m²) |
ডায়াস্ট। এলভি কর্মহীনতা। এলভিএইচ সম্ভাব্য PH |
CHF StN Syncope/presyncope |
|
ডি 2 উপসর্গ ASCO ↓EF (নিম্ন প্রবাহ/লো গ্রেডিয়েন্ট) |
তাদের গতিশীলতার উল্লেখযোগ্য সীমাবদ্ধতা সহ ভালভগুলির গুরুতর ক্যালসিফিকেশন |
S AC ≤ 1 cm² এবং: Vmax< 4м/с গড় ডিগ্রি< 40 мм.рт.ст. স্ট্রেস ইকো: |
ডায়াস্ট। এলভি কর্মহীনতা। এলভিএইচ FV< 50% |
CHF StN Syncope/presyncope |
|
ডি ঘ সাধারণ EF, lowΔP সহ লক্ষণীয় AS (প্যারাডক্সিক্যাল কম প্রবাহ গুরুতর এএস) |
তাদের গতিশীলতার উল্লেখযোগ্য সীমাবদ্ধতা সহ ভালভগুলির গুরুতর ক্যালসিফিকেশন |
S AC ≤ 1 cm² এবং: Vmax< 4м/с গড় ডিগ্রি< 40 мм.рт.ст. AVAi ≤ 0.6 cm²/m² এসভিআই< 35 мл/m² |
ডায়াস্ট। এলভি কর্মহীনতা। অভিব্যক্তি LVH EF ≥ 50% |
CHF StN Syncope/presyncope |
NYHA কার্যকরী ক্লাস (সারণী 3) অনুযায়ী মহাধমনী ভালভ স্টেনোসিসের কারণে এইচএফ-এর শ্রেণীবিভাগ।
টেবিল নং 3।কার্যকরী শ্রেণী দ্বারা HF এর শ্রেণীবিভাগNYHAলক্ষণগুলির তীব্রতার উপর ভিত্তি করে এবং শারীরিক কার্যকলাপ:
| ক্লাস I | শারীরিক কার্যকলাপের উপর কোন সীমাবদ্ধতা নেই। সাধারণ ব্যায়াম ক্লান্তি, শ্বাসকষ্ট বা হৃদস্পন্দনের বৃদ্ধি ঘটায় না। |
| ক্লাস II | শারীরিক কার্যকলাপের সামান্য সীমাবদ্ধতা। বিশ্রামে, রোগীরা স্বাচ্ছন্দ্য বোধ করেন (যেকোনো প্যাথলজিকাল লক্ষণঅনুপস্থিত). স্বাভাবিক শারীরিক কার্যকলাপ ক্লান্তি, শ্বাসকষ্ট, বা দ্রুত হৃদস্পন্দনের কারণ হয়। |
| তৃতীয় শ্রেণি | শারীরিক কার্যকলাপ চিহ্নিত সীমাবদ্ধতা. রোগীরা শুধুমাত্র বিশ্রামে স্বাচ্ছন্দ্য বোধ করে। সামান্যতম শারীরিক কার্যকলাপ ক্লান্তি, দ্রুত হৃদস্পন্দন এবং শ্বাসকষ্টের দিকে পরিচালিত করে। |
| চতুর্থ শ্রেণি | অস্বস্তি ছাড়া কোনো ব্যায়াম করতে না পারা। হার্ট ফেইলিউরের লক্ষণগুলি বিশ্রামের সময় উপস্থিত থাকে এবং যে কোনও সাথে খারাপ হয় শারীরিক কার্যকলাপ. |
ডায়াগনস্টিকস (বহির রোগী ক্লিনিক)
বহিরাগত রোগ নির্ণয়
নির্ণয়কারী মানদণ্ড
অভিযোগ:রোগের কোর্সটি প্রায়শই ধীরে ধীরে হয় এবং এর দ্বারা চিহ্নিত করা হয়:
শ্বাসকষ্ট বৃদ্ধি;
· ক্লান্তি;
· সীমিত কর্মক্ষমতা;
সম্ভবত উপসর্গবিহীন।
অ্যাওর্টিক স্টেনোসিস (এএস) এর ক্লিনিকাল ছবি নিয়ে গঠিত সিন্ড্রোমের ত্রয়ী:
দীর্ঘস্থায়ী হার্ট ফেইলিউর (CHF);
এক্সারশনাল এনজাইনা (StN);
· সিনকোপ/প্রিসিনকোপ।
বাম ভেন্ট্রিকল থেকে রক্ত প্রবাহে আরও স্পষ্ট বাধা হৃৎপিণ্ডের সংকোচনের শক্তি বাড়ায় এবং রোগীরা ধড়ফড় অনুভব করতে শুরু করে।
সিন্ড্রোমের ত্রয়ী দ্বারা চিহ্নিত করা হয়:
· গুরুতর (গুরুতর) মহাধমনী স্টেনোসিসের প্রায় 2/3 রোগীর মধ্যে এনজিনা পেক্টোরিস পরিলক্ষিত হয়; অক্ষত অবস্থায় StN এর বিকাশ সম্ভব করোনারি ধমনীতে;
Syncope এবং presyncope হ্রাস সঙ্গে যুক্ত করা হয় সেরিব্রাল রক্ত প্রবাহলোডের সময়, কখন ধমনী চাপস্থির কারণে হ্রাস পায় হৃদ রোগের ফলাফল. সিনকোপ ব্যারোসেপ্টর ডিসফাংশন এবং ভাসোডিপ্রেসার প্রতিক্রিয়ার সাথেও যুক্ত হতে পারে ধারালো বৃদ্ধিব্যায়ামের সময় বাম ভেন্ট্রিকুলার সিস্টোলিক চাপ। বিশ্রামে সিনকোপ ক্ষণস্থায়ী ভেন্ট্রিকুলার ফাইব্রিলেশনের ফলে হতে পারে যা নিজেই সমাধান করে বা ক্ষণস্থায়ী অ্যাট্রিয়াল ফাইব্রিলেশন থেকে বাম ভেন্ট্রিকুলার ফিলিংয়ে অ্যাট্রিয়াল অবদান হারানোর ফলে কার্ডিয়াক আউটপুট কমে যায়। Syncope এবং presyncope হল AS রোগীদের দুর্বল পূর্বাভাসের পূর্বাভাস;
· ক্লিনিকাল ছবিতে অ্যাট্রিয়াল ফাইব্রিলেশন (এএফ), দুর্বল পূর্বাভাসের পূর্বাভাস, রোগীদের আয়ু 6 মাসের কম।
অ্যানামেনেসিস:অর্টিক হার্টের ত্রুটির জন্য একটি দীর্ঘ সময়কালকোন ক্লিনিকাল প্রকাশ নেই।
রোগীকে বুকে ব্যথা, সিনকোপ, পরিশ্রমের সময় শ্বাসকষ্টের পর্বের উপস্থিতি সম্পর্কে জিজ্ঞাসা করা উচিত, সেইসাথে পূর্ববর্তী পরীক্ষার সময় হার্টের বকবক শোনার জন্য নির্দেশাবলী।
একটি জটিল পর্যায়ে AS-এর উৎপত্তি নির্ণয় করা একটি কঠিন প্রক্রিয়া, সবচেয়ে গুরুত্বপূর্ণ ডায়াগনস্টিক মানদণ্ড হল:
60-70 বছর বয়সে রোগের সূত্রপাত, একটি দীর্ঘ উপসর্গহীন সময়কাল সহ - সেনিল এএস;
· 40-50 বছর বয়সে আত্মপ্রকাশ, বিশেষ করে যদি ইতিহাস হৃদপিণ্ডে একটি "গুঞ্জন" নির্দেশ করে, জন্মগত হৃদরোগ, সম্ভবত বাইকাসপিড মহাধমনী ভালভ;
· আর্টিকুলার ইতিহাস, মাইট্রাল ভালভের জড়িততা (একটি বৃহত্তর বা সমান পরিমাণে, মাইট্রাল ভালভের অ্যানুলোয়েক্টাসিয়া বাদ দিয়ে), সম্ভবত রিউম্যাটিক এএস;
· AS, সংক্রামক এন্ডোকার্ডাইটিসের ফলস্বরূপ, পূর্ববর্তী এন্ডোকার্ডাইটিসের একটি স্পষ্ট ইঙ্গিত ছাড়াই লিফলেটগুলির ক্যালসিফিকেশন সহ, প্রায়শই ইন্ট্রাঅপারেটিভভাবে সনাক্ত করা হয়।
শারীরিক পরীক্ষা:
CHF এর বিকাশের সাথে, ডান এবং বাম ভেন্ট্রিকুলার ব্যর্থতার ক্লিনিকাল চিত্রের প্রকাশ:
অর্থোপটিক;
· নীচের অংশ ফুলে যাওয়া;
হেপাটোমেগালি;
ফুসফুসে শ্রবণযোগ্য আর্দ্র রেলস এবং ক্রেপিটাস।
শ্রবণ:
দ্বিতীয় স্বর গঠনে মহাধমনী উপাদানের তীব্রতা হ্রাস;
দ্বিতীয় টোনের প্যারাডক্সিক্যাল বিভাজন;
· অ্যাওর্টিক স্টেনোসিসে সিস্টোলিক মর্মর - একটি বৈশিষ্ট্যযুক্ত ইজেকশন মর্মর যা প্রথম শব্দের কিছুক্ষণ পরেই ঘটে, তীব্রতা বৃদ্ধি পায় এবং ইজেকশন সময়ের মাঝামাঝি সময়ে শীর্ষে পৌঁছায়, তারপরে এটি ধীরে ধীরে হ্রাস পায় এবং মহাধমনী ভালভ বন্ধ হওয়ার ঠিক আগে অদৃশ্য হয়ে যায়;
· হৃৎপিণ্ডের গোড়ায় গোঙানি সবচেয়ে ভালো শোনা যায়, তবে প্রায়ই ক্যারোটিড ধমনী বরাবর এবং হৃদপিন্ডের শীর্ষে ভালভাবে বাহিত হয়;
· aphonic AS, যার সাথে দ্বিতীয় টোন দুর্বল হয়ে যায় - এটি সমালোচনামূলক AS-এর লক্ষণ, সাধারণত নিম্ন LVEF এর পটভূমিতে;
AC এর mitralization - আত্মীয়ের যোগদান মাইট্রাল অপ্রতুলতামাইট্রাল ভালভের তন্তুযুক্ত বলয়ের প্রসারণের কারণে, শব্দটি "নরম" এবং শীর্ষে থাকা AC এর পরিবাহী শব্দ থেকে কাঠের মধ্যে আলাদা।
পরীক্ষাগার গবেষণা:
· UAC;
· OAM;
· BAK (সোডিয়াম, পটাসিয়াম, গ্লুকোজ, ইউরিয়া, ক্রিয়েটিনিন, মোট প্রোটিন, অ্যালবুমিন, প্রিলবুমিন, মোট বিলিরুবিন(প্রত্যক্ষ, পরোক্ষ), এলডিএইচ, এএসটি, এএলটি, সিআরপি, কোলেস্টেরল, এইচডিএল কোলেস্টেরল, এলডিএল কোলেস্টেরল, ট্রাইগ্লিসারাইডস, অ্যামাইলেজ, ফেরিটিন, সিরাম আয়রন, ট্রান্সফারিন, জিজিটিপি, ক্ষারীয় ফসফেটেস);
· রক্তের ইলেক্ট্রোলাইটস (ম্যাগনেসিয়াম, পটাসিয়াম, ক্যালসিয়াম, সোডিয়াম);
· কোগুলোগ্রাম (APTT, PT, INR, fibrinogen);
· এলিসা (হেপাটাইটিস বি, সি), পিসিআর (হেপাটাইটিস বি এবং সি, গুণগত);
· মাইক্রোরিয়াকশন (একটি নির্দিষ্ট সংক্রামক রোগবিদ্যা বাদ দেওয়ার জন্য);
· রাইটের প্রতিক্রিয়া (প্রাণীজাত পণ্যের সাথে পেশাদার যোগাযোগের রোগীদের মধ্যে, মহাধমনী ত্রুটির ব্রুসেলোসিস ইটিওলজি বাদ দিতে);
· রক্তের গ্রুপ এবং রিসাস সংযুক্তি নির্ধারণ।
ইন্সট্রুমেন্টাল স্টাডিজ:
ইসিজি:
ইলেক্ট্রোকার্ডিওগ্রামের পরিবর্তনগুলি বাম ভেন্ট্রিকুলার পেশীতে পরিবর্তনের ডিগ্রির উপর নির্ভর করে।
প্রাথমিক পর্যায়ে:
· ত্রুটির বিকাশ, ইসিজিতে পরিবর্তন অনুপস্থিত থাকতে পারে;
· এটি অগ্রসর হওয়ার সাথে সাথে সংশ্লিষ্ট সীসাগুলিতে কিউআরএস জটিল তরঙ্গের বর্ধিত প্রশস্ততার আকারে বাম ভেন্ট্রিকুলার হাইপারট্রফির লক্ষণ;
ভেন্ট্রিকুলার কমপ্লেক্সের একটি পরিবর্তিত চূড়ান্ত অংশের সাথে একত্রে।
দেরী পর্যায়:
সিস্টোলিক ওভারলোডের বিচ্যুতি সহ বাম ভেন্ট্রিকুলার হাইপারট্রফির লক্ষণ বৈদ্যুতিক অক্ষহৃদয় বাম দিকে, আরএস-টি সেগমেন্টের বিষণ্নতা এবং বাইফেসিক/অথবা নেতিবাচক তরঙ্গবাম বুকে টি বাড়ে।
গুরুতর মহাধমনী স্টেনোসিস এবং ত্রুটির "মিট্রালাইজেশন" সহ, বাম প্রিকোর্ডিয়াল লিডগুলিতে পি তরঙ্গগুলির প্রশস্ততা এবং সময়কাল বৃদ্ধি পায়।
সম্পূর্ণ বা চিহ্ন অসম্পূর্ণ অবরোধবাম বান্ডিল শাখা (সর্বদা নয়)।
রেডিওগ্রাফি বুক
প্রকাশিত হতে পারে নিম্নলিখিত লক্ষণ:
· প্রাথমিক পর্যায়ে, বাম দিকে হার্টের মাঝারি প্রসারণ এবং বাম ভেন্ট্রিকুলার খিলানের দীর্ঘতা এবং শীর্ষের গোলাকার সনাক্ত করা হয়;
· ত্রুটির দীর্ঘ ইতিহাস এবং মহাধমনী খোলার উচ্চারিত সংকীর্ণতা সহ, হৃৎপিণ্ডের একটি সাধারণ মহাধমনী কনফিগারেশন রয়েছে;
বাইভেন্ট্রিকুলার CHF এর বিকাশের সাথে (এর উল্লেখযোগ্য প্রসারণের সাথে প্রক্রিয়াটিতে ডান নিলয় জড়িত), হার্টের ছায়ার ট্র্যাপিজয়েডাল কনফিগারেশন গঠন সম্ভব।
ট্রান্সথোরাসিক ইকোকার্ডিওগ্রাফি:
ইকোকার্ডিওগ্রাফি হল বাইকাসপিড AK রোগীদের মধ্যে AS নির্ণয়ের প্রধান পদ্ধতি, এটিওলজি, এএসের ডিগ্রি, এলভি ফাংশন, পূর্বাভাস নির্ধারণ এবং হস্তক্ষেপের সময় নির্ধারণ করা। (প্রমাণের শ্রেণীআমি, প্রমাণের স্তর বি)।
টেবিল 4 -ইকোকার্ডিওগ্রাফির জন্য ইঙ্গিত
| ইঙ্গিত | প্রমাণ ক্লাস | প্রমাণের স্তর |
| গুরুতর AS রোগ নির্ণয় এবং মূল্যায়নের জন্য ইকোকার্ডিওগ্রাফি সুপারিশ করা হয় | আমি | খ |
| এলভি প্রাচীরের বেধ, আয়তন এবং কার্যকারিতা নির্ণয় করার জন্য AS রোগীদের ইকোকার্ডিওগ্রাফির পরামর্শ দেওয়া হয়। | আমি | খ |
| ইকোকার্ডিওগ্রাফি প্রতিষ্ঠিত AS এবং বিরতিহীন উপসর্গ সহ রোগীদের পুনর্মূল্যায়নের জন্য সুপারিশ করা হয় | আমি | খ |
| গর্ভাবস্থায় AS নির্ণয় করা রোগীদের হেমোডাইনামিক্স এবং এলভি ফাংশনের পরিবর্তনগুলি মূল্যায়ন করার জন্য ইকোকার্ডিওগ্রাফির সুপারিশ করা হয়। | আমি | খ |
| ট্রান্সথোরাসিক ইকোকার্ডিওগ্রাফি উপসর্গহীন রোগীদের পুনঃমূল্যায়নের জন্য সুপারিশ করা হয়: প্রতি বছর গুরুতর এএসের জন্য; মাঝারি AS এর জন্য প্রতি 1 থেকে 2 বছর; হালকা AS এর জন্য প্রতি 3 থেকে 5 বছর | আমি | খ |
ইকো সিজি নিম্নলিখিত প্রকাশ করে:
· মহাধমনী ভালভ লিফলেটের অসম্পূর্ণ সিস্টোলিক খোলা;
· ফাইব্রোসিস এবং লিফলেটের ক্যালসিফিকেশন;
· মহাধমনী ভালভের উপর একটি সিস্টোলিক গ্রেডিয়েন্টের উপস্থিতি;
বাম ভেন্ট্রিকুলার মায়োকার্ডিয়ামের পুরুত্ব বৃদ্ধি (15 মিমি বা তার বেশি পর্যন্ত);
· বাম ভেন্ট্রিকলের অ্যান্টেরোপোস্টেরিয়ার আকার বৃদ্ধি (সিস্টোলিক - 40 মিমি-এর বেশি, ডায়াস্টোলিক - 60 মিমি-এর বেশি)।
সিস্টোল বা ডায়াস্টোলের সময় পাতলা এবং ভ্রাম্যমাণ মহাধমনী ভালভ লিফলেটের নির্ণয় আমাদের অর্জিত মহাধমনী স্টেনোসিস বাদ দিতে দেয়।
সারণি 5 - AS রোগীদের ডায়নামিক ইকোকার্ডিওগ্রাফি।
ডোবুটামিন দিয়ে স্ট্রেস ইকোকার্ডিওগ্রাফি।
এএস সহ রোগীর জন্য স্ট্রেস ইকোকার্ডিওগ্রাফি নির্দেশিত হয়:
স্টেজ সি, লক্ষণগুলি সনাক্ত করতে এবং ব্যায়াম সহনশীলতা মূল্যায়ন করতে (প্রমাণের শ্রেণীIIa, প্রমাণের স্তরসঙ্গে).
পর্যায় D2: সীমিত খোলার সাথে ক্যালসিনেটেড অর্টিক ভালভ, LVEF<50%, S АК ≤ 1 см² , если: V max< 4м/с, Сред. град. < 40 мм.рт.ст.
ডায়াগনস্টিক অ্যালগরিদম:
ডায়াগনস্টিকস (হাসপাতাল)
রোগীর স্তরে ডায়াগনস্টিকস
হাসপাতাল পর্যায়ে ডায়াগনস্টিক মানদণ্ডবহিরাগত রোগীর স্তর দেখুন।
ডায়গনিস্টিক অ্যালগরিদমবহিরাগত রোগীর স্তর দেখুন।
প্রধান ডায়াগনস্টিক ব্যবস্থার তালিকা:
· সরাসরি অভিক্ষেপে OGK এর রেডিওগ্রাফি;
স্পিরোগ্রাফি;
ব্র্যাকাইসেফালিক ধমনী এবং নীচের প্রান্তের জাহাজগুলির USDG;
· পেটের অঙ্গগুলির আল্ট্রাসাউন্ড;
ট্রান্সথোরাসিক ইকোকার্ডিওগ্রাফি।
অতিরিক্ত ডায়গনিস্টিক ব্যবস্থার তালিকা:
· সিটি এনজিওকার্ডিওগ্রাফি বা প্যানোরাথোগ্রাফি;
· বাম পার্শ্বীয় অভিক্ষেপে OGK এর এক্স-রে;
ব্র্যাকিসেফালিক ধমনীর সিটি স্ক্যান;
· পেটের মহাধমনীর ডপলার আল্ট্রাসাউন্ড;
· ট্রান্সসোফেজিয়াল ইকোকার্ডিওগ্রাফি;
· হৃৎপিণ্ডের ডান ও বাম অংশের করোনারি এনজিওগ্রাফি এবং ক্যাথেটারাইজেশন*;
· ক্যারোটিডোগ্রাফি।
* এনবি ! করোনারি এনজিওগ্রাফি এবং ক্যাথেটারহৃৎপিণ্ডের প্রকোষ্ঠের ক্ষয়
টেবিল 10 -করোনারি এনজিওগ্রাফি এবং কার্ডিয়াক ক্যাথেটারাইজেশনের জন্য ইঙ্গিত:
| সুপারিশ | কেডি | ইউডি |
|
CAD এর ঝুঁকিতে AS রোগীদের AVR-এর আগে করোনারি এনজিওগ্রাফি করার পরামর্শ দেওয়া হয় |
আমি | খ |
|
হেমোডাইনামিক পরিমাপের জন্য কার্ডিয়াক ক্যাথেটারাইজেশনের পরামর্শ দেওয়া হয় লক্ষণযুক্ত রোগীদের মধ্যে AS-এর তীব্রতা মূল্যায়ন করার জন্য যখন নন-ইনভেসিভ পরীক্ষাগুলি সিদ্ধান্তহীন হয় বা যখন AS-এর তীব্রতা সম্পর্কিত নন-ইনভেসিভ পরীক্ষা এবং ক্লিনিক্যালি প্রাপ্ত ডেটার মধ্যে পার্থক্য থাকে। |
আমি | সঙ্গে |
|
AS আক্রান্ত রোগীদের মধ্যে AVR-এর আগে করোনারি এনজিওগ্রাফির সুপারিশ করা হয় যাদের মধ্যে পালমোনারি অটোগ্রাফ্ট (রস পদ্ধতি) নির্দেশিত হয় এবং যদি করোনারি ধমনীর অবস্থা অ-আক্রমণমূলকভাবে অধ্যয়ন করা না হয়। |
আমি | সঙ্গে |
|
AVR-এর আগে AS-এর তীব্রতা নির্ণয়ের জন্য হেমোডাইনামিক পরিমাপের জন্য কার্ডিয়াক ক্যাথেটারাইজেশন সুপারিশ করা হয় না যখন নন-ইনভেসিভ পরীক্ষাগুলি পর্যাপ্ত এবং ক্লিনিকাল ফলাফলের সাথে সামঞ্জস্যপূর্ণ। |
III | গ |
|
হেমোডাইনামিক পরিমাপের জন্য কার্ডিয়াক ক্যাথেটারাইজেশন এলভি ফাংশন এবং অ্যাসিম্পটমেটিক রোগীদের মধ্যে AS এর তীব্রতা মূল্যায়নের জন্য সুপারিশ করা হয় না |
III | গ |
কম্পিউটেড টমোগ্রাফিক এনজিওকার্ডিওগ্রাফি এবং অ্যাওর্টোগ্রাফি মহাধমনী ভালভের ট্রান্সক্যাথেটার ইমপ্লান্টেশনের আগে এবং আরোহী মহাধমনীর প্রসারণ/অ্যানিউরিজম সহ রোগীদের মধ্যে সঞ্চালিত হয়।
ডিফারেনশিয়াল নির্ণয়ের
ডিফারেনশিয়াল নির্ণয়ের:
AS সন্দেহ হলে, হাইপারট্রফিক কার্ডিওমায়োপ্যাথি (HCM) এবং মহাধমনী ভালভের অপ্রতুলতা বাদ দেওয়া প্রয়োজন।
সারণি 6 - এইচসিএম এবং এএস এর ডিফারেনশিয়াল ডায়াগনসিস।
| ডায়গনিস্টিক লক্ষণ | এইচসিএম | এসি |
| অজ্ঞান হওয়া বা তীব্র দুর্বলতার আক্রমণ | চারিত্রিক | কম সাধারণ |
| রোগের পারিবারিক ক্ষেত্রে উপস্থিতি | চারিত্রিক | সাধারণ নয় |
| পরিবারে আকস্মিক মৃত্যুর ঘটনা | প্রায়ই | কদাচিৎ |
| পূর্ববর্তী বাত ইঙ্গিত | সাধারণ নয় | চারিত্রিক |
| আপেক্ষিক কার্ডিয়াক নিস্তেজতার সীমা | বাম এবং নিচে প্রসারিত | প্রসারিত বাম |
| সর্বাধিক সিস্টোলিক মর্মর স্থানীয়করণ | হৃদপিন্ডের শীর্ষ বা স্টার্নামের বাম প্রান্ত | ডানদিকে দ্বিতীয় আন্তঃকোস্টাল স্থান |
| সিস্টোলিক মর্মর উত্পাদনশীলতা | সাধারণ নয় | চারিত্রিক |
| সিস্টোলিক মর্মর চরিত্র | ইজেকশন টাইপ বা হলোসিস্টোলিক | নির্বাসিত প্রকার |
| হঠাৎ উঠে দাঁড়ালে সিস্টোলিক গুনগুনের পরিমাণ | লাভ করা | দুর্বল হচ্ছে |
| আকস্মিক স্কোয়াটিংয়ের সময় সিস্টোলিক মর্মর পরিমাণ | দুর্বল হচ্ছে | লাভ করা |
| ভালসালভা কৌশলের সময় সিস্টোলিক মর্মর পরিমাণ | লাভ করা |
দুর্বল হচ্ছে |
| ইকোসিজি | আইভিএস এর হাইপোকাইনেসিয়ার সাথে অপ্রতিসম হাইপারট্রফি। মাইট্রাল ভালভের অগ্রবর্তী লিফলেটের পূর্ববর্তী সিস্টোলিক আন্দোলন, ডায়াস্টলে আইভিএসের সাথে এর যোগাযোগ, বাম অলিন্দের আকার বৃদ্ধি, বাম ভেন্ট্রিকুলার গহ্বরের হ্রাস | IVS-এর হাইপারট্রফি এবং LV-এর পশ্চাৎ প্রাচীর, AC লিফলেটগুলির সিস্টোলিক বিচ্যুতি হ্রাস, স্থিরতার সাথে ঘন হওয়া, AC লিফলেটগুলির ক্যালসিফিকেশন |
সারণি 7 - AN থেকে পার্থক্যের জন্য মানদণ্ড:
| ডায়গনিস্টিক লক্ষণ | একটি | এসি |
| গোলমাল | ফুঁ, ডায়াস্টোলিক | মধ্য বা দেরী সিস্টোলিক, গুরুতর স্টেনোসিস সহ শান্ত বা অনুপস্থিত হতে পারে |
| আমি টোন | দুর্বল | অপরিবর্তিত |
| II টোন | অপরিবর্তিত | প্যারাডক্সিক্যাল বিভাজন |
| অন্যান্য লক্ষণ | উচ্চ পালস রক্তচাপ, সিস্টোলিক উচ্চ রক্তচাপ | ক্যারোটিড ধমনীতে নাড়ি ধীর এবং দুর্বল হয়; III এবং IV টোন থাকতে পারে |
| ডায়াগনসটিক পরীক্ষাগুলোর | স্কোয়াট করার সময় শব্দ আরও খারাপ হয় | ভালসালভা কৌশল সম্পাদন করার পরে, শব্দটি শান্ত হয়ে যায় |
চিকিৎসা
চিকিৎসায় ব্যবহৃত ওষুধ (সক্রিয় উপাদান)
| অ্যালবামিন মানব |
| এপিক্সাবান |
| অ্যাসিটিলস্যালিসিলিক অ্যাসিড |
| বেটাক্সোলল |
| বিসোপ্রোলল |
| ওয়ারফারিন |
| ভেরাপামিল |
| হেপারিন সোডিয়াম |
| দবিগাত্রান ইটেক্সিলেট |
| ডাল্টেপারিন |
| ডেক্সট্রোজ |
| ডিগক্সিন |
| ডিল্টিয়াজেম |
| ডবুটামিন |
| ডোপামিন |
| প্লেটলেট ঘনীভূত (CT) |
| লেভোসিমেন্ডান |
| মেটোপ্রোলল |
| মিলরিনোন |
| নাইট্রোজেন মনোক্সাইড |
| Nadroparin ক্যালসিয়াম |
| সোডিয়াম ক্লোরাইড |
| নরপাইনফ্রাইন |
| তাজা হিমায়িত প্লাজমা |
| প্রোটামিন সালফেট |
| রিভারক্সাবন |
| স্পিরোনোল্যাক্টোন |
| সাক্সিনিলেটেড জেলটিন |
| তোরাসেমাইড |
| জমাট ফ্যাক্টর II, VII, IX এবং X সংমিশ্রণে (প্রথ্রম্বিন কমপ্লেক্স) |
| ফ্যামোটিডিন |
| ফুরোসেমাইড |
| এসোমেপ্রাজল |
| এনোক্সাপারিন সোডিয়াম |
| এপিনেফ্রিন |
| এপ্টাকগ আলফা (অ্যাক্টিভেটেড, 1); রিকম্বিন্যান্ট কোগুলেশন ফ্যাক্টর VIIa |
| লোহিত রক্ত কণিকার ভর |
চিকিৎসা (বহিরাগত রোগী ক্লিনিক)
বহির্বিভাগের চিকিত্সা
চিকিৎসার কৌশল: AS, পর্যায় A, B এবং C-এর চিকিত্সার লক্ষ্য: করোনারি হৃদরোগ প্রতিরোধ, রক্ষণাবেক্ষণ শোষ তাল, থেরাপির স্বীকৃত মান অনুযায়ী ধমনী উচ্চ রক্তচাপের চিকিত্সা (প্রমাণের শ্রেণীআমিস্তরপ্রমাণ খ).
সমস্ত রোগীকে গৃহীত মান অনুযায়ী সংক্রামক এন্ডোকার্ডাইটিসের বিরুদ্ধে প্রফিল্যাক্সিস নেওয়ার পরামর্শ দেওয়া হয়। গুরুতর অ্যাওর্টিক স্টেনোসিসের জন্য, ওষুধের চিকিত্সা সাধারণত অকার্যকর হয়। একমাত্র র্যাডিকাল চিকিৎসা পদ্ধতি হল মহাধমনী ভালভ প্রতিস্থাপন।
অ-মাদক চিকিত্সা:
শারীরিক কার্যকলাপ স্তর এবং সাধারণ সুপারিশ: AS রোগীদের তীব্র বা দীর্ঘায়িত গতিশীল এবং পরিসংখ্যানগত লোড, প্রতিকূল জলবায়ু অবস্থার (উচ্চ আর্দ্রতা, তাপমাত্রা, ইত্যাদি) এক্সপোজার থেকে নিষেধ করা হয়।
ডায়েট:নং 10-10a
ওষুধের চিকিৎসা:
স্থিতিশীল এবং উচ্চ প্রতিরোধের লোডের অবস্থার অধীনে, এলভি ডায়াস্টোলিক কর্মহীনতা প্রভাবিত হয়, সেইসাথে গুরুতর এনজিনাতে, ত্রুটির সাব-কমপেনসেশন পর্যায়ে নিম্নলিখিত নির্দেশিত হয়:
β-ব্লকার বা নন-ডাইহাইড্রোপিরিডাইন ক্যালসিয়াম বিরোধী;
হার্ট ফেইলিউরের চিকিৎসার লক্ষ্য হল পালমোনারি সঞ্চালনের ভিড় দূর করা। মূত্রবর্ধকগুলি সতর্কতার সাথে নির্ধারিত হয়, যেহেতু তাদের খুব সক্রিয় ব্যবহারের ফলে অত্যধিক মূত্রাশয়, ধমনী হাইপোটেনশন, হাইপোভোলেমিয়া এবং কার্ডিয়াক আউটপুট হ্রাস হতে পারে।
ডিগক্সিনবাম ভেন্ট্রিকুলার সিস্টোলিক কর্মহীনতা এবং ভলিউম ওভারলোডের জন্য একটি লক্ষণীয় প্রতিকার হিসাবে ব্যবহৃত হয়, বিশেষ করে AF এ।
ভাসোডিলেটর (ACE ইনহিবিটরস, রিসেপ্টর বিরোধী AG2, আলফা-ব্লকার, ডাইহাইড্রোপাইরিডিন ক্যালসিয়াম বিরোধী, নাইট্রেট)
মহাধমনী স্টেনোসিসে contraindicated, যেহেতু সীমিত কার্ডিয়াক আউটপুট সহ পেরিফেরাল ভাস্কুলার প্রতিরোধের হ্রাস সিঙ্কোপ হতে পারে।
ব্যতিক্রম:
আক্রমণাত্মক হেমোডাইনামিক পর্যবেক্ষণ সহ AS, স্টেজ ডি রোগীদের মধ্যে CHF এর তীব্র ক্ষয় (প্রমাণের শ্রেণীIIb, স্তরপ্রমানগ)
.
প্রয়োজনীয় ওষুধের তালিকাটেবিল নং 8 দেওয়া হয়.
টেবিল 8:
|
আন্তর্জাতিক সাধারণ নাম |
ইউনিট। (বলি, ampoules, ক্যাপসুল) |
||||||||||||||||||||||||||||||||||||||
| প্রয়োজনীয় ওষুধ | |||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||
| ওয়ারফারিন | ট্যাবলেট 2.5 মিলিগ্রাম; | 1.25-7.5 মিগ্রা | 1 সময়. | আজীবন, INR 2.0-3.0 এর নিয়ন্ত্রণে | |||||||||||||||||||||||||||||||||||
|
দবিগাত্রান ইটেক্সিলেট |
ক্যাপসুল 75, 110, 150 মিলিগ্রাম | 75-150 মিলিগ্রাম | ২ বার | দীর্ঘমেয়াদী, আজীবন | |||||||||||||||||||||||||||||||||||
| রিভারক্সাবন | ট্যাবলেট 2.5, 10, 15, 20 মিলিগ্রাম | 15-20 মিলিগ্রাম | 1 সময়. | দীর্ঘমেয়াদী, আজীবন | |||||||||||||||||||||||||||||||||||
| এপিক্সাবান | ট্যাবলেট 2.5 এবং 5 মিগ্রা। | 2.5 মিলিগ্রাম। | ২ বার | দীর্ঘমেয়াদী, আজীবন | |||||||||||||||||||||||||||||||||||
| অ্যাসিটিলস্যালিসিলিক অ্যাসিড | ট্যাবলেট 75, 150 মিলিগ্রাম। | 75-150 মিলিগ্রাম। | 1 সময়. | দীর্ঘমেয়াদী, আজীবন | |||||||||||||||||||||||||||||||||||
অতিরিক্ত ওষুধের তালিকাটেবিল নং 9 এ দেওয়া হয়েছে।
সারণি 9:
|
আন্তর্জাতিক সাধারণ নাম |
ইউনিট। (বলি, ampoules, ক্যাপসুল) |
ওষুধের একক ডোজ | আবেদনের ফ্রিকোয়েন্সি (প্রতিদিন কতবার) | ব্যবহারের সময়কাল (দিনের সংখ্যা) |
| ফুরোসেমাইড | ইনজেকশন জন্য সমাধান 20 mg/ml, ট্যাব. 40 মিলিগ্রাম | 20-100 মিলিগ্রাম। | 1-3 বার | দীর্ঘ মেয়াদী |
| তোরাসেমাইড | ট্যাব। 5-10 মিলিগ্রাম। | 2.5-20 মিলিগ্রাম | 1-2 বার | দীর্ঘ মেয়াদী |
| স্পিরোলেকটোন | ট্যাব। 25, 50, 100 মিলিগ্রাম | 12.5-200 মিলিগ্রাম | 1-2 বার | দীর্ঘ মেয়াদী |
| ডিগক্সিন | ট্যাব। 2.5 মিলিগ্রাম | 1.25-2.5 মিলিগ্রাম | 1 সময় | দীর্ঘ মেয়াদী |
এন্ডোক্রাইন প্যাথলজির ক্ষেত্রে কৃত্রিম সঞ্চালনের সাথে হার্ট সার্জারির জন্য contraindications বাদ দিতে একজন কার্ডিওলজিস্টের সাথে পরামর্শ;
যদি একটি সহগামী প্যাথলজি থাকে, তবে হার্ট সার্জারির contraindications বাদ দেওয়ার জন্য উপযুক্ত বিশেষজ্ঞের সাথে পরামর্শ করা প্রয়োজন।
প্রতিরোধমূলক ব্যবস্থা:
দীর্ঘস্থায়ী সংক্রমণের কেন্দ্রের স্যানিটেশন;
· মহামারী ইনফ্লুয়েঞ্জার বিরুদ্ধে মৌসুমী টিকা;
নিউমোকোকাল সংক্রমণের বিরুদ্ধে টিকা;
· সংক্রামক এন্ডোকার্ডাইটিস প্রতিরোধ।
রোগীর অবস্থা পর্যবেক্ষণ:
· রক্তচাপ এবং হৃদস্পন্দন;
· 6 মিনিটের হাঁটার পরীক্ষার ফলাফল অনুযায়ী CHF এর FC;
· CHF এর ক্লিনিকাল ক্ষতিপূরণ (নিম্ন প্রান্তের শোথের অনুপস্থিতি, ফুসফুসে আর্দ্র রেলস);
· ইকোকার্ডিওগ্রাফি ট্রান্সভালভুলার গ্রেডিয়েন্ট, বাম ভেন্ট্রিকুলার ফাংশন (EDV, LVEF)।
চিকিত্সার কার্যকারিতার সূচক:
· 6 মিনিটের হাঁটার পরীক্ষার ফলাফল অনুযায়ী CHF এর FC হ্রাস;
· চিকিৎসা সহায়তার জন্য অনুরোধের ফ্রিকোয়েন্সি হ্রাস (হাসপাতালে ভর্তি, জরুরি কক্ষে কল, ক্লিনিকে যাওয়া);
· CHF এর জন্য ক্লিনিকাল ক্ষতিপূরণ।
চিকিৎসা (অ্যাম্বুলেন্স)
জরুরী যত্নের পর্যায়ে ডায়াগনস্টিকস এবং চিকিত্সা: কার্ডিয়াক অ্যারেস্ট, কার্ডিওজেনিক শক, পালমোনারি শোথের জন্য জরুরী এবং জরুরী চিকিৎসা সেবা প্রদানের মান অনুযায়ী করা হয়।
চিকিৎসা (ইনপোশেন্ট)
ইনপেশেন্ট ট্রিটমেন্ট
চিকিৎসার কৌশল:
ইনপেশেন্ট পর্যায়ে ওষুধের চিকিত্সার লক্ষ্য হৃৎপিণ্ডের ব্যর্থতার ক্ষতিপূরণ, রোগীর অস্ত্রোপচারের চিকিত্সার পেরিওপারেটিভ ঝুঁকি হ্রাস করার জন্য সহগামী প্যাথলজিগুলির (ডায়াবেটিস মেলিটাস, থাইরয়েড রোগ, কনজেস্টিভ হেপাটোপ্যাথি, সিওপিডি, নিউমোনিয়া, ইত্যাদি) চিকিত্সা করা।
রক্ষণশীল চিকিত্সার নীতিগুলি:
· HF ক্ষতিপূরণ, একটি নিয়ম হিসাবে, লুপ মূত্রবর্ধক ক্রমাগত শিরায় ইনফিউশন দ্বারা, ট্যাবলেট আকারে পরবর্তী রূপান্তর সহ, বাহিত হয়, যখন হাইপোক্যালেমিয়া বিকাশ লাভ করে, যা পটাসিয়াম-স্পেয়ারিং ওষুধ এবং শিরায় পটাসিয়াম এবং ম্যাগনেসিয়াম ওষুধ দিয়ে প্রতিস্থাপন থেরাপি দ্বারা সংশোধন করা হয়। অত্যধিক মূত্রবর্ধক এড়ানো উচিত, বিশেষ করে গুরুতর AS রোগীদের ক্ষেত্রে; প্রথম দিনে মূত্রাশয় তরল পরিমাণের 100% এর বেশি হওয়া উচিত নয় এবং পরবর্তীতে 50% এর বেশি নয়;
কার্ডিওটোনিক সহায়তা ব্যর্থ ছাড়াই সরবরাহ করা হয়, এমন ওষুধের সাথে যা ক্যাটেকোলামাইনের তুলনায় কম পরিমাণে অক্সিজেনের প্রয়োজন বাড়ায়। গুরুতর অবস্থায়, 2 বা তার বেশি কার্ডিওটোনিক ওষুধের সংমিশ্রণ সম্ভব;
· গুরুতর AS রোগীদের ক্ষেত্রে, CHF এর সম্পূর্ণ ক্ষতিপূরণ অর্জন করা অসম্ভব (ফুসফুসে শোথ এবং কনজেশন নির্মূল), তাই, অত্যধিক মূত্রাশয় এবং একটি আদর্শ "শুষ্ক" শরীরের ওজন অর্জন এড়ানো উচিত; ক্ষতিপূরণ নিরীক্ষণ করার জন্য, শরীরের ওজন এবং কেন্দ্রীয় শিরাস্থ চাপের গতিবিদ্যা ব্যবহার করা সর্বোত্তম (12-14 mmH2O এর পরিসরে);
· কনজেস্টিভ হেপাটোপ্যাথির চিকিৎসায় হেপাটিক প্রোটেক্টরের শিরায় প্রবর্তন করা হয়; যখন গুরুতর হাইপারবিলিরুবিনেমিয়ার সাথে মিলিত হয়, তখন শোষণকারী এবং ল্যাকটুলোজ ব্যবহার করা হয়;
· টাইপ 2 ডায়াবেটিস মেলিটাসের সমস্ত রোগীকে অপারেশনের আগে ইনসুলিনে স্থানান্তর করা হয়;
· গুরুতর এএস-এর রোগীদের যারা গুরুতর অবস্থায় রয়েছে তারা পাকস্থলী এবং ডুডেনামের শ্লেষ্মা ঝিল্লির অবস্থা মূল্যায়ন করতে পারে না, এবং তাই, পর্যাপ্ত দৈনিক ডোজে প্রোটন পাম্প ইনহিবিটর দিয়ে থেরাপির পরামর্শ দেওয়া হয়;
· গভীর শিরা থ্রম্বোসিস প্রতিরোধ নিম্ন প্রান্তের ইলাস্টিক ব্যান্ডেজের বাধ্যতামূলক ব্যবহার দ্বারা অর্জন করা হয়। প্রি-অপারেটিভ অ্যান্টিকোয়াগুল্যান্ট থেরাপির মধ্যে রয়েছে সমস্ত রোগীকে আনফ্রাকেশনেড হেপারিনে স্থানান্তর করা, যদি সম্ভব হয়, APTT পর্যবেক্ষণের অধীনে হেপারিনের অবিচ্ছিন্ন শিরায় আধান করা হয়;
· বিটা ব্লকার, AF রোগীদের হার্ট রেট নিয়ন্ত্রণের জন্য পছন্দের ওষুধ, শুধুমাত্র টাইট্রেশন দ্বারা নির্ধারিত হয়, সর্বনিম্ন একক ডোজ থেকে সর্বোচ্চ সহ্য করা পর্যন্ত।
সারণি 8 - প্রয়োজনীয় ওষুধের তালিকা:
|
আন্তর্জাতিক সাধারণ নাম |
ইউনিট। (বলি, ampoules, ক্যাপসুল) |
ওষুধের একক ডোজ | আবেদনের ফ্রিকোয়েন্সি (প্রতিদিন কতবার) | ব্যবহারের সময়কাল (দিনের সংখ্যা) | |
| জমাট বাঁধা এবং anticoagulation সিস্টেম প্রভাবিত এজেন্ট | |||||
| হেপারিন | ইনজেকশন জন্য সমাধান 5000 IU/ml, ampoules | সার্কিট IR 300-400 IU/kg মধ্যে পরিচিতি; একটানা শিরায় আধান, নিয়ন্ত্রিত APTT 60-80 সেকেন্ড | |||
|
এনোক্সাপারিন সোডিয়াম |
ইনজেকশনের জন্য সমাধান 2000 IU/0.2 মিলি; 4000 IU/0.4 মিলি; 6000 IU/0.6 মিলি; 8000 IU/0.8 মিলি; 10000 IU/1.0 মিলি; সিরিঞ্জ |
150 IU/-1 বার 100 আইইউ/কেজি -2 বার subcutaneously |
1-2 বার | ক্লিনিকাল পরিস্থিতির উপর নির্ভর করে বা ওয়ারফারিন থেরাপির সময় লক্ষ্য INR অর্জন না হওয়া পর্যন্ত। | |
| Nadroparin |
ইনজেকশন জন্য সমাধান 2850 IU/0.3 মিলি; 3800 IU/0.4 মিলি; 5700 IU/0.6 মিলি; 7600 IU/0.8 মিলি; 9500 IU/1.0 মিলি; সিরিঞ্জ |
শরীরের ওজন দ্বারা: <50 кг - 3800 МЕ 50-59 কেজি - 4750 আইইউ 60-69 কেজি 5700 আইইউ 70-79 কেজি - 6650 আইইউ 80-89 কেজি - 7600 আইইউ >90 কেজি - 8550 আইইউ |
২ বার | ক্লিনিকাল পরিস্থিতির উপর নির্ভর করে বা ওয়ারফারিন থেরাপির সময় লক্ষ্য INR অর্জন না হওয়া পর্যন্ত। | |
| ডাল্টেপারিন |
ইনজেকশন জন্য সমাধান 2500 IU/0.3 মিলি; 7500 IU/0.3 মিলি; 10000 IU/0.4 মিলি; 12500 IU/0.5 মিলি; 15000 IU/0.6 মিলি; 18000 IU/0.8 মিলি; সিরিঞ্জ |
200 আইইউ/কেজি -1 বার, 100 আইইউ/কেজি - 2 বার subcutaneously |
1-2 বার | ক্লিনিকাল পরিস্থিতির উপর নির্ভর করে বা ওয়ারফারিন থেরাপির সময় লক্ষ্য INR অর্জন না হওয়া পর্যন্ত। | |
| প্রোটামিন সালফেট | অ্যাম্পুল 10 মিলিগ্রাম। | IR থেকে প্রস্থান করার সময়: 1.5 মিগ্রা প্রতি 100 আইইউ হেপারিন | আইআর ছেড়ে যাওয়ার সময় | ||
| প্রোথ্রোমবিন জটিল ঘনত্ব। | বোতল 500 আইইউ | 0.9-1.9 মিলি/কেজি, সর্বোচ্চ একক ডোজ 3,000 আইইউ (120 মিলি অক্টাপ্লেক্স | ইঙ্গিত অনুযায়ী. | ||
| এপ্টাকগ আলফা |
ইনজেকশন দ্রবণ তৈরির জন্য পাউডার) | ||||