Peptički ulkus (PU) je prilično česta patologija probavnog trakta. Prema statistikama, do 10-20% odrasle populacije susreće se s tim u velikim gradovima stopa incidencije je mnogo veća nego u ruralnim područjima.
Ova bolest je povezana sa stvaranjem čireva na sluznici želuca i dvanaestopalačnog creva, u nedostatku pravilan tretman Peptički ulkus dovodi do ozbiljnih komplikacija, pa čak i smrti. Bolest može dugo vremena To je asimptomatsko, ali je vrlo opasno tokom egzacerbacija. Pravilno odabran režim liječenja čira na želucu i dvanaestopalačnom crijevu osigurava izlječenje i sprječava komplikacije.
Uzroci peptičkog ulkusa
Glavni razlog nastanka bolesti je aktivnost bakterije Helicobacter Pylori: izaziva upalu koja vremenom dovodi do stvaranja čireva na sluznici. Međutim, oštećenje bakterija je pogoršano nekim dodatnim faktorima:
- Nepravilna, neredovna ishrana. Užine u pokretu, nedostatak punog doručka, ručka i večere, obilje začina i presoljenih jela u prehrani - sve to negativno utječe na želudac i stvara povoljno okruženje za rast bakterija.
- Loše navike. Peptički ulkusi su posebno česti kod onih koji puše na prazan želudac, konzumiranje alkohola također doprinosi ozbiljnom oštećenju sluzokože.
- Stres i negativne emocije. Razvoj čira i njegovo pogoršanje izazvano je stalnim nervoznim uzbuđenjem, kao i stalnim mentalnim preopterećenjem.
- Nasljedni faktor. Već je utvrđeno da ako u porodici postoje slučajevi čira, onda se šansa za sličan probavni poremećaj značajno povećava.
Čir se razvija tokom dužeg vremenskog perioda: u početku osoba primjećuje nelagodu u želucu i manje smetnje probavni proces, vremenom postaju sve izraženiji.
Ako se mjere ne preduzmu na vrijeme, moguće je pogoršanje s ozbiljnim komplikacijama.
Glavni simptomi čira
Eksacerbacija čira nastaje iznenada, može trajati nekoliko sedmica.
Različiti faktori mogu izazvati egzacerbaciju: prejedanje uz ozbiljno kršenje prehrane, stres, prekomjerni rad itd. Simptomi variraju ovisno o lokaciji čira:
- Ako se bol javlja odmah nakon jela i postepeno se smanjuje u naredna dva sata, to obično ukazuje da je čir lokaliziran u gornjem dijelu želuca. Bol se smanjuje kako hrana postepeno prelazi u duodenum tokom probave.
- Ako se bol, naprotiv, javi u roku od 2 sata nakon jela, to ukazuje na čir koji se nalazi u antrumu želuca: iz njega hrana ulazi u dvanaestopalačno crijevo, a u tom području se najčešće opaža velika akumulacija Helicobacter pylori. .
- Noćni bol, koji se javlja i tokom dugih pauza između obroka, najčešće se javlja kod ulceroznih lezija dvanaestopalačnog creva.
- Pored bolova različitih vrsta u abdomenu, karakterističan simptom čira je žgaravica, koja je povezana sa povećanom kiselošću želudačnog soka. Žgaravica se javlja istovremeno s bolom ili se javlja prije njega. Sa slabošću sfinktera i obrnutom peristaltikom, pacijenti imaju kiselo podrigivanje i mučninu, ovi simptomi često prate peptički ulkus.
- Još jedan čest simptom je povraćanje nakon jela, a pacijentu donosi značajno olakšanje. Često se smanjuje apetit, neki pacijenti imaju strah od jela zbog straha od bola - zbog toga je moguća značajna iscrpljenost.
Metode za dijagnosticiranje ulkusa
Da biste dijagnosticirali čir na želucu i dvanaesniku, morate se obratiti gastroenterologu što prije dođe po pomoć, veća je šansa za oporavak ili dugotrajnu remisiju bez pogoršanja.
U slučaju oštre egzacerbacije sa krvarenjem, hitno operacija, u ovom slučaju potrebno je hitno pozvati hitnu pomoć.
Glavna metoda pregleda želuca je fibrogastroduodenoskopija: omogućava doktoru da vidi stanje sluznice kako bi otkrio čir i procijenio uznapredovalo stanje bolesti. Procjenjuje se ne samo lokacija čira, već i njegovo stanje: prisutnost ožiljaka, veličina.
Istovremeno se uzima uzorak tkiva sluznice radi identifikacije Helicobacter pylori i preciznije dijagnoze. Također se provodi klinički test krvi, koji vam omogućava da procijenite odstupanja od norme u stanju tijela.
Iako je FGDS prilično neugodna istraživačka metoda, ona je najinformativnija, pa se ne može napustiti. U nekim slučajevima se dopunjava rendgenskim pregledom.
Metode i režimi liječenja peptičkih ulkusa
Režim liječenja peptički ulkus zasniva se na uzimanju antibiotika kako bi se riješili Helicobacter Pylori i izbjegli ozbiljne komplikacije.
Tro- i četverokomponentne režime liječenja propisuje gastroenterolog samo specijalista može odabrati određene lijekove u skladu s individualnim karakteristikama pacijenta. Za liječenje čireva koristi se nekoliko grupa lijekova:
- Antibiotici. Dva lijeka se propisuju istovremeno, ljekar bira lijekove uzimajući u obzir moguće alergijske reakcije. Samostalno propisivanje antibiotika je neprihvatljivo; Tok liječenja traje najmanje 7-10 dana, čak i ako se osjećate znatno bolje, ne smijete prestati uzimati tablete.
- Lijekovi koji bi trebali neutralizirati djelovanje želučanog soka. To uključuje omeprazol, pantoprazol i druge uobičajene lijekove koji su poznati većini pacijenata s probavnim poremećajima.
- Supstance koje stvaraju film na površini sluznice Štiti je od agresivnog djelovanja želučanog soka, što doprinosi bržem zacjeljivanju čira.
- Antacidi, čija je glavna svrha smanjenje kiselosti želučanog soka. Oni značajno smanjuju žgaravicu i poboljšavaju dobrobit pacijenata, takvi lijekovi imaju adsorbirajući učinak.
- Prokinetici (Cerucal, Motilium i drugi) su lijekovi dizajnirani da normaliziraju pokretljivost duodenuma i osiguraju normalno kretanje hrane kroz crijeva. Prepisuju se za osjećaj težine u želucu ili ranu sitost.
Kompleksna terapija rijetko traje duže od dvije sedmice. Nakon toga, potrebno je samo pomoći želucu da se brže oporavi, za to se koriste posebni planovi ishrane i dodatne metode liječenja.
Dijeta za čir na želucu
Prilikom dijagnosticiranja čira pacijentima se propisuje terapeutska prehrana, dizajniran za pružanje nježnog režima za želudac i duodenum uz smanjenje opterećenja.
U tu svrhu koristi se dijeta br. 1. propisuje se u akutnoj fazi bolesti. Dijeta propisuje sljedeća ograničenja za pacijente:
- Namirnice koje nadražuju želudac potpuno su isključene iz prehrane. To su ljuta, kisela, masna jela, kiseli krastavci, marinade itd.
- Ne treba jesti povrće koje sadrži velike količine vlakana – ono takođe može negativno uticati na probavu tokom egzacerbacije. Prvih dana možete jesti samo kuvano povrće;
- Iz prehrane ne treba konzumirati kisele mliječne proizvode, a kiselo voće i prirodne sokove.
- Alkohol i gazirana pića su potpuno isključeni; pijenje kafe je nepoželjno.
Sva ova ograničenja sprečavaju dalje negativne efekte na probavni trakt i sprečavaju razvoj komplikacija.
Odstupanja od ishrane mogu dovesti do ozbiljnih komplikacija, uključujući krvarenje i perforaciju čireva.
Dodatni tretmani
Pored liječenja lijekovima, metode fizioterapije i fizikalnu terapiju u fazi oporavka.
Pomažu jačanju organizma i minimiziraju posljedice probavnih smetnji.
Kod kuće, po preporuci ljekara, možete napraviti zagrijavanje alkoholne komprese– toplina smanjuje bol i poboljšava cirkulaciju krvi.
Pacijentima sa peptičkim ulkusom propisuje se sanatorijsko-odmaralište: pored zdravstvenih procedura i klime u odmaralištu, blagotvorno deluje i mineralna voda za piće „Borjomi“, „Smirnovskaya“, „Essentuki“.
Vježbe fizikalne terapije imaju za cilj poboljšanje cirkulacije krvi i sprječavanje kongestije, poboljšavaju sekretornu i motoričku funkciju te stimuliraju apetit. Skup terapijskih i zdravstvenih procedura u skladu sa medicinskim preporukama daje odlične rezultate i pomaže u eliminaciji negativne posljedice bolest peptičkog ulkusa.
Što se prije pacijent obrati specijalistima, veće su šanse za uspješno zacjeljivanje čira uz normalizaciju dobrobiti. Važno je na vrijeme se pobrinuti za sebe i kod prvih negativnih manifestacija otići na pregled kod gastroenterologa.
Komplikacije peptičkog ulkusa
Peptički ulkus je opasan zbog ozbiljnih komplikacija tokom egzacerbacije, često zahtijevaju hitnu operaciju za prevenciju fatalni ishod. Sljedeće komplikacije su uobičajene:
- Želučano i crijevno krvarenje. Karakterističan simptom je povraćanje, koje je boje taloga kafe, i crna stolica.
- Perforacija čira. Puknuće dovodi do ulaska sadržaja probavnog trakta u trbušnu šupljinu, što rezultira stanjem koje ugrožava život pacijenta. Potrebna je hitna operacija.
- Penetracija je stanje takozvanog skrivenog proboja, u kojem sadržaj crijeva može ući u druge organe. trbušne duplje. Samo hitna operacija može spasiti pacijenta.
- Prilikom zacjeljivanja ožiljaka na sluznicama, pilorus se može suziti, što dovodi do poremećaja u radu probavnog trakta. Liječenje je samo hirurško.
- Znakovi komplikacija peptičkog ulkusa i unutrašnjeg krvarenja su iznenadna slabost, nesvjestica, nagli pad krvnog tlaka i jak bol u trbuhu. U slučaju povraćanja krvi i drugih znakova komplikacija, potrebno je pacijenta što prije odvesti u bolnicu kako bi se spriječile nepopravljive posljedice.
Peptički ulkus je bolest koja je u velikoj mjeri povezana s nepravilnim ritmom života veliki grad. Neophodno je pronaći vremena za dobro jelo, briga o probavi ublažit će tegobe i dugotrajno složeno liječenje. Ako su se problemi sa varenjem već pojavili, posjet ljekaru nije potrebno odlagati za kasnije. Pravovremena dijagnoza - važan faktor uspješno liječenje.
Kako liječiti peptički čir antibioticima, pogledajte video:
Reci svojim prijateljima! Recite prijateljima o ovom članku u svom omiljenom društvena mreža koristeći dugmad društvenih mreža. Hvala vam!
Najčešće do pogoršanja čira na dvanaestopalačnom crijevu dolazi zbog grubog zanemarivanja prehrane, zloupotrebe alkohola i nezdrave hrane koja iritira crijevnu sluznicu, kao i izloženosti stresu i umoru.
Znakovi egzacerbacije uglavnom se dijagnosticiraju izvan sezone - proljeće i jesen. To je zbog pogoršanja opšteg imuniteta tokom ovog perioda. Tijek bolesti karakterizira cikličnost, kada se periodi stabilne remisije izmjenjuju s egzacerbacijama patologije.
Oblici bolesti
Pogoršanje ulkusa dvanaestopalačnog crijeva, njegovi simptomi i liječenje ovise o obliku bolesti.
Bolest se klasifikuje prema sledećim kriterijumima:
- Da li je moguće piti supu od graška tokom egzacerbacije čira?
- liječenje čira na dvanaestopalačnom crijevu propolisom
- simptomi liječenje ulkusa debelog crijeva
Po stopi recidiva:
- oblik koji ima egzacerbacije od jednog do tri puta godišnje;
- bolest koja se ponavlja više od tri puta godišnje.
Prema lokaciji i dubini lezije:
- površinske ili duboke ulceracije;
- čir koji se nalazi u predjelu lukovice ili u području nakon lukovice.
Po broju mukoznih lezija:
- pojedinačna epidemija;
- više žarišta.
Akutni čir na dvanaestopalačnom crijevu daje vrlo izraženu kliničku sliku sa živopisnim simptomima, pa ga je teško zamijeniti s bilo kojom drugom bolešću. Hronični oblik Duodenalni ulkusi bez egzacerbacije možda uopće ne izazivaju simptome i mogu se odvijati skriveno.

Uzroci ulkusa duodenuma
Uzroci bolesti mogu biti posljedica porodične anamneze, prehrambenih navika i loših navika. U nekim slučajevima bolest je uzrokovana Helicobacter bacterium pylori, koji utječe na sluznicu želuca i crijeva.
Bez adekvatnog i pravovremenog liječenja, čir može doći do maligne degeneracije.
Najvjerovatniji faktori za nastanak bolesti su sljedeći:
- zloupotreba alkohola i duhanskih proizvoda, što dovodi do poremećaja cirkulacije krvi u organima, kao i iritacije sluznice gastrointestinalnog trakta;
- neredovni obroci sa dugim intervalima između obroka, kao i prevlast u ishrani namirnica koje su pržene na masnoći, previše kisele, masne i kisele. Hrana uključujući konzerviranu, dimljenu hranu i umake;
- dugotrajna i nekontrolirana upotreba nesteroidnih protuupalnih lijekova, što je dovelo do upale crijevne sluznice;
- produženi stres i umor mogu izazvati čir na dvanaestopalačnom crevu kod osoba sa neuravnoteženom psihom i blagom razdražljivošću nervnog sistema.
U prvim fazama bolest ne daje uvijek uočljive simptome, pa se pacijent često obraća liječniku s uznapredovalim oblikom bolesti. Postojeće patologije također mogu biti okidač za bolest. endokrini sistem, jetra i bubrezi, zarazne bolesti.
Tuberkuloza, dijabetes, hepatitis, pankreatitis dovode do iritacije crijeva i mogu izazvati čir na dvanaestopalačnom crijevu. Uzroci bolesti mogu biti i mehanička oštećenja uslijed operacije.
Simptomi relapsa bolesti
Klinički simptomi duodenalne patologije često se ne javljaju odmah, na samom početku bolest teče latentno. Uznapredovali oblik peptičkog ulkusa može se iznenada manifestirati simptomima opasnim po život. Kod trećine osoba sa ovom patologijom prisustvo bolesti se utvrđuje nakon obdukcije.
Glavni dijagnostički znakovi ulkusa duodenuma:
- epigastrični bol;
- simptomi gastrointestinalne disfunkcije;
- neurološki simptomi.
Glavni simptom bolesti je bol u jami želuca ili u gornjem dijelu pupka. Relaps često izaziva bol u leđima i predjelu srca. To je zbog činjenice da može zračiti sa svoje lokacije na druge dijelove tijela, iskrivljavajući ideje o pravom izvoru boli. Stoga se gastroenterolozi prvenstveno fokusiraju na nelagodu u predjelu pupka.
Sve bolne senzacije javljaju se na prazan želudac, a odmah nakon jela bol u trbuhu nestaje. Ali ako se pacijent prejeda ili konzumira hranu koju je nutricionist zabranio, bol se može pojačati.
Često simptomi egzacerbacije duodenalnog ulkusa iscrpljuju pacijenta, ne dopuštajući mu da se potpuno odmori noću. To se događa zbog prekomjerne proizvodnje kiseline, koja iritira oboljelo područje crijevne sluznice.
Čak i tokom stabilne remisije stresna situacija, loša prehrana i upotreba farmakoloških lijekova (hormona ili NSAIL) mogu dovesti do pogoršanja stanja, boli i mučnine.
Drugi najvažniji znak čira na dvanaestopalačnom crijevu je gastrointestinalna disfunkcija, koju karakterizira sposobnost da pacijentu donese olakšanje:
- stalna dugotrajna zatvor;
- nadimanje, podrigivanje i nadimanje;
- tamna stolica koja ukazuje na prisustvo krvi.
Treći najvažniji su neurološki simptomi. Znakovi egzacerbacije duodenalnog ulkusa mogu uključivati: razdražljivost, poremećaj sna, depresivno raspoloženje i gubitak težine.
Dijeta za pogoršanje čira na dvanaestopalačnom crijevu
Prehrana za gastrointestinalne patologije je od najveće važnosti. U prvim danima bolesti ishrana je ograničena na malu količinu pasirane hrane. Povrće i pekarski proizvodi su isključeni.
Nakon 5 dana možete jesti vegetarijanske supe u kojima se mogu natopiti bijeli krekeri. Osim toga, dozvoljen je pire ili sufle od kuhanog mesa peradi i ribljeg fileta, za desert možete jesti voćni žele.
U drugoj nedelji u jelovnik se dodaju jela od mesa, koja se moraju kuvati na pari, to mogu biti ćufte od peradi ili ribe. Osim toga, trebali biste jesti jaja u obliku omleta ili kuhane, mliječne kaše s malom količinom putera, kao i pire od šargarepe ili krompira.
Kontraindicirano u slučaju pogoršanja čira na dvanaestopalačnom crijevu:
- gljive, mesna juha;
- Konditorski i pekarski proizvodi;
- jela koja su pržena na masti;
- previše masna hrana;
- svježe voće i povrće;
- masna morska riba;
- proizvodi koji sadrže alkohol;
- bilo koje nemasno meso;
- začini, umaci i marinade.
Da biste neutralizirali agresivno djelovanje hlorovodonične kiseline, trebali biste jesti malo i često. Bolje je liječiti čireve na dvanaestopalačnom crijevu u bolničkom okruženju, a dijetalna tablica br. 1-a ili 1-b bi trebala trajati 4 mjeseca. Nakon otpusta možete pratiti dijetu br.5.
Terapija patologije
Ulkusi dvanaesnika, ovisno o težini kliničkih manifestacija, mogu se liječiti konzervativno i hirurški.
Metoda uticaja uključuje sljedeći skup mjera:
- terapeutska prehrana;
- farmakološki agensi (antibiotici, antacidi i antisekretorni lijekovi);
- biljne dekocije;
- Kirurško liječenje je indicirano samo ako su konvencionalne metode neučinkovite. Pacijentu je najčešće potrebna hirurška pomoć nakon stalnih pogoršanja bolesti, s otežanim zacjeljivanjem čira i teškim ožiljcima.
Kada se otkrije Helicobacter pylori, liječenje treba uključivati kompleks nekoliko antibiotika s antiprotozoalnim i baktericidnim djelovanjem:
- Amoksicilin;
- tetraciklin;
- klaritromicin;
- Metronidazol.
Za neutralizaciju kiselosti želučanog soka koriste se antacidi:
- Maalox;
- Rennie;
- Fosfalugel;
- Almagel;
- Gastal.
Da bi se poboljšalo zacjeljivanje duodenalne membrane, propisuju se lijekovi protiv čira:
- De-nol;
- Venter;
- Misoprostol.
Osim toga, propisuju se antisekretorni agensi:
- Rabeprozole;
- Omeprazol;
- Esomeprazole;
- Lanzoprazol.
Kada nakon dužeg uzimanja lijekova pod nadzorom liječnika pacijent ne osjeti poboljšanje, preporučljivo je pristati na hiruršku intervenciju koja će se sastojati od odstranjivanja zahvaćenog područja ili šivanja duodenuma.
Komplikacije ulkusa duodenuma
Ako se čir dvanaesnika liječi pogrešno, patologija se može povremeno pogoršavati i na kraju uzrokovati ozbiljne komplikacije.
- Ako su u proces uključene krvne žile, bolest se može zakomplikovati krvarenjem. Po tome se može prepoznati skriveno krvarenje karakteristična karakteristika poput anemije. Ako je krvarenje obilno, može se odrediti po vrsti stolice (pocrne).
- Perforacija čira je pojava rupe u zidu duodenuma. Ova komplikacija se može odrediti pojavom akutni bol nakon palpacije ili promjene položaja tijela.
- Suženje lumena duodenuma nastaje kao posljedica edema ili ožiljka. Identificira se po nadutosti, nekontroliranom povraćanju i nedostatku stolice.
- Penetracija čira – prodiranje u susjedne organe kroz defekt na dvanaestopalačnom crijevu. Glavni simptom je bol koji se širi u leđa.
Čir na dvanaestopalačnom crevu može se pogoršati tokom van sezone (jesen, proleće) i najčešće je izazvan lošom ishranom ili stresom. Glavni simptom je bol u predjelu pupka. Da biste to izbjegli, morate zapamtiti preventivne mjere, poštovanje svih uslova propisanih od strane specijaliste, uključujući jačanje imunog sistema i pridržavanje dijete.
Simptomi i manifestacije čira na želucu
Bolest u kojoj se u ljudskom želucu formiraju lezije različitih veličina i oblika naziva se kronični čir na želucu. Ova bolest traje dugo i ima periodične egzacerbacije, praćene stanjem remisije. Koje vrste i znakovi bolesti postoje kod odraslih? Kako se manifestuje čir na želucu i da li se može lečiti?

Karakteristično
Peptički ulkus želuca i dvanaestopalačnog crijeva je bolest koja je praćena pojavom ulkusa i erozija na mukoznom površinskom sloju ventrikula, koji ima jedinstvenu veličinu i oblik (akutni ravni, džinovski, kronični itd.). Česte egzacerbacije bolesti javljaju se u proljeće ili zimu, kada funkcioniranje svih organa u tijelu prolazi kroz restrukturiranje. Posebno česti uzroci peptičkog ulkusa su višestruki nervna napetost, poremećaji u ishrani i loše navike. Zbog ovih razloga, rad gastrointestinalnog trakta je poremećen.
Uzroci bolesti
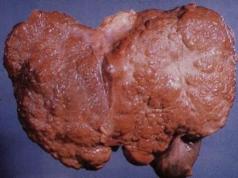
 Bakterija Helicobacter pylori otporna na kiseline.
Bakterija Helicobacter pylori otporna na kiseline.
Glavnu ulogu u nastanku bolesti ima kiselo otporna bakterija Helicobacter, koja je uzročnik (infekcija Helicobacter pylori). Može uništiti mukoznu membranu i ventrikula i dvanaestopalačnog crijeva. Uz pomoć dijagnostičke studije identificira se mikrobni patogen, koji se može naći u većini stanovništva cijele planete, ali ne boluju svi od peptičkog ulkusa. Situacija je da čir na tijelu želuca nastaje ne samo zbog postojanja bakterija u tijelu, već i pod utjecajem drugih sekundarnih razloga. Dakle, uzroci čira na želucu:
- nervna napetost;
- vrlo loša genetika;
- ne postoji dijeta i napravljene su greške u ishrani: prekomerna konzumacija “junk” hrane (brza hrana, masna, pržena, začinjena hrana);
- loše navike - prekomjerna konzumacija alkohola, pušenje;
- zakazivanje samoliječenje, što lako može dovesti do steroidnog čira - nekontrolisana upotreba lijekova (liječenje antibioticima, laksativima).
Infekcija osobe bakterijom Helicobacter (infekcija Helicobacter pylori) nastaje kada ljudi dođu u bliski kontakt jedni s drugima (pri rukovanju, preko kućnih predmeta), kada se zanemaruju pravila lične higijene prilikom korištenja zajedničkih toaleta. Kada je želudac oštećen, bakterija, koja nastavlja da se reproduktivno i aktivno razvija u njemu, luči organske materije, koji doprinose oštećenju zaštitnog površinskog sloja ventrikula i tankog crijeva, te dezorganiziraju rad stanica, što može dovesti do stvaranja čireva i erozija. Samo palpacija i dijagnostičke studije pomoći će otkriti mikrob u tijelu i razumjeti da li je osoba zaražena njime.
Klasifikacija čira na želucu
 Peptički ulkus želuca i dvanaesnika ima sljedeću klasifikaciju:
Peptički ulkus želuca i dvanaesnika ima sljedeću klasifikaciju:
- perforirani;
- stresno;
- peptic;
- hronični;
- ogledalo;
- bešćutan;
- manja i veća zakrivljenost želuca;
- lijekovi (steroidi);
- bolest antruma i kardijalnih (subkardijalnih) dijelova želuca.
Klinički simptomi
Simptomi su:
- pojava težine i nelagode u abdomenu;
- podrigivanje zrakom ili hranom, žgaravica;
- gagging;
- nedostatak apetita i potpuna apatija prema hrani;
- poremećaj crijeva, koji se manifestira proljevom ili zatvorom;
- gubitak težine bez razloga;
- stvaranje viška plinova (napuhavanje crijeva);
- prekomjerno znojenje;
- bijeli ili žućkasti premaz na jeziku;
- anemija;
- sindromi boli u crijevima i drugim organima.
Simptomi i stadijumi bolesti
Bez komplikacija (faza 1 bolesti)
 Glavni znakovi čira su bol i grčevi u želucu.
Glavni znakovi čira su bol i grčevi u želucu.
Glavni znakovi čira na želucu i dvanaestopalačnom crijevu su bol i grčevi, koji navode osobu da ode u medicinsku ustanovu. Bol se može razlikovati po karakteristikama i lokalizaciji. Bol se javlja neočekivano, nakon svake užine i punog ručka. Nalaze se otprilike u središnjem dijelu trbuha, neposredno iznad pupka.
Bolni sindromi karakteristični za čir na želucu i dvanaestopalačnom crijevu razlikuju se po vremenu i dijele se na:
- rano, 40−60 minuta nakon jela;
- 3-4 sata nakon jela, odnosno kasno;
- rjeđe noću (noćni bol);
- na prazan želudac (bolove gladi izazivaju duge pauze između obroka).
Manifestacija boli kod svih vrsta čira ovisi o svojstvima konzumirane hrane (na primjer, previše začinjena ili kisela hrana izaziva njihovu pojavu); na stanje nervnog sistema (boli su najosjetljiviji ljudi koji pate od nervnih poremećaja). Ponekad se znakovi čira uopće ne pojavljuju, pa ljudi žive i ne sumnjaju na postojanje bolesti. O prisutnosti bolesti i vidjeti kako izgleda ljudski želudac zahvaćen čirom možete saznati samo palpacijom i dijagnostičkim testiranjem.
Bol kod nekomplikovanih peptičkih ulkusa, kao i obično, ima spor razvoj i tok, povremeno se povećava i popušta. Bol koji se počne javljati smanjuje se hranom, vodom i raznim rastvorima sode. Ako bol postane jači, osoba drži stomak u polusavijenom položaju, što ukazuje na „pozu čira“.
Osim izraženih znakova, postoje i simptomi čira na želucu kod odraslih koji se javlja bez komplikacija, a to su: žgaravica, podrigivanje nakon jela (praćeno kiselim, trulim mirisom), povraćanje, osjećaj težine u želucu, poremećaj stolice (uglavnom zatvor, s kojim je oslobađanje izmeta popraćeno bolnim osjećajima u trbuhu), povećanje apetita ili, obrnuto, potpuno odbijanje jela.
Manifestacija komplikovanog oblika (2 faze)

Posebni oblici ulkusa (3 stadijuma)
Posebni oblici bolesti su: pilorični ulkus, gigantski i postbulbarni. Klinička slika Kod predstavljenih sorti čir traje dugo i izražava se na sljedeći način: redoviti bolni osjećaji, žgaravica, bezuzročno povraćanje. Znakovi čira na želucu su donekle mješoviti - bol u trbuhu može smetati u mjesečnicama, čija se pojava javlja u proljeće ili jesen. Grčevi i grčevi se javljaju rano (40 minuta nakon jela); kasno (3-4 sata nakon jela); bol se javlja u lijevom ili desnom uglu stomaka; bol se manifestuje tako intenzivno da zrači u leđa. Oni su direktna indikacija za hitno liječenje.
Moguće komplikacije
Ako se sumnja da muškarac ili žena imaju čir na želucu, ni u kojem slučaju ih ne treba zanemariti - liječenje se mora provesti, inače će uzrokovati mnogo neugodnih komplikacija. Prvo, čir na želucu prijeti osobi redovnim bolnim osjećajima; drugo, može izazvati krvarenje u najneočekivanijem trenutku; Ovo je bolest koja uzrokuje perforaciju zidova želuca. Moguće je razviti bolest kao što je stenoza želuca. Najveći i najopasniji problem je degeneracija u maligni tumor i moguća smrt. Stoga je potrebno pravovremeno provoditi liječenje, pridržavati se medicinskih preporuka (dijeta i pravilna ishrana), kako posljedice čira na želucu ne bi izazvale probleme i život bio zdrav i bezbrižan.
Peptički ulkus (PU) - hronična bolest s rekurentnim tijekom i razvojem komplikacija, koje se javljaju s naizmjeničnim periodima egzacerbacije i remisije, čiji je glavni simptom stvaranje čira na zidu želučane sluznice. Etiologija: Duodenalni ulkus se dijagnosticira 3-4 puta češće od čira na želucu. Među razlozima za nastanak peptičkog ulkusa su: nasljedna predispozicija; neuropsihološki faktori; nutritivni faktori; loše navike; nekontrolirana upotreba nesteroidnih protuupalnih lijekova; infekcija (Helicobacter pylori).
Patogeneza: Čir nastaje kao rezultat neravnoteže između agresivnih i zaštitnih faktora sluznice želuca i dvanaestopalačnog crijeva duodenogastrični refluks); zaštitna - proizvodnja sluzi, prostaglandina, obnavljanje epitela, adekvatna opskrba krvlju i inervacija.
Klinika: Kod egzacerbacije čira na želucu, glavna tegoba je bol u gornjoj polovini epigastrične regije. Iako lokalizacija boli nije apsolutno bitna, smatra se da je kod čira na srčanom dijelu i čira na stražnjem zidu želuca bol lokaliziran iza prsne kosti i može zračiti u lijevo rame(podsjećaju na bolove angine pektoris čireve manje zakrivljenosti želuca karakterizira jasan ritam bola: javljaju se 15-60 minuta nakon jela, posebno ako se ne pridržava dijeta). Neposredno nakon jela, bol se javlja ako je čir lokaliziran u kardijalnom dijelu ili na stražnjem zidu želuca. bol, koji podsjeća na bol u crijevima ulkusa dvanaesnika, bol je intenzivan, nije povezan sa jelom. u kasnijim fazama dijagnostičke pretrage (reaktivni pankreatitis, prodiranje u pankreas, sindrom želučane dispepsije izražen u manjoj mjeri, koji se manifestira podrigivanjem zraka, hranom, regurgitacijom); mučnina i povraćanje se često javljaju kod čira na piloričnom kanalu. Često povraćanje, koji se pojačava u večernjim satima, sadrži hranu koja je davno pojedena, u kombinaciji sa osjećajem punoće u želucu, gubitkom težine, može ukazivati na stenozu gastričnog izlaza. Neki pacijenti se žale na zatvor, u kombinaciji s bolovima duž debelog crijeva i nadimanjem. krvarenje kod starijih pacijenata je alarmantno u pogledu maligniteta (razvoj čira-karcinoma želuca) je malo. U pravilu se bilježi umjerena lokalna mišićna zaštita u epigastriju i tačkasta osjetljivost u različitim dijelovima ovog područja. Kod srčanih ulkusa, tačkasta osjetljivost se otkriva ispod ksifoidnog procesa; za čireve piloričnog dijela - u piloroduodenalnoj zoni Difuzni bol u epigastriju uz istovremeni lokalni bol je znak pogoršanja CG (CG prati PU) ili perigastritisa (komplikacija PU). Fizikalni pregled može dati dokaz o razvoju drugih komplikacija. Dakle, pojava buke prskanja 5-6 sati nakon ispijanja tečnosti ukazuje na razvoj pilorične stenoze, nisku tjelesnu temperaturu, tahikardiju, sniženje krvnog tlaka, nestanak bola u epigastričnoj regiji tokom palpacije. abdomen su znakovi ulceroznog krvarenja.
Dijagnoza: Rendgenski pregled želuca kod otprilike 3/4 pacijenata nam omogućava da otkrijemo glavni znak čira – „nišu“. Površinski ulkusi koji nisu praćeni upalnom reakcijom okolne sluznice ne mogu se otkriti radiografski radiološki znak(“niše”) uzimaju u obzir indirektne znakove: retrakciju “prsta”, zadržavanje barijum sulfata u želucu više od 6 sati nakon njegove primjene, lokalnu bol pri palpaciji tokom studije. Rendgenski pregled može otkriti cicatricial suženje pylorusa, tumor želuca (polipi, rak, itd.) Najvrednije informacije o „niši“, njenoj lokaciji, dubini, prirodi (prisustvo žuljevitih ulkusa) i razjasniti komplikacije (). malignitet, penetracija, krvarenje i dr.) daju rezultate gastroduodenofibroskopije u kombinaciji sa ciljanom biopsijom olakšava otkrivanje maligniteta ulkusa.
Liječenje: HP eradikacija se postiže provođenjem jednonedeljnog kursa „trokomponentnog“ režima (terapija prve linije):
omeprazol 20 mg, amoksicilin 1000 mg, klaritromicin
250 mg (2 puta dnevno), ili:
omeprazol 20 mg, tinidazol 500 mg, klaritromicin 250 mg
(2 puta dnevno), ili: ranitidin bizmut citrat (pilorid) 400 mg 2 puta dnevno na kraju obroka, klaritromicin 250 mg ili tetraciklin 500 mg
ili amoksicilin 1000 mg (2 puta dnevno), tinidazol 500 mg 2 puta dnevno uz obrok.
Ako je eradikacija neefikasna, propisuje se rezervni četverokomponentni režim (terapija druge linije) u trajanju od 7 dana, koji se sastoji od inhibitora protonske pumpe, preparata soli bizmuta i dva antimikrobna lijeka: omeprazol 20 mg 2 puta dnevno (ujutro i uveče). , najkasnije 20 sati), supcitrat koloidnog bizmuta 120 mg 3 puta dnevno 10 minuta prije jela i 4 puta 2 sata nakon jela prije spavanja, Metronida-30l 250 mg 4 puta dnevno nakon jela ili tinidazol 500 mg 2 puta dnevno nakon jela, tetraciklin ili amoksicilin 500 mg 4 puta dnevno nakon jela.
Peptički čir na želucu i dvanaestopalačnom crijevu karakteriziraju klasični simptomi. Međutim, često postoje slučajevi atipičnog toka bolesti. Klinička slika i simptomi zavise od karakteristika ulceroznog procesa (lokalizacija, komplikacije), trajanja njegovog postojanja, nastalih promena na drugim organima i stanja zaštitnih reakcija lokalnih tkiva i celog organizma.
Peptički čir na želucu i dvanaestopalačnom crijevu javlja se ciklično, ponekad dugi niz godina, ponekad izazivajući teške egzacerbacije u proljetnom i jesenskom razdoblju, ponekad gotovo potpuno oslobađajući pacijenta od njegovih bolnih manifestacija. IN poslednjih godina primjećuje se nestanak takve cikličnosti bolesti - teče kao i svaka kronična bolest, postupno napreduje, ponekad dajući egzacerbacije, što se kod kirurških pacijenata ne može povezati s promjenom godišnjih doba Vodeći i vrlo izražen simptom peptičke ulkusne bolesti povezana sa ishranom.
Pojavljuju se odmah nakon jela kod čira na kardijalnom dijelu želuca, nakon 40-60 minuta kod čira manje zakrivljenosti, nakon 2 sata kod čira na piloričnom dijelu želuca, te bolova gladi kod čira na dvanaestopalačnom crijevu. Priroda i intenzitet boli je promjenjiv. Vrlo često se bol javlja u obliku napadaja i vrlo je bolan. Tokom bolnog napada, pacijenti jure okolo, traže položaj koji smanjuje bol: ustaju na sve četiri, spuštaju gornju polovinu tijela s kreveta i stavljaju laktove na pod, naslanjaju grudi i trbuh na zid i stalno stenjati na dosadan način.
Ovi jaki bolovi tjeraju pacijenta da pritisne trbušni zid rukama, držite vrući jastučić za grijanje na stomaku duže vrijeme, izazivajući opekotine i stvaranje pigmentnih mrlja. Vrlo često pacijenti naglo osjete smanjenje boli u nekom položaju, ukoče se u njemu na neko vrijeme i prestanu stenjati. Ali ubrzo se još jedno pojačanje bola vraća u motorički nemir, u stenjanju se pojavljuju note krajnje iscrpljenosti i očaja. Takvi jaki simptomi boli javljaju se kod velikih ulkusa koji zahvataju seroznu membranu i penetracije.
Bol je lokaliziran u epigastričnoj regiji u blizini ksifoidnog nastavka, ali češće ispod, a kada je čir lokaliziran u duodenumu, bliže desnom hipohondrijumu. Nekomplicirani ulkusi u odsustvu periprocesa ne uzrokuju zračenje bola.
Kod nekih pacijenata napad boli počinje slinjenje, a ovaj znak dobro pamti oboljela osoba. Dešava se da nakon jela, u potpunom blagostanju i dobrom raspoloženju, pacijent naglo postane oprezan, a u izrazu lica mu se pojavi strah. Nekoliko trenutaka kasnije, iskače sa stola i poluotvorenih usta ispunjenih pljuvačkom trči do lavaboa, oslanja se rukama na zid, saginje glavu i odmah mu kroz donju usnu poteče viskozna pljuvačka. u gotovo neprekidnom toku. Zbog pojave mučnine i u iščekivanju približavanja bola, pacijent jedva čujno monotono stenje.
Tada se stenjanje pojačava, pacijent napušta umivaonik, stišće trbuh rukama i, u polusavijenom položaju, hvatajući u hodu jastučić za grijanje ili ga razdražljivo zahtijeva od uplašene rodbine, žuri u krevet - nastupa napad boli. . Ljudi koji brinu o pacijentu brzo postavljaju lavor pored kreveta ne samo da bi sakupili pljuvačku koja se i dalje oslobađa – na vrhuncu bolnog napada dolazi do povraćanja, ponekad ponavljanog i jakog. Odmah nakon povraćanja, bol jenjava, stanje bolesnika se poboljšava, a potom se raduje povraćanju (mučno u prvoj menstruaciji), a ponekad ga i sam izaziva stavljanjem prsta u ždrijelo. Bol može biti tup, bolan, pritiskajući i praćen osjećajem punoće u epigastričnoj regiji ili u desnom hipohondrijumu.
Povraćanje - Ovo je drugi klasični simptom peptičkog čira na želucu i dvanaestopalačnom crevu. Daje stalno olakšanje i to se razlikuje od povraćanja povezanog s drugim patološkim procesima. Povraćanje može sadržavati tragove krvi. Povraćanju često prethode slinjenje i mučnina, koji su kod nekih pacijenata blagi, a kod drugih potpuno odsutni.
Peptički ulkus karakteriše žgaravica. Javlja se kod 70-75% pacijenata i ukazuje na hipersekreciju i visoku kiselost želudačnog soka. Žgaravica se javlja nakon jela, prije jela i može se pojaviti bez ikakve veze s unosom hrane. Žgaravica se može javiti uz normalnu ili čak nisku kiselost želudačnog soka. Dugi niz godina promatrala sam pacijenticu koja je bolovala od čira na želucu više od 40 godina. Cijelo vrijeme se žalila na periodične napade bola, slinjenje i bolnu žgaravicu, koji su trajali (iako blago i nedosljedno) 5 godina nakon izvršene subtotalne gastrektomije. prema o velikom kancerogenom ulkusu manje zakrivljenosti. Stoga se simptom žgaravice mora pažljivo procijeniti.
Ponovljeni napadi bola, salivacije i povraćanja dovode do značajnih neuropsihičkih promjena. Mnogi pacijenti imaju izrazitu kliničku sliku neurastenije, pa čak i psihastenije. Iritirani su, ljuti, ne reaguju adekvatno na okolinu i loše se ponašaju. Karakteristične karakteristike pacijenata sa čirom na želucu i dvanaestopalačnom crevu su hipersocijalnost, anksioznost i razdražljivost (V.P. Belov, 1971).
P. A. Kanishchev (1973) je među 186 pacijenata sa gastroduodenalnim ulkusom našao neurasteniju u 80, histeriju u 24, psihasteniju u 15, sindrome slične neurozi kod 27, psihopatiju i psihopatsku ličnost u 19; 129 pacijenata imalo je istoriju mentalne traume (obično hronične). Stari autori nervozno primjećuju mentalnih poremećaja kod pacijenata su pridavali značaj neuropsihičkom statusu i nastanku peptičkog ulkusa. Mikulicz (1902) je napisao da čir na želucu predisponira hipohondriju, neurasteniju i histeriju, ali “moramo imati na umu da se čir može pridružiti i neurozi”.
Uz ponekad očuvan pojačan apetit, pacijenti odbijaju jesti, bojeći se napadaja bola, što pogoršava stanje, sve više mršavljenja i astenije.
Kliničku sliku nadopunjuje crijevna disfunkcija: većina pacijenata pati od zatvora, mnogi proizvode „ovčiji“ izmet; ali može postojati i dijareja, posebno kada je gušterača uključena u proces i kada nagli pad kiselosti želudačnog soka.
Kliničku sliku peptičke ulkusne bolesti kod starijih osoba karakterizira umor, a ponekad i latentni tok. Često se nalazi atipične forme(do 46,4% prema Ciorapciu et al.). Ljudi stariji od 60 godina mnogo češće doživljavaju teške komplikacije (do 40-67% - M. F. Kamaev et al., 1963; A. N. Shabanov et al., 1970), među kojima je krvarenje na prvom mjestu.
Dijagnoza se sastoji od detaljnog proučavanja pritužbi, anamneze, istorije života, objektivnog pregleda i dodatne metode studije, od kojih vodeća vrijednost imaju laboratoriju i rendgen. U posljednje vrijeme u praksi se široko koriste gastroskopija i duodenoskopija.
Pritužbe pacijenata su karakteristične i daju vrlo vrijedne informacije o prirodi patnje pacijenta. Proučavanje anamneze podrazumijeva utvrđivanje vremena pojave prvih tegoba, porasta i promjene simptoma. Moramo obratiti posebnu pažnju mogući razlozi nastanak bolesti i, ako se otkrije, započeti liječenje pacijenta otklanjanjem (liječenje karijesnih zuba, restauracija zuba, dijeta, dijeta i sl.).
Stanje pacijenata sa nekomplikovanom peptičnom ulkusnom bolešću je zadovoljavajuće, a kod nekih pacijenata van napada je dobro. Ishrana je, po pravilu, smanjena, pacijenti su razdražljivi i ne reaguju uvek adekvatno na okolinu. Ten je blijed, često se pojavljuju tamni kolutovi ispod očiju od neprospavanih noći i poremećene funkcije crijeva. Jezik je obložen bjelkastim premazom i često se osjeća neprijatan miris usne duplje. Postoje pigmentne mrlje u epigastrijumu od duže upotrebe jastučića za grijanje. Stomak ispravan oblik ili je donekle spljošten u epigastrijumu, a tu trbušni zid zaostaje za disanjem, posebno tokom egzacerbacije.
Aktivni pokreti uzrokuju bol na mjestu patološkog procesa (ako je peritoneum uključen u proces - perigastritis, periduodenitis). Na tim istim mjestima utvrđuje se perkusiona bol. Palpacijom se otkriva napetost mišića i bol u zavisnosti od lokacije čira. Tokom zatišja u procesu možda neće biti bola ili napetosti mišića. Duboku palpaciju treba obaviti pažljivo. Istovremeno se identificiraju bolne točke, što omogućuje preciznije određivanje lokalizacije procesa, kao i stanje bijele linije abdomena (epigastrične kile mogu simulirati peptički ulkus). Provjerite ima li buke prskanja.
Ovaj simptom će biti pozitivan ne samo kod pilorične stenoze, već i kod velike želučane sekrecije. Površinsku i duboku palpaciju treba provesti uzimajući u obzir projekciju organa na trbušni zid. Shoffardov trokut je od posebnog značaja za jasniju lokalizaciju bola i njegovu diferencijaciju od bola povezanog sa glavom pankreasa (Sl. 111). Neki kliničari proučavaju zone hiperstezije Zakharyin-Geda, kao i bolne tačke Openhovesky, Boas i Herbst. Više informacija objektivnim pregledom daju pacijenti sa ulkusima koji su izazvali reakciju u visceralnom i parijetalnom peritoneumu.
Temeljna analiza pritužbi, anamneza i rezultati objektivnog pregleda nesumnjivo će dati jasne smjernice za utvrđivanje prirode bolesti. Treba uzeti u obzir sve manifestacije bolesti. Na primjer, letargija, gubitak apetita i umor kod pacijenta koji ima čir u anamnezi natjerat će vas da razmišljate o pojavi kancerogenog procesa, a zračenje desnog ramenog pojasa, koje se dodaje jakom bolu, natjerat će vas da razmišljate o prodiranje čira u jetru ili žučnu kesu.
Laboratorijsko ispitivanje obuhvata opštu analizu krvi, urina, fecesa, želudačnog soka, određivanje dnevne količine urina, elektrolita, funkcije jetre, koagulacionog i antikoagulacionog sistema. Ako je potrebno laboratorijski test produbiti. Plan studija mora uključivati konsultacije sa terapeutom, elektrokardiogram i određivanje plućne funkcije. Dijagnoza peptičkog ulkusa upotpunjuje se metodama rendgenskog pregleda i gastroskopije.
Potrebna je promišljena studija opšta analiza krv. Smanjenje hemoglobina će sugerirati krvarenje, pomak bijele krvne slike ulijevo će ukazati na značajnu upalu, a ubrzani ROE će vas natjerati da više pažnje posvetite diferencijalnoj dijagnozi raka i čira.
Proučavanje želučanog soka uključuje određivanje kiselosti, koja se, kao što je gore navedeno, naglo povećava kada je čir lokaliziran u duodenumu, a kada je čir lokaliziran u želucu - normalna, smanjena ili blago povećana. Trenutno se frakciona metoda proučavanja želučanog soka prema Kutchu, a da ne spominjemo metode u jednom koraku za uzimanje želučanog soka debelom sondom, smatra zastarjelom i neadekvatnom. savremeni zahtevi klinike. Za karakterizaciju želučane sekrecije određuje se bazalna sekrecija (odražava stanje žlijezda u interdigestivnom periodu), radi se inzulinski test (odražava osjetljivost vagalnog sekretornog aparata) i histaminski test (pokazuje broj funkcionalnih parijetalnih stanica) .
Određivanje bazalne želučane sekrecije (basal acid output - BAO) je od velikog dijagnostičkog značaja. Visoka bazalna sekrecija javlja se kod čira na dvanaestopalačnom crijevu, normalnog ili smanjenog - kod čira i raka želuca. Veoma visoki VAO brojevi (iznad 20 mEq kada je norma 2 mEq) ukazuju na Zollinger-Ellisonov sindrom. Sparberg i Kirsner (1964) tvrde da nulta kiselost čak i jednog uzorka pri određivanju bazalne sekrecije isključuje ulkus duodenuma. Za proučavanje bazalne sekrecije na prazan želudac, tanka sonda se ubacuje u želudac i želudačni sok se ispumpava 60 minuta.
Odmah nakon određivanja bazalne sekrecije, počinju da rade histaminski test (Kauov test, 1953.) - maksimalno oslobađanje hlorovodonične kiseline za sat vremena (maksimalni izlaz kiseline - MAO) nakon potkožno davanje histamin po stopi od 0,04 mg na 1 kg težine pacijenta. Histamin je stimulans druge faze želučane sekrecije. 30 minuta prije primjene histamina, pacijentu se daje antihistaminik (suprastin 2 ml 2% otopine intramuskularno).
Zatim se u roku od sat vremena sakuplja želudačni sok izlučen pod uticajem histamina i određuje sadržaj hlorovodonične kiseline u njemu (u mEq/h). Rune (1966) je otkrio korekciju između količine izlučene hlorovodonične kiseline i proteolitičke aktivnosti želučanog soka, što nam omogućava da smatramo Kay test kao metodu koja karakteriše ne samo stanje parijetalnih ćelija, već i glavnih ćelija želučane žlijezde (S. M. Ryss, E. S. Ryss) .
Normalno, MAO je 17-22,5 meq/h (Vagon, 1963), a prema Segalu (1965) - od 1 do 20 meq/h. Kod čira na želucu MAO je u granicama normale ili je njegov nivo smanjen, kod čira na dvanaestopalačnom crijevu - 25-60 mEq/h, a kod Zolliger-Ellisonove bolesti - 60 mEq/h. Interesantan je odnos HLW i MAO. Normalno, VAO čini 10-20% maksimalne želučane sekrecije. Isti pokazatelji se javljaju i kod pacijenata sa čirom i rakom želuca. U slučaju čira na dvanaestopalačnom crevu, VAO je jednak 20-40% MAO. Veći broj bazalne sekrecije u odnosu na histaminski test ukazuje na duodenalni ulkus ili Zollinger-Ellisonov sindrom.
G. L. Levin (1970) upozorava na bezuslovnu upotrebu histaminskog testa, koji može dati teške paradoksalne reakcije i nije siguran za pacijenta. Kayov test je kontraindiciran kod febrilnih pacijenata, visokog krvnog tlaka, teške ateroskleroze, alergijskih bolesti, krvarenja, teških kardiovaskularnih poremećaja i općeg teškog stanja pacijenta.
Za određivanje prve faze želučane sekrecije (osjetljivost vagalnog sekretornog aparata) koristi se Hollanderov inzulinski test. Ovaj test se zasniva na povećanju želučane sekrecije pod uticajem hipoglikemije koja izaziva iritaciju vagusni nervi. Intravenozno se daje 10-20 jedinica. insulina (0,2 jedinice na 1 kg težine) i svakih 15-60 minuta (u zavisnosti od metode) pregledati želudačni sok, čija se kiselost naglo povećava, a zatim se postepeno vraća u normalu kako se eliminiše hipoglikemija.
Inzulinski test se koristi za određivanje kompletnosti vagotomije. U nekim klinikama se radi jednofazni (Maratka, 1964) ili sekvencijalni (Patel, 1965; V. S. Mayat et al., 1969, itd.) histaminsko-inzulinski test.
U posljednje vrijeme većina stranih autora i brojni domaći kirurzi, na osnovu rezultata navedenih metoda za proučavanje želučane sekrecije, određuju prirodu i obim hirurške intervencije, koja se u Engleskoj, SAD-u, Kanadi, Francuskoj i mnogim drugim zemljama (u 53 zemlje, prema III kongresu, gastroenterologa u Tokiju) je gotovo smrtno praćen trunkalnom ili selektivnom vagotomijom.
U tom smislu, značaj histaminskih i inzulinskih testova je precijenjen. Podaci mnogih autora koji savjesno proučavaju HLW i MAO, uprkos čvrstim zaključcima o važnosti ovih uzoraka, ne uvjeravaju u njihovu visoku tačnost. Dakle, Grossman et al. (1963) izvršili su Kay-ov test na 1032 bolesnika sa čirom na dvanaestopalačnom crevu i kod 1249 zdravih ljudi i otkrili da je „kod gotovo polovine pacijenata sa duodenalnim ulkusom želučana sekrecija bila veća nego kod zdravih ljudi” (citirano prema F. F. Kostyuk, 1970).
To znači da kod više od polovine pacijenata histaminski test nije imao značaja. Levin et al. (1948) proučavao je bazalnu sekreciju kod 560 zdravih osoba, kod 222 bolesnika sa čirom na dvanaestopalačnom crevu, u 50 sa čirom na želucu i utvrdio prisustvo hlorovodonične kiseline na prazan želudac u 55% zdravih muškaraca i u 40% zdrave žene. Goyal et al. (1966) su utvrdili da je volumen bazalne sekrecije kod zdravih ljudi po satu 22-115 ml, a kod pacijenata sa duodenalnim ulkusom - 35-131 ml. O neuvjerljivosti rezultata istraživanja bazalne i stimulirane želučane sekrecije svjedoči i tabela koju su objavili Goyal et al. (Tabela 6).

Želučana sekrecija se može procijeniti i prema uropepsinogenu. Ulkusi na želucu ne uzrokuju povećanje nivoa uropepsinogena, njegov sadržaj može biti normalan, smanjen i rijetko povećan. Duodenalni ulkusi su praćeni značajnim povećanjem uropepsinogena. Studije radioizotopa i određivanje motoričke funkcije želuca (elektrogastrografija) su uključene u praksu. Velika vrijednost dati intragastričnu pH-metriju (Hart, Lick, 1963; G. L. Levin, 1970; Yu. M. Pantsyrev et al., 1972; A. A. Shalimov et al., 1973). Svi pacijenti se podvrgavaju Gregersenovom testu (otkrivanje okultne krvi u stolici) koji do danas nije izgubio na značaju.
Najvažnija metoda u prepoznavanju bolesti želuca je rendgenski snimak, koji se, međutim, ne može smatrati apsolutno tačnom. S.A. Reinberg je rekao da ne postoji radiološka dijagnoza, ali postoji klinička i radiološka dijagnoza.

Rendgenski znaci ulkusa uključuju nišu (slika 112) - postojanu mrlju od barija i radijalnu konvergenciju mukoznih nabora. Niša je defekt u zidu želuca nastao na mjestu čira, koji se prilikom pregleda ispuni kontrastnim sredstvom. Može biti mala (0,5-0,6 cm u prečniku) i jedva primetna tokom fluoroskopije, ali može biti i velika, dostići prečnik od 4-5 ili više centimetara. Kada se lokalizuje duboka niša duž manje krivine, može se detektovati nivo tečnosti (Sl. 113). Mrlja od barija javlja se u slučajevima kada je čir lokaliziran na prednjem ili stražnjem zidu želuca ili dvanaestopalačnog crijeva. Ova mrlja ostaje na zidu organa nakon prolaska najveće količine kontrastnog sredstva, koje se samo djelomično zadržava u području defekta sluzokože (u čiru).

Indirektni znaci uključuju bolnu tačku pri palpaciji, pilorični spazam, produženo zadržavanje barija (do 6 sati), kružni grč želuca (simptom „pokazivanja prsta” ili incisura spastica), pojačanu peristaltiku, velike količine želučanog soka, deformacija sijalice, "iritirana sijalica" i neke druge. Nažalost, rendgenski snimci ne otkrivaju uvijek čir.
U slučajevima koje je teško dijagnosticirati pribjegavaju se parijetografiji, rendgenskoj kimografiji itd. Greške se javljaju unutar 5-12% čak i kod vrlo iskusnih radiologa Teško je precijeniti ulogu savremenih uređaja (fibrogastroskopa, fibroduodenoskopa) u prepoznavanju. bolesti želuca, koje vam omogućavaju da pregledate cijelu sluznicu želuca i duodenuma, ako je potrebno, uzmete komad tkiva za pregled, kateterizirate zajednički žučni kanal ili kanal gušterače.
Promišljenom upotrebom navedenih istraživačkih metoda, od kojih je klinička i dalje vodeća, prepoznavanje čira na želucu i dvanaestopalačnom crijevu praktično je osigurano za sve pacijente. To je donekle zbog činjenice da se u hiruršku kliniku primaju pacijenti sa dugotrajnim čirevima. Međutim, ponekad se javljaju ekstremne poteškoće kada se pitanje prirode bolesti može riješiti samo na operacijskom stolu.
Diferencijalnu dijagnozu gastroduodenalnih ulkusa treba provesti s drugim bolestima želuca, s epigastričnim i dijafragmatičnim hernijama, s hernijama otvora jednjaka i bijele linije trbuha, s pankreatitisom, holecistitisom, hepatitisom, kroničnim apendicitisom (sa visokom lokalizacijom cecum), bolesti Mekelovog divertikuluma.
29. Peptički čir na želucu i dvanaestopalačnom crijevu
Peptički čir na želucu i dvanaestopalačnom crijevu- kronična recidivirajuća bolest kod koje se, kao rezultat poremećaja nervnih i humoralnih mehanizama koji regulišu sekretorno-trofičke procese u gastroduodenalnoj zoni, formira čir (rjeđe dva ili više čira) u želucu ili dvanaestopalačnom crijevu.
Etiologija, patogeneza. Peptički ulkus je povezan s kršenjem nervnih, a zatim i humoralnih mehanizama koji reguliraju sekretorne i motoričke funkcije želuca i dvanaestopalačnog crijeva, cirkulaciju krvi u njima i trofizam sluznice. Nastanak čira na želucu ili dvanaestopalačnom crijevu samo je posljedica poremećaja navedenih funkcija.
Negativne emocije, produženi mentalni stres, patološki impulsi od pogođenih unutrašnje organe kod kroničnog upala slijepog crijeva, kroničnog holecistitisa, kolelitijaze i dr., često su uzrok razvoja peptičkih ulkusa.
Od hormonskih faktora važni su poremećaji hipofizno-nadbubrežnog sistema i funkcije polnih hormona, kao i poremećaj proizvodnje probavnih hormona (gastrin, sekretin, enterogastron, holicistokinin - pankreozimin i dr.), poremećaji u metabolizmu histamin i serotonin, pod utjecajem kojih se naglo povećava aktivnost metabolizma kiseline -peptički faktor. Određenu ulogu igraju nasljedni konstitucijski faktori (nasljedna predispozicija se javlja kod pacijenata sa peptičkim ulkusom u 15-40% slučajeva).
Direktno stvaranje čira nastaje kao rezultat narušavanja fiziološke ravnoteže između „agresivnih“ (proteolitički aktivan želudačni sok, refluks žuči) i „zaštitnih“ faktora (sluz želuca i dvanaesnika, regeneracija stanica, normalno stanje lokalne krvi). protoka, zaštitni efekat nekih crevnih hormona, kao što su sekretin, enterogastron, kao i alkalna reakcija pljuvačke i soka pankreasa). U nastanku čira u želucu najveći značaj ima smanjenje otpornosti sluznice, slabljenje njene otpornosti na štetno djelovanje kiselog želučanog soka. U mehanizmu nastanka čira na izlaznom otvoru želuca, a posebno u duodenumu, naprotiv, odlučujući faktor je povećana agresivnost kiselo-peptičkog faktora. Nastanku čira prethode ultrastrukturne promjene i poremećaji u tkivnom metabolizmu želučane sluznice.
Nakon nastanka, čir postaje patološko žarište koje aferentnim putevima podržava razvoj i produbljivanje bolesti općenito, a posebno distrofičnih promjena na sluznici gastroduodenalne zone, doprinosi kroničnom toku bolesti i uključivanje drugih organa i sistema tijela u patološki proces. Predisponirajući faktori su poremećaji u ishrani, zloupotreba ljute, grube, nadražujuće hrane, stalno brzo, brzopleto jelo, konzumiranje jakih alkoholnih pića i njihovih surogata, pušenje.
UlogaHelicobacter pylori
Helicobacter se naseljava samo u epitelu želuca - u donjim dijelovima sluzi i na površini epitelnih stanica, kao iu područjima želučane metaplazije u duodenumu.
Važno virulentno svojstvo ovog mikroorganizma je adhezija. Primarna adhezija nastaje interakcijom sa specifičnim glikoproteinima i glikolipidima, fosfolipidima i sulfatima visoke molekularne težine na površini stanica koje proizvode sluz. Nakon oštećenja epitelnih stanica ionima aluminija i toksinima, Helicobacter može prodrijeti intracelularno i kolonizirati ekstracelularni matriks.
Ovaj mikroorganizam je sposoban stimulirati proizvodnju različitih upalnih citokina, infiltraciju neutrofila, aktivnost T- i B-limfocita, što dovodi do stvaranja limfoidni folikuli u sluznici želuca.
Infiltracija neutrofila, aktivirana bakterijskim faktorima, postaje glavni posrednik oštećenja sluznice.
Helicobacter proizvodi ureazu, koja uzrokuje hidrolizu uree u amonijum jon i karboksilnu kiselinu.
Formiranje amonijum hidroksida obavlja zaštitnu funkciju - stvara alkalnu barijeru oko bakterijske ćelije.
Osim toga, amonijevi ioni imaju štetni učinak na želučanu sluznicu zbog narušavanja zaštitnih svojstava epitela.
Helicobacter sadrži čitav kompleks enzima koji pružaju glavne funkcije ovog mikroorganizma (ćelijski metabolizam, kolonizacija, oštećenje epitela). Njegovi proteolitički enzimi dovode do smanjenja debljine i hidrofobnosti zaštitnog sloja gel za sluz pokrivaju površinu sluznice.
Helicobacter nije samo uzročnik ulcerogeneze, već doprinosi i razvoju kroničnog atrofičnog gastritisa, pa čak i metaplazije. Uz to mogu biti povezane mnoge bolesti gastrointestinalnog trakta.
Helicobacter se taloži u stvarnom dijelu želuca, uzrokujući kroničnu upalu. Kao rezultat toga, motilitet piloroduodenalne zone je poremećen, što dovodi do ranog ispuštanja kiselog želučanog sadržaja u duodenum. Njegova hiperacidnost potiče metaplaziju sluznice u želučani epitel: crijevni epitel, koji nije otporan na klorovodičnu kiselinu, zamjenjuje se otpornijim epitelom želuca. Helicobacter se naseljava na ovim ostrvima, izazivajući upalu duodenuma - recidiv peptičkog ulkusa.
Mikroorganizam proizvodi ureazu i proteaze koje oštećuju zaštitni sloj, remete funkciju stanica, proizvodnju sluzi i metaboličke procese, te potenciraju nastanak čireva pod utjecajem NSAIL.
Simptomi, naravno. Karakterizira ga bol, žgaravica i često povraćanje kiselog želudačnog sadržaja ubrzo nakon jela na vrhuncu bola. U periodu egzacerbacije, bol je svakodnevna, javlja se na prazan želudac, nakon jela, privremeno se smanjuje ili nestaje i pojavljuje se ponovo (sa čirom na želucu nakon 0,5-1 sat, duodenalnim čirom - 1,5-2,5 sata). Noćni bol je čest. Bol se ublažava antacidima, antiholinergicima i termalnim zahvatima na epigastričnoj regiji. Često je duodenalni čir praćen zatvorom. Palpacijom se otkriva bol u epigastričnoj regiji, ponekad i otpor trbušnih mišića. Skatološkim pregledom se utvrđuje skriveno krvarenje. Kada je čir lokalizovan u želucu, kiselost želudačnog soka je normalna ili blago smanjena, dok je kod čira na dvanaestopalačnom crevu povećana. Prisutnost perzistentne ahlorhidrije rezistentne na histamin isključuje peptički ulkus (moguća je kancerozna, trofična, tuberkulozna i druga priroda ulceracije).
Rendgenski pregled u većini slučajeva (60-80%) otkriva ograničen protok suspenzije barija izvan konture sluznice - ulceroznu nišu. U želucu su čirevi obično lokalizirani duž manje zakrivljenosti, u duodenumu - u lukovici. Pilorični ulkusi i ekstra-bulbozni ulkusi dvanaesnika su rijetki i teško ih je dijagnosticirati.
Najpouzdanija dijagnostička metoda je gastroduodenoskopija, koja vam omogućava da otkrijete čir, utvrdite njegovu prirodu i uzmete biopsiju (za čir na želucu).
Diferencijalna dijagnoza provodi se kod simptomatskih čira na želucu, ulcerativnih tumora (uključujući primarni ulcerozni karcinom), tuberkuloznih, sifilitičnih ulkusa; ulceracije zbog kolagenoze, amiloidoze. Karakteristika peptičkog ulkusa je priroda bola (gladni, nakon jela nakon određenog vremena, noću), duga istorija bolesti sa periodičnim pogoršanjima u proljeće i jesen, prisustvo hlorovodonične kiseline u želudačni sok tokom studije.
Protok obično dugotrajno sa pogoršanjima u proljetno-jesenjem periodu i pod utjecajem nepovoljnih faktora (stresne situacije, greške u ishrani, pijenje jakih alkoholnih pića itd.).
komplikacije: krvarenje, perforacija, penetracija, deformacija i stenoza, degeneracija ulkusa u karcinom, vegetativno-vaskularna distonija, spastična diskinezija žučne kese, hronični holecistitis, masna hepatoza, reaktivni pankreatitis.
U liječenju pacijenata sa peptičkim ulkusom postoje dva glavni period (dva zadatka):
Liječenje aktivne faze bolesti (novodijagnosticirani peptički ulkus ili njegovo pogoršanje);
Prevencija recidiva (preventivno liječenje).
Metode liječenja (u aktivnoj fazi)
Aktivnosti usmjerene na promjenu načina života
Prestanak pušenja smanjuje trajanje ožiljaka i učestalost egzacerbacija.
Zaustavljanje ili smanjenje konzumacije alkohola.
Prema preporukama SZO, moguće je konzumirati najviše 14 alkoholnih jedinica nedeljno za žene i 20 za muškarce (1 porcija ili 1 alkoholna jedinica je jednaka: 330 ml piva, 150 ml vina, 40 ml jakog alkohola ).
Prestanite uzimati nesteroidne protuupalne lijekove i steroide ako je moguće ili smanjite dozu.
Nefarmakološke mjere Dijetalna terapija
Dijeta ne utječe značajno na tok peptičke ulkusne bolesti, međutim, pacijentima treba dati savjet o uravnoteženoj prehrani uz isključenje iz prehrane namirnica koje pojačavaju simptomatske manifestacije bolesti. Redovni obroci mogu pomoći da simptomi bolesti brže nestanu. Primjena mehanički i kemijski nježnih dijeta protiv čira opravdana je samo u slučaju simptomatskih manifestacija egzacerbacije peptičke ulkusne bolesti.
Obavezno je 5 obroka dnevno, hrana se kuva na pari.
Kod peptičkih ulkusa svoju primjenu su našle sljedeće vrste fizioterapeutskog liječenja: UHF terapija, terapija blatom, parafinske i ozokeritne aplikacije.
Tretman lijekovima
Inhibitori protonske pumpe
Antacidi
Gastroprotektivna sredstva. Gastroprotektivni lijekovi uključuju lijekove koji mogu zaštititi sluznicu gornjeg probavnog trakta od agresivnog djelovanja probavnih sokova.
Fizioterapija
Antisekretorni antiulkusni agensi
Blokatori H2-histaminskih receptora
Omotavajući i adstringentni preparati od bizmuta
sukralfat (venter)
Prostaglandini
Lijekovi protiv Helicobacter
Prokinetici - lijekovi koji reguliraju gastrointestinalni motilitet
Enzimski preparati
Hirurško liječenje
Koristi se samo za komplikovane oblike bolesti. U ovom slučaju se uglavnom koriste minimalno invazivne tehnike (endoskopska kontrola krvarenja, laparoskopske operacije).
Indikacije za hirurško liječenje:
Egzacerbacija s relapsom čira nakon komplikacija, unatoč kontinuiranoj primjeni antisekretornih lijekova u dozi održavanja i kursevima od 7 ili 10 dana anti-Helicobacter terapije.
Benigni čir na želucu koji ne ostavlja ožiljke 6 mjeseci ili 12 kom.
Standardni režimi za eradikaciju helikobakterioze (koristi se jedan od režima)
Sedmodnevni režimi (prva linija terapije)
Svi navedeni lekovi se propisuju istovremeno, u toku 7 dana, uzimaju se 2 puta dnevno. inhibitor protonske pumpe ( Omeprazol 20 mg ( Losek MAPS, Ultop, Omez) ili Lanzoprazol 30 mg ( Lanzoptol) ili Rabeprazole 20 mg ( Pariet) ili Esomeprazole 20 mg ( Nexium)) ili ranitidin bizmut citrat u standardnoj dozi. klaritromicin 500 mg ( Klacid, Fromilid). Amoksicilin 1000 mg ( Flemoxin solutab, Amoksiklav).
Režimi od deset i četrnaest dana (druga linija terapije)
Trajanje kursa je 10-14 dana. inhibitor protonske pumpe ( Omeprazol 20 mg ( Losek MAPS, Ultop, Omez) ili Lanzoprazol 30 mg ( Lanzoptol) ili Rabeprazole 20 mg ( Pariet) ili Esomeprazole 20 mg ( Nexium)) - 2 puta dnevno; Bizmut subcitrat 120 mg ( De-nol) 4 puta dnevno; Metronidazol 500 mg ( Trichopolum) 3 puta dnevno; Tetraciklin 500 mg ( Tetraciklin hidrohlorid) 4 puta dnevno.
Nastavak liječenja nakon završetka jednog od režima
Nakon završetka eradikacijske terapije potrebno je nastaviti liječenje još 5 sedmica za duodenalno i 7 sedmica za gastričnu lokalizaciju čira. Terapija se provodi upotrebom jednog od inhibitora protonske pumpe ( Omeprazol 20 mg ( Losek MAPS, Ultop, Omez) ili Lanzoprazol 30 mg ( Lanzoptol) ili Rabeprazole 20 mg ( Pariet) ili Esomeprazole 20 mg ( Nexium)) - 1-2 puta dnevno ili blokatori histaminskih H2 receptora ( Ranitidin 150 mg ( Ranitidin, Ranisan) ili Famotidin 20 mg ( Kvamatel, Gastrosidin, Famotidin)) - 2 puta dnevno.
Krvarenje u stomaku hitna terapija
Među akutnim želučanim ulkusima postoje osebujne, rijetke ulceracije, praćene masivnim krvarenjem iz velikih arozivnih žila - takozvane jednostavne erozije, ili jednostavne ulceracije. Nalaze se izvan zone primarne lokalizacije hroničnog čira na želucu - 3-4 cm paralelno sa manjom i većom krivinom. U ovoj zoni (širine 1-2 cm) često primarne grane želučane arterije prolaze, bez dijeljenja, kroz muscularis propria u submukozni sloj, savijaju se u obliku luka i formiraju horoidni pleksus iz kojeg se hrane grane. mišićni sloj se proteže retrogradno. Kada se na ovom području formira akutna erozija ili čir, dolazi do erozije velike arterijske žile, što dovodi do masivnog krvarenja, što je indikacija za hitnu hiruršku intervenciju.
Sredstva sa hemostatskim i angioprotektivnim svojstvima: - Dicinon se daje intravenozno u 2-4 ml 12,5% rastvora, zatim 2 ml svakih 4-6 sati. Može se primijeniti intravenozno kap po kap, dodavanjem u uobičajene otopine za infuziju. - 5% rastvor epsilon-aminokaproične kiseline, 100 ml svaka 4 sata; 5-10% rastvor askorbinske kiseline, 1-2 ml IV. - 10% rastvor kalcijum hlorida do 50-60 ml/dan i.v. - 1% ili 0,3% rastvor vikasola, 1-2 i 3-5 ml, respektivno. - Intravenska primjena blokatora histamina H2 (ranitidin) 50 mg 3-4 puta dnevno, famotidin (kvamatel) 20 mg 2 puta dnevno, inhibitori protonske pumpe (omeprozol 40 mg 1-2 puta dnevno).
Prevencija
Kontinuirana terapija održavanja. Izvodi se mjesecima ili godinama.
Indikacije
Neefikasnost eradikacijske terapije.
Komplikovani tok peptičkog ulkusa.
Potreba za dugotrajnom ili kontinuiranom upotrebom NSAIL.
Popratni erozivno-ulcerozni ezofagitis.
Peptički ulkus s često relapsirajućim tokom, koji nije povezan s helikobakteriozom.
Starost preko 60 godina, sa godišnjim relapsima peptičkog ulkusa.
Sastanci. Preporučuju se sljedeći lijekovi: inhibitori protonske pumpe ( omeprazol 20 mg ili lansoprazol 30 mg ili rabeprazol 20 mg ili esomeprazol 20 mg) - 1 put dnevno ili inhibitor histaminskih H2 receptora ( famotidin 20 mg ili ranitidin 150 mg) 1 put dnevno.
Preventivna terapija, profilaksa na zahtjev
Indikacije Pojava simptoma peptičkog ulkusa nakon uspješne eradikacijske terapije.
Sastanci Preporučeno: inhibitori protonske pumpe (omeprazol 20 mg ili lansoprazol 30 mg ili rabeprazol 20 mg ili esomeprazol 20 mg) 2 puta dnevno ili blokatori histaminskih H2 receptora (famotidin 20 mg ili ranitidin 150 mg) 2 puta dnevno. Ovi lijekovi se propisuju u naznačenoj dozi 2-3-5 dana, a zatim se primjena nastavlja u pola doze 2 sedmice.
Medicinski pregled pacijenata sa peptičkim ulkusom
|
Nozološki oblik |
Učestalost posmatranja terapeuta |
Pregledi kod doktora drugih specijalnosti |
Dijagnostički testovi |
Osnovne terapijske i zdravstvene mjere |
|
Peptički ulkus, teški tok |
4 puta godišnje |
Hirurg 1-2 puta godišnje, stomatolog 2 puta godišnje |
Dijeta, režim, antirelapsno liječenje - 2 puta godišnje, ambulanta, zapošljavanje - prema indikacijama, bolničko liječenje u toku egzacerbacije, sanatorijsko liječenje - prema indikacijama |
|
|
Peptički ulkus, umjeren do teški tok. |
2 puta godišnje |
Hirurg - prema indikacijama, stomatolog jednom godišnje |
Klinička analiza krvi 2 puta godišnje, opšta analiza urina, analiza stolice okultne krvi, pregled želudačnog sadržaja, rendgenski pregledželudac (gastroduodenofibroskopija) – prema indikacijama |
Dijeta, režim, tretman protiv recidiva - 2 puta godišnje, sanatorijsko liječenje, dispanzer, zapošljavanje. |
|
Peptički ulkus, blagi tok |
1 put godišnje |
Zubar jednom godišnje |
Klinička analiza krvi 2 puta godišnje, opšta analiza urina, izmeta na skrivenu krv, pregled želudačnog sadržaja, rendgenski pregled želuca (gastroduodenofibroskopija) - prema indikacijama |
Dijeta, režim, tretman protiv recidiva - 2 puta godišnje, sanatorijsko-odmaralište, ambulanta, zapošljavanje |