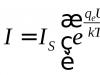6607 0
Erkən qanaxma doğuşdan sonrakı dövr- doğuşdan sonra ilk 2 saat ərzində baş verən qanaxma.
Uterusun hipotoniyası - zəiflik kontraktillik uterus və onun qeyri-kafi tonu.
Uşaqlıq yolunun atoniyası dərmanlara və digər stimullara cavab verməyən uşaqlığın tonusunun və kontraktiliyinin tam itirilməsidir.
Epidemiologiya
Təsnifat
"Doğuşdan sonrakı dövrdə qanaxma" alt fəslinə baxın.
Etiologiyası və patogenezi
Doğuşdan sonrakı erkən dövrdə qanaxma plasentanın hissələrinin uterus boşluğunda tutulması, uterusun hipo- və atoniyası, qan laxtalanma sisteminin pozulması və uterusun yırtılması nəticəsində baş verə bilər.
Hipo- və atonik qanaxmanın səbəbləri doğuşla əlaqədar miyometriumun daralma qabiliyyətinin pozulmasıdır (preeklampsi, somatik xəstəliklər, endokrinopatiyalar, miyometriumda sikatrik dəyişikliklər və s.).
Hemostatik sistemin pozğunluqları səbəbindən qanaxmanın səbəbləri hamiləlikdən əvvəl mövcud olan hemostaz sisteminin həm anadangəlmə, həm də qazanılmış qüsurları (trombositopenik purpura, fon Willebrand xəstəliyi, angiohemofiliya), eləcə də inkişafına kömək edən müxtəlif növ mamalıq patologiyaları ola bilər. yayılmış damardaxili laxtalanma sindromu və doğuş zamanı və doğuşdan sonrakı erkən dövrdə qanaxmanın baş verməsi. Trombohemorragik xarakterli qanın laxtalanma pozğunluqlarının inkişafı damardaxili laxtalanmanın patoloji aktivləşməsi proseslərinə əsaslanır.
Klinik əlamətlər və simptomlar
Plasentanın saxlanılan hissələrinin səbəb olduğu qanaxma, böyük laxtalanma ilə bol qanaxma ilə xarakterizə olunur. doğuşdan sonrakı uşaqlıq, dövri rahatlamalar və genital traktdan çoxlu qan axıdılması.
Uterus hipotenziyası ilə qanaxma dalğalarla xarakterizə olunur. Qan laxtalar şəklində hissələrə bölünür. Uşaqlıq boşaldılır, sancılar nadir və qısa olur. Boşluqda qan laxtaları toplanır, nəticədə uşaqlıq böyüyür, normal tonunu və daralma qabiliyyətini itirir, lakin yenə də daralma ilə normal stimullara cavab verir.
Nisbətən kiçik miqdarda fraksiya qan itkisi (150-300 ml) doğuşdan sonrakı qadının inkişaf edən hipovolemiyaya müvəqqəti uyğunlaşmasını təmin edir. BP limitlər daxilində qalır normal dəyərlər. Dərinin solğunluğu və artan taxikardiya qeyd olunur.
Uterus hipotenziyasının erkən ilkin dövründə qeyri-kafi müalicə ilə onun kontraktil funksiyasının pozulmasının şiddəti irəliləyir, terapevtik tədbirlər daha az təsirli olur, qan itkisinin həcmi artır, şok simptomları artır və DIC inkişaf edir.
Uterus atoniyası olduqca nadir bir komplikasiyadır. Atoniya ilə uterus tonunu və kontraktilliyini tamamilə itirir. Onun sinir-əzələ sistemi mexaniki, istilik və farmakoloji stimullara cavab vermir. Uterus zəifdir, konturları zəifdir qarın divarı. Qan geniş bir axınla axır və ya böyük laxtalar şəklində buraxılır. Doğuşdan sonrakı qadının ümumi vəziyyəti getdikcə pisləşir. Hipovolemiya sürətlə irəliləyir, hemorragik şok və yayılmış damardaxili laxtalanma inkişaf edir. Əgər qanaxma davam edərsə, ananın ölümü baş verə bilər.
Mama-ginekoloqun praktik işində differensial diaqnostikanın mürəkkəbliyinə görə qanaxmanın hipotonik və atonikə bölünməsi şərti xarakter daşıyır.
Hemostaz sisteminin pozulması halında klinik şəkil koaqulopatik qanaxmanın inkişafı ilə xarakterizə olunur. Pıhtılaşma faktorlarının ciddi çatışmazlığı şəraitində hemostatik trombların əmələ gəlməsi çətinləşir, qan laxtaları məhv edilir və qan maye olur.
Plasentanın saxlanılan hissələrinin səbəb olduğu qanaxma üçün diaqnoz plasentanın doğulmasından sonra plasentanın və membranların hərtərəfli müayinəsinə əsaslanır. Plasentanın bütövlüyünə dair bir qüsur və ya şübhə varsa, doğuşdan sonrakı uterusun əl ilə müayinəsi və plasentanın saxlanılan hissələrinin çıxarılması göstərilir.
Hipotonik və atonik qanaxmanın diaqnozu fiziki müayinə və klinik mənzərənin nəticələrinə əsasən qoyulur.
Koaqulopatik qanaxmanın diaqnozu hemostaz göstəricilərinə (trombositlərin olmaması, fibrin/fibrinogen parçalanma məhsullarının yüksək molekulyar çəki fraksiyalarının olması) əsaslanır.
Diferensial diaqnoz
Plasentanın hissələrinin uşaqlıq boşluğunda tutulması nəticəsində yaranan qanaxma, hipotenziya və uşaqlığın atoniyası, qan laxtalanma sisteminin pozulması və uterusun yırtılması ilə əlaqəli qanaxmalardan fərqləndirilməlidir.
Uşaqlığın hipotoniyası və atoniyası adətən yumşaq doğum kanalının travmatik zədələrindən fərqlənir. Ağır qanaxma qarın boşluğunun ön divarından böyük, rahat, zəif konturlu bir uterus ilə, bu hipotonik qanaxmanı göstərir; sıx, yaxşı büzülmüş uterus ilə qanaxma doğum kanalının yumşaq toxumalarının zədələnməsini göstərir.
Koaqulopatiyalar üçün diferensial diaqnoz başqa bir etiologiyalı uşaqlıq qanaxması ilə aparılmalıdır.
Plasentanın saxlanılan hissələrinə görə qanaxma
Plasentanın hissələri uterusda saxlanılırsa, onların çıxarılması göstərilir.
Uterusun hipotoniyası və atoniyası
Doğuşdan sonrakı erkən dövrdə uterusun daralma qabiliyyəti bədən çəkisinin 0,5% -dən (350-400 ml) çox olan qan itkisi ilə pozulursa, bu patoloji ilə mübarizə üçün bütün vasitələrdən istifadə edilməlidir:
■ boşaltma sidik kisəsi yumşaq kateter;
■ uşaqlığın xarici masajı;
■ qarının aşağı hissəsinə soyuq tətbiq etmək;
■ miometriumun daralmasını gücləndirən agentlərin istifadəsi;
■ doğuşdan sonrakı uşaqlıq boşluğunun divarlarının əllə müayinəsi;
■ Baksheyevə görə parametrium üçün terminallar;
■ görülən tədbirlər səmərəsiz olarsa, laparotomiya və histerektomiya əsaslandırılır.
Əgər qanaxma davam edərsə, çanaq damarlarının embolizasiyası və ya daxili iliak arteriyaların bağlanması göstərilir.
Əhəmiyyətli hipotonik qanaxmanın müalicəsində, infuziya terapiyasının vaxtında başlanması və qan itkisinin kompensasiyası, qanın və mikrosirkulyasiyanın reoloji xüsusiyyətlərini yaxşılaşdıran, hemorragik şokun və koaqulopatik pozğunluqların inkişafının qarşısını alan agentlərin istifadəsi faydalıdır.
Uterotonik terapiya
Dinoprost IV 1 ml (5 mq) 500 ml 5% dekstroza məhlulunda və ya 500 ml 0,9% natrium xlorid məhlulunda bir dəfə damcıla
Metilerqometrin, 0,02% məhlul, iv 1 ml, bir dəfə
Oksitosin IV 1 ml (5 vahid) 500 ml 5% dekstroza məhlulu və ya 500 ml 0,9% natrium xlorid məhlulunda bir dəfə damcıla.
Hemostatik
və qan əvəzedici terapiya
Albumin, 5% məhlul, gündə bir dəfə 200-400 ml iv damcı, terapiya müddəti fərdi olaraq müəyyən edilir.
Aminometilbenzoy turşusu IV 50-100 mq gündə 1-2 dəfə, müalicə müddəti fərdi olaraq müəyyən edilir.
Aprotinin IV gündə 5 dəfəyə qədər 50.000-100.000 ədəd və ya gündə 3 dəfə 25.000 ədəd (xüsusi dərmandan asılı olaraq) damcıla, terapiya müddəti fərdi olaraq müəyyən edilir.
Hidroksietil nişasta, 6% və ya 10% məhlul, gündə 1-2 dəfə 500 ml IV damcı, terapiya müddəti fərdi olaraq müəyyən edilir.
Doğuşdan sonra (doğuşun üçüncü mərhələsində) və doğuşdan sonrakı erkən dövrlərdə qanaxma plasentanın ayrılması və plasentanın axıdılması proseslərinin pozulması, miyometriumun kontraktil aktivliyinin azalması (uterusun hipo- və atoniyası), doğum kanalının travmatik zədələnməsi və hemokoaqulyasiya sistemindəki pozğunluqlar nəticəsində baş verə bilər. .
Doğuş zamanı bədən çəkisinin 0,5%-ə qədər qan itkisi fizioloji cəhətdən məqbul hesab edilir. Bu göstəricidən çox qan itkisi patoloji hesab edilməlidir və 1% və ya daha çox qan itkisi kütləvi olaraq təsnif edilir. Kritik qan itkisi 1 kq bədən çəkisi üçün 30 ml-dir.
Hipotonik qanaxma tonunun əhəmiyyətli dərəcədə azalması və kontraktillik və həyəcanlılığın əhəmiyyətli dərəcədə azalması olan uterusun vəziyyəti ilə əlaqədardır. Uterus hipotenziyası ilə miyometrium mexaniki, fiziki və dərman təsirlərinə stimulun gücünə qeyri-adekvat reaksiya verir. Bu vəziyyətdə, uterus tonunun alternativ azalması və bərpası dövrləri müşahidə edilə bilər.
Atonik qanaxma iflic vəziyyətində olan miometriumun sinir-əzələ strukturlarının tonunun, kontraktil funksiyasının və həyəcanlılığının tam itirilməsinin nəticəsidir. Bu vəziyyətdə miyometrium kifayət qədər postpartum hemostaz təmin edə bilmir.
Bununla belə, klinik nöqteyi-nəzərdən doğuşdan sonrakı qanaxmanın hipotonik və atonik olaraq bölünməsi şərti hesab edilməlidir, çünki tibbi taktika ilk növbədə qanaxmanın hansı növündən deyil, qan itkisinin kütləviliyindən, qanaxma sürətindən, konservativ müalicənin effektivliyindən və yayılmış damardaxili laxtalanma sindromunun inkişafından asılıdır.
Doğuşdan sonra və doğuşdan sonrakı erkən dövrlərdə qanaxmanın səbəbləri / səbəbləri:
Hipotonik qanaxma həmişə qəfil inkişaf etsə də, onu gözlənilməz hesab etmək olmaz, çünki hər bir xüsusi klinik müşahidə bu ağırlaşmanın inkişafı üçün müəyyən risk faktorlarını aşkar edir.
- Postpartum hemostazın fiziologiyası
Plasentasiyanın hemoxorion növü, doğumun üçüncü mərhələsində plasentanın ayrılmasından sonra qan itkisinin fizioloji həcmini müəyyənləşdirir. Bu qan həcmi intervillous boşluğun həcminə uyğundur, qadının bədən çəkisinin 0,5% -dən çox deyil (300-400 ml qan) və doğuşdan sonrakı qadının vəziyyətinə mənfi təsir göstərmir.
Plasentanın ayrılmasından sonra geniş, zəngin damarlaşmış (150-200 spiral arteriya) subplasental sahə açılır ki, bu da real risk yaradır. tez itki böyük həcmdə qan. Uterusda doğuşdan sonrakı hemostaz həm miyometriumun hamar əzələ elementlərinin büzülməsi, həm də plasental sahənin damarlarında trombüs əmələ gəlməsi ilə təmin edilir.
Doğuşdan sonrakı dövrdə plasentanın ayrılmasından sonra uterusun əzələ liflərinin intensiv geri çəkilməsi spiral arteriyaların əzələ qalınlığına sıxılmasına, bükülməsinə və geri çəkilməsinə kömək edir. Eyni zamanda, trombositlərin və plazma laxtalanma faktorlarının aktivləşdirilməsi və fetal yumurtanın elementlərinin hemokoaqulyasiya prosesinə təsiri ilə inkişafı asanlaşdırılan tromb formalaşması prosesi başlayır.
Trombus meydana gəlməsinin başlanğıcında boş laxtalar damara sərbəst şəkildə bağlanır. Onlar asanlıqla ayrılır və uterus hipotenziyası inkişaf etdikdə qan axını ilə yuyulur. Etibarlı hemostaz, sıx, elastik fibrin qan laxtalarının əmələ gəlməsindən 2-3 saat sonra əldə edilir, damar divarına möhkəm bağlanır və onların qüsurlarını əhatə edir ki, bu da uterus tonunun azalması halında qanaxma riskini əhəmiyyətli dərəcədə azaldır. Belə qan laxtalarının əmələ gəlməsindən sonra miyometriya tonunun azalması ilə qanaxma riski azalır.
Nəticə etibarilə, hemostazın təqdim olunan komponentlərinin təcrid olunmuş və ya birləşmiş pozulması, doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxmanın inkişafına səbəb ola bilər.
- Doğuşdan sonrakı hemostazın pozulması
Hemokoaqulyasiya sistemindəki pozğunluqlar səbəb ola bilər:
- hamiləlikdən əvvəl mövcud olan hemostazda dəyişikliklər;
- hamiləlik və doğuşun ağırlaşmaları (dölün antenatal ölümü və uşaqlıqda uzun müddət saxlanması, gestoz, plasentanın vaxtından əvvəl ayrılması) ilə əlaqədar hemostazın pozulması.
Hipo- və atonik qanaxmaya səbəb olan miometrial kontraktilliyin pozulması müxtəlif səbəblərlə əlaqələndirilir və həm doğuş başlamazdan əvvəl, həm də doğuş zamanı baş verə bilər.
Bundan əlavə, uterus hipotenziyasının inkişafı üçün bütün risk faktorlarını dörd qrupa bölmək olar.
- Xəstənin sosial-bioloji statusunun xüsusiyyətləri ilə müəyyən edilən amillər (yaş, sosial-iqtisadi vəziyyət, peşə, asılılıq və vərdişlər).
- Hamilə qadının premorbid fonu ilə müəyyən edilən amillər.
- Bu hamiləliyin gedişatının xüsusiyyətləri və ağırlaşmaları ilə müəyyən edilən amillər.
- Bu doğuşların gedişatının xüsusiyyətləri və ağırlaşmaları ilə əlaqəli amillər.
Nəticə etibarilə, doğuş başlamazdan əvvəl də uterus tonunun azalması üçün ilkin şərtlər hesab edilə bilər:
- 30 yaş və yuxarı yaşlar, xüsusilə primipar qadınlar üçün uşaqlıq hipotenziyası üçün ən çox risk altındadır.
- Qız tələbələrdə doğuşdan sonrakı qanaxmanın inkişafına yüksək zehni stress, emosional stress və həddindən artıq gərginlik kömək edir.
- Doğuşun pariteti hipotonik qanaxmanın tezliyinə həlledici təsir göstərmir, çünki primigravidada patoloji qan itkisi çoxlu qadınlarda olduğu kimi tez-tez müşahidə olunur.
- Disfunksiya sinir sistemi, müxtəlif ekstragenital xəstəliklərlə (mövcudluğu və ya kəskinləşməsi) damar tonusu, endokrin balans, su-duz homeostazı (miyometrial ödem) iltihabi xəstəliklər; ürək-damar və bronxopulmoner sistemlərin patologiyası; böyrək xəstəlikləri, qaraciyər xəstəlikləri, tiroid xəstəlikləri, şəkərli diabet), ginekoloji xəstəliklər, endokrinopatiyalar, lipid mübadiləsinin pozulması və s.
- Miyometriumda əhəmiyyətli bir hissənin dəyişdirilməsinə səbəb olan distrofik, sikatrisial, iltihablı dəyişikliklər əzələ toxuması birləşdirici uşaqlıq, əvvəlki doğuşlar və abortlardan sonrakı ağırlaşmalar, uşaqlıq yolunda əməliyyatlar (uşaqlıqda çapıq olması), xroniki və kəskin iltihabi proseslər, uşaqlıq yolunun şişləri (uşaqlıq mioması).
- İnfantilizm fonunda uşaqlığın sinir-əzələ aparatının çatışmazlığı, uşaqlığın anormal inkişafı və yumurtalıqların hipofunksiyası.
- Bu hamiləliyin ağırlaşmaları: dölün arxa təqdimatı, FPN, aşağı düşmə təhlükəsi, previa və ya plasentanın aşağı yerləşməsi. Ağır formalar Gec gestoz həmişə hipoproteinemiya, damar divarının keçiriciliyinin artması, toxumalarda və daxili orqanlarda geniş qanaxmalarla müşayiət olunur. Beləliklə, gestozla birlikdə ağır hipotonik qanaxma doğuş zamanı qadınların 36% -də ölüm səbəbidir.
- Böyük bir döl, çoxlu hamiləlik, polihidramnioz səbəbindən uterusun həddindən artıq gərginliyi.
Doğuş zamanı yaranan və ya pisləşən miyometriumun disfunksiyasının ən çox görülən səbəbləri aşağıdakılardır.
Miyometriumun sinir-əzələ aparatının tükənməsi:
- həddindən artıq gərgin əmək (sürətli və sürətli əmək);
- əməyin diskoordinasiyası;
- uzanan əmək (əməyin zəifliyi);
- uterotonik dərmanların (oksitosin) irrasional tətbiqi.
Məlumdur ki, terapevtik dozalarda oksitosin orqanizmin və uşaqlıq dibinin qısamüddətli, ritmik daralmasına səbəb olur, uşaqlıq yolunun aşağı seqmentinin tonusuna əhəmiyyətli təsir göstərmir və oksitosinaz tərəfindən tez məhv edilir. Bu baxımdan, uterusun kontraktil fəaliyyətini qorumaq üçün onun uzun müddət venadaxili damcı tətbiqi tələb olunur.
Oksitosinin induksiya və əməyin stimullaşdırılması üçün uzun müddət istifadəsi uşaqlığın sinir-əzələ aparatının blokadasına səbəb ola bilər, nəticədə atoniya və sonradan miometrial daralmaları stimullaşdıran dərmanlara qarşı immunitet yaranır. Amniotik mayenin emboliyası riski artır. Oksitosinin stimullaşdırıcı təsiri çoxalmış qadınlarda və 30 yaşdan yuxarı qadınlarda daha az ifadə edilir. Eyni zamanda, diabetes mellituslu və diensefalik bölgənin patologiyası olan xəstələrdə oksitosinə qarşı yüksək həssaslıq qeyd edildi.
Cərrahi çatdırılma. Cərrahi doğuşdan sonra hipotenziv qanaxmanın tezliyi vaginal doğuşdan sonra 3-5 dəfə yüksəkdir. Bu vəziyyətdə cərrahi doğuşdan sonra hipotenziv qanaxma müxtəlif səbəblərə görə ola bilər:
- cərrahi doğuşa səbəb olan ağırlaşmalar və xəstəliklər (doğuşun zəifliyi, plasenta previa, gestoz, somatik xəstəliklər, klinik olaraq dar çanaq, doğuş anomaliyaları);
- əməliyyatla əlaqədar stress faktorları;
- miyometriyanın tonunu azaldan ağrıkəsicilərin təsiri.
Qeyd etmək lazımdır ki, operativ doğuş təkcə hipotonik qanaxmanın inkişaf riskini artırmır, həm də hemorragik şokun baş verməsi üçün ilkin şərtlər yaradır.
Döllənmiş yumurtanın elementləri (plasenta, membranlar, amniotik maye) və ya məhsullarla tromboplastik maddələrin uterusun damar sisteminə daxil olması səbəbindən miyometriumun sinir-əzələ aparatının zədələnməsi yoluxucu proses(xorioamnionit). Bəzi hallarda amniotik mayenin emboliyası, xorioamnionit, hipoksiya və digər patologiyalar nəticəsində yaranan klinik mənzərə bulanıq ola bilər, abortiv xarakter daşıyır və ilk növbədə hipotonik qanaxma ilə özünü göstərir.
Doğuş zamanı istifadə edin dərmanlar, miyometriyal tonusun azaldılması (ağrı kəsicilər, sedativlər və antihipertenziv dərmanlar, tokolitiklər, trankvilizatorlar). Qeyd etmək lazımdır ki, doğuş zamanı bu və digər dərmanlar təyin edilərkən, bir qayda olaraq, onların miyometriya tonu üzərində rahatlaşdırıcı təsiri həmişə nəzərə alınmır.
Doğuşdan sonra və doğuşdan sonrakı erkən dövrdə, yuxarıda göstərilən hallardan başqa, miyometriyal funksiyanın azalmasına səbəb ola bilər:
- doğuşdan sonrakı və erkən doğuşdan sonrakı dövrün kobud, məcburi idarə edilməsi;
- sıx əlavə və ya plasenta akkreta;
- uterus boşluğunda plasentanın hissələrinin tutulması.
Hipotonik və atonik qanaxma bu səbəblərdən bir neçəsinin birləşməsindən yarana bilər. Sonra qanaxma özünün ən təhlükəli xarakterini alır.
Hipotonik qanaxmanın inkişafı üçün sadalanan risk faktorlarına əlavə olaraq, onların baş verməsindən əvvəl həm antenatal klinikada, həm də doğum evində risk altında olan hamilə qadınların idarə edilməsində bir sıra çatışmazlıqlar var.
Doğuş zamanı hipotonik qanaxmanın inkişafı üçün mürəkkəb şərtlər nəzərə alınmalıdır:
- əməyin diskoordinasiyası (müşahidələrin 1/4-dən çoxu);
- əməyin zəifliyi (müşahidələrin 1/5 hissəsinə qədər);
- uterusun hiperextensiyasına səbəb olan amillər (böyük döl, polihidramnioz, çoxlu hamiləlik) - müşahidələrin 1/3 hissəsinə qədər;
- doğum kanalının yüksək travmatizmi (müşahidələrin 90% -ə qədər).
Mamalıq qanaxması nəticəsində ölümün qarşısı alınmaz olması fikri dərindən yanlışdır. Hər bir konkret halda, kifayət qədər müşahidə edilməməsi, vaxtında və qeyri-adekvat terapiya ilə bağlı bir sıra qarşısı alına bilən taktiki səhvlər qeyd olunur. Hipotonik qanaxmadan xəstələrin ölümünə səbəb olan əsas səhvlər aşağıdakılardır:
- natamam müayinə;
- xəstənin vəziyyətinin düzgün qiymətləndirilməməsi;
- qeyri-adekvat intensiv terapiya;
- qan itkisinin gecikmiş və qeyri-adekvat əvəz edilməsi;
- qanaxmanın dayandırılmasının səmərəsiz konservativ üsullarından istifadə edərkən vaxt itkisi (tez-tez təkrar) və nəticədə - gec əməliyyat - uterusun çıxarılması;
- cərrahi texnikanın pozulması (uzun əməliyyat, qonşu orqanların zədələnməsi).
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxma zamanı patogenezi (nə baş verir?):
Hipotonik və ya atonik qanaxma, bir qayda olaraq, bu ağırlaşmadan əvvəl uterusda müəyyən morfoloji dəyişikliklər olduqda inkişaf edir.
Hipotonik qanaxma səbəbiylə çıxarılan uşaqlıq yolunun preparatlarının histoloji müayinəsində demək olar ki, bütün müşahidələr kütləvi qan itkisindən sonra kəskin anemiya əlamətlərini göstərir ki, bu da miometriumun solğunluğu və solğunluğu, kəskin şəkildə genişlənmiş qan damarlarının olması, qanın olmaması ilə xarakterizə olunur. onlarda hüceyrələr və ya qanın yenidən bölüşdürülməsi səbəbindən leykositlərin yığılmasının olması.
Əhəmiyyətli sayda nümunələr (47,7%) xorion villinin patoloji böyüməsini aşkar etdi. Eyni zamanda əzələ lifləri arasında sinsitial epitellə örtülmüş xorion villi və xorion epitelinin tək hüceyrələri aşkar edilmişdir. Əzələ toxumasına yad olan xorionun elementlərinin daxil olmasına cavab olaraq birləşdirici toxuma qatında limfositar infiltrasiya baş verir.
Morfoloji tədqiqatların nəticələri göstərir ki, çox sayda hallarda uterus hipotenziyası funksional xarakter daşıyır və qanaxmanın qarşısını almaq olar. Lakin, travmatik əməyin idarə edilməsi nəticəsində, uzun əməyin stimullaşdırılması, təkrarlanır
Doğuşdan sonrakı uterusa əllə daxil olmaq, "yumruqda uterus"un intensiv masajı, əzələ lifləri arasında hemorragik impregnasiya elementləri olan çoxlu qırmızı qan hüceyrələri, uşaqlıq divarının çoxsaylı mikro gözyaşları müşahidə olunur, bu da əzələlərin kontraktilliyini azaldır. miyometrium.
Doğuş zamanı 1/3 hallarda rast gəlinən xorioamnionit və ya endomiometrit uşaqlığın kontraktilliyinə son dərəcə mənfi təsir göstərir. Edematoz birləşdirici toxumada nizamsız yerləşmiş əzələ lifləri təbəqələri arasında bol limfoleykosit infiltrasiyası qeyd olunur.
Xarakterik dəyişikliklər də əzələ liflərinin ödemli şişməsi və interstisial toxumanın ödemli boşalmasıdır. Bu dəyişikliklərin davamlılığı uşaqlığın kontraktilliyinin pisləşməsində onların rolunu göstərir. Bu dəyişikliklər ən çox hipotonik qanaxmanın inkişafına səbəb olan mamalıq və ginekoloji xəstəliklər, somatik xəstəliklər və gestoz tarixinin nəticəsidir.
Nəticə etibarilə, uterusun tez-tez qüsurlu kontraktil funksiyası, iltihabi proseslər və bu hamiləliyin patoloji gedişatı nəticəsində yaranan miyometriumun morfoloji pozğunluqları nəticəsində yaranır.
Və yalnız təcrid olunmuş hallarda hipotonik qanaxma uterusun üzvi xəstəlikləri - çoxsaylı mioma, geniş endometrioz nəticəsində inkişaf edir.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxmanın simptomları:
Doğuşdan sonrakı dövrdə qanaxma
Uterusun hipotoniyası tez-tez doğuşdan sonrakı dövrdə başlayır, eyni zamanda daha uzun bir kurs var. Çox vaxt, dölün doğulmasından sonra ilk 10-15 dəqiqədə uterusun sıx daralması müşahidə edilmir. Xarici müayinədə uşaqlıq boşaldılıb. Onun yuxarı sərhədi göbək səviyyəsində və ya xeyli yüksəkdir. Vurğulamaq lazımdır ki, hipotenziya ilə uterusun ləng və zəif daralması əzələ liflərinin geri çəkilməsi və plasentanın sürətlə ayrılması üçün lazımi şərait yaratmır.
Bu dövrdə qanaxma, plasentanın qismən və ya tam ayrılması baş verərsə baş verir. Ancaq ümumiyyətlə daimi deyil. Qan kiçik hissələrdə, tez-tez laxtalarla sərbəst buraxılır. Plasenta ayrıldıqda, qanın ilk hissələri uşaqlıq boşluğunda və vajinada toplanır və uterusun zəif kontraktil fəaliyyəti səbəbindən sərbəst buraxılmayan laxtalar əmələ gətirir. Uşaqlıq yolunda və vajinada qanın bu cür toplanması çox vaxt qanaxmanın olmadığına dair yanlış təəssürat yarada bilər, nəticədə müvafiq terapevtik tədbirlər gec başlaya bilər.
Bəzi hallarda, doğuşdan sonrakı dövrdə qanaxma, ayrılmış plasentanın bir hissəsinin uşaqlıq buynuzunda və ya servikal spazmda tutulması səbəbindən tutulması ola bilər.
Servikal spazm, doğum kanalının zədələnməsinə cavab olaraq pelvik sinir pleksusunun simpatik hissəsinin patoloji reaksiyası səbəbindən baş verir. Plasentanın uterus boşluğunda onun sinir-əzələ sisteminin normal həyəcanlılığı ilə olması daralmaların artmasına səbəb olur və serviks spazmı səbəbindən plasentanın sərbəst buraxılmasına bir maneə olarsa, qanaxma baş verir. Servikal spazmı aradan qaldırmaq, antispazmodik dərmanlardan istifadə edərək, sonra plasentanın sərbəst buraxılması ilə mümkündür. Əks halda, anesteziya altında, postpartum uterusun yoxlanılması ilə plasentanın əl ilə çıxarılması aparılmalıdır.
Plasentanın boşalmasında pozğunluqlar ən çox plasentanın boşaldılması üçün vaxtından əvvəl cəhd zamanı və ya böyük dozada uterotonik dərmanların qəbulundan sonra uterusun əsassız və kobud manipulyasiyaları nəticəsində baş verir.
Plasentanın patoloji bağlanması səbəbindən qanaxma
Desidua hamiləlik zamanı dəyişən endometriumun funksional təbəqəsidir və öz növbəsində bazal (implantasiya edilmiş mayalanmış yumurtanın altında yerləşir), kapsulyar (mayalanmış yumurtanı əhatə edir) və parietal (uşaqlıq boşluğunu əhatə edən desiduanın qalan hissəsi) hissələrdən ibarətdir. .
Bazal desiduada yığcam və süngər təbəqələr var. Plasentanın bazal təbəqəsi xoriona və villi sitotrofoblasta daha yaxın olan kompakt təbəqədən əmələ gəlir. Fərdi xorion villi (lövbər villi) süngər qatına nüfuz edir, orada sabitlənir. Plasentanın fizioloji ayrılması zamanı süngər təbəqəsi səviyyəsində uşaqlığın divarından ayrılır.
Plasentanın ayrılmasının pozulması ən çox onun sıx bağlanması və ya yığılması, daha nadir hallarda isə böyümə və cücərmə nəticəsində baş verir. Bunların qəlbində patoloji şərtlər bazal desiduanın süngər qatının strukturunda nəzərəçarpacaq dəyişiklik və ya onun qismən və ya tam olmaması var.
Süngər təbəqədə patoloji dəyişikliklərə səbəb ola bilər:
- əvvəllər doğuşdan və abortdan sonra uterusda iltihablı proseslər, endometriumun spesifik lezyonları (vərəm, gonoreya və s.)
- cərrahi müdaxilələrdən sonra endometriumun hipotrofiyası və ya atrofiyası (qeysəriyyə, konservativ miomektomiya, uterusun küretajı, əvvəlki doğuşlarda plasentanın əl ilə ayrılması).
Döllənmiş yumurtanın fizioloji endometrium hipotrofiyası olan bölgələrə (istmus və serviks bölgəsində) implantasiyası da mümkündür. Plasentanın patoloji bağlanma ehtimalı uşaqlığın malformasiyaları (uterusda septum), həmçinin submukozal miyomatoz düyünlərin olması ilə artır.
Çox vaxt plasentanın (plasenta adhaerens) sıx bağlanması var, xorionik villi bazal desiduanın patoloji olaraq dəyişdirilmiş az inkişaf etmiş süngər təbəqəsi ilə birlikdə möhkəm böyüyür, bu da plasentanın ayrılmasının pozulmasına səbəb olur.
Plasentanın qismən sıx birləşməsi var (plasenta adhaerens partialis), yalnız ayrı-ayrı lobların bağlanmasının patoloji xarakteri olduqda. Daha az rast gəlinən hal plasentanın tam sıx bağlanmasıdır (plasenta adhaerens totalis) - plasenta sahəsinin bütün ərazisində.
Plasenta akkreta endometriumda atrofik proseslər nəticəsində desiduanın süngər qatının qismən və ya tam olmaması nəticəsində yaranır. Bu vəziyyətdə xorionik villi birbaşa əzələ qatına bitişik olur və ya bəzən onun qalınlığına nüfuz edir. Qismən plasenta accreta (placenta accreta partialis) və tam plasenta accreta totalis var.
Xorion villi miyometriuma nüfuz etdikdə və onun strukturunu pozduqda, villinin böyüməsi (plasenta increta) kimi ciddi fəsadlar daha az rast gəlinir və villi peritona qədər miyometriyaya əhəmiyyətli bir dərinliyə daxil olur (plasenta percreta). .
Bu ağırlaşmalarla, doğumun üçüncü mərhələsində plasentanın ayrılması prosesinin klinik mənzərəsi plasentanın pozulmasının dərəcəsindən və təbiətindən (tam və ya qismən) asılıdır.
Plasentanın qismən sıx bağlanması və parçalanmış və qeyri-bərabər ayrılması səbəbindən qismən plasenta akkreta ilə qanaxma həmişə plasentanın normal bağlanmış sahələrinin ayrıldığı andan başlayır. Qanamanın dərəcəsi, plasentanın bağlanma yerində uterusun kontraktil funksiyasının pozulmasından asılıdır, çünki plasentanın ayrılmamış hissələrinin proyeksiyasında və uterusun yaxın bölgələrində miyometriumun bir hissəsi lazımi dərəcədə büzülmür. , qanaxmanı dayandırmaq üçün tələb olunduğu kimi. Büzülmənin zəifləmə dərəcəsi geniş şəkildə dəyişir, bu da qanaxmanın klinik mənzərəsini müəyyən edir.
Plasentanın yerləşdirilməsi xaricində uterusun kontraktil fəaliyyəti adətən kifayət qədər səviyyədə qalır, bunun nəticəsində nisbətən uzun müddət qanaxma əhəmiyyətsiz ola bilər. Doğuş zamanı bəzi qadınlarda miyometriyanın büzülməsinin pozulması bütün uterusa yayılaraq hipo və ya atoniyaya səbəb ola bilər.
Plasentanın tam sıx bağlanması və plasentanın tam yığılması və onun uterus divarından məcburi ayrılmasının olmaması ilə qanaxma baş vermir, çünki intervillous boşluğun bütövlüyü pozulmur.
Plasentanın bağlanmasının müxtəlif patoloji formalarının differensial diaqnozu yalnız onun əl ilə ayrılması zamanı mümkündür. Bundan əlavə, bu patoloji şərtləri ikibuynuzlu və ikiqat uşaqlığın boru bucağında plasentanın normal birləşməsi ilə fərqləndirmək lazımdır.
Plasentanın sıx bağlanması halında, bir qayda olaraq, plasentanın bütün hissələrini əl ilə tamamilə ayırmaq və çıxarmaq və qanaxmanı dayandırmaq həmişə mümkündür.
Plasenta accreta vəziyyətində, onu əl ilə ayırmağa çalışarkən ağır qanaxma baş verir. Plasenta parçalara ayrılır və uterusun divarından tamamilə ayrılmır; Atonik qanaxma, hemorragik şok və yayılmış damardaxili laxtalanma sindromu sürətlə inkişaf edir. Bu vəziyyətdə qanaxmanı dayandırmaq üçün yalnız uterusun çıxarılması mümkündür. Bu vəziyyətdən bənzər bir çıxış yolu, miyometriumun qalınlığına villi böyüməsi və böyüməsi ilə də mümkündür.
Plasentanın hissələrinin uterus boşluğunda tutulması səbəbindən qanaxma
Bir variantda, adətən plasentanın boşaldılmasından dərhal sonra başlayan postpartum qanaxma, onun hissələrinin uterus boşluğunda saxlanması ilə bağlı ola bilər. Bunlar plasentanın lobülləri, uterusun normal daralmasına mane olan membran hissələri ola bilər. Plasentanın hissələrinin tutulmasının səbəbi ən çox qismən plasenta akkreta, eləcə də əməyin üçüncü mərhələsinin düzgün idarə edilməməsidir. Doğuşdan sonra plasentanın diqqətlə araşdırılması ilə, çox vaxt, çox çətinlik çəkmədən, plasentanın toxumalarında, membranlarda bir qüsur və plasentanın kənarında yerləşən yırtılmış damarların olması aşkar edilir. Bu cür qüsurların müəyyən edilməsi və ya hətta plasentanın bütövlüyünə dair şübhə, məzmununun çıxarılması ilə postpartum uterusun təcili əl ilə müayinəsi üçün göstərici kimi xidmət edir. Bu əməliyyat, plasentada bir qüsur aşkar edildikdə qanaxma olmasa belə həyata keçirilir, çünki daha sonra mütləq görünəcəkdir.
Uterus boşluğunun küretajını həyata keçirmək qəbuledilməzdir, bu əməliyyat çox travmatikdir və plasenta sahəsinin damarlarında tromb meydana gəlməsi proseslərini pozur.
Doğuşdan sonrakı erkən dövrdə hipo- və atonik qanaxma
Əksər hallarda, doğuşdan sonrakı erkən dövrdə qanaxma hipotonik olaraq başlayır və yalnız sonradan uşaqlıq atoniyası inkişaf edir.
Atonik qanaxmanı hipotonikdən ayırmaq üçün klinik meyarlardan biri miyometriumun kontraktil aktivliyini artırmağa yönəlmiş tədbirlərin effektivliyi və ya onların istifadəsinin təsirinin olmamasıdır. Bununla belə, belə bir meyar həmişə uşaqlığın kontraktil fəaliyyətinin pozulma dərəcəsini aydınlaşdırmağa imkan vermir, çünki konservativ müalicənin səmərəsizliyi bir sıra hallarda aparıcı amilə çevrilən hemokoaqulyasiyanın ciddi pozulması ilə bağlı ola bilər.
Doğuşdan sonrakı erkən dövrdə hipotonik qanaxma tez-tez doğuşun üçüncü mərhələsində müşahidə olunan davam edən uterus hipotenziyasının nəticəsidir.
Doğuşdan sonrakı erkən dövrdə uterus hipotenziyasının iki klinik variantını ayırd etmək mümkündür.
Seçim 1:
- kütləvi qan itkisi ilə müşayiət olunan qanaxma əvvəldən boldur;
- uterus zəifdir, uterotonik dərmanların tətbiqinə və uterusun kontraktilliyini artırmağa yönəlmiş manipulyasiyalara ləng reaksiya verir;
- Hipovolemiya sürətlə irəliləyir;
- hemorragik şok və yayılmış damardaxili laxtalanma sindromu inkişaf edir;
- doğuşdan sonrakı qadının həyati orqanlarında dəyişikliklər geri dönməz olur.
Seçim 2:
- ilkin qan itkisi azdır;
- konservativ müalicəyə cavab olaraq qanaxmanın dayandırılması və ya zəifləməsi ilə uterus tonunun müvəqqəti bərpası epizodları ilə əvəzlənən təkrar qanaxmalar (qan 150-250 ml hissələrdə buraxılır);
- doğuşdan sonrakı qadının inkişaf edən hipovolemiyaya müvəqqəti uyğunlaşması baş verir: qan təzyiqi normal dəyərlər daxilində qalır, dərinin bir qədər solğunluğu və yüngül taxikardiya var. Beləliklə, uzun müddət ərzində böyük qan itkisi (1000 ml və ya daha çox) ilə kəskin anemiyanın simptomları daha az ifadə edilir və qadın bu vəziyyətin öhdəsindən eyni və ya daha az miqdarda sürətli qan itkisindən daha yaxşı gəlir. çökmə və ölüm daha sürətli inkişaf edə bilər.
Qeyd etmək lazımdır ki, xəstənin vəziyyəti təkcə qanaxmanın intensivliyindən və müddətindən deyil, həm də ümumi ilkin vəziyyətdən asılıdır. Doğuşdan sonra qadının bədən gücü tükənirsə və bədənin reaktivliyi azalırsa, hətta bir az artıqlıq fizioloji normaƏgər əvvəlcə qan həcmində azalma varsa (anemiya, gestoz, xəstəliklər) qan itkisi ağır klinik mənzərəyə səbəb ola bilər. ürək-damar sistemi, lipid mübadiləsinin pozulması).
Uterus hipotenziyasının ilkin dövründə qeyri-kafi müalicə ilə onun kontraktil fəaliyyətinin inkişafı pozulur və terapevtik tədbirlərə reaksiya zəifləyir. Eyni zamanda qan itkisinin həcmi və intensivliyi artır. Müəyyən bir mərhələdə qanaxma əhəmiyyətli dərəcədə artır, ananın vəziyyəti pisləşir, hemorragik şokun simptomları sürətlə artır və yayılmış damardaxili laxtalanma sindromu inkişaf edir, tezliklə hipokoaqulyasiya mərhələsinə çatır.
Hemokoaqulyasiya sisteminin göstəriciləri müvafiq olaraq dəyişir, bu da laxtalanma amillərinin açıq istehlakını göstərir:
- trombositlərin sayı, fibrinogen konsentrasiyası və VIII faktorun aktivliyi azalır;
- protrombin istehlakı və trombin vaxtının artması;
- fibrinolitik aktivlik artır;
- fibrin və fibrinogenin parçalanma məhsulları meydana çıxır.
Kiçik ilkin hipotenziya və rasional müalicə ilə hipotonik qanaxma 20-30 dəqiqə ərzində dayandırıla bilər.
Şiddətli uterus hipotenziyası və yayılmış damardaxili laxtalanma sindromu ilə birlikdə hemokoaqulyasiya sistemindəki ilkin pozğunluqlar ilə qanaxmanın müddəti artır və müalicənin əhəmiyyətli mürəkkəbliyi səbəbindən proqnoz pisləşir.
Atoniya ilə, uterus yumşaq, solğun, konturları zəif müəyyən edilmişdir. Uterusun dibi xiphoid prosesinə çatır. Əsas klinik simptom davamlı və ağır qanaxmadır. Plasenta sahəsinin sahəsi nə qədər böyükdürsə, atoniya zamanı qan itkisi bir o qədər çox olur. Hemorragik şok çox tez inkişaf edir, onun ağırlaşmaları (çoxlu orqan çatışmazlığı) ölüm səbəbidir.
Ölümdən sonra müayinə zamanı kəskin anemiya, endokardın altında qansızmalar, bəzən çanaq nahiyəsində əhəmiyyətli qansızmalar, ağciyərlərin ödemi, tıkanıklığı və atelektazı, qaraciyər və böyrəklərdə distrofik və nekrobiotik dəyişikliklər aşkar edilir.
Uterus hipotenziyasına görə qanaxmanın differensial diaqnostikası doğum kanalının toxumalarının travmatik zədələnməsi ilə aparılmalıdır. Sonuncu vəziyyətdə, sıx, yaxşı büzülmüş uterus ilə qanaxma (müxtəlif intensivlikdə) müşahidə olunacaq. Doğum kanalının toxumalarının mövcud zədələnməsi müayinə zamanı spekulum köməyi ilə müəyyən edilir və müvafiq olaraq adekvat ağrı kəsiciləri ilə aradan qaldırılır.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxmanın müalicəsi:
Qanaxma zamanı varis dövrünün idarə edilməsi
- Doğuşdan sonrakı dövrü idarə etmək üçün gözlənilən aktiv taktikalara riayət etməlisiniz.
- Doğuşdan sonrakı dövrün fizioloji müddəti 20-30 dəqiqədən çox olmamalıdır. Bu müddətdən sonra plasentanın spontan ayrılması ehtimalı 2-3% -ə qədər azalır və qanaxma ehtimalı kəskin şəkildə artır.
- Başın püskürməsi zamanı doğuş zamanı qadına venadaxili olaraq 20 ml 40% qlükoza məhlulu üçün 1 ml metilerqometrin verilir.
- Metilerqometrinin venadaxili yeridilməsi uşaqlığın uzunmüddətli (2-3 saat ərzində) normotonik daralmasına səbəb olur. Müasir mamalıqda metillerqometrin doğuş zamanı dərman profilaktikası üçün seçilən dərmandır. Onun tətbiqi vaxtı uterusun boşaldılması anı ilə üst-üstə düşməlidir. Qanamanın qarşısını almaq və dayandırmaq üçün metilerqometrinin əzələdaxili tətbiqi vaxt amilinin itirilməsi səbəbindən mənasızdır, çünki dərman yalnız 10-20 dəqiqədən sonra udulmağa başlayır.
- Sidik kisəsinin kateterizasiyası aparılır. Bu vəziyyətdə, tez-tez plasentanın ayrılması və plasentanın boşalması ilə müşayiət olunan uterusun artan daralması var.
- 400 ml 5% qlükoza məhlulunda 2,5 vahid oksitosin ilə birlikdə 0,5 ml metilerqometrinin venadaxili damcı tətbiqinə başlanır.
- Eyni zamanda, patoloji qan itkisini adekvat şəkildə doldurmaq üçün infuziya terapiyasına başlanır.
- Plasentanın ayrılması əlamətlərini müəyyənləşdirin.
- Plasentanın ayrılması əlamətləri görünəndə, plasenta məlum üsullardan biri ilə təcrid olunur (Abuladze, Crede-Lazareviç).
Plasentanın sərbəst buraxılması üçün xarici üsulların təkrar və təkrar istifadəsi qəbuledilməzdir, çünki bu, uterusun kontraktil funksiyasının açıq şəkildə pozulmasına və doğuşdan sonrakı erkən dövrdə hipotonik qanaxmanın inkişafına səbəb olur. Bundan əlavə, uterusun bağ aparatının zəifliyi və onun digər anatomik dəyişiklikləri ilə bu cür üsulların kobud istifadəsi şiddətli şokla müşayiət olunan uterusun inversiyasına səbəb ola bilər.
- Uterotonik dərmanların tətbiqi ilə 15-20 dəqiqədən sonra plasentanın ayrılması əlamətləri yoxdursa və ya plasentanın sərbəst buraxılması üçün xarici üsulların istifadəsindən heç bir təsir yoxdursa, plasentanı əl ilə ayırmaq və plasentanı buraxmaq lazımdır. . Plasentanın ayrılması əlamətləri olmadıqda qanaxmanın görünüşü, fetusun doğulmasından sonra keçən müddətdən asılı olmayaraq bu prosedur üçün bir göstəricidir.
- Plasentanın ayrılmasından və plasentanın çıxarılmasından sonra, uterusun daxili divarları əlavə lobulları, plasenta toxumasının və membranların qalıqlarını istisna etmək üçün araşdırılır. Eyni zamanda, parietal qan laxtaları çıxarılır. Plasentanın əl ilə ayrılması və plasentanın boşalması, hətta böyük qan itkisi (orta qan itkisi 400-500 ml) ilə müşayiət olunmasa da, qan həcminin orta hesabla 15-20% azalmasına səbəb olur.
- Plasenta akkretasının əlamətləri aşkar edilərsə, onu əl ilə ayırmaq cəhdləri dərhal dayandırılmalıdır. Bu patologiyanın yeganə müalicəsi histerektomiyadır.
- Manipulyasiyadan sonra uterusun tonusu bərpa olunmazsa, əlavə uterotonik agentlər tətbiq olunur. Uşaqlıq daraldıqdan sonra əl uşaqlıq boşluğundan çıxarılır.
- Əməliyyatdan sonrakı dövrdə uterus tonunun vəziyyəti izlənilir və uterotonik dərmanların qəbulu davam etdirilir.
Doğuşdan sonrakı erkən dövrdə hipotonik qanaxmanın müalicəsi
Doğuşdan sonrakı hipotonik qanaxma zamanı əməyin nəticəsini təyin edən əsas xüsusiyyət itirilən qanın həcmidir. Hipotonik qanaxma olan bütün xəstələr arasında qan itkisinin həcmi əsasən aşağıdakı kimi paylanır. Çox vaxt 400 ilə 600 ml arasında dəyişir (müşahidələrin 50% -ə qədər), daha az - Özbək müşahidələrindən əvvəl qan itkisi 600 ilə 1500 ml arasında dəyişir, 16-17% qan itkisi 1500 ilə 5000 ml və ya daha çox arasında dəyişir.
Hipotonik qanaxmanın müalicəsi ilk növbədə adekvat infuziya-transfuziya terapiyası fonunda miyometriumun kifayət qədər kontraktil fəaliyyətini bərpa etməyə yönəldilmişdir. Mümkünsə, hipotonik qanaxmanın səbəbi müəyyən edilməlidir.
Hipotonik qanaxma ilə mübarizədə əsas vəzifələr bunlardır:
- mümkün qədər tez qanaxmanı dayandırın;
- kütləvi qan itkisinin inkişafının qarşısının alınması;
- BCC defisitinin bərpası;
- qan təzyiqinin kritik səviyyədən aşağı düşməsinin qarşısını alır.
Doğuşdan sonrakı erkən dövrdə hipotonik qanaxma baş verərsə, qanaxmanın dayandırılması üçün görülən tədbirlərin ciddi ardıcıllığına və mərhələliliyinə riayət etmək lazımdır.
Uterus hipotenziyası ilə mübarizə sxemi üç mərhələdən ibarətdir. Davam edən qanaxma üçün nəzərdə tutulmuşdur və əgər qanaxma müəyyən bir mərhələdə dayandırılıbsa, o zaman sxemin təsiri bu mərhələ ilə məhdudlaşır.
Birinci mərhələ. Qan itkisi bədən çəkisinin 0,5% -dən çox olarsa (orta hesabla 400-600 ml), onda qanaxma ilə mübarizənin birinci mərhələsinə keçin.
Birinci mərhələnin əsas vəzifələri:
- daha çox qan itkisinə yol vermədən qanaxmanı dayandırmaq;
- adekvat vaxt və həcmdə infuziya terapiyasını təmin etmək;
- qan itkisinin dəqiq uçotunu aparmaq;
- 500 ml-dən çox qan itkisi kompensasiyasının çatışmazlığına icazə verməyin.
Hipotonik qanaxma ilə mübarizənin birinci mərhələsinin tədbirləri
- Sidik kisəsinin kateterlə boşaldılması.
- Hər 1 dəqiqədə 20-30 saniyə uşaqlıq yolunun yumşaq xarici masajı (masaj zamanı ananın qanına tromboplastik maddələrin kütləvi daxil olmasına səbəb olan kobud manipulyasiyalardan qaçınmaq lazımdır). Uşaqlığın xarici masajı bu şəkildə həyata keçirilir: qarın ön divarı vasitəsilə uşaqlığın göz dibi sağ əlin ovucu ilə örtülür və güc tətbiq edilmədən dairəvi masaj hərəkətləri edilir. Uşaqlıq yolu sıxlaşır, uşaqlıq yolunda yığılmış və daralmasına mane olan qan laxtaları uşaqlığın dibinə yumşaq bir şəkildə basılaraq çıxarılır və uşaqlıq tamamilə yığılana və qanaxma dayanana qədər masaj davam etdirilir. Masajdan sonra uşaqlıq büzülmürsə və ya büzülürsə və sonra yenidən rahatlaşırsa, əlavə tədbirlərə davam edin.
- Yerli hipotermiya (20 dəqiqəlik fasilələrlə 30-40 dəqiqə buz paketinin tətbiqi).
- İnfuziya-transfuzion terapiya üçün böyük damarların ponksiyonu/kateterizasiyası.
- 400 ml 5-10% qlükoza məhlulunda 2,5 vahid oksitosin ilə 0,5 ml metil erqometrinin 35-40 damcı/dəq sürətlə venadaxili damcı ilə yeridilməsi.
- Qan itkisinin həcminə və bədənin reaksiyasına uyğun olaraq doldurulması.
- Eyni zamanda, doğuşdan sonrakı uterusun əl ilə müayinəsi aparılır. Ananın xarici cinsiyyət orqanlarını və cərrahın əllərini müalicə etdikdən sonra, ümumi anesteziya altında, bir əl uşaqlıq boşluğuna daxil edilərək, travma və plasentanın qalıqlarını istisna etmək üçün uterusun divarları yoxlanılır; uterusun daralmasına mane olan qan laxtalarını, xüsusən də parietal olanları çıxarın; uterusun divarlarının bütövlüyünün auditini aparmaq; uşaqlığın malformasiyası və ya uterusun şişi istisna edilməlidir (miomatoz düyün tez-tez qanaxmanın səbəbidir).
Uterusdakı bütün manipulyasiyalar diqqətlə aparılmalıdır. Uterusa kobud müdaxilələr (yumruqda masaj) onun kontraktil funksiyasını əhəmiyyətli dərəcədə pozur, miyometriumun qalınlığında geniş qanaxmalara səbəb olur və tromboplastik maddələrin qan dövranına daxil olmasına kömək edir, bu da hemostatik sistemə mənfi təsir göstərir. Uterusun kontraktil potensialını qiymətləndirmək vacibdir.
Əl müayinəsi zamanı kontraktilik üçün bioloji test aparılır, burada 1 ml 0,02% metilerqometrin məhlulunun venadaxili yeridilir. Həkimin əli ilə hiss etdiyi təsirli bir daralma varsa, müalicənin nəticəsi müsbət hesab olunur.
Doğuşdan sonrakı uterusun əl ilə müayinəsinin effektivliyi, uterus hipotenziyası dövrünün müddətinin artmasına və qan itkisinin miqdarına görə əhəmiyyətli dərəcədə azalır. Buna görə də, bu əməliyyatı hipotonik qanaxmanın erkən mərhələsində, uterotonik dərmanların istifadəsinin təsirinin olmaması müəyyən edildikdən dərhal sonra etmək məsləhətdir.
Doğuşdan sonrakı uterusun əl ilə müayinəsi daha bir vacib üstünlüyə malikdir, çünki bu, bəzi hallarda hipotonik qanaxma şəkli ilə gizlənə bilən uterusun yırtılmasını vaxtında aşkar etməyə imkan verir.
- Doğum kanalının yoxlanılması və uşaqlıq boynunun, vaginal divarların və varsa perineumun bütün yırtıqlarının tikilməsi. Üzərinə katqut eninə tikişi tətbiq edin arxa divar serviks daxili os yaxınlığında.
- Uterusun kontraktil aktivliyini artırmaq üçün vitamin-enerji kompleksinin venadaxili yeridilməsi: 100-150 ml 10% qlükoza məhlulu, 5% askorbin turşusu - 15,0 ml, kalsium qlükonat 10% - 10,0 ml, ATP 1% - 2,0 ml, kokarboksilaza 200 mq.
İstədiyiniz effekt ilk dəfə istifadə edildikdə əldə edilmədikdə, təkrar əl ilə müayinə və uterus masajının effektivliyinə etibar etməməlisiniz.
Hipotonik qanaxma ilə mübarizə aparmaq üçün uterus damarlarını sıxmaq üçün parametriyə sıxacların tətbiqi, uşaqlığın yan hissələrinin sıxılması, uşaqlığın tamponadası və s. yararsız və kifayət qədər əsaslandırılmamış, əlavə olaraq, onlar patogenetik əsaslı müalicə üsulları deyil və etibarlı hemostaz təmin etmir, onların istifadəsi vaxt itkisinə və qanaxmanın dayandırılması üçün həqiqətən zəruri üsulların gecikməsinə səbəb olur ki, bu da qan itkisinin artmasına və hemorragik şokun şiddətinə kömək edir.
İkinci mərhələ.Əgər qanaxma dayanmırsa və ya yenidən davam edirsə və bədən çəkisinin 1-1,8%-ni (601-1000 ml) təşkil edirsə, hipotonik qanaxma ilə mübarizənin ikinci mərhələsinə keçməlisiniz.
İkinci mərhələnin əsas vəzifələri:
- qanaxmanı dayandırmaq;
- daha çox qan itkisinin qarşısını almaq;
- qan itkisi kompensasiyasının çatışmazlığından qaçınmaq;
- vurulan qan və qan əvəzedicilərinin həcm nisbətini saxlamaq;
- kompensasiya edilmiş qan itkisinin dekompensasiyaya keçməsinin qarşısını almaq;
- qanın reoloji xüsusiyyətlərini normallaşdırır.
Hipotonik qanaxma ilə mübarizənin ikinci mərhələsinin tədbirləri.
- 5 mq prostin E2 və ya prostenon qarın boşluğunun ön divarından uşaqlıq yolunun 5-6 sm yuxarı hissəsindən uşaqlığın qalınlığına yeridilir ki, bu da uşaqlığın uzunmüddətli effektiv daralmasına kömək edir.
- 400 ml kristalloid məhlulunda seyreltilmiş 5 mq prostin F2a venadaxili yeridilir. Yadda saxlamaq lazımdır ki, kütləvi qanaxma davam edərsə, uterotonik agentlərin uzunmüddətli və kütləvi istifadəsi səmərəsiz ola bilər, çünki hipoksik uterus (“şok uşaqlıq”) reseptorlarının tükənməsi səbəbindən idarə olunan uterotonik maddələrə cavab vermir. Bu baxımdan, kütləvi qanaxma üçün ilkin tədbirlər qan itkisinin doldurulması, hipovolemiyanın aradan qaldırılması və hemostazın düzəldilməsidir.
- İnfuzion-transfuzion terapiya qanaxma sürətində və kompensasiya reaksiyalarının vəziyyətinə uyğun olaraq həyata keçirilir. Qan komponentləri, plazma əvəzedici onkotik aktiv preparatlar (plazma, albumin, zülal), qan plazmasına izotonik olan kolloid və kristalloid məhlullar tətbiq olunur.
1000 ml-ə yaxınlaşan qan itkisi ilə qanaxma ilə mübarizənin bu mərhələsində əməliyyat otağını açmalı, donorları hazırlamalı və təcili transseksiyaya hazır olmalısınız. Bütün manipulyasiyalar adekvat anesteziya altında aparılır.
BCC bərpa edildikdə, qlükoza, korqlikon, panangin, C, B1, B6 vitaminləri, kokarboksilaza hidroxlorid, ATP və 40% məhlulun venadaxili yeridilməsi. antihistaminiklər(difenhidramin, suprastin).
Üçüncü mərhələ.Əgər qanaxma dayanmayıbsa, qan itkisi 1000-1500 ml-ə çatıb və davam edirsə, doğuşdan sonrakı qadının ümumi vəziyyəti pisləşib, bu, davamlı taxikardiya, arterial hipotenziya şəklində özünü göstərir, onda üçüncüyə keçmək lazımdır. mərhələ, doğuşdan sonrakı hipotonik qanaxmanın dayandırılması.
Bu mərhələnin bir xüsusiyyəti hipotonik qanaxmanın dayandırılması üçün cərrahi müdaxilədir.
Üçüncü mərhələnin əsas vəzifələri:
- hipokoaqulyasiya inkişaf etməzdən əvvəl uterusun çıxarılması ilə qanaxmanın dayandırılması;
- idarə olunan qan və qan əvəzedicilərinin həcm nisbətini saxlamaqla 500 ml-dən çox qan itkisi üçün kompensasiya çatışmazlığının qarşısının alınması;
- hemodinamikanı sabitləşdirməyə imkan verən tənəffüs funksiyasının (ventilyasiya) və böyrəklərin vaxtında kompensasiyası.
Hipotonik qanaxma ilə mübarizənin üçüncü mərhələsinin tədbirləri:
Nəzarətsiz qanaxma zamanı nəfəs borusu intubasiya edilir, mexaniki ventilyasiya başlanır və endotraxeal anesteziya altında kəsilməyə başlanır.
- Uterusun çıxarılması (uterusun fallopiya boruları ilə çıxarılması) adekvat infuziya və transfuziya terapiyasından istifadə edərək intensiv kompleks müalicə fonunda həyata keçirilir. Əməliyyatın bu həcmi uşaqlıq boynunun yara səthinin qarın içi qanaxma mənbəyi ola bilməsi ilə bağlıdır.
- Cərrahi nahiyədə cərrahi hemostazı təmin etmək üçün, xüsusən yayılmış damardaxili laxtalanma sindromu fonunda daxili iliak arteriyaların bağlanması aparılır. Sonra pelvik damarlarda nəbz təzyiqi 70% azalır, bu da qan axınının kəskin azalmasına kömək edir, zədələnmiş damarlardan qanaxmanı azaldır və qan laxtalarının fiksasiyası üçün şərait yaradır. Bu şərtlərdə histerektomiya "quru" şəraitdə aparılır ki, bu da qan itkisinin ümumi miqdarını azaldır və tromboplastin maddələrinin sistem dövriyyəsinə daxil olmasını azaldır.
- Əməliyyat zamanı qarın boşluğu boşaldılmalıdır.
Dekompensasiya olunmuş qan itkisi olan ekssanguinasiya olunmuş xəstələrdə əməliyyat 3 mərhələdə aparılır.
Birinci mərhələ. Əsas uşaqlıq damarlarına (uşaqlıq arteriyasının yüksələn hissəsi, yumurtalıq arteriyası, dairəvi bağ arteriyası) sıxaclar tətbiq etməklə müvəqqəti hemostazla laparotomiya.
İkinci mərhələ. Hemodinamik parametrləri bərpa etmək üçün qarın boşluğunda bütün manipulyasiyalar 10-15 dəqiqə dayandırıldıqda (qan təzyiqinin təhlükəsiz səviyyəyə yüksəlməsi) əməliyyat fasiləsi.
Üçüncü mərhələ. Qanamanın radikal dayandırılması - uşaqlığın fallopiya boruları ilə çıxarılması.
Qan itkisi ilə mübarizənin bu mərhələsində aktiv çoxkomponentli infuziya-köçürmə terapiyası lazımdır.
Beləliklə, doğuşdan sonrakı erkən dövrdə hipotonik qanaxma ilə mübarizənin əsas prinsipləri aşağıdakılardır:
- bütün fəaliyyətlərə mümkün qədər tez başlayın;
- xəstənin ilkin sağlamlıq vəziyyətini nəzərə almaq;
- qanaxmanın dayandırılması üçün tədbirlərin ardıcıllığına ciddi əməl edin;
- görülən bütün müalicə tədbirləri hərtərəfli olmalıdır;
- qanaxma ilə mübarizənin eyni üsullarının təkrar istifadəsini istisna edin (uterusa təkrar əllə girişlər, sıxacların yerini dəyişdirmək və s.);
- müasir adekvat infuziya-transfuziya terapiyasını tətbiq etmək;
- dərmanların yalnız venadaxili tətbiqi üsulundan istifadə edin, çünki mövcud şəraitdə bədəndə udulma kəskin şəkildə azalır;
- cərrahi müdaxilə məsələsini vaxtında həll edin: əməliyyat trombohemorragik sindromun inkişafından əvvəl aparılmalıdır, əks halda tez-tez postpartum qadını ölümdən xilas etmir;
- qan təzyiqinin uzun müddət kritik səviyyədən aşağı düşməsinə imkan verməyin ki, bu da həyati orqanlarda (beyin qabığı, böyrəklər, qaraciyər, ürək əzələsi) geri dönməz dəyişikliklərə səbəb ola bilər.
Daxili iliak arteriyanın bağlanması
Bəzi hallarda, kəsik və ya patoloji prosesin yerində qanaxmanı dayandırmaq mümkün olmur və sonra yaradan müəyyən bir məsafədə bu bölgəni təmin edən böyük damarları bağlamaq lazım gəlir. Bu manipulyasiyanın necə aparılacağını başa düşmək üçün xatırlamaq lazımdır anatomik xüsusiyyətlər damarların bağlanması aparılacaq sahələrin quruluşu. Hər şeydən əvvəl, qadının cinsiyyət orqanlarını qanla təmin edən əsas damarı, daxili iliak arteriyanı bağlamağa diqqət yetirməlisiniz. LIV vertebra səviyyəsində qarın aortası iki (sağ və sol) ümumi iliak arteriyaya bölünür. Hər iki ümumi iliak arteriya psoas əsas əzələsinin daxili kənarı boyunca ortadan xaricə və aşağıya doğru uzanır. Sakroiliak oynağın ön tərəfində ümumi iliak arteriya iki damara bölünür: daha qalın, xarici iliak arteriya və daha nazik, daxili iliak arteriya. Sonra daxili iliak arteriya şaquli olaraq aşağıya doğru, çanaq boşluğunun posterolateral divarı boyunca ortaya doğru gedir və daha böyük siyatik foramenə çataraq ön və arxa budaqlara bölünür. Daxili iliak arteriyanın ön şöbəsindən: daxili pudendal arteriya, uşaqlıq arteriyası, göbək arteriyası, aşağı vezikal arteriya, orta düz bağırsaq arteriyası, aşağı gluteal arteriya, çanaq orqanlarını qanla təmin edir. From arxa filial Daxili iliak arteriyadan aşağıdakı arteriyalar ayrılır: çanaq divarlarını və əzələlərini qanla təmin edən iliopsoas, lateral sakral, obturator, superior gluteal.
Daxili iliak arteriyanın bağlanması ən çox hipotonik qanaxma, uşaqlığın cırılması və ya uşaqlığın və əlavələrin uzanan ekstirpasiyası zamanı uşaqlıq arteriyası zədələndikdə həyata keçirilir. Daxili iliak arteriyanın yerini təyin etmək üçün bir burun istifadə olunur. Ondan təqribən 30 mm aralıda sərhəd xətti sakroiliak oynaq boyunca sidik kanalı ilə birlikdə çanaq boşluğuna enən daxili iliak arteriya ilə keçir. Daxili iliac arteriyasını bağlamaq üçün posterior parietal periton burundan aşağıya və xaricə doğru parçalanır, sonra cımbız və yivli zonddan istifadə edərək ümumi iliac arteriyası küt şəkildə ayrılır və aşağı enərək onun xarici və xaricinə bölünmə yeri aparılır. daxili iliak arteriyalar aşkar edilir. Bu yerin üstündə yuxarıdan aşağıya və xaricdən içəriyə doğru çəhrayı rəngi, toxunduqda büzülmə qabiliyyəti (peristalt) və barmaqlardan sürüşərkən xarakterik cızıltı səsi çıxaran sidik axarının yüngül kordonu uzanır. Sidik axarı medial olaraq geri çəkilir və daxili iliak arteriya birləşdirici toxuma membranından hərəkətsizləşdirilir, katqut və ya lavsan liqaturası ilə bağlanır, küt uclu Deşam iynəsi ilə damarın altına gətirilir.
Deschamps iynəsi çox diqqətlə daxil edilməlidir ki, onun ucunu müşayiət edən daxili iliac venasına zərər verməmək üçün yan tərəfdən və eyni adlı arteriyanın altından bu yerdə keçir. Ümumi iliak arteriyanın iki budağa bölünmə yerindən 15-20 mm məsafədə ligatur tətbiq etmək məsləhətdir. Bütün daxili iliak arteriya deyil, yalnız onun ön filialı bağlansa, daha təhlükəsizdir, ancaq onu təcrid etmək və altına ip qoymaq texniki cəhətdən əsas gövdəni bağlamaqdan daha çətindir. Daxili iliak arteriya altına liqatura yerləşdirildikdən sonra Deschamps iynəsi geri çəkilir və sap bağlanır.
Bundan sonra əməliyyatda iştirak edən həkim alt ekstremitələrdə damarların pulsasiyasını yoxlayır. Pulsasiya varsa, o zaman daxili iliak arteriya sıxılır və ikinci bir düyün bağlana bilər; pulsasiya yoxdursa, onda xarici iliak arteriya bağlanır, ona görə də birinci düyün açılmalı və yenidən daxili iliak arteriya axtarılmalıdır.
İliyak arteriya bağlandıqdan sonra qanaxmanın davam etməsi üç cüt anastomozun işləməsi ilə əlaqədardır:
- daxili iliak arteriyanın arxa gövdəsindən yaranan iliopsoas arteriyaları ilə qarın aortasından budaqlanan bel arteriyaları arasında;
- lateral və median sakral arteriyalar arasında (birincisi daxili iliak arteriyanın posterior gövdəsindən yaranır, ikincisi isə qarın aortasının qoşalaşmamış filialıdır);
- daxili iliak arteriyanın bir qolu olan orta düz bağırsaq arteriyası ilə aşağı mezenterik arteriyadan yaranan yuxarı düz bağırsaq arteriyası arasında.
Daxili iliak arteriyasının düzgün bağlanması ilə ilk iki cüt anastomoz fəaliyyət göstərir və uterusa kifayət qədər qan tədarükünü təmin edir. Üçüncü cüt yalnız daxili iliak arteriyasının qeyri-adekvat aşağı bağlanması halında birləşdirilir. Anastomozların ciddi ikitərəfli olması uşaqlığın cırılması və onun damarlarının bir tərəfdən zədələnməsi zamanı daxili iliak arteriyanın birtərəfli bağlanmasına imkan verir. A. T. Bunin və A. L. Qorbunov (1990) hesab edirlər ki, daxili iliak arteriya bağlandıqda qan onun lümeninə iliopsoas və lateral sakral arteriyaların anastomozları vasitəsilə daxil olur, burada qan axını əks istiqamət alır. Daxili iliak arteriya bağlandıqdan sonra anastomozlar dərhal fəaliyyətə başlayır, lakin kiçik damarlardan keçən qan arterial reoloji xüsusiyyətlərini itirir və onun xüsusiyyətləri venoza yaxınlaşır. Əməliyyatdan sonrakı dövrdə anastomoz sistemi uterusa kifayət qədər qan tədarükünü təmin edir. normal inkişaf sonrakı hamiləlik.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxmanın qarşısının alınması:
Vaxtında və adekvat müalicə cərrahi ginekoloji müdaxilələrdən sonra iltihablı xəstəliklər və ağırlaşmalar.
Hamiləliyin rasional idarə edilməsi, yaranan fəsadların qarşısının alınması və müalicəsi. Hamilə qadını antenatal klinikada qeydiyyata alarkən, bir qrup seçmək lazımdır yüksək risk qanaxma mümkündürsə.
Müasir instrumental (ultrasəs, Doppleroqrafiya, fetoplasental sistemin vəziyyətinin exoqrafik funksional qiymətləndirilməsi, CTG) və laboratoriya tədqiqat metodlarından istifadə etməklə tam müayinə aparılmalı, həmçinin hamilə qadınlarla əlaqədar mütəxəssislərlə məsləhətləşməlidir.
Hamiləlik dövründə gestasiya prosesinin fizioloji gedişatını saxlamağa çalışmaq lazımdır.
Qanaxmanın inkişafı riski olan qadınlarda ambulator şəraitdə profilaktik tədbirlərə rasional istirahət və qidalanma rejiminin təşkili, bədənin nöropsik və fiziki sabitliyini artırmağa yönəlmiş sağlamlıq prosedurlarının aparılması daxildir. Bütün bunlar öz töhfəsini verir əlverişli cərəyan hamiləlik, doğuş və doğuşdan sonrakı dövr. Bir qadının doğuşa fiziopsixoprofilaktik hazırlanması üsulu laqeyd edilməməlidir.
Hamiləlik dövründə onun gedişatının təbiətinə diqqətlə nəzarət edilir və mümkün pozuntular dərhal müəyyən edilir və aradan qaldırılır.
Doğuşdan sonrakı qanaxmanın inkişafı üçün risk altında olan bütün hamilə qadınlar doğumdan 2-3 həftə əvvəl hərtərəfli prenatal hazırlığın son mərhələsi üçün xəstəxanaya yerləşdirilməlidir, burada doğuşun idarə edilməsi üçün aydın bir plan hazırlanır və hamilənin müvafiq əlavə müayinəsi aparılır. qadın həyata keçirilir.
Müayinə zamanı fetoplasental kompleksin vəziyyəti qiymətləndirilir. Öyrənmək üçün ultrasəs istifadə olunur funksional vəziyyət döl, plasentanın yerini, quruluşunu və ölçüsünü təyin edin. Doğuş ərəfəsində xəstənin hemostatik sisteminin vəziyyətinin qiymətləndirilməsi ciddi diqqətə layiqdir. Mümkün transfuziya üçün qan komponentləri də autodonasiya üsullarından istifadə etməklə əvvəlcədən hazırlanmalıdır. Xəstəxanada planlaşdırıldığı kimi qeysəriyyə əməliyyatı aparmaq üçün bir qrup hamilə qadın seçmək lazımdır.
Bədəni doğuşa hazırlamaq, əmək anomaliyalarının qarşısını almaq və gözlənilən doğum tarixinə yaxın qan itkisinin artmasının qarşısını almaq üçün bədəni doğuşa, o cümlədən prostaglandin E2 preparatlarının köməyi ilə hazırlamaq lazımdır.
Doğuşun vəziyyətinin etibarlı qiymətləndirilməsi, əməyin optimal tənzimlənməsi, adekvat ağrı kəsilməsi (uzun müddət ağrı bədənin ehtiyat qüvvələrini tükəndirir və uterusun kontraktil funksiyasını pozur) ilə doğuşun ixtisaslı idarə edilməsi.
Bütün doğuşlar ürək monitorinqi altında aparılmalıdır.
Vaginal doğuş zamanı aşağıdakılara nəzarət etmək lazımdır:
- uterusun kontraktil fəaliyyətinin təbiəti;
- dölün təqdim olunan hissəsinin və ananın çanaq sümüklərinin ölçüləri arasında uyğunluq;
- doğuşun müxtəlif mərhələlərində dölün təqdim olunan hissəsinin çanaq müstəvilərinə uyğun olaraq irəliləməsi;
- dölün vəziyyəti.
Doğuş anomaliyaları baş verərsə, onlar vaxtında aradan qaldırılmalı, heç bir təsiri olmadıqda isə təcili olaraq müvafiq göstərişlər üzrə operativ çatdırılmanın xeyrinə məsələ həll edilməlidir.
Bütün uterotonik dərmanlar ciddi şəkildə fərqləndirilmiş və göstərişlərə uyğun olaraq təyin edilməlidir. Bu zaman xəstə həkimlərin və tibb işçilərinin ciddi nəzarəti altında olmalıdır.
Uterotonik dərmanların, o cümlədən metilerqometrin və oksitosinin vaxtında istifadəsi ilə doğuşdan sonrakı və doğuşdan sonrakı dövrlərin düzgün idarə edilməsi.
Doğuşun ikinci mərhələsinin sonunda venadaxili olaraq 1,0 ml metilerqometrin yeridilir.
Körpə doğulduqdan sonra sidik kisəsi kateterlə boşaldılır.
Doğuşdan sonrakı erkən dövrdə xəstənin diqqətli monitorinqi.
Qanamanın ilk əlamətləri görünəndə qanaxma ilə mübarizə tədbirlərinin mərhələlərinə ciddi riayət etmək lazımdır. Əhəmiyyətli bir amil kütləvi qanaxma üçün effektiv qayğının təmin edilməsində mamalıq şöbəsinin bütün tibb işçiləri arasında funksional vəzifələrin aydın və spesifik paylanmasıdır. Bütün doğum müəssisələrində adekvat infuziya və transfuziya terapiyası üçün kifayət qədər qan komponentləri və qan əvəzediciləri olmalıdır.
Plasenta və doğuşdan sonrakı erkən dövrlərdə qanaxma varsa, hansı həkimlərə müraciət etməlisiniz:
Bir şey sizi narahat edir? Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrlərdə qanaxma, onun səbəbləri, simptomları, müalicə və profilaktika üsulları, xəstəliyin gedişi və ondan sonrakı pəhriz haqqında daha ətraflı məlumat almaq istəyirsiniz? Yoxsa yoxlamaya ehtiyacınız var? edə bilərsən həkimlə görüş təyin edin- klinika avrolaboratoriya hər zaman xidmətinizdədir! Ən yaxşı həkimlər sizi müayinə edəcək, xarici əlamətləri öyrənəcək və xəstəliyi simptomlarla müəyyən etməyə kömək edəcək, sizə məsləhət verəcək, lazımi yardım göstərəcək və diaqnoz qoyacaq. Siz də edə bilərsiniz evdə həkim çağırın. Klinika avrolaboratoriya sizin üçün gecə-gündüz açıqdır.
Klinika ilə necə əlaqə saxlamaq olar:
Kiyevdəki klinikamızın telefon nömrəsi: (+38 044) 206-20-00 (çox kanallı). Klinika katibi həkimə baş çəkməyiniz üçün əlverişli gün və vaxt seçəcək. Koordinatlarımız və istiqamətlərimiz göstərilib
Doğuşdan sonrakı qanaxma riskinin onsuz olduğundan daha yüksək olduğu şərtlər var. Statistik məlumatların təhlili göstərdi ki, belə qanaxma aşağıdakı hallarda daha tez-tez baş verir.
- Keçmişdə baş verən doğuşdan sonrakı qanaxmalar, abortlar, spontan aşağı düşmələr. Bu, bir qadının qanaxmaya meylli olması deməkdir, yəni risk daha yüksək olacaq.
- Gec toksikoz. Preeklampsi vəziyyətində yüksək qan təzyiqi və böyrək funksiyasının pozulması var, bunun nəticəsində damarlar daha kövrək olur və asanlıqla məhv olur.
- Böyük meyvə. Doğuş zamanı belə bir fetusun təzyiqi səbəbindən uşaqlıq divarları zədələnə bilər, bu, uşağın doğulmasından sonra qanaxma ilə özünü göstərir. Bundan əlavə, uterus həddindən artıq uzanır və buna görə də daha pis müqavilələr bağlanır.
- Polihidramnioz (çox miqdarda amniotik maye). Mexanizm böyük bir döl ilə təxminən eynidır.
- Çoxlu hamiləlik. Burada da oxşardır.
- Uterusun leyomioması. Bu xoşxassəli şiş, qanaxma klinikası verən. Və doğuş onu təhrik edə bilər.
- Uterusda çapıq. Əməliyyatlardan sonra (adətən keysəriyyə) uterusun divarında zəif bir əlaqə olan çapıq qalır. Buna görə də, uşaq doğulduqdan sonra bu yerdə bir qopma baş verə bilər.
- DIC sindromu. Bu fenomen nəticəsində qanın laxtalanma funksiyası pozulur. Doğuşdan sonra zədə və qanaxma həmişə müşahidə olunur, lakin yayılmış damardaxili laxtalanma (DIC) ilə qanaxma dayanmır.
- Trombositopatiyalar. Bunlar, qan laxtalanmasında iştirak edən trombositlərin onlarda qüsurların olması səbəbindən vəzifələrini yerinə yetirə bilmədiyi qazanılmış və ya anadangəlmə xəstəliklərdir.
Doğuşdan sonrakı qanaxmanın inkişaf mexanizmi
Uşaq doğulduqdan sonra intrauterin təzyiq kəskin şəkildə aşağı düşür və boş uşaqlıq da kəskin şəkildə büzülür (doğuşdan sonrakı sancılar). Plasentanın ölçüsü belə daralmış uterusa uyğun gəlmir və o, divarlardan ayrılmağa başlayır.
Plasentanın ayrılması və onun sərbəst buraxılması müddəti birbaşa uterusun daralmasından asılıdır. Normalda evakuasiya doğuşdan təxminən 30 dəqiqə sonra baş verir. Gecikmiş plasentanın boşaldılması postpartum qanaxma ehtimalının yüksək olduğunu göstərir.
Plasenta uterusun divarlarından ayrıldıqda, qan damarları zədələnir. Plasentanın gecikməsi zəif bir daralma olduğunu göstərir. Bu o deməkdir ki, damarlar daralda bilməz və qanaxma dayanmır. Həmçinin, qanaxmanın səbəbi plasentanın uterusda yapışması və ya hissələrinin sıxılması səbəbindən divarlardan natamam ayrılması ola bilər.
Yumşaq toxumaların zədələnməsi halında doğuşdan sonrakı qanaxma yalnız onlar yırtıldıqda baş verir. Qan xəstəlikləri ilə qan damarları hətta kiçik zədələrə tab gətirə bilmir. Və damarların zədələnməsi həmişə doğuş zamanı baş verdiyindən, doğuşdan sonra qanaxma uzun müddət davam edəcək, bu da qanaxmanı dayandırmaq üçün təcili tədbirlər tələb edir.
Doğuşdan sonrakı qanaxmanın növləri
Doğum praktikasında qanaxmanın iki əsas növünü ayırmaq adətdir:
- Doğuşdan sonrakı erkən dövrdə qanaxma, doğuşdan sonra ilk 2 saat ərzində qanın sərbəst buraxılması deməkdir. Ən təhlükəlidir, çünki səbəbi aradan qaldırmaq çətindir.
- Gec doğuşdan sonrakı dövrdə - 2 saatdan sonra və 1,5-2 aya qədər.
Yaxşı, bu qanaxma olduğundan, ayrılma görünüşünə görə baş verir. Yəni qanaxma:
- uterusun zəif daralması,
- plasentanın hissələrinin gecikmiş ayrılması və sərbəst buraxılması,
- qan xəstəlikləri,
- uterusun zədələnməsi.
Onlar həmçinin böyük miqdarda uşağın doğulmasından dərhal sonra başlayan (qan itkisi dəqiqədə 1 litrdən çox olur) və təzyiqin sürətlə aşağı düşdüyü ani qanaxmanı təyin edirlər. Başqa bir növ, qan itkisinin tədricən artması ilə kiçik hissələrdə qanın sərbəst buraxılması ilə xarakterizə olunur. Dayanır və sonra başlayır.
Doğuşdan sonra qanaxmanın səbəbləri
Ümumiyyətlə, qanaxma damarlardan qan buraxılmasıdır. Bu fenomen qan damarları zədələndikdə, onların bütövlüyü içəridən pozulduqda və ya sistemlər qanaxmanı dayandıra bilmədiyi zaman müşahidə olunur. Buna görə də doğuşdan sonrakı qanaxmaların əsas səbəbləri 4 əsas qrupdur.
Uterusun zəif büzülməsi
Damarların əsas sayı uşaqlıqda olduğundan, o daraldıqda damarlar daralır və qan dayanır. Uterus kifayət qədər daralmazsa, qan damarları daralmaz və qan buraxılmağa davam edir. Bu, uterusun böyük bir döl tərəfindən həddindən artıq uzanması, polihidramnioz ilə, qadının həddindən artıq yüklənməsi, sidik kisəsinin dolması və ya uşaq tez doğulduğu zaman baş verir.
Antispazmodiklərdən istifadə edərkən, uzun müddətli və tükənmiş əmək, uterusun əzələləri həddindən artıq həyəcanlanır və tükənir, bu da onun tonunun azalmasına səbəb olur.
Uşaqlıq yolunun müxtəlif iltihab növləri, xərçəng və endokrin xəstəliklər uşaqlıq yolunun əzələlərinin effektiv şəkildə daralma qabiliyyətinin pisləşməsinə səbəb olur.
Psixi pozğunluqlar (şiddətli həyəcan, uşağın vəziyyəti üçün qorxu) və ya şiddətli ağrı da uterusun qeyri-kafi büzülməsinə səbəb ola bilər.
Doğuş travması
Uterusun zədələnməsi fonda böyük bir fetus səbəbiylə meydana gəlir sürətli əmək, mamalıq maşasının istifadəsi, dar çanaq hamilə qadında və ya polihidramniozda. Belə yaralanmalara uterusun, servikal kanalın, perineumun və klitoral bölgənin yırtılması daxildir.
Plasentanın keçidinin pozulması
Plasentanın divarlardan tamamilə ayrıla bilməməsi və onun sərbəst buraxılması və ya bu orqanın hissələrinin (göbək kordonu, membranların) uterusda saxlanması.
Qan xəstəlikləri
Bunlara hemofiliya, trombositopeniya, koaqulopatiya daxildir. Qanamanın dayandırılmasında iştirak edən maddələr zədələnmiş və ya tamamilə yoxdur. Normal şəraitdə bu pozğunluqlar görünməyə bilər, lakin doğuş qanaxmanın başlaması üçün bir təkan olur.
Dikişlərin ayrılması səbəbindən qanaxma meydana gəldiyi zaman bir seçim də ola bilər. Bu, həyata keçirilən əməliyyatla, məsələn, qeysəriyyə əməliyyatı ilə şübhələnə bilər, burada həmişə dikişlər qoyulur. Həmçinin, tikiş yerində yoluxucu ağırlaşmaların inkişafı ipi zəiflədə bilər və stres altında onun yırtılmasına səbəb ola bilər.
Doğuşdan sonrakı qanaxmanın simptomları
Doğuşdan sonrakı qanaxmanın klinik mənzərəsi necə görünür? Onları necə ayırd edə bilərsiniz? Burada qanaxmanın səbəbi və baş vermə müddətindən asılı olaraq bəzi xüsusiyyətlər var.
Erkən dövrdə doğuşdan sonrakı qanaxma əlamətləri (ilk 2 saat)
Təcrübə göstərir ki, təxminən 250-300 ml qan itkisi həyat üçün heç bir təhlükə və ya zərər vermir. Çünki bədənin müdafiə qüvvələri bu itkini kompensasiya edir. Qan itkisi 300 ml-dən çox olarsa, bu qanaxma sayılır.
Plasentanın hissələrinin gecikmiş ayrılması və ya sərbəst buraxılması
Əsas simptom, plasentanın hissələrinin evakuasiyası başlandıqdan dərhal sonra qanaxmanın baş verməsidir. Qan ya davamlı bir axınla axır, ya da daha tez-tez baş verən, ayrı-ayrı hissələrdə buraxılır.
Qan adətən tünd rəngdədir və kiçik laxtalar ehtiva edir. Bəzən elə olur ki, uşaqlığın boyun kanalının açılışı bağlanır və qanaxma sanki dayanır. Amma əslində vəziyyət əksinədir və ya daha da pisdir. Məsələ ondadır ki, içəridə bu halda qan uşaqlığın içərisində toplanır. Uşaqlıq ölçüsü böyüyür, zəif büzülür və masaj etsəniz, böyük bir qan laxtası çıxır və qanaxma yenidən başlayır.
Ananın ümumi vəziyyəti getdikcə pisləşir. Bu, aşağıdakı simptomlarla özünü göstərir:
- dərinin və görünən selikli qişaların solğunluğu,
- qan təzyiqinin tədricən azalması,
- artan ürək dərəcəsi və nəfəs.
Plasentanın hissələrinin fallopiya borusu bölgəsində sıxılması da mümkündür. Bu, rəqəmsal müayinə ilə müəyyən edilə bilər, bu müddət ərzində çıxıntı hiss olunacaq.
Uterusun zəif büzülməsi
Uşaq doğulduqdan sonra uterus normal olaraq büzülməlidir ki, bu da vazokonstriksiyaya səbəb olacaq və qanaxmanın inkişafına mane olacaq. Yuxarıda göstərilən səbəblərə görə belə bir proses olmadıqda, qanaxmanın dayandırılması çox problemlidir.
Hipotansiyon və uterus atoniyası arasında fərq qoyulur. Hipotansiyon uterusun zəif büzülməsi ilə özünü göstərir, bu da qan damarlarını daraltmaq üçün kifayət deyil. Atonia edir tam yoxluğu uterusun işi. Buna görə belə qanaxma hipotonik və atonik adlanır. Qan itkisi 60 ml-dən 1,5 l-ə qədər ola bilər. və daha çox.
Uterus normal tonusunu və kontraktilliyini itirir, lakin hələ də dərmanların və ya fiziki stimulların tətbiqinə daralma ilə cavab verə bilir. Qan davamlı olaraq deyil, dalğalarda, yəni kiçik hissələrdə buraxılır. Uşaqlıq zəifdir, sancılar nadir və qısa olur. Və masajdan sonra ton nisbətən tez bərpa olunur.
Bəzən böyük laxtalar əmələ gələ bilər ki, bu da uterusa girişi bağlayır və sanki qanaxma dayanır. Bu, ölçüsünün artmasına və qadının vəziyyətinin pisləşməsinə səbəb olur.
Uzunmüddətli hipotenziya nadirdir, lakin atoniyaya çevrilə bilər. Burada uterus artıq hər hansı bir qıcıqlandırıcıya reaksiya vermir və qanaxma davamlı güclü axın ilə xarakterizə olunur. Qadın özünü daha da pis hiss edir və qan təzyiqinin kəskin azalması və hətta ölümlə üzləşə bilər.
Qan xəstəlikləri səbəbindən qanaxma
Belə qanaxmanın xarakterik əlaməti uterusun normal tonudur. Bu vəziyyətdə, laxtalanmadan nadir qan axır, hər hansı bir zədə və ya zədə əlaməti yoxdur. Qan xəstəliklərini göstərən başqa bir simptom, enjeksiyon yerində hematomların və ya qanaxmaların meydana gəlməsidir. Sızan qan uzun müddət laxtalanmır və ya ümumiyyətlə laxtalanmır, çünki bunun üçün lazım olan maddələr lazımi miqdarda yoxdur.
Qanaxmalar təkcə iynə vurulan yerlərdə deyil, həm də daxili orqanlarda, mədə, bağırsaqlarda, yəni hər yerdə baş verə bilər. Qan itkisinin həcmi artdıqca ölüm riski də artır.
DIC (laxtalanma maddələrinin tükənməsi) vəziyyətində bu, qan laxtalarının meydana gəlməsinə və böyrəklərdə, adrenal bezlərdə, qaraciyərdə və digər orqanlarda ən kiçik damarların tıxanmasına səbəb olur. Müvafiq tibbi yardım göstərilmədikdə, toxumalar və orqanlar sadəcə olaraq pisləşməyə və ölməyə başlayacaq.
Bütün bunlar aşağıdakı simptomlarla özünü göstərir:
- dəri və selikli qişaların altında qanaxmalar,
- enjeksiyon yerlərində ağır qanaxma, cərrahi yaralar, uşaqlıq,
- ölü dərinin görünüşü,
- funksiyalarının pozulması ilə özünü göstərən daxili orqanlarda qanaxmalar,
- mərkəzi sinir sisteminin zədələnməsi əlamətləri (itki, şüurun depressiyası və s.).
Yaralanma səbəbiylə qanaxma
Belə bir vəziyyətdə ümumi bir təzahür genital traktın yumşaq toxumalarının qırılmasıdır. Bu vəziyyətdə xarakterik əlamətlər müşahidə olunur:
- körpənin doğulmasından dərhal sonra qanaxmanın başlaması,
- parlaq qırmızı qan
- uterus toxunma üçün sıxdır,
- müayinədən sonra qırılma yeri vizuallaşdırılır.
Perineal toxuma yırtıldıqda, kiçik qan itkisi olur və heç bir təhlükə yaratmır. Ancaq serviks və ya klitoris yırtılırsa, qanaxma ciddi və həyati təhlükə yarada bilər.
Gecikmiş dövrdə qanaxma əlamətləri (2 saatdan 2 aya qədər)
Tipik olaraq, belə qanaxma doğuşdan təxminən 7-12 gün sonra özünü hiss edir.
Qan bir dəfə və ağır və ya az miqdarda buraxıla bilər, lakin bir neçə dəfə və qanaxma bir neçə gün davam edə bilər. Uterus yumşaq ola bilər və ya sıx, ağrılı və ağrılı ola bilər. Hamısı səbəbdən asılıdır.
Plasentanın hissələrinin saxlanması bakteriyaların çoxalması və infeksiyanın inkişafı üçün əlverişli bir fon yaradır, sonra iltihab prosesinin xarakterik simptomları kimi özünü göstərəcəkdir.
Doğuşdan sonrakı qanaxmanın diaqnozu
Doğuşdan sonrakı qanaxma diaqnozu nə kimi görünür? Həkimlər qanaxmanın növünü necə təyin edirlər? Əslində, diaqnoz və müalicə eyni vaxtda aparılır, çünki bu vəziyyət xəstənin həyatı üçün təhlükə yaradır. Xüsusilə ağır qanaxma olduqda diaqnoz ümumiyyətlə arxa plana keçir, çünki ən vacib şey qanaxmanı dayandırmaqdır. Ancaq indi diaqnostika haqqında xüsusi olaraq danışacağıq.
Burada əsas vəzifə qanaxmanın səbəbini tapmaqdır. Diaqnoz klinik mənzərəyə, yəni qanaxmanın nə vaxt başladığına, qanın rənginin nə olduğuna, laxtaların olması, miqdarı, təbiəti və s.
Diqqət etdiyiniz ilk şey qanaxma vaxtıdır. Yəni, meydana gəldiyi zaman: doğumdan dərhal sonra, bir neçə saat sonra və ya ümumiyyətlə, məsələn, 10-cu gündə. Bu mühüm məqam. Məsələn, doğuşdan dərhal sonra qanaxma varsa, problem qan xəstəliyi, toxumaların yırtılması və ya uterusun qeyri-kafi əzələ tonusu ola bilər. Və digər seçimlər avtomatik olaraq yox olur.
Qanamanın təbiəti və miqdarı ikinci ən vacib əlamətdir. Bu simptomları təhlil edərək, mümkün səbəb, zərərin dərəcəsi, qanaxmanın nə qədər şiddətli olduğu barədə fərziyyələr edə və proqnozlar verə bilərsiniz.
Klinik şəkil yalnız şübhə etməyə imkan verir mümkün səbəb. Ancaq əksər hallarda, təcrübəyə əsaslanaraq, həkimlər diaqnoz qoya bilər. Şübhəli hallarda, diaqnozu təsdiqləmək üçün həyata keçirin ginekoloji müayinə. Bu halda siz:
- uterusun tonunu və daralma qabiliyyətini qiymətləndirmək,
- uterusun ağrısını, formasını və sıxlığını təyin etmək,
- qanaxma mənbəyini, zədə səbəbiylə toxuma qırılma yerini, plasentanın yapışmış və ya yapışmış hissələrini aşkar edin.
Plasentanın tutulması
Adətən hər hansı doğumdan sonra plasenta həmişə müayinə olunur. Sonra plasentada qüsurları aşkar etmək üçün zəruri olan xüsusi testlər istifadə olunur.
Plasentanın hissələrinin uşaqlıq boşluğunda qaldığı aşkar edilərsə, əl ilə müayinə aparılır. Qanamanın olub-olmamasından asılı olmayaraq, plasentanın bütövlüyünün pozulmasına dair bir şübhə olduqda həyata keçirilir. Xarici qanaxma görünmədiyi üçün. Daha çox bu üsul cərrahi əməliyyatlardan sonra mümkün qüsurları axtarmaq üçün istifadə olunur.
Prosedur belə görünür:
- Bir əl uşaqlıq boşluğuna daxil edilir, digəri isə nəzarət üçün qarın boşluğunun kənarına yerləşdirilir.
- İçəridə olan əl ilə uterusun və selikli qişanın divarlarının vəziyyəti yoxlanılır və plasental qalıqların olması üçün qiymətləndirilir.
- Sonra yumşaq hissələr, selikli qişanın düz ocaqları çıxarılır.
- Əgər uşaqlığın divarına uzanan toxuma qırıntıları aşkar edilərsə, o zaman xarici əlinizlə həmin nahiyəni masaj edin. Əgər bunlar doğuşdan sonrakı qalıqlardırsa, o zaman asanlıqla ayrılırlar.
- Daha sonra hər iki əl yumruğa sıxılmış uşaqlıq masajı edilir, orqanın daralmasını artırmaq üçün oksitosin verilir və infeksiyanın qarşısını almaq üçün antibiotiklər verilir.
Uterusun zəif büzülməsi
Bu vəziyyətdə ginekoloji müayinə diaqnoz qoymağa imkan verir. Bu vəziyyətdə uşaqlıq zəif olacaq, sancılar demək olar ki, olmayacaq. Ancaq onu dərmanlarla (oksitosin) stimullaşdırsanız və ya uşaqlığı masaj etsəniz, ton nisbətən yüksəlir.
Həmçinin, doğuşdan sonrakı qanaxma diaqnozunu təsdiqləmək üçün belə bir vəziyyətə səbəb ola biləcək amillər nəzərə alınır (böyük döl tərəfindən uşaqlığın həddindən artıq daralması, dölün ölçüsü ilə qadının çanaqının eni arasında uyğunsuzluq, polihidramnioz və s. .).
Doğuş travması
Dokuların yırtılmasından qanaxmanın diaqnozu çətin deyil. Bu, uzun müddətli doğuş, polihidramnioz və dölün ölçüsü ilə qadının çanaq parametrləri arasında uyğunsuzluq zamanı baş verir. Və bu amillərin fonunda qanaxma baş verərsə, o zaman həkimlər bu tipəvvəlcə qanaxma şübhəsi var. Yaralanma faktını təsdiqləmək və qanaxma sahəsini aşkar etmək üçün spekulumdan istifadə edərək ginekoloji müayinə aparılır.
Qan xəstəlikləri
Burada diaqnoz bir halda sadədir, digərində isə çox çətindir. Hamilə qadın xəstəxanaya daxil olduqda, standart qan testləri aparılır, burada aşağı səviyyədə laxtalanma maddələri (trombositlər, fibrinogen) aşkar edilə bilər. Yəni, müəyyən etmək asan olanlar.
Ancaq bunun səbəbi laxtalanma sisteminin anadangəlmə qüsurunda ola bilər. Sonra diaqnoz qoymaq çətindir. Belə bir xəstəliyi təsdiqləmək üçün xüsusi, bahalı testlərdən keçmək və genetik test aparmaq lazımdır.
Xəstənin doğuşdan sonra qanaxma yaşadığı hallar var idi, onu dayandırmaq çox çətin idi. Həkimlər isə səbəb tapa bilmədilər. Və yalnız dayandırdıqdan sonra qadın anadangəlmə qan xəstəliyi olduğunu etiraf etdi. Buna görə də bütün məlumatları həkiminizə söyləməlisiniz.
Diaqnozun digər vacib aspekti təcili laboratoriya müayinəsidir:
- Hemoqlobin üçün. Qanamadan sonra anemiya aşkar etmək lazımdır. Bu vəziyyətdə bədən həmişə hemoglobin sərf etdiyindən və onun çatışmazlığı halında orqan və toxumalar qeyri-kafi miqdarda oksigen alır. Hemoqlobin çatışmazlığı aşkar edilərsə, müvafiq terapiya aparılır.
- Koaquloqramma. Bu, qanın laxtalanmasında iştirak edən maddələrin miqdarının müəyyən edilməsidir.
- Qan qrupu və Rh faktoru. Şiddətli qanaxma zamanı lazımi qan növünü köçürmək üçün lazımdır.
Doğuşdan sonrakı qanaxmanın müalicəsi
Qanaxma zamanı həkimlər hansı tədbirləri görürlər? Sağlamlıq xidmətinin göstərilməsi nə kimi görünür? Həddindən artıq qanaxma həyat üçün təhlükəlidir. Buna görə də, hər şey təlimatlara uyğun olaraq tez və aydın şəkildə həyata keçirilir və taktika seçimi qanaxmanın səbəbindən asılıdır. Əsas vəzifə ilk növbədə qanaxmanı dayandırmaq və sonra onun səbəbini aradan qaldırmaqdır.
Təcili Baxım
Hərəkətlərin alqoritmi belə görünür:
- Farmakoloji dərmanların sürətlə idarə edilməsi üçün damarlardan birinə kateter qoyulur. Bu hərəkət həm də böyük qan itkisi ilə qan təzyiqinin aşağı düşməsi və damarların çökməsi ilə əlaqədardır. Nəticədə onları vurmaq çətin olacaq.
- Sidik kisəsi sidik kateteri ilə sidikdən təmizlənir. Bu, uterusdakı təzyiqi aradan qaldıracaq və onun daralmasını yaxşılaşdıracaqdır.
- İtirilmiş qan həcmi, qan təzyiqi və vəziyyətin şiddəti qiymətləndirilir. 1 litrdən çox itirirsinizsə. qan, qan itkisini kompensasiya etmək üçün salin məhlullarının venadaxili damcı infuziyası istifadə olunur. Sonuncu vəziyyətdə donor qanının köçürülməsinə müraciət edirlər və aşağı təzyiq olduqda müvafiq dərmanlar verilir.
- Uterus daralmalarını gücləndirmək üçün agentlər təqdim olunur. Bu, qan damarlarını sıxacaq və qan axını bir az dayandıracaq. Ancaq dərmanın təsir müddəti üçün.
- keçirilmişdir instrumental müayinə uşaqlıq boşluğu.
- Bundan əlavə, tibbi yardım səbəbdən asılıdır və vəziyyətə uyğun olaraq taktikalar fərdi olaraq seçilir.
Zəif uterus daralmalarının müalicəsi
Bu vəziyyətdə doğuşdan sonrakı qanaxmanın müalicəsi hipotenziya ilə mübarizə və atoniyanın inkişafının qarşısının alınmasına əsaslanır. Yəni uşaqlıq yolunun əzələlərinin normal fəaliyyətini stimullaşdırmaq və bərpa etmək lazımdır. Bunu etməyin 4 yolu var:
Dərman. Biz bunu artıq qeyd etmişik. Bu, ilk və ən çox istifadə edilən üsuldur. Büzülməni gücləndirmək üçün venadaxili və ya servikal nahiyəyə xüsusi preparatlar enjekte edilir. Doza həddinin aşılması halında yan təsirlər orqan daralmalarının pisləşməsi, qan təzyiqinin artması və ya azalmasıdır.
Mexanik. Burada masajdan istifadə olunur. Əvvəlcə qarın tərəfində daralma meydana gələnə qədər təxminən 60 saniyə yüngül masaj edilir. Sonra qan laxtasını buraxmaq üçün əlləri ilə uşaqlığın nahiyəsinə yuxarıdan təzyiq edirlər. Bu, daha yaxşı büzülməyə kömək edir. Əgər bu təsirsizdirsə, o zaman bir əl uşaqlığın içərisinə daxil edilir, digəri mədədə yatır və xarici-daxili masaj edilir. Daha sonra uşaqlığın daralması və qanaxmanın dayandırılması üçün boyun kanalına tikişlər qoyulur.
Fiziki. Buraya elektrik cərəyanı və ya soyuqdan istifadə edərək uterusun tonunu artıran üsullar daxildir. Birinci halda, pelvik bölgədə mədəyə elektrodlar qoyulur və yüngül cərəyan tətbiq olunur. Bu prosedur ağrısızdır. İkinci halda, qarın aşağı hissəsinə 30-40 dəqiqə buz torbası qoyulur. və ya anesteziya üçün efirlə nəmlənmiş tampondan istifadə edin. Efir buxarlandıqda ətrafdakı toxumalar kəskin şəkildə soyuyur və soyuq daralmağa səbəb olur və qan damarlarını daraldır.
Uterus tamponadası. Bu üsul nadir hallarda, əvvəlkilərin səmərəsizliyi və əməliyyata hazırlıq zamanı istifadə olunur. Burada cuna yastıqlarından istifadə edilir və qan laxtaları əmələ gətirmək üçün uşaqlıq boşluğuna daxil edilir. Ancaq yoluxucu ağırlaşma riski yüksəkdir.
Qanamanı dayandırmağın başqa bir müvəqqəti yolu, qarın aortasını bir yumruqla onurğaya sıxmaq ola bilər, çünki uşaqlıq damarları aortadan uzanır.
Cərrahi müalicə üsulları
Uterus hipotenziyası atoniyaya çevrildikdə və yuxarıda göstərilən üsullarla qanaxmanı dayandırmaq mümkün olmadıqda, cərrahi müdaxiləyə müraciət edirlər. Atoniya, uterusun artıq hər hansı bir qıcıqlandırıcıya reaksiya verməməsidir və qanaxmanın yalnız invaziv üsullarla dayandırılması mümkündür.
Əvvəlcə xəstə içəriyə daxil edilir ümumi anesteziya. Əməliyyatın mahiyyəti qarının kəsilməsinə və uterusa və onun qan tədarükündə iştirak edən damarlara çıxış əldə etməyə, sonra isə bu orqanın çıxarılmasına əsaslanır. Əməliyyat 3 mərhələdə həyata keçirilir:
- Qan damarlarının sıxılması. Burada uşaqlıq və yumurtalıq arteriyalarında sıxaclar istifadə olunur. Qadının vəziyyəti normallaşırsa, növbəti mərhələyə keçin.
- Qan damarlarının bağlanması. Uşaqlıq cərrahi yaradan çıxarılır, xarakterik pulsasiya ilə lazımi damarlar tapılır, iplə bağlanır və sünnət edilir. Bundan sonra, uterusda kəskin qan çatışmazlığı meydana gəlir, bu da onun büzülməsinə səbəb olur. Bu prosedur həkim uterusun çıxarılmasını (çıxarılmasını) necə həyata keçirəcəyini bilmədikdə müvəqqəti tədbir kimi istifadə olunur. Ancaq onu çıxarmaq lazımdır. Bu əməliyyatı necə edəcəyini bilən həkim köməyə gəlir.
- Uterusun çıxarılması. Belə qanaxma ilə mübarizənin ən radikal üsulu. Yəni orqan tamamilə çıxarılır. Bu, qadının həyatını xilas etməyin yeganə yoludur.
Qan xəstəliklərinin müalicəsi
Bu vəziyyətdə laxtalanma üçün lazım olan maddələr çox vaxt yoxdur ən yaxşı yol Qanköçürmə olacaq. Bu, donor qanında lazımi maddələrin olacağı ilə bağlıdır.
Qan laxtalarının meydana gəlməsində iştirak edən fibrinogenin birbaşa venadaxili tətbiqi istifadə olunur. Antikoaqulyant sistemin işini azaldan xüsusi bir maddə də istifadə olunur. Bütün bu tədbirlər bədəni qanaxmanı dayandırmaq üçün lazım olan hər şeylə təmin etməyə maksimum kömək edir.
Yaralanma üçün müalicə
Bu vəziyyətdə qanaxmanın əsas səbəbi yumşaq toxumaların yırtığı olacaq, yəni terapiya zədələnmiş toxumaların tikilməsinə əsaslanacaqdır. Prosedura plasentanın çıxarılmasından sonra aparılmalıdır.
Saxlanılan plasentanın müalicəsi
Plasentanın qalıqları ya əllə, ya da alətlərdən istifadə etməklə çıxarılır. Həkimin hansı üsulu seçməsi qanaxma müddətindən asılıdır.
Əgər doğuşdan dərhal sonra və ya ilk gündə qan itkisi baş verərsə, o zaman əllə ayırma istifadə olunur. İkinci üsul, 5-6-cı gündə qanaxma halında istifadə olunur, çünki uterus artıq ölçüdə əhəmiyyətli dərəcədə azalmışdır.
Ümumi anesteziya tələb olunur. Əl üsulu ilə əl uşaqlıq boşluğuna daxil olur və plasentanın hissələri onun divarlarından ayrılır. Qalıqlar digər əllə göbək bağı ilə çəkilir və çıxarılır. Daxili əl ilə uterus divarı plasentanın qalan hissələrinin olması üçün yenidən yoxlanılır.
Instrumental ayırma ilə, mahiyyətcə hər şey eynidır, yalnız burada uterus boşluğu küretlenir. Əvvəlcə uşaqlıq boynu xüsusi güzgülərlə genişləndirilir, sonra cərrahi qaşıq qoyulur, divarlar sıyrılır və qalıqlar çıxarılır.
Müalicə və səbəb aradan qaldırıldıqdan sonra qan itkisi nəticəsində yaranan patoloji vəziyyətlərin korreksiyası aparılır. Kiçik qan itkisi üçün (təxminən 500-700 ml) fizioloji məhlullar damcılanır. Həcmi 1 litrdən çox olarsa, tökün donor qanı. Anemiya (aşağı hemoglobin səviyyəsi) vəziyyətində dəmir preparatları təyin edilir, çünki hemoglobin məhz ondan əmələ gəlir.
Postpartum qanaxmanın mümkün fəsadları
Doğuşdan sonrakı qanaxma ağırdırsa və vaxtında lazımi qayğı göstərilmirsə, hemorragik şok baş verə bilər. Bu, qan təzyiqi kəskin şəkildə aşağı düşdüyündə həyati təhlükəsi olan bir komplikasiyadır. Bədənin qan çatışmazlığına qarşı qoruyucu reaksiyasının nəticəsi.
Qalan bütün qan əsas orqanlara (beyin, ürək, ağciyərlər) gedir. Buna görə bütün digər orqan və toxumalar qan təchizatı çatışmazlığından əziyyət çəkir. Qaraciyərin, böyrəklərin və sonra onların uğursuzluğu baş verir. Qoruyucu mexanizm köhnəlir, qan geri qayıdır ki, bu da beyində qan çatışmazlığına və nəticədə ölümə səbəb olur.
Hemorragik şokla geri sayım saniyələrlə olur, buna görə terapiya dərhal aparılmalıdır. Hər hansı bir vasitə ilə qanaxmanı dərhal dayandırın, süni ventilyasiyadan istifadə edin. Onlar qan təzyiqini artıran, maddələr mübadiləsini normallaşdıran və qan köçürən dərmanlar verirlər, çünki qan çatışmazlığı bu vəziyyətin səbəbidir.
Postpartum qanaxmanın inkişafının qarşısını necə almaq olar
Həkimlər profilaktikada birbaşa iştirak edirlər. Doğuşdan sonrakı qanaxma şansını artıran amillərin olması və onun baş vermə riskinin müəyyən edilməsi üçün antenatal klinikaya ilk qəbulda belə hamilə qadının tam müayinəsi aparılır.
Məsələn, risklərdən biri plasenta previadır (yanlış bağlanma). Buna görə də qarşısının alınması üçün qeysəriyyə əməliyyatı ilə uşağın doğulması məsləhət görülür.
Doğuşdan sonra cinsiyyət orqanları diqqətlə araşdırılır. Qadın 2 saat ərzində aktiv şəkildə müşahidə olunur. Risk faktorları varsa, uşaqlıq yolunu yaxşı vəziyyətdə saxlamaq üçün doğumdan sonra oksitosin verilir.
Doğuş zamanı qadın xəstəxanadan çıxdıqdan sonra və bu, 15-20 gündən tez deyil, antenatal klinikada həkimlər tərəfindən sistematik müayinə aparılacaq. Çünki bəzən belə qadınlarda ciddi fəsadlar yaranır: hormonal balansın pozulması (amenoreya, hipofiz vəzinin doğuşdan sonrakı ölümü, cinsiyyət orqanlarının atrofiyası). Erkən simptomların aşkarlanması effektiv müalicəyə imkan verəcəkdir.
Problemi əvvəlcədən müəyyən etmək və həkiminizlə müvafiq taktikaları müzakirə edərək həll etmək üçün sağlamlığınızın qeydinə qalın və daha tez-tez mütəxəssislərlə məsləhətləşmələrə gəlin.
Diqqət! Bu məqalə yalnız məlumat məqsədləri üçün yerləşdirilib və heç bir halda elmi material və ya tibbi məsləhət təşkil etmir və peşəkar həkimlə fərdi məsləhətləşməni əvəz etməməlidir. Diaqnostika, diaqnostika və müalicə üçün ixtisaslı həkimlərə müraciət edin!
Oxunma sayı: Nəşr tarixi:- Cinsiyyət orqanlarından 400 ml-dən çox qanlı axıntı. Boşalmanın rəngi qanaxmanın səbəbindən asılı olaraq qırmızıdan tünd qırmızıya qədər dəyişir. Qan laxtaları ola bilər. Qan tez-tez, fasilələrlə axır. Uşaq doğulduqdan dərhal sonra və ya səbəbdən asılı olaraq bir neçə dəqiqədən sonra qanaxma baş verir.
- Başgicəllənmə, zəiflik, dərinin və selikli qişaların solğunluğu, tinnitus.
- Şüur itkisi.
- Qan təzyiqinin azalması, tez-tez, çətin hiss olunan nəbz.
- Plasentanın (körpə yeri) sərbəst buraxılmasının uzun müddət olmaması - uşağın doğulmasından 30 dəqiqədən çox.
- Doğuşdan sonra plasentanı araşdırarkən onun hissələrinin "çatışmazlığı".
- Uterus palpasiya zamanı (palpasiya) göbək səviyyəsində müəyyən edilir, yəni büzülmür və ölçüsündə azalmır.
Formalar
İtirilmiş qan həcmindən asılı olaraq ananın vəziyyətinin 3 şiddət dərəcəsi var:
- mülayim dərəcə (qan itkisinin həcmi dövran edən qanın ümumi həcminin 15% -ə qədər) - ananın nəbzində artım, qan təzyiqində bir qədər azalma var;
- orta dərəcə (qan itkisinin həcmi 20-25%) – qan təzyiqi azalır, nəbz tez-tez olur. Başgicəllənmə və soyuq tər meydana gəlir;
- ağır (qan itkisinin həcmi 30-35%) - qan təzyiqi kəskin şəkildə azalır, nəbz tez-tez olur, çətinliklə nəzərə çarpır. Şüur bulanıq olur, böyrəklər tərəfindən istehsal olunan sidiyin miqdarı azalır;
- son dərəcə ağır (qan itkisinin həcmi 40% -dən çox) - qan təzyiqi kəskin şəkildə azalır, nəbz tez-tez olur, çətinliklə hiss olunur. Şüur itib, sidik ifrazı yoxdur.
Səbəblər
Genital traktdan qanaxmanın səbəbləri doğuşdan sonrakı dövrdə bunlardır:
- (toxumaların bütövlüyünün pozulması, vajina, (vajinaya giriş və anus arasındakı toxumalar);
- (plasentanın patoloji bağlanması):
- plasentanın sıx bağlanması (plasentanın uşaqlıq divarının bazal qatına yapışması (rəhm mukozasının desidual (birləşmənin normal olaraq baş verməli olduğu) təbəqəsindən daha dərin);
- plasenta accreta (plasentanın uşaqlıq divarının əzələ qatına yapışması);
- plasenta accreta (plasenta qalınlığının yarısından çoxu əzələ qatına böyüyür);
- plasentanın cücərməsi (plasenta əzələ təbəqəsi vasitəsilə böyüyür və uterusun ən xarici təbəqəsinə nüfuz edir - seroz);
- uterusun hipotenziyası (uterusun əzələ təbəqəsi zəif büzülür, bu da qanaxmanın dayanmasına və plasentanın ayrılmasına və sərbəst buraxılmasına mane olur);
- qan laxtalanma sisteminin irsi və qazanılmış qüsurları.
- uşaqlığın hipotenziyası və ya atoniyası (uterusun əzələ təbəqəsi zəif büzülür və ya ümumiyyətlə büzülmür);
- plasentanın hissələrinin tutulması (əməyin üçüncü mərhələsində plasentanın hissələri uterusdan ayrılmadı);
- (trombların damardaxili formalaşması (qan laxtaları) və qanaxma ilə qan laxtalanma sisteminin pozulması).
- ağır (ödem, artan qan təzyiqi və böyrək funksiyasının pozulması ilə müşayiət olunan hamiləliyin ağırlaşması);
- (ən kiçik damarlar səviyyəsində uteroplasental qan axınının pozulması);
- (dölün çəkisi 4000 qramdan çox).
- uterotoniklərin irrasional istifadəsi (uterusun daralmasını stimullaşdıran dərmanlar);
- :
- əməyin zəifliyi (uterus sancılar serviksin genişlənməsinə və doğuş kanalı boyunca dölün hərəkətinə səbəb olmur);
- güclü əmək fəaliyyəti.
Diaqnostika
- Xəstəlik tarixinin və şikayətlərin təhlili - nə vaxt (nə qədər əvvəl) ortaya çıxdı ləkələnmə reproduktiv sistemdən, onların rəngindən, miqdarından, görünüşündən əvvəl olanlardan.
- Mamalıq və ginekoloji tarixin təhlili (transfer ginekoloji xəstəliklər, cərrahi müdaxilələr, hamiləlik, doğuş, onların xüsusiyyətləri, nəticələri, bu hamiləliyin gedişatının xüsusiyyətləri).
- Hamilə qadının ümumi müayinəsi, qan təzyiqinin və nəbzinin təyini, uşaqlığın palpasiyası (hissi).
- Xarici ginekoloji müayinə - əllər və palpasiyadan istifadə edərək həkim uterusun formasını və əzələ qatının gərginliyini müəyyən edir.
- Uşaqlıq boynunun spekulumda müayinəsi - həkim uşaqlıq boynunu zədələr və yırtıqlar üçün müayinə etmək üçün vaginal spekulumdan istifadə edir.
- Uterusun ultrasəs müayinəsi (ultrasəs) - bu üsul plasentanın hissələrinin (körpə yeri) varlığını və göbək kordonunun yerini, uterusun divarlarının bütövlüyünü müəyyən etməyə imkan verir.
- Uterus boşluğunun əl ilə müayinəsi plasentanın çıxarılmamış hissələrinin varlığını aydınlaşdırmağa imkan verir. Həkim əlini uşaqlıq boşluğuna daxil edir və onun divarlarını hiss edir. Plasentanın qalan hissələri aşkar edilərsə, onlar əl ilə çıxarılır.
- Buraxılmış plasentanın bütövlüyü və toxuma qüsurlarının olması üçün yoxlanılması.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrdə qanaxmanın müalicəsi
Müalicənin əsas məqsədi ananın həyatını təhdid edən qanaxmanın dayandırılmasıdır.
Konservativ müalicə, qanaxma müddətindən asılı olmayaraq, aşağıdakılara yönəldilməlidir:
- qanaxmaya səbəb olan əsas xəstəliyin müalicəsi;
- fibrinoliz inhibitorları (qan laxtalarının təbii həllini dayandıran dərmanlar) istifadə edərək qanaxmanın dayandırılması;
- qan itkisinin nəticələri ilə mübarizə (qan təzyiqini artırmaq üçün sulu və kolloid məhlulların venadaxili tətbiqi).
- qan komponentlərinin transfüzyonu (ayrılma nəticəsində yaranan əhəmiyyətli miqdarda qan itkisi ilə);
- ananın ağciyərlərinin mexaniki ventilyasiyası (əgər o, öz başına adekvat tənəffüs funksiyasını təmin edə bilmirsə).
- uterus boşluğunun əl ilə müayinəsi (həkim plasentanın çıxarılmamış hissələrinin varlığını müəyyən etmək üçün əli ilə uşaqlıq boşluğunu yoxlayır);
- plasentanın əllə ayrılması (həkim plasentanı uterusdan ayırmaq üçün əlini istifadə edir);
- uterusun masajı (həkim, əli uterus boşluğuna daxil edərək, divarlarını masaj edir, bununla da daralmasını stimullaşdırır və qanaxmanı dayandırır);
- uterotoniklərin tətbiqi (uterusun daralmasını təşviq edən dərmanlar).
- uterusun işemiyası (uterusu qidalandıran damarların sıxılması);
- uşaqlıq yolunda hemostatik (hemostatik) tikişlər;
- uterus arteriyalarının embolizasiyası (qan axını maneə törədən damara hissəciklərin daxil edilməsi).
Əgər qanaxmanın səbəbi varsa, rekonstruktiv əməliyyatlar aparılır (tikiş,).
Fəsadlar və nəticələr
- Kuveler uşaqlığı - uşaqlıq divarının qalınlığına çoxlu qanaxmalar, onu qanla hopdurur.
- – çoxsaylı trombların (qan laxtalanması) və qanaxmanın meydana gəlməsi ilə qan laxtalanma sisteminin ciddi pozulması.
- Hemorragik şok (əhəmiyyətli miqdarda qan itkisi səbəbindən sinir sisteminin, qan dövranı və tənəffüs sistemlərinin həyati funksiyalarının proqressiv pozulması).
- Sheehan sindromu () hipofiz vəzinin (orqanizmin əksər endokrin vəzilərinin işini tənzimləyən endokrin vəzi) işemiyası (qan tədarükü çatışmazlığı) onun funksiyasının çatışmazlığı (hormon istehsalının olmaması) ilə müşayiət olunur.
- Ananın ölümü.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrdə qanaxmanın qarşısının alınması
Doğuş qanaxmasının qarşısının alınması bir neçə üsuldan ibarətdir:
- hamiləliyin planlaşdırılması, ona vaxtında hazırlıq (hamiləlikdən əvvəl xroniki xəstəliklərin aşkarlanması və müalicəsi, arzuolunmaz hamiləliyin qarşısının alınması);
- hamilə qadının antenatal klinikada vaxtında qeydiyyatı (hamiləliyin 12 həftəsinə qədər);
- müntəzəm ziyarətlər (1-ci trimestrdə ayda bir dəfə, 2-ci trimestrdə 2-3 həftədə bir dəfə, 3-cü trimestrdə hər 7-10 gündə bir dəfə);
- tokolitiklərin (uterusun əzələ gərginliyini azaldan dərmanlar) köməyi ilə hamiləlik dövründə uterusun artan əzələ gərginliyini aradan qaldırmaq;
- vaxtında aşkar edilməsi və müalicəsi (ödem, artan qan təzyiqi və böyrək funksiyasının pozulması ilə müşayiət olunan hamiləliyin ağırlaşmaları);
- hamilə pəhrizə riayət etmək (orta miqdarda karbohidratlar və yağlar (yağlı və qızardılmış qidalar, un, şirniyyatlar istisna olmaqla) və kifayət qədər protein (ət və süd məhsulları, paxlalılar) ilə).
- Hamilə qadınlar üçün terapevtik məşqlər (gündə 30 dəqiqə kiçik fiziki fəaliyyət - nəfəs məşqləri, gəzinti, uzanma).
- Doğuşun rasional idarə edilməsi:
- vaginal doğuş və ya keysəriyyə əməliyyatı üçün göstərişlərin və əks göstərişlərin qiymətləndirilməsi;
- uterotoniklərin adekvat istifadəsi (uterusun daralmasını stimullaşdıran dərmanlar);
- doğuşdan sonrakı dövrdə uterusun əsassız palpasiyasının və göbək kordonunun çəkilməsinin istisna edilməsi;
- epizyo- və ya perineotomiya (həkim tərəfindən qadın perineumunun (vajina girişi ilə anus arasındakı toxuma) perineal yırtığın qarşısının alınması üçün kəsilməsi);
- azad plasentanın bütövlüyü və toxuma qüsurlarının olması üçün müayinə;
- doğuşdan sonrakı erkən dövrdə uterotoniklərin (uterusun əzələ daralmalarını stimullaşdıran dərmanlar) tətbiqi.
Doğuşdan sonrakı və doğuşdan sonrakı erkən dövrdə qanaxma doğuşun ən təhlükəli ağırlaşmasıdır.
Epidemiologiya
Doğuşdan sonrakı dövrdə qanaxma tezliyi 5-8% -dir.
SONRAKİ DÖVRDƏ QANAXMA
Doğuşdan sonrakı dövrdə qanaxmanın səbəbləri:
- plasentanın ayrılması və plasentanın sərbəst buraxılmasının pozulması (plasentanın qismən sıx bağlanması və ya akkreta, uterusda ayrılmış plasentanın strangulyasiyası);
- irsi və qazanılmış hemostaz qüsurları;
Plasentanın ayrılması və plasentanın boşalmasının pozulması
Plasentanın ayrılması və plasentanın boşalmasının pozulması aşağıdakı hallarda müşahidə olunur:
- plasentanın patoloji bağlanması, sıx bağlanması, xorion villinin böyüməsi;
- uterus hipotenziyası;
- anomaliyalar, struktur xüsusiyyətləri və plasentanın uşaqlıq yolunun divarına yapışması;
- uşaqlıq yolunda plasentanın strangulyasiyası;
Etiologiyası və patogenezi
Anomaliyalar, quruluşun xüsusiyyətləri və plasentanın uterusun divarına bağlanması, tez-tez plasentanın ayrılması və boşalmasının pozulmasına kömək edir.
Plasentanın ayrılması üçün uterusun səthi ilə təmas sahəsi vacibdir.
Böyük bir yapışma sahəsi, nisbətən nazik və ya dəri plasenta (plasenta membranacea), plasentanın əhəmiyyətsiz qalınlığı onun uterusun divarlarından fizioloji ayrılmasına mane olur. İki lobdan ibarət olan, loblara bənzəyən, əlavə lobülləri olan plasentalar uşaqlıq divarından çətinliklə, xüsusilə də uşaqlıq hipotenziyası ilə ayrılır.
Plasentanın ayrılmasının pozulması və plasentanın boşaldılması plasentanın bağlanma yerindən ola bilər; uşaqlığın aşağı seqmentində (aşağı yer və təqdimat ilə), küncdə və ya uterusun yan divarlarında, septumda, miyomatoz nodu yuxarıda, bu yerlərdə əzələlər qüsurlu olur və büzülmə qüvvəsini inkişaf etdirə bilmir plasentanı ayırmaq lazımdır. Plasentanın ayrılmasından sonra plasentanın strangulyasiyası, uterusun bucaqlarından birində və ya uterusun aşağı seqmentində saxlandıqda baş verir ki, bu da ən çox plasentada diskoordinasiya edilmiş sancılar zamanı müşahidə olunur.
Doğuşdan sonrakı dövr düzgün idarə olunmazsa, doğum plasentasının pozulmuş boşalması yatrogenik ola bilər.
Plasentanın boşaldılmasına vaxtsız cəhd, uşaqlığın masajı, o cümlədən Crede-Lazareviçə görə, göbək ciyəsinin çəkilməsi, böyük dozada uterotonik dərmanların qəbulu üçüncü dövrün fizioloji gedişatını, daralmaların düzgün ardıcıllığını pozur. müxtəlif şöbələr uşaqlıq. Plasentanın ayrılmasının pozulmasının və plasentanın boşalmasının səbəblərindən biri uterus hipotenziyasıdır.
Uterus hipotenziyası ilə doğuşdan sonrakı sancılar ya zəif olur, ya da fetusun doğulmasından sonra uzun müddət yoxdur. Nəticədə, həm plasentanın uşaqlıq divarından ayrılması, həm də plasentanın sərbəst buraxılması pozulur; bu halda, plasentanın uşaqlıq bucaqlarından birində və ya uterusun aşağı seqmentində boğulması mümkündür. Ardıcıllıq dövrü uzanan bir kurs ilə xarakterizə olunur.
Klinik şəkil
Plasentanın pozulmuş ayrılmasının və plasentanın boşalmasının klinik mənzərəsi ayrılmış plasentanın sahələrinin mövcudluğundan asılıdır. Plasenta bütün uzunluğu boyunca ayrılmazsa, uzun müddət plasentanın ayrılması əlamətlərinin olmaması və qanaxmanın olmaması klinik olaraq müəyyən edilir.
Daha tez-tez plasentanın qismən ayrılması olur, bu və ya digər bölmə divardan ayrıldıqda, qalan hissəsi isə uterusa bağlı qalır. Bu vəziyyətdə, ayrılmış plasentanın səviyyəsində əzələ daralması damarları sıxmaq və plasenta yerindən qanaxmanı dayandırmaq üçün kifayət deyil. Plasentanın qismən ayrılmasının əsas simptomları plasentanın ayrılması və qanaxma əlamətlərinin olmamasıdır. Uşaq doğulduqdan bir neçə dəqiqə sonra qanaxma baş verir. Qan mayedir, müxtəlif ölçülü laxtalarla qarışır və sıçrayışlarla və qeyri-bərabər axır. Uterusda və vajinada qanın tutulması tez-tez qanaxmanın dayandırılması və ya olmaması barədə yanlış təəssürat yaradır, bunun nəticəsində onun dayandırılmasına yönəlmiş tədbirlər gecikdirilə bilər. Bəzən qan uşaqlıq boşluğunda və vajinada toplanır, sonra plasenta ayrılmasının xarici əlamətləri aşkar edildikdən sonra laxtalar şəklində buraxılır. Xarici müayinədə plasentanın ayrılması əlamətləri yoxdur. Uterusun dibi göbək səviyyəsində və ya yuxarıda, sağa doğru əyilmişdir. Doğuş zamanı qadının ümumi vəziyyəti qan itkisinin dərəcəsindən asılıdır və tez dəyişir. Vaxtında yardım olmadıqda, hemorragik şok baş verir, boğulmuş plasentanın boşaldılmasının klinik mənzərəsi plasentanın uterus divarından pozulmuş ayrılması ilə eynidir (həmçinin qanaxma ilə müşayiət olunur).
Diaqnostika
Müxtəlif intensivlikdə qanaxma şikayətləri. Laborator tədqiqat doğuşdan sonrakı dövrdə qanaxma üçün:
- klinik analiz qan (Hb, hematokrit, eritrositlər);
- koaquloqramma;
- kütləvi qan itkisi halında, CBS, qan qazları, plazma laktat səviyyəsi
- biokimyəvi analiz qan;
- plazmadakı elektrolitlər;
- sidik analizi;
Fiziki müayinə məlumatları:
- plasenta ayrılması əlamətlərinin olmaması (Schroeder, Küstner-Chukalov, Alfelts);
- plasentanın fizioloji və sıx bağlanması (plasenta adhaerens), strangulyasiya ilə plasentanı əl ilə ayırarkən, bir qayda olaraq, plasentanın bütün loblarını əl ilə çıxara bilərsiniz.
Həqiqi xorionik böyümə ilə, onun bütövlüyünü pozmadan plasentanı divardan ayırmaq mümkün deyil. Çox vaxt həqiqi plasenta accreta yalnız doğuşdan sonrakı dövrdə şübhəli hipotenziya və kütləvi qanaxma səbəbiylə çıxarılan uterusun histoloji müayinəsi ilə müəyyən edilir.
Instrumental üsullar. Hamiləlik dövründə məqsədyönlü ultrasəs müayinəsi və doğuşdan sonrakı dövrdə plasentanın əl ilə ayrılması ilə patoloji əlavənin növünü dəqiq müəyyən etmək mümkündür.
Doğum kanalının zədələnməsi
Doğum kanalının yumşaq toxumalarının qırılması nəticəsində yaranan qanaxma qan damarları zədələndikdə ağır ola bilər. Servikal yırtıqlar, bütövlüyü pozulduqda qanaxma ilə müşayiət olunur enən budaq uterin arteriya (serviksin yanal yırtıqları ilə). Aşağı plasenta bağlanması və uterusun aşağı seqmentinin toxumalarının açıq şəkildə vaskulyarizasiyası ilə serviksdəki kiçik xəsarətlər belə kütləvi qanaxmaya səbəb ola bilər. Vaginal zədələr zamanı varikoz damarlarının yırtılmasından qanaxma meydana gəlir, a. vaginalis və ya onun budaqları. Geniş uşaqlıq bağlarının forniks və əsasını əhatə edən yüksək yırtıqlarla qanaxma mümkündür, bəzən a. uterinae. Perineum yırtıldıqda a-nın budaqlarından qanaxma baş verir. pudendae. Şəbəkənin inkişaf etdiyi klitoral sahədə göz yaşı venoz damarlar, həm də şiddətli qanaxma ilə müşayiət olunur.
Diaqnostika
Yumşaq toxumaların yırtılmasından qanaxmanın diaqnozu çətin deyil, a-nın dərin budaqlarının zədələnməsi istisna olmaqla. vaginalis (qanaxma uterin qanaxmanı simulyasiya edə bilər). Boşluq haqqında a. vaginalis, vajinanın yumşaq toxumalarının hematomalarını göstərə bilər.
Diferensial diaqnoz
Diferensial diaqnostikada yumşaq toxumaların yırtılmasından qanaxmanın aşağıdakı əlamətləri nəzərə alınır:
- qanaxma uşaq doğulduqdan dərhal sonra baş verir;
- qanaxmaya baxmayaraq, uşaqlıq sıx və yaxşı büzülür;
- qanın laxtalanmasına vaxtı yoxdur və genital traktdan parlaq rəngli maye axınında axır.
Hemostaz qüsurları
Hemostaz qüsurları ilə qanaxmanın xüsusiyyətləri genital traktdan axan qanda laxtaların olmamasıdır. Doğuşun üçüncü mərhələsinin patologiyası olan hamilə qadınların müalicəsi və idarə edilməsi taktikası Müalicənin məqsədi qanaxmanın dayandırılmasıdır, hansılar tərəfindən həyata keçirilir:
- plasentanın və plasentanın boşalmasının ayrılması;
- doğum kanalının yumşaq toxumalarının cırılmasının tikilməsi;
- hemostaz qüsurlarının normallaşdırılması.
Plasentanın tutulması və cinsiyyət orqanlarından qan axıdılmasının olmaması halında tədbirlərin ardıcıllığı:
- sidik kisəsinin kateterizasiyası (tez-tez uterusun daralmasının artmasına və plasentanın ayrılmasına səbəb olur);
- dirsək damarının ponksiyonu və ya kateterizasiyası, mümkün qan itkisini adekvat şəkildə düzəltmək üçün kristalloidlərin venadaxili yeridilməsi;
- dölün xaric edilməsindən 15 dəqiqə sonra uterotonik preparatların qəbulu (oksitosin IV 5 vahid 500 ml 0,9% natrium xlorid məhlulunda damcı);
- plasentanın ayrılması əlamətləri göründükdə, qəbul edilmiş üsullardan birini istifadə edərək plasentanı buraxın (Abuladze, Crede-Lazareviç);
- kontragentlərin tətbiqi fonunda 20-30 dəqiqə ərzində plasentanın ayrılması əlamətləri olmadıqda, plasentanın əl ilə ayrılması və plasentanın boşalması aparılır. Əgər doğuş zamanı epidural anesteziyadan istifadə olunubsa, anesteziya bitməzdən əvvəl plasentanın əllə ayrılması və plasentanın sərbəst buraxılması həyata keçirilir. Doğuş zamanı ağrı kəsici istifadə edilməyibsə, bu əməliyyat venadaxili ağrıkəsicilərin (propofol) fonunda aparılır. Plasentanın çıxarılmasından sonra, uterus adətən qolu sıx bir şəkildə sıxaraq büzülür. Uşaqlığın tonusu bərpa olunmazsa, əlavə uterotonik dərmanlar verilir, uterusun bimanual sıxılması aparılır, sağ əl anterior vaginal forniksdə;
- həqiqi plasenta akkretasından şübhələnirsinizsə, kütləvi qanaxmanın və uşaqlığın perforasiyasının qarşısını almaq üçün ayrılma cəhdi dayandırılmalıdır.
Doğuşun üçüncü mərhələsində qanaxma üçün tədbirlərin ardıcıllığı:
- sidik kisəsinin kateterizasiyası. İntravenöz infuziyaların birləşdirilməsi ilə ulnar venanın ponksiyonu və ya kateterizasiyası;
- plasentanın ayrılması əlamətlərinin müəyyən edilməsi (Schroeder, Küstner-Chukalov, Alfelts);
- plasentanın ayrılmasının müsbət əlamətləri varsa, Crede-Lazareviçə görə plasentanı əvvəlcə ağrı kəsici olmadan, sonra ağrı kəsici fonunda təcrid etməyə cəhd edilir;
- plasentanın boşaldılmasının xarici üsullarının təsiri olmadıqda, plasentanı əl ilə ayırmaq və plasentanı buraxmaq lazımdır.
Əməliyyatdan sonrakı dövrdə uterotonik dərmanların venadaxili tətbiqini davam etdirmək və vaxtaşırı diqqətlə, həddindən artıq təzyiq olmadan, uterusun xarici masajını aparmaq və ondan qan laxtalarını sıxmaq lazımdır. Uşaqlıq boynu, klitoris, perineum və vajinanın yırtılması nəticəsində yaranan qanaxma dərhal tikişlə və toxuma bütövlüyünün bərpası ilə dayandırılır. Plasenta sərbəst buraxıldıqdan sonra yumşaq doğum kanalındakı fasilələrə tikişlər qoyulur. İstisna, uşağın doğulmasından dərhal sonra bütövlüyü bərpa oluna bilən klitorisin qırılmalarıdır. Epizyotomiyadan sonra perineal yaranın damarlarından görünən qanaxma sıxacların tətbiqi ilə dayandırılır və plasentanın uterusdan çıxarılmasından sonra - tikişlə. Yumşaq toxuma hematoması aşkar edilərsə, açılır və tikiş aparılır. Əgər qanaxma damarı aşkar edilərsə, o, bağlanır. Hemostazın pozulması nəticəsində yaranan qanaxma halında düzəldilir.
Qarşısının alınması
Doğuşun rasional idarə edilməsi; regional anesteziyanın istifadəsi. Doğumun üçüncü mərhələsinin diqqətli və düzgün idarə edilməsi. Uterusun göbək kordonunun əsassız çəkilməsinin aradan qaldırılması.
DOĞUŞDAN SONRAKİ ERKƏN DÖVRDƏ QANAXMALAR
Epidemiologiya
Doğuşdan sonrakı erkən dövrdə qanaxma hallarının ümumi sayının 2,0-5,0% -ni təşkil edir. Baş vermə vaxtından asılı olaraq doğuşdan sonrakı erkən və gec qanaxma fərqlənir. Doğuşdan sonra 24 saat ərzində baş verən doğuşdan sonrakı qanaxma erkən və ya bu dövrdən sonra gec və ya ikincil olaraq təsnif edilir;
Doğuşdan sonra 2 saat ərzində qanaxma aşağıdakı səbəblərə görə baş verir:
- plasentanın hissələrinin uşaqlıq boşluğunda tutulması;
- irsi və ya qazanılmış hemostaz qüsurları;
- uşaqlığın hipotenziyası və atoniyası;
- yumşaq doğum kanalının zədələri;
- uşaqlığın inversiyaları (travmatizm bölməsinə bax);
Qanamanın etiologiyası haqqında ümumi anlayışı müəyyən etmək üçün 4T diaqramından istifadə edə bilərsiniz:
- "toxuma" - uşaqlıq tonunun azalması;
- "ton" - uşaqlığın tonunun azalması;
- "travma" - yumşaq doğum kanalının və uterusun yırtılması;
- "qan laxtaları" - pozulmuş hemostaz.
Uterus boşluğunda plasentanın hissələrinin tutulması
Plasentanın hissələrinin uterus boşluğunda saxlanması onun normal daralmasına və uterus damarlarının sıxılmasına mane olur. Plasentanın hissələrinin uterusda tutulmasının səbəbi plasentanın lobullarının qismən sıx bağlanması və ya yığılması ola bilər. Membranların tutulması ən çox doğuşdan sonrakı dövrün düzgün idarə edilməməsi, xüsusən də plasentanın doğuşunun həddindən artıq sürətlənməsi ilə əlaqələndirilir. Membranların tutulması intrauterin infeksiya zamanı da müşahidə olunur, onların bütövlüyü asanlıqla zədələnir, doğumdan sonra uterusda plasentanın hissələrinin tutulmasını müəyyən etmək çətin deyil. Plasentanı araşdırarkən, plasenta toxumasında bir qüsur, membranların olmaması və cırıq membranlar aşkar edilir.
Uterusda plasentanın hissələrinin olması həm erkən, həm də gec postpartum dövrdə infeksiyaya və ya qanaxmaya səbəb ola bilər. Bəzən xəstəxanadan çıxdıqdan sonra kütləvi qanaxma baş verir. doğum evi doğuşdan sonrakı dövrün 8-21-ci günlərində (gec doğuşdan sonrakı qanaxma). Plasentada (plasenta və membranlarda) bir qüsurun aşkarlanması, hətta qanaxma olmadıqda belə, əl ilə müayinə və uterus boşluğunun boşaldılması üçün bir göstəricidir.
Təsnifat
Uterus hipotenziyası uşaqlıq yolunun əzələlərinin tonusunun və kontraktilliyinin azalmasıdır. Geri çevrilə bilən vəziyyət. Uterus atoniyası tonus və kontraktilliyin tam itirilməsidir. Hal-hazırda qanaxmanın atonik və hipotonik olaraq bölünməsi yersiz hesab olunur. "Hipotonik qanaxma" anlayışı qəbul edilir.
Klinik şəkil: uşaqlıq hipotenziyasının əsas simptomları;
- qanaxma;
- uşaqlığın tonusunun azalması;
- hemorragik şokun simptomları.
Uterus hipotenziyası ilə qan ilk növbədə uterusun xarici masajından sonra laxtalarla sərbəst buraxılır. Uterus boşdur, yuxarı sərhəd göbək və yuxarıya çata bilər. Xarici masajdan sonra ton bərpa oluna bilər, sonra yenidən azalır, qanaxma bərpa olunur. Vaxtında yardım olmadıqda, qan laxtalanma qabiliyyətini itirir. Qan itkisinin miqdarına uyğun olaraq hemorragik şokun simptomları yaranır (dərinin solğunluğu, taxikardiya, hipotenziya və s.).
Diaqnostika
Hipotonik qanaxmanın diaqnozu çətin deyil. Diferensial diaqnostika uşaqlıq yolunun və cinsiyyət orqanlarının travması ilə aparılmalıdır.
Müalicə
Müalicənin məqsədi qanaxmanı dayandırmaqdır. Hipotansiyon zamanı qanaxmanın dayandırılması qan itkisini və hemostazı düzəltmək üçün tədbirlərlə eyni vaxtda aparılmalıdır.
Plasentanın bütövlüyü təsdiq edildikdən sonra qan itkisi 300-400 ml daxilində olarsa, uşaqlığın xarici masajı aparılır, uterotonik dərmanlar (oksitosin 5 ədəd 500 ml NaCl məhlulunda 0,9%) və ya karbetosin 1 ml (yavaş IV) verilir. ), misoprostol (mirolut) bir dəfə düz bağırsaq başına 800-1000 mkq. Qarının aşağı hissəsinə buz paketi qoyulur.
Qan itkisi 400,0 ml-dən çox olduqda və ya plasenta qüsuru olduqda, IV anesteziya və ya davam edən epidural anesteziya altında uşaqlığın əl ilə müayinəsi, lazım olduqda isə uşaqlığın bimanual sıxılması aparılır. Qanamanın dayandırılmasına kömək etmək üçün qarın aortasını qarın divarından onurğaya sıxmaq olar. Bu, uterusa qan axını azaldır. Daha sonra uterusun tonusu xarici üsullarla yoxlanılır və venadaxili uterotoniklər tətbiq olunmağa davam edir.
1000-1500 ml və ya daha çox qanaxma halında, qadının daha az qan itkisinə, uterus damarlarının embolizasiyasına və ya laparotomiyaya açıq reaksiyası lazımdır. Hal-hazırda ən optimal variant, əgər şərait varsa, ümumi qəbul edilmiş metoddan istifadə edərək uşaqlıq damarlarının embolizasiyası hesab edilməlidir. Uşaqlıq damarlarının embolizasiyası üçün şərait yoxdursa, laparotomiya aparılır.
Əməliyyata hazırlıqda aralıq üsul olaraq, bir sıra tədqiqatlar hemostatik balonla intrauterin tamponada təklif edir. Hemostatik balondan istifadə alqoritmi Əlavədə təqdim olunur. Şiddətli uşaqlıq qanaxması varsa, hemostatik balon yerləşdirməyə vaxt itirməməli, laparotomiyaya və ya mümkünsə BƏƏ-yə keçməlisiniz. Laparotomiya zamanı birinci mərhələdə təcrübə və ya damar cərrahı varsa, daxili iliak arteriyalar bağlanır (daxili iliak arteriyaların bağlanması texnikası Əlavədə təqdim olunur). Heç bir şərt yoxdursa, o zaman uşaqlıq damarlarına tikişlər qoyulur və ya B-Lynch, Pereira, Hayman üsullarından birinə uyğun olaraq hemostatik tikişlərdən istifadə edərək uşaqlıq sıxılır. Cho, V.E. Radzinsky (texnika üçün əlavəyə baxın). Aşağı seqment həddindən artıq uzanırsa, üzərinə bərkidici tikişlər qoyulur.
Dikişin təsiri 24-48 saat davam edir, əgər qanaxma davam edərsə, histerektomiya edilir. Laparotomiya zamanı kəsiklərdən və qarın boşluğundan qanı təkrar infuziya etmək üçün bir maşın istifadə olunur. Orqanları qoruyan üsulların vaxtında tətbiqi əksər hallarda hemostazın əldə edilməsinə imkan verir. Davam edən qanaxma və radikal müdaxiləyə davam etmək ehtiyacı şəraitində, onlar qanaxmanın intensivliyini və qan itkisinin ümumi həcmini azaltmağa kömək edir. Doğuşdan sonrakı qanaxmanı dayandırmaq üçün orqan qoruyucu üsulların tətbiqi zəruri şərtdir. Yalnız yuxarıda göstərilən tədbirlərdən təsirin olmaması radikal müdaxilə üçün bir göstəricidir - histerektomiya.
Cərrahi hemostazın orqan qoruyucu üsulları əksəriyyət üçün ağırlaşmaların inkişafına səbəb olmur. Daxili iliak və yumurtalıq arteriyalarının bağlanmasından sonra bütün xəstələrdə 4-5-ci günə qədər uşaqlıq damarlarında qan axını bərpa olunur ki, bu da fizioloji dəyərlərə uyğundur.
Qarşısının alınması
Uterus hipotenziyasına görə qanaxma riski olan xəstələrə doğuşun ikinci mərhələsinin sonunda venadaxili oksitosin verilir.
İrsi və anadangəlmə hemostaz qüsurları halında, hematoloqlarla birlikdə əməyin idarə edilməsi planı tərtib edilir. Prinsip terapevtik tədbirlər xəstə üçün təzə dondurulmuş plazma və qlükokortikoidlərin verilməsindən ibarətdir
Qanaxma riski olan xəstələrə doğuş zamanı qanaxma ehtimalı barədə xəbərdarlıq edilməlidir. Kütləvi qanaxma halında histerektomiya mümkündür. Mümkünsə, qan damarlarını bağlamaq və uşaqlığı çıxarmaq əvəzinə, uşaqlıq damarlarının embolizasiyası aparılır. Qarın boşluğundan öz qanınızı köçürmək çox məqsədəuyğundur. Uşaqlıq yolunun və yumşaq doğum kanalının cırılması zamanı tikiş, hemostazın pozulması zamanı isə korreksiya aparılır.
Terapiya üsulları
Doğuş zamanı fizioloji qan itkisi 300-500 ml - bədən çəkisinin 0,5% -ni təşkil edir; keysəriyyə üçün - 750-1000 ml; histerektomiya ilə planlaşdırılmış keysəriyyə üçün - 1500 ml; təcili histerektomiya üçün - 3500 ml-ə qədər.
Böyük mamalıq qanaxması 1000 ml-dən çox qan itkisi və ya dövran edən qan həcminin >15%-i və ya bədən çəkisinin >1,5%-i kimi müəyyən edilir.
Həyati təhlükəsi olan ağır qanaxma aşağıdakılar hesab olunur:
- 24 saat ərzində dövran edən qanın həcminin 100%-i və ya 3 saat ərzində dövran edən qanın həcminin 50%-nin itirilməsi;
- 15 ml/dəq və ya dəqiqədə 1,5 ml/kq sürətlə qan itkisi (20 dəqiqədən çox);
- 1500-2000 ml-dən çox və ya dövran edən qanın həcminin 25-35%-ni ani qan itkisi.
Qan itkisinin həcminin təyini
Vizual qiymətləndirmə subyektivdir. Qiymətləndirmə 30-50% təşkil edir. Orta həcmdən aşağı olanlar həddən artıq qiymətləndirilir, böyük həcm itkiləri isə aşağı qiymətləndirilir. Praktikada böyük dəyərİtirilmiş qan həcminin tərifi var:
- ölçmə qabından istifadə tökülən qanı nəzərə almağa imkan verir, lakin plasentada qalan qanı ölçməyə imkan vermir (təxminən 153 ml). Qanın amniotik maye və sidiklə qarışdığı zaman qeyri-dəqiqlik mümkündür;
- qravimetrik üsul - istifadədən əvvəl və sonra cərrahi materialın kütləsindəki fərqin müəyyən edilməsi. Salfetlər, toplar və uşaq bezləri olmalıdır standart ölçü. Metod amniotik mayeni qarışdırarkən səhvlərdən azad deyil. Bu metodun səhvi 15% daxilindədir.
- turşu-hematin metodu - etiketli qırmızı qan hüceyrələrindən istifadə edərək, radioaktiv izotoplardan istifadə edərək plazma həcminin hesablanması, ən dəqiq, lakin daha mürəkkəb və əlavə avadanlıq tələb edir.
Qan itkisini dəqiq təyin etmək çətin olduğu üçün orqanizmin qan itkisinə reaksiyası böyük əhəmiyyət kəsb edir. Bu komponentlərin nəzərə alınması tələb olunan infuziya həcmini təyin etmək üçün əsasdır.
Diaqnostika
Dolaşan qan həcminin və CO-nun artması səbəbindən hamilə qadınlar hemodinamikada minimal dəyişikliklərlə əhəmiyyətli qan itkisinə dözə bilirlər. gec mərhələ. Buna görə də, itirilmiş qanı nəzərə almaqla yanaşı, hipovolemiyanın dolayı əlamətləri də xüsusi əhəmiyyət kəsb edir. Hamilə qadınlar uzun müddət kompensasiya mexanizmlərini saxlayırlar və adekvat terapiya ilə hamilə olmayan qadınlardan fərqli olaraq əhəmiyyətli qan itkisinə dözə bilirlər.
Periferik qan axınının azalmasının əsas əlaməti kapilyar doldurma testi və ya simptomdur ağ ləkə. Kapilyar qan axınının dayandığını göstərən ağ rəng görünənə qədər dırnaq yatağına, baş barmağın üstünə və ya bədənin digər hissəsinə 3 saniyə basmaqla həyata keçirilir. Basmağı bitirdikdən sonra çəhrayı rəng 2 saniyədən az müddətdə bərpa edilməlidir. Mikrosirkulyasiya pozulduqda dırnaq yatağının çəhrayı rənginin bərpa müddətinin 2 saniyədən çox artması qeyd olunur.
Nəbz təzyiqinin və şok indeksinin azalması ayrı-ayrılıqda qiymətləndirilən sistolik və diastolik qan təzyiqindən daha erkən hipovolemiya əlamətidir.
Şok indeksi 1000 ml və ya daha çox qan itkisi ilə dəyişən ürək dərəcəsinin sistolik qan təzyiqinə nisbətidir. Normal dəyərlər 0,5-0,7-dir. Hipovolemiya zamanı sidik ifrazının azalması tez-tez qan dövranı pozğunluğunun digər əlamətlərindən əvvəl olur. Diuretik qəbul etməyən xəstədə adekvat diurez daxili orqanlarda kifayət qədər qan axını göstərir. Diurez dərəcəsini ölçmək üçün 30 dəqiqə kifayətdir:
- qeyri-kafi diurez (oliquriya) - saatda 0,5 ml/kq-dan az;
- diurezin azalması - saatda 0,5-1,0 ml/kq;
- normal diurez - saatda 1 ml/kq-dan çox.
Mexanik ventilyasiya etməzdən əvvəl tənəffüs dərəcəsi və şüurun vəziyyəti də qiymətləndirilməlidir.
Mamalıq qanaxmalarının intensiv müalicəsi sürətli və mümkünsə eyni vaxtda həyata keçirilməli olan koordinasiya edilmiş hərəkətləri tələb edir. Qanaxmanın dayandırılması üçün tədbirlər fonunda anestezioloq və reanimatoloqla birgə həyata keçirilir. İntensiv terapiya (reanimasiya) ABC sxeminə uyğun olaraq həyata keçirilir: tənəffüs yolları (Aigway), tənəffüs (Nəfəs alma), qan dövranı (Cigculation).
Nəfəs almağı qiymətləndirdikdən sonra adekvat oksigen təchizatı təmin edilir: intranazal kateterlər, spontan maska və ya süni ventilyasiya. Xəstənin tənəffüsünü qiymətləndirdikdən və oksigen inhalyasiyasına başladıqdan sonra mama-ginekoloqlar, mamaçalar, əməliyyat tibb bacıları, anestezioloq-reanimatoloqlar, tibb bacısı anestezioloqları, təcili laboratoriya və qanköçürmə xidməti xəbərdar edilir və qarşıdakı birgə iş üçün səfərbər olunur. Lazım gələrsə, damar cərrahı və angioqrafiya mütəxəssisləri çağırılır. Eyni zamanda etibarlı venoz giriş təmin edilir. istifadə edin periferik kateterlər 14Y (315 ml/dəq) və ya 16Y (210 ml/dəq).
Çökmüş periferik damarlar üçün veneseksiya və ya kateterizasiya aparılır mərkəzi damar. Hemorragik şok və ya dövran edən qan həcminin 40% -dən çox qan itkisi halında, infuziya üçün əlavə venadaxili girişi təmin edən və imkan verən mərkəzi venanın (daxili boyun venasının), tercihen çoxlümenli kateterlə kateterizasiyası göstərilir. mərkəzi hemodinamikanın monitorinqi. Qan laxtalanma pozğunluqları vəziyyətində, venoz kateter quraşdırarkən, koaquloqrammanın, hemoglobin konsentrasiyasının, hematokritin, trombositlərin sayının və aparılmasının ilkin parametrlərini təyin etmək üçün kifayət qədər miqdarda qan götürmək lazımdır. mümkün qanköçürmə üçün uyğunluq testləri. Sidik kisəsinin kateterizasiyası aparılmalı və hemodinamik parametrlərin minimal monitorinqi təmin edilməlidir: EKQ, pulseoksimetriya, qeyri-invaziv qan təzyiqinin ölçülməsi. Bütün ölçmələr sənədləşdirilməlidir. Qan itkisi nəzərə alınmalıdır. IN intensiv baxım kütləvi qanaxma, aparıcı rol infuziya terapiyasına aiddir
İnfuziya terapiyasının məqsədi bərpa etməkdir:
- dövran edən qanın həcmi;
- toxumaların oksigenləşməsi;
- hemostaz sistemləri;
- maddələr mübadiləsi.
Hemostazın ilkin pozulması halında terapiya səbəbi aradan qaldırmağa yönəldilmişdir. İnfuziya terapiyası zamanı kristalloidlərin və kolloidlərin optimal birləşməsi, həcmi qan itkisinin miqdarı ilə müəyyən edilir.
Həlllərin tətbiqi sürəti vacibdir. Kritik təzyiqə (60-70 mmHg) mümkün qədər tez nail olmaq lazımdır. İT >90 mm Hg olduqda adekvat qan təzyiqi dəyərləri əldə edilir. Periferik qan axınının azalması və hipotenziya vəziyyətində qeyri-invaziv qan təzyiqinin ölçülməsi qeyri-dəqiq ola bilər, bu hallarda invaziv qan təzyiqinin ölçülməsinə üstünlük verilir;
Qan dövranının həcminin ilkin dəyişdirilməsi EKQ, qan təzyiqi, doyma, kapilyarların doldurulması testi, qan və diurezin CBS nəzarəti altında 515 dəqiqə ərzində 3 litr sürətlə həyata keçirilir. Əlavə terapiya ya hemodinamik parametrlərin qiymətləndirilməsi ilə 10-20 dəqiqə ərzində 250500 ml diskret dozada və ya mərkəzi venoz təzyiqin davamlı monitorinqi ilə həyata keçirilə bilər. Mərkəzi venoz təzyiqin mənfi dəyərləri hipovolemiyanı göstərir, lakin onlar mərkəzi venoz təzyiqin müsbət dəyərləri ilə də mümkündür, buna görə də 1020 ml / dəq sürətlə infuziya ilə həyata keçirilən həcm yükünə cavab. -15 dəqiqə, daha çox məlumatlandırıcıdır. Mərkəzi venoz təzyiqin 5 sm-dən çox artması. Art. ürək çatışmazlığını və ya hipervolemiyanı göstərir, mərkəzi venoz təzyiq dəyərlərində bir az artım və ya onun olmaması hipovolemiyanı göstərir; Doku perfuziyasını bərpa etmək üçün ürəyin sol kameralarında kifayət qədər doldurma təzyiqi əldə etmək üçün mərkəzi venoz təzyiqin kifayət qədər yüksək dəyərləri (10-12 sm H2O və daha yüksək) tələb oluna bilər.
Qan dövranında maye çatışmazlığının adekvat doldurulması üçün meyar mərkəzi venoz təzyiq və saatlıq diurezdir. Mərkəzi venoz təzyiq 12-15 sm suya çatana qədər. Art. və saatda sidik ifrazı >30 ml/saat olmur, xəstəyə İ.T.
İnfuziya terapiyasının adekvatlığının əlavə göstəriciləri və toxuma qan axını bunlardır:
- qarışıq venoz qanın doyması, hədəf dəyərlər 70% və ya daha çox;
- müsbət test kapilyarların doldurulması;
- fizioloji dəyərlər Qan CBS. Laktatın təmizlənməsi: 1 saat ərzində onun səviyyəsini 50% azaltmaq arzu edilir; İT. laktat səviyyəsi 2 mmol/l-dən az olana qədər davam edin;
- sidikdə natrium konsentrasiyası 20 mol/l-dən az, sidik/qan plazmasında osmolyarlıq nisbəti 2-dən çox, sidik osmolyarlığı 500 mOsm/kq-dan çox - davam edən böyrək perfuziyasının əlamətləri.
İntensiv terapiya zamanı hiperkapniya, hipokapniya, hipokalemiya, hipokalsemiya, mayenin həddindən artıq yüklənməsi və asidozun natrium bikarbonat ilə həddindən artıq korreksiyasından çəkinin. Qanın oksigen daşıma funksiyasının bərpası.
Qanköçürmə üçün göstərişlər:
- hemoglobin konsentrasiyası 60-70 q/l;
- dövran edən qan həcminin 40%-dən çox qan itkisi;
- qeyri-sabit hemodinamika.
Çəkisi 70 kq olan xəstələrdə qırmızı qan hüceyrələrinin bir dozası hemoglobinin konsentrasiyasını təxminən 10 q/l, hematokrit isə 3% artırır. Davam edən qanaxma və hemoglobin konsentrasiyası 60-70 q / l olan qırmızı qan hüceyrələrinin (n) lazımi dozasını təyin etmək üçün düsturdan istifadə edərək təxmini hesablama əlverişlidir:
N=(100x/15,
Burada n qırmızı qan hüceyrələrinin tələb olunan dozalarının sayıdır,
- hemoglobin konsentrasiyası.
Qanköçürmə zamanı leykositlərin köçürülməsi nəticəsində yaranan immun reaksiyaların ehtimalını azaltmağa kömək edən leykosit filtrləri olan sistemdən istifadə etmək məqsədəuyğundur. Qırmızı qan hüceyrələrinin köçürülməsinə alternativ: qanın intraoperativ aparat reinfuziyası (əməliyyat zamanı toplanmış və yuyulmuş qırmızı qan hüceyrələrinin köçürülməsi). Onun istifadəsi üçün nisbi əks göstəriş amniotik mayenin olmasıdır. Yenidoğulmuşlarda Rh-müsbət qan faktorunu təyin etmək üçün Rh-mənfi anaya artan dozada insan anti-rezus immunoqlobulini Rho[D] verilməlidir, çünki bu üsuldan istifadə fetal qırmızı qan hüceyrələrini təqdim edə bilər.
Hemostazın korreksiyası. Qanaxması olan bir xəstənin müalicəsi zamanı hemostatik sistemin funksiyası ən çox infuziya üçün dərmanların təsirindən, seyreltmə, istehlak və itki koaqulopatiyası ilə təsirlənir. Seyreltmə koaqulopatiyası var klinik əhəmiyyəti dövran edən qan həcminin 100% -dən çoxunu əvəz edərkən, plazma laxtalanma amillərinin tərkibində azalma ilə özünü göstərir. Təcrübədə seyreltmə koaqulopatiyasını yayılmış damardaxili laxtalanma sindromundan ayırmaq çətindir. Hemostazı normallaşdırmaq üçün aşağıdakı dərmanlar istifadə olunur.
Təzə dondurulmuş plazma. Təzə dondurulmuş plazmanın köçürülməsi üçün göstərişlər aşağıdakılardır:
- Davam edən qanaxma ilə ilkin səviyyədən APTT >1,5;
- III-IV sinif qanaxma (hemorragik şok).
İlkin doza 12-15 ml/kq, təkrar dozalar 5-10 ml/kq təşkil edir. Təzə dondurulmuş plazmanın transfuziya sürəti ən azı 1000-1500 ml / saat təşkil edir, laxtalanma parametrləri sabitləşdikdə, sürət 300-500 ml / saata qədər azalır. Tərkibində fibrinogen olan və VIII faktoru 1 q/l olan hemostatik pozğunluqların müalicəsi üçün əlavə agent kimi leykorduksiyadan keçmiş təzə dondurulmuş plazmadan istifadə etmək məqsədəuyğundur.
Trombokonsentrat. Trombositlərin köçürülməsi ehtimalı aşağıdakı hallarda nəzərə alınır:
- qanaxma nəticəsində trombositlərin sayı 50.000/mm3-dən azdır;
- qanaxma olmadan trombositlərin sayı 20-30.000/mm3-dən az;
- saat klinik təzahürlər trombositopeniya və ya trombositopatiya (petexial döküntü). Trombosit konsentratının bir dozası trombositlərin səviyyəsini təxminən 5000/mm3 artırır. Adətən 1 ədəd/10 kq (5-8 paket) istifadə olunur.
Antifibrinolitiklər. Traneksamik turşu və aprotinin plazminogenin aktivləşməsini və plazmin fəaliyyətini maneə törədir. Anti-fibrinolitiklərin istifadəsinə göstəriş fibrinolizin patoloji ilkin aktivləşməsidir. Bu vəziyyətə diaqnoz qoymaq üçün streptokinazın aktivləşdirilməsi ilə euglobulin laxtalanma testindən və ya tromboelastoqrafiya ilə 30 dəqiqəlik lizisdən istifadə edin.
Antitrombin III konsentratı. Antitrombin III aktivliyi 70% -dən az azaldıqda, antikoaqulyant sistemin bərpası təzə dondurulmuş plazmanın və ya antitrombin III konsentratının köçürülməsi ilə göstərilir. Antitrombin III aktivliyi 80-100% daxilində saxlanılmalıdır. Rekombinant aktivləşdirilmiş faktor VIIa hemofiliya A və B olan xəstələrdə qanaxma epizodlarının müalicəsi üçün işlənib hazırlanmışdır. Empirik hemostatik agent kimi, dərman nəzarətsiz ağır qanaxma ilə əlaqəli müxtəlif şəraitdə uğurla istifadə edilmişdir. Müşahidələrin qeyri-kafi olması səbəbindən, mamalıq qanaxmanın müalicəsində rekombinant amil VII A-nın rolu qəti şəkildə müəyyən edilməmişdir dərmanlar qanaxmanı dayandırın.
İstifadə şərtləri:
- Hb >70 q/l, fibrinogen >1 q/l, trombositlər >50.000/mm3;
- pH >7,2 (asidozun korreksiyası);
- xəstənin istiləşməsi (tercihen, lakin tələb olunmur).
Mümkün tətbiq protokolu (Sobeszczyk və Breborowicz-ə görə);
- ilkin doza - 40-60 mkq/kq venadaxili;
- davam edən qanaxma ilə - hər 15-30 dəqiqədən bir 3-4 dəfə 40-60 mkq/kq təkrar dozalar.
- doza 200 mkq/kq-a çatdıqda və təsir olmadıqda istifadə şərtlərini yoxlamaq lazımdır;
- yalnız korreksiyadan sonra növbəti 100 mkq/kq doza tətbiq oluna bilər.
Adrenergik agonistlər. Aşağıdakı göstəricilərə görə qanaxma üçün istifadə olunur:
- regional anesteziya və simpatik blokada zamanı qanaxma;
- əlavə venadaxili xətlərin quraşdırılması zamanı hipotenziya;
- hipodinamik, hipovolemik şok.
Sirkulyasiya edən qanın həcminin artırılması ilə paralel olaraq 5-50 mq efedrin, 50-200 mkq fenilefrin və ya 10-100 mkq epinefrin bolus yeridilməsi mümkündür. Effekti venadaxili infuziya ilə titr etmək daha yaxşıdır:
- dopamin - 2-10 mkq/(kq x dəq) və ya daha çox, dobutamin - 2-10 mkq/(kq x dəq), fenilfarin - 1-5 mkq/(kq x dəq), epinefrin - 1-8 mkq/dəq .
Bu dərmanların istifadəsi damar spazmı və orqan işemiyası riskini artırır, lakin kritik bir vəziyyətdə haqlıdır.
Diuretiklər. Döngə və ya osmotik diuretiklərdən istifadə edilməməlidir kəskin dövrİT zamanı. Onların istifadəsi nəticəsində sidik ifrazının artması sidik ifrazının və ya həcminin doldurulmasının monitorinqinin dəyərini azaldacaq. Üstəlik, diurezin stimullaşdırılması kəskin pielonefritin inkişaf ehtimalını artırır. Eyni səbəbdən, qlükoza ehtiva edən məhlulların istifadəsi arzuolunmazdır, çünki nəzərə çarpan hiperqlikemiya sonradan osmotik diurezə səbəb ola bilər. Furosemid (5-10 mq IV) yalnız qanaxma və əməliyyatdan təxminən 24 saat sonra baş verməli olan interstisial boşluqdan maye səfərbərliyinin başlanğıcını sürətləndirmək üçün göstərilir.
Temperatur balansının qorunması. Hipotermi trombosit funksiyasını pozur və qan laxtalanma kaskadının reaksiyalarının sürətini azaldır (bədən istiliyinin hər dərəcə Selsi azalması üçün 10%). Bundan əlavə, ürək-damar sisteminin vəziyyəti, oksigen nəqli (Hb-Ch dissosiasiya əyrisinin sola sürüşməsi) və dərmanların qaraciyər tərəfindən xaric edilməsi pisləşir. Həm IV mayeləri, həm də xəstəni qızdırmaq vacibdir. Mərkəzi temperatur 35°-yə yaxın saxlanılmalıdır.
Əməliyyat masasının yeri. Qan itkisi zamanı masanın üfüqi mövqeyi optimaldır. Ters Trendelenburq mövqeyi ortostatik reaksiya ehtimalı və MV-nin azalması səbəbindən təhlükəlidir, Trendelenburq mövqeyində isə CO-nun artması qısamüddətli olur və sonrakı yükün artması səbəbindən onun azalması ilə əvəz olunur. Qanaxma dayandırıldıqdan sonra terapiya. Qanaxma dayandırıldıqdan sonra İ.T. adekvat toxuma perfuziyası bərpa olunana qədər davam edin.
Məqsədlər:
- sistolik qan təzyiqinin 100 mm Hg-dən çox saxlanması. (əvvəlki hipertoniya ilə 110 mm Hg-dən çox);
- hemoglobin və hematokrit konsentrasiyasının oksigen nəqli üçün kifayət qədər səviyyədə saxlanılması;
- hemostazın, elektrolit balansının, bədən istiliyinin normallaşması (>36°);
- saatda 1 ml/kq-dan çox diurezin bərpası;
- CO-nun artması;
- asidozun tərs inkişafı, laktat konsentrasiyasının normaya düşməsi.
Çoxlu orqan çatışmazlığının mümkün təzahürlərinin qarşısının alınması, diaqnostikası və müalicəsini həyata keçirirlər. Vəziyyətin orta dərəcədə daha da yaxşılaşması ilə, dövran edən qan həcminin doldurulmasının adekvatlığı ortostatik testdən istifadə etməklə yoxlanıla bilər. Xəstə 2-3 dəqiqə sakitcə yatır, sonra qan təzyiqi və ürək dərəcəsi qeyd olunur. Xəstədən ayağa qalxması istənilir (ayaqda durmaq variantı çarpayıda oturmaqdan daha dəqiqdir). Serebral hipoperfuziya simptomları, yəni başgicəllənmə və ya başgicəllənmə görünsə, test dayandırılmalı və xəstə yatağa yerləşdirilməlidir. Əgər müəyyən edilmiş simptomlar yox, qalxdıqdan 1 dəqiqə sonra ürək döyüntüsünün göstəriciləri qeyd olunur. Ürək dərəcəsi 30 döyüntü/dəqdən çox artdıqda və ya beyin perfuziyası əlamətləri olduqda test müsbət hesab olunur. Kiçik dəyişkənliyə görə qan təzyiqindəki dəyişikliklər nəzərə alınmır. Ortostatik test dövran edən qan həcmində 15-20% çatışmazlığı aşkar edə bilər. Horizontal vəziyyətdə hipotenziya və şok əlamətləri varsa, zəruri və təhlükəli deyil.