ईसीजी का विश्लेषण करते समय परिवर्तनों की सटीक व्याख्या करने के लिए, आपको नीचे दी गई डिकोडिंग योजना का पालन करना होगा।
ईसीजी को डिकोड करने की सामान्य योजना: बच्चों और वयस्कों में कार्डियोग्राम को डिकोड करना: सामान्य सिद्धांतों, परिणाम पढ़ना, डिकोडिंग का उदाहरण।
सामान्य इलेक्ट्रोकार्डियोग्राम
किसी भी ईसीजी में कई तरंगें, खंड और अंतराल होते हैं, जो पूरे हृदय में उत्तेजना तरंग के प्रसार की जटिल प्रक्रिया को दर्शाते हैं।
इलेक्ट्रोकार्डियोग्राफिक कॉम्प्लेक्स का आकार और दांतों का आकार अलग-अलग लीड में भिन्न होता है और एक विशेष लीड की धुरी पर कार्डियक ईएमएफ के क्षण वैक्टर के प्रक्षेपण के आकार और दिशा से निर्धारित होता है। यदि टॉर्क वेक्टर का प्रक्षेपण किसी दिए गए लीड के सकारात्मक इलेक्ट्रोड की ओर निर्देशित होता है, तो आइसोलिन से ऊपर की ओर विचलन ईसीजी - सकारात्मक तरंगों पर दर्ज किया जाता है। यदि वेक्टर का प्रक्षेपण नकारात्मक इलेक्ट्रोड की ओर निर्देशित होता है, तो आइसोलिन से नीचे की ओर विचलन ईसीजी - नकारात्मक तरंगों पर दर्ज किया जाता है। ऐसे मामले में जब क्षण वेक्टर लीड अक्ष के लंबवत होता है, तो इस अक्ष पर इसका प्रक्षेपण शून्य होता है और ईसीजी पर आइसोलिन से कोई विचलन दर्ज नहीं किया जाता है। यदि उत्तेजना चक्र के दौरान वेक्टर लीड अक्ष के ध्रुवों के सापेक्ष अपनी दिशा बदलता है, तो तरंग द्विध्रुवीय हो जाती है।
सामान्य ईसीजी के खंड और तरंगें।
प्रोंग आर.
पी तरंग दाएं और बाएं अटरिया के विध्रुवण की प्रक्रिया को दर्शाती है। एक स्वस्थ व्यक्ति में, लीड I, II, aVF, V-V में P तरंग हमेशा सकारात्मक होती है, लीड III और aVL, V में यह सकारात्मक, द्विध्रुवीय या (शायद ही कभी) नकारात्मक हो सकती है, और लीड aVR में P तरंग हमेशा नकारात्मक होती है। . लीड I और II में, P तरंग का आयाम अधिकतम होता है। पी तरंग की अवधि 0.1 एस से अधिक नहीं है, और इसका आयाम 1.5-2.5 मिमी है।
पी-क्यू(आर) अंतराल।
पी-क्यू (आर) अंतराल एट्रियोवेंट्रिकुलर चालन की अवधि को दर्शाता है, अर्थात। अटरिया, एवी नोड, उसके बंडल और उसकी शाखाओं के माध्यम से उत्तेजना प्रसार का समय। इसकी अवधि 0.12-0.20 सेकेंड है और एक स्वस्थ व्यक्ति में यह मुख्य रूप से हृदय गति पर निर्भर करता है: हृदय गति जितनी अधिक होगी, पी-क्यू (आर) अंतराल उतना ही कम होगा।
वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स।
वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स पूरे वेंट्रिकुलर मायोकार्डियम में उत्तेजना के प्रसार (क्यूआरएस कॉम्प्लेक्स) और विलुप्त होने (आरएस-टी खंड और टी तरंग) की जटिल प्रक्रिया को दर्शाता है।
क्यू लहर.
क्यू तरंग को आम तौर पर सभी मानक और संवर्धित एकध्रुवीय अंग लीड और प्रीकार्डियल लीड वी-वी में दर्ज किया जा सकता है। एवीआर को छोड़कर सभी लीड में सामान्य क्यू तरंग का आयाम आर तरंग की ऊंचाई से अधिक नहीं है, और इसकी अवधि 0.03 एस है। एक स्वस्थ व्यक्ति में लीड एवीआर में, एक गहरी और चौड़ी क्यू तरंग या यहां तक कि क्यूएस कॉम्प्लेक्स भी दर्ज किया जा सकता है।
आर लहर
आम तौर पर, आर तरंग को सभी मानक और उन्नत लिंब लीड में रिकॉर्ड किया जा सकता है। लीड एवीआर में, आर तरंग अक्सर खराब परिभाषित होती है या पूरी तरह से अनुपस्थित होती है। चेस्ट लीड में, आर तरंग का आयाम धीरे-धीरे वी से वी तक बढ़ता है, और फिर वी और वी में थोड़ा कम हो जाता है। कभी-कभी आर तरंग अनुपस्थित हो सकती है। काँटा
आर इंटरवेंट्रिकुलर सेप्टम के साथ उत्तेजना के प्रसार को दर्शाता है, और आर तरंग - बाएं और दाएं वेंट्रिकल की मांसपेशियों के साथ। लीड V में आंतरिक विचलन का अंतराल 0.03 s से अधिक नहीं होता है, और लीड V में - 0.05 s से अधिक नहीं होता है।
एस लहर
एक स्वस्थ व्यक्ति में, विभिन्न इलेक्ट्रोकार्डियोग्राफिक लीड में एस तरंग का आयाम व्यापक सीमा के भीतर उतार-चढ़ाव करता है, 20 मिमी से अधिक नहीं। जब हृदय सामान्य स्थिति में हो छातीलिंब लीड में, लीड एवीआर को छोड़कर, एस आयाम छोटा है। चेस्ट लीड में, S तरंग धीरे-धीरे V, V से V तक कम हो जाती है, और लीड V, V में इसका आयाम छोटा होता है या पूरी तरह से अनुपस्थित होता है। प्रीकार्डियल लीड्स ("संक्रमण क्षेत्र") में आर और एस तरंगों की समानता आमतौर पर लीड वी या (कम अक्सर) वी और वी या वी और वी के बीच दर्ज की जाती है।
वेंट्रिकुलर कॉम्प्लेक्स की अधिकतम अवधि 0.10 सेकेंड (आमतौर पर 0.07-0.09 सेकेंड) से अधिक नहीं होती है।
आरएस-टी खंड।
एक स्वस्थ व्यक्ति में लिंब लीड में आरएस-टी खंड आइसोलिन (0.5 मिमी) पर स्थित होता है। आम तौर पर, चेस्ट लीड वी-वी में आइसोलिन से ऊपर की ओर आरएस-टी सेगमेंट का थोड़ा सा विस्थापन हो सकता है (2 मिमी से अधिक नहीं), और लीड वी में - नीचे की ओर (0.5 मिमी से अधिक नहीं)।
टी लहर
आम तौर पर, लीड I, II, aVF, V-V, और T>T, और T>T में T तरंग हमेशा सकारात्मक होती है। लीड III, एवीएल और वी में, टी तरंग सकारात्मक, द्विध्रुवीय या नकारात्मक हो सकती है। लीड एवीआर में, टी तरंग सामान्यतः हमेशा नकारात्मक होती है।
क्यूटी अंतराल(क्यूआरएसटी)
क्यू-टी अंतराल को इलेक्ट्रिकल वेंट्रिकुलर सिस्टोल कहा जाता है। इसकी अवधि मुख्य रूप से हृदय संकुचन की संख्या पर निर्भर करती है: लय आवृत्ति जितनी अधिक होगी, उचित क्यू-टी अंतराल उतना ही कम होगा। क्यू-टी अंतराल की सामान्य अवधि बज़ेट सूत्र द्वारा निर्धारित की जाती है: क्यू-टी = के, जहां के पुरुषों के लिए 0.37 और महिलाओं के लिए 0.40 के बराबर गुणांक है; आर-आर - एक हृदय चक्र की अवधि।
इलेक्ट्रोकार्डियोग्राम विश्लेषण.
किसी भी ईसीजी का विश्लेषण उसकी पंजीकरण तकनीक की शुद्धता की जांच से शुरू होना चाहिए। सबसे पहले, आपको विभिन्न हस्तक्षेपों की उपस्थिति पर ध्यान देने की आवश्यकता है। ईसीजी रिकॉर्डिंग के दौरान होने वाला व्यवधान:
ए - प्रेरण धाराएं - 50 हर्ट्ज की आवृत्ति के साथ नियमित दोलनों के रूप में नेटवर्क प्रेरण;
बी - त्वचा के साथ इलेक्ट्रोड के खराब संपर्क के परिणामस्वरूप आइसोलिन का "तैरना" (बहाव);
सी - मांसपेशियों के कंपन के कारण होने वाला हस्तक्षेप (अनियमित बार-बार कंपन दिखाई देता है)।
ईसीजी रिकॉर्डिंग के दौरान होने वाला व्यवधान
दूसरे, नियंत्रण मिलिवोल्ट के आयाम की जांच करना आवश्यक है, जो 10 मिमी के अनुरूप होना चाहिए।
तीसरा, ईसीजी रिकॉर्डिंग के दौरान पेपर मूवमेंट की गति का आकलन किया जाना चाहिए। 50 मिमी की गति से ईसीजी रिकॉर्ड करते समय, पेपर टेप पर 1 मिमी 0.02 सेकेंड, 5 मिमी - 0.1 सेकेंड, 10 मिमी - 0.2 सेकेंड, 50 मिमी - 1.0 सेकेंड की समय अवधि से मेल खाता है।
I.हृदय गति और चालन विश्लेषण:
1) हृदय संकुचन की नियमितता का आकलन;
2) दिल की धड़कनों की संख्या गिनना;
3) उत्तेजना के स्रोत का निर्धारण;
4) चालकता समारोह का मूल्यांकन.
द्वितीय. ऐटेरोपोस्टीरियर, अनुदैर्ध्य और अनुप्रस्थ अक्षों के चारों ओर हृदय के घूमने का निर्धारण:
1) ललाट तल में हृदय के विद्युत अक्ष की स्थिति का निर्धारण;
2) अनुदैर्ध्य अक्ष के चारों ओर हृदय के घूमने का निर्धारण;
3) अनुप्रस्थ अक्ष के चारों ओर हृदय के घूमने का निर्धारण।
तृतीय. आलिंद पी तरंग का विश्लेषण।
चतुर्थ. वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स का विश्लेषण:
1) क्यूआरएस कॉम्प्लेक्स का विश्लेषण,
2) आरएस-टी खंड का विश्लेषण,
3) क्यू-टी अंतराल का विश्लेषण।
वी. इलेक्ट्रोकार्डियोग्राफिक रिपोर्ट।
I.1) क्रमिक रूप से दर्ज किए गए हृदय चक्रों के बीच आर-आर अंतराल की अवधि की तुलना करके हृदय गति नियमितता का आकलन किया जाता है। आर-आर अंतराल आमतौर पर आर तरंगों के शीर्ष के बीच मापा जाता है। नियमित, या सही, हृदय ताल का निदान किया जाता है यदि मापा आर-आर की अवधि समान है और प्राप्त मूल्यों का प्रसार 10% से अधिक नहीं है औसत अवधिआर-आर. अन्य मामलों में, लय को असामान्य (अनियमित) माना जाता है, जिसे एक्सट्रैसिस्टोल, एट्रियल फ़िब्रिलेशन, साइनस अतालता आदि के साथ देखा जा सकता है।
2) सही लय के साथ, हृदय गति (HR) सूत्र द्वारा निर्धारित की जाती है: HR=।
यदि लीड में से किसी एक में ईसीजी लय गलत है (अक्सर II में)। मानक नेतृत्व) सामान्य से अधिक समय तक रिकॉर्ड किया जाता है, उदाहरण के लिए 3-4 सेकंड के लिए। फिर 3 सेकंड में रिकॉर्ड किए गए क्यूआरएस कॉम्प्लेक्स की संख्या गिना जाता है और परिणाम को 20 से गुणा किया जाता है।
एक स्वस्थ व्यक्ति में आराम की हृदय गति 60 से 90 प्रति मिनट तक होती है। हृदय गति में वृद्धि को टैचीकार्डिया कहा जाता है, और कमी को ब्रैडीकार्डिया कहा जाता है।
लय और हृदय गति की नियमितता का आकलन करना:
क) सही लय; बी), सी) गलत लय
3) उत्तेजना के स्रोत (पेसमेकर) को निर्धारित करने के लिए, अटरिया में उत्तेजना के पाठ्यक्रम का मूल्यांकन करना और वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स में आर तरंगों का अनुपात स्थापित करना आवश्यक है।
सामान्य दिल की धड़कनइसकी विशेषता: प्रत्येक क्यूआरएस कॉम्प्लेक्स से पहले सकारात्मक एच तरंगों के मानक लीड II में उपस्थिति; एक ही लीड में सभी पी तरंगों का निरंतर समान आकार।
इन संकेतों की अनुपस्थिति में, विभिन्न विकल्पों का निदान किया जाता है सामान्य दिल की धड़कन.
आलिंद लय(अटरिया के निचले हिस्सों से) की उपस्थिति की विशेषता है नकारात्मक दांतपी, पी और निम्नलिखित अपरिवर्तित क्यूआरएस कॉम्प्लेक्स।
एवी कनेक्शन से लयइसकी विशेषता: ईसीजी पर पी तरंग की अनुपस्थिति, सामान्य अपरिवर्तित क्यूआरएस कॉम्प्लेक्स के साथ विलय, या सामान्य अपरिवर्तित क्यूआरएस कॉम्प्लेक्स के बाद स्थित नकारात्मक पी तरंगों की उपस्थिति।
वेंट्रिकुलर (इडियोवेंट्रिकुलर) लयइसकी विशेषता: धीमी वेंट्रिकुलर लय (प्रति मिनट 40 बीट से कम); चौड़े और विकृत क्यूआरएस कॉम्प्लेक्स की उपस्थिति; क्यूआरएस कॉम्प्लेक्स और पी तरंगों के बीच प्राकृतिक संबंध का अभाव।
4) चालन कार्य के मोटे प्रारंभिक मूल्यांकन के लिए, पी तरंग की अवधि, पी-क्यू (आर) अंतराल की अवधि और वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स की कुल अवधि को मापना आवश्यक है। इन तरंगों और अंतरालों की अवधि में वृद्धि हृदय की चालन प्रणाली के संबंधित भाग में चालन में मंदी का संकेत देती है।
द्वितीय. हृदय के विद्युत अक्ष की स्थिति का निर्धारण।हृदय की विद्युत धुरी की स्थिति के लिए निम्नलिखित विकल्प हैं:
बेली की छह-अक्ष प्रणाली।
ए) आलेखीय विधि द्वारा कोण का निर्धारण।क्यूआरएस जटिल तरंगों के आयामों के बीजगणितीय योग की गणना अंगों से किन्हीं दो लीडों में की जाती है (मानक लीड I और III आमतौर पर उपयोग किए जाते हैं), जिनकी धुरी ललाट तल में स्थित होती है। मनमाने ढंग से चुने गए पैमाने पर बीजगणितीय योग का एक सकारात्मक या नकारात्मक मान छह-अक्ष बेली समन्वय प्रणाली में संबंधित लीड के अक्ष के सकारात्मक या नकारात्मक भाग पर प्लॉट किया जाता है। ये मान मानक लीड के अक्ष I और III पर हृदय के वांछित विद्युत अक्ष के प्रक्षेपण का प्रतिनिधित्व करते हैं। इन प्रक्षेपणों के सिरों से, लीडों के अक्षों पर लंबवत् बहाल किए जाते हैं। लंबों का प्रतिच्छेदन बिंदु सिस्टम के केंद्र से जुड़ा होता है। यह रेखा हृदय की विद्युत धुरी है।
बी) कोण का दृश्य निर्धारण.आपको 10° की सटीकता के साथ कोण का तुरंत अनुमान लगाने की अनुमति देता है। यह विधि दो सिद्धांतों पर आधारित है:
1. क्यूआरएस कॉम्प्लेक्स के दांतों के बीजगणितीय योग का अधिकतम सकारात्मक मूल्य उस लीड में देखा जाता है, जिसकी धुरी लगभग हृदय की विद्युत धुरी के स्थान से मेल खाती है, और इसके समानांतर है।
2. आरएस प्रकार का एक कॉम्प्लेक्स, जहां दांतों का बीजगणितीय योग शून्य (आर = एस या आर = क्यू + एस) है, को लीड में लिखा जाता है जिसकी धुरी हृदय की विद्युत धुरी के लंबवत होती है।
हृदय की विद्युत धुरी की सामान्य स्थिति के साथ: आरआरआर; लीड III और aVL में, R और S तरंगें लगभग एक दूसरे के बराबर होती हैं।
क्षैतिज स्थिति में या बाईं ओर हृदय की विद्युत धुरी के विचलन में: उच्च आर तरंगें आर>आर>आर के साथ लीड I और एवीएल में तय होती हैं; लीड III में एक गहरी S तरंग दर्ज की गई है।
पर ऊर्ध्वाधर स्थितिया हृदय की विद्युत धुरी का दाईं ओर विचलन: उच्च आर तरंगें लीड III और एवीएफ, और आर आर> आर में दर्ज की जाती हैं; गहरी S तरंगें लीड I और aV में रिकॉर्ड की जाती हैं
तृतीय. पी तरंग विश्लेषणइसमें शामिल हैं: 1) पी तरंग आयाम का माप; 2) पी तरंग की अवधि का माप; 3) पी तरंग की ध्रुवीयता का निर्धारण; 4) पी तरंग के आकार का निर्धारण।
IV.1) क्यूआरएस कॉम्प्लेक्स का विश्लेषणइसमें शामिल हैं: ए) क्यू तरंग का मूल्यांकन: आर आयाम, अवधि के साथ आयाम और तुलना; बी) आर तरंग का आकलन: आयाम, इसकी तुलना उसी लीड में क्यू या एस के आयाम और अन्य लीड में आर के साथ करना; लीड वी और वी में आंतरिक विचलन के अंतराल की अवधि; एक दांत का संभावित टूटना या एक अतिरिक्त दांत का दिखना; ग) एस तरंग का आकलन: आयाम, इसकी तुलना आर आयाम से करना; दांत का संभावित चौड़ा होना, दांतेदार होना या टूटना।
2) परआरएस-टी खंड विश्लेषणआवश्यक: कनेक्शन बिंदु j ढूंढें; आइसोलिन से इसके विचलन (+-) को मापें; आरएस-टी खंड के विस्थापन की मात्रा को मापें, या तो बिंदु जे से दाईं ओर 0.05-0.08 सेकेंड पर स्थित बिंदु पर आइसोलिन के ऊपर या नीचे; आरएस-टी खंड के संभावित विस्थापन का रूप निर्धारित करें: क्षैतिज, तिरछा नीचे की ओर, तिरछा ऊपर की ओर।
3)टी तरंग का विश्लेषण करते समयचाहिए: T की ध्रुवता निर्धारित करें, उसके आकार का मूल्यांकन करें, आयाम मापें।
4) क्यूटी अंतराल विश्लेषण: अवधि माप.
वी. इलेक्ट्रोकार्डियोग्राफिक निष्कर्ष:
1) हृदय ताल का स्रोत;
2) हृदय ताल की नियमितता;
4) हृदय की विद्युत धुरी की स्थिति;
5) चार इलेक्ट्रोकार्डियोग्राफिक सिंड्रोम की उपस्थिति: ए) हृदय ताल गड़बड़ी; बी) चालन विकार; ग) निलय और अटरिया के मायोकार्डियम की अतिवृद्धि या उनका तीव्र अधिभार; डी) मायोकार्डियल क्षति (इस्किमिया, डिस्ट्रोफी, नेक्रोसिस, निशान)।
हृदय संबंधी अतालता के लिए इलेक्ट्रोकार्डियोग्राम
1. एसए नोड के स्वचालितता के विकार (नोमोटोपिक अतालता)
1) साइनस टैचीकार्डिया:दिल की धड़कनों की संख्या में 90-160(180) प्रति मिनट की वृद्धि (आर-आर अंतराल को छोटा करना); सही साइनस लय बनाए रखना (सभी चक्रों में पी तरंग और क्यूआरएसटी कॉम्प्लेक्स का सही विकल्प और एक सकारात्मक पी तरंग)।
2) साइनस ब्रैडीकार्डिया:दिल की धड़कनों की संख्या में 59-40 प्रति मिनट की कमी (आर-आर अंतराल की अवधि में वृद्धि); सही साइनस लय बनाए रखना।
3) साइनस अतालता:आर-आर अंतराल की अवधि में 0.15 सेकेंड से अधिक और श्वसन चरणों से जुड़े उतार-चढ़ाव; साइनस लय के सभी इलेक्ट्रोकार्डियोग्राफिक संकेतों का संरक्षण (वैकल्पिक पी तरंग और क्यूआरएस-टी कॉम्प्लेक्स)।
4) सिनोट्रियल नोड कमजोरी सिंड्रोम:लगातार साइनस ब्रैडीकार्डिया; एक्टोपिक (गैर-साइनस) लय की आवधिक उपस्थिति; एसए नाकाबंदी की उपस्थिति; ब्रैडीकार्डिया-टैचीकार्डिया सिंड्रोम।
क) एक स्वस्थ व्यक्ति का ईसीजी; बी) साइनस ब्रैडीकार्डिया; ग) साइनस अतालता
2. एक्सट्रैसिस्टोल।
1) आलिंद एक्सट्रैसिस्टोल:पी' तरंग और निम्नलिखित क्यूआरएसटी' कॉम्प्लेक्स की समय से पहले असाधारण उपस्थिति; एक्सट्रैसिस्टोल की पी' तरंग की ध्रुवीयता में विकृति या परिवर्तन; एक अपरिवर्तित एक्सट्रैसिस्टोलिक वेंट्रिकुलर QRST′ कॉम्प्लेक्स की उपस्थिति, सामान्य सामान्य कॉम्प्लेक्स के आकार के समान; आलिंद एक्सट्रैसिस्टोल के बाद अपूर्ण प्रतिपूरक विराम की उपस्थिति।
एट्रियल एक्सट्रैसिस्टोल (द्वितीय मानक लीड): ए) एट्रिया के ऊपरी हिस्सों से; बी) अटरिया के मध्य भागों से; ग) अटरिया के निचले हिस्सों से; घ) अवरुद्ध आलिंद एक्सट्रैसिस्टोल।
2) एट्रियोवेंट्रिकुलर कनेक्शन से एक्सट्रैसिस्टोल:अपरिवर्तित वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स की ईसीजी पर समय से पहले, असाधारण उपस्थिति, साइनस मूल के अन्य क्यूआरएसटी कॉम्प्लेक्स के आकार के समान; एक्स्ट्रासिस्टोलिक QRS′ कॉम्प्लेक्स या P′ तरंग की अनुपस्थिति (P′ और QRS′ का संलयन) के बाद लीड II, III और aVF में नकारात्मक P′ तरंग; अपूर्ण प्रतिपूरक विराम की उपस्थिति।
3) वेंट्रिकुलर एक्सट्रैसिस्टोल:एक परिवर्तित वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स की ईसीजी पर समय से पहले असाधारण उपस्थिति; एक्सट्रैसिस्टोलिक क्यूआरएस कॉम्प्लेक्स का महत्वपूर्ण विस्तार और विरूपण; आरएस-टी' खंड का स्थान और एक्सट्रैसिस्टोल की टी' तरंग क्यूआरएस' कॉम्प्लेक्स की मुख्य तरंग की दिशा से असंगत है; वेंट्रिकुलर एक्सट्रैसिस्टोल से पहले पी तरंग की अनुपस्थिति; अधिकांश मामलों में वेंट्रिकुलर एक्सट्रैसिस्टोल के बाद पूर्ण प्रतिपूरक विराम की उपस्थिति।
ए) बाएं वेंट्रिकुलर; बी) दाएं वेंट्रिकुलर एक्सट्रैसिस्टोल
3. पैरॉक्सिस्मल टैचीकार्डिया।
1) एट्रियल पैरॉक्सिस्मल टैचीकार्डिया:सही लय बनाए रखते हुए प्रति मिनट 140-250 तक बढ़ी हुई हृदय गति का अचानक शुरू होना और अचानक समाप्त होना; प्रत्येक वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स से पहले एक कम, विकृत, द्विध्रुवीय या नकारात्मक पी तरंग की उपस्थिति; सामान्य अपरिवर्तित वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स; कुछ मामलों में, व्यक्तिगत क्यूआरएस कॉम्प्लेक्स (गैर-निरंतर संकेत) के आवधिक नुकसान के साथ पहली डिग्री एट्रियोवेंट्रिकुलर ब्लॉक के विकास के साथ एट्रियोवेंट्रिकुलर चालन में गिरावट होती है।
2) एट्रियोवेंट्रिकुलर जंक्शन से पैरॉक्सिस्मल टैचीकार्डिया:सही लय बनाए रखते हुए प्रति मिनट 140-220 तक बढ़ी हुई हृदय गति का अचानक शुरू होना और अचानक समाप्त होना; क्यूआरएस कॉम्प्लेक्स के पीछे स्थित या उनके साथ विलय करने वाली नकारात्मक पी तरंगों की लीड II, III और एवीएफ में उपस्थिति और ईसीजी पर दर्ज नहीं की गई; सामान्य अपरिवर्तित वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स।
3) वेंट्रिकुलर पैरॉक्सिस्मल टैचीकार्डिया:ज्यादातर मामलों में सही लय बनाए रखते हुए प्रति मिनट 140-220 तक बढ़ी हुई हृदय गति का अचानक शुरू होना और अचानक समाप्त होना; आरएस-टी खंड और टी तरंग के असंगत स्थान के साथ 0.12 सेकेंड से अधिक क्यूआरएस कॉम्प्लेक्स का विरूपण और चौड़ीकरण; एट्रियोवेंट्रिकुलर पृथक्करण की उपस्थिति, अर्थात्। तीव्र वेंट्रिकुलर लय और सामान्य अलिंद लय का पूर्ण पृथक्करण, कभी-कभी साइनस मूल के एकल सामान्य अपरिवर्तित क्यूआरएसटी परिसरों को दर्ज किया जाता है।
4. आलिंद स्पंदन:ईसीजी पर बार-बार उपस्थिति - 200-400 प्रति मिनट तक - नियमित, समान आलिंद एफ तरंगें, जिनमें एक विशिष्ट सॉटूथ आकार होता है (लीड II, III, एवीएफ, वी, वी); ज्यादातर मामलों में सही, नियमित वेंट्रिकुलर लय उसी के साथ होती है एफ-एफ अंतराल; सामान्य अपरिवर्तित वेंट्रिकुलर कॉम्प्लेक्स की उपस्थिति, जिनमें से प्रत्येक एक निश्चित संख्या में एट्रियल एफ तरंगों (2:1, 3:1, 4:1, आदि) से पहले होती है।
5. आलिंद फिब्रिलेशन:सभी लीडों में पी तरंगों की अनुपस्थिति; पूरे हृदय चक्र में यादृच्छिक तरंगों की उपस्थिति एफ, विभिन्न आकार और आयाम वाले; लहर की एफलीड V, V, II, III और aVF में बेहतर रिकॉर्ड किया गया; अनियमित वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स - अनियमित वेंट्रिकुलर लय; क्यूआरएस कॉम्प्लेक्स की उपस्थिति, जो ज्यादातर मामलों में सामान्य, अपरिवर्तित उपस्थिति होती है।
ए) मोटे-लहरदार रूप; बी) बारीक लहरदार रूप।
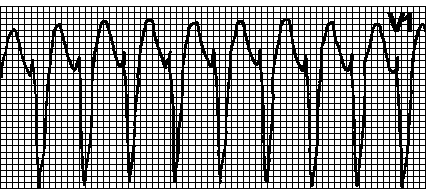
6. वेंट्रिकुलर स्पंदन:बार-बार (200-300 प्रति मिनट तक), आकार और आयाम में नियमित और समान स्पंदन तरंगें, एक साइनसॉइडल वक्र की याद दिलाती हैं।
7. वेंट्रिकुलर फाइब्रिलेशन:लगातार (200 से 500 प्रति मिनट तक), लेकिन अनियमित तरंगें, विभिन्न आकार और आयाम में एक दूसरे से भिन्न।
संचालन संबंधी शिथिलता के लिए इलेक्ट्रोकार्डियोग्राम।
1. सिनोट्रियल नाकाबंदी:व्यक्तिगत हृदय चक्रों की आवधिक हानि; हृदय चक्र के नुकसान के समय दो आसन्न पी या आर तरंगों के बीच ठहराव में वृद्धि सामान्य पी-पी या आर-आर अंतराल की तुलना में लगभग 2 गुना (कम अक्सर 3 या 4 गुना) होती है।
2. इंट्राट्रियल ब्लॉक:पी तरंग की अवधि में 0.11 सेकेंड से अधिक की वृद्धि; पी तरंग का विभाजन।
3. एट्रियोवेंट्रिकुलर नाकाबंदी।
1) मैं डिग्री:पी-क्यू(आर) अंतराल की अवधि में 0.20 सेकेंड से अधिक की वृद्धि।
ए) अलिंद रूप: पी तरंग का विस्तार और विभाजन; क्यूआरएस सामान्य है.
बी) नोडल फॉर्म: पी-क्यू (आर) खंड का लंबा होना।
सी) डिस्टल (तीन-बंडल) रूप: स्पष्ट क्यूआरएस विरूपण।
2) द्वितीय डिग्री:व्यक्तिगत वेंट्रिकुलर क्यूआरएसटी कॉम्प्लेक्स का नुकसान।
ए) मोबिट्ज़ प्रकार I: पी-क्यू (आर) अंतराल का क्रमिक विस्तार जिसके बाद क्यूआरएसटी का नुकसान होता है। एक विस्तारित विराम के बाद, पी-क्यू (आर) फिर से सामान्य या थोड़ा विस्तारित होता है, जिसके बाद पूरा चक्र दोहराया जाता है।
बी) मोबिट्ज़ प्रकार II: क्यूआरएसटी का नुकसान पी-क्यू (आर) की क्रमिक लंबाई के साथ नहीं है, जो स्थिर रहता है।
सी) मोबिट्ज़ प्रकार III (अपूर्ण एवी ब्लॉक): या तो हर सेकंड (2:1) या एक पंक्ति में दो या अधिक वेंट्रिकुलर कॉम्प्लेक्स खो जाते हैं (ब्लॉक 3:1, 4:1, आदि)।
3) तृतीय डिग्री: आलिंद और निलय लय का पूर्ण पृथक्करण और निलय संकुचन की संख्या में 60-30 प्रति मिनट या उससे कम की कमी।
4. उसके बंडल के पैरों और शाखाओं का ब्लॉक।
1) उसके बंडल के दाहिने पैर (शाखा) का ब्लॉक।
ए) पूर्ण नाकाबंदी: दाहिनी छाती में आरएसआर' या आरएसआर' प्रकार के क्यूआरएस कॉम्प्लेक्स की उपस्थिति, एम-आकार की उपस्थिति, आर' > आर के साथ; बायीं छाती में उपस्थिति (वी, वी) और एक चौड़ी, अक्सर दांतेदार एस तरंग की लीड आई, एवीएल; क्यूआरएस कॉम्प्लेक्स की अवधि (चौड़ाई) में 0.12 सेकेंड से अधिक की वृद्धि; ऊपर की ओर उत्तलता के साथ आरएस-टी खंड के अवसाद के लीड वी (कम अक्सर III में) की उपस्थिति, और एक नकारात्मक या द्विध्रुवीय (-+) असममित टी तरंग।
बी) अपूर्ण नाकाबंदी: लीड वी में rSr' या rSR' प्रकार के QRS कॉम्प्लेक्स की उपस्थिति, और लीड I और V में थोड़ी चौड़ी S तरंग; क्यूआरएस कॉम्प्लेक्स की अवधि 0.09-0.11 सेकेंड है।
2) उसके बंडल की बायीं पूर्वकाल शाखा की नाकाबंदी:हृदय के विद्युत अक्ष का बाईं ओर तीव्र विचलन (कोण α-30°); लीड I, aVL प्रकार qR, III, aVF, II प्रकार rS में QRS; क्यूआरएस कॉम्प्लेक्स की कुल अवधि 0.08-0.11 सेकेंड है।
3) उसके बंडल की बायीं पिछली शाखा का ब्लॉक:हृदय के विद्युत अक्ष का दाईं ओर तीव्र विचलन (कोण α120°); लीड I और aVL में QRS कॉम्प्लेक्स का आकार rS प्रकार है, और लीड III में, aVF - प्रकार qR है; क्यूआरएस कॉम्प्लेक्स की अवधि 0.08-0.11 सेकेंड के भीतर है।
4) बायाँ बंडल शाखा ब्लॉक:लीड वी, वी, आई, एवीएल में विभाजित या चौड़े शीर्ष के साथ आर प्रकार के चौड़े विकृत वेंट्रिकुलर कॉम्प्लेक्स होते हैं; लीड वी, वी, III, एवीएफ में चौड़े विकृत वेंट्रिकुलर कॉम्प्लेक्स होते हैं, जिनमें एस तरंग के विभाजित या चौड़े शीर्ष के साथ क्यूएस या आरएस की उपस्थिति होती है; क्यूआरएस कॉम्प्लेक्स की कुल अवधि में 0.12 सेकेंड से अधिक की वृद्धि; क्यूआरएस और नकारात्मक या द्विध्रुवीय (-+) असममित टी तरंगों के संबंध में आरएस-टी खंड के असंगत विस्थापन की लीड वी, वी, आई, एवीएल में उपस्थिति; हृदय के विद्युत अक्ष का बाईं ओर विचलन अक्सर देखा जाता है, लेकिन हमेशा नहीं।
5) उसके बंडल की तीन शाखाओं की नाकाबंदी:एट्रियोवेंट्रिकुलर ब्लॉक I, II या III डिग्री; उसके बंडल की दो शाखाओं की नाकाबंदी।
आलिंद और निलय अतिवृद्धि के लिए इलेक्ट्रोकार्डियोग्राम।
1. बाएं आलिंद अतिवृद्धि:पी तरंगों के आयाम में द्विभाजन और वृद्धि (पी-मित्राले); लीड वी (कम अक्सर वी) में पी तरंग के दूसरे नकारात्मक (बाएं आलिंद) चरण के आयाम और अवधि में वृद्धि या नकारात्मक पी का गठन; नकारात्मक या द्विध्रुवीय (+-) पी तरंग (गैर-स्थिर संकेत); पी तरंग की कुल अवधि (चौड़ाई) में वृद्धि - 0.1 सेकंड से अधिक।
2. दायां आलिंद अतिवृद्धि:लीड II, III, aVF में, P तरंगें उच्च-आयाम वाली होती हैं, एक नुकीले शीर्ष (P-पल्मोनेल) के साथ; लीड वी में, पी तरंग (या कम से कम इसका पहला - दायां आलिंद चरण) एक नुकीले शीर्ष (पी-पल्मोनेल) के साथ सकारात्मक है; लीड I, aVL, V में P तरंग कम आयाम की होती है, और aVL में यह नकारात्मक हो सकती है (स्थिर संकेत नहीं); P तरंगों की अवधि 0.10 s से अधिक नहीं होती है।
3. बाएं निलय अतिवृद्धि:आर और एस तरंगों के आयाम में वृद्धि। इस मामले में, आर2
4. दायां निलय अतिवृद्धि:हृदय के विद्युत अक्ष का दाईं ओर विस्थापन (कोण α 100° से अधिक); वी में आर तरंग और वी में एस तरंग के आयाम में वृद्धि; लीड V में rSR' या QR प्रकार के QRS कॉम्प्लेक्स की उपस्थिति; हृदय के अनुदैर्ध्य अक्ष के चारों ओर दक्षिणावर्त घूमने के संकेत; आरएस-टी खंड का नीचे की ओर विस्थापन और लीड III, एवीएफ, वी में नकारात्मक टी तरंगों की उपस्थिति; V में आंतरिक विचलन के अंतराल की अवधि में 0.03 s से अधिक की वृद्धि।
कोरोनरी हृदय रोग के लिए इलेक्ट्रोकार्डियोग्राम।
1. रोधगलन की तीव्र अवस्थातेजी से, 1-2 दिनों के भीतर, एक पैथोलॉजिकल क्यू तरंग या क्यूएस कॉम्प्लेक्स का गठन, आइसोलिन के ऊपर आरएस-टी खंड का विस्थापन और पहले सकारात्मक और फिर नकारात्मक टी तरंग का इसके साथ विलय; कुछ दिनों के बाद आरएस-टी खंड आइसोलिन के करीब पहुंच जाता है। रोग के दूसरे-तीसरे सप्ताह में, आरएस-टी खंड आइसोइलेक्ट्रिक हो जाता है, और नकारात्मक कोरोनरी टी तरंग तेजी से गहरी हो जाती है और सममित और नुकीली हो जाती है।
2. रोधगलन की अर्धतीव्र अवस्था मेंएक पैथोलॉजिकल क्यू तरंग या क्यूएस कॉम्प्लेक्स (नेक्रोसिस) और एक नकारात्मक कोरोनरी टी तरंग (इस्किमिया) दर्ज की जाती है, जिसका आयाम 20-25वें दिन से शुरू होकर धीरे-धीरे कम हो जाता है। आरएस-टी खंड आइसोलाइन पर स्थित है।
3. रोधगलन का निशान चरणकई वर्षों तक, अक्सर रोगी के पूरे जीवन भर, पैथोलॉजिकल क्यू तरंग या क्यूएस कॉम्प्लेक्स की बनी रहना और कमजोर नकारात्मक या सकारात्मक टी तरंग की उपस्थिति इसकी विशेषता है।
सामाजिक नेटवर्क पर सहेजें:इस विषय पर एक ऑनलाइन टेस्ट (परीक्षा) लें...
आर लहर(ईसीजी की मुख्य तरंग) हृदय के निलय की उत्तेजना के कारण होती है (अधिक जानकारी के लिए, "मायोकार्डियम में उत्तेजना" देखें)। मानक और उन्नत लीड में आर तरंग का आयाम हृदय की विद्युत धुरी (ई.ओ.एस.) के स्थान पर निर्भर करता है। ई.ओ.एस. के सामान्य स्थान के साथ आर II >आर आई >आर III.


- संवर्धित लीड एवीआर में आर तरंग अनुपस्थित हो सकती है;
- ई.ओ.एस. की ऊर्ध्वाधर स्थिति के साथ। लीड एवीएल (दाईं ओर ईसीजी पर) में आर तरंग अनुपस्थित हो सकती है;
- आम तौर पर, लीड एवीएफ में आर तरंग का आयाम मानक लीड III से अधिक होता है;
- चेस्ट लीड V1-V4 में, R तरंग का आयाम बढ़ना चाहिए: R V4 >R V3 >R V2 >R V1;
- आम तौर पर, लीड V1 में r तरंग अनुपस्थित हो सकती है;
- युवा लोगों में, लीड V1, V2 (बच्चों में: V1, V2, V3) में R तरंग अनुपस्थित हो सकती है। हालाँकि, ऐसा ईसीजी अक्सर हृदय के पूर्वकाल इंटरवेंट्रिकुलर सेप्टम के मायोकार्डियल रोधगलन का संकेत होता है।
इस विषय पर एक ऑनलाइन टेस्ट (परीक्षा) लें...
ध्यान! साइट पर दी गई जानकारी वेबसाइटकेवल संदर्भ के लिए है. यदि आप डॉक्टर की सलाह के बिना कोई दवा या प्रक्रिया लेते हैं तो साइट प्रशासन संभावित नकारात्मक परिणामों के लिए ज़िम्मेदार नहीं है!
पी लहर. - अलिंद जटिल, अलिंद के उत्तेजना (विध्रुवण) के प्रसार की प्रक्रिया को दर्शाता है। इसका स्रोत साइनस नोड है, जो बेहतर वेना कावा (दाएं आलिंद के ऊपरी भाग में) के मुहाने पर स्थित है। पहले 0.02-0.03 सेकेंड में, उत्तेजना तरंग केवल दाहिने आलिंद के माध्यम से फैलती है, अगले 0.03-0.06 सेकेंड में दोनों अटरिया के माध्यम से एक साथ गुजरती है। अंतिम 0.02-0.03 सेकेंड में यह केवल बाएं आलिंद से फैलता है, क्योंकि इस समय तक दाएं आलिंद का पूरा मायोकार्डियम पहले से ही उत्तेजित अवस्था में होता है।
पी तरंग ध्रुवताअलग-अलग लीड में अलग-अलग I, II, aVF, V3-V6 हमेशा सकारात्मक होते हैं।
एवीआर हमेशा नकारात्मक होता है।
हृदय की विद्युत धुरी की क्षैतिज स्थिति के साथ III सकारात्मक, द्विध्रुवीय या नकारात्मक हो सकता है। हृदय की ऊर्ध्वाधर विद्युत स्थिति के साथ एवीएल सकारात्मक, द्विध्रुवीय या नकारात्मक होता है। V10 अक्सर द्विध्रुवीय होता है और इसे कम सकारात्मक तरंग के रूप में रिकॉर्ड किया जा सकता है। कभी-कभी, लीड V2 में P की ध्रुवता समान होती है।
P तरंग का आयाम है 0.5-2.5 मिमी. इसकी अवधि अधिक नहीं होती 0.1 एस(0.07 से 0.1 सेकेंड तक भिन्न होता है)।
खंड पी-क्यू..एट्रियोवेंट्रिकुलर जंक्शन, उसके बंडल, उसकी बंडल शाखाओं और पर्किनजे फाइबर की उत्तेजना एक बहुत छोटा संभावित अंतर पैदा करती है, जो ईसीजी पर पी तरंग के अंत और वेंट्रिकुलर कॉम्प्लेक्स की शुरुआत के बीच स्थित एक आइसोइलेक्ट्रिक लाइन द्वारा दर्शाया जाता है।
पी-क्यू अंतराल.साइनस नोड से उत्तेजना के प्रसार के समय के अनुरूप है सिकुड़ा हुआ मायोकार्डियमनिलय. इस सूचक में पी तरंग और शामिल है पी-क्यू खंडऔर इसे पी तरंग की शुरुआत से पेट की शुरुआत तक मापा जाता है
सहायक परिसर. P-Q अंतराल की सामान्य अवधि है 0.12-0.20 सेकेंड (ब्रैडीकार्डिया के साथ 0.21 सेकेंड तक)और हृदय गति पर निर्भर करता है, जो साइनस लय में कमी के साथ बढ़ता है।
क्यूआरएस कॉम्प्लेक्स.- वेंट्रिकुलर कॉम्प्लेक्स, वेंट्रिकुलर विध्रुवण की प्रक्रिया के दौरान बनता है। इस परिसर के व्यक्तिगत दांतों की उत्पत्ति को समझाने में अधिक स्पष्टता के लिए, निलय के माध्यम से उत्तेजना की निरंतर प्रक्रिया को 3 मुख्य चरणों में विभाजित किया गया है। स्टेज I (प्रारंभिक)। यह पूरे वेंट्रिकुलर मायोकार्डियम में उत्तेजना के प्रसार के पहले 0.02-0.03 सेकेंड से मेल खाता है और यह मुख्य रूप से इंटरवेंट्रिकुलर सेप्टम की उत्तेजना के कारण होता है, और कुछ हद तक दाएं वेंट्रिकल की उत्तेजना के कारण भी होता है। कुल (क्षण) प्रारंभिक वेक्टर दाईं ओर और आगे की ओर निर्देशित होता है और इसका मान छोटा होता है। लीड की धुरी पर इस वेक्टर का प्रक्षेपण अधिकांश इलेक्ट्रोकार्डियोग्राफिक लीड में वेंट्रिकुलर कॉम्प्लेक्स की प्रारंभिक तरंग की दिशा और आकार निर्धारित करता है। क्योंकि वेंट्रिकुलर विध्रुवण के प्रारंभिक क्षण वेक्टर को लीड I, II, III, aVL, aVF के अक्षों के नकारात्मक भागों पर प्रक्षेपित किया जाता है, फिर इनमें
लीड में, क्यू तरंग का थोड़ा नकारात्मक विचलन दर्ज किया गया है। इलेक्ट्रोड V5 -V6 से इसकी दिशा इन लीडों में एक छोटी q तरंग की उपस्थिति की भी व्याख्या करती है। उसी समय, यह वेक्टर इलेक्ट्रोड V1 -V2 से उन्मुख होता है, जहां इसके प्रभाव में छोटे आयाम की एक प्रारंभिक सकारात्मक तरंग बनती है - आर तरंग। चरण II (मुख्य)। यह अगले 0.04-0.07 सेकंड में होता है, जब उत्तेजना निलय की मुक्त दीवारों के साथ फैलती है। कुल (क्षण) मुख्य वेक्टर को अधिक शक्तिशाली बाएं वेंट्रिकल के कुल वेक्टर के अभिविन्यास के अनुसार दाएं से बाएं ओर निर्देशित किया जाता है। लीड की धुरी पर मुख्य टॉर्क वेक्टर का प्रक्षेपण उनमें से प्रत्येक में वेंट्रिकुलर कॉम्प्लेक्स के मुख्य दांत को निर्धारित करता है। इसे अक्ष I, II, III, aVL, aVF लीड के सकारात्मक भागों पर प्रक्षेपित किया जाता है, जहां R तरंगें बनती हैं और aVR लीड के नकारात्मक भाग पर, जिससे नकारात्मक S तरंग का एक साथ पंजीकरण होता है। मुख्य टॉर्क वेक्टर इलेक्ट्रोड V5 -V6 की ओर उन्मुख होता है, यहां इसके प्रभाव में सकारात्मक तरंगें उत्पन्न होती हैं - R तरंगें। उसी वेक्टर की दिशा इलेक्ट्रोड V1 -V2 से होती है, इसलिए, उसी अवधि के दौरान, एक नकारात्मक तरंग बनती है उनमें - एस तरंग। चरण III (अंतिम)। निलय के विध्रुवण की प्रक्रिया उनके बेसल वर्गों की उत्तेजना के साथ समाप्त होती है। यह 0.08-0.10 सेकेंड पर होता है। कुल (क्षण) टर्मिनल वेक्टर का मान छोटा होता है और दिशा में महत्वपूर्ण रूप से भिन्न होता है। हालाँकि, अधिक बार यह दाईं ओर और पीछे की ओर उन्मुख होता है। अंगों से कई लीडों में, लीड V4-V6 में, इसके प्रभाव में, टर्मिनल नकारात्मक तरंगें बनती हैं - S तरंगें। लीड V1-V2 में, यह वेक्टर, मुख्य के साथ विलय करके, गहरे S के निर्माण में योगदान देता है तरंगें। इस प्रकार, अलग-अलग लीड में निलय में उत्तेजना के प्रसार के दौरान एक साथ दर्ज की गई समान विद्युत प्रक्रियाओं को अलग-अलग दांतों द्वारा दर्शाया जा सकता है
ध्रुवता और परिमाण. यह लीड अक्षों पर संबंधित क्षण वैक्टर के प्रक्षेपण द्वारा निर्धारित किया जाता है। दूसरे शब्दों में, इलेक्ट्रोड की स्थिति के आधार पर, वेंट्रिकुलर विध्रुवण के प्रारंभिक, मुख्य और अंतिम चरण को प्रतिबिंबित करने वाली तरंगों में अलग-अलग दिशाएं और अलग-अलग आयाम हो सकते हैं। जब वेंट्रिकुलर कॉम्प्लेक्स तरंग का आयाम 5 मिमी से अधिक हो जाता है, तो इसे एक बड़े अक्षर द्वारा निर्दिष्ट किया जाता है। यदि दांत का आयाम 5 मिमी से कम है - लोअरकेस। यदि क्यू तरंग नीचे की ओर निर्देशित हो तो वेंट्रिकुलर कॉम्प्लेक्स की पहली तरंग को दर्शाती है। इस प्रकार, वेंट्रिकुलर कॉम्प्लेक्स में केवल एक क्यू तरंग हो सकती है। आर लहर- वेंट्रिकुलर कॉम्प्लेक्स का कोई भी दांत आइसोलिन से ऊपर की ओर निर्देशित होता है, यानी। सकारात्मक। यदि कई सकारात्मक दांत हैं, तो उन्हें क्रमशः आर, आर", आर", आदि के रूप में नामित किया जाता है। एस लहर- एक सकारात्मक दांत के बाद एक नकारात्मक दांत, यानी। तरंग आर। कई एस तरंगें भी हो सकती हैं और फिर उन्हें एस", एस", आदि के रूप में नामित किया जाता है। यदि वेंट्रिकुलर कॉम्प्लेक्स को एक नकारात्मक तरंग (आर तरंग की अनुपस्थिति में) द्वारा दर्शाया जाता है, तो इसे क्यूएस के रूप में नामित किया जाता है।
वेंट्रिकुलर कॉम्प्लेक्स के सामान्य दांतों की विशेषताएं.
क्यू लहर. लीड I, II, III, aVL में रिकॉर्ड किया जा सकता है
एवीएफ, एवीआर। लीड V4-V6 में इसकी उपस्थिति अनिवार्य है। लीड वी 41 0-वी 43 0 में इस दांत की उपस्थिति विकृति का संकेत है।
सामान्य Q तरंग के लिए मानदंड: 1) अवधि अब और नहीं 0,03 2) गहराई नहीं रही 25% एक ही लीड में आर तरंग का आयाम (लीड एवीआर को छोड़कर, जहां क्यूएस या क्यूआर प्रकार का एक कॉम्प्लेक्स सामान्य रूप से रिकॉर्ड किया जा सकता है)।
आर लहरलीड एवीआर, एवीएल (हृदय की विद्युत धुरी की ऊर्ध्वाधर स्थिति के साथ) और लीड वी1 में अनुपस्थित हो सकता है। इस मामले में, वेंट्रिकुलर कॉम्प्लेक्स क्यूएस का रूप धारण कर लेता है। आर तरंग का आयाम लिंब लीड में 20 मिमी और छाती लीड में 25 मिमी से अधिक नहीं होता है। व्यावहारिक इलेक्ट्रोकार्डियोग्राफी में, विभिन्न लीडों में आर तरंग के आयामों का अनुपात अक्सर इसकी तुलना में बहुत महत्वपूर्ण होता है निरपेक्ष मूल्य. यह ईसीजी (वातस्फीति, मोटापा) की आयाम विशेषताओं पर एक्स्ट्राकार्डियक कारकों के प्रभाव से समझाया गया है। अंग लीड में आर तरंगों की ऊंचाई का अनुपात हृदय की विद्युत धुरी की स्थिति से निर्धारित होता है। चेस्ट लीड में, आम तौर पर आर तरंग का आयाम धीरे-धीरे V1 से V4 तक बढ़ जाता है, जहां इसकी अधिकतम ऊंचाई आमतौर पर दर्ज की जाती है। V4 से V6 तक धीरे-धीरे कमी आती है। इस प्रकार, पूर्ववर्ती लीड में आर तरंग के आयाम की गतिशीलता को सूत्र द्वारा वर्णित किया जा सकता है: आर वी1< R V2< R V3< R V4>आर वी5 > आर वी6 .
एस लहर.- वेंट्रिकुलर कॉम्प्लेक्स का गैर-स्थायी दांत। इसका अधिकतम आयाम लीड V1 0 या V2 में होता है और लीड V5 -V6 की ओर धीरे-धीरे कम हो जाता है (जहां यह सामान्य रूप से अनुपस्थित हो सकता है)। पूर्ववर्ती लीड में S तरंगों का अनुपात सूत्र द्वारा दर्शाया गया है: SV1 एस वी3 >एस वी4 > एसवी5 >एस वी6. लिंब लीड में, इस दांत की उपस्थिति और गहराई हृदय की विद्युत धुरी की स्थिति और हृदय के घूमने पर निर्भर करती है। एक नियम के रूप में, इन लीडों में एस तरंग का आयाम 5-6 मिमी से अधिक नहीं होता है। इसकी चौड़ाई 0.04 मिमी के भीतर है. चेस्ट लीड में आर और एस तरंगों की वर्णित गतिशीलता दाएं लीड से आर/एस आयाम अनुपात में क्रमिक वृद्धि से मेल खाती है, जहां यह< 1,0, к левым, в которых это отношение >1.0. आर और एस तरंगों (आर/एस = 1.0) के समान आयाम वाले चेस्ट लीड को कहा जाता है संक्रमण क्षेत्र. अधिक बार स्वस्थ लोगों में यह होता है V3.
क्यूआरएस कॉम्प्लेक्स की कुल अवधि, इंट्रावेंट्रिकुलर चालन समय का प्रतिनिधित्व करती है 0.07-0.1 एस. कम नहीं महत्वपूर्ण सूचकइंट्रावेंट्रिकुलर चालन कार्य करता है वेंट्रिकुलर सक्रियण समय या आंतरिक विचलन (आंतरिक विक्षेपण) - आईडी. यह इलेक्ट्रोड के नीचे स्थित वेंट्रिकुलर दीवार के एंडोकार्डियम से एपिकार्डियम तक उत्तेजना के प्रसार के समय को दर्शाता है। आंतरिक विचलन प्रत्येक वेंट्रिकल के लिए अलग से निर्धारित किया जाता है। दाएं वेंट्रिकल के लिए, इस सूचक (आईडीडी) को वेंट्रिकुलर कॉम्प्लेक्स की शुरुआत से आर तरंग के शीर्ष (या आरएसआर कॉम्प्लेक्स में अंतिम आर तरंग के शीर्ष) तक की दूरी के अनुसार लीड वी 1 में मापा जाता है। आम तौर पर , आईडीडी = 0.02-0.03 एस। आंतरिक विचलन - बाएं वेंट्रिकुलर विलंबता (आईडी) का मूल्यांकन लीड वी 6 में वेंट्रिकुलर कॉम्प्लेक्स की शुरुआत से आर तरंग के शीर्ष (या अंतिम आर तरंग के शीर्ष तक) की दूरी से किया जाता है। विभाजित है).आम तौर पर, आईडी = 0.04-0.05 एस.
एस-टी खंड.- वेंट्रिकुलर कॉम्प्लेक्स के अंत से टी तरंग की शुरुआत तक की रेखा। यह वेंट्रिकुलर मायोकार्डियम के उत्तेजना के पूर्ण कवरेज की अवधि से मेल खाती है। इस मामले में, हृदय की मांसपेशियों में संभावित अंतर अनुपस्थित या बहुत छोटा है। इसलिए, एस-टी खंड आइसोलिन पर है या इसके सापेक्ष थोड़ा ऑफसेट है। लिम्ब लीड और बायीं छाती लीड में, एस-टी खंड को सामान्यतः 0.5 मिमी से अधिक की दूरी से आइसोलिन से नीचे और ऊपर स्थानांतरित किया जाता है। दाहिनी छाती में, इसे ऊपर की ओर स्थानांतरित करने की अनुमति है 1.0-2.0 मिमी(विशेषकर समान लीड में उच्च टी तरंगों के साथ)। बाएं पूर्ववर्ती लीड में एसटी खंड का कोई सामान्य नीचे की ओर विस्थापन नहीं है।
टी लहर.वेंट्रिकुलर मायोकार्डियम के तीव्र टर्मिनल पुनर्ध्रुवीकरण की प्रक्रिया को दर्शाता है। वेंट्रिकुलर रिपोलराइजेशन का कुल वेक्टर, जिसकी तरंग सबएपिकार्डियल परतों से सबएंडोकार्डियल तक फैलती है, उसकी दिशा डीपोलराइजेशन के मुख्य क्षण वेक्टर के समान होती है। इस संबंध में, अधिकांश लीड में टी तरंग की ध्रुवता क्यूआरएस कॉम्प्लेक्स की मुख्य तरंग की ध्रुवीयता से मेल खाती है।
I,II,aVF,V3-V6 में T तरंग हमेशा ही सकारात्मक, एवीआर में टी तरंग हमेशा नकारात्मक. जब हृदय की विद्युत धुरी क्षैतिज होती है तो टी III सकारात्मक, द्विध्रुवीय और यहां तक कि नकारात्मक भी हो सकता है। एवीएल में टी सकारात्मक और नकारात्मक दोनों हो सकता है - हृदय अक्ष की ऊर्ध्वाधर स्थिति के साथ। V1 में T (कम अक्सर V2 में T) या तो सकारात्मक, द्विध्रुवीय या नकारात्मक हो सकता है। यह असममित है और इसका शीर्ष चिकना है। टी तरंग आयामलीड में V5 -V6 0 है 1/3-1/4 आर तरंग ऊंचाईइन सुरागों में. लीड V4 (V3) में यह पहुंच सकता है 1/2 आर तरंग आयाम. आमतौर पर लिंब लीड में यह अधिक नहीं होता है 5-6 मिमी, छाती में - 15-17 मिमी.
क्यूटी अंतराल.- हृदय का विद्युत सिस्टोल। इस सूचक को वेंट्रिकुलर कॉम्प्लेक्स की शुरुआत से टी तरंग के अंत तक की दूरी से मापा जाता है। टी तरंग सहित, सिस्टोलिक संकेतक बड़े पैमाने पर वेंट्रिकुलर रिपोलराइजेशन के चरण में परिवर्तन को दर्शाता है, जिसके कई अलग-अलग कारण होते हैं। क्यू-टी अंतराल की अवधि रोगी की हृदय गति और लिंग से भी प्रभावित होती है, जिसे इसका आकलन करते समय ध्यान में रखा जाता है।
सिस्टोलिक संकेतक का आकलन वास्तविक मूल्य की अपेक्षित मूल्य से तुलना करके किया जाता है। उचित मूल्य की गणना बेज़ेट सूत्र का उपयोग करके की जा सकती है: Q-T = k ´R-R, जहां k पुरुषों के लिए 0.37 और महिलाओं के लिए 0.40 के बराबर गुणांक है; आर-आर - सेकंड में एक हृदय चक्र की अवधि। रोगी की दी गई हृदय गति और लिंग के अनुरूप उचित क्यू-टी को एक विशेष नॉमोग्राम का उपयोग करके स्थापित किया जा सकता है।
Q-T अंतराल को सामान्य माना जाता है यदि इसका वास्तविक मान अपेक्षित मान से 0.04 s से अधिक न हो।
यू तरंग.. इस ईसीजी तरंग की उत्पत्ति पर कोई एक राय नहीं है। इसकी उपस्थिति तेजी से भरने की अवधि के दौरान वेंट्रिकुलर मायोकार्डियम के खिंचाव के दौरान उत्पन्न होने वाली संभावनाओं से जुड़ी होती है, जिसमें पैपिलरी मांसपेशियों और पुर्किंजे फाइबर का पुनर्ध्रुवीकरण होता है। यह एक छोटी आयाम वाली सकारात्मक तरंग है, जो 0.02-0.03 सेकेंड के बाद टी तरंग का अनुसरण करती है। अधिक बार इसे लीड II, III, V1 -V4 में दर्ज किया जा सकता है।
इलेक्ट्रोकार्डियोग्राम विश्लेषण.
I. हृदय ताल और चालन का विश्लेषण।
द्वितीय. हृदय के विद्युत अक्ष की स्थिति का निर्धारण। हृदय गति का निर्धारण.
तृतीय. दांतों और खंडों का विश्लेषण.
चतुर्थ. इलेक्ट्रोकार्डियोग्राफिक रिपोर्ट तैयार करना.
I. लय और चालन विश्लेषण. इस चरण में लय के स्रोत का निर्धारण करना, उसकी नियमितता और आवृत्ति का आकलन करना, साथ ही चालकता कार्य का निर्धारण करना शामिल है। आम तौर पर, लय का चालक (स्रोत) साइनस (सिनोट्रियल) नोड होता है। सामान्य साइनस लय निर्धारित होती है निम्नलिखित मानदंड:
1) प्रत्येक क्यूआरएस कॉम्प्लेक्स से पहले एक पी तरंग की उपस्थिति;
2) इस लीड के लिए सामान्य और स्थायी रूप
पी लहर;
3) पी-क्यू अंतराल की सामान्य और स्थिर अवधि;
4) लय आवृत्ति 60-90 प्रति मिनट;
5) आर-आर (या पी-पी) अंतराल में अंतर 0.15 से अधिक नहीं है।
अंतिम मानदंड का आकलन आपको लय को नियमित या अनियमित के रूप में निर्धारित करने की अनुमति देता है। लय अनियमितता के मामले में, इसका कारण निर्दिष्ट किया जाता है (साइनस अतालता, एक्सट्रैसिस्टोल, अलिंद फ़िब्रिलेशन, आदि)।
नियमित लय के साथ हृदय गति (एचआर) की गणना करने के लिए, सूत्र का उपयोग करें:
हृदय गति = 60/आर-आर, जहां 60 एक मिनट में सेकंड की संख्या है।
यदि लय अनियमित है, तो आप किसी एक लीड में 3-4 मिनट के लिए ईसीजी रिकॉर्ड कर सकते हैं। इस खंड में, 3 मिनट में क्यूआरएस कॉम्प्लेक्स की संख्या गिनें और इसे 20 से गुणा करें।
चालकता फ़ंक्शन का मूल्यांकन करने के लिए, निम्नलिखित संकेतक मापा जाता है:
1) पी तरंग की अवधि (इंट्राट्रियल चालन की गति की विशेषता);
2) पी-क्यू अंतराल, जो एट्रियोवेंट्रिकुलर चालन की स्थिति को दर्शाता है;
3) क्यूआरएस कॉम्प्लेक्स, जो इंट्रावेंट्रिकुलर चालन का एक सामान्य विचार देता है;
4) आईडीडी और आईडी, जो क्रमशः दाएं और बाएं वेंट्रिकल में उत्तेजना के प्रसार का न्याय करने की अनुमति देते हैं.
इंट्रावेंट्रिकुलर चालन विकार की प्रकृति के बारे में अंतिम निष्कर्ष वेंट्रिकुलर कॉम्प्लेक्स की आकृति विज्ञान का विश्लेषण करने के बाद बनाया गया है।

कार्डियलजी
अध्याय 5. इलेक्ट्रोकार्डियोग्राम का विश्लेषण
वीचालन विकार.बाईं बंडल शाखा की पूर्वकाल शाखा का ब्लॉक, बाईं बंडल शाखा की पिछली शाखा का ब्लॉक, बाईं बंडल शाखा का पूरा ब्लॉक, दाईं बंडल शाखा का ब्लॉक, दूसरी डिग्री एवी ब्लॉक और पूरा एवी ब्लॉक।
जी।अतालताअध्याय देखें. 4.
VI.इलेक्ट्रोलाइट गड़बड़ी
एक।हाइपोकैलिमिया।पीक्यू अंतराल का लम्बा होना। क्यूआरएस कॉम्प्लेक्स का चौड़ीकरण (दुर्लभ)। उच्चारित यू तरंग, चपटी उलटी टी तरंग, एसटी खंड अवसाद, क्यूटी अंतराल का थोड़ा लंबा होना।
बी।हाइपरकलेमिया
लाइटवेट(5.5 x 6.5 meq/l). लंबी चोटी वाली सममित टी तरंग, क्यूटी अंतराल का छोटा होना।
मध्यम(6.5 x 8.0 meq/l). पी तरंग आयाम में कमी; पीक्यू अंतराल का लम्बा होना। क्यूआरएस कॉम्प्लेक्स का चौड़ा होना, आर तरंग का आयाम कम होना। एसटी खंड का अवसाद या ऊंचाई। वेंट्रिकुलर एक्सट्रैसिस्टोल।
भारी(911 meq/l). पी तरंग की अनुपस्थिति। क्यूआरएस कॉम्प्लेक्स का विस्तार (साइनसॉइडल कॉम्प्लेक्स तक)। धीमी या त्वरित इडियोवेंट्रिकुलर लय, वेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन, ऐसिस्टोल।
में।हाइपोकैल्सीमिया।क्यूटी अंतराल का बढ़ना (एसटी खंड के बढ़ने के कारण)।
जी।अतिकैल्शियमरक्तता.क्यूटी अंतराल का छोटा होना (एसटी खंड के छोटा होने के कारण)।
सातवीं.औषधियों का प्रभाव
एक।कार्डिएक ग्लाइकोसाइड्स
उपचारात्मक प्रभाव।पीक्यू अंतराल का लम्बा होना। एसटी खंड का तिरछा अवसाद, क्यूटी अंतराल का छोटा होना, टी तरंग में परिवर्तन (चपटा, उल्टा, द्विध्रुवीय), स्पष्ट यू तरंग। आलिंद फिब्रिलेशन के साथ हृदय गति में कमी।
विषैला प्रभाव.वेंट्रिकुलर एक्सट्रैसिस्टोल, एवी ब्लॉक, एवी ब्लॉक के साथ एट्रियल टैचीकार्डिया, त्वरित एवी नोडल लय, सिनोट्रियल ब्लॉक, वेंट्रिकुलर टैचीकार्डिया, द्विदिश वेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन।
एक।डाइलेटेड कार्डियोम्योंपेथि।बाएँ आलिंद के बढ़ने के लक्षण, कभी-कभी दाएँ आलिंद के। तरंगों का कम आयाम, छद्म रोधगलन वक्र, बायीं बंडल शाखा की नाकाबंदी, बायीं बंडल शाखा की पूर्वकाल शाखा। एसटी खंड और टी तरंग में गैर विशिष्ट परिवर्तन। वेंट्रिकुलर एक्सट्रैसिस्टोल, एट्रियल फाइब्रिलेशन।
बी।हाइपरट्रॉफिक कार्डियोमायोपैथी।बाएँ आलिंद के बढ़ने के लक्षण, कभी-कभी दाएँ आलिंद के। बाएं वेंट्रिकुलर हाइपरट्रॉफी, पैथोलॉजिकल क्यू तरंगें, छद्म-रोधगलन वक्र के लक्षण। एसटी खंड और टी तरंगों में गैर-विशिष्ट परिवर्तन। बाएं वेंट्रिकल की एपिकल हाइपरट्रॉफी के साथ, बाएं पूर्ववर्ती में विशाल नकारात्मक टी तरंगें होती हैं। सुप्रावेंट्रिकुलर और वेंट्रिकुलर लय गड़बड़ी।
में।हृदय का अमाइलॉइडोसिस.तरंगों का निम्न आयाम, छद्म रोधगलन वक्र। आलिंद फिब्रिलेशन, एवी ब्लॉक, वेंट्रिकुलर अतालता, साइनस नोड डिसफंक्शन।
जी।डचेन मायोपैथी. PQ अंतराल को छोटा करना। लीड वी 1, वी 2 में उच्च आर तरंग; लीड वी 5, वी 6 में गहरी क्यू तरंग। साइनस टैचीकार्डिया, एट्रियल और वेंट्रिकुलर एक्सट्रैसिस्टोल, सुप्रावेंट्रिकुलर टैचीकार्डिया।
डी।मित्राल प्रकार का रोग।बाएं आलिंद के बढ़ने के लक्षण. दाएं वेंट्रिकल की अतिवृद्धि और हृदय की विद्युत धुरी का दाईं ओर विचलन देखा जाता है। अक्सर आलिंद फिब्रिलेशन।
इ।माइट्रल वाल्व प्रोलैप्स.टी तरंगें चपटी या नकारात्मक होती हैं, विशेषकर लेड III में; एसटी खंड अवसाद, क्यूटी अंतराल का थोड़ा लंबा होना। वेंट्रिकुलर और एट्रियल एक्सट्रैसिस्टोल, सुप्रावेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर टैचीकार्डिया, कभी-कभी एट्रियल फाइब्रिलेशन।
और।पेरीकार्डिटिस।पीक्यू खंड का अवसाद, विशेष रूप से लीड II, एवीएफ, वी 2 वी 6 में। लीड I, II, aVF, V 3 V 6 में उत्तलता के साथ ST खंड का फैला हुआ उत्थान। कभी-कभी लीड एवीआर में एसटी खंड का अवसाद होता है (दुर्लभ मामलों में, लीड एवीएल, वी 1, वी 2 में)। साइनस टैचीकार्डिया, आलिंद ताल गड़बड़ी। ईसीजी परिवर्तन 4 चरणों से गुजरते हैं:
एसटी खंड उन्नयन, सामान्य टी लहर;
एसटी खंड आइसोलिन में उतरता है, टी तरंग का आयाम कम हो जाता है;
आइसोलिन पर एसटी खंड, टी तरंग उलटी;
आइसोलिन पर एसटी खंड, टी तरंग सामान्य।
जेडबड़ा पेरिकार्डियल प्रवाह.कम तरंग आयाम, क्यूआरएस कॉम्प्लेक्स का प्रत्यावर्तन। पैथोग्नोमोनिक साइन पूर्ण विद्युत विकल्प (पी, क्यूआरएस, टी)।
और।डेक्सट्रोकार्डिया।लीड I में P तरंग ऋणात्मक है। क्यूआरएस कॉम्प्लेक्स लीड I, R/S में उलटा है< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
को।आट्रीयल सेप्टल दोष।दाएँ आलिंद के बढ़ने के लक्षण, कम अक्सर बाएँ आलिंद; पीक्यू अंतराल का लम्बा होना। लीड वी 1 में आरएसआर"; हृदय की विद्युत धुरी ओस्टियम सेकेंडम प्रकार के दोष के साथ दाईं ओर विचलित हो जाती है, ओस्टियम प्राइमम प्रकार के दोष के साथ बाईं ओर। लीड वी 1, वी 2 में उलटी टी तरंग। कभी-कभी आलिंद फिब्रिलेशन।
एलएक प्रकार का रोग फेफड़े के धमनी. दाहिने आलिंद के बढ़ने के लक्षण. लीड वी 1, वी 2 में उच्च आर तरंग के साथ दाएं वेंट्रिकुलर हाइपरट्रॉफी; हृदय के विद्युत अक्ष का दाहिनी ओर विचलन। लीड वी 1, वी 2 में उलटी टी तरंग।
एम।सिक साइनस सिंड्रोम।साइनस ब्रैडीकार्डिया, सिनोट्रियल ब्लॉक, एवी ब्लॉक, साइनस अरेस्ट, ब्रैडीकार्डिया-टैचीकार्डिया सिंड्रोम, सुप्रावेंट्रिकुलर टैचीकार्डिया, एट्रियल फाइब्रिलेशन/स्पंदन, वेंट्रिकुलर टैचीकार्डिया।
नौवीं.अन्य बीमारियाँ
एक।सीओपीडी.दाहिने आलिंद के बढ़ने के लक्षण. हृदय के विद्युत अक्ष का दाहिनी ओर विचलन, विस्थापन संक्रमण क्षेत्रदाईं ओर, दाएं वेंट्रिकुलर हाइपरट्रॉफी के संकेत, तरंगों का कम आयाम; ईसीजी प्रकार एस आई एस II एस III। लीड वी 1, वी 2 में टी तरंग उलटा। साइनस टैचीकार्डिया, एवी नोडल लय, एवी ब्लॉक सहित चालन गड़बड़ी, इंट्रावेंट्रिकुलर चालन धीमा होना, बंडल शाखा ब्लॉक।
बी।तेला.सिंड्रोम एस आई क्यू III टी III, दाएं वेंट्रिकल के अधिभार के संकेत, दाएं बंडल शाखा की क्षणिक पूर्ण या अपूर्ण नाकाबंदी, हृदय की विद्युत धुरी का दाईं ओर विस्थापन। लीड वी 1, वी 2 में टी तरंग उलटा; एसटी खंड और टी तरंग में गैर-विशिष्ट परिवर्तन। साइनस टैचीकार्डिया, कभी-कभी अलिंद ताल गड़बड़ी।
में।सबराचोनोइड रक्तस्राव और अन्य केंद्रीय तंत्रिका तंत्र के घाव।कभी-कभी - पैथोलॉजिकल क्यू तरंग। उच्च चौड़ी सकारात्मक या गहरी नकारात्मक टी तरंग, एसटी खंड की ऊंचाई या अवसाद, स्पष्ट यू तरंग, क्यूटी अंतराल का स्पष्ट लम्बा होना। साइनस ब्रैडीकार्डिया, साइनस टैचीकार्डिया, एवी नोडल रिदम, वेंट्रिकुलर एक्सट्रैसिस्टोल, वेंट्रिकुलर टैचीकार्डिया।
जी।हाइपोथायरायडिज्म.पीक्यू अंतराल का लम्बा होना। क्यूआरएस कॉम्प्लेक्स का कम आयाम। चपटी टी तरंग। साइनस ब्रैडीकार्डिया।
डी।सीआरएफ.एसटी खंड का लम्बा होना (हाइपोकैल्सीमिया के कारण), लम्बी सममित टी तरंगें (हाइपरकेलेमिया के कारण)।
इ।अल्प तपावस्था।पीक्यू अंतराल का लम्बा होना। क्यूआरएस कॉम्प्लेक्स के टर्मिनल भाग में नॉच (ओस्बोर्न वेव देखें)। क्यूटी अंतराल का लंबा होना, टी तरंग उलटा। साइनस ब्रैडीकार्डिया, एट्रियल फाइब्रिलेशन, एवी नोडल रिदम, वेंट्रिकुलर टैचीकार्डिया।
भूतपूर्व ।मुख्य प्रकार के पेसमेकरों को तीन-अक्षर वाले कोड द्वारा वर्णित किया गया है: पहला अक्षर इंगित करता है कि हृदय के किस कक्ष में गति हो रही है (ए) एट्रायम एट्रियम, वी वीएन्ट्रिकल वेंट्रिकल, डी डीअलिंद और निलय दोनों का), दूसरा अक्षर किस कक्ष की गतिविधि को दर्शाता है (ए, वी या डी), तीसरा अक्षर कथित गतिविधि के प्रति प्रतिक्रिया के प्रकार को इंगित करता है (I) मैंनिषेध अवरोधन, टी टीरिगिंग लॉन्च, डी डीदोनों)। इस प्रकार, वीवीआई मोड में, उत्तेजक और संवेदन इलेक्ट्रोड दोनों वेंट्रिकल में स्थित होते हैं, और जब सहज वेंट्रिकुलर गतिविधि होती है, तो इसकी उत्तेजना अवरुद्ध हो जाती है। डीडीडी मोड में, दो इलेक्ट्रोड (उत्तेजक और संवेदन) एट्रियम और वेंट्रिकल दोनों में स्थित होते हैं। प्रतिक्रिया प्रकार डी का मतलब है कि जब सहज आलिंद गतिविधि होती है, तो इसकी उत्तेजना अवरुद्ध हो जाएगी, और समय की एक क्रमादेशित अवधि (एवी अंतराल) के बाद वेंट्रिकल को एक उत्तेजना जारी की जाएगी; जब सहज वेंट्रिकुलर गतिविधि होती है, तो इसके विपरीत, वेंट्रिकुलर उत्तेजना अवरुद्ध हो जाएगी, और प्रोग्राम किए गए वीए अंतराल के बाद अलिंद उत्तेजना शुरू हो जाएगी। सिंगल-चेंबर पेसमेकर वीवीआई और एएआई के विशिष्ट मोड। दोहरे-कक्ष पेसमेकर डीवीआई और डीडीडी के विशिष्ट मोड। चौथा अक्षर आर ( आरएट-एडेप्टिव का मतलब है कि पेसमेकर शारीरिक गतिविधि या लोड-निर्भर शारीरिक मापदंडों (उदाहरण के लिए, क्यूटी अंतराल, तापमान) में परिवर्तन के जवाब में पेसिंग दर को बढ़ाने में सक्षम है।
एक।ईसीजी व्याख्या के सामान्य सिद्धांत
लय की प्रकृति का आकलन करें (उत्तेजक या थोपे गए समय-समय पर सक्रियण के साथ अपनी लय)।
निर्धारित करें कि किस कक्ष को उत्तेजित किया जा रहा है।
निर्धारित करें कि किस कक्ष की गतिविधि उत्तेजक द्वारा महसूस की जाती है।
एट्रियल (ए) और वेंट्रिकुलर (वी) पेसिंग कलाकृतियों से क्रमादेशित पेसमेकर अंतराल (वीए, वीवी, एवी अंतराल) निर्धारित करें।
EX मोड निर्धारित करें. यह याद रखना चाहिए कि एकल-कक्ष पेसमेकर के ईसीजी संकेत दो कक्षों में इलेक्ट्रोड की उपस्थिति की संभावना को बाहर नहीं करते हैं: इस प्रकार, निलय के उत्तेजित संकुचन को एकल-कक्ष और दोहरे-कक्ष पेसमेकर दोनों के साथ देखा जा सकता है, जिसमें पी तरंग (डीडीडी मोड) के बाद एक निश्चित अंतराल पर वेंट्रिकुलर उत्तेजना होती है।
अधिरोपण और उल्लंघनों का पता लगाना हटाएँ:
एक। अधिरोपण विकार: उत्तेजना कलाकृतियाँ हैं जिनका पालन संबंधित कक्ष के विध्रुवण परिसरों द्वारा नहीं किया जाता है;
बी। पता लगाने में गड़बड़ी: गति संबंधी कलाकृतियाँ हैं जिन्हें अलिंद या निलय विध्रुवण का सामान्य पता लगाने के लिए अवरुद्ध किया जाना चाहिए।
बी।व्यक्तिगत EX मोड
एएआई.यदि प्राकृतिक लय आवृत्ति क्रमादेशित पेसमेकर आवृत्ति से कम हो जाती है, तो निरंतर एए अंतराल पर अलिंद उत्तेजना शुरू की जाती है। जब सहज आलिंद विध्रुवण (और इसकी सामान्य पहचान) होती है, तो पेसमेकर टाइम काउंटर रीसेट हो जाता है। यदि निर्दिष्ट एए अंतराल के बाद सहज अलिंद विध्रुवण की पुनरावृत्ति नहीं होती है, तो अलिंद गति शुरू की जाती है।
वी.वी.आई.जब स्वतःस्फूर्त वेंट्रिकुलर विध्रुवण (और इसकी सामान्य पहचान) होती है, तो पेसमेकर टाइम काउंटर रीसेट हो जाता है। यदि, पूर्व निर्धारित वीवी अंतराल के बाद, सहज वेंट्रिकुलर विध्रुवण की पुनरावृत्ति नहीं होती है, तो वेंट्रिकुलर पेसिंग शुरू की जाती है; अन्यथा, समय काउंटर फिर से रीसेट हो जाता है और पूरा चक्र फिर से शुरू हो जाता है। अनुकूली वीवीआईआर पेसमेकर में, शारीरिक गतिविधि के बढ़ते स्तर (हृदय गति की एक निश्चित ऊपरी सीमा तक) के साथ लय आवृत्ति बढ़ जाती है।
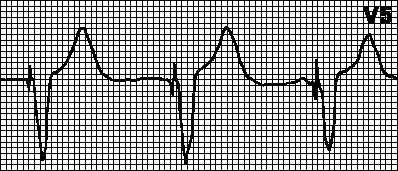
डीडीडी.यदि आंतरिक दर प्रोग्राम किए गए पेसमेकर दर से कम हो जाती है, तो एट्रियल (ए) और वेंट्रिकुलर (वी) पेसिंग को पल्स ए और वी (एवी अंतराल) के बीच और वी पल्स और उसके बाद के ए पल्स (वीए अंतराल) के बीच निर्दिष्ट अंतराल पर शुरू किया जाता है। ). जब सहज या प्रेरित वेंट्रिकुलर विध्रुवण (और इसकी सामान्य पहचान) होती है, तो पेसमेकर टाइम काउंटर रीसेट हो जाता है और वीए अंतराल की गिनती शुरू हो जाती है। यदि इस अंतराल के दौरान सहज अलिंद विध्रुवण होता है, तो अलिंद गति अवरुद्ध हो जाती है; अन्यथा, एक आलिंद आवेग जारी किया जाता है। जब सहज या प्रेरित आलिंद विध्रुवण (और इसकी सामान्य पहचान) होती है, तो पेसमेकर समय काउंटर रीसेट हो जाता है और एवी अंतराल की गिनती शुरू हो जाती है। यदि इस अंतराल के दौरान स्वतःस्फूर्त वेंट्रिकुलर विध्रुवण होता है, तो वेंट्रिकुलर गति अवरुद्ध हो जाती है; अन्यथा, एक वेंट्रिकुलर आवेग जारी होता है।

में।पेसमेकर की शिथिलता और अतालता
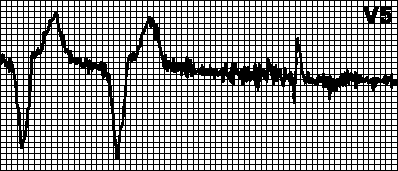
अधिरोपण का उल्लंघन.उत्तेजना विरूपण साक्ष्य के बाद विध्रुवण परिसर नहीं होता है, हालांकि मायोकार्डियम दुर्दम्य चरण में नहीं है। कारण: उत्तेजक इलेक्ट्रोड का विस्थापन, हृदय वेध, बढ़ी हुई उत्तेजना सीमा (मायोकार्डियल रोधगलन के दौरान, फ्लीकेनाइड लेना, हाइपरकेलेमिया), इलेक्ट्रोड को नुकसान या इसके इन्सुलेशन का उल्लंघन, नाड़ी उत्पादन में गड़बड़ी (डिफाइब्रिलेशन के बाद या बिजली स्रोत की कमी के कारण) ), साथ ही गलत तरीके से पेसमेकर पैरामीटर सेट किए गए।

पता लगाने में विफलता.पेसमेकर टाइम काउंटर तब रीसेट नहीं होता है जब संबंधित कक्ष का अपना या लगाया हुआ विध्रुवण होता है, जिससे गलत लय की घटना होती है (लगाया गया लय अपने आप पर आरोपित हो जाता है)। कारण: कथित सिग्नल का कम आयाम (विशेषकर वेंट्रिकुलर एक्सट्रैसिस्टोल के साथ), गलत तरीके से सेट की गई पेसमेकर संवेदनशीलता, साथ ही ऊपर सूचीबद्ध कारण (देखें)। अक्सर यह पेसमेकर की संवेदनशीलता को पुन: प्रोग्राम करने के लिए पर्याप्त होता है।

पेसमेकर अतिसंवेदनशीलता.अपेक्षित समय पर (उचित अंतराल बीत जाने के बाद) कोई उत्तेजना नहीं होती है। टी तरंगों (पी तरंगें, मायोपोटेंशियल) को आर तरंगों के रूप में गलत समझा जाता है और पेसमेकर टाइमर रीसेट हो जाता है। यदि टी तरंग का गलत तरीके से पता लगाया जाता है, तो वीए अंतराल की गिनती इससे शुरू होती है। इस मामले में, संवेदनशीलता या पता लगाने की दुर्दम्य अवधि को पुन: प्रोग्राम किया जाना चाहिए। आप टी तरंग से शुरू करने के लिए वीए अंतराल भी सेट कर सकते हैं।

मायोपोटेंशियल्स द्वारा अवरुद्ध करना।हाथ की गतिविधियों से उत्पन्न होने वाली मायोपोटेंशियल को मायोकार्डियम और ब्लॉक उत्तेजना से उत्पन्न होने वाली संभावनाओं के रूप में गलत समझा जा सकता है। इस मामले में, लगाए गए परिसरों के बीच का अंतराल अलग हो जाता है, और लय गलत हो जाती है। अक्सर, ऐसे विकार एकध्रुवीय पेसमेकर का उपयोग करते समय होते हैं।
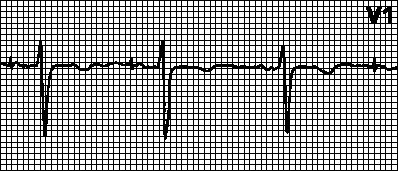
वृत्ताकार क्षिप्रहृदयता.पेसमेकर के लिए अधिकतम आवृत्ति के साथ एक थोपी गई लय। तब होता है जब वेंट्रिकुलर उत्तेजना के बाद प्रतिगामी एट्रियल उत्तेजना को एट्रियल इलेक्ट्रोड द्वारा महसूस किया जाता है और वेंट्रिकुलर उत्तेजना को ट्रिगर किया जाता है। यह आलिंद उत्तेजना का पता लगाने वाले दो-कक्षीय पेसमेकर के लिए विशिष्ट है। ऐसे मामलों में, पता लगाने की दुर्दम्य अवधि को बढ़ाना पर्याप्त हो सकता है।
आलिंद टैचीकार्डिया से प्रेरित टैचीकार्डिया।पेसमेकर के लिए अधिकतम आवृत्ति के साथ एक थोपी गई लय। यह तब देखा जाता है जब दोहरे कक्ष वाले पेसमेकर वाले रोगियों में अलिंद टैचीकार्डिया (उदाहरण के लिए, अलिंद फ़िब्रिलेशन) होता है। बार-बार आलिंद विध्रुवण को पेसमेकर द्वारा महसूस किया जाता है और वेंट्रिकुलर पेसिंग को ट्रिगर किया जाता है। ऐसे मामलों में, वे वीवीआई मोड पर स्विच करते हैं और अतालता को खत्म करते हैं।
7.2.1. मायोकार्डियल हाइपरट्रॉफी
हाइपरट्रॉफी का कारण, एक नियम के रूप में, हृदय पर अत्यधिक भार है, या तो प्रतिरोध (धमनी उच्च रक्तचाप) या मात्रा (क्रोनिक रीनल और/या हृदय विफलता) द्वारा। हृदय की सक्रियता बढ़ने से हृदय की सक्रियता बढ़ जाती है चयापचय प्रक्रियाएंमायोकार्डियम में और बाद में मांसपेशी फाइबर की संख्या में वृद्धि के साथ होता है। बायोइलेक्ट्रिक गतिविधिहृदय का हाइपरट्रॉफाइड भाग बढ़ जाता है, जो इलेक्ट्रोकार्डियोग्राम में परिलक्षित होता है।
7.2.1.1. बाएं आलिंद अतिवृद्धि
बाएं आलिंद अतिवृद्धि का एक विशिष्ट संकेत पी तरंग की चौड़ाई में वृद्धि (0.12 सेकेंड से अधिक) है। दूसरा संकेत पी तरंग के आकार में बदलाव है (दूसरे शिखर की प्रबलता के साथ दो कूबड़) (चित्र 6)।
चावल। 6. बाएं आलिंद अतिवृद्धि के लिए ईसीजी
बाएं आलिंद अतिवृद्धि माइट्रल वाल्व स्टेनोसिस का एक विशिष्ट लक्षण है और इसलिए इस बीमारी में पी तरंग को पी-मित्रेल कहा जाता है। इसी तरह के बदलाव लीड I, II, aVL, V5, V6 में देखे गए हैं।
7.2.1.2. दायां आलिंद अतिवृद्धि
दाहिने आलिंद की अतिवृद्धि के साथ, परिवर्तन पी तरंग को भी प्रभावित करते हैं, जो एक नुकीला आकार प्राप्त कर लेता है और आयाम में बढ़ जाता है (चित्र 7)।
चावल। 7. दाएं आलिंद (पी-पल्मोनेल), दाएं वेंट्रिकल (एस-प्रकार) की अतिवृद्धि के लिए ईसीजी
दाएं अलिंद की अतिवृद्धि अलिंद सेप्टल दोष, फुफ्फुसीय परिसंचरण के उच्च रक्तचाप के साथ देखी जाती है।
अक्सर, ऐसी पी तरंग फेफड़ों के रोगों में पाई जाती है; इसे अक्सर पी-पल्मोनेल कहा जाता है।
दाएं आलिंद की अतिवृद्धि लीड II, III, aVF, V1, V2 में P तरंग में परिवर्तन का संकेत है।
7.2.1.3. बाएं निलय अतिवृद्धि
हृदय के निलय तनाव के प्रति बेहतर रूप से अनुकूलित होते हैं, और प्रारंभिक अवस्था में उनकी अतिवृद्धि ईसीजी पर दिखाई नहीं दे सकती है, लेकिन जैसे-जैसे विकृति विकसित होती है, विशिष्ट लक्षण दिखाई देने लगते हैं।
वेंट्रिकुलर हाइपरट्रॉफी के साथ, ईसीजी अलिंद हाइपरट्रॉफी की तुलना में काफी अधिक परिवर्तन दिखाता है।
बाएं निलय अतिवृद्धि के मुख्य लक्षण हैं (चित्र 8):
हृदय के विद्युत अक्ष का बाईं ओर विचलन (लेवोग्राम);
संक्रमण क्षेत्र का दाईं ओर स्थानांतरण (लीड V2 या V3 में);
लीड V5, V6 में R तरंग RV4 की तुलना में उच्च और आयाम में बड़ी है;
लीड V1, V2 में डीप S;
लीड V5, V6 में विस्तारित QRS कॉम्प्लेक्स (0.1 s या अधिक तक);
ऊपर की ओर उत्तलता के साथ आइसोइलेक्ट्रिक लाइन के नीचे एस-टी खंड का विस्थापन;
लीड I, II, aVL, V5, V6 में नकारात्मक T तरंग।
चावल। 8. बाएं वेंट्रिकुलर हाइपरट्रॉफी के लिए ईसीजी
बाएं निलय की अतिवृद्धि अक्सर धमनी उच्च रक्तचाप, एक्रोमेगाली, फियोक्रोमोसाइटोमा, साथ ही माइट्रल और के साथ देखी जाती है। महाधमनी वाल्व, जन्मजात हृदय दोष।
7.2.1.4. दायां निलय अतिवृद्धि
उन्नत मामलों में दाएं वेंट्रिकुलर हाइपरट्रॉफी के लक्षण ईसीजी पर दिखाई देते हैं। अतिवृद्धि के प्रारंभिक चरण में निदान अत्यंत कठिन है।
अतिवृद्धि के लक्षण (चित्र 9):
हृदय के विद्युत अक्ष का दाहिनी ओर विचलन (प्रवोग्राम);
लीड V1 में गहरी S तरंग और लीड III, aVF, V1, V2 में उच्च R तरंग;
RV6 दांत की ऊंचाई सामान्य से कम है;
लीड V1, V2 में विस्तारित QRS कॉम्प्लेक्स (0.1 s या अधिक तक);
लीड V5 और V6 में भी गहरी S तरंग;
दाएँ III, aVF, V1 और V2 में ऊपर की ओर उत्तलता के साथ आइसोलाइन के नीचे S-T खंड का विस्थापन;
दाहिनी बंडल शाखा की पूर्ण या अपूर्ण नाकाबंदी;
संक्रमण क्षेत्र को बाईं ओर स्थानांतरित करें।
चावल। 9. दाएं वेंट्रिकुलर हाइपरट्रॉफी के लिए ईसीजी
दाएं वेंट्रिकुलर हाइपरट्रॉफी अक्सर फुफ्फुसीय रोगों, माइट्रल वाल्व स्टेनोसिस, म्यूरल थ्रोम्बोसिस और फुफ्फुसीय स्टेनोसिस और जन्मजात हृदय दोषों में फुफ्फुसीय परिसंचरण में बढ़ते दबाव से जुड़ी होती है।
7.2.2. ताल विकार
कमजोरी, सांस लेने में तकलीफ, तेजी से दिल की धड़कन, बार-बार और सांस लेने में कठिनाई, हृदय कार्य में रुकावट, घुटन महसूस होना, बेहोशी की अवस्थाया चेतना की हानि के प्रकरण हृदय रोग के कारण हृदय संबंधी अतालता की अभिव्यक्ति हो सकते हैं। ईसीजी उनकी उपस्थिति की पुष्टि करने में मदद करता है, और सबसे महत्वपूर्ण रूप से उनके प्रकार का निर्धारण करता है।
यह याद रखना चाहिए कि स्वचालितता हृदय की चालन प्रणाली की कोशिकाओं का एक अनूठा गुण है, और साइनस नोड, जो लय को नियंत्रित करता है, में सबसे बड़ी स्वचालितता होती है।
लय गड़बड़ी (अतालता) का निदान उन मामलों में किया जाता है जहां ईसीजी पर कोई साइनस लय नहीं होती है।
सामान्य साइनस लय के लक्षण:
पी तरंग आवृत्ति - 60 से 90 (प्रति 1 मिनट) तक;
समान अवधि आर-आर अंतराल;
एवीआर को छोड़कर सभी लीड में सकारात्मक पी तरंग।
हृदय ताल की गड़बड़ी बहुत विविध है। सभी अतालता को नोमोटोपिक (साइनस नोड में ही परिवर्तन विकसित होते हैं) और हेटरोटोपिक में विभाजित किया गया है। बाद के मामले में, साइनस नोड के बाहर, यानी एट्रिया, एट्रियोवेंट्रिकुलर जंक्शन और वेंट्रिकल्स (उसके बंडल की शाखाओं में) में उत्तेजक आवेग उत्पन्न होते हैं।
नोमोटोपिक अतालता में साइनस ब्रैडी और टैचीकार्डिया और अनियमित साइनस लय शामिल हैं। हेटरोटोपिक - आलिंद फिब्रिलेशन और स्पंदन और अन्य विकार। यदि अतालता की घटना उत्तेजना की शिथिलता से जुड़ी है, तो ऐसी लय गड़बड़ी को एक्सट्रैसिस्टोल और पैरॉक्सिस्मल टैचीकार्डिया में विभाजित किया गया है।
ईसीजी पर पता लगाए जा सकने वाले विभिन्न प्रकार के अतालता को ध्यान में रखते हुए, लेखक ने, चिकित्सा विज्ञान की पेचीदगियों से पाठक को बोर न करने के लिए, खुद को केवल बुनियादी अवधारणाओं को परिभाषित करने और सबसे महत्वपूर्ण लय और चालन विकारों पर विचार करने की अनुमति दी।
7.2.2.1. साइनस टैकीकार्डिया
साइनस नोड में आवेगों की बढ़ी हुई पीढ़ी (प्रति मिनट 100 से अधिक आवेग)।
ईसीजी पर यह सामान्य पी तरंग की उपस्थिति और आर-आर अंतराल के छोटा होने से प्रकट होता है।
7.2.2.2. शिरानाल
साइनस नोड में पल्स पीढ़ी की आवृत्ति 60 से अधिक नहीं होती है।
ईसीजी पर यह सामान्य पी तरंग की उपस्थिति और आर-आर अंतराल के बढ़ने से प्रकट होता है।
यह ध्यान दिया जाना चाहिए कि 30 से कम की संकुचन आवृत्ति के साथ, ब्रैडीकार्डिया साइनस नहीं है।
टैचीकार्डिया और ब्रैडीकार्डिया दोनों मामलों में, रोगी का इलाज उस बीमारी के लिए किया जाता है जिसके कारण लय में गड़बड़ी हुई थी।
7.2.2.3. अनियमित साइनस लय
साइनस नोड में आवेग अनियमित रूप से उत्पन्न होते हैं। ईसीजी सामान्य तरंगें और अंतराल दिखाता है, लेकिन आर-आर अंतराल की अवधि कम से कम 0.1 सेकेंड से भिन्न होती है।
इस प्रकार की अतालता स्वस्थ लोगों में हो सकती है और इसके लिए उपचार की आवश्यकता नहीं होती है।
7.2.2.4. इडियोवेंट्रिकुलर लय
हेटरोटोपिक अतालता, जिसमें पेसमेकर या तो बंडल शाखाएं या पर्किनजे फाइबर होते हैं।
अत्यंत गंभीर विकृति।
ईसीजी पर एक दुर्लभ लय (अर्थात् 30-40 बीट प्रति मिनट), पी तरंग अनुपस्थित है, क्यूआरएस कॉम्प्लेक्स विकृत और चौड़े हैं (अवधि 0.12 सेकेंड या अधिक)।
केवल गंभीर हृदय विकृति में होता है। इस तरह के विकार वाले रोगी को आपातकालीन देखभाल की आवश्यकता होती है और उसे हृदय गहन देखभाल इकाई में तत्काल अस्पताल में भर्ती कराया जाना चाहिए।
7.2.2.5. एक्सट्रासिस्टोल
एक अस्थानिक आवेग के कारण हृदय का असाधारण संकुचन। व्यावहारिक महत्व एक्सट्रैसिस्टोल का सुप्रावेंट्रिकुलर और वेंट्रिकुलर में विभाजन है।
यदि हृदय की असाधारण उत्तेजना (संकुचन) पैदा करने वाला फोकस अटरिया में स्थित है, तो ईसीजी पर एक सुप्रावेंट्रिकुलर (जिसे एट्रियल भी कहा जाता है) एक्सट्रैसिस्टोल दर्ज किया जाता है।
जब वेंट्रिकल्स में से एक में एक्टोपिक फोकस बनता है तो वेंट्रिकुलर एक्सट्रैसिस्टोल को कार्डियोग्राम पर दर्ज किया जाता है।
एक्सट्रैसिस्टोल दुर्लभ, लगातार (1 मिनट में 10% से अधिक हृदय संकुचन), युग्मित (बिगेमेनी) और समूह (एक पंक्ति में तीन से अधिक) हो सकता है।
आइए हम एट्रियल एक्सट्रैसिस्टोल के ईसीजी संकेतों को सूचीबद्ध करें:
पी तरंग का आकार और आयाम बदल गया;
पी-क्यू अंतराल छोटा हो गया है;
समय से पहले रिकॉर्ड किया गया क्यूआरएस कॉम्प्लेक्स सामान्य (साइनस) कॉम्प्लेक्स से आकार में भिन्न नहीं होता है;
एक्सट्रैसिस्टोल के बाद होने वाला आर-आर अंतराल सामान्य से अधिक लंबा होता है, लेकिन दो से छोटा होता है सामान्य अंतराल(अपूर्ण प्रतिपूरक विराम)।
कार्डियोस्क्लेरोसिस की पृष्ठभूमि के खिलाफ वृद्ध लोगों में एट्रियल एक्सट्रैसिस्टोल अधिक आम हैं कोरोनरी रोगहृदय, लेकिन व्यावहारिक रूप से स्वस्थ लोगों में भी देखा जा सकता है, उदाहरण के लिए, यदि कोई व्यक्ति बहुत चिंतित है या तनाव का अनुभव कर रहा है।
यदि व्यावहारिक रूप से स्वस्थ व्यक्ति में एक्सट्रैसिस्टोल देखा जाता है, तो उपचार में वैलोकॉर्डिन, कोरवालोल निर्धारित करना और पूर्ण आराम सुनिश्चित करना शामिल है।
किसी रोगी में एक्सट्रैसिस्टोल दर्ज करते समय, अंतर्निहित बीमारी का उपचार और आइसोप्टिन समूह से एंटीरैडमिक दवाएं लेने की भी आवश्यकता होती है।
वेंट्रिकुलर एक्सट्रैसिस्टोल के लक्षण:
पी तरंग अनुपस्थित है;
असाधारण क्यूआरएस कॉम्प्लेक्स काफी चौड़ा (0.12 सेकेंड से अधिक) और विकृत हो गया है;
पूर्ण प्रतिपूरक विराम.
वेंट्रिकुलर एक्सट्रैसिस्टोल हमेशा हृदय क्षति (इस्केमिक हृदय रोग, मायोकार्डिटिस, एंडोकार्डिटिस, दिल का दौरा, एथेरोस्क्लेरोसिस) का संकेत देता है।
प्रति मिनट 3-5 संकुचन की आवृत्ति के साथ वेंट्रिकुलर एक्सट्रैसिस्टोल के मामले में, एंटीरैडमिक थेरेपी अनिवार्य है।
लिडोकेन को अक्सर अंतःशिरा द्वारा प्रशासित किया जाता है, लेकिन अन्य दवाओं का भी उपयोग किया जा सकता है। सावधानीपूर्वक ईसीजी निगरानी के साथ उपचार किया जाता है।
7.2.2.6. कंपकंपी क्षिप्रहृदयता
अति-लगातार संकुचन का अचानक हमला, जो कुछ सेकंड से लेकर कई दिनों तक चलता है। हेटेरोटोपिक पेसमेकर या तो निलय में या सुप्रावेंट्रिकुलर में स्थित होता है।
सुप्रावेंट्रिकुलर टैचीकार्डिया के साथ (इस मामले में, आवेग एट्रिया या एट्रियोवेंट्रिकुलर नोड में बनते हैं), सही लय ईसीजी पर 180 से 220 संकुचन प्रति मिनट की आवृत्ति के साथ दर्ज की जाती है।
क्यूआरएस कॉम्प्लेक्स को बदला या बढ़ाया नहीं गया है।
पैरॉक्सिस्मल टैचीकार्डिया के वेंट्रिकुलर रूप में, पी तरंगें ईसीजी पर अपना स्थान बदल सकती हैं, क्यूआरएस कॉम्प्लेक्स विकृत और चौड़े हो जाते हैं।
सुप्रावेंट्रिकुलर टैचीकार्डिया वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम में होता है, आमतौर पर कम होता है तीव्र हृदयाघातमायोकार्डियम।
पैरॉक्सिस्मल टैचीकार्डिया का वेंट्रिकुलर रूप मायोकार्डियल रोधगलन, इस्केमिक हृदय रोग और इलेक्ट्रोलाइट चयापचय विकारों वाले रोगियों में पाया जाता है।
7.2.2.7. आलिंद फिब्रिलेशन (आलिंद फिब्रिलेशन)
अतुल्यकालिक, असंगठित के कारण होने वाला एक प्रकार का सुप्रावेंट्रिकुलर अतालता विद्युत गतिविधिअटरिया, जिसके बाद उनके सिकुड़न कार्य में गिरावट आती है। आवेगों का प्रवाह पूरी तरह से निलय तक नहीं होता है, और वे अनियमित रूप से सिकुड़ते हैं।
यह अतालता सबसे आम हृदय ताल गड़बड़ी में से एक है।
यह 60 वर्ष से अधिक आयु के 6% से अधिक रोगियों में और इस आयु से कम उम्र के 1% रोगियों में होता है।
आलिंद फिब्रिलेशन के लक्षण:
आर-आर अंतराल अलग हैं (अतालता);
कोई P तरंगें नहीं हैं;
झिलमिलाहट तरंगें रिकॉर्ड की जाती हैं (वे विशेष रूप से लीड II, III, V1, V2 में स्पष्ट रूप से दिखाई देती हैं);
विद्युत प्रत्यावर्तन (एक लीड में I तरंगों के विभिन्न आयाम)।
आलिंद फिब्रिलेशन माइट्रल स्टेनोसिस, थायरोटॉक्सिकोसिस और कार्डियोस्क्लेरोसिस के साथ होता है, और अक्सर मायोकार्डियल रोधगलन के साथ भी होता है। चिकित्सा देखभाल का उद्देश्य साइनस लय को बहाल करना है। प्रोकेनामाइड, पोटेशियम की तैयारी और अन्य एंटीरैडमिक दवाओं का उपयोग किया जाता है।
7.2.2.8. आलिंद स्पंदन
यह आलिंद फिब्रिलेशन की तुलना में बहुत कम बार देखा जाता है।
आलिंद स्पंदन के साथ, अटरिया की सामान्य उत्तेजना और संकुचन अनुपस्थित होते हैं और व्यक्तिगत अलिंद तंतुओं की उत्तेजना और संकुचन देखा जाता है।
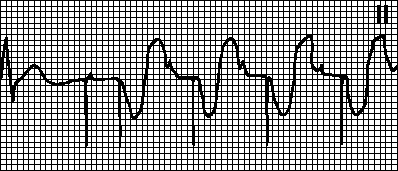
7.2.2.9. वेंट्रिकुलर फिब्रिलेशन
सबसे खतरनाक और गंभीर लय विकार, जिसके कारण रक्त संचार जल्दी बंद हो जाता है। यह मायोकार्डियल रोधगलन के साथ-साथ उन रोगियों में विभिन्न हृदय रोगों के अंतिम चरण में होता है जो नैदानिक मृत्यु की स्थिति में हैं। वेंट्रिकुलर फाइब्रिलेशन के मामले में, तत्काल पुनर्जीवन उपायों की आवश्यकता होती है।
वेंट्रिकुलर फाइब्रिलेशन के लक्षण:
वेंट्रिकुलर कॉम्प्लेक्स के सभी दांतों की अनुपस्थिति;
प्रति मिनट 450-600 तरंगों की आवृत्ति के साथ सभी लीड में फाइब्रिलेशन तरंगों का पंजीकरण।
7.2.3. चालन विकार
उत्तेजना के संचरण में मंदी या पूर्ण समाप्ति के रूप में आवेग के संचालन में गड़बड़ी की स्थिति में होने वाले कार्डियोग्राम में परिवर्तन को नाकाबंदी कहा जाता है। जिस स्तर पर उल्लंघन हुआ उसके आधार पर नाकेबंदी को वर्गीकृत किया जाता है।
सिनोआट्रियल, एट्रियल, एट्रियोवेंट्रिकुलर और इंट्रावेंट्रिकुलर नाकाबंदी हैं। इनमें से प्रत्येक समूह को आगे उपविभाजित किया गया है। उदाहरण के लिए, I, II और III डिग्री के सिनोट्रियल नाकाबंदी, दाएं और बाएं बंडल शाखाओं की नाकाबंदी हैं। एक अधिक विस्तृत विभाजन भी है (बायीं बंडल शाखा की पूर्वकाल शाखा की नाकाबंदी, दाहिनी बंडल शाखा का अधूरा ब्लॉक)। ईसीजी का उपयोग करके दर्ज किए गए चालन विकारों में, निम्नलिखित रुकावटें सबसे अधिक व्यावहारिक महत्व की हैं:
सिनोआट्रियल III डिग्री;
एट्रियोवेंट्रिकुलर I, II और III डिग्री;
दाएं और बाएं बंडल शाखाओं की नाकाबंदी।
7.2.3.1. III डिग्री सिनोट्रियल ब्लॉक
एक चालन विकार जिसमें साइनस नोड से अटरिया तक उत्तेजना का संचालन अवरुद्ध हो जाता है। सामान्य प्रतीत होने वाले ईसीजी पर, अगला संकुचन अचानक गायब हो जाता है (अवरुद्ध हो जाता है), यानी संपूर्ण पी-क्यूआरएस-टी कॉम्प्लेक्स (या एक बार में 2-3 कॉम्प्लेक्स)। उनके स्थान पर एक आइसोलिन दर्ज किया गया है। यह विकृति कोरोनरी धमनी रोग, दिल का दौरा, कार्डियोस्क्लेरोसिस से पीड़ित लोगों में और कई दवाओं (उदाहरण के लिए, बीटा ब्लॉकर्स) का उपयोग करते समय देखी जाती है। उपचार में अंतर्निहित बीमारी का इलाज करना और एट्रोपिन, इसाड्रिन और इसी तरह के एजेंटों का उपयोग करना शामिल है)।
7.2.3.2. एट्रियोवेंट्रिकुलर ब्लॉक
एट्रियोवेंट्रिकुलर कनेक्शन के माध्यम से साइनस नोड से उत्तेजना का बिगड़ा हुआ संचालन।
एट्रियोवेंट्रिकुलर चालन का धीमा होना प्रथम डिग्री एट्रियोवेंट्रिकुलर ब्लॉक है। ईसीजी पर यह सामान्य हृदय गति के साथ पी-क्यू अंतराल (0.2 सेकेंड से अधिक) के बढ़ने के रूप में प्रकट होता है।
दूसरी डिग्री एट्रियोवेंट्रिकुलर ब्लॉक एक अधूरा ब्लॉक है जिसमें साइनस नोड से आने वाले सभी आवेग वेंट्रिकुलर मायोकार्डियम तक नहीं पहुंचते हैं।
ईसीजी पर, निम्नलिखित दो प्रकार की नाकाबंदी को प्रतिष्ठित किया गया है: पहला है मोबिट्ज़-1 (समोइलोव-वेंकेबैक) और दूसरा है मोबिट्ज़-2।
मोबिट्ज़-1 प्रकार की नाकाबंदी के लक्षण:
पी अंतराल को लगातार लंबा करना
पहले संकेत के परिणामस्वरूप, पी तरंग के बाद किसी चरण में क्यूआरएस कॉम्प्लेक्स गायब हो जाता है।
मोबिट्ज़-2 प्रकार के ब्लॉक का एक संकेत विस्तारित पी-क्यू अंतराल की पृष्ठभूमि के खिलाफ क्यूआरएस कॉम्प्लेक्स का आवधिक नुकसान है।
थर्ड डिग्री एट्रियोवेंट्रिकुलर ब्लॉक एक ऐसी स्थिति है जिसमें साइनस नोड से आने वाला एक भी आवेग निलय तक नहीं पहुंच पाता है। ईसीजी दो प्रकार की लय रिकॉर्ड करता है जो एक दूसरे से संबंधित नहीं हैं; निलय (क्यूआरएस कॉम्प्लेक्स) और एट्रिया (पी तरंगें) का काम समन्वित नहीं है।
तीसरी डिग्री की नाकाबंदी अक्सर कार्डियोस्क्लेरोसिस, मायोकार्डियल रोधगलन और कार्डियक ग्लाइकोसाइड के अनुचित उपयोग में होती है। किसी रोगी में इस प्रकार की नाकाबंदी की उपस्थिति उसके कार्डियोलॉजी अस्पताल में तत्काल अस्पताल में भर्ती होने का संकेत है। उपचार के लिए एट्रोपिन, एफेड्रिन और, कुछ मामलों में, प्रेडनिसोलोन का उपयोग किया जाता है।
7.2.Z.Z. बंडल शाखा ब्लॉक
एक स्वस्थ व्यक्ति में, साइनस नोड में उत्पन्न होने वाला एक विद्युत आवेग, उसके बंडल की शाखाओं से गुजरते हुए, एक साथ दोनों निलय को उत्तेजित करता है।
जब दाएं या बाएं बंडल शाखा अवरुद्ध हो जाती है, तो आवेग पथ बदल जाता है और इसलिए संबंधित वेंट्रिकल की उत्तेजना में देरी होती है।
बंडल शाखा की पूर्वकाल और पीछे की शाखाओं की अधूरी नाकाबंदी और तथाकथित नाकाबंदी भी संभव है।
दाहिनी बंडल शाखा की पूर्ण नाकाबंदी के संकेत (चित्र 10):
विकृत और चौड़ा (0.12 सेकेंड से अधिक) क्यूआरएस कॉम्प्लेक्स;
लीड V1 और V2 में नकारात्मक T तरंग;
आइसोलिन से एस-टी खंड का विस्थापन;
रुपये के रूप में लीड V1 और V2 में QRS का चौड़ीकरण और विभाजन।
चावल। 10. दाहिनी बंडल शाखा के पूर्ण ब्लॉक के साथ ईसीजी
बायीं बंडल शाखा की पूर्ण नाकाबंदी के संकेत:
क्यूआरएस कॉम्प्लेक्स विकृत और चौड़ा है (0.12 सेकेंड से अधिक);
आइसोलिन से एस-टी खंड का ऑफसेट;
लीड V5 और V6 में नकारात्मक T तरंग;
आरआर के रूप में लीड वी5 और वी6 में क्यूआरएस कॉम्प्लेक्स का विस्तार और विभाजन;
आरएस के रूप में लीड वी1 और वी2 में क्यूआरएस का विरूपण और विस्तार।
इस प्रकार की रुकावटें हृदय की चोट, तीव्र रोधगलन, एथेरोस्क्लेरोटिक और मायोकार्डियल कार्डियोस्क्लेरोसिस के मामलों में और कई दवाओं (कार्डियक ग्लाइकोसाइड्स, नोवोकेनामाइड) के अनुचित उपयोग के साथ होती हैं।
इंट्रावेंट्रिकुलर ब्लॉक वाले मरीजों को विशेष चिकित्सा की आवश्यकता नहीं होती है। वे उस बीमारी के इलाज के लिए अस्पताल में भर्ती हैं जिसके कारण नाकाबंदी हुई।
7.2.4. वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम
इस सिंड्रोम (डब्ल्यूपीडब्ल्यू) को पहली बार 1930 में उपर्युक्त लेखकों द्वारा सुप्रावेंट्रिकुलर टैचीकार्डिया के एक रूप के रूप में वर्णित किया गया था जो युवा स्वस्थ लोगों ("कार्यात्मक बंडल शाखा ब्लॉक") में देखा जाता है।
अब यह स्थापित हो गया है कि शरीर में, कभी-कभी, साइनस नोड से निलय तक आवेग संचालन के सामान्य पथ के अलावा, अतिरिक्त बंडल (केंट, जेम्स और माहिम) भी होते हैं। इन मार्गों से उत्तेजना हृदय के निलय तक तेजी से पहुँचती है।
WPW सिंड्रोम कई प्रकार के होते हैं। यदि उत्तेजना बाएं वेंट्रिकल में पहले प्रवेश करती है, तो WPW सिंड्रोम प्रकार ए ईसीजी पर दर्ज किया जाता है। टाइप बी के साथ, उत्तेजना दाएं वेंट्रिकल में पहले प्रवेश करती है।
WPW सिंड्रोम प्रकार ए के लक्षण:
क्यूआरएस कॉम्प्लेक्स पर डेल्टा तरंग दाएं पूर्ववर्ती लीड में सकारात्मक है और बाईं ओर नकारात्मक है (वेंट्रिकल के हिस्से की समयपूर्व उत्तेजना का परिणाम);
छाती की ओर के मुख्य दांतों की दिशा बाईं बंडल शाखा की नाकाबंदी के समान ही होती है।
WPW सिंड्रोम टाइप बी के लक्षण:
छोटा (0.11 सेकेंड से कम) पी-क्यू अंतराल;
क्यूआरएस कॉम्प्लेक्स चौड़ा (0.12 सेकेंड से अधिक) और विकृत हो गया है;
दाहिनी छाती के लिए नकारात्मक डेल्टा तरंग, बाईं ओर के लिए सकारात्मक;
छाती की ओर के मुख्य दांतों की दिशा लगभग दाहिनी बंडल शाखा की नाकाबंदी के समान ही होती है।
एक विकृत क्यूआरएस कॉम्प्लेक्स और डेल्टा तरंग (लोन-गनोंग-लेविन सिंड्रोम) की अनुपस्थिति के साथ तेजी से छोटा पी-क्यू अंतराल दर्ज करना संभव है।
अतिरिक्त बंडल विरासत में मिले हैं. लगभग 30-60% मामलों में वे स्वयं प्रकट नहीं होते हैं। कुछ लोगों में टैकीअरिथमिया के पैरॉक्सिज्म विकसित हो सकते हैं। अतालता के मामले में स्वास्थ्य देखभालसामान्य नियमों के अनुरूप हो जाता है।
7.2.5. प्रारंभिक वेंट्रिकुलर पुनर्ध्रुवीकरण
यह घटना कार्डियोवैस्कुलर पैथोलॉजी वाले 20% रोगियों में होती है (अक्सर सुप्रावेंट्रिकुलर हृदय ताल गड़बड़ी वाले रोगियों में पाई जाती है)।
यह कोई बीमारी नहीं है, लेकिन हृदय रोग से पीड़ित मरीज़ जो इस सिंड्रोम का अनुभव करते हैं, उनमें लय और चालन संबंधी गड़बड़ी से पीड़ित होने की संभावना 2-4 गुना अधिक होती है।
प्रारंभिक वेंट्रिकुलर रिपोलराइजेशन के लक्षण (चित्र 11) में शामिल हैं:
एसटी खंड उन्नयन;
लेट डेल्टा तरंग (आर तरंग के अवरोही भाग पर निशान);
उच्च आयाम वाले दांत;
सामान्य अवधि और आयाम की डबल-कूबड़ वाली पी तरंग;
पीआर और क्यूटी अंतराल को छोटा करना;
छाती में आर तरंग के आयाम में तीव्र और तीव्र वृद्धि होती है।
चावल। 11. प्रारंभिक वेंट्रिकुलर रिपोलराइजेशन सिंड्रोम के लिए ईसीजी
7.2.6. कार्डिएक इस्किमिया
कोरोनरी हृदय रोग (सीएचडी) में, मायोकार्डियम को रक्त की आपूर्ति ख़राब हो जाती है। शुरुआती चरणों में, इलेक्ट्रोकार्डियोग्राम में कोई बदलाव नहीं हो सकता है, लेकिन बाद के चरणों में वे बहुत ध्यान देने योग्य होते हैं।
मायोकार्डियल डिस्ट्रोफी के विकास के साथ, टी तरंग में परिवर्तन होता है और मायोकार्डियम में व्यापक परिवर्तन के लक्षण दिखाई देते हैं।
इसमे शामिल है:
आर तरंग का कम आयाम;
एस-टी खंड अवसाद;
लगभग सभी लीडों में द्विध्रुवीय, मध्यम रूप से चौड़ी और सपाट टी तरंग।
आईएचडी विभिन्न मूल के मायोकार्डिटिस वाले रोगियों में होता है, साथ ही मायोकार्डियम और एथेरोस्क्लोरोटिक कार्डियोस्क्लेरोसिस में डिस्ट्रोफिक परिवर्तन भी होता है।
7.2.7. एंजाइना पेक्टोरिस
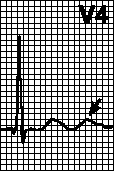
एनजाइना के हमले के विकास के साथ, ईसीजी एसटी खंड के विस्थापन और उन लीडों में टी तरंग में परिवर्तन को प्रकट कर सकता है जो बिगड़ा हुआ रक्त आपूर्ति वाले क्षेत्र के ऊपर स्थित हैं (चित्र 12)।
चावल। 12. एनजाइना पेक्टोरिस के लिए ईसीजी (एक हमले के दौरान)
एनजाइना के कारण हाइपरकोलेस्ट्रोलेमिया, डिस्लिपिडेमिया हैं। इसके अलावा, धमनी उच्च रक्तचाप, मधुमेह मेलेटस, मनो-भावनात्मक अधिभार, भय और मोटापा एक हमले के विकास को गति प्रदान कर सकते हैं।
हृदय की मांसपेशी की किस परत में इस्किमिया होता है, इसके आधार पर, निम्न हैं:
सबेंडोकार्डियल इस्किमिया (इस्केमिक क्षेत्र पर, एस-टी विस्थापन आइसोलिन के नीचे है, टी तरंग सकारात्मक है, बड़े आयाम की);
सबपिकार्डियल इस्किमिया (आइसोलिन के ऊपर एस-टी खंड का बढ़ना, टी नकारात्मक)।
एनजाइना की घटना सामान्य सीने में दर्द की उपस्थिति के साथ होती है, जो आमतौर पर उकसाया जाता है शारीरिक गतिविधि. यह दर्द प्रकृति में दबावकारी होता है, कई मिनट तक रहता है और नाइट्रोग्लिसरीन लेने के बाद दूर हो जाता है। यदि दर्द 30 मिनट से अधिक समय तक रहता है और नाइट्रो दवाएं लेने से राहत नहीं मिलती है, तो इसमें तीव्र फोकल परिवर्तन होने की अत्यधिक संभावना है।
तत्काल देखभालएनजाइना पेक्टोरिस के लिए दर्द से राहत और बार-बार होने वाले हमलों को रोकना है।
एनाल्जेसिक (एनलगिन से प्रोमेडोल तक), नाइट्रो ड्रग्स (नाइट्रोग्लिसरीन, सस्टाक, नाइट्रोंग, मोनोसिंक, आदि), साथ ही वैलिडोल और डिपेनहाइड्रामाइन, सेडक्सन निर्धारित हैं। यदि आवश्यक हो, तो ऑक्सीजन साँस लेना किया जाता है।
7.2.8. हृद्पेशीय रोधगलन
मायोकार्डियल रोधगलन मायोकार्डियम के इस्केमिक क्षेत्र में लंबे समय तक संचार संबंधी विकारों के परिणामस्वरूप हृदय की मांसपेशियों के परिगलन का विकास है।
90% से अधिक मामलों में, निदान ईसीजी का उपयोग करके निर्धारित किया जाता है। इसके अलावा, एक कार्डियोग्राम आपको दिल के दौरे के चरण को निर्धारित करने, उसके स्थान और प्रकार का पता लगाने की अनुमति देता है।
दिल के दौरे का एक बिना शर्त संकेत ईसीजी पर एक पैथोलॉजिकल क्यू तरंग की उपस्थिति है, जो अत्यधिक चौड़ाई (0.03 सेकेंड से अधिक) और अधिक गहराई (आर तरंग का एक तिहाई) की विशेषता है।
संभावित विकल्प: क्यूएस, क्यूआरएस। एक एस-टी शिफ्ट (चित्र 13) और टी तरंग व्युत्क्रमण देखा जाता है।
चावल। 13. ऐनटेरोलेटरल मायोकार्डियल इन्फ्रक्शन (तीव्र चरण) के लिए ईसीजी। बाएं वेंट्रिकल के पश्चवर्ती भागों में सिकाट्रिकियल परिवर्तन होते हैं
कभी-कभी एस-टी विस्थापन पैथोलॉजिकल क्यू तरंग (स्मॉल-फोकल मायोकार्डियल इंफार्क्शन) की उपस्थिति के बिना होता है। दिल का दौरा पड़ने के लक्षण:
रोधगलितांश क्षेत्र के ऊपर स्थित लीड में पैथोलॉजिकल क्यू तरंग;
रोधगलन क्षेत्र के ऊपर स्थित लीड में आइसोलिन के सापेक्ष एक चाप ऊपर की ओर (उठाकर) एस-टी खंड का विस्थापन;
रोधगलन के क्षेत्र के विपरीत लीड में एस-टी खंड आइसोलिन के नीचे असंगत विस्थापन;
रोधगलन क्षेत्र के ऊपर स्थित लीड में नकारात्मक टी तरंग।
जैसे-जैसे बीमारी बढ़ती है, ईसीजी में बदलाव होता है। इस संबंध को दिल के दौरे के दौरान होने वाले परिवर्तनों के चरणों द्वारा समझाया गया है।
रोधगलन के विकास में चार चरण होते हैं:
तीव्र;
सूक्ष्म;
घाव अवस्था.
सबसे तीव्र अवस्था (चित्र 14) कई घंटों तक चलती है। इस समय, ईसीजी पर संबंधित लीड में एस-टी खंड तेजी से बढ़ता है, टी तरंग के साथ विलय होता है।
चावल। 14. रोधगलन के दौरान ईसीजी परिवर्तनों का क्रम: 1 - क्यू-रोधगलन; 2 - क्यू-रोधगलन नहीं; ए - सबसे तीव्र चरण; बी - तीव्र चरण; बी - सबस्यूट चरण; डी - निशान चरण (रोधगलन के बाद कार्डियोस्क्लेरोसिस)
तीव्र अवस्था में, परिगलन का एक क्षेत्र बनता है और एक पैथोलॉजिकल क्यू तरंग प्रकट होती है। आर आयाम कम हो जाता है, एसटी खंड ऊंचा रहता है, और टी तरंग नकारात्मक हो जाती है। तीव्र अवस्था की अवधि औसतन 1-2 सप्ताह होती है।
रोधगलन का अर्धतीव्र चरण 1-3 महीने तक रहता है और नेक्रोसिस फोकस के सिकाट्रिकियल संगठन की विशेषता है। इस समय ईसीजी पर एस-टी खंड की आइसोलिन में क्रमिक वापसी होती है, क्यू तरंग कम हो जाती है, और इसके विपरीत, आर आयाम बढ़ जाता है।
टी तरंग ऋणात्मक रहती है।
घाव की अवस्था कई वर्षों तक बनी रह सकती है। इस समय, निशान ऊतक का संगठन होता है। ईसीजी पर, क्यू तरंग कम हो जाती है या पूरी तरह से गायब हो जाती है, एस-टी आइसोलिन पर स्थित होती है, नकारात्मक टी धीरे-धीरे आइसोइलेक्ट्रिक हो जाती है, और फिर सकारात्मक हो जाती है।
इस चरण को अक्सर मायोकार्डियल रोधगलन के दौरान ईसीजी की प्राकृतिक गतिशीलता कहा जाता है।
दिल का दौरा हृदय के किसी भी हिस्से में हो सकता है, लेकिन अधिकतर यह बाएं वेंट्रिकल में होता है।
स्थान के आधार पर, पूर्वकाल पार्श्व और के बीच अंतर किया जाता है पीछे की दीवारेंदिल का बायां निचला भाग। संबंधित लीड में ईसीजी परिवर्तनों का विश्लेषण करके स्थानीयकरण और परिवर्तनों की सीमा का पता चलता है (तालिका 6)।
तालिका 6. रोधगलन का स्थानीयकरण
बार-बार होने वाले रोधगलन का निदान करते समय बड़ी कठिनाइयाँ उत्पन्न होती हैं जब पहले से ही बदले गए ईसीजी पर नए परिवर्तन थोप दिए जाते हैं। थोड़े-थोड़े अंतराल पर कार्डियोग्राम की रिकॉर्डिंग के साथ गतिशील निगरानी से मदद मिलती है।
एक सामान्य दिल के दौरे में सीने में जलन, गंभीर दर्द होता है जो नाइट्रोग्लिसरीन लेने के बाद भी दूर नहीं होता है।
दिल के दौरे के असामान्य रूप भी हैं:
पेट (हृदय और पेट में दर्द);
दमा (हृदय दर्द और हृदय अस्थमा या फुफ्फुसीय शोथ);
अतालता (हृदय दर्द और लय गड़बड़ी);
कोलैप्टॉइड (हृदय दर्द और अचानक गिरना रक्तचापअत्यधिक पसीने के साथ);
दर्द रहित.
हार्ट अटैक का इलाज करना बेहद मुश्किल काम है। एक नियम के रूप में, यह जितना अधिक कठिन होता जाता है, घाव उतना ही अधिक व्यापक होता है। उसी समय, रूसी जेम्स्टोवो डॉक्टरों में से एक की उपयुक्त टिप्पणी के अनुसार, कभी-कभी अत्यंत गंभीर दिल के दौरे का उपचार अप्रत्याशित रूप से सुचारू रूप से चलता है, और कभी-कभी एक सरल, सरल सूक्ष्म रोधगलन डॉक्टर को नपुंसकता का संकेत देता है।
आपातकालीन देखभाल में दर्द से राहत देना (इस उद्देश्य के लिए, मादक और अन्य दर्दनाशक दवाओं का उपयोग किया जाता है), शामक की मदद से भय और मनो-भावनात्मक उत्तेजना को खत्म करना, दिल के दौरे के क्षेत्र को कम करना (हेपरिन का उपयोग करना) और क्रमिक रूप से समाप्त करना शामिल है। अन्य लक्षण उनके खतरे की डिग्री पर निर्भर करते हैं।
इनपेशेंट उपचार पूरा करने के बाद, जिन रोगियों को दिल का दौरा पड़ा है, उन्हें पुनर्वास के लिए एक सेनेटोरियम में भेजा जाता है।
अंतिम चरण स्थानीय क्लिनिक में दीर्घकालिक अवलोकन है।
7.2.9. इलेक्ट्रोलाइट गड़बड़ी के कारण होने वाले सिंड्रोम
कुछ ईसीजी परिवर्तन मायोकार्डियम में इलेक्ट्रोलाइट सामग्री की गतिशीलता का न्याय करना संभव बनाते हैं।
निष्पक्ष होने के लिए, यह कहा जाना चाहिए कि रक्त में इलेक्ट्रोलाइट्स के स्तर और मायोकार्डियम में इलेक्ट्रोलाइट्स की सामग्री के बीच हमेशा एक स्पष्ट संबंध नहीं होता है।
फिर भी, ईसीजी द्वारा पाई गई इलेक्ट्रोलाइट गड़बड़ी निदान खोज की प्रक्रिया के साथ-साथ सही उपचार चुनने में डॉक्टर के लिए एक महत्वपूर्ण सहायता के रूप में काम करती है।
ईसीजी में सबसे अच्छी तरह से अध्ययन किए गए परिवर्तन पोटेशियम और कैल्शियम चयापचय में गड़बड़ी हैं (चित्र 15)।
चावल। 15. ईसीजी डायग्नोस्टिक्स इलेक्ट्रोलाइट गड़बड़ी(ए.एस. वोरोब्योव, 2003): 1 - मानदंड; 2 - हाइपोकैलिमिया; 3 - हाइपरकेलेमिया; 4 - हाइपोकैल्सीमिया; 5- हाइपरकैल्सीमिया
7.2.9.1. हाइपरकलेमिया
हाइपरकेलेमिया के लक्षण:
लंबा, नुकीला टी तरंग;
क्यू-टी अंतराल का छोटा होना;
आर आयाम में कमी.
गंभीर हाइपरकेलेमिया के साथ, इंट्रावेंट्रिकुलर चालन में गड़बड़ी देखी जाती है।
हाइपरकेलेमिया मधुमेह (एसिडोसिस), पुरानी गुर्दे की विफलता, मांसपेशियों के ऊतकों को कुचलने वाली गंभीर चोटों, अधिवृक्क अपर्याप्तता और अन्य बीमारियों में होता है।
7.2.9.2. hypokalemia
हाइपोकैलिमिया के लक्षण:
एस-टी खंड में नीचे की ओर कमी;
नकारात्मक या द्विध्रुवीय टी;
यू की उपस्थिति.
गंभीर हाइपोकैलिमिया के साथ, एट्रियल और वेंट्रिकुलर एक्सट्रैसिस्टोल और इंट्रावेंट्रिकुलर चालन गड़बड़ी दिखाई देती है।
हाइपोकैलिमिया तब होता है जब गंभीर उल्टी, दस्त, मूत्रवर्धक, स्टेरॉयड हार्मोन के लंबे समय तक उपयोग के बाद और कई अंतःस्रावी रोगों वाले रोगियों में पोटेशियम लवण की हानि होती है।
उपचार में शरीर में पोटेशियम की कमी को पूरा करना शामिल है।
7.2.9.3. अतिकैल्शियमरक्तता
हाइपरकैल्सीमिया के लक्षण:
क्यू-टी अंतराल का छोटा होना;
एस-टी खंड का छोटा होना;
वेंट्रिकुलर कॉम्प्लेक्स का विस्तार;
कैल्शियम में उल्लेखनीय वृद्धि के साथ लय गड़बड़ी।
हाइपरकैल्सीमिया हाइपरपैराथायरायडिज्म, ट्यूमर द्वारा हड्डियों के विनाश, हाइपरविटामिनोसिस डी और पोटेशियम लवण के अत्यधिक प्रशासन के साथ देखा जाता है।
7.2.9.4. hypocalcemia
हाइपोकैल्सीमिया के लक्षण:
क्यूटी अंतराल की अवधि बढ़ाना;
एस-टी खंड को लंबा करना;
टी आयाम में कमी.
हाइपोकैल्सीमिया तब होता है जब क्रोनिक रोगियों में पैराथाइरॉइड ग्रंथियों का कार्य कम हो जाता है वृक्कीय विफलता, गंभीर अग्नाशयशोथ और हाइपोविटामिनोसिस डी के साथ।
7.2.9.5. ग्लाइकोसाइड नशा
हृदय विफलता के उपचार में कार्डियक ग्लाइकोसाइड्स का लंबे समय से सफलतापूर्वक उपयोग किया गया है। ये उपकरण अपूरणीय हैं. इनका सेवन हृदय गति (हृदय गति) को कम करने और सिस्टोल के दौरान रक्त को अधिक तीव्रता से बाहर निकालने में मदद करता है। परिणामस्वरूप, हेमोडायनामिक मापदंडों में सुधार होता है और संचार विफलता की अभिव्यक्तियाँ कम हो जाती हैं।
ग्लाइकोसाइड्स की अधिक मात्रा के मामले में, विशिष्ट ईसीजी लक्षण दिखाई देते हैं (चित्र 16), जिसके लिए नशे की गंभीरता के आधार पर, खुराक समायोजन या दवा को बंद करने की आवश्यकता होती है। ग्लाइकोसाइड नशा वाले मरीजों को मतली, उल्टी और हृदय कार्य में रुकावट का अनुभव हो सकता है।
चावल। 16. कार्डियक ग्लाइकोसाइड्स की अधिकता के मामले में ईसीजी
ग्लाइकोसाइड नशा के लक्षण:
हृदय गति में कमी;
विद्युत सिस्टोल का छोटा होना;
एस-टी खंड में नीचे की ओर कमी;
नकारात्मक टी तरंग;
वेंट्रिकुलर एक्सट्रासिस्टोल.
ग्लाइकोसाइड के साथ गंभीर नशा के लिए दवा को बंद करने और पोटेशियम की खुराक, लिडोकेन और बीटा ब्लॉकर्स के नुस्खे की आवश्यकता होती है।