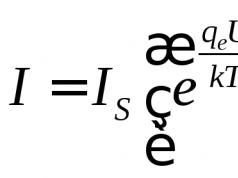El artículo es una revisión de la literatura extranjera moderna sobre el uso de la grasa bucal en cirugía y odontología maxilofacial. Según la información disponible, los métodos de restauración de tejidos existentes actualmente pueden tener una serie de desventajas (complejidad de implementación o alta incidencia de complicaciones). Como consecuencia, existe la necesidad de buscar nuevos métodos que sean más sencillos y fiables. cuerpo gordo La cirugía de mejillas se utiliza a menudo para la reconstrucción de defectos de los tejidos blandos de la cavidad bucal, defectos óseos de la mandíbula superior y el paladar duro. Muchos autores extranjeros creen que el uso de la almohadilla grasa en las mejillas da buenos resultados a largo plazo. Sin embargo, actualmente su uso en la medicina doméstica es limitado. Los autores de los estudios destacan la ubicación anatómica favorable y la rica vascularización de la almohadilla adiposa de las mejillas, lo que explica la alta eficacia de su uso y la baja incidencia de complicaciones. Esto explica el gran interés de autores extranjeros por utilizar el cuerpo graso de la mejilla para eliminar defectos tisulares en la zona maxilofacial. En el artículo reflexionamos. varios metodos usando la almohadilla grasa de las mejillas para el tratamiento condiciones patologicas en el campo de la odontología, y también descripciones breves de estos métodos.
trozo de bisha
almohadilla de grasa en las mejillas
métodos de uso
eliminación de defectos
Defectos de tejidos duros y blandos.
1. Kevin Arce, DMD, MD Almohadilla de grasa bucal en reconstrucción maxilar // Atlas Oral Maxillofacial Surg Clin N Am 2007, 15, p. 23–32.
2. Fares Kablan El uso de injerto libre de grasa bucal para el cierre de defectos de tejidos blandos y dehiscencia en el paladar duro // Annals of Maxillofacial Surgery 01 de julio de 2016, 6 (2), p. 241-245.
3. Vishal Bansala, Avi Bansala, Apoorva Mowara, Sanjay Guptaba Ultrasonografía para el análisis volumétrico de la almohadilla de grasa bucal como material de interposición para el tratamiento de la anquilosis de la articulación temporomandibular en pacientes adolescentes // British Journal of Oral and Maxillofacial Surgery 2015, 53 , pag. 820–825.
4. Dubin B., Jackson I.T., Halim A. et al. Anatomía de la grasa bucal y su significado clínico // Plast Reconstr Surg. 1989, 83, pág. 257–262.
5. Tharanon W., Stella J.P., Epker B.N. Anatomía quirúrgica aplicada de la grasa bucal // Oral and Maxillofac Surg Clin North Am 1990, 2, p. 377–86.
6. Jasmeet Singh, Kavitha Prasad, Lalitha R.M., Ranganath K. Almohadilla bucal de grasa y sus aplicaciones en cirugía oral y maxilofacial: una revisión de la literatura publicada (febrero) de 2004 a (julio) de 2009 // Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010, 110, pág. 698-705.
7. María Peñarrocha-Diago, Rocío Alonso-González, Amparo Aloy-Prósper, David Peñarrocha-Oltraót et al. Uso de almohadilla de grasa bucal para reparar defectos óseos periimplantarios posteriores a la extracción en el maxilar posterior. Un estudio prospectivo preliminar // Med. Oral. Patol. Oral. cir. Bucal. 2015, 1 de noviembre de 20 (6), pág. 699-706.
8. Smeets R., Henningsen A., Jung O. et al. Definición, etiología, prevención y tratamiento de la periimplantitis – Una revisión // Head. Cara médica. 2014, 10, pág. 34.
9. Tarifas Kablan. El uso de injerto libre de grasa bucal en el tratamiento regenerativo de la periimplantitis: una técnica nueva y predecible // Annals of Maxillofacial Surgery 2015, p. 179–184.
10. Singh V., Dhingra R., Sharma B. et al. Análisis retrospectivo del uso de grasa bucal como injerto interposicional en la anquilosis de la articulación temporomandibular: estudio preliminar // J. Oral. Maxilofac. Cirugía. 2011, 69, pág. 2530–2536.
11. Saurav Panda, Massimo Del Fabbro, Anurag Satpathy, dr abhay Das Injerto pediculado de almohadilla de grasa bucal para cobertura radicular en defectos de recesión gingival grave // Revista de la Sociedad India de Periodoncia 2015, octubre, p. 1–4.
12. Zhang H.M., Yan Y.P., Qi K.M. et al. Estructura anatómica de la grasa bucal y sus adaptaciones clínicas // Plast. Reconstr. Cirugía. 2002, 109, pág. 2509‑2518.
13. El Haddad S.A., Abd El Razzak M.Y., El Shall M. Uso de almohadilla de grasa bucal pediculada en la cobertura radicular de un defecto de recesión gingival grave // J. Periodontol. 2008, 79, pág. 1271-1279.
14. Karpishchenko S.A., Yaremenko A.I., Gevlich E.K. Migración de cuerpos extraños en el seno maxilar // Otorrinolaringología rusa. – 2014. – N° 3 (70). – págs. 54-56.
15. Yaremenko A.I., Matina V.N., Suslov D.N., Lysenko A.V. Sinusitis maxilar odontogénica crónica: estado actual del problema (revisión de la literatura) // International Journal of Applied and investigacion basica. – 2015. – N° 10-5. – págs. 834-837.
16. Gustavo Bravo Cordero, Simona Minzer Ferrer, Lara Fernández. Sinusitis odontogénica, fístula oroantral y reparación quirúrgica por almohadilla grasa de Bichat: revisión de la literatura // Acta Otorrinolaringol Esp. 2016, 67 (2), pág. 107–113.
17. Baumann A., Russmueller G., Poeschl E. et al. Cierre de la comunicación oroantral con la almohadilla grasa bucal de Bichat // J. Oral. Cirugía Maxilofac. 2009, 67, pág. 1460-1466.
18. Egyedi P. Utilización de la almohadilla de grasa bucal para el cierre de las comunicaciones oroantrales y/o oronasales // J. Maxillofac Surg. 1977, 5, pág. 241-244.
19. Emad T. Daif, BDS, MSc, PhD Efectividad a largo plazo de la almohadilla de grasa bucal pediculada en el cierre de una fístula oroantral grande // J. Oral. Cirugía Maxilofac. 2016, 74, pág. 1718-1722.
20. Cosimo Galletti, Giovanni Cammaroto, Francesco Galletti et al. Implantes dentales tras el uso de grasa bucal de bichat para el sellado de comunicaciones oro-antrales. Informe de un caso y revisión de la literatura // J. Clin. Exp. Mella. 2016, 8 (5), pág. 645-659.
Pertinencia
Muchas operaciones plásticas y reconstructivas existentes tienen una serie de desventajas: dificultad de realización, imprevisibilidad del resultado, una gran cantidad de complicaciones, incluidas las tardías, problemas de injerto, necrosis tisular y procesos infecciosos, lo que dicta la necesidad de buscar nuevos métodos. para restaurar defectos en el área maxilofacial.
La facilidad de acceso a la grasa bucal ha generado interés en su uso para cerrar defectos de resección tumoral o fístulas oroantrales. Actualmente, la almohadilla grasa pedunculada de la mejilla se utiliza para restaurar el paladar hendido primario, cerrar defectos óseos del maxilar superior en pacientes con cáncer, reconstruir la órbita, eliminar el labio hendido, reconstruir la articulación temporomandibular en caso de anquilosis, infecciones de las cuerdas vocales y otros. patologías.
Objetivo
Análisis de la literatura disponible sobre el uso de la almohadilla adiposa bucal en maxilofacial y neurocirugía para corregir diversos defectos de tejidos blandos y duros.
Materiales y métodos
Se estudió la literatura disponible sobre la grasa bucal, la información disponible sobre su estructura y los métodos de uso en cirugía maxilofacial. Se realizó una búsqueda bibliográfica computarizada en Medline, J-Gate, ClinicalKey y Google de artículos publicados entre febrero de 2004 y julio de 2017 sobre la grasa bucal y sus usos.
Resultados
El cuerpo graso de la mejilla se encuentra en el espacio masticatorio entre los músculos bucal y masetero, rodeado por una vaina fascial, cuya disección conduce a la hernia del cuerpo graso. Consta de un cuerpo principal y 4 apófisis (bucal, pterigoidea, pterigopalatina y temporal). El riego sanguíneo del cuerpo graso proviene de las arterias maxilar y temporal superficial, así como de varias ramas de la arteria facial. El volumen del cuerpo graso es de 10 ml, su espesor es de 6 mm y su peso aproximado es de 9,3 g.
La literatura revisada describe varios métodos de uso de la almohadilla de grasa bucal (BFA) para corregir diversos defectos de los tejidos duros y blandos. Según los datos estudiados, la almohadilla adiposa de las mejillas se utiliza con éxito en odontología y cirugía maxilofacial. De los métodos de aplicación existentes, los que más nos interesaron fueron los siguientes.
Eliminación de defectos tras la resección del maxilar superior.
Una de las formas de utilizar ZHT es eliminar defectos después de la resección del maxilar superior, que provocan trastornos funcionales y posquirúrgicos: alteraciones del habla, dificultades para comer y tragar, así como deformaciones cosméticas. El tipo de defecto después de la resección de la mandíbula determina la elección del método de reconstrucción racional. Existen diferentes opiniones sobre el uso de prótesis dentales o colgajos naturales y si proporcionan una rehabilitación óptima después de la resección de la mandíbula. La elección del método de tratamiento depende del tamaño y la ubicación del defecto, la necesidad de radioterapia, la competencia de los cuidados domiciliarios, el estado periodontal de la dentición existente, la preservación del tejido óseo alveolar y la posibilidad de utilizar implantes osteointegrados. Las preferencias del paciente, las expectativas de restauración estética y la disponibilidad de atención del cirujano microvascular también influyen.
Las prótesis maxilares y la fabricación de obturadores tienen varios beneficios más allá de reducir la cirugía invasiva. La prótesis reemplaza partes faltantes de la dentición, sostiene las estructuras faciales y los contornos palatinos que proporcionan funciones del habla y la deglución, y también facilita el seguimiento de los pacientes y permite el control de la enfermedad. periodo postoperatorio. Las prótesis maxilares también permiten la normalización del drenaje de la mucosa. seno maxilar. La insatisfacción del paciente suele deberse a la inestabilidad protésica, la regurgitación nasooral y la alteración del habla.
La almohadilla de grasa de las mejillas se puede utilizar en una sola etapa para reconstruir eficazmente ciertos defectos maxilares. Es más adecuado para cerrar defectos de tamaño mediano (hasta 4 cm de diámetro), ya que el volumen del colgajo es limitado. Los defectos grandes suelen tener riesgo de recurrencia parcial debido a la tensión del colgajo que se debe utilizar para cubrirlos. Si el volumen de la bolsa de grasa es inadecuado en relación con el tamaño del defecto, se pueden utilizar colgajos locales o colgajos miofasciales regionales. Sin embargo, también hay desventajas: la profundidad del vestíbulo de la cavidad bucal disminuye, por lo que surgen dificultades con las prótesis.
El acceso más óptimo al bulto de Bisha se encuentra en la parte distal del arco superior del vestíbulo, detrás del tubérculo de la mandíbula superior. Después de cortar el periostio y pelar. músculo masticatorio el cuerpo graso de la mejilla se lleva al área del defecto. Después de acercar el colgajo a la zona del defecto, se fija a la mucosa de la mejilla o del paladar con suturas absorbibles. En este caso, primero se deben extirpar las fístulas y comunicaciones crónicas. Durante la curación, se puede utilizar una férula quirúrgica que se fija a la dentición o al paladar restante.
Defectos del paladar duro
Existen diversas técnicas quirúrgicas para restaurar el paladar duro, una de las cuales es el uso de la almohadilla adiposa bucal. La violación de la integridad del paladar duro puede ocurrir por causas congénitas o adquiridas.
La literatura describe la efectividad de esta técnica quirúrgica para restaurar la integridad de los tejidos blandos después de la extirpación del adenoma pleomórfico, la eliminación de lesiones odontogénicas y la recuperación después de la cirugía maxilar. En todos los pacientes los defectos del paladar se cerraron mediante la almohadilla de grasa bucal y posteriormente se realizó un seguimiento a largo plazo (6-24 meses).
Como resultado de esta operación, el proceso de recuperación se desarrolló sin complicaciones y con el mínimo dolor, y a los 3 meses de la intervención el colgajo quedó completamente epitelizado. Con base en los resultados del estudio, se concluyó que el uso de la almohadilla grasa de las mejillas para la restauración de tejidos blandos y paladar duro- Se trata de una excelente técnica para eliminar defectos de la cavidad bucal, que tiene un mínimo de complicaciones y es fácil de realizar.
Defectos óseos alrededor de los implantes
La almohadilla de grasa de las mejillas también se puede utilizar para la implantación en las partes laterales de la mandíbula superior: existe evidencia de un estudio sobre la eficacia de cerrar defectos del tejido después de la implantación simultánea. Los resultados incluyeron dolor e hinchazón posoperatorios, complicaciones asociadas con la cirugía de la almohadilla de grasa bucal, supervivencia del implante y pérdida ósea después de 12 meses de carga protésica.
Después de la extracción del diente, se realiza una incisión inicial en el lado palatino de la cresta alveolar. Se hacen una o dos incisiones, se retira el colgajo mucoperióstico y se cure el alvéolo para eliminar cualquier tejido blando restante. Luego, los implantes se instalan utilizando un protocolo estándar, siempre que se pueda lograr una estabilidad primaria suficiente. El defecto se rellena con injerto óseo autógeno recogido durante la colocación del implante; si esto no es suficiente, se utiliza hueso sintético. Después de esto, el cuerpo graso de la mejilla se lleva a la cavidad bucal, se extrae y se cubre el área de implantación. Para la inmovilización, se sutura a la mucosa con una sutura simple no absorbible.
Como resultado del estudio, se encontró que el uso del cuerpo graso de la mejilla para eliminar defectos tisulares durante la implantación simultánea contribuye al éxito de la operación, al injerto del implante y a una pérdida mínima de tejido óseo durante su carga protésica.
Tratamiento de la periimplantitis
La periimplantitis es un proceso inflamatorio que afecta el hueso y el tejido blando alrededor de los implantes osteointegrados. Los métodos de tratamiento existentes implican el uso de dispositivos de tratamiento mecánicos, antisépticos locales y fármacos antibacterianos. El concepto de utilizar grasa autóloga como injerto libre ha sido documentado en cirugía plástica. Sus aplicaciones clínicas y características son ampliamente conocidas en este campo de la medicina ya que ha sido ampliamente utilizado durante un largo período de tiempo. El principal mecanismo de curación de dicho transpalante es la fibrosis.
El injerto de grasa libre se separa de la grasa bucal de forma estándar: mediante una pequeña incisión en la mucosa libre en la zona del segundo y tercer molar superior. En el lugar receptor, se limpian las superficies del implante de agentes infecciosos y tejido de granulación mediante un láser (longitud de onda 2940 nm), también se limpia y desinfecta la superficie ósea y se irriga el sitio quirúrgico con solución salina. Luego se utiliza un sustituto óseo, que se cubre con un injerto de grasa libre asegurado con 4 suturas: dos en el lado bucal y dos en el lado palatino o lingual. El colgajo del sitio receptor original se coloca sobre el injerto de grasa (también se puede dejar parcialmente abierto).
En todos los casos llegamos a resultado positivo luego de realizar esta técnica quirúrgica: disminuyeron los síntomas de la periimplantitis como supuración, dolor y sangrado. La ventaja de utilizar la almohadilla grasa para las mejillas es la restauración del tejido afectado alrededor del implante. Además, se encontró que el tejido resultante estaba fuertemente asociado con la porción coronal del implante y la muestra histológica mostró fibrosis madura.
Tratamiento de la anquilosis de la articulación temporomandibular.
La anquilosis de la articulación temporomandibular (ATM) es una patología grave que conduce no sólo a trastornos funcionales, sino también estéticos, psicológicos y físicos. El tratamiento de la anquilosis sigue siendo un desafío para la cirugía oral y maxilofacial, ya que es necesario restaurar la función de apertura bucal y corregir la asimetría facial. Hay muchas razones de esta enfermedad. Los discos articulares desempeñan un papel importante en la prevención de la adhesión de las superficies del cóndilo y de la fosa glenoidea, pero su daño o desplazamiento lo hace más probable.
Los principales objetivos del tratamiento de la anquilosis: restauración del rango de movimiento. boca baja, previniendo la recaída, restaurando la apariencia del paciente y el potencial de crecimiento satisfactorio y la oclusión funcional del paciente.
Para minimizar el riesgo de recaída, se utiliza un método de transferencia de material. La idea es reducir el espacio muerto y crear una barrera de tejido blando entre dos superficies no tratadas para reducir la probabilidad de fusión. Para ello se utilizan diversos materiales (colgajo miofascial temporal, fascia lata, injerto de piel y almohadilla de grasa bucal), así como materiales aloplásticos (lámina de oro, lámina de tantalio, Silastic® y proplast/Teflon®), y cada uno de ellos tiene su propia ventajas y desventajas. Rattan fue el primero en describir la técnica de utilizar una almohadilla grasa pediculada en el tratamiento de la anquilosis de la ATM. Sus ventajas incluyen la proximidad anatómica del colgajo y la baja morbilidad del sitio receptor. Después de la osteotomía, la superficie del hueso se cubre con un colgajo de grasa.
La almohadilla de grasa bucal pedunculada satisface todos los requisitos de un injerto: mínima deformación cosmética cuando se extrae, capacidad para soportar la presión de la masticación, bajo riesgo de infección, destrucción del "espacio muerto" y ausencia de focos de calcificación heterotópica.
El espacio durante la artroplastia es mínimo (alrededor de 6-7 mm). Después de la cirugía, hubo una mejora significativa en la apertura de la boca (de 4,9 a 32,5 mm) y en los movimientos de la mandíbula; Una tomografía computarizada realizada 6 meses después no mostró focos de calcificación. Los resultados obtenidos nos permiten concluir que la grasa bucal es un excelente material de transposición en el tratamiento de la anquilosis de la ATM.
Eliminación de la recesión de las encías.
La recesión gingival es el desplazamiento apical de la porción libre de la encía marginal lejos de la unión esmalte-cemento, lo que resulta en la exposición de la superficie radicular. La mayoría de las veces ocurren en las superficies bucales como resultado de una fuerte presión al cepillarse los dientes y pueden afectar otras superficies si la higiene bucal es deficiente. Sin embargo, la enfermedad tiene factores polietiológicos como; estructura anatómica, factores psicológicos y otros, causando patologías enfermedad periodontal (por ejemplo, fumar).
Se utilizan diversas técnicas quirúrgicas para tratar las recesiones, incluidos injertos libres de tejido blando, injertos pediculados y regeneración tisular controlada, con eficacia clínica variable. El objetivo de todos estos procedimientos es restaurar el margen gingival en la unión esmalte-cemento.
La cirugía para eliminar la recesión utilizando la almohadilla grasa de la mejilla se realiza bajo anestesia local. Se hace una incisión horizontal de 2 cm de largo por encima del segundo molar y la almohadilla de grasa bucal se lleva a la cavidad bucal. Después de una incisión a lo largo del surco gingival, se retira un colgajo grueso en el área receptora; Se preparan las raíces de los dientes y los defectos de furcación. Luego se tira del colgajo a lo largo de las raíces de los dientes del maxilar superior en la medida de lo posible, hasta la zona de los premolares, tras lo cual se adapta a las raíces y se fija con suturas absorbibles de vicryl. El colgajo vascularizado se avanzó, ancló e inmovilizó a la superficie bucal de los primeros molares y premolares utilizando suturas de seda interrumpidas y sin tensión.
Después de la cirugía, el color del colgajo cambió a rosa rojizo durante la primera semana. Después de 4 semanas, el cuerpo graso se reduce y aparecen focos separados de epitelización en su superficie. Al final del sexto mes, se observó una mayor inserción al aumentar el ancho gingival.
El injerto pediculado proporciona un resultado clínico predecible debido a su suministro de sangre y su alta tasa de supervivencia. El uso de grasa bucal pedunculada como injerto subepitelial es una técnica sencilla, bien tolerada y con mínimas complicaciones. Debido a esto, puede considerarse un método confiable de cobertura radicular para corregir defectos graves en la mandíbula superior que no pueden restaurarse mediante otros procedimientos tradicionales.
Eliminación de mensajes oroantrales.
La anastomosis oroantral (OEA) es una comunicación patológica entre la cavidad bucal y el seno maxilar. Este mensaje suele aparecer tras la extracción de premolares y molares del maxilar superior debido a la conexión anatómica de los ápices de sus raíces y el fondo del seno. Además, puede ocurrir después de la extirpación de quistes maxilares, benignos y tumores malignos, debido a lesiones y enfermedades infecciosas.
La presencia de una comunicación oroantral es un requisito previo para el desarrollo de sinusitis maxilar crónica. En los últimos años, la frecuencia de formas perforadas de sinusitis maxilar odontogénica crónica ha aumentado al 41-77%. Esto se ve facilitado por las características anatómicas de la estructura del cráneo, como el gran volumen del seno maxilar y el estrecho proceso alveolar de la mandíbula superior. Se ha establecido que en las primeras 3-4 semanas después del inicio de la comunicación oroantral, se observa un cuadro de inflamación aguda en la membrana mucosa de las partes inferiores del cuadrante superior, y después de 3 meses, un cuadro de inflamación productiva. A medida que se desarrolla la inflamación, se producen cambios degenerativos en la mucosa de los senos nasales en forma de engrosamiento en forma de cojín, quistes, pólipos o subatrofia y esclerosis. Estos cambios dependen del tiempo que el cuerpo extraño permanece en el seno, las propiedades del material, su pH y su composición química. Según G.A. Pobereznikova et al. (2013), los procesos inflamatorios a largo plazo en los senos nasales pueden conducir a procesos hiperplásicos graves hasta el desarrollo de tumores y su generalización. proceso infeccioso.
La eliminación de las comunicaciones oroantrales (ACO) es importante para evitar que los alimentos y la saliva entren en la cavidad del seno maxilar, lo que puede provocar inflamación crónica. Normalmente, los defectos no epitelizados con un diámetro inferior a 3 mm se curan por sí solos; los defectos de mayor diámetro requieren tratamiento quirúrgico.
Existe una amplia variedad de tratamientos quirúrgicos para la AOS. Al elegir la técnica quirúrgica óptima, se tienen en cuenta muchos parámetros: el tamaño del defecto, su ubicación, relación con los dientes adyacentes, altura del proceso alveolar, duración de la existencia de AOS, presencia de infección en el seno y condición general la salud del paciente. Muchos métodos actualmente en uso tienen efectos secundarios que pueden interferir con tratamiento adicional y prótesis: por ejemplo, el uso de un colgajo mucoperióstico del vestíbulo de la boca conduce a una disminución de la profundidad del vestíbulo.
La técnica de utilizar la grasa bucal para corregir defectos de la cavidad bucal se ha generalizado en los últimos años. Bajo anestesia local, se realiza una incisión circular alrededor de la AOS, a 2 mm del borde, y se extirpa por completo el revestimiento epitelial y el tejido con cambios inflamatorios. Se realizan dos incisiones divergentes a cada lado de la AOS, dirigidas hacia el vestíbulo de la cavidad bucal. Se dobla hacia atrás un colgajo mucoperióstico trapezoidal para exponer la cara lateral del maxilar. Se accede al cuerpo graso de la mejilla, que luego se lleva a la cavidad bucal y se cierra con cuidado el defecto óseo, después de lo cual el cuerpo graso se sutura a la membrana mucosa sin tensión. El colgajo mucoperióstico se devuelve a su posición original y se sutura al cuerpo graso de la mejilla para que la mayor parte quede en la cavidad bucal.
Durante mucho tiempo, el uso de la almohadilla adiposa bucal para cerrar la AOS se consideró un procedimiento riesgoso debido a la posible lesión del espacio pterigomaxilar. Desde que Egyedi informó su experiencia con el uso del bulto de Bisha para cerrar defectos bucales, la almohadilla de grasa bucal (pedunculada) se ha utilizado ampliamente para cerrar la AOS. Las investigaciones muestran que la cirugía de la bolsa de grasa bucal es una forma eficaz, confiable y duradera de cerrar estos mensajes.
Conclusiones
En el extranjero, el cuerpo graso de la mejilla se utiliza mucho en cirugía maxilofacial para eliminar defectos en los tejidos blandos de la cara y la cavidad bucal. Existen numerosos datos bibliográficos que describen las ventajas del uso de la grasa bucal para corregir defectos de tejidos blandos y duros: ubicación anatómica favorable, buen riego sanguíneo y ausencia casi total de inervación, lo que facilita la tarea del cirujano y conduce a resultados quirúrgicos más favorables. Por ello, es recomendable buscar diversos métodos de su uso para cerrar diversos defectos en la zona maxilofacial.
La almohadilla adiposa de las mejillas tiene una serie de ventajas en comparación con otros colgajos: está cerca de los defectos en la zona maxilofacial, tiene un buen riego sanguíneo y su uso no crea dificultades técnicas importantes. El desplazamiento unilateral de la almohadilla adiposa de las mejillas prácticamente no produce asimetría facial, lo que facilita la tarea del cirujano. Además, el buen riego sanguíneo del tumor de Bichat permite la movilización concomitante de otros colgajos pediculados para reconstruir defectos grandes sin cubrirlos con un injerto de piel o mucosa, ya que la epitelización del colgajo se produce rápidamente. También reduce el riesgo de complicaciones como necrosis y rechazo del injerto.
Así, una revisión de la literatura moderna sobre este tema mostró amplias posibilidades para utilizar la grasa bucal para resolver diversos problemas en odontología y cirugía maxilofacial con una alta probabilidad de éxito.
Enlace bibliográfico
Yaremenko A.I., Lebedev D.V., Katina M.V. MÉTODOS ACTUALES DE UTILIZACIÓN DEL CUERPO GRASO DE LA MEJILLA EN EL TRATAMIENTO DE PROCESOS Y CONDICIONES PATOLÓGICAS DEL ÁREA MAXILOFACIAL // Problemas contemporáneos ciencia y educación. – 2018. – No. 3.;URL: http://site/ru/article/view?id=27569 (fecha de acceso: 12/12/2019).
Llamamos su atención sobre las revistas publicadas por la editorial "Academia de Ciencias Naturales".
grumos de bisha) acumulación de tejido adiposo ubicado entre la mejilla y los músculos masticadores; especialmente pronunciado en recién nacidos y niños edad temprana, en el que evita que las mejillas se retraigan durante la succión.
1. Pequeña enciclopedia médica. - M.: Enciclopedia médica. 1991-96 2. primero atención médica. - M.: Gran Enciclopedia Rusa. 1994 3. Diccionario enciclopédico de términos médicos. - M.: Enciclopedia soviética. - 1982-1984.
Vea qué es "cuerpo graso de la mejilla" en otros diccionarios:
- (corpus adiposum buccae; sinónimo: cuerpo graso de Bisha, bultos de Bita) acumulación de tejido adiposo situada entre la mejilla y los músculos masticatorios; especialmente bien expresado en recién nacidos y niños pequeños, en quienes previene la retracción... ... Gran diccionario médico
- (M. F. Bichat, 1771 1802, médico francés) ver Cuerpo graso de la mejilla... Gran diccionario médico
mejillas- (bucales) partes de la cara que forman las paredes laterales de la cavidad bucal. El exterior está cubierto de piel y el interior de una membrana mucosa. En el grosor de la mejilla se encuentra el músculo bucal, así como el cuerpo graso de la mejilla, que se encuentra debajo de la piel entre la masticación y la bucal... ... Glosario de términos y conceptos sobre anatomía humana.
I Cavidad bucal (cavum oris) la sección inicial del tracto digestivo; se abre por delante con la fisura bucal, por detrás se comunica con la faringe. En el organismo formado, la abertura bucal y la cavidad bucal se incluyen en el concepto de "boca". Apertura oral oral... ... Enciclopedia médica
Cavidad bucal- (cavum oris) (Fig. 151, 156, 194) es el comienzo del aparato digestivo. Por delante está limitado por los labios, arriba por el paladar duro y blando, abajo por los músculos que forman el suelo de la boca y la lengua, y a los lados por las mejillas. La cavidad bucal se abre... ... Atlas de anatomía humana
Glándulas de la boca- Las glándulas de la boca, glandulae oris, secretan saliva, saliva, por eso se llaman glándulas salivales, glandulae salivariae. Se dividen en glándulas salivales mayores, glandulae salivariae majores, y glándulas salivales menores, glandulae salivariae minores. Tres… … Atlas de anatomía humana
La piel es fina, contiene una gran cantidad de glándulas sudoríparas y sebáceas y está firmemente fusionada con una capa bien desarrollada de tejido adiposo subcutáneo. músculos faciales ubicado en varias capas: superficialmente - músculo orbicular de los ojos, m. orbicularis oculi, debajo están los músculos cigomáticos menor y mayor, mm. zygomatici minor et major, que a su vez recubren el músculo que levanta el labio superior, m. elevador del labio superior. Los músculos están separados por capas de tejido subcutáneo. Debajo de los músculos de la región infraorbitaria, en la parte inferior de la fosa canina, emerge debajo del agujero orbitario. haz neurovascular infraorbitario . La fuente de la vena facial es la vena angular, v. angularis. La vena facial al nivel del ala de la nariz se anastomosa con el plexo venoso pterigoideo profundo de la cara. Con la trombosis de la vena facial, es posible un flujo sanguíneo retrógrado hacia el seno cavernoso de la duramadre. Las ramas de la arteria facial se anastomosan con la arteria transversal de la cara, a. Transversa faciei (de la temporal superficial), con las arterias bucal (de la maxilar), supraorbitaria, así como con ramas de la arteria oftálmica (de la carótida interna).
Paquete neurovascular infraorbitario Sale por la abertura del mismo nombre hacia el tejido laxo ubicado en la fosa canina en la pared anterior del seno maxilar. Arteria infraorbitaria, a. infraorbitalis, rama del maxilar. La vena del mismo nombre se une a la vena oftálmica inferior o al plexo venoso pterigoideo. Nervio infraorbitario, n. infraorbitalis, es la rama terminal del n. maxilar (II rama del nervio trigémino) inerva la piel de la región infraorbitaria, la piel y la membrana mucosa del labio superior, la mandíbula superior y dientes superiores. Haz mental vascular-nervioso Sale por el mismo orificio de la mandíbula inferior y se sitúa sobre el periostio. N. mentalis rama terminal n. alveolar inferior (III rama del nervio trigémino), inerva la piel y la mucosa del labio inferior. A. mentalis - rama a. alveolaris inferior, que se extiende desde a. maxilar. La vena del mismo nombre es la fuente del v. alveolar inferior, adentrándose en la zona profunda de la cara.
Almohadilla de grasa en las mejillas Ubicado en la zona bucal. adyacente al borde anterior del músculo masticatorio. Está encerrado en una densa cápsula fascial, que lo separa del tejido subcutáneo y de los músculos faciales, así como del músculo bucal situado en profundidad.
Procesos de la almohadilla grasa de la mejilla.: temporal, orbital y pterigopalatino: penetra en las áreas correspondientes. A menudo, el proceso pterigopalatino del cuerpo graso de la mejilla penetra a través de la parte inferomedial de la fisura orbitaria superior hacia la cavidad craneal, hacia la superficie craneal interna del cuerpo. hueso esfenoides y está adyacente a la pared del seno intercavernoso de la duramadre. Esto explica la propagación de la inflamación durante el flemón facial al seno venoso cavernoso en los casos en que las anastomosis venosas no participan en el proceso. El cuerpo graso adyacente a los maxilares superior e inferior sirve como conductor de procesos inflamatorios que se desarrollan principalmente en los maxilares (de origen odontógeno).
músculo bucal, m.buccinador. La superficie exterior del músculo bucal está cubierta por una densa fascia bucal-faríngea, la superficie interior está cubierta por una membrana mucosa. En la superficie exterior del músculo bucal hay n. buccalis (de n. mandibularis), vasos bucales y pequeños ganglios linfáticos faciales (nodi Lymphatici buccinatorius).
Las mejillas redondas y regordetas nos tocan en los rostros de los niños. Al mismo tiempo, esas mejillas en el rostro de un adulto no siempre parecen atractivas. En busca de un contorno facial claro, tratando de deshacerse de la gordura, las mujeres siguen dietas estrictas y pierden peso, pero ¡ay! – la forma de las mejillas no cambia, permanecen igual de redondas. Y la razón de esto son los bultos de Bish (o, en otras palabras, las bolsas de Bish).
¿Cuáles son los bultos de Bisha?
Este grasa corporal, rodeado por una cápsula y ubicado profundamente debajo de la piel y los músculos de la cara, en el espacio entre los pómulos y la mandíbula inferior. Deben su nombre al anatomista francés Bichat, quien los describió por primera vez.
Cada bulto (hay dos en total, uno en cada mejilla) consta de tres lóbulos agrupados alrededor del conducto de la glándula salival. Visualmente, estas formaciones rodean el tercio inferior del óvalo del rostro.
En la infancia, los bultos de Bisha facilitan al niño la succión y la masticación, manteniendo el tono de las mejillas y reduciendo la fricción muscular. Además, se cree que estos grumos grasos realizan una función protectora en relación con los músculos y nervios faciales. En los rostros de los bebés estas formaciones son claramente visibles.
Con la edad, las bolsas de Bish se vuelven prácticamente innecesarias. No crecen, pero tampoco desaparecen, hundiéndose en las personas mayores y formando la llamada "papada", pliegues de la piel en la zona de la mandíbula inferior.
¿Por qué eliminar los bultos de Bish?
La presencia de estos depósitos de grasa en el fondo de las mejillas no es una patología, sino fenómeno normal. Pero su forma y tamaño son individuales para cada persona. Y si algunas personas, a medida que crecen, tienen rasgos faciales más delgados y elegantes y pómulos más prominentes, a otras esto no les sucede. Sus mejillas permanecen tan regordetas durante toda su vida como lo eran en la infancia.
Los intentos de perder peso mediante dieta o ejercicio no tienen ningún efecto sobre el tamaño de los bultos de Bisha. La grasa en estas formaciones tiene una alta densidad y no se disuelve incluso cuando todo el cuerpo pierde peso notablemente.
Por lo tanto, si la paciente está obsesionada con el deseo de cambiar el contorno de una cara redonda y pesada y obtener la apariencia "a la Demi Moore", con mejillas hundidas y pómulos salientes, se le ofrece una cirugía estética para eliminar los bultos de Bisha. Esta operación se considera estética, no plástica, ya que no modifica las estructuras anatómicas del rostro.
Indicaciones y contraindicaciones de la cirugía.
La única indicación para la cirugía para extirpar los bultos de Bisha es el deseo del paciente de mejorar estéticamente su apariencia.
La operación es efectiva en los siguientes casos:
- con forma de cara redonda, agravada por depósitos de grasa en las mejillas;
- con caída de la parte inferior de las mejillas relacionada con la edad y formación de pliegues cutáneos;
- con una discrepancia visual obvia entre bultos demasiado grandes de Bish y rasgos faciales pequeños;
- con pliegues nasolabiales pronunciados;
- como complemento al estiramiento de la piel del rostro, liposucción de mejillas y mentón, etc.
A veces, las bolsas de Bisha no se eliminan, sino que se mueven más arriba, debajo de los pómulos, para dar volumen adicional a una cara demasiado delgada (plastia de las bolsas de Bisha).
Contraindicaciones para la cirugía:
- edad hasta 25 años, ya que hasta ese momento el esqueleto facial todavía está creciendo y los bultos de Bish son relativamente más pequeños;
- cara demasiado delgada con una capa de grasa adelgazada;
- la desviación del peso corporal del paciente de la norma es superior al 25% (en cualquier dirección);
- planear perder peso o, por el contrario, aumentar de peso: la cirugía solo es posible con un peso corporal estable;
- Enfermedades inflamatorias localizadas en el cuello, la cara y la cavidad bucal.
- El resto de contraindicaciones son generalmente aceptadas para cualquier cirugía.
Antes de eliminar los bultos de Bisha, muchos centros de cirugía estética ofrecen al paciente modelado facial en una computadora. Este programa mostrará cómo quedará el rostro del cliente después de eliminar los grumos de grasa. De esta forma, el paciente podrá decidir qué versión de su apariencia le gusta más y si vale la pena someterse a una cirugía.
Técnica de eliminación

Al eliminar los bultos de Bisha, se utiliza el acceso interno o externo a los sacos de grasa.
- Con acceso interno, la incisión en la mejilla se realiza desde el interior, desde la cavidad bucal. En la mucosa de la mejilla, el cirujano hace una pequeña incisión (de 1,5 a 2 cm de largo), a través de la cual, después de separar los músculos, levanta la cápsula del bulto de grasa, lo separa de los tejidos circundantes y extrae parte del bulto junto con la membrana. No se recomienda la eliminación completa de las formaciones de Bisha, de lo contrario la cara puede adquirir un aspecto demacrado y envejecido. Se colocan suturas autoabsorbibles en la mucosa. La manipulación se realiza en cada mejilla.
- El acceso externo con una incisión en la piel de la mejilla se utiliza solo si la resección de los bultos de Bichat se combina con estiramiento de la piel, sutura de implantes cigomáticos u otra cirugía plástica en la cara.
Como instrumento, el cirujano puede utilizar un bisturí (opción tradicional), un equipo endoscópico o un láser (actualmente utilizado sólo en centros de cirugía láser).
- El curso de la intervención endoscópica prácticamente no difiere de la cirugía tradicional, sin embargo, el uso de equipos especiales daña mínimamente el tejido. La incisión en la mucosa es muy pequeña; después de exfoliar el bulto graso, basta con aplicar una única sutura absorbible. Las complicaciones después de la cirugía son extremadamente raras.
- Eliminar los bultos de Bisha con láser (¡no debe confundirse con la lipólisis láser!) tiene una serie de ventajas sobre el uso de otras herramientas. El efecto antiséptico del rayo láser está garantizado para prevenir la infección de la herida quirúrgica. El paciente prácticamente no siente dolor. La precisión del láser permite obtener un rostro ovalado absolutamente simétrico. El período de recuperación, ya de por sí corto, se acorta debido a la rápida cicatrización de la incisión.
- Cualquiera que sea el instrumento que utilice el cirujano, la operación se realiza utilizando anestesia local y tarda entre 25 y 30 minutos. La anestesia general intravenosa se utiliza sólo en casos raros, a petición del paciente o en caso de excitabilidad psicoemocional excesiva.
No hay observación hospitalaria después de esta sencilla operación; el mismo día el paciente se va a casa.
Periodo de recuperación
Después de una operación realizada con acceso interno, es decir, a través de la mucosa de las mejillas, la recuperación del cuerpo se produce muy rápidamente. Todo el período de rehabilitación dura aproximadamente un mes.
La cirugía deja hinchazón en la cara. Como resultado, las mejillas del paciente aumentan de tamaño. Pero este fenómeno es temporal, la hinchazón desaparece espontáneamente después de 2-3 días. Las suturas se disuelven en 5 a 7 días o el cirujano las retira después del mismo período.
Para la prevención complicaciones infecciosas al paciente se le prescriben antibióticos (2 ciclos de 7 días cada uno con un descanso de 5 días). La profilaxis antibacteriana no se utiliza después de la exposición al láser.
- En los primeros 3 días sólo se permiten alimentos líquidos (caldos, cereales líquidos, etc.) para que los músculos masticatorios no se tensen. Los platos no deben estar ni calientes ni fríos. En las próximas 2 a 3 semanas, no debe comer alimentos duros, picantes y salados. El menú se compone de sopas en puré, cereales, purés y soufflés. La carne y el pescado se pueden consumir muy hervidos. Cada vez que comas, es obligatorio cepillarte los dientes y enjuagarte la boca.
- Durante 2 a 3 semanas, debe controlar sus expresiones faciales, tratando de no tensar los músculos faciales. Es recomendable mantener una expresión tranquila en el rostro: no hacer muecas, no reír a carcajadas, no hablar durante mucho tiempo y, sobre todo, no gritar.
- Para evitar tocar accidentalmente las zonas de tu rostro operadas mientras duermes, solo debes dormir boca arriba, sobre una almohada alta.
- Evite visitar la casa de baños, la piscina, la sauna o nadar en aguas abiertas durante 2 o 3 semanas. Es mejor ducharse que bañarse.
- Al mismo tiempo, reducir o eliminar, si es posible, la actividad física.
Consecuencias a largo plazo de quitarle las bolsas a Bisha
Quienes se someten a una cirugía pueden experimentar consecuencias indeseables que se retrasan. Las mejillas hundidas de las modelos son hermosas en la juventud, y en la edad adulta una mujer rejuvenece con una ligera gordura en sus mejillas. A la edad de 30 a 40 años, las mujeres experimentan cambios hormonales asociados con el envejecimiento y provocan la deformación de los bultos de Bisha: las mejillas están ligeramente retraídas; Si se eliminan los bultos, el efecto es más pronunciado: la mandíbula se vuelve más masiva de lo que podría ser.

Costo de la operación
El costo de la cirugía para extirpar las bolsas de Bisha está influenciado por varios factores: la técnica quirúrgica; método de alivio del dolor; la cantidad de grasa a eliminar; el estado de la clínica y el estado del especialista que operará; finalmente, la ciudad donde se encuentra la clínica.
Como resultado, el precio de la resección de los bultos de Bisha varía dentro de un rango bastante amplio: de 25.000 a 80.000 rublos.
"Estrellas" y trozos de Bish.




Métodos alternativos de reducción de mejillas
Muchos pacientes están interesados en la cuestión de si es posible eliminar los bultos de Bisha sin cirugía. Desafortunadamente, estos depósitos de grasa sólo pueden eliminarse quirúrgicamente.
Sin embargo, puedes lograr el efecto de las mejillas hundidas de otras maneras sin eliminar las formaciones de Bisha. Los métodos alternativos incluyen Liposucción de mejillas y lipólisis láser.. Ambas técnicas tienen como objetivo eliminar la grasa subcutánea y son muy adecuadas para pacientes con exceso de grasa en las mejillas. Los bultos de Bisha, ubicados mucho más profundamente, son inaccesibles a los efectos de estas tecnologías.
Liposucción de mejillas
La técnica se reduce a convertir la grasa en estado líquido (emulsión), seguido de succión al vacío de esta emulsión. El método más utilizado es la liposucción tumescente, cuando se utiliza la solución de Klein (una mezcla de lidocaína, adrenalina y solución salina) para licuar la grasa. Esta mezcla se inyecta por vía subcutánea a través de una cánula que se inserta en una microincisión.
La solución de Klein asegura la transformación de la grasa en emulsión, anestesia y vasoconstricción (es decir, reducción de la pérdida de sangre) en el lugar de manipulación. La emulsión grasa se elimina mediante succión al vacío a través de la misma cánula. El procedimiento dura entre 1 y 2 horas. Los rastros de incisiones en las mejillas desaparecen después de 1,5 a 2 meses.
La desventaja de la técnica es la posible flacidez de la piel donde se eliminó la capa de grasa.
lipólisis láser
El principio del método es el mismo que el de la liposucción: eliminación al vacío del tejido graso licuado. Sin embargo, la transferencia de grasa a una emulsión se produce bajo la influencia del calentamiento con un rayo láser. Este calentamiento también estimula la síntesis de fibras de colágeno en la piel. Se restaura el tono de la piel y no se produce flacidez.
Quitar grumos (bolsas) de Bisha: fotos de ANTES y DESPUÉS







La resección de los bultos de Bisha no se considera una operación compleja, sin embargo, solo un cirujano experimentado podrá realizarla con éxito sin afectar los nervios faciales cercanos y eliminar absolutamente la misma cantidad de grasa de las mejillas derecha e izquierda, manteniendo la simetría de las mejillas. rostro.
2. Almohadilla de grasa en las mejillas emparejado, ubicado en el músculo bucal, anterior y en parte más profundo que el músculo masticatorio (Fig. V). En 1801, el anatomista y cirujano francés X.Bichat describió por primera vez los cuerpos grasos de las mejillas, que antes de él fueron tomados por las glándulas salivales ( Heister L., 1732; Winslow I.B., 1753). Pestaña de datos formaciones anatómicas ocurre en la etapa de 1 cm del tamaño parietal-coccígeo del embrión. Esta es la primera estructura del organismo en desarrollo donde aparece el tejido adiposo ( Kahn IL, 1987). Habiendo alcanzado el estado definitivo en el momento del nacimiento, los cuerpos grasos de las mejillas conservan la estabilidad de la composición celular y los componentes de la microvasculatura hasta los 11-12 años, después de lo cual sufren una involución relacionada con la edad.
Estas formaciones anatómicas son un complejo de adipocitos de tejido adiposo blanco y marrón, elementos celulares y no celulares de tejido laxo. tejido conectivo, células de tejido linfoide difuso y componentes de la microvasculatura.
Los efectos del frío en la zona maxilofacial estimulan la oxidación de los ácidos grasos en los adipocitos del tejido adiposo marrón, como resultado de lo cual se libera una gran cantidad de calor y las zonas circundantes se calientan.
DibujoV.
Cuerpo graso de la mejilla (Bisha).
tejido y sangre en los vasos sanguíneos que pasan a través de las almohadillas grasas de las mejillas. Durante todo el período posnatal de ontogénesis, realizan la función de sellar la cavidad bucal y facilitan mecánicamente el acto de succión en los recién nacidos ( Gehewe I., 1853), son órganos que participan activamente en la formación de mecanismos protectores autoinmunes de la cavidad bucal (Borovsky E.V., 1989) y las formaciones amortiguadoras más importantes de la zona maxilofacial (participan en la termorregulación de esta zona y la regulación de circulación sanguínea en el sistema de las arterias carótidas externas).
Las almohadillas grasas de las mejillas funcionan en personas de todas las edades, y en individuos, géneros y características de edad tamaño, peso y número de sus procesos. Markov A.I., 1994, considera los cuerpos grasos de las mejillas como glándulas endocrinas que secretan factores específicos que estimulan la producción de calor.
Cápsula de grasa por fuera y por delante de la mejilla. forma una continuación de la fascia masticatoria parótida - fascia bucal , pasando a él desde el borde anterior del músculo masticatorio. Hay 1 o 2 espolones que atraviesan el grosor del cuerpo de Bish y que no lo dividen completamente en lóbulos. La forma de la grasa de las mejillas cambia constantemente debido al funcionamiento de los músculos masticatorios. Los músculos móviles se desplazan a lo largo de las paredes de la cápsula fascial del cuerpo graso, cambian su forma y, en este sentido, se redistribuye la masa del bulto de grasa. Los casos clínicamente descritos de "dislocación" de la almohadilla grasa de la mejilla (A.I. Skarzova) sólo pueden ocurrir cuando sale de la cápsula fascial, pero no junto con ella.
El cuerpo graso de Bisha consta de la parte principal y los procesos que se extienden desde ella: masticatorio, temporal superficial, temporal profundo, pterigomandibular, pterigopalatino, orbitario inferior, que penetra en las áreas superficiales y profundas de la cara. Por encima y por delante pasa a la fibra de la fosa canina.
Los datos morfométricos indican de manera confiable la preservación de la masa ponderal de estas formaciones anatómicas en personas de todas las edades. Los procesos de las almohadillas grasas de las mejillas tapan las grietas y aberturas de la base del cráneo e incluyen haces neurovasculares que las atraviesan. De todos los procesos de las bolsas de grasa de las mejillas, el más variable es el proceso masticatorio, que está ausente en casi el 42% de los casos en personas de edad madura, anciana y senil. Se ha establecido que los nervios lingual y alveolar inferior pasan a través del espesor de la apófisis pterigomandibular, el nervio maxilar y los ganglios pterigopalatinos pasan a través del espesor de la apófisis pterigopalatina, y los nervios alveolares posteriores superiores, que emergen de la apófisis pterigopalatina, entran en el Aberturas del tubérculo de la mandíbula superior. Así, ciertos tipos de anestesia de conducción utilizados en odontología (según Bershe, Dubov, Uvarov, Weisblat) se basan en realidad en la introducción de sustancias anestésicas en el cuerpo graso de la mejilla. En este caso, la distribución del anestésico se limita a la cápsula del cuerpo graso de la mejilla, con lo que se consigue una alta concentración de la solución anestésica alrededor de los nervios lingual, alveolar inferior y bucal. A medida que aumenta la cantidad de solución inyectada, llena no solo la dilatación pterigomandibular, sino también la dilatación interpterigoidea y la apófisis pterigopalatina, tapando el agujero oval, el sitio de salida de la segunda rama del nervio trigémino. Para la neuralgia de la segunda y tercera ramas del nervio trigémino, cuando se usa el bloqueo de novocaína según A.V. Vishnevsky, se inyecta una solución anestésica (30-50 ml) a una profundidad de 4 cm al nivel de la mitad del arco cigomático. En este caso se consigue el llenado completo de las apófisis profundas del cuerpo graso de la mejilla con la solución y, de este modo, se desconecta la segunda y tercera rama del nervio trigémino.
El ABSCESO DEL CUERPO GRASO BUCHAL a menudo se desarrolla de forma secundaria, como una complicación de la inflamación purulenta de otros espacios celulares de la cara. Con menos frecuencia, ocurre con una inflamación purulenta de los ganglios linfáticos ubicados en esta área.
FORMAS DE DISTRIBUCIÓN. En dirección ascendente, el proceso purulento puede moverse hacia el tejido de la región infraorbitaria y la fosa canina, posteriormente, hacia el tejido debajo del músculo masticatorio, hacia atrás y hacia arriba, hacia la parte superior de la fisura maxilopterygoidea, hacia la subfascial y profunda. fisuras celulares de la región temporal (secciones anteriores), al tejido de la fosa pterigopalatina, hacia adentro, al tejido de la región profunda de la cara (correspondiente a la ubicación de las ramas del cuerpo graso de Bisha).
TÉCNICA OPERACIONAL. La cabeza del paciente se gira hacia el lado sano. Se realiza una incisión en la piel de 3 a 5 cm de largo desde el borde anterior del músculo masticatorio a lo largo de la línea que conecta el conducto auditivo externo con el ala de la nariz (Fig. VIII - 1) o la comisura de la boca. Se determina el borde anterior del músculo masticatorio y las mandíbulas cerradas de la pinza hemostática se introducen en la cavidad del pus. Abra con cuidado las mandíbulas del instrumento. La cavidad purulenta se lava y se drena.
POSIBLES COMPLICACIONES. Al abrir un absceso de la grasa bucal, existe riesgo de dañar los vasos y ramas faciales. nervio facial y el conducto excretor (de Stenon) de la glándula salival parótida. Por lo tanto, las manipulaciones en la herida con un instrumento o con el dedo deben realizarse con cuidado.
3. Cuerpos grasos de las cuencas de los ojos, La fibra retrobulbar (Margorin E.I. et al., 1977) desempeña el papel de una especie de cavidades articulares en las que se producen movimientos de los globos oculares, similar a lo que ocurre en las articulaciones esféricas. La lipólisis en los cuerpos grasos de las órbitas, así como en los cuerpos grasos de las mejillas, se observa sólo con la caquexia, lo que es evidencia a favor de su origen común.
4. Fibra de la región de la fosa canina. ubicado entre el periostio del cuerpo de la mandíbula superior y los músculos faciales, extendiéndose a lo largo del tubérculo de la mandíbula superior, comunicándose con la fibra de la fisura pterigomaxilar, las fosas infratemporal y pterigopalatina.
El flemón en el área de la fosa canina ocurre, por regla general, con enfermedades de los dientes laterales de la mandíbula superior. El pus se propaga hacia arriba a lo largo del proceso alveolar y la superficie lateral de la mandíbula superior, involucrando en el proceso la fibra ubicada debajo y entre los músculos faciales del área de la fosa canina.
FORMAS DE DISTRIBUCIÓN. El proceso inflamatorio puede extenderse hacia afuera y hacia abajo hasta el área bucal, hasta el tejido del cuerpo adiposo bucal. A lo largo del tubérculo de la mandíbula superior, puede extenderse hacia atrás y hacia arriba hasta la fosa infratemporal (Fig. VII - 6).
TÉCNICA OPERACIONAL. Tire hacia arriba y lateralmente el labio superior y la mejilla. Se realiza una incisión mucosa de 3 a 4 cm de largo a lo largo del pliegue de transición superior de la membrana mucosa del vestíbulo de la boca. Se inserta un instrumento cerrado hacia arriba en la incisión a lo largo del hueso hasta el punto donde se acumula pus. Se separa el instrumento, se evacua el pus y se drena la cavidad purulenta.
En la fibra ubicada cerca de la faringe, se acostumbra secretar retrofaríngeo Y parafaríngea lateral espacios celulares. Este último está dividido por el diafragma en punzón en secciones anterior y posterior.
5. Espacio celular retrofaríngeo(Fig. II) se encuentra detrás de la faringe. Está limitado posteriormente por la fascia prevertebral (II - E), por delante por la fascia perifaríngea (II - E) y lateralmente por los espolones fasciales faríngeo-vertebrales (II - F). En la parte superior comienza desde la base del cráneo, en la parte inferior pasa al tejido ubicado detrás del esófago (el espacio tisular del órgano posterior del cuello). Este último pasa al tejido del mediastino posterior. Existen espolones fasciales no permanentes ubicados de manera horizontal, que separan en cierta medida el tejido retrofaríngeo del tejido ubicado en el cuello. Además de la fibra, el espacio celular retrofaríngeo contiene ganglios linfáticos únicos. El tabique de tejido conectivo sagital fija la sutura de la faringe a la base del cráneo y la columna (A.V. Chugai), dividiendo la parte superior del espacio retrofaríngeo en las mitades derecha e izquierda, lo que explica la localización del lado izquierdo o derecho de El absceso retrofaríngeo.
El ABSCESO REFARRÍNGEO suele ser consecuencia de una linfadenitis purulenta como complicación de la inflamación de las amígdalas en los niños.
FORMAS DE DISTRIBUCIÓN. El proceso purulento puede moverse desde el tejido a lo largo de la pared posterior de la faringe hacia la superficie posterior del esófago hasta el espacio tisular del órgano posterior del cuello y más hacia el mediastino posterior. Sin embargo, tales complicaciones son raras, ya que el espacio retrofaríngeo está cerrado desde abajo por hojas fasciales.
TÉCNICA OPERACIONAL. Acceso intraoral. El paciente está sentado, la cabeza es fijada por un asistente. En el lugar de protrusión de la pared posterior de la faringe, con la punta de un bisturí, previamente envuelto con una cinta de yeso adhesivo para evitar dañar los tejidos circundantes, se realiza una incisión vertical de 1-1,5 cm de largo. El absceso no se puede examinar, se realiza una autopsia pasando el bisturí por el dedo índice de la mano izquierda, palpando un absceso. Para evitar la aspiración de pus, se baja la cabeza del paciente inmediatamente después de abrir el absceso. Los bordes de la herida se separan con una pinza. La cavidad del absceso se lava con un chorro de solución desinfectante.
6. sección anterior o espacio celular parafaríngeo anterior limitado: medialmente por la fascia perifaríngea (Fig. II - D), anterior y lateralmente por la fascia interpterigoidea (Fig. II - D), lateralmente por la cápsula de la glándula parótida y su espolón faríngeo (Fig. II - 7), posteriormente y lateralmente por el punzón-diafragma (Fig. II - 3), que separa el espacio transdiafragmático del espacio perifaríngeo anterior. Por delante, este espacio se cierra debido a la fusión de la fascia faringobubcal con la fascia interpterigoidea a nivel del borde anterior de la rama de la mandíbula. El espacio celular perifaríngeo está lleno de fibra. Contiene los vasos faríngeos ascendentes, vasos linfáticos y ganglios linfáticos. Se comunica con el lecho de la glándula parótida a través de un defecto en la cápsula fascial de esta última. A continuación, el espacio perifaríngeo pasa libremente hacia el tejido del suelo de la boca.
Posterior espacio parafaríngeo lateral o espacio celular transdiafragmático(Fig. II) emparejados, ubicados a los lados del espacio celular retrofaríngeo. Medialmente llega a la fascia perifaríngea (Fig. II - E) y está delimitado del espacio celular retrofaríngeo por el espolón fascial faríngeo-vertebral (Fig. II - G). Lateralmente está limitado por la cápsula de la glándula parótida (Fig. II - 7) y el comienzo del músculo esternocleidomastoideo, detrás - por la fascia prevertebral (Fig. II - E), al frente - por el diafragma estiloides (Fig. II-3). En el espacio del tejido transfrénico se encuentran: la arteria carótida interna, la vena yugular interna, los nervios vago, glosofaríngeo, hipogloso y accesorio, el ganglio superior del tronco simpático y los ganglios linfáticos. La fibra del espacio transdiafragmático a lo largo de los vasos y nervios pasa al espacio de fibras del haz neurovascular principal del triángulo medial del cuello y luego a la fibra del mediastino anterior.
El flemón del espacio de celulosa circufaríngeo anterior (Fig. VII - 8) puede ser una complicación de la linfadenitis purulenta con inflamación de las amígdalas o desarrollarse como resultado de la irrupción de un absceso periamigdalino en este espacio. La celulitis puede ser secundaria a la transición de la inflamación desde la fisura maxilar-pterigoidea o el tejido del suelo de la boca.
FORMAS DE DISTRIBUCIÓN. El proceso purulento puede moverse libremente hacia abajo y hacia delante hacia el tejido del suelo de la boca. En algunos casos, a lo largo de la fibra de la pared lateral de la faringe, el flemón puede extenderse hasta el cuello, a la fibra de la superficie lateral de la laringofaringe y, debajo, a la fibra ubicada cerca del esófago y la tráquea (anterior y posterior). espacios de fibras orgánicas del cuello).
TÉCNICA OPERACIONAL. El absceso de la sección anterior del espacio celular perifaríngeo lateral se puede abrir (en ausencia de trismo - espasmo de los músculos masticatorios) mediante una incisión intraoral de la mucosa medial al pliegue pterigomandibular y paralela a él, 1,5-2 cm. de largo y hasta 0,75 cm de profundidad luego penetran de forma roma hasta el absceso, lo abren y lo drenan.
Para crear una buena salida de pus en caso de flemón del espacio perifaríngeo, muchos autores consideran más preferible el acceso extraoral, el único posible en caso de trismo. La cabeza del paciente se gira en la dirección opuesta y se inclina ligeramente hacia atrás. Se sondan el ángulo y el borde inferior de la mandíbula inferior y se realiza una incisión de 5 a 6 cm de largo en la piel y el tejido subcutáneo 1 a 1,5 cm más abajo (Fig. VIII - 5). Llegan sin rodeos a la superficie interna del ángulo de la mandíbula inferior, sienten el músculo pterigoideo medial tenso y sin rodeos a lo largo de la superficie interna del músculo, penetran con cuidado hacia arriba y medialmente hasta el lugar de acumulación de pus (es peligroso dañar el ascendente arteria de la faringe). Se evacua el pus, se lava y drena la cavidad.
7. Espacio celular de la glándula parótida. emparejado (Fig. II), limitado por una cápsula densa formada por la fascia masticatoria parótida (Fig. II - B), que recubre la glándula por todos lados. Contiene la glándula parótida, el nervio facial, la arteria temporal superficial, las partes iniciales de la vena profunda de la cara, los ganglios linfáticos y una pequeña cantidad de fibra. La cápsula tiene dos puntos débiles en las siguientes ubicaciones:
donde está adyacente a la parte cartilaginosa del conducto auditivo externo (el lugar de paso de los vasos sanguíneos);
donde la glándula parótida se acerca a la pared lateral de la faringe, formando el proceso faríngeo de la glándula (aquí la cápsula está ausente y la glándula está directamente adyacente a la sección anterior del espacio celular parafaríngeo lateral).
FORMAS DE DISTRIBUCIÓN. Es posible que penetre pus en el conducto auditivo externo. Si el proceso faríngeo de la glándula está dañado, el proceso puede extenderse hacia el tejido perifaríngeo. A lo largo de los vasos ubicados en el lecho de la glándula salival parótida, el proceso puede extenderse al espacio celular temporal. Si se destruye la capa interna de la fascia parótida, el proceso se extenderá al espacio tisular transdiafragmático, desde donde, a lo largo de grandes vasos y nervios, el proceso purulento puede extenderse hacia la base del cráneo e incluso dentro de su cavidad. como hacia abajo, alcanzando el tejido del mediastino anterior.
TÉCNICA OPERACIONAL. La cabeza del paciente se gira en la dirección opuesta. Cuando se localiza un foco inflamatorio purulento en las partes superficiales de la glándula, la incisión se realiza en dirección radial desde la base del lóbulo de la oreja, alejándose ligeramente de él, de 3 a 4 cm de largo (Fig. VIII - 3). Se diseca la piel, el tejido subcutáneo y la cápsula glandular formada por la fascia masticatoria parótida. Luego, para evitar dañar las ramas del nervio facial, se penetra el absceso de forma roma. La cavidad purulenta se lava con una solución antiséptica y se drena.
Cuando el foco inflamatorio purulento se localiza profundamente en el parénquima, por ejemplo, en el proceso faríngeo de la glándula salival parótida, la incisión se realiza 1 cm por detrás de la rama de la mandíbula inferior y 3-4 cm hacia abajo desde el lóbulo de la oreja ( Figura VIII - 4). Se diseca la piel, el tejido subcutáneo y la fascia masticatoria parótida. Pasan al tejido de la glándula con un dedo, alcanzan la punta de la apófisis estiloides y luego, anteriormente, al parénquima de la apófisis faríngea de la glándula. Si es necesario, penetre en el espacio celular perifaríngeo con un dedo. Después de abrir el absceso, la herida se lava con una solución antiséptica y se drena.
POSIBLES COMPLICACIONES. En el lecho fascial de la glándula salival parótida se encuentran el tronco y las ramas del nervio facial, el nervio auriculotemporal, la rama terminal del externo. arteria carótida, arteria facial transversa y vena retromandibular. Por lo tanto, las manipulaciones en la herida con un dedo o instrumento deben realizarse con precaución para evitar daños a las formaciones neurovasculares anteriores.
8. Espacio celular en el suelo de la boca.(Fig. VI) está limitado desde arriba por la membrana mucosa del suelo de la boca, desde abajo – por los músculos milohioideos (diafragma oral, m. mylohyoideus) (Fig. VI - 5), desde los lados – por el interior superficie de la mandíbula inferior (Fig. VI - 4). Tiene cinco hendiduras: la mediana, limitada por los músculos geniogloso (m. genioglossus) (Fig. VI - 2); dos mediales, ubicados entre los músculos geniogloso (m. genioglossus) y hiogloso (m. hyoglossus) (Fig. VI - 1); y dos fisuras laterales ubicadas entre los músculos hioglosos (Fig. VI - 1) y la superficie interna del cuerpo de la mandíbula inferior (Fig. VI - 4). En la fisura celular lateral se ubican: la glándula salival sublingual, la apófisis anterior de la glándula salival submandibular y su conducto, los nervios hipogloso y lingual, la arteria y las venas linguales. En las fisuras celulares mediales hay fibra y la arteria lingual, y en la mediana hay fibra y, a veces, ganglios linfáticos. La fisura lateral en la parte superior está ampliamente conectada con la sección anterior del espacio celular perifaríngeo, y en la parte inferior, a lo largo del conducto de la glándula submandibular (a lo largo de la brecha entre los músculos hioides maxilar y gloso hioides), está conectada a el espacio celular submandibular del cuello, ubicado debajo del diafragma de la boca en el triángulo submandibular, donde se encuentran la glándula submandibular, la arteria facial y la vena facial.
FLEMÓN DE LA FIBRA DEL FONDO DE LA CAVIDAD ORAL se desarrolla como resultado de una enfermedad de los dientes de la mandíbula inferior o, con menos frecuencia, una infección penetra en la fibra de esta zona cuando la membrana mucosa del suelo de la cavidad bucal está dañado. En caso de enfermedad dental, el pus se disemina a lo largo de la superficie interna del proceso alveolar de la mandíbula inferior debajo de la membrana mucosa del piso de la boca. Muy a menudo, la causa de estos flemones es una enfermedad de los molares. En este caso, el pus se localiza en la fisura lateral del tejido celular.

Figura VI. Espacios celulares en el suelo de la boca. Corte frontal realizado cerca del ángulo de la mandíbula inferior a través de la raíz de la lengua (según N.I. Pirogov).
1 – músculo milohioideo, 2 – músculo geniogloso, 3 – músculo estilohioideo, 4 – cuerpo de la mandíbula, 5 – músculo milohioideo, 6 – músculo digástrico, 7 – músculo geniohioideo, 8 – glándula salival hipogloso, 9 – arteria hipoglosa, 10 – nervio hipogloso, 11 – arteria profunda de la lengua.
el espacio del suelo de la boca (Fig. VII - 7), correspondiente al surco maxilo-lingual.
FORMAS DE DISTRIBUCIÓN. Cuando el absceso se localiza inicialmente en una de las fisuras del espacio celular del suelo de la boca, el proceso inflamatorio puede convertirse en un flemón difuso, capturando todo el tejido celular de esta zona. Desde la fisura lateral, el pus puede extenderse libremente hacia el espacio celular submandibular del cuello a lo largo del espolón y el conducto de la glándula salival submandibular, entre el borde posterior del músculo milohioideo y el músculo hioides (Fig. VII - 9). Desde el mismo espacio, el pus también puede extenderse libremente hacia atrás y hacia arriba, hacia el espacio celular perifaríngeo (Fig. VII - 8).
TÉCNICA OPERACIONAL. En la cavidad bucal, se determina el lugar de mayor fluctuación, se diseca la membrana mucosa longitudinalmente durante 1,5-2 cm y se vacía el absceso. Se inserta una tira de gasa o goma fina en la cavidad. Cuando el proceso se localiza en el surco maxilo-lingual, la incisión se realiza paralela y más cerca de la superficie interna de la mandíbula inferior, dirigiendo la punta del bisturí hacia el hueso para evitar dañar el nervio y la vena lingual (la arteria es situado más medialmente). Después de disecar la mucosa, se penetran cuidadosamente las capas más profundas con un instrumento romo. Cuando el flemón se localiza en la fisura media del espacio celular del suelo de la boca, un corte sagital de la mucosa del suelo de la boca puede resultar insuficiente. En este caso, la incisión se realiza desde abajo, desde el lado de la piel. Echando la cabeza del paciente hacia atrás, determine la superficie interna de la mandíbula inferior en el área del mentón y desde este punto corte la piel, el tejido subcutáneo y la fascia hacia abajo, estrictamente a lo largo de la línea media hacia el hueso hioides. Los músculos milohioideos se disecan a lo largo de la línea media y entre los músculos genihioideos penetran en el tejido del suelo de la boca.
El flemón pútrido-necrótico del suelo de la cavidad bucal o dolor de garganta de Ludwig es un tipo especial de flemón difuso del suelo de la boca, las zonas submandibular y submentoniana, en el que se produce una hinchazón aguda y necrosis de los tejidos sin fusión purulenta. En lugar de pus, hay una pequeña cantidad de líquido icoroso y maloliente del color de los restos de carne. Muy a menudo, el proceso comienza con una lesión focal del músculo milohioideo. ganglios linfáticos y las glándulas salivales están inflamadas los primeros días, pero sin cambios significativos. Los músculos del suelo de la boca se engrosan y en algunos lugares contienen lesiones con burbujas de gas y un olor acre icoroso. El tratamiento consiste en una amplia apertura temprana de las lesiones.
No se pueden rastrear LAS FORMAS DE DISTRIBUCIÓN DEL FLEGMON PUTERNICO-NECRÓTICO EN EL FONDO DE LA CAVIDAD ORAL, ya que sin intervención quirúrgica la muerte sobreviene rápidamente con un cuadro de sepsis general y disminución creciente de la actividad cardíaca.
TÉCNICA OPERACIONAL. La cabeza del paciente está ligeramente inclinada hacia atrás. Se palpan las esquinas y el borde de la mandíbula inferior, retrocediendo desde donde se realiza una incisión en forma de collar de 1 a 1,5 cm desde una esquina de la mandíbula inferior a la otra. Se diseca la piel, el tejido subcutáneo, la fascia superficial con el músculo subcutáneo del cuello. Luego, los tejidos subyacentes se separan sin rodeos en el punto de mayor tensión. Se evacua el tejido muerto y una pequeña cantidad de líquido icoroso. Se drena la herida.
9. Mediastinitis odontogénica es una complicación del flemón odontógeno, inicialmente localizado con mayor frecuencia en el tejido del suelo de la boca. Como se indicó anteriormente, estos flemones se propagan fácilmente al espacio celular submandibular. Desde este último, después de haber destruido la cápsula de la glándula salival submandibular, el pus puede pasar al tejido subcutáneo del cuello y extenderse por encima y por debajo del músculo subcutáneo del cuello en toda su longitud. El flemón del tejido del suelo de la boca puede pasar al espacio tisular del haz neurovascular principal del triángulo medial del cuello a lo largo del tejido que rodea la vena y arteria lingual, así como desde la región submandibular a lo largo de la vena facial y artería. A lo largo del espacio tisular del haz neurovascular del cuello, principalmente a lo largo del tejido que rodea la vena yugular interna, la infección desciende al tejido del mediastino anterior que rodea las venas braquiocefálicas, el tronco braquiocefálico, el comienzo de la arteria carótida común izquierda y el arco aórtico. El flemón odontogénico, que desciende a lo largo del tejido retrofaríngeo, puede extenderse al espacio tisular del órgano posterior del cuello. A través de este espacio fibroso también pueden llegar a las secciones superiores del tejido del mediastino posterior, situado entre la tráquea y el esófago.
TÉCNICA OPERACIONAL. Con esta formidable complicación del flemón odontógeno, es necesario abrir ampliamente y drenar el lugar de localización inicial del flemón: el tejido del suelo de la cavidad bucal. Según las indicaciones, se realizan múltiples incisiones en el tejido subcutáneo y el músculo subcutáneo del cuello. Para abrir los espacios celulares profundos del cuello y acceder al mediastino, se realiza una incisión amplia a lo largo del borde anterior del músculo esternocleidomastoideo (Fig. VIII - 7). Después de disecar la piel, el tejido subcutáneo y el músculo subcutáneo, se diseca la segunda fascia del cuello, se retrae el músculo hacia el lado lateral, se diseca y drena la vaina del haz neurovascular del cuello. Los dedos penetran por los vasos hasta el mediastino. Desde la misma incisión, moviendo el haz neurovascular hacia un lado, llegan región cervical tráquea. A lo largo de la superficie lateral y anterior de la tráquea el dedo llega al mediastino. El tejido del mediastino superior drena ampliamente entre los vasos y la pared torácica, los vasos y la tráquea, la tráquea y el esófago. Si esta incisión no es suficiente, haga una incisión horizontal por encima de la muesca yugular del esternón, penetre detrás del esternón a lo largo de la superficie anterior de la tráquea con un dedo y drene mediastino anterior de este corte.
POSIBLES COMPLICACIONES. Al realizar incisiones en el tejido subcutáneo del cuello, el daño a las venas superficiales del cuello es muy peligroso, ya que esto puede provocar una embolia gaseosa. Primero hay que capturar las venas.

Figura VII. Flemón facial.
1 – flemón de la fisura masticatorio-maxilar, 2 – flemón de la fisura subfascial del espacio celular temporal, 3 – flemón de la fisura maxilar-pterigoidea, 4 – flemón de la fisura interpterigoidea, 5 – flemón de la fisura profunda del espacio celular temporal, 6 – flemón de la fosa infratemporal, 7 – flemón de las grietas laterales en el espacio celular del suelo de la boca, 8 – flemón perifaríngeo, 9 – flemón submandibular de la zona del cuello.
apriete con pinzas, luego corte y venda entre las pinzas (Las pinzas hemostáticas van delante del bisturí). El daño a los nervios cutáneos es menos importante. Al diseccionar la vagina del haz neurovascular y drenar el tejido circundante, se pueden dañar las paredes internas de paredes delgadas. vena yugular, ya que su aderezo conduce a complicaciones graves. Al manipular el tejido mediastínico con el dedo no se deben dañar las venas braquiocefálicas y las venas que las forman.

Figura VIII. Incisiones para flemón de cara y cuello:
1 - cuerpo adiposo bucal, 2 - región temporal; 3, 4 – con paperas purulentas, 5 – fisura pterigoidea maxilar, espacio celular perifaríngeo; 6, 7 - espacios celulares previsceral y retrovisceral del cuello, 8 - región submandibular.
Voino-Yasenetsky V.F. Ensayos sobre cirugía purulenta. – L., dialecto Nevsky, 2000. – 704 p.
Gershman S.A. Tratamiento quirúrgico de la epitimpanitis purulenta crónica. – L., Medicina, 1969. – 182 p.
Evdokimov A.I. (ed.) Guía de odontología quirúrgica. – M., Medicina, 1972. – 584 p.
Elizarovsky S.I., Kalashnikov R.P. Cirugía operatoria y anatomía topográfica. – M., Medicina, 1979. – 511 p.
Zausaev V.I. Odontología quirúrgica. – M., Medicina, 1981. – 544 p.
Kagan I.I. Anatomía topográfica y cirugía operatoria en términos, conceptos, clasificaciones: Libro de texto. – Oremburgo, 1997. – 148 p.
Kovanov V.V., Anikina T.I. Anatomía quirúrgica Fascia humana y espacios celulares. – M., Medicina, 1961. – 210 p.
Lavrova T.F., Gryaznov V.N., Archakov N.V. Anatomía quirúrgica de los espacios celulares de la cabeza y operaciones de flemón odontógeno (manual educativo y metodológico para estudiantes de la Facultad de Odontología). – Vorónezh, 1981. – 22 p.
Ladutko S.I. Anatomía de la cavidad bucal. – Minsk, 1984. – 16 p.
Likhachev A.G., Temkin Ya.S. Libro de texto de enfermedades del oído, nariz y garganta. – M., Medgiz, 1946. – 243 p.
Lubotsky D.N. Fundamentos de anatomía topográfica. – M., Medgiz, 1953. – 647 p.
Markov a.i. Anatomía de las almohadillas grasas de las mejillas humanas en el período posnatal de la ontogénesis. – Resumen del autor. descartar. Miel. Ciencia. – Saransk, 1994. – 15 p.
Nomenclatura anatómica internacional (con una lista oficial de equivalentes rusos) / Ed. S.S. Mijailova. – Ed. 4to. – M.: Medicina, 1980. - 268 p.
Popov N.G. Póngase en contacto con mediastinitis odontogénica. Resumen del autor. Dis... Dr. med. Ciencia. – Vorónezh, 1971. – 20 p.
Popov N.G., Korotaev V.G. Formas de propagación de la infección purulenta al mediastino durante los procesos inflamatorios del suelo de la boca y el cuello. En el libro “Procesos inflamatorios y distróficos de la región maxilofacial”. – Vorónezh, 1977. – págs. 27-29.
Rubostova T.G. Odontología quirúrgica. M., Medicina, 1996. – 687 p.
Samusev R.P., Goncharov N.I. Epónimos en morfología. – M., Medicina, 1989. – 352 p.
Soldatov I.B. Guía de otorrinolaringología. – M., Medicina, 1997. – 607 p.
Stepanov P.F., Novikov Yu.G. Anatomía topográfica de la fascia humana y los espacios celulares ( manual de entrenamiento). – Smolensk, 1980. – 68 p.
Odontología infancia. Ed. AUTOMÓVIL CLUB BRITÁNICO. Kolesova. – M., Medicina, 1991. – 463 p.
Prefacio………………………………………………………………………………4
Fascia de la cabeza…………………………………………………………...6
El concepto de ganglios fasciales, tipos de fasciales y
receptáculos interfasciales…………………………………………...11
Abscesos y flemones de la cara. Principios básicos
intervenciones quirúrgicas………………………………………….13
Espacios celulares, abscesos y flemones del cerebro.
sección de cabecera……………………..………………………………………….15
Fibra de la región frontal-parietal-occipital….……………………15
Triángulo de trepanación Shipo..………………………………18
Espacio celular temporal………………………………...23
Espacios celulares, abscesos y flemones faciales.
sección de cabecera………………………………………………………………………………26
Espacio de fibra masticatoria…………………………26
Almohadilla de grasa de las mejillas…………………………………………..30
Cuerpos grasos de las órbitas………………………………………….34
Fibra de la zona de la fosa canina……………………………….34
Espacio celular retrofaríngeo………………………….35
Espacio celular perifaríngeo lateral…………...36Espacio celular de la glándula parótida………………..38
Espacio celular del suelo de la boca……………………..40