Ar centrālo līniju saistītās asinsrites infekcijas (CLABSI)
Ar katetru saistītu asinsrites infekciju apraksts
Ar katetru saistītas asinsrites infekcijas (CABI) rodas, kad baktērijas nonāk asinsritē caur centrālo venozo katetru. Centrālais katetrs ir gara, plāna caurule, kas tiek ievietota ķermenī caur vēnu un sasniedz lielas vēnas pie sirds. To lieto medikamentu, uztura, šķidrumu un ķīmijterapijas zāļu piegādei.
Ja baktērijas nokļūst centrālajā katetra caurulē, tās var viegli iekļūt asinsritē un izraisīt nopietnas infekcijas. Tas var izraisīt stāvokli, ko sauc par sepsi, kad baktērijas izraisa asins saindēšanos. Ja jums ir aizdomas par šo stāvokli, nekavējoties meklējiet medicīnisko palīdzību.
Infekcijas cēloņi, kas saistīti ar centrālo vēnu katetru
Baktērijas parasti dzīvo uz ādas. Dažreiz tie var nokļūt katetrā un pēc tam asinsritē.
Ar centrālo vēnu katetru saistītas infekcijas riska faktori
Faktori, kas var palielināt ar katetru saistīto risku saistītās infekcijas asins plūsma:
- katetra lietošana ļoti ilgu laiku;
- Katetrs nav pārklāts ar pretmikrobu vielu;
- Katetru uzstāda augšstilba vēnā;
- Vājināta imūnsistēma;
- Uzturēšanās nodaļā intensīvā aprūpe;
- Infekcijas klātbūtne citās ķermeņa vai ādas daļās.
Ar katetru saistītu asinsrites infekciju simptomi
Iepriekš minētos simptomus papildus ar katetru saistītām asinsrites infekcijām var izraisīt arī citas slimības. Ja rodas kāds no šiem gadījumiem, jums jāredz ārsts.
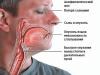
- Drudzis;
- Drebuļi;
- Ātra sirdsdarbība;
- Apsārtums, pietūkums vai jutīgums vietā, kur tika ievietots katetra;
- Izlāde no katetra.
Ar katetru saistītu asinsrites infekciju diagnostika
Ārsts jautās par jūsu simptomiem un slimības vēsturi un veiks fizisku pārbaudi.
Pārbaudes var ietvert šādas darbības:
- Asins analīzes un baktēriju kultūra - lai pārbaudītu asins šūnu stāvokli un noteiktu baktēriju klātbūtni;
- Citas kultūras - urīns, krēpas un/vai āda, lai pārbaudītu infekciju;
- Ehokardiogramma - lai noteiktu, vai baktērijas ir sasniegušas sirds vārstuļus.
Ar katetru saistītu asinsrites infekciju ārstēšana
Ar katetru saistītu asinsrites infekciju ārstēšanas iespējas ir šādas:
- Antibiotikas ir zāles, ko lieto infekciju ārstēšanai. Lietotās antibiotikas veids ir atkarīgs no asinīs konstatētajām baktērijām;
- Centrālā katetra nomaiņa – centrālais katetrs ir jānoņem un jāaizstāj ar jaunu katetru.
Ar katetru saistītu asinsrites infekciju profilakse
Slimnīcā
Slimnīcas personālam- pirms centrālās uzstādīšanas vēnu katetru Lai samazinātu infekcijas risku, ievērojiet šādus piesardzības pasākumus:
- Izvēlieties rūpīgi droša vieta ievietot katetru;
- Rūpīgi nomazgājiet rokas vai izmantojiet roku dezinfekcijas līdzekli;
- Valkājiet kleitu, masku, cimdus un pārklājiet matus;
- Notīriet katetra vietu antiseptisks un pārklāj to ar sterilu pārsēju.
Pēc centrālās vēnas katetra ievietošanas:
- Pirms pieskaršanās katetram vai pārsēja maiņas vietā rūpīgi nomazgājiet rokas un valkājiet cimdus;
- Izmantojiet antiseptisku līdzekli, lai notīrītu katetra vietu;
- Veiciet piesardzības pasākumus, rīkojoties ar medikamentiem, šķidrumiem vai pārtiku, kas tiks ievadīta caur katetru;
- Turiet katetru vietā tikai tik ilgi, cik nepieciešams;
- Katru dienu pārbaudiet katetru un tā ievietošanas vietu, vai nav infekcijas pazīmju;
- Nelaidiet apmeklētājus slimnīcas telpā, kamēr tiek mainīts pārsējs.
Pasākumi, ko varat veikt, lai samazinātu infekcijas risku:
- Lūdziet darbiniekus veikt visus piesardzības pasākumus, lai novērstu infekciju;
- Pastāstiet personālam, ja ir jāmaina pārsējs vai ievietošanas vieta ir sarkana un sāpīga;
- Palūdziet katram apmeklētājam nomazgāt rokas pirms ieiešanas telpā. Neļaujiet apmeklētājiem pieskarties katetram.
Mājās
- Ievērojiet visus ārsta norādījumus attiecībā uz centrālo līniju;
- Uzziniet, kā rūpēties par savu katetru. Ievērojiet šādus vispārīgos principus:
- Ievērojiet dušas un vannas norādījumus;
- Pirms pieskaršanās katetram ir jānomazgā rokas vai jālieto roku dezinfekcijas līdzeklis. Pieskaroties ievietošanas vietai, valkājiet cimdus;
- Mainiet pārsēju, kā norādījis ārsts;
- Noslaukiet katetra ārējo virsmu ar antiseptisku līdzekli;
- Neļaujiet nevienam pieskarties katetram;
- Pārbaudiet, vai ādā ap katetra ievietošanu nav infekcijas pazīmju (piemēram, apsārtums un pietūkums);
- Zvaniet savam ārstam, ja domājat, ka Jums ir infekcija (piemēram, drudzis, drebuļi).
Atšifrējums
1 130 UDC ar katetru saistītas asinsrites infekcijas B.V. Berežanskis, A.A. Ževnereva departamenta slimnīca Smoļenskas stacijā, Smoļenska, Krievija Ar katetru saistītās asinsrites infekcijas ieņem trešo vietu starp visām nozokomiālajām infekcijām un pirmo vietu starp bakterēmijas cēloņiem, veidojot līdz 10% no visām hospitalizēto pacientu infekcijām, 20% no visām nozokomiālajām infekcijām un līdz 87% no primārās bakterēmijas. Eiropā un ASV ik gadu tiek reģistrēti vairāk nekā 500 tūkstoši ar katetru saistītu infekciju gadījumu, no kuriem 80 tūkstoši gadījumu tiek reģistrēti intensīvās terapijas nodaļā. Rakstā aplūkota ar katetru saistītu asinsrites infekciju epidemioloģija, etioloģija un klasifikācija, to klīniskās izpausmes, pamatmetodes un diagnostikas kritēriji, kā arī pieejas terapijai. Detalizēti tiek apspriestas šīs patoloģijas novēršanas iespējas. Atslēgas vārdi: asinsrites infekcijas, ar katetru saistītas infekcijas, centrālais vēnu katetrs, epidemioloģija, etioloģija, ārstēšana, profilakse. Ar katetru saistītas asinsrites infekcijas B.V. Berežanskis, A.A. Ževnereva Smoļenskas dzelzceļa stacijas slimnīca, Smoļenska, Krievija Ar katetru saistītas asinsrites infekcijas ieņem trešo vietu nozokomiālo infekciju vidū un ir visizplatītākais bakteriēmijas cēlonis. Šīs infekcijas veido 10% no visām stacionāro pacientu infekcijām, 20% nozokomiālo infekciju un līdz 87% primārās bakterēmijas. Eiropā un ASV ar katetru saistītu infekciju gadījumi notiek katru gadu, un gadījumi tiek ziņots ICU pacientiem. Šajā rakstā apskatīta ar katetru saistītu asinsrites infekciju epidemioloģija, etioloģija un klasifikācija, to klīniskās formas, galvenie diagnostikas principi un kritēriji, kā arī pieejas terapijai. Šo infekciju profilakses potenciāls ir detalizēti apskatīts. Atslēgas vārdi: asinsrites infekcijas, ar katetru saistītas infekcijas, centrālais vēnu katetrs, epidemioloģija, etioloģija, ārstēšana, profilakse. Kontaktadrese: Boriss Vitāljevičs Berežanskis E-pasts: pasts:
2 131 Ievads Grūti iedomāties mūsdienu medicīna nenodrošinot asinsvadu piekļuvi. Daudzos gadījumos to panāk, ievietojot centrālo vēnu katetru (CVC), kas nepieciešams gan monitorēšanai (centrālā venozā spiediena, plaušu kapilārā ķīļspiediena, hidratācijas pakāpes noteikšanai), gan medikamentu, elektrolītu, asins komponentu un parenterālās barošanas ievadīšanai. . Amerikas Savienotajās Valstīs medicīnas iestādes ik gadu iegādājas vairāk nekā 150 miljonus asinsvadu katetru, no kuriem aptuveni 5 miljoni tiek izmantoti centrālo vēnu kateterizācijai; Lielbritānijā katru gadu tiek veiktas līdz 200 tūkstošiem centrālo vēnu kateterizāciju. Ja par tādu rādītāju uzskatām centrālo vēnu kateterizācijas dienu skaitu, tad ASV reanimācijas nodaļās tas sasniedz 15 miljonus gadā. Pieaugot asinsvadu kateterizāciju skaitam, palielinās tādu komplikāciju kā ar katetru saistītas asinsrites infekcijas (CABI) biežums. Šī patoloģija izraisa ne tikai slimnīcas uzturēšanās ilguma palielināšanos un līdz ar to arī ārstēšanas izmaksu palielināšanos, bet arī mirstības palielināšanos, īpaši kritiskā stāvoklī esošu pacientu vidū. Ar katetru saistītās asinsrites infekcijas ieņem trešo vietu starp visām nozokomiālajām infekcijām un pirmo vietu starp bakterēmijas cēloņiem, veidojot aptuveni 10% no visām stacionāro pacientu infekcijām, 20% no visām nozokomiālajām infekcijām un līdz 87% primāro bakterēmiju. Eiropā un ASV ik gadu tiek reģistrēti vairāk nekā 500 tūkstoši ar katetru saistītu infekciju gadījumu, no kuriem 80 tūkstoši gadījumu tiek reģistrēti intensīvās terapijas nodaļā. Vairāk nekā 15% pacientu ar kateterizētu centrālo vēnu līniju attīstās komplikācijas. Mehāniskas komplikācijas rodas 5-19% pacientu, infekciozas - 5-26% un trombotiskas - līdz 26%. Divas visbiežāk sastopamās CVC lietošanas komplikācijas, kas ir jānoņem, ir CAIC un katetra tromboze. Lai noteiktu CAIC, ASV Slimību kontroles un profilakses centri (CDC) ir ierosinājuši indikatoru, kas parāda infekciju skaitu uz 1000 kateterizācijas dienām. Dažādas struktūras un profila nodaļās un slimnīcās CAIC skaits svārstās no 2,9 (kardiotorakālajās ICU) līdz 11,3 uz 1000 kateterizācijas dienām (intensīvās terapijas nodaļās bērniem, kas sver mazāk par 1000 g). Vispārējā ICU pacientiem ar īslaicīgu CVC uz 1000 kateterizācijas dienām tiek reģistrēti vidēji 4,3–7,7 CAIC gadījumi. Krievijā saskaņā ar CASCAT pētījuma provizoriskiem datiem CAIC ir 5,7 gadījumi uz 1000 kateterizācijas dienām. CVC kolonizācija konstatēta 16,4% gadījumu, kas atbilst 21,5 gadījumiem uz 1000 kateterizācijas dienām. ASV un Eiropas valstīs mirstība no CAIC vidēji ir līdz 19–25% un ir tieši atkarīga no patogēna. Tādējādi mirstības rādītājs CAIC, ko izraisa koagulāzes negatīvi stafilokoki, ir 2-10%, un CAIC, ko izraisa Candida spp. un Pseudomonas aeruginosa, attiecīgi 38 un 50%. Detalizētākā letālo CAIC gadījumu analīzē attiecināmais mirstības rādītājs ir 2,7% (8,2% S. aureus izraisītai infekcijai un 0,7% koagulāzes negatīviem stafilokokiem), atlikušais procents ir saistīts ar pamatslimību. Amerikas Savienotajās Valstīs pacientu ar CAIC ārstēšanai katru gadu tiek tērēti līdz 2,3 miljardiem USD; katrs CAIC gadījums vidēji maksā līdz 29 tūkstošiem USD. Diemžēl, tā kā Krievijā ir maz zināšanu par problēmu, mūsu valstī nav statistikas datu par KAIC. Etioloģija Mikroorganismu spektrs, kas izraisa CAIC, ir atkarīgs no vairākiem faktoriem, piemēram, pacienta stāvokļa smaguma pakāpes, katetra veida, nodaļas profila, infekcijas ceļa utt. Visbiežāk CAIC izdala koagulāzi. -negatīvi stafilokoki (34-49,1%) un Staphylococcus aureus (11,9 17%). Retāk izolēti ir citi patogēni, piemēram, Enterococcus spp. (5,9 6%), Candida spp. (7,2 9%), Pseudomonas spp. (4,9 6%), kā arī Enterobacteriaceae dzimtas pārstāvji. Interesanti, ka kopumā CAIC galveno patogēnu izolācijas biežums laika gaitā paliek aptuveni tāds pats (1. Tajā pašā laikā, iespējams, uzlabojoties pamatslimības ārstēšanai un pieaugot pacientu skaitam ar imūndeficīta stāvokļiem, attiecīgi pieaug arī CAIC izraisošo mikroorganismu daudzveidība. CAIC etioloģijas atkarība no noteiktiem apstākļiem un nodaļas profila ir parādīta tabulā. 2.
3 132 1. tabula. CAIC patogēnu sastopamības biežums Patogēns gadi, % gadi, % 2001, % Koagulāzes negatīvie stafilokoki Staphylococcus aureus Enterococcus spp Escherichia coli 6 2 Enterobacter spp Pseudomonas aeruginosa Pseudomonas aeruginosa Deva. no CAIC par nodaļas profilu un klīnisko raksturojumu CVC lietošanas nosacījumi Specifiskā mikroflora Citi mikroorganismi Vispārējās nodaļas Gram(+) cocci (>60%) MRSA** (5 30%) ICU Gram() baktērijas (30 40%) CNS*, S. aureus (30%) ) Imūnsupresīvs stāvoklis CNS* (>50%) S.aureus (10%) Kopējā parenterālā barošana S. aureus (>30%) CNS* (20%), Candida spp. (~10%) Piezīme: *KNS koagulāzes negatīvie stafilokoki; **MRSA meticilīna rezistentais S. aureus. Diemžēl šobrīd Krievijā dati par CAIC etioloģiju ir ārkārtīgi ierobežoti. Ir tikai viens pētījums (CASCAT), kas veikts kopš 2004. gada, kurā 75% CAIC gadījumu un 63% CVC kolonizācijas gadījumu izolēja grampozitīvus mikroorganismus, kurus galvenokārt pārstāv koagulāzes negatīvi stafilokoki (nepublicēti dati). Patoģenēze Pastāv vairāki CVC kolonizācijas un infekcijas ceļi (1. att.). Visbiežāk baktērijas migrē no ādas, nedaudz retāk caur katetra ārējo atveri. Infekcija, ko izraisījusi piesārņotu infūzijas šķīdumu pārliešana, un katetra hematogēns infekcijas ceļš ir mazāk ticams. Svarīga loma CAIC attīstībā ir katetra materiālam un mikrofloras virulencei. Mikroorganismu iekļūšana, kas pārstāv normālu pacienta ādas mikrofloru ārējā virsma katetru (ārpuslumināls), visticamāk, īslaicīgi novietotiem katetriem pirmajās 10 dienās pēc uzstādīšanas. Saskaņā ar perspektīvo pētījumu, kurā piedalījās 1263 pacienti ar īslaicīgu katetru, ekstralumināla infekcija rodas līdz 60% gadījumu. Šajā gadījumā katetrus visbiežāk kolonizē S. epidermidis un citi koagulāzes negatīvi stafilokoki, S. aureus, Bacillus spp., Corynebacterium spp. Arī no roku ādas medicīnas personāls katetra virsmu var kolonizēt P. aeruginosa, Acinetobacter spp., Stenotrophomonas maltophilia, Candida albicans, Candida parapsilosis. Vēlākā periodā katetra iekšējās virsmas intraluminālās kolonizācijas iespējamība palielinās, ja katetra kopšanas laikā tiek pārkāpta aseptika. Katetru kolonizācija iespējama arī tad, ja tiek izmantotas piesārņotas infūzijas ierīces. Piesārņojums konteinera nomaiņas procesā ar šķīdumu vai intravenozas infūzijas sistēmu Trauka defekti Kontaminācija infūzijas līdzekļa ražošanas laikā Infekcija caur gaisa filtra ieeju Kolonizācija intravenozas ievadīšanas laikā injekcijas, heparīna fiksatoru lietošana, mikroorganismu iekļūšana no ādas caur katetra ievietošanas atveri Att. 1. Vēnu katetru kolonizācijas/infekcijas ceļi.
4133 risinājumi. Šajā gadījumā visbiežāk tiek izolēti Enterobacter spp., Citrobacter spp. un Serratia spp. Šis inficēšanās ceļš ir biežāk sastopams jaundzimušo intensīvās terapijas nodaļās. Ārkārtīgi reti gadījumi ietver hematogēno katetru kolonizācijas ceļu. Šis ceļš ir raksturīgākais kandidēmijai vēža slimniekiem, kuri tiek ārstēti ar ķīmijterapiju. Pēc iekļūšanas asinsvada lūmenā mikroorganismi, mijiedarbojoties ar katetra virsmu, veido bioplēvi, kas sastāv no divām fāzēm: sēdoša (vai nekustīga, kas sastāv no lēni dalāmām baktēriju šūnām un starpšūnu matricas) un planktona (vai brīvi suspendēta, kas faktiski ir atbildīgs par attīstību klīniskie simptomi infekcijas). Bioplēves veidošanā var piedalīties gan viena, gan vairāku veidu mikroorganismi. Bioplēve sastāv no vairākiem mikroorganismu slāņiem, kas pārklāti ar kopēju glikoproteīna (gļotādas) kapsulai līdzīgu slāni. Bioplēves pamatā ir mikroorganismu ražoti polisaharīdi. Glikoproteīni veicina adhēziju un nodrošina bioplēves strukturālo matricu. Spēja veidot glikoproteīna slāni visizteiktāk izpaužas koagulāzes negatīvos stafilokokos. Aprakstītais slānis efektīvi aizsargā mikroorganismus no makroorganisma humorālajiem un šūnu faktoriem. Lielākā daļa mikroorganismu, kas iekļauti bioplēvē, atrodas miera stāvoklī, kas ievērojami palielina to izturību pret antibakteriālām zālēm. Liela nozīme ir materiāla ķīmiskajai dabai, no kuras izgatavots katetrs. Tādējādi katetri, kas izgatavoti no polietilēna un polivinilhlorīda, ir daudz jutīgāki pret mikroorganismu saķeri nekā katetri, kas izgatavoti no silikona, teflona un poliuretāna. Tāpēc mūsdienu asinsvadu katetru ražošanā tiek izmantots teflons, poliuretāns un silikons. Katetru biofilmu sistēma priekš intravenozas infūzijas Vīne Fig. 2. Bioplēves lokalizācija uz uzstādīta asinsvadu katetra. Diemžēl Krievijā lielākā daļa katetru joprojām ir izgatavoti no polietilēna. Lielākā daļa baktēriju vienā vai otrā pakāpē spēj piestiprināties pie katetru virsmas, izmantojot nespecifiskus adhēzijas mehānismus. Tomēr vairākiem mikroorganismiem ir ievērojami augstākas adhezīvās īpašības. Tādējādi daudzos aspektos spēja pieķerties katetra virsmai ir atkarīga no specifisku makroorganisma proteīnu receptoru klātbūtnes. Piemēram, S. aureus un Candida spp. ģints sēnes. ir fibronektīna, fibrinogēna un laminīna receptori, un koagulāzes negatīvie stafilokoki (CNS) ļoti efektīvi saistās ar fibronektīnu. Vairāki pētījumi ir parādījuši, ka vielas, kas tiek ievadītas caur CVC, var veicināt bioplēves veidošanos. Tādējādi kateholamīnu ievadīšana katetrā stimulē koagulāzes negatīvo stafilokoku augšanu, un šī parādība ir atkarīga no devas. Diagnostikas metodes un kritēriji CVC kolonizāciju var pavadīt dažādas klīniskas izpausmes vai tā var būt asimptomātiska. Klīniskie simptomi ir diezgan neuzticami to zemās specifiskuma un jutīguma dēļ. Piemēram, klīniskās izpausmes drudža formā ar vai bez drebuļiem ir ļoti jutīgas, t.i., tās bieži pavada CAIC, bet tām ir ārkārtīgi zema specifika (tās nav CAIC patognomoniskas pazīmes); ir ādas iekaisums un strutošana ap asinsvadu katetru. augsta specifika (ar augstu ir zināma iespējamība, ka var pretendēt uz CAIC attīstību), bet zema jutība, līdz 65% gadījumu ar katetru saistītu asinsrites infekciju nepavada lokāla iekaisuma pazīmes (3. att.) . Nesenā daudzcentru klīnikā epidemioloģiskais pētījums mazāk nekā 50% CAIC radās ar lokāliem simptomiem. Krievijā katetru infekciju diagnoze ir sarežģīta medicīnas personāla modrības trūkuma dēļ, un tāpēc pat acīmredzamas CAIC pazīmes netiek novērotas vai tiek interpretētas nepareizi. ASV Slimību kontroles un profilakses centri (CDC) piedāvā šādus klasifikācijas un diagnostikas kritērijus ar katetru saistītām infekcijām. 1. Kolonizēts katetrs: klīnisku simptomu trūkums; pieaugums >15 KVV, izmantojot daļēji kvantitatīvās novērtēšanas metodi
5 134 Eksudācija Eritēma Tūska Sāpes Flebotromboze Att. 3. CAIC kolonizācijas lokālo simptomu biežums pēc D.Maki; augšana >10 3 KVV/ml, izmantojot kvantitatīvu metodi, lai novērtētu katetra kolonizāciju. 2. Katetra ievadīšanas vietas infekcija: hiperēmija, sāpīgums, ādas sabiezējums vai strutošana 2 cm attālumā no katetra ievietošanas vietas ar negatīviem asins kultūras rezultātiem. 3. “Kabatas” infekcija: zemādas kabatas strutošana implantēta asinsvadu katetra vietā un/vai ādas nekroze virs tās ar negatīviem asins kultūras rezultātiem. 4. Tuneļa infekcija: hiperēmija, sāpes, sacietējums un strutošana vairāk nekā 2 cm attālumā no katetra ievietošanas vietas un gar tuneļa katetru ar negatīviem asins kultūras rezultātiem. 5. Ar infūziju saistīta infekcija: tā paša mikroorganisma izolēšana no pārlietā šķīduma un asiņu izdalīšana no perifērās vēnas sistēmisku infekcijas pazīmju klātbūtnē. 6. Ar katetru saistīta asinsrites infekcija: primāra bakterēmija vai fungēmija pacientiem ar asinsvadu katetru un sistēmiskām infekcijas klīniskām izpausmēm (hipertermija, drebuļi un/vai hipotensija), citu acīmredzamu infekcijas avotu neesamība un kvantitatīvā izdalīšanās no katetra virsmas ( > 10 3 KVV/ml ar katetra segmentu) vai puskvantitatīvā metode (>15 KVV no katetra gala vai zemādas segmenta) tāda paša mikroorganisma kā no asinīm, vai iegūstot pieckārtīgu atšķirību starp katetra skaitu. mikrobu šūnas asins kultūrās, kas ņemtas vienlaikus no CVC un perifērās vēnas vai ar atšķirīgu laiku, lai šo asins kultūru rezultāti būtu pozitīvi (vairāk nekā 2 stundas). Mikrobioloģiskās metodes KAIC diagnosticēšanai % Tiek veikta KAIC laboratoriskā diagnostika dažādas metodes: tiešā mikroskopija, izdalījumu uztriepes kultūrizmeklēšana uzstādītā katetra vietā, daļēji kvantitatīvās un kvantitatīvās kultivēšanas metodes izņemtā katetra izmeklēšanai, vienlaicīgas asins kultivēšanas metode no katetra un no perifērās vēnas. Mēģināts arī izpētīt bioplēvi uz katetra iekšējās virsmas, to nenoņemot, izmantojot speciālas birstes. Visas metodes var iedalīt divās grupās: tās, kurām ir nepieciešams CVC noņemt, un tās, kurām nav nepieciešams noņemt CVC. Metodes CAIC diagnosticēšanai, nenoņemot CVC, ietver kvantitatīvo metodi pāru asins kultūrām no CVC un perifērās vēnas, nekvantitatīvo metodi pāru asins kultūrām no CVC un perifērās vēnas un AOLC (acridine orange leikocītu citospīna) testu. Visbiežāk izmantotā mikrobioloģiskās diagnostikas metode ir daļēji kvantitatīvā noņemtā katetra izmeklēšanas metode. Tātad Eiropas valstu mikrobioloģiskajās laboratorijās 63,8% gadījumu izmanto tikai daļēji kvantitatīvo metodi, 14,8% - tikai kvantitatīvo metodi, 10% - puskvantitatīvo vai kvantitatīvo metodi un 11,4% gadījumu izmanto tikai kvalitatīvo metodi. . Ir svarīgi saprast, ka, izmantojot kvalitatīvas noteikšanas metodes, atsevišķi piesārņojoši mikroorganismi bieži vien rada kļūdaini pozitīvu rezultātu. D. Maki ierosināja noteikt CAIC izraisītāju, četras reizes ritinot izņemtā katetra distālo fragmentu (5–7 cm garu) uz blīvas barotnes (5% asins agara) virsmas, kam sekoja inkubācija C temperatūrā. stundas (vēlams CO 2 inkubatorā). Lai gan šīs metodes izmantošana ļauj novērtēt kolonizāciju tikai uz katetra ārējās virsmas, tai ir augsta jutība (92%) un specifiskums (83%). Pētījuma rezultātu novērtējums parādīts tabulā. 3. Vēlāk tika piedāvāta kvantitatīvā metode CAIC mikrobioloģiskai diagnostikai. Metode sastāv no izņemtā katetra distālās daļas 5-6 cm garumā apstrādi ar ultraskaņu 55 kHz frekvencē 1 minūti 10 ml triptikāzes sojas buljona 15 sekundes. Iegūto suspensiju 0,1 ml tilpumā uzklāj uz 5% asins agara, turpmāk inkubējot 37 C temperatūrā 5 dienas, pēc tam reizinot izaugušo koloniju skaitu ar atbilstošo atšķaidīšanas koeficientu. Piesārņojums >10 3 KVV/ml tiek uzskatīts par CAIC klātbūtnes indikatoru. Izmantojot šo metodi, ir iespējams novērtēt ārējo kolonizāciju
6 135 3. tabula Mikroorganismu augšanas novērtējums pēc D. Maki metodes Hemokultūra Pozitīvs Negatīvs Koloniju skaits, izmeklējot katetru Secinājums > 15 KVV Katetrs ir asinsrites infekcijas avots< 15 КОЕ Микробное обсеменение катетера гематогенным путем >15 CFU Katetrs ir inficēts, nevar izslēgt pārejošu bakterēmiju< 15 КОЕ Катетер колонизирован и внутренней поверхности катетера вне зависимости от характера биопленки . Количественный метод бактериологического исследования позволяет оценить относительное число микроорганизмов при смешанных инфекциях, его чувствительность составляет 97,5%, а специфичность 88% . До появления полуколичественного метода, предложенного D. Maki, для выявления инфицированных катетеров наиболее часто использовали посев в жидкую питательную среду. Однако эта техника очень часто дает viltus pozitīvi . Lai paātrinātu rezultātus, daži autori iesaka noņemtā katetra fragmenta krāsošanu ar gramu. Uz katetra krāsošanu balstīto metožu jutīgums un specifika tiek apspriesta, un tās neattiecas uz visiem katetru veidiem. Ar katetru saistītas infekcijas diagnozi var veikt, neizņemot katetru. Šim nolūkam ir iespējams izmantot kvantitatīvo metodi pāru asins kultūrām no CVC un perifērās vēnas. Ja no abiem paraugiem ir izolēts viens un tas pats mikroorganisms un katetra un vēnas paraugu piesārņojuma kvantitatīvais koeficients ir 5, tad katetru vajadzētu uzskatīt par infekcijas avotu. Aprakstītās diagnostikas metodes jutīgums ir 94%, un specifika sasniedz 100%. Tomēr klīniskajā praksē šī metode tiek reti izmantota tās relatīvās sarežģītības dēļ. Augsta jutība un specifiskums (attiecīgi 91 un 94% īslaicīgi stāvošiem katetriem, 94 un 89% ilgstoši stāvošiem katetriem) tiek panākta ar diferenciālā laika noteikšanas metodi līdz pozitīvam rezultātam vai ar nekvantitatīvo pāra metodi. asins kultūras no CVC un perifērās vēnas. To definē kā starpību laikā līdz pozitīvajiem asins kultūru rezultātiem, kas iegūti, izmantojot centrālo vēnu katetru un no perifērās vēnas, un to var izmērīt, tikai izmantojot automatizētus asins analizatorus. 2 vai vairāk stundu atšķirība tiek uzskatīta par diagnostiski nozīmīgu. Tomēr, ja pacientiem pirms asins kultūru ņemšanas tiek lietotas antibakteriālas zāles, tiek novērota metodes specifiskuma samazināšanās līdz 29%, ar nemainīgi augstu jutību 91%. Šo metodi var uzskatīt par optimālu CAIC diagnosticēšanai ar ilgstoši esošiem katetriem un labāku salīdzinājumā ar kvantitatīvo metodi pāru asins kultūrām no CVC un perifērās vēnas. Amerikas Infekcijas slimību biedrība iesaka kvantitatīvās nesapārotās CVC asins kultūras kā alternatīvu kvantitatīvām sapārotajām perifēro vēnu un CVC asins kultūrām. Šo metodi izmanto, ja viena vai otra iemesla dēļ nav iespējams paņemt asinis no perifērās vēnas. Metode ir diagnostiski nozīmīga, ja asins kultūrā no CVC izolē 100 KVV/ml. Šīs metodes specifika ir 85%, jutība ir 75%. Lai iegūtu materiālu katetru mikrobioloģiskajai izmeklēšanai, tos nenoņemot, ir izstrādātas speciālas neilona birstes, kas piestiprinātas pie vadotnes. Šīs otas ļauj nokasīt bioplēvi no katetra iekšējās virsmas, kam seko centrifugēšana un leikocītu nogulumu iekrāsošana ar akridīna apelsīnu (AOLC tests). Pacientiem, kuri saņem pilnīgu parenterālu barošanu, šīs metodes jutība ir 95% un specifiskums 84%. Šis paņēmiens ļauj iegūt provizorisku rezultātu dažu minūšu laikā, nenoņemot CVC, kā arī atrisināt jautājumu par nepieciešamību nozīmēt specifisku antibiotiku terapiju un noņemt CVC. Nesen tika ierosināts ELISA tests CAIC seroloģiskai diagnozei, ko izraisa koagulāzes negatīvi stafilokoki. Šī metode ietver IgG titra noteikšanu līdz lipīdam S, ko ražo lielākā daļa grampozitīvo mikroorganismu. Testa jutība ir 75% un specifiskums 90%. Šo testu var izmantot kā papildinājumu jau esošajam
7136 esošās metodes CAIC diagnosticēšanai, palīdz noteikt diagnozi, nenoņemot CVC, un novērš nevajadzīgu pretmikrobu ķīmijterapiju. Diagnostikas metodes ar aizturētu katetru var apsvērt tikai tad, ja nav ārkārtas indikāciju katetra izņemšanai, piemēram, septisks šoks, smagas lokālas CAIC izpausmes, tromboflebīts, ja katetra noņemšana ir nevēlama vai neiespējama. Ārstēšana Vienkāršākais un vissvarīgākais solis ar katetru saistītu asinsrites infekciju ārstēšanā ir kolonizētā vai aizdomīgā katetra noņemšana. Šis ieteikums ir iespējams lielākajai daļai netunelētu katetru. Viena no problēmām, kas jāatrisina pēc noņemšanas, ir jauna katetra uzstādīšanas metodes izvēle - nomaiņa pa vadotni vai jaunas piekļuves izmantošana. Visos gadījumos ir vēlams izmantot jaunu piekļuvi, jo nomaiņas procesa laikā pa vadošo stiepli, visticamāk, arī jaunais katetrs kļūs kolonizēts un pēc kāda laika būs jānomaina. Tomēr, iespējams, ir atsevišķas situācijas, kurās ir pieņemama katetra nomaiņa uz vadošās stieples. Piemēram, paredzamais īsais katetra darbības periods. Diezgan pieņemama ir arī šāda iespēja: aizdomīgo katetru maina gar vadotni un izmeklē. Ja tiek konstatēta nozīmīga kolonizācija, katetru uzstāda caur jaunu piekļuvi. Būtiskas problēmas rodas, ja jauna katetra ievietošana ir saistīta ar ievērojamām grūtībām, un rūpīgi jāizvērtē iespējamais risks pacientam, kas saistīts ar jauna katetra ievietošanas procedūru un infekcijas attīstību. Parasti šādas grūtības rodas, ja nepieciešams uzstādīt Hikmena tipa katetru vai implantēt zemādas portus. Nopietnākie argumenti par labu katetra noņemšanas nepieciešamībai, neskatoties uz potenciālajiem riskiem, kas saistīti ar jauna uzstādīšanu, ietver lielu infekcijas attīstības iespējamību, izteiktas lokāla infekcijas procesa pazīmes, sepsi, pastāvīgu bakterēmiju, infekciozs endokardīts, trombembolija. Ja nav aizdomu par lokālām vai metastātiskām infekcijas komplikācijām, pastāvīgas asinsrites infekcijas pazīmēm, zemu virulentu patogēnu (koagulāzes negatīvu stafilokoku) un mākslīgo sirds vārstuļu un asinsvadu protēžu neesamību, varat mēģināt saglabāt asinsvadu katetru. īsu laiku. Ja nav lokālu infekcijas pazīmju, strauji pieaug nepieciešamība pēc mikrobioloģiskās diagnostikas, lai atrisinātu jautājumu par katetra likteni. Pirmkārt, ir jāapstiprina ar katetru saistītās infekcijas fakts, jo drudzis un laboratorisko parametru izmaiņas var būt saistītas ar citas lokalizācijas infekcijas procesu, kā arī ar neinfekcioziem cēloņiem. Vēl viena liela problēma ir antibakteriālās terapijas nepieciešamības, veida un ilguma noteikšana pēc centrālās vēnas katetra noņemšanas. Sistēmisku antibiotiku terapiju CAIC bieži veic empīriski. Sākotnējā antibakteriālo zāļu izvēle būs atkarīga no klīnisko simptomu smaguma pakāpes, riska faktoru klātbūtnes un iespējamā patogēna un tā rezistences. Piemēram, slimnīcās ar augstu MRSA sastopamības biežumu ir lietderīgi izrakstīt vankomicīnu vai linezolīdu kā sākuma zāles. Šī izvēle ir balstīta uz šo zāļu augsto aktivitāti pret vadošajiem gram(+) ar katetru saistītu infekciju patogēniem, tostarp pret vairāku zāļu rezistentiem celmiem. Pieejas pretmikrobu zāļu izvēlei atkarībā no klīniskās pazīmes un izolētais patogēns ir parādīti tabulā. 4 un 5 un attēlā. 4. Sistēmiskās antibiotiku terapijas panākumi un katetra saglabāšanas iespēja lielā mērā ir atkarīgi no infekcijas lokalizācijas un patogēna veida. Piemēram, infekcija katetra ievietošanas vietā ir ātrāk ārstējama nekā tuneļa infekcija, tāpat kā koagulāzes negatīvo stafilokoku izraisītās infekcijas ir vieglāk ārstējamas nekā infekcijas, ko izraisa Staphylococcus aureus, Candida spp. un Pseudomonas aeruginosa. Ja ir ātra adekvāta reakcija uz antibakteriālās terapijas lietošanu pacientam ar imūndeficītu bez sirds un asinsvadu sistēmas implantiem, tad tās ilgums var būt ierobežots līdz dienām un 7 dienām, kad CNS ir izolēta. Parenterālas antibiotiku terapijas ilgums joprojām ir diskusiju jautājums. Tomēr tā lietošana S. aureus CAI mazāk nekā 10 dienas ir saistīta ar ievērojami vairāk
8 137 4. tabula. Antibakteriālā terapija ar katetru saistītu infekciju gadījumā atkarībā no klīniskajām pazīmēm Pacienta raksturojums un patoloģija Infekcija, kas saistīta ar vēnu katetriem, infūzijām, bez apdegumiem, bez neitropēnijas Ar parenterālu uzturu ārstēta CAIC, ar apdegumiem saistīta, ar neitropēniju Galvenie patogēni S. epidermidis S. aureus Izvēles ārstēšana Oksacilīns IV 2 g 4 reizes dienā Cefazolīns IV 1 2 g 3 reizes dienā Tas pats + Candida spp. Tas pats ± flukonazols vai amfotericīns B S.epidermidis S.aureus Pseudomonas spp. Enterobacteriaceae Aspergillus spp. Cefepīms IV 1 2 g 2 reizes dienā Ciprofloksacīns IV 0,6 g 2 reizes dienā vai levofloksacīns IV 0,5 g 1 2 reizes dienā vai ceftazidīms IV 1 2 g 3 reizes dienā + Oksacilīns IV 2 g 4 reizes dienā 5. tabula. zināma patogēna terapija Alternatīva terapija Vankomicīns IV 1 g 2 reizes dienā Linezolīds IV 0,6 g 2 reizes dienā Imipenēms IV 0,5 g 4 r/s vai meropenēms IV 1 g 3 r/s vai cefoperazons/sulbaktāms IV 2 g 2 reizes/ dienā ± linezolīds IV 0,6 g 2 reizes dienā vai vankomicīns IV 15 mg/kg 2 reizes dienā Mikroorganismi Izvēles ārstēšana Alternatīva terapija Staphylococcus aureus MSSA MRSA Koagulāzes negatīvi stafilokoki meticilīna jutīgi pret meticilīnu rezistenti Enterococcuscillin faecalissitive pret vankomicīnu jutīga pret vankomicīnu rezistenta Escherichia coli Klebsiella spp. Enterobacter spp. Serratia spp. Acinetobacter spp. Oksacilīns Vankomicīns Linezolīds Oksacilīns Vankomicīns Linezolīds Ampicilīns + gentamicīns Vankomicīns + gentamicīns Linezolīds Cefepīms Ceftazidīms Imipenēms Meropenēms Ertapenēms Imipenēms Meropenēms Cefoperazons/sulbaktāms Cefazolīns Vankomicīns Co-rifakss Ko-trimoksazols Vankomicīns Linezolīds Linezolīds Ciprofloksacīns Levofloksacīns Cefepīms Ciprofloksacīns Levofloksacīns Cefepīms Pseudomonas aeruginosa Ceftazidīms vai cefepīms ± amikacīns Imipenēms vai meropenēms ± amikacīns Candida spp. Flukonazols Amfotericīns B Kaspofungīns Corynebacterium spp. Vankomicīns Penicilīns ± gentamicīns Burkholderia cepacia Co trimoxazole Imipenem Flavobacterium spp. Vankomicīns Co-trimoxazole Ochrobacterium anthropi Co-trimoxazole Imipenem + gentamicīns Ciprofloxacin Trichophyton beigelii Ketokonazols augsts recidīvu un infekcijas metastāžu līmenis. Tādēļ pacientiem ar pat nekomplicētu S. aureus izraisītu CAI nepieciešama sistēmiska antibiotiku terapija vismaz 14 dienas. Saskaņā ar 11 pētījumu metaanalīzi 30% infekciju, ko izraisa S. aureus, bija sarežģīti ar endokardītu un metastāzēm, tāpēc pacientiem ar septiskā tromboflebīta un endokardīta pazīmēm, pastāvīgu baktēriju
9 138 Anēmijas vai fungēmijas gadījumā pēc katetra izņemšanas nepieciešama pretmikrobu terapija vismaz 28 dienas. Ja pacientam tiek atklāts osteomielīts, antibakteriālā terapija turpinās līdz 6-8 nedēļām. Pacientiem ar implantētu ķirurģiski Asinsvadu ierīces (silikona katetri Hickman, Broviac, Groshond vai ierīces, piemēram, Portacath) ir indicētas to noņemšanai, kam seko pretmikrobu terapija 4-6 nedēļas, ja nav iepriekš minēto komplikāciju. Candida spp. izraisītām infekcijām visos gadījumos ir indicēta sistēmiska pretsēnīšu terapija kopā ar obligātu katetra izņemšanu. Ja C. albicans ir izolēts, tiek nozīmēts parenterāls flukonazols ar nosacījumu, ka ar šīm zālēm iepriekš nav veikta kandidozes profilakse. Ja ir notikusi profilakse vai tiek konstatēta C. krusei vai C. glabrata, kā arī pacientiem ar imūndeficītu, kaspofungīna izrakstīšana ir pamatota. Asinsvadu katetra noturība ir neatkarīgs pastāvīgas kandidēmijas un nāves riska faktors. Papildus sistēmiskai antibiotiku izrakstīšanai atsevišķos gadījumos, kad nav iespējams/grūti izņemt katetru (piemēram, hemodialīzes laikā), tiek izmantotas “slēdzenes” ar antibiotikām. 14 pētījumu rezultātā par “slēdzeņu” lietošanu ar pretmikrobu zālēm to efektivitāte sasniedza 82,6%. Šajā gadījumā katetra lūmenis tika piepildīts ar antibiotiku šķīdumu intervālos starp infūzijām. Lielākais skaits pētījumu, kuros novērtēta antibiotiku „slēdzeņu” efektivitāte, ir veikts attiecībā uz ciprofloksacīnu, vankomicīnu, teikoplanīnu, gentamicīnu un amikacīnu. Lai sagatavotu slēdzeni, ciprofloksacīnu atšķaida ar ātrumu 1-2 mg/ml, vankomicīnu 5-10 mg/ml, teikoplanīnu 10 mg/ml, gentamicīnu un amikacīnu 10 mg/ml, ievadīšanu veic 1 tilpumā. - 2 ml 10 dienas. Lai novērstu trombu veidošanos katetra lūmenā, vēlams sajaukt antibakteriālas zāles ar heparīnu ED devā, lai iegūtu kopējo tilpumu līdz 5 ml. Antibakteriālās slēdzenes lietošanas efektu lielā mērā nosaka patogēna veids. Tādējādi klīniskais efekts tika novērots 87% pacientu ar gramnegatīvas floras izraisītu CAIC, 75% S. epidermidis un tikai 40% pacientu ar S. aureus. Profilakse Ar katetru saistītu infekciju diagnosticēšanas un ārstēšanas grūtības apstiprina to efektīvas profilakses organizēšanas lietderīgumu. Ir daudz ieteikumu, kuru mērķis ir novērst šīs patoloģijas attīstību, taču ne visu to efektivitāte ir nepārprotami apstiprināta. Kateterizācijas vieta Punkcijas vietas izvēlei jābūt balstītai uz ērtības, drošības un spējas uzturēt aseptiskus apstākļus kritērijiem. Ādas piesārņojuma pakāpe katetra ievietošanas vietā ir galvenais CAIC riska faktors. Lai samazinātu infekcijas risku, tiek uzskatīts, ka subklāvijas vēnas kateterizācija ir vēlama, salīdzinot ar jūga vai augšstilba vēnu. Augstāks katetra kolonizācijas biežums augšstilba vēnā ir pierādīts Infekcijas, kas saistītas ar centrālo vēnu katetru (CVC) Sarežģīta nekomplicēta tromboze, endokardīts, osteomielīts uc CNS S. aureus Gram () baktērijas Candida spp. Noņemt CVC, sistēmiskā antibiotiku terapija 4 6 nedēļas (6 8 nedēļas osteomielīta gadījumā) Noņemt CVC, sistēmiskā antibiotiku terapija 5 7 dienas; saglabājot CVC, pievienot “antibakteriālās slēdzenes” Noņemt CVC, sistēmiskā antibiotiku terapija 14 dienas, endokardīta gadījumā 4 6 nedēļas Noņemt CVC, sistēmiskā antibiotiku terapija dienas Noņemt CVC, terapija ar pretsēnīšu zālēm 14 dienas att. 4. Algoritms pacientu ar CAIC ārstēšanai
10 139 pieaugušie un lielāks dziļo vēnu trombozes risks, salīdzinot ar iekšējām jūga un subklāvijām. Vairāki pētījumi ir pierādījuši lielāku infekciozo komplikāciju risku ar kateterizāciju plaušu artērija caur jūga vēnu, salīdzinot ar subklāviālo vai augšstilba kaula pieeju. Tomēr nesen veikts pētījums, kurā piedalījās 657 pacienti ar 831 centrālās vēnas kateterizāciju, neuzrādīja statistiski nozīmīgu atšķirību katetra kolonizācijas biežumā un CAIC rašanās biežumā, izmantojot subklāvijas, jūga un augšstilba vēnu kateterizācijas metodes, ja tika nodrošināta adekvāta katetra vietas aprūpe. Katetru materiāls Kā minēts iepriekš, CAIC risku daļēji nosaka izmantotā biomateriāla veids un katetra virsma. Nesārmainu, īpaši gludu katetru izmantošana ar pretlīmējošu hidrofilu pārklājumu samazina infekcijas iespējamību. Teflona, silikona vai poliuretāna katetru lietošana samazina infekcijas komplikāciju iespējamību salīdzinājumā ar katetriem, kas izgatavoti no polivinilhlorīda vai polietilēna. Lai palielinātu poliuretāna katetru virsmas hidrofilitāti, viņi sāka ieviest hidroksietilmetakrilātu, kas ievērojami samazina S. epidermidis adhēziju. Jauna pieeja ir izveidot katetru ar negatīvi lādētu virsmu. Mikroorganismu kolonizāciju samazina mikroorganismu “atgrūšana” no katetra virsmas, kuru šūnu sieniņai arī ir negatīvs lādiņš. Roku dezinfekcija un aseptiskā tehnika Roku dezinfekcija ir stūrakmens infekcijas komplikāciju novēršana. Roku mazgāšana, ko veic veselības aprūpes personāls vai spirtu saturošas roku berzes, ir vissvarīgākā iejaukšanās, lai būtiski samazinātu infekcijas izplatību. Tādējādi parastā roku mazgāšana ar ziepēm 10 sekundes noved pie gandrīz visu pārejošo gram() baktēriju noņemšanas no ādas virsmas. Lai noņemtu gramu (+) un dažus gramus () mikrofloru, 2% hlorheksidīna glikonāta šķīdums ir efektīvāks par povidona jodu un 70% spirtu. Cimdu lietošana ir paredzēta personāla aizsardzībai un atbilst parenterālas transmisijas infekciju profilakses prasībām. Salīdzinot ar perifēro vēnu katetriem, CVC ir ievērojami lielāks infekcijas risks. Tāpēc aizsardzības līmenim pret infekciju centrālās vēnu kateterizācijas laikā jābūt stingrākam. Viens randomizēts pētījums parādīja, ka maksimālais aseptikas daudzums (cepure, maska, sterils halāts, sterili cimdi un plaša ķirurģiskā lauka attīrīšana un sterils pārsējs) centrālās vēnu kateterizācijas laikā ievērojami samazināja CAIC sastopamību, salīdzinot ar standarta pasākumiem (sterili cimdi un šauri). ķirurģijas lauka ārstēšana). Kateterizējot centrālās vēnas caur perifērajām vēnām, jāizmanto arī maksimālais aseptikas daudzums, lai gan šīs pieejas efektivitāte vēl nav pētīta. Rūpīga roku mazgāšana ir ārkārtīgi svarīga ne tikai pirms un pēc katetra ievietošanas vai atkārtotas ievietošanas, bet arī mainot pārsējus. Ādas apstrāde katetra ievadīšanas vietā Ādas apstrādei katetra ievadīšanas vietā ir liela nozīme katetra infekciju novēršanā. Amerikas Savienotajās Valstīs visizplatītākais antiseptisks līdzeklis artēriju un centrālo vēnu kateterizācijas vietām ir 10% povidona jods. Tomēr ir pierādījumi no 8 randomizētiem pētījumiem par KAIC skaita samazināšanos, apstrādājot kateterizācijas vietu ar 2% hlorheksidīna ūdens šķīdumu, salīdzinot ar 10% povidona jodu vai 70% spirtu. Salīdzinot 0,5% hlorheksidīna ar 10% povidona jodu prospektīvā randomizētā pētījumā pieaugušajiem, CAIC profilaksē nebija nekāda labuma. Katetra un tā ievietošanas vietas kopšana Kateterizācijas vietas pārsēji tiek plaši izmantoti, lai segtu kateterizācijas vietu. Tie ir droši katetriem, ļauj vizuāli kontrolēt katetrizācijas zonu, iet dušā, nenoņemot pārsēju, nav bieži jāmaina, salīdzinot ar marles pārsēju, un samazina personāla darbaspēka izmaksas.
11 140 Kolonizācija ar caurspīdīgām necaurlaidīgām plēvēm bija salīdzināma (5,7%) ar marles pārsēju (4,6%); Netika konstatētas klīniski nozīmīgas atšķirības kolonizācijas biežumā kateterizācijas vietā vai flebīta attīstībā perifērās kateterizācijas laikā. Salīdzinot ar ikdienas marles pārsēju maiņu un ādas apstrādi ar 10% povidona jodu, daudzcentru pētījumos pierādīts, ka hlorheksidīna sūkļi, kas novietoti uz kateterizācijas zonas un jāmaina reizi nedēļā, ir efektīvāki. Katetru fiksācija Bezšuvju katetra fiksācijai ir priekšrocības salīdzinājumā ar katetra šūšanu CAIC novēršanas ziņā. Kā alternatīva ātrai, bezšuvju katetra fiksācijai, lai novērstu tā nejaušu izņemšanu, kas ir kritiska kardiopulmonālās reanimācijas laikā, tiek izmantota fiksācija, izmantojot īpašus skavotājus un skavas (Arrow, ASV). Visa procedūra aizņem tikai apmēram 10 sekundes. Tomēr fiksācija ar skavām ir mazāk uzticama salīdzinājumā ar šuvēm, lai gan tā samazina infekcijas komplikāciju risku. Baktēriju filtri Baktēriju filtri ir efektīvi samazinājuši ar infūziju saistīta flebīta sastopamību, taču nav pierādījumu par paaugstinātu CAIC profilaksi. Ar infūziju saistītu infekciju risku var samazināt, izmantojot lētākas metodes. Turklāt, lietojot dekstrānus vai mannītu, filtri var tikt bloķēti. Tāpēc nav ieteicams izmantot baktēriju filtrus, lai samazinātu CCA risku. Ar antibiotikām un antiseptiķiem piesūcināti katetri un aproces Pašlaik rūpnieciski tiek ražoti katetri, kas piesūcināti ar hlorheksidīnu kombinācijā ar sudraba sulfadiazīnu un minociklīnu ar rifampicīnu. Daži katetri un manšetes, kas pārklātas vai piesūcinātas ar antibiotikām un antiseptiķiem (hlorheksidīns/sudraba sulfadiazīns), randomizētos pētījumos var samazināt CVC kolonizāciju līdz pat 3 reizēm un CAIC kolonizāciju līdz pat 4 reizēm, kā arī potenciāli samazināt ar ārstēšanu saistītās izmaksas. CAIC, neskatoties uz katetru papildu apstrādes izmaksām. Tomēr šie dati ir raksturīgi īslaicīgiem katetriem, jo sudrabs ir piesūcināts tikai uz tā ārējās virsmas, savukārt ilgtermiņa CVC kolonizācija tiek veikta biežāk pa intraluminālo ceļu. Pētījumos nav konstatēta rezistences attīstība in vitro, lietojot hlorheksidīna/sudraba sulfadiazīna impregnētus katetrus. Dati no perspektīvā randomizētā klīniskā pētījuma liecina par CCA samazināšanos vēža slimniekiem, ilgstoši lietojot minociklīnu/rifampicīnu piesūcinātus katetrus. Vēl viens randomizēts klīniskais pētījums parādīja infekcijas riska samazināšanos ar minociklīnu/rifampicīnu no 26% līdz 8%, salīdzinot ar katetriem bez pārklājuma. Nesen veikts daudzcentru, prospektīvs, randomizēts, dubultmaskēts, kontrolēts pētījums apstiprināja kolonizācijas samazināšanos 2 reizes un CCA samazināšanos 1,5 reizes, ja tiek izmantoti katetri, kas piesūcināti ar minociklīnu un rifampicīnu. Kad katetru ārējās un iekšējās virsmas tika piesūcinātas ar minociklīnu/rifampicīnu, tika konstatēts KAIC daudzuma samazinājums, salīdzinot ar katetriem, kas no ārpuses pārklāti ar hlorheksidīnu/sudraba sulfadiazīnu. Ieguvumi tika novēroti pēc 6. kateterizācijas dienas, bet pēc 30 dienām to nebija. Ir ieteikumi ar hlorheksidīnu/sudraba sulfadiazīnu un minociklīnu/rifampicīnu piesūcinātu katetru klīniskai lietošanai pacientiem ar CAIC risku, kas lielāks par 3,3 uz 1000 kateterizācijas dienām parenterālas barošanas un neitropēnijas laikā. Randomizēts kontrolēts pētījums, kas tika veikts Vācijā, parādīja mikonazola un rifampicīna kombinācijas efektivitāti. Ar šo sastāvu piesūcinātie CVC samazināja katetra kolonizāciju 7 reizes un CAIC sastopamību 4 reizes. Ir aprakstīts CAIC attīstības riska samazinājums, ja tiek izmantoti katetri ar aproces, kas pārklātas ar platīna/sudraba joniem. Šādu katetru efektivitāte ievērojami samazinās pēc otrās lietošanas nedēļas. Tomēr manšetes, kas atrodas uz katetra ārējās virsmas, neaizkavē mikroorganismu intraluminālo izplatīšanos no piesārņotas kanulas vai infūzijas šķīduma. Mūsdienās katetri ar manšetes tiek izmantoti diezgan reti. Citi pētījumi ir parādījuši
12 141 kolonizācijas un CAIC sastopamības atšķirības starp ar sudrabu impregnētiem katetriem un parastajiem poliuretāna katetriem. Vairāki pētījumi ir parādījuši, ka katetri, kas apstrādāti ar antibakteriāliem un antiseptiskiem līdzekļiem, iedarbojas pret mikrobu iedarbību tikai īslaicīgā (mazāk nekā 10 dienas) lietošanas laikā. Profilaktiska lietošana Antibiotikas Līdz šim nav veikti pētījumi, kas pierādītu CAIC sastopamības samazināšanos, sistēmiski profilaktiski lietojot antibiotikas pieaugušajiem. Zīdaiņiem ar mazu dzimšanas svaru, profilaktiski lietojot vankomicīnu, tika novērots KAIC skaita samazināšanās, nesamazinot mirstību. Tomēr vankomicīna lietošana ir neatkarīgs riska faktors pret vankomicīnu rezistentu enterokoku (VRE) rašanos, kas atsver ieguvumus no profilaktiskas vankomicīna lietošanas. Antibiotiku un antiseptisku līdzekļu lokāla lietošana Ir pierādīts, ka povidona joda ziede, kas tiek lietota hemodialīzes katetru ievietošanas vietā, samazina distālā katetra infekcijas, katetra galu kolonizācijas un CAIC sastopamību. Ir pētījumu rezultāti par mupirocīna ziedes lietošanas efektivitāti CAIC profilaksei. Līdz ar CAIC riska samazināšanos tika atzīmēta mikrofloras rezistences palielināšanās pret mupirocīnu un iespēja tikt bojāta poliuretāna katetra materiālam. Intranazāls mupirocīns samazina gan S. aureus pārnēsāšanas ātrumu, gan CAIC risku. Tomēr, regulāri lietojot, palielinās S. aureus un CNS rezistences pret mupirocīnu attīstības risks. Ir izmantotas arī citas antibiotikas saturošas ziedes, taču rezultāti ir bijuši pretrunīgi. Lai izvairītos no katetra bojājumiem, jebkurai kateterizācijas zonai uzklātajai ziedei ir jābūt saderīgai ar katetra materiālu, kas jāatspoguļo ražotāja ieteikumos. Antibakteriālo “slēdzeņu” profilaktiska lietošana Ir pierādīts, ka šai pieejai ir potenciāls ieguvums neitropēnijas pacientiem, kuri ilgstoši lieto katetru. Salīdzinot “bloķēšanas” efektu ar heparīnu (10 V/ml), heparīnu/vankomicīnu (25 μg/ml) un vankomicīnu/ciprofloksacīnu/heparīnu, pret vankomicīnu jutīgu mikroorganismu izraisīto CAIC skaits bija ievērojami mazāks. Bakterēmijas epizodes, ko izraisīja pret vankomicīnu jutīgi mikroorganismi, radās vēlāk pacientiem, kuri saņēma vankomicīna + ciprofloksacīna + heparīna un vankomicīna + heparīna kombinācijas, salīdzinot ar heparīnu. Tomēr, ņemot vērā lielo pret vankomicīnu rezistentu enterokoku selekcijas risku un neefektīvu iedarbību pret mikroorganismiem, kas atrodas bioplēvē, vankomicīna lietošana parasti nav ieteicama. Vienā pētījumā tika atklāts, ka meticilīna un etilēndiamīntetraacetāta (M EDTA) slēdzenes bija salīdzinoši efektīvs CAIC profilakses līdzeklis un efektīvi pret stafilokokiem, grambaktērijām un Candida sēnītēm. Šī zāļu kombinācija arī samazina hemodialīzes katetru kolonizāciju 9 reizes, un tai ir heparīnam līdzīgas antikoagulanta īpašības. Ir arī nedaudz samazinājies CCA biežums hemodialīzes katetriem, ja heparīna slēdzenes tiek lietotas kombinācijā ar gentamicīnu (5 mg/ml), salīdzinot ar heparīnu vienu pašu (5000 V/ml). Antikoagulanti Antikoagulantu šķīdumus plaši izmanto, lai novērstu katetra trombozi. Asins recekļu, fibrīna un trombīna nogulsnēšanās zona var kalpot kā asinsvadu katetru kolonizācijas vieta, tāpēc antikoagulantu lietošana var netieši ietekmēt CAIC sastopamību. Lietojot heparīnu (3 V/ml šķīdumā, 5000 V ik pēc 6 vai 12 stundām intravenozi vai 2500 V zemas molekulmasas heparīnus subkutāni) pacientiem ar īslaicīgu centrālo vēnu kateterizāciju, katetra trombozes risks tika samazināts, bet nebija. būtiskas atšķirības CAIC sastopamības biežumā pieaugušajiem. Tā kā lielākā daļa heparīna šķīdumu satur konservantus ar pretmikrobu aktivitāti, KAIC skaita samazināšanās var būt trombu veidošanās samazināšanās, konservantu klātbūtnes vai abu kombinācijas rezultāts. Lielākā daļa plaušu artēriju, nabas un centrālo vēnu katetru ir pārklāti ar heparīnu un konservantu, kam ir arī pretmikrobu iedarbība.
13 142 Viens perspektīvs, dubultmaskēts, randomizēts pētījums parādīja trombu veidošanās un infekciju samazināšanos, kas saistīta ar asinsvadu kateterizāciju kritiski slimiem pacientiem, lietojot ar heparīnu piesūcinātus katetrus. Katetru nomaiņa 1998. gadā zinātnieku grupa atklāja, ka rutīnas, regulāra katetra nomaiņa nav rentabla, nesamazina CAIC sastopamību un palielina kritiski slimu pacientu mirstību. Metāla vadotņu izmantošana, lai aizstātu CVC, palielināja katetra kolonizācijas biežumu. 12 randomizētu pētījumu metaanalīzes rezultāti liecināja, ka nav nepieciešama CVC nomaiņa pēc noteikta grafika, ja tas darbojas normāli un nav lokālu vai vispārēju komplikāciju pazīmju. Katetru nomaiņa virs vadošās stieples ir pieņemama metode tikai bojātu katetru gadījumā vai plaušu artērijas katetru nomaiņu pret CVC, ja nav nepieciešama turpmāka hemodinamikas kontrole. Katetera ievietošana virs vadošās stieples ir mazāk sāpīga pacientam, un to pavada ievērojami mazāks mehānisku komplikāciju skaits, salīdzinot ar katetra nomaiņu citā vietā; turklāt šī metode ir ieteicama pacientiem ar ierobežota iespēja asinsvadu piekļuve. Pagaidu katetru nomaiņa virs vadošās stieples lokālu iekaisuma izmaiņu vai bakterēmijas gadījumā nav pieļaujama, jo infekcijas avots parasti ir kolonizēts ādas tunelis. Tomēr dažiem pacientiem ar bakterēmiju un tuneļveida hemodialīzes katetriem, kā arī pacientiem ar ierobežotu venozo piekļuvi katetru var nomainīt, izmantojot vadošo stiepli, ja tiek nodrošināta atbilstoša antibiotiku terapija. Transfūzijas sistēmu nomaiņa Optimālais intervāls intravenozo infūziju sistēmu nomaiņai ir stundas. Šķidrumu infūziju gadījumā ar paaugstinātu piesārņojuma iespējamību ar mikroorganismiem (tauku emulsijas un asins komponenti) ir indicēta biežāka sistēmu nomaiņa, jo šīs zāles ir neatkarīgas. CAIC riska faktori. Papildu pieslēgvietas ar krāniem (zāļu, šķīdumu ievadīšanai, asins paraugu ņemšanai) rada potenciālu mikroorganismu iekļūšanas risku katetrā, traukos un infūzijas šķidrumos (krānu piesārņojums tiek novērots 45–50% gadījumu). Tomēr, vai šāds piesārņojums ir KAIC avots, vēl nav pierādīts. Citas profilakses metodes Ir pierādījumi par personāla apmācības programmu ietekmi uz katetru kolonizāciju un CAIC attīstību. Tādējādi Amerikas Savienotajās Valstīs īss lekciju kurss ar praktiskiem vingrinājumiem izraisīja plato sterilo “drapējumu” lietošanas biežuma palielināšanos, kā arī KKI samazināšanos par 28%. Kopējais rādītājs samazinājās no 3,29 līdz 2,36 gadījumiem uz 1000 kateterizācijas dienām. Vācijā līdzīgi dati tika iegūti, pamatojoties uz 84 ICU, izmantojot vadlīnijas un ieteikumus CVC uzstādīšanai un kopšanai, lai novērstu CAIC. Programmu ieviešana AIC kontrolei, saskaņā ar dažiem datiem, arī noved pie AIC samazināšanās vairākas reizes. Secinājums Kopumā CCA ir plaši izplatīta medicīniska problēma. kritiskos apstākļos, plaši pētīta Rietumu valstīs un nepelnīti aizmirsta Krievijā. Tas jāatceras kontekstā ar pašmāju medicīnas pāreju uz apdrošināšanas bāzi par ārstēšanās finansiālajiem un ekonomiskajiem zaudējumiem preventīvās iestādes kas saistīti ar šāda veida komplikāciju rašanos. Šīs problēmas aktualitātes apzināšanās, organizatorisko metodisko vadlīniju un standartu izstrāde asinsrites kateterizācijai un asinsvadu katetru aprūpei, medicīnas personāla apmācība par šiem jautājumiem samazinās radušos KAIC skaitu, tādējādi samazinot. pacienta uzturēšanās ilgums slimnīcā un līdz ar to ārstēšanas izmaksu samazināšana. Literatūra 1. Seifert H., Jansen B., Widmer A.F., Farr B.M. Centrālo vēnu katetri. In: Seifert H., Jansen B., Farr B.M., redaktori. Ar katetru saistītas infekcijas. 2. izd. Ņujorka: Marsels Dekers; p Mermel L.A., Farr B.M., Sherertz R.J. u.c. Vadlīnijas intravaskulāru katetru izraisītu infekciju ārstēšanai. Clin Infect Dis 2001; 32: McGee D., Gould M. Centrālās vēnu kateterizācijas komplikāciju novēršana. N Engl J Med 2003; 348:
Sistēmiskas infekcijas ir svarīgs iemesls priekšlaicīgi dzimušo jaundzimušo saslimstība un mirstība. Šīs infekcijas ir iedalītas 2 grupās, kas atšķiras gan etioloģijas, gan klīniskā iznākuma ziņā:
Nosaukts Nacionālais medicīnas un ķirurģijas centrs. N.I. Pirogova (prezidente un dibinātāja - Krievijas Zinātņu akadēmijas akadēmiķis Ševčenko Ju.L.) Centrālā vēnu katetra aprūpes efektivitātes paaugstināšana pacientiem ICU (māsu aprūpe)
AR KATETERU SAISTĪTO ASINSSTRUMU INFEKCIJU PROFILAKSE UN CENTRĀLĀS VĒNU KATETRA APRŪPE Federālās klīniskās vadlīnijas Olgas Eršovas vārdā nosauktais neiroķirurģijas pētniecības institūts. Akadēmiķis N.N. Burdenko Krievijas Federācijas Veselības ministrija 15%
KRIEVIJAS FEDERĀCIJA Aizbaikāla teritorijas Veselības ministrija Valsts veselības aprūpes iestāde REĢIONĀLĀ KLĪNISKĀ SLIMNĪCA Kokhansky st., 7, Chita, 672038 tālr.
Sirds un asinsvadu infekcijas Pacientu raksturojums un patoloģijas Galvenie patogēni Izvēles ārstēšana Alternatīva terapija Piezīmes 1 2 3 4 5 Mediastenīts Streptococcus spp. Anaerobi Amoksicilīns/klavulanāts
Pretestības pase TĀLĀS AUSTRUMU VALSTS MEDICĪNAS UNIVERSITĀTE Izturības pasi sastādīja: bioloģijas zinātņu doktors, asociētais profesors, vadītājs. Farmakoloģijas un klīniskās farmakoloģijas katedra E.V. Slobodeņuks
Mūsdienu urīnceļu infekciju mikrobioloģiskā diagnostika Urazbaeva D.Ch. Hak medical, Almaty Relevance Urīnceļu infekcijas (UTI) ir viena no visbiežāk sastopamajām infekcijas slimībām.
AR KATETERU SAISTĪTO ASINSSTRUMU INFEKCIJU PROFILAKSE Elizaveta Mihailovna Lunina. FSBI VTsERM nosaukts A.M.Ņikiforova vārdā Krievijas Ārkārtas situāciju ministrijas Medmāsa-anesteziologs, Anestezioloģijas un reanimācijas nodaļa 1 (sirds un asinsvadu sistēma
Infekcijas lokalizācija un raksturojums ELPOŠANAS TRANSPORTLĪDZEKĻU INFEKCIJAS Galvenie patogēni Izvēles medikamenti Difterija C.diphtheriae Akūts mastoidīts Hronisks mastoidīts ārējais otitis Akūts difūzs strutojošs
UTI un ICC epidemioloģiskā uzraudzība Aslanov B.I. Epidemioloģiskā uzraudzība Nepārtraukta sistemātiska datu par HCAI* vākšana, analīze un interpretācija, kas nepieciešami plānošanai, īstenošanai un
Baltkrievijas valsts medicīnas universitāte Infektoloģijas katedra Katedras asociētais profesors, Ph.D. Yu.L.Gorbich IE etioloģija: Murdoch DR et al. Arch Intern Med 2009; 169: 463-473 IE: antibakteriāls
KLĪNISKĀS EPIDEMIOLOĢIJAS DIENESTA ORGANIZĀCIJA FSCC DGOI im. D. Rogacheva s/o Infekcijas kontroles federālais zinātniskais centrs DGOI Medicīnas zinātņu kandidāte Solopova G.G. Centra struktūra 220 gultasvietas + pansionāts 150 istabas Dienas stacionārs ICU (10)
Nosaukts Krievijas Traumatoloģijas un ortopēdijas pētniecības institūts. R.R.Vredena Stafilokoku infekciju antibakteriālās terapijas patoģenētiskās iezīmes traumatoloģijā un ortopēdijā: mikrobu biofilmu loma Ph.D. Božkova
Pacientu raksturojums un patoloģijas Galvenie patogēni Augšējo elpceļu infekcijas Izvēles ārstēšana Alternatīvā terapija Piezīmes Mastoidīts Akūts Ambulatorais S.pyogenes Stacionārs 1 2 3 4 5
Ķirurga viedoklis par infekciju ārstēšanu, ko izraisa multirezistenti patogēni S.A. Shlyapnikov "Pilsētas centrs smagas sepses ārstēšanai" Neatliekamās medicīnas pētniecības institūts nosaukts pēc. I.I.Džanelidzes Sanktpēterburgas biedrība
Kāpēc jums ir nepieciešama SKAT programma? Daudznozaru slimnīcas galvenā ārsta amats Deniss Procenko Interešu deklarācija Nav Galvenā ārsta jautājumi Kāpēc? Kā? PVO? Par ko? Attīstības stratēģija
Ar katetru saistītas asinsrites infekcijas ICU RSC Zyryankina N.M., Chakina E.A., Yakusheva N.A. Arhangeļskas apgabala valsts budžeta veselības aprūpes iestāde “Pirmā pilsētas klīniskā slimnīca nosaukta. Volosevičs E.E. Reģionālā asinsvadu centra Belomorskas simpozijs
GBUZ "PILSĒTAS KLĪNISKĀ SLIMNĪCA 24 DZM" MŪSDIENU KLĪNISKĀS FARMAKOLOĢISKAS PIEEJU ATTĪSTĪBA FARMAKOTERAPIJAS EFEKTIVITĀTES UN DROŠĪBAS PALIELINĀŠANAI DZIĻI PRIEKŠLAICĪTO DZIMUMU IESTĀDĒS
1 Petrovskaya O. N., 2 Blyga E. G. IZTURĪBA PRET MIKROORGANISMU ANTIBIOTIKAS NO APDEGUMA BRŪCĒM 1 Baltkrievijas Valsts medicīnas universitāte, Minska, 2 pilsētas klīniskā slimnīca
Lietojumprogrammu optimizācijas problēmas antibakteriālie līdzekļi vēdera infekcijām N.R. Nasser Sanktpēterburgas Neatliekamās medicīnas pētniecības institūts nosaukts pēc. I.I.Džanelidze; Ziemeļrietumu štats
Vadlīniju projekts infekciozo komplikāciju profilaksei, kas saistītas ar intravaskulāriem katetriem V.V.Kulabuhovs - Struto-septiskās ķirurģijas klīnikas Anestezioloģijas un intensīvās terapijas katedras vadītājs
Nozokomiālo infekciju profilakse bērnu intensīvās terapijas nodaļās Rusaks M. A. Sanktpēterburgas bērnu pilsētas slimnīca 1" Sanktpēterburgas septiskais forums 2018. gada 13. septembris Nozokomiālā infekcija ir infekcioza
PURULĀR-SEPTISKO INFEKCIJU EPIDEMILOĢIJA AUGSTO TEHNOLOĢIJU SIRDS ĶIRURĢIJĀ FSI “FSTIIO im. Akadēmiķis V.I. Šumakovs" Krievijas Federācijas Veselības un sociālās attīstības ministrija Gabrieljans N.I. Atbilstība. Mūsdienu augsto tehnoloģiju
“Antimikrobiālā pārvaldība: pieredze Ukrainā, pirmie Feofania KB projekta rezultāti, pašreizējā situācija ar rezistenci pret karbapenēmiem” Bakteriologs Ševčenko L.V. Starp lielisks loks saistītas problēmas
Mūsdienu māsu tehnoloģijas jaundzimušo intensīvās terapijas nodaļā Gavriļina M.A. N. Novgoroda 2018. gads Aktualitāte Zinātniskais un tehnoloģiskais progress un mūsdienu medicīnas tehnoloģijas uzliek par pienākumu intensīvās terapijas nodaļas māsai
KĀDI IR IEMESLI KLĪNISKĀM NEVEIKMĒM, ĀRSTĒJOT PACIENTUS AR CAP? 15-50% hospitalizēto pacientu ar KLP attīstās noteiktas komplikācijas, un mirstība sasniedz 10-20%. Tomēr standartizēti
BALTKRIEVIJAS REPUBLIKAS VESELĪBAS MINISTRIJA PIELONEFRĪTA MIKROBIOLOĢISKĀS DIAGNOSTIKAS UN RACIONĀLĀS ANTIBAKTERIĀLĀS TERAPIJAS METODE Lietošanas instrukcija ATTĪSTĪBAS INSTITŪCIJAS: Iestāde
vārdā nosauktais FSBI Krievijas Traumatoloģijas un ortopēdijas pētniecības institūts. R.R.Vreden” Ph.D. Božkova S.A. Sanktpēterburga, 2013 AB terapija var būt etiotropiska ar zālēm, kas ir aktīvas pret izolētiem patogēniem
O. T. Prasmitskis 1, I. Z. Jaloņeckis 1, S. S. Gračevs 1, M. A. Terenins 2 AR CENTRĀLĀS VĒNAS KATETRU SAISTĪTO ASINSSTRAUMU INFEKCIJU PROBLĒMA EE "Baltkrievijas Valsts medicīnas universitāte" 1,
Slimnīcā iegūtas (hospitālās, nozokomiālās) pneimonijas ārstēšana Slimnīcā iegūta pneimonija ieņem pirmo vietu starp nāves cēloņiem no nozokomiālajām infekcijām. Mirstība no slimnīcā iegūta pneimonija sasniedz
Infekciju profilakse, kas saistītas ar nodrošināšanu medicīniskā aprūpe(HAI) pacientiem ar cukura diabētu Programmas vadītāja, KAF fonds - Anna Viktorovna Karpuškina, MD. Alfa grupas programmas ziedotājs
Akūts cistīts. Monural (fosfomicīna trometamola) efektivitāte tās ārstēšanā. DIENVIDI. Aļajevs, A.Z.Vinarovs, V.B. Voskobojņikovs. (Uroloģiskā klīnika - direktors profesors Yu.G. Alyaev Moscow Medical
Veselības aprūpes iestāžu epidemioloģiskā ziņojuma automatizācija Irina Sokolinskaya Bio-Rad produktu vadītāja 2014. gada maijs. Valdības programma veselības aprūpes attīstība Krievijas Federācijā līdz 2020. gadam Pakāpeniski
HAI teorijas un prakses mācīšana pirms- un pēcdiploma izglītības ietvaros Sanktpēterburga prof. Zueva L.P. HCAI epidemioloģijas modulis Lekcijas - 12 stundas Praktiskās nodarbības-24 stundas Neatkarīgs
AR MEDICĪNISKĀS APRŪPES SNIEGŠANU ZIEMEĻOSETIJAS REPUBLIKĀ SAISTĪTIE IZTURĪBA PRET ANTIBAKTERIĀLĀM ZĀLĒM - ALĀNIJA Khabalova Nadina Ruslanovna Zarnu laboratorijas disertācijas kandidāte
AR VENTILATORU SAISTĪTO ELPOŠANAS TĀLU INFEKCIJU PROFILAKSE ĶIRURĢISKĀS REANIMĀCIJAS NODAĻĀ CHELYABINSK ORLOVA O.A. HCAI struktūra Krievijas Federācijā, Čeļabinskas apgabalā un pārbaudītajā slimnīcā
RACIONĀLĀS ANTIBAKTERIĀLĀS TERAPIJAS EFEKTIVITĀTE KRASNOJARSKAS REĢIONĀ PACIENTIEM AR CISTISKO FICIDOZI Cistiskā fibroze (CF) ir slimība, kas būtiski samazina pacientu kvalitāti un paredzamo dzīves ilgumu.
Drošība, lietojot elpceļu maisījuma aktīvās mitrināšanas ilgstošas darbības laikā mākslīgā ventilācija neiroreanimācijas plaušu pacienti Marijas Kroptovas māsa ICU Neiroķirurģijas centrs nosaukts.
Atbilstība. Šobrīd problēma nodrošināt iedzīvotājus ar zāles vietējā ražošana. Lielā mērā tas attiecas uz zālēm, kurām ir antibakteriāla iedarbība
ANTIBIOTIKU REZISTENCES PROBLĒMAS GRAMNEGATIVĀM PACIENTIEM. Kutsevalova O.Ju. Patogēnu etioloģiskā struktūra Galvenie infekcijas procesa patogēni intensīvās terapijas nodaļās Problēmmikroorganismi
Antimikrobiālie medikamenti 371 UDC Jaunas pieejas smagu bakteriālu infekciju ārstēšanā: cefepīms pediatrijas praksē Satelīta simpozija materiāli Vācu biedrības ikgadējās konferences ietvaros
Nosaukts neiroķirurģijas pētniecības institūts. akad. N.N.Burdenko RAMS Centrālās nervu sistēmas iekaisuma komplikāciju diagnostika un ārstēšana SCBI akūtā periodā Galvenie smadzeņu audu iekaisuma veidi Cerebrīts Ventrikulīts Meningīts Sinusīts (attiecīgi
Pieredze slimnīcas epidemioloģijas pasniegšanā Brusina E.B., Kemerovo, 2013 Definīcija Simulācija (jargs, pauspapīrs no angļu valodas simulācijas) jebkura fiziska procesa imitācija, izmantojot mākslīgo (piemēram,
Inovatīva pieeja infekciju profilaksei ķirurģiskas iejaukšanās jomā, medicīnas zinātņu kandidāts, uroloģiskās nodaļas vadītājs 2 GBUZ SOKB 1 Tevs Dmitrijs Viktorovičs SSI infekcijas ķirurģijas jomā
Kopienā iegūta pneimonija A.S. Beļevskis Lekcijas plāns Definīcija un klasifikācija Epidemioloģija Etioloģija un patoģenēze Diagnostika Pacientu vadība Diferenciāldiagnoze Profilakse Pneimonija ir akūta
Žurnāls " Ļaundabīgi audzēji» Infekciju profilakse un ārstēšana onkoloģijā Infekcijas, kas saistītas ar intravaskulārām ierīcēm: terminoloģija, diagnostika, profilakse un terapija BAGIROVA N. S. Abstracts
Ļevšina N. N., Romaško Ju. V., Daškevičs A. M. MIKROBIOLOĢISKO IZPĒTES ORGANIZĀCIJA MINSKĀ Minskas pilsētas higiēnas un epidemioloģijas centrs, Baltkrievijas Republika Mikrobioloģiskās laboratorijas
Privolzhsky Research Medical University Mikroorganismu pretmikrobu zāļu rezistences monitoringa novērtējums teritoriālā līmenī Širokova Irina Jurijevna Medicīnas zinātņu kandidāte, Bakterioloģijas nodaļas vadītāja
Mikrobioloģiskais monitorings hroniska infekcija plaušas pacientiem ar cistisko fibrozi kā paraugs P.aeruginosa, S.aureus, B.cepacia Shaginyan I.A. nozokomiālo celmu mikroevolūcijas izpētei, galvenais zinātnieks
Yu.Ya. Vengerovs “Sepsis ir patoloģisks process, kuras pamatā ir organisma reakcija ģeneralizēta (sistēmiska) iekaisuma veidā uz dažāda rakstura infekcijām (baktēriju, vīrusu, sēnīšu).
1. slaids Antibiotiku terapija smagas sepses gadījumā L.A. KHARČENKO Kijevas Ukrainas sepses intensīvās terapijas centrs www.sepsis.com.ua 2. slaids Sepses klasifikācija: - Sepse - Smaga sepse - Septiskais šoks
Federālā valsts budžeta iestāde " Federālais centrs sirds un asinsvadu ķirurģija viņiem. S.G. Sukhanovs" Krievijas Federācijas Veselības ministrijas (Permas) Klīniskās mikrofloras analīze,
Krievijas Veselības ministrijas federālā valsts budžeta iestāde "Rostovas pētniecības onkoloģijas institūts" 1 Automatizētas laboratorijas analīzes sistēmas Modernas operācijas un anestēzijas iekārtas 2 Personāls:
Molekulāro metožu nozīme bakteriālo infekciju diagnostikā jaundzimušajiem Olga Jurjevna Šipuļina FGUN "TsNIIE" Rospotrebnadzor, Maskava Jaundzimušo bakteriālās infekcijas Intrauterīnās (iedzimtas)
Antibiotiku terapija elpceļu slimībām MEZHEBOVSKIS Vladimirs Rafailovičs Medicīnas zinātņu doktors, profesors OrgMA Elpošanas trakta floras klasifikācija pēc elpceļu mikrofloras etioloģijas un gramattiecības
Ar katetru saistītas infekcijas izraisa perifērie intravenozie katetri, centrālie vēnu katetri, plaušu artēriju katetri un artēriju katetri. Tos var kolonizēt baktērijas, ja ievadīšanas vietā notiek ādas bojājums, piesārņojums katetra ievietošanas vai apkopes laikā, kā arī bakteriēmija pacientiem ar attālām infekcijas vietām.
Ar katetru saistītu infekciju simptomi
Ar katetru saistītu infekciju, ko izraisa perifērs intravenozs katetra, ir viegli diagnosticēt un ārstēt. Hiperēmija un strutaini izdalījumi no caurules ievietošanas zonas norāda uz ar katetru saistītu infekciju. Katetera izņemšana veicina dzīšanu. Empīriska antibiotiku terapija, lai segtu grampozitīvus organismus, var būt nepieciešama pacientiem ar drudzi, celulītu vai limfangītu.
Pacienti, kas saņem pilnīgu parenterālu barošanu (TPN), ir īpaši neaizsargāti pret centrālās vēnas katetra infekcijām, jo augstā ievadītā glikozes koncentrācija rada ideālu vidi baktēriju un sēnīšu augšanai. Katetru kolonizāciju un infekciju var novērst, izmantojot sterilas ievietošanas, apkopes un pārsiešanas metodes. Centrālās venozās katetra kultūru var iegūt, to izņemot sterilos apstākļos un izmantojot uzgali, lai uzsētu barotni. Pierādījumi par centrālo vēnu cauruļu periodisko izmaiņu priekšrocībām joprojām ir pretrunīgi. Staphylococcus aureus bieži tiek izolēts no centrālajām vēnu caurulītēm, kas piesārņotas ievietošanas laikā, savukārt S. epidermidis un sēnītes tiek izolētas no novājinātiem pacientiem. imūnsistēma ar ilgstošu centrālo vēnu piekļuvi. Gramnegatīvo floru pārnēsā asinis. Katetru kolonizācija ir definēta kā augšana, kas ir mazāka par 105 KVV/ml. Katetru infekcija tiek definēta kā augšana vairāk nekā 105 KVV/ml bez sistēmiskas infekcijas pazīmēm un negatīvām asins kultūrām. Uz katetru balstīta sepse tiek definēta kā 105 KVV/mL vai vairāk pacientam ar pozitīvām asins kultūrām, sepses pazīmēm vai abiem.
Centrālās līnijas infekciju diagnosticēšana var būt sarežģīta. Hiperēmija vai strutaini izdalījumi caurulītes ievietošanas vietā norāda uz infekcijas klātbūtni. Nezināmas izcelsmes sepse vai bakterēmija jāuzskata par iespējamām ar katetru saistītās infekcijas sekām. Šādā gadījumā caurule ir vai nu jānoņem, vai, ja pacientam nepieciešama turpmāka venoza piekļuve, jāaizstāj ar jaunu. Aizdomīga katetra gals jānovirza kultūrai; Ja kultūra ir pozitīva, centrālais katetrs jānovieto jaunā vietā. Tomēr smagi slimiem pacientiem ar daudziem iespējamiem septiskiem perēkļiem tikai identisku baktēriju augšana asins kultūrā un kultūrā no stobriņa liecina par sepses katetra raksturu. Ir grūti interpretēt asins kultūras rezultātus no asinīm, kas iegūtas caur centrālo katetru, tāpēc šādiem pētījumiem ir maza nozīme. Centrālās venozās katetra kolonizācijas vai infekcijas ārstēšanai jāietver tā noņemšana. Ja ir aizdomas par ar katetru saistītu infekciju, tad, ja nav lokāla iekaisuma pazīmju, virs vadotnes tajā pašā vietā var uzstādīt jaunu katetru; šajā gadījumā izņemtā caurule tiek nosūtīta kultūrai. Lai noteiktu baktēriju augšanu, ir jāizņem caurule no zonas. Antibiotiku terapija tiek nozīmēta, ja pacientam ir katetra sepses simptomi vai tiek konstatēta asins kultūra.
Ar katetru saistītu infekciju ārstēšana
Lai pārvarētu Staphylococcus epidermidis rezistenci līdz kultūras datu iegūšanai, ir nepieciešams lietot vankomicīnu. Pierādītas katetra infekcijas gadījumā ārstēšana jāturpina 7 līdz 15 dienas vai ilgāk. ilgs periods pacientiem ar novājinātu imunitāti vai pacientiem ar sepsi. Ja pacients nereaģē uz ārstēšanu 48-72 stundu laikā, katetrs ir jāizņem un jānosūta uz kultūru, kā arī jāpārskata antibiotiku lietošanas shēma. Turklāt, diagnosticējot strutojošu tromboflebītu, jāiekļauj dubultā skartās vēnas pārbaude. Ja ir tromboze, pacientam ar katetra infekciju jāapsver vēnu noņemšana.
Lai gan saslimstība ir zema, jāņem vērā arteriālās katetra infekcijas iespējamība, ja katetra ievietošanas vietā ir eritēma vai strutaini izdalījumi, kā arī infekcijas pazīmes no nezināma avota. Pacientam ar bakterēmiju ārstēšana sastāv no caurules noņemšanas un antibiotiku terapijas.
Plaušu artēriju katetri reti tiek inficēti. Parasti infekcija tiek lokalizēta apgabalā, kur ir ievietota caurule vai vadotne. Diagnoze un ārstēšana ir tāda pati kā centrālās vēnas katetra infekciju gadījumā.
Strutains tromboflebīts
Šī komplikācija rodas pacientiem ar venozo katetru. Šīs ar katetru saistītās infekcijas attīstības risks palielinās 72 stundas pēc katetra ievietošanas. Strutains tromboflebīts izpaužas kā drebuļi, drudzis, vietējie simptomi un infekcijas pazīmes, kā arī skartās vēnas caurlaidības pasliktināšanās. Ja tiek ietekmēta centrālā vēna, diagnoze var būt sarežģīta. Šajā gadījumā grampozitīvas bakterēmijas un skartās vēnas trombozes pazīmju noteikšana ar dubultu ultraskaņu palīdz iet pareizajā virzienā. Ar katetru saistītu infekciju ārstēšana ietver katetra izņemšanu, antibiotiku terapiju, lai bloķētu grampozitīvās baktērijas, īpaši Staphylococcus aureus un epidermidis, un skartās vēnas izņemšanu.
Rakstu sagatavoja un rediģēja: ķirurgsHospitalizētam pacientam ir katetra sepse. Infekcijas ieejas vārti ir katetrs vai cita intravaskulāra ierīce, un iegūtā bakterēmija ir primāra (tas ir, patogēns tiek izolēts no asinīm, ja nav cita infekcijas avota). Citas slimnīcā iegūtas infekcijas, piemēram, slimnīcā iegūta pneimonija un slimnīcā iegūtas urīnceļu infekcijas, pavada sekundāra bakteriēmija.
Vienā kontrolētā pētījumā ar katetru saistīta sepse radās 2,7% intensīvās terapijas nodaļā uzņemto gadījumu, un tā bija saistīta ar mirstības līmeni par 50% un uzturēšanās ilguma palielināšanos par 24 dienām.
Slimnīcās centrālo vēnu katetri tiek uzstādīti 25% pacientu, bet 20-30% gadījumu katetri tiek izmantoti parenterālai barošanai.
Katetru infekcijas biežums ir atkarīgs no slimības smaguma pakāpes un svārstās no 2 līdz 30 gadījumiem uz 1000 dienām, kad katetra atrodas vēnā. Smagi slimiem pacientiem ar katetru izraisītu sepsi mirstības līmenis sasniedz 35%, un izmaksas uz vienu izdzīvojušo ir 40 000 USD.
Lielāko daļu ar katetru saistītu komplikāciju izraisa nepareiza katetru ievietošana vai kopšana, nevis pašu katetru defekti. Lielajās slimnīcās, kur katetru uzstādīšanu un kopšanu veic īpaši apmācīts personāls, komplikāciju biežums samazinās par 80%, kas savukārt uzlabo pacientu iznākumu un samazina ārstēšanas izmaksas.
Ir grūti atšķirt patieso bakterēmiju un asins parauga piesārņojumu ar ādas mikrofloru. Taču tas nepieciešams katetra sepsei, ko bieži izraisa, piemēram, ādas mikrofloras pārstāvji. Parasti baktērijas iekļūst ķermenī no ādas katetra vietā un izplatās dziļi tās ārējā virsmā. Katetru infekcijas cēlonis var būt arī inficēti šķīdumi un sistēmas IV infūzijām, necaurlaidīgi savienojumi utt. Dažkārt pats katetrs kļūst par infekcijas avotu, ja pārejošas bakterēmijas laikā uz tā nosēžas mikroorganismi distālais gals un sāka tur vairoties.
Visvairāk bīstami patogēni Katetru sepse joprojām ir gramnegatīvas aerobās baktērijas, tomēr saskaņā ar ASV štata slimnīcu infekciju reģistru 1980.–1989. un jaunākos pētījumos, to izdalīšanas biežums no asinīm iepriekšējās desmitgades laikā nav palielinājies. Tajā pašā laikā daudz biežāk sāka konstatēt koagulāzes negatīvos stafilokokus un Candida spp. Turklāt katetra sepsi bieži izraisa Staphylococcus aureus un enterokoki.
Katetru sepses diagnoze tiek veikta, izslēdzot. Ja papildus drudzim venopunktūras vietā ir infekcijas pazīmes (pūšanās, apsārtums, jutīgums, pietūkums), pēc asins paraugu ņemšanas katetru izņem, nogriež distālo galu un nosūta uz laboratoriju kvantitatīvās bakterioloģiskās izmeklēšanas veikšanai. testēšana. Koloniju skaits, kas pārsniedz 15, nozīmē, ka katetrs ir bakterēmijas avots. Tomēr visbiežāk venopunktūras vietā nav nekādu infekcijas pazīmju. Tas, vai šajā gadījumā ir nepieciešams izņemt katetru, ir strīdīgs jautājums. Ja citas infekcijas vietas netiek identificētas, parasti ieteicams izņemt katetru.
Centrālās venozās katetra nomaiņa uz vadotnes ir vienkārša un droša, taču šīs procedūras iespējamība gadījumos, kad ir aizdomas par katetra infekciju, ir apšaubāma. Parasti, ja katetru noņem, citā vietā tiek uzstādīts jauns. Tomēr, ja ir nepieciešams saglabāt šo konkrēto asinsvadu piekļuvi, varat gaidīt, lai nomainītu katetru. Mūsdienu tuneļu katetri, kas paredzēti ilgstošas asinsvadu piekļuves nodrošināšanai, nevar tikt mainīti gar vadotni. Tāpēc pašlaik, ja ir aizdomas par infekciju, viņi cenšas saglabāt katetru: atstāj to vietā un sāk antibiotiku terapiju. Šī pieeja bieži vien ir veiksmīga, ja infekciju izraisa koagulāzes negatīvi stafilokoki, taču tā ir mazāk efektīva citos gadījumos, īpaši
Maschan A.A.
Medicīnas zinātņu doktors, profesors, Krievijas Federācijas Veselības ministrijas Pediatriskās hematoloģijas pētniecības institūta direktora vietnieks
Mūsdienu augsto tehnoloģiju attīstība medicīnā - hematoloģijā, onkoloģijā, neonatoloģijā, sirds ķirurģijā un intensīvajā terapijā nebūtu iedomājama bez plašas katetru tehnoloģijas ieviešanas, kuras mērķis ir nodrošināt ilgstošu vēnu piekļuvi. Mūsdienīgi materiāli, pareiza novietojuma un kopšanas tehnika ļauj katetriem palikt savā vietā daudzus mēnešus un, ja nepieciešams, daudzus gadus. Viena no biežākajām vēnu kateterizācijas komplikācijām ir katetru infekcijas (CI), t.i. infekcijas komplikācijas, kas saistītas vai nu ar pašu kateterizācijas procedūru, vai ar turpmāku katetra lietošanu. Katetru infekcijas ne tikai nopietni sarežģī un sadārdzina ārstēšanu, bet arī bieži vien rada tiešus draudus pacienta dzīvībai. Ārvalstu statistikas dati par CI sastopamību ir ārkārtīgi pretrunīgi, svārstās no 0,6 līdz 36 epizodēm uz 1000 katetra ievietošanas dienām. Zināms arī cits cipars - 75% izņemto katetru, ja ir aizdomas par infekciju, pēc tam sekojošā mikrobioloģiskajā pārbaudē izrādās neinficēti.
CI attīstības riska faktori ir:
neatbilstošs katetra materiāls;
nepietiekama aseptika, ievietojot un kopjot katetru;
ilgstoši stāvošs katetrs;
īpašas situācijas (parenterāla barošana);
neatbilstība starp kateterizētās vēnas un katetra izmēru.
Labākie materiāli katetru ražošanai ir poliuretāns un silikons, teflons un polivinilhlorīds ir nedaudz zemāki par tiem, un polietilēna katetriem ir vissliktākās īpašības. Katetru noturību pret infekcijām nosaka to elastība un trombogenitāte, kas savukārt ir atkarīga no katetra virsmas gluduma. Ja salīdzināsiet poliuretāna vai silikona katetra virsmu ar polietilēna katetru, izmantojot elektronu skenēšanas mikroskopu, jūs redzēsiet, ka polietilēna katetrs ir "gabalains", kas rada asins plūsmas palēnināšanos un turbulenci un veicina fibrīna plēves veidošanos. , kam pieķeras mikroorganismi. Diemžēl mājas katetri ir izgatavoti no polietilēna, un tos nekādā gadījumā nedrīkst izmantot, lai uzturētos vēnā ilgāk par 7 dienām.
Viens no svarīgiem jautājumiem, kas jāatrisina pirms perifērā katetra ievietošanas, ir vajadzīgā šķidruma plūsmas ātruma nodrošināšana caur katetru. sekojoši vispārējā tendence ir maksimālā diametra laivu izmantošana, īpaši situācijās, kad nepieciešama liela apjoma infūzijas terapija, intravaskulārā šķidruma tilpuma ārkārtas korekcija vai sarkano asins šūnu pārliešana. Tajā pašā laikā perifērās vēnas subtotāla oklūzija ar katetru izraisa ātru trombozi un katetra infekciju. Šajā sakarā svarīgs pasākums CI profilaksei ir plānsienu katetru izmantošana, kas ļauj palielināt šķidruma tilpuma plūsmas ātrumu, nepalielinot ārējo diametru (piemēram, Jelco un Optiva katetri, Džonsons un Džonsons).
Attiecībā uz KI Krievijas vissvarīgākā problēma ir neatbilstoši aseptikas pasākumi, ievietojot vai lietojot katetru vai, atklāti sakot, to pilnīga neesamība. Mums nav ticamas statistikas par katetru infekciju biežumu dažādos klīniskos kontekstos Krievijas klīnikās, taču mēs varam teikt, ka šis biežums ir vairākas reizes, ja ne par lielumu, augstāks nekā attīstītajās Rietumu valstīs. Ilgtermiņa novērojumi liecina, ka galvenie antiseptisko līdzekļu pārkāpumi ir:
nesterils katetra novietojums;
nepareiza roku tīrīšana, lietojot katetru:
- mazgāšanas vietā izsmidzināt ar antiseptisku līdzekli;
- atteikšanās lietot sterilus cimdus;
katetra kanulas izmantošana manipulācijām;
antibiotiku ziedes lietošana punkcijas vietas ārstēšanai;
atvērti katetra un pagarinājuma savienojumi;
Nepareiza katetra fiksācijas tehnika:
- nesterils apmetums;
- "bikses";
- neokluzīvi pārsēji.
Pirmie divi punkti ir pelnījuši īpašu uzmanību. Mūsu praksē tika konstatēti vismaz 6 katetra sepses gadījumi ar tipisku ādas saprofītu Corinebacterium JK un Staph asins kultūru. epidermidis pirmajās 2 stundās pēc subklāvijas katetra ievietošanas. Tāpēc prasībām operatoram un visai centrālo vēnu kateterizācijas procedūrai jābūt ārkārtīgi stingrām:
asinsvada kateterizācija ir ķirurģiska operācija, un tādēļ nepieciešama ķirurģiska aseptika;
kateterizācija tiek veikta operāciju zālē;
30 minūtes pirms tam punkcijas vietā novietojiet ar organisko jodu samitrinātu salveti, lai panāktu epidermas sterilitāti, kas nav sasniedzama ar parasto apstrādi;
operators uzvelk sterilu halātu, masku, vāciņu un sterilus cimdus;
ķirurģijas lauks tiek plaši apstrādāts (hlorheksidīns, jods-polivinilpirolidons) un pārklāts ar sterilām autiņbiksītēm;
Metāla vadu atkārtota izmantošana nav atļauta.
Tikpat svarīgs uzdevums ir adekvāta katetra apkope. Galvenās prasības šeit ir:
adekvāta pacienta un manipulatora sagatavošana:
Pacients izģērbts līdz viduklim;
- sterila roku tīrīšana;
- ar īsām piedurknēm (ķirurģijas formas tērps, bez halāta);
- cimdi, maska;piemērotu fiksācijas materiālu izmantošana;
mainīt fiksējošo saiti - 1-2 reizes nedēļā;
okluzīvs pārsējs (piemēram, Bioclusive, Curafix, Curapor plāksteri);
pārklājums ar salvetēm, kas samitrināts ar antiseptisku līdzekli visos katetra un pagarinātāju saskares punktos;
samazinot kontaktu skaitu ar katetru:
Kompetenta tikšanās un asins ņemšanas grupēšana;
- antibiotiku atšķaidīšana dienā;
- daudzceļu vārstu izmantošana;
- pagarinātāju izmantošana;ja katetru neizmanto, izskalojiet reizi 2-3 dienās;
neizmantojiet heparīna slēdzenes.
Savā darbā mēs izmantojam šādu KI klīnisko grupu:
katetra ievades vietas infekcija;
tuneļa infekcija;
nekomplicēts tromboflebīts;
sarežģīts tromboflebīts:
Plaušu embolija;
- augšējās vai apakšējās dobās vēnas sindroms;
- hilotorakss;ar katetru saistīta bakteriēmija;
ar katetru saistīta sepse.
Bieži vien CI diagnosticēšana ir sarežģīta, jo ārsti to neievēro, un klasiskie CI simptomi tiek ignorēti vai nepareizi interpretēti. Tāpēc mēs uzskatām, ka ir svarīgi, lai jebkuras sistēmiskas infekcijas pazīmes pacientam ar venozo katetru, īpaši imūnkompetentu, tiktu interpretētas no iespējamās CI viedokļa. Turklāt mēs uzskatām, ka ārstējošā ārsta klātbūtne kateterizācijas laikā ir ļoti svarīga (izņemot ārkārtas situācijas) un mainot fiksācijas pārsējus. Svarīgākās CI klīniskās vadlīnijas ir:
Biežākie CI izraisītāji ir Staph. epidermidis, Staph. aureus, Candida albicans, retāk - Gram (-) baciļi (Ps. aeruginosa, E. coli, K. pneumoniae), Corynebacteria, dažreiz Mikobaktērijas - īpaši ar Hickman-Broviak tipa katetru tuneļinfekcijām.
Ar katetru saistītu infekciju ārstēšana ir sarežģīta. Galvenais jautājums ir, vai katetru paturēt vai nekavējoties izņemt. Protams, perifērie katetri tiek izņemti nekavējoties, un klīniskās indikācijas tūlītējai centrālā katetra izņemšanai ir:
Bakterioloģiskās indikācijas katetra noņemšanai ir infekcijas, ko izraisa:
Citu patogēnu izraisītas infekcijas var ārstēt ar sistēmiskām un lokālām antibiotikām; katetru vajadzētu izņemt tikai tad, ja šāda terapija neizdodas pēc 3-10 dienām. Bieži vien katetra izņemšana vien, īpaši nekomplicētu infekciju gadījumā, pilnībā atrisina problēmu, tomēr pacientiem ar novājinātu imūnsistēmu un komplicētu infekciju gadījumā pat imūnkompetentiem pacientiem ir nepieciešams ķerties pie papildu sistēmiskas terapijas. Sistēmiskās antibiotiku terapijas ilgums ir atkarīgs no tā, vai katetra infekcija ir sarežģīta. Nekomplicētas grama (-) bakteriālas infekcijas gadījumā parasti pietiek ar 3-7 dienu sistēmisku terapiju, stafilokoku infekciju gadījumā nepieciešams vismaz 10 dienu kurss, kandidēmijas gadījumā minimālais amfotericīna B vai Diflucan kurss ir 14 dienas. Sarežģītām katetra infekcijām nepieciešama ilgāka antibiotiku terapija, līdz septiskie bojājumi ir pilnībā izzuduši. Mūsu praksē jau vairākus mēnešus ir bijuši gadījumi, kad tiek ārstēts ar katetru saistīts endokardīts.
1. tabula
Ar katetru saistītu infekciju ārstēšana
|
Infekcijas veids |
Katetru noņemšana |
Narkotiku ārstēšana |
|
Katetra ievadīšanas vietas infekcija |
Ne vienmēr |
Vietējā terapija, sistēmiskā - antibiotikas |
|
Tuneļa infekcija |
Vienmēr |
Izgriešana, sistēmiska - antibiotikas |
|
Tromboflebīts |
Vienmēr |
Sistēmiski - antibiotikas, heparīns (?), fibrinolītiskie līdzekļi |
|
Bakterēmija |
Ne vienmēr |
Sistēmiski - antibiotikas |
|
Sepse |
Vienmēr |
Sistēmiski - antibiotikas |
Ja tiek pieņemts lēmums atstāt katetru vietā, caur tikko ievietoto perifēro katetru jāievada sistēmiskā antibiotiku terapija un inficētajā katetrā jāievieto antibiotikas “slēdzene”. Slēdzenes uzstādīšanas metode ir šāda:
pārliecinieties, ka asinis brīvi plūst no katetra un šķidrums brīvi ieplūst katetrā;
ja ir aizdomas par daļēju katetra oklūziju ar trombu, caur aizbāzni ar gumijas aizbāzni injicē 5000 vienības urokināzes vai streptokināzes un atstāj uz 30 minūtēm;
pēc 30 minūtēm katetra saturs tiek aspirēts un ar fizioloģisko šķīdumu pārbauda katetra caurlaidības atjaunošanos; ja grūtības saglabājas, procedūru atkārto, atstājot trombolītisko līdzekli uz 1 stundu. Ja nav iespējams atjaunot katetra caurlaidību, tad krasi samazinās veiksmīgas CI ārstēšanas iespējas;
amikacīnu atšķaida fizioloģiskā šķīdumā ar koncentrāciju 5 mg/ml (tas ir 1000 reizes lielāks par MIC);
caur aizbāzni ar gumijas aizbāzni tiek ievadīts amikacīna šķīduma daudzums, kas ir par 0,1 ml vairāk nekā katetra mirušās telpas tilpums (parasti norādīts katetra instrukcijās);
slēdzeni atstāj uz 1 dienu, pēc tam tiek aspirēts katetra saturs un procedūra tiek atkārtota.
Vankomicīna fiksatoru lietošana, īpaši empīriski, nav ieteicama, ņemot vērā zāļu šauro darbības spektru un histamīna izdalīšanos, kad vankomicīns tiek ātri injicēts sistēmiskā cirkulācijā (sarkanā cilvēka sindroms).
Nobeigumā vēlreiz uzsveram, ka galvenais CI cēlonis ir netīras rokas. Kā teica slavenais amerikāņu infekciju speciālists M. Gelfands, labākais līdzeklis slimnīcu infekciju profilaksei kopumā un jo īpaši katetru infekciju profilaksei ir zizlis.
Lūdzu, iespējojiet JavaScript, lai skatītu