Mūsdienu medicīna pievērš uzmanību liela nozīme mikrobu sastāva un tā mijiedarbības cilvēka organismā izpēte, jo īpaši ietekme patogēna mikroflora mutes dobuma ietekmi uz mikrobu sabiedrību un pacienta veselību kopumā.
Mutes iekšējā struktūra ir ļoti sarežģīta un savstarpēji saistīta ar citiem dobumiem
Ir noskaidrots, ka cēlonis infekcijas slimības gan gļotāda, gan zobi un smaganas ir patogēni mikroorganismi. Visbiežāk tie izraisa dažādas mikozes un stomatītus, kas tiek ārstēti ambulatori, izmantojot specifiskas antibiotikas.
Smagos gadījumos, kad infekcija nokļūst žokļu struktūrās vai kad dziļš kariess Ja pastāv žokļa un smaganu abscesa draudi, ārstēšanu ieteicams veikt slimnīcas apstākļos.
Mutes dobums ir piesātināts ar mikroorganismiem un ir to avots ideāla vieta augšanai un vairošanai. To veicina:
- optimāla temperatūra;
- mitrums;
- pastāvīga barības vielu piegāde;
- anatomiskās struktūras iezīmes, kas ir labvēlīgas mikroorganismu uzkrāšanai.

Mikroorganismu veidi, kas dzīvo mutē
Oportūnistiskā flora ir daļa no fakultatīvās floras un ir mazāka, salīdzinot ar obligāto floru. Veidojot to patogēni mikrobi raksturīga specifiskām gļotādas, mīksto audu, zobu un žokļu struktūru slimībām.
Biotopi
Teritorijas, kuras apdzīvo obligāta un patogēna flora, sauc par biotopiem. Mutes dobums parasti ir sadalīts 4 biotopos:
- gļotāda;
- smaganu rieva un smaganu šķidrums;
- mutes dobuma šķidrums;
- zobu plāksne.
IN normāli apstākļi obligātās un fakultatīvās mikrobu grupas kopā veido līdzsvarotu mikrofloru biotopos. Ja tiek traucēts mikrobu līdzsvars, vienas mikroorganismu grupas aktīvā augšana notiek, kaitējot citai mikroorganismu grupai. Iegūtās nelīdzsvarotības rezultātā oportūnistiskās baktērijas kļūst patogēnas un var negatīvi ietekmēt ķermeni, lai gan normālos apstākļos tās bija nekaitīgas.
Visizplatītākā biotopu patogēnā flora
Dažādiem biotopiem ir raksturīgi paši patogēni mikroorganismi un to izraisītās patoloģijas.
Gļotāda
Šis ir mutes lielākais biotops pēc platības. Pamatojoties uz tā kvalitatīvo sastāvu, to var iedalīt vairākās daļās, no kurām katrai ir raksturīgi savi mikroorganismi:
- gļotādas virsmu apdzīvo dažādi streptokoki;
- Veillonella, peptostreptokoki un laktobacilli atrodas uz vaigu gļotādas, sublingvālās zonas, krokām un kriptām (spraugam līdzīgas krokas mandeļu zonā);
- Streptokoki dzīvo uz mēles;
- mandeles, mīkstās un cietās aukslējas satur lielu skaitu baktēriju (korinebaktērijas, streptokoki, neisseria, pseidomonas u.c.) un rauga sēnītēm (candida).
Patogēnās floras patogēno ietekmi uz gļotādu parasti sauc par stomatītu. Tie atšķiras ar patogēnu, kas izraisīja bojājumu.

Stomatīts
Mutes gļotādai raksturīgs vīrusu stomatīts, cēlonis var būt herpes vīruss, gripas vīruss, vējbakas vai adenovīruss. Baktēriju stomatītu visbiežāk izraisa streptokoki, stafilokoki un diplokoki.
Dažādu stomatītu piemēri:
- gangrēna – izraisa anaerobās klostrīdijas; kopā ar gļotādas audu nekrozi, pacienta stāvoklis vienmēr ir smags;
- čūlainais-nekrotiskais – avots ir pūšanas flora, galvenokārt fusospirohetāla;
- difterijas gadījumā bojājumu izraisa korinebaktērijas difterija, ko raksturo baltu fibrīnu plēvju veidošanās uz rīkles;
- skarlatīnu izraisa smaganu toksogēnie streptokoki, mīkstās un cietās aukslējas ir klātas ar nelieliem izsitumiem;
- mikotiskais stomatīts, ko izraisa Candida ģints sēne, izpaužas kā bālgans sierveidīgs pārklājums, aptver visus mutes dobuma biotopus un ir disbiozes un imūndeficīta simptoms.
Daudzām slimībām stomatīts ir sekundārs un izpaužas kā čūlas (tuberkulozei, spitālībai) vai plankumi, šankra (sifilisa gadījumā).
Smaganu šķidrums un smaganu rieva
Periodontam, kas ietver smaganu rievu un smaganu šķidrumu, ir raksturīgas:
- gingivīts (smaganu iekaisums);
- periodontīts, periodonta slimība (distrofiski audu bojājumi);
- periodontomas (audzējiem līdzīgi audi periodontā).

Gingivīts jeb smaganu iekaisums
Tipisks periodonta patoloģiju cēlonis ir obligātās baktērijas un stingri anaerobi - fusobaktērijas, aktinomicīti, leptotrihijas, spirilla, spirohetas, bakteroidi. Smaganu šķidrumā var dzīvot raugam līdzīgas sēnītes, mikoplazmas un vienšūņi.
Mutes šķidrums
Vissvarīgākais biotops ir noslēpums siekalu dziedzeri, dažādus mikroorganismus saturošas siekalas, atslāņojušās epitēlija zvīņas, pārtikas daļiņas, leikocīti. To ievērojamā skaitā apdzīvo veillonellas, fakultatīvi anaerobie streptokoki, mikoplazmas un aerokoki, vibrioni un pseidomonādes, spirohetas un spirillas.
Mutes šķidrumā esošā mikroflora var ne tikai izdzīvot ilgu laiku, bet arī pilnībā funkcionēt un vairoties.
Zobu plāksne
Tas ir sarežģīts un daudzkomponentu biotops, kas pārstāv uz viena vai vairākiem zobiem cieši nostiprinātu mikroorganismu kopienu. Tajā pašā laikā mīkstajam un lipīgajam zobu aplikumam ir destruktīva ietekme uz tā zoba struktūru, pie kura tas ir piestiprināts. Plāksne var piestiprināties arī uz pildījuma virsmas, un tās baktēriju sastāvs ir tieši atkarīgs no pildījuma materiāla kvalitātes. 90% no plāksnes veido patogēna flora un tās vielmaiņas produkti.

Zobu aplikums ir baktēriju vairošanās vieta
Visa mutes dobuma patogēnā flora pakāpeniski piedalās plāksnes veidošanā:
- sākotnēji tie ir anaerobie un fakultatīvi anaerobie streptokoki, stafilokoki, laktobacilli un neisseria;
- tos aizstāj ar fusobaktērijām un leptotrichijām;
- veidošanos pabeidz obligātie anaerobi (aktinomicīti, bakteroidi, veillonella, streptokoki).
Baktērijas, kas veido plāksni, tiek izolētas vidi plašu toksisko enzīmu un vielu klāstu, kas iznīcina tuvumā esošos audus.
Mutes dobums un tā struktūras īpatnības
Mutes dobums ir unikāls veidojums cilvēka organismā – tas vienlaikus robežojas gan ar iekšējo vidi caur rīkli un barības vadu, gan ar ārējo vidi caur degunu un muti.
Cilvēks piedzimst sterils, un ar pirmo saucienu tieši caur muti sākas ķermeņa kolonizācija ar mikrofloru, tajā skaitā oportūnistiskajiem patogēniem.
Arī ENT orgāni ir blīvi apdzīvoti ar mikrofloru. No auss, rīkles, deguna un rīkles tiek identificēti atsevišķi mikroorganismi, kas normālos apstākļos ne tikai nav kaitīgi cilvēka ķermenim, bet arī pozitīvi ietekmē. Šie mikrobi veido polisaharīdu karkasu, 0,1-0,5 mm biezu bioplēvi, kas kavē patogēno mikroorganismu iekļūšanu organismā, un to izdalījumi palīdz nomākt patogēno floru.
Mikrofloras iedalījums tipos
Visu mutes dobuma mikrofloru var iedalīt vairākos veidos:
- Saprofīti, kas pielāgoti mutes apstākļiem, atrodas fizioloģiskā līdzsvarā un nav patogēni.
- Tranzīta flora iziet caur muti vai iekļūst nejauši. Bieži vien šāda veida mikrobi ir patogēni un var negatīvi ietekmēt organismu – perorālo infekcijas ceļu.
- Oportūnistiski patogēni, kas pastāvīgi atrodas mutē, dzīvo un vairojas. Veselā ķermenī normālos apstākļos tie vispār neizpaužas. Bet, kad aizsargājošās īpašības ir novājinātas, šī mikroorganismu grupa iegūst patogēnas īpašības un ir vairāku negatīvu procesu cēlonis mutes dobumā.
- Nepretenciozu baktēriju grupa, kas, apstrādājot cukuru, ir pielāgojušās pastāvēšanai mutē gandrīz neatkarīgi no cilvēka ķermeņa. Kolonijas izskatās kā mīksts aplikums, kuru var noņemt tikai mehāniski. Pateicoties supra- un subgingivālās aplikuma autonomijai uz zobiem, gan saprofītiskā, gan patogēnā flora var pastāvēt ilgu laiku.
Patogēnu noteikšanas metodes
Patogēnie mikroorganismi izraisa dažādus traucējumus, kuru novēršanai ir jāzina, kuras baktērijas ietekmē organismu. Slimības simptomi palīdz identificēt patogēnu; turklāt dažādas metodes analīzes. Piemēram, veicot mikroizmeklēšanu rīkles un deguna uztriepei, var noteikt biežu kakla sāpju cēloni (beta-hemolītisko streptokoku) vai furunkulozes izraisītāju (Staphylococcus aureus).
Ja ir iekaisuma slimības simptomi, analīzes materiāls tiek ņemts, ņemot vērā mutes dobuma un LOR orgānu anatomisko vienotību: piemēram, jāņem vērā, ka slimības izraisītāji var atrasties ne tikai palatīna mandeles, bet arī kariesa zobu dobumos.
Mikrobioloģiskā nelīdzsvarotība
Patogēnās mikrofloras iedarbības rezultāts vienmēr būs mikrobioloģiskā līdzsvara pārkāpums - disbakterioze. Praksē tas izskatās kā vienas obligāto mikroorganismu grupas apspiešana un pārvietošana, audzējot fakultatīvo mikrofloru.
Līdz ar to pati disbakteriozes ārstēšana ir bezjēdzīga darbība, jo tā nav cēlonis, bet gan sekas. Vienkārša noteiktas patogēno mikroorganismu grupas augšanas nomākšana ne vienmēr ir iespējama un neefektīva.
Lielākā daļa tipiski iemesli Disbakteriozes rašanās:
- hroniskas un akūtas ENT orgānu un mutes dobuma slimības;
- nelabvēlīga ārējā ietekme (pārkaršana, hipotermija utt.);
- ārstēšana ar antibiotikām vai hormonālām zālēm;
- augsts fiziskais, garīgais un emocionālais stress;
- bads, hipovitaminoze;
- slikti ieradumi (smēķēšana, alkoholisms).
Mikrofloras normalizācijas pamati
Mutes dobumā ir ideāli apstākļi mikroorganismu dzīvībai, kuru viens no faktoriem ir pārtikas klātbūtne. Bet patogēnā mikroflora aktīvi vairojas uz pārtikas pārpalikumiem, izraisot kariesu un periodonta slimības.

Zobu diegu lietošanas noteikumi
Daba ir nodrošinājusi dabisku mehānismu mutes atbrīvošanai no pārtikas atliekām – pašattīrīšanās. Tās procesā ir iesaistīts rīšanas mehānisms, mutes šķidruma cirkulācija, vaigu, mēles, žokļu un lūpu kustības. Pašattīrīšanās ir spēcīgs līdzeklis, kas nomāc patogēnas mikrofloras attīstību.
U mūsdienu cilvēks mutes pašattīrīšanās no pārtikas atliekām ir daļēji zaudējusi savu efektivitāti. Tas ir saistīts ar izmaiņām uztura būtībā - cilvēki sāka ēst minimālu daudzumu rupjas pārtikas, lielāko daļu uztura veido mīksti ēdieni, kas viegli uzkrājas mazi dobumi mute (starpzobu telpas, zoba kakla zona utt.). Rezultātā uz cietām un mīkstām virsmām mutē nogulsnējas lipīgas pārtikas daļiņas, uz kurām aug patogēnā mikroflora.
Šajā situācijā vairs nepietiek ar mutes dobuma dabiskajiem antibakteriālajiem faktoriem, kuru avoti ir smaganu šķidrums un siekalas, kas satur bakterioloģiskos un bakteriostatiskos produktus.
Mutes dobuma mehāniskā tīrīšana
Pašattīrīšanās procesu mūsdienu cilvēkam apgrūtina dentofaciālā aparāta pavājināšanās, kas izraisa siekalu sekrēcijas samazināšanos, kariesa klātbūtni, dažādas patoloģijas un deformācijas. Ņemot vērā radušās grūtības, vēlams veikt mehānisku mutes dobuma tīrīšanu.
Papildus zobu tīrīšanai zobārsti iesaka lietot zobu diegu pēc katras ēdienreizes. Tās izmantošanas efektivitāte ir pierādīta – vītne ļauj noņemt aplikumu grūti aizsniedzamās vietās, nesavainojot periodontu.
Ārsti lielu nozīmi piešķir mēles tīrīšanai cīņā pret patogēniem mikroorganismiem – pirmā mēles skrāpja pieminēšana datēta ar 11. gadsimtu. Mūsdienās mēles virsmas tīrīšanai ir īpašas mehāniskās un elektriskās birstes, kas ļauj efektīvi noņemt aplikumu, kurā vairojas anaerobās baktērijas.

Mēles tīrīšanai tiek izmantotas dažādas ierīces: no sukām līdz skrāpjiem.
Kvalitatīvai mutes dobuma attīrīšanai no pārtikas atliekām zobārsti iesaka šādu shēmu:
- zobu tīrīšana pēc katras ēdienreizes;
- regulāra zobu diegu lietošana;
- pēc zobu tīrīšanas izskalot muti ar ūdeni;
- katru vakaru tīrot mēli.
Mehāniskās tīrīšanas metodes palīdzēs pašattīrīt mutes dobumu no pārtikas atliekām un aplikuma. Tas samazinās patogēnu skaitu un palīdzēs normalizēt mutes dobuma mikrofloru.
Mutes dobumā ir aptuveni 160 mikroorganismu veidi - šī ir viena no visvairāk piesārņotajām cilvēka ķermeņa daļām.
Mikroorganismi mutes dobumā iekļūst ar pārtiku, ūdeni un no gaisa. To attīstībai ir labvēlīgi apstākļi: vienmēr vienmērīgs mitrums, diezgan nemainīga temperatūra (apmēram 37 ° C), pietiekams skābekļa saturs, nedaudz sārmains pH un barības vielu pārpilnība. Mikroorganismu attīstību veicina arī mutes dobuma anatomiskās īpatnības: gļotādas kroku klātbūtne, starpzobu atstarpes, smaganu kabatas, kurās saglabājas pārtikas atliekas un iztukšots epitēlijs. Tas viss izskaidro faktu, ka mutes dobuma mikrobu flora ir ne tikai bagātīga, bet arī daudzveidīga.
Mikroorganismi mutes dobumā ir sadalīti nevienmērīgi. Lielos daudzumos tie atrodas mēles aizmugurē un zobu virsmā. 1 g zobu aplikuma satur aptuveni 300 miljardus mikrobu, siekalās to ir mazāk – aptuveni 900 miljonus 1 ml.
Mikroorganismu skaits mutes dobumā ir pakļauts būtiskām svārstībām, bet veseliem cilvēkiem mikrofloras (autofloras) sugu sastāvu raksturo noteikta noturība.
P.V. Ciklinskaja (1859-1923) ierosināja atšķirt pastāvīgo (rezidentu) un nepastāvīgo mutes dobuma mikrofloru.
1.1. Pastāvīga mutes dobuma mikroflora
Mutes dobuma pastāvīgajā mikroflorā ietilpst visu mikroorganismu klašu pārstāvji: baktērijas, aktinomicīti, spiroheti, sēnītes, vienšūņi un vīrusi. Pārsvarā dominē baktērijas, un aptuveni 90% mikrobu sugu ir anaerobi.
Visplašākā baktēriju grupa, kas apdzīvo mutes dobumu, ir kokosveida formas.
Streptokoki. Viņi ir vieni no galvenajiem mutes dobuma iemītniekiem. 100% cilvēku tie ir atrodami siekalās (līdz 10 8 - 10 9 streptokokiem 1 ml) un smaganu kabatās.
Streptokoki ir sfēriskas vai ovālas formas, grampozitīvi, nekustīgi un neveido sporas. Uztriepes no kultūrām uz cietas barotnes tie atrodas pa pāriem vai īsām ķēdēm, preparātos no buljona kultūrām - garās ķēdēs un kopās.
Pēc elpošanas veida tos klasificē kā fakultatīvos anaerobus, tiek konstatēti arī obligātie anaerobi (Peptostreptokoki). Temperatūras ierobežojumi augšanai atšķiras atkarībā no sugas, optimālā temperatūra ir aptuveni 37 "C.
Tie neaug uz vienkāršas barotnes vai nerada ļoti vāju augšanu. Lai audzētu streptokokus, barotnei pievieno asinis, serumu, ascītu šķidrumu un glikozi. Streptokoki veido nelielas (apmēram 1 mm diametrā), caurspīdīgas, pelēcīgas vai bezkrāsainas kolonijas. Buljonam ir raksturīga apakšsienu augšana. Uz barotnēm ar asinīm tie var izraisīt sarkano asins šūnu hemolīzi. Pēc hemolīzes rakstura tās iedala trīs grupās: 1) p-hemolītisks - kolonijas ieskauj pilnīgas hemolīzes zona; 2) a-hemolītisks (apzaļumots) - izraisa daļēju hemolīzi ap kolonijām un piešķir zaļganu krāsu, jo hemoglobīns pārvēršas methemoglobīnā; 3) y-streptokoki - nav hemolītiskas aktivitātes.
Ogļhidrāti tiek fermentēti, veidojot gandrīz tikai pienskābi, izraisot pienskābes fermentāciju.
Pateicoties tam, tie ir spēcīgi antagonisti pret daudzām mutes dobumā sastopamajām pūšanas baktērijām.
Streptokoki ražo vairākus eksotoksīnus un agresīvus enzīmus (hemolizīnu, leikocidīnu, eritrogēno toksīnu, hialuronidāzi, streptokināzi, O- un S-streptolizīnus utt.).
Viņiem ir sarežģīta antigēna struktūra. Ir zināmas 17 seroloģiskās streptokoku grupas, kas apzīmētas ar lielajiem burtiem no A līdz S. Šūnu siena satur grupai specifisku polisaharīda C-antigēnu (haptēnu), kas ir aptuveni 10 % sausa šūnu masa.
Ir streptokoki, kas nesatur C grupas antigēnu un tāpēc nepieder nevienai no 17 seroloģiskajām grupām. Mutes dobumā pastāvīgi tiek konstatēti streptokoki, kuriem nav grupai specifiska C-antigēna. Visi no tiem ir zaļi vai nehemolītiski, tiem nav tādu patogenitātes pazīmju kā spēja ražot streptolizīnus un streptokināzi. Taču tieši šie streptokoki visbiežāk izraisa iekaisuma procesus mutes dobumā.
Tipiski streptokoku pārstāvji, kuriem nav C grupas antigēna, ir S. salivarius un S. mitis, kas mutes dobumā tiek konstatēti 100% gadījumu. S. salivarius raksturīga iezīme ir kapsulas veidošanās viskozu polisaharīdu sintēzes rezultātā no saharozes. Vietās, kur visbiežāk lokalizējas kariess (plaisu zonā, uz zobu proksimālajām virsmām), tiek konstatēta S. mutans, kuru ir grūti atšķirt no S. salivarius. Tiek uzskatīts, ka S. mutans ir vadošā loma zobu kariesa rašanās gadījumā.
Papildus streptokokiem, kuriem trūkst grupas antigēna, mutes dobumā ir sastopami gandrīz visu 17 grupu pārstāvji, taču tie sastopami mazāk konsekventi un daudz mazākos daudzumos.
Peptostreptokoki – obligātie anaerobi – ir pastāvīgi mutes dobuma iemītnieki. Ir 13 peptostreptokoku veidi. Tiem ir liela nozīme jauktu infekciju gadījumā, jo tie pastiprina citu mikroorganismu patogēno iedarbību.
Stafilokoks. 80% gadījumu atrodams siekalās, bieži vien periodonta kabatas.
Šūnas ir sfēriskas formas, sakārtotas ķekaros, kas atgādina vīnogu ķekarus (Staphylon - ķekars). Grampozitīvs, nekustīgs, neveido sporas. -
Tie aug temperatūrā no 7 līdz 46 ° C, temperatūras optimālā vērtība ir 35 - 40 "C. Fakultatīvie anaerobi. Nepretenciozi, labi aug uz vienkāršām barotnēm, veidojot vidēja izmēra kolonijas, apaļas, gludas, izliektas, dažādu nokrāsu dzeltenas vai balts (atkarībā no saražotā pigmenta) Uz šķidras vides tie nodrošina vienmērīgu duļķainību.
Viņiem ir izteikta fermentatīvā aktivitāte. Daudzi ogļhidrāti fermentējas, veidojot skābi. Viņi sadala olbaltumvielas, atbrīvojot sērūdeņradi. Indols neveidojas.
Saskaņā ar mūsdienu klasifikāciju Staphylococcus ģints ir sadalīta trīs sugās:
2) S. epidermidis;
3) S. saprophyticus.
Staphylococcus aureus (S. aureus) ir vairākas patogenitātes pazīmes. Atšķirībā no citām stafilokoku sugām tie koagulē citrētu plazmu un fermentē mannītu anaerobos apstākļos.
Veseliem cilvēkiem mutes dobumā (uz smaganām, zobu aplikumā) pārsvarā tiek konstatēts S. epidermidis. Dažiem cilvēkiem Staphylococcus aureus var būt arī mutes dobumā. Taču daudz biežāk S. aureus lokalizējas uz deguna dobuma priekšējo sekciju gļotādas un rīkles gļotādas, izraisot baktēriju pārnēsāšanos. Piemērotos apstākļos tie var izraisīt strutojošu-iekaisuma procesus mutes dobumā. Sakarā ar to izteikto fermentatīvo aktivitāti, stafilokoki piedalās pārtikas atlieku sadalīšanā mutes dobumā.
Veillonella. Veillonella ģints baktērijas ir mazi gramnegatīvi koki. Šūnas ir sfēriskas formas un uztriepes ir sakārtotas pa pāriem, kopu vai īsu ķēžu veidā. Kustīgs, neveido sporas.
Obligātie anaerobi. Tie labi aug 30-37 °C temperatūrā. Uz cietām barotnēm tie veido kolonijas ar vislielāko izmēru 1-3 mm. Kolonijas ir gludas, eļļainas, pelēcīgi baltā krāsā, lēcveida, rombveida vai sirds formas. Tos klasificē kā ķīmijorganotrofus ar sarežģītām uztura vajadzībām.
Ogļhidrāti un daudzvērtīgie spirti nerūgst. Tie nesašķidrina želatīnu, neveido indolu un tiem nav hemolītiskas aktivitātes. Ražo sērūdeņradi. Kultūras izdala raksturīgu nepatīkamu smaku.
Veillonella satur lipopolisaharīdu endotoksīnus. Mutes dobumā tika konstatēti divu veidu šie koki: Veillonella parvula un Veillonella alcalescens, kas pastāvīgi atrodas lielos daudzumos (līdz 10 7 - 10 8 1 ml siekalu). To skaits palielinās strutojošu-iekaisuma procesu laikā mutes dobumā, īpaši ar alveolāru pioreju un odontogēniem abscesiem.
Neisseria. Gramnegatīvi, pupveida diplokoki. Neisseria ģintī ietilpst saprofītiskie un patogēnie mikroorganismi (patogēnie ir meningokoki un gonokoki).
Saprofītiskās Neisseria vienmēr lielā skaitā atrodamas veselu cilvēku mutes dobumā
(1-3 miljoni 1 ml siekalu). Visi no tiem ir aerobi (izņemot N. dis-coides). Atšķirībā no patogēnajām, saprofītiskās neissērijas labi aug uz vienkāršām barotnēm pat istabas temperatūrā. Optimālā augšanas temperatūra 32...37 °C. Ir pigmentu veidojošas sugas: N. flavescens. N. pha-ryngis - dažādu dzeltenu nokrāsu pigments un pigmentu neveidojošs (N. sicca). Bioķīmiski Neisseria ir neaktīvas – raudzēti tikai daži ogļhidrāti.
Branhamellas. Tie ir koki, parasti sakārtoti pa pāriem. Gramnegatīvs, nekustīgs, neveido sporas.
Pēc elpošanas veida tos klasificē kā aerobus. Optimālā temperatūra ir aptuveni 37 ° C. Aug parastā vidē. Ogļhidrāti netiek raudzēti.
Branhamella catarrhalis atrodams mutes dobumā. Gļotādas uztriepes tie bieži atrodas leikocītos. Daži celmi ir patogēni jūrascūciņām un pelēm.
N. sicca un B. catarrhalis akūtu serozu iekaisumu laikā visbiežāk konstatē pulpa un periodontā. Tās intensīvi vairojas mutes dobuma un augšējo elpceļu gļotādas katarāla iekaisuma laikā.
Papildus kokos mikroflorai mutes dobuma iemītnieki ir dažādas stieņa formas baktērijas.
Pienskābes baktērijas (lactobacillus). 90% veselu cilvēku pienskābes baktērijas dzīvo mutes dobumā (1 ml siekalās ir 10 3 -10 4 šūnas).
Lactobacillus ģints baktērijas ir nūjiņas no gariem un plāniem līdz īsiem kokobacillu veidiem. Viņi bieži veido ķēdes. Kustīgs, neveido sporas vai kapsulas. Grampozitīvi, kultūras novecojot un palielinoties skābumam tie kļūst gramnegatīvi.
Tie var augt temperatūrā no 5 līdz 53 °C, optimālā temperatūra ir +30...40 °C. Skābes mīlošs, optimālais pH 5,5-5,8. Mikroaerofili aug daudz labāk anaerobos apstākļos nekā aerobos apstākļos.
Prasīga pret uzturvielu barotnēm. To augšanai nepieciešamas noteiktas aminoskābes, vitamīni, sāļi, taukskābes uc Uz izvēles barotnēm kolonijas ir mazas, bezkrāsainas un saplacinātas.
Tās atšķiras viena no otras ar to saharolītisko īpašību, pamatojoties uz to, izšķir homofermentatīvās un heterofermentatīvās sugas.
Homofermentatīvās sugas (Lactobacillus casei, L. Lactis) fermentējot ogļhidrātus, ražo tikai pienskābi.
Heterofermentatīvās sugas (L fermentum, L. brevis) ražo apmēram 50% pienskābes, 25% CO2 un 25% etiķskābe un etilspirts.
Tā kā veidojas liels daudzums pienskābes, laktobacilli ir citu mikrobu antagonisti: stafilokoki, E. coli un citas enterobaktērijas. Pienskābes baktēriju antagonistiskās īpašības pamanīja jau I. I. Mečņikovs, kurš ierosināja izmantot rūgušpienu no piena, kas raudzēts ar L. bulgaricus, lai nomāktu pūšanas baktērijas zarnās.
Līdz 90% mutes dobumā dzīvojošo laktobacillu pieder L. casei un L. fermentum. Pienskābes baciļiem nav patogēnu īpašību, bet to skaits strauji palielinās līdz ar zobu kariesu. Lai novērtētu kariesa procesa aktivitāti, ir pat piedāvāts “laktobacilentests” - laktobacillu skaita noteikšana.
Bacteroides. Veselu cilvēku mutes dobumā vienmēr atrodas bakterioīdi – anaerobie gramnegatīvi sporas neveidojoši stienīši, kas pieder Bacteroidaceae dzimtai. Tie izceļas ar lielu polimorfismu - tiem var būt stieņa, vītnes vai kokos formas forma. Neveido kapsulas. Lielākā daļa sugu ir nekustīgas. Tie aug uz barotnēm, kas papildinātas ar olbaltumvielām (asinis, serums, ascītiskais šķidrums). Ogļhidrāti tiek raudzēti, veidojot dzintarskābes, pienskābes, sviestskābes, propionskābes un citas skābes.
Bacteroidaceae dzimtā ietilpst vairākas ģintis. Mutes dobuma iemītnieki ir Basteroides, Fusobacterium un Leptotrichia ģints pārstāvji.
Faktiski Bacteroides regulāri tiek atrastas mutes dobumā (tūkstošiem mikrobu šūnu 1 ml siekalu). Visbiežāk sastopamās sugas ir B. melaninogenicus, B. oralis, B. fragilis u.c.
Bakteroīdu skaits palielinās ar dažādiem strutojoši-iekaisuma procesiem mutes dobumā (pie strutojošām zobu granulomām, ar žokļu osteomielītu, aktinomikozi, kā arī ar strutojoši-iekaisuma procesiem citos orgānos - plaušās, nierēs utt.). Bacteroides bieži sastopamas kopā ar citiem mikroorganismiem, galvenokārt anaerobiem. Fundiliformis ražo eksotoksīnu. Ievadot intradermāli jūrascūciņām vai
trušiem izraisa ādas nekrozi, ievadot intravenozi, izraisa septikopēmiju ar strutojošiem perēkļiem dažādos orgānos un audos. Cilvēkiem, samazinoties reaktivitātei, tas var izraisīt smagu "fundiliformis - sepsi" ar abscesu veidošanos locītavās, aknās, plaušās un smadzenēs. Ieejas vārti šajā gadījumā var būt mandeles un brūču virsmas, piemēram, pēc zoba izraušanas, sejas kaulu traumatisku traumu gadījumā.
Fusobacterium ģints baktērijas ir vārpstveida stieņi ar smailiem galiem. Citoplazmā ir granulas, kas krāso grampozitīvus, bet pati citoplazma krāso gramnegatīvus. Kustīgs, neveido sporas vai kapsulas. Fusobaktērijas atšķiras pēc to saharolītiskās un proteolītiskās aktivitātes.
Saharolītiskajā grupā ietilpst F. plauti un daži citi. Viņi fermentē ogļhidrātus, veidojot lielu daudzumu skābes. Nav patogēns dzīvniekiem.
Proteolītiskās sugas (F. nucleatum, F. biacutum) šķeļ olbaltumvielas, veidojot sērūdeņradi, kultūraugi izdala pūšanas smaku. Dažreiz tie ir patogēni dzīvniekiem (izraisa peritonītu, abscesus).
Mutes dobumā pastāvīgi atrodas fusobaktērijas (1 ml siekalu satur vairākus desmitus tūkstošu mikrobu). To skaits strauji palielinās dažādos patoloģiskos procesos (ar Vincenta stenokardiju, gingivītu, stomatītu - 1000-10000 reizes). Fusobaktērijas ir atrodamas kariesā dentīnā, smaganu kabatās periodontīta laikā.
Leptotrichia ģints baktērijas ir lieli, taisni vai nedaudz izliekti stieņi ar noapaļotiem vai biežāk smailiem galiem. Tie veido pavedienus, kas var savīties viens ar otru. Tie ir nekustīgi, neveido sporas vai kapsulas un ir gramnegatīvi. Obligātie anaerobi. Tie aug uz barotnes, kas papildināta ar serumu vai ascītisko šķidrumu. Ogļhidrāti tiek fermentēti, veidojot pienskābi. Ir zināms liels skaits Leptotrichia sugu, tās visas satur kopīgu antigēnu, kas tiek noteikts, izmantojot komplementa fiksācijas reakciju (CFR). Tie pastāvīgi atrodas mutes dobumā un lielos daudzumos (10 3 -10 4 šūnas 1 ml siekalu). Visbiežāk lokalizējas zoba kaklā. Zobu akmeņu matrica (organiskā bāze) galvenokārt sastāv no leptotrihijas. Leptotrihijas – mutes dobuma iemītnieku – pārstāvis ir L. buccalis.
Aktinomicīti. Atrodas siekalās gandrīz 100% cilvēku, tās ļoti bieži atrodamas smaganu kabatās. Aktinomicīti ir pavedienu baktēriju grupa. Saskaņā ar starptautisko klasifikāciju tos iedala neatkarīgā grupā Actinomycetales kārta, Actinomycetaceae dzimta. Tajā pašā grupā ietilpst saistīti mikroorganismi - Corine un mikobaktērijas.
Aktinomicīti ir grampozitīvi un mēdz veidot sazarotus pavedienus audos vai uz barības vielu barotnēm. Vītnes ir plānas (diametrs 0,3-1 mikroni), tām nav starpsienu, un tās ir viegli sadrumstalotas, kā rezultātā veidojas stieņveida vai kokosveida formas. Tie ir nekustīgi un neveido sporas, atšķirībā no ģimenes baktērijām. Streptomycetaceae.
Atkarībā no elpošanas veida tie ir fakultatīvi anaerobi; lielākā daļa dod priekšroku anaerobiem apstākļiem. Tie aug temperatūrā no 3 līdz 40 °C, optimālā temperatūra ir 35-37 °C.
Aktinomicītus kultivē uz barotnēm, kas satur serumu, asinis, ascītisko šķidrumu un orgānu ekstraktus (sirds, smadzenes). Augšana ir lēna, nobriedušas kolonijas veidojas 7-15.dienā. Kolonijas ir mazas (0,3-0,5 mm), retāk lielas, un tām var būt gluda vai salocīta, bedraina virsma. Koloniju konsistence ir ādaina vai drupana, dažas kolonijas ir grūti atdalīt no barības vides. Tie veido pigmentu, pateicoties kuram kolonijas var krāsot melnīgi violeti, oranži, zaļgani, balti, brūni. Šķidrā vidē tie aug kā plēve uz virsmas vai kā nogulsnes.
Ogļhidrāti tiek fermentēti, veidojot skābi. Viņiem parasti nav proteolītiskas aktivitātes.
Antigēna struktūra nav pietiekami pētīta. Tika atklāti tipam un sugai specifiski antigēni. Arī toksīnu veidošanās jautājums nav pietiekami pētīts. Tiek pieņemts, ka patogēnie aktinomicīti satur endotoksīnu.
Aktinomicīti ir ādas un gļotādu iemītnieki, tie atrodas zobu aplikumā, uz smaganu virsmas, periodonta kabatās, kariozajā dentīnā, mandeļu kriptās. Mutes dobumā parasti atrodami A. Israeli!, A. viscosus. Aktinomicītu skaits strauji palielinās dažādu zobu slimību gadījumā, ko papildina anaerobo mikroorganismu skaita palielināšanās. Tie var izraisīt dažādu audu un orgānu bojājumus, ko sauc par aktinomikozi.
Veseliem cilvēkiem mutes dobumā ir sastopamas vairākas citas stieņveida un izliektas formas: korinebaktērijas (difteroīdi), hemophilus baktērijas (Haemophilus influenzae - Afanasyev-Pfeiffer bacillus), anaerobās vibrācijas (Vibrio sputorum), spirillum (Spirillum) sputoru. utt.
Mutes dobuma spirohetes. Jebkuram veselam cilvēkam mutes dobumā ir liels skaits saprofītu spirohetu. Tie atrodas galvenokārt smaganu kabatās.
Spirohetas šūna sastāv no aksiālām fibrilām, kas veido aksiālu pavedienu, un protoplazmas cilindra, kas ir spirāliski saritināts ap pavedienu. Protoplazmas cilindrs un aksiālās fibrillas ir iekļautas ārējā apvalkā. Aksiālās fibrillas ir piestiprinātas pie protoplazmatiskā cilindra galiem; no piestiprināšanas vietas tās stiepjas līdz šūnas pretējam polam; tās var izstiepties ārpus protoplazmatiskā cilindra galiem, radot flagella iespaidu, taču atšķirībā no īstajiem flagellas ir iekļauti ārējā apvalkā.
Spirohetes ir kustīgas. Viņi veic trīs veidu kustības: rotācijas, lieces un viļņveidīgas.
Mutes dobumā pastāvīgi atrodas saprofītiskās spirohetas, kas pieder pie trim Spirochaetaceae dzimtas ģintīm:
Borēlijas ir spirālveida šūnas ar 3-10 lieliem, nevienmērīgiem pagriezieniem. Gram negatīvs. Pēc Romanovska-Giemsa teiktā, tie ir krāsoti zili violeti. Obligātie anaerobi. Mutes dobuma iemītnieks ir Borrelia buccalis.
Treponēmas izskatās kā cieši savītas spirāles. Cirtas ir vienveidīgas un mazas. Gram negatīvs. Stingri anaerobi. Mutes dobumā atrodas: Treponema macrodentium, T. microdentium (morfoloģijā ļoti līdzīgs sifilisa izraisītājam T. pallidum), T. vincentii.
Leptospira atrodas mutes dobumā Leptospira dentium. Autors morfoloģiskās īpašības L dentium neatšķiras no citiem ģints pārstāvjiem. Šūnas ir veidotas kā spirāles ar maziem pagriezieniem. Vienu vai abus galus var saliekt āķī. Obligātie aerobi.
Tīrkultūrā mutes dobumā atrastās spirohetas nav patogēnas cilvēkiem un dzīvniekiem. Tie izraisa patoloģiskus procesus kombinācijā ar citiem mikroorganismiem, kokosiem, fusobaktērijām un vibrioniem. Liels skaits spirohetu tiek konstatēti čūlainā stomatīta, Vincenta kakla iekaisuma gadījumā, periodonta kabatās smagās periodontīta formās, kariesa bojājumos un nekrotiskā pulpa gadījumā.
Raugam līdzīgās ģints sēnesCandida. Izplatīts visur. Tie pastāvīgi atrodas mikrobu asociācijās uz ādas, atvērtu cilvēka dobumu gļotādām un zarnās.
Candida ģints ietver apmēram 100 sugas, no kurām lielākā daļa nav patogēnas cilvēkiem. Ir arī oportūnistiskas sugas, kas var izraisīt slimības, ja organisma aizsargspējas ir samazinātas. Tajos ietilpst C. albicans, C. krusei, C. tropicalis, C. pseudotropicalis u.c.
Candida ģints sēņu šūnas var būt apaļas, olveida, cilindriskas, dažreiz neregulāras formas, to diametrs svārstās no 5 līdz 8 mikroniem. Tie vairojas ar daudzpolāru pumpuru veidošanos. Viņiem nav īsta micēlija, tie veido pseidomicēliju, kas sastāv no iegarenu šūnu ķēdēm.
Grampozitīvs, var iekrāsoties nevienmērīgi: šūnas perifērais slānis ir violets, centrālā daļa ir sārta; Tiek atrastas pilnībā gramnegatīvas šūnas. Saskaņā ar Ziehl-Neelsen teikto, sēnīšu šūnas tiek iekrāsotas zilā krāsā ar sarkaniem lipoīdu ieslēgumiem.
Pēc elpošanas veida tos klasificē kā aerobus. Optimālā augšanas temperatūra ir 30...- 37 °C, istabas temperatūrā tie aug nedaudz lēnāk.
Tos var kultivēt uz vienkāršām barotnēm; tie aug labāk uz barotnēm, kas satur ogļhidrātus, serumu, asinis un ascitisko šķidrumu. Visizplatītākā vēlēšanu vide ir Sabouraud barotne (kas satur glikozi vai maltozi un rauga ekstraktu).
Uz blīvām barotnēm tie veido lielas, krēmveida, dzeltenīgi baltas kolonijas ar gludu vai raupju virsmu. Raksturīga ir sēņu ieaugšana uzturvielu barotnē. Kolonijas nobriest līdz 30. dienai. Šķidrā vidē tie aug plēves formā un mazu graudiņu veidā uz mēģenes dibena un sieniņām.
Tie fermentē daudzus ogļhidrātus līdz skābēm un gāzēm, sašķidrina želatīnu, bet ļoti lēni.
Antigēna struktūra ir diezgan sarežģīta. Sēnīšu šūnas ir pilnvērtīgi antigēni, reaģējot uz tiem, organisms attīsta specifisku sensibilizāciju un ražo atbilstošas antivielas.
Raugam līdzīgās sēnes ir sastopamas veselu cilvēku mutes dobumā (10 2 -10 3 šūnas 1 ml siekalu), un ir tendence uz to plašāku izplatību. Tā 1933. gadā C. albicans no mutes dobuma tika izolēti 6% veselu cilvēku, 1939. gadā - 24%, 1954. gadā - 39%.
Šobrīd šīs sēnītes veselu cilvēku mutes dobumā atrodamas 40-50% gadījumu.
Kad organisma reaktivitāte samazinās, Candida ģints sēnītes var izraisīt slimības, ko sauc par kandidozi vai kandidozi.
Vienkāršākais mutes dobums. 45-50% veselu cilvēku mutes dobuma iemītnieks ir Entamoeba gingivalis. Šie mikroorganismi atrodas galvenokārt smaganu kabatās, mandeļu kriptos un zobu aplikumos.
E. gingivalis diametrs ir 20-30 µm, ir ļoti kustīgs, "labāk redzams dabīgā nekrāsotā preparātā (sasmalcināts piliens). Aerobs. Kultivē uz asins vai seruma agara, pārklāts ar Ringera šķīduma slāni, pievienojot triptofānu. (1:10 000).
10-20% cilvēku mutes dobumā dzīvo Trichomonas elongata (Trichomonas tenax), kas ir bumbierveida, 7-20 mikronus garš. Priekšējā galā ir četras flagellas, kas stiepjas no bazālajām granulām. Viens no karogiem robežojas ar viļņaino membrānu. Ziedoņa pamatnē ir spraugai līdzīga ieplaka. Tiek uzskatīts, ka tas kalpo pārtikas (baktēriju) uztveršanai. Trichomonas ir kustīgas un skaidri redzamas dzīvā stāvoklī nekrāsotos preparātos. Tos audzē tāpat kā amēbas.
Amēbas un trichomonas intensīvi vairojas nehigiēniskas mutes dobuma uzturēšanas dēļ, kā arī ar gingivītu un periodontītu.
Mutes dobuma mikroflora: norma un patoloģija
Apmācība
2004. gads
Priekšvārds
Pēdējos gados ir pieaugusi zobārstu interese par fundamentālajām disciplīnām, tostarp medicīnas mikrobioloģiju un imunoloģiju. No visām mikrobioloģijas nozarēm īpašai zobārsta apmācībai ārkārtīgi svarīga ir sadaļa, kas pēta normālu jeb pastāvīgo cilvēka floru, jo īpaši mutes dobuma vietējo mikrofloru. Kariess un periodonta slimības, kas ieņem vienu no vadošajām vietām cilvēka patoloģijā, ir saistītas ar pastāvīgu mutes dobuma mikrofloru. Ir pietiekami daudz pierādījumu, ka to sastopamība daudzu valstu iedzīvotāju vidū sasniedz 95-98%.
Šī iemesla dēļ zobārstniecības studentiem ir absolūti nepieciešamas zināšanas par mutes dobuma ekoloģiju, normālas mikrobu floras veidošanās mehānismiem un mutes ekosistēmas homeostāzi regulējošiem faktoriem. Mācību grāmatā “Mutes mikroflora: norma un patoloģija” ir pieejami mūsdienīgi dati par mutes dobuma normālās floras un vietējās imunitātes mehānismiem nozīmi mutes patoloģiju rašanās gadījumā.
Šī rokasgrāmata ir sagatavota saskaņā ar mācību programma par tēmu “Mutes dobuma mikrobioloģija” un papildina mācību grāmatas L.B. Borisova “Medicīnas mikrobioloģija, virusoloģija, imunoloģija”, M., Medicīna, 2002.
Galva nodaļa terapeitiskā zobārstniecība NSMA medicīnas zinātņu doktors, profesors
L.M. Lūkins
1. lekcija
Mutes dobuma mikrobu flora ir normāla
| Mikroorganismi | Siekalās | Noteikšanas biežums periodonta kabatās, % | |
| Atklāšanas līmenis, % | Daudzums 1 ml | ||
| Rezidenta flora 1. Aerobi un fakultatīvie anaerobi: | |||
| 1. S. mutans | 1.5´10 5 | ||
| 2. S. salivarius | 10 7 | ||
| 3. S. mitis | 10 6 – 10 8 | ||
| 4. Saprofītiskā Neisseria | 10 5 – 10 7 | + + | |
| 5. Laktobacilli | 10 3 – 10 4 | + | |
| 6. Stafilokoks | 10* 3 – 10* 4 | + + | |
| 7. Difteroīdi | nenoteikts | = | |
| 8. Hemofīlijas slimnieki | nenoteikts | ||
| 9. Pneimokoki | nenoteikts | nenoteikts | |
| 1. Citi koki | 10* 2 – 10* 4 | + + | |
| 1. Saprofītiskās mikobaktērijas | + + | nenoteikts | + + |
| 2. Tetracocci | + + | nenoteikts | + + |
| 3. Raugam līdzīgas sēnes | 10* 2 – 10* 3 | + | |
| 4. Mikoplazmas | 10* 2 – 10* 3 | nenoteikts | |
| 2. Obligātie anaerobi | |||
| 1. Veillonella | 10* 6 – 10* 8 | ||
| 2. Anaerobie streptokoki (peptostreptokoki) | nenoteikts | ||
| 3. Bacteroides | nenoteikts | ||
| 4. Fuzobaktērijas | 10* 3 – 10* 3 | ||
| 5. Filamentveida baktērijas | 10* 2 – 10* 4 | ||
| 6. Aktinomicīti un anaerobie difteroīdi | nenoteikts | + + | |
| 7. Spirilla un vibrios | + + | nenoteikts | + + |
| 8. Spirohetes (saprofītiskās borēlijas, treponēmas un leptospira) | ± | nenoteikts | |
| 3. Vienšūņi: | |||
| 1. Entamoeba gingivalis | |||
| 2. Trichomonas clongata | |||
| Nepastāvīgā flora 1. Aerobi un fakultatīvie anaerobi Gramnegatīvie stieņi: | |||
| 1. Klebsiella | 10 – 10* 2 | ||
| 2. Escherichia | 10 – 10* 2 | ± | |
| 3. Aerobaktērija | 10 – 10* 2 | ||
| 4. Pseidomonas | ± | nenoteikts | |
| 5. Proteuss | ± | nenoteikts | |
| 6.Alkaligēni | ± | nenoteikts | |
| 7. Bacilis | ± | nenoteikts | |
| 2. 2. Obligātie anaerobi: Klostridijas: | |||
| 1. Clostridium putridium | ± | nenoteikts | |
| 2. Clostridium perfingens | ± | nenoteikts | |
2. lekcija
3. lekcija
4. lekcija
Zobu aplikuma mikroflora
1. Īsa informācija par cieto zobu audu uzbūvi. 2. Organiskās membrānas, kas pārklāj zobu emalju. 3. Zobu aplikuma sastāvs. 4. Aplikuma veidošanās dinamika. 5. Zobu aplikuma veidošanos ietekmējošie faktori. 6. Aplikuma veidošanās mehānismi. 7. Zobu aplikuma fizikālās īpašības. 8. Zobu aplikuma mikroorganismi. 9. Zobu aplikuma kariogenitāte.
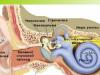
1. Īsa informācija par cieto zobu audu uzbūvi. Zoba cietā daļa sastāv no emaljas, dentīna un cementa (1. att.).
Dentīns veido galveno zoba daļu. Zobu vainagi ir pārklāti ar emalju - cietāko un izturīgāko audu cilvēka ķermenis. Zoba sakne ir pārklāta ar plānu kaulam līdzīgu audu slāni, ko sauc par cementu, un to ieskauj periosts, caur kuru zobs tiek barots. Šķiedras iet no cementa uz periostu, veidojot tā saukto zobu saiti (periodonta saiti), kas stingri nostiprina zobu žoklī. Zoba vainaga iekšpusē ir dobums, kas piepildīts ar irdeniem saistaudiem, ko sauc par mīkstumu. Šis dobums kanālu veidā turpinās zoba saknē.
2. Organiskās membrānas, kas pārklāj zobu emalju. Emaljas virsma ir pārklāta ar organiskiem apvalkiem, kā rezultātā, pētot elektronu mikroskopā, ir nogludināts reljefs; tomēr ir izliekti un ieliekti laukumi, kas atbilst prizmu galiem (mazākā struktūrvienības emalja ir apatītam līdzīgas vielas kristāli, kas veido emaljas prizmas). Tieši šajās vietās vispirms sāk uzkrāties mikroorganismi vai var iesprūst pārtikas atliekas. Pat mehāniska emaljas tīrīšana ar zobu birsti nespēj pilnībā noņemt mikroorganismus no tās virsmas.
Rīsi. 1. Zobu uzbūve: 1 - kronis; 2 - sakne; 3 - kakls; 4 - emalja; 5 - dentīns; 6 - mīkstums; 7 - smaganu gļotāda; 8 - periodonts; 9 - kaulu audi; 10 - saknes virsotnes caurums
Uz zobu virsmas bieži var novērot zobu aplikumu (P), kas ir balta mīksta viela, kas lokalizēta zoba kaklā un uz visas tā virsmas. Pelikuls, kas atrodas zem zobu aplikuma slāņa un ir plāna organiska plēvīte, ir emaljas virsmas slāņa strukturāls elements. Pēc zoba izšķilšanās uz zoba virsmas veidojas pīlings. Tiek uzskatīts, ka tas ir siekalu olbaltumvielu-ogļhidrātu kompleksu atvasinājums. Pelikula elektronmikroskopija atklāja trīs slāņus un raksturīgu pazīmi - robainu malu un nišas, kas ir baktēriju šūnu tvertnes. Dienas sēnītes biezums ir 2-4 mikroni. Tā aminoskābju sastāvs ir kaut kur starp zobu aplikuma un siekalu mucīna nogulšņu sastāvu. Tas satur daudz glutamīnskābes, alanīna un maz sēru saturošu aminoskābju. Pelikuls satur lielu skaitu aminocukuru, kas ir baktēriju šūnu sienas atvasinājumi. Pašā pelikulā baktērijas netiek novērotas, bet tajā ir lizētu baktēriju sastāvdaļas. Iespējams, ka pelikula veidošanās ir zobu aplikuma sākuma stadija. Vēl viens zoba organiskais apvalks ir kutikula (samazināts emaljas epitēlijs), kas tiek zaudēta pēc zoba izvirduma un pēc tam vairs nespēlē nozīmīgu lomu zoba fizioloģijā. Turklāt mutes dobuma un zobu gļotāda ir pārklāta ar plānu mucīna plēvi, kas izdalās no siekalām.
Tādējādi uz zobu emaljas virsmas tiek atzīmēti šādi veidojumi:
· kutikula (samazināts emaljas epitēlijs);
· pelikuls;
· plāksne;
· pārtikas pārpalikumi;
· mucīna plēve.
Iegūto virsmas zobu struktūru veidošanai ir piedāvāta šāda shēma: pēc zobu nākšanas emaljas virsma tiek pakļauta siekalām un mikroorganismiem. Erozīvās demineralizācijas rezultātā uz emaljas virsmas veidojas ultramikroskopiski kanāliņi, kas iekļūst emaljā 1-3 mikronu dziļumā. Pēc tam kanāliņus piepilda ar nešķīstošu olbaltumvielu vielu. Sakarā ar siekalu mukoproteīnu izgulsnēšanos, kā arī saķeri un augšanu, un pēc tam mikroorganismu iznīcināšanu, uz virsmas kutikulas veidojas biezāks organiskais slānis, dažādas pakāpes mineralizēts pelikula slānis.
Pateicoties vietējiem apstākļiem, mikrobi iekļūst šajās struktūrās un vairojas, izraisot mīksta MN veidošanos. Minerālie sāļi tiek nogulsnēti uz ON koloidālā pamata, ievērojami mainot attiecību starp mukopolisaharīdiem, mikroorganismiem, siekalu ķermeņiem, attīrītu epitēliju un pārtikas atliekām, kas galu galā noved pie daļējas vai pilnīgas ON mineralizācijas. Sākoties tā intensīvai mineralizācijai, var veidoties zobakmens, kas rodas neitronam piesūcot ar kalcija fosfāta kristāliem. Mīkstās matricas sacietēšanai nepieciešamais laiks ir aptuveni 12 dienas. Fakts, ka ir sākusies mineralizācija, kļūst acīmredzams 1-3 dienu laikā pēc aplikuma veidošanās.
3. Zobu aplikuma sastāvs. Ar bioķīmisko un fizioloģisko pētījumu palīdzību noskaidrots, ka MN ir matricā iestrādātu mikroorganismu koloniju uzkrāšanās, kas dzīvo mutes dobumā un uz zobu virsmas.
Pētījumos, izmantojot skenēšanu elektronu mikroskops tika parādīts, ka MN sastāv tikai no mikroorganismiem ar nenozīmīgu organiskas dabas bezstruktūras vielu iekļaušanu. Olbaltumvielas, ogļhidrāti un fermenti tika identificēti starp GL organiskajām sastāvdaļām. Tā aminoskābju sastāvs atšķiras no mucīna un pelikula, kā arī siekalām. Vispilnīgāk ir izpētītas MN ogļhidrātu sastāvdaļas (glikogēns, skābie mukopolisaharīdi, glikoproteīni).
Pastāv hipotēze, ka spēlē MN fermenti svarīga loma kariozajā procesā. Ķīmiskais sastāvs MN ļoti atšķiras dažādās mutes dobuma daļās un dažādiem cilvēkiem atkarībā no vecuma, cukura patēriņa utt. Zobu aplikumā tika atrasts kalcijs, fosfors, kālijs un nātrijs. Apmēram 40% no neorganisko vielu sausās masas ir oksiapatīta formā. Mikroelementu saturs MN ir ārkārtīgi mainīgs un nav pietiekami pētīts (dzelzs, cinks, fluors, molibdēns, selēns u.c.). Pieņēmumi par mikroelementu kariesu inhibējošās iedarbības mehānismiem ir balstīti uz to ietekmi uz baktēriju enzīmu aktivitāti, kā arī uz dažādu mikroorganismu grupu attiecību. Atsevišķi mikroelementi (fluors, molibdēns, stroncijs) mazina zobu uzņēmību pret kariesu, ietekmējot zobu audu ekoloģiju, sastāvu un apmaiņu; Gluži pretēji, selēns palielina kariesa iespējamību. Viena no svarīgākajām sastāvdaļām, kas ietekmē neitronu bioķīmiju, ir fluors. Ir trīs veidi, kā fluoru iekļaut GL: pirmais - veidojot neorganiskus kristālus (fluorapatītu), otrais - veidojot kompleksu ar organiskām vielām (ar aplikuma matricas proteīnu); trešais ir baktēriju iekļūšana iekšā. Interese par fluorīda metabolismu MN ir saistīta ar šī mikroelementa pretkariesa iedarbību. Fluors, pirmkārt, ietekmē zobu aplikuma sastāvu, otrkārt, ietekmē emaljas šķīdību un, treškārt, nomāc baktēriju enzīmu darbību, kas ir daļa no zobu aplikuma.
MN neorganiskās vielas ir tieši saistītas ar zobakmens mineralizāciju un veidošanos.
4. Aplikuma veidošanās dinamika. ZN sāk uzkrāties 2 stundu laikā pēc zobu tīrīšanas. 1 dienas laikā uz zoba virsmas dominē kokos flora, pēc 24 stundām - nūjiņveida baktērijas. Pēc 2 dienām uz MN virsmas ir atrodami daudzi stieņi un pavedienveida baktērijas (2. att.).
Attīstoties MN, tā mikroflora mainās atkarībā no elpošanas veida. Sākotnēji izveidotais aplikums satur aerobos mikroorganismus, savukārt nobriedušākā aplikumā ir aerobās un anaerobās baktērijas.
Noteiktu lomu audzēju veidošanā spēlē desquamated epitēlija šūnas, kas pieķeras pie zoba virsmas stundas laikā pēc tās attīrīšanas. Šūnu skaits dienas beigās ievērojami palielinās. Pēc tam epitēlija šūnas adsorbē mikroorganismus uz to virsmas. Ir arī konstatēts, ka ogļhidrāti būtiski veicina audzēju veidošanos un to saķeri ar emalju.
Nozīmīgākā loma traipu veidošanā ir S. mutans, kas to aktīvi veido uz jebkuras virsmas. Bet šajā procesā ir noteikta secība. Eksperimentālos apstākļos tika pierādīts, ka S. salivarius vispirms pielīp pie tīras zoba virsmas, un tad S. mutans pielīp un sāk vairoties. Šajā gadījumā S. salivarius ļoti ātri pazūd no zobu aplikuma. Fermenti ietekmē MN matricas veidošanos baktēriju izcelsme, piemēram, neiraminidāze, kas ir iesaistīta glikoproteīnu sadalīšanā līdz ogļhidrātiem, kā arī saharozes polimerizācijā līdz dekstrānam-levānam.
IgA, IgM, IgG, amilāze, lizocīms, albumīns un citi proteīnu substrāti, kas var būt iesaistīti audzēju veidošanā, ir atrodami siekalās. Pelikuls, kā likums, satur visas imūnglobulīnu klases (A, M, G), savukārt IgA un IgG visbiežāk tiek konstatēti ON (tomēr IgA daļa ON veidošanā ir ļoti maza: tikai aptuveni 1). Šajā procesā ir iesaistīti % IgA, vēl mazāk IgG). Ir konstatēts, ka imūnglobulīni pārklāj zobu un baktērijas, kas var pieķerties zoba apvalkam. GN baktērijas var pārklāties ar antivielām, kas nāk no siekalām vai smaganu šķidruma.

Rīsi. 2. Mikroorganismi uz zobu aplikuma virsmas (elektronogramma)
Aktīvi tiek pētīta sIgA loma zobu aplikuma veidošanā. Lielos daudzumos tas bioloģiski aktīvā stāvoklī ir atrodams pelikulā. Acīmredzot sIgA var spēlēt divējādu lomu zobu aplikuma veidošanā. Pirmkārt, siekalu sIgA var samazināt baktēriju saķeri ar emalju un tādējādi kavēt audzēju un pēc tam zobu aplikuma veidošanos. Otrkārt, sIgA noteiktos apstākļos veicina vietējās floras saķeri ar emaljas hidroksiapatītu (īpaši S.mutans glikāna sintēzes laikā). Turklāt ir pierādīts, ka S. mutans, kas pārklāts ar sIgA un IgG, var atbrīvot saistītās antivielas antigēnu-antivielu imūnkompleksu (AG+AT) veidā un tādējādi samazināt antivielu inhibējošo iedarbību uz baktēriju adhēziju ar hidroksilapatītu.
Pētot kodolu augšanas dinamiku eksperimentālos apstākļos, tika konstatēts, ka pirmo 24 stundu laikā veidojas viendabīgas, no baktērijām brīvas vielas plēve 10 μm biezumā. Nākamajās dienās baktērijas adsorbējas un vairojas. Pēc 5 dienām aplikums pārklāj vairāk nekā pusi no zoba vainaga un daudzums ievērojami pārsniedz sākotnējo ikdienas aplikumu. Visātrāk tas uzkrājas uz augšējo košļājamo zobu vaiga virsmām. Audzēju izplatīšanās pa zoba virsmu notiek no starpzobu spraugām un smaganu rievām; koloniju augšana ir līdzīga pēdējo attīstībai uz uzturvielu barotnes.
Vismazāk tiek tīrītas zobu proksimālās virsmas.
5. Aplikuma veidošanos ietekmējošie faktori:
1) mikroorganismi, bez kuriem neveidojas ZN;
2) ogļhidrāti (salīdzinoši liels daudzums aplikuma atrodams cilvēkiem, kuri patērē daudz saharozes);
3) siekalu viskozitāte, mutes mikroflora, baktēriju koagulācijas procesi, mutes gļotādas epitēlija desquamācija, lokālu iekaisuma slimību klātbūtne, pašattīrīšanās procesi.
6. Aplikuma veidošanās mehānismi. Ir trīs MN rašanās teorijas:
1) baktēriju invadēto epitēlija šūnu pielīmēšana uz zoba virsmas ar sekojošu baktēriju koloniju augšanu; baktēriju populāciju koagregācija;
2) perorālo streptokoku veidoto ekstracelulāro polisaharīdu izgulsnēšana;
3) siekalu glikoproteīnu izgulsnēšanās baktēriju degradācijas laikā. Siekalu olbaltumvielu izgulsnēšanās procesā daudz svarīgs noņemt skābi veidojošo baktēriju un siekalu kalcija aktivitāti.
7. Zobu aplikuma fizikālās īpašības. ZN ir izturīgs pret nomazgāšanos ar siekalām un mutes skalošanu. Tas izskaidrojams ar to, ka tā virsma ir pārklāta ar gļotādu, daļēji caurlaidīgu gļotādu želeju. Gļotādas plēve arī zināmā mērā novērš siekalu neitralizējošu iedarbību uz ZN baktērijām. Tas nešķīst lielākajā daļā reaģentu un zināmā mērā ir barjera, kas aizsargā emalju. Siekalu mucīns un siekalu asinsķermenīši nogulsnējas uz zoba virsmas un kavē remineralizācijas procesu. Iespējams, šis efekts ir saistīts ar skābes veidošanos uz emaljas virsmas cukura sadalīšanās laikā vai ar lielu daudzumu intra- un ārpusšūnu polisaharīdu sintēzi, ko veic ZN baktērijas.
8. Zobu aplikuma mikroorganismi. ZN ir mikroorganismu uzkrāšanās dažādi veidi, iekļauts matricā. 1 mg vielas ZN ir 500 × 10 6 mikrobu šūnas.
No tiem vairāk nekā 70% ir streptokoki, 15% ir Veillonella un Neisseria, pārējo floru pārstāv laktobacilli, leptotrihijas, stafilokoki, fusobaktērijas, aktinomicīti un dažkārt raugam līdzīgās sēnes Candida albicans.
ZN mikrobiocenozē, saskaņā ar dažādiem pētījumiem, attiecības starp baktērijām ir šādas: fakultatīvie streptokoki - 27%, fakultatīvie difteroīdi - 23%, anaerobie difteroīdi - 18%, peptostreptokoki - 13%, veillonella - 6%, bakterioīdi - 4 %, fusobaktērijas - 4%, Neisseria - 3%, Vibrios - 2%.
Plāksnē tika atrastas arī sešas sēņu sugas.
ZN mikrobu flora ir mainīga gan kvantitatīvi, gan kvalitatīvi.
Tādējādi vienas un divu dienu MN pārsvarā sastāv no mikrokokiem, savukārt 3-4 dienu paraugos parādās pavedienveida formas (un no 5. dienas sāk dominēt).
Dažādu veidu mikroorganismu skaits MN un siekalās nav vienāds. Tādējādi aplikumā ir maz S. salivarius (apmēram 1%), savukārt siekalās ir daudz šo koku; tajā ir arī apmēram 100 reizes mazāk laktobacillu nekā siekalās.
ZN mikroorganismi ir labāk kultivēti anaerobos apstākļos, kas liecina par zemu skābekļa spriegumu aplikuma dziļajos slāņos. Šķiet, ka barības vielas baktēriju augšanai nāk no ārpuses. Zobu audi paši par sevi neatbalsta mikroorganismu augšanu.
ZN lielākā daļa baktēriju ir skābi veidojošas. Ir arī proteolītiskās baktērijas, taču to aktivitāte ir salīdzinoši zema.
9. Zobu aplikuma kariogenitāte*. ZN neveidojas bez mikroorganismiem, tāpēc tā kariogenitāte ir saistīta ar tajā esošajām kariogēnajām baktērijām, kas rada ievērojamu daudzumu skābju. Lielākā daļa baktēriju MN (un īpaši kariogēnās) spēj sintezēt jodofilos polisaharīdus, kas tiek identificēti kā glikogēna intracelulāri veidi. Kariesa laikā baktērijas vairojas un ražo hialuronidāzi, kas, kā zināms, var aktīvi ietekmēt emaljas caurlaidību. Kariogēnās aplikuma baktērijas spēj arī sintezēt enzīmus, kas noārda glikoproteīnus. Ir konstatēts, ka jo lielāks ir audzēju veidošanās ātrums, jo izteiktāka ir kariogēna iedarbība.
Pētot zobu aplikuma kariogenitāti, tika izolēts liels skaits streptokoku, aktinomicītu un veillonella. No streptokokiem dominēja S. mutans un S. sanguis, un fusobaktērijas un laktobacilli gandrīz netika atklāti.
S.mutans spēlē lielāko lomu kariesa attīstībā. Konstatēts, ka parasti kariess attīstās bērniem, ja florā dominē S. mutans, kas izolēts kariesa biežākās lokalizācijas vietās (pirmo augšējo premolāru proksimālās virsmas). Šobrīd ir identificēti pieci S.mutans serotipi (a, b, c, d, e), kas ir nevienmērīgi izplatīti starp pasaules iedzīvotājiem. S. mutans selektīvi adsorbējas uz zobu virsmām. Īpaši daudz šo baktēriju ir plaisu zonā un uz zobu proksimālajām virsmām. Eksperimentālos apstākļos ir pierādīts, ka, ja šis mikroorganisms pielīp pie kādas vienas zoba virsmas, tad pēc 3-6 mēnešiem tas izplatās uz citām un tajā pašā laikā stabili fiksējas primārais fokuss. Konstatēts, ka tajos apvidos, kur pēc tam attīstās kariesa bojājumi, 30% mikrofloras veido S.mutans: 20% skartajā zonā un 10% perifērijā.
Arī S. sanguis bieži ir izolēts. Atšķirībā no S. mutans, kas lokalizējas plaisās, S. sanguis parasti pielīp pie gludām zobu virsmām.
ZN floru ietekmē dzeramajā ūdenī esošais fluors, pret kuru īpaši jutīgi ir dažāda veida streptokoki un baktērijas, kas sintezē jodofilos polisaharīdus. Lai nomāktu baktēriju augšanu, nepieciešams aptuveni 30-40 mg/l fluora.
Tādējādi ZN flora ir dinamiska ekoloģiska sistēma, kas labi pielāgojas apkārtējai mikroflorai. Tas spēj ātri atgūties pēc zobu tīrīšanas, uzrādot augstu vielmaiņas aktivitāti, īpaši ogļhidrātu klātbūtnē.
5. lekcija
Zobu aplikuma mikroflora
1. Zobu aplikuma definīcija. 2. Zobu aplikuma veidošanās mehānismi. 3. Zobu aplikuma veidošanās faktori. 4. Perorālo streptokoku nozīme kvalitatīvajā pārejā no zobu aplikuma uz zobu aplikumu. 5. Zobu aplikuma lokalizācija. Mikrofloras īpatnības, loma patoloģijā.
1. Zobu aplikuma definīcija. Zobu aplikums ir baktēriju uzkrāšanās organisko vielu, galvenokārt olbaltumvielu un polisaharīdu, matricā, ko tur ienes siekalas un ražo paši mikroorganismi. Plāksnes ir cieši piestiprinātas pie zobu virsmas. Zobu aplikums parasti ir rezultāts strukturālās izmaiņas ZN ir amorfa viela, kas cieši pieguļ zoba virsmai un kurai ir poraina struktūra, kas ļauj tajā iekļūt siekalām un šķidrām pārtikas sastāvdaļām. Mikroorganismu vielmaiņas galaproduktu un minerālsāļu* uzkrāšanās aplikumā šo difūziju palēnina, jo izzūd tās porainība. Rezultātā rodas jauns veidojums - zobu aplikums, kuru var noņemt tikai ar spēku un pēc tam ne pilnībā.
2. Zobu aplikuma veidošanās mehānismi. Zobu aplikuma veidošanās uz gludām virsmām ir plaši pētīta in vitro un in vivo. To attīstība notiek saskaņā ar vispārējo baktēriju secību mikrobu kopienas veidošanās mutes ekosistēmā. Aplikuma veidošanās process sākas pēc zobu tīrīšanas, siekalu glikoproteīnu mijiedarbībā ar zoba virsmu, glikoproteīnu skābajām grupām savienojoties ar kalcija joniem, bet bāzes grupām mijiedarbojoties ar hidroksilapatīta fosfātiem. Tādējādi uz zoba virsmas, kā parādīts 3. lekcijā, veidojas plēvīte, kas sastāv no organiskām makromolekulām, ko sauc par pelikulu. Šīs plēves galvenās sastāvdaļas ir siekalu un smaganu spraugas šķidruma sastāvdaļas, piemēram, olbaltumvielas (albumīns, lizocīms, ar prolīnu bagāti proteīni), glikoproteīni (laktoferīns, IgA, IgG, amilāze), fosfoproteīni un lipīdi. Pirmo 2–4 stundu laikā pēc zobu tīrīšanas baktērijas kolonizē sēnīti. Primārās baktērijas ir streptokoki un mazākā mērā neisseria un actinomycetes. Šajā periodā baktērijas ir vāji saistītas ar plēvi, un tās var ātri noņemt ar siekalu plūsmu. Pēc sākotnējās kolonizācijas aktīvākās sugas sāk strauji augt, veidojot mikrokolonijas, kas iekļūst ārpusšūnu matricā. Tad sākas baktēriju agregācijas process, un šajā posmā tiek aktivizētas siekalu sastāvdaļas.
Pirmās mikrobu šūnas nosēžas zoba virsmas padziļinājumos, kur vairojas, pēc tam vispirms aizpilda visas ieplakas un pēc tam pārvietojas uz gludo zoba virsmu. Šajā laikā kopā ar koku parādās liels skaits stieņu un baktēriju pavedienu formas. Daudzas mikrobu šūnas pašas nespēj tieši piestiprināties pie emaljas, bet var nosēsties uz citu baktēriju virsmas, kas jau ir pielipušas, t.i. notiek koadhēzijas process. Koku nogulsnēšanās gar pavedienveida baktēriju perimetru izraisa tā saukto "kukurūzas vālīšu" veidošanos.
Adhēzijas process notiek ļoti ātri: pēc 5 minūtēm baktēriju šūnu skaits uz 1 cm 2 palielinās no 10 3 līdz 10 5 - 10 6. Pēc tam adhēzijas ātrums samazinās un saglabājas stabils apmēram 8 stundas. Pēc 1-2 dienām piesaistīto baktēriju skaits atkal palielinās, sasniedzot koncentrāciju 10 7 - 10 8. Izveidojas ZN.
Tāpēc sākuma posmi aplikuma veidošanās ir izteikta mīksta zobu aplikuma veidošanās process, kas intensīvāk veidojas pie sliktas mutes higiēnas.
3. Zobu aplikuma veidošanās faktori. Zobu aplikuma baktēriju sabiedrībā pastāv sarežģītas, komplementāras un savstarpēji izslēdzošas attiecības (koagulācija, antibakteriālo vielu veidošanās, pH un ORP izmaiņas, konkurence barības vielas un sadarbība). Tādējādi aerobo sugu skābekļa patēriņš veicina obligātu anaerobu, piemēram, bakteroidu un spirohetu, kolonizāciju (šī parādība tiek novērota pēc 1-2 nedēļām). Ja zobu aplikums nav pakļauts nevienam ārējām ietekmēm(mehāniska noņemšana), tad mikrofloras sarežģītība palielinās, līdz tiek noteikta visas mikrobu kopienas maksimālā koncentrācija (pēc 2-3 nedēļām). Šajā periodā zobu aplikuma ekosistēmas nelīdzsvarotība jau var izraisīt mutes slimību attīstību. Piemēram, neierobežota subgingivālā aplikuma veidošanās, ja netiek ievērota mutes dobuma higiēna, var izraisīt gingivītu un tai sekojošu periodonta patogēnu kolonizāciju subgingivālajā plaisā. Turklāt zobu aplikuma veidošanās ir saistīta ar noteiktiem ārējie faktori. Tādējādi liels ogļhidrātu patēriņš var izraisīt intensīvāku un ātrāku aplikumu kolonizāciju ar S. mutans un lactobacilli.
4. Perorālo streptokoku nozīme kvalitatīvajā pārejā no zobu aplikuma uz zobu aplikumu. Mutes streptokokiem ir liela nozīme zobu aplikumu veidošanā. Īpaša nozīme ir S.mutans, jo šie mikroorganismi aktīvi veido audzējus un pēc tam aplikumus uz jebkurām virsmām. S.sanguis spēlē noteiktu lomu. Tādējādi pirmajās 8 stundās S.sanguis šūnu skaits plāksnēs ir 15-35% no kopējā mikrobu skaita, bet otrajā dienā - 70%; un tikai tad to skaits samazinās. S.salivarius plāksnēs konstatē tikai pirmo 15 minūšu laikā, tā daudzums ir niecīgs (1%). Šai parādībai ir izskaidrojums (S.salivarius, S.sanguis ir pret skābēm jutīgi streptokoki).
Intensīvs un straujš ogļhidrātu patēriņš (patēriņš) noved pie straujš kritums Plāksnes pH. Tas rada apstākļus skābju jutīgo baktēriju, piemēram, S.sanguis, S.mitis, S.oralis, īpatsvara samazināšanās un S.mutans un lactobacilli skaita palielināšanās. Šādas populācijas sagatavo virsmu zobu kariesam. S. mutans un laktobacillu skaita palielināšanās izraisa skābes veidošanos lielā ātrumā, palielinot zobu demineralizāciju. Pēc tam tiem pievienojas veillonellas, korinebaktērijas un aktinomicīti. 9.-11.dienā parādās fusiform baktērijas (bacteroides), kuru skaits strauji palielinās.
Tādējādi plāksnīšu veidošanās laikā sākotnēji dominē aerobā un fakultatīvā anaerobā mikroflora, kas krasi samazina redox potenciālu šajā zonā, tādējādi radot apstākļus stingru anaerobu attīstībai.
5. Zobu aplikuma lokalizācija. Mikrofloras īpatnības, loma patoloģijā. Ir supra- un subgingivālās plāksnes. Pirmajiem ir patoģenētiska nozīme zobu kariesa attīstībā, otrajiem - patoloģisko procesu attīstībā periodonta. Aplikumu mikroflora uz augšējo un apakšžokļu zobiem atšķiras pēc sastāva: uz zobu aplikumiem augšžoklis Biežāk sastopami streptokoki un laktobacilli; uz apakšējām plāksnēm dzīvo Veillonella un pavedienveida baktērijas. Aktinomicīti tiek izolēti no plāksnēm uz abiem žokļiem vienādā skaitā. Iespējams, ka šāds mikrofloras sadalījums ir izskaidrojams ar dažādām vides pH vērtībām.
Aplikuma veidošanās uz plaisu un starpzobu virsmas notiek dažādi. Primārā kolonizācija norit ļoti ātri un sasniedz maksimumu jau pirmajā dienā. Izkliede pa zoba virsmu notiek no starpzobu spraugām un smaganu rievām; koloniju augšana ir līdzīga pēdējo attīstībai uz agara. Pēc tam baktēriju šūnu skaits ilgu laiku paliek nemainīgs. Plaisu un starpzobu plāksnēs dominē grampozitīvi koki un stieņi, un nav anaerobu. Tādējādi nenotiek aerobo mikroorganismu aizstāšana ar anaerobo mikrofloru, kas tiek novērota aplikumos uz gludās zobu virsmas.
Atkārtoti periodiski pārbaudot dažādas plāksnes vienai un tai pašai personai, tiek novērotas lielas izdalītās mikrofloras sastāva atšķirības. Dažās plāksnēs atrodamie mikrobi var nebūt atrodami citās. Zem plāksnēm parādās balts plankums (balto plankumu stadija saskaņā ar klasifikāciju morfoloģiskās izmaiņas zobu audi kariesa veidošanās laikā). Zoba ultrastruktūra balto kariesa plankumu zonā vienmēr ir nevienmērīga, it kā atslābta. Uz virsmas vienmēr ir liels skaits baktēriju; tie pielīp emaljas organiskajam slānim.
Personām ar vairāku kariesu palielinās streptokoku un laktobacillu bioķīmiskā aktivitāte, kas atrodas uz zobu virsmas. Tāpēc mikroorganismu augsta fermentatīvā aktivitāte jāuzskata par jutīgumu pret kariesu. Sākotnējā kariesa rašanās bieži ir saistīta ar sliktu mutes dobuma higiēnu, kad mikroorganismi ir cieši fiksēti uz pīlāda, veidojot aplikumu, kas noteiktos apstākļos piedalās zobu aplikuma veidošanā. Zem zobu aplikuma pH mainās uz kritiskais līmenis(4.5). Tieši šis ūdeņraža jonu līmenis noved pie hidroksilapatīta kristāla izšķīšanas emaljas vismazāk stabilajās vietās; skābes iekļūst emaljas virszemes slānī un izraisa tās demineralizāciju. Kad de- un remineralizācija ir līdzsvarā, kariesa process zobu emaljā nenotiek. Ja tiek izjaukts līdzsvars, dominējot demineralizācijas procesiem, kariess rodas balto plankumu stadijā, un process var neapstāties un kalpot par sākumpunktu kariesa dobumu veidošanai.
6. lekcija
7. lekcija
8. lekcija
9. lekcija
10. lekcija
11. lekcija
12. lekcija
13. lekcija
14. lekcija
· Priekšvārds
· 1. lekcija
· Normāla mutes mikroflora
· 2. lekcija
· Atsevišķu mutes dobuma biotopu mikrobiocenozes
· 3. lekcija
· Mutes dobuma mikrobu ekoloģija
· 4. lekcija
· Zobu aplikuma mikroflora
· 5. lekcija
· Zobu aplikuma mikroflora
· 6. lekcija
· Mikroorganismu loma kariesa rašanās procesā
· 7. lekcija
· Mikrobu flora patoloģiskos procesos mutes dobumā
· 8. lekcija
· Mikroflora periodonta slimībās. Periodontopatogēnas mikrobu sugas
· 9. lekcija
· Mutes dobuma mikrobu flora un iekaisuma procesi sejas žokļu rajonā
· 10. lekcija
· Mikrobu flora mutes gļotādas iekaisuma gadījumā
· 11. lekcija
· Mutes dobuma aktinomicīti. Loma patoloģijā
· 12. lekcija
· Perorālās imunitātes mehānismi
· 13. lekcija
· Mutes dobuma mikrofloras traucējumi. Disbakterioze
· 14. lekcija
· Candida: ekoloģija, morfofunkcionālās īpašības un patogenitātes faktori, imunitātes īpašības
Mutes dobuma mikroflora: norma un patoloģija
Zelenova E.G., Zaslavskaya M.I., Salina E.V., Rassanov S.P.
Veselības ekoloģija: Mēs apzināmies zarnu mikrofloras nozīmi. Bet par mutes mikrofloras nozīmi mēs zinām daudz mazāk. Šodien runāšu par mutes baktēriju nezobu ietekmi, kā mutes mikroflora ietekmē galvassāpes, vēzi, sliktu elpu un pat sirds un asinsvadu veselību.
Mēs apzināmies zarnu mikrofloras nozīmi.Bet par mutes mikrofloras nozīmi mēs zinām daudz mazāk. Šodien runāšu par mutes baktēriju nezobu ietekmi, kā mutes mikroflora ietekmē galvassāpes, vēzi, sliktu elpu un pat sirds un asinsvadu veselību.
Es arī pastāstīšu, kas vēl papildus zobu tīrīšanai var palīdzēt mūsu mutes mikroflorai un kā uztura normalizēšana veicina mutes dobuma pašattīrīšanos, runāšu arī par mutes probiotikām).
Mutes dobuma mikroflora.
Cilvēka mutes dobums ir unikāla ekoloģiska sistēma visdažādākajiem mikroorganismiem, kas veido pastāvīgu mikrofloru. Pārtikas resursu bagātība, nemainīgs mitrums, optimālais pH un temperatūra rada labvēlīgus apstākļus dažādu mikrobu sugu adhēzijai, kolonizācijai un vairošanai.
Daudziem oportūnistiskajiem mikroorganismiem no normālas mikrofloras ir nozīmīga loma kariesa, periodonta slimību un mutes gļotādas etioloģijā un patoģenēzē. Mutes dobuma mikroflora piedalās primārajos pārtikas gremošanas un uzsūkšanās procesos noderīgas vielas un vitamīnu sintēze.
Ir arī nepieciešams uzturēt pareizu imūnsistēmas darbību un aizsargāt ķermeni no sēnīšu, vīrusu un baktēriju infekcijām. Nedaudz informācijas par tās tipiskajiem iemītniekiem (to var izlaist).
Saskaņā ar Bufalo universitātes (Ņujorka) zinātnieku pētījumu, 80-90% sliktas elpas – halitozes – gadījumu ir vainojami baktēriju Solobacterium moorei, kas ražo nepatīkami smakojošus savienojumus un taukskābes, kas dzīvo uz virsmas. mēles, kā arī Lactobacillus casei. Atzīmēsim arī baktēriju Porphyromonas gingivalis – tā izraisa periodonta slimību un ir arī “atbildīga” par organisma rezistenci pret antibiotikām.
Izvērstos gadījumos tas izspiež labvēlīgās baktērijas un nosēžas to vietā, izraisot smaganu slimības un galu galā zobu zudumu. Treponema denticola baktērija gadījumā nepietiekama higiēna mutes dobums var ļoti kaitēt smaganām, vairoties vietās starp zoba virsmu un smaganu. Šī baktērija ir saistīta ar Treponema pallidum, kas izraisa sifilisu.
Apmēram 30-60% no kopējās mutes dobuma mikrofloras ir fakultatīvi un obligāti anaerobie streptokoki. Streptokoki ir Streptococcaceae dzimtas pārstāvji. Streptokoku taksonomija pašlaik nav labi izveidota.
Saskaņā ar Beržeja (1997) baktēriju identifikāciju, pamatojoties uz fizioloģiskajām un bioķīmiskajām īpašībām, Streptococcus ģints ir sadalīta 38 sugās, aptuveni puse no šī skaita pieder normālai mutes dobuma mikroflorai. Tipiskākie perorālo streptokoku veidi ir: Str. mutans, Str. mitis, Str. sanguis uc Turklāt zināmu nišu ieņem dažādi streptokoku veidi, piemēram, Str. Mitior ir tropisks vaigu epitēlijam, Str. salivarius - līdz mēles papillām, Str. sangius un Str. mutans - uz zobu virsmu.
Vēl 1970. gadā tika atklāts, ka baktērija Streptococcus salivarius ir viena no pirmajām, kas kolonizē jaundzimušā sterilo muti. Tas notiek, kad bērns iziet cauri dzemdību kanālam. Pēc 34 gadiem, veicot plašu LOR orgānu mikrofloras pētījumu skolēniem, atklājās, ka bērniem, kuri NAV slimo ar akūtām elpceļu infekcijām, tieši šis streptokoka celms atrodas uz gļotādām, aktīvi veidojot baktericīdo faktoru (BLIS). kas ierobežo citu baktēriju vairošanos.
Bet baktērija Streptococcus mutans, kas veido plēvīti uz zobu virsmas un var korodēt zobu emalju un dentīns, kas izraisa kariesu, kura progresīvās formas var izraisīt sāpes, zobu zudumu un dažreiz smaganu infekcijas.
Veillonella (bieži raksta "veillonella") ir stingri anaerobas, nekustīgas, gramnegatīvas mazas kokobaktērijas; neveidot strīdu; pieder pie Acidaminococcaceae dzimtas. Tie labi fermentē etiķskābi, pirovīnskābe un pienskābi līdz oglekļa dioksīdam un ūdenim un tādējādi neitralizē citu baktēriju skābos vielmaiņas produktus, kas ļauj tās uzskatīt par kariogēno baktēriju antagonistiem.
Papildus mutes dobumam Veillonella apdzīvo arī gremošanas trakta gļotādu. Veillonella patogēnā loma mutes slimību attīstībā nav pierādīta. Tomēr tie var izraisīt meningītu, endokardītu un bakterēmiju. Mutes dobumā Veillonella pārstāv sugas Veillonella parvula un V. Alcalescens. Bet baktērija Veillonella alcalescens dzīvo ne tikai mutē, bet arī cilvēka elpceļos un gremošanas traktā. Tas pieder pie agresīvās Veillonella dzimtas sugas un izraisa infekcijas slimības.



Propionibacterium, Corynebacterium un Eubacterium ģints baktērijas bieži sauc par "difteroīdiem", lai gan tas ir vairāk vēsturisks termins. Šīs trīs baktēriju ģintis šobrīd pieder dažādām ģimenēm – Propionibacteriaceae, Corynebacteriacea un Eubacteriaceae. Viņi visi savas dzīves aktivitātes laikā aktīvi samazina molekulāro skābekli un sintezē K vitamīnu, kas veicina obligāto anaerobu attīstību.
Tiek uzskatīts, ka daži korinebaktērijas veidi var izraisīt strutojošu iekaisumu. Spēcīgāk patogēnas īpašības izpaužas Propionibacterium un Eubacterium - tie ražo enzīmus, kas uzbrūk makroorganisma audiem, šīs baktērijas bieži tiek izolētas pulpīta, periodontīta un citu slimību gadījumos.
Laktobacilli (Lactobacillaceae dzimta) ir stingri vai fakultatīvi anaerobi; Mutes dobumā dzīvo vairāk nekā 10 sugas (Lactobacilluscasei, L. acidophylius, L. salivarius u.c.). Laktobacilli mutes dobumā viegli veido bioplēves. Šo mikroorganismu aktīvā dzīve rada labvēlīgu vidi normālas mikrofloras attīstībai.
Laktobacilli fermentē ogļhidrātus, veidojot pienskābi, pazemina vides pH, un no vienas puses novērš patogēnas, pūšanas un gāzes veidojošas mikrofloras attīstību, bet, no otras puses, veicina kariesa attīstību. Vairums pētnieku uzskata, ka cilvēkiem laktobacilli nav patogēni, taču literatūrā dažkārt parādās ziņas, ka novājinātiem cilvēkiem noteikta veida laktobacilli var izraisīt bakterēmiju, infekciozu endokardītu, peritonītu, stomatītu un dažas citas patoloģijas.
Veselā mutes dobumā stieņa formas laktobacilli pastāvīgi aug noteiktā daudzumā. Tāpat kā streptokoki, tie ir pienskābes ražotāji. Aerobos apstākļos laktobacilli aug daudz sliktāk nekā anaerobos apstākļos, jo tie ražo ūdeņraža peroksīdu un neveido katalāzi.
Tā kā laktobacillu dzīves laikā veidojas liels daudzums pienskābes, tie kavē citu mikroorganismu augšanu (ir antagonisti): stafilokoki. zarnu, vēdertīfa un dizentērijas baciļi. Laktobacillu skaits mutes dobumā zobu kariesa laikā ievērojami palielinās atkarībā no kariozo bojājumu lieluma. Lai novērtētu kariesa procesa "aktivitāti", tiek piedāvāts "laktobacilltests" (laktobacillu skaita noteikšana).
Bifidobaktērijas (Bifidobacterium ģints, Actinomycetacea dzimta) ir nekustīgas anaerobas grampozitīvas nūjiņas, kas dažkārt var sazaroties. Taksonomiski tie ir ļoti tuvi aktinomicītiem. Papildus mutes dobumam bifidobaktērijas apdzīvo arī zarnas.
Bifidobaktērijas fermentē dažādus ogļhidrātus, veidojot organiskās skābes, kā arī ražo B vitamīnus un pretmikrobu vielas, kas kavē patogēno un nosacīti patogēno mikroorganismu augšanu. Turklāt tie viegli saistās ar epitēlija šūnu receptoriem un veido bioplēvi, tādējādi novēršot patogēnu baktēriju epitēlija kolonizāciju.

Mutes dobuma disbakterioze.
Pirmajā disbakteriozes attīstības stadijā palielinās vienas vai vairāku sugu skaits patogēniem organismiem mutē. To sauc par disbiotisko maiņu, un nav izpausmju. Nākamajā posmā laktobacillu skaits samazinās un parādās tik tikko pamanāmas izpausmes.
3. stadijā organismam nepieciešamo laktobacillu vietā parādās liels skaits patogēno mikroorganismu. 4. stadijā raugam līdzīgās sēnītes aktīvi vairojas.Slimības pēdējās divās stadijās var rasties čūlas, iekaisums un pārmērīga mutes epitēlija keratinizācija.
Ar disbiotisko maiņu (kompensētu disbakteriozi) simptomu nav, un slimību var noteikt tikai ar laboratorijas metodēm. Diagnozes laikā tiek noteikts oportūnistisko organismu skaits, bet normālā mutes flora netiek ietekmēta. Mutes disbiozes simptomi dedzinoša sajūta mutē, halitozes parādīšanās vai metāliska garša norāda uz subkompensētu disbiozi.
Pētījumi atklāj samazinātu laktobacillu līmeni, palielinātu patogēnās mikrofloras apjomu un patogēno mikroorganismu klātbūtni. Krampju parādīšanās, infekcijas mutē, mēles un smaganu iekaisums norāda uz dekompensētu disbakteriozi. Visa iepriekš minētā rezultātā pacientam attīstās periodonta slimība, stomatīts un periodontīts.
Novārtā atstājot šīs slimības, jūs varat zaudēt vairākus zobus. Ir iespējams arī attīstīt nazofarneksa infekciju. Šādās situācijās parastā flora pazūd, un tās vietā palielinās oportūnistiskā flora.

Halitoze: slikta elpa.
Halitoze ir dažu cilvēku un dzīvnieku gremošanas sistēmas slimību pazīme, ko pavada patoloģisks to skaita pieaugums. anaerobie mikroorganismi mutes dobumā un slikta elpa. Halitoze, slikta elpa, slikta elpa, ozostomija, stomatodisodija, fetor oris, fetor ex ore.
Kopumā termins halitoze tika izdomāts, lai popularizētu Listerine kā mutes skalojamo līdzekli 1920. gadā. Halitoze nav slimība, tā ir medicīniskais termins lai norādītu uz sliktu elpu. Kā to definēt? Varat pajautāt apkārtējiem vai nolaizīt plaukstas locītavu un pēc kāda laika pasmaržot apkārtni.
Jūs varat nokasīt aplikumu no mēles ar karoti vai diegu (speciālu diegu) starp zobiem, kā arī novērtēt smaržu. Iespējams, visdrošākā iespēja ir uzvilkt vienreizējās lietošanas masku un minūti tajā ieelpot. Smarža zem maskas precīzi sakritīs ar to, ko citi smaržo, sazinoties ar jums.
Ar sliktu elpu ir psiholoģiskas nianses, tā ir pseidohalitoze: pacients sūdzas par smaku, apkārtējie noliedz tās klātbūtni; stāvoklis uzlabojas ar konsultācijām. Halitofobija - nepatīkamas smakas sajūta pacientam saglabājas pēc tam veiksmīga ārstēšana, bet to neapstiprina pārbaude.
Galvenais un tūlītējs halitozes cēlonis ir mutes mikrofloras nelīdzsvarotība. Parasti mutes dobumā ir aerobā mikroflora, kas nomāc anaerobās mikrofloras attīstību (Escherichia coli, Solobacterium moorei, daži streptokoki un virkne citu gramnegatīvu mikroorganismu).
Anaerobā mikroflora, kuras barības vide ir blīvs proteīna pārklājums uz mēles, zobiem un vaigu iekšējās virsmas, veido gaistošus sēra savienojumus: metilmerkaptānu (asa fekāliju, sapuvušu kāpostu smarža), alilmerkaptānu (ķiploku smaržu), propilmerkaptāns (asa nepatīkama smaka), sērūdeņradis (smarža sapuvusi ola, izkārnījumi), dimetilsulfīds (nepatīkami salda kāpostu, sēra, benzīna smarža), dimetildisulfīds (asa smarža), oglekļa disulfīds (vāji asa smaka) un savienojumi, kas nav sēra savienojumi: kadaverīns (mirušā smarža un urīna smarža), metilamīns. , indols, skatols (izkārnījumu smaka, naftalīns), putrescīns (pūstošas gaļas smarža), trimetilamīns, dimetilamīns (zivīgs, amonjaka smarža), amonjaks (spēcīga nepatīkama smaka) un izovalerskābe(sviedru smarža, sasmacis piens, bojāts siers).

Patiesa halitoze var būt fizioloģiska vai patoloģiska. Fizioloģisko halitozi nepavada izmaiņas mutes dobumā. Tas ietver sliktu elpu, kas rodas pēc ēšanas. Daži pārtikas produkti var izraisīt sliktu elpu, piemēram, sīpoli vai ķiploki. Kad pārtika tiek sagremota, molekulas, kas to veido, tiek absorbētas organismā un pēc tam izvadītas no tā.
Dažas no šīm molekulām, kurām ir ļoti raksturīga un nepatīkama smaka, kopā ar asinsriti nonāk plaušās un izdalās izelpojot. Slikta elpa, kas saistīta ar samazinātu siekalu dziedzeru sekrēciju miega laikā (rīta halitoze) vai stresa laikā, arī tiek klasificēta kā fizioloģiska halitoze.
Patoloģisko halitozi (orālo un ekstraorālo) izraisa patoloģiski apstākļi mutes dobums, augšējais kuņģa-zarnu trakts un LOR orgāni. Slikta elpa sievietēm bieži rodas hormonālo izmaiņu laikā: cikla premenstruālajā fāzē, grūtniecības laikā, menopauzes laikā.
Ir pierādījumi, ka lietošanas laikā var rasties ozostomija hormonālie kontracepcijas līdzekļi. Halitoze bieži ir polietioloģiska. Hroniska tonsilīta un sinusīta gadījumā strutaini izdalījumi no mandeles un deguna dobuma aizplūst mēles aizmugurē. Kopā ar periodonta slimībām un sliktu mutes higiēnu (īpaši mēles) tas izraisa sliktu elpu.
Mutes mikroflora un sirds slimības.
Saikne starp vispārējo ķermeņa stāvokli un zobu veselību ir zināma jau sen. Sirds un asinsvadu slimības biežāk rodas tiem, kam ir mutes dobuma slimības. Karolinskas institūta (Zviedrija) zinātnieki ir pierādījuši tiešu saikni starp zobu skaitu un nāves risku no koronārā slimība sirds - tas bija septiņas reizes lielāks tiem, kam bija tikai 10 dabīgie zobi vai mazāk nekā tāda paša vecuma un dzimuma cilvēkiem ar 25 vai vairāk zobiem.
Saskaņā ar mūsdienu datiem pastāvīgi noturīga mutes dobuma mikrobiota var izraisīt aterosklerozes attīstību divos veidos: tieši - baktērijas caur asinsriti iekļūst asinsvadu endotēlijā, izraisot endotēlija disfunkciju, iekaisumu un aterosklerozi, un/vai netieši - stimulējot mediatoru ražošanu ar aterogēna un pro-iekaisuma sistēmiska iedarbība.
Mūsdienu pētījumi pārliecinoši pierāda ciešas sakarības esamību starp mutes mikrofloras stāvokli un sistēmisku iekaisuma komponentu patoloģiju attīstības risku, piemēram, sirds un asinsvadu slimības (CVD) (Amano A., Inaba H., 2012), cukura diabēts. (DM) (Preshaw P.M. et al., 2012), aptaukošanos (Pischon N. et al., 2007) un metabolisko sindromu (MS) (Marchetti E. et al., 2012).
Sistemātiskā pārskatā L.L. Humphrey et al (2008) parādīja, ka periodonta slimības ir avots hronisks iekaisums un darbojas kā neatkarīgs koronārās sirds slimības (KSS) riska faktors. Šī iemesla dēļ daudzās pasaules valstīs pastāvīga meklēšana kopīgi etioloģiskie un patoģenētiskie faktori šo traucējumu attīstībā, kas uzlabos diagnostikas un terapeitisko stratēģiju efektivitāti.
Beznosacījuma interesi rada dati, kas apstiprina mutes dobuma baktēriju mikrofloras klātbūtni asinīs un asinsvadu ateromatozās plāksnes. Pārbaudot periodontopatogēnās floras DNS miega artērijas plankumu paraugos pacientiem ar miega artērijas ateromu, T. forsynthensis tika noteikts 79% paraugu, F. nucleatum - 63% paraugu, P. intermedia - 53 paraugu. % paraugu, P. gingivalis - 37% paraugu un A. actinomycetemcomitans - 5% paraugu.
Aortas aneirisma un sirds vārstuļa paraugos tika identificēts liels skaits periodontopatogēnas mikrofloras (Streptococcus mutans, Streptococcus sanguinis, A. actinomycetemcomitans, P. gingivalis un T. denticola). Tomēr joprojām nav skaidrs, vai periodontopatogēnās mikrofloras klātbūtne aterosklerozes bojājumos ir faktors, kas tieši ierosina aterosklerozes attīstību, vai arī faktors, kam ir netieša ietekme, saasinot slimības patoģenēzi.

Jaunākie pētījumi liecina tieša ietekme baktērijas uz asinsvadu endotēlija šūnām. Ir konstatēts, ka inficētajām P. gingivalis baktērijām piemīt spēja inducēt to uzņemšanu makrofāgos un stimulēt putu šūnu veidošanos zema blīvuma lipoproteīnu (ZBL) klātbūtnē in vitro.
Turklāt dažas baktēriju sugas var iekļūt un saglabāties aortas endotēlija šūnās in vitro . Turklāt, kā liecina pētījumi, P. gingivalis piemīt spēja vairoties intracelulāri autofagosomā. P. gingivalis, kā arī citu periodontopatogēno baktēriju spēja saglabāties intracelulāri var ierosināt sekundāro hroniska infekcija, kas, savukārt, noved pie turpmākas aterosklerozes pasliktināšanās.
Periodontopatogēnā mikroflora ir galvenais lokālu un sistēmisku hronisku iekaisumu avots, kā arī darbojas kā neatkarīgs koronārās sirds slimības (KSS) riska faktors. Dažādu veidu periodontopatogēnas mikrofloras klātbūtnes izpēte asinsvadi sirds išēmiskās slimības gadījumā ļāva secināt, ka to DNS noteikšanas līmenis koronāro artēriju aterosklerozes plāksnīšu audu paraugos sasniedz 100%.
Migrēna un mutes dobums.
Zinātnieki ir atklājuši saikni starp migrēnu un baktērijām, kas dzīvo mutē. Kā izrādās, migrēnas var izraisīt to ražotais slāpekļa oksīds. Migrēna ir slimība, kuras raksturīgākais simptoms ir nezināmas izcelsmes galvassāpes. Zinātnieki no Kalifornijas Universitātes Sandjego atzīmēja, ka saskaņā ar statistiku 80% pacientu, kuri lietoja nitrātus saturošas zāles sirds un asinsvadu slimību ārstēšanai, sūdzas par migrēnu.
Pēc zinātnieku domām, sāpes izraisa nevis paši nitrāti, bet slāpekļa oksīds NO, par kuru organismā pārvēršas nitrāti. Taču, kā raksta pētnieki, paši nitrāti nepārvērsīsies par slāpekļa oksīdu – mūsu šūnas to nespēj. Bet baktērijas, kas dzīvo mūsu mutes dobumā, to spēj. Varbūt šīs baktērijas ir mūsu simbionti un ir labvēlīgas, pozitīvi ietekmējot sirds un asinsvadu sistēmu.
Analīze parādīja, ka tiem cilvēkiem, kuri cieta no migrēnas, mutē bija vairāk baktēriju, kas pārvērš nitrātus slāpekļa oksīdā, nekā tiem, kuri nesūdzējās par galvassāpēm. Atšķirība nav ļoti liela, aptuveni 20%, taču, pēc zinātnieku domām, to nevar atstāt novārtā. Pētnieki uzskata, ka ir nepieciešams turpināt pētījumus šajā virzienā un noskaidrot mutē mītošo baktēriju lomu migrēnas rašanās procesā.

Mutes vēzis un baktērijas.
Mutes mikroflora nav vēža cēlonis, bet var saasināt dažu cilvēka gremošanas trakta vēža progresēšanu. Tas ir zarnu un barības vada vēzis. Mutes baktērijas var provocēt resnās zarnas ļaundabīgo audzēju attīstību. Pētījums publicēts žurnālā Cell Host & Microbe: ārsti atklāja, ka fusobaktērijas nosēžas nevis uz veseliem audiem, bet uz kolorektālajiem audzējiem un tur vairojas, kas veicina slimības attīstības paātrināšanos.
Tiek uzskatīts, ka mikrobi caur asinsriti sasniedz resnās zarnas audus. Iemesls, kāpēc fusobaktērijas dod priekšroku vēža audzējiem, ir tas, ka Fap2 proteīns, kas atrodas uz pirmā virsmas, atpazīst Gal-GalNac ogļhidrātu otrajā. Bet baktērija P. gingivalis var kļūt par jaunu barības vada plakanšūnu karcinomas riska faktoru, kā arī var kalpot kā prognostisks biomarķieris šāda veida vēzim.
Baktērija Porphyromonas gingivalis inficē epitēliju pacientiem ar barības vada plakanšūnu karcinomu, ir saistīta ar ļaundabīga audzēja progresēšanu un ir vismaz šīs slimības biomarķieris. Tāpēc pētnieki iesaka cilvēkiem, kuriem ir paaugstināts risks ja attīstās barības vada vēzis vai jau ir saņēmusi šo diagnozi, pielikt pūles, lai iznīcinātu vai spēcīgi nomāktu šo baktēriju mutes dobumā un visā organismā.
Tomēr zinātnieki vēl nav noskaidrojuši lielu baktēriju uzkrāšanās iemeslu vēža audzējs. Vai nu, kā uzskata daži pētnieki, infekcija izraisa ļaundabīga audzēja attīstību, vai, kā uzskata citi zinātnieki, ļaundabīgs audzējs ir labvēlīga vide baktēriju pastāvēšanai un attīstībai. Jebkurā gadījumā baktēriju klātbūtne audzējā, kā to pierāda statistikas dati, pasliktina slimības prognozi.
Padomi mutes dobuma mikrofloras normalizēšanai.
Padoms ir vienkāršs: nebarojiet slikto mikrofloru un nenogaliniet labos. Slikta mikroflora rodas divu iemeslu dēļ: jūs to barojat vai iznīcināt laba mikroflora. Sliktā mikroflora aug, ja tai ir barība – pārpalikumi, īpaši ogļhidrāti. Mutes dobuma tīrīšana un mutes dobuma pašattīrīšanās palīdzēs mums tikt galā ar šo problēmu.
Mutes dobuma pašattīrīšanās ir veselīgas mikrofloras nosacījums.
Pašattīrīšanās tiek saprasta kā pastāvīga mutes dobuma spēja attīrīt savus orgānus no detrīta, pārtikas atliekām un mikrofloras. Galvenā loma mutes dobuma pašattīrīšanā ir siekalu dziedzeri, nodrošinot adekvātu sekrēcijas apjomu, plūsmu un siekalu kvalitāti, kas nepieciešamas, lai izveidotu pārtikas bolusu, kas ir ērts košļāšanai un rīšanai. Arī kustība ir svarīga efektīvai pašattīrīšanai. apakšžoklis, mēle, pareiza zobu sistēmas uzbūve.
Mutes dobuma pašattīrīšanās ir dabisks process atbrīvošanās no pārtikas atliekām un atkritumiem. To veic ar rīšanas darbību, lūpu, mēles, vaigu, žokļu kustību un siekalu plūsmu. Pašattīrīšanās process ir jāuzskata par vissvarīgāko mutes dobuma funkciju, kam ir svarīga loma zobu kariesa un marginālo periodonta slimību profilaksē, jo tas noņem substrātu nosacīti patogēnas floras attīstībai.
Mūsdienu cilvēkiem mutes dobuma pašattīrīšanās ir sarežģīta. Tas ir saistīts ar ēdiena dabu, kura ievērojama daļa ir ļoti mīksta un viegli uzkrājas mutes dobuma aiztures punktos: starpzobu spraugās, retromolārā trīsstūrī, smaganu rievā, zobu kakla rajonā, kariozajos dobumos. .
Tā rezultātā uz cieta un mīkstie audi uzkrājas lipīgās pārtikas atliekas, kas ir laba augsne pastāvīgi adaptējošai mutes dobuma mikroflorai, kas aktīvi iesaistās sekundāro iegūto struktūru veidošanā.
Ēdienreižu skaits (jebkurš daudzums) būtiski ietekmē mutes dobuma pašattīrīšanos. Parasti pašattīrīšanās sistēma tiek galā tikai ar 4, maksimāli 5 ēdienreizēm. Kad tie palielinās (ieskaitot augļus vai kefīru), mutes dobuma pašattīrīšanās sistēma nedarbojas adekvāti. Tāpēc 2-3 ēdienreizes ar tīru starplaiku ir ļoti svarīgs noteikums veselīgai mutes mikroflorai.
Pētījumi liecina, ka kariesu pavada siekalošanās samazināšanās par 25%. Siekalu sekrēcijas līmeņa pazemināšanās ir nelabvēlīgs faktors, jo siekalu plūsmas samazināšanās noved pie mutes dobuma mehāniskās un ķīmiskās attīrīšanas pasliktināšanās, jo nepietiek siekalu, lai noņemtu pārtikas atliekas, detrītu un mikrobu masa.
Šie faktori negatīvi ietekmē arī mineralizācijas procesus mutes dobumā, jo tā līmenis ir atkarīgs no zobu mazgāšanas ar siekalām. Turklāt mutes dobuma pašattīrīšanās pasliktināšanās noved pie mineralizācijas procesu intensitātes samazināšanās mutes dobumā un labvēlīgu apstākļu radīšanas mikrofloras attīstībai tajā.
Antibakteriālos faktorus mutes dobumā pārstāv lizocīms, laktoperoksidāze un citas proteīna vielas. Tiem piemīt bakterioloģiskas un bakteriostatiskas īpašības, kuru dēļ tiek veikta to aizsargfunkcija. Šo vielu avoti ir siekalu dziedzeri un smaganu šķidrums.

Mutes dobuma pašattīrīšanās.
Uzlabotā tīrīšanas formula ir šāda: tīriet zobus + zobu diegs katru dienu + mēles tīrīšana vakarā + izskalojiet muti pēc katras ēdienreizes ar tīru ūdeni.
Izmantojiet zobu diegu. Pētījums parādīja, ka zobu diegu (diegu) lietošana kā ikdienas personīgās mutes higiēnas līdzeklis palīdz pacientiem pilnībā novērst bakterēmiju (baktērijas asinīs). Taču ≈86% šo pašu pacientu pēc zobu diegu lietošanas pārtraukšanas bakterēmija tika konstatēta jau 1.–4. dienā.
Mēles tīrīšana. Mēlei ir dažādas birstes un skrāpji, taču pacienti nav pietiekami informēti par mēles higiēnas aspektiem, speciālo līdzekļu izvēli un lietošanu. pareiza tīrīšana. Mēles skrāpju pieminēšana aizsākās 11. gadsimtā. Pirmos zinātniskos ieteikumus par mehānisko mēles tīrīšanas līdzekļu izmantošanu un medicīnisko ārstēšanu 15. gadsimtā formulēja armēņu ārsts Amirdovlats Amasiatsi grāmatā “Nevajadzīgi nezinātājiem”.
Pirmie zinātnieku atklātie mēles skrāpji pieder Cjiņu dinastijai. Tika atklāti skrāpji, karotes un cilpveida mēles birstes, kas datētas ar 15.–19.gadsimtu un ražotas dažādās Eiropas valstīs. Tie ir izgatavoti no dažādiem materiāliem: ziloņkaula, bruņurupuča bruņurupuča, sudraba, zelta. 20. gadsimtā tika izlaists plastmasas mēles skrāpis. 20.–21.gadsimtā sāka ražot mēles birstes ar maziem plakaniem sariem.
Mēles virsmas tīrīšanai ir pielāgota speciāla birste. Tā saru struktūra ļauj matiņiem iekļūt telpā starp filiformajām papillām. Plaša darba virsma, ērta forma un zemais saru profils nodrošina efektīvu otas piekļuvi patogēni nozīmīgākajām muguras virsmas vietām, kas atrodas pie mēles saknes, neizraisot diskomfortu un rīstīšanās refleksu.
Vēl viens jauninājums ir elektriskās mēles birstes. Mēles tīrīšana ir būtiska mutes higiēnas sastāvdaļa. Saskaņā ar Amerikas Zobārstu asociācijas datiem, regulāra šīs procedūras izmantošana samazina aplikuma veidošanos par 33%. Salocītas un ģeogrāfiskas mēles gadījumā īpaša uzmanība jāpievērš mēles higiēnai.
Kroku dziļumos uzkrājas aplikums – labvēlīgs faktors anaerobo baktēriju savairošanai. Lai to efektīvi noņemtu, jums jāizmanto mēles birstes. Lietošana īpaša želeja atvieglo tīrīšanu, mīkstinot aplikumu. Tīrot mēli, tiek likvidēta halitoze, samazināts kopējais baktēriju skaits mutes dobumā, kas labvēlīgi ietekmē periodonta audu veselību. Vienkāršākais veids, kā notīrīt mēli, ir ar parastās marles gabalu.
Pārtikas un zobu mikroflora.
Mūsdienu cilvēkam, pieaugot dentofaciālās aparāta samazināšanās, masveida zobu bojājuma dēļ ar kariesu, periodonta slimībām, anomālijām un deformācijām, mutes dobuma pašattīrīšanās ir apgrūtināta. To predisponē arī ēdiena raksturs, kura ievērojama daļa ir lipīga, mīksta, viskoza, viegli uzkrājas daudzos mutes dobuma aiztures punktos.
Pašattīrīšanās samazināšanos veicina mūsdienu cilvēka košļāšanas slinkums, kurš dod priekšroku maltai, savītai, mīkstai pārtikai, kas, savukārt, samazināšanās dēļ adaptīvās spējas zobu sistēma noved pie straujas mikrofloras attīstības ar visām no tā izrietošajām sekām.
Pārtikas sastāvs un īpašības ir spēcīgs faktors, kas regulē siekalu dziedzeru darbību un siekalu sastāvu. Rupji šķiedrvielām bagāti ēdieni, īpaši pikanti, skābi, saldskābi ēdieni, stimulē siekalošanos. Šo svarīgo fizioloģisko aspektu ietekmē tādas pārtikas produktu īpašības kā viskozitāte, cietība, sausums, skābums, sāļums, kodīgums un asums.
Uzturs, papildus savas galvenās funkcijas veikšanai, darbojas arī kā mutes orgānu pašattīrīšanās un apmācības faktors, kas ir tieši saistīts ar zobu sistēmas veikto košļājamo darbību. Mutes dobuma pašattīrīšanās ir dabisks process, kā atbrīvoties no pārtikas atliekām.
Saskaņā ar pētījumiem mikrobioloģijas jomā vesela cilvēka mutē vienlaikus atrodas simtiem dažādu veidu mikroskopisku dzīvo organismu. Šī ir īpaša ekosistēma, kas ir būtiska cilvēka dzīvībai. Mikrobioloģija iedala visu mutes dobuma organismu kopumu grupās:
- autohtoni mikroorganismi – sastopami cilvēka mutes dobumā kā bioloģiska suga;
- alohtoni - organismi, kas migrējuši mutes dobumā no citiem orgāniem, piemēram, nazofarneksa vai zarnām;
- ievestā - mutes dobuma mikroflora, kas nāk no apkārtējās vides.
Galvenā loma mikrobiotas vidū ir autohtoniem (rezidentiem) organismiem. Tie ir sadalīti:
- obligāta mikroflora, kas pastāvīgi atrodas mutes dobumā;
- fakultatīvs, kas ietver nosacītus patogēnus.
Mikroskopiski organismi kolonijās apmetas uz zobu gļotādas un virsmas. Dažādu biotas formu mijiedarbības mehānismu izpēte ir pamats zobu ārstēšanas metožu izstrādei.
Normālas mutes mikrofloras sastāvs:
- Baktērijas ir dominējošā forma. Visvairāk tie ir no rīta tukšā dūšā un vismazāk uzreiz pēc ēšanas. Lielākā iedzīvotāju grupa ir koki.
- Vīrusi.
- Sēnes.
- Vienšūņi.
Mutes dobuma pastāvīgā mikroflora dažādos daudzumos pastāvīgi satur šādas formas:

Faktori, kas izjauc līdzsvaru

Dažādi mikroorganismi, savstarpēji mijiedarbojoties, rada zināmu līdzsvaru savā ekosistēmā. Mutes mikrobioloģija atkāpšanos no šī līdzsvara stāvokļa sauc par disbiozi. Mutes dobuma mikrofloras līdzsvara iznīcināšanu ietekmē:
- hroniskas mutes dobuma slimības;
- imūndeficīts;
- neregulārs uzturs, pietiekama daudzuma būtisku elementu trūkums pārtikā;
- vitamīnu trūkums;
- traucējumi kuņģa-zarnu traktā;
- augsts kaitīgo vielu saturs vidē;
- siekalu dziedzeru darbības kvalitāte;
- sejas žokļu aparāta attīstības anomālijas;
- smēķēšana un pārmērīga alkohola lietošana.
Mutes disbiozes jēdziens
 Normālā mutes dobuma mikroflora ir daudzu mikroskopisku organismu dinamisks līdzsvars, kas mijiedarbojas viens ar otru. Katrs autohtono (rezistento) baktēriju vai sēņu veids veic savu specifisko funkciju, kas ir labvēlīga cilvēkiem. Piemēram, laktobacilli un stafilokoki sadala ogļhidrātus un piedalās gremošanas procesa sākuma fāzē.
Normālā mutes dobuma mikroflora ir daudzu mikroskopisku organismu dinamisks līdzsvars, kas mijiedarbojas viens ar otru. Katrs autohtono (rezistento) baktēriju vai sēņu veids veic savu specifisko funkciju, kas ir labvēlīga cilvēkiem. Piemēram, laktobacilli un stafilokoki sadala ogļhidrātus un piedalās gremošanas procesa sākuma fāzē.
Palielinoties noteiktas sugas populācijai, rodas nelīdzsvarotība, un baktērijas no cilvēkiem draudzīgas pāriet uz patogēnu kategoriju. Tādējādi stafilokoku kolonijas izraisa kariesu. Mutes dobuma mikrobioloģiju ar šādu nelīdzsvarotību sauc par disbiozi. Šī slimība ir galvenais cēlonis lielākajai daļai zobu problēmu.
Cēloņi
Disbakteriozi izraisa ārēji iemesli, proti:
- Zarnu disbiozes dēļ. Normālos apstākļos zarnu mikrobiota veicina A, E, D vitamīnu uzsūkšanos un ražo B vitamīnu. Ar disbakteriozi rodas vitamīnu deficīts, kas negatīvi ietekmē mutes dobumu.
- Tie paši procesi notiek hronisku kuņģa-zarnu trakta slimību gadījumā.
- Ilgstoša vai nekontrolēta antibiotikas saturošu zāļu lietošana.
- Dažu zāļu lietošana mutes dobuma dezinfekcijai.
Simptomi
Nav īpašu mutes dobuma disbiozes simptomu. Visi ar šo procesu saistītie simptomi liecina par slimībām, kas rodas mikrofloras nelīdzsvarotības dēļ. Apkopojot tos, mēs varam izveidot šādu sarakstu:
- balts pārklājums uz mēles, smaganām, rīkles;
- herpes;
- zobu un smaganu iekaisuma procesi;
- slikta elpa;
- čūlas mutē;
- plaisas uz lūpām.
Normālas mikrofloras atjaunošana
Disbiozes ārstēšanas mērķis ir atjaunot mutes mikrofloras līdzsvaru. Lai to izdarītu, ir jānosaka un jānovērš slimības cēlonis. Diagnostikas metodes ir balstītas uz mikrobioloģijas sasniegumiem un ietver mikrobiotas analīzi no mutes gļotādas uztriepes.
Terapeitisko pasākumu kompleksā ietilpst:
- zobu sanitārija - mutes dobuma stāvokļa pārbaude, zobakmens noņemšana, visu konstatēto iekaisumu likvidēšana;
- vitamīnu terapija;
- probiotiku kurss, kas stimulē “labās” baktērijas;
- atmest smēķēšanu un alkoholu;
- uztura normalizēšana;
- mutes dobuma antiseptiska ārstēšana;
- imūnstimulatoru kurss;
- pretsēnīšu terapija;
- progresējošās stadijās - antibiotiku lietošana;
- mutes un zobu kopšana.
Preventīvie pasākumi
Preventīvie pasākumi palīdzēs stabili uzturēt mutes mikrofloras līdzsvaru:
- Ir nepieņemami lietot antibiotikas bez ārsta receptes;
- atteikties no pārtikas produktiem, kas satur toksiskas vielas un komponentus, kas kairina mutes gļotādu;
- sabalansēts uzturs, iekļaujot vitamīnus un mikroelementus, izvairoties no liekiem saldumiem;
- rūpējoties par normālu kuņģa-zarnu trakta darbību;
- regulāra mutes dobuma higiēna.