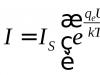Հեպատոզներ լյարդի հիվանդությունների խումբ է, որը հիմնված է դիստրոֆիկ պրոցեսներ,որոնք պայմանավորված են ամբողջ օրգանիզմի նյութափոխանակության խանգարումներով։ Հեպատոզներհեպատիտից տարբերվում են հետևյալով. հեպատիտի դեպքում լյարդում բորբոքային պրոցեսը գերակշռում է դիստրոֆիկ պրոցեսին, իսկ հեպատոզի դեպքում գերակշռում են լյարդի դիստրոֆիկ պրոցեսները։ Ա բորբոքային պրոցեսներկարող է լինել աննշան կամ ընդհանրապես բացակայել:
1. Ճարպային հեպատոզ.
Շատ տարածված է և կարող է դժվար լինել, երբ գործընթացը սկսվում է:
2. Պիգմենտային հեպատոզկամ հիպերբիլիրուբինեմիայի ֆունկցիոնալ սինդրոմներ.
3. Լյարդի ամիլոիդոզ.
ՃԱՐՊԱՅԻՆ ՀԵՊԱՏՈԶ (Ճարպային դեգեներացիա):
Ճարպային դեգեներացիա, ճարպային հեպատոզ, ստեատոզ ---
Սա շրջելի լյարդի հիվանդություն է, որի դեպքում կա չեզոք ճարպերի (տրիգլիցերիդների) ավելցուկ ընդունում և կուտակում լյարդի բջիջներում --- հեպատոցիտներում: Աստիճանաբար լյարդի բջիջները վերածվում են ճարպային հյուսվածքի:
Եթե բովանդակությունը լյարդի ճարպը ավելի քան 60%, ապա սա հեպատոզ է:
Էթիոլոգիա.
Պատճառը ճարպային լյարդի հիվանդությունհաճախ պայմանավորված է սխալ սննդակարգով, ալկոհոլի չարաշահմամբ և ընդհանուր նյութափոխանակության խանգարումներով:
- Հեպատոզի զարգացմանը նպաստող լիպոգեն սննդային գործոններ --- ավելացել էճարպերի, ածխաջրերի, հատկապես շաքարի, սպիտակուցների քանակի սահմանափակում;
- Ալկոհոլիզմ;
- թունավորում (դեղորայք, թունավոր նյութեր և այլն);
- Տարբեր հիվանդություններ(շաքարային դիաբետ, թարախային պրոցեսներ, օստեոմիելիտ, թոքերի թարախակույտ, հետվիրահատական պայմաններ և այլն):
Երբ եկամուտն ավելանում է ճարպաթթուներլյարդ կամ լյարդում ճարպի նյութափոխանակությունը խաթարվում է, նյութափոխանակության գործընթացները խախտվում են, ճարպերը՝ տրիգլիցերիդների տեսքով, կուտակվում են լյարդի բջիջներում։
Ըստ մորֆոլոգիական բնութագրերըԿան ճարպային հեպատոզի 4 աստիճան .
- Ճարպային հեպատոզ 0 --- ճարպի փոքր կաթիլներ են կուտակվում անհատի մեջ հազվագյուտ խմբերհեպատոցիտներ
- Ճարպային հեպատոզի I փուլ --- չափավորՀեպատոցիտների կիզակետային վնասը ճարպի միջին և մեծ կաթիլներով
- Ճարպային հեպատոզի II փուլ --- չափավոր ցրված վնաս է հեպատոցիտներին ճարպի մեծ կաթիլներով առանց արտաբջջային գիրության
- Ճարպային հեպատոզ III աստիճան --- արտահայտվածՀեպատոցիտների ցրված վնաս՝ ճարպի մեծ կաթիլներով, լյարդի բջիջների դեգեներացիա՝ բազմաթիվ ճարպային կիստաների, արտաբջջային գիրություն
Կլինիկական ախտանիշներ.
Ճարպային հեպատոզը կարող է լինել առանց ախտանիշների և հայտնաբերել միայն ուլտրաձայնային հետազոտության և կենսաքիմիական արյան ստուգման միջոցով: Ախտանիշների դրսևորումը կախված է ճարպային հեպատոզի զարգացման փուլից։
Գանգատները հեպատիտի են հիշեցնում. Ընդհանուր թուլություն, աղեստամոքսային տրակտի դիսպեպսիա (փորկապություն, սրտխառնոց, ախորժակի կորուստ, դղրդյուն, որովայնի ընդլայնում, փոփոխական փորկապություն և փորլուծություն), աննշան ցավոտ սենսացիաներև ծանրություն աջ հիպոքոնդրիումում:
Պալպացիայի ժամանակ լյարդը մեծացած է, խիտ, զգայուն,կլորացված եզրերով. Ճարպային հեպատոզը բնութագրվում է մազաթափությամբ, կմախքի մկանների ատրոֆիայով, գլոսիտով և ծայրամասային նևրիտով: Արտաքինից հիվանդները իրենց տարիքից մեծ են թվում, նրանց մաշկը չոր է և ալաբաստրե։
Ախտորոշում.
- Ուլտրաձայնային հետազոտություն.Սոնոգրաֆիան ցույց է տալիս լյարդի մեծացում և ցրված փոփոխություններպարենխիմա.
- Լաբորատոր հետազոտություն. Արյան կենսաքիմիական անալիզը բացահայտում է հիպերխոլեստերինեմիա, երբեմն աննշան շեղում ամինոտրանսֆերազների և GGTP նորմայից: ALT և AST (լյարդի թեստեր) կարող են բարձրանալ դեպքերի 50%-ում:
Կանխատեսում.
Ճարպային հեպատոզը ունի առաջադեմ ընթացք և անցումային միտում (հատկապես ալկոհոլային էթիոլոգիայի դեպքում), նաև. կարող է հանգեցնել ճարպային էմբոլիայի:Բայց երբ ժամանակին բուժում, դիետայի հավատարմությունը, ալկոհոլից հրաժարվելը () ճարպային հեպատոզը բարենպաստ կանխատեսում ունի։
ՃԱՐՊԱՅԻՆ ՀԵՊԱՏՈԶԻ ԲՈՒԺՈՒՄ.
- Դիետա
սահմանափակ ճարպային մթերքներով, բավարար սպիտակուցներով. Խորհուրդ է տրվում սնունդ ընդունել օրական առնվազն 4, նախընտրելի է 5 անգամ։
- Բացառված է:տապակած մթերքներ, յուղոտ մթերքներ (պանիր, թթվասեր, սերուցք, յուղոտ միս), ալկոհոլ, ճարպ, մարգարին, ալյուր և մակարոնեղեն, թխում, մայոնեզ։
- Առաջարկվում էԴիետան ներառում է մթերքներ, որոնք օգնում են լյարդից հեռացնել ճարպը (ձողաձուկ, ցածր յուղայնությամբ կաթնամթերք, հատկապես կաթնաշոռ), ինչպես նաև բանջարեղեն, մրգեր, հացահատիկներ՝ հնդկաձավար, վարսակի ալյուր, եգիպտացորեն, ինչպես նաև բուսական յուղ։
- Սահմանափակումձու, միս, ձկան և սնկի արգանակներ, սոուս և ապուրներ, կենդանական ճարպեր, բացառությամբ փոքր քանակությամբ կարագի:
Սնունդը պատրաստվում է խաշած կամ թխած; միսը և ձուկը կարելի է թխել նախնական եռալուց հետո։ - Լյարդի և լեղապարկի հիվանդությունների սրման դեպքում, որոնք ուղեկցվում են գաստրիտով, սննդակարգից սննդակարգից բացառվում են հում բանջարեղենը և մրգերը. Բոլոր ճաշատեսակները շոգեխաշում են կամ եփում ջրի մեջ (չթխում):
- Հեպատոպրոտեկտորներ.
- Հիմնական ֆոսֆոլիպիդներ
ունեն թաղանթային կայունացնող, վերականգնող ազդեցություն, նվազեցնում են ցածր խտության խոլեստերինի (LDL) մակարդակը --- Essentiale, Essliver Forte, Phosphogliv.
Դուք կարող եք սկսել բուժումը ներարկումներովEssentiale + գլյուկոզա 5% + վիտամին C IVհոսել կամ կաթել 5-15 օր՝ կախված հիվանդության ծանրությունից, այնուհետև պետք է շարունակել այն ընդունել։էական բանավոր հաբերով: - Ամինաթթուներ ունեն հակաօքսիդանտ ազդեցություն, բարելավում են նյութափոխանակությունը և արյան շրջանառությունը, նպաստում է ճարպերի հեռացմանը ---հեպտրալ , մեթիոնին, օրնիտին, տաուրին;
- Բուսական պատրաստուկներ բարելավում է արյան շրջանառությունը լյարդում, ունեն խոլերետիկ ազդեցություն. karsil, liv-52, hofitol;
- Հիմնական ֆոսֆոլիպիդներ
ունեն թաղանթային կայունացնող, վերականգնող ազդեցություն, նվազեցնում են ցածր խտության խոլեստերինի (LDL) մակարդակը --- Essentiale, Essliver Forte, Phosphogliv.
- Վիտամիններ --- B վիտամիններ, ֆոլաթթու (ալկոհոլային հեպատոզովօրական մինչև 2,0 գ), լիպոաթթու;
- Ֆերմենտներ --- Mezim-Forte, Creon-10, Pancreatin, Panzinorm, Festal և այլն:
- Ֆիզիկական ակտիվություն. Երկար զբոսանքները օգտակար են հատկապես հիպերխոլեստերինեմիայի հետ ուղեկցվող գիրության և մարմնամարզության դեպքում։
ՊԻԳՄԵՆՏԱՅԻՆ ՀԵՊԱՏՈԶՆԵՐ ԿԱՄ
Հիպերբիլիրուբինեմիայի ֆունկցիոնալ համախտանիշներ.
ԺԻԼԲԵՐՏԻ ՍԻՆԴՐՈՄ .
Սա շատ հազվադեպ համախտանիշ է, որը հանդիպում է միայն տղամարդկանց մոտ։
Սա ժառանգական պաթոլոգիա է, որը բաղկացած է նյութափոխանակության խանգարումբիլիրուբինը կոնյուգացիայի մակարդակում.
Պակասություն transglucuronyl transferase enzyme.Այս ֆերմենտը կապում է բիլիռուբինը լյարդում՝ այն վերածելով կոնյուգացված բիլիռուբինի։
Ֆերմենտի բացակայության պատճառով ազատ բիլիրուբինի ավելցուկը մտնում է արյան մեջ և սկսվում է դեղնախտը։
Այս գործընթացը կարող է դրսևորվել ֆիզիկական և էմոցիոնալ սթրեսի ժամանակ։ Մնացած ժամանակ նա առողջ մարդ է։
Նույնիսկ լյարդի բոլոր թեստերը նորմալ են, միայն բիլիրուբինի մակարդակը բարձր է:
Գիլբերտը այս սինդրոմն անվանեց պարզ ընտանեկան խոլեմիա
, այս մարդիկ ավելի իկտերիկ են, քան հիվանդ մարդիկ։
Չնայած սա ժառանգական պաթոլոգիա է, սակայն այն սկսվում է 17 տարեկանից հետո՝ 20-30 տարեկանում, երեխաների մոտ չի առաջանում։ Այս Գիլբերտի համախտանիշը շատ նման է մնացորդային հետհեպատիտային համախտանիշին, որը ժառանգական չէ։ Այս համախտանիշը հաճախ առաջանում է սուր վիրուսային հեպատիտից հետո, երբ լյարդի բոլոր ֆունկցիաները վերականգնվում են, միայն բիլլուբինը չի կապվում գլյուկուրոնաթթվի հետ, մտնում է արյան մեջ և առաջանում է դեղնություն։
ՀԵՏ Դ ԱԲԻՆ-ՋՈՆՍՈՆ ԻՆԴՐՈՄ ( ՖՈՒՆԿՑԻՈՆ ՀԻՊԵՐԲԻԼԻՌՈՒԲԻՆԵՄԻԱ, ԲԱՅՑ ԿՈՆՅՈՒԳԱՑՎԱԾ (ԿԱՊՎԱԾ)):
Այն տեղի է ունենում ինչպես տղամարդկանց, այնպես էլ կանանց մոտ:
Այստեղ խոնարհումը չի խախտվում, Ա խաթարված է կոնյուգացված բիլիրուբինի տեղափոխումը արյան մեջ,կուտակվում է բջիջներում և գերծանրաբեռնվածության, գերլարվածության ժամանակ, մեծ քանակությամբ անմիջապես մտնում է արյան մեջ՝ առաջացնելով դեղնախտ։ Սա նույնպես ժառանգական հիվանդություն է։
Այս համախտանիշն ավելի լուրջ պաթոլոգիա է, քան Գիլբերտի համախտանիշը, բայց դեռ չի զարգանում հեպատիտի կամ ցիռոզի։
ԼՅԱՐԻ ամիլոիդոզ.
Լյարդի ամիլոիդոզը հայտնաբերվում է համակարգային ամիլոիդոզով հիվանդների 50%-ի մոտ:
Ամիլոիդ կուտակում էոչ թե բջիջներում, այլ միջբջջային շրջանում՝ ներս շարակցական հյուսվածքարյան անոթների շուրջ, բայց ոչ հեպատոցիտներում:
Այն շատ հազվադեպ է վերածվում ցիռոզի, քանի որ դա շատ անհրաժեշտ է երկար ժամանակայնպես, որ նույնքան ամիլոիդ կուտակվի։
Լյարդը կարող է մեծանալ, ցավազուրկ, ի տարբերություն ճարպային հեպատոզի, ալկալային ֆոսֆատազի զգալի աճ, լյարդի անալիզները նորմալ սահմաններում են։ Բուժումը սիմպտոմատիկ է։
ՔՐԻԳԼԵՐ-ՆԱՋԱՐԻ ՍԻՆԴՐՈՄ (ՆԱՅՋԱՐ).
Սա բնածին ոչ հեմոլիտիկ չկոնյուգացված բիլիրուբինեմիա է, (միջուկ). Եթե այն ի հայտ է գալիս 5 տարի հետո, ապա կանխատեսումը բարենպաստ է, եթե ծնունդից՝ անբարենպաստ։ Ուղեղը ազդում է.
ՌՈՏՈՐԻ ՍԻՄՊՏՈՄ.
Կապված բիլիրուբինի ավելացում
, բայց առանց մելանինի նստվածքի։ Բուժում չկա։ Կանխատեսումը բարենպաստ է.
ԿՈՆՈՎԱԼՈՎ-ՎԻԼՍՈՆ ՀԻՎԱՆԴՈՒԹՅՈՒՆ.
Հետևանք է պղնձի նյութափոխանակության գենետիկ թերություն.
Պղինձը կուտակվում է լյարդում և ուղեղում(հեպատոլենտիկուլյար դեգեներացիա կամ դիստրոֆիա)
,
որի պատճառը հայտնի չէ։ Պղինձը կուտակվում է նաև երիկամներում և եղջերաթաղանթում (Կայզեր-Ֆլայշերի օղակներ). Շատ հազվագյուտ հիվանդություն. Կանխատեսումանբարենպաստ.
Ախտորոշիչ նշաններ.
Նյարդային- հոգեկան խանգարումներ(ինտելեկտի նվազում, միապաղաղ խոսքի դժվարություն, ձեռքերի մեկնած մատների «թրթռացող» դող, կոշտություն և այլն): Ամենից հաճախ այս ախտանիշները սկսվում են մանկությունից, ավելի քիչ՝ դեռահասության շրջանում։ Քրոնիկ ակտիվ հեպատիտի ախտանիշները դեղնախտով կամ լյարդի ցիռոզը ասցիտով, լյարդի անբավարարություն կարող են առաջանալ անսպասելիորեն, ավելացել է ALT, AST, հիպերգամագլոբուլին:
Կարևոր ախտորոշիչ արժեքունի դարչնագույն-կանաչ պիգմենտացիա, որը հայտնվում է եղջերաթաղանթի ծայրամասում: Այն կարող է հայտնաբերվել միայն ճեղքող լամպի հետազոտությամբ, իսկ երբեմն այն բացակայում է։
Լաբորատորիահայտնաբերվում է շիճուկ ցերուլոպլազմինի և պղնձի մակարդակի նվազում, մեզի մեջ պղնձի արտազատման ավելացում և լյարդում պղնձի ավելցուկ կուտակում, որը որոշվում է բիոպսիայի նմուշներում:
Բուժում.
Դիետա
- սննդային սպիտակուցների ավելացում. Սահմանափակեք գառան միսը, թռչնի միսը, ընկույզը, սալորաչիրը, շոկոլադը, կակաոն, մեղրը, պղպեղը, լոբազգիները:
ԲԱԼ -
Բրիտանական հակամիոզիտIM մինչև 2,5 մգ/կգ օրական 2 անգամ, 10-20 օրից սկսած։ Unithiol 20% 5-10 մլ IM մինչև 1 ամիս: Պենիցիլամիննշանակվում է ցմահ՝ 300-ից 600 մգ/օր մշտական դեղաչափով: Հանկարծ մի դադարեցրեք դեղորայքը: Ընտանիքի անդամները պետք է հետազոտվենս.
ՀԵՄՈՔՐՈՄԱՏՈԶ («ԲՐՈՆԶԱՅԻՆ ԴԻԱԲԵՏ», ՊԻԳՄԵՆՏԱՅԻՆ ՑԻՐՈԶ):
Սա գենետիկորեն պայմանավորված հիվանդություն է, որն առաջանում է բարակ աղիքներում երկաթի կլանման ավելացում.
Երկաթը կուտակվում է լյարդում, ենթաստամոքսային գեղձում, սրտում, բոլոր էնդոկրին գեղձերում, մաշկում, լորձաթաղանթում։
Տուժած են 40-ից 60 տարեկան տղամարդիկ։ Մորֆոլոգիապես կուտակվում է հեմոսիդերին.
Կլինիկա.
Հոգնածություն, քաշի կորուստ, լյարդի ցիռոզի նշաններ. Մաշկը ունի բրոնզե կամ ծխագույն երանգ, որն ավելի նկատելի է դեմքին, ձեռքերին և մարմնի այլ մասերին: Հաճախ նկատվում են ծարավ, քաղց, պոլիուրիա, գլյուկոզուրիա, հիպերգլիկեմիա և այլ ախտանիշներ շաքարային դիաբետ. Էնդոկրին խանգարումներ - հիպոֆիզ, մակերիկամներ, հիպո և հիպերֆունկցիաներ վահանաձև գեղձ, օստեոպորոզ, օստեոմալացիա, հոգեկան խանգարումներ. Կանխատեսումը անբարենպաստ է.
Բուժում.
Դիետա- Մի կերեք երկաթ պարունակող սնունդ. Դեսֆերոլ 10.0 IV կաթիլ. 20-40 օրից։ Արյունահոսություն.
ՀԵՊԱՏԻՏԱՅԻՆ ՄՆԱՑՈՒՅՑ ՍԻՆԴՐՈՄՆԵՐ (ԲՆԱԿՈՒԹՅԱՆ ԱՐԱՏ):
Մնացորդային հեպատոմեգալիա - սա այն դեպքում, երբ հիվանդը ապաքինվել է, բոլոր գործիքային և լաբորատոր տվյալները նորմալ են, միայն կարող է լինել լյարդի և ֆիբրոտիկ տարածքների մեծացում: Դա տեղի է ունենում, երբ հեպատիտը առաջանում է նեկրոզով, իսկ վերականգնվելուց հետո մնում են վնասվածքներ ֆիբրոզառանձին տարածքներում։
Այս պայմանները, որոնք տարբերվում են ծանրությունից, բնութագրվում են դեղնախտով, որը պայմանավորված է լեղապարկի պիգմենտային բիլլուբինի լյարդի սեկրեցիայի խախտմամբ: Ի տարբերություն հեպատիտի և ցիռոզի՝ հեպատոզն իր բնույթով ոչ բորբոքային է և չի ուղեկցվում կառուցվածքային փոփոխություններլյարդ.
Պիգմենտային հեպատոզը բնածին, գենետիկորեն ժառանգական հիվանդություն է: Ընդ որում, ամենևին էլ պարտադիր չէ, որ հեպատոզը դրսևորվի ծնողներից որևէ մեկի մոտ։ Խանգարումներ կարող են առաջանալ բիլիրուբինի նյութափոխանակության ցանկացած փուլում.
- Այս պիգմենտի գրավումը լյարդի բջիջների (հեպատոցիտների) կողմից արյունից;
- Հեպատոցիտներում բիլիրուբինի կապակցում (կոնյուգացիա) գլյուկուրոնաթթվի հետ;
- Կոնյուգացված բիլիրուբինի մեկուսացում լեղու մեջ գտնվող հեպատոցիտներից:
Սորտերի
Տարբեր կլինիկական սորտերԲնածին հեպատոզի (սինդրոմները) անվանում են այն բժիշկ գիտնականների պատվին, ովքեր առաջին անգամ նկարագրել են դրանք.
- Գիլբերտի համախտանիշ. Այս հեպատոզը բնութագրվում է բիլիրուբինի կլանման և ներլյարդային կոնյուգացիայի խանգարմամբ՝ հատուկ ֆերմենտների բացակայության պատճառով: Հետեւաբար, արյան մեջ բիլլուբինը ավելանում է անուղղակի կամ ազատ ֆրակցիայի պատճառով: Հազվագյուտ դեպքերում, հեմոլիզը (արյան կարմիր բջիջների ոչնչացումը) Գիլբերտի սինդրոմում նպաստում է անուղղակի բիլիրուբինի ավելացմանը: Չնայած այն հանգամանքին, որ այս հիվանդությունը բնածին է, առավել հաճախ այն դրսևորվում է դեռահասության կամ երիտասարդ տարիքում. Պաթոլոգիան բնութագրվում է մաշկի և սկլերայի դեղնածությամբ սադրիչ գործոններից հետո՝ սնուցման սխալներ, ալկոհոլի օգտագործում, սթրես, ֆիզիկական ակտիվություն. Կյանքի կանխատեսումը բարենպաստ է. Աշխատելու կարողությունը նույնպես չի տուժում։ Ավելին, շատ դեպքերում, տարիքի հետ մեկտեղ, դեղնախտի դրվագները դառնում են ավելի հազվադեպ կամ նույնիսկ ընդհանրապես անհետանում:
- Դուբին-Ջոնսոնի համախտանիշ. Չկա հատուկ սպիտակուց, որը պատասխանատու է արդեն կապված բիլիրուբինի հեպատոցիտներից լեղու մազանոթներ տեղափոխելու համար: Հետեւաբար, գլյուկուրոնաթթվի հետ կապված ուղղակի բիլլուբինը մեծանում է: Հիվանդությունն առավել հաճախ դրսևորվում է երիտասարդ տարիքում, ավելի քիչ՝ ծննդյան ժամանակ։ Հիմնականում տառապում են տղամարդիկ Բիլիրուբինի ավելացումն ուղեկցվում է ընդհանուր թուլությամբ, լյարդային կոլիկով, մարսողության խանգարումներով՝ ախորժակի կորուստ, փորլուծություն։ Այնուամենայնիվ, կանխատեսումը բարենպաստ է:Միջին տեւողությունը
- կյանքը չի նվազում.. Պատճառները գլյուկուրոնիլտրանսֆերազ ֆերմենտի ամբողջական (տիպ 1) կամ մասնակի (տիպ 2) բացակայությունն են, որը պատասխանատու է բիլիրուբինի գլյուկուրոնաթթվի հետ կոնյուգացիայի համար, ի տարբերություն նախորդ երկու սինդրոմների, այն չարորակ է, հատկապես 1-ին տիպի: Հիվանդությունը դրսևորվում է դեղնախտի տեսքով արդեն ծնվելուց հետո առաջին ժամերին։ Արյան մեջ մեծ քանակությամբ հայտնաբերված ազատ բիլլուբինը (նորմայից տասնյակ անգամ ավելի բարձր) թունավոր ազդեցություն ունի ուղեղի վրա։ Սա հանգեցնում է հոգեկան նյարդաբանական ծանր խանգարումների՝ ուղեղային կաթված, մտավոր և ֆիզիկական զարգացման հետամնացություն: 2-րդ տիպը կարող է հայտնվել ավելի ուշ՝ in պատանեկություն, բայց նաեւ դժվար ընթացք ունի, թեեւ կյանքի ավելի երկար տեւողությամբ։
Ախտորոշում և բուժում
Բարորակ հեպատոզները իրենց ձևով կլինիկական ընթացքընման է հեպատիտին, խոլելիտիասին, ցիռոզին, որը կարող է առաջանալ նաև դեղնախտով: Օգնում է լուծել կասկածները կենսաքիմիական վերլուծությունարյուն.
Հեպատոզում ավելանում է բիլիռուբինը և նրա ֆրակցիաները, բայց ներբջջային ֆերմենտ-տրանսամինազների ակտիվություն չկա. հեպատոցիտները չեն ոչնչացվում: Իրենց իրականացրած ճշմարտությունը հաստատելու համար գործիքային ախտորոշումՈւլտրաձայնային, համակարգչային տոմոգրաֆիաև լյարդի սինտիգրաֆիա (ռադիոգրաֆիա ռադիոակտիվ իզոտոպների ընդունումից հետո):
Հեպատոզի բուժումը սրման պահին ներառում է ընդունում մարսողական ֆերմենտներև հեպատոպրոտեկտորները՝ համակցված նուրբ սննդակարգի հետ՝ բացառելով ալկոհոլը, ճարպային, տապակած և թթու մթերքները:
Գիլբերտի համախտանիշի դեպքում դեղնախտի դեմ պայքարելու համար օգտագործվում է հիպնոսացնող ֆենոբարբիտալը և այն պարունակող դեղամիջոցները (Կորվալոլ, Վալոկորդին):
Դեղնախտի վերացման մեխանիզմը այս դեպքումլիովին պարզ չէ, բայց այս դեղերի ազդեցությունը գործնականում ապացուցված է: Crigler-Nayjar համախտանիշի դեպքում նշվում է լյարդի փոխպատվաստում, փոխներարկում կամ արյան մաքրում (հեմոսորբցիա): Բայց այս մեթոդների հնարավորությունները սահմանափակ են ծանրության պատճառով ընդհանուր վիճակնման հիվանդներ.
Farmamir կայքի հարգելի այցելուներ: Այս հոդվածը չի հանդիսանում բժշկական խորհրդատվություն և չպետք է ծառայի որպես բժշկի հետ խորհրդակցելու փոխարինող:
Հեպատոզներ- լյարդի դիստրոֆիկ վնաս, դրսևորվում է ներլյարդային բիլիրուբինի նյութափոխանակության խախտմամբ և խրոնիկական կամ ընդհատվող դեղնախտով։ Տարբերում են ժառանգական պիգմենտային հեպատոզներ և ձեռքբերովի հեպատոզներ։
Ժառանգական պիգմենտային հեպատոզներԷլեկտրոնային դիստրոֆիկ բնույթի լյարդի ախտահարումներ, որոնք զարգանում են գենետիկորեն որոշված ֆերմենտների պատճառով, դրսևորվում են ներլյարդային բիլիրուբինի նյութափոխանակության խախտմամբ և քրոնիկական կամ ընդհատվող:
Ձեռք բերված հեպատոզներ - ընդհանուր անունլյարդի հիվանդություններ, որոնք բնութագրվում են նրա հյուսվածքի դեգեներատիվ փոփոխություններով, առանց ընդգծված կառուցվածքային փոփոխությունների:
Էթիոլոգիա և պաթոգենեզ
Ժառանգական պիգմենտային հեպատոզներ
Բնածին ֆունկցիոնալ ոչ-հեմոլիտիկ հիպերբիլիրուբինեմիայի առաջացումը պայմանավորված է արյունից լյարդի բջիջներ բիլիրուբինի տեղափոխման փուլերից մեկի խախտմամբ, դրա կապակցմամբ գլիուրոնաթթվի հետ և հետագայում լեղու մեջ լեղու մեջ՝ համապատասխան գենետիկորեն որոշված անբավարարության պատճառով: ֆերմենտներ.
Ներկայումս կան բնածին ֆունկցիոնալ ոչ հեմոլիտիկ հիպերբիլիրուբինեմիայի 3 տեսակ.
I տիպի բնածին ոչ հեմոլիտիկ դեղնախտի (Կրիգլեր-Նաջար համախտանիշ) հիմքն է. լիակատար բացակայությունլյարդի բջիջներում (հեպատոցիտներ) ֆերմենտը, որը պատասխանատու է բիլիրուբինի կապի համար:
Այս առումով արյան մեջ կտրուկ ավելանում է ազատ (չկոնյուգացված) բիլիրուբինի պարունակությունը, որը թունավոր ազդեցություն է ունենում կենտրոնական նյարդային համակարգ, ենթակեղևային հանգույցները ախտահարված են (kernicterus): Հայտնաբերվում են նաև սրտամկանի զգալի դիստրոֆիկ փոփոխություններ, կմախքի մկաններըև այլ օրգաններ՝ որպես բիլիրուբինի թունավոր ազդեցության դրսևորում։
II տիպի բնածին ոչ հեմոլիտիկ դեղնախտի դեպքում (Արիաս սինդրոմ) բիլիռուբինին կապող ֆերմենտ, ըստ երևույթին, գոյություն ունի, թեև այն որոշված չէ ներկայումս առկա մեթոդներով:
Գիլբերտի համախտանիշի զարգացման գործընթացը բավականաչափ պարզ չէ, հեղինակների մեծամասնությունը կարծում է, որ արյան մեջ բիլիրուբինի ավելացումը տեղի է ունենում ֆերմենտային ռեակցիաների խանգարումների արդյունքում, որոնք ապահովում են բիլիրուբինի մոլեկուլների ներթափանցումը լյարդի բջիջ և դրանց տեղափոխումը դեպի ներբջջային կառուցվածքներ. , որտեղ բիլլուբինը միանում է գլյուկուրոնաթթվի հետ։
Նշվեց, որ Գիլբերտի համախտանիշը հաճախ զուգորդվում է հեմոլիտիկ համախտանիշի հետ, լյարդի բջիջներում հայտնաբերվել է կապող ֆերմենտի պարունակության չափավոր նվազում.
Դուբին-Ջոնսոնի համախտանիշի հիմքը (ընտանեկան քրոնիկ իդիոպաթիկ դեղնախտ՝ լյարդի բջիջներում չբացահայտված պիգմենտով) լյարդի բջիջների արտազատման ֆունկցիայի խանգարման բնածին արատն է։ Այս դեպքում լյարդի բջիջներից բիլիրուբինի արտազատումը խաթարվում է, և արյան մեջ զարգանում է բիլիրուբինի մակարդակի բարձրացում։ Բիլիրուբինի արտազատման թերության հետ մեկտեղ նկատվում է հետազոտության մեջ օգտագործվող կոնտրաստային նյութերի արտազատման խախտում։ Ընտրություն լեղաթթուներչի խախտվում։
Դուբին-Ջոնսոնի համախտանիշի զարգացման գործընթացը լավ չի հասկացվում։ Ըստ երևույթին, ֆերմենտային համակարգերի թերությունը լյարդի բջիջներից լեղի մեջ ազատ բիլիրուբինի տեղափոխման համար առաջնային նշանակություն ունի:
Ռոտորի համախտանիշի զարգացման գործընթացը նման է Դուբին-Ջոնսոնի համախտանիշի զարգացմանը, սակայն բիլլուբինի արտազատման թերությունն ավելի քիչ է արտահայտված։
Ձեռք բերված հեպատոզներ
Տարբերում են սուր և քրոնիկ ձեռքբերովի հեպատոզներ։ Սուր հեպատոզը (լյարդի սուր թունավոր դիստրոֆիա) զարգանում է, երբ թունավոր վնասվածքներլյարդ - ծանր թունավորում ֆոսֆորով, մկնդեղի, ալկոհոլի մեծ չափաբաժիններով, որոշ դեղամիջոցներով (տետրացիկլինի անվերահսկելի օգտագործմամբ, արական պտերի էքստրակտով և այլն), անուտելի սնկով: Երբեմն սուր դիստրոֆիան բարդանում է (հիմնականում առաջանում է) sepsis-ով։
Քրոնիկ հեպատոզառավել հաճախ ալկոհոլիզմի հետևանք է. Դրա պատճառը կարող է լինել նաև էնդոկրին և արտաքին ( անհավասարակշիռ դիետա) սպիտակուցների և վիտամինների պակաս, քրոնիկ թունավորում ածխածնի տետրաքլորիդով, ֆոսֆորօրգանական միացություններով, էթանոլով և լյարդի վրա թունավոր ազդեցություն ունեցող այլ թունավոր նյութերով. Տարբեր նյութափոխանակության խանգարումներ, այդ թվում՝ թիրոտոքսիկոզ և այլն, սովորաբար ուղեկցվում են խանգարումներով նյութափոխանակության գործընթացներըև լյարդի մեջ. Այս դեպքերում լյարդի վնասվածքի զարգացման գործընթացը հիմնականում հանգեցնում է ճարպերի նյութափոխանակության խանգարմանը և լյարդի բջիջներում դրանց ձևավորմանը (այստեղից էլ կոչվում է «ճարպային հեպատոզ»):
Որոշ արտաքին նյութեր, այդ թվում դեղեր(ամինազին, տեստոստերոնի անալոգներ, գեստագեններ), երկարատև անվերահսկելի օգտագործմամբ կարող է առաջացնել լյարդի վնասվածքի հատուկ ձևի զարգացում. խոլեստատիկ հեպատոզ. Այս դեպքերում լյարդի վնասումը հանգեցնում է նյութափոխանակության խանգարումների, հիմնականում խոլեստերինի և լեղաթթուների լյարդի բջիջներում, լեղու ձևավորման խանգարման և լեղու արտահոսքի ներլոբուլյար խողովակների միջոցով: Դիստրոֆիկ և նեկրոբիոտիկ փոփոխությունների առաջընթացում կարևոր է ոչ միայն վնասող սկզբունքի անմիջական ազդեցությունը լյարդի բջիջի վրա, այլ նաև տոքսիկ-ալերգիկ գործոնը։
Տես նաև
- Հեպատոզներ. Պաթանատոմիա Ժառանգական պիգմենտային հեպատոզներ Լյարդի բիոպսիաներ ուսումնասիրելիս, որպես կանոն, Քրիգլեր-Նաջար համախտանիշով, մորֆոլոգիական փոփոխություններչի հայտնաբերվել, երբեմն նկատվում է թեթև ճարպային հեպատոզ և թեթև պերիպորտալ ֆիբրոզ: Մակրոսկոպիկ կերպով սինդրոմում լյարդը...
- Հեպատոզներ. Ախտորոշում և դիֆերենցիալ ախտորոշում Ժառանգական պիգմենտային հեպատոզներ Տիպիկ դեպքերում ախտորոշումը հաստատվում է հիվանդի մշտական կամ ընդհատվող դեղնության բողոքների հիման վրա, սովորաբար աննշան, հաճախ նկատվում է մանկությունից կամ առաջին անգամ ի հայտ եկած դեռահասության կամ երիտասարդության...
- Հեպատոզներ. Ժառանգական պիգմենտային հեպատոզների բուժում և կանխարգելում Բնածին ֆունկցիոնալ հիպերբիլիրուբինեմիայի թերապիան դեռ արդյունավետ չէ: Ժառանգական հեպատոզով հիվանդներին պետք է զգուշացնել ալկոհոլային խմիչքները խմելուց իսպառ վերացնելու անհրաժեշտության մասին, պահպանել ողջամիտ...
- Ախտորոշում և դիֆերենցիալ ախտորոշում Արյան լաբորատոր թեստերը սովորաբար բացահայտում են կարմիր արյան բջիջների, սպիտակ արյան բջիջների, թրոմբոցիտների և թրոմբոցիտների քանակի նվազում: ESR-ի ավելացում. Հատկապես ծանր անեմիա է առաջանում արյունահոսությունից հետո։ Հազվագյուտ դեպքերում վիտամինի պակասի պատճառով զարգանում է մեգալոբլաստիկ անեմիա...
- Հեպատոզներ. Կլինիկական պատկերԺառանգական պիգմենտային հեպատոզներ Սովորաբար ժառանգական պիգմենտային հեպատոզները տեղի են ունենում լիովին բարենպաստ ձևով, որպես կանոն, գրեթե առանց հիվանդների ընդհանուր բարեկեցության և աշխատունակության վրա ազդելու և հիվանդների վաղաժամ մահվան պատճառ չեն հանդիսանում (բացառությամբ. .
Պիգմենտհեպատոզկամբարորակ
հիպերբիլիրուբինեմիա - խանգարումների հետ կապված հիվանդություններժառանգական բնույթի բիլիռուբին, որը դրսևորվում է որպես քրոնիկկամ ընդհատվող դեղնախտ՝ առանց կառուցվածքի էական խախտման ևլյարդի ֆունկցիան և հեմոլիզի և խոլեստազի ակնհայտ ախտանիշները:
Հիվանդությունը առաջին անգամ նկարագրվել է 1901 թ. A. Gilbert, P. Lereboullet. Նրանք նկարագրել են ընդհատվող դեղնախտ երիտասարդների մոտ՝ առանց հեմոլիզի նշանների, խցանման լեղուղի, լյարդի վնասումը, այն անվանեցին «պարզ ընտանեկան խոլեմիա»։
«Քրոնիկ բարորակ պիգմենտային հեպատոզ» տերմինը առաջարկվել է 1975 թվականին։ Ա.Ֆ. Բլյուգերը, Է.Զ. Կրուպնիկովա. Նա տերմինների ժողովածու էր դեղնախտների խմբի համար։
1952 թ Նկարագրված է նորածինների բնածին քրոնիկական ոչ հեմոլիտիկ դեղնախտը, որի դեպքում բարձրանում է նրանց անուղղակի բիլիրուբինի մակարդակը։ Սա Քրիգլեր-Նաջարի համախտանիշն է։
Նկարագրված են դեղնախտի դեպքեր հիպերբիլիրուբինեմիայով՝ անուղղակի բիլլուբինի գերակշռությամբ, որն առաջացել է վիրուսային հեպատիտից հետո։ Սրանք Գիլբերտի համախտանիշի ձևերն են, որոնք առաջին անգամ ի հայտ են եկել դրանից հետո վիրուսային հեպատիտ, որը կարծես խթանում էր հիվանդության թաքնված ընթացքը։
1954 թվականին Նկարագրված է հիպերբիլիրուբինեմիայի հատուկ ձև, որը բնութագրվում է հատկապես բարձր բիլիրուբինեմիայով, իսկ ուղղակի ֆրակցիան՝ Դաբին-Ջոնսոնի համախտանիշով։
1948 թ Ա.Վ. Rotor, L. Manahon, A. Forentin-ը նկարագրել են ընտանեկան հիպերբիլիրուբինեմիայի մեկ այլ տարբերակ՝ ուղղակի ֆրակցիայով:
Բոլոր պիգմենտային հեպատոզները ընտանեկան բնույթ ունեն և առաջանում են բիլիրուբինի մաքրման, կոնյուգացիայի կամ արտազատման համար պատասխանատու ֆերմենտների անբավարարությունից, մինչդեռ լյարդի հյուսվածքաբանական կառուցվածքը պահպանված է կամ մոտ է նորմալ:
Հիմնական հիվանդություններն են՝ Գիլբերտ, Քրիգլեր-Նայյար, Դաբին-Ջոնսոն, Ռոտոր համախտանիշ։
Գիլբերտի համախտանիշ. Այս հիվանդությունը առաջանում է պատճառով գենետիկորենօբուսնկատվում է բիլիրուբինի մաքրման և կոնյուգացիայի նվազում: Հիմնականում-Ոչբավարար գլյուկուրոնիլ տրանսֆերազա:
Այն դիտվում է բնակչության 1-5%-ի մոտ և ժառանգվում է աուտոսոմային գերիշխող ձևով։
Հիվանդությունը հայտնաբերվում է դեռահասության շրջանում և շարունակվում է երկար տարիներ, սովորաբար ողջ կյանքի ընթացքում: Հիվանդների տարիքը հիմնականում 20-30 էՏղամարդկանց և կանանց հարաբերակցությունը 10:1 է:
Ըստ Ս.Դ. Podymova (1993) շրջանում հիվանդների հաճախներկառուցվածՈւսանողները ինժեներներ են, բժշկական ուսանողներ և բժիշկներ։
ԴեղնախտՍկլերայի icterus ավելի հաճախ դրսևորվում է մաշկի դեղնություն; Բնորոշ է ձանձրալի դեղնավուն մաշկը, հատկապես դեմքը, երբեմն քթի խոռոչի եռանկյունիների, ափերի, ոտքերի և առանցքային հատվածների մասնակի երանգավորումը։ Հաճախ մաշկի նորմալ գույնը պահպանվում է հիպերբիլիրուբինեմիայի առկայության դեպքում։
Գիլբերտի նկարագրությամբ բնորոշ է եռյակը՝ լյարդային դիմակ(դեմքի պիգմենտացիա), կոպերի քսանտեպլազմ, մաշկի դեղնություն և այլն։հեղինակները դա մշտական չեն համարում։ Ուրիքարիա, ավելացել էզգալցրտի նկատմամբ զգայունություն, «սագի բշտիկներ»:
Դեղնախտը առաջին անգամ հայտնաբերվում է մանկության կամ պատանեկության շրջանում, հաճախ ընդհատվող: Սկլերայի և մաշկի դեղնությունը կարող է առաջանալ հանկարծակի կամ ֆիզիկական սթրեսի, մրսածության, սննդակարգի խանգարումների, ալկոհոլի ընդունման հետևանքով, տարբեր վիրահատություններից հետո, 1/3-ում:
հիվանդներ - լեղուղիներում վարակի սրմամբ, թմրամիջոցների անհանդուրժողականությամբ:
Ախտանիշները:Բնորոշ է ցավը կամ ծանրության զգացումը աջ հիպոքոնդրիումում՝ հատկապես սրացման ժամանակ։
Դիսպեպտիկ խանգարումներսրտխառնոցի, փորկապության, ախորժակի բացակայության, աղիների ֆունկցիայի խանգարման (փորկապություն կամ փորլուծություն), գազերի տեսքով:
Ասթենովեգետատիվ խանգարումներ.հոգնածություն, թուլություն, գլխապտույտ, վատ քուն, անհանգստությունսրտի շրջանում ամենից հաճախ, երբեմն անընդհատ նկատվում է դեպրեսիա, կենտրոնացման խանգարում, քրտնարտադրություն։ Հիվանդների 9%-ի մոտ հիվանդությունը զարգանում էասիմպտոմատիկ և հայտնաբերվում է միայն բժշկական զննման ժամանակ:
U 1/4 Հիվանդների մոտ լյարդը մեծանում է, սովորաբար 1-2 սմ-ով, ավելի հազվադեպ՝ 3-4 սմ-ով, լյարդը փափուկ է, ցավազուրկ։
27%-ի մոտ լեղուղիների վարակ կա։
Ներերակային խոլեցիստոգրաֆիայով, ուլտրաձայնային մի շարք երկարաժամկետտառապանք(20-25 տարի) ընթացքում հայտնաբերվել են բազմաթիվ քարերլեղապարկի լավ կծկվող ֆունկցիա.
Լաբորատոր տվյալներ. Հիվանդների մեկ երրորդում, հետ միասինհիպերբիլիրուբինեմիա, պոլիերիտրոցիտեմիա և պոլիգլոբուլիա (հեմոգլոբինավելի քան 160 գ/լ), հաճախ ստամոքսի հիպերթթվայնության հետ միասինհյութ
Հիպերբիլիրուբինեմիան չափավոր է (մինչև 100 մկմոլ/լ)՝ պայմանավորված միայնանուղղակի բիլիռուբին կամ դրա զգալի գերակշռությամբ:
Նստվածքային սպիտակուցի նմուշների և պրոտոմբինի ցուցանիշները նորմալ են:
Բիլիրուբինուրիա չկա։
Կարող է լինել անցողիկ, մինչև ենթնորմալ մակարդակներ, ALT-ի և AST-ի, ornithine carbamyl transferase-ի, LDH-5-ի ավելացում, որը ախտորոշիչ նշանակություն չունի:
Մորֆոլոգիական ուսումնասիրություն.Հեպատոցիտների վնասվածքներ չկան Հյուսվածքաբանական կառուցվածքը չի խախտվում։Հաճախ լեղուղիների երկայնքով
մազանոթները, հատկապես լոբուլների կենտրոնում, երբեմն լյարդի բջիջներում նկատվում են փոշոտ ոսկեգույն կամ շագանակագույն պիգմենտի կուտակումներ: Միաժամանակ լյարդի գույնն ու ձևը նորմալ են։ Հիստոքիմիական առումով այն քրոմոլիպոիդ է. լիպոֆուսցին.
Հետհեպատիտ հիպերբիլիրուբինեմիա -Գիլբերտի համախտանիշ, որը հայտնաբերվել է AVH անցնելուց հետո: Շատ հիվանդների մոտ բիլիռուբինեմիան աճում է իկտերիկ շրջանի վերջում կամ ապաքինման ժամանակ, մյուսների մոտ՝ բիլիռուբին մի քանի անց նորից բարձրանում էշաբաթներկամ ամիսներդրա նորմալացումից հետո, որը կարող է սխալմամբ վերցվել ՎՀ-ի ռեցիդիվով:
Լյարդի պունկցիաներում կան փոփոխություններ, որոնք կարող են կապված լինել նախորդ ՎՀ-ի հետ, օրինակ՝ թեթև պերիպորտալ ֆիբրոզը: Կանխատեսումբարենպաստ.
Բուժում.Լույսի ռեժիմ. Պետք է բացառել զգալի ֆիզիկական և մտավոր սթրեսը: Պետք է խուսափել ալկոհոլիցօգրԴեղորայքի բացակայություն, ինսոլացիա:
Ստամոքս-աղիքային տրակտի հիվանդությունների բացակայության դեպքում ռեմիսիայի ժամանակաշրջաններում ընդունելի է թիվ 15 աղյուսակը. բայց բացառությամբ յուղոտ մսի,Կոնսպատռված ապրանքներ.Լեղուղիների ուղեկցող պաթոլոգիայի համար թիվ 5 աղյուսակ.
Վիտամինային թերապիա (B վիտամիններ) նշանակվում է տարին 1-2 անգամ, 20 օր պարենտերալ կուրսերով։
Ինֆեկցիայի համար լեղապարկ- խոլերետիկ դեղամիջոցներ, նախաուդենալ ինտուբացիա, լայն սպեկտրի հակաբիոտիկների կարճ դասընթացներ:
Ուղեկցող քրոնիկ տոնզիլիտի դեպքում արդյունավետ է նաև նշագեղձերի սանիտարական մաքրումը:
Սրացման դեպքում ֆենոբարբիտալը կամ զիկորինը նշանակվում է օրական 30-180 մգ 2-4 շաբաթվա ընթացքում։ Այս դեղերը մեծացնում են կուրոնիլտրանսֆերազի սինթեզը:
Պիգմենտային հեպատոզները (ֆերմենտային հիպերբիլիրուբինեմիա, բարորակ հիպերբիլիրուբինեմիա) հիվանդություններ են, որոնք առաջանում են ժառանգական խանգարումբիլիրուբինի նյութափոխանակությունը, որը դրսևորվում է խրոնիկական կամ ընդհատվող դեղնախտով, առանց լյարդի կառուցվածքի և ֆունկցիայի ընդգծված փոփոխությունների. ակնհայտ նշաններավելացել է հեմոլիզը և խոլեստազը:
Հիպերբիլիրուբինեմիայի բնույթից ելնելով` պիգմենտային հեպատոզը դասակարգվում է անուղղակի (չկոնյուգացված) և ուղղակի (կոնյուգացված)
հիպերբիլիրուբինեմիա: Անուղղակի հիպերբիլիրուբինեմիայով պիգմենտային հեպատոզը ներառում է Գիլբերտի և Կրիգլսր-Նաջարի համախտանիշները: Ուղղակի հիպերբիլիրուբինեմիա նկատվում է Դուբին-Ջոնսոնի և Ռոտորի համախտանիշների դեպքում։ Գիլբերտի համախտանիշը նկարագրվել է դարասկզբին։ Հեղինակները նկատել են ընդհատվող դեղնություն երիտասարդների մոտ՝ առանց հեմոլիզի նշանների, լեղուղիների խցանման և լյարդի վնասման՝ այն անվանելով պարզ ընտանեկան խոլեմիա: E. Meulcngracht (1938) առաջարկել է անչափահասների ընդհատվող տերմինը: Հետագայում, պիգմենտային նյութափոխանակության այս խանգարումը անուղղակի բիլիրուբինի պարունակության բարձրացմամբ նկարագրվեց տարբեր անվանումներով՝ ընտանեկան ոչ հեմոլիտիկ, սահմանադրական լյարդի դիսֆունկցիա, բարորակ հիպերբիլիրուբինեմիա, ֆունկցիոնալ հիպերբիլիրուբինեմիա, ռետենցիոն դեղնախտ: Ընդգծելով հիպերբիլիրուբինեմիայի լյարդային ծագումը, մի շարք հեղինակներ առաջարկել են դրանք անվանել որպես քրոնիկ բարորակ պիգմենտային հեպատոզ, չնայած նրանք հաճախ շարունակում են օգտագործել ֆերմենտոպաթիկ հիպերբիլիրուբինեմիա տերմինը:
1952 թ.-ին նկարագրվեց բնածին քրոնիկ ոչ հեմոլիտիկ նորածինների մեջ չկոնյուգացված բիլիրուբինի մակարդակի բարձրացմամբ: Դեղնախտի այս ձևը կոչվում է Քրիգլեր-Նաջարի համախտանիշ:
ժամը կլինիկական վերլուծությունվիրուսային հեպատիտի խոշոր համաճարակներ զինվորական և հետպատերազմյան տարիներմի շարք անհատների մոտ՝ հիպերբիլիրուբինեմիայի հետ անուղղակի արձագանքՎան դեն Բերգ. IN Եվրոպական երկրներՀետհեպատիտային հիպերբիլիրուբինեմիա տերմինը արագորեն մտավ կլինիկական պրակտիկա. Ամերիկացի հեղինակները թերահավատորեն էին վերաբերվում հետհեպատիտային հիպերբիլիրուբինեմիայի սահմանմանը` հաշվի առնելով այն սահմանադրական ձևպայմանավորված է գենետիկական արատով, որն ի հայտ է գալիս միայն վիրուսային հեպատիտից հետո։ Ներկայումս հետհեպատիտային հիպերբիլիրուբինեմիան համարվում է Գիլբերտի համախտանիշ, որն առաջին անգամ հայտնաբերվել է սուր վիրուսային հեպատիտից հետո:
1954 թվականին Տ. Ն. Դուբինը, Գ. Դ. Ջոնսոնը, Սփրինցը, Նելսոնը նկարագրել են. հատուկ ձևհիպերբիլիրուբինեմիա, որն ավելի շատ տարբերվում էր բարորակ հիպերբիլիրուբինեմիայի նախկինում հայտնի տեսակներից. բարձր մակարդակշիճուկի բիլիրուբինը Վան դեն Բերգի անմիջական ռեակցիայով: Լապարոսկոպիան բացահայտում է լյարդի կանաչավուն շագանակագույն գույնը նորմալ լեղապարկով: Հյուսվածքաբանական հետազոտությունը բացահայտում է լյարդի բջիջներում կոպիտ շագանակագույն պիգմենտի նստվածք։ Ըստ իրենց սեփական ֆիզիկական հատկություններև հիստոքիմիական ռեակցիաները, պիգմենտը նման է լիպոֆուսցինին:
Բացի այդ, 1948 թվականին Ա. Վ. Ռոտորը, Լ. Մանահանը, Ա. Ֆորենտինը նկարագրել են ընտանեկան ոչ հեմոլիտիկ դեղնախտի տարբերակ՝ շիճուկի բիլիրուբինի ավելացմամբ՝ Վան դեն Բերգի անմիջական ռեակցիայով և լյարդի նորմալ մորֆոլոգիական պատկերով։ Այս վիճակը հայտնի է որպես Ռոտորի համախտանիշ, թեև շատերն այն համարում են միայն Դուբին-Ջոնսոն հիվանդության տարբերակ:
Հետևաբար, պիգմենտային հեպատոզ տերմինը դարձավ կոլեկտիվ հայեցակարգ, այդ թվում՝ բիլիրուբինի սեկրեցիայի տարբեր խանգարումներ։ Մենք օգտագործում ենք այս տերմինը դեղնախտների այս խմբին վերաբերելու համար, քանի որ այն արտացոլում է հիմնականը մորֆոլոգիական առանձնահատկությունհիվանդություններ.
Մորֆոլոգիական բնութագրերը.Պիգմենտային հեպատոզի բոլոր ձևերի դեպքում լյարդը պահպանում է հյուսվածքաբանական կառուցվածքը, նորմալին մոտ։ Որպես կանոն, լյարդի բջիջներում դիսպրոտեինոզի կամ նեկրոզի նշաններ չկան։
Երբ ուսումնասիրում է punctures 70 հիվանդների հետ տարբեր ձևերովհիպերբիլիրուբինեմիա (3 հիվանդի մոտ պունկցիան կրկնվել է), մորֆոլոգիական կոպիտ փոփոխություններ չենք հայտնաբերել։
Գիլբերտի համախտանիշի ժամանակ լեղու մազանոթների երկայնքով լյարդի բջիջներում հաճախ նկատվում էր փոքր ոսկեգույն և դեղնավուն շագանակագույն պիգմենտի՝ լիպոֆուսցինի բավականին զգալի կուտակում։ Գունանյութը կենտրոնացած է եղել հիմնականում բլթակների կենտրոնում և հայտնաբերվել է պիգմենտային հեպատոզի տարբեր ձևերով 70 հիվանդներից 64-ի մոտ: Սովորաբար, երիտասարդների մոտ, լյարդի բջիջներում լիպոֆուսցինի քանակը, ըստ պունկցիոն բիոպսիայի, համեմատաբար փոքր է: Դուբին-Ջոնսոնի համախտանիշը բնութագրվում է բլթակների կենտրոնում մուգ շագանակագույն պիգմենտի կոպիտ հատիկների կուտակմամբ։ Հիպերբիլիրուբինեմիայի բոլոր ձևերի դեպքում պիգմենտը ունի քրոմոլիպոիդներ-լիպոֆուսինների հատկություններ: Գունանյութերի ուժեղացված ձևավորումը կարող է լինել մետալոֆլավոպրոտեինների (ֆերմենտներ, ինչպիսին է սուկինատ դեհիդրոգենազն է) ինքնօքսիդացման արդյունք՝ դրանց փոխակերպմամբ լիպոֆուսինի:
Լիպոֆուսցինի կուտակումը հաճախ զուգորդվում է մի տեսակ փոքր կաթիլային (նուրբ) ճարպային դեգեներացիայի հետ։ Մեր տվյալները ցույց են տալիս, որ այդ ճարպային կաթիլները, որոնք ձևավորվել են բջջային ուլտրակառույցների (միտոքոնդրիաների) քայքայման ժամանակ, հետագայում վերածվում են լիպոֆուսցինի հատիկների: Այսպիսով, փոշիացումը կարելի է համարել որպես լիպոֆուսցինի առաջացման փուլ։ Դրա մասին են վկայում պիգմենտի և ճարպի փոքր կաթիլների ընդհանուր հիստոքիմիական հատկությունները, ինչպես նաև լիպոֆուսինի նստվածքի և փոքր կաթիլային ճարպակալման հաճախակի համակցությունը: Պիգմենտը և ճարպի կաթիլները միասին տեղակայվում են լեղու մազանոթների տարածքում։ Նշվեց, որ լյարդի պիգմենտների ամենամեծ կուտակում ունեցող կետերում ճարպային դեգեներացիան կա՛մ բացակայում է, կա՛մ կիզակետային:
Էլեկտրոնային մանրադիտակային հետազոտությամբ որոշ բջիջներում հայտնաբերվել են փոփոխություններ՝ ցիտոպլազմայի հազվադեպացման տեսքով. այն օպտիկապես թափանցիկ տեսք ունի մեծ թվով մեծ վակուոլներով՝ մինչև 1,5-2 մկմ տրամագծով: Ցիտոպլազմայում կան բազմաթիվ լիզոսոմներ, դրանք հաճախ ձևավորվում են ընդարձակ կոնգլոմերատների՝ սեգրոսոմների կամ կույտերի ձևավորմամբ խիտ նյութլիպոֆուսցինի տեսակը. Էնդոպլազմիկ ցանցներկայացված է վեզիկուլյար բեկորներով, որոնցից կարելի է առանձնացնել առանձին կառույցներձևավորվում է կոպիտ թաղանթներով:
Միտոքոնդրիաները խիտ են, բյուրեղները հստակ տեսանելի չեն: Հաճախ միտոքոնդրիայում կան խիտ խճճված նյութի նստվածքներ
ala, ըստ երեւույթին, կալցիումի աղեր: Սինուսոիդային և լեղուղիների բևեռներում միկրովիլիների քանակը կրճատվում է: Միջուկը կլոր է, քրոմատինը նոսր է, միջուկը՝ հստակ ուրվագծված։
Ի տարբերություն քրոնիկ հեպատիտԴիսսեի տարածքում շարակցական հյուսվածքի զարգացման կամ կոլագենացման նշաններ չեն նկատվել.
Կլինիկական պատկեր. Պիգմենտային հեպատոզը ընտանեկան է և առաջանում է բիլիրուբինի կլանման, կոնյուգացիայի կամ արտազատման համար պատասխանատու ֆերմենտների անբավարար ակտիվությամբ: Հիպերբիլիրուբինեմիան առաջանում է հիմնականում ներլյարդային բիլիրուբինի նյութափոխանակության փուլերից մեկի խախտմամբ: