Незважаючи на прогресивний розвиток медичних методів діагностики, електрокардіографія є найбільш затребуваною. Ця процедура дозволяє швидко та точно встановити порушення роботи серця та їх причину. Обстеження є доступним, безболісним та неінвазивним. Декодування результатів проводиться негайно, кардіолог може достовірно визначити захворювання та своєчасно призначити правильну терапію.
Метод ЕКГ та позначення на графіку
Внаслідок скорочення та розслаблення серцевого м'яза виникають електричні імпульси. Так, створюється електрополе, що охоплює все тіло (включаючи ноги та руки). У ході своєї роботи серцевий м'яз утворює електричні потенціали з позитивним і негативним полюсом. Різниця потенціалів між двома електродами серцевого електричного поля реєструється у відведеннях.
Таким чином, відведення ЕКГ – це схема розташування сполучених точок тіла, які мають різні потенціали. Електрокардіограф реєструє сигнали, отримані за певний тимчасовий період, і перетворює їх на наочний графік на папері. На горизонтальній лінії графіка здійснюється реєстрація часового діапазону, на вертикальній – глибина та частота трансформації (зміни) імпульсів.
Напрямок струму до активного електрода фіксує позитивний зубець, видалення струму – негативний зубець. На графічному зображенні зубці представлені гострими кутами, розташованими зверху (зубець плюс) і знизу зубець мінус. Занадто високі зубці свідчать про патологію в тому чи іншому серцевому відділі.
Позначення та показники зубців:
- Т-зубець – це показник відновлювального етапу м'язової тканинишлуночків серця між скороченнями середнього м'язового шару серця (міокарда);
- зубець Р відображає рівень деполяризації (збудження) передсердь;
- Q, R, S – ці зубці показують ажитацію серцевих шлуночків (збуджений стан);
- зубець U відбиває відновлювальний цикл віддалених ділянок шлуночків серця.
Діапазонний проміжок між зубцями, розташованими по сусідству, становить сегмент (сегменти позначаються як ST, QRST, TP). З'єднання сегмента та зубця є інтервалом проходження імпульсу.
Детальніше про відведення
Для точної діагностики фіксується різницю показників електродів (електричний потенціал відведення), закріплених на тілі пацієнта. У сучасній кардіологічній практиці прийнято 12 відведень:
- стандартні – три відведення;
- посилені – три;
- грудні – шість.
Діагностику проводять лише ті фахівці, які здобули відповідну кваліфікацію
Стандартні або двополюсні відведення фіксуються різницею потенціалів, що походять від електродів, закріплених у наступних областях тіла пацієнта:
- ліва рука – електрод «+», права – мінус (перше відведення - I);
- ліва нога- Датчик «+», права рука - мінус (друге відведення - II);
- ліва нога – плюс, ліва рука – мінус (третє відведення – III).
Електроди для стандартних відведень закріплюються кліпсами у нижній частині кінцівок. Провідником між шкірою та датчиками служать оброблені фізрозчином серветки або медичний гель. Окремий допоміжний електрод, встановлений на правій нозі виконує функцію заземлення. Посилені або однополюсні відведення за способом фіксації на тілі ідентичні стандартним.
Електрод, який реєструє зміни різниці потенціалів між кінцівками та електричним нулем, на схемі має «V»-позначення. Ліва та права рука, що позначаються «L» і «R» (від англійської «ліві», «праві»), нога відповідає букві «F» (нога). Таким чином, місце прикріплення електрода до тіла на графічному зображенні визначається як аVL, аVR, аVF. Вони фіксують потенціал кінцівок, у яких закріплені.
Посилені електроди необхідні для зручного декодування кардіограми, оскільки без них зубці на графіку будуть слабо виражені.
Двополюсні стандартні та однополюсні посилені відведення зумовлюють формування системи координат з 6 осей. Кут між стандартними відведеннями становить 60 градусів, між стандартним та прилеглим до нього посиленим відведенням – 30 градусів. Серцевий електроцентр розбиває осі навпіл. Мінусова вісь спрямована до негативного електрода, плюсова вісь відповідно звернена до позитивного.
Грудні відведення ЕКГ реєструються однополюсними датчиками, прикріпленими до шкірного покриву грудної клітки за допомогою шести присосок, з'єднаних стрічкою. Вони фіксують імпульси з кола серцевого поля, яка є потенційною до електродів на кінцівках. На паперовому графіку грудним відведенням відповідає позначення V з порядковим номером.
Кардіологічне дослідження виконується за певним алгоритмом, тому стандартна система встановлення електродів у ділянці грудей не може бути змінена:
- у районі четвертого анатомічного простору між ребрами з правого боку грудини – V1. У тому самому сегменті, тільки з лівого боку – V2;
- з'єднання лінії, що йде від середини ключиці та п'ятого міжребер'я – V4;
- на однаковій відстані від V2 та V4 розташовується відведення V3;
- з'єднання передньої пахвової лінії зліва та п'ятого міжреберного простору – V5;
- перетин лівої середньої частини пахвової лінії та шостого простору між ребрами – V6.

Додаткові електроди використовуються у разі утруднення постановки діагнозу, коли декодування шести основних показників не дає об'єктивної картини захворювання.
Кожне відведення на грудях віссю пов'язане з електроцентром серця. При цьому кут розташування V1-V5 і кут V2-V6 дорівнює 90 градусів. Клінічна картина роботи серця може фіксуватися кардіографом за допомогою 9 відгалужень. До шести звичайних додаються три однополюсні відведення:
- V7 – у місці з'єднання 5-го міжреберного простору та задньої лінії пахви;
- V8 - та ж міжреберна область, але по середній лінії пахви;
- V9 – навколохребетна зона, паралельно V7 та V8 по горизонталі.
Відділи серця та відповідальні за них відведення
Кожне з шести основних відведень відображає той чи інший відділ серцевого м'яза:
- I та II стандартні відведення – передня та задня серцеві стінки, відповідно. Їхня сукупність відображає III стандартне відведення.
- aVR – бічна серцева стінка праворуч;
- aVL – бічна серцева стінка попереду ліворуч;
- aVF – нижня стінка серця ззаду;
- V1 та V2 – правий шлуночок;
- VЗ – перегородка між двома шлуночками;
- V4 – верхній серцевий відділ;
- V5 – бічна стінка лівого шлуночка спереду;
- V6 – лівий шлуночок.
Таким чином, спрощується розшифровка електрокардіограми. Збої у кожному окремому відгалуженні характеризують патологію певної сфери серця.
ЕКГ Небом
У методиці ЕКГ Неба прийнято використання лише трьох електродів. Датчики червоного та жовтого кольору фіксуються на п'ятому міжреберному просторі. Червоний праворуч на грудях, жовтий – на задній поверхні пахвової лінії. Зелений електрод розташований на лінії середини ключиці. Найчастіше електрокардіограма по Небу застосовується для діагностики некрозу задньої серцевої стінки (заднебазальний інфаркт міокарда), і для контролю стану серцевих м'язів у професійних спортсменів.

Схематичне розташування шлуночків і передсердь, на підставі локалізації яких і мають електроди
Нормативні показники основних ЕКГ-параметрів
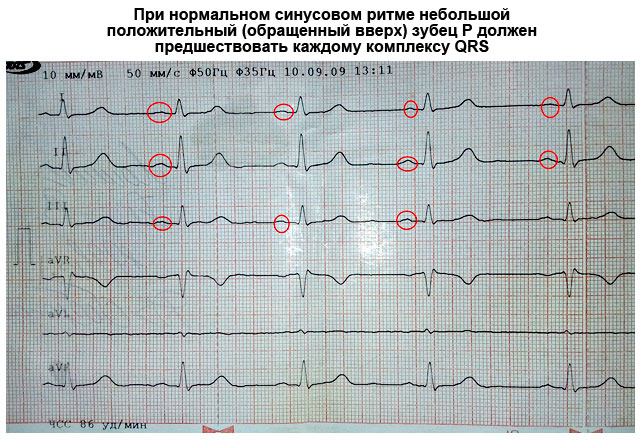
Нормальними ЕКГ показниками прийнято вважати таке розташування зубців у відведеннях:
- рівноцінну відстань між R-зубцями;
- зубець Р завжди позитивний (можлива його відсутність у відведення III, V1, aVL);
- горизонтальний інтервал між Р-зубцем та Q-зубцем – не більше 0,2 сек.;
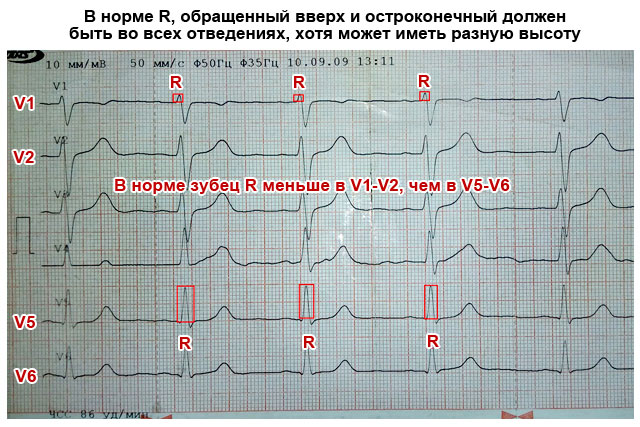
- зубці S та R присутні у всіх відведеннях;
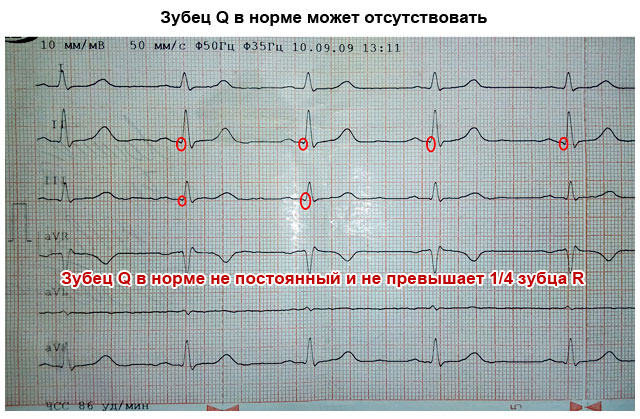
- Q-зубець – виключно негативний;
- зубець Т – позитивний, завжди зображено після QRS.
Зняття ЕКГ проводиться амбулаторно, в умовах стаціонару, та вдома. Декодуванням результатів займається лікар-кардіолог чи терапевт. У разі невідповідності отриманих показників встановленій нормі пацієнта госпіталізують або призначають лікування медикаментами.
З цієї статті ви дізнаєтеся про такий метод діагностики, як ЕКГ серця - що він являє собою і що показує. Як відбувається реєстрація електрокардіограми і хто її може найбільш точно розшифрувати. А також ви навчитеся самостійно визначати ознаки нормальної ЕКГ та основних захворювань серця, доступних діагностиці цим методом.
Дата публікації статті: 02.03.2017
Дата поновлення статті: 29.05.2019
Що таке ЕКГ (електрокардіограма)? Це один із найпростіших, доступних та інформативних методів діагностики захворювань серця. Він заснований на реєстрації електричних імпульсів, що виникають у серці, та їх графічного запису у вигляді зубців на спеціальну паперову плівку.
З цих даних можна будувати висновки як про електричної активності серця, а й структурі міокарда. Це означає, що за допомогою ЕКГ можна діагностувати безліч різних захворюваньсерця. Тому самостійна розшифровка ЕКГ людиною, яка не має спеціальних медичних знань, неможлива.
Все що може проста людина – лише орієнтовно оцінити окремі параметри електрокардіограми, чи вони відповідають нормі і про яку патологію можуть говорити. Але остаточні висновки щодо висновку ЕКГ може зробити лише кваліфікований фахівець – лікар-кардіолог, а також терапевт чи сімейний лікар.
Принцип методу
Скорочувальна активність та функціонування серця можливе завдяки тому, що в ньому регулярно виникають спонтанні електричні імпульси (розряди). В нормі їх джерело розташоване у верхній ділянці органу (у синусовому вузлі, розташованому біля правого передсердя). Призначення кожного імпульсу – пройти провідними нервовими шляхами через усі відділи міокарда, спонукавши їх скорочення. Коли імпульс виникає і проходить через міокард передсердь, а потім шлуночків, виникає їхнє почергове скорочення – систола. У період, коли імпульсів немає, серце розслаблюється – діастола.
ЕКГ-діагностика (електрокардіографія) заснована на реєстрації електричних імпульсів, що виникають у серці. Для цього використовується спеціальний апарат – електрокардіограф. Принцип його роботи полягає у вловлюванні на поверхні тіла різниці біоелектричних потенціалів (розрядів), які виникають у різних відділах серця в момент скорочення (у систолу) та розслаблення (в діастолі). Всі ці процеси записуються на спеціальний термочутливий папір у вигляді графіка, що складається з гострих або напівсферичних зубців та горизонтальних ліній у вигляді проміжків між ними.

Що ще важливо знати про електрокардіографію
Електричні розряди серця проходять через цей орган. Оскільки тіло має хорошу електропровідність, сили збуджуючих серцевих імпульсів достатньо, щоб пройти через всі тканини організму. Найкраще вони поширюються на грудну клітину в області, а також на верхні та нижні кінцівки. Ця особливість є основою ЕКГ і пояснює, що таке.
Для того, щоб зареєструвати електричну активність серця, необхідно зафіксувати по одному електроду електрокардіографа на руках і ногах, а також по передньобоковій поверхні лівої половини грудної клітки. Це дозволяє вловити всі напрямки розповсюдження електричних імпульсів по тілу. Шляхи проходження розрядів між ділянками скорочення та розслаблення міокарда називають серцевими відведеннями і на кардіограмі позначають так:
- Стандартні відведення:
- I – перше;
- II – друге;
- Ш - третє;
- AVL (аналог першого);
- AVF (аналог третього);
- AVR (дзеркальне відображення всіх відведень).


Значення відведень у цьому, що з них реєструє проходження електричного імпульсу через певну ділянку серця. Завдяки цьому можна отримати інформацію про те:
- Як серце розташоване в грудній клітці(Електрична вісь серця, яка збігається з анатомічною віссю).
- Яка структура, товщина та характер кровообігу міокарда передсердь та шлуночків.
- Наскільки регулярно у синусовому вузлі виникають імпульси і чи немає перебоїв.
- Чи всі імпульси проводяться шляхами провідної системи, і чи немає перешкод з їхньої пути.
З чого складається електрокардіограма
Якби серце мало однакову будову всіх своїх відділів, нервові імпульси проходили б за ними за один і той же час. Внаслідок цього на ЕКГ кожному електричному розряду відповідав би лише один зубець, який відбиває скорочення. Період між скороченнями (імпульсами) на ЕГК має вигляд рівної горизонтальної лінії, яку називають ізолінією.
Людське серце складається з правої та лівої половин, у яких виділяють верхній відділ – передсердя, та нижній – шлуночки. Оскільки вони мають різні розміри, товщину та розділені перегородками, збуджуючий імпульс з різною швидкістю проходить по них. Тому на ЕКГ записуються різні зубці, які відповідають певному відділу серця.

Що означають зубці
Послідовність поширення систолічного збудження серця така:
- Зародження електроімпульсних розрядів відбувається у синусовому вузлі. Оскільки він розташований близько до правого передсердя, саме цей відділ скорочується першим. З невеликою затримкою майже одночасно скорочується ліве передсердя. На ЕКГ такий момент відбивається зубцем Р, що його називають передсердним. Він звернений нагору.
- З передсердь розряд переходить на шлуночки через атріовентрикулярний (передсердно-шлуночковий) вузол (скупчення видозмінених нервових клітин міокарда). Вони мають хорошу електропровідність, тому затримки у вузлі в нормі не відбувається. Це відображається на ЕКГ у вигляді інтервалу РQ – горизонтальна лінія між відповідними зубцями.
- Порушення шлуночків. Цей відділ серця має найтовстіший міокард, тому електрична хвиля проходить через них довше, ніж через передсердя. В результаті на ЕКГ з'являється найвищий зубець - R (шлуночковий), звернений нагору. Йому може передувати невеликий зубець Q, вершина якого звернена у протилежному напрямку.
- Після завершення систоли шлуночків міокард починає розслаблятися та відновлювати енергетичні потенціали. На ЕКГ це виглядає як зубець S (навернений вниз) – повна відсутність збудливості. Після нього йде невеликий зубець Т, звернений нагору, якому передує коротка горизонтальна лінія - сегмент S-T. Вони говорять, що міокард повністю відновився і готовий здійснювати чергове скорочення.

Оскільки кожен електрод, прикріплений до кінцівок і грудної клітини (відведення), відповідає певному відділу серця, одні й самі зубці по-різному виглядають у різних відведеннях – в одних вони більше виражені, а в інших менше.
Як розшифрувати кардіограму
Послідовна ЕКГ розшифровка як у дорослих, так і у дітей має на увазі вимір розмірів, протяжності зубців та інтервалів, оцінку їх форми та спрямованості. Ваші дії з розшифровкою мають бути такими:
- Розгорніть папір із записаною ЕКГ. Вона може бути або вузькою (близько 10 см), або широкою (близько 20 см). Ви побачите кілька зубчастих ліній, що йдуть горизонтально, паралельно один до одного. Через невеликий проміжок, у якому немає зубців, після переривання запису (1-2 см) лінія з кількома комплексами зубців знову починається. Кожен такий графік відображає відведення, тому перед ним стоїть позначення, яке саме це відведення (наприклад, I, II, III, AVL, V1 тощо).
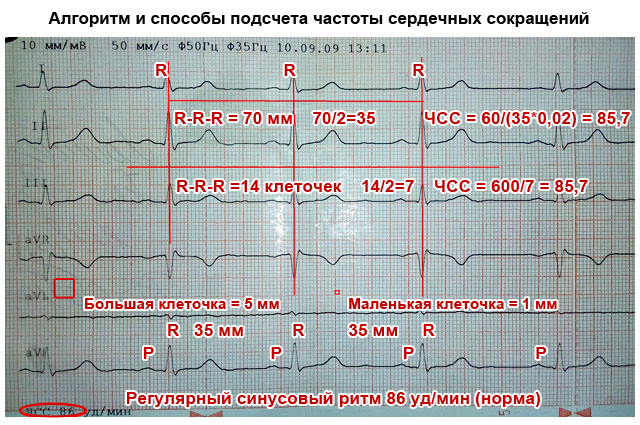
- В одному зі стандартних відведень (I, II або III), в якому найвищий зубець R (зазвичай це друге), виміряйте відстань між трьома зубцями R, що йдуть один за одним (інтервал RR) і визначте середню величину показника (розділіть кількість міліметрів на 2). Це необхідно для підрахунку частоти серцевих скорочень за одну хвилину. Пам'ятайте, що таке та інші виміри можна виконати лінійкою з міліметровою шкалою або підраховувати відстань по стрічці ЕКГ. Кожна велика клітина папері відповідає 5 мм, а кожна точка чи маленька клітинка всередині неї – 1мм.
- Оцініть проміжки між зубцями R: однакові вони чи різні. Це необхідно для того, щоб визначити регулярність серцевого ритму.
- Послідовно оцініть та вимірюйте кожен зубець та інтервал на ЕКГ. Визначте їхню відповідність нормальним показникам(Таблиця, наведена нижче).
Важливо пам'ятати! Завжди звертайте увагу на швидкість протяжності стрічки – 25 або 50 мм за секунду.Це важливо для підрахунку частоти скорочень серця (ЧСС). Сучасні апарати вказують ЧСС на стрічці і підрахунок проводити не потрібно.
Як підрахувати частоту скорочень серця
Існує кілька способів підрахунку кількості серцебиття за хвилину:
- Зазвичай ЕКГ записується швидкості 50 мм/сек. У такому разі підрахувати ЧСС (частоту серцевих скорочень) можна за такими формулами:
ЧСС=60/((R-R (мм)*0,02))
При записі кардіограми на швидкості 25мм/сек:
ЧСС=60/((R-R (ммм)*0,04)
- Підрахувати частоту серцебиття на кардіограмі можна також за такими формулами:
- При записі 50 мм/сек: ЧСС = 600/усереднений показник кількості великих клітин між зубцями R.
- При записі 25 мм/сек: ЧСС = 300/усереднений показник кількості великих клітин між зубцями R.
Як виглядає ЕКГ у нормі та при патології
Як має виглядати нормальна ЕКГ та комплекси зубців, які відхилення бувають найчастіше і про що вони свідчать, описано в таблиці.
Важливо пам'ятати!
- Одна маленька клітина (1 мм) на ЕКГ-плівці відповідає 0,02 секунд при записі 50 мм/сек і 0,04 секунд при записі 25 мм/сек (наприклад 5 клітин – 5 мм – одна велика клітина відповідає 1 секунді).
- Відведення AVR для оцінки не використовується. У нормі є дзеркальним відображенням стандартних відведень.
- Перше відведення (I) дублює AVL, а третє (III) дублює AVF, тому вони виглядають на ЕКГ майже ідентично.

| Параметри ЕКГ | Показники норми | Як розшифрувати відхилення від норми на кардіограмі і про що вони свідчать |
|---|---|---|
| Відстань R–R–R | Усі проміжки між зубцями R однакові | Різні проміжки можуть говорити про миготливої аритмії, серцевої блокади |
| Частота скорочень серця | У діапазоні від 60 до 90 уд./хв. | Тахікардія – коли ЧСС більше 90/хв. Брадикардія – показник менше 60/хв. |
| Зубець Р (скорочення передсердь) | Обернений вгору за типом дуги, висотою близько 2 мм, передує кожному зубцю R. Може бути відсутнім в III, V1 і AVL | Високий (більше 3 мм), широкий (більше 5 мм), у вигляді двох половинок (двогір'я) – потовщення міокарда передсердь |
| Взагалі відсутня у відведеннях I, II, FVF, V2 – V6 – ритм виходить не із синусового вузла | ||
| Кілька дрібних зубців у вигляді “пилки” між зубцями R – мерехтіння передсердь | ||
| Інтервал Р–Q | Горизонтальна лінія між зубцями Р та Q 0,1–0,2 секунди | Якщо він подовжений (більше 1 см при записі 50 мм/сек) – серця |
| Укорочення (менше 3 мм) – | ||
| Комплекс QRS | Тривалість близько 0,1 с (5 мм), після кожного комплексу йде зубець Т і є проміжок горизонтальної лінії | Розширення шлуночкового комплексу говорить про гіпертрофію міокарда шлуночків, блокаду ніжок пучка Гіса |
| Якщо між високими комплексами, зверненими вгору, немає проміжків (йдуть безперервно), це говорить про або фібриляцію шлуночків | ||
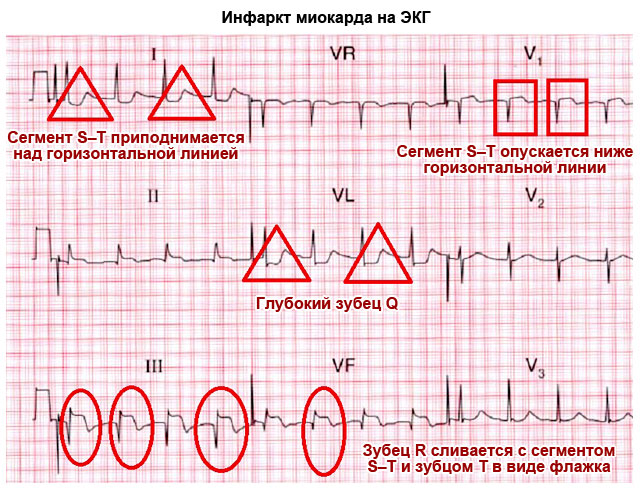
| Має вигляд “прапорець” – інфаркт міокарда | ||
| Зубець Q | Обернений вниз, глибиною менше ¼ R, може бути відсутнім | Глибокий і широкий зубець Q у стандартних або грудних відведеннях говорить про гострий або перенесений інфаркт міокарда |
| Зубець R | Найвищий, звернений вгору (близько 10-15 мм), гострий, є у всіх відведеннях | Може мати різну висоту у різних відведеннях, але якщо він більше 15–20 мм у відведеннях I, AVL, V5, V6, це може говорити про . Зазубрений на вершині R у вигляді літери М говорить про блокаду ніжок пучка Гіса. |
| Зубець S | Є у всіх відведеннях, звернений вниз, гострокінцевий, може мати різну глибину: 2–5 мм стандартних відведеннях | У нормі у грудних відведеннях його глибина може бути стільки ж міліметрів як і висота R, але не повинна перевищувати 20 мм, а у відведеннях V2–V4 глибина S така сама, як висота R. Глибокий або зазубрений S III, AVF, V1, V2 – гіпертрофія лівого шлуночка. |
| Сегмент S-T | Відповідає горизонтальній лінії між зубцями S та T | Відхилення електрокардіографічної лінії вгору або вниз від горизонтальної площини більш ніж на 2 мм говорить про ішемічну хворобу, стенокардії або інфаркт міокарда |
| Зубець Т | Звернений вгору у вигляді дуги висотою менше ½ R, V1 може мати таку ж висоту, але не повинен бути вище | Високий, гострокінцевий, двогорбий Т у стандартних та грудних відведеннях говорить про ішемічну хворобу та перевантаження серця. |
| Зубець Т, що зливається з інтервалом S-T і зубцем R у вигляді дугоподібного прапорця говорить про гострому періодіінфаркту |

Ще дещо важливе
Описані у таблиці показники ЕКГ гаразд і за патології – лише спрощений варіант расшифровки. Повноцінну оцінку результатів і правильний висновок може зробити лише фахівець (кардіолог), який знає розширену схему і всі тонкощі методу. Особливо це є актуальним, коли потрібно розшифрувати ЕКГ у дітей. Загальні принципита елементи кардіограми такі ж, як і у дорослих. Але для дітей різного віку передбачені різні норми. Тому професійну оцінку у спірних та сумнівних випадках можуть зробити лише дитячі кардіологи.
Електрокардіографія (ЕКГ)- це трансторакальне (вироблене через грудну клітину) дослідження електричної активності серця за період часу, яке виробляється за допомогою електродів, що розташовуються на поверхні шкіри, і записується за допомогою зовнішнього пристрою. Запис, отриманий у процесі цієї процедури електрокардіограмою(Також званої ЕКГ). Електрокардіограма – це запис електроактивності серця.
ЕКГ використовується для оцінки ритму та регулярності серцевих скорочень, вимірювання розміру та розташування його камер, визначення наявності будь-яких ушкоджень серця, а також оцінки ефективності препаратів та пристроїв, що регулюють серцеву діяльність, таких як пейсмекери.
Найчастіше ЕКГ використовується для діагностики та дослідження серця людини, але також може проводитися на тваринах, найчастіше з метою діагностики або з дослідницької метою.
Призначення
ЕКГ - найкращий метод дослідження та діагностики серцевих аритмій, особливо аномальних ритмів, викликаних ушкодженням провідної системи серця або електролітними порушеннями. При інфаркті міокарда (ІМ) на ЕКГ можна побачити, яка стінка серця була вражена, хоча не всі області серця видно. За допомогою ЕКГ не можна достовірно оцінити насосну функцію серця, для цього використовують Ехо-КГ (ультразвукове дослідження серця) або радіологічні дослідження. У деяких ситуаціях людина, яка страждає на серцеву недостатність, може проте мати нормальну ЕКГ (стан, відомий як хвороба відсутності пульсу).
ЕКГ-пристрій фіксує та посилює слабкі зміни електричного потенціалу на шкірі, що виникають під час деполяризації серцевого м'яза при кожному серцевому скороченні. Під час розслаблення кожна м'язова клітина серця має негативний заряд своєї клітинної мембрані, званий мембранним потенціалом. Зміна цього негативного заряду до нуля шляхом входу позитивно заряджених іонів Na і Ca називається деполяризацією, цей процес активує механізм, що змушує клітину скорочуватися. Під час кожного серцевого скорочення у здоровому серці формується хвиля деполяризації, яка бере початок у тригерних клітинах синоатріального вузла (СА), потім поширюється на передсердя, проходить через атріовентрикулярний вузол (АВ-з'єднання) і, нарешті, охоплює шлуночки.
Ці процеси вловлюються у вигляді крихітних підйомів і падінь вольтажу між двома електродами, розміщеними на кожній стороні серця, що досліджується, і відображаються у вигляді хвилястої лінії на екрані і на стрічці для запису ЕКГ. На дисплеї відображаються загальний стан серцевого ритму та порушення у міокарді, у різних його ділянках.
Як правило, використовують більше двох електродів, вони можуть бути згруповані у кілька пар. Наприклад: електроди на лівій руці (ЛР), правій руці (ПР) та лівій нозі (ЛН) формують три пари - ЛР+ПР, ЛР+ЛН та ПР+ЛН. Вихідний сигнал від кожної пари називається відведенням. Кожне відведення показує активність серця під різним кутом огляду. Різні види ЕКГ відрізняються кількістю відведень, які вони записують, наприклад, ЕКГ у 3 відведеннях, 5 відведеннях або 12 відведеннях. ЕКГ у 12 відведеннях фіксує 12 різних електричних сигналів, що записуються майже одночасно, і використовується для одноразового запису ЕКГ, як правило, роздрукованого на папері. ЕКГ в 3 і 5 відведеннях частіше записуються в режимі реального часу і виводяться тільки на спеціальний монітор, наприклад, під час операції або транспортування каретою швидкої допомоги. Залежно від використовуваного обладнання, постійний запис ЕКГ у 3 або 5 відведення може записуватися або не записуватися.
Історія
Етимологія слова походить від грецькому слову«електро», оскільки йдеться про електричну активність, « кардіо»- грецькою означає серце, «граф» - писати.
За деякими даними, у 1872 році, у шпиталі св. Бартолом'ю, Олександр Мірхед використав дроти, встановлені на груди хворого, для запису його серцебиття під час свого докторського дослідження (в галузі електрики). Серцеву активність вдалося записати та візуалізувати з використанням капілярного електрометра Ліппмана британському фізіологу Джону Бердону Сандерсону. Першим, хто знайшов систематичний підхід до серця з погляду електрики, був Август Воллер, який працював у шпиталі св. Марія в Паддінгтон, Лондон.
Його електрокардіограф, створений на основі електрометра Ліппмана, підключався до проектора. Запис серцебиття проектувався на фотографічну платівку, яка у свою чергу кріпилася до іграшкового поїзда. Це дозволило записати серію серцевих скорочень у часі. Тим не менш, в 1911 він все ще не бачив широкого застосування своєї роботи в клінічній практиці.
Перший дійсний прорив у галузі електрокардіографії був здійснений Вільямом Ейтховеном з Лейдена (Нідерланди), який використав винайдений ним у 1901 струнний гальванометр. Цей пристрій мав набагато більшу чутливість, ніж капілярний електрометр, використовуваний Воллером і альтернативна модель струнного гальванометра, винайдена в 1897 Клементом Адером (французький інженер). На відміну від сучасних електродів, що самокріпляться, електроди Ейнтховена занурювалися в контейнери з сольовим розчином.
Ейнтховен ввів у вжиток літери P, R, Q, S і T для позначення зубців ЕКГ і описав ЕКГ-ознаки серця серця судинних захворювань. 1924 року він був удостоєний Нобелівської премії з медицини за своє відкриття.
Незважаючи на те, що базові принципи не зазнали змін з того часу, за минулі роки в електрокардіографії було запроваджено багато вдосконалень. Наприклад, обладнання для запису ЕКГ еволюціонувало від громіздких стаціонарних апаратів до компактних електронних систем, які часто включають можливість комп'ютерної інтерпретації електрокардіограми.
Стрічка для запису ЕКГ серця
Запис ЕКГ проводиться у вигляді графічної кривої (або іноді кількох кривих, кожна з яких описує одне відведення), в якій час представлено осі x, а вольтаж по осі y. Як правило, електрокардіограф здійснює запис на стрічці, розкресленій на дрібні клітини по 1 мм кожна (червоного або зеленого кольору), і більші і жирніші - по 5 мм.
У більшості ЕКГ-пристроїв можна змінювати швидкість запису, але за умовчанням вона дорівнює 25мм/с, а кожен мВ дорівнює 1 см по осі. Вища швидкість використовується, зазвичай, за необхідності детальнішого розгляду ЕКГ. При швидкості запису 25мм/с один маленький квадратик на стрічці дорівнює 40мс. П'ять маленьких квадратиків становлять один великий, що відповідає 200мс. Таким чином за секунду на стрічці ЕКГ виходить 5 великих квадратів. На записі може також бути калібрувальний сигнал. Стандартний сигнал 1 мВ зсуває перо самописця на 1см вертикально, що дорівнює двом великим квадратам на стрічці ЕКГ.
Зовнішній вигляд
За замовчуванням ЕКГ на 12 відведень надає невеликий фрагмент запису кожного відведення. Три лінії розділяють стрічку на 4 розділи, перший з яких показує основні відведення від кінцівок (I, III і II), другий - посилені відведення від кінцівок (aVR, aVF і aVL), а останні два представляють грудні відведення (V1-V6). Цей порядок може бути змінено, тому необхідно перевіряти, яке відведення підписано на стрічці. Кожен розділ фіксує одномоментно три відведення, після чого переходить до наступного. Ритм серця може змінюватись у процесі запису.
Кожен із цих сегментів фіксує приблизно 1-3 серцеві скорочення, залежно від ЧСС, тому аналіз серцевого ритму може викликати труднощі. Щоб полегшити це завдання, часто друкують додаткову " смугу ритму " . Як правило, вона реєструється у другому відведенні (яке відображає електричний сигнал від передсердь, P-хвилю) та фіксує серцевий ритм за весь період зняття ЕКГ (як правило, 5-6 секунд). Деякі електрокардіографи друкують додатковий відрізок у другому відведенні. Фіксація цього відведення продовжується протягом усього процесу зняття ЕКГ.
Термін «смуга ритму» може також означати весь запис ЕКГ, що виводиться на монітор, який може показувати лише одне відведення, дозволяючи лікарю вчасно виявити розвиток небезпечної життя ситуації.
Відведення
Термін «відведення» в електрокардіографії іноді викликає труднощі, у зв'язку з тим, що він може мати два різнихзначення. Крім основного значення, "відведення" також позначає електричний кабель, який приєднує електроди до ЕКГ-пристрою. У цій якості він використовується, наприклад, у виразі «відведення лівої руки», позначаючи електрод (і його провід), який має бути встановлений на лівій руці. Стандартна ЕКГ у 12 відведеннях, як правило, використовує 10 таких електродів.
Альтернативним (чи, швидше, основним, у тих електрокардіографії) значенням слова «відведення» є крива різниці потенціалів двох електродів, запис якої власне і виробляє ЕКГ. Кожне відведення має свою специфічну назву. Наприклад, "Відведення I" (перше стандартне відведення) показує різницю потенціалів електродів на правій та лівій руках, а "Відведення II" (друге стандартне) - між правими рукою та ногою. "ЕКГ у стандартних 12 відведеннях" має на увазі саме цей зміст даного терміна.
Розташування електродів
У звичайній ЕКГ (у 12 відведеннях) використовується 10 електродів. Вони є покриті провідним гелем самоклеючі м'які підкладки з приєднаними проводами. Іноді гель виконує також функцію адгезиву (зміцнює електрод до шкіри). Кожен із них промаркований і встановлюється на тіло пацієнта таким чином:
|
Маркування електрода |
Місце встановлення електрода |
|
ПР (червоний) |
На правій руці, уникаючи зон із вираженим м'язовим шаром. |
|
ЛР (жовтий) |
Те саме, але на лівій руці. |
|
ПОНЕДІЛОК (чорний) |
На правій нозі, латерально від литкового м'яза. |
|
ЛН (зелений) |
Те саме, на лівій нозі. |
|
У 4 міжребер'ї (між 4 і 5 рубом), праворуч біля грудини. |
|
|
У 4 міжребер'ї (між 4 і 5 рубом), зліва біля грудини. |
|
|
Між V4 та V2 |
|
|
У 5 межреберье (між 5 і 6 рубом) по средне-ключичной лінії. |
|
|
По лівій передній пахвовій лінії, на тому ж рівні, що і V4. |
|
|
По лівій середній пахвовій лінії, на тому ж рівні, що і V4. |
Додаткові електроди
Класичну ЕКГ у 12 відведеннях можна розширити кількома способами з метою виявлення ділянок інфаркту в зонах, які не відображаються у стандартних відведеннях. Для цієї мети служить, наприклад, відведення rV4, аналогічне V4, але з правого боку, а також додаткові грудні відведення, розташовані на спині - V7, V8 і V9.
Відведення Льюїса або S5 (що полягає в установці електродів ПР і ЛР праворуч від грудини в 2 і 4 міжребер'ях відповідно і відображається як I стандартне) використовується для більш точної оцінки активності передсердь та діагностики таких патологій як тріпотіння передсердь або тахікардія з широкими комплексами.
Відведення від кінцівок (стандартні відведення)
Відведення I, III та II називаються відведеннями від кінцівок. Електроди, що створюють ці сигнали, розташовуються на кінцівках - по одному на кожній руці та нозі. Відведення від кінцівок формують вершини трикутника Ейнтховена.
- Відведення I реєструє напругу віщування електродами на лівій руці (ЛР) і правій руці (ПР):
I=ЛР-ПР
- Відведення II реєструє напругу між електродами на лівій нозі (ЛН) та правій руці (ПР):
II = ЛН-ПР
- Відведення III реєструє напругу між електродами на лівій нозі (ЛН) та лівій руці (ЛР):
III = ЛН-ЛР
Спрощені варіанти ЕКГ, що використовуються в освітніх цілях (на рівні старшої школи), як правило, обмежуються цими трьома відведеннями.
Уніполярні та біполярні відведення
Відведення бувають двох видів: уніполярні та біполярні. Біполярні відведення мають позитивний та негативний полюс. Відведення від кінцівок при знятті ЕКГ у 12 відведення є біполярними. Уніполярні відведення також мають два полюси, проте негативно заряджений полюс є складовим (центр. Терміналь Вільсона), що складається із сукупності сигналів від інших електродів. Всі відведення, крім відведень від кінцівок, є уніполярними при записі ЕКГ у 12 відведеннях: aVR, aVF, aVL, V1, V3, V2, V4, V6, V5.
Центральна терміналь Вільсона Vw утворюється при з'єднанні електродів ПР, ЛН і ЛР через опір сумарний потенціал цього електрода наближається до нуля.
Vw= 1/3 (ПР + ЛР + ЛН)
Посилені відведення від кінцівок
Відведення aVR, aVF та aVL називаються посиленими відведеннями від кінцівок(також відомі як відведення Голдбергера, На прізвище їх винахідника доктора Е. Голдбергера). Вони є похідними тих же електродів, як і відведення I, II, III. Проте, вони відображають серце під іншими кутами (векторами), оскільки негативний електрод цих відведень представлений нульовим електродом (центр. терміналь Вільсона). Заряд негативного електрода скидається до нуля, що робить позитивно заряджений електрод робочим електродом. Це пояснюється правилом Ейнтховена, що свідчить, що I + (-II) + III = 0. Ця рівність також може бути записана як I + III = II. Другий запис є кращим, оскільки Ейнтховен реверсував полярність II відведення у своєму трикутнику, можливо через те, що вважав за краще розглядати комплекси QRS у вертикальному положенні. Центральна терміналь Вільсона уможливила створення посилених відведень від кінцівок aVR, aVF і aVL і грудних відведень V1, V3, V2, V4, V6 і V5.
- ВідведенняaVRреєструється за допомогою позитивного електрода на лівій руці; негативне представлено комбінацією електродів лівої ноги та лівої руки, які «підсилюють» сигнал від позитивно зарядженого електрода правої руки.
aVR=ПР-1/2(ЛР+ЛН)
- ВідведенняaVLреєструється за допомогою позитивного електрода на лівій руці; негативне представлено комбінацією електродів лівої ноги і правої руки, які посилюють сигнал від позитивно зарядженого електрода лівої руки.
aVL=ЛР-1/2(ПР+ЛН)
- ВідведенняaVFреєструється за допомогою позитивного електрода на лівій нозі; негативне представлене комбінацією електродів правої/лівої рук, які посилюють сигнал від позитивно зарядженого електрода лівої ноги.
aVF= ЛН-1/2 (ПР + ЛР)
Посилені відведення від кінцівок aVR, aVF та aVL поширюються таким чином, оскільки їх сигнали надто малі, щоб бути корисними, за умови коли негативний електрод представлений центральною терміналлю Вільсона. Разом з відведеннями I, II та III, посилені відведення aVR, aVF та aVL формують основу шестиосьової системивідведень по Бейлі, яка використовується для розрахунку електроосі серця у фронтальній площині.
Відведення aVR, aVF і aVL можна також подати через I та II відведення:
aVR=-(I+II)/2
aVL=I-II/2
aVF=II-I/2
Грудні відведення
Електроди для зняття грудних відведень – V1, V3, V2, V5, V4 та V6 – встановлюються безпосередньо на грудну клітину. Завдяки їхньому близькому сусідству з серцем, ці електроди не вимагають посилення. Для негативно зарядженого електрода використовують центральну терміналь Вільсона, і ці відведення є уніполярними. Грудні відведення відображають електроактивність серця у так званій горизонтальній площині. Електровісь серця у горизонтальній площині відома як Z-вісь.
Зубці та інтервали
Типова крива серцевого скорочення, записана на ЕКГ, складається з QRS, зубця P, зубця T та зубця U (останній спостерігається у 50-75% випадків). Базовий вольтаж кардіограми називають ізоелектричною лінією(ізолінією). Як правило, ізолінію визначається на ділянці запису ЕКГ між кінцем зубця Т і початком наступного зубця Р.
|
Елемент |
Опис |
Тривалість |
|
Інтервал R-R |
Інтервал між послідовними зубцями R. Нормальна ЧСС, яка визначається за допомогою цього інтервалу, становить 60-100 уд/хв. | |
|
У ході нормальної деполяризації передсердь головний електричний вектор прямує від СА до АВ-з'єднання і поширюється від правого передсердя до лівого. Цей процес представлений на ЕКГ як зубця P. | ||
|
Інтервал P-R |
Вимірюють від початку зубця P до початку QRS. Цей інтервал відображає час, протягом якого електричний імпульс доходить від синусового вузла через АВ-з'єднання до шлуночків. Таким чином, PR інтервал оцінює функцію АВ-з'єднання. | |
|
Сегмент PR |
Сегмент PR поєднує зубець P з комплексом QRS. Імпульс прямує з АВ-з'єднання в пучок Гіса, а потім поширюється по волокнах Пуркіньє. Ця ділянка показує виключно проведення імпульсу, скорочення у своїй немає, тому цей сегмент лежить на ізолінії. Інтервал PR клінічно більш інформативний. | |
|
Комплекс QRS |
Комплекс QRS відображає швидку деполяризацію правого та лівого шлуночків. М'язовий шар шлуночків набагато масивніший, ніж у передсердях, тому амплітуда комплексу QRS зазвичай набагато більша, ніж зубця P. | |
|
Крапка, в якій закінчується комплекс QRS і починається сегмент ST. Використовується для оцінки підйому/депресії сегмента ST. | ||
|
Сегмент ST |
Сегмент ST з'єднує комплекс QRS із зубцем T. Він показує період деполяризації шлуночків. Сегмент ST у нормі лежить на ізолінії. | |
|
Відображає реполяризацію шлуночків. Інтервал між закінченням QRS та вершиною зубця T називається абсолютним рефрактерним періодом. Друга половина зубця Т позначається як відносний рефрактерний період. | ||
|
Інтервал S-T |
Інтервал S-T триває від точки J до кінця зубця Т. | |
|
Інтервал Q-T |
Триває від початку QRS до кінця зубця Т. Подовження цього інтервалу є фактором ймовірності розвитку шлуночкової тахіаритмії та наступної раптової смерті. Його тривалість варіює залежно від ЧСС. |
До 420 мс при ЧСС 60уд/хв. |
|
Передбачається, що зубець U відображає процес реполяризації міжшлуночкової перегородки. Як правило, цей зубець має невелику амплітуду, а часто зовсім відсутній. Цей зубець завжди слідує за зубцем Т і має однаковий з ним напрямок та амплітуду. Надмірна вираженість цього зубця може свідчити про гіпокаліємію, гіперкаліємію або гіпертиреоз. |
|
|
|
Зубець J, підйом точки J або зубець Осборна є запізнілою дельта-хвилею, що виникає після комплексу QRS або у вигляді маленького додаткового зубця R. Вважається патогномонічною ознакою гіпотермії та гіпокальціємії. |
|
Спочатку на кардіограмі виділяли 4 зубці, проте пізніше завдяки математичній корекції спотворень, що продукуються ранніми приладами, було відкрито 5 основних зубців. Ейнтховен позначив їх буквами O, P, S, R і T, які відповідають явищам, що відображаються, замість безликим і некоректним A, C, B і D.
На внутрішньосерцевій електрокардіаграмі, яка може бути записана за допомогою спеціальних внутрішньосерцевих сенсорів, можна побачити додаткову хвилюH, Що відображає деполяризацію пучка Гіса Інтервал H-Vявляє собою відрізок від початку зубця Н до першої хвилі шлуночкової деполяризації, записаної в будь-якому відведенні.
Вектори та позиції
Інтерпретація ЕКГ полягає в ідеї у тому, що різні відведення «показують» серце під різними кутами. Це має дві переваги. По-перше, те, у якому відведенні реєструється патологія (наприклад, підйом сегмента ST) допомагає визначити, яка саме частина серця уражена. По-друге, може бути визначено загальний напрямхвиля деполяризації, що допомагає діагностувати інші серцеві порушення. Цей напрямок також називають електричної віссю серця. Поняття електроосі серця базується на уявленні про вектор хвилі деполяризації. Цей вектор може бути описаний за допомогою своїх компонентів залежно від напрямку відведення, в якому він розглядається. Сумарне збільшення висоти комплексу QRS (висота зубця R мінус глибина зубця S) говорить про те, що хвиля деполяризації поширюється у напрямку, що збігається з відведенням, в якому знімається ця ділянка ЕКГ.
Електрична вісь серця
Електровісь серця показує напрямок, у якому поширюється хвиля деполяризації ( середній електричний вектор) у фронтальній площині. За умови здорової провідної системи серця електровісь направлена туди, де м'язовий шарсерця (міокард) найсильніше. У нормі це стінка лівого шлуночка з невеликим захватом стінки правого шлуночка. Зазвичай ця вісь спрямована від правого плеча до лівої ноги, що відповідає лівому нижньому квадранту в шестиосьовій системі відведень, хоча нормою вважається кут нахилу в діапазоні від -30 до +90 °. У разі збільшення м'язового шару лівого шлуночка (гіпертрофії міокарда) вісь зміщується вліво («відхилення ЕОС в ліву сторону»), і стає під кутом менше -30 °, і навпаки - при гіпертрофії правого шлуночка вісь повертається в праву сторону (> 90 °) , Відбувається «відхилення ЕОС вправо». Порушення провідної системи серця можуть спровокувати відхилення ЕОС, не пов'язане зі змінами міокарда.
|
Норма |
від -30 ° до +90 ° |
Норма |
Норма |
|
Відхилення ЕОС вліво |
Може вказувати на внутрішньошлуночкову (фасцикулярну) блокаду зліва спереду або інфаркт міокарда нижньої стінки з підйомом зубця Q. |
Вважається нормою для вагітних жінок та хворих з емфіземою легень. |
|
|
Відхилення ЕОС праворуч |
від +90 ° до +180 ° |
Може вказувати на внутрішньошлуночкову (фасцикулярну) блокаду зліва ззаду, інфаркт міокарда бічної стінки з підйомом зубця Q або гіпертрофії правого шлуночка зі зміщенням сегмента ST. |
Вважається нормою у дітей та людей з декстрапозицією серця (серце, повернене вправо) |
|
Різке відхилення ЕОС праворуч |
від +180 ° до -90 ° |
Зустрічається рідко, недостатньо вивчена. |
|
У разі блокади правої ніжки пучка Гіса, відхилення ЕОС вправо або вліво може говорити про біфасцикулярну блокаду (приєднання блокади будь-якої гілки лівої ніжки пучка Гіса).
Групи відведень у клініці
Усього існує 12 стандартних відведень, що фіксують електрополе серця під різними кутами, що відповідає різним областям серця, в яких можуть бути відстежені патологічні зміни (гостра коронарна ішемія або інфаркт). Два відведення, що фіксують зміни в сусідніх анатомічних областях, називаються суміжними відведеннями. Клінічне значеннясуміжних відведень полягає у підтвердженні чи спростуванні наявності дійсної патології на ЕКГ.
|
Відведення |
Значення |
|
|
Нижні відведення |
I, aVF та II |
Визначають електричну активність на нижній стінцісерця (діафрагмальна поверхня). |
|
Бічні відведення (латеральні) |
Визначають електричну активність на бічній стінці лівого шлуночка.
|
|
|
Відведення перегородки (септальні) |
Визначають електричну активність у сфері міжшлуночкової перегородки. |
|
|
Передні відведення |
Визначають електричну активність у передній поверхні серця. |
На додаток до сказаного вище, суміжними вважають також відведення, що йдуть один за одним. Наприклад, хоча відведення V4 є переднім, а V5 - бічним, вони є суміжними, оскільки йдуть один за одним.
Відведення aVR не має специфічної точки огляду лівого шлуночка. Натомість воно показує внутрішню поверхню правого передсердя з боку правого плеча.
Фільтри
У сучасних ЕКГ-моніторах застосовуються фільтри, що дозволяють обробляти сигнал, що надходить. Найчастіше використовуються режими моніторингу та діагностики. У режимі моніторингу застосовується низькочастотний фільтр (ФВЧ або фільтр верхніх частот), що не пропускає діапазон нижче 0,5-1 Гц і високочастотний фільтр (ФНЧ - фільтр нижніх частот), що затримує сильніший сигнал 40 Гц. Ці фільтри зменшують спотворення зі зняттям серцевого ритму. У діагностичному режимі ФВЧ встановлюють на 0,05 Гц, що дозволяє записати сегменти ST. ФНЧ встановлюють на 40, 100 чи 150 Гц. Внаслідок цього режим моніторингу фільтрується сильніше, ніж діагностичний, так як його смуга пропускання вже.
Показання
Медична спільнота не рекомендує ЕКГ як рутинне дослідження для пацієнтів, у яких не виявлено кардіальних симптомів і які не перебувають у групі ризику розвитку коронарних захворювань. Причина в тому, що зловживання цією процедурою з більшою ймовірністю призведе до хибної діагностики, ніж покаже реальну проблему. Хибна діагностика неіснуючого захворювання призведе до неправильно поставленого діагнозу, призначення непотрібного лікування з масою побічних ефектівТому ризик пов'язаний з нею набагато перевищує ризик відмови від рутинного ЕКГ дослідження в осіб, які не мають до нього показань.
Симптоми, що вказують на необхідність ЕКГ-діагностики:
- Серцеві шуми
- Синкопальні стани або колапси (непритомність)
- Судомні напади
- Порушення серцевого ритму
- Симптоми інфаркту чи гострої ішемії
Також ЕКГ використовується в діагностиці пацієнтів з системними захворюваннями, а також як моніторинг для важких хворих і хворих під наркозом.
Деякі патології, які можна виявити на ЕКГ
|
Укорочування інтервалуQT |
Гіперкальціємія, прийом деяких препаратів, низка генетичних аномалій, гіперкаліємія. |
|
Подовження інтервалуQT |
Гіпокальціємія, прийом деяких препаратів, низка генетичних аномалій. |
|
Інверсія або ущільнення зубця Т |
Коронарна ішемія, гіпокаліємія, гіпертрофія ЛШ, прийом дигоксину, деяких інших препаратів. |
|
Загострення зубцяT |
Можливий рання ознакагострого інфаркту міокарда, зубці Т стають більш вираженими, симетричними та загостреними. |
|
Гострокінцевий зубець Т,подовження інтервалуPR, розширення комплексуQRS, скорочення інтервалуQT |
Гіперкаліємія, прийом хлориду кальцію, глюкози, інсуліну, гемодіаліз. |
|
Виражений зубецьU |
Гіпокаліємія. |
Гетерогенність на електрокардіограмі
На електрокардіограмі може визначатися гетерогенність (неоднаковість) ділянок. Сучасні дослідження свідчать, що гетерогенність часто свідчить про можливий розвиток небезпечних порушень серцевих ритмів.
У майбутньому для оцінки однаковості інтервалів ЕКГ можна буде використовувати пристрої, що вживлюються, які зможуть не тільки контролювати ритм, але і здійснювати у разі необхідності невідкладну допомогу у вигляді стимуляції блукаючого нерва, ін'єкції бета-блокаторів або, при необхідності, дефібриляції серця
ЕКГ плоду
ЕКГ плоду (фетальна ЕКГ)- це реєстрація електроактивності серця плода в утробі матері, що здійснюється під час пологів шляхом встановлення електрода на головку плода через канал шийки матки. Згідно з Кохрановським оглядом, використання ЕКГ-моніторингу плоду на додаток до кардіотокографії (КТГ) сприяє зниженню показань до аналізу крові плода та додаткових хірургічних втручань при пологах, порівняно із застосуванням лише КТГ. При цьому не було виявлено зміни кількості кесаревих перерізів та відмінностей у стані здоров'я новонароджених.
ЕКГ (електрокардіографія, або просто кардіограма) є основним методом дослідження серцевої діяльності. Метод настільки простий, зручний, і водночас інформативний, що до нього вдаються повсюдно. До того ж, ЕКГ абсолютно безпечна, і до неї немає протипоказань.
Тому її використовують не тільки діагностики серцево-судинних захворювань, але і як профілактику при планових медичних оглядах, спортивними змаганнями. Крім цього, ЕКГ реєструють для визначення придатності до деяких професій, пов'язаних з важкими фізичними навантаженнями.
Наше серце скорочується під дією імпульсів, які проходять за системою серця. Кожен імпульс є електричним струмом. Цей струм зароджується на місці генерації імпульсу в синсусовом вузлі, і далі йде передсердя і шлуночки. Під дією імпульсу відбувається скорочення (систола) та розслаблення (діастола) передсердь та шлуночків.
Причому систоли та діастоли виникають у суворій послідовності – спочатку у передсердях (у правому передсерді трохи раніше), а потім у шлуночках. Тільки так забезпечується нормальна гемодинаміка (кровообіг) із повноцінним постачанням кров'ю органів та тканин.
Електричні струми у провідній системі серця створюють навколо себе електричне та магнітне поле. Однією з характеристик цього поля є електричний потенціал. При ненормальних скороченнях та неадекватній гемодинаміці величина потенціалів відрізнятиметься від потенціалів, властивих серцевим скороченням здорового серця. У будь-якому випадку, як у нормі, так і при патології електричні потенціали дуже малі.
Але тканини мають електропровідність, і тому електричне поле працюючого серця поширюється по всьому організму, а потенціали можна фіксувати на поверхні тіла. Все, що для цього потрібно – це високочутливий апарат, з датчиками або електродами. Якщо за допомогою цього апарата, що називається електрокардіографом, реєструвати електричні потенціали, що відповідають імпульсам провідної системи, то можна судити про роботу серця та діагностувати порушення його роботи.
Ця ідея лягла основою відповідної концепції, розробленої голландським фізіологом Ейнтховеном. У наприкінці XIXв. цей вчений сформулював основні засади ЕКГ та створив перший кардіограф. У спрощеному вигляді електрокардіограф являє собою електроди, гальванометр, систему посилення, перемикачі відведень, та реєструючий пристрій. Електричні потенціали сприймаються електродами, які накладаються різні ділянки тіла. Вибір відведення здійснюється за допомогою перемикача апарата.
Оскільки електричні потенціали мізерно малі, вони спочатку посилюються, а потім подаються на гальванометр, а звідти, у свою чергу, на реєструючий пристрій. Цей пристрій є чорнильним самописцем і паперовою стрічкою. Вже на початку XX ст. Ейнтховен вперше застосував ЕКГ у діагностичних цілях, за що і був удостоєний Нобелівської премії.
ЕКГ Трикутник Ейнтховена
Згідно з теорією Ейнтховена серце людини, розташоване в грудній клітці зі зміщенням вліво, знаходиться в центрі своєрідного трикутника. Вершини цього трикутника, який так і називають трикутником Ейнтховена, утворені трьома кінцівками – правою рукою, лівою рукою та лівою ногою. Ейнтховен запропонував реєструвати різницю потенціалів між електродами, що накладаються на кінцівки.
Різниця потенціалів визначається трьох відведеннях, які називають стандартними, і позначають римськими цифрами. Ці відведення є сторонами трикутника Ейнтховена. При цьому залежно від відведення, в якому відбувається запис ЕКГ, один і той же електрод може бути активним, позитивним (+) або негативним (-):
- Ліва рука (+) – права рука (-)
- Права рука (-) – ліва нога (+)
- Ліва рука (-) – ліва нога (+)
Мал. 1. Трикутник Ейнтховена.
Дещо пізніше було запропоновано реєструвати посилені однополюсні відведення від кінцівок – вершин трикутника Ейтховена. Ці посилені відведення позначають англійськими абревіатурами aV (augmented voltage – посилений потенціал).
aVL (left) – ліва рука;
aVR (right) – права рука;
aVF (foot) – ліва нога.
У посилених однополюсних відведеннях визначається різниця потенціалів між кінцівкою, на яку накладається активний електрод, та середнім потенціалом двох інших кінцівок.
У середині XX ст. ЕКГ була доповнена Вільсоном, який крім стандартних та однополюсних відведень запропонував реєструвати електричну активність серця з однополюсних грудних відведень. Ці відведення позначають буквою V. При дослідженні ЕКГ користуються шістьма однополюсними відведеннями, розташованими на передній поверхні грудної клітини.
Оскільки серцева патологія, як правило, випадків торкається лівого шлуночка серця, більшість грудних відведень V розташовуються в лівій половині грудної клітини.

Мал. 2.
V 1 - четверте межреберье у правого краю грудини;
V 2 - четверте міжребер'я біля лівого краю грудини;
V 3 - середина між V 1 і V 2;
V 4 - п'яте міжребер'я по середньоключичній лінії;
V 5 - по горизонталі по передній пахвовій лінії на рівні V 4;
V 6 - по горизонталі по середній пахвовій лінії на рівні V 4 .
Ці 12 відведень (3 стандартні + 3 однополюсні від кінцівок + 6 грудних) є обов'язковими. Їх реєструють та оцінюють у всіх випадках проведення ЕКГ з діагностичною або з профілактичною метою.
Крім цього, існує ряд додаткових відведень. Їх реєструють рідко і за певними показаннями, наприклад, коли потрібно уточнити локалізацію інфаркту міокарда, діагностувати гіпертрофію правого шлуночка, передсердь тощо. До додаткових ЕКГ відведень відносять грудні:
V 7 - на рівні V 4 -V 6 по задній пахвовій лінії;
V 8 - на рівні V 4 -V 6 по лопатковій лінії;
V 9 - на рівні V 4 -V 6 за навколохребетною (паравертебральної) лінії.
У поодиноких випадках для діагностики змін верхніх відділів серця грудні електроди можуть розташовуватися на 1-2 межреберья вище, ніж зазвичай. При цьому позначають V 1 , V 2 де верхній індекс відображає, на яку кількість міжреберій вище розташовується електрод.
Іноді для діагностики змін у правих відділах серця грудні електроди накладають на праву половину грудної клітини в точках, які симетричні таким за стандартної методики реєстрації грудних відведень у лівій половині грудної клітини. У позначенні таких відведень використовують букву R , що означає right, правий - 3 R , 4 R .
Кардіологи іноді вдаються до двополюсних відведень, свого часу запропонованих німецьким ученим Небом. Принцип реєстрації відведень Неба приблизно такий самий, як і реєстрації стандартних відведень I, II, III. Але щоб утворився трикутник, електроди накладають не так на кінцівки, але в грудну клітину.
Електрод від правої руки руки встановлюють у другому межреберье у правого краю грудини, від лівої руки - по задній пахвовій лінії на рівні вертушки серця, а від лівої ноги - безпосередньо в точку проекції вертушки серця, що відповідає V 4 . Між цими точками реєструють три відведення, які позначають латинськими літерами D, A, I:
D (dorsalis) – заднє відведення, відповідає стандартному відведенню I, має схожість з V 7 ;
A (anterior) – переднє відведення, що відповідає стандартному відведенню II, має схожість з V 5 ;
I (inferior) – нижнє відведення, що відповідає стандартному відведенню III, має схожість з V 2 .
Для діагностики задньобазальних форм інфаркту реєструють відведення по Слопак, що позначаються буквою S. При реєстрації відведень по Слопак електрод, що накладається на ліву руку, встановлюють по лівій задній пахвової лінії на рівні верхівкового поштовху, а електрод від правої руки переміщають по черзі в чотири точки
S 1 – біля лівого краю грудини;
S 2 -по среднеключичной лінії;
S 3 - посередині між 2 і 4 ;
S 4 – по передній пахвовій лінії.
В окремих випадках для проведення ЕКГ діагностикивдаються до прекардіального картування, коли 35 електродів у 5 рядів по 7 у кожному розташовуються на лівій передньобоковій поверхні грудної клітки. Іноді електроди розташовують в епігастральній ділянці, просувають стравохід на відстані 30-50 см від різців, і навіть вводять у порожнину камер серця при його зондуванні через великі судини. Але всі ці специфічні методики реєстрації ЕКГ здійснюються лише у спеціалізованих центрах, що мають необхідне для цього обладнання та кваліфікованих лікарів.
Методика ЕКГ
У плановому порядку запис ЕКГ проводиться у спеціалізованому приміщенні, обладнаному електрокардіографом. У деяких сучасних кардіографах замість звичайного чорнильного самописця використовується механізм термодруку, який за допомогою тепла випалює криву кардіограми на папері. Але в цьому випадку для кардіограми потрібний спеціальний папір або термопапір. Для наочності та зручності підрахунку параметрів ЕКГ у кардіографах використовують міліметровий папір.
У кардіографах останніх модифікацій ЕКГ виводиться на екран монітора, за допомогою програмного забезпечення, що додається, розшифровується, і не тільки роздруковується на папері, а й зберігається на цифровому носії (диск, флешка). Незважаючи на всі ці вдосконалення, принцип устрою кардіографа реєстрації ЕКГ практично не змінився з того часу, як його розробив Ейнтховен.
Більшість сучасних електрокардіографів є багатоканальними. На відміну від традиційних одноканальних приладів, вони реєструють не одне, а кілька відведень відразу. У 3-х канальних апаратах реєструються спочатку стандартні I, II, III, потім посилені однополюсні відведення від кінцівок aVL, aVR, aVF, а потім грудні - V1-3 і V4-6. У 6-канальних електрокардіографах спочатку реєструють стандартні та однополюсні відведення від кінцівок, а потім усі грудні відведення.
Приміщення, у якому здійснюється запис, має бути віддалено джерел електромагнітних полів, рентгенівського випромінювання. Тому кабінет ЕКГ не слід розміщувати в безпосередній близькості від рентгенологічного кабінету, приміщень, де проводяться фізіотерапевтичні процедури, а також електромоторів, силових щитів, кабелів тощо.
Спеціальної підготовки перед записом ЕКГ не проводиться. Бажано, щоб пацієнт був відпочилим і виспався. Попередні фізичні та психоемоційні навантаження можуть позначитися на результатах, і тому небажані. Іноді прийом їжі теж може позначитися на результатах. Тому ЕКГ реєструють натще, не раніше ніж через 2 години після їди.
Під час запису ЕКГ обстежуваний лежить на рівній жорсткій поверхні (на кушетці) у розслабленому стані. Місця для накладання електродів мають бути звільнені від одягу.
Тому потрібно роздягнутися до пояса, гомілки та стопи звільнити від одягу та взуття. Електроди накладаються на внутрішні поверхні нижніх третин гомілок і стоп (внутрішня поверхня променезап'ясткових і гомілковостопних суглобів). Ці електроди мають вигляд пластин і призначені для реєстрації стандартних відведень і однополюсних відведень з кінцівок. Ці електроди можуть виглядати як браслети або прищіпки.
При цьому кожній кінцівці відповідає свій власний електрод. Щоб уникнути помилок та плутанини, електроди або дроти, за допомогою яких вони підключаються до апарату, маркують кольором:
- До правої руки – червоний;
- До лівої руки – жовтий;
- До лівої ноги – зелений;
- До правої ноги – чорний.
Навіщо потрібний чорний електрод? Адже права ногане входить у трикутник Ейнтховена, і з неї не знімаються свідчення. Чорний електрод призначений для заземлення. Згідно з основними вимогами безпеки вся електроапаратура, в т.ч. та електрокардіографи, повинні бути заземлені.
Для цього кабінети ЕКГ постачаються заземлюючим контуром. А якщо ЕКГ записується в неспеціалізованому приміщенні, наприклад, вдома працівниками швидкої допомоги, заземлюють апарат на батарею центрального опалення або на водопровідну трубу. Для цього є спеціальний провід із фіксуючим затиском на кінці.
Електроди для реєстрації грудних відведень мають вигляд груші-присоски, та забезпечені дротом білого кольору. Якщо апарат одноканальний, присоска одна і її пересувають по необхідних точках на грудній клітці.
У багатоканальних приладах цих присосок шість, і їх також маркують кольором:
V1 – червоний;
V 2 – жовтий;
V3 – зелений;
V 4 – коричневий;
V5 – чорний;
V 6 – фіолетовий чи синій.
Важливо, щоб усі електроди щільно прилягали до шкіри. Сама шкіра має бути чистою, позбавленою сально-жирових та потових виділень. А якщо ні, то якість електрокардіограми може погіршитися. Між шкірою та електродом виникають навідні струми, або просто наведення. Досить часто наведення виникає у чоловіків із густим волосяним покривомна грудній клітці та на кінцівках. Тому тут особливо ретельно потрібно стежити за тим, щоб контакт між шкірою та електродом не було порушено. Наведення різко погіршує якість електрокардіограми, на якій замість рівної лінії відображаються дрібні зубці.

Мал. 3. Навідні струми.
Тому місце накладання електродів рекомендують знежирити спиртом, змочують мильним розчином або струмопровідним гелем. Для електродів з кінцівок підійдуть марлеві серветки, змочені з фізрозчином. Однак слід враховувати, що фізрозчин швидко висихає і контакт може порушитися.
Перед тим, як проводити запис, необхідно перевірити калібрування приладу. Для цього на ньому є спеціальна кнопка т.зв. контрольний мілівольт. Ця величина відображає висоту зубця при різниці потенціалів 1 мілівольт (1 мV). В електрокардіографії прийнято значення контрольного мілівольта в 1 см. Це означає, що при різниці електричних потенціалів 1 мV висота (або глибина) ЕКГ зубцядорівнює 1 см.

Мал. 4. Кожному запису ЕКГ має передувати перевірка контрольного мілівольта.
Запис електрокардіограм здійснюється за швидкості руху стрічки від 10 до 100 мм/с. Щоправда, крайні значення використовуються дуже рідко. В основному записують кардіограму зі швидкістю 25 або 50 мм/с. Причому остання величина, 50 мм/с, є стандартною, і найчастіше використовуваною. Швидкість 25 мм/год застосовують там, де потрібно реєструвати найбільшу кількість скорочень серця. Адже чим менша швидкість руху стрічки, тим більше скорочень серця вона відображає в одиницю часу.
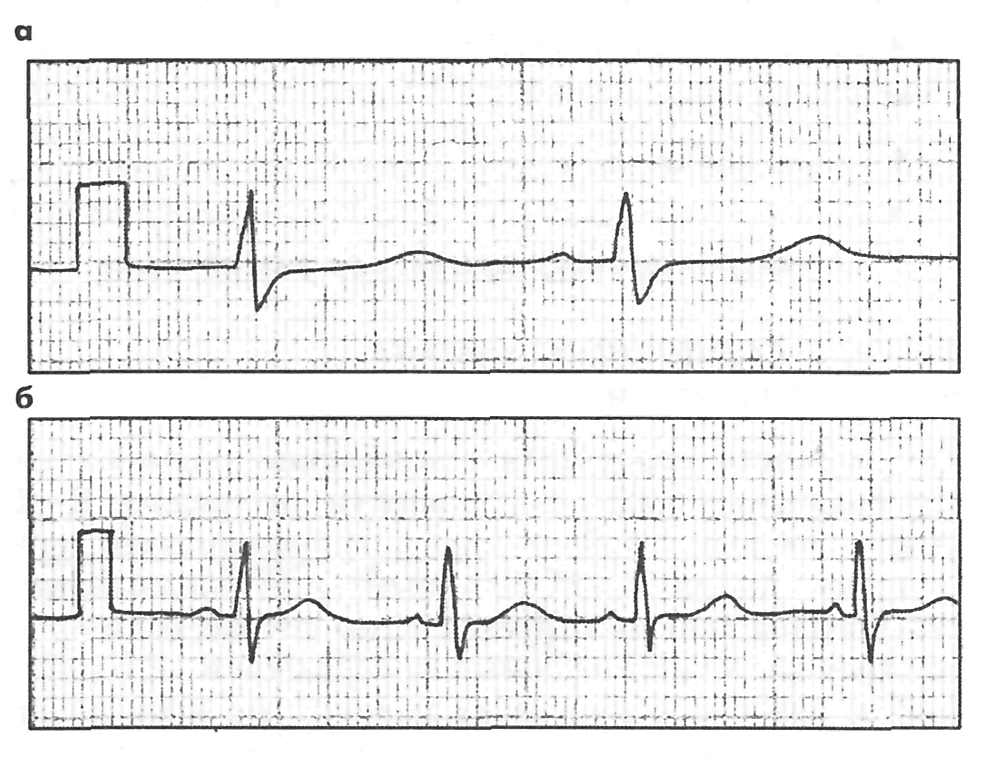
Мал. 5. Одна й та сама ЕКГ, записана зі швидкістю 50 мм/с і 25 мм/с.
Запис ЕКГ проводиться у разі спокійного дихання. При цьому обстежуваний не повинен розмовляти, чхати, кашляти, сміятися, робити різкі рухи. При реєстрації III стандартного відведення може знадобитися глибокий вдих із короткочасною затримкою дихання. Робиться це для того, щоб відрізнити функціональні зміни, які досить часто виявляються в цьому відведенні, від патологічних.
Ділянку кардіограми з зубцями, що відповідає систолі та діастолі серця, називають серцевим циклом. Зазвичай у кожному відведенні реєструють 4-5 серцевих циклів. Найчастіше цього достатньо. Однак при порушеннях серцевого ритму, підозрі на інфаркт міокарда може знадобитися запис до 8-10 циклів. Для переходу з одного відведення на інший медсестра користується спеціальним перемикачем.
Після закінчення запису обстежуваного звільняють від електродів, і стрічку підписують – на самому її початку вказують П.І.Б. та вік. Іноді для деталізації патології чи визначення фізичної витривалості ЕКГ проводять і натомість медикаментозних чи фізичних навантажень. Медикаментозні тести проводять із різними препаратами – атропіном, курантилом, калію хлоридом, бета-адреноблокаторами. Фізичні навантаження здійснюються на велотренажері (велоергометрія), з ходьбою на біговій доріжці, або пішими прогулянкамина певні відстані. Для повноти інформації ЕКГ реєструється до навантаження та після, а також безпосередньо під час велоергометрії.
Багато негативні зміни роботи серця, наприклад, порушення ритму, мають тимчасовий характер, і можуть не виявлятися під час запису ЕКГ навіть із великою кількістю відведень. У цих випадках проводять холтерівське моніторування – записують ЕКГ Холтером у безперервному режимі протягом доби. Портативний реєстратор, з електродами, кріплять до тіла пацієнта. Потім пацієнт прямує додому, де веде нормальний собі режим. Після закінчення доби реєструючий пристрій знімають і розшифровують наявні дані.
Нормальна ЕКГ виглядає приблизно так:
Мал. 6. Стрічка з ЕКГ
Усі відхилення в кардіограмі від серединної лінії (ізолінії) називають зубцями. Відхилені вгору від ізолінії зубці прийнято вважати позитивними, вниз негативними. Проміжок між зубцями називають сегментом, а зубець і відповідний сегмент – інтервалом. Перш ніж з'ясувати, що є той чи інший зубець, сегмент або інтервал, варто коротко зупинитися на принципі формування ЕКГ кривої.
У нормі серцевий імпульс зароджується у синоатріальному (синусовому) вузлі правого передсердя. Потім він поширюється передсердя – спочатку праве, потім ліве. Після цього імпульс прямує в передсердно-шлуночковий вузол (атріовентрикулярне або АВ-з'єднання), і далі пучком Гиса. Гілки пучка Гіса або ніжки (права, ліва передня та ліва задня) закінчуються волокнами Пуркіньє. З цих волокон імпульс поширюється безпосередньо на міокард, що призводить до його скорочення – систолі, яка змінюється розслабленням – діастолою.
Проходження імпульсу по нервовому волокну та подальше скорочення кардіоміоциту – складний електромеханічний процес, у ході якого змінюються значення електричних потенціалів з обох боків мембрани волокна. Різниця між цими потенціалами називають трансмембранним потенціалом (ТМП). Ця різниця обумовлена неоднаковою проникністю мембрани для іонів калію та натрію. Калію більше всередині клітини, натрію – поза нею. При проходженні імпульсу ця проникність змінюється. Так само змінюється співвідношення внутрішньоклітинного калію і натрію, і ТМП.
При проходженні збудливого імпульсу ТМП усередині клітини підвищується. При цьому ізолінію зміщується вгору, утворюючи висхідну частину зубця. Цей процес називають деполяризацією. Потім після проходження імпульсу ТМП намагається набути вихідного значення. Однак проникність мембрани для натрію та калію не відразу приходить у норму, і займає певний час.
Цей процес, що називається реполяризацією, на ЕКГ проявляється відхиленням ізолінії вниз та утворенням негативного зубця. Потім поляризація мембрани набуває вихідного значення (ТМП) спокою, і ЕКГ знову набуває характеру ізолінії. Це відповідає фазі діастоли серця. Примітно, що один і той самий зубець може виглядати як позитивно, так і негативно. Усе залежить від проекції, тобто. відведення, у якому він реєструється.
Компоненти ЕКГ
Зубці ЕКГ прийнято позначати латинськими великими літерами, починаючи з літери Р.
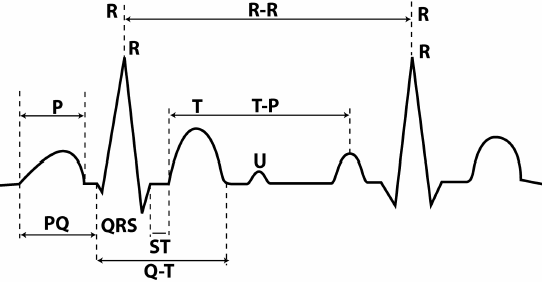
Мал. 7. Зубці, сегменти та інтервали ЕКГ.
Параметри зубців – напрямок (позитивний, негативний, двофазний), а також висота та ширина. Оскільки висота зубця відповідає зміні потенціалу, її вимірюють мV. Як уже говорилося, висота 1 см на стрічці відповідає відхилення потенціалу, що дорівнює 1 мV (контрольний мілівольт). Ширина зубця, сегмента чи інтервалу відповідає тривалості фази певного циклу. Це тимчасова величина, і її прийнято позначати над міліметрах, а мілісекундах (мс).
Під час руху стрічки зі швидкістю 50 мм/с кожен міліметр на папері відповідає 0,02 с, 5 мм – 0,1 мс, а 1 см – 0,2 мс. Все дуже просто: якщо 1 см або 10 мм (відстань) поділити на 50 мм/с (швидкість), ми отримаємо 0.2 мс (час).
Зубець Р. Відображає поширення збудження передсердям. У більшості відведень він позитивний, та його висота становить 0,25 мV, а ширина – 0,1 мс. Причому початкова частина зубця відповідає проходженню імпульсу правому шлуночку (оскільки він збуджується раніше), а кінцева – по лівому. Зубець Р може бути негативним або двофазним у відведеннях III, aVL, V 1 і V 2 .
Інтервал P-Q (абоP-R)– відстань від початку зубця P до початку наступного зубця – Q або R. Цей інтервал відповідає деполяризації передсердь та проходження імпульсу через АВ-з'єднання, і далі по пучку Гіса та його ніжкам. Розмір інтервалу залежить від частоти серцевих скорочень (ЧСС) – що більше, тим інтервал коротше. Нормальні величини перебувають у межах 0,12 – 0,2 мс. Широкий інтервал свідчить про уповільнення передсердно-шлуночкової провідності.
Комплекс QRS. Якщо P відображає роботу передсердь, то наступні зубці, Q, R, S і T відображають функцію шлуночків, і відповідають різним фазам деполяризації та реполяризації. Сукупність зубців QRS так і називають – шлуночковий комплекс QRS. У нормі його ширина має становити трохи більше 0,1 мс. Перевищення свідчить про порушення внутрішньошлуночкової провідності.
Зубець Q. Відповідає деполяризації міжшлуночкової перегородки. Цей зубець завжди негативний. У нормі ширина цього зубця не перевищує 0,3 мс, а його висота - не більше ¼ наступного за ним зубця R в тому ж відведенні. Виняток становить лише відведення aVR, де реєструється глибокий зубець Q. У решті відведень глибокий і розширений зубець Q (на медичному сленгу – кущі) може вказувати на серйозну патологію серця – на гострий інфаркт міокарда або рубці після перенесеного інфаркту. Хоча можливі й інші причини – відхилення електричної осіпри гіпертрофії камер серця, позиційні зміни, блокади ніжок пучка Гіса.
ЗубецьR . Відображає поширення збудження по міокарду обох шлуночків. Цей зубець позитивний і його висота не перевищує 20 мм у відведеннях від кінцівок, і 25 мм у грудних відведеннях. Висота зубця R неоднакова а різних відведеннях. У нормі у ІІ відведенні він найбільший. У рудних відведеннях V 1 і V 2 він невисокий (через його часто позначають буквою r), потім збільшується в V 3 і V 4 , в V 5 і V 6 знову знижується. За відсутності зубця R комплекс набуває вигляду QS, що може свідчити про трансмуральний або рубцевий інфаркт міокарда.
Зубець S. Відображає проходження імпульсу по нижній (базальній) частині шлуночків та міжшлуночковій перегородці. Це негативний зубець і його глибина варіює в широких межах, але не повинна перевищувати 25 мм. У деяких відведеннях зубець S може бути відсутнім.
Зубець Т. Кінцевий відділ ЕКГ комплексу, що відображає фазу швидкої реполяризації шлуночків. У більшості відведень цей зубець позитивний, але може бути і негативним V 1 , V 2 , aVF. Висота позитивних зубців безпосередньо залежить від висоти зубця R в цьому ж відведенні - чим вище R, тим вище Т. Причини негативного зубця Т різноманітні - дрібноосередковий інфаркт міокарда, дисгормональні порушення, попередній прийом їжі, зміни електролітного складу крові, і багато іншого. Ширина зубців Т зазвичай вбирається у 0,25 мс.
Сегмент S-T- Відстань від кінця шлуночкового комплексу QRS до початку зубця Т, що відповідає повному охопленню збудженням шлуночків. У нормі цей сегмент розташований на ізолінії або відхиляється від неї трохи – не більше 1-2 мм. Великі відхилення S-T свідчать про тяжку патологію – порушення кровопостачання (ішемії) міокарда, яка може перейти в інфаркт. Можливі й інші, менш серйозні причини – рання діастолічна деполяризація, суто функціональне та оборотне розлад переважно у молодих чоловіків до 40 років.
Інтервал Q-T- Відстань від початку зубця Q до зубця Т. Відповідає систолі шлуночків. Величина інтервалу залежить від ЧСС – що швидше б'ється серце, то інтервал коротший.
ЗубецьU . Непостійний позитивний зубець, який реєструється за зубцем Т через 0,02-0,04 з. Походження цього зубця остаточно не з'ясовано, і він немає діагностичного значення.
Розшифровка ЕКГ
Ритм серця . Залежно від джерела генерації імпульсів провідної системи розрізняють синусовий ритм, ритм з АВ-сполуки, та ідіовентрикулярний ритм. З цих трьох варіантів тільки синусовий ритм є нормальним, фізіологічним, а решта двох варіантів свідчить про серйозні порушення у провідній системі серця.
відмінною рисою синусового ритмує наявність передсердних зубців Р – адже синусовий вузол розташований у правому передсерді. При ритмі з АВ з'єднання зубець Р буде нашаровуватись на комплекс QRS (при цьому він не видно, або слідувати за ним. При ідіовентрикулярному ритмі джерело водія ритму знаходиться в шлуночках. При цьому на ЕКГ реєструються розширені деформовані комплекси QRS.
ЧСС. Розраховується за величиною проміжків між зубцями R сусідніх комплексів. Кожен комплекс відповідає серцевому скороченню. Розрахувати ЧСС у своїй нескладно. Потрібно поділити 60 на проміжок R-R, виражений у секундах. Наприклад, проміжок R-R дорівнює 50 мм або 5 см. При швидкості руху стрічки 50 м/с він дорівнює 1 с. 60 ділимо на 1, і отримуємо 60 ударів серця на хвилину.
У нормі ЧСС знаходиться в межах 60-80 уд/хв. Перевищення цього показника свідчить про почастішання серцевих скорочень – про тахікардію, а зниження – про урідження, про брадикардію. При нормальному ритмі проміжки R-Rна ЕКГ мають бути однаковими, або приблизно однаковими. Допускається невелика різниця значень R-R, але не більше 04 мс, тобто. 2 см. Така різниця характерна для дихальної аритмії. Це фізіологічне явище, яке нерідко спостерігається у молодих людей. При дихальній аритмії відзначається незначне урідження ЧСС на висоті вдиху.
Кут альфа. Цей кут відображає сумарну електричну вісь серця (ЕОС) – загальний напрямний вектор електричних потенціалів у кожному волокні системи серця, що проводить. У більшості випадків напрямки електричної та анатомічної осі серця збігаються. Кут альфа визначають за шестиосьовою системою координат по Бейлі, де як осі використовуються стандартні та однополюсні відведення від кінцівок.

Мал. 8. Шестиосьова система координат по Бейлі.
Кут альфа визначається між віссю першого відведення та віссю, де реєструється найбільший зубець R. У нормі цей кут становить від 0 до 90 0 . У цьому нормальне становище ЕОС – від 30 0 до 69 0 , вертикальне – від 70 0 до 90 0 , а горизонтальне – від 0 до 29 0 . Кут 91 і більше свідчить про відхилення ЕОС вправо, а негативні значення цього кута про відхилення ЕОС вліво.
У більшості випадків для визначення ЕОС не використовують шестиосьову систему координат, а роблять це приблизно за величиною R у стандартних відведеннях. При нормальному положенні ЕОС висота R найбільша у відведенні II, і найменша в III.
За допомогою ЕКГ діагностують різні порушення ритму та провідності серця, гіпертрофію камер серця (в основному – лівого шлуночка) та багато іншого. ЕКГ грає ключову роль діагностиці інфаркту міокарда. По кардіограмі легко можна визначити давність і поширеність інфаркту. Про локалізації судять за відведеннями, у яких виявлено патологічні зміни:
I – передня стінка лівого шлуночка;
II, aVL, V 5 , V 6 – передньобічна, бічна стінки лівого шлуночка;
V 1 -V 3 - міжшлуночкова перегородка;
V 4 – верхівка серця;
III, aVF - задньодіафрагмальна стінка лівого шлуночка.
Також ЕКГ використовується для діагностики зупинки серця та оцінки ефективності реанімаційних заходів. При зупинці серця будь-яка електрична активність припиняється, і кардіограмі видно суцільна ізолінія. Якщо реанімаційні заходи (непрямий масаж серця, введення ліків) виявилися успішними, на ЕКГ знову відображаються зубці, що відповідають роботі передсердь та шлуночків.
А якщо пацієнт дивиться і посміхається, а на ЕКГ ізолінію можливі два варіанти – або помилки в техніці реєстрації ЕКГ, або несправності апарату. Реєстрацію ЕКГ проводить медсестра, інтерпретацію отриманих даних – кардіолог чи лікар функціональної діагностики. Хоча орієнтуватися у питаннях ЕКГ діагностики зобов'язаний лікар будь-якої спеціальності.
Дозволить Вас стежити за станом свого серця та контролювати ЕКГ.Слідкувати за ознаками нормальної ЕКГ. Ви робите дослідження та через 30 секунд отримуєте автоматичний висновок про стан свого серця. За потреби можна відправити дослідження на контроль лікаря.
Пристрій можна придбати прямо зараз за 20 400 рублівз доставкою по всій Росії, натиснувши кнопку Купити.
ЕКГє основним методом діагностики порушень ритму серця. У цій публікації коротко представлені ознаки нормальної ЕКГ.Запис ЕКГ проводять у зручному для пацієнта положенні, дихання має бути спокійним. Для реєстрації ЕКГ найчастіше використовують 12 основних відведень: 6 від кінцівок та 6 грудних. Проект пропонує аналіз мікроальтернацій за шістьма відведеннями (застосовуються тільки електроди, що накладаються на кінцівки), які дозволяють виявити самостійно ймовірні відхилення в роботі серця. Використовуючи проект, можливий аналіз і за 12 відведеннями. Але в домашніх умовах непідготовленій людині важко правильно розташувати грудні електроди, що може призвести до некоректного запису електрокардіограми. Тому прилад КАРДІОВІЗОР, що реєструє 12 відведень, набувають лікарі-кардіологи.
Для отримання 6 стандартних відведень електроди накладаються так:
. I відведення: ліва рука (+) та права рука (-)
. II відведення: ліва нога (+) та права рука (-)
. III відведення: ліва нога (+) та ліва рука (-)
. aVR – посилене відведення від правої руки (скорочення від augmented voltage right – посилений потенціал праворуч).
. aVL – посилене відведення від лівої руки
. aVF - посилене відведення від лівої ноги
На малюнку наведено електрокардіограму, отриману клієнтом у проекті сайт

Кожне відведення характеризує роботу певної ділянки міокарда. I та aVL відведення відображають потенціали передньої та бічної стінки лівого шлуночка. III та aVF відведення відображають потенціали нижньодіафрагмальної (задньої) стінки лівого шлуночка. II відведення є проміжним, підтверджує зміни в передньобоковій або задній стінці лівого шлуночка.
Серце складається з двох передсердь та двох шлуночків. Маса передсердь набагато менша за масу шлуночків, тому електричні зміни, пов'язані зі скороченням передсердь невеликі. Вони пов'язані із зубцем P. У свою чергу при деполяризації шлуночків на ЕКГ реєструються високоамплітудні коливання – це комплекс QRS. Зубець T пов'язаний із поверненням шлуночків у стан спокою.

При аналізі ЕКГ дотримуються суворої послідовності:
. Ритм серця
. Інтервали, що відображають провідність
. Електрична вісь серця
. Опис комплексів QRS
. Опис сегментів ST та зубців T
Ритм серця та частота серцевих скорочень
Ритм серця є важливим показником серця. У нормі ритм синусовий (назва пов'язана з синусовим вузлом – водієм ритму, завдяки роботі якого відбувається передача імпульсу та скорочення серця). Якщо деполяризація починається над синусовому вузлі, то разі говорять про аритмії і ритм називають на честь відділу, звідки починається деполяризація. Частоту серцевих скорочень (ЧСС) визначають на ЕКГ на відстані між зубцями R. Ритм серця вважається нормальним, якщо тривалість інтервалів RR однакова або має незначний розкид (до 10%). У нормі частота серцевих скорочень становить 60-80 ударів за хвилину. Апарат ЕКГ простягає папір зі швидкістю 25мм/с, отже, великий квадрат (5мм) відповідає 0,2 секунд (с) або 200 мілісекунд (мс). Частоту серцевих скорочень вимірюють за формулою
ЧСС = 60/R-R,
де R-R відстань між найвищими зубцями, пов'язаними зі скороченням шлуночків.

Прискорення ритму називається тахікардією, а уповільнення – брадикардією.
Аналіз ЕКГ має проводити лікар-кардіолог. Використовуючи кардіовізор, клієнт проекту може знімати ЕКГ самостійно, так як всі розрахунки проводить комп'ютерна програма, і пацієнт бачить вже кінцевий результат, проаналізований системою.
Інтервали, що відображають провідність
За інтервалами між зубцями P-QRS-T можна будувати висновки про провідності електричного імпульсу між відділами серця. У нормі інтервал PQ становить 120-200 мс (3-5 дрібних квадрата). За інтервалом PQ можна судити про проведення імпульсу від передсердь через атріовентрикулярний (передсердно-шлуночковий) вузол до шлуночків. Комплекс QRS характеризує збудження шлуночків. Ширину комплексу QRS вимірюють від початку зубця Q до кінця зубця S. У нормі ця ширина дорівнює 60-100 мс. Також дивляться характер зубців цього комплексу. У нормі зубець Q за тривалістю має бути не більше 0,04 с і не перевищувати 3 мм за глибиною. Аномальний зубець Q може вказувати на інфаркт міокарда.

Інтервал QTхарактеризує загальну тривалістьсистоли (скорочення) шлуночків. QT включає інтервал від початку комплексу QRS до кінця зубця T. Для розрахунку інтервалу QT часто використовують формулу Базетта. Ця формула враховує залежність QT-інтервалу від частоти ритму (QTc). У нормі інтервал QTc становить 390-450 мс. Подовження інтервалу QT свідчить про розвиток ішемічної хвороби серця, атеросклерозу, ревматизму чи міокардиту. Укорочення інтервалу QT може свідчити про гіперкальціємію.
Усі інтервали, що відбивають провідність електричного імпульсу, розраховуються спеціальної програмою, що дозволяє отримати досить точні результати обстеження, які у режимі кабінету діагностики системи .
Електрична вісь серця (ЕОС)
Визначення положення електричної осі серця дозволяє виявити ділянки порушення провідності електричного імпульсу. Оцінку становища ЕОС проводять лікарі-кардіологи. При використанні даних про положення електричної осі серця розраховуються автоматично і пацієнт може подивитися результат у своєму кабінеті діагностики. Для визначення ЕОС дивляться висоту зубців. У нормі зубець R повинен бути більшим за зубець S (відлік ведуть від ізолінії) в I, II і III відведеннях. Відхилення осі вправо (зубець S більше зубця R у I відведенні) свідчить про проблеми в роботі правого шлуночка, а відхилення вліво (зубець S більше зубця R у II та III відведенні) може вказувати на гіпертрофію лівого шлуночка.
Опис комплексу QRS
Комплекс QRS виникає завдяки проведенню імпульсу по перегородці та міокарду шлуночків та характеризує їх роботу. У нормі відсутній патологічний зубець Q (не ширше 20-40 мс і не глибше 1/3 зубця R). У відведенні aVR зубець Р негативний, а комплекс QRS орієнтований вниз від ізоелектричної лінії. Ширина комплекасу QRS у нормі не перевищує 120 мс. Збільшення цього інтервалу може говорити про блокаду ніжки пучка Гіса (порушення провідності).

Малюнок. Негативний зубець P в відведенні aVR (червоним вказана ізоелектрична лінія).
Морфологія зубця P
Зубець P відбиває поширення електричного імпульсу з обох передсердь. Початкова частина зубця P характеризує активність правого передсердя, а кінцева частина – лівого передсердя. У нормі зубець P повинен бути позитивним у I та II відведеннях, aVR - негативний, зазвичай позитивний в aVF і непостійний у III та aVL відведенні (може бути позитивним, інвертованим чи двофазним). Ширина зубця P у нормі щонайменше 0,12с (120мс). При збільшенні ширини зубця P, а також його подвоєння можна говорити про порушення проведення імпульсу - відбувається атріовентрикулярна блокада (малюнок).
Малюнок. Подвоєння та збільшення ширини P-зубця

Опис сегментів ST та зубців T
Сегмент STвідповідає періоду, коли обидва шлуночки повністю охоплені збудженням, вимірюється від кінця S до початку Т-зубця. Тривалість ST залежить від частоти пульсу. У нормі сегмент ST розташований на ізолінії, депресія ST допускається до 0,5 мм, його підйом у стандартних відведеннях не повинен перевищувати 1 мм. Підйом сегмента ST спостерігається при гострому інфаркті та перикардиті, а депресія свідчить про ішемію міокарда або вплив серцевих глікозидів.
Зубець Tхарактеризує процес реполяризації (повернення шлуночків до вихідного стану). При нормальній роботі серця T-зубець спрямований вгору у відведенні I та II, але в aVR відведенні завжди буде негативний. Високий та загострений T-зубець спостерігається при гіперкаліємії, а плоский та подовжений зубець вказує на зворотний процес – гіпокаліємію. Негативний зубець T у I та II відведеннях може свідчити про ішемію, інфаркт, гіпертрофію правого та лівого шлуночка або про тромбоемболію легеневої артерії.
Вище описані основні параметри, які застосовуються для аналізу ЕКГ стандартним методом. Проект пропонує аналіз ЕКГ, який базується на методі дисперсійного картування. Він заснований на формуванні інформаційно-топологічної моделі малих коливань ЕКГ – мікроальтерацій ЕКГ-сигналу. Аналіз цих відхилень дозволяє виявити патологію у роботі серця більш ранніх етапах, на відміну стандартного методуаналізу ЕКГ
Ростислав Жадейкоспеціально для проекту .








