બધા રોગો નથી કાર્ડિયો-વેસ્ક્યુલર સિસ્ટમનુંઆજે તેઓ અકાળ મૃત્યુની ધમકી આપે છે, તેમાંના કેટલાક છુટકારો મેળવવા માટે એકદમ સરળ છે. જો કે, ત્યાં વિચલનો છે જે પ્રકૃતિમાં આનુવંશિક છે. આમાં બ્રુગાડા સિન્ડ્રોમનો સમાવેશ થાય છે. આ રોગ ઇલેક્ટ્રોકાર્ડિયોગ્રામમાં ફેરફારને કારણે ખતરનાક છે, પરંતુ તે અચાનક કાર્ડિયાક મૃત્યુનું જોખમ નોંધપાત્ર રીતે વધારે છે.
આ સિન્ડ્રોમ 1992 માં બે સ્પેનિશ કાર્ડિયોલોજિસ્ટ્સ દ્વારા શોધી કાઢવામાં આવ્યું હતું, અને કોઈ પણ તેના વિશે નેવુંના દાયકાના અંતમાં શરૂ થતા વૈજ્ઞાનિક સંદર્ભ પુસ્તકોમાં વાંચી શકે છે. જો કે, જો આપણે આ મુદ્દાની વ્યવહારિક બાજુને ધ્યાનમાં લઈએ, તો આપણે સ્વીકારવું પડશે કે આજે થોડા ડોકટરો પાસે આ રોગ વિશે માહિતી છે, અને તેથી તેઓ તેને ઓળખી શકતા નથી અને યોગ્ય સારવાર શરૂ કરી શકતા નથી.
જોસેપ બ્રુગાડા અને તેના ભાઈ પેડ્રોએ બ્રુગાડા સિન્ડ્રોમ શોધ્યું અને તેનું વર્ણન કર્યું
પૂર્વ અને દક્ષિણ એશિયામાં આ રોગથી પ્રભાવિત લોકોની સંખ્યા ઝડપથી વધી રહી છે, જ્યાં દર 10,000 લોકોમાંથી પાંચમાં તે છે.
પશ્ચિમી દેશોમાં, પ્રમાણ ઓછું છે - 10,000 માંથી બે લોકો. એ પણ નોંધ્યું છે કે આ સ્થિતિ 30 થી 40 વર્ષની વય જૂથના લોકોમાં વધુ સામાન્ય છે, અને તેમાંથી પુરુષો મોટાભાગે અસરગ્રસ્ત છે.
કારણો
શરૂઆતમાં એવું માનવામાં આવતું હતું કે આ રોગ એવા દર્દીઓમાં વિકસે છે જેમને કોરોનરી વાહિનીઓના જખમ છે. એવો અભિપ્રાય પણ હતો કે જેઓ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી પીડાય છે અને હસ્તગત અથવા તેનો ઇતિહાસ ધરાવે છે તેમાં સિન્ડ્રોમ વિકસી શકે છે જન્મજાત પેથોલોજીઓરક્ત વાહિનીઓ અને હૃદય. જો કે, પાછળથી એવું જાણવા મળ્યું કે અચાનક મૃત્યુ એવા લોકોથી આગળ નીકળી શકે છે જેઓ હૃદયની બિમારીઓ સાથે સંકળાયેલા નથી. સિન્ડ્રોમના કારણો શું છે?
આ સ્થિતિ પ્રબળ અને ઓટોસોમલ પાથ સાથેના વારસા પર આધારિત છે, વધુ સ્પષ્ટ રીતે, વિસંગતતાની રચના માટે જવાબદાર કેટલાક જનીનોના પરિવર્તન પર. તે તારણ આપે છે કે આ પરિવર્તનો રોગના વિકાસનું કારણ હોઈ શકે છે. તે જ સમયે, તે પુષ્ટિ મળી છે કે ઘણા દર્દીઓમાં આ પેથોલોજીકોઈ આનુવંશિક પુષ્ટિ ન હતી.
તે તારણ કાઢ્યું હતું કે ઓટોનોમિક નર્વસ સિસ્ટમ સિન્ડ્રોમના વિકાસમાં સક્રિયપણે ભાગ લઈ શકે છે. એવું માનવામાં આવે છે કે નર્વસના અવરોધ અને સક્રિયકરણ સાથે પેરાસિમ્પેથેટિક સિસ્ટમએરિથમોજેનેસિસ વધે છે, તેથી સિંકોપ હુમલા મુખ્યત્વે રાત્રે અથવા સાંજે થાય છે.
જો, જો કે, કારણ જીનેટિક્સમાં રહેલું છે, તો એ સમજવું અગત્યનું છે કે જમણી બાજુની ઇલેક્ટ્રોફિઝીયોલોજીકલ પ્રવૃત્તિમાં થતી વિસંગતતાઓને કારણે સિન્ડ્રોમ વિકસી શકે છે. કાર્ડિયાક વેન્ટ્રિકલતેના બહાર નીકળવા પર. પરિવર્તિત જનીન, જે ત્રીજા રંગસૂત્ર પર સ્થિત છે, તે સોડિયમ ચેનલોના કોડિંગમાં સામેલ છે, અથવા વધુ સ્પષ્ટ રીતે, તેના પ્રોટીનની રચનામાં સામેલ છે. આ ચેનલો સંભવિત ક્રિયા વર્તમાન Na પૂરી પાડે છે.
 જમણા વેન્ટ્રિકલની દિવાલમાં પીડીની સરખામણી અને સામાન્ય સ્થિતિમાં અને બ્રુગાડા સિન્ડ્રોમમાં ઇસીજી
જમણા વેન્ટ્રિકલની દિવાલમાં પીડીની સરખામણી અને સામાન્ય સ્થિતિમાં અને બ્રુગાડા સિન્ડ્રોમમાં ઇસીજી એવી ગણતરી કરવામાં આવે છે કે SCH 5A જનીનમાં ઓછામાં ઓછા 80 પરિવર્તનો થાય છે. તેઓ દર્દીઓના એક ક્વાર્ટરમાં અને ઘણીવાર એક જ પરિવારમાં જોવા મળે છે. અલબત્ત, રોગની રચનામાં મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે. પેથોલોજીકલ ફેરફારો, જે અન્ય જનીનોમાં જોવા મળે છે અને ચેનલો અને પ્રોટીનના એન્કોડિંગ માટે જવાબદાર છે.
આ બધા હોવા છતાં, તે ઓળખવું જોઈએ કે કારણો હજુ પણ અસ્પષ્ટ છે અને સ્પષ્ટ રીતે વર્ગીકૃત કરી શકાતા નથી. અચાનક મૃત્યુ પામેલા લોકોના શબપરીક્ષણ બાદ મોટાભાગના તારણો કાઢવામાં આવે છે. આ તારણો સૂચવે છે કે જોખમ અચાનક મૃત્યુમાં વધે છે નીચેના કેસો:
- પરિસ્થિતિગત મૂર્છા;
- તેના બંડલ, તેના જમણા પગની નાકાબંધી;
- ECG પર શોધાયેલ ચોક્કસ ચિહ્નો;
- અચાનક મૂર્છાના પ્રારંભિક કારણહીન હુમલા, ખાસ કરીને જો તે ક્ષણે ટાકીકાર્ડિયા જોવા મળે છે;
- સીધા સંબંધીઓનું અચાનક મૃત્યુ.
લક્ષણો
બ્રુગાડા સિન્ડ્રોમ મુખ્ય રોગનિવારક ચિહ્નોના બે જૂથો દ્વારા વર્ગીકૃત થયેલ છે:
- અચાનક મૃત્યુના ચિહ્નો;
- સિંકોપની સ્થિતિ.
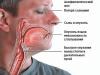
લગભગ 80% દર્દીઓ કે જેઓ અચાનક કાર્ડિયાક મૃત્યુનો ભોગ બન્યા હતા તેમને સિંકોપલ હુમલાનો ઇતિહાસ હતો. સૌથી ગંભીર કેસો આંચકી સાથે બેહોશી સાથે હતા. જો કે, હુમલા વિના થઈ શકે છે મૂર્છા અવસ્થાઓ, પરંતુ આ કિસ્સામાં અન્ય ચિહ્નો દેખાય છે:
- અચાનક નબળાઇ;
- નિસ્તેજ;
- હૃદયના કાર્યમાં વિક્ષેપ.
 આ એક આનુવંશિક રોગ છે જે ઇલેક્ટ્રોકાર્ડિયોગ્રામમાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે
આ એક આનુવંશિક રોગ છે જે ઇલેક્ટ્રોકાર્ડિયોગ્રામમાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે મુખ્ય ક્લિનિકલ સંકેતો વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા અને ફાઇબરિલેશનના વિકાસ પર આધારિત છે. તેઓ મુખ્યત્વે પોતાની જાતને સુપરવેન્ટ્રિક્યુલર ટાચાયરિથમિયા તરીકે પ્રગટ કરે છે.
વેન્ટ્રિક્યુલર એરિથમિયાના સામયિક લક્ષણો 38 વર્ષથી વધુ ઉંમરના પુરુષોમાં સૌથી સામાન્ય છે, જો કે, એવા કિસ્સાઓ છે જ્યારે વૃદ્ધ લોકો અને બાળકોમાં આવી ચિત્ર જોવા મળી હતી.
બ્રુગાડા સિન્ડ્રોમ સામાન્ય રીતે આરામ અથવા ઊંઘ દરમિયાન થાય છે, ખાસ કરીને જ્યારે હૃદય દરમાં ઘટાડો થાય છે. પરંતુ કોઈ એ હકીકતને અવગણી શકે નહીં કે આ રોગવિજ્ઞાનવિષયક પ્રકૃતિના 15% હુમલા શારીરિક શ્રમ પછી થયા છે.
આલ્કોહોલ પીધા પછી વેન્ટ્રિક્યુલર એરિથમિયા થઈ શકે છે. 93% વેન્ટ્રિક્યુલર ફાઇબરિલેશન રાત્રે થાય છે, 7% દિવસ દરમિયાન. જાગરણ દરમિયાન, સિન્ડ્રોમ 13% માં વિકસિત થયો, અને ઊંઘ દરમિયાન 87%.
તે તારણ આપે છે કે સિન્ડ્રોમના નીચેના મુખ્ય ચિહ્નો ઓળખી શકાય છે:
- VF એપિસોડ્સ;
- નિશાચર હુમલાઓ ગંભીર શ્વસન તકલીફ સાથે;
- વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા.
આ ઉપરાંત, અચાનક મૃત્યુના એપિસોડ છે. આ એવી પરિસ્થિતિઓ છે જેમાં કોઈ નથી વિદ્યુત પ્રવૃત્તિહૃદય અને શ્વાસ, પરંતુ વ્યક્તિ તેના હોશમાં આવે છે. આ અકસ્માત દ્વારા અથવા સમયસર મદદ મેળવવાને કારણે થઈ શકે છે. તેથી, સિન્ડ્રોમ અચાનક મૂર્છા, ઝડપી ધબકારા અને હવાના અભાવ દ્વારા સૂચવવામાં આવે છે.
ડાયગ્નોસ્ટિક્સ
આજે મુખ્ય અને અસરકારક ડાયગ્નોસ્ટિક પદ્ધતિ- ઇસીજી. તેની મદદથી તમે જમણા બંડલ બ્રાન્ચ બ્લોક (RBBB) ના ચિહ્નો નક્કી કરી શકો છો.
તે જ સમયે, કેટલાક લીડ્સમાં ST-સેગમેન્ટ એલિવેશન છે અને લાક્ષણિક લક્ષણોપેથોલોજી. કેટલીકવાર ટી-વેવ વ્યુત્ક્રમ હાજર હોય છે.

બ્રુગાડા સિન્ડ્રોમ બે પ્રકારના એલિવેશનનો ઉપયોગ કરીને ECG પર ઓળખી શકાય છે:
- "સેડલ" ના રૂપમાં ST સેગમેન્ટ એલિવેશન
- "તિજોરી" ના રૂપમાં ST સેગમેન્ટની ઉન્નતિ.
આ સેગમેન્ટ અને વેન્ટ્રિક્યુલર રિધમ ડિસ્ટર્બન્સ વચ્ચે જોડાણ છે. ઉદાહરણ તરીકે, જો દર્દીમાં બીજા પ્રકારનું એલિવેશન હોય, તો પેથોલોજીના લક્ષણોવાળા સ્વરૂપો પ્રબળ બનશે, જે સિન્કોપલ હુમલા અથવા વેન્ટ્રિક્યુલર ફાઇબરિલેશનના સ્વરૂપમાં એનામેનેસિસમાં સૂચવવામાં આવશે. આ દર્દીઓમાં, એસિમ્પ્ટોમેટિક વેરિઅન્ટ સાથે સંયોજનમાં સેગમેન્ટ એલિવેશનનો પ્રથમ પ્રકાર ધરાવતા દર્દીઓ કરતાં અચાનક મૃત્યુનું વધુ વખત નિદાન થાય છે.
માનક, ક્ષણિક ECG ફેરફારો નિદાનને મુશ્કેલ બનાવે છે, જે સિન્ડ્રોમની હાજરીની પુષ્ટિ કરવા માટે ઓછી વિશ્વસનીય પદ્ધતિઓ પર નિર્ભરતા તરફ દોરી જાય છે. આ સંદર્ભે, નિદાનની પુષ્ટિ કરવા માટે, ઉચ્ચ જમણી છાતીના લીડ્સનો ઉપયોગ કરી શકાય છે, જે બીજા અથવા પ્રથમ ઇન્ટરકોસ્ટલ જગ્યાઓ પર રેકોર્ડ કરવામાં આવે છે.
એસસીડીમાંથી બચી ગયેલા દર્દીઓનો અભ્યાસ હાથ ધરવામાં આવ્યો હતો, જેના કારણો અજ્ઞાત હતા, તેમજ તેમના સંબંધીઓ. અભ્યાસના પરિણામો દર્શાવે છે કે પ્રમાણભૂત પરીક્ષા દરમિયાન પેથોલોજીના ચિહ્નો 70% દર્દીઓ અને 3% સંબંધીઓમાં ઓળખાયા હતા, પરંતુ સાથે વધારાની પરીક્ષાસૂચકાંકો અનુક્રમે 92% અને 10% વધે છે.
એન્ટિએરિથમિક દવાઓના વહીવટના કિસ્સામાં ECG સૂચકોની નોંધણી, જેમાં Aymalin, Flecainide અને Procainamideનો સમાવેશ થાય છે, તે ખૂબ જ આશાસ્પદ માનવામાં આવે છે. જો કે, આ કિસ્સામાં, તબીબી કર્મચારીઓ પેરોક્સિસ્મલ VF અને TJ ના વિકાસ માટે ખૂબ જ સારી રીતે તૈયાર હોવા જોઈએ, કારણ કે આ પરીક્ષાના કિસ્સામાં આ પરિસ્થિતિઓનું જોખમ તીવ્રપણે વધે છે.
એન્ટિએરિથમિક દવાઓ લીધા પછી, પેથોલોજીના સુપ્ત સ્વરૂપના વર્ણનના કિસ્સાઓ છે. જો કે, આ કિસ્સામાં, વર્ગ A બિનઅસરકારક હોય ત્યારે વર્ગ C દવાઓ લેવામાં આવી હતી. છુપાયેલા સિન્ડ્રોમને શોધવા માટે, દવા Dimenhydrinate નો ઉપયોગ થાય છે.
ખાસ કરીને તાવની સ્થિતિ પર ધ્યાન આપવામાં આવે છે. જો કે, આજે છુપાયેલા સ્વરૂપોને ઓળખવું ખૂબ મુશ્કેલ છે, કારણ કે માં ક્લિનિકલ પ્રેક્ટિસઆનુવંશિક નિદાન પદ્ધતિઓનો ભાગ્યે જ ઉપયોગ થાય છે. જનીનોમાં થતા પરિવર્તનો તરત જ શોધી શકાતા નથી. સિન્ડ્રોમમાં, કોરોનરી એન્જીયોગ્રાફી, ઇકોકાર્ડિયોગ્રાફી અને એન્ડોમાયોકાર્ડિયલ બાયોપ્સી જેવી સંશોધન પદ્ધતિઓ દ્વારા પેથોલોજી નક્કી કરવામાં આવતી નથી.
સારવાર
તે ઓળખવા યોગ્ય છે કે હજુ પણ કોઈ સ્પષ્ટ દવા સારવાર નથી. હકીકત એ છે કે ત્યાં કોઈ સામાન્ય રીતે સ્વીકૃત દવાઓ નથી જે અચાનક મૃત્યુની સંભાવનાને વિશ્વસનીય રીતે ઘટાડે છે. આજની તારીખે, પ્રોપ્રાનોલોલ અને ડિસોપાયરામાઇડ જેવી દવાઓની પુષ્ટિ થઈ છે.
તેઓ કાર્ડિયાક રિધમના વિક્ષેપને રોકવામાં સારા છે. જો કે, એવા કિસ્સાઓ છે જ્યારે આનો ઉપયોગ પણ થાય છે દવાઓ ST સેગમેન્ટ એલિવેશન તરફ દોરી જાય છે.

કેટલીકવાર Isoproterenol ના નસમાં વહીવટનો ઉપયોગ કરવામાં આવે છે, જે VF રીલેપ્સની સમાપ્તિ તરફ દોરી શકે છે. કેટલાક નિષ્ણાતો માને છે કે એક જ સમયે એમિઓડેરોન અને બીટા બ્લૉકર લેવાથી SCD રોકાશે નહીં.
બ્રુગાડા સિન્ડ્રોમ અપૂર્ણ રીતે સમજી શકાય તેવી સ્થિતિ છે, તેથી શોધ ચાલી રહી છે તબીબી પુરવઠો, જે તેની સારવારમાં અસરકારક હોઈ શકે છે. Cilostazol લેવાના એક કેસનું વર્ણન કરવામાં આવ્યું છે, જે VF ના નિયમિત એપિસોડને અટકાવે છે. એડ્રેનર્જિક એગોનિસ્ટ્સ, એડ્રેનર્જિક બ્લૉકર અને કેટેકોલામાઈન લાક્ષણિક સેગમેન્ટની ઉન્નતિ ઘટાડે છે.
તમારે જાણવાની જરૂર છે કે આજે ત્યાં એકમાત્ર અને છે અસરકારક પદ્ધતિસિન્ડ્રોમનું લક્ષણવાળું સંસ્કરણ ધરાવતા દર્દીઓની સારવાર - કાર્ડિયોવર્ટર-ડિફિબ્રિલેટરનું પ્રત્યારોપણ. તે અચાનક મૃત્યુના એપિસોડને રોકવામાં મદદ કરે છે.
જો આ ઉપકરણની ક્રિયાને એમિઓડેરોનના વહીવટ સાથે જોડવામાં આવે છે, તો તેના સ્રાવની આવર્તન ઘટાડવાનું શક્ય બનશે. આ ઉપકરણના પ્રત્યારોપણ માટે નીચેના સંકેતો છે:
- 30 થી 40 વર્ષની વયના પુરુષો;
- દર્દીઓ જેમના સીધા સંબંધીઓ SCD થી મૃત્યુ પામ્યા હતા;
- સ્વયંસ્ફુરિત ECG ફેરફારો;
- પુષ્ટિ થયેલ જનીન પરિવર્તન.
પરિણામો
ઉપરોક્ત બધા પછી, તે સ્પષ્ટ થઈ જાય છે કે બ્રુગાડા સિન્ડ્રોમમાં બિનતરફેણકારી પૂર્વસૂચન છે. મૃત્યુ VF ના કારણે થાય છે. જોખમ જીવલેણ પરિણામ ECG માં સામયિક અને સતત ફેરફારો માટે સમાન.
તેના વિશે ચોક્કસ કંઈપણ કહેવું મુશ્કેલ છે નિવારક પગલાં, જે અચાનક મૃત્યુના જોખમને ઘટાડી શકે છે, ખાસ કરીને જ્યારે તે આવે છે આનુવંશિક વલણઆ રોગના દેખાવ માટે. જો કે, તે સમજવું મહત્વપૂર્ણ છે તંદુરસ્ત છબીજીવન અને સારો મૂડ તમને તમારી બીમારીઓ પર ધ્યાન કેન્દ્રિત ન કરવામાં મદદ કરશે, અને કેટલીકવાર તેઓ તમારું જીવન બચાવી શકે છે.
બ્રુગાડા સિન્ડ્રોમહૃદયની વિદ્યુત પ્રણાલીની એક દુર્લભ વારસાગત વિકૃતિ છે જે અન્યથા સ્વસ્થ યુવાનોમાં વેન્ટ્રિક્યુલર ફાઇબરિલેશન તરફ દોરી શકે છે. મોટાભાગના અન્ય રોગોથી વિપરીત જે યુવાનોમાં અચાનક મૃત્યુનું કારણ બને છે, બ્રુગાડા સિન્ડ્રોમ સામાન્ય રીતે પ્રવૃત્તિ અથવા કસરત દરમિયાન ઊંઘ દરમિયાન થાય છે.
હૃદયની પોતાની વિદ્યુત (સંવાહક) પ્રણાલી છે, જેમાં વિદ્યુત આવેગ જનરેટરનો સમાવેશ થાય છે - મુખ્ય પેસમેકર (સાઇનસ નોડ) - અને સમગ્ર વિદ્યુત સર્કિટને જોડતા માર્ગો (એટ્રિઓવેન્ટ્રિક્યુલર જંકશન, હિઝ અને તેની શાખાઓનું બંડલ) નું સંચાલન કરે છે.
બ્રુગાડા સિન્ડ્રોમનું નિદાન કરાયેલ મોટાભાગના લોકો યુવાન, આધેડ વયના લોકો છે. સરેરાશ ઉંમરજેઓ નિદાન સમયે 41 વર્ષના છે. બ્રુગાડા સિન્ડ્રોમ સ્ત્રીઓ કરતાં પુરૂષોમાં વધુ સામાન્ય છે-કેટલાક અભ્યાસોમાં, પુરુષોમાં વ્યાપ સ્ત્રીઓ કરતાં નવ ગણો વધારે છે.
બ્રુગાડા સિન્ડ્રોમ યુનાઇટેડ સ્ટેટ્સમાં લગભગ 10,000 લોકોમાંથી એકને અસર કરે છે તેવું માનવામાં આવે છે. જો કે, તે દક્ષિણપૂર્વ એશિયાઈ વંશના લોકોમાં વધુ સામાન્ય છે (100 લોકોમાં આશરે 1 કેસ). એકમાત્ર કાર્ડિયાક અસાધારણતા વિદ્યુત છે; બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકોના હૃદય માળખાકીય રીતે સામાન્ય છે.
લક્ષણો
બ્રુગાડા સિન્ડ્રોમથી થતી સૌથી વિનાશક સમસ્યા ઊંઘ દરમિયાન અચાનક મૃત્યુ છે. જો કે, બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકો એપિસોડનો અનુભવ કરી શકે છે ચક્કર, સંતુલન ગુમાવવુંઅથવા (ચેતનાની ખોટ) ઘાતક પરિણામ માટે. જો મૃત્યુ પહેલાં પ્રથમ ચિહ્નો ડૉક્ટરના ધ્યાન પર આવે છે, તો નિદાન કરી શકાય છે અને પછીના અચાનક મૃત્યુને રોકવા માટે સારવાર સૂચવી શકાય છે.
મૂળરૂપે એક રહસ્યમય "અનપેક્ષિત/અસ્પષ્ટ નિશાચર મૃત્યુ" તરીકે ઓળખાય છે, બ્રુગાડા સિન્ડ્રોમનું વર્ણન દાયકાઓ પહેલા દક્ષિણપૂર્વ એશિયામાં યુવાનોને અસર કરતી સ્થિતિ તરીકે કરવામાં આવ્યું હતું. ત્યારથી તે ઓળખવામાં આવ્યું છે કે આ યુવાન એશિયન પુરુષોને બ્રુગાડા સિન્ડ્રોમ છે, જે વિશ્વના આ ભાગમાં અન્ય મોટા ભાગના સ્થળો કરતાં વધુ સામાન્ય છે.
કારણો અને જોખમ પરિબળો
બ્રુગાડા સિન્ડ્રોમ એક અથવા વધુ આનુવંશિક અસાધારણતાઓને કારણે દેખાય છે જે હૃદયના કોષોને અસર કરે છે, ખાસ કરીને સોડિયમ ચેનલને નિયંત્રિત કરતા જનીનોમાં. તે ઓટોસોમલ પ્રબળ રીતે વારસામાં મળે છે, પરંતુ અસામાન્ય SCN5A જનીન અથવા જનીન ધરાવતા દરેક વ્યક્તિ સમાન રીતે પ્રભાવિત થતા નથી.
વિદ્યુત સંકેત જે હૃદયની લયને નિયંત્રિત કરે છે તે હૃદય કોષની પટલમાં ચેનલો દ્વારા ઉત્પન્ન થાય છે જે ચાર્જ થયેલા કણો (જેને આયન કહેવાય છે) પટલમાં આગળ અને પાછળ વહેવા દે છે. આ ચેનલો દ્વારા આયનોનો પ્રવાહ હૃદયના વિદ્યુત સંકેતનું નિર્માણ કરે છે. સૌથી મહત્વપૂર્ણ ચેનલોમાંની એક સોડિયમ ચેનલ છે, જે સોડિયમને હૃદયના કોષોમાં પ્રવેશવા દે છે. બ્રુગાડા સિન્ડ્રોમમાં, સોડિયમ ચેનલ આંશિક રીતે અવરોધિત થાય છે, જેથી હૃદય દ્વારા ઉત્પન્ન થતા વિદ્યુત સંકેતમાં ફેરફાર થાય છે. આ ફેરફાર વિદ્યુત અસ્થિરતા તરફ દોરી જાય છે, જે અમુક સંજોગોમાં વેન્ટ્રિક્યુલર ફાઇબરિલેશન તરફ દોરી જાય છે.
વધુમાં, બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકોમાં ડાયસોટોનોમિયાનું સ્વરૂપ હોઈ શકે છે, જે સહાનુભૂતિ અને પેરાસિમ્પેથેટિક સ્વર વચ્ચેનું અસંતુલન છે. એવું સૂચવવામાં આવ્યું છે કે બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકોમાં ઊંઘ દરમિયાન પેરાસિમ્પેથેટિક સ્વરમાં સામાન્ય વધારો અતિશયોક્તિપૂર્ણ હોઈ શકે છે, અને આ મજબૂત પેરાસિમ્પેથેટિક ટોન અસામાન્ય ચેનલ અસ્થિરતાનું કારણ બની શકે છે અને અચાનક મૃત્યુ તરફ દોરી શકે છે.
અન્ય પરિબળોબ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકોમાં જીવલેણ એરિથમિયાનું કારણ બની શકે તેવી પ્રવૃત્તિઓમાં તાવ, કોકેનનો ઉપયોગ અને વિવિધ દવાઓનો ઉપયોગ, ખાસ કરીને કેટલાક એન્ટીડિપ્રેસન્ટ્સનો સમાવેશ થાય છે.
ડાયગ્નોસ્ટિક્સ
બ્રુગાડા સિન્ડ્રોમના કારણે વિદ્યુત વિકૃતિઓ લાક્ષણિકતામાં પરિણમી શકે છે ECG પેટર્ન- એક પેટર્ન કહેવાય છે બ્રુગાડા પેટર્ન. આ પેટર્નમાં સ્યુડો-જમણી બંડલ શાખા બ્લોકનો સમાવેશ થાય છે અને ત્યારબાદ લીડ્સ V1 અને V2 માં ST સેગમેન્ટ એલિવેશન હોય છે.
(A) - સામાન્ય ECGજમણી છાતીમાં લીડ્સ (V1-V3); (બી) - બ્રુગાડા સિન્ડ્રોમમાં ફેરફાર
બ્રુગાડા સિન્ડ્રોમ ધરાવતા દરેકને ECG પર "સામાન્ય" બ્રુગાડા પેટર્ન હોતી નથી, જો કે તેમાં અન્ય સૂક્ષ્મ ફેરફારો થવાની સંભાવના છે. આમ, જો બ્રુગાડા સિન્ડ્રોમ શંકાસ્પદ હોય (દા.ત., ઊંઘ દરમિયાન પરિવારના સભ્યના અચાનક મૃત્યુને કારણે), કોઈપણ ECG અસાધારણતા ઇલેક્ટ્રોફિઝિયોલોજી નિષ્ણાતને તેની આકારણી કરવા માટે સંદર્ભિત કરવી જોઈએ કે શું તે વ્યક્તિ "એટીપીકલ" બ્રુગાડા પેટર્ન ધરાવે છે.
જો વ્યક્તિનું ECG બતાવે છે બ્રુગાડા પેટર્ન, અને જો તેની પાસે ન સમજાય તેવા એપિસોડ્સ હતા ગંભીર ચક્કરઅથવા મૂર્છા, વ્યક્તિને કાર્ડિયાક અરેસ્ટ થયો હોય અથવા 45 વર્ષની ઉંમર પહેલાં પરિવારમાં અચાનક મૃત્યુનો ઇતિહાસ હોય, અચાનક મૃત્યુનું જોખમ ઊંચું હોય છે. જો કે, જો બ્રુગાડા પેટર્ન ECG પર હાજર હોય પરંતુ ઉપરોક્ત કોઈપણ ચિહ્નો અને લક્ષણો હાજર ન હોય, તો અચાનક મૃત્યુનું જોખમ ઘણું ઓછું છે.
બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકો કે જેમને અચાનક મૃત્યુનું વધુ જોખમ હોય છે તેમની સારવાર આક્રમક રીતે થવી જોઈએ. જો કે, જેઓ ECG પર બ્રુડાડા પેટર્ન ધરાવે છે પરંતુ અન્ય કોઈ જોખમી પરિબળો નથી, સારવાર કેટલી આક્રમક હોવી જોઈએ તે અંગેનો નિર્ણય સ્પષ્ટ નથી.
ઇલેક્ટ્રોફિઝીયોલોજીકલ અભ્યાસવ્યક્તિના આકસ્મિક મૃત્યુના જોખમને સ્પષ્ટ કરીને વધુ આક્રમક સારવારને માર્ગદર્શન આપવા માટે વપરાય છે. જોખમનું ચોક્કસ મૂલ્યાંકન કરવા માટે ઇલેક્ટ્રોફિઝીયોલોજીકલ પરીક્ષણની ક્ષમતા આદર્શ કરતાં ઓછી છે. જો કે, મોટા વ્યાવસાયિક સમાજો હવે વધારાના જોખમી પરિબળો વિના ECG પર બ્રુગાડા પેટર્ન ધરાવતા લોકોમાં આ અભ્યાસને સમર્થન આપે છે.
આનુવંશિક પરીક્ષણબ્રુગાડા સિન્ડ્રોમના નિદાનની પુષ્ટિ કરવામાં મદદ કરી શકે છે, પરંતુ સામાન્ય રીતે દર્દીના અચાનક મૃત્યુના જોખમનું મૂલ્યાંકન કરવામાં મદદ કરતું નથી. ઉપરાંત, આનુવંશિક પરીક્ષણબ્રુગાડા સિન્ડ્રોમ માટે ખૂબ જટિલ છે અને ઘણીવાર સ્પષ્ટ જવાબો આપતા નથી. તેથી, મોટાભાગના નિષ્ણાતો આ રોગ ધરાવતા લોકોમાં નિયમિત આનુવંશિક પરીક્ષણની ભલામણ કરતા નથી.
બ્રુગાડા સિન્ડ્રોમ હોવાથી આનુવંશિક રોગ, જે ઘણીવાર વારસામાં મળે છે, વર્તમાન ભલામણો માટે આ સ્થિતિનું નિદાન થયેલ કોઈપણ વ્યક્તિના પ્રથમ-ડિગ્રી સંબંધીઓની તપાસ જરૂરી છે. સ્ક્રીનીંગબેહોશી અથવા ગંભીર અને વારંવાર ચક્કર આવવાના એપિસોડ્સની શોધમાં ECG પરીક્ષા અને તબીબી ઇતિહાસની કાળજીપૂર્વક સમીક્ષા કરવી જોઈએ.
સારવાર
બ્રુગાડા સિન્ડ્રોમમાં અચાનક મૃત્યુને રોકવા માટેની એકમાત્ર સાબિત પદ્ધતિ એ ઇન્સ્ટોલ કરવાની છે ઇમ્પ્લાન્ટેબલ ડિફિબ્રિલેટર. સામાન્ય રીતે, એન્ટિએરિથમિક દવાઓ ટાળવી જોઈએ. આ દવાઓ હૃદય કોશિકાઓના પટલમાં ચેનલોને જે રીતે અસર કરે છે તેના કારણે, તેઓ બ્રુગાડા સિન્ડ્રોમમાં વેન્ટ્રિક્યુલર ફાઇબરિલેશનના જોખમને ઘટાડતા નથી, પરંતુ તે ખરેખર આ જોખમને વધારી શકે છે.
બ્રુગાડા સિન્ડ્રોમ ધરાવતી વ્યક્તિ પાસે ઇમ્પ્લાન્ટેબલ ડિફિબ્રિલેટર હોવું જોઈએ કે કેમ તે તેના પર આધાર રાખે છે કે તેમના અચાનક મૃત્યુના જોખમનું નિશ્ચિતપણે મૂલ્યાંકન ઊંચું કે ઓછું છે. જો જોખમ ઊંચું હોય (લક્ષણો અથવા ઇલેક્ટ્રોફિઝીયોલોજીકલ અભ્યાસના આધારે), તો ડિફિબ્રિલેટરની ભલામણ કરવામાં આવે છે. પરંતુ ઇમ્પ્લાન્ટેબલ ડિફિબ્રિલેટર ખર્ચાળ છે અને તેમની પોતાની જટિલતાઓ ધરાવે છે, તેથી જો અચાનક મૃત્યુના જોખમોનું મૂલ્યાંકન ઓછું કરવામાં આવે તો, આ ઉપકરણોની હાલમાં ભલામણ કરવામાં આવતી નથી.
જ્યારે પણ કોઈ યુવાન વ્યક્તિને હૃદયની સ્થિતિનું નિદાન થાય છે જે અચાનક કાર્ડિયાક અરેસ્ટ તરફ દોરી શકે છે, ત્યારે પ્રશ્ન પૂછવો જોઈએ કે શું વિવિધ કસરતો કરવા માટે સલામત છે. આનું કારણ એ છે કે મોટાભાગના એરિથમિયા જે યુવાનોમાં અચાનક મૃત્યુ તરફ દોરી જાય છે તે કસરત દરમિયાન થવાની શક્યતા વધુ હોય છે.
બ્રુગાડા સિન્ડ્રોમમાં, બીજી તરફ, ઘાતક એરિથમિયા કસરત કરતાં ઊંઘ દરમિયાન થવાની શક્યતા વધુ હોય છે. જો કે, એવું સૂચવવામાં આવ્યું છે (વર્ચ્યુઅલ રીતે કોઈ ઉદ્દેશ્ય પુરાવા વિના) કે સખત કસરત આ સ્થિતિ ધરાવતા લોકોમાં હૃદયસ્તંભતાના સામાન્ય જોખમ કરતાં વધુ હોઈ શકે છે. આ કારણોસર, બ્રુગાડા સિન્ડ્રોમને નિષ્ણાત પેનલ્સ દ્વારા વિકસિત ઔપચારિક માર્ગદર્શિકામાં શામેલ કરવામાં આવે છે જે હૃદય રોગવાળા યુવાન એથ્લેટ્સ માટે કસરતની ભલામણોને સંબોધિત કરે છે.
શરૂઆતમાં, બ્રુગાડા સિન્ડ્રોમ સાથે રમતો રમવા માટેની માર્ગદર્શિકા ખૂબ પ્રતિબંધિત હતી. 2005ની બેથેસ્ડા 36મી કોન્ફરન્સ ઓન ગાઈડલાઈન્સ ફોર એથ્લેટ્સ વિથ કાર્ડિયોવેસ્ક્યુલર ઈમ્પેરેમેન્ટે ભલામણ કરી હતી કે બ્રુગાડા સિન્ડ્રોમ ધરાવતા લોકોએ ઉચ્ચ-તીવ્રતાની શારીરિક પ્રવૃત્તિને સંપૂર્ણપણે ટાળવી જોઈએ.
જો કે, આ સંપૂર્ણ પ્રતિબંધ પાછળથી ખૂબ કડક હોવાનું જાણવા મળ્યું હતું. કારણ કે બ્રુગાડા સિન્ડ્રોમ સાથે જોવા મળતો એરિથમિયા સામાન્ય રીતે કસરત દરમિયાન થતો નથી, આ ભલામણોને અમેરિકન હાર્ટ એસોસિએશન અને અમેરિકન કોલેજ ઓફ કાર્ડિયોલોજીની નવી માર્ગદર્શિકા હેઠળ 2015 માં ઉદાર બનાવવામાં આવી હતી.
- તેઓ, તેમના ડોકટરો, માતા-પિતા અથવા વાલીઓ સમજે છે સંભવિત જોખમોઅને જરૂરી સાવચેતી રાખવા સંમત થયા.
- ઓટોમેટિક એક્સટર્નલ ડિફિબ્રિલેટર (AED) એ તેમના અંગત રમતગમતના સાધનોનો સામાન્ય ભાગ છે.
- ટીમના અધિકારીઓ સ્વયંસંચાલિત બાહ્ય ડિફિબ્રિલેટરનો ઉપયોગ કરવા અને જો જરૂરી હોય તો CPR (કાર્ડિયોપલ્મોનરી રિસુસિટેશન) કરવા સક્ષમ અને તૈયાર છે.
સારાંશ માટે
બ્રુગાડા સિન્ડ્રોમ એ એક દુર્લભ આનુવંશિક વિકાર છે જે સ્વસ્થ યુવાન લોકોમાં, સામાન્ય રીતે ઊંઘ દરમિયાન, અચાનક મૃત્યુનું કારણ બને છે. મહત્વ એ છે કે કોઈ બદલી ન શકાય તેવી ઘટના બને તે પહેલાં આ સ્થિતિનું નિદાન કરવું. આના માટે ડોકટરોએ જાગ્રત રહેવાની જરૂર છે - ખાસ કરીને જેમને ચક્કર આવે છે અથવા ન સમજાય તેવા એપિસોડ હોય છે - સૂક્ષ્મ ECG ડેટાજે બ્રુગાડા સિન્ડ્રોમમાં જોવા મળે છે.
બ્રુગાડા સિન્ડ્રોમનું નિદાન કરનારા લોકો લગભગ હંમેશા યોગ્ય સારવાર સાથે મૃત્યુને ટાળી શકે છે અને સામાન્ય જીવન જીવવાની અપેક્ષા રાખી શકે છે.
રસપ્રદ

ઉચ્ચ શિક્ષણ(કાર્ડિયોલોજી). કાર્ડિયોલોજિસ્ટ, ચિકિત્સક, ડૉક્ટર કાર્યાત્મક ડાયગ્નોસ્ટિક્સ. હું રોગોના નિદાન અને સારવારમાં સારી રીતે વાકેફ છું શ્વસનતંત્ર, જઠરાંત્રિય માર્ગઅને રક્તવાહિની તંત્ર. એકેડેમીમાંથી સ્નાતક થયા (પૂર્ણ-સમય), તેણીની પાછળના વ્યાપક કાર્ય અનુભવ સાથે. વિશેષતા: કાર્ડિયોલોજિસ્ટ, ચિકિત્સક, કાર્યાત્મક ડાયગ્નોસ્ટિક્સ ડૉક્ટર. .
જે પોઈન્ટ અને એસટી સેગમેન્ટને જમણી પ્રીકોર્ડિયલ લીડ્સમાં ઉન્નતીકરણ સાથે અને વારંવાર સિંકોપ દ્વારા તબીબી રીતે પ્રગટ થાય છે, તેમજ અચાનક કાર્ડિયાક મૃત્યુના કિસ્સાઓ, જે 30-40 વર્ષની વયના પુરુષોમાં વધુ વખત જોવા મળે છે, તેનું વર્ણન પી. બ્રુગાડા અને જે દ્વારા કરવામાં આવ્યું હતું. 1992 માં બ્રુગાડા આ રોગ ઓટોસોમલ પ્રબળ રીતે વારસાગત છે, અને આનુવંશિક ફેરફારોની અપૂર્ણ પ્રવેશ દ્વારા વર્ગીકૃત થયેલ છે.
વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા, (મોટાભાગે પોલીમોર્ફિક, અત્યંત ભાગ્યે જ મોનોમોર્ફિક) વેન્ટ્રિક્યુલર ફાઇબરિલેશનમાં પરિવર્તનના ઊંચા જોખમ દ્વારા વર્ગીકૃત થયેલ છે, તે બ્રુગાડા સિન્ડ્રોમનું મુખ્ય ક્લિનિકલ અભિવ્યક્તિ છે. તેઓ સામાન્ય રીતે આરામ કરતી વખતે, રાત્રિની ઊંઘ દરમિયાન થાય છે (ફિગ. 1), જે પ્રમાણભૂત ECG રેકોર્ડિંગને બદલે HM ECGનો ઉપયોગ કરીને તેમની તપાસ વધુ સંભવ બનાવે છે. આ એરિથમિક ઘટનાઓ સાથેના ક્લિનિકલ અભિવ્યક્તિઓમાંથી એક ઊંઘ દરમિયાન કર્કશ (એગોનલ) શ્વાસનો એપિસોડ હોઈ શકે છે. વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા તાવની સ્થિતિ, તેમજ સંખ્યાબંધ દવાઓ (કોષ્ટક 1 જુઓ) દ્વારા ઉશ્કેરવામાં આવી શકે છે. રોગના લક્ષણો સામાન્ય રીતે પુખ્ત વયના લોકોમાં દેખાય છે, અને અચાનક કાર્ડિયાક મૃત્યુના કેસોની શરૂઆતની સરેરાશ ઉંમર 41 ± 15 વર્ષ છે. વધુમાં, બ્રુગાડા સિન્ડ્રોમ સાથે, સુપરવેન્ટ્રિક્યુલર ટાકીઅરિથમિયાના કિસ્સાઓ સામાન્ય વસ્તી કરતા વધુ વખત નોંધવામાં આવે છે.
ચોખા. 1. પોલીમોર્ફિક વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા (હૃદયના ધબકારા 160-180 ધબકારા/મિનિટ) નું અસ્થિર પેરોક્સિઝમ (ફ્રેમ દ્વારા પ્રકાશિત). બ્રુગાડા સિન્ડ્રોમ ધરાવતા દર્દીમાં 12 લીડ્સમાં હોલ્ટર મોનિટર ECG રેકોર્ડિંગ. પેરોક્સિઝમની શરૂઆતનો સમય 23 કલાક છે. લીડ V1 માં તીરો સાઇનસ લયના સંકોચન દરમિયાન J બિંદુની ઊંચાઈ દર્શાવે છે.
રોગશાસ્ત્ર
સામાન્ય વસ્તીમાં આ રોગનો વ્યાપ હાલમાં અજ્ઞાત છે. તે દક્ષિણપૂર્વ એશિયા (એશિયા-પેસિફિક પ્રદેશ) ના દેશોમાં વધુ સામાન્ય છે, જ્યાં તેનો વ્યાપ 0.5-1:1000 સુધી પહોંચે છે. બ્રુગાડા સિન્ડ્રોમ (બીઆરએસ) એવી વ્યક્તિઓમાં જોવા મળે છે જેમને કાર્બનિક હૃદય રોગના ચિહ્નો નથી; પુરુષોમાં તે સ્ત્રીઓ કરતાં 8-10 ગણી વધુ વખત જોવા મળે છે, જે સંભવિતપણે પોટેશિયમના ટૂંકા ગાળાના આઉટગોઇંગ પ્રવાહની વધુ શક્તિને કારણે છે. આયનો ઇટો (પ્રવાહોમાંનો એક , સિન્ડ્રોમની રચનામાં સામેલ) અને ટેસ્ટોસ્ટેરોનની ઉચ્ચ સાંદ્રતાની અસર.ઈટીઓલોજી
બ્રુગાડા સિન્ડ્રોમ આનુવંશિક પરિવર્તનને કારણે થાય છે જે ઇનકમિંગ સોડિયમ (INa) અને કેલ્શિયમ (ICa,L) પ્રવાહની શક્તિમાં ઘટાડો અથવા આઉટગોઇંગ પોટેશિયમ કરંટ (Ito,f, IKs, IK,ATP) ની શક્તિમાં વધારો તરફ દોરી જાય છે. .વર્ગીકરણ
હાલમાં, સિન્ડ્રોમના 12 આનુવંશિક પ્રકારો જાણીતા છે, તેઓ પ્રસ્તુત છે ટેબલ 1. મોલેક્યુલર આનુવંશિક પદ્ધતિઓ બ્રુગાડા સિન્ડ્રોમના સ્પષ્ટ ક્લિનિકલ અને ઇન્સ્ટ્રુમેન્ટલ અભિવ્યક્તિઓ ધરાવતા લગભગ 1/3 દર્દીઓમાં પરિવર્તન શોધવાનું શક્ય બનાવે છે, જે રોગની આનુવંશિક વિજાતીયતા સૂચવે છે અને મોટી સંખ્યામાં નવા, હાલમાં અજાણ્યા પરિવર્તનની શોધ સૂચવે છે. ભવિષ્ય SCN5A જનીનમાં સૌથી સામાન્ય પરિવર્તન લગભગ 30% દર્દીઓમાં જોવા મળે છે.કોષ્ટક 1.બ્રુગાડા સિન્ડ્રોમના મોલેક્યુલર આનુવંશિક પ્રકાર

ડાયગ્નોસ્ટિક્સ
બ્રુગાડા સિન્ડ્રોમનું નિદાન કરવા માટેનો આધાર ECG પર એસટી સેગમેન્ટના ફેરફારોની નોંધણી છે જે માળખાકીય હૃદય રોગની ગેરહાજરીમાં આ રોગ માટે પેથોનોમોનિક છે અને અન્ય પરિસ્થિતિઓ જેમાં સમાન ECG ફેરફારો નોંધી શકાય છે (નીચે સૂચિબદ્ધ). વેન્ટ્રિક્યુલર સંકુલના અંતિમ ભાગમાં ફેરફારોની પ્રકૃતિના આધારે, બ્રુગાડા ઘટનાના ત્રણ ઇસીજી પ્રકારોને અલગ પાડવામાં આવે છે (કોષ્ટક 2, ફિગ. 2).કોષ્ટક 2.બ્રુગાડા ઘટનાના ઇસીજી પ્રકાર


ECG રેકોર્ડિંગ પણ જમણી પ્રીકોર્ડિયલ લીડ્સ (V1–V2) ના ઇલેક્ટ્રોડ્સને પ્રમાણભૂત સ્થિતિથી ઉપર, 2જી ઇન્ટરકોસ્ટલ સ્પેસ સુધી મૂકીને હાથ ધરવામાં આવવી જોઈએ. આ સ્થિતિઓમાં પેથોગ્નોમોનિક ECG ફેરફારોની તપાસ પ્રમાણભૂત ઇલેક્ટ્રોડ પ્લેસમેન્ટની જેમ જ ડાયગ્નોસ્ટિક મહત્વ ધરાવે છે. વેન્ટ્રિક્યુલર કોમ્પ્લેક્સના ટર્મિનલ ભાગમાં ફેરફારો, બ્રુગાડા સિન્ડ્રોમની લાક્ષણિકતા, ક્ષણિક હોઈ શકે છે. તેથી, એવા કિસ્સાઓમાં કે જ્યાં ઉપલબ્ધ ECG રેકોર્ડિંગમાં નિદાનના માપદંડોમાં સંપૂર્ણ રીતે બંધબેસતા ચિહ્નો ન હોય, પરંતુ બ્રુગાડા સિન્ડ્રોમની હાજરી હોવાનું માની લેવાનું કારણ હોય, તો નસમાં આપવામાં આવતા સોડિયમ ચેનલ બ્લૉકરનો ઉપયોગ કરીને ડાયગ્નોસ્ટિક ઉત્તેજક દવા પરીક્ષણો કરાવવાની સલાહ આપવામાં આવે છે - અજમાલિના (1 mg/kg ની માત્રા પર; રશિયામાં નોંધાયેલ નથી)અથવા પ્રોકેનામાઇડ (10 મિલિગ્રામ/કિગ્રાના ડોઝ પર), કેટલાક કિસ્સાઓમાં આ સિન્ડ્રોમના ચિહ્નોને "પ્રદર્શિત" કરવાની મંજૂરી આપે છે. જ્યારે અનુભવી તબીબી કર્મચારીઓ દ્વારા ફાર્માકોલોજિકલ ચેલેન્જ ટેસ્ટ કરાવવા જોઈએ ECG મોનીટરીંગદર્દી અને ગોઠવણની ફરજિયાત શક્યતા પુનર્જીવન પગલાંસંચાલિત દવાઓના પ્રભાવ હેઠળ જીવલેણ વેન્ટ્રિક્યુલર એરિથમિયાના ઇન્ડક્શનના કિસ્સામાં.
સંશોધિત ડાયગ્નોસ્ટિક માપદંડો અનુસાર, બ્રુગાડા સિન્ડ્રોમનું નિદાન કરવા માટે, ઓછામાં ઓછા એક યોગ્ય પ્રીકોર્ડિયલ લીડ્સ (V1) માં "ફોર્નિક્સ" પ્રકાર (પ્રકાર 1) ના સ્વયંસ્ફુરિત અથવા ડ્રગ-પ્રેરિત ST સેગમેન્ટ એલિવેશનના ECG પર નોંધણી. -V2) જરૂરી છે જ્યારે ઇલેક્ટ્રોડ્સ સામાન્ય જગ્યાએ સ્થિત હોય અથવા તેમને 2જી ઇન્ટરકોસ્ટલ જગ્યામાં ઇન્સ્ટોલ કરી રહ્યાં હોય.
રોગના નિદાન માટે મોલેક્યુલર આનુવંશિક ડાયગ્નોસ્ટિક પદ્ધતિઓ પણ મહત્વપૂર્ણ છે, જો કે, બ્રુગાડા સિન્ડ્રોમવાળા દર્દીઓમાં આનુવંશિક પરિવર્તન ફક્ત 30% કેસોમાં જ શોધી શકાય છે, તેથી આનુવંશિક વિશ્લેષણનું નકારાત્મક પરિણામ બ્રુગાડા સિન્ડ્રોમના નિદાનને સંપૂર્ણપણે બાકાત કરતું નથી. જો દર્દીને બ્રુગાડા સિન્ડ્રોમ હોય, આનુવંશિક પરિવર્તનઆ પરિવર્તનને ઓળખવાના હેતુથી તમામ નજીકના સંબંધીઓ માટે સ્ક્રીનીંગની ભલામણ કરવામાં આવે છે, પછી ભલે તેમની પાસે આ રોગની લાક્ષણિકતા ECG ફેરફારો ન હોય. બ્રુગાડા સિન્ડ્રોમના ક્લિનિકલ અભિવ્યક્તિઓ અને એસસીડીના પારિવારિક ઇતિહાસની ગેરહાજરીમાં, પ્રકાર 2 અને 3 ના ECG ફેરફારો ધરાવતી વ્યક્તિઓમાં પરમાણુ આનુવંશિક અભ્યાસ હાથ ધરવાની હાલમાં ભલામણ કરવામાં આવતી નથી.
વિભેદક નિદાન
બ્રુગાડા સિન્ડ્રોમને અન્ય લોકોથી અલગ પાડવો જોઈએ સંભવિત કારણોસિંકોપ, પ્રમાણમાં યુવાન આપવામાં આવે છેબ્રુગાડા સિન્ડ્રોમ એ આનુવંશિક અસાધારણતા છે જે અનિયમિત ધબકારા લય તરફ દોરી જાય છે. રોગનો ચોક્કસ વ્યાપ અજ્ઞાત છે. આ પેથોલોજીનું નિદાન કરવામાં મુશ્કેલીને કારણે છે, કારણ કે આ રોગ તબીબી રીતે પોતાને પ્રગટ કરી શકતો નથી. ડોકટરો સૂચવે છે કે યુવાન દર્દીઓમાં અચાનક મૃત્યુના કારણોમાં બ્રુગાડા સિન્ડ્રોમ અગ્રણી સ્થાન ધરાવે છે. રોગની સારવાર બંને ઉપયોગ પર આધારિત છે દવાઓ, અને ડિફિબ્રિલેટર ઇન્સ્ટોલ કરવાની કામગીરી દરમિયાન.
બ્રુગાડા સિન્ડ્રોમના કારણો અને વર્ગીકરણ
તે જાણીતું છે કે પેથોલોજી પ્રકૃતિમાં વારસાગત છે. તાજેતરની ઉપલબ્ધ માહિતી અનુસાર, ઓછામાં ઓછા 6 જનીનો છે જેનું પરિવર્તન આ ઘટનાને ઉશ્કેરે છે. ચોક્કસ સંકેતો. આ ભિન્નતાના આધારે, બ્રુગાડા સિન્ડ્રોમ પરનું નાનું સાહિત્ય રોગના વિવિધ પ્રકારોનું વર્ણન કરે છે. વર્ગીકરણ નીચે મુજબ છે:
- પેથોલોજીનો સૌથી સામાન્ય અને સારી રીતે અભ્યાસ કરેલ પ્રકાર BrS-1 છે. SCN5A પ્રદેશનું પરિવર્તન, જે ત્રીજા રંગસૂત્રના હાથ પર સ્થિત છે, તે પ્રકાર 5 સોડિયમ ચેનલની કામગીરીમાં ફેરફાર તરફ દોરી જાય છે. આ રચના હૃદયના સ્નાયુમાં ચેતા આવેગને પ્રસારિત કરવાની પ્રક્રિયામાં સક્રિય ભાગ લે છે. તે સાબિત થયું છે કે જનીન ફેરફારો અન્ય પરિસ્થિતિઓ તરફ દોરી જાય છે જે કાર્ડિયાક રોગો તરફ દોરી જાય છે.
- પ્રકાર BrS-2 GPD1L માં પરિવર્તન સાથે સંકળાયેલું છે, એક માળખું જે પેપ્ટાઈડ્સના સંશ્લેષણ માટે જવાબદાર છે જે વિવિધને ઉત્પ્રેરિત કરે છે. રાસાયણિક પ્રતિક્રિયાઓહૃદયના સ્નાયુમાં. બ્રુગાડા સિન્ડ્રોમના લક્ષણોની ઘટના સોડિયમ-પોટેશિયમ ચેનલોના નિષ્ક્રિયતા સાથે પણ સંકળાયેલી છે.
- BrS-3 એ એક પ્રકારની સમસ્યા છે જેમાં 12મા રંગસૂત્રમાં પરિવર્તન થાય છે. CACNA1C જનીનનું માળખું રૂપાંતરિત થાય છે, જે કાર્ડિયોમાયોસાઇટ્સમાં કેલ્શિયમના સામાન્ય પરિવહનમાં ફેરફાર તરફ દોરી જાય છે. તત્વ ભજવે છે મહત્વપૂર્ણ ભૂમિકાચેતા આવેગના વહનમાં, તેથી, આ રચનાની ખામી ગંભીર એરિથમિયા તરફ દોરી જાય છે, અને દર્દીઓમાં અચાનક મૃત્યુનું સામાન્ય કારણ પણ છે.
- BrS-4 પ્રકારમાં, CACNB2 જનીનનું પરિવર્તન, જે 12મા રંગસૂત્ર પર સ્થિત છે, તેનું નિદાન થાય છે. તે કેલ્શિયમ ચેનલોની કુદરતી કામગીરીમાં પણ વિક્ષેપ પાડે છે.
- BrS-5 એ પેથોલોજીનો સામાન્ય પ્રકાર છે, જે SCN4B ની રચનામાં ફેરફારને કારણે થાય છે. જનીન રંગસૂત્ર 11 પર સ્થિત છે અને તે પ્રોટીનના સંશ્લેષણ માટે જવાબદાર છે જે કાર્ડિયોમાયોસાઇટ્સમાં ચેતા આવેગના પ્રસારણને સુનિશ્ચિત કરે છે. આ એ હકીકતને કારણે શક્ય છે કે પ્રોટીન એ નાની સોડિયમ ચેનલોનો ભાગ છે.
- BrS-6 પ્રકાર SCN1B પરિવર્તન સાથે સંકળાયેલ છે. બ્રુગાડા સિન્ડ્રોમનો આ પ્રકાર સમાન છે ક્લિનિકલ કોર્સઅને પ્રથમ સાથે પેથોજેનેસિસ. આ લક્ષણએ હકીકતને કારણે છે કે રંગસૂત્ર 19 પર સ્થિત ડીએનએનો એક વિભાગ પ્રકાર 5 સોડિયમ ચેનલોની કામગીરીને સુનિશ્ચિત કરે છે.
પેથોલોજીના મુખ્ય ચિહ્નો
ક્લિનિકલ ચિત્રરોગો ઘણીવાર બિન-વિશિષ્ટ હોય છે. આ હકીકત રોગના નિદાનની પ્રક્રિયાને મોટા પ્રમાણમાં જટિલ બનાવે છે. મોટા ભાગના કિસ્સાઓમાં, બ્રુગાડા સિન્ડ્રોમના ચિહ્નો મૂર્છા, તેમજ રાત્રે ઝડપી ધબકારાનાં હુમલાઓ સુધી મર્યાદિત છે. સાહિત્ય એવા કિસ્સાઓનું પણ વર્ણન કરે છે કે જ્યાં રોગ તબીબી રીતે સ્વસ્થ દર્દીઓમાં આકસ્મિક શોધ હતો. આ કારણોસર, સંશોધકો આ આનુવંશિક રોગ સાથે કાર્ડિયાક સ્ટ્રક્ચર્સની લયમાં વિક્ષેપના પરિણામે થતા ઘણા અચાનક મૃત્યુને સાંકળે છે. બ્રુગાડા સિન્ડ્રોમનું વર્ણન કરતા લેખોમાં, જે UDC માં મળી શકે છે, માત્ર ECG પરિણામોના આધારે નિદાન કરવા માટેના માપદંડોનું વિગતવાર વર્ણન કરવામાં આવ્યું છે. તેથી, જખમના લક્ષણોનો ઉપયોગ સમસ્યાની હાજરીની પુષ્ટિ કરવા માટે થતો નથી. સામાન્ય નબળાઇ, સિંકોપ અને ટાકીકાર્ડિયાના હુમલાઓ ઉપરાંત, શારીરિક પ્રવૃત્તિની ગેરહાજરીમાં, દર્દીઓ અમુક દવાઓની અસામાન્ય પ્રતિક્રિયાઓથી પણ પીડાય છે, ઉદાહરણ તરીકે, એન્ટિહિસ્ટામાઇન્સ અને બીટા-બ્લૉકર. પેથોલોજીના ક્લિનિકલ સંકેતો મોટેભાગે 30-40 વર્ષની ઉંમરે નોંધવામાં આવે છે, જો કે, સાહિત્યમાં બાળકોમાં રોગને ઓળખવા અંગેનો ડેટા પણ છે.
ડાયગ્નોસ્ટિક પરીક્ષણો
માં રોગની હાજરીની પુષ્ટિ એ એક મહત્વપૂર્ણ મુદ્દો છે આધુનિક દવા. સમસ્યાને ઓળખવામાં મુશ્કેલી એ હકીકતથી ઉદ્દભવે છે કે તે ભાગ્યે જ પોતાને પ્રગટ કરે છે અને માત્ર અચાનક મૃત્યુનું કારણ બને છે. આનુવંશિક રોગની ઘટનાના આવા પરિણામોને રોકવા માટે, ડાયગ્નોસ્ટિક માપદંડ વિકસાવવામાં આવ્યા છે જેમાં બ્રુગાડા સિન્ડ્રોમ માટે ઇલેક્ટ્રોકાર્ડિયોગ્રામના પરિણામોનું વિગતવાર વર્ણન શામેલ છે. આ પદ્ધતિને રોગની હાજરીની પુષ્ટિ કરવાનો મુખ્ય માર્ગ માનવામાં આવે છે, કારણ કે તેની સહાયથી જ ડોકટરો હૃદયની કામગીરીમાં ચોક્કસ અસાધારણતા શોધી શકે છે. ECG ની સરખામણી કરતી વખતે સ્વસ્થ વ્યક્તિઅને નર્વ ઇમ્પલ્સ ટ્રાન્સમિશનના જન્મજાત ડિસઓર્ડરવાળા દર્દી, નીચેના લક્ષણો નોંધવામાં આવે છે:
- રોગના લાક્ષણિક ચિત્રમાં એસટી સંકુલમાં વધારો થાય છે, જે આઇસોઇલેક્ટ્રિક લાઇનની ઉપર બંને વેન્ટ્રિકલ્સના ઉત્તેજના કવરેજને દર્શાવે છે. T તરંગ, હૃદયના આ ચેમ્બરના પુનઃધ્રુવીકરણની પ્રક્રિયાને પ્રતિબિંબિત કરે છે, નકારાત્મક બને છે.
- ECG પર બ્રુગાડા સિન્ડ્રોમ બંડલ શાખાઓના સંપૂર્ણ અથવા આંશિક બ્લોકના ચિહ્નોના દેખાવ સાથે સંકળાયેલું છે. આ જોડાણો વેન્ટ્રિકલ્સમાં ચેતા આવેગના વહનને સુનિશ્ચિત કરે છે.
- હોલ્ટર મોનિટરિંગ રોગ માટે માહિતીપ્રદ ગણવામાં આવે છે. આ પદ્ધતિમાં 24-કલાકનો ઇલેક્ટ્રોકાર્ડિયોગ્રામ લેવાનો સમાવેશ થાય છે અને શંકાસ્પદ લયમાં વિક્ષેપના કિસ્સામાં તેનો વ્યાપકપણે ઉપયોગ થાય છે. બ્રુગાડા સિન્ડ્રોમમાં ઇસીજી પેરોક્સિસ્મલ ટાકીકાર્ડિયાના હુમલાની હાજરી દ્વારા વર્ગીકૃત થયેલ છે. તેઓ મુખ્યત્વે રાત્રે થાય છે. સૌથી વધુ ખતરનાક પરિણામરોગના વિકાસને ધમની ફાઇબરિલેશન ગણવામાં આવે છે. આ વિચલન દર્દીના મૃત્યુ તરફ દોરી શકે છે.
નિદાન કરવા માટે સંપૂર્ણ ઇતિહાસની પણ જરૂર પડશે. આ બ્રુગાડા સિન્ડ્રોમની વારસાગત પ્રકૃતિને કારણે છે. તેમના પરિવારમાં અચાનક મૃત્યુનો ઇતિહાસ ધરાવતા દર્દીઓમાં, ડોકટરોએ આપવું જોઈએ ખાસ ધ્યાનહૃદયનું કામ. પેથોલોજીની હાજરીની પુષ્ટિમાં આનુવંશિક પરીક્ષણોનો પણ સમાવેશ થાય છે જે ડીએનએ વિભાગોમાં પરિવર્તનને ઓળખી શકે છે. હૃદયની રચનાનું મૂલ્યાંકન કરવા માટે, અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરવામાં આવે છે, જે અંગના ચોક્કસ ફોટા લેવાનું શક્ય બનાવે છે. છબીઓમાંથી માપ લેવામાં આવે છે, અને સંકોચન કાર્યનું પણ મૂલ્યાંકન કરવામાં આવે છે.

સારવાર
હાર સામેની લડાઈ વધુ મુશ્કેલ છે. આ પર્યાપ્ત અભાવને કારણે છે અને સમયસર નિદાનપેથોલોજી. આ કિસ્સામાં, દર્દીઓની સારવાર દવાઓની મદદથી અને પેસમેકરની સ્થાપનાનો સમાવેશ કરતી સર્જિકલ તકનીકોના ઉપયોગથી બંને કરી શકાય છે. તે જ સમયે, રૂઢિચુસ્ત પદ્ધતિઓ અસરકારકતામાં આમૂલ લોકો કરતા નોંધપાત્ર રીતે હલકી ગુણવત્તાવાળા છે.
ડ્રગ ઉપચાર
આનુવંશિક અસાધારણતા ધરાવતા દર્દીઓમાં તમામ એન્ટિએરિથમિક દવાઓનો ઉપયોગ કરી શકાતો નથી. આ આ દવાઓની ક્રિયા કરવાની વિવિધ પદ્ધતિને કારણે છે. ઉદાહરણ તરીકે, બ્રુગાડા સિન્ડ્રોમ માટે સોડિયમ ચેનલ બ્લૉકર સાથેની સારવાર દર્દીની સ્થિતિ બગડી શકે છે. આ પેથોલોજી માટે, ક્વિનીડાઇન અને ડિસોપાયરામાઇડ જેવી દવાઓનો ઉપયોગ થાય છે. તેઓ પેરોક્સિઝમલ ટાકીકાર્ડિયાના હુમલા સામેની લડાઈમાં સારા પરિણામો દર્શાવે છે. તે જ સમયે, જવાબ દવા સારવારમાત્ર 60% દર્દીઓમાં જોવા મળે છે.
ડિફિબ્રિલેટર ઇન્સ્ટોલેશન
હાલમાં બ્રુગાડા સિન્ડ્રોમની સારવાર માટે ઉપકરણનું ઇમ્પ્લાન્ટેશન સૌથી અસરકારક રીત માનવામાં આવે છે. જ્યારે તે જરૂરી છે ક્લિનિકલ ચિહ્નોરોગ, હોલ્ટર મોનિટરિંગ દરમિયાન ફાઇબરિલેશનની શોધ, તેમજ હકારાત્મક પરીક્ષણસોડિયમ ચેનલ બ્લોકર્સનો ઉપયોગ. કાર્ડિયોવર્ટર-ડિફિબ્રિલેટર હૃદયની લયને સુધારીને દર્દીના અચાનક મૃત્યુને રોકવામાં મદદ કરે છે.
પેથોલોજીનું પરિણામ તેના ક્લિનિકલ અભિવ્યક્તિઓની તીવ્રતા દ્વારા નક્કી કરવામાં આવે છે. જો દર્દીને ઇલેક્ટ્રોકાર્ડિયોગ્રામ પર માત્ર ચોક્કસ ચિહ્નો હોય, તો પૂર્વસૂચન અનુકૂળ છે, ખાસ કરીને જો સમયસર સારવાર. ડિફિબ્રિલેટર વિના, અચાનક કાર્ડિયાક અરેસ્ટ થવાનું જોખમ વધારે છે.
એવા અભ્યાસો છે જે રોગની મલ્ટિફેક્ટોરિયલ પ્રકૃતિ સૂચવે છે. ડોકટરો માને છે કે નુકસાનના ક્લિનિકલ સંકેતોની તીવ્રતા માત્ર આનુવંશિક પરિવર્તનના પ્રકારથી જ નહીં, જે સમસ્યા તરફ દોરી જાય છે, પરંતુ પર્યાવરણીય પરિસ્થિતિ, તેમજ માનવ શરીરમાં હોર્મોનલ પૃષ્ઠભૂમિ અને તેની જીવનશૈલી દ્વારા પણ પ્રભાવિત થાય છે.
ફેનોટાઇપિક અભિવ્યક્તિઓનો ઉપયોગ રોગના પરિણામ અને સારવારના પ્રતિભાવની આગાહી કરવા માટે થાય છે. તે સાબિત થયું છે કે બ્રુગાડા સિન્ડ્રોમની જીવલેણ ગૂંચવણો માટે જોખમ ધરાવતા દર્દીઓમાં સતત પુનરાવર્તિત મૂર્છા, રાત્રે પેરોક્સિસ્મલ ટાકીકાર્ડિયાની પૃષ્ઠભૂમિ સામે એગોનલ શ્વાસ, તેમજ અજાણ્યા ઇટીઓલોજીના આંચકીવાળા દર્દીઓ છે. આવા દર્દીઓ માટે, ડોકટરો ઇમ્પ્લાન્ટેબલ કાર્ડિયોવર્ટર-ડિફિબ્રિલેટર ઇન્સ્ટોલ કરવાની ભલામણ કરે છે, જે અચાનક મૃત્યુની શક્યતા ઘટાડે છે.
તે જ સમયે, રોજિંદા જીવનમાં બ્રુગાડા સિન્ડ્રોમના ક્લિનિકલ અભિવ્યક્તિઓનો સામનો ન કરતા દર્દીઓમાં ઉપકરણનો ઉપયોગ કરવાના વાજબીતા વિશે હજુ પણ ચર્ચા છે.
સંખ્યાબંધ ડોકટરો માને છે કે જો ECG પર ચોક્કસ પેટર્ન હોય, તો દર્દીઓને શસ્ત્રક્રિયાની જરૂર હોય છે. અન્ય લોકો દલીલ કરે છે કે જ્યારે જખમના લક્ષણો દેખાય ત્યારે જ આરોપણ વાજબી છે.
બ્રુગાડા સિન્ડ્રોમના વિકાસની રોકથામ વિકસાવવામાં આવી નથી. સમસ્યાનું નિવારણ ગર્ભાવસ્થા આયોજનના તબક્કે માતાપિતાના કેરીયોટાઇપિંગમાં આવે છે. જીવલેણ ગૂંચવણોના નિર્માણને રોકવા માટે, હાલની સમસ્યાનું સમયસર નિદાન કરવું મહત્વપૂર્ણ છે.
ન્યુરોલોજિસ્ટની હેન્ડબુક

પેથોલોજી બ્લોગમાં કાર્ડિયાક પેથોલોજી શા માટે નર્વસ સિસ્ટમ?! કારણ કે ચેતનાની ખોટ એ એક છે સામાન્ય કારણોન્યુરોલોજીસ્ટને રેફરલ્સ (અપીલ).
આધુનિકમાં ક્લિનિકલ દવાસાથે સંકળાયેલ રોગો અને સિન્ડ્રોમની વિશેષ સંખ્યા ઉચ્ચ જોખમમાં અચાનક મૃત્યુ નાની ઉંમરે. આમાં સડન ઇન્ફન્ટ ડેથ સિન્ડ્રોમ, લોંગ ક્યુટી સિન્ડ્રોમ, સડન અસ્પષ્ટ ડેથ સિન્ડ્રોમ, એરિથમોજેનિક રાઇટ વેન્ટ્રિક્યુલર ડિસપ્લેસિયા, આઇડિયોપેથિક વેન્ટ્રિક્યુલર ફાઇબરિલેશન વગેરેનો સમાવેશ થાય છે. આ સૂચિમાં સૌથી "રહસ્યમય" રોગ બ્રુગાડા સિન્ડ્રોમ છે(SB) અને તે તે છે જે, ઘણા નિષ્ણાતોના મતે, નાની ઉંમરે અચાનક નોન-કોરોનરી મૃત્યુના 50% થી વધુ માટે "જવાબદાર" છે (એટલે કે કોરોનરી ધમનીઓ અને મ્યોકાર્ડિયમમાં કોઈ કાર્બનિક ફેરફારો વિનાની વ્યક્તિઓમાં).
બ્રુગાડા સિન્ડ્રોમ- ક્લિનિકલ ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક સિન્ડ્રોમ, જે સંયોજિત કરે છે [ 1 ] વારંવારના કિસ્સાઓ [પોલિમોર્ફિક વેન્ટ્રિક્યુલર ટાકીકાર્ડિયા (VT) અથવા વેન્ટ્રિક્યુલર ફાઇબરિલેશન (VF) ના વિકાસને કારણે] સિંકોપ અથવા અચાનક કાર્ડિયાક ડેથ (SCD) અને [ 2 ] જમણા બંડલ બ્રાન્ચ બ્લોક (RBBB) ના વિશિષ્ટ સ્વરૂપના ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG) પર એસટી સેગમેન્ટ એલિવેશન (જમણા પૂર્વવર્તી લીડ્સમાં), તેમજ [ 3 ] કોઈ કાર્બનિક ફેરફારો નથી કોરોનરી ધમનીઓઅને મ્યોકાર્ડિયમ (એસબી એ એક કુટુંબ છે, આનુવંશિક રીતે વારસાગત સિન્ડ્રોમ છે જે ચેનલોપેથી સંબંધિત છે [નીચે જુઓ] અને "પ્રાથમિક વિદ્યુત હૃદય રોગ" ની વિભાવનામાં શામેલ છે).
A.V. દ્વારા "વેન્ટ્રિક્યુલર એરિથમિયાસનું નિદાન" લેખ પણ વાંચો. સ્ટ્રુટિન્સ્કી, એ.પી. બરાનોવ, એ.જી. એલ્ડરબેરી; આંતરિક રોગોના પ્રોપેડ્યુટિક્સ વિભાગ, મેડિસિન ફેકલ્ટી, રશિયન સ્ટેટ મેડિકલ યુનિવર્સિટી (મેગેઝિન “જનરલ મેડિસિન” નંબર 4, 2005) [વાંચો]
SB ના વ્યાપ પરના ડેટા વિરોધાભાસી છે. પશ્ચિમી દેશોમાં SBની ઘટનાઓ ઓછી છે (10,000 લોકો દીઠ 1 - 2 કેસ) અને દક્ષિણપૂર્વ એશિયામાં વધે છે (10,000 દીઠ 5 થી વધુ [આ પ્રદેશમાં SBના વિકાસ માટે ઉત્તેજક પરિબળોને મોટી માત્રામાં સામગ્રી ગણી શકાય. ખોરાકમાં પોટેશિયમ અને ગરમ આબોહવા; આ મુદ્દા પર સંશોધન ચાલુ છે]). સંખ્યાબંધ લેખકોના મતે, અપૂરતા નિદાનને કારણે SB ના સૂચવેલ ઘટના દર વાસ્તવિકતાથી દૂર છે. આ રોગ.
ECG ફેરફારો અનુસાર, SB માં ત્રણ પ્રકારના ST સેગમેન્ટ એલિવેશનને અલગ પાડવામાં આવે છે. પ્રકાર I માં, J બિંદુમાં સ્પષ્ટ વધારો, ST સેગમેન્ટની કમાન અને લીડ V1 અને V2 માં T-વેવ વ્યુત્ક્રમ છે. પ્રકાર II માં, ST સેગમેન્ટમાં કાઠી-આકારનો વધારો (1 મીમીથી વધુ) નોંધવામાં આવે છે. પ્રકાર III માં, ST સેગમેન્ટ એલિવેશન 1 mm કરતાં ઓછું છે. સર્વસંમતિ દસ્તાવેજ અનુસાર, પ્રકાર I ECG ફેરફારો એ SB ના નિદાનનું સૂચક છે (સારરૂપે, SB ની ECG પેટર્નના બે મોર્ફોલોજી છે: પહેલું "કોવ્ડ પ્રકાર" ["ગુંબજ આકારનું"] અને બીજું "સેડલ-બેક" ["સેડલ-આકારનું" ] છે, જેમાં અગાઉ વર્ણવેલ બીજા અને ત્રીજા પ્રકારનો સમાવેશ થાય છે).

લેખ પણ વાંચો " ડાયગ્નોસ્ટિક મૂલ્ય J-waves" લિમાંકિના I.N., સેન્ટ પીટર્સબર્ગ સાયકિયાટ્રિક હોસ્પિટલ નંબર 1 નામ આપવામાં આવ્યું છે. પી.પી. કાશ્ચેન્કો, રશિયા (મેગેઝિન “ઇમરજન્સી મેડિસિન” નંબર 1, 2013) [વાંચો]
ધ્યાન આપો e! SB નું નિદાન ડોકટરો માટે નોંધપાત્ર મુશ્કેલીઓ રજૂ કરે છે, જેમ કે આવર્તન દ્વારા પુરાવા મળે છે ડાયગ્નોસ્ટિક ભૂલો. તેનું એક કારણ આ રોગના ક્લિનિક અને ડાયગ્નોસ્ટિક માપદંડ વિશે ડોકટરોનું અપૂરતું જ્ઞાન છે (બીજી પરિસ્થિતિઓમાં ECG ફેરફારોથી SBની ECG પેટર્નનું વિભેદક નિદાન અનુભવી કાર્ડિયોલોજિસ્ટ માટે પણ ખૂબ મુશ્કેલ હોઈ શકે છે). SB ની ECG પેટર્ન છુપાયેલી, ગતિશીલ અને પૃષ્ઠભૂમિ સામે દેખાઈ શકે છે [ 1 ] તાવ, [ 2 ] નશો, [ 3 યોનિ ઉત્તેજના, [ 4 ] ઇલેક્ટ્રોલાઇટ ફેરફારો, [ 5 ] અમુક દવાઓ લેવી (નીચેનું કોષ્ટક જુઓ).
નૉૅધ! એસ.બી.ની ખાસિયત એ છે કે લાક્ષણિક ECG પેટર્ન, લોંગ ક્યુટી સિન્ડ્રોમ અને અન્ય જન્મજાત એરિથમોજેનિક ચેનલોપેથીથી વિપરીત, છે નથીકાયમી. VT (અથવા VF) ના વિકાસ પહેલાના સમયગાળામાં અથવા તેના પછી તરત જ લાક્ષણિકતા ECG ફેરફારો વધુ ઉચ્ચારવામાં આવે છે, અને સંખ્યાબંધ દવાઓ દ્વારા ઉશ્કેરવામાં આવી શકે છે.

તે સ્થાપિત થયું છે કે SB એ SCN5A જનીનના પરિવર્તનને કારણે થતો વારસાગત (એટલે કે આનુવંશિક રીતે નિર્ધારિત) રોગ છે, જે 3જી રંગસૂત્ર (3p21-24) ના ટૂંકા હાથમાં સ્થિત છે, જે α-સોડિયમ ચેનલોના પ્રોટીન સબ્યુનિટ્સના જૈવસંશ્લેષણને એન્કોડ કરે છે. કાર્ડિયોમાયોસાઇટ્સનું, એટલે કે. SB એ ચેનલોપેથીનું ઉદાહરણ છે (Na ચેનલ એ એક જટિલ પટલ પ્રોટીન છે જે ટ્રાંસમેમ્બ્રેન સક્રિય કલા વીજસ્થિતિમાનના તબક્કાના આધારે સોડિયમના ઝડપી પ્રવાહને નિયંત્રિત કરે છે; SB માં, SCN5A પરિવર્તનને કારણે, જમણા વેન્ટ્રિકલના એપીકાર્ડિયલ કોષોમાં Na ચેનલોની સંખ્યામાં ઘટાડો અને/અથવા તેમના ઝડપી નિષ્ક્રિયકરણ - આ INa ઘનતામાં ઘટાડો અને એપિકાર્ડિયમના અકાળ પુનઃધ્રુવીકરણની ઘટના દ્વારા પ્રગટ થાય છે). આ રોગમાં વારસાની ઓટોસોમલ પ્રબળ પેટર્ન છે. આજે, લગભગ પાંચ જનીનો આ રોગના વિકાસ માટે જવાબદાર હોવાનું જાણીતું છે; તેમાંના કોઈપણમાં પરિવર્તન રોગના વિકાસ તરફ દોરી શકે છે (SB ના વિકાસ માટે જવાબદાર 80 થી વધુ પરિવર્તનો વર્ણવવામાં આવ્યા છે). જો કે, તે યાદ રાખવું જોઈએ કે આશરે 15% કેસોમાં, BS ધરાવતા દર્દીઓનો પારિવારિક ઇતિહાસ નથી, જે છૂટાછવાયા પરિવર્તનનું પરિણામ હોઈ શકે છે.
ઉપર નોંધ્યું છે તેમ, યુવાન લોકોમાં 50% થી વધુ અચાનક બિન-કોરોનરી મૃત્યુનું કારણ SB છે. સિન્ડ્રોમના ક્લિનિકલ અભિવ્યક્તિઓ સામાન્ય રીતે 30 - 40 [-50] વર્ષની ઉંમરે વિકસે છે (પરંતુ આ રોગ કોઈપણ ઉંમરે, મોટી ઉંમરે અને નવજાત સમયગાળા સુધી બંનેમાં પ્રગટ થઈ શકે છે). પુરુષો સ્ત્રીઓ કરતાં 8 થી 10 ગણી વધુ વખત બીમાર પડે છે. આ રોગનું ક્લિનિકલ ચિત્ર VT (અથવા VF) અને SCD ના હુમલાઓની પૃષ્ઠભૂમિ સામે સિંકોપની વારંવાર ઘટના દ્વારા વર્ગીકૃત થયેલ છે, મુખ્યત્વે ઊંઘ દરમિયાન, તેમજ શબપરીક્ષણ સમયે કાર્બનિક મ્યોકાર્ડિયલ નુકસાનના ચિહ્નોની ગેરહાજરી. મોટા ભાગના કિસ્સાઓમાં, SB માં VT ના હુમલા સાંજે અને રાત્રે (18 થી 06 કલાક સુધી), વધુ વખત રાત્રિના બીજા ભાગમાં થાય છે, જે VF ની ઘટનામાં વધેલા યોનિ પ્રભાવોની ભૂમિકાની પુષ્ટિ કરે છે. SB માં (આ સર્કેડિયન પેટર્ન એસબી અને કોરોનરી હૃદય રોગના દર્દીઓમાં જીવલેણ એરિથમિયાની ઘટનાના પેથોજેનેસિસમાં તફાવત પણ સૂચવે છે, જ્યારે SCD ની મુખ્ય સર્કેડિયન ટોચ વહેલી સવારના કલાકોમાં થાય છે).
યાદ રાખો! નીચેના કેસોમાં એસબીને બાકાત રાખવું જરૂરી છે: [ 1 ] ECG પર લાક્ષણિક ફેરફારોનો દેખાવ (ઉપર જુઓ); [ 2 ] સિંકોપ (મૂર્છા) અજ્ઞાત મૂળ; [3 પોલીમોર્ફિક વેન્ટ્રિક્યુલર ટાકીકાર્ડિયાના એપિસોડ્સ; [ 4 ] પરિવારમાં અચાનક મૃત્યુના કિસ્સાઓ, ખાસ કરીને 30 - 50 વર્ષની વયના વ્યવહારીક સ્વસ્થ પુરુષોમાં.
સંદર્ભ માહિતી. તબીબી લક્ષણોહૃદયની લયમાં વિક્ષેપ સાથે સંકળાયેલ કાર્ડિયોજેનિક મૂર્છા (સિન્કોપ) એ તેમની અચાનકતા, સાથે જોડાણ છે. શારીરિક પ્રવૃત્તિઅને ભાવનાત્મક પરિબળો સંકળાયેલ લક્ષણોઓટોનોમિક ડિસફંક્શન. મૂર્છાના વિકાસના તબક્કાઓનું વિશ્લેષણ કરતી વખતે, હૃદયના વિસ્તારમાં અપ્રિય સંવેદનાઓ અથવા પીડા સાથે, હૃદયના "અટકાવવા", "વિલીન" અથવા ધબકારા વધવાની સંવેદનાઓ સાથે ટૂંકા પ્રિસિનકોપ સમયગાળા પર ધ્યાન આપવામાં આવે છે, અવ્યવસ્થિત ચક્કર, ગંભીર સામાન્ય નબળાઇ, આંખોની સામે અંધારું થવું, કાનમાં રણકવું, માથામાં ગરમીની લાગણી, અધિજઠર પ્રદેશમાં અપ્રિય સંવેદના. કેટલાક કિસ્સાઓમાં, કાર્ડિયોજેનિક સિંકોપના ક્લિનિકમાં પ્રિસિનકોપનો સમયગાળો સંપૂર્ણપણે ગેરહાજર હોઈ શકે છે. આવી સ્થિતિમાં, મૂર્છા એ અચાનક પતન તરીકે પ્રગટ થાય છે અને એપીલેપ્ટિક પેરોક્સિઝમ (જેમાં કદાચ [ખાસ કરીને લાંબા સમય સુધી સામાન્ય સેરેબ્રલ હાયપોપરફ્યુઝનના કિસ્સામાં] કન્વલ્સિવ સિન્ડ્રોમ અને/અથવા સમાવેશ થાય છે. અનૈચ્છિક પેશાબ, અને/અથવા જીભ ડંખ). તે જ સમયે, દર્દીઓમાં સ્વાયત્ત વિકૃતિઓ ઉચ્ચારવામાં આવી છે - ત્વચાની નિસ્તેજતા, શરદી, હાઈપરહિડ્રોસિસ, શ્વાસ બહાર કાઢવામાં મુશ્કેલી સાથે વારંવાર છીછરા શ્વાસ, બ્રેડીકાર્ડિયા 32 - 48 ધબકારા પ્રતિ મિનિટ, બ્લડ પ્રેશરમાં ઘટાડો 90/60 mm Hg. એક નિયમ તરીકે, એરિથમોજેનિક સિંકોપ દરમિયાન ચેતનાની ખોટ 3 મિનિટ સુધી અલ્પજીવી છે. જ્યારે એપીલેપ્સીથી અલગ પડે છે, ત્યારે હકીકત એ છે કે સિંકોપ પછી સંપૂર્ણ છે અને ઝડપી પુનઃપ્રાપ્તિસ્મૃતિ ભ્રંશ વિના સભાનતા, સુસ્તીમાં વધારો. કાર્ડિયોજેનિક સિંકોપમાં પોસ્ટ-સિન્કોપ સમયગાળો ઘણીવાર હાજર હોય છે, તેની અવધિ 5 મિનિટથી એક કલાક સુધી બદલાય છે, સામાન્ય નબળાઇ, અસ્વસ્થતા, ક્યારેક માથાનો દુખાવો અને હૃદયના વિસ્તારમાં અગવડતા હોય છે. વિશિષ્ટ લક્ષણ, કહેવાતા એરિથમોજેનિક સિંકોપ, તેમની રૂઢિચુસ્તતા, શ્રેણીબદ્ધતા તરફ વલણ અને હૃદયના ધબકારા સ્થિરતાના અભાવના પરિબળ સાથે ગાઢ જોડાણ છે (સ્રોત: લેખ “ન્યુરોલોજિસ્ટની આંખો દ્વારા કાર્ડિયોજેનિક સિંકોપ” ટી.વી. મિરોનેન્કો, એલ.એન. ઇવાનોવા, ઓ.એન. Chmelyuk; Lugansk State Medical University (B.M. Mankovsky, No. 2, 2013 પછી નામ આપવામાં આવ્યું ન્યુરોલોજીનું જર્નલ) [વાંચો]).
પોસ્ટ પણ વાંચો: ચેતનાનું ક્ષણિક નુકશાન: મૂર્છા અથવા મૂર્છા જેવી સ્થિતિ?!(laesus-de-liro.livejournal.com પર)
મોટાભાગના વૈજ્ઞાનિકો માને છે કે SB ના ક્લિનિકલ અભિવ્યક્તિઓની તીવ્રતા સોડિયમ ચેનલોને નુકસાનની ડિગ્રી દ્વારા નક્કી કરવામાં આવે છે: જો 25% કરતા ઓછી આયન ચેનલોને નુકસાન થાય છે ECG ફેરફારો ST સેગમેન્ટ અને લયમાં વિક્ષેપ માત્ર ફાર્માકોલોજિકલ રીતે પ્રેરિત થાય છે - સોડિયમ ચેનલ બ્લોકર્સની રજૂઆત દ્વારા, અને ક્ષતિગ્રસ્ત સોડિયમ ચેનલોની સંખ્યામાં વધારો (25% થી વધુ), ECG પેટર્ન અને SCD નું જોખમ તીવ્રપણે વધે છે. . લગભગ 80% દર્દીઓ કે જેમણે ક્લિનિકલ મૃત્યુનો અનુભવ કર્યો હતો તેઓ આ નાટકીય એપિસોડ પહેલા આંચકી સહિત સિંકોપનો ઇતિહાસ ધરાવતા હતા. સંખ્યાબંધ દર્દીઓમાં, ચેતનાના નુકશાન વિના હુમલાઓ થઈ શકે છે, ગંભીર સામાન્ય નબળાઇ અને હૃદયની કામગીરીમાં વિક્ષેપના સ્વરૂપમાં, કહેવાતા પ્રેસિંકોપ સ્ટેટ્સ (લિપોટીમિયા) સાથે. કેલ્મોડ્યુલિન અને સોડિયમ ચેનલ વચ્ચેના જોડાણના વિક્ષેપ સાથે સંકળાયેલ પરિવર્તન સાથે આ એસબીના એસિમ્પટમેટિક વેરિઅન્ટના સાહિત્યમાં વર્ણનો છે.
નૉૅધ! આજની તારીખે, સંશોધકોએ SB માં થતી વિવિધ લય વિક્ષેપોનું વર્ણન કર્યું છે: સુપ્રવેન્ટ્રિક્યુલર એરિથમિયાસ, એટ્રિયલ ફાઇબરિલેશન (એએફ), એટ્રિઓવેન્ટ્રિક્યુલર નોડલ ટાકીકાર્ડિયા, એટ્રિઓવેન્ટ્રિક્યુલર બ્લોક, સિક સાઇનસ સિન્ડ્રોમ, પરંતુ સૌથી સામાન્ય અને જીવલેણ ટાકીકાર્ડિયાના પેરોક્સિઝમ છે. "પિરોએટ" પ્રકાર ( ટોર્સડેસ ડી પોઈન્ટ્સ) અને વીએફ.
જ્યારે ECG માપદંડો પૂર્ણ થાય છે, ત્યારે દર્દીઓમાં SB નું નિદાન કરવામાં આવે છે [ 1 [ 2 ] બોજારૂપ કૌટુંબિક ઇતિહાસ સાથે (45 વર્ષથી ઓછી ઉંમરના સંબંધીઓમાં SCD, સંબંધીઓમાં પ્રકાર 1 SB ની ECG પેટર્ન), અથવા [ 3 ] લક્ષણ-સંબંધિત એરિથમિયા (સિન્કોપ, નિશાચર શ્વસન ધરપકડના હુમલા) ની હાજરીમાં.
નીચેના ક્લિનિકલ અને ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક સ્વરૂપો અને એસબીના પ્રકારોને અલગ પાડવામાં આવે છે: [ 1 ] સંપૂર્ણ સ્વરૂપ (સિંકોપ, પ્રિસિનકોપ, ક્લિનિકલ મૃત્યુના કિસ્સાઓ અથવા પોલિમોર્ફિક વીટીને કારણે એસસીડી સાથેનું લાક્ષણિક ECG ચિત્ર); [ 2 SCD અથવા SB ના કૌટુંબિક ઇતિહાસ વિના એસિમ્પટમેટિક દર્દીઓમાં લાક્ષણિક ECG ચિત્ર; [ 3 ] એસિમ્પટમેટિક દર્દીઓમાં લાક્ષણિક ઇસીજી ચિત્ર, દર્દીઓના પરિવારના સભ્યો સંપૂર્ણ સ્વરૂપએસબી; [ 4 ] એસિમ્પટમેટિક વિષયોમાં ફાર્માકોલોજિકલ પરીક્ષણો પછી લાક્ષણિક ECG ચિત્ર, SB ના સંપૂર્ણ સ્વરૂપવાળા દર્દીઓના પરિવારના સભ્યો; [ 5 ] વારંવાર સિંકોપ અથવા આઇડિયોપેથિક AF ધરાવતા દર્દીઓમાં ફાર્માકોલોજિકલ પરીક્ષણો પછી લાક્ષણિક ઇસીજી ચિત્ર; [ 6 ] સ્પષ્ટ RBBB, ST સેગમેન્ટ એલિવેશન અને લંબાણ સાથે લાક્ષણિક ECG ચિત્ર પી-આર અંતરાલ; [7 ] ST સેગમેન્ટ એલિવેશન સાથે લાક્ષણિક ECG ચિત્ર, પરંતુ P-R અંતરાલ અને RBBB લંબાવ્યા વિના; [ 8 ] મધ્યમ ST સેગમેન્ટ એલિવેશન સાથે અપૂર્ણ RBBB; [ 9 ] P-R અંતરાલનું અલગ લંબાવવું.
SB ને ચકાસવા માટે, ક્લાસ IA એન્ટિએરિથમિક દવાઓનો ઉપયોગ કરીને ડ્રગ સ્ટ્રેસ પરીક્ષણો હાથ ધરવાનું શક્ય છે, જેમ કે અજમાલિન, ફ્લેકાઇનાઇડ, પ્રોકેનામાઇડ, પેલ્સિકાઇનાઇડ. જો સતત ECG મોનિટરિંગ હેઠળ સઘન સંભાળની સ્થિતિમાં વારંવાર સિંકોપ થવાની શંકા હોય તો આવા પરીક્ષણ હાથ ધરવા જોઈએ, જે હકારાત્મક પરિણામબ્રુગાડા જેવા ફેરફારો નોંધાયા છે.
SB ને અલગ પાડો જરૂરીબ્રુગાડા (એફબી) ની ફિનોકોપી (અથવા ફેનોટાઇપ) સાથે, જે મેટાબોલિક ડિસઓર્ડર, ઇલેક્ટ્રિકલ ટ્રૉમા, ઇસ્કેમિયા, અમુક દવાઓ લેવાથી અને અન્ય કારણોસર ક્ષણિક રીતે થાય છે. જોકે આ ખ્યાલને પુષ્ટિની જરૂર છે, એવું માનવામાં આવે છે કે FB માં ફાર્માકોલોજિકલ પરીક્ષણ નકારાત્મક હશે, અને આનુવંશિક પરીક્ષણ SB ના વિકાસ માટે જવાબદાર પરિવર્તનની હાજરીની પુષ્ટિ કરશે નહીં (SB ના સીધા ડીએનએ નિદાન માટે, કોડિંગ ક્રમનું વિશ્લેષણ. જનીનો SCN5A, KCNQ1, KCNE1, KCNH2, KCNE2 અને વગેરે).

યાદ રાખો! તે હાથ ધરવા જરૂરી છે વિભેદક નિદાનએસબી અને સંખ્યાબંધ રોગો જે સમાન ECG અભિવ્યક્તિઓનું કારણ બની શકે છે: જમણા વેન્ટ્રિકલ (આરવી) ના એરિથમોજેનિક ડિસપ્લેસિયા, મ્યોકાર્ડિટિસ, કાર્ડિયોમાયોપથી, ચાગાસ રોગ (મ્યોકાર્ડિટિસ), સ્ટેઇનર્ટ રોગ, મેડિયાસ્ટિનલ ટ્યુમર. જમણા પ્રીકોર્ડિયલ લીડ્સમાં એસટી સેગમેન્ટ એલિવેશનનું કારણ બને તેવા પેથોલોજીઓમાં નીચેનાનો સમાવેશ થાય છે: તીવ્ર મ્યોકાર્ડિટિસ, તીવ્ર પેરીકાર્ડિટિસ, હિમોપેરીકાર્ડિયમ, જમણા વેન્ટ્રિક્યુલર ઇન્ફાર્ક્શન, એઓર્ટિક એન્યુરિઝમ ડિસેક્શન, તીવ્ર થ્રોમ્બોએમ્બોલિઝમ ફુપ્ફુસ ધમની, સેન્ટ્રલ નર્વસ સિસ્ટમની વિસંગતતાઓ, ડ્યુચેન મસ્ક્યુલર ડિસ્ટ્રોફી, ફ્રેડરિકની અટાક્સિયા, થાઇમીનની ઉણપ, હાયપરક્લેસીમિયા, હાયપરકલેમિયા, જમણા વેન્ટ્રિક્યુલર આઉટફ્લો ટ્રેક્ટને સંકુચિત કરતી મેડિયાસ્ટિનલ ટ્યુમર, એરિથમોજેનિક રાઇટ વેન્ટ્રિક્યુલર કાર્ડિયોમાયોપથી, લાંબા સમય સુધી QT અંતરાલપ્રકાર 3, જમણા બંડલ બ્રાન્ચ બ્લોક, ડાબા બંડલ બ્રાન્ચ બ્લોક, ડાબું વેન્ટ્રિક્યુલર હાઇપરટ્રોફી, પ્રારંભિક રિપોલરાઇઝેશન સિન્ડ્રોમ, હાઇપોથર્મિયા.
એસબીની સારવાર માટે ડ્રગ અભિગમો સક્રિયપણે વિકસાવવામાં આવી રહ્યા છે, પરંતુ આ અભ્યાસોના પરિણામો હજુ પણ વિવાદાસ્પદ છે. VT/VF હુમલાના લાંબા ગાળાના નિવારણમાં કોઈપણ દવાઓની અસરકારકતા પર હાલમાં વર્ચ્યુઅલ રીતે કોઈ ખાતરીકારક, સુસંગત ડેટા નથી. SCD ના ઉચ્ચ જોખમ ધરાવતા દર્દીઓ માટે, આયુષ્ય વધારતા સારવારનો વિકલ્પ કાર્ડિયોવર્ટર-ડિફિબ્રિલેટરનું પ્રત્યારોપણ છે.
આમ SB એ કાર્ડિયાક એરિથમિયા સાથે આનુવંશિક રીતે નિર્ધારિત રોગ છે, જે પોલીમોર્ફિક VT અને VF ના એપિસોડ્સની પૃષ્ઠભૂમિ સામે સિંકોપની વારંવાર ઘટના દ્વારા વર્ગીકૃત થયેલ છે. ઘણીવાર રોગનું પરિણામ એસસીડી છે. અજાણ્યા ઈટીઓલોજીના સિંકોપ, નિશાચર પેરોક્સિઝમ, ગૂંગળામણના નિશાચર પેરોક્સિઝમ, પરિવારમાં એસસીડીના કિસ્સાઓ (ખાસ કરીને નાની ઉંમરે અને રાત્રે), લાક્ષણિક ECG પેટર્ન ધરાવતા તમામ દર્દીઓમાં, એસબીને બાકાત રાખવું જરૂરી છે. આ કરવા માટે, આવા દર્દીઓએ ફાર્માકોલોજીકલ પરીક્ષણો, ગતિશીલ ECG પરીક્ષા (દર્દીના સંબંધીઓ સહિત), અને હોલ્ટર મોનિટરિંગમાંથી પસાર થવું જોઈએ. SB નું નિદાન કરવા માટેની સૌથી વિશ્વસનીય પદ્ધતિઓમાંની એક મોલેક્યુલર આનુવંશિક સંશોધન છે. આજની તારીખમાં, VT/VF ની સારવાર માટે તેમજ SB માં SCD ના નિવારણ માટેની એકમાત્ર પદ્ધતિ, ઓટોમેટિક કાર્ડિયોવર્ટર-ડિફિબ્રિલેટરનું પ્રત્યારોપણ છે.
નીચેના સ્ત્રોતોમાં SB વિશે વધુ વાંચો:
લેખ (લેક્ચર) "બ્રુગાડા સિન્ડ્રોમ" ઓ.એલ. બોકેરિયા, એ.વી. સેર્ગીવ; FSBI" વિજ્ઞાન કેન્દ્ર કાર્ડિયોવેસ્ક્યુલર સર્જરીતેમને એ.એન. બકુલેવ", મોસ્કો (મેગેઝિન "એનલ્સ ઓફ એરિથમોલોજી" નંબર 1, 2015) [વાંચો];
લેખ "બ્રુગાડા સિન્ડ્રોમ: સેલ્યુલર મિકેનિઝમ્સ એન્ડ એપ્રોચ ટુ ટ્રીટમેન્ટ" એલ.એ. બોકેરિયા, ઓ.એલ. બોકેરિયા, એલ.એન. કાર્ડિયોવાસ્ક્યુલર સર્જરી માટે કીર્તબયા સાયન્ટિફિક સેન્ટર નામ આપવામાં આવ્યું છે. એ.એન. બકુલેવ RAMS, મોસ્કો (જર્નલ “એનલ્સ ઓફ એરિથમોલોજી” નંબર 3, 2010) [વાંચો];
લેખ "બ્રુગાડા સિન્ડ્રોમ માટે ઉપચારનો ઇલેક્ટ્રોફિઝીયોલોજીકલ આધાર" માલત્સેવા એ.એસ., સ્ટ્રોગોનોવા વી.વી.; FSBEI HE પ્રથમ મોસ્કો સ્ટેટ મેડિકલ યુનિવર્સિટી નામ આપવામાં આવ્યું છે. તેમને. સેચેનોવ રશિયન ફેડરેશનના આરોગ્ય મંત્રાલય, મોસ્કો (વૈજ્ઞાનિક લેખોનું જર્નલ “21મી સદીમાં આરોગ્ય અને શિક્ષણ” નંબર 3, 2017) [વાંચો];
લેખ "બ્રુગાડા સિન્ડ્રોમ: પ્રાથમિક વિદ્યુત હૃદય રોગથી મોર્ફોલોજિકલ સબસ્ટ્રેટ સુધી" T.A. પાવલેન્કો, ઓ.વી. બ્લેગોવા; પ્રથમ મોસ્કો સ્ટેટ મેડિકલ યુનિવર્સિટીનું નામ આપવામાં આવ્યું. તેમને. સેચેનોવ, 6ઠ્ઠું વર્ષ, મેડિસિન ફેકલ્ટી, મોસ્કો; પ્રથમ મોસ્કો સ્ટેટ મેડિકલ યુનિવર્સિટીનું નામ આપવામાં આવ્યું. તેમને. સેચેનોવ, ફેકલ્ટી થેરાપી નંબર 1 વિભાગ, મોસ્કો (મેગેઝિન "આર્કાઇવ આંતરિક દવા"નં. 2, 2016) [વાંચો];
લેખ "બ્રુગાડા સિન્ડ્રોમ" એસ.ડી. મયન્સ્કાયા, એન.એ. સિબુલ્કિન; કાઝાન સ્ટેટ મેડિકલ યુનિવર્સિટી; કાઝાન રાજ્ય તબીબી એકેડેમી, કાઝાન (મેગેઝિન " પ્રાયોગિક દવા» નંબર 3, 2015) [વાંચો];
લેખ "બ્રુગાડા સિન્ડ્રોમ: સાહિત્ય સમીક્ષા અને ક્લિનિકલ અવલોકન" ટી.જી. વૈખાંસ્કાયા, ટી.ટી. ગેવર્કયાન, ટી.વી. ક્રુશેવસ્કાયા, આઈ.બી. ઉસ્ટિનોવા, ટી.વી. કુરુષ્કો, વી.એફ. ટોપ્સ, ઓ.એલ. પોલોનેત્સ્કી, એલ.આઈ.; પ્લાશ્ચિન્સ્કાયા રિપબ્લિકન સાયન્ટિફિક એન્ડ પ્રેક્ટિકલ સેન્ટર “કાર્ડિયોલોજી”, મિન્સ્ક (મેગેઝિન “મેડિકલ બિઝનેસ” નંબર 6, 2013) [વાંચો];
લેખ “બ્રુગાડા સિન્ડ્રોમ” મંગુશેવા એમ.એમ., અલીકબેરોવા જી.આઈ., વાલીવા એ.આર., તેરેગુલોવ યુ.ઈ.; રિપબ્લિકન ક્લિનિકલ હોસ્પિટલ ઓફ હેલ્થ મિનિસ્ટ્રી ઓફ ધ રિપબ્લિક ઓફ ટાટારસ્તાન, કાઝાન સ્ટેટ મેડિકલ યુનિવર્સિટી (મેગેઝિન “પ્રેક્ટિકલ મેડિસિન” નંબર 7, 2011) [વાંચો];
લેખ “ક્લાસ IC એન્ટિએરિથમિક ડ્રગ ઇટાસીઝિન સાથે ઉપચાર દરમિયાન બ્રુગાડા સિન્ડ્રોમના ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક સંકેતોનો દેખાવ. કેસનું વર્ણન" એલ.એમ. મકારોવ, વી.એન. કોમોલ્યાટોવા; રશિયાના એફએમબીએના બાળકો અને કિશોરોમાં સિંકોપ અને કાર્ડિયાક એરિથમિયા માટેનું કેન્દ્ર, રશિયાના એફએમબીએના રોગશાસ્ત્ર અને રોગશાસ્ત્રના કેન્દ્રની ચિલ્ડ્રન્સ ક્લિનિકલ હોસ્પિટલ નંબર 38; રશિયાના ક્લિનિકલ ફિઝિયોલોજી એન્ડ ફંક્શનલ ડાયગ્નોસ્ટિક્સ IPK FMBA વિભાગના KB નંબર 85 FMBA (મેગેઝિન “કાર્ડિયોલોજી” નંબર 4, 2011) [વાંચો]
© લેસસ ડી લિરો