3230 rubļi.
Apraksts
1. Māsai ir jāuzņemas nozīmīga loma izgulējumu profilaksē, ne tikai kopjot pacienta ādu, bet arī veicot veselības izglītību un apmācot gan pacientu, gan viņa tuviniekus izgulējumu kopšanas un profilakses prasmēs, pamatojoties uz Nacionālā standarta “Protokola” pacientu vadība. Izgulējumi."
2. Māsas darbība spiediena čūlu profilaksē jābalsta uz mūsdienu māsu koncepciju - māsu procesu un Nacionālo standartu “Pacientu vadības protokols. Izgulējumi."
3. Māsas darbību praktiskā īstenošana izgulējumu profilaksei neatbilst mūsdienu māsu koncepcijai, kas samazina tās efektivitāti un kvalitāti. māsu aprūpe vispār. Tas saistīts ar to, ka Nacionālās...
IEVADS 3
1. NODAĻA MĀSAS TEORĒTISKIE ASPEKTI izgulējumu profilaksē 6
1.1 Spiediena čūlu etiopatoģenēze, klasifikācija, klīniskā aina un ārstēšana 6
1.2 Mūsdienīgs izskats par medmāsas darbību 18
1.3. Medmāsas loma spiediena čūlu profilaksē 22
2. NODAĻA MĀSAS DARBĪBU PRAKTISKĀS ĪSTENOŠANAS ANALĪZE IZGUĻU PROFILAKSĒ 28
2.1. Pētījumu bāzes un izlases raksturojums 28
2.2. Aprūpes personāla darbības organizācijas un īpatnību analīze izgulējumu profilaksē 39
2.3 Optimizācijas ieteikumi māsu aktivitātes izgulējumu profilaksē 48
SECINĀJUMS 52
SECINĀJUMI 55
IZMANTOTO AVOTU SARAKSTS 56
PIETEIKUMS 58
Ievads
Pētījuma atbilstība. Spiediena čūlu slimnieku ārstēšana ir ļoti nopietna medicīniska un sociālā problēma. Attīstoties spiediena čūlām, palielinās pacienta hospitalizācijas ilgums, ir nepieciešami papildu pārsēji un medikamenti, instrumenti un aprīkojums. Rezultātā viena pacienta izgulējumu ārstēšanas izmaksas, piemēram, ASV, pēc dažādām aplēsēm, svārstās no 5 līdz 40 tūkstošiem dolāru. Apvienotajā Karalistē pacientu ar spiediena čūlu aprūpes izmaksas tiek lēstas 200 miljonu mārciņu apmērā, un tās katru gadu pieaug par 11%.
Papildus ekonomiskajām izmaksām, kas saistītas ar izgulējumu ārstēšanu, ir jāņem vērā nemateriālās izmaksas: smagas fiziskas un garīgas ciešanas, ko pārdzīvo pacients. Izgulējumu rašanos bieži pavada stipras sāpes, depresija un infekcijas komplikācijas (abscess, strutains artrīts, osteomielīts, sepse). Spiediena čūlu attīstība ir saistīta ar nemainīgi augstu mirstības līmeni. Tādējādi ar izgulējumiem pansionātos ievietoto pacientu mirstība, pēc dažādiem avotiem, svārstās no 21 līdz 88%.
Saistībā ar iepriekš minēto, nav šaubu, cik svarīgi ir novērst izgulējumus pacientiem, kuri ilgstoši atrodas gultas režīmā. Medmāsām šajā procesā vajadzētu aktīvi piedalīties. Tieši speciālisti ar vidējo medicīnisko izglītību sniedz tiešu aprūpi pacientiem un māca pacientu tuviniekiem aprūpes pamatus un komplikāciju novēršanu. Māsu personāla loma īpaši pieaugusi pēdējos gados, saistībā ar mūsu valstī veiktajām māsu reformām. No ārsta palīga, viņa recepšu izpildītāja, māsa kļūst par neatkarīgu diagnostikas, ārstēšanas un profilakses procesa dalībnieku. Turklāt medmāsa veic unikālas funkcijas, kas balstītas uz individuālu pieeju pacientam un māsu darbības profilaktisko fokusu kopumā.
Taču šobrīd praktiskā māsu inovāciju ieviešana ārstniecības iestāžu darbībā norit ārkārtīgi gausi. Daudzos gadījumos māsu personāla spējas joprojām tiek novērtētas par zemu, un līdz ar to medmāsu potenciāls nebūt nav pilnībā izmantots. Tas veicina pacientiem sniegtās medicīniskās palīdzības kvalitātes pazemināšanos. Tikmēr māsas aktīvā loma spiediena čūlu profilaksē var būtiski samazināt to attīstības biežumu, uzlabot pacientu dzīves kvalitāti, samazināt hospitalizācijas ilgumu, kā arī ārstēšanas izmaksas, t.i. tiem ir ne tikai medicīnisks, bet arī sociāli ekonomisks efekts. Iepriekš minētais nosaka pētījuma atbilstību.
Pētījuma problēma ir pretruna starp augsto nepieciešamību pēc māsas līdzdalības spiediena čūlu profilaksē, ņemot vērā viņas mainīto lomu, un nepietiekami aktīvu māsu inovāciju ieviešanu šajā procesā.
Pētījuma mērķis ir optimizēt māsu darbību spiediena čūlu profilaksē, pamatojoties uz tās mūsdienu aspektu izpēti.
Pētījuma mērķi:
1. Izpētīt māsu darbības teorētiskos aspektus spiediena čūlu profilaksē.
2. Analizēt māsu darbību praktisko ieviešanu spiediena čūlu profilaksē.
3. Izstrādāt ieteikumus māsu darbības optimizēšanai spiediena čūlu profilaksē nodaļā asinsvadu ķirurģija GBUZ "Kara veterānu slimnīca".
Pētījuma objekts ir māsu darbība spiediena čūlu profilaksē.
Pētījuma priekšmets ir mūsdienu māsu prakses aspekti spiediena čūlu profilaksē.
Pētījuma praktiskā nozīme ir tāda, ka, pamatojoties uz pētījuma rezultātiem, izstrādātās rekomendācijas māsu darbības optimizēšanai izgulējumu profilaksē ir izmantojamas ārstniecības iestāžu un ķirurģijas un neiroloģisko nodaļu, hospisu praksē.
Pētījumu bāze - pētījums veikts Valsts budžeta veselības aprūpes iestādes "Kara veterānu slimnīca" Asinsvadu ķirurģijas nodaļā.
Pētījuma metodes - darbā izmantotas tādas metodes kā literatūras avotu satura analīze, socioloģiskās metodes(anketas aptauja), vispārīgās zinātniskās metodes (analīze, sintēze, klasifikācija, indukcija, dedukcija uc), kā arī statistikas metodes (variācijas statistikas metodes).
Pētījuma hipotēze ir tāda, ka māsu darbības optimizācija palielinās spiediena čūlu profilakses efektivitāti.
Darba struktūra. Darbs sastāv no ievada, divām paša veiktā pētījuma nodaļām, noslēguma, literatūras un pielietojuma saraksta. Darbs uz 65 lapām, satur 17 attēlus, 2 tabulas, 3 pielikumus. Atsauču sarakstā iekļauti 23 avoti.
Darba fragments apskatei
Māsas pienākumos ietilpst arī personīgās higiēnas principu ievērošana.Atsevišķs un ļoti nozīmīgs darbības veids ir māsas kvalifikācijas celšana. Šim nolūkam viņa reizi 5 gados iziet apmācību padziļinātās apmācības sertifikācijas kursos atbilstoši savai specialitātei un amatam. Māsu personāla kvalifikācijas paaugstināšanu un profesionālo zināšanu padziļināšanu veicina arī piedalīšanās stacionāra konferencēs, profesionālās literatūras un periodisko izdevumu lasīšana, līdz ar to pēdējos gados mūsu valstī ir īstenota māsu reforma. Rezultātā mūsdienīgs aprūpes personāla darbības organizēšanas modelis ir māsu process ir elastīgs un dinamisks process, kas nodrošina pastāvīgu aprūpes meklējumu un sistemātisku, savlaicīgu māsu aprūpes plāna korekciju. Līdzās dalībai diagnostikas un ārstēšanas procesā svarīga māsu darba sastāvdaļa ir slimību profilakse. Tajā pašā laikā medmāsa īsteno šo savas darbības jomu, nodrošinot sanitārā un pretepidēmijas režīma ievērošanu, sanitāro un izglītojošo darbu ar pacientiem un viņu radiniekiem, līdzdalību "veselības skolu" organizēšanā un vadīšanā. ”, utt. Iedzīvotāju kvalitatīva māsu aprūpe jānodrošina, regulāri paaugstinot māsu izglītības līmeni un kvalifikāciju 1.3 Māsas loma spiediena čūlu profilaksē Šobrīd lielākajā daļā attīstīto valstu ir pieņemts viedoklis, saskaņā ar kuru veselības aprūpes māsu profilakse spiediena čūlas, galvenokārt, jāveic aprūpes personālam. Tas ir saistīts ar to, ka ārstiem nav atbilstošas teorētiskās un praktiskās apmācības, kā arī laika, lai padziļināti iedziļināties pacienta problēmā. Saskaņā ar statistiku, stacionāros pacientiem saslimstība ar spiediena čūlām ir ļoti atšķirīga - no 2,7 līdz 29%, savukārt pacientiem, kuri guvuši muguras smadzeņu bojājumu, tā var sasniegt 60%. Tajā pašā laikā, saskaņā ar dažiem pētījumiem, augstas kvalitātes aprūpes organizēšana, ko nodrošina īpaši apmācītas medmāsas, var samazināt šīs komplikācijas biežumu līdz 8%.Saskaņā ar Krievijas Federācijas Veselības ministrijas 17. aprīļa rīkojumu. , 2002 Nr.123, ar kuru palīdzību mūsu valstī tiek regulētas darbības māsu personālam izgulējumu profilaksei, pretizgulējumu pasākumi jāveic māsu personālam pēc speciālas apmācības Profilaktiskajiem pasākumiem jābūt vērstiem uz: - spiediena mazināšanu. uz kaulaudiem; - novēršot audu berzi un bīdes pacienta kustības laikā vai nepareizā stāvoklī ("slīdēšana" ar spilveniem, sēdus pozīcija gultā vai uz krēsla); - ādas novērošana virs kaulainiem izvirzījumiem; - turēšana āda tīra un mēreni mitra (ne pārāk sausa un ne pārāk mitra);- pacienta nodrošināšana ar atbilstošu uzturu un šķidrumu:-pacientu izglītošana pašpalīdzības paņēmieni kustībā:-treniņi tuviniekiem.Vispārīgas pieejas izgulējumu vārīšanās profilaksei līdz: - savlaicīga izgulējumu veidošanās riska diagnostika, - visa profilaktisko pasākumu kompleksa savlaicīga uzsākšana, - adekvāta tehnika vienkāršu medicīnisko pakalpojumu veikšanai, t.sk. aprūpe.Pacienta māsu aprūpes pazīmes izgulējumu profilaksei ir šādas: 1. Pacienta novietošana uz funkcionālās gultas (slimnīcas apstākļos). Abās pusēs jābūt margām un ierīcei gultas galvas pacelšanai. Pacientu nedrīkst novietot uz gultas ar bruņu sietu vai veciem atsperu matračiem. Gultas augstumam jābūt aprūpētāja augšstilbu vidus augstumā.2. Pacientam, kas tiek pārvietots vai iebīdīts krēslā, jāatrodas uz gultas ar maināmu augstumu, kas ļauj viņam patstāvīgi izkļūt no gultas, izmantojot citus pieejamos līdzekļus.3. Pretizgulējumu matrača izvēle ir atkarīga no izgulējumu veidošanās riska pakāpes un pacienta ķermeņa masas. Zemai riska pakāpei var pietikt ar 10 cm biezu porolona matraci.. Augstākai riska pakāpei, kā arī esošajiem izgulējumiem dažādi posmi vajag citus matračus. Novietojot pacientu krēslā (ratiņkrēslā), zem sēžamvietas un aiz muguras novieto putuplasta gumijas paliktņus, 10 cm biezi.Zem pēdām novieto putuplasta gumijas paliktņus, vismaz 3 cm biezi.4. Gultas veļai jābūt kokvilnas, segai jābūt vieglai.5. Māsai zem neaizsargātām vietām jānovieto putuplasta balsti un spilveni.6. Ķermeņa stāvokli māsa maina ik pēc 2 stundām, t.sk. naktī, saskaņā ar grafiku: zems Fowler stāvoklis, sānu pozīcija, Sims stāvoklis, guļus stāvoklis (saskaņā ar ārstu). Faulera pozīcijai jāsakrīt ar ēdienreizēm. Ar katru nodošanu medmāsai jāpārbauda riska zonas. Viņa ieraksta ekspertīzes rezultātus uzskaites lapā pretizgulējumu pasākumiem.7. Māsa pacientu rūpīgi pārvieto, novēršot berzi un audu nobīdes, paceļot viņu virs gultas vai izmantojot apakšpalagu.8. Medmāsa nedrīkst ļaut pacientam gulēt tieši uz lielākā trohantera sānu guļus stāvoklī.9. Medmāsai jānodrošina, lai riska zonas netiktu pakļautas berzei. Viņa arī nodrošina visa ķermeņa masāžu, t.sk. riska zonu tuvumā (vismaz 5 cm rādiusā no kaulainā izvirzījuma) - pēc bagātīgas ādas uzklāšanas ar barojošu (mitrinošu) krēmu.10. Māsa mazgā pacienta ādu – bez berzes vai ziepju gabaliņiem lieto šķidrās ziepes. Pēc mazgāšanas viņai rūpīgi jāizžāvē āda, izmantojot blotēšanas kustības.11. Māsa iesaka lietot ūdensizturīgas autiņbiksītes un autiņbiksītes, kas samazina pārmērīgu mitrumu.12. Medmāsai jācenšas maksimāli palielināt pacienta aktivitāti: mācīt viņam pašpalīdzību, lai samazinātu spiedienu uz atbalsta punktiem. Mudiniet viņu mainīt stāvokli: apgriezieties, izmantojot gultas margas, pievelciet sevi.13. Māsai jāmāca radiniekiem un citiem aprūpētājiem samazināt audu bojājumu risku spiediena dēļ: - regulāri mainīt ķermeņa stāvokli; - izmantot spiedienu mazinošas ierīces (spilveni, putuplasta gumija, paliktņi); - ievērot celšanas un pārvietošanas noteikumus: izvairīties berze un pārvietošanās audi; - pārbaudīt visu ādu vismaz reizi dienā un riska zonas - ar katru kustību; - nodrošināt pareizu uzturu un pietiekamu šķidruma uzņemšanu; - pareizi vingrot higiēnas procedūras: likvidēt berzi.14. Medmāsa nedrīkst pieļaut, ka āda kļūst pārmērīgi mitrināta vai sausa: ja tā ir pārāk mitrināta, jāžāvē, izmantojot pūderus bez talka, ja sausa, mitrina ar krēmu.15. Medmāsa pastāvīgi uztur komfortablu gultas stāvokli: nokrata drupatas, iztaisno krokas.16. Māsai jāmāca pacientam elpošanas vingrinājumi un jāmudina tos veikt ik pēc 2 stundām 17. Māsai jāinformē pacients un viņa ģimene par uztura prasībām un ierobežojumiem. Uzturā jābūt vismaz 120 g olbaltumvielu un 500-1000 mg askorbīnskābes dienā. Ikdienas uzturam jābūt pietiekami kaloriju saturam, lai saglabātu pacienta ideālo ķermeņa masu.Papildus iepriekš minētajiem pasākumiem māsai jāsniedz pacientam informācija par: - izgulējumu attīstības riska faktoriem - visu profilaktisko pasākumu mērķiem. - nepieciešamība īstenot visu profilakses programmu, t.sk. pacienta un/vai viņa tuvinieku veiktās manipulācijas - visas profilakses programmas neievērošanas sekas, t.sk. dzīves kvalitātes pazemināšanās.Papildus medicīnas māsai jāsniedz pacienta tuviniekiem sekojoša papildus informācija:- izgulējumu veidošanās vietas;-pārvietošanās tehnika;- novietošanas īpatnības dažādās pozās;-uztura un dzeršanas režīms. - higiēnas procedūras; - mērena mitruma ādas novērošana un uzturēšana; - pacienta mudināšana patstāvīgi pārvietoties ik pēc 2 stundām; - pacienta mudināšana veikt elpošanas vingrinājumus. Līdz ar to medmāsai ir izšķiroša loma izgulējumu profilaksē. Viņa ne tikai nodrošina tiešu pacienta aprūpi šim nolūkam. Bet tas arī sniedz pacientam un viņa tuviniekiem nepieciešamo informāciju par spiediena čūlu profilaksi un sniedz viņiem izglītību.Secinājums 1.nodaļai Spiediena čūlas ir ļoti izplatīta problēma pacientiem, kuri atrodas ilgstošā gultas režīmā un kuriem ir papildu risks. faktoriem. Izgulējumu ārstēšana tikai in sākuma posmi var būt konservatīva un pēc tam operatīva. Dažiem pacientiem izgulējumu attīstība var izraisīt nāvi. Šajā sakarā īpaši svarīga ir izgulējumu profilakse, kurā aktīvi jāpiedalās māsām. Šobrīd mūsu valstī notiek māsu reforma, saistībā ar kuru būtiski palielinās māsu personāla loma, tai skaitā izgulējumu profilaksē, jo šobrīd māsa tiek uzskatīta nevis par ārsta norādījumu izpildītāju, bet gan par ārstu. neatkarīgs speciālists ar savu loku unikāli pienākumi 2. NODAĻA MĀSAS DARBĪBU PRAKTISKĀS ĪSTENOŠANAS ANALĪZE IZGUĻU PROFILAKSĒ 2.1 Pētījuma bāzes un izlases raksturojums Pamatojoties uz Maskavas reģionālās kara slimnīcas Asinsvadu ķirurģijas katedru Veterāni laika posmā no 02.02 līdz 28.02 2015 tika veikts pētījums, lai pētītu mūsdienīgus māsu darbības aspektus izgulējumu profilaksē.atgulties .Kara veterānu slimnīca ir daudznozaru medicīnas un profilakses iestāde, kas aprīkota ar modernām medicīnas tehnoloģijām un. iekārtas, kas aprīkotas ar augsti kvalificētu personālu. Slimnīcas vadītājs ir Medicīnas dienesta pulkvedis, medicīnas zinātņu doktors, profesors Nikolajs Pavlovičs Šulekins Slimnīcas gultu ietilpība ir 1128 gultas, kas izvietotas 21. klīniskā nodaļa. Ik gadu stacionārā ārstējas aptuveni 30 tūkstoši pacientu. Slimnīcā ietilpst diagnostikas un ārstēšanas, palīgvienības, ambulatoro konsultāciju nodaļa, dienas stacionārs, aptieka un citas. Iestādes sienās pastāvīgi strādā vairāk nekā 30 kandidāti un 8 medicīnas zinātņu doktori. Vecāka gadagājuma vecums pacienti un blakusslimību klātbūtne nosaka nepieciešamību diagnostikas un ārstēšanas procesā izmantot modernās tehnoloģijas. medicīnas tehnoloģijas. Pēdējos gados slimnīcā ir ieviesta un plaši izmantota: - ķirurģijā: ekstrahepatisko žults ceļu intraoperatīvā ultraskaņas izmeklēšana; intraoperatīvā holedohoskopija; endovideoķirurģiskās operācijas - laparoskopiskā holecistektomija, hernioplastika, resnās zarnas audzēju noņemšana u.c.; minilaparotomijas ķirurģiskas iejaukšanās vēdera dobuma orgānu slimībām; minimāli invazīvas operācijas, ko veic ultraskaņas vadībā, tai skaitā kanālu, cistu, vēdera dobuma orgānu abscesu drenāžas - uroloģijā: transuretrālas endoskopiskās operācijas labdabīgas prostatas hiperplāzijas gadījumā; ekstrakorporālā litotripsija; transuretrāla hipertermija prostatas adenomas un prostatas gadījumā - traumatoloģijā: gūžas locītavas endoprotezēšana artrozes vai augšstilba kaula lūzuma gadījumā; dažāda veida metālu osteosintēze, ieskaitot bloķējošo stieni, ekstrafokālo un ekstraosseozo; ceļa locītavas traumu slimību un seku artroskopiskās operācijas; osteoporozes diagnostika un ārstēšana - angioķirurģijā: rekonstruktīvās operācijas vēdera aortas aneirismu gadījumā; aorto-augšstilba kaula bifurkācija un augšstilba-popliteāla apvedceļš; flebektomija - anestezioloģijas un intensīvās terapijas nodaļās, kas aprīkotas ar modernu endovidesķirurģisko, anestēzijas-elpošanas un rentgena ķirurģijas aparatūru, sāka veikt transluminālo balonangioplastiku un aortas, koronāro un perifēro artēriju zaru stentēšanu; artēriju embolizācija, lai apturētu asiņošanu no urīnceļiem, endobiliāras iejaukšanās rentgena un ultraskaņas kontrolē, tostarp urīnvadu stentēšana, fibro-urēteroskopija augšējo urīnceļu slimībām; - endoskopiskā iztvaikošana; litoekstrakcija un kontaktlitotripsija, izmantojot nefroureteroskopu.- iekšējo slimību ārstēšanā un diagnostikā: trombolīzi veic uz agrīnā stadijā miokarda infarkts; tiek izmantotas sirds un asinsvadu slimību, krūšu dobuma audzēju ultraskaņas diagnostikas metodes; tiek noteikti audzēja marķieri, sirds marķieri, hormonālais spektrs, pacienta imunoloģiskais stāvoklis; plaši tiek izmantotas eferentās terapijas metodes, tai skaitā hemokorekcija ar membrānu tehnoloģijām, asins intravaskulāra lāzera un ultravioletā apstarošana utt.; - spirāle datortomogrāfija, abpusējā skenēšana tiek veikta brahiocefālo un intrakraniālo asinsvadu, trombolīze, elektrolītu traucējumu korekcija, neiroprotekcijas u.c.. Viens no slimnīcas galvenajiem uzdevumiem ir nodrošināt ārstu un māsu paaudžu pēctecību, vairojot slimnīcas tradīcijas un ievērojot principus. medicīnas ētiku un deontoloģiju, uzlabojot medicīniskās aprūpes kvalitāti, ieviešot mūsdienīgas programmas un zinātnes sasniegumus ārstniecības un diagnostikas procesā.Slimnīcas struktūrā efektīvi ietilpst radiācijas nodaļas (ar datortomogrāfijas kabinetu), ultraskaņas un funkcionālo diagnostiku, endoskopiskā nodaļa un klīniskās laboratoriskās diagnostikas nodaļa. Visas diagnostikas nodaļas ir aprīkotas ar modernu aprīkojumu un nokomplektētas ar augsti profesionālu ārstniecības personālu.Ārstniecības nodaļu gultu ietilpība ir 1128 gultasvietas, kas izvietotas 21 klīniskajā nodaļā, tai skaitā 15 gultas vietas dienas stacionārā un 9 pašnesošās gultas; 2013.gada jūnijā tika atklāta jauna medicīniskās rehabilitācijas nodaļa - 45 gultasvietas. Visas nodaļas ir specializējušās trīs galvenajās jomās: terapija, ķirurģija, neiroloģija. Terapija – 535 gultasvietas (9 nodaļas): 3 kardioloģijas nodaļas akūtu miokarda infarkta pacientu ārstēšanai; pulmonoloģijas nodaļa; gastroenteroloģijas nodaļa; endokrinoloģijas nodaļa; 3 vispārējās terapijas nodaļas. Ķirurģija - 310 gultasvietas (5 nodaļas): asinsvadu ķirurģijas nodaļa; strutojošās ķirurģijas nodaļa; ortopēdijas un traumatoloģijas nodaļa; Vispārējās (vēdera) ķirurģijas nodaļa; uroloģijas nodaļa. Neiroloģija – 218 gultasvietas (4 nodaļas): nodaļa pacientiem ar akūtu cerebrovaskulāru traucējumu (ar intensīvās terapijas nodaļu); 3 neiroloģiskās nodaļas. Asinsvadu ķirurģijas nodaļā ir 60 gultasvietas. Nodaļas ārsti sniedz konsultācijas un ārstēšanu pacientiem ar aortas, perifēro artēriju slimībām un vēnu patoloģijām. Lai nodrošinātu regulāru un neatliekamo palīdzību asinsvadu slimniekiem, tos izmanto modernas metodes pacientu diagnostika un ārstēšana: Doplera ultraskaņa, dupleksā ultraskaņas skenēšana ar krāsu kartēšanu, aortas un tās zaru angiogrāfiskā izmeklēšana, spirālveida datortomogrāfija asinsvadu režīmā. Tiek veikts viss diapazons atgūšanas operācijas ar aortas un tās zaru okluzīviem bojājumiem un ekstremitāšu vēnu slimībām. Asinsvadu pacientiem sniegtie medicīniskie pakalpojumi: aparatūra, laboratoriskā un funkcionālā diagnostika; rekonstruktīvā šuntēšanas operācija un protezēšana aorto-augšstilba kaula un augšstilba-popliteālā-tibiālā segmentos; endarterektomija, angioplastija, jostas daļas simpatektomija; transluminālā balonu angioplastika un stentēšana; trombektomija perifēro artēriju akūtas trombozes gadījumā; visu veidu ķirurģisko iejaukšanos veikšana (uz miega, mugurkaula, subklāvijas artērijām, uz vēdera aortas un tās zariem, artērijām apakšējās ekstremitātes , diabētiskās angiopātijas ārstēšanai, t.sk. izmantojot unikālas asinsvadu protēzes); visa veida operācijas uz apakšējo ekstremitāšu vēnām, t.sk. augsto tehnoloģiju; stentēšana, vena cava filtra implantācija, asinsvadu embolizācija, kā arī tradicionālā ķirurģiskā ārstēšana, kompleksā konservatīvā ārstēšana.Pacientiem, kuri nav pakļauti ķirurģiskai ārstēšanai, tiek veikta kompleksa konservatīva ārstēšana, izmantojot medikamentozo terapiju, hiperbarisko oksigenāciju, ekstrakorporālās hemokorekcijas metodes, fizioterapeitisko ārstēšanu, fizikālā terapija.Personāls Nodaļā strādā 9 ārsti (7 sirds un asinsvadu ķirurgi, kardiologs un neirologs), 20 medmāsas un 8 jaunākās medicīnas māsas. Ārstu vidū sertificēti 8 cilvēki, starp medmāsām - 16. Pa kategorijām nodaļas personālsastāvs sadalījās sekojoši (1.tabula) 1.tabula - Asinsvadu ķirurģijas nodaļas medicīniskā personāla sadalījums atbilstoši kvalifikācijas kategorijām Kategorija Numurs cilvēku (abs.) ārsti māsas augstākas 34 pirmie 48 otrie 26 bez kategorijas 02 Kopā 920 No tabulā norādītajiem Dati liecina, ka kategoriju klātbūtnes rādītājs ārstu vidū ir augstāks nekā māsu darbinieku vidū. nodaļa parādīta 2. tabulā. 2. tabula - Asinsvadu ķirurģijas nodaļas personāla līmenis Dinamiskie rādītāji Faktiskais, % Norma, % Nodarbinātības novērtējums Personāla rādītāji Ārsti 66,67% 98% Zem normasMāsas 87,18%98%Zem normasMāsas 39,34%98%Zem. norma Personālsastāvs ar personām Ārsti55,56%100%Zem normasMāsas76,92%100%Zem normasMāsas26,23%100%Zem normasNepilna laika darba likme Ārsti1.21.1Virs normasTabulas turpinājums. 2Māsas 1.131.1. Virs normas Māsas 1.51.1. Virs normas Aprēķins ļauj secināt, ka štata līmenis nodaļā ir nepietiekams. Tādējādi štata līmenis ārstiem ir 66,67%, medmāsām – 87,18%, bet medmāsām – 39,34%. Nodaļas komplektācija ar privātpersonām ir vēl mazāka. Rezultātā ir nepilna laika koeficienta pārsniegums. Īpaši augsts šis koeficients ir medmāsām. Nepietiekams personāls apgrūtina kvalitatīvas medicīniskās palīdzības sniegšanu un rada lielu ārstniecības personu noslodzi, savukārt uzņemto pacientu skaitam gadā 5 gadu periodā nebija tendence samazināties (2. att.). 2 – Asinsvadu ķirurģijas nodaļā gadā uzņemto pacientu skaita dinamika laika posmā no 2010.-2014.gadam. (abs. cilvēku skaits) No diagrammas datiem izriet, ka pēdējo 5 gadu laikā nodaļā uzņemto pacientu skaits ir nepārtraukti pieaudzis. Tajā pašā laikā nodaļas darbinieku skaits saglabājās nemainīgs - līdz ar to nepārtraukti palielinās slodze gan medicīnas, gan māsu personālam.Gultu noslogojums gadā, gluži pretēji, pakāpeniski samazinājās - pateicoties jaunu tehnoloģiju izmantošanai un pastāvīgi veica darbus pēcoperācijas komplikāciju novēršanai (3. att.) .Rīsi. 3 – Gultu noslogojuma dinamika gadā asinsvadu ķirurģijas nodaļā laika posmā no 2010. līdz 2014. gadam Asinsvadu ķirurģijas nodaļas pacientu populācijas nozoloģiskā struktūra parādīta 4. attēlā. 4 – Asinsvadu ķirurģijas nodaļas pacientu populācijas nozoloģiskā struktūra Piezīme: CVI – hroniska vēnu mazspēja Diagrammā skaidri redzams, ka asinsvadu ķirurģijas nodaļā galvenais pacientu īpatsvars ir cilvēki, kas cieš no obliterējošās aterosklerozes, kā arī tūskas-sāpīgas varikozas formas. hroniskas vēnu mazspējas.Tajā pašā laikā ķirurģijas aktivitāte nodaļā Neskatoties uz pieaugošo pacientu skaitu, tā 5 gadu laikā saglabājās aptuveni tādā pašā līmenī – tas ir saistīts ar jaunu tehnoloģiju un ārstēšanas metožu ieviešanu ārstniecības iestādes darbā. nodaļa (5. att.).Att.
Bibliogrāfija
1. Par nozares standarta “Slimnieku vadības protokols” apstiprināšanu. Izgulējumi / Krievijas Federācijas Veselības ministrijas rīkojums Nr.123. – M., 17.04.2002. – 11 s.
2. Cupikovs Yu.M. Kombinēta spiediena čūlu ārstēšana mugurkaula pacientiem (klīnisks un eksperimentāls pētījums): abstrakts. dis...medicīnas zinātņu kandidāts: 14.00.27. – Volgograda, 2009. – 18 lpp.
3. Spiedienu mazinošu ierīču (gultas, matrači un pārklāji) izmantošana spiediena čūlu profilaksei primārajā un sekundārajā aprūpē / Royal College of Nursing // NICE. – 2005. – 211 rub.
4. Tarnovskaya I.O. Standartizācija māsu praksē kā kvalitātes nodrošināšanas elements profilaksē nozokomiālās infekcijas: autora kopsavilkums. diss…medicīnas zinātņu kandidāts: 14.00.33 – M., 2002. – 20 lpp.
5. Petrovs S.V. Vispārējā ķirurģija: mācību grāmata / 3. izd., pārstrādāts. un papildu – M., 2010. - 768 lpp.
6. Dibirovs M.D. Izgulējumi: profilakse un ārstēšana // Medicīnas padome. – 2013. - Nr.5-6. – 60.-64.lpp
7. Klimiašvili A.D. Izgulējumu profilakse un ārstēšana // Neatliekamā medicīna. – 2007. - Nr.5 (12). – 99.-103.lpp
8. Vispārējā ķirurģija: mācību grāmata / Red. prof. UZ. Kuzņecova. – M.: MEDpress-inform, 2009. – 896 lpp.
9. Karpovs G.V. Trofisko traucējumu ārstēšanas metodes. - K: Vesels, 1991. - 301 lpp.
10. Baskovs A.V. Izgulējumu ķirurģiska ārstēšana pacientiem ar muguras smadzeņu traumu // Neiroķirurģijas problēmas. - 2000. - Nr.11 - P. 30-33.
11. Spiediena čūlas pieaugušajiem: prognozēšana un profilakse. Ātrā uzziņu rokasgrāmata klīnicistiem. / Veselības aprūpes politikas un pētniecības aģentūra. // Decubitus. – 1992. – 5(3). – R. 26-30
12. Klimiašvili A.D. Izgulējumu profilakse un ārstēšana // Russian Medical Journal. - 2004. - T. 12, Nr. 12. - 40.-45.lpp.
13. Musalatov Kh.A. Izgulējumu ārstēšana pacientiem ar mugurkaula un muguras smadzeņu bojājumiem // Medicīniskā palīdzība. - 2002. - Nr.3. - P. 22-28.
14. Karpovs G.V. Trofisko traucējumu ārstēšanas metodes. - K: Veselīgs, 1991. - 301 S.
15. Organizatoriskās pieejas medicīnas iestāžu māsu darbības uzlabošanai reģionālā līmenī ( vadlīnijas) / Z.A. Korenčuks, M.A. Podduzhnaya, B.C. Sheludko, Sh.A. Biktajevs. – Perma, 2006. - 72 lpp.
16. Muhina S.A., Tarnovskaya I.I. Māszinības teorētiskie pamati: mācību grāmata. – M., 2011. – 368 lpp.
17. Māszinības pamati / red. S.I. Dvoņikovs. – M., 2007. – 336 lpp.
18. Mūsdienīga organizācija medmāsa: mācību grāmata / red. Z.E. Sopina. – M., 2008. – 576 lpp.
19. Primāro veselības aprūpi sniedzošās vietējās māsas darbības modelis / T.V. Rjabčikova, L.A. Jegorova, A.V. Daņilovs, L.A. Kačanova, L.N. Laskareva // Galvenā medmāsa. – 2009. – 9.nr. – 18.-22.lpp
20. Ščepins V.O., Petručuks O.E. Profilakse Krievijas veselības aprūpes reformēšanas kontekstā // Sociālās higiēnas, veselības aprūpes un medicīnas vēstures problēmas. - 2004. – Nr.2. – P.29-33
21. Brandeis G.H., Morris J.N., Nesh D.J., Lipsitz L.A. Spiediena čūlu epidemioloģija un dabiskā vēsture vecāka gadagājuma pansionāta iemītniekiem. // JAMA. – 1990. – Sēj. 264(22). – R. 2905
22. Barykina N.V., Zaryanskaya V.G. Māsa ķirurģijā. – Rostova pie Donas, 2012. – 447 lpp.
23. Kolotilova I.A. Māsa ķirurģijā: mācību grāmata studentiem. – Sanktpēterburga, 2006. – 89 lpp.
Lūdzam rūpīgi izpētīt darba saturu un fragmentus. Nauda par iegādātajiem gatavajiem darbiem netiks atgriezta sakarā ar to, ka darbs neatbilst Jūsu prasībām vai ir unikāls.
* Darba kategorijai ir vērtējošs raksturs atbilstoši sniegtā materiāla kvalitatīvajiem un kvantitatīvajiem parametriem. Šis materiāls ne pilnībā, ne neviena no tā daļām nav gatavs zinātniskais darbs, vidusskolas izlaidums kvalificējošs darbs, zinātniskais ziņojums vai cits darbs, ko paredz valsts zinātniskās sertifikācijas sistēma vai nepieciešams starpposma vai gala sertifikācijas nokārtošanai. Šis materiāls ir subjektīvs tā autora apkopotās informācijas apstrādes, strukturēšanas un formatēšanas rezultāts, un, pirmkārt, paredzēts izmantot kā avotu patstāvīgai darba sagatavošanai par šo tēmu.
Ievads
Šī pētījuma aktualitāti nosaka pārmaiņas, kas notiek mūsdienu pasaulē kopumā un jo īpaši māsu sistēmā. No vienas puses, pieaug nepieciešamība pēc jaunām zināšanām un prasmēm izgulējumu aprūpē, bet, no otras puses, neskatoties uz nelabvēlīgajiem ekonomiskajiem apstākļiem, morālā atbalsta sniegšana pacientam un viņa tuviniekiem, kad tas patiešām ir nepieciešams, joprojām ir neaizstājams. Turklāt ar neapšaubāmu medicīnisko priekšrakstu stingras ievērošanas nozīmi medicīnas brālis kļūst par aktīvāku ārstniecības procesa dalībnieku, pateicoties pastāvīgam kontaktam ar pacientu. Šie faktori, zināmā veidā mijiedarbojoties, ietekmē māsas personību, psiholoģiju un pasaules uzskatu, viņas attieksmi pret notiekošo un galu galā arī darba spējas un spēju veikt darba pienākumus.
Izgulējumu ārstēšana un profilakse ir nesaraujami saistīta ar veselu virkni pasākumu, lai aprūpētu slimu cilvēku.
Materiālās izmaksas izgulējumu profilaksei vienmēr ir mazākas nekā to ārstēšanai.
Vienai personai jāorganizē aprūpe un jāuzrauga pacients. Viņam var būt palīgi – speciālisti, ar kuriem viņš var konsultēties; bet galīgais lēmums jāpieņem tam, kurš organizē aprūpi un kuram ir labākā iespēja uzraudzīt slimo cilvēku.
Pacienti, kuri izmanto ratiņkrēslu, pacienti, kas atrodas gultā, pacienti ar daļēju (noteiktu ķermeņa daļu) nekustīgumu, urīna un/vai fekāliju nesaturēšanu, nogurušiem pacientiem, pacientiem ar aptaukošanos, kas cieš no cukura diabēts, insulta sekas.
Šī darba galvenais mērķis ir, balstoties uz dažādiem informācijas avotiem, apzināt galvenos pacientu izgulējumu cēloņus un rast mazāk sāpīgus veidus šo problēmu risināšanai:
· atklāt izgulējumu jēdzienu un identificēt to rašanās cēloņus;
· raksturot izgulējumu stadijas;
· apsvērt pasākumus izgulējumu novēršanai;
· identificēt izgulējumu komplikācijas;
Pētījuma priekšmets ir izgulējumu aprūpe un profilakse pacientiem medicīnas brāļa darbībā.
Studiju priekšmets ir profesionālās iemaņas medicīnas darbinieki pacientu aprūpē.
Izgulējumu jēdziens
Izgulējumi (decubiti) ir čūlaini-nekrotiskas un deģeneratīvas audu izmaiņas, kas rodas ķermeņa zonās, kas pakļautas sistemātiskam spiedienam, vai veidojas neirotrofisku traucējumu rezultātā novājinātiem, ilgstošiem pacientiem.
Izgulējumu klasifikācija
Ir eksogēni un endogēni izgulējumi.
Eksogēnu spiediena čūlu attīstībā galvenā loma spēlē mīksto audu intensīvas ilgstošas saspiešanas faktoru. Ir ārējie un iekšējie eksogēni izgulējumi.
Ārējās spiediena čūlas visbiežāk rodas vietās, kur nav muskuļa starp zem spiediena pakļauto ādu un apakšējo kaulu (piemēram, pakauša, lāpstiņu, augšstilba kaula, olecranon, krustu u.c. zonā). ). Parasti šādas izgulējumus novēro operētiem vai traumētiem pacientiem, kuri ilgstoši atrodas piespiedu stāvoklī. Eksogēno izgulējumu tūlītējie cēloņi ir nepareizi uzklāti ģipsi vai šinas, neprecīzi uzstādītas protēzes, korsetes un medicīniskās ortopēdiskās ierīces, kā arī apģērba un palagu krokas, cieši pārsēji u.c.
Iekšējie eksogēni izgulējumi veidojas zem cietām drenāžām, katetriem, kas ilgstoši paliek brūcē, dobumā vai orgānā.
Endogēni izgulējumi attīstās ar smagiem neirotrofiskiem traucējumiem un asinsrites traucējumiem. Tradicionāli izšķir jauktas un neirotrofiskas endogēnas spiediena čūlas.
Jaukti izgulējumi rodas novājinātiem, novājinātiem pacientiem, kuri nespēj patstāvīgi mainīt ķermeņa vai ekstremitāšu stāvokli. Ilgstoša nekustīgums izraisa mikrocirkulācijas traucējumus, ādas išēmiju kaulu izvirzījumu zonā un izgulējumu veidošanos.
Endogēnas neirotrofiskas spiediena čūlas rodas pacientiem ar muguras smadzeņu vai galveno nervu bojājumiem, insultu vai smadzeņu audzēju. Inervācijas traucējumu dēļ audos, tostarp ādā, attīstās smagi neirotrofiski traucējumi. Neirotrofisku spiediena čūlu veidošanai pietiek ar savas ādas masu pār kaulainiem izvirzījumiem (piemēram, virs augšējiem priekšējiem gūžas mugurkauliem, pāri krasta velvēm u.c.).
Izgulējumu stadijas
Izgulējumus parasti iedala vairākos posmos atkarībā no slimības smaguma pakāpes. Amerikāņu eksperti no NPUAP, kas pēta spiediena čūlas, ierosina atšķirt posmus:
I stadija. Sākotnējo izgulējumu stadiju raksturo šādas pazīmes:
1. Pacienta āda ir neskarta (nav bojāta).
2. Āda šķiet sarkana cilvēkiem ar gaišu ādas toni. Īsi nospiežot, tas nekļūst bāls, tāpat kā veseliem cilvēkiem.
3. Personās ar tumša āda Var nebūt pamanāmas krāsas izmaiņas. Dažreiz āda kļūst pelnaina, zilgana vai violeta.
4. Izgulējuma vieta var būt sāpīga, cieta vai mīksta, silta vai vēsa salīdzinājumā ar apkārtējo ādu.
II stadija. Izgulējumi ir vaļējas brūces:
1. Ādas ārējais slānis (epiderma) un daļa no iekšējā slāņa (derma) ir bojāts vai pilnībā zaudēts.
2. Izgulējums izskatās kā maza, dziļa brūce, kas ir sārti sarkanā krāsā. Brūces var būt dažāda izmēra.
3. Izgulējums var parādīties arī kā neskarts vai pārplīsis tulznas, kas piepildīts ar šķidrumu (eksudātu).
III posms. Izgulējums ir dziļa brūce:
1. Zem zaudētās ādas ir redzams tauku slānis.
2. Brūce ir veidota kā dziļš krāteris.
3. Brūces apakšdaļa dažkārt kļūst piepildīta ar dzeltenīgi mirušiem audiem.
4. Bojājumi var paplašināties no sākotnējās brūces.
IV posms. Raksturīgs liela mēroga audu zudums:
1. Brūce skar muskuļus, cīpslas un kaulus.
2. Brūces apakšā ir tumšu, mirušu audu slānis garozas formā.
6. Profilakses principi (5.-9. lpp.)
7. Ārstēšanas principi (9.-11. lpp.)
1. Ievads
Izgulējumu profilakses un ārstēšanas problēma joprojām ir aktuāla šodien. Neskatoties uz lielo izvēli dažādi līdzekļi, atvieglojot pacientu aprūpi, nesamazinās pacientu skaits ar izgulējumiem, kas būtiski palēnina ārstēšanas procesu, dažkārt noved pie pacienta nāves. Runājot par izgulējumiem, daudzi medicīnas darbinieki līdz galam neizprot to veidošanās mehānismu un cēloņus. Kas tas ir? Neprofesionāla vai nolaidīga pacientu aprūpe? Praktiskā pieredze rāda, ka pat obligāti ievērojot visas higiēnas prasības, izgulējumi joprojām var parādīties. Iemeslu kombinācija, kas izraisa izgulējumu veidošanos, ir svarīga pat uz kompetentas pacienta aprūpes fona. Veseliem cilvēkiem nekad nav izgulējumu. Kāpēc? Viņi var brīvi pārvietoties, pārvietot ķermeņa svaru no vienas ķermeņa daļas uz otru: ejot, stāvot, sēžot, guļot un pat guļot. Slimiem un invalīdiem, ilgu laiku Guļot gultā vai krēslā var parādīties izgulējumi, bet lielākajai daļai tā nenotiek. Tas viss ir atkarīgs no tā, cik bieži pacienti maina ķermeņa stāvokli.
Statistikas dati par izgulējumu attīstības biežumu medicīnas un profilakses iestādēs Krievijas Federācija praktiski nav. Bet, saskaņā ar pētījumu Stavropoles reģionālajā klīniskajā slimnīcā, kas gadu gaitā paredzēts 810 gultām ar 16 stacionārajām nodaļām. Reģistrēti 163 spiediena čūlu gadījumi (0,23%). Visas tās sarežģīja infekcija, kas veidoja 7,5% no kopējās nozokomiālo infekciju struktūras. Pēc angļu autoru domām, medicīnas un profilaktiskās aprūpes iestādēs izgulējumi attīstās 15-20% pacientu. Saskaņā ar Amerikas Savienotajās Valstīs veiktu pētījumu aptuveni 17% no visiem hospitalizētajiem pacientiem ir pakļauti spiediena čūlu attīstības riskam vai jau ir. Paredzamās spiediena čūlu ārstēšanas izmaksas vienam pacientam svārstās no 5000 USD. Saskaņā ar D. Voterlova teikto, Apvienotajā Karalistē pacientu ar spiediena čūlu aprūpes izmaksas tiek lēstas 200 miljonu sterliņu mārciņu apmērā un katru gadu pieaug par 11% ārstēšanas izmaksu un ilgāka hospitalizācijas ilguma dēļ.
Papildus ekonomiskajām (tiešajām medicīniskām un nemedicīniskajām) izmaksām, kas saistītas ar spiediena čūlu ārstēšanu, ir jāņem vērā nemateriālās izmaksas: smagas fiziskas un garīgas ciešanas, ar kurām saskaras pacients. Nepietiekami pretizgulējumu novēršanas pasākumi ievērojami palielina tiešās medicīniskās izmaksas, kas saistītas ar sekojošu izgulējumu un to infekcijas ārstēšanu. Palielinās pacienta hospitalizācijas ilgums, ir nepieciešami atbilstoši pārsēji (hidrokoloīdi, hidrogēli u.c.) un medikamenti (fermenti, pretiekaisuma līdzekļi, reģenerāciju uzlabojoši līdzekļi) produkti, instrumenti un aprīkojums. Dažos gadījumos ir nepieciešama III-IV stadijas izgulējumu ķirurģiska ārstēšana. Pieaug arī visas pārējās izmaksas, kas saistītas ar izgulējumu ārstēšanu. Atbilstoša spiediena čūlu profilakse vairāk nekā 80% gadījumu ļauj novērst to attīstību riska grupas pacientiem. Tādējādi adekvāta spiediena čūlu profilakse ne tikai samazinās spiediena čūlu ārstēšanas finansiālās izmaksas, bet arī uzlabos pacienta dzīves kvalitāti.
Izgulējums ir mīksto audu nekroze (nekroze) pastāvīga spiediena rezultātā, ko pavada lokāli asinsrites un nervu trofikas traucējumi. Ilgstoša hiperēmija, kas nepāriet pēc spiediena apstāšanās. Samazināt ādas kairinājumu.
Publicēts http://www.allbest.ru/
Federālā valsts autonoma izglītības iestāde augstākā profesionālā izglītība "Belgorodas Valsts pētniecības universitāte" (Nacionālā pētniecības universitāte "BelSU")
Medicīnas institūts. Vispārējās medicīnas un pediatrijas fakultāte.
Pārbaudījis: Kosovsky Yu.A.
Belgoroda. 2015. gads
Kas ir izgulējums?
1. Nepietiekama pacientu aprūpe.
2. Pacienta svars ir pārāk augsts vai pārāk zems.
4. Urīna vai fekāliju nesaturēšana.
5. Slimības, kas izraisa audu trofikas (uztura) traucējumus.
7. Ierobežota mobilitāte.
8. Ķermeņa temperatūras paaugstināšanās vai pazemināšanās.
9. Nepietiekams olbaltumvielu uzturs.
Izgulējumu veidošanās vietas.
Profilaktiski pasākumi jāveic pacientiem, kuri izmanto ratiņkrēslu, gultā guļošiem pacientiem, pacientiem ar daļēju (noteiktu ķermeņa daļu) nekustīgumu, urīna un/vai fekāliju nesaturēšanu, nogurušiem pacientiem, pacientiem ar aptaukošanos, cukura diabēta slimniekiem un insulta sekām. pasākumiem.
· ādas mitruma samazināšanās;
Kompresijas samazināšana
Pārtika un dzērieni
Samazināts ādas kairinājums
Ādas kopšanas noteikumi
Ādas stāvokli būtiski ietekmē mitrums, galvenokārt urīns un sviedri. Galvenais ir pacienta personīgā higiēna un veļas maiņa. Dariet to bieži. Urīna nesaturēšanas gadījumā labāk ir izmantot paliktņus vai autiņbiksītes, lai gan dažiem pacientiem pietiek ar to, ka gultas trauks tiek dots biežāk. Ja nav līdzekļu paliktņiem un autiņbiksītēm, mēģiniet izmantot autiņus, kas izgatavoti no lina (kokvilnas apakšveļa, kas daudzkārt salocīta, novietota kājstarpēs vai novietota zem sēžamvietas, ierobežos urīna izplatīšanos; veca mazgāta veļa labi uzsūc mitrumu). Vīriešu urīna nesaturēšanas gadījumā var izmantot īpašu urīna savākšanas sistēmu (pisuāra maisiņu). Pacientiem ar drudzi tiek novērota pastiprināta svīšana. Lai samazinātu svīšanu, vispirms jāārstē pamatslimība. Lai noslaucītu pacientu, labāk izmantot nevis ziepes un ūdeni, bet vāju etiķa šķīdumu (1 ēdamkarote galda etiķa uz 1 glāzi ūdens).
· Nekrolītiskie līdzekļi (kolagenāze, dezoksiribonukleāze, tripsīns, himotripsīns, terilitīns);
· Dehidratācijas – hiperosmolāras zāles;
· Angioprotektori - līdzekļi, kas uzlabo mikrocirkulāciju (pirikarbāts, tribenozīds);
· Pretiekaisuma līdzekļi (deksametazons, hidrokortizons, prednizolons);
· Reparatīvo procesu stimulatori (Stellanīns, metiluracils, vinilīns, Kalančo ziede);
· Mūsdienu sudrabu saturošas zāles (Argovit, Argocrem, Argogel, Argosulfan, Dermazin).
Ievietots vietnē Allbest.ru
Līdzīgi dokumenti
Eksogēnās un endogēnās spiediena čūlas, mīksto audu intensīvas ilgstošas saspiešanas faktora loma to attīstībā. Neirotrofisku izgulējumu veidošanās apstākļi. Mīksto audu pūšanas un anaerobās neklostridiālās infekcijas attīstības novēršana.
Problēmas un komplikācijas, kas pavada izgulējumus. Spiediena čūlu sastopamība hospitalizētiem pacientiem. Distrofiskas, čūlaini-nekrotiskas izmaiņas ādā, zemādas audos un citos mīkstajos audos, kas attīstās to ilgstošas saspiešanas rezultātā.
Izgulējumu cēloņi kā distrofiskas vai čūlaini-nekrotiskas izmaiņas audos gulošiem, novājinātiem pacientiem. Izgulējumu veidošanās vietas. Spiediena čūlu klasifikācija. Izgulējumu klīniskās izpausmes, to profilakse un ārstēšana.
Izgulējumi kā distrofiskas, čūlaini-nekrotiskas izmaiņas mīkstajos audos, rašanās cēloņi. Iespējamās izgulējumu veidošanās vietas. Slimības klīniskā aina un diagnostikas pazīmes. Ieteicamie aprūpes plāni tiem, kam ir spiediena čūlu attīstības risks.
Nekroze ir nekroze, šūnu un audu nāve dzīvā organismā patogēnu faktoru ietekmē. Nekrozes stadijas un veidi, to raksturojums. Bioloģiskās un klīniskās nāves jēdziens un galvenās pazīmes. Pēcnāves procesi, kas attīstās uz līķa.
Audu bojājumi izvirzījumos un ķermeņa zonā, iedarbības intensitāte un ilgums, gultā vai ratiņkrēslā. Agrīnās virspusējo izgulējumu pazīmes, padomi izgulējumu profilaksei. Mūsdienu aprūpes un ārstēšanas līdzekļi.
Asins un limfas cirkulācijas nepietiekamības pazīmes. Akūta un hroniska arteriāla un vēnu obstrukcija. Obliterējošā ateroskleroze, endarterīts. Nekrozes, gangrēnas, trofisko čūlu, izgulējumu klīniskā aina, diagnostika, ārstēšana un profilakse.
Sejas mīksto audu traumas bērniem, to klasifikācija un īpašības. Ievainojums - slēgts bojājums sejas mīkstie audi, nepārkāpjot to anatomisko integritāti ar iespējamu funkciju ierobežojumu. Sasitumu profilakse, hematomu ārstēšana uz sejas bērniem.
Meningeāla kairinājuma sindroms ar paaugstinātu intrakraniālo spiedienu. Meningeālā sindroma cēloņi, smadzeņu un meningeālie simptomi, tā pazīmes bērniem. Meningokoku infekcija: klīniskās formas, diagnostika, profilakse, ārstēšana.
Vietējo asinsrites traucējumu vispārīgie hemodinamiskie pamati. Arteriālā hiperēmija: definīcija, cēloņi, rašanās mehānismi. Išēmija - klasifikācija, etioloģija, mikrocirkulācijas stāvoklis, lokālās izpausmes un sekas. Venozā hiperēmija.
Arhīvā esošie darbi ir skaisti noformēti atbilstoši augstskolu prasībām un satur rasējumus, diagrammas, formulas u.c.
PPT, PPTX un PDF faili tiek nodrošināti tikai arhīvos.
Izgulējumu profilakse un ārstēšana
Slimības, kurās visbiežāk veidojas izgulējumi, to klīniskās izpausmes un provocējošie faktori. Šīs patoloģijas profilakses principi un pieejas, izmantotās modernās metodes un paņēmieni. Izgulējumu ārstēšanas shēmas veidošana.
Nosūtiet savu labo darbu zināšanu bāzē ir vienkārši. Izmantojiet zemāk esošo veidlapu
Studenti, maģistranti, jaunie zinātnieki, kuri izmanto zināšanu bāzi savās studijās un darbā, būs jums ļoti pateicīgi.
Ievietots vietnē http://www.allbest.ru/
Āda sastāv no epidermas, kuras atmirušo šūnu virsmas slāņi veido stratum corneum, un pašas ādas (dermas), kurā atrodas asinsvadi, tauku un. sviedru dziedzeri, nervu galiem. Ir svarīgi atzīmēt, ka skābeklis iekļūst caur ādu (līdz 0,1% no kopējās ķermeņa gāzu apmaiņas), kas galvenokārt tiek piegādāts epidermas šūnām.
Izgulējumi (decubitus - lat.) ir distrofiska vai čūlaini-nekrotiska rakstura ādas bojājumu vietas, kas veidojas ilgstošas saspiešanas, bīdes vai pārvietošanās rezultātā starp cilvēka skeletu un gultas virsmu.
Galvenie izgulējumu rašanās iemesli gulošajiem pacientiem ir ādas piesārņojums un epidermas bojājumi ar urīna un fekāliju sabrukšanas produktiem un nevienmērīgs spiediena sadalījums starp ķermeņa atbalsta zonām un gultas virsmu. Šajā gadījumā spiediens šādās ķermeņa zonās var sasniegt līmeni, kas pārsniedz spiediena līmeni mazajos traukos, kas baro ādu (10-15 mm Hg). Asins plūsma caur tiem apstājas un, ja šis stāvoklis ilgst vairāk nekā 2 stundas, rodas audu nepietiekams uzturs (išēmija) un pēc tam nekroze (nekroze).
Attīstās izgulējums. Sākotnēji uz ādas parādās bāls plankums, pēc tam apsārtums, pietūkums, dažreiz kopā ar tulznu veidošanos vietās, kur epiderma ir atdalījusies, tad nekroze noved pie brūces virsmas atsegšanas, brūces infekcijas, apakšējo audu bojājumu. , pat līdz kaulam. Turpinoties nelabvēlīgai ietekmei, izgulējumi strauji aug, dažkārt skarot gandrīz visas ķermeņa daļas, kas saskaras ar atbalsta virsmu.
Slimības, kas visbiežāk izraisa izgulējumus, ir:
1. Smadzeņu un muguras smadzeņu slimības un ievainojumi, ko pavada paralīze un parēze:
· smadzeņu asinsrites traucējumi;
· meningīts un encefalīts;
· galvas un muguras smadzeņu audzēji;
· smadzeņu un muguras smadzeņu traumas.
2. Perifērās nervu sistēmas slimības:
4. Smaga intoksikācija.
5. Slimības, ko pavada komas stāvokļi.
6. Saindēšanās ar miegazālēm.
2. Izgulējumu veidošanos veicinošie faktori:
Pacienta ķermeņa nekustīgums.
Ādas un veļas piesārņojums ar urīnu un fekālijām.
Neuzmanīgas manipulācijas, kas izraisa epidermas bojājumus.
· samazināts uzturs un dzeršanas trūkums;
· svīšana paaugstinātā temperatūrā;
· alerģiskas reakcijas uz ādas kopšanas līdzekļiem.
Izgulējumus ir daudz vieglāk novērst nekā ārstēt!
1. Palieliniet ādas atbalsta virsmas laukumu, regulējot spiedienu matracī atkarībā no pacienta svara;
2. Regulāras (reizi 5 minūtēs) spiediena maiņas dažādās matrača daļās izraisa arī spiediena izmaiņas dažādās ādas vietās, saskaroties ar matraci; Papildus tiek veikta maiga virsējo audu masāža, kas novērš asins un limfas stagnāciju ādā un zemādas taukos.
Izgulējumu ārstēšana un profilakse ir nesaraujami saistīta ar veselu virkni pasākumu, lai aprūpētu slimu cilvēku.
Materiālās izmaksas izgulējumu profilaksei vienmēr ir mazākas nekā to ārstēšanai.
Vienai personai jāorganizē aprūpe un jāuzrauga pacients. Viņam var būt palīgi – speciālisti, ar kuriem viņš var konsultēties; bet galīgais lēmums jāpieņem tam, kurš organizē aprūpi un kuram ir labākā iespēja uzraudzīt slimo cilvēku.
Profilaktiski pasākumi jāveic pacientiem, kuri izmanto ratiņkrēslu, gultā guļošiem pacientiem, pacientiem ar daļēju (noteiktu ķermeņa daļu) nekustīgumu, urīna un/vai fekāliju nesaturēšanu, nogurušiem pacientiem, pacientiem ar aptaukošanos, cukura diabēta slimniekiem un insulta sekām. pasākumiem.
· kompresijas, berzes vai bīdes samazināšana;
· pareizs uzturs un personīgā higiēna;
· ādu kairinātāju samazināšana;
· ādas kopšana – saglabā savu ādu tīru;
· ādas mitruma samazināšanās;
· izdalījumu (urīna un fekāliju) regularitāte un pareizība.
Kompresijas samazināšana kas panākts, izmantojot pretizgulējumu matračus. Neceliet pacientu vienatnē, ja pacients nevar jums palīdzēt. Nevelciet un nevelciet ārā apakšveļu no pacienta apakšas, it īpaši, ja tā ir slapja. Nespiediet laivu zem tā. Tam visam ir vienkāršas metodes, kuru galvenā ideja ir tāda, ka pacients vispirms ir jāpaceļ un tikai tad jāpārvieto vai jānovieto zem viņa. Neatstājiet pacientu neērtā stāvoklī un nemēģiniet nosēdināt vājus pacientus vai dot viņiem pussēdus, jo viņu muskuļu aktivitāte nav pietiekama, lai saglabātu šo pozīciju, un viņi sāk slīdēt. Nodrošiniet šādiem pacientiem atbalstu (jebkuru ierīci atbalstam) kājās.
Pārtika un dzērieni jābūt pilnīgam, ņemot vērā ierobežojumus, ja tādi ir. Pārtikai jābūt vismaz 20% olbaltumvielu. Izvēlieties pārtiku, kas satur daudz mikroelementu – dzelzi un cinku, kā arī C vitamīnu. Lietojiet piena produkti, zaļumi, dārzeņi, augļi. Smagi slimiem pacientiem gaļa ir grūts ēdiens. Izmantojiet vistas buljonu, zivis, pupiņas, graudus un piena produktus, lai apmierinātu savas olbaltumvielu vajadzības. Izdzeriet vismaz 1,5 litrus, ja vien nav ierobežojumu. Nelietot cukurotus un gāzētos dzērienus, kā arī liofilizētu pārtiku, t.i. ātra sagatavošana no sausām vielām, izšķīdinot ūdenī.
Samazināt ādas kairinājumu. Nolieciet mīkstu veļu; Pārliecinieties, vai uz veļas nav raupju šuvju, pogu vai plankumu; Regulāri un bieži iztaisnojiet gultu, lai zem pacienta nebūtu kroku vai mazu priekšmetu. Ādas kopšanai izmantojiet pārbaudītus produktus ar zemu alerģiju, piemēram, bērnu ziepes. Izvairieties no vielām, kurām ir spilgta krāsa vai spēcīga smaka. Perineālā tualete biežāk, jo... fekāliju un urīna daļiņas ir spēcīgi kairinātāji. Nekādā gadījumā nedrīkst ierobežot pacienta ar urīna nesaturēšanas spēju dzert. ar šķidruma trūkumu palielinās urīna koncentrācija un attiecīgi kairinājuma stiprums. Nogriež īsus savus un pacienta nagus: sev, lai nejauši nesaskrāpētu pacientu, un pacientam, lai viņš nesaskrāpē ādu, jo. Ilgi guļot vai sēžot, saspiestās vietas niez. Pārliecinieties, ka pacients ir apģērbts un apsegts ar segu atbilstoši telpas temperatūras apstākļiem. Pacientam pārkarstot, palielinās svīšana un palielinās izgulējumu veidošanās risks.
Ādas kopšanas noteikumi ir pavisam vienkārši: neļauj ādai kļūt netīrai, pārmērīgi sausai un slapjai, jo šāda āda ir vismazāk spējīga pretoties ārējām ietekmēm, izmantojiet tīru ūdeni, ziepes, mazgāšanas lupatiņu no kokvilnas auduma vai dabīgu sūkli, barojošus un mitrinošus krēmus, žāvējošas ziedes, pūderi. Uzmanīgi vērojiet savu ādu, un jums kļūs skaidrs, kad ko uzklāt. Vispārējais noteikums ir šāds: mitra āda ir jāizžāvē, bet sausa āda ir jāmitrina. Nelietojiet antibakteriālās ziepes, jo... kopā ar kaitīgām baktērijām tiek iznīcināti arī labvēlīgie mikroorganismi; pēc šādu ziepju lietošanas pārtraukšanas āda kļūst mazāk spējīga pretoties pat nelielai infekcijai (reklāma stāsta patiesību, bet ne visu patiesību). Alkoholu saturošus produktus, piemēram, losjonus un kampara spirtu, drīkst lietot tikai pacientiem ar eļļaina āda. Mazgāšanas laikā nerīvējiet ādu spiediena zonās. Izmantojiet mīkstus sūkļus un lietojiet tos ļoti delikāti, lai netraumētu ādas augšējos slāņus. Žāvējot ādu, to nevis noslaukiet, bet noslaukiet. Nekad nemasējiet apsārtušos ādas laukumus, taču ļoti vēlama ir viegla regulāra masāža ap šīm vietām. Noteikti dodiet savai ādai gaisa vannas.
Mitrums būtiski ietekmē ādas stāvokli., galvenokārt urīns un sviedri. Galvenais ir pacienta personīgā higiēna un veļas maiņa. Dariet to bieži. Pret urīna nesaturēšanu Labāk ir izmantot paliktņus vai autiņus, lai gan dažiem pacientiem gultas trauks jādod tikai biežāk. Ja nav līdzekļu paliktņiem un autiņbiksītēm, mēģiniet izmantot autiņus, kas izgatavoti no lina (kokvilnas apakšveļa, kas daudzkārt salocīta, novietota kājstarpēs vai novietota zem sēžamvietas, ierobežos urīna izplatīšanos; veca mazgāta veļa labi uzsūc mitrumu). Vīriešu urīna nesaturēšanas gadījumā var izmantot īpašu urīna savākšanas sistēmu. Pacientiem ar drudzi tiek novērota pastiprināta svīšana. Lai samazinātu svīšanu, vispirms jāārstē pamatslimība. Lai noslaucītu pacientu, labāk izmantot nevis ziepes un ūdeni, bet vāju etiķa šķīdumu (1 ēdamkarote galda etiķa uz 1 glāzi ūdens).
Nevajadzētu paļauties uz ziežu, pulveru un citu medikamentu palīdzību, kamēr neatbrīvosit skartās vietas no saspiešanas, lai asinis varētu brīvi plūst uz izveidojušos izgulējumu vietu.
Runājot par izgulējumu ārstēšanu, vispirms ir jāpasaka daži vārdi par brūcēm kopumā. Kā parādās un attīstās brūce? Pirmkārt, uz audiem iedarbojas bojājošs spēks (spiediena čūlu gadījumā šo bojājošo spēku attēlo kompresija), kas izraisa nepietiekamu uzturu un pēc tam audu nekrozi. Bojājuma spēks nav nemainīgs. Ja tā iedarbība tiek vājināta vai pārtraukta, tiks atjaunota asinsrite traumas vietā. Tas novedīs pie radušās nekrozes (izgulējumu) noraidīšanas un pakāpeniskas brūces sadzīšanas, izmantojot granulāciju un epitelizāciju. Tāpēc izgulējumu ārstēšana ir saistīta ar trim principiem:
· iespēju robežās atjaunot asinsriti traumas vietā;
· veicināt nekrotisko masu (paša izgulējuma) atgrūšanu;
· veicināt iztīrītās brūces ātru dzīšanu.
Lai atjaunotu asinsriti ir nepieciešams izmantot visus profilakses principus kombinācijā (sk. iepriekš).
Lai noraidītu nekrozi, izmantojiet:
· nekrotisku masu mehāniska noņemšana ar operāciju;
· tādu zāļu lietošana, kas paātrina spontānu atgrūšanu: Iruksol ziede. Kā labu mājas līdzekli varat izmantot mitrās mērces ar konjaka sāls šķīdumu (30 g galda sāls un 150 ml konjaka). Lai novērstu nekrozi, pārsējs jāuzliek zem kompreses papīra un pēc vajadzības jāmaina. Pirms jaunas pārsēja uzlikšanas noteikti nomazgājiet brūci, lai nepalielinātu sāls koncentrāciju.
Iztīrītas brūces ārstēšana. Jārada mitri apstākļi brūces turēšanai, izmantojot, piemēram, alginātus (salvetīšu un pulvera veidā brūču pildīšanai), hidrokoloīdu pārsējus (Hydrocoll, Duoderm, Hydrosorb u.c.), kas palīdz notīrīt un aizvērt brūces. brūce. Šie pārsēji ir diezgan dārgi. Lai dziedinātu brūci, var izmantot visdažādākos ārstnieciskos līdzekļus: Levosin, Levomikol, Actovegin, Solcoseryl ziedes, smiltsērkšķu eļļu un daudzus citus. Nereti izgulējumus sarežģī sekundāras infekcijas pievienošana, un tad jālieto antiseptiski un antibakteriāli līdzekļi, piemēram, borskābe, balts streptocīda pulveris, 3% ūdeņraža peroksīda šķīdums, furacilīna šķīdums 1:5000, Levomikol, Levosin ziedes. . Smagos gadījumos novājinātiem un gados vecākiem pacientiem ir indicēta antibakteriālo zāļu lietošana iekšķīgi.
Lielu laukumu un grūti dzīstošus izgulējumus dažkārt var izārstēt tikai ķirurģiski – audu transplantāciju.
Ārstējot izgulējumus, jālieto pārsēji. Ja iespējams, pārsēju nostiprināšanai izmantojiet pārsēju, citos gadījumos izmantojiet līmlenti. Ne katrs plāksteris tam ir piemērots. Izgulējumi jāārstē ilgstoši, kas nozīmē, ka ģipsis būs jālieto ilgi. Kādas problēmas no tā var rasties? Plāksteris traucē normālu ādas darbību (elpošanu, sekrēciju utt.). Noņemot plāksteri, tiek norauts ādas šūnu virsmas slānis, kas var radīt papildu brūces plākstera ilgstošas lietošanas vietā. Lai izvairītos no šādām komplikācijām, izmantojiet papīra plāksteri - āda zem tā labi elpo, un līme labi nostiprina pārsēju, bet, noņemot plāksteri, nenorauj šūnas no ādas virsmas. Uzliekot plāksteri, nevelciet to cieši, lai neveidotos sīkas ādas krokas, kā arī jāņem vērā tas, ka, mainoties pacienta pozīcijai, mīkstie audi nobīdīsies un izstiepsies, kas var izraisīt nevēlamas ādas veidošanos. krokas.
Āda ap izgulējumu prasa visrūpīgāko kopšanu. Tas ir jānomazgā ar ziepēm. Nav jābaidās, ka brūcē iekļūs ziepju putas – tas nepasliktinās izgulējuma stāvokli. Mazgājot ādu neberzē, bet tikai noslauki. Pēc mazgāšanas ir nepieciešams vai nu nožūt ādu pati par sevi, vai arī var izmantot kādu no šādiem preparātiem: 1% kālija permanganāta šķīdums, briljantzaļa, cinku saturošas ziedes. Pēdējais līdzeklis ir labāks par citiem, jo, tos lietojot, marles pārsēji nelīp pie brūces malām un attiecīgi netraum jaunizveidoto epitēliju un granulācijas, kad pārsējs tiek noņemts.
Uzliekot pārsējus uz dziļām izgulējumiem, brūces ir jātamponē (aizver) pilnā dziļumā, bet ne pārāk cieši.
1. Žurnāls “Māsas” Nr. “Māsu aprūpes organizēšana izgulējumu profilaksei”
2. Žurnāls “Māsas” Nr. “Māsu aprūpes organizēšana izgulējumu profilaksei”
5. MedUhod.ru - ceļvedis aprūpētājiem
Izgulējumi: cēloņi, profilakse, ārstēšana
Darba veids: abstrakts
izgulējumi.docx
TĒMA: Izgulējumi: CĒLOŅI, PROFILAKSE,
2 gadi medicīnas fakultātē
Izmantotās literatūras saraksts
Āda ir viens no svarīgākajiem orgāniem, kas nodrošina tās integritāti cilvēka ķermenis, noturība iekšējā videķermeni, aizsardzību pret ķīmiskiem, fizikāliem un bioloģiskiem faktoriem.
Āda sastāv no epidermas, kuras atmirušo šūnu virsmas slāņi veido ragveida aizsargslāni, un pašas ādas (dermas), kurā atrodas asinsvadi, tauku un sviedru dziedzeri un nervu gali. Ir svarīgi atzīmēt, ka skābeklis iekļūst caur ādu (līdz 0,1% no kopējās ķermeņa gāzu apmaiņas), kas galvenokārt tiek piegādāts epidermas šūnām.
Normālai ādas funkcionēšanai ir jāievēro noteikti nosacījumi: tai jābūt tīrai (piesārņojums pasliktina gāzu apmaiņu); elastīgs, kas tiek panākts, eļļojot ādu ar taukiem no tauku dziedzeriem; saņemt pietiekamu uzturu caur asinsvadiem. Vielmaiņa ādā ir ļoti intensīva, kas prasa pastāvīgu intensīvu asins plūsmu.
Daudzu slimību gadījumā rodas apstākļi, kas izraisa ādas bojājumus, piemēram, izgulējumus.
Izgulējumi (decubitus - lat.) ir distrofiska vai čūlaini-nekrotiska rakstura ādas bojājumu vietas, kas veidojas ilgstošas saspiešanas, bīdes vai pārvietošanās rezultātā starp cilvēka skeletu un gultas virsmu.
Visbiežāk izgulējumi veidojas sēžamvietas, krustu kaula, sēžamvietas, papēžu un kāju apvidū, kad pacients atrodas uz muguras.
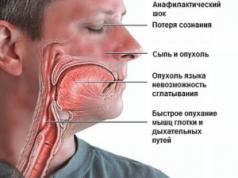
I. IZGULU KLĪNISKAIS ATTĒLS
Pirmā izgulējumu attīstības pazīme ir ādas bālums, kam seko epidermas apsārtums, pietūkums un lobīšanās. Tad parādās tulznas un ādas nekroze. Smagos gadījumos nekroze ietekmē ne tikai mīkstos audus, bet arī periostu un virsējos kaulu vielas slāņus. Infekcija var izraisīt sepsi un izraisīt pacienta nāvi.
Izgulējumu nekrobiotisko procesu attīstībā ir trīs posmi:
1. posms (asinsrites traucējumi) - to raksturo atbilstošās ādas zonas blanšēšana, ko ātri aizstāj ar venozo hiperēmiju, pēc tam cianoze bez skaidrām robežām; audi iegūst pietūkušu izskatu un ir auksti uz tausti. Šajā posmā, eksogēnai izgulējumu attīstībai, process joprojām ir atgriezenisks: audu kompresijas likvidēšana parasti noved pie vietējās asinsrites normalizēšanas. Ar endogēnas izcelsmes izgulējumu (un ar pastāvīgu spiedienu uz audiem ar eksogēnu izgulējumu) 1. stadijas beigās uz ādas parādās burbuļi, kas, saplūstot, izraisa epidermas atslāņošanos, veidojoties ekskoriācijām.
2. stadija (nekrotiskās izmaiņas un strutošana) – raksturīga nekrotiskā procesa attīstība. Papildus ādai var rasties arī nekroze zemādas audi, fascijas, cīpslas uc Ar eksogēnām izgulējumiem biežāk tiek novērota sausas nekrozes veidošanās, kuras noraidīšana notiek, piedaloties saprofītiskajai infekcijai; ar endogēnu izgulējumu parasti attīstās patogēnas mikrofloras izraisīts iekaisuma process un veidojas mitra gangrēna ar intensīvas strutošanas simptomiem.
3. posms (dziedināšana) - raksturo reparatīvo procesu pārsvars, granulācijas attīstība, rētas un daļēja vai pilnīga defekta epitelizācija. Klīniskā aina var atšķirties atkarībā no izgulējuma etioloģijas, pacienta stāvokļa, patogēnas mikrofloras klātbūtnes, nekrozes rakstura utt.
Pirmajā posmā pacienti reti sūdzas par stiprām sāpēm, biežāk viņi atzīmē vieglas lokālas sāpes un nejutīguma sajūtu. Pacientiem ar muguras smadzeņu traumu dažu stundu laikā var parādīties eritēma, un pēc stundas krustu rajonā jau parādās nelieli nekrozes laukumi. Ar endogēnām jauktām spiediena čūlām patoloģiskā procesa pāreja uz 2. stadiju notiek daudz lēnāk.
Gadījumos, kad izgulējums veidojas kā sausa nekroze, pacienta vispārējais stāvoklis manāmi nepasliktinās un intoksikācijas simptomi neparādās. Stingri ierobežots ādas laukums un pamatā esošie audi ir pakļauti mumifikācijai; nav tendences nekrozei paplašināties platībā vai dziļumā. Pēc vairākām nedēļām mumificētie audi sāk pakāpeniski atgrūst, un brūce sadzīst. Šī izgulējuma klīniskā gaita ir pacientam vislabvēlīgākā.
Kad izgulējums attīstās atbilstoši mitrās nekrozes veidam, mirušie audi iegūst tūsku, un no tiem izdalās nepatīkami smakojošs, duļķains šķidrums. Pūstošajos audos sāk strauji vairoties piogēna jeb pūšanas mikroflora un attīstās mitrā gangrēna, ko sauc par dekubitālo gangrēnu.
Pūšanas un pūšanas process izplatās visā zonā un dziļi audos, ātri sasniedzot kaulus, kas bieži tiek pakļauti izgulējumu zonā. Dekubitāla gangrēna izraisa nopietnu pasliktināšanos vispārējais stāvoklis slims. Klīniski tas izpaužas ar strutojošu-rezorbcijas drudža pazīmēm - temperatūras paaugstināšanos līdz C, pastiprinātu elpošanu, tahikardiju, apslāpētām sirds skaņām, pazeminātu asinsspiedienu, palielinātām aknām. Asinīs tiek konstatēta leikocitoze ar neitrofīliju, paātrināta ESR, disproteinēmija; Tiek atzīmēta anēmija, proteīnūrija, hematūrija, piūrija utt.
Izgulējumus var sarežģīt flegmona, abscess, strutainas svītras, erysipelas, strutojošs tendovaginīts, artrīts, gāzu flegmona, anaerobā infekcija, kortikālais osteomielīts u.c. Tipiskākā komplikācija stipri novājinātiem pacientiem ir sepses attīstība. Aprūpējot pacientu, kuram ir tendence veidoties spiediena čūlas, jādara viss iespējamais, lai novērstu to rašanos. Veicot nepieciešamos pasākumus, briesmas var ievērojami samazināt.
Galvenie izgulējumu veidošanās iemesli ir asinsrites bloķēšana un pacienta kustību trūkums. Asins plūsmu galvenokārt bloķē ķermeņa svars kaulu izvirzījumu zonā, kas saspiež un nospiež mīkstos audus pret gultas vai krēsla virsmu, tādējādi bloķējot asinsvadus.
Dažreiz mīkstie audi tiek saspiesti, kad pacienta ķermenis balstās pret sanitārajām vai medicīnas iekārtām. Slikti novietoti pārsēji, šinas, katetri un gultas piederumi var veicināt izgulējumu veidošanos. Gandrīz jebkurš ciets priekšmets, kas nospiež ādu, var būt bīstams, ja pacients nevar normāli kustēties. Tādi priekšmeti kā pogas, apģērba mezgli, piespraudes un citi nelieli priekšmeti gultā var palikt zem pacienta ķermeņa un radīt intensīva spiediena zonas, kurās tiek bloķēta asins plūsma.
Spiediens, kā arī bīdes spēki ir vissvarīgākie iemesli, kāpēc tiek bloķēta asinsrite un tā rezultātā veidojas izgulējumi. Bojāta āda un mīkstie audi ir vairāk pakļauti izgulējumu riskam, ja tiek traucēta normāla asinsrite, nekā veseli. Ādas bojājumi var rasties dažādu iemeslu dēļ.
Kad ādas ārējie slāņi ir saskrāpēti vai noberzti, rodas nobrāzums. Šo parādību parasti pavada nieze un skrāpējumi. Arī pacienti, kuriem kāda iemesla dēļ niez āda, var to saskrāpēt. Dažkārt nobrāzums ir tik mazs, ka tik tikko saskatāms, taču var būt bīstams, jo ādas virsma jau ir bojāta. Jūs visi esat redzējuši, kas notiek ar bērnu ceļgaliem, kad viņi krīt. Tas pats notiek ar pacientu gultā, kad viņš balstās ar elkoņiem un papēžiem pret gultas virsmu, cenšoties kustēties. Viņš slīd, berzējot elkoņus un papēžus pa palagu, lai tas izskatās pēc berzes “apdeguma”. Tas notiek arī tad, ja nekustīgu pacientu velk pāri gultai, izraisot ādas berzēšanu pret palagu. Ja palags ir izgatavots no raupja lina un cieti, tad iespēja “apdegt” berzes dēļ ir vēl lielāka.
Tās pašas kustības, kas izraisa berzes apdegumu, var radīt bīdes spēkus, kas var sabojāt mīkstos audus zem ādas, ja spriedze ir tik spēcīga, ka tā pārrauj audus.
Parasts lipīgais apmetums var būt bīstams pacientu ādai. Ja plāksteris tiek uzklāts nevienmērīgi, tas izstieps vai saspiedīs ādu, veidojot krokas. Noņemot plāksteri, no ādas virsmas tiek noņemts augšējais ādas slānis, padarot to plānu un viegli sabojājamu. Dažu pacientu ādai ir paaugstināta jutība uz plākstera un tādējādi var būt pakļauts alerģiskai reakcijai.
Pārāk sausa āda var lobīties, lobīties vai saplaisāt bez integritātes. iekšējie slāņi. Baktērijas var iekļūt caur plaisām un vairoties uz ādas virsmas un audu iekšpusē.
Pārāk mitrai ādai ir arī mazāka izturība pret bojājumiem. Pārāk ilgi mitra āda kļūst pietūkusi, mīksta un viegli ievainojama, skrāpējot vai berzējot. Pacienti, kuri nevar kontrolēt aktivitātes Urīnpūslis vai zarnas, nepieciešama papildu kopšana. Ir svarīgi novērst ilgstošu ādas mitrināšanu, nodrošinot tīras gultas veļas maiņu. Arī pārmērīga svīšana karstā laikā vai paaugstinātā ķermeņa temperatūrā ir problēma, kas jāatrisina. Izdalījumi no vaļējām brūcēm, dažreiz no pašām izgulējumiem var mīkstināt un izraisīt apkārtējās ādas iekaisumu.
Ādas un mīksto audu infekcija izraisa to bojājumus un ietekmē dziļākos audus. Netīra, pārāk sausa vai pārāk mitra āda ir īpaši uzņēmīga pret infekcijām.
Zāles, ko lieto uz ādas, bieži var izraisīt ādas bojājumus. Dažas no tām, būdamas spēcīgas ķīmiskas vielas, tieši kaitē ādai; citi izraisa alerģisku reakciju. Pat ķermeņa mazgāšanai izmantotās ziepes var izraisīt ādas kairinājumu un iekaisumu, ja tās ir pārāk raupjas vai nenomazgājas pilnībā.
Slikts uzturs kaitē jebkuras personas veselībai. Ja pacients nesaņem pietiekami daudz ūdens, olbaltumvielu un citu būtisku elementu, tostarp noteiktus vitamīnus un minerālvielas, viņa audi nespēs pretoties vai atgūties no bojājumiem.
Izgulējumu profilakses pamats ir:
Agrīna riska novērtēšana,
Samazina audu saspiešanas laiku,
Samazinot virsmas spiedienu un
Agrīna riska novērtēšana
Spiediena čūla var attīstīties trīs līdz četru stundu laikā, ja pēkšņi (vairumā gadījumu naktī) rodas attiecīgie riska faktori (1.tabula) Nedrīkst palaist garām izšķirošo brīdi profilaktisko pasākumu uzsākšanai un nekādā gadījumā nevajadzētu uzsākt pašu profilaksi. tikai pēc tam, kad izgulējumiem raksturīgās vietās jau ir parādījies apsārtums. Tāpēc speciāliem ārstniecības darbiniekiem regulāri vairākas reizes dienā jāpārbauda pacienti uz riska faktoriem. Biežākie riska faktori, kas pēkšņi rodas naktī, ir paaugstināts drudzis, cerebrovaskulārs insults ar paralīzi, apziņas apduļķošanās līdz jebkuras izcelsmes (smadzeņu, zāļu, asinsrites sistēmas mazspējas, vielmaiņas) komai, nokrišana uz grīdas, paliekot uz cietā grīda netiek atklāta uzreiz. Lai agrīni atpazītu papildu riska faktorus, jāņem vērā tabulā norādītais faktoru saraksts. 1, vai piemērot Norton tipa vērtēšanas skalu (2. tabula).
Samazina audu saspiešanas laiku
Profilakses mērķis ir mobilitātes uzlabošana, lai ar medicīniskiem pasākumiem (piemēram, imobilizējošo slimību ārstēšanā) un (vai) samazinot kompresijas laiku, novirzot pacientu no no vienas pozīcijas uz otru tik bieži, cik nepieciešams. Pozīcijas, kuras pacientam var piešķirt, ir atkarīgas no spiediena čūlas vietas. Šajā gadījumā pozīcija labajā vai kreisajā pusē 30° leņķī ir pozīcija ar minimālu riska pakāpi, ko var izmantot jebkurai čūlas vietai. Lai sasniegtu fizioloģisko sakrālās mobilitātes rādītāju absolūti nekustīgiem pacientiem, viņiem ir jānodrošina 4 pozīcijas maiņa stundā naktī. Līdz ar to šādi pacienti ir jāpārvieto ik pēc 15 minūtēm, kas, lai gan ir ļoti efektīvi (vairāk nekā 98% ticamība), iespējams, ir grūti realizējams. Tomēr šādas iespējas īslaicīga izmantošana kā pagaidu pasākums ir jāpārbauda, ja pastāv augsts spiediena čūlu risks noteiktā laika periodā, piemēram, pacientiem ar smagu nepietiekamu uzturu, kahektiskiem pacientiem ar pneimoniju, kas saistīta ar augstu drudzi un vairākām slimībām. saistītie patoloģiskie simptomi. Tas rada jautājumu par ātru un elastīgu pasākumu nepieciešamību. Pēc adekvātas ārstēšanas jūs varat pāriet atpakaļ uz standarta profilaksi. Kā efektīva standarta profilakse reāla alternatīva ir pacienta maiņa ik pēc 2 stundām, kas garantē augstu efektivitāti - vairāk nekā 90%. Šī profilaktiskā metode ir piemērojama visur (!) un nekavējoties, arī uz parastā slimnīcas matrača un bez īpašām palīgierīcēm. Ja tiek izmantots īpašs mīksts matracis, standarta profilaksei pietiek ar vienu pārsūtīšanu ik pēc 4–6 stundām. Pārvietošanas biežums ir atkarīgs no ādas stāvokļa ikdienas rīta kopšanas laikā. Ja ādas laukums ir sarkans, pacients ir jāpārvieto pēc iespējas biežāk, līdz hiperēmija pārstāj parādīties. Ja trūkst apkalpojošā personāla, kad pacienti atrodas mājās, pacientiem ar sāpīgām metastāzēm kaulos un lai saglabātu pacientu nakts atpūtu, mūsdienās tiek izmantoti moderni pretizgules matrači. Šādi matrači (piemēram, līdzīgi kā firmas Turnsoft automātiskie matrači) pacientus no vienas pozīcijas otrā pārbīda automātiski, bet tajā pašā laikā uzmanīgi un lēni. Anti-decubitus matrača automātiskās kustības laikā pacients praktiski neko nejūt, nejūt sāpes un nav traucēta miega
Izgulējums
Ievads
Izgulējums (lat. decubitus) - mīksto audu nekroze (nekroze) pastāvīga spiediena rezultātā, ko pavada lokāli asinsrites un nervu trofikas traucējumi.
1. Rašanās cēloņi
- Nepietiekama pacientu aprūpe;
- Pacienta svars ir pārāk augsts vai pārāk zems;
- Sausa āda;
- Urīna vai fekāliju nesaturēšana;
- Slimības, kas izraisa audu trofikas (uztura) traucējumus;
- Anēmija;
- Ierobežota mobilitāte.
2. Izgulējumu veidi
I pakāpe: āda nav bojāta. Ilgstoša hiperēmija, kas nepāriet pēc spiediena apstāšanās.
II pakāpe: virspusējs (sekls) ādas integritātes pārkāpums, kas stiepjas līdz zemādas audiem. Pastāvīga hiperēmija. Epidermas atdalīšanās.
III pakāpe: ādas iznīcināšana līdz muskuļu slānim ar iekļūšanu muskuļos. Izgulējums izskatās pēc brūces. Var būt šķidruma izdalījumi.
IV pakāpe: ietekmēti visi mīkstie audi. Dobuma klātbūtne, kas atklāj pamatā esošos audus (cīpslas, pat kaulus).
III-IV pakāpes izgulējumu gadījumā galvenā ārstēšanas metode ir ķirurģiska.
3. Mācību vietas
Izgulējumi visbiežāk veidojas krustu rajonā, lāpstiņās, papēžos, ceļgalos, ribās, kāju pirkstos, augšstilba kaula lielos trohanteros, pēdās, sēžamvietā, gūžas cekulos un elkoņa locītavas. Pasaules praksē ir arī izgulējumu lokalizācijas gadījumi uz pirkstiem, kā arī uz galvas un ausīm; tiek ietekmēta āda (virspusējs izgulējums) un zemādas audi ar muskuļiem (dziļi izgulējumi, kas ir bīstami inficētas brūces veidošanās dēļ). Izgulējums uz ādas var rasties arī no ģipša spiediena lūzuma laikā vai uz mutes gļotādas - no zobu protēzes spiediena utt. Galvenie izgulējumu lokalizācijas cēloņi ir spiediens un laiks. Ja ārējais spiediens ilgstoši (> divas stundas) ir lielāks par spiedienu kapilāros, tad izgulējuma veidošanās ir gandrīz neizbēgama.
4. Ārstēšana
Ultravioletā apstarošana, elektrostatiskā duša, bio-oklūzijas pārsēji, eļļošana: 10% kampara spirta vai 40% etilspirta šķīdums - 1. stadijā, ar Solcoseryl ziedi 2. stadijā; 3. un 4. stadijā - ķirurģiska ārstēšana, pārsēji, Iruksol ziede, vispārējie stiprināšanas pasākumi. Triecienviļņu terapija.
5. Profilakse
Rūpīga ādas kopšana (noslaucīšana), regulāra veļas maiņa un pacienta stāvokļa maiņa gultā ir obligāta ik pēc 2 stundām, speciāla masējošā (ūdens, pneimatiskā u.c.) matrača un citu speciālu ierīču lietošana.
Īpaša vieta ārstēšanā jāieņem pacienta uzturam. Diētai vajadzētu sastāvēt no olbaltumvielām bagātiem pārtikas produktiem. Dienā jāizdzer vismaz 1,5 litri šķidruma.
Piezīmes
(no sadaļas par māsu aprūpes pamatiem) Ja tiek konstatēti bāli un apsārtuši ādas laukumi, ir jāsazinās ar ārstu un nekavējoties jāsāk profilaktiskie un ārstnieciskie pasākumi.
Šis kopsavilkums ir balstīts uz rakstu no krievu Vikipēdijas. Sinhronizācija pabeigta 07/12/11 00:56:01
Izgulējumi: profilakse un ārstēšana ar fiziskiem faktoriem
Izgulējumi ir audu nāves zonas, kas rodas ilgstoša ārēja spiediena rezultātā. Parasti tie parādās gulošiem pacientiem vai cilvēkiem, kuri atrodas ratiņkrēslā, kā arī pacientiem ar lūzumiem zem cieši uzklāta ģipša. Šīs slimības progresējošā stadijā var rasties nopietnas, pat dzīvībai bīstamas komplikācijas. Tāpēc ikvienam lasītājam būs nepieciešama informācija par to, kāpēc rodas izgulējumi, kādas ir šīs slimības klīniskās izpausmes, kā ārstēt un, kas vēl svarīgāk, kā novērst vai vismaz samazināt tās rašanās risku. Par visu to, ieskaitot šīs patoloģijas fiziskās ārstēšanas metodes, jūs uzzināsit no mūsu raksta.
Rašanās cēloņi un attīstības mehānisms
Kā minēts iepriekš, izgulējumi parasti veidojas cilvēkiem ar ierobežotām pārvietošanās spējām – ratiņkrēslā vai gultā. Tie neveidojas nevienā ķermeņa daļā, bet tajās vietās, kas atrodas tiešā kaula tuvumā un piedzīvo maksimālu spiedienu. Gultas pacientiem, kuri pastāvīgi atrodas guļus stāvoklī, šādas vietas ir pakauša, lāpstiņu, krustu un papēžu zona. Cilvēkiem, kuri ir spiesti ilgstoši gulēt uz vēdera - uz ceļiem, gūžas ceku zonā. Cilvēkiem ratiņkrēslā - uz sēžamvietas, gar mugurkaulu, uz ekstremitāšu daļām, kas balstās uz krēsla.
Ādas asinsvadi, ilgstoši atrodoties starp divām cietām virsmām (kaulu un gultu vai krēslu), tiek saspiesti, tajos apstājas asinsrite, tiek traucēta to piegādāto audu barošana, šie audi mirst - veidojas nekrozes zona. Ja šajā posmā netiek sniegta savlaicīga medicīniskā palīdzība, skartā zona pakāpeniski palielinās, izplatoties gan pa ādas virsmu, gan dziļi audos, ietekmējot visu ādas biezumu, zemādas taukus, muskuļus un pat kaulus.
Citi iemesli, kas izraisa izgulējumu veidošanos, vai faktori, kas veicina to izskatu, ir:
- nepietiekama apkārtējo aprūpe par pacientu (gultas krokas, drupatas, retas pacienta ķermeņa stāvokļa izmaiņas);
- jutīguma traucējumi (šādi pacienti nejūt diskomfortu, ko izraisa ilgstoša audu saspiešana, un tāpēc nemēģina mainīt ķermeņa stāvokli);
- berze, mainot ķermeņa stāvokli;
- slīdēšana (ja pacelta gultas galva, pacients var noslīdēt uz leju; tādā gadījumā tiek bojāti asinsvadi un audi, palielinās izgulējumu veidošanās risks);
- zems ķermeņa svars, muskuļu atrofija (šādiem pacientiem palielinās slodze uz ādu ar spiedienu);
- vecums (vielmaiņas procesi ir lēni, āda ir plāna, sausa, ar zemu elastību);
- sausa vai pastāvīgi mitra āda (sausa āda ir viegli ievainojama, un āda pārmērīgi mitra, piemēram, ar smagu svīšanu vai piespiedu urinēšana, veicina lielāku berzi, kā arī palielina izgulējumu inficēšanās risku);
- nepilnvērtīgs uzturs, šķidruma trūkums (tiek traucēti vielmaiņas procesi ādā, tā kļūst uzņēmīgāka pret traumām);
- asinsrites sistēmas slimības (ateroskleroze, obliterējošais endarterīts) un Endokrīnā sistēma(diabēts);
- slimības, ko pavada muskuļu spazmas;
- apziņas traucējumi;
- smēķēšana (nikotīns bojā asinsvadus, pasliktina asinsriti);
- alkoholisms (ir viens no neiropātijas attīstības cēloņiem - jutīguma traucējumi).
Slimības simptomi un stadijas
Slimība notiek 4 posmos:
- I – izgulējumu sākuma stadija; āda bojātajā vietā ir hiperēmija (apsārtusi) un nospiežot nemaina krāsu; palpējot, tie ir mīkstāki par veseliem audiem, to temperatūra pazeminās vai paaugstinās, pacientam rodas diskomforts vai sāpes, kad kāds palpē skarto zonu; ādas integritāte šajā posmā tiek saglabāta.
- II – izgulējums izskatās pēc neskarta vai jau pārsprāgtu burbuļa ar šķidrumu vai sarkani rozā, pietūkušas vaļējas brūces; Patoloģiskajā procesā ir iesaistīta epiderma un daļa no dermas.
- III – izgulējums izskatās pēc dziļas brūces, krāteris ar dibenu no mirušajiem dzeltenīga krāsa audumi; Papildus ādai patoloģiskajā procesā tiek iesaistīti zemādas taukaudi; tas var izplatīties arī starp slāņiem veselīgu ādu, gar tiem.
- IV – izgulējums – liela brūce, kurā izvirzīti muskuļi, to cīpslas un kauli, un tā dibenu attēlo cietas melnas nekrotiskās masas; patoloģiskais process izplatās gar veselo audu slāņiem, bieži vien tālu no primārā fokusa - veidojas fistulas.
Komplikācijas
Ja nav savlaicīgas ārstēšanas, izgulējumi var izraisīt vairākas nopietnas komplikācijas, no kurām galvenās ir:
- locītavu (strutains artrīts) un kaulu infekcijas slimības (osteomielīts);
- flegmona (zemādas tauku audu infekcija ar mikroorganismiem, kas izpaužas kā pietūkums un apsārtums, kā arī sāpes);
- arrozīva asiņošana (rodas, kad strutainas masas izkausē asinsvadu sienas);
- sepse (stāvoklis, kurā baktērijas no inficētas izgulējuma nonāk sistēmiskā asinsritē un izplatās pa visu organismu; īsā laikā izraisa visu orgānu mazspēju un pacienta nāvi);
- ādas vēzis (audu šūnas, kas veido hronisku inficētu brūču sienas, var pāraugt ļaundabīgās; šāda veida vēža patoloģija parasti ir ļoti agresīva, un pacientam to raksturo slikta prognoze).
Diagnostika
Šīs slimības raksturīgā klīniskā aina ļauj ārstam bez lielām grūtībām noteikt pareizu diagnozi. Nav nepieciešamas īpašas diagnostikas metodes. Pacientam var nozīmēt vispārēju un bioķīmiskā analīze asinis, iesējot no brūces izdalīto šķidrumu uz barības vielu, lai atklātu tajā esošos patogēnos mikroorganismus un pēc tam noteiktu to jutību pret antibiotikām, kā arī brūces audu histoloģiskā izmeklēšana, ja ir aizdomas par vēzi.
Ārstēšanas principi
Sāksim ar to, ka ārstēšana jāveic ārsta uzraudzībā. Atkarībā no izgulējuma stadijas tā var būt konservatīva vai nepieciešama ķirurģiska iejaukšanās nekrotisko masu (tas ir, mirušo audu) izgriešanas un citu manipulāciju apjomā.
Ārstēšanai ir šādi mērķi:
- atjaunot vai vismaz būtiski uzlabot asins plūsmu skartajā zonā;
- paātrināt nekrotiskās masas noraidīšanas procesus;
- aktivizēt bojāto audu labošanas un reģenerācijas (tas ir, atjaunošanas) procesus.
Lai atjaunotu asins plūsmu izgulējuma zonā, jānovērš spiediens uz to - jāmaina pacienta pozīcija gultā vai krēslā, lai izgulējuma vieta saskartos ar gaisu, nevis ar cietu virsmu.
Slimības I stadijā āda tiek vienkārši apstrādāta smiltsērkšķu eļļa vai kampara alkoholu.
II stadijā iegūto brūci vairākas reizes dienā apstrādā ar antiseptisku šķīdumu (hlorheksidīns, furacilīns), pēc tam tiek lietotas antibakteriālas (Levosin, Levomekol) un ziedes, kas uzlabo brūču dzīšanu (Solcoseryl, Actovegin un citas). Viņi arī veic aplikācijas ar fermentiem (Lidase, Collagenase, Multiferm), hidrokoloīdu pārsēju (Duoderm, Hydrocol un citiem).
III un IV stadijas izgulējumu ārstēšanu veic ķirurgs. Viņš izgriež nekrotiskos audus, pilnībā attīrot no tiem brūci, ierīko brūcē drenāžu, caur kuru izdalīsies brūcē izveidojies šķidrums, veic pārsējus, apstrādājot brūci ar antiseptiskiem šķīdumiem un antibiotiku šķīdumiem. Dziļo izgulējumu ārstēšanai tiek izmantoti speciāli pārsēji - PAM-T, Proteox-TM (attīra brūci, mazina iekaisumu), Biaten (labi uzsūc šķidrumu, žāvē brūci) un absorbējošie gēli - Purilon (uzklāj uz tīras brūces, rada optimāla vide tajā dziedināšanai).
Turklāt pacientiem ar izgulējumiem var nozīmēt sistēmisku antibiotiku terapiju (plaša spektra antibiotikas - cefalosporīni, aminoglikozīdi un citi), vitamīnu minerālu kompleksi (Complivit) un muskuļu relaksanti (diazepāms un citi).
Fizioterapija
Terapija ar fiziskiem faktoriem ir svarīga spiediena čūlu kompleksās ārstēšanas sastāvdaļa. Fizioterapijas metodes uzlabo asinsriti, palīdz attīrīt brūci no nekrotiskām masām, kaitīgi iedarbojas uz baktērijām, aktivizē bojāto audu reģenerācijas (atjaunošanas) procesus.
Sākotnējās slimības stadijās pacientam var izrakstīt:
- magnētiskā terapija (uzlabo asins un limfas plūsmu, samazina iekaisuma procesa aktivitāti, veicina brūču dzīšanu; procedūra ilgst no 10 līdz 20 minūtēm, katru dienu 5-10 sitienu kursā);
- triecienviļņu terapija (aktivizē asinsriti skartajā zonā, palīdz mazināt tūsku; ārstēšanas kursā ietilpst 5-7 procedūras, ko veic reizi 7 dienās);
- lokālā darsonvalizācija (paātrina vielmaiņas procesus bojātajos audos, uzlabojas mikrocirkulācija; ārstēšanas kursu veido ietekmes).
Kad brūcē jau ir izveidojušās nekrotiskās masas, izmantojiet:
- UV apstarošana (samazina iekaisuma procesa aktivitāti, mazina sāpes, aktivizē imūnsistēmu; procedūras tiek veiktas, izmantojot dzīvsudraba-kvarca lampu, pakļaujot izgulējumu un zonu ap to ultravioletās gaismas iedarbībai; starojuma deva pirmajās procedūrās ir 3 biodevas, ar katru nākamo seansu palielina par pusi biodevas; ārstēšanas kursā ir no 8 līdz 30 seansiem atkarībā no brūces rakstura);
- UHF (uzlabo asins plūsmu, aktivizē vielmaiņas procesus, paaugstina vietējās imūnsistēmas aktivitāti; iedarbojas uz zonu ap brūci; ārstēšanas kurss ietver no 5 līdz 15 sesijām);
- antibakteriālo un pretsēnīšu zāļu medicīniskā elektroforēze (pastiprina zāļu iedarbību, jo tās nogādā tieši traumas vietā; samazina zāļu blakusparādību risku; procedūras ilgums svārstās no 5 līdz 20 minūtēm, ārstēšana sastāv no sesijām);
- ultraskaņas terapija (aktivizē vielmaiņas procesus un vietējo imūnsistēmu, mazina sāpes; iedarbības ilgums - līdz 15 minūtēm; ārstēšanas kurss - 7-15 sesijas);
- franklinizācija (ir izteikta baktericīda iedarbība; procedūra ilgst 5-20 minūtes, tiek veikta ietekmju gaitā).
Kad brūce jau ir attīrīta no nekrotiskām un strutojošām masām, lai paātrinātu tās dzīšanu, pacientam tiek nozīmēts:
- enzīmu un brūču dzīšanas līdzekļu ultrafonoforēze (procedūras ilgums minūtes, biežums katru otro dienu, ietekmju gaita);
- SMT terapija (vai ārstēšana ar sinusoidālām modulētām strāvām; aktivizē vielmaiņas procesus, paātrinot bojāto audu reģenerāciju; sesijas tiek veiktas katru dienu 7-10 triecienu kursā);
- ozokerīta aplikācijas (uzlabo asinsriti brūces zonā, aktivizē vielmaiņas procesus tajā; ozokerītu uz pusstundu uzklāj uz izgulējuma, pēc tā noņemšanas skarto vietu izolē; procedūras atkārtojas reizi 2 dienās kursā 15 līdz 20 pieteikumiem).
Profilakse
Lai novērstu izgulējumu veidošanos gulošam pacientam, ārkārtīgi svarīgi ir nodrošināt viņam pienācīgu aprūpi. Nepieciešams:
- racionāls uzturs ar uzsvaru uz olbaltumvielu pārtiku; jūs varat izmantot īpašus uztura maisījumus (Peptamen, Nutrizon un citus); dot pacientam pietiekami daudz ūdens;
- nodrošināt biežas pacienta stāvokļa maiņas gultā (ik pēc 2 stundām, pagriezt no muguras uz sāniem, uz vēderu, uz otru pusi, atkal atpakaļ, pacelt un nolaist, saliekt, iztaisnot ekstremitātes);
- ja pacienta rokās ir pietiekami daudz spēka, virs viņa gultas jāuzstāda šķērsstienis, pie kura viņš veiks sava veida atspiešanos - pacelsies un nokritīs uz rokām;
- 2-3 reizes dienā viegli iemasēt ādu vietās, kur iespējama izgulējumu veidošanās; Jūs nevarat masēt jau izveidojušos izgulējumu;
- izmantojiet īpašas ierīces - funkcionālu gultu, pretizgulējumu matraci, spilvenu, gredzenu zem sēžamvietas (savu lomu var spēlēt parasts piemērota diametra peldēšanas aplis);
- nodrošināt, lai gultas veļa būtu tīra, sausa un izgludināta; izvairieties no kroku veidošanās uz loksnēm un drupatas zem pacienta ķermeņa; apakšveļai jābūt no dabīga auduma, bez reljefa rakstiem;
- regulāri mainīt apakšveļu un gultas veļu, lietot autiņbiksītes, autiņbiksītes uz autiņbiksīšu bāzes pacientiem, kuri nevar kontrolēt vēdera izeju;
- katru dienu rūpīgi pārbaudiet ādu, vai nav izgulējumu; nomazgājiet to ar siltu ūdeni un maigu ziepju šķīdumu, rūpīgi nosusiniet; lietot īpašus krēmus un losjonus, kas paredzēti gulošu pacientu ādas kopšanai (tie samazina autiņbiksīšu izsitumu risku, tiem piemīt pretiekaisuma, antibakteriāla un brūču dziedējoša iedarbība).
Secinājums
Ar izgulējumu problēmu saskaras lielākā daļa pacientu, kas atrodas pie gultas vai ratiņkrēslā, kā arī viņu tuvinieki. Šī ir slimība, kas prasa adekvātu ārstēšanu ļoti agrīnā stadijā un citādi apdraud nopietnu komplikāciju attīstību.
Terapija jāveic ārsta uzraudzībā un tai jābūt visaptverošai, iekļaujot pareizu izgulējumu kopšanu, lokālu antiseptisku un brūču dzīšanas līdzekļu lietošanu un, ja nepieciešams, ķirurģiska iejaukšanās. Svarīga ārstēšanas sastāvdaļa ir fizioterapija, kuras metodes palīdz uzlabot asinsriti bojātajā vietā, aktivizē vielmaiņas procesus, palielina vietējo imunitāti, samazina iekaisuma procesa aktivitāti, mazina sāpes un paātrina brūču dzīšanu.
Ikviens zina, ka jebkuru slimību ir vieglāk novērst nekā ārstēt. Neapšaubāmi, tas attiecas arī uz izgulējumiem. Rūpīga guloša pacienta ādas kopšana, īpašu ierīču izmantošana, kas novērš viņa ķermeņa audu saspiešanu, ievērojami samazinās izgulējumu rašanās risku, līdz ar to atbrīvos gan viņu, gan tos, kas par viņu rūpējas. ārstēšana. Būt veselam!
Profesionālo māsu skola, speciāliste stāsta par izgulējumiem:
Speciālisti runā par izgulējumu profilakses un ārstēšanas principiem (krievu-ukraiņu val.; nevērojiet iespaidojamo).
Čečenas REPUBLIKAS VESELĪBAS MINISTRIJA
VALSTS BUDŽETA IZGLĪTĪBAS IESTĀDE
VIDĒJĀ PROFESIONĀLĀ IZGLĪTĪBA
"ČEČENAS PAMATA MEDICĪNAS KOLEDŽA"
KURSA DARBS
(disciplīna)
specialitātei 060102 Dzemdniecība
Par tēmu "________________________________________________________________________"
Aizpildīja: ____Vārds___________________________
_________ grupas ___________ kursa studenti
Pārbaudīts _____ Pilns vārds ______________________________
Skolotājs _______________________________ _
Akadēmiskais grāds, nosaukums, kategorija
Vērtējums ________________/paraksts/
Datums __________________________
G. Gudermess 2013. gads
Satura rādītājs
IEVADS ………………………………………………………………………………………3
I NODAĻA. Izgulējumi…………. ……………………………………………….4
1.1 Kas ir izgulējumi?................................................. .............................................................. ......4
1.2 Izgulējumu klīniskā aina…………………………………………5
1.3 Izgulējumu cēloņi………………………………………………………………..8
1.4 Riska faktori……………………………………………………….11
1.5. Sarežģījumi……………………………………………………………….13
1.6. Pārbaudes un diagnostika……………………………………………………..14
1.7 Izgulējumu profilakse……………………………………..15
1.8 Izgulējumu ārstēšana……………………………………………………….18
II NODAĻA. PRAKTISKĀ DAĻA ……………………………………………………………25
Secinājums……………………………………………………………….…………27
Izmantotās literatūras saraksts……………………………………….…..28
IEVADS
Āda ir viens no svarīgākajiem orgāniem, kas nodrošina cilvēka ķermeņa integritāti, ķermeņa iekšējās vides noturību un aizsardzību pret ķīmiskiem, fizikāliem un bioloģiskiem faktoriem.
Āda sastāv no epidermas, kuras atmirušo šūnu virsmas slāņi veido ragveida aizsargslāni, un pašas ādas (dermas), kurā atrodas asinsvadi, tauku un sviedru dziedzeri un nervu gali. Ir svarīgi atzīmēt, ka skābeklis iekļūst caur ādu (līdz 0,1% no kopējās ķermeņa gāzu apmaiņas), kas galvenokārt tiek piegādāts epidermas šūnām.
Normālai ādas funkcionēšanai ir jāievēro noteikti nosacījumi: tai jābūt tīrai (piesārņojums pasliktina gāzu apmaiņu); elastīgs, kas tiek panākts, eļļojot ādu ar taukiem no tauku dziedzeriem; saņemt pietiekamu uzturu caur asinsvadiem. Vielmaiņa ādā ir ļoti intensīva, kas prasa pastāvīgu intensīvu asins plūsmu.
Daudzu slimību gadījumā rodas apstākļi, kas izraisa ādas bojājumus, piemēram, izgulējumus.
I NODAĻA. Izgulējumi
1.1 Kas ir spiediena čūlas?
Izgulējumi (decubitus - lat.) ir distrofiska vai čūlaini-nekrotiska rakstura ādas bojājumu vietas, kas veidojas ilgstošas saspiešanas, bīdes vai pārvietošanās rezultātā starp cilvēka skeletu un gultas virsmu.
Visbiežāk izgulējumi veidojas sēžamvietas, krustu kaula, sēžamvietas, papēžu un kāju apvidū, kad pacients atrodas uz muguras.
- Izgulējumu klīniskā aina
Pirmā izgulējumu attīstības pazīme ir ādas bālums, kam seko epidermas apsārtums, pietūkums un lobīšanās. Tad parādās tulznas un ādas nekroze. Smagos gadījumos nekroze ietekmē ne tikai mīkstos audus, bet arī periostu un virsējos kaulu vielas slāņus. Infekcija var izraisīt sepsi un izraisīt pacienta nāvi.
Izgulējumu nekrobiotisko procesu attīstībā ir trīs posmi:
1. posms (asinsrites traucējumi) - to raksturo atbilstošās ādas zonas blanšēšana, ko ātri aizstāj ar venozo hiperēmiju, pēc tam cianoze bez skaidrām robežām; audi iegūst pietūkušu izskatu un ir auksti uz tausti. Šajā posmā, eksogēnai izgulējumu attīstībai, process joprojām ir atgriezenisks: audu kompresijas likvidēšana parasti noved pie vietējās asinsrites normalizēšanas. Ar endogēnas izcelsmes izgulējumu (un ar pastāvīgu spiedienu uz audiem ar eksogēnu izgulējumu) 1. stadijas beigās uz ādas parādās burbuļi, kas, saplūstot, izraisa epidermas atslāņošanos, veidojoties ekskoriācijām.
2. stadija (nekrotiskās izmaiņas un strutošana) – raksturīga nekrotiskā procesa attīstība. Papildus ādai var rasties nekroze zemādas audos, fascijās, cīpslās utt.. Ar eksogēnām spiediena čūlām biežāk tiek novērota sausas nekrozes veidošanās, kuras atgrūšana notiek, piedaloties saprofītiskajai infekcijai; ar endogēnu izgulējumu parasti attīstās patogēnas mikrofloras izraisīts iekaisuma process un veidojas mitra gangrēna ar intensīvas strutošanas simptomiem.
3. posms (dziedināšana) - raksturo reparatīvo procesu pārsvars, granulācijas attīstība, rētas un daļēja vai pilnīga defekta epitelizācija. Klīniskā aina var atšķirties atkarībā no izgulējuma etioloģijas, pacienta stāvokļa, patogēnas mikrofloras klātbūtnes, nekrozes rakstura utt.
Pirmajā posmā pacienti reti sūdzas par stiprām sāpēm, biežāk viņi atzīmē vieglas lokālas sāpes un nejutīguma sajūtu. Pacientiem ar muguras smadzeņu traumu dažu stundu laikā var parādīties eritēma, un pēc 20-24 stundām krustu rajonā jau parādās nelieli nekrozes laukumi. Ar endogēnām jauktām spiediena čūlām patoloģiskā procesa pāreja uz 2. stadiju notiek daudz lēnāk.
Gadījumos, kad izgulējums veidojas kā sausa nekroze, pacienta vispārējais stāvoklis manāmi nepasliktinās un intoksikācijas simptomi neparādās. Stingri ierobežots ādas laukums un pamatā esošie audi ir pakļauti mumifikācijai; nekrozei nav tendences paplašināties platībā vai dziļumā. Pēc vairākām nedēļām mumificētie audi sāk pakāpeniski atgrūst, un brūce sadzīst. Šī izgulējuma klīniskā gaita ir pacientam vislabvēlīgākā.
Kad izgulējums attīstās atbilstoši mitrās nekrozes veidam, mirušie audi iegūst tūsku, un no tiem izdalās nepatīkami smakojošs, duļķains šķidrums. Pūstošajos audos sāk strauji vairoties piogēna jeb pūšanas mikroflora un attīstās mitrā gangrēna, ko sauc par dekubitālo gangrēnu.
Pūšanas un pūšanas process izplatās visā zonā un dziļi audos, ātri sasniedzot kaulus, kas bieži tiek pakļauti izgulējumu zonā. Dekubitāla gangrēna izraisa nopietnu pacienta vispārējā stāvokļa pasliktināšanos. Klīniski tas izpaužas ar strutojošā-rezorbtīvā drudža pazīmēm - temperatūras paaugstināšanos līdz 39-400C, pastiprinātu elpošanu, tahikardiju, apslāpētām sirds skaņām, pazeminātu asinsspiedienu, palielinātām aknām. Asinīs tiek konstatēta leikocitoze ar neitrofīliju, paātrināta ESR, disproteinēmija; Tiek atzīmēta anēmija, proteīnūrija, hematūrija, piūrija utt.
Izgulējumus var sarežģīt flegmona, abscess, strutojošas svītras, erysipelas, strutojošs tendovaginīts, artrīts, gāzveida flegmona, anaerobā infekcija, kortikālais osteomielīts u.c. Raksturīgākā komplikācija stipri novājinātiem pacientiem ir sepses attīstība. Aprūpējot pacientu, kuram ir tendence veidoties spiediena čūlas, jādara viss iespējamais, lai novērstu to rašanos. Veicot nepieciešamos pasākumus, briesmas var ievērojami samazināt.
- Izgulējumu cēloņi
Galvenie izgulējumu veidošanās iemesli ir asinsrites bloķēšana un pacienta kustību trūkums. Asins plūsmu galvenokārt bloķē ķermeņa svars kaulu izvirzījumu zonā, kas saspiež un nospiež mīkstos audus pret gultas vai krēsla virsmu, tādējādi bloķējot asinsvadus.
Dažreiz mīkstie audi tiek saspiesti, kad pacienta ķermenis balstās pret sanitārajām vai medicīnas iekārtām. Slikti novietoti pārsēji, šinas, katetri un gultas piederumi var veicināt izgulējumu veidošanos. Gandrīz jebkurš ciets priekšmets, kas nospiež ādu, var būt bīstams, ja pacients nevar normāli kustēties. Tādi priekšmeti kā pogas, apģērba mezgli, piespraudes un citi nelieli priekšmeti gultā var palikt zem pacienta ķermeņa un radīt intensīva spiediena zonas, kurās tiek bloķēta asins plūsma.
Spiediens, kā arī bīdes spēki ir vissvarīgākie iemesli, kāpēc tiek bloķēta asinsrite un tā rezultātā veidojas izgulējumi. Bojāta āda un mīkstie audi ir vairāk pakļauti izgulējumu riskam, ja tiek traucēta normāla asinsrite, nekā veseli. Ādas bojājumi var rasties dažādu iemeslu dēļ.
Kad ādas ārējie slāņi ir saskrāpēti vai noberzti, rodas nobrāzums. Šo parādību parasti pavada nieze un skrāpējumi. Arī pacienti, kuriem kāda iemesla dēļ niez āda, var to saskrāpēt. Dažkārt nobrāzums ir tik mazs, ka tik tikko saskatāms, taču var būt bīstams, jo ādas virsma jau ir bojāta. Jūs visi esat redzējuši, kas notiek ar bērnu ceļgaliem, kad viņi krīt. Tas pats notiek ar pacientu gultā, kad viņš balstās ar elkoņiem un papēžiem pret gultas virsmu, cenšoties kustēties. Viņš slīd, berzējot elkoņus un papēžus pa palagu, lai tas izskatās pēc berzes “apdeguma”. Tas notiek arī tad, ja nekustīgu pacientu velk pāri gultai, izraisot ādas berzēšanu pret palagu. Ja palags ir izgatavots no raupja lina un cieti, tad iespēja “apdegt” berzes dēļ ir vēl lielāka.
Tās pašas kustības, kas izraisa berzes apdegumu, var radīt bīdes spēkus, kas var sabojāt mīkstos audus zem ādas, ja spriedze ir tik spēcīga, ka tā pārrauj audus.
Parasts lipīgais apmetums var būt bīstams pacientu ādai. Ja plāksteris tiek uzklāts nevienmērīgi, tas izstieps vai saspiedīs ādu, veidojot krokas. Noņemot plāksteri, no ādas virsmas tiek noņemts augšējais ādas slānis, padarot to plānu un viegli sabojājamu. Dažu pacientu ādai ir paaugstināta jutība pret plāksteri, un tāpēc tā var būt jutīga pret alerģisku reakciju.
Pārāk sausa āda var lobīties, lobīties vai saplaisāt, tādējādi apdraudot iekšējo slāņu integritāti. Baktērijas var iekļūt caur plaisām un vairoties uz ādas virsmas un audu iekšpusē.
Pārāk mitrai ādai ir arī mazāka izturība pret bojājumiem. Pārāk ilgi mitra āda kļūst pietūkusi, mīksta un viegli ievainojama, skrāpējot vai berzējot. Pacientiem, kuri nevar kontrolēt urīnpūšļa vai zarnu kustību, nepieciešama papildu aprūpe. Ir svarīgi novērst ilgstošu ādas mitrināšanu, nodrošinot tīras gultas veļas maiņu. Arī pārmērīga svīšana karstā laikā vai paaugstinātā ķermeņa temperatūrā ir problēma, kas jāatrisina. Izdalījumi no vaļējām brūcēm, dažreiz no pašām izgulējumiem var mīkstināt un izraisīt apkārtējās ādas iekaisumu.
Ādas un mīksto audu infekcija izraisa to bojājumus un ietekmē dziļākos audus. Netīra, pārāk sausa vai pārāk mitra āda ir īpaši uzņēmīga pret infekcijām.
Zāles, ko lieto uz ādas, bieži var izraisīt ādas bojājumus. Dažas no tām, būdamas spēcīgas ķīmiskas vielas, tieši kaitē ādai; citi izraisa alerģisku reakciju. Pat ķermeņa mazgāšanai izmantotās ziepes var izraisīt ādas kairinājumu un iekaisumu, ja tās ir pārāk raupjas vai nenomazgājas pilnībā.
Nepareizs uzturs ir kaitīgs jebkura cilvēka veselībai. Ja pacients nesaņem pietiekami daudz ūdens, olbaltumvielu un citu būtisku elementu, tostarp noteiktus vitamīnus un minerālvielas, viņa audi nespēs pretoties vai atgūties no bojājumiem.
- Riska faktori
Ikvienam ar ierobežotām pārvietošanās spējām pastāv spiediena čūlu attīstības risks. Nekustīgums var rasties šādu iemeslu dēļ:
- Vispārēja slikta veselība un vājums;
paralīze;
Traumas vai slimības, kuru dēļ nepieciešams gultas režīms vai ratiņkrēsla izmantošana;
Ķirurģiskas iejaukšanās;
Sedācija;
Koma.
- Vecums. Vecāku cilvēku āda parasti ir jutīgāka, plānāka, mazāk elastīga un daudz sausāka nekā jaunākiem cilvēkiem. Viņa arī atveseļojas sliktāk. Tas viss padara vecāka gadagājuma cilvēku ādu neaizsargātāku pret izgulējumiem.
Jutības pasliktināšanās. Muguras smadzeņu traumas neiroloģiskas slimības, un citas slimības var izraisīt jutīguma traucējumus. Nespēja sajust sāpes un diskomfortu var novest pie ilgstošas uzturēšanās vienā pozā un ievērojami palielināt spiediena čūlu attīstības risku.
Svara zudums Svara zudumu bieži novēro smagu slimību gadījumā, un pacientiem ar paralīzi tam pievieno muskuļu atrofiju. Tauku un muskuļu zudums izraisa dabisko amortizatoru izzušanu starp ādu un kaulu izvirzījumiem.
Slikts uzturs un nepietiekama šķidruma uzņemšana. Atbilstošs šķidruma, kaloriju, olbaltumvielu, vitamīnu un minerālvielu daudzums uzturā ir ļoti svarīgs, lai uzturētu normālu ādas stāvokli un novērstu audu bojājumus.
Urīna vai fekāliju nesaturēšana. Problēmas ar urīnpūšļa kontroli var ievērojami palielināt spiediena čūlu attīstības risku, jo āda bieži būs mitra un vairāk pakļauta traumām. Baktērijas no fekālijām var izraisīt smagus lokālus infekcijas procesus, tostarp dzīvībai bīstamus septiskus apstākļus.
Pārāk mitra vai sausa āda Āda kļūst mitra no sviedriem vai pārmērīgi sausa augstā temperatūrā, kas kopumā palielina jutību pret kaitīgiem faktoriem.
Slimības, kas ietekmē asinsriti. Dažu slimību, piemēram, cukura diabēta un asinsvadu patoloģiju gadījumā pasliktinās asinsrite un āda nesaņem atbilstošu asins piegādi, kas palielina bojājumu risku.
Smēķēšana. Smēķēšana pasliktina asinsriti un samazina skābekļa saturu asinīs, izraisot smēķētāju sliktāku dzīšanu un palēninot brūču dzīšanu.
Apziņas traucējumi. Cilvēki ar apziņas traucējumiem jebkādas slimības, traumu vai medikamentu lietošanas dēļ nevar adekvāti novērtēt savu stāvokli un bieži vien ātri attīstās smagas izgulējumi.
Muskuļu spazmas. Cilvēkiem, kuriem ir muskuļu spazmas vai citas piespiedu kustības, ir risks saslimt ar izgulējumiem pārmērīgas ādas berzes dēļ pret palagiem un citām virsmām.
- Komplikācijas
Izgulējumu komplikācijas ietver:
- Sepse. Sepsis rodas, kad baktērijas iekļūst asinsritē caur bojātu ādu un izplatās visā ķermenī; tas ir strauji progresējošs un dzīvībai bīstams stāvoklis, kas var izraisīt vairāku orgānu mazspēju.
Celulīts. Tā ir akūta zemādas tauku audu infekcija, kas izraisa sāpes, apsārtumu un pietūkumu, kas visi var būt smagi. Celulītam ir arī dzīvībai bīstamas komplikācijas, piemēram, sepse un meningīts.
Kaulu un locītavu infekcijas Tās attīstās, kad infekcija no izgulējuma izplatās locītavā vai kaulā.
Ādas vēzis. Tas attīstās sienā hroniskas, ilgstošas nedzīstošas brūces, šis vēža veids ir agresīvs un bieži vien ir nepieciešama operācija.
- Izmeklējumi un diagnostika
Spiediena čūlas smaguma novērtēšana
Lai to izdarītu, jums ir nepieciešams:
- Noteikt bojājuma lielumu un dziļumu;
Novērtējiet asiņošanas, drenāžas vai strutas no brūces simptomus, kas var liecināt par smagu infekciju;
Nosakiet, vai no brūces ir kāda smaka; ja ir nepatīkama smaka, tas norāda uz infekciju un audu nekrozi;
Novērtējiet zonu ap brūci, vai nav izplatījušies audu bojājumi vai infekcija;
Novērtējiet pacientam citas spiediena čūlas.
- Kad pirmo reizi parādījās izgulējums?
Cik slikti tas sāp?
Vai pacientam anamnēzē ir spiediena čūlas?
Kā viņi tika ārstēti un kāds bija ārstēšanas rezultāts?
Vai pacients var apgāzties viens pats, un, ja nē, cik bieži aprūpētāji to dara?
Kādas slimības slimo un kādu ārstēšanu viņš pašlaik saņem?
Ko pacients parasti ēd dienas laikā?
Cik daudz ūdens un citu šķidrumu viņš izdzer dienas laikā?
- Klīniskā un bioķīmiskā asins analīze;
Brūču izdalījumu kultūras baktērijām un sēnītēm;
Citoloģiskie pētījumi par ilgstoši nedzīstošām čūlām un iespējamu vēzi
- Izgulējumu profilakse
Izgulējumu profilakses pamats ir:
agrīna riska novērtēšana,
audu saspiešanas laika samazināšana,
virsmas spiediena samazināšana un
kompleksa ārstēšana.
Agrīna riska novērtēšana
Spiediena čūla var attīstīties trīs līdz četru stundu laikā, ja pēkšņi rodas riska faktori (vairumā gadījumu naktī). Izšķirošo brīdi profilaktisko pasākumu uzsākšanai nevajadzētu palaist garām, un pašu profilaksi nekādā gadījumā nevajadzētu sākt tikai pēc tam, kad izgulējumiem raksturīgās vietās jau ir parādījies apsārtums. Tāpēc speciāliem ārstniecības darbiniekiem regulāri vairākas reizes dienā jāpārbauda pacienti uz riska faktoriem. Biežākie riska faktori, kas pēkšņi rodas naktī, ir paaugstināts drudzis, cerebrovaskulārs insults ar paralīzi, apziņas apduļķošanās līdz jebkuras izcelsmes (smadzeņu, zāļu, asinsrites sistēmas mazspējas, vielmaiņas) komai, nokrišana uz grīdas, paliekot uz cietā grīda netiek atklāta uzreiz. Lai agrīni atpazītu papildu riska faktorus, ņemiet vērā uzrādīto faktoru sarakstu vai izmantojiet Norton tipa vērtēšanas skalu.
Samazina audu saspiešanas laiku
Profilakses mērķis ir mobilitātes uzlabošana, lai ar medicīniskiem pasākumiem (piemēram, imobilizējošo slimību ārstēšanā) un (vai) samazinot kompresijas laiku, novirzot pacientu no no vienas pozīcijas uz otru tik bieži, cik nepieciešams. Pozīcijas, kuras pacientam var piešķirt, ir atkarīgas no spiediena čūlas vietas. Šajā gadījumā pozīcija labajā vai kreisajā pusē 30° leņķī ir pozīcija ar minimālu riska pakāpi, ko var izmantot jebkurai čūlas vietai. Lai sasniegtu fizioloģisko sakrālās mobilitātes rādītāju absolūti nekustīgiem pacientiem, viņiem ir jānodrošina 4 pozīcijas maiņa stundā naktī. Līdz ar to šādi pacienti ir jāpārvieto ik pēc 15 minūtēm, kas, lai gan ir ļoti efektīvi (vairāk nekā 98% ticamība), iespējams, ir grūti realizējams. Tomēr šādas iespējas īslaicīga izmantošana kā pagaidu pasākums ir jāpārbauda, ja pastāv augsts spiediena čūlu risks noteiktā laika periodā, piemēram, pacientiem ar smagu nepietiekamu uzturu, kahektiskiem pacientiem ar pneimoniju, kas saistīta ar augstu drudzi un vairākām slimībām. saistītie patoloģiskie simptomi. Tas rada jautājumu par ātru un elastīgu pasākumu nepieciešamību. Pēc adekvātas ārstēšanas jūs varat pāriet atpakaļ uz standarta profilaksi. Kā efektīva standarta profilakse reāla alternatīva ir pacienta maiņa ik pēc 2 stundām, kas garantē augstu efektivitāti - vairāk nekā 90%. Šī profilaktiskā metode ir piemērojama visur (!) un nekavējoties, arī uz parastā slimnīcas matrača un bez īpašām palīgierīcēm. Ja tiek izmantots īpašs mīksts matracis, standarta profilaksei pietiek ar vienu pārsūtīšanu ik pēc 4–6 stundām. Pārvietošanas biežums ir atkarīgs no ādas stāvokļa ikdienas rīta kopšanas laikā. Ja ādas laukums ir sarkans, pacients ir jāpārvieto pēc iespējas biežāk, līdz hiperēmija pārstāj parādīties. Ja trūkst apkalpojošā personāla, kad pacienti atrodas mājās, pacientiem ar sāpīgām metastāzēm kaulos un lai saglabātu pacientu nakts atpūtu, mūsdienās tiek izmantoti moderni pretizgules matrači. Šādi matrači (piemēram, līdzīgi kā firmas Turnsoft automātiskie matrači) pacientus no vienas pozīcijas otrā pārbīda automātiski, bet tajā pašā laikā uzmanīgi un lēni. Anti-decubitus matrača automātiskās kustības laikā pacients praktiski neko nejūt, nejūt sāpes un nav traucēta miega
Virsmas spiediena samazināšana
Šajā gadījumā profilakses mērķis ir samazināt virsmas spiediena spēku visās piecās klasiskajās spiediena čūlas lokalizācijas zonās līdz vērtībām, kas mazākas par 25 mm. rt. Art. izmantojot mīkstus pretizgulējumu matračus. Tiek izšķirti tipiski statiski pretizgules matrači standarta profilaksei un īpaši efektīvi dinamiski matrači. Mērot transkutānu skābekļa spriegumu (tcPO2), var pierādīt šīs sistēmas efektivitāti.Ja vesels probands guļ guļus uz cieta slimnīcas matrača, tcPO2 sakrālā reģiona ādā nokrītas līdz 0 kPa. Ja tā vietā tiek izmantots īpašs mīksts matracis, kas samazina virsmas spiedienu līdz mazāk nekā 25 mm. rt. Art., tcPO2 sakrālā reģiona ādā saglabājas normas robežās 95% jaunu veselu probandu un vairāk nekā 85% gados vecāku pacientu. Ja ar biežu pārnešanu ik pēc divām stundām parādās apsārtums ādas vietās, piemēram, pacientiem ar ļoti augstu spiediena čūlu risku, kahektiskiem pacientiem ar metastāzēm kaulos vai vairākiem saistītiem patoloģiskiem simptomiem un daudziem riska faktoriem, statiskā sistēma nav pietiekami. Šeit ir nepieciešama pāreja uz dinamisku pretizgulējumu sistēmu. Šāda sistēma, kas darbojas, piemēram, pēc “gaisa pretestības samazināšanas” principa, samazina virsmas spiedienu līdz līmenim, kas zemāks par 25 mm. rt. Art. un tāpēc tas ir ļoti efektīvs.
- Izgulējumu ārstēšana
Līdzās savlaicīgai spiediena čūlu veidošanās riska noteikšanai un savlaicīgai profilakses pasākumu uzsākšanai, efektīvai spiediena čūlu profilaksei izšķiroša nozīme ir precīzai slimību ar multimorbid fonu diagnostikai un to ārstēšanai. Īpaši tas attiecas uz depresijas, vientulības, infekciju un ēšanas traucējumu ārstēšanu, kā arī pacientu vispārējā stāvokļa uzlabošanu. Papildu pasākumus riska faktoru novēršanai raksturo spiediena čūlu riska samazināšanās.
Sistēmiska spiediena čūlu ārstēšana pēc Baslera koncepcijas
Spiediena čūlas demonstrē tipisku brūču reģenerācijas traucējumu (sliktu brūču dzīšanu) klīnisko ainu, kurā vairumā gadījumu notiek būtiskas patoloģiskas metabolisma izmaiņas bojāto audu zonā. Tāpēc katras čūlas ārstēšanas primārais mērķis ir atjaunot fizioloģiskos apstākļus brūcē, jo reģenerācija brūču dzīšanas ietvaros var notikt hronoloģiski pareizā secībā tikai tad, ja brūces virsmā (tik lielā platībā kā iespējams). Saskaņā ar Zederfelda (1980) teikto, brūču dzīšana nepaātrina vairāk nekā parasti. Ja brūces vai čūlas sadzīst slikti vai nedzīst vispār, tas var būt saistīts ar faktoriem, kas palēnina brūces dzīšanu, nevis ar brūču dzīšanas medikamentu nepietiekamību. Tāpēc ir ieteicams regulāri veikt vietējo un vispārējo patoloģisko faktoru meklēšanu. Izgulējuma dziedināšana bieži ilgst vairākus mēnešus, un gados vecākiem cilvēkiem tā ir īpaša problēma, kas bieži vien paliek neatrisināta. Ne mazāk svarīgi tas var būt tāpēc, ka ir grūti veikt kompleksu spiediena čūlu un hronisku brūču ārstēšanu ar vienkāršu un standarta terapijas plānošanu. Gluži pretēji, medicīna un vispārējā pacientu aprūpe katram pacientam prasa individuālu pieeju, kurā pēc iespējas detalizētāk tiek ņemtas vērā slimības gaitas īpatnības un dzīves apstākļi. Šajā gadījumā var būt lietderīgi koncentrēties uz terapeitiskiem principiem, kas tiek izmantoti kā kontrolsaraksts. Terapeitisko principu piemērs, ko piedāvā Bāzeles Kantonas slimnīcas Geriatrijas universitātes klīnika, veicina konsekventas un organizētas darbības spiediena čūlu ārstēšanā:
pilnīga kompresijas likvidēšana,
atmirušo audu noņemšana,
lokālu infekciju (un, ja nepieciešams, osteomielīta un sepses) ārstēšana,
nepārtraukta hidratācijas terapija ar Ringera šķīdumu brūču ārstēšanai, lokālu un vispārēju patoloģisku faktoru, kas kavē brūču dzīšanu, diagnostikai un ilgstošai uzraudzībai, kā arī precīzai uztura traucējumu diagnostikai un tai sekojošai mērķtiecīgai uztura terapeitiskai korekcijai,
plastiskās ķirurģijas iespēju izzināšana un nepieciešamības gadījumā plastiskās operācijas veikšana.
Nodrošiniet pilnīgu kompresijas atbrīvošanu
Saskaņā ar cēloni, kas izraisīja izgulējumu veidošanos, katras ārstēšanas laikā svarīgākais pasākums ir pilnīga kompresijas likvidēšana, lai uzlabotu, pareizāk sakot, atjaunotu asinsriti skartās ādas zonas audos. Bez tā dziedināšana nav iespējama, un visi turpmākie pasākumi būs bezjēdzīgi. Pietiekamu spiediena samazināšanos var panākt, ik pēc 2 stundām pārvietojot pacientu uz kreiso un labo pusi 30° leņķī, kā arī kombinējot statiskos un dinamiskos palīglīdzekļus, lai atbrīvotu saspiesto vietu. Lielu spiediena čūlu gadījumā, pacientiem ar vairākiem riska faktoriem un kuriem ir veikta ar spiediena čūlas operāciju saistīta operācija, tiek izmantoti pretizgules matrači, kas darbojas pēc “gaisa pretestības samazināšanas” principa, lai panāktu ļoti efektīvu saspiestās vietas atvieglojumu.
Uzmanīgi noņemiet mirušos audus
Nekrotiskās zonas vienmēr tiek noņemtas. Izņēmums ir nekrotiskās masas papēža zonā. Šeit tās tiek noņemtas tikai tad, kad ir izslēgta jau minētā perifēro artēriju emboliskā slimība vai veiksmīgi veikta rekanalizācijas operācija. Nekrotiskos audus vajadzētu atslābt pēc iespējas agrāk, jo infekcija var nemanot izplatīties zem tiem brūces biezumā. Spiediena čūlas sepses vai osteomielīta risks šajā gadījumā strauji palielinās. Turklāt nekrotiskās masas veicina procesa hronizāciju. Sāpju dēļ un iespējamās komplikācijas Ja iespējams, brūces ķirurģiskā tīrīšana jāveic speciālistam ar pieredzi plastiskās ķirurģijas jomā.
Nepalaidiet garām vietējo infekciju un sepsi
Vietējā infekcija un periulceratīvais bakteriālais dermatīts ir ļoti izplatītas komplikācijas. Ja tie netiek savlaicīgi atklāti, var attīstīties perkutāna spiediena čūla sepse vai klusi veidoties osteomielīts. Vietējā infekcija noteikti sākas ar klasiskiem simptomiem: hiperēmija un lokāla temperatūras paaugstināšanās uz ādas, gredzens ap čūlu, dedzinošas sāpes čūlas pamatnē un ap brūci, sāpes nospiežot un pietūkums brūces malā un ap to. Sistēmiskas patoloģijas gadījumā ir sagaidāms drudzis, leikocitoze un paaugstinātas vērtības. C-reaktīvais proteīns, un gados vecākiem pacientiem šie simptomi bieži vien nepastāv. Diagnozi lielā mērā palīdz veikt neliela audu fragmenta biopsija bakterioloģiskās kultūras pārbaudei. Tas ļauj izrakstīt mērķtiecīgu antibiotiku terapiju iespējamai sākotnējai spiediena čūlas sepsei. Ja infekcija ir lokalizēta, antibiotikas nav nepieciešamas. Tādā pašā veidā mūsdienās tiek liegta nepieciešamība lietot vietējos dezinfekcijas līdzekļus. Pētījumi liecina (Cooper et al., 1991, Forzeman et al., 1993, Lineweaver et al., 1985), ka dezinfekcijas līdzekļi ir kaitīgāki keratinocītiem, fibroblastiem un granulācijas audiem nekā baktērijām. Turklāt dezinfekcijas līdzekļi iznīcina svarīgākos granulācijas audu elementus, piemēram, citokīnus, augšanas faktorus, lokāli veidotus aizsargfaktorus, piemēram, imūnglobulīnus (IgA), kā arī makrofāgus, leikocītus un limfocītus. Gluži pretēji, nepārtraukta brūces virsmas mitruma uzturēšana ar nekaitīgiem šķīdumiem, piemēram, Ringera šķīdumu, saglabā visus šos brūču dzīšanai ārkārtīgi svarīgos elementus. Turklāt dezinfekcijas līdzekļi nesasniedz tās baktērijas, kas izraisa infekcijas procesu ādas audu biezumā.
Pastāvīgi samitriniet brūci
Lietojot mitrus pārsējus, brūces dzīst labāk nekā sausas (Winter, 1962). Nepārtrauktai hidratācijas terapijai ir ļoti laba agrīna attīroša iedarbība un tiek saglabātas šūnas imūnsistēma , veicina brūču dzīšanas mikroklimata veidošanos un veicina granulācijas audu veidošanos. Samazinās brūces izžūšana, kas saglabā epitēlija šūnas un to spēju migrēt pa brūces virsmu. Jāatzīmē arī, ka tai ir pretsāpju efekts. Brūču pārsiešanas mērķis ir aizsargāt čūlu no ārējiem mehāniskiem bojājumiem, no izžūšanas un hipotermijas, kā arī no ārēja bakteriāla piesārņojuma. Slēgtie pārsēji (materiāls no alumīnija vai plastmasas), kā arī pulveru, ziežu, dezinfekcijas līdzekļu vai antibiotiku lokāla lietošana kaitē dzīšanas procesam. Tā kā čūlu ārstēšana ir ilgstoša, t.i. ir ilgstoša terapija, drīkst lietot tikai netoksiskus komponentus, piemēram, Ringera šķīdumu. Ringera šķīdums ir fizioloģisks un nav toksisks. Šajā šķīdumā fibroblasti eksperimentālos laboratorijas apstākļos izdzīvo vairākas dienas, jo Ringera šķīdums papildus 8,60 g nātrija hlorīda satur arī 0,30 g kālija hlorīda, 0,33 g kalcija hlorīda vienā litrā. Tas aptuveni atbilst koncentrācijām milimolos litrā: nātrija joni 147, kālija joni 4,0, kalcija 2,2 hlorīds 156 un teorētiskā osmolaritāte aptuveni 309 mOsm/L. Tā sauktajā galda sāls fizioloģiskajā šķīdumā fibroblasti, gluži pretēji, pēc neilga laika mirst (Kallenberg et al., 1970). Tā kā Ringera šķīdums rada apstākļus, kas līdzīgi šīm šūnu kultūrām, brūču pārsēji ir nepārtraukti jāsamitrina ar šo šķīdumu. Jebkurā gadījumā ir jāizvairās no pārsēja izžūšanas, jo pārsējs, kas ir izžuvis, piemēram, pa nakti, mainot pārsējus, noplēš jaunizveidotās epitēlija šūnas, izraisot stipras sāpes un izraujot no brūces daudzas sastāvdaļas, kas ir būtiskas brūces dzīšanai. . Lai praksē būtu vieglāk uzturēt mitrumu, hidratācijas terapiju var veikt, izmantojot speciālu pārsēju, kas ir daudzslāņu spilvenveida brūču pārsējs, kura pamatsastāvā kā galvenā sastāvdaļa ir superabsorbējošs poliakrilāts, kas veic absorbējošu un. skalošanas funkcija. Superabsorbenta aktīvās vielas izdalīšanos pirms lietošanas aktivizē atbilstošs Ringera šķīduma daudzums (tomēr ir arī forma ar lietošanai gatavu bāzi, kas piesūcināta ar Ringera šķīdumu), kas pēc tam tiek izlaista brūcē. vairākas stundas. Pateicoties šai nepārtrauktai Ringera šķīduma piegādei, nekrotiskās masas tiek mīkstinātas, atdalītas un nomazgātas. Otrās pakāpes virspusējas čūlas, kuru dziļums ir mazāks par 2 mm, atjauno asinsriti. Tie ir rūpīgi piepildīti ar granulācijas audiem, kas liecina par optimālu skābekļa piegādi. Šeit kā pārsēju pietiek ar plānu, taukos vai parafīnā samērcētu marli.
Sistemātiski meklējiet patoloģiskos faktorus
Ja čūlas negranulējas vai pat nedzīst, jāmeklē papildus patoloģiski faktori, kas kavē dzīšanu (1.tabula). Tas ir jādara katru dienu. Papildus nepietiekamai saspiesto ādas zonu atvieglošanai, visbiežākais sliktas brūču dzīšanas tendences cēlonis ir nepareizs uzturs. Visiem pacientiem, kuri cieš no II pakāpes vai augstākas spiediena čūlas, ir nepietiekama uztura pazīmes (Gengenbacher et al., 2002). Tāpēc pētījumu sarakstā pēc pacienta uzņemšanas ir iekļauta uztura stāvokļa uzraudzība.
Vienkāršākā veidā nepietiekamu uzturu var noteikt, izmantojot barības vielu piesātinājuma indikatorus. Gados vecākiem pacientiem par nepietiekamu uzturu galvenokārt liecina šādi parametri: zems albumīna, cinka, selēna, dzelzs, B12 vitamīna, folijskābes un absolūtais balto asinsķermenīšu skaits serumā. Ja tiek konstatēti patoloģiski rādītāji uztura stāvoklī, tiek veikta mērķtiecīga uztura režīma terapeitiskā korekcija, nomainot atbilstošos elementus.
Izpētiet plastiskās ķirurģijas iespējas
Pateicoties ķirurģijas tehnoloģiju progresam, tiek izveidoti jauni plastiskās ķirurģiskās iejaukšanās standarti, kas dod iespēju gūt labumu, pirmkārt, gados vecākiem pacientiem ar III-IV stadijas spiediena čūlu. Tik smagas gaitas čūlas bez plastiskās operācijas nedzīst vai sadzīst tikai pēc dažiem mēnešiem vai gadiem, kas ne tikai neder pacientam un terapeitam, bet arī rada nopietnu ekonomisko slogu visai veselības aprūpes sistēmai. Saskaņā ar Baslera koncepciju, čūlas tiek pakļautas ķirurģiskai iejaukšanās, ja to atļauj pacientu vispārējais stāvoklis. Čūlas plastisko slēgšanu veic tikai tad, ja uzturvērtības rādītājiem ir tendence palielināties, albumīna līmenis ir sasniedzis vismaz 30 g/l un absolūtais limfocītu skaits ir vismaz 1500 mm3 (Lüscher, 1989, Rieger etal. al., 2007).
II NODAĻA. PRAKTISKĀ DAĻA
Pacients Kazbekovs Amirs Ruslanovičs, 1967, 45 gadi, no 3.03. līdz 22.04.2012 atradās Pilsētas klīniskās slimnīcas Nr.67 5. mugurkaula nodaļā ar sūdzībām par augstu temperatūru, savārgumu, nespēku, fekāliju un urīna nesaturēšanu un. izgulējumu klātbūtne sakrālajā zonā. No anamnēzes zināms, ka 1997.gadā autoavārijas rezultātā guva smagu mugurkaula traumu ar muguras smadzeņu bojājumu 6-7 skriemeļu līmenī. Tūlīt pēc traumas attīstījās apakšējā paraplēģija ar iegurņa orgānu darbības traucējumiem, veidojās abu trohanteru spiediena čūlas, kas pēc konservatīvas ārstēšanas sadzija. Pēc tam pacientam gūžas locītavu rajonā attīstījās periartikulāras pārkaulošanās, kas saspieda augšstilba artēriju labajā pusē un galu galā noveda pie labās apakšējās ekstremitātes gangrēnas. Šī iemesla dēļ 2002. gadā viņai tika amputēta augšstilba augšējās trešdaļas līmenī.
5 nedēļas pirms uzņemšanas izveidojās dziļa krustu kaula spiediena čūla. Pēc neveiksmīgas konservatīvās ambulatorās ārstēšanas un vispārējā stāvokļa pasliktināšanās pacients tika hospitalizēts. Pēc uzņemšanas slimnīcā krustu izgulējums aptuveni 200 cm 2 platībā ar rētām, iedragātām malām un iekaisušiem apkārtējiem mīkstajiem audiem. Izgulējums sasniedza krustu kaulu, bija strutaini-nekrotiski bojājumi zemādas audiem, fascijām un apakšējiem muskuļiem.
Slimnīcā veikta detoksikācija un intensīva infūzijas-transfūzijas terapija ar proteīna zālēm. Vienlaikus tika gatavoti izgulējuma ķirurģiska ārstēšana ar daļēju nekrektomiju (pārsēji ar antiseptiskām zālēm). Vispārējā stāvokļa uzlabošanās un izgulējuma attīrīšanās no nekrotiskajiem audiem notika 2 nedēļu laikā. Izgulējums tika noņemts "kā viens bloks" kopā ar rētas izmainītiem apkārtējiem audiem. Pēc tam pa kreisi no brūces kreisajā sēžas rajonā tika izgriezts muskuļu un ādas atloks, kas tika pagriezts, lai segtu audu defektu krustu rajonā. Donoru brūce ir sašūta no malas līdz malai bez lielas spriedzes. Drenāža izņemta 5.dienā, šuves izņemtas 15.dienā pēc operācijas. Novērojot 1,5 gadus, recidīvs netika novērots.
Secinājums
Viena no nopietnākajām imobilizācijas komplikācijām ir izgulējumu attīstība. Tās parādīšanās pacientiem vairumā gadījumu ir līdzvērtīga nopietnai saslimšanai, nemaz nerunājot par ievērojamo laika un materiālo resursu ieguldījumu, kas nepieciešams izgulējuma atbilstošai ārstēšanai. Neskatoties uz to, ka ir pieejams liels dažādu līdzekļu klāsts pacientu aprūpes atvieglošanai, pacientu skaits ar izgulējumiem nesamazinās, kas būtiski palēnina ārstēšanas procesu un dažkārt noved pie pacienta nāves. Atbilstoša spiediena čūlu profilakse vairāk nekā 80% gadījumu ļauj novērst to attīstību riska grupas pacientiem. Tādējādi adekvāta spiediena čūlu profilakse ne tikai samazinās spiediena čūlu ārstēšanas finansiālās izmaksas, bet arī uzlabos pacienta dzīves kvalitāti.
Izmantotās literatūras saraksts
- Vispārējā māsu aprūpe. N.V.Turkina, A.B. Filenko, Maskava, 2007-550l.
Izgulējumu profilakse un ārstēšana., Z.V.Baziļevska.1972
Žurnāls "Māsa". Inovācijas spiedožu slimnieku aprūpē Nr.8 2010.g.
Anestezioloģija un intensīvā terapija: uzziņu grāmata praktizējošam ārstam / Red. ed. B.R. Gelfands. - M.: Literra, 2005. - 544 lpp.
8. Petch B., Madlener K., Sushko E. Hemostasioloģija. - Kijeva: Veselība, 2006. - 287 lpp.
Palīdzība mācībās. Strādā pēc pasūtījuma
Izgulējumu profilakse
Kursu darbsPalīdzība rakstīšanaiUzziniet izmaksas mans strādātP., kas rodas kā mitrā nekroze, lokālās ārstēšanas galvenais mērķis ir panākt pēc iespējas ātrāku nekrotisko audu atgrūšanu. Visefektīvākie šajā ziņā ir proteolītiskie enzīmi, īpaši ilgstošas darbības imobilizētās proteāzes un hidrofilās ziedes (levozīns, levomekols, dioksikols). Var izmantot arī pārsējus ar hipertensijas...
izgulējumu profilakse ( eseja, kursa darbs, diploms, ieskaite)
Burjatijas Republikas Veselības ministrija Valsts autonomā vidējās profesionālās izglītības iestāde Baikāla pamatizglītība Medicīnas koledža Specialitāte "Vispārējā medicīna"
Kvalifikācija "feldšeris"
KURSA DARBA disciplīna: Aprūpes aktivitātes Tēma: Izgulējumu profilakse Pabeidza: Romanceva A.
2. kursa students, 121. grupa Vadītājs: skolotājs. Ermakova N.I.
Seļenginska - 2014
Ievads
1. nodaļa. Izgulējumu jēdziens
1.1 Izgulējumu klasifikācija
1.2. Izgulējumu stadijas 2. nodaļa. Izgulējumu rašanās
2.1 Izgulējumu rašanās vietas
2.2 Izgulējumu cēloņi
2.3. Spiediena čūlu riska faktori
2.4. Klīniskās izpausmes
2.5 Spiediena čūlu komplikācijas 3. nodaļa. Aprūpe
3.1 Izgulējumu izmeklēšana un diagnostika
3.2 Izgulējumu profilakse
3.3 Spiediena čūlu ārstēšana Secinājums Literatūras saraksts Ievads Šī pētījuma aktualitāti nosaka pārmaiņas, kas notiek mūsdienu pasaulē kopumā un jo īpaši māsu sistēmā. No vienas puses, pieaug nepieciešamība pēc jaunām zināšanām un prasmēm izgulējumu aprūpē, bet, no otras puses, neskatoties uz nelabvēlīgajiem ekonomiskajiem apstākļiem, morālā atbalsta sniegšana pacientam un viņa tuviniekiem, kad tas patiešām ir nepieciešams, joprojām ir neaizstājams. Turklāt ar neapšaubāmu medicīnisko priekšrakstu stingras ievērošanas nozīmi medicīnas brālis kļūst par aktīvāku ārstniecības procesa dalībnieku, pateicoties pastāvīgam kontaktam ar pacientu. Šie faktori, zināmā veidā mijiedarbojoties, ietekmē māsas personību, psiholoģiju un pasaules uzskatu, viņas attieksmi pret notiekošo un galu galā arī darba spējas un spēju veikt darba pienākumus.
Izgulējumu ārstēšana un profilakse ir nesaraujami saistīta ar veselu virkni pasākumu, lai aprūpētu slimu cilvēku.
Šī darba galvenais mērķis ir, balstoties uz dažādiem informācijas avotiem, apzināt galvenos pacientu izgulējumu cēloņus un rast mazāk sāpīgus veidus šo problēmu risināšanai:
· atklāt izgulējumu jēdzienu un identificēt to rašanās cēloņus;
· raksturot izgulējumu stadijas;
· apsvērt pasākumus izgulējumu novēršanai;
· identificēt izgulējumu komplikācijas;
Pētījuma priekšmets ir izgulējumu aprūpe un profilakse pacientiem medicīnas brāļa darbībā.
Pētījuma objekts ir medicīnas darbinieku profesionālās iemaņas pacientu aprūpē.
1.nodaļa. Izgulējumu jēdziens Izgulējumi (decabiti) ir čūlaini-nekrotiskas un deģeneratīvas audu izmaiņas, kas rodas ķermeņa zonās, kuras pakļautas sistemātiskam spiedienam, vai veidojas neirotrofisku traucējumu rezultātā novājinātiem, ilgstošiem pacientiem.
1.1. Spiediena čūlu klasifikācija Ir eksogēnas un endogēnas spiediena čūlas.
Eksogēnu spiediena čūlu attīstībā galvenā loma ir mīksto audu intensīvas ilgstošas saspiešanas faktoram. Ir ārējie un iekšējie eksogēni izgulējumi.
Ārējās spiediena čūlas visbiežāk rodas vietās, kur nav muskuļa starp zem spiediena pakļauto ādu un apakšējo kaulu (piemēram, pakauša, lāpstiņu, augšstilba kaula, olecranon, krustu u.c. zonā). ). Parasti šādas izgulējumus novēro operētiem vai traumētiem pacientiem, kuri ilgstoši atrodas piespiedu stāvoklī. Eksogēno izgulējumu tūlītējie cēloņi ir nepareizi uzklāti ģipsi vai šinas, neprecīzi uzstādītas protēzes, korsetes un medicīniskās ortopēdiskās ierīces, kā arī apģērba un palagu krokas, cieši pārsēji u.c.
Iekšējie eksogēni izgulējumi veidojas zem cietām drenāžām, katetriem, kas ilgstoši paliek brūcē, dobumā vai orgānā.
Endogēni izgulējumi attīstās ar smagiem neirotrofiskiem traucējumiem un asinsrites traucējumiem. Tradicionāli izšķir jauktas un neirotrofiskas endogēnas spiediena čūlas.
Jaukti izgulējumi rodas novājinātiem, novājinātiem pacientiem, kuri nespēj patstāvīgi mainīt ķermeņa vai ekstremitāšu stāvokli. Ilgstoša nekustīgums izraisa mikrocirkulācijas traucējumus, ādas išēmiju kaulu izvirzījumu zonā un izgulējumu veidošanos.
Endogēnas neirotrofiskas spiediena čūlas rodas pacientiem ar muguras smadzeņu vai galveno nervu bojājumiem, insultu vai smadzeņu audzēju. Inervācijas traucējumu dēļ audos, tostarp ādā, attīstās smagi neirotrofiski traucējumi. Neirotrofisku spiediena čūlu veidošanai pietiek ar savas ādas masu pār kaulainiem izvirzījumiem (piemēram, virs augšējiem priekšējiem gūžas mugurkauliem, pāri krasta velvēm u.c.).
1.2 Spiediena čūlas stadijas Spiediena čūlas parasti iedala vairākos posmos atkarībā no slimības smaguma pakāpes. Amerikāņu eksperti no NPUAP, kas pēta spiediena čūlas, ierosina atšķirt posmus:
I stadija. Sākotnējo izgulējumu stadiju raksturo šādas pazīmes:
1. Pacienta āda ir neskarta (nav bojāta).
2. Āda šķiet sarkana cilvēkiem ar gaišu ādas toni. Īsi nospiežot, tas nekļūst bāls, tāpat kā veseliem cilvēkiem.
3. Tiem, kam ir tumša āda, var nebūt manāmas krāsas izmaiņas. Dažreiz āda kļūst pelnaina, zilgana vai violeta.
4. Izgulējuma vieta var būt sāpīga, cieta vai mīksta, silta vai vēsa salīdzinājumā ar apkārtējo ādu.
II stadija. Izgulējumi ir vaļējas brūces:
1. Ādas ārējais slānis (epiderma) un daļa no iekšējā slāņa (derma) ir bojāts vai pilnībā zaudēts.
2. Izgulējums izskatās kā maza, dziļa brūce, kas ir sārti sarkanā krāsā. Brūces var būt dažāda izmēra.
3. Izgulējums var parādīties arī kā neskarts vai pārplīsis tulznas, kas piepildīts ar šķidrumu (eksudātu).
III posms. Izgulējums ir dziļa brūce:
1. Zem zaudētās ādas ir redzams tauku slānis.
2. Brūce ir veidota kā dziļš krāteris.
3. Brūces apakšdaļa dažkārt kļūst piepildīta ar dzeltenīgi mirušiem audiem.
4. Bojājumi var paplašināties no sākotnējās brūces.
IV posms. Raksturīgs liela mēroga audu zudums:
1. Brūce skar muskuļus, cīpslas un kaulus.
2. Brūces apakšā ir tumšu, mirušu audu slānis garozas formā.
2. nodaļa. Izgulējumu rašanās
2.1 Spiediena čūlu rašanās vietas Spiediena čūlas veidojas galvenokārt krustu, plecu lāpstiņu, papēžu, ceļgalu, ribu, kāju pirkstu, augšstilba kaula lielo trohanteru, pēdu, sēžas, gūžas kaula un elkoņu locītavu rajonā. Pasaules praksē ir arī izgulējumu lokalizācijas gadījumi uz pirkstiem, kā arī uz galvas un ausīm; tiek ietekmēta āda (virspusējs izgulējums) un zemādas audi ar muskuļiem (dziļi izgulējumi, kas ir bīstami inficētas brūces veidošanās dēļ).
Izgulējums uz ādas var rasties arī no ģipša spiediena lūzuma laikā vai uz mutes gļotādas - no zobu protēzes spiediena utt. Galvenie izgulējumu lokalizācijas cēloņi ir spiediens un laiks. Ja ārējais spiediens ilgstoši (vairāk nekā divas stundas) ir lielāks par spiedienu kapilāros, tad izgulējumu veidošanās ir gandrīz neizbēgama.
Iespējamās izgulējumu veidošanās vietas ir jebkura vieta virs ķermeņa kauliem izvirzījumiem, kas tiek saspiesti guļot vai sēžot. Šajās vietās zemādas taukaudi ir vismazāk izteikti, un kaulaino izvirzījumu spiediens ir visizteiktākais. Ja pacients guļ uz muguras, šīs vietas ir krustu kauls, papēži, sēžamvietas, elkoņi, lāpstiņas un pakausis. Ja sānos - augšstilba sānos (lielākā trohantera zonā), potīšu un ceļgalu sānos. Ja pacients guļ uz vēdera - kaunuma zona un vaigu kauli.
Biežas izgulējumu rašanās vietas:
1. Sēžamvieta
4. Roku aizmugure
5. Kāju aizmugure
2.2 Izgulējumu cēloņi Ir labi zināms, ka cilvēka ķermeņa audi funkcionē, iegūstot nepieciešamās uzturvielas no asinīm. Asinis visos cilvēka ķermeņa orgānos un audos tiek nogādātas ar asinsvadiem, kas neskaitāmos daudzumos iekļūst visos cilvēka audos un ir mīkstas elastīgas caurules. Mazākie no tiem – kapilāri – ir īpaši svarīgi normālai vielmaiņai audos. Šķidruma kustību caur šādām caurulēm var viegli palēnināt vai pilnībā apturēt, tās saspiežot. Ikvienam sēdošam vai guļošam cilvēkam tiek saspiesti mīkstie audi un saspiesti asinsvadi, kā rezultātā audos nav pietiekamas asinsrites. Ja šis stāvoklis ilgst vairāk nekā 2 stundas, rodas nepietiekams uzturs (išēmija) un pēc tam mīksto audu nekroze (nekroze). Attīstās izgulējums. Tāpēc jāatceras, ka ilgstoši gulēt vai sēdēt nekustīgi nav droši!
Otrs iemesls, kāpēc var veidoties izgulējumi, ir, piemēram, velkot pacientu gar gultu, viņam no apakšas tiek izvilkta slapja veļa vai zem viņa mēģina pabāzt gultas veļu. Šajā laikā notiek ievērojama mīksto audu virsējo slāņu nobīde attiecībā pret dziļajiem slāņiem, kā rezultātā plīst sīkie asinsvadi un tiek traucēta šo posmu asins piegāde. Tāpat izgulējumi var veidoties vājiem gulošiem pacientiem, kuri bez atbalsta kājās no sēdus vai pussēdus stāvokļa sāk lēnām slīdēt lejup pa krēslu vai gultu, kas ar aci ir tik tikko pamanāms, bet mīkstajiem audiem ļoti jūtams. Galvenie izgulējumu cēloņi:
1. Ilgstoša saspiešana. Kad āda un mīkstie audi ir iespiesti starp kaulu un krēsla (gultas) virsmu, pasliktinās asinsrite audos. Šūnām nepietiek skābekļa un barības vielu, kādēļ tās sāk atmirt – veidojas izgulējumi.
2. Berze. Kad pacients maina ķermeņa stāvokli, berze no gultas vai citiem priekšmetiem var sabojāt ādu. Īpaši viegli tas notiek, ja āda ir ārkārtīgi sausa un jutīga.
3. Muskuļu nobīde Šī nelielā nobīde var sabojāt asinsvadus un audus, padarot zonu neaizsargātāku pret spiediena čūlām.
2.3 Spiediena čūlu riska faktori Ikviens ar ierobežotām pārvietošanās spējām ir pakļauts riskam. Mobilitātes traucējumi var rasties ar šādām slimībām:
1. Paralīze
2. Vispārējs vājums
3. Traumu sekas
4. Atveseļošanās pēc operācijas
5. Ilgstoša uzturēšanās komā Galvenie izgulējumu attīstības riska faktori:
1. Vecums. Gados vecākiem cilvēkiem āda ir jutīgāka un mazāk elastīga. Viņu šūnas neatjaunojas tik ātri kā jauniem cilvēkiem. Tas viss padara vecāka gadagājuma cilvēkus uzņēmīgus pret izgulējumiem.
2. Jutības zudums. Muguras smadzeņu traumas, neirodeģeneratīvas slimības, insults un citas slimības var pasliktināt sajūtu. Nespēja sajust diskomfortu veicina izgulējumu veidošanos.
3. Ķermeņa svara zudums. Svara zudums ir izplatīts ilgstošas smagas slimības laikā. Muskuļu atrofija ātri attīstās cilvēkiem ar paralīzi. Mazāks audu slānis starp kauliem un ādu nozīmē lielāku izgulējumu iespējamību.
4. Slikts uzturs un šķidruma trūkums. Veselas ādas uzturēšanai svarīga ir pietiekama šķidruma, olbaltumvielu, tauku, vitamīnu un minerālvielu uzņemšana.
5. Urīna vai fekāliju nesaturēšana. Urīnpūšļa un zarnu problēmas var ievērojami palielināt izgulējumu risku. Tas notiek tāpēc, ka izdalījumi uzkrājas starpenē un zem sēžamvietas, kairinot ādu un atvieglojot infekciju.
6. Pārmērīgs sausums vai mitrums. Nosvīdusi, mitra āda ir tikpat slikta kā sausa, jutīga āda. Lai jūsu āda būtu vesela, jums regulāri ir nepieciešama guloša pacienta pienācīga aprūpe.
7. Slimības, kas pasliktina asinsriti. Cukura diabēts un asinsvadu slimības var pasliktināt asinsriti audos, palielinot izgulējumu un infekciju risku.
8. Smēķēšana. Nikotīns ļoti slikti ietekmē asinsriti, tabakas dūmi samazina skābekļa daudzumu asinīs. Smēķētājiem ir nosliece uz smagu izgulējumu veidošanos, un viņu brūces dziedē lēni.
9. Garīgi traucējumi. Cilvēki ar garīgiem traucējumiem, ko izraisījusi slimība, narkotikas vai traumas, var kļūt nespējīgi par sevi parūpēties. Viņiem nepieciešama īpaša piesardzība, lai novērstu izgulējumus.
10. Muskuļu spazmas. Cilvēki ar muskuļu spazmām un patvaļīgām kustībām ir pakļauti pastāvīgai berzei, tāpēc viņiem ir lielāka iespēja attīstīties izgulējumiem.
2.4. Klīniskās izpausmes Spiediena čūlu klīniskās izpausmes attīstās uz pamatslimības, bieži vien ļoti smagas slimības fona un ir atkarīgas no patogēnās mikrofloras veida un nekrozes rakstura. I stadijā tiek atzīmētas vieglas lokālas sāpes un nejutīguma sajūta. Ja muguras smadzenes ir bojātas, 20-24 stundu laikā var parādīties nekrozes zonas, citos gadījumos pāreja uz procesa II stadiju notiek lēnāk.
Attīstoties sausās nekrozes tipa izgulējumiem, pacienta stāvoklis manāmi nepasliktinās, jo intoksikācija nav izteikta.
Mumificētā zona ir ierobežota līdz demarkācijas līnijai, jo sausajai nekrozei nav tendence izplatīties. Atšķirīga klīniskā aina tiek novērota, attīstoties mitrās nekrozes tipa izgulējumiem. No nekrotiskajiem audiem izdalās nepatīkami smakojošs šķidrums, un straujas piogēnas un pūšanas floras savairošanās rezultātā ātri izplatās strutaini-nekrotiskais process. Attīstīta dekubitālā gangrēna izraisa strutojošu-rezorbējošu drudzi un smagu intoksikāciju. Ir ķermeņa temperatūras paaugstināšanās līdz 39-40°, samaņas nomākums, delīrijs, drebuļi, sekla elpošana, tahikardija, pazemināta asinsspiediens, palielinātas aknas. Smagu intoksikāciju pavada piūrija, proteīnūrija, progresējoša disproteinēmija un anēmija. Asinīs tiek konstatēta leikocitoze ar neitrofīliju un ESR palielināšanās.
2.5 Komplikācijas Izgulējumi bieži noved pie komplikācijām Ja pareizi un savlaicīga ārstēšana Komplikāciju risks ir zems, taču dažkārt var rasties šādas problēmas:
1. Sepsis. Šī bīstamā komplikācija rodas, kad baktērijas no brūces nonāk asinsritē, izplatās visā ķermenī un izraisa infekciju. Sepse var izraisīt toksicitāti, dzīvībai svarīgu orgānu darbības traucējumus un nāvi.
2. Celulīts. Akūta zemādas audu infekcija izraisa sāpes, apsārtumu un pietūkumu. Celulīts izraisa dzīvībai bīstamas komplikācijas, tostarp sepsi un meningītu.
3. Locītavu un kaulu infekcijas. Ja mikrobi no brūces nonāk pietiekami dziļi, var attīstīties kaulu infekcija (osteomielīts) un locītavu skrimšļa bojājumi.
4. Vēzis. Ar hroniskām brūcēm, kas ilgstoši nedzīst, var attīstīties vēzis, kas var būt ļoti agresīvs un prasa steidzamu ķirurģisku ārstēšanu.
izgulējumu klīniskā riska aprūpe 3. nodaļa. Aprūpe
3.1. Izmeklēšana un diagnostika Rūpīgai ādas pārbaudei ir jābūt guloša vai ratiņkrēsla pacienta ikdienas aprūpes neatņemamai sastāvdaļai. Pie pirmajām izgulējumu sākuma stadijas pazīmēm jākonsultējas ar ārstu. Īpaši bīstamas ir infekcijas pazīmes, piemēram, drudzis, izdalījumi vai nepatīkama smaka no brūces, kā arī apkārtējo audu apsārtums un pietūkums.
Ārsta diagnoze ir šāda.
Pārbaudes laikā ārsts:
1. Nosaka precīzu brūces izmēru un dziļumu.
2. Pārbauda asiņošanu, šķidrumu un atmirušos audus.
3. Identificē specifisku smaku, kas var liecināt par infekciju.
4. Pārbauda ādu ap brūci, vai tajā nav infekcijas pazīmes.
5. Pārbauda, vai citās ķermeņa zonās nav spiediena čūlu.
6. Sastāda anamnēzi no jautājumiem:
ь Kad pirmo reizi parādījās izgulējumi?
b Cik sāpīga ir brūce?
Vai jums agrāk ir bijuši izgulējumi?
ь Ja jā, kā viņi tika ārstēti un kāds bija rezultāts?
b Kas rūpējas par pacientu?
ь Ar kādām vēl slimībām slimo?
b Kādu ārstēšanu viņš saņem?
b Kāds ir pacienta uzturs?
Vai pacients maina pozas gultā un cik bieži?
Cik daudz šķidruma pacients dzer dienā?
Pamatojoties uz izmeklēšanu un pabeigto slimības vēsturi, ārsts noteiks šādas pārbaudes:
1. Asins analīzes, lai noteiktu uzturvielu, vitamīnu saturu un vispārējo veselību.
2. Kultūra, lai noteiktu bakteriālu vai sēnīšu infekciju brūcē, kas nav ārstējama vai jau ir sasniegusi IV stadiju.
3. Mikroskopija, lai pārbaudītu ļaundabīgu (vēža) šūnu klātbūtni, ja ir hroniska, neārstējama brūce.
3.2. Izgulējumu profilakse Izgulējumu ārstēšana un profilakse ir nesaraujami saistīta ar veselu virkni pasākumu, lai aprūpētu slimu cilvēku.
Materiālās izmaksas izgulējumu profilaksei vienmēr ir mazākas nekā to ārstēšanai.
Vienai personai jāorganizē aprūpe un jāuzrauga pacients. Viņam var būt palīgi – speciālisti, ar kuriem viņš var konsultēties; bet galīgais lēmums jāpieņem tam, kurš organizē aprūpi un kuram ir labākā iespēja uzraudzīt slimo cilvēku.
Profilaktiski pasākumi jāveic pacientiem, kuri izmanto ratiņkrēslu, gultā guļošiem pacientiem, pacientiem ar daļēju (noteiktu ķermeņa daļu) nekustīgumu, urīna un/vai fekāliju nesaturēšanu, nogurušiem pacientiem, pacientiem ar aptaukošanos, cukura diabēta slimniekiem un insulta sekām. pasākumiem.
Profilakses principi:
1. Samaziniet kompresiju, berzi vai bīdi. Nepieciešams mīksts, bet elastīgs matracis. Tam piemērots porolona matracis, kura biezumam jābūt vismaz 15 cm.Gultai jābūt plakanai bez izciļņiem un bedrēm. Var iegādāties īpašu pretizgulējumu matraci, taču tas nav panaceja pret izgulējumiem, ja netiek veikti citi pasākumi, uz tā guļošajam pacientam joprojām var veidoties izgulējumi. Katru dienu pārbaudiet ādu, īpaši kaulu izvirzījumu vietās, jo šeit veidojas izgulējumi. Ir nepieciešams bieži mainīt pacienta ķermeņa stāvokli, lai āda piedzīvo minimālu berzi un mīksto audu pārvietošanos. Tas jādara vismaz ik pēc 2-3 stundām, arī naktī. Zem kaulu izvirzījumiem tiek novietoti papildu spilveni, piemēram, mīksti spilveni no spalvām vai putuplasta gumijas. Zem nekustīgām ekstremitātēm var uzšūt maisiņus, kas pildīti ar apaļiem graudiem, piemēram, prosu. Zem krustu kaula novieto gumijas apli. Dažādu balstu un pretizgulējumu matraču izmantošanas jēga ir tāda, ka tie palielina saskares laukumu starp ķermeni un virsmu, uz kuras pacients guļ, kas nozīmē, ka tiek samazināts spiediens uz katru ķermeņa daļu, tiek samazināta asinsrite. tiek samazināti traucējumi un tādējādi samazinās izgulējumu risks. Nevelciet un nevelciet ārā apakšveļu no pacienta apakšas, īpaši slapju. Nespiediet trauku zem tā. Tam visam ir vienkāršas tehnikas, kuru galvenā nozīme ir tāda, ka pacients vispirms ir jāpaceļ, un tikai pēc tam kaut kas jāpārvieto vai jānoliek zem viņa. Neatstājiet pacientu neērtā stāvoklī un nemēģiniet apsēsties vājus pacientus vai dot viņiem pussēdus, jo viņu muskuļu aktivitāte nav pietiekama, lai saglabātu šo pozīciju, un viņi sāk slīdēt. Nodrošiniet šādiem pacientiem atbalstu (jebkuru ierīci atbalstam) kājās.
2. Labs uzturs. Dzeršanai un uzturam jābūt pilnīgam, ņemot vērā ierobežojumus, ja tādi ir. Pārtikā jābūt vismaz 20% olbaltumvielu, pārtikas produktiem, kas satur daudz mikroelementu – dzelzi un cinku, kā arī vitamīnu C. Lietojiet raudzētos piena produktus, garšaugus, dārzeņus, augļus. Smagi slimiem pacientiem gaļa ir grūts ēdiens. Izmantojiet vistas buljonu, zivis, pupiņas, graudus un piena produktus, lai apmierinātu savas olbaltumvielu vajadzības. Izdzeriet vismaz 1,5 litrus, ja vien nav ierobežojumu. Nedzeriet saldos un gāzētos dzērienus, kā arī liofilizētus ēdienus, tas ir, ātri pagatavotus no sausām vielām, izšķīdinot ūdenī.
3. Samaziniet ādas kairinājumu. Izklāj mīkstu veļu; pārliecinieties, ka uz veļas nav raupju šuvju, pogu vai plankumu; regulāri un bieži iztaisnojiet gultu, lai zem pacienta nebūtu kroku vai mazu priekšmetu. Ādas kopšanai izmantojiet pārbaudītus produktus ar zemu alerģiju. Izvairieties no vielām, kurām ir spilgta krāsa vai spēcīga smaka. Biežāk tualetējiet starpenumu, jo fekāliju un urīna daļiņas ir spēcīgi kairinātāji. Nogrieziet nagus sev un pacientam īsus: sev, lai nejauši nesaskrāpētu pacientu, un pacientam, lai viņš nesaskrāpētu ādu, jo, ilgstoši guļot vai sēžot, saspiestās vietas niez. Pārliecinieties, ka pacients ir apģērbts un apsegts ar segu atbilstoši telpas temperatūras apstākļiem. Pacientam pārkarstot, palielinās svīšana un palielinās izgulējumu veidošanās risks.
4. Ādas kopšanas noteikumi. Noteikumi ir pavisam vienkārši: izvairieties no ādas piesārņojuma, pārmērīga sausuma un mitruma; izmantojiet parasto ūdeni, ziepes, kokvilnas sūkli vai dabīgu sūkli, barojošus un mitrinošus krēmus, žāvēšanas ziedes, pulveri. Uzmanīgi vērojiet savu ādu, un jums kļūs skaidrs, kad ko uzklāt. Vispārējais noteikums ir šāds: mitra āda ir jāizžāvē, bet sausa āda ir jāmitrina. Nelietojiet antibakteriālas ziepes, jo kopā ar kaitīgām baktērijām tiek iznīcināti arī labvēlīgie mikroorganismi; Pēc šādu ziepju lietošanas pārtraukšanas āda kļūst mazāk spējīga pretoties pat nelielai infekcijai. Alkoholu saturošus produktus, piemēram, losjonus un kampara spirtu, drīkst lietot tikai pacientiem ar taukainu ādu. Mazgāšanas laikā nerīvējiet ādu spiediena zonās. Izmantojiet mīkstus sūkļus un lietojiet tos ļoti delikāti, lai netraumētu ādas augšējos slāņus. Žāvējot ādu, neslaukiet to, bet iemērciet to ar dvieli. Nekādā gadījumā nedrīkst masēt apsārtušos ādas laukumus, taču ļoti vēlama ir viegla regulāra masāža ap šīm vietām. Noteikti dodiet savai ādai gaisa vannas.
5. Personīgā higiēna. Ādas stāvokli būtiski ietekmē mitrums, galvenokārt urīns un sviedri. Urīna nesaturēšanas gadījumā labāk ir izmantot paliktņus vai autiņbiksītes, lai gan dažiem pacientiem pietiek ar to, ka gultas trauks tiek dots biežāk. Ja nav līdzekļu paliktņiem un autiņbiksītēm, mēģiniet izmantot autiņus no lina. Vīriešu urīna nesaturēšanas gadījumā var izmantot īpašu urīna savākšanas sistēmu (pisuāra maisiņu). Pacientiem ar drudzi tiek novērota pastiprināta svīšana. Lai samazinātu svīšanu, vispirms jāārstē pamatslimība. Lai noslaucītu pacientu, labāk izmantot nevis ziepes un ūdeni, bet vāju etiķa šķīdumu (1 ēdamkarote galda etiķa uz 1 glāzi ūdens).
3.3 Izgulējumu ārstēšana Ārstēšanai jābūt visaptverošai. Tas sastāv no trim galvenajām sastāvdaļām: pastāvīga spiediena apturēšana uz izgulējuma vietu, lokāla ārstēšana un pamatslimības ārstēšana. Ja mainās ādas krāsa, jebkurš spiediens uz šo vietu tiek apturēts, mainot ķermeņa stāvokli, uzliekot piepūšamo gumijas apli, ādu apstrādā ar kampara spirtu, nomazgā ar aukstu ūdeni.
Ja rodas nekrozes zonas, vietējās ārstēšanas mērķis ir izžūt nekrotiskos audus un novērst sausās nekrozes pāreju uz mitro nekrozi. Šim nolūkam izmantojiet 1% kālija permanganāta šķīdumu, 0,5% hlorheksidīna ūdens spirta šķīdumu un 1% briljantzaļās krāsas šķīdumu. Teritorija ir pārklāta ar sausu aseptisku pārsēju. Šajā posmā svarīgu un ziedes pārsēju lietošana ir nepieņemama.
Pēc kreveles atgrūšanas un brūces pildīšanas ar granulācijām tiek izmantoti ziedes pārsēji vai atbilstoši indikācijām tiek veikta autodermoplastika.
P., kas rodas kā mitrā nekroze, lokālās ārstēšanas galvenais mērķis ir panākt pēc iespējas ātrāku nekrotisko audu atgrūšanu. Visefektīvākie šajā ziņā ir proteolītiskie enzīmi, īpaši ilgstošas darbības imobilizētās proteāzes un hidrofilās ziedes (levozīns, levomekols, dioksikols). Varat arī izmantot pārsējus ar hipertonisks šķīdums. Nepieciešamības gadījumā tiek veikta nekrektomija, kas būtiski samazina izgulējumu ārstēšanas laiku. Dekubitālas gangrēnas un citu strutojošu komplikāciju gadījumā indicēta ķirurģiska ārstēšana - nekrektomija, flegmonu atvēršana, strutojošās noplūdes u.c., kam seko drenāža un ārstēšana atbilstoši strutojošu brūču ārstēšanas principiem. Tiek izmantoti dažādi defektu, kas veidojas pēc nekrotisko audu un izgulējuma čūlainās virsmas izgriešanas, plastiskai slēgšanai. Lai aizvērtu brūci, izmanto vietējo audu vai bezmaksas autodermoplastiku ar šķeltu ādas atloku. Ādas potēšana tiek veikta arī lielām granulējošām brūcēm vietējās ārstēšanas beigu posmā.
Papildus ķirurģiskajām metodēm atkarībā no strutojošā-nekrotiskā un brūču procesa stadijas tiek nozīmēta vietējā UHF terapija, antibiotikas, aerojonizācija, darsonvalizācija utt. Antibakteriālā terapija tiek veikta, ņemot vērā patogēnās mikrofloras jutīgumu pret to.
Papildus vietējai ārstēšanai nepieciešama intensīva pamatslimības ārstēšana, kā arī detoksikācijas un stimulējoša terapija. Šim nolūkam tiek pārlieti asins produkti, asins aizstājēju šķīdumi (Hemodez, reopoliglucīns) un imūnās zāles, veic vitamīnu terapiju un izraksta terapeitisku augstas kaloritātes uzturu.
Ārējo eksogēno spiediena čūlu prognoze ir labvēlīga, jo pēc spiediena pārtraukšanas uz audiem un atbilstošas terapijas ārstēšanu var panākt salīdzinoši ātri.
Iekšējie eksogēnie izgulējumi ir bīstamāki, jo var tikt bojātas lielu trauku sienas un dobi orgāni ar smagu komplikāciju rašanos. Endogēno izgulējumu prognoze parasti ir nopietna, jo pacienta stāvokli būtiski pasliktina pamatslimība un strutojošu-nekrotiskā procesa pievienošana samazina labvēlīga iznākuma iespējas.
1. vai 2. stadijas spiediena čūlas parasti labi padodas ārstēšanai, un ar konservatīvu ārstēšanu un pienācīgu aprūpi tās pilnībā izārstē dažu nedēļu vai mēnešu laikā. Novārtā atstātās brūces trešajā un ceturtajā stadijā ir grūti ārstējamas. Pacientiem, kas ir galīgas slimības beigu stadijā, spiediena čūlu ārstēšana galvenokārt ir vērsta uz sāpju mazināšanu, nevis pilnīgu brūces dziedināšanu.
Speciālisti, kuriem jāpiedalās spiediena čūlu kompleksā ārstēšanā:
1. Ārsts, kas specializējas brūču ārstēšanā (ķirurgs).
2. Medicīnas personāls, kurš regulāri ārstē brūces un aprūpē gulošus pacientus, kā arī apmāca savus ģimenes locekļus.
3. Fizioterapeits, kurš var palīdzēt pacientam vismaz daļēji atjaunot kustīgumu.
4. Uztura speciālists, kuram jāizstrādā optimāls uzturs pacientam.
5. Neiroķirurgs, ortopēds un plastikas ķirurgs, kuru palīdzība var būt nepieciešama audu atjaunošanā pēc izgulējumiem.
6. Sociālie darbinieki, kuriem jāsniedz pacientam un viņa ģimenes locekļiem psiholoģiskā un, ja nepieciešams, materiālā palīdzība.
Ārstēšanas metodes, lai mazinātu spiedienu uz audiem:
1. Ķermeņa stāvokļa maiņa. Gultas pacientam regulāri jāmaina poza, un viņam ir pareizi jāguļ. Cilvēkiem ratiņkrēslā poza jāmaina ik pēc 15-20 minūtēm neatkarīgi vai ar kāda palīdzību. Pareizās ķermeņa pozīcijas konkrētajā gadījumā ir jāuzrāda medicīnas personālam.
2. Atbalsta virsmas. Speciālie paliktņi, spilveni un matrači palīdzēs pacientam uzturēt ķermeni pareizā stāvoklī, kā arī mazināt spiedienu uz bīstamajām vietām.
Ārstēšana, kuras mērķis ir bojāto audu noņemšana no brūces:
1. Ķirurģiskā attīrīšana ietver atmirušo audu izgriešanu.
2. Brūces mehāniskā tīrīšana. Tiek izmantotas daudzas metodes, piemēram, spiediena apūdeņošana, īpašas vannas.
3. Enzīmu attīrīšana. Metodes pamatā ir dabisko enzīmu izmantošana, kas noārda atmirušos audus.
Citas spiediena čūlu ārstēšanas jomas ir:
1. Sāpju mazināšana. Pacientiem iekšēji var ordinēt pretsāpju līdzekļus no nesteroīdo pretiekaisuma līdzekļu grupas jeb NPL. Starp tiem ir ibuprofēns, naproksēns, diklofenaks, nimesulīds un citi. Izsmidzināmos līdzekļus, kas satur lidokaīnu, var lietot lokāli, kas īpaši nepieciešams pirms procedūrām.
2. Antibiotikas. Izgulējumus, kas inficējas un ir grūti ārstēt, var ārstēt ar antibiotikām (gan iekšēji, gan ārēji).
3. Līdzekļi, kas stimulē brūču dzīšanu. Starp šādām zālēm mēs varam atzīmēt slavenās zāles Actovegin un Solcoseryl. Tie stimulē reparatīvos procesus audos. Lieto ziežu, želeju, krēmu veidā.
4. Veselīgs uzturs. Pareizs uzturs un pietiekama šķidruma uzņemšana veicina brūču dzīšanu. Pacienta uzturam jābūt bagātam ar olbaltumvielām, vitamīniem un minerālvielām. Ārsts var papildus izrakstīt multivitamīnu kompleksus ar augstu C vitamīna un cinka saturu.
5. Muskuļu spazmu atvieglošana. Muskuļu relaksanti, piemēram, diazepāms (Valium), tizanidīns, dantrolēns un baklofēns, var mazināt krampjus. Tas novērsīs saasināšanos pacientiem, kuri savaino brūces ar muskuļu raustīšanos.
Secinājums
Izgulējumus — ādas un mīksto audu atmiršanu — izraisa ilgstošs spiediens. Izgulējumi visbiežāk parādās uz tām ādas vietām, kas nosedz izvirzītos kaulus – plecus, potītes, sēžamvietas u.c.. Vislielākais risks izgulējumu veidošanās ir cilvēkiem, kuri slimības rezultātā ilgstoši atrodas pie gultas un reti mainās. ķermeņa poza. Izgulējumi attīstās ātri un dažreiz ir grūti ārstējami.
Rezultāti pārliecinoši liecina, ka ar kvalitatīvām pacientu aprūpes programmām var panākt izmērāmus, nozīmīgus uzlabojumus. Ne mazāk svarīgi bija tas, ka šīs programmas ietvaros bija iespēja apmainīties ar pieredzi starp ārstiem un speciālistiem. Rezultātā 48 no 150 ārstniecības iestādēm netika konstatēts neviens jauns izgulējumu attīstības gadījums gulošajiem pacientiem! Tas ir iespaidīgs rezultāts.
Galvenās metodes, kas ļāva sasniegt tik iespaidīgus rezultātus, ir vienkāršas: pilnīgs pacienta ādas stāvokļa novērtējums ik pēc 8 stundām, ādas bojājuma riska novērtējums, profilaktisko pasākumu izmantošana, piemēram, pacienta ķermeņa pareiza pozīcija gultā vai krēslā, un īpašu ierīču izmantošana. Īpaša uzmanība tika pievērsta arī ādas higiēnai tajās ķermeņa vietās, kurās ir vislielākais izgulējumu veidošanās risks.
1. Bazilevskaya Z.V. Uzcītības profilakse un ārstēšana, M., 1972;
2. Popkirovs S. Strutaino-septiskā ķirurģija, trans. no bulgāru val., Sofija, 1977;
3. Brūces un brūču infekcija, red. M. I. Kuzina un B. M. Kostjučenoks, M., 1981;
4. Stručkovs V.I., Gostiščevs Ju.V. un Stručkovs Ju.V. Rokasgrāmata strutojošai ķirurģijai, M., 1984.g.
5. Bakulev A. N., Brusilovsky L. Ya., Timakov V. D., Shabanov A. N. Great Medical Encyclopedia M., 1959.
7. Kudrjavceva E., AIDS kopš 1981. gada pēc “Zinātne un dzīve” 1987. gada 10. nr.
8. V. M. Pokrovskis V. M., Korotko G. F., Cilvēka fizioloģija M, 1992. gads.
Unikālā darba izmaksas
Unikālā darba izmaksas
Aizpildiet veidlapu, norādot savu pašreizējo darbuCiti darbi
Diplomdarbs
Straujš saslimstības pieaugums ar vairogdziedzera vēzi sākās 3-4 gadus pēc nelaimes gadījuma, un pēc tam jaunatklāto vēža gadījumu skaits pakāpeniski pieauga bez lejupejošas tendences. To vairogdziedzera vēža pacientu skaits, kuri attīstās jonizējošā starojuma iedarbības dēļ, sasniegs maksimumu līdz 2010. gadam. Spilgts piemērs ir vairogdziedzera ļaundabīgo audzēju straujš pieaugums...
Diplomdarbs
Saskaņā ar mūsu pētījuma rezultātiem lielo maizes uzņēmumu pamatgrupas darbiniekiem 36,7% gadījumu tika konstatētas perifērās vitreochorioretinālās distrofijas pazīmes, kas ir ievērojami vairāk nekā salīdzināmajā grupā (13,5% - p).
Diplomdarbs
Starp esošajām apakšdelma kaulu lūzumu ārstēšanas metodēm ārējās fiksācijas metode ir kļuvusi plaši izplatīta. Neskatoties uz acīmredzamajām transosseālās osteosintēzes metodes priekšrocībām, tās plašo ieviešanu apakšdelma kaulu diafizālo lūzumu ārstēšanā ierobežo vairāki iemesli: apakšdelma anatomiskās un funkcionālās īpatnības, tehniskas grūtības to pārvietošanā un fiksēšanā. .