Іннервація слізної та слинних залоз
Аферентним шляхом слізної залози є n. lacrimalis (гілка n. ophthalmicus від n. trigemini), для піднижньощелепної та під'язикової - n. lingualis (гілка n. mandibularis від n. trigemini) і chorda timpani (гілка n. intermedius), для привушної - n. auriculotemporal та n. glossopharyngeus.
Еферентна парасимпатична іннервація слізної залози. Центр лежить у верхньому відділі довгастого мозкуі пов'язані з ядром проміжного нерва (nucleus salivatorius superior). Прегангліонарні волокна йдуть у складі n. intermedius, далі n. petrosus major до ganglion pterygopalatinum. Звідси починаються постгангліонарні волокна, що у складі n. maxillaris і далі його гілки, n. zygoma ticus через зв'язок з n. lacrimalis досягають слізної залози.
Еферентна парасимпатична іннервація піднижньощелепної та під'язикової залози. Прегангліонарні волокна йдуть від nucleus salivatorius superior у складі n. intermedius, далі chorda timpani і n. lingualis до ganglion submandibulare, звідки починаю гея поспан-гліонарні волокна, що досягають залоз.
Еферентна парасимпатична іннервація привушної залози. Прегангліонарні волокна йдуть від nucleus salivatorius inferior у складі n. glossopharyngeus, далі n. timpanicus, n. petrosus minor до ganglion oticum. Звідси починаються постгангліонарні волокна, що йдуть до залози у складі n. auriculotemporalis. Функція: посилення секреції слізної та названих слинних залоз; розширення судин залоз.
Еферентна симпатична іннервація всіх названих залоз. Прегангліонарні волокна починаються в бічних рогах верхніх грудних сегментів спинного мозку і закінчуються у верхньому шийному вузлі симпатичного стовбура. Постгангліонарні волокна починаються в названому вузлі і доходять до слізної залози у складі plexus caroticus internus, до привушної - у складі plexus caroticus externus і до піднижньощелепної та під'язикової залоз - через plexus caroticus externus і потім через plexus facialis.
Щодо малих слинних залоз нічого ніде немає, але! вони розташовуються в слизовій порожнині рота, яка іннервується ветями нижнього альвеолярного нерва ( n. alveolaris inferior) (- нижньощелепний нерв - трійчастий нерв) , а оскільки слизова оболонка іннервується трійчастим нервом, як і всі інші залози, то далі інформація піде аналогічно іншим структурам.
Квиток 48.
1. Кістково-фіброзні канали (утримувачі згиначів та розгиначів, канали зап'ястя), піхви (синовіальні) сухожилля м'язів верхньої кінцівки. Синові сумки. РОЗГИБАЧІ
Підшкірна жирова клітковиназадній області зап'ястя пухка, розвинена помірно. У ній легко накопичується набрякла рідина. Власна фасція тильної поверхні зап'ястя потовщена і утворює утримувач розгиначів, retinaculum musculorum extensoram. Під ним розташовуються 6 кістково-фіброзних каналів, що утворюються внаслідок відходження від retinaculum mm. extensoram фасціальних перегородок, що прикріплюються до кісток і зв'язків зап'ястя. У каналах розташовуються сухожилля м'язів - розгиначів зап'ястя та пальців, оточені синовіальними піхвами.
Починаючи з медіальної (ліктьової) сторони, це такі канали: 1. Канал ліктьового розгинача зап'ястя, m. extensor carpi ulnaris. Його синовіальна піхва простягається від головки ліктьової кісткидо прикріплення сухожилля до основи V-п'ясткової кістки. 2. Канал розгинача мізинця, m. extensor digiti minimi. Синовіальне піхву розгинача мізинця проксимально знаходиться на рівні дистального променелоктьевого суглоба, а дистально - нижче середини V п'ясткової кістки. 3. Канал сухожилля m. extensor digitorum та m. extensor indicis, укладених у трикутну синовіальну піхву з основою, зверненою у бік пальців 4. Канал m. extensor pollicis longus. Сухожилля цього м'яза, що знаходиться у власній синовіальній піхві, vagina tendinis m. extensoris pollicis longi, повертає під гострим кутом у латеральну сторону і перетинає спереду сухожилля променевих розгиначів кисті, мм. extensores carpi radiales longus et brevis. 5. Кістково-фіброзний канал променевих розгиначів пензля, мм. extensores carpi longus et brevis, знаходиться латеральніше і глибше попереднього. Синовіальні піхви сухожиль цих м'язів можуть повідомлятися з порожниною променево-зап'ясткового суглоба. 6. Канал m. abductor pollicis longus та m. extensor pollicis brevis знаходиться на латеральній поверхні шилоподібного відростка променевої кістки.
Згинальні Синовіальні піхви на долонній поверхні укладають: перше - сухожилля поверхневого та глибокого згиначів пальців, друге - довгий згинач I пальця. Обидві синовіальні піхви розташовуються в зап'ястному каналі (canalis carpalis), який обмежений кістками зап'ястя та retinaculum flexorum. Вгорі синовіальні піхви поширюються на 1-1,5 см вище за retinaculum flexorum. Внизу перша піхва утворює розширення в області сухожиль II, III, IV пальців, закінчуючись на середині п'ясткових кісток. Синовіальна піхва, що оточує сухожилля згинача V пальця, починається від рівня променево-зап'ясткового суглоба і досягає дистальної фаланги V пальця. II, III і IV пальці мають самостійні синовіальні піхви для сухожиль поверхневого та глибокого згиначів пальців. Друга синовіальна піхва для сухожилля довгого згинача I пальця поширюється до дистальної фаланги.Сіновіальна сумка (лат. bursa synovialis) - невелика уплощенной форми порожнина, вистелена синовіальною оболонкою, відмежована від навколишніх тканин капсулою та заповнена синовіальною рідиною. За розташуванням розрізняють підшкірні, підфасційні, підсухожильні та пахвові синовіальні сумки.1Сіновіальні сумки верхньої кінцівки, bursae membri superiris.2Підсухожильна сумка трапецієподібного м'яза, b. subtendinea m.trapezii. Локалізується між висхідною частиною m. trapezius і остюком лопатки. 3Акроміальна підшкірна сумка, b. subcutanea acromialis 4Подакроміальна сумка, b. subacromialis. Знаходиться під акроміоном і дельтоподібним м'язом на капсулі. плечового суглоба. 5Піддельтоподібна сумка, b. subdeltoidea. Розташована між дельтоподібним м'язом та капсулою плечового суглоба. Іноді з'єднується з подакроміальною сумкою6Сумка дзьобоплечового м'яза, b. m.coracobrachialis. Локалізується нижче верхівки клювоподібного відростка між сухожиллями підлопаткового та клювоплечового м'язів. 7Підсухожильна сумка підостного м'яза, b. subtendinea m. infraspinati. Знаходиться між сухожиллям м'яза підості і капсулою плечового суглоба. 8Підсухожильна сумка підлопаткового м'яза, b. subtendinea m. subscapularis. Розташована між сухожиллям підлопаткового м'яза та капсулою плечового суглоба. З'єднується із суглобовою порожниною. 9Підсухожильна сумка великого круглого м'яза, b. subtendinea m. teretis majoris. Розташована між сухожиллям відповідного м'яза та плечовою кісткою. 10Підсухожильна сумка найширшого м'яза спини, b. subtendinea m. latissimi dorsi. Знаходиться між сухожиллями великого круглого м'яза і найширшим м'язом спини11Локтьова підшкірна сумка, b.subcutanea olecrani. Знаходиться між ліктьовим відростком та шкірою. 12Ліктева внутрішньосухожильна сумка, b.intratendinea olecrani. Розташована всередині сухожилля триголового м'яза плеча, поблизу ліктьового відростка. 13Підсухожильна сумка триголового м'яза плеча, b. subtendinea m. tricipitis brachii. Знаходиться між сухожиллям однойменного м'яза та ліктьовим відростком. 14Двоголово-променева сумка, b. bicipitoradialis. Локалізується між сухожиллям двоголового м'яза та бугристістю променевої кістки. 15Міжкістова ліктьова сумка, b.cubitalis interossea. Знаходиться між сухожиллям двоголового м'яза і ліктьовою кісткою або косою хордою.
До великим слинним залозам (glandulae salivariae majores) відносять парні привушну, під'язичну та піднижньощелепну залози.
Великі слинні залози належать до паренхіматозних органів, у складі яких виділяють:
паренхіму- спеціалізовану (секреторну) частину залози, представлену ацинарним відділом, що містить секреторні клітиниде відбувається вироблення секрету. До складу слинних залоз входять слизові клітини, що виділяють густий слизовий секрет, і серозні клітини, що виділяють рідку, рідку, так звану серозну або білкову слину. Виробляється в залозах секрет по системі вивідних проток доставляється на поверхню слизової оболонки різних відділахпорожнини рота.
строму- комплекс сполучнотканинних структур, що утворюють внутрішній каркас органу та сприяють формуванню часток і часток; у прошарках сполучної тканини проходять судини та нерви, що прямують до ацинарних клітин.
Навколовушна залоза
Навколовушна залоза (glandula parotidea) - найбільша із слинних залоз, яка розташовується донизу і вперед від вушної раковиниу заднього краю жувального м'яза. Тут вона легко доступна для промацування.
Іноді може бути також додаткова привушна залоза (glandula parotidea accessoria), розташована на поверхні жувального м'яза біля протоки привушної залози. Навколовушна залоза - складна багатодольчаста альвеолярна залоза, що складається з серозних клітин, що виробляють серозну (білкову) слину. У ній розрізняють поверхневу частину (pars superficialis) та глибоку частину (pars profunda).
Поверхнева частина залози має жувальний відросток і розташовується на гілці. нижньої щелепиі на жувальному м'язі. Іноді також зустрічається верхній відросток, що належить до хрящового відділу зовнішнього слухового ходу. Глибока частина часто має глотковий та задній відростки. Вона розташована в занижньощелепній ямці (fossa retromandibularis), де прилягає до скронево-нижньощелепного суглоба, соскоподібного відростка скроневої кісткита деяким м'язам шиї.
Привушна залоза покрита привушною фасцією, що утворює капсулу залози. Капсула складається з поверхневого та глибокого листків, що покривають залозу зовні та зсередини. Вона тісно з'єднується із залозою сполучнотканинними перемичками, що продовжуються в перегородки, що відмежовують один від одного часточки залози. Глибокий листок капсули в області глоткового відростка іноді відсутня, що створює умови для поширення в глотковий навколо глоткового процесу при паротитах.
Навушна протока(ductus parotideus), або Стенонова протокаНазва «Стенонів проток» утворено від імені анатома, що його описав. Такі анатомічні терміни називають епонімами. Епоніми часто використовуються в клінічній практиціпоряд з номенклатурними анатомічними термінами., формується шляхом злиття міжчасткових проток і досягає в діаметрі 2 мм. Залишаючи залозу біля її переднього краю, він лягає на жувальний м'язна 1 см нижче вилицьової дуги, прободає щічний м'яз і відкривається на слизовій оболонці щоки напередодні рота на рівні 1-2-го верхніх молярів. Додаткова привушна залоза, як правило, розташовується над привушною протокою, в яку впадає її власна протока.
У товщі привушної залози проходить зовнішня сонна артеріяі занижньощелепна вена. Усередині залози зовнішня сонна артерія поділяється на дві кінцеві гілки. верхньощелепнуі поверхневу скроневу артерію.
Крізь привушну залозу проходить також лицьовий нерв . У ній він ділиться на ряд гілок, що радіально розходяться від області мочки вуха. мімічним м'язамособи.
Кровопостачання привушної слинної залози здійснюється гілками зовнішній сонної артерії (a. carotis externa), серед яких задня вушна артерія(a. auricularis posterior), що проходить косо назад над верхнім краємзаднього черевця двочеревного м'яза, поперечна артерія обличчя(a. transversa faciei) та вилицева артерія(a. zygomaticoorbitalis), що відходить від поверхневий скроневої артерії (a. temporalis superficialis), а також глибока вушна артерія(a. auricularis profunda), що відходить від верхньощелепної артерії (a. maxillaris) (див. рис. 10). Вивідна протока привушної залози кровопостачається з поперечної артерії обличчя. Артерії привушної залози мають численні анастомози між собою та з артеріями прилеглих органів та тканин.
Венозний відтік забезпечується венами, що супроводжують вивідні протоки залози. Зливаючись, вони утворюють вени привушний желези (vv. parotideae), що несуть кров у занижньощелепну(v. retromandibularis) та лицьову вени(v. facialis) і далі внутрішню яремну вену(v. jugularis interna).
На шляху до занижньощелепної вені кров від верхньої частини залози відтікає також у поперечну вену обличчя(v. transversa faciei), від середньої та нижньої її частини - в жувальні вени(vv. maxillares) та крилоподібне сплетення(plexus pterygoideus), від передньої частини залози - в передні вушні вени(vv. auriculares anteriores). Від завушної частини залози венозна кров відтікає в задню вушну вену(v. auricularis posterior), іноді - потиличні вени(vv. occipitales) і далі зовнішній яремної вені (v. jugularis externa).
Лімфовідтікання здійснюється, в основному, глибокі привушні вузли(nodi parotidei profundi), до складу яких входять предушні, нижньовушні та внутрішньозалізисті вузли,
а також у поверхневі привушні вузли(Nodi parotidei superficiales). З них лімфа прямує до поверхневимі латеральним глибоким шийним вузлам.
Іннервація привушної залози здійснюється привушними гілками вушно-скроневого нерва(n. auriculotemporalis), що відходить від нижньощелепного нерва(n. mandibularis – III гілка n. trigeminus). Навколовушні гілки (rr. parotidei) включають чутливі, що йдуть у складі трійчастого нерва , та вегетативні нервові волокна.
Вегетативна іннервація привушної залози здійснюється парасимпатичними постгангліонарними нервовими волокнами, що відходять від вушного вузла(ganglion oticum), розташованого на медіальній поверхні нижньощелепного нерва під овальним отвором, і симпатичними постгангліонарними нервовими волокнами, що відходять від верхнього шийного вузла(Ganglion cervicale superius).
Прегангліонарні парасимпатичні нервові волокна беруть свій початок від нижнього слиновидільного ядра(nucl. salivatorius inf.), розташованого в довгастому мозку; потім у складі язикоглоткового нерва(n. glossopharyngeus - IX пара черепних нервів) та її гілок (n. timpanicus, n. petrosus minor) досягають вушного вузла(Ganglion oticum). Від вушного вузла постгангліонарні нервові волокна слідують у привушній залозі по гілках. вушно-скроневого нерва.
Парасимпатичні нервові волокна збуджують секрецію залози та розширюють її кровоносні судини.
Прегангліонарні симпатичні нервові волокна починаються від вегетативних ядер верхніх грудних сегментів спинного мозку та у складі симпатичного стовбура досягають верхнього шийного вузла.
Симпатичні постгангліонарні нервові волокна йдуть від верхнього шийного вузла і підходять до привушної залози у складі сплетення зовнішньої сонної артерії(plexus caroticus externus) по гілках зовнішньої сонної артерії, що кровопостачають залозу. Симпатична іннервація звужує вплив на кровоносні судини і гальмує секрецію залози.
Секреція слини контролюється вегетативною нервовою системою. До слизових залоз направляються парасимпатичні і симпатичні нерви, які досягають їх, слідуючи різними шляхами. Всередині залоз аксони різного походженнярозташовуються у вигляді пучків.
Нервові волокна, що йдуть у стромі залоз спільно з судинами, спрямовуються до гладких міоцитів артеріол, секреторних і міоепітеліальних клітин коїцевих відділів, а також клітин вставкових і смугастих відділів. Аксони, втрачаючи оболонку зі шванівських клітин, проникають крізь базальну мембрану і розташовуються між секреторними клітинами кінцевих відділів, закінчуючись термінальними варикозними розширеннями, що містять бульбашки та мітохондрії (гіполеммальний нейроефекторний контакт). Частина аксонів не проникають крізь базальну мембрану, утворюючи варикозні розширенняпоблизу секреторних клітин (епілеммальний нейроефекторний контакт). Волокна, що іннервують протоки, розташовуються переважно поза епітелієм. Кровоносні судини слинних залоз іннервовані симпатичними та парасимпатичними аксонами.
«Класичні» нейромедіатори (ацетилхолін у парасимпатичних та норадреналін у симпатичних аксонах) накопичуються у дрібних бульбашках. Імуногістохімічно в нервових волокнах слинних залоз виявлено різноманітні нейропептидні медіатори, які накопичуються у великих бульбашках із щільним центром - речовина Р, пептид, пов'язаний з кальцитоніновим геном (ПСКГ), вазоактивний інтестинальний пептид (ВІП), С-крайовий пептид пептид гістидин-метіонін (ПГМ).
Найбільш численні волокна, що містять ВІП, ПГМ, CPON. Вони розташовуються навколо кінцевих відділів, проникаючи у яких, оплетають вивідні протоки, дрібні судини. Значно рідше зустрічаються волокна, що містять ПСКГ та речовина Р. Передбачається, що пептидергічні волокна беруть участь у регуляції кровотоку та секреції.
Виявлено також аферентні волокна, які найбільш численні навколо великих проток; їх закінчення проникають через базальну мембрану та розташовуються серед епітеліальних клітин. Безмієлінові і тонкі мієлінові волокна, що містять речовину P, що несуть ноцицептивні сигнали, розташовуються навколо кінцевих відділів, кровоносних судинн вивідних проток.
Нерви надають на залізисті клітини слинних залоз, як мінімум, чотири види впливу: гідрокінетичний (мобілізація води), протеокінетичний (секреція білка), синтетичний (посилення синтезу) та трофічний (підтримка) нормальної структурита функції). Крім впливу на залізисті клітини, нервова стимуляція викликає скорочення міоепітеліальних клітин, а також зміни судинного русла(Вазомоторний ефект).
Стимуляція парасимпатичних нервових волокон призводить до секреції значного обсягу водянистої слини з низьким вмістом білків та високими концентраціями електролітів. Стимуляція симпатичних нервових волокон викликає секрецію невеликої кількості в'язкої слини з високим вмістом слизу.
Більшість дослідників вказують на те, що на момент народження слинні залози сформовані неповністю; їх диференціювання завершується в основному до 6 міс - 2 років життя, проте морфогенез триває до 16-20 років. При цьому може змінюватися і характер секрету, що виробляється: так, у привушній залозі протягом перших років життя продукується слизовий секрет, який лише з 3-го року стає серозним. Після народження знижується синтез епітеліальних клітин лізоциму і лактоферину, проте прогресивно збільшується вироблення секреторного компонента. Одночасно у стромі залози зростає кількість плазматичних клітин, що виробляють переважно IgA.
Після 40 років уперше відзначаються явища вікової інволюції залоз. Цей процес посилюється в літньому та старечому віціщо проявляється змінами як у кінцевих відділах, так і у вивідних протоках. Залози, що мають у молодості порівняно мономорфну будову, з віком характеризуються прогресуючою гетероморфією.
Кінцеві відділи з віком набувають більших відмінностей у розмірах, формі та тинкторіальних властивостях. Розміри клітин кінцевих відділів і вміст в них секреторних гранул падають, а активність їх лізосомального апарату наростає, що узгоджується з картинами лізосомального руйнування гранул секрету, що часто виявляються, - кринофагії. Відносний обсяг, який займають у великих і дрібних залозах клітинами кінцевих відділів, при старінні знижується в 1,5-2 рази. Частина кінцевих відділів атрофуються та заміщаються сполучною тканиною, яка розростається як між часточками, так і всередині часточок. Редукції піддаються переважно білкові кінцеві відділи; слизові відділи, навпаки, збільшуються обсягом і накопичують секрет. У привушній залозі до 80 років (як і в ранньому дитинстві) виявляються переважно слизові оболонки.
Онкоцити. У слинних залозах людей старше 30 років часто виявляють особливі епітеліальні клітини - онкоцити, які рідко виявляються у більш молодому віціі присутні майже 100 % залоз людей старше 70 років. Ці клітини зустрічаються поодинці або групами, часто в центрі часточок, як у кінцевих відділах, так і в покреслених та вставних протоках. Вони характеризуються великими розмірамирізко оксифільною зернистою цитоплазмою, везикулярним або пікнотичним ядром (зустрічаються також двоядерні клітини). На електронно-мікроскопічному рівні відмінною особливістю онкоцитів є наявність у їх ци-
топлазмі величезної кількостімітохондрій, що заповнюють більшу частину її обсягу.
Функціональна роль онкоцитів у слинних залозах, а також деяких інших органах (щитовидна і околощитовидная залози) не визначена. Традиційний погляд на онкоцити як на дегенеративно змінені елементи не узгоджується з їх ультраструктурними ознаками та їх активною участю в обміні біогенних амінів. Походження цих клітин залишається предметом дискусії. На думку ряду авторів, вони виникають безпосередньо з клітин кінцевих відділів та вивідних проток унаслідок їх змін. Можливо також, що вони утворюються внаслідок своєрідної зміни ходу диференціювання камбіальних елементів епітелію залоз. Онкоцити слинних залоз можуть давати спеціальні пухлини органу - онкоцитоми.
Вивідні протоки. Обсяг, займаний смугастими відділами, при старінні знижується, тоді як міждолькові вивідні протоки нерівномірно розширюються, в них нерідко виявляють скупчення ущільненого матеріалу. Останні зазвичай забарвлюються оксифільно, можуть мати шарувату будову та містити солі кальцію. Формування таких дрібних звапнілих тілець (конкрементів) не вважається показником патологічних процесіву залозах, проте утворення великих конкрементів (діаметром від кількох міліметрів до кількох сантиметрів), що викликають порушення відтоку слини, є провідною ознакою захворювання, званого слиннокам'яною хворобою, або сіалолітіазом.
Стромальний компонент при старінні характеризується збільшенням вмісту волокон (фіброз). Основні зміни при цьому обумовлені збільшенням об'єму та більш щільним розташуванням колагенових волокон, однак одночасно спостерігається і потовщення еластичних волокон.
У міждолькових прошарках наростає кількість адипоцитів, які надалі можуть з'являтися в часточках залоз, замінюючи кінцеві відділи. Цей процес найбільш виражений у привушній залозі. В останній, наприклад, при старінні до 50% кінцевих відділів заміщаються жировою тканиною. Місцями, часто в процесі вивідних проток і субепітеліально, виявляються скупчення лімфоїдної тканини. Зазначені процеси відбуваються як у великих, так і у дрібних слинних залозах.
Симпатична нервова система
Її функція адаптаційно трофічна (змінює рівень обміну речовин у органах залежно від виконуваної ними функції у тих чи інших умовах довкілля).
У ній виділяють центральний відділ та периферичний.
Центральний відділ-тораколюмбальний, так як він знаходиться в бічних рогах спинного мозку з 8-шийного по 3-поперековий сегмент спинного мозку.
Ці ядра називаються nucleus intermediolateralis.
периферичний відділ.
До нього відносяться:
1) rami communicantes albi et grisei
2) вузли 1 та 2ого порядку
3) сплетення
1) Вузли 1-го порядку це ganglia trunci sympathici або вузли симпатичних стволів, які йдуть від основи черепа до куприка. Ці вузли поділяються на групи: шийні, грудні, поперекові та крижові.
Шийні- у цих вузлах відбувається перемикання нервових волокон для органів голови, шиї та серця. Є 3 шийні вузли: ganglion cervicale superius, medium, inferius.
Грудні-їх всього 12. У них відбувається перемикання нервових волокон для іннервації органів грудної порожнини.
Вузли другого порядку - знаходяться в черевної порожниниу тих місцях, де від аорти відходять непарні вісцеральні артерії, до них відносяться 2 черевні вузли (ganglia celiaci), 1 верхній брижовий (ganglion mesentericum superius),
1 нижній брижовий (mesentericum inferius)
Обидва черевні і верхні брижові вузли - відносяться до сонячного сплетення і потрібні для іннервації органів черевної порожнини.
Нижній брижовий вузол необхідний іннервації органів малого таза.
2) Rami communicantes albi - з'єднують спинномозкові нервиз вузлами симпатичного ствола і є частиною прегангліонарних волокон.
Усього є 16 пар білих сполучних гілок.
Rami communicantes grisei- з'єднують вузли з нервами, вони є частиною постгангліонарних волокон, їх 31 пара. Вони іннервують сому, відносяться до соматичної частини симпатичної нервової системи.
3) Сплетення – їх утворюють постгангліонарні волокна навколо артерій.
* План відповіді щодо іннервації органів
1. Центр іннервації.
2. Прегангліонарні волокна.
3. Вузол у якому відбувається перемикання нервових волокон.
4. Постгангіонарні волокна
5. Вплив на орган.
Симпатична іннервація слинних залоз
1. Центр іннервації знаходиться у спинному мозку в бічних рогах у nucleus intermediolateralis перших двох грудних сегментів.
2. Преганглінарні волокна йдуть у складі переднього корінця, спинномозкового нерва та ramus communicans albus
3. Перемикання в ganglion cervicale superius.
4. Постгангліонарні волокна утворюють plexus caroticus externus
5. Зменшення секреції.
| | | наступна лекція ==> | |
Слинні залози! - це секреторні органи, що виконують важливі та різноманітні функції, що впливають на стан організму, його травну та гормональну системи.
Функції слинних залоз:
Секреторна;
Інкреторна – виділення поліпептидних білків, що мають загальна будоваз гормонами:
а) інсуліну;
б) паротину;
в) еритропоетин;
г) тимотропний фактор;
д) фактор росту нервів; епітеліальний фактор росту;
Рекреторна (транзиторне проходження речовин із крові у слину);
Екскреторна.
Функції слини:
Травна;
захисна;
Буферна;
Мінералізуюча.
Три пари великих і безліч малих слинних залоз мають дольчасту будову, у кожної часточки є кінцевий відділ і вивідна протока. Слина формується в секреторних кінцевих утвореннях (ацинусах) і зазнає вторинних змін у системі протоки.
Кровопостачання великих слинних залоз здійснюється гілками зовнішньої сонної артерії (рис. 1), а відтік крові відбувається в систему зовнішньої та внутрішньої яремних вен. Мікроциркуляторне русло кожної часточки начи-
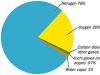
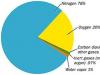
ється з артеріол, які розпадаються на капіляри, що обплітають кінцеві відділи, формуючи дрібнопетлисту мережу. Особливість кровопостачання слинних залоз полягає у наявності численних анастомозів, що сприяють рівномірному перерозподілу крові в паренхімі залози. За деякими даними, слинні залози навіть у спокої мають високий об'ємний кровотік – 30-50 мл/хв на 100 г тканини. При секреції залоз і вазодилатації, що відбувається при цьому, кровотік зростає до 400 мл/хв на 100 г. Артерії, що увійшли в залозу, багаторазово поділяючись на артеріоли, спочатку утворюють капіляри протокової частини залоз. Кров, пройшовши їх проти струму слини в протоках, знову збирається в судини, які потім утворюють другу капілярну мережу кінцевої (ацинарної) частини залози, звідки кров відтікає у вени (ацинарної) і протокової частин. За відсутності стимуляції 69% слини виділяється підщелепними залозами, 26% – привушними та 5% – під'язичними.
Мал. 1.Мікроциркуляторне русло часточки слинної залози (Денісов А.Б. Слинні залози. Слина)
Іннервація слинних залоз розподіляється на іннервацію залізистої частини та судин (рис. 2). У залізистій тканині знаходяться рецептори до медіаторів вегетативної.
нервової системи та до біогенних амінів - серотоніну, гістаміну.
Слиновиділення є невід'ємним компонентом жувального та ковтального актів. Включення слинних залоз до апарату функціональної системижування здійснюється за рефлекторним принципом.
Основним рецептивним полем для слиновидільного рефлексу є слизова оболонка порожнини рота. Слиновиділення може мати не тільки безумовнорефлекторний, а й умовнорефлекторний механізм: побачивши і запах їжі, розмову про їжу.
Центр слиновиділення знаходиться в ретикулярній формації довгастого мозку і представлений верхнім і нижнім слиновидільними ядрами.
Еферентний шлях слиновиділення представлений волокнами парасимпатичних та симпатичних нервів. Парасимпатична іннерваціяздійснюється від верхнього та нижнього слиновидільних ядер.
Від верхнього слиновидільного ядра збудження спрямовується до під'язикової, піднижньощелепної та малих піднебінних слинних залоз. Прегангліонарні волокна до цих залоз йдуть у складі барабанної струни, вони проводять імпульси до піднижньощелепного та під'язкового вегетативних вузлів. Тут збудження перемикається на постгангліонарні секреторні нервові волокна, які у складі язичного нерва підходять до піднижньощелепної та під'язикової слинних залоз. Прегангліонарні волокна малих слинних залоз йдуть у складі великого кам'янистого нерва (гілка проміжного нерва) до крилопіднебінного вузла. Від нього постгангліонарні волокна у складі великого і малих піднебінних нервів підходять до малих слинних залоз твердого піднебіння.
Від нижнього слиновидільного ядра збудження передається по прегангліонарним волокнам, що йдуть у складі нижнього кам'янистого нерва (гілка язикоглоткового нерва) до вушного вузла, в якому відбувається перемикання на постгангліонарні волокна, які у складі вушно-скроневого нерва (гілка).
Ядра симпатичного відділувегетативної нервової системи розташовані у бічних рогах 2-6 грудних сегментів спинного мозку. Порушення від них по прегангліонарних волокнах надходить у верхній шийний симпатичний вузол, а потім по постгангліонарних волокнах по ходу зовнішньої сонної артерії досягає слинних залоз.
Роздратування парасимпатичних волокон, иннерви-рующих слинні залози, викликає велику секрецію слини, що містить багато солей і порівняно мало органічних речовин. Роздратування симпатичних волокон призводить до виділення невеликої кількості слини, багатої органічними речовинамиі містить відносно мало солей.

Мал. 2.Іннервація слинних залоз (Денісов А.Б. Слинні залози. Слина)
Денервація слинних залоз призводить до виникнення безперервної (паралітичної) секреції. У перші дні реєструється дегенеративна секреція за рахунок здатності вузлів, що перероджуються, синтезувати ацетилхолін за відсутності здатності його утримувати. У міру даль-
Найменшої дегенерації викид ацетилхоліну зменшується, при цьому підвищується чутливість пошкоджених клітин до гуморальних факторів, зокрема пірокате-хінів, які утворюються при больовому подразненні, гіпоксії та інших станах.
У регуляції слиновиділення значна роль належить і гуморальним факторам – гормонам гіпофіза, надниркових залоз, підшлункової та щитовидної залоз, метаболітам. Гуморальні фактори регулюють активність слинних залоз різними шляхами, діючи або на периферичний апарат (секреторні клітини, синапси), або безпосередньо на нервові центриголовного мозку.
Центральний апарат регуляції слинних залоз забезпечує пристосовність слиновиділення до тих потреб організму, які в Наразійому істотні. Так, при роздратуванні смакових рецепторіввиділяється слина, багата на органічні речовини і ферменти, при подразненні терморецепторів - рідка, бідна на органічні речовини.
Таким чином, у діагностиці захворювань слинних залоз визначальне значення має їхнє послідовне та ретельне обстеження.