Nisu sve bolesti kardiovaskularnog sistema danas prijete preranom smrću, nekih od njih je prilično lako riješiti. Međutim, postoje odstupanja koja su genetske prirode. Ovo uključuje Brugada sindrom. Ova bolest nije opasna zbog promjena na elektrokardiogramu, već zbog toga što značajno povećava rizik od iznenadne srčane smrti.
Ovaj sindrom su 1992. godine otkrila dva španska kardiologa, a o njemu se moglo čitati u naučnim priručnikima počev od kasnih devedesetih. Međutim, ako uzmemo u obzir praktičnu stranu ovog pitanja, moramo priznati da danas mali broj liječnika ima informacije o ovoj bolesti, pa je stoga ne može identificirati i započeti odgovarajuće liječenje.
Josep Brugada i njegov brat Pedro otkrili su i opisali Brugada sindrom
Broj oboljelih od ove bolesti naglo raste u istočnoj i južnoj Aziji, gdje je ima pet od svakih 10.000 ljudi.
U zapadnim zemljama taj je omjer manji – dvije osobe od 10.000. Također se napominje da je ovo stanje češće kod osoba u starosnoj grupi od 30 do 40 godina, a među njima najčešće obolijevaju muškarci.
Uzroci
U početku se smatralo da se bolest razvija kod onih pacijenata koji imaju lezije koronarnih žila. Postojalo je i mišljenje da se sindrom može razviti kod onih koji su pretrpjeli infarkt miokarda i imaju anamnezu stečenih ili kongenitalne patologije krvnih sudova i srca. Međutim, kasnije se pokazalo da iznenadna smrt može zahvatiti one koji nisu povezani sa srčanim oboljenjima. Koji su uzroci sindroma?
Ovo stanje se zasniva na nasljeđivanju po dominantnom i autozomnom putu, tačnije, na mutaciji nekoliko gena odgovornih za nastanak anomalije. Ispostavilo se da ove mutacije mogu biti uzrok razvoja bolesti. Istovremeno, potvrđeno je da je kod mnogih pacijenata ovu patologiju nisu imali genetsku potvrdu.
Zaključeno je da autonomni nervni sistem može aktivno učestvovati u nastanku sindroma. Vjeruje se da s inhibicijom i aktivacijom nervnog parasimpatički sistem Aritmogeneza se povećava, pa se napadi sinkope uglavnom javljaju noću ili uveče.
Ako, međutim, uzrok leži u genetici, važno je razumjeti da se sindrom može razviti zbog anomalija koje se javljaju u elektrofiziološkoj aktivnosti desnog srčana komora na njegovom izlazu. Mutirani gen, koji se nalazi na trećem hromozomu, uključen je u kodiranje natrijumskih kanala, tačnije, strukture njegovog proteina. Ovi kanali obezbjeđuju potencijalnu akcijsku struju Na.
 Poređenje PD u zidu desne komore i EKG-a u normalnim uslovima i kod Brugada sindroma
Poređenje PD u zidu desne komore i EKG-a u normalnim uslovima i kod Brugada sindroma Izračunato je da postoji najmanje 80 mutacija koje se javljaju u SCH 5A genu. Zapažaju se kod četvrtine pacijenata i često unutar iste porodice. Naravno, važnu ulogu igra u nastanku bolesti. patoloških promjena, koji se javljaju u drugim genima i odgovorni su za kodiranje kanala i proteina.
I pored svega toga, treba priznati da su razlozi još uvijek nejasni i da se ne mogu jasno klasificirati. Većina zaključaka donosi se nakon obdukcije ljudi koji su iznenada umrli. Ovi nalazi ukazuju na to da je rizik iznenadna smrt diže se sledećim slučajevima:
- situaciona nesvjestica;
- blokada Hisovog snopa, njegove desne noge;
- specifični znaci otkriveni na EKG-u;
- rani bezrazložni napadi iznenadne nesvjestice, posebno ako je u tom trenutku uočena tahikardija;
- iznenadna smrt direktnih srodnika.
Simptomi
Brugada sindrom karakteriziraju dvije grupe glavnih simptomatskih znakova:
- znaci iznenadne smrti;
- stanja sinkope.
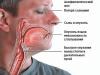
Gotovo 80% pacijenata koji su pretrpjeli iznenadnu srčanu smrt imalo je povijest sinkopalnih napada. Najteži slučajevi bili su praćeni nesvjesticom u kombinaciji s konvulzijama. Međutim, napadi se mogu javiti i bez nesvjestica, ali u ovom slučaju se pojavljuju drugi znakovi:
- iznenadna slabost;
- bljedilo;
- prekidi u radu srca.
 Ovo je genetska bolest koju karakteriziraju promjene na elektrokardiogramu
Ovo je genetska bolest koju karakteriziraju promjene na elektrokardiogramu Glavni klinički znaci zasnivaju se na razvoju ventrikularne tahikardije i fibrilacije. Uglavnom se manifestuju kao supraventrikularne tahiaritmije.
Periodični simptomi ventrikularnih aritmija najčešći su kod muškaraca starijih od 38 godina, međutim, bilo je slučajeva kada je takva slika uočena kod starijih ljudi i djece.
Brugada sindrom se obično javlja tokom odmora ili spavanja, posebno kada je broj otkucaja srca smanjen. Ali ne može se zanemariti činjenica da se 15% napada ove patološke prirode dogodilo nakon fizičkog napora.
Ventrikularna aritmija može nastati nakon konzumiranja alkohola. 93% ventrikularne fibrilacije dogodilo se noću, 7% tokom dana. U budnom stanju sindrom se razvio u 13%, a tokom spavanja u 87%.
Ispada da se mogu identificirati sljedeći glavni znakovi sindroma:
- epizode VF;
- noćni napadi praćeni teškim respiratornim distresom;
- ventrikularna tahikardija.
Osim toga, postoje epizode iznenadne smrti. To su uslovi u kojima nema električna aktivnost srca i disanja, ali osoba dolazi k sebi. To se može dogoditi slučajno ili zbog pravovremenog traženja pomoći. Dakle, na sindrom ukazuje iznenadna nesvjestica, ubrzani rad srca i nedostatak zraka.
Dijagnostika
Danas glavni i efikasni dijagnostička metoda– EKG. Uz njegovu pomoć možete odrediti znakove bloka desne grane snopa (RBBB).
Istovremeno, u nekim odvodima postoji elevacija ST segmenta i karakteristični simptomi patologija. Ponekad je prisutna inverzija T-talasa.

Brugada sindrom se može identificirati na EKG-u pomoću dvije vrste elevacije:
- elevacija ST segmenta u obliku "sedla"
- elevacija ST segmenta u obliku “svoda”.
Postoji veza između ovog segmenta i poremećaja ventrikularnog ritma. Na primjer, ako pacijent ima drugu vrstu elevacije, prevladavat će simptomatski oblici patologije, što će biti indicirano u anamnezi u obliku sinkopalnih napada ili ventrikularne fibrilacije. Kod ovih pacijenata iznenadna smrt se dijagnostikuje češće nego kod onih koji imaju prvi tip elevacije segmenta u kombinaciji sa asimptomatskom varijantom.
Standardne, prolazne EKG promjene otežavaju dijagnozu, što dovodi do oslanjanja na manje pouzdane metode za potvrdu prisutnosti sindroma. S tim u vezi, u svrhu potvrđivanja dijagnoze, mogu se koristiti visoke desne grudne elektrode koje se snimaju na drugom ili prvom međurebarnom prostoru.
Provedena je studija na pacijentima koji su preživjeli ISS, čiji su uzroci nepoznati, kao i na njihovim rođacima. Rezultati studije su pokazali da su znaci patologije tokom standardnog pregleda identifikovani kod 70% pacijenata i 3% rođaka, ali sa dodatni pregled indikatori se povećavaju za 92%, odnosno 10%.
Registracija EKG indikatora u slučaju primjene antiaritmičkih lijekova, koji uključuju Aymalin, Flecainide i Procainamid, smatra se prilično obećavajućim. Međutim, u ovom slučaju medicinsko osoblje mora biti vrlo dobro pripremljeno za razvoj paroksizmalne VF i TJ, jer se rizik od ovih stanja naglo povećava u slučaju ovog pregleda.
Nakon uzimanja antiaritmika, zabilježeni su slučajevi opisa latentnog oblika patologije. Međutim, u ovom slučaju, lijekovi klase C uzimani su kada je klasa A bila neefikasna. Za otkrivanje skrivenog sindroma koristi se lijek Dimenhidrinat.
Posebna pažnja se poklanja febrilnom stanju. Međutim, danas je prilično teško identificirati skrivene forme, jer u kliničku praksu Genetske dijagnostičke metode se rijetko koriste. Mutacije koje se javljaju u genima se ne otkrivaju odmah. Kod sindroma, patologija se ne utvrđuje takvim istraživačkim metodama kao što su koronarna angiografija, ehokardiografija i endomiokardijalna biopsija.
Tretman
Vrijedi priznati da još uvijek ne postoji jasan tretman lijekova. Činjenica je da ne postoje općeprihvaćeni lijekovi koji pouzdano smanjuju vjerojatnost iznenadne smrti. Do danas su potvrđeni lijekovi kao što su Propranolol i Disopyramid.
Dobri su u prevenciji poremećaja srčanog ritma. Međutim, postoje slučajevi kada je upotreba čak i ovih lijekovi dovela do elevacije ST segmenta.

Ponekad se koristi intravenska primjena Izoproterenola, što može dovesti do prestanka relapsa VF. Neki stručnjaci vjeruju da uzimanje amiodarona i beta blokatora u isto vrijeme neće spriječiti ISS.
Brugada sindrom ostaje nepotpuno shvaćeno stanje, pa je potraga u toku medicinski materijal, koji može biti efikasan u njegovom liječenju. Opisan je jedan slučaj uzimanja cilostazola, koji je spriječio redovne epizode VF. Adrenergički agonisti, adrenergički blokatori i kateholamini smanjuju elevaciju karakterističnog segmenta.
Morate znati da danas postoje jedine i efikasan metod liječenje onih pacijenata koji imaju simptomatsku verziju sindroma - implantaciju kardiovertera-defibrilatora. Pomaže u prevenciji epizoda iznenadne smrti.
Ako se djelovanje ovog uređaja kombinira s primjenom amiodarona, bit će moguće smanjiti učestalost njegovog pražnjenja. Postoje sljedeće indikacije za ugradnju ovog uređaja:
- muškarci od 30 do 40 godina;
- pacijenti čiji su direktni srodnici umrli od ISS;
- spontane promjene EKG-a;
- potvrđena mutacija gena.
Posljedice
Nakon svega navedenog postaje jasno da Brugada sindrom ima nepovoljnu prognozu. Smrt nastaje zbog VF. Rizik fatalni ishod isto za periodične i stalne promjene u EKG-u.
Teško je reći nešto konkretno o tome preventivne mjere, što može smanjiti rizik od iznenadne smrti, posebno kada je u pitanju genetska predispozicija do pojave ove bolesti. Međutim, važno je to razumjeti zdrav imidžživot i dobro raspoloženje pomoći će vam da se ne fokusirate na svoje bolesti, a ponekad vam mogu spasiti život.
Brugada sindrom je rijedak nasljedni poremećaj srčanog električnog sistema koji može dovesti do ventrikularne fibrilacije kod inače zdravih mladih ljudi. Za razliku od većine drugih bolesti koje uzrokuju iznenadnu smrt kod mladih ljudi, Brugada sindrom se obično javlja tokom spavanja, a ne tokom aktivnosti ili vježbanja.
Srce ima vlastiti električni (provodni) sistem koji se sastoji od generatora električnih impulsa - glavnog pejsmejkera (sinusni čvor) - i provodnih puteva (atrioventrikularni spoj, Hisov snop i njegove grane) koji povezuju cijeli električni krug.
Većina ljudi s dijagnozom Brugada sindroma su mlade, sredovečne odrasle osobe. prosečne starosti koji u trenutku postavljanja dijagnoze imaju 41 godinu. Brugada sindrom je mnogo češći kod muškaraca nego kod žena – u nekim studijama, prevalencija kod muškaraca je devet puta veća nego kod žena.
Smatra se da Brugada sindrom pogađa otprilike jednu od 10.000 osoba u Sjedinjenim Državama. Međutim, češći je kod ljudi porijeklom iz jugoistočne Azije (otprilike 1 slučaj na 100 ljudi). Jedina srčana abnormalnost je električna; srca ljudi sa Brugada sindromom su strukturno normalna.
Simptomi
Najrazorniji problem uzrokovan Brugada sindromom je iznenadna smrt tokom spavanja. Međutim, osobe s Brugada sindromom mogu doživjeti epizode vrtoglavica, gubitak ravnoteže ili (gubitak svijesti) do smrtnog ishoda. Ako prvi znakovi jave ljekaru prije smrti, može se postaviti dijagnoza i propisati liječenje kako bi se spriječila naknadna iznenadna smrt.
Prvobitno identificiran kao misteriozna "neočekivana/neobjašnjiva noćna smrt", Brugada sindrom je prvi put opisan prije nekoliko decenija kao stanje koje pogađa mladiće u jugoistočnoj Aziji. Od tada je poznato da ovi mladići iz Azije imaju Brugada sindrom, koji je mnogo češći u ovom dijelu svijeta nego u većini drugih mjesta.
Uzroci i faktori rizika
Čini se da je Brugada sindrom uzrokovan jednom ili više genetskih abnormalnosti koje utječu na srčane stanice, posebno u genima koji kontroliraju natrijev kanal. Nasljeđuje se autosomno dominantno, ali nisu podjednako pogođeni svi koji imaju abnormalni SCN5A gen ili gene.
Električni signal koji kontroliše srčani ritam generišu kanali u membranama srčane ćelije koji omogućavaju naelektrisanim česticama (zvanim joni) da teku napred-nazad kroz membranu. Protok jona kroz ove kanale proizvodi električni signal srca. Jedan od najvažnijih kanala je natrijum kanal, koji omogućava natrijum da uđe u srčane ćelije. Kod Brugada sindroma, natrijev kanal je djelomično blokiran, tako da se mijenja električni signal koji stvara srce. Ova promjena dovodi do električne nestabilnosti, koja pod određenim okolnostima može dovesti do ventrikularne fibrilacije.
Osim toga, osobe s Brugada sindromom mogu imati oblik disautonomije, neravnoteže između simpatičkog i parasimpatičkog tona. Pretpostavlja se da normalno povećanje parasimpatičkog tonusa tokom spavanja može biti preuveličano kod ljudi sa Brugada sindromom i da ovaj jak parasimpatikus može uzrokovati abnormalnu nestabilnost kanala i dovesti do iznenadne smrti.
Ostali faktori Aktivnosti koje mogu uzrokovati fatalne aritmije kod osoba s Brugada sindromom uključuju groznicu, korištenje kokaina i korištenje raznih lijekova, posebno nekih antidepresiva.
Dijagnostika
Električne abnormalnosti uzrokovane Brugada sindromom mogu dovesti do ove karakteristike EKG uzorak- uzorak se zove Brugada uzorak. Ovaj obrazac se sastoji od bloka pseudo desne grane snopa praćenog elevacijom ST segmenta u odvodima V1 i V2.
(A) - normalan EKG u desnim grudnim odvodima (V1-V3); (B) - promjene u Brugada sindromu
Nemaju svi sa Brugada sindromom "tipični" Brugada obrazac na EKG-u, iako će vjerovatno imati druge suptilne promjene. Stoga, ako se sumnja na Brugada sindrom (npr. zbog sinkope ili iznenadne smrti člana porodice tokom spavanja), sve EKG abnormalnosti treba uputiti specijalisti za elektrofiziologiju kako bi se procijenilo da li osoba može imati "atipičan" Brugada obrazac.
Ako se pokaže EKG osobe Brugada uzorak, i ako je imao epizode neobjašnjivih jaka vrtoglavica ili nesvjestica, osoba je pretrpjela srčani zastoj ili je u porodici postojala istorija iznenadne smrti prije 45. godine, rizik od iznenadne smrti je visok. Međutim, ako je Brugada uzorak prisutan na EKG-u, ali nijedan od gore navedenih znakova i simptoma nije prisutan, rizik od iznenadne smrti je mnogo manji.
Osobe s Brugada sindromom koje su pod visokim rizikom od iznenadne smrti treba se liječiti agresivno. Međutim, za one koji imaju Brudada obrazac na EKG-u, ali nemaju druge faktore rizika, odluka o tome koliko bi trebao biti agresivan tretman nije tako jasna.
Elektrofiziološka studija koristi se za usmjeravanje agresivnijeg liječenja razjašnjavanjem rizika od iznenadne smrti. Sposobnost elektrofiziološkog testiranja da precizno procijeni rizik je manja nego idealna. Međutim, velika profesionalna društva sada podržavaju ovu studiju kod ljudi koji imaju Brugada obrazac na EKG-u bez dodatnih faktora rizika.
Genetsko testiranje može pomoći u potvrđivanju dijagnoze Brugada sindroma, ali obično ne pomaže u procjeni pacijentovog rizika od iznenadne smrti. osim toga, genetsko testiranje jer Brugada sindrom je prilično složen i često ne daje jasne odgovore. Stoga većina stručnjaka ne preporučuje rutinsko genetsko testiranje kod osoba s ovom bolešću.
Budući da je Brugada sindrom genetska bolest, koje je često naslijeđeno, trenutne preporuke zahtijevaju skrining svih srodnika u prvom stepenu bilo koga kome je dijagnosticirano to stanje. Screening treba da se sastoji od EKG pregleda i pažljivog pregleda anamneze, tražeći epizode nesvjestice ili teške i česte vrtoglavice.
Tretman
Jedina dokazana metoda za prevenciju iznenadne smrti kod Brugada sindroma je ugradnja implantabilni defibrilator. Općenito, antiaritmičke lijekove treba izbjegavati. Zbog načina na koji ovi lijekovi utječu na kanale u membranama srčanih stanica, ne samo da ne smanjuju rizik od ventrikularne fibrilacije kod Brugada sindroma, već zapravo mogu povećati ovaj rizik.
Da li neko sa Brugada sindromom treba da ima implantabilni defibrilator zavisi od toga da li je rizik od iznenadne smrti definitivno procenjen kao visok ili nizak. Ako je rizik visok (na osnovu simptoma ili elektrofizioloških studija), preporučuje se defibrilator. Ali implantabilni defibrilatori su skupi i nose svoje komplikacije, pa ako se rizik od iznenadne smrti procijeni kao nizak, ovi uređaji se trenutno ne preporučuju.
Kad god se mladoj osobi dijagnosticira srčano oboljenje koje bi moglo dovesti do iznenadnog zastoja srca, mora se postaviti pitanje jesu li različite vježbe bezbedne za izvođenje. To je zato što se većina aritmija koje dovode do iznenadne smrti kod mladih ljudi češće javljaju tokom vježbanja.
S druge strane, kod Brugada sindroma je veća vjerovatnoća da će se fatalne aritmije pojaviti tokom spavanja nego tokom vježbanja. Međutim, sugerirano je (bez praktički bez objektivnih dokaza) da naporna vježba može predstavljati veći rizik od srčanog zastoja kod ljudi s tim stanjem. Iz tog razloga, Brugada sindrom je uključen u formalne smjernice koje su razvili stručni paneli koji se odnose na preporuke za vježbanje za mlade sportiste sa srčanim oboljenjima.
U početku su smjernice za bavljenje sportom s Brugada sindromom bile prilično restriktivne. 36. konferencija Bethesde 2005. o smjernicama za sportiste sa kardiovaskularnim oštećenjem preporučila je da osobe sa Brugada sindromom u potpunosti izbjegavaju fizičku aktivnost visokog intenziteta.
Međutim, kasnije se pokazalo da je ovo apsolutno ograničenje prestrogo. Budući da se aritmije koje se javljaju kod Brugada sindroma obično ne nastaju tijekom vježbanja, ove preporuke su liberalizirane 2015. prema novim smjernicama Američkog udruženja za srce i Američkog koledža za kardiologiju.
- Oni, njihovi doktori, roditelji ili staratelji razumiju mogući rizici i pristao da preduzme neophodne mere predostrožnosti.
- Automatski eksterni defibrilator (AED) je normalan dio njihove lične sportske opreme.
- Službenici tima su u mogućnosti i voljni da koriste automatizirani vanjski defibrilator i izvrše CPR (kardiopulmonalnu reanimaciju) ako je potrebno.
Da rezimiramo
Brugada sindrom je rijedak genetski poremećaj koji uzrokuje iznenadnu smrt, obično tokom spavanja, kod zdravih mladih ljudi. Važno je dijagnosticirati ovo stanje prije nego što dođe do nepovratnog događaja. To zahtijeva od liječnika da budu oprezni - posebno kod onih koji su imali nesvjesticu ili neobjašnjive epizode vrtoglavice - da suptilno EKG podaci koji se uočavaju kod Brugada sindroma.
Ljudi kojima je dijagnosticiran Brugada sindrom gotovo uvijek mogu izbjeći smrt uz odgovarajući tretman i mogu očekivati da će živjeti normalnim životom.
Zanimljivo

Više obrazovanje(kardiologija). Kardiolog, terapeut, doktor funkcionalna dijagnostika. Dobro sam upućen u dijagnostiku i liječenje bolesti respiratornog sistema, gastrointestinalnog trakta i kardiovaskularni sistem. Završila Akademiju (redovno), sa velikim radnim iskustvom iza sebe.Specijalnost: kardiolog, terapeut, doktor funkcionalne dijagnostike. .
Sa elevacijom tačke J i ST segmenta u desnim prekordijalnim odvodima, a klinički se manifestuje rekurentnom sinkopom, kao i slučajevima iznenadne srčane smrti, koja se češće javlja kod muškaraca starosti 30–40 godina, opisali su P. Brugada i J. Brugada 1992. Bolest se nasljeđuje autozomno dominantno, a karakteriše je nepotpuna penetracija genetskih promjena.
Ventrikularna tahikardija, (uglavnom polimorfna, izuzetno retko monomorfna) koju karakteriše visok rizik od transformacije u ventrikularnu fibrilaciju, glavna je klinička manifestacija Brugada sindroma. Obično se javljaju u mirovanju, tokom noćnog sna (slika 1), što čini njihovo otkrivanje vjerovatnijim korištenjem HM EKG-a umjesto standardnog snimanja EKG-a. Jedna od kliničkih manifestacija koja prati ove aritmičke događaje mogu biti epizode promuklog (agonalnog) disanja tokom sna. Ventrikularna tahikardija može biti izazvana groznicom, kao i nizom lijekova (vidi tabelu 1). Simptomi bolesti se obično javljaju kod odraslih, a prosječna dob nastanka slučajeva iznenadne srčane smrti je 41 ± 15 godina. Osim toga, kod Brugada sindroma češće se bilježe slučajevi supraventrikularnih tahiaritmija nego u općoj populaciji.
Rice. 1. Nestabilan paroksizam (naglašen okvirom) polimorfne ventrikularne tahikardije (otkucaji srca 160–180 otkucaja/min). Holter monitor EKG snimanje u 12 odvoda kod pacijenta sa Brugada sindromom. Vrijeme početka paroksizma je 23 sata. Strelice na elektrodi V1 pokazuju elevaciju tačke J tokom kontrakcija sinusnog ritma.
Epidemiologija
Prevalencija bolesti u općoj populaciji trenutno je nepoznata. Mnogo je češći u zemljama jugoistočne Azije (azijsko-pacifička regija), gdje njegova prevalencija dostiže 0,5–1:1000. Brugada sindrom (BrS) otkriva se kod osoba koje nemaju znakove organske bolesti srca, kod muškaraca se javlja 8-10 puta češće nego kod žena, što je vjerovatno zbog veće snage kratkotrajne izlazne struje kalija. joni Ito (jedna od struja, uključenih u nastanak sindroma) i efekat viših koncentracija testosterona.Etiologija
Brugada sindrom je uzrokovan genetskim mutacijama koje dovode do smanjenja snage ulaznih natrijevih (INa) i kalcijevih (ICa,L) struja ili povećanja snage izlaznih kalijevih struja (Ito,f, IKs, IK,ATP) .Klasifikacija
Trenutno je poznato 12 genetskih varijanti sindroma, koje su predstavljene u sto 1. Molekularno-genetičke metode omogućavaju otkrivanje mutacija kod otprilike 1/3 pacijenata sa očiglednim kliničkim i instrumentalnim manifestacijama Brugada sindroma, što ukazuje na genetsku heterogenost bolesti i sugerira otkrivanje velikog broja novih, trenutno nepoznatih mutacija u budućnost. Najčešće mutacije u genu SCN5A nalaze se u gotovo 30% pacijenata.Tabela 1. Molekularno genetski tipovi Brugada sindroma

Dijagnostika
Osnova za postavljanje dijagnoze Brugada sindroma je registracija promjena ST segmenta na EKG-u koje su patognomonične za ovu bolest u odsustvu strukturne bolesti srca i drugih stanja u kojima se mogu zabilježiti slične promjene EKG-a (navedene u nastavku). Na osnovu prirode promjena u završnom dijelu ventrikularnog kompleksa razlikuju se tri EKG tipa fenomena Brugada (tabela 2, sl. 2).Tabela 2. EKG tipovi Brugada fenomena


Snimanje EKG-a treba vršiti i postavljanjem elektroda desnih prekordijalnih odvoda (V1–V2) iznad standardnog položaja, do 2. interkostalnog prostora. Detekcija patognomoničnih EKG promjena u ovim položajima ima isti dijagnostički značaj kao i kod standardnog postavljanja elektroda. Promjene u terminalnom dijelu ventrikularnog kompleksa, karakteristične za Brugada sindrom, mogu biti prolazne. Stoga, u slučajevima kada dostupni EKG snimci ne sadrže znakove koji se u potpunosti uklapaju u dijagnostičke kriterije, ali postoji razlog za pretpostavku o prisutnosti Brugada sindroma, preporučljivo je provesti dijagnostičke provokativne testove na lijekove primjenom blokatora natrijevih kanala koji se primjenjuju intravenozno - ajmalina (u dozi od 1 mg/kg; nije registrovana u Rusiji) ili prokainamid (u dozi od 10 mg/kg), što u nekim slučajevima omogućava da se "izlože" znakovi ovog sindroma. Testove farmakološkog izazova treba da obavlja iskusno medicinsko osoblje kada EKG monitoring pacijent i obavezna mogućnost organizovanja mjere reanimacije u slučaju indukcije po život opasnih ventrikularnih aritmija pod uticajem primenjenih lekova.
U skladu sa modifikovanim dijagnostičkim kriterijumima, za postavljanje dijagnoze Brugada sindroma, registracija na EKG-u spontane ili lekom izazvane elevacije ST segmenta tipa “fornix” (tip 1) u najmanje jednom od desnih prekordijskih odvoda (V1 –V2) je neophodan kada se elektrode nalaze na tipičnom mestu ili se postavljaju u 2. međurebarni prostor.
Za dijagnosticiranje bolesti važne su i molekularne genetičke dijagnostičke metode, međutim, genetske mutacije kod pacijenata sa Brugada sindromom mogu se otkriti samo u približno 30% slučajeva, tako da negativan rezultat genetske analize ne isključuje u potpunosti dijagnozu Brugada sindroma. Ako pacijent ima Brugada sindrom, genetska mutacija Skrining u cilju utvrđivanja ove mutacije preporučuje se svim bliskim rođacima, čak i ako nemaju EKG promjene karakteristične za ovu bolest. Provođenje molekularno genetskih studija kod osoba sa EKG promjenama tipa 2 i 3, u odsustvu kliničkih manifestacija Brugada sindroma i porodične anamneze ISS, trenutno se ne preporučuje.
Diferencijalna dijagnoza
Brugada sindrom treba razlikovati od drugih mogući razlozi sinkopa, s obzirom na relativno mladeBrugada sindrom je genetska abnormalnost koja dovodi do nepravilnih srčanih ritmova. Tačna prevalencija bolesti nije poznata. To je zbog poteškoća u dijagnosticiranju patologije, jer se bolest možda ne manifestira klinički. Liječnici sugeriraju da Brugada sindrom zauzima vodeću poziciju među uzrocima iznenadne smrti kod mladih pacijenata. Liječenje bolesti temelji se na obje upotrebe lijekovi, a tokom operacije ugraditi defibrilator.
Uzroci i klasifikacija Brugada sindroma
Poznato je da je patologija nasljedne prirode. Prema posljednjim dostupnim informacijama, postoji najmanje 6 gena čije mutacije izazivaju nastanak specifični znakovi. Na osnovu ove diferencijacije, mala literatura o Brugada sindromu opisuje nekoliko varijanti bolesti. Klasifikacija je sljedeća:
- Najčešći i dobro proučavan tip patologije je BrS-1. Mutacija regije SCN5A, koja se nalazi na kraku trećeg hromozoma, dovodi do promjene u funkcionisanju natrijevog kanala tipa 5. Ova struktura aktivno učestvuje u procesu prenošenja nervnih impulsa u srčanom mišiću. Dokazano je da promjene gena dovode do drugih stanja koja dovode do srčanih bolesti.
- Tip BrS-2 povezan je s mutacijom u GPD1L, strukturi koja je odgovorna za sintezu peptida koji kataliziraju različite hemijske reakcije u srčanom mišiću. Pojava simptoma Brugada sindroma povezana je i s disfunkcijom natrijum-kalijumskih kanala.
- BrS-3 je tip problema u kojem dolazi do mutacije na 12. hromozomu. Struktura gena CACNA1C je transformisana, što dovodi do promene u normalnom transportu kalcijuma u kardiomiocitima. Element svira važnu ulogu u provođenju nervnih impulsa, stoga, kvarovi ove strukture dovode do teške aritmije, a također su čest uzrok iznenadne smrti pacijenata.
- Kod tipa BrS-4 dijagnostikuje se mutacija gena CACNB2, koji se nalazi na 12. hromozomu. Takođe remeti prirodno funkcionisanje kalcijumskih kanala.
- BrS-5 je česta vrsta patologije koja je uzrokovana promjenama u strukturi SCN4B. Gen se nalazi na hromozomu 11 i odgovoran je za sintezu proteina koji osigurava prijenos nervnih impulsa u kardiomiocitima. To je moguće zbog činjenice da je protein dio malih natrijumovih kanala.
- Tip BrS-6 je povezan sa mutacijom SCN1B. Ova vrsta Brugada sindroma je slična u klinički tok i patogeneza sa prvim. Ova funkcija je zbog činjenice da dio DNK smješten na hromozomu 19 osigurava funkcioniranje natrijevih kanala tipa 5.
Glavni znakovi patologije
Klinička slika bolesti su često nespecifične. Ova činjenica uvelike otežava proces dijagnosticiranja bolesti. U većini slučajeva, znaci Brugada sindroma su ograničeni na nesvjesticu, kao i napade ubrzanog rada srca noću. U literaturi se također opisuju slučajevi u kojima je bolest bila slučajan nalaz kod klinički zdravih pacijenata. Iz tog razloga, istraživači povezuju mnoge iznenadne smrti koje nastaju kao posljedica poremećaja ritma srčanih struktura s ovom genetskom bolešću. U člancima koji opisuju Brugada sindrom, a koji se nalazi u UDK, detaljno su opisani samo kriterijumi za postavljanje dijagnoze na osnovu EKG rezultata. Stoga se simptomi lezije često ne koriste za potvrdu prisutnosti problema. Pored opšte slabosti, sinkope i napada tahikardije, u odsustvu fizičke aktivnosti, pacijenti pate i od abnormalnih reakcija na određene lekove, na primer, antihistaminike i beta-blokatore. Klinički znakovi patologije najčešće se primjećuju u dobi od 30-40 godina, međutim, u literaturi postoje i podaci o identifikaciji bolesti kod djece.
Dijagnostički testovi
Potvrda prisustva bolesti je važno pitanje u moderne medicine. Poteškoća u identifikaciji problema proizlazi iz činjenice da se rijetko manifestira i uzrokuje samo iznenadnu smrt. Kako bi se spriječile takve posljedice nastanka genetske bolesti, razvijeni su dijagnostički kriteriji koji uključuju detaljan opis rezultata elektrokardiograma za Brugada sindrom. Ova metoda se smatra glavnim načinom potvrđivanja prisutnosti bolesti, jer samo uz nju liječnici mogu otkriti specifične abnormalnosti u radu srca. Kada se poredi EKG zdrava osoba i kod pacijenata sa urođenim poremećajem prenosa nervnih impulsa, primećuju se sledeći simptomi:
- Tipična slika bolesti uključuje porast ST kompleksa, koji karakterizira ekscitacijski obuhvat obje komore, iznad izoelektrične linije. T talas, koji odražava proces repolarizacije ovih komora srca, postaje negativan.
- Brugada sindrom na EKG-u povezan je s pojavom znakova potpunog ili djelomičnog bloka grana snopa. Ove veze osiguravaju provođenje nervnih impulsa do ventrikula.
- Holter monitoring se smatra informativnim za bolest. Ova metoda uključuje snimanje 24-satnog elektrokardiograma i široko se koristi u slučajevima sumnje na poremećaj ritma. EKG kod Brugada sindroma karakterizira prisustvo napadaja paroksizmalne tahikardije. Javljaju se uglavnom noću. Najviše opasna posledica Razvoj bolesti smatra se atrijalnom fibrilacijom. Ovo odstupanje može dovesti do smrti pacijenta.
Za postavljanje dijagnoze bit će potrebna i detaljna anamneza. To je zbog nasljedne prirode Brugada sindroma. Kod pacijenata sa istorijom iznenadne smrti u njihovoj porodici, lekari bi trebalo da daju Posebna pažnja rad srca. Potvrda prisustva patologije također uključuje provođenje genetskih testova koji mogu identificirati mutacije u dijelovima DNK. Za procjenu strukture srca koristi se ultrazvuk koji omogućava snimanje određenih fotografija organa. Sa slika se uzimaju mjerenja, a procjenjuje se i kontraktilna funkcija.

Tretman
Borba protiv poraza je mnogo teža. To je zbog nedostatka adekvatnih i pravovremena dijagnoza patologija. U ovom slučaju pacijenti se mogu liječiti kako uz pomoć lijekova, tako i uz korištenje hirurških tehnika koje uključuju ugradnju pejsmejkera. Istovremeno, konzervativne metode su znatno inferiornije od radikalnih u djelotvornosti.
Terapija lekovima
Ne mogu se svi antiaritmički lijekovi koristiti kod pacijenata s genetskom abnormalnošću. To je zbog različitog mehanizma djelovanja ovih lijekova. Na primjer, liječenje blokatorima natrijevih kanala za Brugada sindrom može dovesti do pogoršanja stanja pacijenta. Za ovu patologiju koriste se lijekovi kao što su kinidin i disopiramid. Pokazuju dobre rezultate u borbi protiv napada paroksizmalne tahikardije. Istovremeno, odgovor na liječenje lijekovima uočeno kod samo 60% pacijenata.
Instalacija defibrilatora
Implantacija uređaja trenutno se smatra najefikasnijim načinom liječenja Brugada sindroma. Neophodno je kada kliničkih znakova bolesti, otkrivanje fibrilacije tokom Holter monitoringa, kao i pozitivan test upotrebom blokatora natrijumovih kanala. Kardioverter-defibrilator pomaže u sprečavanju iznenadne smrti pacijenta ispravljanjem srčanog ritma.
Ishod patologije određen je intenzitetom njenih kliničkih manifestacija. Ako pacijent ima samo specifične znakove na elektrokardiogramu, prognoza je povoljna, posebno ako blagovremeno liječenje. Bez defibrilatora postoji visok rizik od iznenadnog zastoja srca.
Postoje studije koje ukazuju na multifaktorsku prirodu bolesti. Doktori su skloni vjerovanju da na intenzitet kliničkih znakova oštećenja ne utječe samo vrsta genetske mutacije koja je dovela do problema, već i okolišna situacija, kao i hormonska pozadina u ljudskom tijelu i način života.
Fenotipske manifestacije se koriste za predviđanje ishoda bolesti i odgovora na liječenje. Dokazano je da su u riziku za fatalne komplikacije Brugada sindroma pacijenti sa stalno ponavljajućim nesvjesticama, agonalnim disanjem na pozadini paroksizmalne tahikardije noću, kao i s konvulzijama nepoznate etiologije. Za takve pacijente liječnici preporučuju ugradnju implantabilnog kardiovertera-defibrilatora, koji smanjuje mogućnost iznenadne smrti.
Istovremeno, još uvijek se vodi debata o opravdanosti korištenja uređaja kod pacijenata koji se u svakodnevnom životu ne susreću s kliničkim manifestacijama Brugada sindroma.
Brojni doktori su skloni vjerovanju da ako postoji specifičan obrazac na EKG-u, pacijentima je potrebna operacija. Drugi tvrde da je implantacija opravdana samo kada se pojave simptomi lezije.
Prevencija razvoja Brugada sindroma nije razvijena. Prevencija problema se svodi na kariotipizaciju roditelja u fazi planiranja trudnoće. Da biste spriječili nastanak fatalnih komplikacija, važno je pravovremeno dijagnosticirati postojeći problem.
PRIRUČNIK NEUROLOGA

Zašto srčana patologija u blogu o patologiji nervni sistem?! Jer gubitak svesti je jedan od uobičajeni razlozi upućivanje (žalbe) kod neurologa.
U modernom klinička medicina poseban broj bolesti i sindroma povezanih sa visokog rizika iznenadna smrt u u mladosti. To uključuje sindrom iznenadne smrti novorođenčeta, sindrom dugog QT intervala, sindrom iznenadne neobjašnjive smrti, aritmogenu desnu ventrikularnu displaziju, idiopatsku ventrikularnu fibrilaciju itd. "Najmisterioznija" bolest na ovoj listi je Brugada sindrom(SB) i upravo je on, prema mnogim stručnjacima, „odgovoran“ za više od 50% iznenadnih nekoronarnih smrti u mladoj dobi (tj. kod osoba bez organskih promjena na koronarnim arterijama i miokardu).
Brugada sindrom- klinički elektrokardiografski sindrom, koji kombinira [ 1 ] česti slučajevi [zbog razvoja polimorfne ventrikularne tahikardije (VT) ili ventrikularne fibrilacije (VF)] sinkope ili iznenadne srčane smrti (SCD) i [ 2 ] prisutnost na elektrokardiogramu (EKG) posebnog oblika bloka desne grane snopa (RBBB) sa elevacijom ST segmenta (u desnim prekordijalnim odvodima), kao i [ 3 ] nema organskih promjena koronarne arterije i miokard (SB je porodični, genetski naslijeđen sindrom povezan sa kanalopatijama [vidi dolje] i uključen u koncept „primarne električne bolesti srca“).
pročitajte i članak "Dijagnostika ventrikularnih aritmija" A.V. Strutynsky, A.P. Baranov, A.G. Elderberry; Katedra za propedeutiku unutrašnjih bolesti, Medicinski fakultet Ruskog državnog medicinskog univerziteta (časopis “Opšta medicina” br. 4, 2005) [pročitati]
Podaci o rasprostranjenosti SB su oprečni. Incidencija SB je niža u zapadnim zemljama (1-2 slučaja na 10.000 ljudi) i povećava se u jugoistočnoj Aziji (više od 5 na 10.000 [provocirajući faktori za razvoj SB u ovoj regiji može se smatrati sadržajem velike količine kalijum u hrani i vruća klima; istraživanja o ovom pitanju se nastavljaju]). Prema brojnim autorima, naznačene stope incidencije SB su daleko od realnosti zbog nedovoljne dijagnoze. ove bolesti.
U skladu sa EKG promjenama razlikuju se tri tipa elevacije ST segmenta u SB. Kod tipa I postoji izražen porast J tačke, zakrivljenost ST segmenta i inverzija T-talasa u odvodima V1 i V2. Kod tipa II bilježi se sedlasto podizanje ST segmenta (više od 1 mm). Kod tipa III, elevacija ST segmenta je manja od 1 mm. U skladu sa konsenzusnim dokumentom, promene EKG tipa I ukazuju na dijagnozu SB (u suštini, postoje dve morfologije EKG obrasca SB: prva je „pokrivenog tipa“ [„u obliku kupole“] i druga je „sedlasta“ [„u obliku sedla“], uključujući drugi i treći tip opisan ranije).

pročitajte i članak “ Dijagnostička vrijednost J-talasi” Limankina I.N., Psihijatrijska bolnica u Sankt Peterburgu br. 1 nazvana po. P.P. Kaščenko, Rusija (časopis “Emergency Medicine” br. 1, 2013) [pročitaj]
Obrati pažnju e! Dijagnoza SB predstavlja značajne poteškoće za ljekare, o čemu svjedoči i učestalost dijagnostičke greške. Jedan od razloga za to je nedovoljno poznavanje klinike i dijagnostičkih kriterija ove bolesti od strane ljekara (diferencijalna dijagnoza EKG obrasca SB od EKG promjena u drugim stanjima može biti prilično teška čak i za iskusnog kardiologa). EKG obrazac SB može biti skriven, dinamičan i pojaviti se u pozadini [ 1 ] vrućica, [ 2 ] intoksikacija, [ 3 ] vagalna stimulacija, [ 4 ] promjene elektrolita, [ 5 ] uzimanje određenih lijekova (pogledajte tabelu ispod).
Bilješka! Posebnost SB-a je u tome tipičan EKG obrazac, za razliku od sindroma dugog QT intervala i drugih kongenitalnih aritmogenih kanalopatija, je NE trajno. Karakteristične EKG promjene su izraženije u periodu prije razvoja VT (ili VF) ili neposredno nakon nje, a mogu biti izazvane nizom lijekova.

Utvrđeno je da je SB nasljedna (tj. genetski određena) bolest uzrokovana mutacijom gena SCN5A, smještenog u kratkom kraku 3. hromozoma (3p21-24), koji kodira biosintezu proteinskih podjedinica α-natrijumovih kanala. kardiomiocita, tj. SB je primjer kanalopatije (Na kanal je kompleksni membranski protein koji reguliše brz protok natrijuma u zavisnosti od faze transmembranskog akcionog potencijala; u SB, zbog mutacije SCN5A, u epikardijalnim ćelijama desne komore dolazi do smanjenja broja Na kanala i/ili do njihove ubrzane inaktivacije – to se manifestuje smanjenjem gustine INa i pojavom prerane repolarizacije epikarda). Bolest ima autosomno dominantni obrazac nasljeđivanja. Danas je poznato oko pet gena odgovornih za razvoj ove bolesti, a mutacija u bilo kojem od njih može dovesti do razvoja bolesti (opisano je više od 80 mutacija odgovornih za razvoj SB). Međutim, treba imati na umu da u otprilike 15% slučajeva pacijenti sa BS nemaju karakterističnu porodičnu anamnezu, što može biti posljedica sporadičnih mutacija.
Kao što je gore navedeno, SB je uzrok više od 50% iznenadnih nekoronarnih smrti kod mladih ljudi. Kliničke manifestacije sindroma obično se razvijaju u dobi od 30 - 40 [-50] godina (ali bolest se može manifestirati u bilo kojoj dobi, kako u starijoj dobi, tako i do neonatalnog perioda). Muškarci obolijevaju 8 do 10 puta češće od žena. Kliničku sliku bolesti karakteriše česta pojava sinkope na pozadini napada VT (ili VF) i ISS, uglavnom tokom spavanja, kao i odsustvo znakova organskog oštećenja miokarda na obdukciji. U velikoj većini slučajeva napadi VT u SB javljaju se uveče i noću (od 18 do 06 sati), češće u drugoj polovini noći, što potvrđuje ulogu pojačanih vagalnih uticaja u nastanku VF. u SB (ovaj cirkadijalni obrazac ukazuje i na razlike u patogenezi nastanka fatalnih aritmija kod pacijenata sa SB i koronarnom bolešću, kada se glavni cirkadijalni pik ISS javlja u ranim jutarnjim satima).
Zapamti! SB je potrebno isključiti u sljedećim slučajevima: [ 1 ] pojava karakterističnih promjena na EKG-u (vidi gore); [ 2 ] sinkopa (nesvjestica) nepoznato porijeklo; [3 ] epizode polimorfne ventrikularne tahikardije; [ 4 ] slučajevi iznenadne smrti u porodici, posebno kod praktično zdravih muškaraca starosti 30 - 50 godina.
referentne informacije. Kliničke karakteristike kardiogene nesvjestice (sinkope) povezane s poremećajima srčanog ritma su njihova iznenadnost, povezanost sa fizička aktivnost i emocionalni faktori povezani simptomi autonomna disfunkcija. Prilikom analize faza razvoja nesvjestice, pažnja se obraća na kratki predsinkopski period sa neugodnim osjećajima ili bolom u predjelu srca, osjećajima „zaustavljanja“, „blijedinja“ srca ili lupanje srca, nesistematska vrtoglavica, jaka opšta slabost, zamračivanje pred očima, zujanje u ušima, osećaj vrućine u glavi, neprijatne senzacije u epigastričnoj regiji. U nekim slučajevima, period presinkope u klinici kardiogene sinkope može biti potpuno odsutan. U takvoj situaciji, nesvjestica se manifestira kao nagli pad i podsjeća na epileptički paroksizam (uključujući, možda [naročito u slučaju produžene opće cerebralne hipoperfuzije] konvulzivni sindrom i/ili nehotično mokrenje i/ili ugriz jezika). Istovremeno, pacijenti imaju izražene autonomne poremećaje - bljedilo kože, hladnoću, hiperhidrozu, učestalo plitko disanje sa otežanim izdisajem, bradikardiju do 32 - 48 otkucaja u minuti, sniženje krvnog pritiska na 90/60 mm Hg. Gubitak svijesti tokom aritmogene sinkope u pravilu je kratkotrajan, do 3 minute. Kada se razlikuje od epilepsije, činjenica da nakon sinkope postoji potpuna i brz oporavak svijest bez amnezije, povećana pospanost. Period nakon sinkope kod kardiogene sinkope je često prisutan, traje od 5 minuta do sat vremena, javlja se opšta slabost, malaksalost, ponekad glavobolja, nelagodnost u predelu srca. Prepoznatljiva karakteristika, takozvana aritmogena sinkopa, su njihova stereotipnost, sklonost serijskom i bliska povezanost sa faktorom nedostatka stabilizacije srčanog ritma (izvor: članak „Kardiogena sinkopa očima neurologa” T.V. Mironenko, L.N. Ivanova, O.N. Chmelyuk; Luganski državni medicinski univerzitet (Časopis za neurologiju nazvan po B.M. Mankovsky, br. 2, 2013) [pročitano]).
pročitajte i objavu: Prolazni gubitak svijesti: nesvjestica ili stanje nalik nesvjestici?!(na laesus-de-liro.livejournal.com)
Većina naučnika vjeruje da je ozbiljnost kliničkih manifestacija SB određena stepenom oštećenja natrijumskih kanala: ako je oštećeno manje od 25% jonskih kanala EKG promjene Poremećaji ST segmenta i ritma inducirani su samo farmakološki - uvođenjem blokatora natrijevih kanala, a s povećanjem broja oštećenih natrijevih kanala (više od 25%), vjerojatnost ispoljavanja EKG obrasca i rizik od ISS naglo raste . Otprilike 80% pacijenata koji su doživjeli kliničku smrt imalo je anamnezu sinkope, uključujući konvulzije, prije ove dramatične epizode. Kod jednog broja pacijenata napadi se mogu javiti bez gubitka svijesti, u vidu izražene opšte slabosti i poremećaja u radu srca, sa tzv. presinkopnim stanjima (lipotimijom). U literaturi postoje opisi asimptomatske varijante ovog SB-a s mutacijom povezanom s prekidom veze između kalmodulina i natrijevog kanala.
Bilješka! Do danas su istraživači opisali različite poremećaje ritma koji se javljaju u SB: supraventrikularne aritmije, atrijalna fibrilacija (AF), atrioventrikularna nodalna tahikardija, atrioventrikularni blok, sindrom bolesnog sinusa, ali su najčešći i po život opasni paroksizmi polimorfičke tahikardije. tip „pirouette” (torsades de pointes) i VF.
Kada su EKG kriterijumi ispunjeni, dijagnoza SB se postavlja kod pacijenata [ 1 ] s dokumentiranom ventrikularnom tahiaritmijom (polimorfna VT ili VF, indukcija ventrikularne tahikardije sa programiranom električnom stimulacijom), ili [ 2 ] sa opterećenom porodičnom anamnezom (SCD kod rođaka mlađih od 45 godina, EKG obrazac tipa 1 SB kod rođaka), ili [ 3 ] u prisustvu aritmije povezane sa simptomima (sinkopa, napadi noćnog zastoja disanja).
Razlikuju se sljedeći klinički i elektrokardiografski oblici i varijante SB: [ 1 ] puni oblik (tipična EKG slika sa sinkopom, presinkopom, slučajevima kliničke smrti ili ISS zbog polimorfne VT); [ 2 ] tipična EKG slika kod asimptomatskih pacijenata bez porodične istorije ISS ili SB; [ 3 ] tipična EKG slika kod asimptomatskih pacijenata, članova porodice pacijenata sa puna forma SB; [ 4 ] tipična EKG slika nakon farmakoloških pretraga kod asimptomatskih subjekata, članova porodica pacijenata sa punim oblikom SB; [ 5 ] tipična EKG slika nakon farmakoloških testova kod pacijenata sa ponovljenom sinkopom ili idiopatskom AF; [ 6 ] tipična EKG slika sa očiglednim RBBB, elevacijom ST segmenta i produženjem P-R interval; [7 ] tipična EKG slika sa elevacijom ST segmenta, ali bez produženja P-R intervala i RBBB; [ 8 ] nepotpuna RBBB sa umjerenom elevacijom ST segmenta; [ 9 ] izolovano produženje P-R intervala.
Za verifikaciju SB moguće je sprovesti stres testove na lekove upotrebom antiaritmičkih lekova klase IA, kao što su ajmalin, flekainid, prokainamid, pelsikainid. Ovakav test treba uraditi ako se sumnja na SB kod osoba sa čestom pojavom sinkope u uslovima intenzivne nege uz stalno praćenje EKG-a, koji pozitivan rezultat Bilježe se promjene slične brugadi.
Razlikovati SB neophodno sa fenokopijom (ili fenotipom) Brugade (FB), koja se javlja prolazno u pozadini metaboličkih poremećaja, elektrotraume, ishemije, uzimanja određenih lijekova i iz drugih razloga. Iako ovaj koncept zahtijeva potvrdu, vjeruje se da će u FB farmakološki test biti negativan, a genetsko testiranje neće potvrditi prisustvo mutacija odgovornih za razvoj SB (za direktnu DNK dijagnozu SB, analiza kodirajuće sekvence geni SCN5A, KCNQ1, KCNE1, KCNH2, KCNE2 itd.).

Zapamti! Potrebno je izvršiti diferencijalna dijagnoza SB i niz bolesti koje mogu uzrokovati slične EKG manifestacije: aritmogena displazija desne komore (RV), miokarditis, kardiomiopatija, Chagasova bolest (miokarditis), Steinertova bolest, tumor medijastinuma. Patologije koje uzrokuju elevaciju ST segmenta u desnim prekordijalnim odvodima uključuju: akutni miokarditis, akutni perikarditis, hemoperikard, infarkt desne komore, disekciju aneurizme aorte, akutnu tromboemboliju plućna arterija, anomalije centralnog nervnog sistema, Duchenneova mišićna distrofija, Friedreichova ataksija, nedostatak tiamina, hiperkalcemija, hiperkalemija, tumor medijastinuma koji obuhvata izlazni trakt desne komore, aritmogena kardiomiopatija desne komore, duga QT interval Tip 3, blok desne grane snopa, blok lijeve grane snopa, hipertrofija lijeve komore, sindrom rane repolarizacije, hipotermija.
Pristupi lijekovima u liječenju SB se aktivno razvijaju, ali rezultati ovih studija i dalje ostaju kontroverzni. Trenutno praktično nema uvjerljivih, konzistentnih podataka o djelotvornosti bilo kojeg lijeka u dugoročnoj prevenciji napada VT/VF. Za pacijente s visokim rizikom od ISS, opcija liječenja koja produžava životni vijek je implantacija kardiovertera-defibrilatora.
Dakle SB je genetski uslovljena bolest sa srčanom aritmijom, koju karakteriše česta pojava sinkope na pozadini epizoda polimorfne VT i VF. Često je ishod bolesti ISS. Kod svih pacijenata sa sinkopom nepoznate etiologije, noćnim paroksizmima gušenja, slučajevima ISS u porodici (posebno u mladoj dobi i noću), tipičnim EKG uzorkom, potrebno je isključiti SB. Da bi to učinili, takvi pacijenti bi trebali biti podvrgnuti farmakološkim testovima, dinamičkom EKG pregledu (uključujući pacijentove rođake) i Holter monitoringu. Jedna od najpouzdanijih metoda za dijagnosticiranje SB je molekularno genetičko istraživanje. Do danas, jedina metoda za lečenje VT/VF, kao i prevenciju ISS u SB, jeste implantacija automatskog kardiovertera-defibrilatora.
Više o SB pročitajte u sljedećim izvorima:
članak (predavanje) “Brugada sindrom” O.L. Bockeria, A.V. Sergejev; FSBI" Naučni centar kardiovaskularne hirurgije njima. A.N. Bakulev“, Moskva (časopis „Annali aritmologije“ br. 1, 2015) [pročitano];
članak “Brugada sindrom: ćelijski mehanizmi i pristupi liječenju” L.A. Boqueria, O.L. Bockeria, L.N. Kirtbaya Naučni centar za kardiovaskularnu hirurgiju nazvan po. A.N. Bakulev RAMS, Moskva (časopis „Annali aritmologije” br. 3, 2010) [pročitano];
članak „Elektrofiziološke osnove terapije za Brugada sindrom” Maltseva A.S., Strogonova V.V.; FSBEI HE Prvi Moskovski državni medicinski univerzitet po imenu. NJIH. Sečenov Ministarstvo zdravlja Ruske Federacije, Moskva (časopis naučnih članaka „Zdravlje i obrazovanje u 21. veku“ br. 3, 2017) [pročitano];
članak “Brugada sindrom: od primarne električne bolesti srca do morfološkog supstrata” T.A. Pavlenko, O.V. Blagova; Prvi Moskovski državni medicinski univerzitet nazvan po. NJIH. Sečenov, 6. godina, Medicinski fakultet, Moskva; Prvi Moskovski državni medicinski univerzitet nazvan po. NJIH. Sečenov, Katedra za fakultetsku terapiju br. 1, Moskva (časopis „Arhiv interna medicina» br. 2, 2016) [pročitano];
članak “Brugada sindrom” S.D. Mayanskaya, N.A. Tsibulkin; Kazanski državni medicinski univerzitet; Kazan State medicinska akademija, Kazan (magazin " Praktična medicina» br. 3, 2015) [pročitano];
članak „Brugada sindrom: pregled literature i klinička opservacija“ T.G. Vaikhanskaya, T.T. Gevorkjan, T.V. Kruševskaja, I.B. Ustinova, T.V. Kurushko, V.F. Tops, O.L. Polonetsky, L.I.; Plaščinskaja republički naučni i praktični centar „Kardiologija“, Minsk (časopis „Medicinsko poslovanje“ br. 6, 2013) [pročitano];
članak “Brugada sindrom” M. M. Manguševa, G. I. Aliakberova, A. R. Valeeva, Yu. E. Teregulov; Republička klinička bolnica Ministarstva zdravlja Republike Tatarstan, Kazanjski državni medicinski univerzitet (časopis „Praktična medicina“ br. 7, 2011) [pročitati];
članak „Pojava elektrokardiografskih znakova Brugada sindroma tokom terapije antiaritmikom klase IC etacizinom. Opis slučaja" L.M. Makarov, V.N. Komolyatova; Centar za sinkope i srčane aritmije kod djece i adolescenata FMBA Rusije, Dječija klinička bolnica br. 38 Centra za epidemiologiju i epidemiologiju FMBA Rusije; KB br. 85 FMBA Rusije Odeljenje za kliničku fiziologiju i funkcionalnu dijagnostiku IPK FMBA Rusije (časopis „Kardiologija“ br. 4, 2011) [pročitaj]
© Laesus De Liro