در کتاب چشم وحی سرهنگ برادفوردچرخش در جهت عقربه های ساعت را نشان می دهد:
سرهنگ گفت: "آیین اول" برای تسریع حرکت گردبادها در نظر گرفته شده است شروع به چرخش حول محور خود کنید تا زمانی که احساس سرگیجه نکنید دستها."
توجه داشته باشید که کلنل برادفورد جهت "جهت عقربه های ساعت" را به صورت تعریف می کند جهتی که فرد بدون توجه به موقعیت مکانی که روی سیاره دارد از چپ به راست می چرخد.
با توجه به اینکه بردفورد در نیمکره شمالی بود وقتی نوشت که باید از چپ به راست بچرخید (در جهت عقربههای ساعت)، برخی از مردم تعجب میکنند که آیا باید دستورالعملهای او را تطبیق دهند و در خلاف جهت عقربههای ساعت در نیمکره جنوبی بچرخند.
وقتی از آنها می پرسم: به نظر شما چرا باید جهت چرخش را تغییر دهیم؟"
پاسخ آنها معمولاً در امتداد خطوط " آب در نیمکره جنوبی در خلاف جهت عقربه های ساعت می چرخد، در حالی که در نیمکره شمالی در جهت عقربه های ساعت می چرخد.".
با این حال، این مفهوم خود بر اساس یک تصور غلط رایج است و بنابراین دلیل تغییر جهت چرخش نیز قانع کننده نیست.
آلیستر بی فریزردکترا، پروفسور ممتاز هواشناسی، دانشگاه ایالتی پن، ایالات متحده، به تفصیل توضیح می دهد:
"در مقایسه با چرخش هایی که هر روز می بینیم (لاستیک ماشین، سی دی، سینک تخلیه)، چرخش زمین تقریبا نامحسوس است - فقط یک دور در روز. آب در سینک ظرف چند ثانیه می چرخد، بنابراین سرعت چرخش آن ده هزار برابر است. با توجه به اینکه نیروی کوریولیس چند مرتبه کوچکتر از هر یک از این نمونه های روزمره چرخش است، این تعجب آور نیست آب بیشتر از جهت چرخش یک دیسک فشرده نیست.
جهت چرخش آب در زهکش سینک با توجه به نحوه پر شدن آن و یا ایجاد چه تلاطمی در آن هنگام شستشو تعیین می شود. اندازه این چرخش ها کوچک است، اما در مقایسه با چرخش زمین، به سادگی بزرگ است.
توصیف اثر کوریولیس با جزئیات بیشتر بدون توسل به معادلات ریاضی یا مفاهیم پیچیده ای مانند مکانیک زاویه ای دشوار است. اول از همه، چارچوب مرجع ما این است: آنچه می بینیم بستگی به این دارد که کجا هستیم" این بدان معنی است که ما روی یک سطح جامد ایستاده ایم، در حالی که در واقع اینطور نیست - بالاخره زمین یک توپ در حال چرخش است.
اثر کوریولیس
در فیزیک اثر کوریولیسانحراف آشکار اجسام متحرک هنگامی که از یک چارچوب چرخشی مرجع مشاهده می شود. به عنوان مثال، دو کودک را در دو طرف یک چرخ فلک چرخان در نظر بگیرید که یک توپ را به سمت یکدیگر پرتاب می کنند (شکل 1). از دید این کودکان، مسیر توپ توسط اثر کوریولیس به پهلو خم می شود. از دیدگاه پرتاب کننده، این انحراف به سمت راست هدایت می شود، زیرا چرخ فلک در خلاف جهت عقربه های ساعت می چرخد (همانطور که از بالا مشاهده می شود). بر این اساس، هنگام حرکت در جهت عقربه های ساعت، انحراف به سمت چپ هدایت می شود.

اگر واقعاً علاقه مند به توضیح دقیق اثر کوریولیس هستید، "اثر کوریولیس" را در موتور جستجو وارد کنید و این موضوع را به طور کامل مطالعه کنید.
جهت چرخش چاکرا
پیتر کالدر جهت حرکت گرداب ها (چاکراها) را توصیف نکرد:
بدن دارای هفت مرکز است که میتوان آنها را گرداب نامید. آنها نوعی مراکز مغناطیسی هستند. که در بدن سالمآنها با سرعت زیاد می چرخند و وقتی چرخش آنها کند می شود، می توان آن را پیری، بیماری یا زوال نامید. سریعترین راه برای بازگرداندن جوانی، سلامتی و شادابی این است که این گرداب ها دوباره با همان سرعت بچرخند. پنج هستند تمرینات سادهبرای رسیدن به این هدف. هر یک از آنها به تنهایی مفید است، اما هر پنج مورد برای گرفتن بهترین نتایج مورد نیاز هستند. لاماها آنها را تشریفات می نامند، و من با آنها به همین ترتیب رفتار خواهم کرد. - پیتر کالدر، ویرایش آلینا و میخائیل تیتوف، "چشم وحی"، 2012.
نمی دانم آیا کالدر عمداً از ذکر جهت خلاف جهت عقربه های ساعت اجتناب کرده است؟ به گفته باربارا آن برنان، سابق محققناسا و مرجع انرژی انسان، چاکراهای سالم باید در جهت عقربه های ساعت بچرخند. و بسته های نامتعادل در خلاف جهت عقربه های ساعت هستند.
او در کتاب موفق خود، دستان نور، می گوید:
هنگامی که چاکراها به طور عادی کار می کنند، هر یک از آنها باز خواهند بود و در جهت عقربه های ساعت می چرخند تا انرژی خاص مورد نیاز از میدان جهانی را جذب کنند. چرخش در جهت عقربه های ساعت برای دریافت انرژی از میدان انرژی جهانی به چاکراها مشابه قانون دست راست است. الکترومغناطیس، که بیان می کند، چه تغییری میدان مغناطیسیاطراف یک سیم باعث می شود جریانی در آن سیم جریان یابد.
هنگامی که چاکراها در خلاف جهت عقربه های ساعت می چرخند، انرژی از بدن خارج می شود و باعث اختلالات متابولیک می شود. به عبارت دیگر، وقتی چاکرا در خلاف جهت عقربههای ساعت میچرخد، ما انرژی مورد نیاز خود را که به عنوان واقعیت روانشناختی درک میکنیم، دریافت نمیکنیم. چنین چاکرا در برابر انرژی ورودی بسته در نظر گرفته می شود.
تأثیرات احتمالی سنت ها
(الف) یوگای سنتی تبتی "trul-hor" یانترا
چوگال نامهای نوربویکی از استادان بزرگ دزوگچن و تانترا در سال 1938 در تبت به دنیا آمد. کتاب او " یانترا یوگا: یوگای جنبش تبتی«توسط انتشارات «شیر برفی» منتشر شده است.
ترول هور به معنای چرخ جادویی است.الخاندرو چاول رایش، یکی از اعضای هیئت علمی موسسه لیگمینچا و استادیار دانشکده پزشکی دانشگاه تگزاس می گوید. او می گوید:
«حرکات مشخصه ترول خور در نتیجه تمرین به وجود آمد مدیتیشن عمیقطرفداران یوگای تبتی حرکات ترول هور که به طور سنتی در غارها و صومعه های دورافتاده هیمالیا انجام می شود، اکنون برای دانشجویان جدی غربی قابل دسترسی است. آنها ابزاری قدرتمند برای پاکسازی، متعادل کردن و هماهنگ کردن جنبه های ظریف بعد انرژی شما هستند."
رایان پارکرمتخصص در پنج آیین تبتی، در حال حاضر در حال انجام تحقیقاتی برای مقایسه پنج آیین و ترول هور است. به گفته پیتر کلدر در چشم وحی، قدمت این آیین ها، مانند ترول خور، به حدود 2500 سال می رسد.
او در آخرین جدول مقایسه ای خود می گوید:
«ترول هور» بودایی وجود را پیشفرض میگیرد مراکز انرژی، در جهت عقربه های ساعت می چرخد. Thrul-chorus گاهی اوقات محرکی برای چرخش مراکز انرژی نامیده می شود. علاوه بر این، آنها به طور هماهنگ شروع به چرخش می کنند. اگرچه این چرخش می تواند از راه های مختلفی ایجاد شود، اما چرخش بدن به شکل خاصی با تحریک مراکز مرتبط است. چرخش در جهت عقربه های ساعت مفید در نظر گرفته می شود و جهت پیشنهادی چرخش در "ترول هور" بودایی است.
ب) پراداکشینا

در طول تاریخ، تبت و هند دانش باستانی را رد و بدل کردند، و ممکن است - اما ثابت نشده است - که آیین اول ممکن است تحت تأثیر عمل پراداکشینا قرار گرفته باشد.
در هندوئیسم پراداکشینابه معنای عمل عبادت - راه رفتن در جهت عقربه های ساعت در اطراف مکان مقدس، معبد، زیارتگاه. داکشینا به معنای راست است، بنابراین به سمت چپ می روید، در حالی که شیء روحانی همیشه در سمت راست شما قرار دارد.
در طول پراداکشینا، شما در جهت عقربه های ساعت در اطراف معبد، زیارتگاه، شخص، کوه، مکان یا حتی خودتان قدم می زنید. معابد هندو حتی دارای گذرگاه های ویژه ای هستند تا افراد بتوانند این حرکات را در جهت عقربه های ساعت در اطراف خود انجام دهند.
هدف از این قبیل حرکات دایره ای- تمركز كردن يا تطهير كردن خود، يا احترام به عبادت.
چرخش به قدری رایج است که در فرهنگ یونانی ها، رومی ها، درویدها و هندوها یافت می شود. این معمولاً با یک فرآیند قربانی یا تصفیه همراه است. نکته جالب این است که برای همه این فرهنگ ها جهت حرکت همیشه یکسان است - در جهت عقربه های ساعت!
حقایق جالب دیگر در مورد چرخش در جهت عقربه های ساعت
در یکی از کلاسهایم، یک معلم رقص به من گفت که در ابتدا به کودکان آموزش داده میشود که در جهت عقربههای ساعت بچرخند. بدیهی است که برای آنها راحت تر است (اگرچه استثناهایی وجود دارد). او گفت که در بین معلمان رقص به خوبی شناخته شده است - اگر نیاز به آرام کردن کودکان دارید، آنها را وادار کنید در خلاف جهت عقربه های ساعت بچرخند. و به این ترتیب آنها را فعال کنید - بگذارید در جهت عقربه های ساعت بچرخند!
این اثر پرانرژی دقیقاً همان چیزی است که مردم هنگام اجرای مراسم شماره 1 تجربه می کنند، همانطور که کلنل برادفورد توضیح داده است. به نظر من اگر لاماها دستور چرخش در جهت عقربه های ساعت را دادند، پس باید اینطور باشد!
چه کسی چرخش را در خلاف جهت عقربه های ساعت تمرین می کند
با این حال، من با یک مارینا آشنا هستم که به دلیل یک وضعیت خطرناک سلامتی که در تلاش برای اصلاح آن است، خلاف جهت عقربه های ساعت می چرخد. او بسیار متعهد است که نیازهای بدن خود را برآورده کند، همانطور که در زیر می خوانید:
"طبق چی گونگ و طب سنتی چینی، حرکت در جهت عقربههای ساعت با افزایش سرعت حرکت چاکراها به حالت اصلی، فرآیندهای زندگی را تسریع میکند. حرکت خلاف جهت عقربههای ساعت، چاکراها را کند میکند. بیشتر کسانی که مناسک را انجام میدهند میخواهند چاکراهایی که کند شدهاند را تسریع کنند. پایین به دلیل سن، وزن و چیزهای دیگر، زیرا منطقی است که آنها در جهت عقربه های ساعت بچرخند، اما، یک روز، در طول. نماز صبحمن متوجه شدم که در مورد من، شتاب چاکرا فقط خواهد بود پیامدهای منفی، از آنجایی که چاکرایی که روی ریه های من تأثیر می گذارد نمی تواند شتاب بگیرد! بنابراین من شروع به چرخیدن در خلاف جهت عقربههای ساعت کردم و به زودی متوجه شدم که انجام سایر آیینها آسانتر شده است!»
به طور خلاصه، تا زمانی که اسناد یا معلمان پیدا نشوند، تمام تلاش ها برای درک انگیزه های آیین شماره 1 صرفاً نظری خواهد بود. بنابراین، شما باید کاری را انجام دهید که شخصاً احساس می کنید برای شما خوب است!
چرخش های قلب حول محور طولی، که به طور معمول از طریق راس و قاعده قلب کشیده می شود، با پیکربندی کمپلکس QRS در لیدهای قفسه سینه، که محورهای آن در صفحه افقی قرار دارند، تعیین می شود (شکل 66). .
برای انجام این کار، معمولاً باید ناحیه انتقال را بومی سازی کرد و همچنین شکل کمپلکس QRS را در لید V 6 ارزیابی کرد.
در موقعیت طبیعی قلب در صفحه افقی (شکل 56، a)، منطقه انتقال، همانطور که شناخته شده است، اغلب در لید V 3 قرار دارد. در این لید امواج R و S با دامنه مساوی ثبت می شود.
در لید V6، کمپلکس بطنی معمولاً شکل qRs دارد. در این حالت امواج q و s دامنه بسیار کمی دارند. همانطور که به یاد دارید، این به دلیل آرایش فضایی متناظر سه بردار لحظه ای (0.02 ثانیه، 0.04 ثانیه و 0.06 ثانیه) است که در شکل. 56، الف.
به
برنج. 56. شکل کمپلکس QRS بطنی در قفسه سینه زمانی منتهی می شود که قلب حول محور طولی می چرخد (اصلاح نمودار توسط A.Z. Chernov and M.I. Kechker, 1979. توضیح در متن.
یاد آوردن!علائم الکتروکاردیوگرافی چرخش در جهت عقربه های ساعت قلب حول محور طولی عبارتند از:
1) کمپلکس QRS از فرم RS در سرب V 6 و همچنین در لید استاندارد I.
2) تغییر احتمالی منطقه انتقال به چپ در لیدهای V 4 - V 5.
هنگامی که قلب حول محور طولی در خلاف جهت عقربههای ساعت میچرخد (شکل 56، ج)، سپتوم بین بطنی عمود بر دیواره قدامی قفسه سینه است، بنابراین منطقه انتقال میتواند به سمت راست به لید V2 تغییر مکان دهد. بردار گشتاور اولیه (0.02 ثانیه) تقریباً موازی با محور سرب V 6 است و بنابراین مقداری عمق موج Q در این لید وجود دارد. موج Q اکنون نه تنها در V 5.6، بلکه در لید V 4 (کمتر در V 3) ثابت شده است. برعکس، جهت بردار گشتاور نهایی (0.06 ثانیه) تقریباً عمود بر محور سرب V 6 است، بنابراین موج S در این لید بیان نمی شود. کمپلکس QRS در لید استاندارد I (qR) به همین شکل است.
یاد آوردن!علائم الکتروکاردیوگرافی چرخش قلب حول محور طولی در خلاف جهت عقربه های ساعت عبارتند از:
1) کمپلکس QRS از فرم qR در لید V 6 و همچنین در لید استاندارد I.
2) تغییر احتمالی منطقه انتقال به سمت راست برای هدایت V 2.
باید اضافه کرد که چرخش های عقربه های ساعت قلب حول محور طولی اغلب با موقعیت عمودی محور الکتریکی قلب یا انحراف محور قلب به سمت راست و چرخش های خلاف جهت عقربه های ساعت اغلب با موقعیت یا انحراف افقی ترکیب می شوند. از محور الکتریکی قلب به سمت چپ.
هنگامی که قلب با راس خود به سمت جلو حول محور عرضی خود می چرخد، میانگین بردار QRS به جلو منحرف می شود، بردار اولیه (Q) بیشتر از حد معمول به سمت راست و به سمت بالا هدایت می شود (در صفحه F). به موازات صفحه فرونتال قرار دارد و بنابراین به وضوح به محورهای منهای همه سرنخ های استاندارد (I، II و III) پیش می رود.
ECG یک موج برجسته QI، II، III را نشان می دهد. بردار نهایی (S) به سمت عقب و به سمت پایین، عمود بر صفحه فرونتال منحرف می شود و به منهای روی محور لیدهای استاندارد پیش بینی نمی شود، بنابراین، موج S در لیدهای I، II، III ثبت نمی شود با راس خود به سمت جلو حول محور عرضی در ECG در لیدهای I، II و III کمپلکس qR را ثبت می کند.
هنگامی که قلب با راس خود به سمت عقب حول محور عرضی می چرخد، بردار QRS متوسط به سمت عقب (در صفحه S) منحرف می شود، بردار نهایی (S) به سمت راست و به سمت بالا منحرف می شود و یک برجستگی قابل توجهی به قطب منفی محورها می دهد. از سرنخ های I، II و III. ECG یک موج برجسته SI، II، III را نشان می دهد. بردار اولیه (Q) به سمت پایین و جلو هدایت می شود و بنابراین به قطب منفی محورهای لیدهای استاندارد پیش بینی نمی شود. در نتیجه، هیچ موج Q در ECG در لیدهای I، II و III وجود ندارد. کمپلکس QRSI، II، III با نوع RS نشان داده می شود.
نوار قلب زن سالمد.، 30 ساله. ریتم سینوسی منظم است، 67 در دقیقه. P - Q=0.12 ثانیه. P = 0.10 ثانیه. QRS = 0.08 ثانیه Q - T = 0.38 ثانیه. Ru>RI>Rir AQRS=+52°. Ap=+35 درجه. در = + 38 درجه. پیچیده QRSI، II، III نوع qR. این نشان می دهد که بردار اولیه (Q) بیش از حد معمول به سمت راست و به سمت بالا هدایت می شود و بنابراین به منهای همه لیدهای استاندارد (موج qI, II, III) پیش بینی می شود. بردار نهایی (S) به سمت عقب و به سمت پایین، عمود بر صفحه فرونتال منحرف می شود و بر روی محورهای لیدهای I، II، III (موج S وجود ندارد، cw) پیش بینی نمی شود. چنین تغییراتی در جهت ناقل اولیه و نهایی ممکن است به دلیل چرخش قلب با راس به جلو باشد. لازم به ذکر است که منطقه انتقال QRS با لید V2 منطبق است که این است حاشیه سمت راستموقعیت طبیعی آن پیچیده QRSV5V6 نوع RS، که چرخش اندک همزمان را در جهت عقربه های ساعت حول محور طولی منعکس می کند. امواج P و T و قطعه RS-T در همه لیدها نرمال هستند.
نتیجه. گونه ای از ECG طبیعی (چرخش قلب با راس به جلو حول محور عرضی و در جهت عقربه های ساعت حول محور طولی).
نوار قلب مرد سالم ک.، 37 ساله. برادی کاردی سینوسی شدید، 50 در هر 1 دقیقه. فاصله P - Q=0.15 ثانیه. P = 0.11 ثانیه. QRS=0.09 ثانیه Q - T=0.39 ثانیه. RII>RI>RIII. AQRS = +50 درجه. Ar=+65 درجه. در=+50 درجه زاویه QRS - T=0°. پیچیده QRSI، II، III نوع qR. موج Q در لید II بارزتر است، جایی که دامنه آن 3 میلی متر و مدت آن کمی کمتر از 0.03 ثانیه است. ( اندازه های معمولی). شکل QRS توصیف شده با چرخش قلب به سمت جلو ارتباط دارد.
در لیدهای سینه، کمپلکس QRSV5، V6 نیز از نوع qR است و موج RV1 تلفظ می شود، اما بزرگ نمی شود (دامنه 5 میلی متر). این تغییرات QRS نشان دهنده چرخش خلاف جهت عقربه های ساعت قلب حول محور طولی آن است. منطقه انتقال به طور معمول (بین V2 و V3) قرار دارد. باقی مانده امواج ECGطبیعی. بخش RS - TII,III بیش از 0.5 میلی متر بالا نمی رود که ممکن است طبیعی باشد.
نتیجه. برادی کاردی سینوسی. چرخاندن قلب در خلاف جهت عقربه های ساعت و با راس به جلو (نوعی از ECG طبیعی).
نوار قلب یک زن سالم K.، 31 ساله. ریتم سینوسی درست است، 67 در دقیقه. P - Q=0.16 ثانیه. P=0.09 ثانیه QRS=0.08 ثانیه Q - T=0.39 ثانیه. RII>RI>RIII. AQRS=+56°. در = + 26 درجه. زاویه QRS - T=30 درجه. Ar=+35 درجه.
مجتمع QRSI، II، III نوع Rs. تلفظ S در لیدهای I، II، III نشان دهنده انحراف قابل توجه بردار نهایی (S) به سمت راست و بالا است. عدم وجود موج QI، II، III با جهت بردار QRS اولیه به سمت پایین و جلو (به سمت قطب مثبت لیدهای استاندارد) مرتبط است. این جهت گیری ناقل QRS اولیه و نهایی ممکن است به دلیل چرخش قلب با راس آن به سمت عقب حول محور عرضی آن باشد (نوع SI، SII، SIII ECG). امواج ECG باقی مانده در محدوده طبیعی هستند ویژگی های عادی: QRSV6 نوع qRs. منطقه انتقال QRS بین V2 و V3، بخش RS - TV2 1 میلی متر به سمت بالا جابه جا می شود. در لیدهای باقیمانده، RS-T در سطح خط ایزوالکتریک، TIII کمی منفی، TaVF مثبت، TV1 منفی، TVJ_V6 مثبت، با دامنه کمی بیشتر در V2V3 است. موج P شکل و اندازه معمولی دارد.
نتیجه. نوع طبیعی ECG نوع SI، SII، SIII (چرخش قلب با راس به عقب حول محور عرضی).
کمی نخ زرق و برق و رنگی، کمی تخیل - و اسباب بازی جدید آماده است.
چند نی کوکتل رنگی، چسب و یک درب جعبه کفش تمام چیزی است که نیاز دارید.
شما می توانید آن را به صورت واقعی در حالی که با خانواده یا دوستان خود سرگرم هستید بازی کنید.
وقتی قلب حول محور طولی خود در جهت عقربههای ساعت میچرخد (همانطور که از راس مشاهده میشود)، بطن راست به جلو و بالا و سمت چپ حرکت میکند.- عقب و پایین این موقعیت گونه ای از موقعیت عمودی محور قلب است. در این مورد، یک موج Q عمیق در ECG در لید III، و گاهی اوقات در سرب aVF ظاهر می شود، که می تواند علائم تغییرات کانونی در ناحیه فرنیک خلفی بطن چپ را شبیه سازی کند.
در همان زمان، یک موج S برجسته در لیدهای I و aVL (به اصطلاح سندرم Q III S I) تشخیص داده می شود. هیچ موج q در لیدهای I، V 5 و V 6 وجود ندارد. منطقه انتقال ممکن است به سمت چپ تغییر کند. این تغییرات با بزرگ شدن حاد و مزمن بطن راست نیز اتفاق میافتد که نیاز به آن دارد تشخیص های افتراقی.
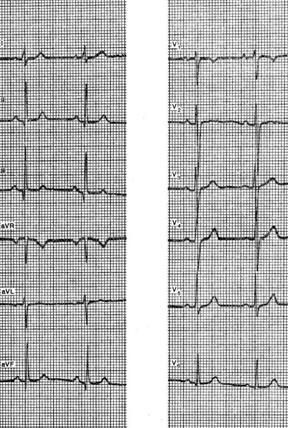
شکل نوار قلب یک زن 35 ساله سالم را نشان می دهد ساخت آستنیک. هیچ شکایتی در مورد اختلال عملکرد قلب و ریه وجود ندارد. هیچ سابقه بیماری که بتواند باعث هیپرتروفی قلب راست شود وجود ندارد. در معاینه فیزیکی و اشعه ایکس تغییرات پاتولوژیکهیچ قلب یا ریه ای شناسایی نشد.
ECG موقعیت عمودی ناقل های دهلیزی و بطنی را نشان می دهد. P = +75 درجه. QRS = +80 درجه. قابل توجه امواج q تلفظ به همراه امواج R بلند در لیدهای II، III و aVF و همچنین امواج S در لیدهای I و aVL هستند. منطقه انتقال در V 4 -V 5. این ویژگیهای ECG میتواند زمینهای برای تعیین هیپرتروفی قلب راست فراهم کند، اما عدم وجود شکایات، دادههای مربوط به تاریخ و نتایج معاینات بالینی و اشعه ایکس باعث شد تا این فرض کنار گذاشته شود و ECG یک نوع طبیعی در نظر گرفته شود.
چرخش قلب حول محور طولی در خلاف جهت عقربه های ساعت (یعنی با بطن چپ به سمت جلو و به سمت بالا) معمولاً با انحراف راس به سمت چپ ترکیب می شود و یک نوع نسبتاً نادر از موقعیت افقی قلب است. این نوع با یک موج Q برجسته در لیدهای I، aVL و قفسه سینه چپ همراه با امواج S برجسته در لیدهای III و aVF مشخص می شود. امواج Q عمیق ممکن است علائم تغییرات کانونی در دیواره جانبی یا قدامی بطن چپ را تقلید کنند. منطقه انتقال با این گزینه معمولاً به سمت راست منتقل می شود.

یک نمونه معمولی از این نوع هنجار، ECG است که در شکل یک بیمار 50 ساله با تشخیص گاستریت مزمن نشان داده شده است. این منحنی یک موج Q واضح در لیدهای I و aVL و یک موج S عمیق در لید III را نشان می دهد.
احتمال اینکه پزشک یک بیمار را مبتلا به کورپولمونال تشخیص دهد به آگاهی پزشک بستگی دارد که بیماری ریوی موجود بیمار ممکن است منجر به فشار خون ریوی شود. تشخیص صحیح معمولاً در صورت وجود تغییرات محو کننده در عروق گردش خون ریوی، به عنوان مثال، با آمبولی متعدد در تنه ریوی انجام می شود. تشخیص کورپولمونال در بیماری های انسدادی راه هوایی به دلیل اینکه تظاهرات بالینیبرونشیت مزمن و برونشیولیت ممکن است کمتر مشخص باشد، و شاخص های بالینی فشار خون ریویخیلی قابل اعتماد نیست البته، اولین حمله فشار خون ریوی و کور ریوی، که ثانویه به دلیل وجود برونشیت مزمن ایجاد شد، تنها به صورت گذشته نگر، یعنی پس از ایجاد یک دوره آشکار نارسایی بطن راست، قابل تشخیص است. اگر احتقان وریدی سیستمیک و ادم محیطی به طور موذی در طی روزها یا هفته ها به جای ناگهانی ایجاد شود، تشخیص بیماری می تواند به ویژه دشوار باشد، همانطور که در عفونت های حاد برونش ریوی اتفاق می افتد. که در اخیراتوجه زیادی به مشکل رشد تدریجی کورپلمونال و نارسایی بطن راست در بیماران مبتلا به هیپوونتیلاسیون آلوئولی می شود که یکی از تظاهرات آن است. سندرم آپنهدر خواب، و نه نتیجه بیماری ریه ها.
تشخیص های افتراقی
وجود کورپولمونال به ویژه در بیماران مسن، زمانی که احتمال تغییرات اسکلروتیک در قلب زیاد است، به ویژه اگر سالها از سرفه همراه با تولید خلط (برونشیت مزمن) آزاردهنده باشند و آشکار باشد، اهمیت دارد. تظاهرات بالینی نارسایی بطن راست اگر لازم باشد مشخص شود که کدام یک از بطن ها (راست یا چپ) علت اصلی بیماری قلبی است، تعیین ترکیب گاز خون بسیار آموزنده است، زیرا هیپوکسمی شدید شریانی، هیپرکاپنیا و اسیدوز به ندرت با نارسایی قلب چپ رخ می دهد، مگر اینکه ادم ریوی باشد. به طور همزمان توسعه می یابد.
تایید اضافی تشخیص بیماری قلبی ریوی با علائم رادیوگرافی و ECG بزرگ شدن بطن راست ارائه می شود. گاهی اوقات، اگر مشکوک به کورپولمونال باشد، کاتتریزاسیون قلب راست مورد نیاز است. هنگامی که این آزمایش انجام می شود، معمولاً فشار خون ریوی، فشار طبیعی دهلیز چپ (فشار گوه ریوی) و علائم کلاسیک همودینامیک نارسایی بطن راست را نشان می دهد.
بزرگ شدن بطن راست با وجود یک ضربه قلبی در امتداد مرز سمت چپ جناغ و چهارمین صدای قلب که در بطن هیپرتروفی ایجاد می شود مشخص می شود. در مواردی که یک تکانه قلبی در دومین فضای بین دنده ای سمت چپ نزدیک جناغ جناغی تشخیص داده می شود، یک جزء دوم صدای غیرعادی صدای قلب دوم در همان ناحیه شنیده می شود و گاهی اوقات در حضور سوفل ریوی، به پرفشاری خون ریوی همزمان مشکوک می شود. نارسایی دریچه با ایجاد نارسایی بطن راست، این علائم اغلب با صدای اضافی قلب همراه است و باعث ایجاد ریتم گالوپ در بطن راست می شود. هیدروتوراکس حتی پس از شروع نارسایی آشکار بطن راست به ندرت رخ می دهد. آریتمی های مداوم، مانند فیبریلاسیون دهلیزی یا فلوتر نیز نادر هستند، اما آریتمی های گذرا معمولا در موارد هیپوکسی شدید زمانی که آلکالوز تنفسی به دلیل هیپرونتیلاسیون مکانیکی رخ می دهد، رخ می دهد. ارزش تشخیصی الکتروکاردیوگرافی کورپولمونال به شدت تغییرات در ریه ها و اختلالات تهویه بستگی دارد (جدول 191-3). این زمانی که بیشترین ارزش را دارد بیماری های عروقیریه ها یا آسیب به بافت بینابینی (به ویژه در مواردی که با تشدید بیماری های دستگاه تنفسی همراه نیستند)، یا با هیپوونتیلاسیون آلوئولار در ریه های طبیعی. در مقابل، با کور pulmonale، که ثانویه به برونشیت مزمن و آمفیزم ایجاد شد، هوای ریهها را افزایش داد و ماهیت اپیزودیک فشار خون ریوی و اضافه بار بطن راست را افزایش داد. علائم تشخیصیهیپرتروفی بطن راست نادر است. و حتی اگر بزرگ شدن بطن راست به دلیل برونشیت مزمن و آمفیزم کاملاً مشخص باشد، همانطور که در حین تشدید عفونت دستگاه تنفسی فوقانی اتفاق می افتد، علائم ECG ممکن است در نتیجه چرخش و جابجایی قلب، افزایش در قلب، بی نتیجه باشد. فاصله بین الکترودها و سطح قلب و غلبه اتساع بر هیپرتروفی با قلب بزرگ شده است. بنابراین، تشخیص قابل اعتماد بزرگی بطن راست را می توان در 30٪ از بیماران مبتلا به برونشیت مزمنو آمفیزم، که در آن کالبد شکافی هیپرتروفی بطن راست را نشان می دهد، در حالی که چنین تشخیصی را می توان به راحتی و با اطمینان در اکثریت قریب به اتفاق بیماران مبتلا به کورپولمونال ناشی از آسیب شناسی ریوی غیر از برونشیت مزمن و آمفیزم ایجاد کرد. با در نظر گرفتن این موضوع، به نظر می رسد که معیارهای زیر معیارهای قابل اعتمادتری برای هیپرتروفی بطن راست در بیمار مبتلا به برونشیت مزمن و آمفیزم باشد: نوع S 1 Q 3، انحراف محور الکتریکی قلب بیش از 110 درجه، S 1. S2. نوع S 3، نسبت R/S در سرب V6<1,0. Сочетание этих признаков увеличивает их диагностическую ценность.
جدول 191-3. علائم ECG بیماری مزمن ریوی قلب
1. بیماری های انسدادی مزمن ریه (علائم احتمالی، اما نه تشخیصی بزرگ شدن بطن راست) الف) "P-pulmonale" (در لیدهای II، III، aVF) ب) انحراف محور قلب به راست بیش از 110 درجه ج) نسبت R/S در V6< 1. г) rSR в правых грудных отведениях д) блокада правой ножки пучка Гиса (частичная или полная)
2. بیماری های عروق ریوی یا بافت بینابینی ریه ها. هیپوونتیلاسیون کلی آلوئولی (علائم تشخیصی بزرگ شدن بطن راست) الف) علائم کلاسیک در V1 یا V3R (R یا R غالب با معکوس تیدندان در لیدهای پیش کوردیال سمت راست) ب) اغلب با معیارهای احتمالی ذکر شده در بالا ترکیب می شود
در میان معیارهای محتمل، تشخیص آنهایی که منعکس کننده افزایش بطن راست (هیپرتروفی و اتساع) از تغییرات آناتومیکی و تغییرات در محور الکتریکی قلب ناشی از افزایش هوای ریه هستند دشوار است. بر این اساس، معیارهای احتمالی به عنوان یک شرایط تاییدی مفیدتر از معیارهای تشخیصی هستند.
اشعه ایکس در مواقعی که مشکوک به بزرگ شدن بطن راست یا برای تایید چنین وضعیتی باشد ارزش تشخیصی بیشتری دارد تا تشخیص آن. سوء ظن زمانی به وجود می آید که بیمار نشانه هایی از یک بیماری مستعد ریوی از قبل مرتبط با شریان های ریوی مرکزی بزرگ و کاهش شبکه شریانی محیطی را داشته باشد، به عنوان مثال علائم فشار خون ریوی. یک سری از مطالعات اشعه ایکس ارزش تشخیصی بیشتری نسبت به یک تعیین اندازه قلب دارد، به ویژه در بیماری های انسدادی راه هوایی، زمانی که تغییرات قابل توجهی در اندازه قلب می تواند در دوره های بین تشدید نارسایی حاد تنفسی و بهبودی رخ دهد.
که در سال های گذشتهبرای تشخیص فشار خون ریوی، اکوکاردیوگرافی بر اساس ثبت حرکت دریچه ریوی شروع به استفاده کرد. این تکنیک بسیار پیچیده است، اما در حال به دست آوردن محبوبیت است.
تشخیص و معاینات - کورپولمونال مزمن
صفحه 4 از 5
تشخیص آزمایشگاهی و ابزاری
که در آزمایش خون بالینی در بیماران مبتلا به بیماری مزمن ریوی قلب، در بیشتر موارد تشخیص داده می شود اریتروسیتوز،افزایش دادن هماتوکریتو محتوا هموگلوبین،که برای هیپوکسمی مزمن شریانی بسیار معمول است. در موارد شدید، پلی سیتمی با افزایش محتوای گلبول های قرمز، پلاکت ها و گلبول های سفید ایجاد می شود. کاهش ESR اغلب با افزایش ویسکوزیته خون همراه است که به طور طبیعی در بسیاری از بیماران مبتلا به نارسایی تنفسی نیز مشاهده می شود.
تغییرات توصیف شده در آزمایشات خون به طور طبیعی شواهد مستقیمی از وجود Cor pulmonale نیست، اما معمولاً نشان دهنده شدت هیپوکسمی شریانی ریوی - پیوند اصلی در پاتوژنز کور ریوی مزمن است.
الکتروکاردیوگرافی
یک مطالعه الکتروکاردیوگرافی در بیماران مبتلا به کورپولمونال مزمن علائم هیپرتروفی بطن راست و بطن راست را نشان می دهد. اولین تغییرات ECG ظاهر شدن در لیدهای II، III، aVF (گاهی در V1) با دامنه بالا (بیش از 2.5 میلی متر) با راس نوک تیز امواج P است. ( پ — ریوی ) و مدت زمان آنها از 0.10 ثانیه تجاوز نمی کند.
اندکی بعد، علائم ECG هیپرتروفی بطن راست ظاهر می شود. بسته به سطح فشار در شریان ریویبزرگی توده عضلانی بطن راست و شدت آمفیزم ریوی همزمان در بیماران مبتلا به کورپولمونال، سه نوع تغییر ECG را می توان شناسایی کرد:
rSR ‘- مون مشاهده می شود که هیپرتروفی متوسط بطن راستهنگامی که جرم آن به جرم میوکارد LV نزدیک می شود یا کمی کمتر از آن است (شکل 1):
- ظاهر یک کمپلکس QRS از نوع rSR در سرب V1
- افزایش دامنه امواج R V1،2. S V5، 6، با دامنه RV1 > 7 میلی متر یا
RV1 + S v5.6 > 10 5 میلی متر،
منطقه انتقال به سمت چپ به لیدهای V5، V6 و ظاهر در لیدهای V5، V5 از نوع کمپلکس QRS نوع RS)
III، aVF، Vl، V2،
qR — مون تشخیص داده شده است هیپرتروفی شدید بطن راستوقتی جرم آن کمی بیشتر از جرم میوکارد LV باشد. این نوع تغییرات ECG معمولی است (شکل 2):
- ظاهر یک کمپلکس QRS از نوع QR یا qR در لید V1
- افزایش دامنه دندانهای RV1 و SV5.6، با دامنه RV1 > 7 میلیمتر یا
RV1 + S V5، 6 > 10 5 میلی متر،
منطقه انتقال به سمت چپ به لیدهای V5، Vb و ظاهر در لیدهای V5، V6 از نوع کمپلکس QRS نوع RS)،
(Vi) برای بیش از 0.03 ثانیه حفظ شد،
III، aVF، V1، V2،
بنابراین، تفاوت اصلی بین این دو نوع تغییرات ECG در هیپرتروفی بطن راست در شکل کمپلکس QRS در لید V1 نهفته است.
اس — مون تغییرات ECG اغلب در بیماران مبتلا به شدت مشاهده می شود آمفیزمو بیماری مزمن ریوی قلب، زمانی که قلب هیپرتروفی شده به شدت به دلیل آمفیزم به سمت عقب جابجا می شود. در این مورد، بردار دپلاریزاسیون بطنی بر روی قسمت های منفی محورهای لیدهای قفسه سینه و لیدهای اندام پیش بینی می شود (علائم چرخش قلب حول محور عرضی با راس به سمت عقب، این ویژگی های قابل توجه تغییرات را توضیح می دهد). در کمپلکس QRS در این بیماران (شکل 3):
- در تمام لیدهای قفسه سینه از V1 تا Vb، کمپلکس QRS شبیه rS یا RS با موج S مشخص است.
- سندرم SISIISIII اغلب در لیدهای اندام ثبت می شود (نشانه ای از
دروازه قلب حول محور عرضی با راس در عقب)
فلش (تغییر منطقه انتقال به چپ به لیدهای V5، V6 و ظاهر یک مجتمع QRS نوع RS در لیدهای V5، V6)
عکس. 1. ECG یک بیمار مبتلا به کور ریوی مزمن شکل 2 ECG یک بیمار مبتلا به کورپولمونال مزمن
(rSR ‘- مونهیپرتروفی بطن راست) ( qR — مونهیپرتروفی بطن راست)

برنج. 3. ECG بیمار مبتلا به کورپولمونال مزمن (هیپرتروفی بطن راست از نوع p-pulmonale و S)
لازم به ذکر است که برای هر سه نوع تغییر ECG، تشخیص هیپرتروفی پانکراس به طور غیر مستقیم با وجود علائم هیپرتروفی پانکراس تأیید می شود. پ — ریوی ), در لیدهای II، III و aVF شناسایی شده است.
معاینه اشعه ایکس
معاینه اشعه ایکس به ما امکان می دهد ماهیت را روشن کنیم آسیب ریه،و همچنین چندین نشانه مهم رادیولوژیکی را مشخص می کند افزایش اندازه بطن راستو در دسترس بودن فشار خون ریوی:
- برآمدگی تنه شریان ریوی در برجستگی مایل قدامی راست و کمتر رایج است
در یک برآمدگی مستقیم (گسترش قوس دوم کانتور چپ قلب)
با کاهش الگوی عروقی در محیطمیدان های ریوی به دلیل باریک شدن
شریان های کوچک ریوی
معاینه اکوکاردیوگرافی در بیماران مبتلا به بیماری مزمن ریوی قلب با هدف انجام می شود
— تایید عینی وجود هیپرتروفی بطن راست(با ضخامت دیواره قدامی بطن راست بیش از 5 میلی متر) و PP(به طور معمول، RA و LA تقریباً یک اندازه هستند؛ اتساع RA منجر به تسلط بر تصویر آن می شود.)
— ارزیابی عملکرد سیستولیک بطن راست Eاین ارزیابی اساساً بر اساس شناسایی علائم اتساع است - در طول اتساع، اندازه دیاستولیک بطن راست از رویکرد پاراستریال در امتداد محور کوتاه قلب معمولاً از 30 میلیمتر بیشتر میشود. انقباض بطن راست اغلب به صورت بصری ارزیابی می شود - با توجه به ماهیت و دامنه حرکت دیواره قدامی بطن راست و IVS. به عنوان مثال، اضافه بار حجمی بطن راست در بیماران مبتلا به کورپلمونال جبران نشده نه تنها با گسترش حفره آن، بلکه با افزایش ضربان دیواره های آن و حرکات متناقض IVS مشخص می شود: در طی سیستول، IVS به داخل حفره خم می شود. بطن راست، و در طول دیاستول - به سمت LV. اختلال عملکرد سیستولیکبطن راست را می توان با درجه فروپاشی ورید اجوف تحتانی در طول دم ارزیابی کرد. به طور معمول، در اوج دم عمیق، فروپاشی ورید اجوف تحتانی تقریباً 50٪ است. سقوط ناکافی در حین دم نشان دهنده افزایش فشار در RA و در بستر وریدی است. دایره بزرگگردش خون
- تعیین فشار در شریان ریوی.تشخیص فشار خون شریانی ریوی برای ارزیابی شدت و پیش آگهی بیماری مزمن ریوی قلب ضروری است. برای این منظور از مطالعه داپلر شکل جریان خون در مجرای خروجی استفاده می شود. دستگاه بطن راستو در دهانه دریچه ریوی. در فشار معمولیدر شریان ریوی شکل جریان خون به شکل گنبدی و متقارن می شود و با فشار خون ریوی مثلثی یا دو قله می شود.
کمی سازی سیستولیکفشار شریان ریوی (PAPP) با استفاده از مطالعه داپلر موج پیوسته نارسایی تریکوسپید ممکن است، و دیاستولیکفشار - هنگام ارزیابی حداکثر سرعت نارسایی دیاستولیک خون از شریان ریوی در بطن راست.
کاتتریزاسیون قلب راست و شریان ریوی
کاتتریزاسیون قلب راست روش اولیه برای اندازه گیری مستقیم فشار شریان ریوی است. این مطالعه در کلینیک های تخصصی با استفاده از کاتتر Swan-Ganz "شناور" انجام می شود. کاتتر از طریق ژوگولار داخلی، ژوگولار خارجی، ساب ترقوه یا ورید فمورالبه دهلیز راست، سپس به بطن راست و شریان ریوی، اندازه گیری فشار در این حفره های قلب. هنگامی که کاتتر در یکی از شاخه های شریان ریوی قرار دارد، بالونی که در انتهای کاتتر قرار دارد باد می شود. انسداد عروقی کوتاه مدت امکان اندازه گیری فشار انسداد شریان ریوی (فشار گوه ریوی - PAWP) را فراهم می کند، که تقریباً با فشار در وریدهای ریوی، LA و فشار انتهای دیاستولیک در LV مطابقت دارد.
هنگام کاتتریزاسیون حفره های قلب و شریان ریوی در بیماران مبتلا به بیماری مزمن ریوی قلب، نشانه های قابل اعتمادفشار خون ریوی - مقادیر فشار در شریان ریوی بیش از 25 میلی متر جیوه است. هنر در حالت استراحت یا بیش از 35 میلی متر جیوه. هنر تحت بار . در همان زمان، فشار گوه شریان ریوی (PAWP) طبیعی یا حتی کاهش می یابد - بیش از 10-12 میلی متر جیوه. هنر به یاد بیاوریم که برای بیماران مبتلا به نارسایی بطن چپ یا نقص قلبی همراه است رکود وریدیخون در ریه ها، افزایش فشار در شریان ریوی با افزایش PAWP به 15-18 میلی متر جیوه ترکیب می شود. هنر و بالاتر.
مطالعه عملکرد تنفس خارجی
همانطور که در بالا نشان داده شد، بروز فشار خون ریوی و ایجاد بیماری قلبی ریوی مزمن در بیشتر موارد بر اساس اختلال در عملکرد تنفس خارجی است که منجر به ایجاد هیپوکسی آلوئولار و هیپوکسمی شریان ریوی می شود. بنابراین، شدت دوره، پیش آگهی و نتایج بیماری مزمن ریوی قلب، و همچنین انتخاب بیشترین راه های موثردرمان این بیماری تا حد زیادی بر اساس ماهیت و شدت اختلال عملکرد ریوی تعیین می شود. در این راستا، اصلی وظایف IS پیروی از عملکرد تنفس خارجی (ERF)در بیماران مبتلا به کورپولمونال عبارتند از:
- تشخیص اختلال عملکرد تنفسی و ارزیابی عینی شدت DN.
- تشخیص افتراقی اختلالات تهویه ریوی انسدادی و محدود کننده؛
- منطق برای درمان پاتوژنتیک DN.
- ارزیابی اثربخشی درمان
این مشکلات با استفاده از تعدادی از روشهای تحقیق ابزاری و آزمایشگاهی حل میشوند: اسپیرومتری، اسپیروگرافی، پنوموتاکوگرافی، آزمایشهای ظرفیت انتشار ریهها و غیره.
Cor pulmonale جبران شده و جبران نشده
کور ریوی جبران شده (CP)
شناسایی شکایات خاص غیرممکن است، زیرا آنها وجود ندارند. شکایات بیماران در این دوره با توجه به بیماری زمینه ای و همچنین درجات مختلف نارسایی تنفسی تعیین می شود.
امکان شناسایی یک علامت بالینی مستقیم هیپرتروفی بطن راست - افزایش ضربان در ناحیه پیش کوردیال (در چهارمین فضای بین دنده ای سمت چپ جناغ) وجود دارد. با این حال، با آمفیزم شدید، هنگامی که قلب توسط ریه های گشاد شده آمفیزماتوز از دیواره قدام قفسه سینه دور می شود، به ندرت امکان تشخیص این علامت وجود دارد. در عین حال، با آمفیزم ریوی، نبض اپی گاستر، ناشی از افزایش کار بطن راست، در غیاب هیپرتروفی آن در نتیجه پایین ایستادن دیافراگم و پرولاپس راس قلب مشاهده می شود.
هیچ یافته شنوایی خاص برای LS جبران شده وجود ندارد. با این حال، زمانی که تشدید یا شکاف تشخیص داده شود، فرض فشار خون ریوی بیشتر می شود. IIتون روی شریان ریوی با سطوح بالای فشار خون ریوی، سوفل دیاستولیک گراهام استیل ممکن است شنیده شود. اولین صدای بلند بالای دریچه سه لتی راست در مقایسه با اولین صدای بالای راس قلب نیز نشانه ای از نارسایی قلبی جبران شده در نظر گرفته می شود. اهمیت این علائم سمعی نسبی است، زیرا ممکن است در بیماران مبتلا به آمفیزم شدید وجود نداشته باشند.
مرحله III جستجوی تشخیصی.تعیین کننده برای تشخیص داروهای جبرانی است IIIمرحله جستجوی تشخیصی که امکان شناسایی هیپرتروفی قلب راست را فراهم می کند.
ارزش روش های مختلف تشخیصی ابزاری یکسان نیست.
شاخص های عملکرد تنفس خارجی منعکس کننده نوع اختلال تنفسی (انسدادی، محدود کننده، مختلط) و میزان نارسایی تنفسی است. با این حال، آنها را نمی توان برای افتراق LS جبران شده از نارسایی تنفسی استفاده کرد.
روش های اشعه ایکس به ما اجازه می دهد شناسایی کنیم نشانه اولیه LS - برآمدگی مخروط شریان ریوی (بهتر است در موقعیت مایل 1 مشخص شود) و گسترش آن. سپس ممکن است بزرگ شدن متوسط بطن راست مشاهده شود.
الکتروکاردیوگرافی آموزنده ترین روش برای تشخیص کور ریوی است. علائم "مستقیم" قانع کننده ای وجود دارد هیپرتروفی ECGبطن راست و دهلیز راست که با درجه فشار خون ریوی ارتباط دارد.
اگر دو یا چند علامت "مستقیم" در ECG وجود داشته باشد، تشخیص LS قابل اعتماد است.
همچنین شناسایی علائم هیپرتروفی دهلیز راست از اهمیت بالایی برخوردار است: (P-pulmonale) در II و III. , aVF و در لیدهای پراکوردیال سمت راست.
فونوکاردیوگرافی ممکن است به شناسایی گرافیکی اجزای ریوی با دامنه بالا کمک کند IIتون، سوفل دیاستولیک گراهام-استیل - نشانه درجه بالایی از فشار خون ریوی.
ضروری هستند روش های بدون خون برای مطالعه همودی نامیکی،بر اساس نتایجی که می توان فشار در شریان ریوی را قضاوت کرد:
- تعیین فشار در سیستم شریان ریوی با مدت زمان فاز آرامش ایزومتریک بطن راست، تعیین شده در هنگام ثبت همزمان ECG، CCG و ورید ورید گردنییا کینتوکاردیوگرام؛
- رئوپلمونوگرافی (ساده ترین و در دسترس ترین روش برای تنظیمات سرپایی)، که به فرد اجازه می دهد تا افزایش فشار خون در گردش خون ریوی را با تغییر در شیب آپیکال-پایه قضاوت کند.
در سالهای اخیر روشهای ابزاری جدیدی پدیدار شدهاند که برای تشخیص زودهنگام بیماریهای ریوی قلب مورد استفاده قرار میگیرند داپلرکاردیوگرافی پالس، تصویربرداری رزونانس مغناطیسی و بطن رادیونوکلئید.
مطمئن ترین راه برای تشخیص فشار خون ریوی است اندازه گیری فشار در بطن راست و شریان ریوی با استفاده از کاتتر(در حالت استراحت در افراد سالم، حد بالای فشار سیستولیک طبیعی در شریان ریوی 25-30 میلی متر جیوه است.) با این حال، این روش را نمی توان به عنوان روش اصلی توصیه کرد، زیرا استفاده از آن فقط در یک بیمارستان تخصصی امکان پذیر است.
مقادیر طبیعی فشار سیستولیک در شریان ریوی در حالت استراحت، تشخیص LS را رد نمی کند. مشخص است که حتی در حداقل فعالیت بدنیو همچنین با تشدید عفونت برونش ریوی و افزایش انسداد برونش، شروع به افزایش (بالاتر از 30 میلی متر جیوه) به طور نامناسب با بار می کند. با داروهای جبران شده، فشار وریدی و سرعت جریان خون در محدوده طبیعی باقی می ماند.
Cor pulmonale جبران نشده
تشخیص HP جبران نشده، در صورت وجود علائم بدون شک نارسایی بطن راست، ساده است. تشخیص مراحل اولیه نارسایی قلبی در بیماران مبتلا به LS دشوار است، زیرا علائم اولیه نارسایی قلبی - تنگی نفس - نمی تواند کمک کند. در این مورداز آنجایی که در بیماران مبتلا به COPD به عنوان نشانه ای از نارسایی تنفسی مدت ها قبل از ایجاد نارسایی قلبی وجود دارد.
در عین حال، تجزیه و تحلیل پویایی شکایات و علائم بالینی اصلی تشخیص را ممکن می کند نشانه های اولیهعدم جبران داروها
در مرحله اول جستجوی تشخیصیتغییر در ماهیت تنگی نفس آشکار می شود: ثابت تر می شود و کمتر به آب و هوا وابسته می شود. تعداد تنفس افزایش می یابد، اما بازدم طولانی نمی شود (تنها با انسداد برونش طولانی می شود). پس از سرفه، شدت و مدت تنگی نفس پس از مصرف برونش کاهش نمی یابد. در همان زمان، نارسایی ریوی افزایش می یابد و به مرحله III (تنگی نفس در حالت استراحت) می رسد. خستگی پیشرفت می کند و توانایی کار کاهش می یابد، خواب آلودگی و سردرد ظاهر می شود (نتیجه هیپوکسی و هایپرکاپنی).
بیماران ممکن است از درد نامشخص در ناحیه قلب شکایت کنند. منشأ این دردها کاملاً پیچیده است و با ترکیبی از تعدادی از عوامل، از جمله اختلالات متابولیک در میوکارد، اضافه بار همودینامیک در طول فشار خون ریوی، و توسعه ناکافی عوامل جانبی در میوکارد هیپرتروفی شده توضیح داده می شود.
گاهی اوقات درد در قلب می تواند با خفگی شدید، بی قراری و سیانوز عمومی تند ترکیب شود، که برای این بیماری معمول است. بحران های فشار خون بالادر سیستم شریان ریوی افزایش ناگهانی فشار در شریان ریوی با تحریک بارورسپتورهای دهلیز راست توضیح داده می شود. فشار خون بالاخون در بطن راست
شکایات بیماران در مورد ادم، سنگینی در هیپوکندری راست، افزایش اندازه شکم با سابقه ریوی مربوطه (اغلب مزمن) به ما امکان می دهد به LS جبران نشده مشکوک شویم.
در مرحله دوم جستجوی تشخیصیعلامت وریدهای گردن دائما متورم می شود، زیرا پس از پیوستن به نارسایی ریوی و قلبی، وریدهای گردن نه تنها در هنگام بازدم، بلکه در هنگام دم نیز متورم می شوند. در پس زمینه سیانوز منتشر (نشانه ای از نارسایی ریوی)، آکروسیانوز ایجاد می شود، انگشتان و دست ها در لمس سرد می شوند. حالت خمیری پاها و تورم اندام تحتانی مشاهده می شود.
تاکی کاردی ثابت ظاهر می شود و در حالت استراحت این علامت بیشتر از هنگام ورزش است. نبض شدید اپی گاستر، ناشی از انقباضات بطن راست هیپرتروفی شده تشخیص داده می شود. با اتساع بطن راست، نارسایی نسبی دریچه دهلیزی بطنی ممکن است ایجاد شود که باعث ظاهر شدن سوفل سیستولیک در فرآیند xiphoid جناغ می شود. با ایجاد نارسایی قلبی، صداهای قلب خفه می شوند. افزایش احتمالی فشار خون به دلیل هیپوکسی.
باید در مورد بزرگ شدن کبد به یاد داشته باشید تجلی اولیهنارسایی گردش خون در بیماران مبتلا به آمفیزم و بدون علائم نارسایی قلبی، کبد ممکن است از زیر حاشیه دنده بیرون بزند. با ایجاد نارسایی قلبی در مراحل اولیه، افزایش عمدتاً در لوب چپ کبد تشخیص داده می شود، لمس آن حساس یا دردناک است. با افزایش علائم جبران، یک علامت مثبت Plesh آشکار می شود.
آسیت و هیدروتوراکس به ندرت مشاهده می شود و معمولاً هنگامی که داروها با بیماری عروق کرونر یا فشار خون بالا مرحله II-III ترکیب می شوند.
مرحله سوم جستجوی تشخیصیدر تشخیص داروهای جبران نشده از اهمیت کمتری برخوردار است.
داده های اشعه ایکس به ما اجازه می دهد تا بزرگ شدن بارزتر حفره های راست قلب و آسیب شناسی شریان ریوی را شناسایی کنیم:
1) افزایش الگوی عروقی ریشه های ریه ها با "محیطی" نسبتاً سبک.
2) گسترش حق شاخه نزولیشریان ریوی - مهمترین علامت رادیولوژیفشار خون ریوی؛ 3) افزایش ضربان در مرکز ریه ها و ضعیف شدن آن در قسمت های محیطی.
بر نوار قلب -پیشرفت علائم هیپرتروفی بطن راست و دهلیز، اغلب مسدود شدن پای راست باندل دهلیزی (بسته هیس)، اختلالات ریتم (اکستراسیستول).
در مطالعه همودینامیکافزایش فشار در شریان ریوی (بیش از 45 میلی متر جیوه)، کاهش سرعت جریان خون و افزایش فشار وریدی را تشخیص دهد. مورد دوم در بیماران مبتلا به LS نشان دهنده اضافه شدن نارسایی قلبی است (این علامت زودرس نیست).
که در آزمایش خوناریتروسیتوز (واکنش به هیپوکسی)، افزایش هماتوکریت و افزایش ویسکوزیته خون ممکن است تشخیص داده شود، و بنابراین ESR در چنین بیمارانی ممکن است حتی با فعالیت فرآیند التهابی در ریه ها، طبیعی باقی بماند.
علاوه بر این، چرخش قلب با کیفوسکلیوز شدید، فرآیندهای پاتولوژیک در ریه ها، همراه با جابجایی قلب و عروق بزرگ به سمت فرآیند پاتولوژیک رخ می دهد. در نتیجه چرخش قلب، توپوگرافی قوس های لبه ساز قلب تغییر می کند که به نوبه خود بر پیکربندی سایه قلبی عروقی تأثیر می گذارد (شکل 1).
برنج. 1. چرخش قلب (خط نقطه چین نشان دهنده طرح کلی ورید اجوف فوقانی است):
1 - چرخش از راست به چپ (جابجایی خلفی قسمت های چپ قلب). 2- چرخش قلب از چپ به راست (بطن راست به راست منتقل شده و لبه ساز است).
چرخش قلب به چپ با هیپرتروفی شدید بطن راست مشاهده می شود (تنگی میترال، کور ریوی، نقائص هنگام تولدقلب با فشار خون شریانیدر ریه ها)، بزرگ شدن هر دو حفره قلب راست (نارسایی تریکوسپید)، کیفوسکولیوز سمت راست. درجه چرخش قلب به چپ می تواند به 10-40 درجه برسد.
سایه قلبی عروقی در برجستگی مستقیم در نتیجه طولانی شدن و برآمدگی قوس تنه ریوی پیکربندی میترال به دست می آورد. زائده دهلیز چپ و بطن چپ به سمت عقب جابجا شده اند. دومی معمولاً فقط در راس قلب به شکل لبه باقی می ماند. با چرخش های قابل توجه، بطن راست و مخروط شریانی در امتداد خط چپ قلب لبه شکل می گیرند.
چرخش قلب به چپ با افزایش حجمی قابل توجهی در بطن چپ مشاهده می شود (تنگی آئورت، نارسایی آئورت، بیماری هیپرتونیککایفوسکولیوز سمت چپ. P.S. در سمت راست، به عنوان یک قاعده، در زاویه کوچکتر از سمت چپ (10-15 درجه) رخ می دهد، و بنابراین تغییرات در توپوگرافی قلب کمتر قابل توجه است. سایه قلبی عروقی پیکربندی آئورت با گرد کردن قوس بزرگ شده بطن چپ. قوس دهلیز چپ تا حدودی طولانی می شود که زائده آن به سمت جلو جابجا می شود. دهلیز راست و ورید اجوف فوقانی به سمت عقب جابجا می شوند، بطن راست قرمز می شود و قسمت پایین در امتداد خط راست سایه قلب.
بنابراین، هنگامی که قلب به سمت راست می چرخد، هر دو قوس لبه پایینی توسط بطن ها و قوس های بالایی توسط دهلیزهای مربوطه تشکیل می شوند. بسته عروقی در نتیجه معکوس شدن آئورت منبسط می شود، بنابراین سایه بسته عروقیتصویری خلاصه از آئورت صعودی و نزولی است.
چرخش قلب تقریباً بر اساس فلوروسکوپی، رادیوگرافی و کیموگرافی اشعه ایکس در یک طرح مستقیم تعیین می شود. این علامت با آنژیوکاردیوگرافی (اندازه حفره و جابجایی سپتوم بین بطنی) یا آنژیوگرافی عروق کرونر (توپوگرافی عروق کرونر) با اطمینان بیشتری مشخص می شود. برآمدگی های بهینه مستقیم و هر دو مایل قدامی هستند.
تعیین چرخش قلب حول محور عرضی
چرخش قلب حول محور عرضی معمولاً با انحراف راس قلب به جلو یا عقب نسبت به موقعیت طبیعی آن همراه است. وقتی قلب حول محور عرضی می چرخد اول راهنماییکمپلکس QRS بطنی در لیدهای استاندارد به شکل qR I qR II، qR III است. برعکس، وقتی قلب حول محور عرضی می چرخد نوک برگشتکمپلکس QRS به شکل rs I، rs II، rs III است.
تجزیه و تحلیل موج P دهلیزی
تجزیه و تحلیل موج P دهلیزی شامل موارد زیر است:
1) اندازه گیری دامنه موج P (به طور معمول بیش از 2.5 میلی متر)؛
2) اندازه گیری مدت زمان موج P (به طور معمول بیش از 0.1 ثانیه)؛
3) تعیین قطبیت موج P در لیدهای I، II، III.
4) تعیین شکل موج P.
در جهت عادی حرکت موج تحریک در امتداد دهلیزها (از بالا به پایین) امواج P I, II, III مثبت و در جهت حرکت موج تحریک از پایین به بالا منفی هستند. امواج شکاف با دو راس P I, aVL, V 5, V 6 مشخصه هایپرتروفی مشخص دهلیز چپ و دندان های نوک تیز با دامنه بالا P II, III, aVF مشخصه هایپرتروفی دهلیز راست هستند (به زیر مراجعه کنید).
آنالیز کمپلکس QRS بطنی شامل موارد زیر است:
1) ارزیابی نسبت دندان Q، R، S در 12 لید، که به شما امکان می دهد چرخش قلب را حول سه محور تعیین کنید (به بالا مراجعه کنید).
2) اندازه گیری دامنه و طول دندان Q. یک موج Q پاتولوژیک با افزایش طول مدت آن بیش از 0.03 ثانیه و دامنه بیش از 1/4 دامنه موج R در همان لید مشخص می شود.
3) اندازه گیری دامنه دندان R، تعیین شکاف احتمالی آن، و همچنین ظاهر شدن دومین دندان اضافی R' (r')؛
4) اندازه گیری دامنه موج S،تعیین گشاد شدن، ناهمواری یا شکاف احتمالی آن.
هنگام تجزیه و تحلیل وضعیت بخش RS-T، باید:
1) مثبت (+) یا منفی (-) را اندازه گیری کنید انحراف نقطه اتصال j از خط ایزوالکتریک؛
2) جابجایی قطعه RS-T را اندازه گیری کنید در فاصله 0.08 c در سمت راست نقطه اتصال j؛
3) شکل جابجایی بخش RS-T را تعیین کنید: جابجایی افقی، مورب به پایین یا مایل به صعود.
هنگام تجزیه و تحلیل موج T باید:
1) قطبیت موج T را تعیین کنید،
2) شکل آن را ارزیابی کنید و
3) دامنه موج T را اندازه گیری کنید.
فاصله Q-T از ابتدای کمپلکس QRS (موج Q یا R) تا انتهای موج T اندازه گیری می شود و با مقدار مناسب محاسبه شده با استفاده از فرمول بازت مقایسه می شود:
گزارش الکتروکاردیوگرافی نشان می دهد:
1) ضربان ساز اصلی: ریتم سینوسی یا غیر سینوسی.
2) منظم بودن ریتم قلب: ریتم صحیح یا نادرست.
3) تعداد ضربان قلب (HR)؛
4) موقعیت محور الکتریکی قلب؛
5) وجود چهار سندرم ECG: اختلالات ریتم و هدایت، هیپرتروفی میوکارد بطنی و/یا دهلیز و همچنین آسیب میوکارد (ایسکمی، دیستروفی، نکروز، اسکار و غیره).
چرخاندن قلب به عقب - چیست؟
هنگامی که قلب با راس خود به سمت جلو حول محور عرضی خود می چرخد، میانگین بردار QRS به جلو منحرف می شود، بردار اولیه (Q) بیشتر از حد معمول به سمت راست و به سمت بالا هدایت می شود (در صفحه F). به موازات صفحه فرونتال قرار دارد و بنابراین به وضوح به محورهای منهای همه سرنخ های استاندارد (I، II و III) پیش می رود.
ECG یک موج برجسته QI، II، III را نشان می دهد. بردار نهایی (S) به سمت عقب و به سمت پایین، عمود بر صفحه فرونتال منحرف می شود و به منهای روی محور لیدهای استاندارد پیش بینی نمی شود، بنابراین، موج S در لیدهای I، II، III ثبت نمی شود با راس خود به سمت جلو حول محور عرضی در ECG در لیدهای I، II و III کمپلکس qR را ثبت می کند.
هنگامی که قلب با راس خود به سمت عقب حول محور عرضی می چرخد، بردار QRS متوسط به سمت عقب (در صفحه S) منحرف می شود، بردار نهایی (S) به سمت راست و به سمت بالا منحرف می شود و یک برجستگی قابل توجهی به قطب منفی محورها می دهد. از سرنخ های I، II و III. ECG یک موج برجسته SI، II، III را نشان می دهد. بردار اولیه (Q) به سمت پایین و جلو هدایت می شود و بنابراین به قطب منفی محورهای لیدهای استاندارد پیش بینی نمی شود. در نتیجه، هیچ موج Q در ECG در لیدهای I، II و III وجود ندارد. کمپلکس QRSI، II، III با نوع RS نشان داده می شود.
نوار قلب یک زن سالم D.، 30 ساله. ریتم سینوسی منظم است، 67 در دقیقه. P - Q=0.12 ثانیه. P = 0.10 ثانیه. QRS = 0.08 ثانیه Q - T = 0.38 ثانیه. Ru>RI>Rir AQRS=+52°. Ap=+35 درجه. در = + 38 درجه. پیچیده QRSI، II، III نوع qR. این نشان می دهد که بردار اولیه (Q) بیش از حد معمول به سمت راست و به سمت بالا هدایت می شود و بنابراین به منهای همه لیدهای استاندارد (موج qI, II, III) پیش بینی می شود. بردار نهایی (S) به سمت عقب و به سمت پایین، عمود بر صفحه فرونتال منحرف می شود و بر روی محورهای لیدهای I، II، III (موج S وجود ندارد، cw) پیش بینی نمی شود. چنین تغییراتی در جهت ناقل اولیه و نهایی ممکن است به دلیل چرخش قلب با راس به جلو باشد. لازم به ذکر است که ناحیه انتقال QRS با لید V2 منطبق است که مرز سمت راست محل عادی آن است. پیچیده QRSV5V6 نوع RS، که چرخش اندک همزمان را در جهت عقربه های ساعت حول محور طولی منعکس می کند. امواج P و T و قطعه RS-T در همه لیدها نرمال هستند.
نتیجه. گونه ای از ECG طبیعی (چرخش قلب با راس به جلو حول محور عرضی و در جهت عقربه های ساعت حول محور طولی).
نوار قلب مرد سالم ک.، 37 ساله. برادی کاردی سینوسی شدید، 50 در هر 1 دقیقه. فاصله P - Q=0.15 ثانیه. P = 0.11 ثانیه. QRS=0.09 ثانیه Q - T=0.39 ثانیه. RII>RI>RIII. AQRS = +50 درجه. Ar=+65 درجه. در=+50 درجه زاویه QRS - T=0°. پیچیده QRSI، II، III نوع qR. موج Q در لید II بارزتر است، جایی که دامنه آن 3 میلی متر و مدت آن کمی کمتر از 0.03 ثانیه است. (اندازه های معمولی). شکل QRS توصیف شده با چرخش قلب به سمت جلو ارتباط دارد.
در لیدهای سینه، کمپلکس QRSV5، V6 نیز از نوع qR است و موج RV1 تلفظ می شود، اما بزرگ نمی شود (دامنه 5 میلی متر). این تغییرات QRS نشان دهنده چرخش خلاف جهت عقربه های ساعت قلب حول محور طولی آن است. منطقه انتقال به طور معمول (بین V2 و V3) قرار دارد. امواج ECG باقی مانده طبیعی هستند. بخش RS - TII,III بیش از 0.5 میلی متر بالا نمی رود که ممکن است طبیعی باشد.
نتیجه. برادی کاردی سینوسی. چرخاندن قلب در خلاف جهت عقربه های ساعت و با راس به جلو (نوعی از ECG طبیعی).
نوار قلب یک زن سالم K.، 31 ساله. ریتم سینوسی درست است، 67 در دقیقه. P - Q=0.16 ثانیه. P=0.09 ثانیه QRS=0.08 ثانیه Q - T=0.39 ثانیه. RII>RI>RIII. AQRS=+56°. در = + 26 درجه. زاویه QRS - T=30 درجه. Ar=+35 درجه.
مجتمع QRSI، II، III نوع Rs. تلفظ S در لیدهای I، II، III نشان دهنده انحراف قابل توجه بردار نهایی (S) به سمت راست و بالا است. عدم وجود موج QI، II، III با جهت بردار QRS اولیه به سمت پایین و جلو (به سمت قطب مثبت لیدهای استاندارد) مرتبط است. این جهت گیری ناقل QRS اولیه و نهایی ممکن است به دلیل چرخش قلب با راس آن به سمت عقب حول محور عرضی آن باشد (نوع SI، SII، SIII ECG). امواج ECG باقیمانده در مشخصه های عادی معمول هستند: qRs نوع QRSV6. منطقه انتقال QRS بین V2 و V3، بخش RS - TV2 1 میلی متر به سمت بالا جابه جا می شود. در لیدهای باقیمانده، RS-T در سطح خط ایزوالکتریک، TIII کمی منفی، TaVF مثبت، TV1 منفی، TVJ_V6 مثبت، با دامنه کمی بیشتر در V2V3 است. موج P شکل و اندازه معمولی دارد.
نتیجه. نوع طبیعی ECG نوع SI، SII، SIII (چرخش قلب با راس به عقب حول محور عرضی).
فیلم آموزشی تعیین EOS (محور الکتریکی قلب) با استفاده از ECG
ما از سوالات و نظرات شما استقبال می کنیم:
لطفا مطالب ارسالی و خواسته ها را به آدرس زیر ارسال کنید:
با ارسال مطالب برای ارسال، موافقت می کنید که تمام حقوق مربوط به آن متعلق به شما است
هنگام نقل قول هر گونه اطلاعات، یک بک لینک به MedUniver.com مورد نیاز است
تمام اطلاعات ارائه شده منوط به مشاوره اجباری با پزشک معالج شما می باشد.
مدیریت حق حذف هرگونه اطلاعات ارائه شده توسط کاربر را برای خود محفوظ می دارد
استانداردهای پاسخ های صحیح
برنج. 4.21. موقعیت محور الکتریکی قلب افقی است (زاویه a * +15 *). همچنین چرخش قلب حول محور طولی در خلاف جهت عقربههای ساعت (پیچیده QRSدر انواع لیدهای V 5 و V 6 QR،منطقه انتقال (TZ) در سرب V 2.
برنج. 4.22. چرخش محور الکتریکی قلب به سمت راست (زاویه a * +120 درجه) و همچنین چرخش قلب حول محور طولی در جهت عقربههای ساعت PZ در لید V 6 (مختلط) وجود دارد. QRSدر لیدهای V 5 (V 6 نوع AS).
تعیین چرخش قلب حول محور عرضی (راس به جلو یا عقب)
به ندرت، ECG چرخش های قلب را حول محور عرضی آن ثبت می کند که در صفحه قدامی خلفی (ساژیتال) رخ می دهد (شکل 4.23). چرخش قلب حول محور عرضی معمولاً با انحراف راس قلب به جلو یا عقب همراه است.
در رابطه با موقعیت معمول آن، که منجر به نقض آرایش فضایی معمول سه بردار لحظه دپلاریزاسیون بطنی در صفحات ساژیتال و فرونتال می شود. چرخش قلب حول محور عرضی با راس به جلو یا عقب به بهترین وجه در سه لید استاندارد اندام ثبت می شود. به انجیر نگاهی بیندازید. 4.23. این سیستم مختصات بیلی شش محوره آشنا را به تصویر میکشد که در یک زاویه معین نسبت به ناظر چرخیده است و همچنین آرایش فضایی سه بردار لحظهای (0.02 ثانیه، 0.04 ثانیه و 0.06 ثانیه) را نشان میدهد.
در اغلب موارد، با موقعیت طبیعی قلب (شکل 4.23، a)، بردار گشتاور اولیه (0.02 ثانیه) کمی به سمت بالا و به سمت راست جهت گیری می کند و بردار گشتاور نهایی (0.06 ثانیه) به سمت بالا و به سمت راست جهت گیری می کند. چپ یا راست هر دو بردار از نظر مکانی در یک زاویه مشخص نسبت به صفحه جلویی قرار دارند، با بردار 0.02 ثانیه به جلو و بردار 0.06 ثانیه به عقب. هر دو بردار بر روی قسمتهای منفی محورهای لیدهای استاندارد تابش میشوند که در نتیجه امواج Q و Q دامنه نسبتاً کوچکی را میتوان در این لیدها ثبت کرد. اس.باید به خاطر داشت که دندان ها سو اسرا می توان فقط در یک یا دو تا از سه لید استاندارد ثبت کرد: در I و II یا در II و III.
اول راهنمایی(شکل 4.23، ب) بردار گشتاور اولیه (0.02 ثانیه) حتی بیشتر به سمت بالا و کمی به سمت راست جابجا می شود و بنابراین دندان سشروع به ثبت شدن در هر سه لید استاندارد می کند و بارزتر می شود.
بردار لحظه پایانی (0.06 ثانیه) به سمت پایین و عقب منحرف می شود، در نتیجه اکنون تقریباً عمود بر صفحه فرونتال قرار دارد. بنابراین برجستگی آن بر روی محورهای تمامی لیدهای استاندارد به صفر نزدیک می شود که منجر به ناپدید شدن موج 5 در این لیدها می شود.
وقتی قلب حول محور عرضی می چرخد نوک برگشت(شکل 4.23، ج) بردار گشتاور اولیه (0.02 ثانیه) به سمت جلو و پایین جابه جا می شود به طوری که جهت آن در فضا تقریباً عمود بر صفحه فرونتال است. بنابراین، طرح بردار 0.02 ثانیه روی محور لیدهای استاندارد به صفر نزدیک می شود و خود دندان ها سثبت نشده اند.
بردار لحظه پایانی (0.06 ثانیه) حتی بیشتر به سمت بالا جابهجا میشود و شروع به پخش شدن روی قسمتهای منفی محورهای هر سه لید استاندارد اندام میکند که منجر به ظاهر شدن دندانهای نسبتاً عمیق میشود. S v S uو اسم
بنابراین، برای تعیین چرخش قلب حول محور عرضی، لازم است پیکربندی مجموعه ارزیابی شود. QRSدر لیدهای استاندارد اندام
تجزیه و تحلیل امواج دهلیزی آر
پس از تعیین چرخش قلب حول محورهای قدامی خلفی، طولی و عرضی، اقدام به تجزیه و تحلیل موج دهلیزی کنید. آر.تجزیه و تحلیل شاخک آرشامل: 1) اندازه گیری دامنه دندان R, 2)اندازه گیری طول دندان RU 3) تعیین قطبیت دندان R، 4) تعیین شکل دندان آر.
دامنه شاخک آراز خط کانتور تا بالای شاخک اندازه گیری می شود و مدت آن از ابتدا تا انتهای شاخک است، همانطور که نشان داده شده است.
در شکل 4.24. دامنه طبیعی دندان آراز 2.5 میلی متر تجاوز نمی کند و مدت زمان آن 0.1 ثانیه است. قطبیت شاخک آردر لیدهای I، II و III مهمترین علامت الکتروکاردیوگرافی است که جهت حرکت موج تحریک را در امتداد دهلیزها و در نتیجه محلی سازی منبع تحریک (پیس میکر) نشان می دهد. همانطور که به یاد دارید، با حرکت طبیعی موج تحریک در امتداد دهلیزها از بالا به پایین و به سمت چپ، دندان ها مثبت می شوند و هنگامی که تحریک از پایین به بالا هدایت می شود، در این مورد دوم، ضربان ساز هستند در قسمت های پایین دهلیز یا در قسمت بالایی گره AV قرار دارد. با تحریک ناشی از قسمت میانی دهلیز راست، موج دپلاریزاسیون هم به سمت بالا و هم به سمت پایین هدایت می شود. بردار متوسط آربه ترتیب به سمت چپ دندان هدایت می شود آرافزایش می یابد، دندان بزرگتر می شود Plvو موج P ||(منفی و کم عمق می شود.
تعیین شکل دندان از اهمیت عملی بالایی برخوردار است آر.شکاف با دو اپکس، دندان پهن آردر لیدهای چپ (I, aVL, V 5, V 6) برای بیماران مبتلا به نقایص قلب میترال و هیپرتروفی دهلیز چپ و دندانهای با دامنه بالا مشخص است. آردر لیدهای I، III، aVF با هیپرتروفی دهلیز راست در بیماران مبتلا به کورپولمونال مشاهده می شود (برای جزئیات بیشتر، به فصل 7 مراجعه کنید).
آنالیز کمپلکس بطنی QRST
دل را زیر و رو کردن، آن چیست؟
در فصل سلامت کودکانبه سوال نتیجه ECG. چه مفهومی داره -ریتم سینوسیو - چرخاندن قلب با راس به عقب. توسط نویسنده Olimp Business پرسیده شده است، بهترین پاسخ، نوعی از هنجار است
به طور معمول، ریتم فقط سینوسی است. و EOS به سن و ساختار بستگی دارد.
گران! تپش قلبسینوس را تنظیم می کند گانگلیونبنابراین، مرسوم است که ریتمی را ارزیابی کنید که انحراف از هنجار ندارد - سینوسی. این همه، بنابراین، هنجار است. اما برگرداندن قسمت بالا به یکسری شرایط بستگی دارد. ویژگی های خاص قفسه سینه، توده عضلانی، وضعیت ریه، ارتفاع دیافراگم، و غیره. حداقل این یک نوع از هنجار است و شما نباید در این مورد عقده داشته باشید. همین.
نحوه درمان چرخش قلب توسط بطن چپ به جلو
ECG زمانی که قلب حول محور طولی می چرخد. نمونه ای از چرخش طولی قلب
به گفته گرانت، چرخش قلب حول محور طولی خود که از طریق قاعده و راس قلب کشیده شده است، از 30 درجه تجاوز نمی کند. این چرخش از راس قلب مشاهده می شود. بردارهای اولیه (Q) و نهایی (S) بر روی نیمه منفی محور V پیش بینی می شوند. کمپلکس QRS در لیدهای I، II، III به همین شکل است.
چرخش در جهت عقربههای ساعت قلب با موقعیت بطن راست تا حدودی جلوتر و بطن چپ تا حدودی عقبتر از موقعیت طبیعی این حفرههای قلب مطابقت دارد. در این حالت، سپتوم بین بطنی تقریباً به موازات صفحه فرونتال قرار دارد و بردار QRS اولیه که نیروی حرکتی الکتریکی (EMF) سپتوم بین بطنی را منعکس میکند، تقریباً عمود بر صفحه فرونتال و به محورهای لیدهای I است. V5 و V6. همچنین کمی به سمت بالا و چپ متمایل می شود. بنابراین، هنگامی که قلب در جهت عقربه های ساعت حول محور طولی می چرخد، کمپلکس RS در تمام لیدهای قفسه سینه ثبت می شود و کمپلکس های RSI و QRIII در لیدهای استاندارد ثبت می شوند.
نوار قلب مرد سالم م، 34 ساله. ریتم سینوسی، منظم است. ضربان قلب - 78 در هر 1 دقیقه (R-R = 0.77ceK.). فاصله P - Q = 0.14 ثانیه. P=0.09 ثانیه QRS=0.07 ثانیه (QIII=0.025 ثانیه)، d -T= 0.34 ثانیه. RIII RII RI SOI. AQRS=+76 درجه. AT=+20 درجه. AP=+43 درجه. ZQRS - T = 56 درجه. موج PI-III، V2-V6، aVL، aVF مثبت است، نه بالاتر از 2 میلی متر (لید II). دندان PV1 دوفازی +-) با فاز مثبت بزرگتر است. QRSr پیچیده نوع RS، QRSIII نوع QR (Q تلفظ می شود، اما گسترش نمی یابد). مجتمع QRSV| _" rS را تایپ کنید. QRSV4V6 نوع RS یا Rs. منطقه انتقال کمپلکس QRS در سرب V4 (طبیعی). بخش RS - TV1 _ V3 بیش از 1 میلی متر به سمت بالا جابجا نمی شود و در سطح خط ایزوالکتریک قرار دارد.
موج TI منفی است. کم عمق موج TaVF مثبت است. TV1 صاف شده است. TV2-V6 مثبت، کم است و کمی به سمت لیدهای V3، V4 افزایش می یابد.
تحلیل برداری عدم وجود QIV6 (نوع RSI، V6) جهت گیری بردار QRS اولیه را به جلو و به سمت چپ نشان می دهد. این جهت گیری ممکن است با محل سپتوم بین بطنی موازی با دیواره قفسه سینه مرتبط باشد که وقتی قلب در جهت عقربه های ساعت حول محور طولی خود می چرخد مشاهده می شود. موقعیت طبیعی ناحیه انتقال QRS نشان می دهد که در این حالت نوبت ساعتی یکی از گزینه های ECG طبیعی است. یک موج ضعیف TIII منفی با TaVF مثبت نیز می تواند طبیعی در نظر گرفته شود.
نتیجه. نوع ECG معمولی. موقعیت عمودی محور الکتریکی قلب با چرخش در جهت عقربه های ساعت حول محور طولی.
سپتوم بین بطنی تقریباً عمود بر صفحه فرونتال است. بردار QRS اولیه به سمت راست و کمی رو به پایین جهت گیری شده است که وجود موج برجسته QI، V5V6 را تعیین می کند. در این لیدها موج S وجود ندارد (شکل QRI، V5، V6، زیرا قاعده بطن ها موقعیت سمت چپ عقب تری را اشغال می کند و بردار نهایی به سمت عقب و به سمت چپ جهت گیری می کند.
نوار قلب زن سالم Z. 36 ساله. آریتمی سینوسی (تنفسی). تعداد انقباضات 60 تا 75 در دقیقه است. فاصله P-Q=0.12 ثانیه. P=0.08 ثانیه QRS=0.07 ثانیه Q-T=0.35 ثانیه. R, R1 R1II. AQRS=+44 درجه. در = 30 درجه. زاویه QRS - T=14 درجه. Ar = +56 درجه. QRS1، V5، V6 پیچیده نوع qR. QRSIII نوع rR. دندان RV1 کمی بزرگ شده است (6.5 میلی متر)، اما RV1 SV1 است و RV2 SV2 است.
تغییرات توصیف شده در مجموعه QRS با چرخش بردار اولیه به سمت راست و بردارهای نهایی به سمت چپ، بالا و عقب مرتبط است. این موقعیت بردارها به دلیل چرخش قلب در خلاف جهت عقربه های ساعت حول محور طولی است.
دندان های دیگر و بخش های ECGبدون انحراف از هنجار دندان Rp (1.8 میلی متر) P1 Rpg بردار P به سمت پایین در امتداد محور سرب II به سمت چپ هدایت می شود. میانگین بردار QRS در صفحه افقی (سرب قفسه سینه) با محور سرب V4 موازی است (بالاترین R در لید V4). TIII صاف شده است، TaVF مثبت است.
نتیجه. گونه ای از ECG طبیعی (چرخش قلب حول محور طولی در خلاف جهت عقربه های ساعت).
پروتکل آنالیز ECG حاوی اطلاعاتی در مورد چرخش حول محور طولی (و همچنین عرضی) قلب در امتداد است. داده های ECGدر توضیحات ذکر شده است. گنجاندن آنها در نتیجه گیری ECG توصیه نمی شود، زیرا آنها یا نوعی از هنجار را تشکیل می دهند، یا علامتی از هیپرتروفی بطنی هستند، که باید در نتیجه گیری در مورد آن نوشته شود.
هنگام ارزیابی ECG، چرخش های قلب حول محور طولی که از پایه به راس آن می گذرد نیز مشخص می شود. چرخش بطن راست به سمت جلو، ناحیه انتقال را به سمت چپ تغییر میدهد و امواج S در لید V3 عمیقتر میشوند. V4. V5. V 6. مجموعه QS را می توان در لید V 1 ثبت کرد. این چرخش با موقعیت عمودی بیشتر محور الکتریکی همراه است که باعث ظاهر qR I و S III می شود.
چرخش قدامی بطن چپ ناحیه انتقال را به سمت راست تغییر می دهد که باعث بزرگ شدن امواج R در لیدهای V 3 می شود. V 2. V 1 ناپدید شدن امواج S در سمت چپ قفسه سینه منجر می شود. این چرخش با آرایش افقی تر محور الکتریکی و ثبت qR I و S III در لیدهای اندام همراه است.
نوع سوم چرخش قلب با چرخش آن حول محور عرضی همراه است و به عنوان چرخش راس قلب به جلو یا عقب تعیین می شود.
چرخش رو به جلو راس قلب با ثبت امواج q در لیدهای استاندارد و لید aVF تعیین می شود. که با خروج بردار دپلاریزاسیون سپتوم بین بطنی به صفحه فرونتال و جهت گیری آن به سمت بالا و راست همراه است.
چرخش خلفی راس قلب با ظهور امواج S در لیدهای استاندارد و سرب aVF تعیین می شود. که با آزاد شدن بردار دپلاریزاسیون مقاطع قاعده خلفی به صفحه فرونتال و جهت گیری آن به سمت بالا و راست همراه است. آرایش فضایی بردارهای نیروهای اولیه و نهایی دپلاریزاسیون بطنی دارای جهت مخالف است و ثبت همزمان آنها در صفحه فرونتال غیرممکن است. در سه (یا چهار) سندرم Q، هیچ موج S در این لیدها وجود ندارد. با سه (یا چهار) سندرم S، ثبت امواج q در همان لیدها غیرممکن می شود.
ترکیب چرخش های فوق و انحرافات محور الکتریکی قلب، تعیین موقعیت الکتریکی قلب به صورت عادی، عمودی و نیمه عمودی، افقی و نیمه افقی را ممکن می سازد. لازم به ذکر است که تعیین موقعیت الکتریکی قلب بیش از آنکه عملی باشد از اهمیت تاریخی برخوردار است، در حالی که تعیین جهت محور الکتریکی قلب باعث می شود تشخیص های احتمالیاختلالات هدایت داخل بطنی و به طور غیر مستقیم تشخیص سایر تغییرات پاتولوژیک ECG را تعیین می کند.
آیا علاقه مند به برگزاری مهمانی های کودکان در اوفا هستید؟ آژانس ما کمک خواهد کرد تا هر تعطیلات جادویی و فراموش نشدنی برای کودک شما باشد.
الکتروکاردیوگرام زمانی که قلب حول محور طولی می چرخد
هنگامی که قلب در جهت عقربه های ساعت حول محور طولی خود می چرخد (همانطور که از راس مشاهده می شود)، بطن راست به جلو و بالا حرکت می کند و بطن چپ به سمت عقب و پایین حرکت می کند. این موقعیت گونه ای از موقعیت عمودی محور قلب است. در این مورد، یک موج Q عمیق در ECG در لید III، و گاهی اوقات در سرب aVF ظاهر می شود، که می تواند علائم تغییرات کانونی در ناحیه فرنیک خلفی بطن چپ را شبیه سازی کند.
در همان زمان، یک موج S برجسته در لیدهای I و aVL (به اصطلاح سندرم Q III S I) تشخیص داده می شود. هیچ موج q در لیدهای I، V 5 و V 6 وجود ندارد. منطقه انتقال ممکن است به سمت چپ تغییر کند. این تغییرات با بزرگ شدن حاد و مزمن بطن راست نیز رخ می دهد که نیاز به تشخیص افتراقی مناسب دارد.
شکل ECG یک زن 35 ساله سالم با بدن آستنیک را نشان می دهد. هیچ شکایتی در مورد اختلال عملکرد قلب و ریه وجود ندارد. هیچ سابقه بیماری که بتواند باعث هیپرتروفی قلب راست شود وجود ندارد. معاینه فیزیکی و اشعه ایکس هیچ تغییر پاتولوژیک را در قلب و ریه نشان نداد.
ECG موقعیت عمودی ناقل های دهلیزی و بطنی را نشان می دهد. P = +75 . QRS = 80+. قابل توجه امواج q تلفظ به همراه امواج R بلند در لیدهای II، III و aVF و همچنین امواج S در لیدهای I و aVL هستند. منطقه انتقال در V 4 -V 5. این ویژگیهای ECG میتواند زمینهای برای تعیین هیپرتروفی قلب راست فراهم کند، اما عدم وجود شکایات، دادههای مربوط به تاریخ و نتایج معاینات بالینی و اشعه ایکس باعث شد تا این فرض کنار گذاشته شود و ECG یک نوع طبیعی در نظر گرفته شود.
چرخش قلب حول محور طولی در خلاف جهت عقربه های ساعت (یعنی با بطن چپ به سمت جلو و به سمت بالا) معمولاً با انحراف راس به سمت چپ ترکیب می شود و یک نوع نسبتاً نادر از موقعیت افقی قلب است. این نوع با یک موج Q برجسته در لیدهای I، aVL و قفسه سینه چپ همراه با امواج S برجسته در لیدهای III و aVF مشخص می شود. امواج Q عمیق ممکن است علائم تغییرات کانونی در دیواره جانبی یا قدامی بطن چپ را تقلید کنند. منطقه انتقال با این گزینه معمولاً به سمت راست منتقل می شود.
یک نمونه معمولی از این نوع هنجار، ECG است که در شکل یک بیمار 50 ساله با تشخیص گاستریت مزمن نشان داده شده است. این منحنی یک موج Q واضح در لیدهای I و aVL و یک موج S عمیق در لید III را نشان می دهد.
الکتروکاردیوگرافی عملی، V.L. Doshchitsin
نوار قلب طبیعی با موقعیت افقیمحور الکتریکی قلب باید از علائم هیپرتروفی بطن چپ متمایز شود. هنگامی که محور الکتریکی قلب عمودی است، موج R دارای حداکثر دامنه در لیدهای aVF، II و III در لیدهای aVL و I است، یک موج S برجسته ثبت می شود که در لیدهای قفسه سینه نیز امکان پذیر است. ÂQRS = + 70 - +90. چنین#8230;
چرخش خلفی قلب با ظهور یک موج عمیق S1 در لیدهای I، II و III و همچنین در سرب aVF همراه است. همچنین ممکن است یک موج S برجسته در تمام لیدهای قفسه سینه با تغییر ناحیه انتقال به چپ مشاهده شود. این نوع از ECG طبیعی نیاز به تشخیص افتراقی با یکی از انواع ECG برای هیپرتروفی بطن راست (نوع S) دارد. تصویر شماره 8230 را نشان می دهد.
سندرم رپلاریزاسیون زودرس یا زودرس به یک نسبتا اشاره دارد انواع کمیاب ECG طبیعی علامت اصلی این سندروم بالا رفتن قطعه ST است که شکل خاصی از یک قوس به سمت پایین محدب دارد و از نقطه J بسیار واقع در زانوی نزولی موج R یا در قسمت انتهایی موج S شروع می شود نقطه انتقال کمپلکس QRS به بخش نزولی ST#8230.
تغییرات عجیب و غریب ECG در افراد مبتلا به دکستروکاردیا مشاهده می شود. آنها با جهت مخالف دندان های اصلی نسبت به معمول مشخص می شوند. بنابراین، در سرب I، امواج P و T منفی تشخیص داده می شود، موج اصلی کمپلکس QRS منفی است و یک کمپلکس نوع QS اغلب ثبت می شود. امواج Q عمیق ممکن است در لیدهای پیش کوردیال مشاهده شود که ممکن است منجر به تشخیص اشتباه تغییرات کانونی بزرگ #8230 شود.
یک نوع از هنجار ممکن است یک ECG با امواج T منفی کم عمق در لیدهای V1-V3، در افراد جوان زیر 25 سال (به ندرت مسن تر) در غیاب پویایی در آنها در مقایسه با ECGهای ثبت شده قبلی باشد. این امواج T به امواج جوانی معروف هستند. گاهی اوقات در افراد سالم ECG در لیدهای V2 #8212; V4 با امواج T بلند مشخص شده است که #8230;
الکتروکاردیوگرام زمانی که قلب حول محور عرضی می چرخد
چرخش خلفی قلب با ظهور یک موج عمیق S1 در لیدهای I، II و III و همچنین در سرب aVF همراه است. همچنین ممکن است یک موج S برجسته در تمام لیدهای قفسه سینه با تغییر ناحیه انتقال به چپ مشاهده شود. این نوع از ECG طبیعی نیاز به تشخیص افتراقی با یکی از انواع ECG برای هیپرتروفی بطن راست (نوع S) دارد.
شکل ECG یک پسر 16 ساله سالم را نشان می دهد. معاینه فیزیکی و اشعه ایکس هیچ نشانه ای از آسیب شناسی را نشان نداد. ECG یک موج S برجسته را در لیدهای I، II، III، aVF، V 1 - V 6 و جابجایی ناحیه انتقال به V5 نشان داد. موج Q و وارونگی موج T در سرب aVL نیز شناسایی شد که هنگام ثبت ECG در طول انقضا ناپدید شد.
هنگامی که قلب راس خود را در لیدهای I، II، III و aVF به جلو می چرخاند، یک موج Q مشخص ثبت می شود که کمپلکس بطنی در این لیدها دارای شکل qR است و در برخی موارد عمق موج Q می تواند از 1/4 تجاوز کند. از ارتفاع موج R اغلب این موقعیت محور با چرخش قلب حول محور طولی آن در خلاف جهت عقربه های ساعت ترکیب می شود. در چنین مواردی، یک موج Q واضح در لیدهای قفسه سینه چپ نیز تشخیص داده می شود.
شکل ECG یک مرد 28 ساله سالم را نشان می دهد که هیچ نشانه ناهنجاری از آسیب شناسی قلبی و آن نداشت. علائم بالینی. در لیدهای I، II، III، aVF، V 3 - V 6، یک موج Q برجسته ثبت می شود که عمق آن از 1/4 دامنه موج R تجاوز نمی کند راس به جلو و حول محور طولی در خلاف جهت عقربه های ساعت.
"الکتروکاردیوگرافی عملی"، V.L
در برخی موارد، انواع ECG طبیعی مرتبط با موقعیت متفاوتمحور قلب به اشتباه به عنوان تجلی یک یا آن آسیب شناسی تفسیر می شود. در این راستا، ابتدا انواع "موقعیتی" یک ECG طبیعی را در نظر خواهیم گرفت. همانطور که در بالا ذکر شد، افراد سالم ممکن است دارای موقعیت نرمال، افقی یا عمودی محور الکتریکی قلب باشند که به نوع بدن، سن و ... بستگی دارد.
یک نوار قلب طبیعی با موقعیت افقی محور الکتریکی قلب باید از علائم هیپرتروفی بطن چپ متمایز شود. هنگامی که محور الکتریکی قلب عمودی است، موج R دارای حداکثر دامنه در لیدهای aVF، II و III در لیدهای aVL و I است، یک موج S برجسته ثبت می شود که در لیدهای قفسه سینه نیز امکان پذیر است. ÂQRS = + 70 ° - + 90 °. چنین...
هنگامی که قلب در جهت عقربه های ساعت حول محور طولی خود می چرخد (همانطور که از راس مشاهده می شود)، بطن راست به جلو و بالا حرکت می کند و بطن چپ به سمت عقب و پایین حرکت می کند. این موقعیت گونه ای از موقعیت عمودی محور قلب است. در ECG، یک موج Q عمیق در لید III ظاهر می شود، و گاهی اوقات در سرب aVF، که می تواند علائم را شبیه سازی کند.
سندرم رپلاریزاسیون زودرس یا زودرس یک نوع نسبتاً نادر از ECG طبیعی است. علامت اصلی این سندرم بالا رفتن قطعه ST است که شکل خاصی از یک قوس به سمت پایین محدب دارد و از نقطه J بالا در زانوی نزولی موج R یا در قسمت انتهایی موج S شروع می شود نقطه انتقال کمپلکس QRS به بخش ST نزولی ...
تغییرات عجیب و غریب ECG در افراد مبتلا به دکستروکاردیا مشاهده می شود. آنها با جهت مخالف دندان های اصلی در مقایسه با معمول مشخص می شوند. بنابراین، در سرب I، امواج P و T منفی تشخیص داده می شود، موج اصلی کمپلکس QRS منفی است و یک کمپلکس نوع QS اغلب ثبت می شود. امواج Q عمیق ممکن است در لیدهای قفسه سینه مشاهده شود که ممکن است باعث تشخیص اشتباه تغییرات کانونی بزرگ شود.
اطلاعات موجود در سایت صرفاً جهت اطلاع رسانی است و راهنمای خوددرمانی نیست.








