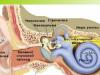
Kardiologs
Augstākā izglītība:
Kardiologs
Kabardīno-Balkāriešu Valsts universitāte viņiem. HM. Berbekova, Medicīnas fakultāte (KBSU)
Izglītības līmenis – Speciālists
Papildus izglītība:
"Kardioloģija"
Čuvašijas Veselības un sociālās attīstības ministrijas valsts izglītības iestāde "Medicīnas padziļināto studiju institūts"
Sirds hipertrofija nav slimība. Tas ir sindroms, kas runā par problēmām organismā. Kāpēc tas attīstās un ko tas norāda? Kādas ir miokarda hipertrofijas prognozes?
Kas ir sirds hipertrofija?
Smags fiziskais darbs, sports, slimības, neveselīgs tēls dzīve rada apstākļus, kad sirdij jāstrādā vairāk. Lai nodrošinātu ķermeņa šūnas ar nepārtrauktu labs uzturs, viņam ir jāsaņem līgums biežāk. Un situācija izrādās līdzīga, piemēram, bicepsu pumpēšanai. Jo lielāka slodze uz sirds kambariem, jo lielāki tie kļūst.
Ir divu veidu hipertrofija:
- koncentrisks kad muskuļu sienas sirdis sabiezē, bet diastoliskais tilpums nemainās, tas ir, kameras dobums paliek normāls;
- ekscentrisku pavada ventrikulāra dobuma izstiepšanās un vienlaicīga tā sienu sabiezēšana kardiomiocītu augšanas dēļ.

Koncentriskas hipertrofijas gadījumā sienu sabiezēšana pēc tam izraisa to elastības zudumu. Ekscentrisku miokarda hipertrofiju izraisa sūknētās asins tilpuma palielināšanās. Dažādu iemeslu dēļ var attīstīties abu sirds kambaru hipertrofija, atsevišķi no sirds labās vai kreisās puses, ieskaitot priekškambaru hipertrofiju.
Fizioloģiskā hipertrofija
Fizioloģiskais ir pieaugums, kas attīstās, reaģējot uz periodiskām fiziskām aktivitātēm. Organisms cenšas atvieglot palielināto slodzi uz sirds muskuļu slāņa masas vienību, palielinot savu šķiedru skaitu un apjomu. Process notiek pakāpeniski, un to pavada vienlaicīga kapilāru un nervu šķiedru augšana miokardā. Tāpēc asins apgāde un nervu regulēšana audos paliek normāli.
Patoloģiska hipertrofija
Atšķirībā no fizioloģiskās, sirds muskuļu patoloģiska paplašināšanās ir saistīta ar pastāvīgu slodzi un attīstās daudz ātrāk. Dažu sirds un vārstuļu defektu gadījumā šis process var ilgt vairākas nedēļas. Tā rezultātā tiek traucēta asins piegāde miokardam un sirds audu nervu trofisms. Asinsvadi un nervi vienkārši nespēj sekot līdzi muskuļu šķiedru augšanai.
Patoloģiskā hipertrofija izraisa vēl lielāku sirds slodzes palielināšanos, kas izraisa paātrinātu nodilumu, miokarda vadītspējas traucējumus un galu galā patoloģijas apgrieztu attīstību - sirds muskuļa zonu atrofiju. Ventrikulāra hipertrofija neizbēgami izraisa priekškambaru paplašināšanos.
Pārāk liela fiziskā aktivitāte var izspēlēt nežēlīgu joku ar sportistu. Hipertrofija, kas vispirms attīstās kā ķermeņa fizioloģiska reakcija, galu galā var izraisīt sirds patoloģiju attīstību. Lai jūsu sirds atgrieztos normālā stāvoklī, jūs nevarat pēkšņi pārtraukt sportošanu. Slodzes jāsamazina pakāpeniski.

Kreisās sirds hipertrofija
Kreisās sirds hipertrofija ir visizplatītākais sindroms. Sirds kreisās kameras ir atbildīgas par skābekli saturošu asiņu sūknēšanu un atbrīvošanu aortā. Ir svarīgi, lai tas netraucēti izietu cauri traukiem.
Kreisā ātrija hipertrofēta siena veidojas vairāku iemeslu dēļ:
- stenoze (sašaurināšanās) mitrālais vārsts regulēt asins plūsmu starp ātriju un kreiso kambara;
- mitrālā vārstuļa nepietiekamība (nepilnīga slēgšana);
- aortas vārstuļa sašaurināšanās;
- hipertrofiska kardiomiopātija - ģenētiska slimība, kas izraisa patoloģisku miokarda palielināšanos;
- aptaukošanās
Starp LVH cēloņiem pirmajā vietā ir hipertensija. Citi faktori, kas provocē patoloģijas attīstību:
- pastāvīga palielināta fiziskā aktivitāte;
- hipertensīvā nefropātija;
- hormonālā nelīdzsvarotība;
- aortas vārstuļa sašaurināšanās aterosklerozes vai endokardīta dēļ.

LVH ir sadalīts trīs posmos:
- pirmā vai ārkārtas situācija, kad slodze pārsniedz sirds spējas un sākas fizioloģiska hipertrofija;
- otrā ir ilgstoša hipertrofija, kad sirds jau ir pielāgojusies palielinātajai slodzei;
- trešais ir drošības robežas samazināšanās, kad audu augšana apsteidz miokarda asinsvadu un nervu tīkla augšanu.
Sirds labās puses hipertrofija
Labais ātrijs un ventrikuls saņem venozās asinis, kas nāk caur dobo vēnu no visiem orgāniem, un pēc tam nosūta tās uz plaušām gāzu apmaiņai. Viņu darbs ir tieši saistīts ar plaušu stāvokli. Labā priekškambaru hipertrofisko sindromu izraisa šādi iemesli:
- obstruktīvas plaušu slimības - hronisks bronhīts, pneimoskleroze, bronhiālā astma;
- daļēja bloķēšana plaušu artērija;
- samazināts lūmenis vai, gluži pretēji, trīskāršā vārsta nepietiekamība.
Labā kambara hipertrofija ir saistīta ar šādām anomālijām:
- sirds defekti (Falota tetraloģija);
- paaugstināts spiediens artērijā, kas savieno sirdi un plaušas;
- plaušu vārstuļa lūmena samazināšanās;
- starpsienu starp kambariem pārkāpums.
Kā izpaužas sirds hipertrofija?
Sākotnējā miokarda hipertrofijas stadija ir asimptomātiska. Sirds palielināšanos šajā periodā var noteikt tikai pārbaudes laikā. Pēc tam sindroma pazīmes ir atkarīgas no patoloģijas atrašanās vietas. Sirds kreiso kambaru hipertrofija izpaužas ar šādiem simptomiem:
- samazināta veiktspēja, nogurums;
- reibonis ar ģīboni;
- sirdssāpes;
- ritma traucējumi;
- vingrinājumu nepanesamība.
Sirds labās puses palielināšanās ir saistīta ar asiņu stagnāciju vēnās un plaušu artērijā. Hipertrofijas pazīmes:
- apgrūtināta elpošana un sāpes krūtīs;
- kāju pietūkums;
- klepus;
- smaguma sajūta labajā hipohondrijā.
Diagnostika
Galvenās metodes hipertrofijas diagnosticēšanai ir EKG un sirds ultraskaņa. Pirmkārt, pacients tiek pārbaudīts ar auskultāciju, kuras laikā tiek dzirdami sirds trokšņi. EKG pazīmes tiek izteiktas sirds ass nobīdē pa labi vai pa kreisi, mainoties atbilstošo zobu konfigurācijai. Papildus elektrokardiogrāfiskām hipertrofijas pazīmēm ir nepieciešams redzēt sindroma attīstības pakāpi. Šim nolūkam viņi izmanto instrumentālā metode- ehokardiogrāfija. Tas sniedz šādu informāciju:
- miokarda sienas un starpsienas sabiezēšanas pakāpe, kā arī tā defektu klātbūtne;
- dobumu tilpums;
- spiediena pakāpe starp traukiem un sirds kambariem;
- Vai ir reversā asins plūsma?
Testi, izmantojot veloergometriju, kuru laikā tiek veikta kardiogramma, parāda miokarda izturību pret stresu.
Ārstēšana un prognoze
Ārstēšana ir vērsta uz galvenajām slimībām, kas izraisa sirds hipertrofiju - hipertensiju, plaušu un endokrīnās slimības. Ja nepieciešams, tiek veikta antibakteriālā terapija. Izmantotās zāles ir diurētiskie līdzekļi, antihipertensīvie līdzekļi un spazmolīti.
Ja ignorējat pamatslimību ārstēšanu, sirds, īpaši kreisā kambara, hipertrofijas prognoze ir nelabvēlīga. Attīstās sirds mazspēja, aritmija, miokarda išēmija un kardioskleroze. Visnopietnākās sekas ir miokarda infarkts un pēkšņa sirds nāve.
Ventrikulāra miokarda hipertrofija vai kardiomiopātija ir sirds muskuļa masas palielināšanās, bīstams stāvoklis, palielinot risku letāls iznākums. Tā organisms reaģē uz paaugstinātu asinsspiedienu. Bet kopumā šāda veida izmaiņām prognoze var būt labvēlīga, jo ir daudz dažādu modernas metodesārstēšana.
Ventrikulārās hipertrofijas cēloņi
Parasti termins miokarda hipertrofija nozīmē kreisā vai labā, kā arī abu sirds kambaru palielināšanos. Sirdij ir nevēlamas jebkuras fiziskas aktivitātes, slikti ieradumi, piemēram, pārēšanās, smēķēšana. Jau no pirmajām dzimšanas minūtēm sirdij jāiztur noteikta slodze, un šī svarīgā orgāna spēks ir atkarīgs no miokarda, t.i., sirds muskuļa tonusa stāvokļa.
Ar lielu slodzi sirdij ir nepieciešams daudz asiņu, kas nozīmē vairāk sirdspukstu. Katra sirds kontrakcija ir noteikta asiņu daudzuma pāreja caur ātriju un sirds kambariem. Sirds darbojas kā destilācijas sūknis. Tiek radīts spiediens, lai sūknētu asinis no ātrijiem uz sirds kambariem, pēc tam uz aortu, pēc tam tiek piepildīta visa asinsrites sistēma.
Slodzes noved pie tā, ka asiņu daudzums pārsniedz normu, sirds sāk strādāt ātrāk, jo tai jātiek galā un jāpumpē liels asins daudzums, apgādājot ar to visām daļām. cilvēka ķermenis. Sirds kambariem jābūt laikam, lai aortā izmestu jebkādu asiņu masu, un, ja sirds nespēj strādāt šādā ritmā, tad miokards zaudē savas elastīgās īpašības un palielinās tilpums.
Pastāvīgs patoloģisks process veicina miokarda hipertrofijas augšanu. Hipertrofiju var provocēt ne tikai hipertensija, bet arī iedzimti vai iegūti sirds defekti, traucēta asins piegāde miokardam, liekais svars vai pārmērīga slodze. Starp iemesliem ārsti atzīmē arī iedzimtu noslieci.
Sirds kambara paplašināšanās notiek dažādu vecuma grupu cilvēkiem, bet visbiežāk pret to ir uzņēmīgi bērni. Sirds hipertrofija rodas jaundzimušajiem, tas izskaidrojams ar to, ka labā puse sirdij ir liela slodze.
Bet visbiežāk sirds kambaru hipertrofija norāda uz iedzimtu sirds defektu, kas izpaužas kā asins aizplūšanas pārkāpums no labā kambara. Arī starp cēloņiem ir izmaiņas starpkambaru starpsienā, kas noved pie situācijas, kad abas sadaļas sazinās savā starpā, un asinis ir slikti piesātinātas ar skābekli.
Kompensējot orgānu nepietiekamu uzturu, sirds smagi strādā, izraisot hipertrofiju. Bieži paaugstināts spiediens plaušu artērijā izraisa hipertrofiju. Tāpēc ir elpas trūkums un vairāki. Vēl viens šīs patoloģijas parādīšanās faktors ir plaušu vārstuļa stenoze.
Ventrikulāras hipertrofijas pazīmes un simptomi

Miokarda hipertrofija ir mānīga, tā var palikt nepamanīta ilgu laiku. Cilvēki gadiem ilgi dzīvo ar šo problēmu, pat to nezinot. Diagnoze tiek noteikta izlases vai plānveida medicīniskās apskates laikā vai autopsijas laikā pēc personas nāves.
Daudziem cilvēkiem ar miokarda hipertrofiju rodas sāpes sirdī, simptomi atgādina stenokardiju, rodas ģībonis, elpas trūkums fiziskās aktivitātes laikā, neregulāri sirds ritmi.
Diagnostika ventrikulāra hipertrofija
Kardiomiopātijas diagnosticēšanai izmanto ehokardiogrammu, speciāla indeksa aprēķinu, kas nosaka hipertrofijas pakāpi, divdimensiju ehokardiogrammu, magnētiskās rezonanses attēlveidošanu, Doplera ehokardiogrāfiju, pozitronu emisijas tomogrāfiju. Ārstēšanas laikā pacienta stāvokli uzrauga galvenokārt, izmantojot elektrokardiogrammu.
Ventrikulārās hipertrofijas ārstēšana
Ārstēšanas laikā galvenais uzdevums ir samazināt sirds kambara izmēru. Lai atrisinātu problēmu, tas ir nepieciešams Sarežģīta pieeja. Papildus zāļu terapijai ir jāmaina ierastais dzīvesveids, kas izraisīja slimību. Miokarda hipertrofijas parādības novēršana ir iespējama, izmantojot ļoti efektīvas, mūsdienu narkotikas. Viņu ārstnieciskas īpašībasļauj sirds muskuļiem atgriezties normālā stāvoklī.
Smagos gadījumos tiek veikta operācija, lai noņemtu daļu no hipertrofētā muskuļa. Svarīga ir pacientu dzīvesveida maiņa, ieteicamas rehabilitācijas speciālistu un uztura speciālistu konsultācijas. Pacienti, kuri vēlas būt veseli un tajā pašā laikā ir liekais svars, tiek noteikta individuāla diēta.
Ārstēšana būs veiksmīga, ja varēsiet pārvarēt sliktos ieradumus, samazināt sāls patēriņu, pārtraukt alkohola lietošanu, izskaust pārtiku, kas nogalina organismu ar holesterīnu, kā arī izņemt no ēdienkartes kūpinātus un ceptus ēdienus.
Eksperts redaktors: Močalovs Pāvels Aleksandrovičs| Medicīnas zinātņu doktors ģimenes ārsts
Izglītība: Maskavas Medicīnas institūta nosaukums. I. M. Sečenovs, specialitāte - "Vispārējā medicīna" 1991.gadā, 1993.gadā "Arodslimības", 1996.gadā "Terapija".
Nepieciešamā ārstēšana, cik ilgi tā jāveic, vai ir iespējams pilnībā izārstēties.
Kreisā kambara diastoliskā disfunkcija (saīsināti LVDD) ir nepietiekama kambara piepildīšana ar asinīm diastolā, t.i., sirds muskuļa relaksācijas periodā.
Šī patoloģija biežāk tiek diagnosticēta sievietēm pensijas vecumā, kuras cieš no arteriālās hipertensijas, hroniskas sirds mazspējas (saīsināti CHF) vai citām sirds slimībām. Vīriešiem kreisā kambara disfunkcija tiek atklāta daudz retāk.
Ar šādu disfunkciju sirds muskuļi nespēj pilnībā atpūsties. Tas samazina kambara piepildījumu ar asinīm. Šī kreisā kambara disfunkcija ietekmē visu cikla periodu sirdsdarbība: ja diastoles laikā kambaris nebija pietiekami piepildīts ar asinīm, tad sistoles laikā (miokarda kontrakcija) maz no tā tiks iespiests aortā. Tas ietekmē labā kambara darbību, izraisa asins stagnāciju un pēc tam sistolisko traucējumu attīstību, priekškambaru pārslodzi un CHF.
Šo patoloģiju ārstē kardiologs. Iespējama iesaistīšanās dziedināšanas process citi šauri speciālisti: reimatologs, neirologs, rehabilitācijas speciālists.
Pilnībā atbrīvoties no šāda traucējuma nav iespējams, jo to bieži provocē kāda sirds vai asinsvadu pamatslimība vai ar vecumu saistīts nolietojums. Prognoze ir atkarīga no disfunkcijas veida, klātbūtnes vienlaicīgas slimības, ārstēšanas pareizība un savlaicīgums.
Kreisā kambara diastoliskās disfunkcijas veidi
Attīstības iemesli
Biežāk iemesli ir vairāku faktoru kombinācija:
- vecāka gadagājuma vecums;
- arteriālā hipertensija;
- liekais svars;
- hroniskas sirds patoloģijas: aritmijas vai citi ritma traucējumi, miokarda fibroze (aizvietošana muskuļu audišķiedrveida, kas nespēj sarauties un vadīt elektriskos impulsus), aortas stenoze;
- akūti sirdsdarbības traucējumi, piemēram, sirdslēkme.
Asins plūsmas traucējumus (hemodinamikas) var izraisīt:
- asinsrites sistēmas patoloģijas un koronārie asinsvadi: tromboflebīts, sirds išēmija;
- konstriktīvs perikardīts ar sabiezējumu ārējā čaula sirds un sirds kambaru kompresija;
- primārā amiloidoze, kurā miokarda elastība samazinās īpašu vielu nogulsnēšanās dēļ, kas izraisa muskuļu šķiedru atrofiju;
- pēcinfarkta kardioskleroze.
Simptomi
Apmēram 45% gadījumu LVDD ilgstoši ir asimptomātisks, īpaši hipertrofiska un pseidonormāla veida patoloģijas gadījumā. Laika gaitā un ar vissmagāko, ierobežojošo veidu ir raksturīgas šādas izpausmes:
- Aizdusa. Parādās vispirms tikai ar intensīvu fiziskā aktivitāte, vēlāk miera stāvoklī.
- Vājums, nogurums, samazināta tolerance pret fiziskajām aktivitātēm.
- Sirds ritma traucējumi, visbiežāk paātrināta sirdsdarbība vai priekškambaru mirdzēšana.
- Gaisa trūkums, kompresija krūšu rajonā.
- Sirds klepus, sliktāks guļus stāvoklī.
- Potīšu pietūkums.
Ieslēgts sākuma posmi diastoliskā disfunkcija, pacients nezina, ka sākas sirdsdarbības traucējumi, un vājumu un elpas trūkumu saista ar banālu nogurumu. Šī bezsimptomu perioda ilgums katram cilvēkam ir atšķirīgs. Apmeklējiet ārstu tikai tad, kad tas ir pamanāms Klīniskās pazīmes, piemēram, elpas trūkums miera stāvoklī, kāju pietūkums, kas ietekmē cilvēka dzīves kvalitāti.
Pamata diagnostikas metodes
Starp papildu pasākumi ir iespējams izpētīt funkciju vairogdziedzeris(hormonu līmeņa noteikšana), krūškurvja rentgenogrāfija, koronārā angiogrāfija utt.
Ārstēšana
Ar kreisā kambara diastoliskās funkcijas traucējumiem ir iespējams tikt galā tikai tad, ja to izraisa sirds ķirurģiska patoloģija, kuru iespējams pilnībā novērst ķirurģiski. Citos gadījumos problēmas ar sirds diastolu tiek koriģētas ar medikamentiem.
Terapija galvenokārt ir vērsta uz asinsrites traucējumu novēršanu. Viņa turpmākās dzīves kvalitāte ir atkarīga no ārstēšanas savlaicīguma, pareizības un pacienta stingras medicīnisko ieteikumu ievērošanas.
Ārstēšanas pasākumu mērķi:
- sirds ritma traucējumu novēršana (pulsa normalizēšana);
- asinsspiediena stabilizācija;
- ūdens-sāls metabolisma korekcija;
- kreisā kambara hipertrofijas likvidēšana.
Prognoze
Kreisā kambara diastoliskās funkcijas traucējumus nevar pilnībā apturēt, taču ar adekvātu asinsrites traucējumu medikamentozo korekciju, pamatslimības ārstēšanu, pareizu uzturu, darba un atpūtas grafiku pacienti ar šādiem traucējumiem dzīvo. pilna dzīve ilgi gadi.
Neskatoties uz to, ir vērts zināt, kas ir sirds cikla traucējumi - bīstama patoloģija, ko nevar ignorēt. Ja tas progresē slikti, tas var izraisīt sirdslēkmi, asins stagnāciju sirdī un plaušās un pēdējo pietūkumu. Iespējamas komplikācijas, īpaši ar smagiem darbības traucējumiem: tromboze, plaušu embolija, kambaru fibrilācija.
Ja nav pienācīgas ārstēšanas, smagas disfunkcijas ar smagu CHF, atveseļošanās prognoze ir nelabvēlīga. Vairumā gadījumu tas beidzas ar pacienta nāvi.
Regulāri pareizi ārstējot, pielāgojot uzturu ar ierobežotu sāli, kontrolējot stāvokli un asinsspiediena un holesterīna līmeni, pacients var cerēt uz labvēlīgu iznākumu, dzīves pagarināšanos un aktīvu dzīvi.
Sirds un asinsvadu ārstēšana © 2016 | Vietnes karte | Kontakti | Personas datu politika | Lietotāja līgums | Citējot dokumentu, ir nepieciešama saite uz vietni, norādot avotu.
Ventrikulāra miokarda disfunkcija: cēloņi, simptomi, ārstēšana
Lai katra cilvēka ķermeņa šūna saņemtu asinis ar dzīvībai svarīgo skābekli, sirdij jādarbojas pareizi. Sirds sūknēšanas funkcija tiek veikta ar alternatīvu sirds muskuļa - miokarda - relaksāciju un kontrakciju. Ja kāds no šiem procesiem tiek traucēts, rodas sirds kambaru darbības traucējumi, un pamazām samazinās sirds spēja iespiest asinis aortā, kas ietekmē dzīvībai svarīgo orgānu asins piegādi. Attīstās miokarda disfunkcija vai disfunkcija.
Ventrikulāra disfunkcija ir sirds muskuļa saraušanās spējas pārkāpums sistoliskās kontrakcijas laikā, lai izspiestu asinis traukos un atslābinātu diastoliskās kontrakcijas laikā, lai uzņemtu asinis no ātrijiem. Jebkurā gadījumā šie procesi izraisa normālas intrakardiālās hemodinamikas traucējumus (asins kustību caur sirds kambariem) un asiņu stagnāciju plaušās un citos orgānos.
Abiem disfunkciju veidiem ir saistība ar hronisku sirds mazspēju – jo vairāk traucēta sirds kambaru funkcija, jo augstāka ir sirds mazspējas smaguma pakāpe. Ja CHF var rasties bez sirds disfunkcijas, tad disfunkcija, gluži pretēji, nenotiek bez CHF, tas ir, katram pacientam ar sirds kambaru disfunkciju atkarībā no simptomiem ir hroniska sirds mazspēja sākotnējā vai smagā stadijā. Tas ir svarīgi pacientam ņemt vērā, ja viņš uzskata, ka medikamentu lietošana nav nepieciešama. Jums arī jāsaprot, ka, ja pacientam ir diagnosticēta miokarda disfunkcija, tas ir pirmais signāls, ka sirdī notiek daži procesi, kas ir jāidentificē un jāārstē.
Kreisā kambara disfunkcija
Diastoliskā disfunkcija
Sirds kreisā kambara diastolisko disfunkciju raksturo kreisā kambara miokarda spējas atslābināšanās pārkāpums, lai pilnībā piepildītos ar asinīm. Izsviedes frakcija ir normāla vai nedaudz lielāka (50% vai vairāk). Tīrā veidā diastoliskā disfunkcija rodas mazāk nekā 20% gadījumu. Izšķir šādus diastoliskās disfunkcijas veidus: traucēta relaksācija, pseidonormāls un ierobežojošs veids. Pirmie divi var nebūt saistīti ar simptomiem, savukārt pēdējais veids atbilst smagai CHF ar smagi simptomi.
Cēloņi
- Sirds išēmija,
- Pēcinfarkta kardioskleroze ar miokarda remodelāciju,
- Hipertrofiska kardiomiopātija - sirds kambaru masas palielināšanās to sienu sabiezēšanas dēļ,
- Arteriālā hipertensija,
- Aortas vārstuļa stenoze,
- Fibrīns perikardīts - sirds ārējās oderes iekaisums, sirds "maiss",
- Ierobežojoši miokarda bojājumi (endomiokarda Loeflera slimība un Deivisa endomiokarda fibroze) - normālas muskuļu un sirds iekšējās oderes struktūras sablīvēšanās, kas var ierobežot relaksācijas vai diastoles procesu.
Zīmes
Asimptomātisku kursu novēro 45% diastoliskās disfunkcijas gadījumu.
Klīniskās izpausmes izraisa paaugstināts spiediens kreisajā ātrijā, jo asinis nevar plūst pietiekamā daudzumā kreisajā kambarī tā pastāvīgā spriedzes stāvokļa dēļ. Asinis stagnē arī plaušu artērijās, kas izpaužas ar šādiem simptomiem:
- Elpas trūkums, sākumā neliels, ejot vai kāpjot pa kāpnēm, pēc tam pasliktinās miera stāvoklī,
- Sauss klepus, kas pasliktinās guļus stāvoklī un naktī,
- Sirds darba pārtraukumu sajūta, sāpes krūtīs, ko pavada sirds ritma traucējumi, visbiežāk priekškambaru mirdzēšana,
- Nogurums un nespēja veikt iepriekš labi panesamas fiziskās aktivitātes.
Sistoliskā disfunkcija
Kreisā kambara sistolisko disfunkciju raksturo samazināta sirds muskuļa kontraktilitāte un samazināts aortā izmesto asiņu daudzums. Aptuveni 45% cilvēku ar CHF ir šāda veida disfunkcija (citos gadījumos miokarda kontraktilitātes funkcija nav traucēta). Galvenais kritērijs ir kreisā kambara izsviedes frakcijas samazināšanās saskaņā ar sirds ultraskaņas rezultātiem, kas ir mazāka par 45%.
Cēloņi
- akūts miokarda infarkts (78% pacientu ar sirdslēkmi kreisā kambara disfunkcija attīstās pirmajā dienā),
- Paplašināta kardiomiopātija - sirds dobumu paplašināšanās iekaisuma, dishormonālu vai vielmaiņas traucējumu dēļ organismā,
- vīrusu vai baktēriju rakstura miokardīts,
- mitrālā vārstuļa mazspēja (iegūta sirds slimība),
- Hipertensija ieslēgta vēlīnās stadijas.
Simptomi
Pacients var atzīmēt kā klātbūtni raksturīgie simptomi, vai to pilnīga prombūtne. Pēdējā gadījumā viņi runā par asimptomātisku disfunkciju.
Sistoliskās disfunkcijas simptomus izraisa asins izsviedes samazināšanās aortā un līdz ar to asins plūsmas samazināšanās iekšējos orgānos un skeleta muskuļos. Raksturīgākās pazīmes:
- Bālums, zilgana krāsas maiņa un aukstums āda, apakšējo ekstremitāšu pietūkums,
- Nogurums, bezcēloņu muskuļu vājums,
- Izmaiņas psihoemocionālajā sfērā smadzeņu asinsrites izsīkuma dēļ - bezmiegs, aizkaitināmība, atmiņas traucējumi u.c.
- Nieru darbības traucējumi un ar to saistītās izmaiņas asins un urīna analīzēs, paaugstināts asinsspiediens, ko izraisa hipertensijas nieru mehānismu aktivizēšanās, sejas pietūkums.
Labā kambara disfunkcija
Cēloņi
Iepriekš minētās slimības joprojām ir aktuālas kā labā kambara disfunkcijas cēloņi. Papildus tiem izolētu labā kambara mazspēju var izraisīt bronhopulmonālās sistēmas slimības (smaga bronhiālā astma, emfizēma utt.), Iedzimti sirds defekti un trikuspidālā vārstuļa un plaušu vārstuļa defekti.
Simptomi
Labā kambara disfunkciju raksturo simptomi, kas pavada asins stagnāciju sistēmiskās cirkulācijas orgānos (aknās, ādā un muskuļos, nierēs, smadzenēs):
- Smaga cianoze (zila krāsa) uz deguna, lūpu, pirkstu nagu falangu, ausu galu un smagos gadījumos uz visas sejas, roku un pēdu ādas,
- Apakšējo ekstremitāšu tūska, kas parādās vakara laiks un izzūd no rīta, smagos gadījumos - visa ķermeņa pietūkums (anasarca),
- Aknu disfunkcija, līdz pat sirds cirozei vēlākās stadijās un no tā izrietošā aknu palielināšanās, sāpes labajā hipohondrijā, vēdera palielināšanās, ādas un sklēras dzeltenums, izmaiņas asins analīzēs.
Hroniskas sirds mazspējas attīstībā izšķiroša nozīme ir abu sirds kambaru diastoliskajai disfunkcijai, un sistoles un diastoles traucējumi ir viena procesa sastāvdaļa.
Kāda pārbaude ir nepieciešama?
Ja pacientam rodas simptomi, kas līdzīgi sirds kambaru miokarda disfunkcijas pazīmēm, viņam jākonsultējas ar kardiologu vai terapeitu. Ārsts veiks pārbaudi un izrakstīs jebkuru papildu metodes izmeklējumi:
- Rutīnas metodes - asins un urīna analīzes, bioķīmiskās asins analīzes hemoglobīna līmeņa noteikšanai, darbības rādītāji iekšējie orgāni(aknas, nieres),
- Kālija, nātrija, nātrija urētiskā peptīda noteikšana asinīs,
- Asins analīze hormonu saturam (vairogdziedzera hormonu līmeņa noteikšana, virsnieru dziedzeri), ja ir aizdomas par hormonu pārpalikumu organismā, kam ir toksiska ietekme uz sirdi,
- EKG ir obligāta pētījuma metode, lai noteiktu, vai ir miokarda hipertrofija, pazīmes arteriālā hipertensija un miokarda išēmija,
- EKG modifikācijas - skrejceļa tests, veloergometrija - tas ir EKG reģistrēšana pēc fiziskās slodzes, kas ļauj novērtēt slodzes izraisītas izmaiņas miokarda asinsapgādē, kā arī novērtēt toleranci pret slodzi, ja rodas fiziskas slodzes. elpas trūkums ar CHF,
- Ehokardiogrāfija ir otrā obligātā instrumentālais pētījums, “zelta standarts” sirds kambaru disfunkcijas diagnostikā, ļauj novērtēt izsviedes frakciju (parasti vairāk nekā 50%), novērtēt sirds kambaru izmērus, vizualizēt sirds defektus, hipertrofisku vai dilatētu kardiomiopātiju. Lai diagnosticētu labā kambara disfunkciju, tiek mērīts tā gala diastoliskais tilpums (parasti 15-20 mm, ar labā kambara disfunkciju tas ievērojami palielinās),
- Krūškurvja dobuma rentgenogrāfija ir palīgmetode miokarda hipertrofijai, kas ļauj noteikt sirds diametra izplešanās pakāpi, ja ir hipertrofija, lai redzētu sirds izsīkumu (ar sistolisko disfunkciju) vai nostiprināšanos (ar diastolisko disfunkciju). plaušu modelis tā asinsvadu komponenta dēļ,
- Koronārā angiogrāfija ir radiopagnētiskas vielas injekcija koronārās artērijas novērtēt to caurlaidību, kuras pārkāpums ir saistīts ar koronāro sirds slimību un miokarda infarktu,
- Sirds MRI nav ikdienišķa izmeklēšanas metode, taču, tā kā tās informācijas saturs ir lielāks nekā sirds ultraskaņai, to dažkārt izraksta diagnostiski strīdīgos gadījumos.
Kad sākt ārstēšanu?
Gan pacientam, gan ārstam skaidri jāapzinās, ka pat asimptomātiska sirds kambaru miokarda disfunkcija prasa recepti. medikamentiem. Vienkārši noteikumi par vismaz vienas tabletes lietošanu dienā var novērst simptomu rašanos uz ilgu laiku un paildzināt dzīvi smagas slimības gadījumā. hroniska neveiksme asins cirkulācija Protams, smagu simptomu stadijā viena tablete nevar uzlabot pacienta pašsajūtu, taču vispiemērotākā zāļu kombinācija var būtiski palēnināt procesa progresu un uzlabot dzīves kvalitāti.
Tātad agrīnā, asimptomātiskā disfunkcijas stadijā ir jāparaksta AKE inhibitori vai, ja tie ir nepanesami, angiotenzīna II receptoru antagonisti (ARA II). Šīm zālēm ir organoprotektīvas īpašības, tas ir, tās aizsargā orgānus, kas ir visneaizsargātākie pret pastāvīgi augsta asinsspiediens, Piemēram. Šie orgāni ietver nieres, smadzenes, sirdi, asinsvadus un tīkleni. Zāļu ikdienas uzņemšana ārsta noteiktajā devā ievērojami samazina komplikāciju risku šajās struktūrās. Turklāt AKE inhibitori novērš turpmāku miokarda remodelāciju, palēninot CHF attīstību. Starp parakstītajām zālēm ir enalaprils, perindoprils, lizinoprils, kvadriprils, no ARA II losartāns, valsartāns un daudzi citi. Papildus tiem tiek nozīmēta ārstēšana ar pamata slimību, kas izraisīja sirds kambaru darbības traucējumus.
Izteiktu simptomu stadijā, piemēram, ar biežu elpas trūkumu, nakts nosmakšanas uzbrukumiem, ekstremitāšu pietūkumu, tiek parakstītas visas galvenās zāļu grupas. Tie ietver:
- Diurētiskie līdzekļi (diurētiskie līdzekļi) - veroshpiron, diuver, hidrohlortiazīds, indapamīds, lasix, furosemīds, torsemīds novērš asins stagnāciju orgānos un plaušās,
- Beta blokatori (metoprolols, bisoprolols utt.) samazina sirdsdarbības ātrumu un atslābina perifērie trauki, palīdzot samazināt slodzi uz sirdi,
- Kalcija kanālu inhibitori (amlodipīns, verapamils) - darbojas līdzīgi beta blokatoriem,
- Sirds glikozīdi (digoksīns, korglikons) - palielina sirds kontrakciju stiprumu,
- Zāļu kombinācijas (noliprels - perindoprils un indapamīds, amosartāns - amlodipīns un losartāns, Lorista - losartāns un hidrohlortiazīds utt.),
- Nitroglicerīns zem mēles un tabletēs (monocinque, pectrol) stenokardijas ārstēšanai,
- Aspirīns (thromboAss, aspirin cardio), lai novērstu trombu veidošanos asinsvados,
- Statīni – holesterīna līmeņa normalizēšanai asinīs aterosklerozes un koronārā slimība sirdis.
Kāds dzīvesveids jāievēro pacientam ar sirds kambaru disfunkciju?
Pirmkārt, jums ir jāievēro diēta. Lai samazinātu asinsrites sistēmas slodzi, jāierobežo galda sāls uzņemšana ar pārtiku (ne vairāk kā 1 grams dienā) un jākontrolē izdzertā šķidruma daudzums (ne vairāk kā 1,5 litri dienā). Uzturam jābūt racionālam, saskaņā ar ēšanas režīmu ar biežumu 4 - 6 reizes dienā. Taukaini, cepti, pikanti un sāļi ēdieni ir izslēgti. Nepieciešams paplašināt dārzeņu, augļu, raudzēta piena, graudaugu un graudu produktu patēriņu.
Otrais punkts Nav narkotiku ārstēšana– Tā ir dzīvesveida korekcija. Ir nepieciešams atteikties no visiem sliktajiem ieradumiem, ievērot darba un atpūtas grafiku un veltīt pietiekami daudz laika nakts miegam.
Trešais punkts ir pietiekamas fiziskās aktivitātes. Fiziskām aktivitātēm jāatbilst ķermeņa vispārējām iespējām. Pilnīgi pietiek vakarā pastaigāties vai reizēm iziet sēņot vai makšķerēt. Papildus pozitīvām emocijām šāda veida atpūta veicina sirds darbību regulējošo neirohumorālo struktūru labu darbību. Protams, dekompensācijas vai slimības saasināšanās periodā ir jāizslēdz jebkāds stress uz ārsta noteikto laiku.
Kādas ir patoloģijas briesmas?
Ja pacients ar noteiktu diagnozi neievēro ārsta ieteikumus un neuzskata par vajadzīgu lietot nozīmētos medikamentus, tas veicina miokarda disfunkcijas progresēšanu un hroniskas sirds mazspējas simptomu parādīšanos. Katram šī progresēšana notiek savādāk – dažiem lēnām, gadu desmitiem. Un dažiem tas notiek ātri, pirmā gada laikā pēc diagnozes noteikšanas. Tas ir disfunkcijas risks - smaga CHF attīstība.
Turklāt var attīstīties komplikācijas, īpaši smagu disfunkciju gadījumos, kad izsviedes frakcija ir mazāka par 30%. Tie ietver akūtu sirds mazspēju, tostarp kreisā kambara mazspēju (plaušu tūsku), plaušu emboliju, letālus ritma traucējumus (kambaru fibrilāciju) utt.
Prognoze
Ārstēšanas neesamības gadījumā, kā arī nopietnu disfunkciju gadījumā, ko pavada smaga CHF, prognoze ir nelabvēlīga, jo procesa progresēšana bez ārstēšanas vienmēr beidzas ar nāvi.
Diastoliskā disfunkcija: cēloņi, simptomi, diagnostika un ārstēšana
Diastoliskā disfunkcija ir salīdzinoši jauna diagnoze. Vēl nesen to reti izstādīja pat kardiologi. Tomēr diastoliskā disfunkcija tagad ir viena no visbiežāk atklātajām sirds problēmām, izmantojot ehokardiogrāfiju.
Diastoliskā disfunkcija: jauna diagnoze vai grūti diagnosticējama slimība
Nesen kardiologi un terapeiti saviem pacientiem arvien vairāk piešķir "jaunu" diagnozi - diastolisko disfunkciju. Plkst smaga forma var rasties diastoliskā sirds mazspēja (HF).
Mūsdienās diastoliskā disfunkcija tiek konstatēta diezgan bieži, īpaši gados vecākām sievietēm, no kurām lielākā daļa ir pārsteigtas, uzzinot, ka viņām ir sirdsdarbības traucējumi. Bieži pacientiem, kam diagnosticēta diastoliskā disfunkcija, var attīstīties diastoliskā sirds mazspēja
Ne diastoliskā disfunkcija, ne diastoliskā sirds mazspēja patiesībā nav "jaunas" slimības - tās vienmēr ir ietekmējušas cilvēka sirds un asinsvadu sistēmu. Bet tikai pēdējās desmitgadēs šīs divas slimības ir bieži identificētas. Tas ir saistīts ar plaši izplatīta izmantošana sirdsdarbības traucējumu diagnostikā, izmantojot ultraskaņas metodes (ehokardiogrāfiju).
Domājams, ka nodaļās nonāk gandrīz puse pacientu neatliekamā palīdzība ar akūtu sirds mazspēju faktiski ir diastoliskais HF. Bet pareizas diagnozes noteikšana var būt sarežģīta, jo, tiklīdz pacienta stāvoklis ir stabilizējies, ehokardiogrāfijā sirds var šķist pilnīgi normāla, ja vien speciālists īpaši nemeklē diastoliskās disfunkcijas pazīmes. Tāpēc neuzmanīgiem un nepiesardzīgiem ārstiem šī slimība nereti pietrūkst.
Slimības raksturojums
Sirds cikls ir sadalīts divās fāzēs - sistolē un diastolā. Pirmajā laikā sirds kambari (galvenie sirds kambari) saraujas, izspiežot asinis no sirds artērijās, un pēc tam atslābst. Kad viņi atpūšas, tie piepildās ar asinīm, lai sagatavotos nākamajai kontrakcijai. Šo relaksācijas fāzi sauc par diastolu. Sirds cikls sastāv no sistoles (sirds kontrakcija) un diastoles (miokarda relaksācijas), kuras laikā sirds piepildās ar asinīm.
Tomēr dažreiz sakarā ar dažādas slimības kambari kļūst salīdzinoši “cieti”. Šajā gadījumā viņi nevar pilnībā atpūsties diastoles laikā. Tā rezultātā sirds kambari nav pilnībā piepildīti ar asinīm, un tas stagnē citās ķermeņa daļās (plaušās).
Kambaru sieniņu patoloģisku sacietēšanu un no tā izrietošo nepietiekamo to piepildīšanos ar asinīm diastola laikā sauc par diastolisko disfunkciju. Ja diastoliskā disfunkcija ir tik smaga, ka izraisa sastrēgumus plaušās (tas ir, asiņu uzkrāšanās tajās), to uzskata par diastolisko sirds mazspēju.
Sirds mazspējas pazīmes - video
Cēloņi
Lielākā daļa kopīgs cēlonis Diastoliskā disfunkcija ir dabiska ietekme novecošana uz sirds. Ar vecumu sirds muskulis kļūst stingrāks, tādējādi traucējot kreisā kambara piepildīšanos ar asinīm. Turklāt ir daudz slimību, kas var izraisīt šo patoloģiju.
Slimības, kas provocē diastolisko disfunkciju - tabula
Klasifikācija
Pamatojoties uz ehokardiogrāfijas datiem, izšķir šādas diastoliskās disfunkcijas pakāpes:
- I pakāpe (pavājināta relaksācija) - var novērot daudziem cilvēkiem, nav pievienoti nekādi sirds mazspējas simptomi;
- II pakāpe (pseidonormāls sirds pildījums) ir vidēji smaga diastoliskā disfunkcija, kurā pacientiem bieži ir sirds mazspējas simptomi un palielinās kreisā ātrija izmērs;
- III (atgriezenisks ierobežojošs sirds pildījums) un IV (neatgriezenisks ierobežojošs sirds pildījums) ir smagas diastoliskās disfunkcijas formas, kuras pavada smagi HF simptomi.
Pamatojoties uz simptomiem, var noteikt sirds mazspējas funkcionālo klasi (tipu) saskaņā ar Ņujorkas Sirds asociācijas (NYHA) klasifikāciju.
- FC I - nav HF simptomu;
- FC II - sirds mazspējas simptomi mērenu fizisko aktivitāšu laikā (piemēram, kāpjot uz 2. stāvu);
- FC III - HF simptomi ar minimālu fizisko slodzi (piemēram, kāpjot 1 stāvā);
- FC IV - sirds mazspējas simptomi miera stāvoklī.
Simptomi
Simptomi, kas traucē cilvēkiem ar diastolisko disfunkciju, ir tādi paši kā pacientiem ar jebkāda veida sirds mazspēju.
Diastoliskās sirds mazspējas gadījumā priekšplānā izvirzās plaušu sastrēguma pazīmes:
- aizdusa;
- klepus;
- ātra elpošana.
Pacienti ar šo diagnozi bieži cieš no šiem simptomiem pēkšņu lēkmju veidā, kas parādās bez brīdinājuma. Tas atšķir diastolisko sirds mazspēju no citām sirds mazspējas formām, kurās elpas trūkums parasti attīstās pakāpeniski vairāku stundu vai dienu laikā.
Pēkšņa un smaga apgrūtināta elpošana, kas bieži rodas diastoliskās sirds mazspējas gadījumā, tiek saukta par "plaušu tūskas uzliesmojuma" epizodi.
Lai gan diastoliskā HF pazīme ir plaušu tūskas uzliesmojumi, pacientiem ar šo slimību var rasties arī mazāk smagas apgrūtinātas elpošanas epizodes, kas attīstās pakāpeniski.
Diagnostika
Diastoliskās disfunkcijas klātbūtni var noteikt, izmantojot sirds ultraskaņu - ehokardiogrāfiju. Šī izmeklēšanas metode ļauj novērtēt miokarda relaksācijas īpašības diastoles laikā un kreisā kambara sieniņu stīvuma pakāpi. Ehokardiogrāfija dažreiz var arī palīdzēt noteikt diastoliskās disfunkcijas cēloni. Piemēram, to var izmantot, lai identificētu:
- kreisā kambara sieniņu sabiezēšana hipertensijas un hipertrofiskas kardiomiopātijas gadījumā;
- aortas stenoze;
- daži ierobežojošu kardiomiopātijas veidi.
Tomēr daudziem pacientiem, kuriem ehokardiogrāfijā ir pierādījumi par diastolisko disfunkciju, nav citu patoloģiju, kas varētu izskaidrot tās klātbūtni. Šādiem cilvēkiem nav iespējams noteikt konkrētu slimības cēloni.
Jāņem vērā, ka katrai diastoliskās disfunkcijas pakāpei ir noteikti ehokardiogrāfijas kritēriji, tāpēc tos var noteikt, tikai izmantojot šo pētījumu.
Ārstēšana
Labākā diastoliskās disfunkcijas un diastoliskās HF ārstēšanas stratēģija ir mēģināt noteikt un ārstēt cēloni. Tādējādi ir jāpārvar šādas problēmas:
- Arteriālā hipertensija. Cilvēkiem ar diastolisko disfunkciju bieži ir paaugstināts asinsspiediens, ko ir grūti noteikt. Turklāt ļoti bieži šāda hipertensija tiek ārstēta neadekvāti. Tomēr pacientiem ar diastolisko disfunkciju ir ļoti svarīgi kontrolēt asinsspiedienu normas robežās.
- Sirds išēmija. Cilvēkiem ar diastolisko disfunkciju jānovērtē koronāro artēriju slimība. Šī slimība ir bieži sastopams diastoliskās disfunkcijas cēlonis.
- Priekškambaru fibrilācija. Ātrā sirdsdarbība, ko izraisa šis ritma traucējums, var izraisīt ievērojamu sirdsdarbības pasliktināšanos cilvēkiem ar diastolisko disfunkciju. Tāpēc ritma kontrole ir ļoti svarīgs aspekts, ārstējot pacientu ar priekškambaru mirdzēšanu un diastolisko disfunkciju.
- Cukura diabēts un liekais svars. Svara zudums un glikozes līmeņa kontrole palīdz apturēt diastoliskās disfunkcijas pasliktināšanos.
- Pasīvs dzīvesveids. Daudzi cilvēki ar diastolisko disfunkciju vada pārsvarā mazkustīgu dzīvesveidu. Aerobikas programma fiziski vingrinājumi var uzlabot diastolisko sirds darbību.
Papildus pasākumiem, kuru mērķis ir noteikt un ārstēt diastoliskās disfunkcijas cēloņus, ārsts var izrakstīt zāles, kas ietekmē tās simptomus. Šim nolūkam visbiežāk tiek izmantoti diurētiskie līdzekļi (Furosemīds), kas izvada no organisma lieko ūdeni un nātriju, samazinot plaušu sastrēguma simptomu smagumu.
Furosemīds palīdz samazināt simptomu intensitāti diastoliskās disfunkcijas gadījumā
Profilakse
Diastoliskās disfunkcijas attīstību var novērst ar sirds un asinsvadu slimību profilakses pasākumiem:
- racionāls un sabalansēts uzturs ar zemu tauku un sāls saturu;
- regulāra fiziskā slodze;
- kontrole cukura diabēts un asinsspiediens;
- uzturēt normālu svaru;
- samazinot stresu.
Prognoze
Pacientiem ar diastolisko disfunkciju atveseļošanās prognoze ir labvēlīga, bet tikai tad, ja pacients neapšaubāmi ievēro visus speciālista ieteikumus.
Ar diastolisko HF atveseļošanās iespēja ir lielāka nekā ar sistolisko HF, bet mazāka nekā cilvēkiem ar diastolisko disfunkciju bez sirds mazspējas. Savlaicīga diagnostika un kompetenta terapija var uzlabot slimības prognozi.
Diastoliskā disfunkcija ir daudz biežāka, nekā tika uzskatīts iepriekš. Šī slimība rodas 15% pacientu, kas jaunāki par 50 gadiem, un 50% cilvēku, kas vecāki par 70 gadiem. Tāpēc ar pārliecību varam teikt, ka šīs slimības loma sirds mazspējas attīstībā ir nepārprotami nenovērtēta.
Kreisā kambara miokarda diastoliskā disfunkcija
Sirds mazspēja, tāpat kā visas slimības sirds un asinsvadu sistēmu, ir viens no bīstamākajiem, t.i. tie, kas izraisa īpaši smagas sekas (invaliditāti, nāvi). Jebkuras patoloģijas attīstībai miokardā ir iemesls, un viens no tiem ir sistoliskie traucējumi - samazinās sirds spēja izspiest asinis aortā (tas izraisa kreisā kambara mazspējas attīstību un plaušu hipertensija). Līdz ar to šādas darba problēmas samazinās vispārējais līmenis skābekļa un barības vielu izdalīšana un piegāde caur asinīm dzīvībai svarīgiem orgāniem.
Diastoliskā miokarda disfunkcija - ko tas nozīmē?
Disfunkcija ir orgāna darbības traucējumi, kas tulkojumā no latīņu valodas nozīmē “darbības grūtības”, attiecīgi miokarda diastoliskā disfunkcija, tas ir sirds muskuļa procesa pārkāpums un kreisā kambara piepildīšanās ar asinīm samazināšanās laikā. diastole (tā relaksācija). Ņemot vērā šo patoloģisks process, samazinās miokarda kreisās kameras spēja sūknēt asinis savā dobumā no plaušu artērijas, tādējādi samazinot tās piepildījumu relaksācijas laikā.
Kreisā kambara miokarda diastoliskā disfunkcija izpaužas kā galīgā kambara spiediena un galīgā tilpuma attiecības palielināšanās diastola laikā. Šīs patoloģijas attīstību pavada sirds kreisā kambara sieniņu atbilstības samazināšanās.
Fakts! 40% pacientu ar sirds mazspēju - sistoliskās disfunkcijas nav kreisā kambara, un akūta sirds mazspēja ir progresējoša kreisā kambara diastoliskā disfunkcija.
Kreisajam kambara piepildījumam ir trīs galvenie procesa posmi.
- Relaksācija. Šis ir sirds muskuļa relaksācijas periods, kura laikā notiek aktīva kalcija jonu izvadīšana no pavedienu muskuļu šķiedrām (aktīns, miozīns). Šajā laikā kontrakcijas atslābina muskuļu šūnas miokardu, un to garums palielinās.
- Pasīvā pildīšana. Šis posms notiek tūlīt pēc relaksācijas, process ir tieši atkarīgs no kambara sieniņu atbilstības.
- Pildīšana, kas tiek veikta ātriju kontrakcijas dēļ.
Interesanti! Neskatoties uz to, ka sirds un asinsvadu slimības biežāk skar vīriešus, šī disfunkcija, gluži pretēji, nedaudz vairāk "dod priekšroku" sievietēm. Vecuma kategorija – no 60 gadiem.
Šīs patoloģijas šķirnes
Līdz šim šī patoloģija parasti tiek iedalīti šādos veidos:
- 1. tipa diastoliskā miokarda disfunkcija. Šo posmu raksturo traucējumi (palēnināšanās) sirds kreisā kambara relaksācijas procesā diastolā. Nepieciešamais asins daudzums šajā posmā nonāk priekškambaru kontrakciju laikā;
- tipa diastolisko miokarda disfunkciju raksturo spiediena palielināšanās kreisajā ātrijā, kā rezultātā apakšējās kameras piepildīšana ir iespējama tikai spiediena gradienta darbības dēļ (šo veidu sauc par "pseidonormālu");
- 3. tipa diastoliskā miokarda disfunkcija. Šis posms ir saistīts ar priekškambaru spiediena palielināšanos, kambara sieniņu elastības samazināšanos un stingrības palielināšanos.
Atkarībā no patoloģijas smaguma pakāpes tiek pieņemts papildu iedalījums:
- viegla (I tipa slimība);
- mērena (II tipa slimība);
- smaga atgriezeniska un neatgriezeniska (III tipa slimība).
Galvenie disfunkcijas ārējo izpausmju simptomi
Diastoliskā miokarda disfunkcija diezgan bieži notiek asimptomātiski, neatklājot savu klātbūtni gadiem ilgi. Ja patoloģija izpaužas, jums jāpievērš uzmanība:
- sirds ritma traucējumi;
- elpas trūkums, kas agrāk nebija, tad tas sāka parādīties ar fiziskā aktivitāte, un laika gaitā - pat miera stāvoklī;
- vājums, miegainība, paaugstināts nogurums;
- klepus (kas kļūst stiprāks guļus stāvoklī);
- smaga miega apnoja (parādās pāris stundas pēc aizmigšanas).
Faktori, kas provocē patoloģijas attīstību
Pirmkārt, jāatzīmē, ka diastoliskās miokarda disfunkcijas attīstību veicina tā hipertrofija, t.i. kambaru sieniņu un starpkambaru starpsienas sabiezēšana.
Galvenais sirds muskuļa hipertrofijas cēlonis ir hipertensija. Turklāt tās attīstības briesmas ir saistītas ar pārmērīgu ķermeņa fizisko slodzi (piemēram, intensīvu sportu, smagu fizisko darbu).
Atsevišķi tiek identificēti faktori, kas veicina galvenā cēloņa – hipertrofijas – attīstību, un tie ir:
- arteriālā hipertensija;
- sirds slimība;
- cukura diabēts;
- aptaukošanās;
- krākšana (tās efektu izraisa patvaļīga elpošanas apstāšanās uz dažām sekundēm miega laikā).
Patoloģijas noteikšanas metodes
Miokarda patoloģijas, piemēram, diastoliskās disfunkcijas, attīstības diagnostika ietver šādus izmeklējumu veidus:
- ehokardiogrāfija kombinācijā ar doplerogrāfiju (pētījums ļauj iegūt precīzu miokarda attēlu un novērtēt funkcionalitāti noteiktā laika periodā);
- elektrokardiogramma;
- ventrikulogrāfija (in šajā gadījumā Radioaktīvo albumīnu izmanto arī sirds kontraktilās funkcijas noteikšanai);
- plaušu rentgena izmeklēšana;
- laboratoriskās asins analīzes.
Mūsdienu patoloģisko traucējumu terapija
Diastoliskās miokarda disfunkcijas ārstēšanai, konservatīvas metodes. Ārstēšanas plāns sākas ar patoloģijas cēloņu novēršanu. Ņemot vērā, ka galvenais attīstības faktors ir hipertrofija, kas attīstās hipertensijas rezultātā, noteikti tiek nozīmēti antihipertensīvie medikamenti un pastāvīgi tiek kontrolēts asinsspiediens.
Starp zālēm, ko lieto disfunkcijas ārstēšanai, izšķir šādas grupas:
- adrenerģiskie blokatori;
- zāles, kas paredzētas sieniņu elastības uzlabošanai un spiediena samazināšanai, veicinot miokarda remodelāciju (angiotenzīnu konvertējošā enzīma inhibitori);
- tiazīdu grupas diurētiskie līdzekļi;
- kalcija antagonisti.
Aprakstiet savu problēmu un saņemiet atbildi no ārsta no Izraēlas ar ārstēšanas iespējām un nepieciešamo diagnostiku
Galvenā informācija
Maksājums medicīniskie pakalpojumi uz klīnikas kasi. Izraēlas Veselības ministrija.
Assuta filiāles
- Onkoloģija
©8 assuta-agency.ru
Visas tiesības aizsargātas
Ekskluzīvs autortiesību īpašnieks preču zīme Assuta ir Assuta Medical Centers Ltd.
Vietnē esošā informācija tiek sniegta tikai populāriem informatīviem nolūkiem, nepretendē uz atsauci vai medicīnisku precizitāti, un tā nav darbības ceļvedis. Nelietojiet pašārstēšanos. Konsultējieties ar savu veselības aprūpes sniedzēju.
Medicīnā miokarda hipertrofija ir patoloģiska sirds paplašināšanās. Šis bīstamais stāvoklis parasti nav neatkarīga forma slimības. Miokarda hipertrofija attīstās kā dažu sirds patoloģiju sindroms un var pasliktināt pamatslimības prognozi. Visbiežākais cēlonis ir kreisā kambara miokarda hipertrofija. Lai gan ir iespējams palielināt labo kambara, kā arī abus uzreiz. Statistika liecina, ka tas izraisa nāvi cilvēkiem ar sirds slimībām 80% gadījumu un izraisa nāvi 4% gadījumu. pēkšņa nāve.
Kāpēc tā notiek?
Miokarda hipertrofija attīstās pārlieku lielas slodzes dēļ uz sirdi, ko tā piedzīvo noteiktu slimību gadījumā, ar augstu fizisko slodzi, kā arī no sliktiem ieradumiem. Galvenie iemesli:
- sirds defekti (iedzimti un iegūti);
- arteriālā hipertensija;
- liekais svars;
- sporta aktivitātes;
- smēķēšana, alkoholisms;
- pēkšņas slodzes ar mazkustīgu dzīvesveidu.
Tā var būt ģenētiskā predispozīcija.
Kā tas attīstās?
Ar hipertrofiju palielinās nevis viss muskulis, bet tikai aktīvi saraujas šūnas - kardiomiocīti, kas veido 15-25% no miokarda. Pārējie - aptuveni 75% - ir saistaudi, veidojot kolagēna karkasu. Tādējādi, palielinoties miocītu diametram, hipertrofējas miokarda muskulis, sirdij nepieciešams vairāk asiņu, tā sāk strādāt intensīvāk, palielinās slodze uz to - rodas apburtais loks.
Kā tas izpaužas?
Miokarda hipertrofijas simptomu var nebūt ilgu laiku, kas ir kas galvenās briesmas. Daudzus gadus cilvēks pat neapzinās savu stāvokli. Bieži vien patoloģiska miokarda palielināšanās tiek konstatēta, kad medicīniskās pārbaudes, un dažreiz autopsijas laikā pēc pēkšņas nāves.
Visbiežāk novērota sekojošām zīmēm kreisā kambara miokarda hipertrofija:
- sāpes krūtīs, tāpat kā ar stenokardiju;
- sirds ritma traucējumi;
- ģībonis;
- dažos gadījumos - pietūkums.
Diagnostika
Miokarda hipertrofiju parasti konstatē, kad ultraskaņas izmeklēšana sirds, kas tiek uzskatīta par visinformatīvāko metodi. Dažos gadījumos to var diagnosticēt, izmantojot EKG. Dažreiz diagnozes precizēšanai izmanto MRI.
Atšķirības starp normālu un hipertrofētu sirdi
Kā ārstēt?
Miokarda hipertrofijas ārstēšana sastāv no sarežģītiem pasākumiem. Galvenais uzdevums ir samazināt sirds uz normāli izmēri.
Svarīga ārstēšanas sastāvdaļa ir dzīvesveida pārskatīšana. Tas iekļauj:
- atmest smēķēšanu;
- atteikšanās no alkoholiskajiem dzērieniem;
- samazinot sāls daudzumu uzturā, izslēdzot pārtiku, kas paaugstina asinsspiedienu un holesterīna līmeni;
- diēta, no kuras atbrīvoties papildu mārciņas vai uzturēt normālu svaru.
Uztura mērķis ir svara zudums, tāpēc jums vajadzētu izvairīties taukaini ēdieni. Dienas kaloriju saturs nedrīkst pārsniegt 1500-1700 kcal.
Tikpat svarīgi ir samazināt sāls daudzumu. Kā zināms, zaudējot ķermeņa svaru un samazinot sāls daudzumu uzturā, pazeminās asinsspiediens, kas ir sirds muskuļa patoloģiskās palielināšanās cēlonis. Īpaši daudz sāls ir gatavos ēdienos: pusfabrikātos, ātrās uzkodas, desās, sieros un daudz kas cits. Izeja ir mājās gatavots ēdiens. IN dabīgiem produktiem dzīvnieku un augu izcelsme sāls satur nelielos daudzumos. Gatavošanas laikā to var izlaist vispār vai pievienot pavisam maz.
Miokarda hipertrofijai nepieciešama pamata slimības, kas izraisīja sirds palielināšanos, ārstēšana ar zālēm.
Īpaši smagos gadījumos var būt nepieciešama ķirurģiska iejaukšanās, kuras laikā tiek noņemta hipertrofētā muskuļa daļa.
Ārstēšanas laikā pacienta stāvokli uzrauga, izmantojot EKG.
Fiziskie vingrinājumi
Attiecībā uz fizisko audzināšanu ir nepieciešama konsultācija ar ārstu. Miokarda patoloģiskai paplašināšanai nepieciešama atbildīga pieeja. Cilvēkiem ar šo sindromu ieteicams doties pastaigās ārā, peldēties, pilates, joga un aerobika. Varat vingrot trīs reizes nedēļā no 30 minūtēm līdz vienai stundai atkarībā no pašsajūtas. No jaudas veidi Būs jāatsakās no sporta, svaru celšanas, skriešanas.
Miokarda hipertrofija sportistiem
Sirds hipertrofiju bez simptomiem var novērot arī veseliem cilvēkiem, piemēram, sportistiem. Intensīvas fiziskās slodzes laikā sirds sāk strādāt ātrāk, jo tai ir nepieciešams sūknēt lielu daudzumu asiņu.
Cilvēkiem, kuri regulāri vingro, sirds muskulis pielāgojas stresam un palielināta skābekļa patēriņa rezultātā palielinās.
Sportisti piedzīvo trīs veidu miokarda hipertrofiju: ekscentrisku, koncentrisku un jauktu. Pirmajā gadījumā notiek proporcionāla miokarda sieniņu paplašināšanās, muskuļu šķiedras palielinās gan platumā, gan garumā. Koncentriskā forma izceļas ar to, ka ventrikulārais dobums paliek nemainīgs, un hipertrofija rodas kardiomiocītu (mitohondriju un miofibrilu) palielināšanās dēļ.
Ekscentriska hipertrofija attīstās cilvēkiem, kuri nodarbojas ar izturības sporta veidiem, piemēram, garo distanču skriešanu, slēpošanas sacīkstes, peldēšana. Koncentriskā forma ir sastopama starp sportistiem, kas nodarbojas ar spēļu disciplīnām un statiskajiem sporta veidiem. Jaukta miokarda hipertrofija attīstās ātrslidotājiem, airētājiem un riteņbraucējiem, tas ir, sporta veidos, kas ir gan statiski, gan dinamiski.
Šajā sakarā sportisti ar miokarda hipertrofiju nav pasargāti no insulta un sirdslēkmes. Ārsti neiesaka viņiem pēkšņi pārtraukt sportot, pretējā gadījumā var rasties sarežģījumi. Slodzes jāsamazina pakāpeniski.
20. lapa no 84
ABU ARTU HIPERTROFIJA
Abu ātriju hipertrofija bērniem ir salīdzinoši izplatīta parādība. Parasti bitriālā hipertrofija rodas ar vienlaicīgu mitrālā un trīskāršā vārstuļa bojājumu, ar priekškambaru starpsienas defektiem un dažiem citiem kombinētiem iedzimtiem sirds defektiem (piemēram, ar transponēšanu lieliski kuģi ar priekškambaru starpsienas defektu utt.). Turklāt biežu kaula paplašināšanās ir biežs hroniska kardīta pavadonis. Biatriālās hipertrofijas diagnostika ir grūtāka atsevišķi, jo elektrokardiogrāfijas pamatlikums - bioelektriskā asimetrija - ir neskaidrs, bet vieglāk nekā biventrikulārās hipertrofijas diagnostika. Pēdējais ir izskaidrojams ar to, ka P vilnī sākotnējā daļa atbilst labā ātrija aktivizēšanai, bet gala daļa - kreisajam ātrijam.
Rīsi. 76. Andreja S. elektrokardiogramma, 9 gadi. Paskaidrojums tekstā.
Bērniem var izdalīt šādas bitriālās hipertrofijas pazīmes:
a) divfāžu Pv (H—). Sākotnējās novirzes amplitūda ir lielāka par 1,5 mm un nedaudz mazāka (1 mm vai vairāk) no gala. Tomēr negatīvā viļņa platums PV] ir diezgan liels un dažreiz sasniedz 0,03 - 0,04 s;
b) augsti paplašināts un sadalīts P vilnis ekstremitātē un precordial vados. Turklāt II, III, aVF un labajā priekškambalā (V2V3) tas ir smails, augsts (atspoguļo labā priekškambara aktivāciju), savukārt I, II, aVL un kreisajā krūškurvī tas ir paplašināts un sadalīts ( kreisā ātrija aktivācijas atspoguļojums);
c) palielināta P viļņa amplitūda (2 mm vai vairāk) ekstremitāšu vados ar tā paplašināšanos tajos pašos novadījumos līdz 0,12 s vai vairāk;
d) Makrusa indekss ir vienāds ar 1 vai 1,6, vienlaikus paplašinot P vilni un pagarinot P-R intervālu.
Šo pazīmju kombinācija visdrīzāk ļauj noteikt bitriālās hipertrofijas diagnozi. Jāpiebilst, ka doto zīmju specifika nav vienāda. Pirmais jāuzskata par visuzticamāko. Šo pazīmju korelācijas pakāpe ar dažādas iespējas biagreāls pieaugums (masa, spiediens, tilpums) prasa papildu skaidrojumu.
Lai ilustrētu, mēs sniedzam šādu piemēru.
Zēns Andrejs S., 9 gadi. Diagnoze: hronisks kardīts. Elektrokardiogrammā (76. att.) līdztekus kambaru kompleksa izmaiņām ir abu priekškambaru hipertrofijas pazīmes: gandrīz ekvifāzes PV grafiks] (sākotnējās fāzes amplitūda ir strauji palielināta un.
gandrīz vienāda ar lielās negatīvās gala fāzes amplitūdu), paplašināts Pi,ii,aVL,v5_6 un tajā pašā laikā smails un simetrisks P pievados aVF, V2V3.
Tas viss norāda uz bitriālo hipertrofiju.
VENTRIKULA MIOKARDA HIPERTROFIJA
Pamats adekvātam hemodinamiskajam efektam ir normāli funkcionējošs sirds kambaru miokards un sinhronizēta abu kameru kontrakcija. Dažādi faktori, ietekmējot miokarda vielmaiņu, kā arī radot pretestību asins plūsmas kustībai vai mainot tās virzienu, nodrošina apstākļus intensīvākam kambara darbam un galu galā noved pie tā hipertrofijas. Hipertrofiskais process pastiprina bioelektrisko asimetriju, kas noteiktā veidā atspoguļojas elektrokardiogrammas līknes grafikā. Ideālos gadījumos izmaiņas kambaru kompleksā tiek samazinātas tikai līdz QRS kompleksa viļņu amplitūdas pieaugumam, kas reti tiek novērots pat sākotnējos posmos. Parasti QRS komplekso viļņu amplitūdas palielināšanos pavada vienlaicīga to paplašināšanās, kas norāda uz hipertrofijas kombināciju ar izmaiņām miokardā (vielmaiņas traucējumi, vadītspēja utt.). Bērniem dažāda vecuma kambaru miokarda hipertrofija ir diezgan izplatīta parādība, un to bieži diagnosticē, īpaši in agrīnais periods bērnībā, rada ievērojamas grūtības. Iepriekš tika arī atzīmēts, ka sirds kambaru miokarda hipertrofijas diagnosticēšana ir grūtāka nekā priekškambaru paplašināšanās diagnosticēšana, jo šeit ir mazāk fiksēta kreisās un labās daļas aktivācijas asinhronisms. Diagnostikas uzsvars tiek likts uz ventrikulāro vektoru hronotopogrāfisko novērtējumu. Šo vektoru skaits ir ārkārtīgi liels, un tos praktiski nav ieteicams pētīt. Vektorkardiogrammu analīzes apstākļos nav grūti novērtēt sirds kambaru ierosmes vektorus ik pēc 0,005 vai 0,01 s. Elektrokardiogrāfijā tas ir sarežģītāk, un ir vispārpieņemts pētīt trīs galvenos momenta vektorus, kas atspoguļo kambara miokarda aktivācijas secību: starpsienas jeb sākuma (0,015 s), kreisā kambara vai vienkārši ventrikulāra (0,04 - 0,045 s) un bazālie (0,064 s) vektori. Telpiski, parasti, katram vektoram ir noteikts virziens: 0,015 s vektors ir orientēts pa labi, uz priekšu, uz augšu vai uz leju vecākiem bērniem (QRS cilpa frontālajā plaknē ir rakstīta pretēji pulksteņrādītāja virzienam) un pa kreisi, uz priekšu, uz augšu vai uz leju maziem bērniem (cilpa QRS frontālajā plaknē tiek reģistrēta pulksteņrādītāja virzienā); vektors 0,04 -0,045 "s ir vērsts pa kreisi uz leju (aizmuguri) vecākiem bērniem un pa labi uz augšu vai uz leju jaundzimušajiem. Visbeidzot, vektors 0,064 s ir atkarīgs arī no sirds vecuma un stāvokļa krūtis var būt divi virzieni pa labi: uz augšu un atpakaļ vai pa kreisi - uz augšu - atpakaļ. Pirmais vektors atbilst elektrokardiogrammas Q vilnim, otrais - R un trešais - S.
Jāņem vērā, ka terminu “ventrikulāra miokarda hipertrofija” vēlams lietot atšķirībā no ātrijiem, jo izmaiņas elektrokardiogrammā diezgan cieši korelē ar palielināšanos. muskuļu masa. Tādējādi elektrokardiogrāfiskās hipertrofijas pazīmes pamatā ir saistītas ar hipertrofiskā procesa asimetriju, strukturālām izmaiņām miokardā un sirds elektrisko stāvokli. Jāņem vērā arī tas, ka hipertrofētā miokarda spēku vispārējā elektriskā līdzsvara pamatā ir subepikarda slāņa EMF. Tāpēc visas novērotās izmaiņas praktiski atspoguļo elektrisko situāciju galvenokārt šajā nodaļā.