Žultspūšļa slimības visbiežāk rodas patoloģisku procesu rezultātā kaimiņu orgānos (aknās, aizkuņģa dziedzerī). Viņu simptomiem ir daudz kopīga - sāpes labajā hipohondrijā, gremošanas traucējumi, izkārnījumu krāsas un konsistences izmaiņas, apetītes izmaiņas, ikteriskais sindroms. Žultspūslis veic svarīgu funkciju - tas ir atbildīgs par žults uzkrāšanos un izplatīšanos, un jebkuri orgāna darbības traucējumi negatīvi ietekmē gremošanas sistēmas stāvokli kopumā.
Ķermenī pastāvīgi tiek ražots žults, un tas tiek pastāvīgi izdalīts caur aknu žultsvadu. Bet gremošanas procesā tas ir nepieciešams tikai tad, ja zarnās ir ēdiens. Ja žults tiek piegādāts bez zarnu satura, tas var sabojāt zarnu gļotādu.
Žultspūslis ir nepieciešams, lai nodrošinātu, ka pastāvīgi izdalītā žults neietilpst zarnās, kad tajā nav pārtikas. Žults plūsmas regulēšana zarnās vai žultspūslī ir pavisam vienkārša - ja ir atvērts sfinkteris, kas beidzas kopējā žultsvadā, žults ieplūst zarnās. Ja tas ir aizvērts, žults iekļūst žultspūslī. Tur tas var uzkrāties ilgu laiku. Žults saturošais ūdens daļēji uzsūcas, tāpēc urīnpūšļa žults ir biezāka un viskozāka nekā aknu žults.
Kad atveras lielās divpadsmitpirkstu zarnas papillas sfinkteris, zarnu lūmenā vispirms nonāk cistiskā žults, pēc tam aknu žults. Ja kāda iemesla dēļ sfinkteris ilgstoši paliek aizvērts, iespējama žults stagnācija, akmeņu veidošanās un citi žults aizplūšanas traucējumi.
Žultspūšļa slimības - galvenie cēloņi


Neatkarīgi no rašanās cēloņiem un attīstības mehānisma, žultspūšļa patoloģijām ir līdzīgi simptomi. Galvenais simptoms ir pastāvīgas sāpes, plīstošās sāpes labajā hipohondrijā, ko nevar novērst, lietojot pretsāpju līdzekļus. Pret holecistītu vai holelitiāze sāpju sindroms ir visintensīvākais. Raksturīgi, ka sāpīgas sajūtas rodas pēc ēšanas (īpaši taukainas, pikantas vai ceptas pārtikas). Kad akmeņi iziet no žultspūšļa, parādās asas, griezošas sāpes. Turklāt parādās citi raksturīgi simptomi:
- febrils stāvoklis (drebuļi, temperatūra) ar akūts kurss process;
- dispepsijas izpausmes (slikta dūša, vemšana, atraugas);
- zarnu darbības traucējumi (caureja, aizcietējums);
- vēdera uzpūšanās, meteorisms;
- apetītes trūkums, svara zudums;
- rūgtums un sausa mute;
- urīna krāsas maiņa (līdz intensīvi dzeltenai) un fekāliju krāsas maiņa;
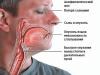
- ādas dzeltenums;
- niezoša āda, izsitumi uz ķermeņa;
- bezmiegs, aizkaitināmība.
Ādas un sklēras dzeltenuma izskats liecina par to iekaisuma process izplatīties uz aknām. Tas apdraud smagu komplikāciju attīstību un var izraisīt aknu mazspēju, cirozi vai iekšēju asiņošanu. Apskatīsim galvenos simptomus un ārstēšanas metodes visbiežāk sastopamajām žultspūšļa slimībām.
Žultspūšļa diskinēzija

Šis patoloģiskais stāvoklis ir priekšnoteikums daudzu žultspūšļa un žults ceļu slimību attīstībai. Tas var būt asimptomātisks ilgu laiku. Slimības būtība ir tāda, ka tiek traucēta žultspūšļa motoriskā aktivitāte. Visbiežāk tas ir novājināts, tāpēc, atveroties lielās divpadsmitpirkstu zarnas papillas sfinkterim, urīnpūslis nepietiekami saraujas, un, nonākot pārtikā, tas neizvada nepieciešamo žults daudzumu zarnās. Daļa no tā paliek urīnpūslī, stagnē, un rodas apstākļi iekaisuma procesa attīstībai.
Žultspūšļa diskinēzijas simptomi ir tauku, galvenokārt dzīvnieku, gremošanas traucējumi. Pacients var pamanīt nelielu pašsajūtas pasliktināšanos pēc taukainas pārtikas ēšanas vai pārēšanās, neregulāru diskomfortu labajā hipohondrijā un dažreiz trulas, kaitinošas sāpes. Caureja var rasties pēc lielas treknas maltītes.
Šo stāvokli ārstē ar choleretic zālēm, kā arī zālēm, kas palielina gludo muskuļu tonusu - eleuterococcus, žeņšeņs un citi. Ieteicama arī diēta un fiziskās aktivitātes.
Holelitiāze

Žultsakmeņu veidošanās ir tiešas žults stagnācijas sekas. To var izraisīt neregulāra ēšana, fizisko aktivitāšu trūkums un citi faktori. Turklāt žultsceļu diskinēzija vairumā gadījumu notiek pirms holelitiāzes.
Akmeņi ir sacietējuša žults pikas, kas veidojas pārmērīgas ūdens uzsūkšanās dēļ. Starp visām aknu un žultspūšļa slimībām visizplatītākā ir holelitiāze. Tās gaita ir paroksizmāla - remisijas periodā simptomu gandrīz nav vai tie ir nenozīmīgi (kā ar diskinēziju), bet slimības lēkmes izpaužas ļoti skaidri.
Holelitiāzes (žults kolikas) paasinājumu var izraisīt fiziska piepūle, pārēšanās, kratīšana braukšanas laikā vai pat pēkšņas kustības. Lielākā daļa skaidrs simptoms – asas sāpes labajā hipohondrijā. Lēkme var pāriet pati no sevis, taču tas nenozīmē slimības izārstēšanu. Dažas dienas pēc tā iespējama ādas un sklēras dzeltēšana, ādas nieze un bālgans izkārnījumos. Šie simptomi ir žultsskābju iekļūšanas asinīs sekas.
Lai atvieglotu uzbrukumu, tiek izmantoti spazmolītiskie līdzekļi, lai atvieglotu žults ceļu spazmu un mazinātu sāpes. Akūtas holelitiāzes lēkmes laikā nevajadzētu pārvietoties, ēst pārtiku (īpaši taukainu pārtiku) vai lietot holerētiskas zāles. Šim stāvoklim nepieciešama medicīniska iejaukšanās, tāpēc jums ir jāsazinās ar ātro palīdzību.
Ārpus paasinājuma tas ir noteikts terapeitiskais uzturs, mērenas fiziskās aktivitātes, choleretic aģenti un spazmolītiskie līdzekļi. Pacientam ieteicams regulāri veikt pārbaudes, lai novērstu jaunus paasinājumus.

Holecistīts ir žultspūšļa iekaisums. Visbiežāk tas ir aseptisks, tas ir, tas notiek bez infekcijas un ir hronisks. Pirms tās attīstības ir daudz iemeslu, tostarp iedzimta predispozīcija.
Visbīstamākā forma tiek uzskatīta par akūtu calculous holecistītu, kas rodas uz holelitiāzes fona. Lēkmes laikā paaugstinās temperatūra, parādās rūgtums mutē, tukša atraugas, stiprs vājums, sāpes labajā hipohondrijā, vemšana ar žulti, kas nesniedz atvieglojumu.
Acalculous hronisks holecistīts bez saasināšanās izpaužas kā periodiskas kņudošas sāpes labajā hipohondrijā, apetītes traucējumi, diskomforts un caureja pēc treknu ēdienu ēšanas. Slimības simptomi saasināšanās laikā atgādina žults koliku, bet var ilgt daudz ilgāk.
Pirmā palīdzība uzbrukuma laikā ir tāda pati kā žults kolikas gadījumā. Remisijas laikā tiek izmantoti pretiekaisuma līdzekļi. Ar acalculous holecistītu retāk nekā ar žultsakmeņu slimību tiek izmantota ķirurģiska iejaukšanās; ārstēšanā lielāks uzsvars tiek likts uz pretiekaisuma terapiju.
Dzelte, ko izraisa žultspūšļa slimības

Dzeltes sindroms rodas daudzu aknu slimību gadījumos. Pamatojoties uz izcelsmi un laboratorijas pazīmēm, dzelti iedala suprahepatiskā, aknu un subhepatiskā. Žultspūšļa slimībām raksturīga subhepatiska (mehāniska) dzelte, ko izraisa žults stagnācija. Tas notiek 2-3 dienas pēc holelitiāzes uzbrukuma, nelielas ikteriskā sindroma izpausmes var novērot arī ārpus paasinājuma, ko izraisa kļūdas uzturā vai nepareiza medikamentu lietošana.
Dzelte iekšā šajā gadījumā ko izraisa liela daudzuma žultsskābju un bilirubīna iekļūšana asinīs. Āda, gļotādas un sklēra iegūst dzeltenīgu nokrāsu. Tieši sklēras dzeltenā krāsa ir uzticams diagnostikas kritērijs, jo ādai var būt atšķirīgs dabiskais tonis. Cits raksturīgs simptoms- ādas nieze. To izraisa žultsskābju kairinošā iedarbība uz nervu galiem, kas atrodas epidermas augšējos slāņos. 1-2 dienas pēc tam, kad āda kļūst dzeltena, parādās urīna un izkārnījumu krāsas izmaiņas. Urīns kļūst tumšs, jo tajā parādās bilirubīns, un izkārnījumi, gluži pretēji, kļūst gaiši tā trūkuma dēļ.
Laboratorijas testi atklāj bilirubīna līmeņa paaugstināšanos asinīs saistītās frakcijas dēļ, žultsskābju parādīšanos, transamināžu un sārmainās fosfatāzes līmeņa paaugstināšanos, kas norāda uz aknu bojājumu. Bilirubīns tiek konstatēts urīnā, un izkārnījumos tiek konstatēts straujš tā līmeņa pazemināšanās (aholija).
Diagnostika

Lai noteiktu pareizu diagnozi, bieži vien nepietiek ar simptomu aprakstu – tie bieži ir neskaidri, un pacients bieži vien tiem var nepiešķirt nozīmi, līdz notiek uzbrukums. Vispārējās asins un urīna analīzes, kā arī bioķīmiskās asins analīzes var būt pilnīgi normālas bez slimību saasināšanās. Uzbrukuma laikā palielinās leikocītu skaits vispārējā asins analīzē. Bioķīmiskajā analīzē 1-2 dienas pēc uzbrukuma konstatē žultsskābes un paaugstina bilirubīna līmeni. Tā palielināšanās tiek novērota arī urīnā, un izkārnījumos tas, gluži pretēji, samazinās.
Daudz vērtīgāku informāciju sniedz laboratoriskās un instrumentālās metodes žults ceļu darbības izmeklēšanai. Ultraskaņa vēdera dobumsļauj redzēt akmeņus žultspūslī, anatomiskas anomālijas, kas tiem predisponē. Precīzākai diagnostikai tiek izmantotas angiogrāfijas metodes, kas ļauj izsekot žults izplūdes dinamikai. Divpadsmitpirkstu zarnas intubācija parāda, kā žults iekļūst divpadsmitpirkstu zarnā. Bērnu žultspūšļa slimībām šo pētījumu metodi izmanto reti.
Žultspūšļa slimību ārstēšana ar zālēm

Zāļu lietošana ir priekšnoteikums novērst slimības uzbrukumus. Kādas zāles ārsts izvēlēsies, ir atkarīgs no slimības īpašībām, pacienta spējas regulāri lietot medikamentus un daudziem citiem faktoriem. Zāļu veidi, ko lieto žultspūšļa slimībām:
- choleretic aģenti (cholesecretics);
- spazmolītiskie līdzekļi;
- hepatoprotektori;
- pretiekaisuma līdzeklis;
- toniks.
Žultspūšļa slimību ārstēšanai nav ieteicams lietot pretsāpju līdzekļus, jo to efektivitāte šajā gadījumā ir diezgan zema, taču pastāv kuņģa čūlu provocēšanas un diagnozes sarežģītības risks. Sāpju mazināšanai daudz efektīvāk ir izmantot spazmolītiskus līdzekļus (No-shpu, Drotaverine, Mebeverine).
Choleretic zāles lieto tikai ārpus paasinājuma, jo to lietošana žults kolikas laikā var pasliktināt pacienta stāvokli.
Hepatoprotektori (Gepabene, Karsil, Essentiale, Hofitol) ir paredzēti visām žultspūšļa slimībām, kā arī aknām, lai saglabātu tās funkcijas. Tos ņem kursos remisijas periodā. Tāpat kursos tiek uzņemtas tonizējošas zāles, lai uzlabotu žultspūšļa funkcijas.
Holecistektomija

Ķirurģiskā slimības ārstēšana ir žultspūšļa noņemšana. Visbiežāk to lieto žultsakmeņu slimības gadījumā. Operāciju var veikt endoskopiski (bez griezuma) vai laparotomiju. Endoskopisko metožu izmantošana mūsdienās tiek uzskatīta par progresīvāku, un vairumā gadījumu operācija tiek veikta šādā veidā.
Laparotomijas (vēdera dobuma griezuma) indikācijas ir endoskopiskās operācijas neiespējamība, aizdomas par holecistīta komplikācijām. Šī operācija ir traumatiskāka, un pēdējā laikā tiek izmantota diezgan reti un stingri pēc indikācijām.
Žultspūšļa noņemšanas operāciju var veikt pēc izvēles vai steidzami. Norāde uz ārkārtas operācija– holelitiāzes lēkme, ko nevar ārstēt ar medikamentiem (un ja tā nav pirmā lēkme, tad vairumā gadījumu nepieciešama operācija). To var veikt kā plānots holecistīta, holelitiāzes vai citu bojājumu gadījumā remisijas laikā, ja terapeitiskie pasākumi ir maza ietekme, un saasinājumi notiek bieži. Žultspūšļa slimībām sievietēm grūtniecības laikā plānveida holecistektomija netiek veikta.
Pēc operācijas jums jāievēro diēta un jālieto zāles. Īpaši svarīgi ir uzraudzīt intervālus starp ēdienreizēm, jo pastāv aknu bojājumu risks, ko izraisa žults apgrieztā aizplūšana, kas parasti nonāk žultspūslī.
Diēta un pareizs uzturs

Diēta žultspūšļa slimībām ir kritiska. Tieši tajā esošās kļūdas izraisa saasinājumus. Remisijas periodā ir jāierobežo taukainu, kūpinātu, pikantu pārtikas patēriņš - tie, kuriem nepieciešama žults izdalīšanās. Šķidrumu var lietot bez ierobežojumiem. Ļoti svarīgi ir ievērot intervālus starp ēdienreizēm – jāēd mazās porcijās, bet bieži. Laika intervāls starp ēdienreizēm nedrīkst pārsniegt četras stundas. Tas ir īpaši svarīgi tiem, kam ir veikta holecistektomija. Ierobežojums attiecībā uz taukainu pārtiku attiecas ne tikai uz dzīvnieku taukiem, bet arī uz augu taukiem. Alkoholiskie dzērieni ir pilnībā aizliegti.
Paasinājuma laikā ēst nedrīkst, kamēr nav novērsts žults kolikas uzbrukums. Tāpat nevajadzētu dzert šķidrumu. Ja esi ļoti izslāpis, vari samitrināt lūpas ar siltu ūdeni vai tēju. Pēc stāvokļa atvieglošanas un sāpju mazināšanas varat apēst dažas ēdamkarotes biezenī dārzeņu zupas, iedzert nedaudz nesaldinātas tējas vai atšķaidītu sulu. Pusšķidras viskozas putras ēdienkartē var pievienot tikai trešajā dienā pēc uzbrukuma. Un pēc apmēram nedēļas pārejiet uz īpašo terapeitiskā diēta 5A.
Pareiza uztura pamatā jābūt tauku (dzīvnieku un augu) ierobežošanai, smagam ēdienam, karstiem un pikantiem ēdieniem. Ēdienkartē nevar iekļaut marinētus gurķus, konservus, kūpinājumus, treknu gaļu un zivis. Ieteicams izvairīties no cepšanas, smalkmaizītēm un svaigas maizes. Saldējums, saldumi, saldie gāzētie dzērieni, kafija, šokolāde, kakao ir aizliegti. Jums būs pilnībā jāatsakās no alkohola un smēķēšanas.
Uzturā ietilpst dārzeņu un graudaugu zupas biezenī, putras (rīsi, griķi, auzu pārslas), liesa gaļa, jūras veltes, vārīti, cepti vai tvaicēti dārzeņi. Holelitiāzes gadījumā īpaši noderīga ir veģetāra, augļu diēta, žāvētu augļu (žāvētu aprikožu, rozīņu), ogu un dārzeņu salātu lietošana.
Profilakse
Žultspūšļa slimību attīstībā ir daudz faktoru, un to visu nevar novērst. Tomēr veselīgs dzīvesveids, atteikšanās no alkohola un smēķēšanas, mērenas fiziskās aktivitātes, treknu un pikantu pārtikas (ko uztura speciālisti sauc par smagu) ierobežošana novērsīs slimības attīstību pat tad, ja ir anatomiskas novirzes (sasaukšanās, saaugumi utt.).
Uzturs žultspūšļa slimību gadījumā ir ārkārtīgi svarīgs – tas palīdz samazināt paasinājumu biežumu un ļauj pacientam justies labi. Ir nepieciešams stingri ievērot ārsta ieteikumus par diētu un medikamentiem. Šajā gadījumā pacientam ir iespēja dzīvot pilnvērtīgu dzīvi, neskatoties uz hronisku slimību.
Ir svarīgi to atcerēties hroniskas slimības jāārstē pie ārsta, un žultspūšļa slimību ārstēšana ar tautas līdzekļiem ir pieļaujama tikai pēc konsultēšanās ar speciālistu, lai nekaitētu savai veselībai.
Žultspūslis, ņemot vērā tā nelielo izmēru, ir diezgan svarīgs gremošanas sistēmas orgāns. Tas ir konteiners žults iekļūšanai tajā, izdalot to zarnu lūmenā.
Arī šajā orgānā notiek olbaltumvielu, svarīgu sāļu, aminoskābju rezorbcija (reabsorbcija) asinīs, izdalās gļotas un īpašs hormons antiholecistokinīns. Žultspūslī var būt aptuveni 50 ml šķidruma.
Žults veidojas aknu šūnās, pēc tam caur īpašiem žultsvadiem, kas veido sarežģītu tīklu, nonāk žultspūslī, kur tiek uzglabāta līdz brīdim, kad cilvēks apēd pārtiku. Pēc tam, kad pārtika nonāk divpadsmitpirkstu zarnā, žultspūslis saraujas un žults kopā ar aizkuņģa dziedzera sulu pārvietojas zarnās.
dienā vesels cilvēks Var veidoties 500 līdz 1000 ml žults. Tā sastāvs ir diezgan daudzveidīgs: ūdens, žultsskābes, neorganiskās vielas, vitamīni A, B, C, D, aminoskābes, fosfolipīdi, holesterīns, bilirubīns, olbaltumvielas, gļotas un zāļu atliekas.
Žults funkcijas ir diezgan dažādas:
- neitralizē kuņģa sulu
- aktivizē zarnu un aizkuņģa dziedzera enzīmus
- kavē kaitīgo baktēriju augšanu zarnās
- uzlabo zarnu kustīgumu
- noņem toksiskas vielas un medikamentus.
Galveno žultspūšļa patoloģiju raksturojums
Holelitiāze
Šī ir žults sistēmas slimība, kas saistīta ar bilirubīna un holesterīna metabolisma traucējumiem, ko raksturo akmeņu veidošanās aknās, kopējā žults ceļā un žultspūslī. Ir 5F kritēriji cilvēkiem, kuri ir visvairāk uzņēmīgi pret holelitiāzi: 
- Sieviete – sievietes
- Tauki - liekais svars
- Godīga - gaišmataina
- Četrdesmitgadnieki – vecāki par 40 gadiem
- Auglīga - dzemdēšana
Pēc veidošanās mehānisma izšķir 3 veidu akmeņus: holesterīna, pigmenta bilirubīna, brūno un melno.
Holelitiāze ilgstoši var būt asimptomātiska un klīniski izpausties kā “aknu kolikas” lēkme, akmenim nokļūstot šaurajā žults ceļā.
Hronisks acalculous holecistīts
Tas ir ilgstošs iekaisuma process, kas ietekmē urīnpūšļa iekšējo oderējumu un nav saistīts ar akmeņu veidošanos. Galvenie slimības cēloņi:

Žultsceļu diskinēzija
Šī ir funkcionāla žultsceļu slimība, kas saistīta ar žultspūšļa vai kanālu tonusa izmaiņām, ko pavada periodiskas sāpes labajā hipohondrijā un.
Šī patoloģija parasti notiek pastāvīgā stresa, psihoemocionālā stresa un neirozes apstākļos. Atkarībā no urīnpūšļa tonusa izmaiņām izšķir hiperkinētisku (vai sāpju) un hipokinētisku (dispepsisku) slimības veidus.
Akūts holangīts
Tas ir akūts iekaisuma process, kas ietekmē žultsvadus. Parasti rodas kā komplikācija hronisks holecistīts, holelitiāze vai pēc žultspūšļa izņemšanas. Infekcijas attīstību veicina žults stagnācija, kanālu saspiešana ar audzējiem un akmeņiem. Ir obstruktīvs, recidivējošais, bakteriālais un sekundārais sklerozējošais holangīts.
Žultspūšļa vēzis
Vairumā gadījumu vēzis ir hroniska iekaisuma procesa rezultāts orgānā. Ir: adenokarcinoma, mucinoma, cieta un plakanšūnu karcinoma. Žultspūšļa vēzi raksturo augsts ļaundabīgums, agrīnas metastāzes un invāzija blakus esošajos orgānos.
Galvenie simptomi
| Simptoms | Žultsakmeņu slimība (aknu kolikas lēkme) | Hronisks holecistīts | Akūts holangīts | Žultspūšļa vēzis | |
| Sāpju apraksts | Akūtas paroksizmālas sāpes pēc uztura pārkāpumiem; pacients atrodas labajā pusē, kājas ir piespiestas krūtīm, jebkura kustība tikai pastiprina sāpes. | Lielākoties pacientus nomoka smaguma sajūta, pastāvīgas smeldzošas sāpes, kas pastiprinās pēc treknu, pikantu ēdienu, gāzēto dzērienu, alkohola lietošanas. | Hiperkinētisks veids: akūtas īslaicīgas paroksismālas sāpes, kas ilgst līdz 20 minūtēm. Hipokinētiskais tips: blāvas, smeldzošas, izliektas sāpes, smaguma sajūta labajā pusē |
Akūtas paroksizmālas nepanesamas sāpes līdz pat asinsspiediena pazemināšanai | Tas var neizraisīt sāpes ilgu laiku, bet tad tas parādās. trulas sāpes, slikti kontrolē pretsāpju līdzekļi |
| Sāpju lokalizācija | Labajā pusē | Labajā hipohondrijā, dažreiz epigastrālajā reģionā | Labajā pusē | ||
| Sāpju starojums | IN labais plecs, lāpstiņa, atslēgas kauls, mugura, ķermeņa kreisā puse | Labajā plecā, lāpstiņā, atslēgas kaulā, mugurā, ķermeņa kreisajā pusē | Labajā plecā, lāpstiņā, atslēgas kaulā | ||
| Dispepsija | Var rasties slikta dūša, vemšana, kas sajaukta ar žulti, rūgtums mutē, rūgta atraugas, grēmas, apetītes zudums, caureja, meteorisms. | Hiperkinētiskais tips: slikta dūša, vemšana Hipokinētiskais tips: slikta dūša, vemšana, zarnu darbības traucējumi | Atkārtota vemšana bez atvieglojuma, slikta dūša | Ātrs svara zudums, nepatika pret pārtiku, pastāvīga slikta dūša, periodiskas vemšanas epizodes | |
| Ādas nieze | Raksturīgs | Nav tipisks | Raksturīgs | Nav tipisks | |
| Drudzis, drebuļi | Neatbilstošs simptoms, kas novērots 40% pacientu | Zems drudzis | Augsts drudzis līdz 40ºC, ko pavada drebuļi un stipra svīšana | Zems drudzis | |
| Peritoneālās kairinājuma pazīmes | Asi izteikts labajā pusē | Neliels sasprindzinājums vēdera muskuļos labajā hipohondrijā | Asi izteikts labajā hipohondrijā | Neliels vēdera muskuļu sasprindzinājums labajā pusē | |
Žultspūšļa slimību diagnostika
Sāpīgi žultspūšļa patoloģijas simptomi:
- Kera punkts - žultspūšļa projekcijas punkts uz vēdera priekšējo sienu - atrodas taisnā vēdera muskuļa labās malas krustpunktā ar labo piekrastes arku;
- Georgievska-Mussi zīme– sāpes, saspiežot starp sternocleidomastoid muskuļa kājām labajā pusē (atskaites punkts ir labā atslēgas kaula iekšējā mala);
- Ortnera-Grekova simptoms– sāpīgu sajūtu rašanās labajā pusē, piesitot plaukstas malai gar piekrastes arkas malu.
Laboratorisko parametru izmaiņas žultsceļu sistēmas slimībās
| Rādītājs | Norm | par ko viņš runā? | Par kādām slimībām tas liecina? |
| Līmeņa paaugstināšana kopējais bilirubīns nesaistītu dēļ |
|
Biežāk norāda uz žults aizplūšanas pārkāpumu (obstruktīva dzelte) | Holelitiāze, žultspūšļa vēzis, kopējā žultsvada vēzis, Vater papilla, akūts holangīts, hronisks holecistīts utt. |
| Kopējā bilirubīna līmeņa paaugstināšanās saistītā dēļ |
|
Norāda uz samazinātu bilirubīna konjugāciju (saistīšanos). | Hemolītiskā anēmija, Minkovska-Šofāra slimība, Crigler-Nayjar sindroms |
| Paaugstināts transamināžu līmenis (AST un ALAT) |
|
Runā par iekaisuma procesu un aknu šūnu iznīcināšanu | Hepatīts, holelitiāze, hronisks holecistīts, žultspūšļa vēzis |
| Paaugstināts holesterīna līmenis asinīs | 3,3-5,5 mmol/l | Norāda uz palielinātu tauku vielmaiņu | Asinsvadu ateroskleroze, aptaukošanās, holelitiāze, hronisks holecistīts |
| Samazinot holesterīna līmeni asinīs | 3,3-5,5 mmol/l | Norāda uz aknu būves funkcijas samazināšanos | Akūts hepatīts, akūts holangīts, akūts holecistīts, aknu un žultspūšļa vēzis |
| Paaugstināta sārmainās fosfatāzes aktivitāte | 0,5-1,3 mmol/h*l | Norāda uz žults stagnāciju aknās un urīnpūslī | Žultsakmeņu slimība, hronisks holecistīts |
| C-reaktīvā proteīna izskats | nav atklāts | Runā par akūtu iekaisuma procesu | Akūts holecistīts, holelitiāze, akūts holangīts |
Instrumentālās metodes žultsceļu sistēmas slimību diagnosticēšanai
| Diagnostikas metode | Holelitiāze | Hronisks holecistīts | Žultsceļu diskinēzija | Akūts holangīts | Žultspūšļa vēzis |
| Vēdera dobuma orgānu ultraskaņa | Tiek atklāti akmeņi, žults smiltis un “porcelāna” žultspūslis |
|
Hipertensijas pazīmes žultsvados, to paplašināšanās | Burbuļu blīvuma palielināšana | |
| Frakcionēta divpadsmitpirkstu zarnas intubācija |
|
Žultspūšļa žults daudzuma samazināšanās, izmaiņas žults bioķīmiskajā sastāvā, baktēriju klātbūtne | Audzēja šūnas atrodamas žultī | ||
| Radiogrāfija | Tiek atklāti kalciju saturoši akmeņi | Žultspūšļa sieniņas sabiezējums, deformācija, iekaisuma pazīmes | Nav izmaiņu | Nav izmantots | Lietojot kontrastu, atklājas pildījuma defekts ar nelīdzenām kontūrām |
| datortomogrāfija | Izmanto kā papildu pētījumu metodi diagnozes noteikšanai | Izmanto, lai noteiktu metastāzes un audzēju augšanu blakus esošajos orgānos | |||
| EKG | Veikts, lai izslēgtu akūta sirdslēkme miokarda aizmugurējā apakšējā siena | ||||
| Fibrogastrodudodenoskopija | Virspusējs gastrīts | ||||
Ārstēšanas principi
Diēta Nr.5 (skatīt sīkāk, un žultsakmeņi).
- ēdienu ņem 4-6 reizes dienā nelielās porcijās
- silts dzēriens: vāja tēja, augļu un ogu sulas atšķaidītas ar ūdeni, mežrozīšu novārījums 3-6 glāzes dienā
- putras: manna, auzu pārslas, rīsi
- dārzeņu zupas
- liesa zivs un gaļa
- piena produkti: biezpiens, skābs krējums, raudzēts cepts piens, sviests
- augu tauki
Holelitiāze
- gultas režīms
- ķermeņa svara normalizēšana
- ursodeoksiholskābes preparāti: ursofalk, ursosan, ursolizin, choludexan (lai uzlabotu žults aizplūšanu)
- antibakteriālā terapija - 3-4 paaudžu cefalosporīni (Fortum, cefotaksīms, cefazolīns) vai aminoglikozīdi (tobramicīns, amikacīns) vai fluorhinoloni (ciprofloksacīns, levofloksacīns)
- hepatoprotektori – reaktīvā hepatīta profilaksei (essentiale, heptral, skatīt pilnu)
Tas ir indicēts bieži atkārtotām aknu kolikas lēkmēm operācija– žultspūšļa izņemšana (holecistektomija).
Hronisks holecistīts
- Diēta Nr.5 – izslēdzot treknus, kaloriju un holesterīnu saturošus pārtikas produktus
- gultas režīms 7-10 dienas
- plaša spektra antibakteriālie līdzekļi: 3-4 paaudzes (Fortum, cefotaksīms, cefazolīns) vai aminoglikozīdi (tobramicīns, amikacīns) vai fluorhinoloni (ciprofloksacīns, levofloksacīns)
- miotropiskie spazmolītiskie līdzekļi (mebeverdīns, duspatalīns) – atvieglošanai muskuļu spazmas pret kolikām
- fermentu preparāti - Creon, Pancreatin, Festal, Panzinorm, Enzistal, Penzital, Ermital, Mezim, Gastenorm, Microzim, Pangrol u.c.
- antisekrēcijas zāles: Almagel, Maalox, Omez, Controloc, rinīts, Kvamatel
Akūts holangīts
- plaša spektra antibiotikas: daļēji aizsargāti penicilīni (amoksiklavs), 3-4 paaudzes cefalosporīni (ceftriaksons, cefepīms), fluorhinoloni (moksifloksacīns, gatifloksacīns)
- miotropiski spazmolītiķi (mebeverdīns, duspatalīns) - muskuļu spazmu mazināšanai kolikas laikā
- fermenti - Festal, Mezim, Creon uc skatīt iepriekš.
- pretdrudža zāles - acelizīns, infulgāns
- narkotiskie un ne-narkotiskie pretsāpju līdzekļi - nalbufīns, ketanovs, promedols
Žultspūšļa vēzis
Vēža ārstēšana ir atkarīga no audzēja procesa apjoma. Parasti tiek veikta žultspūšļa noņemšana un daļēja aknu un blakus esošo limfmezglu noņemšana. Terapija ir jāapvieno, tas ir, jāapvieno gan ķirurģiskā ārstēšana, gan ķīmijterapija, staru terapija.
Visbiežāk slimība nāk negaidīti, tāpēc ieteicams zināt ne tikai topošās žultsceļu diskinēzijas simptomus, bet arī ārstēšanas metodes.
Diskinēzija un tās veidi
Diskinēzija ir gremošanas orgānu slimība, kuras klātbūtnē notiek negatīvas izmaiņas žults ceļu kustīguma darbībā, kā arī parādās žultspūšļa tonuss. Stāvoklis izraisa žults plūsmas traucējumus divpadsmitpirkstu zarnā, kur tiek kavēts pārtikas gremošanas process.
Bet jums nevajadzētu atteikties no ārstēšanas. Ārstēšanas neesamības gadījumā slimībai ir tendence attīstīties vairāk nopietnas slimības, piemēram, holelitiāze vai līdzīgas ļoti nepatīkamas organisma kaites.
Žults ir būtiska ķermeņa sastāvdaļa, kas palīdz gremošanas procesā. Tā ir galvenā viela, kas atdala taukus no kopējās pārtikas masas, tādējādi palielinot to laukumu. Izvadīšanas rezultātā tie uzsūcas asinīs.
Lai šīs darbības tiktu veiktas pareizi, žults konsistencei jābūt piemērotam sastāvam. Šo problēmu risina žultspūslis; ja žultī ir liels ūdens daudzums, tas to izvada, pārnesot uz asinsvadiem.
Ja ir traucēta žultspūšļa kustīgums un iekšējais šķidrums, nefiltrējot, nonāk zarnās, tiek novēroti traucējumi un rezultātā caureja. Citā variantā, ja žults, gluži pretēji, ilgstoši tiek apstrādāts, tad no tās tiek noņemts ūdens palielinātā daudzumā, kas arī negatīvi ietekmē darbu. iekšējie orgāni.
Iekšējā šķidruma kustību no aknām, kur tas veidojas, uz divpadsmitpirkstu zarnu ietekmē sfinkteru (apļveida muskuļu) darbs. Pēdējais regulē žults plūsmu: vispirms žultspūslī un pēc tam divpadsmitpirkstu zarnā.
Saskanīgas sistēmas pārkāpums izraisa diskinēzijas parādīšanos. Slimību izšķir, pamatojoties uz muskuļu kontrakciju aktivitāti (motorisko prasmju pazīmes):
- Hipokinētisks - samazinās žults ceļu muskuļu kontrakcijas, ir apgrūtināta iekšējā šķidruma kustība. Tas parasti parādās cilvēkiem, kuri ir pārsnieguši 40 gadu slieksni, vai personām ar garīgiem traucējumiem.
- Hiperkinētisks - muskuļu kontrakciju aktivitāte, gluži pretēji, ir ievērojami palielināta. Izraisa mazkustīgs dzīvesveids, parasti rodas vai nu bērniem skolas vecums, vai starp jaunāko paaudzi.
Turklāt slimība tiek klasificēta atkarībā no rašanās cēloņiem un izpausmes laika primārajā un sekundārajā formā. Primārā diskinēzija izpaužas svarīgu iekšējo orgānu veidošanās laikā, tas ir, dzemdē. Kamēr sekundārā tiek provocēta, pamatojoties uz iepriekšējo slimību sekām.
Slimības cēloņi
Dažādos gadījumos nav iespējams noteikt galveno cēloni. Katrā atsevišķā gadījumā slimība attīstās individuāli. Cilvēks pats veido savus ieradumus, ēd neveselīgu pārtiku, kas neapšaubāmi atstāj iespaidu uz vispārējās pašsajūtas pasliktināšanos, kā arī var izraisīt iekaisuma procesu regulēšanas sistēmā.
Viens no rašanās faktoriem ir stresa situācija. Bieža dusmīga spriedze, nervozitāte un slikts garastāvoklis ietekmē žultsceļu kustīgumu, sašaurinot to caurlaidību.
Urīnpūšļa un kanālu nepareizas darbības cēloņi slimības primārajā formā ir iedzimtas augļa anomālijas:
- Urīnpūslis atrodas aknu iekšpusē
- Žultsvadi ir dubultoti
- Burbulis ir salocījies
- Vārstu veidošanās kanālu iekšpusē
- Ir izveidojies papildu žultspūslis
- Ir izveidojies burbulis, kas sadalīts divās daļās ar starpsienu
- Vājas urīnpūšļa sienas
- Burbulis ir diezgan mobils vai atrodas nepareizi
Ir noteikti faktori, kas var ietekmēt sekundāro diskinēzijas formu attīstību:
- Ģenētiskā predispozīcija
- Slimības, kas pacientam bija iepriekš (vīrusu hepatīts, holecistīts dažādās formās)
- Resnās zarnas disbakterioze
- Psihiski traucējumi
- Alerģiskas reakcijas uz pārtiku
- Elpošanas ceļu infekcijas
- Gremošanas trakta iekaisuma procesi
- Akmeņi nierēs
- Spastisks eju stāvoklis, pa kuriem cirkulē iekšējais šķidrums
- Helminti
- Slikti ieradumi (pārmērīga alkoholisko dzērienu lietošana, pārmērīga smēķēšana)
- Ārējās vides faktoru negatīvā ietekme (vides piesārņojums)
Turklāt aptaukošanās vai, gluži otrādi, ilgstošas neveiksmīgas diētas veicina sāpīgas problēmas rašanos.
Ja jūtat sāpes, nekavējoties jāmeklē padoms pie kvalificēta speciālista. Ārstēšana jāsāk, nosakot sākotnējos cēloņus, kas izraisīja šo stāvokli.
Patoloģijas simptomi
Slimības pazīmes neliek par sevi manīt uzreiz. Slimība attīstās ilgu laiku bez jebkādiem simptomiem. Pirmā diskomforta izpausme ir slikta elpa, sāpes labajā hipohondrijā vai žults kolikas. Sāpes atšķiras atkarībā no dažāda veida diskinēzijas.
Hiperkinētiskā formā sāpes rodas īslaicīgos uzbrukumos, bet diezgan intensīvi, ar akūtām kontrakcijām. Labā pleca vai lāpstiņas zonā parādās nepatīkamas sajūtas, īpaši laikā fiziski vingrinājumi, stresa situācijās vai pēc taukainas pārtikas ēšanas.
Hipokinētiskā stadijā parādās smeldzošas, nepatīkamas sāpes, kas pastāvīgi ir. Periodiski tas pazūd, bet drīz atkal parādās. Labajā hipohondrijā ir arī pilnības sajūta.
Kolikas lēkmes rodas pēkšņi, ar asām sāpēm. Tajā pašā laikā strauji palielinās sirdsdarbība, pulss samazinās, parādās sirdsdarbības apstāšanās sajūta un savvaļas bailes. Tam pievieno roku un kāju nejutīgumu.
Galvenie patoloģijas simptomi ir:
- Spēcīgs nieze visā ķermenī
- Izkārnījumi kļūst gaišāki
- Āda un gļotādas kļūst dzeltenas (dzelte)
- Urīna krāsa izskatās tumšāka
- Kad tiek diagnosticēts, tiek novērota aknu palielināšanās
- Apetīte samazinās
- Ir slikta dūša, spēcīga vemšana
- Sausuma un dedzināšanas klātbūtne mutē no rīta
- Aizkaitināmība, nervu uzbudinājums
- Nogurums, veiktspējas trūkums
- Pastiprināta svīšana
- Biežas galvassāpes
Vīriešiem strauji samazinās seksuālā vēlme, un sievietes cieš no menstruālais cikls. Jebkurā stāvoklī tiek novērota depresija, emocionāls vājums un fiziska invaliditāte.
Slimība var rasties slēptā forma, kas nonāk hroniskā stāvoklī vai var uzliesmot ar negaidītu saasinājumu. Pēc uzbrukuma ir neliels simptomu atvieglojums.
Ķermeņa temperatūras paaugstināšanās akūtas rašanās brīdī netiek konstatēta, turklāt nē vispārīga analīze asinis, ne klīniski neatklāj nekādas patoloģiskas izmaiņas. Ilgstoša slimības klātbūtne mēdz izraisīt nopietnas komplikācijas.
Slimības diagnostika
Ja parādās kādi simptomi, kas liecina, ka ķermenis nedarbojas pareizi, ieteicams vērsties pēc padoma pie kvalificēta speciālista. Pieredzējis speciālists diskinēziju var noteikt pirmajā pārbaudē pēc palpācijas un pēc pacienta izskata.
Pacients izskatās nevesels, novājināts, āda ir sausa, bieži ir arī dermatīts. Ārsts vada vispārīgs jautājums par tēmu diskomforta sajūta vēderā rašanās laiks, epidermas iekrāsošanās ilgums.
Konsultācijas laikā tiek noskaidroti šādu simptomu cēloņi. Ar ko saistītas saslimšanas pazīmes - kaitīgiem ieradumiem, vides apstākļiem, sarežģītiem darba apstākļiem vai iepriekšējām saslimšanām, konstatētiem audzējiem.
Izmantojot palpāciju, speciālists nosaka sāpju smagumu iedvesmas laikā. Pieskaroties, tiek mērīts liesas un aknu izmērs.
Ja nepieciešams, pacientu papildus pārbauda terapeits. Pamatojoties uz veiktajiem testiem un iegūtajiem rezultātiem, tiek noteikta efektīva un ātra ārstēšana.
Ārstēšanas metodes
Terapija balstās ne tikai uz pētījuma rezultātiem, bet arī uz identificēto cēloni, kas izraisīja slimību. Primārās ārstēšanas pamatā ir pamatslimības likvidēšana.
Diezgan izplatīts šīs problēmas cēlonis ir psiholoģiskais stress un vilšanās. Tāpēc pacientam ieteicams apmeklēt psihoterapeitu. Ja vadošie simptomi ir depresīvs, nomākts stāvoklis, tad slimību var novērst tikai ar sedatīviem medikamentiem.
Ja simptomi nav saistīti ar psihosomatiskām pazīmēm, tad tiek noteikta diskinēzijas forma (hipo- vai hiperkinētiska) un, pamatojoties uz rezultātiem, ieteicama ārstēšana.
Dziedināšanai nepieciešama integrēta pieeja, kas ietver vairākus terapijas posmus:
- Ārstēšana ar medikamentiem
- Tradicionālās medicīnas lietošana, izmantojot uzlējumus, ārstniecības augus un novārījumus - iesaka gastroenterologs
- Diētas terapija
- Citas zāles
Žultsceļu diskinēzijas izārstēšanas galvenais mērķis un galvenais uzdevums ir normalizēt žultspūšļa darbību, kā arī uzlabot izvadkanālu kustīgumu. Turklāt ārstēšana ļauj normalizēt žults aizplūšanas darbību.
Diētas terapija
Diēta žults ceļu slimībām ir galvenā sastāvdaļa visa ķermeņa stāvokļa normalizēšanā. Neatkāpjoties no noteiktajām robežām uzturā un ievērojot ārsta noteikto darba un atpūtas režīmu, var izvairīties no slimības izraisītām komplikācijām.
Diēta pacientiem ar šo slimību ir Nr.5. Tam ir gan vispārīgi postulāti pacientiem, gan tie atšķiras atkarībā no slimības formas, kas iegūta no analīzes (hipo- un hiperkinētiska).
Ēdiens jālieto mazās porcijās, 4-5 reizes dienā. Jums ir jāēd ēdiens, lai ievadītie produkti nekavējoties tiktu sadalīti, un žultspūslis tiek ātri iztukšots. Tas ir nepieciešams, lai novērstu sāpes, kas rodas ilgstošas pārtikas gremošanas laikā.
Ēšana jāveic ik pēc 3-4 stundām, šo intervālu nedrīkst palielināt vai samazināt. Pēdējo ēdienreizi ieteicams ieturēt pirms gulētiešanas 2-3 stundas iepriekš, tomēr nevajadzētu ēst gaļas produktus, tie ir grūti sagremojami.
Medicīnas speciālisti iesaka uzlabot motoriskās prasmes kuņģa-zarnu trakta no rīta un pēc vakariņām izdzeriet vienu glāzi zema tauku satura kefīra (1%). Nevienā slimības stadijā nevajadzētu karsēt vai gatavot ēdienu ar speķi, margarīnu vai tamlīdzīgiem transtaukiem.
Jums pilnībā jāatsakās no šādiem produktiem:
- pikanti, cepti, trekni, kūpināti
- desas un gaļas izstrādājumi, zivis (taukainas šķirnes), speķis
- ātrās uzkodas, čipsi, rieksti, saldējums, košļājamā gumija, šokolāde
- alkohols un aukstie gāzētie dzērieni
- konservi, maizes izstrādājumi, sēnes
No vispārējā uztura izvēlieties pārtikas produktus, kas slimības saasināšanās laikā būs jāizņem:
- sinepes, pipari
- sāļas sastāvdaļas un asas garšvielas
- sīpoli, redīsi, mārrutki, redīsi
- rudzu maize
Patēriņam jebkurā slimības periodā ieteicams ēst ieteicamo uztura sastāvdaļu komplektu:
- zema tauku satura zupas un borščs
- pāriet uz veģetāro diētu
- cepumi
- vārītas olas, vārītas
- putra ar ūdeni – griķi vai rīsi
- tvaicēta zivs vai gaļa (ar zemu tauku saturu)
- dārzeņi jebkurā formā, izņemot neapstrādātus
- vārīšana ar saulespuķu vai olīvju eļļa, krējumu drīkst lietot tikai
- no rīta kā sviestmaizi
- maize - tikai vakardienas
- vāja tēja, vēlams zaļa, svaigas sulas, pārsvarā svaigi spiestas
Ja tiek konstatēta slimības hipokinētiskā forma, noteikti savā uzturā jāiekļauj melnā maize, skābs krējums, krējums, olas (katru dienu), dārzeņi un augļi. Tie ir nepieciešami, lai stimulētu žultsceļu sistēmas kanālu un ceļu kustīgumu.
Hiperkinētiskā stāvoklī ir nepieciešams stingri ievērot diētu un kategoriski atteikties no raudzētiem piena produktiem ar augstu tauku saturu; pelēkā un melnā maize, svaigi dārzeņi, gāzēts ūdens un dzīvnieku tauki. Ieteicams izmantot minerālūdeņus jebkurā formā.
Narkotiku terapija
Sakarā ar to, ka lielākā daļa problēmu ar žults ceļu rodas uz garīgo traucējumu fona, ārstēšana jāsāk ar psihoterapeitu. Ja cēlonis ir apstiprināts un žults stagnācijas un motilitātes trūkuma pamatā ir depresīvs noskaņojums, tiek nozīmēti antidepresanti un sedatīvi līdzekļi.
Ja slimības veidošanos ietekmējošos faktorus provocē neirozes, tad ieteicams lietot antipsihotiskos līdzekļus un trankvilizatorus.
Neaizmirstiet par citiem iemesliem, kas izraisīja diskinēzijas parādīšanos, un veiciet terapiju to novēršanai: prettārpu zāles, hipovitaminozes noņemšana, alerģisku reakciju apkarošana, disbakteriozes ārstēšana.
Ar diskinēzijas hipokinētisko formu ir nepieciešami choleretic medikamenti, kas var ietekmēt žultspūšļa tonusa pieaugumu: ksilīts, magnija sulfāts. Nepieciešams arī lietot zāles, kas stimulē motoriku žultsvadi(Pankreozimīns, Holecistokinīns).
Ja tiek diagnosticēta hiperkinētiskā forma, ir nepieciešami medikamenti, lai palielinātu iekšējā šķidruma veidošanos produktu sadalīšanai. Šīs zāles ir Oxafenamide, Nicodin, Flamin, Cyclalone.
Ja sfinkteri ir sasprindzināti, tad ieteicams lietot spazmolītiskos līdzekļus (Buscopan, No-shpa). Noteikti jālieto medikamenti, kas cenšas normalizēt simpātiskās un parasimpātiskās sistēmas līdzsvaru. Šiem nolūkiem jāizmanto kālija bromīds vai māteszāles un baldriāna tinktūras.
Ārstēšana ar tradicionālām metodēm
Tradicionālās metodes un ārstniecības augi ir lielisks papildinājums galvenajai ārstēšanai. Terapijai novārījumus gatavo un lieto atsevišķi katrai slimības formai.
Hipokinētiskajai slimības formai var lietot kumelīšu ziedu, kukurūzas zīda, mežrozīšu, nātru lapu, asinszāles, oregano un nemirstīgo ziedu uzlējumu.
Atsevišķi tiek gatavoti novārījumi hiperkinētiskajai stadijai - baldriāna vai lakricas saknes, dilles, piparmētras vai mātere.
Nevajadzētu atteikties no minerālūdens dzeršanas. Aktīvai žultsvadu muskuļu kontrakcijai tiek izmantots ūdens:
Savukārt, lai samazinātu žultspūšļa tonusu, tā stimulēšanai izmanto Essentuki Nr. 17 vai Arzni.
Tādējādi, augu ārstēšana un minerālūdens noved pie pozitīviem rezultātiem. Bet terapija jāveic kopā ar medikamentiem un diētu.
Papildu pasākumi
Papildus terapijai ar medikamentiem, diētu un tautas līdzekļiem efektīvi ir arī izmantot papildu ārstēšanas metodes:
- Fizioterapija ir medicīnisko ierīču iedarbība, proti, elektriskās strāvas izmantošana uz zonu labā apakšdelma rajonā, kā arī elektroforēzes ietekme.
- Akupunktūra – adatas iedurot konkrētos punktos, tiek ietekmēti nepieciešamie iekšējie orgāni.
- Dēļu iedarbība (hirudoterapija) - pēdējie tiek pielietoti nervu galiem, kas pieder noteiktiem orgāniem (aizkuņģa dziedzeris, aknas, žultspūslis).
- Balneoloģija sanatorijas-kūrorta atpūtas zonās - ārstēšanu ar minerālūdeņiem vēlams veikt reizi 12 mēnešos.
- Akupresūra – tiek noteikti nospiežot un masējot nespecifiski punkti, kas ietekmē žultsvadus.
Tādējādi slimības ietekmēšanas metodes ir tik dažādas, ka tās var izvēlēties katram pacientam individuāli. Terapijas galvenais mērķis ir novērst diskomfortu un pilnībā novērst problēmu.
JVP komplikācijas
Terapijas trūkuma gadījumā slimība progresē un izraisa ne tikai cilvēka vispārējās labklājības pasliktināšanos, bet arī nopietnu seku attīstību. Komplikācijas ir grūtāk ārstēt nekā sākotnējā problēma.
Var rasties šādas pasliktināšanās:
- žults ceļu iekaisuma process (hronisks holecistīts)
- gastrīts
- atopiskais dermatīts
- holelitiāze
- pankreatīts - hroniska attīstības stadija
- duodenīts
- straujš svara kategorijas samazinājums (distrofija)
- holangīts
Lai pasargātu sevi no iespējamām komplikācijām, pie pirmajiem simptomiem ir jāsazinās ar šajā jautājumā kompetentu medicīnas speciālistu.
Lai novērstu stāvokļa pasliktināšanos, jums jāievēro arī vairāki noteikumi. Nevajadzētu iet gulēt vēlāk par 23:00, pietiekami gulēt (8 stundas dienā), normalizēt intensīva darba un produktīvas atpūtas stundas, vairāk pavadīt laiku svaigā gaisā.
Galvenais ir izslēgt nervu stāvokli vai mainīt darba vietu, ja tas saistīts ar pastāvīgām stresa situācijām.
Diskinēzija bērniem
Līdzīga slimība rodas bērniem patoloģiskas attīstības gadījumā dzemdē. Visbiežāk tiek fiksēts urīnpūšļa izliekums vai starpsienas klātbūtne centrālajā daļā, taču ir arī nepareiza atrašanās vieta vēderplēves dobumā, iespējama arī sekundāra orgāna veidošanās.
Pirmsskolas vai sākumskolas vecuma bērniem cēloņi ir biežs stress, emocionāls stress, ģimenes strīdi, pārslodze vai biežas pārvietošanās.
Ir vērts pievērst uzmanību simptomiem, kas bērnam parādās slimības gadījumā:
- Pēc taukainas vai akūtas maltītes ēšanas, sūdzības par sāpēm labajā hipohondrijā
- Bieža aizcietējums vai, gluži pretēji, zarnu darbības traucējumi
- Pēkšņi sākas ādas nieze
Diagnoze ir tāda pati kā pieaugušiem pacientiem. Diagnozes laikā tiek noteikta atbilstoša slimības forma un noteikta atbilstoša ārstēšana.
Hiperkinētiskās diskinēzijas gadījumā tiek izmantoti medikamenti:
- Ārstniecības augi: pienenes, piparmētru, mežrozīšu, kukurūzas zīda novārījums.
- Lai stimulētu iekšējā šķidruma veidošanos (Allohol, Holagol).
- Žultsvadu tonusa paaugstināšana (Sorbitols).
- Mineralka Essentuki Nr.17.
Nostiprinot hipokinētisko formu, ir nepieciešami šādi medikamenti:
- Viegli gāzēts minerālūdens– Slavjanskaja vai Smirnovskaja
- Spazmolītiskie līdzekļi - Riabal, Eufillin
- Tradicionālā medicīna - kumelīšu, nātru, asinszāles novārījumi
Ir obligāti jāievēro diēta – produkti ir pilnīgi identiski gan pieaugušiem pacientiem, gan maziem pacientiem. Ja nav sāpīgu lēkmju, ir iespējama neliela novirze no stingriem produkta ieviešanas ierobežojumiem.
Bērni, kas ir uzņēmīgi pret žults ceļu slimībām, ir pakļauti pastāvīgai ārstu - gastroenterologa, psihoterapeita, pediatra uzraudzībai. Viņiem tiek nozīmēta plānveida ultraskaņas izmeklēšana reizi 6 mēnešos.
Tātad, notiekošo slimību bērniem ir vairāk bīstama slimība nekā pieaugušiem pacientiem. Jauno pacientu ārstēšanu stingri kontrolē medicīnas speciālisti.
Tādējādi diskinēzija ir slimība, kurai vecuma kategorijā nav robežu. Ikviens to var iegādāties, galvenais ir tas, ka nevajadzētu atstāt novārtā vai atteikties no ārstēšanas.
Uzmanību, degošs PIEDĀVĀJUMS!
Pievienot komentāru Atcelt atbildi
Gremošanas trakta slimības
Jauni raksti
Jauni raksti
Jaunākie komentāri
- Maija par ziņu Kas ir smadzeņu hipofīze: hipofīzes hormonu pārpalikuma un deficīta cēloņi
- Jeļena par Kā izskatās pietūkuši limfmezgli kaklā un ko tie signalizē?
- Irina Vitalievna uz ierakstu Čūlu rašanās mutē: slimības cēloņi, ārstēšana ar tradicionālām un tautas metodēm
- Lidija Rogovceva uz pūtītes uz mēles: izskata cēloņi, šķirnes, tautas un tradicionālās ārstēšanas metodes
- Leysan par to, kā attīstīt pirkstu pēc lūzuma: padomi un vingrinājumi
Redakcijas adrese
Adrese: Maskava, Verkhnyaya Syromyatnicheskaya iela, 2, birojs. 48
Žultsceļu diskinēzija - cēloņi, simptomi, formas un ārstēšanas metodes
Žultsceļu diskinēzija ir sarežģīta žults plūsma no aknām urīnpūslī un caur kanāliem. Atšķirīga slimības iezīme ir patoloģisku izmaiņu neesamība aknu un žultspūšļa struktūrā ar kanāliem. Pārbaudes laikā ārsti pacientiem konstatē divu veidu žultspūšļa darbības traucējumus - vai nu tā kontrakcija ir pārāk lēna, vai arī pārāk ātra/bieža. Saskaņā ar statistiku, vīrieši cieš no žults ceļu diskinēzijas biežāk nekā sievietes (apmēram 10 reizes).
Klasifikācija
Diskinēzijas formas definīcija ir atkarīga no tā, kā žultspūšļa saraušanās:
- hipermotors - šajā gadījumā orgāna kontrakcija ir ļoti bieža un ātra. Līdzīga attiecīgās slimības forma ir raksturīga jauniešiem;
- hipomotors - kontrakcija notiek lēni, šīs žultspūšļa funkcijas aktivitāte ir ievērojami samazināta. Saskaņā ar statistiku, hipomotorā žultsceļu diskinēzija bieži tiek diagnosticēta pacientiem, kas vecāki par 40 gadiem, un pacientiem ar pastāvīgām neirozēm/psihozēm.
Atkarībā no attiecīgās patoloģijas attīstības cēloņa ārsti to var iedalīt divos veidos:
- primārā diskinēzija - tā parasti ir saistīta ar iedzimtām anomālijām žults ceļu struktūrā;
- sekundāra - slimība tiek iegūta dzīves laikā un ir citu kuņģa-zarnu trakta orgānu patoloģiju sekas (piemēram, sekundāra žultsceļu diskinēzija bieži “pavada” pankreatītu - aizkuņģa dziedzera iekaisuma procesu).
Žultsceļu diskinēzijas attīstības cēloņi
Ja mēs runājam par attiecīgās slimības primāro veidu, tad tās cēloņi ir:
- žultspūšļa sašaurināšanās;
- žultsvadu un urīnpūšļa dubultošanās (bifurkācija);
- sašaurinājumi un starpsienas, kas atrodas tieši žultspūšļa dobumā.
Visi šie cēloņi ir iedzimtas anomālijas un tiek atklāti agrā bērnībā pārbaudes laikā.
Sekundārais žultspūšļa un kanālu diskinēzijas veids var attīstīties, ja pastāv šādi faktori:
- gastrīts - iekaisuma process uz kuņģa iekšējo sienu gļotādas;
- čūlu veidošanās uz kuņģa un/vai divpadsmitpirkstu zarnas gļotādas, peptiska čūlas;
- holecistīts - žultspūšļa iekaisums;
- pankreatīts - aizkuņģa dziedzera iekaisuma process;
- duodenīts - patoloģisks process iekaisuma raksturs uz divpadsmitpirkstu zarnas gļotādas;
- vīrusu etioloģijas hepatīts ir sistēmiska slimība, kurā aknas ietekmē vīrusi;
- hipotireoze - samazināta vairogdziedzera darbība.
Turklāt iemesli, kas var izraisīt žultspūšļa un kanālu diskinēzijas attīstību, ir neirozes - garīgi traucējumi, kuras ne tikai labi saprot pats pacients, bet arī tiek pakļautas ārstēšanai, līdz pilnīgai atveseļošanai.
Ir dokumentēti gadījumi, kad tiek diagnosticēta žultsceļu diskinēzija uz mazkustīga dzīvesveida, liekā svara (aptaukošanās 2.-3. stadija), pārmērīgas fiziskās slodzes (īpaši, ja pastāvīgi notiek smaga celšana) un pēc psihoemocionāliem sabrukumiem.
Žultsceļu diskinēzijas simptomi
Aprakstītās patoloģijas klīniskā aina ir diezgan izteikta, tāpēc diagnoze speciālistiem nesagādā nekādas grūtības. Galvenie žultsceļu diskinēzijas simptomi ir:
- Sāpes labajā hipohondrijā , žultspūšļa un žultsvadi - labajā hipohondrijā. Tam var būt atšķirīgs raksturs:
- ar palielinātu žultspūšļa saraušanās aktivitāti - akūtu, paroksizmālu, ar apstarošanu uz lāpstiņu un labo plecu. Rodas vai nu pēc intensīvas fiziskas slodzes vai treknu ēdienu ēšanas lielos daudzumos;
- ja samazinās urīnpūšļa saraušanās aktivitāte, tad sāpēm būs pavisam cits raksturs - blāvas, sāpīgas, pastāvīgas (sāpju neesamības epizodes ir ļoti reti), pacienti jūt pilnības sajūtu labajā hipohondrijā;
- žults kolikas - vienmēr rodas akūti, pēkšņi, atšķiras pēc intensitātes, un to pavada paātrināta sirdsdarbība. Paaugstināts asinsspiediens (ne visos gadījumos). Tā kā sāpes ir pārāk stipras, pacients izjūt nemieru un bailes no nāves.
- Holestātiskais sindroms (aknu un žults ceļu patoloģijas izpausmes):
- dzelte - dzeltena dažādi toņiāda, sklēra ir iekrāsota acs āboli, mutes gļotāda un siekalas;
- palielinātas aknas - dažos gadījumos pacients pats to var sajust;
- izkārnījumu krāsas maiņa - tas kļūst ievērojami gaišs;
- urīna krāsas maiņa - tas kļūst izteikti tumšs;
- ādas nieze bez noteiktas lokalizācijas.
- Gremošanas sistēmas traucējumi:
- vēdera uzpūšanās;
- apetītes zudums;
- slikta dūša un vemšana;
- slikta elpa no mutes;
- rūgta garša mutē;
- sausa mute.
- Neiroze ir psihisks traucējums, ko var izārstēt (atgriezenisks):
- aizkaitināmība un bezmiegs;
- pastiprināta svīšana (hiperhidroze);
- hronisks noguruma sindroms;
- galvassāpes - tās nav pastāvīgas, tās ir periodiskas.
Iepriekš minētie simptomi nevar parādīties vienlaikus. Piemēram, holestātiskais sindroms tiek diagnosticēts tikai pusei pacientu ar žults ceļu diskinēziju, un rūgtums un sausums mutes dobumā ir vairāk raksturīgi hiperdiskinēzijai (paaugstinās žultspūšļa kontraktilā aktivitāte).
Diagnostikas metodes
Pamatojoties tikai uz izteiktiem žultsceļu diskinēzijas simptomiem, neviens speciālists nevar noteikt diagnozi. Lai pieņemtu galīgo spriedumu, ārsti veic šādas darbības:
- Aptaujājot pacientu un analizējot slimības aprakstu - cik sen parādījās pirmās sāpju lēkmes vai citi simptomi, ar ko tie var būt saistīti (pēc pacienta domām).
- Pacienta dzīves anamnēzes apkopošana - vai viņa tuviniekiem ir bijuši attiecīgās slimības diagnozes gadījumi, vai ir diagnosticētas hroniskas kuņģa-zarnu trakta slimības, vai viņš ilgstoši lietojis kādus medikamentus, vai viņam ir konstatēta labdabīga slimība /ļaundabīgi audzēji, kādos apstākļos pacients strādā?(ar to domāta toksisko vielu klātbūtne/neesība darbā).
- Fiziskā pārbaude - ārsts nosaka, kādā krāsā ir pacienta āda, sklēra un gļotādas (ir vai nav dzelte), vai ir aptaukošanās, palpācija (sajūta) palīdzēs noteikt aknu palielināšanos.
- Laboratoriskā pārbaude – vispārīgā un bioķīmiskie testi asinis, vispārējais urīna tests, lipīdu profils (nosaka tauku līmeni asinīs), vīrusu etioloģijas hepatīta marķieri, izkārnījumu pārbaude uz tārpu olām.
Pēc šīs izmeklēšanas ārsts var diagnosticēt žultsceļu diskinēziju, bet, lai to apstiprinātu, pacientam tiks nozīmēta arī instrumentālā ķermeņa izmeklēšana:
- visu vēdera dobuma orgānu ultraskaņas izmeklēšana;
- žultspūšļa ultraskaņas izmeklēšana “ar testa brokastīm” - vispirms tukšā dūšā tiek veikta ultraskaņas skenēšana, pēc tam pacients ēd diezgan treknas brokastis un pēc 40 minūtēm tiek veikta atkārtota žultspūšļa ultraskaņas skenēšana. Šī procedūra ļauj noskaidrot, kādā formā attiecīgā slimība rodas;
- divpadsmitpirkstu zarnas intubācija - izmantojot speciālu zarnu zondi, izmeklē divpadsmitpirkstu zarnu un ņem žults paraugus laboratoriskai pārbaudei;
- FEGDS (fibroesogastroduodenoscopy) – izmeklē kuņģa, divpadsmitpirkstu zarnas un barības vada gļotādas;
- perorālā holecistogrāfija - pacients dzer kontrastvielu un pēc pusstundas var izmeklēt žultspūsli, vai nav attīstības anomāliju;
- ERCP (endoskopiskā retrogrādā holangiopankreatigrāfija - viens pētījums apvieno gan rentgena, gan endoskopiskās metodes. Tas ļauj tieši izmeklēt žults ceļus;
- hepatobiliārā scintigrāfija ir radioizotopu metode, kurā pacientam (intravenozi) injicē radioaktīvu medikamentu, kas uzkrājas aknās un žultsceļos, kas ļauj izpētīt to pilnīgu un precīzu attēlu.
Žultsceļu diskinēzijas ārstēšanas metodes
Ārstēšanas procedūru mērķis ir nodrošināt pilnīgu žults aizplūšanu no aknām. To nebūs iespējams izdarīt tikai ar zālēm, ir nepieciešama integrēta pieeja.
Žultsceļu diskinēzijas terapija ietver:
- Ikdienas rutīnas izveide un ievērošana:
- kompetenta darba un atpūtas kombinācija - piemēram, nakts miegs nedrīkst būt mazāks par 8 stundām;
- Regulāri pastaigājieties svaigā gaisā;
- Veicot sēdošu darbu, veiciet vingrošanu ik pēc 2 stundām - mēs runājam par visvienkāršāko saliekšanos, pietupieniem un ķermeņa pagriešanos.
- Stingra diēta:
- No ēdienkartes tiek izslēgti pikanti/taukaini/kūpināti ēdieni un konservi (mājas un rūpnieciski);
- sāls patēriņš ir samazināts - ir atļauts uzņemt ne vairāk kā 3 gramus sāls dienā;
- regulāri dzer minerālūdeni – tas var būt dažāds, to, kas ir piemērots konkrētam pacientam, nosaka ārstējošais ārsts vai uztura speciālists;
- Ēdiens jālieto mazās porcijās, bet ēdienreižu biežumam jābūt lielam - līdz 6-7 dienā.
- Medikamenti:
- choleretic zāles – choleretics;
- fermentu preparāti;
- Holespazmolītiskie līdzekļi.
- Papildu medicīniskās procedūras:
- žultspūšļa caurules (tīrīšana) - choleretic zāļu lietošana guļus stāvoklī labajā pusē ar sildīšanas spilventiņu zonā anatomiskā atrašanās vieta aknas un žultsceļi;
- regulāra divpadsmitpirkstu zarnas intubācija - divpadsmitpirkstu zarnas attīrīšana pēc žults izdalīšanās;
- elektroforēze;
- akupunktūra;
- diadinamiskā terapija;
- akupresūra;
- hirudoterapija (ārstēšana ar dēlēm).
Tāpēc ķirurģiska iejaukšanās ir absolūti nepieņemama ķirurģiska ārstēšanaŽultsceļu diskinēzija nekad nav parakstīta. Pēc gastroenterologa vai terapeita ieteikuma pacientu var nosūtīt pie psihoterapeita (ja viņam ir neirozes).
Žultsceļu diskinēzijas ārstēšana ar tautas līdzekļiem
Žultsceļu diskinēzijas ārstēšanu ar augu preparātiem apstiprina arī oficiālā medicīna - ārsti iesaka divas reizes gadā iziet ārstniecības augu novārījumu/tinktūru lietošanas kursu. Šeit ir divas visefektīvākās un drošākās receptes:
- Sagatavojiet šādus garšaugus:
- elecampane sakne - 10 g;
- zefīra sakne - 10 g;
- kliņģerīte (ziedi) – 15 g;
- kumelīte (ziedi) - 10 g.
Sajauciet norādītos augus un ņemiet tikai 2 ēdamkarotes iegūtā maisījuma. Tās jāaplej ar puslitru ūdens, uzvāra un uz lēnas uguns vāra vismaz 7 minūtes. Pēc tam buljonu uzlej (40-60 minūtes), filtrē un iegūto daudzumu maziem malciņiem dzer pusstundu pirms ēšanas trīs reizes dienā. Ārstēšanas ilgums - 3 nedēļas.
- Sajauc ceļmallapu lapas (30 g), kliņģerīšu ziedus un salvijas lapas (katra 10 g), piparmētru/mežrozīšu/ķimenes (katra 15 g), ķirbju (zālaugu) un aveņu lapas (20 g katra). Un sagatavošanas un ievadīšanas shēma ir tāda pati kā iepriekšējam novārījumam.
Starp tradicionālajām metodēm var izdalīt šādas receptes:
- ja ir samazināta žultspūšļa kontrakcija, sāpju lēkmes brīdī zem labā hipohondrija jāuzliek auksta komprese, bet palielinātas kontrakcijas aktivitātes gadījumā - karsta komprese.
- mēnesi no rīta tukšā dūšā izdzer glāzi piena, kas sajaukts ar burkānu sulu attiecībā 1:1;
- sāpju sindroma gadījumā uz diagnosticētas hipertensīvas diskinēzijas fona jāveic klizma ar kukurūzas eļļu - viena ēdamkarote eļļas uz litru silta ūdens.
Ir arī apstrādes metodes ar smiltīm un māliem, ēteriskās eļļas un dārzeņu sulas, taču no oficiālās medicīnas nav apstiprinājuma par šādu procedūru lietderīgumu. Jebkura ārstēšana ar tautas līdzekļiem jāveic tikai pēc konsultēšanās ar ārstējošo ārstu un regulāri novērojot slimības dinamiku.
Iespējamās komplikācijas
Parasti ar žultsceļu diskinēziju pacienti meklē palīdzību no ārstiem gandrīz uzreiz pēc pirmā sāpju uzbrukuma. Bet daudzi no tiem, noņemot nepatīkami simptomi, pārtrauciet noteikto ārstēšanu, tādējādi provocējot komplikāciju attīstību:
- hronisks holecistīts - žultspūšļa iekaisums, kas ilgst vairāk nekā 6 mēnešus pēc kārtas;
- akmeņu veidošanās žultspūslī un tā kanālos – holelitiāze;
- hronisks pankreatīts – aizkuņģa dziedzera iekaisums 6 mēnešus;
- atopiskais dermatīts ir ādas slimība, kas ir imunitātes līmeņa pazemināšanās sekas;
- duodenīts ir iekaisuma process uz divpadsmitpirkstu zarnas gļotādas.
Žultsceļu diskinēzijai ir diezgan labvēlīga prognoze un tā nesaīsina pacienta dzīves ilgumu. Bet, ja nav pienācīgas ārstēšanas un netiek ievēroti uztura speciālista ieteikumi, iepriekš minēto komplikāciju attīstība ir neizbēgama. Un pat šīs slimības nav dzīvībai bīstamas, taču pacienta stāvoklis ievērojami pasliktināsies un galu galā novedīs pie invaliditātes.
Noderīgus padomus pacientiem, kuriem diagnosticēts VSD, saņemsiet, noskatoties šo video:
Tsygankova Yana Aleksandrovna, medicīnas novērotāja, augstākās kvalifikācijas kategorijas terapeite.
Erozīvs gastrīts: simptomi un ārstēšana, diēta erozīvā gastrīta gadījumā
Atraugas: cēloņi un ārstēšana
Informācija tiek sniegta tikai informatīviem nolūkiem. Nelietojiet pašārstēšanos. Pēc pirmajām slimības pazīmēm konsultējieties ar ārstu. Ir kontrindikācijas, nepieciešama ārsta konsultācija. Vietnē var būt saturs, kuru aizliegts skatīt personām, kas jaunākas par 18 gadiem.
Žultsceļu diskinēzija: simptomi, ārstēšana
Diskinēzija nepavisam nav izliekums, nevis ceļu vai paša žultspūšļa izliekums, kā uzskata lielākā daļa cilvēku. Šis termins tulkojumā no grieķu valodas nozīmē “kustība” un “pārkāpums”. Tādējādi mēs varam secināt, ka žultsceļu diskinēzija ir patoloģisks ķermeņa stāvoklis, kurā ir traucēta tās sistēmas kustīgums vai tonuss, kas pārnes žulti līdz divpadsmit. divpadsmitpirkstu zarnas no aknām. Šis stāvoklis izraisa sāpes labajā gūžas rajonā, problēmas ar izkārnījumiem un atsevišķos gadījumos rūgtumu mutē, taču izmeklējuma laikā šo orgānu bojājumi netiek konstatēti.
Vairumā gadījumu diskinēzija attīstās cilvēkiem, kuriem ir novirzes žults orgānu attīstībā un kuri ievēro arī nesabalansētu uzturu. Diskinēzija var parādīties arī cilvēkiem, kuri ir pakļauti smagām stresa un traumatiskām situācijām. Turklāt šī stāvokļa attīstībai ir arī citi iemesli. Sievietes ir īpaši uzņēmīgas pret šo slimību. Diskinēzijas ārstēšana sastāv no izpausmju likvidēšanas, kā arī, ja žultsceļiem ir slikta kontraktilitāte un lēns kustību ātrums, nodrošinot akmeņu veidošanās novēršanu.
Mazliet par fizioloģiju un anatomiju
Žults ir brūngani dzeltens šķidrums, kas organismam nepieciešams gremošanas laikā. Žults galvenā funkcija ir sadalīt uztura taukus mazās frakcijās, tādējādi palielinot to virsmas laukumu. Šajā stāvoklī taukus labāk pārstrādā lipāzes enzīms, un pēc sadalīšanās tauku sastāvdaļas uzsūcas asinīs - taukskābju. Turklāt žults ir iesaistīts ogļhidrātu un olbaltumvielu uzsūkšanās procesā. Trīs ceturtdaļas žults ražo aknas un vienu ceturto daļu – aknu kanāli, un, pateicoties tam, tievā zarna var normāli funkcionēt: tā veic barības vielu uzsūkšanās, savu šūnu dalīšanās un nāves procesus.
Lai nodrošinātu visu aprakstīto procesu normālu darbību, žults ir jābūt normālā koncentrācijā. Normalizācijas procesu veic žultspūslis, kas izdala lieko ūdeni uz traukiem. Ja žults iekļūst zarnās atšķaidītā veidā (nepaliek urīnpūslī), rodas zarnu sieniņu kairinājums, kas izraisa caureju. Arī tad, kad žults ilgstoši paliek žultspūslī, palielinās tās koncentrācija, un šim stāvoklim ir arī savas sekas.
Žults veidojas aknās, pēc tam caur īpašiem kanāliem nonāk žultspūslī, un no turienes tas nonāk divpadsmitpirkstu zarnā. Izdalījumu kustību nodrošina spiediena izmaiņas žults ceļā, kas tiek sūknēts, izmantojot sfinkterus – īpašus apļveida muskuļus.
Tādējādi, kad sfinkteris, kas ļauj žults iekļūt žultspūslī, ir aizvērts, tas izplūst no aknām. Pēc atvēršanas noslēpums iekļūst urīnpūslī, kas bija gandrīz tukšā stāvoklī, un attiecīgi spiediens tajā bija ievērojami zemāks nekā pašā kanālā. Kad tas no kuņģa nonāk divpadsmitpirkstu zarnā? Taukains ēdiens, muskuļu dēļ saraujas žultspūslis, un atveras sfinkteris, žults caur kanālu nokļūst apļveida muskulī, kas aizver ieeju divpadsmitpirkstu zarnā. Pēc pirmā sfinktera aizvēršanās atveras otrais (kas ved uz zarnu), un zarnā nonāk žults. Simpātiskā nervu sistēma, kā arī dažas vielas, ko ražo aizkuņģa dziedzeris un kuņģis, ir atbildīgas par žults ceļu samazināšanos.
Diskinēzija un tās veidi
Ja ir priekšstats par žults sistēmas anatomiju, var detalizēti izskaidrot patoloģijas pamatprincipus. Tādējādi diskinēzija ir stāvoklis, kurā:
viens vai vairāki sfinkteri, kas atrodas žultsvados, savlaicīgi neatslābst;
vai, gluži pretēji, neatkarīgi no ēdiena uzņemšanas viņi atsakās atpūsties;
var rasties ļoti spēcīga žultspūšļa kontrakcija;
žults aizplūšanas ātrums samazinās lēno žultsvada un urīnpūšļa kontrakciju dēļ.
Atkarībā no tonusa traucējumu rakstura un motoriskās funkcijas diskinēzija var būt:
hiperkinētisks: aktīva žults aizplūšana, ko papildina pēkšņa žults izdalīšanās;
hipokinētisks: žults izdalās lēni, un kustība žults ceļā palēninās;
hipotonisks: sfinktera tonis ir ievērojami samazināts;
hipertensīvs: apļveida muskuļu tonuss, gluži pretēji, ir palielināts.
Vairumā gadījumu hipertensīvs stāvoklis tiek kombinēts ar paaugstinātu motoriku, un veidojas spastisks vai hipertoniski-hiperkinētisks diskinēzijas veids. Pretējas situācijas gadījumā notiek gandrīz tas pats: ceļu tonis ir novājināts un parādās atonisks vai hipotoniski-hipokinētisks tips. Var būt arī jaukts tips.
Spastiskā diskinēzija ir raksturīgākā parasimpātiskās nodaļas paaugstināta tonusa gadījumā. Atoniskais patoloģijas veids attīstās centrālās nervu sistēmas veģetatīvās daļas simpātiskās nodaļas pārsvarā.
Slimības cēloņi
Tālāk minētie iemesli izraisa žults ceļu kustības vai tonusa traucējumus:
Iedzimtas žultspūšļa un žults ceļu anomālijas:
patoloģiski novietots žultspūslis;
papildu žultspūšļa;
vārsti kuņģa kanālā;
sadalošas starpsienas klātbūtne žultspūslī;
žultspūšļa locīšana;
intrahepatiskais žultspūslis;
iedzimts žultspūšļa sienas vājums;
žults ceļu dublēšanās.
Šādas patoloģijas izraisa tā sauktās primārās diskinēzijas attīstību.
iepriekšējās zarnu infekcijas;
menopauzes periods, kurā rodas žults ceļu kontraktilitātes disregulācija;
giardiasis, kurā žultspūsli kolonizē vienšūņi ar karogiem;
iepriekšējais vīrusu hepatīts;
slimības Endokrīnā sistēma: tirotoksikoze, cukura diabēts, aptaukošanās;
infekcijas perēkļi, kas pastāvīgi atrodas organismā (hronisks tonsilīts, kariess);
neirocirkulārā distonija, kurā tiek pārkāpta normālā secība žults ceļu muskuļu kontrakcijas laikā;
traumatiskas situācijas vai pastāvīgs stress;
ēšanas paradumi: ēšana ievērojamā daudzumā pikantu, kūpinātu, treknu ēdienu, izvairīšanās no augu taukiem vai koncentrēšanās uz tiem, ilgstoša badošanās.
Slimības pazīmes
Žultsceļu diskinēzijas simptomi var atšķirties atkarībā no patoloģijas veida, tas ir, tā ir hipokinētiska vai hiperkinētiska.
Galvenā atšķirība starp galvenajiem diskinēzijas veidiem ir sāpju raksturs.
Pa labi gūžas rajonā.
Labajā hipohondrijā.
Sāpīgas, trulas, zemas intensitātes sāpes. To var raksturot kā velkšanās sajūtu zem ribas vai smaguma sajūtu.
Tas ir jūtams tikai zem ribas.
Tas izstaro uz labo plecu un lāpstiņu.
Kļūdas diētā, spēcīgas emocijas.
Pēc taukainas pārtikas, stresa, fiziskās aktivitātes.
Simptomi, kas saistīti ar sāpēm
Uzpūšanās sajūta, caureja, aizcietējums, gaisa atraugas, apetītes zudums, slikta dūša, rūgtums mutē.
Caureja, aizcietējums, palielināta urīna izdalīšanās, vemšana, slikta dūša.
Uzbrukuma laikā var parādīties: galvassāpes, asinsspiediena pazemināšanās, svīšana, aizkaitināmība.
Tas pāriet pats no sevis.
Zāļu "Buscopan", "No-spa" lietošana.
Laikā starp uzbrukumiem
Slimība pamazām (atgriezeniski) maina cilvēka personību: parādās garastāvokļa svārstības, nogurums, aizkaitināmība, raudulība. Ārpus uzbrukuma nav par ko uztraukties.
Nav par ko uztraukties, īslaicīgas sāpes var periodiski parādīties vēdera labajā pusē pie nabas, kuņģa bedrē, hipohondrijā.
Ar abiem diskinēzijas veidiem var parādīties šādi simptomi:
menstruālā cikla traucējumi - dažām sievietēm;
samazināts libido līmenis vīriešiem;
dzeltena pārklājuma parādīšanās uz mēles;
slikta smaka no mutes;
atkārtotas galvassāpes;
Slimības hiperkinētiskā varianta galējā izpausme ir žults kolikas veidošanās. Tās izpausme notiek pēkšņi, stipru sāpju veidā labajā ķermeņa rajonā zem ribas, ko pavada ekstremitāšu nejutīgums, panikas lēkmes un ātra sirdsdarbība.
Maksimālā hipokinētiskās diskinēzijas izpausmes pakāpe ir patoloģisks stāvoklis, ko sauc par holeostāzi - tas ir, žults stagnācija žultsvados. Par to liecina šādi simptomi:
izkārnījumi kļūst pelēcīgi vai visbiežāk gaiši dzeltenā krāsā;
acu un ādas baltumu dzelte;
stiprs nieze visā ādā.
Slimības diagnostika
Lai noteiktu diagnozi, ar simptomiem vien nepietiek, jo līdzīgas pazīmes var parādīties arī ar smagākām aknu patoloģijām. Turklāt ir nepieciešams noskaidrot precīzu cēloni (piemēram, žultsceļu anomālijas), kas izraisīja slimību, lai pēc tam to novērstu.
Žultsceļu diskinēzija ir stāvoklis, kad netiek traucēta šo orgānu struktūra. Tāpēc diagnoze tiek veikta kontraktilitātes traucējumu vai tonusa nelīdzsvarotības klātbūtnē žults ceļā no aknām uz divpadsmitpirkstu zarnu. Kā to var diagnosticēt?
Žultspūšļa ultraskaņas izmeklēšana pēc choleretic brokastīm. Sākotnēji tiek ievērota trīs dienu diēta, kas beidzas ar “tīru” vēdera dobuma ultraskaņu. Ar pētījuma palīdzību tiek novērtēts deformācijas tilpuma lielums, tiek veikta izmeklēšana uz žultsakmeņu un žults ceļu anomāliju esamību. Pēc tam cilvēks sāk lietot pārtiku, kas veicina žults izdalīšanos divpadsmitpirkstu zarnā (ēdienkarte varētu būt: pāris banāni, šokolāde, pilna tauku satura jogurts, 10 grami trekna krējuma vai krējuma), pēc tam ārsts var novērot, kādā secībā un kā notiek žults veicināšana pa takām.
Novērtējot divpadsmitpirkstu zarnas satura porcijas. Lai to izdarītu, tiek veikts pētījums, ko sauc par divpadsmitpirkstu zarnas intubāciju: cilvēks norij plānu zondi, kas, nonākot divpadsmitpirkstu zarnā, savāc tās saturu.
Pētījums jāveic tukšā dūšā. Pirmkārt, ar zondi tiek iegūta daļa no zarnu satura, kas ir standarta zarnu vide, kas sastāv no pašas divpadsmitpirkstu zarnas sulas, aizkuņģa dziedzera sulas un žults. Pēc tam zarnā tiek ievadīts magnija sulfāts, kas izraisa žultspūšļa kontrakciju, un žults nokļūst zarnā no paša urīnpūšļa. To ņem pētniecībai, pēc tam tiek analizēta žults, kas šajā laikā iztecējusi, un intrahepatiskie žultsvadi. Lai noteiktu diskinēzijas diagnozi, svarīgs ir laiks, kurā notiek otrās analīzes iegūšanas process pēc zāļu ievadīšanas un pēc trešās analīzes. Svarīga informatīvā sastāvdaļa ir arī lipīdu saturs, kas ir norādīts pēdējās divās daļās.
Holangiogrāfija (intrahepatisko kanālu izmeklēšana) un holecistogrāfija (intrahepatisko žults ceļu izmeklēšana) ir metodes. kontrasta rentgenogrāfija. Holecistogrāfijā pacientam kontrastviela jālieto iekšķīgi, pēc tam, izmantojot rentgena starus, tiek izsekots kontrastvielas ceļš, pirms tas sasniedz žultspūsli un pēc tā izņemšanas. Tiek analizēts žultspūšļa sfinkteru un kanālu kontrakcijas darbs un secība. Veicot otro metodi, radiopagnētiska viela tiek ievadīta tieši pašā kanālā, pēc tam ārsts ar rentgena iekārtu novēro vielas virzību pa žults ceļu.
Endoskopiskā retrogrādā holangiopankreatogrāfija jeb ERCP ir instrumentāla metode, kurā divpadsmitpirkstu zarnā tiek ievietota zonde, kas aprīkota ar optisko šķiedru. Caur to žultsvados tiek ievadīts kontrastviela, kas ir pretēja normālai plūsmai (retrogrāda), kuras gaita tiek novērota rentgena staros.
Holescintigrāfija ir radioloģisks pētījums, kura laikā organismā tiek ievadīts radioizotopu medikaments. Pateicoties īpašajam starojumam, kļūst iespējams vizualizēt tā iekļūšanu aknās, izdalīšanos aknās žultsvadi, ceļš uz žultspūsli un sasniedzot divpadsmitpirkstu zarnu.
Plkst sarežģīti gadījumi slimību, nepieciešams veikt magnētiskās rezonanses holangiogrāfijas metodi, kas ir neinvazīvs pētījums, kurā organismā ievada kontrastvielu, un magnētiskās rezonanses skenerī ir redzams tās gaitas ceļš. Lai veiktu šādu diagnozi, pacientam jāpaliek tomogrāfa kamerā apmēram minūtes, nekustīgi.
Bilirubīna asins analīzes ar frakcijām un lipīdiem, koprogramma un izkārnījumu tests helmintu olām un disbakteriozei ir metodes, kas ļauj noteikt žults ceļu funkciju saglabāšanas pakāpi, kā arī pētījumi, kas ļauj noteikt iespējamās slimības rašanās cēloņa klātbūtne organismā - tārpi. Nav iespējams noteikt galīgo diagnozi, pamatojoties tikai uz šiem testiem.
Žultsceļu diskinēzijas ārstēšana sastāv no:
medikamentoza terapija: izrakstīta kursos, lai nodrošinātu lēkmes atvieglošanu un novērstu tā turpmāku rašanos, kā arī lai novērstu komplikācijas;
dažādu augu uzlējumu un novārījumu uzņemšana: gastroenterologs nosaka atkarībā no slimības veida un ir neatņemama ārstēšanas sastāvdaļa;
diētas terapija: atšķiras hiperkinētiskām un hipokinētiskām patoloģijas formām.
Diskinēzijas ārstēšanas pamats ir uzturs. Tikai stingri ievērojot noteikumus, var izvairīties no uzbrukumu rašanās un veikt profilaksi ķirurģiskas komplikācijas piemēram, holelitiāze un akūts holecistīts.
Diēta diskinēzijas gadījumā ietver vispārīgu uztura noteikumu ievērošanu, tomēr ir punkti, kas būtiski atšķiras atkarībā no slimības veida (hiperkinētiskā un hipokinētiskā).
Ir nepieciešams ēst pārtiku tā, lai žultspūslis būtu pilnībā iztukšots, lai neradītu sāpīgu uzbrukumu. Priekš šī:
nesildiet pārtiku trans vai dzīvnieku taukos: jēra, zoss, cūkgaļa, margarīns;
izvairīties no pārāk karstu vai aukstu ēdienu ēšanas;
Ēd no rīta un vakarā raudzētos piena produktus ar zemu tauku saturu;
vakariņojiet 2-3 stundas pirms gulētiešanas, bet nepārēdiet gaļu;
ievērot 3-4 stundu intervālus starp ēdienreizēm;
ēst ēdienu mazās porcijās;
ēst pamazām, 4-5 reizes dienā.
Izvairieties no paasinājuma periodiem
auksti gāzētie dzērieni;
speķis no jebkura putna vai dzīvnieka;
treknas zivis un gaļa;
svaigi spiestas sulas un atšķaida ar ūdeni;
saldumi: ievārījums, pastila, karamele, zefīri, marmelāde, medus;
gatavas un saldas ogas un augļi;
neliels daudzums sviesta, savukārt noteikta daļa no tā jāuzņem tukšā dūšā kā sviestmaize;
olīvu un saulespuķu eļļa;
tvaika omletes un vārītas olas;
zema tauku satura fermentēti piena produkti;
vārīti, sautēti un cepti dārzeņi;
putra ar pienu vai ūdeni, rīsi un griķi;
vārītas, tvaicētas un ceptas zema tauku satura zivis, mājputni un gaļa;
piena zupas ar graudaugiem;
Uztura iezīmes hipomotorās diskinēzijas gadījumā
Diēta jāsastāv no pārtikas produktiem, kas stimulē žults motilitāti:
dārzeņi un sviests;
dārzeņi (vārīti, sautēti, cepti);
Uztura iezīmes hipermotorās diskinēzijas gadījumā
Ja ir šī patoloģijas forma, tas ir obligāti jāizslēdz ikdienas uzturs produkti, kas stimulē žults sekrēciju un žults veidošanos: soda, buljoni, svaigi dārzeņi, taukains raudzēts piens un piena produkti, melnā maize, dzīvnieku tauki.
Tā ir vispārīgs mērķis un ir balstīts uz esošās diskinēzijas veidu.
Tā kā diskinēzija ir slimība, ko izraisa pārkāpums nervu regulēšana, tieši atkarīgs no garīgā stāvokļa, tad pirms traucējumu ārstēšanas uzsākšanas motora aktivitātežultsceļos, lietojot choleretic zāles, ir nepieciešams atjaunot garīgais fons pacients. Ja patoloģija parādījās uz fona depresīvs stāvoklis, nepieciešams izrakstīt vieglu antidepresantu kursu. Ja žults sekrēcijas procesa traucējumus izraisīja stipra trauksme, neirozes, tad vēlams sākt ar antipsihotiskiem līdzekļiem un trankvilizatoriem.
Šādas zāles var izrakstīt psihiatrs vai psihoterapeits.
Papildus tiek ārstēts diskinēzijas cēlonis: disbiozes korekcija, hipovitaminozes likvidēšana, alerģiju ārstēšana, prettārpu terapija.
Šajā gadījumā ir nepieciešamas choleretic zāles, kas:
uzlabot žults ceļu kustīgumu: piemēram, pankreozimīns, holecistokinīns;
palielināt žultspūšļa tonusu: ksilīts, magnija sulfāts.
Papildus choleretic zālēm ir nepieciešami arī tonizējoši līdzekļi: citronzāles tinktūra, Eleutherococcus ekstrakts, žeņšeņa korekcija.
Šajā gadījumā ir nepieciešamas zāles, kas stimulē žults veidošanos: pie lielāka žults tilpuma kanāli darbojas ilgāk un ātri nesaraujas, izraisot sāpīgu uzbrukumu. Tie ir medikamenti: "Nicodīns", "Flamīns", "Okafenamīds".
Tāpat, ja sfinkteri ir pārslogoti, nepieciešams tos atslābināt. Šis efekts tiek panākts, lietojot spazmolītiskus līdzekļus: Buscopan, No-shpy.
Turklāt ir nepieciešamas zāles, kas normalizē līdzsvaru simpātiskajā un parasimpātiskās sistēmas: māteres tinktūra, kālija bromīds, baldriāna tinktūra.
Ārstēšana ar tradicionālām metodēm
Žultsceļu diskinēzija ir viena no tām patoloģijām, kuras ārstēšana ar tautas līdzekļiem ir lielisks papildinājums galvenajai ārstēšanai ar medikamentiem un dažos gadījumos ir vienīgā metode (bērnu diskinēzijas ārstēšanā).
Augsta mineralizācijas pakāpe:
Zema mineralizācijas pakāpe, kas jālieto siltā veidā:
Garšaugi, ko izmanto, lai pagatavotu novārījumu
kumelīšu ziedi
Ja testa rezultāti apstiprina žults stagnāciju, bet nav aknu audu bojājumu ("aknu paraugu" analīzē ASAT un ALAT līmenis netiek paaugstināts), tad ir nepieciešama aklā zonēšana. Lai to izdarītu, tukšā dūšā jāizdzer magnija sulfāta šķīdums, augsti mineralizēts minerālūdens vai sorbīta šķīdums. Pēc tam jums vajadzētu gulēt uz labā sāna, pirms novietojat to zem tā silts sildīšanas paliktnis. Šajā pozīcijā jums vajadzētu gulēt apmēram minūtes.
Papildu terapijas
Žultsceļu diskinēzijas ārstēšanai izmanto:
ārstēšana gastroenteroloģiskajās sanatorijās, kas nodrošina terapiju ar minerālūdeņiem;
ārstēšana ar dēlēm (hirudoterapija);
fizioterapija: mikroviļņu krāsns, elektroforēze, diadinamiskās strāvas.
Žultsceļu diskinēzijas komplikācijas
Šāds funkcionāls traucējums var izraisīt šādas sekas:
vielmaiņas traucējumi un svara zudums, kas rodas nepieciešamo vielu traucētas uzsūkšanās rezultātā bez to pareizas žults ārstēšanas;
ķermeņa alerģiju, kas izpaužas kā ādas izsitumi;
gastrīts un gastroduodenīts - kuņģa vai divpadsmitpirkstu zarnas iekaisums. Tas ir saistīts ar faktu, ka šīs slimības klātbūtnē nekoncentrēta žults bieži tiek izmesta divpadsmitpirkstu zarnā un kuņģī, kas izraisa turpmāku iekaisumu;
aizkuņģa dziedzera iekaisums;
holangīts - intrahepatisko žults ceļu iekaisums;
hroniska holecistīta (žultspūšļa sienas iekaisums) veidošanās.
Slimību profilakse un prognoze
Lai novērstu patoloģijas attīstību, ir jāievēro daži noteikumi:
izslēgt traumatiskas situācijas;
ēst labi: ēst vairāk augu šķiedras, vārītus dzīvnieku izcelsmes produktus, graudaugus, mazāk ceptu zivju vai gaļas;
staigāt svaigā gaisā;
pārmaiņus fiziskais un garīgais darbs;
iet gulēt ne vēlāk kā pulksten 23:00;
gulēt vismaz 8 stundas naktī.
Ja patoloģija jau pastāv, tad jums jāievēro visi gastroenterologa ieteikumi, kā arī jāpievērš uzmanība psihoemocionālajam fonam.
Žultsceļu diskinēzija nevar samazināt paredzamo dzīves ilgumu, bet var ietekmēt tā kvalitāti.
Žultsceļu diskinēzijas cēlonis, kas attīstās bērniem jaunāks vecums, ir šo ceļu anomālā struktūra. Vairumā gadījumu tas ir žultspūšļa izliekums vai papildu starpsienu klātbūtne tajā; var būt arī neparasta atrašanās vieta vai žults ceļu dublēšanās.
Vecākiem bērniem patoloģijas attīstības cēlonis ir emocionāls stress. Tā ir liela slodze, kolektīvs skolā vai bērnudārzā, ģimenes pārvietošana, vecāku strīdi un citi faktori.
Citi žultsceļu diskinēzijas cēloņi ir:
helmintu invāzijas: apaļtārpi, giardiasis;
pagātnes salmoneloze, dizentērija, A hepatīts;
hronisks tonsilīts, biežs sinusīts;
asfiksija vai hipoksija dzemdību laikā;
Bīstamāka slimība ir bērnības diskinēzija: bez normālas tauku emulgācijas nenotiek pietiekama daudzuma organismam nepieciešamo vielu un taukskābju uzsūkšanās, kā arī. taukos šķīstošie vitamīni– K, E, D, A, no kuriem katrs ir ļoti svarīgs augošam organismam.
Ja vecāki sāk pamanīt, ka bērns pie mazākās provokācijas sāk raudāt, ātri nogurst, kļūst aizkaitināms, noslēgts, tad ir jāsazinās ar gastroenterologu, lai izslēgtu žultsceļu diskinēzijas esamību. Ja ieslēgts Šis brīdis tas netiks identificēts, tas nav iemesls domāt, ka briesmas ir pārgājušas. Šis rezultāts liecina, ka ir nosliece uz slimību, bet patoloģija vēl nav parādījusies. Šajā gadījumā ir jāpievērš uzmanība bērna dienas režīmam un uzturam, lai novērstu slimības veidošanos.
Šādi simptomi var liecināt par patoloģijas attīstību:
ādas nieze, kuras cēlonis nav zināms, nevis jaunu medikamentu vai ēdiena lietošanas rezultātā, ne pēc koduma, ne pēc injekcijas;
periodiski - īpaši, ja tika patērēti cepti vai trekni ēdieni, sāpju izpausmes labajā hipohondrijā;
pārmaiņus caureja un aizcietējums.
Slimības diagnostika tiek veikta, izmantojot ultraskaņas izmeklēšanu ar choleretic brokastīm. Rentgena kontrastu un vēl jo vairāk radioizotopu metodes bērniem var veikt tikai tad, ja ir stingras indikācijas, un kopš magnētiskās rezonanses holangiogrāfijas parādīšanās tās praktiski vairs netiek veiktas.
Patoloģijas ārstēšana bērniem
Bērnu slimību ārstēšanai īpaša priekšroka tiek dota zālēm augu izcelsme. To atlase tiek veikta atkarībā no patoloģijas veida.
Tādējādi hipomotoriskas diskinēzijas klātbūtnē tiek noteikts:
minerālūdeņi "Essentuki 17";
aklā zondēšana ar ksilītu vai sorbītu;
ārstniecības augu terapija: piparmētru, kukurūzas zīda, rožu gurnu, pienenes novārījumi;
zāles, kas paaugstina žults ceļu tonusu: ksilīts, sorbīts vai magnija sulfāts;
zāles, kas stimulē žults veidošanās procesu: “Liobil”, “Allohol”, “Holosas”, “Holagol”.
Hipermotorās diskinēzijas gadījumā terapija ir šāda:
elektroforēze ar novokaīnu žultspūšļa zonā;
minerālūdeņi: “Smirnovskaya”, “Slavyanovskaya”;
ārstniecības augu terapija: nātru, kumelīšu, asinszāles novārījumi;
spazmolītiskie līdzekļi: "Riabal", "Eufillin".
Pēc uzbrukuma pārtraukšanas bērns jāreabilitē sanatorijā, kurā tiek piedāvāta minerālūdens terapija un cita fizioterapija:
lai uzlabotu žults ceļu motorisko aktivitāti: magnija sulfāta elektroforēze, SMT terapija;
nomierinošos nolūkos: bromelektrosons, priežu vannas;
lai novērstu žultsceļu spazmu: spazmolītisko līdzekļu (papaverīns, no-spa) elektroforēze žults ceļu zonā, magnētiskā terapija;
galvaniskā apkakle saskaņā ar Shcherbak;
Iepriekš aprakstīto diētu var pilnībā piemērot bērniem. Stingra diēta jāievēro gadu, pēc tam tiek veikta pārbaude, vai nav žults kolikas lēkmju, ja simptoms neapstiprinās, diētu var pakāpeniski paplašināt.
Bērni ar žults ceļu diskinēziju ir reģistrēti ar bērnu pediatrs, neirologs, gastroenterologs. Viņiem regulāri jāveic ultraskaņas skenēšana divas reizes gadā. Arī choleretic terapijas kursi jāveic ik pēc 6 mēnešiem. Vienu vai divas reizes gadā bērnam jāsaņem nosūtījums uz terapiju sanitārajos kūrorta kompleksos.
Lekcija Nr.27
Žultsceļu slimību klīnika
Pirms runāt par žultsceļu slimībām, jāatceras, ka ir intrahepatiskie žultsceļi, aknu žultsvadi, kopējais žultsvads jeb kopējais žultsvads un žultspūslis.
Visas žults ceļu slimības ir sadalītas:
funkcionālās slimības (hipertensīvā - hiperkinētiskā un hipotensīvā - hipokinētiskā žults ceļu diskinēzija);
žultspūšļa iekaisuma slimības (akūts un hronisks holecistīts);
kopējā žultsceļa iekaisums (akūts un hronisks holangīts);
mazo žults ceļu iekaisums (angioholīts);
slimības, kas saistītas ar lipīdu un pigmentu metabolisma traucējumiem (holelitiāze);
audzēju slimības (holangiogēns vēzis un Vatera papillas vēzis);
Šodienas lekcijā aplūkosim galvenās žultspūšļa slimības.
Žultspūslis ir dobs gremošanas sistēmas orgāns, kurā uzkrājas žults, palielinās tās koncentrācija un no kura periodiski, kad nepieciešama papildu žults izdalīšanās, žults ieplūst kopējā kanālā, pēc tam divpadsmitpirkstu zarnā. Ar atgriezeniskās saites palīdzību, izmantojot simpātiskās un parasimpātiskās nervu šķiedras, žultspūslis uztur optimālu žults spiediena līmeni žultsvados. Vagus nervs (PS ANS) ir žultspūšļa motoriskais nervs, kas izraisa tā tonizējošas kontrakcijas, vienlaikus atslābinot Oddi finkteru un aknu sekrēcijas nervu. Simpātiskais nervs atslābina žultspūšļa sienu un sarauj Oddi sfinkteru.
Žultspūšļa forma ir bumbierveida, garums - apmēram 6 - 10 cm, platums - 2,5 cm, tilpums 30 - 70 ml. Bet urīnpūšļa siena ir viegli paplašināma, un dažreiz tajā var būt līdz 200 ml žults. Sienas biezums, kas sastāv no 3 membrānām: gļotādas, muskuļainas un savienojošas, parasti nepārsniedz 1,5 - 2 mm.
Ir 3 urīnpūšļa kustības veidi: 1) ritmiska - 3 - 6 reizes minūtē - izsalkuma stāvoklī; 2) dažāda garuma un stipruma peristaltiskie viļņi - pārtikas gremošanas laikā; 3) tonizējošas kontrakcijas, izraisot ilgstošu intravesikālā spiediena paaugstināšanos.
Pēc ēšanas žultspūslis sāk sarauties dibena un kakla rajonā, savukārt kakls paplašinās, un tad viss urīnpūslis saraujas, spiediens tajā palielinās, un daļa žults tiek izvadīta kopējā žults ceļā. Divpadsmitpirkstu zarnā esošajam vārstam, kas regulē aizkuņģa dziedzera sulas (Oddi sfinktera) izdalīšanos, jādarbojas sinhroni ar to. Žultspūšļa iztukšošanas periodā Oddi sfinkteris atslābina. Motilitātes regulēšanu ietekmē šādi hormoni: 1) acetilholīns un tiroksīns paātrina žultspūšļa iztukšošanos; 2) serotonīns un adrenalīns, gluži pretēji, aizkavē kontrakcijas.
Pārtikas masai nonākot kuņģa, divpadsmitpirkstu zarnas un tievās zarnas izvada daļās, tiek aktivizēts cits mehānisms - holecistokinīna (divpadsmitpirkstu zarnas hormona) izdalīšanās, kas regulē žultspūšļa kontrakciju. Tās izdalīšanos stimulē sālsskābe un taukskābes. Sekretīns, kas izdalās arī divpadsmitpirkstu zarnā, palīdz holecistokinīnam.
Funkcionālas slimības vai žultsceļu diskinēzija
To attīstība ir saistīta ar žults sekrēcijas regulēšanas traucējumiem. Diskinēzijas veidojas, ja tiek pārkāpta žultspūšļa un sfinkteru kontrakcijas un relaksācijas koordinācija - Oddi, kas atrodas Vatera papilla, un Lutkens, kas atrodas žultspūšļa kaklā. Ir skaidrs, ka šo struktūru funkciju dissinerģisms var būt jebkāda veida. Vietējie pētnieki ir devuši lielu ieguldījumu funkcionālo traucējumu izpētē un ārstēšanas ērtībai un zāļu darbības mehānisma izpratnei iesaka identificēt 4 žultspūšļa darbības traucējumus: 1) hipotonisku diskinēziju (pūslis ir liels, izstiepts, slikti saraujas, 2) hipokinētiskā diskinēzija (nav nepieciešamās peristaltikas un pareizas kontrakcijas), 3) hipertensīva diskinēzija (pūslis ir mazs, saraujies), 4) hiperkinētiskā diskinēzija (bieža peristaltika, urīnpūslis ir pakļauts stiprām kontrakcijām), 5) atsevišķi tiek izvirzīts jautājums par Oddi sfinktera disfunkciju.
Turklāt tiek runāts par primārajām disfunkcijām – traucējumiem ar neirohumorālās (neirohormonālās) regulācijas traucējumiem vai sfinktera receptoru reakcijas samazināšanos, un sekundārām diskinēzijām – pie dažādām vēdera dobuma orgānu slimībām. Dažkārt diskinēzijas rodas, ilgstoši lietojot medikamentus – nitrātus, m-antiholīnerģiskos līdzekļus (metacīns, atropīns), kalcija jonu antagonistus (izoptīnu).
Praksē biežāk sastopamas kombinētās diskinēzijas formas: hipotoniskā – hipokinētiskā žultspūšļa diskinēzija (bieži saukta par hipomotoru diskinēziju) un hipertoniskā – hiperkinētiskā diskinēzija (bieži saukta par hipermotorisko diskinēziju).
Hipomotorā diskinēzija parasti tiek novērota, kad strauji samazinās žultspūšļa tonuss un kontraktilitāte, un sfinkteru tonuss ir diezgan augsts. Hipermotoro diskinēziju raksturo augsta žultspūšļa uzbudināmība un kontraktilitāte ar zemu sfinktera tonusu.
Šo diskinēzijas formu klīniskos simptomus ērtāk parādīt tabulas veidā.
|
Hipermotorā diskinēzija |
Hipomotorā diskinēzija |
|
Sāpes durošas, pīrsings, īslaicīgs |
Sāpes ir blāvas, sāpošas, šķebinošas, ilgstošas |
|
Sāpes pastiprinās pēc choleretic zāļu lietošanas, divpadsmitpirkstu zarnas intubācijas |
Sāpes pastiprinās pēc spazmolītiskā līdzekļa lietošanas |
|
Divpadsmitpirkstu zarnas intubācijas laikā urīnpūšļa refleksa laiks ir īss, bieži žults izdalās bez kairinātāja, vienkārši ievietojot zondi zarnā. |
Divpadsmitpirkstu zarnas intubācijas laikā tiek palielināts vezikulārā refleksa laiks, var būt nepieciešama atkārtota stimula ievadīšana. |
|
Divpadsmitpirkstu zarnas intubācijas laikā nelielā tilpumā ātri izdalās viegla šķidra žults |
Divpadsmitpirkstu zarnas zondēšanas laikā tumša, bieza, gandrīz melna žults izdalās ilgstoši un lēni |
|
Sāpes tiek mazinātas, ievadot spazmolītisku līdzekli |
Sāpes tiek mazinātas, ievadot holekinētisku līdzekli |
|
Karsts sildīšanas paliktnis palielina sāpes, bet silts sildīšanas spilventiņš mazina sāpes. |
Karsts sildīšanas paliktnis mazina sāpes, un silts sildīšanas spilventiņš pasliktina sāpes. |
|
Rentgena un ultraskaņas izmeklēšana atklāj mazu bumbierveida žultspūšļus |
Rentgena un ultraskaņas izmeklēšana parāda lielu un apaļu žultspūsli |
Žults, ko ražo aknās, ir organisko un neorganisko vielu šķīdums:
A) Žultsskābes (holiskā, deoksiholiskā) veicina lipīdu uzsūkšanos, kuņģa-zarnu trakta motorās funkcijas aktivizēšanu, holecistokinīna, sekretīna izdalīšanos un gļotu sekrēcijas stimulāciju. Viņiem ir baktericīda iedarbība pret vairākām patogēnām baktērijām.
B) Organiskie komponenti (glutamīns, augu steroīdi, bilirubīns, holesterīns) tiek daļēji izvadīti no organisma un daļēji tiek izmantoti savu hormonu veidošanai.
C) Fosfolipīdi palīdz holesterīna uzsūkšanai un aknu šūnu aizsardzībai.
D) Imūnglobulīni - ķermeņa aizsardzība pret svešķermeņiem.
D) Gļotas neļauj patogēnām baktērijām pielipt pie urīnpūšļa sieniņām.
Pirmā saite žults veidošanā ir hepatocelulārā stadija. Žultsskābes un organiskie anjoni, t.sk. sterīni. Žults veidošanās sākas ar žultsskābju uztveršanu hepatocītos un to vienlaicīgu sintēzi no holesterīna. Pēc tam žultsskābes veido ūdenī šķīstošos kompleksus, kas nav toksiski hepatocītiem un kanālu epitēlijam. Visas izveidotās žults sastāvdaļas tiek transportētas uz hepatocītu pretējo žultspolu. Pēc hepatīta vai zāļu pārdozēšanas (īpaši tām, kurām ir sedatīvs efekts), var rasties transporta līdzekļu blokāde, kas izraisa holestāzi.
Choleretic zāles šajā gadījumā nepalīdzēs, ir nepieciešamas vielas, kas šķidrina žulti vai uzlabo tās reoloģiskās īpašības.
Pēc veidošanās primārā žults tiek transportēta kanāliņos, kur, izmantojot osmotiskos sūkņus, tiek piegādāts ūdens un bikarbonāti. Rezultātā veidojas 2 žults frakcijas, kas ir atkarīgas un neatkarīgas no žultsskābēm. Pirmā frakcija, kuras tilpums ir aptuveni 225 ml, ir atkarīga no žultsskābju daudzuma, bet otrā frakcija, arī aptuveni 225 ml, galvenokārt ir organiskie anjoni. Šī daļa var palielinājās, lietojot choleretic medikamentus, kas ir ļoti svarīgi pašas žults reoloģisko īpašību uzlabošanā. Galīgā aknu žults veidošanās notiek ūdens un bikarbonātu sekrēcijas rezultātā, ko veic žultsvadu epitēlijs sekretīna ietekmē. Pastāv nepārtraukta žults ieplūde žultspūslī, un ar tās turpmāku koncentrāciju veidojas žultspūšļa žults.
Tādējādi diskinēzijas var būt saistītas ar traucētu žults koncentrāciju, traucētu žultspūšļa kontrakciju ar žultsskābju un organisko žults anjonu deficītu, ar urīnpūšļa sfinkteru, kanālu un Oddi sfinktera disfunkciju.
Vissvarīgākais posms ir aknu žults veidošanās. Tieši tur dažreiz veidojas litogēna žults (bieza), kas izraisa sedimentāciju un akmeņu veidošanos. Galvenais faktors šeit ir holesterīna un holesterīna esteru attiecība. Jo vairāk holesterīna ir žultī un mazāk holesterīna esteru, jo lielāka ir akmeņu veidošanās iespējamība.
G. Pančevs, Br. Bratanovs, A. Angelovs
IZDEVĪGĀS ANOMĀLIJAS
Cistiskā paplašināšanās ductus choledochus Raksturīga ir kanāla lokāla paplašināšanās augšējā vai vidējā trešdaļā, kā likums, žultspūslis netiek ietekmēts.Šīs anomālijas pamatā ir iedzimts defekts kanāla sieniņā (elastīgo šķiedru vai intramurālo gangliju trūkums, infekcijas kanālā siena utt.)
Klīnika To raksturo trīs galvenās sāpju un audzēju veidošanās pazīmes vēderā un periodiska dzelte. Bērniem pārsvarā ir dzelte, aholiskas zarnu kustības un tumšs urīns
Audzējiem līdzīgu veidojumu izmēri atšķiras. Žults izplūdes gadījumos zarnās vai divpadsmitpirkstu zarnas zondēšanas laikā tie samazinās.Šai slimībai raksturīga hroniski recidivējoša gaita - gaismas intervāli, kas mijas ar vienu vai vairākām no minētajām pazīmēm.
Vēnu holangiogrāfija ne vienmēr dod pozitīvu rezultātu, papildus tiek izmantota ehogrāfija, endoskopija, retrogrādā holangiogrāfija, izmēģinājuma laparotomija ar transvesikālo holangiogrāfiju.
Ārstēšana - zonas izgriešana ar cistisko paplašināšanos
Prognoze. Ja nav ķirurģiskas iejaukšanās, attīstās žults ciroze
ŽULTS TRAKTA DISKINĒZIJA
Diskinēzijas ir funkcionālie traucējumižultspūšļa sieniņu tonuss un evakuācijas funkcija un žults ceļu. Ir divi šādu traucējumu veidi: hipertensīvs un hipotonisks
Hipertensīvā diskinēzija rodas Oddi sfinktera spazmas un paaugstināta žultspūšļa tonusa rezultātā; hipotoniskā diskinēzija ir žults ceļu tonusa samazināšanās sekas. Šī forma ir biežāk sastopama
Hipertensīvā formā galvenais simptoms ir sāpes vēderā, kam ir paroksizmāls raksturs.Uzbrukumus pavada slikta dūša, vemšana, smaguma sajūta.
Hipotoniskā formā sāpes ir blāvas, nemainīgas, lokalizētas labajā hipohondrijā. Ar smagu atoniju un žultspūšļa paplašināšanos to var palpēt
Hipertensīvā formā divpadsmitpirkstu zarnas intubācija bieži ir neveiksmīga (negatīvs urīnpūšļa reflekss) vai žults sāk izdalīties pēc 2-3 stundām; 2-3 dienas pirms pētījuma jāizraksta spazmolītiskie līdzekļi (atropīns vai belladonna). Iegūtā žults ir neliela tumša, koncentrēta (spastiskā holestāzes) šķidruma daudzums
Hipotoniskā formā urīnpūšļa reflekss notiek ātri - pēc 510 -desmit minūtes. Izdalās liels daudzums koncentrētas tumšās žults (atoniskā holestāze).
Diskinēzijas klīniku ir grūti atšķirt no žults ceļu iekaisuma slimību klīnikas, jo tās bieži rodas tieši pēdējo dēļ. Diagnoze tiek precizēta, pamatojoties uz šādām diskinēzijai raksturīgām pazīmēm: drudža neesamība, jutīgums vēdera siena, izmaiņas asins attēlā, iekaisuma elementi iegūtajos žults un holecistogrāfijas datos (mazs žultspūslis hipertensīvā formā un liels atslābināts hipotoniskā formā).
Diskinēzijas diagnostika To ievieto tikai tad, ja tiek izslēgtas visas slimības, kas izraisa sāpes vēderā. Ārstēšana ietver sedatīvu līdzekļu lietošanu.
ŽULTS TRAKTA IEKAISUMA SLIMĪBAS
Tie rodas 8-10% bērnu, kas vecāki par 8 gadiem ar kuņģa-zarnu trakta slimībām. Tajā pašā laikā meitenes slimo 3-5 reizes biežāk nekā zēni. Žultsakmeņu slimība ir ārkārtīgi reta. Iekaisuma process reti ietekmē tikai žultspūšļus vai atlikušos žults ceļus atsevišķi. Dominē hroniski iekaisuma procesi.
Etioloģija. Visbiežāk sastopamie patogēni ir stafilokoki un E. coli ; Retāk tiek izolēti streptokoki, enterokoki, salmonellas un šigellas. Liels skaits infekcijas slimību (šigeloze, salmoneloze, vīrusu hepatīts, vēdertīfs, skarlatīns, enterokolīts, apendicīts uc) izraisa sekundāras žults ceļu slimības. Bieži akūtas vai hroniskas fokālas infekcijas (iekaisis kakls, faringīts, adenoīdi, iekaisums deguna blakusdobumu, kariesa zobi u.c.) izraisa vai pavada iekaisuma procesus žultsvados.
Infekcija sasniedz augšupejošs ceļš no divpadsmitpirkstu zarnas pa žults ceļu, pa limfātisko ceļu - no blakus orgāniem un pa hematogēno ceļu v. portae vai a. hepatica.
Līdz ar to holepātiju patoģenēzi var attēlot šādi: dažādu faktoru ietekmē rodas žultsceļu diskinēzija, kas izraisa stagnāciju, sabiezēšanu un izmaiņas žults sastāvā; stagnācija un lēna žults aizplūšana veicina patogēno mikroorganismu iekļūšanu un vairošanos un iekaisuma izmaiņu rašanos.
AKŪTS HOLECISTĪTS
Šī slimība bērnībā ir reta. dominē katarālās formas; Strutaina, flegmonāla un gangrēna holecistīta gadījumi bērnībā ir reti.
Klīnika. Slimība izpaužas kā akūts vēders: stipras sāpes lokalizējas labajā hipohondrijā, retāk epigastrijā vai nabas tuvumā un dažreiz ir difūzas. Sāpes izstaro uz labo plecu, labo lāpstiņu vai labo kaunuma zonu. Tos pavada smaguma sajūta, slikta dūša un vemšana. Temperatūra paaugstinās līdz 39-40°C. Bērna vispārējais stāvoklis ir smags, viņš pastāvīgi maina stāvokli, lai mazinātu sāpes; Guļot uz labā sāna, sāpes pastiprinās, bet nomierinās, kad bērns pievelk ceļgalus pret vēderu. Mutes gļotāda un mēle ir sausa, un no mutes ir nepatīkama smaka. Vēders ir pietūkušies, vāji vai vispār nepiedalās elpošanā. Palpācija atklāj sasprindzinājumu vēdera sienā un stipras sāpes vēdera dziļumos. Aknas ir palielinātas un sāpīgas. Žultspūslis ir reti sataustāms. Ir izkārnījumu un gāzu aizture.
Asins attēlā atklājas leikocitoze un polinukleoze ar nobīdi pa kreisi. ESR paātrinājās. Urīnā tiek konstatēts proteīns un palielināts urobilinogēna saturs.
Diagnoze. Mērfija simptomam ir diagnostiska vērtība: pirksti, kas novietoti tieši uz labās krasta velves žultspūšļa zonā, bērnam dziļi ieelpojot jūt, ka aknas un žultspūslis nolaižas uz leju, savukārt bērns saņem stipras sāpes, kas uz brīdi pārstāj elpot; Boas simptoms - sāpes, nospiežot pa labi uz VIII-X krūšu skriemeļa; Ortnera simptoms – sāpes piesitot pa labo piekrastes velvi.
Diferenciāldiagnoze. Tiek ņemta vērā iespēja saslimt ar akūtu apendicītu, peritonītu, invagināciju, strutojošu žultsceļu cistu u.c.
Ārstēšana. Stingrs gultas režīms. Plkst katarālas formas- plaša spektra antibiotikas un strutojošu un gangrēnu infekciju gadījumā, operācija(holecistektomija).
Prognoze un attīstība. Akūtam katarālajam holecistītam ir labdabīga gaita. Sāpes un citi simptomi pakāpeniski vājina un izzūd pēc 7-10 dienām. Ļoti reti uz šī fona attīstās gangrēns holecistīts ar perforāciju un sekojošu strutojošu žults peritonītu. Ļoti bieži (apmēram 60%) akūts katarāls holecistīts ir hroniski recidivējoša holecistīta sākums.
Hroniski recidivējošais holecistīts
Tas notiek biežāk nekā akūts, parasti ir akūta katarāla holecistīta sekas, bet var rasties arī neatkarīgi.
Klīnika. Slimība ilgstoši norit latenti, bez īpašiem simptomiem. Vēlāk (pēc 2-3 gadiem) sāk attīstīties astēnijas un intoksikācijas parādības: neliels drudzis, letarģija, aizkaitināmība, nogurums, slikts garastāvoklis, nemierīgs miegs, galvassāpes, apetītes trūkums. Tās ir pazīmes t.s. latentais hronisks holecistīts, kas raksturīgs agrīnai bērnībai. Slimību izsaka tikai vēdera sāpju parādīšanās, kas ir lokalizēta labajā hipohondrijā vai ir izkliedēta pēc būtības. Tās var būt nemainīgas, blāvas vai vidēji intensīvas, paroksizmālas (ilgst minūtes vai stundas), un tās var atkārtot vairākas nedēļas. Tiem var būt pirms vai kopā ar smaguma un pilnuma sajūta epigastrijā. Pacients atsakās ēst. viņam ir vemšana, aizcietējums vai nestabila izkārnījumos, pārmērīga gāzes veidošanās. Smagu uzbrukumu laikā temperatūra paaugstinās, bet, kā likums, tiek novērota zemas pakāpes vai pat normāla temperatūra. Objektīvi sklēras un ādas ikteriska iekrāsošanās tiek konstatēta ārkārtīgi reti, tiek novērota aknu palielināšanās ar vieglām sāpēm. Vēders ir pietūkušas, labajā hipohondrijā ir nelielas sāpes palpējot, bet bērns joprojām ļauj dziļi palpēt. Sāpīga uzbrukuma laikā bērna seja ir bāla un laikā paaugstināta temperatūra- sarkans. Tiek atzīmētas vairākas neiroveģetatīvās izpausmes: stipras galvassāpes, svīšana, sarkans dermogrāfisms, acu zīlīšu paplašināšanās vai sašaurināšanās, aritmija, zems asinsspiediens.
Asins aina atspoguļo nelielu leikocitozi vai normocitozi ar vieglu polinukleozi un paaugstinātu ESR. Urīnā ir olbaltumvielas (pēdas) un nedaudz palielinās urobilinogēna saturs.
Diagnoze sākotnēji ir saistīta ar noteiktām grūtībām. Diskinēzijas ir izslēgtas, pamatojoties uz datiem par divpadsmitpirkstu zarnas intubāciju - duļķainu žulti ar daudzām gļotām, leikocītiem un baktērijām.
Ārstēšana. Vispiemērotākā diēta ir 5. tabula (saskaņā ar Pevzner). Jāizvairās no trekniem un kairinošiem pārtikas produktiem (olu dzeltenuma, zivs, šokolādes, pikantiem garšvielām utt.). Olbaltumvielas, augu tauki, ogļhidrāti, dārzeņi un augļi tiek doti pietiekamā daudzumā. Lieto taukos un ūdenī šķīstošos vitamīnus, paasinājuma gadījumā – antibiotikas. Neuzbrukuma periodā - balneoterapija, fizioterapija, fizikālā terapija (bērnu spēles nedrīkst ierobežot).
Prognoze ir labvēlīga. Ar ilgāku slimības laiku žultspūšļa sieniņās attīstās destruktīvi procesi, kas izraisa sklerozi un deformāciju, kā arī saķeres ar blakus audiem attīstību (periholecistīts).
HOLANGĪTS
Holangīta jēdziens ietver iekaisuma procesu intrahepatiskajos un ekstrahepatiskajos žultsvados. Tie tiek kombinēti ar holecistītu (holecistoholangītu) vai attīstās neatkarīgi, kad infekcija iekļūst pa augšupejošu ceļu.
Akūts holangīts
Klīnika. Raksturīga pēkšņa pasliktināšanās vispārējais stāvoklis, strauja temperatūras paaugstināšanās līdz augstam līmenim, ko pavada drudzis, trīce, svīšana; ir smaguma sajūta, dažreiz vemšana, nepatīkama spiediena sajūta, trulas vai kolikas sāpes labajā hipohondrijā. Šādi uzbrukumi tiek atkārtoti vairākas reizes dienā. Aknas palielinās pirmajās dienās un ir jūtamas 2-4 cm no zem piekrastes arkas; tas ir blīvs un nesāpīgs. Var parādīties dzelte, kas norāda uz aknu parenhīmas iesaistīšanos procesā.
Ir mērena leikocitoze ar polinukleozi un nobīdi pa kreisi, ESR tiek paātrināta. Paaugstinās urobilinogēna līmenis urīnā, un ar dzelti tiek konstatēta arī bilirubīna klātbūtne. Divpadsmitpirkstu zarnas intubācija ir svarīgs pētījums, lai pierādītu akūtu holangītu un atšķirtu to no akūta holecistīta: iekaisuma elementu klātbūtne A un C daļā un to trūkums žultspūšļa žultī (B daļa).
Serumā strauji palielinās ekskrēcijas enzīmu (sārmainās fosfatāzes) līmenis.
Ārstēšanas mērķis ir likvidēt infekciju (tetraciklīns, ampicilīns) un uzlabot žults aizplūšanu (choleretic zāles).
Prognoze un kurss. Katarālais holangīts parasti beidzas ar atveseļošanos un tikai dažos gadījumos kļūst hronisks. Strutojošas formas bieži izraisa izmaiņas ekstrahepatiskajos žultsvados (stenozes, izliekumi, saliekumi), kas palēnina atveseļošanos.
HRONISKS HOLECISTOHOLANGĪTS
Slimība ir hroniski atkārtots žultspūšļa un žults ceļu iekaisums. Parasti izraisa oportūnistiskā flora: E. coli . streptokoki, stafilokoki, retāk enterokoki, V. Proteus uc Giardia etioloģiskā loma vēl nav pierādīta.
Klīnika. Tas ir ļoti daudzveidīgs, un to raksturo ilgs kurss ar periodiskiem paasinājumiem. Lielākajai daļai bērnu slimība var būt latenta. Pēc noteikta laika tiek novērots intoksikācijas sindroms un neiroveģetatīvās reakcijas: galvassāpes, letarģija vai aizkaitināmība, slikts garastāvoklis, vājums, bezmiegs, reibonis, apetītes zudums, smaguma sajūta epigastrālajā reģionā, slikta dūša, retāk vemšana, aizcietējums. Temperatūra paaugstinās. Ar šādu klīnisko ainu bieži tiek diagnosticēta tuberkuloze vai tonzilogēna intoksikācija, anēmija un neirastēnija utt. Tikai sāpju parādīšanās labajā hipohondrijā pievērš ārsta uzmanību kādai žultsceļu slimībai. Notiek saasināšanās, un sāpes iegūst citu raksturu, dažreiz koliku veidā, un tās atšķiras pēc ilguma - 1-3 dienas. Parasti sāpes ir blāvas un neskaidras.
Aknas jūtamas 2-3 cm no zem piekrastes loka, nedaudz sāpīgas, gludas. Ir izteikti Mērfija, Ortnera uc simptomi. Dzeltes parādīšanās ir rets simptoms. Splenomegālija visbiežāk netiek diagnosticēta.
Zīdaiņa vecumā un zīdaiņa vecumā klīniskā aina izpaužas ar zemu drudzi, apetītes zudumu, biežu vemšanu, trauksmi, sliktu fizisko attīstību (latenta forma).
Paasinājuma laikā tiek novērota neliela leikocitoze ar mērenu polinukleozi un mēreni paātrinātu ESR. Urīnā bieži konstatē urobilinogēna palielināšanos.
Bioķīmiskās asins analīzes, kā likums, neuzrāda novirzes no normas, izņemot vieglas holestātiskais sindroms, kam raksturīgs paaugstināts bilirubīna, holesterīna, lipīdu, sārmainās fosfatāzes u.c. līmenis un mezenhimāls iekaisums – pagarināta Veltmana sloksne, pozitīvs timola tests un izmaiņas proteinogrammā.
Diagnoze. Lai noteiktu galīgo diagnozi, svarīgi ir divpadsmitpirkstu zarnas intubācijas rezultāti - patoloģiskas izmaiņas B un C porcijās. Holecistogrāfija un holangiogrāfija palīdz konstatēt diskinētiskos izpausmes vai anatomiskas novirzes, kas ir predisponējošs faktors hroniska holecistoholangīta rašanos.
diferenciāldiagnoze. Tiek ņemts vērā gastroduodenīts, peptiska čūla, hronisks pankreatīts utt.
Ārstēšana. Paasinājuma laikā bērnam jāpaliek gultā. Diētiskā pārtika ir ierobežota ar kūpinātu gaļu, ceptu pārtiku, konserviem, olu dzeltenumu, šokolādi, kakao, citrusaugļiem, zemenēm utt. Diēta ietver augu eļļas. Ieteicami dārzeņi un augļi. Ir noteikti multivitamīni. Ja dati liecina par žults ceļu diskinēziju, tiek izmantoti choleretic zāles. Paasinājuma gadījumā ir indicētas antibiotikas, kas tiek izvadītas galvenokārt caur žultsvadiem. Tie jāsalīdzina ar žultspūšļa antibiogrammu (gentamicīns, hlornitromicīns, tetraciklīns, ampicilīns utt.); Ir lietderīgi tos aizstāt ar ķīmijterapijas līdzekļiem (nitrofurāniem).
Akūtiem procesiem norimstot, tiek nozīmētas fizioterapeitiskās procedūras (parafīns, ultraterms) aknu zonai, minerālūdeņi, fizikālā terapija, vēlāk aktīvs režīms (spēles, pastaigas, mērens sports).
Prognoze. Ar savlaicīgu visaptverošu ārstēšanu prognoze ir labvēlīga.
Profilakse sastāv no pareiza uztura, aizsardzības pret infekcijas un īpaši akūtām zarnu slimībām, pietiekama fiziskā aktivitāte, fokālo infekciju (tonsilīts, deguna dobumi, bojāti zobi) rehabilitācijā.
HOLELITIĀZE
Bērnībā šī slimība ir ļoti reta. Lokalizēts galvenokārt žultspūslī.
Patoģenēze. Diskinēzija, iedzimtas anomālijas, dažas konstitucionālas pazīmes (aptaukošanās, eksudatīvā diatēze utt.) ir predisponējoši faktori akmeņu veidošanos. To veicina trīs apstākļi: žults stagnācija, holesterīna un iekaisums žultsvados.
Atkarībā no sastāva izšķir trīs veidu akmeņus: I) holesterīns - ar nelielu kalcija un bilirubīna saturu; 2) bilirubīns ar zemu kalcija un holesterīna saturu (hroniskas hemolītiskā anēmija) un 3) jaukts – satur holesterīnu un bilirubīnu.
Klīnika. Bērnībā slimībai ir ļoti daudzveidīga gaita. Dažos gadījumos tas ir slēpts: kaprīza apetīte, neskaidras vājas sūdzības vēdera augšdaļā, smaguma sajūta, atraugas, rūgta garša mutē, nestabili izkārnījumi. Diagnoze tiek veikta, izslēdzot citas slimības un pamatojoties uz holecistogrāfijas datiem. Citos gadījumos holelitiāze izpaužas tipiskās krīzēs. Pēkšņi sākas akūts stipras sāpes labajā hipohondrijā vai epigastrijā, kas pēc tam izplatās pa vēderu vai izstaro uz labo plecu, labo lāpstiņu vai kakla labo pusi. Sāpes var ilgt no vairākām minūtēm līdz vairākām stundām. Tos pavada slikta dūša un vemšana. Uzbrukumu laikā paaugstinās temperatūra, paātrina elpošanu un palēninās pulss (vagusa parādība), vēders ir pietūkušies, vēdera sienas spriedze tiek nostiprināta labajā hipohondrijā ar sāpju lokalizāciju tajā pašā zonā. Dažreiz ir jūtams izspiedies žultspūslis.
Trešdaļā gadījumu bērni sūdzas par periodiskām sāpēm vēderā ar dažādu lokalizāciju, bet tomēr biežāk epigastrālajā reģionā un labajā hipohondrijā. Ir viegls augšējo dispepsijas traucējumu sindroms (smaguma sajūta, atraugas, sausa mute, reti vemšana). Apetīte parasti tiek saglabāta. Parasti sāpes rodas drīz pēc ēšanas (no 5 līdz 30 minūtēm) bez sakariem ar treknu un ceptu pārtiku.
Divpadsmitpirkstu zarnas intubācijas laikā žultspūšļa žultī tiek konstatēti holesterīna kristāli, dažreiz žults smiltis vai nelieli žultsakmeņi.
Ja žults ceļu aizsprosto akmens, attīstās holestātiska dzelte ar bezkrāsainiem izkārnījumiem un tumšu urīnu. Asinīs palielinās tiešā bilirubīna, lipīdu, holesterīna un sārmainās fosfatāzes saturs. Urīnā ir bilirubīns, bet nav urobilinogēna. Divpadsmitpirkstu zarnas zondēšana neizdodas. Diagnozi precizē ar holecistogrāfiju.
Diferenciāldiagnoze. Žultsakmeņu slimību ir grūti atšķirt no akūta holecistīta un žults ceļu diskinēzijas. Diferenciāldiagnoze ietver peptisku čūlu, akūtu apendicītu, labās puses nieru kolikas utt.
Ārstēšana. Žultsakmeņu krīzes klātbūtnē ir norādīti spazmolītiskie līdzekļi, ūdens-sāls reanimācija u.c.. Ja ir bloķēti žultsvadi, nepieciešama ķirurģiska iejaukšanās.
Prognoze ir atkarīga no iekaisuma izmaiņu smaguma žultsvados – tie atbalsta akmeņu veidošanos. Neliels akmens var spontāni iziet cauri žultsvadiem, un tas tiek atklāts pēc 1-2 dienām izkārnījumos. Dažreiz pēc ilgstošas akmens stāvēšanas kanālā fistulas veidojas starp žultspūsli un divpadsmitpirkstu zarnas, šķērsvirziena resnās zarnas, aizkuņģa dziedzera aizkuņģa dziedzera kanālu utt. Perforācija, kam seko žultsceļu peritonīts, ir reti sastopama.
Holelitiāzes profilakses pamatprincipi sakrīt ar žultsceļu diskinēzijas un holecistoholangīta profilakses principiem.
Klīniskā pediatrija Rediģēja prof. Br. Bratanova