Cilvēkam uzbrūk dažādi patoloģiski mikroorganismi. Daži tiek pārnesti ar gaisa pilienu, citi ar asinīm. Kā rīkoties ar asins infekcijām un kādi ir to rašanās cēloņi?
Kas ir asins infekcija?
Šī ir infekcijas slimība, kas rodas, kad patogēna mikroflora iekļūt organismā caur asinīm. IN NesenŠādi mikroorganismi bieži ietekmē cilvēku veselību. Asins infekciju izraisītāji ir vīrusi, vienšūņi, baktērijas un riketsija. Viņi pastāvīgi atrodas asinsrites sistēma, tas ir, slēgtā telpā, un nevar brīvi atstāt cilvēka ķermeni.
Tie ietver tādas īpaši bīstamas infekcijas kā mēris, dzeltenais drudzis, malārija un vēdertīfs. Visbiežāk šīs slimības pārnēsā kukaiņi: ērces, blusas, utis. Šāda asins infekcija ar kukaiņa siekalām tiek pārnesta no viena cilvēka vai dzīvnieka uz otru brīdī, kad tos sakodis šis pats kukainis. Šāda veida slimība ietver arī HIV infekciju un vīrusu hepatītu. Tie var iekļūt cilvēka ķermenī, izmantojot piesārņotu aprīkojumu vai seksuālu kontaktu.
Kādi šo slimību veidi pastāv?
Ir divu veidu asins infekcijas: transmisīvās un netransmisīvās. Vektoru pārnēsātas infekcijas asinis nes dzīvas radības. Tie ietver mēri, malāriju, hemorāģiskos drudzi un tīfu. Šādu infekciju avoti var būt slims cilvēks vai dzīvnieks, un pārnēsātāji var būt kukaiņi.

Asins infekcijas, kas nav pārnēsātas ar pārnēsātāju, kontakta laikā tiek pārnestas tieši no cilvēka uz cilvēku.
Infekcijas procesi asinīs var būt baktēriju un vīrusu. Asins vīrusu infekcijas rodas, ja cilvēka organismā nonāk attiecīgā tipa patogēns. Tas varētu būt cilvēka imūndeficīta vīruss vai vīrusu hepatīts. Bakteriālas asins infekcijas rodas, kad baktērijas, piemēram, malārija, nonāk organismā.
Asins infekciju pārnešanas veidi
Starp asins infekciju pārnešanas veidiem ir:
- pārnēsājams;
- dabisks;
- mākslīgs.
Pārnēsājama asins infekcija, tas ir, inficēšanās ar asinīm, notiek dažu kukaiņu koduma rezultātā.

Šīs patoloģijas dabiskais pārnešanas ceļš notiek no mātes uz augli, zīdīšanas laikā un dzimumakta laikā.
Tāda slimība kā malārija var rasties tikai tad, ja malārijas plazmodijs iziet savu attīstības ciklu Anopheles moskītu mātītes ķermenī.
Grauzējiem, piemēram, žurkām, ir milzīga loma mēra uzliesmojumā. A ērču encefalīts var pārnēsāt ērces, kas pārnēsā šo infekciju.

Tāpēc, kā preventīvie pasākumi asins infekcijas, vadošā loma ir tādiem pasākumiem kā dezinfekcija (cīņa pret patogēniem organismiem), dezinsekcija (cīņa pret kukaiņiem, kas izplata patogēnos mikroorganismus), deratizācija (cīņa pret savvaļas grauzējiem).
Asins infekcijas pazīmes cilvēkiem
Kad patogēns iekļūst infekcijas process palielināta vairošanās notiek cilvēka organismā. Tas ietekmē gan cilvēka, gan viņa labklājību izskats, kā arī par laboratoriskajiem un klīniskajiem rādītājiem.
Visām infekcijas slimībām, kas tiek pārnestas ar asinīm, ir savas izpausmes, taču ir arī tādas, kas ir kopīgas visām šīm patoloģijām. Asins infekciju simptomi cilvēkiem ir:
- ātrs pulss;
- paaugstināta ķermeņa temperatūra;
- sāpes galvā;
- vājums;
- letarģija;
- samazināta ēstgriba;
- āda kļūst bāla;
- Var rasties caureja vai vemšana.
Asins infekciju diagnostika
Ja ir aizdomas par infekciju pacienta asinīs, viņš tiek parakstīts klīniskā analīzešis bioloģiskais šķidrums. Ja ir infekciozs fokuss, analīzes rezultāti norāda uz leikocītu, nūju skaita palielināšanos un ESR palielināšanos. Ja ir aizdomas par malāriju, tiek ņemta bieza asins uztriepe.
Noteikti pārbaudiet urīnu vispārīga analīze. Ar progresīviem procesiem tiek traucēta nieru darbība, kas ietekmēs arī laboratorijas parametrus.
Ja ir aizdomas par infekcioziem asins procesiem, bioķīmiskās asins analīzes ir obligātas. Tajā pašā laikā asinis tiek pārbaudītas uz HIV un sifilisu (šie testi ir obligāti jebkurai hospitalizācijai un profilaktiskai medicīniskai pārbaudei).
Ja ir aizdomas par bakteriālu infekciju, tiek veiktas bakterioloģiskās kultūras.

Šādas infekcijas ārstēšana
Lielākā daļa asins infekciju ir dzīvībai bīstamištatos. Tādēļ visi pacienti, kuriem ir aizdomas par šo slimību, tiek hospitalizēti. Katrai infekcijas slimībai ir sava specifiska ārstēšana. Bet gandrīz visiem ir nepieciešama tikšanās antibakteriālā terapija, liels skaits vitamīnu un mikroelementu, kas palīdz organismam tikt galā ar slimību.
Detoksikācijas terapija tiek noteikta arī glikozes, Ringera šķīduma un fizioloģiskā šķīduma intravenozas pilienveida infūzijas veidā.
Šādu slimību profilakse
Lai pasargātu sevi no ar asinīm pārnēsātām infekcijām, jums jāievēro personīgās higiēnas noteikumi. Pēc tualetes apmeklējuma noteikti nomazgājiet rokas ar ziepēm. Pirms ēšanas augļus un dārzeņus rūpīgi nomazgājiet ar siltu ūdeni. Uzturēt tīrību gultas piederumi, ievērojot personīgo higiēnu. Ir svarīgi nodrošināt pastāvīgu cilvēka ķermeņa, apģērbu un apavu tīrību. Tas ir nepieciešams, lai novērstu infekcijas iekļūšanu mājās.

Asins infekciju profilakse tiek veikta arī plkst valsts līmenī, ar noteiktu programmu palīdzību purvu teritoriju nosusināšanai, pārbaudēm utt. Lai atbrīvotos no utīm bērnu iestādēs un dažādās organizācijās, periodiski tiek veiktas medicīniskās pārbaudes. Pēc atpūtas mežā ir svarīgi pārbaudīt sevi un savus bērnus, lai izvairītos no ērču iekļūšanas zem ādas. No patogēni mikrobi Pastāvīga roku mazgāšana palīdzēs jūsu ādai. Ir svarīgi cīnīties ar utīm, iznīcināt odus un dažādus grauzējus. Vasarā uz logiem jākar moskītu tīkli.
Arī profilaksei vīrusu infekcijas asinis, jāizvairās no izlaidības. Plkst medicīniskās procedūras Izmantojiet tikai sterilus instrumentus un cimdus.
Asins infekciju gadījumā patogēni cirkulē slēgtā asinsrites sistēmas lokā un tāpēc tiem nav brīvas izejas no pacienta ķermeņa.
Mēris -īpaši bīstama infekcijas slimība, ko izraisa mēra bacilis (baktērija no J. pestis ģints), ir vektora pārnēsāta zoonozes slimība. Kociņš nomirst, ja tiek pakļauts parastajiem dezinfekcijas līdzekļiem.
Mēra inkubācijas periods ir 2-3 dienas, retāk līdz 6 dienām. Slimības formas: buboniski (tiek ietekmēti cirkšņa limfmezgli), plaušu, zarnu. Cilvēkam inficējoties dabiskos perēkļos, attīstās buboņu jeb septicēmiskais mēris, ko var sarežģīt sekundārais pneimonija. Ja patogēna pārnēsā gaisā no pacientiem ar sekundāro pneimoniju, attīstās primārais pneimoniskais mēris.
Mēra patogēna izplatīšanās iespēja ir saistīta ar šādām pazīmēm:
A) īss slimības inkubācijas periods;
B) strauja attīstība, bieži pēkšņa smaga slimības klīniskā attēla attīstība un augsta mirstība;
C) diferenciāldiagnozes grūtības slimības pirmajās dienās;
D) iespēja izveidot pastāvīgus infekcijas perēkļus inficētu blusu un grauzēju klātbūtnes rezultātā.
Mēra uzliesmojuma gadījumā visbīstamākā mēra forma ir mēra pneimonija, taču ir iespējamas vairākas vienlaicīgas buboņu formas. Šīs epidēmijas sākas ar iepriekšējo epizootiju (mēra izplatību) grauzēju vidū.
Mēra ieejas vārti ir āda, acu gļotādas, elpceļi, kuņģa-zarnu trakta. Slimība sākas akūti: drebuļi, stipras galvassāpes, augsts drudzis, ar buboņu formu - sāpes cirkšņā vai padusē, ar plaušu formu - smags elpas trūkums, sāpes krūtīs, asiņainas krēpas. Ir traucēts miegs, sāpes muskuļos un locītavās, tahikardija un pieaugošs elpas trūkums. Slimības kulminācijā centrālās nervu sistēmas toksisko bojājumu pazīmes un sirds un asinsvadu sistēmu. Plaušu forma ir visbīstamākā pacientam un citiem, kas bieži beidzas ar nāvi. Zarnu forma rodas, ēdot gaļu no slimiem dzīvniekiem.
Pacienti un personas, kas ar to saskaras, tiek nekavējoties izolētas. Uzliesmojuma laikā tiek noteikta karantīna. Plaši tiek veikta dezinfekcija, dezinsekcija un deratizācija. Liela nozīme Starp veiktajām darbībām ir vakcinācija. Kontaktpersonām tiek nozīmēta antibiotiku terapija.
Krievijas teritorijā sastopami šādi dabiskie mēra perēkļi: 1) Kaspijas ziemeļrietumu reģions (galvenais avots ir zemes vāvere); 2) Volga-Ural (gerbils); 3) Trans-Ural (gerbils); 4) Aizkaukāza (gerbile); 5) Gorno-Altaja (goferi un murkšķi); 5) Aizbaikāls (tarbagany); 6) Tuvans.
tīfs. Izraisītājs ir riketsija. Infekcijas avots ir slims cilvēks, pārnēsātājs ir ķermeņa utis. Inkubācijas periods ir 7-20 dienas. Simptomi: drebuļi, galvassāpes, samaņas zudums, delīrijs, no 5. dienas - izsitumi uz ķermeņa sānu virsmām.
Pacientam jābūt hospitalizētam. Uzliesmojums tiek dezinficēts un dezinficēts, tiek sanitizēti cilvēki, kuri ir bijuši saskarē ar slimajiem, un viņi tiek uzraudzīti. Vakcinācijas tiek veiktas.
Malārija. Izraisītājs ir Plasmodium malārija, nesējs ir odi. Tas netiek tieši pārnests no pacienta uz pacientu, bet tikai caur odu. Inkubācijas periods ir 1-3 nedēļas, dažreiz 7-12 mēneši.
Simptomi ir pēkšņas drebuļu lēkmes, drudzis, svīšana, sāpes locītavās, muskuļos un liesas zonā. Uzbrukumi ilgst 6-10 stundas un atkārtojas ar noteiktu biežumu atkarībā no formas - trīs dienu, četru dienu, tropu. Pacientam jābūt hospitalizētam. Slimību profilaksei – pacientu apzināšana un ārstēšana, kā arī moskītu kontrole. Visiem, kas slimojuši pagājušajā gadā, pavasarī tiek veikta pretrecidīva ārstēšana un pēc tam ķīmijprofilakse visā odu darbības laikā.
Ērču encefalīts. Izraisītājs ir filtra vīruss. Rezervuārs un nesēji ir ērces, kā arī burunduki, peles, kurmji, eži un daži putni. Vīruss tiek pārnests ar ērču kodumiem. Inkubācijas periods ir 10-14 dienas. Slimība ir sezonāla - pavasarī, vasarā - ērču aktivitātes dēļ šajā periodā.
Simptomi - stipras galvassāpes, augsta temperatūra - 39-40 0, slikta dūša, vemšana, krampji, bezsamaņa. Var būt ekstremitāšu paralīze. Mirstība – 25%. Pēc atveseļošanās saglabājas spēcīga imunitāte. Profilakse – vakcinācijas, aizsardzība pret ērcēm, pretērču līdzekļu lietošana. Strādājot mežā, pārbaudes un savstarpējās pārbaudes ir nepieciešamas ik pēc 1,5-2 stundām.
AIDS– infekcijas vīrusu slimība, ko pārnēsā ar asinīm (inficētu asiņu pārliešana, injekcijas, zobārstniecības kabinetos, visbiežāk dzimumakta ceļā). Ir pacienti, kas mirst diezgan ātri, un inficēti cilvēki, kuri ir vīrusa nēsātāji. Slimības rezultātā organisms zaudē imunitāti un aizsargājošās īpašības, un tāpēc attīstās lēnas infekcijas - iekaisis kakls, pneimonija, pēkšņs svara zudums, dažiem pacientiem attīstās sarkoma. Pagaidām nav īpašu ārstēšanas un profilakses līdzekļu. Riska grupās tiek pārbaudīta HIV infekcijas ārstēšana, inficēšanās iespējamības novēršana, donoru, vienreizējās lietošanas šļirču u.c.
Infekcijas avots ir slims cilvēks vai slims dzīvnieks. Patogēnu nesējs ir posmkāji (utis, blusas, ērces u.c.), kuru organismā vairojas mikrobi. Infekcija notiek, kad kukaiņa siekalās vai zemes ķermenī esošais patogēns nokļūst brūcē pēc koduma vai skrāpējuma.Ja patogēnus pārnēsā dzīvas būtnes, asins infekcijas tiek sauktas par transmisīvām: tīfu, malāriju, mēri, ērču borelioze un utt.
^
4.3.2. Ar asinīm pārnēsājamas, nepārnēsājamas infekcijas
Infekcijas pārnešanas mehānisms ir kontakts ar asinīm. Pārraides ceļi var būt dabiski vai mākslīgi.
Dabiski pārnešanas ceļi: seksuāli, no mātes uz augli (infekcija grūtniecības un dzemdību laikā), no zīdainis māte (zīdīšanas laikā), mājsaimniecība - ieviešot “asins kontakta” mehānismu caur skuvekļiem, zobu birstēm utt.
Mākslīgais pārnešanas ceļš tiek realizēts caur bojātu ādu, gļotādām terapeitisko un diagnostisko procedūru laikā: injekcijas, operācijas, asins pārliešana, endoskopiskās izmeklēšanas un utt.
Infekcijas pārnešanas mehānisms ar asinīm notiek vīrusu B, C un D hepatīta un AIDS gadījumā.
^
4.3.3. Vīrusu hepatīts
Vīrusu hepatīts- infekcijas slimību grupa ar dažādiem pārnešanas mehānismiem, ko galvenokārt raksturo aknu bojājumi. Tās ir vienas no visbiežāk sastopamajām slimībām pasaulē.
Cēlonis. Vīrusu hepatītu izraisa vīrusi, kas pieder dažādām ģimenēm. Tie ir apzīmēti ar burtiem Latīņu alfabēts: A, B, C, D, E. To izraisītais hepatīts tiek attiecīgi saukts.
A hepatīta vīruss . Saskaņā ar klasifikāciju pieder zarnu infekcijas, bet tiks aplūkoti kopā ar citām šīs sadaļas veidlapām. Pieder pikornavīrusu ģimenei. Vārot tas mirst 5 minūšu laikā. Istabas temperatūrā sausā vidē tas saglabājas nedēļu, ūdenī - 3-10 mēnešus, ekskrementos - līdz 30 dienām.
E hepatīta vīruss - jaunas, vēl neidentificētas vīrusu ģimenes loceklis. Salīdzinot ar A hepatīta vīrusu, tas ir mazāk izturīgs pret dažādi faktoriārējā vide.
B hepatīta vīruss pieder hepadnavīrusu ģimenei. Tā strukturēta ir sarežģīta. Ārējais slānis Vīrusu, kas sastāv no taukskābju proteīna apvalka daļiņām, sauc par virsmas antigēnu (HBsAg). Antigēns ir svešs proteīns, kas, nonākot organismā, izraisa aizsargreakciju. imūnsistēma- antivielu veidošanās. Sākumā šo antigēnu sauca par Austrālijas antigēnu, jo tas pirmo reizi tika atklāts Austrālijas aborigēnu asins serumā. Vīrusa apvalks satur savu kodolu, kas ietver vēl divus ķermenim svešus proteīnus: nešķīstošo kodola antigēnu (HBcAg) un šķīstošo infekciozo antigēnu (HBe-Ag).
B hepatīta vīruss ir ļoti izturīgs pret zemu un augstas temperatūras, ķīmiskās un fiziskas ietekmes. Istabas temperatūrā iztur 3 mēnešus, ledusskapī - 6 gadus, saldētā - 15-20 gadus. Vārīšana nogalinās vīrusu tikai tad, ja tas ilgst vairāk nekā 30 minūtes. Vīruss ir izturīgs pret gandrīz visu dezinfekcijas līdzekļi. Autoklāvēšana 120 o C temperatūrā vīrusu nomāc pēc 5 minūtēm, sausā karstuma (160 o C) iedarbība - pēc 2 stundām.
C hepatīta vīruss pieder flavivīrusu ģimenei, ārējā vide nestabils.
D hepatīta vīruss - neklasificēts karstumizturīgs vīruss.
A un E hepatīts apvieno fekāliju-orālo transmisijas mehānismu. Infekcijas avots ir pacienti ar jebkuru slimības formu: ikterisku, anikterisku, izdzēstu, inkubējošu un sākotnējie periodi slimības, kuru izkārnījumos tiek konstatēts A vai E hepatīta vīruss.Vislielākā epidemioloģiskā nozīme ir pacientiem ar anikteriskām, dzēstām formām, kuru skaits var būt 2-10 reizes lielāks nekā slimnieku skaits ar slimības ikteriskām formām. . Vīrusa izdalīšanās izkārnījumos sākas inkubācijas perioda otrajā pusē, un maksimālā inficētspēja tiek novērota pēdējās 7-10 inkubācijas dienās un pirmsikteriskajā periodā. Kad pacients kļūst dzeltens, viņš parasti vairs nav lipīgs. Infekcija visbiežāk notiek caur notekūdeņiem piesārņotu ūdeni. To cilvēku uzņēmība, kuri nav slimojuši ar vīrusu, ir absolūta. A hepatīts galvenokārt skar bērnus, E hepatīts galvenokārt skar pieaugušos.
A hepatīts ir sastopams visur, savukārt E hepatīts galvenokārt ir sastopams tropu un subtropu reģionos, Vidusāzijas valstīs.
B, C un D hepatīts pārnēsā parenterāli. Infekcija notiek ar asinīm, to produktiem, spermu, siekalām, maksts izdalījumiem, sviedriem un asarām no personām ar izteiktu un neizteiktu akūtu un hronisku hepatītu, aknu cirozi, HBsAg (B hepatīta vīrusa virsmas antigēna jeb "Austrālijas") nesējiem. " antigēns) un personas ar anti-HCV klātbūtni (antivielas pret C hepatīta vīrusu), no kuriem 70-80% ir hroniski C hepatīta vīrusa nēsātāji. Vīruss iekļūst caur bojātu ādu un gļotādām, kad intravenoza ievadīšana medikamenti, tetovējumi, ārstnieciskās un diagnostiskās procedūras, grūtniecības un dzemdību laikā, dzimumakta laikā, sadzīves mikrotraumu laikā (manikīrs, matu ķemmēšana ar asām ķemmītēm pie friziera, skūšanās ar svešu skuvekli u.c.). Mātes piens nekad nav lipīgs.
^ Slimības attīstības process. Patogēni A un E hepatīts tiek ievadīti cilvēka ķermenī caur kuņģa-zarnu trakta gļotādu un ar asins plūsmu tiek nogādāti aknās, iekļūst to šūnās un tajās vairojas. Tajā pašā laikā vīrusi tos iznīcina. Ātri palielinās imunitāte, vīruss tiek neitralizēts, skartās šūnas un vīrusu daļiņas tiek izņemtas no organisma. Pēc A hepatīta veidojas mūža imunitāte pret patogēnu. Pēc E hepatīta imunitāte ir nestabila un iespējama atkārtota inficēšanās.
Vīruss B hepatīts asinis, kurās tas nonāk, tiek novadītas aknās un, nesabojājot aknu šūnu, tiek integrētas tajās. Normālas, pietiekami spēcīgas organisma aizsargreakcijas laikā limfocīti iznīcina inficētās šūnas un vīruss tiek izvadīts no aknu audiem. Pacients cieš akūta forma vidēji smagu hepatītu, pakāpeniski atveseļojas un izveidojas spēcīga imunitāte.
Ar vāju aizsargreakciju vai tās neesamību vīruss aknu šūnās dzīvo mēnešus un biežāk ilgāk (gadus, gadu desmitus, visu mūžu). Ar sekojošu pāreju uz hronisku hepatītu (5-10%) attīstās asimptomātiska vai izdzēsta slimības forma. HBsAg hroniska pārnēsāšana ir asimptomātiska hroniska hepatīta forma. Šajā gadījumā šūnas ģenētiskā programma pakāpeniski mainās un tā var deģenerēties par audzēju (0,1%). Lielākā daļa kopīgs iemesls organisma aizsargreakcijas trūkums pret B hepatīta vīrusu - “pieradināšana” mātes vēderā, ja grūtniece ir vīrusa nēsātāja.
Vīruss D hepatīts , kā likums, pārklājas ar B hepatītu, bieži ilgstošu vai hronisku (asimptomātisku vai izteiktu), bojā aknu šūnas un strauji aktivizē procesu. Šajā gadījumā bieži attīstās zibenīgas slimības formas, smags hronisks hepatīts, ciroze un pat aknu vēzis.
Vīruss C hepatīts, Nokļūstot aknu šūnās, tas tās bojā. Tomēr tas neizraisa ātru vīrusa izdalīšanos no organisma, kā tas ir A hepatīta gadījumā. C hepatīta vīruss “aizbēg” no apakšas. aizsardzības mehānismi organismu nepārtraukti mainoties, vairojoties arvien jaunās šķirnēs. Šī vīrusa īpašība nosaka daudzu gadu, gandrīz mūža ilguma vīrusa izdzīvošanas iespēju inficētajā organismā. Tas ir galvenais hroniska hepatīta, cirozes un aknu vēža cēlonis. Imunitāte pēc C hepatīta ir nestabila, iespējamas atkārtotas infekcijas.
Zīmes. Ar vīrusu hepatītu atkarībā no slimības izpausmju smaguma izšķir šādas formas: ikterisku, anikterisku, izdzēstu, asimptomātisku. Plkst ikteriskās formas piešķirt nākamajos periodos: pirmsiterisks, ikterisks un atveseļošanās.
A hepatīts . Inkubācijas periods vidēji ir no 15 līdz 30 dienām.
Preicteric periodā ilgst, kā likums, 5-7 dienas. Slimība sākas akūti. Ķermeņa temperatūra paaugstinās līdz 38-39 o C un saglabājas 1-3 dienas. Parādās gripai līdzīgi simptomi - galvassāpes, smags vispārējs vājums, vājuma sajūta, muskuļu sāpes, drebuļi, miegainība, nemiers nakts miegs. Uz šī fona parādās dispepsijas traucējumi - apetītes zudums, garšas izmaiņas, rūgtuma sajūta mutē, slikta dūša, dažreiz vemšana, smaguma un diskomforta sajūta labajā hipohondrijā un epigastrālajā reģionā, nepatika pret smēķēšanu. Pēc 2-4 dienām tiek novērotas urīna krāsas izmaiņas. Tas iegūst alus vai stipri brūvētas tējas krāsu. Tad ir izkārnījumu krāsas maiņa. Parādās sklēras dzeltenums, kas norāda uz slimības pāreju uz ikterisko stadiju.
Ikteriskais periods ilgst 7-15 dienas. Pirmkārt, mutes gļotāda (mēles frenulums, cietas debesis) un sklēra, turpmāk saukta par ādu. Līdz ar dzeltes parādīšanos vairākas pirmsikteriskā perioda pazīmes novājinās un izzūd ievērojamai daļai pacientu, savukārt vājums un apetītes zudums saglabājas visilgāk.
A hepatīta iznākums parasti ir labvēlīgs. Pilnīga klīniskā atveseļošanās vairumā gadījumu (90%) notiek 3-4 nedēļu laikā no slimības sākuma. 10% gadījumu atveseļošanās periods aizkavējas līdz 3-4 mēnešiem, bet hronisks hepatīts neattīstās.
E hepatīts. Slimība progresē līdzīgi kā hepatīts A. Grūtniecēm ir smaga gaita ar nāvējošs 10-20% apmērā.
B hepatīts. Vidējais inkubācijas periods ir 3-6 mēneši.
Pirmsikteriskais periods ilgst 7-12 dienas. Slimība sākas pakāpeniski ar savārgumu, vājumu, nogurums, vājuma sajūta, galvassāpes, miega traucējumi. 25 - 30% gadījumu tiek novērotas locītavu sāpes, galvenokārt naktī un no rīta. 10% pacientu saskaras ar ādas niezi. Daudziem pacientiem attīstās dispepsijas traucējumi - apetītes zudums, slikta dūša, bieži vemšana, smaguma sajūta, dažreiz trulas sāpes labajā hipohondrijā. Pirmsikteriskā perioda beigās urīns kļūst tumšāks, parasti kombinācijā ar izkārnījumu gaišumu.
Ikteriskais periods ir raksturīgs ar vislielāko slimības izpausmju smagumu. Dzelte sasniedz maksimumu. Dažiem pacientiem ar smagu slimību ir smaganu asiņošana un deguna asiņošana. Kopējais ilgumsŠis periods atkarībā no slimības smaguma ir 1-3 nedēļas.
Atveseļošanās periods ir ilgāks nekā ar A hepatītu un ir 1,5-3 mēneši. Lēni pazūd slimības izpausmes, un, kā likums, vājums un diskomforta sajūta labajā hipohondrijā saglabājas ilgu laiku. Pilnīga atveseļošanās notiek 70%. Citos gadījumos tiek novērotas atlikušās sekas, kas izpaužas kā pastāvīga aknu palielināšanās, ja nav sūdzību un anomāliju asinīs. Turklāt ir žults ceļu vai aizkuņģa dziedzera bojājumi, kas izpaužas kā sāpes labajā hipohondrijā un epigastrālajā reģionā, kas saistītas ar pārtikas uzņemšanu. Retāk var rasties funkcionāla hiperbilirubinēmija, ko raksturo brīvā bilirubīna līmeņa paaugstināšanās asins serumā un nemainīti citi rādītāji. Atlikušās sekas neapdraud hroniska hepatīta attīstību.
^ Izdzēsta ikteriskā forma raksturo apmierinoša pacientu pašsajūta un viegla dzelte, kas aprobežojas ar sklēras dzeltenumu, urīna tumšumu un fekāliju gaišumu ar nelielu ādas krāsas maiņu. Šī un divas nākamās hepatīta formas vairumā gadījumu norāda uz slimības hroniskuma draudiem.
^ Anikteriskā forma izpaužas ar vājumu, savārgumu, nogurumu, apetītes zudumu, rūgtuma sajūtu mutē, nepatīkamas sajūtas epigastrālajā reģionā smaguma sajūta labajā hipohondrijā. Ārstam pārbaudot, tiek konstatētas palielinātas aknas, un laboratoriskā izmeklēšana atklāj bioķīmisko asins parametru izmaiņas.
Asimptomātisks formā raksturots pilnīga prombūtne redzamas slimības izpausmes, B hepatīta vīrusa antigēnu klātbūtnē asinīs.Šī slimības forma, kā likums, apdraud hroniska hepatīta attīstību.
C hepatīts. Inkubācijas periods ilgst apmēram 2-3 mēnešus. Slimība vairumā gadījumu (līdz 90%) sākas bez skaidri izteiktām slimības pazīmēm un ilgu laiku paliek neatpazīts.
Slimības izpausmes ir veselības pasliktināšanās, letarģija, vājums, nogurums un apetītes zudums. Kad parādās dzelte, tās smagums ir ļoti vājš. Ir neliela sklēras dzeltēšana, neliela ādas iekrāsošanās, īslaicīga urīna kļūst tumšāka un izkārnījumi kļūst gaišāki. Atveseļošanās no akūta C hepatīta visbiežāk notiek ar slimības ikterisko variantu.
Pārējiem, lielākajai daļai pacientu (80-85%) attīstās hroniska C hepatīta vīrusa pārnēsāšana.Vairums inficēto uzskata sevi par veseliem. Mazākajai daļai inficēto periodiski ir sūdzības par samazinātu veiktspēju, ir nedaudz palielinātas aknas, tiek konstatētas bioķīmiskas izmaiņas asinīs.
Slimības atsākšanās notiek pēc 15-20 gadiem hroniska hepatīta formā. Pacienti ir nobažījušies par ātru nogurumu, samazinātu veiktspēju, miega traucējumiem, smaguma sajūtu labajā hipohondrijā, apetītes zudumu un svara zudumu. 20-40% pacientu ar hronisku C hepatītu attīstās aknu ciroze, kas paliek neatpazīta daudzus gadus. Pēdējā slimības saikne, īpaši ar aknu cirozi, var būt aknu vēzis.
^ Slimības atpazīšana. Vājuma, letarģijas, savārguma, noguruma, apetītes zuduma un sliktas dūšas parādīšanās vienmēr ir iemesls konsultēties ar ārstu. Rūgtuma sajūta mutē, smaguma sajūta labajā hipohondrijā, īpaši urīna tumšums norāda uz aknu bojājumiem un prasa tūlītēju ārstēšanu. medicīniskā aprūpe. Dzelte vispirms tiek konstatēta uz sklēras, aukslēju gļotādas un zem mēles, pēc tam parādās uz ādas. Vīrushepatīta atpazīšanas pamatā ir slimības izpausmes un epidemioloģiskie dati, kā arī speciālo laboratorisko izmeklējumu rezultāti (asins serumā tiek noteiktas antivielas pret A, C, D, E hepatītu, B hepatīta vīrusa antigēniem un atbilstošām antivielām ).
Ārstēšana. Visi pacienti ar vīrusu hepatītu, izņemot A hepatītu, tiek ārstēti slimnīcu infekcijas slimību nodaļās. Pacientu ārstēšanas pamatā ir pusgultas režīms, diēta (izņemot alkoholu, ceptus, kūpinātus, ugunsizturīgos taukus, konservus, pikantās garšvielas, šokolādi, saldumus), multivitamīni, ar ko bieži pietiek ārstēšanai. plaušu slimnieki vīrusu hepatīta A un E formas.
Vīrusu B un C hepatīta gadījumā, kas draud kļūt hronisks, pašlaik tiek veikta ārstēšana ar interferonu, kuras mērķis ir vīrusa nomākšana.
Akūtā B hepatīta gadījumā tie ir pacienti ar izdzēstām ikteriskām, anikteriskām un asimptomātiskām slimības formām. Šādiem pacientiem, kuri ārstēti bez interferona lietošanas, hronisks hepatīts attīstās 15% gadījumu, ārstējot ar interferonu - 3% gadījumu.
Ar C hepatītu visi pacienti slimības akūtā fāzē, īpaši slimības anikteriskajā formā, tiek ārstēti ar interferonu. Izrakstot interferonu, atveseļošanās notiek 60% pacientu, bez tā - 15-20% pacientu.
Plkst hronisks hepatītsĀrstēšana ar interferonu nodrošina ilgtspējīgu atveseļošanos 35-40% pacientu ar B hepatītu un 20-30% pacientu ar C hepatītu.
Hroniskai B un C hepatīta vīrusu pārnēsāšanai interferonu neizmanto.
No ievērojama skaita interferona preparātu visefektīvākie pret hepatītu ir alfa-2b-interferona preparāti: introns A), realdirons un reaferons, kas paredzēts injekcijām.
Ņemot vērā, ka ārstēšanas ar interferonu vēlamie rezultāti tiek sasniegti, kad tas tiek nozīmēts pēc iespējas ātrāk agri datumi pēc inficēšanās un augstajām interferona izmaksām jāpatur prātā, ka akūtā B un C hepatīta gadījumā interferona terapijas kurss ir 3 mēneši, hroniska B hepatīta gadījumā - 6 mēneši, hroniska C hepatīta gadījumā - 12 mēneši.
Klīniskā izmeklēšana. Dzeltes izzušana vīrusu hepatīta ikteriskajās formās ievērojami paātrina atveseļošanās procesus aknās. Tādēļ pacienti ar akūtu hepatītu atveseļošanās periodā sāk novērošanu slimnīcā un turpina ambulatori, lai identificētu iespējamos slimības hroniskuma draudus un, ja nepieciešams, savlaicīgi ārstētu ar interferonu. Klīniskā izmeklēšana ietver atkārtotus izmeklējumus pie infektologa, bioķīmiskās asins analīzes, bet B, C un D hepatīta gadījumā – antigēna un vīrusu antivielu noteikšanu.
Visiem pacientiem, kuri ir atveseļojušies no vīrusu hepatīta, tiek veikta primārā klīniskā pārbaude no infekcijas slimību speciālista.
Pēc A un E hepatīts Ja veselības stāvoklī un bioķīmiskajos asins parametros nav noviržu, ambulances novērošana tiek pārtraukta. Ja novirzes no normas saglabājas, papildu pārbaude 3 mēnešu laikā.
Plkst B, C un D hepatīts Atkārtoti izmeklējumi tiek veikti 3, 6, 9 un 12 mēnešus pēc izrakstīšanās no slimnīcas. Šie datumi var tikt mainīti atkarībā no iepriekšējās pārbaudes rezultātiem. Dispanseru novērošana beidzas ne agrāk kā gadu pēc atveseļošanās un organisms tiek attīrīts no vīrusa. Ja tiek konstatētas pazīmes, kas norāda uz hroniska hepatīta veidošanos, novērošana un ārstēšana turpinās.
Atveseļošanās periodā pēc hepatīta, smags fiziskais darbs un sports ir kontrindicēti sešus mēnešus. Šajā laikā iepriekš minētos pārtikas produktus ieteicams izslēgt no uztura. Jebkuru alkoholisko dzērienu lietošana ir stingri kontrindicēta. Pieteikums zāles jāierobežo, cik vien iespējams. Kontrindicēts 6 mēnešus profilaktiskās vakcinācijas, nav vēlams veikt citas darbības, izņemot steidzamas. Pēc infektologa lēmuma rehabilitācija š.g atveseļošanās periods pēc vīrusu hepatīta var veikt sanatorijā: Arshan Burjatijā, Goryachiy Klyuch Habarovskas apgabalā, Darasun vai Shivanda Čitas reģionā, Essentuki vai Pjatigorska Stavropoles apgabals, Iževska minerālūdens, Ļipecka, Lāču ezers Kurganas apgabalā, Naļčika Kabardīno-Balkārijā, Sestrorecka Ļeņingradas apgabalā, Staraja Russa Novgorodas apgabalā, Hilovu Pleskavas apgabalā, Šmakovku Primorskas apgabalā, Jumatovo Baškīrijā, Jamarovku Transbaikālijā vai citu vietējo sanatoriju. Pēc B hepatīta sievietēm nav ieteicams gadu iestāties grūtniecība – bērns var piedzimt ar inficētām aknām.
Tie palīdz pret sāpēm labajā hipohondrijā, kas visbiežāk ir saistīta ar žults ceļu bojājumiem ārstniecības augi, kam piemīt holerētiskas, žulti veidojošas un nomierinošas īpašības. Mēs iesakām izmantot kļavu sēklas, bērzu lapu un dažu ārstniecības augu garšaugu uzlējumus.
Kafijas dzirnaviņās samaļ kaltētās Norvēģijas kļavas nenobriedušās sēklas (“lauvu zivs”). Paņemiet iegūto pulveri 1/2 tējkarotes 20 minūtes pirms ēšanas.
Bērzu lapu uzlējums - traukā liek 40 g tīru kārpainu bērzu lapu un aplej ar verdošu ūdeni. Aizveriet trauku ar vāku un aptiniet to ar dvieli. Pēc 2 stundām infūzija ir gatava. Dzert 0,5 tases izkāš 30 minūtes pirms ēšanas 10 dienas, pēc tam veiciet 10 dienu pārtraukumu.
Kolekcija I. Strutenes zāle - 15 g, trīslapu lapas - 10 g, kumelīšu ziedi - 15 g Sausās izejvielas aplej ar 0,5 litriem verdoša ūdens termosā. Zāle tiek ievadīta uz nakti. Termosā var uzglabāt 1 dienu. Lietojiet 1 glāzi no rīta un vakarā 1 stundu pēc ēšanas.
Kolekcija II. Baldriāna officinalis sakne - 20 g, bārbeles miza - 10 g, asinssarkanie vilkābeles ziedi - 20 g, piparmētru lapas - 10 g.Ņem 1 glāzi no rīta un vakarā pēc ēšanas.
Kolekcija III. Simtzāle - 20 g, ķimeņu augļi - 10 g, piparmētras lapas - 20 g, fenheļa augļi - 10 g, alkšņa miza - 20 g, pelašķu garšaugs - 20 g Lietojiet pa 0,5 glāzes 3 reizes dienā 30 minūtes pirms ēšanas.
B hepatīta vīrusa virsmas antigēna nesēji un pacienti ar hronisku hepatītu atrodas pastāvīgā medicīniskā uzraudzībā un divas reizes gadā tiek pārbaudītas pie infektologa. Viņi ir ārkārtīgi neaizsargāti pret kaitīgo ietekmi, pirmkārt – uz alkoholu.
Hroniska hepatīta gadījumā pabeigt diētiskā pārtika. Tam vajadzētu būt daļējai - 4-5 reizes dienā, pamazām. Ēdienus pārsvarā vāra, tvaicē vai cep cepeškrāsnī.
No uztura tiek izslēgti ķīmiskie kairinātāji - ekstraktvielas, aromātiskās vielas, pārtikas produkti, kas bagāti ar ēteriskās eļļas, holesterīns, ugunsizturīgie dzīvnieku tauki. Jūs nevarat ēst gaļu, zivis un sēņu zupas vai stiprus dārzeņu buljonus. Aizliegti ir olu dzeltenumi, smadzenes, nieres, aknas, trekna gaļa un jēra gaļa, trekna cūkgaļa, zosis, pīles, teļa gaļa, treknas zivis, visi treknie ēdieni, kūpināta gaļa un konservi. Etiķis, pipari, sinepes, mārrutki un jebkāda veida alkohols nav iekļauti. Sāls pēc iespējas mazāk. Jums vajadzētu izvairīties no konditorejas izstrādājumiem, konditorejas izstrādājumiem, kūkām, šokolādes un kakao. Cukurs, ievārījums, medus, saldās sulas, augļu dzērieni, sīrupi, arbūzi un vīnogas nav kontrindicēti.
Ieteicama liesa gaļa, liesa zivs, piena produkti, vēlams raudzēts piens, visi milti, izņemot maizes izstrādājumus, diennakti veca maize, zaļumi un dārzeņi lielos daudzumos, gan vārīti, gan sautēti, un neapstrādāti, piena tauki un vairāk augu tauki, tēja vai. vāja kafija ar pienu, augļu un dārzeņu sulas, mežrozīšu uzlējumi.
Cilvēkam uzbrūk dažādi patoloģiski mikroorganismi. Daži tiek pārnesti ar gaisa pilienu, citi ar asinīm. Kā rīkoties ar asins infekcijām un kādi ir to rašanās cēloņi?
Kas ir asins infekcija?
Šī ir infekcijas slimība, kas rodas, patogēnai mikroflorai nonākot organismā ar asinīm. Nesen šādi mikroorganismi bieži ietekmē cilvēku veselību. Asins infekciju izraisītāji ir vīrusi, vienšūņi, baktērijas un riketsija. Viņi pastāvīgi atrodas asinsrites sistēmā, tas ir, slēgtā telpā, un nevar brīvi izkļūt no cilvēka ķermeņa.
Tie ietver tādas īpaši bīstamas infekcijas kā mēris, dzeltenais drudzis, malārija un vēdertīfs. Visbiežāk šīs slimības pārnēsā kukaiņi: ērces, blusas, utis. Šāda asins infekcija ar kukaiņa siekalām tiek pārnesta no viena cilvēka vai dzīvnieka uz otru brīdī, kad tos sakodis šis pats kukainis. Tas ietver arī HIV infekciju un vīrusu hepatītu. Tie var iekļūt cilvēka ķermenī, izmantojot piesārņotu aprīkojumu vai seksuālu kontaktu.
Kādi šo slimību veidi pastāv?
Ir divu veidu asins infekcijas: transmisīvās un netransmisīvās. Ar vektoru pārnēsātas asins infekcijas pārnēsā dzīvas radības. Tie ietver mēri, malāriju, hemorāģiskos drudzis.Šādu infekciju avoti var būt slims cilvēks vai dzīvnieks, un kukaiņi var būt nesēji.

Asins infekcijas, kas nav pārnēsātas ar pārnēsātāju, kontakta laikā tiek pārnestas tieši no cilvēka uz cilvēku.
Infekcijas procesi asinīs var būt baktēriju un vīrusu. Asins vīrusu infekcijas rodas, ja cilvēka organismā nonāk attiecīgā tipa patogēns. Tas var būt cilvēka imūndeficīta vīruss vai vīrusu hepatīts. Bakteriālas asins infekcijas rodas, kad baktērijas, piemēram, malārija, nonāk organismā.
Asins infekciju pārnešanas veidi
Starp asinīm ir:
- pārnēsājams;
- dabisks;
- mākslīgs.
Pārnēsājama asins infekcija, tas ir, inficēšanās ar asinīm, notiek dažu kukaiņu koduma rezultātā.

Šīs patoloģijas dabiskais pārnešanas ceļš notiek no mātes uz augli, zīdīšanas laikā un dzimumakta laikā.
Tāda slimība kā malārija var rasties tikai tad, ja attīstības cikls Anopheles ģints moskītu mātītes ķermenī norit cauri.
Grauzējiem, piemēram, žurkām, ir milzīga loma mēra uzliesmojumā. Un ērču encefalītu var pārnēsāt ērces, kas ir šīs infekcijas pārnēsātāji.

Tāpēc kā asins infekciju profilakses pasākumi vadošā loma ir tādiem pasākumiem kā dezinfekcija (cīņa pret patogēniem organismiem), dezinsekcija (cīņa pret kukaiņiem, kas izplata patogēnos mikroorganismus), deratizācija (cīņa pret savvaļas grauzējiem).
Asins infekcijas pazīmes cilvēkiem
Kad infekcijas procesa izraisītājs nonāk cilvēka ķermenī, notiek tā pastiprināta vairošanās. Tas atspoguļojas gan cilvēka pašsajūtā, viņa izskatā, gan laboratorijas un klīniskajos rādītājos.
Visam caur asinīm ir savas izpausmes, taču ir arī tādas, kas ir kopīgas visām šīm patoloģijām. Asins infekciju simptomi cilvēkiem ir:
- ātrs pulss;
- paaugstināta ķermeņa temperatūra;
- sāpes galvā;
- vājums;
- letarģija;
- samazināta ēstgriba;
- āda kļūst bāla;
- Var rasties caureja vai vemšana.
Asins infekciju diagnostika
Ja ir aizdomas par infekciju pacienta asinīs, viņam tiek nozīmēta šī bioloģiskā šķidruma klīniskā analīze. Ja ir infekciozs fokuss, analīzes rezultāti norāda uz leikocītu, nūju skaita palielināšanos un ESR palielināšanos. Ja ir aizdomas par malāriju, tiek ņemts biezs piliens.
Noteikti pārbaudiet urīnu vispārējai analīzei. Ar progresīviem procesiem tiek traucēta nieru darbība, kas ietekmēs arī laboratorijas parametrus.
Ja ir aizdomas par infekcioziem asins procesiem, bioķīmiskās asins analīzes ir obligātas. Tajā pašā laikā asinis tiek pārbaudītas uz HIV un sifilisu (šie testi ir obligāti jebkurai hospitalizācijai un profilaktiskai medicīniskai pārbaudei).
Ja ir aizdomas par bakteriālu infekciju, tiek veiktas bakterioloģiskās kultūras.

Šādas infekcijas ārstēšana
Lielākā daļa asins infekciju ir dzīvībai bīstami apstākļi. Tādēļ visi pacienti, kuriem ir aizdomas par šo slimību, tiek hospitalizēti. Katrai infekcijas slimībai ir sava specifiska ārstēšana. Bet gandrīz visiem no tiem ir nepieciešama antibakteriālas terapijas izrakstīšana, liels daudzums vitamīnu un mikroelementu, kas palīdz organismam tikt galā ar slimību.
Tas ir arī parakstīts intravenozas glikozes, Ringera šķīduma un fizioloģiskā šķīduma pilienu infūzijas veidā.
Šādu slimību profilakse
Lai pasargātu sevi no ar asinīm pārnēsātām infekcijām, jums jāievēro personīgās higiēnas noteikumi. Pēc tualetes apmeklējuma noteikti nomazgājiet rokas ar ziepēm. Pirms ēšanas augļus un dārzeņus rūpīgi nomazgājiet ar siltu ūdeni. Nodrošiniet gultas veļas tīrību un personīgo higiēnu. Ir svarīgi nodrošināt pastāvīgu cilvēka ķermeņa, apģērbu un apavu tīrību. Tas ir nepieciešams, lai novērstu infekcijas iekļūšanu mājās.

Asins infekciju profilakse tiek veikta arī valsts līmenī, izmantojot noteiktas purvu nosusināšanas programmas, pārbaudes utt. Lai atbrīvotos no utīm bērnu iestādēs un dažādās organizācijās, periodiski tiek veiktas medicīniskās pārbaudes. Pēc atpūtas mežā ir svarīgi pārbaudīt sevi un savus bērnus, lai izvairītos no ērču iekļūšanas zem ādas. Pastāvīga roku mazgāšana palīdzēs novērst patogēnos mikrobus uz ādas. Ir svarīgi cīnīties ar utīm, iznīcināt odus un dažādus grauzējus. Vasarā uz logiem jākar moskītu tīkli.
Tāpat, lai novērstu vīrusu asiņu infekcijas, jums ir jāizvairās no izlaiduma dzimumakta. Medicīnisko procedūru laikā jālieto tikai sterili instrumenti un cimdi.
Infekcijas slimības ir visizplatītākie slimību veidi. Saskaņā ar statistiku, katrs cilvēks vismaz reizi gadā cieš no infekcijas slimībām. Šādas šo slimību izplatības iemesls ir to daudzveidība, augsta lipīgums un izturība pret ārējiem faktoriem.
Infekcijas slimību klasifikācija
Kopējā infekcijas slimību klasifikācija ir balstīta uz pārnešanas veidu: gaisā, fekālijā-orālā, mājsaimniecības, vektora pārnēsātā, kontakta, transplacentārā. Dažas infekcijas var būt saistītas arī ar dažādas grupas, jo tos var pārraidīt dažādos veidos. Atkarībā no atrašanās vietas infekcijas slimības iedala 4 grupās:
- Infekcijas zarnu slimības, kurās patogēns dzīvo un vairojas zarnās.Šīs grupas slimības ir: salmoneloze, vēdertīfs, dizentērija, holēra, botulisms.
- Elpošanas ceļu infekcijas, kas ietekmē nazofarneksa, trahejas, bronhu un plaušu gļotādu.Šī ir visizplatītākā infekcijas slimību grupa, kas katru gadu izraisa epidēmijas. IN šī grupa ietver: ARVI, dažāda veida gripu, difteriju, vējbakas, tonsilītu.
- Ādas infekcijas, ko pārnēsā ar pieskārienu. Tie ietver: trakumsērgu, stingumkrampjus, Sibīrijas mēris, erysipelas.
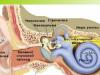
- Asins infekcijas, ko pārnēsā kukaiņi un medicīniskās procedūras. Patogēns dzīvo limfā un asinīs. Asins infekcijas ir: tīfs, mēris, B hepatīts, encefalīts.
Infekcijas slimību pazīmes
Infekcijas slimībām ir kopīgas iezīmes. Dažādās infekcijas slimībās šīs pazīmes izpaužas dažādas pakāpes. Piemēram, lipīgums vējbakas var sasniegt 90%, un imunitāte veidojas uz mūžu, savukārt ARVI infekciozitāte ir aptuveni 20% un veido īslaicīgu imunitāti. Šādas pazīmes ir raksturīgas visām infekcijas slimībām:
- Lipīgums, kas var izraisīt epidēmijas un pandēmijas situācijas.
- Slimības cikliskums: inkubācijas periods, slimības priekšvēstnešu parādīšanās, akūts periods, slimības samazināšanās, atveseļošanās.
- Bieži simptomi ir drudzis, vispārējs savārgums, drebuļi un galvassāpes.
- Veidošanās imūnā aizsardzība par slimību.

Infekcijas slimību cēloņi
Galvenais infekcijas slimību izraisītājs ir patogēni: vīrusi, baktērijas, prioni un sēnītes, taču ne visos gadījumos kaitīga aģenta iekļūšana izraisa slimības attīstību. Svarīgi būs šādi faktori:
- kāda ir infekcijas slimību patogēnu infekciozitāte;
- cik aģenti iekļuva organismā;
- kāda ir mikroba toksikogenitāte;
- kāda ir sajūta vispārējais stāvoklisķermeni un cilvēka imūnsistēmas stāvokli.
Infekcijas slimību periodi
No brīža, kad patogēns nonāk organismā līdz pilnīga atveseļošanās tas aizņem kādu laiku. Šajā periodā cilvēks piedzīvo šādus infekcijas slimību periodus:
- Inkubācijas periods– intervāls starp kaitīga aģenta iekļūšanu organismā un tā aktīvās darbības sākumu. Šis periods svārstās no vairākām stundām līdz vairākiem gadiem, bet biežāk tas ir 2-3 dienas.
- Pirmsnormāls periods ko raksturo simptomu parādīšanās un neskaidra klīniskā aina.
- Slimības attīstības periods, kurā pastiprinās slimības simptomi.
- Augsts periods, kurā simptomi ir visizteiktākie.
- Izzušanas periods– simptomi samazinās, stāvoklis uzlabojas.
- Izceļošana. Bieži vien tā ir atveseļošanās - pilnīga slimības pazīmju izzušana. Rezultāts var būt atšķirīgs: pāreja uz hroniska forma, nāve, recidīvs.
Infekcijas slimību izplatība
Infekcijas slimības tiek pārnestas šādos veidos:
- Gaisa desanta– šķaudot, klepojot, ieelpojot siekalu daļiņas ar mikrobu vesels cilvēks. Tādā veidā notiek masas sadalījums. infekcijas slimība cilvēku vidū.
- Fekāli-orāls– baktērijas tiek pārnestas caur piesārņotu pārtiku un netīrām rokām.
- Priekšmets- infekcijas pārnešana notiek caur sadzīves priekšmetiem, traukiem, dvieļiem, apģērbu un gultas veļu.
- Pārnēsājams- infekcijas avots ir kukainis.
- Sazināties- infekcijas pārnešana notiek seksuāla kontakta un piesārņotu asiņu ceļā.
- Transplacentārs– inficēta māte pārnēsā infekciju savam bērnam dzemdē.
Infekcijas slimību diagnostika
Tā kā infekcijas slimību veidi ir dažādi un daudzi, pareizas diagnozes noteikšanai ārstiem ir jāizmanto klīnisko un laboratoriski instrumentālo pētījumu metožu komplekss. Sākotnējā diagnozes stadijā svarīga loma Tiek apkopota anamnēze: iepriekšējo slimību vēsture un šī, dzīves un darba apstākļi. Pēc pārbaudes, slimības vēstures un sākotnējās diagnostikas ārsts izraksta laboratorijas tests. Atkarībā no iespējamās diagnozes tas var ietvert dažādas asins analīzes, šūnu testus un ādas testus.

Infekcijas slimības - saraksts
- apakšējo elpceļu infekcijas;
- zarnu slimības;
- ARVI;
- tuberkuloze;
- B hepatīts;
- kandidoze;
- toksoplazmoze;
- salmoneloze.
Cilvēka bakteriālās slimības - saraksts
Baktēriju slimības pārnēsā ar inficētiem dzīvniekiem, slimiem cilvēkiem, inficētiem produktiem, priekšmetiem un ūdeni. Tie ir sadalīti trīs veidos:
- Zarnu infekcijas.Īpaši bieži sastopama vasarā. Izraisa Salmonella, Shigella ģints baktērijas, coli. UZ zarnu slimības ietver: vēdertīfu, paratīfu, saindēšanos ar pārtiku, dizentēriju, escherichiosis, kampilobakteriozi.
- Elpošanas ceļu infekcijas. Tie ir lokalizēti elpošanas sistēmā un var būt vīrusu infekciju komplikācijas: FLU un ARVI. UZ bakteriālas infekcijas elpceļi ir šādi: tonsilīts, tonsilīts, sinusīts, traheīts, epiglotīts, pneimonija.
- Ārējo apvalku infekcijas, ko izraisa streptokoki un stafilokoki. Slimība var rasties kaitīgo baktēriju dēļ, kas saskaras ar ādu no ārpuses, vai ādas baktēriju nelīdzsvarotības dēļ. Šīs grupas infekcijas ietver: impetigo, karbunkulas, vārās un erysipelas.
Vīrusu slimības - saraksts
Cilvēku vīrusu slimības ir ļoti lipīgas un plaši izplatītas. Slimības avots ir vīruss, ko pārnēsā slims cilvēks vai dzīvnieks. Infekcijas slimību izraisītāji ātri izplatās un var skart cilvēkus plašā teritorijā, izraisot epidēmijas un pandēmijas situācijas. Tie pilnībā izpaužas rudens-pavasara periodā, kas ir saistīts ar laika apstākļiem un novājinātu cilvēka ķermeni. Desmit izplatītākās infekcijas ietver:
- ARVI;
- trakumsērga;
- vējbakas;
- vīrusu hepatīts;
- herpes simplex;
- Infekciozā mononukleoze;
- masaliņas;

Sēnīšu slimības
Sēnīšu infekcijas ādas slimības tiek pārnestas tiešā saskarē un ar piesārņotiem priekšmetiem un apģērbu. Lielākā daļa sēnīšu infekciju līdzīgi simptomi, tāpēc diagnozes precizēšanai ir nepieciešams laboratorijas diagnostikaādas skrāpēšana. Biežas sēnīšu infekcijas ietver:
- kandidoze;
- keratomikoze: ķērpji un trihosporija;
- dermatomikoze: mikoze, favus;
- : furunkuloze, čūlas;
- eksantēma: papiloma un herpes.
Vienšūņu slimības
Prionu slimības
Starp prionu slimībām dažas slimības ir infekciozas. Prioni, olbaltumvielas ar izmainītu struktūru, nonāk organismā kopā ar piesārņotu pārtiku, caur netīrām rokām, nesteriliem medicīnas instrumentiem un piesārņotu ūdeni rezervuāros. Prionu infekcijas slimības cilvēkiem ir smagas infekcijas, kuras praktiski nav iespējams ārstēt. Tie ietver: Kreicfelda-Jakoba slimību, kuru, fatālu ģimenes bezmiegu, Gerstmaņa-Štrauslera-Šeinkera sindromu. Prionu slimības ietekmē nervu sistēma un smadzenes, izraisot demenci.
Visbīstamākās infekcijas
Visbīstamākās infekcijas slimības ir slimības, kurās izveseļošanās iespēja ir tikai viena procenta daļa. Pirmajā pieciniekā bīstamas infekcijas ietilpst:
- Kreicfelda-Jakoba slimība vai sūkļveida encefalopātija.Šī retā prionu slimība tiek pārnesta no dzīvniekiem uz cilvēkiem, izraisot traucējumus smadzeņu darbība un nāvi.
- HIV. Imūndeficīta vīruss nav nāvējošs, kamēr tas nav progresējis nākamajā stadijā - .
- Trakumsērga. Izārstēties no slimības ir iespējams ar vakcināciju pirms simptomu parādīšanās. Simptomu parādīšanās norāda uz nenovēršamu nāvi.
- Hemorāģiskais drudzis. Tas ietver tropu infekciju grupu, no kurām dažas ir grūti diagnosticēt un nav ārstējamas.
- Mēris.Šī slimība, kas savulaik izpostīja veselas valstis, tagad ir reta, un to var ārstēt ar antibiotikām. Tikai daži mēra veidi ir nāvējoši.
Infekcijas slimību profilakse

Infekcijas slimību profilakse sastāv no šādiem komponentiem:
- Palielinot ķermeņa aizsargspējas. Jo stiprāka ir cilvēka imunitāte, jo retāk viņš slimos un ātrāk atveseļosies. Lai to izdarītu, ir nepieciešams veikt veselīgs tēls dzīvi, ēdiet pareizi, vingrojiet, pienācīgi atpūtieties, mēģiniet būt optimistiski. Labs efekts lai palielinātu imunitāti, ir sacietēšana.
- Vakcinācija. Epidēmiju laikā pozitīvs rezultāts nodrošina mērķtiecīgu vakcināciju pret konkrētu niknu slimību. Vakcinācija pret noteiktām infekcijām (masalu, cūciņu, masaliņu, difteriju, stingumkrampjiem) ir iekļauta obligātajā vakcinācijas kalendārā.
- Kontakta aizsardzība. Ir svarīgi izvairīties no inficētiem cilvēkiem, lietot aizsarglīdzekļus individuāliem līdzekļiem Epidēmiju laikā bieži mazgājiet rokas.