- | E-pasts |
- | Ronis
Redzes nerva bojājumi (ONI) rodas 5–5% gadījumu ar TBI, un pārsvarā tiek ietekmēta nerva intrakanālā daļa. Parasti šis ievainojums ir sitiena rezultāts, kas visbiežāk tiek nodarīts frontālajā, orbitālajā un retāk frontotemporālajā reģionā. ONP novēro smagu TBI, galvaskausa-bazālo lūzumu gadījumā, kas sniedzas līdz kaulu struktūrām, kas ieskauj redzes nervu (ON): redzes kanāls, priekšējais spenoidālais process, orbitālais jumts. ON bojājuma smagums ne vienmēr korelē ar TBI smagumu. Redzes zudums līdz amaurozei dažkārt var rasties pēc frontoorbitālās zonas traumas bez samaņas zuduma, ja nav citu neiroloģiski traucējumi nav atzīmēts.
Atkarībā no atrašanās vietas bojājumus var iedalīt priekšējā un aizmugurējā. Priekšējā redzes nerva traumas ir ārkārtīgi reti. Ar šo patoloģiju tiek noteikts intraokulārās daļas (diska) un redzes nerva intraorbitālās daļas, kas satur centrālo tīklenes artēriju (CRA), bojājumus. Aizmugurējie ZNP (starp CAS nerva ieejas punktu un chiasmu) ir biežāk sastopami. Anatomisko īpašību dēļ redzes nerva intrakanālā daļa ir visvairāk jutīga pret traumatiskām sekām. Atšķirībā no mobilajām intraorbitālajām un intrakraniālajām sekcijām, kaula kanālā nervs ir cieši fiksēts ar cieto cieto apvalku. Asins piegādi intrakanālajai sekcijai nodrošina mazi orbitālo un iekšējo miega artēriju zari, kas veido piālo asinsvadu tīklu, kas ieskauj redzes nervu. Traumas brīdī pēkšņas smadzeņu nobīdes un/vai kanāla lūzums var izraisīt redzes nerva aksonu un to apgādājošo asinsvadu izstiepšanos un plīsumu. GNP reti rodas tiešas saspiešanas rezultātā ar kaula fragmentu kanālā. Galvenais bojājuma mehānisms tiek uzskatīts par saspiešanu nervu reaktīvā pietūkuma un sekundāro išēmisko traucējumu dēļ. Jāuzsver, ka nodarītā frontālā sitiena spēks var sniegties tieši līdz ZN un kanāla lūzuma esamība nav priekšnoteikums intrakanāls bojājums.
Patomorfoloģiskās izmaiņas redzes nervā var iedalīt primārajās un sekundārajās. Pie primārajām traumām pieder ievainojumi, kas radušies trieciena laikā: starptekāli un intraneirāli asinsizplūdumi, sasitumi, nervu plīsumi. Sekundārie bojājumi rodas novēloti un ir asinsvadu traucējumu rezultāts: tūska, redzes nerva išēmiska nekroze.
Redzes nerva bojājumu klīnika.
PLD izpaužas kā straujš redzes asuma samazināšanās līdz pat aklumam. Redzes lauka traucējumi tiek noteikti centrālo un paracentrālo skotomu, koncentrisku sašaurināšanos un sektorveida zudumu veidā. Visticamākā pazīme ir skolēna tiešas reakcijas uz gaismu samazināšanās vai neesamība (ar amaurozi) ar saglabātu draudzīgu reakciju. Pretējā (veselīgā) pusē tiks saglabāta skolēna tiešā reakcija uz gaismu, un konjugētā reakcija tiks novājināta. Ar oftalmoskopiju visos priekšējās PNP gadījumos fundusā tiek atklāta patoloģija, kas iekļaujas centrālās nervu sistēmas oklūzijas, priekšējās išēmiskās neiropātijas vai avulsijas attēlā. dažāda smaguma pakāpes ar asinsizplūdumiem gar diska malu. Aizmugurējos ON, tostarp intrakanālos, ON disks un fundus parasti šķiet normāli. Pēc 2-4 nedēļām. parādās diska blanšēšana. Jo tuvāk priekšējai daļai tiek ietekmēta ON, jo ātrāk tiek konstatēta tā atrofija. Bojājuma vietas precizēšanai tiek izmantota redzes kanāla atveru rentgenogrāfija pēc Rēzas, kas ļauj noteikt kanāla sieniņu lūzumus. Vairumā gadījumu rodas lineāri lūzumi, retāk - ar fragmentu pārvietošanos. Tomēr bieži rentgena stari nekonstatē plaisas kanālā. Intrakanālie lūzumi biežāk tiek atklāti orbītas CT skenēšanas laikā. Tajā pašā laikā tiek noteiktas arī izmaiņas redzes nervā un orbītas mīkstajos audos (redzes nerva meningeāla hematoma, retrobulbāra asiņošana, redzes nerva attiecība pret kaulu fragmentiem orbītā, asiņošana sphenoetmoidālajā sinusā). Tajā pašā laikā traumatisku izmaiņu neesamība rentgenogrammās un CT nav pamats intrakanālu bojājumu izslēgšanai.
Redzes nerva bojājumu ārstēšana.
Pašlaik nav vispārpieņemtas intrakanālu audzēju ārstēšanas taktikas. Ķirurģiskā ārstēšana ir vērsta uz redzes nerva saspiešanas novēršanu un sastāv no vienas no kanāla sieniņām atkarībā no piekļuves, kā arī no redzes nerva kaulu fragmentiem un meningeālās hematomas (ja tāda ir).
Ir 2 ķirurģiskas metodes:
- intrakraniāls transfrontāls (ar kanāla augšējās sienas rezekciju un dura mater sadalīšanu iekšējās optiskās atveres zonā);
- ekstrakraniāls transetmoidāls (ar kanāla mediālās sienas rezekciju). Parasti redzes nerva dekompresija tiek veikta vairāku stundu laikā. Līdz 7-10 dienām. pēc traumas. Jo īsāks laiks starp TBI un operāciju, jo labāki rezultāti. ķirurģiska ārstēšana. Indikācijas redzes nerva dekompresijai un tās ieviešanas laiks nav vienotas.
Problēma ir tā, ka vieniem un tiem pašiem klīniskajiem datiem dažādiem pacientiem var būt dažādi morfoloģiskie substrāti. Izlemjot jautājumu par ķirurģiska iejaukšanās Jāņem vērā redzes traucējumu smagums un rašanās laiks. Ja kādu laiku pēc traumas rodas redzes zudums vai, neskatoties uz medikamentozo ārstēšanu, redze pakāpeniski pasliktinās, ir indicēta optiskā dekompresija. Ja redzes zudums rodas traumas laikā un ir pilnīgs, bez skolēna tiešas reakcijas uz gaismu, tas parasti norāda uz smagu morfoloģisku bojājumu, kas vairumā gadījumu izraisa pastāvīgu redzes deficītu. Šādos gadījumos operācijas efekts ir apšaubāms. Nav vēlams veikt operāciju pacientiem ar daļēju redzes zudumu, ja redzes asums ir lielāks par 0,1 un redzes lauka defekts ir mazāks par 1/4, bez novērošanas un konservatīvas ārstēšanas mēģinājumiem. Kanāla lūzuma rentgena un CT pazīmju klātbūtne nav nepieciešams nosacījums priekš ķirurģiska iejaukšanās. Dati par MN dekompresijas efektivitāti joprojām ir pretrunīgi. Tas skaidrojams ar to, ka nereti tiek veiktas operācijas, kad bojājums ir neatgriezenisks. Tomēr daži neiroķirurgi uzskata, ka ķirurģiskai iejaukšanās nav būtisku priekšrocību salīdzinājumā ar konservatīvu ārstēšanu, un MN dekompresiju izmanto tikai kā papildinājumu citām galvaskausa operācijām. Narkotiku ārstēšana ietver dekongestantu (mannīta, Lasix) un vazoaktīvo līdzekļu (Trental, Sermion, Complamin, Cavinton), kortikosteroīdu, mikrocirkulāciju uzlabojošu zāļu (reopoliglucīna u.c.) lietošanu.
Redzes atveseļošanās prognoze pēc redzes nerva bojājumiem ir slikta, ja redzes zudums notiek traumas laikā. Vairumā gadījumu amauroze ir neatgriezeniska, lai gan dažkārt daži uzlabojumi var notikt dažu stundu vai dienu laikā pēc traumas, neatkarīgi no veiktās ārstēšanas veida. Labākus rezultātus var sagaidīt ar aizkavētu redzes zudumu vai ja sākotnējais redzes defekts ir daļējs, diagnoze ir savlaicīga un terapija ir adekvāta. Prognoze ir atkarīga no bojājuma smaguma pakāpes un lielā mērā tiek noteikta traumatiskas iedarbības laikā.
Redzes nerva atrofija (redzes neiropātija) ir daļēja vai pilnīga nervu šķiedru iznīcināšana, kas pārraida vizuālos stimulus no tīklenes uz smadzenēm. Atrofijas laikā nervu audi piedzīvo akūtu deficītu barības vielas, kuras dēļ tas pārstāj pildīt savas funkcijas. Ja process turpinās pietiekami ilgi, neironi sāk pakāpeniski mirt. Laika gaitā tas ietekmē arvien lielāku šūnu skaitu un smagos gadījumos visu nervu stumbru. Šādiem pacientiem būs gandrīz neiespējami atjaunot acu funkciju.
Kas ir redzes nervs?
Redzes nervs pieder pie galvaskausa perifērajiem nerviem, bet būtībā tas tā nav perifērais nervs ne pēc izcelsmes, ne struktūras, ne funkcijas. Šī ir smadzeņu baltā viela, ceļi, kas savieno un pārraida vizuālās sajūtas no tīklenes uz smadzeņu garozu.
Redzes nervs piegādā nervu ziņojumus smadzeņu zonai, kas ir atbildīga par gaismas informācijas apstrādi un uztveršanu. Tā ir vissvarīgākā daļa visā gaismas informācijas pārveidošanas procesā. Tās pirmā un nozīmīgākā funkcija ir vizuālo ziņojumu piegāde no tīklenes uz smadzeņu zonām, kas ir atbildīgas par redzi. Šajā zonā var būt pat vismazākās traumas smagas komplikācijas un sekas.
Redzes atrofijai saskaņā ar ICD ir ICD kods 10
Cēloņi
Redzes nerva atrofijas attīstību izraisa dažādi patoloģiski procesi redzes nervā un tīklenē (iekaisumi, distrofija, tūska, asinsrites traucējumi, toksīnu iedarbība, redzes nerva saspiešana un bojājumi), centrālās nervu sistēmas slimības. nervu sistēma, vispārējās slimības organisms, iedzimtie cēloņi.

Izšķir šādus slimību veidus:
- Iedzimta atrofija - izpaužas dzimšanas brīdī vai neilgu laiku pēc bērna piedzimšanas.
- Iegūtā atrofija ir pieaugušo slimību sekas.
Faktori, kas izraisa redzes nerva atrofiju, var būt acu slimības, centrālās nervu sistēmas bojājumi, mehāniski bojājumi, intoksikācija, vispārējas, infekcijas, autoimūnas slimības utt. Redzes nerva atrofija rodas centrālo un perifēro tīklenes artēriju, kas nodrošina redzi apgādā, obstrukcijas rezultātā. nervs, kā arī ir galvenais glaukomas simptoms.
Galvenie atrofijas cēloņi ir:
- Iedzimtība
- Iedzimta patoloģija
- Acu slimības (tīklenes, kā arī redzes nerva asinsvadu slimības, dažādi neirīti, glaukoma, tīklenes pigmenta deģenerācija)
- Intoksikācija (hinīns, nikotīns un citas zāles)
- Saindēšanās ar alkoholu (precīzāk, alkohola surogāti)
- Vīrusu infekcijas (gripa, gripa)
- Centrālās nervu sistēmas patoloģija (smadzeņu abscess, sifilīts, galvaskausa traumas, multiplā skleroze, audzējs, sifilīts, galvaskausa ievainojums, encefalīts)
- Ateroskleroze
- Hipertoniskā slimība
- Bagātīga asiņošana
Primārās lejupejošās atrofijas cēlonis ir asinsvadu traucējumi ar:
- hipertensija;
- ateroskleroze;
- mugurkaula patoloģijas.
Sekundāro atrofiju izraisa:
- akūta saindēšanās (ieskaitot alkohola aizstājējus, nikotīnu un hinīnu);
- tīklenes iekaisums;
- ļaundabīgi audzēji;
- traumatisks ievainojums.
Redzes nerva atrofiju var izraisīt redzes nerva iekaisums vai distrofija, tā saspiešana vai trauma, kas izraisa nervu audu bojājumus.
Slimību veidi
Notiek acs redzes nerva atrofija:
- Primārā atrofija(augošā un dilstošā), kā likums, attīstās kā neatkarīga slimība. Visbiežāk tiek diagnosticēta dilstošā optiskā atrofija. Šāda veida atrofija ir sekas tam, ka tiek ietekmētas pašas nervu šķiedras. To pārnēsā recesīvā veidā mantojumā. Šī slimība ir saistīta tikai ar X hromosomu, tāpēc ar šo patoloģiju cieš tikai vīrieši. Tas izpaužas 15-25 gadu vecumā.
- Sekundārā atrofija parasti attīstās pēc jebkuras slimības gaitas, attīstoties redzes nerva stagnācijai vai tā asins piegādes pārkāpumam. Šī slimība attīstās jebkurā cilvēkā un absolūti jebkurā vecumā.
Turklāt redzes nerva atrofijas formu klasifikācija ietver arī šādus šīs patoloģijas variantus:
Daļēja redzes atrofija
Redzes nerva atrofijas daļējas formas (vai sākotnējās atrofijas, kā tas ir arī definēts) raksturīga iezīme ir redzes funkcijas (pats redzes) nepilnīga saglabāšana, kas ir svarīga, ja redzes asums ir samazināts (kā dēļ tiek lietotas lēcas). vai brilles neuzlabo redzes kvalitāti). Lai gan šajā gadījumā var saglabāt atlikušo redzi, ir krāsu uztveres traucējumi. Redzamās aizsargājamās teritorijas joprojām ir pieejamas.
Pilnīga atrofija
Jebkāda pašdiagnoze ir izslēgta - precīzu diagnozi var veikt tikai speciālisti ar atbilstošu aprīkojumu. Tas ir saistīts arī ar to, ka atrofijas simptomiem ir daudz kopīga ar ambliopiju un kataraktu.
Turklāt redzes nerva atrofija var izpausties stacionārā formā (tas ir, pilnīgā vai neprogresējošā formā), kas norāda uz stabilu faktisko stāvokli. vizuālās funkcijas, kā arī pretējā, progresējošā formā, kurā neizbēgami notiek redzes asuma kvalitātes pazemināšanās.
Atrofijas simptomi
Galvenā redzes nerva atrofijas pazīme ir redzes asuma samazināšanās, ko nevar koriģēt ar brillēm un lēcām.
- Ar progresējošu atrofiju redzes funkcijas samazināšanās attīstās no vairākām dienām līdz vairākiem mēnešiem un var izraisīt pilnīgu aklumu.
- Redzes nerva daļējas atrofijas gadījumā patoloģiskas izmaiņas sasniedz noteiktu punktu un neattīstās tālāk, un tāpēc redze tiek daļēji zaudēta.
Ar daļēju atrofiju redzes pasliktināšanās process kādā posmā apstājas, un redze stabilizējas. Tādējādi ir iespējams atšķirt progresējošu un pilnīgu atrofiju.

Satraucoši simptomi, kas var liecināt par redzes nerva atrofijas attīstību, ir:
- redzes lauku sašaurināšanās un izzušana (sānu redze);
- "tuneļa" redzes parādīšanās, kas saistīta ar krāsu jutības traucējumiem;
- skotomu rašanās;
- aferentā zīlītes efekta izpausme.
Simptomu izpausme var būt vienpusēja (vienā acī) vai daudzpusēja (abās acīs vienlaikus).
Komplikācijas
Optiskās atrofijas diagnoze ir ļoti nopietna. Pie mazākās redzes pasliktināšanās nekavējoties jākonsultējas ar ārstu, lai nepalaistu garām iespēju atgūties. Bez ārstēšanas un, slimībai progresējot, redze var pilnībā izzust, un to nebūs iespējams atjaunot.
Lai novērstu redzes nerva patoloģiju rašanos, jums rūpīgi jāuzrauga sava veselība un jāiziet regulāra pārbaude no speciālistiem (reimatologs, endokrinologs, neirologs, oftalmologs). Pie pirmajām redzes pasliktināšanās pazīmēm jākonsultējas ar oftalmologu.
Diagnostika
Redzes nerva atrofija ir diezgan nopietna slimība. Pat mazākās redzes pasliktināšanās gadījumā ir nepieciešams apmeklēt oftalmologu, lai nepalaistu garām dārgo laiku slimības ārstēšanai. Jebkāda pašdiagnoze ir izslēgta - precīzu diagnozi var veikt tikai speciālisti ar atbilstošu aprīkojumu. Tas ir saistīts arī ar to, ka atrofijas simptomiem ir daudz kopīga ar ambliopiju un.
Oftalmologa pārbaudē jāiekļauj:
- redzes asuma pārbaude;
- visa acs dibena pārbaude caur zīlīti (atšķaidīta ar īpašiem pilieniem);
- sferoperimetrija (precīza redzes lauka robežu noteikšana);
- lāzera doplerogrāfija;
- krāsu uztveres novērtējums;
- kraniogrāfija ar sella turcica attēlu;
- datora perimetrija (ļauj noteikt, kura nerva daļa ir bojāta);
- video-oftalmogrāfija (ļauj noteikt redzes nerva bojājuma raksturu);
- datortomogrāfiju, kā arī kodolmagnētiskā rezonanse(norādiet redzes nerva slimības cēloni).
Tāpat tiek sasniegts noteikts informācijas saturs, lai, izmantojot laboratorisko pētījumu metodes, piemēram, asins analīzes (vispārējās un bioķīmiskās), sifilisa vai sifilisa noteikšanas testu, veidotu vispārēju priekšstatu par slimību.
Acs redzes nerva atrofijas ārstēšana
Optiskās atrofijas ārstēšana ārstiem ir ļoti grūts uzdevums. Jums jāzina, ka iznīcinātās nervu šķiedras nevar atjaunot. Cerēt uz kādu efektu no ārstēšanas var, tikai atjaunojot iznīcināšanas stadijā esošo nervu šķiedru darbību, kuras joprojām saglabā savas dzīvībai svarīgās funkcijas. Ja šis brīdis tiek palaists garām, redze skartajā acī var tikt zaudēta uz visiem laikiem.
Ārstējot redzes nerva atrofiju, tiek veiktas šādas darbības:
- Biogēnos stimulatorus (stiklveida ķermenis, alvejas ekstrakts u.c.), aminoskābes (glutamīnskābe), imūnstimulējošus līdzekļus (Eleutherococcus), vitamīnus (B1, B2, B6, askorutīnu) izraksta, lai stimulētu izmainīto audu atjaunošanos, kā arī uzlabot vielmaiņas procesus
- Lai uzlabotu asinsriti traukos, kas apgādā nervu, tiek nozīmēti vazodilatatori (no-spa, diabazols, papaverīns, sermions, trental, zufilīns).
- Lai uzturētu centrālās nervu sistēmas darbību, tiek nozīmēti Fezam, Emoxipin, Nootropil, Cavinton
- Lai paātrinātu rezorbciju patoloģiskie procesi- pirogēns, preduktāls
- Lai apturētu iekaisuma procesu, tiek nozīmētas hormonālās zāles - deksametazons, prednizolons.
Zāles lieto tikai pēc ārsta norādījuma un pēc precīzas diagnozes noteikšanas. Tikai speciālists var izvēlēties optimālu ārstēšanu, ņemot vērā pavadošās slimības.
Pacientiem, kuri pilnībā zaudējuši redzi vai zaudējuši to būtiski, tiek nozīmēts atbilstošs rehabilitācijas kurss. Tā mērķis ir kompensēt un, ja iespējams, novērst visus ierobežojumus, kas dzīvē rodas pēc redzes nerva atrofijas pārciesšanas.
Galvenās fizioterapeitiskās terapijas metodes:
- krāsu stimulēšana;
- gaismas stimulēšana;
- elektriskā stimulācija;
- magnētiskā stimulācija.
Labāka rezultāta sasniegšanai var nozīmēt redzes nerva magnētisko un lāzerstimulāciju, ultraskaņu, elektroforēzi, skābekļa terapiju.
Jo agrāk tiek uzsākta ārstēšana, jo labvēlīgāka ir slimības prognoze. Nervu audi ir praktiski nelabojami, tāpēc slimību nevar atstāt novārtā, tā ir jāārstē savlaicīgi.
Dažos gadījumos ar redzes atrofiju var būt svarīga arī operācija un ķirurģiska iejaukšanās. Saskaņā ar pētījumu rezultātiem optiskās šķiedras ne vienmēr ir mirušas, dažas var būt parabiotiskā stāvoklī, un tās var atgriezt dzīvē, izmantojot speciālistu ar lielu pieredzi.
Redzes nerva atrofijas prognoze vienmēr ir nopietna. Dažos gadījumos jūs varat sagaidīt redzes saglabāšanu. Ja attīstās atrofija, prognoze ir nelabvēlīga. Pacientu ar redzes atrofiju, kuru redzes asums vairākus gadus ir mazāks par 0,01, ārstēšana ir neefektīva.
Profilakse
Optiskā atrofija ir nopietna slimība. Lai to novērstu, jums jāievēro daži noteikumi:
- Konsultācija ar speciālistu, ja ir mazākās šaubas par pacienta redzes asumu;
- Dažādu intoksikācijas veidu profilakse
- savlaicīgi ārstēt infekcijas slimības;
- ļaunprātīgi neizmantojiet alkoholu;
- uzraudzīt asinsspiedienu;
- novērst acu un traumatiskus smadzeņu ievainojumus;
- atkārtota asins pārliešana smagas asiņošanas gadījumā.
Savlaicīga diagnostika un ārstēšana dažos gadījumos var atjaunot redzi, bet citos - palēnināt vai apturēt atrofijas progresēšanu.
13763 0
Redzes nerva bojājumi (ON) ir aktuāla problēma neiroķirurģijas un oftalmoloģijas krustpunktā. No 1988. līdz 1996. gadam vārdā nosauktajā Neiroķirurģijas institūtā. N.N. Burdenko novēroja 156 pacientus ar redzes nerva bojājumiem TBI un iekļūstot galvaskausa un orbītas ievainojumiem. Šāda novērojumu masīva izpēte parādīja, ka, lai uzlabotu MN traumu diagnostiku un ārstēšanas taktikas izvēli, ir acīmredzama nepieciešamība izveidot vienotu klasifikāciju, kas ņemtu vērā traumas raksturu un mehānismu, lokalizāciju un bojājuma ģenēze, morfoloģiskās izmaiņas, traumas klīniskās formas un smagums utt. Tajā pašā laikā ir tikai atsevišķi ziņojumi, kas liecina par mēģinājumiem sistematizēt šo patoloģiju. Ņemot vērā iepriekš minēto, Neiroķirurģijas institūts jau vairākus gadus strādā, lai izveidotu ON traumu klasifikāciju. Balstoties uz literatūras datu analīzi un mūsu pašu novērojumiem, ir izstrādāta aizsargdaļu bojājumu klasifikācija pēc šādiem principiem.
I. Pēc traumas rakstura: atvērts un slēgts.
1) Atvērts ievainojums - redzes nerva bojājums galvaskausa un/vai orbītas caurdurtu brūču dēļ.
2) Slēgts bojājums- redzes nerva bojājums galvaskausa un sejas skeleta strupas traumas rezultātā.
P. Pēc traumas mehānisma: tieša un netieša.
1) Tiešs bojājums rodas traumatiskā aģenta tiešā saskarē ar neitronu.
2) Netieši bojājumi rodas traumatiska aģenta trieciena vai kompresijas iedarbības rezultātā uz attālām vai apkārtējām kaulu struktūrām. Raksturīga ir redzes pasliktināšanās pēc traumas, ja nav bojājuma pazīmju acs ābols, kas var izraisīt redzes funkciju samazināšanos.
III. Pēc bojājuma ģenēzes: primārā un sekundārā.
1) Primārais bojājums - bojājums, kurā ir mehāniskās enerģijas izraisītas morfoloģiskas izmaiņas, kas rodas traumas brīdī:
1.1. Asiņošana nervā, nerva apvalkos un starpapvalku telpās;
1.2. Kontūzijas nekroze; 1.3. Pārtraukums:
a) anatomisks (pilnīgs vai daļējs);
b) aksonāls.
Anatomiskos pārtraukumus raksturo lūzums visā nerva diametrā vai tā daļā. Šajā gadījumā plīsums attiecas uz visām nerva sastāvdaļām - apvalkiem, stromu, optiskajiem fascikuliem (aksoniem) un nervu traukiem, un to var noteikt makroskopiski operācijas vai autopsijas laikā.
Redzes nerva aksonu bojājumus var atšķirt tikai mikroskopiski: ar ārēji nemainīgu izskatu nerva dziļumā tiek konstatēti aksonu lūzumi.
2) Sekundārais bojājums - bojājums, kurā ir morfoloģiskas izmaiņas, ko izraisa asinsvadu nekompetence, ko izraisa intra-, ekstrakraniāli faktori un attīstās jebkurā laikā pēc traumas.
2.1. Tūska;
2.2. Nekroze lokālas kuģa saspiešanas vai asinsrites asinsvadu nepietiekamības dēļ;
2.3. Nervu infarkts asinsvadu oklūzijas dēļ (spazmas, tromboze).
IV. Pēc bojājuma vietas: priekšējā un aizmugurējā.
1) Priekšējais bojājums - intraokulārās sekcijas (ON diska) un intraorbitālās sekcijas daļas bojājums līdz vietai, kur tajā iekļūst centrālā tīklenes artērija (RA), savukārt patoloģija vienmēr tiek konstatēta fundusā.
Priekšējo traumu klīniskās formas:
1.4. Brūce.
2) Aizmugurējais bojājums - redzes nerva bojājums aizmugures PAS nerva iekļūšanas vietai, kad ir skaidri redzama redzes nerva disfunkcija ar aizkavētām izmaiņām (redzes diska atrofiju) fundusā. Aizmugurējo traumu klīniskās formas:
2.1. Kratīt;
2.2. Traumas;
2.3. Saspiešana;
2.4. Brūce.
V. Pēc bojājuma veida:
1) Vienpusējs redzes nerva bojājums.
2) Smadzeņu pamatnes redzes ceļa bojājumi:
2.1. Divpusējs redzes nerva bojājums;
2.2. Chiasm bojājumi;
2.3. Kombinēts redzes nerva un chiasm bojājums;
2.4. Kombinētie redzes nerva, chiasma un redzes trakta bojājumi.
VI. Pamatojoties uz kaulu struktūru lūzumu klātbūtni:
1) Bojājumi ar redzes kanāla sieniņu lūzumu.
2) Bojājumi ar blakus esošo kaulu struktūru lūzumiem (orbītas siena, priekšējais slīpais process, sphenoid kaula mazākais spārns).
3) Galvaskausa un sejas skeleta attālo kaulu struktūru lūzumu izraisīti bojājumi.
4) Galvaskausa un sejas skeleta kaulu struktūru bojājumi bez lūzumiem.
VII Saskaņā ar klīniskajām formām (atkarībā no bojājuma vietas).
1) Priekšējiem ievainojumiem:
1.1. Slikta cirkulācija asinsvadu sistēmā;
1.2. Priekšējā išēmiskā neiropātija;
1.3. Evulsija (redzes nerva atdalīšana no acs ābola);
1.4. Brūce.
2) Aizmugurējās traumas gadījumā:
2.1. Kratīt;
2.2. Traumas
2.3. Saspiešana;
2.4. Brūce.
Pamatojoties uz redzes nerva un smadzeņu anatomiskās struktūras un asinsrites vienotību, varam secināt, ka redzes nerva bojājums ir lokāls PNS bojājums. Tas dod pamatu izmantot TBI klasifikācijas iedalījumus: smadzeņu satricinājums, sasitums, kompresija, brūce. Jāatzīmē, ka saistībā ar redzes nerva bojājumiem vairāki autori plaši izmanto šos terminus. Tomēr iepriekš minēto jēdzienu saturs ar to morfoloģiskajām, patofizioloģiskajām un klīniskajām interpretācijām nebūt nav vienāds.
Smilšaina izlāde klīniskās formas ZN bojājumi izriet no praktiskiem apsvērumiem. Tas galvenokārt ir saistīts ar atšķirīgām ārstēšanas pieejām, tostarp MN dekompresijas indikāciju noteikšanu. Jo īpaši ar netiešiem aizmugures ievainojumiem, kas ir vislielākā nozīme neiroķirurgiem, mēs varam runāt par vismaz divām klīniskām formām: redzes nerva saspiešanu un kontūziju. Tomēr, pamatojoties uz analoģiju ar TBI struktūru, ir zināms, ka smagas smadzeņu traumas formas - kontūzija, kompresija - ir retāk sastopamas nekā smadzeņu satricinājumi. Tāda pati pozīcija var būt piemērota MN savainojumam.
Tālāk ir sniegta terminu “satricinājums”, “sasitums”, “saspiešana” un “brūce” klīniskā interpretācija saistībā ar MN traumu.
Redzes nerva satricinājums
Smadzeņu satricinājums ir definēts kā "klīnisks sindroms, kam raksturīgi tūlītēji un pārejoši neiroloģisko funkciju traucējumi, kas saistīti ar mehānisku ietekmi".
Ar smadzeņu satricinājumu saprot redzes nerva bojājumu bez rupjām organiskām izmaiņām tā audos, membrānās un apkārtējās struktūrās.
Acu satricinājumam raksturīgi pārejoši redzes traucējumi uz sekundēm vai minūtēm, retāk stundām, kam seko pilnīga atveseļošanās. Visizplatītākais piemērs ir pacients, kurš sūdzas par “zvaigznes” vai “dzirkstelēm” redzēšanu acs priekšā dažas sekundes pēc sitiena pa frontālo vai īslaicīgo reģionu. Acīmredzot redzes nerva satricinājums notiek bieži, tomēr redzes traucējumu pārejošā rakstura dēļ tas nepiesaista gan ārstu, gan pašu pacientu uzmanību.
Redzes nerva sasitums
Kontūziju histoloģiski definē kā "strukturālus audu bojājumus, kam raksturīga asiņu ekstravazācija un šūnu nāve".
Klīniski redzes nerva sasitumam raksturīgs pastāvīgs redzes zudums, kas veidojas traumas brīdī (tūlītējs redzes traucējumu veids), kura pamatā ir morfoloģiskās izmaiņas. Morfoloģiskā substrāta struktūrā dominē primārie bojājumi. Ja redzes zudums ir pilnīgs, visticamāk, rodas kontūzijas nekroze un daudz retāk - plīsums. Ja redzes zudums ir daļējs un/vai notiek redzes atjaunošana, tad primārās kontūzijas nekrozes vai plīsuma zona nav skārusi visu nervu. Turklāt asiņošana (intraneirāla un meningeāla) var būt arī daļēja redzes zuduma pamatā. Šajos gadījumos redzes uzlabošanos var izskaidrot ar asins rezorbciju un nervu šķiedru kompresijas samazināšanos. Vairumā gadījumu tūlītēja amauroze ir neatgriezeniska, lai gan daļēja vai pilnīga redzes funkcijas atveseļošanās var notikt stundu vai dienu laikā pēc traumas.
Redzes nerva saspiešana
Morfoloģiskā substrāta struktūrā dominē sekundāri (išēmiski) bojājumi nervu mehāniskās saspiešanas dēļ. Redzes nerva saspiešanu raksturo progresējoša vai aizkavēta redzes funkcijas pasliktināšanās pēc traumas. Ar aizkavētu redzes zuduma veidu redzes funkcijas netiek mainītas uzreiz pēc traumas, un to primārā pasliktināšanās tiek novērota tikai pēc kāda laika. Ar progresējošu redzes zuduma veidu uzreiz pēc traumas novēro primāru redzes funkciju pasliktināšanos, savukārt ir daļējs redzes deficīts, kas pēc kāda laika palielinās (sekundāra pasliktināšanās). Laika posms no traumas brīža līdz primārai vai sekundārai redzes funkciju pasliktināšanās (“skaidrs intervāls”) var ilgt no vairākām minūtēm un stundām līdz vairākām dienām pēc traumas. "Gaismas sprauga" neatkarīgi no tā ilguma norāda uz redzes nerva anatomiskā pārtraukuma neesamību un potenciāli atgriezenisku morfoloģisku izmaiņu klātbūtni.
Saspiešana var notikt gan uz redzes nerva sasituma fona, gan bez tā. Membrānu un ON kanāla rezerves telpas ir ārkārtīgi ierobežotas, tāpēc ON zilumi, ko pavada tā pietūkums un šķērseniskā izmēra palielināšanās, var izraisīt saspiešanu kanāla iekšpusē. Ņemot vērā, ka atsevišķos gadījumos primārie un sekundārie bojājumu mehānismi attīstās paralēli, tūlītējs redzes zuduma veids nav pamats izslēgt redzes nerva saspiešanu, īpaši, ja tā nav pilnīga, bet daļēja. Redzes zudums traumas brīdī var rasties, ja saspiešana notiek kanāla sieniņu lūzuma dēļ ar kaulu fragmentu pārvietošanos.
IN akūts periods TBI, masīvi frontālās daivas kontūzijas bojājumi, frontotemporālā reģiona intrakraniālas hematomas, kas izraisa priekšējās daivas posterobazālo daļu pārvietošanos vidējā galvaskausa dobumā, hiasmatisko cisternu, var izraisīt redzes nerva intrakraniālās daļas saspiešanu. vai chiasms smadzeņu pamatnē. Šajos gadījumos mēs runāsim par redzes ceļa sekundāro dislokācijas bojājumu.
Zemāk mēs apkopojam galvenos patoloģiskos procesus, kuriem ir saspiežoša ietekme uz redzes nervu visā tā garumā:
I. MN apkārtējo kaulu struktūru deformācijas un lūzumi:
1) Orbītas augšējā siena;
2) Optiskā kanāla sienas;
3) Priekšējais slīpais process.
II. Hematomas:
1) Intraorbitāls:
1.1. Retrobulbāra hematoma;
1.2. Orbītas subperiosteāla hematoma.
2) Redzes nerva meningeāla hematoma.
3) Intrakraniāls:
3.1. Frontobazālā hematoma;
3.2. Frontotemporālā reģiona izliekta hematoma.
III. Masīvi smadzeņu priekšējās daivas kontūzijas un saspiešanas perēkļi
IV. Arahnoidālā cista ZN.
V. Redzes nerva pietūkums.
VI. Rētu līmēšanas procesi ilgtermiņā:
1) Callus;
2) Rētaudi;
3) Adhezīvs arahnoidīts.
VII. Traumatiska supraklinoīda viltus aneirisma a.carotis interna.
VIII. Paplašināts kavernozs sinuss ar karotīdu-kavernozu anastomozi.
Ņemot vērā uzrādītos datus, jāuzsver, ka redzes nerva saspiešana var notikt divējādi gan ārējas, gan iekšējie faktori. Pirmajā gadījumā tas tiek pakļauts ārējai saspiešanai sakarā ar patoloģiskiem procesiem orbītā (subperiosteālas vai retrobulbāras hematomas, tās sieniņu lūzumi ar kaulu fragmentu pārvietošanos), redzes kanālā (lūzumi ar kaulu fragmentu pārvietošanos, epidurālas asiņošanas), galvaskausa asiņošana. dobums (frontobazālās vai izliektās hematomas , lūzums ar priekšējā slīpā procesa nobīdi utt.). Otrajā gadījumā tas tiek pakļauts saspiešanai “no iekšpuses”, jo tā parenhīmā un membrānās attīstās patoloģiski procesi (tūska, asinsizplūdumi) un izraisa masveida efektu. Šādā situācijā faktiski ir “tuneļa” sindroms, ko izraisa redzes nerva saspiešana redzes kanāla stingrā struktūrā ar nemainīgu lūmenu vai cieši pieguļošu dural membrānu ārpus kanāla.
Redzes nerva bojājums
GL ievainojums ir tiešs GL bojājums, kas rodas tieša kontakta ar traumatisku aģentu rezultātā. Redzes nerva ievainojums, kā likums, izraisa tā pilnīgu neatgriezenisku bojājumu ar anatomisku pārtraukumu un tūlītējas amaurozes attīstību. Tomēr ir iespējams arī daļējs bojājums. Šajā gadījumā ir neatgriezeniski bojājumi daļai optisko šķiedru, bet neskartās šķiedras saglabā iespēju atjaunot savu funkciju. Gadījumos, kad tieša ietekme traumatiskais līdzeklis uz ZN neizraisa tā integritātes pārkāpumu, rodas tangenciāla brūce.
MN traumas tiek novērotas ar penetrējošiem galvaskausa un/vai orbītas bojājumiem. Tomēr pēdējie ne visos gadījumos ir saistīti ar tiešu traumu pašam MN, neskatoties uz tā bojājuma simptomu klātbūtni. Kad ZN atrodas primārās iznīcināšanas zonā, kas veidojas gar šāviņa ceļu, tā bojājuma klīniskā forma ir brūce. Ja ZN atrodas šāviņa sānu spēka izraisītā sekundārās iznīcināšanas zonā, tā bojājuma klīniskā forma ir zilums. Tādējādi ar vaļējiem ievainojumiem galvaskausa un/vai orbītas šautu caurduršanas brūču dēļ ir iespējams ne tikai tiešs bojājums - brūce, bet arī netiešs bojājums - redzes nerva sasitums. Kranio-orbitālajā reģionā iekļūstošas šautas brūces rezultātā var novērot klīnisku formu kombināciju: redzes nerva sasitums un saspiešana un tā traumas no sekundāriem brūces lādiņiem ( kaulu fragmenti).
Šāviņa tiešu vai sānu (kontūziju) triecienu ne tikai uz redzes nervu, bet arī uz a.ophthalmica un tā zariem, kas iesaistīti redzes nerva un tīklenes asins apgādē, var būt traucēta asins plūsma pēdējā. Šādos gadījumos radīsies arī kombinēti tiešie un netiešie, priekšējie un aizmugurējie redzes nerva bojājumi.
Redzes nerva anatomisku pārtraukumu tā ievainojuma dēļ ne vienmēr ir iespējams pārbaudīt, izmantojot CT, īpaši intrakraniālajos vai intrakanikulārajos reģionos. Redzes nerva kontūzijas gadījumā orbītas traumas dēļ CT izmeklējums ļauj konstatēt izmaiņas intraorbitālajā reģionā (tā diametra palielināšanos, blīvuma izmaiņas), bet hematomas klātbūtni tās traumas vietā. var maskēt nerva plīsumu.
VIII. Pēc smaguma pakāpes: viegla, vidēji smaga, smaga.
Pašlaik vairumā gadījumu ir ļoti grūti noteikt ON bojājumu klīniskās formas. Iesniegtajām klīnisko izpausmju īpašībām ir daudz kopīga. Ir zināmas grūtības tos atšķirt. Tajā pašā laikā praktiskiem nolūkiem (redzes nerva dekompresijas indikācijas, prognozes, rehabilitācijas potenciāls, ekspertu novērtējums, TBI smaguma noteikšana utt.) ir nepieciešamas skaidras gradācijas pēc vienotiem kritērijiem. Pēdējais var ietvert redzes traucējumus. Ņemot vērā to, ka tie ir ļoti dažādi, visi redzes nerva bojājumi tiek iedalīti trīs smaguma pakāpēs pēc redzes traucējumu smaguma pakāpes: viegli, vidēji, smagi (2-2. tabula).
Redzes asuma un redzes lauka parametriem ir neatkarīga nozīme redzes nerva bojājuma smaguma noteikšanā. Pēdējais tiek novērtēts pēc sliktākā no diviem rādītājiem: redzes asums vai redzes lauks. Ja ir centrālā skotoma vai nav iespējams noteikt redzes lauka robežas, bojājuma smagumu vērtē pēc redzes asuma. Apvienojot normālu redzes asumu un redzes lauka defektu, smagumu nosaka tā lielums.
2-2 tabula
Tūlītēja redzes traucējumu veida gadījumā redzes nerva bojājuma smagumu novērtē pēc sākuma līmenis redzes funkcijas tūlīt pēc traumas. Progresējošu vai aizkavētu redzes traucējumu smaguma pakāpe ir dinamiski jānovērtē, pamatojoties uz to maksimālo smaguma pakāpi akūtā traumas periodā.
IX. MN funkcijas traucējumu gradācijas
1) Saskaņā ar disfunkcijas dinamiku:
1.1. Tūlītēja;
1.2. Progresīvs;
1.3. Atlikts.
2) Pēc ierosmes vadītspējas traucējumu pakāpes:
2.1. Daļējas ierosmes vadīšanas bloks;
2.2. Pilnīgs ierosmes vadīšanas bloks.
3) Saskaņā ar disfunkcijas atgriezeniskumu:
3.1. Atgriezenisks - MN funkcionāls pārtraukums;
3.2. Daļēji atgriezenisks - redzes nerva morfo-funkcionāls pārtraukums;
3.3. Neatgriezenisks - redzes nerva morfoloģisks lūzums.
Attēlā 2-28 izklāstīti izstrādātās klasifikācijas galvenie noteikumi.

Rīsi. 2 - 28. Redzes nerva bojājumu klasifikācija.
Diagnostikas formulējumu piemēri attiecībā uz redzes nerva bojājumiem:
— Slēgts netiešs viegls labā redzes nerva bojājums;
— Slēgts netiešs smags labā redzes nerva un chiasma bojājums;
— Slēgts netiešs smags redzes nerva bojājums no 2 pusēm;
— Slēgts netiešs smags labā redzes kanāla intrakanikulārā posma ievainojums (sasitums), labā redzes kanāla augšējās sienas lineārs lūzums;
— Slēgts netiešs smags ievainojums (sasitums un kompresija) labā redzes nerva intrakanikulārajā daļā;
— Labā redzes nerva intrakraniālās daļas slēgts netiešs smags dislokācijas bojājums (saspiešana);
— Atvērts tiešs smags labās ON intraorbitālās daļas ievainojums (brūce) ar pilnīgu anatomisku pārtraukumu;
— Labā redzes nerva intraorbitālās daļas atklāts netiešs smags ievainojums (sasitums).
Tādējādi izstrādātā redzes nerva traumu klasifikācija ļauj, nosakot diagnozi, ņemt vērā traumas raksturu un mehānismu, procesa ģenēzi un lokalizāciju, kaulu struktūru lūzumu esamību, redzes attīstības veidus. bojājumus, klīniskās formas un smaguma pakāpi, un tādējādi palīdz precizēt diagnozi, noteikt prognozi un diferencētu pieeju ārstēšanai.
TBI SMAGUMA PAKĀPES NOTEIKŠANA, KO KOPĀ AR REDZES NERVA BOJĀJUMI
Kā zināms, smadzeņu bojājuma pakāpe ir galvenā, bet ne vienīgā sastāvdaļa TBI smaguma noteikšanā. Protams, redzes nerva bojājumi ir viena no smadzeņu audu bojājumu izpausmēm un jo īpaši smadzeņu kontūzija. Tomēr detalizētākam uzdevumu risinājumam jēdzienu “smadzeņu bojājumi” ieteicams ņemt ārpus smadzeņu kontūzijas ietvara. Tas ļauj salīdzināt smadzeņu bojājuma pakāpi un ON, bet ne TBI un ON bojājumu smagumu, jo pēdējais pats par sevi ir svarīgs komponents TBI smaguma noteikšanā. Iepriekš minētais apgalvojums attiecas uz redzes nerva aizmugurējiem ievainojumiem. Redzes nerva priekšējo traumu klātbūtnē mēs runāsim par orbītas kontūziju kombinācijā ar TBI.
TBI var rasties redzes nerva bojājumi dažādas pakāpes smaguma pakāpe: viegla, vidēji smaga un smaga. TBI smaguma noteikšana, ko pavada redzes nerva bojājumi, rada zināmas grūtības, jo pašreizējā TBI klasifikācija neparedz TBI smaguma atkarību no bojājuma esamības vai neesamības. galvaskausa nervi, un jo īpaši ZN. Tikmēr (aizmugurējā) redzes nerva bojājumi var veikt dažas korekcijas, nosakot TBI smagumu. Dažos gadījumos smadzeņu bojājumu simptomi ir vienīgā traumas fokusa izpausme, un pārējā klīniskā aina labi atbilst smadzeņu satricinājuma diagnozei. Tajā pašā laikā smadzeņu kraniogrāfija un CT neatklāj kaulu traumatiskus ievainojumus un smadzeņu audu blīvuma izmaiņas. Atsevišķos gadījumos TBI var rasties bez samaņas zuduma. Taču šajos gadījumos TBI klīniskā forma – smadzeņu bojājuma apmērs – jāvērtē kā smadzeņu kontūzija. viegla pakāpe.
TBI smagums kopā ar redzes nerva bojājumiem jānosaka, ņemot vērā savstarpējas saasināšanās principu, kas parādīts zemāk esošajā diagrammā.
TBI SMAGUMA PĀRSKATS, KAS KOPĀ AR REDZES NERVA BOJĀJUMIEM

Gadījumos, kad ir viegls smadzeņu sasitums un viegls redzes nerva bojājums, TBI smagums jāinterpretē kā viegls. Ja rodas smags smadzeņu bojājums, tad, pamatojoties uz sastāvdaļu kopumu - vieglu smadzeņu kontūziju un smagu smadzeņu bojājumu, jārunā par mērenu TBI. Nosakot TBI smagumu pacientiem ar vieglu smadzeņu kontūziju un vidēji smagiem redzes nerva bojājumiem, kā arī pacientiem ar vidēji smagu smadzeņu kontūziju un smagiem redzes nerva bojājumiem, jāņem vērā arī citi faktori. (subarahnoidāla asiņošana, kaulu traumatiskas izmaiņas, liquoreja, pneimocefālija utt.).
Atrofijas laikā nervu audi piedzīvo akūtu barības vielu trūkumu, tāpēc tie pārstāj pildīt savas funkcijas. Ja process turpinās pietiekami ilgi, neironi sāk pakāpeniski mirt. Laika gaitā tas ietekmē arvien lielāku šūnu skaitu un smagos gadījumos visu nervu stumbru. Šādiem pacientiem būs gandrīz neiespējami atjaunot acu funkciju.
Kas ir redzes nervs?
Redzes nervs pieder pie galvaskausa perifērajiem nerviem, bet būtībā tas nav perifērais nervs ne pēc izcelsmes, ne struktūras, ne funkcijas. Šī ir smadzeņu baltā viela, ceļi, kas savieno un pārraida vizuālās sajūtas no tīklenes uz smadzeņu garozu.
Redzes nervs piegādā nervu ziņojumus smadzeņu zonai, kas ir atbildīga par gaismas informācijas apstrādi un uztveršanu. Tā ir vissvarīgākā daļa visā gaismas informācijas pārveidošanas procesā. Tās pirmā un nozīmīgākā funkcija ir vizuālo ziņojumu piegāde no tīklenes uz smadzeņu zonām, kas ir atbildīgas par redzi. Pat vismazākās traumas šajā zonā var radīt nopietnas komplikācijas un sekas.
Cēloņi
Redzes nerva atrofijas attīstību izraisa dažādi patoloģiski procesi redzes nervā un tīklenē (iekaisumi, distrofija, tūska, asinsrites traucējumi, toksīni, redzes nerva saspiešana un bojājumi), centrālās nervu sistēmas slimības, vispārējas redzes nerva slimības. ķermenis, iedzimtie cēloņi.
Izšķir šādus slimību veidus:
- Iedzimta atrofija - izpaužas dzimšanas brīdī vai neilgu laiku pēc bērna piedzimšanas.
- Iegūtā atrofija ir pieaugušo slimību sekas.
Faktori, kas izraisa redzes nerva atrofiju, var būt acu slimības, centrālās nervu sistēmas bojājumi, mehāniski bojājumi, intoksikācija, vispārējas, infekcijas, autoimūnas slimības utt. Redzes nerva atrofija rodas centrālo un perifēro tīklenes artēriju, kas nodrošina redzi apgādā, obstrukcijas rezultātā. nervs, kā arī ir galvenais glaukomas simptoms.
Galvenie atrofijas cēloņi ir:
- Iedzimtība
- Iedzimta patoloģija
- Acu slimības (tīklenes, kā arī redzes nerva asinsvadu slimības, dažādi neirīti, glaukoma, tīklenes pigmenta deģenerācija)
- Intoksikācija (hinīns, nikotīns un citas zāles)
- Saindēšanās ar alkoholu (precīzāk, alkohola surogāti)
- Vīrusu infekcijas (akūtas elpceļu infekcijas, gripa)
- Centrālās nervu sistēmas patoloģija (smadzeņu abscess, sifilīts, meningīts, galvaskausa trauma, multiplā skleroze, audzējs, sifilīts, galvaskausa trauma, encefalīts)
- Ateroskleroze
- Hipertoniskā slimība
- Intraokulārais spiediens
- Bagātīga asiņošana
Primārās lejupejošās atrofijas cēlonis ir asinsvadu traucējumi ar:
- hipertensija;
- ateroskleroze;
- mugurkaula patoloģijas.
Sekundāro atrofiju izraisa:
- akūta saindēšanās (ieskaitot alkohola aizstājējus, nikotīnu un hinīnu);
- tīklenes iekaisums;
- ļaundabīgi audzēji;
- traumatisks ievainojums.
Redzes nerva atrofiju var izraisīt redzes nerva iekaisums vai distrofija, tā saspiešana vai trauma, kas izraisa nervu audu bojājumus.
Slimību veidi
Notiek acs redzes nerva atrofija:
- Primārā atrofija (augšupejoša un lejupejoša), kā likums, attīstās kā neatkarīga slimība. Visbiežāk tiek diagnosticēta dilstošā optiskā atrofija. Šāda veida atrofija ir sekas tam, ka tiek ietekmētas pašas nervu šķiedras. To pārnēsā recesīvā veidā mantojumā. Šī slimība ir saistīta tikai ar X hromosomu, tāpēc ar šo patoloģiju cieš tikai vīrieši. Tas izpaužas lidojumā.
- Sekundārā atrofija parasti attīstās pēc jebkuras slimības gaitas, attīstoties redzes nerva stagnācijai vai tā asins piegādes traucējumiem. Šī slimība attīstās jebkurā cilvēkā un absolūti jebkurā vecumā.
Turklāt redzes nerva atrofijas formu klasifikācija ietver arī šādus šīs patoloģijas variantus:
Daļēja redzes atrofija
Redzes nerva atrofijas daļējas formas (vai sākotnējās atrofijas, kā tas ir arī definēts) raksturīga iezīme ir redzes funkcijas (pats redzes) nepilnīga saglabāšana, kas ir svarīga, ja redzes asums ir samazināts (kā dēļ tiek lietotas lēcas). vai brilles neuzlabo redzes kvalitāti). Lai gan šajā gadījumā var saglabāt atlikušo redzi, ir krāsu uztveres traucējumi. Redzamās aizsargājamās teritorijas joprojām ir pieejamas.
Pilnīga atrofija
Jebkāda pašdiagnoze ir izslēgta - precīzu diagnozi var veikt tikai speciālisti ar atbilstošu aprīkojumu. Tas ir saistīts arī ar to, ka atrofijas simptomiem ir daudz kopīga ar ambliopiju un kataraktu.
Turklāt redzes nerva atrofija var izpausties stacionārā formā (tas ir, pilnīgā vai neprogresējošā formā), kas norāda uz stabilu faktisko redzes funkciju stāvokli, kā arī pretējā, progresējošā formā, kam neizbēgami iestājas redzes asuma kvalitātes pazemināšanās.
Atrofijas simptomi
Galvenā redzes nerva atrofijas pazīme ir redzes asuma samazināšanās, ko nevar koriģēt ar brillēm un lēcām.
- Ar progresējošu atrofiju redzes funkcijas samazināšanās attīstās no vairākām dienām līdz vairākiem mēnešiem un var izraisīt pilnīgu aklumu.
- Redzes nerva daļējas atrofijas gadījumā patoloģiskas izmaiņas sasniedz noteiktu punktu un tālāk neattīstās, un tāpēc redze daļēji tiek zaudēta.
Ar daļēju atrofiju redzes pasliktināšanās process kādā posmā apstājas, un redze stabilizējas. Tādējādi ir iespējams atšķirt progresējošu un pilnīgu atrofiju.
Satraucoši simptomi, kas var liecināt par redzes nerva atrofijas attīstību, ir:
- redzes lauku sašaurināšanās un izzušana (sānu redze);
- "tuneļa" redzes parādīšanās, kas saistīta ar krāsu jutības traucējumiem;
- skotomu rašanās;
- aferentā zīlītes efekta izpausme.
Simptomu izpausme var būt vienpusēja (vienā acī) vai daudzpusēja (abās acīs vienlaikus).
Komplikācijas
Optiskās atrofijas diagnoze ir ļoti nopietna. Pie mazākās redzes pasliktināšanās nekavējoties jākonsultējas ar ārstu, lai nepalaistu garām iespēju atgūties. Bez ārstēšanas un, slimībai progresējot, redze var pilnībā izzust, un to nebūs iespējams atjaunot.
Lai novērstu redzes nerva patoloģiju rašanos, ir rūpīgi jāuzrauga jūsu veselība un regulāri jāveic izmeklējumi pie speciālistiem (reimatologs, endokrinologs, neirologs, oftalmologs). Pie pirmajām redzes pasliktināšanās pazīmēm jākonsultējas ar oftalmologu.
Diagnostika
Redzes nerva atrofija ir diezgan nopietna slimība. Pat mazākās redzes pasliktināšanās gadījumā ir nepieciešams apmeklēt oftalmologu, lai nepalaistu garām dārgo laiku slimības ārstēšanai. Jebkāda pašdiagnoze ir izslēgta - precīzu diagnozi var veikt tikai speciālisti ar atbilstošu aprīkojumu. Tas ir saistīts arī ar to, ka atrofijas simptomiem ir daudz kopīga ar ambliopiju un kataraktu.
Oftalmologa pārbaudē jāiekļauj:
- redzes asuma pārbaude;
- visa acs dibena pārbaude caur zīlīti (atšķaidīta ar īpašiem pilieniem);
- sferoperimetrija (precīza redzes lauka robežu noteikšana);
- lāzera doplerogrāfija;
- krāsu uztveres novērtējums;
- kraniogrāfija ar sella turcica attēlu;
- datora perimetrija (ļauj noteikt, kura nerva daļa ir bojāta);
- video-oftalmogrāfija (ļauj noteikt redzes nerva bojājuma raksturu);
- datortomogrāfija, kā arī magnētiskā kodolrezonanse (noskaidro redzes nerva slimības cēloni).
Tāpat tiek sasniegts noteikts informācijas saturs, lai ar laboratorisko pētījumu metodēm, piemēram, asins analīzēm (vispārējām un bioķīmiskajām), boreliozes vai sifilisa izmeklējumiem, apkopotu vispārēju slimības ainu.
Acs redzes nerva atrofijas ārstēšana
Optiskās atrofijas ārstēšana ārstiem ir ļoti grūts uzdevums. Jums jāzina, ka iznīcinātās nervu šķiedras nevar atjaunot. Cerēt uz kādu efektu no ārstēšanas var, tikai atjaunojot iznīcināšanas stadijā esošo nervu šķiedru darbību, kuras joprojām saglabā savas dzīvībai svarīgās funkcijas. Ja šis brīdis tiek palaists garām, redze skartajā acī var tikt zaudēta uz visiem laikiem.
Ārstējot redzes nerva atrofiju, tiek veiktas šādas darbības:
- Biogēnos stimulatorus (stiklveida ķermenis, alvejas ekstrakts u.c.), aminoskābes (glutamīnskābe), imūnstimulējošus līdzekļus (Eleutherococcus), vitamīnus (B1, B2, B6, askorutīnu) izraksta, lai stimulētu izmainīto audu atjaunošanos, kā arī uzlabot vielmaiņas procesus
- Lai uzlabotu asinsriti traukos, kas apgādā nervu, tiek nozīmēti vazodilatatori (no-spa, diabazols, papaverīns, sermions, trental, zufilīns).
- Lai uzturētu centrālās nervu sistēmas darbību, tiek nozīmēti Fezam, Emoxipin, Nootropil, Cavinton
- Lai paātrinātu patoloģisko procesu rezorbciju - pirogenālo, preduktālo
- Lai apturētu iekaisuma procesu, tiek nozīmētas hormonālās zāles - deksametazons, prednizolons.
Zāles lieto tikai pēc ārsta norādījuma un pēc precīzas diagnozes noteikšanas. Tikai speciālists var izvēlēties optimālu ārstēšanu, ņemot vērā pavadošās slimības.
Pacientiem, kuri pilnībā zaudējuši redzi vai zaudējuši to būtiski, tiek nozīmēts atbilstošs rehabilitācijas kurss. Tā mērķis ir kompensēt un, ja iespējams, novērst visus ierobežojumus, kas dzīvē rodas pēc redzes nerva atrofijas pārciesšanas.
Galvenās fizioterapeitiskās terapijas metodes:
- krāsu stimulēšana;
- gaismas stimulēšana;
- elektriskā stimulācija;
- magnētiskā stimulācija.
Labāka rezultāta sasniegšanai var nozīmēt redzes nerva magnētisko un lāzerstimulāciju, ultraskaņu, elektroforēzi, skābekļa terapiju.
Jo agrāk tiek uzsākta ārstēšana, jo labvēlīgāka ir slimības prognoze. Nervu audi ir praktiski nelabojami, tāpēc slimību nevar atstāt novārtā, tā ir jāārstē savlaicīgi.
Dažos gadījumos ar redzes atrofiju var būt svarīga arī operācija un ķirurģiska iejaukšanās. Saskaņā ar pētījumu rezultātiem optiskās šķiedras ne vienmēr ir mirušas, dažas var būt parabiotiskā stāvoklī, un tās var atgriezt dzīvē, izmantojot speciālistu ar lielu pieredzi.
Redzes nerva atrofijas prognoze vienmēr ir nopietna. Dažos gadījumos jūs varat sagaidīt redzes saglabāšanu. Ja attīstās atrofija, prognoze ir nelabvēlīga. Pacientu ar redzes atrofiju, kuru redzes asums vairākus gadus ir mazāks par 0,01, ārstēšana ir neefektīva.
Profilakse
Optiskā atrofija ir nopietna slimība. Lai to novērstu, jums jāievēro daži noteikumi:
- Konsultācija ar speciālistu, ja ir mazākās šaubas par pacienta redzes asumu;
- Dažādu intoksikācijas veidu profilakse
- savlaicīgi ārstēt infekcijas slimības;
- ļaunprātīgi neizmantojiet alkoholu;
- uzraudzīt asinsspiedienu;
- novērst acu un traumatiskus smadzeņu ievainojumus;
- atkārtota asins pārliešana smagas asiņošanas gadījumā.
Savlaicīga diagnostika un ārstēšana dažos gadījumos var atjaunot redzi, bet citos - palēnināt vai apturēt atrofijas progresēšanu.
Diskusija: 4 komentāri
Manam brālim tas tika diagnosticēts apmēram pirms 5 gadiem. Šodien es viņam nosūtīšu rakstu, ļaujiet viņam izlasīt, cik tas ir bīstami
Un kaimiņš huligāniski atsita manu galvu pret sienu... Man tas ir ierasts. atrofija, kas pēc pabeigta neirīta joprojām ir svaiga. ((((Kas ar mani notiks tagad...
Manam vīram konstatēta sekundāra abu acu atrofija, diemžēl ārsti mums palīdzēt nevar. Vai ir kāds līdzeklis pret šo slimību, lūdzu, palīdziet. Kur es varu saņemt ārstēšanu?
Ļoti skaidri izskaidrots, paldies
Pievienot komentāru Atcelt atbildi
© Visa informācija vietnē “Simptomi un ārstēšana” ir sniegta informatīviem nolūkiem. Nelietojiet pašārstēšanos, bet sazinieties pieredzējis ārsts. | Lietotāja līgums |
Redzes nerva bojājums
Redzes nerva bojājumi visbiežāk rodas tā integritātes pārkāpuma vai kaulu fragmentu, orbītas hematomas vai asiņošanas rezultātā starp redzes nerva apvalkiem. Pārkāpums vai plīsums ir iespējams dažādos līmeņos: orbītā, redzes nerva kanālā, smadzeņu zonā. Redzes nerva bojājuma simptomi ir redzes asuma samazināšanās un redzes lauka izmaiņas.
Redzes nerva iesprūšanu raksturo samazināts redzes asums, var konstatēt trombozes modeli fundusā centrālā vēna tīklene, un smagākas traumas gadījumā - centrālās tīklenes artērijas oklūzija.
Redzes nerva plīsums var būt daļējs vai pilnīgs. Pirmajās dienās pēc traumas dibens var palikt nemainīgs. Tāpēc pacienta sūdzības par krasu redzes samazināšanos vai pilnīgu redzes zudumu var izraisīt ārstam aizdomas par pasliktināšanos. Pēc tam dibenā veidojas redzes nerva atrofijas attēls. Jo tuvāk acs ābolam plīsums ir lokalizēts, jo agrāk notiek izmaiņas fundusā. Ar nepilnīgu redzes nerva atrofiju var saglabāties samazināta redze un daļa no redzes lauka.
Redzes nerva pārrāvums notiek smagas strupas traumas gadījumā orbītas mediālajā daļā (ar nūjas galu utt.), ja acs aizmugurējā daļa pēkšņi izkustas uz āru. Atdalīšanos pavada pilnīgs redzes zudums; vispirms tiek konstatēts liels asinsizplūdums fundūzā un pēc tam audu defekts depresijas veidā, ko ieskauj asiņošana.
Ārstēšana. Noteikt hemostatisko un dehidratācijas terapiju; Ja ir aizdomas par orbītas hematomu, iespējams ķirurģisks griezums - orbitotomija. Pēc tam redzes nerva daļējas atrofijas apstākļos tiek veikti atkārtoti ultraskaņas, vazodilatatora un stimulējošas terapijas kursi.
Redzes orgāna traumas.Redzes orgāna traumas iedala orbītas, acs piedēkļu un acs ābola ievainojumos.
Orbītas brūces, īpaši šautas brūces, to sarežģītības, daudzveidības un īpašību dēļ pieder pie ārkārtīgi smagiem ievainojumiem. Tās var būt izolētas - ar vai bez svešķermeņa orbītā, kombinētas - ar vienlaicīgu acs ābola bojājumu, kombinētas - ja orbītas traumu pavada galvaskausa reģiona, sejas, deguna blakusdobumu traumas.
Visiem pacientiem ar orbītas traumām tiek veikta rentgenogrāfija divās projekcijās.
Atkarībā no ieroča veida (smags neass priekšmets, nazis, stikls, īlens), ar kuru tika gūta trauma, acs dobuma mīksto audu bojājumus var saplēst, sagriezt vai pārdurt.
Īpatnības plīsumi: taukaudu zudums, acs ārējo muskuļu bojājumi, asaru dziedzera traumas, iespējama oftalmopleģijas parādīšanās, eksoftalmoss.
Ārstēšana. Vispirms tiek pārbaudīta brūce - tiek noteikts tās izmērs un dziļums, kā arī attiecības ar orbītas kaulu sienām. Oftalmologam vispirms jānoskaidro, vai tas sniedzas dziļāk galvaskausa dobumā un deguna blakusdobumos. Pēc tam viņi izmanto orbītas mīksto audu iepriekšēju ķirurģisku ārstēšanu - brūces piesārņotās malas tiek taupīgi nogrieztas 0,1-1 mm robežās, brūce tiek mazgāta ar furacilīna, antibiotiku vai ūdeņraža peroksīda šķīdumu. Pēc indikācijām brūču plastisko ķirurģiju veic, izmantojot blakus audus, uz bojātajām fascijām, saitēm vai muskuļiem uzliek ketgutu vai citas absorbējamas šuves, uz ādas – zīda šuves.
Punktu brūču pazīmes: eksoftalms, oftalmoplēģija, ptoze, kas liecina par dziļu brūces kanālu un nervu stumbru un asinsvadu traumu orbītas virsotnes tuvumā. Viens no faktoriem, kas nosaka durtu brūču smagumu, ir redzes nerva bojājums.
Ārstēšana galvenokārt ietver rūpīgu brūces kanāla pārskatīšanu un iepriekšēju ķirurģisku ārstēšanu. Mīkstie audumi sagriež 2-2,5 cm, brūces kanālu rūpīgi pārbauda, ievērojot maksimālas audu saglabāšanas principu. Ja orbītā nav svešķermeņa un, izslēdzot brūces kanāla iekļūšanu galvaskausa dobumā vai deguna blakusdobumos, uz brūces tiek uzliktas šuves.
Iegrieztu brūču gadījumā tiek veikta brūces pārskatīšana un iepriekšēja ķirurģiska ārstēšana, lai atjaunotu orbītas mīksto audu anatomiskās attiecības. Svešķermeņa klātbūtne orbītā ievērojami sarežģī traumatiskā procesa gaitu. Smags iekaisuma audu pietūkums, eksoftalmoss un brūces trakta klātbūtne, no kuras izdalās strutas, liecina par iespējamu koka svešķermeņa iekļūšanu orbītā. Tās atrašanās vietas noteikšanai tiek veikta rentgena izmeklēšana vai datortomogrāfija, papildus datus var iegūt ar ultraskaņas izmeklēšanu, tai skaitā orbītas ultraskaņas skenēšanu.
Pēc svešķermeņa atrašanās vietas noskaidrošanas orbītā tas tiek noņemts, izmantojot vienkāršu orbitotomiju, ja ir magnētiski fragmenti, tiek izmantoti magnēti.
Orbītas kaulaino sieniņu lūzumi miera laikā tiek novēroti gandrīz pusē no visiem orbītas bojājumiem. Lūzumu ārstēšanu kopīgi veic oftalmologs, neiroķirurgs, otolaringologs un zobārsts. Orbītas brūču ķirurģiska ārstēšana agri datumi pēc traumas tas ļauj ne tikai novērst kosmētisku defektu, bet arī atjaunot pacientam redzi.
Redzes nerva bojājumu klasifikācija
1) Atvērts ievainojums - redzes nerva bojājums galvaskausa un/vai orbītas caurdurtu brūču dēļ.
2) Slēgta trauma - redzes nerva bojājums galvaskausa un sejas skeleta strupas traumas rezultātā.
1) Tiešs bojājums rodas traumatiskā aģenta tiešā saskarē ar neitronu.
2) Netieši bojājumi rodas traumatiska aģenta trieciena vai kompresijas iedarbības rezultātā uz attālām vai apkārtējām kaulu struktūrām. Raksturīga ir redzes pasliktināšanās pēc traumas, ja nav acs ābola bojājuma pazīmju, kas var izraisīt redzes funkciju samazināšanos.
1) Primārais bojājums - bojājums, kurā ir mehāniskās enerģijas izraisītas morfoloģiskas izmaiņas, kas rodas traumas brīdī:
1.1. Asiņošana nervā, nerva apvalkos un starpapvalku telpās;
1.2. Kontūzijas nekroze; 1.3. Pārtraukums:
a) anatomisks (pilnīgs vai daļējs);
2.2. Nekroze lokālas kuģa saspiešanas vai asinsrites asinsvadu nepietiekamības dēļ;
2.3. Nervu infarkts asinsvadu oklūzijas dēļ (spazmas, tromboze).
1) Priekšējais bojājums - intraokulārās sekcijas (ON diska) un intraorbitālās sekcijas daļas bojājums līdz vietai, kur tajā iekļūst centrālā tīklenes artērija (CRA), savukārt patoloģija vienmēr tiek konstatēta fundusā.
1) Vienpusējs redzes nerva bojājums.
2) Smadzeņu pamatnes redzes ceļa bojājumi:
2.1. Divpusējs redzes nerva bojājums;
2.2. Chiasm bojājumi;
2.3. Kombinēts redzes nerva un chiasm bojājums;
2.4. Kombinētie redzes nerva, chiasma un redzes trakta bojājumi.
1) Bojājumi ar redzes kanāla sieniņu lūzumu.
2) Bojājumi ar blakus esošo kaulu struktūru lūzumiem (orbītas siena, priekšējais slīpais process, sphenoid kaula mazākais spārns).
3) Galvaskausa un sejas skeleta attālo kaulu struktūru lūzumu izraisīti bojājumi.
4) Galvaskausa un sejas skeleta kaulu struktūru bojājumi bez lūzumiem.
1) Priekšējiem ievainojumiem:
1.1. Slikta cirkulācija asinsvadu sistēmā;
1.2. Priekšējā išēmiskā neiropātija;
1.3. Evulsija (redzes nerva atdalīšana no acs ābola);
2) Aizmugurējās traumas gadījumā:
Smadzeņu satricinājums ir definēts kā "klīnisks sindroms, kam raksturīgi tūlītēji un pārejoši neiroloģisko funkciju traucējumi, kas saistīti ar mehānisku ietekmi".
Kontūziju histoloģiski definē kā "strukturālus audu bojājumus, kam raksturīga asiņu ekstravazācija un šūnu nāve".
Morfoloģiskā substrāta struktūrā dominē sekundāri (išēmiski) bojājumi nervu mehāniskās saspiešanas dēļ. Redzes nerva saspiešanu raksturo progresējoša vai aizkavēta redzes funkcijas pasliktināšanās pēc traumas. Ar aizkavētu redzes zuduma veidu redzes funkcijas netiek mainītas uzreiz pēc traumas, un to primārā pasliktināšanās tiek novērota tikai pēc kāda laika. Ar progresējošu redzes zuduma veidu uzreiz pēc traumas novēro primāru redzes funkciju pasliktināšanos, savukārt ir daļējs redzes deficīts, kas pēc kāda laika palielinās (sekundāra pasliktināšanās). Laika posms no traumas brīža līdz primārai vai sekundārai redzes funkciju pasliktināšanās (“skaidrs intervāls”) var ilgt no vairākām minūtēm un stundām līdz vairākām dienām pēc traumas. "Gaismas sprauga" neatkarīgi no tā ilguma norāda uz redzes nerva anatomiskā pārtraukuma neesamību un potenciāli atgriezenisku morfoloģisku izmaiņu klātbūtni.
1) Orbītas augšējā siena;
2) Optiskā kanāla sienas;
3) Priekšējais slīpais process.
1.1. Retrobulbāra hematoma;
1.2. Orbītas subperiosteāla hematoma.
2) Redzes nerva meningeāla hematoma.
3.1. Frontobazālā hematoma;
3.2. Frontotemporālā reģiona izliekta hematoma.
1) Callus;
2) Rētaudi;
3) Adhezīvs arahnoidīts.
GL ievainojums ir tiešs GL bojājums, kas rodas tieša kontakta ar traumatisku aģentu rezultātā. Redzes nerva ievainojums, kā likums, izraisa tā pilnīgu neatgriezenisku bojājumu ar anatomisku pārtraukumu un tūlītējas amaurozes attīstību. Tomēr ir iespējams arī daļējs bojājums. Šajā gadījumā ir neatgriezeniski bojājumi daļai optisko šķiedru, bet neskartās šķiedras saglabā iespēju atjaunot savu funkciju. Gadījumos, kad traumatiska aģenta tieša ietekme uz MN neizraisa tā integritātes pārkāpumu, rodas tangenciāls ievainojums.
Pašlaik vairumā gadījumu ir ļoti grūti noteikt ON bojājumu klīniskās formas. Iesniegtajām klīnisko izpausmju īpašībām ir daudz kopīga. Ir zināmas grūtības tos atšķirt. Tajā pašā laikā praktiskiem nolūkiem (redzes nerva dekompresijas indikācijas, prognozes, rehabilitācijas potenciāls, ekspertu novērtējums, TBI smaguma noteikšana utt.) ir nepieciešamas skaidras gradācijas pēc vienotiem kritērijiem. Pēdējais var ietvert redzes traucējumus. Ņemot vērā to, ka tie ir ļoti dažādi, visi redzes nerva bojājumi tiek iedalīti trīs smaguma pakāpēs pēc redzes traucējumu smaguma pakāpes: viegli, vidēji, smagi (2-2. tabula).
Redzes nerva bojājuma smaguma novērtēšanas kritēriji
Tūlītēja redzes traucējumu veida gadījumā redzes nerva bojājuma smagums tiek novērtēts pēc sākotnējā redzes funkciju līmeņa tūlīt pēc traumas. Progresējošu vai aizkavētu redzes traucējumu smaguma pakāpe ir dinamiski jānovērtē, pamatojoties uz to maksimālo smaguma pakāpi akūtā traumas periodā.
2.1. Daļējas ierosmes vadīšanas bloks;
2.2. Pilnīgs ierosmes vadīšanas bloks.
3.1. Atgriezenisks - MN funkcionāls pārtraukums;
3.2. Daļēji atgriezenisks - redzes nerva morfo-funkcionāls pārtraukums;
3.3. Neatgriezenisks - redzes nerva morfoloģisks lūzums.
Rīsi. 2 - 28. Redzes nerva bojājumu klasifikācija.
Diagnostikas formulējumu piemēri attiecībā uz redzes nerva bojājumiem:
Slēgts netiešs viegls labās redzes nerva bojājums;
Slēgts netiešs smags labā redzes nerva un chiasm bojājums;
Slēgts netiešs smags redzes nerva bojājums no 2 pusēm;
Labā redzes kanāla intrakanikulārā posma slēgts netiešs smags ievainojums (sasitums), labā redzes kanāla augšējās sienas lineārs lūzums;
Labā redzes nerva intrakanikulārās daļas slēgts netiešs smags ievainojums (sasitums un kompresija);
Labā redzes nerva intrakraniālās daļas slēgts netiešs smags dislokācijas bojājums (saspiešana);
Atvērts tiešs smags labās ON intraorbitālās daļas ievainojums (brūce) ar pilnīgu anatomisku pārtraukumu;
Labā redzes nerva intraorbitālās daļas atklāts netiešs smags ievainojums (sasitums).
Smadzeņu kontūzijas ietver fokusa makrostrukturālus bojājumus smadzeņu vielai, ko izraisa traumas.
Saskaņā ar Krievijā pieņemto vienoto TBI klīnisko klasifikāciju fokusa smadzeņu kontūzijas iedala trīs smaguma pakāpēs: 1) vieglas, 2) vidēji smagas un 3) smagas.
Difūzi smadzeņu aksonu bojājumi ietver pilnīgus un/vai daļējus plaši izplatītus aksonu plīsumus bieža kombinācija ar nelieliem fokusa asinsizplūdumiem, ko izraisa pārsvarā inerciāla trauma. Šajā gadījumā raksturīgākās teritorijas ir aksonu un asinsvadu audi.
Vairumā gadījumu tie ir hipertensijas un aterosklerozes komplikācija. Retāk izraisa sirds vārstuļu slimības, miokarda infarkts, smagas smadzeņu asinsvadu anomālijas, hemorāģiskais sindroms un arterīts. Ir išēmiski un hemorāģiskie insulti, kā arī lpp.
Video par viesnīcu Hunguest Helios Hotel Anna, Heviza, Ungārija
Diagnozi un ārstēšanu var noteikt tikai ārsts klātienes konsultācijas laikā.
Zinātniskās un medicīnas ziņas par pieaugušo un bērnu slimību ārstēšanu un profilaksi.
Ārvalstu klīnikas, slimnīcas un kūrorti - izmeklēšana un rehabilitācija ārzemēs.
Izmantojot vietnes materiālus, aktīvā atsauce ir obligāta.
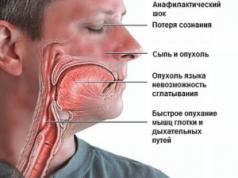
Traumatiska smadzeņu trauma (TBI) gadījumā bieži rodas redzes nerva (ON) bojājumi. Cilvēka acs ir ļoti trausls instruments, ko var viegli sabojāt. Un mēs runājam ne tikai par tā ārējo daļu, bet arī par iekšējo. Visbiežāk traumas rodas spēcīgas mehāniskas ietekmes rezultātā uz galvas zonu. Tas rada daudzas negatīvas sekas, kuru smagums ir atkarīgs no traumas līmeņa un TBI veida.
Galvenā informācija
Speciālisti atzīmē, ka tāda problēma kā redzes nerva bojājums rodas aptuveni 5% cietušo ar traumatisku smadzeņu traumu. Visbiežāk bojājumi rodas intrakanālā nerva nodalījumā.
Būtībā šāda veida traumas rodas pēc trieciena galvas frontālajai vai frontotemporālajai daļai. Tajā pašā laikā eksperti atzīmē, ka galvaskausa bojājuma smagums ne vienmēr korelē ar redzes nerva bojājuma līmeni.
Tāpēc mēs nevaram teikt, ka spēcīgs trieciens pa galvu noteikti novedīs pie pilnīga vai daļēja redzes zuduma. Savukārt pat šķietami nenozīmīga trauma var izraisīt nopietnu redzes procesa pasliktināšanos, ja sitiens krīt pa noteiktu zonu.
Vislielākās briesmas rada galvas priekšējās daļas traumas. Tāpēc no šādiem sitieniem ir jāizvairās, lai nezaudētu redzi.
Profesionāļi saka, ka ar smagiem fronto-orbitālas zonas bojājumiem ir iespējams maksimāls nerva bojājums, kas var izraisīt pilnīgu redzes zudumu un pat amaurozi.
Daži pacienti arī cieš no samaņas zuduma. Bet dažiem sitienus galvas priekšējā daļā atspoguļo tikai redzes procesa pasliktināšanās. Tā ir skaidra redzes nerva bojājuma pazīme.
Redzes nerva bojājumu cēloņi
ZN spēlē ļoti svarīgu lomu cilvēka organismā svarīga loma. Šis ir īpašs raidītājs, kas pārvieto signālus no tīklenes uz smadzenēm. Redzes nervs sastāv no miljoniem šķiedru, kuru kopējais garums ir 50 mm. Šī ir ļoti neaizsargāta, bet svarīga struktūra, kuru var viegli sabojāt.
Kā jau minēts, visvairāk kopīgs cēlonis redzes nerva bojājums kļūst par galvas traumu. Tomēr tas nebūt nav vienīgais iespējamais faktors signāla pārraides traucējumi. Tā var būt intrauterīnās attīstības problēma, kad auglis noteiktu procesu ietekmē piedzīvo patoloģisku redzes orgānu veidošanos.
Turklāt iekaisums, kas var koncentrēties acī vai smadzeņu zonā, var izraisīt redzes nerva bojājumus. ZN arī negatīvi ietekmē sastrēgumi, un atrofiju. Pēdējiem var būt dažāda izcelsme.
Visbiežāk tas kļūst par komplikāciju pēc traumatiskas smadzeņu traumas. Bet dažreiz atrofiski procesi acīs rodas saindēšanās un smagas ķermeņa intoksikācijas dēļ.
Intrauterīns redzes nerva bojājums
Redzes nerva bojājumu parādīšanās iemesli var būt daudz. Tāpēc, ja redze pasliktinās, noteikti jākonsultējas ar speciālistu. Ārsts izraksta kvalitatīvu pārbaudi un pēc tam nosaka patoloģijas cēloni.
Izmantojot pareizo pieeju un atbilstošu ārstēšanu, jūs varat sasniegt labus rezultātus un atjaunot redzes procesu līdz normālām robežām. Diagnoze tiek veikta tikai pēc rūpīgas pacienta pārbaudes un visu nepieciešamo pārbaužu veikšanas. Katram redzes nerva bojājuma veidam ir savi simptomi.
Ja pacientam ir traumatisks smadzeņu traumas, redzes nerva bojājuma cēloni var viegli noteikt. Šajā gadījumā pacientam ir jāsaņem pareiza ārstēšana, pretējā gadījumā redzes funkcija var netikt atjaunota.
Bet ir arī situācijas, kad ir ļoti grūti noteikt redzes nerva bojājuma cēloni. Piemēram, ja pacients cieš no patoloģijas, kas rodas no intrauterīnā attīstība, var būt grūti uzreiz noteikt diagnozi.
Redzes nerva un daudzu citu elementu veidošanās, kas ir atbildīgi par redzes procesu, notiek laika posmā no 3 līdz 10 grūtniecības nedēļām. Ja topošā māmiņa šajā laikā cieš no kādas slimības vai viņas ķermenis ir pakļauts noteiktiem negatīviem faktoriem, mazulim var attīstīties iedzimta redzes nerva atrofija.
Eksperti izšķir 6 šīs slimības formas. Gandrīz visiem no tiem ir līdzīgi vispārīgi simptomi. Sākotnēji ir spēcīgs redzes funkciju kritums. Turklāt pacientam vienmēr tiek diagnosticētas izmaiņas mazo trauku struktūrā, tas ir, pacienti cieš no mikroangiopātijas.
Krāsu uztvere un perifērā redze plkst patoloģiska attīstība redzes nervs būtiski atšķirsies no tā, kā pasauli redz cilvēki bez šādām patoloģijām.
Ar patoloģisku MN intrauterīnu attīstību redzes procesa problēmas paliek uz mūžu, un nav iespējams pilnībā izārstēt patoloģiju. Cilvēki ar šo diagnozi bieži cieš no dažādām komplikācijām.
Nepareiza vizuālā uztvere ārpasauli padara pacientus nervozus un aizkaitināmus, kā arī noslieci uz migrēnu.
Iekaisuma procesu izraisīti bojājumi
Iegūtās redzes problēmas var izraisīt iekaisums. Redzes nervs ir ļoti trausla struktūra, tāpēc noteiktu faktoru ietekmē tas ļoti cieš un ātri sabojājas. Ja cilvēks saskaras ar nopietnu iekaisuma procesu, kas lokalizējas galvā, var tikt traumēts redzes nervs, kas izraisīs ķermeņa redzes funkciju pasliktināšanos.
Jebkurš iekaisums ir bīstams redzei. Tas var sabojāt smadzenes, acs ābolu un pat degunu. Speciālisti stingri iesaka neignorēt patoloģiskā procesa simptomus deguna blakusdobumos, rīklē un ausī. Nepareiza ārstēšana vai tās neesamība var izraisīt redzes nerva bojājumus.
IN medicīnas prakse Bija arī situācijas, kad banāls kariess izraisīja aklumu. Tāpēc jebkurš iekaisums ir jāārstē, un tas jādara savlaicīgi, lai novērstu komplikācijas.
Bīstami mikroorganismi var iekļūt stiklveida ķermenī un pēc tam doties tālāk. Tā rezultātā iekaisuma process izplatās acīs, un tas var novest pie pilnīga sakāve redzes nervs un pilnīgs aklums. Ja ON ir daļēji bojāts, pacientam, visticamāk, tiks diagnosticēta atrofija.
Šī parādība izpaužas kā nopietna redzes pasliktināšanās vai pilnīga redzes zudums. Turklāt asinsvadu traumas vienmēr rodas audu pietūkuma dēļ. Taču līdzīgas parādības ir raksturīgas arī daudzām citām slimībām, tāpēc pareizas diagnozes noteikšana bieži vien ir sarežģīta.
Taču, ja pacientam ir kariess, vidusauss iekaisums, sinusīts vai citi iekaisuma procesi, var pieņemt, ka ar to ir saistītas redzes problēmas.
Neiekaisuma bojājumi
Ja cilvēka organismā rodas kāda stagnācija, kas visbiežāk ir saistīta ar spiediena traucējumiem, pacientam var rasties nervu bojājumi, kam seko atrofija. Palielināt intrakraniālais spiediens var notikt vairāku iemeslu dēļ.
Viens no visvairāk bīstamie faktori, izraisot sastrēgumu galvaskausā, uzskata par onkoloģisku audzēju. Bet arī labdabīgi audzēji var radīt spiedienu uz redzes orgāniem, kas novedīs pie redzes nerva saspiešanas un bojājumiem.
Neiekaisuma procesa cēlonis, kas izraisa redzes nerva bojājumus, var būt smadzeņu pietūkums, kaulu struktūras pārkāpums un pat dzemdes kakla osteohondroze. Tas viss var palielināt intrakraniālo spiedienu. Ja tas ir pārāk augsts, rodas nervu bojājumi.
Speciālisti atzīmē, ka visbiežāk redzes nerva neiekaisīgu bojājumu simptoms ir daļēja atrofija. Tas ir, redze pasliktinās, bet pilnībā nepazūd. Parasti pacients nekonsekventi izjūt redzes procesa problēmas.
Sūdzības rodas tikai tajā stadijā, kad ir spēcīgs intrakraniālais spiediens. Pārbaudes laikā speciālisti bieži atzīmē asinsizplūdumus, kas parādās svītrās. Taču, ja spiediens ir ļoti augsts, acis var kļūt pavisam sarkanas.
Šīs parādības briesmas ir saistītas ar to, ka tās simptomi pirmajā posmā ir diezgan vāji izteikti. Tāpēc cilvēks tos var vienkārši ignorēt. Bet jau šajā laikā tiks novēroti redzes nerva bojājumi un atrofija. Tāpēc, parādoties pirmajām redzes problēmām, noteikti jākonsultējas ar ārstu.
Ja intrakraniālā spiediena problēma nav atrisināta savlaicīgi un neatbrīvojas negatīvs faktors, kas provocē šo procesu, nevajadzētu paļauties uz pilnīgu redzes atjaunošanos. Nepatīkamu simptomu ignorēšana bieži izraisa pilnīgu aklumu, tāpēc ir obligāti jāārstē redzes nerva neiekaisuma bojājumi un jānovērš tā atrofija.
Mehāniski bojājumi
Šādas parādības ir ļoti bīstamas redzes procesam. Tie rodas diezgan bieži. Piemēram, cilvēki, kas iekļūst autoavārijās, bieži cieš no tā. Šeit vairumā gadījumu ir traumas, piemēram, sitiens pa pieri, un tas var apdraudēt pilnīgu redzes zudumu.
Tomēr eksperti mehāniskos bojājumus smadzenēs klasificē ne tikai kā traumatiskus smadzeņu bojājumus, bet arī kā toksīnu iedarbību. Ķermeņa intoksikācija, saindēšanās ar alkoholu, nikotīnu un dažādām indēm tiek uzskatīta par ļoti bīstamu. Šādiem gadījumiem ir raksturīgi noteikta veida simptomi.
Kaitīgu vielu iedarbība izraisa kuņģa darbības traucējumus, izraisot sliktu dūšu un vemšanu, dzirdes zudumu un neatgriezeniskus redzes nerva bojājumus. Šādas izmaiņas organismā notiek ātri un kompleksi.
Turklāt redzes nerva bojājumi var būt saistīti ar iepriekšējām slimībām vai hroniskām slimībām. Ja pacients slimo ar cukura diabētu vai hipertensiju, vai nesen ir slimojis ar sifilisu, iespējams, ka nervu bojājumi būs viens no sarežģījumiem. Tāpēc ar šādām diagnozēm pacienti bieži atzīmē asu redzes funkcijas pasliktināšanos.
Sākotnēji tiek bojāta perifērā redze. Pacients var nekavējoties nepievērst uzmanību šai problēmai, taču jau šajā posmā ir nopietni nerva bojājumi un tā pakāpeniska atrofija. Ja jūs ignorējat sākotnējos simptomus, laika gaitā persona vairs neredzēs pilnu attēlu kā parasti.
Dažas vietas vienkārši izkrīt no redzesloka, un, mēģinot kustināt acis, tas kļūst spēcīgs sāpju simptoms. Komplikācijas var būt smagas galvassāpes un krāsu aklums.
Šādas parādības liecina, ka cilvēkam ir nopietnas problēmas, kas steidzami jāārstē. Ja pacientam tiek diagnosticēts ON bojājums, viņam ir svarīgi saņemt pareizu terapiju. Tam galvenokārt jābūt vērstam uz patoloģijas cēloņa novēršanu. Vēl nesen cilvēki ar šo diagnozi nevarēja paļauties uz pilnīgu redzes atjaunošanos.
Mūsdienu medicīna piedāvā efektīvi risinājumi lai novērstu patoloģiju. Bet joprojām dažiem pacientiem nevar palīdzēt. Visbiežāk nav iespējams ārstēt iedzimtus redzes nerva bojājumus un progresīvākos gadījumus. Tāpēc nevajadzētu aizkavēt sazināšanos ar oftalmologu. Pašdiagnostika un speciālistu ieteikumu ignorēšana var izraisīt pilnīgu redzes nerva atrofiju un pilnīgu aklumu.
Ārstēšana
Lai novērstu redzes nerva bojājumu problēmu, jums ir jāveic visaptveroša diagnostika. Pamatojoties uz iegūtajiem datiem un pēc galvenā patoloģijas cēloņa noteikšanas, būs iespējams noteikt pareizas ārstēšanas procedūras.
Jāpatur prātā, ka nervu bojājumi nav patstāvīga slimība. Šai problēmai vienmēr ir papildu cēlonis, kas ir jānovērš. Pretējā gadījumā jums nevajadzētu paļauties uz redzes funkciju uzlabošanos.
Speciālisti stingri iesaka pie pirmās redzes pasliktināšanās nekavējoties veikt diagnostiku un sākt ārstēšanu. Šī ir vienīgā iespēja nepalaist garām brīdi, kad problēmu var atrisināt ar medikamentiem. Biežāk ārstnieciskā terapija kuru mērķis ir mazināt pietūkumu un samazināt intrakraniālo spiedienu.
Būtībā No-shpu, Papaverine, Eufilin vai Galidol ir paredzēti, lai stimulētu asinsriti smadzenēs un mazinātu pietūkumu. Turklāt var izmantot antikoagulantus, piemēram, Tiklid un Heparin. Ir pozitīva ietekme vitamīnu kompleksi un biogēnie stimulatori.
Tomēr, ja redzes nerva bojājumus izraisīja traumatisks smadzeņu bojājums, pacientam var būt nepieciešama operācija. Bez operācijas nav iespējams atbrīvoties no saspiestā nerva. Problēmu nevar atrisināt arī bez operācijas, ja redzes nerva bojājumus izraisa audzēja spiediens uz redzes orgāniem.
Jebkurš medikamentiem redzes nerva bojājuma gadījumā tos drīkst izrakstīt ārsts tikai pēc rūpīgas pacienta izmeklēšanas. Pašārstēšanās tik sarežģītai problēmai kā redzes traucējumi redzes nerva traumas dēļ ir kategoriski nepieņemama. Jums ir jābūt ļoti uzmanīgiem ar tautas aizsardzības līdzekļi. To uzņemšana var nedot vēlamo rezultātu, un tiks zaudēts laiks, ko varētu pavadīt pilnīgai ārstēšanai.
Redzes nerva atrofija (sinonīms: redzes nerva neiropātija) ir redzes nerva organisks bojājums, kam raksturīgi neatgriezeniski procesi tā parenhīmā un kas bieži vien izraisa neārstējamus redzes funkciju traucējumus, tostarp pilnīgu aklumu. Jēdziena “atrofija” definīcija ir novecojusi, un to nav ieteicams izmantot mūsdienu oftalmoloģijā. Atrofijas process nozīmē pārkāpumu šūnu struktūra orgāns ar iespējamu patoloģisko procesu atgriezeniskumu. Šī parādība nav pareiza attiecībā uz redzes nervu. Termins "optiskā neiropātija" ir ieteicams šī orgāna bojājumiem.
Redzes nerva anatomija un fizioloģija
Redzes nervs pieder pie otrā galvaskausa nervu pāra, kas nodrošina acs tīklenes veidoto bioelektrisko potenciālu pārnešanu no gaismas iedarbības spektra uz smadzeņu pakauša zonu, kas organizē šo signālu garīgo uztveri.

Redzes nervs tā struktūra nedaudz atšķiras no citiem galvaskausa nervu pāriem. Tās šķiedras savā nervu struktūrā vairāk atbilst smadzeņu baltās vielas parenhimmai.Šī funkcija nodrošina netraucētu un ļoti augstu bioelektrisko impulsu pārraides ātrumu.
Redzes nerva ceļš sākas no tīklenes ganglija šūnām - trešā tipa neironiem, kuru saišķis tiek savākts tā sauktajā redzes nerva papillā, kas atrodas acs aizmugurējā pola reģionā, veidojot redzes nerva galvu. . Pēc tam kopējais optisko šķiedru kūlis iziet cauri sklērai un, aizaug ar meningeālajiem audiem, pēc savas struktūras atgādina audus. smadzeņu apvalki, saplūst vienā optiskā stumbrā. Redzes nervs satur aptuveni 1,2 miljonus atsevišķu šķiedru.

Starp redzes nerva nervu šķiedru kūļiem atrodas centrālā tīklenes artērija kopā ar tāda paša nosaukuma vēnu, kas nodrošina uzturu visām redzes orgāna struktūrām attiecīgajā pusē. Redzes nervs iekļūst galvaskausa smadzeņu telpā caur redzes atveri, kas atrodas zem sphenoid kaula apakšējā spārna, pēc tam tiek novērota chiasms - diezgan unikāla anatomiska iezīme, kas raksturīga visiem dzīvās pasaules pārstāvjiem ar bipolāru redzi.
Chiasma jeb optiskā chiasma , šī ir nepilnīga nervu šķiedru krustošanās zona vienā redzes nervā, kas atrodas smadzeņu pamatnē zem hipotalāma. Pateicoties chiasma, daļa attēla, kas nonāk deguna daļā, tiek pārsūtīta uz pretējo smadzeņu pusi, bet otrā daļa no tīklenes temporālā reģiona tiek pārnesta uz līdzīgu pusi.
Rezultātā vizuālo informāciju no vienas acs, kas sadalīta divās daļās, apstrādā dažādas smadzeņu puses. Šī parādība rada redzes pušu apvienošanas efektu - katru vienas acs redzes lauka pusi apstrādā viena smadzeņu puse. Labās un kreisās acs labās puses apstrādā smadzeņu kreisā puse, un abu acu kreisās puses apstrādā labās puses. Šī unikālā parādība ļauj skatīties vienā punktā ar abām acīm bez attēla šķelšanās efekta.
Pēc chiasma katra redzes nerva puse turpina savu ceļu, no ārpuses noliecoties ap smadzeņu kātu, izkliedējot apakšgarozas primārajos redzes centros, kas atrodas talāmā. Šajā vietā notiek vizuālo impulsu primārā apstrāde un veidojas skolēnu refleksi.
Pēc tam redzes nervs atkal tiek apvienots saišķī - centrālais redzes ceļš (vai Graziole optiskais starojums), pāriet uz iekšējo kapsulu un piesūcina smadzeņu garozas redzes zonu ar atsevišķām šķiedrām. pakauša daiva Tavā pusē.
Slimības etioloģija un klasifikācija - redzes nerva atrofijas cēloņi
Ņemot vērā kompleksu anatomiskā struktūra redzes nervs un dabas radītās lielas fizioloģiskās slodzes, orgāns ir ļoti delikāts attiecībā pret dažādiem patoloģiskiem traucējumiem, kas var rasties tā vidē. Un tas nosaka diezgan plašs iemeslu klāsts, kas veicina tā iespējamo bojājumu.
Išēmiska redzes nerva neiropātija
Patoloģija rodas redzes nerva šķiedru nepietiekamas asins piegādes dēļ, kas neizbēgami noved pie tā neironu uztura traucējumiem. Redzes nerva priekšējo daļu līdz redzes diskam apgādā ciliārās artērijas koroids acis, savukārt aizmugurējā ir saistīta ar oftalmoloģisko, miega un priekšējo smadzeņu artēriju zariem. Atkarībā no redzes nerva piegādes traucējumu lokalizācijas izšķir vairākus išēmisku neiropātiju veidus.

Priekšējā išēmiskā optiskā neiropātija
Patoloģija attiecas tikai uz redzes nerva sprauslas laukumu, kas bieži izraisa diska pietūkumu. Bieži vien primārie priekšējās išēmiskās neiropātijas cēloņi ir iekaisuma parādības artērijas, kas apgādā šo redzes nerva daļu.
- Milzu arterīts.
- Nodosa poliarterīts.
- Hurga-Štrausa sindroms.
- Vegenera granulomatoze.
- Reimatoīdais artrīts.
Šāda veida išēmiskā neiropātija bieži rodas cilvēkiem, kas vecāki par 50 gadiem.
Aizmugurējā išēmiskā optiskā neiropātija
Biežāk notiek bez patoloģisku parādību izpausmēm optiskā diska zonā. Turklāt tas praktiski neizpaužas redzes nervu apgādājošo asinsvadu patoloģijas dēļ tā aizmugurējā daļā. Šī parādība ir saistīta ar lielu skaitu kuģu, kas nodrošina pietiekamu kompensējošu nomaiņu.
Bieži vien aizmugurējās redzes neiropātijas cēlonis ir nervu stumbra atrofiskas parādības, ko izraisa pacientu ģenētiskā nosliece uz šāda veida patoloģiju. Šis process ir saistīts ar atsevišķu neironu uztura funkcionalitātes nomākšanu ar sekojošu vispārināšanu iekaisuma procesi.
Aizmugurējā išēmiskā optiskā neiropātija nav atkarīga no pacienta vecuma, turklāt tā var būt iedzimta. Mūsdienu oftalmoloģijā ir dati par redzes nerva aizmugurējās išēmijas attīstības atkarību no vairākiem faktoriem.
- Hipotensija.
- Operācijas sirds un asinsvadu sistēmā.
Radiācijas optiskā neiropātija
Organisks distrofiskā tipa redzes nerva bojājums, kam raksturīgs ārkārtīgi lēns patoloģisko procesu gaita paaugstināta starojuma vai iedarbības rezultātā. staru terapija. Vidējais laiks no starojuma iedarbības sākuma līdz parādīšanās brīdim klīniskās pazīmes neiropātija - apmēram 1,5 gadi, maksimālais zinātnei zināmais periods ir 8 gadi.
Patoloģisko procesu starojuma optiskās neiropātijas gadījumā ierosina gamma staru destruktīva ietekme uz neironu ārējo apvalku, kas samazina tā trofiskās īpašības.
Patoloģisks process ko raksturo iekaisuma procesu attīstība redzes stumbra parenhīmā. Neironu organisko iznīcināšanu ierosina mielīna veidojumu pietūkums un iznīcināšana, kas nes aizsardzības funkcijas nervu šķiedrām to iekaisuma iznīcināšanas dēļ.

Papildus tiešai redzes nerva stumbra demielinizācijai citi etioloģiskie faktori, kas iznīcina tā mielīna apvalkus, var būt:
- progresējošs meningīts;
- orbītas satura iekaisums;
- aizmugurējo etmoidālo šūnu kanālu iekaisums.
Līdz 21. gadsimta sākumam tika uzskatīts, ka primārie optiskā neirīta izraisītāji ir mielīna apvalku iznīcināšana. Taču 2000. gados veiktie patohistoloģiskie pētījumi ļāva spriest par redzes nerva neironu iznīcināšanas prioritāti ar sekojošu pāreju uz mielīnu. Ir vērts atzīmēt, ka līdz šim šīs pieejas ģenēze nav pietiekami pētīta.
Redzes nerva saspiešana
Organiskos bojājumus ar sekojošu redzes nerva neironu iznīcināšanu izraisa banāla nervu stumbra saspiešana ar patoloģiskiem veidojumiem orbitālajā reģionā un retāk redzes kanālā. Šīs patoloģijas bieži izraisa optiskā diska pietūkumu, kas izraisa daļēju redzes funkcijas zudumu agrīnā traucējuma stadijā. Šādi veidojumi var ietvert dažāda veida un sarežģītības pakāpe.
- Gliomas.
- Hemangiomas.
- Limfangiomas.
- Cistām līdzīgi veidojumi.
- Karcinomas.
- Orbitālais pseidotumors.
- Daži vairogdziedzera darbības traucējumi, kas nosaka patoloģisko procesu attīstību orbitālajā reģionā, piemēram, vairogdziedzera oftalmopātija.
Infiltrējoša optiskā neiropātija
Destruktīvas izmaiņas redzes nerva neironos izraisa infiltrācija tā parenhīmā svešķermeņi, kā likums, onkoloģiskās struktūras vai infekcioza rakstura. Netipiski jaunveidojumi, kas veidojas uz redzes nerva virsmas, ieaug ar saknēm nervu stumbra starpšķiedru telpās, tādējādi radot neatgriezeniskus bojājumus tā funkcionalitātei un veicinot izmēra palielināšanos.
Citi iemesli redzes nerva stumbra infiltrāciju var izraisīt oportūnistisku sēnīšu, vīrusu un baktēriju progresējoša iedarbība, kas ir iekļuvušas redzes nerva perifērajās zonās. Radot viņiem labvēlīgus apstākļus tālākai attīstībai(piemēram, saaukstēšanās faktors vai imūnās aizsardzības samazināšanās) provocē to pāreju uz patogēnu stāvokli ar sekojošu iedzīvotāju skaita palielināšanos, tostarp nervu starpšķiedru telpās.
Traumatiska optiskā neiropātija

Traumatiskā ietekme uz redzes nervu var būt tieša vai netieša.
- Tiešo iedarbību izraisa tiešs redzes nerva stumbra bojājums.Šo parādību novēro ar ložu brūcēm, kļūdainām neiroķirurga darbībām vai ar vidēji smagiem un smagiem traumatiskiem smadzeņu bojājumiem, kad galvaskausa kaulu fragmenti fiziski bojā redzes nerva parenhīmu.
- Netiešie faktori ir bojājumi, ko izraisa trulas traumas galvaskausa priekšējā apgabalā, kad trieciena enerģija tiek pārnesta uz redzes nervu, izraisot tā satricinājumu un, kā rezultātā, mielīna plīsumu, atsevišķu šķiedru izstiepšanos un saišķa diverģenci.
- Netieša redzes nerva bojājuma otrās līnijas faktori var būt galvaskausa orbitālo kaulu lūzumi vai pastāvīga ilgstoša vemšana. Šie notikumi var ļaut gaisam iekļūt orbitālajās telpās, palielinot redzes nerva bojājumu risku.
Mitohondriju optiskā neiropātija
Mitohondrijiem tīklenes nervu slānī ir paaugstināta aktivitāte, nodrošinot nervu šūnas ar nepieciešamo trofisko resursu daudzumu. Kā jau minēts, redzes inervācijas procesi ir ļoti atkarīgi no enerģijas, jo optiskie orgāni tiek noslogoti. Tāpēc jebkuras mitohondriju aktivitātes novirzes nekavējoties ietekmē vispārējo redzes kvalitāti.
Galvenie mitohondriju disfunkcijas cēloņi ir:
- ģenētiskās mutācijas neironu DNS;
- hipovitaminoze A un B;
- hronisks alkoholisms;
- atkarība;
- nikotīna atkarība.
Uztura optiskās neiropātijas
Vizuālās neiropātijas uztura etioloģijas pamatā ir vispārējs ķermeņa izsīkums, ko izraisa brīvprātīga vai piespiedu badošanās, vai slimības, kas ietekmē barības vielu sagremojamību un uzsūkšanos. Optiskā neiropātija ir ārkārtējs pavadonis pacientiem, kuri cieš no anoreksijas vai vispārējas kaheksijas. Šāda veida traucējumu rašanos īpaši spēcīgi ietekmē B vitamīnu un olbaltumvielu deficīts.
Toksiskas optiskās neiropātijas
Toksiskā optiskā neiropātija rodas saindēšanās dēļ ar ķīmiskām vielām, kas nonāk gremošanas traktā. Visizplatītākā ir saindēšanās ar metilspirtu kad pacienti to kļūdaini lieto etilanaloga vietā.
Ar pusi glāzes metanola pietiek, lai 15 stundu laikā pēc lietošanas sāktos redzes funkcionalitātes zuduma procesi.
Papildus metilspirtam, Bieži tiek reģistrēta saindēšanās ar etilēnglikolu - galvenā dzesēšanas šķidruma sastāvdaļa sarežģītām mehāniskām sistēmām. Etilēnglikolam ir divējāda neiropātiska iedarbība uz redzes nervu:
- tieša destruktīva ietekme uz mielīna apvalkiem un neironiem;
- redzes nerva saspiešana, ko izraisa saindēšanās augsta intrakraniālā spiediena dēļ.

Dažas zāles palielina optiskās neiropātijas risku.
- Etambutols - medicīna pret tuberkulozi.
- Amiodarons - antiaritmisks līdzeklis ar diezgan efektīvu mērķtiecīgu terapeitisko efektu.
Tabakas smēķēšana, īpaši pusmūža un vecāka gadagājuma cilvēku vidū, bieži ir toksiskas optiskās neiropātijas cēlonis. Vizuālās funkcionalitātes zudums notiek pakāpeniski, sākot no atsevišķa krāsu spektra zaudēšanas līdz pilnīgam aklumam. Parādības ģenēze praktiski nav pētīta.
Iedzimta optiskā neiropātija
Šim neiropātijas veidam raksturīga pret ārstēšanu izturīga patoloģija, redzes orgānu simetrija un raksturīga simptomu progresēšana. Kā iemesli, kas izraisa šis tips traucējumi, ir noteiktas vairākas atsevišķas nosoloģiskās vienības.
- Lēbera redzes nerva neiropātija.
- Dominējošā redzes nerva atrofija.
- Alus sindroms.
- Burke-Tabachnik sindroms.
Visas slimības ir gēnu mutāciju izmaiņu rezultāts.
Optiskās atrofijas simptomi
Optiskās neiropātijas patoģenētiskā gaita un simptomi ir tieši atkarīgi no etioloģiskajiem faktoriem, kas izraisīja šo vai citu traucējumu, un to raksturo dažas atšķirības redzes funkcionalitātes pasliktināšanās.

Tātad, priekšējā išēmiskā optiskā neiropātija raksturo:
- pakāpenisks nesāpīgs redzes zudums, kas parasti pasliktinās rīta pamošanās laikā;
- apakšējo redzes lauku zudums agrīnās stadijas slimība, tad process ietver augšējo reģionu zudumu.
Aizmugurējā redzes nerva neiropātija izraisa spontāns un pēkšņs pilnīgs redzes zudums noteiktā patoloģiskā procesa attīstības brīdī.
Raksturīgi simptomi ar redzes neirītu ir:
- pēkšņa redzes asuma samazināšanās;
- krāsu īpašību zudums;
- sāpes acu dobumos;
- fotopsija;
- redzes halucināciju parādības.
Optiskais neirīts ir ārstējama slimība ar labu remisijas un prognozes līmeni. Taču sarežģītos gadījumos tas spēj atstāt neatgriezeniskas pēdas redzes neirostruktūrā, kas var izraisīt neiropātisku progresu.
Neiropātiju toksiskā etioloģija parasti izraisa akūtu redzes zudumu, bet ar labvēlīgu prognozi, ja nekavējoties konsultējaties ar ārstu. Neatgriezeniski procesi destruktīvas izmaiņas redzes nerva neironos sākas 15-18 stundas pēc metanola lietošanas, šajā laikā ir nepieciešams lietot pretlīdzekli, kā likums, etilspirtu.
Citiem redzes nerva neiropātisko stāvokļu veidiem ir identiski simptomi, kas liecina par pakāpenisku redzes asuma un krāsu īpašību zudumu. Ir vērts atzīmēt, ka vispirms vienmēr samazinās sarkano nokrāsu uztvere, pēc tam visas pārējās krāsas.
Mūsdienu metodes redzes nerva atrofijas diagnosticēšanai
Optiskās neiropātijas diagnostika ietver pietiekamu metožu un līdzekļu kopumu, lai noteiktu patoloģijas būtību un tās izārstēšanas prognozi. Kā jūs zināt, neiropātija bieži ir sekundāra slimība, ko izraisa noteiktas slimības, Tāpēc Anamnēzei ir vadošā loma neiropātijas veidu diagnostikā.

Ambulatorā oftalmoloģiskā izmeklēšana ietver dažādas procedūras.
- Fundus pārbaude.
- Klasisks redzes asuma tests.
- Sferoperimetriskā diagnostika, kas ļauj noteikt redzes lauku robežas.
- Krāsu uztveres novērtējums.
- Galvaskausa rentgena izmeklēšana ar obligātu hipotalāma reģiona iekļaušanu attēlā.
- Datortomogrāfijai un smadzeņu magnētiskās rezonanses metodēm ir izšķiroša nozīme, lai noskaidrotu lokālos cēloņus, kas izraisīja optiskās neiropātijas attīstību.
Viens no vismodernākajiem optiskās neiropātijas diagnostikas instrumentiem ir lāzera doplerogrāfija
redzes nerva dibena un perifēro zonu asins mikrocirkulācijas tīkls. Metode ir cienīta oftalmoloģijā tās neinvazīvo īpašību dēļ. Tās būtība ir noteikta viļņa garuma lāzera stara spēja iekļūt apkārtējos audos, nenodarot tiem kaitējumu. Pamatojoties uz atgriešanās viļņa garuma rādītājiem, tiek veidota grafiskā diagramma par asins šūnu kustību pētāmajā apgabalā. asinsvadu gultne- Doplera efekts.
Optiskās atrofijas ārstēšana un prognoze
Galvenā plūsma Terapeitiskās shēmas redzes neiropātijas ārstēšanai ietver patoloģisko procesu kavēšana, kas attīstās redzes stumbra parenhīmā, ja iespējams, to pilnīga izslēgšana, kā arī zaudēto vizuālo īpašību atjaunošana.
Kā jau minēts, optiskā neiropātija ir sekundāra patoloģija, ko ierosina citas slimības. Pamatojoties uz to, pirmkārt, primārās slimības tiek ārstētas, regulāri kontrolējot redzes nerva stāvokli un cenšoties atjaunot tā organiskās īpašības.
Šim nolūkam ir pieejamas vairākas metodes.
- Redzes nerva neironu magnētiskā stimulācija, izmantojot mainīgu elektromagnētisko lauku.
- Nerva stumbra elektriskā stimulācija, vadot īpašas frekvences un stipruma strāvas caur redzes nerva parenhīmu. Šī metode ir invazīva un prasa augsti kvalificētu speciālistu.
Abu metožu būtība ir stimulēt redzes nervu šķiedru vielmaiņas procesus, kas daļēji veicina to atjaunošanos paša organisma spēku ietekmē.
Viens no visvairāk efektīvas metodes Optiskās neiropātijas ārstēšana ir terapija, izmantojot autologu cilmes šūnu transplantāciju.