ഗൈനക്കോളജിക്കൽ ക്യാൻസറുകളിൽ ആദ്യസ്ഥാനം ഗർഭാശയ അർബുദം അല്ലെങ്കിൽ എൻഡോമെട്രിയൽ ക്യാൻസറാണ്. റഷ്യയിൽ, ഓരോ വർഷവും 16 ആയിരം പുതിയ കേസുകൾ കണ്ടെത്തുന്നു, കേസുകളുടെ എണ്ണം നിരന്തരം വർദ്ധിച്ചുകൊണ്ടിരിക്കുന്നു.
പാത്തോളജി പ്രധാനമായും 60 വയസ്സിനു ശേഷമുള്ള സ്ത്രീകളെ ബാധിക്കുന്നു, എന്നാൽ പ്രായമായവരിലും ഇത് സംഭവിക്കാം. ചെറുപ്പത്തിൽ. 40% രോഗികളും ആർത്തവവിരാമത്തിന് മുമ്പ് രോഗികളാകുന്നു. കഴിഞ്ഞ ദശകത്തിൽ, 29 വയസ്സിന് താഴെയുള്ള സ്ത്രീകളിൽ സംഭവങ്ങളുടെ നിരക്ക് അതിവേഗം വർദ്ധിച്ചു.
ട്യൂമർ ഒരു ഡോക്ടറെ കാണാൻ സ്ത്രീയെ നിർബന്ധിക്കുന്ന രോഗലക്ഷണങ്ങളുടെ ദ്രുതഗതിയിലുള്ള ആവിർഭാവത്തോടൊപ്പമുണ്ട്. ഇത് 90% വരെ ഗർഭാശയ കാൻസർ കേസുകളിൽ പ്രാരംഭ ഘട്ടത്തിൽ രോഗനിർണയം നടത്തുന്നു, ഇത് രോഗനിർണയം ഗണ്യമായി മെച്ചപ്പെടുത്തുന്നു.
കാരണങ്ങളും അപകട ഘടകങ്ങളും
പല കാൻസർ പാത്തോളജികൾക്കും, അവയുടെ സംഭവത്തിൻ്റെ കൃത്യമായ കാരണം അജ്ഞാതമാണ്. ഗർഭാശയ ക്യാൻസറിനും ഇത് ബാധകമാണ്. പാത്തോളജി ഒരു "നാഗരികത രോഗം" ആയി കണക്കാക്കപ്പെടുന്നു, അത് പ്രതികൂലമായ സ്വാധീനത്തിൽ ഉയർന്നുവരുന്നു ബാഹ്യ വ്യവസ്ഥകൾ, പോഷകാഹാര സവിശേഷതകളും ജീവിതശൈലിയും.
ഗർഭാശയ അർബുദത്തിന് കാരണമാകുന്ന ഘടകങ്ങൾ:
- വൈകി ആദ്യ ആർത്തവം;
- 55 വർഷത്തിനുശേഷം മാത്രം;
- നീളമുള്ള;
- ഈ അവയവങ്ങളുടെ ഹോർമോൺ സജീവമായ ട്യൂമർ (ബ്രെന്നറുടെ കാൻസർ);
- അമിതവണ്ണം;
- പ്രമേഹം;
- gestagens സംയുക്തമില്ലാതെ ഈസ്ട്രജൻ ഹോർമോണുകളുടെ ദീർഘകാല ഉപയോഗം;
- ആൻ്റിസ്ട്രജനിക് മരുന്നുകൾ (തമോക്സിഫെൻ) ഉപയോഗിച്ചുള്ള ചികിത്സ;
- ലൈംഗിക പ്രവർത്തനത്തിൻ്റെ അഭാവം അല്ലെങ്കിൽ ഗർഭധാരണം;
- അടുത്ത ബന്ധുക്കളിൽ രോഗങ്ങളുടെ കേസുകൾ.
ഹോർമോൺ ബാലൻസ്, കൊഴുപ്പുകളുടെയും കാർബോഹൈഡ്രേറ്റുകളുടെയും മെറ്റബോളിസം എന്നിവയിലെ അസ്വസ്ഥതയുടെ പശ്ചാത്തലത്തിലാണ് ഗര്ഭപാത്രത്തിൻ്റെ എൻഡോമെട്രിയൽ ക്യാൻസർ സംഭവിക്കുന്നത്.
രോഗത്തിൻ്റെ പ്രധാന രോഗകാരി തരങ്ങൾ:
- ഹോർമോൺ ആശ്രിത (70% രോഗികളിൽ);
- സ്വയംഭരണാധികാരമുള്ള.
ആദ്യ ഓപ്ഷനിൽ, പൊണ്ണത്തടി അല്ലെങ്കിൽ പ്രമേഹം എന്നിവയുമായി ചേർന്ന് അണ്ഡോത്പാദന വൈകല്യങ്ങൾ ഈസ്ട്രജൻ്റെ ഉത്പാദനം വർദ്ധിപ്പിക്കുന്നതിലേക്ക് നയിക്കുന്നു. ആന്തരിക ഗർഭാശയ പാളിയിൽ പ്രവർത്തിക്കുന്നത് - എൻഡോമെട്രിയം, ഈസ്ട്രജൻ അതിൻ്റെ കോശങ്ങളുടെ വർദ്ധിച്ചുവരുന്ന വ്യാപനത്തിനും അവയുടെ വലിപ്പത്തിലും മാറ്റത്തിലും വർദ്ധനവുണ്ടാക്കുന്നു. ക്രമേണ, ഹൈപ്പർപ്ലാസിയ മാരകമായി മാറുന്നു, ഇത് പ്രീ ക്യാൻസറായും ഗർഭാശയ അർബുദമായും വികസിക്കുന്നു.
ഹോർമോൺ-ആശ്രിത ഗർഭാശയ അർബുദം പലപ്പോഴും കുടൽ, സ്തനങ്ങൾ അല്ലെങ്കിൽ അണ്ഡാശയത്തിൻ്റെ ട്യൂമർ, അതുപോലെ അണ്ഡാശയ സ്ക്ലിറോസിസ്റ്റോസിസ് (സ്റ്റെയിൻ-ലെവൻതൽ സിൻഡ്രോം) എന്നിവയുമായി കൂടിച്ചേർന്നതാണ്. ഈ ട്യൂമർ പതുക്കെ വളരുന്നു. ഇത് പ്രോജസ്റ്റോജനുകളോട് സംവേദനക്ഷമതയുള്ളതും താരതമ്യേന അനുകൂലമായ ഗതിയുള്ളതുമാണ്.
ഹോർമോൺ ആശ്രിത കാൻസർ സാധ്യത വർദ്ധിപ്പിക്കുന്ന ലക്ഷണങ്ങൾ:
- വന്ധ്യത, വൈകി ആർത്തവവിരാമം, അനോവുലേറ്ററി രക്തസ്രാവം;
- അണ്ഡാശയങ്ങളും അവയിൽ ഹൈപ്പർപ്ലാസ്റ്റിക് പ്രക്രിയകളും (തെക്കോമാറ്റോസിസ്);
- അമിതവണ്ണം;
- ഈസ്ട്രജൻ, അഡ്രീനൽ അഡിനോമ അല്ലെങ്കിൽ കരളിൻ്റെ സിറോസിസ് എന്നിവയുമായുള്ള അനുചിതമായ ചികിത്സ, ഹോർമോൺ മാറ്റങ്ങൾക്ക് കാരണമാകുന്നു.
അണ്ഡാശയത്തിൻ്റെയും എൻഡോമെട്രിയൽ അട്രോഫിയുടെയും പശ്ചാത്തലത്തിൽ ആർത്തവവിരാമം നേരിടുന്ന സ്ത്രീകളിൽ സ്വയംഭരണ വേരിയൻ്റ് പലപ്പോഴും വികസിക്കുന്നു. ഹോർമോൺ ആശ്രിതത്വം ഇല്ല. ട്യൂമറിൻ്റെ സവിശേഷത മാരകമായ ഒരു ഗതിയാണ്, ഇത് ടിഷ്യൂകളിലേക്കും ലിംഫറ്റിക് പാത്രങ്ങളിലേക്കും വേഗത്തിൽ വ്യാപിക്കുന്നു.
ക്യാൻസറിന് ഒരു ജനിതക സിദ്ധാന്തമുണ്ട്, അതനുസരിച്ച് സെൽ മ്യൂട്ടേഷനുകൾ ഡിഎൻഎയിലേക്ക് പ്രോഗ്രാം ചെയ്യപ്പെടുന്നു.
രൂപീകരണത്തിൻ്റെ പ്രധാന ഘട്ടങ്ങൾ മാരകമായ ട്യൂമർഗർഭപാത്രം:
- അണ്ഡോത്പാദനത്തിൻ്റെ അഭാവം, പ്രകോപനപരമായ ഘടകങ്ങളുടെ സ്വാധീനത്തിൽ ഈസ്ട്രജൻ്റെ അളവ് വർദ്ധിക്കുന്നു;
- പശ്ചാത്തല പ്രക്രിയകളുടെ വികസനം - പോളിപ്സ്, എൻഡോമെട്രിയൽ ഹൈപ്പർപ്ലാസിയ;
- അർബുദത്തിന് മുമ്പുള്ള വൈകല്യങ്ങൾ - എപ്പിത്തീലിയൽ സെല്ലുകളുടെ ഹൈപ്പർപ്ലാസിയോടുകൂടിയ അറ്റിപിയ;
- കഫം ചർമ്മത്തിന് അപ്പുറത്തേക്ക് തുളച്ചുകയറാത്ത മുൻകരുതൽ കാൻസർ;
- മയോമെട്രിയത്തിലേക്കുള്ള ഏറ്റവും കുറഞ്ഞ നുഴഞ്ഞുകയറ്റം;
- ഉച്ചരിച്ച രൂപം.
വർഗ്ഗീകരണം
ട്യൂമറിൻ്റെ വലുപ്പം, അതിലേക്കുള്ള നുഴഞ്ഞുകയറ്റം എന്നിവയെ ആശ്രയിച്ച് ഗർഭാശയ ശരീരത്തിലെ ക്യാൻസറിനെ തരം തിരിച്ചിരിക്കുന്നു പേശി പാളി, ചുറ്റുമുള്ള അവയവങ്ങളിൽ വ്യാപനം, ലിംഫ് നോഡുകൾക്ക് കേടുപാടുകൾ, വിദൂര മെറ്റാസ്റ്റേസുകളുടെ സാന്നിധ്യം. TNM സ്റ്റേജിംഗ് സിസ്റ്റവും ഇൻ്റർനാഷണൽ ഫെഡറേഷൻ ഓഫ് ഒബ്സ്റ്റട്രീഷ്യൻസ് ആൻഡ് ഗൈനക്കോളജിസ്റ്റുകളും (FIGO) സ്റ്റേജിംഗും ഉപയോഗിക്കുന്നു.
എൻഡോമെട്രിയത്തിനപ്പുറം വ്യാപിക്കാത്ത ട്യൂമറിനെ പ്രീഇൻവേസിവ് എന്ന് വിളിക്കുന്നു. ഇത് കാർസിനോമ ഇൻ സിറ്റു, ടിസ്, അല്ലെങ്കിൽ ഘട്ടം 0 ആയി നിശ്ചയിച്ചിരിക്കുന്നു.
ഗർഭാശയ കാൻസറിന് 4 ഘട്ടങ്ങളുണ്ട്
1. ട്യൂമർ ഗർഭാശയത്തിൻറെ ശരീരത്തെ മാത്രമേ ബാധിക്കുകയുള്ളൂ:
- എൻഡോമെട്രിയം (T1a അല്ലെങ്കിൽ IA);
- മയോമെട്രിയം പകുതി ആഴത്തിൽ (T1b അല്ലെങ്കിൽ IB);
- മയോമെട്രിയത്തിൻ്റെ (T1c അല്ലെങ്കിൽ IC) പകുതിയിലധികം ആഴം.
2. സെർവിക്സിൽ മാരകമായ കോശങ്ങൾ കാണപ്പെടുന്നു:
- ഗ്രന്ഥി പാളിയിൽ മാത്രം (T2a അല്ലെങ്കിൽ IIA);
- ട്യൂമർ സെർവിക്സിൻറെ (T2b അല്ലെങ്കിൽ IIB) ആഴത്തിലുള്ള പാളികളിലേക്ക് തുളച്ചുകയറുന്നു.
3. ട്യൂമർ യോനി, അനുബന്ധങ്ങൾ അല്ലെങ്കിൽ ലിംഫ് നോഡുകൾ എന്നിവയിലേക്ക് വ്യാപിക്കുന്നു:
- ഗർഭാശയത്തിൻറെയും കൂടാതെ/അല്ലെങ്കിൽ അനുബന്ധങ്ങളുടെയും (T3a അല്ലെങ്കിൽ IIIA) ബാഹ്യ സെറസ് പാളിക്ക് കേടുപാടുകൾ;
- യോനിയിലേക്ക് വ്യാപിക്കുക (T3b അല്ലെങ്കിൽ IIIB);
- പെൽവിക് അല്ലെങ്കിൽ പെരി-അയോർട്ടിക് ലിംഫ് നോഡുകളിലേക്ക് (N1 അല്ലെങ്കിൽ IIIC) മെറ്റാസ്റ്റേസുകൾ ഉണ്ട്.
4. ഘട്ടം 4 ഗർഭാശയ അർബുദം, മെറ്റാസ്റ്റെയ്സുകൾ:
- മൂത്രാശയത്തിലോ മലാശയത്തിലോ (T4 അല്ലെങ്കിൽ IVA);
- ശ്വാസകോശം, കരൾ, അസ്ഥികൾ, വിദൂര ലിംഫ് നോഡുകൾ (M1 അല്ലെങ്കിൽ IVB) എന്നിവയിലേക്ക്.
കൂടാതെ, ട്യൂമർ കോശങ്ങളുടെ വ്യത്യസ്ത ഡിഗ്രി വ്യത്യാസങ്ങൾ വേർതിരിച്ചിരിക്കുന്നു: G1 (ഉയർന്ന അളവിലുള്ള സെൽ മെച്യൂരിറ്റി) മുതൽ 3 വരെ (മോശമായ വ്യത്യാസമുള്ള ട്യൂമർ). വ്യത്യാസം കൂടുതൽ വ്യക്തമാകുമ്പോൾ, ട്യൂമർ സാവധാനത്തിൽ വളരുകയും അത് മെറ്റാസ്റ്റാസൈസ് ചെയ്യാനുള്ള സാധ്യത കുറയുകയും ചെയ്യും. മോശമായി വേർതിരിച്ച കാൻസറിനൊപ്പം, രോഗനിർണയം കൂടുതൽ വഷളാകുന്നു.

മൈക്രോസ്കോപ്പിക് ഘടനയെ ആശ്രയിച്ച്, ഇനിപ്പറയുന്ന രൂപാന്തര തരം ക്യാൻസറുകൾ വേർതിരിച്ചിരിക്കുന്നു:
- അഡിനോകാർസിനോമ;
- ലൈറ്റ് സെൽ;
- സ്ക്വമസ്;
- ഗ്രന്ഥി സ്ക്വാമസ്;
- serous;
- മ്യൂസിനസ്;
- വേർതിരിവില്ലാത്ത.
മോർഫോളജിക്കൽ തരം മാരകതയെ പ്രധാനമായും നിർണ്ണയിക്കുന്നു. അതിനാൽ, വേർതിരിച്ചറിയാത്ത ക്യാൻസറിൻ്റെ ഗതി പ്രതികൂലമാണ്, എന്നാൽ സ്ക്വാമസ് സെൽ ട്യൂമർ ഉപയോഗിച്ച് വീണ്ടെടുക്കാനുള്ള സാധ്യത വളരെ ഉയർന്നതാണ്.
നിയോപ്ലാസത്തിന് എക്സോഫിറ്റിക്കൽ (ഗര്ഭപാത്രത്തിൻ്റെ ല്യൂമനിലേക്ക്), എൻഡോഫിറ്റിക്കൽ (പേശികളുടെ മതിലിൻ്റെ കനം വരെ) അല്ലെങ്കിൽ ഒരു മിശ്രിത സ്വഭാവം ഉണ്ടാകാം.
ഗര്ഭപാത്രത്തിൻ്റെ ഫണ്ടസിൻ്റെയും ശരീരത്തിൻറെയും ഭാഗത്ത് ക്യാൻസർ പ്രാദേശികവൽക്കരിച്ചിരിക്കുന്നു; ട്യൂമറുകൾ അതിൻ്റെ താഴത്തെ വിഭാഗത്തിൽ കുറവാണ്.
രോഗലക്ഷണങ്ങൾ
ഗർഭാശയ കാൻസറിൻ്റെ ആദ്യ ലക്ഷണങ്ങൾ അനുഭവപ്പെടുമ്പോൾ പലപ്പോഴും ഒരു രോഗി ഡോക്ടറെ സമീപിക്കുന്നു. പ്രാരംഭ ഘട്ടങ്ങൾ. ഒന്നാമതായി, ഇത് ആർത്തവചക്രികയുമായി പൊരുത്തപ്പെടാത്ത യുവതികളിലെ ക്രമരഹിതമായ രക്തസ്രാവമാണ്. ആർത്തവവിരാമം കഴിഞ്ഞ സ്ത്രീകൾക്ക് ഗർഭാശയ രക്തസ്രാവം അനുഭവപ്പെടുന്നു. ചെറുപ്പക്കാരായ രോഗികൾക്ക് നേരിയ leucorrhoea വികസിപ്പിക്കുന്നു.
എൻഡോമെട്രിയൽ ക്യാൻസറിനൊപ്പം മാത്രമല്ല, മറ്റ് പല രോഗങ്ങളിലും രക്തസ്രാവം സംഭവിക്കുന്നു. ഇതുമായി ബന്ധപ്പെട്ട ബുദ്ധിമുട്ടുകൾ ഉണ്ട് ആദ്യകാല രോഗനിർണയംരോഗം, പ്രത്യേകിച്ച് യുവതികളിൽ. അവ വളരെക്കാലം നിരീക്ഷിക്കാൻ കഴിയും.
ഗർഭാശയ ക്യാൻസറിൻ്റെ മറ്റ് ലക്ഷണങ്ങൾ പിന്നീടുള്ള ഘട്ടങ്ങളിൽ പ്രത്യക്ഷപ്പെടുന്നു. അവയവ അറയിൽ രക്തം അടിഞ്ഞുകൂടുമ്പോൾ, അടിവയറ്റിൽ വേദന പ്രത്യക്ഷപ്പെടുന്നു. ട്യൂമർ അനുബന്ധങ്ങളിൽ വളരുകയും പെരിറ്റോണിയത്തിലുടനീളം വ്യാപിക്കുകയും ചെയ്യുമ്പോൾ ദീർഘകാല വേദന സിൻഡ്രോം സംഭവിക്കുന്നു.
ഗർഭാശയ അർബുദം മൂലം ധാരാളം വെള്ളമോ കഫം സ്രവങ്ങളോ പ്രായമായ സ്ത്രീകൾക്ക് സാധാരണമാണ്.
മൂത്രാശയത്തിന് കേടുപാടുകൾ സംഭവിച്ചാൽ, പതിവായി വേദനാജനകമായ മൂത്രമൊഴിക്കൽ സംഭവിക്കാം. മലാശയം ഉൾപ്പെട്ടിട്ടുണ്ടെങ്കിൽ, മലബന്ധം, മലവിസർജ്ജന സമയത്ത് വേദന, മലം രക്തം എന്നിവ പ്രത്യക്ഷപ്പെടുന്നു.
ബലഹീനത, പ്രകടനത്തിലെ അപചയം, ഓക്കാനം, വിശപ്പില്ലായ്മ, ശരീരഭാരം കുറയ്ക്കൽ എന്നിവയാണ് കാൻസർ പാത്തോളജിയുടെ പൊതുവായ ലക്ഷണങ്ങൾ.
ഗർഭാശയ അർബുദം എത്ര വേഗത്തിൽ വികസിക്കുന്നു?
ഉയർന്ന അളവിലുള്ള വ്യത്യാസത്തോടെ, ട്യൂമർ വർഷങ്ങളോളം സാവധാനത്തിൽ വളരുന്നു. മോശമായി വ്യത്യസ്തമായ രൂപങ്ങൾ ഉണ്ട് ഉയർന്ന വേഗതമാരകമായ കോശങ്ങളുടെ വ്യാപനം. ഈ സാഹചര്യത്തിൽ, ക്ലിനിക്കലി പ്രാധാന്യമുള്ള ട്യൂമർ ഏതാനും മാസങ്ങൾക്കുള്ളിൽ വികസിക്കാം.
മെറ്റാസ്റ്റാസിസ്

ലിംഫറ്റിക് ലഘുലേഖ, രക്തക്കുഴലുകൾ, പെരിറ്റോണിയം എന്നിവയിലൂടെ കാൻസർ കോശങ്ങളുടെ വ്യാപനം സാധ്യമാണ്.
ലിംഫോജെനിക് മെറ്റാസ്റ്റാസിസ് ഏറ്റവും അടുത്തുള്ള (പ്രാദേശിക) പെൽവിക് ലിംഫ് നോഡുകളിൽ സംഭവിക്കുന്നു. ഒരു പ്രാരംഭ ഘട്ടത്തിലും ഉയർന്ന വ്യത്യാസത്തിലും (G1-G2), ലിംഫ് നോഡ് ഉൾപ്പെടാനുള്ള സാധ്യത 1% കവിയരുത്. കാൻസർ കോശങ്ങൾ മയോമെട്രിയത്തെ ആക്രമിക്കുകയാണെങ്കിൽ, മെറ്റാസ്റ്റാസിസിൻ്റെ സാധ്യത 6% ആയി വർദ്ധിക്കുന്നു. ട്യൂമർ ഒരു വലിയ പ്രദേശത്തെ ബാധിക്കുകയാണെങ്കിൽ, ഗർഭാശയ ഭിത്തിയിലേക്ക് ആഴത്തിൽ തുളച്ചുകയറുകയോ സെർവിക്സിലേക്ക് വ്യാപിക്കുകയോ ചെയ്താൽ, ലിംഫ് നോഡുകളിലെ മെറ്റാസ്റ്റെയ്സുകൾ 25% രോഗികളിൽ കാണപ്പെടുന്നു.
ഹെമറ്റോജെനസ് മെറ്റാസ്റ്റാസിസ് പിന്നീട് സംഭവിക്കുന്നു. ട്യൂമർ കോശങ്ങൾ രക്തക്കുഴലുകളിലൂടെ ശ്വാസകോശത്തിലേക്കും എല്ലുകളിലേക്കും കരളിലേക്കും സഞ്ചരിക്കുന്നു.
ഗർഭാശയത്തിൻറെ പുറം പാളി വളരുകയും ഫാലോപ്യൻ ട്യൂബുകൾക്ക് കേടുപാടുകൾ സംഭവിക്കുകയും ചെയ്യുമ്പോൾ പെരിറ്റോണിയത്തിലും ഓമൻ്റത്തിലും ഇംപ്ലാൻ്റേഷൻ മെറ്റാസ്റ്റേസുകൾ സംഭവിക്കുന്നു.
ഡയഗ്നോസ്റ്റിക്സ്
രൂപീകരണം നേരത്തേ കണ്ടെത്തുന്നതിനുള്ള സ്ക്രീനിംഗ് പഠനങ്ങൾ നടക്കുന്നില്ല. സമയബന്ധിതമായ തിരിച്ചറിയലിനായി, നിങ്ങൾ വർഷം തോറും ഒരു ഗൈനക്കോളജിസ്റ്റ് നിരീക്ഷിക്കേണ്ടതുണ്ടെന്ന് വിശ്വസിക്കപ്പെടുന്നു.
ട്യൂമർ മാർക്കറുകൾക്കായുള്ള പരിശോധന, അതിൽ ഏറ്റവും സാധാരണമായത് CA-125 ആണ്, സാധാരണയായി നടത്താറില്ല. ചികിത്സയുടെ ഫലപ്രാപ്തി വിലയിരുത്തുന്നതിനും റിലാപ്സുകൾ നേരത്തേ കണ്ടെത്തുന്നതിനുമുള്ള ഒരു അധിക രീതിയായി ഇത് കണക്കാക്കപ്പെടുന്നു.
ഒരു പ്രത്യേക സിറിഞ്ചും ഹിസ്റ്റോളജിക്കൽ പരിശോധനയും () ഉപയോഗിച്ച് ഗര്ഭപാത്രത്തിൻ്റെ ഉള്ളടക്കത്തിൻ്റെ അഭിലാഷമാണ് ഏറ്റവും ലളിതമായ ഡയഗ്നോസ്റ്റിക് രീതി. പ്രാരംഭ ഘട്ടത്തിൽ, ഈ രീതിയുടെ വിവര ഉള്ളടക്കം 36% കവിയരുത്; വ്യാപകമായ ട്യൂമർ ഉപയോഗിച്ച്, 90% രോഗികളിൽ അതിൻ്റെ ലക്ഷണങ്ങൾ കണ്ടെത്താൻ കഴിയും. പഠനത്തിൻ്റെ കൃത്യത വർദ്ധിപ്പിക്കുന്നതിന്, അത് ആവർത്തിച്ച് നടത്താവുന്നതാണ്. ആസ്പിരേഷൻ ബയോപ്സിക്ക് ഡൈലേറ്റേഷൻ ആവശ്യമില്ല സെർവിക്കൽ കനാൽകൂടാതെ ഒരു ഔട്ട്പേഷ്യൻ്റ് അടിസ്ഥാനത്തിൽ നടത്തപ്പെടുന്നു.
ഗർഭാശയ അർബുദത്തിൻ്റെ ഉപകരണ രോഗനിർണയം:
- : ആർത്തവവിരാമം സംഭവിച്ച സ്ത്രീകളിൽ എൻഡോമെട്രിയത്തിൻ്റെ കനം 4 മില്ലിമീറ്ററിൽ കൂടരുത്.
- എൻഡോമെട്രിയത്തിൻ്റെ സംശയാസ്പദമായ പ്രദേശത്തിൻ്റെ ബയോപ്സിയും അതിൻ്റെ സൂക്ഷ്മപരിശോധനയും.
ട്യൂമറിൻ്റെ വ്യാപ്തിയും ലിംഫ് നോഡുകളുടെ കേടുപാടുകളും നിർണ്ണയിക്കാൻ, അത് നടപ്പിലാക്കുന്നു. അൾട്രാസൗണ്ട് പോലെയല്ല, 82% രോഗികളിൽ ലിംഫ് നോഡുകളുടെ അവസ്ഥ വ്യക്തമാക്കാൻ ഈ രീതി സഹായിക്കുന്നു.
അവയിലെ മെറ്റാസ്റ്റെയ്സുകൾ ഒഴിവാക്കാൻ ശ്വാസകോശത്തിൻ്റെ ഒരു എക്സ്-റേ ആവശ്യമാണ്.
അൾട്രാസൗണ്ടിൽ ഗർഭാശയ അർബുദം ദൃശ്യമാണോ?
പ്രായമായ സ്ത്രീകളിൽ എം-എക്കോ (എൻഡോമെട്രിയൽ കനം) 4 മില്ലീമീറ്ററിൽ കൂടുതലോ അല്ലെങ്കിൽ ആർത്തവവിരാമത്തിന് മുമ്പുള്ള രോഗികളിൽ 10-16 മില്ലീമീറ്ററോ വർദ്ധനവ് രേഖപ്പെടുത്തിയിട്ടുണ്ടെങ്കിൽ ഗർഭാശയത്തിൻറെ അൾട്രാസൗണ്ട് ഡാറ്റയെക്കുറിച്ച് ഡോക്ടർക്ക് മുന്നറിയിപ്പ് നൽകണം.
യുവതികളിൽ എം-എക്കോ മൂല്യം 12 മില്ലിമീറ്ററിൽ കൂടുതലാണെങ്കിൽ, ആസ്പിരേഷൻ ബയോപ്സി നിർദ്ദേശിക്കപ്പെടുന്നു. ഈ മൂല്യം 5-12 മില്ലീമീറ്ററാണെങ്കിൽ, ഹിസ്റ്ററോസ്കോപ്പിയും ടാർഗെറ്റുചെയ്ത ബയോപ്സിയും നടത്തുന്നു (സംശയാസ്പദമായ പ്രദേശത്ത് നിന്ന് മെറ്റീരിയൽ എടുക്കൽ).
അൾട്രാസൗണ്ടിൽ ട്യൂമർ കണ്ടെത്തിയാൽ, നിങ്ങൾക്ക് നിർണ്ണയിക്കാനാകും:
- ഗര്ഭപാത്രത്തിൻ്റെ വലിപ്പവും രൂപരേഖയും;
- മയോമെട്രിയൽ ഘടന;
- ട്യൂമർ സ്ഥാനം;
- മയോമെട്രിയത്തിലേക്ക് മുളയ്ക്കുന്നതിൻ്റെ ആഴം;
- ആന്തരിക pharynx, അണ്ഡാശയങ്ങൾ, ലിംഫ് നോഡുകൾ എന്നിവയ്ക്ക് കേടുപാടുകൾ.
കളർ ഡോപ്ലർ മാപ്പിംഗ് വഴിയാണ് കൂടുതൽ വിവരങ്ങൾ നൽകുന്നത് - രക്തക്കുഴലുകളുടെ അൾട്രാസൗണ്ട് പരിശോധന, ഇത് ഗർഭാശയത്തിൻറെ പാത്രങ്ങളിലെ രക്തപ്രവാഹത്തിൻറെ വേഗതയും തീവ്രതയും വിലയിരുത്താൻ അനുവദിക്കുകയും ട്യൂമർ ഫോക്കസ് ചെയ്യുകയും ചെയ്യുന്നു.
ട്യൂമറിൻ്റെ തീവ്രതയും വ്യാപ്തിയും വിലയിരുത്താനും ഹിസ്റ്റോളജിക്കൽ വിശകലനത്തിനായി മെറ്റീരിയൽ എടുക്കാനും അനുവദിക്കുന്ന ഏറ്റവും പ്രധാനപ്പെട്ട ഡയഗ്നോസ്റ്റിക് രീതിയാണ് ഹിസ്റ്ററോസ്കോപ്പി.
ഗർഭാശയ അർബുദം സംശയിക്കുന്നുവെങ്കിൽ, സെർവിക്കൽ കനാൽ, എൻഡോമെട്രിയം എന്നിവയുടെ മതിലുകൾ നടത്തേണ്ടത് ആവശ്യമാണ്.
കുറഞ്ഞ നിഖേദ് വലുപ്പമുള്ള ഗർഭാശയ അർബുദം എങ്ങനെ കണ്ടെത്താം?
ആധുനിക രീതിഎൻഡോമെട്രിയൽ ക്യാൻസറിൻ്റെ പ്രാരംഭ ഘട്ടങ്ങൾ കണ്ടെത്തൽ - ഫ്ലൂറസെൻ്റ് ഡയഗ്നോസ്റ്റിക്സ്. കാൻസർ കോശങ്ങളിൽ തിരഞ്ഞെടുത്ത് ശേഖരിക്കപ്പെടുന്ന പ്രത്യേക പദാർത്ഥങ്ങൾ ശരീരത്തിൽ അവതരിപ്പിക്കപ്പെടുന്നു. ഗര്ഭപാത്രത്തിൻ്റെ ആന്തരിക ഉപരിതലം ലേസർ ഉപയോഗിച്ച് വികിരണം ചെയ്യുമ്പോൾ, ഈ പദാർത്ഥങ്ങൾ തിളങ്ങാൻ തുടങ്ങുന്നു. 1 മില്ലിമീറ്റർ വരെ ട്യൂമർ ഫോസി കാണാനും ടാർഗെറ്റുചെയ്ത ബയോപ്സി എടുക്കാനും ഇത് നിങ്ങളെ അനുവദിക്കുന്നു. പ്രാരംഭ ഘട്ടത്തിൽ, അത്തരം ഡയഗ്നോസ്റ്റിക്സിൻ്റെ സംവേദനക്ഷമത 80% വരെ എത്തുന്നു.
ഗർഭാശയ ചികിത്സയിലൂടെ രോഗനിർണയം സ്ഥിരീകരിക്കുന്നു. ട്യൂമർ അവയവത്തിൻ്റെ മുകൾ ഭാഗത്താണ് സ്ഥിതി ചെയ്യുന്നതെങ്കിൽ, അത് 78% കേസുകളിലും, വ്യാപകമായ നിഖേദ് ഉപയോഗിച്ച് - 100% കേസുകളിലും തിരിച്ചറിയപ്പെടുന്നു.
ഗർഭാശയ അർബുദം ഇനിപ്പറയുന്ന രോഗങ്ങളിൽ നിന്ന് വേർതിരിക്കേണ്ടതാണ്:
- എൻഡോമെട്രിയൽ ഹൈപ്പർപ്ലാസിയ;
ചികിത്സ

ഒരു സ്ത്രീ പ്രത്യുൽപാദന വ്യവസ്ഥയുടെ മാരകമായ ട്യൂമർ രോഗനിർണയം നടത്തിയാൽ, രോഗിയെ ഗൈനക്കോളജിക്കൽ ഓങ്കോളജിസ്റ്റ് നിരീക്ഷിക്കണം.
ഗർഭാശയ അർബുദ ചികിത്സ മൂന്ന് രീതികളുടെ വിവിധ സംയോജനങ്ങളെ അടിസ്ഥാനമാക്കിയുള്ളതാണ്:
- ഓപ്പറേഷൻ.
- റേഡിയേഷൻ.
- മയക്കുമരുന്ന് തെറാപ്പി.
രോഗത്തിൻ്റെ ഏത് ഘട്ടത്തിലും നടത്തുന്ന ചികിത്സയുടെ പ്രധാന രീതി ഗർഭപാത്രവും അനുബന്ധങ്ങളും നീക്കം ചെയ്യുക എന്നതാണ്. മോശമായി വ്യത്യസ്തമായ ട്യൂമർ ഉണ്ടെങ്കിൽ അല്ലെങ്കിൽ അത് അവയവത്തിൻ്റെ പേശി പാളിയിലേക്ക് ആഴത്തിൽ തുളച്ചുകയറുകയാണെങ്കിൽ, മെറ്റാസ്റ്റെയ്സുകൾ അടങ്ങിയിരിക്കാവുന്ന പെൽവിക് ലിംഫ് നോഡുകൾ അധികമായി നീക്കംചെയ്യുന്നു.
രോഗത്തിൻ്റെ പ്രാരംഭ ഘട്ടത്തിൽ 90% സ്ത്രീകളിലും ഓപ്പറേഷൻ നടത്തുന്നു. മറ്റുള്ളവർക്ക്, കഠിനമായ അസുഖങ്ങൾ കാരണം ഇത് വിപരീതഫലമാണ്. പുതിയ രീതികളുടെ വികസനം ശസ്ത്രക്രീയ ഇടപെടൽശസ്ത്രക്രിയാ ചികിത്സയുടെ സാധ്യതകൾ വികസിപ്പിക്കാൻ നിങ്ങളെ അനുവദിക്കുന്നു.
ട്യൂമർ 3 മില്ലീമീറ്ററിൽ കൂടുതൽ ആഴത്തിൽ തുളച്ചുകയറുന്നില്ലെങ്കിൽ, ഹിസ്റ്ററോസ്കോപ്പി സമയത്ത് അത് നീക്കം ചെയ്യാവുന്നതാണ് ("cauterization"). ഇതുവഴി നിങ്ങൾക്ക് അവയവം സംരക്ഷിക്കാൻ കഴിയും. എന്നിരുന്നാലും, സാധ്യതയില്ല പൂർണ്ണമായ നീക്കംനിഖേദ് വളരെ ഉയർന്നതാണ്, അതിനാൽ, അത്തരം ചികിത്സയ്ക്ക് ശേഷം, ഒരു പ്രത്യേക സ്ഥാപനത്തിലെ ഓങ്കോളജിസ്റ്റിൻ്റെ പതിവ് നിരീക്ഷണം ആവശ്യമാണ്.
ഗർഭാശയ കാൻസറിനുള്ള റേഡിയേഷൻ തെറാപ്പി സ്വതന്ത്ര രീതിചികിത്സ വളരെ അപൂർവമായി മാത്രമേ ഉപയോഗിക്കുന്നുള്ളൂ, അവയവം നീക്കം ചെയ്യുന്നത് അസാധ്യമാകുമ്പോൾ മാത്രം. മിക്കപ്പോഴും, ശേഷിക്കുന്ന ഏതെങ്കിലും കാൻസർ കോശങ്ങളെ നശിപ്പിക്കാൻ ശസ്ത്രക്രിയയ്ക്ക് ശേഷം (അഡ്ജുവൻ്റ് റേഡിയോ തെറാപ്പി) റേഡിയേഷൻ നൽകുന്നു.
ഈ കോമ്പിനേഷൻ ഇതിൽ കാണിച്ചിരിക്കുന്നു ഇനിപ്പറയുന്ന കേസുകൾ:
- മയോമെട്രിയത്തിലേക്ക് നിയോപ്ലാസത്തിൻ്റെ ആഴത്തിലുള്ള മുളയ്ക്കൽ;
- സെർവിക്കൽ കനാലിലേക്കും സെർവിക്സിലേക്കും വ്യാപിക്കുക;
- ലിംഫ് നോഡുകളിലേക്കുള്ള മെറ്റാസ്റ്റെയ്സ്;
- മോശമായ വ്യത്യാസമുള്ള അല്ലെങ്കിൽ എൻഡോമെട്രിയോയിഡ് ട്യൂമർ.
ആധുനിക ചികിത്സാ രീതികൾ: റേഡിയോ തെറാപ്പി - IMRT, ബ്രാച്ചിതെറാപ്പി. ചുറ്റുമുള്ള ടിഷ്യൂകൾക്ക് കുറഞ്ഞ നാശനഷ്ടങ്ങളോടെ ട്യൂമറിൻ്റെ ടാർഗെറ്റുചെയ്ത വികിരണം ഉൾപ്പെടുന്നതാണ് IMRT രീതി. ക്യാൻസർ കോശങ്ങളിൽ നേരിട്ട് പ്രവർത്തിക്കുന്ന ട്യൂമർ സൈറ്റിലേക്ക് പ്രത്യേക റേഡിയോ ആക്ടീവ് പദാർത്ഥങ്ങൾ അവതരിപ്പിക്കുന്നതാണ് ബ്രാച്ചിതെറാപ്പി.
യുവതികളിലെ എൻഡോമെട്രിയൽ പ്രീകാൻസറിന്, പ്രോജസ്റ്റിനുകളുള്ള ഹോർമോൺ തെറാപ്പി സാധ്യമാണ്. ഈ ഹോർമോണുകൾ ട്യൂമറിൽ ഈസ്ട്രജൻ്റെ സജീവമാക്കുന്ന പ്രഭാവം തടയുന്നു, ഇത് അതിൻ്റെ കൂടുതൽ വളർച്ചയെ തടയുന്നു. വികസിത (പ്രചരിപ്പിച്ച) ക്യാൻസറിനും അതുപോലെ തന്നെ അതിൻ്റെ ആവർത്തനത്തിനും ഹോർമോണുകൾ ഉപയോഗിക്കുന്നു. അവരുടെ കാര്യക്ഷമത 25% കവിയരുത്.
പ്രാരംഭ ഘട്ടത്തിൽ, ഒരു നിശ്ചിത സ്കീം അനുസരിച്ച് ഹോർമോണുകൾ എടുക്കുന്നത് ഒരു വർഷത്തോളം നീണ്ടുനിൽക്കും. തെറാപ്പിയുടെ ഫലപ്രാപ്തി ഒരു ബയോപ്സി ഉപയോഗിച്ച് നിരീക്ഷിക്കുന്നു. ഫലം അനുകൂലമാണെങ്കിൽ, അടുത്ത 6 മാസത്തിനുള്ളിൽ സാധാരണ ആർത്തവചക്രം പുനഃസ്ഥാപിക്കപ്പെടും. അതിനുശേഷം, ഒരു സാധാരണ ഗർഭധാരണം സാധ്യമാണ്.
മോശമായി വേർതിരിക്കുന്ന ഗർഭാശയ അർബുദത്തിനും എൻഡോമെട്രിയോയിഡ് അല്ലാത്ത മുഴകൾക്കും, പ്രചരിച്ചതും ആവർത്തിച്ചുള്ളതുമായ അർബുദത്തിന് കീമോതെറാപ്പി നിർദ്ദേശിക്കപ്പെടുന്നു, ട്യൂമർ gestagen ൻ്റെ സ്വാധീനത്തോട് പ്രതികരിക്കുന്നില്ലെങ്കിൽ. ഇത് പാലിയേറ്റീവ് സ്വഭാവമാണ്, അതായത് കുറയ്ക്കാൻ ലക്ഷ്യമിടുന്നു ഗുരുതരമായ ലക്ഷണങ്ങൾട്യൂമർ മൂലമുണ്ടാകുന്ന, പക്ഷേ രോഗം സുഖപ്പെടുത്തുന്നില്ല. ആന്ത്രാസൈക്ലിനുകൾ, ടാക്സെയ്നുകൾ, പ്ലാറ്റിനം ഡെറിവേറ്റീവുകൾ എന്നിവയുടെ ഗ്രൂപ്പുകളിൽ നിന്നുള്ള മരുന്നുകൾ ഉപയോഗിക്കുന്നു. ശസ്ത്രക്രിയാനന്തര (അഡ്ജുവൻ്റ്) കീമോതെറാപ്പി നിർദ്ദേശിച്ചിട്ടില്ല.
വീട്ടിൽ, ഒരു സ്ത്രീക്ക് കൂടുതൽ വിശ്രമം ആവശ്യമാണ്. ചുറ്റുമുള്ളവർ അവളെ സംരക്ഷിക്കണം വൈകാരിക സമ്മർദ്ദം. ശുദ്ധീകരിച്ച കാർബോഹൈഡ്രേറ്റുകൾ (പഞ്ചസാര), മൃഗങ്ങളുടെ കൊഴുപ്പ്, വറുത്തതും ടിന്നിലടച്ചതുമായ ഭക്ഷണങ്ങൾ, സുഗന്ധവ്യഞ്ജനങ്ങൾ, ചോക്കലേറ്റ്, മറ്റ് പ്രകോപിപ്പിക്കുന്ന ഭക്ഷണങ്ങൾ എന്നിവ ഒഴിവാക്കി ഗർഭാശയ കാൻസറിനുള്ള പോഷകാഹാരം പൂർണ്ണവും വൈവിധ്യപൂർണ്ണവുമാണ്. പാലുൽപ്പന്നങ്ങളും സസ്യഭക്ഷണങ്ങളും വളരെ ആരോഗ്യകരമാണ്.
ചില സസ്യങ്ങൾ ട്യൂമറിനെ നേരിടാനോ രോഗിയുടെ ക്ഷേമം മെച്ചപ്പെടുത്താനോ സഹായിക്കുമെന്ന് വിശ്വസിക്കപ്പെടുന്നു:
- ഗ്രീൻ ടീ;
- മഞ്ഞൾ;
- ബീറ്റ്റൂട്ട്;
- തക്കാളി;
ഘട്ടം അനുസരിച്ച് ചികിത്സാ തന്ത്രങ്ങൾ
ഗർഭാശയ അർബുദം എങ്ങനെ സുഖപ്പെടുത്താം എന്ന ചോദ്യം, ലഭിച്ച എല്ലാ ഡയഗ്നോസ്റ്റിക് വിവരങ്ങളുടെയും സമഗ്രമായ വിശകലനത്തിന് ശേഷം ഡോക്ടർ തീരുമാനിക്കുന്നു. ഇത് പ്രധാനമായും ട്യൂമറിൻ്റെ ഘട്ടത്തെ ആശ്രയിച്ചിരിക്കുന്നു.

സ്റ്റേജ് 1 ക്യാൻസറിന്, ഗർഭാശയത്തിൻറെയും അനുബന്ധങ്ങളുടെയും പൂർണ്ണമായ നീക്കം ഉപയോഗിക്കുന്നു (ആകെ ഹിസ്റ്റെരെക്ടമിയും).
ഇനിപ്പറയുന്ന എല്ലാ വ്യവസ്ഥകളും പാലിക്കുകയാണെങ്കിൽ ഈ പ്രവർത്തനം നടത്തുന്നു:
- മിതമായതും ഉയർന്നതുമായ ട്യൂമർ വ്യത്യാസം;
- രൂപീകരണം അവയവ അറയുടെ പകുതിയിൽ താഴെയാണ്;
- മയോമെട്രിയൽ വളർച്ചയുടെ ആഴം 50% ൽ താഴെയാണ്;
- പെരിറ്റോണിയത്തിലുടനീളം ട്യൂമർ പടർന്നതിൻ്റെ ലക്ഷണങ്ങളൊന്നുമില്ല (പെരിറ്റോണിയൽ വാഷിംഗിൽ കാൻസർ കോശങ്ങളൊന്നും കണ്ടെത്തിയില്ല).
പേശി പാളിയിലേക്കുള്ള നുഴഞ്ഞുകയറ്റത്തിൻ്റെ ആഴം അതിൻ്റെ പകുതി കനം കൂടുതലാണെങ്കിൽ, ശസ്ത്രക്രിയയ്ക്കുശേഷം ഇൻട്രാവാജിനൽ റേഡിയേഷൻ തെറാപ്പി നിർദ്ദേശിക്കപ്പെടുന്നു.
മറ്റെല്ലാ സാഹചര്യങ്ങളിലും, ജനനേന്ദ്രിയ അവയവങ്ങൾ നീക്കം ചെയ്യുന്നത് പെൽവിക്, ചില സന്ദർഭങ്ങളിൽ പാരാ-അയോർട്ടിക് ലിംഫ് നോഡുകൾ എന്നിവ ഉപയോഗിച്ച് പൂരകമാണ്. ശസ്ത്രക്രിയയ്ക്കിടെ അയോർട്ടയ്ക്ക് സമീപം സ്ഥിതിചെയ്യുന്ന നോഡുകൾ തുളച്ചുകയറുകയും അടിയന്തിര ഹിസ്റ്റോളജിക്കൽ പരിശോധന നടത്തുകയും ചെയ്യുന്നു. അതിൻ്റെ ഫലങ്ങളെ അടിസ്ഥാനമാക്കി, ഈ രൂപങ്ങൾ നീക്കം ചെയ്യാൻ ഒരു തീരുമാനം എടുക്കുന്നു.
ശസ്ത്രക്രിയയ്ക്കുശേഷം, റേഡിയേഷൻ ഉപയോഗിക്കുന്നു. ശസ്ത്രക്രിയ സാധ്യമല്ലെങ്കിൽ, റേഡിയേഷൻ തെറാപ്പി മാത്രമാണ് ഉപയോഗിക്കുന്നത്, എന്നാൽ അത്തരം ചികിത്സയുടെ ഫലപ്രാപ്തി കുറവാണ്.
ഘട്ടം 1 ൽ ഹോർമോൺ തെറാപ്പി ഉപയോഗിക്കുന്നില്ല.
സ്റ്റേജ് 2 ക്യാൻസറിന്, ഗർഭപാത്രം, അനുബന്ധങ്ങൾ, പെൽവിക് (ചിലപ്പോൾ പാരാ-അയോർട്ടിക്) ലിംഫ് നോഡുകൾ, ശസ്ത്രക്രിയാനന്തര റേഡിയേഷൻ തെറാപ്പി എന്നിവ നീക്കം ചെയ്യാൻ രോഗികൾക്ക് നിർദ്ദേശിക്കപ്പെടുന്നു. സംയോജിത സ്കീം അനുസരിച്ചാണ് വികിരണം നടത്തുന്നത്: ഇൻട്രാവാജിനലായും വിദൂരമായും.
സ്റ്റേജ് 3 ക്യാൻസറിന്, സംയുക്ത ശസ്ത്രക്രിയയും റേഡിയേഷൻ ചികിത്സയും നടത്തുന്നു. ട്യൂമർ പെൽവിസിൻ്റെ മതിലുകളിലേക്ക് വളർന്നിട്ടുണ്ടെങ്കിൽ, അതിൻ്റെ പൂർണ്ണമായ നീക്കം അസാധ്യമാണ്. ഈ സാഹചര്യത്തിൽ, യോനിയിലൂടെയും വിദൂരമായും റേഡിയേഷൻ തെറാപ്പി നിർദ്ദേശിക്കപ്പെടുന്നു.
റേഡിയേഷൻ തെറാപ്പിയും ശസ്ത്രക്രിയയും വിപരീതഫലങ്ങളാണെങ്കിൽ, ട്യൂമറിൻ്റെ ഹോർമോൺ സംവേദനക്ഷമതയെ ആശ്രയിച്ചിരിക്കും ചികിത്സ: ഒന്നുകിൽ പ്രോജസ്റ്റിൻ അല്ലെങ്കിൽ കീമോതെറാപ്പി നിർദ്ദേശിക്കപ്പെടുന്നു.
ഘട്ടം 4 മുഴകൾക്ക്, ഹോർമോണുകളുടെ സംയോജനത്തിൽ പാലിയേറ്റീവ് കീമോതെറാപ്പി ഉപയോഗിക്കുന്നു. ഈ പദാർത്ഥങ്ങൾ മറ്റ് അവയവങ്ങളിൽ ക്യാൻസറിൻ്റെ വിദൂര മെറ്റാസ്റ്റെയ്സുകളെ നശിപ്പിക്കാൻ സഹായിക്കുന്നു.
ഹോർമോണുകളുടെയും കീമോതെറാപ്പിയുടെയും ഉപയോഗത്തിലൂടെ ട്യൂമർ ആവർത്തിച്ച് ചികിത്സിക്കുന്നു. പെൽവിസിൽ സ്ഥിതി ചെയ്യുന്ന ആവർത്തിച്ചുള്ള മുറിവുകൾക്ക്, പാലിയേറ്റീവ് റേഡിയോ തെറാപ്പി നടത്തുന്നു. ചികിത്സയ്ക്ക് ശേഷമുള്ള ആദ്യ 3 വർഷങ്ങളിൽ മിക്കപ്പോഴും റിലാപ്സുകൾ സംഭവിക്കുന്നു. അവ പ്രധാനമായും യോനിയിലും ലിംഫ് നോഡുകളിലും വിദൂര അവയവങ്ങളിലും പ്രാദേശികവൽക്കരിച്ചിരിക്കുന്നു.
ഗർഭാശയ അർബുദവും ഗർഭധാരണവും
ഗർഭാവസ്ഥയിൽ, പാത്തോളജിക്കൽ മാറ്റങ്ങൾ തിരിച്ചറിയുന്നത് മിക്കവാറും അസാധ്യമാണ്. ഗർഭാവസ്ഥയിൽ ട്യൂമർ വളർച്ച മിക്കപ്പോഴും നിരീക്ഷിക്കപ്പെടുന്നില്ല. എന്നിരുന്നാലും, ഗർഭകാലത്തെ ഗർഭാശയ അർബുദം ഗർഭം അലസൽ, മറുപിള്ള തടസ്സം, ഗര്ഭപിണ്ഡത്തിൻ്റെ മരണം, കഠിനമായ രക്തസ്രാവം എന്നിവയ്ക്കൊപ്പം ഉണ്ടാകാം. ഈ സന്ദർഭങ്ങളിൽ, അടിയന്തിര പ്രസവം, തുടർന്ന് ഹിസ്റ്റെരെക്ടമി നടത്തുന്നു.
ഒരു യുവതി നല്ല ഫലങ്ങളോടെ ചികിത്സയുടെ മുഴുവൻ കോഴ്സും പൂർത്തിയാക്കിയാൽ, ഭാവിയിൽ അവൾ ഗർഭിണിയാകാം. ഫെർട്ടിലിറ്റി പുനഃസ്ഥാപിക്കാൻ, ഡോക്ടർമാർ കോഴ്സുകൾ നിർദ്ദേശിക്കുന്നു ഹോർമോൺ തെറാപ്പി, സാധാരണ പ്രത്യുൽപാദന പ്രവർത്തനം പുനഃസ്ഥാപിക്കുന്നു.
ഗർഭാശയ അർബുദവുമായി അവർ എത്രത്തോളം ജീവിക്കുന്നു?
ഇത് രോഗം കണ്ടുപിടിക്കുന്ന ഘട്ടത്തെയും ഹോർമോണുകളോടുള്ള സംവേദനക്ഷമതയെയും ആശ്രയിച്ചിരിക്കുന്നു. ഹോർമോൺ ആശ്രിത വേരിയൻ്റിനൊപ്പം, 85-90% രോഗികളും 5 വർഷമോ അതിൽ കൂടുതലോ ജീവിക്കുന്നു. പ്രായമായ സ്ത്രീകളിൽ സ്വയംഭരണ രൂപത്തിൽ, ഈ കണക്ക് 60-70% ആണ്. എന്നിരുന്നാലും, ഏതെങ്കിലും രൂപത്തിൻ്റെ 3-ആം ഘട്ടത്തിൽ, 5 വർഷത്തിൽ കൂടുതലുള്ള ആയുർദൈർഘ്യം മൂന്നിലൊന്ന് രോഗികളിലും, 4-ാം ഘട്ടത്തിലും - 5% കേസുകളിൽ മാത്രം.
സെർവിക്കൽ ക്യാൻസർ എത്ര വേഗത്തിൽ വികസിക്കുന്നു? ഈ രോഗനിർണയമുള്ള ഓരോ സ്ത്രീക്കും, രോഗം വ്യത്യസ്തമായി വികസിക്കുന്നു, അതിനാൽ ആദ്യ അസുഖത്തിൽ ഒരു സ്പെഷ്യലിസ്റ്റിൽ നിന്ന് സഹായം തേടേണ്ടത് ആവശ്യമാണ്.
ചുരുക്കുക
വ്യത്യസ്ത തരം സെർവിക്കൽ ക്യാൻസർ എത്ര വേഗത്തിൽ വികസിക്കുന്നു?
പരിസ്ഥിതി, ജീവിതശൈലി, പോഷകാഹാരം എന്നിവയുൾപ്പെടെ നിരവധി ഘടകങ്ങളെ ആശ്രയിച്ചിരിക്കും ഗർഭാശയ അർബുദം എത്രത്തോളം വികസിക്കും.
ഗർഭാശയമുഖ അർബുദം
ഈ രോഗം അതിവേഗം വികസിക്കുന്ന രോഗമല്ല. മുഴുവൻ പ്രക്രിയയും 10 അല്ലെങ്കിൽ 20 വർഷം എടുത്തേക്കാം. എന്നിരുന്നാലും, ദ്രുതഗതിയിലുള്ള വളർച്ചയുടെ കേസുകളുണ്ട് ട്യൂമർ കോശങ്ങൾ. അതിനാൽ, നിങ്ങൾ ഇത് കാലതാമസം വരുത്തരുത്; ആദ്യ ലക്ഷണങ്ങൾ ഒരു സ്പെഷ്യലിസ്റ്റുമായി ബന്ധപ്പെടാനുള്ള ഒരു കാരണമായിരിക്കണം. പ്രത്യേക ഉപകരണങ്ങൾ ഉപയോഗിച്ച്, അർബുദത്തിന് മുമ്പുള്ള ഒരു അവസ്ഥ നിർണ്ണയിക്കാൻ കഴിയും, അത് ചികിത്സിക്കാൻ വളരെ എളുപ്പമാണ്.
കുറിപ്പ്! കൃത്യസമയത്ത് ചികിത്സ ആരംഭിച്ചില്ലെങ്കിൽ, 10 വർഷത്തിനുശേഷം ട്യൂമർ വികസിതവും അപകടകരവുമായ ഘട്ടത്തിലേക്ക് പ്രവേശിക്കാൻ സാധ്യതയുണ്ട്, അത് ഇനി ചികിത്സിക്കാൻ കഴിയില്ല.
സ്ഥിതിവിവരക്കണക്കുകൾ പ്രകാരം, 0.3% സ്ത്രീകൾക്ക് മാരകമായ നിയോപ്ലാസത്തിൻ്റെ വിപുലമായ ഘട്ടമുണ്ട്. ഇതിനർത്ഥം മെറ്റാസ്റ്റെയ്സുകൾ മറ്റ് അവയവങ്ങളിലേക്കും ടിഷ്യുകളിലേക്കും തുളച്ചുകയറാൻ തുടങ്ങി, അങ്ങനെ അവയുടെ പ്രവർത്തനത്തെ തടസ്സപ്പെടുത്തുന്നു.
സ്ക്വാമസ് സെൽ കാർസിനോമ
ട്യൂമറിൻ്റെ ഈ രൂപത്തിന് ലക്ഷണമില്ലെങ്കിലും, ഒരു ഗൈനക്കോളജിസ്റ്റിൻ്റെ പതിവ് പരിശോധനയിൽ ഇത് നിർണ്ണയിക്കാനാകും. കാലക്രമേണ, കാൻസർ ട്യൂമർ വളരാൻ തുടങ്ങുന്നു, തുടർന്ന് ആദ്യ ലക്ഷണങ്ങൾ പ്രത്യക്ഷപ്പെടുന്നു. സ്ക്വാമസ് സെൽ കാർസിനോമ ഒരു ട്യൂമർ ആണ്, അതിൽ പ്രായപൂർത്തിയാകാത്ത കോശങ്ങൾ രൂപം കൊള്ളുന്നു, അവ വളരെ വേഗത്തിൽ പെരുകുന്നു, അതിനാൽ ആദ്യ ഘട്ടം മുതൽ അവസാന ഘട്ടം വരെയുള്ള രോഗത്തിൻ്റെ ഗതി അതിവേഗം സംഭവിക്കുന്നു.
അഡിനോകാർസിനോമ
ഇത്തരത്തിലുള്ള ട്യൂമർ ഹോർമോണിനെ ആശ്രയിച്ചിരിക്കുന്നു, ആർത്തവവിരാമം നേരിടുന്ന സ്ത്രീകളിൽ ഇത് സാധാരണമാണ്. നിയോപ്ലാസം ആക്രമണാത്മക സ്വഭാവമുള്ളതും മറ്റ് അവയവങ്ങളിലേക്കും ലിംഫ് നോഡുകളിലേക്കും രക്തത്തിലേക്കും മാറ്റാൻ തുടങ്ങുന്നു. ഇതിനുശേഷം, രോഗത്തിൻ്റെ വികസനം വേഗത്തിലാണ്.
എക്സോഫിറ്റിക് കാൻസർ
ഈ രൂപത്തിൻ്റെ മാരകമായ ട്യൂമർ ആദ്യ ഘട്ടങ്ങളിൽ ഇതിനകം തന്നെ ശ്രദ്ധേയമാണ്. കൂടെ പാത്തോളജി സംഭവിക്കുന്നു ദൃശ്യമായ ലക്ഷണങ്ങൾ, ഇവ കഴുത്തിലെ മുദ്രകളും വളർച്ചയുമാണ്.
എൻഡോഫൈറ്റിക് കാൻസർ
ഇത്തരത്തിലുള്ള മാരകമായ നിയോപ്ലാസം ഇതിനകം വിപുലമായ ഘട്ടത്തിലാണ്. മുഴുവൻ പ്രക്രിയയും ഗർഭപാത്രത്തിൽ തന്നെ നടക്കുന്നു, അതിനാൽ രോഗനിർണയത്തിന് പ്രത്യേക ഉപകരണങ്ങൾ ആവശ്യമാണ്.
മാരകമായ ട്യൂമറിന് വേഗത്തിൽ വളരാനും ഗർഭാശയത്തിനപ്പുറത്തേക്ക് വ്യാപിക്കാനും കഴിവുണ്ട്. ഇത് മനുഷ്യ അവയവങ്ങളിലേക്കും ടിഷ്യുകളിലേക്കും മെറ്റാസ്റ്റാസൈസ് ചെയ്യുന്നു, കൂടാതെ ശരീരത്തിലുടനീളം രക്തത്തിലൂടെയും കൊണ്ടുപോകുന്നു. ഈ സാഹചര്യത്തിൽ, ലിംഫ് നോഡുകൾ ബാധിക്കുന്നു.
സെർവിക്കൽ ക്യാൻസർ ഘട്ടം അനുസരിച്ച് എത്ര വേഗത്തിൽ വികസിക്കുന്നു?
ആരംഭിക്കുന്നതിന്, നമുക്ക് പൂജ്യം ഘട്ടം അല്ലെങ്കിൽ മുൻകൂർ അവസ്ഥയെ വേർതിരിച്ചറിയാൻ കഴിയും. ആദ്യ ഘട്ടത്തിൽ ഇത് ശ്രദ്ധയിൽപ്പെട്ടാൽ, ശരീരത്തിൽ നിന്ന് പൂർണ്ണമായി നീക്കം ചെയ്യുന്നതിനുള്ള 100% ഗ്യാരണ്ടി ഉണ്ട്. IN ഈ സാഹചര്യത്തിൽഎപ്പിത്തീലിയത്തിൽ ചെറിയ മാറ്റത്തോടെ കാൻസർ വികസിക്കും. ഈ പ്രക്രിയ സാവധാനത്തിൽ നടക്കുന്നു. 
ആദ്യ ഘട്ടം
കാൻസർ കോശങ്ങൾ വളരാൻ തുടങ്ങുകയും ട്യൂമർ രൂപപ്പെടുകയും ചെയ്യുന്നു. നിയോപ്ലാസം അടുത്തുള്ള അവയവങ്ങളെയും ടിഷ്യുകളെയും ബാധിക്കുന്നില്ല. മെറ്റാസ്റ്റെയ്സുകൾ സെർവിക്കൽ കനാലിലേക്ക് വ്യാപിച്ചേക്കാം.
രണ്ടാം ഘട്ടം
ട്യൂമർ വലുപ്പത്തിൽ പ്രാധാന്യമർഹിക്കുന്നു, ശരിയായ ചികിത്സയുടെ അഭാവത്തിൽ ഗർഭാശയത്തിനപ്പുറം വളരാൻ തുടങ്ങുന്നു. പെൽവിസും യോനിയും ബാധിക്കുന്നു.
മൂന്നാം ഘട്ടം
ട്യൂമർ കൂടുതൽ കൂടുതൽ വളരുന്നു, അവ മൂത്രനാളികളെ ബാധിക്കുകയും ലിംഫ് നോഡുകളിലേക്ക് മെറ്റാസ്റ്റാസൈസ് ചെയ്യുകയും ചെയ്യുന്നു. പെൽവിക് ഏരിയയിലും അടുത്തുള്ള മറ്റ് അവയവങ്ങളിലും മെറ്റാസ്റ്റേസുകൾ വളരുന്നു. ട്യൂമർ യോനിയിലെ ഭിത്തികളെയും ബാധിക്കുന്നു.
നാലാം ഘട്ടം
ഇത് മാരകമായ ട്യൂമറിൻ്റെ കഠിനമായ രൂപമാണ്, അതിൽ മെറ്റാസ്റ്റെയ്സുകൾ മൂത്രാശയത്തിലേക്കും മലാശയത്തിലേക്കും തുളച്ചുകയറുന്നു. ട്യൂമർ വികസിക്കുന്ന ഈ ഘട്ടത്തിൽ, ശ്വാസകോശം, കരൾ, വൃക്കകൾ, അസ്ഥികൾ എന്നിവയെ ബാധിക്കാം. സ്റ്റേജ് 4 സെർവിക്കൽ ക്യാൻസർ വികസിക്കാൻ എത്ര സമയമെടുക്കും എന്നത് ശരീരത്തെ ആശ്രയിച്ചിരിക്കും. ഒരു പരിധി വരെ, രോഗത്തിൻ്റെ പുരോഗതി വളരെ വേഗത്തിൽ സംഭവിക്കുന്നു, കൂടാതെ ലിംഫ് നോഡുകളും ബാധിക്കുന്നു.
അർബുദത്തിന് മുമ്പുള്ള അവസ്ഥയിൽ നിന്ന് സെർവിക്കൽ ക്യാൻസർ എത്ര വേഗത്തിൽ വികസിക്കുന്നു?
ഇത് എത്രത്തോളം വികസിക്കും? കാൻസർ, നിയോപ്ലാസത്തിൻ്റെ ഹിസ്റ്റോളജി, നിലവിലുള്ള പാത്തോളജികൾ, ശരീര പ്രതിരോധം മുതലായവ ഉൾപ്പെടെ നിരവധി ഘടകങ്ങളെ ആശ്രയിച്ചിരിക്കുന്നു.
എപ്പിത്തീലിയൽ കോശങ്ങൾ പരിഷ്കരിക്കപ്പെടുകയും ആരോഗ്യമുള്ള കോശങ്ങളുടെ പ്രവർത്തനത്തെ തടയുകയും ചെയ്യുമ്പോൾ, മാരകമായ ട്യൂമർ ആരംഭിക്കുന്നതിന് മുമ്പ് ഡിസ്പ്ലാസിയ ഉണ്ടാകുന്നു. മിക്കപ്പോഴും ഇത് പരിവർത്തന മേഖലയിൽ സംഭവിക്കുന്നു, അതായത്. സെർവിക്സും സെർവിക്കൽ കനാലും കൂടിച്ചേരുന്ന സ്ഥലത്ത്.
ശരീരത്തിൽ ഗർഭാശയ അർബുദം എത്ര വേഗത്തിൽ വികസിക്കുന്നുവെന്ന് കൃത്യമായി പറയാൻ പ്രയാസമാണ്. അതിനാൽ, ഒരു സ്പെഷ്യലിസ്റ്റിൻ്റെ വാർഷിക പരിശോധനയ്ക്ക് വിധേയമാകുന്നത് മൂല്യവത്താണ്. ക്യാൻസർ കോശങ്ങൾ യഥാസമയം നീക്കം ചെയ്തില്ലെങ്കിൽ, 2 വർഷത്തിനുള്ളിൽ, അല്ലെങ്കിൽ അതിലും താഴെ, ഒരു മാരകമായ ട്യൂമർ പ്രത്യക്ഷപ്പെടും, ഇത് സുഖപ്പെടുത്തുന്നത് കൂടുതൽ ബുദ്ധിമുട്ടായിരിക്കും. 
സെർവിക്കൽ ക്യാൻസറിൻ്റെ പുരോഗതി 2 വർഷമെടുക്കും, ഈ സമയത്ത് 4 ഘട്ടങ്ങളിലൂടെ കടന്നുപോകാം, അല്ലെങ്കിൽ 10 വർഷത്തേക്ക് ലക്ഷണങ്ങൾ കാണിക്കില്ല. എന്നിരുന്നാലും, നിങ്ങൾ സാർവത്രിക സ്ഥിതിവിവരക്കണക്കുകളെ ആശ്രയിക്കരുത്; ഓരോ സാഹചര്യത്തിലും, ഒരു നിയോപ്ലാസത്തിൻ്റെ വികസനത്തിൻ്റെ മുഴുവൻ പ്രക്രിയയും വ്യത്യസ്തമായി സംഭവിക്കുന്നു. ഡിസ്പ്ലാസിയ കൂടുതൽ മുന്നോട്ട് പോകാതിരിക്കുകയും കാലക്രമേണ സ്വന്തമായി പോകുകയും ചെയ്ത കേസുകളുണ്ട്. ഒരു സ്പെഷ്യലിസ്റ്റുമായി ബന്ധപ്പെടുകയും അവനെ നിരീക്ഷിക്കുകയും ചെയ്യുന്നതാണ് നല്ലത്, പ്രത്യേകിച്ച് വികസനത്തിന് മുൻകരുതൽ ഘടകങ്ങൾ ഉണ്ടെങ്കിൽ ക്യാൻസർ ട്യൂമർ. ശരാശരി, ഘട്ടത്തിൽ നിന്ന് ഘട്ടത്തിലേക്ക് മാറുന്നതിനുള്ള ഏറ്റവും കുറഞ്ഞ സമയം 2 വർഷമാണ്.
സെർവിക്കൽ ക്യാൻസർ വികസിക്കാൻ എത്ര സമയമെടുക്കും എന്നത് പ്രധാനമായും സ്ത്രീയെ ആശ്രയിച്ചിരിക്കുന്നു. ജീവിതശൈലി, ശരിയായ പോഷകാഹാരം, ഒരു സ്പെഷ്യലിസ്റ്റിൻ്റെ പതിവ് നിരീക്ഷണം എന്നിവ ഇവിടെ ഒരു പങ്ക് വഹിക്കുന്നു. എന്തെങ്കിലും അസ്വസ്ഥതകൾ ഉണ്ടായാൽ, നിങ്ങൾ ഒരു ഗൈനക്കോളജിസ്റ്റുമായി ബന്ധപ്പെടണം, അവർ ഒരു പരിശോധന നടത്തുകയും അതിൻ്റെ കാരണം തിരിച്ചറിയുകയും ചെയ്യും. എല്ലാത്തിനുമുപരി, കാൻസർ കോശങ്ങളുടെ രൂപീകരണ പ്രക്രിയ ദ്രുതഗതിയിലായിരിക്കും, കൂടാതെ വൈകി ഘട്ടങ്ങൾഅവൻ സുഖപ്പെടുത്താൻ കഴിയാത്തവനാണ്. അതിനാൽ, നിങ്ങളുടെ ആരോഗ്യം നിരീക്ഷിക്കുന്നത് വളരെ പ്രധാനമാണ്.
ഗർഭാശയ അർബുദം എൻഡോമെട്രിയൽ കോശങ്ങളുടെ മാരകമായ നിയോപ്ലാസമാണ്, അതായത്, അവയവത്തെ ഉൾക്കൊള്ളുന്ന ടിഷ്യുകൾ. ഓങ്കോളജിയുടെ ഏറ്റവും സാധാരണമായ രൂപങ്ങളിലൊന്നായി ഇത് കണക്കാക്കപ്പെടുന്നു. 60 വയസ്സിനു മുകളിലുള്ള സ്ത്രീകളിൽ ഇത് പലപ്പോഴും രോഗനിർണ്ണയം ചെയ്യപ്പെടുന്നു, ചെറുപ്പത്തിൽത്തന്നെ ഒറ്റപ്പെട്ട കേസുകളിൽ ഇത് സംഭവിക്കുന്നു.
ഇത് അർബുദത്തിൻ്റെ പ്രധാന കാരണമായി കണക്കാക്കപ്പെടുന്നു. മുൻകരുതൽ ഘടകങ്ങളിൽ ഉയർന്ന ശരീരഭാരം, ശരീര വികിരണം, ഹൈപ്പർടോണിക് രോഗംഅണ്ഡാശയ പാത്തോളജികളും.
ഗർഭാശയ ശരീരത്തിലെ ക്യാൻസറിന് ഗർഭാശയ രക്തസ്രാവം ഉൾപ്പെടെയുള്ള പ്രത്യേക ക്ലിനിക്കൽ പ്രകടനങ്ങളുണ്ട്, ഇത് ആർത്തവവുമായി ഒരു ബന്ധവുമില്ല, ഉച്ചരിച്ച രക്തസ്രാവം, ല്യൂക്കോറിയയുടെ ഡിസ്ചാർജ്.
ഗർഭാശയ കാൻസറിൻ്റെ സ്വഭാവ ലക്ഷണങ്ങളും ഇൻസ്ട്രുമെൻ്റൽ പരീക്ഷകളുടെ ഫലങ്ങളും കാരണം ശരിയായ രോഗനിർണയം സ്ഥാപിക്കുന്നതിൽ പ്രശ്നങ്ങളൊന്നുമില്ല. ഗൈനക്കോളജിക്കൽ പരിശോധനയും ലബോറട്ടറി പരിശോധനകളും രോഗനിർണയത്തിലെ അവസാന സ്ഥാനമല്ല.
ചികിത്സ ശസ്ത്രക്രിയയെ അടിസ്ഥാനമാക്കിയുള്ളതാണ്, പക്ഷേ സമഗ്രമായ സമീപനം ഉണ്ടായിരിക്കണം. അധിക ചികിത്സാ നടപടികൾകീമോതെറാപ്പിയും ഹോർമോൺ മാറ്റിസ്ഥാപിക്കൽ ചികിത്സയും പരിഗണിക്കുക.
ഇൻ്റർനാഷണൽ ക്ലാസിഫിക്കേഷൻ ഓഫ് ഡിസീസസ്, പത്താം പുനരവലോകനം അനുസരിച്ച്, രോഗത്തിന് ഒരു വ്യക്തിഗത കോഡ് ഉണ്ട്: ICD-10 കോഡ് C54 ആയിരിക്കും.
എറ്റിയോളജി
ഇന്നുവരെ, പ്രത്യുൽപാദന വ്യവസ്ഥയുടെ അർബുദത്തിൻ്റെ രോഗകാരി അജ്ഞാതമായി തുടരുന്നു, എന്നിരുന്നാലും, ഗൈനക്കോളജി, ഓങ്കോളജി മേഖലയിലെ വിദഗ്ധർ കാൻസർ വികസനത്തിൻ്റെ ഏറ്റവും സാധാരണമായ കാരണം ഹോർമോൺ അസന്തുലിതാവസ്ഥയാണെന്ന് വിശ്വസിക്കുന്നു.
അത്തരം പ്രതികൂല ഘടകങ്ങളുടെ സ്വാധീനത്തിൽ ഗർഭാശയ ശരീരത്തിലെ കാൻസർ സംഭവിക്കാം:
- വൈകി ആക്രമണം;
- ചോർച്ച;
- രോഗപ്രതിരോധ ശേഷി സംസ്ഥാനങ്ങൾ, പ്രത്യേകിച്ച് ഒപ്പം;
- മാരകമായ;
- ആദ്യ ആർത്തവത്തിൻറെ ആദ്യകാല തുടക്കം;
- ക്രമരഹിതമായ ലൈംഗിക ജീവിതം;
- അല്ലെങ്കിൽ മറ്റ് എൻഡോക്രൈനോളജിക്കൽ പാത്തോളജികൾ;
- ഹോർമോൺ പദാർത്ഥങ്ങളുടെ ദീർഘകാല ഉപയോഗം;
- അമിതമായി ഉയർന്ന ശരീരഭാരം;
- വന്ധ്യത;
- ലൈംഗിക പ്രവർത്തനത്തിൻ്റെ പൂർണ്ണ അഭാവം;
- ആദ്യത്തെ കുട്ടിയെ പ്രസവിക്കുന്ന കാലഘട്ടം;
- ആദ്യകാല തൊഴിൽ;
- ഗർഭത്തിൻറെ ആവർത്തിച്ചുള്ള അവസാനിപ്പിക്കൽ;
- സ്ത്രീക്ക് ഒരു മുൻകൂർ അവസ്ഥയുണ്ട് - എൻഡോമെട്രിയൽ ഹൈപ്പർപ്ലാസിയ അല്ലെങ്കിൽ ഗർഭാശയ പോളിപ്സ്;
- പെൽവിക് അവയവങ്ങളുടെ ദീർഘകാല വികിരണം.
60 വയസ്സിന് മുകളിലുള്ള സ്ത്രീകളും കുടുംബ ചരിത്രമുള്ളവരുമാണ് പ്രധാന റിസ്ക് ഗ്രൂപ്പ്. ഇതിനർത്ഥം അടുത്ത ബന്ധുക്കളിൽ ഒരാൾക്ക് ഇനിപ്പറയുന്ന അവയവങ്ങളിൽ കാൻസർ ഉണ്ടെന്ന് കണ്ടെത്തണം:
- അണ്ഡാശയങ്ങൾ;
- സസ്തനഗ്രന്ഥി;
- കോളൻ;
- സെർവിക്സ്.
വർഗ്ഗീകരണം
ഗർഭാശയത്തിൻറെ രണ്ട് സാധാരണ തരത്തിലുള്ള ക്യാൻസറുകൾ ഡോക്ടർമാർ തിരിച്ചറിയുന്നു:
- ഹോർമോൺ ആശ്രിതത്വം. ഏകദേശം 70% സാഹചര്യങ്ങളിലും രോഗനിർണയം നടത്തുകയും പശ്ചാത്തലത്തിൽ വികസിക്കുകയും ചെയ്യുന്നു സജീവ ഉത്തേജനംസ്ത്രീ ഹോർമോണുകളുള്ള അറ ടിഷ്യുകൾ (ഈസ്ട്രജൻ).
- ഗർഭാശയ ശരീരത്തിൻ്റെ സ്വയംഭരണ കാൻസർ. 30% ൽ താഴെ കേസുകൾ മാത്രമാണ്. വ്യതിരിക്തമായ സവിശേഷതമെറ്റബോളിക് ഡിസോർഡേഴ്സ് ബാധിക്കാത്ത, എന്നാൽ ആർത്തവവിരാമ സമയത്ത് ഗർഭാശയ രക്തസ്രാവത്തിൻ്റെ ചരിത്രവും കുറഞ്ഞ ശരീരഭാരം ഉള്ളതുമായ പ്രായമായ സ്ത്രീകളിലാണ് ട്യൂമർ കാണപ്പെടുന്നത്.
പാത്തോളജി പുരോഗമിക്കുമ്പോൾ, അത് വികസനത്തിൻ്റെ പല ഘട്ടങ്ങളിലൂടെ കടന്നുപോകുന്നു:
- ഫങ്ഷണൽ ഡിസോർഡേഴ്സ്;
- രൂപാന്തര പശ്ചാത്തല മാറ്റങ്ങൾ;
- രൂപാന്തരപരമായ മുൻകൂർ പരിവർത്തനങ്ങൾ;
- മാരകമായ നിയോപ്ലാസിയ.
മെറ്റാസ്റ്റാസിസ് പല തരത്തിൽ സംഭവിക്കുന്നു:
- ലിംഫോജെനസ് - പാരാ-അയോർട്ടിക്, ഇൻഗ്വിനൽ, ഇലിയാക് ലിംഫ് നോഡുകൾ അപകടത്തിലാണ്;
- ഹെമറ്റോജെനസ് - ശ്വാസകോശം, കരൾ, അസ്ഥികൂടം എന്നിവയിൽ കാൻസർ കോശങ്ങൾ കാണപ്പെടുന്നു;
- ഇംപ്ലാൻ്റേഷൻ - ട്യൂമർ മയോമെട്രിയത്തിലേക്കും ചുറ്റളവിലേക്കും വളരുമ്പോൾ അല്ലെങ്കിൽ പാത്തോപ്രോസസിലെ വലിയ ഓമൻ്റം, വിസറൽ പെരിറ്റോണിയം എന്നിവയുടെ പങ്കാളിത്തത്തിൻ്റെ ഫലമായി ഇത് തിരിച്ചറിയപ്പെടുന്നു.
ഓങ്കോളജിക്കൽ പ്രക്രിയയുടെ നിരവധി ഡിഗ്രി തീവ്രതയുടെ അസ്തിത്വത്താൽ പ്രധാന വർഗ്ഗീകരണം പ്രതിനിധീകരിക്കുന്നു:
- 0 ഡിഗ്രി ഗർഭാശയ അർബുദം - ഒരു മുൻകൂർ അവസ്ഥയായി കണക്കാക്കുന്നു;
- 1 ഡിഗ്രി ഗർഭാശയ അർബുദം - നിയോപ്ലാസം അവയവത്തിനപ്പുറത്തേക്ക് വ്യാപിക്കുന്നില്ല, പക്ഷേ എൻഡോമെട്രിയത്തിലേക്ക് വളരുന്നു; അടയാളങ്ങൾ പൂർണ്ണമായും ഇല്ലാതാകാം അല്ലെങ്കിൽ മറ്റ് ഗൈനക്കോളജിക്കൽ ഡിസോർഡേഴ്സിനോട് സാമ്യമുണ്ട്;
- ഗർഭാശയ കാൻസർ ഘട്ടം 2 - കാൻസർ പ്രക്രിയയിൽ സെർവിക്സ്, എൻഡോസെർവിക്സ്, സെർവിക്കൽ സ്ട്രോമ എന്നിവ ഉൾപ്പെടുന്നു;
- ഗർഭാശയ അർബുദത്തിൻ്റെ ഘട്ടം 3 - പ്രാദേശികവും പ്രാദേശികവുമായ മെറ്റാസ്റ്റേസുകളുടെ സാന്നിധ്യം (അണ്ഡാശയം, സെറസ് മെംബ്രൺ, യോനി, ലിംഫ് നോഡുകൾ എന്നിവ മെറ്റാസ്റ്റാസിസിന് വിധേയമാകുന്നു);
- ഗർഭാശയ കാൻസർ ഘട്ടം 4 - വലിയ കുടൽ, മൂത്രസഞ്ചി, വിദൂരത എന്നിവയ്ക്ക് കേടുപാടുകൾ ഉണ്ട് ആന്തരിക അവയവങ്ങൾഒപ്പം ലിംഫ് നോഡുകളും.
സങ്കീർണ്ണമായ തെറാപ്പിക്ക് ശേഷം രോഗികൾ എത്രത്തോളം ജീവിക്കുന്നു എന്നത് ട്യൂമർ രോഗനിർണയം നടത്തുന്ന ഘട്ടത്തെ ആശ്രയിച്ചിരിക്കുന്നു.
ക്യാൻസറിന് സൂക്ഷ്മ ഘടനയിൽ വ്യത്യാസമുണ്ടാകാം, അതിനെതിരെ ട്യൂമർ ഇനിപ്പറയുന്ന തരത്തിലാകാം:
- വ്യക്തമായ സെൽ കാർസിനോമ;
- സ്ക്വാമസ് സെൽ കാർസിനോമ;
- ഗ്രന്ഥി സ്ക്വാമസ് സെൽ കാർസിനോമ;
- serous കാൻസർ;
- മ്യൂസിനസ് ക്യാൻസർ.
ഓങ്കോളജിക്കൽ പ്രക്രിയ സംഭവിക്കുന്നു:
- വളരെ വ്യത്യസ്തമായ;
- മിതമായ വ്യത്യാസം;
- മോശമായി വ്യത്യാസപ്പെട്ടിരിക്കുന്നു;
- വേർതിരിവില്ലാത്ത.
മോർഫോളജിക്കൽ തരങ്ങൾ മാരകതയുടെ അളവും രോഗനിർണയവും നിർണ്ണയിക്കുന്നു. ഉദാഹരണത്തിന്, വേർതിരിക്കാത്ത ക്യാൻസറിന് ഏറ്റവും പ്രതികൂലമായ ഗതിയുണ്ട്, അതേസമയം സ്ക്വാമസ് സെൽ ട്യൂമറുകൾ ചികിത്സിക്കാൻ എളുപ്പമാണ് ഒപ്പം വീണ്ടെടുക്കാനുള്ള ഉയർന്ന സാധ്യതയും ഉണ്ട്.
ഗർഭാശയത്തിലെ കാൻസർ വളർച്ചയ്ക്ക് നിരവധി വളർച്ചാ ഓപ്ഷനുകൾ ഉണ്ട്:
- എക്സോഫിറ്റിക് - അവയവത്തിൻ്റെ ല്യൂമനിലേക്ക് മുളയ്ക്കൽ;
- എൻഡോഫൈറ്റിക് - ട്യൂമർ പേശികളുടെ മതിലിൻ്റെ കനം വരെ വളരുന്നു;
- മിക്സഡ്.
രോഗലക്ഷണങ്ങൾ
ഗർഭാശയ അർബുദം വളരെക്കാലം പൂർണ്ണമായും ലക്ഷണരഹിതമായിരിക്കും. പ്രാരംഭ ഘട്ടത്തിൽ ഗർഭാശയ അർബുദത്തിൻ്റെ ആദ്യ ലക്ഷണങ്ങൾ ഇവയാണ്:
- കനത്ത ആർത്തവം;
- അടിവയറ്റിലെ നേരിയ വേദന;
- വളരെക്കാലം ഒരു കുട്ടിയെ ഗർഭം ധരിക്കാനുള്ള കഴിവില്ലായ്മ;
- ആർത്തവ ക്രമക്കേടുകൾ - ആർത്തവം ക്രമരഹിതവും അസൈക്ലിക് ആയി മാറുന്നു.
ആർത്തവവിരാമ സമയത്ത്, സ്ത്രീകളിലെ ഗർഭാശയ അർബുദത്തിൻ്റെ ലക്ഷണങ്ങൾ വളരെ നിർദ്ദിഷ്ടമായിരിക്കും - വളരെ കുറവോ കനത്തതോ ആയ ഗർഭാശയ രക്തസ്രാവം.
ഗർഭാശയ കാൻസറിൻ്റെ അവസാന ഘട്ടത്തിലെ ലക്ഷണങ്ങൾ:
- അടിവയറ്റിലെ അറയുടെ മുൻവശത്തെ മതിലിൻ്റെ താഴത്തെ ഭാഗത്ത് വേദന വർദ്ധിച്ചു;
- സാക്രം, ലംബർ മേഖലയിലേക്ക് വേദനയുടെ വ്യാപനം;
- ധാരാളം ഡിസ്ചാർജ്ഒരു ദുർഗന്ധം ഉള്ള leucorrhoea;
- കുടൽ ഡിസോർഡർ;
- മലത്തിൽ പാത്തോളജിക്കൽ മാലിന്യങ്ങളുടെ സാന്നിധ്യം - രക്തവും മ്യൂക്കസും;
- മൂത്രമൊഴിക്കാനുള്ള പതിവ് വേദനാജനകമായ പ്രേരണ;
- ഒരു കുത്തനെ ഇടിവ്ശരീരഭാരം, സാധാരണ അല്ലെങ്കിൽ വർദ്ധിച്ച വിശപ്പ് ഉണ്ടായിരുന്നിട്ടും;
- വയറിലെ അറയിൽ വലിയ അളവിൽ ദ്രാവകം അടിഞ്ഞുകൂടുന്നത് കാരണം വയറിൻ്റെ വലുപ്പത്തിൽ വർദ്ധനവ്;
- ഓക്കാനം, ഛർദ്ദി എന്നിവയുടെ ആക്രമണങ്ങൾ;
- വേദനയും അസ്വസ്ഥതലൈംഗിക ബന്ധത്തിൽ.
മെറ്റാസ്റ്റേസുകളുടെ വ്യാപനത്താൽ നിഖേദ് സങ്കീർണ്ണമാകുമ്പോൾ, ക്ലിനിക്കൽ ചിത്രംഒന്നോ അല്ലെങ്കിൽ മറ്റൊരു ആന്തരിക അവയവത്തിന് കേടുപാടുകൾ സംഭവിക്കുന്നതിൻ്റെ ലക്ഷണങ്ങളാൽ അനുബന്ധമായി നൽകും. ഉദാഹരണത്തിന്, അസ്ഥികൂട വ്യവസ്ഥ ഓങ്കോളജിക്കൽ പ്രക്രിയയിൽ ഉൾപ്പെട്ടിട്ടുണ്ടെങ്കിൽ, ഗർഭാശയത്തിൻറെ എൻഡോമെട്രിയൽ ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങൾ ഇടയ്ക്കിടെയുള്ള ഒടിവുകളാൽ അനുബന്ധമായി നൽകും.

ഡയഗ്നോസ്റ്റിക്സ്
ഗർഭാശയ കാൻസറിൻ്റെ ലക്ഷണങ്ങൾ ഉണ്ടായാൽ, കഴിയുന്നത്ര വേഗം ഒരു ഗൈനക്കോളജിസ്റ്റിൽ നിന്ന് യോഗ്യതയുള്ള സഹായം തേടേണ്ടത് ആവശ്യമാണ്, അവർ ഇൻസ്ട്രുമെൻ്റൽ, ലബോറട്ടറി ഡയഗ്നോസ്റ്റിക് നടപടികൾ നിർദ്ദേശിക്കും. ഡോക്ടർ പ്രാഥമിക ഡയഗ്നോസ്റ്റിക് നടപടിക്രമങ്ങൾ നടത്തണം:
- രോഗിയുടെ മാത്രമല്ല, അവളുടെ അടുത്ത ബന്ധുക്കളുടെയും മെഡിക്കൽ ചരിത്രം പഠിക്കുന്നു - ഒരു പ്രകോപനക്കാരനെ തിരയുന്നതിനോ സ്വാധീനത്തിൻ്റെ വസ്തുത സ്ഥിരീകരിക്കുന്നതിനോ ജനിതക മുൻകരുതൽ;
- ജീവിത ചരിത്രവുമായി പരിചയപ്പെടൽ - മറ്റ് രോഗങ്ങളുമായി യാതൊരു ബന്ധവുമില്ലാത്ത ഒരു പ്രകോപനക്കാരനെ തിരിച്ചറിയാൻ;
- മാനുവൽ, ഇൻസ്ട്രുമെൻ്റൽ ഗൈനക്കോളജിക്കൽ പരിശോധന;
- അടിവയറ്റിലെ അറയുടെ മുൻവശത്തെ മതിലിൻ്റെ ആഴത്തിലുള്ള സ്പന്ദനം;
- ഒരു വിശദമായ സർവേ - രോഗലക്ഷണങ്ങളുടെ തീവ്രത തിരിച്ചറിയാൻ, അത് ക്യാൻസറിൻ്റെ തരവും ഘട്ടവും സൂചിപ്പിക്കും.
ഏറ്റവും വിവരദായകമായ ലബോറട്ടറി പരിശോധനകൾ:
- രക്ത രസതന്ത്രം;
- പൊതു വിശകലനംമൂത്രവും രക്തവും;
- ക്യാൻസർ മാർക്കറുകൾ നിർണ്ണയിക്കുന്നതിനുള്ള സാമ്പിളുകൾ;
- ഹോർമോൺ പരിശോധനകൾ;
- മലം സൂക്ഷ്മപരിശോധന;
- യോനി സ്മിയർ സംസ്കാരം.
ഗർഭാശയ ക്യാൻസർ രോഗനിർണയം കൃത്യമായി സ്ഥിരീകരിക്കാൻ ഇനിപ്പറയുന്ന ഉപകരണ നടപടിക്രമങ്ങൾ സഹായിക്കും:
- ഹിസ്റ്ററോസ്കോപ്പി;
- സ്റ്റെർനത്തിൻ്റെ എക്സ്-റേ;
- പെൽവിക് അവയവങ്ങളുടെയും പെരിറ്റോണിയത്തിൻ്റെയും അൾട്രാസൗണ്ട്;
- കൊളോനോസ്കോപ്പി;
- സിസ്റ്റോസ്കോപ്പി;
- സിടിയും എംആർഐയും;
- വിസർജ്ജന യൂറോഗ്രാഫി;
- ഡയഗ്നോസ്റ്റിക് ലാപ്രോസ്കോപ്പി.

ഗർഭാശയ ക്യാൻസറിൻ്റെ ആദ്യ ലക്ഷണങ്ങളും ലക്ഷണങ്ങളും മറ്റ് പാത്തോളജികളുടെ വികാസവുമായി സാമ്യമുള്ളതാകാം. സമയത്ത് ഡിഫറൻഷ്യൽ ഡയഗ്നോസിസ്ഓങ്കോളജി ഇനിപ്പറയുന്ന രോഗങ്ങളിൽ നിന്ന് വേർതിരിച്ചറിയണം:
ഗർഭാശയ ഫൈബ്രോയിഡുകൾ ക്യാൻസറായി വികസിക്കാൻ കഴിയുമോ എന്ന ചോദ്യത്തിൽ പലപ്പോഴും സ്ത്രീകൾക്ക് താൽപ്പര്യമുണ്ട്. Myoma സാധാരണയായി അപകടകരമല്ല, മാരകമായി മാറുന്നില്ല. എന്നിരുന്നാലും, പ്രതികൂല ഘടകങ്ങളുടെ സ്വാധീനത്തിൽ കാൻസർ അപചയം സാധ്യമാണ് - മോശം ജീവിതശൈലി, ക്രമരഹിതമായ ലൈംഗിക ബന്ധങ്ങൾ, പെരിറ്റോണിയൽ പരിക്കുകൾ.
ചികിത്സ
ചികിത്സാ തന്ത്രങ്ങളുടെ തിരഞ്ഞെടുപ്പ് പല ഘടകങ്ങളാൽ സ്വാധീനിക്കപ്പെടുന്നു:
- ഓങ്കോളജിക്കൽ പ്രക്രിയയുടെ ഘട്ടം;
- ഗർഭാശയ ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങളും അടയാളങ്ങളും;
- പാത്തോളജിക്കൽ ഫോക്കസിൻ്റെ രൂപഘടന.
ഗർഭാശയ ക്യാൻസറിനുള്ള ചികിത്സ സങ്കീർണ്ണമായിരിക്കും:
- ശസ്ത്രക്രിയ;
- റേഡിയേഷൻ തെറാപ്പി;
- ഹോർമോൺ പദാർത്ഥങ്ങളുടെ വാക്കാലുള്ള ഭരണം;
- കീമോതെറാപ്പി.
ഘട്ടം 1 ഗർഭാശയ അർബുദം കണ്ടെത്തിയാൽ, എൻഡോമെട്രിയൽ അബ്ലേഷൻ പോലുള്ള ഒരു നടപടിക്രമം സാധാരണയായി ഉപയോഗിക്കുന്നു. മറ്റ് സന്ദർഭങ്ങളിൽ, പ്രവർത്തനത്തിന് ഇനിപ്പറയുന്ന ഓപ്ഷനുകൾ ഉണ്ടായിരിക്കാം:
- പാൻഹിസ്റ്റെരെക്ടമി;
- ഉഭയകക്ഷി adnexectomy അല്ലെങ്കിൽ lymphadenectomy എന്നിവയ്ക്ക് ശേഷം ഗർഭാശയത്തിൻറെ എക്സിഷൻ;
- സെർവിക്കൽ കനാലിൻ്റെ ബോഗിനേജ്.
പ്രതിരോധവും പ്രവചനവും
പ്രത്യുൽപാദന വ്യവസ്ഥയുടെ കാൻസർ വികസിപ്പിക്കുന്നതിൽ നിന്ന് സ്ത്രീകളെ തടയുന്നതിന്, ഇനിപ്പറയുന്ന പൊതു പ്രതിരോധ നടപടികൾ പാലിക്കേണ്ടത് ആവശ്യമാണ്:
- ആസക്തികൾ പൂർണമായി ഉപേക്ഷിക്കൽ;
- സംരക്ഷിത ലൈംഗികതയിൽ മാത്രം ഏർപ്പെടുക;
- ശരിയും സമീകൃതാഹാരം;
- ശരിയായ പ്രയോഗം ഔഷധ പദാർത്ഥങ്ങൾ;
- ശരീരഭാരം സൂചകങ്ങൾ സാധാരണ പരിധിക്കുള്ളിലാണ്;
- ശരീരം എക്സ്പോഷർ തടയൽ;
- ഗൈനക്കോളജിക്കൽ സമയബന്ധിതമായ കണ്ടെത്തലും ചികിത്സയും എൻഡോക്രൈൻ പാത്തോളജികൾക്യാൻസർ വികസനത്തിന് കാരണമാകും;
- ഗൈനക്കോളജിസ്റ്റിനെ വർഷത്തിൽ 4 തവണയെങ്കിലും സന്ദർശിക്കുക - ഗർഭാശയ അർബുദത്തിൻ്റെ ആദ്യ ലക്ഷണങ്ങൾ എത്രയും വേഗം കണ്ടുപിടിക്കാൻ.
ഗർഭാശയ ശരീരത്തിലെ അർബുദത്തിന് അവ്യക്തമായ പ്രവചനമുണ്ട്, ഇത് രോഗനിർണയം നടത്തി ചികിത്സ ആരംഭിച്ച ട്യൂമറിൻ്റെ പുരോഗതിയുടെ ഘട്ടത്തെ ആശ്രയിച്ചിരിക്കുന്നു. ഘട്ടം 1 ഗർഭാശയ അർബുദം കണ്ടെത്തിയാൽ, അഞ്ച് വർഷത്തെ അതിജീവന നിരക്ക് 98% ആണ്, ഘട്ടം 2 ഏകദേശം 70% ആണ്, ഘട്ടം 3 ശരാശരി 30% ആണ്, സ്റ്റേജ് 4 5% മാത്രമാണ്.
മെഡിക്കൽ വീക്ഷണത്തിൽ ലേഖനത്തിലെ എല്ലാം ശരിയാണോ?
നിങ്ങൾക്ക് തെളിയിക്കപ്പെട്ട മെഡിക്കൽ അറിവുണ്ടെങ്കിൽ മാത്രം ഉത്തരം നൽകുക
എൻഡോമെട്രിയത്തിൽ നിന്ന് വികസിക്കുന്ന ഒരു മാരകമായ നിയോപ്ലാസമാണ് ഗർഭാശയ അർബുദം (പ്രത്യുൽപാദന അവയവത്തിൻ്റെ ആന്തരിക അറയെ മൂടുന്ന സിലിണ്ടർ എപിത്തീലിയം).
സമീപ ദശകങ്ങളിൽ, ഗർഭാശയ അർബുദം പോലുള്ള സാധാരണമായവ ഉൾപ്പെടെ, ലോകമെമ്പാടുമുള്ള സ്ത്രീ ജനനേന്ദ്രിയ ഭാഗത്തെ കാൻസർ പാത്തോളജികളുടെ സംഭവങ്ങളിൽ ക്രമാനുഗതമായ വർദ്ധനവ് ഉണ്ടായിട്ടുണ്ട്.
സ്ത്രീകളിലെ മാരകമായ നിയോപ്ലാസങ്ങളിൽ, ഈ പാത്തോളജി രണ്ടാം സ്ഥാനത്താണ്, സ്തനാർബുദത്തിന് ശേഷം. സ്ഥിതിവിവരക്കണക്കുകൾ പ്രകാരം, ഇന്ന് ഏകദേശം 2-3% സ്ത്രീകൾക്ക് അവരുടെ ജീവിതകാലത്ത് എൻഡോമെട്രിയൽ ക്യാൻസർ ഉണ്ടാകുന്നു.
ഗർഭാശയ ശരീരത്തിലെ ക്യാൻസർ ഏത് പ്രായത്തിലും വികസിക്കാം, പക്ഷേ ഇത് പ്രധാനമായും 45 വയസ്സിന് മുകളിലുള്ള സ്ത്രീകളെ ബാധിക്കുന്നു ( ശരാശരി പ്രായംഎൻഡോമെട്രിയൽ ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങളെ കുറിച്ച് ആദ്യം ഡോക്ടറെ സമീപിച്ച രോഗികൾ - 60 വയസ്സ്).
ഗർഭാശയ അർബുദത്തിൻ്റെ വികാസത്തിൻ്റെ കാരണങ്ങളും സംവിധാനങ്ങളും മനസിലാക്കാൻ, സ്ത്രീ പ്രത്യുത്പാദന അവയവത്തിൻ്റെ ശരീരഘടനയും ശരീരശാസ്ത്രവും പരിഗണിക്കുക.
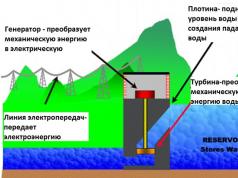
ഗർഭാശയത്തിൻറെ ശരീരഘടനയും ശരീരശാസ്ത്രവും
ഗർഭപാത്രം സ്ത്രീകളുടെ പ്രത്യുത്പാദന വ്യവസ്ഥയുടെ ജോടിയാക്കാത്ത അവയവമാണ്, ഇത് ഒരു കുഞ്ഞിനെ പ്രസവിക്കുന്നതിനും പ്രസവിക്കുന്നതിനും ഉത്തരവാദിയാണ്.പെൽവിസിൽ ആഴത്തിൽ സ്ഥിതി ചെയ്യുന്ന ഗര്ഭപാത്രത്തിന് മുന്നിൽ മൂത്രാശയവും പിന്നിൽ മലാശയവുമാണ്. ഈ സാമീപ്യം ഗർഭാശയത്തിലെ ഉച്ചരിച്ച പാത്തോളജിക്കൽ പ്രക്രിയകളുടെ സാന്നിധ്യത്തിൽ മൂത്രമൊഴിക്കൽ, മലമൂത്രവിസർജ്ജനം എന്നിവ ഉണ്ടാകുന്നതിന് കാരണമാകുന്നു.
ഗർഭിണിയല്ലാത്ത ഗർഭാശയത്തിൻറെ സാധാരണ അളവുകൾ താരതമ്യേന ചെറുതാണ് (ഏകദേശം 8 സെൻ്റീമീറ്റർ നീളവും 4 സെൻ്റീമീറ്റർ വീതിയും 3 സെൻ്റീമീറ്റർ വരെ കനവും). പ്രത്യുൽപാദന അവയവം പിയർ ആകൃതിയിലുള്ളതാണ്; അതിൻ്റെ ഘടനയിൽ ഒരു ഫണ്ടസ്, ശരീരം, കഴുത്ത് എന്നിവ അടങ്ങിയിരിക്കുന്നു.
മുകളിൽ നിന്ന്, ഗര്ഭപാത്രത്തിൻ്റെ വികസിപ്പിച്ച ഫണ്ടസിൻ്റെ പ്രദേശത്ത്, ഫാലോപ്യൻ ട്യൂബുകൾ വലത്തോട്ടും ഇടത്തോട്ടും ഒഴുകുന്നു, അതിലൂടെ മുട്ട അണ്ഡാശയത്തിൽ നിന്ന് അവയവ അറയിലേക്ക് പ്രവേശിക്കുന്നു (ചട്ടം പോലെ, ബീജസങ്കലന പ്രക്രിയ ഫാലോപ്യനിൽ സംഭവിക്കുന്നു. ട്യൂബ്).
താഴേക്ക്, ഗർഭാശയത്തിൻറെ ശരീരം ഇടുങ്ങിയതും ഇടുങ്ങിയ കനാലിലേക്ക് കടന്നുപോകുന്നു - സെർവിക്സ്.
ഗർഭപാത്രം പിയർ ആകൃതിയിലുള്ളതും മൂന്ന് പാളികൾ ഉൾക്കൊള്ളുന്നതുമാണ്:
- എൻഡോമെട്രിയം (ആന്തരിക എപ്പിത്തീലിയൽ പാളി);
- മയോമെട്രിയം (ഗര്ഭപാത്രത്തിൻ്റെ മസ്കുലര് ലൈനിംഗ്, ഒരു കുട്ടിയുടെ ജനനം ഉറപ്പാക്കുന്ന സങ്കോചങ്ങള്);
- പാരാമീട്രിയം (ഉപരിതല ഷെൽ).
എൻഡോമെട്രിയത്തിൻ്റെ പ്രവർത്തന പാളിയുടെ വളർച്ച, പൂവിടൽ, നിരസിക്കൽ എന്നിവ തലത്തിലെ ചാക്രിക മാറ്റങ്ങളുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. സ്ത്രീ ഹോർമോണുകൾസ്ത്രീ ലൈംഗിക ഗ്രന്ഥികൾ സ്രവിക്കുന്ന രക്തത്തിൽ - അണ്ഡാശയം.
ഹോർമോണുകളുടെ ഉത്പാദനം നിയന്ത്രിക്കുന്നത് സങ്കീർണ്ണമായ ഒരു ന്യൂറോ-എൻഡോക്രൈൻ റെഗുലേറ്ററി സിസ്റ്റമാണ്, അതിനാൽ ഏതെങ്കിലും നാഡീവ്യൂഹം അല്ലെങ്കിൽ എൻഡോക്രൈൻ ഡിസോർഡേഴ്സ്സ്ത്രീ ശരീരത്തിൽ എൻഡോമെട്രിയത്തിൻ്റെ പ്രവർത്തനത്തെ ദോഷകരമായി ബാധിക്കുകയും ഗർഭാശയ അർബുദം ഉൾപ്പെടെയുള്ള ഗുരുതരമായ രോഗങ്ങൾ ഉണ്ടാക്കുകയും ചെയ്യും.
ഗർഭാശയ ക്യാൻസർ വരാനുള്ള സാധ്യത വർദ്ധിപ്പിക്കുന്ന ഘടകങ്ങൾ ഏതാണ്?
ഗർഭാശയ അർബുദം വികസിപ്പിക്കുന്നതിനുള്ള സാധ്യത വർദ്ധിപ്പിക്കുന്ന ഘടകങ്ങളിൽ ഇവ ഉൾപ്പെടുന്നു:- അനുകൂലമല്ലാത്ത പാരമ്പര്യം (അടുത്ത ബന്ധുക്കളിൽ എൻഡോമെട്രിയൽ കാൻസർ, അണ്ഡാശയ അർബുദം, സ്തനാർബുദം അല്ലെങ്കിൽ വൻകുടൽ കാൻസർ എന്നിവയുടെ സാന്നിധ്യം);
- വൈകി ആർത്തവവിരാമം;
- ഗർഭത്തിൻറെ ചരിത്രമില്ല;
- ഈസ്ട്രജൻ ഉത്പാദിപ്പിക്കുന്ന അണ്ഡാശയ മുഴകൾ;
- തമോക്സിഫെൻ ഉപയോഗിച്ച് സ്തനാർബുദ ചികിത്സ;
- ദീർഘകാല വാക്കാലുള്ള ഗർഭനിരോധനം dimethisterone ഉപയോഗിച്ച്;
- മാറ്റിസ്ഥാപിക്കൽ തെറാപ്പിഈസ്ട്രജൻസ്;
- പെൽവിക് അവയവങ്ങളുടെ വികിരണം.
ഗർഭാശയ അർബുദത്തിൻ്റെ വികാസത്തിൻ്റെ കാരണങ്ങളും സംവിധാനങ്ങളും
 ഏറ്റവും സാധാരണമായ രണ്ട് തരത്തിലുള്ള ഗർഭാശയ അർബുദങ്ങളുണ്ട്: ഹോർമോണിനെ ആശ്രയിച്ചുള്ളതും സ്വയംഭരണാധികാരമുള്ളതും. രണ്ട് വേരിയൻ്റുകളുടെയും വികസനത്തിൽ ജനിതക മുൻകരുതൽ ഒരു പ്രധാന പങ്ക് വഹിക്കുന്നുണ്ടെന്ന് തെളിയിക്കപ്പെട്ടിട്ടുണ്ട്.
ഏറ്റവും സാധാരണമായ രണ്ട് തരത്തിലുള്ള ഗർഭാശയ അർബുദങ്ങളുണ്ട്: ഹോർമോണിനെ ആശ്രയിച്ചുള്ളതും സ്വയംഭരണാധികാരമുള്ളതും. രണ്ട് വേരിയൻ്റുകളുടെയും വികസനത്തിൽ ജനിതക മുൻകരുതൽ ഒരു പ്രധാന പങ്ക് വഹിക്കുന്നുണ്ടെന്ന് തെളിയിക്കപ്പെട്ടിട്ടുണ്ട്. ഹോർമോൺ ആശ്രിത എൻഡോമെട്രിയൽ കാൻസർ- രോഗത്തിൻ്റെ ഏറ്റവും സാധാരണമായ രൂപം (നിർണ്ണയിച്ച പാത്തോളജിയുടെ 70% കേസുകളിലും), ഇത് സ്ത്രീ ലൈംഗിക ഹോർമോണുകളാൽ ഗർഭാശയ അറയുടെ എപ്പിത്തീലിയത്തിൻ്റെ വർദ്ധിച്ച ഉത്തേജനം കാരണം വികസിക്കുന്നു - ഈസ്ട്രജൻ.
മെറ്റബോളിക്, ന്യൂറോ എൻഡോക്രൈൻ ഡിസോർഡേഴ്സ് എന്നിവയിൽ ഈസ്ട്രജൻ്റെ വർദ്ധിച്ച ഉള്ളടക്കം പലപ്പോഴും നിരീക്ഷിക്കപ്പെടുന്നു, അതിനാൽ, ഹോർമോൺ ആശ്രിത എൻഡോമെട്രിയൽ ക്യാൻസർ വികസിപ്പിക്കുന്നതിനുള്ള അപകട ഘടകങ്ങളിൽ പ്രമേഹം, അമിതവണ്ണം, രക്താതിമർദ്ദം എന്നിവ ഉൾപ്പെടുന്നു (ഈ പാത്തോളജികളുടെ സംയോജനം പ്രത്യേകിച്ച് അപകടകരമാണ്).
ക്ലിനിക്കൽ, ഹൈപ്പർസ്ട്രജനിസം ഇനിപ്പറയുന്ന ലക്ഷണങ്ങളാൽ പ്രകടമാണ്:
- ഗർഭാശയ രക്തസ്രാവത്തോടുകൂടിയ ആർത്തവ ക്രമക്കേടുകൾ;
- അണ്ഡാശയത്തിലെ ഹൈപ്പർപ്ലാസ്റ്റിക് പ്രക്രിയകൾ (ഫോളികുലാർ സിസ്റ്റുകൾ, സ്ട്രോമൽ ഹൈപ്പർപ്ലാസിയ മുതലായവ);
- വന്ധ്യത;
- ആർത്തവവിരാമത്തിൻ്റെ വൈകി ആരംഭം.
കൂടാതെ, ഹോർമോൺ ഉൽപ്പാദിപ്പിക്കുന്ന അണ്ഡാശയ മുഴകൾ, ഹൈപ്പർപ്ലാസിയ അല്ലെങ്കിൽ അഡ്രീനൽ കോർട്ടെക്സിൻ്റെ അഡിനോമ, അതുപോലെ തന്നെ ശരീരത്തിൽ ഈസ്ട്രജൻ കൃത്രിമമായി അവതരിപ്പിക്കുന്നതിലൂടെ (തമോക്സിഫെൻ, ഈസ്ട്രജൻ മാറ്റിസ്ഥാപിക്കൽ ചികിത്സ, പോസ്റ്റ്മെനോപോസിലുള്ള മാരകമായ ബ്രെസ്റ്റ് ട്യൂമറുകളുടെ ചികിത്സ മുതലായവ) കാര്യമായ ഹൈപ്പർ ഈസ്ട്രജനിസം നിരീക്ഷിക്കപ്പെടുന്നു. .).
ചട്ടം പോലെ, ഹോർമോൺ-ആശ്രിത മാരകമായ എൻഡോമെട്രിയൽ ട്യൂമറുകൾ വളരെ വ്യത്യസ്തമാണ്, അതിനാൽ സാവധാനത്തിലുള്ള വളർച്ചയും താരതമ്യേന കുറഞ്ഞ മെറ്റാസ്റ്റാസൈസ് പ്രവണതയും ഇതിൻ്റെ സവിശേഷതയാണ്. മാരകമായ മുഴകളുടെ പ്രാഥമിക ഒന്നിലധികം വികസനം (അണ്ഡാശയങ്ങളിൽ, സസ്തനഗ്രന്ഥിയിൽ, മലാശയത്തിൽ) പലപ്പോഴും സംഭവിക്കുന്നു.
ഹോർമോൺ-ആശ്രിത എൻഡോമെട്രിയൽ ക്യാൻസറിൻ്റെ വികസനം പല ഘട്ടങ്ങളായി തിരിക്കാം:
- ഹൈപ്പർസ്ട്രജനിസവുമായി ബന്ധപ്പെട്ട പ്രവർത്തനപരമായ തകരാറുകൾ (ആർത്തവ ക്രമക്കേടുകൾ, ഗർഭാശയ രക്തസ്രാവം);
- എൻഡോമെട്രിയത്തിൻ്റെ നല്ല ഹൈപ്പർപ്ലാസിയ (വളർച്ച);
- അർബുദത്തിനു മുമ്പുള്ള അവസ്ഥകൾ (ഘട്ടം III എപ്പിത്തീലിയൽ ഡിസ്പ്ലാസിയയോടുകൂടിയ വിഭിന്ന ഹൈപ്പർപ്ലാസിയ);
- ഒരു മാരകമായ ട്യൂമർ വികസനം.
സ്വയംഭരണ എൻഡോമെട്രിയൽ ക്യാൻസർ വികസിപ്പിക്കുന്നതിനുള്ള സംവിധാനങ്ങൾ ഇപ്പോഴും പൂർണ്ണമായി മനസ്സിലാക്കപ്പെട്ടിട്ടില്ല. ഇന്ന്, പല വിദഗ്ധരും പാത്തോളജിയുടെ സംഭവത്തെ ബന്ധപ്പെടുത്തുന്നു ആഴത്തിലുള്ള ലംഘനങ്ങൾരോഗപ്രതിരോധ മേഖലയിൽ.
ഗർഭാശയ ശരീരത്തിൻ്റെ സ്വയംഭരണ അർബുദം പലപ്പോഴും മോശമായി വ്യത്യാസപ്പെട്ടതും വ്യത്യാസമില്ലാത്തതുമായ മുഴകൾ പ്രതിനിധീകരിക്കുന്നു. അതിനാൽ, ഈ pathogenetic വേരിയൻ്റിൻ്റെ ഗതി കുറവാണ് അനുകൂലമാണ്: അത്തരം മുഴകൾ കൂടുതൽ സ്വഭാവസവിശേഷതകളാണ് വേഗത ഏറിയ വളർച്ചനേരത്തെ മെറ്റാസ്റ്റെയ്സുകൾ നൽകുകയും ചെയ്യുക.
ഗർഭാശയ കാൻസറിൻ്റെ ഘട്ടം എങ്ങനെയാണ് നിർണ്ണയിക്കുന്നത്?
 ഇതനുസരിച്ച് ഇൻ്റർനാഷണൽ ഫെഡറേഷൻ ഓഫ് ഒബ്സ്റ്റട്രീഷ്യൻസ് ആൻഡ് ഗൈനക്കോളജിസ്റ്റുകളുടെ (FIGO) വർഗ്ഗീകരണംഗർഭാശയ അർബുദത്തിൻ്റെ വികസനത്തിന് നാല് ഘട്ടങ്ങളുണ്ട്.
ഇതനുസരിച്ച് ഇൻ്റർനാഷണൽ ഫെഡറേഷൻ ഓഫ് ഒബ്സ്റ്റട്രീഷ്യൻസ് ആൻഡ് ഗൈനക്കോളജിസ്റ്റുകളുടെ (FIGO) വർഗ്ഗീകരണംഗർഭാശയ അർബുദത്തിൻ്റെ വികസനത്തിന് നാല് ഘട്ടങ്ങളുണ്ട്. ഘട്ടം പൂജ്യം (0) വിഭിന്ന എൻഡോമെട്രിയൽ ഹൈപ്പർപ്ലാസിയയായി കണക്കാക്കപ്പെടുന്നു, ഇത് ഇതിനകം തെളിയിക്കപ്പെട്ടതുപോലെ, അനിവാര്യമായും മാരകമായ ട്യൂമർ വികസിപ്പിക്കുന്നതിലേക്ക് നയിക്കും.
ആദ്യ ഘട്ടം (IA-C) സംഭവിക്കുന്നത് ട്യൂമർ ഗർഭാശയത്തിൻറെ ശരീരത്തിൽ മാത്രമായി പരിമിതപ്പെടുത്തുമ്പോഴാണ്. അത്തരം സന്ദർഭങ്ങളിൽ ഇവയുണ്ട്:
- ഘട്ടം IA - ട്യൂമർ മയോമെട്രിയത്തിലേക്ക് ആഴത്തിൽ വളരുന്നില്ല, ഇത് എപ്പിത്തീലിയൽ പാളിയിലേക്ക് പരിമിതപ്പെടുത്തിയിരിക്കുന്നു;
- സ്റ്റേജ് IV - ട്യൂമർ ഗര്ഭപാത്രത്തിൻ്റെ പേശീ പാളിയിൽ തുളച്ചുകയറുന്നു, പക്ഷേ അതിൻ്റെ കനം മധ്യത്തിൽ എത്തുന്നില്ല;
- ഘട്ടം ÆС - കാർസിനോമ പേശി പാളിയുടെ പകുതിയോ അതിൽ കൂടുതലോ വളരുന്നു, പക്ഷേ സെറസ് മെംബ്രണിൽ എത്തുന്നില്ല.
രണ്ടാം ഘട്ടത്തിൽ, എൻഡോമെട്രിയൽ കാൻസർ സെർവിക്സിലേക്ക് വളരുന്നു, പക്ഷേ അവയവത്തിനപ്പുറത്തേക്ക് വ്യാപിക്കുന്നില്ല. ഈ സാഹചര്യത്തിൽ, അവർ പങ്കിടുന്നു:
- ഘട്ടം ІІА, സെർവിക്സിൻറെ ഗ്രന്ഥികൾ മാത്രം പ്രക്രിയയിൽ ഉൾപ്പെടുമ്പോൾ;
- രണ്ടാം ഘട്ടം, സെർവിക്സിൻറെ സ്ട്രോമയെ ബാധിക്കുമ്പോൾ.
- സ്റ്റേജ് III, കാർസിനോമ ഗർഭാശയത്തിൻറെ പുറം സെറോസയിലേക്ക് വളരുമ്പോൾ കൂടാതെ/അല്ലെങ്കിൽ ഗർഭാശയ അനുബന്ധങ്ങളെ ബാധിക്കുമ്പോൾ;
- സ്റ്റേജ് III, യോനിയിൽ മെറ്റാസ്റ്റെയ്സുകൾ ഉണ്ടാകുമ്പോൾ;
- ഘട്ടം III, അടുത്തുള്ള ലിംഫ് നോഡുകളിൽ മെറ്റാസ്റ്റെയ്സുകൾ ഉണ്ടാകുമ്പോൾ.
കൂടാതെ, പൊതുവായി അംഗീകരിക്കപ്പെട്ട ഒന്ന് ഇപ്പോഴും ഉണ്ട് അന്താരാഷ്ട്ര സംവിധാനം TNM വർഗ്ഗീകരണം, രോഗനിർണയത്തിൽ മൂല്യം ഒരേസമയം പ്രതിഫലിപ്പിക്കാൻ നിങ്ങളെ അനുവദിക്കുന്നു പ്രാഥമിക ട്യൂമർ(ടി), ലിംഫ് നോഡുകളുടെ ട്യൂമർ ഇടപെടൽ (എൻ), വിദൂര മെറ്റാസ്റ്റേസുകളുടെ (എം) സാന്നിധ്യം.
പ്രാഥമിക ട്യൂമറിൻ്റെ വലുപ്പം ഇനിപ്പറയുന്ന സൂചകങ്ങളാൽ നിർവചിക്കാം:
- T is - FIGO യുടെ പൂജ്യം ഘട്ടവുമായി യോജിക്കുന്നു;
- ടി 0 - ട്യൂമർ കണ്ടെത്തിയില്ല (ഡയഗ്നോസ്റ്റിക് പഠന സമയത്ത് പൂർണ്ണമായും നീക്കംചെയ്തു);
- T 1a - കാർസിനോമ ഗർഭാശയത്തിൻറെ ശരീരത്തിൽ പരിമിതപ്പെടുത്തിയിരിക്കുന്നു, ഗർഭാശയ അറയുടെ നീളം 8 സെൻ്റിമീറ്ററിൽ കൂടരുത്;
- ടി 1 ബി - കാർസിനോമ ഗർഭാശയത്തിൻറെ ശരീരത്തിൽ പരിമിതപ്പെടുത്തിയിരിക്കുന്നു, എന്നാൽ ഗർഭാശയ അറയുടെ നീളം 8 സെൻ്റീമീറ്റർ കവിയുന്നു;
- ടി 2 - ട്യൂമർ സെർവിക്സിലേക്ക് പടരുന്നു, പക്ഷേ അവയവത്തിനപ്പുറം വ്യാപിക്കുന്നില്ല;
- ടി 3 - ട്യൂമർ അവയവത്തിനപ്പുറം വ്യാപിക്കുന്നു, പക്ഷേ മൂത്രസഞ്ചിയിലോ മലാശയത്തിലോ വളരുന്നില്ല, പെൽവിസിനുള്ളിൽ അവശേഷിക്കുന്നു;
- ടി 4 - ട്യൂമർ മലാശയത്തിലോ മൂത്രസഞ്ചിയിലോ വളരുന്നു കൂടാതെ/അല്ലെങ്കിൽ പെൽവിസിന് അപ്പുറത്തേക്ക് വ്യാപിക്കുന്നു.
- M 0 (N 0) - മെറ്റാസ്റ്റേസുകളുടെ ലക്ഷണങ്ങൾ ഇല്ല (ലിംഫ് നോഡുകൾക്ക് കേടുപാടുകൾ);
- M 1 (N 1) - മെറ്റാസ്റ്റെയ്സുകൾ കണ്ടെത്തി (ബാധിത ലിംഫ് നോഡുകൾ കണ്ടെത്തി);
- M x (N x) - മെറ്റാസ്റ്റെയ്സുകൾ (ലിംഫ് നോഡുകളുടെ ട്യൂമർ കേടുപാടുകൾ) വിധിക്കാൻ മതിയായ ഡാറ്റ ഇല്ല.
N 0 M 0 - അർത്ഥമാക്കുന്നത് ഞങ്ങൾ ഗര്ഭപാത്രത്തിൻ്റെ ശരീരത്തിൽ പരിമിതപ്പെടുത്തിയിരിക്കുന്ന ഒരു ട്യൂമറിനെക്കുറിച്ചാണ്, ഗർഭാശയ അറയുടെ നീളം 8 സെൻ്റിമീറ്ററിൽ കൂടരുത്, ലിംഫ് നോഡുകളെ ബാധിക്കില്ല, വിദൂര മെറ്റാസ്റ്റേസുകളൊന്നുമില്ല (FIGO അനുസരിച്ച് ഘട്ടം I ).
മേൽപ്പറഞ്ഞ വർഗ്ഗീകരണങ്ങൾക്ക് പുറമേ, ട്യൂമർ വ്യത്യാസത്തിൻ്റെ അളവ് വ്യക്തമാക്കുന്ന G സൂചിക പലപ്പോഴും നൽകിയിരിക്കുന്നു:
- G 1 - വ്യത്യസ്തതയുടെ ഉയർന്ന ബിരുദം;
- ജി 2 - വ്യത്യാസത്തിൻ്റെ മിതമായ ബിരുദം;
- G 3 - വ്യത്യാസത്തിൻ്റെ കുറഞ്ഞ ഡിഗ്രി.
ഗർഭാശയ അർബുദം എങ്ങനെയാണ് മെറ്റാസ്റ്റാസൈസ് ചെയ്യുന്നത്?
ഗർഭാശയ ശരീരത്തിലെ അർബുദം ലിംഫോജെനസായി (ലിംഫറ്റിക് പാത്രങ്ങളിലൂടെ), ഹെമറ്റോജെനസായി (രക്തക്കുഴലുകളിലൂടെ), ഇംപ്ലാൻ്റേഷൻ (വയറുവേദന അറയിൽ) പടരുന്നു.ചട്ടം പോലെ, ഗർഭാശയ കാൻസറിൻ്റെ മെറ്റാസ്റ്റെയ്സുകൾ ആദ്യം ലിംഫ് നോഡുകളിൽ പ്രത്യക്ഷപ്പെടുന്നു. ഇൻ്റർസ്റ്റീഷ്യൽ ദ്രാവകം കടന്നുപോകുന്ന ഒരു തരം ഫിൽട്ടറുകളാണ് ലിംഫ് നോഡുകൾ എന്നതാണ് വസ്തുത.
അങ്ങനെ, ട്യൂമർ പടരുന്നതിന് ലിംഫ് നോഡുകൾ ഒരു തടസ്സമായി പ്രവർത്തിക്കുന്നു. എന്നിരുന്നാലും, "ഫിൽട്ടർ" ഗണ്യമായി മലിനമായാൽ, ലിംഫ് നോഡുകളിൽ സ്ഥിരതാമസമാക്കിയ ട്യൂമർ കോശങ്ങൾ വർദ്ധിപ്പിക്കാൻ തുടങ്ങുന്നു, മെറ്റാസ്റ്റെയ്സുകൾ രൂപപ്പെടുന്നു.
ഭാവിയിൽ, മാരകമായ കോശങ്ങൾ ബാധിച്ച ലിംഫ് നോഡിൽ നിന്ന് ലിംഫറ്റിക് സിസ്റ്റത്തിൻ്റെ കൂടുതൽ വിദൂര ഭാഗങ്ങളിലേക്ക് വ്യാപിക്കാൻ സാധ്യതയുണ്ട് ( ഇൻഗ്വിനൽ ലിംഫ് നോഡുകൾ, അയോർട്ടയ്ക്ക് സമീപമുള്ള ലിംഫ് നോഡുകൾ മുതലായവ).
ട്യൂമർ അവയവത്തിൻ്റെ രക്തക്കുഴലുകളിലേക്ക് വളരുമ്പോൾ ഗർഭാശയ ശരീരത്തിലെ ക്യാൻസർ ഹെമറ്റോജെനസ് ആയി പടരാൻ തുടങ്ങുന്നു. അത്തരം സന്ദർഭങ്ങളിൽ, വ്യക്തിഗത മാരകമായ കോശങ്ങൾ രക്തപ്രവാഹത്തിലൂടെ വിദൂര അവയവങ്ങളിലേക്കും ടിഷ്യുകളിലേക്കും കൊണ്ടുപോകുന്നു.
മിക്കപ്പോഴും, ഗർഭാശയ കാൻസറിലെ ഹെമറ്റോജെനസ് മെറ്റാസ്റ്റെയ്സുകൾ ശ്വാസകോശങ്ങളിൽ കാണപ്പെടുന്നു (എല്ലാ തരത്തിലുള്ള മെറ്റാസ്റ്റേസുകളിൽ 25% ത്തിൽ കൂടുതൽ), അണ്ഡാശയങ്ങൾ (7.5%), അസ്ഥി ടിഷ്യു (4%). സാധാരണഗതിയിൽ, കരൾ, വൃക്കകൾ, തലച്ചോറ് എന്നിവയിൽ മാരകമായ മുഴകൾ കാണപ്പെടുന്നു.
ഗർഭാശയ അറ, ഫാലോപ്യൻ ട്യൂബുകളിലൂടെ വയറിലെ അറയുമായി ആശയവിനിമയം നടത്തുന്നു, അതിനാൽ പ്രൈമറി ട്യൂമർ ഗര്ഭപാത്രത്തിൻ്റെ സെറസ് മെംബറേൻ ആക്രമിക്കുന്നതിന് മുമ്പുതന്നെ ഇംപ്ലാൻ്റേഷൻ മെറ്റാസ്റ്റേസുകളുടെ രൂപം സാധ്യമാണ്. അടിവയറ്റിലെ അറയിൽ മാരകമായ കോശങ്ങൾ കണ്ടെത്തുന്നത് പ്രതികൂലമായ പ്രവചന അടയാളമാണ്.
ഗർഭാശയ കാൻസറിൻ്റെ മെറ്റാസ്റ്റാസൈസ് ചെയ്യാനുള്ള കഴിവിനെ സ്വാധീനിക്കുന്ന ഘടകങ്ങൾ ഏതാണ്?
മെറ്റാസ്റ്റേസുകളുടെ അപകടസാധ്യത രോഗത്തിൻ്റെ വികാസത്തിൻ്റെ ഘട്ടത്തെ മാത്രമല്ല, ഇനിപ്പറയുന്ന ഘടകങ്ങളെയും ആശ്രയിച്ചിരിക്കുന്നു:- ഗർഭാശയ അറയിലെ ട്യൂമറിൻ്റെ പ്രാദേശികവൽക്കരണം (ഗര്ഭപാത്രത്തിൻ്റെ മുകൾ ഭാഗത്ത് പ്രാദേശികവൽക്കരിക്കുമ്പോൾ മെറ്റാസ്റ്റെയ്സുകൾ ഉണ്ടാകാനുള്ള സാധ്യത 2% മുതൽ ഇൻഫെറോ-പിൻഭാഗത്ത് പ്രാദേശികവൽക്കരിക്കുമ്പോൾ 20% വരെയാണ്);
- രോഗിയുടെ പ്രായം (30 വയസ്സിന് താഴെയുള്ള രോഗികളിൽ, മെറ്റാസ്റ്റെയ്സുകൾ പ്രായോഗികമായി സംഭവിക്കുന്നില്ല; 40-50 വയസ്സിൽ, മെറ്റാസ്റ്റെയ്സുകൾ ഉണ്ടാകാനുള്ള സാധ്യത ഏകദേശം 6% ആണ്, 70 വയസ്സിനു മുകളിലുള്ള സ്ത്രീകളിൽ - 15.4%);
- ഗർഭാശയ കാൻസറിൻ്റെ രോഗകാരിയായ വേരിയൻ്റ് (ഹോർമോൺ ആശ്രിത ട്യൂമർ ഉപയോഗിച്ച് - 9% ൽ താഴെ, സ്വയംഭരണ ട്യൂമർ ഉപയോഗിച്ച് - 13% ൽ കൂടുതൽ);
- മാരകമായ ട്യൂമറിൻ്റെ വ്യത്യാസത്തിൻ്റെ അളവ് (വളരെ വ്യത്യസ്തമായ ട്യൂമറുകൾക്ക് - ഏകദേശം 4%, മോശമായി വ്യത്യാസപ്പെട്ടിരിക്കുന്ന മുഴകൾക്ക് - 26% വരെ).
ഗർഭാശയ ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങൾ എന്തൊക്കെയാണ്?
 ശരീരത്തിലെ ക്യാൻസറിൻ്റെ പ്രധാന ലക്ഷണങ്ങൾ ഗർഭാശയ രക്തസ്രാവം, രക്താർബുദം, വേദന എന്നിവയാണ്. 8% കേസുകളിൽ, മാരകമായ ട്യൂമറിൻ്റെ വികസനത്തിൻ്റെ പ്രാരംഭ ഘട്ടങ്ങൾ പൂർണ്ണമായും ലക്ഷണമല്ല എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്.
ശരീരത്തിലെ ക്യാൻസറിൻ്റെ പ്രധാന ലക്ഷണങ്ങൾ ഗർഭാശയ രക്തസ്രാവം, രക്താർബുദം, വേദന എന്നിവയാണ്. 8% കേസുകളിൽ, മാരകമായ ട്യൂമറിൻ്റെ വികസനത്തിൻ്റെ പ്രാരംഭ ഘട്ടങ്ങൾ പൂർണ്ണമായും ലക്ഷണമല്ല എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്. ഗർഭാശയ അർബുദത്തിൻ്റെ ക്ലിനിക്കൽ ചിത്രം പ്രത്യുൽപാദന പ്രായത്തിലുള്ളതും അല്ലാത്തതുമായ സ്ത്രീകൾക്കിടയിൽ വ്യത്യാസപ്പെട്ടിരിക്കുന്നു. അസൈക്ലിക് രക്തസ്രാവം എന്നതാണ് വസ്തുത മാറുന്ന അളവിൽഈ പാത്തോളജിയുടെ ഏകദേശം 90% കേസുകളിലും തീവ്രത (കുറവ്, പുള്ളി, സമൃദ്ധം) സംഭവിക്കുന്നു.
രോഗി ഇതുവരെ ആർത്തവവിരാമത്തിലെത്തിയിട്ടില്ലെങ്കിൽ, ആർത്തവ ക്രമക്കേടുകൾ കാരണം മാരകമായ ഒരു പ്രക്രിയയുടെ സാന്നിധ്യം സംശയിച്ച് പാത്തോളജിയുടെ പ്രാരംഭ ഘട്ടങ്ങൾ നിർണ്ണയിക്കാനാകും.
എന്നിരുന്നാലും, പ്രത്യുൽപാദന പ്രായത്തിലുള്ള സ്ത്രീകളിലെ അസൈക്ലിക് ഗർഭാശയ രക്തസ്രാവം വ്യക്തമല്ലാത്തതും വിവിധ രോഗങ്ങളിൽ (അണ്ഡാശയ പാത്തോളജി, ന്യൂറോ എൻഡോക്രൈൻ റെഗുലേഷൻ്റെ തകരാറുകൾ മുതലായവ) സംഭവിക്കുന്നതുമാണ്, അതിനാൽ ശരിയായ രോഗനിർണയം പലപ്പോഴും വൈകിയാണ് നടത്തുന്നത്.
ഗർഭാശയ രക്തസ്രാവം.
ആർത്തവവിരാമം നേരിടുന്ന സ്ത്രീകളിൽ ഗർഭാശയ രക്തസ്രാവം പ്രത്യക്ഷപ്പെടുന്നത് ഗർഭാശയ അർബുദത്തിൻ്റെ ഒരു ക്ലാസിക് ലക്ഷണമാണ്, അതിനാൽ അത്തരം സന്ദർഭങ്ങളിൽ, ചട്ടം പോലെ, വികസനത്തിൻ്റെ താരതമ്യേന പ്രാരംഭ ഘട്ടത്തിൽ രോഗം കണ്ടുപിടിക്കാൻ കഴിയും.
ബെലി
ഈ ഡിസ്ചാർജുകൾ ഗർഭാശയ അർബുദത്തിൻ്റെ മറ്റൊരു സ്വഭാവ ലക്ഷണമാണ്, പ്രാഥമിക ട്യൂമർ ഗണ്യമായ വലുപ്പമുള്ളപ്പോൾ ഇത് പലപ്പോഴും പ്രത്യക്ഷപ്പെടുന്നു. ചില സന്ദർഭങ്ങളിൽ, ഡിസ്ചാർജ് കനത്തേക്കാം (ല്യൂക്കോറിയ). ഗർഭാശയ അറയിൽ ല്യൂക്കോറോയ അടിഞ്ഞുകൂടുന്നത് അടിവയറ്റിലെ വേദനയ്ക്ക് കാരണമാകുന്നു, ഇത് ആർത്തവസമയത്തെ വേദനയെ അനുസ്മരിപ്പിക്കുന്നു.
പ്യൂറൻ്റ് ഡിസ്ചാർജ്
സെർവിക്കൽ സ്റ്റെനോസിസ് ഉപയോഗിച്ച്, പയോമെട്രയുടെ (ഗർഭാശയ അറയിൽ പഴുപ്പ് അടിഞ്ഞുകൂടുന്നത്) രൂപപ്പെടുമ്പോൾ ല്യൂക്കോറിയയുടെ സപ്പുറേഷൻ സംഭവിക്കാം. അത്തരം സന്ദർഭങ്ങളിൽ, ഒരു സ്വഭാവചിത്രം വികസിക്കുന്നു (പൊട്ടുന്ന വേദന, തണുപ്പിനൊപ്പം ശരീര താപനില വർദ്ധിക്കുന്നു, രോഗിയുടെ പൊതു അവസ്ഥയിലെ അപചയം).
വെള്ളമുള്ള ഡിസ്ചാർജ്
സമൃദ്ധമായ വെള്ളമുള്ള ല്യൂക്കോറിയ ഗർഭാശയ കാൻസറിന് ഏറ്റവും സവിശേഷമാണ്; എന്നിരുന്നാലും, ക്ലിനിക്കൽ അനുഭവം കാണിക്കുന്നതുപോലെ, മാരകമായ ട്യൂമർ രക്തരൂക്ഷിതമായ, രക്തരൂക്ഷിതമായ അല്ലെങ്കിൽ പ്യൂറൻ്റ് ഡിസ്ചാർജായി പ്രത്യക്ഷപ്പെടാം, ഇത് ഒരു ചട്ടം പോലെ, ദ്വിതീയ അണുബാധയെ സൂചിപ്പിക്കുന്നു. ട്യൂമർ ശിഥിലമാകുമ്പോൾ, leucorrhoea മാംസം സ്ലോപ്പിൻ്റെ രൂപവും അസുഖകരമായ ഗന്ധവും സ്വീകരിക്കുന്നു. രക്തസ്രാവവും ല്യൂക്കോറിയയുമായി ബന്ധമില്ലാത്ത വേദന ഗർഭാശയ അർബുദത്തിൻ്റെ വികാസത്തിൻ്റെ അവസാന ഘട്ടങ്ങളിൽ ഇതിനകം പ്രത്യക്ഷപ്പെടുന്നു. ജനനേന്ദ്രിയ അവയവത്തിൻ്റെ സീറസ് മെംബ്രണിലേക്ക് ട്യൂമർ വളരുമ്പോൾ, കടിക്കുന്ന സ്വഭാവത്തിൻ്റെ വേദന സിൻഡ്രോം സംഭവിക്കുന്നു; അത്തരം സന്ദർഭങ്ങളിൽ, ചട്ടം പോലെ, വേദന പലപ്പോഴും രാത്രിയിൽ രോഗികളെ അലട്ടുന്നു.
വേദന
പലപ്പോഴും, പെൽവിസിൽ ഒന്നിലധികം നുഴഞ്ഞുകയറ്റങ്ങളുള്ള ഒരു വ്യാപകമായ പ്രക്രിയയിൽ വേദന സിൻഡ്രോം പ്രത്യക്ഷപ്പെടുന്നു. ട്യൂമർ മൂത്രാശയത്തെ ഞെരുക്കിയാൽ, താഴ്ന്ന നടുവേദന പ്രത്യക്ഷപ്പെടുന്നു, വൃക്കസംബന്ധമായ കോളിക്കിൻ്റെ ആക്രമണങ്ങൾ വികസിപ്പിച്ചേക്കാം.
പ്രൈമറി ട്യൂമറിൻ്റെ ഗണ്യമായ വലുപ്പത്തിൽ, വേദന മൂത്രമൊഴിക്കൽ, മലവിസർജ്ജനം എന്നിവയിലെ അസ്വസ്ഥതകളുമായി സംയോജിപ്പിച്ചിരിക്കുന്നു, ഇനിപ്പറയുന്നവ:
- മൂത്രമൊഴിക്കുമ്പോഴോ മലവിസർജ്ജനം നടത്തുമ്പോഴോ വേദന;
- മൂത്രമൊഴിക്കാനുള്ള പതിവ് വേദനാജനകമായ പ്രേരണ, ഇത് പലപ്പോഴും ക്രമാനുഗതമായ സ്വഭാവമാണ്;
- ടെനെസ്മസ് (മലവിസർജ്ജനത്തിനുള്ള വേദനാജനകമായ പ്രേരണ, സാധാരണയായി മലം പുറത്തുവിടാൻ ഇടയാക്കില്ല).
ഗർഭാശയ അർബുദം സംശയിക്കുന്നുവെങ്കിൽ എന്ത് ഡയഗ്നോസ്റ്റിക് നടപടിക്രമങ്ങൾ ആവശ്യമാണ്?
 രോഗിക്ക് ഒരു വ്യക്തിഗത ചികിത്സാ പദ്ധതി തയ്യാറാക്കാൻ ഗർഭാശയ ക്യാൻസർ രോഗനിർണയം ആവശ്യമാണ്, അതിൽ ഇവ ഉൾപ്പെടുന്നു:
രോഗിക്ക് ഒരു വ്യക്തിഗത ചികിത്സാ പദ്ധതി തയ്യാറാക്കാൻ ഗർഭാശയ ക്യാൻസർ രോഗനിർണയം ആവശ്യമാണ്, അതിൽ ഇവ ഉൾപ്പെടുന്നു: - മാരകമായ നിയോപ്ലാസത്തിൻ്റെ രോഗനിർണയം സ്ഥാപിക്കൽ;
- പ്രാഥമിക ട്യൂമറിൻ്റെ കൃത്യമായ സ്ഥാനം നിർണ്ണയിക്കുക;
- രോഗം വികസനത്തിൻ്റെ ഘട്ടം വിലയിരുത്തൽ (ട്യൂമർ പ്രക്രിയയുടെ വ്യാപനം, ട്യൂമർ ബാധിച്ച ലിംഫ് നോഡുകളുടെയും വിദൂര മെറ്റാസ്റ്റേസുകളുടെയും സാന്നിധ്യം);
- ട്യൂമർ ടിഷ്യുവിൻ്റെ വ്യത്യാസത്തിൻ്റെ അളവ് നിർണ്ണയിക്കുന്നു;
- ശരീരത്തിൻ്റെ പൊതുവായ അവസ്ഥയെക്കുറിച്ചുള്ള പഠനം (ഒന്നോ അല്ലെങ്കിൽ മറ്റൊരു തരത്തിലുള്ള ചികിത്സയ്ക്ക് വിപരീതഫലമായേക്കാവുന്ന സങ്കീർണതകളുടെയും അനുബന്ധ രോഗങ്ങളുടെയും സാന്നിധ്യം).
ഗർഭാശയ കാൻസർ രോഗനിർണയം ആരംഭിക്കുന്നത് ഒരു പരമ്പരാഗത സർവേയിലൂടെയാണ്, ഈ സമയത്ത് പരാതികളുടെ സ്വഭാവം വ്യക്തമാക്കുകയും രോഗത്തിൻ്റെ ചരിത്രം പഠിക്കുകയും മാരകമായ എൻഡോമെട്രിയൽ ട്യൂമർ വികസിപ്പിക്കുന്നതിനുള്ള അപകട ഘടകങ്ങളുടെ സാന്നിധ്യം നിർണ്ണയിക്കുകയും ചെയ്യുന്നു.
ഗൈനക്കോളജിക്കൽ പരിശോധന
അതിനുശേഷം ഡോക്ടർ കണ്ണാടി ഉപയോഗിച്ച് ഗൈനക്കോളജിക്കൽ കസേരയിൽ ഒരു പരിശോധന നടത്തുന്നു. അത്തരമൊരു പരിശോധന സെർവിക്സിലെയും യോനിയിലെയും മാരകമായ നിയോപ്ലാസങ്ങളുടെ സാന്നിധ്യം ഒഴിവാക്കാൻ ഞങ്ങളെ അനുവദിക്കുന്നു, അവയ്ക്ക് പലപ്പോഴും സമാനമായ ലക്ഷണങ്ങളുണ്ട് (സ്പോട്ടിംഗ്, ല്യൂക്കോറിയ, വേദനിക്കുന്ന വേദനഅടിവയർ).
രണ്ട് മാനുവൽ യോനി-അമാശയ മതിൽ പരിശോധന നടത്തിയ ശേഷം, ഗര്ഭപാത്രത്തിൻ്റെ വലുപ്പം, ഫാലോപ്യൻ ട്യൂബുകളുടെയും അണ്ഡാശയത്തിൻ്റെയും അവസ്ഥ, പെൽവിസിലെ പാത്തോളജിക്കൽ നുഴഞ്ഞുകയറ്റങ്ങളുടെ (മുദ്രകൾ) സാന്നിധ്യം എന്നിവ വിലയിരുത്താൻ കഴിയും. ഈ പരിശോധന രോഗത്തിൻറെ പ്രാരംഭ ഘട്ടത്തിൽ പാത്തോളജി കണ്ടുപിടിക്കില്ല എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്.
ആസ്പിരേഷൻ ബയോപ്സി
ഗർഭാശയ അറയിൽ മാരകമായ നിയോപ്ലാസത്തിൻ്റെ സാന്നിധ്യം ആസ്പിരേഷൻ ബയോപ്സി ഉപയോഗിച്ച് സ്ഥിരീകരിക്കാൻ കഴിയും, ഇത് ഒരു ഔട്ട്പേഷ്യൻ്റ് അടിസ്ഥാനത്തിൽ നടത്തുന്നു.
പ്രത്യുൽപാദന പ്രായത്തിലുള്ള സ്ത്രീകളിൽ, ആർത്തവചക്രത്തിൻ്റെ 25-26-ാം ദിവസത്തിലും ആർത്തവവിരാമം നേരിടുന്ന സ്ത്രീകളിൽ - ഏത് ദിവസത്തിലും കൃത്രിമത്വം നടത്തുന്നു. ഗർഭാശയ കനാൽ വികസിപ്പിക്കാതെയാണ് അഭിലാഷം നടത്തുന്നത്. ഇത് ഏറ്റവും കുറഞ്ഞ ആക്രമണാത്മകവും (ലോ-ട്രോമാറ്റിക്) തികച്ചും വേദനയില്ലാത്തതുമായ സാങ്കേതികതയാണ്.
ഒരു പ്രത്യേക നുറുങ്ങ് ഉപയോഗിച്ച്, ഗർഭാശയ അറയിൽ ഒരു കത്തീറ്റർ തിരുകുന്നു, അതിലൂടെ ഗർഭാശയത്തിലെ ഉള്ളടക്കങ്ങൾ ബ്രൗൺ സിറിഞ്ചിലേക്ക് വലിച്ചെടുക്കുന്നു (ഒരു സിറിഞ്ച് ഉപയോഗിച്ച് വലിച്ചെടുക്കുന്നു).
നിർഭാഗ്യവശാൽ, ഗർഭാശയ കാൻസറിൻ്റെ പ്രാരംഭ ഘട്ടത്തിൽ ഈ രീതി വേണ്ടത്ര സെൻസിറ്റീവ് അല്ല (ഇത് 37% കേസുകളിൽ മാത്രമേ പാത്തോളജി കണ്ടെത്തുന്നുള്ളൂ), എന്നാൽ സാധാരണ പ്രക്രിയകളിൽ ഈ കണക്ക് വളരെ കൂടുതലാണ് (90% ൽ കൂടുതൽ).
അൾട്രാസൗണ്ട്
ഗർഭാശയ അർബുദം നിർണ്ണയിക്കുന്നതിനുള്ള പ്രധാന മാർഗ്ഗം ഇന്ന് അൾട്രാസോണോഗ്രാഫി, അത് വെളിപ്പെടുത്തുന്നു മാരകമായ നിയോപ്ലാസങ്ങൾവികസനത്തിൻ്റെ പ്രാരംഭ ഘട്ടത്തിൽ, നിർണ്ണയിക്കാൻ നിങ്ങളെ അനുവദിക്കുന്നു:
- ഗർഭാശയ അറയിൽ ട്യൂമർ കൃത്യമായ പ്രാദേശികവൽക്കരണം;
- ട്യൂമർ വളർച്ചയുടെ തരം (എക്സോഫിറ്റിക് - ഗർഭാശയ അറയിലേക്ക് അല്ലെങ്കിൽ എൻഡോഫൈറ്റിക് - അവയവത്തിൻ്റെ മതിലിലേക്ക് മുളയ്ക്കൽ);
- ഗർഭാശയത്തിൻറെ പേശി പാളിയിലേക്ക് ട്യൂമർ വളർച്ചയുടെ ആഴം;
- സെർവിക്സിലേക്കും ചുറ്റുമുള്ള ടിഷ്യുവിലേക്കും പ്രക്രിയയുടെ വ്യാപനം;
- ഗർഭാശയ അനുബന്ധങ്ങളുടെ ട്യൂമർ പ്രക്രിയയിലൂടെ പരാജയം.
 അതിനാൽ, ഒരു സാധാരണ പ്രക്രിയയെ സംശയിക്കുകയാണെങ്കിൽ, അൾട്രാസൗണ്ട് ഡാറ്റ ഫലങ്ങളുമായി അനുബന്ധമാണ് കമ്പ്യൂട്ടർഅഥവാ കാന്തിക പ്രകമ്പന ചിത്രണം, പെൽവിസിൻ്റെ അവയവങ്ങളുടെയും ഘടനകളുടെയും അവസ്ഥ വളരെ കൃത്യതയോടെ വിലയിരുത്താൻ ഞങ്ങളെ അനുവദിക്കുന്നു.
അതിനാൽ, ഒരു സാധാരണ പ്രക്രിയയെ സംശയിക്കുകയാണെങ്കിൽ, അൾട്രാസൗണ്ട് ഡാറ്റ ഫലങ്ങളുമായി അനുബന്ധമാണ് കമ്പ്യൂട്ടർഅഥവാ കാന്തിക പ്രകമ്പന ചിത്രണം, പെൽവിസിൻ്റെ അവയവങ്ങളുടെയും ഘടനകളുടെയും അവസ്ഥ വളരെ കൃത്യതയോടെ വിലയിരുത്താൻ ഞങ്ങളെ അനുവദിക്കുന്നു.
ഹിസ്റ്ററോസ്കോപ്പി
ഗർഭാശയ അർബുദം ഉണ്ടെന്ന് സംശയിക്കുന്നതിനുള്ള നിർബന്ധിത പരിശോധനകളുടെ പട്ടികയിൽ ടാർഗെറ്റഡ് ബയോപ്സി ഉപയോഗിച്ച് ഹിസ്റ്ററോസ്കോപ്പി ഉൾപ്പെടുന്നു. എൻഡോസ്കോപ്പ് ഉപയോഗിച്ച്, ഡോക്ടർ ഗര്ഭപാത്രത്തിൻ്റെ ആന്തരിക ഉപരിതലം പരിശോധിക്കുകയും ഹിസ്റ്റോളജിക്കൽ പരിശോധനയ്ക്കായി ട്യൂമർ ടിഷ്യു ശേഖരിക്കുകയും ചെയ്യുന്നു. ട്യൂമർ വ്യത്യാസം നിർണ്ണയിക്കാൻ മെറ്റീരിയൽ നേടുന്നതിനുള്ള മറ്റ് രീതികളിൽ നിന്ന് വ്യത്യസ്തമായി, അത്തരമൊരു പഠനത്തിൻ്റെ കൃത്യത 100% വരെ എത്തുന്നു.
രോഗത്തിൻ്റെ പ്രാരംഭ ഘട്ടത്തിൽ, എൻഡോസ്കോപ്പിക് ഡയഗ്നോസിസ് പോലുള്ള ഒരു പുതിയ വാഗ്ദാന രീതി ഫ്ലൂറസെൻസ് പഠനംട്യൂമർ-ട്രോപിക് ഫോട്ടോസെൻസിറ്റൈസറുകൾ അല്ലെങ്കിൽ അവയുടെ മെറ്റബോളിറ്റുകൾ (അമിനോലെവുലിനിക് ആസിഡ് മുതലായവ) ഉപയോഗിക്കുന്നു. ട്യൂമർ സെല്ലുകളിൽ അടിഞ്ഞുകൂടുന്ന ഫോട്ടോസെൻസിറ്റൈസറുകളുടെ പ്രാഥമിക ആമുഖം ഉപയോഗിച്ച് 1 മില്ലിമീറ്റർ വരെ വലുപ്പമുള്ള മൈക്രോസ്കോപ്പിക് നിയോപ്ലാസങ്ങൾ കണ്ടെത്തുന്നത് ഈ രീതി സാധ്യമാക്കുന്നു.
ഹിസ്റ്ററോസ്കോപ്പി സാധാരണയായി ഒപ്പമുണ്ട് ഗർഭാശയത്തിൻറെ പ്രത്യേക ഗൈനക്കോളജിക്കൽ ക്യൂററ്റേജ്.ആദ്യം, സെർവിക്കൽ കനാലിൻ്റെ എപ്പിത്തീലിയം സ്ക്രാപ്പ് ചെയ്യുന്നു, തുടർന്ന് ഗർഭാശയ അറയുടെ ഫ്രാക്ഷണൽ ക്യൂറേറ്റേജ് നടത്തുന്നു. ഈ പഠനം എപ്പിത്തീലിയത്തിൻ്റെ അവസ്ഥയെക്കുറിച്ചുള്ള ഡാറ്റ നേടാൻ ഞങ്ങളെ അനുവദിക്കുന്നു വിവിധ വകുപ്പുകൾഗർഭാശയ അറയും സെർവിക്കൽ കനാലും വളരെ ഉയർന്ന ഡയഗ്നോസ്റ്റിക് കൃത്യതയുള്ളതാണ്.
ഗർഭാശയ ക്യാൻസർ എന്ന് സംശയിക്കുന്ന എല്ലാ രോഗികളും വിധേയരാകുന്നു ശരീരത്തിൻ്റെ പൊതുവായ പരിശോധന, മാരകമായ ട്യൂമർ ചികിത്സിക്കുന്ന ഒരു പ്രത്യേക രീതിക്ക് വിപരീതഫലങ്ങളെക്കുറിച്ചുള്ള വിവരങ്ങൾ നേടുന്നതിന്. പരീക്ഷാ പ്ലാൻ വ്യക്തിഗതമായി തയ്യാറാക്കിയിട്ടുണ്ട്, ഇത് അനുരൂപമായ പാത്തോളജികളുടെ സാന്നിധ്യത്തെ ആശ്രയിച്ചിരിക്കുന്നു.
വിദൂര മെറ്റാസ്റ്റേസുകൾ സംശയിക്കുന്നുവെങ്കിൽ, അധിക ഗവേഷണം(വൃക്കകളുടെ അൾട്രാസൗണ്ട്, നെഞ്ചിലെ അവയവങ്ങളുടെ എക്സ്-റേ മുതലായവ).
ഗർഭാശയ ക്യാൻസറിനുള്ള ശസ്ത്രക്രിയാ ചികിത്സ എപ്പോഴാണ് സൂചിപ്പിക്കുന്നത്?
ഗർഭാശയ അർബുദത്തിനുള്ള ചികിത്സാ പദ്ധതി വ്യക്തിഗതമായി നിർദ്ദേശിക്കപ്പെടുന്നു. രോഗികളിൽ ഭൂരിഭാഗവും ഗുരുതരമായ രോഗങ്ങളാൽ (രക്തസമ്മർദ്ദം, പ്രമേഹം, അമിതവണ്ണം മുതലായവ) ബുദ്ധിമുട്ടുന്ന പ്രായമായ സ്ത്രീകളായതിനാൽ, ചികിത്സാ രീതി തിരഞ്ഞെടുക്കുന്നത് മാരകമായ ട്യൂമറിൻ്റെ വികാസത്തിൻ്റെ ഘട്ടത്തെ മാത്രമല്ല, പൊതു അവസ്ഥയെയും ആശ്രയിച്ചിരിക്കുന്നു. ശരീരം.വികസനത്തിൻ്റെ പ്രാരംഭ ഘട്ടത്തിൽ ഗർഭാശയ അർബുദ ചികിത്സയിൽ ശസ്ത്രക്രിയാ രീതിയാണ് പ്രധാനം, അത്തരം ഇടപെടൽ വിപരീതമാകുമ്പോൾ, കഠിനമായ പാത്തോളജി കേസുകൾ ഒഴികെ. സ്ഥിതിവിവരക്കണക്കുകൾ പ്രകാരം, ഗർഭാശയ അർബുദം ബാധിച്ച 13% രോഗികൾക്ക് ശസ്ത്രക്രിയയ്ക്ക് വിപരീതഫലങ്ങളുണ്ട്.
ഗർഭാശയ ക്യാൻസറിനുള്ള ശസ്ത്രക്രിയാ ഇടപെടലിൻ്റെ വ്യാപ്തിയും രീതിയും ഇനിപ്പറയുന്ന പ്രധാന ഘടകങ്ങളാൽ നിർണ്ണയിക്കപ്പെടുന്നു:
- ട്യൂമർ വികസനത്തിൻ്റെ ഘട്ടം;
- ട്യൂമർ കോശങ്ങളുടെ വ്യത്യാസത്തിൻ്റെ അളവ്;
- രോഗിയുടെ പ്രായം;
- അനുബന്ധ രോഗങ്ങളുടെ സാന്നിധ്യം.
ഗർഭാശയ അർബുദത്തിന് അവയവ സംരക്ഷണ ശസ്ത്രക്രിയകൾ നടത്താറുണ്ടോ?
ഗർഭാശയ അർബുദത്തിനുള്ള അവയവ സംരക്ഷണ പ്രവർത്തനങ്ങൾ സ്തനാർബുദത്തേക്കാൾ കുറവാണ്. ഭൂരിഭാഗം രോഗികളും ആർത്തവവിരാമം കഴിഞ്ഞ സ്ത്രീകളാണെന്നതാണ് ഇതിന് കാരണം.വിഭിന്ന എൻഡോമെട്രിയൽ അപ്ലാസിയ (FIGO ഘട്ടം പൂജ്യം) ഉള്ള യുവതികളിൽ എൻഡോമെട്രിയൽ അബ്ലേഷൻ.
കൂടാതെ, സ്റ്റേജ് 1 എ രോഗത്തിൻ്റെ തിരഞ്ഞെടുത്ത കേസുകളിലും (കഫം മെംബറേനിനപ്പുറം വ്യാപിക്കാത്ത എൻഡോമെട്രിയൽ ട്യൂമർ) കൂടുതൽ ആഘാതകരമായ ഇടപെടൽ തടയുന്ന കഠിനമായ രോഗങ്ങളുള്ള പ്രായമായ രോഗികളിലും ഈ കൃത്രിമത്വം സൂചിപ്പിക്കാം.
എൻഡോമെട്രിയൽ അബ്ലേഷൻ എന്നത് നിയന്ത്രിത തെർമൽ, ഇലക്ട്രിക്കൽ അല്ലെങ്കിൽ ലേസർ ഇഫക്റ്റുകൾ ഉപയോഗിച്ച് ഗർഭാശയത്തിലെ മ്യൂക്കോസയെ അതിൻ്റെ ബേസൽ ജെർമിനൽ പാളിയും പേശി പാളിയുടെ തൊട്ടടുത്തുള്ള ഉപരിതലവും (3-4 മില്ലിമീറ്റർ മയോമെട്രിയം) നീക്കം ചെയ്യുന്നതാണ്.
നീക്കം ചെയ്ത ഗർഭാശയ മ്യൂക്കോസ പുനഃസ്ഥാപിക്കപ്പെടുന്നില്ല, അതിനാൽ, എൻഡോമെട്രിയൽ അബ്ലേഷനുശേഷം, ദ്വിതീയ അമെനോറിയ (ആർത്തവ രക്തസ്രാവത്തിൻ്റെ അഭാവം) നിരീക്ഷിക്കപ്പെടുന്നു, കൂടാതെ സ്ത്രീക്ക് കുട്ടികളെ പ്രസവിക്കാനുള്ള കഴിവ് നഷ്ടപ്പെടുന്നു.
ഗർഭാശയ അർബുദം വികസിപ്പിക്കുന്നതിൻ്റെ ആദ്യഘട്ടത്തിൽ യുവതികളിലും ഹിസ്റ്റെരെക്ടമി ശസ്ത്രക്രിയ സമയത്ത്, അണ്ഡാശയത്തെ സംരക്ഷിക്കാൻ കഴിയും(ഗർഭപാത്രം മാത്രമാണ് നീക്കം ചെയ്യുന്നത് ഫാലോപ്യൻ ട്യൂബുകൾ). അത്തരം സന്ദർഭങ്ങളിൽ, ആർത്തവവിരാമ വൈകല്യങ്ങളുടെ ആദ്യകാല വികസനം തടയുന്നതിന് സ്ത്രീ പ്രത്യുത്പാദന ഗ്രന്ഥികൾ സംരക്ഷിക്കപ്പെടുന്നു.
എന്താണ് ഹിസ്റ്റെരെക്ടമി ശസ്ത്രക്രിയ, അത് ഹിസ്റ്റെരെക്ടമിയിൽ നിന്ന് എങ്ങനെ വ്യത്യാസപ്പെട്ടിരിക്കുന്നു?
 ഗർഭാശയ ഛേദിക്കൽ
ഗർഭാശയ ഛേദിക്കൽഗർഭാശയത്തിൻറെ സുപ്രാവജിനൽ ഛേദിക്കൽ (അക്ഷരാർത്ഥത്തിൽ ഗർഭപാത്രം മുറിക്കൽ) അല്ലെങ്കിൽ സബ്ടോട്ടൽ ഹിസ്റ്റെരെക്ടമി എന്നത് സെർവിക്സിനെ സംരക്ഷിക്കുമ്പോൾ പ്രത്യുൽപാദന അവയവത്തിൻ്റെ ശരീരം നീക്കം ചെയ്യുന്നതാണ്. ഈ പ്രവർത്തനത്തിന് നിരവധി ഗുണങ്ങളുണ്ട്:
- ഓപ്പറേഷൻ രോഗികൾ കൂടുതൽ എളുപ്പത്തിൽ സഹിക്കുന്നു;
- ലിഗമെൻ്റസ് മെറ്റീരിയൽ സംരക്ഷിക്കപ്പെടുന്നു, ഇത് ആന്തരിക പെൽവിക് അവയവങ്ങളുടെ പ്രോലാപ്സ് തടയുന്നു;
- സങ്കീർണതകൾ ഉണ്ടാകാനുള്ള സാധ്യത കുറവാണ് മൂത്രാശയ സംവിധാനം;
- ലൈംഗിക മേഖലയിലെ ലംഘനങ്ങൾ കുറവാണ്.
ഹിസ്റ്റെരെക്ടമി
സെർവിക്സിനൊപ്പം ഗർഭപാത്രം നീക്കം ചെയ്യുന്നതാണ് ഹിസ്റ്റെരെക്ടമി അല്ലെങ്കിൽ ടോട്ടൽ ഹിസ്റ്റെരെക്ടമി. FIGO അനുസരിച്ച് സ്റ്റേജ് I ഗർഭാശയ അർബുദത്തിനുള്ള ശസ്ത്രക്രിയയുടെ സ്റ്റാൻഡേർഡ് സ്കോപ്പ് (ട്യൂമർ ഗർഭാശയത്തിൻറെ ശരീരത്തിൽ മാത്രമായി പരിമിതപ്പെടുത്തിയിരിക്കുന്നു) സെർവിക്സും അനുബന്ധങ്ങളും സഹിതം ഗര്ഭപാത്രം നീക്കം ചെയ്യുക എന്നതാണ്.
രോഗത്തിൻ്റെ രണ്ടാം ഘട്ടത്തിൽ, ലിംഫറ്റിക് പാത്രങ്ങളിലൂടെ മാരകമായ കോശങ്ങൾ പടരാനുള്ള സാധ്യത വർദ്ധിക്കുമ്പോൾ, പാരാ-ഓർട്ടിക് ലിംഫ് നോഡുകളുടെ ബയോപ്സി ഉപയോഗിച്ച് (ഒഴിവാക്കാൻ) ഓപ്പറേഷൻ ഉഭയകക്ഷി ലിംഫഡെനെക്ടമി (പെൽവിക് ലിംഫ് നോഡുകൾ നീക്കംചെയ്യൽ) ഉപയോഗിച്ച് അനുബന്ധമായി നൽകുന്നു. അയോർട്ടയ്ക്ക് സമീപം സ്ഥിതിചെയ്യുന്ന ലിംഫ് നോഡുകളിലെ മെറ്റാസ്റ്റേസുകളുടെ സാന്നിധ്യം).
എന്താണ് ഓപ്പൺ (ക്ലാസിക്കൽ, വയറുവേദന), യോനി, ലാപ്രോസ്കോപ്പിക് ഹിസ്റ്റെരെക്ടമി?
ഓപ്പറേഷൻ ടെക്നിക്അടിവയറ്റിലെ വയറിലെ അറ തുറന്ന് സർജന് ഗർഭപാത്രത്തിലേക്ക് പ്രവേശനം നേടുന്നതിനെ ക്ലാസിക് അല്ലെങ്കിൽ ഓപ്പൺ അബ്ഡോമിനൽ ഹിസ്റ്റെരെക്ടമി എന്ന് വിളിക്കുന്നു. ജനറൽ അനസ്തേഷ്യയിലാണ് ഈ ഓപ്പറേഷൻ നടത്തുന്നത്, അതിനാൽ രോഗി അബോധാവസ്ഥയിലാണ്.
വയറിലേക്കുള്ള പ്രവേശനം വിവിധ അളവിലുള്ള ശസ്ത്രക്രിയാ ഇടപെടലുകൾ അനുവദിക്കുന്നു (ഗർഭാശയത്തിൻ്റെ സുപ്രവജിനൽ ഛേദിക്കൽ മുതൽ ഗർഭാശയ അനുബന്ധങ്ങളും ലിംഫ് നോഡുകളും നീക്കം ചെയ്യുന്ന പൂർണ്ണ ഹിസ്റ്റെരെക്ടമി വരെ).
ക്ലാസിക്കൽ ടെക്നിക്കിൻ്റെ പോരായ്മ രോഗിക്ക് ഓപ്പറേഷൻ്റെ വർദ്ധിച്ച ആഘാത സ്വഭാവവും അടിവയറ്റിലെ വലിയ പാടുമാണ്.
ഗര്ഭപാത്രം നീക്കം ചെയ്യുന്നതാണ് യോനിയിലെ ഹിസ്റ്റെരെക്ടമി പിന്നിലെ മതിൽയോനി. പ്രസവിച്ച സ്ത്രീകളിലും ചെറിയ ട്യൂമർ വലിപ്പത്തിലും അത്തരം പ്രവേശനം സാധ്യമാണ്.
യോനിയിലെ ഹിസ്റ്റെരെക്ടമി രോഗിക്ക് സഹിക്കാൻ വളരെ എളുപ്പമാണ്, എന്നാൽ ഈ രീതിയുടെ ഒരു പ്രധാന പോരായ്മ, ശസ്ത്രക്രിയാ വിദഗ്ധൻ ഏതാണ്ട് അന്ധമായി പ്രവർത്തിക്കാൻ നിർബന്ധിതനാകുന്നു എന്നതാണ്.
ലാപ്രോസ്കോപ്പിക് രീതി ഉപയോഗിച്ച് ഈ പോരായ്മ പൂർണ്ണമായും ഇല്ലാതാക്കുന്നു. അത്തരം സന്ദർഭങ്ങളിൽ, പ്രത്യേക ഉപകരണങ്ങൾ ഉപയോഗിച്ചാണ് പ്രവർത്തനം നടത്തുന്നത്. ആദ്യം, വയറിലെ അറയിലേക്ക് ഗ്യാസ് കുത്തിവയ്ക്കുകയും, അങ്ങനെ ശസ്ത്രക്രിയാ വിദഗ്ധന് ഗർഭാശയത്തിലേക്ക് സാധാരണ പ്രവേശനം നേടുകയും, തുടർന്ന് ഗര്ഭപാത്രം നീക്കം ചെയ്യുന്നതിനുള്ള ലാപ്രോസ്കോപ്പിക് ഉപകരണങ്ങളും ചെറിയ മുറിവുകളിലൂടെ ഒരു വീഡിയോ ക്യാമറയും വയറിലെ അറയിലേക്ക് തിരുകുകയും ചെയ്യുന്നു.
ഒരു മോണിറ്ററിൽ ഓപ്പറേഷൻ്റെ മുഴുവൻ ഗതിയും ഡോക്ടർമാർ നിരീക്ഷിക്കുന്നു, ഇത് അവരുടെ പ്രവർത്തനങ്ങളുടെ പരമാവധി കൃത്യതയും പ്രവർത്തനത്തിൻ്റെ സുരക്ഷയും ഉറപ്പാക്കുന്നു. യോനിയിലൂടെയോ അടിവയറ്റിലെ മുൻവശത്തെ ഭിത്തിയിലെ ചെറിയ മുറിവിലൂടെയോ ഗർഭപാത്രം നീക്കം ചെയ്യപ്പെടുന്നു.
ലാപ്രോസ്കോപ്പിക് രീതി ഉപയോഗിച്ച്, ഏത് അളവിലുള്ള ശസ്ത്രക്രിയയും നടത്താം. ഈ രീതി ഒപ്റ്റിമൽ ആണ്, കാരണം ഇത് രോഗികൾ നന്നായി സഹിക്കുന്നു. കൂടാതെ, ലാപ്രോസ്കോപ്പിക് ഹിസ്റ്റെരെക്ടമിയിൽ സങ്കീർണതകൾ വളരെ കുറവാണ്.
ഗർഭാശയ കാൻസറിനുള്ള റേഡിയേഷൻ തെറാപ്പി എപ്പോഴാണ് സൂചിപ്പിക്കുന്നത്?
ഗർഭാശയ കാൻസറിനുള്ള റേഡിയേഷൻ തെറാപ്പി സാധാരണയായി മറ്റ് നടപടികളുമായി സംയോജിച്ച് ഉപയോഗിക്കുന്നു. ട്യൂമർ വോളിയം കുറയ്ക്കുന്നതിനും മെറ്റാസ്റ്റാസിസിൻ്റെ സാധ്യത കുറയ്ക്കുന്നതിനും കൂടാതെ/അല്ലെങ്കിൽ ശസ്ത്രക്രിയയ്ക്ക് ശേഷവും പുനരധിവാസം തടയുന്നതിന് ശസ്ത്രക്രിയയ്ക്ക് മുമ്പ് ഈ ചികിത്സാ രീതി ഉപയോഗിക്കാം.റേഡിയേഷൻ തെറാപ്പിക്കുള്ള സൂചനകളിൽ ഇനിപ്പറയുന്ന വ്യവസ്ഥകൾ ഉൾപ്പെടാം:
- സെർവിക്സ്, യോനി അല്ലെങ്കിൽ ചുറ്റുമുള്ള ടിഷ്യു എന്നിവയിലേക്കുള്ള ട്യൂമർ പരിവർത്തനം;
- കുറഞ്ഞ അളവിലുള്ള വ്യത്യാസമുള്ള മാരകമായ മുഴകൾ;
- മയോമെട്രിയത്തിന് ആഴത്തിലുള്ള കേടുപാടുകൾ കൂടാതെ / അല്ലെങ്കിൽ ഗർഭാശയ അനുബന്ധങ്ങളിലേക്ക് പ്രക്രിയ വ്യാപിക്കുന്ന മുഴകൾ.
ഇത്തരം കേസുകളില് ഈ രീതിട്യൂമർ വളർച്ച പരിമിതപ്പെടുത്താനും ക്യാൻസർ ലഹരിയുടെ ലക്ഷണങ്ങൾ കുറയ്ക്കാനും ചികിത്സ സാധ്യമാക്കുന്നു, തൽഫലമായി, രോഗിയുടെ ആയുസ്സ് വർദ്ധിപ്പിക്കുകയും അതിൻ്റെ ഗുണനിലവാരം മെച്ചപ്പെടുത്തുകയും ചെയ്യുന്നു.
ഗർഭാശയ ക്യാൻസറിനുള്ള റേഡിയേഷൻ തെറാപ്പി എങ്ങനെയാണ് നടത്തുന്നത്?
ഗർഭാശയ അർബുദത്തിന്, ബാഹ്യവും ആന്തരികവുമായ വികിരണം ഉപയോഗിക്കുന്നു. ഉയർന്ന ആവൃത്തിയിലുള്ള കിരണങ്ങളുടെ ഒരു ബീം ട്യൂമറിലേക്ക് നയിക്കുന്ന ഒരു പ്രത്യേക ഉപകരണം ഉപയോഗിച്ചാണ് സാധാരണയായി ഒരു ക്ലിനിക്കിൽ ബാഹ്യ വികിരണം നടത്തുന്നത്.ഒരു ആശുപത്രിയിൽ ആന്തരിക വികിരണം നടത്തപ്പെടുന്നു, അതിൽ പ്രത്യേക തരികൾ യോനിയിൽ തിരുകുന്നു, അവ ഒരു ആപ്ലിക്കേറ്റർ ഉപയോഗിച്ച് ഉറപ്പിക്കുകയും വികിരണത്തിൻ്റെ ഉറവിടമായി മാറുകയും ചെയ്യുന്നു.
സൂചനകൾ അനുസരിച്ച്, സംയോജിത ആന്തരികവും ബാഹ്യവുമായ വികിരണം സാധ്യമാണ്.
ഗർഭാശയ ക്യാൻസറിനുള്ള റേഡിയേഷൻ തെറാപ്പി സമയത്ത് എന്ത് പാർശ്വഫലങ്ങൾ സംഭവിക്കുന്നു?
റേഡിയോ ആക്ടീവ് റേഡിയേഷനോട് ഏറ്റവും സെൻസിറ്റീവ് ആയ സെല്ലുകളാണ് പുനരുൽപ്പാദിപ്പിക്കുന്നത്, അതിനാലാണ് റേഡിയേഷൻ തെറാപ്പി നശിപ്പിക്കുന്നത്, ഒന്നാമതായി, കാൻസർ കോശങ്ങളെ തീവ്രമായി പുനർനിർമ്മിക്കുന്നതാണ്. കൂടാതെ, സങ്കീർണതകൾ ഒഴിവാക്കാൻ, ട്യൂമർ ഒരു ലക്ഷ്യം പ്രഭാവം നടപ്പിലാക്കുന്നു.എന്നിരുന്നാലും, ചില രോഗികൾക്ക് ചില പാർശ്വഫലങ്ങൾ അനുഭവപ്പെടുന്നു, ഉദാഹരണത്തിന്:
- അതിസാരം;
- പതിവായി മൂത്രമൊഴിക്കൽ;
- മൂത്രമൊഴിക്കുന്ന സമയത്ത് വേദന;
- ബലഹീനത, വർദ്ധിച്ച ക്ഷീണം.
കൂടാതെ, റേഡിയേഷൻ തെറാപ്പിക്ക് ശേഷമുള്ള ആദ്യ ആഴ്ചകളിൽ, സ്ത്രീകൾ അതിൽ നിന്ന് വിട്ടുനിൽക്കാൻ നിർദ്ദേശിക്കുന്നു ലൈംഗിക ജീവിതം, ഈ കാലയളവിൽ പലപ്പോഴും അവിടെ മുതൽ വർദ്ധിച്ച സംവേദനക്ഷമതജനനേന്ദ്രിയ അവയവങ്ങളുടെ വേദനയും.
ഗർഭാശയ കാൻസറിനുള്ള ഹോർമോൺ തെറാപ്പി എപ്പോഴാണ് സൂചിപ്പിക്കുന്നത്?
ഹോർമോൺ ആശ്രിത ഗർഭാശയ കാൻസറിന് ഹോർമോൺ തെറാപ്പി ഉപയോഗിക്കുന്നു. ഈ സാഹചര്യത്തിൽ, ട്യൂമർ സെല്ലുകളുടെ വ്യത്യാസത്തിൻ്റെ അളവ് പ്രാഥമികമായി വിലയിരുത്തുകയും പ്രത്യേകം ഉപയോഗിക്കുകയും ചെയ്യുന്നു ലബോറട്ടറി പരിശോധനകൾഹോർമോൺ തലത്തിലെ മാറ്റങ്ങളിലേക്കുള്ള മാരകമായ ട്യൂമറിൻ്റെ സംവേദനക്ഷമത നിർണ്ണയിക്കപ്പെടുന്നു.അത്തരം സന്ദർഭങ്ങളിൽ, ആൻ്റിസ്ട്രജൻ (സ്ത്രീ ലൈംഗിക ഹോർമോണുകളുടെ പ്രവർത്തനത്തെ എങ്ങനെയെങ്കിലും അടിച്ചമർത്തുന്ന പദാർത്ഥങ്ങൾ - ഈസ്ട്രജൻ), ജെസ്റ്റജൻ (സ്ത്രീ ലൈംഗിക ഹോർമോണുകളുടെ അനലോഗുകൾ - ഈസ്ട്രജൻ എതിരാളികൾ) അല്ലെങ്കിൽ ആൻ്റി ഈസ്ട്രജൻ, ജെസ്റ്റജൻ എന്നിവയുടെ സംയോജനം നിർദ്ദേശിക്കപ്പെടുന്നു.
ചികിത്സയുടെ ഒരു സ്വതന്ത്ര രീതി എന്ന നിലയിൽ, ഹോർമോൺ തെറാപ്പി യുവതികൾക്ക് നിർദ്ദേശിക്കപ്പെടുന്നു പ്രാരംഭ ഘട്ടങ്ങൾഗർഭാശയ ശരീരത്തിലെ വളരെ വ്യത്യസ്തമായ ഹോർമോൺ സെൻസിറ്റീവ് കാൻസർ, അതുപോലെ വിഭിന്ന എൻഡോമെട്രിയൽ ഹൈപ്പർപ്ലാസിയയുടെ കാര്യത്തിലും.
അത്തരം സാഹചര്യങ്ങളിൽ, ഹോർമോൺ തെറാപ്പി പല ഘട്ടങ്ങളിലായാണ് നടത്തുന്നത്. ആദ്യ ഘട്ടത്തിൻ്റെ ലക്ഷ്യം ഓങ്കോളജിക്കൽ പാത്തോളജിയിൽ നിന്ന് പൂർണ്ണമായ രോഗശാന്തി കൈവരിക്കുക എന്നതാണ്, അത് എൻഡോസ്കോപ്പിക് (എൻഡോമെട്രിയൽ അട്രോഫി) സ്ഥിരീകരിക്കണം.
രണ്ടാം ഘട്ടത്തിൽ, സംയുക്തം ഉപയോഗിക്കുന്നു വാക്കാലുള്ള ഗർഭനിരോധന മാർഗ്ഗങ്ങൾആർത്തവ പ്രവർത്തനം പുനഃസ്ഥാപിക്കുക. ഭാവിയിൽ, അവർ ഒരു വ്യക്തിഗത സ്കീം അനുസരിച്ച് അണ്ഡാശയ പ്രവർത്തനത്തിൻ്റെ പൂർണ്ണമായ പുനരധിവാസവും ഫെർട്ടിലിറ്റി (കുട്ടികളെ വഹിക്കാനുള്ള കഴിവ്) പുനഃസ്ഥാപിക്കലും കൈവരിക്കുന്നു.
കൂടാതെ, ഹോർമോൺ-സെൻസിറ്റീവ് ഗർഭാശയ അർബുദത്തിൻ്റെ സാധാരണ രൂപങ്ങൾക്ക് ഗർഭാശയ അർബുദത്തെ ചികിത്സിക്കുന്നതിനുള്ള മറ്റ് രീതികളുമായി ഹോർമോൺ തെറാപ്പി സംയോജിപ്പിച്ചിരിക്കുന്നു.
ഗർഭാശയ കാൻസറിനുള്ള ഹോർമോൺ തെറാപ്പി സമയത്ത് എന്ത് പാർശ്വഫലങ്ങൾ ഉണ്ടാകാം?
മറ്റുള്ളവരിൽ നിന്ന് വ്യത്യസ്തമായി യാഥാസ്ഥിതിക രീതികൾഗർഭാശയ അർബുദ ചികിത്സ, ഹോർമോൺ തെറാപ്പി സാധാരണയായി നന്നായി സഹിക്കുന്നു.ഹോർമോൺ വ്യതിയാനങ്ങൾ കേന്ദ്ര അപര്യാപ്തതയ്ക്ക് കാരണമാകും നാഡീവ്യൂഹം, പ്രത്യേകിച്ച് ഉറക്ക അസ്വസ്ഥതകൾ, തലവേദന, വർദ്ധിച്ച ക്ഷീണം, വൈകാരിക പശ്ചാത്തലം കുറയുന്നു. ഇക്കാരണത്താൽ ഈ തരംവിഷാദരോഗത്തിന് സാധ്യതയുള്ള രോഗികൾക്ക് വളരെ ശ്രദ്ധയോടെയാണ് ചികിത്സകൾ നിർദ്ദേശിക്കുന്നത്.
ചിലപ്പോൾ, ഹോർമോൺ തെറാപ്പി സമയത്ത്, ദഹനനാളത്തിൻ്റെ പാത്തോളജിയുടെ ലക്ഷണങ്ങൾ പ്രത്യക്ഷപ്പെടുന്നു (ഓക്കാനം, ഛർദ്ദി). കൂടാതെ, ഉപാപചയ വൈകല്യങ്ങൾ സാധ്യമാണ് (ചൂട് ഫ്ലാഷുകൾ, വീക്കം, മുഖക്കുരു എന്നിവ അനുഭവപ്പെടുന്നു).
വർദ്ധിച്ച രക്തസമ്മർദ്ദം, ഹൃദയമിടിപ്പ്, ശ്വാസതടസ്സം തുടങ്ങിയ ഹൃദയ സിസ്റ്റത്തിൽ നിന്നുള്ള അസുഖകരമായ ലക്ഷണങ്ങൾ കുറവാണ്.
വർധിച്ചു എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ് ധമനിയുടെ മർദ്ദംഹോർമോൺ തെറാപ്പിക്ക് ഒരു വിപരീതഫലമല്ല, എന്നാൽ ചില മരുന്നുകൾ (ഉദാഹരണത്തിന്, ഓക്സിപ്രോജസ്റ്ററോൺ കപ്രോണേറ്റ്) ആൻറി ഹൈപ്പർടെൻസിവ് മരുന്നുകളുടെ പ്രഭാവം വർദ്ധിപ്പിക്കുമെന്ന് ഓർമ്മിക്കേണ്ടതാണ്.
ഏതെങ്കിലും പാർശ്വഫലങ്ങൾ ഉണ്ടാകുന്നത് നിങ്ങളുടെ ഡോക്ടറെ അറിയിക്കണം; അസുഖകരമായ ലക്ഷണങ്ങൾ കൈകാര്യം ചെയ്യുന്നതിനുള്ള തന്ത്രങ്ങൾ വ്യക്തിഗതമായി തിരഞ്ഞെടുക്കുന്നു.
ഗർഭാശയ അർബുദത്തിന് കീമോതെറാപ്പി എപ്പോഴാണ് സൂചിപ്പിക്കുന്നത്?
ഗർഭാശയ കാൻസറിനുള്ള കീമോതെറാപ്പി ഒരു ഘടകമായി മാത്രം ഉപയോഗിക്കുന്നു സങ്കീർണ്ണമായ ചികിത്സരോഗത്തിൻ്റെ വിപുലമായ ഘട്ടങ്ങളിൽ.അത്തരം സന്ദർഭങ്ങളിൽ, മെയിൻ്റനൻസ് തെറാപ്പിക്ക് CAP സമ്പ്രദായം (സിസ്പ്ലാസ്റ്റിൻ, ഡോക്സോറൂബിസിൻ, സൈക്ലോഫോസ്ഫാമൈഡ്) ഉപയോഗിക്കാറുണ്ട്.
ഗർഭാശയ ക്യാൻസറിനുള്ള കീമോതെറാപ്പി സമയത്ത് എന്ത് സങ്കീർണതകൾ ഉണ്ടാകാം?
 കീമോതെറാപ്പിയിൽ കോശങ്ങളെ വിഭജിക്കുന്നതിനെ തടയുന്ന മരുന്നുകൾ ഉപയോഗിക്കുന്നു. ആൻ്റിട്യൂമർ മരുന്നുകൾക്ക് വ്യവസ്ഥാപരമായ പ്രഭാവം ഉള്ളതിനാൽ, ട്യൂമർ ടിഷ്യുവിൻ്റെ തീവ്രമായി പെരുകുന്ന കോശങ്ങൾക്ക് പുറമേ, പതിവായി പുതുക്കിയ എല്ലാ ടിഷ്യുകളും ആക്രമണത്തിന് വിധേയമാകുന്നു.
കീമോതെറാപ്പിയിൽ കോശങ്ങളെ വിഭജിക്കുന്നതിനെ തടയുന്ന മരുന്നുകൾ ഉപയോഗിക്കുന്നു. ആൻ്റിട്യൂമർ മരുന്നുകൾക്ക് വ്യവസ്ഥാപരമായ പ്രഭാവം ഉള്ളതിനാൽ, ട്യൂമർ ടിഷ്യുവിൻ്റെ തീവ്രമായി പെരുകുന്ന കോശങ്ങൾക്ക് പുറമേ, പതിവായി പുതുക്കിയ എല്ലാ ടിഷ്യുകളും ആക്രമണത്തിന് വിധേയമാകുന്നു. കീമോതെറാപ്പിയുടെ ഏറ്റവും അപകടകരമായ സങ്കീർണത രക്തകോശങ്ങളുടെ വ്യാപനത്തെ തടയുന്നതാണ് മജ്ജ. അതിനാൽ, ഈ ചികിത്സാ രീതി ഓങ്കോളജിക്കൽ രോഗങ്ങൾരക്തത്തിൻ്റെ അവസ്ഥയുടെ ലബോറട്ടറി നിയന്ത്രണത്തിലാണ് എല്ലായ്പ്പോഴും നടത്തുന്നത്.
കാൻസർ വിരുദ്ധ മരുന്നുകളുടെ പ്രഭാവം എപ്പിത്തീലിയൽ കോശങ്ങൾഓക്കാനം, ഛർദ്ദി, വയറിളക്കം തുടങ്ങിയ അസുഖകരമായ ലക്ഷണങ്ങളാൽ ദഹനനാളം പലപ്പോഴും പ്രകടമാണ്, കൂടാതെ എപിത്തീലിയത്തെ ബാധിക്കുന്നു രോമകൂപങ്ങൾ- മുടി കൊഴിച്ചിൽ.
ഈ ലക്ഷണങ്ങൾ പഴയപടിയാക്കുകയും മരുന്നുകൾ നിർത്തി കുറച്ച് സമയത്തിന് ശേഷം പൂർണ്ണമായും അപ്രത്യക്ഷമാവുകയും ചെയ്യും.
കൂടാതെ, ആൻ്റിട്യൂമർ മരുന്നുകളുടെ ഗ്രൂപ്പിൽ നിന്നുള്ള ഓരോ മെഡിക്കൽ മരുന്നിനും അതിൻ്റേതായ ഉണ്ട് പാർശ്വ ഫലങ്ങൾ, ചികിത്സയുടെ ഒരു കോഴ്സ് നിർദ്ദേശിക്കുമ്പോൾ ഡോക്ടർ രോഗികളെ അറിയിക്കുന്നു.
ഗർഭാശയ ക്യാൻസറിനുള്ള ചികിത്സ എത്രത്തോളം ഫലപ്രദമാണ്?
ഗർഭാശയ കാൻസറിനുള്ള തെറാപ്പിയുടെ ഫലപ്രാപ്തി വിലയിരുത്തുന്നത് ആവർത്തനങ്ങളുടെ ആവൃത്തിയാണ്. മിക്കപ്പോഴും, പ്രാഥമിക ചികിത്സയുടെ അവസാനം (ഓരോ നാലാമത്തെ രോഗിയിലും) ആദ്യത്തെ മൂന്ന് വർഷങ്ങളിൽ ട്യൂമർ ആവർത്തിക്കുന്നു. പിന്നീടുള്ള തീയതിയിൽ, ആവർത്തന നിരക്ക് ഗണ്യമായി കുറയുന്നു (10% വരെ).ഗർഭാശയ ശരീരത്തിലെ അർബുദം പ്രധാനമായും യോനിയിലും (എല്ലാ ആവർത്തനങ്ങളിലും 40% ൽ കൂടുതൽ), പെൽവിക് ലിംഫ് നോഡുകളിലും (ഏകദേശം 30%) ആവർത്തിക്കുന്നു. ട്യൂമർ ഫോസി പലപ്പോഴും വിദൂര അവയവങ്ങളിലും ടിഷ്യൂകളിലും (28%) സംഭവിക്കുന്നു.
ഗർഭാശയ കാൻസറിനുള്ള പ്രവചനം എന്താണ്?
ഗർഭാശയ കാൻസറിനുള്ള പ്രവചനം രോഗത്തിൻ്റെ ഘട്ടം, ട്യൂമർ കോശങ്ങളുടെ വ്യത്യാസത്തിൻ്റെ അളവ്, രോഗിയുടെ പ്രായം, അനുബന്ധ രോഗങ്ങളുടെ സാന്നിധ്യം എന്നിവയെ ആശ്രയിച്ചിരിക്കുന്നു.IN ഈയിടെയായിഗർഭാശയ അർബുദം ബാധിച്ച രോഗികളിൽ അഞ്ച് വർഷത്തെ അതിജീവന നിരക്ക് വളരെ ഉയർന്നതാണ്. എന്നിരുന്നാലും, രോഗത്തിൻ്റെ ഒന്നും രണ്ടും ഘട്ടങ്ങളിൽ സഹായം തേടിയ സ്ത്രീകൾക്ക് മാത്രമേ ഇത് ബാധകമാകൂ. അത്തരം സന്ദർഭങ്ങളിൽ, അഞ്ച് വർഷത്തെ അതിജീവന നിരക്ക് യഥാക്രമം 86-98%, 70-71% ആണ്.
രോഗത്തിൻ്റെ പിന്നീടുള്ള ഘട്ടങ്ങളിൽ രോഗികളുടെ അതിജീവന നിരക്ക് സ്ഥിരമായി തുടരുന്നു (മൂന്നാം ഘട്ടത്തിൽ ഏകദേശം 32%, നാലാമത്തെ ഘട്ടത്തിൽ ഏകദേശം 5%).
എല്ലാ കാര്യങ്ങളും തുല്യമായതിനാൽ, വളരെ വ്യത്യസ്തമായ ഹോർമോൺ-ആശ്രിത മുഴകളുള്ള ചെറുപ്പക്കാരായ രോഗികളിൽ രോഗനിർണയം മികച്ചതാണ്. തീർച്ചയായും അത് കനത്തതാണ് അനുരൂപമായ പാത്തോളജിപ്രവചനത്തെ ഗണ്യമായി വഷളാക്കുന്നു.
ഗർഭാശയ അർബുദത്തിൽ നിന്ന് സ്വയം എങ്ങനെ സംരക്ഷിക്കാം?
 ഗർഭാശയ അർബുദം തടയുന്നതിൽ പാത്തോളജി വികസിപ്പിക്കുന്നതിനുള്ള ഒഴിവാക്കാവുന്ന അപകടസാധ്യത ഘടകങ്ങൾക്കെതിരായ പോരാട്ടം ഉൾപ്പെടുന്നു (അധിക ഭാരം ഇല്ലാതാക്കുക, കരൾ രോഗങ്ങൾക്കും ഉപാപചയ-എൻഡോക്രൈൻ ഡിസോർഡറുകൾക്കും സമയബന്ധിതമായ ചികിത്സ, എൻഡോമെട്രിയത്തിലെ ദോഷകരമായ മാറ്റങ്ങളുടെ തിരിച്ചറിയലും ചികിത്സയും).
ഗർഭാശയ അർബുദം തടയുന്നതിൽ പാത്തോളജി വികസിപ്പിക്കുന്നതിനുള്ള ഒഴിവാക്കാവുന്ന അപകടസാധ്യത ഘടകങ്ങൾക്കെതിരായ പോരാട്ടം ഉൾപ്പെടുന്നു (അധിക ഭാരം ഇല്ലാതാക്കുക, കരൾ രോഗങ്ങൾക്കും ഉപാപചയ-എൻഡോക്രൈൻ ഡിസോർഡറുകൾക്കും സമയബന്ധിതമായ ചികിത്സ, എൻഡോമെട്രിയത്തിലെ ദോഷകരമായ മാറ്റങ്ങളുടെ തിരിച്ചറിയലും ചികിത്സയും). ബെനിൻ എൻഡോമെട്രിയൽ ഡിസ്പ്ലാസിയ ചികിത്സിക്കാൻ കഴിയാത്ത സന്ദർഭങ്ങളിൽ യാഥാസ്ഥിതിക ചികിത്സ, ശസ്ത്രക്രിയാ രീതികളിലേക്ക് തിരിയാൻ ഡോക്ടർമാർ ഉപദേശിക്കുന്നു (എൻഡോമെട്രിയൽ അബ്ലേഷൻ അല്ലെങ്കിൽ ഹിസ്റ്റെരെക്ടമി).
ഗർഭാശയ ക്യാൻസറിനുള്ള പ്രവചനം പ്രധാനമായും രോഗത്തിൻ്റെ ഘട്ടത്തെ ആശ്രയിച്ചിരിക്കുന്നു. വലിയ പ്രാധാന്യംദ്വിതീയ പ്രതിരോധം എന്ന് വിളിക്കപ്പെടുന്നു, ഇത് ലക്ഷ്യമിടുന്നു സമയബന്ധിതമായ രോഗനിർണയംമാരകമായ ട്യൂമറും അർബുദത്തിന് മുമ്പുള്ള അവസ്ഥകളും.
പലയിടത്തും ഉണ്ടാകുന്ന ഒരു രോഗമാണ്. കൂടാതെ, വ്യാപനത്തിൻ്റെ കാര്യത്തിൽ, ഈ രോഗം സ്തനാർബുദം, ചർമ്മം, ദഹനനാളം എന്നിവയ്ക്ക് ശേഷം നാലാം സ്ഥാനത്താണ്. പരമാവധി അപകടസാധ്യതകൾ പ്രത്യക്ഷപ്പെടുമ്പോൾ പ്രായം ശ്രദ്ധിക്കേണ്ടത് ആവശ്യമാണ്: നാൽപ്പത് മുതൽ അറുപത് വയസ്സ് വരെ.
പ്രമേഹം, ഇമ്മ്യൂണോ ഡെഫിഷ്യൻസി വൈറസ്, നേരത്തെയുള്ള അടുപ്പം, ആർത്തവവിരാമത്തിൻ്റെ ആരംഭം വൈകി പ്രായം, ആർത്തവ ക്രമക്കേടുകൾ, വന്ധ്യത, ആദ്യകാല ജനനം, വിവിധ ലൈംഗിക രോഗങ്ങൾ, നീണ്ടതും പതിവ് ഉപയോഗംഗർഭധാരണത്തിനെതിരായ സംരക്ഷണ ഘടകങ്ങൾ, ലൈംഗിക പങ്കാളികളുടെ പതിവ് മാറ്റം.
അപകടകരമായ അവസ്ഥകൾ സ്ത്രീ ശരീരംമിക്കപ്പോഴും, സമയോചിതവും മതിയായതുമായ പ്രവർത്തനങ്ങളുടെ അഭാവത്തിൽ, അവ ക്യാൻസറിന് കാരണമാവുകയും പ്രത്യേക ശ്രദ്ധ അർഹിക്കുകയും ചെയ്യുന്നു. മണ്ണൊലിപ്പ്, പ്രസവത്തിനു ശേഷമുള്ള പാടുകൾ, അൾസർ, പോളിപ്സ്, കോണ്ടിലോമ എന്നിവയുടെ രൂപത്തിലുള്ള എപ്പിത്തീലിയൽ വളർച്ച, വിട്ടുമാറാത്ത വീക്കം എന്നിവയാണ് അത്തരം അവസ്ഥകൾ.
എന്തൊക്കെ ലക്ഷണങ്ങൾ ഉണ്ടാകാം
ക്ലിനിക്കൽ ചിത്രം, ഒന്നാമതായി, ല്യൂക്കോറിയയുടെയും വേദനയുടെയും അസ്തിത്വം സൂചിപ്പിക്കുന്നു. എന്നിരുന്നാലും, സാധാരണയായി ഡാറ്റ ക്ലിനിക്കൽ പ്രകടനങ്ങൾട്യൂമർ ശിഥിലീകരണ ഘട്ടത്തിൽ മാത്രം പ്രത്യക്ഷപ്പെടുന്നു, അതായത് അവസാന ഘട്ടത്തിൽ. ചില സാഹചര്യങ്ങളിൽ, ഗർഭാശയ ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങൾ പ്രായോഗികമായി ദൃശ്യമാകില്ല നീണ്ട കാലം.ല്യൂക്കോറോയയുടെ സ്ഥിരത കഫം അല്ലെങ്കിൽ ജലാംശം ആകാം, രക്തം കട്ടപിടിക്കുന്നത് ഉൾപ്പെടാം, സാന്നിധ്യത്തിൽ വ്യത്യാസമുണ്ടാകാം അസുഖകരമായ ഗന്ധം. രോഗം മൂർച്ഛിക്കുമ്പോൾ, രക്തം ഗണ്യമായ അളവിൽ പ്രത്യക്ഷപ്പെടുന്നു. കാലതാമസമുള്ള ഡിസ്ചാർജും അണുബാധയുടെ വികാസവും purulent leucorrhoea ലേക്ക് നയിക്കുന്നു, ഇത് ഒരു ദുർഗന്ധം കൊണ്ട് സ്വയം പ്രത്യക്ഷപ്പെടുന്നു. അവസാന രണ്ട് ഘട്ടങ്ങളിൽ, അഴുകൽ പ്രത്യക്ഷപ്പെടുന്നതിനാൽ, ഡിസ്ചാർജിൻ്റെ അവസ്ഥ വഷളാകുന്നു.
രക്തസ്രാവം ഒരിക്കൽ സംഭവിക്കാം അല്ലെങ്കിൽ പതിവായി മാറാം, ഇത് പതിവ് ആവർത്തനത്തെ സൂചിപ്പിക്കുന്നു. ഡിസ്ചാർജിൻ്റെ അളവും ഗണ്യമായി വ്യത്യാസപ്പെടുന്നു: അപ്രധാനമോ പ്രാധാന്യമോ. സെർവിക്കൽ ക്യാൻസറിന്, ഏറ്റവും സാധാരണമായ രക്തസ്രാവം രക്തസ്രാവമാണ്, ഇത് അടുപ്പമുള്ള സമ്പർക്കം, പരിശോധന, ഭാരമുള്ള വസ്തുക്കൾ ഉയർത്തൽ, ഡൗച്ചിംഗ് എന്നിവയിൽ സംഭവിക്കുന്നു. ആർത്തവവിരാമ സമയത്ത്, സ്പോട്ടിംഗ് മിക്കപ്പോഴും മാരകമായ നിയോപ്ലാസത്തിൻ്റെ സൂചകമാണ്.
കാൻസർ ലിംഫ് നോഡുകളും അതുപോലെ നുഴഞ്ഞുകയറ്റങ്ങളുള്ള പെൽവിക് ടിഷ്യുവും ഉൾപ്പെടുമ്പോൾ, പിന്നീടുള്ള ഘട്ടങ്ങളിൽ മാത്രമേ വേദന സിൻഡ്രോം പ്രത്യക്ഷപ്പെടുകയുള്ളൂ.
പൊതുവായ ലക്ഷണങ്ങൾപെട്ടെന്നുള്ള ശരീരഭാരം കുറയുന്നത് ഉൾപ്പെടെയുള്ള ഗർഭാശയ അർബുദം വിപുലമായ ഘട്ടങ്ങളിൽ മാത്രമേ പ്രത്യക്ഷപ്പെടുകയുള്ളൂ.

ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങൾ
ക്യാൻസറിൻ്റെ ലക്ഷണങ്ങൾ ആർത്തവവുമായി ബന്ധപ്പെട്ട സാഹചര്യത്തെയും സ്ത്രീയുടെ പ്രായത്തെയും ആശ്രയിച്ചിരിക്കുന്നു.ആർത്തവസമയത്ത് കനത്ത രക്തസ്രാവം ഉണ്ടാകാം. ആർത്തവത്തിൻറെയും അർബുദത്തിൻറെയും സാന്നിധ്യത്തിലാണ് ഇത് സംഭവിക്കുന്നത്. ആർത്തവം ക്രമരഹിതമാകും.
ആർത്തവവിരാമത്തിനുശേഷം, ആർത്തവത്തിൻ്റെ പൂർണ്ണമായ അഭാവം പ്രതീക്ഷിക്കുന്നു, ആദ്യ ലക്ഷണങ്ങൾ രക്തരൂക്ഷിതമായ, പ്യൂറൻ്റ് ഡിസ്ചാർജ് ആണ്, ഇത് ക്യാൻസറിനെ ഉടനടി തിരിച്ചറിയാൻ അനുവദിക്കുന്നു. ഡിസ്ചാർജ് സമൃദ്ധമോ കുറവോ ആകാം.
ഒരു രോഗത്തിൻ്റെ ആദ്യ സംശയത്തിൽ, നിങ്ങൾ പരിചയസമ്പന്നനായ ഒരു ഡോക്ടറെ സമീപിക്കണം. വിപുലമായ ഘട്ടങ്ങളുടെ ചികിത്സ ബുദ്ധിമുട്ടാണെന്ന് നിങ്ങൾ ഓർക്കണം.
രോഗലക്ഷണങ്ങൾ സമയബന്ധിതമായി തിരിച്ചറിഞ്ഞാൽ മാത്രമേ ചികിത്സ ഉയർന്ന തലത്തിലുള്ള ഫലപ്രാപ്തി വാഗ്ദാനം ചെയ്യുന്നു.
രോഗത്തിൻ്റെ ഘട്ടങ്ങൾ
ഗർഭാശയ കാൻസറിൻ്റെ ഘട്ടങ്ങൾ രോഗത്തിൻ്റെ അപകടത്തിൻ്റെ അളവ് നിർണ്ണയിക്കാനും സാധ്യതയെ വിലയിരുത്താനും ഞങ്ങളെ അനുവദിക്കുന്നു അനുകൂലമായ ഫലം.- കാൻസറിൻ്റെ ആദ്യ ഘട്ടം ഗർഭാശയത്തിൻറെ ഉപരിതലത്തിൽ രൂപപ്പെടുന്ന ഒരു മുഴയാണ്. ഈ സമയത്ത് നാശം സംഭവിക്കുന്നു ലിംഫറ്റിക് പാത്രങ്ങൾ. തൽഫലമായി, ഒരു സ്ത്രീക്ക് ഡിസ്ചാർജ് അനുഭവപ്പെടാം ആശങ്കാജനകമായ ഒരു അടയാളം. അതിൽ വേദനാജനകമായ സംവേദനങ്ങൾപൂർണ്ണമായും ഇല്ല. ആദ്യഘട്ടത്തിൽ ഗർഭാശയ അർബുദം ഉണ്ടെന്ന് കണ്ടെത്തിയാൽ, സാധ്യത പൂർണ്ണമായ വീണ്ടെടുക്കൽപരമാവധി ആയി മാറുക.
- ഗർഭാശയത്തിൻറെ രണ്ടാം ഘട്ടത്തിൽ ഗർഭാശയത്തിൻറെ കാൻസർ കോശങ്ങൾക്ക് ഗുരുതരമായ കേടുപാടുകൾ സംഭവിക്കുന്നു. കാൻസർ ശരീരത്തിൽ നിന്ന് സെർവിക്സിലേക്ക് പടരുന്നു. ഈ ഘട്ടത്തിൽ, രക്തരൂക്ഷിതമായ ഡിസ്ചാർജ് പ്രത്യക്ഷപ്പെടുന്നു, ഇത് സാധാരണയായി സമ്പർക്കം പുലർത്തുന്നു. ട്യൂമർ നാശത്തിലേക്ക് നയിക്കുന്നതാണ് ഇതിന് കാരണം രക്തക്കുഴലുകൾ. തൽഫലമായി, രോഗത്തിൻറെ ലക്ഷണങ്ങൾ കൂടുതൽ വ്യക്തമാകും. രണ്ടാം ഘട്ടത്തിൽ, ഒരു സ്ത്രീക്ക് പ്രത്യുൽപാദന വ്യവസ്ഥയുടെ ഗുരുതരമായ തകരാറുകൾ നേരിടാം. ചികിത്സ സാധ്യമാണ്, പ്രത്യുൽപാദന പ്രവർത്തനങ്ങൾ സംരക്ഷിക്കാൻ കഴിയും.
- മൂന്നാമത്തെ ഘട്ടത്തിൽ, ഗർഭാശയത്തിന് പുറത്ത് കാൻസർ വികസിക്കുന്നു, രോഗത്തിൻ്റെ ഗതിക്ക് രണ്ട് ഓപ്ഷനുകളുണ്ട്. ഓങ്കോളജിക്കൽ പ്രക്രിയ പെരിറ്റോണിയത്തിൻ്റെ യോനിയിൽ അല്ലെങ്കിൽ പാരാമെട്രിക് ടിഷ്യുകളെ ബാധിക്കും. ചില സന്ദർഭങ്ങളിൽ, മുറിവുകൾ ഒരേസമയം സംഭവിക്കുന്നു. നിർഭാഗ്യവശാൽ, രോഗം ചില അതിരുകൾക്കപ്പുറത്തേക്ക് പോകാം. ഇപ്പോൾ ജീവൻ ഗുരുതരമായ അപകടത്തിലാണ്.
- നാലാമത്തെ ഘട്ടം അയൽ അവയവങ്ങൾക്ക് കേടുപാടുകൾ വരുത്തുന്നു. കരൾ, ശ്വാസകോശം, നട്ടെല്ല് എന്നിവയിൽ മെറ്റാസ്റ്റെയ്സുകൾ പ്രത്യക്ഷപ്പെടാം. ആക്രമണം വലുതും ഗുരുതരവുമാണ്, അതിനാൽ വിജയസാധ്യത വളരെ കുറവാണ്.
ശസ്ത്രക്രിയാ ചികിത്സയുടെ സവിശേഷതകൾ
കാൻസർ ശസ്ത്രക്രിയയിലൂടെ ചികിത്സിക്കണം, അത് ഉയർന്ന തലത്തിൽ വിജയിക്കും. പല രോഗികളും ഗർഭപാത്രം മാത്രമല്ല, അതിൻ്റെ അനുബന്ധങ്ങളും നീക്കം ചെയ്യണം. ചില സന്ദർഭങ്ങളിൽ, പെൽവിസിൽ സ്ഥിതി ചെയ്യുന്ന ലിംഫ് നോഡുകളും നീക്കം ചെയ്യപ്പെടുന്നു. ചില സന്ദർഭങ്ങളിൽ, വിദൂരമായി നടത്തുന്ന റേഡിയേഷനോടുകൂടിയ ശസ്ത്രക്രിയയും ഇൻട്രാകാവിറ്ററി ഗാമാ തെറാപ്പി ഉൾപ്പെടെയുള്ള സംയോജിത ചികിത്സ ആവശ്യമാണ്. ശസ്ത്രക്രിയയ്ക്ക് മുമ്പ് ബാധിച്ച അവയവങ്ങളുടെ റേഡിയേഷൻ വികിരണം നടത്താം, ഇത് മൂന്നാം ഘട്ടത്തിൽ ശുപാർശ ചെയ്യുന്നു. റേഡിയേഷൻ തെറാപ്പി ആയിരിക്കാം സ്വതന്ത്ര സാങ്കേതികത, ഓങ്കോളജിക്കൽ പ്രക്രിയയുടെ പ്രാദേശിക വ്യാപനത്തിലും ശസ്ത്രക്രിയയ്ക്കുള്ള വിപരീതഫലങ്ങളിലും മാത്രം ഇത് ഉപയോഗിക്കുന്നു.
പല രോഗികളും ഗർഭപാത്രം മാത്രമല്ല, അതിൻ്റെ അനുബന്ധങ്ങളും നീക്കം ചെയ്യണം. ചില സന്ദർഭങ്ങളിൽ, പെൽവിസിൽ സ്ഥിതി ചെയ്യുന്ന ലിംഫ് നോഡുകളും നീക്കം ചെയ്യപ്പെടുന്നു. ചില സന്ദർഭങ്ങളിൽ, വിദൂരമായി നടത്തുന്ന റേഡിയേഷനോടുകൂടിയ ശസ്ത്രക്രിയയും ഇൻട്രാകാവിറ്ററി ഗാമാ തെറാപ്പി ഉൾപ്പെടെയുള്ള സംയോജിത ചികിത്സ ആവശ്യമാണ്. ശസ്ത്രക്രിയയ്ക്ക് മുമ്പ് ബാധിച്ച അവയവങ്ങളുടെ റേഡിയേഷൻ വികിരണം നടത്താം, ഇത് മൂന്നാം ഘട്ടത്തിൽ ശുപാർശ ചെയ്യുന്നു. റേഡിയേഷൻ തെറാപ്പി ആയിരിക്കാം സ്വതന്ത്ര സാങ്കേതികത, ഓങ്കോളജിക്കൽ പ്രക്രിയയുടെ പ്രാദേശിക വ്യാപനത്തിലും ശസ്ത്രക്രിയയ്ക്കുള്ള വിപരീതഫലങ്ങളിലും മാത്രം ഇത് ഉപയോഗിക്കുന്നു.
ഒരു ട്യൂമറിനെ ഫലപ്രദമായി നേരിടാൻ ഉദ്ദേശിച്ചുള്ള ചികിത്സാ ഏജൻ്റുകൾ സാധാരണയായി രോഗത്തിൻ്റെ മൂന്നാമത്തെയും നാലാമത്തെയും ഘട്ടങ്ങളിലും അതുപോലെ തന്നെ വ്യത്യാസത്തിൽ വ്യത്യാസമുള്ള നിയോപ്ലാസങ്ങൾക്കും നിർദ്ദേശിക്കപ്പെടുന്നു.
മിക്കപ്പോഴും, രണ്ട് തരത്തിലുള്ള ചികിത്സ വിജയകരമാണ്: സംയോജിത റേഡിയേഷൻ തെറാപ്പി, ഗർഭാശയത്തിൻറെയും അനുബന്ധങ്ങളുടെയും ഉന്മൂലനം.
രോഗത്തിൻ്റെ ഘട്ടം അനുസരിച്ചാണ് ചികിത്സ നിർണ്ണയിക്കുന്നത്:
- ഘട്ടം 1-എയിൽ, മൈക്രോഇൻവേസീവ് ഓങ്കോളജി ഉൾപ്പെടുന്ന, ഗർഭാശയത്തെയും അതിൻ്റെ അനുബന്ധങ്ങളെയും ഉന്മൂലനം ചെയ്യേണ്ടത് ആവശ്യമാണ്.
- ഘട്ടം 1-ൽ (പ്രക്രിയയിൽ സെർവിക്സ് മാത്രം ഉൾപ്പെടുന്നു), വിദൂരമോ ഇൻട്രാകാവിറ്ററിയോ റേഡിയേഷൻ ആവശ്യമാണ്. അപ്പോൾ ഗർഭപാത്രവും അതിൻ്റെ അനുബന്ധങ്ങളും നീക്കം ചെയ്യേണ്ടത് ആവശ്യമാണ്. ഇടപെടൽ വിപുലീകരിക്കുമെന്ന് വാഗ്ദാനം ചെയ്യുന്നു. ഈ സാഹചര്യത്തിൽ, ആദ്യം ശസ്ത്രക്രിയ ഇടപെടൽ നടത്താം, തുടർന്ന് ഗാമാ തെറാപ്പി.
- രണ്ടാം ഘട്ടത്തിൽ, യോനിയുടെ മുകൾ ഭാഗത്ത് രോഗം വികസിക്കുകയും ഗർഭാശയത്തിൻറെ ശരീരത്തിലേക്ക് പടരാനുള്ള സാധ്യത ഉണ്ടാകുകയും ചെയ്യുമ്പോൾ, പ്രധാന സാങ്കേതികത റേഡിയേഷൻ തെറാപ്പി ആണ്. ശസ്ത്രക്രിയ വളരെ അപൂർവമായി മാത്രമേ നടത്താറുള്ളൂ.
- മൂന്നാം ഘട്ടത്തിൽ, റേഡിയേഷൻ തെറാപ്പി നടത്തുന്നു.
- നാലാമത്തെ ഘട്ടത്തിൽ, വികിരണം ആവശ്യമാണ്, പക്ഷേ അതിൻ്റെ ലക്ഷ്യം ശരീരത്തിൻ്റെ സാന്ത്വന പരിപാലനമാണ്.
ചികിൽസയ്ക്കു ശേഷവും വീണ്ടും രോഗം വന്നാൽ എന്തുചെയ്യണം
ചികിത്സയ്ക്ക് ശേഷം, പെൽവിക് അവയവങ്ങളുടെ രോഗനിർണയം നടത്തേണ്ടത് ആവശ്യമാണ്, അതുപോലെ തന്നെ വിശകലനത്തിനായി ഒരു സ്മിയർ നൽകണം. കൂടാതെ, ഒരു സ്ത്രീയുടെ നല്ല ആരോഗ്യം നിലനിർത്താൻ, അവയവങ്ങളുടെ റേഡിയോഗ്രാഫി ആവശ്യമാണ് നെഞ്ച്, ഇൻട്രാവണസ് പൈലോഗ്രാഫി, അൾട്രാസൗണ്ട് പരിശോധന.ആദ്യത്തെ പന്ത്രണ്ട് മാസങ്ങളിൽ, നിങ്ങൾ മൂന്ന് മാസത്തിലൊരിക്കൽ ഒരു ഡോക്ടറെ സന്ദർശിക്കണം, അഞ്ച് വർഷത്തേക്ക് - ഓരോ ആറ് മാസത്തിലും, അഞ്ച് വർഷത്തിന് ശേഷം - വർഷം തോറും.
ആവർത്തനങ്ങളെ നേരിടാനുള്ള ഏറ്റവും നല്ല മാർഗം ഏതാണ്? ഓങ്കോളജിക്കൽ പ്രക്രിയ പരിമിതമോ പ്രാദേശികമോ ആണെങ്കിൽ, ഗർഭപാത്രം നീക്കം ചെയ്യേണ്ടത് ആവശ്യമാണ്. രോഗിയുടെ അവസ്ഥയുടെ സവിശേഷതകളാൽ ജോലിയുടെ അളവ് നിർണ്ണയിക്കപ്പെടുന്നു. വിദൂര മെറ്റാസ്റ്റെയ്സുകൾക്ക് കീമോതെറാപ്പി ആവശ്യമാണ്. റേഡിയേഷൻ തെറാപ്പി പാലിയേറ്റീവ് ആവശ്യങ്ങൾക്ക് ചികിത്സ അനുവദിക്കുന്നു.

സ്ത്രീകൾക്ക് ക്യാൻസറിൻ്റെ അനന്തരഫലങ്ങൾ
അർബുദത്തിൽ, ഗുരുതരമായ രോഗത്തിന് ശേഷം, ശസ്ത്രക്രിയയ്ക്ക് ശേഷം അഞ്ച് വർഷത്തേക്ക് എത്തുന്ന അതിജീവനം നിർണ്ണയിക്കുന്നത് രോഗത്തിൻ്റെ ഘട്ടമാണ്. അതിജീവന നിരക്ക് നാൽപ്പത്തിയഞ്ച് ശതമാനം മുതൽ എൺപത്തിനാല് വരെയാണ്.രോഗം വീണ്ടും വന്നാൽ നാലിലൊന്ന് രോഗികളായ സ്ത്രീകളെ ചികിത്സിക്കാം റേഡിയേഷൻ തെറാപ്പി, എല്ലാ പെൽവിക് അവയവങ്ങളെയും ലക്ഷ്യം വച്ചുള്ളതാണ്.
മെറ്റാസ്റ്റേസുകളുമായുള്ള ആവർത്തനങ്ങളോടെ, രോഗശമനം മിക്കവാറും സംഭവിക്കുന്നില്ല. ചികിത്സാ പ്രഭാവം ശരീരത്തിൻ്റെ സവിശേഷതകളെ ആശ്രയിച്ചിരിക്കുന്നു, പക്ഷേ ഫലം സാധാരണയായി ദീർഘകാലം നിലനിൽക്കില്ല.
നാലാം ഘട്ടത്തിൽ, 5 വർഷത്തെ അതിജീവന നിരക്ക് ഒമ്പത് ശതമാനം മാത്രമാണ്.
ചികിത്സയുടെ ഫലം പ്രധാനമായും അത് എത്രത്തോളം ഫലപ്രദമായി നടപ്പിലാക്കുന്നു, എത്ര ശരിയായ ചികിത്സ തിരഞ്ഞെടുത്തു എന്നതിനെ ആശ്രയിച്ചിരിക്കുന്നു എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്.
 കൃത്യമായ പരിശോധനകളിലൂടെ മാത്രമേ ക്യാൻസറിൻ്റെ ആദ്യകാല രോഗനിർണയം സാധ്യമാകൂ. അതേസമയം, പ്രതിരോധത്തിൻ്റെ ഒരു നിശ്ചിത ക്രമം അനുമാനിക്കപ്പെടുന്നു. ഉദാഹരണത്തിന്, ഇതിനകം 30-ാം ജന്മദിനം ആഘോഷിച്ച സ്ത്രീകൾ വർഷത്തിൽ രണ്ടുതവണയെങ്കിലും പരിചയസമ്പന്നനായ ഒരു ഡോക്ടറെ കാണണം. ഏത് സാഹചര്യത്തിലും, അടുപ്പമുള്ള ജീവിതത്തിൻ്റെ തുടക്കത്തിനുശേഷം പ്രതിരോധം ആവശ്യമാണ്.
കൃത്യമായ പരിശോധനകളിലൂടെ മാത്രമേ ക്യാൻസറിൻ്റെ ആദ്യകാല രോഗനിർണയം സാധ്യമാകൂ. അതേസമയം, പ്രതിരോധത്തിൻ്റെ ഒരു നിശ്ചിത ക്രമം അനുമാനിക്കപ്പെടുന്നു. ഉദാഹരണത്തിന്, ഇതിനകം 30-ാം ജന്മദിനം ആഘോഷിച്ച സ്ത്രീകൾ വർഷത്തിൽ രണ്ടുതവണയെങ്കിലും പരിചയസമ്പന്നനായ ഒരു ഡോക്ടറെ കാണണം. ഏത് സാഹചര്യത്തിലും, അടുപ്പമുള്ള ജീവിതത്തിൻ്റെ തുടക്കത്തിനുശേഷം പ്രതിരോധം ആവശ്യമാണ്.
തിരിച്ചറിയുന്നു അപകടകരമായ അവസ്ഥകൾപതിവ് പരീക്ഷകളും ടോമോഗ്രാഫിയും സംഭാവന ചെയ്യുന്നു അൾട്രാസോണിക് തരം, അതുപോലെ ഒരു സൈറ്റോളജിക്കൽ പരിശോധന. ഗർഭാശയ ക്യാൻസറിനുള്ള ചികിത്സ ഒഴിവാക്കാനാകും നന്ദി പ്രതിരോധ നടപടികള്.
സ്ത്രീകളുടെ രോഗങ്ങളുടെ ചികിത്സ വളരെ പ്രധാനമാണ്. ഈ സമീപനത്തിലൂടെ മാത്രമേ ക്യാൻസർ വരാനുള്ള സാധ്യത കുറയ്ക്കാൻ കഴിയൂ. ഈ ചികിത്സ സമയബന്ധിതമായി നടത്തണം. കൂട്ടത്തിൽ പൊതു സവിശേഷതകൾഈ രോഗങ്ങൾക്ക്, അവരുടെ വിട്ടുമാറാത്ത ഗതി, നിരന്തരമായ ലക്ഷണങ്ങളുടെ സാന്നിധ്യം, വിരുദ്ധ ബാഹ്യാവിഷ്ക്കാര ചികിത്സയിൽ നിന്ന് ആവശ്യമുള്ള ഫലത്തിൻ്റെ അഭാവം എന്നിവ ശ്രദ്ധിക്കേണ്ടത് ആവശ്യമാണ്. സമൂലമായ രീതികൾ മാത്രമേ ഫലപ്രദമാകൂ. സമൂലമായ രീതികൾക്ക് മരണനിരക്ക് ആറിരട്ടി കുറയ്ക്കാൻ കഴിയും.
രോഗം വിജയകരമായി ഇല്ലാതാക്കാൻ, നിങ്ങൾ പുകവലി നിർത്തുകയും STD കൾ പൂർണ്ണമായി തടയുകയും വേണം.
സെർവിക്സിൻറെ ഒരു പരിശോധന ഉൾപ്പെടുന്ന, അത് സ്ത്രീയുടെ യഥാർത്ഥ സ്ഥാനം തിരിച്ചറിയാനും മനസ്സിലാക്കാനും നിങ്ങളെ അനുവദിക്കും. ഒപ്റ്റിമൽ പ്രവർത്തനങ്ങൾഅനാവശ്യമായ അപകടസാധ്യതകൾ ഇല്ലാതാക്കാൻ.