Pakar Kardiologi
Pendidikan tinggi:
Pakar Kardiologi
Kabardino-Balkarian Universiti Negeri mereka. HM. Berbekova, Fakulti Perubatan (KBSU)
Tahap pendidikan – Pakar
Pendidikan tambahan:
"Kardiologi"
Institusi pendidikan negeri "Institut Pengajian Perubatan Lanjutan" Kementerian Kesihatan dan Pembangunan Sosial Chuvashia
Hipertrofi jantung bukan penyakit. Ini adalah sindrom yang bercakap tentang masalah dalam badan. Mengapa ia berkembang dan apakah yang ditunjukkan? Apakah prognosis untuk hipertrofi miokardium?
Apakah hipertrofi jantung?
Kerja fizikal yang berat, sukan, penyakit, imej tidak sihat kehidupan mencipta keadaan apabila hati terpaksa bekerja lebih keras. Untuk menyediakan sel-sel badan tanpa gangguan pemakanan yang baik, dia terpaksa berkontrak lebih kerap. Dan keadaannya ternyata sama dengan mengepam, sebagai contoh, bisep. Semakin besar beban pada ventrikel jantung, semakin besar mereka menjadi.
Terdapat dua jenis hipertrofi:
- sepusat apabila dinding otot jantung menebal, tetapi isipadu diastolik tidak berubah, iaitu, rongga ruang tetap normal;
- eksentrik disertai dengan regangan rongga ventrikel dan penebalan serentak dindingnya disebabkan oleh pertumbuhan kardiomiosit.

Dengan hipertrofi sepusat, penebalan dinding seterusnya mengakibatkan kehilangan keanjalannya. Hipertrofi miokardium eksentrik disebabkan oleh peningkatan jumlah darah yang dipam. Atas pelbagai sebab, hipertrofi kedua-dua ventrikel, secara berasingan dari sebelah kanan atau kiri jantung, termasuk hipertrofi atrium, boleh berkembang.
Hipertrofi fisiologi
Fisiologi adalah peningkatan yang berkembang sebagai tindak balas kepada aktiviti fizikal berkala. Badan cuba meringankan peningkatan beban per unit jisim lapisan otot jantung dengan meningkatkan bilangan dan isipadu gentiannya. Proses ini berlaku secara beransur-ansur dan disertai dengan pertumbuhan serentak kapilari dan serat saraf dalam miokardium. Oleh itu, bekalan darah dan peraturan saraf dalam tisu kekal normal.
Hipertrofi patologi
Tidak seperti fisiologi, pembesaran patologi otot jantung dikaitkan dengan beban berterusan dan berkembang lebih cepat. Untuk beberapa kecacatan jantung dan injap, proses ini mungkin mengambil masa beberapa minggu. Akibatnya, terdapat gangguan bekalan darah ke miokardium dan trophisme saraf tisu jantung. Salur darah dan saraf tidak dapat bersaing dengan pertumbuhan gentian otot.
Hipertrofi patologi menimbulkan peningkatan yang lebih besar dalam beban pada jantung, yang membawa kepada haus yang dipercepatkan, gangguan kekonduksian miokardium dan, akhirnya, kepada perkembangan terbalik patologi - atrofi kawasan otot jantung. Hipertrofi ventrikel tidak dapat dielakkan melibatkan pembesaran atrium.
Terlalu banyak aktiviti fizikal boleh memainkan jenaka kejam kepada seorang atlet. Hipertrofi, yang mula-mula berkembang sebagai tindak balas fisiologi badan, akhirnya boleh membawa kepada perkembangan patologi jantung. Agar jantung anda kembali normal, anda tidak boleh berhenti bersukan secara tiba-tiba. Beban harus dikurangkan secara beransur-ansur.

Hipertrofi jantung kiri
Hipertrofi jantung kiri adalah sindrom yang paling biasa. Bilik kiri jantung bertanggungjawab untuk mengepam dan melepaskan darah beroksigen ke dalam aorta. Adalah penting bahawa ia melalui kapal tanpa halangan.
Dinding hipertrofi atrium kiri terbentuk kerana beberapa sebab:
- stenosis (menyempit) injap mitral mengawal aliran darah antara atrium dan ventrikel kiri;
- kekurangan injap mitral (penutupan tidak lengkap);
- penyempitan injap aorta;
- kardiomiopati hipertropik - penyakit genetik, membawa kepada pembesaran patologi miokardium;
- obesiti
Antara punca LVH, hipertensi menduduki tempat pertama. Faktor lain yang memprovokasi perkembangan patologi:
- peningkatan aktiviti fizikal yang berterusan;
- nefropati hipertensi;
- ketidakseimbangan hormon;
- penyempitan injap aorta akibat aterosklerosis atau endokarditis.

LVH dibahagikan kepada tiga peringkat:
- pertama atau kecemasan, apabila beban melebihi keupayaan jantung dan hipertrofi fisiologi bermula;
- yang kedua adalah hipertrofi yang berterusan, apabila jantung telah menyesuaikan diri dengan peningkatan beban;
- yang ketiga ialah pengurangan margin keselamatan, apabila pertumbuhan tisu melebihi pertumbuhan rangkaian vaskular dan saraf miokardium.
Hipertrofi bahagian kanan jantung
Atrium dan ventrikel kanan menerima darah vena yang datang melalui vena kava dari semua organ dan kemudian menghantarnya ke paru-paru untuk pertukaran gas. Kerja mereka secara langsung berkaitan dengan keadaan paru-paru. Sindrom hipertrofik atrium kanan disebabkan oleh sebab-sebab berikut:
- penyakit pulmonari obstruktif - bronkitis kronik, pneumosklerosis, asma bronkial;
- tersumbat separa arteri pulmonari;
- lumen menurun atau, sebaliknya, ketidakcukupan injap trikuspid.
Hipertrofi ventrikel kanan dikaitkan dengan anomali berikut:
- kecacatan jantung (tetralogi Fallot);
- peningkatan tekanan dalam arteri yang menghubungkan jantung dan paru-paru;
- penurunan dalam lumen injap pulmonari;
- pelanggaran septum antara ventrikel.
Bagaimanakah hipertrofi jantung nyata?
Tahap awal hipertrofi miokardium adalah asimtomatik. Jantung yang membesar dalam tempoh ini hanya boleh dikesan semasa peperiksaan. Selepas itu, tanda-tanda sindrom bergantung pada lokasi patologi. Hipertrofi bilik kiri jantung ditunjukkan oleh gejala berikut:
- penurunan prestasi, keletihan;
- pening dengan pengsan;
- sakit hati;
- gangguan irama;
- bersenam tidak bertoleransi.
Pembesaran sebelah kanan jantung dikaitkan dengan genangan darah dalam urat dan arteri pulmonari. Tanda-tanda hipertrofi:
- kesukaran bernafas dan sakit dada;
- bengkak kaki;
- batuk;
- rasa berat di hipokondrium kanan.
Diagnostik
Kaedah utama untuk mendiagnosis hipertrofi ialah ECG dan ultrasound jantung. Pertama, pesakit diperiksa dengan auskultasi, di mana murmur jantung terdengar. Tanda-tanda ECG dinyatakan dalam anjakan paksi jantung ke kanan atau kiri dengan perubahan dalam konfigurasi gigi yang sepadan. Sebagai tambahan kepada tanda-tanda hipertrofi elektrokardiografi, adalah perlu untuk melihat tahap perkembangan sindrom. Untuk tujuan ini mereka gunakan kaedah instrumental- ekokardiografi. Ia memberikan maklumat berikut:
- tahap penebalan dinding miokardium dan septum, serta kehadiran kecacatannya;
- isipadu rongga;
- tahap tekanan antara kapal dan ventrikel;
- Adakah terdapat aliran darah terbalik?
Ujian menggunakan ergometri basikal, semasa kardiogram diambil, menunjukkan ketahanan miokardium terhadap tekanan.
Rawatan dan prognosis
Rawatan ditujukan kepada penyakit utama yang menyebabkan hipertrofi jantung - hipertensi, paru-paru dan penyakit endokrin. Sekiranya perlu, terapi antibakteria dijalankan. Ubat yang digunakan ialah diuretik, antihipertensi, dan antispasmodik.
Jika anda mengabaikan rawatan penyakit asas, prognosis untuk hipertrofi jantung, terutamanya ventrikel kiri, adalah tidak menguntungkan. Kegagalan jantung, aritmia, iskemia miokardium, dan kardiosklerosis berkembang. Akibat yang paling serius ialah infarksi miokardium dan kematian jantung secara tiba-tiba.
Rawatan yang diperlukan, berapa lama ia perlu dijalankan, sama ada mungkin untuk sembuh sepenuhnya.
Disfungsi diastolik ventrikel kiri (disingkatkan LVDD) adalah pengisian ventrikel yang tidak mencukupi dengan darah semasa diastole, iaitu, tempoh relaksasi otot jantung.
Patologi ini lebih kerap didiagnosis pada wanita umur persaraan yang mengalami hipertensi arteri, kegagalan jantung kronik (disingkat CHF) atau penyakit jantung lain. Pada lelaki, disfungsi ventrikel kiri dikesan lebih kurang kerap.
Dengan disfungsi sedemikian, otot jantung tidak dapat berehat sepenuhnya. Ini mengurangkan pengisian ventrikel dengan darah. Disfungsi ventrikel kiri ini menjejaskan keseluruhan tempoh kitaran kadar degupan jantung: jika semasa diastole ventrikel tidak cukup diisi dengan darah, maka semasa systole (penguncupan miokardium) sedikit daripadanya akan ditolak ke dalam aorta. Ini menjejaskan fungsi ventrikel kanan, membawa kepada pembentukan genangan darah, dan seterusnya kepada perkembangan gangguan sistolik, beban atrium, dan CHF.
Patologi ini dirawat oleh pakar kardiologi. Kemungkinan penglibatan dalam proses pemulihan pakar sempit lain: pakar reumatologi, pakar neurologi, pakar pemulihan.
Tidak mungkin untuk menyingkirkan sepenuhnya gangguan sedemikian, kerana ia sering diprovokasi oleh penyakit jantung atau saluran darah atau kehausan yang berkaitan dengan usia. Prognosis bergantung pada jenis disfungsi, kehadiran penyakit bersamaan, ketepatan dan ketepatan masa rawatan.
Jenis disfungsi diastolik ventrikel kiri
Sebab pembangunan
Selalunya, sebabnya adalah gabungan beberapa faktor:
- umur tua;
- hipertensi arteri;
- berat badan berlebihan;
- patologi jantung kronik: aritmia atau gangguan irama lain, fibrosis miokardium (penggantian tisu otot kepada berserabut, yang tidak dapat mengecut dan mengalirkan impuls elektrik), stenosis aorta;
- gangguan jantung akut, seperti serangan jantung.
Pengaliran darah terjejas (hemodinamik) boleh disebabkan oleh:
- patologi sistem peredaran darah dan pembuluh koronari: trombophlebitis, iskemia jantung;
- perikarditis konstriktif dengan penebalan kulit luar jantung dan mampatan bilik jantung;
- amyloidosis primer, di mana keanjalan miokardium berkurangan disebabkan oleh pemendapan bahan khas yang menyebabkan atrofi serat otot;
- kardiosklerosis selepas infarksi.
simptom
Dalam kira-kira 45% kes, LVDD adalah asimtomatik untuk masa yang lama, terutamanya dalam jenis patologi hipertrofik dan pseudonormal. Dari masa ke masa dan dengan jenis yang paling teruk dan ketat, manifestasi berikut adalah ciri:
- Dyspnea. Muncul pertama hanya dengan sengit aktiviti fizikal, kemudian berehat.
- Kelemahan, keletihan, penurunan toleransi terhadap aktiviti fizikal.
- Gangguan irama jantung, paling kerap meningkatkan kadar denyutan jantung atau fibrilasi atrium.
- Kekurangan udara, mampatan di kawasan dada.
- Batuk jantung, lebih teruk apabila berbaring.
- Bengkak buku lali.
hidup peringkat awal disfungsi diastolik, pesakit tidak menyedari permulaan gangguan jantung, dan menyifatkan kelemahan dan sesak nafas kepada keletihan cetek. Tempoh tempoh tanpa gejala ini berbeza-beza bagi setiap orang. Jumpa doktor hanya apabila kelihatan Tanda-tanda klinikal, sebagai contoh, sesak nafas semasa berehat, bengkak kaki, menjejaskan kualiti hidup seseorang.
Kaedah diagnostik asas
Antara langkah tambahan adalah mungkin untuk mengkaji fungsi kelenjar tiroid(penentuan tahap hormon), x-ray dada, angiografi koronari, dsb.
Rawatan
Adalah mungkin untuk mengatasi fungsi diastolik ventrikel kiri yang terjejas hanya jika ia disebabkan oleh patologi pembedahan jantung, yang boleh dihapuskan sepenuhnya secara pembedahan. Dalam kes lain, masalah dengan diastole jantung diperbetulkan dengan ubat.
Terapi bertujuan terutamanya untuk membetulkan gangguan peredaran darah. Kualiti kehidupan masa depannya bergantung pada ketepatan masa, ketepatan rawatan dan pematuhan ketat pesakit dengan cadangan perubatan.
Matlamat langkah rawatan:
- penghapusan gangguan irama jantung (normalisasi nadi);
- penstabilan tekanan darah;
- pembetulan metabolisme garam air;
- penghapusan hipertrofi ventrikel kiri.
Ramalan
Kemerosotan fungsi diastolik ventrikel kiri tidak boleh dihentikan sepenuhnya, tetapi dengan pembetulan ubat yang mencukupi bagi gangguan peredaran darah, rawatan penyakit yang mendasari, pemakanan yang betul, jadual kerja dan rehat, pesakit yang mengalami gangguan sedemikian hidup. kehidupan penuh tahun yang panjang.
Walaupun begitu, adalah wajar untuk mengetahui apakah gangguan kitaran jantung - patologi berbahaya, yang tidak boleh diabaikan. Jika ia berkembang dengan teruk, ia boleh menyebabkan serangan jantung, genangan darah di jantung dan paru-paru, dan pembengkakan yang terakhir. Komplikasi adalah mungkin, terutamanya dengan disfungsi yang teruk: trombosis, embolisme pulmonari, fibrilasi ventrikel.
Sekiranya tiada rawatan yang betul, disfungsi teruk dengan CHF yang teruk, prognosis untuk pemulihan adalah tidak menguntungkan. Dalam kebanyakan kes ini, ia berakhir dengan kematian pesakit.
Dengan rawatan teratur yang betul, pelarasan diet dengan garam yang terhad, kawalan ke atas keadaan dan tahap tekanan darah dan kolesterol, pesakit boleh mengharapkan hasil yang menggalakkan, memanjangkan hayat, dan yang aktif.
Rawatan jantung dan saluran darah © 2016 | Peta laman | Kenalan | Dasar Data Peribadi | Perjanjian Pengguna | Apabila memetik dokumen, pautan ke tapak yang menunjukkan sumber diperlukan.
Disfungsi miokardium ventrikel: sebab, gejala, rawatan
Agar setiap sel tubuh manusia menerima darah dengan oksigen penting, jantung mesti berfungsi dengan betul. Fungsi mengepam jantung dilakukan melalui kelonggaran dan penguncupan otot jantung secara bergantian - miokardium. Jika mana-mana proses ini terganggu, disfungsi ventrikel jantung berkembang, dan keupayaan jantung untuk menolak darah ke aorta secara beransur-ansur berkurangan, yang menjejaskan bekalan darah ke organ penting. Disfungsi atau disfungsi miokardium berkembang.
Disfungsi ventrikel adalah pelanggaran keupayaan otot jantung untuk mengecut semasa penguncupan sistolik untuk mengeluarkan darah ke dalam saluran dan berehat semasa penguncupan diastolik untuk menerima darah dari atria. Walau apa pun, proses ini menyebabkan gangguan hemodinamik intrakardiak normal (pergerakan darah melalui ruang jantung) dan genangan darah di dalam paru-paru dan organ lain.
Kedua-dua jenis disfungsi mempunyai hubungan dengan kegagalan jantung kronik - semakin banyak fungsi ventrikel terjejas, semakin tinggi keterukan kegagalan jantung. Jika CHF boleh berlaku tanpa disfungsi jantung, maka disfungsi, sebaliknya, tidak berlaku tanpa CHF, iaitu, setiap pesakit dengan disfungsi ventrikel mempunyai kegagalan jantung kronik peringkat awal atau teruk, bergantung kepada gejala. Ini penting untuk diambil kira oleh pesakit jika dia percaya bahawa pengambilan ubat tidak perlu. Anda juga perlu memahami bahawa jika pesakit didiagnosis dengan disfungsi miokardium, ini adalah isyarat pertama bahawa beberapa proses berlaku di dalam hati yang perlu dikenal pasti dan dirawat.
Disfungsi ventrikel kiri
Disfungsi diastolik
Disfungsi diastolik ventrikel kiri jantung dicirikan oleh pelanggaran keupayaan miokardium ventrikel kiri untuk berehat untuk mengisi sepenuhnya dengan darah. Pecahan lenting adalah normal atau lebih tinggi sedikit (50% atau lebih). Dalam bentuk tulennya, disfungsi diastolik berlaku dalam kurang daripada 20% daripada semua kes. Jenis disfungsi diastolik berikut dibezakan: relaksasi terjejas, jenis pseudonormal dan sekatan. Dua yang pertama mungkin tidak disertai dengan gejala, manakala jenis terakhir sepadan dengan CHF yang teruk dengan gejala teruk.
Punca
- Iskemia jantung,
- Kardiosklerosis selepas infarksi dengan pembentukan semula miokardium,
- Kardiomiopati hipertropik - peningkatan jisim ventrikel akibat penebalan dindingnya,
- Hipertensi arteri,
- Stenosis injap aorta,
- Perikarditis fibrinous - keradangan lapisan luar jantung, "beg" jantung.
- Lesi miokardium yang terhad (penyakit Loeffler endomyocardial dan fibrosis endomyokardium Davis) - pemadatan struktur normal lapisan otot dan dalaman jantung, yang boleh mengehadkan proses relaksasi, atau diastole.
Tanda-tanda
Kursus asimtomatik diperhatikan dalam 45% kes disfungsi diastolik.
Manifestasi klinikal disebabkan oleh peningkatan tekanan di atrium kiri kerana fakta bahawa darah tidak dapat mengalir ke ventrikel kiri dalam jumlah yang mencukupi kerana keadaan ketegangan yang berterusan. Darah juga bertakung di arteri pulmonari, yang ditunjukkan oleh gejala berikut:
- Sesak nafas, pada mulanya sedikit semasa berjalan atau menaiki tangga, kemudian lebih teruk semasa berehat,
- Batuk kering, bertambah teruk apabila berbaring dan pada waktu malam,
- Perasaan gangguan dalam kerja jantung, sakit dada yang mengiringi gangguan irama jantung, selalunya fibrilasi atrium,
- Keletihan dan ketidakupayaan untuk melakukan aktiviti fizikal yang diterima dengan baik sebelum ini.
Disfungsi sistolik
Disfungsi sistolik ventrikel kiri dicirikan oleh penurunan kontraktiliti otot jantung dan pengurangan jumlah darah yang dikeluarkan ke aorta. Kira-kira 45% orang dengan CHF mempunyai jenis disfungsi ini (dalam kes lain, fungsi kontraktiliti miokardium tidak terjejas). Kriteria utama ialah penurunan pecahan ejeksi ventrikel kiri mengikut keputusan ultrasound jantung kurang daripada 45%.
Punca
- Infarksi miokardium akut (dalam 78% pesakit dengan serangan jantung, disfungsi ventrikel kiri berkembang pada hari pertama),
- Kardiomiopati dilatasi - pengembangan rongga jantung akibat keradangan, dishormonal atau gangguan metabolik dalam badan,
- Miokarditis bersifat virus atau bakteria,
- Kekurangan injap mitral (penyakit jantung yang diperolehi),
- Hipertensi dihidupkan peringkat lewat.
simptom
Pesakit boleh menandakan sebagai kehadiran gejala ciri, atau ketiadaan mereka sepenuhnya. Dalam kes kedua, mereka bercakap tentang disfungsi tanpa gejala.
Gejala disfungsi sistolik disebabkan oleh penurunan pengeluaran darah ke dalam aorta, dan, akibatnya, penyusutan aliran darah dalam organ dalaman dan otot rangka. Tanda-tanda yang paling ciri:
- Pucat, perubahan warna kebiruan dan kesejukan kulit, bengkak pada bahagian bawah kaki,
- Keletihan, kelemahan otot tanpa sebab,
- Perubahan dalam sfera psiko-emosi akibat kekurangan aliran darah serebrum - insomnia, kerengsaan, gangguan ingatan, dll.
- Fungsi buah pinggang terjejas, dan perubahan dalam ujian darah dan air kencing yang berkembang sehubungan dengan ini, peningkatan tekanan darah akibat pengaktifan mekanisme buah pinggang hipertensi, bengkak pada muka.
Disfungsi ventrikel kanan
Punca
Penyakit di atas kekal relevan sebagai punca disfungsi ventrikel kanan. Sebagai tambahan kepada mereka, kegagalan ventrikel kanan terpencil boleh disebabkan oleh penyakit sistem bronkopulmonari (asma bronkial yang teruk, emfisema, dll.), Kecacatan jantung kongenital dan kecacatan injap tricuspid dan injap pulmonari.
simptom
Disfungsi ventrikel kanan dicirikan oleh gejala yang mengiringi genangan darah dalam organ peredaran sistemik (hati, kulit dan otot, buah pinggang, otak):
- Sianosis teruk (warna biru) pada kulit hidung, bibir, falang kuku jari, hujung telinga, dan dalam kes yang teruk pada seluruh muka, tangan dan kaki,
- Edema pada bahagian bawah kaki, muncul dalam waktu petang dan hilang pada waktu pagi, dalam kes yang teruk - bengkak seluruh badan (anasarca),
- Disfungsi hati, sehingga sirosis jantung pada peringkat akhir, dan akibat pembesaran hati, sakit di hipokondrium kanan, pembesaran perut, kekuningan kulit dan sklera, perubahan dalam ujian darah.
Disfungsi diastolik kedua-dua ventrikel jantung memainkan peranan yang menentukan dalam perkembangan kegagalan jantung kronik, dan gangguan sistol dan diastole adalah sebahagian daripada satu proses.
Apakah peperiksaan yang diperlukan?
Sekiranya pesakit mengalami gejala yang serupa dengan tanda-tanda disfungsi miokardium ventrikel, dia harus berunding dengan pakar kardiologi atau ahli terapi. Doktor akan menjalankan pemeriksaan dan menetapkan apa-apa kaedah tambahan peperiksaan:
- Kaedah rutin - ujian darah dan air kencing, ujian darah biokimia untuk menilai tahap hemoglobin, penunjuk prestasi organ dalaman(hati, buah pinggang),
- Penentuan kalium, natrium, natrium uretik peptida dalam darah,
- Ujian darah untuk kandungan hormon (menentukan tahap hormon tiroid, kelenjar adrenal) jika disyaki terdapat lebihan hormon dalam badan yang mempunyai kesan toksik pada jantung,
- ECG adalah kaedah penyelidikan wajib untuk menentukan sama ada terdapat hipertrofi miokardium, tanda-tanda hipertensi arteri dan iskemia miokardium,
- Pengubahsuaian ECG - ujian treadmill, ergometri basikal - ini adalah rakaman ECG selepas aktiviti fizikal, yang membolehkan anda menilai perubahan dalam bekalan darah ke miokardium akibat senaman, serta menilai toleransi untuk bersenam sekiranya berlaku sesak nafas dengan CHF,
- Ekokardiografi adalah wajib kedua kajian instrumental, "standard emas" dalam diagnosis disfungsi ventrikel, membolehkan anda menilai pecahan ejection (biasanya lebih daripada 50%), menilai saiz ventrikel, memvisualisasikan kecacatan jantung, kardiomiopati hipertropik atau diluaskan. Untuk mendiagnosis disfungsi ventrikel kanan, volum akhir diastoliknya diukur (biasanya 15 - 20 mm, dengan disfungsi ventrikel kanan ia meningkat dengan ketara),
- X-ray rongga dada adalah kaedah tambahan untuk hipertrofi miokardium, membolehkan untuk menentukan tahap pengembangan diameter jantung, jika hipertrofi hadir, untuk melihat kekurangan (dengan disfungsi sistolik) atau pengukuhan (dengan disfungsi diastolik) corak pulmonari kerana komponen vaskularnya,
- Angiografi koronari ialah suntikan bahan radiopaque ke dalam arteri koronari untuk menilai patensi mereka, pelanggaran yang mengiringi penyakit jantung koronari dan infarksi miokardium,
- MRI jantung bukanlah kaedah pemeriksaan rutin, tetapi disebabkan kandungan maklumat yang lebih besar daripada ultrasound jantung, ia kadangkala ditetapkan dalam kes-kes yang kontroversial secara diagnostik.
Bilakah untuk memulakan rawatan?
Kedua-dua pesakit dan doktor mesti sedar dengan jelas bahawa walaupun disfungsi miokardium ventrikel tanpa gejala memerlukan preskripsi ubat-ubatan. Peraturan mudah untuk mengambil sekurang-kurangnya satu tablet sehari boleh menghalang timbulnya gejala untuk masa yang lama dan memanjangkan hayat sekiranya berlaku teruk. kegagalan kronik pengaliran darah Sudah tentu, pada peringkat gejala yang teruk, satu tablet tidak dapat meningkatkan kesejahteraan pesakit, tetapi gabungan ubat-ubatan yang paling sesuai dipilih dengan ketara boleh melambatkan perkembangan proses dan meningkatkan kualiti hidup.
Jadi, pada peringkat awal disfungsi asimtomatik, perencat ACE atau, jika mereka tidak bertoleransi, antagonis reseptor angiotensin II (ARA II) mesti ditetapkan. Ubat-ubatan ini mempunyai ciri-ciri organoprotektif, iaitu, ia melindungi organ-organ yang paling terdedah kepada kesan buruk yang sentiasa tinggi. tekanan darah, Sebagai contoh. Organ-organ ini termasuk buah pinggang, otak, jantung, saluran darah dan retina. Pengambilan harian ubat dalam dos yang ditetapkan oleh doktor dengan ketara mengurangkan risiko komplikasi dalam struktur ini. Di samping itu, perencat ACE menghalang pembentukan semula miokardium selanjutnya, melambatkan perkembangan CHF. Antara ubat yang ditetapkan ialah enalapril, perindopril, lisinopril, quadripril, dari ARA II losartan, valsartan dan banyak lagi. Sebagai tambahan kepada mereka, rawatan ditetapkan untuk penyakit asas yang menyebabkan disfungsi ventrikel.
Pada peringkat gejala yang jelas, sebagai contoh, dengan sesak nafas yang kerap, serangan pada waktu malam sesak nafas, bengkak pada bahagian kaki, semua kumpulan ubat utama ditetapkan. Ini termasuk:
- Diuretik (diuretik) - veroshpiron, diuver, hydrochlorothiazide, indapamide, lasix, furosemide, torsemide menghapuskan genangan darah dalam organ dan paru-paru,
- Penyekat beta (metoprolol, bisoprolol, dll.) mengurangkan kadar denyutan jantung dan berehat kapal periferi, membantu mengurangkan beban pada jantung,
- Inhibitor saluran kalsium (amlodipine, verapamil) - bertindak sama dengan penyekat beta,
- Glikosida jantung (digoxin, corglycon) - meningkatkan kekuatan kontraksi jantung,
- Gabungan ubat (noliprel - perindopril dan indapamide, amosartan - amlodipine dan losartan, Lorista - losartan dan hydrochlorothiazide, dll.),
- Nitrogliserin di bawah lidah dan dalam tablet (monocinque, pectrol) untuk angina pectoris,
- Aspirin (thromboAss, aspirin cardio) untuk mencegah pembentukan trombus dalam saluran darah,
- Statin – untuk menormalkan paras kolesterol darah dalam aterosklerosis dan penyakit koronari hati.
Apakah gaya hidup yang harus diikuti oleh pesakit dengan disfungsi ventrikel?
Pertama sekali, anda perlu mengikuti diet. Anda harus mengehadkan pengambilan garam meja daripada makanan (tidak lebih daripada 1 gram sehari) dan mengawal jumlah cecair yang anda minum (tidak lebih daripada 1.5 liter sehari) untuk mengurangkan beban pada sistem peredaran darah. Pemakanan harus rasional, mengikut rejimen pemakanan dengan kekerapan 4 - 6 kali sehari. Makanan berlemak, goreng, pedas dan masin dikecualikan. Ia adalah perlu untuk mengembangkan penggunaan sayur-sayuran, buah-buahan, susu yang ditapai, bijirin dan produk bijirin.
Perkara kedua Tidak rawatan dadah- Ini adalah pembetulan gaya hidup. Adalah perlu untuk meninggalkan semua tabiat buruk, mematuhi jadual rehat kerja dan menumpukan masa yang mencukupi untuk tidur pada waktu malam.
Perkara ketiga ialah aktiviti fizikal yang mencukupi. Aktiviti fizikal mesti sesuai dengan keupayaan umum badan. Cukuplah berjalan-jalan pada waktu petang atau kadang-kadang keluar memetik cendawan atau memancing. Sebagai tambahan kepada emosi positif, rehat jenis ini menyumbang kepada fungsi struktur neurohumoral yang baik yang mengawal aktiviti jantung. Sudah tentu, semasa tempoh dekompensasi, atau semakin teruk penyakit, semua tekanan harus dikecualikan untuk tempoh yang ditentukan oleh doktor.
Apakah bahaya patologi?
Sekiranya pesakit dengan diagnosis yang ditetapkan mengabaikan cadangan doktor dan tidak menganggap perlu mengambil ubat yang ditetapkan, ini menyumbang kepada perkembangan disfungsi miokardium dan kemunculan gejala kegagalan jantung kronik. Bagi semua orang, perkembangan ini berlaku secara berbeza - untuk sesetengah orang, perlahan-lahan, selama beberapa dekad. Dan bagi sesetengah orang ia berlaku dengan cepat, dalam tahun pertama dari diagnosis. Ini adalah bahaya disfungsi - perkembangan CHF yang teruk.
Di samping itu, komplikasi mungkin berlaku, terutamanya dalam kes disfungsi yang teruk dengan pecahan ejekan kurang daripada 30%. Ini termasuk kegagalan jantung akut, termasuk kegagalan ventrikel kiri (edema pulmonari), embolisme pulmonari, gangguan irama maut (fibrilasi ventrikel), dsb.
Ramalan
Sekiranya tiada rawatan, serta dalam kes disfungsi yang ketara disertai dengan CHF yang teruk, prognosis adalah tidak menguntungkan, kerana perkembangan proses tanpa rawatan selalu berakhir dengan kematian.
Disfungsi diastolik: punca, gejala, diagnosis dan rawatan
Disfungsi diastolik adalah diagnosis yang agak baru. Sehingga baru-baru ini, ia jarang dipamerkan walaupun oleh pakar kardiologi. Walau bagaimanapun, disfungsi diastolik kini merupakan salah satu masalah jantung yang paling kerap dikesan menggunakan ekokardiografi.
Disfungsi diastolik: diagnosis baru atau sukar untuk mendiagnosis penyakit
Baru-baru ini, pakar kardiologi dan ahli terapi semakin memberikan pesakit mereka diagnosis "baru" - disfungsi diastolik. Pada bentuk teruk penyakit, kegagalan jantung diastolik (HF) mungkin berlaku.
Pada masa kini, disfungsi diastolik didapati agak kerap, terutamanya pada wanita yang lebih tua, yang kebanyakannya terkejut mengetahui bahawa mereka mempunyai masalah jantung. Selalunya, pesakit yang didiagnosis dengan disfungsi diastolik mungkin mengalami kegagalan jantung diastolik
Baik disfungsi diastolik mahupun kegagalan jantung diastolik sebenarnya bukan penyakit "baru" - ia sentiasa menjejaskan sistem kardiovaskular manusia. Tetapi hanya dalam beberapa dekad kebelakangan ini kedua-dua penyakit ini sering dikenalpasti. Ia berkaitan dengan penggunaan meluas dalam diagnosis masalah jantung menggunakan kaedah ultrasound (ekokardiografi).
Adalah dipercayai bahawa hampir separuh daripada pesakit dimasukkan ke jabatan penjagaan kecemasan dengan kegagalan jantung akut sebenarnya mempunyai HF diastolik. Tetapi membuat diagnosis yang betul boleh menjadi sukar kerana apabila keadaan pesakit telah stabil, jantung mungkin kelihatan normal sepenuhnya pada ekokardiografi melainkan pakar secara khusus mencari tanda-tanda disfungsi diastolik. Oleh itu, doktor yang lalai dan tidak berhati-hati sering merindui penyakit ini.
Ciri-ciri penyakit
Kitaran jantung dibahagikan kepada dua fasa - systole dan diastole. Semasa yang pertama, ventrikel (ruang utama jantung) mengecut, menolak darah keluar dari jantung ke dalam arteri, dan kemudian berehat. Apabila mereka berehat, mereka mengisi semula dengan darah untuk bersedia untuk penguncupan seterusnya. Fasa relaksasi ini dipanggil diastole. Kitaran jantung terdiri daripada sistol (penguncupan jantung) dan diastole (kelonggaran miokardium), di mana jantung diisi dengan darah.
Namun, kadangkala disebabkan pelbagai penyakit ventrikel menjadi agak "keras". Dalam kes ini, mereka tidak boleh berehat sepenuhnya semasa diastole. Akibatnya, ventrikel tidak diisi sepenuhnya dengan darah, dan ia bertakung di bahagian lain badan (di dalam paru-paru).
Pengerasan patologi dinding ventrikel dan akibatnya pengisian yang tidak mencukupi dengan darah semasa diastole dipanggil disfungsi diastolik. Apabila disfungsi diastolik sangat teruk sehingga menyebabkan kesesakan dalam paru-paru (iaitu pengumpulan darah di dalamnya), ia dianggap sebagai kegagalan jantung diastolik.
Tanda-tanda kegagalan jantung - video
Punca
Paling punca biasa disfungsi diastolik adalah pengaruh semula jadi penuaan pada jantung. Dengan peningkatan usia, otot jantung menjadi lebih kaku, menjejaskan pengisian ventrikel kiri dengan darah. Di samping itu, terdapat banyak penyakit yang boleh membawa kepada patologi ini.
Penyakit yang mencetuskan disfungsi diastolik - jadual
Pengelasan
Berdasarkan data ekokardiografi, tahap disfungsi diastolik berikut dibezakan:
- I darjah (kelonggaran terjejas) - boleh diperhatikan pada ramai orang, tidak disertai oleh sebarang gejala kegagalan jantung;
- Gred II (pengisian jantung pseudonormal) adalah disfungsi diastolik dengan keterukan sederhana, di mana pesakit sering mengalami gejala kegagalan jantung, dan terdapat peningkatan dalam saiz atrium kiri;
- III (pengisian jantung sekatan boleh balik) dan IV (pengisian jantung sekatan tidak boleh balik) adalah bentuk disfungsi diastolik yang teruk, yang disertai dengan gejala HF yang teruk.
Berdasarkan simptom, kelas fungsi (jenis) kegagalan jantung boleh ditentukan mengikut klasifikasi Persatuan Jantung New York (NYHA).
- FC I - tiada simptom HF;
- FC II - gejala kegagalan jantung semasa aktiviti fizikal sederhana (contohnya, semasa mendaki ke tingkat 2);
- FC III - gejala HF dengan aktiviti fizikal yang minimum (contohnya, semasa mendaki 1 tingkat);
- FC IV - gejala kegagalan jantung semasa rehat.
simptom
Gejala yang mengganggu orang yang mengalami disfungsi diastolik adalah sama seperti yang dialami pada pesakit dengan sebarang bentuk kegagalan jantung.
Dengan kegagalan jantung diastolik, tanda-tanda kesesakan paru-paru muncul:
- sesak nafas;
- batuk;
- pernafasan yang cepat.
Pesakit dengan diagnosis ini sering mengalami gejala ini dalam bentuk serangan mengejut yang muncul tanpa sebarang amaran. Ini membezakan kegagalan jantung diastolik daripada bentuk kegagalan jantung yang lain, di mana sesak nafas biasanya berkembang secara beransur-ansur selama beberapa jam atau hari.
Kesukaran bernafas secara tiba-tiba dan teruk yang sering berlaku dalam kegagalan jantung diastolik dipanggil episod "suar edema pulmonari".
Walaupun ciri khas HF diastolik adalah pecah edema pulmonari, pesakit dengan penyakit ini juga mungkin mengalami episod kesukaran bernafas yang kurang teruk yang berkembang secara beransur-ansur.
Diagnostik
Kehadiran disfungsi diastolik boleh dikesan menggunakan ultrasound jantung - echocardiography. Kaedah pemeriksaan ini membolehkan anda menilai ciri-ciri kelonggaran miokardium semasa diastole dan tahap kekakuan dinding ventrikel kiri. Ekokardiografi juga kadangkala boleh membantu mengesan punca disfungsi diastolik. Sebagai contoh, ia boleh digunakan untuk mengenal pasti:
- penebalan dinding ventrikel kiri dalam hipertensi dan kardiomiopati hipertropik;
- stenosis aorta;
- beberapa jenis kardiomiopati sekatan.
Walau bagaimanapun, ramai pesakit dengan bukti disfungsi diastolik pada ekokardiografi tidak mempunyai patologi lain yang boleh menjelaskan kehadirannya. Pada orang sedemikian adalah mustahil untuk menentukan punca penyakit tertentu.
Perlu diingatkan bahawa untuk setiap tahap disfungsi diastolik terdapat kriteria khusus untuk ekokardiografi, jadi mereka hanya boleh ditentukan menggunakan kajian ini.
Rawatan
Strategi rawatan terbaik untuk disfungsi diastolik dan HF diastolik adalah cuba mengenal pasti dan merawat puncanya. Oleh itu, masalah berikut perlu diatasi:
- Hipertensi arteri. Orang yang mengalami disfungsi diastolik selalunya mempunyai tekanan darah tinggi yang sukar untuk dikesan. Lebih-lebih lagi, selalunya hipertensi sedemikian dirawat secara tidak mencukupi. Walau bagaimanapun, adalah sangat penting bagi pesakit yang mengalami disfungsi diastolik untuk mengawal tekanan darah mereka dalam had biasa.
- Iskemia jantung. Orang yang mengalami disfungsi diastolik harus dinilai untuk penyakit arteri koronari. Penyakit ini adalah punca biasa disfungsi diastolik.
- Fibrilasi atrium. Degupan jantung yang cepat yang disebabkan oleh gangguan irama ini boleh menyebabkan kemerosotan yang ketara dalam fungsi jantung pada orang yang mengalami disfungsi diastolik. Oleh itu, kawalan irama adalah aspek yang sangat penting dalam rawatan pesakit dengan fibrilasi atrium dan disfungsi diastolik.
- Diabetes mellitus dan berat badan berlebihan. Penurunan berat badan dan kawalan glukosa membantu menghentikan kemerosotan disfungsi diastolik.
- Gaya hidup pasif. Ramai orang yang mengalami disfungsi diastolik menjalani gaya hidup yang tidak aktif. Program senamrobik latihan fizikal boleh meningkatkan fungsi jantung diastolik.
Sebagai tambahan kepada langkah-langkah yang bertujuan untuk mengenal pasti dan merawat punca disfungsi diastolik, doktor mungkin menetapkan ubat-ubatan yang menjejaskan gejalanya. Untuk tujuan ini, diuretik (Furosemide) paling kerap digunakan, yang mengeluarkan air dan natrium yang berlebihan dari badan, mengurangkan keterukan gejala kesesakan paru-paru.
Furosemide membantu mengurangkan keamatan gejala dalam disfungsi diastolik
Pencegahan
Perkembangan disfungsi diastolik boleh dicegah dengan bantuan langkah-langkah yang bertujuan untuk mencegah penyakit kardiovaskular:
- diet rasional dan seimbang rendah lemak dan garam;
- senaman yang kerap;
- kawalan kencing manis dan tekanan darah;
- mengekalkan berat badan normal;
- meminimumkan tekanan.
Ramalan
Pada pesakit dengan disfungsi diastolik, prognosis untuk pemulihan adalah baik, tetapi hanya jika pesakit tanpa ragu-ragu mengikuti semua cadangan pakar.
Dengan HF diastolik, peluang untuk pulih lebih besar daripada HF sistolik, tetapi kurang daripada orang yang mengalami disfungsi diastolik tanpa kegagalan jantung. Diagnosis tepat pada masanya dan terapi yang cekap boleh meningkatkan prognosis penyakit.
Disfungsi diastolik adalah lebih biasa daripada yang difikirkan sebelum ini. Penyakit ini berlaku pada 15% pesakit di bawah umur 50 tahun, dan pada 50% orang berumur lebih dari 70 tahun. Oleh itu, kita boleh mengatakan dengan yakin bahawa peranan penyakit ini dalam perkembangan kegagalan jantung jelas dipandang remeh.
Disfungsi diastolik miokardium ventrikel kiri
Kegagalan jantung, seperti semua penyakit sistem kardio-vaskular, adalah antara yang paling berbahaya, i.e. yang membawa kepada akibat yang teruk (kecacatan, kematian). Untuk perkembangan mana-mana patologi dalam miokardium, ada sebab, dan salah satunya adalah gangguan sistolik - penurunan keupayaan jantung untuk mengeluarkan darah ke dalam aorta (ini membawa kepada perkembangan kegagalan ventrikel kiri dan hipertensi pulmonari). Akibatnya, masalah kerja tersebut berkurangan peringkat umum pembebasan dan penghantaran oksigen dan nutrien melalui darah ke organ-organ penting.
Disfungsi miokardium diastolik - apakah maksudnya?
Disfungsi adalah kerosakan organ, diterjemahkan dari bahasa Latin sebagai "kesukaran dalam tindakan", disfungsi diastolik miokardium, masing-masing, ini adalah gangguan proses otot jantung dan penurunan pengisian ventrikel kiri dengan darah semasa diastole (kelonggarannya). Memandangkan ini proses patologi, keupayaan ruang kiri miokardium untuk mengepam darah ke dalam rongganya dari arteri pulmonari berkurangan, sekali gus mengurangkan pengisiannya semasa relaksasi.
Disfungsi diastolik miokardium ventrikel kiri ditunjukkan oleh peningkatan nisbah tekanan ventrikel akhir dan isipadu akhir semasa diastole. Perkembangan patologi ini disertai dengan penurunan pematuhan dinding ruang kiri jantung.
Fakta! Dalam 40% pesakit dengan kegagalan jantung - disfungsi sistolik tiada ruang kiri, dan kegagalan jantung akut adalah disfungsi diastolik progresif ventrikel kiri.
Apabila ventrikel kiri terisi, terdapat tiga peringkat utama proses tersebut.
- Relaksasi. Ini adalah tempoh kelonggaran otot jantung, di mana penyingkiran aktif ion kalsium daripada gentian otot berfilamen (aktin, myosin) berlaku. Semasa ini, kontraksi berehat sel otot miokardium, dan panjangnya bertambah.
- Pengisian pasif. Peringkat ini berlaku serta-merta selepas kelonggaran; proses secara langsung bergantung pada pematuhan dinding ventrikel.
- Pengisian, yang dijalankan kerana penguncupan atria.
Menarik! Walaupun fakta bahawa penyakit kardiovaskular lebih kerap menjejaskan lelaki, disfungsi ini, sebaliknya, "lebih suka" wanita lebih sedikit. Kategori umur - dari 60 tahun.
Varieti patologi ini
Sehingga kini, patologi ini biasanya dibahagikan kepada jenis berikut:
- disfungsi miokardium diastolik jenis 1. Tahap ini dicirikan oleh gangguan (perlahan) dalam proses relaksasi ventrikel kiri jantung dalam diastole. Jumlah darah yang diperlukan pada peringkat ini tiba semasa pengecutan atrium;
- disfungsi miokardium diastolik jenis 2 dicirikan oleh peningkatan tekanan di atrium kiri, yang mana pengisian ruang bawah mungkin hanya disebabkan oleh tindakan kecerunan tekanan (jenis ini dipanggil "pseudonormal");
- disfungsi miokardium diastolik jenis 3. Peringkat ini dikaitkan dengan peningkatan tekanan atrium, penurunan keanjalan dinding ventrikel dan peningkatan ketegaran.
Bergantung kepada keparahan patologi, satu bahagian tambahan telah diterima pakai ke dalam:
- ringan (penyakit jenis I);
- sederhana (jenis II penyakit);
- teruk boleh balik dan tidak boleh pulih (penyakit jenis III).
Gejala utama manifestasi luaran disfungsi
Disfungsi miokardium diastolik agak kerap berlaku tanpa gejala, tanpa mendedahkan kehadirannya selama bertahun-tahun. Sekiranya patologi menampakkan diri, maka anda harus memberi perhatian kepada penampilan:
- gangguan irama jantung;
- sesak nafas, yang tidak ada sebelum ini, kemudian ia mula muncul dengan aktiviti fizikal, dan dari semasa ke semasa - walaupun dalam keadaan rehat;
- kelemahan, mengantuk, peningkatan keletihan;
- batuk (yang menjadi lebih kuat apabila berbaring);
- apnea tidur yang teruk (muncul beberapa jam selepas tertidur).
Faktor yang memprovokasi perkembangan patologi
Pertama sekali, perlu diperhatikan bahawa perkembangan disfungsi miokardium diastolik difasilitasi oleh hipertrofinya, i.e. penebalan dinding ventrikel dan septum interventricular.
Penyebab utama hipertrofi otot jantung ialah hipertensi. Di samping itu, bahaya perkembangannya dikaitkan dengan tekanan fizikal yang berlebihan pada badan (contohnya, sukan sengit, buruh fizikal yang berat).
Faktor-faktor yang menyumbang kepada perkembangan punca utama - hipertrofi - dikenal pasti secara berasingan dan ini adalah:
- hipertensi arteri;
- penyakit jantung;
- kencing manis;
- obesiti;
- berdengkur (kesannya disebabkan oleh pemberhentian pernafasan secara tidak sengaja selama beberapa saat semasa tidur).
Kaedah untuk mengesan patologi
Diagnosis perkembangan patologi seperti disfungsi diastolik dalam miokardium termasuk jenis pemeriksaan berikut:
- ekokardiografi dalam kombinasi dengan Dopplerography (kajian ini memungkinkan untuk mendapatkan imej miokardium yang tepat dan menilai fungsi dalam tempoh masa tertentu);
- elektrokardiogram;
- ventrikulografi (dalam dalam kes ini Albumin radioaktif juga digunakan untuk menentukan fungsi kontraktil jantung);
- Pemeriksaan X-ray paru-paru;
- ujian darah makmal.
Terapi moden gangguan patologi
Untuk rawatan disfungsi miokardium diastolik, kaedah konservatif. Pelan rawatan bermula dengan menghapuskan punca-punca patologi. Memandangkan faktor perkembangan utama adalah hipertrofi, yang berkembang akibat hipertensi, ubat antihipertensi pasti ditetapkan dan tekanan darah sentiasa dipantau.
Antara ubat yang digunakan untuk merawat disfungsi, kumpulan berikut dibezakan:
- penyekat adrenergik;
- ubat yang bertujuan untuk meningkatkan keanjalan dinding dan mengurangkan tekanan, menggalakkan pembentukan semula miokardium (inhibitor enzim penukar angiotensin);
- diuretik thiazide;
- antagonis kalsium.
Terangkan masalah anda dan terima jawapan daripada doktor dari Israel dengan pilihan rawatan dan diagnostik yang diperlukan
maklumat am
Bayaran perkhidmatan perubatan ke meja tunai klinik. Kementerian Kesihatan Israel.
Cawangan Assuta
- Onkologi
©8 assuta-agency.ru
Hak cipta terpelihara
Pemegang hak cipta eksklusif tanda dagangan Assuta ialah Pusat Perubatan Assuta Ltd.
Maklumat di tapak disediakan semata-mata untuk tujuan maklumat popular, tidak mendakwa sebagai rujukan atau ketepatan perubatan, dan bukan panduan untuk bertindak. Jangan ubat sendiri. Rujuk pembekal penjagaan kesihatan anda.
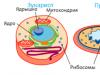
Dalam perubatan, hipertrofi miokardium adalah pembesaran patologi jantung. ini keadaan berbahaya, sebagai peraturan, tidak bentuk bebas penyakit. Hipertrofi miokardium berkembang sebagai sindrom beberapa patologi jantung dan boleh memburukkan prognosis penyakit yang mendasari. Penyebab yang paling biasa ialah hipertrofi miokardium ventrikel kiri. Walaupun ada kemungkinan untuk membesarkan ventrikel kanan, serta kedua-duanya sekali. Statistik menunjukkan bahawa ia menyebabkan kematian pada penghidap penyakit jantung dalam 80% kes dan membawa kepada kematian dalam 4% kes. kematian secara tiba-tiba.
Mengapa ia berlaku?
Hipertrofi miokardium berkembang kerana terlalu banyak tekanan pada jantung, yang dialaminya dalam penyakit tertentu, dengan aktiviti fizikal yang tinggi, serta dari tabiat buruk. Sebab utama:
- kecacatan jantung (kongenital dan diperolehi);
- hipertensi arteri;
- berat badan berlebihan;
- aktiviti sukan;
- merokok, alkohol;
- beban mendadak dengan gaya hidup yang tidak aktif.
Boleh jadi kecenderungan genetik.
Bagaimana ia berkembang?
Dengan hipertrofi, bukan keseluruhan otot meningkat, tetapi hanya mengecut secara aktif sel - kardiomiosit, yang membentuk 15-25% daripada miokardium. Selebihnya - kira-kira 75% - adalah tisu penghubung, membentuk rangka kerja kolagen. Oleh itu, disebabkan oleh peningkatan diameter miosit, otot miokardium menjadi hipertrofi, jantung memerlukan lebih banyak darah, ia mula bekerja dengan lebih kuat, beban di atasnya meningkat - lingkaran ganas diperolehi.
Bagaimana ia nyata?
Gejala hipertrofi miokardium mungkin tidak hadir untuk masa yang lama, iaitu apa bahaya utama. Selama bertahun-tahun seseorang tidak menyedari keadaannya. Selalunya, pembesaran miokardium yang tidak normal dikesan apabila pemeriksaan perubatan, dan kadangkala semasa bedah siasat selepas kematian mengejut.
Paling kerap diperhatikan tanda-tanda berikut hipertrofi miokardium ventrikel kiri:
- sakit dada, seperti angina pectoris;
- gangguan irama jantung;
- pengsan;
- dalam beberapa kes - bengkak.
Diagnostik
Hipertrofi miokardium biasanya dikesan apabila pemeriksaan ultrasound hati, yang dianggap sebagai kaedah yang paling bermaklumat. Dalam sesetengah kes, ia boleh didiagnosis menggunakan ECG. Kadangkala MRI digunakan untuk menjelaskan diagnosis.
Perbezaan antara jantung normal dan hipertrofi
Bagaimana untuk merawat?
Rawatan hipertrofi miokardium terdiri daripada langkah-langkah yang kompleks. Tugas utama adalah untuk mengurangkan jantung untuk saiz biasa.
Bahagian penting dalam rawatan adalah kajian semula gaya hidup. Ini termasuk:
- untuk berhenti merokok;
- penolakan minuman beralkohol;
- mengurangkan jumlah garam dalam diet, menghapuskan makanan yang meningkatkan tekanan darah dan tahap kolesterol;
- diet untuk menyingkirkan pound tambahan atau mengekalkan berat badan normal.
Pemakanan bertujuan untuk menurunkan berat badan, jadi anda harus mengelak makanan berlemak. Kandungan kalori harian tidak boleh melebihi 1500-1700 kcal.
Sama pentingnya ialah mengurangkan jumlah garam. Seperti yang diketahui, akibat kehilangan berat badan dan mengurangkan garam dalam diet, tekanan darah berkurangan, yang merupakan punca pembesaran patologi otot jantung. Terutamanya terdapat banyak garam dalam makanan yang disediakan: produk separuh siap, makanan segera, sosej, keju dan banyak lagi. Jalan keluar adalah makanan buatan sendiri. DALAM produk semulajadi haiwan dan asal tumbuhan garam terkandung dalam kuantiti yang kecil. Semasa memasak, anda boleh meninggalkannya sama sekali atau menambah sedikit.
Hipertrofi miokardium memerlukan rawatan ubat untuk penyakit asas yang menyebabkan pembesaran jantung.
Dalam kes yang teruk, campur tangan pembedahan mungkin diperlukan, di mana bahagian otot yang hipertrofi dikeluarkan.
Semasa rawatan, keadaan pesakit dipantau menggunakan ECG.
Latihan fizikal
Bagi pendidikan jasmani, perundingan dengan doktor diperlukan. Pembesaran patologi miokardium memerlukan pendekatan yang bertanggungjawab. Orang yang mengalami sindrom ini dinasihatkan untuk berjalan-jalan di luar, berenang, Pilates, yoga, dan aerobik. Anda boleh bersenam tiga kali seminggu dari 30 minit hingga satu jam, bergantung pada perasaan anda. daripada jenis kuasa Sukan, angkat berat, larian perlu ditinggalkan.
Hipertrofi miokardium pada atlet
Hipertrofi jantung juga boleh diperhatikan pada orang yang sihat, contohnya, atlet, tanpa sebarang gejala. Semasa aktiviti fizikal yang sengit, jantung mula bekerja lebih cepat kerana ia perlu mengepam darah dalam jumlah yang besar.
Pada orang yang kerap bersenam, otot jantung menyesuaikan diri dengan tekanan dan, akibat daripada peningkatan penggunaan oksigen, ia meningkat dalam saiz.
Atlet mengalami tiga jenis hipertrofi miokardium: sipi, sepusat dan campuran. Dalam kes pertama, pengembangan berkadar dinding miokardium berlaku, serat otot meningkat dalam kedua-dua lebar dan panjang. Bentuk sepusat dibezakan oleh fakta bahawa rongga ventrikel kekal tidak berubah, dan hipertrofi berlaku akibat peningkatan kardiomiosit (mitokondria dan myofibrils).
Hipertrofi eksentrik berkembang pada orang yang terlibat dalam sukan ketahanan seperti larian jarak jauh, perlumbaan ski, berenang. Bentuk konsentrik ditemui dalam kalangan atlet yang terlibat dalam disiplin permainan dan sukan statik. Hipertrofi miokardium bercampur berkembang dalam skaters kelajuan, pendayung, dan penunggang basikal, iaitu, dalam sukan yang statik dan dinamik.
Dalam hal ini, atlet yang mengalami hipertrofi miokardium tidak kebal daripada strok dan serangan jantung. Doktor tidak mengesyorkan bahawa mereka tiba-tiba berhenti bermain sukan, jika tidak, komplikasi mungkin timbul. Beban mesti dikurangkan secara beransur-ansur.
Muka surat 20 daripada 84
HIPERTROFI KEDUA-DUA ARIT
Hipertrofi kedua-dua atrium pada kanak-kanak agak biasa. Sebagai peraturan, hipertrofi biatrial berlaku dengan kerosakan serentak pada injap mitral dan tricuspid, dengan kecacatan septum atrium dan beberapa kecacatan jantung kongenital gabungan lain (contohnya, dengan transposisi kapal besar dengan kecacatan septum atrium, dsb.). Di samping itu, pembesaran biatrial adalah pendamping yang kerap kepada karditis kronik. Diagnosis hipertrofi biatrial lebih sukar secara berasingan, kerana undang-undang asas elektrokardiografi - asimetri bioelektrik - dikaburkan, tetapi lebih mudah daripada diagnosis hipertrofi biventrikular. Yang terakhir dijelaskan oleh fakta bahawa dalam gelombang P bahagian awal sepadan dengan pengaktifan atrium kanan, dan bahagian terminal - ke atrium kiri.
nasi. 76. Elektrokardiogram Andrey S., 9 tahun. Penjelasan dalam teks.
Tanda-tanda hipertrofi biatrial berikut pada kanak-kanak boleh dibezakan:
a) Pv dua fasa (H—). Amplitud sisihan awal adalah lebih daripada 1.5 mm dan kurang sedikit (1 mm atau lebih) daripada terminal satu. Walau bagaimanapun, lebar PV gelombang negatif] agak besar dan kadangkala berjumlah 0.03 - 0.04 s;
b) gelombang P yang melebar dan membelah tinggi dalam anggota badan dan petunjuk precordial. Selain itu, dalam lead II, III, aVF dan precordial kanan (V2V3) ia adalah runcing, tinggi (cerminan pengaktifan atrium kanan), dan dalam lead I, II, aVL dan dada kiri ia melebar dan berpecah ( refleksi pengaktifan atrium kiri);
c) amplitud yang meningkat (2 mm atau lebih) gelombang P dalam petunjuk anggota badan dengan pelebarannya dalam petunjuk yang sama kepada 0.12 s atau lebih;
d) Indeks Macruz bersamaan dengan 1 atau 1.6, dengan pelebaran serentak gelombang P dan pemanjangan selang P-R.
Gabungan tanda-tanda ini menjadikannya kemungkinan besar untuk membuat diagnosis hipertrofi biatrial. Perlu diingatkan bahawa kekhususan tanda-tanda yang diberikan tidak sama. Yang pertama harus dianggap paling boleh dipercayai. Tahap korelasi ciri-ciri ini dengan pelbagai pilihan peningkatan biagreal (jisim, tekanan, isipadu) memerlukan penjelasan lanjut.
Untuk menggambarkan, kami memberikan contoh berikut.
Budak Andrey S., 9 tahun. Diagnosis: karditis kronik. Pada elektrokardiogram (Rajah 76), bersama-sama dengan perubahan dalam kompleks ventrikel, terdapat tanda-tanda hipertrofi kedua-dua atrium: graf PV hampir equiphase] (amplitud fasa awal meningkat dengan mendadak dan
hampir sama dengan amplitud fasa terminal negatif yang besar), meluaskan Pi,ii,aVL,v5_6 dan pada masa yang sama menunjuk dan simetri P dalam petunjuk aVF, V2V3.
Semua ini menunjukkan hipertrofi biatrial.
HIPERTROFI MIOKARDI VENTRIKUL
Asas untuk kesan hemodinamik yang mencukupi ialah miokardium ventrikel yang berfungsi secara normal dan penguncupan serentak kedua-dua bilik. Pelbagai faktor, menjejaskan metabolisme miokardium, serta mewujudkan ketahanan terhadap pergerakan aliran darah atau mengubah arahnya, menyediakan keadaan untuk kerja ventrikel yang lebih sengit dan akhirnya membawa kepada hipertrofinya. Proses hipertropik meningkatkan asimetri bioelektrik, yang dicerminkan dengan cara tertentu pada graf lengkung elektrokardiogram. Dalam kes yang ideal, perubahan dalam kompleks ventrikel dikurangkan hanya kepada peningkatan amplitud gelombang kompleks QRS, yang jarang diperhatikan walaupun pada peringkat awal. Sebagai peraturan, peningkatan amplitud gelombang kompleks QRS disertai dengan pelebaran serentak mereka, yang menunjukkan gabungan hipertrofi dengan perubahan dalam miokardium (metabolisme terjejas, kekonduksian, dll.). Pada kanak-kanak daripada pelbagai peringkat umur hipertrofi miokardium ventrikel agak biasa dan sering didiagnosis, terutamanya dalam tempoh awal zaman kanak-kanak, memberikan kesukaran yang ketara. Ia juga dinyatakan di atas bahawa mendiagnosis hipertrofi miokardium ventrikel adalah lebih sukar daripada mendiagnosis pembesaran atrium, kerana di sini asynchronism pengaktifan bahagian kiri dan kanan kurang ditangkap. Penekanan diagnostik diletakkan berdasarkan penilaian kronotopografi vektor ventrikel. Bilangan vektor ini sangat besar dan tidak digalakkan untuk mengkajinya secara praktikal. Dalam keadaan analisis vectorcardiograms, tidak sukar untuk menganggarkan vektor pengujaan ventrikel setiap 0.005 atau 0.01 s. Dalam elektrokardiografi, ini lebih rumit dan diterima umum untuk mengkaji tiga vektor momen utama yang mencerminkan urutan pengaktifan miokardium ventrikel: septum, atau awal (0.015 s), ventrikel kiri atau hanya ventrikel (0.04 - 0.045 s) dan vektor basal (0.064 s). Secara spatial, biasanya, setiap vektor mempunyai arah tertentu: vektor 0.015 s berorientasikan ke kanan, ke hadapan, ke atas atau ke bawah pada kanak-kanak yang lebih besar (gelung QRS dalam satah hadapan ditulis mengikut lawan jam) dan ke kiri, ke hadapan, ke atas atau ke bawah pada kanak-kanak kecil (gelung QRS pada satah hadapan direkodkan mengikut arah jam); vektor 0.04 -0.045 "s diarahkan ke kiri ke bawah (belakang) pada kanak-kanak yang lebih tua dan ke kanan ke atas atau ke bawah pada bayi baru lahir. Akhirnya, vektor 0.064 s juga bergantung pada umur dan kedudukan jantung dalam dada boleh mempunyai dua arah ke kanan: atas dan belakang atau kiri - atas - belakang. Vektor pertama sepadan dengan gelombang Q elektrokardiogram, yang kedua - R dan yang ketiga - S.
Perlu diingatkan bahawa adalah dinasihatkan untuk menggunakan istilah "hipertrofi miokardium ventrikel" berbeza dengan atria, kerana perubahan dalam elektrokardiogram berkorelasi rapat dengan peningkatan. jisim otot. Oleh itu, tanda-tanda hipertrofi elektrokardiografi pada asasnya dikaitkan dengan asimetri proses hipertropik, perubahan struktur dalam miokardium dan kedudukan elektrik jantung. Ia juga harus diperhatikan bahawa dalam keseimbangan elektrik umum daya miokardium hipertropi, asasnya adalah EMF lapisan subepicardial. Oleh itu, semua perubahan yang diperhatikan secara praktikal mencerminkan keadaan elektrik terutamanya di jabatan ini.