MANIFESTACJE SYSTEMOWE
Uszkodzenie oczu
Najczęstszym objawem ogólnoustrojowym jest ostre zapalenie przedniego odcinka błony naczyniowej oka (ostre zapalenie tęczówki lub zapalenie tęczówki i ciała rzęskowego), występujące u 25–30% pacjentów. Uszkodzenie oczu jest zwykle jednostronne, nawracające, objawia się bólem, światłowstrętem, zaburzeniami widzenia, a czasami poprzedza uszkodzenie stawów.
Uszkodzenie układu sercowo-naczyniowego
W ciężkim zesztywniającym zapaleniu stawów kręgosłupa z obwodowym zapaleniem stawów czasami dochodzi do uszkodzenia układu sercowo-naczyniowego. Zapalenie aorty wstępującej prowadzi do poszerzenia i niewydolności zastawka aorty. W osobach młody z minimalnymi objawami zapalenia stawów kręgosłupa, rozwojem ostrego zapalenia aorty szybkie naruszenie funkcje mięśnia sercowego. Zwłóknienie podaortalne może powodować zaburzenia przewodzenia, a nawet całkowity blok serca.
Uszkodzenie płuc
Zajęcie płuc jest rzadkie. Najbardziej typowym rozwojem jest wolno postępujące zwłóknienie wierzchołka płuc (zwłóknienie wierzchołkowe), czasami powikłane wtórną infekcją i powstawaniem ubytków.
Uszkodzenie nerek
Uszkodzenie nerek w postaci nefropatii IgA i amyloidozy jest bardzo rzadką manifestacją ogólnoustrojową.
Zaburzenia neurologiczne są również rzadkie. Zespół ogona końskiego, który rozwija się w wyniku zmiany chorobowej skorupa dura rdzeń kręgowy, prowadzi do dysfunkcji narządy miednicy, podwichnięcie stawu szczytowo-osiowego - do ucisku rdzenia kręgowego.
Kliniczne testy funkcjonalne
Objawy umożliwiające rozpoznanie stanu zapalnego stawu krzyżowo-biodrowego:
Objaw Kushelevsky'ego (I): pacjent leży na plecach, na twardej powierzchni, lekarz naciska od góry kości miednicy. Jeśli występuje zapalenie stawu krzyżowo-biodrowego, intensywny ból w okolicy sacrum;
Objaw Kushelevsky'ego (II): pacjent leży na boku, na twardym podłożu, lekarz kładzie dłonie na kości miednicy i mocno ją uciska, pacjent odczuwa ostry ból w okolicy krzyżowej;
Objaw Kushelewskiego (III): pacjent leżąc na plecach zgina jedną nogę w kolanie i odchyla ją na bok, lekarz jedną rękę opiera na zgiętym kolanie, drugą na kości miednicy po przeciwnej stronie, w obecność zesztywniającego zapalenia stawów kręgosłupa, ostry ból w kości krzyżowej;
Objawem Makarowa jest ból podczas uderzania młotkiem w punkty przykręgowe w odcinku krzyżowym kręgosłupa.
Testy diagnostyczne w celu identyfikacji zmian kręgosłupa w zesztywniającym zapaleniu stawów kręgosłupa:
ból podczas dotykania punktów przykręgowych;
Objaw Zatsepina - ból przy uciskaniu miejsc przyczepu żeber X, XI, XII do kręgosłupa;
Próba Wreszczakowskiego - pacjent stoi na nogach, tyłem do lekarza, który kładzie obie dłonie tuż nad miednicą i próbuje uciskać brzuch, przy zapaleniu stawów kręgosłupa mięśnie brzucha są napięte;
Objaw Forestiera – pacjent opiera się o ścianę, ściśle dotykając piętami, tułowiem i głową. Zwykle pięty, łopatki i tył głowy powinny dotykać ściany, jeśli dotyk nie występuje w żadnym miejscu - zesztywniające zapalenie stawów kręgosłupa;
określenie ruchomości w odcinku szyjnym kręgosłupa – od VII kręg szyjny zmierz 8 cm w górę i zrób znak, a następnie poproś o maksymalne pochylenie głowy w dół. U zdrowi ludzie u pacjentów ze zmianami odległość zmienia się o 3 cm okolica szyjna odległość kręgosłupa nie zmienia się;
próba podbródkowo-mostkowa – w przypadku zajęcia odcinka szyjnego kręgosłupa pacjent nie może dosięgnąć brodą mostka;
Test Otta – służy do określenia mobilności w okolica piersiowa kręgosłup. Odmierz 30 cm w dół od VII kręgu szyjnego, zaznacz, a następnie poproś pacjenta, aby maksymalnie pochylił się do przodu. U osób zdrowych odległość zwiększa się o 5 cm, u osób z uszkodzeniem odcinka piersiowego kręgosłupa pozostaje niezmieniona;
określenie ograniczenia ruchomości w klatce piersiowej – za pomocą taśmy centymetrowej zmierzyć obwód klatki piersiowej na wysokości żebra IV podczas wdechu i wydechu, różnica u osoby zdrowej wynosi 6 – 8 cm, u osób z ograniczonym ruchem – 1 - 2 cm;
Test Schobera - w celu identyfikacji zaburzeń ruchu w odcinku lędźwiowym kręgosłupa. Od kręgu lędźwiowego V podchodzą w górę o 10 cm i robią znak; przy maksymalnym zgięciu do przodu odległość zwiększa się o 4–5 cm; w przypadku zaburzeń ruchomości nie zmienia się
Powszechna częstość występowania chorób kręgosłupa wśród populacji wymaga dokładnej diagnostyki tych patologii. I pomimo pojawienia się nowych informacji metody diagnostyczne radiografia pozostaje najczęstszym badaniem układu mięśniowo-szkieletowego, w tym kręgosłupa. Procedurę tę można zastosować do wszystkich działów kręgosłup. RTG odcinka lędźwiowego rejon sakralny kręgosłup wymaga ćwiczeń procedury przygotowawcze według prostych zasad.
Jaka jest istota radiografii?
Sprzęt rentgenowski
Metoda opiera się na zdolności tkanek do różnym stopniu transmitują zdjęcia rentgenowskie, które są rejestrowane na specjalnej kliszy umieszczonej za ciałem pacjenta. Z przodu znajduje się źródło promieniowania - lampa rentgenowska. Struktury kostne przepuszczają mniej promieni, więc znajdujący się naprzeciw nich film ma białawy kolor. Miękkie tkaniny i narządy zawierające powietrze (jelita, płuca) nadają filmowi ciemniejszy odcień. Ponieważ Rentgen- jest to obraz negatywowy, wówczas radiolodzy nazywają znajdujące się na nim jasne elementy ciemnieniem, a ciemne - przejaśnieniem.
Zalety radiografii:
dostępność, niski koszt, łatwość wdrożenia, zawartość informacyjna przy ocenie struktur kostnych.
Wady metody rentgenowskiej:
Aby zapobiegać i leczyć CHOROBY STAWÓW, nasz stały czytelnik stosuje coraz popularniejszą metodę leczenia NIECHIRURGICZNEGO, zalecaną przez czołowych ortopedów niemieckich i izraelskich. Po dokładnym zapoznaniu się z nim postanowiliśmy zwrócić na niego Twoją uwagę.
raczej niska zawartość informacyjna przy obrazowaniu mięśni, krążków, więzadeł, tkanek miękkich, trudności w ocenie stanu struktury krążków międzykręgowych, szkodliwe działanie promieni rentgenowskich.
Przepukliny międzykręgowe są trudne do zdiagnozowania za pomocą klasycznego zdjęcia rentgenowskiego, dlatego lepiej jest przeprowadzić diagnostykę MRI.
Kiedy konieczne jest wykonanie RTG kręgosłupa?
Wskazaniami do wykonania prześwietlenia kręgosłupa lędźwiowo-krzyżowego są:
urazy; deformacje kręgosłupa; bóle w odcinku lędźwiowym i krzyżowym; uczucie drętwienia, parestezje w kończynach dolnych, skurcze mięśni nóg; pierwotne lub wtórne (przerzutowe) procesy złośliwe w kościach kręgosłupa; łagodne nowotwory kręgów ; podejrzenie chorób reumatologicznych kręgosłupa (np. zesztywniające zapalenie stawów kręgosłupa); zmiany zakaźne kręgosłupa (gruźlica, kiła, zapalenie kości i szpiku); diagnostyka przed i po operacji; monitorowanie dynamiki choroby w trakcie leczenia; wrodzone patologie rozwoju kręgosłup.
Wskazania ustala miejscowy terapeuta, neurolog, ortopeda-traumatolog lub kręgowiec. Aby poddać się prześwietleniu, specjaliści ci wydają skierowanie wskazujące obszar kręgosłupa i rzuty niezbędne do wykonania badania.
Przeciwwskazania do zdjęć rentgenowskich
Pomimo wielu zalet tej metody, radiografia kręgosłupa lędźwiowo-krzyżowego ma szereg przeciwwskazań:
Nie zaleca się wykonywania zdjęć rentgenowskich kobietom w ciąży.
ciąża, okres laktacji, dzieci do 14. roku życia (ścisłe wskazania lekarskie), zaburzenia ruchu, stany psychiczne z silnym pobudzeniem, wysoki stopień otyłości, fluoroskopia wykonywana dzień przed zastosowaniem baru.
Przeciwwskazania te mogą być względne, zwłaszcza gdy nie ma innego sposobu na zdiagnozowanie. Jeśli mówimy o nadmiernej masie ciała lub niemożności osiągnięcia stacjonarnej pozycji ciała w trakcie badanie rentgenowskie uzyskanie obrazu wysokiej jakości jest mało prawdopodobne. W takiej sytuacji należy rozważyć alternatywne metody diagnostyczne.
Jak przygotować się do prześwietlenia kręgosłupa lędźwiowego
W przeciwieństwie do innych części kręgosłupa, zdjęcia rentgenowskie kręgosłupa lędźwiowego i krzyżowego wymagają starannych badań wstępnych. Ich wdrożenie jest konieczne, aby uzyskać obrazy wysokiej jakości i informacyjne. Jeśli nie zastosujesz się do zasad, lekarz nie będzie w stanie rzetelnie ocenić wyników badania, dlatego pacjent zrobił to na próżno. W takim przypadku konieczne jest powtórne prześwietlenie, co wiąże się z dodatkowym promieniowaniem. Dlatego lepiej od razu dowiedzieć się, jak przygotować się do prześwietlenia rentgenowskiego, otrzymując skierowanie od lekarza. okolica lędźwiowa kręgosłup. Specjalista określi zestaw niezbędnych procedur.
Możesz skorzystać z następujących zasad:
Aparat rentgenowski
Przygotowanie do badania RTG należy rozpocząć na 3 dni przed badaniem.
Należy przestrzegać diety wykluczającej spożywanie roślin strączkowych, surowych warzyw i owoców, chleb żytni, słodycze, woda gazowana, mleko. Dieta jest konieczna, aby ograniczyć powstawanie i gromadzenie się gazów w jelitach, które utrudniają wizualizację kręgosłupa.
Należy przyjąć pojedynczą dawkę podczas następnego posiłku. preparat enzymatyczny(Creon, Mezim, Pangrol) zgodnie z jego instrukcjami w celu poprawy trawienia.
Ostatni posiłek wieczorem przed badaniem RTG można zjeść nie później niż o godzinie 19:00. Sam zabieg przeprowadza się rano na czczo.
Na 12 godzin przed proponowanym badaniem wieczorem wykonuje się lewatywę oczyszczającą, którą najlepiej powtórzyć rano.
Jeśli nie jest to możliwe, należy wieczorem przyjąć pojedynczą dawkę środka przeczyszczającego (Guttalax, Bisacodyl).
W dniu zabiegu należy rzucić palenie.
W celu zmniejszenia lęku i drżenia mięśni niektórzy eksperci zalecają przyjmowanie środków uspokajających (wyciąg z waleriany, Alora, Persen) na 3-4 dni przed wykonaniem zdjęcia rentgenowskiego.
Metodologia Badań
Sam zabieg jest bezbolesny i trwa około 10-15 minut. Najpierw pacjent musi zdjąć całą biżuterię i metalowe przedmioty i odsłonić się powyżej pasa. Okolice klatki piersiowej i szyi pokryte są materiałem ekranującym w celu ograniczenia negatywnego wpływu promieniowania na narządy wewnętrzne.
Ważny! Podczas badania pacjent powinien pozostawać w bezruchu. Pozwala to uzyskać wysokiej jakości obrazy i pomoże lekarzowi w interpretacji wyników.
Badanie wykonuje się w pozycji siedzącej lub leżącej na stole RTG. W tej pozycji wykonuje się zdjęcie RTG kręgosłupa lędźwiowego w dwóch projekcjach: bocznej i bezpośredniej. W każdym razie prawidłowa pozycja określa technik wykonujący badania rentgenowskie lub radiolog.
Radiografia funkcjonalna kręgosłupa lędźwiowego: jak to się robi
Czasami wymagana jest radiogramacja za pomocą testów funkcjonalnych, aby ocenić ruchomość poszczególnych odcinków kręgosłupa. Typ funkcjonalny Zdjęcia rentgenowskie wykonuje się po regularnych zdjęciach rentgenowskich. Przepisy mogą być inne. Najczęściej stosowaną pozycją jest strona z maksymalnym możliwym wyprostem i zgięciem dla pacjenta. Mogą być wymagane zdjęcia w pozycji siedzącej i stojącej. Ważne jest, aby dokładnie i prawidłowo wybrać pozycję pacjenta oraz nachylenie samej lampy rentgenowskiej.
Jak wykonać prześwietlenie u pacjentów obłożnie chorych i starszych
Pomimo powszechnej dostępności metody (można ją wykonać w poradni posiadającej pracownię RTG, w szpitalu) niektórzy pacjenci nie mają możliwości wykonania zdjęcia RTG w placówce medycznej. W tym przypadku korzystają z urządzeń mobilnych (lub przenośnych), które dostarczane są bezpośrednio do Twojego domu i tam już są realizowane. badanie rentgenowskie. Jednak jakość obrazów uzyskanych tą metodą jest gorsza niż w przypadku urządzeń stacjonarnych.
Wyniki prześwietlenia rentgenowskiego
Badanie rentgenowskie
Na to, co pokazuje zdjęcie, może kompetentnie odpowiedzieć tylko specjalista z zakresu radiologii, chociaż często wstępne wnioski może wyciągnąć lekarz dowolnej specjalności. Po badaniu do radiologa przesyłane jest zdjęcie RTG (klisza) z radiografią konwencjonalną lub plik ze zdjęciem na nośniku elektronicznym techniką cyfrową. Ocenia stan tkanka kostna kręgi, stawy okolicy lędźwiowo-krzyżowej, określa stopień deformacji, opisuje dodatkowa edukacja i osteofity. Promienie rentgenowskie wyraźnie uwidaczniają struktury kostne, w przeciwieństwie do więzadeł i tkanek miękkich. Pacjent otrzymuje opis obrazu i opinię lekarską. Z nimi udaje się do lekarza prowadzącego, który stawia ostateczną diagnozę i przepisuje leczenie.
Bezpieczeństwo metody i częstotliwość jej stosowania
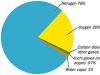
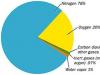
Promienie rentgenowskie są pochłaniane przez tkanki i powodują w nich reakcje fotochemiczne, co prowadzi do zakłócenia funkcji komórek. Dlatego też istnieją ograniczenia w częstotliwości badań. Ekspozycja na promieniowanie jest różna dla różnych obszarów ciała. Zatem dla radiografii okolicy lędźwiowej dawka promieniowania wynosi 0,7 mSv przy metodzie filmowej i 10 razy mniej przy metodzie cyfrowej. Za dopuszczalną dawkę uznaje się 1 mSv/rok, a maksymalną – 5 mSv.
Po pojedynczym badaniu nie będzie bezpośredniej szkody, ale jeśli będzie systematycznie przekraczana akceptowalne standardy możliwe są długoterminowe skutki: procesy onkologiczne, nieprawidłowości rozwojowe u potomstwa.
Tym samym radiogram kręgosłupa jest bardzo cenną metodą diagnostyki schorzeń narządu ruchu. Wykwalifikowany specjalista pomoże Ci poprawnie zinterpretować obraz. A ze strony pacjenta potrzebne jest tylko jedno – wysokiej jakości przygotowanie do prześwietlenia kręgosłupa w odcinku lędźwiowo-krzyżowym, które ma bardzo ważne dla dokładnej oceny wyniku badania.
Często borykasz się z problemem bólu pleców lub stawów?
Prowadzisz siedzący tryb życia?Nie możesz pochwalić się królewską postawą i ukrywać garbienie pod ubraniem?Wydaje Ci się, że to szybko minie samoistnie, a ból tylko się nasila... Wiele metod już działa próbowano, ale nic nie pomaga... A teraz jesteś gotowy skorzystać z każdej okazji, która zapewni Ci długo oczekiwane dobre samopoczucie!
Według WHO nawet 90% ludzi przynajmniej raz doświadczyło bólu krzyża. W której określony objaw najczęściej obserwowane u pacjentów powyżej 60. roku życia (do 50% przypadków). Przyczyny bólu pleców są różne. Oprócz patologii narządów Jama brzuszna Należą do nich choroby kręgów, krążków międzykręgowych, więzadeł i mięśni, rdzenia kręgowego i nerwy rdzeniowe. Prosta metoda Rentgen dolnej części pleców służy do diagnozowania chorób i urazów kręgosłupa.

Lekarz badający prześwietlenie
Na to badanie kręgi są dobrze uwidocznione, ale stan pozostałych struktur (krążki międzykręgowe, więzadła) można ocenić jedynie na podstawie znaki pośrednie. Formacje tkanek miękkich są niewidoczne na zdjęciu rentgenowskim. Jednak w przypadku kostnienia lub odkładania się soli wapnia dopiero zdjęcie rentgenowskie kręgosłupa lędźwiowego może wykazać patologicznie zmienione krążki i więzadła. Przy podawaniu pod błona pajęczynówkiśrodka kontrastowego (mielografia) możliwe staje się badanie rdzenia kręgowego i ocena drożności przestrzeni podpajęczynówkowej.
Kto potrzebuje prześwietlenia rentgenowskiego?
W przypadku podejrzeń urazów i chorób przepisywane są zdjęcia rentgenowskie kręgosłupa lędźwiowo-krzyżowego. Wyróżnia się następujące wskazania do badania:
Ból krzyża niezwiązany z patologią narządy wewnętrzne. Uczucie pełzania (parestezje) lub drętwienie kończyn dolnych. Ograniczenie ruchów w odcinku lędźwiowym kręgosłupa. Skrzywienie kręgosłupa. 
Ból w odcinku lędźwiowym kręgosłupa
Rentgen pozwala na diagnostykę urazów, nowotworów, zmian zwyrodnieniowych, zapalnych i choroba zakaźna kręgosłup. Jednak badanie dysków, więzadeł, mięśni i rdzenia kręgowego wymaga zastosowania innych, bardziej informatywnych metod. Fluoroskopia nie może wykazać zmian widocznych w tomografii komputerowej lub rezonansie magnetycznym. Niemniej jednak rentgen, jako najbardziej dostępna metoda, znajduje szerokie zastosowanie w diagnostyce patologii kręgosłupa lędźwiowo-krzyżowego. W ramach obowiązkowego ubezpieczenia zdrowotnego badanie odbywa się bezpłatnie zgodnie z zaleceniami lekarza prowadzącego. Dodatkowe procedury diagnostyczne wykonywane są najczęściej na koszt pacjenta, co oznacza, że nie są one dostępne dla wszystkich kategorii populacji.
Przeciwwskazania do badania
Zdjęcia rentgenowskie kręgosłupa lędźwiowego są niezwykle niepożądane w czasie ciąży. W przeciwieństwie do zdjęć innych obszarów ciała, w tym przypadku nie zawsze można chronić zarodek przed promieniowaniem. Jest to szczególnie prawdziwe w przypadku badania obszaru krzyżowo-guzicznego.
Promienie rentgenowskie w trzecim trymestrze są mniej niebezpieczne dla płodu. Jednakże przydatna informacja w tej chwili daje tylko rzut boczny. W obrazie z projekcji bezpośredniej szkielet dziecka nakłada się na kręgosłup matki, co znacznie komplikuje diagnozę. Dlatego kobiety w ciąży zwykle nie poddają się prześwietleniom okolicy lędźwiowo-krzyżowej. Jeśli jest to absolutnie konieczne (podejrzenie urazu lub guza), możesz zastosować badanie, któremu nie towarzyszy promieniowanie - MRI.

Rezonans magnetyczny nie wiąże się z narażeniem na promieniowanie
Związane jest z prześwietleniem dolnych partii kręgosłupa wysokie ryzyko napromienianie narządów płciowych, dlatego badanie jest niezwykle niebezpieczne dla kobiet w ciąży. Lepiej zrobić zdjęcie okolicy lędźwiowo-krzyżowej w ciągu pierwszych 10-14 dni po zakończeniu miesiączki. Ten środek ostrożności zapobiega przypadkowemu napromienianiu zarodka, jeśli pacjentka nie jest jeszcze świadoma swojej ciąży.
Przygotowanie do badania
Dolna część kręgosłupa przylega do odcinek dystalny jelita. Tworzenie się gazu w tym narządzie znacznie komplikuje diagnozę. Z tego powodu właściwe przygotowanie Aby uzyskać wysokiej jakości obraz, niezwykle ważne jest wykonanie zdjęć RTG kręgosłupa lędźwiowo-krzyżowego:
Na 2-3 dni przed zabiegiem należy powstrzymać się od spożywania pokarmów zwiększających powstawanie gazów: fasoli, fasoli, kapusty, czarnego pieczywa, jabłek. Badanie należy przeprowadzić na czczo. Ostatni posiłek w dniu poprzedzającym badanie RTG powinien przypadać najpóźniej o godzinie 18:00. Wieczorem i rano przed badaniem wykonywana jest lewatywa oczyszczająca. 
Irygator Esmarcha
Rentgen kręgosłupa lędźwiowego również implikuje pewne dodatkowe warunki, zwiększając zawartość informacyjną obrazu. Przygotowanie obejmuje również opróżnianie Pęcherz moczowy przed zabiegiem i usunięciem metalowych przedmiotów z badanej okolicy ciała. Te ostatnie blokują promienie rentgenowskie i tworzą dodatkowe cienie na obrazie.
Treść informacyjna badania rentgenowskiego okolicy lędźwiowej w dużym stopniu zależy od jakości jego przygotowania. Nie każdy pacjent o tym wie. Dlatego lekarz, który skierował pacjenta na badanie, musi wyjaśnić, jak przygotować się do prześwietlenia kręgosłupa lędźwiowego.
Technika badawcza
Podczas wykonywania radiografii okolicy lędźwiowej stosuje się następujące projekcje:
Proste (przód i tył). Boczny. Skośne (lewy i prawy, tył i przód).
Zdjęcie można wykonać w pozycji leżącej lub stojącej. Do diagnozowania skrzywień kręgosłupa zwykle wykorzystuje się pozycję pionową. Aby zbadać ruchliwość okolicy lędźwiowej i wykryć przemieszczenie kręgów, zaleca się testy funkcjonalne:
Projekcje boczne wykonuje się w zgięciu i wyprostze odcinka lędźwiowego. W projekcji bezpośredniej można ocenić ruchomość kręgosłupa podczas zginania w bok - w lewo i w prawo. 
Rentgen kręgosłupa lędźwiowego w projekcji bocznej i bezpośredniej
Jak wykonuje się zdjęcie rentgenowskie w pozycji leżącej? Dla lepszej wizualizacji struktur kręgosłupa ważna jest znajomość niektórych cech ułożenia pacjenta:
W pozycji leżącej, w celu zbadania okolicy lędźwiowej, nogi pacjenta należy ugiąć w kolanach. W tym przypadku fizjologiczna krzywizna kręgosłupa (lordoza) zostaje wyprostowana, a sam kręgosłup znajduje się blisko kasety i równolegle do niej, co podnosi jakość i zawartość informacyjną obrazu. Podczas badania kości krzyżowej i kości ogonowej warunek ten nie jest obowiązkowy, w tym przypadku zdjęcie wykonuje się z wyprostowanymi nogami. Aby w projekcji bocznej uzyskać kręgosłup równoległy do kasety, pod talią pacjenta umieszcza się poduszkę przepuszczającą promieniowanie.
Wiele uwagi poświęca się ochronie narządów płciowych przed promieniowaniem. Podczas wykonywania zdjęcia okolicy lędźwiowo-krzyżowej należy zastosować specjalne płytki, które nie przepuszczają promieni rentgenowskich. Jednak ich zastosowanie nie zawsze jest możliwe. Jeśli ekran obejmuje obszar zainteresowania lekarza (na przykład podczas robienia zdjęcia okolicy krzyżowo-guzicznej), należy go porzucić, w przeciwnym razie znaczenie badania zostanie utracone.
Ekspozycja na promieniowanie podczas radiografii kręgów lędźwiowych wynosi 0,7 i 0,08 mSv, gdy obraz jest wykonywany odpowiednio za pomocą kliszy i urządzenia cyfrowego.
Dekodowanie wyniku
Co pokazuje zdjęcie rentgenowskie okolicy lędźwiowo-krzyżowej:
Anomalie rozwojowe: dodatkowe kręgi, zmiany w kształcie ich ciał i procesów. Kontuzje. Na zdjęciu rentgenowskim widoczne są linie pęknięć i przemieszczenia fragmentów. W przypadku złamania kompresyjnego kręg przyjmuje kształt klina, a jego wysokość maleje. Osteochondroza. Charakteryzuje się zmniejszeniem wysokości przestrzeni międzykręgowej, zniszczeniem płytek końcowych i pojawieniem się brzeżnych narośli kostnych. Kolejnym objawem jest naruszenie stabilności dotkniętego dysku, co wykazują prześwietlenia rentgenowskie z testami funkcjonalnymi. Podczas ruchów określa się większą (nadmierną ruchliwość) lub mniejszą (hipomobilność) zbieżność kręgów dotkniętego segmentu niż obserwuje się w sąsiednich zdrowe obszary kręgosłup. W przypadku niestabilności dochodzi do przemieszczenia kręgów do przodu, do tyłu lub na bok o więcej niż 2 mm. Spondyloza deformuje. Patologia występuje w wyniku kostnienia więzadła podłużnego przedniego. Na zdjęciu rentgenowskim widoczne są narośla kostne w kształcie dzioba, wyrastające z przedniej i bocznej powierzchni trzonów kręgowych. Struktura samych kręgów, a także wysokość przestrzeni międzykręgowej nie są naruszone. W przypadku spondylozy zmienia się więzadło podłużne przednie na 2-3 kręgach. Jej zajęcie na większym obszarze nazywa się chorobą Forestiera (ligamentoza zrostowa). Artroza stawów międzykręgowych (spondyloartroza). Radiologicznie objawia się zwężeniem szpary stawowej, pojawieniem się narośli kostnych oraz zmianami sklerotycznymi w strukturach biorących udział w tworzeniu stawu. Przepuklina dysku. Ustal na zdjęciu rentgenowskim ta patologia może to być niezwykle trudne. Objawy przepukliny – lordoza prostująca, skolioza (skrzywienie patologiczne), klinowata przestrzeń międzykręgowa (objaw „spacera”) – nie zawsze są widoczne. Metodą z wyboru w diagnostyce patologii dysku jest MRI. 
Przepuklina krążka międzykręgowego w MRI
Gruźlicze zapalenie stawów kręgosłupa. Przestrzeń międzykręgowa w dotkniętym obszarze zwęża się, w trzonie kręgu obserwuje się miejscową osteoporozę, pojawiają się ubytki i zniszczenia brzeżne. Możliwe jest klinowe zniekształcenie kręgu. Guzy są widoczne na zdjęciach rentgenowskich, jeśli osiągną duże rozmiary i niszczą struktury kręgosłupa. Małe guzy mogą nie zostać wykryte za pomocą prześwietlenia rentgenowskiego.
Rentgen pozwala wyraźnie zwizualizować patologię kręgów. Jednak choroby innych formacji - więzadeł, dysków, korzeni nerwów rdzeniowych, rdzenia kręgowego - mogą być niezwykle trudne do wykrycia na obrazie. Dlatego, aby wyjaśnić diagnozę, należy zastosować metody bardziej informacyjne - CT i MRI.
Inne sposoby diagnozowania chorób kręgosłupa
Rentgen z kontrastem (mielografia lub pneumomielografia) pozwala zbadać struktury kanału kręgowego, które są niewidoczne na zwykłym zdjęciu rentgenowskim. Jednak wraz z wprowadzeniem takich procedura diagnostyczna podobnie jak MRI, nie ma potrzeby stosowania kontrastu. Rezonans magnetyczny jest metodą wskazaną do badania rdzenia kręgowego i przestrzeni podpajęczynówkowej. MRI sprawdziło się w diagnostyce guzów śródrdzeniowych, przepuklin krążka międzykręgowego i urazowych uszkodzeń rdzenia kręgowego.

MRI kręgosłupa lędźwiowo-krzyżowego
CT daje więcej informacji niż prześwietlenia rentgenowskie. Badanie to pozwala ocenić stan nie tylko kręgów, ale także innych struktur: więzadeł, mięśni, krążków międzykręgowych. Jednak w celu uwidocznienia naczyń lub guzów rdzenia kręgowego, podobnie jak w przypadku radiografii, czasami konieczne jest wstrzyknięcie kontrastu, co wiąże się z ryzykiem skutki uboczne. Wadą tej metody jest narażenie na promieniowanie wynoszące 5,4 mSv na jeden zabieg, co uniemożliwia wykonanie badania kobietom w ciąży.
Kolejną metodą radiologiczną stosowaną w diagnostyce patologii kręgów lędźwiowych są badania radionuklidowe. Do organizmu pacjenta wstrzykuje się radiofarmaceutyk, czyli substancję zawierającą radionuklid. Emitowane przez nie promieniowanie jest rejestrowane przez urządzenia diagnostyczne, co pozwala na ocenę kumulacji leku w strukturach kręgosłupa. Metodę tę stosuje się do identyfikacji nowotworów pierwotnych i przerzutowych oraz do diagnostyki choroby zapalne kręgosłup.
Obecnie prześwietlenia kręgosłupa lędźwiowo-krzyżowego są najbardziej pouczającą metodą diagnozowania różnych patologii i chorób. Zabieg jest szybki i bezbolesny, a nowy sprzęt medyczny wykorzystuje minimalną dawkę niebezpiecznych promieni rentgenowskich.
Zdjęcia rentgenowskie można wykonać w dowolnej placówce medycznej: w przychodni w miejscu zamieszkania, w oddział chirurgiczny szpitale czy prywatne kliniki.
Diagnostyka prowadzona jest także poza placówką medyczną z wykorzystaniem urządzeń mobilnych.
Dlaczego warto wykonać prześwietlenie dolnej części pleców?
Głównym wskazaniem do rozpoznania jest ból w okolicy lędźwiowej. Jeśli przebieg terapii ma na celu wyeliminowanie ból nieskuteczne, wydawane jest skierowanie na badanie RTG.
Badanie rentgenowskie jest również wskazane w przypadku:
bóle pleców i kończyn; drętwienie kończyn; skrzywienie kręgosłupa; podejrzenie nowotworu złośliwego; podejrzenie wysunięcia; przepuklina kręgowa; chroniczne uczucie zmęczenia i osłabienia; powikłania po złamaniach; wcześniejsza diagnoza chirurgia lub po operacji.
Uwaga: główną wadą diagnozy jest trudne badanie mięśni i więzadeł oraz brak możliwości zbadania tkanek miękkich. Rentgen nie może zdiagnozować skręcenia.
Co pokazuje zdjęcie rentgenowskie okolicy lędźwiowo-krzyżowej?
Podczas radiografii specjalista ocenia strukturę tkanki kostnej kręgów, diagnozuje obecność płynu i możliwe deformacje krążków międzykręgowych. Ponadto identyfikuje się różne patologie kręgosłupa.
Rentgen jest skuteczny w diagnozowaniu:
patologiczne skrzywienie kręgosłupa; bolesne zużycie kości i chrząstki; guzy nowotworowe; osteoporoza - patologiczne ścieńczenie tkanki kostnej; kręgozmyk - przemieszczenie kręgów w stosunku do innych kręgów; zapalenie korzonków lędźwiowo-krzyżowych; zwężenie - zwężenie kręgosłupa; infekcyjne zapalenie kręgosłupa choroby; przepuklina dysku..
Uwaga: patologie zdiagnozowane podczas prześwietleń kręgosłupa lędźwiowo-krzyżowego nie zawsze są spowodowane problemami z plecami.
Jak przygotować się do zabiegu
W przeciwieństwie do prześwietleń kręgosłupa szyjnego, prześwietlenia kręgosłupa lędźwiowo-krzyżowego wymagają dość poważnego przygotowania. Proces przygotowawczy rozpoczyna się na trzy dni przed datą diagnozy.
Lekarz wystawiający skierowanie na badanie musi szczegółowo opisać wszystkie czynności przygotowawcze, jakie musi wykonać pacjent.
Jeśli nie przygotujesz się odpowiednio do zdjęcia RTG, obrazy będą niewyraźne i rozmazane, co znacznie utrudnia postawienie prawidłowej diagnozy i zaprojektowanie odpowiedniego toku leczenia.
Etapy przygotowania
Na kilka dni przed badaniem pacjent powinien wykluczyć ze swojej diety produkty sprzyjające wzdęciom: mleko, świeże owoce i warzywa, rośliny strączkowe, czarne pieczywo. Węgiel aktywowany trzy razy dziennie po dwie tabletki środek uspokajający pacjent musi przyjmować korzeń kozłka trzy razy dziennie, 15 kropli. Dzięki temu podczas zabiegu będą Państwo spokojni i pozostaną w bezruchu.Ostatni posiłek w przeddzień badania należy spożyć nie później niż na 19 h.Przepisywane są dwie lewatywy: w noc poprzedzającą i w dniu diagnozy.W dniu badania. prześwietleniu, pacjent nie powinien pić, jeść i palić.
Dlaczego konieczne są działania przygotowawcze?
Przede wszystkim wszystko czynności przygotowawcze mają na celu oczyszczenie jelit, ponieważ nadmiar gazów i kału znacznie komplikuje badanie.
Zła jakość zdjęć nie pozwoli na postawienie prawidłowej diagnozy, konieczne będzie powtórne badanie i w konsekwencji podanie dodatkowej dawki promieniowania RTG.
Jak przebiega badanie?
Zabieg wykonywany jest wystarczająco szybko i nie powoduje dyskomfortu. Jedyny nieprzyjemne uczucie Podczas radiografii stół może stać się zimny.
Pacjent zdejmuje odzież i biżuterię z górnej części ciała i przyjmuje pozycję stacjonarną (siedzącą lub leżącą) na stole rentgenowskim. Aby chronić ciało, szyja i klatka piersiowa są osłonięte płytą osłaniającą.
Wymaganą liczbę zdjęć wykonujemy w ciągu kwadransa.
RTG z badaniami funkcjonalnymi
Radiografia funkcjonalna jest istotna do badania najbardziej ruchomych obszarów kręgosłupa: szyjnego i lędźwiowego.
W w tym przypadku diagnostykę przeprowadza się w rzucie bocznym, w pozycji leżącej, z maksymalnym możliwym zgięciem i wyprostem. Najbardziej pouczająca i wizualna jest radiografia, którą wykonuje się w pozycji pionowej lub siedzącej.
Jednak możliwości techniczne instytucji medycznej i stan fizyczny pacjent nie zawsze może z niego korzystać Ta metoda diagnostyka patologii kręgosłupa.
Aby badanie było jak najbardziej kompletne, wymagane są zdjęcia rentgenowskie w trzech projekcjach:
jeden tylny, dwa boczne: podczas zgięcia i maksymalnego wyprostu.
Testy funkcjonalne są dla każdego ściśle indywidualne obraz kliniczny. Głównym warunkiem pobierania próbek są przeciwne kierunki pozycji ciała. Tylko w ten sposób można określić pełen zakres ruchów w wybranym segmencie. Istotny jest także dobór odpowiedniego kąta lampy rentgenowskiej, aby uniknąć ewentualnego zniekształcenia obrazu na zdjęciach.
Uwaga: wszystko niezbędne badania kręgosłupa lędźwiowego wraz z badaniami funkcjonalnymi można wykonać w zwykłej pracowni RTG.
Zdjęcie RTG kręgosłupa lędźwiowego z badaniami funkcjonalnymi

Radiografię funkcjonalną wykonuje się na podstawie wyników klasycznego zdjęcia rentgenowskiego kręgosłupa lędźwiowego ogólne warunki pacjent.
Wyselekcjonowane zostają obszary kręgosłupa wymagające dodatkowego i dokładniejszego zbadania. Następnie specjalista wybiera optymalną metodę diagnostyczną.
Dla diagnostyka funkcjonalna kręgosłupa stosuje się następujące badania:
W pozycji leżącej. Zgięcie. Pacjent leży na boku, kładzie głowę na ramieniu zgiętym w łokciu, ugina nogi w kolanach i przyciąga je w stronę brzucha. Pacjent stoi bokiem do podstawy pionowej, utrzymując postawę lordoza lędźwiowa. Jedno ramię jest zgięte w stawie i umieszczone za głową. Wskazówka sekundowa dotyka krawędzi stołu. W pozycji siedzącej. Zgięcie. Pacjent siedzi bokiem do pionowej podstawy, dotykając jej ciałem. Ramiona są skrzyżowane, obejmując kolana, łokcie spoczywają na biodrach. Tułów musi być maksymalnie pochylony do przodu. Pacjent musi jak najbardziej odchylić się do tyłu, odchylić głowę i wygiąć klatkę piersiową. W pozycji stojącej. Zgięcie. Pacjent stoi bokiem do pionowej podstawy, dotykając jej ciałem. Wykonuje maksymalny możliwy skłon do przodu, dotykając rękami podłogi i nie zginając kolan. Pacjent stoi bokiem do podstawy pionowej, pochyla się maksymalnie, odchyla głowę do tyłu i splata ręce z tyłu głowy.
Diagnostykę funkcjonalną kręgosłupa przeprowadza się u pacjentów z ostry ból którzy są w szpitalu. W tym celu pacjent kładzie się na przyczepie laterograficznej, biodra i uda powinny dotykać podstawy. Górna część ciała. Następnie nogi uginamy w kolanach i przyciskamy do brzucha.
Cena
Zaletą badania jest jego przystępna cena.
W płatne kliniki koszt diagnostyki waha się od 450 do 2200 rubli, a diagnostyka funkcjonalna – od 800 do 3000 rubli. W rządzie instytucje medyczne badania można wykonać bezpłatnie.
Koszt badania uzależniony jest od złożoności choroby, użytego sprzętu, miasta zamieszkania pacjenta oraz statusu kliniki.
Uwaga: w dużych rozmiarach zaludnionych obszarach Można skorzystać z usług mobilnego aparatu RTG, który specjaliści dostarczają do miejsca zamieszkania pacjenta i przeprowadzają badanie w domu. Należy jednak wziąć pod uwagę, że w takich warunkach jakość obrazów jest nieco niższa niż w warunkach klinicznych.
Przeciwwskazania
kobiety w ciąży i karmiące piersią dzieci nadmierne pobudzenie nerwowe nadwaga wcześniejsze zdjęcia rentgenowskie z zastosowaniem zawiesiny baru.
Pomimo tego, że dzisiaj radiografia kręgosłupa nie jest jedyną metodą diagnozowania patologii kręgosłupa, technika ta jest najbardziej niezawodna i pouczająca.
W skład kompleksu badań koordynacji neurologicznej wchodziły następujące badania:
1) utrzymanie równowagi w prostej i skomplikowanej pozycji Romberga przez 10 sekund. (w celu oceny możliwości utrzymania danej pozycji);
1) różne modyfikacje próby palec-nos, w tym próby obciążeniowe (po wielokierunkowych ruchach obrotowych rąk i obrotach głowy) - uderzenia naprzemienne palce wskazujące obie ręce do czubka nosa z zamkniętymi oczami, wykonywane w pozycji pionowej i pozycje poziome, 5 prób każdą ręką. Jednocześnie badanie sekwencyjne w pozycji stojącej i leżącej pozwala ocenić stopień wpływu czynnika ciężkości na koordynację ruchów. Zmierzone obciążenie o małej intensywności charakteryzuje się plastycznością
sfera koordynacyjna, tj. jej reakcja na zmiany w konkretnej sytuacji;
3) próba pięta-kolano – naprzemienne uderzanie piętami w kolana przeciwnych nóg, a następnie ruch po przednich powierzchniach nóg, 5 razy każdą nogą;
4) konieczna jest łączna ocena tych badań w celu stwierdzenia dysocjacji pomiędzy kończyną górną i dolną podczas wykonywania danych ruchów);
5) znalezienie środka taśmy centymetrowej wzdłuż jej nieoznaczonej strony z zapisem odchyleń - centymetry, 5 naprzemiennych prób każdą ręką (w celu scharakteryzowania uczestnictwa analizator wizualny w wykonywaniu precyzyjnych ruchów).
Oceny uzyskanych danych dokonaliśmy za pomocą specjalnej skali opracowanej w Zakładzie Rehabilitacji i Rehabilitacji Medycyna sportowa RGMU:
a) dla skomplikowanej pozycji Romberga: - równowaga stabilna - O punktów, - odchylenie jednego ramienia - 1 punkt; odchylenie obu ramion – 2 punkty, - odchylenie głowy – 3 punkty; ogólna niestabilność - 4 punkty. Niemożność utrzymania równowagi - 5 punktów;
6) w przypadku testów palec-nos: - dokładne trafienie w czubek nosa - O punktów; uderzenie w nos z pominięciem osi środkowej – 1 pkt; trafienie w nos na przecięciu osi środkowej - 2 punkty; - uderzenie w twarz w tę samą stronę - 3 punkty; - uderzenie w twarz z przeciwnej strony – 4 punkty; - obok twarzy - 5 punktów;
c) za próbę pięta-kolano: precyzyjne uderzenie w kolano i wbicie w goleń – 0 pkt; niedokładne uderzenie w kolano, proste uderzenie w goleń – 1 punkt; celne uderzenie w kolano, nierówny cel w goleń - 2 punkty; brak i drybling w obrębie kończyny – 3 punkty; brak kończyny lub poślizg pięty podczas jazdy po goleni – 4 pkt; niewykonanie kolokwium – 5 pkt.
Zastosowana skala pozwala na analizę nie tylko stopnia odchyleń podczas wykonywania danego testu koordynacyjnego, ale także ich ilości. Dodatkowo pozwala scharakteryzować asymetrię, jaką posiada pacjent.
Dane techniczne
Wymiary kliszy: 18 x 43 cm (7 x 17"), 20 x 40 cm, kaseta ułożona wzdłużnie. Czułość kliszy 400, filtr kompensacyjny ±FR: 115 cm (40"). Stosowana jest siatka przesiewająca. Duża koncentracja. Ekspozycja przy napięciu 90 kV jest automatycznie ustawiana zgodnie z polem centralnym za pomocą miernika ekspozycji na promieniowanie rentgenowskie.
Przygotowanie pacjenta
Zdejmij buty.
- Pacjent stoi ściśle profilowo do stojaka pionowego.
- Nogi są proste i równoległe, stopy lekko rozstawione.
- Ramiona wyciągnięte do przodu (maj podparty przez coś) lub uniesiony nad głowę.
- Maksymalne zgięcie i wyprost.
- Środek kasety znajduje się 2 PP powyżej grzebienia skrzydła biodrowego.
Wyrównanie
- Wiązka promieni rentgenowskich jest skierowana prostopadle do błony.
- Belka środkowa skierowana jest 2 PP nad grzebień skrzydła biodrowego, cofając się od tylnej powierzchni pleców na szerokość ramienia, do środka kasety.
- Centrowanie, przysłona, oznaczenie strony zwróconej do folii.
- Jedno zdjęcie rentgenowskie wykonuje się przy maksymalnym zgięciu, a drugie przy wyprostze.
Opcje
Możliwe jest badanie stanu funkcjonalnego z nachyleniem w prawo i w lewo (czułość kliszy 400, następnie patrz wyżej, jak w przypadku fotografii kręgosłupa lędźwiowego w projekcji przednio-tylnej).
Życzenia
Jeśli masz skoliozę lewostronną, skręć lewe ramię Pacjent do pozycji pionowej.
Kręgosłup
Kryteria prawidłowo wykonanego zdjęcia RTG
- Cała miednica jest w pełni i symetrycznie przedstawiona, w tym stawy biodrowe, szaszłyki kość udowa i skrzydła kości biodrowej (1).
- Po obu stronach (2) wyraźnie widoczna jest zewnętrzna krawędź krętarza większego.
Wyrównanie
- Wiązka promieni rentgenowskich jest skierowana prostopadle do błony.
- Belka środkowa skierowana jest na środek kasety.
- Centrowanie, przesłona, oznaczenie boczne.
- Wstrzymaj oddech po wydechu.

Miednica: widok przednio-tylny, w pozycji stojącej
Dane techniczne
Wymiary kliszy: 35 x 43 cm (14 x 17"), kaseta umieszczona jest wzdłużnie. Czułość kliszy: 200 (400). FR: 115 cm (40"). Stosowana jest siatka przesiewająca. Duża koncentracja. Ekspozycja przy napięciu 77 kV jest ustawiana automatycznie przy użyciu dwóch lub trzech pól za pomocą miernika ekspozycji na promieniowanie rentgenowskie.
Przygotowanie pacjenta
- Zdejmij całą odzież z wyjątkiem bielizny.
Zdejmij buty.
- Pacjent stoi tyłem do stojaka pionowego, ręce. pominięty.
- Nogi wyprostowane, stopy lekko zwrócone do wewnątrz (stykające się duże palce u nóg, odległość między piętami 4 cm).
- Ewentualna różnica w długości nóg wskazana na filmie została wyeliminowana.
- Ucisk brzucha szerokim pasem (pod nieobecność anewy
ryzmy aorty brzusznej!) Leżąc
- Pozycja: leżąc na plecach, nogi zwrócone do wewnątrz, kolana na tym samym poziomie, wyprostowane (jeśli jedno z kolan nie daje się wyprostować, po przeciwnej stronie umieszcza się miękką poduszkę dla podparcia).
- Górna krawędź kasety znajduje się 4 cm nad grzebieniem skrzydła biodrowego.
- W przypadku mężczyzn narządy płciowe są osłonięte.
Opcje
RTG dolnej części miednicy
- Górna krawędź kasety znajduje się na poziomie kolca biodrowego przednio-górnego.
Taz. Układanie Pennala I
- Wiązka promieni rentgenowskich jest skierowana pod kątem 40° w kierunku czaszkowo-ogonowym.
- Wiązka centralna skierowana jest na poziom kolca biodrowego przednio-górnego do środka kasety.
Taz. Układanie Pennala II
- Wiązka promieni rentgenowskich jest skierowana pod kątem 40° w kierunku ogonowo-czaszkowym.
- Belka środkowa skierowana jest 4 cm poniżej górna krawędź spojenie łonowe do środka kasety.
16451 0
1. Oznaczanie bólu wzdłuż wyrostków kolczystych kręgosłupa i w punktach przykręgowych.
2. Objaw Zatsepina - ból przy ucisku w miejscu przyczepu żeber X-XII do kręgów z powodu procesu zapalnego w stawach żebrowo-kręgowych.
3. Próba Wierieszczakowskiego – w celu wykrycia napięcia mięśni brzucha i pleców. Pacjent stoi tyłem do lekarza, lekarz kładzie dłonie dłońmi w dół na grzebieniach kości biodrowych i stopniowo naciskając próbuje zagłębić się w szczelinę pomiędzy brzegiem żebrowym a grzebieniem kości biodrowej. W obecności proces zapalny w mięśniach prostych grzbietu dłonie napotykają ostry opór ze strony mięśni brzucha i pleców.
4. Objaw Forestiera – w celu określenia kształtu postawy. Pacjent stoi tyłem do ściany, dotykając jej piętami, tułowiem i głową. Zwykle pięty, łopatki i tył głowy powinny dotykać ściany. U pacjentów ze zesztywniającym zapaleniem stawów kręgosłupa i chorobą Forestiera, ze względu na rozwój kifozy, nie będzie żadnego kontaktu.
5. Określenie ruchomości odcinka szyjnego kręgosłupa. Od СVII odmierz 8 cm i zrób znak. Następnie proszą pacjenta, aby maksymalnie pochylił głowę w dół i ponownie zmierzył tę odległość. U osób zdrowych zwiększa się o 3 cm, przy zajęciu odcinka szyjnego kręgosłupa odległość ta nieznacznie się zwiększa lub nie zmienia się wcale. U pacjentów ze zesztywniającym zapaleniem stawów kręgosłupa, z krótka szyja próbka nie ma charakteru informacyjnego.
6. Próba podbródkowo-mostkowa: osoba zdrowa swobodnie dotyka brodą mostka. Kiedy dotknięty jest kręgosłup szyjny, pozostaje odległość między brodą a mostkiem, przy głowie maksymalnie pochylonej do przodu.
7. Test Otta – w celu określenia ruchomości odcinka piersiowego kręgosłupa. Od Suts w dół odmierz 30 cm i zrób znak. Następnie ponownie mierzona jest odległość pomiędzy wskazanymi punktami, przy czym badany jest maksymalnie pochylony do przodu. U osób zdrowych odległość ta zwiększa się o 4-5 cm, a u chorych na zesztywniające zapalenie stawów kręgosłupa praktycznie się nie zmienia.
8. Określanie ograniczenia wychylenia oddechowego klatka piersiowa- w celu identyfikacji procesu patologicznego w stawach żebrowo-kręgowych. Pomiaru dokonuje się taśmą centymetrową na poziomie 4 żebra. Zwykle różnica w obwodzie klatki piersiowej między maksymalnym wdechem a wydechem wynosi 6-8 cm, wraz z rozwojem zesztywnienia stawów żebrowo-kręgowych różnica ta zmniejsza się do 1-2 cm, w przypadku rozedmy płuc test nie ma charakteru informacyjnego.
9. Test Schobera – w celu stwierdzenia ograniczeń ruchomości w odcinku lędźwiowym kręgosłupa. Od Ly ułóż 10 cm w górę i zrób znak. Przy maksymalnym pochyleniu do przodu u zdrowych osób odległość ta zwiększa się o 4-5 cm, a przy uszkodzeniu odcinka lędźwiowego kręgosłupa praktycznie się nie zmienia.
10. Test Thomayera – w celu oceny ogólnej ruchomości kręgosłupa. Określa się go, mierząc w centymetrach odległość od trzeciego palca wyciągniętych ramion do podłogi przy maksymalnym zgięciu do przodu. Odległość ta wynosi zwykle „0” i zwiększa się, gdy zgięcie kręgosłupa jest ograniczone.
11. Wskaźnik kręgosłupa (PI). Aby to ustalić, sumuje się następujące wartości (w cm): odległość podbródka - wcięcie szyjne mostka z maksymalnym odchyleniem głowy do tyłu, test Otta, test Schobera, wypadnięcie oddechowe klatki piersiowej. Od otrzymanej wartości odejmuje się wartość testu Thomayera (w cm). Normalna wartość PI wynosi średnio 27-30 cm (indywidualnie) i jest oceniana w czasie. Spadek PI wskazuje na postęp ograniczenia ruchomości kręgosłupa.
Objawy umożliwiające rozpoznanie zapalenia krzyżowo-biodrowego
1. Objaw Kushelevsky’ego (I): pacjent leży na plecach na twardym podłożu. Lekarz kładzie dłonie na grzebieniach biodrowych z przodu i mocno je naciska. W przypadku zmian zapalnych w obrębie SIJ pojawia się ból w okolicy krzyżowej.2. Objaw Kushelevsky'ego (II): pacjent leży na boku, lekarz kładzie dłonie na okolicy kości biodrowej i wywiera na nią nacisk. Pacjent odczuwa ból w okolicy kości krzyżowej.
3. Objaw Kushelevsky'ego (III): pacjent leży na plecach, jedna noga jest zgięta w stawie kolanowym i odłożona na bok. Lekarz opiera się na tym jedną ręką staw kolanowy, a drugą ręką naciska na stronę przeciwną biodrowe. Pacjent odczuwa ból w okolicy SIJ. Następnie sprawdza się obecność bolesności w okolicy drugiego SIJ.
4. Objaw Makarowa (I) - charakteryzuje się występowaniem bólu podczas opukiwania młotkiem diagnostycznym w okolicy SIJ.
5. Objaw Makarowa (II): pacjent leży na plecach, lekarz chwyta go za nogi nad GJ, zmuszając do rozluźnienia mięśni nóg, a następnie szarpnięciem rozsuwa nogi i łączy je. Ból pojawia się w okolicy krzyżowo-biodrowej.