எல்லா நோய்களும் இல்லை கார்டியோ-வாஸ்குலர் அமைப்பின்இன்று அவை அகால மரணத்தை அச்சுறுத்துகின்றன, அவற்றில் சில விடுபடுவது மிகவும் எளிதானது. இருப்பினும், மரபணு இயல்புடைய விலகல்கள் உள்ளன. இதில் பிருகடா நோய்க்குறியும் அடங்கும். இந்த நோய் ஆபத்தானது எலக்ட்ரோ கார்டியோகிராமில் ஏற்படும் மாற்றங்களால் அல்ல, ஆனால் இது திடீர் இதய இறப்பு அபாயத்தை கணிசமாக அதிகரிக்கிறது.
இந்த நோய்க்குறி 1992 இல் இரண்டு ஸ்பானிஷ் இருதயநோய் நிபுணர்களால் கண்டுபிடிக்கப்பட்டது, மேலும் தொண்ணூறுகளின் பிற்பகுதியில் தொடங்கும் அறிவியல் குறிப்பு புத்தகங்களில் இதைப் பற்றி ஒருவர் படிக்கலாம். எவ்வாறாயினும், இந்த சிக்கலின் நடைமுறை பக்கத்தை நாம் கருத்தில் கொண்டால், இன்று சில மருத்துவர்கள் இந்த நோயைப் பற்றிய தகவல்களைக் கொண்டுள்ளனர் என்பதை ஒப்புக் கொள்ள வேண்டும், எனவே அதைக் கண்டறிந்து சரியான சிகிச்சையைத் தொடங்க முடியாது.
ஜோசப் ப்ருகாடா மற்றும் அவரது சகோதரர் பெட்ரோ ஆகியோர் ப்ருகடா நோய்க்குறியைக் கண்டுபிடித்து விவரித்தனர்
கிழக்கு மற்றும் தெற்காசியாவில் இந்த நோயால் பாதிக்கப்பட்டவர்களின் எண்ணிக்கை கடுமையாக அதிகரித்து வருகிறது, அங்கு ஒவ்வொரு 10,000 பேரில் ஐந்து பேருக்கு இந்த நோய் உள்ளது.
மேற்கத்திய நாடுகளில், விகிதம் குறைவாக உள்ளது - 10,000 பேரில் இரண்டு பேர், 30 முதல் 40 வயதுக்குட்பட்டவர்களில் இந்த நிலை மிகவும் பொதுவானது, மேலும் அவர்களில் ஆண்கள் பெரும்பாலும் பாதிக்கப்படுகின்றனர் என்பதும் குறிப்பிடத்தக்கது.
காரணங்கள்
கரோனரி நாளங்களில் புண்கள் உள்ள நோயாளிகளுக்கு இந்த நோய் உருவாகிறது என்று முதலில் கருதப்பட்டது. மாரடைப்பு நோயால் பாதிக்கப்பட்டவர்களுக்கும் அல்லது வாங்கிய வரலாற்றைக் கொண்டிருப்பவர்களுக்கும் இந்த நோய்க்குறி உருவாகலாம் என்ற கருத்தும் இருந்தது. பிறவி நோயியல்இரத்த நாளங்கள் மற்றும் இதயம். இருப்பினும், இதய நோய்களுடன் தொடர்பில்லாதவர்களை திடீர் மரணம் அடையலாம் என்று பின்னர் கண்டறியப்பட்டது. நோய்க்குறியின் காரணங்கள் என்ன?
இந்த நிலை ஒரு மேலாதிக்க மற்றும் தன்னியக்க பாதையில் உள்ள பரம்பரை அடிப்படையிலானது, இன்னும் துல்லியமாக, ஒழுங்கின்மை உருவாவதற்கு காரணமான பல மரபணுக்களின் பிறழ்வு. இந்த பிறழ்வுகள் நோயின் வளர்ச்சிக்கு காரணமாக இருக்கலாம் என்று மாறிவிடும். அதே நேரத்தில், பல நோயாளிகளில் இது உறுதிப்படுத்தப்பட்டுள்ளது இந்த நோயியல்மரபணு உறுதிப்படுத்தல் இல்லை.
தன்னியக்க நரம்பு மண்டலம் நோய்க்குறியின் வளர்ச்சியில் தீவிரமாக பங்கேற்கலாம் என்று முடிவு செய்யப்பட்டது. நரம்புகளைத் தடுப்பது மற்றும் செயல்படுத்துவது என்று நம்பப்படுகிறது parasympathetic அமைப்புஅரித்மோஜெனெசிஸ் அதிகரிக்கிறது, எனவே ஒத்திசைவு தாக்குதல்கள் முக்கியமாக இரவில் அல்லது மாலையில் நிகழ்கின்றன.
எவ்வாறாயினும், காரணம் மரபியலில் இருந்தால், வலதுபுறத்தின் மின் இயற்பியல் செயல்பாட்டில் ஏற்படும் முரண்பாடுகளால் நோய்க்குறி உருவாகலாம் என்பதைப் புரிந்துகொள்வது அவசியம். இதய வென்ட்ரிக்கிள்அவரது வெளியேற்றத்தில். மூன்றாவது குரோமோசோமில் அமைந்துள்ள பிறழ்ந்த மரபணு, சோடியம் சேனல்களை குறியிடுவதில் ஈடுபட்டுள்ளது அல்லது இன்னும் துல்லியமாக, அதன் புரதத்தின் கட்டமைப்பில் ஈடுபட்டுள்ளது. இந்த சேனல்கள் சாத்தியமான செயல் தற்போதைய Na வழங்குகின்றன.
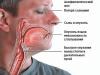
 வலது வென்ட்ரிக்கிளின் சுவரில் உள்ள PD மற்றும் சாதாரண நிலையிலும் ப்ருகாடா நோய்க்குறியிலும் ECG யின் ஒப்பீடு
வலது வென்ட்ரிக்கிளின் சுவரில் உள்ள PD மற்றும் சாதாரண நிலையிலும் ப்ருகாடா நோய்க்குறியிலும் ECG யின் ஒப்பீடு SCH 5A மரபணுவில் குறைந்தது 80 பிறழ்வுகள் ஏற்படுவதாகக் கணக்கிடப்படுகிறது. அவை நான்கில் ஒரு பகுதி நோயாளிகளிலும், பெரும்பாலும் ஒரே குடும்பத்திலும் காணப்படுகின்றனர். நிச்சயமாக, நோய் உருவாவதில் முக்கிய பங்கு வகிக்கப்படுகிறது. நோயியல் மாற்றங்கள், இது மற்ற மரபணுக்களில் நிகழ்கிறது மற்றும் சேனல்கள் மற்றும் புரதங்களை குறியாக்குவதற்கு பொறுப்பாகும்.
இவை அனைத்தையும் மீறி, காரணங்கள் இன்னும் தெளிவாக இல்லை மற்றும் தெளிவாக வகைப்படுத்த முடியாது என்பதை அங்கீகரிக்க வேண்டும். திடீரென்று இறந்தவர்களின் பிரேத பரிசோதனைக்குப் பிறகு பெரும்பாலான முடிவுகள் எடுக்கப்படுகின்றன. இந்த கண்டுபிடிப்புகள் ஆபத்து என்று கூறுகின்றன திடீர் மரணம்உயர்கிறது பின்வரும் வழக்குகள்:
- சூழ்நிலை மயக்கம்;
- அவரது மூட்டை, அவரது வலது கால் முற்றுகை;
- ECG இல் கண்டறியப்பட்ட குறிப்பிட்ட அறிகுறிகள்;
- திடீர் மயக்கத்தின் ஆரம்ப காரணமற்ற தாக்குதல்கள், குறிப்பாக அந்த நேரத்தில் டாக்ரிக்கார்டியா காணப்பட்டால்;
- நேரடி உறவினர்களின் திடீர் மரணம்.
அறிகுறிகள்
பிருகடா நோய்க்குறி முக்கிய அறிகுறி அறிகுறிகளின் இரண்டு குழுக்களால் வகைப்படுத்தப்படுகிறது:
- திடீர் மரணத்தின் அறிகுறிகள்;
- மயக்க நிலைகள்.
திடீர் இதய இறப்பிற்கு ஆளான கிட்டத்தட்ட 80% நோயாளிகள் சின்கோபல் தாக்குதல்களின் வரலாற்றைக் கொண்டிருந்தனர். மிகவும் கடுமையான வழக்குகள் வலிப்புகளுடன் இணைந்து மயக்கத்துடன் சேர்ந்தன. இருப்பினும், தாக்குதல்கள் இல்லாமல் ஏற்படலாம் மயக்க நிலைகள், ஆனால் இந்த வழக்கில் மற்ற அறிகுறிகள் தோன்றும்:
- திடீர் பலவீனம்;
- வெளிறிய
- இதய செயல்பாட்டில் குறுக்கீடுகள்.
 இது ஒரு மரபணு நோயாகும், இது எலக்ட்ரோ கார்டியோகிராமில் ஏற்படும் மாற்றங்களால் வகைப்படுத்தப்படுகிறது
இது ஒரு மரபணு நோயாகும், இது எலக்ட்ரோ கார்டியோகிராமில் ஏற்படும் மாற்றங்களால் வகைப்படுத்தப்படுகிறது முக்கிய மருத்துவ அறிகுறிகள் வென்ட்ரிகுலர் டாக்ரிக்கார்டியா மற்றும் ஃபைப்ரிலேஷனின் வளர்ச்சியை அடிப்படையாகக் கொண்டவை. அவை முக்கியமாக சூப்பர்வென்ட்ரிகுலர் டச்சியாரித்மியாக்களாக தங்களை வெளிப்படுத்துகின்றன.
38 வயதிற்கு மேற்பட்ட ஆண்களில் வென்ட்ரிகுலர் அரித்மியாவின் அவ்வப்போது அறிகுறிகள் மிகவும் பொதுவானவை, இருப்பினும், வயதானவர்கள் மற்றும் குழந்தைகளில் இதுபோன்ற ஒரு படம் காணப்பட்டபோது வழக்குகள் உள்ளன.
Brugada நோய்க்குறி பொதுவாக ஓய்வு அல்லது தூக்கத்தின் போது ஏற்படுகிறது, குறிப்பாக இதய துடிப்பு குறையும் போது. ஆனால் இந்த நோயியல் தன்மையின் 15% தாக்குதல்கள் உடல் உழைப்புக்குப் பிறகு நிகழ்ந்தன என்ற உண்மையை ஒருவர் புறக்கணிக்க முடியாது.
மது அருந்திய பிறகு வென்ட்ரிகுலர் அரித்மியா ஏற்படலாம். 93% வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் இரவில் நிகழ்ந்தது, 7% பகலில். விழித்திருக்கும் போது, நோய்க்குறி 13% மற்றும் தூக்கத்தின் போது 87% இல் வளர்ந்தது.
நோய்க்குறியின் பின்வரும் முக்கிய அறிகுறிகளை அடையாளம் காண முடியும் என்று மாறிவிடும்:
- VF அத்தியாயங்கள்;
- கடுமையான சுவாசக் கோளாறுடன் இரவுநேர தாக்குதல்கள்;
- வென்ட்ரிகுலர் டாக்ரிக்கார்டியா.
கூடுதலாக, திடீர் மரணத்தின் அத்தியாயங்கள் உள்ளன. இவை இல்லாத நிலைகள் மின் செயல்பாடுஇதயம் மற்றும் சுவாசம், ஆனால் நபர் தனது உணர்வுகளுக்கு வருகிறார். இது தற்செயலாக அல்லது சரியான நேரத்தில் உதவியை நாடுவதால் நிகழலாம். எனவே, நோய்க்குறி திடீர் மயக்கம், விரைவான இதயத் துடிப்பு மற்றும் காற்றின் பற்றாக்குறை ஆகியவற்றால் குறிக்கப்படுகிறது.
பரிசோதனை
இன்று முக்கிய மற்றும் பயனுள்ள கண்டறியும் முறை– ஈசிஜி. அதன் உதவியுடன் நீங்கள் வலது மூட்டை கிளைத் தொகுதியின் (RBBB) அறிகுறிகளைத் தீர்மானிக்க முடியும்.
அதே சமயம், சில லீட்களில் ST-பிரிவு உயர்வு மற்றும் சிறப்பியல்பு அறிகுறிகள்நோயியல். சில நேரங்களில் டி-அலை தலைகீழ் உள்ளது.

ப்ரூகாடா நோய்க்குறியை ஈசிஜியில் இரண்டு வகையான உயரத்தைப் பயன்படுத்தி அடையாளம் காணலாம்:
- "சேணம்" வடிவில் ST பிரிவு உயரம்
- "பெட்டக" வடிவத்தில் ST பிரிவின் உயர்வு.
இந்த பிரிவுக்கும் வென்ட்ரிகுலர் ரிதம் தொந்தரவுகளுக்கும் இடையே ஒரு தொடர்பு உள்ளது. உதாரணமாக, ஒரு நோயாளிக்கு இரண்டாவது வகை உயரம் இருந்தால், நோயியலின் அறிகுறி வடிவங்கள் ஆதிக்கம் செலுத்தும், இது சின்கோபல் தாக்குதல்கள் அல்லது வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் வடிவத்தில் அனமனிசிஸில் குறிக்கப்படும். இந்த நோயாளிகளில், அறிகுறியற்ற மாறுபாட்டுடன் இணைந்து முதல் வகை பிரிவு உயர்வைக் கொண்ட நோயாளிகளைக் காட்டிலும் திடீர் மரணம் அடிக்கடி கண்டறியப்படுகிறது.
நிலையான, நிலையற்ற ECG மாற்றங்கள் நோயறிதலை கடினமாக்குகின்றன, இது நோய்க்குறி இருப்பதை உறுதிப்படுத்த குறைந்த நம்பகமான முறைகளை நம்புவதற்கு வழிவகுக்கிறது. இது சம்பந்தமாக, நோயறிதலை உறுதிப்படுத்த, உயர் வலது மார்பு தடங்கள் பயன்படுத்தப்படலாம், இரண்டாவது அல்லது முதல் இண்டர்கோஸ்டல் இடைவெளிகளில் பதிவு செய்யப்படும்.
எஸ்சிடியில் இருந்து உயிர் பிழைத்த நோயாளிகளிடம் ஒரு ஆய்வு நடத்தப்பட்டது, அதற்கான காரணங்கள் தெரியவில்லை, அதே போல் அவர்களது உறவினர்கள். ஆய்வின் முடிவுகள், நிலையான பரிசோதனையின் போது நோயியலின் அறிகுறிகள் 70% நோயாளிகள் மற்றும் 3% உறவினர்களில் அடையாளம் காணப்பட்டுள்ளன, ஆனால் கூடுதல் பரிசோதனைகுறிகாட்டிகள் முறையே 92% மற்றும் 10% அதிகரிக்கும்.
Aymalin, Flecainide மற்றும் Procainamide உள்ளிட்ட ஆன்டிஆரித்மிக் மருந்துகளின் நிர்வாகத்தின் விஷயத்தில் ECG குறிகாட்டிகளைப் பதிவு செய்வது மிகவும் நம்பிக்கைக்குரியதாகக் கருதப்படுகிறது. இருப்பினும், இந்த விஷயத்தில், மருத்துவ பணியாளர்கள் paroxysmal VF மற்றும் TJ இன் வளர்ச்சிக்கு நன்கு தயாராக இருக்க வேண்டும், ஏனெனில் இந்த பரிசோதனையின் போது இந்த நிலைமைகளின் ஆபத்து கூர்மையாக அதிகரிக்கிறது.
ஆன்டிஆரித்மிக் மருந்துகளை எடுத்துக் கொண்ட பிறகு, நோயியலின் மறைந்த வடிவத்தை விவரிக்கும் வழக்குகள் உள்ளன. இருப்பினும், இந்த வழக்கில், வகுப்பு A பயனற்றதாக இருக்கும்போது C வகுப்பு மருந்துகள் எடுக்கப்பட்டன. ஒரு மறைக்கப்பட்ட நோய்க்குறி கண்டறிய, மருந்து Dimenhydrinate பயன்படுத்தப்படுகிறது.
காய்ச்சல் நிலைக்கு குறிப்பிட்ட கவனம் செலுத்தப்படுகிறது. இருப்பினும், இன்று மறைக்கப்பட்ட வடிவங்களை அடையாளம் காண்பது மிகவும் கடினம், ஏனெனில் மருத்துவ நடைமுறைமரபணு நோயறிதல் முறைகள் அரிதாகவே பயன்படுத்தப்படுகின்றன. மரபணுக்களில் ஏற்படும் பிறழ்வுகள் உடனடியாக கண்டறியப்படுவதில்லை. நோய்க்குறியில், கரோனரி ஆஞ்சியோகிராபி, எக்கோ கார்டியோகிராபி மற்றும் எண்டோமைகார்டியல் பயாப்ஸி போன்ற ஆராய்ச்சி முறைகளால் நோயியல் தீர்மானிக்கப்படவில்லை.
சிகிச்சை
தெளிவான மருந்து சிகிச்சை இன்னும் இல்லை என்பதை அங்கீகரிப்பது மதிப்பு. உண்மை என்னவென்றால், திடீர் மரணத்தின் சாத்தியக்கூறுகளை நம்பத்தகுந்த முறையில் குறைக்கும் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட மருந்துகள் எதுவும் இல்லை. இன்றுவரை, Propranolol மற்றும் Disopyramide போன்ற மருந்துகள் உறுதிப்படுத்தப்பட்டுள்ளன.
இதயத் தாளக் கோளாறுகளைத் தடுப்பதில் அவை சிறந்தவை. இருப்பினும், இவற்றைப் பயன்படுத்தும்போது வழக்குகள் உள்ளன மருந்துகள்எஸ்டி பிரிவு உயர்வுக்கு வழிவகுத்தது.

சில நேரங்களில் Isoproterenol இன் நரம்புவழி நிர்வாகம் பயன்படுத்தப்படுகிறது, இது VF மறுபிறப்புகளை நிறுத்த வழிவகுக்கும். அமியோடரோன் மற்றும் பீட்டா தடுப்பான்களை ஒரே நேரத்தில் எடுத்துக்கொள்வது SCD ஐத் தடுக்காது என்று சில நிபுணர்கள் நம்புகின்றனர்.
ப்ருகாடா நோய்க்குறி முழுமையடையாத நிலையில் உள்ளது, எனவே ஒரு தேடல் நடந்து வருகிறது மருத்துவ பொருட்கள், இது அதன் சிகிச்சையில் பயனுள்ளதாக இருக்கும். Cilostazol எடுத்துக்கொள்வதற்கான ஒரு வழக்கு விவரிக்கப்பட்டுள்ளது, இது VF இன் வழக்கமான அத்தியாயங்களைத் தடுக்கிறது. அட்ரினெர்ஜிக் அகோனிஸ்டுகள், அட்ரினெர்ஜிக் பிளாக்கர்கள் மற்றும் கேடகோலமைன்கள் ஒரு சிறப்பியல்பு பிரிவின் உயரத்தை குறைக்கின்றன.
இன்று மட்டுமே உள்ளன என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும் பயனுள்ள முறைநோய்க்குறியின் அறிகுறி பதிப்பைக் கொண்ட நோயாளிகளின் சிகிச்சை - கார்டியோவர்டர்-டிஃபிபிரிலேட்டரின் பொருத்துதல். இது திடீர் மரணத்தின் அத்தியாயங்களைத் தடுக்க உதவுகிறது.
இந்த சாதனத்தின் செயல் அமியோடரோனின் நிர்வாகத்துடன் இணைந்தால், அதன் வெளியேற்றங்களின் அதிர்வெண்ணைக் குறைக்க முடியும். இந்த சாதனத்தை பொருத்துவதற்கு பின்வரும் அறிகுறிகள் உள்ளன:
- 30 முதல் 40 வயதுடைய ஆண்கள்;
- எஸ்சிடியால் இறந்த நேரடி உறவினர்கள் நோயாளிகள்;
- தன்னிச்சையான ஈசிஜி மாற்றங்கள்;
- உறுதிப்படுத்தப்பட்ட மரபணு மாற்றம்.
விளைவுகள்
மேலே உள்ள எல்லாவற்றிற்கும் பிறகு, Brugada நோய்க்குறி ஒரு சாதகமற்ற முன்கணிப்பு உள்ளது என்பது தெளிவாகிறது. VF காரணமாக மரணம் ஏற்படுகிறது. ஆபத்து மரண விளைவு ECG இல் அவ்வப்போது மற்றும் நிலையான மாற்றங்களுக்கு அதே.
இது குறித்து குறிப்பிட்டு கூறுவது கடினம் தடுப்பு நடவடிக்கைகள், இது திடீர் மரணத்தின் அபாயத்தைக் குறைக்கும், குறிப்பாக வரும்போது மரபணு முன்கணிப்புஇந்த நோயின் தோற்றத்திற்கு. இருப்பினும், அதைப் புரிந்துகொள்வது அவசியம் ஆரோக்கியமான படம்வாழ்க்கை மற்றும் நல்ல மனநிலை உங்கள் நோய்களில் கவனம் செலுத்தாமல் இருக்க உதவும், சில சமயங்களில் அவை உங்கள் உயிரைக் காப்பாற்றும்.
பிருகடா நோய்க்குறிஇதயத்தின் மின் அமைப்பின் அரிதான பரம்பரைக் கோளாறு, இல்லையெனில் ஆரோக்கியமான இளைஞர்களுக்கு வென்ட்ரிகுலர் ஃபைப்ரிலேஷனுக்கு வழிவகுக்கும். இளைஞர்களுக்கு திடீர் மரணத்தை ஏற்படுத்தும் பிற நோய்களைப் போலல்லாமல், ப்ருகாடா நோய்க்குறி பொதுவாக செயல்பாடு அல்லது உடற்பயிற்சியின் போது அல்லாமல் தூக்கத்தின் போது ஏற்படுகிறது.
இதயம் அதன் சொந்த மின் (நடத்தும்) அமைப்பைக் கொண்டுள்ளது, இதில் மின் தூண்டுதல் ஜெனரேட்டர் - முக்கிய இதயமுடுக்கி (சைனஸ் முனை) - மற்றும் முழு மின்சுற்றையும் இணைக்கும் பாதைகளை (ஏட்ரியோவென்ட்ரிகுலர் சந்திப்பு, அவரது மற்றும் அதன் கிளைகளின் மூட்டை) நடத்துகிறது.
Brugada நோய்க்குறி கண்டறியப்பட்ட பெரும்பாலான மக்கள் இளம், நடுத்தர வயது பெரியவர்கள். சராசரி வயதுநோயறிதலின் போது 41 வயதுடையவர்கள். பிருகடா நோய்க்குறி பெண்களை விட ஆண்களுக்கு மிகவும் பொதுவானது - சில ஆய்வுகளில், ஆண்களின் பாதிப்பு பெண்களை விட ஒன்பது மடங்கு அதிகம்.
பிருகடா நோய்க்குறி அமெரிக்காவில் 10,000 பேரில் ஒருவரை பாதிக்கும் என்று கருதப்படுகிறது. இருப்பினும், தென்கிழக்கு ஆசிய வம்சாவளியைச் சேர்ந்தவர்களுக்கு இது மிகவும் பொதுவானது (தோராயமாக 100 பேரில் 1 வழக்கு). ஒரே இதய அசாதாரணமானது மின்சாரம்; ப்ருகாடா நோய்க்குறி உள்ளவர்களின் இதயங்கள் கட்டமைப்பு ரீதியாக இயல்பானவை.
அறிகுறிகள்
ப்ருகாடா நோய்க்குறியால் ஏற்படும் மிகவும் அழிவுகரமான பிரச்சனை தூக்கத்தின் போது திடீர் மரணம். இருப்பினும், ப்ருகாடா நோய்க்குறி உள்ளவர்கள் அத்தியாயங்களை அனுபவிக்கலாம் தலைச்சுற்றல், சமநிலை இழப்புஅல்லது (நனவு இழப்பு) அபாயகரமான விளைவுக்கு. மரணத்திற்கு முன் முதல் அறிகுறிகள் மருத்துவரின் கவனத்திற்கு வந்தால், ஒரு நோயறிதலைச் செய்து, அடுத்தடுத்த திடீர் மரணத்தைத் தடுக்க சிகிச்சையை பரிந்துரைக்க முடியும்.
முதலில் ஒரு மர்மமான "எதிர்பாராத/விளக்கப்படாத இரவு நேர மரணம்" என்று அடையாளம் காணப்பட்ட ப்ருகாடா நோய்க்குறி, தென்கிழக்கு ஆசியாவில் உள்ள இளைஞர்களை பாதிக்கும் ஒரு நிலையாக பல தசாப்தங்களுக்கு முன்பு முதலில் விவரிக்கப்பட்டது. இந்த ஆசிய இளம் ஆண்களுக்கு ப்ருகாடா நோய்க்குறி இருப்பது பின்னர் அங்கீகரிக்கப்பட்டுள்ளது, இது மற்ற இடங்களை விட உலகின் இந்த பகுதியில் மிகவும் பொதுவானது.
காரணங்கள் மற்றும் ஆபத்து காரணிகள்
ப்ருகாடா நோய்க்குறி இதய செல்களை பாதிக்கும் ஒன்று அல்லது அதற்கு மேற்பட்ட மரபணு அசாதாரணங்களால் ஏற்படுகிறது, குறிப்பாக சோடியம் சேனலைக் கட்டுப்படுத்தும் மரபணுக்களில். இது ஒரு தன்னியக்க மேலாதிக்க முறையில் மரபுரிமை பெற்றது, ஆனால் அசாதாரண SCN5A மரபணு அல்லது மரபணுக்கள் உள்ள அனைவரும் சமமாக பாதிக்கப்படுவதில்லை.
இதயத் தாளத்தைக் கட்டுப்படுத்தும் மின் சமிக்ஞை இதயக் கலத்தின் சவ்வுகளில் உள்ள சேனல்களால் உருவாக்கப்படுகிறது, அவை சார்ஜ் செய்யப்பட்ட துகள்கள் (அயனிகள் என அழைக்கப்படுகின்றன) சவ்வு முழுவதும் முன்னும் பின்னுமாக பாய அனுமதிக்கின்றன. இந்த சேனல்கள் வழியாக அயனிகளின் ஓட்டம் இதயத்தின் மின் சமிக்ஞையை உருவாக்குகிறது. மிக முக்கியமான சேனல்களில் ஒன்று சோடியம் சேனல் ஆகும், இது சோடியம் இதய செல்களுக்குள் நுழைய அனுமதிக்கிறது. ப்ருகாடா நோய்க்குறியில், சோடியம் சேனல் பகுதியளவு தடுக்கப்படுகிறது, இதனால் இதயத்தால் உருவாக்கப்பட்ட மின் சமிக்ஞை மாற்றப்படுகிறது. இந்த மாற்றம் மின் உறுதியற்ற தன்மைக்கு வழிவகுக்கிறது, இது சில சூழ்நிலைகளில் வென்ட்ரிகுலர் ஃபைப்ரிலேஷனுக்கு வழிவகுக்கும்.
கூடுதலாக, ப்ருகாடா நோய்க்குறி உள்ளவர்களுக்கு ஒரு வகையான டைசாடோனோமியா இருக்கலாம், இது அனுதாபம் மற்றும் பாராசிம்பேடிக் தொனிக்கு இடையில் ஏற்றத்தாழ்வு. உறக்கத்தின் போது பாராசிம்பேடிக் தொனியில் இயல்பான அதிகரிப்பு ப்ருகாடா நோய்க்குறி உள்ளவர்களில் மிகைப்படுத்தப்படலாம் என்றும், இந்த வலுவான பாராசிம்பேடிக் தொனியானது அசாதாரண சேனல் உறுதியற்ற தன்மையை ஏற்படுத்தி திடீர் மரணத்திற்கு வழிவகுக்கும் என்றும் பரிந்துரைக்கப்படுகிறது.
பிற காரணிகள்ப்ரூகாடா நோய்க்குறி உள்ளவர்களுக்கு ஆபத்தான அரித்மியாவை ஏற்படுத்தக்கூடிய செயல்பாடுகளில் காய்ச்சல், கோகோயின் பயன்பாடு மற்றும் பல்வேறு மருந்துகளின் பயன்பாடு, குறிப்பாக சில ஆண்டிடிரஸண்ட்ஸ் ஆகியவை அடங்கும்.
பரிசோதனை
ப்ருகாடா நோய்க்குறியால் ஏற்படும் மின் அசாதாரணங்கள் பண்புகளை ஏற்படுத்தும் ஈசிஜி முறை- என்று ஒரு முறை ப்ருகாடா முறை. இந்த மாதிரியானது போலி-வலது மூட்டை கிளைத் தொகுதியைக் கொண்டுள்ளது, அதைத் தொடர்ந்து லெட் V1 மற்றும் V2 இல் ST பிரிவு உயரங்கள் உள்ளன.
(A) - சாதாரண ஈசிஜிவலது மார்பு தடங்களில் (V1-V3); (B) - Brugada நோய்க்குறி மாற்றங்கள்
Brugada நோய்க்குறி உள்ள அனைவருக்கும் ECG இல் "வழக்கமான" Brugada முறை இல்லை, இருப்பினும் அவர்கள் மற்ற நுட்பமான மாற்றங்களைக் கொண்டிருக்கலாம். எனவே, Brugada நோய்க்குறி சந்தேகப்பட்டால் (உதாரணமாக, தூக்கத்தின் போது ஒரு குடும்ப உறுப்பினரின் மயக்கம் அல்லது திடீர் மரணம்), ஏதேனும் ECG அசாதாரணங்கள் ஒரு "வித்தியாசமான" Brugada வடிவத்தைக் கொண்டிருக்கிறதா என்பதை மதிப்பிடுவதற்கு எலக்ட்ரோபிசியாலஜி நிபுணரிடம் பரிந்துரைக்கப்பட வேண்டும்.
ஒரு நபரின் ஈசிஜி காட்டினால் ப்ருகாடா முறை, மற்றும் அவருக்கு விவரிக்கப்படாத அத்தியாயங்கள் இருந்தால் கடுமையான தலைச்சுற்றல்அல்லது மயங்கி விழுந்தால், அந்த நபர் மாரடைப்புக்கு ஆளானார் அல்லது 45 வயதிற்கு முன் குடும்பத்தில் திடீர் மரணம் ஏற்பட்டால், திடீர் மரணம் ஏற்படும் அபாயம் அதிகம். எவ்வாறாயினும், ப்ரூகாடா மாதிரியானது ECG இல் இருந்தால், ஆனால் மேலே உள்ள அறிகுறிகள் மற்றும் அறிகுறிகள் எதுவும் இல்லை என்றால், திடீர் மரணம் ஏற்படும் ஆபத்து மிகவும் குறைவு.
திடீர் மரணம் ஏற்படும் அபாயம் உள்ள ப்ருகாடா நோய்க்குறி உள்ளவர்களுக்கு தீவிர சிகிச்சை அளிக்க வேண்டும். எவ்வாறாயினும், ஈசிஜியில் ப்ருடாடா வடிவத்தைக் கொண்டவர்களுக்கு ஆனால் வேறு எந்த ஆபத்து காரணிகளும் இல்லை, தீவிரமான சிகிச்சை எப்படி இருக்க வேண்டும் என்பது பற்றிய முடிவு தெளிவாக இல்லை.
மின் இயற்பியல் ஆய்வுஒரு நபரின் திடீர் மரணம் ஏற்படும் அபாயத்தை தெளிவுபடுத்துவதன் மூலம் மிகவும் தீவிரமான சிகிச்சைக்கு வழிகாட்ட உதவுகிறது. ஆபத்தை துல்லியமாக மதிப்பிடுவதற்கான மின் இயற்பியல் சோதனையின் திறன் சிறந்ததை விட குறைவாக உள்ளது. இருப்பினும், முக்கிய தொழில்முறை சமூகங்கள் இப்போது கூடுதல் ஆபத்து காரணிகள் இல்லாமல் ECG இல் ப்ரூகாடா வடிவத்தைக் கொண்டவர்களில் இந்த ஆய்வை ஆதரிக்கின்றன.
மரபணு சோதனைப்ருகாடா நோய்க்குறியின் நோயறிதலை உறுதிப்படுத்த உதவலாம், ஆனால் நோயாளியின் திடீர் மரணத்தின் அபாயத்தை மதிப்பிடுவதில் பொதுவாக உதவாது. தவிர, மரபணு சோதனைப்ருகாடா நோய்க்குறி மிகவும் சிக்கலானது மற்றும் பெரும்பாலும் தெளிவான பதில்களை வழங்காது. எனவே, பெரும்பாலான நிபுணர்கள் இந்த நோயால் பாதிக்கப்பட்டவர்களுக்கு வழக்கமான மரபணு பரிசோதனையை பரிந்துரைக்கவில்லை.
ப்ருகாடா நோய்க்குறி இருப்பதால் மரபணு நோய், இது பெரும்பாலும் மரபுரிமையாக உள்ளது, தற்போதைய பரிந்துரைகளுக்கு இந்த நிலையில் கண்டறியப்பட்ட எவரின் முதல்-நிலை உறவினர்கள் அனைவருக்கும் திரையிடல் தேவைப்படுகிறது. திரையிடல்ஒரு ECG பரிசோதனை மற்றும் மருத்துவ வரலாற்றை கவனமாக மதிப்பாய்வு செய்ய வேண்டும், மயக்கம் அல்லது கடுமையான மற்றும் அடிக்கடி தலைச்சுற்றல் போன்ற அத்தியாயங்களைக் கண்டறிய வேண்டும்.
சிகிச்சை
ப்ருகாடா நோய்க்குறியில் திடீர் மரணத்தைத் தடுப்பதற்கான ஒரே நிரூபிக்கப்பட்ட முறை நிறுவல் ஆகும் பொருத்தக்கூடிய டிஃபிபிரிலேட்டர். பொதுவாக, ஆண்டிஆரித்மிக் மருந்துகள் தவிர்க்கப்பட வேண்டும். இந்த மருந்துகள் இதய உயிரணுக்களின் சவ்வுகளில் உள்ள சேனல்களை பாதிக்கும் விதம் காரணமாக, அவை ப்ருகாடா நோய்க்குறியின் வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் அபாயத்தைக் குறைக்காது, ஆனால் அவை உண்மையில் இந்த ஆபத்தை அதிகரிக்கக்கூடும்.
ப்ருகாடா நோய்க்குறி உள்ள ஒருவருக்கு பொருத்தக்கூடிய டிஃபிபிரிலேட்டர் இருக்க வேண்டுமா என்பது அவர்களின் திடீர் மரணத்தின் ஆபத்து அதிகமாகவோ அல்லது குறைவாகவோ தீர்மானிக்கப்படுகிறதா என்பதைப் பொறுத்தது. ஆபத்து அதிகமாக இருந்தால் (அறிகுறிகள் அல்லது எலக்ட்ரோபிசியாலஜிக்கல் ஆய்வுகளின் அடிப்படையில்), டிஃபிபிரிலேட்டர் பரிந்துரைக்கப்படுகிறது. ஆனால் பொருத்தக்கூடிய டிஃபிபிரிலேட்டர்கள் விலை உயர்ந்தவை மற்றும் அவற்றின் சொந்த சிக்கல்களைக் கொண்டுள்ளன, எனவே திடீர் மரணத்தின் அபாயங்கள் குறைவாக மதிப்பிடப்பட்டால், இந்த சாதனங்கள் தற்போது பரிந்துரைக்கப்படவில்லை.
ஒரு இளைஞருக்கு திடீர் இதயத் தடை ஏற்படக்கூடிய இதயக் கோளாறு இருப்பது கண்டறியப்பட்டால், பல்வேறு பயிற்சிகளைச் செய்வது பாதுகாப்பானதா என்ற கேள்வியைக் கேட்க வேண்டும். ஏனென்றால், இளைஞர்களுக்கு திடீர் மரணத்திற்கு வழிவகுக்கும் பெரும்பாலான அரித்மியாக்கள் உடற்பயிற்சியின் போது ஏற்படும் வாய்ப்புகள் அதிகம்.
ப்ருகாடா நோய்க்குறியில், மறுபுறம், உடற்பயிற்சியின் போது ஏற்படும் அபாயகரமான அரித்மியாக்கள் தூக்கத்தின் போது ஏற்படும் வாய்ப்புகள் அதிகம். எவ்வாறாயினும், கடுமையான உடற்பயிற்சிகள் இந்த நிலையில் உள்ளவர்களுக்கு இதயத் தடுப்புக்கான சாதாரண ஆபத்தை விட அதிகமாக இருக்கலாம் என்று பரிந்துரைக்கப்படுகிறது (கிட்டத்தட்ட எந்த புறநிலை ஆதாரமும் இல்லாமல்). இந்த காரணத்திற்காக, இதய நோயால் பாதிக்கப்பட்ட இளம் விளையாட்டு வீரர்களுக்கான உடற்பயிற்சி பரிந்துரைகளை நிவர்த்தி செய்யும் நிபுணர் குழுவால் உருவாக்கப்பட்ட முறையான வழிகாட்டுதல்களில் ப்ருகாடா நோய்க்குறி சேர்க்கப்பட்டுள்ளது.
ஆரம்பத்தில், ப்ருகாடா நோய்க்குறியுடன் விளையாடுவதற்கான வழிகாட்டுதல்கள் மிகவும் கட்டுப்படுத்தப்பட்டன. 2005 ஆம் ஆண்டு பெதஸ்தா 36வது மாநாட்டில் இதயக் குழல் குறைபாடு உள்ள விளையாட்டு வீரர்களுக்கான வழிகாட்டுதல்கள், ப்ருகாடா நோய்க்குறி உள்ளவர்கள் அதிக தீவிரம் கொண்ட உடல் செயல்பாடுகளை முற்றிலும் தவிர்க்க வேண்டும் என்று பரிந்துரைத்தது.
இருப்பினும், இந்த முழுமையான கட்டுப்பாடு பின்னர் மிகவும் கடுமையானதாகக் கண்டறியப்பட்டது. ப்ருகாடா நோய்க்குறியுடன் காணப்படும் அரித்மியாக்கள் பொதுவாக உடற்பயிற்சியின் போது ஏற்படாது என்பதால், அமெரிக்கன் ஹார்ட் அசோசியேஷன் மற்றும் அமெரிக்கன் கார்டியாலஜி கல்லூரியின் புதிய வழிகாட்டுதல்களின் கீழ் இந்த பரிந்துரைகள் 2015 இல் தாராளமயமாக்கப்பட்டன.
- அவர்கள், அவர்களின் மருத்துவர்கள், பெற்றோர்கள் அல்லது பாதுகாவலர்கள் புரிந்துகொள்கிறார்கள் சாத்தியமான அபாயங்கள்மற்றும் தேவையான முன்னெச்சரிக்கை நடவடிக்கைகளை எடுக்க ஒப்புக்கொண்டார்.
- ஒரு தானியங்கி வெளிப்புற டிஃபிபிரிலேட்டர் (AED) என்பது அவர்களின் தனிப்பட்ட விளையாட்டு உபகரணங்களின் இயல்பான பகுதியாகும்.
- குழு அதிகாரிகள் ஒரு தானியங்கி வெளிப்புற டிஃபிபிரிலேட்டரைப் பயன்படுத்தவும், தேவைப்பட்டால் CPR (இதய நுரையீரல் புத்துயிர்) செய்யவும் தயாராக உள்ளனர்.
சுருக்க
ப்ருகாடா நோய்க்குறி என்பது ஒரு அரிய மரபணு கோளாறு ஆகும், இது ஆரோக்கியமான இளைஞர்களுக்கு பொதுவாக தூக்கத்தின் போது திடீர் மரணத்தை ஏற்படுத்துகிறது. மீளமுடியாத நிகழ்வு ஏற்படும் முன் இந்த நிலையை கண்டறிவது முக்கியம். இதற்கு மருத்துவர்கள் விழிப்புடன் இருக்க வேண்டும் - குறிப்பாக மயக்கம் அல்லது விவரிக்க முடியாத தலைச்சுற்றல் உள்ளவர்களுக்கு - நுட்பமாக ஈசிஜி தரவுப்ருகாடா நோய்க்குறியில் காணப்படுகின்றன.
ப்ருகாடா சிண்ட்ரோம் நோயால் கண்டறியப்பட்டவர்கள், தகுந்த சிகிச்சையுடன் மரணத்தைத் தவிர்க்கலாம் மற்றும் சாதாரண வாழ்க்கையை வாழ எதிர்பார்க்கலாம்.
சுவாரஸ்யமானது

உயர் கல்வி(இருதயவியல்). இருதயநோய் நிபுணர், சிகிச்சையாளர், மருத்துவர் செயல்பாட்டு கண்டறிதல். நோய்களைக் கண்டறிதல் மற்றும் சிகிச்சையளிப்பதில் நான் நன்கு அறிந்தவன் சுவாச அமைப்பு, இரைப்பை குடல்மற்றும் இருதய அமைப்பு. அகாடமியில் பட்டம் பெற்றவர் (முழுநேரம்), அவருக்குப் பின்னால் விரிவான பணி அனுபவம். சிறப்பு: இருதயநோய் நிபுணர், சிகிச்சையாளர், செயல்பாட்டு நோயறிதல் மருத்துவர். .
J புள்ளி மற்றும் ST பிரிவின் உயரம், சரியான முன்னோடி லீட்கள் மற்றும் மருத்துவரீதியாக மீண்டும் மீண்டும் வரும் மயக்கத்தால் வெளிப்படுகிறது, அதே போல் 30-40 வயதுடைய ஆண்களில் அடிக்கடி ஏற்படும் திடீர் இதய மரணம், P. Brugada மற்றும் J ஆகியோரால் விவரிக்கப்பட்டது. 1992 இல் ப்ருகாடா இந்த நோய் ஒரு தன்னியக்க மேலாதிக்க முறையில் மரபுரிமை பெற்றது, மேலும் மரபணு மாற்றங்களின் முழுமையற்ற ஊடுருவலால் வகைப்படுத்தப்படுகிறது.
வென்ட்ரிகுலர் டாக்ரிக்கார்டியா, (பெரும்பாலும் பாலிமார்பிக், மிகவும் அரிதாக மோனோமார்பிக்) வென்ட்ரிகுலர் ஃபைப்ரிலேஷனாக மாறுவதற்கான அதிக ஆபத்தால் வகைப்படுத்தப்படுகிறது, இது பிருகடா நோய்க்குறியின் முக்கிய மருத்துவ வெளிப்பாடாகும். அவை பொதுவாக ஓய்வில், இரவு உறக்கத்தின் போது (படம் 1) நிகழ்கின்றன, இது ஒரு நிலையான ECG பதிவைக் காட்டிலும் HM ECG ஐப் பயன்படுத்தி அவற்றைக் கண்டறிய அதிக வாய்ப்புள்ளது. இந்த அரித்மிக் நிகழ்வுகளுடன் வரும் மருத்துவ வெளிப்பாடுகளில் ஒன்று தூக்கத்தின் போது கரடுமுரடான (அகோனல்) சுவாசத்தின் அத்தியாயங்களாக இருக்கலாம். வென்ட்ரிகுலர் டாக்ரிக்கார்டியா காய்ச்சல் நிலைமைகள் மற்றும் பல மருந்துகளால் தூண்டப்படலாம் (அட்டவணை 1 ஐப் பார்க்கவும்). நோயின் அறிகுறிகள் பொதுவாக பெரியவர்களில் தோன்றும், மேலும் திடீர் இதய இறப்பு நிகழ்வுகளின் சராசரி வயது 41 ± 15 ஆண்டுகள் ஆகும். கூடுதலாக, ப்ருகாடா நோய்க்குறியுடன், சுப்ரவென்ட்ரிகுலர் டச்சியாரித்மியாவின் வழக்குகள் பொது மக்களை விட அடிக்கடி பதிவு செய்யப்படுகின்றன.
அரிசி. 1. பாலிமார்பிக் வென்ட்ரிகுலர் டாக்ரிக்கார்டியா (இதய துடிப்பு 160-180 துடிப்புகள்/நிமிடம்.) நிலையற்ற paroxysm (ஒரு சட்டத்தால் உயர்த்தி). ப்ருகாடா நோய்க்குறி உள்ள நோயாளிக்கு ஹோல்டர் மானிட்டர் ECG பதிவு 12 லீட்களில் உள்ளது. Paroxysm தொடங்கும் நேரம் 23 மணி நேரம் ஆகும். முன்னணி V1 இல் உள்ள அம்புகள் சைனஸ் ரிதம் சுருக்கங்களின் போது J புள்ளியின் உயரத்தைக் குறிக்கின்றன.
தொற்றுநோயியல்
பொது மக்களிடையே இந்நோயின் பாதிப்பு தற்போது தெரியவில்லை. தென்கிழக்கு ஆசியாவின் (ஆசியா-பசிபிக் பகுதி) நாடுகளில் இது மிகவும் பொதுவானது, அங்கு அதன் பரவலானது 0.5–1:1000 ஐ அடைகிறது. கரிம இதய நோயின் அறிகுறிகள் இல்லாத நபர்களில் Brugada நோய்க்குறி (BrS) கண்டறியப்படுகிறது; ஆண்களில் இது பெண்களை விட 8-10 மடங்கு அதிகமாக நிகழ்கிறது, இது பொட்டாசியத்தின் குறுகிய கால வெளிச்செல்லும் மின்னோட்டத்தின் அதிக வலிமை காரணமாக இருக்கலாம். அயனிகள் இட்டோ (நீரோட்டங்களில் ஒன்று , நோய்க்குறியின் உருவாக்கத்தில் ஈடுபட்டுள்ளது) மற்றும் டெஸ்டோஸ்டிரோனின் அதிக செறிவுகளின் விளைவு.நோயியல்
உள்வரும் சோடியம் (INa) மற்றும் கால்சியம் (ICa,L) மின்னோட்டங்களின் வலிமை குறைவதற்கு அல்லது வெளிச்செல்லும் பொட்டாசியம் நீரோட்டங்களின் (Ito,f, IKs, IK,ATP) வலிமை அதிகரிப்பதற்கு வழிவகுக்கும் மரபணு மாற்றங்களால் ப்ருகாடா நோய்க்குறி ஏற்படுகிறது. .வகைப்பாடு
தற்போது, நோய்க்குறியின் 12 மரபணு மாறுபாடுகள் அறியப்படுகின்றன, அவை வழங்கப்படுகின்றன மேசை 1. ப்ருகாடா நோய்க்குறியின் வெளிப்படையான மருத்துவ மற்றும் கருவி வெளிப்பாடுகளைக் கொண்ட சுமார் 1/3 நோயாளிகளில் பிறழ்வுகளைக் கண்டறிய மூலக்கூறு மரபணு முறைகள் சாத்தியமாக்குகின்றன, இது நோயின் மரபணு பன்முகத்தன்மையைக் குறிக்கிறது மற்றும் ஏராளமான புதிய, தற்போது அறியப்படாத பிறழ்வுகளைக் கண்டறிய பரிந்துரைக்கிறது. எதிர்காலம். SCN5A மரபணுவில் மிகவும் பொதுவான பிறழ்வுகள் கிட்டத்தட்ட 30% நோயாளிகளில் காணப்படுகின்றன.அட்டவணை 1.ப்ருகாடா நோய்க்குறியின் மூலக்கூறு மரபணு வகைகள்

பரிசோதனை
ப்ருகாடா நோய்க்குறியைக் கண்டறிவதற்கான அடிப்படையானது ECG இல் ST பிரிவு மாற்றங்களை பதிவு செய்வதாகும், அவை கட்டமைப்பு இதய நோய் மற்றும் இதே போன்ற ECG மாற்றங்களை பதிவு செய்யக்கூடிய பிற நிலைமைகள் இல்லாத நிலையில் இந்த நோய்க்கான நோய்க்குறியியல் ஆகும் (கீழே பட்டியலிடப்பட்டுள்ளது). வென்ட்ரிகுலர் வளாகத்தின் இறுதிப் பகுதியில் ஏற்படும் மாற்றங்களின் தன்மையின் அடிப்படையில், ப்ரூகாடா நிகழ்வின் மூன்று ஈசிஜி வகைகள் வேறுபடுகின்றன (அட்டவணை 2, படம் 2).அட்டவணை 2.ப்ரூகாடா நிகழ்வின் ஈசிஜி வகைகள்


ECG பதிவும் வலது முன்கோடி லீட்களின் (V1-V2) மின்முனைகளை நிலையான நிலைக்கு மேலே, 2வது இண்டர்கோஸ்டல் இடைவெளி வரை வைப்பதன் மூலம் மேற்கொள்ளப்பட வேண்டும். இந்த நிலைகளில் நோய்க்குறியியல் ஈசிஜி மாற்றங்களைக் கண்டறிவது, நிலையான மின்முனையை வைப்பதைப் போலவே கண்டறியும் முக்கியத்துவத்தையும் கொண்டுள்ளது. வென்ட்ரிகுலர் வளாகத்தின் முனையப் பகுதியில் ஏற்படும் மாற்றங்கள், ப்ருகாடா நோய்க்குறியின் சிறப்பியல்பு, நிலையற்றதாக இருக்கலாம். எனவே, கிடைக்கக்கூடிய ஈசிஜி பதிவுகளில் கண்டறியும் அளவுகோல்களுக்கு முழுமையாகப் பொருந்தாத அறிகுறிகள் இல்லை, ஆனால் ப்ருகாடா நோய்க்குறி இருப்பதைக் கருதுவதற்கு காரணம் இருந்தால், சோடியம் சேனல் தடுப்பான்களைப் பயன்படுத்தி கண்டறியும் தூண்டுதல் மருந்து சோதனைகளை நடத்துவது நல்லது - அஜ்மலினா (1 மி.கி/கிலோ என்ற அளவில்; ரஷ்யாவில் பதிவு செய்யப்படவில்லை)அல்லது procainamide (10 mg/kg என்ற அளவில்), சில சந்தர்ப்பங்களில் இந்த நோய்க்குறியின் அறிகுறிகளை "வெளிப்படுத்த" அனுமதிக்கிறது. மருந்தியல் சவால் சோதனைகள் அனுபவம் வாய்ந்த மருத்துவ பணியாளர்களால் செய்யப்பட வேண்டும் ஈசிஜி கண்காணிப்புநோயாளி மற்றும் ஒழுங்கமைப்பதற்கான கட்டாய சாத்தியம் உயிர்த்தெழுதல் நடவடிக்கைகள்நிர்வகிக்கப்படும் மருந்துகளின் செல்வாக்கின் கீழ் உயிருக்கு ஆபத்தான வென்ட்ரிகுலர் அரித்மியாவின் தூண்டுதலின் போது.
மாற்றியமைக்கப்பட்ட நோயறிதல் அளவுகோல்களுக்கு இணங்க, ப்ருகாடா நோய்க்குறியைக் கண்டறிவதற்கு, "ஃபோர்னிக்ஸ்" வகையின் (வகை 1) தன்னிச்சையான அல்லது போதைப்பொருளால் தூண்டப்பட்ட ST பிரிவின் உயரத்தை ECG இல் பதிவு செய்தல், குறைந்தபட்சம் சரியான முன்னோடி தடங்களில் (V1) -V2) மின்முனைகள் ஒரு பொதுவான இடத்தில் அமைந்திருக்கும் போது அல்லது 2வது இண்டர்கோஸ்டல் இடத்தில் அவற்றை நிறுவும் போது அவசியம்.
நோயைக் கண்டறிவதற்கு மூலக்கூறு மரபணு நோயறிதல் முறைகளும் முக்கியமானவை, இருப்பினும், ப்ருகாடா நோய்க்குறி உள்ள நோயாளிகளின் மரபணு மாற்றங்களை சுமார் 30% வழக்குகளில் மட்டுமே கண்டறிய முடியும், எனவே மரபணு பகுப்பாய்வின் எதிர்மறையான முடிவு ப்ருகாடா நோய்க்குறியின் நோயறிதலை முற்றிலும் விலக்கவில்லை. ஒரு நோயாளிக்கு பிருகடா நோய்க்குறி இருந்தால், மரபணு மாற்றம்இந்த நோயின் சிறப்பியல்பு ஈசிஜி மாற்றங்கள் இல்லாவிட்டாலும், இந்த பிறழ்வை அடையாளம் காணும் நோக்கில் திரையிடல் அனைத்து நெருங்கிய உறவினர்களுக்கும் பரிந்துரைக்கப்படுகிறது. Brugada நோய்க்குறியின் மருத்துவ வெளிப்பாடுகள் மற்றும் SCD இன் குடும்ப வரலாறு இல்லாத நிலையில், வகை 2 மற்றும் 3 இன் ECG மாற்றங்கள் உள்ள நபர்களுக்கு மூலக்கூறு மரபணு ஆய்வுகளை நடத்துவது தற்போது பரிந்துரைக்கப்படவில்லை.
வேறுபட்ட நோயறிதல்
பிருகடா நோய்க்குறி மற்றவர்களிடமிருந்து வேறுபடுத்தப்பட வேண்டும் சாத்தியமான காரணங்கள்ஒத்திசைவு, ஒப்பீட்டளவில் இளம் கொடுக்கப்பட்டப்ருகாடா நோய்க்குறி என்பது ஒரு மரபணு அசாதாரணமாகும், இது ஒழுங்கற்ற இதயத் துடிப்பு தாளத்திற்கு வழிவகுக்கிறது. நோயின் சரியான பரவல் தெரியவில்லை. இது நோயியலைக் கண்டறிவதில் உள்ள சிரமம் காரணமாகும், ஏனெனில் நோய் மருத்துவ ரீதியாக வெளிப்படாது. இளம் நோயாளிகளின் திடீர் மரணத்திற்கான காரணங்களில் ப்ருகாடா நோய்க்குறி ஒரு முன்னணி இடத்தைப் பிடித்துள்ளதாக மருத்துவர்கள் தெரிவிக்கின்றனர். நோய் சிகிச்சை இரண்டு பயன்பாடு அடிப்படையாக கொண்டது மருந்துகள், மற்றும் ஒரு டிஃபிபிரிலேட்டரை நிறுவுவதற்கான செயல்பாட்டின் போது.
ப்ருகாடா நோய்க்குறியின் காரணங்கள் மற்றும் வகைப்பாடு
நோயியல் இயற்கையில் பரம்பரை என்று அறியப்படுகிறது. சமீபத்திய தகவல்களின்படி, குறைந்தது 6 மரபணுக்கள் உள்ளன, அவற்றின் பிறழ்வுகள் நிகழ்வைத் தூண்டுகின்றன. குறிப்பிட்ட அறிகுறிகள். இந்த வேறுபாட்டின் அடிப்படையில், ப்ருகாடா நோய்க்குறி பற்றிய சிறிய இலக்கியம் நோயின் பல வகைகளை விவரிக்கிறது. வகைப்பாடு பின்வருமாறு:
- மிகவும் பொதுவான மற்றும் நன்கு ஆய்வு செய்யப்பட்ட நோயியல் வகை BrS-1 ஆகும். மூன்றாவது குரோமோசோமின் கையில் அமைந்துள்ள SCN5A பகுதியின் பிறழ்வு, வகை 5 சோடியம் சேனலின் செயல்பாட்டில் மாற்றத்திற்கு வழிவகுக்கிறது. இந்த அமைப்பு இதய தசையில் நரம்பு தூண்டுதல்களை கடத்தும் செயல்பாட்டில் செயலில் பங்கேற்கிறது. மரபணு மாற்றங்கள் இதய நோய்களுக்கு வழிவகுக்கும் பிற நிலைமைகளுக்கு வழிவகுக்கும் என்பது நிரூபிக்கப்பட்டுள்ளது.
- வகை BrS-2 ஆனது GPD1L இல் ஒரு பிறழ்வுடன் தொடர்புடையது, இது பல்வேறு வினையூக்க பெப்டைட்களின் தொகுப்புக்கு காரணமாகும். இரசாயன எதிர்வினைகள்இதய தசையில். ப்ருகாடா நோய்க்குறியின் அறிகுறிகளின் நிகழ்வு சோடியம்-பொட்டாசியம் சேனல்களின் செயலிழப்புடன் தொடர்புடையது.
- BrS-3 என்பது 12வது குரோமோசோமில் ஒரு பிறழ்வு ஏற்படும் ஒரு வகையான பிரச்சனை. CACNA1C மரபணுவின் அமைப்பு மாற்றப்படுகிறது, இது கார்டியோமயோசைட்டுகளில் கால்சியத்தின் இயல்பான போக்குவரத்தில் மாற்றத்திற்கு வழிவகுக்கிறது. உறுப்பு விளையாடுகிறது முக்கிய பங்குநரம்பு தூண்டுதல்களின் கடத்தலில், இந்த கட்டமைப்பின் செயலிழப்புகள் கடுமையான அரித்மியாவுக்கு வழிவகுக்கும், மேலும் நோயாளிகளின் திடீர் மரணத்திற்கும் பொதுவான காரணமாகும்.
- வகை BrS-4 இல், 12வது குரோமோசோமில் அமைந்துள்ள CACNB2 மரபணுவின் பிறழ்வு கண்டறியப்படுகிறது. இது கால்சியம் சேனல்களின் இயல்பான செயல்பாட்டையும் சீர்குலைக்கிறது.
- BrS-5 என்பது ஒரு பொதுவான வகை நோயியல் ஆகும், இது SCN4B இன் கட்டமைப்பில் ஏற்படும் மாற்றங்களால் ஏற்படுகிறது. மரபணு குரோமோசோம் 11 இல் அமைந்துள்ளது மற்றும் கார்டியோமயோசைட்டுகளில் நரம்பு தூண்டுதல்களின் பரிமாற்றத்தை உறுதி செய்யும் புரதத்தின் தொகுப்புக்கு பொறுப்பாகும். புரதம் சிறிய சோடியம் சேனல்களின் பகுதியாக இருப்பதால் இது சாத்தியமாகும்.
- வகை BrS-6 SCN1B பிறழ்வுடன் தொடர்புடையது. இந்த வகை ப்ருகாடா நோய்க்குறி ஒத்திருக்கிறது மருத்துவ படிப்புமற்றும் முதல் உடன் நோய்க்கிருமி உருவாக்கம். இந்த அம்சம்குரோமோசோம் 19 இல் அமைந்துள்ள டிஎன்ஏவின் ஒரு பகுதி வகை 5 சோடியம் சேனல்களின் செயல்பாட்டை உறுதிப்படுத்துகிறது.
நோயியலின் முக்கிய அறிகுறிகள்
மருத்துவ படம்நோய்கள் பெரும்பாலும் குறிப்பிடப்படாதவை. இந்த உண்மை நோயைக் கண்டறியும் செயல்முறையை பெரிதும் சிக்கலாக்குகிறது. பெரும்பாலான சந்தர்ப்பங்களில், ப்ருகாடா நோய்க்குறியின் அறிகுறிகள் மயக்கம், அதே போல் இரவில் விரைவான இதயத் துடிப்பின் தாக்குதல்கள் ஆகியவற்றிற்கு மட்டுப்படுத்தப்பட்டவை. மருத்துவ ரீதியாக ஆரோக்கியமான நோயாளிகளுக்கு இந்த நோய் தற்செயலாக கண்டறியப்பட்ட நிகழ்வுகளையும் இலக்கியம் விவரிக்கிறது. இந்த காரணத்திற்காக, இந்த மரபணு நோயுடன் இதய அமைப்புகளின் தாளத்தில் ஏற்படும் இடையூறுகளின் விளைவாக ஏற்படும் பல திடீர் மரணங்களை ஆராய்ச்சியாளர்கள் தொடர்புபடுத்துகின்றனர். UDC இல் காணக்கூடிய Brugada நோய்க்குறியை விவரிக்கும் கட்டுரைகளில், ECG முடிவுகளின் அடிப்படையில் நோயறிதலைச் செய்வதற்கான அளவுகோல்கள் மட்டுமே விரிவாக விவரிக்கப்பட்டுள்ளன. எனவே, ஒரு காயத்தின் அறிகுறிகள் பெரும்பாலும் ஒரு பிரச்சனை இருப்பதை உறுதிப்படுத்த பயன்படுத்தப்படுவதில்லை. பொதுவான பலவீனம், ஒத்திசைவு மற்றும் டாக்ரிக்கார்டியாவின் தாக்குதல்களுக்கு கூடுதலாக, உடல் செயல்பாடு இல்லாத நிலையில், நோயாளிகள் சில மருந்துகளுக்கு அசாதாரண எதிர்வினைகளால் பாதிக்கப்படுகின்றனர், எடுத்துக்காட்டாக, ஆண்டிஹிஸ்டமின்கள் மற்றும் பீட்டா-தடுப்பான்கள். நோயியலின் மருத்துவ அறிகுறிகள் பெரும்பாலும் 30-40 வயதில் குறிப்பிடப்படுகின்றன, இருப்பினும், இலக்கியத்தில் குழந்தைகளில் நோயைக் கண்டறிவதற்கான தரவுகளும் உள்ளன.
கண்டறியும் சோதனைகள்
ஒரு நோய் இருப்பதை உறுதிப்படுத்துவது ஒரு முக்கியமான பிரச்சினை நவீன மருத்துவம். சிக்கலைக் கண்டறிவதில் உள்ள சிரமம், அது அரிதாகவே வெளிப்படுகிறது மற்றும் திடீர் மரணத்தை மட்டுமே ஏற்படுத்துகிறது. ஒரு மரபணு நோயின் நிகழ்வுகளின் இத்தகைய விளைவுகளைத் தடுக்க, ப்ருகாடா நோய்க்குறிக்கான எலக்ட்ரோ கார்டியோகிராம் முடிவுகளின் விரிவான விளக்கத்தை உள்ளடக்கிய கண்டறியும் அளவுகோல்கள் உருவாக்கப்பட்டுள்ளன. இந்த முறை நோயின் இருப்பை உறுதிப்படுத்துவதற்கான முக்கிய வழியாகக் கருதப்படுகிறது, ஏனெனில் அதன் உதவியுடன் மட்டுமே மருத்துவர்கள் இதயத்தின் செயல்பாட்டில் குறிப்பிட்ட அசாதாரணங்களைக் கண்டறிய முடியும். ஈசிஜியை ஒப்பிடும் போது ஆரோக்கியமான நபர்மற்றும் நரம்பு தூண்டுதல் பரிமாற்றத்தின் பிறவி கோளாறு உள்ள நோயாளி, பின்வரும் அறிகுறிகள் குறிப்பிடப்படுகின்றன:
- நோயின் பொதுவான படம் ST வளாகத்தில் அதிகரிப்பதை உள்ளடக்கியது, இது ஐசோஎலக்ட்ரிக் கோட்டிற்கு மேலே உள்ள இரு வென்ட்ரிக்கிள்களின் தூண்டுதல் கவரேஜை வகைப்படுத்துகிறது. T அலை, இதயத்தின் இந்த அறைகளின் மறுதுருவப்படுத்தல் செயல்முறையை பிரதிபலிக்கிறது, எதிர்மறையாகிறது.
- ECG இல் ப்ரூகாடா நோய்க்குறி மூட்டை கிளைகளின் முழுமையான அல்லது பகுதியளவு தடுப்பு அறிகுறிகளின் தோற்றத்துடன் தொடர்புடையது. இந்த இணைப்புகள் வென்ட்ரிக்கிள்களுக்கு நரம்பு தூண்டுதல்களை கடத்துவதை உறுதி செய்கின்றன.
- ஹோல்டர் கண்காணிப்பு நோய்க்கான தகவலாக கருதப்படுகிறது. இந்த முறையானது 24-மணி நேர எலக்ட்ரோ கார்டியோகிராம் எடுத்துக்கொள்வதை உள்ளடக்கியது மற்றும் சந்தேகத்திற்குரிய ரிதம் தொந்தரவுகளில் பரவலாகப் பயன்படுத்தப்படுகிறது. Brugada நோய்க்குறி உள்ள ECG paroxysmal tachycardia தாக்குதல்கள் முன்னிலையில் வகைப்படுத்தப்படும். அவை முக்கியமாக இரவில் நிகழ்கின்றன. மிகவும் ஆபத்தான விளைவுநோயின் வளர்ச்சி ஏட்ரியல் ஃபைப்ரிலேஷனாக கருதப்படுகிறது. இந்த விலகல் நோயாளியின் மரணத்திற்கு வழிவகுக்கும்.
நோயறிதலைச் செய்ய ஒரு முழுமையான வரலாறு தேவைப்படும். இது ப்ருகாடா நோய்க்குறியின் பரம்பரை தன்மை காரணமாகும். அவர்களின் குடும்பத்தில் திடீர் மரணம் ஏற்பட்ட வரலாற்றைக் கொண்ட நோயாளிகளுக்கு, மருத்துவர்கள் கொடுக்க வேண்டும் சிறப்பு கவனம்இதயத்தின் வேலை. நோயியலின் இருப்பை உறுதிப்படுத்துவது டிஎன்ஏ பிரிவுகளில் பிறழ்வுகளை அடையாளம் காணக்கூடிய மரபணு சோதனைகளை நடத்துவதையும் உள்ளடக்கியது. இதயத்தின் கட்டமைப்பை மதிப்பிடுவதற்கு, அல்ட்ராசவுண்ட் பயன்படுத்தப்படுகிறது, இது உறுப்புகளின் குறிப்பிட்ட புகைப்படங்களை எடுக்க உதவுகிறது. படங்களிலிருந்து அளவீடுகள் எடுக்கப்படுகின்றன, மேலும் சுருக்க செயல்பாடும் மதிப்பிடப்படுகிறது.

சிகிச்சை
தோல்விக்கு எதிரான போராட்டம் மிகவும் கடினமானது. இது போதிய மற்றும் பற்றாக்குறை காரணமாக உள்ளது சரியான நேரத்தில் கண்டறிதல்நோயியல். இந்த வழக்கில், நோயாளிகள் மருந்துகளின் உதவியுடன் மற்றும் இதயமுடுக்கி நிறுவலை உள்ளடக்கிய அறுவை சிகிச்சை நுட்பங்களைப் பயன்படுத்துவதன் மூலம் இருவரும் சிகிச்சையளிக்கப்படலாம். அதே நேரத்தில், பழமைவாத முறைகள் செயல்திறனில் தீவிரமானவற்றை விட கணிசமாக தாழ்ந்தவை.
மருந்து சிகிச்சை
அனைத்து ஆண்டிஆரித்மிக் மருந்துகளையும் மரபணு அசாதாரணம் உள்ள நோயாளிகளுக்குப் பயன்படுத்த முடியாது. இந்த மருந்துகளின் செயல்பாட்டின் வெவ்வேறு வழிமுறைகள் இதற்குக் காரணம். எடுத்துக்காட்டாக, ப்ருகாடா நோய்க்குறிக்கான சோடியம் சேனல் தடுப்பான்களுடன் சிகிச்சையானது நோயாளியின் நிலை மோசமடைய வழிவகுக்கும். இந்த நோய்க்குறியீட்டிற்கு, குயினிடின் மற்றும் டிசோபிரமைடு போன்ற மருந்துகள் பயன்படுத்தப்படுகின்றன. பராக்ஸிஸ்மல் டாக்ரிக்கார்டியாவின் தாக்குதல்களுக்கு எதிரான போராட்டத்தில் அவை நல்ல முடிவுகளைக் காட்டுகின்றன. அதே நேரத்தில், பதில் மருந்து சிகிச்சை 60% நோயாளிகளில் மட்டுமே காணப்பட்டது.
டிஃபிபிரிலேட்டர் நிறுவல்
ப்ருகாடா நோய்க்குறிக்கு சிகிச்சையளிப்பதற்கான மிகச் சிறந்த வழியாக சாதனத்தின் பொருத்துதல் தற்போது கருதப்படுகிறது. எப்போது அவசியம் மருத்துவ அறிகுறிகள்நோய், ஹோல்டர் கண்காணிப்பின் போது ஃபைப்ரிலேஷன் கண்டறிதல், அத்துடன் நேர்மறை சோதனைசோடியம் சேனல் தடுப்பான்களைப் பயன்படுத்துதல். ஒரு கார்டியோவர்ட்டர்-டிஃபிபிரிலேட்டர் இதயத் தாளத்தை சரிசெய்வதன் மூலம் நோயாளியின் திடீர் மரணத்தைத் தடுக்க உதவுகிறது.
நோயியலின் விளைவு அதன் மருத்துவ வெளிப்பாடுகளின் தீவிரத்தால் தீர்மானிக்கப்படுகிறது. நோயாளிக்கு எலக்ட்ரோ கார்டியோகிராமில் குறிப்பிட்ட அறிகுறிகள் மட்டுமே இருந்தால், முன்கணிப்பு சாதகமானது, குறிப்பாக சரியான நேரத்தில் சிகிச்சை. டிஃபிபிரிலேட்டர் இல்லாவிட்டால், திடீர் மாரடைப்பு ஏற்படும் அபாயம் அதிகம்.
நோயின் பன்முகத்தன்மையைக் குறிக்கும் ஆய்வுகள் உள்ளன. சேதத்தின் மருத்துவ அறிகுறிகளின் தீவிரம் சிக்கலுக்கு வழிவகுத்த மரபணு மாற்றத்தின் வகையால் மட்டுமல்லாமல், சுற்றுச்சூழல் நிலைமை மற்றும் மனித உடலில் உள்ள ஹார்மோன் பின்னணி மற்றும் அவரது வாழ்க்கை முறை ஆகியவற்றால் பாதிக்கப்படுகிறது என்று மருத்துவர்கள் நம்புகிறார்கள்.
நோயின் விளைவு மற்றும் சிகிச்சையின் பதிலைக் கணிக்க பினோடைபிக் வெளிப்பாடுகள் பயன்படுத்தப்படுகின்றன. ப்ருகாடா நோய்க்குறியின் அபாயகரமான சிக்கல்களுக்கு ஆபத்தில் இருப்பவர்கள் இரவில் பராக்ஸிஸ்மல் டாக்ரிக்கார்டியாவின் பின்னணியில் தொடர்ந்து மயக்கம், வேதனையான சுவாசம் மற்றும் அறியப்படாத நோயியலின் வலிப்பு நோயாளிகள் என்பது நிரூபிக்கப்பட்டுள்ளது. அத்தகைய நோயாளிகளுக்கு, மருத்துவர்கள் ஒரு பொருத்தக்கூடிய கார்டியோவர்டர்-டிஃபிபிரிலேட்டரை நிறுவ பரிந்துரைக்கின்றனர், இது திடீர் மரணம் ஏற்படும் வாய்ப்பைக் குறைக்கிறது.
அதே நேரத்தில், அன்றாட வாழ்க்கையில் ப்ருகாடா நோய்க்குறியின் மருத்துவ வெளிப்பாடுகளை சந்திக்காத நோயாளிகளுக்கு சாதனத்தைப் பயன்படுத்துவதற்கான நியாயத்தைப் பற்றி இன்னும் விவாதம் உள்ளது.
ECG இல் ஒரு குறிப்பிட்ட முறை இருந்தால், நோயாளிகளுக்கு அறுவை சிகிச்சை தேவை என்று பல மருத்துவர்கள் நம்புகிறார்கள். காயத்தின் அறிகுறிகள் தோன்றும்போது மட்டுமே உள்வைப்பு நியாயப்படுத்தப்படுகிறது என்று மற்றவர்கள் வாதிடுகின்றனர்.
ப்ருகாடா நோய்க்குறியின் வளர்ச்சியைத் தடுப்பது உருவாக்கப்படவில்லை. கர்ப்பத்தைத் திட்டமிடும் கட்டத்தில் பெற்றோரின் காரியோடைப்பிங்கில் சிக்கலைத் தடுப்பது வருகிறது. அபாயகரமான சிக்கல்களை உருவாக்குவதைத் தடுக்க, தற்போதுள்ள சிக்கலை சரியான நேரத்தில் கண்டறிவது முக்கியம்.
நரம்பியல் நிபுணரின் கையேடு

நோயியல் வலைப்பதிவில் ஏன் இதய நோய்க்குறியியல் நரம்பு மண்டலம்?! ஏனெனில் சுயநினைவை இழப்பதும் ஒன்று பொதுவான காரணங்கள்ஒரு நரம்பியல் நிபுணரிடம் பரிந்துரைகள் (முறையீடுகள்).
நவீனத்தில் மருத்துவ மருத்துவம்ஒரு சிறப்பு எண்ணிக்கையிலான நோய்கள் மற்றும் நோய்க்குறிகள் தொடர்புடையவை அதிக ஆபத்துதிடீர் மரணம் இளம் வயதில். திடீர் குழந்தை இறப்பு நோய்க்குறி, நீண்ட QT நோய்க்குறி, திடீர் விவரிக்கப்படாத இறப்பு நோய்க்குறி, அரித்மோஜெனிக் வலது வென்ட்ரிகுலர் டிஸ்ப்ளாசியா, இடியோபாடிக் வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் போன்றவை அடங்கும். இந்த பட்டியலில் மிகவும் "மர்மமான" நோய் Brugada நோய்க்குறி ஆகும்(SB) மற்றும் பல நிபுணர்களின் கூற்றுப்படி, இளம் வயதில் (அதாவது கரோனரி தமனிகள் மற்றும் மாரடைப்பில் கரிம மாற்றங்கள் இல்லாத நபர்களில்) 50% க்கும் அதிகமான கரோனரி அல்லாத இறப்புகளுக்கு "பொறுப்பு" அவர்தான்.
பிருகடா நோய்க்குறி- மருத்துவ எலக்ட்ரோ கார்டியோகிராஃபிக் சிண்ட்ரோம், இது ஒருங்கிணைக்கிறது 1 ] அடிக்கடி ஏற்படும் வழக்குகள் [பாலிமார்பிக் வென்ட்ரிகுலர் டாக்ரிக்கார்டியா (VT) அல்லது வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் (VF) வளர்ச்சியின் காரணமாக] மயக்கம் அல்லது திடீர் இதய இறப்பு (SCD) மற்றும் [ 2 ] ST பிரிவு உயரத்துடன் (வலது முன்னோடி தடங்களில்) வலது மூட்டை கிளைத் தொகுதியின் (RBBB) சிறப்பு வடிவத்தின் எலக்ட்ரோ கார்டியோகிராமில் (ECG) இருப்பு, அத்துடன் [ 3 ] கரிம மாற்றங்கள் இல்லை தமனிகள்மற்றும் மயோர்கார்டியம் (SB என்பது ஒரு குடும்பம், மரபணு ரீதியாகப் பெறப்பட்ட நோய்க்குறி, சேனல்நோபதிகளுடன் தொடர்புடையது [கீழே காண்க] மற்றும் "முதன்மை மின் இதய நோய்" என்ற கருத்தில் சேர்க்கப்பட்டுள்ளது).
ஏ.வி.யின் "வென்ட்ரிகுலர் அரித்மியாஸ் நோய் கண்டறிதல்" என்ற கட்டுரையையும் படிக்கவும். ஸ்ட்ரூட்டின்ஸ்கி, ஏ.பி. பரனோவ், ஏ.ஜி. எல்டர்பெர்ரி; உள்நோய்களின் ப்ரோபேடியூட்டிக்ஸ் துறை, மருத்துவ பீடம், ரஷ்ய அரசு மருத்துவ பல்கலைக்கழகம் (பத்திரிகை "பொது மருத்துவம்" எண். 4, 2005) [படிக்க]
SB இன் பரவல் பற்றிய தரவு முரண்படுகிறது. மேற்கத்திய நாடுகளில் SB இன் நிகழ்வு குறைவாக உள்ளது (10,000 நபர்களுக்கு 1 - 2 வழக்குகள்) மற்றும் தென்கிழக்கு ஆசியாவில் அதிகரிக்கிறது (10,000 க்கு 5 க்கும் அதிகமானவை [இந்த பிராந்தியத்தில் SB இன் வளர்ச்சிக்கான தூண்டுதல் காரணிகள் ஒரு பெரிய தொகையின் உள்ளடக்கமாக கருதப்படலாம். உணவில் பொட்டாசியம் மற்றும் வெப்பமான காலநிலை; இந்த பிரச்சினையில் ஆராய்ச்சி தொடர்கிறது]). பல ஆசிரியர்களின் கூற்றுப்படி, போதுமான நோயறிதல் காரணமாக SB இன் குறிப்பிடப்பட்ட நிகழ்வு விகிதங்கள் உண்மையில் இருந்து வெகு தொலைவில் உள்ளன. இந்த நோய்.
ECG மாற்றங்களுக்கு இணங்க, SB இல் மூன்று வகையான ST பிரிவு உயரம் வேறுபடுகிறது. வகை I இல், J புள்ளியில் உச்சரிக்கப்படும் உயர்வு, ST பிரிவின் வளைவு மற்றும் லீட் V1 மற்றும் V2 இல் T-அலை தலைகீழ். வகை II இல், ST பிரிவில் (1 மிமீக்கு மேல்) சேணம்-வடிவ உயர்வு பதிவு செய்யப்படுகிறது. வகை III இல், ST பிரிவு உயரம் 1 மிமீக்கும் குறைவாக உள்ளது. ஒருமித்த ஆவணத்திற்கு இணங்க, வகை I ECG மாற்றங்கள் SB இன் நோயறிதலைக் குறிக்கின்றன (சாராம்சத்தில், SB இன் ECG வடிவத்தின் இரண்டு உருவமைப்புகள் உள்ளன: முதலாவது "கோவ்டு வகை" ["டோம் வடிவ"] மற்றும் இரண்டாவது "சேணம்-முதுகு" ["சேணம்-வடிவ" ], முன்பு விவரிக்கப்பட்ட இரண்டாவது மற்றும் மூன்றாவது வகைகள் உட்பட).

கட்டுரையையும் படியுங்கள் " கண்டறியும் மதிப்புஜே-வேவ்ஸ்" லிமன்கினா ஐ.என்., செயின்ட் பீட்டர்ஸ்பர்க் மனநல மருத்துவமனை எண். 1 பெயரிடப்பட்டது. P.P. Kashchenko, ரஷ்யா (பத்திரிகை "எமர்ஜென்சி மெடிசின்" எண். 1, 2013) [படிக்க]
கவனம் செலுத்துங்கள்இ! SB இன் நோயறிதல் மருத்துவர்களுக்கு குறிப்பிடத்தக்க சிரமங்களை அளிக்கிறது, இது அதிர்வெண் மூலம் சாட்சியமளிக்கிறது கண்டறியும் பிழைகள். இதற்கான காரணங்களில் ஒன்று, இந்த நோயின் கிளினிக் மற்றும் நோயறிதல் அளவுகோல்களில் மருத்துவர்களின் போதிய அறிவு இல்லாதது (மற்ற நிலைகளில் ஈசிஜி மாற்றங்களிலிருந்து எஸ்பியின் ஈசிஜி வடிவத்தின் வேறுபட்ட நோயறிதல் அனுபவம் வாய்ந்த இருதயநோய் நிபுணருக்கு கூட மிகவும் கடினமாக இருக்கும்). SB இன் ECG பேட்டர்ன் மறைக்கப்பட்டு, மாறும் மற்றும் பின்னணிக்கு எதிராக தோன்றும் [ 1 ] காய்ச்சல், [ 2 ] போதை, [ 3 ] வேகல் தூண்டுதல், [ 4 ] எலக்ட்ரோலைட் மாற்றங்கள், [ 5 ] சில மருந்துகளை எடுத்துக்கொள்வது (கீழே உள்ள அட்டவணையைப் பார்க்கவும்).
குறிப்பு! எஸ்.பி.யின் தனித்தன்மை அது வழக்கமான ECG முறைநீண்ட QT நோய்க்குறி மற்றும் பிற பிறவி அரித்மோஜெனிக் சேனல்நோபதிகள் போலல்லாமல், இருக்கிறது இல்லைநிரந்தர. சிறப்பியல்பு ஈசிஜி மாற்றங்கள் VT (அல்லது VF) வளர்ச்சிக்கு முந்தைய காலகட்டத்தில் அல்லது அதற்குப் பிறகு உடனடியாக அதிகமாகக் காணப்படுகின்றன, மேலும் பல மருந்துகளால் தூண்டப்படலாம்.

SB என்பது 3வது குரோமோசோமின் (3p21-24) குறுகிய கையில் அமைந்துள்ள SCN5A மரபணுவின் பிறழ்வால் ஏற்படும் ஒரு பரம்பரை (அதாவது மரபணு ரீதியாக தீர்மானிக்கப்பட்ட) நோயாகும், இது α- சோடியம் சேனல்களின் புரத துணைக்குழுக்களின் உயிரியக்கத்தை குறியாக்கம் செய்கிறது. கார்டியோமயோசைட்டுகள், அதாவது. SB என்பது சேனலோபதியின் ஒரு எடுத்துக்காட்டு (Na சேனல் என்பது ஒரு சிக்கலான சவ்வு புரதமாகும், இது டிரான்ஸ்மேம்பிரேன் செயல் திறனின் கட்டத்தைப் பொறுத்து சோடியத்தின் விரைவான ஓட்டத்தை ஒழுங்குபடுத்துகிறது; SB இல், SCN5A பிறழ்வு காரணமாக, வலது வென்ட்ரிக்கிளின் எபிகார்டியல் செல்களில் Na சேனல்களின் எண்ணிக்கையில் குறைவு மற்றும்/அல்லது அவற்றின் துரிதப்படுத்தப்பட்ட செயலிழப்பு - இது INa அடர்த்தியின் குறைவு மற்றும் எபிகார்டியத்தின் முன்கூட்டிய மறுதுருவப்படுத்தல் ஆகியவற்றால் வெளிப்படுகிறது). இந்த நோய் ஒரு தன்னியக்க மேலாதிக்க மரபுரிமை வடிவத்தைக் கொண்டுள்ளது. இன்று, இந்த நோயின் வளர்ச்சிக்கு சுமார் ஐந்து மரபணுக்கள் காரணம் என்று அறியப்படுகிறது; அவற்றில் ஏதேனும் ஒரு பிறழ்வு நோயின் வளர்ச்சிக்கு வழிவகுக்கும் (SB இன் வளர்ச்சிக்கு காரணமான 80 க்கும் மேற்பட்ட பிறழ்வுகள் விவரிக்கப்பட்டுள்ளன). இருப்பினும், ஏறக்குறைய 15% வழக்குகளில், BS நோயாளிகள் குடும்ப வரலாற்றைக் கொண்டிருக்கவில்லை என்பதை நினைவில் கொள்ள வேண்டும், இது அவ்வப்போது ஏற்படும் பிறழ்வுகளின் விளைவாக இருக்கலாம்.
மேலே குறிப்பிட்டுள்ளபடி, இளைஞர்களின் திடீர் கரோனரி அல்லாத இறப்புகளில் 50% க்கும் அதிகமானவை எஸ்.பி. நோய்க்குறியின் மருத்துவ வெளிப்பாடுகள் பொதுவாக 30 - 40 [-50] வயதில் உருவாகின்றன (ஆனால் இந்த நோய் எந்த வயதிலும், வயதான மற்றும் பிறந்த குழந்தை வரை வெளிப்படும்). பெண்களை விட ஆண்கள் 8 முதல் 10 மடங்கு அதிகமாக நோய்வாய்ப்படுகிறார்கள். நோயின் மருத்துவப் படம் முக்கியமாக தூக்கத்தின் போது VT (அல்லது VF) மற்றும் SCD ஆகியவற்றின் தாக்குதல்களின் பின்னணியில் மயக்கம் அடிக்கடி நிகழும், அத்துடன் பிரேத பரிசோதனையில் கரிம மாரடைப்பு சேதத்தின் அறிகுறிகள் இல்லாததால் வகைப்படுத்தப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், SB இல் VT இன் தாக்குதல்கள் மாலை மற்றும் இரவில் (18 முதல் 06 மணிநேரம் வரை), பெரும்பாலும் இரவின் இரண்டாம் பாதியில் நிகழ்கின்றன, இது VF இன் நிகழ்வில் அதிகரித்த வேகல் தாக்கங்களின் பங்கை உறுதிப்படுத்துகிறது. SB இல் (இந்த சர்க்காடியன் முறை, SB மற்றும் கரோனரி இதய நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு ஏற்படும் அபாயகரமான அரித்மியாவின் நோய்க்கிருமிகளின் வேறுபாடுகளையும் குறிக்கிறது, SCD இன் முக்கிய சர்க்காடியன் உச்சம் அதிகாலையில் ஏற்படும் போது).
நினைவில் கொள்ளுங்கள்! பின்வரும் சந்தர்ப்பங்களில் SB ஐ விலக்குவது அவசியம்: [ 1 ] ஈசிஜியில் சிறப்பியல்பு மாற்றங்களின் தோற்றம் (மேலே காண்க); [ 2 ] மயக்கம் (மயக்கம்) அறியப்படாத தோற்றம்; [3 ] பாலிமார்பிக் வென்ட்ரிகுலர் டாக்ரிக்கார்டியாவின் அத்தியாயங்கள்; [ 4 ] குடும்பத்தில், குறிப்பாக 30 - 50 வயதுடைய நடைமுறையில் ஆரோக்கியமான ஆண்களில் திடீர் மரணம்.
குறிப்பு தகவல். மருத்துவ அம்சங்கள்இதயத் துடிப்பு சீர்குலைவுகளுடன் தொடர்புடைய கார்டியோஜெனிக் மயக்கம் (சின்கோப்) அவற்றின் திடீர், தொடர்பு உடல் செயல்பாடுமற்றும் உணர்ச்சி காரணிகள் தொடர்புடைய அறிகுறிகள்தன்னியக்க செயலிழப்பு. மயக்கத்தின் வளர்ச்சியின் நிலைகளை பகுப்பாய்வு செய்யும் போது, இதயப் பகுதியில் விரும்பத்தகாத உணர்வுகள் அல்லது வலி, "நிறுத்துதல்", இதயத்தின் "மங்குதல்" அல்லது படபடப்பு போன்ற உணர்வுகளுடன் குறுகிய ப்ரிசின்கோப் காலத்திற்கு கவனம் செலுத்தப்படுகிறது. முறையற்ற தலைச்சுற்றல், கடுமையான பொது பலவீனம், கண்களுக்கு முன்பாக இருட்டடிப்பு, காதுகளில் ஒலித்தல், தலையில் வெப்ப உணர்வு, எபிகாஸ்ட்ரிக் பகுதியில் விரும்பத்தகாத உணர்வுகள். சில சந்தர்ப்பங்களில், கார்டியோஜெனிக் சின்கோப் கிளினிக்கில் ப்ரீசின்கோப் காலம் முற்றிலும் இல்லாமல் இருக்கலாம். அத்தகைய சூழ்நிலையில், மயக்கம் ஒரு திடீர் வீழ்ச்சியாக வெளிப்படுகிறது மற்றும் வலிப்பு பராக்ஸிஸத்தை ஒத்திருக்கிறது (ஒருவேளை [குறிப்பாக நீடித்த பொது பெருமூளை ஹைப்போபெர்ஃபியூஷன் விஷயத்தில்] வலிப்பு நோய்க்குறி மற்றும்/அல்லது தன்னிச்சையாக சிறுநீர் கழித்தல், மற்றும்/அல்லது நாக்கை கடித்தல்). அதே நேரத்தில், நோயாளிகள் தன்னியக்கக் கோளாறுகளை உச்சரிக்கின்றனர் - தோல், குளிர்ச்சி, ஹைப்பர்ஹைட்ரோசிஸ், சுவாசிப்பதில் சிரமத்துடன் அடிக்கடி ஆழமற்ற சுவாசம், நிமிடத்திற்கு 32 - 48 துடிப்புகள் வரை பிராடி கார்டியா, இரத்த அழுத்தம் 90/60 மிமீ எச்ஜிக்கு குறைகிறது. ஒரு விதியாக, அரித்மோஜெனிக் ஒத்திசைவின் போது நனவு இழப்பு குறுகிய காலம், 3 நிமிடங்கள் வரை. கால்-கை வலிப்பு இருந்து வேறுபடுத்தி போது, ஒத்திசைவு பிறகு முழுமையான மற்றும் விரைவான மீட்புமறதி இல்லாமல் உணர்வு, அதிகரித்த தூக்கம். கார்டியோஜெனிக் மயக்கத்தில் பிந்தைய ஒத்திசைவு காலம் பெரும்பாலும் உள்ளது, அதன் கால அளவு 5 நிமிடங்களிலிருந்து ஒரு மணிநேரம் வரை மாறுபடும், பொதுவான பலவீனம், உடல்நலக்குறைவு, சில நேரங்களில் தலைவலி மற்றும் இதயப் பகுதியில் அசௌகரியம் உள்ளது. தனித்துவமான அம்சம், அரித்மோஜெனிக் ஒத்திசைவு என்று அழைக்கப்படுபவை, அவற்றின் ஒரே மாதிரியான தன்மை, சீரியலிட்டிக்கான போக்கு மற்றும் இதயத் துடிப்பை உறுதிப்படுத்தாத காரணியுடன் நெருங்கிய தொடர்பு (ஆதாரம்: கட்டுரை "ஒரு நரம்பியல் நிபுணரின் கண்கள் மூலம் கார்டியோஜெனிக் மயக்கம்" டி.வி. மிரோனென்கோ, எல்.என். இவனோவா, ஓ.என். Chmelyuk; Lugansk மாநில மருத்துவ பல்கலைக்கழகம் (B.M. Mankovsky பெயரிடப்பட்ட நரம்பியல் பத்திரிகை, எண். 2, 2013) [படிக்க]).
பதிவையும் படியுங்கள்: தற்காலிக உணர்வு இழப்பு: மயக்கம் அல்லது மயக்கம் போன்ற நிலை?!(laesus-de-liro.livejournal.com இல்)
பெரும்பாலான விஞ்ஞானிகள் SB இன் மருத்துவ வெளிப்பாடுகளின் தீவிரம் சோடியம் சேனல்களுக்கு ஏற்படும் சேதத்தின் அளவைக் கொண்டு தீர்மானிக்கப்படுகிறது என்று நம்புகிறார்கள்: 25% க்கும் குறைவான அயன் சேனல்கள் சேதமடைந்தால் ஈசிஜி மாற்றங்கள்எஸ்டி பிரிவு மற்றும் ரிதம் தொந்தரவுகள் மருந்தியல் ரீதியாக மட்டுமே தூண்டப்படுகின்றன - சோடியம் சேனல் பிளாக்கர்களை அறிமுகப்படுத்துவதன் மூலம், மற்றும் சேதமடைந்த சோடியம் சேனல்களின் எண்ணிக்கையில் (25% க்கும் அதிகமானவை) அதிகரிப்புடன், ஈசிஜி வடிவத்தை வெளிப்படுத்தும் வாய்ப்பு மற்றும் எஸ்சிடி அபாயம் கடுமையாக அதிகரிக்கிறது. . மருத்துவ மரணத்தை அனுபவித்த சுமார் 80% நோயாளிகள் இந்த வியத்தகு அத்தியாயத்திற்கு முன்பு வலிப்பு உட்பட மயக்கத்தின் வரலாற்றைக் கொண்டிருந்தனர். பல நோயாளிகளில், நனவு இழப்பு இல்லாமல் தாக்குதல்கள் ஏற்படலாம், கடுமையான பொது பலவீனம் மற்றும் இதயத்தின் செயல்பாட்டில் குறுக்கீடுகள், ப்ரிசின்கோப் நிலைகள் (லிபோடிமியா) என்று அழைக்கப்படுகின்றன. இந்த SB இன் அறிகுறியற்ற மாறுபாட்டின் இலக்கியத்தில் கால்மோடுலின் மற்றும் சோடியம் சேனலுக்கு இடையேயான தொடர்பின் இடையூறுடன் தொடர்புடைய ஒரு பிறழ்வு பற்றிய விளக்கங்கள் உள்ளன.
குறிப்பு! இன்றுவரை, ஆராய்ச்சியாளர்கள் SB இல் ஏற்படும் பல்வேறு ரிதம் தொந்தரவுகளை விவரித்துள்ளனர்: supraventricular அரித்மியாஸ், ஏட்ரியல் ஃபைப்ரிலேஷன் (AF), ஏட்ரியோவென்ட்ரிகுலர் நோடல் டாக்ரிக்கார்டியா, ஏட்ரியோவென்ட்ரிகுலர் பிளாக், உடம்பு சைனஸ் சிண்ட்ரோம், ஆனால் மிகவும் பொதுவான மற்றும் உயிருக்கு ஆபத்தை விளைவிப்பவை பல்வகை இதயத் துடிப்புகள். "பைரூட்" வகை (டோர்சேட்ஸ் டி பாயிண்ட்ஸ்) மற்றும் VF.
ECG அளவுகோல்களை பூர்த்தி செய்யும் போது, நோயாளிகளுக்கு SB நோயறிதல் செய்யப்படுகிறது [ 1 ] ஆவணப்படுத்தப்பட்ட வென்ட்ரிகுலர் டாக்யாரித்மியா (பாலிமார்பிக் VT அல்லது VF, திட்டமிடப்பட்ட மின் தூண்டுதலுடன் வென்ட்ரிகுலர் டாக்ரிக்கார்டியாவின் தூண்டல்) அல்லது [ 2 ] சுமை நிறைந்த குடும்ப வரலாற்றுடன் (45 வயதுக்குட்பட்ட உறவினர்களில் SCD, உறவினர்களில் வகை 1 SB இன் ECG முறை), அல்லது [ 3 ] அறிகுறி தொடர்பான அரித்மியாவின் முன்னிலையில் (மூழ்கச்சி, இரவுநேர சுவாசக் கைது தாக்குதல்கள்).
SB இன் பின்வரும் மருத்துவ மற்றும் எலக்ட்ரோ கார்டியோகிராஃபிக் வடிவங்கள் மற்றும் மாறுபாடுகள் வேறுபடுகின்றன: 1 ] முழு வடிவம் (சிங்கோப், ப்ரிசின்கோப், மருத்துவ மரணம் அல்லது பாலிமார்பிக் VT காரணமாக SCD உடன் வழக்கமான ECG படம்); [ 2 ] SCD அல்லது SB இன் குடும்ப வரலாறு இல்லாத அறிகுறியற்ற நோயாளிகளின் வழக்கமான ECG படம்; [ 3 ] அறிகுறியற்ற நோயாளிகளின் வழக்கமான ECG படம், நோயாளிகளின் குடும்ப உறுப்பினர்கள் முழு வடிவம்எஸ்பி; [ 4 ] அறிகுறியற்ற பாடங்களில் மருந்தியல் சோதனைகளுக்குப் பிறகு வழக்கமான ECG படம், SB இன் முழு வடிவம் கொண்ட நோயாளிகளின் குடும்ப உறுப்பினர்கள்; [ 5 ] மீண்டும் மீண்டும் சின்கோப் அல்லது இடியோபாடிக் AF உள்ள நோயாளிகளுக்கு மருந்தியல் சோதனைகளுக்குப் பிறகு வழக்கமான ECG படம்; [ 6 ] தெளிவான RBBB, ST பிரிவு உயரம் மற்றும் நீடிப்பு கொண்ட வழக்கமான ECG படம் பி-ஆர் இடைவெளி; [7 ] ST பிரிவு உயரத்துடன் கூடிய வழக்கமான ECG படம், ஆனால் P-R இடைவெளி மற்றும் RBBB நீடிக்காமல்; [ 8 ] முழுமையற்ற RBBB, மிதமான ST பிரிவு உயரம்; [ 9 ] P-R இடைவெளியின் தனிமைப்படுத்தப்பட்ட நீடிப்பு.
SB ஐ சரிபார்க்க, வகுப்பு IA ஆன்டிஆரித்மிக் மருந்துகளான ajmaline, flecainide, procainamide, pelsicainide ஆகியவற்றைப் பயன்படுத்தி மருந்து அழுத்தப் பரிசோதனைகளை மேற்கொள்ளலாம். தொடர்ச்சியான ECG கண்காணிப்பின் கீழ் தீவிர சிகிச்சை நிலைகளில் அடிக்கடி மயக்கம் ஏற்படும் நபர்களுக்கு SB சந்தேகிக்கப்பட்டால், அத்தகைய சோதனை மேற்கொள்ளப்பட வேண்டும். நேர்மறையான முடிவுபிருகடா போன்ற மாற்றங்கள் பதிவு செய்யப்பட்டுள்ளன.
எஸ்பியை வேறுபடுத்துங்கள் தேவையானவளர்சிதை மாற்றக் கோளாறுகள், மின் அதிர்ச்சி, இஸ்கிமியா, சில மருந்துகளை உட்கொள்வது மற்றும் பிற காரணங்களுக்காக, ப்ருகாடா (FB) இன் பினோகோபி (அல்லது பினோடைப்) உடன் இது தற்காலிகமாக நிகழ்கிறது. இந்த கருத்துக்கு உறுதிப்படுத்தல் தேவை என்றாலும், FB இல் மருந்தியல் சோதனை எதிர்மறையாக இருக்கும் என்று நம்பப்படுகிறது, மேலும் SB இன் வளர்ச்சிக்கு காரணமான பிறழ்வுகள் இருப்பதை மரபணு சோதனை உறுதிப்படுத்தாது (SB இன் நேரடி டிஎன்ஏ கண்டறிதலுக்கு, குறியீட்டு வரிசையின் பகுப்பாய்வு மரபணுக்கள் SCN5A, KCNQ1, KCNE1, KCNH2, KCNE2 மற்றும் பல).

நினைவில் கொள்ளுங்கள்! மேற்கொள்ள வேண்டியது அவசியம் வேறுபட்ட நோயறிதல் SB மற்றும் இதேபோன்ற ECG வெளிப்பாடுகளை ஏற்படுத்தக்கூடிய பல நோய்கள்: வலது வென்ட்ரிக்கிளின் அரித்மோஜெனிக் டிஸ்ப்ளாசியா (RV), மயோர்கார்டிடிஸ், கார்டியோமயோபதி, சாகஸ் நோய் (மயோர்கார்டிடிஸ்), ஸ்டீனெர்ட் நோய், மீடியாஸ்டினல் கட்டி. வலது ப்ரீகார்டியல் லீட்களில் ST பிரிவின் உயர்வை ஏற்படுத்தும் நோயியல் பின்வருவனவற்றை உள்ளடக்குகிறது: கடுமையான மயோர்கார்டிடிஸ், கடுமையான பெரிகார்டிடிஸ், ஹீமோபெரிகார்டியம், வலது வென்ட்ரிகுலர் இன்ஃபார்க்ஷன், அயோர்டிக் அனீரிஸ்ம் டிஸ்செக்ஷன், அக்யூட் த்ரோம்போம்போலிசம் நுரையீரல் தமனி, மத்திய நரம்பு மண்டலத்தின் முரண்பாடுகள், டுச்சேன் தசைநார் சிதைவு, ஃபிரைட்ரீச் அட்டாக்ஸியா, தியாமின் குறைபாடு, ஹைபர்கால்சீமியா, ஹைபர்கேமியா, வலது வென்ட்ரிகுலர் வெளியேற்ற பாதையை உள்ளடக்கிய மீடியாஸ்டினல் கட்டி, அரித்மோஜெனிக் வலது வென்ட்ரிகுலர் கார்டியோமயோபதி, நீண்ட காலம் QT இடைவெளிவகை 3, வலது மூட்டை கிளை தொகுதி, இடது மூட்டை கிளை தொகுதி, இடது வென்ட்ரிகுலர் ஹைபர்டிராபி, ஆரம்ப மறுமுனை நோய்க்குறி, தாழ்வெப்பநிலை.
SB சிகிச்சைக்கான மருந்து அணுகுமுறைகள் தீவிரமாக உருவாக்கப்பட்டு வருகின்றன, ஆனால் இந்த ஆய்வுகளின் முடிவுகள் இன்னும் சர்ச்சைக்குரியதாகவே உள்ளன. VT/VF தாக்குதல்களை நீண்டகாலமாகத் தடுப்பதில் எந்த மருந்துகளின் செயல்திறன் பற்றிய உறுதியான, நிலையான தரவு எதுவும் தற்போது இல்லை. எஸ்சிடியின் அதிக ஆபத்தில் உள்ள நோயாளிகளுக்கு, ஆயுட்காலம் அதிகரிக்கும் ஒரு சிகிச்சை விருப்பம் கார்டியோவர்டர்-டிஃபிபிரிலேட்டரை பொருத்துவதாகும்.
இதனால்எஸ்பி என்பது கார்டியாக் அரித்மியாவுடன் மரபணு ரீதியாக தீர்மானிக்கப்பட்ட நோயாகும், இது பாலிமார்பிக் VT மற்றும் VF இன் எபிசோட்களின் பின்னணிக்கு எதிராக அடிக்கடி ஏற்படும் ஒத்திசைவுகளால் வகைப்படுத்தப்படுகிறது. பெரும்பாலும் நோயின் விளைவு SCD ஆகும். அறியப்படாத நோயியலின் ஒத்திசைவு, இரவுநேர மூச்சுத்திணறல், குடும்பத்தில் SCD வழக்குகள் (குறிப்பாக இளம் வயது மற்றும் இரவில்), ஒரு பொதுவான ECG முறை உள்ள அனைத்து நோயாளிகளிலும், SB ஐ விலக்குவது அவசியம். இதைச் செய்ய, அத்தகைய நோயாளிகள் மருந்தியல் சோதனைகள், டைனமிக் ஈசிஜி பரிசோதனை (நோயாளியின் உறவினர்கள் உட்பட) மற்றும் ஹோல்டர் கண்காணிப்பு ஆகியவற்றை மேற்கொள்ள வேண்டும். SB நோயைக் கண்டறிவதற்கான மிகவும் நம்பகமான முறைகளில் ஒன்று மூலக்கூறு மரபணு ஆராய்ச்சி ஆகும். இன்றுவரை, VT/VF சிகிச்சைக்கான ஒரே முறை, அதே போல் SB இல் SCD தடுப்பு, ஒரு தானியங்கி கார்டியோவர்ட்டர்-டிஃபிபிரிலேட்டரின் உள்வைப்பு ஆகும்.
பின்வரும் ஆதாரங்களில் SB பற்றி மேலும் படிக்கவும்:
கட்டுரை (விரிவுரை) "ப்ருகாடா நோய்க்குறி" பொக்கேரியா, ஏ.வி. செர்ஜிவ்; FSBI" அறிவியல் மையம் இருதய அறுவை சிகிச்சைஅவர்களுக்கு. ஒரு. பாகுலேவ்", மாஸ்கோ (பத்திரிகை "அரித்மாலஜியின் ஆண்டல்" எண். 1, 2015) [படிக்க];
கட்டுரை "ப்ருகாடா நோய்க்குறி: செல்லுலார் வழிமுறைகள் மற்றும் சிகிச்சைக்கான அணுகுமுறைகள்" எல் Boqueria, O.L. போக்கேரியா, எல்.என். கார்டியோவாஸ்குலர் அறுவை சிகிச்சைக்கான கிர்ட்பயா அறிவியல் மையம் பெயரிடப்பட்டது. ஒரு. Bakulev RAMS, மாஸ்கோ (பத்திரிகை "அரித்மாலஜி" எண். 3, 2010) [படிக்க];
கட்டுரை "புருகாடா நோய்க்குறிக்கான சிகிச்சையின் மின் இயற்பியல் அடிப்படை" மால்ட்சேவா ஏ.எஸ்., ஸ்ட்ரோகோனோவா வி.வி.; FSBEI அவர் பெயரிடப்பட்ட முதல் மாஸ்கோ மாநில மருத்துவ பல்கலைக்கழகம். அவர்களுக்கு. செச்செனோவ் ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சகம், மாஸ்கோ (விஞ்ஞானக் கட்டுரைகளின் இதழ் "21 ஆம் நூற்றாண்டில் உடல்நலம் மற்றும் கல்வி" எண். 3, 2017) [படிக்க];
கட்டுரை “ப்ருகாடா நோய்க்குறி: முதன்மை மின் இதய நோயிலிருந்து உருவவியல் அடி மூலக்கூறு வரை” T.A. பாவ்லென்கோ, ஓ.வி. பிளாகோவா; பெயரிடப்பட்ட முதல் மாஸ்கோ மாநில மருத்துவ பல்கலைக்கழகம். அவர்களுக்கு. செச்செனோவ், 6 ஆம் ஆண்டு, மருத்துவ பீடம், மாஸ்கோ; பெயரிடப்பட்ட முதல் மாஸ்கோ மாநில மருத்துவ பல்கலைக்கழகம். அவர்களுக்கு. செச்செனோவ், ஆசிரிய சிகிச்சை எண். 1, மாஸ்கோ (இதழ் "காப்பகம்" உள் மருந்து"எண். 2, 2016) [படிக்க];
கட்டுரை "ப்ருகாடா சிண்ட்ரோம்" எஸ்.டி. மயன்ஸ்காயா, என்.ஏ. சிபுல்கின்; கசான் மாநில மருத்துவ பல்கலைக்கழகம்; கசான் மாநிலம் மருத்துவ அகாடமி, கசான் (பத்திரிகை" நடைமுறை மருத்துவம்» எண். 3, 2015) [படிக்க];
கட்டுரை "ப்ருகாடா நோய்க்குறி: இலக்கிய ஆய்வு மற்றும் மருத்துவ கவனிப்பு" T.G. வைகான்ஸ்கயா, டி.டி. கெவோர்கியன், டி.வி. க்ருஷெவ்ஸ்கயா, ஐ.பி. உஸ்டினோவா, டி.வி. குருஷ்கோ, வி.எஃப். டாப்ஸ், ஓ.எல். பொலோனெட்ஸ்கி, எல்.ஐ.; Plashchinskaya குடியரசுக் கட்சியின் அறிவியல் மற்றும் நடைமுறை மையம் "கார்டியாலஜி", மின்ஸ்க் (பத்திரிகை "மருத்துவ வணிகம்" எண். 6, 2013) [படிக்க];
கட்டுரை "ப்ருகடா சிண்ட்ரோம்" மங்குஷேவா எம்.எம்., அலியாக்பெரோவா ஜி.ஐ., வலீவா ஏ.ஆர்., டெரெகுலோவ் யு.இ.; டாடர்ஸ்தான் குடியரசின் சுகாதார அமைச்சகத்தின் குடியரசுக் கட்சியின் மருத்துவ மருத்துவமனை, கசான் மாநில மருத்துவ பல்கலைக்கழகம் (பத்திரிகை "நடைமுறை மருத்துவம்" எண். 7, 2011) [படிக்க];
கட்டுரை "ஐசி ஆண்டிஆரித்மிக் மருந்து எட்டாசிசின் சிகிச்சையின் போது ப்ருகாடா சிண்ட்ரோமின் எலக்ட்ரோ கார்டியோகிராஃபிக் அறிகுறிகளின் தோற்றம். வழக்கின் விளக்கம்" எல்.எம். மகரோவ், வி.என். கொமொல்யடோவா; ரஷ்யாவின் எஃப்எம்பிஏவின் குழந்தைகள் மற்றும் இளம்பருவத்தில் உள்ள மயக்கம் மற்றும் இதய அரித்மியா மையம், ரஷ்யாவின் எஃப்எம்பிஏவின் தொற்றுநோயியல் மற்றும் தொற்றுநோயியல் மையத்தின் குழந்தைகள் மருத்துவ மருத்துவமனை எண். 38; ரஷ்யாவின் மருத்துவ உடலியல் மற்றும் செயல்பாட்டு நோயறிதல் துறையின் KB எண் 85 FMBA ரஷ்யாவின் IPK FMBA (பத்திரிகை "கார்டியாலஜி" எண். 4, 2011) [படிக்க]
© லேசஸ் டி லிரோ