Svaki elektrokardiogram prikazuje rad srca (njegov električni potencijal tokom kontrakcija i opuštanja) u 12 krivulja snimljenih u 12 odvoda. Ove krive se razlikuju jedna od druge jer pokazuju prolazak električnog impulsa različitim odjelima srce, na primjer, prva je prednja površina srca, treća je stražnja. Za snimanje EKG-a od 12 odvoda, posebne elektrode se pričvršćuju na pacijentovo tijelo na određenim mjestima i određenim redoslijedom.
Kako dešifrirati srčani kardiogram: opći principi
Glavni elementi elektrokardiografske krive su:
EKG analiza
Nakon što je dobio elektrokardiogram u ruke, doktor počinje da ga procjenjuje u sljedećem redoslijedu:
- Određuje da li se srce ritmično kontrahuje, odnosno da li je ritam ispravan. Da biste to uradili, izmerite intervale između R talasa, oni moraju biti isti svuda;
- Izračunava brzinu kontrakcije srca (HR). To je lako učiniti tako što ćete znati brzinu snimanja EKG-a i brojati broj milimetarskih ćelija između susjednih R valova. po minuti.
- Na osnovu specifičnih znakova (uglavnom P talasa), određuje izvor ekscitacije u srcu. Normalno, ovo je sinusni čvor, tj. zdrava osoba smatra normalnim sinusni ritam. Atrijalni, atrioventrikularni i ventrikularni ritmovi ukazuju na patologiju.
- Procjenjuje srčanu provodljivost prema trajanju talasa i segmenata. Svaki od njih ima svoje indikatore norme.
- Određuje električnu os srca (EOS). Vrlo mršave osobe karakterizira vertikalniji položaj EOS-a, dok osobe s prekomjernom težinom imaju tendenciju da imaju horizontalniji položaj. S patologijom, os se naglo pomiče udesno ili ulijevo.
- Detaljno analizira zube, segmente i intervale. Doktor zapisuje njihovo trajanje rukom na kardiogramu u sekundama (ovo je nerazumljiv skup latiničnih slova i brojeva na EKG-u). Moderni elektrokardiografi automatski analiziraju ove pokazatelje i odmah daju rezultate mjerenja, što pojednostavljuje rad liječnika.
- Daje zaključak. Nužno ukazuje na ispravnost ritma, izvor ekscitacije, otkucaje srca, karakteriše EOS, a takođe identifikuje specifične patološke sindrome (poremećaji ritma, poremećaji provodljivosti, prisustvo preopterećenja pojedinih delova srca i oštećenja miokarda), ako bilo koji.
Primjeri elektrokardiografskih izvještaja
Kod zdrave osobe EKG zaključak može izgledati ovako: sinusni ritam sa otkucajima srca od 70 otkucaja. po minuti EOS in normalan položaj, patološke promjene nisu otkrivene.
Također, za neke ljude može se razmotriti varijanta norme sinusna tahikardija(ubrzanje otkucaja srca) ili bradikardija (usporavanje otkucaja srca). Kod starijih osoba vrlo često zaključak može ukazivati na prisutnost umjerenih difuznih ili metaboličkih promjena u miokardu. Ova stanja nisu kritična i, nakon odgovarajućeg liječenja i korekcije pacijentove prehrane, uglavnom uvijek nestaju.
Osim toga, zaključak može ukazivati na nespecifičnu promjenu ST-T intervala. To znači da promjene nisu indikativne i da se njihov uzrok ne može utvrditi samo EKG-om. Još jedno prilično uobičajeno stanje koje se može dijagnosticirati pomoću kardiograma je kršenje procesa repolarizacije, odnosno kršenje oporavka ventrikularnog miokarda nakon ekscitacije. Ova promjena može biti uzrokovana: ozbiljne bolesti bolesti srca, kao i hronične infekcije, hormonalni disbalans i drugi uzroci koje će lekar naknadno potražiti.
Zaključci koji sadrže podatke o prisutnosti ishemije miokarda, hipertrofije srca, poremećaja ritma i provodljivosti smatraju se prognostički nepovoljnim.
Tumačenje EKG-a kod djece
Cijeli princip dešifriranja kardiograma je isti kao i kod odraslih, ali zbog fizioloških i anatomske karakteristike Postoje razlike u tumačenju normalnih pokazatelja u dječjim srcima. To se prije svega odnosi na broj otkucaja srca, jer kod djece mlađe od 5 godina može premašiti 100 otkucaja. po minuti.
Također, djeca mogu iskusiti sinusnu ili respiratornu aritmiju (povećan broj otkucaja srca pri udisanju i smanjen tokom izdisaja) bez ikakve patologije. Osim toga, karakteristike nekih valova i intervala razlikuju se od onih kod odraslih. Na primjer, dijete možda nema potpuna blokada dio provodnog sistema srca - desna grana snopa. Dječji kardiolozi uzimaju u obzir sve ove karakteristike kada donose zaključak na osnovu EKG-a.
Karakteristike EKG-a tokom trudnoće
Tijelo trudnice prolazi kroz različite procese adaptacije na novi položaj. Određene promjene se javljaju i u kardiovaskularnom sistemu, pa se EKG trudnica može neznatno razlikovati od rezultata istraživanja srca zdrave odrasle osobe. Prije svega, u kasnijim fazama dolazi do blagog horizontalnog odstupanja EOS-a uzrokovanog promjenom relativnog položaja unutrašnje organe i rastuća materica.
Osim toga, trudnice mogu osjetiti blagu sinusnu tahikardiju i znakove preopterećenja u određenim dijelovima srca. Ove promjene su povezane s povećanjem volumena krvi u tijelu i po pravilu nestaju nakon porođaja. Međutim, njihovo otkrivanje ne može ostati bez detaljnijeg pregleda i dubljeg pregleda žene.
EKG interpretacija, normalni pokazatelji
Dešifriranje EKG-a je posao dobrog ljekara. Sa ovom metodom funkcionalna dijagnostika procijenjeno:
- otkucaji srca - stanje generatora električnih impulsa i stanje srčanog sistema koji provodi te impulse
- stanje samog srčanog mišića (miokarda). prisustvo ili odsustvo upale, oštećenja, zadebljanja, gladovanje kiseonikom, neravnoteža elektrolita
Međutim, savremeni pacijenti često imaju pristup svojim medicinske dokumente, posebno na filmove za elektrokardiografiju na kojima su napisani medicinski izvještaji. Svojom raznolikošću ovi zapisi mogu dovesti do panični poremećajčak i najuravnoteženija ali neuka osoba. Uostalom, pacijent često ne zna sa sigurnošću koliko je opasno po život i zdravlje ono što piše na poleđini EKG filma rukom funkcionalnog dijagnostičara, a do termina kod terapeuta ili kardiologa ima još nekoliko dana. .
Kako bismo smanjili žestinu strasti, odmah upozoravamo čitatelje da bez i jedne ozbiljne dijagnoze (infarkt miokarda, akutni poremećaji ritma) funkcionalni dijagnostičar neće pustiti pacijenta da napusti ordinaciju, već će ga, u najmanju ruku, poslati na pregled. konsultacije sa kolegom specijalistom tamo. O ostalim "otvorenim tajnama" u ovom članku. U svim nejasnim slučajevima patoloških promjena na EKG-u propisani su EKG monitoring, 24-satni monitoring (Holter), ECHO kardioskopija (ultrazvuk srca) i stres testovi (traka za trčanje, biciklergometrija).
Brojevi i latinična slova u EKG interpretaciji

PQ- (0,12-0,2 s) – vrijeme atrioventrikularne provodljivosti. Najčešće se produžava na pozadini AV blokade. Skraćeno kod CLC i WPW sindroma.
P – (0,1s) visina 0,25-2,5 mm opisuje atrijalne kontrakcije. Može ukazivati na njihovu hipertrofiju. 
QRS – (0,06-0,1s) -ventrikularni kompleks
QT – (ne više od 0,45 s) se produžava uz gladovanje kiseonikom (ishemija miokarda, infarkt) i pretnju poremećaja ritma.
RR - udaljenost između vrhova ventrikularnih kompleksa odražava pravilnost srčanih kontrakcija i omogućava izračunavanje otkucaja srca.
Tumačenje EKG-a kod djece prikazano je na slici 3
Opcije opisa pulsa
Sinusni ritam
Ovo je najčešći natpis koji se nalazi na EKG-u. A, ako se ništa drugo ne doda i frekvencija (HR) je naznačena od 60 do 90 otkucaja u minuti (na primjer, HR 68`) - ovo je najbolja opcija, koja pokazuje da srce radi kao sat. Ovo je ritam koji postavlja sinusni čvor (glavni pejsmejker koji generiše električne impulse koji uzrokuju kontrakciju srca). Istovremeno, sinusni ritam podrazumijeva dobrobit, kako u stanju ovog čvora, tako i na zdravlje provodnog sistema srca. Odsustvo drugih zapisa negira patološke promjene u srčanom mišiću i znači da je EKG normalan. Osim sinusnog ritma, može postojati atrijalni, atrioventrikularni ili ventrikularni, što ukazuje da ritam postavljaju ćelije u ovim dijelovima srca i smatra se patološkim.
Ovo je normalna varijanta kod mladih i djece. Ovo je ritam u kojem impulsi napuštaju sinusni čvor, ali su intervali između srčanih kontrakcija različiti. To može biti zbog fizioloških promjena (respiratorna aritmija, kada se kontrakcije srca usporavaju tokom izdisaja). Otprilike 30% sinusnih aritmija zahtijeva nadzor kardiologa, jer postoji rizik od razvoja ozbiljnijih poremećaja ritma. To su aritmije nakon reumatske groznice. Na pozadini miokarditisa ili nakon njega, na pozadini zarazne bolesti, srčanih mana i kod osoba sa porodičnom anamnezom aritmija.
To su ritmičke kontrakcije srca sa frekvencijom manjom od 50 u minuti. Kod zdravih ljudi bradikardija se javlja, na primjer, tokom spavanja. Bradikardija se često javlja i kod profesionalnih sportista. Patološka bradikardija može ukazivati na sindrom bolesnog sinusa. U ovom slučaju bradikardija je izraženija (otkucaji srca od 45 do 35 otkucaja u minuti u prosjeku) i opaža se u bilo koje doba dana. Kada bradikardija uzrokuje pauze u srčanim kontrakcijama do 3 sekunde danju i oko 5 sekundi noću, dovodi do poremećaja opskrbe tkiva kisikom i manifestira se npr. nesvjesticom, indikovana je operacija ugradnje srčanog stimulatora , koji zamjenjuje sinusni čvor, namećući se srcu normalan ritam skraćenice.
Sinusna tahikardija
Broj otkucaja srca veći od 90 u minuti dijeli se na fiziološke i patološke. Kod zdravih ljudi sinusna tahikardija je praćena fizičkim i emocionalnim stresom, ispijanjem kafe, ponekad jakog čaja ili alkohola (posebno energetskih pića). Kratkotrajan je i nakon epizode tahikardije, otkucaji srca se vraćaju u normalu u kratkom vremenskom periodu nakon prestanka opterećenja. At patološka tahikardija palpitacije muče pacijenta u mirovanju. Uzroci su groznica, infekcije, gubitak krvi, dehidracija, tireotoksikoza, anemija, kardiomiopatija. Osnovna bolest se liječi. Sinusna tahikardija se zaustavlja samo u slučaju srčanog udara ili akutnog koronarnog sindroma.
Ekstarsistola
To su poremećaji ritma kod kojih žarišta izvan sinusnog ritma daju izvanredne srčane kontrakcije, nakon čega nastaje pauza dvostruko duža, koja se naziva kompenzacijska. Općenito, pacijent percipira otkucaje srca kao neujednačene, ubrzane ili spore, a ponekad i kaotične. Ono što najviše zabrinjava je pad broja otkucaja srca. Može doći do neprijatnih senzacija u grudima u vidu drhtanja, peckanja, osećaja straha i praznine u stomaku.
Nisu sve ekstrasistole opasne po zdravlje. Većina njih ne dovodi do značajnih poremećaja cirkulacije i ne ugrožava ni život ni zdravlje. Mogu biti funkcionalni (u pozadini napadi panike, kardioneuroza, hormonska neravnoteža), organski (kod ishemijske bolesti srca, srčanih mana, miokardne distrofije ili kardiopatije, miokarditisa). Do njih mogu dovesti i intoksikacija i operacija srca. U zavisnosti od mjesta nastanka, ekstrasistole se dijele na atrijalne, ventrikularne i antrioventrikularne (nastaju u čvoru na granici između atrija i ventrikula).
- Pojedinačne ekstrasistole su najčešće rijetke (manje od 5 na sat). Obično su funkcionalni i ne ometaju normalnu opskrbu krvlju.
- Uparene ekstrasistole, dvije istovremeno, prate određeni broj normalnih kontrakcija. Takvi poremećaji ritma često ukazuju na patologiju i zahtijevaju daljnje ispitivanje (Holter monitoring).
- Aloritmije su složenije vrste ekstrasistola. Ako je svaka druga kontrakcija ekstrasistola, ovo je bigimenija, ako je svaka treća kontrakcija trigimenija, svaka četvrta je kvadrigimenija.
Uobičajeno je podijeliti ventrikularne ekstrasistole u pet klasa (prema Launu). Oni se procjenjuju tokom svakodnevnog EKG praćenja, jer očitanja redovnog EKG-a za nekoliko minuta možda neće pokazati ništa.
- Klasa 1 - pojedinačne rijetke ekstrasistole s frekvencijom do 60 na sat, koje proizlaze iz jednog žarišta (monotopne)
- 2 – česti monotopi više od 5 u minuti
- 3 – česti polimorfni ( različitih oblika) politopik (iz različitih žarišta)
- 4a – upareni, 4b – grupa (trigimenija), epizode paroksizmalne tahikardije
- 5 – rane ekstrasistole
Što je klasa viša, to su kršenja ozbiljnija, iako danas čak ni klase 3 i 4 ne zahtijevaju uvijek liječenje lijekovima. Općenito, ako ima manje od 200 ventrikularnih ekstrasistola dnevno, treba ih klasificirati kao funkcionalne i ne brinuti o njima. U češćim slučajevima indikovana je ECHO CS, a ponekad je indikovana MR srca. Ne liječi se ekstrasistola, već bolest koja do nje dovodi.
Paroksizmalna tahikardija
Općenito, paroksizam je napad. Pojačanje ritma nalik napadu može trajati od nekoliko minuta do nekoliko dana. U tom slučaju intervali između srčanih kontrakcija će biti isti, a ritam će se povećati za preko 100 u minuti (u prosjeku sa 120 na 250). Postoje supraventrikularni i ventrikularni oblici tahikardije. Ova patologija se zasniva na abnormalnoj cirkulaciji električnih impulsa u provodnom sistemu srca. Ova patologija se može liječiti. Kućni lijekovi za ublažavanje napada:
- zadržavajući dah
- pojačan forsirani kašalj
- uranjanje lica u hladnu vodu
WPW sindrom
Wolff-Parkinson-Whiteov sindrom je vrsta paroksizmalne supraventrikularne tahikardije. Ime je dobio po autorima koji su ga opisali. Pojava tahikardije se zasniva na prisustvu dodatnih nervni snop, kroz koji prolazi brži impuls nego od glavnog pejsmejkera.
Kao rezultat toga, dolazi do vanredne kontrakcije srčanog mišića. Sindrom zahtijeva konzervativnu ili hirurško lečenje(sa neefikasnošću ili netolerancijom antiaritmičkih tableta, s epizodama atrijalne fibrilacije, s pratećim srčanim manama).
CLC – sindrom (Clerk-Levi-Christesco)
je po mehanizmu sličan WPW i karakterizira ga ranija ekscitacija ventrikula od normalnog zbog dodatnog snopa duž kojeg putuje nervni impuls. Kongenitalni sindrom se manifestuje napadima ubrzanog rada srca.
Atrijalna fibrilacija
Može biti u obliku napada ili trajnog oblika. Manifestira se u obliku atrijalnog treperenja ili fibrilacije.
Atrijalna fibrilacija
Atrijalna fibrilacija
Kada treperi, srce se kontrahira potpuno nepravilno (intervali između kontrakcija srca različitog trajanja). To se objašnjava činjenicom da ritam ne postavlja sinusni čvor, već druge ćelije atrija.
Rezultirajuća frekvencija je od 350 do 700 otkucaja u minuti. Jednostavno nema potpune kontrakcije pretkomora, kontrakcijska mišićna vlakna ne ispunjavaju efektivno ventrikule krvlju.
Kao rezultat toga, srčani izlaz krvi se pogoršava, a organi i tkiva pate od gladovanja kisikom. Drugi naziv za atrijalnu fibrilaciju je atrijalna fibrilacija. Ne dosežu sve atrijalne kontrakcije do srčanih komora, tako da će otkucaji srca (i puls) biti ili ispod normalnog (bradisistola sa učestalošću manjom od 60), ili normalne (normosistola od 60 do 90), ili iznad normale (tahisistola više od 90 otkucaja u minuti).
Napad atrijalne fibrilacije je teško propustiti.
- Obično počinje snažnim otkucajima srca.
- Razvija se kao serija potpuno nepravilnih otkucaja srca sa visokom ili normalnom frekvencijom.
- Stanje je praćeno slabošću, znojenjem, vrtoglavicom.
- Strah od smrti je veoma izražen.
- Može doći do kratkog daha, opće uznemirenosti.
- Ponekad dolazi do gubitka svijesti.
- Napad se završava normalizacijom ritma i nagonom za mokrenjem, pri čemu se oslobađa velika količina urina.
Da bi zaustavili napad, koriste refleksne metode, lijekove u obliku tableta ili injekcija ili pribjegavaju kardioverziji (stimulacija srca električnim defibrilatorom). Ako se napad atrijalne fibrilacije ne eliminira u roku od dva dana, povećava se rizik od trombotičkih komplikacija (plućna embolija, moždani udar).
Sa stalnim oblikom treperenja otkucaja srca (kada se ritam ne obnavlja ni na pozadini lijekova ili na pozadini električne stimulacije srca), postaju poznatiji pratilac pacijentima i osjećaju se samo tokom tahisistole (brza, nepravilna otkucaji srca). Glavni zadatak pri otkrivanju EKG znakovi tahisistola trajnog oblika atrijalne fibrilacije je usporavanje ritma do normosistole bez pokušaja da se on učini ritmičnim.
Primjeri snimaka na EKG filmovima:
- fibrilacija atrija, tahisistolna varijanta, otkucaji srca 160 b'.
- Atrijalna fibrilacija, normosistolna varijanta, otkucaji srca 64 b'.
Atrijalna fibrilacija može se razviti u programu koronarna bolest bolesti srca, na pozadini tireotoksikoze, organskih srčanih mana, dijabetes melitusa, sindroma bolesnog sinusa i intoksikacije (najčešće alkoholom).
Atrijalni treperenje
To su česte (više od 200 u minuti) redovne kontrakcije atrija i jednako pravilne, ali rjeđe kontrakcije ventrikula. Općenito, lepršavost je češća u akutnom obliku i bolje se podnosi od treperenja, jer su poremećaji cirkulacije manje izraženi. Lepršanje se razvija kada:
- organske bolesti srca (kardiomiopatije, zatajenje srca)
- nakon operacije srca
- na pozadini opstruktivnih plućnih bolesti
- kod zdravih ljudi se gotovo nikad ne javlja
Klinički, lepršanje se manifestuje ubrzanim ritmičnim otkucajima srca i pulsa, oticanjem vratnih vena, kratkim dahom, znojenjem i slabošću.
Poremećaji provodljivosti
Normalno, nakon formiranja u sinusnom čvoru, električna ekscitacija putuje kroz provodni sistem, doživljavajući fiziološko kašnjenje od djelića sekunde u atrioventrikularnom čvoru. Na svom putu, impuls stimuliše atrijum i komore, koje pumpaju krv, da se kontrahuju. Ako u bilo kojem dijelu provodnog sistema impuls kasni duže od propisanog vremena, onda će ekscitacija u podložnim dijelovima doći kasnije, a samim tim i normalan pumpni rad srčanog mišića će biti poremećen. Poremećaji provodljivosti nazivaju se blokadama. Mogu se javiti kao funkcionalni poremećaji, ali su češće posljedica uzimanja lijekova ili intoksikacija alkoholom i organske bolesti srca. U zavisnosti od nivoa na kojem nastaju, razlikuje se nekoliko tipova.
Sinoatrijalna blokada
Kada je izlaz impulsa iz sinusnog čvora otežan. U suštini, to dovodi do sindroma bolesnog sinusa, usporavanja kontrakcija do jake bradikardije, poremećenog dotoka krvi na periferiji, kratkog daha, slabosti, vrtoglavice i gubitka svijesti. Drugi stepen ove blokade naziva se Samoilov-Wenckebachov sindrom.
Atrioventrikularni blok (AV blok)
Ovo je kašnjenje ekscitacije u atrioventrikularnom čvoru duže od propisanih 0,09 sekundi. Postoje tri stepena ove vrste blokade. Što je stepen veći, ventrikule se ređe kontrahuju, cirkulacijski poremećaji su teži.
- U prvom slučaju, kašnjenje omogućava svakoj atrijalnoj kontrakciji da održi adekvatan broj ventrikularnih kontrakcija.
- Drugi stepen ostavlja neke od pretkomorskih kontrakcija bez ventrikularnih kontrakcija. Opisuje se, u zavisnosti od produženja PQ intervala i gubitka ventrikularnih kompleksa, kao Mobitz 1, 2 ili 3.
- Treći stepen se naziva i potpuna poprečna blokada. Atrijumi i komore počinju da se kontrahuju bez međusobnog povezivanja.
U ovom slučaju, komore se ne zaustavljaju jer slušaju pejsmejkere iz donjih dijelova srca. Ako se prvi stupanj blokade ne može manifestirati ni na koji način i može se otkriti samo EKG-om, onda je drugi već karakteriziran osjećajima periodičnog zastoja srca, slabosti i umora. Uz potpune blokade, manifestacijama se dodaju moždani simptomi (vrtoglavica, mrlje u očima). Mogu se razviti Morgagni-Adams-Stokes napadi (kada komore pobjegnu od svih pejsmejkera) s gubitkom svijesti, pa čak i konvulzijama.
Poremećaj provodljivosti unutar ventrikula
U komorama do mišićne ćelije električni signal se širi kroz elemente provodnog sistema kao što su trup Hisovog snopa, njegove noge (lijeve i desne) i grane nogu. Blokada se može javiti na bilo kojem od ovih nivoa, što se odražava i na EKG. U ovom slučaju, umjesto da bude istovremeno pokrivena ekscitacijom, jedna od komora se odlaže, jer signal za nju zaobilazi blokirano područje.
Osim mjesta nastanka, razlikuje se potpuna i nepotpuna blokada, te trajna i netrajna blokada. Uzroci intraventrikularnih blokova slični su drugim poremećajima provodljivosti (ishemijska bolest srca, miokarditis i endokarditis, kardiomiopatije, srčane mane, arterijska hipertenzija, fibroza, tumori srca). Utječe i upotreba antiartmika, povećanje kalija u krvnoj plazmi, acidoza i gladovanje kisikom.
- Najčešća je blokada anterosuperiorne grane lijeve grane snopa (ALBBB).
- Na drugom mjestu je blok desne noge (RBBB). Ova blokada obično nije praćena srčanim oboljenjima.
- Blok lijeve grane snopa tipičniji je za lezije miokarda. U ovom slučaju, potpuna blokada (PBBB) je gora od nepotpune blokade (LBBB). Ponekad se mora razlikovati od WPW sindroma.
- Blokada posteroinferiorne grane lijeve grane snopa može se pojaviti kod osoba s uskim i izduženim ili deformiranim grudima. Od patološka stanja tipičnije je za preopterećenje desne komore (sa plućnom embolijom ili srčanim defektima).
Klinička slika blokada na nivou Hisovog snopa nije izražena. Slika osnovne srčane patologije je na prvom mjestu.
- Baileyjev sindrom je dvoslojni blok (desne grane snopa i zadnje grane lijeve grane snopa).
Hipertrofija miokarda
Kod kroničnog preopterećenja (pritisak, volumen) srčani mišić u određenim područjima počinje da se zgušnjava, a komore srca se istežu. Na EKG-u se takve promjene obično opisuju kao hipertrofija.
- Hipertrofija lijeve komore (LVH) tipična je za arterijsku hipertenziju, kardiomiopatiju i niz srčanih mana. Ali čak i normalno, sportisti, gojazni pacijenti i ljudi koji se bave teškim fizičkim radom mogu iskusiti znakove LVH.
- Hipertrofija desne komore je nesumnjiv znak povišenog pritiska u sistemu plućnog krvotoka. Hronična cor pulmonale, opstruktivne plućne bolesti, srčani defekti (plućna stenoza, tetralogija Fallot-a, defekt ventrikularnog septuma) dovode do RVH.
- Hipertrofija lijevog atrija (LAH) – sa mitralnom i aortalnom stenozom ili insuficijencijom, hipertenzija, kardiomiopatija, nakon miokarditisa.
- Hipertrofija desnog atrija (RAH) – sa cor pulmonale, defektima trikuspidnih zalistaka, deformitetima grudnog koša, plućnim patologijama i PE.
- Indirektni znaci ventrikularne hipertrofije su devijacija električne ose srca (EOC) udesno ili ulijevo. Lijevi tip EOS-a je njegovo odstupanje ulijevo, odnosno LVH, desni tip je RVH.
- Sistoličko preopterećenje je također dokaz hipertrofije srca. Rjeđe, ovo je dokaz ishemije (u prisustvu angine boli).
Promjene kontraktilnosti miokarda i ishrane
Sindrom rane ventrikularne repolarizacije
Češće samo opcija norme, posebno za sportiste i osobe sa urođenom velikom telesnom težinom. Ponekad je povezana s hipertrofijom miokarda. Odnosi se na posebnosti prolaska elektrolita (kalijuma) kroz membrane kardiocita i karakteristike proteina od kojih su membrane građene. Smatra se faktorom rizika za iznenadni srčani zastoj, ali ne daje kliničke rezultate i najčešće ostaje bez posljedica.
Umjerene ili teške difuzne promjene u miokardu
Ovo je dokaz pothranjenosti miokarda kao posljedica distrofije, upale (miokarditisa) ili kardioskleroze. Također, reverzibilne difuzne promjene prate poremećaj ravnoteže vode i elektrolita (uz povraćanje ili proljev), uzimanje lijekova (diuretika) i teške fizičke aktivnosti.
Ovo je znak pogoršanja ishrane miokarda bez jakog gladovanja kiseonikom, na primer, u slučaju poremećaja ravnoteže elektrolita ili u pozadini dishormonalnih stanja.
Akutna ishemija, ishemijske promjene, promjene T talasa, ST depresija, nizak T
Ovo opisuje reverzibilne promjene povezane s kisikom u miokardu (ishemija). To može biti ili stabilna angina pektoris ili nestabilni, akutni koronarni sindrom. Osim prisutnosti samih promjena, opisuje se i njihova lokacija (na primjer, subendokardna ishemija). Posebnost takvih promjena je njihova reverzibilnost. U svakom slučaju, takve promjene zahtijevaju poređenje ovog EKG-a sa starim filmovima, a ako se sumnja na srčani udar, troponin brze pretrage za oštećenje miokarda ili koronarografiju. Ovisno o vrsti koronarne bolesti srca, odabire se antiishemijsko liječenje.
Uznapredovali srčani udar
Obično se opisuje:
- po fazama. akutni (do 3 dana), akutni (do 3 sedmice), subakutni (do 3 mjeseca), cicatricijalni (cijeli život nakon srčanog udara)
- po zapremini. transmuralno (veliko žarište), subendokardno (malo žarište)
- prema lokaciji srčanog udara. Postoje prednji i prednji septalni, bazalni, lateralni, donji (posteriorni dijafragmatični), kružni apikalni, posterobazalni i desni ventrikularni.
Cijela raznolikost sindroma i specifičnih promjena na EKG-u, razlika u pokazateljima za odrasle i djecu, obilje razloga koji dovode do iste vrste EKG promjena ne dozvoljavaju nespecijalizantu da protumači čak ni gotov zaključak funkcionalnog dijagnostičara. . Mnogo je mudrije, sa EKG nalazom pri ruci, blagovremeno posjetiti kardiologa i dobiti kompetentne preporuke za dalju dijagnozu ili liječenje Vašeg problema, čime se značajno smanjuju rizici od hitnih srčanih stanja.
Kako dešifrovati EKG indikatore srca?
Elektrokardiografska studija je najjednostavnija, ali vrlo informativna metoda proučavanja rada srca pacijenta. Rezultat ove procedure je EKG. Nerazumljive linije na komadu papira sadrže mnogo informacija o stanju i funkcioniranju glavnog organa u ljudskom tijelu. Dekodiranje EKG indikatora je prilično jednostavno. Glavna stvar je znati neke od tajni i karakteristika ovog postupka, kao i norme svih pokazatelja. 
Na EKG-u se snima tačno 12 krivina. Svaki od njih govori o radu svakog pojedinog dijela srca. Dakle, prva kriva je prednja površina srčanog mišića, a treća linija je njegova stražnja površina. Za snimanje kardiograma svih 12 elektroda, elektrode su pričvršćene na tijelo pacijenta. Stručnjak to radi uzastopno, ugrađujući ih na određena mjesta.
Principi dekodiranja
Svaka kriva na grafu kardiograma ima svoje elemente:
- Zubi, koji su konveksnosti usmjereni prema dolje ili prema gore. Svi su označeni latiničnim velikim slovima. "P" pokazuje rad pretkomora srca. “T” je restorativne sposobnosti miokarda.
- Segmenti predstavljaju razmak između nekoliko uzlaznih ili silaznih zuba koji se nalaze u blizini. Doktori su posebno zainteresovani za indikatore takvih segmenata kao što su ST, kao i PQ.
- Interval je jaz koji uključuje i segment i zub.
Svaki specifični element EKG-a pokazuje specifičan proces koji se odvija direktno u srcu. Prema njihovoj širini, visini i drugim parametrima, doktor je u stanju da ispravno dešifruje primljene podatke.

Kako se analiziraju rezultati?
Čim se stručnjak dočepa elektrokardiograma, počinje njegova interpretacija. To se radi u određenom strogom redoslijedu:
- Tačan ritam je određen intervalima između "R" talasa. Moraju biti jednaki. U suprotnom možemo zaključiti da je srčani ritam nepravilan.
- Koristeći EKG možete odrediti broj otkucaja srca. Da biste to učinili, morate znati brzinu kojom su indikatori zabilježeni. Osim toga, morat ćete izbrojati i broj ćelija između dva "R" talasa. Norma je od 60 do 90 otkucaja u minuti.
- Izvor ekscitacije u srčanom mišiću određen je nizom specifičnih znakova. To će se otkriti, između ostalog, procjenom parametara “P” talasa. Norma implicira da je izvor sinusni čvor. Dakle, zdrava osoba uvijek ima sinusni ritam. Ako se primijeti ventrikularni, atrijalni ili bilo koji drugi ritam, to ukazuje na prisutnost patologije.
- Specijalista procjenjuje provodljivost srca. To se dešava na osnovu trajanja svakog segmenta i zuba.
- Električna os srca, ako se prilično oštro pomjeri ulijevo ili udesno, takođe može ukazivati na prisustvo problema sa kardiovaskularnim sistemom.
- Svaki zub, interval i segment se analiziraju pojedinačno i detaljno. Savremeni EKG aparati odmah automatski obezbeđuju indikatore svih merenja. Ovo uveliko pojednostavljuje rad doktora.
- Na kraju, specijalista donosi zaključak. Označava dekodiranje kardiograma. Ako su otkriveni bilo kakvi patološki sindromi, oni moraju biti tamo naznačeni.

Normalne vrednosti za odrasle
Norma svih pokazatelja kardiograma utvrđuje se analizom položaja zuba. Ali srčani ritam se uvijek mjeri rastojanjem između najviših zubaca “R” - “R”. Obično bi trebali biti jednaki. Maksimalna razlika ne može biti veća od 10%. Inače, to više neće biti norma, koja bi trebala biti unutar 60-80 pulsacija u minuti. Ako je sinusni ritam češći, onda pacijent ima tahikardiju. Naprotiv, spor sinusni ritam ukazuje na bolest zvanu bradikardija.
P-QRS-T intervali će vam reći o prolasku impulsa direktno kroz sve dijelove srca. Norma je indikator od 120 do 200 ms. Na grafikonu to izgleda kao 3-5 kvadrata.
Mjerenjem širine od Q vala do S vala, možete dobiti ideju o ekscitaciji ventrikula srca. Ako je to norma, tada će širina biti 60-100 ms.
Trajanje ventrikularne kontrakcije može se odrediti mjerenjem QT intervala. Norma je 390-450 ms. Ako je nešto duže, može se postaviti dijagnoza: reumatizam, ishemija, ateroskleroza. Ako je interval skraćen, možemo govoriti o hiperkalcemiji.

Šta znače zubi?
Prilikom tumačenja EKG-a, neophodno je pratiti visinu svih zuba. To može ukazivati na prisustvo ozbiljnih srčanih patologija:
- Q talas je indikator ekscitacije lijevog srčanog septuma. Norma je četvrtina dužine R talasa. Ako se prekorači, postoji mogućnost nekrotične patologije miokarda.
- S talas je pokazatelj ekscitacije onih pregrada koje se nalaze u bazalnim slojevima ventrikula. Norma u ovom slučaju je visina 20 mm. Ako postoje odstupanja, to ukazuje na ishemijsku bolest.
- R talas na EKG-u ukazuje na aktivnost zidova svih ventrikula srca. Snima se na svim EKG krivuljama. Ako negdje nema aktivnosti, onda ima smisla posumnjati na ventrikularnu hipertrofiju.
- T talas se pojavljuje u linijama I i II, prema gore. Ali u VR krivulji je uvijek negativan. Kada je T talas na EKG-u previsok i oštar, doktor sumnja na hiperkalemiju. Ako je dugačak i ravan, postoji rizik od razvoja hipokalijemije.

Normalni pedijatrijski elektrokardiogrami
U djetinjstvu, norma EKG indikatora može se malo razlikovati od karakteristika odrasle osobe:
- Puls djece mlađe od 3 godine je oko 110 pulsiranja u minuti, a u dobi od 3-5 godina - 100 otkucaja. Ova brojka je već niža kod adolescenata - 60-90 pulsacija.
- Normalno očitavanje QRS-a je 0,6-0,1 s.
- P talas normalno ne bi trebao biti duži od 0,1 s.
- Električna os srca kod djece treba ostati bez ikakvih promjena.
- Ritam je samo sinusni.
- Na EKG-u, Q-T interval e može premašiti 0,4 s, a P-Q interval bi trebao biti 0,2 s.
Sinusni otkucaji srca u dekodiranju kardiograma izražavaju se kao funkcija otkucaja srca i disanja. To znači da se srčani mišić normalno kontrahira. U ovom slučaju, puls je 60-80 otkucaja u minuti.
Zašto su indikatori različiti?
Često se pacijenti suočavaju sa situacijom u kojoj se EKG indikatori su različiti. Sa čime je ovo povezano? Da biste dobili što preciznije rezultate, potrebno je uzeti u obzir mnogo faktora:
- Izobličenja prilikom snimanja kardiograma mogu biti uzrokovana tehničkim problemima. Na primjer, ako rezultati nisu ispravno spojeni. I mnogi rimski brojevi izgledaju isto bilo naopako ili desno naopako. Dešava se da je graf pogrešno isečen ili da se izgubi prvi ili poslednji zub.
- Važna je preliminarna priprema za proceduru. Na dan EKG-a ne biste trebali imati obilan doručak, preporučljivo je čak i potpuno ga odustati. Moraćete da prestanete da pijete tečnost, uključujući kafu i čaj. Na kraju krajeva, oni stimulišu rad srca. Shodno tome, konačni pokazatelji su iskrivljeni. Najbolje je prvo se istuširati, ali ne morate nanositi nikakve proizvode za tijelo. Na kraju, potrebno je da se opustite što je više moguće tokom postupka.
- Neispravno postavljanje elektroda se ne može isključiti.
Najbolji način da provjerite svoje srce je elektrokardiograf. On će vam pomoći da izvršite proceduru što je moguće ispravnije i tačnije. A da bi potvrdio dijagnozu na koju ukazuju rezultati EKG-a, liječnik će uvijek propisati dodatne pretrage.
kardiologija
Poglavlje 5. Analiza elektrokardiograma
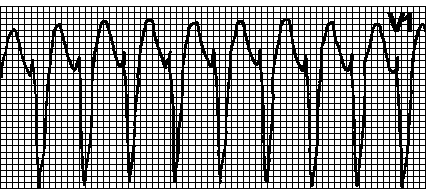
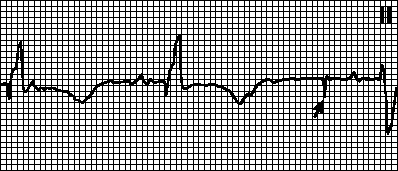
V. Poremećaji provodljivosti. Blok prednje grane lijeve grane snopa, blok zadnje grane lijeve grane snopa, kompletan blok lijeve grane snopa, blok desne grane snopa, AV blok 2. stepena i kompletan AV blok.
G. Aritmije vidi pogl. 4.
VI. Poremećaji elektrolita
A. Hipokalemija. Produženje PQ intervala. Širenje QRS kompleksa (rijetko). Izražen U talas, spljošteni invertirani T talas, depresija ST segmenta, blago produženje QT intervala.
B. Hiperkalemija
Lagana(5,5 x 6,5 meq/l). Visoki vršni simetrični T talas, skraćivanje QT intervala.
Umjereno(6,5 x 8,0 meq/l). Smanjena amplituda P talasa; produženje PQ intervala. Širenje QRS kompleksa, smanjena amplituda R talasa Depresija ili elevacija ST segmenta. Ventrikularna ekstrasistola.
Teška(911 meq/l). Odsustvo P talasa Ekspanzija QRS kompleksa (do sinusoidnih kompleksa). Spori ili ubrzani idioventrikularni ritam, ventrikularna tahikardija, ventrikularna fibrilacija, asistola.
IN. Hipokalcemija. Produženje QT intervala (zbog produženja ST segmenta).
G. Hiperkalcemija. Skraćivanje QT intervala (zbog skraćivanja ST segmenta).
A. Srčani glikozidi
Terapeutski efekat. Produženje PQ intervala. Kosa depresija ST segmenta, skraćivanje QT intervala, promene u T talasu (spljošten, invertovan, dvofazni), izraženo smanjenje broja otkucaja srca sa atrijalnom fibrilacijom.
Toksičan efekat. Ventrikularna ekstrasistola, AV blok, atrijalna tahikardija sa AV blokom, ubrzani AV nodalni ritam, sinoatrijalni blok, ventrikularna tahikardija, dvosmjerna ventrikularna tahikardija, ventrikularna fibrilacija.
A. Dilataciona kardiomiopatija. Znakovi proširenja lijeve pretklijetke, ponekad i desne. Niska amplituda talasa, pseudoinfarktna kriva, blokada leve grane snopa, prednja grana leve grane snopa. Nespecifične promjene u ST segmentu i ventrikularnoj ekstrasistoli, atrijalna fibrilacija.
B. Hipertrofična kardiomiopatija. Znakovi proširenja lijeve pretklijetke, ponekad i desne. Znaci hipertrofije lijeve komore, patološki Q zupci, pseudoinfarktna kriva. Nespecifične promene u ST segmentu i T talasima Sa apikalnim hipertrofijom leve komore, ogromni negativni T talasi u levim prekordijalnim odvodima. Supraventrikularni i ventrikularni poremećaji ritma.
IN. Amiloidoza srca. Mala amplituda talasa, krivulja pseudoinfarkta. Atrijalna fibrilacija, AV blok, ventrikularne aritmije, disfunkcija sinusnog čvora.
G. Duchenneova miopatija. Skraćivanje PQ intervala. Visok R talas u odvodima V 1, V 2; dubok Q talas u odvodima V 5, V 6. Sinusna tahikardija, atrijalna i ventrikularna ekstrasistola, supraventrikularna tahikardija.
D. Mitralna stenoza. Znakovi povećanja lijeve pretkomora. Uočava se hipertrofija desne komore i devijacija električne ose srca udesno. Često fibrilacija atrija.
E. Prolaps mitralnog zaliska. T talasi su spljošteni ili negativni, posebno u odvodu III; Depresija ST segmenta, blago produženje QT intervala. Ventrikularna i atrijalna ekstrasistola, supraventrikularna tahikardija, ventrikularna tahikardija, ponekad atrijalna fibrilacija.
I. Perikarditis. Depresija PQ segmenta, posebno u odvodima II, aVF, V 2 V 6. Difuzna elevacija ST segmenta sa konveksnošću prema gore u odvodima I, II, aVF, V 3 V 6. Ponekad dolazi do depresije ST segmenta u odvodu aVR (u rijetkim slučajevima u odvodima aVL, V 1, V 2). Sinusna tahikardija, poremećaji atrijalnog ritma. EKG promjene prolaze kroz 4 faze:
elevacija ST segmenta, normalan T talas;
ST segment se spušta do izolinije, amplituda T talasa se smanjuje;
ST segment na izolini, T val obrnut;
ST segment na izolini, T val normalan.
Z. Veliki perikardni izliv. Mala amplituda talasa, alternacija QRS kompleksa. Patognomonični znak kompletne električne alternane (P, QRS, T).
I. Dekstrokardija. P talas je negativan u odvodu I. QRS kompleks je invertiran u odvodu I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
TO. Defekt atrijalnog septuma. Znakovi povećanja desne pretklijetke, rjeđe lijeve; produženje PQ intervala. RSR" u odvodu V 1; električna osovina srce je devijantno udesno sa defektom tipa ostium secundum, ulijevo sa defektom tipa ostium primum. Obrnuti T talas u odvodima V 1, V 2. Ponekad atrijalna fibrilacija.
L. Stenoza plućne arterije. Znakovi povećanja desne pretkomora. Hipertrofija desne komore sa visokim R talasom u odvodima V 1, V 2; devijacija električne ose srca udesno. Obrnuti T talas u odvodima V 1, V 2.
M. Sindrom bolesnog sinusa. Sinusna bradikardija, sinoatrijalni blok, AV blok, zastoj sinusa, sindrom bradikardije-tahikardije, supraventrikularna tahikardija, atrijalna fibrilacija/treperenje, ventrikularna tahikardija.
IX. Druge bolesti
A. HOBP. Znakovi povećanja desne pretkomora. Devijacija električne ose srca udesno, pomeranje prelazne zone udesno, znaci hipertrofije desne komore, mala amplituda talasa; EKG tip S I S II S III. Inverzija T talasa u odvodima V 1, V 2. Sinusna tahikardija, AV nodalni ritam, poremećaji provodljivosti, uključujući AV blok, usporavanje intraventrikularne provodljivosti, blok grane snopa.
B. TELA. Sindrom S I Q III T III, znaci preopterećenja desne komore, prolazna potpuna ili nepotpuna blokada desna grana snopa, pomak električne ose srca udesno. Inverzija T talasa u odvodima V 1, V 2; nespecifične promjene u ST segmentu i sinusnoj tahikardiji, ponekad poremećaji atrijalnog ritma.
IN. Subarahnoidalno krvarenje i druge lezije centralnog nervnog sistema. Ponekad patološki talas Q. Visok širok pozitivan ili dubok negativni talas T, elevacija ili depresija ST segmenta, izražen U talas, izraženo produženje QT intervala. Sinusna bradikardija, sinusna tahikardija, AV nodalni ritam, ventrikularna ekstrasistola, ventrikularna tahikardija.
G. hipotireoza. Produženje PQ intervala. Mala amplituda QRS kompleksa. Sinusna bradikardija spljoštena.
D. CRF. Produženje ST segmenta (zbog hipokalcemije), visoki simetrični T talasi (zbog hiperkalijemije).
E. Hipotermija. Produženje PQ intervala. Zarez u terminalnom dijelu QRS kompleksa (vidi Osborneov val). Produženje QT intervala, inverzija T talasa, sinusna bradikardija, atrijalna fibrilacija, AV nodalni ritam, ventrikularna tahikardija.
EX. Glavni tipovi pejsmejkera su opisani kodom od tri slova: prvo slovo označava koja komora srca se pejsing (A A trijumski atrijum, V V entrikula komora, D D i pretkomoru i komoru), drugo slovo čija se komora percipira (A, V ili D), treće slovo označava vrstu odgovora na opaženu aktivnost (I I blokiranje nhibicije, T T namještanje lansiranja, D D uobičajeno oboje). Dakle, u režimu VVI, i stimulirajuća i senzorska elektroda se nalaze u komori, a kada dođe do spontane ventrikularne aktivnosti, njena stimulacija je blokirana. U DDD modu, dvije elektrode (stimulirajuća i sensing) nalaze se u atrijumu i ventrikulu. Tip odgovora D znači da kada dođe do spontane atrijalne aktivnosti, njena stimulacija će biti blokirana, a nakon programiranog vremenskog perioda (AV interval) stimulus će biti izdat ventrikulu; kada dođe do spontane ventrikularne aktivnosti, naprotiv, ventrikularna stimulacija će biti blokirana, a atrijalna stimulacija će početi nakon programiranog VA intervala. Tipični režimi jednokomornog pejsmejkera VVI i AAI. Tipični načini rada pejsmejkera s dvije komore DVI i DDD. Četvrto slovo R ( R ate-adaptive adaptive) znači da pejsmejker može povećati brzinu pejsinga kao odgovor na promjene motoričke aktivnosti ili fiziološki parametri zavisni od opterećenja (npr. QT interval, temperatura).
A. Opšti principi EKG interpretacije
Procijenite prirodu ritma (vlastiti ritam s periodičnim aktiviranjem stimulatora ili nametnutim).
Odredite koje se komore(e) stimuliraju.
Odredite aktivnost koje komore(e) percipira stimulator.
Odredite programirane intervale pejsmejkera (VA, VV, AV intervali) na osnovu atrijalnih (A) i ventrikularnih (V) artefakata pejsinga.
Odredite EX mod. Mora se imati na umu da EKG znakovi jednokomornog pejsmejkera ne isključuju mogućnost prisustva elektroda u dvije komore: stoga se stimulirane kontrakcije ventrikula mogu uočiti i kod jednokomornog i kod dvokomornog pejsmejkera, u kojem ventrikularna stimulacija slijedi u određenom intervalu nakon P talasa (DDD mod).
Uklonite prekršaje nametanja i otkrivanja:
A. poremećaji nametanja: postoje artefakti stimulacije koje ne prate kompleksi depolarizacije odgovarajuće komore;
b. poremećaji detekcije: postoje artefakti pejsinga koji se moraju blokirati za normalno otkrivanje atrijalne ili ventrikularne depolarizacije.
B. Pojedinačni EX modovi
AAI. Ako frekvencija prirodnog ritma postane manja od programirane frekvencije pejsmejkera, tada se započinje atrijalna stimulacija u konstantnom AA intervalu. Kada dođe do spontane atrijalne depolarizacije (i njenog normalnog otkrivanja), brojač vremena pejsmejkera se resetuje. Ako se spontana atrijalna depolarizacija ne ponovi nakon navedenog AA intervala, pokreće se atrijalni pejsing.

VVI. Kada dođe do spontane ventrikularne depolarizacije (i njenog normalnog otkrivanja), brojač vremena pejsmejkera se resetuje. Ako se, nakon prethodno određenog intervala VV, spontana ventrikularna depolarizacija ne ponovi, pokreće se ventrikularni pejsing; u suprotnom, brojač vremena se ponovo resetuje i cijeli ciklus počinje ispočetka. U adaptivnim VVIR pejsmejkerima, frekvencija ritma se povećava sa povećanjem nivoa fizičke aktivnosti (do date gornje granice otkucaja srca).
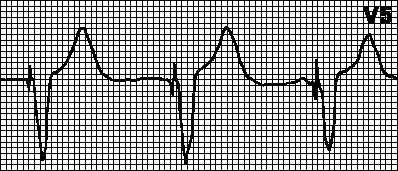
DDD. Ako intrinzična brzina postane manja od programirane brzine pejsmejkera, pokreće se atrijalni (A) i ventrikularni (V) pejsing u određenim intervalima između impulsa A i V (AV interval) i između V pulsa i sljedećeg A pulsa (VA interval ). Kada dođe do spontane ili indukovane ventrikularne depolarizacije (i njenog normalnog otkrivanja), brojač vremena pejsmejkera se resetuje i VA interval počinje da se broji. Ako dođe do spontane atrijalne depolarizacije tokom ovog intervala, atrijalni pejsing je blokiran; u suprotnom, izdaje se atrijalni impuls. Kada dođe do spontane ili indukovane atrijalne depolarizacije (i njenog normalnog otkrivanja), brojač vremena pejsmejkera se resetuje i AV interval počinje da se broji. Ako dođe do spontane ventrikularne depolarizacije tokom ovog intervala, ventrikularni pejsing je blokiran; u suprotnom se izdaje ventrikularni impuls.

IN. Disfunkcija pejsmejkera i aritmije
Kršenje nametanja. Artefakt stimulacije nije praćen kompleksom depolarizacije, iako miokard nije u refraktornoj fazi. Uzroci: pomak stimulirajuće elektrode, perforacija srca, povećani prag stimulacije (tokom infarkta miokarda, uzimanja flekainida, hiperkalemije), oštećenje elektrode ili kršenje njene izolacije, poremećaji u generiranju impulsa (nakon defibrilacije ili zbog iscrpljivanja izvora napajanja ), kao i pogrešno postavljeni parametri pejsmejkera.
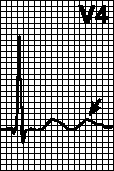
Greška detekcije. Brojač vremena pejsmejkera se ne resetuje kada dođe do sopstvene ili nametnute depolarizacije odgovarajuće komore, što dovodi do pojave pogrešnog ritma (nametnuti ritam se sam po sebi superponira). Razlozi: niska amplituda percipiranog signala (posebno kod ventrikularne ekstrasistole), pogrešno podešena osjetljivost pejsmejkera, kao i gore navedeni razlozi (vidi). Često je dovoljno reprogramirati osjetljivost pejsmejkera.

Preosjetljivost pejsmejkera. U očekivanom trenutku (nakon što je prošao odgovarajući interval), ne dolazi do stimulacije. T talasi (P talasi, miopotencijali) se pogrešno tumače kao R talasi i tajmer pejsmejkera se resetuje. Ako je T talas pogrešno detektovan, VA interval počinje da se računa od njega. U tom slučaju, osjetljivost ili refraktorni period detekcije mora biti reprogramiran. Takođe možete podesiti VA interval da počinje od T talasa.
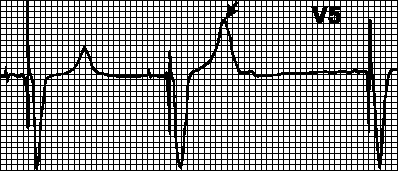
Blokiranje miopotencijalima. Miopotencijali koji proizlaze iz pokreta ruku mogu se pogrešno protumačiti kao potencijali iz miokarda i stimulacija blokade. U tom slučaju, intervali između nametnutih kompleksa postaju različiti, a ritam postaje netačan. Najčešće se takvi poremećaji javljaju pri korištenju unipolarnih pejsmejkera.
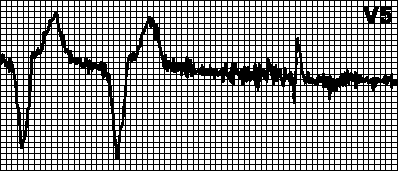
Cirkularna tahikardija. Nametnuti ritam sa maksimalnom frekvencijom za pejsmejker. Javlja se kada atrijalna elektroda osjeti retrogradnu atrijalnu ekscitaciju nakon ventrikularne stimulacije i pokrene ventrikularnu stimulaciju. Ovo je tipično za dvokomorni pejsmejker sa detekcijom atrijalne ekscitacije. U takvim slučajevima može biti dovoljno povećati refraktorni period detekcije.
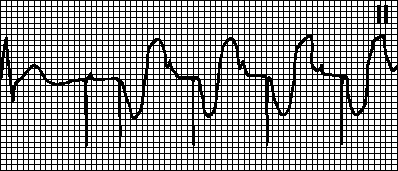
Tahikardija izazvana atrijalnom tahikardijom. Nametnuti ritam sa maksimalnom frekvencijom za pejsmejker. Uočava se ako se atrijalna tahikardija (na primjer, atrijalna fibrilacija) pojavi kod pacijenata sa dvokomornim pejsmejkerom. Pejsmejker detektuje čestu atrijalnu depolarizaciju i pokreće ventrikularni pejsing. U takvim slučajevima prelaze na VVI način rada i eliminiraju aritmiju.
elektrokardiografija (EKG)– jedna od elektrofizioloških metoda za snimanje biopotencijala srca. Električni impulsi iz srčanog tkiva se prenose na kožne elektrode koje se nalaze na rukama, nogama i grudima. Ovi podaci se zatim izlaze ili grafički na papir ili prikazani na displeju.
U klasičnoj verziji, ovisno o lokaciji elektrode, razlikuju se takozvani standardni, ojačani i grudni vodovi. Svaki od njih prikazuje bioelektrične impulse uzete iz srčanog mišića pod određenim kutom. Zahvaljujući ovom pristupu, elektrokardiogram na kraju pokazuje potpuni opis funkcioniranja svakog dijela srčanog tkiva.
Slika 1. EKG traka sa grafičkim podacima
Šta pokazuje? EKG srca? Koristeći ovo uobičajeno dijagnostička metoda moguće je odrediti konkretno mjesto na kojem se javlja patološki proces. Pored bilo kakvih poremećaja u radu miokarda (srčanog mišića), EKG pokazuje prostornu lokaciju srca u grudima.
Glavni zadaci elektrokardiografije
- Pravovremeno otkrivanje nepravilnosti u ritmu i otkucaju srca (otkrivanje aritmija i ekstrasistola).
- Određivanje akutnih (infarkt miokarda) ili kroničnih (ishemija) organskih promjena u srčanom mišiću.
- Otkrivanje poremećaja intrakardijalnog provođenja nervnih impulsa (poremećeno provođenje električnog impulsa kroz provodni sistem srca (blokada)).
- Definicija nekih akutnih (PE - plućna embolija) i kroničnih ( hronični bronhitis sa respiratornom insuficijencijom) plućne bolesti.
- Detekcija elektrolita (nivoa kalijuma, kalcijuma) i drugih promena u miokardu (distrofija, hipertrofija (povećanje debljine srčanog mišića)).
- Indirektna registracija inflamatorne bolesti srca (miokarditis).
Nedostaci metode
Glavni nedostatak elektrokardiografije je kratkotrajno snimanje indikatora. One. Snimak prikazuje rad srca samo u trenutku kada se EKG snima u mirovanju. Zbog činjenice da gore opisani poremećaji mogu biti prolazni (pojaviti se i nestati u bilo kojem trenutku), stručnjaci često pribjegavaju dnevno praćenje i EKG snimanje sa stresom (stres testovi).
Indikacije za EKG
Elektrokardiografija se radi planirano ili hitno. Rutinska registracija EKG-a se vrši tokom trudnoće, po prijemu pacijentkinje u bolnicu, u procesu pripreme osobe za operaciju ili kompleks medicinske procedure, za procjenu srčane aktivnosti nakon određenog liječenja ili hirurških medicinskih intervencija.
U preventivne svrhe propisuje se EKG:
- osobe sa visokim krvnim pritiskom;
- s aterosklerozom krvnih žila;
- u slučaju gojaznosti;
- sa hiperholesterolemijom (povećan nivo holesterola u krvi);
- nakon nekih zaraznih bolesti (tonzilitis, itd.);
- za bolesti endokrinog i nervnog sistema;
- osobe starije od 40 godina i osobe izložene stresu;
- za reumatološke bolesti;
- ljudi sa profesionalnim rizicima i opasnostima za procenu profesionalne podobnosti (piloti, jedriličari, sportisti, vozači...).
U hitnim slučajevima, tj. "ovog minuta" je propisan EKG:
- za bol ili nelagodu iza grudne kosti ili u grudima;
- u slučaju iznenadne kratkoće daha;
- s dugotrajnim jakim bolovima u abdomenu (posebno u gornjim dijelovima);
- u slučaju stalnog povećanja krvnog pritiska;
- kada se pojavi neobjašnjiva slabost;
- u slučaju gubitka svijesti;
- u slučaju povrede grudnog koša (kako bi se isključilo oštećenje srca);
- u vrijeme ili nakon kršenja otkucaja srca;
- kod bolova u torakalnoj kičmi i leđima (posebno lijevo);
- sa jakim bolovima u vratu i donjoj vilici.
Kontraindikacije za EKG
Ne postoje apsolutne kontraindikacije za uzimanje EKG-a. Relativne kontraindikacije za elektrokardiografiju mogu uključivati različite povrede integriteta kože na mjestima gdje su elektrode pričvršćene. Međutim, treba imati na umu da u slučaju hitnih indikacija, EKG uvijek treba napraviti bez izuzetka.
Priprema za elektrokardiografiju
Također ne postoji posebna priprema za EKG, ali postoje neke nijanse postupka na koje liječnik treba upozoriti pacijenta.
- Potrebno je znati da li pacijent uzima lijekove za srce (na uputnici se mora staviti napomena).
- Tokom postupka ne možete razgovarati ili se kretati, morate ležati, opustiti se i disati mirno.
- Slušajte i slijedite jednostavne naredbe medicinskog osoblja, ako je potrebno (udahnite i zadržite nekoliko sekundi).
- Važno je znati da je postupak bezbolan i siguran.
Izobličenje snimka elektrokardiograma moguće je kada se pacijent kreće ili u slučaju nepravilnog uzemljenja uređaja. Razlog za pogrešno snimanje može biti i slabo prianjanje elektroda kože ili njihova pogrešna veza. Do smetnji u snimanju često dolazi zbog podrhtavanja mišića ili električnih smetnji.
Izvođenje elektrokardiografije ili kako napraviti EKG
 Slika 2. Primena elektroda tokom EKG-a Prilikom snimanja kardiograma, pacijent leži na leđima na horizontalnoj podlozi, ispruženih ruku duž tela, ispravljenih nogu i nesavijenih u kolenima, golih grudi. Jedna elektroda je pričvršćena na gležnjeve i zapešća prema općeprihvaćenoj shemi:
Slika 2. Primena elektroda tokom EKG-a Prilikom snimanja kardiograma, pacijent leži na leđima na horizontalnoj podlozi, ispruženih ruku duž tela, ispravljenih nogu i nesavijenih u kolenima, golih grudi. Jedna elektroda je pričvršćena na gležnjeve i zapešća prema općeprihvaćenoj shemi: - To desna ruka– crvena elektroda;
- na lijevoj ruci - žuta;
- na lijevu nogu - zelena;
- do desne noge - crna.
Onda dalje sanduk Primijenjeno je još 6 elektroda.
Nakon što je pacijent u potpunosti priključen na EKG aparat, vrši se postupak snimanja, koji na savremenim elektrokardiografima ne traje duže od jednog minuta. U nekim slučajevima, zdravstveni radnik traži od pacijenta da udahne i ne diše 10-15 sekundi i napravi dodatne snimke za to vrijeme.
Na kraju procedure, EKG traka pokazuje godine starosti, puno ime i prezime. pacijenta i brzinu kojom je napravljen kardiogram. Zatim specijalista dešifruje snimak.
Tumačenje i tumačenje EKG-a
Elektrokardiogram dešifruje ili kardiolog, lekar funkcionalne dijagnostike ili bolničar (u hitnim slučajevima). Podaci se porede sa referentnim EKG-om. Kardiogram obično pokazuje pet glavnih talasa (P, Q, R, S, T) i suptilni U-talas.
 Slika 3. Osnovne karakteristike kardiograma
Slika 3. Osnovne karakteristike kardiograma Tabela 1. Tumačenje EKG-a kod odraslih je normalno
 Tumačenje EKG-a kod odraslih, norma u tabeli
Tumačenje EKG-a kod odraslih, norma u tabeli Različite promjene u zubima (njihova širina) i intervalima mogu ukazivati na usporavanje prijenosa nervnih impulsa kroz srce. Inverzija T talasa i/ili porast ili pad ST intervala u odnosu na izometrijsku liniju ukazuje na moguće oštećenje ćelija miokarda.
Prilikom dešifriranja EKG-a, osim proučavanja oblika i intervala svih valova, vrši se i sveobuhvatna procjena cjelokupnog elektrokardiograma. U ovom slučaju, amplituda i smjer svih zuba u standardnom i poboljšani kontakti. To uključuje I, II, III, avR, avL i avF. (vidi sliku 1) Imati sažetu sliku o njima EKG elementi Možete procijeniti EOS (električna os srca), koja pokazuje prisutnost blokada i pomaže u određivanju lokacije srca u grudima.
Na primjer, kod gojaznih osoba, EOS može biti odstupan ulijevo i dole. dakle, EKG interpretacija sadrži sve podatke o izvoru srčanog ritma, provodljivosti, veličini srčanih komora (pretkomore i ventrikula), promjenama u miokardu i poremećajima elektrolita u srčanom mišiću.
Glavni i najvažniji klinički značaj EKG-a je kod infarkta miokarda i poremećaja srčane provodljivosti. Analizom elektrokardiograma možete dobiti informacije o žarištu nekroze (lokalizacija infarkta miokarda) i njenom trajanju. Treba imati na umu da EKG procjenu treba provoditi zajedno sa ehokardiografijom, 24-satnim (Holter) praćenjem EKG-a i funkcionalnim stres testovima. U nekim slučajevima, EKG može biti praktično neinformativan. Ovo se opaža kod masivnih intraventrikularnih blokada. Na primjer, LBBB (kompletan blok lijeve grane snopa). U tom slučaju potrebno je pribjeći drugim dijagnostičkim metodama.
Video na temu "EKG norma"
Elektrokardiografija je jedna od najčešćih i najinformativnijih metoda za dijagnosticiranje velikog broja bolesti. EKG uključuje grafički prikaz električnih potencijala koji se formiraju u srcu koji kuca. Indikatori se uzimaju i prikazuju pomoću posebnih uređaja - elektrokardiografa, koji se stalno usavršavaju.
Sadržaj:U pravilu se tokom studije snima 5 talasa: P, Q, R, S, T. U nekim trenucima je moguće snimiti i suptilni U talas.

Elektrokardiografija vam omogućava da identificirate sljedeće pokazatelje, kao i varijante odstupanja od referentnih vrijednosti:
- Broj otkucaja srca (puls) i regularnost kontrakcija miokarda (mogu se otkriti aritmije i ekstrasistole);
- Poremećaji srčanog mišića akutne ili kronične prirode (osobito s ishemijom ili srčanim udarom);
- metabolički poremećaji glavnih jedinjenja sa elektrolitičkom aktivnošću (K, Ca, Mg);
- poremećaji intrakardijalne provodljivosti;
- hipertrofija srca (atrija i ventrikula).
 Imajte na umu:Kada se koristi paralelno sa kardiofonom, elektrokardiograf omogućava daljinsko određivanje nekih akutnih srčanih bolesti (prisustvo područja ishemije ili srčanog udara).
Imajte na umu:Kada se koristi paralelno sa kardiofonom, elektrokardiograf omogućava daljinsko određivanje nekih akutnih srčanih bolesti (prisustvo područja ishemije ili srčanog udara).
EKG je najvažnija tehnika skrininga za otkrivanje bolesti koronarnih arterija. Vrijedne informacije daje elektrokardiografija sa tzv. "stres testovi".
Izolovan ili u kombinaciji sa drugim dijagnostičkim tehnikama, EKG se često koristi u proučavanju kognitivnih (misaonih) procesa.
Važno:Prilikom ljekarskog pregleda potrebno je napraviti elektrokardiogram, bez obzira na godine i opšte stanje pacijent.
Preporučujemo da pročitate:EKG: indikacije za izvođenje
Postoji niz patologija kardiovaskularni sistem i drugih organa i sistema za koje je propisan elektrokardiografski pregled. To uključuje:
- angina pektoris;
- infarkt miokarda;
- reaktivni artritis;
- peri- i miokarditis;
- periarteritis nodosa;
- aritmije;
- akutno zatajenje bubrega;
- dijabetička nefropatija;
- skleroderma.
Kod hipertrofije desne komore povećava se amplituda S talasa u odvodima V1-V3, što može biti pokazatelj simetrične patologije na dijelu lijeve komore.

Kod hipertrofije leve komore, R talas je izražen u levim prekordijalnim odvodima, a njegova dubina je povećana u odvodima V1-V2. Električna os je ili horizontalna ili devijantna lijevoj strani, ali često može odgovarati normi. QRS kompleks u elektrodi V6 karakterizira qR ili R oblik.
Imajte na umu:Ova patologija je često praćena sekundarnim promjenama srčanog mišića (distrofija).
Hipertrofiju lijevog atrija karakterizira prilično značajno povećanje P talasa (do 0,11-0,14 s). Dobiva „dvogrbi“ oblik u lijevim grudnim odvodima i vodovima I i II. U rijetkim kliničkim slučajevima dolazi do spljoštenja talasa, a trajanje unutrašnje devijacije P prelazi 0,06 s u odvodima I, II, V6. Među prognostički najpouzdanijim dokazima ove patologije je povećanje negativne faze P talasa u elektrodi V1.
Hipertrofiju desne pretklijetke karakteriše povećanje amplitude P talasa (preko 1,8-2,5 mm) u odvodima II, III, aVF. Ovaj zub poprima karakterističan šiljasti oblik, a električna os P je postavljena okomito ili ima blagi pomak udesno.
Kombinovanu atrijalnu hipertrofiju karakteriše paralelno širenje P talasa i povećanje njegove amplitude. U nekim kliničkim slučajevima primjećuju se promjene kao što su izoštravanje P u odvodima II, III, aVF i cijepanje apeksa u I, V5, V6. U elektrodi V1 povremeno se bilježi porast u obje faze P talasa.

Za srčane mane nastale tokom intrauterini razvoj, tipičnije je značajno povećanje amplitude P talasa u odvodima V1-V3.
U bolesnika s teškim oblikom kronične plućne bolesti srca s emfizematoznim oštećenjem pluća, u pravilu se određuje EKG tipa S.
Važno:Kombinirana hipertrofija dvije komore odjednom se rijetko otkriva elektrokardiografijom, posebno ako je hipertrofija ujednačena. U ovom slučaju patoloških znakova imaju tendenciju da poništavaju jedno drugo.
Sa "sindromom preuranjene ventrikularne ekscitacije" na EKG-u širina QRS kompleksa se povećava i postaje kraća PR interval. Delta val, koji utječe na povećanje QRS kompleksa, nastaje kao rezultat ranog povećanja aktivnosti područja srčanog mišića ventrikula.
Blokada nastaje zbog prestanka električnog impulsa u jednom od područja.

Poremećaji u provodljivosti impulsa manifestuju se na EKG-u promjenom oblika i povećanjem veličine P talasa, a kod intraventrikularnog bloka - povećanjem QRS-a. Atrioventrikularni blok se može okarakterizirati gubitkom pojedinačnih kompleksa, povećanjem P-Q intervala, au najtežim slučajevima i potpunim odsustvom veze između QRS-a i P.
Važno:sinoatrijalni blok se pojavljuje na EKG-u kao prilično svijetla slika; karakteriše ga potpuno odsustvo PQRST kompleksa.
U slučaju poremećaja srčanog ritma, podaci elektrokardiografije se procjenjuju na osnovu analize i poređenja intervala (među- i unutar ciklusa) u trajanju od 10-20 sekundi ili čak duže.

Važno dijagnostička vrijednost kod dijagnosticiranja aritmija imaju smjer i oblik P talasa, kao i QRS kompleks.
Miokardna distrofija
Ova patologija je vidljiva samo u nekim odvodima. Manifestuje se promenama T talasa U pravilu se primećuje njegova izražena inverzija. U određenom broju slučajeva bilježi se značajno odstupanje od normalne RST linije. Izražena distrofija srčanog mišića često se manifestuje izraženim smanjenjem amplitude QRS i P talasa.
Ako pacijent dobije napad angine, elektrokardiogram pokazuje primjetno smanjenje (depresiju) RST, a u nekim slučajevima i inverziju T. Ove promjene na EKG-u odražavaju ishemijske procese u intramuralnim i subendokardnim slojevima srčanog mišića. leva komora. Ova područja su najzahtjevnija za opskrbu krvlju.
Imajte na umu:kratkoročni rast u RST segmentu je karakteristična karakteristika patologija poznata kao Prinzmetalova angina.
Kod otprilike 50% pacijenata, između napadaja angine, promjene na EKG-u se možda uopće ne bilježe. 
U ovom po život opasnom stanju, elektrokardiogram daje informacije o opsegu lezije, njenoj tačnoj lokaciji i dubini. Osim toga, EKG vam omogućava praćenje patološkog procesa tijekom vremena.
Morfološki je uobičajeno razlikovati tri zone:
- centralna (zona nekrotičnih promjena u tkivu miokarda);
- zona izražene distrofije srčanog mišića koja okružuje leziju;
- periferna zona izraženih ishemijskih promjena.
Sve promene koje se reflektuju na EKG menjaju se dinamički u skladu sa stadijumom razvoja infarkta miokarda.

Dishormonska distrofija miokarda
Miokardna distrofija, uzrokovana oštrom promjenom hormonske pozadine pacijenta, obično se manifestira promjenom smjera (inverzije) T vala. Depresivne promjene u kompleksu RST su mnogo rjeđe.
Važno: Ozbiljnost promjena može varirati tokom vremena. Patološke promjene zabilježene na EKG-u samo su u rijetkim slučajevima povezane s takvim kliničkim simptomima kao što su sindrom bola u predelu grudnog koša.
Razlikovati manifestacije ishemijske bolesti srca od distrofije miokarda u pozadini hormonalni disbalans, kardiolozi praktikuju testove koristeći farmakološke agense kao što su blokatori β-adrenergičkih receptora i lijekovi koji sadrže kalij.
Promjene u parametrima elektrokardiograma dok pacijent uzima određene lijekove
Promjene u EKG obrascu mogu biti uzrokovane uzimanjem sljedećih lijekova:
- lijekovi iz grupe diuretika;
- lijekovi koji se odnose na srčane glikozide;
- Amiodaron;
- Kinidin.
Posebno, ako pacijent uzima preparate digitalisa (glikozide) u preporučenim dozama, tada se ublažava tahikardija (ubrzani rad srca) i smanjenje QT interval. Moguće je i „izglađivanje“ segmenta RST i skraćivanje T. Predoziranje glikozida se manifestuje tako ozbiljnim promjenama kao što su aritmija (ventrikularne ekstrasistole), AV blok, pa čak i. opasan po život stanje - ventrikularna fibrilacija (zahteva hitne mjere reanimacije).
Patologija uzrokuje pretjerano povećanje opterećenja desne komore i dovodi do toga gladovanje kiseonikom i brzo rastuće distrofične promjene. U takvim situacijama pacijentu se postavlja dijagnoza "akutnog plućnog srca". U prisustvu plućne embolije, blokada grana Hisovog snopa nije neuobičajena.
EKG pokazuje uspon RST segmenta paralelno u odvodima III (ponekad u aVF i V1,2). Postoji T inverzija u odvodima III, aVF, V1-V3.

Negativna dinamika se brzo povećava (prođe nekoliko minuta), a progresija se bilježi unutar 24 sata. Uz pozitivnu dinamiku, karakteristični simptomi postupno nestaju u roku od 1-2 tjedna.
Rana repolarizacija srčanih ventrikula
Ovo odstupanje karakterizira pomak naviše RST kompleksa od tzv izolinije. Drugi karakterističan znak je prisustvo specifičnog prelaznog talasa na R ili S talasima. Ove promene na elektrokardiogramu još uvek nisu povezane sa bilo kakvom patologijom miokarda, pa se stoga smatraju fiziološkom normom.
Perikarditis
Akutna upala perikarda manifestuje se značajnim jednosmjernim elevacijom RST segmenta u bilo kojim odvodima. U nekim kliničkim slučajevima, pomak može biti neskladan.
miokarditis
Upala srčanog mišića je uočljiva u EKG abnormalnosti od T talasa mogu varirati od smanjenja napona do inverzije. Ako, paralelno, kardiolog provodi testove s lijekovima koji sadrže kalij ili β-blokatorima, tada T val ostaje negativan.








