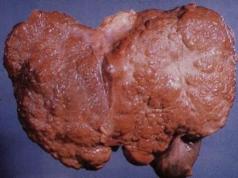
मास्टेक्टॉमी एक सर्जिकल प्रक्रिया है जिसमें विच्छेदन शामिल होता है स्तन ग्रंथि, कुछ मामलों में - एरिओला और निपल। नाम ग्रीक से आया है: मास्टोस - स्तन, एक्टोमे - निष्कासन। ज्यादातर मामलों में, घातक कार्सिनोमा के लिए महिलाओं में स्तन ग्रंथियों को हटाने की सिफारिश की जाती है, जब ऑपरेशन को एक्सिलरी विच्छेदन के साथ जोड़ा जाता है। इस सर्जिकल प्रक्रिया को कई स्तरों में विभाजित किया गया है: रेडिकल मास्टेक्टॉमी से, जिसमें पूरे स्तन को हटाना शामिल है, चमड़े के नीचे (रोगनिरोधी) मास्टेक्टॉमी तक, जिसमें स्तन ग्रंथि पूरी तरह से काट दी जाती है, लेकिन निपल, एरिओला और उनके ऊपर की त्वचा के संरक्षण के साथ .
मास्टेक्टॉमी एक सर्जिकल प्रक्रिया है जिसमें स्तन और कुछ मामलों में एरिओला और निपल को काटना शामिल होता है।
मास्टेक्टॉमी का सबसे आम कारण एक घातक स्तन ट्यूमर है। यदि केवल ट्यूमर और आसन्न ऊतक को हटा दिया जाता है, तो हम सेगमेंटल मास्टेक्टॉमी या लम्पेक्टॉमी के बारे में बात कर रहे हैं। मास्टेक्टॉमी ऑपरेशन में आमतौर पर 2-3 घंटे लगते हैं और एक सप्ताह तक अस्पताल में भर्ती रहने की आवश्यकता होती है। हस्तक्षेप के बाद आमतौर पर उपचार के अन्य रूपों में से एक का उपयोग किया जाता है - कीमोथेरेपी या विकिरण थेरेपी।
जिन महिलाओं में स्तन कैंसर विकसित होने का खतरा होता है, उनमें रोगनिरोधी (चमड़े के नीचे की) स्तन हटाने की सर्जरी की जाती है। कुछ विदेशी फिल्म और संगीत सितारों ने निवारक उद्देश्यों के लिए इसी तरह के ऑपरेशन किए हैं।
जटिल सर्जिकल हस्तक्षेप, स्तन ग्रंथि को हटाना, बीमारी के साथ, महिला मानस पर बहुत प्रभाव डालता है। मास्टेक्टॉमी के बाद, एक नियम के रूप में, एक पुनर्निर्माण ऑपरेशन किया जाता है, जिसमें प्राकृतिक आकारस्तनों

स्तन कार्सिनोमा के बाद कोलोरेक्टल कैंसरहमारे देश में महिलाओं में कैंसर का दूसरा सबसे आम रूप है। डॉक्टर सालाना लगभग 10 हजार महिलाओं में स्तन कार्सिनोमा का निदान करते हैं, और 2 हजार रोगियों की मृत्यु हो जाती है। पिछले 40 वर्षों में मामलों की संख्या दोगुनी हो गई है। यह आनुवंशिक भार द्वारा सुगम है, लेकिन मुख्य कारक है तेज बढ़तकुछ डॉक्टरों के अनुसार रुग्णता के मामले अस्वास्थ्यकर जीवनशैली के कारण होते हैं। पुरुषों में स्तन कैंसर दुर्लभ है।
रेडिकल मास्टेक्टॉमी (वीडियो)
ऑपरेशन के प्रकार
बाद की पुनर्निर्माण सर्जरी को समझने की सुविधा के लिए, स्तन कैंसर के उपचार में उपयोग की जाने वाली बुनियादी सर्जिकल प्रक्रियाओं को समझना आवश्यक है, जो हटाए गए ऊतक की सीमा के आधार पर भिन्न होती हैं। इनमें निम्नलिखित विधियाँ शामिल हैं:
- रेडिकल मास्टेक्टॉमी - स्तन ग्रंथि, यानी स्तन और उसके ऊपर की त्वचा का पूर्ण विच्छेदन;
- सौम्य सर्जरी - अप्रभावित ऊतक को संरक्षित करते हुए ट्यूमर को मौलिक रूप से हटाना, इस मामले में स्तन का सममित, कॉस्मेटिक रूप से उपयुक्त आकार और मात्रा संरक्षित है;
- त्वचा-बख्शने वाली सर्जरी - त्वचा की मूल स्थिति को बनाए रखते हुए, ग्रंथि का पूरा विच्छेदन, जिसमें एरिओला और निपल भी शामिल है;
- चमड़े के नीचे (निवारक) मास्टेक्टॉमी - निपल और एरिओला को उनके ऊपर की त्वचा के साथ संरक्षित करते हुए पूरी ग्रंथि को हटाना।
पुनर्निर्माण में लगने वाला समय ट्यूमर के प्रकार और आकार के आधार पर भिन्न होता है और यह हमेशा ऑन्कोलॉजिस्ट और अन्य विशेषज्ञों की मंजूरी पर आधारित होता है। भिन्न:
- तत्काल पुनर्निर्माण (उदाहरण के लिए, चमड़े के नीचे की मास्टेक्टॉमी या आंशिक सर्जरी);
- विलंबित पुनर्निर्माण (एक वर्ष के भीतर किया गया);
- देर से पुनर्निर्माण (कई वर्ष)।
स्तन कार्सिनोमा के लिए, वर्तमान में 2 मुख्य प्रकार की सर्जिकल प्रक्रियाएं हैं:
- छाती के हिस्से का विच्छेदन;
- पूर्ण विच्छेदन.
 जिन महिलाओं में स्तन कैंसर विकसित होने का खतरा होता है, उनमें रोगनिरोधी (चमड़े के नीचे की) स्तन हटाने की सर्जरी की जाती है
जिन महिलाओं में स्तन कैंसर विकसित होने का खतरा होता है, उनमें रोगनिरोधी (चमड़े के नीचे की) स्तन हटाने की सर्जरी की जाती है आंशिक स्तन-उच्छेदन
कुछ ट्यूमर का इलाज ब्रेस्ट-स्पैरिंग सर्जरी से किया जा सकता है। हस्तक्षेप के दौरान, केवल अप्रभावित आसपास के ऊतक वाले ट्यूमर को हटाया जाता है। स्तन के इस आंशिक निष्कासन को तकनीकी रूप से आंशिक मास्टेक्टॉमी कहा जाता है।
सर्जरी से स्तन का आकार बदल सकता है, लेकिन महिलाओं के लिए यह प्रक्रिया पूरी तरह हटाने की तुलना में अधिक कोमल है। आंशिक मास्टेक्टॉमी के बाद घातक नियोप्लाज्म के उपचार में पश्चात की अवधिविकिरण आवश्यक है. अन्यथा वहाँ है जोखिम बढ़ गयाकि कैंसर वापस आ जायेगा।
कभी-कभी सूक्ष्म परीक्षण (सर्जरी के लगभग 1-2 सप्ताह बाद) से पता चलता है कि ट्यूमर को हटाना पर्याप्त नहीं था। इस मामले में, प्रक्रिया को दोहराना और इसके दायरे का विस्तार करना आवश्यक है। यानी, पहले हस्तक्षेप की तुलना में स्तन का एक बड़ा हिस्सा निकालना, कभी-कभी पूरी तरह से भी।
यदि ट्यूमर छोटा है और स्तन के आकार के संबंध में अच्छी तरह से स्थित है, तो आंशिक मास्टेक्टॉमी के बाद त्वचा पर केवल हल्का सा निशान रह जाता है, और बस्ट का आकार और आकार नहीं बदलता है। यदि ट्यूमर बड़ा है या कई ट्यूमर एक-दूसरे के करीब स्थित हैं, तो ऑपरेशन का परिणाम, दृश्यमान निशान के अलावा, स्तन के आकार या आकार में महत्वपूर्ण परिवर्तन हो सकता है।
आंशिक मास्टेक्टॉमी के कॉस्मेटिक परिणाम को बाद में तथाकथित ऑन्कोप्लास्टिक तरीकों से सुधारा जा सकता है। उनकी मदद से, स्तन के ऊतकों को यथासंभव प्राकृतिक रूप देने के लिए मॉडलिंग की जाती है। पहले से यह निर्धारित करना असंभव है कि आंशिक मास्टेक्टॉमी के बाद आपके स्तन कैसे दिखेंगे। न केवल ऑपरेशन ही एक महत्वपूर्ण भूमिका निभाता है, बल्कि विकिरण चिकित्सा के बाद के संपर्क के दौरान ऊतक प्रतिक्रियाओं को ठीक करने की क्षमता भी महत्वपूर्ण भूमिका निभाती है।
 यदि ट्यूमर छोटा है और स्तन के आकार के संबंध में अच्छी तरह से स्थित है, तो आंशिक मास्टेक्टॉमी के बाद त्वचा पर केवल हल्का सा निशान रह जाता है, और बस्ट का आकार और आकार नहीं बदलता है
यदि ट्यूमर छोटा है और स्तन के आकार के संबंध में अच्छी तरह से स्थित है, तो आंशिक मास्टेक्टॉमी के बाद त्वचा पर केवल हल्का सा निशान रह जाता है, और बस्ट का आकार और आकार नहीं बदलता है पूर्ण (संशोधित रेडिकल) और रोगनिरोधी मास्टेक्टॉमी
कुछ ट्यूमर का इलाज पूरे स्तन को हटाकर किया जाना चाहिए। इस ऑपरेशन को मेडिकल शब्दावली में संशोधित या पूर्ण रेडिकल मास्टेक्टॉमी कहा जाता है। इस प्रक्रिया के अन्य नाम भी हैं। ऑपरेशन के दौरान, निपल, एरिओला, आसन्न त्वचा का हिस्सा और आसन्न वसा के साथ पूरी स्तन ग्रंथि को हटा दिया जाता है। यदि कोई महिला तत्काल पुनर्निर्माण से गुजरने का फैसला नहीं करती है, तो त्वचा के किनारों को एक साथ सिल दिया जाता है, जिससे पूर्व कार्सिनोमा के स्थान पर एक सपाट निशान रह जाता है।
कुछ मामलों में पूरे स्तन या उसके केवल एक हिस्से को हटाने का निर्णय बहुत कठिन हो सकता है और इस पर किसी विशेषज्ञ से विस्तार से चर्चा की जाएगी।
रोगनिरोधी (चमड़े के नीचे की) मास्टेक्टॉमी एक शल्य चिकित्सा विकल्प के रूप में चमड़े के नीचे की ग्रंथि को हटाना है सौम्य रसौलीउन महिलाओं में जिनके स्तन क्षेत्र में कार्सिनोमा विकसित होने का खतरा अधिक है। जोखिम कारकों में शामिल हैं:
- परिवार में स्तन कैंसर की घटना (मां, बहन);
- 55 वर्ष की आयु से पहले रजोनिवृत्ति;
- विपरीत दिशा में स्तन कार्सिनोमा;
- छाती क्षेत्र में असामान्य परिवर्तन की उपस्थिति।
चमड़े के नीचे की मास्टेक्टॉमी के दौरान, पूरी ग्रंथि को हटा दिया जाता है, जिससे त्वचा और आमतौर पर एरिओला और निपल बरकरार रहते हैं; खोई हुई मात्रा को बदलने के लिए एक इम्प्लांट का उपयोग किया जाता है। बड़ी मात्रा के मामले में, जहां स्तन ग्रंथि को हटाने के बाद भी उसके अपने ऊतक पर्याप्त मात्रा में रहते हैं, स्तन को पुनर्स्थापित करना संभव है सरल मॉडलिंगबिना प्रत्यारोपण के.

पुनर्निर्माण विधि
हाल के दशकों में, मास्टेक्टॉमी के बाद सफल स्तन पुनर्निर्माण की संख्या में वृद्धि हुई है। यह सकारात्मक प्रवृत्ति, एक ओर, प्लास्टिक सर्जरी में कई नई ऑपरेटिंग प्रक्रियाओं के उपयोग के कारण है, और दूसरी ओर, व्यापक की रणनीति में सकारात्मक बदलाव के कारण है। ऑपरेशन के बाद की देखभालमहिलाओं के लिए. पुनर्निर्माण के तरीके प्राथमिक ट्यूमर को हटाने के लिए सीधे ऑपरेशन की कट्टरता पर निर्भर करते हैं।
आज, स्तन कैंसर के सर्जिकल उपचार के लिए रूढ़िवादी दृष्टिकोण पहले की तुलना में अधिक आम हैं। हालाँकि ये सर्जरी यथासंभव मूल स्तन के आकार, आयतन और आकार को ध्यान में रखती हैं, स्तन में परिवर्तन ट्यूमर के आकार और उसके स्थान के आधार पर भिन्न होता है। बदलती डिग्री. आंशिक हस्तक्षेप के बाद पुनर्निर्माण बहुत विविध है और ट्यूमर हटाने के बाद दोष के आकार और ट्यूमर के स्थान से संबंधित है। स्तन पुनर्निर्माण के अलावा, अकेले प्रत्यारोपण या स्थानीय या दूर के लोबार पुनर्निर्माण, संभवतः प्रत्यारोपण के साथ संयोजन में, का उपयोग किया जा सकता है।
एरोला और निपल पुनर्निर्माण मास्टेक्टॉमी के बाद पुनर्निर्माण प्रक्रियाओं के अंतिम चरण का प्रतिनिधित्व करते हैं। यह ग्रंथि के पुनर्निर्माण के 3 महीने से पहले नहीं किया जाता है। अक्सर, निपल को त्वचा के स्थानीय लोब्यूल से पुनर्निर्मित किया जाता है, और एरोला को गहरे रंजकता वाले क्षेत्रों से चुने गए ग्राफ्ट से पुनर्निर्मित किया जाता है। इसके अलावा, कृत्रिम टैटू का उपयोग एरोला और निपल के पुनर्निर्माण में किया जा सकता है।
ऑपरेशन तकनीक (वीडियो)
पूर्ण विच्छेदन के बाद स्तन पुनर्निर्माण
संपूर्ण मास्टेक्टॉमी के बाद स्तन पुनर्निर्माण के लिए, विदेशी सामग्री (सिलिकॉन प्रत्यारोपण), विदेशी सामग्री के साथ संयोजन में ऑटोलॉगस ऊतक, या अकेले ऑटोलॉगस ऊतक का उपयोग किया जा सकता है।
पुनर्निर्माण के दौरान विदेशी सामग्रियों से, सिलिकॉन जेल से भरे प्रत्यारोपण का उपयोग किया जा सकता है जहां मास्टेक्टॉमी के बाद त्वचा की अपेक्षाकृत पर्याप्त मात्रा होती है। यदि नहीं, तो सबसे पहले, एक तथाकथित ऊतक विस्तारक (त्वचा के नीचे डाला गया एक सिलिकॉन बैग, जो त्वचा की कवरेज को बढ़ाने के लिए धीरे-धीरे एक जलीय घोल से भरा जाता है) का उपयोग करके, आपको प्रत्यारोपण डालने के लिए एक गुहा बनाने की आवश्यकता है।
रेडिकल सर्जरी के बाद पुनर्निर्माण स्तन सर्जरी में एक महत्वपूर्ण सकारात्मक कारक सिलिकॉन प्रोस्थेसिस के आरोपण के साथ ऑटोजेनस ऊतक के संयोजन का उपयोग है। इस पद्धति का उपयोग वहां किया जाता है जहां त्वचा की कमी होती है, इसकी गुणवत्ता प्रत्यारोपण के मुफ्त उपयोग की अनुमति नहीं देती है, या जहां अप्रभावित पक्ष का स्तन भारी होता है और ढीलेपन के लक्षण दिखाता है।
इस प्रकार के पुनर्निर्माण के लिए ऑटोजेनस ऊतक अक्सर उरोस्थि से एक त्वचा ग्राफ्ट होता है, जो प्रत्यारोपण के प्लेसमेंट के लिए एक साइट प्रदान करता है। इस पुनर्निर्माण प्रक्रिया के लिए एक अन्य विकल्प पेट विस्थापन फ्लैप है जो प्रत्यारोपण को कवर करने के लिए पर्याप्त त्वचा प्रदान करता है। स्तन पुनर्निर्माण की तीसरी, अधिक श्रम-गहन प्रक्रिया विशाल डॉर्सी मांसपेशी का उपयोग है।
ऑटोजेनस ऊतक-केवल स्तन पुनर्निर्माण इस दिशा में एक और महत्वपूर्ण प्रगति है। बड़ा फायदा यह है कि स्तन वृद्धि के लिए प्रत्यारोपण के उपयोग की आवश्यकता नहीं होती है। एक निश्चित नुकसान ऑपरेशन की जटिलता और अवधि है।
 हाल के दशकों में, मास्टेक्टॉमी के बाद सफल स्तन पुनर्निर्माण की संख्या में वृद्धि हुई है।
हाल के दशकों में, मास्टेक्टॉमी के बाद सफल स्तन पुनर्निर्माण की संख्या में वृद्धि हुई है। पूर्ण निष्कासन के कारण
रेडिकल मास्टेक्टॉमी के लिए कई संकेत हैं। उनमें से सभी की उपस्थिति शामिल नहीं है मैलिग्नैंट ट्यूमर:
- कार्सिनोमा महत्वपूर्ण आकार का या ख़राब स्थिति वाला होता है। ट्यूमर वाले स्तन के हिस्से को हटाना इस मामले मेंअस्वीकार्य कॉस्मेटिक प्रभाव होगा।
- स्तन में 2 या अधिक ट्यूमर स्थित होते हैं अधिक दूरीएक दूसरे से.
- किसी कारण से, रोगी विकिरण चिकित्सा से नहीं गुजर सकता है, इसलिए आंशिक मास्टेक्टॉमी का पर्याप्त ऑन्कोलॉजिकल मूल्य नहीं होगा।
- स्तन के एक महत्वपूर्ण भाग या पूरे ऊतक में प्रीइनवेसिव कार्सिनोमा होता है।
- इस बात की बहुत अधिक आशंका है कि भविष्य में आपके स्तनों में कैंसर हो सकता है। यह खतरा उन महिलाओं में मौजूद होता है जिनके परिवार में स्तन कैंसर का इतिहास रहा हो। ट्यूमर के गठन की घटना बढ़ी हुई आवृत्ति के साथ होती है। यदि रोगी का आनुवंशिक परीक्षण होता है जो बीआरसीए जीन में उत्परिवर्तन की उपस्थिति की पुष्टि करता है तो जोखिम और भी बढ़ जाता है। इसके अलावा, जिस महिला को कैंसर हुआ है, उसके स्तन पर या आसन्न स्तन में कहीं और ट्यूमर दिखाई देने की संभावना अधिक होती है।
- रोगी स्वयं आंशिक निष्कासन के बजाय स्तन का पूर्ण विच्छेदन पसंद करेगा।
- यदि एक स्तन पहले हटा दिया गया था तो रोगी दूसरे स्तन को हटाने का निर्णय लेता है।
उपरोक्त से यह स्पष्ट है कि स्तन हटाना न केवल घातक ट्यूमर के निदान के मामले में लागू होता है, बल्कि इसकी घटना के खिलाफ सुरक्षा के रूप में भी लागू होता है। एक डॉक्टर केवल रोगनिरोधी मास्टेक्टॉमी की सिफारिश कर सकता है। अंतिम निर्णयप्रक्रिया को अंजाम देने का निर्णय मुख्य रूप से स्वयं महिला पर निर्भर करता है।
नकारात्मक परिणाम
स्तन का प्राकृतिक कार्य दूध पिलाना है। महिलाओं के स्तनों का एक महत्वपूर्ण सामाजिक महत्व होता है मनोवैज्ञानिक पहलू. वह नारीत्व के मुख्य प्रतीकों में से एक है, परिभाषित आधुनिक समाज. हटाना स्तन ग्रंथियांजीवन में हमेशा एक महत्वपूर्ण हस्तक्षेप होता है। एक महिला कम आकर्षक, कम स्त्रैण महसूस कर सकती है। कपड़े या खेल चुनने में कठिनाइयाँ आ सकती हैं। लेकिन साथ ही, स्तन के महत्व को भी कम करके नहीं आंका जाना चाहिए। कुछ महिलाएं इसे दूर होने के बाद भी संतुष्ट जीवन जीती हैं।
उपचार के ऐसे कट्टरपंथी तरीकों से बचने के लिए, निष्पक्ष सेक्स के प्रतिनिधियों को नियमित जांच कराने की सलाह दी जाती है। इस मामले में, पैथोलॉजी के बढ़ने का जोखिम कम हो जाता है।
प्राचीन काल से ही महिलाओं के स्तनों को स्त्रीत्व और प्रजनन क्षमता का मुख्य प्रतीक माना जाता रहा है। वह महिलाओं के गौरव का स्रोत है और पुरुषों के बढ़ते ध्यान की वस्तु है। हर समय, कलाकारों ने महिलाओं के स्तनों की प्रशंसा की है, और कवियों ने उन्हें गाया है। आज, दुर्भाग्य से, मैमोलॉजिस्ट और ऑन्कोलॉजिस्ट अक्सर स्तनों के बारे में बात करते हैं: आंकड़ों के अनुसार, वे दुनिया में सबसे आम कैंसर हैं। और अक्सर रोगी की जान बचाने का एकमात्र तरीका स्तन हटाने की सर्जरी, या मास्टेक्टॉमी होता है।
किन मामलों में स्तन हटा दिए जाते हैं?
अधिकांश स्तन हटाने के ऑपरेशन महिलाओं और पुरुषों दोनों में कैंसर के इलाज और रोकथाम के लिए किए जाते हैं। मास्टेक्टॉमी का उपयोग सहायक स्तन ग्रंथियों, साथ ही स्तन ग्रंथि के सहायक लोबों को हटाने के लिए किया जाता है।
स्तन हटाने की सर्जरी कैसे की जाती है?
स्तन ट्यूमर को हटाने के लिए सर्जरी की जाती है सामान्य संज्ञाहरण. ऑपरेशन के प्रकार के आधार पर सर्जिकल हस्तक्षेप 1.5 से 4 घंटे तक चलता है। मास्टेक्टॉमी कई प्रकार की होती है, जिसका चुनाव रोग की अवस्था पर निर्भर करता है:
- लम्पेक्टॉमी - ट्यूमर और आसपास के ऊतक की थोड़ी मात्रा हटा दी जाती है;
- पारंपरिक मास्टेक्टॉमी - स्तन ग्रंथि पूरी तरह से हटा दी जाती है;
- रेडिकल मास्टेक्टॉमी - न केवल स्तन हटा दिया जाता है, बल्कि उससे जुड़े लिम्फ नोड्स, साथ ही पेक्टोरल मांसपेशियां भी हटा दी जाती हैं;
- संशोधित रेडिकल मास्टेक्टॉमी - केवल स्तन और कुछ लिम्फ नोड्स हटा दिए जाते हैं।
स्तन हटाने के तुरंत बाद, इसका पुनर्निर्माण करना या इसे बाद की तारीख के लिए स्थगित करना संभव है।
स्तन हटाने के बाद की पश्चात की अवधि
स्तन हटाने की सर्जरी के बाद मरीज़ 2-3 दिनों तक अस्पताल में रहता है, यह सबसे दर्दनाक अवधि होती है। इसके अलावा, स्तन ग्रंथियों को हटाने के बाद रोगी में जटिलताएँ विकसित हो सकती हैं:
- रक्तस्राव;
- घाव का संक्रमण;
- लिम्फेडेमा (बांह की सूजन);
- चीरा स्थल पर द्रव (सेरोमा) का संचय;
- त्वचा का दर्द और सुन्नता;
- अनुचित घाव।
जब घर से छुट्टी मिल जाती है, तो डॉक्टर पहले 6 हफ्तों में शारीरिक गतिविधि से बचने, भारी वस्तुएं (2 किलो से अधिक) नहीं उठाने, लेकिन हाथ को गतिहीन न छोड़ने की सलाह देते हैं। आपको सर्जरी के 1-2 सप्ताह बाद अपने डॉक्टर से मिलना होगा और उसके साथ परिणामों पर चर्चा करनी होगी। हटाने के बाद आपको स्तन उपचार की आवश्यकता हो सकती है - विकिरण या कीमोथेरेपी का कोर्स।

स्तन हटाने के बाद का जीवन
स्तन हटाना एक महिला के लिए एक गंभीर मनोवैज्ञानिक आघात है: स्तन हटाने के बाद दर्द गंभीर दर्द के साथ हो सकता है। इसलिए, डॉक्टर जल्द से जल्द सामान्य जीवन में लौटने की सलाह देते हैं। रिश्तेदारों का समर्थन, साथ ही उन लोगों का समर्थन, जो पहले ही स्तन की सर्जरी करा चुके हैं, ठीक होने में बहुत महत्वपूर्ण है। इसके अलावा इसे नियमित बनाए रखना भी जरूरी है यौन जीवन- इससे महिला को हीन महसूस नहीं करने में मदद मिलेगी।
ऑपरेशन के एक महीने बाद ही आप कृत्रिम अंग पहन सकती हैं, और अगले दो महीने के बाद आप स्तन पुनर्निर्माण सर्जरी के बारे में सोच सकती हैं।
साइट पर सभी सामग्री सर्जरी, शरीर रचना विज्ञान और विशेष विषयों के विशेषज्ञों द्वारा तैयार की गई थी।
सभी सिफ़ारिशें सांकेतिक प्रकृति की हैं और डॉक्टर की सलाह के बिना लागू नहीं होती हैं।
मास्टेक्टॉमी काफी है बार-बार सर्जरीकैंसर के लिए स्तन ग्रंथि पर. यह दर्दनाक है, कुछ मामलों में इसका कारण बनता है मनोवैज्ञानिक आघातऔर अतिरिक्त प्लास्टिक और पुनर्निर्माण सर्जरी की आवश्यकता होती है।
मास्टेक्टॉमी का इतिहास सदियों में खो गया है, लेकिन इस हस्तक्षेप को सबसे प्राचीन में से एक माना जाता है। ऑपरेशन तब तक सफल नहीं था जब तक कि एंटीबायोटिक थेरेपी डॉक्टरों के अभ्यास में नहीं आ गई, जो कम करने की अनुमति देती है संक्रामक जटिलताएँ. आधुनिक प्रौद्योगिकियाँ इसे यथासंभव सबसे सौम्य तरीके से करने की अनुमति देती हैं,और प्लास्टिक सर्जरी एक दृश्य कॉस्मेटिक दोष को खत्म करना संभव बनाती है।
अधिकांश महिलाओं के लिए, आगामी मास्टेक्टॉमी काफी दर्दनाक होती है। पहले तो , संकेत अक्सर कैंसर होता है, और यह निदान गंभीर मनोवैज्ञानिक संकट का कारण बन सकता है। दूसरे, बाहरी कमियाँ, जो अपरिहार्य होंगी, भी आशावाद नहीं जोड़ती हैं। इन कारणों से, कई महिलाओं को डर और अवसाद से निपटने में मदद के लिए न केवल परिवार और दोस्तों से, बल्कि योग्य मनोवैज्ञानिकों और मनोचिकित्सकों से भी मदद की ज़रूरत होती है।
नियमित रूप से डॉक्टर के पास जाकर और घर पर स्वयं अपने स्तनों की जांच करके मास्टेक्टॉमी से बचा जा सकता है। यह कोई रहस्य नहीं है कि कैंसर के शुरुआती चरणों का इलाज अंग-संरक्षित ऑपरेशनों से किया जाता है, और केवल उन्नत मामलों में सर्जन के पास अन्य ऊतकों और लसीका प्रणाली के साथ पूरी ग्रंथि को हटाने के अलावा कोई विकल्प नहीं होता है।
मास्टेक्टॉमी के लिए संकेत और मतभेद
मास्टेक्टॉमी के लिए रेफर किए गए अधिकांश मरीज़ अंग विकृति वाली महिलाएं हैं। पुरुषों में इसके लक्षण बहुत कम पाए जाते हैं। अंतःस्रावी-चयापचय विकारों और कुछ आनुवंशिक सिंड्रोम के कारण गाइनेकोमेस्टिया के कारण उनके स्तन हटा दिए जाते हैं।
स्तन ग्रंथि को हटाने के लिए सर्जरी के कारण हैं:

मास्टेक्टॉमी सर्जरी की आवश्यकता है सामान्य संज्ञाहरण, इसमें एक निश्चित रक्त हानि और काफी गंभीर सर्जिकल आघात शामिल है, इसलिए, हस्तक्षेप से पहले, संभव है मतभेद, जो हो सकता है:
- हृदय और रक्त वाहिकाओं, यकृत और गुर्दे, श्वसन अंगों के गंभीर रोग;
- गंभीर रक्त हानि के जोखिम के कारण हेमोस्टैटिक प्रणाली की विकृति;
- तीव्र संक्रामक रोग;
- एक उन्नत ट्यूमर छाती की दीवार के ऊतकों में बढ़ रहा है, बांह में लसीका जल निकासी में रुकावट के साथ व्यापक मेटास्टेसिस;
- स्तन की त्वचा और ऊतकों की गंभीर सूजन;
- प्रस्तावित हस्तक्षेप के क्षेत्र में पुष्ठीय घाव, एक्जिमा;
- मानसिक रोग - यदि रोगी बिना किसी उचित कारण के स्तन की सर्जरी कराना चाहता है।
स्तन सर्जरी की तैयारी
स्तन हटाने की सर्जरी की तैयारी में कई चीजें शामिल हैं मानक प्रक्रिया, आपको मतभेदों की अनुपस्थिति को सत्यापित करने या किसी सामान्य विचलन की पहचान करने की अनुमति देता है। रक्त और मूत्र परीक्षण, कोगुलोग्राम, इलेक्ट्रोकार्डियोग्राफी, फेफड़ों की एक्स-रे जांच, महिलाओं द्वारा स्त्री रोग विशेषज्ञ के पास जाना (वनस्पति और कोशिका विज्ञान के लिए स्मीयर), आदि रोगी को विशेष विशेषज्ञों (नेत्र रोग विशेषज्ञ, एंडोक्रिनोलॉजिस्ट) के संकेत के अनुसार सलाह दी जाती है , स्त्री रोग विशेषज्ञ, हृदय रोग विशेषज्ञ और अन्य) और, आवश्यक रूप से, एक चिकित्सक जो हस्तक्षेप के लिए अपनी सहमति देता है।

इन परीक्षाओं के अलावा, मास्टेक्टॉमी से पहले दूर के मेटास्टेसिस को बाहर करने के लिए मैमोग्राफी, प्रभावित ग्रंथि और लिम्फ जल निकासी मार्गों की अल्ट्रासाउंड परीक्षा और हड्डी की स्किन्टिग्राफी करना आवश्यक है।
इस तथ्य के कारण सावधानीपूर्वक प्रीऑपरेटिव तैयारी आवश्यक है कि किसी भी प्रकार की मास्टेक्टॉमी के लिए श्वासनली इंटुबैषेण के साथ सामान्य संज्ञाहरण की आवश्यकता होती है, जिसके दौरान इसमें उतार-चढ़ाव हो सकता है। रक्तचाप, नाड़ी, श्वसन दर।
ऑपरेशन से पहले, महिला को एनेस्थेसियोलॉजिस्ट से बातचीत करनी चाहिए, जो ली गई दवाओं की सूची, विशिष्टताओं का पता लगाएगी सहवर्ती विकृति विज्ञान, किसी भी चीज से एलर्जी और एनेस्थीसिया का पिछला अनुभव, यदि कोई हो। नियोजित मास्टेक्टॉमी से 2 सप्ताह पहले एंटीकोआगुलंट्स और अन्य रक्त पतला करने वाली दवाएं बंद कर दी जाती हैं।
नियत दिन पर, रोगी परीक्षण और वाद्य परीक्षाओं के परिणामों के साथ क्लिनिक में आता है, जहां एक सर्जन द्वारा उसकी दोबारा जांच की जाती है। हस्तक्षेप की पूर्व संध्या पर, भोजन और तरल पदार्थ का सेवन सीमित है, लगभग शाम 6 बजे से आप बिल्कुल भी नहीं खा या पी सकते हैं। नहाने और बगल के बाल हटाने के बाद, आपको साफ अंडरवियर पहनना होगा। गंभीर चिंता के मामले में, हल्के शामक दवाएं निर्धारित की जाती हैं।
स्तन हटाने की तकनीक
आज, सर्जन कई प्रकार की मास्टेक्टॉमी सर्जरी का उपयोग करते हैं, यदि संभव हो तो अंग हटाने की सबसे कोमल विधि चुनते हैं, लेकिन इसकी प्रभावशीलता से समझौता किए बिना। संभव:

मास्टेक्टॉमी के दौरान, रोगी को उसकी पीठ पर रखा जाता है, हाथ को बगल में ले जाया जाता है, जिससे बगल में हेरफेर के लिए जगह खाली हो जाती है। सर्जन त्वचा पर निशान लगाता है जिसके अनुसार चीरा लगाया जाएगा। ऑपरेशन, यदि ऑन्कोलॉजिकल संकेतों के लिए किया जाता है, तो हमेशा लंबा होता है - 3-4 घंटे या उससे अधिक तक। स्तन हटाने की सर्जरी की सामान्य योजना में कई चरण शामिल हैं:
- एक एंटीसेप्टिक के साथ त्वचा का इलाज करना, इसे ग्रंथि से अलग करना;
- मांसपेशियों से अलग ग्रंथि ऊतक का छांटना;
- चयन सबक्लेवियन नाड़ी- सबसे खतरनाक चरणों में से एक, जिसके लिए सर्जन की उच्च व्यावसायिकता, उच्च गुणवत्ता वाले सर्जिकल उपकरणों और सटीकता की आवश्यकता होती है;
- लसीका विच्छेदन अक्षीय क्षेत्र, फाइबर के साथ सबक्लेवियन, सबस्कैपुलर;
- वैक्यूम सक्शन का उपयोग करके घाव को सूखाना, जो रक्त के थक्कों और लसीका को अधिकतम रूप से हटा देता है जो लसीका संग्राहकों को हटाने के बाद अनिवार्य रूप से घाव में प्रवाहित होता है;
- टांके - नियमित या कॉस्मेटिक, जो तेजी से ठीक होते हैं, हटाने की आवश्यकता नहीं होती है और बेहतर सौंदर्य परिणाम देते हैं।
 हैल्स्टेड के अनुसार रेडिकल मास्टेक्टॉमी- न केवल शारीरिक रूप से, बल्कि सबसे अधिक दर्दनाक में से एक मनोवैज्ञानिक तौर परएक महिला के लिए. यह ऊतक की एक महत्वपूर्ण मात्रा को हटाने के साथ एक विकृत हस्तक्षेप है - लोहा, पेक्टोरल मांसपेशियां, फाइबर, लिम्फ नोड्स, और यदि ट्यूमर छाती की दीवार में प्रवेश करता है, तो पसलियों का उच्छेदन भी संभव है। कैंसर निदान की गुणवत्ता में सुधार और अतिरिक्त कीमोथेरेपी और विकिरण उपचार के उपयोग के कारण इस ऑपरेशन का उपयोग शायद ही कभी किया जाता है।
हैल्स्टेड के अनुसार रेडिकल मास्टेक्टॉमी- न केवल शारीरिक रूप से, बल्कि सबसे अधिक दर्दनाक में से एक मनोवैज्ञानिक तौर परएक महिला के लिए. यह ऊतक की एक महत्वपूर्ण मात्रा को हटाने के साथ एक विकृत हस्तक्षेप है - लोहा, पेक्टोरल मांसपेशियां, फाइबर, लिम्फ नोड्स, और यदि ट्यूमर छाती की दीवार में प्रवेश करता है, तो पसलियों का उच्छेदन भी संभव है। कैंसर निदान की गुणवत्ता में सुधार और अतिरिक्त कीमोथेरेपी और विकिरण उपचार के उपयोग के कारण इस ऑपरेशन का उपयोग शायद ही कभी किया जाता है।
पेटी ऑपरेशन के दौरानचीरा अनुप्रस्थ रूप से बगल की ओर जाता है। सर्जन नियोप्लाज्म के साथ ग्रंथि ऊतक को एक्साइज करता है, पेक्टोरलिस प्रमुख मांसपेशी के प्रावरणी को अपने साथ जोड़ता है, वाहिकाओं को जमा देता है या बांधता है। लिम्फ नोड्स को हटाने के लिए, चीरे को बगल के शीर्ष तक बढ़ाएं। यदि आवश्यक हो तो छोटे हिस्से भी हटाए जा सकते हैं पेक्टोरल मांसपेशी. ऑपरेशन के अंत में, स्राव को निकालने के लिए घाव में दो नालियां स्थापित की जाती हैं, सर्जन एक बार फिर हेमोस्टेसिस की प्रभावशीलता की जांच करता है और घाव को टांके लगाता है।
पेइटी ऑपरेशन मास्टेक्टॉमी का एक कट्टरपंथी प्रकार है, लेकिन पेक्टोरलिस प्रमुख मांसपेशी को संरक्षित करने से एक स्पष्ट कॉस्मेटिक दोष के साथ छाती की दीवार की गंभीर विकृति से बचा जा सकता है। समय के साथ, पेक्टोरलिस माइनर मांसपेशी में इस तथ्य के कारण एट्रोफिक परिवर्तन होते हैं कि सर्जन इसे संक्रमित करने वाली तंत्रिका चड्डी को पार कर जाता है।
मैडेन मॉडिफिकेशन मास्टेक्टॉमीइसमें तीसरे स्तर (एक्सिलरी) की मांसपेशियों और लिम्फ नोड्स को संरक्षित करते हुए ग्रंथियों के ऊतकों और लसीका तंत्र का छांटना शामिल है। यह सर्वाधिक है सामान्य विकल्पआज आमूलचूल हस्तक्षेप.
चमड़े के नीचे की मास्टेक्टॉमीयह गाइनेकोमेस्टिया, साथ ही फाइब्रोसिस्टिक स्तन रोग के लिए किया जाता है, लेकिन घातक नवोप्लाज्म के मामले में इसे वर्जित किया जाता है, क्योंकि इसकी मात्रा ऑन्कोलॉजिकल प्रक्रिया को मौलिक रूप से हटाने के लिए अपर्याप्त है।
स्तन ग्रंथि को हटाने के लिए सर्जरी के कट्टरपंथी तरीकों की तरह, इसमें उचित प्रीऑपरेटिव तैयारी के साथ सामान्य इंटुबैषेण संज्ञाहरण की आवश्यकता होती है। ऑपरेटिंग रूम में, रोगी को उसकी पीठ पर रखा जाता है और उसकी बांह को बगल में ले जाया जाता है ताकि, यदि आवश्यक हो, तो बगल वाले क्षेत्र तक पहुंच हो सके। यदि किसी घातक प्रक्रिया का संदेह है, तो हस्तक्षेप का दायरा बढ़ाया जाएगा।

चमड़े के नीचे की मास्टेक्टॉमी के लिए पहुंच एरिओला के निचले हिस्से के साथ एक अर्धवृत्त के रूप में होती है, जिसे हुक द्वारा पकड़ लिया जाता है और संचालित रोगी के सिर की ओर वापस ले जाया जाता है। फिर, दूसरे हुक का उपयोग करके, सर्जन ग्रंथि ऊतक को त्वचा से अलग करता है, अंग के ऊपरी-बाहरी हिस्से पर विशेष ध्यान देता है, जो पूंछ के रूप में बगल की ओर जाता है। निपल भी ग्रंथि से पूरी तरह अलग हो जाता है। ऑपरेशन के दौरान, सर्जन रक्तस्राव वाहिकाओं को जमा देता है या बांध देता है, और पूरी ग्रंथि को हटाने के बाद टांके लगाता है। जल निकासी की आवश्यकता नहीं. कम्प्रेशन बैंडेज लगाकर ऑपरेशन पूरा किया जाता है।
यदि ऊतक को बहुत अधिक मात्रा में काटा जाता है और ऊतक वाहिकाएं क्षतिग्रस्त हो जाती हैं, तो सर्जन को निपल और एरिओला के परिगलन का जोखिम होता है, जो इस प्रकार की मास्टेक्टॉमी की एक विशिष्ट जटिलता है। इसकी आवृत्ति 1% से अधिक नहीं होती है, लेकिन यदि ऐसा होता है, तो निपल को एक्साइज करना और प्लास्टिक पुनर्निर्माण सर्जरी करना आवश्यक है।
चूंकि रेडिकल मास्टेक्टॉमी का सबसे आम परिणाम संबंधित बांह के लसीका जल निकासी का विकार और इसकी गंभीर सूजन है, विशेषज्ञ लिम्फ नोड्स को बगल के क्षेत्र में छोड़ने का हर संभव प्रयास करते हैं, लेकिन यह आमतौर पर केवल कैंसर के प्रारंभिक चरण में ही संभव है। , प्रीऑपरेटिव कीमोथेरेपी और मेटास्टेसिस की अनुपस्थिति के अधीन।
ग्रंथि को हटाने के बाद मरीज को प्लास्टिक सर्जरी की जरूरत पड़ती है।रोगी के स्वयं के ऊतकों का उपयोग करके सौंदर्यशास्त्र को बहाल करना संभव है, जब ग्रंथि का प्रारंभिक आकार अपेक्षाकृत छोटा होता है, या (जो अक्सर उपयोग किया जाता है) एक सिलिकॉन प्रत्यारोपण स्थापित करना, जिसे विपरीत की संरक्षित ग्रंथि के मापदंडों के अनुसार चुना जाता है ओर।

एक विस्तारक का उपयोग करके स्तन पुनर्निर्माण
मास्टेक्टॉमी के बाद स्तन को फिर से बनाने का एक अपेक्षाकृत सौम्य तरीका एक विशेष विस्तारक के साथ ऊतक को खींचना माना जाता है जिसमें हवा को पंप करके इसे खींचा जाता है। मुलायम कपड़े. यह एक अस्थायी विधि है जिसका उद्देश्य ऊतक को वांछित आकार तक खींचना और फिर उसमें एक प्रत्यारोपण लगाना है (दो चरणों वाला ऑपरेशन)।
सबसे अच्छा प्रभाव कृत्रिम अंग के प्रत्यारोपण से प्राप्त होता है, जो ऑन्कोपैथोलॉजी के मामले में एक साथ नहीं किया जाता है, बल्कि एंटीट्यूमर उपचार की समाप्ति के बाद किया जाता है। रूढ़िवादी चिकित्सा. एक चरण की प्लास्टिक सर्जरी के साथ, त्वचा के नीचे की गुहा में ग्रंथि ऊतक को हटाने के तुरंत बाद मांसपेशी ऊतकजगह सिलिकॉन प्रत्यारोपण, और निपल और एरिओला को त्वचा से और एरिओलर क्षेत्र पर टैटू बनाकर फिर से बनाया जाता है।
तथाकथित के बारे में कुछ शब्द कहने की जरूरत है निवारक स्तन. यह रोग के प्रकट होने से पहले ही संवेदनशील व्यक्तियों में ग्रंथि में कैंसर के विकास को रोकने के लिए किया जाता है। वैसे, मशहूर एंजेलिना जोली ने उपस्थिति के बारे में जानने के बाद यह कदम उठाया आनुवंशिक प्रवृत्तिइस बीमारी के प्रति, इस प्रकार समान जोखिम वाली अन्य महिलाओं के लिए एक उदाहरण स्थापित किया गया।
निवारक मास्टेक्टॉमी की योजना बनाते समय, महिलाओं को तुरंत प्रत्यारोपण के विकल्प पर विचार करना चाहिए, जो तब अपरिहार्य होता है जब अधिग्रहित कॉस्मेटिक दोष के कारण दोनों ग्रंथियां हटा दी जाती हैं। अपने स्वयं के ऊतक के साथ पुनर्निर्माण भी संभव है, लेकिन यह तकनीकी रूप से अधिक जटिल है और इसके लिए एक अनुभवी, उच्च योग्य स्तन सर्जन की भागीदारी की आवश्यकता होती है, इसलिए प्रत्यारोपण को अधिक बार चुना जाता है।
के लिए संकेत निवारक स्तन-उच्छेदन स्तन कैंसर के प्रतिकूल पारिवारिक इतिहास पर विचार करें, जब रक्त रिश्तेदारों के बीच बीमारी के मामले थे, और बीआरसीए जीन उत्परिवर्तन का पता चला था। चूंकि निवारक सर्जरी के मामले में, स्वस्थ ऊतक को हटा दिया जाता है, इसलिए निर्णय न केवल महिला द्वारा किया जाता है, जिसे हस्तक्षेप के लिए अपनी लिखित सहमति देनी होती है, बल्कि डॉक्टरों की एक परिषद द्वारा भी लिया जाता है।
निवारक स्तन हटाने की सर्जरी के संबंध में विशेषज्ञों की राय अस्पष्ट है। उनमें से कुछ का मानना है कि स्वस्थ ऊतक को हटाने की कोई आवश्यकता नहीं है, अन्य लोग ट्यूमर के संभावित स्रोत और उनके स्वास्थ्य और जीवन के लिए निरंतर भय से छुटकारा पाने की इच्छा में महिलाओं का समर्थन करते हैं। यदि जीन उत्परिवर्तन होता है, तो कैंसर का खतरा 80% तक पहुंच जाता है। यह ट्यूमर की बहुत अधिक संभावना है, इसलिए मास्टेक्टॉमी को एक उचित निवारक उपाय माना जा सकता है।
यह ध्यान देने योग्य है कि सिलिकॉन कृत्रिम अंग के साथ प्लास्टिक सर्जरी एक महंगा उपक्रम है जो कुछ रोगियों के लिए वहनीय नहीं हो सकता है। इसके अलावा, ऑपरेशन किए गए कुछ मरीज़ व्यक्तिगत कारणों से बार-बार पुनर्निर्माण सर्जरी से इनकार करते हैं। इस मामले के लिए, बाहरी दोष को खत्म करने में मदद के लिए विशेष अंडरवियर और विभिन्न आकारों के हटाने योग्य डेन्चर विकसित किए गए हैं।
वीडियो: मास्टेक्टॉमी - सर्जिकल तकनीक
पश्चात की अवधि, जटिलताएँ और पुनर्वास
ऑपरेशन के बाद ठीक होने की गंभीरता और पुनर्वास की अवधि हस्तक्षेप की सीमा, रोगी की सामान्य स्थिति और रोग की उन्नत स्थिति पर निर्भर करती है।
पहले दिन ऑपरेशन वाला मरीज उठ सकेगा, खा सकेगा और तरल पदार्थ पी सकेगा, लेकिन आहार हल्का और तरल होना चाहिए। अगले दिन, आहार में अनाज, प्यूरी, उबला हुआ मांस और मछली शामिल हो जाती है। भविष्य में, पोषण पर कोई महत्वपूर्ण प्रतिबंध नहीं है, लेकिन रोगी को कब्ज को रोकने के लिए हर संभव उपाय करना चाहिए, जिसके कारण जोखिम अधिक है पश्चात पैरेसिसआंतें.
 दर्द सिंड्रोम के लिए, दर्दनाशक दवाओं और विरोधी भड़काऊ दवाओं को संकेत के अनुसार निर्धारित किया जाता है - जीवाणुरोधी चिकित्सा. यदि कैंसर के लिए सर्जरी की गई थी, तो ट्यूमर की पुनरावृत्ति और दूर के मेटास्टेसिस को रोकने के लिए कीमोथेरेपी या विकिरण थेरेपी को फिर से शुरू करने पर विचार किया जाता है।
दर्द सिंड्रोम के लिए, दर्दनाशक दवाओं और विरोधी भड़काऊ दवाओं को संकेत के अनुसार निर्धारित किया जाता है - जीवाणुरोधी चिकित्सा. यदि कैंसर के लिए सर्जरी की गई थी, तो ट्यूमर की पुनरावृत्ति और दूर के मेटास्टेसिस को रोकने के लिए कीमोथेरेपी या विकिरण थेरेपी को फिर से शुरू करने पर विचार किया जाता है।
नालियाँ, यदि कोई घाव में स्थापित की गई थीं, तो 2-3 दिनों तक वहीं रहती हैं और जब उनमें कोई रोग संबंधी स्राव नहीं बहता है तो उन्हें हटा दिया जाता है। हर दिन, सर्जन घाव की जांच करता है, और नर्स एंटीसेप्टिक्स से इलाज करती है और ड्रेसिंग बदलती है। पारंपरिक रूप से सर्जरी के बाद दूसरे सप्ताह के अंत तक टांके हटा दिए जाते हैं, और कॉस्मेटिक टांके अपने आप ही घुल जाते हैं। अस्पताल से छुट्टी आमतौर पर टांके हटा दिए जाने के बाद होती है।
जब तक टांके हटा नहीं दिए जाते, तब तक आपको नहाने या स्नान करने से भी बचना चाहिए। लगभग 2 महीने तक आपको भारी वस्तुओं को उठाने की सीमा तय करनी होगी, ऑपरेशन के दौरान अपनी बांह पर कोई दबाव नहीं डालना होगा और अपने धड़ को अचानक से हिलाना नहीं होगा। इसी अवधि के लिए, पूल, स्नानागारों में जाना और खुले जल निकायों में तैरना वर्जित है। कुछ विशेषज्ञ यौन गतिविधियों से दूर रहने की भी सलाह देते हैं, लेकिन बेहतर होगा कि आप इस मुद्दे पर अपने डॉक्टर से व्यक्तिगत रूप से चर्चा करें।
मास्टेक्टॉमी के बाद पूरी तरह ठीक होने में आमतौर पर लगभग डेढ़ से दो महीने लगते हैं।, जिसके दौरान टांके अंततः ठीक हो जाते हैं।
मास्टेक्टॉमी दे सकते हैं जटिलताओंहस्तक्षेप के तुरंत बाद और लंबी अवधि में दोनों। तो, प्रारंभिक पश्चात की अवधि में निम्नलिखित संभव हैं:
- घाव में रक्तस्राव, हस्तक्षेप के दौरान अपर्याप्त हेमोस्टेसिस के साथ अंतरालीय हेमटॉमस का गठन, सिवनी का विघटन - रोकथाम के लिए, इलेक्ट्रोकोएगुलेटर, घाव में हेमोस्टैटिक समाधान (एमिनोकैप्रोइक एसिड) और सर्जरी के बाद पट्टी के रूप में अनिवार्य तंग पट्टी का उपयोग किया जाता है;
- प्युलुलेंट जटिलताओं के विकास के साथ संक्रमण जिसके लिए एंटीबायोटिक दवाओं या यहां तक कि बार-बार हस्तक्षेप की आवश्यकता होती है, दुर्लभ हैं और दवा चिकित्सा से जल्दी से समाप्त किया जा सकता है;
- लसीका का गंभीर रिसाव, सेरोमा का गठन (घाव क्षेत्र में सीरस सिस्ट) - ऑन्कोलॉजिकल सर्जिकल हस्तक्षेप के दौरान लिम्फोरिया लगभग अपरिहार्य है, इसका मुकाबला कई हफ्तों तक नियमित सक्रिय जल निकासी और निष्क्रिय जल निकासी की स्थापना द्वारा किया जाता है, जिसके दौरान लसीका का प्रवाह धीरे-धीरे कम हो जाता है ;
- लसीका जल निकासी में रुकावट के कारण ऑपरेशन के किनारे बांह की सूजन का निदान लगभग आधी महिलाओं में किया जाता है, जो अपने मेटास्टेटिक घावों के कारण एक्सिलरी लिम्फ नोड्स को हटाने के साथ रेडिकल मास्टेक्टॉमी से गुजर चुकी हैं;
- कंधे के जोड़ की गतिविधियों की सीमा, बांह में दर्द - लिम्फ नोड विच्छेदन से जुड़ा, नरम ऊतकों की एक बड़ी मात्रा को हटाने छाती.
जटिलताओं के एक विशेष समूह में मनो-भावनात्मक विकार शामिल हैं, जब एक महिला, अपने स्तन खोने के बाद, अवसाद, उदासीनता से ग्रस्त हो जाती है, दोस्तों और यहां तक कि प्रियजनों के साथ संपर्क सीमित कर देती है और यौन गतिविधि से इनकार कर देती है।
अवसाद के मामले में, मनोचिकित्सक की मदद, दवा का नुस्खा और घर और काम पर अधिकतम शांति आवश्यक है। घूमना, यात्रा करना, प्रियजनों के साथ संवाद करना उपयोगी है, जो आंतरिक परेशानी को दूर करने में मदद करेगा और आपको सक्रिय और स्वस्थ जीवन में लौटने में मदद करेगा।
और इस दुखद तथ्य का सबसे महत्वपूर्ण कारण स्तन कैंसर की पुनरावृत्ति का देर से निदान और कट्टरपंथी उपचार के बाद रोग का तेजी से बढ़ना है।
स्तन कैंसर की पुनरावृत्ति एंटीट्यूमर उपचार के 6 महीने या उससे अधिक समय बाद ट्यूमर प्रक्रिया की बहाली है। ज्यादातर मामलों में, यह इलाज पूरा होने के 3-5 साल बाद होता है, लेकिन कई मामलों में यह बीमारी 1 साल के भीतर दोबारा हो जाती है।
मेडिकल ऑन्कोलॉजी के आँकड़ों के अनुसार, शुरुआत से पहले भी प्राथमिक उपचारस्तन कैंसर के लगभग 60% रोगियों में या तो निदान योग्य या प्रीक्लिनिकल (गैर-नैदानिक, "निष्क्रिय") माइक्रोमेटास्टेस होते हैं। इसके बाद, कैंसर की पुनरावृत्ति 85% रोगियों को प्रभावित करती है, जिनमें से अधिकांश कंकाल की हड्डियों में मेटास्टेसिस से पीड़ित होते हैं।
35 वर्ष से कम उम्र की युवा महिलाओं में इस बीमारी के दोबारा होने की आशंका सबसे अधिक होती है।
5 वर्षों में बार-बार होने वाले स्तन कैंसर से मृत्यु दर 50 से 100% तक होती है, कई रोगियों की 1 वर्ष के भीतर मृत्यु हो जाती है।
आधुनिक ऑन्कोलॉजी में, एक महिला जो स्तन ग्रंथि को हटाने के लिए सर्जरी के बाद 5 साल तक कैंसर की पुनरावृत्ति के बिना जीवित रही है, उसे पांच साल के रिलैप्स-फ्री सर्वाइवल (आरएफएस) के मील के पत्थर को पार कर लिया गया माना जाता है और वह छूट में है।
बीमारी के इलाज की डिग्री एंटीट्यूमर उपचार के बाद कैंसर की पुनरावृत्ति के बिना 10 वर्षों के बाद ही निर्धारित की जाती है। लेकिन स्तन कैंसर के लिए यह अवधि भी एक वस्तुनिष्ठ संकेतक नहीं है - कथित सफल उपचार के 20 या 25 साल बाद भी कैंसर प्रक्रिया फिर से शुरू होने के मामले हैं।
दुर्भाग्य से, स्तन कैंसर के निदान और उपचार के बारे में जागरूकता महिलाओं के लिए बड़ी पीड़ा के साथ आती है। निदान के बाद, गंभीर मनोवैज्ञानिक तनावअधिकांश महिलाएं द्वंद्व की स्थिति का अनुभव करती हैं। एक ओर, कठिन उपचार से गुजरना, विकृति सर्जरी (स्तन हटाना) से गुजरना आवश्यक है, लेकिन काम के परिणामों के बावजूद जीवित रहना आवश्यक है और पारिवारिक जीवन; दूसरी ओर, स्तन ग्रंथि को हटाने के लिए एक ऑपरेशन के साथ आना असंभव है, जो आपको "सनकी" में बदल देता है। कभी-कभी यह परिवार के टूटने की ओर ले जाता है, अगर पति या प्रियजन आत्मा में इतना मजबूत नहीं है और कठिन परिस्थितियों का सामना करने में हार मान लेता है। जीवन स्थितिठीक तब जब एक महिला को विशेष रूप से उनके प्यार और समर्थन की आवश्यकता होती है।
मास्टेक्टॉमी और अन्य उपचार विधियों के बाद, पहले से ही घर पर, स्तन ग्रंथि को हटाने के लिए ऑपरेशन के स्थल पर "दर्द" वाली बांह और एक सिवनी वाली महिला, कमजोर, कई घरेलू कर्तव्यों को पूरा करने के अवसर से वंचित, उससे आगे निकल जाती है दूसरा मनोवैज्ञानिक झटका, जैसा कि उसे लगता है, पुराने जीवन में लौटने की किसी भी उम्मीद से वंचित कर रहा है। ऑन्कोलॉजिस्ट इस स्थिति को मनोवैज्ञानिक पतन कहते हैं, क्योंकि स्तन हटाने से अधिकांश महिलाएं अपने सामान्य सार्वजनिक और सामाजिक परिवेश से "बाहर" हो जाती हैं और उनके मानस और जीवनशैली में गंभीर बदलाव आते हैं। इस संकट की स्थिति में बदलाव की आवश्यकता है जीवन स्थिति, एक महिला का अपने आस-पास की दुनिया के प्रति अपने दृष्टिकोण, प्रियजनों और परिचितों के शब्दों और कार्यों में संशोधन।
मास्टेक्टॉमी के बाद एक महिला को इन कठिनाइयों से निपटने में मदद करना चिकित्सकों, दोस्तों, परिवार और सहकर्मियों का मुख्य कार्य है, क्योंकि यह इस अवधि के दौरान है कि परिवार और समाज में महिला की भविष्य की जीवनशैली बनती है। ऑन्कोलॉजिस्ट का मानना है कि परिवार में माइक्रॉक्लाइमेट उसकी बीमारी के प्रति रोगी के रवैये पर निर्भर करता है: जितना कम महिला स्तन हटाने की स्थिति को नाटकीय बनाती है, उतनी ही अधिक संभावना है कि उसे अपने परिवार से समर्थन प्राप्त होगा। सबसे पहले, आपको अपने पिछले जीवन का विश्लेषण करना चाहिए और उन कारकों की पहचान करने का प्रयास करना चाहिए जो स्तन कैंसर की उपस्थिति में योगदान करते हैं और यदि संभव हो तो उन्हें समाप्त करें।
मास्टेक्टॉमी के बाद शरीर में शारीरिक और शारीरिक विकार उत्पन्न हो जाते हैं, जिससे आंशिक विकलांगता हो सकती है। सवाल उठता है: कैसे जिएं, लंबे समय तक जिएं, एक खुशहाल परिवार बनाएं, सक्रिय रूप से काम करें?
तो, स्तन कैंसर की पुनरावृत्ति से बचने, शरीर की सुरक्षा बढ़ाने, अच्छा महसूस करने, पूरी क्षमता से काम करने और जीवन का आनंद लेने के लिए मास्टेक्टॉमी के बाद क्या करने की आवश्यकता है?
- अमूल्य मत खोना ऑन्कोलॉजिकल रोगसमय, केवल निष्क्रिय चिकित्सा अवलोकन के साथ-साथ किसी भी कथित कैंसर-रोधी आहार अनुपूरक, हर्बल अर्क और अन्य "चमत्कारी" उपचारों के उपयोग पर निर्भर रहना, और ONCONET के "रेडिकल" कार्यक्रम के अनुसार विशेष उपचार से गुजरना अनिवार्य है। जटिल एंटीट्यूमर सिस्टम। अपना और अपने प्रियजनों का ख्याल रखें! अपना जीवन और स्वास्थ्य बचाएं! तो फिर बहुत देर हो सकती है! ;
- अपनी दैनिक दिनचर्या बदलें;
- अपना आहार बदलें;
- अतिरिक्त वजन कम करें और इसे स्थिर करें;
- भौतिक चिकित्सा में संलग्न हों;
- शारीरिक और मानसिक-भावनात्मक तनाव दूर करना सीखें;
- अपनी उपस्थिति का ख्याल रखें;
- आप प्यार कीजिए;
- नियमित चिकित्सा जांच कराएं।
शारीरिक शक्ति को बहाल करने के लिए, मजबूत करें तंत्रिका तंत्रज़रूरी:
- 7-8 घंटे की नींद लें खुली खिड़कीया एक खिड़की;
- बिस्तर पर जाने से पहले, गर्म स्नान करें, पानी की धार को मुख्य रूप से घाव वाले स्थानों पर निर्देशित करें;
- दर्द वाली बांह को बिस्तर पर तकिये पर रखें ताकि बांह ऊपर उठे (यह लसीका परिसंचरण और उसके बहिर्वाह को सामान्य करता है);
- अपनी पीठ के बल या ऑपरेशन वाले हिस्से के विपरीत करवट लेकर सोएं, ताकि नींद के दौरान आपका वजन स्तन हटाने वाली जगह की तरफ से बांह की रक्त वाहिकाओं पर दबाव न डाले;
- कब दर्दस्तन ग्रंथि, बांह, कंधे क्षेत्र को हटाने के लिए सर्जरी के क्षेत्र में शूटिंग करते समय, आपको डॉक्टर से परामर्श लेना चाहिए (यह ब्रोंकोप्लेक्साइटिस का लक्षण हो सकता है - ब्रैकियल प्लेक्सस की सूजन);
- यदि संभव हो तो भारी वस्तुएं न उठाएं या न उठाएं, स्तन कैंसर हटाने वाली तरफ से अपने हाथ पर अधिक दबाव न डालें। जैसे-जैसे भार बढ़ता है, मांसपेशियों को अधिक ऑक्सीजन की आवश्यकता होती है, जिससे बांह में रक्त का प्रवाह बढ़ जाता है, जो पहले से ही शिरापरक रक्त और लसीका से अतिभारित होता है, जबकि इससे बाहर निकलना मुश्किल होता है;
- ऑपरेशन से बांह पर भार को सीमित करने की सिफारिश की जाती है - एक वर्ष के लिए 1 किलो तक, चार साल के लिए 2 किलो तक और जीवन भर 3-4 किलो तक। बैग को अपने स्वस्थ हाथ के कंधे पर ले जाना बेहतर है;
- ऐसे किसी भी काम से बचें जिसमें हाथ नीचे करके लंबे समय तक झुकी हुई स्थिति शामिल हो। हाथ की लसीका वाहिकाओं में लसीका के ठहराव को रोकने के लिए ऐसे प्रतिबंधों की आवश्यकता होती है;
- बाद शारीरिक कार्यजिमनास्टिक करना सुनिश्चित करें, हाथ की आत्म-मालिश (हाथ की उंगलियों से बगल तक पथपाकर), इसे 10°-15° के कोण पर ऊंचा स्थान दें;
- जब काम कर रहे हों ग्रीष्मकालीन कुटिया, धोना, बर्तन धोना, विशेष रूप से मजबूत का उपयोग करना डिटर्जेंट, सुरक्षात्मक दस्ताने का उपयोग करने की सिफारिश की जाती है;
- थिम्बल से सीना;
- सुरक्षा के लिए विकर्षक का उपयोग करके मच्छर और मधुमक्खी के काटने से बचें;
- इंजेक्शन देने, विश्लेषण के लिए रक्त दान करने, या स्तन हटाने के ऑपरेशन के किनारे बांह पर रक्तचाप मापने की अनुशंसा नहीं की जाती है;
- स्तन कैंसर हटाने वाले हिस्से की बांह को नहीं दबाना चाहिए: ब्लाउज और नाइटगाउन पर तंग कफ से बचें, सुनिश्चित करें कि कपड़ों के आर्महोल बहुत संकीर्ण नहीं हैं, और ब्रा की पट्टियाँ कंधे में नहीं कटनी चाहिए। अंगूठियां, कंगन और घड़ियां चारों ओर लपेटे बिना, हाथ पर ढीली पकड़नी चाहिए;
- खाना पकाने के दौरान जलने से बचें और धूप की कालिमा से बचें। गर्मियों में, टोपी और लंबी आस्तीन पहनें (सूरज की किरणों से बचाने के लिए);
- बर्तन धोते समय या नहाते समय गर्म पानी का प्रयोग न करें। मास्टेक्टॉमी के बाद, सौना या स्टीम रूम को वर्जित किया जाता है, और बाथरूम में धुलाई को शॉवर से बदलने की सिफारिश की जाती है;
- स्तन हटाने की तरफ वाले हाथ को जानवरों और पौधों के कारण होने वाले कट, जलने, घर्षण, दरार, खरोंच से बचाएं। एरिज़िपेलस को रोकने के लिए ये सावधानियां महत्वपूर्ण हैं। विसर्पहाथ की सूजन की उपस्थिति और वृद्धि की ओर जाता है;
- यदि स्तन कैंसर हटाने के दौरान आपके हाथ में चोट लग जाती है, तो आपको घाव को बहते पानी से धोना चाहिए और उसका दो बार उपचार करना चाहिए एंटीसेप्टिक समाधान(आयोडीन, 0.01% क्लोरहेक्सिडिन डिग्लुकोनेट, 70 डिग्री शराब समाधान). यदि चोट वाली जगह पर हाथ लाल हो जाता है, दर्द होता है, शरीर का तापमान बढ़ जाता है, या हाथ की सूजन बढ़ जाती है, तो आपको डॉक्टर से परामर्श लेना चाहिए;
- काम के बाद, आपको अपनी ब्रा को कृत्रिम अंग से उतारना होगा, अपने शरीर को आराम देना होगा और ढीले सूती कपड़े पहनने होंगे;
- परिवहन में, बाजार में, भीड़-भाड़ वाली जगहों पर अपने दूसरे, स्वस्थ हाथ से स्तन ग्रंथि को हटाने के लिए ऑपरेशन के क्षेत्र की रक्षा करें।
में वसूली की अवधि(मास्टेक्टॉमी के 7-8 दिन बाद) एक कॉम्प्लेक्स कराने की सिफारिश की जाती है उपचारात्मक व्यायामस्तन हटाने की तरफ बांह में गति की अधिकतम सीमा को बहाल करने के लिए, बनाए रखना सही मुद्रा, आंदोलनों का समन्वय, पूर्ण श्वास, सामान्य स्थिति का सामान्यीकरण। दिन में दो बार व्यायाम करना बेहतर है - सुबह और दिन के मध्य में। स्तन हटाने के बाद बांह की मोटर कार्यप्रणाली को बहाल करने के लिए पूल व्यायाम बहुत प्रभावी हैं। इन्हें स्तन हटाने की सर्जरी के 2-3 महीने बाद शुरू किया जा सकता है।
स्तन हटाने की सर्जरी के संकेत और प्रदर्शन
स्तन को हटाने को मास्टेक्टॉमी कहा जाता है; स्तन हटाना पूर्ण या आंशिक हो सकता है। संकेतों के अनुसार, बगल में पेक्टोरल मांसपेशी और लिम्फ नोड्स को हटाया जा सकता है। इस सर्जिकल हस्तक्षेप का मुख्य संकेत स्तन कैंसर (बीसी) है। स्तन विच्छेदन ऑन्कोलॉजी की समस्या का समाधान हो सकता है या बीमारी के साथ जीवन को कुछ हद तक बढ़ाने का एक तरीका हो सकता है। स्तन कैंसर वर्तमान में महिलाओं में सभी प्रकार के कैंसर में अग्रणी है, और यदि स्तन ग्रंथि को हटाने का प्रस्ताव है, तो किसी को बिना किसी हिचकिचाहट के सहमत होना चाहिए।
स्तन कैंसर के विकास में कारक
पूर्वगामी कारक हैं:
- आनुवंशिकता;
- हार्मोनल असंतुलन;
- स्तन का सूक्ष्म आघात;
- फाइब्रोएडीनोमा का अध: पतन (सौम्य प्रक्रिया), मौजूदा सिस्ट;
- स्तनपान के दौरान दूध का रुक जाना।
ऐसी रोकथाम मौजूद नहीं है, कई कारक हैं, एक मुख्य कारक को अलग से उजागर करना असंभव है। बस इतना ही बाकी है नियमित जांचमैमोलॉजिस्ट पर.
ऐसी रोकथाम मौजूद नहीं है, कई कारक हैं, एक मुख्य कारक को अलग से उजागर करना असंभव है।
निम्नलिखित संकेतों के लिए स्तन ग्रंथि को काटा जा सकता है:
- ट्यूमर का आकार 1 चतुर्थांश से अधिक है;
- विकिरण या कीमोथेरेपी असफल रही;
- ट्यूमर 5 सेमी से बड़ा है;
- स्तन उच्छेदन के बाद, प्रभावित क्षेत्र को पूरी तरह से हटाया नहीं गया था, इसलिए पूर्ण विच्छेदन की आवश्यकता है;
- विकिरण चिकित्सा के लिए मतभेद;
- स्तन ग्रंथि का व्यापक कफ;
- सिस्ट या नोड्स द्वारा ग्रंथि के कई घावों के साथ मास्टोपैथी।
एक तरफ के स्तन को हटाने से कैंसर का खतरा कम हो जाता है, लेकिन इसकी गारंटी नहीं है कि यह दूसरी तरफ दिखाई नहीं देगा।
स्तन ग्रंथियों को हटाना (वीडियो)
सर्जरी के लिए परीक्षण और तैयारी
- रक्त और मूत्र परीक्षण;
- ग्रंथि का अल्ट्रासाउंड;
- जमावट निर्धारित करने के लिए रक्त परीक्षण;
- बायोप्सी;
- मैमोग्राफी.
आगामी ऑपरेशन के दौरान आपको यह करना चाहिए:
- इससे 2 सप्ताह पहले, थक्कारोधी लेना बंद कर दें;
- एहतियात के तौर पर, ऑपरेशन से एक शाम पहले महिला को एंटीबायोटिक्स दी जाती हैं;
- सर्जरी से 12 घंटे पहले रोगी को कुछ नहीं खाना चाहिए;
- एनीमा से आंतों को साफ करें।
संचालन के प्रकार
निम्नलिखित प्रकार के सर्जिकल हस्तक्षेप को प्रतिष्ठित किया जा सकता है:
- सामान्य स्तन हटाने की सर्जरी में निपल और एरिओला सहित पूरा विच्छेदन शामिल होता है। पेक्टोरल मांसपेशियाँ बची हुई हैं। यदि ट्यूमर का आकार 2 सेमी से अधिक नहीं है, तो निपल और एरिओला को नहीं हटाया जाता है।
- चमड़े के नीचे - इस मामले में, ट्यूमर एरिओला के बगल में 2 सेमी से अधिक नहीं होना चाहिए; ग्रंथि और लिम्फ नोड्स हटा दिए जाते हैं, लेकिन निपल और एरिओला बने रहते हैं। एरिओला के चारों ओर एक चीरा लगाया जाता है। इसके बाद विकिरण चिकित्सा की आवश्यकता होती है।
- आंशिक (लम्पेक्टॉमी) - केवल क्षतिग्रस्त क्षेत्र और उसके आसपास के कुछ स्वस्थ ऊतक निकाले जाते हैं। स्टेज 1 और 2 कैंसर के लिए, लिम्फ नोड्स को भी हटा दिया जाता है, दीर्घकालिक परिणाम अच्छे होते हैं।
- हैल्स्टेड के अनुसार रेडिकल मास्टेक्टॉमी - यह व्यापक घावों के लिए किया जाता है: ग्रंथि, दोनों पेक्टोरल मांसपेशियां और एक्सिलरी लिम्फ नोड्स, बगल से फैटी टिशू, कॉलरबोन और स्कैपुला के नीचे से हटा दिया जाता है। ऑपरेशन क्रांतिकारी है, लेकिन अधिक दर्दनाक है। आज इस विधि का प्रयोग बहुत ही कम किया जाता है देर के चरणकैंसर, जब ट्यूमर पेक्टोरलिस प्रमुख मांसपेशी में बढ़ता है, उसमें घुसपैठ करता है और सूजन का कारण बनता है। चीरा शेष त्वचा से बंद कर दिया जाता है। ऑपरेशन के बाद का निशान सेमी है. इस तरह के ऑपरेशन के बाद कई जटिलताएं होती हैं।
- आमूलचूल सुधार - स्तन ग्रंथि का विच्छेदन किया जाता है: सब कुछ हटा दिया जाता है, यहां तक कि छोटे भी रक्त वाहिकाएंलिम्फ नोड्स, लेकिन चीरा एरिओला के चारों ओर एक चीरा के रूप में बनाया जाता है। इसके माध्यम से ग्रंथि ऊतक को हटा दिया जाता है। निशान अनुप्रस्थ रहता है.
- रेडिकल विस्तारित - हटाई गई ग्रंथि, पेक्टोरलिस प्रमुख मांसपेशी, लिम्फ नोड्स, पेक्टोरलिस छोटी मांसपेशी को हटाना और छाती की दीवार का उच्छेदन, जहां ट्यूमर बढ़ गया है, जोड़ा जाता है।
- क्वाड्रैंटेक्टोमी - यह तब किया जाता है जब ट्यूमर स्तन के चतुर्थांश पर कब्जा कर लेता है। फिर एक अलग चीरा लगाया जाता है जिसके माध्यम से एक्सिलरी लिम्फ नोड्स को हटा दिया जाता है।
- पेटी की संशोधित रेडिकल मास्टेक्टॉमी - ग्रंथि के चारों ओर 2 अर्ध-अंडाकार चीरे लगाए जाते हैं, पैरास्टर्नल से मध्य-एक्सिलरी लाइन (एक्सिलरी लाइन) तक। इस चीरे से पेक्टोरलिस प्रमुख मांसपेशी की प्रावरणी वाली ग्रंथि को हटा दिया जाता है, मांसपेशी को स्वयं नहीं छुआ जाता है; बगल में लिम्फ नोड्स तक पहुंच खोलने के लिए पेक्टोरलिस माइनर मांसपेशी को हटा दिया जाता है या किनारे की ओर खींच लिया जाता है; और फिर ग्रंथि और नोड्स को एक ब्लॉक के रूप में हटा दिया जाता है। एक नाली डाली जाती है और घाव को सिल दिया जाता है। पेक्टोरलिस प्रमुख मांसपेशी संरक्षित है, इसलिए ऑपरेशन इतना दर्दनाक नहीं है, शेष मांसपेशियों के कार्य और कॉस्मेटिक उपस्थिति बेहतर संरक्षित हैं। वर्तमान में, ऑपरेशन का यह मॉडल सबसे अधिक बार किया जाता है, जो स्तन कैंसर के सर्जिकल उपचार में स्वर्ण मानक बन गया है।
- अर्बन के अनुसार विस्तारित रेडिकल मास्टेक्टॉमी - हैल्स्टेड के समान एक तकनीक, लेकिन यहां पैरास्टर्नल लिम्फ नोड्स को अतिरिक्त रूप से हटा दिया जाता है। ऐसा करने के लिए, पैरास्टर्नल लाइन के साथ 2-3 कॉस्टल कार्टिलेज हटा दिए जाते हैं। हैल्स्टेड विधि की तुलना में इस विधि का कोई लाभ नहीं है। इसका उपयोग भी शायद ही कभी किया जाता है, केवल तभी जब निर्दिष्ट लिम्फ नोड्स में मेटास्टेस हों।
सभी ऑपरेशन एनेस्थीसिया के तहत किए जाते हैं। निष्कासन की मात्रा के आधार पर, प्रक्रिया का समय 1 से 3 घंटे या उससे अधिक तक हो सकता है। गारंटी पूर्ण इलाजऑपरेशन काम नहीं करता. यह सब ट्यूमर के प्रकार और आकार, उसके चरण आदि पर निर्भर करता है। अक्सर ऑपरेशन के बाद, परिणामों को मजबूत करने के लिए संकेतों के अनुसार कीमोथेरेपी या विकिरण थेरेपी निर्धारित की जा सकती है। संकेतों के अनुसार, महिलाओं में स्तन ग्रंथियों को हटाना द्विपक्षीय रूप से किया जा सकता है, जब दोनों को एक साथ हटा दिया जाता है।
किसी भी ऑपरेशन के दौरान लिम्फ नोड्स में मेटास्टेस 5 साल की पोस्टऑपरेटिव उत्तरजीविता को कम कर देते हैं, इसलिए उन्हें हटाने का प्रयास किया जाता है।
जब उत्परिवर्तित जीन का पता लगाया जाता है, तो पहचान के लिए महिलाओं को डॉक्टरों की सक्रिय निगरानी में रखा जाता है प्राथमिक अवस्थाकैंसर
रोगनिरोधी स्तन-उच्छेदन
स्तन कैंसर की वंशानुगत प्रकृति का तात्पर्य बीआरसीए1 और बीआरसीए2 जीन में उत्परिवर्तन से है। इस खोज से निवारक स्तन हटाने का विकास हुआ। संयुक्त राज्य अमेरिका में, 2013 में एंजेलीना जोली द्वारा एक उदाहरण स्थापित किया गया था, जब यह पता चला कि आनुवंशिकता के कारण उन्हें स्तन कैंसर का 80% खतरा था, तो उन्होंने अपनी स्तन ग्रंथियों को द्विपक्षीय रूप से हटा दिया था। रूस में, निवारक निष्कासन का अभ्यास नहीं किया जाता है। जब उत्परिवर्तित जीन की पहचान की जाती है, तो महिलाओं को कैंसर के प्रारंभिक चरण की पहचान करने के लिए गतिशील चिकित्सा पर्यवेक्षण में रखा जाता है। स्तन ग्रंथियों का निवारक निष्कासन केवल तभी संभव है जब संभावित जटिलता के साथ कैंसर विकसित होने का खतरा हो।
स्तन सर्जरी (वीडियो)
पश्चात की अवधि
1.5 दिनों के बाद इसे चलने की अनुमति दी जाती है, लेकिन पहले दिनों में यह स्पष्ट होता है दर्द सिंड्रोम. मरीजों को अचानक हरकत नहीं करनी चाहिए या अपनी बांहें ऊपर नहीं उठानी चाहिए। आप शारीरिक गतिविधि के लिए बाध्य नहीं कर सकते.
जल निकासी ट्यूबों को हटाने के बाद, शल्य चिकित्सा स्थल पर तरल पदार्थ जमा हो सकता है, लेकिन यह आमतौर पर अपने आप ठीक हो जाता है। अन्य मामलों में, डॉक्टर द्वारा ड्रेसिंग के दौरान पंचर द्वारा तरल पदार्थ निकाल दिया जाता है। छाती के चारों ओर एक मोटी पट्टी लगाई जाती है और इसे एक महीने तक पहना जाना चाहिए। पट्टी त्वचा को शल्य चिकित्सा स्थल पर मांसपेशियों के साथ कसकर फिट होने के लिए मजबूर करती है ताकि लिम्फ वहां एकत्र न हो। लेकिन ऐसा होता है कि लसीका अभी भी इकट्ठा होता है, ऐसे मामलों में, निवास स्थान पर एक सर्जन द्वारा समय-समय पर एक पंचर किया जाता है। यू अधिक वजन वाली महिलाएंलसीका अधिक समय तक एकत्रित रहता है। सर्जरी के 2 सप्ताह बाद टांके हटा दिए जाते हैं। यदि कोई जटिलताएँ नहीं हैं, तो महिला 1.5-2 महीने के बाद जीवन की लय में लौट आती है। साथ ही, आप यौन गतिविधि फिर से शुरू कर सकते हैं।
मास्टेक्टॉमी के परिणाम
सर्जरी के बाद पहले दिनों में, गर्दन और पीठ में असुविधा महसूस होती है, बाहों, कंधों, छाती और बगल में सुन्नता महसूस होती है; सर्जरी वाली जगह पर त्वचा कड़ी और खुरदरी हो जाती है। हाथ और कंधे अस्थायी रूप से कमजोर हो सकते हैं। दुर्लभ मामलों में, ये संवेदनाएँ अपरिवर्तनीय रहती हैं। इन घटनाओं के संबंध में, ऑपरेशन के कुछ दिनों बाद वे विशेष चिकित्सीय अभ्यास करना शुरू करते हैं।
बाहों के नीचे लिम्फ नोड्स को हटाने से अक्सर लिम्फ का बहिर्वाह धीमा हो जाता है और सूजन - लिम्फेडेमा का विकास होता है। कभी-कभी यह अपरिवर्तनीय होता है. यह जटिलता तुरंत या कई महीनों के बाद प्रकट हो सकती है।
ऑपरेशन वाले हिस्से के हाथ को लगातार चोट से बचाना चाहिए। कई महिलाएं अपने स्तन के आकार को बहाल करने में रुचि रखती हैं। इस तरह के पुनर्निर्माण सर्जरी के दौरान या सर्जरी के 9-12 महीने बाद सिलिकॉन इम्प्लांट का उपयोग करके या शरीर के किसी अन्य हिस्से से अपने स्वयं के ऊतक का उपयोग करके किए जा सकते हैं: त्वचा, वसा और मांसपेशियों को पेट, नितंबों या पीठ से लिया जा सकता है। आपके प्लास्टिक सर्जन के साथ विकल्पों और अपेक्षित परिणामों पर चर्चा की जाती है। पुनर्निर्मित स्तन, भले ही दिखने में स्वस्थ स्तन के समान हो, फिर भी संवेदनशीलता और स्पर्श में भिन्न होगा।
पुरुषों में स्तन ग्रंथियों को हटाना
मास्टेक्टॉमी सर्जरी पुरुषों पर भी की जा सकती है। उनमें स्तन कैंसर (कार्सिनोमा) भी विकसित हो सकता है, हालाँकि यह अत्यंत दुर्लभ है। उन्हें गाइनेकोमेस्टिया भी हो सकता है, जिसका इलाज हार्मोन से किया जाता है। यदि कोई असर न हो तो स्तन भी हटा दिया जाता है। मोटापे की स्थिति में स्तनों को हटाया नहीं जाता, केवल लिपोसक्शन किया जाता है।
मास्टेक्टॉमी के बाद जटिलताएँ
जटिलताओं में शामिल हो सकते हैं:
- हेमटॉमस और ऑपरेशन के बाद रक्तस्राव।
- घाव का दब जाना.
- एरीसिपेलस सबसे आम है और खतरनाक जटिलतालिम्पेडेमा। इस मामले में, एक जीवाणु त्वचा संक्रमण विकसित होता है और चमड़े के नीचे ऊतक, जो बदले में थ्रोम्बोफ्लिबिटिस और फोड़े का कारण बनता है। यदि समय पर इलाज किया जाए तो एरीसिपेलस का अच्छी तरह से इलाज किया जा सकता है।
- दर्दनाक घाव और घाव.
- झुनझुनी, सुन्नता और के रूप में न्यूरोपैथिक दर्द सिंड्रोम छुरा घोंपने का दर्दछाती की दीवार, बगल, बांह में।
- 4-6 सप्ताह के बाद, लिम्फेडेमा विकसित हो सकता है।
- फ्रोज़न शोल्डर सिंड्रोम - हाथ अंदर की ओर हिलना कंधे का जोड़सीमित और दर्दनाक. यह सर्जरी के कई महीनों बाद विकसित हो सकता है और सर्जरी के दौरान तंत्रिका अंत को नुकसान होने के कारण होता है।
सर्जरी के बाद मतभेद
टांके हटाने से पहले स्नान करना या धोना सख्त मना है। शारीरिक गतिविधि को बाहर करना आवश्यक है, आप धूप सेंक नहीं सकते और ज़्यादा गरम नहीं कर सकते (हमेशा के लिए), पूल में तैरना 2 महीने के लिए निषिद्ध है। आप ऑपरेशन के दौरान करवट लेकर नहीं सो सकते, आपको नियमित रूप से अपनी बांह की उंगलियों से लेकर कंधों तक मालिश करनी चाहिए। टांके हटाने के बाद, आपको जिमनास्टिक करना शुरू करना होगा: अपनी भुजाओं को भुजाओं तक और ऊपर उठाना; हाथ को सिर के पीछे प्रभावित हिस्से पर रखना; अपनी कोहनियों को मोड़ें और अपनी कोहनियों को ऊपर उठाएं।
क्या लिम्फ नोड्स को हटाना संभव नहीं है? इसे खारिज कर दिया गया है क्योंकि कैंसर के दोबारा लौटने का खतरा बढ़ जाता है।
क्या मुझे सर्जरी के बाद ऑन्कोलॉजिस्ट से मिलने की ज़रूरत है? हर 3 महीने में एक बार डॉक्टर के पास जाना अनिवार्य है। यदि कोई जटिलताएं नहीं हैं, तो बाद में नियमित रूप से हर छह महीने में एक बार मुलाकात करें। महिलाओं के लिए डॉक्टर के पास जाना विशेष रूप से महत्वपूर्ण है शिरापरक अपर्याप्तताक्योंकि उनमें अक्सर लिम्पेडेमा विकसित हो जाता है।
डॉक्टर के पास जाना अत्यावश्यक हो जाता है यदि:
- हाथ का पीलापन और सायनोसिस दिखाई दिया;
- हाथ सूज गया, सख्त और तनावग्रस्त, ठंडा हो गया;
- दर्द होने लगा और हाथ हिलाना मुश्किल हो गया।
हाथ की सूजन के लिए उपचार निर्धारित है:
- बेंज़ोपाइरोन्स और निकोटिनिक एसिडसूजन, सूजन से राहत और रक्त परिसंचरण में सुधार करने के लिए;
- जैतून और जोजोबा तेल का उपयोग हाथ की त्वचा को पोषण और मॉइस्चराइज़ करने के लिए किया जाता है;
- लसीका के बहिर्वाह को सामान्य करने के लिए, आपको एक विशेष लोचदार आस्तीन (फार्मेसी में बेची गई) पहनने की ज़रूरत है;
- अपने हाथ को चोट से बचाएं: आप उस पर रक्तचाप भी नहीं माप सकते, इंजेक्शन, आईवी, परीक्षण नहीं दे सकते, मच्छर के काटने, चोट लगने की अनुमति नहीं दे सकते;
- किसी भी शारीरिक कार्य को छोड़ दें।
जैसे ही लिम्फ जमा होना बंद हो जाए, आप खेलकूद के लिए जा सकते हैं और घर पर अपना सामान्य काम कर सकते हैं। युवा महिलाएं बच्चे को जन्म दे सकती हैं, लेकिन डॉक्टर से सलाह लेने के बाद।
सर्जरी के बाद, बुजुर्ग लोगों को रीढ़ की हड्डी पर भार को संतुलित करने के लिए हटाने योग्य कृत्रिम अंग के साथ विशेष अंडरवियर खरीदने की सलाह दी जाती है। मास्टेक्टॉमी के बाद एक महिला को आजीवन विकलांगता समूह 3 दी जाती है। सर्जरी के बाद, सहायक या निवारक चिकित्सा, जो पूरक है किरण विधिऔर सर्जरी. यह स्तन कैंसर के कारण होने वाले माइक्रोमेटास्टेस को रोकने के लिए किया जाता है। इसमें हार्मोन, कीमोथेरेपी, केवल लक्षित प्रभाव के लिए विशेष दवाओं के साथ लक्षित चिकित्सा शामिल है कैंसर कोशिकाएं. इस प्रकार, मास्टेक्टॉमी आज महिलाओं को उनकी समस्या को हल करने या जीवन को लम्बा करने में मदद करने का एकमात्र तरीका है।
मास्टेक्टॉमी के बाद किस प्रकार के स्तन पुनर्निर्माण होते हैं?
स्तन पुनर्निर्माण एक बड़ी बात है. पुनर्निर्माण प्रक्रिया के दौरान, पीठ और पूर्वकाल पेट की दीवार के ऊतकों के साथ-साथ दूसरी स्तन ग्रंथि, यदि इसके आकार को समायोजित करने की आवश्यकता होती है, प्रभावित हो सकती है।
आमतौर पर बहाली के अधीन:
- हटाए गए स्तन ग्रंथि के क्षेत्र में त्वचा और चमड़े के नीचे की वसा की मात्रा;
- यदि मास्टेक्टॉमी ऑपरेशन के दौरान आसन्न ऊतक और पेक्टोरलिस प्रमुख मांसपेशी को हटा दिया गया था, तो पुनर्निर्मित स्तन ग्रंथि के आसपास ऊतक की मात्रा;
- निपल-एरियोलर कॉम्प्लेक्स;
- बस्ट की उपस्थिति में सुधार करने और विषमता को खत्म करने के लिए दूसरे स्तन के आकार और आकार को समायोजित किया जा सकता है।
सभी ज्ञात प्लास्टिक सर्जरी तकनीकों में से लगभग किसी का भी उपयोग किया जा सकता है:
- स्पैन्डरोव और थोरैसिक एंडोप्रोस्थेसिस का उपयोग;
- पुनर्निर्मित स्तन के क्षेत्र में त्वचा, चमड़े के नीचे की वसा और मांसपेशियों की गति;
- लिपोमॉडलिंग;
- निशानों की लेजर पॉलिशिंग;
- एरिओला क्षेत्र पर टैटू बनवाना;
- कुछ मामलों में, उस क्षेत्र में त्वचा को फैलाने के लिए वैक्यूम उपकरणों का उपयोग करना संभव है जहां मास्टेक्टॉमी के बाद स्तन पुनर्निर्माण किया जा रहा है।
जैसा कि आप देख सकते हैं, स्तन पुनर्निर्माण के लिए प्लास्टिक सर्जन से बड़ी संख्या में कौशल की आवश्यकता होती है, इसलिए ऐसे काम पर बिना परीक्षण किए लोगों पर भरोसा नहीं किया जाना चाहिए।
यह किसलिए है?
स्तन ग्रंथि की अनुपस्थिति ही नहीं है मनोवैज्ञानिक समस्या. हालाँकि ज्यादातर मामलों में यह मनोवैज्ञानिक असुविधा है जो उन अधिकांश रोगियों के लिए प्रेरक है जो प्लास्टिक सर्जरी कराने का निर्णय लेते हैं।
मास्टेक्टॉमी के बाद बस्ट की असुंदर उपस्थिति से जुड़ी समस्याओं के अलावा, ये भी हो सकती हैं:
- दोनों तरफ वक्षीय रीढ़ पर भार का असंतुलन: जहां स्तन ग्रंथि संरक्षित है, भार अधिक होगा;
- रीढ़ की हड्डी पर भार के असंतुलन से जुड़े ऑस्टियोआर्टिकुलर सिस्टम में द्वितीयक परिवर्तन, जो खराब मुद्रा, कंधों के झुकने और रीढ़ की वक्रता द्वारा व्यक्त किए जाते हैं;
- रीढ़ की हड्डी की वक्रता के परिणाम: छाती के अंगों - हृदय और फेफड़ों के कामकाज में व्यवधान।
इसलिए, मास्टेक्टॉमी के बाद, यह न केवल आत्मविश्वास वापस पाने का एक तरीका है, बल्कि कई बीमारियों के खिलाफ एक उत्कृष्ट निवारक भी है। पुराने रोगोंहृदय और श्वसन प्रणाली।
वीडियो: मास्टेक्टॉमी के बाद का जीवन
स्तन पुनर्निर्माण के दौरान प्लास्टिक सर्जरी की मात्रा क्या निर्धारित करती है?
सभी प्लास्टिक सर्जन मरीज़ एक ही तरह से स्तन पुनर्निर्माण ऑपरेशन नहीं कराते हैं। मात्रा कई मानदंडों पर निर्भर करती है.
- कैंसर की सर्जरी के दौरान निकाले गए ऊतक की मात्रा।
कैंसर की सीमा के आधार पर, अलग-अलग मात्रा में ऊतक को हटाया जा सकता है।
सबसे सरल स्थिति स्तन ग्रंथि के स्वस्थ भाग को संरक्षित करते हुए स्थानीय संरचनाओं को हटाना है। इस मामले में, नोड्स और ट्यूमर को हटाने के स्थानों पर पीछे हटने वाले निशान और पीछे हटने के क्षेत्र बनते हैं।
स्तन के सभी ऊतकों को हटाया जा सकता है, जिससे स्तन को ढकने वाली त्वचा और चमड़े के नीचे के ऊतक सुरक्षित रहेंगे। बाद के पुनर्निर्माण के लिए एक अपेक्षाकृत आसान विकल्प। वर्तमान में, इस प्रकार की कैंसर सर्जरी दुर्लभ है। ज्यादातर मामलों में, इसका उपयोग आनुवंशिक प्रवृत्ति वाले लोगों में स्तन कैंसर को रोकने के लिए किया जाता है।
एंजेलिना जोली, जिनकी मां की कैंसर से मृत्यु हो गई थी, ने यह ऑपरेशन खुद किया। हटाए गए ग्रंथि ऊतक के स्थान पर एंडोप्रोस्थेसिस स्थापित किए जाते हैं। महिलाओं में स्तन कैंसर को दूर करने का सबसे आम तरीका संपूर्ण स्तन हटाना है।
ऐसे मामलों में जहां मेटास्टेस फैलने का खतरा होता है, हटाने के लिए पूरी स्तन ग्रंथि, पेक्टोरलिस प्रमुख मांसपेशी, आधे स्तन के चमड़े के नीचे के वसायुक्त ऊतक को हटा दिया जाता है। लसीका वाहिकाएँऔर लिम्फ नोड्स, जिनमें रोगग्रस्त स्तन से लिम्फ प्रवाहित होता है। बस्ट की बाद की बहाली के लिए यह विकल्प सबसे कठिन है और इसके लिए प्लास्टिक सर्जन के विशेष कौशल की आवश्यकता होती है।
रोगी को जटिलताओं के बिना अगला ऑपरेशन और एनेस्थीसिया देने में सक्षम होना चाहिए। यहां आपको यह ध्यान रखना होगा कि प्लास्टिक सर्जरी के लिए मतभेद इसके अनुसार की गई सर्जरी की तुलना में कहीं अधिक कठोर होंगे जीवन के संकेत(उदाहरण के लिए, कैंसर के बारे में)। और जो अतीत में हस्तक्षेप नहीं करता था शल्य चिकित्सा उपचारकैंसर हो सकता है गंभीर विरोधाभासस्तन ग्रंथियों पर पुनर्निर्माण सर्जरी के लिए।
- दूसरे स्तन की उपस्थिति और भविष्य में बस्ट के आकार के संबंध में ग्राहक की इच्छाएं।
पहली नज़र में ही ऐसा लगता है कि स्तन-उच्छेदन के बाद कोई जीवन नहीं है। समय के साथ, स्तन ग्रंथि पर आगामी पुनर्निर्माण सर्जरी के विवरण के बारे में सोचते और प्लास्टिक सर्जन के साथ चर्चा करते समय, अक्सर स्वस्थ स्तन ग्रंथि को "साफ" करने की इच्छा होती है, यदि प्रोलैप्स के कोई लक्षण हैं, या हैं बस्ट के आकार को कम करने या बढ़ाने की इच्छा।
कई लोगों के इस पर सहमत होने का एक कारण बाद में एक और एनेस्थीसिया देने की अनिच्छा है, जब सर्जिकल ब्रेस्ट लिफ्टिंग, ब्रेस्ट रिडक्शन या इज़ाफ़ा करना आवश्यक होगा।
क्या आप चाहती हैं कि प्लास्टिक सर्जरी के बाद आपकी स्तन ग्रंथि पर सर्जिकल हस्तक्षेप का कोई निशान न रह जाए? के बारे में और अधिक जानें निर्बाध वृद्धिस्तनों
महिलाओं के स्तनों, प्रसव के बाद स्वास्थ्य लाभ और स्तनपान के बारे में सब कुछ इस लिंक पर पढ़ें।
निष्कासन कैसे किया जा सकता है?
हाल तक, यह माना जाता था कि पहले स्तन ग्रंथि को हटाना और मास्टेक्टॉमी के एक साल बाद ही पुनर्निर्माण सर्जरी करना इष्टतम था।
कुछ सर्जन अभी भी इस बात को लेकर आश्वस्त हैं सबसे उचित तरीकामेटास्टेस के विकास और कैंसर की पुनरावृत्ति को रोकें। लेकिन सभी रोगियों को इतना लंबा इंतजार करना मनोवैज्ञानिक रूप से आसान नहीं लगता। कुछ लोगों के लिए, शारीरिक दोष इतना महत्वपूर्ण हो जाता है कि कैंसर से छुटकारा पाने का तथ्य भी अब सुखद नहीं लगता।
पारिवारिक रिश्ते ख़राब हो रहे हैं. जनमत सर्वेक्षणों और अध्ययनों के यूरोपीय लेखकों की कई रिपोर्टों के अनुसार, मास्टेक्टॉमी के बाद पहले दो वर्षों में 70% विवाह टूट जाते हैं। परिणामस्वरूप, कोई बीमारी नहीं होती है, लेकिन जीवन की गुणवत्ता वांछित नहीं होती है।
इसलिए, ज्यादातर मामलों में, पुनर्निर्माण अब स्तन ग्रंथि को हटाने के साथ-साथ किया जाता है, यदि नहीं गंभीर समस्याएँविस्तारित सर्जिकल हस्तक्षेप के लिए स्वास्थ्य और मतभेदों के साथ।
हटाए गए स्तन ग्रंथि के क्षेत्र में नरम ऊतक को कैसे बहाल किया जाता है
मास्टेक्टॉमी क्षेत्र में ऊतक की मात्रा बहाल करने के लिए कई विकल्प हैं।
एक विस्तारक का उपयोग किया जा सकता है
विस्तारक एक विशेष उपकरण है जिसे स्तन पुनर्निर्माण के क्षेत्र में 3 से 6 महीने की अवधि के लिए स्थापित किया जाता है। यह त्वचा को फैलाता है और प्रत्यारोपण के बाद के प्लेसमेंट के लिए पर्याप्त गुहा बनाता है। स्तन प्रत्यारोपण के उत्पादन में शामिल अधिकांश कंपनियों द्वारा पेश किए जाने वाले उत्पादों की सूची में एक्सपैंडर्स शामिल हैं। वीडियो में दो-चरणीय उपयोग और स्तन प्रत्यारोपण के लिए एल्गोरिदम दिखाया गया है।
वीडियो: स्तन पुनर्निर्माण (विस्तारक + प्रत्यारोपण)
इसे त्वचा के नीचे रखा जाता है और कुछ समय के लिए तरल से भर दिया जाता है। तरल को एक सिरिंज का उपयोग करके इंजेक्ट किया जाता है। यह प्रक्रिया बाह्य रोगी के आधार पर की जाती है।
विस्तारक का उपयोग करने के लाभ:
- मस्कुलोक्यूटेनियस फ्लैप के प्रत्यारोपण की तुलना में बहुत कम दर्दनाक ऑपरेशन;
- स्तन पुनर्निर्माण के लिए आवश्यक त्वचा की अंतिम मात्रा वैक्यूम प्रणाली का उपयोग करने की तुलना में आधे समय में प्राप्त की जाती है।
विस्तारक का उपयोग करने के नुकसान:
- इंजेक्शन के लिए डॉक्टर के पास बार-बार जाने की आवश्यकता;
- दिखने और छूने में अप्राकृतिक स्तन;
- यदि त्वचा बहुत तेजी से खिंचती है तो विस्तारक के ऊपर ऊतक के परिगलन (मृत्यु) का खतरा होता है;
- इम्प्लांट सीधे त्वचा के नीचे स्थित होता है, इसलिए पीटोसिस के तेजी से विकास का खतरा होता है; जेल घनत्व के संदर्भ में कई इम्प्लांट के उपयोग पर प्रतिबंध हैं, ताकि अंतिम परिणाम यथासंभव प्राकृतिक के करीब हो।
उस क्षेत्र में अतिरिक्त त्वचा को आकार देने के लिए एक वैक्यूम डिवाइस का उपयोग किया जा सकता है जहां स्तन पुनर्निर्माण की योजना बनाई गई है। ऐसे मामलों के लिए, ब्रावा प्रणाली विकसित की गई है। आपको इसे लंबे समय तक पहनना होगा। वांछित परिणाम पाने के लिए आपको इसे प्रतिदिन एक घंटे तक उपयोग करने की आवश्यकता है।
विधि का सार यह है कि स्तन ग्रंथियों के क्षेत्र पर एक विशेष गुंबद के आकार का कप रखा जाता है। कटोरे के नीचे एक वैक्यूम बनाया जाता है, जिसकी बदौलत त्वचा लगातार तनी हुई स्थिति में रहती है और धीरे-धीरे खिंचती है।
विधि के लाभ यह हैं कि:
- लिपोसक्शन के साथ एक साथ प्रदर्शन किया गया;
- यह विधि स्तन ग्रंथि की मात्रा को बहाल करने के लिए प्रत्यारोपण और प्रत्यारोपित स्वयं के वसा दोनों के उपयोग की अनुमति देती है;
- यदि फैट ग्राफ्टिंग का उपयोग किया जाता है, तो कोई दाग नहीं पड़ता है।
विधि के नुकसान यह हैं कि:
- आपको कई महीनों तक अपनी छाती पर एक विशेष उपकरण पहनने की आवश्यकता है;
- छाती में महत्वपूर्ण खिंचाव प्राप्त करना कठिन है बड़ा आकारप्रत्यारोपण;
- स्ट्रेच मार्क्स और स्पाइडर वेन्स का खतरा रहता है।
पूरी तकनीक में तीन चरण होते हैं:
चरण 1 - प्रारंभिक। इसमें हर दिन, प्रति घंटे एक निश्चित अवधि के लिए वैक्यूम सिस्टम पहनना शामिल है। इस सिस्टम को दिन और रात दोनों समय पहना जा सकता है।
चरण 2 - वसा ऊतक प्रत्यारोपण। लिपोसक्शन का उपयोग करके उन क्षेत्रों से वसा को हटा दिया जाता है जहां आमतौर पर अतिरिक्त वसा होती है। इंजेक्शन का उपयोग करके वसा ऊतक को स्तन क्षेत्र में ले जाया जाता है।
स्टेज 3 अंतिम चरण है. स्थानांतरित वसा ऊतक की जीवित रहने की दर को बढ़ाने के लिए ब्रावा प्रणाली को अगले 3-4 सप्ताह तक पहनना चाहिए।
मस्कुलोक्यूटेनियस फ्लैप प्रत्यारोपण
फ्लैप को पीछे (लैटिसिमस डॉर्सी मांसपेशी) या सामने से प्रत्यारोपित किया जा सकता है पेट की दीवार(रेक्टस एब्डोमिनिस मांसपेशी)।
- स्तन ग्रंथि आकार और स्पर्श में प्राकृतिक;
- प्रत्यारोपण के उपयोग से जुड़ी कोई समस्या नहीं है, जैसे प्रत्यारोपण विस्थापन या प्रतिस्थापन की आवश्यकता।
- दीर्घकालिक संज्ञाहरण (4-5 घंटे);
- ऑपरेशन की बहुत अधिक आक्रामकता;
- पुनर्वास की लंबी अवधि;
- प्रत्यारोपित मस्कुलोक्यूटेनियस फ्लैप के परिगलन और उसके बाद की अस्वीकृति का खतरा है;
- महत्वपूर्ण पश्चात के निशान.
संयुक्त तकनीक
स्तन के पुनर्निर्माण के लिए, नितंब, पेट या पीठ से एक त्वचा फ्लैप और एक प्रत्यारोपण का उपयोग किया जाता है।
हटाई गई स्तन ग्रंथि के आसपास नरम ऊतकों की बहाली।
यदि न केवल स्तन ग्रंथि, बल्कि स्तन के आसन्न नरम ऊतकों को हटाने के लिए एक विस्तारित ऑपरेशन किया जाता है, तो पुनर्निर्माण के दौरान सर्जिकल हस्तक्षेप से उनकी लापता मात्रा को बहाल करना आवश्यक है।
आमतौर पर, वसा ऊतक को प्रत्यारोपित करके बहाली की जाती है, जो उन स्थानों से लिया जाता है जहां अतिरिक्त वसा होती है।
निपल-एरियोलर कॉम्प्लेक्स को बहाल करने के तरीके
निपल और एरिओला की बहाली के बिना, स्तन पुनर्निर्माण अधूरा माना जाएगा, क्योंकि एक महिला के लिए कपड़ों के साथ और उसके बिना दोनों में अच्छा दिखना महत्वपूर्ण है।
निपल और एरिओला को दोबारा बनाने के तीन मुख्य तरीके हैं:
- एरोला को स्वस्थ पक्ष से एरोला ऊतक से पुनः निर्मित किया जाता है;
- यदि लेबिया मिनोरा की त्वचा रंजित हो तो उसे प्रत्यारोपित किया जाता है;
- निपल पुनर्निर्मित स्तन ग्रंथि के ऊतक से बनता है, और एरिओला को गोदने का उपयोग करके रंगा जाता है।
दूसरे स्तन का सुधार
विषमता को खत्म करने और स्वस्थ स्तन ग्रंथि के आकार में सुधार करने के लिए, बड़ी संख्या में विधियों का उपयोग किया जाता है:
- मास्टोपेक्सी;
- एंडोप्रोस्थैसिस के साथ स्तन वृद्धि के साथ मास्टोपेक्सी;
- स्तन में कमी के साथ मास्टोपेक्सी।
आमतौर पर कम इस्तेमाल की जाने वाली विधियां धागों से स्तन उठाना और फिलर्स का उपयोग हैं।
निपल्स और एरिओला पर कौन सी प्लास्टिक सर्जरी की जाती है? उल्टे निपल्स के लिए की जाने वाली सभी प्रकार की प्लास्टिक सर्जरी के बारे में लेख - निपल सुधार में पढ़ें।
स्तन पीटोसिस स्तन ग्रंथियों का धीरे-धीरे गिरना और उनकी मात्रा में कमी है। यहां देखें तस्वीरें.
मतभेद
- संक्रामक रोगों की उपस्थिति;
- किसी भी चरण और स्थानीयकरण की ट्यूमर प्रक्रिया की उपस्थिति;
- गंभीर बीमारियाँ आंतरिक अंग, जिसमें उनका कार्य ख़राब होता है;
- मधुमेह मेलेटस;
- रक्त का थक्का जमने का विकार;
- आयु 18 वर्ष से कम;
- स्तनपान की समाप्ति से एक वर्ष से भी कम समय;
- रोगी की सामान्य गंभीर स्थिति;
- मोटापा;
- रोगी की ओर से पुनर्निर्माण सर्जरी की आवश्यकता और उपयुक्तता के बारे में संदेह।
सर्जरी की तैयारी
- सर्जन परामर्श;
- प्रयोगशाला और वाद्य परीक्षणसर्जरी के लिए संभावित मतभेदों की पहचान करना;
- सर्जरी से दो सप्ताह पहले शराब पीना मना है, क्योंकि इससे एनेस्थीसिया और उससे उबरने में समस्या हो सकती है;
- सर्जरी से कम से कम दो महीने पहले धूम्रपान बंद करने की सिफारिश की जाती है, खासकर यदि मस्कुलोक्यूटेनियस फ्लैप प्रत्यारोपण की योजना बनाई गई है, तो विलंबित उपचार और नेक्रोसिस की समस्याओं को रोकने के लिए।
जटिलताओं
- रक्तस्राव;
- सूजन;
- विस्तारक के ऊपर त्वचा के फ्लैप या त्वचा का परिगलन;
- निशान;
- विलंबित उपचार;
- संक्रमण;
- इम्प्लांट पहनने से जुड़ी जटिलताएँ (कैप्सुलर सिकुड़न, इम्प्लांट का घूमना और विस्थापन, और अन्य)।
पुनर्वास
समय, शरीर के लिए आवश्यकसर्जरी के बाद पूरी तरह से ठीक होना ऑपरेशन की मात्रा पर ही निर्भर करता है। अगर हम ब्रावा विधि की बात करें तो यह सबसे कम दर्दनाक विधि है, जिसमें लिपोसक्शन और वसा ऊतक प्रत्यारोपण के दौरान अधिकतम तीन दिनों के लिए बीमार अवकाश की आवश्यकता होती है।
प्रदर्शन की पूर्ण बहाली ऑपरेशन के 2-3 सप्ताह बाद होती है और थर्मल प्रक्रियाओं पर प्रतिबंध को छोड़कर किसी भी प्रतिबंध की आवश्यकता नहीं होती है। एक्सपैंडर्स और एंडोप्रोस्थेसिस के उपयोग में अनिवार्य रूप से दो ऑपरेशन शामिल होते हैं। पहले के दौरान, एक विस्तारक स्थापित किया जाता है; दूसरे के दौरान, इसे हटा दिया जाता है और एक प्रत्यारोपण के साथ बदल दिया जाता है।
प्रत्येक ऑपरेशन के बाद, व्यायाम को सीमित करने, दर्द निवारक दवाएं लेने और थर्मल प्रक्रियाओं और धूप सेंकने पर प्रतिबंध लगाने की आवश्यकता होती है। प्रत्यारोपण की स्थापना के बाद इसे पहनने की सलाह दी जाती है संपीड़न वस्त्र.
पुनर्वास अवधि लगभग 4 सप्ताह है। यदि हम त्वचा-मांसपेशियों के फ्लैप को हिलाने की विधि का उपयोग करके स्तन ग्रंथि के निर्माण के बारे में बात कर रहे हैं, तो पुनर्वास अवधि अक्सर कठिन और लंबी होती है।
- क्लिनिक में रहने की अवधि लगभग दिनों की है;
- 14वें दिन टांके हटा दिए जाते हैं;
- तीव्र दर्द संभव है, जो पुनर्वास अवधि के अंत तक धीरे-धीरे कम हो जाता है;
- कम से कम 6 महीने की अवधि के लिए भारी सामान उठाने और तीव्र शारीरिक गतिविधि पर प्रतिबंध;
- सर्जरी के बाद कम से कम छह महीने तक पट्टी या संपीड़न वस्त्र पहनना;
- स्तन पुनर्निर्माण के बाद 3-6 सप्ताह तक यौन गतिविधि से बचना।
इस मामले में पुनर्प्राप्ति अवधि 6 सप्ताह से हो सकती है।
फॉल्स गाइनेकोमेस्टिया क्या है, लक्षण और आप इससे कैसे छुटकारा पा सकते हैं, इस लेख में। प्रत्यारोपण के बिना स्तन लिफ्ट के लिए आधुनिक चिकित्सा में कौन से तरीके मौजूद हैं, लिंक पढ़ें।
क्या आप सोच रहे हैं कि क्या आप खिला सकते हैं? सिलिकॉन स्तनबच्चा? हेयर यू गो।
पहले और बाद की तस्वीरें
आपकी प्रतिक्रिया
मुझे समझ नहीं आता कि ब्रा में इन्सर्ट ख़राब क्यों होते हैं? इतना गंभीर ऑपरेशन, और यहां तक कि एनेस्थीसिया के साथ भी।
बिना ब्रा के क्या? और यदि एक भी निशान रह जाए तो अच्छा है। और अगर निशान खुरदरे और मोटे हैं. तुम्हें इसे वैसे भी साफ़ करना होगा। और यह हमेशा लेज़र के साथ काम नहीं करेगा। इसका मतलब यह है कि यह अभी भी एक ऑपरेशन है, और यह अभी भी दर्द से राहत है।
मैंने इसे अपने लिए किया। सच कहूँ तो, मैं बहुत डरा हुआ था और बहुत सशंकित था। और उसने ऐसा केवल अपने पति के लिए किया, क्योंकि वह उससे बहुत शर्मीली थी। दूसरी सर्जरी, जो बहाली के लिए थी, निष्कासन के एक वर्ष से अधिक समय बाद हुई। हर समय मैं अपनी ब्रा में बिना किसी सिलिकॉन इंसर्ट के पैड सिलकर पहनती थी। मैं कह सकता हूं कि दूसरा ऑपरेशन पहले से भी बदतर था (त्वचा, वसा और मांसपेशियों को पीठ से प्रत्यारोपित किया गया था)। शायद इसलिए कि यह बहुत जटिल है, या शायद इसलिए कि अस्पतालों की इस सारी परेशानी ने मुझे थका दिया है। और मेरे पति विशेष रूप से सहायक नहीं थे। अब मुझे लगता है कि मैं इतने गंभीर ऑपरेशन के लिए सहमत नहीं होऊंगा, क्योंकि मैं अभी भी इससे उबर रहा हूं। जिस बात ने मुझे प्रभावित किया वह यह थी कि बाद में प्रत्यारोपण के साथ कोई समस्या नहीं होगी, लेकिन अगर मैं एक विस्तारक चुनूं तो बेहतर होगा।
लेकिन वे मुझे पुनर्निर्माण सर्जरी के लिए नहीं ले गए। उन्होंने कहा क्योंकि धमनी उच्च रक्तचापऔर हृदय की लय के साथ कुछ। अब मैं अपने दिल और रक्तचाप का इलाज कर रहा हूं और उम्मीद करता हूं कि वे मुझे दूसरी बार ले जाएंगे।'
विषय बहुत कठिन है, मैं डेढ़ साल पहले इस स्थिति से प्रभावित हुई थी, मेरा बायां स्तन हटा दिया गया था, मैं शादीशुदा नहीं हूं और मेरे कोई बच्चे नहीं हैं, एक बहुत बड़ा कॉम्प्लेक्स बन गया था, सबसे पहले मैंने एक छोटा सा पैड भी लगाया था मेरी ब्रा, लेकिन एक युवा व्यक्ति की तरह, अंतरंगता से पहले मेरे पास बस एक स्टॉपर था, अंत में, मैंने अपने व्यक्तिगत जीवन को बेहतर बनाने के लिए इस तरह के एक जटिल ऑपरेशन से गुजरने का फैसला किया, सौभाग्य से सभी चिकित्सा संकेत मेरे पक्ष में थे! मॉस्को के सबसे अच्छे सर्जन साज़हेन्को व्लादिमीर ने ब्यूटी ट्रेंड क्लिनिक में मेरा ऑपरेशन किया, ऑपरेशन मेरे लिए आसान और जटिलताओं के बिना था, अब सब कुछ ठीक है, मैं अपने होश में आ गई और फिर से जीवन का आनंद लेना शुरू कर दिया!)
स्तन निकलवाने के बाद एक महिला कैसे जीवित रह सकती है? ऐसे ऑपरेशन के बाद क्या परिणाम हो सकते हैं? और, सामान्य तौर पर, स्तनों के बिना एक महिला का जीवन कैसा दिखता है?
सूजन हो सकती है ऊपरी छोर, जो सर्जरी के बाद उत्पन्न हुआ, किसी भी जटिलता को भड़काता है?
हाँ, जटिलताएँ उत्पन्न हो सकती हैं। इसके अलावा, यह कहना असंभव है कि वे वास्तव में किस पर निर्भर करते हैं - रोगी की उम्र पर, उसके स्वास्थ्य की स्थिति पर। केवल यही कहा जा सकता है कि शिरापरक अपर्याप्तता वाले रोगियों में सर्जरी के बाद जटिलताएँ होती हैं; चयापचय संबंधी विकार.
मास्टेक्टॉमी के बाद आपको किन मामलों में डॉक्टर से परामर्श लेना चाहिए?
आपको डॉक्टर को दिखाने की ज़रूरत है यदि:
कुछ रोगियों में सूजन नगण्य होती है, जबकि अन्य में, इसके विपरीत, यह बढ़ जाती है गंभीर जटिलताएँ. यह उम्र या यहां तक कि स्वास्थ्य स्थिति पर भी निर्भर नहीं करता है, हालांकि, निश्चित रूप से, शारीरिक रूप से मजबूत महिलाओं में जटिलताएं कम होती हैं। शिरापरक अपर्याप्तता से पीड़ित महिलाओं को खतरा होता है। इस बीमारी के साथ, भविष्य में सूजन के लिए जमीन उल्लंघन द्वारा "तैयार" की जाती है चयापचय प्रक्रियाएंबढ़ी हुई संवहनी पारगम्यता वाली कोशिकाओं में।
आपको निम्नलिखित मामलों में संपर्क करने की आवश्यकता है:
- यदि आप देखते हैं कि आपका हाथ नीला, पीला या सूज गया है। प्रारंभ में हाथ नरम हो सकता है, लेकिन फिर सूजन के कारण यह बहुत घना, कड़ा और तनावपूर्ण हो जाता है। प्रारंभ में संवेदनाएँ दर्द रहित होती हैं, लेकिन फिर दर्द प्रकट होता है;
- यदि आपको अपनी भुजाओं को हिलाने में कठिनाई होती है;
- यदि हाथ एक जगह सूज गया है, मुख्यतः बगल में।
उपरोक्त सभी मामलों में, एक ऑन्कोलॉजिस्ट का हस्तक्षेप आवश्यक है। अपने डॉक्टर की सिफारिशों की उपेक्षा न करें।
घरेलू चिकित्सा
घर पर, रोगी एक विशेष खंडीय हाथ की मालिश कर सकता है। खंडीय मालिशइसका लक्ष्य हाथ के पूरे क्षेत्र पर नहीं, बल्कि केवल सूजे हुए क्षेत्रों पर होता है।
जैसा कि आपके डॉक्टर ने बताया है, आपको घर पर ही रहना जारी रखना चाहिए। औषध उपचारदो प्रकार की औषधियाँ:
- बेंज़ोपाइरोन्स - वे क्षतिग्रस्त ऊतकों से सूजन और सूजन से राहत देते हैं; सुधार ;
- निकोटिनिक एसिड युक्त तैयारी रक्त परिसंचरण को सामान्य और बेहतर बनाती है।
यदि रोगी ने लंबे समय तक बांह की सूजन के लिए उपचार का सहारा नहीं लिया है, तो आगे का उपचार केवल चिकित्सा सुविधा में ही संभव है।
महत्वपूर्ण!
घर पर आपको यह करना होगा:
- विशेष व्यायाम - जिम्नास्टिक जो रक्त परिसंचरण में सुधार करते हैं, सामान्य करते हैं मांसपेशी टोन, हाथ की सूजन और सूजन के विकास को रोकना;
- विटामिन बी, निकोटिनिक एसिड का सेवन;
- पौधे-आधारित उत्पादों - आड़ू और जैतून के तेल के साथ प्रभावित क्षेत्रों को चिकनाई दें - वे त्वचा को तीव्रता से पोषण और मॉइस्चराइज़ करते हैं;
- हाथ में होने वाले बदलावों की लगातार निगरानी करें, खासकर अगर सूजन तेजी से आकार में बढ़ रही हो;
- अपनी बांह पर एक इलास्टिक आस्तीन पहनें, जिसे फार्मेसी में खरीदा जा सकता है। ऐसी इलास्टिक पट्टियाँ प्रभावित बांह में लसीका के बहिर्वाह को सामान्य कर देती हैं। इलास्टिक स्लीव खरीदने से पहले कृपया अपने स्वास्थ्य देखभाल पेशेवर से परामर्श लें। याद रखें कि ऐसी आस्तीन को हर 2-3 महीने में बदलना होगा;
- घर पर भारी शारीरिक कार्य न करें - किसी भी परिस्थिति में भारी वस्तुएं न उठाएं।
- अपने हाथ को घायल न करने का प्रयास करें - किसी भी परिस्थिति में आपको इसे चोट नहीं पहुंचानी चाहिए, इसे रक्तचाप के अधीन नहीं करना चाहिए, इस हाथ पर रक्तचाप को मापना नहीं चाहिए, इंजेक्शन नहीं देना चाहिए, या परीक्षण नहीं कराना चाहिए। अगर ऐसा होता है कि आपके हाथ में चोट लग गई है तो उसी दिन डॉक्टर से सलाह लें।
जैसा कि हम देखते हैं, स्तन ग्रंथियों को हटाने के बाद एक महिला को परिणाम हो सकते हैं, लेकिन वे मुख्य रूप से शारीरिक होते हैं। बेशक, एक महिला के रूप में हीनता का एक मनोवैज्ञानिक पहलू है, लेकिन इसे विशेष शेपवियर के माध्यम से हल किया जा सकता है।