Tiroidīts (pilns nosaukums autoimūnais tiroidīts, AIT), dažreiz saukts par limfomatozo tiroidītu, ir nekas vairāk kā iekaisums vairogdziedzeris, kā rezultātā organismā veidojas limfocīti un antivielas, kas sāk cīnīties ar paša vairogdziedzera šūnām, kā rezultātā sāk atmirt dziedzera šūnas.
Vietējās Veselības ministrijas statistika liecina, ka autoimūnais tireoidīts veido gandrīz 30% no kopējā vairogdziedzera slimību skaita. Šī slimība parasti parādās cilvēkiem vecumā no 40 līdz 50 gadiem, lai gan pēdējie gadi slimība ir kļuvusi “jaunāka” un arvien biežāk tiek diagnosticēta jauniešiem un dažreiz arī bērniem.
Veidi
Autoimūno tiroidītu var iedalīt vairākās slimībās, lai gan tām visām ir vienāds raksturs:
1. Hronisks tireoidīts(pazīstams arī kā limfomatozais tiroidīts, agrāk saukts par Hašimoto autoimūno tireoidītu vai Hašimoto goiteru) attīstās sakarā ar straujš pieaugums antivielas un īpaša limfocītu forma (T-limfocīti), kas sāk iznīcināt vairogdziedzera šūnas. Tā rezultātā vairogdziedzeris krasi samazina saražoto hormonu daudzumu. Šo parādību ārsti sauc par hipotireozi. Slimībai ir skaidri izteikta ģenētiskā forma, un pacienta radiniekiem ļoti bieži ir cukura diabēts un dažādas vairogdziedzera slimības formas.
2. Pēcdzemdību tireoidīts ir vislabāk pētīts sakarā ar to, ka šī slimība rodas biežāk nekā citas. Slimība rodas pārslodzes dēļ sievietes ķermenis grūtniecības laikā, kā arī esošas predispozīcijas gadījumā. Tieši šīs attiecības noved pie tā, ka pēcdzemdību tireoidīts pārvēršas par destruktīvu autoimūnu tireoidītu.
3. Nesāpīgs (klusais) tireoidīts ir līdzīgs pēcdzemdību tireoidītam, taču tā parādīšanās cēlonis pacientiem vēl nav noskaidrots.
4. Citokīnu izraisīts tireoidīts var rasties pacientiem ar C hepatītu vai ar asins slimībām, ja šīs slimības tiek ārstētas ar interferonu.
Pamatojoties uz klīniskajām izpausmēm un atkarībā no vairogdziedzera izmēra izmaiņām, autoimūno tireoidītu iedala šādās formās:
- Latenta - kad nav klīnisku simptomu, bet parādās imunoloģiskas pazīmes. Šajā slimības formā vairogdziedzeris ir vai nu normāla izmēra, vai arī nedaudz palielināts. Tās funkcijas netiek traucētas, un dziedzera ķermenī netiek novērota sablīvēšanās;
- Hipertrofisks - kad tiek traucētas vairogdziedzera funkcijas, un tā izmērs palielinās, veidojot goitu. Ja dziedzera lieluma palielināšanās ir vienāda visā tilpumā, tad šī ir difūza slimības forma. Ja dziedzera ķermenī veidojas mezgliņi, slimību sauc par mezgliņu formu. Tomēr ir bieži gadījumi, kad vienlaikus tiek kombinētas abas šīs formas;
- Atrofiska - kad vairogdziedzera izmērs ir normāls vai pat samazināts, bet saražoto hormonu daudzums ir strauji samazināts. Šis slimības attēls ir izplatīts gados vecākiem cilvēkiem, bet jauniešiem - tikai viņu radiācijas iedarbības gadījumā.
Cēloņi
Pat ar ģenētisku noslieci, vairogdziedzera rašanās un attīstība prasa papildu faktorus, kas provocē slimības rašanos:
- iepriekšējās akūtas elpceļu vīrusu slimības;
- uzliesmojumi hroniskas slimības( sinusos, mandeles, kariesa zobos);
- negatīva ietekme uz vidi, pārmērīgs joda, fluora un hlora patēriņš ūdenī un pārtikā;
- medicīniskās uzraudzības trūkums attiecībā uz medikamentu, jo īpaši jodu saturošu un hormonālo zāļu, uzņemšanu;
- ilgstoša saules vai starojuma iedarbība;
- stresa situācijas.
Autoimūna tiroidīta simptomi
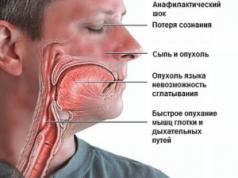
Vairumā gadījumu tireoidīts notiek ļoti nemanot, bez jebkādiem simptomiem. Ļoti reti pacientam rodas viegls nogurums, vājums, locītavu sāpes un diskomfortu vairogdziedzera rajonā - spiediena sajūta, koma kaklā.
Pēcdzemdību tireoidīts parasti izpaužas kā vairogdziedzera hormonu ražošanas traucējumi aptuveni 14 nedēļas pēc dzemdībām. Šāda tireoidīta simptomi izpaužas kā nogurums, smags vājums un svara zudums. Dažreiz vairogdziedzera darbības traucējumi (tireoksikoze) izpaužas kā tahikardija, karstuma sajūta, pārmērīga svīšana, ekstremitāšu trīce, garastāvokļa nestabilitāte un pat bezmiegs. Strauji dziedzera darbības traucējumi parasti notiek 19. nedēļā, un to var pavadīt pēcdzemdību depresija.
Nesāpīgs (kluss) tireoidīts izpaužas ar vieglu vairogdziedzera disfunkciju.
Citokīnu izraisīts tireoidīts arī gandrīz neietekmē pacienta stāvokli un tiek atklāts tikai ar pārbaudēm.
Diagnostika
Slimību ir gandrīz neiespējami diagnosticēt, līdz rodas vairogdziedzera darbības traucējumi, kas tiek atklāti ar pārbaudēm. Tikai veikta laboratorijas testi ir iespējams konstatēt šīs slimības esamību (vai neesamību). Ja citiem ģimenes locekļiem ir kādi autoimūni traucējumi, tad jāveic laboratoriskie testi, kas šajā gadījumā ietver:
- vispārīga analīze asinis, lai noteiktu palielinātu limfocītu skaitu;
- imunogramma, lai noteiktu antivielu klātbūtni pret tireoglobulīnu (AT-TG), vairogdziedzera peroksidāzi un vairogdziedzera vairogdziedzera hormoniem;
- T3 un T4 (kopējā un brīvā) noteikšana, tas ir, TSH (vairogdziedzera stimulējošā hormona) līmeņa noteikšana asins serumā;
- Vairogdziedzera ultraskaņa, kas palīdzēs noteikt vairogdziedzera izmēra palielināšanos vai samazināšanos un izmaiņas tā struktūrā;
- smalkas adatas biopsija, kas palīdzēs noteikt limfocītu un citu autoimūnam tireoidītam raksturīgu šūnu skaita palielināšanos.
Ja pētījumu rezultātos trūkst kaut viens no slimības rādītājiem, tad nav iespējams diagnosticēt autoimūno tireoidītu, jo ir AT-TPO (hipoehogenitāte, tas ir, ir aizdomas par izmaiņām). dziedzerī ultraskaņas laikā) nevar kalpot par pierādījumu slimības izpausmei, ja cita veida analīzes nedod pamatu šādam secinājumam.
Tiroidīta ārstēšana
Metodes vēl nav izstrādātas efektīva ārstēšana autoimūns tiroidīts. Ja rodas slimības tireotoksiskā fāze (vairogdziedzera hormonu parādīšanās asinīs), nav ieteicams ievadīt tireostatiskos līdzekļus, tas ir, zāles, kas nomāc vairogdziedzera darbību (tiamazols, karbimazols, propicils).
Ja pacientam ar autoimūnu tireoidītu ir problēmas ar sirds un asinsvadu sistēmu, tiek nozīmēti beta blokatori.
Ja tiek konstatēta vairogdziedzera disfunkcija, tiek nozīmētas vairogdziedzera zāles - levotiroksīns (L-tiroksīns), un ārstēšana obligāti tiek apvienota ar regulāru uzraudzību. klīniskā aina slimības un vairogdziedzera stimulējošā hormona satura noteikšana asins serumā.
Bieži vien rudens-ziemas periodā pacientam ar autoimūnu tireoidītu rodas subakūts tiroidīts, tas ir, vairogdziedzera iekaisums. Šādos gadījumos tiek nozīmēti glikokortikoīdi (prednizolons). Lai cīnītos pret pieaugošo antivielu skaitu pacienta organismā, tiek izmantoti nesteroīdie pretiekaisuma līdzekļi, piemēram, voltarēns, indometacīns un metindols.
Ja strauji palielinās vairogdziedzera izmērs, ieteicams ķirurģiska ārstēšana.
Prognoze
Normālu pacientu veselību un veiktspēju dažkārt var saglabāt 15 gadus vai ilgāk, neskatoties uz īslaicīgiem slimības saasinājumiem.
Autoimūnu tireoidītu un paaugstinātu antivielu līmeni var uzskatīt par faktoru paaugstināts risks hipotireozes rašanās nākotnē, tas ir, dziedzera ražoto hormonu daudzuma samazināšanās.
Pēcdzemdību tireoidīta gadījumā atkārtošanās risks pēc citas grūtniecības ir 70%. Tomēr aptuveni 25–30% sieviešu pēc tam attīstās hronisks autoimūns tireoidīts, pārejot uz pastāvīgu hipotireozi.
Profilakse
Konstatējot autoimūnu tireoidītu bez būtiskiem vairogdziedzera darbības traucējumiem, pacientam nepieciešama pastāvīga medicīniska uzraudzība, lai savlaicīgi diagnosticētu un nekavējoties uzsāktu hipotireozes izpausmju ārstēšanu.
Autoimūns tiroidīts (AIT)- hronisks vairogdziedzera audu iekaisums, kam ir autoimūna ģenēze un kas saistīts ar dziedzera folikulu un folikulu šūnu bojājumiem un iznīcināšanu. Tipiskos gadījumos autoimūns tiroidīts ir asimptomātisks, tikai dažkārt to pavada vairogdziedzera palielināšanās. Autoimūna tiroidīta diagnostika tiek veikta, ņemot vērā rezultātus klīniskie testi, Vairogdziedzera ultraskaņa, smalkas adatas biopsijas rezultātā iegūtā materiāla histoloģiskās izmeklēšanas dati. Autoimūna tireoidīta ārstēšanu veic endokrinologi. Tas sastāv no vairogdziedzera hormonu ražošanas funkcijas koriģēšanas un autoimūno procesu nomākšanas.
ICD-10
E06.3

Galvenā informācija
Autoimūns tiroidīts (AIT)- hronisks vairogdziedzera audu iekaisums, kam ir autoimūna ģenēze un kas saistīts ar dziedzera folikulu un folikulu šūnu bojājumiem un iznīcināšanu. Autoimūnais tireoidīts veido 20-30% no visām vairogdziedzera slimībām. Sievietēm AIT rodas 15–20 reizes biežāk nekā vīriešiem, kas ir saistīts ar X hromosomas pārkāpumu un estrogēna ietekmi uz limfoīdo sistēmu. Pacienti ar autoimūnu tireoidītu parasti ir vecumā no 40 līdz 50 gadiem, lai gan Nesen Slimība rodas jauniešiem un bērniem.

Cēloņi
Pat ar iedzimtu predispozīciju autoimūna tireoidīta attīstībai ir nepieciešami papildu nelabvēlīgi provocējoši faktori:
- iepriekšējās akūtas elpceļu vīrusu slimības;
- uzliesmojumi hroniska infekcija(uz palatīna mandeles, deguna blakusdobumos, kariesa zobi);
- ekoloģija, joda, hlora un fluora savienojumu pārpalikums vidi, pārtika un ūdens (ietekmē limfocītu darbību);
- ilgstoša nekontrolēta medikamentu lietošana (jodu saturoši medikamenti, hormonālie līdzekļi);
- starojuma iedarbība, ilgstoša saules iedarbība;
- psihotraumatiskas situācijas (tuvu cilvēku slimība vai nāve, darba zaudēšana, aizvainojums un vilšanās).
Klasifikācija
Autoimūnais tireoidīts ietver slimību grupu, kurām ir tāds pats raksturs.
- Hronisks autoimūns tireoidīts(limfomatozs, limfocitārais tireoidīts, novecojis - Hašimoto goiter) attīstās progresējošas T-limfocītu infiltrācijas rezultātā dziedzera parenhīmā, palielinās antivielu skaits pret šūnām un noved pie pakāpeniskas vairogdziedzera iznīcināšanas. Vairogdziedzera struktūras un darbības traucējumu rezultātā iespējama primāras hipotireozes (vairogdziedzera hormonu līmeņa pazemināšanās) attīstība. Hroniska AIT ir ģenētiska, var izpausties ģimenes formās un kombinēties ar citiem autoimūniem traucējumiem.
- Pēcdzemdību tireoidīts notiek visbiežāk un ir visvairāk pētīta. To izraisa pārmērīga ķermeņa imūnsistēmas reaktivācija pēc dabiskās nomākšanas grūtniecības laikā. Ja ir jau esoša predispozīcija, tas var izraisīt destruktīva autoimūna tireoidīta attīstību.
- Kluss tireoidīts ir pēcdzemdību analogs, bet tā rašanās nav saistīta ar grūtniecību, tās cēloņi nav zināmi.
- Citokīnu izraisīts tireoidīts var rasties ārstēšanas laikā ar interferona zālēm pacientiem ar C hepatītu un asins slimībām.
Autoimūna tiroidīta varianti, piemēram, pēcdzemdību, nesāpīgs un citokīnu izraisīts, ir līdzīgi procesu fāzēs, kas notiek vairogdziedzeris. Sākotnējā stadijā attīstās destruktīva tirotoksikoze, kas vēlāk pārvēršas par pārejošu hipotireozi, kas vairumā gadījumu beidzas ar vairogdziedzera funkcijas atjaunošanos.
Visā autoimūnā tireoidīta gadījumā var izšķirt šādas fāzes:
- Eitireoīdā fāze slimības (bez vairogdziedzera darbības traucējumiem). Var ilgt gadiem, gadu desmitiem vai visu mūžu.
- Subklīniskā fāze. Slimībai progresējot, masīva T limfocītu agresija izraisa vairogdziedzera šūnu iznīcināšanu un vairogdziedzera hormonu daudzuma samazināšanos. Palielinot vairogdziedzera stimulējošā hormona (TSH) ražošanu, kas pārmērīgi stimulē vairogdziedzeri, ķermenim izdodas uzturēt normālu T4 veidošanos.
- Tireotoksiskā fāze. T-limfocītu pieaugošās agresijas un vairogdziedzera šūnu bojājumu rezultātā asinīs izdalās esošie vairogdziedzera hormoni un attīstās tirotoksikoze. Turklāt iznīcinātās daļas nonāk asinsritē iekšējās struktūras folikulu šūnas, kas provocē turpmāku antivielu veidošanos pret vairogdziedzera šūnām. Kad ar turpmāku vairogdziedzera iznīcināšanu hormonus ražojošo šūnu skaits samazinās kritiskais līmenis, T4 saturs asinīs strauji samazinās, un sākas acīmredzamas hipotireozes fāze.
- Hipotireozes fāze. Tas ilgst apmēram gadu, pēc kura parasti tiek atjaunota vairogdziedzera darbība. Dažreiz hipotireoze saglabājas noturīga.
Autoimūns tiroidīts var būt vienfāzisks (ir tikai tireotoksiska vai tikai hipotireoze).
Pamatojoties uz klīniskajām izpausmēm un vairogdziedzera izmēra izmaiņām, autoimūno tireoidītu iedala šādās formās:
- Latents(ir tikai imunoloģiskas pazīmes, nav klīnisku simptomu). Dziedzeris ir normāla izmēra vai nedaudz palielināts (1-2 grādi), bez sablīvēšanās, dziedzera funkcijas nav traucētas, dažreiz tās var novērot mēreni simptomi tirotoksikoze vai hipotireoze.
- Hipertrofisks(kopā ar palielinātu vairogdziedzera izmēru (goiteru), biežas mērenas hipotireozes vai tirotoksikozes izpausmes). Var būt vienmērīga vairogdziedzera palielināšanās visā tā tilpumā (difūzā forma) vai mezglu veidošanās (mezglu forma), dažreiz difūzu un mezglainu formu kombinācija. Autoimūna tireoidīta hipertrofisko formu var pavadīt tirotoksikoze sākuma stadija slimības, bet parasti vairogdziedzera funkcija tiek saglabāta vai samazināta. Progresējot autoimūnajam procesam vairogdziedzera audos, stāvoklis pasliktinās, vairogdziedzera darbība samazinās, attīstās hipotireoze.
- Atrofiska(vairogdziedzera izmērs ir normāls vai samazināts, saskaņā ar klīniskie simptomi- hipotireoze). Biežāk to novēro vecumdienās, bet jauniešiem - radioaktīvā starojuma iedarbības gadījumā. Smagākā autoimūna tireoidīta forma, masveida vairogdziedzera iznīcināšanas dēļ vairogdziedzera funkcija ir krasi samazināta.
Autoimūna tiroidīta simptomi
Lielākā daļa hroniska autoimūna tireoidīta gadījumu (eitireoīdā fāzē un subklīniskā hipotireozes fāzē) ilgu laiku ir asimptomātisks. Vairogdziedzeris nav palielināts, palpējot ir nesāpīgs, un dziedzera darbība ir normāla. Ļoti reti var konstatēt vairogdziedzera izmēra palielināšanos (goiteru), pacients sūdzas par diskomfortu vairogdziedzerī (spiediena sajūta, koma kaklā), vieglu nogurumu, nespēku, locītavu sāpēm.
Tirotoksikozes klīniskā aina autoimūna tireoidīta gadījumā parasti tiek novērota pirmajos slimības attīstības gados, tā ir pārejoša un, funkcionējošiem vairogdziedzera audiem atrofējoties, kādu laiku pāriet eitireoīdā un pēc tam hipotireoze. .
Pēcdzemdību tireoidīts parasti izpaužas kā viegla tirotoksikoze 14 nedēļas pēc dzimšanas. Vairumā gadījumu tiek novērots nogurums, vispārējs vājums un svara zudums. Dažreiz tirotoksikoze ir izteikti izteikta (tahikardija, karstuma sajūta, pārmērīga svīšana, ekstremitāšu trīce, emocionāla labilitāte, bezmiegs). Autoimūna tireoidīta hipotireoze parādās 19 nedēļas pēc dzimšanas. Dažos gadījumos tas tiek kombinēts ar pēcdzemdību depresiju.
Nesāpīgs (kluss) tireoidīts izpaužas ar vieglu, bieži vien subklīnisku tirotoksikozi. Citokīnu izraisītu tiroidītu parasti nepavada arī smaga tirotoksikoze vai hipotireoze.
Autoimūna tiroidīta diagnostika
Ir diezgan grūti diagnosticēt AIT pirms hipotireozes sākuma. Endokrinologi veic autoimūna tireoidīta diagnozi, pamatojoties uz klīnisko ainu, datiem laboratorijas pētījumi. Autoimūnu traucējumu klātbūtne citos ģimenes locekļos apstiprina autoimūna tireoidīta iespējamību.
Autoimūna tiroidīta laboratorijas testi ietver:
- vispārējā asins analīze- tiek noteikts limfocītu skaita pieaugums
- imunogramma– kam raksturīga antivielu klātbūtne pret tiroglobulīnu, vairogdziedzera peroksidāzi, otro koloidālo antigēnu, antivielas pret vairogdziedzera vairogdziedzera hormoniem
- T3 un T4 noteikšana(kopējais un bezmaksas), TSH līmenis asins serumā. TSH līmeņa paaugstināšanās ar normālu T4 līmeni norāda uz subklīnisku hipotireozi; paaugstināts TSH līmenis ar samazinātu T4 koncentrāciju – klīniska hipotireoze
- Vairogdziedzera ultraskaņa- parāda dziedzera lieluma palielināšanos vai samazināšanos, struktūras izmaiņas. Šī pētījuma rezultāti papildina klīnisko ainu un citus laboratorijas rezultātus.
- vairogdziedzera smalkas adatas biopsija- ļauj identificēt lielu skaitu limfocītu un citu šūnu, kas raksturīgas autoimūnam tireoidītam. To lieto, ja ir pierādījumi par iespējamu vairogdziedzera mezgla ļaundabīgu deģenerāciju.
Autoimūna tiroidīta diagnostikas kritēriji ir:
- paaugstināts cirkulējošo vairogdziedzera antivielu (AT-TPO) līmenis;
- vairogdziedzera hipoehogenitātes noteikšana ar ultraskaņu;
- primārās hipotireozes pazīmes.
Ja nav vismaz viena no šiem kritērijiem, autoimūna tireoidīta diagnoze ir tikai iespējamība. Tā kā AT-TPO līmeņa paaugstināšanās vai vairogdziedzera hipoehogenitāte pati par sevi vēl nepierāda autoimūnu tireoidītu, tas neļauj mums konstatēt precīza diagnoze. Ārstēšana ir indicēta pacientam tikai hipotireozes fāzē, tāpēc steidzama vajadzība diagnozes noteikšanā eitireoīdā fāzē, kā likums, nē.
Autoimūna tiroidīta ārstēšana
Specifiska autoimūna tiroidīta terapija nav izstrādāta. Neskatoties uz mūsdienu sasniegumi medicīnā, endokrinoloģijā vēl nav efektīvu un drošu metožu vairogdziedzera autoimūno patoloģiju koriģēšanai, kurā process nepārvērstos līdz hipotireozei.
Autoimūna tireoidīta tireotoksiskās fāzes gadījumā nav ieteicams lietot zāles, kas nomāc vairogdziedzera darbību - tireostatiskos līdzekļus (tiamazols, karbimazols, propiltiouracils), jo šajā procesā nav vairogdziedzera hiperfunkcijas. Plkst smagi simptomi sirds un asinsvadu sistēmas traucējumi tiek izmantoti beta blokatori.
Ja izpaužas hipotireoze, individuāli tiek nozīmēta aizstājterapija ar vairogdziedzera hormonu preparātiem - levotiroksīnu (L-tiroksīnu). To veic, kontrolējot klīnisko ainu un TSH līmeni asins serumā.
Glikokortikoīdi (prednizolons) ir indicēti tikai vienlaicīgam autoimūnam tireoidītam ar subakūtu tiroidītu, ko bieži novēro rudens-ziemas periodā. Lai samazinātu autoantivielu titru, tiek izmantoti nesteroīdie pretiekaisuma līdzekļi: indometacīns, diklofenaks. Viņi arī izmanto zāles, lai koriģētu imunitāti, vitamīnus un adaptogēnus. Vairogdziedzera hipertrofijas un izteiktas videnes orgānu kompresijas gadījumā tiek veikta ķirurģiska ārstēšana.
Prognoze
Autoimūna tireoidīta attīstības prognoze ir apmierinoša. Ar savlaicīgu ārstēšanu var ievērojami palēnināt iznīcināšanas un vairogdziedzera funkcijas samazināšanās procesu un panākt ilgstošu slimības remisiju. Apmierinoša pacientu veselība un normāls sniegums dažos gadījumos saglabājas vairāk nekā 15 gadus, neskatoties uz īslaicīgiem AIT saasinājumiem.
Autoimūns tiroidīts un paaugstināts antivielu titrs pret vairogdziedzera peroksidāzi (AT-TPO) jāuzskata par riska faktoriem turpmākai hipotireozei. Pēcdzemdību tireoidīta gadījumā tā atkārtošanās iespējamība pēc nākamās grūtniecības sievietēm ir 70%. Apmēram 25–30% sieviešu ar pēcdzemdību tireoidītu pēc tam attīstās hronisks autoimūns tireoidīts, pārejot uz pastāvīgu hipotireozi.
Profilakse
Ja autoimūns tireoidīts tiek atklāts bez vairogdziedzera darbības traucējumiem, nepieciešams pacienta novērošana, lai pēc iespējas agrāk atklātu un savlaicīgi kompensētu hipotireozes izpausmes.
Sievietēm, kuras ir AT-TPO nesējas bez vairogdziedzera darbības izmaiņām, grūtniecības iestāšanās gadījumā pastāv hipotireozes attīstības risks. Tāpēc ir jāuzrauga gan vairogdziedzera stāvoklis, gan darbība agrīnās stadijas grūtniecība un pēc dzemdībām.
Tiroidītu parasti sauc par vairogdziedzera iekaisuma procesu. Tiroidīta klīniskā izpausme ir dažāda, tāpēc ir vairākas vairogdziedzera iekaisuma formas, no kurām viena ir ilgstoša un tiek saukta par hronisku tireoidītu. Slimība pieder pie dziedzera autoimūno patoloģiju grupas. Galvenā pacientu populācija par hronisks iekaisums vairogdziedzeri – vecāka gadagājuma sievietes. Taču slimība neaprobežojas tikai ar šīs cilvēces kategorijas izvēli, retāk ar autoimūniem traucējumiem tiek reģistrēti vīriešu dzimuma pārstāvji, jaunas sievietes un bērni.
Ja iekšā ģimenes koks autoimūno slimību gadījumi cilvēkiem nav konstatēti, tad jāuztraucas par rašanos hronisks tireoidīts nav tā vērts. Autoimūnu vairogdziedzera traucējumu attīstības iespējamība palielinās, ja jums ir ģimenes anamnēze. Autoimūna rakstura patoloģisks stāvoklis ir pilns ar tā izpausmēm, kuras var nebūt vairākus gadus.
Klīniskā aina
Hroniskā tireoidīta forma attīstās bez acīmredzamas pazīmes, jo atsevišķu šūnu patoloģisko stāvokli kompensē veselu vairogdziedzera šūnu dubultošanās. Destruktīvās metamorfozes palielināšanās izraisa pārmērīgu vairogdziedzera hormonu koncentrāciju asinīs vai hipotireozes stāvokļa simptomu parādīšanos. Dažādas formas autoimūna slimība aptuveni 85% gadījumu izpaužas kā augsta autoimūno ķermeņu koncentrācija vairogdziedzera folikulās. Detalizētāku klīnisko ainu var aprakstīt, diferencējot autoimūno patoloģiju.
Patoloģijas stadijas
Slimība attīstās saskaņā ar šādu shēmu:
- Eitireoīdā fāzē konflikta pazīmes starp antivielām un folikulu šūnām netiek atklātas. Asins analīze neatklāj izmaiņas trijodtironīna un tiroksīna līmenī. Ar šādu patoloģisku stāvokli cilvēks var dzīvot no vairākiem mēnešiem līdz mūža beigām.
- Subklīnisko fāzi raksturo destruktīvu izmaiņu palielināšanās vairogdziedzerī. Mērot vairogdziedzera hormonu līmeni no paņemtajām asinīm, tiek konstatēts ievērojams samazinājums.
- Tireotoksikozes fāze tiek atzīmēta kā slimības pīķa stadija. Dziedzeru tireocītu bojājumi izraisa tiroksīna un trijodtironīna izdalīšanos starpšūnu vidē, no kurienes tie nonāk asinīs. Pārmērīgs vairogdziedzera hormonu daudzums izraisa tirotoksisku stāvokli. Sākotnējā orgāna dziedzeru šūnu iznīcināšana noved pie atsevišķu iznīcināto šūnu fragmentu pārvietošanās asinīs. Atbildot uz redzamas izmaiņas Palielinās ražoto antivielu daudzums pret tirocītiem. Ar turpmāku progresu patoloģisks stāvoklis Vairogdziedzeris parāda hipotireozes stāvokli.
- Pacients parasti paliek hipotireozes stadijā 1-2 gadus. Pēc noteiktā perioda tiek atjaunota vairogdziedzera funkcionalitāte. Pēdējais posms ne vienmēr ir raksturīga hroniskas tireoidīta formas gaitai. Tirotoksikozes stadija var būt pēdējā patoloģijas attīstībā.

Slimību veidi
Hronisks tireoidīts var attīstīties vairākos virzienos atkarībā no vairogdziedzera klīniskā attēla un morfoloģiskajām metamorfozēm:
- Slēptā vai latentā forma, kurā ārējās izpausmes patoloģija netiek novērota. Slimības gaitu var nojaust tikai pēc imunitātes traucējumiem. Vairogdziedzeris ir normas robežās vai nedaudz palielināts. Vairogdziedzera funkcionalitāte nav traucēta, dziedzeru audos nav strukturālu izmaiņu. Dažos gadījumos ir nelielas vairogdziedzera hormonu koncentrācijas izmaiņas asinīs gan hipotireozes, gan tireotoksiskā virzienā.
- Hipertrofiska forma, ko papildina vairāku mezglu veidošanās vai izkliedēta orgāna palielināšanās. Šajā stāvoklī hormonu līmenis asinīs ievērojami samazinās.
- Vairogdziedzera funkcija ir ievērojami samazināta autoimūnās slimības atrofiskā tipa gadījumā. Līdzīgs endokrīnā orgāna stāvoklis ir raksturīgs, kad piesātinošā deva jonizējošais starojums vai vecums. Ar kopējo vairogdziedzera folikulu nāvi vairogdziedzera funkcionalitāte pastāvīgi ir zema.
Nodulārais patoloģijas veids
Mezgli bieži pavada hronisku tireoidītu. Autoimūnām slimībām iekaisuma reakcijas folikulu tirocīti ir bojāti dažādas pakāpes smagums. Ultraskaņa atklāj strukturālās izmaiņas dziedzeru audi un to hiperplāzija. Slimības ārstēšanu nosaka, ņemot vērā pacienta slimības vēsturi un ultraskaņas izmeklēšanā konstatētos traucējumus.

Pašlaik medicīna dod priekšroku konservatīvai kompleksai mezglu veidojumu ārstēšanai, nevis ķirurģiskai iejaukšanās. hroniska forma tireoidīts. daļa kompleksa ārstēšana Ir iekļautas šādas metodes:
- preparāti ar jodu un aizstāšanu hormonu terapija ar levotiroksīna un tā analogu palīdzību;
- ārstēšana ar augiem un citām tradicionālām zālēm;
- antivielu titrēšana uzrāda zemāku līmeni, ja pacients uzlabo savu psihoemocionālo stāvokli. Arī vairogdziedzeris sāk atjaunot savu struktūru garīgā noskaņojuma normalizēšanās dēļ;
- normalizācija psihoemocionālais stāvoklis notiek ātrāk un vieglāk, ja pacients izmanto mākslas terapiju, mūzikas terapiju un citus relaksācijas līdzekļus.
Limfocītu forma
Hroniska tiroidīta limfocītu forma ietekmē noteikta veida asins limfocītu, un šī iemesla dēļ šāda veida autoimūna patoloģija tiek uzskatīta par orgānu specifisku. T-supresori, kas pazīstami kā CD8 limfocīti, iznīcināšanas rezultātā iedarbina ķēdes reakcijas mehānismu, kura laikā T-palīgi veido patoloģiskus kompleksus ar tirocītu antigēniem. Ja izmeklējamajam ir CD4 limfocītu (T-helperšūnu) komplekss ar lokālu antigēnu vairogdziedzerī, tad autoimūna patoloģija ir iedzimta. Konstatējot limfocītu tireoidītu, tiek konstatēts citu vairogdziedzera darbības traucējumu komplekss.
Tikai viens no divdesmit pacientiem ar limfocītu hronisku tireoidītu ir vīrietis, pārējie pacienti ir sievietes. Slimība galvenokārt rodas sievietēm reproduktīvā vecumā ar vairogdziedzera hiperplāziju bez citām pamanāmām pazīmēm. Galvenās pacientu sūdzības ar dziedzeru hiperplāziju ir saistītas ar plīšanas sajūtu kaklā un spiedošu sāpju rašanos. Retāk pacienti sūdzas par balss tembra izmaiņām vai rīšanas traucējumiem.
Vairogdziedzera lieluma izmaiņas ne vienmēr pavada pamanāmi simptomi. Noteicošais faktors hiperplāzijas pazīmju veidošanā ir hormonu stāvoklis, kad tiek traucēta dziedzera darbība: samazināšanās, palielināšanās vai normāls, eitireoīda stāvoklis.
Pazīmes, kas parādās
Hronisks tireoidīts attīstās divos virzienos: limfocītu un šķiedru. Šajās jomās ir zināmas vairākas patoloģisko notikumu attīstības iespējas:
- autoimūna forma;
- Hašimoto slimība;
- nestrutojoša forma;
- limfomātiska forma;Rīdela goiteris.
Lai gan hroniska tiroidīta autoimūnais veids ir definēts kā iedzimta slimība, tā attīstība sākas provocējošu faktoru ietekmē. Tie ietver augšējo elpceļu vīrusu infekciju, zobu kariesu, iekaisuma procesi mandeles utt. Izrādās, ka tikai iedzimta predispozīcija nevar būt vienīgais iemesls patoloģijas progresēšanai.

Tika pamanīts, ka kad augsts līmenis starojuma iedarbība un ilgstoši nekontrolēti lietojot jodu saturošus medikamentus, rodas neveiksme imūnās reakcijas, kuras rezultāts ir imūnsistēmas agresija pret tirocītiem.
Slimības sākums ir asimptomātisks, iespējami atsevišķi vieglas intensitātes simptomi: sāpes vairogdziedzerī palpējot, kamols kaklā, savārgums un sāpes locītavās. Palielināts vairogdziedzeris var radīt kompresijas efektu uz rīkli.
Plkst tālākai attīstībai Slimība rada simptomus, kas raksturīgi hipertireoīda stāvoklim: paātrināta sirdsdarbība, pārmērīga svīšana, paaugstināts sistoliskais spiediens.
Slimības attīstība var notikt divos virzienos: dziedzera atrofiskais raksturs un tā hipertrofija.
Ar vairogdziedzera atrofiju hiperplāzija netiek novērota, asinīs, analizējot, tiek konstatēta vairogdziedzera hormonu koncentrācijas samazināšanās. Šī patoloģijas forma ir raksturīga gados vecākiem cilvēkiem vai cilvēkiem, kuri iepriekš saskārušies ar lielu radioaktīvā starojuma devu.
Ar hipertrofisku hronisku autoimūna rakstura tireoidītu tiek konstatēta difūza hiperplāzija vai dziedzera palielināšanās mezglu formu veidošanās dēļ. In medicīnas prakse uz vispārēja vairogdziedzera izmēra palielināšanās fona bieži tiek konstatēta mezglu forma. Vairogdziedzera hormonu līmenis asinīs ir normas robežās vai nedaudz pazeminās, lai gan formas ar ievērojamu normālās vairogdziedzera hormonu koncentrācijas pārsniegšanu nav nekas neparasts.

Vairogdziedzera iekaisuma diagnostika
Pacienta, kuram ir aizdomas par hronisku tireoidītu, izmeklēšana sākas ar endokrinologa izmeklēšanu, dziedzera palpāciju un anamnēzi. Nākamais slimības diferencēšanas posms ir asiņu nodošana hormonālajai analīzei un vairogdziedzera antivielu koncentrācijas noteikšana.
Ja asinīs nav antivielu, tiek veikta smalkas adatas pārbaude. aspirācijas biopsija kam seko citoloģiskā analīze.
Ultraskaņa sniedz priekšstatu par dziedzera struktūras un izmēra izmaiņām. Šajā vairogdziedzera disfunkcijas formā ļaundabīgi mezgli netika identificēti. Svarīga loma diagnozes noteikšanā ir iedzimtajam dziedzeru stāvokļu modelim tuvu radinieku vidū un cilvēka ciltskokā.
Hroniska tiroidīta ārstēšanas iezīmes
Nav skaidra slimības ārstēšanas plāna. Tireotoksikozes gadījumā ir bīstami izrakstīt zāles no tireostatiskās grupas, jo nepietiekami palielinās vairogdziedzera funkcionalitāte. Lai samazinātu tireotoksisko efektu, ir noteikti zāles lai atvieglotu slimības simptomus. Ilgstošu un pastāvīgu hipotireozes stāvokli ārstē ar aizstājterapiju ar sintētiskiem hormoniem, piemēram, levotiroksīnu. Zāļu analogus sāk lietot ar nelielu devu, pakāpeniski to palielinot un panākot normālu vairogdziedzera hormonu koncentrāciju asinīs. Reizi 60-70 dienās asinīs jāpārbauda vairogdziedzera stimulējošā hormona līmenis.
Ja hronisku tireoidītu pavada subakūta forma vairogdziedzera iekaisums; aukstuma periodos tiek nozīmētas zāles no glikokortikosteroīdu grupas (prednizolons).
Hipertireozes un vairogdziedzera hiperplāzijas gadījumā ārsts var izrakstīt tiamazolu vai tā analogus.
Lietojot Indomethacin vai Voltaren, kas ir nesteroīdās zāles lai atvieglotu iekaisumu, slimības simptomi mazinās.
Slimības sekas un prognoze
Ja Hašimoto tiroidīts netiek ārstēts ilgu laiku, attīstās smaga hipotireoze miksedēmas veidā. Pacientiem jāizslēdz vairākas citas vienlaicīgas slimības (cukura diabēts, oftalmopātija, Greivsa slimība, virsnieru mazspēja utt.).
Slimību profilakse
Ja tiek konstatēta vairogdziedzera disfunkcija, grūtniecēm stingri jāievēro ginekologa norādījumi. Šī forma ir bīstama pirmajā trimestrī, kad ir iespējama toksikozes vai spontāna aborta draudi.
Lai novērstu vairogdziedzera iekaisumu, tiek piedāvāta diēta, kas izslēdz dzīvnieku taukus un iekļauj uzturā vairāk zivju, dārzeņu, pienskābes produktu, garšaugu, vitamīnu un graudaugu.

Autoimūnais tiroidīts ir jēdziens, kas apvieno neviendabīgu grupu iekaisuma slimības vairogdziedzeris, kas attīstās imūnās autoagresijas rezultātā un izpaužas destruktīvas izmaiņas dziedzeru audi dažādas pakāpes izteiksmīgums.
Neskatoties uz plašo izplatību, autoimūna tiroidīta problēma ir maz pētīta, un tas ir saistīts ar specifisku klīnisku izpausmju trūkumu, kas ļautu atklāt slimību agrīnās stadijas. Bieži vien ilgu laiku (dažreiz visu mūžu) pacienti nezina, ka ir slimības nesēji.
Slimības biežums, pēc dažādiem avotiem, svārstās no 1 līdz 4%, vairogdziedzera patoloģijas struktūrā autoimūni bojājumi veido katru 5-6 gadījumu. Sievietes daudz biežāk (4–15 reizes) cieš no autoimūna tireoidīta. Vidējais vecums avotos norādītās detalizētas klīniskās ainas izskats ievērojami atšķiras: pēc dažiem avotiem tie ir 40–50 gadi, pēc citiem – 60 un vecāki, daži autori norāda uz vecumu 25–35 gadi. Ir droši zināms, ka bērniem slimība rodas ārkārtīgi reti, 0,1–1% gadījumu.
Cēloņi un riska faktori
Galvenais slimības cēlonis ir imūnsistēmas darbības traucējumi, kad tā atpazīst vairogdziedzera šūnas kā svešas un sāk ražot pret tām antivielas (autoantivielas).
Slimība attīstās uz ģenētiski ieprogrammēta imūnās atbildes defekta fona, kas izraisa T-limfocītu agresiju pret savām šūnām (tirocītiem) ar sekojošu iznīcināšanu. Šo teoriju apstiprina skaidri redzama tendence diagnosticēt citas imūnās slimības pacientiem ar autoimūnu tireoidītu vai viņu ģenētiskajiem radiniekiem: hronisku autoimūnu hepatītu, cukura diabēts I tips postoša anēmija, reimatoīdais artrīts utt.
Autoimūnais tiroidīts bieži izpaužas vienas ģimenes locekļiem (pusei pacientu tuvākie radinieki ir arī antivielu nesēji pret vairogdziedzera šūnām); šajā gadījumā ģenētiskā analīze atklāj haplotipus HLA-DR3, DR4, DR5, R8.
Galvenās autoimūna tireoidīta sekas ir pastāvīgas atklātas hipotireozes attīstība, kuras farmakoloģiskā korekcija nerada būtiskas grūtības.
Riska faktori, kas var izraisīt imūnās tolerances samazināšanos:
- pārmērīga joda uzņemšana;
- jonizējošā starojuma iedarbība;
- interferonu lietošana;
- iepriekšējās vīrusu vai baktēriju infekcijas;
- nelabvēlīgi vides apstākļi;
- vienlaicīga alergopatoloģija;
- ķīmisko vielu, toksīnu, aizliegto vielu iedarbība;
- hronisks stress vai akūts pārmērīgs psihoemocionālais stress;
- traumas vai operācija uz vairogdziedzera.

Slimības formas
Ir 4 galvenās slimības formas:
- Hronisks autoimūns tiroidīts vai Hašimoto tireoidīts (slimība) vai limfocītu tiroidīts.
- Pēcdzemdību tireoidīts.
- Nesāpīgs tireoidīts jeb “klusais” (“klusais”) tireoidīts.
- Citokīnu izraisīts tireoidīts.
Hroniskam autoimūnam tireoidītam ir arī vairākas klīniskas formas:
- hipertrofiska, kurā dziedzeris ir dažādā mērā palielināts;
- atrofiska, ko papildina straujš vairogdziedzera tilpuma samazinājums;
- fokālais (fokālais);
- latentais, ko raksturo izmaiņu trūkums dziedzera audos.
Slimības stadijas
Hroniska autoimūna tireoidīta laikā izšķir 3 secīgas fāzes:
- Eitireoīda fāze. Vairogdziedzera darbības traucējumu nav, ilgums ir vairāki gadi.
- Subklīniskās hipotireozes fāze ir progresējoša dziedzera šūnu iznīcināšana, ko kompensē tās funkciju spriedze. Nav klīnisku izpausmju, ilgums ir individuāls (iespējams, visu mūžu).
- Acīmredzamas hipotireozes fāze ir klīniski izteikta dziedzera funkcijas samazināšanās.
Pēcdzemdību, klusā un citokīnu izraisītā tireoidīta gadījumā autoimūnā procesa fāzes ir nedaudz atšķirīgas:
I. Tireotoksiskā fāze - masīva vairogdziedzera hormonu izdalīšanās sistēmiskajā cirkulācijā no šūnām, kas iznīcinātas autoimūna uzbrukuma laikā.

II. Hipotireoīdā fāze ir vairogdziedzera hormonu līmeņa pazemināšanās asinīs uz masveida imūno bojājumu fona dziedzera šūnām (parasti ilgst ne vairāk kā gadu, retos gadījumos - visu mūžu).

III. Vairogdziedzera funkcijas atjaunošanas fāze.
Reti tiek novērots vienfāzu process, kura gaitu raksturo iestrēgšana vienā no fāzēm: toksiska vai hipotireoze.
Sakarā ar akūto sākumu, ko izraisa masveida vairogdziedzera iznīcināšana, pēcdzemdību, klusās un citokīnu izraisītās formas tiek apvienotas tā sauktā destruktīvā autoimūnā tiroidīta grupā.
Pēcdzemdību tireoidīts var pāraugt hroniskā autoimūnā tiroidītā (ar turpmāku iznākumu atklātā hipotireoze) 20–30% sieviešu.
Simptomi
Manifestācijas dažādas formas slimībām ir dažas raksturīgas iezīmes.
Tā kā hroniska autoimūna tireoidīta patoloģiskā nozīme organismā praktiski aprobežojas ar hipotireozi, kas attīstās pēdējā stadijā, ne eitireoīdā fāzei, ne subklīniskās hipotireozes fāzei nav klīnisku izpausmju.
Hroniska tireoidīta klīnisko ainu faktiski veido šādas hipotireozes (vairogdziedzera funkcijas nomākšanas) multisistēmiskās izpausmes:
- apātija, miegainība;
- nemotivēta noguruma sajūta;
- neiecietība pret ierastajām fiziskajām aktivitātēm;
- lēnāka reakcija uz ārējiem stimuliem;
- depresīvi stāvokļi;
- samazināta atmiņa un koncentrācija;
- "myxedematous" izskats(sejas pietūkums, pietūkums ap acīm, bālums āda ar dzeltenu nokrāsu, novājinātu sejas izteiksmi);
- matu blāvums un trauslums, pastiprināta matu izkrišana;
- sausa āda;
- tendence palielināt ķermeņa svaru;
- ekstremitāšu vēsums;
- sirdsdarbības ātruma samazināšanās;
- samazināta ēstgriba;
- tendence uz aizcietējumiem;
- samazināts libido;
Pēcdzemdību, klusā un citokīnu izraisītā tiroidīta kopīga iezīme ir konsekventas izmaiņas iekaisuma procesa stadijās.
Sievietes daudz biežāk (4–15 reizes) cieš no autoimūna tireoidīta.
Simptomi, kas raksturīgi tirotoksiskajai fāzei:
- nogurums, vispārējs vājums, kam seko paaugstinātas aktivitātes epizodes;
- svara zudums;
- emocionālā labilitāte(raudāšana, pēkšņas garastāvokļa maiņas);
- tahikardija, paaugstināts asinsspiediens (asinsspiediens);
- karstuma sajūta, karstuma viļņi, svīšana;
- neiecietība pret aizliktām telpām;
- ekstremitāšu trīce, pirkstu trīce;
- traucēta koncentrēšanās spēja, atmiņas traucējumi;
- samazināts libido;
- pārkāpums menstruālā funkcija sievietēm (no starpmenstruālā dzemdes asiņošana līdz pilnīgai amenorejai).
Hipotireozes fāzes izpausmes ir līdzīgas hroniska autoimūna tireoidīta izpausmēm.
Raksturīga pēcdzemdību tireoidīta pazīme ir tirotoksikozes simptomu parādīšanās līdz 14. nedēļai, hipotireozes pazīmju parādīšanās 19. vai 20. nedēļā pēc dzimšanas.
Nesāpīgs un citokīnu izraisīts tiroidīts, kā likums, neuzrāda vardarbīgu klīnisko ainu, kas izpaužas ar vidēji smagiem simptomiem, vai ir asimptomātisks un tiek atklāts, veicot regulāras vairogdziedzera hormonu līmeņa pārbaudes.
Diagnostika
Autoimūna tireoidīta diagnostika ietver virkni laboratorijas un instrumentālās studijas lai apstiprinātu imūnsistēmas autoagresijas faktu:
- antivielu noteikšana pret vairogdziedzera peroksidāzi (AT-TPO) asinīs (tiek konstatēts paaugstināts līmenis);
- T3 (trijodtironīna) un brīvā T4 (tiroksīna) koncentrācijas noteikšana asinīs (konstatēts paaugstinājums);
- vairogdziedzera stimulējošā hormona (TSH) līmeņa noteikšana asinīs (hipertireozei - samazinājums uz T3 un T4 palielināšanās fona, hipotireozei - pretēja attiecība, daudz TSH, nedaudz T3 un T4) ;
- Vairogdziedzera ultraskaņa (atklājas hipoehogenitāte);
- definīcija klīniskās pazīmes primārā hipotireoze.
Autoimūns tireoidīts bieži rodas vienas ģimenes locekļiem (pusei pacientu tuvākie radinieki ir arī antivielu nesēji pret vairogdziedzera šūnām).
"Hroniska autoimūna tireoidīta" diagnoze tiek uzskatīta par likumīgu, ja tiek kombinētas mikrosomu antivielu, TSH un vairogdziedzera hormonu līmeņa izmaiņas asinīs ar raksturīgu ultraskaņas attēlu. Ja ir specifiski slimības simptomi un antivielu līmeņa paaugstināšanās, ja nav izmaiņu ultraskaņā vai instrumentāli apstiprinātas izmaiņas vairogdziedzera audos ar normāls līmenis AT-TPO diagnoze tiek uzskatīta par iespējamu.

Destruktīvā tireoidīta diagnosticēšanai ārkārtīgi svarīga ir saistība ar iepriekšējo grūtniecību, dzemdībām vai abortu un interferonu lietošanu.
Ārstēšana
Autoimūnam vairogdziedzera iekaisumam nav specifiskas ārstēšanas, tiek veikta simptomātiska terapija.
Attīstoties hipotireozei (gan hroniskam, gan destruktīvam tireoidītam) tas ir indicēts aizstājterapija vairogdziedzera hormonu preparāti, kuru pamatā ir levotiroksīns.
Tireotoksikozes gadījumā uz destruktīva tireoidīta fona pretvairogdziedzera līdzekļu (tireostatisko līdzekļu) izrakstīšana nav indicēta, jo nav vairogdziedzera hiperfunkcijas. Ārstēšana tiek veikta simptomātiski, bieži vien ar beta blokatoriem smagu sirds slimību gadījumā, lai samazinātu sirdsdarbības ātrumu un asinsspiedienu.
Ķirurģiska vairogdziedzera izņemšana ir indicēta tikai strauji augošai goitei, kas saspiež Elpceļi vai kakla trauki.

Iespējamās komplikācijas un sekas
Autoimūno procesu komplikācijas vairogdziedzerī nav raksturīgas. Galvenās sekas ir pastāvīgas atklātas hipotireozes attīstība, kuras farmakoloģiskā korekcija nerada būtiskas grūtības.
Prognoze
AT-TPO pārvadāšana (gan asimptomātiska, gan pavadoša klīniskās izpausmes) ir riska faktors pastāvīgas hipotireozes (vairogdziedzera darbības nomākšanas) attīstībai nākotnē.
Hipotireozes attīstības varbūtība sievietēm ar paaugstinātu antivielu līmeni pret vairogdziedzera peroksidāzi uz nemainīga vairogdziedzera stimulējošā hormona līmeņa fona ir 2% gadā. Klātbūtnē augstāks līmenis AT-TPO un laboratoriskās subklīniskās hipotireozes pazīmes, tās pārvēršanās par atklātu hipotireozi varbūtība ir 4,5% gadā.
Pēcdzemdību tireoidīts var pāraugt hroniskā autoimūnā tiroidītā (ar turpmāku iznākumu atklātā hipotireoze) 20–30% sieviešu.
Video no YouTube par raksta tēmu:
Klusais tiroidīts, visticamāk, ir autoimūns un var būt hroniska autoimūna tiroidīta (Hašimoto) variants. Vairogdziedzera antimikrobiālās antivielas tiek noteiktas 80% pacientu. Iespējams ģenētiskā predispozīcija, jo histokompatibilitātes antigēni HLA-DRw3 un HLA-DRw5 ir ļoti izplatīti šo pacientu vidū. Tāpēc ka klīniskā gaita Tā kā nesāpīgs un subakūts tireoidīts lielā mērā sakrīt, tiek uzskatīts, ka nesāpīgu tireoidītu izraisa arī vīruss. Ja slimība attīstās pēc grūtniecības, palielinās tās atkārtošanās iespējamība.
Vairogdziedzera klusā tiroidīta simptomi un pazīmes
Šīs slimības raksturīgās pazīmes:
- sievietēm ar 1. tipa cukura diabētu pēcdzemdību tireoidīta biežums ir 25%;
- reti novērota sporādiski;
- tirotoksikoze sākotnējā fāzē;
- vairogdziedzera palielināšanās ir mērena, goiteris palpējot ir nesāpīgs, tai ir mīksti elastīga konsistence, un aptuveni pusei pacientu tas nav jūtams vispār;
Vairogdziedzera nesāpīga tireoidīta ārstēšana
Tāpat kā ar subakūtu tiroidītu, tiek atzīmētas līdz četrām slimības gaitas fāzēm.
- Pirmā tireotoksiskā fāze ilgst no 1,5 līdz 3-4 mēnešiem, dažreiz ilgāk. Pretvairogdziedzera zāles ir neefektīvas, tāpēc tās ir kontrindicētas.
- Otrā fāze, eitireoze, ilgst 3-6 nedēļas.
- 25-40% pacientu pēc eitireoīda fāzes sākas hipotireoze, kas ilgst ne vairāk kā 2-3 mēnešus, un simptomu novēršanai var būt nepieciešama aizstājterapija.
- Atveseļošanās posmā vairogdziedzera darbība tiek atjaunota. Atlikušās sekas goiter un/vai atklāta hipotireoze tiek novērota aptuveni 1/3 pacientu.