Кафедра неврології Російської медичної академіїпіслядипломної освіти, Москва
Змішана деменція виникає в результаті двох або декількох патологічних процесів, що одночасно розвиваються. У цій статті розглядається найчастіша форма змішаної деменції, що виникає внаслідок поєднання хвороби Альцгеймера та цереброваскулярного захворювання; пропонуються критерії діагностики змішаної деменції, обговорюються раціональні підходи до лікування.
Ключові слова:змішана деменція, судинна деменція, хвороба Альцгеймера, діагностика, лікування.
Відомості про автора:
Левін Олег Семенович - д.м.н., професор, завідувач кафедри неврології ГБОУ ДПО РМАПО, член виконавчого комітету Європейської секції Movement Disorders Society, Член Правління Всеросійського товариства неврологів, член Президії Національного товариства з вивчення хвороби Паркінсона та розладів рухів
Current Approaches to Diagnostics and Treatment of Mixed Dementia
O.S. Levin
Neurology Department, Російська медична академія літературного тренування, Москва
Змішані dementia результати від двох або декількох simultaneous pathological processes. Це article discuses most найбільша форма змішаних dementia, що дійшли від комбінації з Alzheimer's disease і cerebrovascular disease, proposes diagnostic criteria for mixed dementia, і discusses rational approaches to treatment.
Keywords: mixed dementia, vascular dementia, Alzheimer's disease, diagnostics, treatment.
Під змішаною зазвичай розуміють деменцію, що виникає в результаті двох або декількох патологічних процесів, що одночасно розвиваються. В останні роки уявлення про частоту змішаної деменції значно змінилися, і деякі фахівці розглядають її як найчастішу форму деменції. У клінічній практиці це «відкликалося» очевидною тенденцією до гіпердіагностики змішаної деменції, що нерідко веде до неадекватного лікування. У цій статті розглядається найчастіша форма змішаної деменції, що виникає в результаті поєднання бронхіальної астми та цереброваскулярного захворювання, пропонуються критерії її діагностики змішаної деменції, обговорюються раціональні підходи до її лікування.
Хоча найчастіше змішаною називають деменцію, що виникає при поєднанні хвороби Альцгеймера (БА) та цереброваскулярного захворювання, у літературі можна зустріти приклади та інших варіантів змішаної деменції, що виникають при поєднанні:
- БА з хворобою тілець Леві («варіант БА з тільцями Леві»);
- хвороби тілець Леві з цереброваскулярним захворюванням;
- наслідків черепно-мозкової травми з цереброваскулярним чи дегенеративним захворюванням тощо. . У деяких пацієнтів можливе поєднання не двох, а трьох патологічних процесів, наприклад, бронхіальної астми, нейродегенерації з формуванням тілець Леві та цереброваскулярного захворювання.
Хвороба Альцгеймера та цереброваскулярне захворювання
Точна поширеність змішаної деменції невідома. Згідно з патоморфологічними даними, змішана деменція може становити від 6 до 60% випадків деменції. Відповідно до J.Schneider та співавт. (2008), у 38% випадків при посмертному дослідженні виявляється поєднання альцгеймерівських та судинних змін, у 30% випадків – деменцію можна пов'язати з альцгеймерівськими змінами, і лише у 12% випадків – із ізольованою судинною поразкою мозку. За даними патоморфологічних досліджень, не менше 50% хворих на бронхіальну астму мають ту чи іншу цереброваскулярну патологію, проте чи має вона клінічну значимість, залишається неясною. З іншого боку, близько 80% хворих із судинною деменцією мають альцгеймерівські зміни. різної виразності. Навіть при деменції, що розвивається після інсульту, лише близько 40% випадків можна було віднести на рахунок судинного захворювання, тоді як мінімум у третини хворих вона була обумовлена супутньою бронхіальною астмою.
Імовірність виявлення змішаної патоморфології у пацієнта з деменцією залежить від його віку. Якщо в молодому та середньому віці можуть переважати «чисті» форми захворювань, то деменція, що почалася в сенільному віці, особливо має змішану природу.
Таке часте поєднання бронхіальної астми і цереброваскулярного захворювання може пояснюватися по-різному. Насамперед, спільністю факторів ризику – артеріальна гіпертензія, миготлива аритмія, гіперліпідемія, цукровий діабет, метаболічний синдром, надмірна маса тіла, куріння і, можливо, гіпергомоцистеїнемія схиляють до розвитку не тільки судинного ураження мозку, але й БА. дії може бути суттєво вище). Епідеміологічні дослідження також показують, що у хворих на бронхіальну астму підвищена частота інсульту та іншої цереброваскулярної патології, тоді як у хворих на цереброваскулярне захворювання підвищений ризик бронхіальної астми.
Взаємини судинного та дегенеративного процесів
Дегенеративні та судинні зміни можуть:
- не вступати у взаємодію, якщо один або обидва компоненти виявляються асимптомними;
- надавати адитивну дію (клінічна картина стає результатом підсумовування проявів обох процесів);
- надавати синергічну дію (прояв одного патологічного процесу посилює прояви іншого, або обидва процеси взаємно посилюють прояви один одного);
- надавати конкуруючу дію (симптоматика одного патологічного процесу «маскує» прояв іншого патологічного процесу).
У людей похилого віку, які не страждають на деменцію, часто зустрічаються асимптомні мікроваскулярні зміни і деякі альцгеймерівські зміни, наприклад, сенільні бляшки, пов'язані з відкладенням амілоїду. У зв'язку з цим навіть констатація наявності судинних та дегенеративних змін при патоморфологічному дослідженні сама по собі, мабуть, ще не дає підстав для діагностики змішаної деменції. Обидва компоненти повинні мати клінічну значимість, про що може свідчити їхня вираженість, локалізація, зв'язок з клінічними проявами. Відповідно до R.Kalaria та співавт. (2004), змішану деменцію слід констатувати за наявності щонайменше трьох інфарктів мозку та нейрофібрилярних клубочків, поширення яких відповідає як мінімум четвертої стадії по Брааку – починаючи з цієї стадії, що характеризується залученням лімбічних структур, дегенеративний процес клінічно проявляється деменцією. K.Jellinger (2010) на підставі патоморфологічного обстеження більше тисячі пацієнтів з деменцією, прийшов до висновку, що у пацієнтів з бронхіальною астмою значно частіше зустрічаються цереброваскулярні зміни, ніж при деменції з тільцями Леві та хвороби Паркінсона. Більше того, при бронхіальній астмі вони, мабуть, істотно не впливають на рівень когнітивного зниження (за винятком випадків тяжкого мультифокального судинного ураження мозку).
З іншого боку, змішану деменцію можна діагностувати патоморфологічно у тому випадку, коли судинні поразки та альцгеймерівські зміни у своєму кількісному вираженні недостатні, щоб викликати деменцію, і лише їхньою взаємодією можна пояснити розвиток когнітивних порушень. Важливість взаємодії дегенеративних і судинних процесів була показана в ряді досліджень, які визначили, що стійкість когнітивних порушень після інсульту більшою мірою залежить від виразності церебральної атрофії, ніж від розмірів або локалізації інфаркту. Описані випадки, коли інсульт лише сприяв виявленню дегенеративного захворювання, що субклінічно протікало до цього – сумарний обсяг ураження в цьому випадку долав поріг клінічного прояву деменції.
В інших випадках дегенеративні та судинні процеси можуть викликати ураження одних і тих самих нейронних кіл, але на різних рівняхІнфаркти в цьому випадку зазвичай локалізуються в стратегічних зонах мозку. Так, судинне ураження дорсомедіальної області таламуса, пов'язаної з холінергічними нейронами передньобазальних відділів, і в першу чергу з ядром Мейнерта, може посилювати дефект у хворих з субклінічно розвивається бронхіальної астми. Хоча при чистих ураженнях таламуса дефект буває відносно обмеженим і пов'язаним переважно з порушенням уваги.
Сучасні уявлення про механізми розвитку бронхіальної астми і судинної деменції дозволяють припускати, що взаємодія між судинним і дегенеративним процесами виходить за рамки адитивного ефекту і набуває характеру синергізму за рахунок взаємодії на рівні проміжних ланок патогенезу. В результаті цереброваскулярне захворювання і бронхіальна астма можуть формувати свого роду порочне коло, основними патогенетичними ланками якого є: зниження реактивності мікросудин (спостерігається як при цереброваскулярній патології, так і, меншою мірою, при бронхіальній астмі), ішемія, нейрогенне запалення, порушення кліренсу і на порушення кліренсу -амілоїду, який, з одного боку, ініціює порушення метаболізму тау-протеїну з формуванням у нейронах нейрофібрилярних клубочків, а, з іншого боку, призводить до посилення мікроваскулярних порушень. Зазначене порочне коло визначає ширше ураження мозкової речовини при змішаній деменції.
Особливим варіантом змішаної деменції, на думку ряду авторів, слід вважати випадки бронхіальної астми, при яких є дифузні зміни перивентрикулярної білої речовини, які в одних випадках можуть бути пов'язані з супутнім цереброваскулярним захворюванням (наприклад, гіпертонічною мікроангіопатією), а в інших відображати наявність церебральної амілоїдної ангіопатії. І в тому, і в іншому випадку ураження мозку може бути представлене не тільки ішемічними змінами, а й макро- чи мікрокрововиливаннями, які можуть робити свій внесок у когнітивне зниження. Модель, коли один патологічний процес «маскує» клінічні прояви іншого патологічного процесу, відзначена у пацієнтів, які одночасно мають ознаки альцгеймерівського процесу та дегенерації з формуванням тілець Леві. У хворих із супутніми альцгеймерівськими змінами були менш виражені деякі типові клінічні прояви дегенерації з тільцями Леві.
Як клінічно діагностувати змішану деменцію?
Змішану деменцію прийнято діагностувати при одночасному виявленні клінічних та/або нейровізуалізаційних ознак як бронхіальної астми, так і цереброваскулярного захворювання. Однак проста констатація одночасної наявності судинних вогнищ (як ішемічних, так і геморагічних) або лейкоареозу та церебральної атрофії, за даними КТ або МРТ, не може служити основою для діагностики змішаної деменції, оскільки, наприклад, інсульт може лише супроводжувати бронхіальну астму, не позначаючись істотним чином на когнітивних функціях пацієнта. Тим більше, немає підстав для її діагностики у пацієнта з клінікою бронхіальної астми, якщо у того виявляються судинні фактори ризику (наприклад, артеріальна гіпертензія) або атеросклеротичний стеноз сонних артерій або є анамнестичні вказівки на інсульт, що не підтверджуються даними нейровізуалізації.
Очевидно, діагностика змішаної деменції виправдана лише тому випадку, коли, з концепції одного захворювання, неможливо пояснити клінічну картину чи особливості перебігу процесу в даного пацієнта.
Слід враховувати, що бронхіальна астма – більш приховано протікаючий процес, який не проявляється драматичною картиною інсульту або легко виявляються специфічними змінами на КТ і МРТ. Тим не менш, про його наявність можна судити за характерним когнітивним профілем, що відображає переважне залучення скронево-тім'яних структур, прогресуючому перебігу захворювання з характерною еволюцією нейропсихологічного статусу. Про можливість бронхіальної астми слід подумати і за наявності в сімейному анамнезі вказівок на це захворювання .
За нейропсихологічним профілем пацієнти зі змішаною деменцією зазвичай займають проміжне положення між пацієнтами з «чистою» БА і «чистою» судинною деменцією, але в більшості випадків швидше ближче до пацієнтів з БА, ніж до пацієнтів із судинною деменцією. Таким чином, наявність «судинного компонента» може сприяти більш ранньому дебюту бронхіальної астми, розвитку більш вираженого дизрегуляторного (лобного) дефекту, проте на пізнішому етапі розвитку саме альцгеймерівські зміни вирішальною мірою визначають швидкість когнітивного зниження і нейропсихологічний профіль.
Відповідно до цього знаходяться дані D.Lisbon і співавт. (2008), згідно з якими у пацієнтів з великим лейкоарезом виявляється нейропсихологічний профіль, характерний для ДЕП, тобто виражений дизрегуляторний дефект при відносній збереженні пам'яті (оцінюється не за відтворенням, а за впізнаванням), тоді як для пацієнтів з легким лейкоареозом характерне зворотне виражене зниження пам'яті при помірному порушенні виконання тестів, що оцінюють психічний контроль, що характерно для бронхіальної астми . Можна вважати, що розвитком змішаної деменції можна пояснити феномен «альцгеймеризації»нейропсихологічного профілю у частини пацієнтів з дисциркуляторною енцефалопатією
Важливе діагностичне значенняможе мати швидкість когнітивного зниження. Вже згадувалися результати метааналізу G.Frisoni та співавт. (2007), приростом вираженості лейкоенцефалопатії (лейкоарезу) можна пояснити зниження оцінки за короткою шкалою психічного статусу (Mini-Mental State Examination - MMSE) в середньому на 0,28 балів на рік (для порівняння: при природному старінні оцінка за MMSE на рік знижується менш ніж на одну тисячну бала, тобто залишається практично стабільною, а при ХА знижується приблизно на 3 бали). Не дивно, що за результатами проспективних досліджень, змішана деменція за швидкістю когнітивного зниження займає проміжне положення між БА, що характеризується більш високою швидкістюкогнітивного зниження (2-4 бали за MMSE на рік) і суто ЦД (0,5-1,0 бала на рік).
З іншого боку, не завжди явним є і цереброваскулярний процес, який, особливо при церебральній мікроангіопатії, може протікати потай, без епізодів інсульту, але, проте, прискорювати дебют або видозмінювати протягом БА, що паралельно розвивається. В останньому випадку нейропсихологічний профіль, в цілому характерний для бронхіальної астми, може набувати підкірково-лобний компонент у вигляді порушення уваги та регуляторних функцій, уповільнення психічної діяльності, та/або супроводжуватися більш раннім розвитком порушень ходьби, постуральної нестійкості, дизартрії, нейрогенних порушень сечовипускання. Хоча методи нейровізуалізації відіграють ключову роль у виявленні судинного компонента змішаної деменції, деякі мікроваскулярні поразки (наприклад, коркові мікроінфаркти) залишаються «невидимими» для сучасних методів структурної нейровізуалізації і можуть виявлятися лише при патоморфологічному дослідженні. Це розмиває клініко-нейровізуалізаційні кореляції та ускладнює виявлення змішаного характеру деменції. Ускладнює нозологічну діагностику деменції та існування атипових форм бронхіальної астми, насамперед її «лобової форми», що характеризується раннім розвитком регуляторних когнітивних порушень.
У клінічній практиці змішану деменцію найчастіше діагностують у трьох ситуаціях. По-перше, при швидкому наростанні когнітивного дефекту після перенесеного інсульту у хворого, який раніше страждав на бронхіальну астму. По-друге, при розвитку прогресуючої деменції з вираженим кірковим (скронєво-тім'яним) компонентом протягом декількох місяців після перенесеного інсульту у вихідно збереженого хворого (вже згадувалося, приблизно в третині випадків постінсультна деменція пояснюється приєднанням або прискоренням розвитку альцгеймерівської дегенерації). По-третє, змішана деменція може характеризуватись паралельним розвитком дифузного ішемічного ураження глибинних відділів білої речовини великих півкуль та дегенерації скроневої частки, які можна виявити за допомогою нейровізуалізації.
Ще раз слід наголосити, що основним принципом діагностики змішаної деменції має бути відповідність між характером, ступенем та локалізацією нейровізуалізаційних змін та клінічними (когнітивними, поведінковими, руховими) порушеннями – з урахуванням встановлених клініко-нейровізуалізаційних кореляцій. Наприклад, вираженості атрофії скронево-тім'яної області та гіпокампу повинні відповідати певні порушення пам'яті, мовлення та зорово-просторових функцій, а наявності лейкоареозу – когнітивні або рухові порушення підкіркового (лобно-підкіркового) типу. Крім того, важливе значення має оцінка течії: наприклад, невідповідна судинному вогнищу стійкість когнітивних порушень, що гостро розвинулися, також вказує на можливість змішаної деменції. Таким чином, одночасний аналіз клінічних та нейровізуалізаційних проявів сприяє діагностиці «змішаної» деменції та оцінці «вкладу» кожного із захворювань у підсумкову клінічну картину.
Ґрунтуючись на цих даних, критерії змішаної деменції в найбільш загальному вигляді можуть бути сформульовані наступним чином:
1) Наявність когнітивного дефіциту, за профілем та динамікою характерного для бронхіальної астми, у поєднанні з анамнестичними даними та/або неврологічним дефіцитом, що вказують на цереброваскулярне захворювання.
І/або
2) Поєднання МРТ змін, характерних для бронхіальної астми (в першу чергу атрофія гіпокампу) і ЦД (лейкоареоз, лакуни, інфаркти), особливо якщо нейровізуалізаційні ознаки цереброваскулярного захворювання недостатні для пояснення наявного у пацієнта когнітивного дефіциту.
Ознаки, які можуть свідчити на користь змішаної деменції, у пацієнтів із явною клінічною картиною бронхіальної астми або цереброваскулярного захворювання, сумовані в таблиці.
Подібний підхід був запропонований у 2010 році вже згадуваною міжнародною групоюекспертів на чолі з B.Dubois. Згідно з ним, «змішану бронхіальну астму» слід діагностувати, якщо типовий клінічний фенотип бронхіальної астми одним або декількома елементами, в тому числі анамнестичними вказівками на нещодавній або раніше перенесений інсульт, рано розвиваються порушення ходьби або паркінсонізм, психотичні порушення або когнітивні флуктуації, досить виражені нейровізуаліза захворювання.
Передбачалося, що виявлення біомаркерів бронхіальної астми та інших дегенеративних деменцій (наприклад, рівня бета-амілоїду та тау-протеїну в ЦСЖ) у майбутньому дозволять точніше встановлювати діагноз змішаної деменції. Проте, згідно з недавніми публікаціями, навіть за чистої судинної деменції можливе виявлення в ЦСЖ підвищеного рівнязагального тау-протеїну, що вважалося типовим для бронхіальної астми. Хоча низький рівень бета-амілоїду швидше свідчить на користь бронхіальної астми або змішаної деменції з альцгеймерівським компонентом, його диференціально-діагностична значимість належним чином не оцінена. Таким чином, зазначені біомаркери, безсумнівно, можуть сприяти. ранній діагностиціБА, диференціюючи її з віковою нормою, проте їх значимість у диференціальної діагностикиБА, судинної та змішаної деменції на сьогоднішній день залишається неясною.
Принципи лікування
Виходячи із загальних міркувань лікування змішаної деменції має бути спрямоване на всі, хто виявляється у хворого патологічні процеси. Навіть якщо цереброваскулярний процес не є провідним фактором розвитку деменції, він може сприяти прогресуванню когнітивного дефекту і потребує корекції так само, як і за суто судинної деменції. Відповідно лікування має включати заходи щодо корекції судинних факторів ризику, включаючи застосування гіпотензивних засобів, статинів тощо, попередження повторних ішемічних епізодів (наприклад, антиагреганти). Особливе значення може мати застосування статинів, які не тільки сприяють нормалізації ліпідного профілю, але і, як показують експериментальні дані, мають протизапальний та антитромбогенний ефект, знижуйте накопичення бета-амілоїду в мозку, покращують функцію ендотелію та підвищують реактивність мозкових судин.
Разом з тим, серія досліджень, що оцінюють ефективність гіпотензивних засобів, статинів, аспірину у хворих з БА, що вже розвинулася, дала негативні результати. Фактором ризику деменції є також гіпергомоцистеїнемія, яку можна коригувати за допомогою фолієвої кислоти, вітамінів В12 та В6. Хоча роль гомоцистеїну як фактора ризику судинної, так і дегенеративної деменції добре доведена, досі не вдається довести, що зниження рівня гомоцистеїну супроводжується зменшенням ризику цереброваскулярних уражень та когнітивних порушень. Це призводить до висновку про те, що гіпергомоцистеїнемія може бути маркером підвищеного ризику деменції, ніж її причиною.
Як одну з найперспективніших мішеней для терапевтичного впливу при змішаній деменції можна розглядати ендотеліальну дисфункцію, яка порушує функціонування нейроваскулярних одиниць при мікроваскулярній патології. На даний момент в експерименті показано, що статини, інгібітори ангіотензин-перетворюючого ферменту, блокатори ангіотензинових рецепторів, а також холіноміметики способи підвищувати реактивність дрібних судин і покращувати перфузію мозку, однак чи має цей ефект клінічне значення, залишається незрозумілим. Антиоксиданти (зокрема нейрокс), які блокують дію вільних радикалів, що утворюються внаслідок ішемії, потенційно також можуть збільшувати функціональну гіперемію, сприяючи поєднанню нейронів та кровопостачальних їх дрібних судин.
На жаль, на Наразі, немає доведених можливостей етіопатогенетичного впливу на дегенеративний компонент змішаної деменції, які б щонайменше уповільнювали процес дегенерації та загибель клітин. Незважаючи на широку популярність так званих «вазоактивних засобів», їхня роль у лікуванні змішаної деменції залишається не доведеною. Їхня здатність у довгостроковому плані покращувати перфузію мозку та прогноз захворювання викликає серйозні сумніви. Ослаблення реактивності уражених дрібних судин може бути серйозною перешкодою на шляху їхнього лікувального ефекту.
Тим не менш, сучасні антидементні препарати (інгібітори холінестерази та мемантин) дають можливість уповільнити процес когнітивного зниження та відстрочити розвиток поведінкових порушень та повної втрати побутової автономії у пацієнтів з бронхіальною астмою. Зазначені препарати, як показують контрольовані дослідження, здатні зменшити когнітивний дефіцит, властивий судинної деменції.
Підставою для застосування інгібіторів холінестерази при ХА є виявлений при цьому захворюванні дефіцит холінергічної системи. Щодо цереброваскулярної патології дані про стан холінергічної системи більш суперечливі. Як свідчать деякі дослідження, дефіцит холінергічної системи більш-менш передбачувано виявляється при цереброваскулярній патології лише за наявності додаткових альцгеймерівських змін. У зв'язку з цим застосування інгібіторів холінестерази у пацієнтів зі змішаною деменцією є перспективним.
На даний момент у контрольованих клінічних випробуваннях при змішаній деменції доведено ефективність інгібітору холінестерази галантаміну, який також посилює холінергічну передачу за рахунок модуляції центральних Н-холінорецепторів. Аналіз результатів дослідження ривастигміну у пацієнтів з судинною деменцією показав, що препарат був більш ефективним у тих випадках, коли деменція більш ймовірно мала змішаний характер (у пацієнтів віком від 75 років, а також за наявності атрофії медіальних відділів скроневих часток). Однак і в цій категорії хворих рівастигмін швидше покращував когнітивні функції, ніж стан повсякденної активності.
Наведені дані підтверджують, що холінергічний дефіцит у пацієнтів із судинною деменцією швидше відображає наявність супутнього альцгеймеррівського компонента. З іншого боку, в одному з ранніх досліджень ривастигміну було показано, що пацієнти з бронхіальною астмою, які мали артеріальну гіпертензію, краще реагували на препарат, ніж пацієнти без гіпертензії, що додатково доводить застосування холіноміметичних засобів при змішаній деменції.
Крім впливу на когнітивні функції, як показують експериментальні дані, холіноміметики можуть гальмувати накопичення бета-амілоїду та формування амілоїдних відкладень у мозку, що сприяють «альцгеймеризації» когнітивних порушень при цереброваскулярній патології, захищати культури клітин від токсичної дії. надаючи вазодилятуючий ефект на судини кори головного мозку. Більше того, показано, що холінергічні засоби здатні підвищувати реактивність дрібних судин, посилюючи феномен робочої гіперемії, причому вазоактивний компонент їхньої дії може бути опосередкований впливом на систему продукції оксиду азоту – ключову ланку регулювання тонусу судин. Крім того, холіноміметики можуть впливати на ще одну проміжну ланку судинного та дегенеративного процесу – процес нейрозапалення, який контролюється холінергічним шляхом та через підвищення рівня позаклітинного (внесинаптичного) ацетилхоліну може бути ослаблений.
У двох контрольованих дослідженнях тривалістю 6 місяців показано позитивний ефект мемантину на когнітивні функції у пацієнтів з легкою або помірною судинною деменцією. В обох дослідженнях препарат краще допомагав пацієнтам, які не мають макроструктурних змін у мозку за даними нейровізуалізації, що можна інтерпретувати як більш високу ефективність препарату у пацієнтів із мікроваскулярною та змішаною деменцією.
Одним із перспективних підходів, здатних підвищити ефективність змішаної деменції, є застосування попередників ацетилхоліну, зокрема холіну альфосцерату (церетону). Група попередників ацетилхоліну, які історично були першими холіноміметичними засобами, які почали застосовувати при когнітивних порушеннях. Тим не менш, клінічні випробування попередників ацетилхоліну першого покоління - холіну і фосфатидилхоліну (лецитину) - виявилися безуспішними (як у вигляді монотерапії, так і в комбінації з інгібітором холінестерази). Їхня неефективність, можливо, пояснювалася тим, що вони сприяли підвищенню вмісту ацетилхоліну в мозку, але не стимулювали його вивільнення, а також погано проникали через гематоенцефалічний бар'єр.
Препарати другого покоління (у тому числі холіну альфосцерат) позбавлені цього недоліку. Холіна альфосцерат, потрапляючи в організм, розщеплюється на холін та гліцерофосфат. Завдяки швидкому підвищенню концентрації в плазмі та електричній нейтральності холін, що звільняється при розпаді холіну альфосцерату, проникає через гематоенцефалічний бар'єр і бере участь у біосинтезі ацетилхоліну в мозку. В результаті відбувається посилення холінергічної активності як за рахунок збільшення синтезу ацетилхоліну та його вивільнення.
Згідно з експериментальними даними, холіну альфосцерат посилює вивільнення ацетилхоліну в гіпокампі щурів, покращує пам'ять, порушену введенням скополаміну, відновлює маркери холінергічної передачі у старих щурів, надає нейропротекторну дію, покращує виживання тканин. Поряд із препаратами деяких інших груп (серотонінергічними антидепресантами, малими дозами леводопи), холіну альфосцерат здатний стимулювати активність прогеніторних клітин у гіпокампі та субвентрикулярній зоні та процеси неонейрогенезу. У контрольованих клінічних випробуваннях показано, що холіну альфосцерат може бути корисним при постінсультній деменції, у тому числі в комбінації з інгібіторами холінестерази та мемантину. Аналогічний підхід може бути перспективним і при змішаній деменції.
Література
1. Гаврилова С.І. Фармакотерапія хвороби Альцгеймера М.: 2003; 319.
2. Дамулін І.В. Судинна деменція та хвороба Альцгеймера. М.: 2002; 85.
3. Левін О.С. Клініко-магнітно-резонансно-томографічне дослідження дисциркуляторної енцефалопатії з когнітивними порушеннями. Дис. канд. медичних наук. М: 1996.
4. Левін О.С. Діагностика та лікування деменції у клінічній практиці. М.: Медпрес-інформ, 2009; 255.
5. Ферстл Р., Меліке А., Вейхель К. Деменція. Пер із ним. М: Медпрес-інформ, 2010; 250.
6. Яхно Н.М. Когнітивні розлади у неврологічній клініці. Неврол. журн. 2006; 11: Дод. 1: 4–13.
7. Ballard C., Sauter M., Scheltens P. та ін. Ефективність, надійність і доцільність рівастігміни аркушів у пацієнтів з можливим vascular dementia: VantagE study. Current Medical Research and Opinion. 2008; 24: 2561-2574.
8. Baor K.J., Boettger M.K., Seidler N.et al Influence galantamine на vasomotor reactivity в Alzheimer's disease і vascular dementia до cerebral microangiopathy. Stroke. 2007; 38: 3186-3192.
9. Benarroch E. Neurovascular unit dysfunction: як vascular component of Alzheimer disease? Neurology. 2007; 68: 1730-1732.
10. Blessed G., Tomlinson B.E., Roth M. Association між кмітливими мерами dementia і senile зміни в cerebral grey matter of elderly subjects. Br. J. Psychiatry. 1968; 114: 797-811.
11. Bruandet A., Richard F., Bombois S. Alzheimer disease with cerebrovascular disease compared with Alzheimer disease and vascular dementia. J. Neurol. Neurosurg. Psychiatry. 2009; 80: 133-139.
12. Dubois B., Feldman H., Jacova C. та el. Revising the definition of Alzheimer's disease: a новий lexicon. Lancet Neurology. 2010; 9: 1118-1127.
13. Erkinjuntti T., Kurz A., Gauthier S. та ін. Ефективність галантаміну в можливих бактеріальних дементіях і Alzheimer's disease combined with cerebrovascular disease: randomised trial. Lancet. 2002; 359: 1283-1290.
14. Erkinjuntti T., Kurz A., Small G.W. та ін. На Open-label extension trial galantamine in patients with probable vascular dementia and mixed dementia. Clin Ther. 2003; 25: 1765-1782.
15. Erkinjuntti T., Skoog I., Lane R., Andrews C. Rivastigmine у пацієнтів з Alzheimer's disease and concurrent hypertension. Int. J. Clin. Прац. 2002; 56: 791-796.
16. Feldman H.H., Doody RS, Kivipelto M. et al. Зблизька контрольована тріаль atorvastatin в мілд до модеративного Alzheimer disease. Neurology. 2010; 74: 956-964.
17. Frisoni G.B., Galluzzi S., Pantoni L. та ін. Діяльність білих матерів на cognition in the elderly. Nat.Clin.Pract.Neurology. 2007; 3: 620-627.
18. Girouard H., Iadecola C. Neurovascular coupling в normal brain and hypertension. Stroke and Alzheimer disease. J.Appl.Physiol. 2006; 100: 328-335.
19. Iadecola C. Neurovascular regulation в normal brain and alzheimer's disease. Nat. Rev. Neurosci. 2004; 5: 347-360.
20. Jellinger KA. The enigma of vascular cognitive disorder and vascular dementia. Acta Neuropathol (Berl). 2007; 113: 349-388.
21. Jellinger K.A., Attems J. Чи є справжня vascular dementia in old age? J Neurol Sci. 2010; 299; 150-155.
22. Jellinger K.A. Prevalence and Impact of Cerebrovascular Lesions у Alzheimer and Lewy Body Diseases. Neurodegenerative Dis. 2010; 7: 112-115.
23. Kalaria R.N., Kenny R.A., Ballard C. et al. Допоказів визначення neuropathological substrates of vascular dementia. J. Neurol Sci. 2004; 226: 75-80.
24. Leys D., Ненон H., Mackowiak-Cordoliani M.A., Pasquier F. Poststroke dementia. Lancet Neurol. 2005; 752-759.
25. Libon D., Price C., Giovannetti T et al Linking MRI hyperintensities with patterns of neuropsychological impairment. Stroke. 2008; 39: 806-813.
26. McGuinness B., Todd S., Passmore A. P. et al. Systematic review: blood pressure lowering in patients with prior cerebrovascular disease for prevention of cognitive impairment and dementia. J. Neurol. Neurosurg. Psychiatry. 2008; 79: 4-5.
27. Mesulam M, Siddique T, Cohen B. Cholinergic усунення в pure multi-infarct state: observations on CADASIL. Neurology. 2003; 60: 1183-1185.
28. O'Brien JT, Erkinjuntti T., Reisberg B. et al. Vascular cognitive impairment. Lancet Neurology. 2003; 2: 89-98.
29. O'Connor D. Epidemiology. / A. Burns et al (eds). Dementia. 3d ed. New York, Holder Arnold, 2005; 16–23.
30. Orgogozo J.M., Rigaud AS, Stöffler A, et al. Ефективність і безпека мемантину в пацієнтів з мілдою до модеративної основної дементії: A Randomized, Placebo-Controlled Trial (MMM 300). Stroke. 2002; 33: 1834-1839.
31. Rockwood K., Wentzel C., Hachinscki V. та ін. Prevalence and outcomes of vascular cognitive impairment. Neurology. 2000; 54: 447-451.
32. Roman G.C., Tatemichi T.K., Erkinjuntti T., et al. Vascular dementia: diagnostic criteria for research studies. Report of the NINDS-AIREN International Workshop. Neurology. 1993; 43: 250-260.
33. Роман GC, Royall DR. Executive control function: rational basis for diagnosis of vascular dementia. Alzheimer Dis Assoc Disord. 1999; 13: Suppl 3: 69–80.
34. Roman G.C., Kalaria R.N. Основні значення cholinergic deficits в Alzheimer disease and vascular dementia. Neurobiol aging. 2006; 27: 1769-1785.
35. Schneider J.A., Arvanitakis Z., Bang W., Bennett D.A. Змішані brain pathologies account for most dementia cases в community-dwelling older persons. Neurology. 2007; 69: 2197-2204.
36. Shanks M., Kivipelto M., BullockR. Cholinesterase inhibition: is there evidence for
disease-modifying effects? Current Medical Research and Opinion. 2009; 25: 2439-2446.
37. Snowdon DA, Greiner L.H., Mortimer JA, et al. Хвороби infarction і клінічний вираз з Alzheimer disease: Nun Study. JAMA. 1997; 277: 813-817.
38. Sparks D.L., Sabbagh M.N., Connor DJ, et al. Аtorvastatin для оцінки мілд до модернізації Alzheimer disease: preliminary results. Arch Neurol. 2005; 62: 753-757.
39. Staekenborg S., Van der Flier W., Van Straaten E. та ін. Neurological signs in relation of type of cerebrovascular disease in vascular dementia. Stroke. 2008; 39: 317-322.
40. Wilcock G., Möbius H.J., Stöffler A. Двосторонній плакат, placebo-контрольоване multicentre вивчення мемантину в міллі до модеративної космічної дементії (MMM 500). Int. Clin. Psychopharmacol. 2002; 17: 297-305.
41. Woodward M., Brodaty H., Boundy K. Does executive impairment define a frontal variant of Alzheimer's disease? International Psychogeriatrics. 2010; 22: 1280-1290.
42. Zekry D., Hauw JJ, Gold G. Mixed dementia: epidemiology, diagnosis, and treatment. J Am Geriatr Soc. 2002; 50: 1431-1438.
43. Zekry D., Gold G. Management of Mixed Dementia. Drugs and Aging. 2010; 27: 715-728.
Деменція – це захворювання, що характеризується стійким і незворотним порушенням інтелектуальної діяльності, що супроводжується різними відхиленнями у поведінці, фізичному стані. Даний вид психічного розладу може виникнути через будь-яке інфекційне захворювання головного мозку, інсультів, травм мозку. Найчастіше таке захворювання відзначається в осіб похилого віку через різні мікроінсульти та вікові зміни.
Якщо деменція викликана двома чи більше захворюваннями, її називають змішаною. За своїм характером це таке ж велике, необоротне погіршення інтелектуальної діяльності, як і деменція. Для змішаної деменції характерні такі симптоми:
Проблеми з пам'яттю такі, як: забудькуватість, труднощі у запам'ятовуванні. Людина, що страждає на змішану деменцію, пам'ятати події далеких років, а точно сказати про те, що вона їла на сніданок, не може;
Різноманітні поведінкові розлади. Людина може поводитися неадекватно: гіперактивно або, навпаки, надто мляво. Як правило, в такі моменти він не усвідомлює дії;
Знижується розумова діяльність. При змішаній деменції досить складно виконувати прості дії додавання чи віднімання, розв'язання елементарних завдань. Людина неспроможна зрозуміти звернену щодо неї мова, і навіть висловити свої потреби, почуття на вербальному рівні;
Виникають різні когнітивні порушення, що характеризуються порушеннями причинно-наслідкових зв'язків. Людина дезорієнтується, їй нічого не цікаво.
 Крім інтелектуально-пізнавальних розладів, змішана деменція супроводжується гіпертонією та атеросклерозом. При захворюванні відбувається звуження кровоносних судин, поява бляшок, що призводить до підвищення тиску. Все це разом сприяє погіршенню загального стану людини, роблячи її непристосованою до суспільного життя.
Крім інтелектуально-пізнавальних розладів, змішана деменція супроводжується гіпертонією та атеросклерозом. При захворюванні відбувається звуження кровоносних судин, поява бляшок, що призводить до підвищення тиску. Все це разом сприяє погіршенню загального стану людини, роблячи її непристосованою до суспільного життя.
Для встановлення діагнозу змішана деменція необхідний кваліфікований лікар, який зіставить симптоми кожного окремого видупсихічних розладів, збере грамотний анамнез. Крім того, для уточнення знадобляться додаткові дослідження, наприклад, МРТ, загальний аналіз крові, виявлення динаміки артеріального тиску.
Вилікувати змішану деменцію неможливо, крім рідкісних випадків. Однак можна полегшити стан пацієнта за допомогою допоміжних ліків та процедур, а також допомогти йому пристосуватися до життя у суспільстві.
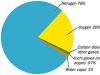
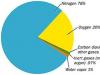
Так як змішана деменція відбувається через ураження головного мозку, судинних змін, приблизно половина пацієнтів також страждають на те, що також провокує деменцію.
Причини змішаної деменції
Як і будь-яке інше захворювання, змішана деменція розвивається через певні причини, основною з яких є судинна патологія. Вона може виникнути у будь-якому віці, але перевага діагностується у людей після 50 років. Судини зношуються не лише за віковими показниками.
 Неправильний спосіб життя: куріння, алкоголь, жирне харчування здатні прискорити погіршення якості судин. При приєднанні хвороби Альцгеймера до судинних патологій здебільшого провокується і змішана деменція.
Неправильний спосіб життя: куріння, алкоголь, жирне харчування здатні прискорити погіршення якості судин. При приєднанні хвороби Альцгеймера до судинних патологій здебільшого провокується і змішана деменція.
До всього вищезгаданого може додаватися і травма головного мозку. Однак травма може сама собою викликати хворобу. Травма провокує судинну патологію – витікає змішана деменція.
До основних факторів ризику, що призводять до виникнення судинних проблем, внаслідок яких може діагностуватись змішана деменція, відносять:
- куріння. Вже давно відомо, що ця шкідлива звичкапровокує забруднення як легких, а й самих судин. А тривале і часте куріння згубно як для судин, але й клітин головного мозку;
- цукровий діабет. Це захворювання саме по собі завдає непомірної шкоди кровоносним судинам, забиваючи їх бляшками, які складні для лікування;
- наявність гена апоЕ4. Цей ген можуть виявити лише після здачі спеціального аналізу. На жаль, цей ген провокує захворювання, хоч і ні стовідсоткової впевненості, що він активізується протягом життя, але ризик є;
- миготлива аритмія, постійна непідконтрольна гіпертонія, гіподинамія, метаболічний синдром.
У мозку є власний запас про резервних клітин. За наявності якогось захворювання, що протікає у мозку безсимптомно, хворі клітини замінюються здоровими, компенсуючи їх. У людей, які перенесли приховані інфекції, Зростає ризик того, що резерв здорових клітин швидко вичерпається, тим самим провокуючи змішану деменцію.
Все вищеперелічене це лише передумови, які за певних умов, можуть комбінуватися, викликаючи деменцію змішаного генезу.
Лікування та прогноз змішаної деменції
Для покращення самопочуття пацієнта обов'язково комплексне лікування, яка буде спрямована на корекцію всіх сторін нейрофізіологічних розладів Насамперед це лікарська терапія. Пацієнтам прописують препарати для розширення судин, нормалізації їхньої діяльності. Проводиться постійне динамічне спостереження за артеріальним тиском і при його стійкому порушенні виписують препарати для нормалізації тиску.
 За наявності хвороби Альцгеймера виписують препарати, що знижують наслідки патології. Лікарську терапіюважливо поєднувати із створенням психологічно сприятливої атмосфери. Для цього хворого облаштовують у тихому, спокійному місці, без дратівливих елементів: яскраве світло, гучні звуки. Корисний перегляд тихих спокійних передач. Зазвичай таким хворим потрібен хороший догляд, для цього краще найняти доглядальницю, яка перебуватиме з пацієнтом постійно. Психотерапія, музикотерапія та казка терапія поряд з чергуванням інших психотерапевтичних засобів дають непоганий ефект.
За наявності хвороби Альцгеймера виписують препарати, що знижують наслідки патології. Лікарську терапіюважливо поєднувати із створенням психологічно сприятливої атмосфери. Для цього хворого облаштовують у тихому, спокійному місці, без дратівливих елементів: яскраве світло, гучні звуки. Корисний перегляд тихих спокійних передач. Зазвичай таким хворим потрібен хороший догляд, для цього краще найняти доглядальницю, яка перебуватиме з пацієнтом постійно. Психотерапія, музикотерапія та казка терапія поряд з чергуванням інших психотерапевтичних засобів дають непоганий ефект.
– велике, стійке, зазвичай незворотне погіршення розумової діяльності, що виникла внаслідок поєднання двох або більше захворювань. Найчастіше розвивається при поєднанні хвороби Альцгеймера та судинного ураження головного мозку. Змішана деменція проявляється погіршенням пам'яті, когнітивними порушеннями, розладами поведінки, зниженням продуктивності інтелектуальної роботи та ознаками атеросклерозу чи гіпертонії. Діагноз виставляється на підставі анамнезу, поєднання симптомів, характерних для різних видівдеменції та даних додаткових досліджень. Лікування – фармакотерапія.

Загальні відомості
деменція, що виникає при поєднанні двох або кількох патологічних процесів. Зазвичай причиною розвитку стають цереброваскулярне захворювання та нейродегенеративне ураження головного мозку. Поширеність змішаної деменції невідома, припускають, що вона є різновидом деменції, що найчастіше зустрічається. За даними дослідників, у 50% пацієнтів із хворобою Альцгеймера виявляються судинні захворювання головного мозку, а у 75% хворих із судинною деменцією виявляються прояви нейродегенерації, але оцінити клінічну значущість другого патологічного процесу вдається не завжди. Лікування змішаної деменції здійснюють фахівці у галузі неврології та психіатрії.
Причини змішаної деменції
Найчастіше змішана деменція розвивається при поєднанні судинної патології та хвороби Альцгеймера (БА), проте є публікації, що вказують на інші можливі комбінації. Іноді при такій деменції виявляється відразу три патологічні процеси, наприклад, судинна патологія, нейродегенерація та наслідки травми. Часте поєднання бронхіальної астми і судинної патології при змішаній деменції пояснюється цілою низкою обставин. Обидва патологічні процеси мають одні й ті ж фактори ризику: зайва вага, куріння, стійке підвищення артеріального тиску, цукровий діабет, гіперліпідемію, миготливу аритмію, гіподинамію, метаболічний синдром та наявність гена апоЕ4. Зміни в головному мозку, що виникають в результаті одного захворювання, створюють передумови для розвитку іншого, що зумовлює швидкий розвиток змішаної деменції.
У здорового мозку є резерв клітин. Цей резерв певною мірою дозволяє компенсувати порушення, що виникають після загибелі частини клітин при судинних захворюваннях. Захворювання якийсь час протікає приховано, мозок продовжує функціонувати у межах норми. Приєднання хвороби Альцгеймера викликає додаткове ураження нейронів, відсутність резерву відбувається швидка декомпенсація мозкових функцій, виникають симптоми змішаної деменції.
При бронхіальній астмі в речовині мозку і стінках мозкових судин відкладаються сенільні бляшки (скупчення бета-амілоїду). Наявність таких бляшок стає причиною розвитку ангіопатії, яка зумовлює швидке велике ураження судин при приєднанні цереброваскулярного захворювання. Імовірність виникнення змішаної деменції залежить від віку хворого. У пацієнтів середнього віку переважають деменції, зумовлені одним захворюванням. У людей похилого віку частіше виявляється деменція, викликана двома або більше захворюваннями.
Симптоми змішаної деменції
Клінічна симптоматика визначається особливостями перебігу захворювань, які провокують змішану деменцію. Існує чотири типи взаємовідносин патологічних процесів. Перший - одне із захворювань протікає приховано і виявляється тільки при проведенні спеціальних досліджень, всі прояви деменції обумовлені другим захворюванням. Другий – симптоми захворювань при змішаній деменції підсумовуються. Третій – прояви одного захворювання посилюють симптоми іншого чи спостерігається взаємне посилення. Четвертий – симптоми конкурують одна з одною, прояви одного захворювання маскують ознаки іншого.
Найчастіше при змішаній деменції виявляються симптоми двох деменцій. Спостерігаються когнітивні розлади та порушення пам'яті, характерні для бронхіальної астми. В анамнезі виявляються гіпертонія, інсульт або атеросклероз. Типовими проявами змішаної деменції є порушення пам'яті, труднощі при спробі сконцентрувати увагу, складності при плануванні дій, зниження продуктивності та уповільнення інтелектуальної праці. Розлади просторової орієнтації, як правило, відсутні або слабко виражені.
Діагностика змішаної деменції
Діагноз змішана деменція встановлюють на підставі анамнезу, клінічної картини та результатів додаткових досліджень, що свідчать про одночасну наявність двох патологічних процесів. При цьому дані МРТ головного мозку або КТ головного мозку, що підтверджують наявність осередкових судинних уражень та ділянок церебральної атрофії, ще не є підставою для діагностики змішаної деменції. Фахівці вважають, що постановка діагнозу є обґрунтованою лише тоді, коли прояви чи динаміку перебігу деменції не можна пояснити одним захворюванням.
Насправді діагноз «змішана деменція» виставляють у трьох випадках. Перший – швидке збільшення когнітивних розладів після інсульту у пацієнта з бронхіальною астмою. Другий – прогресуюча деменція з ознаками ураження скронево-тім'яної області при нещодавно перенесеному інсульті та відсутності симптомів деменції до інсульту. Третій – одночасна наявність симптомів деменції при ХА та деменції судинного генезу у поєднанні з ознаками цереброваскулярного захворювання та нейродегенеративного процесу за даними нейровізуалізації.
При постановці діагнозу враховують, що хвороба Альцгеймера (особливо на ранніх стадіях) протікає відносно приховано, без драматичних проявів інсульту та явних змін під час проведення додаткових досліджень. Свідченням змішаної деменції при ураженні судин головного мозку є характерний анамнез, що включає прогресуючі розлади когнітивних функцій і порушення пам'яті. Як додаткову вказівку на можливість розвитку змішаної деменції при судинній патології розглядають наявність близьких родичів, які страждали або страждають на бронхіальну астму.
Лікування та прогноз змішаної деменції
Лікування при змішаній деменції має бути комплексним, спрямованим на можливу компенсацію всіх наявних порушень та профілактику подальшого прогресування захворювань, що є причиною ураження клітин головного мозку. Навіть якщо один із процесів протікає приховано або з незначною клінічною симптоматикою, у майбутньому він може стати причиною швидкого розвитку великого дефекту, тому потребує корекції нарівні із захворюванням, яке спричинило основні симптоми змішаної деменції.
Вживають заходів щодо нормалізації артеріального тиску. Використовують статини та лікарські засоби, що знижують ризик розвитку ішемії (антиагреганти) Пацієнтам, які страждають на змішану деменцію, призначають холіноміметики та інші препарати, що сприяють поліпшенню мозкового кровообігу. Щоб уповільнити розвиток когнітивного дефекту та розладів поведінки при ХА, застосовують антидементні засоби.
Поєднують із заходами щодо забезпечення безпеки та підвищення якості життя хворих на змішану деменцію. У домашніх умовах за необхідності монтують систему відеоспостереження, блокують включення електричних та газових приладів, наймають доглядальницю. Створюють комфортну обстановку з достатньою кількістю подразників (годинник із простим великим циферблатом, гарне освітлення, радіо, телевізор) для підтримки активності та збереження орієнтування в навколишньому просторі. По можливості направляють пацієнтів зі змішаною деменцією на музикотерапію, трудотерапію та групову психотерапію для збереження рухових та соціальних навичок.
– набуте недоумство, обумовлене органічним ураженням головного мозку. Може бути наслідком одного захворювання або мати поліетиологічний характер (стареча або сенільна деменція). Розвивається при судинних захворюваннях, хворобах Альцгеймера, травмах, новоутвореннях головного мозку, алкоголізмі, наркоманії, інфекціях ЦНС та деяких інших захворюваннях. Спостерігаються стійкі розлади інтелекту, афективні порушення та зниження вольових якостей. Діагноз встановлюється на підставі клінічних критеріїв та інструментальних досліджень (КТ, МРТ головного мозку). Лікування проводиться з урахуванням етіологічної форми деменції.
Загальні відомості
Деменція – стійке порушення вищої нервової діяльності, що супроводжується втратою набутих знань і навиків і зниженням здатність до навчання. Нині у світі налічується понад 35 мільйонів пацієнтів, які страждають на деменцію. Поширеність хвороби підвищується із віком. Згідно зі статистикою, важка деменція виявляється у 5%, легка – у 16% людей віком від 65 років. Лікарі припускають, що в майбутньому кількість хворих зростатиме. Це зумовлено збільшенням тривалості життя та покращенням якості медичної допомоги, що дозволяє запобігати летальному исходу навіть при тяжких травмах і захворюваннях головного мозку.
У більшості випадків набуте недоумство необоротне, тому найважливішим завданням медиків є своєчасна діагностикаі лікування захворювань, здатних викликати деменцію, а також стабілізація патологічного процесу у хворих з вже виниклим набутим недоумством. Лікування деменції здійснюють фахівці у галузі психіатрії у співпраці з неврологами, кардіологами та лікарями інших спеціальностей.
Причини розвитку деменції
Деменція виникає при органічному ураженні головного мозку внаслідок травми чи захворювання. В даний час виділяють понад 200 патологічних станів, здатних спровокувати розвиток деменції. Найпоширенішою причиною набутого недоумства є хвороба Альцгеймера, її частку припадає 60-70% від загальної кількості випадків деменції. На другому місці (близько 20%) знаходяться судинні деменції, зумовлені гіпертонічною хворобою, атеросклерозом та іншими подібними захворюваннями. У пацієнтів, які страждають на старечу (сенільну) деменцію, нерідко виявляється відразу кілька захворювань, що провокують набуте недоумство.
У молодому та середньому віці деменція може спостерігатися при алкоголізмі, наркоманії, черепно-мозкових травмах, доброякісних або злоякісних новоутвореннях. У деяких хворих набуте недоумство виявляється при інфекційних захворюваннях: СНІД, нейросифіліс, хронічний менінгіт або вірусний енцефаліт. Іноді деменція розвивається при тяжких хворобах внутрішніх органів, ендокринної патології та аутоімунних захворюваннях.
Класифікація деменції
З урахуванням переважного ураження тих чи інших ділянок мозку розрізняють чотири види деменції:
- Корковадеменція. Страждає переважно кора великих півкуль. Спостерігається при алкоголізмі, хворобі Альцгеймера та хворобі Піка (лобно-скроневої деменції).
- Підкірковадеменція. Страждають підкіркові структури. Супроводжується неврологічними порушеннями (тремтінням кінцівок, скутістю м'язів, розладами ходи та ін.). Виникає при хворобі Паркінсона, хвороби Хантінгтона та крововиливах у білу речовину.
- Корково-підкірковадеменція. Уражається як кора, і підкіркові структури. Спостерігається при судинній патології.
- Мультифокальнадеменція. У різних відділах ЦНС утворюються множинні ділянки некрозу та дегенерації. Неврологічні порушення дуже різноманітні і залежить від локалізації вогнищ поразки.
Залежно від обсягу поразки розрізняють дві форми деменції: тотальну та лакунарну. За лакунарної деменції страждають структури, відповідальні за певні види інтелектуальної діяльності. Провідну роль клінічної картині зазвичай грають розлади короткочасної пам'яті. Пацієнти забувають, де вони перебувають, що планували зробити, про що домовлялися лише кілька хвилин тому. Критика до свого стану збережена, емоційно-вольові порушення слабо виражені. Можуть виявлятися ознаки астенії: сльозливість, емоційна нестійкість. Лакунарна деменція спостерігається при багатьох захворюваннях, у тому числі на початковій стадії хвороби Альцгеймера.
За тотальної деменції спостерігається поступовий розпад особистості. Знижується інтелект, втрачаються здібності до навчання, страждає емоційно-вольова сфера. Звужується коло інтересів, зникає сором, стають незначними колишні моральні та моральні норми. Тотальна деменція розвивається при об'ємних утвореннях та порушення кровообігу в лобових частках.
Висока поширеність деменції у літніх людей зумовила створення класифікації сенільних деменцій:
- Атрофічний (альцгеймерівський) тип- Провокується первинною дегенерацією нейронів головного мозку.
- Судинний тип- Ураження нервових клітин виникає вдруге, внаслідок порушень кровопостачання головного мозку при судинній патології.
- Змішаний тип- Змішана деменція - являє собою поєднання атрофічної та судинної деменції.
Симптоми деменції
Клінічні прояви деменції визначаються причиною набутого недоумства, розміром та локалізацією ураженої ділянки. З урахуванням вираженості симптоматики та здібностей пацієнта до соціальної адаптації виділяють три стадії деменції. При деменції легкого ступеня хворий залишається критичним до того, що відбувається, і до власного стану. Він зберігає здатність до самообслуговування (може прати, готувати, робити прибирання, мити посуд).
При деменції помірного ступенякритику до свого стану частково порушено. При спілкуванні із хворим помітне явне зниження інтелекту. Пацієнт важко обслуговує себе, відчуває труднощі при використанні побутових приладів і механізмів: не може відповісти на телефонний дзвінок, відкрити або закрити двері. Необхідний догляд та нагляд. Тяжка деменція супроводжується повним розпадом особистості. Пацієнт не може одягнутися, вмитися, прийняти їжу чи сходити до туалету. Потрібне постійне спостереження.
Клінічні варіанти деменції
Деменція альцгеймерівського типу
Хвороба Альцгеймера була описана в 1906 німецьким психіатром Алоїсом Альцгеймером. До 1977 року цей діагноз виставляли тільки у випадках раннього недоумства (у віці 45-65 років), а при появі симптомів у віці старше 65 років діагностували сенільну деменцію. Потім було встановлено, що патогенез та клінічні прояви хвороби однакові незалежно від віку. В даний час діагноз хвороба Альцгеймера виставляється незалежно від часу появи перших клінічних ознакнабутого недоумства. До факторів ризику відносять вік, наявність родичів, які страждають на це захворювання, атеросклероз, гіпертонічну хворобу, зайву вагу, цукровий діабет, низьку рухову активність, хронічну гіпоксію, черепно-мозкові травми і недолік розумової активності протягом життя. Жінки хворіють частіше за чоловіків.
Першим симптомом стає виражене порушення короткочасної пам'яті за збереження критики до свого стану. Згодом розлади пам'яті посилюються, при цьому спостерігається рух назад у часі - пацієнт спочатку забуває нещодавні події, потім - те, що сталося в минулому. Хворий перестає впізнавати своїх дітей, приймає їх за давно померлих родичів, не знає, що робив сьогодні вранці, але може докладно розповісти про події свого дитинства, ніби вони сталися зовсім недавно. На місці втрачених спогадів можуть виникати конфабуляції. Критика до свого стану знижується.
У розгорнутій стадії хвороби Альцгеймера клінічна картина доповнюється емоційно-вольовими порушеннями. Хворі стають буркотливими та неуживливими, часто демонструють невдоволення словами та вчинками оточуючих, дратуються від будь-якої дрібниці. Надалі можливе виникнення марення шкоди. Пацієнти стверджують, що близькі навмисне залишають їх у небезпечних ситуаціях, підсипають отруту в їжу, щоб отруїти і заволодіти квартирою, говорять про них гидоти, щоб зіпсувати репутацію і залишити без захисту громадськості тощо. але й сусіди, соціальні працівникита інші люди, які взаємодіють з хворими. Можуть виявлятися й інші розлади поведінки: бродяжництво, нестримність і нерозбірливість у їжі та сексі, безглузді безладні дії (наприклад, перекладання предметів із місця на місце). Мова спрощується та збіднюється, виникають парафазії (використання інших слів замість забутих).
На заключній стадії хвороби Альцгеймера марення та порушення поведінки нівелюються через виражене зниження інтелекту. Пацієнти стають пасивними, малорухливими. Зникає потреба у прийомі рідини та їжі. Мова майже повністю втрачається. У міру посилення захворювання поступово втрачається здатність до пережовування їжі та самостійної ходьби. Через повну безпорадність хворі потребують постійного професійного догляду. Летальний результатнастає в результаті типових ускладнень (пневмонії, пролежнів та ін) або прогресування супутньої соматичної патології.
Діагноз хворобу Альцгеймера виставляють на підставі клінічних симптомів. Лікування симптоматичне. В даний час не існує лікарських препаратів та нелікарських методів, здатних вилікувати пацієнтів із хворобою Альцгеймера. Деменція неухильно прогресує та завершується повним розпадом психічних функцій. Середня тривалість життя після встановлення діагнозу становить менше 7 років. Чим раніше з'явилися перші симптоми, тим швидше посилюється деменція.
Судинна деменція
Розрізняють два види судинної деменції - що виникла після інсульту і що розвинулася внаслідок хронічної недостатності кровопостачання головного мозку. При постінсультному набутому недоумство в клінічній картині зазвичай превалюють вогнищеві розлади (порушення мови, парези та паралічі). Характер неврологічних порушень залежить від локалізації та розміру крововиливу або ділянки з порушеним кровопостачанням, якості лікування у перші години після інсульту та деяких інших факторів. При хронічних порушеннях кровопостачання переважають симптоми недоумства, а неврологічна симптоматика досить одноманітна і виражена менш яскраво.
Найчастіше судинна деменція виникає при атеросклерозі та гіпертонічній хворобі, рідше – при тяжкому цукровому діабеті та деяких ревматичних захворюваннях, ще рідше – при емболіях та тромбозах внаслідок скелетних травм, підвищення згортання крові та хвороб периферичних вен. Імовірність розвитку набутого недоумства збільшується при хворобах серцево-судинної системи, курінні та зайвій вазі.
Першою ознакою захворювання стають труднощі при спробі зосередитися, розсіяна увага, швидка стомлюваність, деяка ригідність розумової діяльності, проблеми планування та зниження здатності до аналізу Розлади пам'яті виражені менш різко, ніж за хвороби Альцгеймера. Відзначається деяка забудькуватість, але при «поштовху» у вигляді навідного питання або пропозиції кількох варіантів відповіді хворий легко згадує необхідну інформацію. У багатьох пацієнтів виявляється емоційна нестійкість, настрій знижений, можливі депресії та субдепресії.
Неврологічні порушення включають дизартрію, дисфонію, зміни ходи (шаркання, зменшення довжини кроку, «прилипання» підошв до поверхні), уповільнення рухів, збіднення жестикуляції та міміки. Діагноз виставляється на підставі клінічної картини, УЗДГ та МРА судин головного мозку та інших досліджень. Для оцінки тяжкості основної патології та складання схеми патогенетичної терапії пацієнтів направляють на консультації до відповідних фахівців: терапевта, ендокринолога, кардіолога, флеболога. Лікування - симптоматична терапія, терапія основного захворювання. Швидкість розвитку деменції визначається особливостями перебігу провідної патології.
Алкогольна деменція
Причиною алкогольної деменції стає тривале (протягом 15 років) зловживання спиртними напоями. Поряд із безпосереднім руйнівним впливом алкоголю на клітини головного мозку розвиток деменції зумовлений порушенням діяльності різних органів та систем, грубими розладами обміну та судинною патологією. Для алкогольної деменції характерні типові зміни особистості (огрубіння, втрата моральних цінностей, соціальна деградація) у поєднанні з тотальним зниженням розумових здібностей (розсіяність уваги, зниження здібностей до аналізу, планування та абстрактного мислення, розлад пам'яті).
Після повної відмови від спиртного та лікування алкоголізму можливе часткове відновлення, проте такі випадки дуже рідкісні. Через виражену патологічну тягу до спиртних напоїв, зниження вольових якостей і відсутність мотивації більшості хворих не вдається припинити прийом етанолвмісних рідин. Прогноз несприятливий, причиною смерті зазвичай стають соматичні захворювання, зумовлені вживанням алкоголю. Нерідко такі хворі гинуть внаслідок кримінальних інцидентів чи нещасних випадків.
Діагностика деменції
Діагноз «деменція» виставляється за наявності п'яти обов'язкових ознак. Перший – порушення пам'яті, які виявляються на підставі бесіди з пацієнтом, спеціального дослідження та опитування родичів. Другий - хоча б один симптом, що свідчить про органічну поразку головного мозку. У числі цих симптомів – синдром «три А»: афазія (порушення мови), апраксія (втрата здатності до цілеспрямованих дій при збереженні здатності до здійснення елементарних рухових актів), агнозія (розлади сприйняття, втрата здатності впізнавати слова, людей та предмети при збереженні дотику , слух і зір); зниження критики до власного стану та навколишньої дійсності; особистісні порушення (безпричинна агресивність, грубість, відсутність сорому).
Третя діагностична ознака деменції – порушення сімейної та соціальної адаптації. Четвертий – відсутність симптомів, характерних для делірію (втрати орієнтування в місці та часі, зорових галюцинацій та марення). П'ятий – наявність органічного дефекту, підтвердженого даними інструментальних досліджень (КТ та МРТ головного мозку). Діагноз «деменція» виставляється лише за наявності всіх перелічених ознакпротягом півроку та більше.
Деменцію найчастіше доводиться диференціювати з депресивною псевдодеменцією та функціональними псевдодеменціями, що виникають внаслідок авітамінозу. При підозрі на депресивний розлад психіатр враховує виразність та характер афективних порушень, наявність або відсутність добових коливань настрою та відчуття «болісного безпочуття» При підозрі на авітаміноз лікар вивчає анамнез (неповноцінне харчування, тяжкі ураження кишечника з тривалою діареєю) та виключає симптоми, характерні для дефіциту тих чи інших вітамінів (анемію при нестачі фолієвої кислоти, поліневрити при нестачі тіаміну тощо).
Прогноз при деменції
Прогноз при деменціях визначається основним захворюванням. При набутому недоумство, яке виникло внаслідок черепно-мозкових травм або об'ємних процесів ( , гематом), процес не прогресує. Нерідко спостерігається часткова, рідше повна редукція симптомів, обумовлена компенсаторними можливостями головного мозку. В гострому періоді прогнозувати ступінь відновлення дуже важко, результатом великого пошкодження може стати хороша компенсація зі збереженням працездатності, а результатом невеликого пошкодження - важка деменція з виходом на інвалідність і навпаки.
При деменціях, обумовлених прогресуючими захворюваннями, спостерігається неухильне посилення симптомів. Лікарі можуть лише уповільнити процес, здійснюючи адекватне лікування основної патології. Основними завданнями терапії у подібних випадках стає збереження навичок самообслуговування та здібностей до адаптації, продовження життя, забезпечення належного догляду та усунення неприємних проявів хвороби. Смерть настає внаслідок серйозного порушення життєвих функцій, пов'язаного з нерухомістю пацієнта, його нездатністю до елементарного самообслуговування та розвитком ускладнень, характерних для лежачих хворих.
Деменція(букв. переклад з латинського: dementia– «божевілля») – набуте недоумство, стан, при якому виникають порушення в когнітивний(пізнавальної) сфері: забудькуватість, втрата знань та навичок, якими людина володіла раніше, складності у придбанні нових.
Деменція – узагальнюючий термін. Немає такого діагнозу. Це розлад, який може зустрічатися при різних захворюваннях.
Деменція у цифрах та фактах:
- Згідно зі статистикою 2015 року, у світі проживає 47,5 мільйонів хворих на деменцію. Експерти вважають, що до 2050 року ця цифра збільшиться до 135,5 мільйонів, тобто приблизно втричі.
- Щороку лікарі діагностують 7,7 мільйона нових випадків деменції.
- Багато хворих не знають про свій діагноз.
- Хвороба Альцгеймера – найпоширеніша форма деменції. Вона трапляється у 80% пацієнтів.
- Деменція (придбане недоумство) та олігофренія (розумова відсталість у дітей) – два різні стани. Олігофренія є початковим недорозвиненням психічних функцій. При деменції вони були в нормі, але з часом почали розпадатися.
- У народі деменцію називають старечим маразмом.
- Деменція – це патологія, а чи не ознака нормального процесу старіння.
- У віці 65 років ризик захворіти на деменцію становить 10%, він сильно підвищується після 85 років.
- Термін «сенільна деменція» означає старече недоумство.
Які причини деменції? Як розвиваються порушення у головному мозку?
Вже після 20 років головний мозок людини починає втрачати нервові клітини. Тому невеликі проблеми з короткостроковою пам'яттю для людей похилого віку цілком нормальні. Людина може забути, куди він поклав ключі від автомобіля, як звати людину, з якою її познайомили в гостях місяць тому.Такі вікові зміни трапляються у всіх. Зазвичай вони не призводять до проблем у повсякденному житті. При деменції розлади виражені набагато сильніше. Через них виникають проблеми і у самого хворого, і у людей, які знаходяться поруч.
У основі розвитку деменції лежить загибель клітин мозку. Її причини можуть бути різними.
При яких захворюваннях трапляється деменція?
| Назва | Механізм ушкодження головного мозку, опис | Методи діагностики |
| Нейродегенеративні та інші хронічні захворювання |
||
| Хвороба Альцгеймера | Найпоширеніша форма деменції. За різними даними, трапляється у 60-80% пацієнтів. Під час хвороби Альцгеймера у клітинах головного мозку накопичуються аномальні білки:
|
|
| Деменція з тільцями Леві | Нейродегенеративне захворювання, друга за поширеністю форма деменції. За деякими даними, трапляється у 30% пацієнтів.
|
|
| Хвороба Паркінсона |  Хронічне захворювання, що характеризується загибеллю нейронів, що виробляють дофамін – речовина, необхідна передачі нервових імпульсів. При цьому в нервових клітинах утворюються тільця Леві (див. вище). Основним проявом хвороби Паркінсона є порушення рухів, але за поширення дегенеративних змін у мозку можуть виникати симптоми деменції. Хронічне захворювання, що характеризується загибеллю нейронів, що виробляють дофамін – речовина, необхідна передачі нервових імпульсів. При цьому в нервових клітинах утворюються тільця Леві (див. вище). Основним проявом хвороби Паркінсона є порушення рухів, але за поширення дегенеративних змін у мозку можуть виникати симптоми деменції. | Основний метод діагностики – огляд невролога. Іноді проводять позитронно-емісійну томографію – вона допомагає виявити низький рівень дофаміну у мозку. Інші дослідження (аналізи крові, КТ, МРТ) застосовують у тому, щоб виключити інші неврологічні захворювання. |
| Хвороба Гентінгтона | Спадкове захворювання, при якому синтезується в організмі мутантний білок mHTT. Він є токсичним для нервових клітин. Хорея Гентінгтона може розвиватися у будь-якому віці. Її виявляють і у 2-річних дітей, і у людей, старших за 80 років. Найчастіше перші симптоми з'являються у 30-50 років. Захворювання характеризується порушеннями рухів та психічними розладами. |
|
| Судинна деменція |  Загибель клітин мозку відбувається внаслідок порушення мозкового кровообігу. Порушення припливу крові призводить до того, що нейрони перестають отримувати необхідну кількість кисню та гинуть. Це відбувається при інсульті та цереброваскулярних захворюваннях. Загибель клітин мозку відбувається внаслідок порушення мозкового кровообігу. Порушення припливу крові призводить до того, що нейрони перестають отримувати необхідну кількість кисню та гинуть. Це відбувається при інсульті та цереброваскулярних захворюваннях. |
|
| Алкогольна деменція |  Виникає внаслідок поразки етиловим спиртомта продуктами його розпаду тканини головного мозку та мозкових судин. Нерідко алкогольна деменція розвивається після перенесеного нападу білої лихоманки або гострої алкогольної енцефалопатії. Виникає внаслідок поразки етиловим спиртомта продуктами його розпаду тканини головного мозку та мозкових судин. Нерідко алкогольна деменція розвивається після перенесеного нападу білої лихоманки або гострої алкогольної енцефалопатії. |
|
| Об'ємні утворення у порожнині черепа: пухлини головного мозку, абсцеси (гнійники), гематоми. |  Об'ємні утворення всередині черепа здавлюють головний мозок, порушують кровообіг мозкових судинах. Через це поступово починається процес атрофії. Об'ємні утворення всередині черепа здавлюють головний мозок, порушують кровообіг мозкових судинах. Через це поступово починається процес атрофії. |
|
| Гідроцефалія (водянка головного мозку) |  Деменція може розвиватися за особливої форми гідроцефалії – нормотензивної (без підвищення внутрішньочерепного тиску). Інша назва цього захворювання – синдром Хакіма-Адамса. Патологія виникає внаслідок порушення відтоку та всмоктування спинномозкової рідини. Деменція може розвиватися за особливої форми гідроцефалії – нормотензивної (без підвищення внутрішньочерепного тиску). Інша назва цього захворювання – синдром Хакіма-Адамса. Патологія виникає внаслідок порушення відтоку та всмоктування спинномозкової рідини. |
|
| Хвороба Піка |  Хронічне прогресуюче захворювання, що характеризується атрофією кори лобової та скроневих часток головного мозку. Причини захворювання остаточно невідомі. Фактори ризику: Хронічне прогресуюче захворювання, що характеризується атрофією кори лобової та скроневих часток головного мозку. Причини захворювання остаточно невідомі. Фактори ризику:
|
|
| Бічний аміотрофічний склероз |  Хронічне невиліковне захворювання, під час якого відбувається руйнування рухових нейронів головного та спинного мозку. Причини бічного аміотрофічного склерозу невідомі. Іноді він виникає у результаті мутації одного з генів. Основний симптом захворювання – паралічі різних м'язівале може також виникати і деменція. Хронічне невиліковне захворювання, під час якого відбувається руйнування рухових нейронів головного та спинного мозку. Причини бічного аміотрофічного склерозу невідомі. Іноді він виникає у результаті мутації одного з генів. Основний симптом захворювання – паралічі різних м'язівале може також виникати і деменція. |
|
| Спиноцеребеллярна дегенерація | Група захворювань, при яких розвиваються процеси дегенерації у мозочку, стовбурі головного мозку, спинному мозку. Основний прояв – порушення координації рухів. Найчастіше спиноцеребеллярная дегенерація має спадкову природу. |
|
| Хвороба Галлерворден - Шпатца | Рідкісне (3 хворих на мільйон осіб) спадкове нейродегенеративне захворювання, при якому в головному мозку відкладається залізо. Дитина народжується хворою, якщо хворі обоє батьків. |
|
| Інфекційні захворювання |
||
| ВІЛ-асоційована деменція | Викликається вірусом імунодефіциту людини. Вченим поки що невідомо, яким чином вірус ушкоджує головний мозок. | Аналіз крові на ВІЛ. |
| Вірусні енцефаліти |  Енцефаліт називають запалення речовини головного мозку. Вірусні енцефаліти можуть призводити до розвитку деменції. Енцефаліт називають запалення речовини головного мозку. Вірусні енцефаліти можуть призводити до розвитку деменції. Симптоми:
|
|
| Дефіцит фолієвої кислоти |  Дефіцит фолієвої кислоти (вітаміну B 9) в організмі може виникати внаслідок її недостатнього вмісту в їжі або порушення засвоєння при різних захворюваннях та патологічних станах (найчастіша причина – зловживання алкоголем). Дефіцит фолієвої кислоти (вітаміну B 9) в організмі може виникати внаслідок її недостатнього вмісту в їжі або порушення засвоєння при різних захворюваннях та патологічних станах (найчастіша причина – зловживання алкоголем). Гіповітаміноз B9 супроводжується різними симптомами. |
|
| Пелагра (дефіцит вітаміну B 3) |  Вітамін B 3 (вітамін PP, ніацин) необхідний синтезу молекул АТФ (аденозинтрифосфата) – основних носіїв енергії в організмі. Головний мозок є одним із найактивніших «споживачів» АТФ. Вітамін B 3 (вітамін PP, ніацин) необхідний синтезу молекул АТФ (аденозинтрифосфата) – основних носіїв енергії в організмі. Головний мозок є одним із найактивніших «споживачів» АТФ. Пеллагру часто називають хворобою трьох Д, так як її основні прояви - дерматит (ураження шкіри), діарея і деменція. | Діагноз встановлюють головним чином на підставі скарг хворого та даних клінічного огляду. |
| Інші захворювання та патологічні стани |
||
| Синдром Дауна |  Хромосомне захворювання. У людей із синдромом Дауна зазвичай у молодому віцірозвивається хвороба Альцгеймера. Хромосомне захворювання. У людей із синдромом Дауна зазвичай у молодому віцірозвивається хвороба Альцгеймера. | Діагностика синдрому Дауна до народження:
|
| Посттравматична деменція |  Виникає після перенесених черепно-мозкових травм, особливо якщо вони відбувалися неодноразово (наприклад, часто зустрічається в деяких видах спорту). Є докази, що одна черепно-мозкова травма підвищує ризик розвитку хвороби Альцгеймера у майбутньому. Виникає після перенесених черепно-мозкових травм, особливо якщо вони відбувалися неодноразово (наприклад, часто зустрічається в деяких видах спорту). Є докази, що одна черепно-мозкова травма підвищує ризик розвитку хвороби Альцгеймера у майбутньому. |
|
| Взаємодія деяких ліків | Деякі лікарські засоби при одночасному застосуванні можуть давати симптоми деменції. | |
| Депресія | Деменція може виникати і натомість депресивного розлади і навпаки. | |
| Змішана деменція | Виникає внаслідок поєднання двох чи трьох різних факторів. Наприклад, хвороба Альцгеймера може поєднуватися з судинною деменцією або деменцією з тільцями Леві. | |
Прояви деменції
Симптоми, у разі яких необхідно звернутися до лікаря:- Порушення пам'яті. Хворий не пам'ятає про те, що сталося нещодавно, тут же забуває ім'я людини, з якою її щойно познайомили, кілька разів перепитує те саме, не пам'ятає, що зробив або сказав кілька хвилин тому.
- Складнощі з виконанням простих, звичних завдань. Наприклад, домогосподарка, яка все життя займалася приготуванням їжі, більше не може зварити обід, не може згадати, які потрібні інгредієнти, в якому порядку їх потрібно опускати в каструлю.
- Проблеми у спілкуванні. Хворий забуває знайомі слова чи вживає їх неправильно, відчуває складнощі з підбором потрібних слів під час розмови.
- Порушення орієнтації біля. Людина, яка страждає на деменцію, може піти в магазин за звичним маршрутом і не знайти зворотну дорогу додому.
- Недалекоглядність. Наприклад, якщо залишити хворого посидіти з маленькою дитиною, то вона може забути про це та піти з дому.
- Порушення абстрактного мислення . Найяскравіше це проявляється під час роботи з цифрами, наприклад, при різних операціях із грошима.
- Порушення розташування речей. Хворий часто кладе речі не на їх звичні місця – наприклад, може залишити ключі від автомобіля у холодильнику. Причому постійно про це забуває.
- Різкі зміни настрою. Багато людей, які страждають на деменцію, стають емоційно нестабільними.
- Зміни особистості. Людина стає надмірно дратівливою, підозрілою, або починає постійно чогось боятися. Він стає украй упертим і практично не здатний змінити свою думку. Все нове, незнайоме сприймає як загрозу.
- Зміни поведінки. Багато хворих стають егоїстичними, грубими, безцеремонними. Вони скрізь ставлять першому плані свої інтереси. Можуть робити дивакуваті вчинки. Нерідко виявляють підвищений інтерес до молодих протилежної статі.
- Зниження ініціативи. Людина стає безініціативною, не виявляє інтересу до нових починань, пропозицій інших людей. Іноді хворий стає повністю байдужим до того, що відбувається навколо.
| Легка | Помірна | Важка |
|
|
|
Стадії деменції (класифікація ВООЗ, джерело:
| Рання | Середня | Пізня |
| Захворювання розвивається поступово, тому хворі та його родичі часто не помічають його симптоми та не звертаються вчасно до лікаря. Симптоми:
| Симптоми захворювання стають більш вираженими.:
| На цій стадії хворий практично повністю залежить від близьких і потребує постійного догляду. Симптоми:
|
Діагностика деменції
 Діагностикою та лікуванням деменції займаються неврологи, психіатри. Спочатку лікар розмовляє з пацієнтом і пропонує пройти прості тести, які допомагають оцінити пам'ять та пізнавальні здібності. Людину запитують про загальновідомі факти, просять пояснити значення простих слів і щось намалювати.
Діагностикою та лікуванням деменції займаються неврологи, психіатри. Спочатку лікар розмовляє з пацієнтом і пропонує пройти прості тести, які допомагають оцінити пам'ять та пізнавальні здібності. Людину запитують про загальновідомі факти, просять пояснити значення простих слів і щось намалювати. Важливо, щоб під час бесіди лікар-фахівець дотримувався стандартизованих методик, а не орієнтувався лише на свої враження про розумові здібності пацієнта – вони далеко не завжди бувають об'єктивними.
Когнітивні тести
 В даний час при підозрі на деменцію застосовують когнітивні тести, які багато разів були перевірені і з високою точністю можуть вказати на порушення пізнавальних здібностей. Більшість із них було створено у 1970-х роках і з того часу мало змінилося. Перший список із десяти простих питань розробив Генрі Ходкінс, фахівець у галузі геріатрії, який працював у Лондонському госпіталі.
В даний час при підозрі на деменцію застосовують когнітивні тести, які багато разів були перевірені і з високою точністю можуть вказати на порушення пізнавальних здібностей. Більшість із них було створено у 1970-х роках і з того часу мало змінилося. Перший список із десяти простих питань розробив Генрі Ходкінс, фахівець у галузі геріатрії, який працював у Лондонському госпіталі. Методика Ходкінса названа скороченою оцінкою ментального тесту (abbreviated mental test score, AMTS).
Питання тесту:
- Яким є ваш вік?
- Скільки зараз часу з точністю до години?
- Повторіть адресу, яку я вам зараз покажу.
- Який зараз рік?
- У якій лікарні та в якому місті ми зараз перебуваємо?
- Чи можете ви зараз дізнатися двох людей, яких бачили раніше (наприклад, лікаря, медсестру)?
- Назвіть дату народження.
- В якому році розпочалася Велика Вітчизняна війна(можна запитати про будь-яку іншу загальновідому дату)?
- Як звати нашого нинішнього президента (або іншу відому особистість)?
- Порахуйте у зворотному порядку від 20 до 1.
 Тест GPCOG
Тест GPCOG
Це більш простий у порівнянні з AMTS тест, у якому менше питань. Він дозволяє провести експрес-діагностику пізнавальних здібностей та, за необхідності, направити пацієнта на подальше обстеження.
Одне із завдань, яке має виконати випробуваний у процесі проходження тесту GPCOG – намалювати на колі циферблат, приблизно дотримуючись відстані між поділками, а потім відзначити на ньому певний час.
Якщо тест проводиться онлайн, лікар просто зазначає на веб-сторінці, на які питання пацієнт відповідає правильно, а потім програма сама автоматично видає результат.
Друга частина тесту GPCOG – бесіда зі родичем хворого (може бути проведена по телефону).
Лікар ставить 6 питань про те, як змінилося стан пацієнта за останні 5-10 років, на які можна відповісти «так», «ні» чи «не знаю»:
- Чи виникає більше проблем із запам'ятовуванням подій, що недавно відбулися, речей, якими користується хворий?
- Чи стало складніше згадувати розмови, які відбувалися кілька днів тому?
- Чи стало складніше шукати потрібні слова під час спілкування?
- Чи стало складніше розпоряджатися грошима, керувати особистим чи сімейним бюджетом?
- Чи стало складніше самостійно вчасно та правильно приймати ліки?
- Чи стало для пацієнта складніше користуватися громадським чи особистим транспортом (тут не маються на увазі проблеми, що виникли через інші причини, наприклад, через травми)?
Пацієнта оглядає лікар-невролог, за потреби інші фахівці.
Лабораторні та інструментальні дослідження, які найчастіше застосовуються при підозрі на деменцію, перераховані вище, під час розгляду причин.
Лікування деменції
 Лікування деменції залежить від причин. При дегенеративних процесах у мозку нервові клітини гинуть і можуть відновитися. Процес є незворотнім, захворювання постійно прогресує.
Лікування деменції залежить від причин. При дегенеративних процесах у мозку нервові клітини гинуть і можуть відновитися. Процес є незворотнім, захворювання постійно прогресує. Тому при хворобі Альцгеймера та інших дегенеративних захворюваннях повне лікування неможливо – принаймні сьогодні таких ліків не існує. Головне завдання лікаря – загальмувати патологічні процеси у головному мозку, не допустити подальшого наростання порушень у пізнавальній сфері.
Якщо процеси дегенерації в мозку не відбуваються, то симптоми деменції можуть бути оборотними. Наприклад, відновлення пізнавальної функції можливе після черепно-мозкових травм, гіповітамінозів.
Симптоми деменції рідко виникають раптово. Найчастіше вони наростають поступово. Деменції протягом тривалого часу передують когнітивні порушення, які поки що не можна назвати недоумством - вони виражені відносно слабо і не призводять до проблем у повсякденному житті. Але з часом вони наростають до деменції.
Якщо виявити ці порушення на ранніх стадіях і вжити відповідних заходів, то це допоможе відстрочити настання деменції, зменшити або запобігти зниженню працездатності, якості життя.
Догляд за хворим із деменцією
 Хворі на деменцію на пізніх стадіях потребують постійного догляду. Захворювання сильно змінює життя як самого пацієнта, а й тих, хто перебуває поруч, доглядає його. Ці люди зазнають підвищених емоційних та фізичних навантажень. Потрібно велике терпіння, щоб доглядати за родичем, який у будь-який момент може зробити щось неадекватне, створити небезпеку для себе та оточуючих (наприклад, кинути на підлогу непогашений сірник, залишити відкритим кран з водою, включити газову плиту та забути про неї), відреагувати бурхливими емоціями на будь-яку дрібницю.
Хворі на деменцію на пізніх стадіях потребують постійного догляду. Захворювання сильно змінює життя як самого пацієнта, а й тих, хто перебуває поруч, доглядає його. Ці люди зазнають підвищених емоційних та фізичних навантажень. Потрібно велике терпіння, щоб доглядати за родичем, який у будь-який момент може зробити щось неадекватне, створити небезпеку для себе та оточуючих (наприклад, кинути на підлогу непогашений сірник, залишити відкритим кран з водою, включити газову плиту та забути про неї), відреагувати бурхливими емоціями на будь-яку дрібницю. Через це хворі в усьому світі часто піддаються дискримінації, особливо в будинках для людей похилого віку, де їх доглядають чужі люди, часто недостатньо обізнані і не до кінця розуміють, що таке деменція. Іноді навіть медичний персонал поводиться з пацієнтами та їхніми родичами досить грубо. Ситуація покращиться, якщо суспільство більше знатиме про деменцію, ці знання допоможуть ставитися до таких хворих з більшим розумінням.
Профілактика деменції
 Деменція може розвиватися внаслідок різних причин, деякі з яких навіть не відомі науці. Не всі їх можуть бути усунені. Але існують фактори ризику, на які ви цілком можете вплинути.
Деменція може розвиватися внаслідок різних причин, деякі з яких навіть не відомі науці. Не всі їх можуть бути усунені. Але існують фактори ризику, на які ви цілком можете вплинути. Основні заходи щодо профілактики деменції:
- Відмова від куріння та вживання алкоголю.
- Здорове харчування . Корисні овочі, фрукти, горіхи, злаки, оливкова олія, нежирні сорти м'яса (куряча грудка, нежирна свинина, яловичина), риба, морепродукти Варто уникати надмірного вживання тваринних жирів.
- Боротьба з надмірною масою тіла. Намагайтеся стежити за своєю вагою, тримати її в нормі.
- Помірна фізична активність. Фізичні вправи позитивно позначаються на стані серцево-судинної та нервової системи.
- Намагайтеся займатися розумовою діяльністю. Наприклад, таке хобі, як гра в шахи, здатне знизити ризик деменції. Також корисно розгадувати кросворди, вирішувати різні головоломки.
- Уникайте травм голови.
- Уникайте інфекцій. Навесні необхідно дотримуватися рекомендацій щодо профілактики кліщового енцефаліту, переносниками якого є кліщі.
- Якщо вам більше 40 років – щорічно здавайте аналіз крові на цукор та холестерин.Це допоможе вчасно виявити цукровий діабет, атеросклероз, запобігти судинній деменції та багато інших проблем зі здоров'ям.
- Уникайте психоемоційної перевтоми, стресів. Намагайтеся повноцінно спати, відпочивати.
- Контролюйте рівень артеріального тиску. Якщо воно періодично підвищується – зверніться до лікаря.
- При появі перших симптомів порушень з боку нервової системи одразу звертайтеся до невролога.

 При цьому захворюванні в нейронах головного мозку накопичуються тільця Леві – бляшки, що складаються з білка альфа-синуклеїну. Виникає атрофія мозку.
При цьому захворюванні в нейронах головного мозку накопичуються тільця Леві – бляшки, що складаються з білка альфа-синуклеїну. Виникає атрофія мозку.