અપડેટ: નવેમ્બર 2019
મૂર્છા છે બેભાન, જે મગજની તીવ્ર ઓક્સિજન ભૂખમરાના પરિણામે થાય છે અને તે પ્રતિબિંબ અને વનસ્પતિ-વેસ્ક્યુલર વિકૃતિઓના દમન સાથે છે. આ ચેતનાની ક્ષણિક ખોટ છે.
મૂર્છાનું વર્ણન પ્રાચીન ચિકિત્સક એરેટિયસ દ્વારા કરવામાં આવ્યું હતું. કેપ્પાડોસિયા (આધુનિક તુર્કી) ના કિનારેથી મૂર્છા (સિન્કોપેશન, એટલે કે કાપવા) માટેનું ગ્રીક નામ ધીમે ધીમે ન્યૂ ઓર્લિયન્સ પહોંચ્યું, જ્યાં તે બ્લેક ઓર્કેસ્ટ્રાના જાઝ લયમાં જોડાયું.
ચેતનાના નુકશાનના કારણો
મગજનો આચ્છાદન ઓક્સિજનની અછત માટે અત્યંત સંવેદનશીલ છે. તે આચ્છાદનનો ભૂખમરો છે જે મૂર્છાનું મુખ્ય કારણ બને છે. મૂર્છાની ઊંડાઈ અને અવધિ ઓક્સિજનની ઉણપની તીવ્રતા અને અવધિ પર આધારિત છે. આવા ઉપવાસ અનેક પદ્ધતિઓ દ્વારા વિકાસ કરી શકે છે:
સેરેબ્રલ ઇસ્કેમિયા
આ કારણે ધમનીઓ દ્વારા અપર્યાપ્ત રક્ત પ્રવાહ છે:
- એથરોસ્ક્લેરોટિક તકતીઓ દ્વારા મગજને સપ્લાય કરતી રક્તવાહિનીઓના લ્યુમેનનું એમ્બોલિઝમ, થ્રોમ્બોસિસ, ખેંચાણ અથવા સાંકડી થવું
- અપૂરતું કાર્ડિયાક આઉટપુટ
- અથવા શિરાયુક્ત સ્થિરતા.
મેટાબોલિક ડિસઓર્ડર
- પ્રકાર દ્વારા) ઉપવાસ દરમિયાન
- ઇન્સ્યુલિન ઓવરડોઝ
- એન્ઝાઇમોપેથીની પૃષ્ઠભૂમિ સામે ગ્લુકોઝના ઉપયોગની વિકૃતિઓ
- એસીટોન જેવા કેટોન પદાર્થોના સંચય સાથે પ્રોટીન ચયાપચયમાં વિક્ષેપ પણ હોઈ શકે છે જે મગજના કોષોને ઝેર આપે છે
- આમાં વિવિધ ઝેરનો પણ સમાવેશ થાય છે (જુઓ,)
મૂર્છાનું વર્ગીકરણ
ઘટનાની મુખ્ય પરિસ્થિતિઓના આધારે, તમામ મૂર્છાને ત્રણ મોટા જૂથોમાં વહેંચવામાં આવે છે.
- પ્રતિબિંબ પીડાની પૃષ્ઠભૂમિ સામે વિકસે છે, ગંભીર ભય, ભાવનાત્મક તાણ, ઉધરસ, છીંક, પેશાબ પછી, ગળી જવા દરમિયાન, શૌચ દરમિયાન, આંતરિક અવયવોમાં પીડાની પૃષ્ઠભૂમિ સામે, શારીરિક પ્રવૃત્તિ દરમિયાન.
- ડાયાબિટીસ મેલીટસ, એમીલોઇડિસિસ, એન્ટિહાઇપરટેન્સિવ દવાઓ લેવાથી, પાર્કિન્સન રોગ, રક્ત પરિભ્રમણમાં ઘટાડો અથવા નસોમાં લોહીની જાળવણી સાથે સિંકોપ થઈ શકે છે.
- કાર્ડિયોજેનિક હૃદય અને રક્ત વાહિનીઓના રોગો સાથે સંકળાયેલા છે.
મૂર્છાના લક્ષણો
ચેતનાની ખોટ તરત જ પૂર્વવર્તી સમયગાળા દ્વારા થાય છે:
- ઉબકા, માથાનો દુખાવો
- મોઢામાં ખાટો સ્વાદ
- , આંખો સમક્ષ માખીઓનો ચમકારો, આંખોમાં અંધકાર
- ત્વચા અને મ્યુકોસ મેમ્બ્રેનનું નિસ્તેજ
- મૂર્છાના સમયગાળા દરમિયાન, સ્નાયુઓ હળવા હોય છે અને શરીર ગતિહીન હોય છે.
- વિદ્યાર્થીઓ વિસ્તરેલ હોય છે અને પ્રકાશને પ્રતિસાદ આપતા નથી, પલ્સ દુર્લભ અને સપાટી પર હોય છે, શ્વાસ ધીમો હોય છે અને બ્લડ પ્રેશર ઓછું થાય છે.
- ઊંડા મૂર્છા દરમિયાન, અનૈચ્છિક પેશાબ અને સ્નાયુમાં ખેંચાણ વિકસી શકે છે.
તંદુરસ્ત લોકોમાં મૂર્છા
સંપૂર્ણ સ્વસ્થ વ્યક્તિ, ચોક્કસ સંજોગોમાં, પોતાને મૂર્છાના તબક્કે લાવી શકે છે.
ભૂખમરો
સખત આહાર અને ઉપવાસ દરમિયાન, મગજ ગ્લુકોઝથી વંચિત રહે છે અને આચ્છાદનના ભૂખમરાનો મેટાબોલિક માર્ગ શરૂ કરે છે. જો તમે ખાલી પેટ પર સખત શારીરિક રીતે કામ કરવાનું શરૂ કરો છો, તો ભૂખથી બેહોશ થઈ જવું શક્ય છે.
મીઠાઈઓ અને સરળ કાર્બોહાઈડ્રેટ્સનો દુરુપયોગ
જો તમે મધ સાથે માત્ર મીઠાઈઓ અથવા ચા ખાઓ છો, તો પછી કાર્બોહાઇડ્રેટના સેવનના પ્રતિભાવમાં, સ્વાદુપિંડ ઇન્સ્યુલિનનો એક ભાગ લોહીમાં મુક્ત કરે છે. કાર્બોહાઇડ્રેટ સરળ હોવાથી, તે ઝડપથી શોષાય છે અને ખાધા પછી તરત જ લોહીમાં તેની સાંદ્રતા ઘણી વધારે છે. ઇન્સ્યુલિનનો એક ભાગ આ રક્ત ખાંડના સ્તર માટે પૂરતો હશે. પરંતુ પછી, જ્યારે બધી સરળ ખાંડનો ઉપયોગ કરવામાં આવે છે, ત્યારે લોહીમાં ઇન્સ્યુલિન હજી પણ કામ કરશે અને, ખાંડની ગેરહાજરીમાં, રક્ત પ્રોટીનને વિઘટિત કરવાનું શરૂ કરશે. પરિણામે, કેટોન બોડી લોહીમાં પ્રવેશ કરશે, જે એસીટોનની જેમ કામ કરશે, જે કોર્ટેક્સમાં મેટાબોલિક ડિસઓર્ડરનું કારણ બનશે અને મૂર્છાનું કારણ બનશે.
ઇજાઓ
ઈજાના કિસ્સામાં, ચેતનાનું નુકસાન ક્યાં તો થઈ શકે છે તીવ્ર દુખાવો, અને રક્તસ્રાવની પૃષ્ઠભૂમિ સામે. પેટની પોલાણની વાહિનીઓમાં મોટા ભાગના રક્તના સંચય અને મગજના રક્ત પ્રવાહના ઘટાડા સાથે બંને સ્થિતિઓ રક્ત પરિભ્રમણના કેન્દ્રિયકરણનું કારણ બને છે.
સ્ટફી રૂમ, ચુસ્ત બેલ્ટ અથવા કોલર
જો તમે ચુસ્ત કોલર અને બેલ્ટ સાથે કપડામાં લાંબા સમય સુધી ભરાયેલા ઓરડામાં અથવા પરિવહનમાં ઊભા રહો છો, તો તમે બેહોશ થઈ શકો છો.
ડર
ગંભીર ડર સાથે, મોબાઇલ ઓટોનોમિક નર્વસ સિસ્ટમ ધરાવતા લોકો બેહોશ થઈ શકે છે. હિસ્ટરિક્સમાં સમાન વસ્તુ જોઈ શકાય છે, જે શાબ્દિક રીતે વિચાર અને કલ્પનાની શક્તિથી કોર્ટેક્સને બંધ કરે છે.
અન્ય કારણો
- જો તમે ગરમીમાં ઠંડા પાણીમાં ડૂબકી લગાવો છો, તો તમે ગરદનની નળીઓમાં ખેંચાણનું કારણ બની શકો છો અને ચેતના ગુમાવી શકો છો.
- જ્યારે કોઈ વ્યક્તિ પર્વતો અથવા સમુદ્ર સપાટીથી વધુ ઊંચાઈ પર ચઢે છે, ત્યારે લોહીમાં ઓક્સિજનનું આંશિક દબાણ વધે છે. કોષો દ્વારા ઓક્સિજનનો ઓછો કાર્યક્ષમ ઉપયોગ થાય છે. ઓક્સિજન ભૂખમરો થઈ શકે છે.
- જો તમે લાંબા સમય સુધી સ્ટીમ બાથ લો અને ધ્યાન કેન્દ્રિત કરો, તો તમે ચેતના ગુમાવી શકો છો. સમાન નસીબ અન્ય કોઈપણ સાથે મેળવી શકાય છે હીટસ્ટ્રોક, ઉદાહરણ તરીકે, સની.
- જો તમે ધુમાડો શ્વાસમાં લેવાથી અથવા પુષ્કળ સિગારેટ પીવાથી બીમાર થાઓ છો, તો તમે મગજનો આચ્છાદનના કોષોમાં મેટાબોલિક અને હાયપોક્સિક વિકૃતિઓ મેળવી શકો છો.
- મોશન સિકનેસને કારણે તમે ચેતના ગુમાવી શકો છો.
- બીજો તબક્કો દારૂનો નશોમાત્ર ઊંઘ જ નહીં, પણ મૂર્છા પણ સામેલ હોઈ શકે છે. દારૂના ઝેર પછી ચેતના ગુમાવવી એ વધુ લાક્ષણિક છે.
- વધુ દુર્લભ કારણોમાં પવનનાં સાધનો વગાડવા અથવા વેઇટલિફ્ટિંગનો સમાવેશ થાય છે.
સગર્ભા સ્ત્રીઓમાં મૂર્છા
સગર્ભા સ્ત્રીને સામાન્ય રીતે બેહોશ ન થવું જોઈએ. જોકે એક રસપ્રદ પરિસ્થિતિમાં, મગજનો રક્ત પ્રવાહ બગાડવા માટે બહુવિધ પૂર્વજરૂરીયાતો બનાવવામાં આવે છે. ગર્ભ દ્વારા ખેંચાયેલ ગર્ભાશય માત્ર આંતરિક અવયવો પર જ તીવ્ર દબાણ લાવે છે, જેના કારણે વેનિસ સ્ટેસીસ, પણ હલકી કક્ષાના વેના કાવા પર પણ, હૃદયમાં વેનિસ પાછું બગડે છે અને હૃદય દ્વારા મગજમાં ધકેલવામાં આવતા લોહીના ભાગોને કંઈક અંશે ઘટાડે છે. તેથી, ઉગાડેલા પેટ સાથે તેની ભલામણ કરવામાં આવતી નથી:
- સ્વતંત્ર રીતે આગળ અને નીચે ઝુકાવ
- ચુસ્ત કપડાં અથવા અન્ડરવેર પહેરો
- કોલર અથવા સ્કાર્ફ સાથે ગરદન સ્ક્વિઝિંગ
- તમારી પીઠ પર સૂઈ જાઓ.
બાળજન્મ પછી તરત જ, મૂર્છાના સંકોચનના કારણો અદૃશ્ય થઈ જાય છે.
સગર્ભા સ્ત્રીઓમાં મૂર્છાનું બીજું સૌથી સામાન્ય કારણ એનિમિયા છે (જુઓ). સગર્ભાવસ્થા દરમિયાન, અજાત બાળકના વિકાસમાં આયર્નનો વધુ પડતો ખર્ચ થાય છે અને મુખ્ય ઓક્સિજન વાહક - હિમોગ્લોબિન માતાના રક્તને ક્ષીણ કરે છે. શ્રમ હેમરેજ પછી, એનિમિયા માત્ર ચાલુ રહે છે, પણ વધી શકે છે. તેથી, સગર્ભાવસ્થા દરમિયાન ઓછા હિમોગ્લોબિન અને લાલ રક્તકણોને સુધારવું, બાળજન્મ દરમિયાન લોહીની ખોટ ઘટાડવી અને પોસ્ટપાર્ટમ એનિમિયાની સારવાર કરવી ખૂબ જ મહત્વપૂર્ણ છે (જુઓ).
બેહોશ સ્ત્રી
ભૂતકાળની સદીઓની સૌમ્ય મહિલાઓ અને યુવતીઓ મામૂલી મૂર્છાની જોડણીની મદદથી બધી રોજિંદા મુશ્કેલીઓ અને નાજુક પરિસ્થિતિઓમાંથી છટકી જવાનું સારું સ્વરૂપ માનતી હતી. આ માર્ગને ચુસ્ત કાંચળીઓ, પાંસળીને સ્ક્વિઝ કરીને અને શ્વાસ લેવામાં મુશ્કેલી, એનિમિયા તરફ દોરી રહેલા આહાર પ્રતિબંધો અને ફ્રેન્ચ નવલકથાઓ વાંચવાથી છૂટી ગયેલી મોબાઇલ માનસિકતા દ્વારા સુવિધા આપવામાં આવી હતી. ખેડૂત અને બુર્જિયો મૂળના નેક્રાસોવ અને લેસ્કોવના પાત્રો ઘણી ઓછી વાર બેહોશ થવાથી પીડાતા હતા, અને ચેતનાના ઉન્મત્ત નુકશાનનો અનુભવ કર્યો ન હતો.
આજે, માસિક રક્તસ્રાવને કારણે સ્ત્રીઓ મોટાભાગે સંપૂર્ણ સ્વસ્થ હોય ત્યારે બેહોશ થઈ જાય છે. આ નીચેના કારણોસર થાય છે:
- સ્વાગતની ઉપેક્ષા નિર્ણાયક દિવસોઆયર્ન ધરાવતી તૈયારીઓ જે ભારે માસિક સ્રાવની પૃષ્ઠભૂમિ સામે તીવ્ર પોસ્ટહેમોરહેજિક એનિમિયાના વિકાસને અટકાવે છે,
- સારવાર ન કરાયેલ સ્ત્રીરોગવિજ્ઞાન અથવા હોર્મોનલ સમસ્યાઓની હાજરી જે વિક્ષેપ તરફ દોરી જાય છે સંકોચનગર્ભાશય અને માસિક સ્રાવમાં દુખાવો, ઇન્ડોમેથાસિન સાથે સરળતાથી રાહત.
બીમારીને કારણે બેહોશ થઈ જવું
વેસ્ક્યુલર રોગો
એથરોસ્ક્લેરોસિસ, ગરદન અને મગજની નળીઓનો સ્ટેનોસિસ ક્રોનિક ડિસઓર્ડર તરફ દોરી જાય છે મગજનો પરિભ્રમણ, જેમાં, યાદશક્તિ, ઊંઘ અને સાંભળવાની વિક્ષેપ સાથે, વિવિધ સમયગાળાની સામયિક સિંકોપ જોવા મળી શકે છે.
મગજની આઘાતજનક ઇજાઓ
માથાની ઇજાઓ (ઉશ્કેરાટ, મગજની ઇજાઓ) વિવિધ ઊંડાણોની ચેતનાના નુકશાન સાથે છે. મૂર્છા એ એક માપદંડ છે જેના દ્વારા ઉશ્કેરાટનું સ્પષ્ટ નિદાન કરવામાં આવે છે.
આઘાત
આંચકો (પીડાદાયક, ચેપી-ઝેરી) ઘણીવાર ક્ષતિગ્રસ્ત ચેતના સાથે હોય છે. ઇજાઓ અથવા આંતરિક અવયવોના રોગોના કિસ્સામાં, પીડા અથવા ઝેર વેસ્ક્યુલર પ્રતિક્રિયાઓની રીફ્લેક્સ સાંકળને ટ્રિગર કરે છે, જે મગજનો આચ્છાદનને અવરોધે છે.
હાર્ટ પેથોલોજીઓ
હૃદયની ખામીઓ અને મોટા જહાજોમાં અપર્યાપ્ત રક્ત પ્રવાહ ઉશ્કેરે છે મોટું વર્તુળરક્ત પરિભ્રમણ અને મગજનું અપૂરતું પોષણ. તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન ઘણીવાર હૃદયના સંકોચનમાં તીવ્ર ઘટાડાથી ચેતનાના નુકશાનથી જટિલ હોય છે. સિંકોપ સાથે પણ ગંભીર લયમાં ખલેલ છે: સિક સાઇનસ સિન્ડ્રોમ, ધમની ફાઇબરિલેશન, વેન્ટ્રિક્યુલર ફાઇબરિલેશન, ટ્રાન્સવર્સ હાર્ટ બ્લોક અને વારંવાર એક્સ્ટ્રાસિસ્ટોલ્સ. લાક્ષણિક ઉલ્લંઘનલય જેમાં ચેતનાના નુકશાનના હુમલાઓ છે - મોર્ગાગ્ની-એડમ્સ-સ્ટોક્સ સિન્ડ્રોમ.
પલ્મોનરી પેથોલોજીઓ
દાખ્લા તરીકે, શ્વાસનળીની અસ્થમા, ફેફસાં અને પેશીઓ વચ્ચેના ગેસ વિનિમયમાં વિક્ષેપ તરફ દોરી જાય છે. પરિણામે, ઓક્સિજન મગજમાં પૂરતા પ્રમાણમાં પ્રવેશતો નથી. ચેતનાની ખોટ પણ થ્રોમ્બોએમ્બોલિઝમ સાથે છે ફુપ્ફુસ ધમનીઅને પલ્મોનરી હાયપરટેન્શન.
ડાયાબિટીસ
ડાયાબિટીસ મેલીટસ હાઈપોગ્લાયકેમિઆ અને કીટોએસિડોસિસને કારણે ચેતનાના નુકશાન તરફ દોરી જાય છે, જે ઝડપથી કોમામાં વિકસી શકે છે. તેથી, ગ્લુકોઝ ઘટાડતી દવાઓની પદ્ધતિ અને ડોઝનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે.
યોનિમાર્ગ ચેતાના રીફ્લેક્સ ઝોનની બળતરા સાથેના રોગો
આ પાચન માં થયેલું ગુમડુંપેટ અને ડ્યુઓડેનમ, સ્વાદુપિંડનો સોજો, ખાસ કરીને વિનાશક, વૅગસ ચેતાના અતિશય બળતરાનું કારણ બને છે, જે હૃદયને પણ ઉત્તેજિત કરે છે. પરિણામે, સેરેબ્રલ કોર્ટેક્સને રક્ત પુરવઠાની સ્થિતિ બગડે છે.
અન્ય કારણો
- રક્તસ્રાવ, ઉલટી અથવા ઝાડાને કારણે પરિભ્રમણ કરતા લોહીના જથ્થામાં તીવ્ર ઘટાડો મગજને પૂરતા પ્રમાણમાં ઓક્સિજન પહોંચાડવાનું અશક્ય બનાવે છે.
- વેજિટેટીવ-વેસ્ક્યુલર ડાયસ્ટોનિયા વાસણોને સમયસર અને પર્યાપ્ત રીતે લ્યુમેનને બદલાતી જરૂરિયાતો માટે સમાયોજિત કરવાની મંજૂરી આપતું નથી. બાહ્ય વાતાવરણ. દબાણમાં અચાનક વધારો થવાને કારણે અવારનવાર મૂર્છા આવવાનું પરિણામ છે.
- ન્યુરોટોક્સિક સાપના ઝેર, આલ્કોહોલ અને તેના સરોગેટ્સ અને ઓર્ગેનોફોસ્ફરસ સંયોજનો સાથે ઝેર પણ બેહોશી તરફ દોરી જાય છે
- ચેતનાની ખોટ થઈ શકે છે આડઅસરન્યુરોલેપ્ટિક્સ, એન્ટિહાઇપરટેન્સિવ્સ, ગેન્ગ્લિઅન બ્લૉકર, ટ્રાંક્વીલાઇઝર, આઇસોનિયાઝિડ ડેરિવેટિવ્ઝ.
- મૂર્છા એ રેનલ નિષ્ફળતામાં યુરેમિયાનું પરિણામ હોઈ શકે છે.
- કેરોટીડ સાઇનસ બેરોસેપ્ટર્સની વધેલી સંવેદનશીલતા સિંકોપ તરફ દોરી શકે છે.
બાળકોમાં મૂર્છા
પુખ્ત વયના લોકો જેવા જ કારણોસર બાળકો મૂર્છાથી પીડાય છે. બાળકના શરીરની અનુકૂલનશીલ ક્ષમતાઓ નબળી હોવાથી, બાળકમાં દરેક મૂર્છાની જોડણી બાળરોગ ચિકિત્સક અને ન્યુરોલોજીસ્ટ દ્વારા તપાસવાનું એક કારણ છે. બાળકમાં ચેતનાના તદ્દન હાનિકારક ટૂંકા ગાળાના નુકશાન ગંભીર રોગોને છુપાવી શકે છે. નર્વસ સિસ્ટમઅથવા લોહી.
કિશોરમાં મૂર્છા
આ ઘણીવાર એક પરિણામ છે ઝડપી વૃદ્ધિ. છોકરીઓ વધુ વખત છુપાયેલા એનિમિયાથી પીડાય છે અને વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા, યુવાન લોકો - ડિસપ્લેસિયાથી કનેક્ટિવ પેશીહૃદય ઉદાહરણ તરીકે, પ્રોલેપ્સ જેવી નાની ખામી મિટ્રલ વાલ્વ, જે મોટાભાગે પાતળા, ઊંચા યુવાનોને અસર કરે છે, લગભગ એકમાત્ર આઘાતજનક અભિવ્યક્તિ એ છે કે આંખોમાં અંધારું પડવું અથવા અચાનક ઊભા થવા પર ચેતના ગુમાવવી.
મૂર્છા એ ચેતનાના નુકશાનથી કેવી રીતે અલગ છે?
તીવ્ર થ્રોમ્બોસિસ, એમ્બોલિઝમ અથવા વેસ્ક્યુલર ભંગાણ ઇસ્કેમિક અથવા હેમરેજિક સ્ટ્રોકનું કારણ બને છે, જે ચેતનાના નુકશાન સાથે શરૂ થઈ શકે છે. આ કિસ્સામાં, ચેતનાની ખોટ મૂર્છા કરતાં લાંબી અને ઊંડી છે. તે સરળતાથી કોમામાં જઈ શકતી હતી.
ચેતનાના વિક્ષેપ સાથેના એપીલેપ્સી (ઉદાહરણ તરીકે, એટોનિક હુમલા) પણ તદ્દન મૂર્છા નથી. વાઈના હુમલાનો આધાર ઉત્તેજનાની વિકૃતિ છે ચેતા કોષોછાલ જે ઉત્તેજના અને નિષેધના અસંતુલનને ઉત્તેજિત કરે છે, જે ન્યુરોસાયટ્સમાં મેટાબોલિક વિકૃતિઓનું કારણ બને છે.
કોઈ પણ સંજોગોમાં, બેહોશ થવું અને ચેતના ગુમાવવી એ તબીબી સહાય માટેનું કારણ છે. કટોકટીની સંભાળઅને ડૉક્ટર સાથે અનુગામી પરામર્શ.
મૂર્છા માટે મદદ
- બેહોશ થઈ ગયેલી વ્યક્તિને શરીરના સ્તરથી ઉપરના પગ સાથે સપાટ સપાટી પર સુવડાવવો જોઈએ, જો શક્ય હોય તો, ચેતનાના નુકશાનનું કારણ દૂર કરવું (ગરમીના સીધા સ્ત્રોતમાંથી દૂર કરો, ચુસ્ત પટ્ટો અને કોલર ખોલો, ગરદનને બિનજરૂરી વસ્તુઓથી મુક્ત કરો).
- તાજી હવાનો પ્રવાહ પ્રદાન કરો.
- એમોનિયા વરાળને શ્વાસમાં લેવા દો.
- તમારા કપાળ અને મંદિરો પર ઠંડા પાણીમાં પલાળેલા ટુવાલ મૂકો.
ચેતનાના નુકશાન માટે પ્રથમ સહાય
જો સામાન્ય મૂર્છા દરમિયાન લેવામાં આવેલા પગલાં પ્રથમ બે મિનિટમાં બિનઅસરકારક હોય, તો તમારે તાત્કાલિક એમ્બ્યુલન્સ ટીમને કૉલ કરવો જોઈએ, જે પ્રદાન કરી શકે છે વિશિષ્ટ સહાયઅને દર્દીને સારવાર માટે હોસ્પિટલમાં લઈ જાઓ અને ચેતના ગુમાવવાના કારણોને સ્પષ્ટ કરો.
સમીક્ષા
મૂર્છા એ ચેતનાની અચાનક અસ્થાયી ખોટ છે, સામાન્ય રીતે પતન સાથે.
ડોકટરો ઘણીવાર મૂર્છાને સિંકોપ તરીકે ઓળખે છે જેથી તે અન્ય સ્થિતિઓથી અલગ પડે જેમાં ચેતનાના કામચલાઉ નુકશાન, જેમ કે હુમલા અથવા ઉશ્કેરાટ.
મૂર્છા ખૂબ જ સામાન્ય છે, 40% જેટલા લોકો તેમના જીવનમાં ઓછામાં ઓછા એક વખત ચેતના ગુમાવે છે. પ્રથમ મૂર્છા એપિસોડ સામાન્ય રીતે 40 વર્ષની ઉંમર પહેલા થાય છે. જો ચેતનાના નુકશાનનો પ્રથમ એપિસોડ 40 વર્ષની ઉંમર પછી થાય છે, તો આ ગંભીર લાંબી માંદગી સૂચવી શકે છે. સૌથી સામાન્ય ન્યુરોજેનિક સિંકોપ મોટે ભાગે જોવા મળે છે કિશોરાવસ્થાછોકરીઓમાં.
સિંકોપનું તાત્કાલિક કારણ મગજમાં ઓક્સિજન સમૃદ્ધ રક્તના પ્રવાહમાં વિક્ષેપ છે. તેના કાર્યો અસ્થાયી રૂપે ક્ષતિગ્રસ્ત છે, અને વ્યક્તિ ચેતના ગુમાવે છે. આ સામાન્ય રીતે ભરાયેલા ઓરડામાં, ખાલી પેટ પર, ભય સાથે, ગંભીર ભાવનાત્મક આંચકા સાથે અને કેટલાક લોકોમાં, લોહીના દેખાવ સાથે અથવા શરીરની સ્થિતિમાં અચાનક ફેરફાર સાથે થાય છે. વ્યક્તિ ખાંસી, છીંક અથવા મૂત્રાશય ખાલી કરતી વખતે પણ બેહોશ થઈ શકે છે.
મૂર્છા માટે પ્રથમ સહાય એ વ્યક્તિને પડતી અટકાવવા અને તેને ઈજાથી બચાવવા માટે હોવી જોઈએ. જો કોઈને ખરાબ લાગતું હોય, તો તેને ટેકો આપો અને હળવેથી તેમને નીચે સુવડાવો, તેમના પગ ઉપર ઉભા કરો અથવા તેમને નીચે બેસો. બારીઓ ખોલીને અને તમારા કોલરને અનબટન કરીને તાજી હવા આપો. લોકોની મોટી ભીડ, ભીડ અને ગભરાટ ટાળવા માટે ગભરાટ ન બનાવવાનો પ્રયાસ કરો. જ્યારે મૂર્છા આવે છે, ત્યારે ચેતના સામાન્ય રીતે થોડી સેકંડમાં પાછી આવે છે, ઘણી વાર 1-2 મિનિટની અંદર, પરંતુ કેટલાક પ્રકારની મૂર્છાને તાત્કાલિક તબીબી સહાયની જરૂર હોય છે.
જો વ્યક્તિ 2 મિનિટની અંદર ચેતના પાછો ન મેળવે, તો કૉલ કરો એમ્બ્યુલન્સલેન્ડલાઇન પરથી 03, મોબાઇલ ફોનથી 112 અથવા 911 પર કૉલ કરીને.
મૂર્છાના લક્ષણો
મૂર્છા સામાન્ય રીતે અચાનક નબળાઈ અને ચક્કર આવે છે, ત્યારબાદ ચેતનાની ટૂંકી ખોટ થાય છે, જે સામાન્ય રીતે થોડીક સેકંડ સુધી ચાલે છે. આ ત્યારે થઈ શકે છે જ્યારે વ્યક્તિ બેઠી હોય, ઊભી હોય અથવા ખૂબ ઝડપથી ઊભી હોય.
કેટલીકવાર ચેતનાની ખોટ અન્ય ટૂંકા ગાળાના લક્ષણો દ્વારા થઈ શકે છે:
- બગાસું
- અચાનક બોલતા ચીકણો પરસેવો;
- ઉબકા
- વારંવાર ઊંડા શ્વાસ;
- અવકાશ અને સમય માં દિશાહિનતા;
- અસ્પષ્ટ દ્રષ્ટિ અથવા આંખો પહેલાં ફોલ્લીઓ;
- ટિનીટસ
પતન પછી, માથું અને હૃદય સમાન સ્તરે હોય છે, તેથી રક્ત મગજમાં વધુ સરળતાથી પહોંચે છે. સભાનતા લગભગ 20 સેકંડમાં પાછા આવવી જોઈએ; ઓછી વાર, મૂર્છા 1-2 મિનિટ સુધી ચાલે છે. ચેતનાની લાંબી ગેરહાજરી એ ભયજનક સંકેત છે. આ કિસ્સામાં, તમારે એમ્બ્યુલન્સને કૉલ કરવાની જરૂર છે.
બેહોશ થયા પછી, તમે 20 થી 30 મિનિટ સુધી નબળાઈ અને મૂંઝવણ અનુભવી શકો છો. વ્યક્તિ થાકેલા, સુસ્તી, ઉબકા અને પેટમાં અસ્વસ્થતા અનુભવી શકે છે, અને પતન પહેલાં શું થયું તે કદાચ યાદ ન હોય.
મૂર્છા કે સ્ટ્રોક?
સ્ટ્રોક દરમિયાન ચેતનાની ખોટ થઈ શકે છે - સેરેબ્રોવેસ્ક્યુલર અકસ્માત. સ્ટ્રોક, મૂર્છાથી વિપરીત, હંમેશા તાત્કાલિક તબીબી ધ્યાનની જરૂર પડે છે અને તે જીવન માટે જોખમી છે. જો વ્યક્તિ 2 મિનિટથી વધુ સમય સુધી ભાનમાં ન આવે અથવા બેહોશ થયા પછી પીડિત વિકસે તો સ્ટ્રોકની શંકા થઈ શકે છે. નીચેના લક્ષણો:
- ચહેરો એક બાજુ તરફ વળ્યો છે, વ્યક્તિ સ્મિત કરી શકતો નથી, તેના હોઠ ઝૂકી ગયા છે અથવા તેની પોપચાંની નીચી થઈ ગઈ છે;
- વ્યક્તિ એક અથવા બંને હાથ ઉભા કરી શકતી નથી અને પકડી શકતી નથી ઊભી સ્થિતિનબળાઇ અથવા નિષ્ક્રિયતાને કારણે;
- વાણી અસ્પષ્ટ બની જાય છે.
મૂર્છાના કારણો (ચેતનાનું નુકશાન)
સિંકોપ દરમિયાન સભાનતા ગુમાવવી એ મગજમાં લોહીના પ્રવાહમાં અસ્થાયી ઘટાડા સાથે સંકળાયેલ છે. આ પ્રકારના રુધિરાભિસરણ વિકારના કારણો ખૂબ જ વૈવિધ્યસભર છે.
ચેતનાના નુકશાનના કારણ તરીકે નર્વસ સિસ્ટમમાં વિક્ષેપ
મોટેભાગે, ચેતનાનું નુકશાન ઓટોનોમિક નર્વસ સિસ્ટમની અસ્થાયી ખામી સાથે સંકળાયેલું છે. આ પ્રકારની મૂર્છા કહેવામાં આવે છે ન્યુરોજેનિક અથવા વનસ્પતિ સિંકોપ.
ઓટોનોમિક નર્વસ સિસ્ટમ હૃદયના ધબકારા અને બ્લડ પ્રેશર નિયમન સહિત બેભાન શરીરના કાર્યો માટે જવાબદાર છે. વિવિધ બાહ્ય ઉત્તેજના, ઉદાહરણ તરીકે, ડર, લોહીની દૃષ્ટિ, ગરમી, પીડા અને અન્ય, ઓટોનોમિક નર્વસ સિસ્ટમની કામગીરીને અસ્થાયી રૂપે વિક્ષેપિત કરી શકે છે, જે બ્લડ પ્રેશરમાં ઘટાડો અને મૂર્છા તરફ દોરી જાય છે.
ઓટોનોમિક નર્વસ સિસ્ટમનું કાર્ય હૃદયની મંદી સાથે પણ સંકળાયેલું છે, જે બ્લડ પ્રેશરમાં ટૂંકા ગાળાના ઘટાડા તરફ દોરી જાય છે અને મગજને રક્ત પુરવઠામાં વિક્ષેપ લાવે છે. તેને વાસોવાગલ સિંકોપ કહેવામાં આવે છે.
કેટલીકવાર ઉધરસ, છીંક કે હસતી વખતે ઓટોનોમિક નર્વસ સિસ્ટમ ઓવરલોડ થઈ જાય છે અને ચેતનાનું નુકશાન થાય છે. આ પ્રકારની મૂર્છાને સિચ્યુએશનલ કહેવામાં આવે છે.
વધુમાં, મૂર્છા એક સીધી સ્થિતિમાં લાંબા સમય સુધી ઊભા રહેવા સાથે સંકળાયેલ હોઈ શકે છે. સામાન્ય રીતે, જ્યારે કોઈ વ્યક્તિ ઉભી રહે છે અથવા બેસે છે, ત્યારે ગુરુત્વાકર્ષણને કારણે કેટલાક લોહી નીચે તરફ વહે છે અને હાથ અને પગમાં પૂલ થાય છે. સામાન્ય રક્ત પરિભ્રમણ જાળવવા માટે, હૃદય થોડું સખત કામ કરવાનું શરૂ કરે છે, રક્તવાહિનીઓ થોડી સાંકડી થાય છે, શરીરમાં પૂરતું બ્લડ પ્રેશર જાળવી રાખે છે.
કેટલાક લોકોમાં, આ પદ્ધતિ વિક્ષેપિત થાય છે, અને હૃદય અને મગજને રક્ત પુરવઠો અસ્થાયી રૂપે વિક્ષેપિત થાય છે. જવાબમાં, હૃદય ખૂબ જ ઝડપથી ધબકવાનું શરૂ કરે છે, અને શરીર નોરેપિનેફ્રાઇન ઉત્પન્ન કરે છે, એક તણાવ હોર્મોન. આ ઘટનાને પોસ્ચરલ ટાકીકાર્ડિયા કહેવામાં આવે છે અને તે ચક્કર, ઉબકા, પરસેવો, ઝડપી ધબકારા અને બેહોશી જેવા લક્ષણોનું કારણ બની શકે છે.
કેરોટીડ સાઇનસ સિન્ડ્રોમ
કેરોટીડ સાઇનસ એ ગરદનના મધ્ય ભાગની બાજુની સપાટી પરનો સપ્રમાણ વિસ્તાર છે. આ એક મહત્વપૂર્ણ ક્ષેત્ર છે, જે સંવેદનશીલ કોષોથી સમૃદ્ધ છે - રીસેપ્ટર્સ, જે સામાન્ય બ્લડ પ્રેશર, હૃદય કાર્ય અને રક્ત વાયુની રચના જાળવવા માટે જરૂરી છે. કેટલાક લોકોમાં, જ્યારે કેરોટીડ સાઇનસ પર આકસ્મિક યાંત્રિક અસર થાય ત્યારે સિંકોપ (બેહોશી) થઈ શકે છે - તેને કેરોટીડ સાઇનસ સિન્ડ્રોમ કહેવામાં આવે છે.
ઓર્થોસ્ટેટિક હાયપોટેન્શન એ વૃદ્ધોમાં મૂર્છાનું કારણ છે
બેહોશીનું બીજું સૌથી સામાન્ય કારણ બ્લડ પ્રેશરમાં ઘટાડો હોઈ શકે છે જ્યારે વ્યક્તિ અચાનક ઊભી થાય છે - ઓર્થોસ્ટેટિક હાયપોટેન્શન. આ ઘટના વૃદ્ધ લોકોમાં વધુ સામાન્ય છે, ખાસ કરીને 65 વર્ષની ઉંમર પછી.
આડીથી ઊભી સુધી શરીરની સ્થિતિમાં અચાનક ફેરફાર ગુરુત્વાકર્ષણના પ્રભાવ હેઠળ શરીરના નીચેના ભાગોમાં લોહીનો પ્રવાહ તરફ દોરી જાય છે, જેના કારણે કેન્દ્રીય વાહિનીઓમાં બ્લડ પ્રેશર ઘટી જાય છે. સામાન્ય રીતે નર્વસ સિસ્ટમ હૃદયના ધબકારા વધારીને, રક્તવાહિનીઓને સંકુચિત કરીને અને આમ બ્લડ પ્રેશરને સ્થિર કરીને તેનું નિયમન કરે છે.
ઓર્થોસ્ટેટિક હાયપોટેન્શન સાથે, નિયમનકારી પદ્ધતિ વિક્ષેપિત થાય છે. તેથી, ઝડપી દબાણ પુનઃસ્થાપિત થતું નથી, અને મગજમાં રક્ત પરિભ્રમણ અમુક સમયગાળા માટે વિક્ષેપિત થાય છે. આ બેહોશ થવા માટે પૂરતું છે.
ઓર્થોસ્ટેટિક હાયપોટેન્શનના સંભવિત કારણો:
- ડિહાઇડ્રેશન એ એવી સ્થિતિ છે જેમાં શરીરમાં પ્રવાહીનું પ્રમાણ ઘટે છે અને બ્લડ પ્રેશર ઘટે છે, જેનાથી હૃદયને સ્થિર થવું મુશ્કેલ બને છે, અને મૂર્છાનું જોખમ વધે છે;
- ડાયાબિટીસ મેલીટસ - વારંવાર પેશાબ સાથે, જે નિર્જલીકરણ તરફ દોરી શકે છે; વધુમાં, હાઈ બ્લડ સુગર લેવલ બ્લડ પ્રેશરને નિયંત્રિત કરવા માટે જવાબદાર ચેતાને નુકસાન પહોંચાડે છે;
- દવાઓ - હાયપરટેન્શન માટેની કોઈપણ દવાઓ, તેમજ કોઈપણ એન્ટીડિપ્રેસન્ટ્સ, ઓર્થોસ્ટેટિક હાયપોટેન્શનનું કારણ બની શકે છે;
- ન્યુરોલોજીકલ રોગો- નર્વસ સિસ્ટમને અસર કરતા રોગો (ઉદાહરણ તરીકે, પાર્કિન્સન રોગ) ઓર્થોસ્ટેટિક હાયપોટેન્શનનું કારણ બની શકે છે.
હૃદય રોગ - કાર્ડિયાક સિંકોપનું કારણ
હૃદય રોગ મગજમાં રક્ત પુરવઠામાં વિક્ષેપ પણ લાવી શકે છે અને ચેતનાના કામચલાઉ નુકશાન તરફ દોરી શકે છે. આ પ્રકારની મૂર્છાને કાર્ડિયાક સિંકોપ કહેવામાં આવે છે. ઉંમર સાથે તેનું જોખમ વધે છે. અન્ય જોખમ પરિબળો:
- હૃદયના કોષમાં દુખાવો (એન્જાઇના);
- હૃદયરોગનો હુમલો થયો;
- હૃદયના સ્નાયુની રચનાની પેથોલોજી (કાર્ડિયોમાયોપેથી);
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG) પર અસાધારણતા;
- ચેતવણીના લક્ષણો વિના પુનરાવર્તિત અચાનક મૂર્છા.
જો તમને શંકા છે કે મૂર્છા હૃદય રોગને કારણે છે, તો તમારે શક્ય તેટલી વહેલી તકે ચિકિત્સકની સલાહ લેવી જોઈએ.
રીફ્લેક્સ એનોક્સિક સ્પાસમ
રીફ્લેક્સ એનોક્સિક આંચકી એ મૂર્છાનો એક પ્રકાર છે જે યોનિમાર્ગના વધુ પડતા ભારને કારણે ટૂંકા ગાળાના કાર્ડિયાક અરેસ્ટ પછી વિકસે છે. તે 12 ક્રેનિયલ ચેતાઓમાંની એક છે જે માથાથી નીચે ગરદન, છાતી અને પેટની પોલાણ. રિફ્લેક્સ એનોક્સિક હુમલા નાના બાળકોમાં વધુ સામાન્ય છે, ખાસ કરીને જ્યારે બાળક અસ્વસ્થ હોય.
મૂર્છાના કારણોનું નિદાન
મોટેભાગે, મૂર્છા જોખમી નથી અને તેને સારવારની જરૂર નથી. પરંતુ કેટલાક કિસ્સાઓમાં, બેહોશ થયા પછી, તમારે કોઈ રોગને કારણે ચેતનાનું નુકસાન થયું છે કે કેમ તે શોધવા માટે તમારે ડૉક્ટરનો સંપર્ક કરવો જોઈએ. ન્યુરોલોજીસ્ટનો સંપર્ક કરો જો:
- પ્રથમ વખત મૂર્છા આવી;
- તમે નિયમિતપણે સભાનતા ગુમાવો છો;
- ચેતનાના નુકશાનને કારણે ઇજા;
- તમે પીડાઈ રહ્યા છો ડાયાબિટીસઅથવા હૃદય રોગ (દા.ત., કંઠમાળ);
- ગર્ભાવસ્થા દરમિયાન મૂર્છા આવી;
- બેહોશ થતાં પહેલાં તમને છાતીમાં દુખાવો, અનિયમિત ધબકારા અથવા ધબકારા;
- બ્લેકઆઉટ દરમિયાન, પેશાબ અથવા શૌચ અનૈચ્છિક રીતે થયું;
- તમે થોડી મિનિટો માટે બેભાન હતા.
નિદાન દરમિયાન, ડૉક્ટર મૂર્છા અને તાજેતરની બિમારીઓના સંજોગો વિશે પૂછશે, અને તમારું બ્લડ પ્રેશર પણ માપશે અને સ્ટેથોસ્કોપ વડે તમારા ધબકારા સાંભળશે. વધુમાં, ચેતનાના નુકશાનના કારણોનું નિદાન કરવા માટે વધારાના સંશોધનની જરૂર પડશે.
ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG)જ્યારે શંકા હોય કે મૂર્છા હૃદયરોગને કારણે થઈ હોય ત્યારે સૂચવવામાં આવે છે. ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG) હૃદયની લય રેકોર્ડ કરે છે અને વિદ્યુત પ્રવૃત્તિહૃદય ઇલેક્ટ્રોડ્સ (નાની સ્ટીકી ડિસ્ક) હાથ, પગ અને છાતી સાથે જોડાયેલા હોય છે અને વાયરનો ઉપયોગ કરીને ECG મશીન સાથે જોડાયેલા હોય છે. દરેક ધબકારા એક વિદ્યુત સંકેત બનાવે છે. ECG આ સંકેતોને કાગળ પર નોંધે છે, કોઈપણ અસાધારણતા રેકોર્ડ કરે છે. પ્રક્રિયા પીડારહિત છે અને લગભગ પાંચ મિનિટ લે છે.
કેરોટીડ સાઇનસ મસાજમૂર્છાના કારણ તરીકે કેરોટીડ સાઇનસ સિન્ડ્રોમને નકારી કાઢવા માટે ડૉક્ટર દ્વારા કરવામાં આવે છે. જો મસાજથી ચક્કર આવે છે, હૃદયની લયમાં ખલેલ અથવા અન્ય લક્ષણો જોવા મળે છે, તો પરીક્ષણ હકારાત્મક માનવામાં આવે છે.
રક્ત પરીક્ષણોતમને ડાયાબિટીસ અને એનિમિયા (એનિમિયા) જેવા રોગોને બાકાત રાખવા દે છે.
બ્લડ પ્રેશર માપનઓર્થોસ્ટેટિક હાયપોટેન્શન શોધવા માટે સુપિન અને સ્થાયી સ્થિતિમાં. ઓર્થોસ્ટેટિક હાયપોટેન્શનમાં, જ્યારે વ્યક્તિ ઊભી થાય છે ત્યારે બ્લડ પ્રેશર ઝડપથી ઘટી જાય છે. જો પરીક્ષણના પરિણામો તબીબી સ્થિતિ દર્શાવે છે, જેમ કે હૃદય રોગ અથવા ઓર્થોસ્ટેટિક હાયપોટેન્શન, તો તમારા ડૉક્ટર સારવાર સૂચવી શકે છે.
મૂર્છા માટે પ્રથમ સહાય
જ્યારે કોઈ વ્યક્તિ બેહોશ થઈ જાય ત્યારે ચોક્કસ પગલાં લેવા જોઈએ. માથામાં લોહીના પ્રવાહમાં વધારો કરવા માટે વ્યક્તિને એવી રીતે સ્થાન આપવું જરૂરી છે. આ કરવા માટે, ફક્ત તમારા પગ નીચે કંઈક મૂકો, તેને ઘૂંટણ પર વાળો અથવા તેને ઉપર કરો. જો તમારી પાસે સૂવા માટે ક્યાંય ન હોય, તો તમારે નીચે બેસીને તમારા ઘૂંટણની વચ્ચે તમારું માથું મૂકવાની જરૂર છે. આમ કરવાથી સામાન્ય રીતે મૂર્છા અટકાવવામાં મદદ મળશે.
જો કોઈ વ્યક્તિ 1-2 મિનિટની અંદર ચેતનામાં પાછો ન આવે, તો તમારે નીચેના કરવાની જરૂર છે:
- તેને તેની બાજુ પર મૂકો, એક પગ અને એક હાથ દ્વારા સપોર્ટેડ;
- તમારા માથાને પાછળ નમાવો અને તમારી રામરામને ખોલવા માટે ઉપાડો
વાયુમાર્ગ; - તમારા શ્વાસ અને પલ્સની સતત દેખરેખ રાખો.
પછી તમારે લેન્ડલાઇન ફોનથી 03, મોબાઇલ ફોનથી 112 અથવા 911 પર કૉલ કરીને એમ્બ્યુલન્સને કૉલ કરવો જોઈએ અને જ્યાં સુધી ડૉક્ટરો ન આવે ત્યાં સુધી વ્યક્તિ સાથે રહેવું જોઈએ.
મૂર્છા પછી સારવાર
મોટાભાગની મૂર્છાને સારવારની જરૂર હોતી નથી, પરંતુ તમારા ડૉક્ટર માટે તેને નકારી કાઢવું મહત્વપૂર્ણ છે શક્ય રોગોજે ચેતનાના નુકશાનનું કારણ બની શકે છે. જો બાદમાં તપાસ દરમિયાન મળી આવે, તો તમારે સારવારની જરૂર પડશે. ઉદાહરણ તરીકે, જો તમને ડાયાબિટીસ હોવાનું નિદાન થયું હોય, તો આહાર, કસરત અને દવાઓ તમારા બ્લડ સુગરના સ્તરને ઘટાડવામાં મદદ કરી શકે છે. બ્લડ પ્રેશરમાં વધઘટ, લયમાં વિક્ષેપ અથવા એથરોસ્ક્લેરોસિસ સાથે સંકળાયેલ કાર્ડિયોવેસ્ક્યુલર રોગોની સારવાર પણ વારંવાર સિંકોપની સંભાવનાને ઘટાડે છે.
જો મૂર્છા એ ન્યુરોજેનિક પ્રકૃતિની હોય અથવા પરિસ્થિતિગત હોય, તો તમારે તે કારણોને ટાળવાની જરૂર છે જે સામાન્ય રીતે ચેતનાના નુકશાન તરફ દોરી જાય છે: ભરાયેલા અને ગરમ ઓરડાઓ, ઉત્તેજના, ભય. તમારા પગ પર ઊભા રહીને ઓછો સમય પસાર કરવાનો પ્રયાસ કરો. જો તમે લોહી અથવા તબીબી પ્રક્રિયાઓને જોઈને બેહોશ થઈ જાઓ છો, તો તમારા ડૉક્ટર અથવા નર્સને જણાવો જેથી તમે સૂઈ જાઓ ત્યારે તેઓ પ્રક્રિયા કરી શકે. જ્યારે તે નક્કી કરવું મુશ્કેલ હોય છે કે કઈ પરિસ્થિતિઓને કારણે તમે બેહોશ થઈ જાઓ છો, ત્યારે તમારા ડૉક્ટર તમારા મૂર્છાના સ્પેલ્સની આસપાસના સંજોગોને રેકોર્ડ કરવા માટે સિમ્પટમ ડાયરી રાખવાની ભલામણ કરી શકે છે.
કેરોટીડ સાઇનસ સિન્ડ્રોમને કારણે થતા મૂર્છાને રોકવા માટે, તમારે ગરદનના વિસ્તાર પર દબાણ લાવવાનું ટાળવું જોઈએ - ઉદાહરણ તરીકે, ઊંચા, ચુસ્ત કોલરવાળા શર્ટ પહેરવા નહીં. કેટલીકવાર કેરોટીડ સાઇનસ સિન્ડ્રોમની સારવાર માટે ત્વચાની નીચે પેસમેકર દાખલ કરવામાં આવે છે - એક નાનું ઇલેક્ટ્રોનિક ઉપકરણ, જે નિયમિત હૃદયની લય જાળવવામાં મદદ કરે છે.
ઓર્થોસ્ટેટિક હાયપોટેન્શન ટાળવા માટે, તમારા શરીરની સ્થિતિને અચાનક ન બદલવાનો પ્રયાસ કરો. પથારીમાંથી ઉઠતા પહેલા, બેસો, ખેંચો અને થોડા શાંત, ઊંડા શ્વાસ લો. ઉનાળામાં તમારે પાણીનો વપરાશ વધારવો જોઈએ. તમારા ડૉક્ટર પણ ભલામણ કરી શકે છે અપૂર્ણાંક ભોજનઅને નાના ભાગો અને મીઠાના સેવનમાં વધારો. કેટલીક દવાઓ બ્લડ પ્રેશર ઘટાડી શકે છે, પરંતુ સૂચવેલ દવાઓ લેવાનું બંધ કરે છે દવાઓમાત્ર ડૉક્ટરની પરવાનગી સાથે.
બ્લડ પ્રેશરમાં ઘટાડો રોકવા અને મૂર્છા અટકાવવા માટે, ખાસ હલનચલન છે:
- ક્રોસિંગ પગ;
- નીચલા શરીરમાં સ્નાયુ તણાવ;
- તમારા હાથને મુઠ્ઠીમાં બાંધવા;
- હાથ સ્નાયુ તણાવ.
આ હિલચાલને યોગ્ય રીતે કરવા માટેની તકનીક શીખવાની જરૂર છે. ભવિષ્યમાં, આ હલનચલન તોળાઈ રહેલા મૂર્છાના લક્ષણો જોયા પછી કરી શકાય છે, ઉદાહરણ તરીકે, ચક્કર.
ક્યારેક મૂર્છા પછી સારવાર માટે દવાઓનો ઉપયોગ કરવામાં આવે છે. જો કે, દવા ઉપચાર ડૉક્ટર દ્વારા સૂચવવામાં આવવો જોઈએ.
વધુમાં, સિંકોપ બનાવી શકે છે ખતરનાક પરિસ્થિતિકામ પર ઉદાહરણ તરીકે, ભારે મશીનરી સંભાળતી વખતે અથવા ખતરનાક પદ્ધતિઓ, ઊંચાઈ પર કામ કરતી વખતે, વગેરે. નિદાન પૂર્ણ થયા પછી હાજરી આપતા ચિકિત્સક સાથે કેસ-બાય-કેસ આધારે કાર્ય ક્ષમતાના મુદ્દાઓ ઉકેલવામાં આવે છે.
બેહોશ થયા પછી મારે કયા ડૉક્ટરનો સંપર્ક કરવો જોઈએ?
NaPopravku સેવાની મદદથી, તમે મૂર્છાના સંભવિત કારણોનું નિદાન કરી શકો છો અને જો જરૂરી હોય તો સારવાર આપી શકો છો.
જો તમારી ચેતના ગુમાવવાના એપિસોડ્સ આ લેખમાં વર્ણવેલ નથી તેવા અન્ય લક્ષણો સાથે છે, તો યોગ્ય નિષ્ણાત પસંદ કરવા માટે "કોણ તેની સારવાર કરે છે" વિભાગનો ઉપયોગ કરો.
સાઇટ દ્વારા તૈયાર કરવામાં આવેલ સ્થાનિકીકરણ અને અનુવાદ. NHS Choices એ મૂળ સામગ્રી મફતમાં પ્રદાન કરી છે. તે www.nhs.uk પરથી ઉપલબ્ધ છે. NHS Choices એ તેની મૂળ સામગ્રીના સ્થાનિકીકરણ અથવા અનુવાદની સમીક્ષા કરી નથી અને તેની કોઈ જવાબદારી લેતી નથી
કૉપિરાઇટ સૂચના: "આરોગ્ય વિભાગ મૂળ સામગ્રી 2020"
ડોકટરો દ્વારા તમામ સાઇટ સામગ્રીની તપાસ કરવામાં આવી છે. જો કે, સૌથી વિશ્વસનીય લેખ પણ અમને કોઈ ચોક્કસ વ્યક્તિમાં રોગની તમામ સુવિધાઓ ધ્યાનમાં લેવાની મંજૂરી આપતું નથી. તેથી, અમારી વેબસાઇટ પર પોસ્ટ કરેલી માહિતી ડૉક્ટરની મુલાકાતને બદલી શકતી નથી, પરંતુ માત્ર તેને પૂરક બનાવે છે. લેખો માહિતીના હેતુ માટે તૈયાર કરવામાં આવ્યા છે અને પ્રકૃતિમાં સલાહકારી છે.
મગજમાં રક્ત પુરવઠાની અસ્થાયી ખોટને કારણે મૂર્છા આવે છે અને તે વધુ ગંભીર સ્થિતિની નિશાની હોઈ શકે છે...
ચેતનાની અસ્થાયી ખોટ - મૂર્છા
મૂર્છા એ ચેતનાની અસ્થાયી ખોટ છે.
મગજમાં રક્ત પુરવઠાની અસ્થાયી ખોટને કારણે બેહોશી થાય છે અને વધુ ગંભીર સ્થિતિની નિશાની હોઈ શકે છે.
કોઈપણ ઉંમરના લોકો બેહોશ થઈ શકે છે, પરંતુ વૃદ્ધ લોકોમાં વધુ ગંભીર કારણો હોઈ શકે છે.
મૂર્છાના સૌથી સામાન્ય કારણો છેવાસોવાગલ ( તીવ્ર ઘટાડોહૃદય દર અને બ્લડ પ્રેશર) અને હૃદય રોગ.
મોટાભાગના કિસ્સાઓમાં, મૂર્છાનું કારણ અજ્ઞાત છે.
મૂર્છાના ઘણાં વિવિધ કારણો હોઈ શકે છે:
વાસોવાગલ સિંકોપ"સામાન્ય નબળાઇ" તરીકે પણ ઓળખાય છે. આ સિંકોપનું સૌથી સામાન્ય કારણ છે અને તે અસામાન્ય વેસ્ક્યુલર રીફ્લેક્સને કારણે થાય છે.
હૃદય વધુ તીવ્રતાથી પંપ કરે છે, રક્તવાહિનીઓ આરામ કરે છે, પરંતુ હૃદયના ધબકારા મગજમાં રક્ત પ્રવાહ જાળવવા માટે પૂરતી ઝડપથી વળતર આપતું નથી.
વાસોવાગલ સિંકોપના કારણો:
1) પર્યાવરણીય પરિબળો (જ્યારે તે ગરમ હોય ત્યારે વધુ વખત થાય છે);
2) ભાવનાત્મક પરિબળો (તાણ);
3) ભૌતિક પરિબળો(લોડ);
4) માંદગી (થાક, નિર્જલીકરણ, વગેરે).
પરિસ્થિતિગત મૂર્છાચોક્કસ પરિસ્થિતિઓમાં જ થાય છે.
પરિસ્થિતિગત મૂર્છાના કારણો:
1) ઉધરસ (કેટલાક લોકો ખૂબ સખત ખાંસી આવે ત્યારે બેહોશ થઈ જાય છે);
2) જ્યારે ગળી જાય છે (કેટલાક લોકોમાં, ચેતનાનું નુકસાન ગળા અથવા અન્નનળીમાં બીમારી સાથે સંકળાયેલું છે);
3) પેશાબ કરતી વખતે (જ્યારે સંવેદનશીલ વ્યક્તિ સંપૂર્ણ મૂત્રાશય સાથે ચેતના ગુમાવે છે);
4) કેરોટીડ સાઇનસની અતિસંવેદનશીલતા (કેટલાક લોકોમાં ગરદન ફેરવતી વખતે, હજામત કરતી વખતે અથવા ચુસ્ત કોલર પહેરતી વખતે);
5) પોસ્ટપ્રાન્ડિયલ સિંકોપ વૃદ્ધ લોકોમાં થઈ શકે છે જ્યારે તેમનું બ્લડ પ્રેશર ખાવું પછી લગભગ એક કલાક ઘટી જાય છે.
ઓર્થોસ્ટેટિક સિંકોપત્યારે થાય છે જ્યારે વ્યક્તિ સૂતી વખતે સારું લાગે છે, પરંતુ જ્યારે ઊભી થાય છે, ત્યારે અચાનક બેહોશ થઈ શકે છે. જ્યારે બ્લડ પ્રેશરમાં અસ્થાયી ઘટાડો થવાને કારણે વ્યક્તિ ઊભી રહે છે ત્યારે મગજમાં લોહીનો પ્રવાહ ઓછો થાય છે.
આ મૂર્છા કેટલીકવાર એવા લોકોમાં થાય છે કે જેમણે તાજેતરમાં હૃદયની અમુક દવાઓ લેવાનું શરૂ કર્યું છે (અથવા બદલવામાં આવ્યું છે).
ઓર્થોસ્ટેટિક સિંકોપ નીચેના કારણોસર થઈ શકે છે:
1) લોહીની ખોટ (બાહ્ય અથવા આંતરિક રક્ત નુકશાન), નિર્જલીકરણ અથવા ગરમીના થાકને કારણે લોહીનું ઓછું પરિભ્રમણ;
2) દવાઓ, નર્વસ સિસ્ટમના રોગો અથવા જન્મજાત સમસ્યાઓના કારણે રુધિરાભિસરણ પ્રતિબિંબમાં ક્ષતિ. કાર્ડિયાક સિંકોપ ત્યારે થાય છે જ્યારે વ્યક્તિ રક્તવાહિની રોગને કારણે ચેતના ગુમાવે છે.
મૂર્છાના કાર્ડિયાક કારણો સામાન્ય રીતે જીવન માટે જોખમી હોય છે અને તેમાં નીચેનાનો સમાવેશ થાય છે:
1) વિસંગતતા હૃદય દર- એરિથમિયા. હૃદયમાં વિદ્યુત સમસ્યાઓ તેના પમ્પિંગ કાર્યને નબળી પાડે છે. આ લોહીના પ્રવાહમાં ઘટાડો તરફ દોરી જાય છે. તમારા હૃદયના ધબકારા ખૂબ ઝડપી અથવા ખૂબ ધીમા હોઈ શકે છે. આ સ્થિતિ સામાન્ય રીતે કોઈપણ ચેતવણી વિના મૂર્છાનું કારણ બને છે.
2) કાર્ડિયાક અવરોધો. છાતીમાં રક્તવાહિનીઓમાં લોહીનો પ્રવાહ અવરોધાઈ શકે છે. કાર્ડિયાક અવરોધ કસરત દરમિયાન ચેતનાના નુકશાનનું કારણ બની શકે છે. વિવિધ રોગો અવરોધ તરફ દોરી શકે છે (હાર્ટ એટેક, રોગગ્રસ્ત હૃદયના વાલ્વ દરમિયાન પલ્મોનરી એમબોલિઝમ, કાર્ડિયોમાયોપેથી, પલ્મોનરી હાયપરટેન્શન, હૃદય અને એરોટાનું ટેમ્પોનેડ).
3) હૃદયની નિષ્ફળતા: હૃદયની પમ્પિંગ ક્ષમતા ક્ષતિગ્રસ્ત છે. આ તે બળ ઘટાડે છે જેની સાથે શરીરમાં રક્ત પરિભ્રમણ થાય છે, જે મગજમાં લોહીનો પ્રવાહ ઘટાડી શકે છે.
ન્યુરોલોજીકલ સિંકોપન્યુરોલોજીકલ પરિસ્થિતિઓ સાથે સંકળાયેલ હોઈ શકે છે.
તેના કારણો છે:
1) સ્ટ્રોક (રક્તસ્ત્રાવ મગજમાથાનો દુખાવો સાથે સંકળાયેલ મૂર્છાનું કારણ બની શકે છે;
2) ક્ષણિક ઇસ્કેમિક હુમલો (અથવા મીની-સ્ટ્રોક) ચેતનાના નુકશાનનું કારણ બની શકે છે. આ કિસ્સામાં, મૂર્છા સામાન્ય રીતે બેવડી દ્રષ્ટિ, સંતુલન ગુમાવવી, અસ્પષ્ટ વાણી અથવા ચક્કર આવે છે;
3) દુર્લભ કિસ્સાઓમાં, આધાશીશી મૂર્છાનું કારણ બની શકે છે. સાયકોજેનિક મૂર્છા. અસ્વસ્થતાને લીધે હાયપરવેન્ટિલેશન બેહોશી તરફ દોરી શકે છે. સાયકોજેનિક સિંકોપનું નિદાન અન્ય તમામ કારણોને બાકાત કર્યા પછી જ ધ્યાનમાં લેવું જોઈએ.
મૂર્છાના લક્ષણો
સભાનતા ગુમાવવી એ બેહોશીની સ્પષ્ટ નિશાની છે.
વાસોવાગલ સિંકોપ.મૂર્છા પહેલા, વ્યક્તિ હળવા માથું અનુભવી શકે છે; અસ્પષ્ટ દ્રષ્ટિ નોંધવામાં આવશે. એક વ્યક્તિ "આંખો સામે ફોલ્લીઓ" જોઈ શકે છે.
દર્દી નિસ્તેજ, વિસ્તરેલ વિદ્યાર્થીઓ અને પરસેવો અનુભવે છે.
જ્યારે બેભાન હોય ત્યારે, વ્યક્તિના હૃદયના ધબકારા ઓછા હોઈ શકે છે (પ્રતિ મિનિટ 60 ધબકારા કરતા ઓછા).
વ્યક્તિએ ઝડપથી ચેતના પાછી મેળવવી જોઈએ.ઘણા લોકોમાં બેહોશ થતા પહેલા કોઈ ચેતવણી ચિહ્નો હોતા નથી.
પરિસ્થિતિગત મૂર્છા.જ્યારે પરિસ્થિતિ પસાર થાય છે ત્યારે ચેતના ખૂબ જ ઝડપથી પાછી આવે છે.
ઓર્થોસ્ટેટિક સિંકોપ.મૂર્છાના એપિસોડ પહેલાં, વ્યક્તિ લોહીની ખોટ (કાળો સ્ટૂલ, ભારે પીરિયડ્સ) અથવા પ્રવાહીની ખોટ (ઉલટી, ઝાડા, તાવ) જોઈ શકે છે. વ્યક્તિ ભ્રમણાનો અનુભવ પણ કરી શકે છે. નિરીક્ષકો નિસ્તેજતા, પરસેવો અથવા નિર્જલીકરણના ચિહ્નો (સૂકા હોઠ અને જીભ) પણ નોંધી શકે છે.
કાર્ડિયાક સિંકોપ.વ્યક્તિ ધબકારા, છાતીમાં દુખાવો અથવા શ્વાસ લેવામાં તકલીફની જાણ કરી શકે છે. નિરીક્ષકો દર્દીની નબળાઈ, અનિયમિત નાડી, નિસ્તેજ અથવા પરસેવો નોંધી શકે છે. મૂર્છા ઘણીવાર ચેતવણી વિના અથવા શ્રમ પછી થાય છે.
ન્યુરોલોજીકલ સિંકોપ.વ્યક્તિ પાસે હોઈ શકે છે માથાનો દુખાવો, સંતુલન ગુમાવવું, અસ્પષ્ટ વાણી, બેવડી દ્રષ્ટિ, અથવા ચક્કર (ઓરડો ફરતો હોય તેવી લાગણી). નિરીક્ષકો બેભાન સમયગાળા દરમિયાન મજબૂત પલ્સ અને સામાન્ય ત્વચાનો રંગ નોંધે છે.
તબીબી સહાય ક્યારે લેવી?
કારણ કે મૂર્છા ગંભીર સ્થિતિને કારણે થઈ શકે છે, ચેતનાના નુકશાનના તમામ એપિસોડને ગંભીરતાથી લેવા જોઈએ.
કોઈપણ, ચેતનાના નુકશાનના પ્રથમ એપિસોડ પછી પણ, શક્ય તેટલી વહેલી તકે ડૉક્ટરનો સંપર્ક કરવો જોઈએ.
શું બતાવવામાં આવ્યું હતું તેના પર આધાર રાખે છે તબીબી તપાસ, ડૉક્ટરને પરીક્ષણોની જરૂર પડી શકે છે.
આ પરીક્ષણોમાં શામેલ હોઈ શકે છે:રક્ત પરીક્ષણો; ECG, દૈનિક દેખરેખ, ઇકોકાર્ડિયોગ્રાફી, કાર્યાત્મક તણાવ પરીક્ષણ. ટેબલ ટિલ્ટ ટેસ્ટ. આ પરીક્ષણ ચકાસે છે કે તમારું શરીર સ્થિતિના ફેરફારો પર કેવી પ્રતિક્રિયા આપે છે. નર્વસ સિસ્ટમની સમસ્યાઓ (હેડ સીટી સ્કેન, મગજ MRI અથવા EEG) શોધવા માટેના પરીક્ષણો.
જો તમારી બાજુની વ્યક્તિ બેહોશ થઈ જાય, તો તેને મદદ કરો.
- ઈજા થવાની સંભાવનાને ઘટાડવા માટે તેને જમીન પર મૂકો.
- વ્યક્તિને સક્રિય રીતે પ્રોત્સાહિત કરો અને જો વ્યક્તિ પ્રતિભાવ આપતી ન હોય તો તરત જ એમ્બ્યુલન્સને કૉલ કરો.
- તમારી પલ્સ તપાસો અને જો જરૂરી હોય તો CPR શરૂ કરો.
- જો વ્યક્તિ સ્વસ્થ થઈ રહી હોય, તો એમ્બ્યુલન્સ આવે ત્યાં સુધી તેને સૂવા દો.
- જો મૂર્છાનું કારણ ખતરનાક ન હોય તો પણ, વ્યક્તિને ઉઠતા પહેલા 15-20 મિનિટ સુધી સૂવા દો.
- માથાનો દુખાવો, પીઠનો દુખાવો, છાતીમાં દુખાવો, શ્વાસ લેવામાં તકલીફ, પેટમાં દુખાવો, નબળાઈ અથવા કાર્યક્ષમતા જેવા કોઈપણ લક્ષણો વિશે તેને પૂછો, કારણ કે આ મૂર્છાના જીવલેણ કારણો સૂચવી શકે છે.
મૂર્છાની સારવાર
મૂર્છાની સારવાર નિદાન પર આધાર રાખે છે.
વાસોવાગલ સિંકોપ.પુષ્કળ પાણી પીવો, તમારા મીઠાનું સેવન વધારવું (તબીબી દેખરેખ હેઠળ), અને લાંબા સમય સુધી ઊભા રહેવાનું ટાળો.
ઓર્થોસ્ટેટિક સિંકોપ.તમારી જીવનશૈલી બદલો: બેસો, વાળો વાછરડાના સ્નાયુઓપથારીમાંથી બહાર નીકળતા પહેલા થોડી મિનિટો માટે. હાઇડ્રેટેડ રહો.
લો બ્લડ પ્રેશર ધરાવતા વૃદ્ધ લોકોજમ્યા પછી મોટા ભોજનને ટાળવું જોઈએ અથવા તમારે ખાધા પછી કેટલાક કલાકો સુધી સૂવાનું આયોજન કરવું જોઈએ. મોટાભાગના કિસ્સાઓમાં, તમારે એવી દવાઓ લેવાનું બંધ કરવું જોઈએ જે મૂર્છાનું કારણ બને છે (અથવા તેમને બદલો).
કાર્ડિયાક મૂર્છા.કાર્ડિયાક સિંકોપની સારવાર માટે, અંતર્ગત સ્થિતિની સારવાર કરવી આવશ્યક છે.
વાલ્વ્યુલર હૃદય રોગ વારંવાર જરૂરી છે સર્જિકલ હસ્તક્ષેપ, જ્યારે એરિથમિયાની સારવાર દવાઓથી કરી શકાય છે.
દવાઓ અને જીવનશૈલીમાં ફેરફાર.
આ પ્રક્રિયાઓ હૃદયની કામગીરીને શ્રેષ્ઠ બનાવવા અને હાઈ બ્લડ પ્રેશરને નિયંત્રિત કરવા માટે બનાવવામાં આવી છે; કેટલાક કિસ્સાઓમાં, એન્ટિએરિથમિક દવાઓ સૂચવવામાં આવી શકે છે.
સર્જરી:બાયપાસ સર્જરી અથવા એન્જીયોપ્લાસ્ટીનો ઉપયોગ સારવાર માટે થાય છે કોરોનરી રોગહૃદય; કેટલાક કિસ્સાઓમાં વાલ્વ બદલવાની જરૂર પડી શકે છે. હૃદયના ધબકારા સામાન્ય કરવા માટે પેસમેકર રોપવામાં આવી શકે છે (ઝડપી એરિથમિયા માટે હૃદયને ધીમું કરે છે અથવા ધીમા એરિથમિયા માટે હૃદયની ગતિ વધારે છે). પ્રત્યારોપણ કરાયેલ ડિફિબ્રિલેટરનો ઉપયોગ જીવલેણ ઝડપી એરિથમિયાના સંચાલન માટે થાય છે.
મૂર્છા અટકાવવી
નિવારક પગલાં મૂર્છાની સમસ્યાના કારણ અને ગંભીરતા પર આધાર રાખે છે.
કેટલીકવાર સરળ સાવચેતી રાખીને મૂર્છાને રોકી શકાય છે.
- જો તમે ગરમીને કારણે નબળા છો, તો તમારા શરીરને ઠંડુ કરો.
- જો તમે ઊભા રહીને બેહોશ થઈ જાઓ છો (પડ્યા પછી), તો ઊભા રહીને ધીમેથી આગળ વધો. ધીમે ધીમે બેઠકની સ્થિતિમાં જાઓ અને થોડીવાર આરામ કરો. જ્યારે તમે તૈયાર હોવ, ત્યારે ધીમી અને પ્રવાહી હલનચલનનો ઉપયોગ કરીને ઉભા થાઓ.
અન્ય કિસ્સાઓમાં, મૂર્છાના કારણો સૂક્ષ્મ હોઈ શકે છે. એ કારણે મૂર્છાનું કારણ નક્કી કરવા માટે તમારા ડૉક્ટરની સલાહ લો.
એકવાર કારણ નક્કી થઈ જાય, અંતર્ગત રોગની સારવાર શરૂ થવી જોઈએ.
કાર્ડિયાક સિંકોપ:ના કારણે ઉચ્ચ જોખમકાર્ડિયાક સિંકોપથી મૃત્યુ, જે લોકો તેનો અનુભવ કરે છે તેમને અંતર્ગત બિમારી માટે સારવાર લેવી આવશ્યક છે.
સમયાંતરે મૂર્છા.વારંવાર ચેતનાના નુકશાનના કારણો નક્કી કરવા માટે ડૉક્ટરની સલાહ લો.
મૂર્છાને કારણે પૂર્વસૂચન
બેહોશ થઈ ગયેલી વ્યક્તિનું પૂર્વસૂચન મોટે ભાગે કારણ, દર્દીની ઉંમર અને ઉપલબ્ધ સારવારો પર આધાર રાખે છે.
- કાર્ડિયાક સિંકોપમાં અચાનક મૃત્યુનું સૌથી મોટું જોખમ હોય છે, ખાસ કરીને વૃદ્ધ લોકોમાં.
- સિંકોપ કે જે કાર્ડિયાક અથવા સાથે સંબંધિત નથી ન્યુરોલોજીકલ રોગ, સામાન્ય વસ્તી કરતાં વધુ મર્યાદિત જોખમ ઊભું કરે છે.
ગરદન વિસ્તારમાં પલ્સ તપાસો.પલ્સ સ્પષ્ટપણે ગળા (શ્વાસનળી) ની નજીક જ અનુભવી શકાય છે.
જો પલ્સ અનુભવાય છે, તો નોંધ કરો કે તે નિયમિત છે અને 15 સેકન્ડમાં ધબકારાઓની સંખ્યા ગણો.
તમારા હૃદયના ધબકારા (દર મિનિટના ધબકારા) નક્કી કરવા માટે, આ સંખ્યાને 4 વડે ગુણાકાર કરો.
પુખ્ત વયના લોકો માટે સામાન્ય હૃદય દર 60 થી 100 ધબકારા પ્રતિ મિનિટની વચ્ચે હોય છે.
જો મૂર્છા માત્ર એક જ વાર આવી હોય, તો તમારે તેની ચિંતા કરવાની જરૂર નથી.
ડૉક્ટરને મળવું મહત્વપૂર્ણ છે કારણ કે મૂર્છાના ગંભીર કારણો હોઈ શકે છે.
મૂર્છા એ ગંભીર સમસ્યાની નિશાની હોઈ શકે છે જો:
1) તે ઘણીવાર ટૂંકા ગાળામાં થાય છે.
2) તે કસરત અથવા ઉત્સાહી પ્રવૃત્તિ દરમિયાન થાય છે.
3) બેહોશી ચેતવણી વિના અથવા સુપિન સ્થિતિમાં થાય છે. જ્યારે મૂર્છા ગંભીર ન હોય, ત્યારે વ્યક્તિ ઘણીવાર જાણે છે કે તે થવાનું છે અને તેને ઉલટી થાય છે અથવા બીમાર લાગે છે.
4) વ્યક્તિ ઘણું લોહી ગુમાવે છે. આમાં આંતરિક રક્તસ્રાવ શામેલ હોઈ શકે છે.
5) શ્વાસની તકલીફ નોંધવામાં આવે છે.
6) છાતીમાં દુખાવો નોંધવામાં આવે છે.
7) વ્યક્તિને લાગે છે કે તેનું હૃદય ધબકતું છે (ધબકારા).
8) ચહેરા અથવા શરીરની એક બાજુમાં નિષ્ક્રિયતા આવે છે અથવા કળતર થાય છે તેની સાથે મૂર્છા આવે છે. પ્રકાશિત.
જો તમારી પાસે કોઈ પ્રશ્નો હોય, તો કૃપા કરીને પૂછો
સામગ્રી માત્ર માહિતીના હેતુ માટે છે. યાદ રાખો, સ્વ-દવા જીવન માટે જોખમી છે; કોઈપણ દવાઓ અને સારવાર પદ્ધતિઓના ઉપયોગ અંગે સલાહ માટે ડૉક્ટરની સલાહ લો.
પી.એસ. અને યાદ રાખો, ફક્ત તમારા વપરાશમાં ફેરફાર કરીને, અમે સાથે મળીને વિશ્વને બદલી રહ્યા છીએ! © econet
ચેતનાની અચાનક ખોટ, જે આઘાતજનક મગજની ઇજાને કારણે હોઈ શકે છે, મરકીના હુમલાદબાણમાં અચાનક ફેરફાર - સેન્ટ્રલ નર્વસ સિસ્ટમમાં વિક્ષેપ. જ્યારે કોઈ વ્યક્તિ બેહોશ થઈ જાય છે, ત્યારે તે તેનું સંતુલન ગુમાવે છે, પડી જાય છે અને થોડા સમય માટે ગતિહીન રહે છે, સ્પર્શ, ચીસો અથવા તાળીઓ પર પ્રતિક્રિયા આપતો નથી.
સ્વયંસ્ફુરિત નુકશાન અથવા ચેતનાના નુકશાનને ટૂંકા ગાળાના અને વિભાજિત કરવામાં આવે છે સ્થિર આકાર, સોમેટોજેનિક અને ન્યુરોજેનિક ઉત્પત્તિ. પ્રથમ પ્રકારનો સિન્ડ્રોમ પીડિતને કોઈ ખાસ ભય પેદા કરતું નથી, 2-3 સેકન્ડથી 4 મિનિટ સુધી ચાલે છે અને મોટાભાગે તબીબી હસ્તક્ષેપની જરૂર હોતી નથી.
તે માનવ શરીરની નીચેની પરિસ્થિતિઓમાં જોવા મળે છે:
- અચાનક મૂર્છા.
- એપીલેપ્ટીક હુમલા.
- હાઈપોગ્લાયકેમિઆ: પ્લાઝ્મા ગ્લુકોઝમાં ઘટાડો.
- સામાન્ય રક્ત પ્રવાહમાં વિક્ષેપ: ઓક્સિજનની અછતને કારણે, થાક.
- દબાણમાં અચાનક ફેરફાર.
- "ગ્રે મેટર" ની ઉશ્કેરાટ.
સતત મૂર્છા અને લાંબા ગાળાની ચેતનાની ખોટ વ્યક્તિ માટે સૌથી ગંભીર પરિણામો સાથે થાય છે. જો સમયસર સહાય પૂરી પાડવામાં આવે તો પણ, આવી પરિસ્થિતિઓ દર્દીના જીવન માટે જોખમી છે.
આવા પેથોલોજીઓમાં શામેલ છે:
- હૃદય દરમાં વધઘટ અથવા સંપૂર્ણ બંધ;
- ઇસ્કેમિક સ્ટ્રોક, સેરેબ્રલ હેમરેજ;
- વાહિની એન્યુરિઝમને નુકસાન;
- મૂર્છા વિવિધ પ્રકારના આંચકાને કારણે થઈ શકે છે;
- ટીબીઆઈનું ગંભીર સ્વરૂપ;
- શરીરનો ગંભીર નશો;
- અતિશય રક્ત નુકશાન, અંગ નુકસાન;
- મૂર્છા એ અસ્ફીક્સિયાના વિવિધ સ્વરૂપો દ્વારા ઉશ્કેરવામાં આવે છે, ઓક્સિજનના અભાવથી ઉદ્ભવતા પેથોલોજીઓ;
- કોમાની સ્થિતિ (ડાયાબિટીસ).
પેરિફેરલ પ્રકારના પ્રાથમિક ઓટોનોમિક પેથોલોજીમાં ન્યુરોજેનિક પ્રકૃતિની લાંબા સમય સુધી મૂર્છાની સ્થિતિ જોવા મળે છે. સિન્ડ્રોમ પ્રકૃતિમાં ક્રોનિક છે અને ઓર્થોસ્ટેટિક આઇડિયોપેથિક હાયપોટેન્શન, તેમજ પ્રણાલીગત એટ્રોફી દ્વારા રજૂ થાય છે.

વેસ્ક્યુલર એન્યુરિઝમ્સ - એવી સ્થિતિ જે ચેતનાના નુકશાનને ઉશ્કેરે છે
પેરિફેરલ ચિત્રમાં સોમેટિક પ્રકૃતિની ચેતનાના સતત અથવા ટૂંકા ગાળાના નુકશાનનું નિદાન થાય છે. ગૌણ નિષ્ફળતા. માં સ્થિતિ થાય છે તીવ્ર સ્વરૂપ, સોમેટિક પેથોલોજીની હાજરીમાં નોંધવામાં આવે છે: ડાયાબિટીસ, એમીલોઇડિસિસ, દારૂનો દુરૂપયોગ, ક્રોનિક નિષ્ફળતાકિડની, શ્વાસનળીના કાર્સિનોમા, પોર્ફોરિયા.
મૂર્છાને કારણે ચક્કર અન્ય લક્ષણો સાથે છે: સ્થિર હૃદય દર, એનહિડ્રોસિસ.
સામાન્ય રીતે, વિવિધ સંજોગો અચાનક પતનને ઉત્તેજિત કરી શકે છે:
- ગંભીર ઓવરહિટીંગ અથવા હાયપોથર્મિયા.
- તાજી હવાનો અભાવ.
- ઈજા પછી આઘાત, અસહ્ય પીડા.
- નર્વસ તાણ અથવા તાણ.
મૂર્છા અને તેના કારણો નશો, ગૂંગળામણ, ડાયાબિટીસ, યુરેમિયા અથવા હાઈપોગ્લાયકેમિઆને કારણે ઓક્સિજનની ઉણપ સાથે સંકળાયેલા હોઈ શકે છે. માથામાં ઇજા, વિવિધ મૂળના હેમરેજ, ઝેર, બાહ્ય અને ઉપરછલ્લા વ્યાપક રક્તસ્રાવ અને હૃદયરોગના પરિણામે ટૂંકા હુમલા ઘણીવાર થાય છે.
પેથોલોજીકલ સિન્ડ્રોમના સ્વરૂપો
પ્રથમ હુમલા પછી વ્યક્તિ કેમ બેહોશ થાય છે તે શોધવું જોઈએ. ખરેખર, આ સ્થિતિમાં દર્દીને ઈજા થવાનું જોખમ રહે છે. સિન્ડ્રોમ ગંભીર બીમારીની હાજરી સૂચવી શકે છે.

પ્રથમ હુમલા પછી, કારણ સ્થાપિત કરવું જરૂરી છે
નિદાનના પ્રારંભિક તબક્કે, પેથોલોજીનું સ્વરૂપ નક્કી કરવામાં આવે છે. મૂર્છાના કારણને આધારે, નીચેના પ્રકારોને અલગ પાડવામાં આવે છે:
- ન્યુરોજેનિક સ્થિતિ - ચેતા અંતની વાહકતામાં ખલેલ:
- ઇમોટીયોજેનિક - મજબૂત અણધારી લાગણીઓ ( પીડાદાયક સંવેદનાઓ, ડર);
- અયોગ્ય - જ્યારે વ્યસનમાં ફેરફાર થાય છે ત્યારે દેખાય છે બાહ્ય પરિબળો(ઓવરહિટીંગ, વધેલા ભાર);
- dyscirculatory - મગજના પરિભ્રમણની ટૂંકા ગાળાની વિક્ષેપ (જ્યારે ગરદન ફેરવવામાં આવે છે, ત્યારે "ગ્રે મેટર" ખોરાક આપતી કરોડરજ્જુની નળીઓ વાંકા થઈ જાય છે).
- સોમેટોજેનિક સ્થિતિ - મગજ સિવાયની આંતરિક સિસ્ટમોની પેથોલોજી સાથે સંકળાયેલ છે:
- કાર્ડિયોજેનિક - ત્યારે થાય છે જ્યારે હૃદયના સ્નાયુની કામગીરીમાં વિક્ષેપ આવે છે, ટૂંકા ગાળાના સ્ટોપ;
- એનિમિક સ્થિતિ - રક્ત પ્લાઝ્મા અને હિમોગ્લોબિનમાં લાલ રક્ત કોશિકાઓના નુકશાન સાથે સંકળાયેલ;
- હાઈપોગ્લાયકેમિક ઘટના - ગ્લુકોઝમાં ઘટાડો થવાના પરિણામે થઈ શકે છે.
- ચેતનાની ભારે ખોટ - તૃતીય-પક્ષ પરિબળોના પ્રભાવ હેઠળ થાય છે:
- હાયપોક્સિક - જ્યારે વિકાસ થાય છે ઘટાડો સામગ્રીહવામાં ઓક્સિજન;
- હાયપોવોલેમિક - જ્યારે બળે અથવા નોંધપાત્ર રક્ત નુકશાનને કારણે લોહીનું પ્રમાણ ઘટે ત્યારે થાય છે;
- નશો ચેતનાનું નુકશાન - હાનિકારક પદાર્થો (આલ્કોહોલિક પીણાં, દવાઓ સાથે ઝેર) સાથે શરીરના અતિસંતૃપ્તિના પરિણામે વિકસે છે;
- ડ્રગ પેથોલોજી - દવાઓ લેવાનું પરિણામ જે બ્લડ પ્રેશર ઘટાડે છે;
- ચેતનાના હાયપરબેરિક નુકશાન - જ્યારે વિકાસ થાય છે હાઈ બ્લડ પ્રેશરવાતાવરણમાં
લોકોમાં મૂર્છાના કારણો અલગ હોઈ શકે છે, પરંતુ તેમના મૂળના આધારે, ડૉક્ટર યોગ્ય સારવાર સૂચવે છે. વારંવાર હુમલાના કિસ્સામાં, તેમાંથી પસાર થવું જરૂરી છે વ્યાપક પરીક્ષાબાકાત અથવા ગંભીર રોગની હાજરીની પુષ્ટિ કરવા માટે.
મૂળભૂત ડાયગ્નોસ્ટિક પદ્ધતિઓ
મૂર્છા પોતે સ્થાપિત કરવું સરળ છે - બળતરા પરિબળો, પીડા, અસ્થિરતા (આંચકી સિવાય) ની કોઈપણ પ્રતિક્રિયાની ગેરહાજરી સમસ્યાને ઝડપથી નક્કી કરવાનું શક્ય બનાવે છે. પરંતુ ચેતનાના નુકશાનના કારણો શોધવાનું ઘણીવાર ખૂબ મુશ્કેલ હોય છે. આ હેતુ માટે તેઓ ઉપયોગ કરે છે વિવિધ પદ્ધતિઓડાયગ્નોસ્ટિક્સ:
- તબીબી ઇતિહાસ સાથે પરિચિતતા, જે દરમિયાન ડૉક્ટર પેથોલોજીની હાજરી નક્કી કરી શકે છે જે હુમલાનું કારણ બની શકે છે અથવા દવાઓનો ઉપયોગ જે બ્લડ પ્રેશર ઘટાડે છે અથવા સેન્ટ્રલ નર્વસ સિસ્ટમ પર નકારાત્મક અસર કરે છે. બળતરાના પરિબળો નક્કી કરવામાં આવે છે - ભરાયેલા ઓરડામાં રહેવું, શારીરિક અને માનસિક થાક, ગરમ હવામાન.
- પ્રયોગશાળા પરીક્ષણ:
- રક્ત પ્લાઝ્માની સામાન્ય તપાસ એનિમિયાની હાજરી નક્કી કરવાનું શક્ય બનાવે છે;
- ગ્લુકોઝ પરીક્ષણ એ નક્કી કરવામાં મદદ કરે છે કે દર્દી હાયપર- અથવા હાઈપોગ્લાયકેમિઆથી પીડિત છે.
- ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા:
- ECG (હૃદય સ્નાયુ નાકાબંધીની હાજરી, એરિથમિયા);
- હૃદયના સ્નાયુનું અલ્ટ્રાસાઉન્ડ (વાલ્વની સ્થિતિ, સંકોચનની આવર્તન);
- રક્ત વાહિનીઓની ડોપ્લરોગ્રાફી - સામાન્ય રક્ત પરિભ્રમણમાં અવરોધની હાજરી અથવા ગેરહાજરી;
- મેગ્નેટિક રેઝોનન્સ ડાયગ્નોસ્ટિક્સ અને સીટી ("ગ્રે મેટર" પેશીને નુકસાન).
વ્યક્તિમાં ચેતનાના નુકશાનના પરિણામો મગજના કોષોમાં ગંભીર મેટાબોલિક ડિસઓર્ડર છે, જે ક્ષતિગ્રસ્ત મેમરી, ધ્યાન અને માનસિક સમસ્યાઓના સ્વરૂપમાં માત્ર અંગની કામગીરીને નકારાત્મક અસર કરે છે, પરંતુ આંતરિક સિસ્ટમોની સરળ કામગીરીને પણ અસર કરે છે. શરીરના.

હૃદયના સ્નાયુની તપાસ કરવી જરૂરી છે
મૂર્છાના લક્ષણો
જે લોકો વારંવાર હુમલા કરે છે તેઓ સરળતાથી તોળાઈ રહેલી કટોકટીનો અનુભવ કરી શકે છે. મૂર્છાના લક્ષણો અલગ અલગ હોઈ શકે છે, પરંતુ મુખ્ય લક્ષણો માનવામાં આવે છે:
- ઉબકા, ચક્કર;
- ઠંડો ચીકણો પરસેવો;
- નબળાઇ, દિશાહિનતા;
- બાહ્ય ત્વચા ના નિસ્તેજ;
- કાનમાં બહારનો અવાજ, આંખો સામે સફેદ ફોલ્લીઓ.
ચેતનાના નુકશાનના લક્ષણો અને ચિહ્નો: ગ્રે રંગ, લો બ્લડ પ્રેશર, ભાગ્યે જ સ્પષ્ટ નાડી, ટાકીકાર્ડિયા અથવા બ્રેડીકાર્ડિયા, વિસ્તરેલ વિદ્યાર્થીઓ.
પતન પછી, દર્દી મોટે ભાગે 2-3 સેકંડમાં તેના હોશમાં આવે છે. લાંબા સમય સુધી હુમલા દરમિયાન, આંચકી અને પેશાબનું અનિયંત્રિત પ્રકાશન થઈ શકે છે. આ પ્રકારની મૂર્છા ક્યારેક એપિલેપ્ટિક હુમલા સાથે મૂંઝવણમાં આવે છે.
સમયસર રોગની સારવાર કરવા માટે સિન્ડ્રોમના કારણોને સમયસર રીતે ઓળખવા આવશ્યક છે. પ્રારંભિક તબક્કાતેનો વિકાસ. અંતમાં નિદાન પેથોલોજીના કોર્સને નોંધપાત્ર રીતે જટિલ બનાવી શકે છે.

નબળાઇ અને ચક્કર એ ચેતનાના નુકશાનના સંકેતો છે
સગર્ભા સ્ત્રીઓમાં મૂર્છા
બાળકની અપેક્ષા રાખતી સ્ત્રીને સામાન્ય રીતે અચાનક ચેતના ગુમાવવી ન જોઈએ. જોકે ગર્ભાવસ્થા દરમિયાન ત્યાં ઘણા છે બળતરા પરિબળો, જે મગજમાં લોહીના પ્રવાહને ગૂંગળાવી શકે છે. ગર્ભાશય, ગર્ભના દબાણ હેઠળ, આંતરિક પ્રણાલીઓ અને અવયવો પર ખેંચાય છે અને દબાવવામાં આવે છે, ત્યાં લોહીના સ્થિરતાને ઉત્તેજિત કરે છે, સામાન્ય પરિભ્રમણને બગાડે છે.
સભાનતા ગુમાવવાનું ટાળવા માટે, સગર્ભા સ્ત્રીઓને આની ભલામણ કરવામાં આવતી નથી:
- નીચે વાળવું, આગળ.
- ચુસ્ત અન્ડરવેર અને કપડાં પહેરો.
- સ્કાર્ફ અને ચુસ્ત કોલર સાથે તમારા ગળાને સ્ક્વિઝ કરો.
- રાત્રે તમારી પીઠ પર સૂઈ જાઓ.
પછી મજૂર પ્રવૃત્તિ, મૂર્છાનું કારણ, જે આ સમયગાળા દરમિયાન શરીરમાં થતા ફેરફારોમાં છુપાયેલું છે, તે હવે જોવા મળતું નથી. પણ તીવ્ર ઘટાડોદબાણ સમાન સ્થિતિનું કારણ બની શકે છે.
લોકો "રસપ્રદ સ્થિતિમાં" બેહોશ થવાનું બીજું કારણ ઓછું હિમોગ્લોબિન છે. બાળકને વહન કરતી વખતે, આયર્નનો વપરાશ વધે છે. બાળજન્મ પછી, એનિમિયા માત્ર વેગ મેળવી શકે છે. આ હેતુઓ માટે, ડોકટરો આ ટ્રેસ તત્વ ધરાવતી દવાઓ સૂચવે છે.

ગર્ભાવસ્થા દરમિયાન, સ્ત્રી ચેતના ગુમાવી શકે છે
સિંકોપના કારણ તરીકે હાઈપોગ્લાયકેમિઆ
પેથોલોજી જે રક્ત પ્લાઝ્મામાં અપૂરતી ગ્લુકોઝ હોય ત્યારે થાય છે. મૂર્છાના કારણો છે: નબળું પોષણ, ડિહાઇડ્રેશન, શારીરિક વધારો અને માનસિક પ્રવૃત્તિ, ક્રોનિક રોગો, દારૂનો દુરૂપયોગ.
હાઈપોગ્લાયકેમિઆ સાથે, મૂર્છાના લક્ષણો છે જેમ કે:
- અતિશય ઉત્તેજના, અસ્વસ્થતા, આક્રમકતા, ભય અને અસ્વસ્થતાની લાગણી;
- તીવ્ર પરસેવો, ઝડપી ધબકારા, ટાકીકાર્ડિયા;
- વિસ્તરેલ વિદ્યાર્થીઓ, મૂર્છા દરમિયાન સ્નાયુઓના ધ્રુજારી;
- દ્રષ્ટિની ક્ષતિ;
- મૂર્છા દરમિયાન ત્વચાનો નિસ્તેજ;
- ઉચ્ચ દબાણ;
- તીવ્ર ચક્કર, ધબકારા વધવા;
- જ્યારે મૂર્છા આવે ત્યારે સંકલન સાથે સમસ્યાઓ;
- રુધિરાભિસરણ અને શ્વસન વિકૃતિઓ.
હાઈપોગ્લાયકેમિઆ, તેના ઝડપી વિકાસ સાથે, તે લોકોમાં ચેતનાના ન્યુરોજેનિક નુકશાનનું કારણ બની શકે છે જેઓ તેની સંભાવના ધરાવે છે અથવા કોમેટોઝ અને સોપોરસ પેથોલોજીકલ સ્થિતિ તરફ દોરી જાય છે.

ગંભીર રક્ત ખાંડ સ્તર સિંકોપનું કારણ બને છે
સ્ત્રીઓમાં મૂર્છા સિન્ડ્રોમ
પાછલી સદીઓમાં, ઘણી સ્ત્રીઓ ચુસ્ત કાંચળીને કારણે પડી શકે છે અથવા ભાન ગુમાવી શકે છે, પાંસળીને સ્ક્વિઝ કરી શકે છે અને સામાન્ય શ્વાસ અટકાવી શકે છે, તેમજ નબળા પોષણ અને લોહીમાં આયર્નની ઉણપને કારણે.
આજકાલ, વાજબી જાતિના પ્રતિનિધિઓ મોટેભાગે માસિક સ્રાવને કારણે તેમનું સંતુલન ગુમાવે છે. ચેતનાના નુકશાન અને મૂર્છાના કારણો છે:
- માસિક સ્રાવ દરમિયાન આયર્ન ધરાવતી દવાઓના ઉપયોગની અવગણના, જે ભારે રક્તસ્રાવની પૃષ્ઠભૂમિ સામે ગંભીર એનિમિયાના વિકાસને અટકાવે છે.
- હોર્મોનલ અથવા સ્ત્રીરોગવિજ્ઞાનના રોગોની હાજરી જે મેકાના સંકોચનીય કાર્યોને વિક્ષેપિત કરે છે, માસિક સ્રાવ દરમિયાન પીડા પેદા કરે છે, ઇન્ડોમેથાસિન લેવાથી રાહત મળે છે.
જો અપ્રિય અગવડતા તમારા જીવનને નોંધપાત્ર રીતે જટિલ બનાવે છે, તો તમારે તમારા ડૉક્ટરને પૂછવું જોઈએ કે મૂર્છા શું છે અને તેનું કારણ શું છે. જે વ્યક્તિએ ચેતના ગુમાવી દીધી છે તેણે ગંભીર પેથોલોજીની હાજરીને બાકાત રાખવા માટે વ્યાપક પરીક્ષા કરવી આવશ્યક છે.

નિર્ણાયક દિવસોમાં આયર્નની ખોટ બેહોશીમાં પરિણમી શકે છે
મગજની ઇજાઓ
TBI એ નરમ પેશીઓ (ચેતાના અંત, રક્તવાહિનીઓ, પટલ) અથવા ખોપરીના હાડકાંને નુકસાન છે. ચેતનાના નુકશાન દરમિયાન નુકસાનની તીવ્રતાના આધારે, મગજની ઇજાઓના ઘણા પ્રકારો છે:
- "ગ્રે મેટર" ની ઉશ્કેરાટ - અંગની કામગીરીમાં ઉચ્ચારણ વિક્ષેપ વિના નુકસાન; માથાની ઇજા પછી તરત જ દેખાતા મૂર્છાના ચિહ્નો કાં તો થોડા દિવસો પછી અદૃશ્ય થઈ જાય છે અથવા વધુ ગંભીર સમસ્યાઓની હાજરી સૂચવે છે; બેહોશી માટે મુખ્ય માપદંડ તેની અવધિ (3 સેકન્ડથી 2-3 કલાક) અને ચેતનાના નુકશાનની ઊંડાઈ, સ્મૃતિ ભ્રંશ છે;
- "ગ્રે મેટર" ના ઉઝરડા - મધ્યમ, હળવા અને ગંભીર સ્વરૂપપેથોલોજીકલ સ્થિતિ;
- મગજનું સંકોચન - જો ત્યાં હોય તો અવલોકન કરી શકાય છે વિદેશી શરીર, હેમેટોમાસ;
- એક્સોનલ ડિફ્યુઝ નુકસાન;
- સબરાકનોઇડ પ્રકારનું હેમરેજ.
જ્યારે ખોપરીની ઇજાના પરિણામે બેહોશ થાય છે, ત્યારે લાક્ષણિક લક્ષણો હાજર છે: કોમા, મૂર્ખ, ચેતા અંતને નુકસાન, હેમરેજિસ. પડી ગયેલો માણસતાત્કાલિક તબીબી સંભાળ માટે તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂર છે.

મૂર્છાની સારવાર
લાયક ડોકટરો આવે તે પહેલાં, પીડિતને કટોકટીની સહાય પૂરી પાડવામાં આવશ્યક છે. પીડિતની નજીકની વ્યક્તિએ જાણવું જોઈએ કે જો તે ચેતના ગુમાવે તો શું કરવું. જો દર્દી બેહોશ થઈ જાય, તો સંખ્યાબંધ પગલાં લેવા જોઈએ, જેના પરિણામે વ્યક્તિએ ફરીથી સભાન થવું જોઈએ:
- વ્યક્તિને શક્ય ઇજાઓથી સુરક્ષિત કરો, માથા પર વિશેષ ધ્યાન આપો.
- મૂર્છા દરમિયાન, પીડિતને આરામદાયક, સ્તરના પલંગ પર મૂકો.
- તમારા પગ તમારા શરીર કરતા સહેજ ઉંચા કરો.
- જો તમે બેહોશ થાઓ છો, તો ચુસ્ત, અસ્વસ્થતાવાળી વસ્તુઓ દૂર કરો.
- પીડિતને તેની બાજુ પર મૂકો, તેની પીઠ પર નહીં (કારણ કે જીભના સ્નાયુઓની હળવા પેશીઓ શ્વાસ લેવાની પ્રક્રિયાને વિક્ષેપિત કરી શકે છે).
- દર્દી જે રૂમમાં સ્થિત છે તે રૂમમાં સામાન્ય હવાનું પરિભ્રમણ સુનિશ્ચિત કરો.
- માસિક રક્તસ્રાવ દરમિયાન, ગરમ હીટિંગ પેડ પેટ પર લાગુ ન કરવું જોઈએ.
કોઈ વ્યક્તિ વિવિધ કારણોસર બેહોશ થઈ શકે છે, પરંતુ જો આવી સ્થિતિ 5-7 મિનિટથી વધુ ચાલે છે, પેશાબની અનૈચ્છિક મુક્તિ સાથે, આંચકી આવે છે, તો તાત્કાલિક તબીબી ટીમને બોલાવવી જરૂરી છે.
અચાનક સભાનતા ગુમાવવી એ પીડિતને ગમે ત્યાં પકડી શકે છે; મુખ્ય વસ્તુ એ છે કે મૂંઝવણમાં ન પડવું અને લાયક ડોકટરો આવે તે પહેલાં તરત જ પ્રાથમિક સારવાર પૂરી પાડવી.
જ્યારે કોઈ વ્યક્તિ સતત મૂર્છાનો અનુભવ કરે છે, ત્યારે તેની સારવાર કરવાની પદ્ધતિ તેના વિકાસને ઉશ્કેરતા કારણો પર આધારિત છે. જો કોઈ રોગની પૃષ્ઠભૂમિ સામે પેથોલોજીકલ સિન્ડ્રોમ થાય છે, તો ધ્યેય જટિલ ઉપચાર- રોગ પોતે જ દૂર કરો. માટે અસરકારક ઉપચારસિન્ડ્રોમ, મગજના પોષણને સુધારવા માટે દવાઓ ઘણીવાર સૂચવવામાં આવે છે.
એડેપ્ટોજેન પદાર્થો વ્યક્તિને આબોહવાની પરિસ્થિતિઓમાં ઉપયોગમાં લેવાની મંજૂરી આપે છે. જો તમે નબળા પોષણના પરિણામે સભાનતા ગુમાવો છો, તો તમારે તમારા આહારને તંદુરસ્ત ખોરાક સાથે પૂરક બનાવવો જોઈએ અને સખત આહાર છોડવો જોઈએ.

મૂર્છાના કિસ્સામાં પ્રથમ પગલાં
જો નિષ્પક્ષ જાતિના પ્રતિનિધિને માસિક સ્રાવ દરમિયાન ભારે રક્તસ્રાવ દરમિયાન મૂર્છાનો અનુભવ થાય છે, તો આ પ્રક્રિયાને સરળ બનાવતી દવાઓનો ઉપયોગ કરવો જરૂરી છે. જ્યારે રાત્રે પેશાબની અસંયમના પરિણામે સિન્ડ્રોમ જોવા મળે છે, ત્યારે તેણે સૂવાના સમયના 2-3 કલાક પહેલાં પાણી પીવાનું બંધ કરવાની જરૂર છે.
બેહોશ થયા પછી ભાનમાં આવી ગયેલા પીડિતને નાઇટ્રોગ્લિસરીન ન આપવી જોઈએ જો તેના હૃદયમાં દુખાવો થાય અથવા કળતર થાય. તે બ્લડ પ્રેશરને તીવ્રપણે ઘટાડી શકે છે, જેના કારણે વારંવાર ચેતનાના નુકશાન થાય છે. ઘણી વાર પેથોલોજીકલ સ્થિતિહાયપોટેન્શનની પૃષ્ઠભૂમિ સામે અવલોકન કરવામાં આવે છે, જેમાં નાઈટ્રેટ-આધારિત દવાઓ દર્દી માટે સખત રીતે બિનસલાહભર્યા છે.
રોગવિજ્ઞાનવિષયક સ્થિતિનું નિવારણ
મૂર્છાની સારવારમાં ક્યારેક ઘણો લાંબો સમય લાગે છે. કેટલાક કિસ્સાઓમાં, જો સિન્ડ્રોમ ગંભીર બીમારી સાથે સંકળાયેલ ન હોય તો તેને અટકાવી શકાય છે. સરળ નિવારણ પદ્ધતિઓ:
- સાચું, સંતુલિત આહારમૂર્છા માટે: વધુ માત્રામાં ફાઇબર (લીલાં, તાજા ફળો, શાકભાજી) વાળા ખોરાક ખાવાથી, ગરમ મસાલા વિના ખોરાકને વરાળમાં લેવાનું વધુ સારું છે;
- ભોજનને નાના ભાગોમાં વિભાજીત કરો (દિવસમાં 6 વખત સુધી);
- જ્યારે મૂર્છા આવે ત્યારે શક્ય શારીરિક અને માનસિક તાણ: પૂલની મુલાકાત લેવી, જોગિંગ કરવું;
- સિગારેટ અને આલ્કોહોલિક પીણાં છોડી દેવા.
મૂર્છા અને અસફળ પતનના કિસ્સામાં, કેટલીક ગૂંચવણો વિકસી શકે છે: મગજની આઘાતજનક ઇજાઓ, અસ્થિભંગ, ક્ષતિ મજૂર પ્રવૃત્તિ. ગૂંચવણોના પરિણામે, દર્દી તેની સામાન્ય જીવનશૈલી જીવી શકતો નથી.
મૂર્છા એ એક ખતરનાક લક્ષણ છે, જે ગંભીર વિકૃતિઓની હાજરી સૂચવે છે માનવ શરીર. રેન્ડરીંગ પ્રાથમિક સારવારતાત્કાલિક શરૂ થવું જોઈએ - સાક્ષી પાસે વિચારવાનો સમય નથી. જેટલી જલ્દી વ્યક્તિ રિસુસિટેશન પ્રક્રિયાઓ શરૂ કરે છે, પીડિત માટે સંપૂર્ણ પુનઃપ્રાપ્તિની શક્યતા વધારે છે.
મૂર્છા એ કોઈ અલગ રોગ અથવા નિદાન નથી; તે મગજમાં રક્ત પુરવઠામાં તીવ્ર ઘટાડો, કાર્ડિયોવેસ્ક્યુલર પ્રવૃત્તિમાં ઘટાડો સાથે ચેતનાની ટૂંકા ગાળાની ખોટ છે.
મૂર્છા અથવા સિંકોપ, જેમ કે તેને કહેવામાં આવે છે, તે અચાનક થાય છે અને સામાન્ય રીતે લાંબા સમય સુધી ચાલતું નથી - થોડી સેકંડ. સંપૂર્ણ સ્વસ્થ લોકો મૂર્છાથી રોગપ્રતિકારક નથી, એટલે કે, કોઈએ તેને ગંભીર બીમારીના સંકેત તરીકે અર્થઘટન કરવા માટે ઉતાવળ કરવી જોઈએ નહીં; વર્ગીકરણ અને કારણોને સમજવાનો પ્રયાસ કરવો વધુ સારું છે.
સિંકોપનું વર્ગીકરણ
સાચા મૂર્છામાં ચેતનાના ટૂંકા ગાળાના નુકશાનના હુમલાનો સમાવેશ થાય છે, જેને નીચેના પ્રકારોમાં વિભાજિત કરી શકાય છે:
- ન્યુરોકાર્ડિયોજેનિક (ન્યુરોટ્રાન્સમીટર) સ્વરૂપઅનેક સમાવેશ થાય છે ક્લિનિકલ સિન્ડ્રોમ્સ, તેથી સામૂહિક શબ્દ તરીકે ગણવામાં આવે છે. ચેતાપ્રેષક મૂર્છાની રચના વેસ્ક્યુલર ટોન અને હૃદયના ધબકારા પર ઓટોનોમિક નર્વસ સિસ્ટમની રીફ્લેક્સ અસર પર આધારિત છે, જે આપેલ જીવતંત્ર (તાપમાન) માટે પ્રતિકૂળ પરિબળો દ્વારા ઉશ્કેરવામાં આવે છે. પર્યાવરણ, મનો-ભાવનાત્મક તાણ, ભય, લોહીની દૃષ્ટિ). બાળકોમાં (હૃદય અને રુધિરવાહિનીઓમાં કોઈ નોંધપાત્ર રોગવિજ્ઞાનવિષયક ફેરફારોની ગેરહાજરીમાં) અથવા હોર્મોનલ ફેરફારોના સમયગાળા દરમિયાન કિશોરોમાં મૂર્છા ઘણીવાર ન્યુરોકાર્ડિયોજેનિક મૂળ હોય છે. આ પ્રકારના સિંકોપમાં વાસોવાગલ અને રીફ્લેક્સ પ્રતિક્રિયાઓનો પણ સમાવેશ થાય છે જે ઉધરસ, પેશાબ, ગળી જવા, શારીરિક પ્રવૃત્તિ અને કાર્ડિયાક પેથોલોજી સાથે સંબંધિત ન હોય તેવા અન્ય સંજોગો દરમિયાન થઈ શકે છે.
- અથવા શરીરના આડાથી ઊભી સ્થિતિમાં અચાનક સંક્રમણ દરમિયાન મગજમાં લોહીના પ્રવાહમાં મંદીને કારણે મૂર્છા વિકસે છે.
- એરિથમોજેનિક સિંકોપ.આ વિકલ્પ સૌથી ખતરનાક છે. તે રચનાને કારણે છે મોર્ફોલોજિકલ ફેરફારોહૃદય અને રક્ત વાહિનીઓમાં.
- ચેતનાની ખોટ, જેના પર આધારિત છે(મગજની નળીઓમાં ફેરફાર).

દરમિયાન, મૂર્છા તરીકે ઓળખાતી કેટલીક પરિસ્થિતિઓને સિંકોપ તરીકે વર્ગીકૃત કરવામાં આવતી નથી, જો કે તે તેના જેવી જ દેખાય છે. આમાં શામેલ છે:
- મેટાબોલિક ડિસઓર્ડર સાથે સંકળાયેલ ચેતનાની ખોટ (હાઈપોગ્લાયકેમિઆ - લોહીમાં શર્કરામાં ઘટાડો, ઓક્સિજન ભૂખમરો, કાર્બન ડાયોક્સાઇડ સાંદ્રતામાં ઘટાડો સાથે હાયપરવેન્ટિલેશન).
- એપીલેપ્સીનો હુમલો.
અસ્તિત્વમાં છે વિકૃતિઓનું એક જૂથ જે મૂર્છા જેવું લાગે છે, પરંતુ ચેતનાના નુકશાન વિના થાય છે:
- ટૂંકા ગાળાના સ્નાયુઓમાં છૂટછાટ (કેટાપ્લેક્સી), જેના પરિણામે વ્યક્તિ સંતુલન જાળવી શકતી નથી અને પડી જાય છે;
- ચળવળ સંકલન ડિસઓર્ડરની અચાનક શરૂઆત - તીવ્ર અટાક્સિયા;
- સાયકોજેનિક પ્રકૃતિની સિન્કોપલ સ્થિતિઓ;
- TIA કેરોટીડ સિસ્ટમમાં ક્ષતિગ્રસ્ત રક્ત પરિભ્રમણને કારણે થાય છે, તેની સાથે હલનચલન કરવાની ક્ષમતા ગુમાવવી.
સૌથી સામાન્ય કેસ

તમામ મૂર્છાનું નોંધપાત્ર પ્રમાણ ન્યુરોકાર્ડિયોજેનિક સ્વરૂપોનું છે.સામાન્ય રોજિંદા સંજોગો (પરિવહન, ભરાયેલા રૂમ, તાણ) અથવા તબીબી પ્રક્રિયાઓ (વિવિધ નકલો, વેનિપંક્ચર, કેટલીકવાર ફક્ત ઓપરેટિંગ રૂમ જેવા હોય તેવા રૂમની મુલાકાત લેવી) દ્વારા ઉશ્કેરવામાં આવતી ચેતના ગુમાવવી, એક નિયમ તરીકે, હૃદય અને રક્ત વાહિનીઓમાં ફેરફારોનું કારણ નથી. બ્લડ પ્રેશર, જે મૂર્છાના સમયે ઘટે છે, તે પણ રહે છે સામાન્ય સ્તર. તેથી, હુમલાના વિકાસ માટેની તમામ જવાબદારી ઓટોનોમિક નર્વસ સિસ્ટમ પર મૂકવામાં આવે છે, એટલે કે, તેના વિભાગો - સહાનુભૂતિશીલ અને પેરાસિમ્પેથેટિક, જે કોઈ કારણોસર સુમેળમાં કામ કરવાનું બંધ કરે છે.
બાળકો અને કિશોરોમાં આ પ્રકારની મૂર્છા એ માતાપિતાના ભાગ પર ઘણી ચિંતાઓનું કારણ બને છે, જેઓ માત્ર એ હકીકત દ્વારા ખાતરી આપી શકતા નથી કે આવી સ્થિતિ ગંભીર પેથોલોજીનું પરિણામ નથી. વારંવાર મૂર્છા એ ઈજા સાથે છે, જે જીવનની ગુણવત્તા ઘટાડે છે અને સામાન્ય રીતે ખતરનાક બની શકે છે.
ચેતના કેમ અદૃશ્ય થઈ જાય છે?
દવાથી દૂર વ્યક્તિ માટે, વર્ગીકરણ, સામાન્ય રીતે, કોઈ ભૂમિકા ભજવતું નથી. હુમલામાં મોટાભાગના લોકો ચેતના ગુમાવવા, નિસ્તેજ ત્વચા અને પડી જવાથી મૂર્છા જોવા મળે છે, પરંતુ તેમને ભૂલ માટે દોષી ઠેરવી શકાય નહીં. મુખ્ય વસ્તુ એ છે કે મદદ કરવા દોડી જવું, અને ડોકટરો શોધી કાઢશે કે કયા પ્રકારનું ચેતનાનું નુકસાન છે, તેથી અમે ખાસ કરીને વાચકોને સમજાવવાનો પ્રયાસ કરીશું નહીં.

જો કે, વર્ગીકરણના આધારે, પરંતુ એ હકીકતને ધ્યાનમાં લેતા કે દરેક જણ તેની સૂક્ષ્મતાને જાણતું નથી, અમે મૂર્છાના કારણો નક્કી કરવાનો પ્રયાસ કરીશું, જે તુચ્છ અને ગંભીર બંને હોઈ શકે છે:
- ગરમી- ખ્યાલ દરેક માટે અલગ છે, એક વ્યક્તિ 40 ° સે તાપમાને સહન કરી શકાય તેવું લાગે છે, અન્ય 25 - 28 - પહેલેથી જ આપત્તિ છે, ખાસ કરીને બંધ, બિનવેન્ટિલેટેડ રૂમમાં. કદાચ મોટાભાગે, આવી મૂર્છા ગીચ પરિવહનમાં થાય છે, જ્યાં દરેકને ખુશ કરવું મુશ્કેલ છે: કેટલાક તોફાની છે, અન્ય બીમાર લાગે છે. વધુમાં, ઘણીવાર અન્ય ઉત્તેજક પરિબળો (ક્રશ, ગંધ) હોય છે.
- ખોરાક અથવા પાણીની લાંબા સમય સુધી ગેરહાજરી.ઝડપી વજન ઘટાડવાના ચાહકો અથવા તેમના નિયંત્રણની બહારના અન્ય કારણોસર ભૂખે મરવા મજબૂર લોકો ભૂખ્યા મૂર્છા વિશે કંઈક જાણે છે. સિંકોપ ઝાડા, સતત ઉલટી, અથવા અન્ય સંજોગો (વારંવાર પેશાબ, વધતો પરસેવો) ને કારણે પ્રવાહીની ખોટને કારણે થઈ શકે છે.
- શરીરની આડી સ્થિતિમાંથી અચાનક સંક્રમણ(ઉભો થયો - બધું મારી આંખો સામે તરવું).
- ચિંતાની લાગણી,વધેલા શ્વાસ સાથે.
- ગર્ભાવસ્થા (રક્ત પ્રવાહનું પુનઃવિતરણ).સગર્ભાવસ્થા દરમિયાન બેહોશ થવું એ એક સામાન્ય ઘટના છે; વધુમાં, કેટલીકવાર ચેતના ગુમાવવી એ સ્ત્રીની રસપ્રદ પરિસ્થિતિના પ્રથમ સંકેતોમાંનું એક છે. આંતરસ્ત્રાવીય બદલાવોની પૃષ્ઠભૂમિ સામે સગર્ભાવસ્થામાં સહજ ભાવનાત્મક અસ્થિરતા, બહાર અને ઘરની ગરમી, વધારાના કિલોગ્રામ (ભૂખ) મેળવવાનો ભય સ્ત્રીમાં બ્લડ પ્રેશરમાં ઘટાડો ઉશ્કેરે છે, જે ચેતનાના નુકશાન તરફ દોરી જાય છે.
- પીડા, આઘાત, ખોરાક ઝેર.
- હૃદય ની બરણી(શા માટે, કેટલાક ભયંકર સમાચારો જણાવતા પહેલા, તે જેના માટે બનાવાયેલ છે તેને પહેલા બેસવાનું કહેવામાં આવશે).
- ઝડપી રક્ત નુકશાનઉદાહરણ તરીકે, રક્તદાન દરમિયાન દાતાઓ સભાનતા ગુમાવે છે એટલા માટે નહીં કે અમુક કિંમતી પ્રવાહીનો જથ્થો ખોવાઈ ગયો છે, પરંતુ કારણ કે તે લોહીના પ્રવાહને ખૂબ જ ઝડપથી છોડી દે છે અને શરીરને સંરક્ષણ મિકેનિઝમ ચાલુ કરવાનો સમય નથી.
- ઘા અને લોહીની દૃષ્ટિ.માર્ગ દ્વારા, પુરુષો સ્ત્રીઓ કરતાં વધુ વખત લોહીથી બેહોશ થાય છે, તે તારણ આપે છે કે વાજબી અર્ધ કોઈક રીતે તેનાથી વધુ ટેવાયેલું છે.
- રક્ત પરિભ્રમણની માત્રામાં ઘટાડો(હાયપોવોલેમિયા) નોંધપાત્ર રક્ત નુકશાન સાથે અથવા મૂત્રવર્ધક પદાર્થ અને વાસોડિલેટર લેવાથી.

- બ્લડ પ્રેશરમાં ઘટાડો,વેસ્ક્યુલર કટોકટી, જેનું કારણ ઓટોનોમિક નર્વસ સિસ્ટમના પેરાસિમ્પેથેટિક અને સહાનુભૂતિવાળા ભાગોનું અસંકલિત કાર્ય હોઈ શકે છે, તેના કાર્યો કરવામાં તેની નિષ્ફળતા. નિદાન કરી શકાય તેવા લક્ષણો સાથે તરુણાવસ્થામાં પીડિત કિશોરો અથવા બાળકોમાં મૂર્છા એ અસામાન્ય નથી. સામાન્ય રીતે, હાયપોટેન્સિવ લોકો માટે, મૂર્છા એ એક સામાન્ય બાબત છે, તેથી તેઓ પોતે જાહેર પરિવહન પર મુસાફરી કરવાનું ટાળવાનું શરૂ કરે છે, ખાસ કરીને ઉનાળામાં, બાથહાઉસમાં સ્ટીમ રૂમની મુલાકાત લેવાનું અને અન્ય કોઈપણ સ્થાનો કે જેની સાથે તેઓને અપ્રિય યાદો હોય છે.
- એક પતન(હાઈપોગ્લાયકેમિઆ) - માર્ગ દ્વારા, ડાયાબિટીસના દર્દીઓમાં ઇન્સ્યુલિનના ઓવરડોઝ સાથે જરૂરી નથી. અમારા સમયના "અદ્યતન" યુવાનો જાણે છે કે આ દવાનો ઉપયોગ અન્ય હેતુઓ માટે થઈ શકે છે (ઉદાહરણ તરીકે, ઊંચાઈ અને વજન વધારવું), જે ખૂબ જ ખતરનાક બની શકે છે (!).
- અથવા જેને લોકપ્રિય રીતે એનિમિયા કહેવામાં આવે છે.
- બાળકોમાં વારંવાર મૂર્છાગંભીર બીમારીનો પુરાવો હોઈ શકે છે, દા.ત. સિંકોપ ઘણીવાર હૃદયની લયના વિકારની નિશાની છે, જે બાળકમાં ઓળખવું ખૂબ મુશ્કેલ છે નાની ઉમરમા કારણ કે, પુખ્ત વયના લોકોથી વિપરીત, કાર્ડિયાક આઉટપુટ સ્ટ્રોકની માત્રા કરતાં હૃદયના ધબકારા (HR) પર વધુ નિર્ભર છે.
- અન્નનળીના પેથોલોજી સાથે ગળી જવાની ક્રિયા(વાગસ ચેતાના બળતરાને કારણે રીફ્લેક્સ પ્રતિક્રિયા).
- સંકુચિત થવાનું કારણ બને છે મગજની વાહિનીઓહાઈપોકેપનિયાજે દરમિયાન ઓક્સિજનના વપરાશમાં વધારો થવાને કારણે કાર્બન ડાયોક્સાઇડ (CO 2) માં ઘટાડો થાય છે ઝડપી શ્વાસ, ભય, ગભરાટ, તણાવની સ્થિતિની લાક્ષણિકતા.
- પેશાબ અને ઉધરસ(ઇન્ટ્રાથોરાસિક દબાણમાં વધારો, વેનિસ રીટર્નમાં ઘટાડો અને તે મુજબ, કાર્ડિયાક આઉટપુટની મર્યાદા અને બ્લડ પ્રેશરમાં ઘટાડો).
- કેટલીક દવાઓની આડઅસરઅથવા એન્ટિહાઇપરટેન્સિવ દવાઓનો ઓવરડોઝ.
- મગજના ચોક્કસ વિસ્તારોમાં રક્ત પુરવઠામાં ઘટાડો(), દુર્લભ હોવા છતાં, વૃદ્ધ દર્દીઓમાં મૂર્છાનું કારણ બની શકે છે.
- ગંભીર કાર્ડિયોવેસ્ક્યુલર પેથોલોજી(મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, વગેરે).
- કેટલાક અંતઃસ્ત્રાવી રોગો.
- મગજમાંરક્ત પ્રવાહમાં અવરોધ.
આમ, મોટેભાગે, બ્લડ પ્રેશરમાં ઘટાડો થવાને કારણે રુધિરાભિસરણ તંત્રમાં ફેરફાર ચેતનાના નુકશાન તરફ દોરી જાય છે. શરીર પાસે અનુકૂલન કરવાનો સમય નથી ટુંકી મુદત નું: દબાણ ઘટી ગયું, હૃદય પાસે લોહીનું ઉત્પાદન વધારવાનો સમય ન હતો, લોહી મગજમાં પૂરતો ઓક્સિજન લાવતો ન હતો.
વિડિઓ: મૂર્છાના કારણો - પ્રોગ્રામ "લાઇવ હેલ્ધી!"
કારણ હૃદય છે
દરમિયાન, જો સિંકોપ ખૂબ વારંવાર થતો હોય અને મૂર્છાના કારણો સ્પષ્ટ ન હોય તો તમારે ખૂબ આરામ ન કરવો જોઈએ. બાળકો, કિશોરો અને પુખ્ત વયના લોકોમાં મૂર્છા એ ઘણીવાર કાર્ડિયોવેસ્ક્યુલર પેથોલોજીનું પરિણામ છે., જ્યાં છેલ્લી ભૂમિકા નથી વિવિધ પ્રકારના(અને):
- સાથે સંકળાયેલ, ઉચ્ચ ડિગ્રી, (ઘણી વખત વૃદ્ધ લોકોમાં);
- β-બ્લોકર્સ લેવાથી થાય છે, વાલ્વ પ્રોસ્થેસિસની અયોગ્ય કામગીરી;
- નશાથી કન્ડિશન્ડ દવાઓ(ક્વિનીડાઇન), ઇલેક્ટ્રોલાઇટ અસંતુલન, લોહીમાં કાર્બન ડાયોક્સાઇડનો અભાવ.

કાર્ડિયાક આઉટપુટ અન્ય દવાઓ દ્વારા પણ ઘટાડી શકાય છે જે ઘટાડે છે મગજનો રક્ત પ્રવાહપરિબળો કે જે ઘણીવાર સંયોજનમાં હાજર હોય છે: બ્લડ પ્રેશરમાં ઘટાડો, પેરિફેરલ વાહિનીઓનું વિસ્તરણ, હૃદયમાં શિરાયુક્ત રક્તનું વળતર ઘટાડવું, હાયપોવોલેમિયા, આઉટફ્લો ટ્રેક્ટની વાહિનીઓ સાંકડી કરવી.
શારીરિક શ્રમ દરમિયાન હૃદયના દર્દીઓમાં ચેતના ગુમાવવી એ ખરાબ સ્વાસ્થ્યનું એકદમ ગંભીર સૂચક છે, કારણ કે મૂર્છાનું કારણ આ બાબતેહોઈ શકે છે:
- : ટ્રિકસપીડ વાલ્વ (ટીવી) અને પલ્મોનરી વાલ્વ (પીએ) નું સ્ટેનોસિસ;
અલબત્ત, આવા લિસ્ટેડ રોગો ભાગ્યે જ બાળકોમાં મૂર્છાનું કારણ બને છે; મૂળભૂત રીતે, તેઓ જીવન દરમિયાન વિકસે છે, અને તેથી અદ્યતન ઉંમરનો દુઃખદ ફાયદો છે.
મૂર્છા શું દેખાય છે?
મૂર્છાની સ્થિતિ ઘણીવાર સાથે હોય છે.પૃષ્ઠભૂમિને કારણે થતા હાયપોક્સિયા પ્રતિબિંબ માટે વધુ સમય આપતું નથી, જો કે જે લોકો માટે ચેતનાની ખોટ કોઈ અલૌકિક વસ્તુ નથી તેઓ હુમલાના અભિગમને અગાઉથી સમજી શકે છે અને આ સ્થિતિને પૂર્વનિર્ધારણ કહી શકે છે. સિંકોપના અભિગમ અને મૂર્છાને એકસાથે દર્શાવતા લક્ષણોનું વર્ણન કરવું વધુ સારું છે, કારણ કે શરૂઆત વ્યક્તિ પોતે અનુભવે છે, અને મૂર્છા તેની આસપાસના લોકો દ્વારા જોવા મળે છે. એક નિયમ તરીકે, સભાનતા પુનઃપ્રાપ્ત કર્યા પછી, વ્યક્તિ સામાન્ય લાગે છે, અને માત્ર થોડી નબળાઇ ચેતનાના નુકશાનની યાદ અપાવે છે.

તેથી, લક્ષણો:
- "હું બીમાર અનુભવું છું" એ છે કે દર્દી તેની સ્થિતિ કેવી રીતે વ્યાખ્યાયિત કરે છે.
- ઉબકા આવવા લાગે છે અને એક અપ્રિય ચીકણો ઠંડો પરસેવો ફાટી નીકળે છે.
- આખું શરીર નબળું પડી જાય છે, પગ માર્ગ આપે છે.
- ત્વચા નિસ્તેજ થઈ જાય છે.
- મારા કાન વાગી રહ્યા છે અને મારી આંખો સામે ફોલ્લીઓ ચમકી રહી છે.
- ચેતનાની ખોટ: ચહેરો ભૂખરો છે, બ્લડ પ્રેશર ઓછું છે, નાડી નબળી છે, સામાન્ય રીતે ઝડપી (ટાકીકાર્ડિયા), જોકે બ્રેડીકાર્ડિયા બાકાત નથી, વિદ્યાર્થીઓ વિસ્તરે છે, પરંતુ તેઓ પ્રકાશ પર પ્રતિક્રિયા આપે છે, જોકે થોડો વિલંબ થાય છે.
મોટા ભાગના કિસ્સાઓમાં, વ્યક્તિ થોડી સેકંડમાં તેના હોશમાં આવે છે. લાંબા હુમલા સાથે (5 મિનિટ અથવા વધુ), અનૈચ્છિક પેશાબ પણ શક્ય છે. વાઈના હુમલાથી અજાણ્યા લોકો દ્વારા આવા મૂર્છા સરળતાથી મૂંઝવણમાં આવી શકે છે.
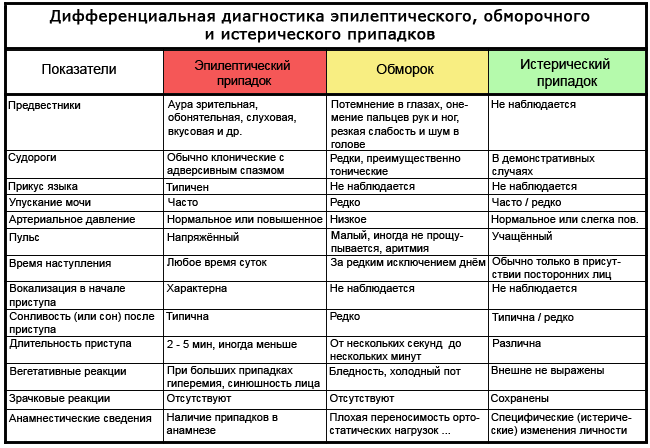
કોષ્ટક: ઉન્માદ અથવા એપીલેપ્સીથી સાચી મૂર્છા કેવી રીતે અલગ કરવી
શુ કરવુ?
મૂર્છાના પ્રત્યક્ષ સાક્ષી બન્યા પછી, દરેક વ્યક્તિએ કેવી રીતે વર્તવું તે જાણવું જોઈએ, જો કે દર્દી ઝડપથી ભાનમાં આવી ગયો હોય, પડી જવાથી ઘાયલ ન થયો હોય, અને તેની સ્થિતિ સુમેળ કર્યા પછી, કોઈપણ પૂર્વ-તબીબી સંભાળ વિના ચેતના ગુમાવવાનું ટાળવામાં આવે છે. આરોગ્ય વધુ કે ઓછું સામાન્ય થઈ ગયું છે. મૂર્છા માટે પ્રથમ સહાય સરળ પગલાં લેવા માટે નીચે આવે છે:

- તમારા ચહેરાને ઠંડા પાણીથી હળવા હાથે સ્પ્રે કરો
- વ્યક્તિને આડી સ્થિતિમાં મૂકો, તેમના પગની નીચે બોલ્સ્ટર અથવા ઓશીકું મૂકો જેથી કરીને તેઓ તેમના માથા કરતા ઉંચા હોય.
- તમારા શર્ટના કોલરનું બટન ખોલો, તમારી ટાઈ ઢીલી કરો અને તાજી હવામાં પ્રવેશ આપો.
- એમોનિયા. જો કોઈ વ્યક્તિ બેહોશ થઈ જાય, તો દરેક વ્યક્તિ આ ઉપાય માટે દોડે છે, પરંતુ કેટલીકવાર તેઓ ભૂલી જાય છે કે તેઓએ તેને કાળજીપૂર્વક હેન્ડલ કરવાની જરૂર છે. તેના વરાળને શ્વાસમાં લેવાથી શ્વાસની પ્રતિક્રિયા બંધ થઈ શકે છે, એટલે કે, તમારે ચેતના ગુમાવનાર વ્યક્તિના નાકની ખૂબ નજીક આલ્કોહોલથી ભીના કપાસના સ્વેબને લાવવું જોઈએ નહીં.
સિંકોપ માટે કટોકટીની સંભાળ તેના અંતર્ગત કારણ સાથે વધુ સંબંધિત છે(લયમાં ખલેલ) અથવા પરિણામો સાથે (ઉઝરડા, કટ, આઘાતજનક મગજની ઇજા). જો, વધુમાં, કોઈ વ્યક્તિ ચેતનામાં પાછા ફરવાની ઉતાવળમાં નથી, તો વ્યક્તિએ મૂર્છાના અન્ય કારણોથી સાવચેત રહેવું જોઈએ (બ્લડ સુગરમાં ઘટાડો, ઉન્માદ). માર્ગ દ્વારા, ઉન્માદની વાત કરીએ તો, તેના માટે સંવેદનશીલ લોકો હેતુપૂર્વક બેહોશ થવા માટે સક્ષમ છે, મુખ્ય વસ્તુ એ છે કે ત્યાં દર્શકો છે.
તબીબી વ્યવસાયની ચોક્કસ કુશળતા વિના લાંબા સમય સુધી મૂર્છાના મૂળને શોધવાનો ઘમંડી પ્રયાસ કરવો ભાગ્યે જ યોગ્ય છે. સૌથી વાજબી બાબત એ એમ્બ્યુલન્સને કૉલ કરવાની હશે, જે કટોકટીની સંભાળ પૂરી પાડશે અને, જો જરૂરી હોય તો, પીડિતને હોસ્પિટલમાં લઈ જશે.
વિડિઓ: મૂર્છામાં મદદ - ડૉ. કોમરોવ્સ્કી
હેતુ પર ફ્રિલમાં કેવી રીતે પડવું / અનુકરણને ઓળખવું
કેટલાક લોકો શ્વાસ લેવાની (વારંવાર અને ઊંડો શ્વાસ લે છે) અથવા થોડા સમય માટે બેસ્યા પછી, ઝડપથી વધે છે. પરંતુ પછી તે વાસ્તવિક મૂર્છા હોઈ શકે?! કૃત્રિમ મૂર્છાનું અનુકરણ કરવું ખૂબ મુશ્કેલ છે; તંદુરસ્ત લોકો હજી પણ તે ખરાબ રીતે કરે છે.
ઉન્માદ દરમિયાન સિંકોપ તે જ દર્શકોને ગેરમાર્ગે દોરી શકે છે, પરંતુ ડૉક્ટરને નહીં: વ્યક્તિ કેવી રીતે પડવું તે વિશે અગાઉથી વિચારે છે જેથી નુકસાન ન થાય, અને આ નોંધનીય છે, તેની ત્વચા સામાન્ય રહે છે (જ્યાં સુધી તેણે તેને વ્હાઇટવોશ સાથે અગાઉથી ગંધ ન કર્યો હોય?), અને જો (અચાનક?) તે આંચકીના મુદ્દા પર આવે છે, પરંતુ તે અનૈચ્છિક સ્નાયુ સંકોચનને કારણે નથી. વાળવા અને વિવિધ શેખીખોર પોઝ લઈને, દર્દી માત્ર એક આક્રમક સિન્ડ્રોમનું અનુકરણ કરે છે.
કારણ શોધવું
ડૉક્ટર સાથેની વાતચીત લાંબી થવાનું વચન આપે છે...

ડાયગ્નોસ્ટિક પ્રક્રિયાની શરૂઆતમાં, દર્દીએ ડૉક્ટર સાથે વિગતવાર વાતચીતમાં ટ્યુન કરવું જોઈએ. તે ઘણાં જુદા જુદા પ્રશ્નો પૂછશે, જેનો વિગતવાર જવાબ દર્દી પોતે અથવા માતાપિતાને ખબર છે, જો તે બાળકની ચિંતા કરે છે:
- પ્રથમ મૂર્છા કઈ ઉંમરે દેખાઈ?
- તે પહેલા કયા સંજોગો હતા?
- હુમલાઓ કેટલી વાર થાય છે, શું તે પ્રકૃતિમાં સમાન છે?
- કયા ઉત્તેજક પરિબળો સામાન્ય રીતે મૂર્છા તરફ દોરી જાય છે (પીડા, ગરમી, કસરત તણાવ, તણાવ, ભૂખ, ઉધરસ, વગેરે)?
- જ્યારે "બેહોશની લાગણી" આવે ત્યારે દર્દી શું કરે છે (આડો, માથું ફેરવે છે, પાણી પીવે છે, ખોરાક ખાય છે, તાજી હવામાં જવાનો પ્રયાસ કરે છે)?
- હુમલા પહેલાનો સમયગાળો શું છે?
- મૂર્છા પહેલાની અવસ્થાની પ્રકૃતિના લક્ષણો (કાનમાં રણકવું, આંખોમાં અંધારું આવવું, ઉબકા આવવા, છાતીમાં દુખાવો, માથું, પેટ, હૃદય ઝડપથી ધબકવું અથવા "થીજી જવું, અટકવું, ક્યારેક પછાડવું, ક્યારેક પછાડવું નહીં... ”, હવાનો અભાવ)?
- સિંકોપનો સમયગાળો અને ક્લિનિકલ ચિત્ર, એટલે કે, પ્રત્યક્ષદર્શીઓ અનુસાર મૂર્છા કેવી દેખાય છે (દર્દીના શરીરની સ્થિતિ, ચામડીનો રંગ, નાડી અને શ્વાસ લેવાની પેટર્ન, બ્લડ પ્રેશરનું સ્તર, આંચકીની હાજરી, અનૈચ્છિક પેશાબ, જીભનો ડંખ , વિદ્યાર્થીની પ્રતિક્રિયા)?
- મૂર્છા પછીની સ્થિતિ, દર્દીની સુખાકારી (નાડી, શ્વાસ, બ્લડ પ્રેશર, ઊંઘની ઇચ્છા, માથાનો દુખાવો અને ચક્કર, સામાન્ય નબળાઇ)?
- જે વ્યક્તિની તપાસ કરવામાં આવે છે તે સિંકોપની બહાર કેવી રીતે અનુભવે છે?
- જે ટ્રાન્સફર અથવા ક્રોનિક રોગોશું તે તેની ઉજવણી કરે છે (અથવા તેના માતાપિતાએ શું કહ્યું)?
- તમારા જીવન દરમિયાન તમારે કઈ ફાર્માસ્યુટિકલ્સનો ઉપયોગ કરવો પડ્યો?
- શું દર્દી અથવા તેના સંબંધીઓ સૂચવે છે કે પેરાપીલેપ્ટિક ઘટના બાળપણમાં આવી હતી (તેની ઊંઘમાં ચાલવું અથવા વાત કરવી, રાત્રે ચીસો પાડવી, ડરથી જાગવું વગેરે)?
- કૌટુંબિક ઇતિહાસ (સંબંધીઓમાં સમાન હુમલા, વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા, વાઈ, હૃદયની સમસ્યાઓ, વગેરે).
દેખીતી રીતે, પ્રથમ નજરમાં જે માત્ર નાનકડી વસ્તુ જેવું લાગે છે તે સિંકોપની રચનામાં અગ્રણી ભૂમિકા ભજવી શકે છે, તેથી જ ડૉક્ટર વિવિધ નાની વસ્તુઓ પર આટલું ધ્યાન આપે છે. માર્ગ દ્વારા, દર્દી, જ્યારે એપોઇન્ટમેન્ટ માટે જાય છે, ત્યારે ડૉક્ટરને તેના મૂર્છાનું કારણ શોધવામાં મદદ કરવા માટે તેના જીવનમાં પણ ઊંડા ઉતરવું જોઈએ.
નિરીક્ષણ, પરામર્શ, સાધન સહાય
દર્દીની તપાસ, બંધારણીય લક્ષણો નક્કી કરવા ઉપરાંત, માપવા (બંને હાથ પર), હૃદયના અવાજો સાંભળવા, પેથોલોજીકલ ન્યુરોલોજીકલ રીફ્લેક્સને ઓળખવા, ઓટોનોમિક નર્વસ સિસ્ટમની કામગીરીનો અભ્યાસ કરવાનો સમાવેશ થાય છે, જે, અલબત્ત, સલાહ લીધા વિના કરી શકાતું નથી. ન્યુરોલોજીસ્ટ
લેબોરેટરી ડાયગ્નોસ્ટિક્સમાં અપેક્ષિત નિદાનના આધારે પરંપરાગત રક્ત અને પેશાબ પરીક્ષણો (સામાન્ય), સુગર કર્વ, તેમજ સંખ્યાબંધ બાયોકેમિકલ પરીક્ષણોનો સમાવેશ થાય છે. શોધના પ્રથમ તબક્કે, દર્દીએ આર કરવું અને સામેલ કરવું જરૂરી છે - ગ્રાફિકલ પદ્ધતિઓ, જો જરૂરી હોય તો.

શંકાના કિસ્સામાં સિંકોપની એરિથમોજેનિક પ્રકૃતિ, નિદાનમાં મુખ્ય ભાર હૃદયના અભ્યાસ પર પડે છે:
- આર - કાર્ડિયાક ઇમેજિંગ અને અન્નનળીની વિરોધાભાસી;
- સાયકલ એર્ગોમેટ્રી;
- કાર્ડિયાક પેથોલોજીના નિદાન માટેની વિશેષ પદ્ધતિઓ (હોસ્પિટલ સેટિંગમાં).
જો ડૉક્ટરને એવી શંકા હોય સિંકોપના કારણો કાર્બનિક રોગોમગજઅથવા મૂર્છાનું કારણ અસ્પષ્ટ, સ્પેક્ટ્રમ દેખાય છે ડાયગ્નોસ્ટિક પગલાંનોંધપાત્ર રીતે વિસ્તરે છે:
- ખોપરીની આર-ગ્રાફી, સેલા ટર્સિકા (કફોત્પાદક ગ્રંથિનું સ્થાન), સર્વાઇકલ પ્રદેશકરોડ રજ્જુ;
- નેત્ર ચિકિત્સક સાથે પરામર્શ (દ્રશ્ય ક્ષેત્રો, ફંડસ);
- (ઇલેક્ટ્રોએન્સફાલોગ્રામ), મોનિટર સહિત, જો વાઈના મૂળના હુમલાની શંકા હોય તો;
- ઇકોઇએસ (ઇકોએન્સફાલોસ્કોપી);
- (વેસ્ક્યુલર પેથોલોજી);
- સીટી, એમઆરઆઈ (જગ્યા-કબજાવાળા જખમ, ).
કેટલીકવાર, સૂચિબદ્ધ પદ્ધતિઓ પણ પ્રશ્નોના સંપૂર્ણ જવાબ આપતી નથી, તેથી જો દર્દીને 17-કીટોસ્ટેરોઇડ્સ માટે પેશાબની તપાસ અથવા હોર્મોન્સ માટે રક્ત પરીક્ષણ લેવાનું કહેવામાં આવે તો તમારે આશ્ચર્ય થવું જોઈએ નહીં ( થાઇરોઇડ ગ્રંથિ, જનનાંગો, મૂત્રપિંડ પાસેની ગ્રંથીઓ), કારણ કે ક્યારેક મૂર્છાનું કારણ શોધવું મુશ્કેલ હોય છે.
કેવી રીતે સારવાર કરવી?
સિંકોપની સારવાર અને નિવારણ માટેની યુક્તિઓ મૂર્છાના કારણ પર આધારિત છે. અને તે હંમેશા નથી દવાઓ. ઉદાહરણ તરીકે, વાસોવાગલ અને ઓર્થોસ્ટેટિક પ્રતિક્રિયાઓ સાથે દર્દીને સૌ પ્રથમ એવી પરિસ્થિતિઓને ટાળવા માટે શીખવવામાં આવે છે જે સિંકોપને ઉશ્કેરે છે.આ કરવા માટે, વેસ્ક્યુલર ટોનને તાલીમ આપવાની, સખત પ્રક્રિયાઓ હાથ ધરવા, ભરાયેલા ઓરડાઓ ટાળવા, શરીરની સ્થિતિમાં અચાનક ફેરફાર કરવાની ભલામણ કરવામાં આવે છે, પુરુષોને બેસતી વખતે પેશાબ પર સ્વિચ કરવાની સલાહ આપવામાં આવે છે. સામાન્ય રીતે, વ્યક્તિગત મુદ્દાઓ હાજરી આપતા ચિકિત્સક સાથે ચર્ચા કરવામાં આવે છે, જે હુમલાના મૂળને ધ્યાનમાં લે છે.

બ્લડ પ્રેશરમાં ઘટાડાથી થતી બેહોશીની સારવાર બ્લડ પ્રેશરમાં વધારો કરીને કરવામાં આવે છેતેના ઘટાડાના કારણ પર પણ આધાર રાખે છે. મોટેભાગે, આ કારણ ન્યુરોસિર્ક્યુલેટરી ડાયસ્ટોનિયા છે, તેથી દવાઓ કે જે ઓટોનોમિક નર્વસ સિસ્ટમને અસર કરે છે તેનો ઉપયોગ કરવામાં આવે છે.
પુનરાવર્તિત મૂર્છા, જે એરિથમોજેનિક પ્રકૃતિની હોઈ શકે છે, ખાસ ધ્યાન આપવાનું પાત્ર છે.તે ધ્યાનમાં રાખવું જોઈએ કે તેઓ તે છે જે અચાનક મૃત્યુની સંભાવનાને વધારે છે, તેથી, આવા કિસ્સાઓમાં, એરિથમિયા અને તે રોગોની સારવાર સૌથી ગંભીર રીતે કરવામાં આવે છે.
વિશે મૂર્છા અવસ્થાઓતેઓ હાનિકારક છે કે ખતરનાક છે કે કેમ તે ખાતરીપૂર્વક કહેવું અશક્ય છે. જ્યાં સુધી કારણ સ્પષ્ટ ન થાય, અને હુમલાઓ દરદીને સતત પરેશાન કરતા રહે ત્યાં સુધી, પૂર્વસૂચન ખૂબ જ અલગ (અત્યંત પ્રતિકૂળ પણ) હોઈ શકે છે, કારણ કે તે સંપૂર્ણપણે આ સ્થિતિની પ્રકૃતિ પર આધારિત છે. જોખમ કેટલું ઊંચું છે તે સંપૂર્ણ ઇતિહાસ અને વ્યાપક શારીરિક તપાસ દ્વારા નક્કી કરવામાં આવશે, જે આ અપ્રિય "આશ્ચર્ય" વિશે કાયમ માટે ભૂલી જવા તરફનું પ્રથમ પગલું હોઈ શકે છે જે વ્યક્તિને સૌથી અયોગ્ય ક્ષણે સભાનતા ગુમાવી શકે છે.








