नवजात शिशु की देखभाल करते समय, आपको उसमें होने वाले सभी परिवर्तनों की सावधानीपूर्वक निगरानी करने की आवश्यकता होती है। इसलिए अक्सर एक बच्चे के मुंह में, जिसकी प्रतिरक्षा प्रणाली अभी तक नहीं बनी है, आप एक सफेद कोटिंग देख सकते हैं, जो, एक नियम के रूप में, दूध पिलाने के बाद जीभ और तालु पर दिखाई देती है, और फिर गायब हो जाती है। के लिए स्वस्थ बच्चायह घटना बिल्कुल सामान्य है: लगभग छह महीने के बाद बच्चे की प्रतिरोधक क्षमता मजबूत हो जाएगी और प्लाक पूरी तरह से गायब हो जाएगा। हालाँकि, ऐसी अभिव्यक्ति किसी बीमारी का संकेत भी दे सकती है, इसलिए इसे नज़रअंदाज़ नहीं किया जाना चाहिए।
शिशुओं में सफेद तालु के कारण
शिशु की जीभ और तालू पर सफेद परत इस तथ्य के कारण दिखाई देती है कि दूध पिलाने के बाद दूध या फार्मूला के अवशेष उसके मुंह में रह जाते हैं। ऐसे वातावरण में बैक्टीरिया और कवक सक्रिय रूप से पनपने लगते हैं। आमतौर पर एक चम्मच अम्लीय वातावरण को बेअसर करने और प्लाक की उपस्थिति को रोकने में मदद कर सकता है। उबला हुआ पानीजो बच्चे को दूध पिलाने के तुरंत बाद दिया जाता है। प्रतिरक्षा में सुधार के लिए, इसका उपयोग करना संभव है (लेकिन केवल किसी विशेषज्ञ से परामर्श के बाद!) विटामिन बी12: इसे दिन में कई बार टपकाया जाता है, प्रति जीभ 1 बूंद। प्लाक को रोकने के लिए अनिवार्य उपचार की भी सिफारिश की जाती है सोडा घोलस्तन (दूध पिलाने से पहले), दूध पिलाने के बर्तन, शांत करनेवाला, निपल्स, खड़खड़ाहट।
हालाँकि, यदि पट्टिका बनी रहती है लंबे समय तक(दिन के दौरान गायब नहीं होता) और न केवल जीभ पर, बल्कि तालू, मसूड़ों, गालों के अंदरूनी किनारों पर भी दिखाई देता है, और बच्चे में चिंता का कारण भी बनता है (एक नियम के रूप में, बच्चा दूध पिलाने से इनकार करता है, मूडी होता है) , यह चिंता का कारण होना चाहिए और निदान के लिए बाल रोग विशेषज्ञ से संपर्क करने का एक कारण होना चाहिए - शायद बच्चे को थ्रश है।
शिशुओं में सफेद आसमान का उपचार
थ्रश बच्चों में सबसे आम बीमारियों में से एक है बचपन, मुख्य कारणजिसका घटित होना शिशु के लिए अपर्याप्त स्वच्छ देखभाल है। थ्रश खतरनाक है क्योंकि यह तेजी से बच्चे के मुंह में फैलता है, और दाग हटाने की कोशिश करते समय रक्तस्राव हो सकता है और घाव बन सकता है। इसलिए, जब प्लाक दिखाई देता है, तो बच्चे की जीभ और तालु को एक घोल में भिगोए हुए स्वाब या उंगली के चारों ओर लपेटी गई पट्टी से इलाज करने की सलाह दी जाती है। मीठा सोडा(प्रति 200 मिलीलीटर गर्म पानी में 1 चम्मच सोडा) - प्रक्रिया को हर 2-3 घंटे में पूरा किया जाना चाहिए। कभी-कभी प्रसंस्करण के लिए घर पर मुंहशिशु 1/1 के अनुपात में शहद और पानी के गर्म घोल का उपयोग करते हैं, लेकिन यह याद रखना चाहिए कि शहद एक मजबूत एलर्जेन है और इसका उपयोग बहुत सावधानी से किया जाना चाहिए।
यदि प्लाक दूर नहीं होता है, तो आपको निश्चित रूप से डॉक्टर से परामर्श लेना चाहिए। यदि थ्रश का निदान किया जाता है, तो डॉक्टर द्वारा बताए अनुसार, मौखिक प्रशासन (डिफ्लुकन, डिफ्लेज़ोन) और सामयिक दवाओं (एसिडोफिलस पाउडर, मलहम, समाधान, आदि) के लिए फ्लुकोनाज़ोल के साथ उपचार किया जाता है, जो आमतौर पर 5 से 10 तक रहता है। दिन. संक्रामक एजेंटों से छुटकारा पाने के लिए, डॉक्टर द्वारा निर्धारित उपचार अवधि का पालन करना आवश्यक है, भले ही थ्रश के लक्षण गायब हो गए हों।
शिशु के तालु पर फुंसी
चिंता का एक अन्य कारण आपके मुंह की छत पर दानेदार पनीर जैसी धब्बेदार पट्टिका का दिखना या कैंडिडा संक्रमण (कैंडिडासिस या थ्रश) के कारण गले के पास लाल दाने का दिखना है। इस तरह की सूजन से बच्चे को दूध पिलाना मुश्किल हो जाता है (वह खाने से इंकार कर देता है), खुजली, जलन, चिंता, नींद में खलल और कभी-कभी तापमान में वृद्धि देखी जाती है। अधिकांश सामान्य कारणएक शिशु में फुंसी का दिखना - कम प्रतिरक्षा के कारण संक्रमण के प्रति नवजात शिशु की कमजोर प्रतिरोधक क्षमता, जिसमें एंटीबायोटिक उपचार, पाचन तंत्र में विकार (जो बच्चे बार-बार उल्टी करते हैं, वे इस रोग के प्रति संवेदनशील हो सकते हैं)। बीमारी का कारण वयस्कों की हरकतें भी हो सकती हैं: शिशुओं को चूमना, शिशुओं की देखभाल करते समय स्वच्छता नियमों का पालन न करना।
यदि बीमारी के लक्षण दिखाई देते हैं, तो आप सावधानी से, हल्की हरकतों के साथ, सोडा के घोल से पिंपल्स और धब्बों का इलाज कर सकते हैं और बाल रोग विशेषज्ञ से संपर्क करना सुनिश्चित करें। कैंडिओसिस का इलाज करते समय, मिकोमैक्स सिरप आमतौर पर निर्धारित किया जाता है, जिसमें पिंपल्स और अल्सर या कैंडिडा समाधान के इलाज के लिए एक टैम्पोन या पट्टी को गीला किया जाता है। दर्द निवारक दवाओं का उपयोग करना, मलहम (लेवोरिन) से इलाज करना संभव है
मौखिक कैंडिडिआसिस
ओरल कैंडिडिआसिस क्या है -
कैंडिडिआसिस- कैंडिडा जीनस के यीस्ट जैसे कवक के कारण होने वाली बीमारी।
वे मुंह और त्वचा की श्लेष्मा झिल्ली पर रहते हैं विभिन्न प्रकारसैप्रोफाइट्स के रूप में खमीर जैसी कवक। पैथोलॉजिकल परिवर्तन अक्सर कैंडिडा अल्बिकन्स, कैंडिडा ट्रॉपिकलिस, कैंडिडा स्यूडोट्रोपिकलिस, कैंडिडा क्रुसी, कैंडिडा गुइलिरमोंडी के कारण होते हैं। मौखिक गुहा में कैंडिडा का स्थानीयकरण विविध है: श्लेष्म झिल्ली के विभिन्न भाग, हिंसक गुहाएं, जड़ नहरें। कैंडिडा एल्बिकैंस मानव मौखिक गुहा के निवासी माइक्रोफ्लोरा का एक प्रतिनिधि है और इसकी अनुपस्थिति में 50-70% व्यक्तियों में कम मात्रा में और निष्क्रिय अवस्था में पाया जाता है। चिकत्सीय संकेतकैंडिडिआसिस। रोगज़नक़ सतह पर भी पाया जाता है स्वस्थ त्वचा, मूत्र, मल, थूक आदि में। कैंडिडा एल्बिकैंस में 3-5 माइक्रोन आकार की अंडाकार नवोदित कोशिकाएं होती हैं। कवक को "अम्लीय" वातावरण (पीएच 5.8-6.5) पसंद है और यह कई एंजाइम पैदा करता है जो प्रोटीन, लिपिड और कार्बोहाइड्रेट को तोड़ते हैं। उपकला कोशिकाओं में प्रवेश करके, कभी-कभी बेसल परत तक, कवक उनमें गुणा करता है।
ओरल कैंडिडिआसिस के क्या कारण/उत्तेजित होते हैं:
कैंडिडा जीनस के कवक के रोगजनक गुणों की अभिव्यक्ति मुख्य रूप से मैक्रोऑर्गेनिज्म की स्थिति पर निर्भर करती है। कैंडिडिआसिस के विकास में कमजोर प्रतिरक्षा प्रणाली प्रमुख भूमिका निभाती है। कैंडिडिआसिसयह, एक नियम के रूप में, अधिक या कम स्पष्ट इम्युनोडेफिशिएंसी या प्रतिरक्षा प्रणाली के असंतुलन की पृष्ठभूमि के खिलाफ होता है।
कैंडिडिआसिस के विकास को गंभीर सहवर्ती रोगों द्वारा सुगम बनाया जा सकता है: घातक नवोप्लाज्म, एचआईवी संक्रमण, तपेदिक, एंडोक्रिनोपैथिस (मधुमेह मेलेटस, हाइपोथायरायडिज्म, हाइपोपैरथायरायडिज्म, अधिवृक्क ग्रंथियों के हाइपो और हाइपरफंक्शन)। जठरांत्र संबंधी मार्ग के रोग, विशेष रूप से कम अम्लता आमाशय रसऔर एचीलिया, अक्सर मौखिक श्लेष्मा के कैंडिडिआसिस के विकास का कारण बनते हैं। मधुमेह मेलेटस में बिगड़ा हुआ कार्बोहाइड्रेट चयापचय कैंडिडिआसिस के विकास के लिए एक अनुकूल पृष्ठभूमि है। मौखिक म्यूकोसा का कैंडिडिआसिस अक्सर स्पर्शोन्मुख का पहला नैदानिक संकेत बन जाता है मधुमेह. क्रोनिक कैंडिडिआसिस के सभी मामलों में, विशेष रूप से बार-बार होने वाले कैंडिडिआसिस में, मधुमेह मेलेटस को बाहर करने के लिए रक्त ग्लूकोज परीक्षण करना आवश्यक है।
मौखिक कैंडिडिआसिस के विकास को कॉर्टिकोस्टेरॉयड दवाओं और साइटोस्टैटिक्स के साथ दीर्घकालिक उपचार द्वारा बढ़ावा दिया जाता है, जो शरीर की प्रतिरक्षा प्रणाली को दबाता है और खमीर जैसी कवक की विषाक्तता को बढ़ाता है।
इस कारण व्यापक अनुप्रयोगके लिए एंटीबायोटिक्स पिछले साल कामौखिक श्लेष्मा के कैंडिडिआसिस वाले रोगियों की संख्या में काफी वृद्धि हुई है। एंटीबायोटिक दवाओं का लंबे समय तक उपयोग मौखिक गुहा के निवासी माइक्रोफ्लोरा की संरचना को बाधित करता है, जिसके परिणामस्वरूप डिस्बिओसिस का गठन होता है। मौखिक गुहा के निवासी माइक्रोफ्लोरा का दमन होता है और अवसरवादी कवक कैंडिडा की विषाक्तता में तेज वृद्धि होती है, रोग उत्पन्न करने वालामौखिक म्यूकोसा (सुपरइन्फेक्शन, ऑटोइन्फेक्शन)। एक समान प्रभाव विभिन्न रोगाणुरोधी दवाओं (ट्राइकोपोलम, क्लोरहेक्सिडिन, सैनविरिट्रिन, आदि) के दीर्घकालिक उपयोग से होता है। एंटीबायोटिक्स लेने से आंतों की डिस्बिओसिस भी हो सकती है, जिसके परिणामस्वरूप हाइपो और एविटामिनोसिस बी, बी2, बी6, सी, पीपी होता है, जो बदले में नकारात्मक प्रभाव डालता है। कार्यात्मक अवस्थामौखिक म्यूकोसा (यह कैंडिडा संक्रमण के प्रति संवेदनशील हो जाता है)।
कैंडिडिआसिसविकिरण जोखिम, शराब और नशीली दवाओं के उपयोग और मौखिक गर्भ निरोधकों के परिणामस्वरूप हो सकता है।
कुछ मामलों में कैंडिडिआसिस बाहरी संक्रमण के कारण विकसित होता है। संक्रमण का स्रोत एक बीमार व्यक्ति है, और संक्रमण चुंबन, यौन संपर्क के माध्यम से या जब एक नवजात शिशु संक्रमित जन्म नहर से गुजरता है तो हो सकता है।
कैंडिडिआसिस के विकास में मौखिक श्लेष्मा की स्थिति और इसकी प्रतिरक्षा को बहुत महत्व दिया जाता है। कैंडिडिआसिस की घटना दांतों के तेज किनारों, खराब गुणवत्ता वाले डेन्चर, क्षतिग्रस्त दांत के मुकुट आदि से मौखिक म्यूकोसा को होने वाले दीर्घकालिक आघात से होती है। मौखिक म्यूकोसा के प्रतिरोध में कमी के कारण पुरानी चोटइसमें कैंडिडा जीनस के कवक और उसके बाद की बीमारी के आसान प्रवेश को बढ़ावा देता है। मौखिक म्यूकोसा के साथ लंबे समय तक संपर्क में रहने पर ऐक्रेलिक प्लास्टिक से बने डेन्चर का एलर्जेनिक प्रभाव स्थापित किया गया है। इसके अलावा, कैंडिडा जीनस के कवक ऐक्रेलिक प्लास्टिक से बने हटाने योग्य डेन्चर की सतह पर अच्छी तरह से बढ़ते हैं, जिससे डेन्चर के नीचे श्लेष्म झिल्ली की पुरानी सूजन बनी रहती है।
मौखिक कैंडिडिआसिस के दौरान रोगजनन (क्या होता है?)
मौखिक म्यूकोसा का कैंडिडिआसिस शिशुओं और बुजुर्गों में अधिक आम है, विशेष रूप से पुरानी, गंभीर बीमारियों से कमजोर लोगों में।
कैंडिडिआसिस के कई नैदानिक रूप हैं (एन.डी. शेक्लाकोव द्वारा वर्गीकरण):
श्लेष्मा झिल्ली, त्वचा और नाखूनों की सतही कैंडिडिआसिस;
बच्चों में क्रोनिक सामान्यीकृत (ग्रैनुलोमैटस) कैंडिडिआसिस;
आंत (प्रणालीगत) कैंडिडिआसिस।
दंत चिकित्सक मौखिक म्यूकोसा के कैंडिडिआसिस वाले रोगियों का इलाज करता है, जो अलगाव में या अन्य श्लेष्म झिल्ली और त्वचा को नुकसान के साथ हो सकता है। कुछ मामलों में, प्रतिकूल कारकों की उपस्थिति में, मुख्य रूप से गंभीर इम्युनोडेफिशिएंसी, साथ ही असामयिक और अपर्याप्त उपचार, म्यूकोसल कैंडिडिआसिस क्षति के साथ एक सामान्यीकृत रूप में बदल जाता है। आंतरिक अंग. ऐसे मामलों में पूर्वानुमान बहुत गंभीर है।
ओरल कैंडिडिआसिस के लक्षण:
मौखिक श्लेष्मा के कैंडिडिआसिस की अभिव्यक्तियाँ विविध हैं और रोगी की उम्र, प्रतिरक्षा प्रणाली की स्थिति, उपस्थिति पर निर्भर करती हैं सहवर्ती रोग, स्वागत दवाइयाँ(एंटीबायोटिक्स, कॉर्टिकोस्टेरॉइड्स) और अन्य कारक।
द्वारा नैदानिक पाठ्यक्रमतीव्र और जीर्ण रूप हैं। तीव्र कैंडिडिआसिस थ्रश (तीव्र स्यूडोमेम्ब्रानस कैंडिडिआसिस) या तीव्र एट्रोफिक कैंडिडिआसिस के रूप में हो सकता है। क्रोनिक कैंडिडिआसिस भी दो में मौजूद है नैदानिक रूप: क्रोनिक हाइपरप्लास्टिक और क्रोनिक एट्रोफिक। वे जैसे विकसित हो सकते हैं स्वतंत्र रूपया एक को दूसरे में बदलना।
तीव्र स्यूडोमेम्ब्रेनस कैंडिडिआसिस, या थ्रश (कैंडिडोसिस एक्यूटा, एस. सूर), मौखिक म्यूकोसा के कैंडिडिआसिस के सबसे सामान्य रूपों में से एक है। शिशुओं में, थ्रश अक्सर होता है और अपेक्षाकृत हल्का होता है। वयस्कों में, तीव्र स्यूडोमेम्ब्रानस कैंडिडिआसिस अक्सर किसी भी सामान्य दैहिक रोगों के साथ होता है: मधुमेह मेलेटस, रक्त रोग, हाइपोविटामिनोसिस, प्राणघातक सूजनऔर आदि।
सबसे अधिक बार जीभ, गाल, तालु और होठों के पिछले हिस्से की श्लेष्मा झिल्ली प्रभावित होती है। वह हाइपरमिक और शुष्क है। हाइपरमिया की पृष्ठभूमि के खिलाफ, एक सफेद कोटिंग होती है, जो दही वाले दूध या पनीर की याद दिलाती है, जो श्लेष्म झिल्ली के स्तर से ऊपर उठती है। रोग की शुरुआत में, इसे एक स्पैटुला से खुरच कर आसानी से हटा दिया जाता है, जिससे नीचे एक चिकनी, थोड़ी सूजी हुई, हाइपरमिक सतह दिखाई देती है। गंभीर, उन्नत मामलों में, प्लाक सघन हो जाता है और इसे हटाना मुश्किल होता है, जिससे नीचे मौखिक श्लेष्मा की क्षरणकारी सतह उजागर हो जाती है।
मरीजों को मुंह में जलन, खासकर मसालेदार खाना खाते समय दर्द की शिकायत होती है।
तीव्र स्यूडोमेम्ब्रेनस ग्लोसिटिसइसे डिसक्वामेटिव ग्लोसिटिस से अलग किया जाना चाहिए, जिसमें एपिथेलियल डिसक्वेमेशन के क्षेत्र जीभ के पीछे दिखाई देते हैं, जो लगातार जीभ के पीछे की ओर बढ़ते हैं और एक्सफ़ोलीएटिंग एपिथेलियम के एक रिम से घिरे होते हैं। तीव्र कैंडिडल स्टामाटाइटिस को ल्यूकोप्लाकिया और लाइकेन प्लेनस से अलग किया जाता है। उत्तरार्द्ध के साथ, हाइपरकेराटोसिस के कारण श्लेष्म झिल्ली की सतह पर सफेद फिल्में और नोड्यूल बनते हैं, और इसलिए उन्हें स्क्रैप करके निकालना असंभव है। आचरण क्रमानुसार रोग का निदानकैंडिडिआसिस और नरम ल्यूकोप्लाकिया, या सफेद स्पंजी नेवस, जिसमें घाव मुख्य रूप से दांतों के बंद होने की रेखा के साथ और होठों की श्लेष्मा झिल्ली पर स्थानीयकृत होता है। प्रभावित क्षेत्र में नरम ल्यूकोप्लाकिया में श्लेष्म झिल्ली का रंग सफेद-भूरा होता है, इसकी सतह खुरदरी, असमान होती है, और कई छोटे सतही क्षरण (घर्षण) होते हैं। अंतिम निदान बैक्टीरियोस्कोपिक परीक्षा डेटा के आधार पर किया जाता है।
तीव्र एट्रोफिक कैंडिडिआसिस (कैंडिडोसिस एक्यूटा एट्रोफिका)मुंह में अत्यधिक दर्द, जलन और सूखापन की विशेषता। श्लेष्मा झिल्ली उग्र लाल, सूखी होती है। जब जीभ प्रभावित होती है, तो उसका पिछला हिस्सा लाल-लाल, सूखा, चमकदार हो जाता है और फ़िलीफ़ॉर्म पैपिला क्षीण हो जाता है। प्लाक अनुपस्थित है या गहरे सिलवटों में रहता है, इसे हटाना मुश्किल है और यह सक्रिय नवोदित (माइसेलियम, स्यूडोमाइसीलियम) के चरण में फूले हुए उपकला और जीनस कैंडिडा के बड़ी संख्या में कवक का एक समूह है।
तीव्र एट्रोफिक कैंडिडिआसिस को हटाने योग्य डेन्चर के प्लास्टिक से होने वाली एलर्जी की प्रतिक्रिया से अलग किया जाना चाहिए। महत्वपूर्ण भूमिकाइस मामले में, कृत्रिम अंग को हटाने और बैक्टीरियोस्कोपिक परीक्षा आयोजित करने के बाद मौखिक श्लेष्मा में परिवर्तन की गतिशीलता का नैदानिक अवलोकन एक भूमिका निभाता है।
तीव्र कैंडिडिआसिस वाले रोगियों की सामान्य स्थिति प्रभावित नहीं होती है।
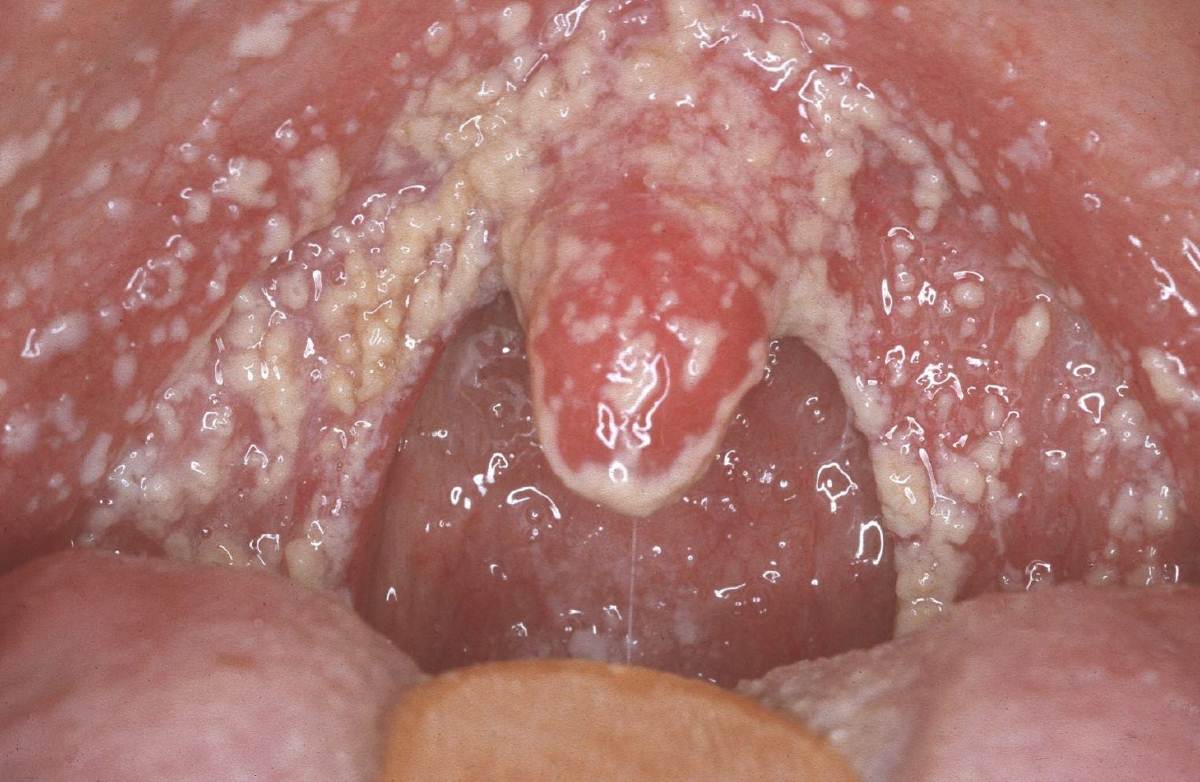
क्रोनिक हाइपरप्लास्टिक कैंडिडिआसिस(कैंडिडोसिस क्रोनिका हाइपर प्लास्टिका) हाइपरमिक ओरल म्यूकोसा पर प्लाक की एक मोटी परत के गठन की विशेषता है जो नोड्यूल या प्लाक के रूप में कसकर चिपक जाती है। प्लाक आमतौर पर जीभ के पीछे, तालु पर स्थित होता है। जीभ अक्सर रॉमबॉइड ग्लोसिटिस के विशिष्ट क्षेत्र से प्रभावित होती है।
तालु पर क्रोनिक हाइपरप्लास्टिक कैंडिडिआसिस में पैपिलरी हाइपरप्लासिया का आभास होता है। दीर्घकालिक, लगातार बीमारी के मामलों में, प्लाक फाइब्रिन से संतृप्त हो जाता है, और पीले-भूरे रंग की फिल्में बनती हैं, जो अंतर्निहित श्लेष्म झिल्ली से कसकर जुड़ी होती हैं। जब स्पैटुला से खुरचते हैं, तो प्लाक को कठिनाई से हटाया जाता है, जिससे नीचे एक हाइपरमिक, रक्तस्रावी, कटाव वाली सतह दिखाई देती है। मरीज़ शुष्क मुँह, जलन और कटाव की उपस्थिति में दर्द की शिकायत करते हैं। कैंडिडिआसिस के इस रूप को ल्यूकोप्लाकिया और लाइकेन प्लेनस से अलग किया जाना चाहिए।
क्रोनिक एट्रोफिक कैंडिडिआसिस(कैंडिडोसिस क्रोनिका एट्रोफिका) हटाने योग्य डेन्चर पहनने पर शुष्क मुंह, जलन, दर्द से प्रकट होता है। कृत्रिम बिस्तर की सीमाओं के अनुरूप श्लेष्मा झिल्ली का क्षेत्र हाइपरेमिक, सूजा हुआ और दर्दनाक होता है।
उन व्यक्तियों में क्रोनिक एट्रोफिक कैंडिडिआसिस जो हटाने योग्य का उपयोग कर रहे हैं प्लेट कृत्रिम अंग, अक्सर माइकोटिक (खमीर) संक्रमण और कैंडिडल एट्रोफिक ग्लोसिटिस के संयोजन में डेन्चर (हाइपरमिया, कटाव, पैपिलोमाटोसिस) के तहत मौखिक श्लेष्मा को नुकसान की विशेषता है, जिसमें जीभ का पिछला भाग लाल-लाल, सूखा, चमकदार होता है, और फ़िलीफ़ॉर्म पैपिला एट्रोफिक हैं। केवल गहरी सिलवटों और जीभ की पार्श्व सतहों पर थोड़ी मात्रा में सफेद-भूरे रंग की कोटिंग होती है; इसे हटाना मुश्किल होता है। माइक्रोस्कोप के तहत, जीनस कैंडिडा के कवक के बीजाणु और मायसेलियम पट्टिका में पाए जाते हैं। यह त्रिदोष (तालु, जीभ और मुंह के कोनों की सूजन) एट्रोफिक की विशेषता है कैंडिडल स्टामाटाइटिसकि इसका निदान करना कठिन नहीं है।
मौखिक कैंडिडिआसिस का निदान:
क्रमानुसार रोग का निदानलाइकेन प्लैनस के साथ किया गया; ऐक्रेलिक प्लास्टिक की क्रिया के कारण होने वाला एलर्जिक स्टामाटाइटिस; विभिन्न रूपदवा-प्रेरित स्टामाटाइटिस; सिफिलिटिक पपल्स।
माइकोटिक (खमीर) संक्रमणमुख्य रूप से अनुचित प्रोस्थेटिक्स, कठोर दंत ऊतकों या एडेंटिया के गंभीर घर्षण के कारण कम काटने की ऊंचाई वाले बुजुर्ग लोगों में देखा गया। मुंह के कोनों में गहरी सिलवटों की उपस्थिति और लार के साथ त्वचा के इन क्षेत्रों का लगातार जमना कैंडिडिआसिस की घटना के लिए अनुकूल परिस्थितियां पैदा करता है। मरीजों को मुंह के कोनों में जलन और दर्द की शिकायत होती है। इस रोग की विशेषता मुंह के कोनों में आसानी से हटाने योग्य भूरे पारदर्शी तराजू, कोमल पपड़ी या पट्टिका की उपस्थिति है। इन तत्वों को हटाने के बाद सूखे और कमजोर कटाव या दरारें उजागर हो जाती हैं। यह प्रक्रिया अक्सर द्विपक्षीय होती है, त्वचा की परतों के भीतर स्थानीयकृत होती है। यह प्रक्रिया होठों की लाल सीमा की श्लेष्मा झिल्ली तक फैल सकती है, जिसके परिणामस्वरूप कैंडिडल चेइलाइटिस हो सकता है। यह हाइपरिमिया, सूजन, भूरे रंग के तराजू की उपस्थिति और छोटी अनुप्रस्थ दरारों की विशेषता है। जब होठों की लाल सीमा खिंच जाती है तो दर्द होता है।
माइकोटिक संक्रमण को स्ट्रेप्टोकोकल संक्रमण से अलग किया जाना चाहिए, जो त्वचा की तह से परे प्रचुर मात्रा में स्राव और हाइपरमिया की विशेषता है। भट्ठा जैसा कटाव शहद-पीली पपड़ी से ढका हुआ है। विभेदक निदान को मुंह के कोनों में चेंक्र और सिफिलिटिक पपल्स के साथ भी किया जाना चाहिए, जिनके आधार पर एक संघनन होता है। अंतिम निदान प्रभावित क्षेत्र से स्क्रैपिंग की सूक्ष्म जांच के परिणामों के साथ-साथ वासरमैन प्रतिक्रिया के आधार पर किया जाता है। कैंडिडल संक्रमण को हाइपो और विटामिन बी2 की कमी से भी अलग किया जाता है।
निदान
कैंडिडिआसिस का निदान करते समय, वे रोगियों की विशिष्ट शिकायतों पर आधारित होते हैं, नैदानिक तस्वीर, डेटा प्रयोगशाला अनुसंधान(मौखिक म्यूकोसा की सतह से खरोंच की सूक्ष्म जांच), एक नैदानिक रक्त परीक्षण के परिणाम, और रक्त सीरम में ग्लूकोज के स्तर का अध्ययन। त्वचा और नाखूनों की जांच की जाती है और, संकेत के अनुसार, रोगी को माइकोलॉजिस्ट, एंडोक्रिनोलॉजिस्ट या स्त्री रोग विशेषज्ञ के परामर्श के लिए भेजा जाता है।
कैंडिडिआसिसप्रभावित मौखिक म्यूकोसा की सतह से खुरचने पर कैंडिडा कवक का पता लगाने के आधार पर निदान किया जाता है। मौखिक म्यूकोसा और हटाने योग्य डेन्चर की सतह से स्क्रैपिंग की सूक्ष्म जांच की जाती है। शोध के लिए सामग्री का संग्रह अपने दाँत ब्रश करने और अपना मुँह धोने से पहले खाली पेट किया जाना चाहिए, या खाने या अपना मुँह धोने के 4-5 घंटे बाद किया जाना चाहिए।
मौखिक गुहा में, जीनस कैंडिडा के अवसरवादी कवक गोल (युवा) या लम्बी (परिपक्व) कोशिकाओं के रूप में कम मात्रा में मौजूद होते हैं। 2 से 5 माइक्रोन के व्यास वाली एकल कोशिकाएँ, नवोदित कोशिकाओं का व्यास 12-16 माइक्रोन तक पहुँच सकता है। आम तौर पर, कैंडिडा जीनस के कवक एकल खमीर जैसी कोशिकाओं के रूप में स्क्रैपिंग तैयारियों में पाए जाते हैं। कैंडिडिआसिस के मामले में, एक स्क्रैपिंग नमूने से नवोदित और गैर-नवोदित कोशिकाओं और स्यूडोमाइसीलियम की पतली शाखाओं वाले तंतुओं के संचय का पता चलता है। धागे कोशिकाओं के बढ़ाव और लंबी श्रृंखलाओं में उनके व्यवस्थित होने से बनते हैं जिन्हें स्यूडोमाइसीलियम कहा जाता है। यीस्ट जैसे कवक में लगभग कोई वास्तविक मायसेलियम नहीं होता है। तीव्र पाठ्यक्रमरोग प्रबलता के साथ है कोशिका रूप, गोल, आंशिक रूप से उभरे हुए। पर क्रोनिक कोर्समुख्य रूप से स्यूडोमाइसीलियम के तंतु और गोल लम्बी नवोदित कोशिकाओं की श्रृंखलाओं का पता लगाया जाता है।
सूक्ष्म अध्ययनउपचार के पाठ्यक्रम की समाप्ति और रोग के नैदानिक लक्षणों के गायब होने के बाद इसे दोहराया जाना चाहिए।
खमीर जैसी कवक की परिणामी संस्कृतियों की पहचान आधार पर की जाती है रूपात्मक विशेषताएंजीवाणु कोशिकाएँ और विकसित कालोनियों की उपस्थिति। कैंडिडा जीनस के कवक की संस्कृतियां प्राप्त करने के लिए, कार्बोहाइड्रेट के साथ ठोस और तरल पोषक तत्व मीडिया का उपयोग किया जाता है। कुछ मामलों में, कैंडिडिआसिस का निदान करने के लिए सीरोलॉजिकल परीक्षण किए जाते हैं।
ओरल कैंडिडिआसिस का उपचार:
वे रोगज़नक़ को प्रभावित करते हैं, सहवर्ती रोगों का इलाज करते हैं, विशिष्ट और गैर-विशिष्ट सुरक्षा बढ़ाने के उपाय करते हैं, मौखिक गुहा को स्वच्छ करते हैं और संतुलित आहार की सलाह देते हैं। कैंडिडिआसिस के लगातार क्रोनिक रूप वाले मरीजों की जांच एक चिकित्सक द्वारा की जानी चाहिए। कैंडिडिआसिस के सामान्यीकृत और आंत संबंधी रूपों का उपचार माइकोलॉजिस्ट द्वारा किया जाता है।
के लिए सफल इलाजकैंडिडिआसिस वाले रोगी के लिए, सहवर्ती रोगों, विशेष रूप से गैस्ट्रोइंटेस्टाइनल पैथोलॉजी, मधुमेह मेलेटस और ल्यूकेमिया की सावधानीपूर्वक जांच और उपचार महत्वपूर्ण है। लगातार कैंडिडिआसिस के मामले में, प्रोस्थेटिक्स आवश्यक हैं, जिसमें सबसे पहले काटने की ऊंचाई को बहाल किया जाना चाहिए।
सामान्य उपचार
एंटिफंगल दवाएं निस्टैटिन या लेवोरिन 1,000,000 इकाइयां 10 दिनों के लिए भोजन के बाद दिन में 4-6 बार मौखिक रूप से निर्धारित की जाती हैं। दैनिक खुराक कम से कम 4,000,000 यूनिट होनी चाहिए। गोलियों को कुचलकर जीभ के नीचे रखने और चूसने की सलाह दी जाती है, क्योंकि वे जठरांत्र संबंधी मार्ग में खराब रूप से अवशोषित होती हैं। लेवोरिन को बुक्कल (गाल) गोलियों के रूप में निर्धारित करना सबसे अच्छा है। (प्रत्येक टैबलेट में 500,000 यूनिट लेवोरिन होता है।)
अच्छा ऐंटिफंगल प्रभावकारमेल के रूप में डेकामिन चूसने पर देखा गया: 1-2 कारमेल दिन में 6-8 बार (प्रत्येक 3-4 घंटे)। एक कारमेल में 0.00015 ग्राम डेकामिन होता है। कारमेल का एक टुकड़ा जीभ के नीचे या गाल के पीछे रखा जाता है और पूरी तरह से अवशोषित होने तक रखा जाता है, जितना संभव हो निगलने से बचें, ताकि दवा यथासंभव लंबे समय तक मौखिक श्लेष्म के संपर्क में रहे।
एम्फोग्लुकामाइन को भोजन के बाद दिन में 2 बार 200,000 इकाइयों की खुराक पर मौखिक रूप से निर्धारित किया जाता है। मौखिक म्यूकोसा के कैंडिडिआसिस के गंभीर और लगातार रूपों के लिए, एम्फोटेरिसिन बी का उपयोग 250 यूनिट प्रति 1 किलोग्राम शरीर के वजन (2,000,000 यूनिट तक के कोर्स के लिए) की दर से और शीर्ष पर मरहम के रूप में किया जाता है। दवा का अच्छा पुनरुत्पादक प्रभाव होता है।
डिफ्लुकन में एक स्पष्ट एंटीफंगल प्रभाव होता है। इसे प्रति दिन 1 बार 50-100 मिलीग्राम (बीमारी की गंभीरता के आधार पर) के कैप्सूल में निर्धारित किया जाता है। डिफ्लुकन के पास है एक लंबी अवधिहाफ लाइफ।
मुंह में सूखापन को कम करने और फंगल वनस्पतियों को प्रभावित करने के लिए, पोटेशियम आयोडाइड का 2-3% घोल, 1 बड़ा चम्मच भोजन के बाद दिन में 2-3 बार मौखिक रूप से निर्धारित किया जाता है। त्वचा, मौखिक श्लेष्मा और श्लेष्म ग्रंथियों के माध्यम से उत्सर्जन की अवधि के दौरान आयोडीन अपने फंगिस्टेटिक गुणों को प्रदर्शित करता है। इसके अलावा, आयोडीन लार को अच्छी तरह से उत्तेजित करता है। कैंडिडिआसिस के रोगियों को आसानी से पचने योग्य कार्बोहाइड्रेट की मात्रा में कमी के साथ पौष्टिक, उच्च गुणवत्ता वाले पोषण की आवश्यकता होती है। समूह बी (बी, बी2, बी6), पीपी, सी के विटामिन आंतरिक रूप से निर्धारित हैं।
स्थानीय उपचार
मौखिक म्यूकोसा के अनुप्रयोग और स्नेहन के लिए, 0.5% डेकामाइन मरहम, एम्फोटेरिसिन बी मरहम (30,000 IU/g), 1% मरहम और क्लोट्रिमेज़ोल (कैनेस्टेन) का 1% घोल का उपयोग किया जाता है। मुंह की श्लेष्मा झिल्ली और होठों की लाल सीमा का उपचार एनिलिन रंगों के घोल से किया जाता है, मुख्य रूप से बैंगनी (1-2% सियान वायलेट जीन घोल, 2% मेथिलीन नीला, फ्यूकोर्सिन घोल)। मौखिक गुहा में पर्यावरण को एक्सफोलिएट करने वाले उत्पाद प्रभावी होते हैं, जो फंगल वनस्पतियों पर हानिकारक प्रभाव डालते हैं। इस प्रयोजन के लिए, बोरेक्स (सोडियम स्ट्रोबोरेट) के 2-5% घोल, सोडियम बाइकार्बोनेट के 2% घोल, बोरिक एसिड के 2% घोल से कुल्ला किया जाता है। एक बार में कम से कम 1 गिलास धोएं, इस प्रक्रिया को दिन में 5-6 बार दोहराएं। अनुप्रयोग और स्नेहन के लिए, ग्लिसरीन में बोरेक्स का 20% घोल, ग्लिसरीन में लूगोल घोल आदि का उपयोग करें।
यीस्ट संक्रमण और चीलाइटिस के लिए, निस्टैटिन मरहम (बेस के 1 ग्राम प्रति 100,000 यूनिट), 5% लेवोरिन मरहम, 0.5% डेकामाइन मरहम, 1% क्लोट्रिमेज़ोल मरहम या क्रीम प्रभावी है। के लिए स्थानीय उपचारकई अलग-अलग दवाएं लिखना और उन्हें पूरे दिन या हर दूसरे दिन बदलना बेहतर है।
मौखिक गुहा की सावधानीपूर्वक स्वच्छता और श्लेष्म झिल्ली पर किसी भी प्रकार के आघात का बहिष्कार महत्वपूर्ण है। एंटिफंगल उपचार शुरू होने के 2-3 दिन बाद मौखिक गुहा की स्वच्छता शुरू हो सकती है। तीव्र और पुरानी कैंडिडिआसिस के मामले में, डेन्चर का सावधानीपूर्वक उपचार उन्हीं तरीकों से आवश्यक है (रंगों के अपवाद के साथ) जिनका उपयोग मौखिक श्लेष्मा के इलाज के लिए किया जाता है।
मौखिक कैंडिडिआसिस की रोकथाम:
सबसे पहले, आपको अधिकार की आवश्यकता है और नियमित देखभालमौखिक गुहा और डेन्चर के लिए. पर दीर्घकालिक उपचाररोगनिरोधी उद्देश्यों के लिए रोगाणुरोधी दवाएं, एंटीबायोटिक्स, कॉर्टिकोस्टेरॉइड्स निस्टैटिन या लेवोरिन प्रति दिन 1,500,000 यूनिट, विटामिन बी (बी 1, बी 2, बी 6), सी, क्षारीय माउथवॉश निर्धारित हैं। दांतों को ब्रश करने के लिए, हम ग्लिसरीन में बोरेक्स के घोल वाले "बोर्ग्लिसरीन" और "यागोडका" टूथपेस्ट की सलाह देते हैं। हटाने योग्य डेन्चर का इलाज किया जाना चाहिए विशेष माध्यम सेउन्हें साफ करने के लिए.
यदि आपको ओरल कैंडिडिआसिस है तो आपको किन डॉक्टरों से संपर्क करना चाहिए:
- ओर्थपेडीस्ट
- ओथडोटिस
- दाँतों का डॉक्टर
- संक्रामक रोग विशेषज्ञ
क्या आपको कुछ परेशान कर रहा हैं? क्या आप ओरल कैंडिडिआसिस, इसके कारणों, लक्षणों, उपचार और रोकथाम के तरीकों, बीमारी के पाठ्यक्रम और इसके बाद आहार के बारे में अधिक विस्तृत जानकारी जानना चाहते हैं? या क्या आपको निरीक्षण की आवश्यकता है? तुम कर सकते हो डॉक्टर से अपॉइंटमेंट लें– क्लिनिक यूरोप्रयोगशालासदैव आपकी सेवा में! सबसे अच्छे डॉक्टरवे तुम्हारी जाँच करेंगे और तुम्हारा अध्ययन करेंगे बाहरी संकेतऔर आपको लक्षणों के आधार पर बीमारी की पहचान करने, सलाह देने और प्रदान करने में मदद करेगा आवश्यक सहायताऔर निदान करें. आप भी कर सकते हैं घर पर डॉक्टर को बुलाओ. क्लिनिक यूरोप्रयोगशालाआपके लिए चौबीसों घंटे खुला रहेगा।
क्लिनिक से कैसे संपर्क करें:
कीव में हमारे क्लिनिक का फ़ोन नंबर: (+38 044) 206-20-00 (मल्टी-चैनल)। क्लिनिक सचिव आपके लिए डॉक्टर से मिलने के लिए एक सुविधाजनक दिन और समय का चयन करेगा। हमारे निर्देशांक और दिशाएं इंगित की गई हैं। इस पर क्लिनिक की सभी सेवाओं के बारे में अधिक विस्तार से देखें।
(+38 044) 206-20-00
यदि आपने पहले कोई शोध किया है, परामर्श के लिए उनके परिणामों को डॉक्टर के पास ले जाना सुनिश्चित करें।यदि अध्ययन नहीं किया गया है, तो हम अपने क्लिनिक में या अन्य क्लिनिकों में अपने सहयोगियों के साथ सभी आवश्यक कार्य करेंगे।
आप? अपने समग्र स्वास्थ्य के प्रति बहुत सावधान रहना आवश्यक है। लोग पर्याप्त ध्यान नहीं देते रोगों के लक्षणऔर यह नहीं जानते कि ये बीमारियाँ जीवन के लिए खतरा हो सकती हैं। ऐसी कई बीमारियाँ हैं जो पहले तो हमारे शरीर में प्रकट नहीं होती हैं, लेकिन अंत में पता चलता है कि, दुर्भाग्य से, उनका इलाज करने में बहुत देर हो चुकी है। प्रत्येक रोग के अपने विशिष्ट लक्षण, विशेषताएँ होती हैं बाह्य अभिव्यक्तियाँ- तथाकथित रोग के लक्षण. सामान्य तौर पर बीमारियों के निदान में लक्षणों की पहचान करना पहला कदम है। ऐसा करने के लिए, आपको बस इसे साल में कई बार करना होगा। डॉक्टर से जांच कराई जाएन केवल रोकने के लिए भयानक रोग, लेकिन समर्थन भी स्वस्थ मनशरीर और समग्र रूप से जीव में।
यदि आप डॉक्टर से कोई प्रश्न पूछना चाहते हैं, तो ऑनलाइन परामर्श अनुभाग का उपयोग करें, शायद आपको वहां अपने प्रश्नों के उत्तर मिलेंगे और पढ़ेंगे स्वयं की देखभाल युक्तियाँ. यदि आप क्लीनिकों और डॉक्टरों के बारे में समीक्षाओं में रुचि रखते हैं, तो अनुभाग में अपनी आवश्यक जानकारी प्राप्त करने का प्रयास करें। मेडिकल पोर्टल पर भी पंजीकरण कराएं यूरोप्रयोगशालाअद्यतन रहने के लिए ताजा खबरऔर वेबसाइट पर सूचना अपडेट, जो स्वचालित रूप से आपको ईमेल द्वारा भेज दी जाएगी।
दंत और मौखिक गुहा रोगों के समूह से अन्य रोग:
| अपघर्षक प्रीकैंसरस चाइलिटिस मैंगनोटी |
| चेहरे के क्षेत्र में फोड़ा |
| एडेनोफ्लेग्मोन |
| एडेंटिया आंशिक या पूर्ण |
| एक्टिनिक और मौसम संबंधी चीलाइटिस |
| मैक्सिलोफेशियल क्षेत्र का एक्टिनोमाइकोसिस |
| मौखिक गुहा की एलर्जी संबंधी बीमारियाँ |
| एलर्जिक स्टामाटाइटिस |
| एल्वोलिटिस |
| तीव्रगाहिता संबंधी सदमा |
| वाहिकाशोफ |
| विकास की विसंगतियाँ, दाँत निकलना, उनके रंग में परिवर्तन |
| दांतों के आकार और आकार में विसंगतियाँ (मैक्रोडेंटिया और माइक्रोडेंटिया) |
| टेम्पोरोमैंडिबुलर जोड़ का आर्थ्रोसिस |
| एटोपिक चेलाइटिस |
| बेहसेट का मुँह का रोग |
| बोवेन रोग |
| मस्सा पूर्वकैंसर |
| मौखिक गुहा में एचआईवी संक्रमण |
| मौखिक गुहा पर तीव्र श्वसन वायरल संक्रमण का प्रभाव |
| दांत के गूदे की सूजन |
| सूजन संबंधी घुसपैठ |
| निचले जबड़े की अव्यवस्था |
| गैल्वेनोसिस |
| हेमटोजेनस ऑस्टियोमाइलाइटिस |
| डुह्रिंग का जिल्द की सूजन हर्पेटिफ़ॉर्मिस |
| हर्पंगिना |
| मसूड़े की सूजन |
| गाइनरोडोंटिया (भीड़। लगातार प्राथमिक दांत) |
| दंत अतिसंवेदनशीलता |
| हाइपरप्लास्टिक ऑस्टियोमाइलाइटिस |
| मौखिक गुहा का हाइपोविटामिनोसिस |
| हाइपोप्लेसिया |
| ग्लैंडुलर चेलाइटिस |
| गहरा चीरा ओवरजेट, गहरा दंश, गहरा दर्दनाक दंश |
| डिसक्वामेटिव ग्लोसिटिस |
| ऊपरी जबड़े और तालु के दोष |
| होठों और ठुड्डी के दोष और विकृतियाँ |
| चेहरे के दोष |
| निचले जबड़े के दोष |
| दंतांतराल |
| डिस्टल रोड़ा (ऊपरी मैक्रोग्नेथिया, प्रोग्नेथिया) |
| मसूढ़ की बीमारी |
| कठोर दंत ऊतकों के रोग |
| ऊपरी जबड़े के घातक ट्यूमर |
| निचले जबड़े के घातक ट्यूमर |
| मौखिक गुहा के श्लेष्म झिल्ली और अंगों के घातक ट्यूमर |
| फलक |
| दाँत की मैल |
| फैले हुए संयोजी ऊतक रोगों में मौखिक श्लेष्मा में परिवर्तन |
| जठरांत्र संबंधी मार्ग के रोगों में मौखिक श्लेष्मा में परिवर्तन |
| हेमेटोपोएटिक प्रणाली के रोगों में मौखिक श्लेष्मा में परिवर्तन |
| तंत्रिका तंत्र के रोगों में मौखिक श्लेष्मा में परिवर्तन |
| हृदय रोगों में मौखिक श्लेष्मा में परिवर्तन |
| अंतःस्रावी रोगों में मौखिक श्लेष्मा में परिवर्तन |
| कैलकुलस सियालाडेनाइटिस (लार की पथरी की बीमारी) |
| कैंडिडिआसिस |
| दंत क्षय |
| होंठ और मौखिक म्यूकोसा का केराटोकेन्थोमा |
| दांतों का एसिड नेक्रोसिस |
| पच्चर के आकार का दोष (घर्षण) |
| होंठ का त्वचीय सींग |
| कंप्यूटर परिगलन |
| एलर्जिक चेलाइटिस से संपर्क करें |
| ल्यूपस एरिथेमेटोसस |
| लाइकेन प्लानस |
| दवा प्रत्यूर्जता |
| मैक्रोचीलाइटिस |
| कठोर दंत ऊतकों के विकास में नशीली दवाओं से प्रेरित और विषाक्त विकार |
मौखिक म्यूकोसा में परिवर्तन से जुड़े दोष वयस्कों और बच्चों दोनों में देखे जा सकते हैं, उनमें मुंह में लाल धब्बे, पीले म्यूकोसा आदि शामिल हैं। तालु की सामान्य स्थिति से विचलन की तुलना केशिकाओं में रक्त के प्रवाह में परिवर्तन से की जाती है। म्यूकोसा. यह तथ्य इसकी कोशिकाओं में वसा और पानी के स्तर के कारण है। यह ध्यान देने योग्य है कि बीमारियों के बढ़ने के दौरान मौखिक गुहा में केशिकाएं रक्त से अधिक भर जाती हैं जठरांत्र पथ, पेप्टिक अल्सर।
आइए हम तालु की सामान्य स्थिति में विचलन से जुड़ी सूजन प्रक्रियाओं के कारणों पर अधिक विस्तार से विचार करें। आइए इसके रंग में बदलाव, पीले धब्बों के दिखने के अंतर्निहित कारण को समझें और बीमारी से निपटने के उपाय खोजें।
मुँह का तालु पीला क्यों हो जाता है: कारण
मानव तालु मौखिक गुहा का ऊपरी भाग है, जिसमें दो भाग (कठोर और मुलायम तालु) होते हैं, जो स्वरयंत्र में गुजरता है। कठोर तालु शुरुआत में स्थित होता है, और नरम तालु टॉन्सिल के पास गहराई में स्थित होता है। यह काफी संवेदनशील ऊतकों से बनता है और एक श्लेष्म झिल्ली से ढका होता है, जो जलन पैदा करने वाले पदार्थों पर तुरंत प्रतिक्रिया करता है। एक पीलापन, मुंह और गले में लाल सूजन (फोटो देखें) पूरे शरीर के साथ एक दूसरे से जुड़े हुए हैं। ऐसे विचलन क्यों होते हैं, और वे क्या संकेत देते हैं? बहुत सारे कारण हो सकते हैं. यह तथ्य कई अलग-अलग बीमारियों से जुड़ा है:
- अग्न्याशय के रोग नरम तालू का रंग बदलकर कांस्य कर देते हैं। यदि पित्त प्रणाली के साथ समस्याएं हैं, तो कांस्य रंग पीलिया के साथ जोड़ा जाता है।
- रोग पाचन तंत्र, विशेष रूप से, बृहदान्त्र की सूजन और छोटी आंत, पुरानी कब्ज से श्लेष्म झिल्ली का पीलापन हो सकता है।
- नरम तालू पर पीले-भूरे धब्बे की उपस्थिति के लिए कोलेस्ट्रॉल चयापचय में विफलता एक शर्त है। कभी-कभी वे कठोर तालू तक फैल जाते हैं। धब्बे गांठदार होते हैं और सामान्य पृष्ठभूमि के मुकाबले स्पष्ट रूप से उभरे हुए होते हैं।
- वसा चयापचय में समस्याओं के मामले में नरम तालू की श्लेष्मा झिल्ली हल्के रंग की हो जाती है। उन्हें मधुमेह, तपेदिक और घातक ट्यूमर की उपस्थिति से उकसाया जा सकता है।
- गुर्दे की विफलता, विशेष रूप से पुरानी और अन्य गुर्दे की बीमारियों के कारण श्लेष्म झिल्ली के रंग में परिवर्तन होता है। श्लेष्म झिल्ली की संभावित सूजन, मसूड़ों से खून आना, पेरियोडोंटल सूजन, मुंह में सूखापन और कड़वाहट।
लिवर की बीमारियाँ तालु की स्थिति को प्रभावित करती हैं। वे इसका रंग महत्वपूर्ण रूप से बदलते हैं:
बिना किसी धारियाँ के एक समान और नाजुक रंग की स्वस्थ श्लेष्मा झिल्ली। हालाँकि, 50 से अधिक उम्र के लोगों में, इसका रंग पीला हो सकता है। इस मामले में, अपराधी गुर्दे की विफलता है।
इसके अलावा, धूम्रपान के खतरों के बारे में भी न भूलें। यह अंगों के स्वास्थ्य पर हानिकारक प्रभाव डालता है, आसमान के रंग और स्थिति को प्रभावित करता है। भारी धूम्रपान करने वालों में, यह पीले धब्बों और लाल बिंदुओं से ढका होता है। रगों के जाल के साथ.
सहवर्ती रोगों के निदान के तरीके
 तालु के पीलेपन और उस पर धब्बे के मूल कारणों को निर्धारित करने के लिए, आपको डॉक्टर की मदद की आवश्यकता होगी। किसी ओटोलरीन्गोलॉजिस्ट से जांच और परामर्श उपयोगी होगा। हालाँकि, सबसे पहले जिन लोगों से आपको संपर्क करना है वे एक चिकित्सक और एक दंत चिकित्सक हैं। डॉक्टर मौखिक गुहा की जांच करेंगे, पीलेपन और सूजन की प्रकृति और कारण का निर्धारण करेंगे, और यदि आवश्यक हो, तो आपको सही विशेषज्ञ के पास भेजेंगे।
तालु के पीलेपन और उस पर धब्बे के मूल कारणों को निर्धारित करने के लिए, आपको डॉक्टर की मदद की आवश्यकता होगी। किसी ओटोलरीन्गोलॉजिस्ट से जांच और परामर्श उपयोगी होगा। हालाँकि, सबसे पहले जिन लोगों से आपको संपर्क करना है वे एक चिकित्सक और एक दंत चिकित्सक हैं। डॉक्टर मौखिक गुहा की जांच करेंगे, पीलेपन और सूजन की प्रकृति और कारण का निर्धारण करेंगे, और यदि आवश्यक हो, तो आपको सही विशेषज्ञ के पास भेजेंगे।
ज्यादातर मामलों में, पीलापन लिवर की बीमारी का संकेत देता है, अक्सर यह जीभ तक फैल जाता है। हल्के में लिवर सिरोसिस और मुश्किल तालूजलन से संकेत मिलता है। रक्त सीरम में बिलीरुबिन की मात्रा बढ़ जाती है, जो तालु की श्लेष्मा झिल्ली के पीले रंजकता से प्रकट होती है। एक कड़वा स्वाद प्रकट होता है. कोमल तालु पर एक संवहनी पैटर्न खींचा जाता है। यदि आप उपरोक्त लक्षणों को पहचानते हैं और फिर भी डॉक्टर से परामर्श नहीं लिया है, तो जल्द से जल्द ऐसा करना बेहतर है।
कभी-कभी, बीमारी के कारण को समझने और सटीक निदान करने के लिए यह आवश्यक हो सकता है पूर्ण परीक्षा. लक्षणों के कारण छिपे हो सकते हैं पैथोलॉजिकल परिवर्तनशरीर। कमजोर प्रतिरक्षा प्रणाली भी इसके लिए जिम्मेदार हो सकती है।
यदि श्लेष्म झिल्ली की एलर्जी संबंधी सूजन होती है तो प्रयोगशाला परीक्षाओं की आवश्यकता होगी। इस मामले में, श्लेष्मा झिल्ली पर एलर्जेन लगाकर नमूने बनाए जाते हैं। एक नियम के रूप में, परिणाम एक दिन के भीतर प्राप्त हो जाएगा।
प्लाक और दाग के उपचार के सिद्धांत
जैसा कि हम पहले ही पता लगा चुके हैं, बीमारियाँ, जिनके लक्षण मानव तालु पर प्रदर्शित होते हैं, बड़ी राशि. उनमें से प्रत्येक का दृष्टिकोण उसकी अभिव्यक्ति की प्रकृति पर निर्भर करता है। कारण को समझना आवश्यक है, जो मौखिक गुहा में नहीं, बल्कि बहुत गहरे में हो सकता है। हालाँकि, यदि श्लेष्मा झिल्ली क्षतिग्रस्त है, तो जटिल उपचार प्रभावी होगा। डॉक्टर के निर्देश, जो प्रत्येक विशेष मामले में भिन्न होते हैं, प्रबलित होते हैं स्वच्छता प्रक्रियाएंसामान्य:
- व्यक्तिगत मौखिक स्वच्छता;
- पेशेवर स्वच्छता;
- एंटीसेप्टिक घोल से मुँह धोना।
मौखिक कैंडिडिआसिस के लिए, एटियोपैथोजेनेटिक उपचार निर्धारित है। यह हो सकता था:

श्लेष्म झिल्ली के रोगों के लिए, अनुप्रयोग, एंटीसेप्टिक्स के साथ सिंचाई और स्नान निर्धारित हैं। हर्पेटिक तीव्रता के कारण श्लेष्म झिल्ली के रंग में परिवर्तन के मामले में, यह निर्धारित किया जाता है एंटीवायरल दवाएं. वे पेरियोडोंटाइटिस, मसूड़े की सूजन और अल्सरेटिव-नेक्रोटिक जटिलताओं को बाहर करने के लिए भी निर्धारित हैं।
शायद आप केवल एक अस्थायी बीमारी की चपेट में आए हों, लेकिन इसकी संभावना बहुत अधिक है गंभीर बीमारी, जो अभी विकसित हो रहा है। मूल कारण निर्धारित करने और सही निदान करने के बाद, आपको बस अपने डॉक्टर द्वारा निर्धारित चिकित्सीय पाठ्यक्रम का पालन करना होगा।
सूजन प्रक्रियाओं की रोकथाम
केवल व्यक्तिगत स्वच्छता के नियमों का पालन करके सूजन को रोका जा सकता है। ज़रूरी:
- अपने दांतों को दिन में 2 बार नियमित रूप से ब्रश करें;
- खाने के बाद अपना मुँह कुल्ला करें (प्राकृतिक टिंचर और काढ़े मदद करेंगे);
- मसालेदार, नमकीन और आम तौर पर ठोस खाद्य पदार्थों का यथासंभव कम सेवन करें;
- हर छह महीने में एक बार दंत चिकित्सक के पास जाएँ;
- प्रतिरक्षा प्रणाली को मजबूत करना और सख्त करना;
- यदि आपको एलर्जी है तो एलर्जी पैदा करने वाले तत्वों के संपर्क में न आएं।
स्वस्थ श्लेष्म झिल्ली की रोकथाम और रखरखाव के लिए कुल्ला करना बहुत उपयोगी है। काढ़ा इसके लिए उत्तम है। औषधीय जड़ी बूटियाँ. उपचार और एंटीसेप्टिक गुणसे सुसज्जित:

काढ़े का घोल या टिंचर आक्रामक नहीं होना चाहिए, उन्हें कम सांद्रता के साथ उपयोग करना बेहतर होता है। घोल को इष्टतम तापमान तक गर्म किया जाना चाहिए। श्लेष्म झिल्ली के लिए गर्म और सुखद होने के कारण, यह बिना खोए लाभकारी प्रभाव पैदा करेगा औषधीय गुण, जबकि गर्म उन्हें खो देगा और श्लेष्म झिल्ली को घायल कर सकता है।
भारी धूम्रपान करने वालों को बुरी आदत छोड़ देनी चाहिए। हानिकारक साँस के पदार्थों और उच्च तापमान के प्रभाव में, तालु, श्लेष्मा झिल्ली और संपूर्ण मौखिक गुहा प्रभावित होती है।
मसूड़ों पर सफेद पट्टिका कैंडिडल स्टामाटाइटिस या थ्रश की मुख्य अभिव्यक्ति है, जो अक्सर वयस्कों और छोटे बच्चों में मौखिक गुहा को प्रभावित करती है। प्लाक के अलावा, जो विशेष रूप से सुबह में दिखाई देता है, मुंह में श्लेष्म झिल्ली का रंग बदल जाता है, सूजन हो जाती है और लाल हो जाती है। साथ ही यह साथ देता है बुरा स्वादमुँह और गंध में.
मुंह में प्लाक क्यों दिखाई देता है? सफ़ेद, थ्रश के कारण और उपचार क्या हैं?
कम प्रतिरक्षा की पृष्ठभूमि के खिलाफ होने वाली कई फंगल बीमारियों में से, कैंडिडिआसिस नामक बीमारी व्यापक है। यह रोग लिंग की परवाह किए बिना सभी आयु वर्ग के लोगों को प्रभावित करता है।
कैंडिडिआसिस क्या है
यह कैंडिडा जीनस के कवक के कारण होने वाला रोग है। प्रभावित क्षेत्र अक्सर मुंह की श्लेष्मा झिल्ली होते हैं, और मसूड़ों और जीभ के रंग में बदलाव होता है। यह इस तथ्य के कारण है कि इन क्षेत्रों के माइक्रोफ्लोरा में सूक्ष्मजीवों का स्थान होता है, और उनकी एक निश्चित मात्रा मौजूद होती है स्वस्थ शरीरनिष्क्रिय अवस्था में रहते हुए.
 एक अप्रिय स्वाद और स्वाद रोग की पुष्टि कर सकता है, लेकिन सटीक निदान उसके बाद ही किया जा सकता है बैक्टीरियोलॉजिकल अनुसंधान, आप स्व-चिकित्सा क्यों नहीं कर सकते।
एक अप्रिय स्वाद और स्वाद रोग की पुष्टि कर सकता है, लेकिन सटीक निदान उसके बाद ही किया जा सकता है बैक्टीरियोलॉजिकल अनुसंधान, आप स्व-चिकित्सा क्यों नहीं कर सकते।
मुंह में माइक्रोफ्लोरा का उल्लंघन सफेद या भूरे रंग की पट्टिका की उपस्थिति का मुख्य कारण है, खासकर सुबह के समय।
कैंडिडिआसिस के कारण मुंह में प्लाक
वयस्कों में मौखिक कैंडिडिआसिस पर विशेष ध्यान देने की आवश्यकता है। जब सूक्ष्मजीव सक्रिय रूप से गुणा करना शुरू करते हैं तो रोग स्वयं महसूस होता है। मुंह में कैंडिडा का स्थानीयकरण श्लेष्म झिल्ली के विभिन्न क्षेत्रों में होता है, और जब निदान स्पष्ट हो जाता है, तो सतह पर रोगजनकों का भी पता लगाया जा सकता है त्वचा, मूत्र, मल और थूक स्राव में।
 कवक के लिए सबसे आरामदायक वातावरण एक अम्लीय वातावरण है, और वे उपकला कोशिकाओं के आंतरिक भाग में प्रवेश करके गुणा करना शुरू करते हैं।
कवक के लिए सबसे आरामदायक वातावरण एक अम्लीय वातावरण है, और वे उपकला कोशिकाओं के आंतरिक भाग में प्रवेश करके गुणा करना शुरू करते हैं।
यह सब धीरे-धीरे सामने आता है सफ़ेद पट्टिकामौखिक गुहा में भी है बुरी गंधअपने दाँत ब्रश करने के बाद भी.
मुँह में रोग के लक्षण
मौखिक कैंडिडिआसिस के लक्षण व्यापक रूप से भिन्न होते हैं और कई कारकों पर निर्भर करते हैं, जिनमें शामिल हैं:
- रोगी की आयु;
- सहवर्ती बीमारियाँ;
- प्रतिरक्षा की स्थिति.
मौखिक गुहा में कैंडिडा कवक का प्रसार एंटीबायोटिक दवाओं के साथ-साथ अन्य सक्रिय दवाएं लेने पर भी हो सकता है। का उपयोग करके मुँह में कुछ विकृति का उपचार जीवाणुरोधी एजेंटसफेद कोटिंग की उपस्थिति के साथ एक अप्रिय बीमारी भड़क सकती है।
पाठ्यक्रम की प्रकृति के अनुसार, कैंडिडिआसिस दो रूपों में आता है - तीव्र और जीर्ण।
कैंडिडिआसिस के कारण जीभ को नुकसान
प्रत्येक रूप में कई अंतर्निहित विशेषताएं होती हैं। तीव्र कैंडिडिआसिस अनिवार्य रूप से थ्रश है, और जहां तक प्रक्रिया की दीर्घकालिकता का सवाल है, मौखिक गुहा का रोग एट्रोफिक और हाइपरप्लास्टिक रूपों का हो सकता है, जो एक स्वतंत्र पाठ्यक्रम के साथ रोगों के रूप में विकसित हो सकता है, या एक रूप से दूसरे रूप में जा सकता है।
तीव्र रूप में महिलाओं में मुंह में कैंडिडिआसिस के लक्षण, साथ ही पुरुषों में, जीभ की श्लेष्म झिल्ली, गालों के अंदर, तालु और होंठों को नुकसान होता है, जो एक पनीर कोटिंग के गठन के साथ होता है। .
पर आरंभिक चरणमौखिक रोगों, उपचार और प्लाक को खत्म करना मुश्किल नहीं है, लेकिन बाद में यह अधिक सघन हो जाता है और इसके हटाने के बाद, एक क्षरणकारी लाल सतह का पता लगाया जा सकता है।
अक्सर तीव्र रूपकैंडिडिआसिस जलन और उपस्थिति के साथ होता है दर्दखाते वक्त।
 तीव्र स्यूडोमेम्ब्रानस ग्लोसिटिस में, प्रभावित श्लेष्म झिल्ली का रंग भूरा-सफेद हो जाता है, और सतह खुरदरी होती है, जिसमें कई क्षरण होते हैं। बैक्टीरियोस्कोपिक जांच से ही बीमारी का पता चलता है।
तीव्र स्यूडोमेम्ब्रानस ग्लोसिटिस में, प्रभावित श्लेष्म झिल्ली का रंग भूरा-सफेद हो जाता है, और सतह खुरदरी होती है, जिसमें कई क्षरण होते हैं। बैक्टीरियोस्कोपिक जांच से ही बीमारी का पता चलता है।
तीव्र एट्रोफिक कैंडिडिआसिस में मौखिक गुहा में दर्द, जलन और सूखापन होता है, जबकि श्लेष्म झिल्ली उग्र लाल हो जाती है।
रोग के इस रूप की विशेषता या तो है पूर्ण अनुपस्थितिप्लाक, या सिलवटों में गहराई तक इसका बनना। पट्टिका को कुछ कठिनाई से हटाया जा सकता है। रोग का उत्पन्न होना प्रायः किसके कारण होता है? एलर्जी की प्रतिक्रियाडेन्चर से प्लास्टिक पर.
 यह रोग में जीर्ण रूपरूप ले सकता है:
यह रोग में जीर्ण रूपरूप ले सकता है:
- हाइपरप्लास्टिक कैंडिडिआसिस;
- एट्रोफिक कैंडिडिआसिस।
दोनों रूपों में श्लेष्म झिल्ली को नुकसान की विशेषता होती है, जो लाल-लाल रंग का हो जाता है, शुष्क और चमकदार हो जाता है। जहां तक प्लाक की बात है, यह मौजूद है, लेकिन अपेक्षाकृत कम मात्रा में, ज्यादातर इसका स्थान सिलवटों और पार्श्व भाषिक भाग में होता है। प्रकट होता है अप्रिय स्पर्शअधिक बार सुबह में. माइक्रोस्कोप का उपयोग करके प्लाक में कैंडिडा बीजाणु और मायसेलिया का पता लगाया जा सकता है।
प्रक्रिया की कालानुक्रमिकता अधिक में व्यक्त की गई है स्थायी रूपऔर विशेषता है सूजन प्रक्रियाएँतालु, जीभ और मुँह के कोने, जो बहुत विशिष्ट हैं इस बीमारी कानिदान करना और स्पष्ट करना विशेष रूप से कठिन नहीं है।
मौखिक कैंडिडिआसिस का उपचार
कैंडिडल स्टामाटाइटिस के उपचार के लिए बहुआयामी दृष्टिकोण की आवश्यकता होती है। मौखिक कैंडिडिआसिस के लिए थेरेपी का उद्देश्य रोगज़नक़ को प्रभावित करना, स्वच्छता करना और सहवर्ती रोगों के मुख्य लक्षणों से राहत देना है। जटिल उपचारइस बीमारी के लिए पर्याप्त मात्रा में कार्बोहाइड्रेट और विटामिन बी, पीपी और सी युक्त संतुलित आहार की आवश्यकता होती है।
 कैंडिडिआसिस अक्सर निम्न की पृष्ठभूमि पर होता है:
कैंडिडिआसिस अक्सर निम्न की पृष्ठभूमि पर होता है:
- जठरांत्र संबंधी विकार - जठरशोथ, पेप्टिक छाला, सूजन;
- मधुमेह;
- रक्त रोग.
मुंह में कैंडिडिआसिस, जिसका उपचार सामान्य और स्थानीय दोनों तरह से किया जाता है, बहुत जल्दी समाप्त हो जाता है। उदाहरण के लिए, निस्टैटिन जैसी ऐंटिफंगल दवाओं का उपयोग करते समय, मुख्य पाठ्यक्रम लगभग 10 दिनों का होता है।
यह 4,000,000 यूनिट की दैनिक खुराक के साथ है। लेवोरिन या डेकामाइन के साथ उपचार से एक समान प्रभाव प्राप्त किया जा सकता है। अक्सर, ये दवाएं टैबलेट के रूप में निर्मित होती हैं और श्लेष्म झिल्ली पर दवा के प्रभाव को लम्बा करने के लिए पुनर्जीवन के लिए होती हैं।
औषध एवं स्थानीय उपचार
एम्फोग्लुकामाइन, एम्फोटेरिसिन और डिफ्लुकन मौखिक उपयोग के लिए निर्धारित ऐंटिफंगल स्पेक्ट्रम वाली दवाएं हैं। पोटेशियम आयोडाइड के घोल से शुष्क मुँह को कम करना संभव है, जिसे भोजन के बाद दिन में 3 बार एक चम्मच में मौखिक रूप से लेने की सलाह दी जाती है।

मौखिक म्यूकोसा पर विभिन्न "रंगीन" धब्बों की उपस्थिति आमतौर पर शरीर में समस्याओं या खराबी का संकेत देती है। कौन सी बीमारियाँ इस घटना का कारण बन सकती हैं?
मौखिक म्यूकोसा पर कोई भी दाने चिंताजनक है। यह आश्चर्य की बात नहीं है: एक नियम के रूप में, नियोप्लाज्म और चकत्ते कुछ समस्याओं का संकेत देते हैं। इस मामले में स्वयं निदान करना बहुत कठिन है, और आप इस घटना को आसानी से नज़रअंदाज नहीं कर सकते - यह अज्ञात है कि इसके परिणामस्वरूप क्या समस्याएं हो सकती हैं।
सफ़ेद दाने का क्या मतलब है?
यहां तक की अनुभवी दंत चिकित्सकएक वयस्क के मुंह (गाल पर) में सफेद धब्बे क्यों दिखाई दिए, इस सवाल का निश्चित उत्तर नहीं दे पाएंगे। सफ़ेद दानेदस का संकेत दे सकता है विभिन्न रोग, निदान दाने के स्थान, उसकी उपस्थिति और दुष्प्रभाव पर निर्भर करेगा।
कुछ मामलों में, गोरे लोग समस्याओं के बारे में बात कर सकते हैं प्रतिरक्षा तंत्र, और - एक वायरल बीमारी के बारे में (उदाहरण के लिए, एक सामान्य एआरवीआई के बारे में)।
इस प्रकार, समृद्ध सफेद पट्टिका मौखिक कैंडिडिआसिस (थ्रश) का लक्षण हो सकती है; छोटे छाले - दाद या पेम्फिगस के लक्षण; नोड्यूल - नियोप्लाज्म या नोड्यूल।
आप स्व-चिकित्सा केवल तभी कर सकते हैं जब निदान निश्चित रूप से ज्ञात हो। नहीं तो रहस्यमयी बीमारी बढ़ती ही जाएगी।
यदि आपके मुंह में तालू लगभग सफेद है, तो आपको वायरल या के बारे में सोचना चाहिए जीवाण्विक संक्रमण. ज्यादातर मामलों में, ये लक्षण स्टामाटाइटिस के पहले लक्षण होते हैं।
स्टामाटाइटिस
 पहली - हल्की लालिमा - पर किसी का ध्यान नहीं जा सकता। लेकिन लाली जल्दी ही तीव्र सूजन वाली सूजन में बदल जाती है, और एक दिन के बाद एक सफेद अल्सर दिखाई देता है। बाद - लगातार दर्दप्रभावित क्षेत्र में, मसूड़ों से खून आना, अप्रिय गंध। अधिकतर, अल्सर गालों को प्रभावित करते हैं, अंदर की तरफहोंठ, कोमल तालु, जीभ या टॉन्सिल।
पहली - हल्की लालिमा - पर किसी का ध्यान नहीं जा सकता। लेकिन लाली जल्दी ही तीव्र सूजन वाली सूजन में बदल जाती है, और एक दिन के बाद एक सफेद अल्सर दिखाई देता है। बाद - लगातार दर्दप्रभावित क्षेत्र में, मसूड़ों से खून आना, अप्रिय गंध। अधिकतर, अल्सर गालों को प्रभावित करते हैं, अंदर की तरफहोंठ, कोमल तालु, जीभ या टॉन्सिल।
इसके कई कारण हो सकते हैं:
- विटामिन और सूक्ष्म तत्वों की कमी;
- बैक्टीरिया;
- खराब;
- यांत्रिक क्षति या जलन;
- सोडियम लॉरिल सल्फेट युक्त टूथपेस्ट का उपयोग;
- धूम्रपान;
- मादक पेय पदार्थों का अत्यधिक सेवन;
- दवाएं जो लार को कम करती हैं;
- विभिन्न रोग.
यदि समय रहते स्टामाटाइटिस का पता चल जाए तो इसे दंत चिकित्सक के हस्तक्षेप के बिना भी ठीक किया जा सकता है। इस प्रक्रिया में लगभग एक सप्ताह का समय लगेगा. उपचार की अवधि के दौरान आपको मसालेदार, खट्टा, नमकीन और कठोर भोजन छोड़ना होगा, आप इन्हें अचानक नहीं बदल सकते। तापमान व्यवस्था(बहुत ठंडा या गर्म खाना खाएं)। मौखिक गुहा को धोना चाहिए एंटीसेप्टिक समाधानया विशेष जैल से उपचारित किया जाता है। "विनीलिन जेल", "लुगोल", "चोलिसल", "स्टोमेटिडिन", "कैमेटन" उपयुक्त हैं।
दर्द इतना गंभीर हो सकता है कि रोगी कुछ भी नहीं खा पाएगा, जीभ नहीं हिला पाएगा या सामान्य रूप से बोल भी नहीं पाएगा। ऐसे मामलों में इसका उपयोग करने की अनुशंसा की जाती है स्थानीय एनेस्थेटिक्स: "लिडोकेन एसेप्ट", "लिडोक्लोर", "हेक्सोरल", "एनेस्टेज़िन" (गोलियों को पीसकर पाउडर बना लें और प्रभावित क्षेत्र पर छिड़कें)।
से लोक उपचारकैमोमाइल, सेज और कैलेंडुला या कलौंचो जूस का काढ़ा उपयुक्त रहेगा।
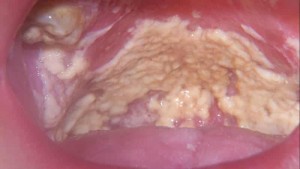
 (कैंडिडल स्टामाटाइटिस) आमतौर पर कमजोर प्रतिरक्षा प्रणाली वाले लोगों में होता है। कैंडिडल स्टामाटाइटिस के दौरान मुंह में दिखाई देने वाले और तालू को प्रभावित करने वाले सफेद धब्बे पनीर की कोटिंग की तरह दिखते हैं। यदि इन सफेद धब्बों को परेशान किया जाता है, तो उन्हें हटाने के बाद, सूजन का एक सूजा हुआ फोकस दिखाई देता है। जब कवक की परतें नीचे की ओर जमा हो जाती हैं, तो क्षरण दिखाई देता है। अतिरिक्त लक्षण- खाना खाते समय असुविधा, मुंह सूखना।
(कैंडिडल स्टामाटाइटिस) आमतौर पर कमजोर प्रतिरक्षा प्रणाली वाले लोगों में होता है। कैंडिडल स्टामाटाइटिस के दौरान मुंह में दिखाई देने वाले और तालू को प्रभावित करने वाले सफेद धब्बे पनीर की कोटिंग की तरह दिखते हैं। यदि इन सफेद धब्बों को परेशान किया जाता है, तो उन्हें हटाने के बाद, सूजन का एक सूजा हुआ फोकस दिखाई देता है। जब कवक की परतें नीचे की ओर जमा हो जाती हैं, तो क्षरण दिखाई देता है। अतिरिक्त लक्षण- खाना खाते समय असुविधा, मुंह सूखना।
रोग का प्रेरक एजेंट कैंडिडा कवक है, जिसकी एक निश्चित मात्रा मौखिक गुहा में लगातार मौजूद रहती है। सूजन केवल तब होती है जब कवक सक्रिय रूप से बढ़ता है, और इस विकार के कारणों की पहचान केवल एंडोक्रिनोलॉजिस्ट या गैस्ट्रोएंटेरोलॉजिस्ट के परामर्श से ही की जा सकती है।
बीमारी से छुटकारा पाने के लिए आपको आहार की आवश्यकता है: आपको अपने आहार से आटा और मिठाई को बाहर करना होगा। मौखिक गुहा का इलाज "आयोडिनॉल" या "लुगोल" (यह दो रूपों में उपलब्ध है - घोल और स्प्रे), एक सोडा घोल से किया जाना चाहिए। प्रभावित क्षेत्रों से निपटने के लिए, एंटिफंगल दवाओं की आवश्यकता होती है: माइक्रोनाज़ोल जेल, निस्टिटैटिन या लेवोरिन मरहम।
 लगभग 90% हर्पीस वायरस के वाहक हैं, और इसलिए हर्पेटिक स्टामाटाइटिस सबसे आम में से एक है। यदि शरीर क्रम में है, तो वायरस हाइबरनेशन में चला जाता है; वायरल रोग, हाइपोथर्मिया, तनाव और खराब मौखिक स्वच्छता इसे सक्रिय करते हैं।
लगभग 90% हर्पीस वायरस के वाहक हैं, और इसलिए हर्पेटिक स्टामाटाइटिस सबसे आम में से एक है। यदि शरीर क्रम में है, तो वायरस हाइबरनेशन में चला जाता है; वायरल रोग, हाइपोथर्मिया, तनाव और खराब मौखिक स्वच्छता इसे सक्रिय करते हैं।
अल्सर अक्सर गालों, होठों और तालु को प्रभावित करता है। स्थानीय स्तर पर कई छाले बन सकते हैं; उनके फूटने के बाद, एक सामान्य अल्सर प्रकट होता है। मुंह में असुविधा सामान्य खाने में बाधा डालती है, और लार बढ़ने की संभावना है।
आप लिडोकेन या लिडोक्लोर से दर्द से राहत पा सकते हैं; चोलिसल, कैरोटोलिन, सोलकोसेरिल या गुलाब के तेल से सूजन से राहत पा सकते हैं। एक डॉक्टर की देखरेख में सख्ती से, आप एंटीवायरल दवाएं ले सकते हैं - "गिपोरामिन", "ज़ोविराक्स", "ऑक्सोलिन", "एसाइक्लोविर"।
कामोत्तेजक स्टामाटाइटिस
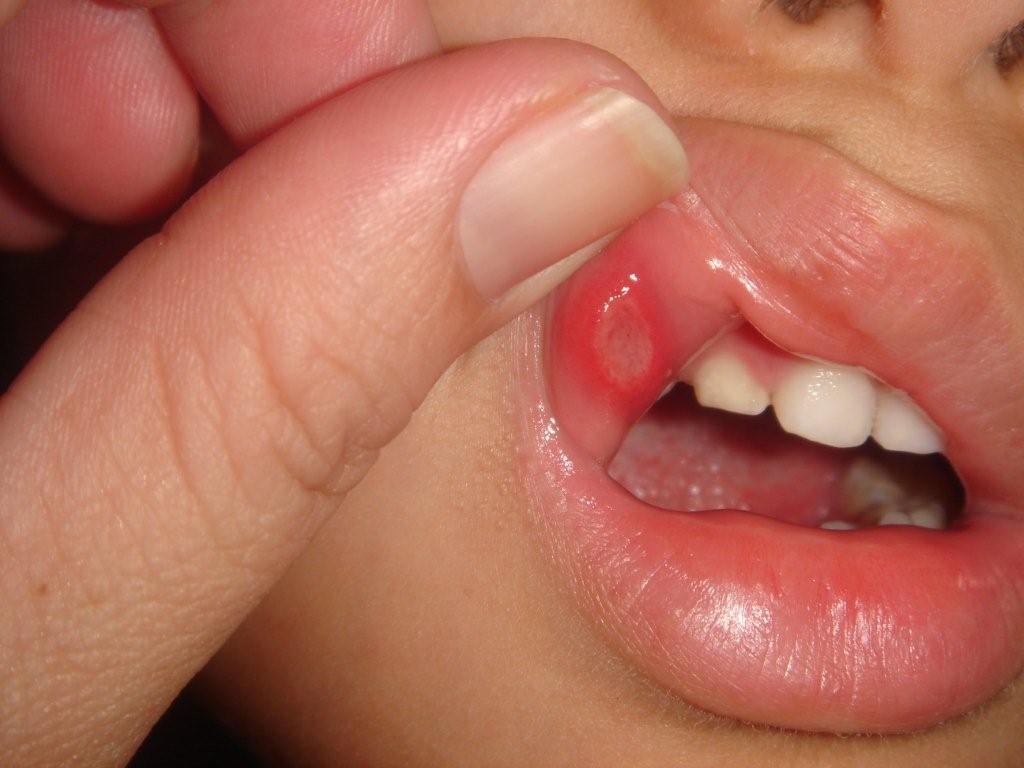 कारणों का सटीक निर्धारण करें कामोत्तेजक स्टामाटाइटिसकठिन। कुछ डॉक्टर इसे रोग प्रतिरोधक क्षमता में कमी के कारण होने वाला संक्रमण मानते हैं; अन्य का उल्लेख है वायरल रोग. से मुख्य अंतर हर्पेटिक स्टामाटाइटिसमें उपस्थितिचकत्ते: गालों या होठों पर लाल किनारों वाली गोल सफेद या पीली पट्टिकाएँ दिखाई देती हैं। तीव्रता नियमित रूप से दोहराई जा सकती है; यदि आप दो सप्ताह के भीतर चकत्ते से छुटकारा नहीं पाते हैं, तो प्लाक गंभीर अल्सर में बदल जाते हैं।
कारणों का सटीक निर्धारण करें कामोत्तेजक स्टामाटाइटिसकठिन। कुछ डॉक्टर इसे रोग प्रतिरोधक क्षमता में कमी के कारण होने वाला संक्रमण मानते हैं; अन्य का उल्लेख है वायरल रोग. से मुख्य अंतर हर्पेटिक स्टामाटाइटिसमें उपस्थितिचकत्ते: गालों या होठों पर लाल किनारों वाली गोल सफेद या पीली पट्टिकाएँ दिखाई देती हैं। तीव्रता नियमित रूप से दोहराई जा सकती है; यदि आप दो सप्ताह के भीतर चकत्ते से छुटकारा नहीं पाते हैं, तो प्लाक गंभीर अल्सर में बदल जाते हैं।
उग्रता के दौरान, आपको निश्चित रूप से मीठा और मसालेदार भोजन, मादक पेय और धूम्रपान छोड़ देना चाहिए। आप एंटीहिस्टामाइन और का उपयोग कर सकते हैं शामक, विटामिन बी1, बी6, सी, फोलिक और निकोटिनिक एसिड. एक एंटीसेप्टिक कुल्ला की सिफारिश की जाती है - भंग फुरसिलिन गोलियों के साथ, पानी के साथ पोटेशियम परमैंगनेट या हाइड्रोजन पेरोक्साइड का एक कमजोर समाधान (अनुपात - एक से एक)।
रोकथाम
यदि आपको पहले भी एक बार स्टामाटाइटिस हो चुका है, तो आपको अपने आहार पर ध्यान देना चाहिए। आपको विटामिन की कमी से बचने की आवश्यकता है, जिसके लिए आहार संतुलित होना चाहिए और इसमें प्रोटीन, वसा और जटिल कार्बोहाइड्रेट शामिल होने चाहिए; हर कुछ महीनों में विटामिन कोर्स की आवश्यकता होती है। बड़ी मात्रा में शराब और धूम्रपान प्रतिरक्षा प्रणाली पर नकारात्मक प्रभाव डालते हैं, इसलिए इससे छुटकारा पाना ही बेहतर है बुरी आदतें.
सबसे महत्वपूर्ण निवारक उपाय- मौखिक स्वच्छता बनाए रखने के नियमों का सावधानीपूर्वक पालन। आपको दिन में कम से कम दो बार (या प्रत्येक भोजन के बाद बेहतर) अपने दाँत ब्रश करने की ज़रूरत है, डेंटल फ्लॉस और माउथ रिंस का उपयोग करना सुनिश्चित करें (आप उन्हें बदल सकते हैं) हर्बल आसवया ओक छाल का काढ़ा)।








