KULIAH No. 8. Cedera mekanis pada selaput lendir rongga mulut. Fitur regenerasi
1. Cedera mekanis akut
Kerusakan mekanis dapat disebabkan oleh trauma akut akibat tergigitnya selaput lendir saat makan, serangan epilepsi, pukulan, persiapan gigi untuk pemasangan mahkota (bur, probe, disk), penambalan gigi, serta luka dengan pisau, garpu, tulang, dll.
Trauma akut SOPR dapat berupa:
1) terbuka, yaitu dengan pelanggaran integritas mukosa mulut dan penutup epitel;
2) tertutup, yaitu tanpa mengganggu keutuhan mukosa mulut dan penutup epitel.
Luka terbuka
Lebih sering terjadi dalam praktek orang sehat dari dampak langsung agen traumatis dan dengan cepat menghilang setelah dihilangkan.
Tergantung pada kekuatan dan durasi faktor traumatis, hal berikut mungkin terjadi:
1) eksoriasi (lecet) (lapisan selaput lendir itu sendiri tidak terpengaruh);
2) erosi (lapisan permukaan terlibat dalam proses);
Ekskoriasi adalah lesi di mana lapisan selaput lendir itu sendiri tidak terpengaruh gejala nyeri, tapi mungkin tidak ada pendarahan, yang menandakan lapisan papiler tidak terbuka.
Erosi adalah kerusakan dangkal yang melibatkan lapisan epitel dan papiler, yang dijelaskan dengan munculnya tetesan darah, seperti “embun”.
Tergantung pada faktor aktif, agen perusak, luka dapat berupa:
1) cincang;
2) cincang;
3) robek;
4) digigit.
Manifestasi klinis luka ini bergantung pada kedalaman lesi, jenis cedera, dan keterlibatan pembuluh darah. Jadi, luka gigitan adalah yang paling parah, karena terdapat infeksi yang kuat. Selama gigitan, hingga 170 jenis patogen masuk ke dalam luka. Jenis luka (laserasi) itu sendiri berkontribusi terhadap gangguan mikrosirkulasi yang signifikan. Penyembuhan biasanya mengalami kemajuan niat sekunder, melalui jaringan granulasi, dengan pembentukan bekas luka, terkadang merusak bentuk kulit.
Perjalanan luka terbuka, apapun jenis kerusakannya, melewati tahapan berikut:
1) tahap hidrasi (eksudasi), yang berlangsung 1-2 hari. Pasien mengeluh rasa terbakar, nyeri, diperburuk dengan makan dan berbicara. Terjadi hiperemia dan pembengkakan di sekitar lesi. Segera setelah cedera, Anda bisa mengoleskan es atau kompres dingin pada luka. Rasa sakitnya berkurang dengan menggunakan obat penghilang rasa sakit. Lukanya dicuci dengan larutan antiseptik. Dekongestan dapat digunakan pada kasus lesi yang luas (bahkan diuretik). Untuk mencegah infeksi luka, obat antiinflamasi diresepkan;
2) tahap dehidrasi (setelah 1-3 hari). Rasa sakitnya mereda. Tahap ini ditandai dengan terbentuknya kerak pada kulit dan penggerebekan SOPR. Selama periode ini, selain obat anti inflamasi, enzim dapat diresepkan untuk membersihkan permukaan luka dari kerak, sisik, dan plak; Catatan!!! jika luka sembuh dengan niat sekunder, maka enzim dikontraindikasikan, karena dapat melelehkan jaringan granulasi muda yang baru terbentuk. Mikrosirkulasi ditingkatkan oleh ASA dan heparin. Acemin, dibunol meningkatkan proses regeneratif proliferatif;
3) tahap epitelisasi. Epitelisasi lesi traumatis akut terjadi dengan cepat, dalam 1-3 hari. Ketika infeksi sekunder terjadi, mereka lama jangan sembuh. Penyembuhan dimungkinkan melalui jaringan parut. Reparant yang sudah terbukti: vitamin A, E, kelompok B, C, K, larutan minyaknya mengandung O 2, keratoplasti. Mempromosikan regenerasi solcoseryl, honsuride, metil urasil, natrium nukleinat, pentoxyl, actovigen, jus lidah buaya atau colanchoe, vinylin, balsem Shestakovsky.
Luka tertutup
Luka tertutup adalah hematoma - perdarahan ke dalam jaringan di sekitar pembuluh darah. Hematoma mengalami perubahan dalam beberapa tahap, yang disebut tahapan hematoma:
1) hematoma merah – hari pertama. Warna hematoma disebabkan oleh pendarahan sel darah merah ke jaringan sekitarnya. Jika terjadi cedera, pembuluh darah pecah, trombosis, dan sel darah bocor. Segera setelah cedera, sebaiknya oleskan dingin dan lakukan aplikasi cryo. Adrenalin, mezaton, galazalin, efedrin, sanarin, naphthyzine - secara topikal, terutama jika sistem muskuloskeletal rusak. USG, laser, UHF, arus Darsanval;
2) hematoma biru – hari ke 2-3 – dijelaskan stagnasi vena, mengubah elemen berbentuk. Sebaiknya gunakan FTL, terapi antiinflamasi, obat yang dapat diserap (bodyagu, heparin) selama periode ini;
3) hematoma hijau – 4-5 hari. Warnanya disebabkan oleh pembentukan dan pelepasan hemasiderin;
penulis D.N.OrlovKULIAH No. 7. Infeksi fokal kronis pada rongga mulut. Penyakit pada mukosa mulut Infeksi kronis pada rongga mulut telah menjadi topik yang semakin menarik perhatian para dokter sejak zaman kuno kemungkinan alasan banyak penyakit somatik. Untuk pertama kalinya terpikir seperti itu
Dari buku Kedokteran Gigi: catatan kuliah penulis D.N.Orlov1. Penyakit pada mukosa mulut Lesi pada mukosa mulut biasanya bersifat lokal dan dapat bermanifestasi secara lokal dan lokal. fitur umum(sakit kepala, kelemahan umum, suhu tubuh meningkat, kurang nafsu makan);
Dari buku Kedokteran Gigi: catatan kuliah penulis D.N.Orlov1. Trauma mekanis akut Kerusakan mekanis dapat disebabkan oleh trauma akut akibat tergigitnya selaput lendir saat makan, serangan epilepsi, pukulan, persiapan gigi untuk pemasangan mahkota (bur, probe, disk), penambalan gigi, serta sebagai melukainya
Dari buku Kedokteran Gigi: catatan kuliah penulis D.N.Orlov2. Cedera mekanis kronis (CMT) Lebih sering terjadi dibandingkan cedera akut. Terutama disebut sebagai berikut alasan yang efektif: gigi karies, tambalan berkualitas buruk, gigi palsu dan pengaitnya, kurangnya titik kontak, karang gigi, berbahaya
Dari buku Kedokteran Gigi penulis D.N.Orlov20. Penyakit pada mukosa mulut Lesi pada mukosa mulut, pada umumnya, bersifat lokal dan dapat bermanifestasi dengan gejala lokal dan umum (sakit kepala, kelemahan umum, demam, kurang nafsu makan); V
Dari buku Kedokteran Gigi penulis D.N.Orlov25. Trauma mekanis akut pada mukosa mulut Kerusakan mekanis dapat disebabkan oleh trauma akut akibat tergigitnya selaput lendir saat makan, serangan epilepsi, pukulan, persiapan gigi untuk mahkota (bur, probe, disk), bila
Dari buku Kedokteran Gigi penulis D.N.Orlov26. Cedera mekanis kronis (CMT) pada mukosa mulut Lebih sering terjadi dibandingkan cedera akut. Disebabkan terutama oleh penyebab aktif berikut: gigi karies, tambalan berkualitas buruk, gigi palsu dan pengaitnya, kurangnya kontak
Dari buku Kedokteran Gigi penulis D.N.Orlov28. Cedera kimia kronis (CIT) pada mukosa mulut Cedera kimia kronis pada selaput lendir memiliki pola manifestasi khusus. Dalam beberapa kasus, mereka mungkin dalam bentuk reaksi alergi tipe tertunda, pada yang lain - dalam bentuk keracunan
Dari buku Cancer: Anda Punya Waktu penulis Mikhail Shalnov2. Penyakit prakanker pada selaput lendir bibir, lidah dan rongga mulut Seseorang bersentuhan dengan dunia luar melalui rongga mulut, oleh karena itu, di sanalah proses inflamasi paling mungkin berkembang, yang dapat menjadi faktor utama dalam pengembangan
Dari buku Homeopati. Bagian II. Rekomendasi praktis hingga pemilihan obat oleh Gerhard KöllerPeradangan pada selaput lendir mulut dan gusi Peradangan pada selaput lendir mulut dan gusi terjadi dalam bentuk fase yang berbeda, dibedakan berdasarkan “pola” selaput lendir. Tingkat gangguan pertahanan tubuh menentukan sifat perubahannya: peradangan akut dengan
pengarang Evgeniy Vlasovich Borovsky3.1.2. Fungsi mukosa mulut Selaput lendir, karena ciri anatomis dan histologisnya, melakukan sejumlah fungsi: pelindung, plastik, sensitif, serap. Fungsi pelindung. Fungsi ini selaput lendir dilakukan melalui sejumlah mekanisme.
Dari buku Kedokteran Gigi Terapi. Buku pelajaran pengarang Evgeniy Vlasovich Borovsky11.2.1. Cedera mekanis Cedera ini bisa akut, bila selaput lendir rusak karena faktor jangka pendek namun signifikan, dan kronis - bila terkena iritan lemah dalam waktu lama.11.2.1.1. Cedera mekanis akutAkut
Dari buku Penyakit Kulit dan Kelamin pengarang Oleg Leonidovich IvanovBab XXVII LESI MUKOSA LISAN DAN BATAS MERAH BIBIR Lesi pada mukosa mulut banyak terjadi pada penyakit kulit dan dijelaskan pada bagian yang relevan (lichen planus, lupus eritematosus, eksudatif multiforme
Dari buku Obat tradisional dalam memerangi 100 penyakit. Kesehatan dan umur panjang penulis Yu.N. NikolaevPeradangan pada mukosa mulut 1. Calamus. 1 sendok teh calamus, cincang halus, seduh dengan 1,5 gelas air mendidih, saring. Bilas mulut Anda 3 kali sehari 30 menit sebelum makan.2. Adas bintang berdaun tebal. Tuang 2 sendok makan rimpang cincang ke dalam 1 gelas
Dari buku Kedokteran Gigi Anjing penulis V.V.Frolov Dari buku Bagaimana saya menyembuhkan penyakit gigi dan rongga mulut. Kiat unik, teknik asli penulis P.V.ArkadyevKebanyakan orang rajin merawat giginya, hingga lupa sama sekali untuk memantau kesehatan gusinya. Dokter gigi mengatakan bahwa keindahan senyuman bergantung pada kondisi jaringan lunak di mulut, sehingga penyakit apa pun membawa akibat yang serius. Munculnya memar berwarna gelap pada selaput lendir selalu mengkhawatirkan dan membingungkan. Hal ini mungkin disebabkan oleh cedera atau pencabutan gigi, namun bagaimanapun juga, hal ini memerlukan pertimbangan yang cermat dan perawatan yang menyeluruh.
Memar pada gusi itu sendiri tidak terjadi penyakit terpisah. Ini adalah pendarahan di kain lembut selaput lendir karena rusaknya kapiler kecil. Meski ukurannya kecil, masalah ini terkadang menimbulkan masalah peradangan serius di periosteum dan mungkin menyebabkan kehilangan gigi yang sehat. Jika disertai dengan yang lain gejala yang menyakitkan, memerlukan perawatan di bawah pengawasan dokter gigi.
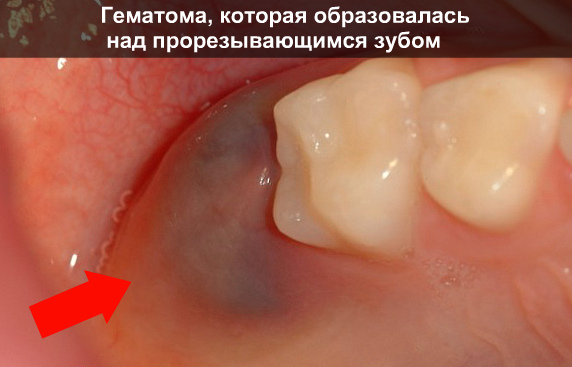
Paling kemungkinan alasan pembentukan bintik hitam pada gusi pada pasien dewasa:
- Dokter melakukan manipulasi dengan jaringan lunak atau gigi: pencabutan, penambalan atau pembersihan saluran gigi, pemotongan untuk pencabutan, pemasangan prostesis. Semakin besar area di mana prosedur tersebut dilakukan, semakin terlihat memar pada rahang.
- Masalah dengan tekanan darah, yang memicu lompatan tajam dan perubahan pada sistem peredaran darah.
- Penyakit bawaan yang berhubungan dengan gangguan pembekuan darah dalam tubuh. Pada orang seperti itu, hematoma pada gusi terbentuk karena gigitan ringan atau.
- Konsekuensi dari cedera dan dampak.
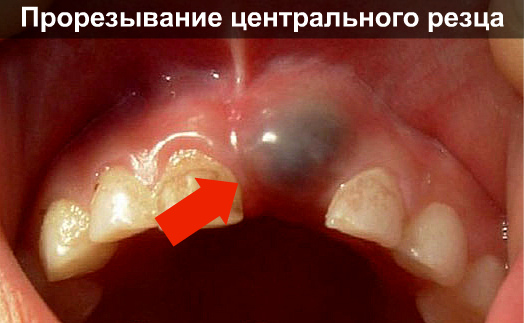
Pada pasien dewasa, penyebab umum memar pada selaput lendir adalah pertumbuhan gigi bungsu yang tidak tepat. Biasanya, mereka sudah muncul ke permukaan usia dewasa ketika rahang sudah terbentuk sempurna. Mereka tidak memiliki cukup ruang dalam barisan, mereka bergerak ke samping dan merusak periosteum. Dalam hal ini, pembengkakan menumpuk di sekitar titik gelap, dan kemerahan yang parah. Prosesnya disertai dengan rasa sakit, sedikit peningkatan suhu dan hilangnya kinerja.
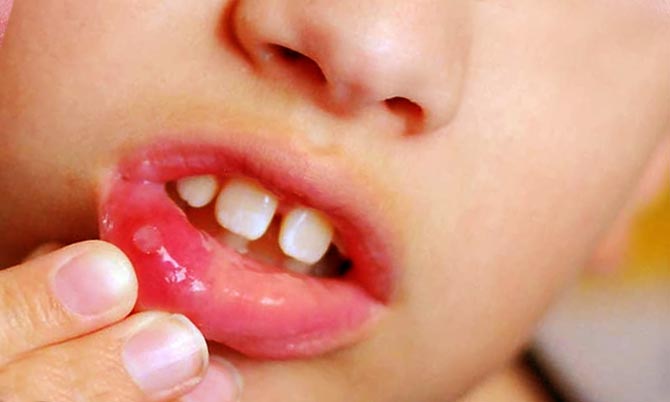
Mengapa muncul memar di gusi bayi?
Banyak orang tua yang bingung saat mengetahuinya rongga mulut memar khas anak. Ini bisa jadi akibat cedera ketika permainan aktif, mengunyah mainan atau menggigit dot. Namun paling sering, bintik kecil berwarna hitam kebiruan terbentuk di bagian atas gusi.
Dokter gigi memperingatkan bahwa tumbuh gigi terkadang terjadi dengan cara ini. Gigi geraham sulung dan gigi seri tidak memiliki ketajaman yang cukup untuk melakukan penetrasi kain tebal periosteum. Terjadi kerusakan pada kapiler terkecil dan sedikit pendarahan pada gusi. Dari luar, gambarannya terlihat tidak menyenangkan dan membuat khawatir orang tua, namun pada kebanyakan kasus benjolan tersebut hilang dengan sendirinya dan tidak memerlukan perawatan khusus. Dokter mungkin akan merekomendasikan gel ringan yang mengandung analgesik agar bayi tidak terlalu gelisah dan lebih mudah menjalani proses tumbuh gigi.
Gejala memar di mulut
Tergantung pada alasan mengapa hematoma muncul pada gusi orang dewasa, hal itu terjadi ukuran yang berbeda. Dokter gigi membaginya menjadi dua kelompok sesuai dengan kompleksitas dan tingkat keparahan konsekuensinya:
- Darah mengalir ke dalam kantong gigi dan menumpuk di sekitar gigi, mengelilinginya dengan area gelap kebiruan. Biasanya volume selaput lendir bertambah, pasien merasa tidak nyaman dan tidak dapat menutup rahang sepenuhnya. Ia kesulitan mengunyah dan mengucapkan suara tertentu.
- Pendarahan terjadi di dalam akar gigi, mengakibatkan pembengkakan berbentuk bulat yang mempengaruhi permukaan bagian dalam pipi. Secara lahiriah, itu menyerupai tahap akut: yang dikeluhkan seseorang sakit yang menyakitkan, lekas marah, sedikit asimetri pada wajah muncul. Gusi menjadi bengkak dan timbul rasa sesak, menggigil, lemas dan demam.
Secara bertahap dengan pengobatan yang tepat Semua gejala yang tidak menyenangkan hilang, tetapi bercak kekuningan tetap ada di lokasi hematoma. Secara bertahap larut dan hilang sama sekali. Proses ini mungkin memakan waktu beberapa minggu.
Cara pengobatan memar pada gusi
Pasien secara keliru percaya bahwa memar akan hilang tanpa pengobatan. Tapi hematoma pada gusi setelah pukulan atau pencabutan gigi membutuhkan perhatian khusus: V luka terbuka Bakteri berbahaya yang ada di rongga mulut mudah menembus. Ini penuh dengan abses yang luas, fistula pada selaput lendir dan akumulasi nanah di akar gigi. Oleh karena itu, jika suhu naik dan timbul rasa tidak nyaman, lebih baik mencari bantuan.
Dokter gigi mungkin membuka gusi agar cairan yang terkumpul bisa keluar. Jika perlu, drainase kecil dibiarkan di luka untuk mempercepat keluarnya ichor. Melalui sayatan mini, dokter mencuci area yang rusak dengan antiseptik, yang menghilangkan pembentukan infeksi. Di rumah, pasien dianjurkan untuk melanjutkan terapi:
Untuk menyembuhkan sayatan dan mempercepat resorpsi memar, dokter gigi menganjurkan penggunaan kompres dengan ramuan penyembuh. Setelah beberapa hari, gusi Anda akan menjadi lebih kencang dan area gelap menjadi kurang sensitif.
Cara tradisional menghilangkan hematoma pada gusi
Untuk meningkatkan kesehatan selaput lendir, Anda bisa menggunakan resep dengan bahan alami. Milik mereka sifat obat membantu cepat mengatasi memar dan mengembalikan keindahan senyum anda. Untuk menyiapkan sediaan alami, tanaman dengan sifat penyembuhan luka dan anti-inflamasi digunakan. Tanin dan senyawa bermanfaat mendorong resorpsi hematoma dengan cepat dan memulihkan jaringan periodontal lunak:
- Beberapa bunga calendula (segar atau kering) dimasukkan ke dalam segelas air mendidih, dan gigi dibilas 4-5 kali sehari.
- Rebusan sage biasa efektif meredakan bengkak. Ini digunakan hangat dan usahakan untuk menyimpannya di mulut selama 5-7 menit.
- Bunga kamomil kering yang diseduh dalam kombinasi dengan St. John's wort akan menggantikan antiseptik dan meningkatkan mikroflora.
- Memar pada gusi dilumasi dengan minyak cemara, daun salam, buckthorn laut atau pohon teh.
- Pasta lidah buaya atau Kalanchoe akan mempercepat penyembuhan luka setelah drainase dikeluarkan.
- Untuk mengurangi rasa sakit dan bengkak, oleskan es batu yang dibuat dengan tambahan tingtur propolis.
Kombinasi resep homeopati yang efektif dan perawatan obat akan membantu Anda mengatasi masalah dengan cepat, sekaligus menghindari komplikasi yang tidak menyenangkan bagi pasien.
Alasannya mungkin cedera jangka panjang selaput lendir dengan tepi gigi yang tajam, gigi palsu yang dibuat dengan buruk atau ketinggalan jaman, gigi terletak di luar lengkung. Faktor traumatis dapat berupa tepi tambalan yang menjorok, belat kawat atau pengikat saat melakukan belat pada rahang, dan kebiasaan buruk. Bagaimanapun, faktor traumatis memiliki sifat dampak jangka panjang, yang memicu dan mempertahankan mekanisme peradangan catarrhal, yang memiliki tahapan hiperemia, eksudasi dan proliferasi. Tingkat keparahan masing-masing tergantung pada kekuatan dan durasi stimulus.
Eksudasi bisa sangat terasa. Eksudat bisa bersifat serosa, serosa-purulen, dan purulen. Dengan eksudasi purulen, selaput lendir mengalami kerusakan dangkal, yang menyebabkan erosi.
Jika tidak diobati, peradangan purulen fokal kronis berkembang. Akibat dari peradangan tersebut adalah munculnya ulkus dekubital (traumatik). Struktur ortopedi atau ortodontik apa pun dapat menyebabkan iritasi yang tidak memadai pada mukosa mulut. Gigi tiruan lepasan mentransmisikan tekanan mengunyah ke selaput lendir, menunda pembersihan rongga mulut, yang menyebabkan perubahan keseimbangan mikroba. Bagian tengah jembatan mempunyai efek iritasi jika menyentuh selaput lendir tepi alveolar. Mahkota tiruan juga menyebabkan iritasi. Bahkan dengan mahkota yang dibuat secara ideal, yang ujung-ujungnya terbenam dalam alur gingiva, hal ini menyebabkan cedera pada selaput lendir tepi gingiva, yang berbentuk ridge padat hiperemik. Cedera mekanis pada selaput lendir sering dikaitkan dengan tumbuh gigi - pipi, lidah, bibir tergigit, yang ditentukan oleh banyaknya bekas luka pada mukosa mulut; pada bayi - saat menyusu dari puting besar.
Klinik
Keluhan mungkin tidak ada dalam jangka waktu lama, namun biasanya penderita menunjukkan rasa canggung, rasa tidak nyaman pada rongga mulut, nyeri ringan, dan bengkak. Tergantung pada sifat iritan dan karakteristik reaktivitas tubuh, perubahan pada mukosa mulut dapat bermanifestasi dalam bentuk peradangan catarrhal, erosi atau bisul. Bisul terasa nyeri, terutama saat makan dan berbicara. Ulkus dekubital biasanya tunggal, selaput lendir di sekitarnya bengkak, hiperemik, nyeri sedang atau berat. Ulkus memiliki tepi yang tidak rata dan bagian bawahnya ditutupi dengan plak fibrin atau nekrotik yang mudah dihilangkan. Pada saat yang sama, regional Kelenjar getah bening membesar dan nyeri. Bisul paling sering terlokalisasi pada selaput lendir lidah dan pipi di sepanjang garis pertemuan gigi. Dengan keberadaan yang berkepanjangan, tepi dan dasar ulkus menjadi lebih padat. Kedalamannya bisa berbeda-beda, sampai ke lapisan otot. Peradangan pada selaput lendir tempat tidur prostetik dapat bersifat fokal dalam bentuk hiperemia tepat atau bintik hiperemik yang besar dan menyebar, seringkali menempati seluruh permukaan tempat tidur prostetik. Fokus peradangan biasanya bertepatan dengan area perlekatan prostesis yang tidak lengkap. Hiperemia pada selaput lendir tanpa mengganggu integritasnya biasanya diamati saat menggunakan gigi palsu lepasan selama 1-3 tahun. Dengan penggunaan yang lebih lama, terjadi erosi, bisul, dan pertumbuhan papillomatous hiperplastik. Proses hipertrofik kronis lebih sering terjadi - gingivitis atau papillitis hipertrofik, pertumbuhan papillomatous, granuloma prostetik, abses pasca-trauma, hiperkeratosis. Iritasi yang berkepanjangan pada tepi prostesis dapat menyebabkan berkembangnya fibroma lobular, yang terlihat seperti beberapa lipatan sejajar dengan tepi prostesis. Dengan adanya mahkota tiruan yang diproduksi dengan buruk, terjadi pembengkakan, hiperemia, pendarahan pada papila gingiva, dalam kantong periodontal dengan sekret serosa atau purulen. Secara klinis, bentuk edema gingivitis hipertrofik kronis atau periodontitis lokal kronis sering ditentukan.
Perbedaan diagnosa
Ulkus dekubital harus dibedakan dengan ulkus kanker, ulkus tuberkulosis, chancre, dan ulkus trofik. Erosi dan ulkus traumatis dibedakan dari pemfigus. Ulkus traumatis terasa nyeri pada palpasi dan memiliki infiltrasi inflamasi di dasarnya. Hal ini ditandai dengan adanya faktor iritasi, setelah dihilangkan ulkusnya sembuh dalam 3-5 hari. Pada pemeriksaan sitologi tidak ada perubahan khusus. Ulkus kanker sudah ada sejak lama, memiliki tepi dan dasar yang padat, serta ditandai dengan adanya pertumbuhan di sepanjang tepinya, menyerupai penampilan. kol bunga, keratinisasi pada tepinya. Setelah munculnya tukak kanker sensasi menyakitkan melemahkan. Menghilangkan iritan tidak membawa penyembuhan. Pemeriksaan sitologi menunjukkan sel-sel atipikal pada kerokan. Ulkus tuberkulosis ditandai dengan rasa sakit yang parah dan tepi yang lembut dan tidak rata. Bagian bawah ulkus berbentuk granular dengan bintik-bintik kuning (Trill grain). Pemeriksaan sitologi menunjukkan sel Langhans raksasa pada kerokan permukaan ulkus. Chancre yang keras mempunyai pemadatan pada bagian pangkalnya, tepinya licin, padat, bagian bawahnya licin, tidak nyeri, dan warna dagingnya merah. Kelenjar getah bening regional membesar, konsistensinya padat, bergerak dan tidak menimbulkan rasa sakit. Kerokan dari ulkus menunjukkan treponema pucat (mikroskop medan gelap). 3 minggu setelah munculnya chancre, menjadi reaksi positif Wasserman. Penghapusan faktor traumatis, jika ada, tidak mempengaruhi perjalanan penyakit chancroid, yang tanpa pengobatan dapat bertahan selama beberapa minggu atau bahkan berbulan-bulan. Ulkus trofik ditandai dengan durasi hidup yang lama, perjalanan penyakit yang lamban, dan adanya penyakit somatik umum kronis pada pasien. Menghilangkan faktor iritasi tidak banyak membantu penyembuhan maag. Pada erosi traumatis, tidak seperti pemfigus, gejala Nikolsky negatif, dan tidak ada sel Tzanck akantolitik pada apusan. Setelah menghilangkan iritasi, borok dan erosi traumatis sembuh dengan cepat.
Perlakuan
Pertama-tama, perlu untuk menghilangkan atau melemahkan pengaruh faktor iritasi. Dilarang memakai gigi palsu lepasan yang rusak, disarankan menggunakan prostetik yang rasional. Penting untuk mengganti struktur dan tambalan tetap berkualitas rendah. Sanitasi rongga mulut dan berulang kebersihan profesional. Jika terjadi nyeri hebat, anestesi dilakukan dengan anestesi hangat apa pun: larutan lidokain 0,5-1%, larutan novokain 0,5-1%, larutan piromekain 2-4%, dalam bentuk aplikasi, irigasi, mandi atau pembilasan.
Jika terdapat plak nekrotik atau fibrinosa pada permukaan erosi atau ulkus, dianjurkan untuk mengoleskan enzim proteolitik selama 8-10 menit, setelah itu jaringan nekrotik atau plak fibrinosa dihilangkan secara mekanis, dan ulkus atau erosi diobati dengan antiseptik. (larutan furatsilin 0,02%, larutan 0,5 %. hidrogen peroksida, larutan etonium 0,5-1%, larutan di-mexide 0,5-1%). Aplikasi aerosol busa, salep metilurasil atau solcoseryl diterapkan, dan sejak epitelisasi dimulai, aplikasi keratoplastik diterapkan selama 15-20 menit 3-4 kali sehari (minyak buckthorn laut, pinggul mawar, vinilin, krim Unna atau KF, vitamin A atau E dalam minyak) .
Pengobatan fibroma lobular terdiri dari koreksi struktur ortopedi, jika memungkinkan, atau prostetik rasional dan penerapan keratoplastik selama 15-20 menit 3-4 kali sehari segera direkomendasikan. Jika perlu dan diindikasikan, fibroma lobular dipotong dan prostesis baru dibuat.
Perawatan luka traumatis akibat kebiasaan menggigit selaput lendir dilakukan dengan menghilangkan semuanya faktor yang menjengkelkan dan sanitasi rongga mulut yang tepat waktu, serta prostetik yang rasional dan pemantauan kondisi prostesis. Seringkali, menggigit pipi, sebagai kebiasaan buruk, menyebabkan perkembangan leukoplakia ringan, yang menyebabkannya kita akan bicara di bawah.
Mukosa mulut terus-menerus terkena berbagai faktor yang merusak. Berkat itu fungsi pelindung selaput lendir tidak berubah jika terkena benturan tidak melebihi ambang batas tertentu. Saat terkena rangsangan suprathreshold, terjadi perubahan tertentu pada selaput lendir, yang tergolong lesi traumatis.
Epidemiologi
Frekuensi terjadinya bentuk lesi traumatis tertentu pada mukosa mulut bervariasi tergantung pada bentuk penyakitnya.Klasifikasi
Lesi traumatis dibagi:- oleh faktor-faktor yang mempengaruhi secara kausal:
- bahan kimia;
- fisik;
- dengan aliran:
- kronis;
- Oleh manifestasi klinis:
- gelembung;
- erosi;
- maag;
- bibir pecah-pecah;
- keratosis;
- halilitis;
- perubahan hemoragik (dengan kerusakan radiasi);
— nekrosis (dengan kerusakan kimia);
— leukoplakia: leukoplakia pada perokok Tappeiner; leukoplakia datar; leukoplakia verukosa; leukoplakia erosif.
Etiologi dan patogenesis
Untuk akut cedera mekanis selaput lendir dipengaruhi oleh faktor jangka pendek namun signifikan. Dengan cedera mekanis kronis, stimulusnya lemah, namun dampaknya lebih lama. Faktor traumatis dapat berupa tepi gigi yang tajam, jembatan gigi, gigi palsu lepasan, endapan karang gigi, peralatan ortodontik, dan kebiasaan buruk.Cedera kimia
Kerusakan terjadi saat kontak dengan selaput lendir zat kimia- larutan pekat asam, basa, obat-obatan tertentu.Trauma fisik
Cedera fisik akut terjadi ketika luka bakar termal, paparan arus listrik, radiasi pengion dosis tinggi. Cedera fisik kronis dapat disebabkan oleh kondisi meteorologi, paparan radiasi pengion dosis rendah dalam waktu lama, serta arus galvanik yang timbul di rongga mulut dengan adanya logam yang berbeda.Penyakit saluran cerna, diabetes, anemia, defisiensi atau gangguan metabolisme vitamin A menjadi latar belakang berkembangnya leukoplakia. Nilai terdepan memiliki iritasi lokal ( asap tembakau, galvanisme, makan makanan yang sangat panas, ujung gigi tajam, gigi palsu berkualitas rendah, dll).
Tanda dan gejala klinis
Manifestasi klinis dari cedera traumatis sangat bervariasi tergantung pada kekuatan agen yang merusak, kondisi lokal, keadaan mikrobiocenosis, dan reaktivitas tubuh secara umum. Dengan trauma mekanis, perubahan pada selaput lendir dapat bermanifestasi sebagai peradangan catarrhal, pelanggaran integritas epitel, proses hiperplastik, dan hiperkeratinisasi.Cedera kimia
Pada luka bakar dengan asam, terjadi nekrosis koagulasi, pada luka bakar dengan basa, terjadi nekrosis kolikuasi. Dengan trauma kimia kronis, peradangan catarrhal kronis, gingivostomatitis nekrotikans ulseratif, keratosis, dan leukoplakia diamati.Trauma fisik
Dengan kerusakan termal akut, lepuh, erosi, dan bisul muncul. Sengatan listrik akut menyebabkan bisul yang bertahan lama. Gambaran klinis stomatitis radiasi terutama terdiri dari sindrom hemoragik dan proses ulseratif-nekrotik. Dengan arus galvanik melebihi 10 μA, paresthesia pada selaput lendir, kronis proses inflamasi, serta komplikasi yang ada proses patologis (lichen planus, leukoplakia).Leukoplakia
Gambaran klinisnya tergantung pada bentuk leukoplakia, faktor penyebabnya, dan lokasinya.Bentuk datar: area keratinisasi yang terbatas dan tidak meninggi, berwarna putih keabu-abuan tanpa pemadatan di dasarnya. Area leukoplakia datar terlihat seperti luka bakar lapis atau kertas tisu yang ditempel dan tidak dihilangkan dengan cara dikerok.
Bentuk verukosa: plak putih terbatas dengan permukaan tidak rata (bentuk plak) atau pertumbuhan berkutil padat (bentuk kutil).
Bentuk erosif: dengan latar belakang fokus hiperkeratosis, erosi atau retakan terdeteksi. Ini adalah komplikasi dari leukoplakia sederhana atau verukosa.
Leukoplakia pada perokok: keratinisasi langit-langit keras, serta bagian belakang lidah. Setelah berhenti merokok, ia dengan cepat mengalami kemunduran.
Diagnosis didasarkan pada riwayat kesehatan dan identifikasi iritan. Penghapusan faktor traumatis memiliki tujuan diagnostik diferensial.Metode penelitian tambahan: luminescent (cahaya abu-abu-kuning pada lesi leukoplakia), sitologis (untuk mendeteksi sel atipikal). Jika perlu, konsultasi dengan ahli saraf dianjurkan.
Perbedaan diagnosa
Penting untuk membedakan ulkus traumatis dari ulkus kanker, tuberkulosis, sifilis, Vincent gingivostomatitis ulseratif-nekrotik kronis, tukak trofik. Leukoplakia dibedakan dari lichen planus, lupus eritematosus, kandidiasis, leukoplakia lunak, sifilis sekunder, kekeruhan epitel selama regenerasi, dan penyakit Bowen. Untuk lesi traumatis pada mukosa mulut, dasarnya tindakan terapeutik adalah menghilangkan faktor traumatis. Sanitasi rongga mulut, menghindari merokok, konsumsi makanan panas, alkohol, dan galvanisasi dianjurkan; prostetik gigi yang rasional diindikasikan. Jika perlu, untuk menghilangkannya kebiasaan buruk menggigit selaput lendir, disarankan untuk berkonsultasi dengan ahli saraf.Peningkatan ukuran fokus leukoplakia datar, ketidakefektifan tindakan konservatif dalam bentuk erosif, serta bentuk penyakit verukosa merupakan indikasi untuk perawatan bedah. Cryodestruction, elektrokoagulasi, eksisi lesi menggunakan pisau bedah laser. Untuk anestesi topikal untuk membius selaput lendir sebelum makan, pengobatan lesi, anestesi lokal digunakan:
Benzokain/gliserin topikal 5/20 g sebelum makan sampai perbaikan klinis atau
Lidokain, salep 2,5-5% atau aerosol 10%, dioleskan sebelum makan, sampai perbaikan klinis.
Untuk menghilangkan rasa sakit sebelum makan dalam larutan benzokain, Anda bisa menggunakan minyak zaitun atau persik sebagai pengganti gliserin. Obat antiseptik dan antimikroba digunakan untuk merawat rongga mulut dan selaput lendir yang rusak serta mencegah infeksinya.
Perawatan dilakukan dengan kapas longgar yang direndam dalam larutan antiseptik hangat, mandi mulut juga digunakan:
Hidrogen peroksida, larutan 1%, dioleskan 1-2 kali atau
Kalium permanganat, larutan 0,02%, dioleskan 1-2 kali atau
Klorheksidin, larutan 0,06%, dioleskan 1-2 kali atau
Ethacridine, larutan 0,05%, topikal 1-2 kali.
Untuk membersihkan permukaan erosi dan bisul, enzim proteolitik digunakan, yang diterapkan pada elemen yang terkena:
Tripsin 5 mg (dalam larutan natrium klorida isotonik) secara lokal 1-2 kali sehari atau
Chymotrypsin 5 mg (dalam larutan natrium klorida isotonik) secara lokal 1-2 kali sehari.
Jika perlu untuk memperbaiki bidang psiko-emosional, terapi obat penenang dianjurkan:
Ekstrak rimpang valerian per oral 1 tablet 1-2 kali sehari, jangka panjang atau
Glycine secara sublingual 0,1 g 2-3 kali sehari, jangka panjang.
Dimungkinkan juga untuk menggunakan obat lain asal tumbuhan. Dalam kasus yang lebih parah, obat penenang digunakan (setelah berkonsultasi dengan ahli saraf):
Diazepam per oral 5-15 mg 1-2 kali sehari, 4 minggu atau
Medazepam secara oral 10 mg 2-3 kali sehari, 4 minggu atau
Midazolam per oral sebelum tidur 7,5-15 mg sekali sehari, 4 minggu atau
Nitrazepam oral 30-40 menit sebelum tidur 5-10 mg 1 kali sehari, 4 minggu.
Medazepam diresepkan sebagai obat penenang siang hari, midazolam dan nitrazepam sebagai obat tidur. Untuk mempercepat penyembuhan daerah yang terkena, digunakan obat yang merangsang proses regenerasi dan vitamin:
Minyak seabuckthorn dioleskan secara topikal pada area selaput lendir yang terkena yang telah dibersihkan 1-3 kali sehari, sampai perbaikan klinis atau
Solcoseryl, salep atau pasta perekat gigi, dioleskan pada area selaput lendir yang terkena yang telah dibersihkan 1-3 kali sehari, sampai perbaikan klinis atau
Minyak rosehip dioleskan pada area selaput lendir yang terkena yang telah dibersihkan 1-3 kali sehari, sampai perbaikan klinis
+
Retinol, larutan, dioleskan pada area yang terkena 5-6 kali sehari, sampai perbaikan klinis (digunakan sebagai agen imunostimulan anti-inflamasi yang meningkatkan trofisme jaringan)
+
Vitamin E, larutan, dioleskan pada daerah yang terkena 5-6 kali sehari, sampai perbaikan klinis (digunakan sebagai antioksidan aktif untuk merangsang sintesis protein dan mengurangi permeabilitas kapiler)
+
Asam askorbat per oral 50-100 mg 3-5 kali sehari atau larutan 5% IM 1 ml 1 kali sehari, 20-40 hari (digunakan untuk mengatur proses redoks, merangsang regenerasi jaringan, mengaktifkan fagositosis dan sintesis antibodi)
+
Kalsium pantotenat per oral 0,1 g 2-4 r/hari atau larutan 5% secara lokal dalam bentuk aplikasi untuk erosi non-penyembuhan jangka panjang 2-4 r/hari atau larutan 10% IM 2 ml 1-2 r/hari, 20 -40 hari (digunakan untuk menormalkan metabolisme asam lemak, merangsang pembentukan asetilkolin, hormon steroid, dan memanfaatkan produk deaminasi asam amino)
+
Rutoside secara oral 0,02-0,05 g 3 kali sehari, 20-40 hari (mengurangi permeabilitas pembuluh darah, melindungi asam askorbat dari oksidasi dan bersamaan dengan itu mengurangi aktivitas hyaluronidase)
+
Cyanocobalamin per oral 0,00005 g 1 kali / hari, 20-40 hari
+
Asam folat oral 0,0008 g 1 kali/hari, 20-40 hari (sianokobalamin dan asam folat digunakan untuk mengaktifkan proses hematopoiesis dan pematangan sel darah merah, regenerasi jaringan)
+
Riboflavin secara oral 0,005-0,01 g 1 kali / hari, 20-40 hari (diresepkan untuk mengatur respirasi jaringan, proses metabolisme)
+
Asam nikotinat oral setelah makan 0,025-0,05 g 3 kali/hari, 20-40 hari atau larutan 1% IV, IM atau di bawah lesi 1 ml 1 kali/hari, 10-15 hari (digunakan untuk menormalkan proses metabolisme dan perifer suplai darah).
Tergantung pada situasi klinis, vitamin dapat diresepkan dalam berbagai kombinasi. Sebagai agen anti-inflamasi, dekongestan, analgesik, penyembuhan luka dan imunostimulan, Anda juga dapat menggunakan obat homeopati Traumeel S (secara oral, sublingual, intramuskular atau lokal).
Evaluasi efektivitas pengobatan
Mengembalikan integritas epitel, ketidakhadirannya reaksi inflamasi adalah bukti pengobatan yang berhasil lesi traumatis pada mukosa mulut. Kursus pengobatan harus 10-14 hari. Dengan tidak adanya efek pengobatan, perlu untuk mengecualikannya penyakit onkologis. Pengobatan leukoplakia dianggap efektif dalam transisi bentuk verukosa dan erosif menjadi datar, dan di masa depan - penghapusan total fokus hiperkeratosis.Kesalahan dan penugasan yang tidak masuk akal
Kesalahan utama dalam pengobatan lesi traumatis kronis pada mukosa mulut adalah peresepan obat khusus untuknya penggunaan sendiri sabar. Perawatan obat profesional terhadap lesi adalah wajib (jika integritas epitel rusak, harus dilakukan setiap hari). Penggunaan bahan iritan dan kauterisasi untuk leukoplakia merupakan kontraindikasi.Ramalan
Dengan perjalanan yang panjang, keganasan ulkus traumatis mungkin terjadi. Segala bentuk leukoplakia bisa menjadi ganas, yang paling berbahaya bentuk erosif. Penyakit radiasi kronis yang berkepanjangan menyebabkan periodontitis radiasi. Stomatitis pasca radiasi adalah prakanker opsional. Pasien seperti itu harus berada di bawah pengawasan medis yang konstan.GM Barer, EV. Zoryan
Lapisan rongga mulut merupakan mukosa manusia yang paling tahan terhadap iritan dan mikroorganisme patogen. Oleh karena itu dia jarang diekspos pengaruh eksternal. Lepuh darah paling sering terbentuk akibat cedera. Lebih jarang, penyebabnya adalah penyakit gigi atau kelainan sistemik.
Gelembung aktif di dalam pipi - ini adalah hematoma, atau memar. Ini adalah formasi bulat kecil, dari beberapa milimeter hingga beberapa sentimeter. Eksudat internal bersifat serosa atau berdarah, tergantung pada luasnya cedera. Dalam kasus pertama, lepuh berwarna abu-abu putih, pada kasus kedua berwarna merah, dengan kemungkinan warna kebiruan.
Lepuh darah muncul karena adanya luka pada selaput lendir. Pembentukannya merupakan reaksi alami sistem imun terhadap rangsangan. Terdiri dari:
- Aktivasi mekanisme pertahanan tubuh sebagai respon terhadap suatu stimulus. Agranulosit tiba di lokasi lesi: leukosit dan monosit. Yang terakhir, ketika darah keluar ke jaringan, diubah menjadi makrofag. Sel-sel ini menangkap patogen, menetralisirnya, dan kemudian mati.
- Kematian agranulosit menyebabkan pelepasannya ke lokasi cedera. Proses ini merupakan sinyal adanya cedera pada tubuh. Setelah itu mulai melepaskan histamin, bradikinin dan serotonin ke daerah yang terkena. Mereka secara tajam meningkatkan permeabilitas pembuluh darah.
- Kejang terjadi di lokasi cedera. Aliran darah menjadi sulit, setelah itu pembuluh darah mengendur dan darah yang terkumpul selama penyempitan memasuki area luka. Ia bergerak cepat dan di bawah tekanan. Akibatnya, lapisan atas epitel terkelupas dan terbentuk lepuh berisi darah.
Lepuh darah muncul karena adanya luka pada selaput lendir.
Penting! bahaya merah atau pertumbuhan putih tidak membawa. Ini hampir tidak menimbulkan rasa sakit dan sembuh dalam waktu seminggu. Satu-satunya ketidaknyamanan terkait dengan ketidaknyamanan saat mengunyah dan berbicara.
Penyebab
Yang paling alasan umum Mengapa lepuh darah muncul di mulut adalah cedera yang tidak disengaja pada selaput lendir. Ada tiga pilihan yang memungkinkan lesi:
Mekanis
Lepuh darah terbentuk ketika tidak sengaja tergigit saat berbicara atau makan. Selaput lendir juga bisa terluka:
- makanan keras: permen, kerupuk, tulang;
- gigi patah, terkelupas atau struktur gigi yang salah dibuat: kawat gigi, jembatan, mahkota, gigi palsu;
- selama prosedur kebersihan– jaringan rusak akibat gerakan ceroboh saat menyikat gigi dengan sikat atau tusuk gigi.
Selain itu, Anda bisa menggigit pipi sambil serangan epilepsi, dalam mimpi atau dengan kegembiraan yang kuat. Dalam kasus ini, pasien mungkin tidak ingat kapan cedera itu terjadi.
Lepuh mungkin muncul setelah menggigit gigi.
Penting! Lebih jarang, lepuh berdarah bisa terbentuk karena operasi gigi. Hal ini terkait dengan tindakan dokter yang ceroboh saat melakukan sanitasi rongga mulut.
Panas
Lepuh di pipi bisa terbentuk karena luka bakar akibat minuman panas, piring, menghirup uap, atau kontak tidak sengaja dengan peralatan makan yang dipanaskan. Dalam hal ini, munculnya gelembung disertai rasa terbakar, bengkak, kemerahan dan sedikit nyeri.
Bahan kimia
Penyebabnya adalah kerusakan jaringan secara agresif unsur kimia: Jika uap tertelan atau terhirup secara tidak sengaja di rumah atau di tempat kerja, gelembung dapat muncul. Seperti halnya cedera termal, hiperemia mukosa dan sensasi nyeri diamati.
Penting! Faktor pemicu munculnya lepuh di rongga mulut antara lain merokok, penyalahgunaan alkohol, dan hipovitaminosis. Dipercaya bahwa di bawah pengaruh unsur-unsur berbahaya dan kekurangan vitamin, dinding pembuluh darah menjadi lebih tipis. Hal ini memicu perdarahan dan pembentukan hematoma.
Penyebab traumatis merupakan ciri khas formasi berdarah atau serosa tunggal. Gelembung yang muncul secara teratur jumlahnya banyak, tidak hanya terlokalisasi di pipi, tetapi juga di lidah, gusi, bibir, dan disertai gejala lain (plak, gatal, bau yang tidak sedap) – ini menunjukkan penyakit pada rongga mulut atau patologi sistemik. Di antara faktor-faktor tersebut adalah:

Perlakuan
Biasanya lepuh darah tidak diperlukan pengobatan khusus. Karena ini adalah respons alami sistem kekebalan terhadap rangsangan eksternal, pembentukannya akan hilang dengan sendirinya dalam beberapa hari.
Penting! Jika lepuh yang timbul tidak muncul karena cedera, sering kambuh, atau terdapat banyak pertumbuhan, konsultasi dokter diperlukan untuk menyingkirkan kemungkinan patologi.
Dalam beberapa kasus, terapi hematoma diindikasikan. Hal ini diperlukan ketika ukuran besar gelembung, rasa sakit dan ketidaknyamanan. Saat merawat, dokter gigi mempertimbangkan faktor-faktor berikut:
- ukuran pendidikan;
- waktu dan faktor kemunculan;
- lokasi gelembung: di pipi, lidah, bibir, gusi;
- apakah ada lecet atau luka lainnya.

Jika gelembung tidak hilang, hubungi dokter gigi Anda.
Perawatan bola berdarah terdiri dari tusukan, memastikan aliran keluar cairan yang terakumulasi, dan perawatan antiseptik. Jarang, bedah eksisi jaringan diperlukan untuk menghilangkan lesi.
Jika lepuh muncul karena gigi terkelupas atau perawatan gigi yang salah, cacat tersebut harus diperbaiki. Jika tidak, pipi akan terus-menerus terluka.
Penting! Jika dokter mencurigai bahwa gelembung terbentuk bukan karena cedera, tetapi sebagai akibat dari patologi sistemik, pasien akan diberi resep. pemeriksaan komprehensif. Terapi lebih lanjut akan didasarkan pada hasil tes.
Sesuai indikasi, dapat diresepkan multivitamin kompleks dengan kandungan vitamin C, K, E, A, dan golongan B yang tinggi, sehingga akan memperkuat dinding pembuluh darah dan mencegah pendarahan.
Setelah intervensi bedah pasien dianjurkan:

Apa yang boleh dan tidak boleh dilakukan jika muncul lepuh di pipi?
Pembentukan gumpalan darah selalu menimbulkan kekhawatiran. Namun, tidak perlu panik. Pertama-tama, perlu diketahui alasan mengapa hal itu bisa muncul: apakah ada cedera, apakah makanan yang dikonsumsi panas atau mengiritasi. Tindakan lebih lanjut ditujukan untuk menghilangkan peradangan dan desinfeksi:
- Mulut dirawat dengan obat antiseptik.
- Membilas dengan larutan soda kue dan garam akan membantu meredakan peradangan.
- Faktor pemicu tidak termasuk: merokok, alkohol, konsumsi makanan asin, asam, pedas, acar.
Jika setelah beberapa hari bola tidak menyusut dan tanda-tanda penyembuhan tidak terlihat, sebaiknya konsultasikan ke dokter: dokter gigi atau terapis.
Lepuh berdarah di mulut paling sering muncul akibat cedera: gigitan, luka bakar, cedera kimia. Faktor yang kurang umum adalah penyakit rongga mulut dan patologi sistemik. Biasanya, perlakuan khusus tidak dibutuhkan. Jika formasinya mengganggu, dokter gigi akan menusuknya dan meresepkan pengobatan dengan antiseptik.