Opiekując się noworodkiem, musisz uważnie monitorować wszystkie zachodzące w nim zmiany. Dlatego dość często w ustach dziecka, którego układ odpornościowy jeszcze się nie ukształtował, można zaobserwować biały nalot, który z reguły pojawia się na języku i podniebieniu po karmieniu, a następnie znika. Dla zdrowe dziecko Zjawisko to jest całkiem normalne: po około sześciu miesiącach odporność dziecka wzmocni się, a płytka nazębna zniknie całkowicie. Jednak taka manifestacja może również wskazywać na chorobę, dlatego nie należy jej pozostawiać niezauważoną.
Przyczyny białego podniebienia u niemowląt
Biały nalot na języku i podniebieniu dziecka pojawia się, ponieważ po karmieniu w jego ustach pozostają resztki mleka lub mieszanki. W takim środowisku bakterie i grzyby zaczynają się aktywnie namnażać. Zwykle łyżeczka może pomóc zneutralizować kwaśne środowisko i zapobiec pojawianiu się płytki nazębnej. gotowana woda, który podaje się dziecku bezpośrednio po karmieniu. Dla podniesienia odporności można zastosować (ale tylko po konsultacji ze specjalistą!) witaminę B12: kropluje się ją kilka razy dziennie po 1 kropli na język. Zaleca się również obowiązkowe leczenie, aby zapobiec tworzeniu się płytki nazębnej roztwór sody pierś (przed karmieniem), przybory do karmienia, smoczki, sutki, grzechotki.
Jeśli jednak tablica będzie się utrzymywać długi czas(nie znika w ciągu dnia) i pojawia się nie tylko na języku, ale także na podniebieniu, dziąsłach, wewnętrznej stronie policzków, a także powoduje niepokój u dziecka (dziecko z reguły odmawia karmienia, jest kapryśne) powinno to być powodem do niepokoju i powodem do skontaktowania się z pediatrą w celu postawienia diagnozy - być może dziecko ma pleśniawkę.
Białe niebo w leczeniu niemowląt
Grzybica jest jedną z najczęstszych chorób u dzieci dzieciństwo, główny powód którego wystąpieniem jest niewystarczająca opieka higieniczna nad dzieckiem. Drozd jest niebezpieczny, ponieważ szybko rozprzestrzenia się w ustach dziecka, a przy próbie usunięcia plam może wystąpić krwawienie i może powstać rana. Dlatego w przypadku pojawienia się kamienia nazębnego zaleca się leczenie języka i podniebienia dziecka wacikiem lub bandażem owiniętym wokół palca, nasączonym roztworem proszek do pieczenia(na 200 ml ciepłej wody 1 łyżeczka sody) – zabieg należy wykonywać co 2-3 godziny. Czasem w domu do przetworzenia Jama ustna Niemowlęta stosują podgrzany roztwór miodu i wody w proporcji 1:1, należy jednak pamiętać, że miód jest silnym alergenem i należy go stosować bardzo ostrożnie.
Jeśli tablica nie zniknie, zdecydowanie powinieneś skonsultować się z lekarzem. W przypadku rozpoznania pleśniawki, zgodnie z zaleceniami lekarza, leczenie przeprowadza się za pomocą flukonazolu do podawania doustnego (Diflucan, Diflazon) i leków miejscowych (proszek acidophilus, maści, roztwory itp.), które zwykle trwa od 5 do 10 dni. Aby pozbyć się czynników zakaźnych, należy przestrzegać okresów leczenia określonych przez lekarza, nawet jeśli objawy pleśniawki zniknęły.
Pryszcz na podniebieniu dziecka
Innym powodem do niepokoju jest pojawienie się niejednolitej płytki nazębnej przypominającej ziarnisty twarożek na podniebieniu lub czerwone pryszcze w pobliżu gardła spowodowane infekcją Candida (kandydoza lub pleśniawka). Takie stany zapalne utrudniają dziecku karmienie (odmawia jedzenia), powodują swędzenie, podrażnienie, niepokój, zaburzenia snu, a czasami obserwuje się wzrost temperatury. Bardzo powszechny powód pojawienie się pryszcza u dziecka – słaba odporność noworodka na infekcje ze względu na obniżoną odporność, w tym z powodu leczenia antybiotykami, zaburzenia ze strony przewodu pokarmowego (dzieci, które często zwracają pokarm, mogą być podatne na tę chorobę). Przyczyną choroby mogą być również działania dorosłych: całowanie dzieci, nieprzestrzeganie zasad higieny podczas opieki nad niemowlętami.
Jeśli pojawią się oznaki choroby, możesz ostrożnie, lekkimi ruchami leczyć pryszcze i plamy roztworem sody i koniecznie skontaktować się z pediatrą. Podczas leczenia kandiozy zwykle przepisuje się syrop Mikomax, w którym zwilża się tampon lub bandaż w celu leczenia pryszczów i wrzodów, lub roztwór Candida. Można stosować środki przeciwbólowe, leczyć maściami (levorin,
Kandydoza jamy ustnej
Co to jest kandydoza jamy ustnej -
Kandydoza- choroba wywoływana przez grzyby drożdżopodobne z rodzaju Candida.
Żyją na błonie śluzowej jamy ustnej i skórze Różne rodzaje grzyby drożdżopodobne w postaci saprofitów. Zmiany patologiczne najczęściej powodują Candida albicans, Candida Tropicalis, Candida pseudotropicalis, Candida krusei, Candida guilliermondi. Lokalizacja Candida w jamie ustnej jest zróżnicowana: różne części błony śluzowej, ubytki próchnicowe, kanały korzeniowe. Candida albicans jest przedstawicielem mikroflory zamieszkującej ludzką jamę ustną i występuje w małych ilościach oraz w stanie nieaktywnym u 50-70% osobników przy braku objawy kliniczne kandydoza. Patogen występuje także na powierzchni zdrowa skóra, w moczu, kale, plwocinie itp. Candida albicans składa się z owalnych, pączkujących komórek o wielkości 3-5 mikronów. Grzyb uwielbia „kwaśne” środowisko (pH 5,8-6,5) i wytwarza liczne enzymy rozkładające białka, lipidy i węglowodany. Wnikając do komórek nabłonkowych, czasem aż do warstwy podstawnej, grzyby namnażają się w nich.
Co wywołuje / Przyczyny kandydozy jamy ustnej:
Przejaw chorobotwórczych właściwości grzybów z rodzaju Candida zależy głównie od stanu makroorganizmu. W rozwoju kandydozy główną rolę odgrywa osłabiony układ odpornościowy. Kandydoza występuje z reguły na tle mniej lub bardziej wyraźnego niedoboru odporności lub braku równowagi układu odpornościowego.
Rozwój kandydozy może być ułatwiony przez ciężkie współistniejące choroby: nowotwory złośliwe, zakażenie wirusem HIV, gruźlicę, endokrynopatie (cukrzyca, niedoczynność tarczycy, niedoczynność przytarczyc, niedoczynność i nadczynność nadnerczy). Choroby przewodu żołądkowo-jelitowego, szczególnie niska kwasowość sok żołądkowy i achilia, często powodują rozwój kandydozy błony śluzowej jamy ustnej. Upośledzony metabolizm węglowodanów w cukrzycy jest korzystnym tłem dla rozwoju kandydozy. Kandydoza błony śluzowej jamy ustnej często staje się pierwszym objawem klinicznym bezobjawowym cukrzyca. We wszystkich przypadkach przewlekłej kandydozy, zwłaszcza nawracającej, konieczne jest wykonanie badania poziomu glukozy we krwi w celu wykluczenia cukrzycy.
Rozwojowi kandydozy jamy ustnej sprzyja długotrwałe leczenie lekami kortykosteroidowymi i cytostatykami, które osłabiają układ odpornościowy organizmu i zwiększają zjadliwość grzybów drożdżopodobnych.
Wskutek szerokie zastosowanie antybiotyki dla ostatnie lata Znacząco wzrosła liczba chorych na kandydozę błony śluzowej jamy ustnej. Długotrwałe stosowanie antybiotyków zaburza skład mikroflory zamieszkującej jamę ustną, czego skutkiem jest powstawanie dysbiozy. Występuje tłumienie mikroflory zamieszkującej jamę ustną i gwałtowny wzrost zjadliwości grzybów oportunistycznych Candida, powodujące chorobę błona śluzowa jamy ustnej (nadkażenie, autoinfekcja). Podobny efekt wywiera długotrwałe stosowanie różnych leków przeciwdrobnoustrojowych (trichopolum, chlorheksydyna, sanwirytryna itp.). Przyjmowanie antybiotyków może być również przyczyną dysbiozy jelitowej, czego skutkiem jest hipo i awitaminoza B, B2, B6, C, PP, co z kolei negatywnie wpływa na stan funkcjonalny błona śluzowa jamy ustnej (staje się podatna na zakażenie Candida).
Kandydoza może wystąpić w wyniku narażenia na promieniowanie, używania alkoholu i narkotyków oraz doustnych środków antykoncepcyjnych.
W niektórych przypadkach kandydoza rozwija się z powodu infekcji zewnętrznej. Źródłem zakażenia jest chory człowiek, a zakażenie może nastąpić poprzez pocałunek, kontakt seksualny lub przejście noworodka przez zakażony kanał rodny.
Duże znaczenie w rozwoju kandydozy przywiązuje się do stanu błony śluzowej jamy ustnej i jej odporności. Wystąpieniu kandydozy sprzyjają przewlekłe urazy błony śluzowej jamy ustnej spowodowane ostrymi krawędziami zębów, złej jakości protezy zębowe, uszkodzone korony zębów itp. Zmniejszona odporność błony śluzowej jamy ustnej na skutek chroniczne uszkodzenie sprzyja łatwiejszemu przenikaniu do niego grzybów z rodzaju Candida i późniejszej chorobie. Stwierdzono działanie alergizujące protez wykonanych z tworzyw akrylowych przy długotrwałym kontakcie z błoną śluzową jamy ustnej. Ponadto grzyby z rodzaju Candida dobrze rozwijają się na powierzchni protez ruchomych wykonanych z tworzyw akrylowych, utrzymując przewlekłe zapalenie błony śluzowej pod protezą.
Patogeneza (co się dzieje?) podczas kandydozy jamy ustnej:
Kandydoza błony śluzowej jamy ustnej częściej występuje u niemowląt i osób starszych, zwłaszcza osłabionych przewlekłymi, ciężkimi chorobami.
Istnieje kilka postaci klinicznych kandydozy (klasyfikacja według N.D. Sheklakowa):
powierzchowna kandydoza błon śluzowych, skóry i paznokci;
przewlekła uogólniona (ziarniniakowa) kandydoza u dzieci;
kandydoza trzewna (układowa).
Stomatolog leczy pacjentów z kandydozą błony śluzowej jamy ustnej, która może występować samodzielnie lub z uszkodzeniem innych błon śluzowych i skóry. W niektórych przypadkach, w obecności niekorzystnych czynników, przede wszystkim ciężkiego niedoboru odporności, a także przedwczesnego i niewystarczającego leczenia, kandydoza błon śluzowych przekształca się w postać uogólnioną z uszkodzeniem narządy wewnętrzne. Rokowanie w takich przypadkach jest bardzo poważne.
Objawy kandydozy jamy ustnej:
Objawy kandydozy błony śluzowej jamy ustnej są zróżnicowane i zależą od wieku pacjenta, stanu układu odpornościowego, obecności choroby współistniejące, przyjęcie leki(antybiotyki, kortykosteroidy) i inne czynniki.
Przez przebieg kliniczny Wyróżnia się formy ostre i przewlekłe. Ostra kandydoza może występować w postaci pleśniawki (ostra kandydoza rzekomobłoniasta) lub ostrej kandydozy zanikowej. Przewlekła kandydoza występuje również w dwóch przypadkach formy kliniczne: przewlekła hiperplastyczna i przewlekła zanikowa. Mogą się rozwijać np niezależne formy lub przekształcić jedno w drugie.
Ostra kandydoza rzekomobłoniasta lub pleśniawka (candidosis acuta, s. soor), jest jedną z najczęstszych postaci kandydozy błony śluzowej jamy ustnej. U niemowląt pleśniawka występuje często i jest stosunkowo łagodna. U dorosłych ostrej kandydozie rzekomobłoniastej często towarzyszą ogólne choroby somatyczne: cukrzyca, choroby krwi, hipowitaminoza, nowotwory złośliwe itd.
Najczęściej dotyczy to błony śluzowej tylnej części języka, policzków, podniebienia i warg. Ma przekrwienie i suchość. Na tle przekrwienia pojawia się biały nalot przypominający zsiadłe mleko lub twarożek, wznoszący się ponad poziom błony śluzowej. Na początku choroby można go łatwo usunąć poprzez zeskrobanie szpatułką, odsłaniając pod spodem gładką, lekko opuchniętą, przekrwioną powierzchnię. W ciężkich, zaawansowanych przypadkach płytka nazębna staje się gęstsza i trudna do usunięcia, odsłaniając znajdującą się pod nią erozyjną powierzchnię błony śluzowej jamy ustnej.
Pacjenci skarżą się na pieczenie w jamie ustnej, ból podczas jedzenia, zwłaszcza pikantnych potraw.
Ostre rzekomobłoniaste zapalenie języka należy odróżnić od złuszczającego zapalenia języka, w którym na tylnej części języka pojawiają się obszary złuszczania nabłonka, stale migrujące wzdłuż tylnej części języka i otoczone brzegiem złuszczającego się nabłonka. Ostre drożdżakowe zapalenie jamy ustnej różni się od leukoplakii i liszaja płaskiego. W tym ostatnim przypadku białawe filmy i guzki na powierzchni błony śluzowej powstają z powodu nadmiernego rogowacenia, dlatego nie można ich usunąć przez zeskrobanie. Prowadzić diagnostyka różnicowa kandydoza i leukoplakia miękka, czyli białe znamię gąbczaste, w którym zmiana zlokalizowana jest głównie wzdłuż linii zwarcia zębów i na błonie śluzowej warg. Kolor błony śluzowej w miękkiej leukoplakii w dotkniętym obszarze jest białawo-szary, jej powierzchnia jest szorstka, nierówna i występuje wiele małych powierzchownych nadżerek (otarć). Ostateczną diagnozę stawia się na podstawie danych z badania bakterioskopowego.
Ostra kandydoza zanikowa (candidosis acuta atrofia) charakteryzuje się znacznym bólem, pieczeniem i suchością w jamie ustnej. Błona śluzowa jest ognistoczerwona, sucha. Kiedy język jest dotknięty, jego grzbiet staje się szkarłatnoczerwony, suchy, błyszczący, a brodawki nitkowate zanikają. Płytka jest nieobecna lub pozostaje w głębokich fałdach, jest trudna do usunięcia i stanowi konglomerat deflowanego nabłonka i dużej liczby grzybów z rodzaju Candida w fazie aktywnego pączkowania (grzybnia, pseudomycelium).
Ostrą kandydozę zanikową należy różnicować z reakcją alergiczną na plastik protez ruchomych. Ważna rola w tym przypadku rolę odgrywa kliniczna obserwacja dynamiki zmian błony śluzowej jamy ustnej po usunięciu protezy i przeprowadzeniu badania bakterioskopowego.
Ogólny stan pacjentów z ostrą kandydozą nie cierpi.
Przewlekła kandydoza przerostowa(candidoza przewlekła hiperplastyczna) charakteryzuje się tworzeniem się na przekrwionej błonie śluzowej jamy ustnej grubej warstwy ściśle do niej przylegającej płytki nazębnej w postaci guzków lub blaszek. Płytka zwykle znajduje się z tyłu języka, na podniebieniu. Język jest najczęściej dotknięty obszarem typowym dla romboidalnego zapalenia języka.
Przewlekła kandydoza rozrostowa na podniebieniu objawia się rozrostem brodawek. W przypadku długotrwałej, uporczywej choroby płytka zostaje nasycona fibryną i tworzą się żółtawo-szare naloty, ściśle zrośnięte z leżącą pod spodem błoną śluzową. Po zeskrobaniu szpatułką płytkę nazębną z trudem usuwa się, odsłaniając pod spodem przekrwioną, krwawiącą i erozyjną powierzchnię. Pacjenci skarżą się na suchość w ustach, pieczenie, a w przypadku nadżerek ból. Tę postać kandydozy należy różnicować z leukoplakią i liszajem płaskim.
Przewlekła kandydoza zanikowa(candidoza przewlekła zanikowa) objawia się suchością w ustach, pieczeniem, bólem podczas noszenia protezy ruchomej. Obszar błony śluzowej odpowiadający granicom łożyska protetycznego jest przekrwiony, opuchnięty i bolesny.
Przewlekła kandydoza zanikowa u osób, które stosowały środki wymienne protezy płytowe, charakteryzuje się najczęściej uszkodzeniem błony śluzowej jamy ustnej pod protezami (przekrwienie, erozja, brodawczakowatość) w połączeniu z infekcją grzybiczą (drożdżakową) i drożdżakowym zanikowym zapaleniem języka, w którym tylna część języka jest szkarłatno-czerwona, sucha, błyszcząca i brodawki nitkowate są zanikowe. Tylko w głębokich fałdach i na bocznych powierzchniach języka występuje niewielka ilość białawo-szarego nalotu, który jest trudny do usunięcia. Pod mikroskopem w płytce znajdują się zarodniki i grzybnia grzyba z rodzaju Candida. Ta triada (zapalenie podniebienia, języka i kącików ust) jest tak charakterystyczna dla zanikowego drożdżakowe zapalenie jamy ustnejże zdiagnozowanie tego nie jest trudne.
Rozpoznanie kandydozy jamy ustnej:
Diagnostyka różnicowa przeprowadzone z liszajem płaskim; alergiczne zapalenie jamy ustnej spowodowane działaniem tworzyw akrylowych; różne formy polekowe zapalenie jamy ustnej; grudki syfilityczne.
Infekcja grzybicza (drożdże). obserwowane głównie u osób starszych z niską wysokością zgryzu na skutek niewłaściwej protetyki, silnego ścierania twardych tkanek zębów lub bezzębia. Obecność głębokich fałd w kącikach ust i ciągła maceracja tych obszarów skóry śliną stwarzają sprzyjające warunki do wystąpienia kandydozy. Pacjenci skarżą się na pieczenie i bolesność w kącikach ust. Choroba charakteryzuje się pojawieniem się łatwo usuwalnych, szarych, przezroczystych łusek, delikatnych strupów lub płytki nazębnej w kącikach ust. Po usunięciu tych elementów odsłaniają się suche i słabe nadżerki lub pęknięcia. Proces ten jest najczęściej obustronny i zlokalizowany w obrębie fałdów skórnych. Proces ten może rozprzestrzenić się na błonę śluzową czerwonej granicy warg, powodując drożdżakowe zapalenie warg. Charakteryzuje się przekrwieniem, obrzękiem, obecnością szarawych łusek i małych poprzecznych pęknięć. Kiedy czerwona granica warg jest rozciągnięta, pojawia się ból.
Infekcję grzybiczą należy różnicować z infekcją paciorkowcową, która charakteryzuje się obfitym wysiękiem i przekrwieniem wykraczającym poza fałd skórny. Erozja szczelinowa pokryta jest miodowożółtymi skorupami. Diagnostykę różnicową należy również przeprowadzić w przypadku grudek wrzodowych i syfilitycznych w kącikach ust, które mają zagęszczenie u podstawy. Ostateczną diagnozę stawia się na podstawie wyników badania mikroskopowego zeskrobin z dotkniętego obszaru, a także reakcji Wassermana. Infekcje drożdżakowe odróżnia się także od hipoglikemii i niedoboru witaminy B2.
Diagnostyka
Diagnozując kandydozę, opierają się na typowych dolegliwościach pacjentów, obraz kliniczny, dane badania laboratoryjne(badanie mikroskopowe zeskrobiny z powierzchni błony śluzowej jamy ustnej), wyniki klinicznego badania krwi oraz badanie poziomu glukozy w surowicy krwi. Badana jest skóra i paznokcie, a wedle wskazań pacjentka kierowana jest na konsultację do mikologa, endokrynologa lub ginekologa.
Kandydoza Diagnozuje się na podstawie wykrycia grzybów Candida w zeskrobinie z powierzchni zajętej błony śluzowej jamy ustnej. Wykonuje się badanie mikroskopowe zeskrobin z powierzchni błony śluzowej jamy ustnej i protez ruchomych. Pobranie materiału do badań należy przeprowadzić na czczo przed umyciem zębów i przepłukaniem jamy ustnej lub 4-5 godzin po jedzeniu lub przepłukaniu jamy ustnej.
W jamie ustnej grzyby oportunistyczne z rodzaju Candida występują w małych ilościach w postaci okrągłych (młodych) lub wydłużonych (dojrzałych) komórek. Pojedyncze komórki o średnicy od 2 do 5 mikronów, średnica komórek pączkujących może osiągnąć 12-16 mikronów. Zwykle grzyby z rodzaju Candida występują w preparatach do skrobania w postaci pojedynczych komórek drożdżopodobnych. W przypadku kandydozy pobranie próbki ujawnia nagromadzenie pączkujących i niepączkujących komórek oraz cienkich rozgałęzionych włókien pseudogrzybni. Nici powstają w wyniku wydłużenia komórek i ich ułożenia w długie łańcuchy zwane pseudogrzybnią. Grzyby drożdżopodobne prawie nie mają prawdziwej grzybni. Ostry przebieg chorobie towarzyszy przewaga formy komórkowe, okrągłe, częściowo pączkujące. Na przebieg przewlekły wykrywane są głównie włókna pseudogrzybni i łańcuchy zaokrąglonych, wydłużonych komórek pączkujących.
Badania mikroskopowe należy powtórzyć po zakończeniu leczenia i ustąpieniu klinicznych objawów choroby.
Na tej podstawie przeprowadza się identyfikację powstałych kultur grzybów drożdżopodobnych cechy morfologiczne komórek bakteryjnych i wygląd wyhodowanych kolonii. Do otrzymania kultur grzybów z rodzaju Candida stosuje się pożywki stałe i płynne zawierające węglowodany. W niektórych przypadkach wykonuje się badania serologiczne w celu zdiagnozowania kandydozy.
Leczenie kandydozy jamy ustnej:
Wpływają na patogen, leczą choroby współistniejące, podejmują działania zwiększające ochronę swoistą i nieswoistą, dezynfekują jamę ustną, zalecają zbilansowaną dietę. Pacjenci z utrzymującymi się przewlekłymi postaciami kandydozy powinni zostać zbadani przez lekarza. Leczenie uogólnionych i trzewnych postaci kandydozy prowadzą mikolodzy.
Dla skuteczne leczenie Dla pacjenta z kandydozą ważne jest dokładne badanie i leczenie chorób współistniejących, zwłaszcza patologii przewodu pokarmowego, cukrzycy i białaczki. W przypadku utrzymującej się kandydozy konieczna jest protetyka, w której należy najpierw przywrócić wysokość zgryzu.
Ogólne leczenie
Leki przeciwgrzybicze nystatyna lub leworyna 1 000 000 jednostek są przepisywane doustnie 4-6 razy dziennie po posiłkach przez 10 dni. Dzienna dawka powinna wynosić co najmniej 4 000 000 jednostek. Tabletki zaleca się rozkruszyć, umieścić pod językiem i ssać, gdyż słabo wchłaniają się w przewodzie pokarmowym. Levorin najlepiej przepisywać w postaci tabletek podpoliczkowych (policzkowych). (Każda tabletka zawiera 500 000 jednostek leworyny.)
Dobry działanie przeciwgrzybicze obserwowane podczas ssania dekaminy w postaci karmelu: 1-2 karmelki 6-8 razy dziennie (co 3-4 godziny). Jeden karmel zawiera 0,00015 g dekaminy. Jeden kawałek karmelu umieszcza się pod językiem lub za policzkiem i trzyma do całkowitego wchłonięcia, unikając w miarę możliwości ruchów połykania, aby lek jak najdłużej pozostawał w kontakcie z błoną śluzową jamy ustnej.
Amfoglukaminę przepisuje się doustnie w dawce 200 000 jednostek 2 razy dziennie po posiłkach. W przypadku ciężkich i uporczywych postaci kandydozy błony śluzowej jamy ustnej amfoterycynę B stosuje się w dawce 250 jednostek na 1 kg masy ciała (w przebiegu do 2 000 000 jednostek) i miejscowo w postaci maści. Lek ma dobre działanie resorpcyjne.
Diflucan ma wyraźne działanie przeciwgrzybicze. Jest przepisywany w kapsułkach po 50-100 mg (w zależności od ciężkości choroby) 1 raz dziennie. Diflucan ma długi okres pół życia.
Aby zmniejszyć suchość w jamie ustnej i wpłynąć na florę grzybiczą, przepisuje się 2-3% roztwór jodku potasu, 1 łyżkę stołową doustnie 2-3 razy dziennie po posiłkach. Jod wykazuje działanie grzybostatyczne w okresie wydalania przez skórę, błonę śluzową jamy ustnej i gruczoły śluzowe. Ponadto jod dobrze pobudza wydzielanie śliny. Pacjenci chorzy na kandydozę wymagają pożywnego, wysokiej jakości żywienia przy zmniejszonej ilości łatwo przyswajalnych węglowodanów. Witaminy z grupy B (B, B2, B6), PP, C są przepisywane wewnętrznie.
Leczenie miejscowe
Do aplikacji i natłuszczania błony śluzowej jamy ustnej stosuje się 0,5% maść dekaminową, maść amfoterycynę B (30 000 IU/g), 1% maść i 1% roztwór klotrimazolu (canesten). Błonę śluzową jamy ustnej i czerwoną obwódkę warg traktuje się roztworami barwników anilinowych, głównie fioletowych (1-2% roztwór genu fioletu cyjanowego, 2% błękit metylenowy, roztwór fukorcyny). Skuteczne są produkty złuszczające środowisko w jamie ustnej, co niekorzystnie wpływa na florę grzybiczą. W tym celu stosuje się płukanki 2-5% roztworem boraksu (stroboranu sodu), 2% roztworem wodorowęglanu sodu, 2% roztworem kwasu borowego. Płucz co najmniej 1 szklankę na raz, powtarzając procedurę 5-6 razy dziennie. Do zastosowań i smarowania należy stosować 20% roztwór boraksu w glicerynie, roztwór Lugola w glicerynie itp.
Na drożdżaki i zapalenie warg skuteczna jest maść nystatynowa (100 000 jednostek na 1 g bazy), maść z 5% leworyną, maść dekaminowa 0,5%, maść lub krem z klotrimazolem 1%. Dla leczenie miejscowe Lepiej przepisać kilka różnych leków i zmieniać je w ciągu dnia lub co drugi dzień.
Ważne jest dokładne odkażanie jamy ustnej i wykluczenie wszelkiego rodzaju urazów błony śluzowej. Sanityzacja jamy ustnej może rozpocząć się 2-3 dni po rozpoczęciu leczenia przeciwgrzybiczego. W przypadku ostrej i przewlekłej kandydozy konieczne jest ostrożne leczenie protez zębowych tymi samymi środkami (z wyjątkiem barwników), które stosuje się w leczeniu błony śluzowej jamy ustnej.
Zapobieganie kandydozie jamy ustnej:
Przede wszystkim potrzebujesz prawa i regularna pielęgnacja do jamy ustnej i protez. Na długotrwałe leczenie Leki przeciwdrobnoustrojowe, antybiotyki, kortykosteroidy w celach profilaktycznych są przepisywane nystatyną lub leworyną 1 500 000 jednostek dziennie, witaminy B (B1, B2, B6), C, alkaliczne płukanki do ust. Do mycia zębów polecamy pasty do zębów „Borglicerin” i „Yagodka” zawierające roztwory boraksu w glicerynie. Należy leczyć protezy ruchome specjalnymi środkami aby je oczyścić.
Z którymi lekarzami należy się skontaktować, jeśli cierpisz na kandydozę jamy ustnej:
- Ortopeda
- Ortodonta
- Dentysta
- Specjalista chorób zakaźnych
Czy coś cię dręczy? Chcesz poznać bardziej szczegółowe informacje na temat kandydozy jamy ustnej, jej przyczyn, objawów, metod leczenia i profilaktyki, przebiegu choroby i diety po niej? A może potrzebujesz inspekcji? Możesz umówić się na wizytę u lekarza– klinika Eurolaboratorium zawsze do usług! Najlepsi lekarze będą cię badać i studiować znaki zewnętrzne i pomoże Ci zidentyfikować chorobę po objawach, doradzi i zapewni niezbędną pomoc i postawić diagnozę. ty też możesz wezwij lekarza do domu. Klinika Eurolaboratorium otwarte dla Ciebie przez całą dobę.
Jak skontaktować się z kliniką:
Numer telefonu naszej kliniki w Kijowie: (+38 044) 206-20-00 (wielokanałowy). Sekretarka kliniki wybierze dla Państwa dogodny dzień i godzinę wizyty u lekarza. Wskazane są nasze współrzędne i kierunki. Przyjrzyj się bardziej szczegółowo wszystkim usługom kliniki.
(+38 044) 206-20-00
Jeśli już wcześniej przeprowadziłeś jakieś badania, Koniecznie zabierz ich wyniki do lekarza w celu konsultacji. Jeśli badania nie zostały wykonane, zrobimy wszystko, co konieczne w naszej klinice lub z kolegami z innych klinik.
Ty? Konieczne jest bardzo ostrożne podejście do ogólnego stanu zdrowia. Ludzie nie zwracają wystarczającej uwagi objawy chorób i nie zdają sobie sprawy, że choroby te mogą zagrażać życiu. Jest wiele chorób, które na początku nie objawiają się w naszym organizmie, ale ostatecznie okazuje się, że niestety jest już za późno na ich leczenie. Każda choroba ma swoje specyficzne objawy, charakterystyczne przejawy zewnętrzne- tak zwana objawy choroby. Identyfikacja objawów jest pierwszym krokiem w diagnozowaniu chorób w ogóle. Aby to zrobić, wystarczy to zrobić kilka razy w roku. zostać zbadany przez lekarza nie tylko zapobiegać straszna choroba, ale także wsparcie zdrowy umysł w ciele i organizmie jako całości.
Jeżeli chcesz zadać lekarzowi pytanie skorzystaj z działu konsultacji online, być może znajdziesz tam odpowiedzi na swoje pytania i poczytaj wskazówki dotyczące samoopieki. Jeśli interesują Cię opinie o klinikach i lekarzach, spróbuj znaleźć potrzebne informacje w dziale. Zarejestruj się także na portalu medycznym Eurolaboratorium aby być na bieżąco najnowsze wiadomości oraz aktualizacje informacji na stronie internetowej, które będą automatycznie przesyłane do Ciebie e-mailem.
Inne choroby z grupy Choroby zębów i jamy ustnej:
| Ścierające przedrakowe zapalenie warg Manganotti |
| Ropień w okolicy twarzy |
| Adenoflegmon |
| Edentia częściowa lub całkowita |
| Aktyniczne i meteorologiczne zapalenie warg |
| Promienica okolicy szczękowo-twarzowej |
| Choroby alergiczne jamy ustnej |
| Alergiczne zapalenie jamy ustnej |
| Zapalenie pęcherzyków płucnych |
| Szok anafilaktyczny |
| Obrzęk naczynioruchowy |
| Anomalie rozwojowe, ząbkowanie, zmiany w ich kolorze |
| Anomalie w wielkości i kształcie zębów (makrodentia i mikrodentia) |
| Artroza stawu skroniowo-żuchwowego |
| Atopowe zapalenie warg |
| Choroba Behçeta jamy ustnej |
| Choroba Bowena |
| Warty stan przedrakowy |
| Zakażenie wirusem HIV w jamie ustnej |
| Wpływ ostrych infekcji wirusowych dróg oddechowych na jamę ustną |
| Zapalenie miazgi zęba |
| Naciek zapalny |
| Zwichnięcia dolnej szczęki |
| Galwanoza |
| Krwotoczne zapalenie kości i szpiku |
| Opryszczkowe zapalenie skóry Dühringa |
| Herpangina |
| Zapalenie dziąseł |
| Ginerodontia (stłoczenie. Trwałe zęby mleczne) |
| Przeczulica zębów |
| Hiperplastyczne zapalenie kości i szpiku |
| Hipowitaminoza jamy ustnej |
| Hipoplazja |
| Gruczołowe zapalenie warg |
| Głęboki nagryz sieczny, zgryz głęboki, głęboki zgryz urazowy |
| Złuszczające zapalenie języka |
| Wady górnej szczęki i podniebienia |
| Wady i deformacje warg i podbródka |
| Wady twarzy |
| Wady żuchwy |
| Diastema |
| Okluzja dystalna (makrognacja górna, prognacja) |
| Choroba przyzębia |
| Choroby twardych tkanek zębów |
| Nowotwory złośliwe górnej szczęki |
| Nowotwory złośliwe dolnej szczęki |
| Nowotwory złośliwe błony śluzowej i narządów jamy ustnej |
| Plakieta |
| Płytka nazębna |
| Zmiany błony śluzowej jamy ustnej w rozsianych chorobach tkanki łącznej |
| Zmiany błony śluzowej jamy ustnej w chorobach przewodu pokarmowego |
| Zmiany błony śluzowej jamy ustnej w chorobach układu krwiotwórczego |
| Zmiany błony śluzowej jamy ustnej w chorobach układu nerwowego |
| Zmiany błony śluzowej jamy ustnej w chorobach układu krążenia |
| Zmiany błony śluzowej jamy ustnej w chorobach endokrynologicznych |
| Obliczeniowe zapalenie sialadenitis (choroba kamicy ślinowej) |
| Kandydoza |
| Próchnica zębów |
| Keratoacanthoma wargi i błony śluzowej jamy ustnej |
| Martwica kwasowa zębów |
| Wada klinowa (ścieranie) |
| Róg skórny wargi |
| Martwica komputerowa |
| Kontakt z alergicznym zapaleniem warg |
| toczeń rumieniowaty |
| Liszaj płaski |
| Alergia na leki |
| Zapalenie makrocheilitu |
| Polekowe i toksyczne zaburzenia rozwoju twardych tkanek zębów |
Wady związane ze zmianami w błonie śluzowej jamy ustnej można zaobserwować zarówno u dorosłych, jak i u dzieci, są wśród nich czerwone plamy w jamie ustnej, żółtawa błona śluzowa itp. Odchylenia od prawidłowego stanu podniebienia porównuje się ze zmianami w przepływie krwi do naczyń włosowatych błona śluzowa. Fakt ten wynika z poziomu tłuszczu i wody w jego komórkach. Warto zaznaczyć, że w okresie zaostrzeń chorób naczynia włosowate w jamie ustnej bardziej wypełniają się krwią przewód pokarmowy, wrzody trawienne.
Przyjrzyjmy się bliżej przyczynom procesów zapalnych związanych z odchyleniami od normalnego stanu podniebienia. Rozumiemy przyczynę zmiany koloru, pojawienie się żółtych plam i znajdźmy sposoby zwalczania choroby.
Dlaczego podniebienie w ustach żółknie: powody
Podniebienie ludzkie to górna część jamy ustnej, składająca się z dwóch części (podniebienia twardego i miękkiego), która przechodzi do krtani. Podniebienie twarde znajduje się na początku, a podniebienie miękkie znajduje się głębiej, w pobliżu migdałków. Jest zbudowany z dość wrażliwych tkanek i pokryty błoną śluzową, która ma tendencję do natychmiastowej reakcji na czynniki drażniące. Żółtawy odcień, czerwone zapalenie jamy ustnej i gardła (patrz zdjęcie) są powiązane z całym ciałem jako całością. Dlaczego występują takie odchylenia i o czym świadczą? Powodów może być wiele. Fakt ten wiąże się z wieloma różnymi chorobami:
- Choroby trzustki powodują zmianę koloru podniebienia miękkiego na brązowy. Jeśli występują problemy z układem żółciowym, brązowe zabarwienie łączy się z żółtaczką.
- Choroby układ trawienny w szczególności zapalenie okrężnicy i jelito cienkie przewlekłe zaparcia mogą powodować zażółcenie błony śluzowej.
- Niepowodzenia w metabolizmie cholesterolu są warunkiem pojawienia się żółto-szarych plam na podniebieniu miękkim. Czasami rozprzestrzeniają się na podniebienie twarde. Plamy są nierówne i wyraźnie wyróżniają się na tle ogólnym.
- Błona śluzowa podniebienia miękkiego nabiera bladego zabarwienia w przypadku problemów z metabolizmem tłuszczów. Mogą być wywołane cukrzycą, gruźlicą i pojawieniem się nowotworów złośliwych.
- Niewydolność nerek, szczególnie przewlekła i inne choroby nerek prowadzą do zmian w zabarwieniu błony śluzowej. Możliwy obrzęk błony śluzowej, krwawiące dziąsła, zapalenie przyzębia, suchość i gorycz w jamie ustnej.
Choroby wątroby wpływają na stan podniebienia. Znacząco zmieniają jego kolor:
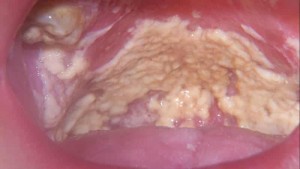
Zdrowa błona śluzowa o równym i delikatnym odcieniu, bez smug. Natomiast u osób po 50. roku życia może przybrać żółtawy odcień. W tym przypadku winowajcą jest niewydolność nerek.
Nie zapominaj także o niebezpieczeństwach związanych z paleniem. Działa szkodliwie na zdrowie narządów, wpływając na barwę i stan nieba. U nałogowych palaczy jest pokryty żółtymi plamami i czerwonymi kropkami. Z siatką żył.
Metody diagnozowania chorób współistniejących
 Aby określić pierwotne przyczyny zażółcenia podniebienia i plam na nim, będziesz potrzebować pomocy lekarza. Przydatne będzie badanie i konsultacja z otolaryngologiem. Pierwszą osobą, z którą należy się jednak skontaktować, jest terapeuta i dentysta. Lekarz zbada jamę ustną, określi charakter i przyczynę zażółcenia i stanu zapalnego, a w razie potrzeby skieruje Cię do odpowiedniego specjalisty.
Aby określić pierwotne przyczyny zażółcenia podniebienia i plam na nim, będziesz potrzebować pomocy lekarza. Przydatne będzie badanie i konsultacja z otolaryngologiem. Pierwszą osobą, z którą należy się jednak skontaktować, jest terapeuta i dentysta. Lekarz zbada jamę ustną, określi charakter i przyczynę zażółcenia i stanu zapalnego, a w razie potrzeby skieruje Cię do odpowiedniego specjalisty.
W większości przypadków zażółcenie wskazuje na chorobę wątroby, najczęściej rozprzestrzenia się na język. Marskość wątroby w przebiegu łagodnym i podniebienia twardego objawia się uczuciem pieczenia. Zwiększa się zawartość bilirubiny w surowicy krwi, co objawia się żółtym zabarwieniem błony śluzowej podniebienia. Pojawia się gorzki smak. Na podniebieniu miękkim narysowany jest wzór naczyniowy. Jeśli rozpoznajesz powyższe objawy, a nadal nie skonsultowałeś się z lekarzem, lepiej zrobić to jak najszybciej.
Czasami, aby zrozumieć przyczynę choroby i postawić trafną diagnozę, może być to konieczne pełne badanie. Przyczyny objawów mogą być ukryte zmiany patologiczne ciało. Przyczyną może być także osłabiony układ odpornościowy.
Badania laboratoryjne będą wymagane, jeśli wystąpi alergiczne zapalenie błony śluzowej. W tym przypadku próbki pobiera się poprzez nałożenie alergenu na błonę śluzową. Z reguły wynik zostanie uzyskany w ciągu jednego dnia.
Zasady leczenia płytki nazębnej i plam
Jak już się dowiedzieliśmy, choroby, których objawy pojawiają się na podniebieniu człowieka, wielka ilość. Podejście do każdego z nich zależy od charakteru jego przejawu. Konieczne jest zrozumienie przyczyny, która może nie leżeć w jamie ustnej, ale znacznie głębiej. Jeśli jednak błona śluzowa zostanie uszkodzona, skuteczne będzie kompleksowe leczenie. Zalecenia lekarza, które różnią się w każdym konkretnym przypadku, zostały wzmocnione procedury higieniczne ogólny:
- indywidualna higiena jamy ustnej;
- higiena zawodowa;
- płukanie jamy ustnej roztworami antyseptycznymi.
W przypadku kandydozy jamy ustnej zaleca się leczenie etiopatogenetyczne. Mogłoby być:

W przypadku chorób błony śluzowej zaleca się stosowanie, nawadnianie środkami antyseptycznymi i kąpiele. W przypadku zmian koloru błony śluzowej z powodu zaostrzenia opryszczki jest przepisywany leki przeciwwirusowe. Są również przepisywane na zapalenie przyzębia, zapalenie dziąseł i w celu wykluczenia powikłań wrzodziejąco-martwiczych.
Być może dotknęła Cię tylko przejściowa choroba, ale istnieje duże prawdopodobieństwo poważna choroba, która dopiero się rozwija. Po ustaleniu pierwotnej przyczyny i postawieniu prawidłowej diagnozy wystarczy przestrzegać kursu terapeutycznego zaleconego przez lekarza.
Zapobieganie procesom zapalnym
Zapaleniom można zapobiec, po prostu przestrzegając zasad higieny osobistej. Niezbędny:
- regularnie myj zęby 2 razy dziennie;
- przepłucz usta po jedzeniu (pomogą naturalne nalewki i wywary);
- spożywaj jak najmniej pikantnych, słonych i ogólnie stałych potraw;
- odwiedzaj dentystę raz na sześć miesięcy;
- wzmocnić układ odpornościowy i stwardnieć;
- Jeżeli jesteś alergikiem, nie wchodź w kontakt z alergenami.
Płukanie jest bardzo przydatne w profilaktyce i utrzymaniu zdrowych błon śluzowych. Wywary doskonale się do tego nadają. Zioła medyczne. Uzdrowienie i właściwości antyseptyczne wyposażony w:

Roztwór wywaru lub nalewka nie powinny być agresywne, lepiej stosować je w niskim stężeniu. Roztwór należy podgrzać do optymalnej temperatury. Będąc ciepłym i przyjemnym dla błony śluzowej, wywoła korzystny efekt, nie tracąc przy tym jego właściwości właściwości lecznicze, podczas gdy gorąco je straci i może uszkodzić błonę śluzową.
Nałogowi palacze powinni porzucić zły nawyk. Pod wpływem szkodliwych wdychanych substancji i wysokich temperatur cierpi podniebienie, błony śluzowe i cała jama ustna jako całość.
Biała płytka na dziąsłach jest głównym objawem drożdżakowego zapalenia jamy ustnej lub pleśniawki, która często atakuje jamę ustną u dorosłych i małych dzieci. Oprócz płytki nazębnej, która jest szczególnie widoczna rano, błona śluzowa jamy ustnej zmienia kolor, ulega zapaleniu i staje się czerwona. Jednocześnie towarzyszy zły smak w ustach i zapachu.
Dlaczego w jamie ustnej pojawia się płytka nazębna? biały, jakie są przyczyny i leczenie pleśniawki?
Wśród wielu chorób grzybiczych występujących na tle obniżonej odporności szeroko rozpowszechniona jest choroba zwana kandydozą. Choroba dotyka ludzi w każdym wieku, niezależnie od płci.
Co to jest kandydoza
Jest to choroba wywoływana przez grzyby z rodzaju Candida. Dotknięte obszary to najczęściej błona śluzowa jamy ustnej, następuje zmiana koloru dziąseł i języka. Wynika to z faktu, że mikroorganizmy mają swoje miejsce w mikroflorze tych obszarów, a pewna ich ilość występuje w Zdrowe ciało będąc w stanie nieaktywnym.
 Nieprzyjemny smak i smak mogą potwierdzić chorobę, ale dokładną diagnozę można postawić dopiero później badania bakteriologiczne, dlaczego nie możesz się samoleczyć.
Nieprzyjemny smak i smak mogą potwierdzić chorobę, ale dokładną diagnozę można postawić dopiero później badania bakteriologiczne, dlaczego nie możesz się samoleczyć.
Naruszenie mikroflory w jamie ustnej jest główną przyczyną pojawienia się białej lub szarej płytki nazębnej, szczególnie rano.
Płytka nazębna w jamie ustnej z powodu kandydozy
Szczególnej uwagi wymaga rozważenie kandydozy jamy ustnej u dorosłych. Choroba daje o sobie znać, gdy mikroorganizmy zaczynają się aktywnie namnażać. Lokalizacja Candida w jamie ustnej występuje w różnych obszarach błony śluzowej, a po wyjaśnieniu diagnozy patogeny można wykryć również na powierzchni skóra w moczu, kale i wydzielinie plwociny.
 Najbardziej komfortowym środowiskiem dla grzybów jest środowisko kwaśne, wnikając do wnętrza komórek nabłonkowych, zaczynają się one rozmnażać.
Najbardziej komfortowym środowiskiem dla grzybów jest środowisko kwaśne, wnikając do wnętrza komórek nabłonkowych, zaczynają się one rozmnażać.
Wszystko to stopniowo prowadzi do pojawienia się biała tablica w jamie ustnej również występuje nieprzyjemny zapach nawet po umyciu zębów.
Objawy choroby w jamie ustnej
Objawy kandydozy jamy ustnej są bardzo zróżnicowane i zależą od wielu czynników, w tym:
- wiek pacjenta;
- choroby towarzyszące;
- stan odporności.
Do namnażania się grzybów Candida w jamie ustnej może dojść także podczas stosowania antybiotyków, a także innych leków aktywnych. Leczenie niektórych patologii w jamie ustnej za pomocą środki przeciwbakteryjne może wywołać nieprzyjemną chorobę z pojawieniem się białego nalotu.
Zgodnie z charakterem przebiegu kandydoza występuje w dwóch postaciach - ostrej i przewlekłej.
Uszkodzenie języka z powodu kandydozy
Każda forma charakteryzuje się szeregiem nieodłącznych cech. Ostra kandydoza jest zasadniczo pleśniawką, a jeśli chodzi o przewlekłość procesu, choroba jamy ustnej może mieć postać zanikową i hiperplastyczną, która może rozwijać się jako choroba o niezależnym przebiegu lub może przechodzić z jednej formy do drugiej.
Objawy kandydozy w jamie ustnej u kobiet w ostrej postaci, a także u mężczyzn, charakteryzują się uszkodzeniem błony śluzowej języka, wewnętrznej strony policzków, podniebienia i warg, czemu towarzyszy tworzenie tandetnej powłoki .
NA etap początkowy Choroby jamy ustnej, leczenie i eliminowanie kamienia nazębnego nie jest trudne, jednak później staje się on bardziej zagęszczony, a po jego usunięciu można wykryć erozyjną czerwoną powierzchnię.
Często ostra forma kandydozie towarzyszy pieczenie i wygląd ból podczas jedzenia.
 W ostrym rzekomobłoniastym zapaleniu języka kolor dotkniętej błony śluzowej staje się szaro-biały, a powierzchnia jest szorstka, z obecnością licznych nadżerek. Chorobę rozpoznaje się wyłącznie na podstawie badania bakterioskopowego.
W ostrym rzekomobłoniastym zapaleniu języka kolor dotkniętej błony śluzowej staje się szaro-biały, a powierzchnia jest szorstka, z obecnością licznych nadżerek. Chorobę rozpoznaje się wyłącznie na podstawie badania bakterioskopowego.
Ostra kandydoza zanikowa charakteryzuje się bólem, pieczeniem i suchością jamy ustnej, a błona śluzowa staje się ognistoczerwona.
Ta postać choroby charakteryzuje się jednym lub drugim całkowita nieobecność płytka nazębna lub jej powstawanie głęboko w fałdach. Płytkę można usunąć z pewnym trudem. Wystąpienie choroby jest najczęściej spowodowane Reakcja alergiczna na plastiku z protez.
 Ta choroba w postać przewlekła może przyjąć postać:
Ta choroba w postać przewlekła może przyjąć postać:
- kandydoza przerostowa;
- kandydoza zanikowa.
Obie formy charakteryzują się uszkodzeniem błony śluzowej, która nabiera czerwono-karmazynowego koloru, staje się sucha i błyszcząca. Jeśli chodzi o płytkę nazębną, jest ona obecna, ale w stosunkowo małych ilościach, najczęściej umiejscowiona w fałdach i bocznej części językowej. Pojawia się nieprzyjemna powłoka częściej rano. Zarodniki i grzybnię Candida można wykryć w płytce nazębnej za pomocą mikroskopu.
Chroniczność procesu wyraża się w więcej trwała forma i charakteryzuje się procesy zapalne podniebienia, języka i kącików ust, które są tak typowe tej chorobyże postawienie i wyjaśnienie diagnozy nie jest szczególnie trudne.
Leczenie kandydozy jamy ustnej
Leczenie drożdżakowego zapalenia jamy ustnej wymaga wieloaspektowego podejścia. Terapia kandydozy jamy ustnej ma na celu wpływ na patogen, przeprowadzenie sanitacji i łagodzenie głównych objawów współistniejących chorób. Kompleksowe leczenie Choroba wymaga zbilansowanej diety, zawierającej odpowiednią ilość węglowodanów oraz witamin z grupy B, PP i C.
 Kandydoza najczęściej występuje na tle:
Kandydoza najczęściej występuje na tle:
- zaburzenia żołądkowo-jelitowe – zapalenie żołądka, wrzód trawienny, wzdęcia;
- cukrzyca;
- choroby krwi.
Kandydoza w jamie ustnej, której leczenie jest powtarzane zarówno ogólnie, jak i miejscowo, jest eliminowana dość szybko. Na przykład w przypadku stosowania leków przeciwgrzybiczych, takich jak Nystatyna, danie główne trwa około 10 dni.
Dotyczy to dawki dziennej wynoszącej 4 000 000 jednostek. Podobny efekt można uzyskać stosując Levorin lub Decamine. Najczęściej leki te są produkowane w postaci tabletek i są przeznaczone do resorpcji w celu przedłużenia działania leku na błonę śluzową.
Leczenie farmakologiczne i miejscowe
Amfoglukamina, amfoterycyna i diflukan to leki o przeciwgrzybiczym spektrum działania, przepisywane do stosowania doustnego. Suchość w ustach można zmniejszyć roztworem jodku potasu, który zaleca się przyjmować doustnie w łyżce stołowej 3 razy dziennie po posiłku.

Pojawienie się różnych „kolorowych” plam na błonie śluzowej jamy ustnej zwykle wskazuje na problemy lub nieprawidłowe działanie organizmu. Jakie choroby mogą powodować to zjawisko?
Jakakolwiek wysypka na błonie śluzowej jamy ustnej jest niepokojąca. Nie jest to zaskakujące: z reguły nowotwory i wysypki wskazują na pewne problemy. Samodzielne postawienie diagnozy w tym przypadku jest bardzo trudne, nie można po prostu zignorować zjawiska – nie wiadomo, z jakimi problemami może to się wiązać.
Co oznacza biała wysypka?
Nawet doświadczony dentysta nie będzie w stanie udzielić jednoznacznej odpowiedzi na pytanie, dlaczego w ustach (na policzku) osoby dorosłej pojawiły się białe plamy. Biała wysypka może wskazywać dziesięć różne choroby, diagnoza będzie zależeć od lokalizacji wysypki, jej wyglądu i objawów ubocznych.
W niektórych przypadkach biali lub mogą mówić o problemach układ odpornościowy i - o chorobie wirusowej (na przykład o powszechnym ARVI).
Zatem bogate białe płytki mogą być objawem kandydozy jamy ustnej (pleśniawki); małe pęcherze – objawy opryszczki lub pęcherzycy; guzki – nowotwory lub guzki.
Możesz samoleczyć tylko wtedy, gdy diagnoza jest znana. W przeciwnym razie tajemnicza choroba będzie postępować.
Jeśli podniebienie w ustach jest prawie białe, powinieneś pomyśleć o wirusie lub infekcje bakteryjne. W większości przypadków objawy te są pierwszymi objawami zapalenia jamy ustnej.
Zapalenie jamy ustnej
 Pierwsze – lekkie zaczerwienienie – może pozostać niezauważone. Ale zaczerwienienie szybko zamienia się w ostre zapalenie obrzękowe, a po jednym dniu pojawia się pojedynczy biały wrzód. Po - ciągły ból w dotkniętym obszarze, krwawiące dziąsła, nieprzyjemny zapach. Najczęściej owrzodzenia dotyczą policzków, wewnętrzna strona wargi, podniebienie miękkie, język lub migdałki.
Pierwsze – lekkie zaczerwienienie – może pozostać niezauważone. Ale zaczerwienienie szybko zamienia się w ostre zapalenie obrzękowe, a po jednym dniu pojawia się pojedynczy biały wrzód. Po - ciągły ból w dotkniętym obszarze, krwawiące dziąsła, nieprzyjemny zapach. Najczęściej owrzodzenia dotyczą policzków, wewnętrzna strona wargi, podniebienie miękkie, język lub migdałki.
Powodów może być wiele:
- brak witamin i mikroelementów;
- bakteria;
- zły;
- uszkodzenia mechaniczne lub oparzenia;
- stosowanie past do zębów z laurylosiarczanem sodu;
- palenie;
- nadmierne spożycie napojów alkoholowych;
- leki zmniejszające wydzielanie śliny;
- różne choroby.
Jeśli zapalenie jamy ustnej zostanie zauważone na czas, można je wyleczyć bez interwencji dentysty. Proces potrwa około tygodnia. W okresie leczenia należy zrezygnować z potraw pikantnych, kwaśnych, słonych i twardych, nie można ich nagle zmienić. reżim temperaturowy(jeść zbyt zimne lub gorące jedzenie). Jamę ustną należy przepłukać roztwory antyseptyczne lub traktowane specjalnymi żelami. Odpowiednie są „żel Vinilin”, „Lugol”, „Cholisal”, „Stomatidin”, „Cameton”.
Ból może być tak silny, że pacjent nie będzie mógł jeść, poruszać językiem, a nawet normalnie mówić. W takich przypadkach zaleca się użycie miejscowe środki znieczulające: „Lidocaine Asept”, „Lidochlor”, „Hexoral”, „Anestezin” (tabletki należy zmielić na proszek i posypać dotknięty obszar).
Z środki ludowe Wystarczą wywary z rumianku, szałwii i nagietka lub sok Kalanchoe.
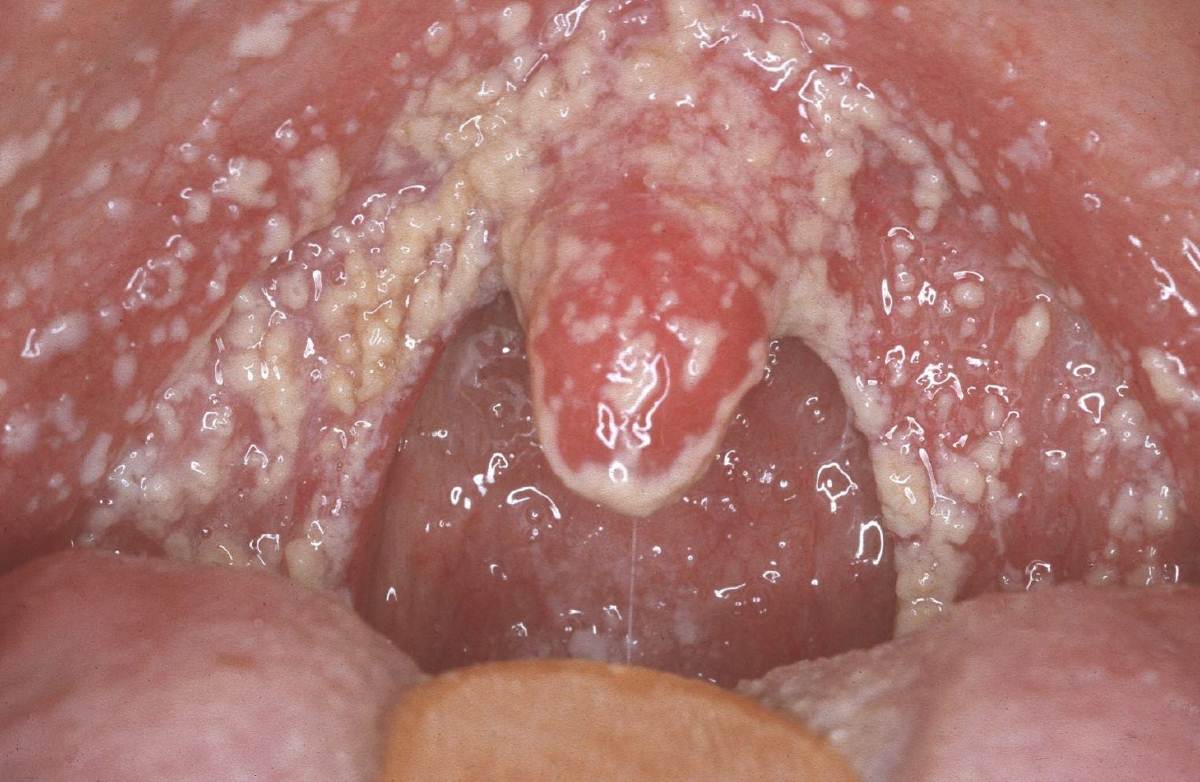 (drożdżakowe zapalenie jamy ustnej) występuje zwykle u osób z osłabionym układem odpornościowym. Białe plamki pojawiające się w jamie ustnej i wpływające na podniebienie podczas drożdżakowego zapalenia jamy ustnej wyglądają jak tandetna powłoka. Jeśli te białe plamki zostaną naruszone, po ich usunięciu pojawia się obrzęknięte ognisko zapalne. Gdy pod spodem ułożą się warstwy grzybów, pojawia się erozja. Dodatkowe objawy– dyskomfort podczas jedzenia, suchość w ustach.
(drożdżakowe zapalenie jamy ustnej) występuje zwykle u osób z osłabionym układem odpornościowym. Białe plamki pojawiające się w jamie ustnej i wpływające na podniebienie podczas drożdżakowego zapalenia jamy ustnej wyglądają jak tandetna powłoka. Jeśli te białe plamki zostaną naruszone, po ich usunięciu pojawia się obrzęknięte ognisko zapalne. Gdy pod spodem ułożą się warstwy grzybów, pojawia się erozja. Dodatkowe objawy– dyskomfort podczas jedzenia, suchość w ustach.
Czynnikiem sprawczym choroby jest grzyb Candida, którego pewna ilość jest stale obecna w jamie ustnej. Zapalenie występuje tylko wtedy, gdy grzyb aktywnie się namnaża, a przyczyny tego zaburzenia można zidentyfikować jedynie po konsultacji z endokrynologiem lub gastroenterologiem.
Aby pozbyć się choroby, potrzebujesz diety: będziesz musiał wykluczyć ze swojej diety mąkę i słodycze. Jamę ustną należy leczyć „jodinolem” lub „lugolem” (jest dostępny w dwóch postaciach - roztworu i sprayu) oraz roztworem sody. Aby zwalczyć dotknięte obszary, potrzebne są leki przeciwgrzybicze: żel mikonazolowy, maść Nistitatin lub Levorin.
 Prawie 90% to nosiciele wirusa opryszczki, dlatego opryszczkowe zapalenie jamy ustnej jest jednym z najczęstszych. Jeśli organizm jest w porządku, wirus przechodzi w stan hibernacji, aktywują go choroby wirusowe, hipotermia, stres i zła higiena jamy ustnej.
Prawie 90% to nosiciele wirusa opryszczki, dlatego opryszczkowe zapalenie jamy ustnej jest jednym z najczęstszych. Jeśli organizm jest w porządku, wirus przechodzi w stan hibernacji, aktywują go choroby wirusowe, hipotermia, stres i zła higiena jamy ustnej.
Wrzód najczęściej atakuje policzki, wargi i podniebienie. Miejscowo mogą tworzyć się liczne pęcherze, po ich pęknięciu pojawia się jeden ogólny wrzód. Dyskomfort w jamie ustnej zakłóca normalne jedzenie i prawdopodobne jest zwiększone wydzielanie śliny.
Ból można złagodzić za pomocą Lidokainy lub Lidochloru, stany zapalne za pomocą Cholisalu, Karotoliny, Solcoserylu lub olejku z dzikiej róży. Ściśle pod nadzorem lekarza można przyjmować leki przeciwwirusowe - „Giporaminę”, „Zovirax”, „Oxolin”, „Acyklowir”.
Aftowe zapalenie jamy ustnej
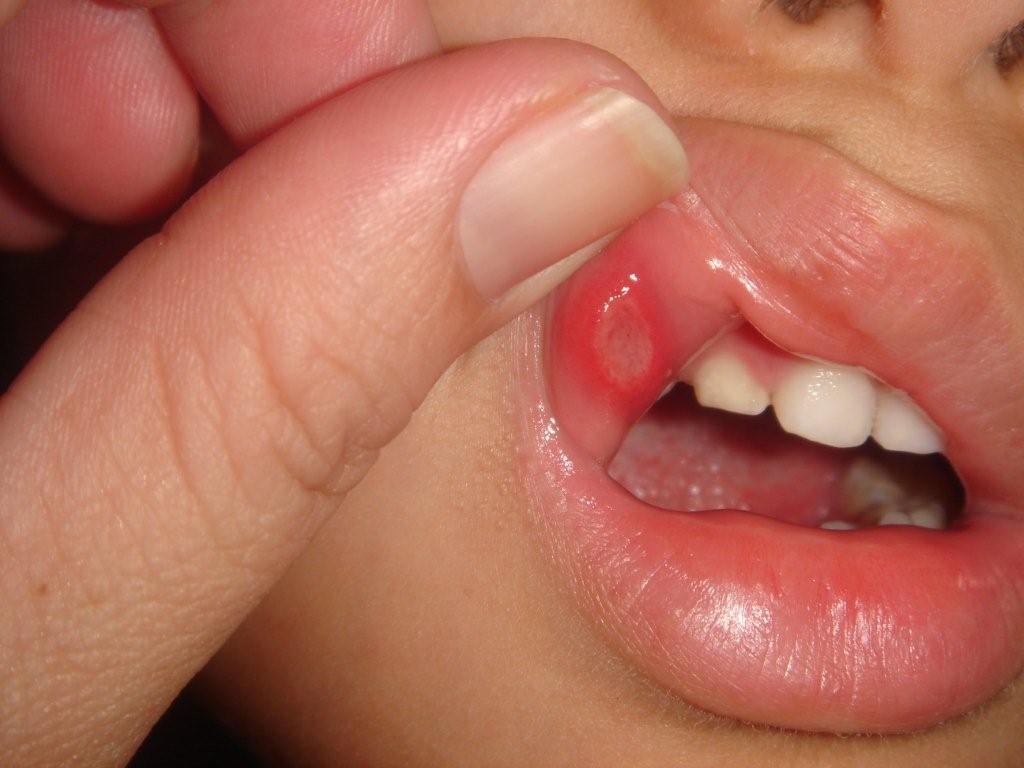 Dokładnie określ przyczyny aftowe zapalenie jamy ustnej trudny. Niektórzy lekarze uważają to za infekcję spowodowaną spadkiem odporności; inni się odwołują choroby wirusowe. Główna różnica od opryszczkowe zapalenie jamy ustnej W wygląd wysypki: na policzkach lub ustach pojawiają się okrągłe, białe lub żółtawe plamki z czerwonymi obwódkami. Zaostrzenia mogą nawracać regularnie, jeśli nie pozbędziesz się wysypek w ciągu dwóch tygodni, blaszki zamienią się w poważne wrzody.
Dokładnie określ przyczyny aftowe zapalenie jamy ustnej trudny. Niektórzy lekarze uważają to za infekcję spowodowaną spadkiem odporności; inni się odwołują choroby wirusowe. Główna różnica od opryszczkowe zapalenie jamy ustnej W wygląd wysypki: na policzkach lub ustach pojawiają się okrągłe, białe lub żółtawe plamki z czerwonymi obwódkami. Zaostrzenia mogą nawracać regularnie, jeśli nie pozbędziesz się wysypek w ciągu dwóch tygodni, blaszki zamienią się w poważne wrzody.
W okresie zaostrzenia należy zdecydowanie zrezygnować ze słodkich i pikantnych potraw, napojów alkoholowych oraz palenia. Możesz stosować leki przeciwhistaminowe i środki uspokajające, witaminy B1, B6, C, kwas foliowy i kwas nikotynowy. Zaleca się płukanie antyseptyczne - rozpuszczonymi tabletkami Furacilin, słabym roztworem nadmanganianu potasu lub nadtlenku wodoru z wodą (proporcje - jeden do jednego).
Zapobieganie
Jeśli już raz miałeś zapalenie jamy ustnej, powinieneś zwrócić uwagę na swoją dietę. Należy unikać niedoborów witamin, w przypadku których dieta musi być zbilansowana i zawierać białka, tłuszcze i węglowodany złożone, a co kilka miesięcy wymagany jest kurs witaminowy. Duże ilości alkoholu i palenie mają negatywny wpływ na układ odpornościowy, dlatego lepiej się go pozbyć złe nawyki.
Najważniejszy środek zapobiegawczy– staranne przestrzeganie zasad higieny jamy ustnej. Zęby należy myć przynajmniej dwa razy dziennie (lub lepiej po każdym posiłku), pamiętaj o używaniu nici dentystycznych i płukanek do ust (można je zastąpić napary ziołowe lub wywar z kory dębu).








