CONFERENCIA No. 8. Lesión mecánica de la mucosa. cavidad oral. Características de la regeneración.
1. Lesión mecánica aguda
El daño mecánico puede ser causado por un traumatismo agudo como resultado de morderse la mucosa mientras se come, un ataque epiléptico, un golpe, preparar los dientes para coronas (fresa, sonda, disco), empastar los dientes y también herirlos con un cuchillo. tenedor, hueso, etc.
Trauma agudo SOPR puede ser:
1) abierto, es decir con violaciones de la integridad de la mucosa oral y la cubierta epitelial;
2) cerrado, es decir, sin violar la integridad de la mucosa oral y la cubierta epitelial.
Heridas abiertas
Ocurre con mayor frecuencia en prácticamente gente sana del impacto inmediato de un agente traumático y desaparecen rápidamente después de su eliminación.
Dependiendo de la fuerza y duración del factor traumático, puede ocurrir lo siguiente:
1) excoriación (abrasiones) (la capa de la membrana mucosa en sí no se ve afectada);
2) erosión (las capas superficiales están involucradas en el proceso);
La excoriación es una lesión en la que la propia capa de la mucosa no se ve afectada, expresada síntoma de dolor, pero es posible que no haya sangrado, lo que indica que la capa papilar no está abierta.
La erosión es un daño superficial cuando se afecta la capa epitelial y papilar, lo que se explica por la aparición de gotas de sangre, como “rocío”.
Dependiendo del factor activo, el agente dañino, la herida puede ser:
1) picado;
2) picado;
3) rasgado;
4) mordido.
Las manifestaciones clínicas de estas heridas dependen de la profundidad de la lesión, el tipo de lesión y la afectación vascular. Por lo tanto, una herida por mordedura es la más grave, ya que hay una infección grave. Durante una picadura, entran en la herida hasta 170 tipos de patógenos. El mismo tipo de herida (laceración) contribuye a una alteración significativa de la microcirculación. La curación suele progresar segunda intención, a través del tejido de granulación, con formación de cicatrices, deformando en ocasiones la piel.
El curso de una herida abierta, independientemente del tipo de daño, pasa por las siguientes etapas:
1) la etapa de hidratación (exudación), que dura entre 1 y 2 días. Los pacientes se quejan de ardor, dolor, que se agrava al comer y hablar. Hay hiperemia pronunciada e hinchazón alrededor de la lesión. Inmediatamente después de una lesión, puede aplicar hielo o una compresa fría sobre la herida. El dolor se alivia con el uso de analgésicos. La herida se lava con soluciones antisépticas. En casos de lesiones extensas se pueden utilizar descongestionantes (incluso diuréticos). Para prevenir la infección de la herida, se prescriben medicamentos antiinflamatorios;
2) etapa de deshidratación (después de 1 a 3 días). El dolor cede. Esta etapa se caracteriza por la formación de costras en piel y una redada en el SOPR. Durante este período, además de los medicamentos antiinflamatorios, se pueden prescribir enzimas que limpian la superficie de la herida de costras, escamas y placa; NÓTESE BIEN.!!! Si la herida cicatriza por segunda intención, las enzimas están contraindicadas, ya que pueden derretir el tejido de granulación joven y recién formado. La microcirculación mejora con AAS y heparina. Acemin, dibunol mejoran los procesos regenerativos proliferativos;
3) etapa de epitelización. La epitelización de las lesiones traumáticas agudas ocurre rápidamente, en 1 a 3 días. Cuando ocurre una infección secundaria, largo tiempo no sanar. La curación es posible mediante cicatrices. Reparantes bien probados: vitaminas A, E, grupos B, C, K, sus soluciones oleosas que contienen O 2, queratoplastia. Promueve la regeneración solcoserilo, honsurida, metil uracilo, nucleinato de sodio, pentoxilo, actovigen, jugo de aloe o colanchoe, vinilina, bálsamo de Shestakovsky.
Heridas cerradas
Una herida cerrada es un hematoma: una hemorragia en el tejido que rodea los vasos. El hematoma sufre cambios en varias etapas, que se denominan etapas del hematoma:
1) hematoma rojo – 1er día. El color del hematoma se debe a la hemorragia de glóbulos rojos en el tejido circundante. En caso de lesión, los vasos sanguíneos se rompen, se producen trombosis y se escapan células sanguíneas. Inmediatamente después de la lesión, es bueno aplicar frío y realizar una crioaplicación. Adrenalina, mezaton, galazalin, efedrina, sanarin, naftizina, por vía tópica, especialmente si el sistema musculoesquelético está dañado. Ultrasonido, láser, UHF, corrientes Darsanval;
2) hematoma azul – 2-3 días – explicado estancamiento venoso, cambiar elementos con forma. Es bueno utilizar FTL, terapia antiinflamatoria, agentes absorbibles (bodyagu, heparina) durante este período;
3) hematoma verde – 4-5 días. El color se debe a la formación y liberación de hemasiderina;
autor D. N. OrlovCONFERENCIA No. 7. Infección focal crónica de la cavidad bucal. Enfermedades de la mucosa oral La infección crónica de la cavidad bucal ha sido un tema de creciente interés para los médicos desde la antigüedad como razón posible muchas enfermedades somáticas. Por primera vez el pensamiento de que
Del libro Odontología: apuntes de conferencias. autor D. N. Orlov1. Enfermedades de la mucosa oral Las lesiones de la mucosa oral son, por regla general, de naturaleza local y pueden manifestarse localmente y características comunes(dolores de cabeza, debilidad general, aumento de la temperatura corporal, falta de apetito);
Del libro Odontología: apuntes de conferencias. autor D. N. Orlov1. Traumatismo mecánico agudo El daño mecánico puede ser causado por un traumatismo agudo como resultado de morderse la membrana mucosa mientras se come, un ataque de epilepsia, un golpe, preparar los dientes para coronas (fresa, sonda, disco), empastar los dientes, así como hiriéndolo
Del libro Odontología: apuntes de conferencias. autor D. N. Orlov2. Lesiones mecánicas crónicas (CMT) Son más comunes que las agudas. Llamado principalmente por los siguientes razones efectivas: dientes cariados, empastes, dentaduras postizas y sus cierres de mala calidad, falta de punto de contacto, sarro, nocivo
Del libro Odontología autor D. N. Orlov20. Enfermedades de la mucosa oral Las lesiones de la mucosa oral son, por regla general, de naturaleza local y pueden manifestarse con síntomas locales y generales (dolores de cabeza, debilidad general, fiebre, falta de apetito); V
Del libro Odontología autor D. N. Orlov25. Traumatismo mecánico agudo de la mucosa oral El daño mecánico puede ser causado por un traumatismo agudo como resultado de morderse la mucosa mientras se come, un ataque de epilepsia, un golpe, preparación de los dientes para coronas (fresa, sonda, disco), cuando
Del libro Odontología autor D. N. Orlov26. Lesión mecánica crónica (TMC) de la mucosa oral Son más comunes que las agudas. Causado principalmente por las siguientes razones activas: dientes cariados, empastes, dentaduras postizas y sus cierres de mala calidad, falta de contacto.
Del libro Odontología autor D. N. Orlov28. Lesión química crónica (CIT) de la mucosa oral Las lesiones químicas crónicas de la mucosa oral tienen un patrón de manifestación especial. En algunos casos pueden tener la forma reacción alérgica tipo retrasado, en otros, en forma de intoxicación.
Del libro Cáncer: tienes tiempo autor Mijaíl Shalnov2. Enfermedades precancerosas de la mucosa del labio, lengua y cavidad bucal. Una persona entra en contacto con el mundo exterior a través de la cavidad bucal, por lo que es allí donde es más probable que se desarrollen procesos inflamatorios, que pueden convertirse en los principales factores. en el desarrollo
Del libro Homeopatía. Parte II. Recomendaciones prácticas a la elección de medicamentos por Gerhard KöllerInflamación de la mucosa de la boca y las encías La inflamación de la mucosa de la boca y las encías se produce en forma de diferentes fases, que se distingue por el "patrón" de la membrana mucosa. El grado de alteración de las defensas del organismo determina la naturaleza de los cambios: inflamación aguda con
autor Evgeniy Vlasovich Borovsky3.1.2. Funciones de la mucosa oral La mucosa, por sus características anatómicas e histológicas, desempeña una serie de funciones: protectora, plástica, sensitiva, absorbente.Función protectora. Esta función membrana mucosa se lleva a cabo a través de una serie de mecanismos.
Del libro Odontología Terapéutica. Libro de texto autor Evgeniy Vlasovich Borovsky11.2.1. Lesión mecánica Esta lesión puede ser aguda, cuando la membrana mucosa se daña por un factor a corto plazo, pero significativo, y crónica, cuando se expone a un irritante débil durante un tiempo prolongado.11.2.1.1. Lesión mecánica agudaAguda
Del libro Piel y enfermedades venéreas. autor Oleg Leonidovich IvanovCapítulo XXVII LESIONES DE LA MUCOSA ORAL Y DEL BORDE ROJO DE LOS LABIOS Las lesiones de la mucosa oral ocurren en muchos Enfermedades de la piel y se describen en las secciones correspondientes (liquen plano, lupus eritematoso, exudativo multiforme
Del libro Remedios caseros en la lucha contra 100 enfermedades. Salud y longevidad autor Yu. N. NikolaevInflamación de la mucosa bucal 1. Cálamo. 1 cucharadita de cálamo, finamente picada, infundir con 1,5 tazas de agua hirviendo, colar. Enjuáguese la boca 3 veces al día 30 minutos antes de las comidas.2. Anís estrellado de hojas gruesas. Vierta 2 cucharadas de rizomas picados en 1 vaso.
Del libro Odontología de perros. autor V.V.Frolov Del libro Cómo curé las enfermedades de los dientes y la cavidad bucal. Consejos únicos, técnicas originales autor P. V. ArkadyevLa mayoría de las personas cuidan diligentemente sus dientes y se olvidan por completo de controlar la salud de sus encías. Los dentistas dicen que la belleza de una sonrisa depende del estado de los tejidos blandos de la boca, por lo que cualquier enfermedad trae graves consecuencias. La aparición de un hematoma oscuro en la mucosa siempre es alarmante y confusa. Esto puede ser consecuencia de una lesión o extracción de un diente, pero en cualquier caso requiere una consideración cuidadosa y un tratamiento completo.
Un hematoma en la encía en sí no es enfermedad separada. Esta es una hemorragia en telas suaves membrana mucosa debido a la destrucción de pequeños capilares. A pesar de su pequeño tamaño, este problema provoca en ocasiones inflamación severa en el periostio y puede causar pérdida dientes sanos. Si va acompañado de otros síntomas dolorosos, requiere tratamiento bajo la supervisión de un dentista.
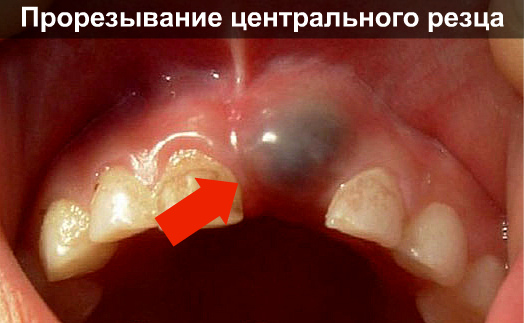
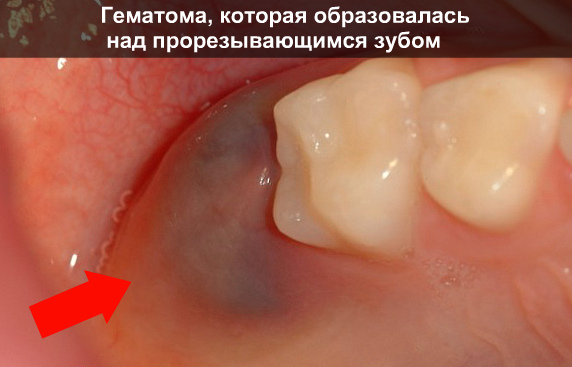
Mayoría razones probables Formación de una mancha oscura en la encía en un paciente adulto:
- El médico realiza manipulaciones con tejidos blandos o dientes: extracción, obturación o limpieza de canales dentales, corte para extracción, instalación de una prótesis. Cuanto mayor sea el área donde se realizan dichos procedimientos, más notorio será el hematoma en la mandíbula.
- Problemas con presión arterial, lo que provoca saltos bruscos y cambios en el sistema circulatorio.
- Enfermedades congénitas asociadas con trastornos de la coagulación sanguínea en el cuerpo. En estas personas, se forma un hematoma en la encía por una ligera mordida o.
- Consecuencias de una lesión y un impacto.
En pacientes adultos, una causa común de hematomas en la membrana mucosa es el crecimiento inadecuado de las muelas del juicio. Como regla general, ya salen a la superficie. edad madura cuando la mandíbula está completamente formada. No tienen suficiente espacio en la fila, se mueven hacia un lado y dañan el periostio. En este caso, la hinchazón se acumula alrededor de la mancha oscura y enrojecimiento severo. El proceso se acompaña de dolor, un ligero aumento de temperatura y pérdida de rendimiento.
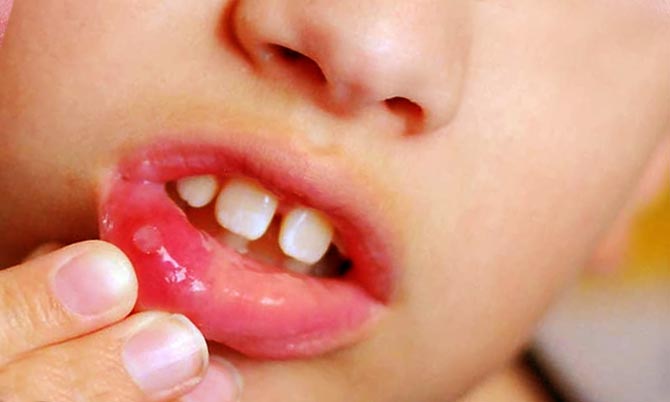
¿Por qué aparece un hematoma en la encía de un bebé?
Muchos padres se quedan perplejos cuando descubren cavidad oral hematomas característicos del niño. Puede ser consecuencia de una lesión cuando juego activo, masticar juguetes o morder un chupete. Pero la mayoría de las veces se forma una pequeña mancha de color negro azulado en la parte superior de la encía.
Los dentistas advierten que a veces los dientes cortan de esta manera. Los molares primarios y los incisivos no tienen suficiente filo para penetrar. telas gruesas periostio. Se produce daño a los capilares más pequeños y un ligero sangrado en la encía. Desde fuera, el cuadro parece desagradable y preocupa a los padres, pero en la mayoría de los casos el bulto se resuelve por sí solo y no requiere un tratamiento especial. El médico puede recomendar geles ligeros con algún analgésico para que el bebé no esté demasiado inquieto y pueda aguantar más fácilmente el proceso de dentición.
Síntomas de hematomas en la boca.
Dependiendo del motivo por el que apareció un hematoma en la encía de un adulto, tiene diferentes tamaños. Los dentistas los dividen en dos grupos según la complejidad y gravedad de las consecuencias:
- La sangre fluye hacia las bolsas dentales y se acumula alrededor del diente, rodeándolo con una zona azul oscura. Por lo general, la membrana mucosa aumenta de volumen, el paciente siente malestar y no puede cerrar completamente la mandíbula. Le resulta difícil masticar y pronunciar ciertos sonidos.
- La hemorragia ocurre dentro de las raíces de los dientes, lo que resulta en una hinchazón redondeada que afecta la superficie interna de la mejilla. Exteriormente se parece etapa aguda: una persona se queja dolor doloroso, aparece irritabilidad, ligera asimetría del rostro. Las encías se hinchan y hay sensación de tirantez, escalofríos, debilidad general y fiebre.
Poco a poco con tratamiento apropiado Todo síntomas desagradables desaparece, pero queda una mancha con un tinte amarillento en el sitio del hematoma. Poco a poco se disuelve y desaparece por completo. Este proceso puede tardar varias semanas.
Métodos de tratamiento para hematomas en las encías.
Los pacientes creen erróneamente que un hematoma debería desaparecer sin tratamiento. Pero un hematoma en la encía después de un golpe o una extracción dental requiere atención especial:v herida abierta Las bacterias dañinas que están presentes en la cavidad bucal penetran fácilmente. Esto está plagado de abscesos extensos, fístulas en la membrana mucosa y acumulación de supuración en las raíces de los dientes. Por tanto, si sube la temperatura y hay malestar, es mejor buscar ayuda.
El dentista puede abrir la encía para permitir que escape el líquido acumulado. Si es necesario, se deja un pequeño drenaje en la herida para acelerar la salida del icor. A través de una incisión en miniatura, el médico lava el área dañada con antisépticos, lo que elimina la formación de infección. En casa, se recomienda al paciente continuar la terapia:
Para curar la incisión y acelerar la reabsorción del hematoma, los dentistas recomiendan utilizar compresas con hierbas curativas. Después de unos días, tus encías se volverán más firmes y la zona oscura estará menos sensible.
Métodos tradicionales para eliminar hematomas en las encías.
Para mejorar la salud de las mucosas, puedes utilizar recetas con ingredientes naturales. Su propiedades medicinales ayude a sobrellevar rápidamente un hematoma y restaurar la belleza de su sonrisa. Para preparar preparados naturales se utilizan plantas con propiedades cicatrizantes y antiinflamatorias. Los taninos y compuestos beneficiosos promueven la rápida reabsorción del hematoma y restauran el tejido periodontal blando:
- Se infunden varias inflorescencias de caléndula (frescas o secas) en un vaso de agua hirviendo y se enjuagan los dientes 4-5 veces al día.
- Una decocción de salvia común alivia eficazmente la hinchazón. Se utiliza tibio y procura mantenerlo en la boca durante 5-7 minutos.
- Las flores de manzanilla secas elaboradas en combinación con la hierba de San Juan reemplazarán el antiséptico y mejorarán la microflora.
- Un hematoma en la encía se lubrica con aceite de abeto, hoja de laurel, espino amarillo o árbol de té.
- Una pasta de aloe o Kalanchoe acelerará la cicatrización de la herida después de retirar el drenaje.
- Para reducir el dolor y la hinchazón, aplique un cubito de hielo elaborado con tintura de propóleo.
Una combinación de recetas homeopáticas efectivas y tratamiento de drogas le ayudará a deshacerse rápidamente del problema y evitará complicaciones desagradables para el paciente.
La razón puede ser lesión a largo plazo membrana mucosa con bordes afilados de los dientes, dentaduras postizas mal hechas o obsoletas, dientes ubicados fuera del arco. Los factores traumáticos pueden ser bordes salientes de empastes, férulas de alambre o ligaduras al entablillar la mandíbula y malos hábitos. En cualquier caso, el factor traumático tiene el carácter de un impacto a largo plazo, que desencadena y mantiene el mecanismo de inflamación catarral, que tiene etapas de hiperemia, exudación y proliferación. La gravedad de cada uno de ellos depende de la fuerza y duración del estímulo.
La exudación puede ser bastante pronunciada. El exudado puede ser seroso, seroso-purulento y purulento. Con la exudación purulenta, la membrana mucosa está sujeta a una destrucción superficial, lo que conduce a la erosión.
En ausencia de tratamiento, se desarrolla una inflamación purulenta focal crónica. El resultado de tal inflamación es la aparición de una úlcera decubital (traumática). Cualquier estructura ortopédica u ortodóncica puede convertirse en un irritante inadecuado para la mucosa bucal. Una prótesis removible transmite la presión de masticación a la membrana mucosa, retrasa la autolimpieza de la cavidad bucal, lo que conduce a un cambio en el equilibrio microbiano establecido. La parte intermedia del puente tiene un efecto irritante si toca la mucosa del borde alveolar. Las coronas artificiales también son irritantes. Incluso con una corona idealmente hecha, cuyos bordes están sumergidos en el surco gingival, se produce una lesión en la membrana mucosa del margen gingival, que toma la forma de una cresta densa e hiperémica. El traumatismo mecánico de la membrana mucosa a menudo se asocia con la dentición: se muerden las mejillas, la lengua y los labios, lo que está determinado por las numerosas cicatrices en la mucosa oral; en los bebés, cuando se alimenta con un pezón grande.
Clínica
Es posible que no haya quejas durante mucho tiempo, pero generalmente el paciente manifiesta una sensación de incomodidad, malestar en la cavidad bucal, dolor leve e hinchazón. Dependiendo de la naturaleza del irritante y de las características de la reactividad del organismo, los cambios en la mucosa oral pueden manifestarse en forma de inflamación catarral, erosión o úlceras. Las úlceras son dolorosas, especialmente al comer y hablar. La úlcera decubital suele ser única, la membrana mucosa que la rodea está hinchada, hiperémica y dolorosa de forma moderada o intensa. La úlcera tiene bordes irregulares y un fondo cubierto con placa fibrinosa o necrótica fácilmente extraíble. Al mismo tiempo, regionales Los ganglios linfáticos agrandado y doloroso. Las úlceras suelen localizarse en la membrana mucosa de la lengua y las mejillas a lo largo de la línea donde se unen los dientes. Con una existencia prolongada, los bordes y la base de la úlcera se vuelven más densos. Su profundidad puede ser diferente, hasta la capa muscular. La inflamación de la mucosa del lecho protésico puede ser focal en forma de hiperemia puntual o grandes manchas hiperémicas y difusa, ocupando a menudo toda la superficie del lecho protésico. Los focos de inflamación suelen coincidir con zonas de adherencia incompleta de la prótesis. La hiperemia de la membrana mucosa sin violar su integridad generalmente se observa cuando se usan prótesis removibles durante 1 a 3 años. Con un uso prolongado, se producen erosiones, úlceras y crecimientos papilomatosos hiperplásicos. Los procesos hipertróficos crónicos ocurren con mayor frecuencia: gingivitis o papilitis hipertrófica, crecimientos papilomatosos, granuloma protésico, absceso postraumático, hiperqueratosis. La irritación prolongada del borde de la prótesis puede provocar el desarrollo de un fibroma lobulillar, que parece varios pliegues paralelos al borde de la prótesis. En presencia de coronas artificiales mal fabricadas, se observa hinchazón, hiperemia, sangrado de las papilas gingivales, profundo bolsas periodontales con secreción serosa o purulenta. Clínicamente, a menudo se determina la forma edematosa de gingivitis hipertrófica crónica o periodontitis local crónica.
Diagnóstico diferencial
La úlcera decubital debe diferenciarse de una úlcera cancerosa, una úlcera tuberculosa, un chancro y una úlcera trófica. Las erosiones y úlceras traumáticas se diferencian del pénfigo. Una úlcera traumática es dolorosa a la palpación y tiene un infiltrado inflamatorio en la base. Se caracteriza por la presencia de un factor irritante, tras cuya eliminación la úlcera cicatriza en 3-5 días. En examen citológico No hay cambios específicos. Una úlcera cancerosa existe desde hace mucho tiempo, tiene bordes densos y un fondo, y se caracteriza por la presencia de crecimientos a lo largo de los bordes, que se asemejan en apariencia. coliflor, queratinización de los bordes. Después de la aparición de una úlcera cancerosa. sensaciones dolorosas debilitar. Eliminar el irritante no conduce a la curación. El examen citológico revela células atípicas en el raspado. Una úlcera tuberculosa se caracteriza por un dolor intenso y bordes suaves y desiguales. El fondo de la úlcera es granular con manchas amarillas (granos Trill). El examen citológico revela células gigantes de Langhans en raspados de la superficie de la úlcera. Un chancro duro tiene una compactación en la base, sus bordes son lisos, densos, el fondo es liso, indoloro y de color rojo carne. Los ganglios linfáticos regionales están agrandados, de consistencia densa, móviles e indoloros. Un raspado de una úlcera revela un treponema pálido (microscopía de campo oscuro). 3 semanas después de la aparición del chancro, se vuelve reacción positiva Wasserman. La eliminación del factor traumático, si lo hay, no afecta el curso del chancroide, que sin tratamiento puede persistir durante varias semanas o incluso meses. Una úlcera trófica se caracteriza por una duración significativa de la existencia, un curso lento y la presencia de enfermedades somáticas generales crónicas en el paciente. La eliminación del factor irritante contribuye poco a promover la curación de las úlceras. En las erosiones traumáticas, a diferencia del pénfigo, el síntoma de Nikolsky es negativo y no hay células acantolíticas de Tzanck en los frotis de impresión. Después de eliminar el irritante, las úlceras y erosiones traumáticas sanan rápidamente.
Tratamiento
En primer lugar, es necesario eliminar o debilitar el efecto del factor irritante. Está prohibido usar prótesis removibles defectuosas, se recomiendan prótesis racionales. Es necesario reemplazar estructuras fijas y rellenos de baja calidad. Saneamiento de la cavidad bucal y repetido. higiene profesional. En caso de dolor intenso, la anestesia se realiza con cualquier anestésico tibio: solución de lidocaína al 0,5-1%, solución de novocaína al 0,5-1%, solución de piromecaína al 2-4%, en forma de aplicaciones, irrigaciones, baños o enjuagues.
Si hay placa necrótica o fibrinosa en la superficie de una erosión o úlcera, se recomienda aplicar enzimas proteolíticas durante 8 a 10 minutos, después de lo cual el tejido necrótico o la placa fibrinosa se elimina mecánicamente y la úlcera o erosión se trata con antisépticos. (solución de furatsilina al 0,02 %, solución al 0,5 % peróxido de hidrógeno, solución de etonio al 0,5-1%, solución de diméxido al 0,5-1%). Se aplican aplicaciones de aerosoles de espuma, pomada de metiluracilo o solcoserilo, y desde el momento en que comienza la epitelización se aplican aplicaciones de queratoplásticos durante 15-20 minutos 3-4 veces al día (aceite de espino amarillo, escaramujo, vinilina, crema Unna o KF, vitamina A o E en aceite).
El tratamiento del fibroma lobulillar consiste en la corrección de la estructura ortopédica, si es posible, o prótesis racionales y se recomienda inmediatamente la aplicación de queratoplásticos durante 15 a 20 minutos, 3 a 4 veces al día. Si es necesario e indicado, se extirpa el fibroma lobulillar y se confecciona una nueva prótesis.
El tratamiento de las lesiones traumáticas por mordedura habitual de la mucosa se reduce a eliminar todas factores irritantes y saneamiento oportuno de la cavidad bucal, así como prótesis racionales y seguimiento del estado de las prótesis. A menudo, morderse las mejillas, como mal hábito, conduce al desarrollo de leucoplasia blanda, sobre la cual hablaremos abajo.
La mucosa oral está constantemente expuesta a diversos factores dañinos. Gracias a su función protectora la membrana mucosa no cambia bajo impactos que no excedan un cierto umbral. Cuando se exponen a estímulos por encima del umbral, se producen ciertos cambios en la membrana mucosa, que se clasifican como lesiones traumáticas.
Epidemiología
La frecuencia de aparición de determinadas formas de lesiones traumáticas de la mucosa oral varía según la forma de la enfermedad.Clasificación
Las lesiones traumáticas se dividen:- por factores causales que influyen:
- químico;
- físico;
- con el flujo:
- crónico; - eritema traumático;
- burbujas;
— erosión;
- úlcera;
- labios agrietados;
- queratosis;
- queilitis;
- cambios hemorrágicos (con daño por radiación);
— necrosis (con daño químico);
— leucoplasia: leucoplasia de los fumadores Tappeiner; leucoplasia plana; leucoplasia verrugosa; leucoplasia erosiva.
Etiología y patogénesis.
Para agudos lesión mecánica la membrana mucosa se ve afectada por un factor a corto plazo pero significativo. En caso de lesión mecánica crónica, el estímulo es débil, pero el impacto es más prolongado. Los factores traumáticos pueden ser bordes afilados de los dientes, puentes, dentaduras postizas removibles, depósitos de sarro, aparatos de ortodoncia y malos hábitos.Lesión química
El daño se produce al contacto con la membrana mucosa. sustancias químicas- soluciones concentradas de ácidos, álcalis, algunos fármacos.Trauma físico
Las lesiones físicas agudas ocurren cuando quemaduras térmicas, exposición a corriente eléctrica, altas dosis de radiaciones ionizantes. Las lesiones físicas crónicas pueden ser causadas por condiciones meteorológicas, exposición prolongada a bajas dosis de radiación ionizante, así como por corrientes galvánicas que surgen en la cavidad bucal en presencia de metales diferentes.Enfermedades gastrointestinales, diabetes, anemia, deficiencia o trastorno metabólico de vitamina A crean las condiciones para el desarrollo de leucoplasia. Valor líder tiene irritantes locales ( humo de tabaco, galvanismo, ingesta de alimentos muy calientes, dientes con bordes afilados, prótesis dentales de baja calidad, etc.).
Signos y síntomas clínicos.
Las manifestaciones clínicas de las lesiones traumáticas varían ampliamente según la fuerza del agente dañino, las condiciones locales, el estado de la microbiocenosis y la reactividad general del cuerpo. Con un traumatismo mecánico, los cambios en la membrana mucosa pueden manifestarse como inflamación catarral, alteración de la integridad del epitelio, procesos hiperplásicos e hiperqueratinización.Lesión química
En caso de quemaduras con ácidos, se produce necrosis por coagulación, en caso de quemaduras con álcalis, necrosis por colicuación. Con traumatismo químico crónico, se observan inflamación catarral crónica, gingivoestomatitis ulcerosa y necrosante, queratosis y leucoplasia.Trauma físico
Con daño térmico agudo, aparecen ampollas, erosiones y úlceras. La descarga eléctrica aguda provoca úlceras duraderas. Cuadro clinico la estomatitis por radiación consiste principalmente en síndrome hemorrágico y proceso ulcerativo-necrótico. Con una corriente galvánica superior a 10 μA, parestesia de la membrana mucosa, crónica procesos inflamatorios, así como complicaciones de las existentes. procesos patológicos (liquen plano, leucoplasia).leucoplasia
El cuadro clínico depende de la forma de leucoplasia, los factores que la provocaron y la ubicación.Forma plana:Áreas de queratinización limitadas, no elevadas, de color blanco grisáceo, sin compactación en la base. Las áreas de leucoplasia plana parecen una quemadura de lapislázuli o un pañuelo de papel pegado y no se eliminan raspando.
Forma verrugosa: placas blancas limitadas con una superficie irregular (forma de placa) o crecimientos verrugosos densos (forma verrugosa).
Forma erosiva: En el contexto de focos de hiperqueratosis, se detectan erosiones o grietas. Es una complicación de la leucoplasia simple o verrugosa.
Leucoplasia de fumadores: queratinización paladar duro, así como la parte posterior de la lengua. Después de dejar de fumar, retrocede rápidamente.
El diagnóstico se basa en el historial médico y la identificación del irritante. La eliminación del factor traumático tiene fines de diagnóstico diferencial.Métodos de investigación adicionales: luminiscente (brillo gris amarillento de la lesión en leucoplasia), citológico (para detectar células atípicas). Si es necesario, se recomienda consultar con un neuropsiquiatra.
Diagnóstico diferencial
Es necesario distinguir una úlcera traumática de una úlcera cancerosa, tuberculosa, sifilítica, gingivoestomatitis de Vincent ulcerosa-necrótica crónica, úlcera trófica. La leucoplasia se diferencia del liquen plano, el lupus eritematoso, la candidiasis, la leucoplasia blanda, la sífilis secundaria, la opacificación del epitelio durante su regeneración y la enfermedad de Bowen. Para lesiones traumáticas de la mucosa oral, la base. medidas terapéuticas es eliminar el factor traumático. Se recomienda el saneamiento de la cavidad bucal, evitar fumar, consumir alimentos calientes, alcohol y galvanismo; está indicada prótesis dentales racionales. Si es necesario, para deshacerse de mal hábito morderse la mucosa, se recomienda consultar con un neuropsiquiatra.Un aumento en el tamaño del foco de leucoplasia plana, la ineficacia de las medidas conservadoras para la forma erosiva, así como la forma verrugosa de la enfermedad son indicaciones de Tratamiento quirúrgico. Criodestrucción, electrocoagulación, escisión de la lesión mediante bisturí láser. Para la anestesia tópica para anestesiar la membrana mucosa antes de comer, se utilizan tratamientos medicinales de las lesiones y anestésicos locales:
Benzocaína/glicerina tópica 5/20 g antes de cada comida hasta mejoría clínica o
Lidocaína, 2,5-5% ungüento o 10% aerosol, tópicamente antes de cada comida, hasta mejoría clínica.
Para aliviar el dolor antes de comer en una solución de benzocaína, puede utilizar aceite de oliva o de melocotón en lugar de glicerina. Los antisépticos y los medicamentos antimicrobianos se utilizan para tratar la cavidad bucal y las membranas mucosas dañadas y prevenir su infección.
El tratamiento se realiza con hisopos de algodón sueltos empapados en una solución antiséptica tibia, también se utilizan baños orales:
Peróxido de hidrógeno, solución al 1%, tópicamente 1-2 veces o
Permanganato de potasio, solución al 0,02%, tópicamente 1-2 veces o
Clorhexiddina, solución al 0,06%, tópicamente 1-2 veces o
Etacridina, solución al 0,05%, tópicamente 1-2 veces.
Para limpiar la superficie de erosiones y úlceras se utilizan enzimas proteolíticas, que se aplican sobre el elemento afectado:
Tripsina 5 mg (en solución isotónica de cloruro de sodio) localmente 1-2 veces al día o
Quimotripsina 5 mg (en solución isotónica de cloruro de sodio) tópicamente 1-2 veces al día.
Si es necesario corregir la esfera psicoemocional, se recomienda la terapia sedante:
Extracto de rizoma de valeriana por vía oral 1 tableta 1-2 veces al día, a largo plazo o
Glicina por vía sublingual 0,1 g 2-3 veces al día, a largo plazo.
También es posible utilizar otras drogas. origen vegetal. En casos más graves, se utilizan tranquilizantes (previa consulta con un neuropsiquiatra):
Diazepam por vía oral 5-15 mg 1-2 veces al día, 4 semanas o
Medazepam por vía oral 10 mg 2-3 veces al día, 4 semanas o
Midazolam por vía oral antes de acostarse, 7,5 a 15 mg una vez al día, 4 semanas o
Nitrazepam por vía oral 30 a 40 minutos antes de acostarse, 5 a 10 mg 1 vez al día, 4 semanas.
El medazepam se prescribe como tranquilizante diurno, el midazolam y el nitrazepam como hipnóticos. Para acelerar la curación de las zonas afectadas se utilizan fármacos que estimulan los procesos de regeneración y vitaminas:
Aceite de espino amarillo aplicado tópicamente en el área limpia de la membrana mucosa afectada 1-3 veces al día, hasta la mejoría clínica. o
Solcoseryl, pomada o pasta adhesiva dental, tópicamente en el área limpia de la mucosa afectada 1-3 veces al día, hasta la mejoría clínica. o
Aceite de rosa mosqueta aplicado tópicamente en el área limpia de la mucosa afectada 1-3 veces al día, hasta la mejoría clínica.
+
Retinol, solución, tópicamente en las áreas afectadas 5-6 veces al día, hasta la mejoría clínica (usado como agente antiinflamatorio e inmunoestimulante que mejora el trofismo tisular)
+
Vitamina E, solución, tópica en las áreas afectadas 5-6 veces al día, hasta la mejoría clínica (se usa como antioxidante activo para estimular la síntesis de proteínas y reducir la permeabilidad capilar)
+
Ácido ascórbico por vía oral 50-100 mg 3-5 veces / día o solución al 5% IM 1 ml 1 vez / día, 20-40 días (se utiliza para regular los procesos redox, estimular la regeneración de tejidos, activar la fagocitosis y la síntesis de anticuerpos)
+
Pantotenato de calcio por vía oral 0,1 g 2-4 r/día o solución al 5% localmente en forma de aplicaciones para erosiones que no cicatrizan a largo plazo 2-4 r/día o solución al 10% IM 2 ml 1-2 r/día, 20 -40 días (utilizado para normalizar el metabolismo de los ácidos grasos, estimular la formación de acetilcolina, hormonas esteroides y utilizar productos de desaminación de aminoácidos)
+
Rutósido por vía oral 0,02-0,05 g 3 veces al día, 20-40 días (reduce la permeabilidad vascular, protege ácido ascórbico de la oxidación y junto con ella reduce la actividad de la hialuronidasa)
+
Cianocobalamina por vía oral 0,00005 g 1 vez al día, 20-40 días
+
Ácido fólico por vía oral 0,0008 g 1 vez / día, 20-40 días (cianocobalamina y ácido fólico utilizado para activar los procesos de hematopoyesis y maduración de los glóbulos rojos, regeneración de tejidos)
+
Riboflavina por vía oral 0,005-0,01 g 1 vez al día, 20 a 40 días (recetada para regular la respiración de los tejidos, Procesos metabólicos)
+
Ácido nicotínico por vía oral después de las comidas 0,025-0,05 g 3 veces al día, 20 a 40 días o solución al 1% IV, IM o debajo de la lesión 1 ml 1 vez al día, 10 a 15 días (se utiliza para normalizar los procesos metabólicos y periféricos suministro de sangre).
Dependiendo de la situación clínica, las vitaminas se pueden prescribir en diversas combinaciones. Como agente antiinflamatorio, descongestionante, analgésico, cicatrizante e inmunoestimulante, también se puede utilizar el remedio homeopático Traumeel S (por vía oral, sublingual, intramuscular o local).
Evaluación de la efectividad del tratamiento.
Restaurar la integridad del epitelio, la ausencia. reacción inflamatoria son evidencia tratamiento exitoso Lesiones traumáticas de la mucosa oral. El curso del tratamiento debe ser de 10 a 14 días. En ausencia de efecto del tratamiento, es necesario excluir. enfermedades oncológicas. El tratamiento de la leucoplasia se considera eficaz en la transición de formas verrugosas y erosivas a planas y, en el futuro, en la eliminación completa de los focos de hiperqueratosis.Errores y asignaciones irrazonables.
El principal error en el tratamiento de las lesiones traumáticas crónicas de la mucosa oral es la prescripción de fármacos exclusivamente para uso propio paciente. El tratamiento medicinal profesional de las lesiones es obligatorio (si se daña la integridad del epitelio, se debe realizar a diario). El uso de agentes irritantes y cauterizantes para la leucoplasia está contraindicado.Pronóstico
Con un curso prolongado, es posible la malignidad de una úlcera traumática. Todas las formas de leucoplasia pueden volverse malignas, la más peligrosa forma erosiva. El curso prolongado de la enfermedad crónica por radiación conduce a periodontitis por radiación. La estomatitis posradiación es un precáncer opcional. Estos pacientes deben estar bajo supervisión médica constante.GM Barer, E.V. Zoryan
El revestimiento de la cavidad bucal es la mucosa humana más resistente a los irritantes y microorganismos patógenos. Por lo tanto, rara vez está expuesta. influencia externa. Una ampolla de sangre se forma con mayor frecuencia como resultado de una lesión. Con menos frecuencia, la causa son enfermedades dentales o patologías sistémicas.
Burbuja encendida adentro mejillas: esto es un hematoma o hematoma. Es una formación redondeada pequeña, de unos pocos milímetros a un par de centímetros. El exudado interno es seroso o sanguinolento, según la extensión de la lesión. En el primer caso, la ampolla es de color blanco grisáceo, en el segundo es roja, con un posible tinte azulado.
Las ampollas de sangre aparecen debido a lesiones en la mucosa. Su formación es una reacción natural. sistema inmunitario al estímulo. Consiste en:
- Activaciones Mecanismos de defensa cuerpo en respuesta a un estímulo. Al lugar de la lesión llegan agranulocitos: leucocitos y monocitos. Estos últimos, al pasar la sangre a los tejidos, se convierten en macrófagos. Estas células capturan el patógeno, lo neutralizan y luego mueren.
- La muerte de los agranulocitos conduce a su liberación en el lugar de la lesión. Este proceso es una señal de lesión en el cuerpo. Después de lo cual comienza a liberar histamina, bradicinina y serotonina en el área afectada. Aumentan drásticamente la permeabilidad de los vasos sanguíneos.
- Se produce un espasmo en el lugar de la lesión. El flujo sanguíneo se vuelve difícil, después de lo cual los vasos se relajan y la sangre acumulada durante el estrechamiento ingresa al área lesionada. Se mueve rápidamente y bajo presión. Como resultado, la capa superior del epitelio se desprende y se forma una ampolla llena de contenido sanguinolento.
Las ampollas de sangre aparecen debido a lesiones en la mucosa.
¡Importante! peligro rojo o crecimiento blanco no lleva. Es prácticamente indoloro y sana en una semana. La única molestia está asociada a las molestias al masticar y hablar.
Causas
lo mas Sentido Común La razón por la que aparecieron ampollas de sangre en la boca es una lesión accidental de la membrana mucosa. Hay tres opciones posibles lesiones:
Mecánico
Se forma una ampolla de sangre al morder accidentalmente mientras se habla o se come. La mucosa también puede resultar lesionada:
- alimentos duros: caramelos, galletas saladas, huesos;
- dientes rotos, astillados o estructuras dentales hechas incorrectamente: aparatos ortopédicos, puentes, coronas, dentaduras postizas;
- durante procedimientos de higiene– Los tejidos se dañan debido a movimientos descuidados al cepillarse los dientes con un cepillo o un palillo.
Además, puedes morderte la mejilla mientras ataque epiléptico, en un sueño o con fuerte excitación. En estos casos, es posible que el paciente no recuerde el momento en que se produjo la lesión.
Puede aparecer una ampolla después de morder con los dientes.
¡Importante! Con menos frecuencia, se puede formar una ampolla con sangre debido a una cirugía dental. Se asocia con acciones descuidadas del médico durante el saneamiento de la cavidad bucal.
Térmico
Se puede formar una ampolla en la mejilla debido a quemaduras por bebidas calientes, platos, inhalación de vapor o contacto accidental con cubiertos calientes. En este caso, la aparición de una burbuja se acompaña de sensación de ardor, hinchazón, enrojecimiento y ligero dolor.
Químico
La causa es el daño tisular por agresivo. elementos químicos: En caso de ingestión o inhalación accidental de vapores en casa o en el trabajo, pueden aparecer burbujas. Al igual que con la lesión térmica, se observa hiperemia de la mucosa y sensaciones dolorosas.
¡Importante! Los factores que provocan la aparición de ampollas en la cavidad bucal incluyen el tabaquismo, el abuso de alcohol fuerte y la hipovitaminosis. Se cree que bajo la influencia de elementos nocivos y la falta de vitaminas, las paredes de los vasos sanguíneos se vuelven más delgadas. Esto provoca hemorragia y formación de hematomas.
Las causas traumáticas son típicas de formaciones sanguinolentas o serosas únicas. Si las burbujas aparecen regularmente, hay muchas, se localizan no solo en la mejilla, sino también en la lengua, encías, labios y se acompañan de otros síntomas (placa, picazón, olor desagradable) – esto indica enfermedades de la cavidad bucal o patologías sistémicas. Entre estos factores están:

Tratamiento
Por lo general, no se requiere una ampolla de sangre. tratamiento específico. Dado que se trata de una respuesta natural del sistema inmunológico a estímulos externos, la formación desaparece por sí sola en unos pocos días.
¡Importante! Si la ampolla resultante no apareció debido a una lesión, a menudo reaparece o se observan crecimientos múltiples, se requiere una consulta con un médico para descartar posibles patologías.
En algunos casos, está indicada la terapia del hematoma. Se requiere cuando talla grande burbuja, dolor y malestar. Al tratar, el dentista tiene en cuenta los siguientes factores:
- tamaño de la educación;
- tiempo y factor de aparición;
- ubicación de la burbuja: en la mejilla, lengua, labio, encías;
- si hay otras ampollas o llagas.

Si la burbuja no desaparece, comuníquese con su dentista.
El tratamiento de una bola de sangre consiste en una punción, asegurando la salida del líquido acumulado y un tratamiento antiséptico. En raras ocasiones, se requiere la escisión quirúrgica del tejido para eliminar la lesión.
Cuando aparecen ampollas por dientes astillados o por un trabajo dental incorrecto, se deben corregir los defectos. De lo contrario, la mejilla se lesionará constantemente.
¡Importante! Si el médico sospecha que las burbujas se formaron no debido a lesiones, sino como consecuencia de patologías sistémicas, se le recetará al paciente examen completo. La terapia adicional se basará en los resultados de las pruebas.
Según las indicaciones, se pueden prescribir complejos multivitamínicos con un alto contenido en vitaminas C, K, E, A y del grupo B. Esto fortalecerá las paredes de los vasos sanguíneos y evitará hemorragias.
Después Intervención quirúrgica Se recomienda al paciente:

¿Qué se puede y qué no se puede hacer si aparece una ampolla en la mejilla?
La formación de un glóbulo sanguíneo es siempre motivo de preocupación. Sin embargo, no hay por qué entrar en pánico. En primer lugar hay que establecer el motivo por el que pudo aparecer: si hubo lesiones, si se consumió comida caliente o irritante. Otras acciones destinado a aliviar la inflamación y desinfección:
- La boca se trata con fármacos antisépticos.
- Enjuagar con una solución de bicarbonato de sodio y sal ayudará a aliviar la inflamación.
- Se excluyen los factores provocadores: tabaquismo, alcohol, consumo de alimentos salados, ácidos, picantes y encurtidos.
Si al cabo de unos días la bola no encoge y no se ven signos de curación, conviene consultar a un médico: dentista o terapeuta.
Las ampollas con sangre en la boca aparecen con mayor frecuencia como resultado de lesiones: mordeduras, quemaduras, lesiones químicas. Los factores menos comunes son las enfermedades de la cavidad bucal y las patologías sistémicas. Generalmente, tratamiento especial no requerido. Si la formación interfiere, el dentista la perfora y prescribe un tratamiento antiséptico.