Conn sindroms ir slimība Endokrīnā sistēma, kam raksturīgs liels aldosterona ražošanas apjoms. Medicīnā to sauc par primārais aldosteronisms. Šo slimību var saukt par galvenās slimības sekām, kas, progresējot, rada komplikācijas. Galvenās slimības ir virsnieru audzējs, virsnieru vēzis, hipofīzes audzējs, adenoma un karcinoma.
Galvenā informācija
Aldosteronisms ir sadalīts primārajā un sekundārajā. Abi veidi rodas pārmērīgas hormona aldosterona ražošanas dēļ, kas ir atbildīgs par nātrija aizturi organismā un kālija izdalīšanos caur nierēm. Šo hormonu sauc arī par virsnieru hormonu un mineralokortikoīdu. Visizplatītākā un smagākā šīs slimības blakusparādība ir arteriālā hipertensija. Primārais un sekundārais aldosteronisms nav divas vienas slimības stadijas, bet gan divas pilnīgi atšķirīgas slimības. Tās atšķiras arī pēc izskata cēloņiem, iedarbības uz organismu un attiecīgi arī ārstēšanas metodēm.
Primārais (Kona sindroms) aldosteronisms
Atvēra Conn 1955. gadā. Sievietes cieš no aldosteronisma 3 reizes biežāk. Apdraudēts ir daiļā dzimuma pārstāves vecumā no 25 līdz 45 gadiem. Primārais aldosteronisms rodas virsnieru garozas audzēju (vienpusēja adenoma) dēļ. Daudz retāk cēlonis ir virsnieru hiperplāzija vai vēzis. Palielinoties aldosterona ražošanai, palielinās nātrija daudzums nierēs, savukārt kālija daudzums samazinās.
Pārbaudi veic patologs, kurš diagnosticē virsnieru garozas audzēju. Tas var būt viens vai vairāki un ietekmēt vienu vai abus virsnieru dziedzerus. Vairāk nekā 95% gadījumu audzējs ir labdabīgs. Arī kā testu ārsti bieži izraksta saistītais imūnsorbcijas tests, kur venozās asinis izmanto kā biomateriālu. ELISA tiek noteikts, lai noteiktu aldosterona daudzumu organismā un pārbaudītu primāro hiperaldosteronismu.
 Conn sindroms rodas ar virsnieru dziedzeru patoloģiju, audzēju neoplazmām.
Conn sindroms rodas ar virsnieru dziedzeru patoloģiju, audzēju neoplazmām. Pētījuma indikācijas visbiežāk ir paaugstināts asinsspiediens, kas terapeitisko manipulāciju laikā neatgriežas normālā stāvoklī, aizdomas par asinsspiediena attīstību. nieru mazspēja. Jums ir jābūt pienācīgi sagatavotam asins nodošanai. Pirmkārt, 2-4 nedēļas ierobežojiet ar ogļhidrātiem bagātu pārtikas produktu uzņemšanu. Arī šajā periodā izslēdziet diurētiskos līdzekļus, estrogēnus, perorālos kontracepcijas līdzekļus un steroīdus. Pārtrauciet terapiju ar renīna inhibitoriem uz 1 nedēļu, noņemiet vai, kā pēdējo līdzekli, ierobežojiet morālo un fizisko stresu uz 3 dienām. Nesmēķējiet trīs stundas pirms procedūras. Ņemot vērā rezultātus, ņemot vērā hormonu renīna, aldosterona un kortizona daudzumu, ārstējošais ārsts varēs pareizi diagnosticēt un nozīmēt efektīvu zāļu ārstēšanu.
Sekundārā kompensācija (simptomātiska)
Atšķirībā no primārā aldosteronisma sekundāro aldosteronismu provocē nevis ar virsnieru dziedzeriem saistītas slimības, bet gan problēmas ar aknām, sirdi un nierēm. Tas ir, tas darbojas kā dažu komplikācija nopietnas slimības. Riska grupā ietilpst pacienti, kuriem diagnosticēts:
- virsnieru vēzis;
- vairākas sirds slimības;
- novirzes darbā vairogdziedzeris, zarnas;
- idiopātisks hiperaldosteronisms;
- virsnieru garozas adenoma.
Arī sarakstam jāpievieno tendence uz asiņošanu, ilgstoša iedarbība medikamentiem. Bet tas nenozīmē, ka visi pacienti, kas cieš no šīm slimībām, savai slimības vēsturei pievienos "sekundārā aldosteronisma" diagnozi; viņiem vienkārši jābūt uzmanīgākiem pret savu veselību.
Slimības simptomi
 Noturīgs arteriālā hipertensija raksturīgs Conn sindroma simptoms.
Noturīgs arteriālā hipertensija raksturīgs Conn sindroma simptoms. Primārais un sekundārais aldosteronisms ir saistīts ar šādiem simptomiem:
- pietūkums, kas parādās šķidruma aiztures dēļ organismā;
- muskuļu spēka vājināšanās, nogurums;
- bieža vēlme doties uz tualeti, īpaši naktī (pollakiūrija);
- hipertensija (paaugstināta asinsspiediens);
- slāpes;
- redzes problēmas;
- slikta pašsajūta, galvassāpes;
- muskuļu paralīze īsu laiku, ķermeņa daļu nejutīgums, viegla tirpšana;
- sirds kambaru lieluma palielināšanās;
- straujš svara pieaugums - vairāk nekā 1 kg dienā.
Kālija evakuācija veicina muskuļu vājuma, parestēzijas, dažkārt muskuļu paralīzes un daudzu citu nieru slimību parādīšanos.Aldosteronisma simptomi ir diezgan bīstami, taču ne mazāk bīstamas ir sekas. Tāpēc jums nevajadzētu vilcināties, jums pēc iespējas ātrāk jākonsultējas ar ārstu, lai saņemtu palīdzību.
Sarežģījumi un sekas
Primārais aldosteronisms, ja simptomi tiek ignorēti un terapija tiek atteikta, izraisa vairākas komplikācijas. Pirmkārt, sāk ciest sirds (išēmija), attīstās sirds mazspēja un intrakraniāla asiņošana. Retos gadījumos pacientam ir insults. Tā kā kālija daudzums organismā samazinās, attīstās hipokaliēmija, kas provocē aritmiju, kas savukārt var izraisīt letāls iznākums. Sekundārais hiperaldosteronisms pats par sevi ir citu nopietnu slimību komplikācija.
Diagnoze un diferenciāldiagnoze
 Lai pareizi un precīzi diagnosticētu slimību, tiek nozīmētas urīna un asins analīzes.
Lai pareizi un precīzi diagnosticētu slimību, tiek nozīmētas urīna un asins analīzes. Ja ārstējošajam ārstam ir aizdomas par aldosteronismu, tiek nozīmēta virkne pētījumu un izmeklējumu, lai apstiprinātu vai atspēkotu aizdomas par diagnozi, kā arī lai pareizi veiktu turpmāko zāļu terapiju. Pirmkārt, tiek veikta urīna un asins analīze. Laboratorijā tiek konstatēta vai atspēkota poliūrijas klātbūtne vai analizēts tās urīna blīvums. Tiek pētīta aldosterona, kortizola un renīna koncentrācija asinīs. Primārā hiperaldosteronisma gadījumā renīna līmenis ir zems, kortizols ir normāls un aldosterons ir augsts. Sekundārajam aldosteronismam ir raksturīga nedaudz atšķirīga situācija; renīna klātbūtnei jābūt nozīmīgai. Lai iegūtu precīzākus rezultātus, bieži izmanto ultraskaņu. Retāk - MRI un CT skenēšana virsnieru dziedzeriem. Turklāt pacients jāpārbauda kardiologam, oftalmologam un nefrologam.
Aldosteronisma ārstēšana
Primārā vai sekundārā aldosteronisma ārstēšanai jābūt visaptverošai un jāietver ne tikai zāļu terapija, bet arī pareizu uzturu, dažos gadījumos - ķirurģiska ķirurģiska iejaukšanās. Galvenais Conn sindroma ārstēšanas mērķis ir novērst komplikācijas pēc Krona slimības diēta ir atkarīga no slimības simptomu smaguma pakāpes.
Tajā pašā laikā jums jāievēro diēta. Tas ir balstīts uz kāliju saturošu produktu un papildu kāliju saturošu zāļu palielināšanos. Likvidējiet vai ierobežojiet sāls patēriņu. Pārtika, kas bagāta ar kāliju, ietver:
- žāvēti augļi (rozīnes, žāvētas aprikozes, žāvētas plūmes);
- svaigi augļi (vīnogas, melone, aprikozes, plūmes, āboli, banāni);
- svaigi dārzeņi (tomāti, kartupeļi, ķiploki, ķirbis);
- apstādījumi;
- gaļa;
- rieksti;
- Melnā tēja.
Aldosterona līmeņa paaugstināšanās (hiperaldosteronisms) ir viens no pieauguma iemesliem asinsspiediens, sirds un asinsvadu komplikācijas, pavājināta nieru darbība un izmaiņas elektrolītu proporcijās. Primāro un sekundāro hiperaldosteronismu klasificē, pamatojoties uz dažādiem etioloģiskie faktori un patoģenētiskie mehānismi. Visbiežākais primārā patoloģijas veida attīstības cēlonis ir Conn sindroms.
- aldosteronu producējošā adenoma (Kona sindroms) – 70%;
- virsnieru garozas glomerulārās zonas divpusēja hiperplāzija (idiopātisks hiperaldosteronisms) – līdz 30%;
- retas slimības (aldosteronu producējoša karcinoma, virsnieru garozas glomerulārās zonas vienpusēja hiperplāzija, I, II, III tipa ģimenes hiperaldosteronisms, VĪRIEŠI – I).
- nieru slimības (nefrotiskais sindroms, stenoze nieru artērija, nieru audzēji utt.);
- sirds slimība (sastrēguma sirds mazspēja);
- citi cēloņi (hipersekrēcija AKTH, diurētisko līdzekļu lietošana, aknu ciroze, badošanās)
- pastāvīgs asinsspiediena paaugstināšanās, izturīgs pret narkotiku ārstēšanu slimības vēsturē;
- galvassāpes;
- sirds ritma traucējumi kālija deficīta dēļ, bradikardija, U viļņa parādīšanās EKG;
- neiromuskulāri simptomi: vājums (īpaši ikru muskuļi), krampji un parestēzija kājās, var rasties tetānija;
- nieru disfunkcija (hipokalēmiska nefrogēna diabēts insipidus): urīna daudzuma palielināšanās dienā (poliūrija), nakts diurēzes pārsvars salīdzinājumā ar dienu (niktūrija);
- slāpes (polidipsija).
- asins plazmas aldosterona līmenis (paaugstināts par 70%);
- kālija līmenis asinīs (samazinās 37-50% pacientu);
- plazmas renīna aktivitāte (PRA) vai tā tiešā koncentrācija (PCR) (samazinās vairumam pacientu);
- Aldosterona-renīna attiecība (ARR) ir obligāta skrīninga metode.
- vecums > 65 gadi (renīna līmenis samazinās, kas izraisa APC vērtību pārvērtēšanu);
- diennakts laiks (pētījums tiek veikts no rīta);
- patērētā sāls daudzums (parasti nav ierobežots);
- atkarība no ķermeņa stāvokļa (pamostoties un pārejot uz vertikālu stāvokli, aldosterona līmenis palielinās par trešdaļu);
- izteikta nieru darbības samazināšanās (ARS paaugstināšanās);
- sievietēm: fāze menstruālais cikls(pētījums tiek veikts folikulu fāzē, jo fizioloģiska hiperaldosteronēmija notiek luteālajā fāzē), kontracepcijas līdzekļu lietošana (samazināts renīna līmenis plazmā), grūtniecība (samazināts APC).
- Virsnieru dziedzeru ultraskaņa - audzēju noteikšana, kuru diametrs pārsniedz 1,0 cm.
- Virsnieru CT skenēšana - nosaka audzēja izmēru, formu, lokālo atrašanās vietu ar 95% precizitāti un diferencē labdabīgi audzēji un vēzis.
- Scintigrāfija - ar aldosteromu ir vienpusēja 131 I-holesterīna uzkrāšanās, ar virsnieru hiperplāziju - uzkrāšanās abu virsnieru dziedzeru audos.
- Virsnieru vēnu kateterizācija un salīdzinošā selektīva venozo asins paraugu ņemšana (CVBD) - ļauj noskaidrot primārā aldosteronisma veidu, ir vēlamā metode diferenciāldiagnoze vienpusēja aldosterona sekrēcija adenomā. Balstoties uz aldosterona un kortizola līmeņu attiecību abās pusēs, tiek aprēķināts lateralizācijas gradients. Indikācija tam ir diagnozes precizēšana pirms ķirurģiskas ārstēšanas.
- Pamati patoģenētiskā ārstēšana- aldosterona antagonisti - Veroshpiron 50 mg 2 reizes dienā, palielinot devu pēc 7 dienām līdz 200 - 400 mg / dienā 3-4 devās (maksimums līdz 600 mg / dienā);
- Asinsspiediena pazemināšanai - Dihidropiridīni 30–90 mg/dienā;
- Hipokaliēmijas korekcija - kālija preparāti.
Parādīt visu
Conn sindroms
Conn sindroms- slimība, kas rodas sakarā ar paaugstinātu aldosterona ražošanu virsnieru garozas audzēja dēļ. Primārā aldosteronisma (PGA) struktūrā šīs patoloģijas sastopamība sasniedz 70% gadījumu, tāpēc daži cilvēki apvieno šos jēdzienus. Saskaņā ar jaunākajiem datiem pacientiem ar arteriālo hipertensiju, kuru grūti ārstēt ar medikamentiem, Kona sindroms rodas 5-10% gadījumu. Sievietes slimo 2 reizes biežāk, kamēr patoloģija sākas pakāpeniski, simptomi parādās pēc 30-40 gadiem.
Primārā un sekundārā hiperaldosteronisma jēdziens un cēloņi:
| Primārais hiperaldosteronisms | Sekundārais hiperaldosteronisms | |
| Definīcija | Sindroms, kas attīstās virsnieru garozas pārmērīgas aldosterona ražošanas rezultātā (reti tas ir aldosteronu producējošs audzējs ārpus virsnieru lokalizācijas), kura līmenis ir relatīvi neatkarīgs no renīna-angiotenzīna-aldosterona sistēmas (RAAS) un ir ko nenomāc nātrija slodze | Sindroms, ko izraisa koloidālā osmotiskā asinsspiediena pazemināšanās un RAAS stimulācija (kā vairāku slimību komplikācija) |
| Cēloņi | Slimība ir saistīta ar virsnieru dziedzeru patoloģiju: | Saistīts ar citu orgānu un sistēmu patoloģiju: |
Etioloģija
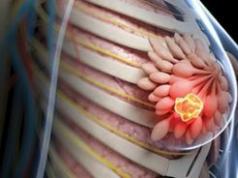
Visbiežāk sastopamā aldosteronu ražojošās adenomas lokalizācija ir kreisā virsnieru dziedzeris. Audzējs ir vientuļš, nesasniedz lieli izmēri(līdz 3 cm), ir labdabīgs raksturs (ļaundabīgas aldosteromas rodas ārkārtīgi reti).

Vēdera CT skenēšana. Virsnieru adenoma

Patoģenēze
Aldosterons ir mineralokortikoīdu hormons, ko ražo virsnieru garoza. Tās sintēze notiek glomerulozes zonā. Aldosterons spēlē vadošo lomu ūdens un elektrolītu līdzsvara regulēšanā organismā. Tās sekrēciju galvenokārt kontrolē PAA sistēma.
Pārmērīgam aldosteronam ir liela nozīme Konna sindroma patoģenēzē. Tas veicina pastiprinātu kālija izdalīšanos caur nierēm (hipokaliēmiju) un nātrija reabsorbciju (hipernatriēmiju), izraisot asiņu sārmināšanu (alkalozi). Nātrija joni uzkrāj šķidrumu organismā, palielinot cirkulējošo asins tilpumu (CBV), kas izraisa asinsspiediena paaugstināšanos. Liels asins tilpums nomāc renīna sintēzi nierēs. Ilgstošs kālija jonu zudums pēc tam noved pie nefronu distrofijas (kālija-peniskā nieres), aritmijas, miokarda hipertrofijas un muskuļu vājuma. Tiek atzīmēts, ka pacientiem strauji (vidēji 10–12 reizes) palielinās pēkšņas nāves risks no sirds un asinsvadu negadījumiem.


Klīnika
Primārā hiperaldosteronisma simptomi attīstās pakāpeniski. Pacientiem ar Conn sindromu tiek diagnosticēts:
Sekundārais aldosteronisms izpaužas kā pamata slimības izpausmes, arteriālā hipertensija un hipokaliēmija var nebūt, raksturīga tūskas klātbūtne.
Diagnostika
Konna sindroma diagnoze ir ieteicama personām ar arteriālo hipertensiju, kuru nevar kontrolēt zāļu terapija, ar paaugstināta asinsspiediena un hipokaliēmijas kombināciju (ko nosaka pēc klīniskiem simptomiem vai asins analīžu rezultātiem), ar hipertensijas iestāšanos pirms 40 gadu vecuma, ar sirds un asinsvadu slimību ģimenes anamnēzē, kā arī ar radiniekiem, kuriem ir apstiprināta diagnoze no PHA. Laboratorijas diagnostika ir diezgan sarežģīts un prasa apstiprinājumu, izmantojot funkcionālie testi Un instrumentālās metodes pētījumiem.
Laboratorijas pētījumi
Pēc riska grupas izveidošanas pacientiem nosaka:
Uzticamu APC līmeņa rezultātu iegūšana ir atkarīga no pacienta sagatavošanas pirms analīzes un atbilstības asins paraugu ņemšanas nosacījumiem saskaņā ar protokolu. Apmēram 2 nedēļas iepriekš pacientam jāizslēdz Veroshpiron un citi diurētiskie līdzekļi, lakricas medikamenti un citi medikamenti, kas ietekmē aldosterona un renīna līmeni: beta blokatori, AKE inhibitori, AR I blokatori, centrālie a-adrenerģiskie līdzekļi. agonisti, NPL, inhibitori renīns, dihidropiridīni. Hipertensijas kontrole jāveic, izmantojot zāles ar minimālu ietekmi uz aldosterona līmeni (Verapamils, Hidralazīns, Prazosīna hidrohlorīds, Doksazosīns, Terazosīns). Ja pacientam ir ļaundabīga hipertensijas gaita un antihipertensīvo zāļu atcelšana var izraisīt nopietnas sekas, ARS tiek noteikts uz to lietošanas fona, ņemot vērā kļūdu.
Zāles, kas ietekmē ARS rezultātus:
Papildus uzņemšanai dažādas zāles, ir arī citi faktori, kas ietekmē rezultātu interpretāciju :
Ja APC ir pozitīvs, ieteicams veikt vienu no funkcionālajiem testiem. Ja pacientam ir spontāna hipokaliēmija, renīns netiek konstatēts un aldosterona koncentrācija ir virs 550 pmol/l (20 ng/dl), PHA diagnoze nav jāapstiprina ar stresa testu.
Funkcionālie testi aldosterona līmeņa noteikšanai:
| Funkcionālie testi | Metodoloģija | Pārbaudes rezultātu interpretācija |
| Nātrija slodzes tests | Trīs dienu laikā sāls patēriņš palielinās līdz 6 g dienā. Ir nepieciešams kontrolēt ikdienas nātrija izdalīšanos un normalizēt kālija līmeni ar medikamentu palīdzību. Dienas aldosterona izdalīšanās (DAE) tiek noteikta trešajā pētījuma dienā no rīta | PGA ir maz ticams - SEA< 10 мг или 27,7 нмоль (исключить ХПН); PHA ir ļoti iespējams – SEA >12 mg (>33,3 nmol) |
| Pārbaude ar 0,9% nātrija hlorīda šķīdumu | No rīta ievadiet intravenozu 2 litru 0,9% šķīduma infūziju 4 stundu laikā (ar nosacījumu, ka vienu stundu pirms tam atrodaties guļus stāvoklī). Asins analīze aldosteronam, renīnam, kortizonam, kālijam testa sākumā un pēc 4 stundām. Uzraudzīt asinsspiedienu un pulsa ātrumu. 2. iespēja: pacients ieņem sēdus stāvoklī 30 minūtes pirms infūzijas un tās laikā | PHA ir maz ticama ar aldosterona līmeni pēc infūzijas< 5 нг/дл; Apšaubāms - no 5 līdz 10 ng/dl; PGA ir iespējama līmenī > 10 ng/dL (sēdus > 6 ng/dL) |
| Kaptoprila tests | Kaptoprils 25-50 mg devā stundu pēc pamošanās. Aldosteronu, ARP un kortizolu nosaka pirms Captopril lietošanas un pēc 1-2 stundām (visu šo laiku pacientam jābūt sēdus stāvoklī) | Norma ir aldosterona līmeņa pazemināšanās par vairāk nekā trešdaļu no sākotnējās vērtības. PHA - aldosterons saglabājas paaugstināts ar zemu ARP |
| Supresijas tests ar fludrokortizonu | Lietojot 0,1 mg fludrokortizonu 4 reizes dienā 4 dienas, kālija piedevas 4 reizes dienā (mērķa līmenis 4,0 mmol/l) ar neierobežotu sāls uzņemšanu. 4.dienā plkst.7.00 nosaka kortizolu, plkst.10.00 - aldosteronu un ARP sēdus, atkārto kortizolu. | PHA – aldosterons > 170 pmol/l, ARP< 1 нг/мл/ч; Kortizols pulksten 10:00 nav zemāks par pulksten 7:00 (izņemot kortizola ietekmi) |
Instrumentālās studijas
Visiem pacientiem pēc laboratorisko izmeklējumu rezultātu saņemšanas veiciet:
Diferenciāldiagnoze
Konna sindroma diferenciāldiagnoze tiek veikta ar idiopātisku virsnieru garozas hiperplāziju, ar sekundāru hiperaldosteronismu, esenciālu hipertensiju, endokrīnās slimības kopā ar paaugstinātu asinsspiedienu (Itsenko-Kušinga sindroms, feohromocitoma), ar hormonāli neaktīvu audzēju un vēzi. Ļaundabīgs aldosteronu ražojošs audzējs CT var sasniegt lielus izmērus, un to raksturo augsts blīvums, neviendabīgums un izplūdušas kontūras.
Diferenciāldiagnoze:
| Kona sindroms (aldosteronu ražojoša adenoma) | Idiopātisks hiperaldosteronisms | Sekundārais hiperaldosteronszemums | |
| Laboratorijas rādītāji | aldosterons, ↓↓renīns, ARS, ↓kālijs | aldosterons, renīns, - APC, ↓kālijs | |
| Ortostatiskais (marta) tests - aldosterona līmeņa izpēte pēc pamošanās horizontālā stāvoklī, atkārtots pētījums pēc atrašanās vertikālā pozīcija(staigāt) 3 stundas | Sākotnēji augsts aldosterona līmenis, daži samazinās ar atkārtotām pārbaudēm vai tajā pašā līmenī | Paaugstināts aldosterona līmenis (saglabāta jutība pret AT-II) | Paaugstināts aldosterona līmenis |
| CT | neliela masas veidošanās vienā no virsnieru dziedzeriem | virsnieru dziedzeri nav izmainīti, vai abās pusēs ir nelieli mezglaini veidojumi | Virsnieru dziedzeri nav palielināti, var samazināties nieru izmērs |
| Virsnieru vēnu kateterizācija ar selektīvu asins paraugu ņemšanu | Lateralizācija | - | - |
Ārstēšana
Aldosteromas gadījumā tiek veikta laparoskopiskā adrenalektomija (pēc 4 nedēļu pirmsoperācijas sagatavošanas ambulatorā veidā). Narkotiku ārstēšana veic, ja ir kontrindikācijas operācijai vai citiem hiperaldosteronisma veidiem:

Spironolaktonu lieto idiopātiskas HA ārstēšanai. Lai samazinātu asinsspiedienu, jāpievieno saluretikas, kalcija antagonisti, AKE inhibitori un angiotenzīna II antagonisti. Ja diferenciāldiagnoze atklāj glikokortikoīdu nomāktu hiperaldosteronismu, tiek nozīmēts deksametazons.
Primārais aldosteronisms (Kona sindroms) ir aldosteronisms, ko izraisa autonoma aldosterona ražošana virsnieru garozā (hiperplāzijas, adenomas vai karcinomas dēļ). Simptomi un pazīmes ir gadījuma rakstura vājums, paaugstināts asinsspiediens un hipokaliēmija. Diagnoze ietver plazmas aldosterona līmeņa un plazmas renīna aktivitātes noteikšanu. Ārstēšana ir atkarīga no iemesla. Ja iespējams, audzējs tiek noņemts; hiperplāzijas gadījumā spironolaktons vai radniecīgi medikamenti var normalizēt asinsspiedienu un izraisīt citu klīnisko izpausmju izzušanu.
Aldosterons ir visspēcīgākais mineralokortikoīds, ko ražo virsnieru dziedzeri. Tas regulē nātrija aizturi un kālija zudumu. Nierēs aldosterons izraisa nātrija pārnešanu no distālo kanāliņu lūmena uz kanāliņu šūnām apmaiņā pret kāliju un ūdeņradi. Tāda pati ietekme tiek novērota siekalās sviedru dziedzeri, zarnu gļotādas šūnas, apmaiņa starp intracelulāro un ārpusšūnu šķidrumu.
Aldosterona sekrēciju regulē renīna-angiotenzīna sistēma un mazākā mērā AKTH. Renīns, proteolītiskais enzīms, uzkrājas nieru jukstaglomerulārajās šūnās. Asins plūsmas apjoma un ātruma samazināšanās nieru aferentajos arteriolos izraisa renīna sekrēciju. Renīns pārvērš aknu angiotensinogēnu par angiotenzīnu I, ko angiotenzīnu konvertējošais enzīms pārvērš par angiotenzīnu II. Angiotenzīns II izraisa aldosterona sekrēciju un, mazākā mērā, kortizola un deoksikortikosterona sekrēciju, kam ir arī spiediena iedarbība. Nātrija un ūdens aizture, ko izraisa pastiprināta aldosterona sekrēcija, palielina cirkulējošo asins tilpumu un samazina renīna sekrēciju.
Primārā hiperaldosteronisma sindromu aprakstīja J. Conn (1955) saistībā ar aldosteronu producējošu virsnieru garozas adenomu (aldosteromu), kuras noņemšana noveda pie pilnīga atveseļošanās slims. Šobrīd kolektīvais jēdziens Primārais hiperaldosteronisms apvieno vairākas slimības, kurām ir līdzīgas klīniskās un bioķīmiskās īpašības, bet atšķiras patoģenēze, kuru pamatā ir pārmērīga un neatkarīga (vai daļēji atkarīga) no renīna-angiotenzīna sistēmas aldosterona ražošanas virsnieru garozā.
, , , , , , , , , , ,
ICD-10 kods
E26.0 Primārais hiperaldosteronisms
Kas izraisa primāro aldosteronismu?
Primāro aldosteronismu var izraisīt virsnieru garozas glomerulārā slāņa adenoma, parasti vienpusēja, vai, retāk, karcinoma vai virsnieru hiperplāzija. Virsnieru hiperplāzijā, ko biežāk novēro gados vecākiem vīriešiem, abi virsnieru dziedzeri ir pastiprināti aktīvi un nav adenomas. Klīnisko ainu var novērot arī iedzimtas virsnieru hiperplāzijas gadījumā 11-hidroksilāzes deficīta dēļ un dominējošā pārmantotā deksametazona nomāktā hiperaldosteronismā.
Primārā aldosteronisma simptomi
Primārā hiperaldosteronisma klīniskais gadījums
Paciente M., 43 gadus veca sieviete, 2012.gada 31.janvārī ievietota Kazaņas Republikas klīniskās slimnīcas endokrinoloģijas nodaļā ar sūdzībām par galvassāpēm, reiboni, kad asinsspiediens paaugstinājās līdz maksimāli 200/100 mm Hg. Art. (ar komfortablu asinsspiedienu 150/90 mm Hg), vispārējs muskuļu vājums, krampji kājās, vispārējs nespēks, nogurums.
Slimības vēsture. Slimība attīstījās pakāpeniski. Jau piecus gadus pacientei ir novērojams asinsspiediena paaugstināšanās, par ko viņa dzīvesvietā novēroja terapeite un saņēma antihipertensīvo terapiju (enalaprilu). Apmēram pirms 3 gadiem es sāku periodiski izjust sāpes kājās, krampjus un muskuļu vājumu, kas radās bez redzamiem provocējošiem faktoriem un pārgāja paši 2-3 nedēļu laikā. Kopš 2009.gada 6 reizes ārstējusies stacionārā dažādu ārstniecības iestāžu neiroloģijas nodaļās ar diagnozi Hroniska demielinizējoša polineiropātija, subakūti attīstoties ģeneralizētam muskuļu vājumam. Viena no epizodēm bija saistīta ar kakla muskuļu vājumu un galvas nokāršanu.
Ar prednizolona un polarizējošā maisījuma infūziju uzlabošanās notika dažu dienu laikā. Saskaņā ar asins analīzēm kālijs ir 2,15 mmol/l.
No 26.12.2011 līdz 25.12.2012 viņa tika hospitalizēta Republikāniskajā klīniskajā slimnīcā, kur tika ievietota ar sūdzībām par vispārēju muskuļu vājumu un periodiskiem kāju krampjiem. Tika veikta ekspertīze, kas atklāja: asins analīzes 2011. gada 27. decembrī: ALT - 29 U/L, ASAT - 14 U/L, kreatinīns - 53 µmol/L, kālijs 2,8 mmol/L, urīnviela - 4,3 mmol/L. , kopā Olbaltumvielas 60 g/l, bilirubīns kopā. - 14,7 µmol/l, CPK - 44,5, LDH - 194, fosfors 1,27 mmol/l, kalcijs - 2,28 mmol/l.
Urīna analīze datēta 27.12.11.; īpatnējais svars - 1002, olbaltumvielas - pēdas, leikocīti - 9-10 vienā šūnā, epit. pl - 20-22 in p/z.
Hormoni asinīs: T3sv - 4,8, T4sv - 13,8, TSH - 1,1 μmE/l, kortizols - 362,2 (normāli 230-750 nmol/l).
Ultraskaņa: Kreisās nieres: 97x46 mm, parenhīma 15 mm, palielināta ehogenitāte, FLS - 20 mm. Ehogenitāte ir palielināta. Dobums nav paplašināts. Pa labi 98x40 mm. Parenhīma ir 16 mm, ehogenitāte ir palielināta, CL ir 17 mm. Ehogenitāte ir palielināta. Dobums nav paplašināts. Ap piramīdām abās pusēs ir vizualizēta hiperehoiska apmale. Pamatojoties uz fizisko izmeklēšanu un laboratorijas rezultātiem, lai izslēgtu endokrīnā patoloģija virsnieru izcelsme, ieteica papildu izmeklēšanu.
Virsnieru dziedzeru ultraskaņa: kreisā virsnieru dziedzera projekcijā tiek vizualizēts izoehoisks apaļš veidojums 23x19 mm. Labās virsnieru dziedzera projekcijā patoloģiskie veidojumi nav ticami vizualizēti.
Urīns kateholamīniem: Diurēze - 2,2 l, adrenalīns - 43,1 nmol/dienā (normāli 30-80 nmol/dienā), norepinefrīns - 127,6 nmol/l (normāli 20-240 nmol/dienā). Šie rezultāti izslēdza feohromocitomas klātbūtni kā iespējamu nekontrolētas hipertensijas cēloni. Renīns no 01/13/12-1,2 µIU/ml (N vertikāli - 4,4-46,1; horizontāli 2,8-39,9), aldosterons 1102 pg/ml (normāls: guļus 8-172, sēdus 30 -355).
RCT datēts 18.01.2012: RCT pazīmes veidojumam kreisajā virsnieru dziedzerī (kreisās virsnieru dziedzera mediālajā kātiņā ovālas formas izodenss veidojums ar izmēriem 25*22*18 mm, viendabīgs, ar blīvumu 47 NU ir noteikts.
Pamatojoties uz anamnēzi, klīniskā aina, šīs laboratorijas un instrumentālās pētījumu metodes ir izveidotas klīniskā diagnoze: Primārais hiperaldosteronisms (kreisās virsnieru dziedzera aldosteroma), pirmo reizi identificēts kā hipokaliēmiskais sindroms, neiroloģiski simptomi, sinusa tahikardija. Hipokalēmiski periodiski krampji ar ģeneralizētiem muskuļu vājums. Hipertoniskā slimība 3 grādi, 1 pakāpe. CHF 0. Sinusa tahikardija. Infekcija urīnceļu izšķiršanas stadijā.
Hiperaldosteronisma sindroms rodas ar klīniskām izpausmēm, ko izraisa trīs galvenie simptomu kompleksi: arteriālā hipertensija, kurai var būt vai nu krīzes gaita (līdz 50%), vai arī pastāvīga; neiromuskulārās vadīšanas un uzbudināmības traucējumi, kas saistīti ar hipokaliēmiju (35-75% gadījumu); traucēta nieru kanāliņu funkcija (50-70% gadījumu).
Pacientam tika ieteikta ķirurģiska ārstēšana, lai izņemtu hormonus producējošu virsnieru dziedzera audzēju - laparoskopisku adrenalektomiju kreisajā pusē. Tika veikta operācija - laparoskopiska adrenalektomija pa kreisi nodaļā vēdera ķirurģija RKB. Pēcoperācijas periods noritēja bez īpašām iezīmēm. 4. dienā pēc operācijas (02/11/12) kālija līmenis asinīs bija 4,5 mmol/l. Asinsspiediens 130/80 mm Hg. Art.
, , , , , ,
Sekundārais aldosteronisms
Sekundārais aldosteronisms ir palielināta aldosterona ražošana virsnieru dziedzeros, reaģējot uz ārpushipofīzes stimuliem, kas nav saistīti ar virsnieru dziedzeri, tostarp nieru artēriju stenozi un hipovolēmiju. Simptomi ir līdzīgi primārā aldosteronisma simptomiem. Ārstēšana ietver pamatcēloņa novēršanu.
Sekundāro aldosteronismu izraisa nieru asins plūsmas samazināšanās, kas stimulē renīna-angiotenzīna mehānismu, izraisot aldosterona hipersekrēciju. Nieru asinsrites samazināšanās cēloņi ir obstruktīvas nieru artērijas slimības (piemēram, ateroma, stenoze), nieru vazokonstrikcija (ar ļaundabīga hipertensija), slimības, ko pavada tūska (piemēram, sirds mazspēja, ciroze ar ascītu, nefrotiskais sindroms). Sirds mazspējas gadījumā sekrēcija var būt normāla, taču samazinās aknu asinsrite un aldosterona metabolisms, tāpēc hormona līmenis cirkulē ir augsts.
Primārā aldosteronisma diagnostika
Diagnoze ir aizdomas pacientiem ar hipertensiju un hipokaliēmiju. Laboratorijas testēšana sastāv no plazmas aldosterona līmeņa un plazmas renīna aktivitātes (PRA) noteikšanas. Pārbaudes jāveic, ja pacients 4-6 nedēļas nelieto zāles, kas ietekmē renīna-angiotenzīna sistēmu (piemēram, tiazīdu grupas diurētiskos līdzekļus, AKE inhibitorus, angiotenzīna antagonistus, blokatorus). ARP parasti mēra no rīta, pacientam guļot. Parasti pacientiem ar primāru aldosteronismu aldosterona līmenis plazmā ir lielāks par 15 ng/dL (>0,42 nmol/L) un zems ARP līmenis ar plazmas aldosterona attiecību (nanggramos/dL) pret ARP [nanggramos/(mLh) ] lielāks par 20 .
Kona sindroms (Conn) ir simptomu komplekss, ko izraisa aldosterona pārprodukcija virsnieru garozā. Patoloģijas cēlonis ir garozas glomerulārās zonas audzējs vai hiperplāzija. Pacientiem paaugstinās asinsspiediens, samazinās kālija daudzums un palielinās nātrija koncentrācija asinīs.
Sindromam ir vairāki līdzvērtīgi nosaukumi: primārais hiperaldosteronisms, aldosteroma. Šie medicīniskie termini apvienot vairākas slimības, kurām ir līdzīgas klīniskās un bioķīmiskās īpašības, bet atšķiras patoģenēze. Kona sindroms ir endokrīno dziedzeru patoloģija, kas izpaužas kā myasthenia gravis, nedabiski spēcīgas, neremdināmas slāpes, augsts asinsspiediens un palielināts urīna daudzums dienā.
Aldosterons darbojas vitāli svarīgas funkcijas cilvēka organismā. Hormons veicina:
- nātrija uzsūkšanās asinīs,
- hipernatriēmijas attīstība,
- kālija izdalīšanās ar urīnu,
- asiņu sārmināšana,
- renīna hipoprodukcija.

Palielinoties aldosterona līmenim asinīs, tiek traucēta asinsrites, urīnceļu un neiromuskulāro sistēmu darbība.
Sindroms ir ārkārtīgi reti. Pirmo reizi to aprakstīja amerikāņu zinātnieks Kons 1955. gadā, tāpēc tas ieguva savu nosaukumu. Endokrinologs aprakstīja galveno klīniskās izpausmes sindromu un pierādīja, ka visefektīvākā patoloģijas ārstēšanas metode ir operācija. Ja pacienti uzrauga savu veselību un regulāri apmeklē ārstus, slimība tiek atklāta savlaicīgi un labi reaģē uz ārstēšanu. Virsnieru adenomas noņemšana noved pie pilnīgas pacientu atveseļošanās.
Patoloģija biežāk sastopama sievietēm vecumā no 30 līdz 50 gadiem. Vīriešiem sindroms attīstās 2 reizes retāk. Ļoti reti slimība skar bērnus.
Etioloģija un patoģenēze
Konna sindroma etiopatoģenētiskie faktori:
- Galvenais Conn sindroma cēlonis ir pārmērīga hormona aldosterona sekrēcija no virsnieru dziedzeriem, ko izraisa hormonāli aktīva audzēja klātbūtne ārējā garozas slānī - aldosteroma. 95% gadījumu šis audzējs ir labdabīgs, nerada metastāzes, tai ir vienpusēja gaita, to raksturo tikai aldosterona līmeņa paaugstināšanās asinīs un tas izraisa nopietnus traucējumus. ūdens-sāls metabolisms organismā. Adenomas diametrs ir mazāks par 2,5 cm. Uz sadaļas tā dzeltenīga krāsa augsta holesterīna satura dēļ.
- Divpusēja virsnieru garozas hiperplāzija izraisa idiopātiska hiperaldosteronisma attīstību. Difūzās hiperplāzijas attīstības cēlonis ir iedzimta predispozīcija.
- Retāk iemesls var būt ļaundabīgs audzējs- virsnieru karcinoma, kas sintezē ne tikai aldosteronu, bet arī citus kortikosteroīdus. Šis audzējs ir lielāks - līdz 4,5 cm diametrā vai vairāk, un tas ir spējīgs invazīvi augt.

Sindroma patoģenētiskās saites:
- aldosterona hipersekrēcija,
- samazināta renīna un angiotenzīna aktivitāte,
- cauruļveida kālija izvadīšana,
- hiperkaliūrija, hipokaliēmija, kālija trūkums organismā,
- myasthenia gravis, parestēzijas, pārejošas muskuļu paralīzes attīstība,
- uzlabota nātrija, hlora un ūdens uzsūkšanās,
- šķidruma aizture organismā,
- hipervolēmija,
- sienu pietūkums un asinsvadu sašaurināšanās,
- OPS un BCC pieaugums,
- paaugstināts asinsspiediens,
- asinsvadu paaugstināta jutība pret spiediena ietekmēm,
- hipomagnēmija,
- palielināta neiromuskulārā uzbudināmība,
- minerālvielu metabolisma traucējumi,
- iekšējo orgānu darbības traucējumi,
- intersticiāls nieru audu iekaisums ar imūnkomponentu,
- nefroskleroze,
- izskats nieru simptomi- poliūrija, polidipsija, niktūrija,
- nieru mazspējas attīstība.
Pastāvīga hipokaliēmija izraisa strukturālus un funkcionālus traucējumus orgānos un audos - nieru kanāliņos, gludajos un skeleta muskuļos un nervu sistēmā.
Faktori, kas veicina sindroma attīstību:
- slimības sirds un asinsvadu sistēmu,
- vienlaicīgas hroniskas patoloģijas,
- organisma aizsargresursu samazināšana.
Simptomi
Primārā hiperaldosteronisma klīniskās izpausmes ir ļoti dažādas. Pacienti vienkārši nepievērš uzmanību dažiem no tiem, kas apgrūtina to agrīna diagnostika patoloģija. Šādi pacienti nonāk pie ārsta ar progresējošu sindroma formu. Tas liek speciālistiem aprobežoties ar paliatīvo ārstēšanu.

Conn sindroma simptomi:
- muskuļu vājums un nogurums,
- paroksismāla tahikardija,
- toniski kloniski krampji,
- galvassāpes,
- pastāvīgas slāpes,
- poliūrija ar zemu relatīvo urīna blīvumu,
- ekstremitāšu parestēzija,
- laringospazmas, nosmakšana,
- arteriālā hipertensija.
Conn sindromu papildina sirds un asinsvadu, nieru un muskuļu audu bojājumu pazīmes. Arteriālā hipertensija var būt ļaundabīga un izturīga pret antihipertensīvo terapiju, kā arī vidēji smaga un viegla, labi reaģējot uz ārstēšanu. Tam var būt krīze vai stabils kurss.
- Augstu asinsspiedienu parasti ir grūti normalizēt ar antihipertensīviem līdzekļiem. Tas noved pie raksturīgu klīnisku pazīmju parādīšanās - reibonis, slikta dūša un vemšana, elpas trūkums, kardialģija. Katram otrajam pacientam hipertensija ir krīzes raksturs.
- Smagos gadījumos viņiem rodas tetānijas lēkmes vai ļengana paralīze. Paralīze rodas pēkšņi un var ilgt vairākas stundas. Hiporefleksija pacientiem tiek kombinēta ar difūzu motora deficītu, kas izmeklēšanas laikā izpaužas ar miokloniskiem raustījumiem.
- Pastāvīga hipertensija izraisa sirds un nervu sistēmu komplikāciju attīstību. Sirds kreiso kambaru hipertrofija beidzas ar progresējošu koronāro mazspēju.
- Arteriālā hipertensija traucē redzes orgāna darbību: mainās acs dibens, disks uzbriest. redzes nervs, redzes asums samazinās līdz pilnīgam aklumam.
- Muskuļu vājums sasniedz ārkārtēju smagumu, neļaujot pacientiem pārvietoties. Pastāvīgi jūtot sava ķermeņa svaru, viņi pat nevar piecelties no gultas.
- Smagos gadījumos var attīstīties nefrogēns cukura diabēts.
Ir trīs slimības gaitas varianti:
- Conn sindroms ar strauju simptomu attīstību - reibonis, aritmija, apziņas traucējumi.
- Monosimptomātiska slimības gaita ir asinsspiediena paaugstināšanās pacientiem.
- Primārais hiperaldosteronisms ar vieglām klīniskām pazīmēm - savārgums, nogurums. Sindroms tiek atklāts nejauši medicīniskās apskates laikā. Laika gaitā pacientiem rodas sekundārs nieru iekaisums uz esošo elektrolītu traucējumu fona.
Ja parādās Conn sindroma pazīmes, jums jāapmeklē ārsts. Ja nav pareizas un savlaicīgas terapijas attīstās bīstamas komplikācijas, pārstāvot reāli draudi par pacienta dzīvību. Ilgstošas hipertensijas dēļ tie var attīstīties nopietnas slimības sirds un asinsvadu sistēma, līdz pat insultiem un sirdslēkmēm. Iespējama hipertensīvas retinopātijas, smagas myasthenia gravis un audzēja ļaundabīgo audzēju attīstība.
Diagnostika

Diagnostikas pasākumi aizdomām par Konna sindromu ietver: laboratorijas testi, hormonālie pētījumi, funkcionālie testi un lokālā diagnostika.
- Asins analīzes bioķīmiskiem rādītājiem - hipernatriēmija, hipokaliēmija, asins sārmināšana, hipokalciēmija, hiperglikēmija.
- Hormonālā izmeklēšana - aldosterona līmeņa paaugstināšanās plazmā.
- Vispārējā urīna analīze - tā relatīvā blīvuma noteikšana, ikdienas diurēzes aprēķināšana: izo- un hipostenūrija, niktūrija, sārmaina urīna reakcija.
- Specifiski testi - renīna līmeņa noteikšana asinīs, plazmas aldosterona un renīna aktivitātes attiecības noteikšana, aldosterona līmeņa noteikšana ikdienas urīna paraugā.
- Lai palielinātu renīna aktivitāti asins plazmā, stimulāciju veic ar garu pastaigu, hiponātrija diētu un diurētiskiem līdzekļiem. Ja renīna aktivitāte nemainās pat pēc stimulācijas, tad pacientam ir Kona sindroms.
- Identificēt urīnceļu sindroms veiciet pārbaudi ar "Veroshpiron". Zāles lieto 4 reizes dienā trīs dienas, ierobežojot ikdienas sāls patēriņu līdz sešiem gramiem. Paaugstināts kālija līmenis asinīs 4. dienā ir patoloģijas pazīme.
- Vēdera dobuma CT un MRI - identificējot aldosteromu vai divpusēju hiperplāziju, tās veidu un lielumu, nosakot operācijas apjomu.
- Scintigrāfija - virsnieru dziedzera audzēja noteikšana, kas izdala aldosteronu.
- Oksisuprarenogrāfija ļauj noteikt virsnieru audzēja atrašanās vietu un izmēru.
- Virsnieru dziedzeru ultraskaņa ar krāsu Doplera kartēšanu ir augsta jutība, zemas izmaksas un tiek veikta, lai vizualizētu aldosteromu.
- EKG parāda vielmaiņas izmaiņas miokardā, hipertensijas pazīmes un kreisā kambara pārslodzi.
- Molekulārā ģenētiskā analīze - aldosteronisma ģimenes formu identificēšana.
Lokālās metodes – CT un MRI – ar lielu precizitāti atklāj audzējus virsnieru dziedzerī, bet nesniedz informāciju par tā funkcionālo aktivitāti. Ir nepieciešams salīdzināt konstatētās izmaiņas tomogrammā ar hormonālo testu datiem. Rezultāti visaptveroša aptauja pacienti ļauj speciālistiem pareizi diagnosticēt un noteikt kompetentu ārstēšanu.
Personas ar arteriālo hipertensiju ir pelnījušas īpašu uzmanību. Eksperti pievērš uzmanību slimības klīnisko simptomu klātbūtnei - smagai hipertensijai, poliūrijai, polidipsijai, muskuļu vājumam.
Ārstēšana
Konna sindroma terapeitiskie pasākumi ir vērsti uz hipertensijas un vielmaiņas traucējumu korekciju, kā arī iespējamās komplikācijas ko izraisa paaugstināts asinsspiediens un straujš kritums kālija līmenis asinīs. Konservatīvā terapija nespēj radikāli uzlabot pacientu stāvokli. Viņi var pilnībā atgūties tikai pēc aldosteromas noņemšanas.

adrenalektomija
Operācija ir indicēta pacientiem ar virsnieru aldosteromu. Vienpusēja adrenalektomija ir radikāla metode, kas sastāv no daļējas vai pilnīgas skartās virsnieru dziedzera rezekcijas. Lielākajai daļai pacientu ir indicēta laparoskopiska operācija, kuras priekšrocība ir nelielas sāpes un audu traumas, īss atveseļošanās periods, mazi iegriezumi, kas atstāj nelielas rētas. 2-3 mēnešus pirms operācijas pacientiem jāsāk lietot diurētiskos līdzekļus un antihipertensīvie līdzekļi savādāk farmakoloģiskās grupas. Pēc ķirurģiskas ārstēšanas Conn sindroma recidīvs parasti netiek novērots. Sindroma idiopātisko formu nevar ārstēt ķirurģiski, jo pat pilnīga virsnieru dziedzeru rezekcija nepalīdzēs normalizēt asinsspiedienu. Šādi pacienti ir indicēti mūža ārstēšanai ar aldosterona antagonistiem.

Ja sindroma cēlonis ir virsnieru hiperplāzija vai ir idiopātiska patoloģijas forma, tiek norādīts konservatīvā terapija. Pacienti tiek izrakstīti:
- Kāliju aizturoši diurētiskie līdzekļi - Spironolaktons,
- Glikokortikosteroīdi - "Deksametazons",
- Antihipertensīvie līdzekļi - nifedipīns, metoprolols.
Lai ārstētu primāro hiperaldosteronismu, ir jāievēro diēta un jāierobežo galda sāls patēriņš līdz 2 gramiem dienā. Maigs režīms, mērenas fiziskās aktivitātes un optimāla ķermeņa masas saglabāšana būtiski uzlabo pacientu stāvokli.
Stingra diētas ievērošana samazina sindroma klīnisko pazīmju smagumu un palielina pacientu atveseļošanās iespējas. Pacientiem vajadzētu ēst mājās gatavotu pārtiku, kas nesatur garšas pastiprinātājus, aromatizētājus vai citas piedevas. Ārsti neiesaka pārēsties. Labāk ir ēst mazas porcijas ik pēc 3 stundām. Uztura pamatā jābūt svaigiem augļiem un dārzeņiem, graudaugiem, liesai gaļai un kāliju saturošiem produktiem. Jums vajadzētu dzert vismaz 2 litrus ūdens dienā. Diēta izslēdz jebkāda veida alkoholu, stipru kafiju, tēju un pārtiku, kas paaugstina asinsspiedienu. Pacientiem jālieto pārtikas produkti ar diurētisku efektu - arbūzus un gurķus, kā arī īpašus novārījumus un tinktūras.
- biežas pastaigas svaigā gaisā,
- sports,
- smēķēšanas atmešana un alkohola atmešana,
- atteikšanās no ātrās ēdināšanas.
Diagnosticētā Conn sindroma prognoze parasti ir labvēlīga. Tas ir atkarīgs no individuālās īpašības pacienta ķermenis un ārstējošā ārsta profesionalitāte. Ir svarīgi pieteikties savlaicīgi medicīniskā aprūpe, pirms nefropātijas un pastāvīgas hipertensijas attīstības. Augsts asinsspiediens ir nopietna un bīstama veselības problēma, kas saistīta ar primāro hiperaldosteronismu.
Video: aldosteroma – Kona sindroma cēlonis, programma “Dzīvo veselīgi!”
 Hiperaldosteronisms ir sindroms, ko izraisa aldosterona (virsnieru garozas mineralokortikoīdu hormona) hipersekrēcija, ko pavada arteriāla hipertensija un smaga elektrolītu traucējumi. Ir pieņemts atšķirt primāro un .
Hiperaldosteronisms ir sindroms, ko izraisa aldosterona (virsnieru garozas mineralokortikoīdu hormona) hipersekrēcija, ko pavada arteriāla hipertensija un smaga elektrolītu traucējumi. Ir pieņemts atšķirt primāro un .
Primārais hiperaldosteronisms ir primāras pārmērīgas aldosterona ražošanas sekas tieši virsnieru garozas glomerulārajā slānī.
Sekundārā hiperaldosteronisma gadījumā pārmērīga aldosterona ražošanas stimulēšana notiek ārpus virsnieru dziedzeriem esošo patoloģisko faktoru ietekmes dēļ. Turklāt ir slimību grupa, kurām raksturīgi līdzīgi simptomi, ko nepavada paaugstināts līmenis aldosterons (sindromi, kas atdarina hiperaldosteronismu).
Primārais hiperaldosteronisms, ko Konns pirmo reizi aprakstīja 1956. gadā, vairumā gadījumu ir autonomas, atsevišķas aldosteronu ražojošas virsnieru adenomas rezultāts. Conn sindroms), retāk - makronodulāra vai mikronodulāra divpusēja hiperplāzija (idiopātisks hiperaldosteronisms) vai virsnieru vēzis. Vairumā gadījumu tiek atklāta vienpusēja virsnieru adenoma, parasti maza izmēra (līdz 3 cm diametrā), kas abās pusēs notiek vienādi.
Etioloģija un patoģenēze
Slimība biežāk sastopama sievietēm (2 reizes biežāk nekā vīriešiem), parasti vecumā no 30 līdz 50 gadiem. Tā kā galvenais hiperaldosteronisma simptoms ir arteriālā hipertensija, ir ļoti svarīgi, lai primārais hiperaldosteronisms tiktu atklāts aptuveni 1% no kopējās arteriālās hipertensijas pacientu populācijas. Slimības cēlonis nav zināms. Jāatceras, ka hiperaldosteronismu, ko izraisa virsnieru garozas glomerulārās zonas hiperplāzija, raksturo saglabāta jutība pret angiotenzīna II stimulāciju.
Turklāt izceļas ģimenes hiperaldosteronisms, ko nomāc glikokortikoīdi un saglabājas jutība pret hipofīzes AKTH (ģimenes hiperaldosteronisms I tips), kas attīstās bojāta enzīma veidošanās 11-β-hidroksilāzes un aldosterona sintetāzes gēnu krustošanās laikā. 8. hromosomā. Šī sabrukuma rezultātā abi gēni kļūst jutīgi pret AKTH un tiek uzsākta aldosterona sintēze ne tikai glomerulos, bet arī virsnieru garozas fasciculata zonā, ko papildina aldosterona un 11- deoksikortizola metabolīti (18-oksokortizols un 18-hidroksikortizols).
Primārā hiperaldosteronisma patoģenēze ir saistīta ar pārmērīgu nātrija uzkrāšanos asins serumā un palielinātu kālija izdalīšanos ar urīnu. Rezultātā tiek novērota intracelulāra hipokaliēmija un daļēja kālija jonu aizstāšana šūnā ar ūdeņraža joniem no ārpusšūnu šķidruma, ko papildina hlora izdalīšanās stimulēšana urīnā un izraisa hipohlorēmiskās alkalozes attīstību. Pastāvīga hipokaliēmija izraisa nieru kanāliņu bojājumus, kas zaudē spēju koncentrēt urīnu, un klīniski to pavada hipostenūrija un sekundāra polidipsija. Tajā pašā laikā hipokaliēmija samazina jutību pret ADH (antidiurētiskais hormons - vazopresīns), kas pastiprina poliūriju un polidipsiju.
Tajā pašā laikā hipernatriēmija izraisa ūdens aizturi, attīstoties hipervolēmijai un arteriālai hipertensijai. Svarīgi ir tas, ka, neskatoties uz nātrija un šķidruma aizturi, ar primāru hiperaldosteronismu neattīstās tūska (izbēgšanas fenomens), kas izskaidrojams ar sirds izsviedes palielināšanos, arteriālo hipertensiju un hipertensīvu diurēzi.
Ilgstoša hiperaldosteronisma klātbūtne ir saistīta ar arteriālās hipertensijas (miokarda infarkts, insults) un specifiskas miokarda hipertrofijas izraisītām komplikācijām. Kā minēts iepriekš, pastāvīga aldosterona hipersekrēcija izraisa progresējošu hipokaliēmiju, kas nosaka hipokaliēmiskās miopātijas attīstību, kas izraisa deģeneratīvu izmaiņu parādīšanos muskuļos.
Simptomi
Lielākajai daļai pacientu ir arteriāla diastoliskā hipertensija, ko pavada galvassāpes (arteriālās hipertensijas sindroms), un tie nav pakļauti ārstēšanai ar antihipertensīviem līdzekļiem vidējās terapeitiskās devās; hipertensijas krīzes var izraisīt tiazīdu vai cilpas diurētiskie līdzekļi, un to pavada sirds vai smadzeņu simptomi.
Asinsspiediena paaugstināšanās kombinācijā ar hipokaliēmiju izraisa elektrokardiogrāfiskas novirzes: parādās T viļņa saplacināšana vai inversija, pazemināšanās. S-T segments, pagarinās Q-T intervāls, parādās izteikts U vilnis (vilnis) Tiek reģistrētas sirds aritmijas un ekstrasistolijas un kreisā kambara hipertrofijas pazīmes. Primārā hiperaldosteronisma gadījumā tūskas nav, savukārt sekundārā hiperaldosteronismā tūskas sindroms ir slimības patoģenētiskais pamats.
Hipokaliēmija, raksturīgs hiperaldosteronisma simptoms, nosaka muskuļu vājuma (miopātiskā sindroma), noguruma un samazinātas veiktspējas attīstību. Muskuļu vājums strauji palielinās ar fiziskām aktivitātēm vai pēkšņi (bez iemesla). Tajā pašā laikā vājuma smagums uzbrukuma brīdī ierobežo pārvietošanās iespējas vai minimālu fizisko darbu. Iespējama parestēzija un lokāli krampji.
Pavājinātas nieru spējas koncentrēt urīnu rezultātā attīstās poliurija ar hipostenūriju, ko bieži pavada sekundāra polidipsija. Raksturīgs simptoms- ar pārsvaru nakts diurēzi nekā dienas laikā.
Atkarībā no iepriekš minēto simptomu izpausmes pakāpes, pirms diagnozes noteikšanas ir iespējamas dažādas slimības gaitas iespējas:
- krīzes variants - pavada hipertensīvās krīzes ar smagiem neiromuskulāriem simptomiem (adinamija, parestēzija, krampji);
- pastāvīga arteriālās hipertensijas forma ar pastāvīgu muskuļu vājumu, kuras pakāpe ir zemāka par krīzes formu;
- variants bez nozīmīgas arteriālās hipertensijas ar pārsvaru pārejošiem neiromuskulāriem traucējumiem krīzes brīdī.
Diagnostika
Primārā hiperaldosteronisma diagnostika ietver divus obligātus posmus: hiperaldosteronisma pierādījumu un slimības nozoloģiskās formas diagnostiku.
Par primāro hiperaldosteronismu liecina šādi rādītāji:
- kālija līmenis serumā
- samazinās renīna līmenis (plazmas renīna aktivitāte);
- aldosterona līmenis asinīs ir paaugstināts;
- palielinās aldosterona metabolītu (aldosterona-18-glikoronīta) ikdienas izdalīšanās ar urīnu.
Uzskaitītos pētījumus var izmantot, izmeklējot pacientus ar arteriālo hipotensiju, kā skrīninga metodes identificēšanai mērķa grupa un veicot īpašu pārbaudi. IN sarežģīti gadījumi Farmakodinamiskos testus var izmantot:
- tests ar izotonisko nātrija hlorīda šķīdumu: pacientam horizontālā stāvoklī lēnām (vismaz 4 stundas) injicē 2 litrus 0,9% nātrija hlorīda šķīduma un pēc testa beigām nosaka aldosterona līmeni, kas nesamazinās ar primāro hiperaldosteronismu;
- tests ar spironolaktonu: 3 dienas pacients iekšķīgi saņem 400 mg/dienā spironolaktonu. Kālija līmeņa paaugstināšanās par vairāk nekā 1 mmol/l apstiprina hiperaldosteronismu;
- tests ar furosemīdu: pacientam iekšķīgi izraksta 0,08 g furosemīda. Pēc 3 stundām ar hiperaldosteronismu samazinās plazmas renīna aktivitāte un paaugstinās aldosterona līmenis;
- tests ar 9α-fluorokortizolu: 3 dienas pacients saņem 400 mcg/dienā iekšķīgi 9α-fluorokortizolu (Cortinef), un pirms un pēc testa tiek pārbaudīts aldosterona līmenis. Ar virsnieru garozas glomerulārā slāņa divpusēju hiperplāziju tiek novērota aldosterona līmeņa pazemināšanās, un ar aldosteromu aldosterona līmenis nesamazinās:
- deksametazona tests: izmanto, lai diferencētu glikokortikoīdu nomāktu hiperaldosteronismu, 0,5 - 1,0 mg ievadīšana 2 reizes dienā nedēļas garumā noved pie slimības izpausmju samazināšanās;
- ortostatiskais tests (ļauj atšķirt primāro hiperaldosteronismu no vienpusējas aldosteromas un abpusējas virsnieru hiperplāzijas): pēc 3-4 stundām pacientam stāvot vertikālā stāvoklī (stāvot, staigājot) tiek novērtēts aldosterona līmenis un plazmas renīna aktivitāte. Ar autonomu aldosteromu plazmas renīna aktivitāte nemainās (tas paliek zems), un aldosterona līmenis samazinās vai nedaudz mainās (parasti plazmas renīna aktivitāte un aldosterons palielinās par 30% virs bāzes vērtībām).
Netiešas hiperaldosteronisma pazīmes:
- hipernatriēmija;
- hiperkaliūrija, hipokaliēmija;
- poliūrija, izo- un hipostenurija;
- vielmaiņas alkaloze un paaugstināts bikarbonātu līmenis asins serumā (ūdeņraža jonu zuduma rezultāts urīnā un traucēta bikarbonāta reabsorbcija), kā arī sārmains urīns;
- ar smagu hipokaliēmiju samazinās arī magnija līmenis asins serumā.
Primārā hiperaldosteronisma diagnozes kritēriji ir šādi:
- diastoliskā hipertensija, ja nav tūskas;
- samazināta renīna sekrēcija (zema plazmas renīna aktivitāte) bez tendences adekvāti palielināties tilpuma samazināšanas apstākļos (ortostāze, nātrija ierobežojums);
- aldosterona hipersekrēcija, kas nav pietiekami samazināta palielināta tilpuma (sāls slodzes) apstākļos.
Kā minēts iepriekš, primārā hiperaldosteronisma cēloni var noteikt, veicot noteiktus funkcionālos testus (ortostatisko testu, testu ar 9α-fluorokortizolu). Turklāt ģimenes hiperaldosteronisma gadījumā, ko nomāc glikokortikoīdi un saglabājas jutība pret hipofīzes AKTH (ģimenes hiperaldosteronisms I tips) un divpusēju virsnieru hiperplāziju, aldosterona sintēzē palielinās prekursora līmenis - 18-hidroksikortikosterons >10050ng /dl un palielināta izdalīšanās ar urīnu 18-hidroksikortizola > 60 mg/dienā un 18-hidroksikortizola > 15 mg/dienā. Šīs izmaiņas ir visizteiktākās ģimenes hiperaldosteronisma gadījumā, ko nomāc glikokortikosteroīdi.
Pēc hiperaldosteronisma pārbaudes tiek veikta papildu pārbaude, kuras mērķis ir noskaidrot primārā hiperaldosteronisma nozoloģisko formu un lokālo diagnostiku. Pirmais solis ir vizualizēt virsnieru dziedzeru zonu. Ieteicamās metodes ir CG, MRI un PET. Konstatēta divpusēja simetriska patoloģija vai vienpusējs telpu aizņemošs veidojums virsnieru dziedzerī ļauj noteikt primārā hiperaldosteronisma cēloni. Jāatceras, ka virsnieru dziedzeru attēlveidošana ir svarīga tikai saistībā ar konstatētajām vielmaiņas anomālijām.
IN pēdējie gadi iespējamo primārā hiperaldosteronisma pierādījumu saraksts ir papildināts ar iespēju veikt izolētu asins paraugu ņemšanu no apakšējām dobajām putām un virsnieru vēnām ar aldosterona līmeņa izpēti paraugos. Aldosterona līmeņa paaugstināšanās par 3 reizēm tiek uzskatīta par raksturīgu aldosteromai, mazāk nekā 3 reizes ir virsnieru garozas glomerulozes zonas divpusējas hiperplāzijas pazīme.
Diferenciāldiagnoze tiek veikta ar visiem nosacījumiem, kas saistīti ar hiperaldosteronismu. Principi diferenciāldiagnoze pamatojoties uz pārbaudi un izslēgšanu dažādas formas hiperaldosteronisms.
Sindromi, kas atdarina primāro hiperaldosteronismu, ietver vairākas slimības, kurām raksturīga arteriāla hipertensija un miopātisks sindroms, ko izraisa hipohlorēmiskā alkaloze un zems renīna līmenis (pseidohiperaldosteronisms), un tos izraisa dažādas enzīmopātijas. Šajā gadījumā tiek konstatēts glikokortikosteroīdu sintēzē iesaistīto enzīmu deficīts (11-β-hidroksilāze, 11-β-hidroksisteroīdu dehidrogenāze, 5α-reduktāze, P450c11, P450c17).
Vairumā gadījumu sindromi, kas atdarina primāro hiperaldosteronismu, izpaužas bērnība un tiem ir raksturīga pastāvīga arteriālā hipertensija, kā arī citas laboratoriskas hiperaldosteronisma pazīmes.
Ārstēšana
Primārā hiperaldosteronisma ārstēšana tiek veikta, ņemot vērā cēloni, kas to izraisīja.
Atklājot aldosteromu, vienīgā ārstēšanas metode ir operācija(adrenalektomija). Pirmsoperācijas sagatavošana tiek veikta 4 - 8 nedēļas ar spironolaktonu devā 200 - 400 mg / dienā. Ar vienpusēju adrenalektomiju aizstājterapija vairumā gadījumu glikokortikosteroīdi nav indicēti. Pēc adenomas noņemšanas hipertensijas izārstēšana tiek novērota 55-60% pacientu. Tomēr hipertensija var saglabāties aptuveni 30% operēto pacientu.
Ja ir aizdomas par divpusēju virsnieru hiperplāziju, ķirurģiska iejaukšanās ir indicēta tikai gadījumos, kad tā ir smaga un ko pavada klīniskie simptomi hipokaliēmiju nevar kontrolēt medicīniski ar spironolaktonu. Divpusēja adrenalektomija, kā likums, neuzlabo hipertensijas gaitu, kas saistīta ar virsnieru dziedzeru glomerulozes zonas idiopātisku hiperplāziju, tāpēc šādos gadījumos ir ieteicama kompleksa antihipertensīvā terapija ar obligātu spironolaktona maksimālo devu lietošanu.
Ģimenes glikokortikoīdu nomāktam hiperaldosteronismam nomācoša terapija deksametazons 0,5-1,0 mg devā dienā.